Упражнения йога при грыже поясничного отдела позвоночника – упражнения при грыже пояснично-крестцового отдела, видео
Йога при межпозвоночной грыже | SLAVYOGA

В этой публикации поговорим от том, как йога при межпозвоночной грыже может помочь Вам избавиться от боли и дискомфорта.
Межпозвоночная грыжа в наше время стала достаточно распространенным заболеванием.
Она представляет собой выпячивание фиброзного кольца, находящегося в теле позвонка, за границы анатомической нормы, иногда с полным его разрывом и перемещением пульпозного ядра от центра по вектору выпячивания с выходом его содержимого в спинно-мозговой канал.
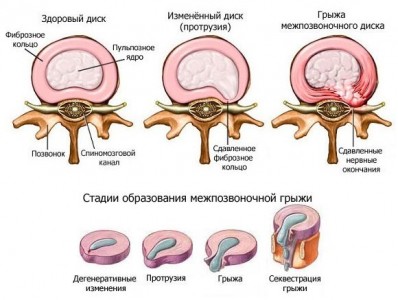
Она возникает не в один момент, а является закономерным результатом деструктивных процессов, происходящих в позвоночнике. Решающим фактором чаще всего служит неправильный подъем тяжелого предмета с округленной спиной. Межпозвоночная грыжа – это следствие дегенеративных изменений в тканях межпозвоночных дисков.
Причиной развития межпозвоночной грыжи могут быть следующие факторы:
1. Неадекватный питьевой режим.
Из-за недостатка чистой воды в организме одной из первых начинает страдать соединительная ткань, из которой состоят межпозвоночные диски. Если есть нехватка воды, то диски в прямом смысле начинают «усыхать» и перестают полноценно выполнять свою амортизирующую функцию для позвоночника. Осевая нагрузка начинает распределятся на само тело позвонка, что ускоряет образование грыжи.
2. Некорректное распределение нагрузки при неправильном положении позвоночника.
Из-за того, что человек, игнорируя физиологическое положение позвоночника, начинает сутулится или искривлять спину при подъеме тяжести, имеющийся ресурс прочности позвонка значительно уменьшается.
3. Отсутствие адекватной физической активности.
Из-за малоподвижного образа жизни и детренированности опорно-двигательного аппарата не происходит полноценного питания тканей из которых состоит межпозвоночный диск. Позвоночник постоянно находится в неправильном физиологическом состоянии, вызывая растущую со временем степень дискомфорта.
4. Несбалансированное питание.
Структура тканей позвоночника постоянно обновляется за счет питательных веществ, поступающих в организм с пищей. Наиболее важными для здоровья костной ткани являются фосфор, кальций, калий и магний. При их недостатке костная ткань приобретает пористую структуру, а межпозвоночные диски перестают справляться со своей функцией.
Диагностика межпозвоночной грыжи осуществляется при помощи рентгенографии, МРТ и КТ.
Симптомы межпозвоночной грыжи напрямую зависят от её места расположения.
Чаще всего «слабым участком» является поясничный отдел позвоночника, реже – шейный и грудной.
Поясничный отдел позвоночника:
— онемение пальцев ног
— локализованная боль в стопе или голени
— онемение в области паха
— длительная боль (от 3-х и более месяцев) в поясничной области
— боль в ноге, которая распространяется чаще всего по боковой и задней, реже – по передней поверхности бедра
Лечение грыжи межпозвоночного диска опирается либо на оперативный (устранение дефекта при помощи хирургической операции), либо на консервативный подход (двигательные, мануальные и физиотерапевтические методики).
Йога при межпозвоночной грыже (видео)
Йога при межпозвоночной грыже может оказать очень большую помощь в исцелении от данного недуга, если опирается на базовый йогический принцип – ахимсу и подкрепляется изменением рациона питания.
При выполнении йогических упражнений (асан) людям с межпозвоночной грыжей следует руководствоваться следующими принципами:
1. Если при выполнении упражнения не возникает болевых ощущений в проблемной зоне, то оно Вам подходит и его можно использовать. Если возникает незначительная болезненность, то такое упражнение тоже можно выполнять, но с большим вниманием и осторожностью. Если же при выполнении асаны Вы чувствуете резкую боль, то его на данный момент времени выполнять не стоит.
2. Избегать ударов, резких толчков в область спины, прыжков
3. На начальном этапе избегать упражнений на скручивание позвоночника
4. Желательно выполнять комплекс упражнений несколько раз на протяжении дня (как минимум раза три)
5. Не стоит прилагать резких агрессивных усилий к проблемным участкам – делайте каждое упражнение плавно и осознанно
6. Начинайте выполнять асаны с минимальными нагрузками, постепенно со временем увеличивая их
7. Не ставьте перед собой задачу вылечить позвоночник за один день – регулярные и настойчивые повторения со временем принесут желаемый оздоравливающий эффект.

Будьте предельно осторожны при выполнении данной асаны, если у Вас есть проблемы с поясничным отделом позвоночника. Не создавайте избыточного напряжения и компрессии в данной области.
Стремитесь сначала вытянуть позвоночник из таза, а только потом осуществить лёгкий прогиб.
Если при выполнении данной асаны присутствуют болевые ощущения или выраженный дискомфорт — уберите её из своей практики.
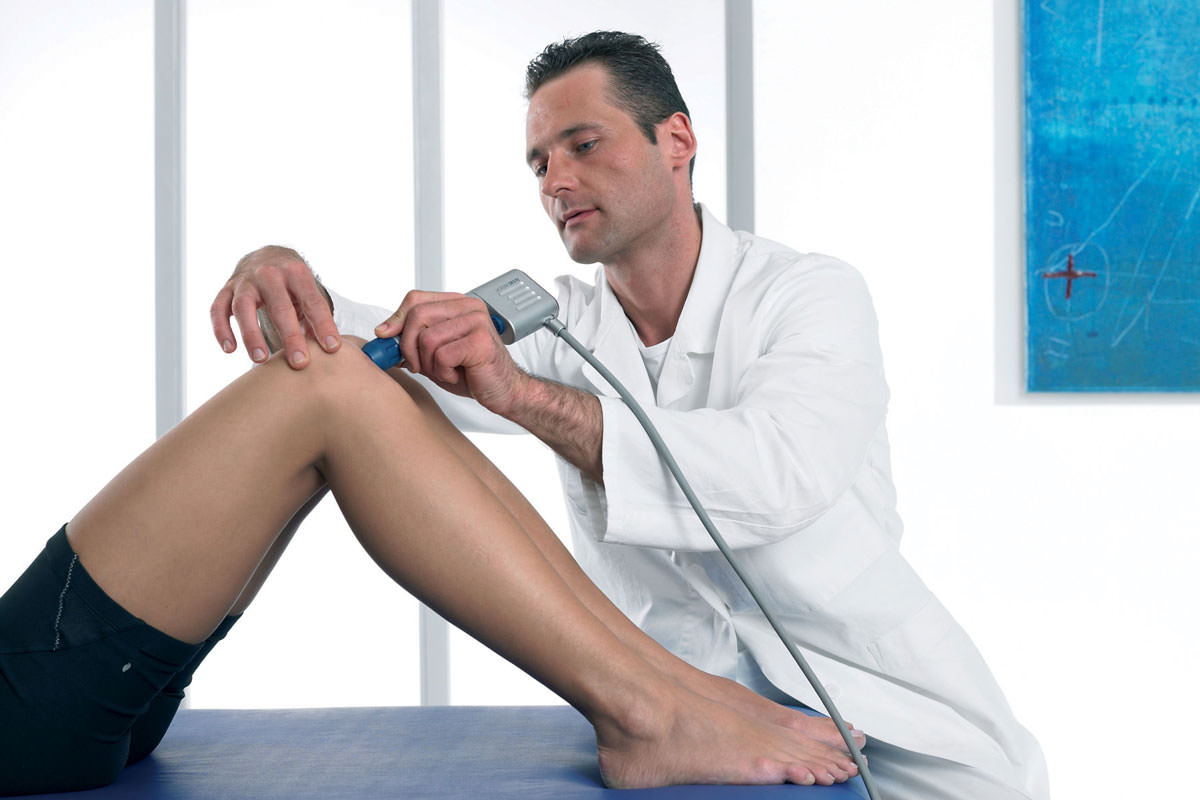
Наилучший терапевтический эффект достигается включением в ежедневные тренировки тренажёра «Древмасс» с последующим выполнением предложенного комплекса.
Рекомендуем к просмотру
Перейти к другим интересным статьям
slavyoga.ru
Вопрос ребром. Йога при протрузиях и грыжах позвоночника.
«У меня протрузия (грыжа) позвоночника. Можно ли с моим диагнозом заниматься йогой?»
Каждому инструктору йоги рано или поздно приходится отвечать на этот вопрос. Ответы бывают самыми разными – от категоричного – «нет, ни в коем случае!», до обтекаемого – «посоветуйтесь с врачом».
Хорошо, если вопрошающий достаточно подкован в медицинских вопросах и знает, с каким врачом советоваться. Ведь врачей нынче много – неврологи, вертебрологи, хирурги, реабилитологи, ортопеды, травматологи, да ещё какие-то остеопаты и мануальные терапевты впридачу! Хотя логичнее всего консультироваться по данному вопросу с врачом ЛФК (лечебная физическая культура – так расшифровывается эта аббревиатура, если кто не в курсе). Да где ж его найти? Вы знаете? То-то же.
Да и вообще не факт, что человек пойдёт решать такой вопрос в больницу – запишется на приём, отсидит очередь (да и без очереди не всегда просто выкроить время, проявить волю и дисциплинированно явиться в назначенный час).
Но, допустим, вопрос врачу задать получилось. Про йогу. Можно? Или нельзя? С моей протрузией (грыжей)?
В наш век технического прогресса, развитой коммуникации и повальной информированности, можно допустить, что врач знает, что такое йога, чем там занимаются, и даже (о, удача!) занимается сам.
Но даже в таком (суперудачном) случае он совершенно не обязан знать вашего инструктора, его стиль, его профпригодность, его «вменяемость», наконец.
И что подумает информированный и осознанный врач, услышав такой вопрос? А подумает он, скорее всего, следующее – «Вот я сейчас скажу – «да, можно, занимайся на здоровье», и в случае, если безграмотный инструктор напортачит и безответственно (или бездумно) разрешит этому пациенту делать что-то из противопоказанного, или даже просто вдруг на классе йоги что-то пойдёт не так (в жизни всякое бывает – всего не предусмотришь) – к кому придет пациент с болью и ,возможно, с претензиями? Ко мне! Я тут лечу, стараюсь, добиваюсь хороших результатов, и буду отвечать за чужие ошибки? Пожалуй, подстрахуюсь и скажу – ка я вот что…
Ну и что он скажет – нетрудно догадаться (мол, вам с таким диагнозом показаны занятия ЛФК ). Вариации будут, конечно, разные, но смысл-один! Вопрос про йогу, по сути, остался открытым. Давайте всё-таки его закроем.
Йога при протрузиях и грыжах позвоночника.
За всё в жизни приходится платить. Таков закон. За вертикальное положение тоже. Причем расплачивается за это – позвоночник.
Я не ошибусь, если назову протрузию (грыжу) межпозвоночного диска одной из самых распространенных патологий . Протрузия – это, по большому счету «предгрыжа». А что такое грыжа станет понятно, если посмотреть на строение позвоночника. Позвоночный столб человека (columna vertebralis) состоит из позвонков, между ними есть диски. Межпозвоночные диски служат для соединения тел позвонков, обеспечивают позвоночному столбу устойчивость, подвижность, амортизацию… В центре диска есть студенистое ядро, вокруг ядра располагаются хрящевые волокна – фиброзное кольцо (а посмотрите школьный учебник анатомии, если интересно).
В силу многих причин (генетические патологии, обменные нарушения, травмы, поднятия тяжестей, малоподвижный образ жизни, длительное вынужденное положение) возможно повреждение диска, он становится хрупким; при так называемых дегенеративно-дистрофических процессах в позвоночнике эластичность коллагеновых волокон фиброзного кольца также резко снижается. Пульпозное ядро начинает выбухать за пределы тел позвонков. Вот вам и протрузия. Если же фиброзное кольцо теряет целостность (происходит его разрыв) – диагностируется грыжа диска. Но и при выбухании без разрыва фиброзного кольца может быть поставлен диагноз межпозвонковой грыжи, если размеры выбухания значительны (обычно более 6 мм).
От того, где локализуется грыжи или протрузии зависит симптоматика. Грыжевые выпячивания могут сдавливать корешки спинномозговых нервов, а порой и спинной мозг. Возникают боли в спине, онемение в конечностях, нарушение чувствительности, снижение мышечной силы (вплоть до парезов и параличей), боль может иррадиировать (проводиться) по ходу сдавленного нерва, могут возникать нарушения функций тазовых органов.Зачастую протрузии не вызывают особых беспокойств и могут протекать бессимптомно. Всё зависит от стадии, локализации процесса и индивидуальных особенностей организма.
В последнее время ЛФК, йога, пилатес заняли прочное место среди методов лечения протрузий и грыж позвоночника. От стадии заболевания (ремиссия, подострая или острая фаза) зависит комплекс упражнений. И, конечно же, необходимо хорошо знать анатомию и представлять место расположения грыжи, чтобы правильно подобрать упражнения, которые будут способствовать улучшению самочувствия и выздоровлению, а не ухудшать состояние (что, к сожалению, тоже возможно при непонимании сути процесса).
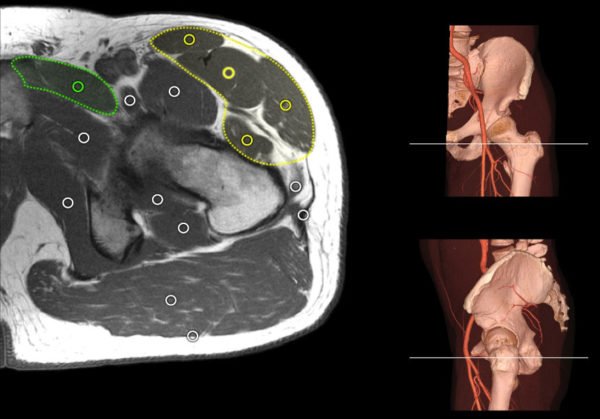
К примеру, если грыжа диска выпячивается в левую сторону, то сжатие левого бока (при наклонах, скручиваниях) противопоказано, а умеренное вытяжение левой стороны будет способствовать уменьшению боли и значительному улучшению состояния. Глядя на результаты МРТ специалист четко может сказать, когда противопоказаны глубокие наклоны вперед, а при каком расположении грыжи необходимо категорически избегать прогибов назад (причем, в определенном отделе позвоночника).
Даже в остром периоде, когда необходим покой и постельный режим назначается комплекс лечебных упражнений (в том числе дыхательных, упражнения на расслабление, на вытяжение – при помощи терапевтических укладок, например). Они позволяют улучшить кровообращение и обменные процессы в пораженном участке позвоночника, снять спазм и нормализовать тонус мышц, тем самым уменьшить боль и воспаление. В подостром периоде заболевания лечебный комплекс значительно расширяется. В период ремиссии с помощью движений формируется и поддерживается мышечный корсет, который, по меньшей мере препятствует прогрессированию процесса, а при серьёзном отношении к занятиям способствует полному выздоровлению. Но для того, чтобы достигнуть успеха в таком непростом деле, как лечение грыжи, необходимо соблюдать (причем строго ) ряд правил.
1.Занятия должны быть регулярными (в остром и подостром периодах – ежедневно, 2 раза в день, в период ремиссии – минимум 3 раза в неделю).
2. Комплекс должен быть составлен правильно, с учетом локализации патологического очага.
3. Большое внимание необходимо уделять правильному дыханию.
4. Движения должны быть плавными, медленными. Противопоказаны резкие, толчковые, прыжковые упражнения.
5. Движения выполняются осознанно, с полной концентрацией на ощущениях. При возникновении дискомфорта и болей необходимо уменьшить нагрузку, снизив амплитуду и скорость движения (вплоть до исключения данного упражнения из своего комплекса).
Конечно, по мере занятий и укрепления мышц и связок можно будет расширять комплекс вплоть до полного снятия каких-либо ограничений. Но для этого потребуется терпение, время, сила воля. Главное помнить, что в этой жизни “невозможное – возможно” и “человек может всё”.
Комплекс при протрузиях(грыжах) в шейном отделе позвоночника.
При локализации протрузий (грыж) в шейном отделе позвоночного столба часто можно наблюдать укоренившуюся привычку втягивать голову в плечи, напрягать плечевой пояс, тем самым ухудшая состояние межпозвоночных дисков (в зажатых спазмированных мышцах затрудняется кровоток и,соответственно, нарушаются обменные процессы в межпозвоночных дисках). Такой же эффект вызывает длительное вынужденное положение с напряженным шейным отделом позвоночника (сидение перед экраном монитора, например). Поэтому очень важно выработать правильный стереотип осанки – в данном случае расслаблять и разворачивать плечи, вытягивать шею (в йоге часто можно слышать фразу – «направляйте плечи от ушей ». Только одно это движение (направляем плечи вниз и тянемся макушкой вверх) значительно улучшает самочувствие и способствует терапевтическому эффекту при лечении протрузий (грыж) в шейном отделе позвоночника. Попробуйте выполнить комплекс, не забывая об этом полезном движении.
1. Сукхасана.
2. Тадасана.
3. Урдхвахастасана.
4. Бандхгулиасана(в Тадасане, в Ваджрасане)
Дыхание свободное, или полное йоговское, от 3 до 15 циклов.
Простые , но очень эффективные динамические упражнения (сукшма вьяямы), а также упражнения с сопротивлением и некоторые статические упражнения помогут значительно улучшить кровообращение и укрепить мышечный корсет в шейном отделе.
В следующих упражнениях важно плавное и медленное их выполнение. Не допускаются резкие и быстрые движения, которые не только не будут полезными, но и способны нанести вред (вплоть до ущемления грыжевого выпячивания). При выполнении динамических упражнений рекомендуется концентрироваться на ощущениях, синхронизировать движения и дыхание, не допускать боли и ощущения дискомфорта.
Исходное положение – Тадасана или Вирасана (Ваджрасане).
1. Наклоны головы вправо-влево (для усиления эффекта: руки располагаем примерно 30- 45 градусов, и рукой, противоположной наклону головы, тянемся вниз.) Важно – вытягивать позвоночник в вертикальном направлении, направляя внутренние края лопаток к центру , а копчик направлять вниз, слегка подкручивая его кнутри.
2. Повороты головы вправо-влево, подбородок удерживать параллельно полу. Для усиления эффекта – руки вытянуть в стороны, параллельно полу – Утхиттахастасана (но на первых порах кисти рук можно положить на бедра),
3. Полукруговые перекаты головой вправо-влево.
4. Сцепить руки в замок и уложить их на затылок. Слегка наклонить подбородок к груди.
Давить руками на затылок не надо – достаточно веса рук и головы, чтобы почувствовать вытяжение мышц шеи и верхне-грудного отдела позвоночного столба. От 3 до 15 циклов дыхания пребывать в данном положении, наблюдая за ощущениями. Затем начинаем плавно поднимать голову в вертикальное положение, слегка сопротивляясь сцепленными в замок кистями рук.
5. Обхватить кулак левой руки правой кистью и прижать руки под подбородком. В течение 3- 15 циклов дыхания давим подбородком на руки, а руками – на подбородок, удерживая подбородок параллельно полу.
6. Прижать правую ладонь к левому виску и в течение 3-15 циклов дыхания плавно давить ладонью на висок, а виском – на ладонь, удерживая голову в строго вертикальном положении
Затем повторить с правой стороны.
7. Наклонить голову вправо, Положить правую руку на левое ухо, в течение 3-5 циклов дыхания понаблюдать за ощущением натяжения шеи слева, а затем начать плавно поднимать голову в вертикальное положение, мягко сопротивляясь правой рукой. Для усиления эффекта левую руку тянем вниз .
Затем повторить в другую сторону.
8. Повторить перекаты головы вправо-влево.
9. Лежа на спине, приподнять голову от пола на расстояние, равное толщине вашей ладони и удерживать голову в этом положении .
(Это можно сделать так: положить ладонь под затылок- а потом убрать руку из-под головы, продолжая удерживать голову на заданной ладонью высоте).
Время удержания можно постепенно увеличивать, начиная от нескольких циклов дыхания и доводя до 1-3 минут..
При выполнении данного упражнения важно не втягивать голову в плечи, не задерживать дыхания, не допускать чрезмерного мышечного напряжения. Если вы всё же почувствуете перенапряжение – проверьте ладонью расстояние от пола до головы, и наверняка обнаружите, что голова чрезмерно поднялась над уровнем пола. В этом случае выровняйте расстояние до первоначального и продолжайте выполнение упражнения.
10. Макарасана (в некоторых транскрипциях Накрасана) – поза крокодила. Поза для расслабления.
11. Шавасана (при необходимости-под голову можно подложить одеяло или валик). Поза для расслабления.
Комплекс упражнений при протрузиях и грыжах в грудном отделе позвоночника.
Зачастую люди, у которых диагностируются протрузии или грыжи в грудном отделе позвоночника выглядят ссутулившимися, напряженными, скованными. Они словно хотят спрятаться от окружающего мира, «закрыться» в себе. Задачи при локализации проблемного участка в грудном отделе позвоночника: сформировать правильную осанку, правильный стереотип движений , укрепить мышечный корсет, научиться расслабляться, тем самым уменьшать повышенный тонус мышц. избавляясь от спазмов и болей.
А если сказать в двух словах, то задача состоит в том, чтобы «вытянуться и раскрыться». Откройся миру – и мир откроется тебе. И ведь правда открывается – проверьте на себе!)
1.Тадасана.
Важно вытянуть позвоночник по вертикальной оси и раскрыть грудную клетку, направляя плечи назад и вниз.
2.Суптатадасана.
Тут так же, как в Тадасане постарайтесь вытягивать позвоночник по вертикали и развернув плечи, раскрыть грудную клетку.
3. Матсиендрасана а) без пропсов.
Лечь на спину – вытянуться и , опираясь на руки и затылок – раскрыться.
б) Можно использовать пропсы ( кирпичи, болстеры, одеяла).
4.Сфинкс.
Направляем плечи и лопатки к пояснице, а головой тянемся вперед и ввех – удлиняя и вытягивая шейно-грудной отделы позвоночника. Разворачиваем плечи и направляем внутренние края лопаток вглубь, к позвоночнику, раскрывая грудную клетку.
5.Сукхасана лицом к стене (сидя на болстере, руки – на стене).
Плотно прижимаем ладони к стене, как бы толкая стену от себя. Тянемся головой вверх, направляем плечи вниз.
6. Маджариасана.
7. Гоасана. Тянемся макушкой вперед, а копчиком назад, удлиняя позвоночный столб.
8. Балансы из гоасаны
9. Шавасана.
Комплекс упражнений при протрузиях и грыжах в поясничном отделе позвоночника.
В силу строения скелета поясничный отдел позвоночника в наибольшей степени подвержен осевым нагрузкам, а следовательно и протрузии и грыжи встречаются в нем в разы чаще, чем в других отделах позвоночного столба.
Укрепить мышцы спины, сформировать правильный стереотип движений ( при подъеме тяжестей, при наклонах, при переходе из положения сидя в положение стоя) , вытянуть и разгрузить поясничный отдел, расслабить спазмированный участок, активировать кровообращение в мышцах, и как следствие, улучшить обменные процессы в межпозвоночных дисках поможет грамотно составленный комплекс.
1. Тадасана
Вытягиваем позвоночный столб в вертикальном направлении, направляя копчик вниз и слегка вперед (как бы подкручивая его вовнутрь, тем самым уменьшая поясничный прогиб)
PS. Надо сказать, что плохую службу в плане возникновения протрузий и грыж может сыграть гиперлордоз поясничного отдела, то есть сильно выраженный прогиб в пояснице (хоть и смотрится он со стороны подчас довольно привлекательно, особенно у молоденьких девушек). И в этом случае формирование правильной осанки и полезного двигательного стереотипа (направления копчика вниз и кнутри) будет просто спасением от неминуемых проблем с поясницей.
2.Субта Тадасана (дыхательные упражнения с участием рук помогут расслабить поясничный отдел)
3.Экопада паванамуктасана
4. Двипада паванамуктасана
5. Урдхва Празарита Падасана (возможно выполнение с ремнем)
6. Экопада Празарита падасана (возможно выполнение с ремнем)
7.Суптападангуштхасана1, 2
8.Ардхачакрасана.
9.Баласана (возможно выполнение без пропсов и с пропсами: на болстере, на кирпичах – голова и руки располагаются на блоках)
10.Урдхва Мукха Шванасана (собака мордой вниз).
11. Шавасана (без пропсов и с пропсами – болстер под бедрами, стул под голени)
Авторы статьи: Татьяна Краснова, Тамара Краснова
doctoryoga.ru
Йога при грыже (пояснично-крестцового, шейного отдела позвоночника): можно ли заниматься, эффективность
Во многих оздоровительных техниках много внимания уделяется позвоночнику. Считается, что именно от его состояния зависит здоровье человека. Особенно серьезно к этому относится йога. Эта древняя духовная практика становится сейчас все более популярной. Многие используют ее упражнения не только для достижения гармонии и духовного совершенства, но и для физического оздоровления. Тем более что она действительно способна улучшить состояние здоровья. Главное – заниматься правильно, под руководством опытного наставника. Только тогда йога принесет пользу. Причем можно использовать ее даже при серьезных патологиях опорно-двигательного аппарата. Например, часто применяется йога при грыже позвоночника. Есть определенные асаны, которые способны избавить больного от этого недуга без операции.
Общая характеристика проблемы
Грыжа позвоночника в последнее время становится все более распространенной проблемой. Это связано с сидячим образом жизни, с низкой физической активностью большинства людей, а также с неправильным питанием. Ведь здоровье позвоночника сильно зависит от состояния мышечного корсета спины и от наличия в организме определенных питательных веществ.
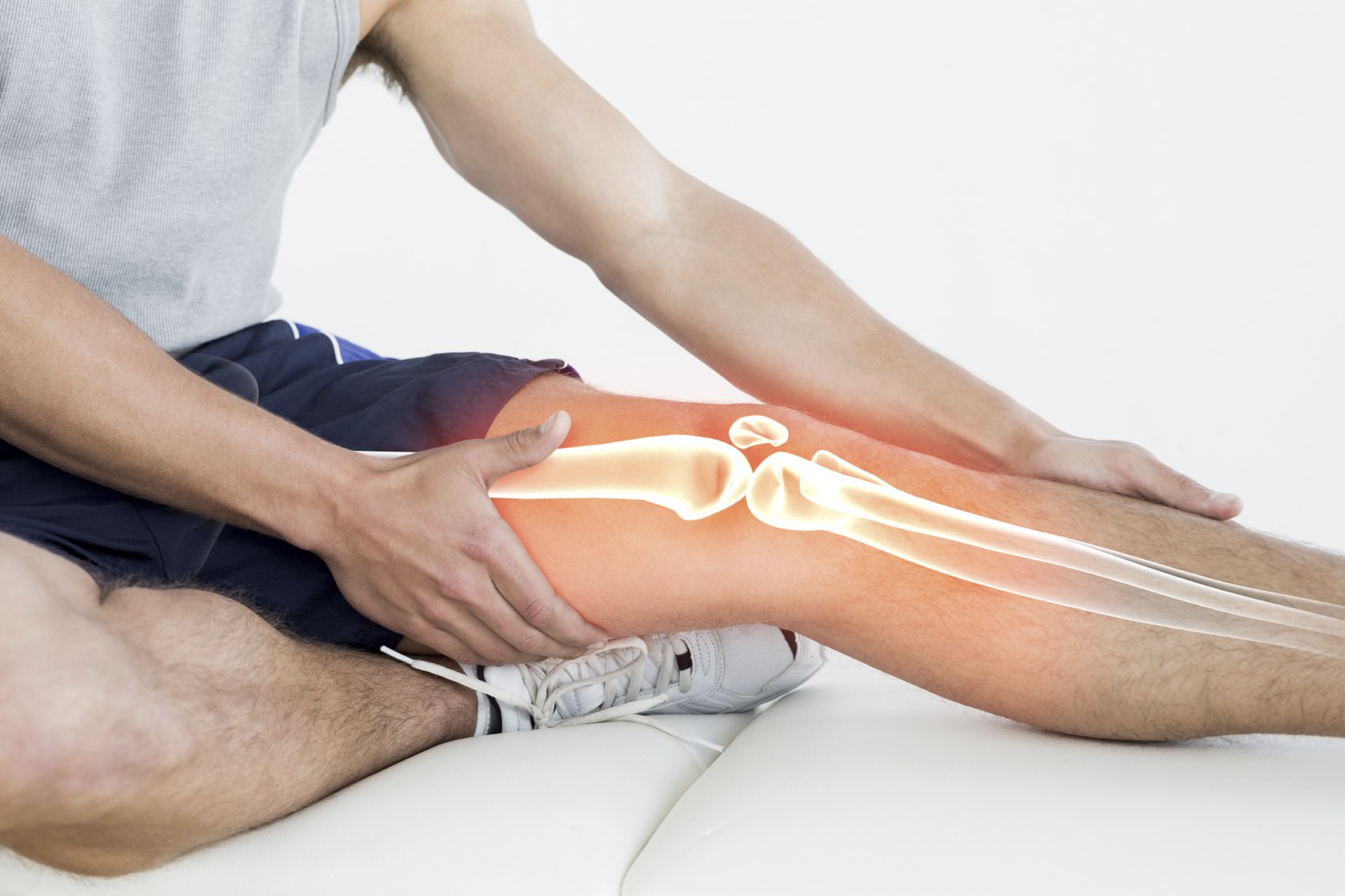
Позвоночный столб человека состоит из отдельных позвонков, соединенных мышцами и связками. Между ними есть мягкая хрящевая прокладка – межпозвоночный диск. Он состоит из эластичного фиброзного кольца и мягкого пульпозного ядра. Диск эластичен, поэтому обеспечивает подвижность позвоночника, а также амортизирует все удары и толчки.
Но по разным причинам фиброзное кольцо может начать разрушаться, из-за чего диск теряет свои амортизационные свойства. Пульпозное ядро выпячивается через трещины, и образуется грыжа. Это может происходить из-за недостатка питательных веществ или жидкости, повышенных нагрузок или слабости мышечного корсета. Обычно грыжа чаще всего диагностируется у спортсменов, людей, занятых тяжелым физическим трудом, а также в пожилом возрасте. Подвержены этому заболеванию люди с остеохондрозом или искривлением позвоночника, часто поднимающие тяжести или ведущие малоподвижный образ жизни.
Именно поэтому грыжа позвоночника сейчас встречается все чаще. Ведь большинство людей почти весь день проводят в сидячем положении. Мышцы спины слабеют, и малейшая нагрузка может привести к смещению диска. А если к тому же в организме не хватает питательных веществ или жидкости для поддержки эластичности дисков, велик риск образования грыжи.
Чаще всего грыжа образуется в поясничном отделе позвоночника – это примерно 90% случаев заболевания. Именно он подвергается самым большим нагрузкам при сидячем образе жизни. Кроме того, подвержен развитию патологии шейный отдел позвоночника. Грыжа грудного отдела встречается очень редко, так как он наименее подвижен.
Опасность этой патологии в том, что на начальных этапах она может ничем не проявляться. Болезненные ощущения и дискомфорт появляются, когда уже начинает разрушаться костная и хрящевая ткань. Если при этом происходит ущемление нервных корешков, возникает онемение конечностей, парестезии, ощущение покалывания или жжения. При некоторых движениях может появляться резкая острая боль.
Важно: любые физические нагрузки при грыже должны быть ограничены. Неловкое движение может привести к ущемлению нервов.
В этом отношении занятия йогой имеют преимущества перед другими нагрузками. Ведь они в основном направлены на растяжение и расслабление мышц, исключают подъем тяжестей и выполняются медленно. Кроме того, особенностью йоги является то, что обязательно нужно уделять внимание своему питанию и образу жизни, что также важно при грыже.
Читайте также:
Можно ли заниматься йогой при грыже
Лечение этой патологии должно быть комплексным, обязательно под руководством врача. В зависимости от индивидуальных особенностей больного и тяжести течения заболевания врач может порекомендовать хирургическое или консервативное лечение. Причем в последнем случае очень важно применять комплекс методов, одним из которых является гимнастика.

Правильно выполняемые физические упражнения являются одним из методов лечения грыжи.
Многие больные выбирают для этого йоготерапию. Она имеет несколько преимуществ перед обычной лечебной физкультурой. Ведь при правильном подходе эта система включает в себя пересмотр рациона питания и образа жизни. Кроме того, любое упражнение йоги направлено не только на спину, но и на улучшение состояния всего организма.
Эта техника помогает запустить процессы регенерации и восстановления здоровья. Но для этого необходимо помочь организму. Вместе с занятиями йогой очень важно пересмотреть свой рацион питания. Нужно отказаться от кофе, алкогольных напитков, острых или соленых блюд. Рацион должен быть богат белками, витаминами и минералами. Важно также исключить курение, повышенные нагрузки и длительное пребывание в одном положении. Для того чтобы йога действительно помогла излечить грыжу, необходимо избегать переутомления и правильно отдыхать: только на ровной поверхности, желательно на ортопедическом матрасе.
Правила применения
Невозможно дать однозначного ответа на вопрос, можно ли заниматься йогой при грыже позвоночника. Прежде всего, все зависит от индивидуальных особенностей больного, тяжести заболевания и его стадии. Кроме того, очень важно, знаком ли человек с практикой йоги.
Вообще йога разрешена при любых патологиях, даже при грыже. Но нужно учитывать многие моменты. Прежде всего, нельзя заниматься самостоятельно, даже если человек знаком с йогой, наличие грыжи требует особого внимания к выполнению упражнений. Только под руководством опытного инструктора можно избавиться от грыжи с помощью йоги. Есть специальные асаны, предназначенные для людей с различными болезнями позвоночника. Но все равно их выполнение нужно контролировать со стороны.
Важно: желательно проконсультироваться с врачом, который после обследования определит тяжесть патологии, место локализации и степень выпячивания диска. Это нужно для инструктора, чтобы он смог скорректировать выполнение упражнений.
Многие больные отмечают, что, занимаясь под руководством наставника, почувствовали облегчение уже в первый месяц. Но такое возможно только в том случае, когда соблюдаются основные правила применения йоги при грыже.
- Начинать заниматься можно только в период ремиссии. От последнего приступа болей должно пройти не менее двух суток, в которые болевые ощущения полностью отсутствуют.
- Начинать нужно с минимальных нагрузок, а увеличивать их постепенно.
- Интенсивность выполнения упражнения и длительность пребывания в какой-то асане должны определяться индивидуально.
- Все упражнения нужно выполнять в плавном и медленном темпе. Нельзя совершать резких движений.
- Многие упражнения нужно выполнять с применением вспомогательных предметов: полотенец, подушек, лент.
- При выполнении асаны важно следить за своим самочувствием и обо всех ощущениях рассказывать инструктору.
- Заниматься нужно не ранее, чем через 2 часа после еды, лучше всего утром натощак или вечером за полчаса до ужина. Иногда рекомендуют, особенно на начальном этапе, заниматься 2–3 раза в течение дня. Но в любом случае очень важна регулярность в занятиях, лучше всего, если это будет не 2–3 раза в неделю, а каждый день.
Что нельзя делать
Несмотря на то что йога считается полезной при межпозвоночной грыже, не всем можно заниматься, и не все упражнения можно выполнять. Есть определенные правила, которые обязательно соблюдать, чтобы не вызвать ухудшения состояния.

Некоторые упражнения запрещено выполнять при наличии грыжи.
Очень важно исключить некоторые асаны из своего комплекса и соблюдать определенные ограничения.
- Нельзя выполнять любые асаны, которые предполагают наклоны к прямым ногам. Такое положение, когда ноги сохраняются прямыми, создает повышенную нагрузку на позвоночник.
- Исключить нужно также глубокие прогибы назад.
- Не рекомендуется выполнять упражнения, в которых нужно скручивать тело из положения стоя или сидя. Причем скручивания из положения лежа можно оставить.
- Убирать из комплекса нужно прыжки и махи ногами.
- Избегать нужно толчков, а тем более ударов, в область спины.
- Нельзя выполнять любые упражнения, даже разрешенные, если они вызывают болезненные ощущения или дискомфорт. Это может быть онемение или покалывание, слабость в конечностях.
- Чтобы исключить опасность ущемления нерва, нельзя перед занятиями принимать обезболивающие препараты.
Какие упражнения можно выполнять
При грыже нужно выбирать самые щадящие традиционные асаны, особенно при поражении поясничного отдела позвоночника. Ведь именно эта область позвоночного столба участвует в любых движениях, стоя они выполняются, сидя или лежа. Нельзя создавать излишнюю нагрузку на диски, так как это может ухудшить состояние больного. Особенно полезны упражнения, которые подразумевают мягкое вытяжение позвоночника, укрепление мышц пресса, а также упражнения на расслабление.
Внимание: в каждом упражнении йоги важно, чтобы в конечном положении занимающийся задержался от нескольких секунд до 1–2 минут. Обычно рекомендуется 30 секунд.
Начинать тренировку при любых проблемах с позвоночником рекомендуется с упражнения «Тадасана», которое еще называют позой горы. Для его выполнения нужно стать прямо, спина выпрямлена. Руки нужно опустить вдоль туловища, подбородок параллельно полу. Дыхание должно быть ровным и спокойным.
Заканчивать любой комплекс необходимо упражнением «Шавасана». Она поможет хорошо расслабиться, что тоже очень важно при грыже. Для этого нужно лечь на спину, руки положить вдоль туловища, ноги на ширине плеч. Дыхание должно быть ровным и спокойным. В зависимости от особенностей осанки и места локализации грыжи рекомендуется использовать одеяла или подушки для более качественного расслабления.
При грыже поясничного отдела
Йогатерапия должна быть направлена на снятие напряжения с мышц пояснично-крестцового отдела позвоночника, на их расслабление. Важно также устранить и предотвратить ущемление нервных окончаний, что поможет выполнить мягкое вытяжение позвоночника. Полезны упражнения на укрепление мышц пресса, подъемы ног или наклоны, но только из положения лежа.

При грыже нужно избегать перенапряжения, поэтому для занятий используются вспомогательные приспособления.
При грыже в пояснично-крестцовом отделе нужно выбирать самые щадящие асаны, нежелательно проводить скручивания, сильные прогибы в спине, низкие наклоны вниз из положения стоя. Но есть несколько упражнений, которые принесут пользу при грыже в этом месте.
- Из позы горы нужно поднять руки вверх, соединив их в замок над головой. Потом медленно разворачивать кисти, чтобы вверх были направлены то ладони, то тыльная сторона кистей.
- «Супта Падангуштхасана» выполняется лежа на спине. Нужно поднять одну ногу прямой вверх и взяться за большой палец рукой. Можно при необходимости воспользоваться ремнем.
- Стать у стены примерно на 1 метр от нее. Наклониться и опереться руками о стену. Туловище должно быть параллельно полу.
- Для выполнения следующего упражнения нужно использовать одеяла. Нужно расположить их стопкой, чтобы они были на уровне таза. Потом наклониться вперед, животом на одеяла, опираясь на прямые ноги и руки. Потом руки расслабить, перенеся опору на одеяла.
- Поза «Кобра» помогает снять напряжение с поясничного отдела. Нужно лечь на живот, потом опираясь на руки, приподнять верхнюю часть туловища. Смотреть при этом нужно вперед, не запрокидывая голову.
- Для укрепления мышечного корсета и пресса можно выполнять упражнение «Чатуранга», которое более известно, как планка.
При грыже шейного отдела
Йога при грыже шейного отдела позвоночника должна быть направлена на укрепление мышечного корсета, снятие спазмов, а также на увеличение подвижности позвоночника. Причем упражнения будут не обязательно затрагивать сам шейный отдел. Ведь особенностью йоги является ее комплексное воздействие.
Есть несколько асан, которые особенно полезны при проблемах с шейным отделом, так как снимают напряжение с него, втягивают позвоночник и укрепляют мышцы.
- «Врикшасана» выполняется стоя. Нужно поставить стопу одной ноги на внутреннюю часть бедра другой ноги, чтобы колено было согнуто. Потом поднять руки вверх, держа их на ширине плеч. Надо тянуться вверх всем телом, задержавшись в таком положении на несколько секунд, потом повторить с другой ногой.
- «Варихардасана» – это довольно сложное упражнение, поэтому начинать выполнять его лучше под руководством инструктора. Нужно расставить ноги шире плеч, развернуться вправо и согнуть правую ногу под прямым углом. Потом поднять руки, соединив их в ладонях, и потянуться вверх.
- Следующее упражнение растягивает мышцы грудной клетки и помогает снять напряжение в шее. Для этого стать в позу горы, только руки нужно особым образом соединить за спиной. Для этого одну руку поднять вверх и завести ее за спину, другую руку подвести к ней снизу. Нужно стараться тянуть локти рук в разные стороны, растягивая грудную клетку.
- Упражнение «Мост» выполняется лежа на спине. Надо согнуть ноги в коленях, руки вдоль туловища. Приподнять бедра, опираясь на ступни, плечи и шею.
- «Баласана», или поза ребенка помогает расслабиться. Нужно сесть на пятки, согнув колени, наклониться вперед, чтобы грудь коснулась бедер, руки вытянуть вперед по полу. При необходимости под грудь или голову подложить подушки.
- Есть еще несколько других упражнений с подобным эффектом, лучше, если их порекомендует инструктор. Ведь если они выполняются неправильно, занятия могут навредить больному.
Выводы
Йогой при грыже позвоночника заниматься можно, но только по определенным правилам. Лишь выполнение нужных упражнений под руководством опытного инструктора поможет избежать осложнений, а может быть, даже избавиться от грыжи полностью. Ведь комплекс должен подбираться индивидуально в соответствии с уровнем физической подготовки больного и тяжестью патологии.
sustavik.com
Йога при грыже пояснично-крестцового отдела позвоночника: примеры упражнений
 Межпозвоночная грыжа в пояснично-крестцовом отделе позвоночника — патология, которой подвержена основная масса населения планеты в возрасте от 30 лет. Являясь поздней стадией остеохондроза, она беспокоит четверть молодого населения в возрасте до сорока лет и более половины – в возрасте старше 50 лет.
Межпозвоночная грыжа в пояснично-крестцовом отделе позвоночника — патология, которой подвержена основная масса населения планеты в возрасте от 30 лет. Являясь поздней стадией остеохондроза, она беспокоит четверть молодого населения в возрасте до сорока лет и более половины – в возрасте старше 50 лет.
Столь широкое распространение заболевания легко объяснить основными причинами его возникновения – малоподвижным образом жизни, чрезмерных нагрузках, травмах спины. В зависимости от стадии заболевания, пациенту назначаются физиопроцедуры, медикаментозное лечение, в самых сложных случаях показано оперативное вмешательство. Йога при грыже пояснично-крестцового отдела позвоночника играет большую роль, дополняя другие средства лечения, и даже усиливая их эффект.
Причины появления грыжи
При “сидячем” или “офисном” образе жизни межпозвоночные диски получают меньше питательных веществ, из-за чего снижается их подвижность, следовательно повышается вероятность травмирования даже при незначительных физических нагрузках.
С другой стороны, чрезмерные физические нагрузки на протяжении длительного времени приводят к воспалению межпозвоночного диска и его изнашиванию, выпячиванию позвонка, болям в области спины, что влечет появление грыжи.
Частой причиной возникновения заболевания становится искривление позвоночника, возникающее из-за его неправильного положения. При искривлении позвоночника одна его сторона получает большее давление, чем другая, смещается ядро позвоночного диска, приводящее к разрыву фиброзного кольца, и впоследствии – к возникновению грыжи и операции по ее удалению.
Помимо указанных причин, существует еще несколько факторов, приводящих к заболеванию:
- лишний вес;
- остеохондроз;
- слабые мышцы спины;
- травмы позвоночника;
- вредные привычки;
Эффективность йогатерапии при грыжах спины
Современная медицина научно доказала эффективность йоги при грыже позвоночника, в том числе пояснично-крестцовой его части. Долгое время йоге отводилась только профилактическая роль, она ставилась в один ряд с лечебной физкультурой, в последние же годы врачи однозначно признают высокий терапевтический эффект ежедневных занятий, делая йогу одним из пунктов лечения пациента.
Грамотно составленный лечебный комплекс упражнений и асан помогает укрепить мышечный корсет, за счет чего снижается давление позвонков друг на друга, освобождаются защемленные нервные окончания. Крепкие мышцы спины приносят двойную пользу – помимо ослабления давления позвонков они останавливают межпозвоночные дегенеративные процессы в других частях позвоночника, предотвращая развитие шейного остеохондроза, грыж и протрузий.
Асаны, рассчитанные на растягивание позвоночника, улучшают физическую составляющую этой области – они высвобождают зажатые нервные окончания и кровеносные сосуды, восстанавливая кровоснабжение во всего его отделах. Равномерная циркуляция крови вокруг позвоночного столба приводит к оттоку лимфы и восстановлению хрящей.
Важной частью лечения любого заболевания является устранение невроза из-за его проявления. Больной позвоночник доставляет человеку множество неудобств – снижается его подвижность, постоянная боль лишает человека сна, он становится раздражительным. Йога помогает бороться и с этим проявлением недуга. Она, помимо прочего, благотворно влияет на нервную систему – снимает стресс, раздражительность, беспокойство, дарит позитивный настрой и умиротворение.
Йога делает позвоночник гибким и выносливым, укрепляет его функции, позволяя человеку избавиться от мучающей боли и начать жить полноценной жизнью. Выявленное на начальной стадии заболевание можно остановить в развитии, “заморозить” на долгие годы разрушение хрящевой ткани, усилить эффект медикаментозной терапии.

Техника выполнения асан.
Йога — это сочетание духовных практик с особыми физическими упражнениями, которые благотворно влияют на деятельность организма. В качестве лечебной практики стоит рассматривать только физические упражнения, выбрав из них те, которые направлены на восстановление работы позвоночника и укрепление мышечного корсета спины.
Врачи отмечают несколько правил, позволяющих заниматься йогой даже при ярко выраженных проявлениях грыжи:
- выполнять упражнения, или асаны, можно лишь при отсутствии болевых ощущений;
- начинать упражнения следует с самых простых асан, постепенно повышая уровень сложности;
- заниматься йогой нужно на ежедневной основе, это образ жизни, направленный на улучшение ее качества, поэтому резко прекращать занятия не стоит;
- важно избегать динамических действий с позвоночником – не нужно прыгать или падать на спину, стоит избегать травмоопасных ситуаций;
- дыхание является важной частью выполнения асан – оно не только насыщает организм кислородом, но и укрепляет нервную систему;
- йога не призвана лечить позвоночник. Это образ жизни, который предотвращает развитие тяжелых заболеваний в будущем;
- начиная занятия со статичных спокойных упражнений, заканчивать их стоит так же спокойно. Использовать для этого удобно позу шавасана, которая является своеобразным “входом” в йогический комплекс и “выходом” оттуда.
Асаны, подходящие для лечения грыжи в пояснице.
Ардха Шванасана
Это упражнение нужно делать стоя у стены.
- Подойдите к шкафу или стене на расстояние метра, повернитесь к ним лицом.
- Наклонитесь и прикоснитесь к ней руками, важно не наклоняться ниже уровня груди.
- Плавно вдыхая и выдыхая, медленно опускайтесь вниз, перемещая руки по стене.
- Вдыхая, тяните позвоночник, а выдыхая – втягивайте его.
- На вдохе вернитесь в исходное положение.
- Сделайте несколько повторов с перерывами между ними.
Собака мордой вниз
Эта асана предназначена для расслабления мышц поясничного отдела и медленного растяжения мышц вокруг позвонков.
- Ровно встать на коврике, наклониться вниз, коснувшись пальцами пола.
- Встаньте на носочки, не отрывая рук от коврика.
- Вернитесь в первоначальное положение.
- Перенесите вес на пятки, оставаясь в том же положении.
Находиться в такой асане необходимо 30-60 секунд, возвращаться в положение стоя нужно постепенно, не делая резких движений.
Супта Падангуштхасана
Этот комплекс выполняется, лежа на специализированном резиновом коврике.
- Лягте на коврик, расслабьтесь, плечи прижмите к полу.
- На ступню левой ноги накиньте эластичную петлю, возьмите ее конец в левую руку.
- Поднимите руку с петлей вверх, колено согните и отведите в сторону (левую ногу влево, правую – вправо). Зафиксируйте ее в таком положении от 5 до 30 секунд, а затем верните назад.
- Повторите упражнение с другой ногой.
Бхарадваджасана на стуле
Это одна из тех асан, которую легко выполнять в любом удобном месте, ведь для нее нужны только стул и полное спокойствие!
- Сядьте на стул и повернитесь боком, прижав одно бедро к спинке стула.
- Ягодичные мышцы не должны отрываться от сиденья стула.
- Вытянитесь вверх, отводя плечи назад.
- Стопы, а также колени находятся на месте без движения.
- Выдыхая повернитесь лицом к спинке стула, держась за нее кистями рук.
- Вдыхая вернитесь в исходное положение.
- В каждой позе необходимо задерживаться не более 30 секунд.
- Повторите асану, пересаживаясь на другую сторону стула.
Шавасана
Комплекс упражнений необходимо заканчивать именно этой асаной, так как она помогает расслабиться и снять напряжение с мышц.
- Лягте на коврик лицом вверх.
- Руки и ноги немного отведите в стороны, на сорок пять градусов (значение относительно, определяется на глаз).
- Расслабьте шею, голова должна находиться на одной линии с позвоночником.
- Медленно и максимально глубоко вдыхайте, стараясь делать это не легкими, а животом. Втягивайте воздух и направляйте его к пупочному центру. Это самая важная часть упражнения – дыхание животом насыщает организм кислородом.
- Избавьтесь от посторонних мыслей, сконцентрируйтесь на вдохе и выдохе, следите за тем, как воздух попадает в легкие и освобождается из них.
В шавасане необходимо находиться не менее пяти минут. Максимального времени пребывания в такой позе не указано, важно помнить, что в любой асане нельзя спать.

Польза йоги при заболеваниях позвоночника
Как уже говорилось, пользу йоги в лечении грыж пояснично-крестцового отдела позвоночника ученые-медики доказали научно, после чего ее стали использовать как часть лечебного процесса. В ходе ежедневного выполнения упражнений человек учится чувствовать свое тело, приводит мышцы и позвоночник в норму, укрепляет мышечный корсет, избавляется от стресса. Именно такой комплексный подход необходим при лечении грыжи.
Одни только физические упражнения не могут восстановить костную и хрящевую ткань, они способны остановить развитие болезни, предотвратить появление новых грыж в других отделах позвоночного столба.
Важно помнить, что такая гимнастика для больного должна стать образом жизни, ежедневным ритуалом, проводить который нужно в полной тишине и спокойствии.
Многочисленные отзывы людей, занимающихся йогой, показывают, что она возвращает позвоночник в естественное положение, данное ему природой, а крепкие мышцы спины не дают ему искривиться вновь.
Противопоказания к выполнению асан
Несмотря на положительное влияние йоги на позвоночник, нужно помнить, что абсолютно безвредна она только для здорового человека. Упражнения для людей с заболеваниями позвоночника имеют ряд ограничений и особенностей. Йогой ни в коем случае нельзя заниматься, если:
- Человек испытывает сильную боль в спине;
- В одной или нескольких частях тела чувствуется покалывание или онемение;
- На спине имеются открытые раны;
- Если в ногах чувствуется сильная слабость или дрожь.
- Появляется “стреляющая” боль, отдающая в конечности.
Категорически запрещается выполнять асаны при употреблении болеутоляющих средств. При занятии йогой важно чувствовать тело, его сигналы и ощущения, тем более, что обезболенный участок легко травмировать.
Головокружения и головная боль также являются противопоказанием к йоге – первое свидетельствует о нарушении кровообращения, а второе состояние не позволит должным образом сконцентрироваться на упражнении.
Йогой, как и спортом, нельзя заниматься сразу же после приема пищи. В это время желудку нужно дать возможность переварить пищу, не отвлекая организм на физические нагрузки. Оптимально делать упражнения утром после пробуждения, или вечером перед сном. Обязательным условием для выполнения асан следует считать то, что их нельзя практиковать в кровати. Удачный вариант тренировки на полу — поверхность для занятий должна быть твердая и ровная, без перегибов и швов.
Распределение нагрузки
Несмотря на широкое распространение классов йоги в фитнес – и оздоровительных центрах, программу занятий для больных с грыжей должен составлять только лечащий врач. Каждый случай повреждения позвоночника уникален, и только врач-хирург, опираясь на данные исследований скажет, какие из упражнений можно делать, а какие нельзя.
Все упражнения на растягивания нужно делать максимально медленно, следя за ощущениями в теле и избегая боли. Если же в какой-то момент появляется сильный дискомфорт и резкая боль, нужно тут же прекратить выполнение асаны и принять исходное положение. В случае повторения болевых ощущений необходимо незамедлительно обратиться к своему лечащему врачу за консультацией.
Как и при выполнении любых физических упражнений, у новичка в первые дни занятий могут возникнуть боль в мышцах и их малоподвижность. В этом нет ничего страшного – организм, лишенный постоянных физических нагрузок должен какое-то время приспосабливаться к новому образу жизни. При ощущении потягивания и ноющей боли в мышцах сократите время пребывания в асане, облегчите курс, выбирая сначала только самые легкие упражнения, постепенно увеличивая их продолжительность.
Грамотный подход, терпение, умение слушать свое тело станут верными помощниками в лечении грыжи пояснично-крестцового отдела, укрепят соседние мышцы и вернут позвоночнику былую гибкость, помогут избежать оперативного вмешательства.
mystroimmir.ru
Йога при грыже позвоночника пояснично-крестцового и шейного отдела
Эффективность йоги давно доказана. Выполнение ее имеет свои особенности. Практика доступна не только тем, кто давно знаком с техниками ее исполнения, но также и новичкам. Как и у любых физических нагрузок, она имеет свои противопоказания.
Особенности применения асан позволяют использовать технику в любых условиях, в том числе дома. Поэтому для тех людей, которые имеют ограниченное время, но хотят заниматься своим здоровьем и физическими упражнениями, йога будет как раз кстати.


Она может выполняться при некоторых заболеваниях позвоночника, тогда как при других некоторые ее техники будут запрещены.
Содержание статьи
Йога как профилактика и лечение спинных грыж
Протрузии и другие проблемы в позвоночнике достаточно частое явление. Они нередко появляются бессимптомно. На начальных стадиях патология практически не беспокоит человека. Но постепенно начинают появляться болевые ощущения и некоторые другие симптомы.
Йога при грыже может выполняться, однако следует помнить, что необходимо соблюдать предельную осторожность, чтобы не навредить больной спине. Многие асаны направлены не только на укрепление здоровья, но также и на лечение многих заболеваний.
Йога для позвоночника должна выполняться с грамотным подходом, особенно тем, у кого имеются грыжи. Движения скоординированы, медленные и плавные. Йога при грыже может выполняться для любого отдела спины, также как и общей направленности.
Грыжа позвоночника возникает в результате травмирования или смещения ядра диска. Такое выпирание способствует сдавливанию нервных окончаний, в результате чего человек чувствует сильный дискомфорт не только в спине, но зачастую и в конечностях.


Важно начать выполнение асан на начальной стадии появления патологии, поскольку тяжелые степени заболевания могут потребовать серьезного лечения, а иногда и хирургического вмешательства, после которого будут на длительное время запрещены многие физические упражнения.
Очень распространены заболевания позвоночника у беременных женщин. Поэтому им очень важно начать заниматься как можно раньше, возможно на начальных сроках беременности при разрешении лечащего врача.
Особенности выполнения асан при спинных грыжах
Йога при грыже позвоночника разрешена, однако она имеет свои особенности. При грыже рекомендовано выполнение только самых основных и не сложных асан. Существуют специальные упражнения, которые предназначены как раз для людей с болезнями позвоночного столба.
Выполнение асан при спинных грыжах требует контроля практикующего специалиста, чтобы он смог следить за правильность их исполнения. Многие люди отмечают улучшение состояния организма уже через месяц после применения некоторых асан. Важное правило — регулярность занятий. Только при постоянной работе возможен существенный оздоровительный эффект. Доступными асанами при подобных патологиях считаются:
Основные асаны используются для общего укрепления организма. А есть специальные асаны, которые направлены именно на зону спины и позвоночник.


Очень важно не создавать искусственную излишнюю нагрузку на позвоночник. При исполнении асан необходимо следить за своим состоянием и контролировать движения.
Меры предосторожности и противопоказания
Йога при грыже должна выполняться максимально мягко. Нельзя совершать резких движений и асан, которые подразумевают быстрых переходов из позиции в позицию. Если человек чувствует сильные боли в спине, лучше воздержаться от выполнения упражнений.
Если во время упражнения появились внезапные сильные или ноющие боли, то необходимо прекратить занятие или снизить его интенсивность. Во время выполнения асан следует придерживаться плавных переходов из позиции в позицию, а также следить за тем, чтобы спина была достаточно ровная.
Именно утром люди с проблемами позвоночника чувствуют максимальный дискомфорт, поэтому в это время желательно и практиковаться. Йога подразумевает плавные размеренные движения, что позволяет спине прийти в хорошее состояние за довольно короткие сроки.
Тренироваться запрещено на полный желудок, но натощак выполнять асаны также не рекомендуется. Необходимо придерживаться временного интервала после приема пищи около 2 — 3 часов. Во время занятия следить за самочувствием. Если в спине появляется напряжение, лучше всего прекратить упражнения.
Комплексы для позвоночника должны выполняться в расслабленном состоянии. Помимо этого следует избегать занятий во время болезни, при высокой температуре, головных и суставных болях.
Упражнения для позвоночника должны выполняться под строгим контролем практика. Если человек использует асаны самостоятельно в домашних условиях, то необходимо предварительно изучить правильность выполнения техники.
Йога и профилактика заболеваний спины
Занятия помогают не только при уже имеющихся заболеваниях, но также является отличной профилактикой многим недугам. Так, например, при проблемах позвоночника многие асаны значительно улучшают состояние человека. А у людей, которые не имеют проблем со спиной, они являются отличной профилактикой их появлению.
Регулярные занятия способствуют снятию болевого синдрома при чрезмерных физических нагрузках, в том числе и спины. Люди, которые чувствуют частую усталость после тяжелого трудового дня, а также имеют некоторые дефекты, такие как сколиоз, остеохондроз и другие, должны регулярно практиковать хотя бы некоторые асаны, чтобы эти болезни не переросли в более тяжелые патологии.
Комплексы упражнений стимулируют кровообращение в зажатых участках спины. Во время дня не все мышцы на теле человека подключены к работе. Есть и такие, которые в ней практически не участвуют. В связи с этим в данных местах нередко появляются зажимы, особенно если человек не занимается физической деятельность. Практика будет отличной профилактикой появления недугов в этих зонах.
Насколько эффективны занятия йогой при позвоночной грыже
Развитие патологии позвоночного столба способно привести к ряду осложнений. В следствии особенностей образа жизни, многие люди приобретают заболевания позвоночника: остеохондроз и другие отклонения. Они поддаются лечению медикаментами и регулярными упражнениями.
Заниматься йогой при грыже позвоночника разрешено, но следует быть предельно осторожными. Занятия йогой значительно улучшают самочувствие человека. Многие отмечают снятие болевого синдрома при позвоночной грыже и устранение скованности движений. Следует помнить, что занятия возможны только при разрешении лечащего врача, поскольку тяжелые формы заболевания требуют контроля специалиста.
В случае появления каких-либо неприятных симптомов во время выполнения асан, необходимо прекратить занятия и отложить их на некоторое время. Для того, чтобы эффект от йоги был максимальным, следует правильно питаться, чтобы обеспечить внутренние органы необходимым количеством питательных веществ.
При регулярных занятиях избавиться от проблемы возможно уже через несколько месяцев. Однако, при болезни средней степени тяжести такая терапия может немного занянуться, но в основном, лечение занимает не более года. После чего возможно продолжать заниматься, чтобы поддерживать эффект.
Йога при грыжах различной локализации
Очень важно соблюдать баланс при выполнении любых асан. Помимо этого, не рекомендуются перевернутые асаны, а также те, которые подразумевают слишком резких переходов и чрезмерных вытяжений и прогибов.
Проблема может появиться в любом отделе позвоночника. В зависимости от того, в каком отделе она размещена, существуют определенные органичения в исполнении некоторых асан. Так, например, при проблемах в поясничном секторе следует воздерживаться от асан, требующих чрезмерного вытяжения позвоночника. В шейном — нельзя выполнять резкие движения головой.
Йога при грыже шейного отдела позвоночника
Чтобы устранить неприятные симптомы, лучше всего подходят следующие асаны:
Данные асаны направлены на снятие напряжения в шее. Йога при грыже позвоночника должна выполняться предельно осторожно. Если грыжа располагается в шейном отделе, то следует большое внимание уделить положению головы во время практики.
Для лечения грыжи в шейном отделе нередко используются другие дополнительные методы лечения, такие как физиолечение, медикаментозная терапия. Они могут использоваться в комплексе с йогатерапией.
Йога для грудного отдела позвоночника
Данная патология нередко появляется именно в грудном отделе. В этом месте ее появление обусловлено специфическим образом жизни, наличием сколиоза и недостаточных нагрузок. При заболеваниях грудного отдела позвоночника могут выполняться следующие асаны:
Они направлены на укрепление мышц, а также на снятие болевых ощущений в данном отделе. Они максимально сбалансированы для того, чтобы их исполнение было доступно людям с проблемами в грудном отделе.
Йога при грыже пояснично-крестцового отдела позвоночника
Наиболее тяжелыми обычно бывают грыжи в поясничном отделе позвоночника. Поскольку их лечение затруднено необычным расположением, то и к йоге при данной проблеме следует отнестись с особенной внимательностью. Доступны для исполнения следующие асаны:
- супта падангуштхасана;
- ардха шванасана;
- адхо мукха шавасана.
Данные асаны направлены на расслабление поясницы. При их выполнении необходимо следить за тем, чтобы спина была максимально ровной и не было чрезмерного напряжения в других отделах позвоночника.
Йога при межпозвоночной грыже
Межпозвонковая грыжа — достаточно распространенное явление как среди людей зрелого возраста, так и среди молодежи. В последнее время участились случаи возникновения данной патологии. Вероятно, это связано с образом жизни и сидячей работой. Патология может появиться в любом отделе позвоночника.
Для лечения проблемы отлично подходят асаны:
Для того, чтобы выполнить комплекс упражнений при данном недуге, можно выполнять как базовые, так и второстепенные асаны, комбинируя и сочетая их между собой.
Йога при протрузии поясничного отдела позвоночника
Изначально формируется протрузия, после уже может появиться и более серьезная проблема, при несвоевременно начатом лечении. Однако, протрузия у человека может находиться долгие годы. Йогатерапия направлена на снятие напряжения и расслабление данной зоны, а также на освобождение зажатых нервных окончаний, в результате появившейся проблемы.
При позвоночной грыже в этом отделе разрешены следующие асаны:
Данные позиции позволяют расслабить поясничный отдел и разгрузить зажатые нервные окончания. Выполнять асану необходимо в расслабленном состоянии, не напрягая мышцы других отделов спины.
Когда нельзя заниматься йогой
Практика может использоваться не только для лечения, но также и для профилактики многих патологий, в том числе и позвоночного столба. При имеющихся патологиях нельзя заниматься йогой во время сильных болей. Помимо этого, следует воздержаться от любых физических нагрузок во время болезней, при высокой температуре.
Йога при протрузии и грыже должна быть очень мягкой, движении координированными и плавными. Резкие движения полностью исключаются также как и резкие переходы.
Асаны подходящие для лечения грыжи в пояснице
Чтобы излечить патологии поясничного отдела, самыми распространенными являются асаны урдхвахастасана и баддха конасана. Они совершенно разные в исполнении, однако, имеют общую направленность — снятие болей и напряжения в поясничном отделе.


Комплекс упражнений должен подбираться индивидуально, поскольку нередко грыжа имеет ряд сопутствующих заболеваний, при которых некоторые асаны будут запрещены. Поэтому перед тем, как приступить к асанам, особенно новичкам, необходимо получить консультацию специалиста, чтобы предупредить появление возможных осложнений.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
yoga24.info
Йога при грыже пояснично крестцового отдела позвоночника
В современном мире йога считается не просто хорошим методом лечебной физкультуры для опорно-двигательного аппарата. Йога — это прекрасное сочетание одновременной, гармоничной работы физического и духовного, работы тела и сознания. Йога необходима для того, чтобы снять напряжение, чтобы максимально расслабиться и восстановиться. Упражнения йоги — отличное стимулирующее средство. Помимо этого, многие специалисты уверенно отмечают, что занятия йогой являются еще одним успешным методом для лечения и профилактики болезней позвоночного столба, в частности пояснично-крестцового отдела.

Пояснично-крестцовый отдел позвоночника
Наиболее часто межпозвонковые грыжи, а также протрузии, появляются именно в пояснично-крестцовом отделе позвоночного столба. Такая закономерность связана с частыми, чрезмерными нагрузками на этот отдел позвоночника. Регулярные нагрузки на пояснично-крестцовый отдел способствуют выпячиванию дисков, образуя протрузии. Чем сильнее и интенсивнее нагрузки, тем больше размер протрузии. В этой ситуации не выдерживает фиброзное кольцо межпозвонкового диска и оно разрывается. Так появляется межпозвоночная грыжа. Кроме чрезмерных физических нагрузок на поясницу, появлению межпозвоночной грыжи способствуют различного рода травмы и нарушения.
Читайте также: йога при остеохондрозе шейного отдела
Йога при грыже пояснично крестцового отдела позвоночника
Если есть данная проблема, то может ли помочь йога при грыже пояснично крестцового отдела позвоночника? Ответить на этот вопрос утвердительно на все сто процентов невозможно. Убрать грыжу в области пояснично-крестцового отдела при помощи йоги не представляется возможным. Межпозвоночная грыжа — патологический разрушительный процесс. Если существует опухоль межпозвоночных дисков, то в этой ситуации речь идет только об оперативном вмешательстве.
Польза йоги лишь в том, что она может предотвратить выпадение грыжи. Занятия йогой не плохо помогают в период до операции, и разумеется, в период реабилитации. Поэтому полностью исключать йогатерапию из комплексного лечения не стоит, тем более, если лечащий врач рекомендует такие занятия.
Не следует забывать о том, что положительный результат от занятий йогой возможен при правильном и точном выполнении всех упражнений (асан). Иначе может наблюдаться противоположенный результат, вместо пользы — вред для здоровья пациента.
Лечащие врачи настоятельно советуют заниматься йогой в присутствии мастера. Мастер всегда даст необходимые рекомендации, и научит правильно выполнять все асаны.
Какие асаны могут быть рекомендованы
В каждом отдельном случае асаны подбираются индивидуально. Ведь многое зависит от протекания болезни, от возраста пациента и его общего состояния организма. Все упражнения выполняются спокойно, не торопясь, мягко, они должны быть щадящими, чтобы не ухудшить самочувствие пациента. Примерными упражнениями при грыже пояснично-крестцового отдела могут быть:
- Асана, поза которая называется — Тадасана (снимает болевые ощущения).
- Облегчить имеющиеся симптомы поможет поза Врикшасана.
- Чтобы не допустить дальнейшего выпадения грыжи прибегают к положению тела — Баддха Конасана.
- При грыже пояснично-крестцового отдела необходимо снизить давление на нервные узелки, расположенные в этом отделе, и таким образом снять боль. Для этого предлагается асана — Урдхва Мукха Шванасана.
- Вирабхадрасана. Эффективная поза для того, чтобы не допустить защемления. Ведь, очень часто при межпозвоночных грыжах происходит защемление нервов, что приводит к различным нарушениям и сильным болевым ощущениям.
Кроме вышеперечисленных асан практикуются такие позы, как Уттхита Триконасана, Шавасана, Урдхвоттанасана и другие на усмотрение мастера.
Советы мастера
Как и любые лечебные упражнения при выполнении которых требуется соблюдать основные правила, так и йога имеет свои советы и рекомендации, абсолютно для всех и каждого, кто занимается йогой, особенно для тех, кто имеет грыжу пояснично-крестцового отдела.
Итак, принципы йоги для пациентов с диагнозом — межпозвоночная грыжа пояснично-крестцового отдела позвоночного столба:
- Занятия йогой в период обострения заболевания исключаются.
- Упражнения на укрепление выполняются после того, как полностью исчезнут болевые ощущения и другие симптомы. А до этого момента основная цель занятий — растяжение позвоночного столба.
- Ухудшение самочувствия пациента — повод для того, чтобы прекратить занятия.
- Нагрузка увеличивается постепенно.
- В начале занятий все упражнения простые, не сложные, не требующие много сил и энергии, все должно быть максимально щадящим, уравновешенным.
- Дыхание во время выполнения асан спокойное, обычное, не прерывистое .
- Нельзя забывать о расслаблении, одном из главных принципов йоги. Поэтому все занятия заканчиваются именно этим упражнением, помогающим оставаться в спокойном, приятном состоянии.
Кому занятия йогой противопоказаны
Безусловно, занятия йогой имеют ряд противопоказаний. Поэтому, для всех, кто желает заниматься этой практикой нужно знать кому не стоит прибегать к занятиям. Нужно еще раз обозначить, что при грыжах, или других имеющихся заболеваниях позвоночника и внутренних органов, самостоятельно принимать решение о занятиях йогой нельзя. Ведь йога способна не только помогать, но она может и нанести огромный вред, при определенных ситуациях. Следует получить назначение доктора для занятий, если нет на то противопоказаний.
- Острый период заболевания.
- Постоянные сильные боли.
- Повышенная температура тела.
- Скованность движений.
- Плохое самочувствие.
- Психические заболевания.
- Острые заболевания внутренних органов.
- Гипертония.
- Злокачественные новообразования.
- Артриты.
- Инфекции головного, или спинного мозга.
- Тяжелые болезни крови.
- Лестничные смещения позвонков.
Читайте также: йога для укрепления мышц спины и позвоночника
Перечень противопоказаний может быть и больше. Поэтому перед тем, как принимать решение о занятиях йогой, следует в обязательном порядке получить разрешение специалиста.
Если у пациента диагностирована грыжа пояснично-крестцового отдела, то не стоит использовать йогу, как единственное средство борьбы с патологией. Ведь болезнь очень серьезная, требующая хирургического вмешательства. Здесь йога сама по себе бессильна, а ели вдобавок неумело выполнять упражнения, то ситуация лишь усугубится значительным повреждением позвоночного столба.
После операции, когда наступит период реабилитации лечащий врач рекомендует йогу для постепенно восстановления мышечного тонуса естественного корсета. Кроме этого, йога будет полезна в этот период, чтобы избежать появления возможных рецидивов. Это хорошие профилактические меры после операции.

Лечение межпозвоночной грыжи крестцового отдела будет успешным, при условии, что оно будет комплексным. Речь идет о медикаментозном лечении, о физиотерапевтических процедурах, о ЛФК, лечебном массаже, о йоге, и о других методах, способных справиться с патологией. Важно не запускать болезнь, и при ее появление во время начать лечение.
Будьте здоровы!
nebolytspina.ru
Лечим поясничную грыжу при помощи йоги
Бернар Макфадден, которого по праву называют «отцом» физической культуры, часто говорил, что каждый человек настолько молод, насколько молод его позвоночник. И это действительно так. Позвоночник – это стержень человека, стержень его здоровья. Не зря в йоге, один из 3 важных биоэнергетических каналов, сушумна нади проходит именно по позвоночному столбу.
На сегодняшний день мало кто из людей может похвастаться прекрасной осанкой и абсолютно здоровым позвоночником, и это неудивительно: блага цивилизации и современный образ жизни лишают нас подвижности. Мы все чаще пользуемся транспортом, а не ходим пешком, когда нам нужно куда-то добраться, сидим перед компьютером по 8 часов в день, а не делаем гимнастику Все это приводит к тому, что мышцы позвоночника постепенно атрофируются. Малейшая нагрузка будет чревата травмой. Поэтому многие современные люди сталкиваются с такой проблемой, как грыжа позвоночника.
Чаще всего встречается грыжа поясничного отдела, это широко распространенная патология позвоночника. Однако она же оказывается самой отзывчивой к практике йоги. Йогические техники могут значительно улучшить состояние человека при этом недуге, но только при одном условии, если практика выстроена правильно. Несмотря на то, что все асаны йоги призваны укрепить тело, не все асаны одинаково полезны, если речь идет о грыжах позвоночника. Вот несколько рекомендаций, что нужно исключить из вашей практики и какие асаны не выполнять, даже если очень хочется и они у вас прекрасно получаются:
- Глубокие наклоны вперед к прямым ногам. При грыжах поясничного отдела исключаем из своей практике пашчимотанасану, падангуштхасану, джану-сиршасану и подобные им асаны. Упражнения, в которых ноги сохраняются прямыми, дают сильную нагрузку на межпозвонковый диск, способствуя тем самым увеличению грыжи.
- Глубокие прогибы. Убираем из практики прогибы, в которых для усиления используются руки. К таким асанам относятся: бхуджангасана, капотасана, дханурасана, чакрасана.
- Скрутки. Не рекомендуется выполнять асаны, в которых есть скручивающие элементы сидя и стоя. Поэтому заменяем скрутки стоя и сидя на скручивания лежа.
- Прыжки. Пробросы ног. Отбросы и пробросы ног вперед выглядят, бесспорно, очень эффектно и являются неотъемлемой частью практики в таком направлении, как аштанга виньяса например. Но при грыжах мы, к сожалению, убираем подобные элементы.
А что же тогда можно и нужно делать, чтобы не только не навредить своему позвоночнику, но и принести пользу и улучшить его состояние.
- При грыже крестцового отдела позвоночника очень полезными являются различные тракционные техники. Сюда относятся такие асаны как: шашанкасана, адхо мукха вирасана, адхо мукха шванасана при помощи ремня (ремень располагается поперёк таза на уровне паховых складок и крепится к шведской стенке или крюкам, если таковы имеются), уткатасана (ее также лучше выполнять с помощью ремня, для достижения лучшей тракции).
- Не забываем про пресс. При грыжах крестцового отдела позвоночника стоит обратить внимание на мышцы брюшного пресса, так как именно они обеспечивают фиксацию поясничного отдела позвоночника, для их укрепления лучшим образом подходит ардха навасна
- Марджариасана. Одна из самых йогатерапевтических асан. Вариаций выполнения марджариасаны довольно много: это и стандартный вариант (чередование прогибов и скруглений позвоночника в ладонно-коленной позиции), и вариант с поднятием поочередно ноги и приведением ее затем ко лбу с согнутым коленом, так же можно выполнять марджариасану в коленно-локтевой позиции. Желательно чередовать различные варианты выполнения марджариасаны с шашанкасаной.
- Корректируем осанку. Большое значение для успешной терапии грыжи является работа над правильной осанкой. Поэтому асаны, входящие в комплекс должны учитывать особенности вашей осанки и корректировать ее.
- Учимся расслабляться. Для успешной терапии грыжи позвоночника стоит уделить внимание не только работе мышщ, но и их расслаблению, поэтому каждый раз заканчиваем комплекс упражнений глубокой и качественной шавасаной. Усилить йогатерапевтический эффект шавасаны можно при помощи использования ароматерапии, приятной музыки и т.д. Обязательно используйте во время выполнения шавасаны различные вспомогательные элементы: пропсы, одеяла, болстеры, в зависимости от особенностей вашей осанки.
Фото: stretchylicious/instagram.com
yogajournal.ru



 Шейный гиперлордоз выражается в чрезмерной вогнутости вперёд. Патология развивается в основном из-за неправильной осанки или при сильных нагрузках на шею во время трудовой деятельности. Заболевание опасно осложнениями, которые в дальнейшем могут привести к тяжёлым последствиям.
Шейный гиперлордоз выражается в чрезмерной вогнутости вперёд. Патология развивается в основном из-за неправильной осанки или при сильных нагрузках на шею во время трудовой деятельности. Заболевание опасно осложнениями, которые в дальнейшем могут привести к тяжёлым последствиям.
 Гиперлордоз шейного отдела отличается характерными признаками. Это объясняется тем, что по этой области проходят важные пути к мозгу. Они обеспечивают доставку кислорода и питательных веществ, а также удаляют продукты распада.
Гиперлордоз шейного отдела отличается характерными признаками. Это объясняется тем, что по этой области проходят важные пути к мозгу. Они обеспечивают доставку кислорода и питательных веществ, а также удаляют продукты распада. Лечение гиперлордоза шейного отдела заключается в комплексе разных воздействий на заболевание. Для получения положительного результата, коррекцию следует начинать как можно раньше.
Лечение гиперлордоза шейного отдела заключается в комплексе разных воздействий на заболевание. Для получения положительного результата, коррекцию следует начинать как можно раньше.


















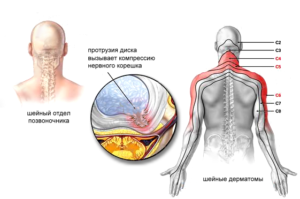




















 В шейном отделе есть физиологические изгибы позвоночника, благодаря которым он может выдерживать физические нагрузки.
В шейном отделе есть физиологические изгибы позвоночника, благодаря которым он может выдерживать физические нагрузки. Лордоз это естественный изгиб (физиологический) в шейном и поясничном отделе позвоночника. Нормой является природная выгнутость, которая не превышает 40 градусов. Такое строение изгиба позволяет всему позвоночному столбу выдерживать давление на позвонки во время движения или выполнения физических нагрузок.
Лордоз это естественный изгиб (физиологический) в шейном и поясничном отделе позвоночника. Нормой является природная выгнутость, которая не превышает 40 градусов. Такое строение изгиба позволяет всему позвоночному столбу выдерживать давление на позвонки во время движения или выполнения физических нагрузок. Если у пациента шейный лордоз сохранен — можно утверждать, что вся нагрузка на позвоночный столб распределена правильно, и человек чувствует себя комфортно. Естественная выгнутость не представляет опасности для здоровья и не спровоцирует при физических нагрузках патологических изменений.
Если у пациента шейный лордоз сохранен — можно утверждать, что вся нагрузка на позвоночный столб распределена правильно, и человек чувствует себя комфортно. Естественная выгнутость не представляет опасности для здоровья и не спровоцирует при физических нагрузках патологических изменений. Для данной стадии характерны сильные боли и нарушения в осанке. Причиной является изменение размеров или формы позвонков шейного отдела, патологические процессы в опорно-двигательном аппарате. Позвонки сильно смещаются вперед, а их основания расходятся веерообразно.
Для данной стадии характерны сильные боли и нарушения в осанке. Причиной является изменение размеров или формы позвонков шейного отдела, патологические процессы в опорно-двигательном аппарате. Позвонки сильно смещаются вперед, а их основания расходятся веерообразно. После диагностических процедур пациентам назначают комплексное лечение. Это использование лекарственных препаратов:
После диагностических процедур пациентам назначают комплексное лечение. Это использование лекарственных препаратов:




 В наше время, в силу малоподвижного образа жизни, возникает все больше проблем со здоровьем, самые распространённые – искривления позвоночника. У здорового человека он должен быть в форме буквы S, иметь изгибы вперед, которые называются лордозы, и назад — кифозы.
В наше время, в силу малоподвижного образа жизни, возникает все больше проблем со здоровьем, самые распространённые – искривления позвоночника. У здорового человека он должен быть в форме буквы S, иметь изгибы вперед, которые называются лордозы, и назад — кифозы. Разминка. Перед каждым занятием необходимо подготовить мышцы и суставы к последующей нагрузке: нужно выполнить лёгкую разминку – неглубокие повороты всех суставов.
Разминка. Перед каждым занятием необходимо подготовить мышцы и суставы к последующей нагрузке: нужно выполнить лёгкую разминку – неглубокие повороты всех суставов. Укрепление мышц. Сядьте на стул, спина прямая, колени согнуты под прямым углом, а ступни стоят на ширине таза. Руки заведите за голову и соедините в замок. Начинайте как бы толкать ладони затылком, напрягая руки и не сдвигая ладони. Время напряжения – от 40 секунд до 2 минут.
Укрепление мышц. Сядьте на стул, спина прямая, колени согнуты под прямым углом, а ступни стоят на ширине таза. Руки заведите за голову и соедините в замок. Начинайте как бы толкать ладони затылком, напрягая руки и не сдвигая ладони. Время напряжения – от 40 секунд до 2 минут.
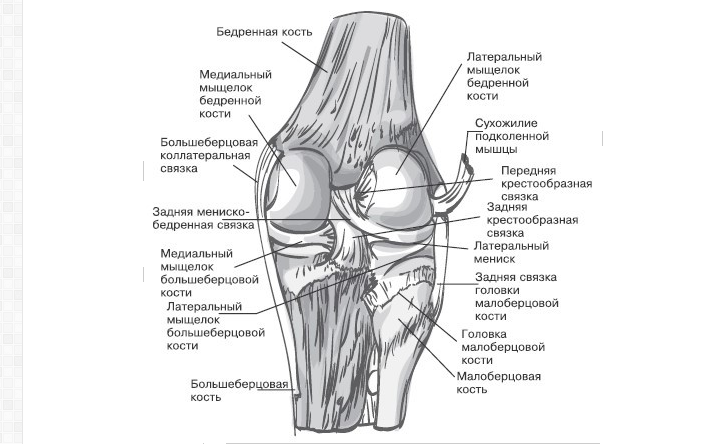
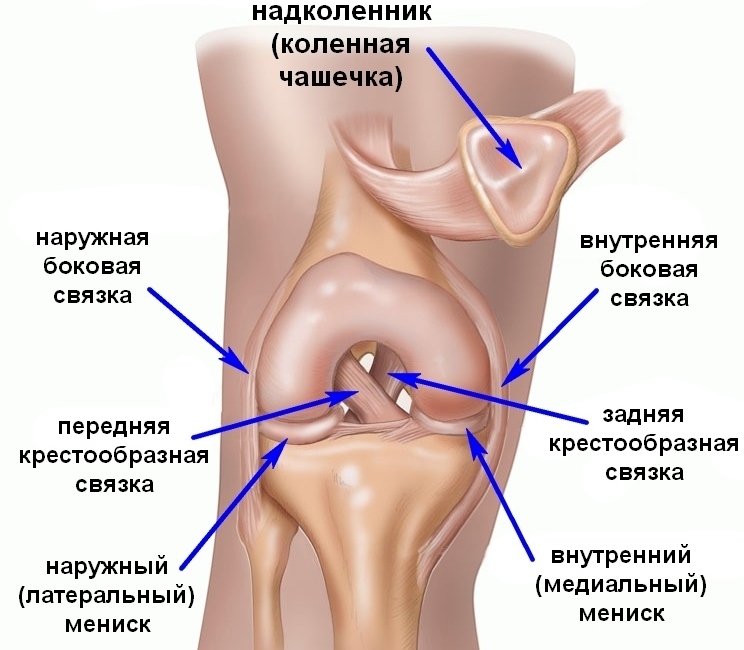
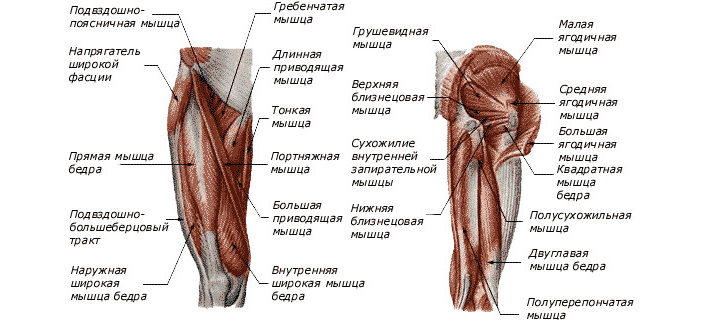
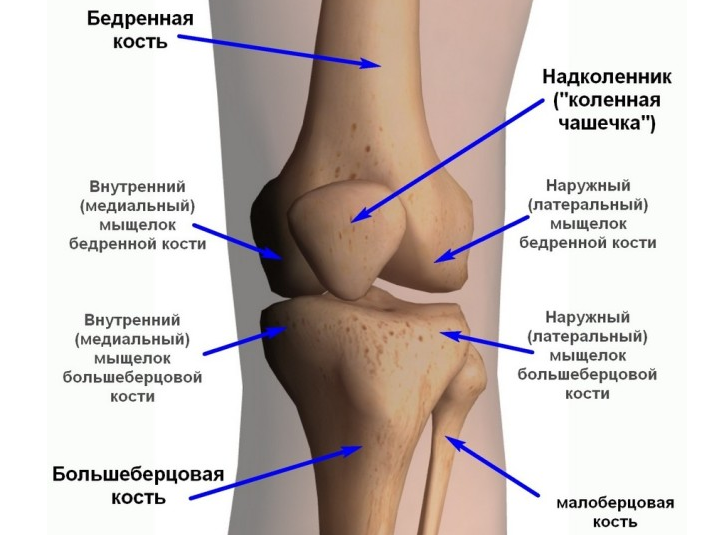
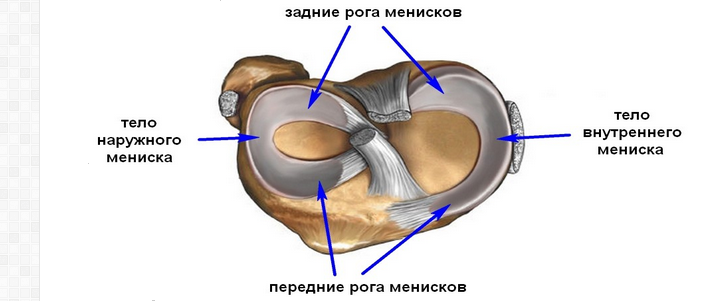
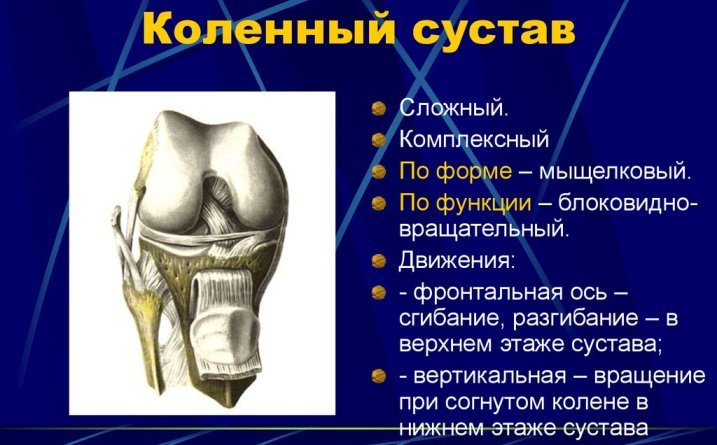
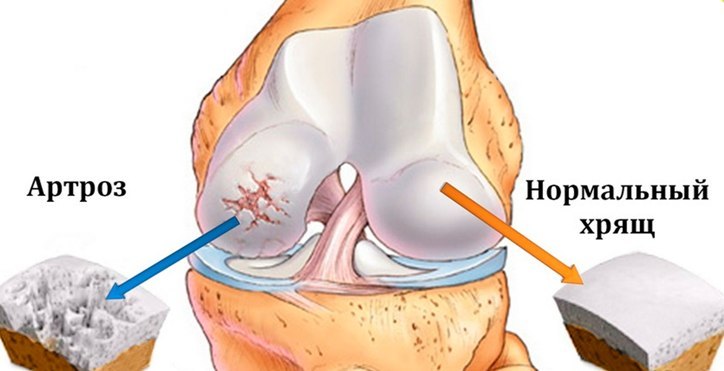
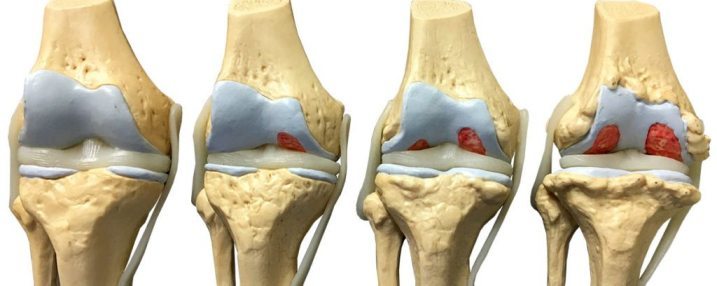
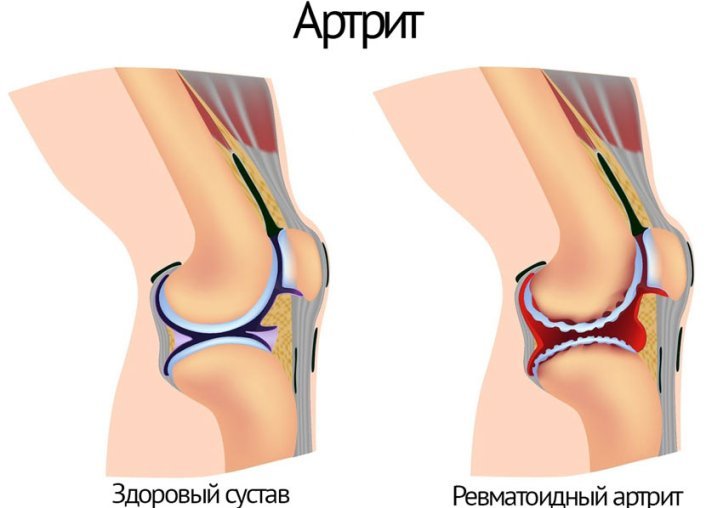
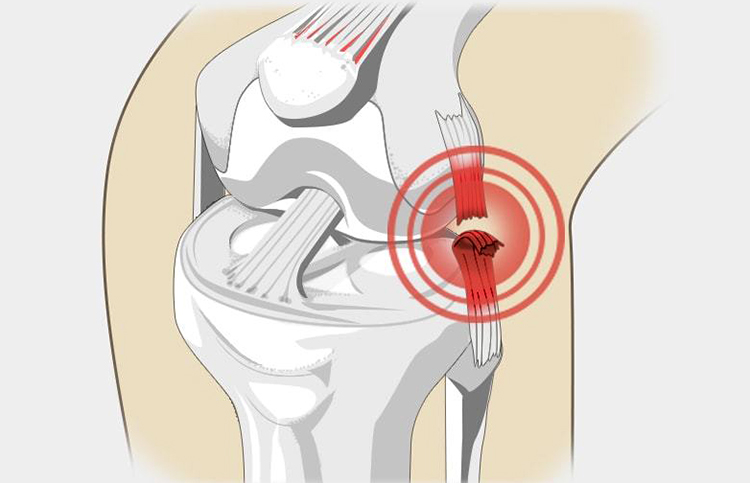
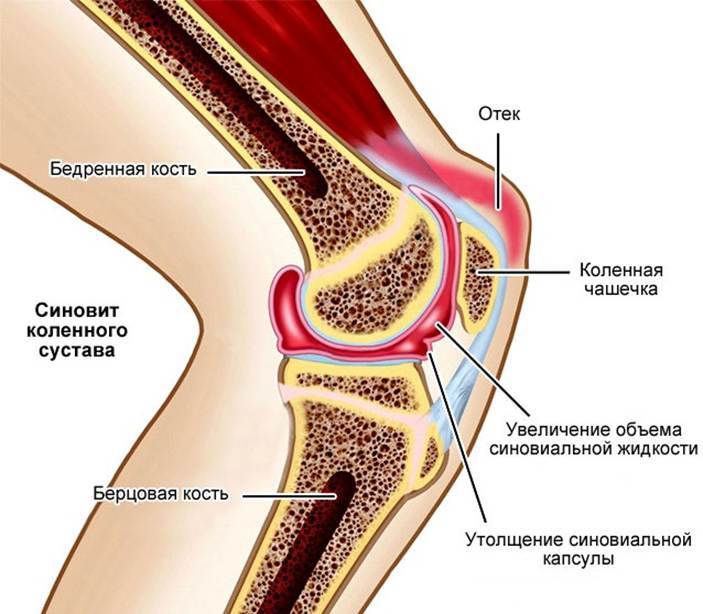
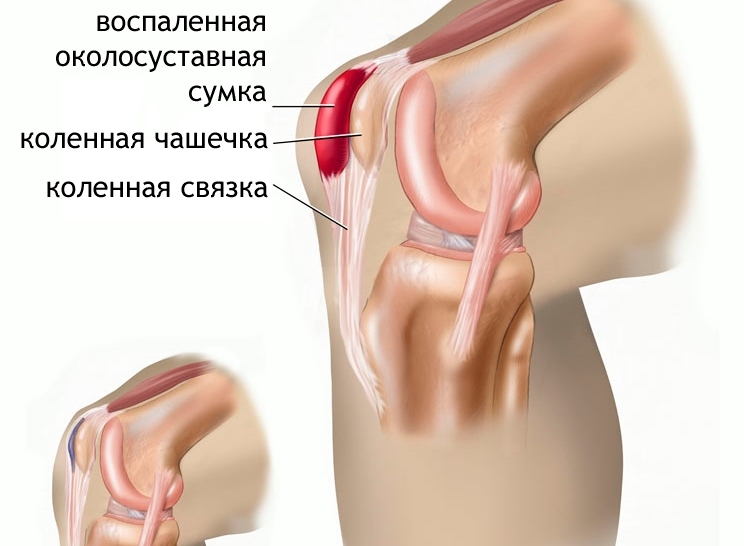
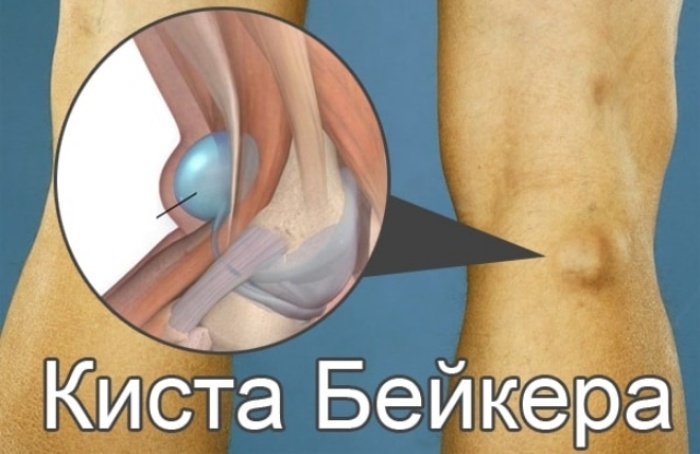
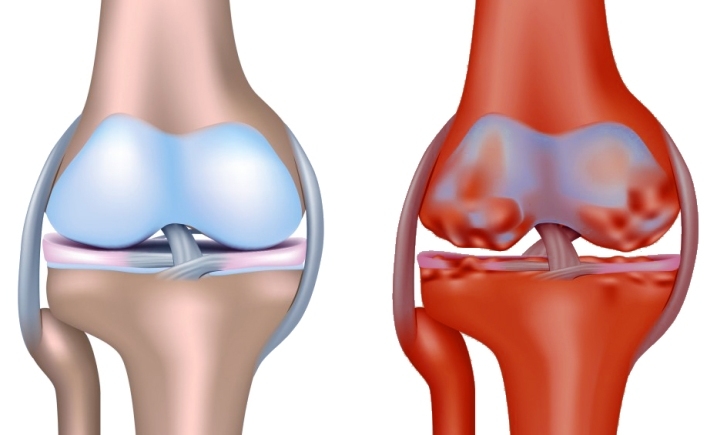
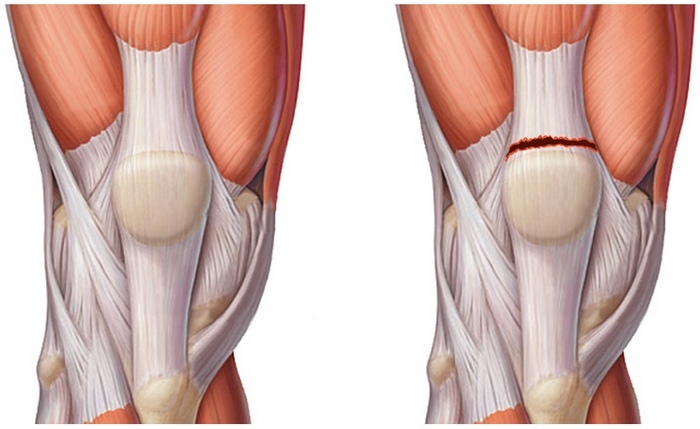
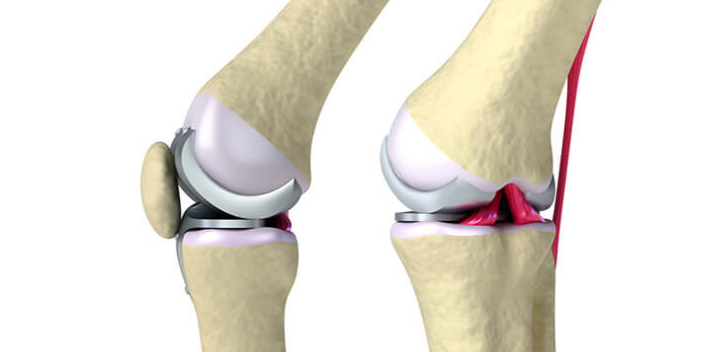

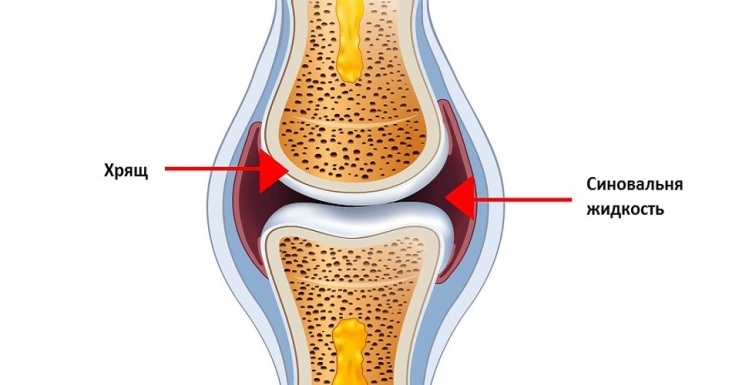
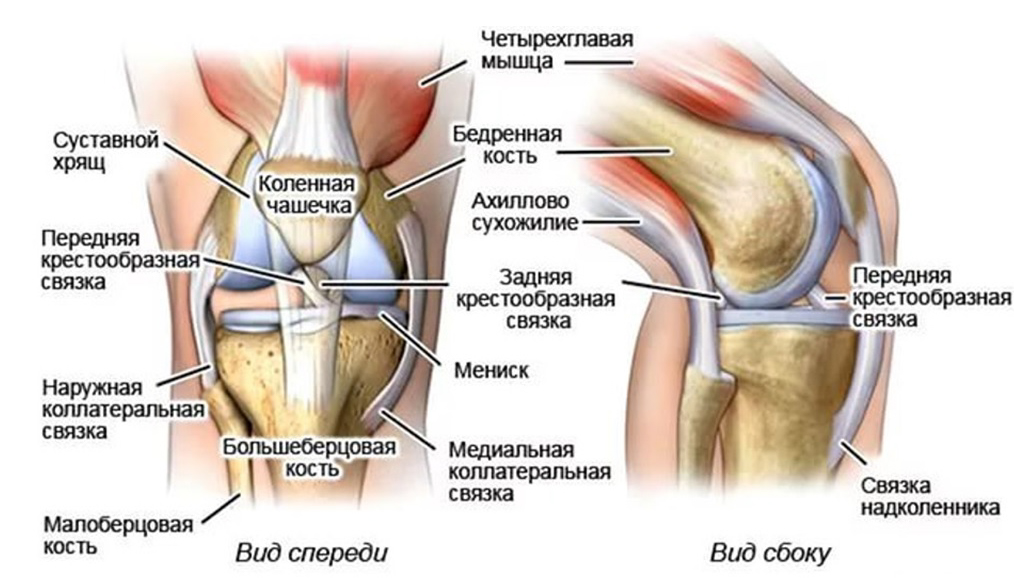
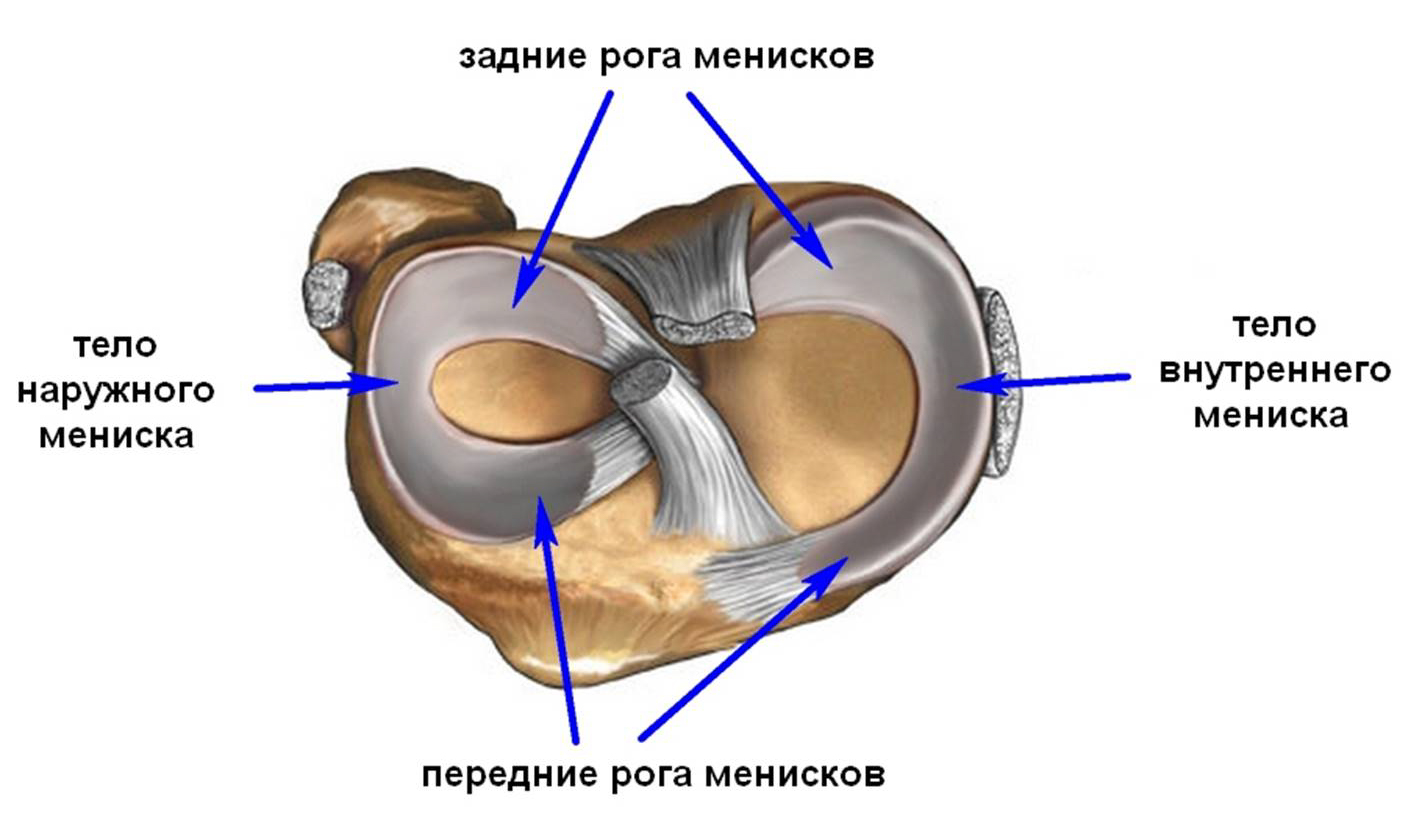

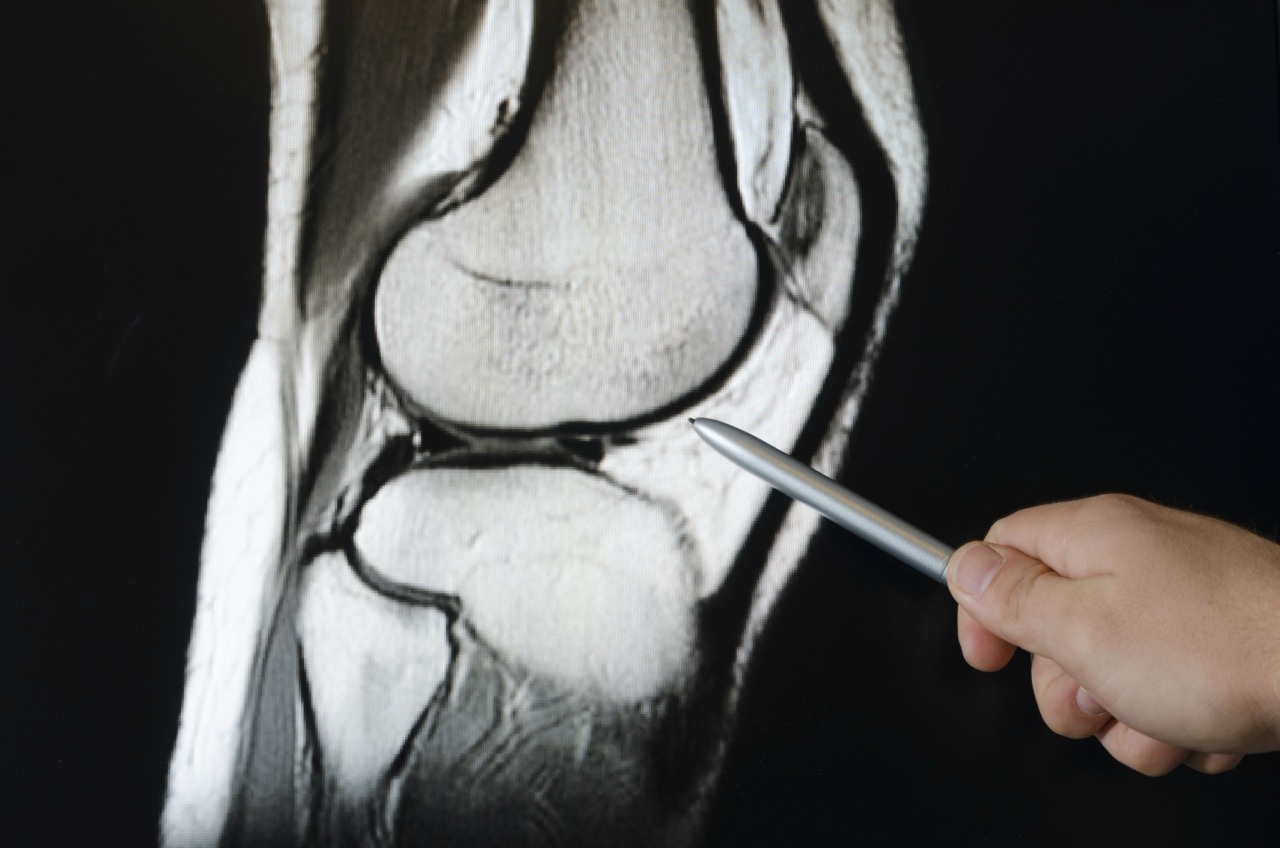
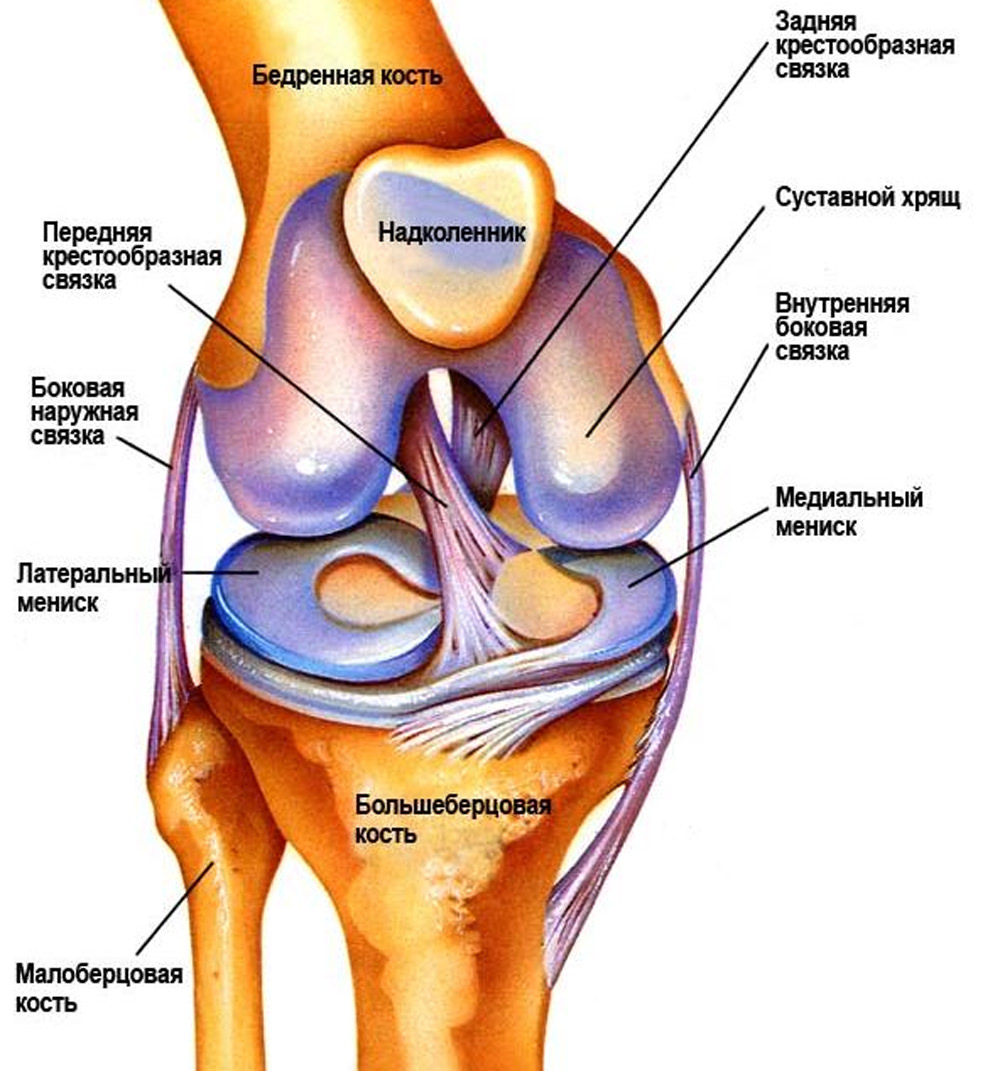
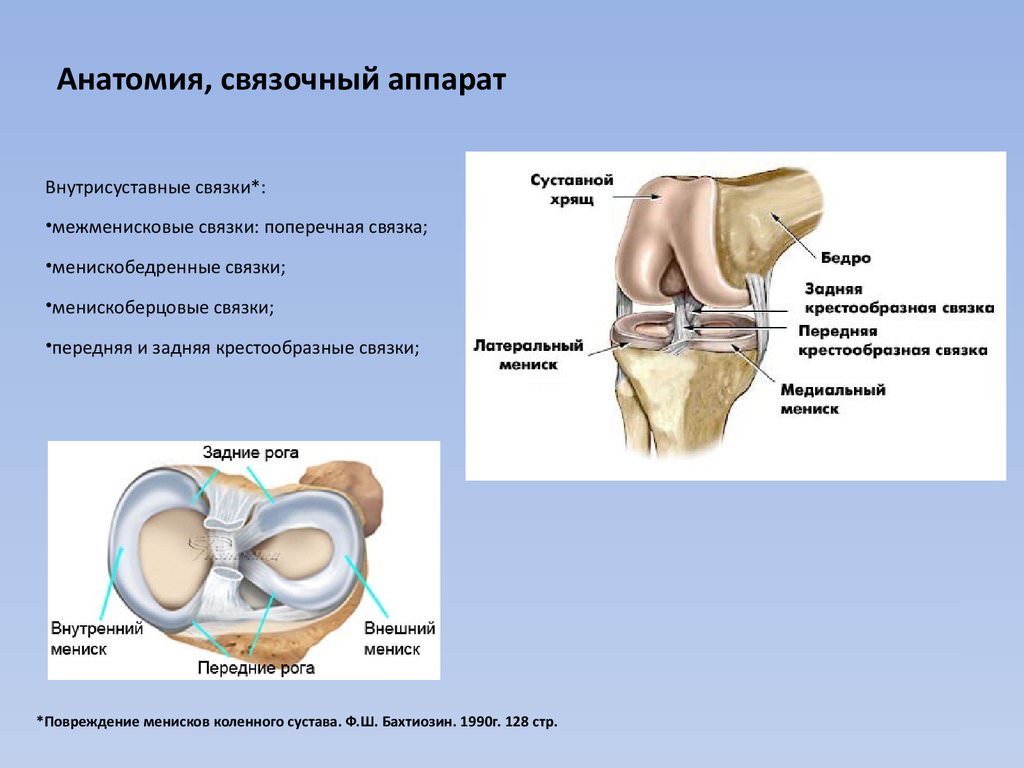
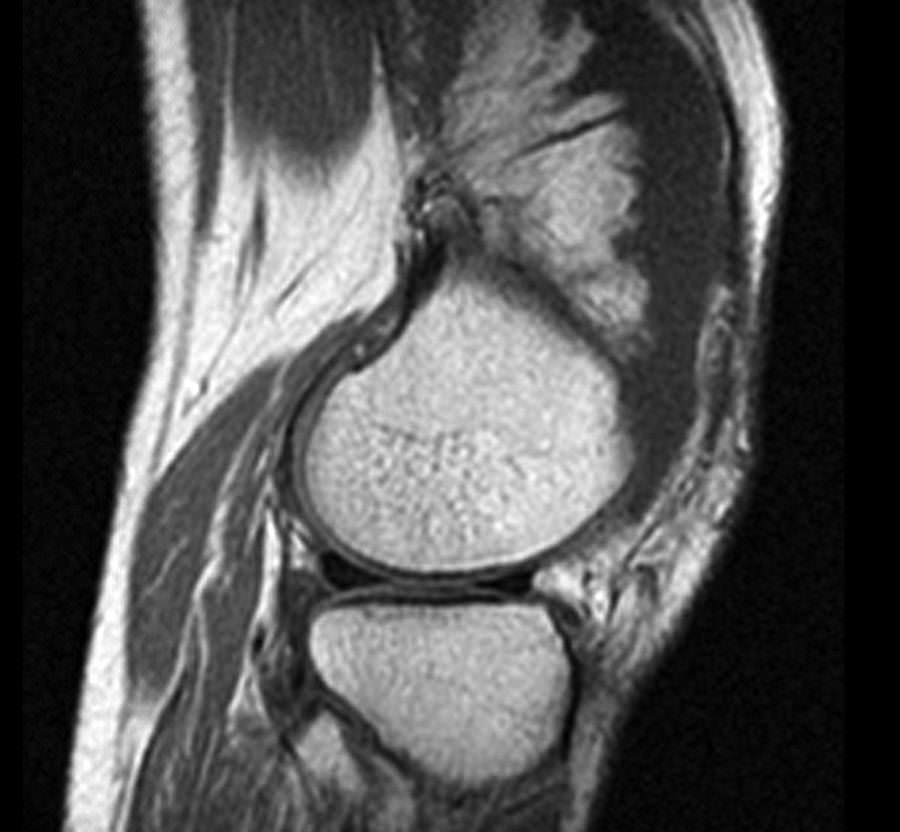
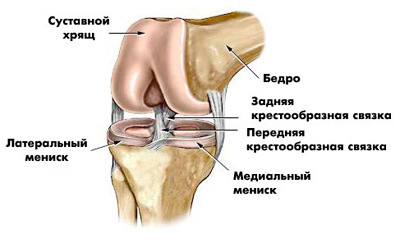
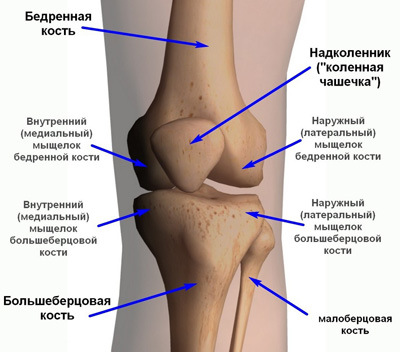
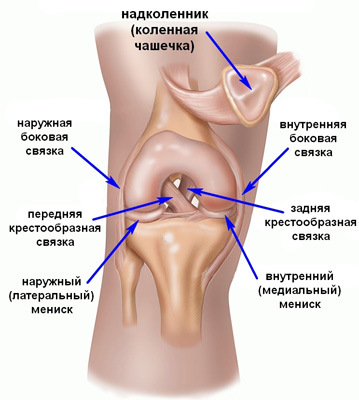
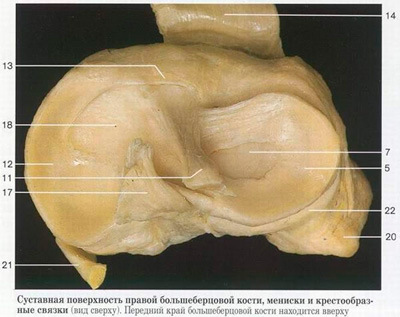
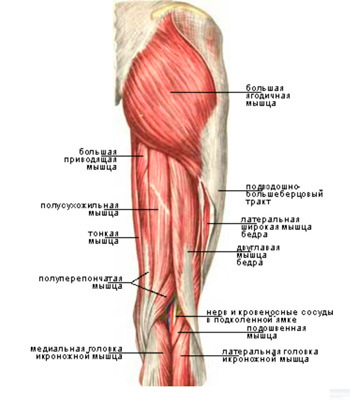
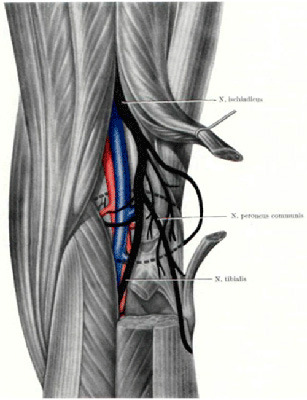
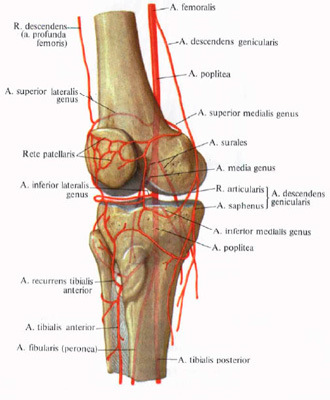






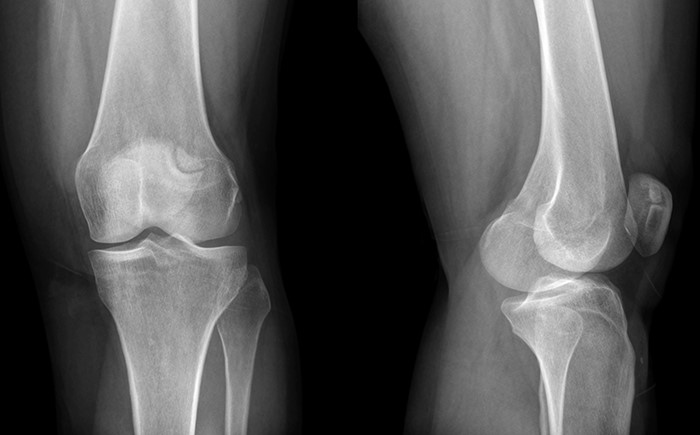
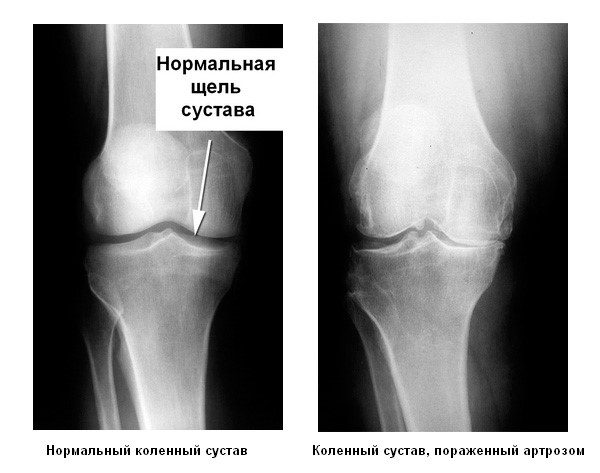
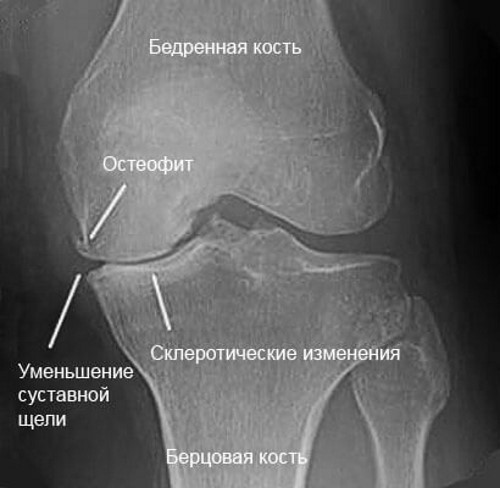
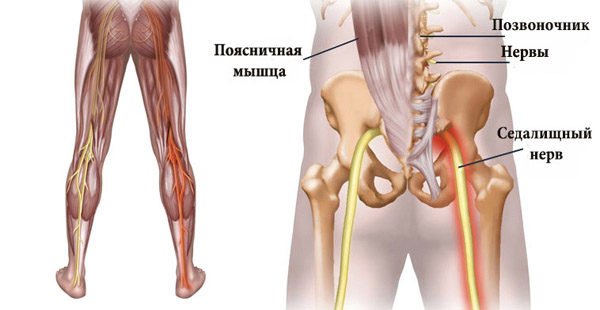
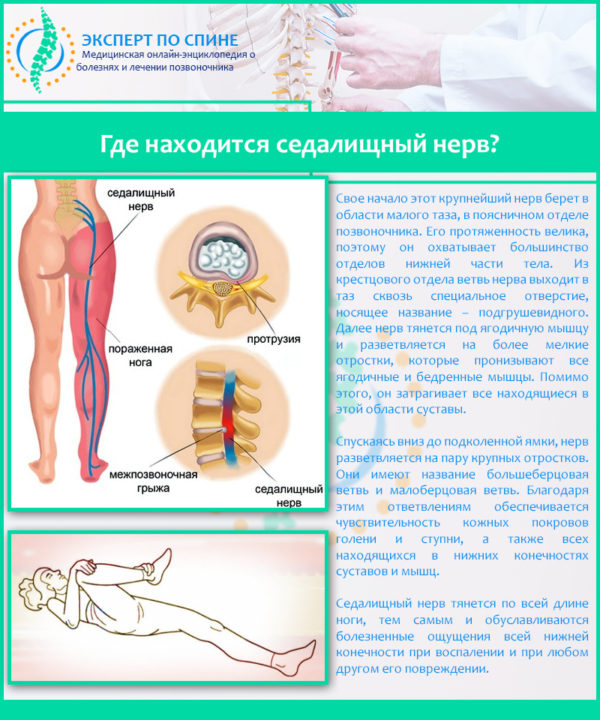

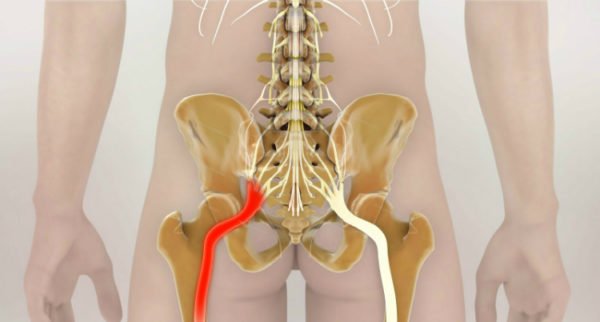


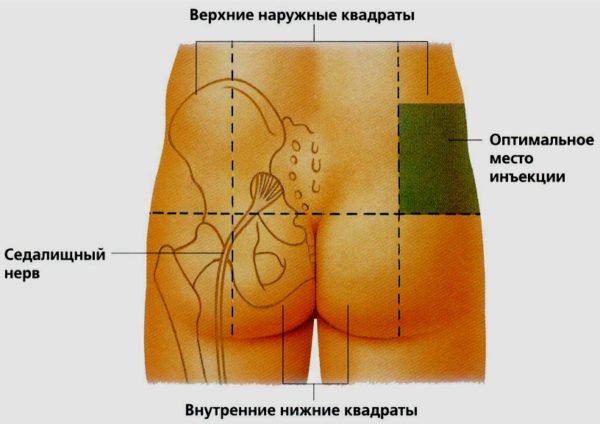






















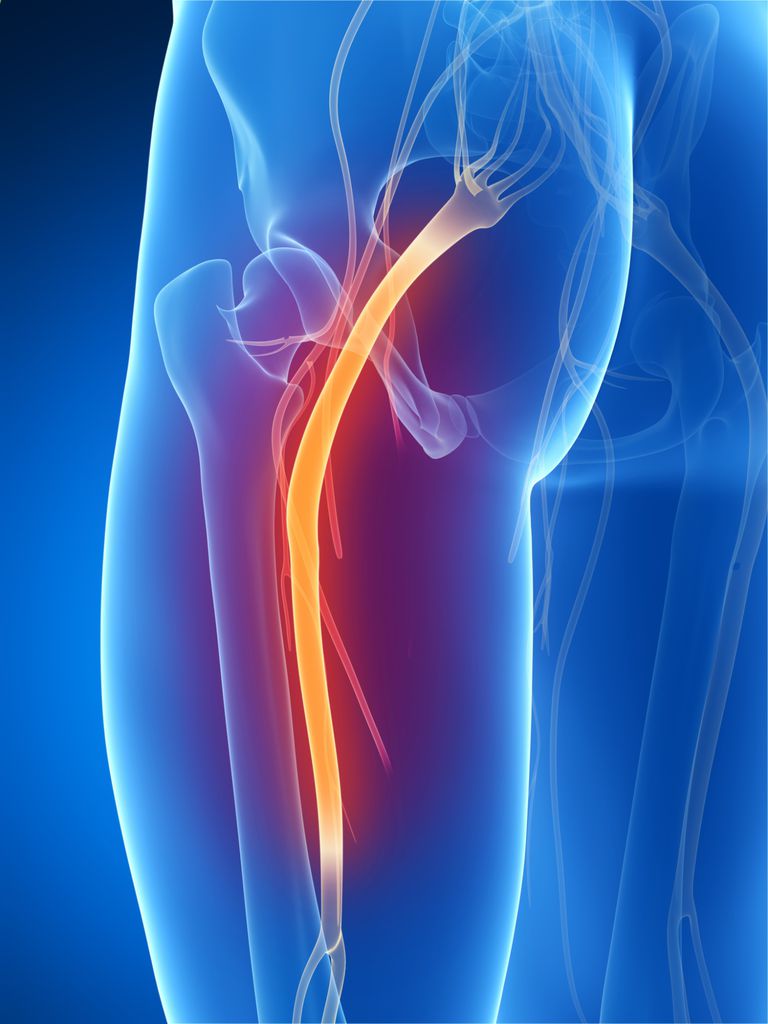

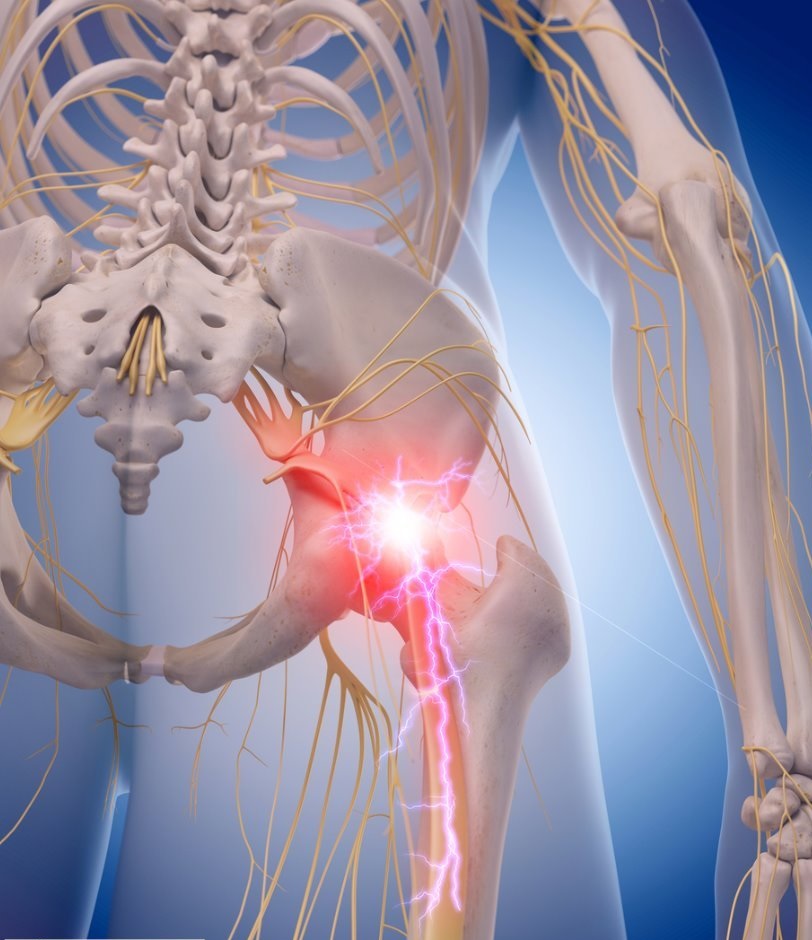
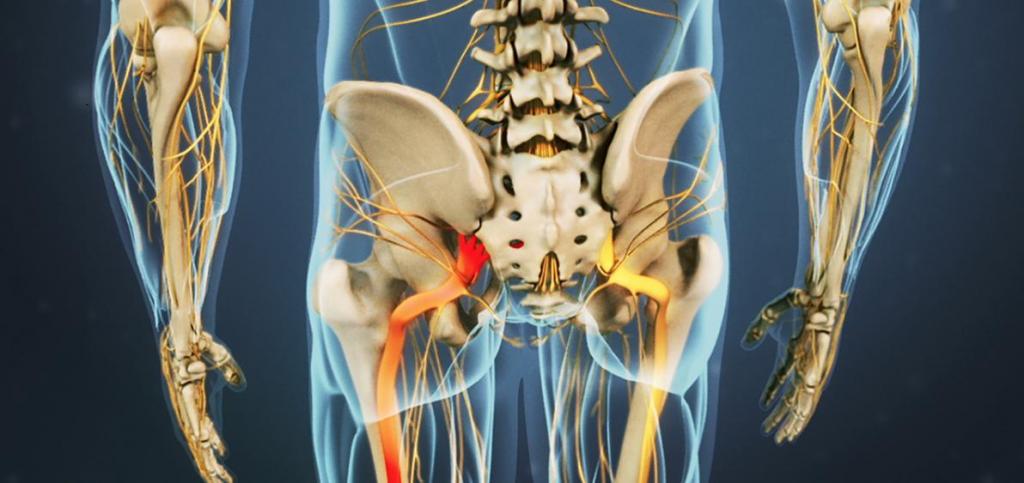


 Прежде всего, при первых симптомах ишиаса необходимо срочно обратиться за помощью к специалисту. Определить защемление седалищного нерва можно по следующим симптомам:
Прежде всего, при первых симптомах ишиаса необходимо срочно обратиться за помощью к специалисту. Определить защемление седалищного нерва можно по следующим симптомам:
 Самые распространенные препараты, которые используют для лечения воспаления:
Самые распространенные препараты, которые используют для лечения воспаления: Главный плюс в пользу кортикостероидов, это их эффективность и быстрое действие. Применяют их только в том случае, когда у человека сильно выраженный воспалительный процесс. И в тех случаях, когда нестероидные препараты не дают необходимого эффекта. Следует помнить, что кортикостероиды не являются обезболивающими препаратами, они снимают отек и быстро глушат воспалительный процесс, что в итоге заметно ослабляет болезненные ощущения.
Главный плюс в пользу кортикостероидов, это их эффективность и быстрое действие. Применяют их только в том случае, когда у человека сильно выраженный воспалительный процесс. И в тех случаях, когда нестероидные препараты не дают необходимого эффекта. Следует помнить, что кортикостероиды не являются обезболивающими препаратами, они снимают отек и быстро глушат воспалительный процесс, что в итоге заметно ослабляет болезненные ощущения. Самыми эффективными являются следующие медикаменты:
Самыми эффективными являются следующие медикаменты: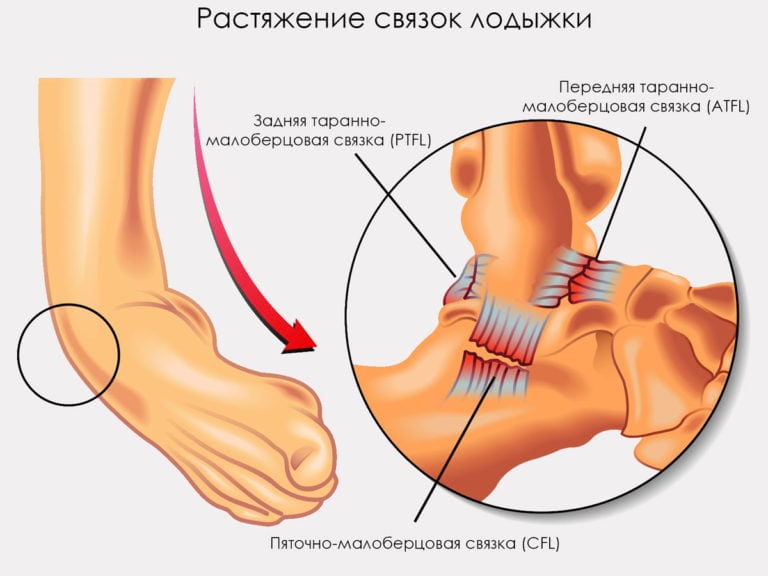
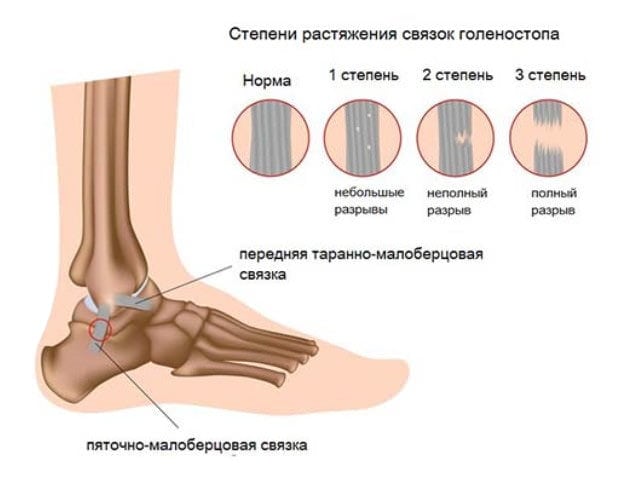
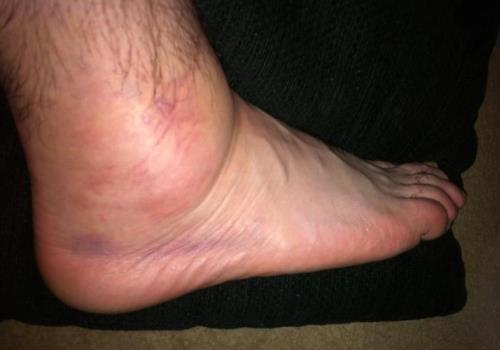

 При получении такой травмы человек ощущает резкую боль.
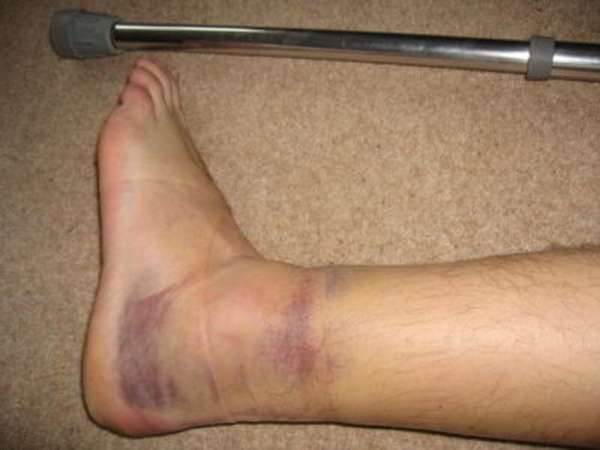
При получении такой травмы человек ощущает резкую боль. Применение Вольтарена поможет избавиться от воспаления.
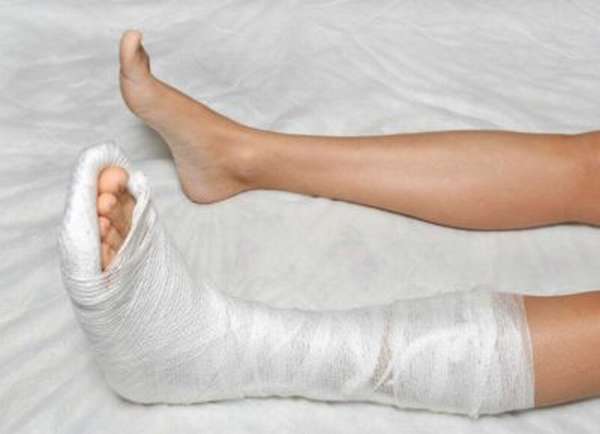
Применение Вольтарена поможет избавиться от воспаления. Через пару недель после травмы можно делать заниматься ЛФК.
Через пару недель после травмы можно делать заниматься ЛФК.

























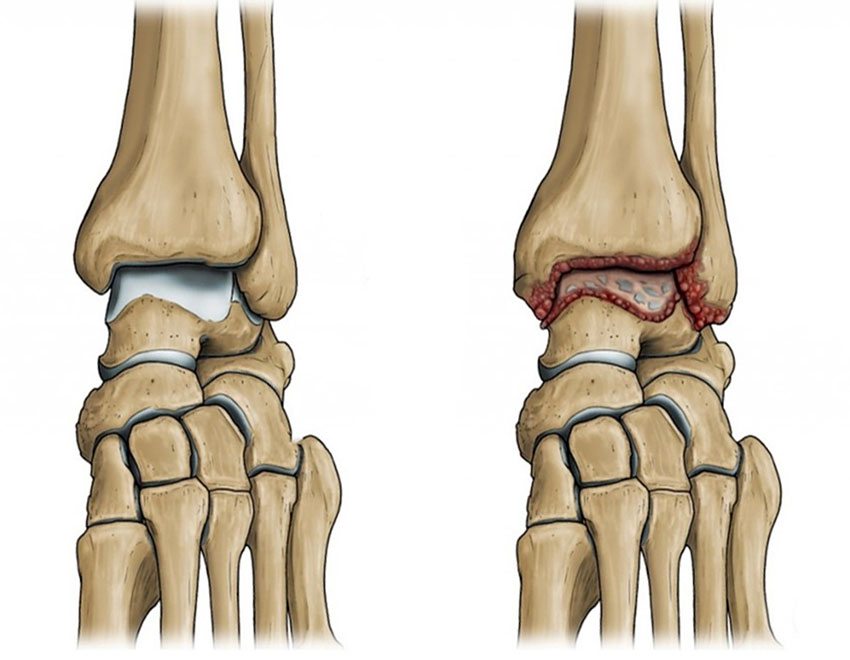



















 Голеностопный сустав включает в себя большеберцовую, таранную и малоберцовую кости, соединенные сухожилиями и образующие сочленение в виде блока. Мышцы, расположенные в области голеностопа позволяют ему двигаться, обеспечивая в основном подошвенное и дорсальное сгибание.
Голеностопный сустав включает в себя большеберцовую, таранную и малоберцовую кости, соединенные сухожилиями и образующие сочленение в виде блока. Мышцы, расположенные в области голеностопа позволяют ему двигаться, обеспечивая в основном подошвенное и дорсальное сгибание.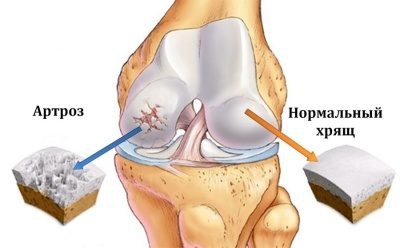 Артроз голеностопа — поражение хряща сустава с постепенным и медленным развитием. Вследствие заболевания хрящ становится тоньше, что приводит к его разрушению. Отсутствие лечения, как правило, приводит к полному функциональному нарушению сустава. Патология, к сожалению, необратима, но замедлить течение болезни и снизить проявления симптомов можно, своевременно начав лечение.
Артроз голеностопа — поражение хряща сустава с постепенным и медленным развитием. Вследствие заболевания хрящ становится тоньше, что приводит к его разрушению. Отсутствие лечения, как правило, приводит к полному функциональному нарушению сустава. Патология, к сожалению, необратима, но замедлить течение болезни и снизить проявления симптомов можно, своевременно начав лечение.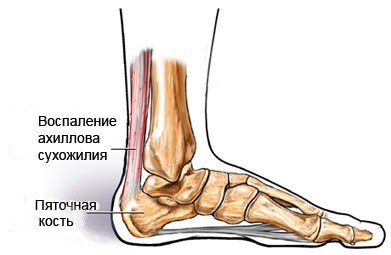 Воспаление ахиллова сухожилия, которое проявляется болью в области пятки или под икроножной мышцей.
Воспаление ахиллова сухожилия, которое проявляется болью в области пятки или под икроножной мышцей.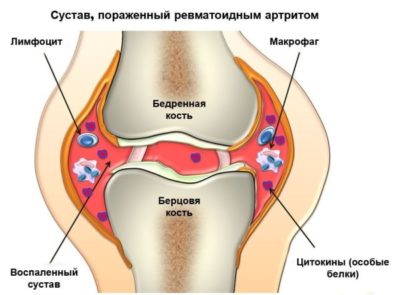 Воспалительно-деструктивное поражение голеностопа различной природы. При болезни поражается один сустав (односторонний артрит, развивающийся вследствие инфицирования или травм) или оба сустава (двухсторонний, образование которого происходит вследствие системных патологий).
Воспалительно-деструктивное поражение голеностопа различной природы. При болезни поражается один сустав (односторонний артрит, развивающийся вследствие инфицирования или травм) или оба сустава (двухсторонний, образование которого происходит вследствие системных патологий). Растяжением связок голеностопа называют их перетяжение или разрыв. Основным признаком состояния является отек голеностопного сустава из-за возникшего кровоизлияния и болезненность при нагрузке. Боль носит различный характер в зависимости от сложности травмы. При перетяжении больной ощущает незначительную ноющую боль в голеностопном суставе, при разрыве болезненность острая, невыносимая.
Растяжением связок голеностопа называют их перетяжение или разрыв. Основным признаком состояния является отек голеностопного сустава из-за возникшего кровоизлияния и болезненность при нагрузке. Боль носит различный характер в зависимости от сложности травмы. При перетяжении больной ощущает незначительную ноющую боль в голеностопном суставе, при разрыве болезненность острая, невыносимая. Подагра характеризуется дегенерацией суставов вследствие нарушения обменных процессов.
Подагра характеризуется дегенерацией суставов вследствие нарушения обменных процессов.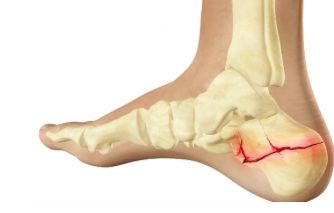 Достаточно редкие травмы, которые образуются после падения или прыжка с большой высоты.
Достаточно редкие травмы, которые образуются после падения или прыжка с большой высоты. Если опух и болит голеностопный сустав, то это может быть признаком онкологических заболеваний костей нижних конечностей. В самом начале развития патологии болевой синдром выражен не ярко, без локализации. Далее, по мере разрастания клеток, боль становится интенсивнее, появляются двигательные ограничения. При данном заболевании происходит функциональное нарушение голеностопного сустава, область вокруг него начинает болеть, пациент прихрамывает. Внешне опухоль проявляется отечностью над суставом, воспаленной кожей в месте поражения, гипертермией.
Если опух и болит голеностопный сустав, то это может быть признаком онкологических заболеваний костей нижних конечностей. В самом начале развития патологии болевой синдром выражен не ярко, без локализации. Далее, по мере разрастания клеток, боль становится интенсивнее, появляются двигательные ограничения. При данном заболевании происходит функциональное нарушение голеностопного сустава, область вокруг него начинает болеть, пациент прихрамывает. Внешне опухоль проявляется отечностью над суставом, воспаленной кожей в месте поражения, гипертермией. Иногда пациент жалуется на боль разной интенсивности при ходьбе. Симптом нередко провоцируют следующие состояния и болезни:
Иногда пациент жалуется на боль разной интенсивности при ходьбе. Симптом нередко провоцируют следующие состояния и болезни:

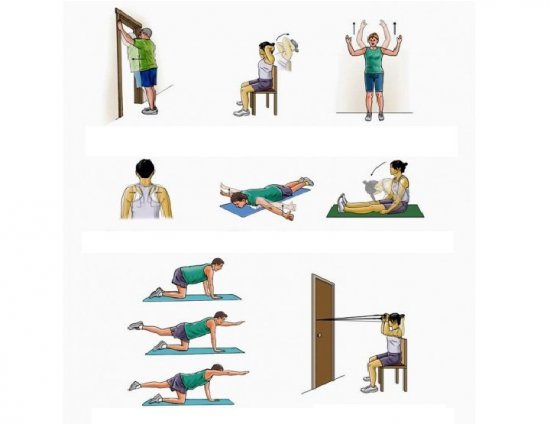











 Wound Dressing
Wound Dressing Лопатка – это место, куда протянуто много нервных окончаний. Они служат для передачи информации о каком-либо заболевании, которое может располагаться далеко от кости пояса верхних конечностей.
Лопатка – это место, куда протянуто много нервных окончаний. Они служат для передачи информации о каком-либо заболевании, которое может располагаться далеко от кости пояса верхних конечностей. Желчнокаменная болезнь
Желчнокаменная болезнь  Острый холецистит
Острый холецистит  Дискинезия желчного пузыря в гипертонической форме
Дискинезия желчного пузыря в гипертонической форме В правой лопатке сзади болит на последней стадии поддиафрагмального абсцесса. Если больной сильнее вздохнет, то дискомфорт усилится.
В правой лопатке сзади болит на последней стадии поддиафрагмального абсцесса. Если больной сильнее вздохнет, то дискомфорт усилится. Колющее ощущение в правой лопатке сзади в этом случае проходит быстро и не говорит о серьезных нарушениях во внутренних органах.
Колющее ощущение в правой лопатке сзади в этом случае проходит быстро и не говорит о серьезных нарушениях во внутренних органах. Анатомия лопатки
Анатомия лопатки Эта разновидность болевых ощущений называется каузальгией. Она сигнализирует о воспалительных процессах и повреждениях нервных окончаний.
Эта разновидность болевых ощущений называется каузальгией. Она сигнализирует о воспалительных процессах и повреждениях нервных окончаний. Вам назначат комплексное обследование и при необходимости выпишут направление к узкому специалисту.
Вам назначат комплексное обследование и при необходимости выпишут направление к узкому специалисту.



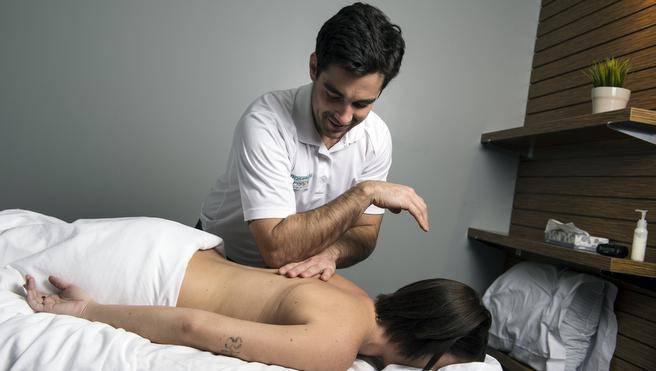





























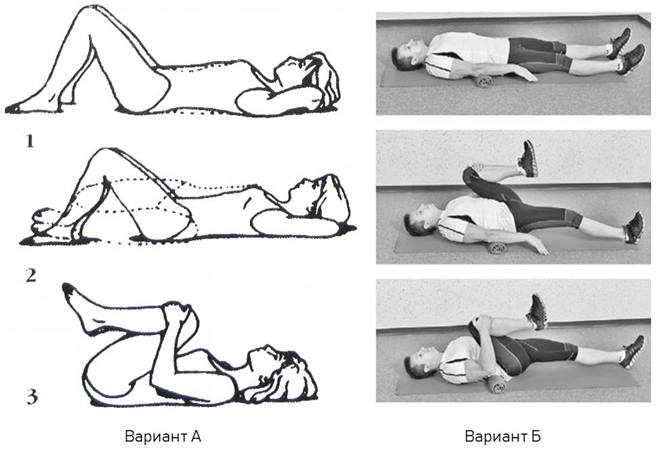
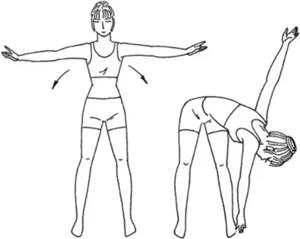


 Займите позицию на коленях. Голову и руки следует опереть о стул, совершая медленные движения вправо влево, прогибая при этом спину.
Займите позицию на коленях. Голову и руки следует опереть о стул, совершая медленные движения вправо влево, прогибая при этом спину.









































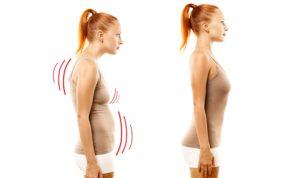



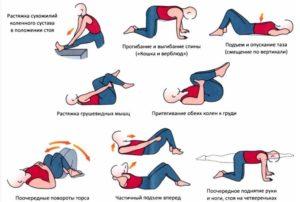






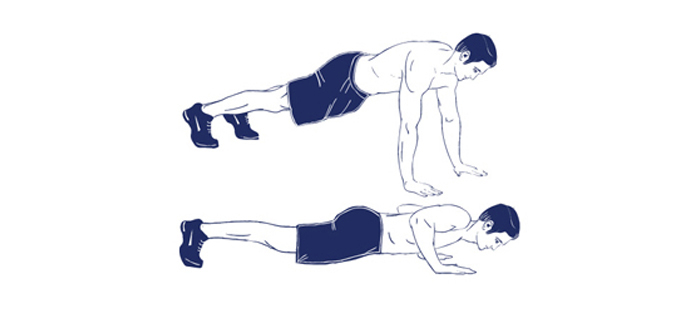
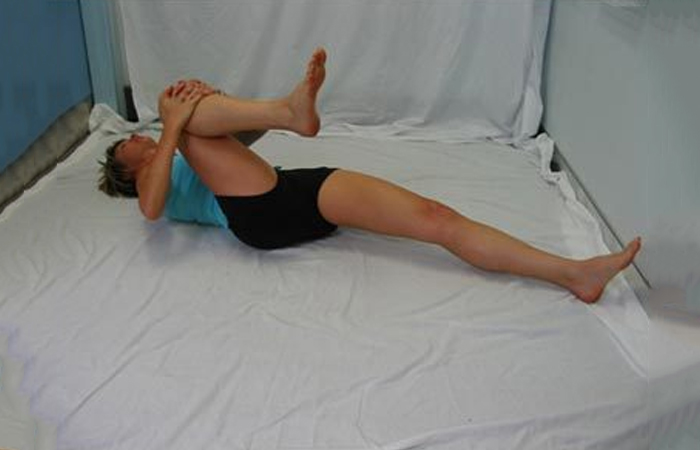






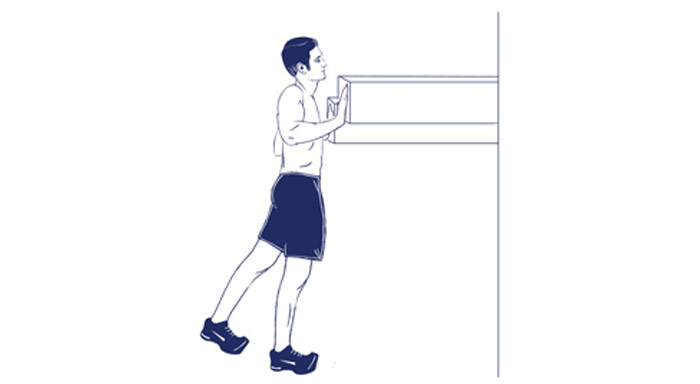
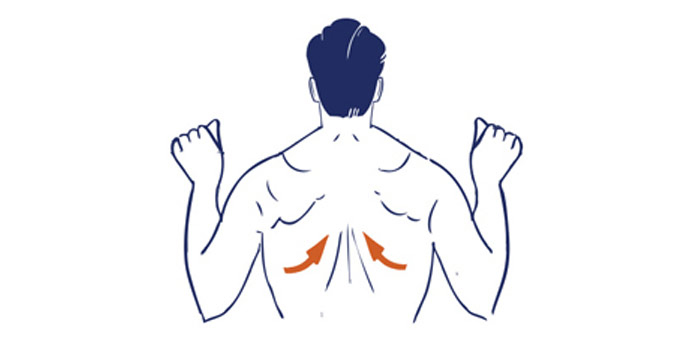
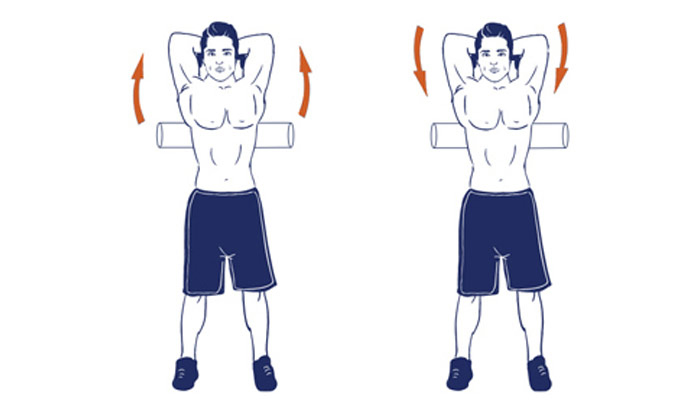
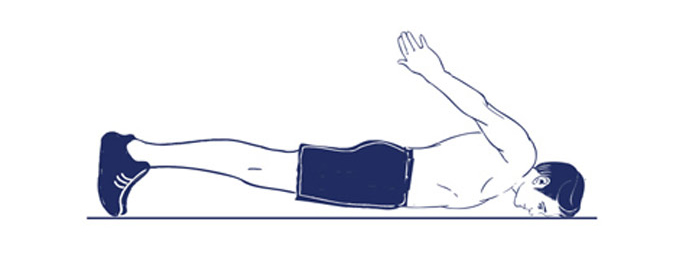
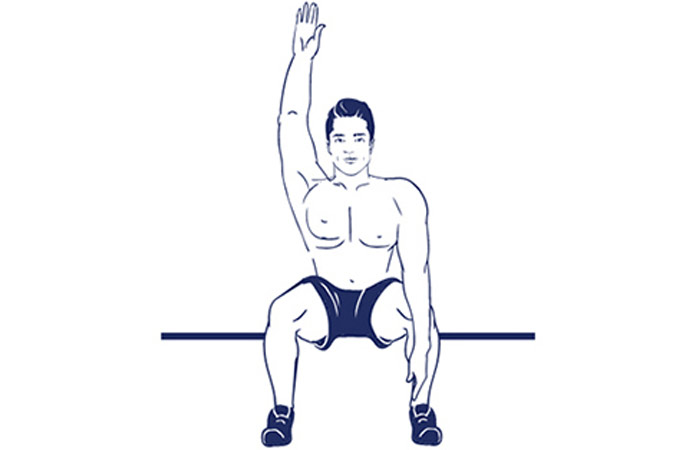
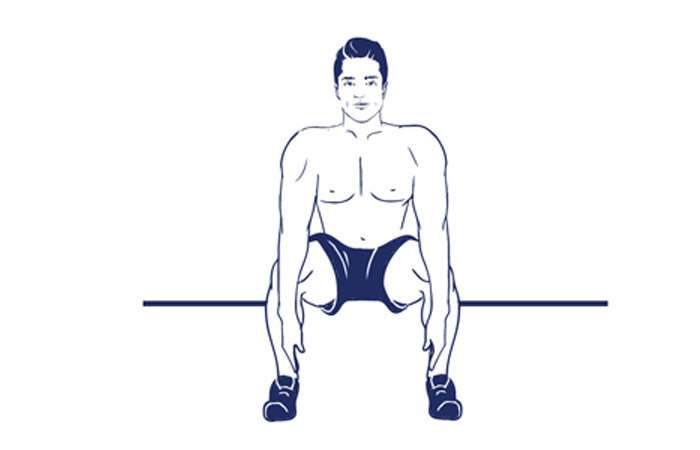
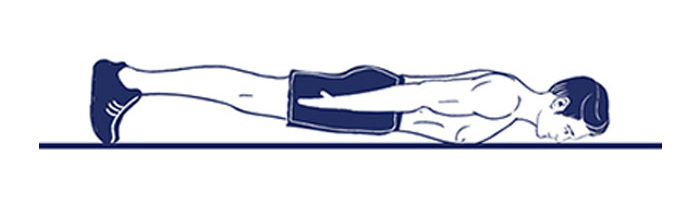
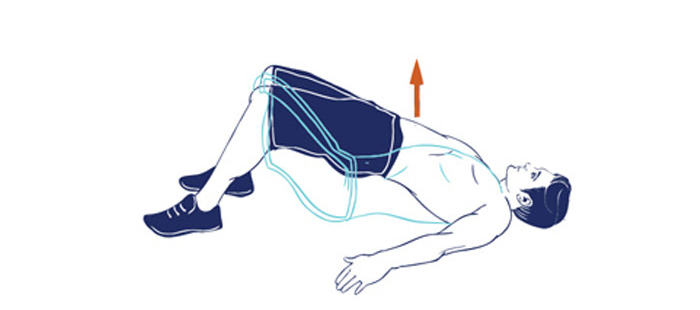
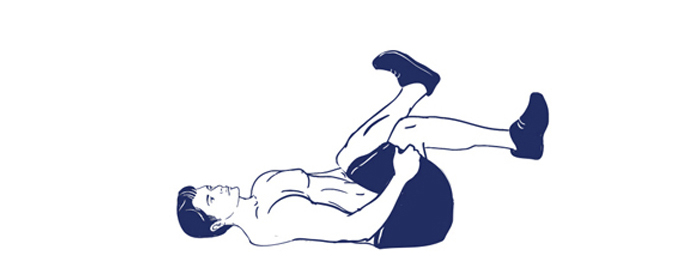

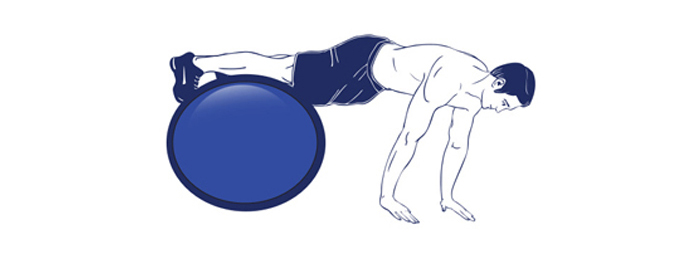
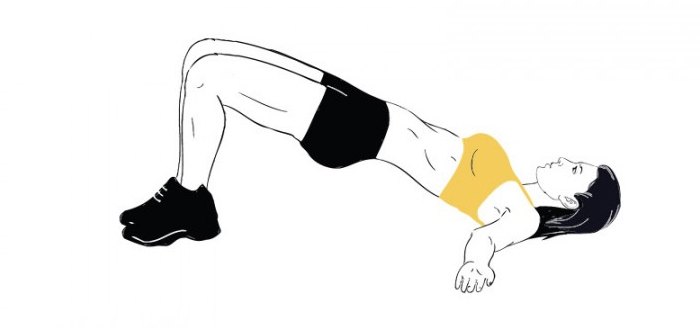
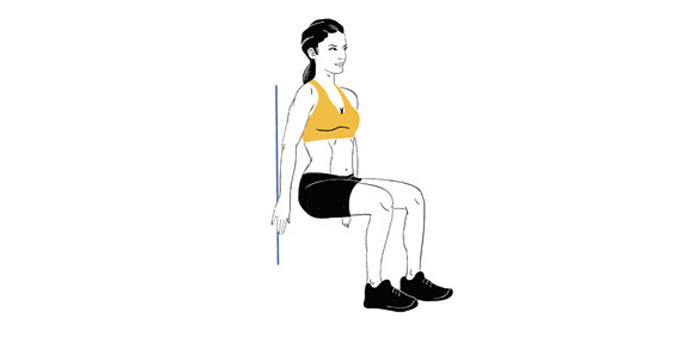
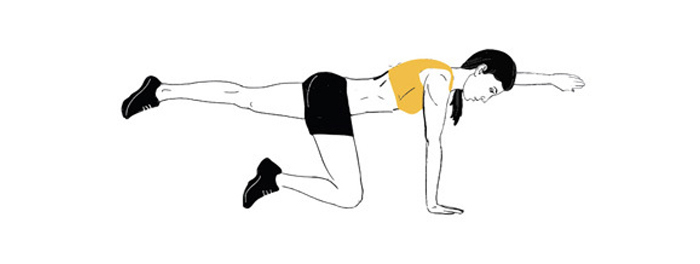
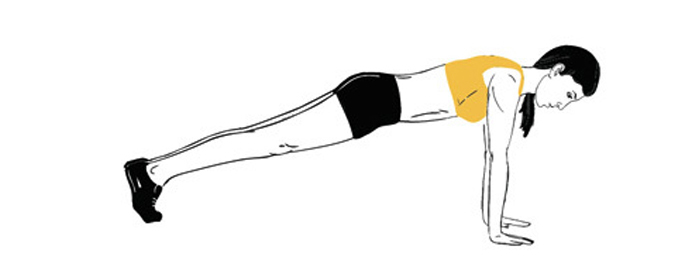






 Боль под левой лопаткой сзади со спины – довольно часто встречающаяся патология, особенно у лиц старшей возрастной группы.
Боль под левой лопаткой сзади со спины – довольно часто встречающаяся патология, особенно у лиц старшей возрастной группы. Позвоночный столб – состоит из позвонков и спинного мозга. Несёт на себе крайне важные функции – опора, амортизация, защита спинного мозга.
Позвоночный столб – состоит из позвонков и спинного мозга. Несёт на себе крайне важные функции – опора, амортизация, защита спинного мозга. Из приведённого списка становится понятно, что причины боли со стороны лопатки сзади или на спине сзади могут скрываться в заболеваниях внутренних органов или опорно-двигательного аппарата, чаще всего о которых пациент даже не подозревал.
Из приведённого списка становится понятно, что причины боли со стороны лопатки сзади или на спине сзади могут скрываться в заболеваниях внутренних органов или опорно-двигательного аппарата, чаще всего о которых пациент даже не подозревал. Шейном остеохондроз – процесс разрушения костной ткани. При нём сильно сдавленные корешки нервных волокон вызывают сначала тупые и едва различимые, а со временем резкие и простреливающие боли под левой лопаткой или области, расположенной рядом с ней, а также спины.
Шейном остеохондроз – процесс разрушения костной ткани. При нём сильно сдавленные корешки нервных волокон вызывают сначала тупые и едва различимые, а со временем резкие и простреливающие боли под левой лопаткой или области, расположенной рядом с ней, а также спины. Остеофит и грыжи. В зависимости от места локализации очага и стадии заболевания, из-за постоянного сдавливания сосудов, а значит, нарушении питания нервов, также способны вызвать сильную боль на спинеразного характера – пекучая, резкая, ноющая.
Остеофит и грыжи. В зависимости от места локализации очага и стадии заболевания, из-за постоянного сдавливания сосудов, а значит, нарушении питания нервов, также способны вызвать сильную боль на спинеразного характера – пекучая, резкая, ноющая. Пневмонии — пациенты отмечают боль при кашле, чихании, а при запущенном процессе даже на вдохе. Больные часто принимают вынужденное положение – лёжа, с приподнятым головным концом или же просто лежат на здоровой стороне.
Пневмонии — пациенты отмечают боль при кашле, чихании, а при запущенном процессе даже на вдохе. Больные часто принимают вынужденное положение – лёжа, с приподнятым головным концом или же просто лежат на здоровой стороне.
 При разрыве паренхимы селезёнки, гематома формируется в подкапсульном пространстве, что сопровождается тупыми, нарастающими по мере роста гематомы, болями под левой лопаткой и сзади спины, с левой стороны рёбер.
При разрыве паренхимы селезёнки, гематома формируется в подкапсульном пространстве, что сопровождается тупыми, нарастающими по мере роста гематомы, болями под левой лопаткой и сзади спины, с левой стороны рёбер. Боль под левой лопаткой не стоит недооценивать, так как она может быть сигналом одного из серьезных заболеваний
Боль под левой лопаткой не стоит недооценивать, так как она может быть сигналом одного из серьезных заболеваний Чаще всего боль под левой лопаткой вызывается заболеваниями сердца или желудка
Чаще всего боль под левой лопаткой вызывается заболеваниями сердца или желудка При плевритах, сердечных патологиях и межреберной невралгии боль под левой лопаткой может сопровождаться сильной одышкой
При плевритах, сердечных патологиях и межреберной невралгии боль под левой лопаткой может сопровождаться сильной одышкой При длительных болях под левой лопаткой следует обратиться к терапевту, который поставит диагноз и направит на прием к узкому специалисту
При длительных болях под левой лопаткой следует обратиться к терапевту, который поставит диагноз и направит на прием к узкому специалисту
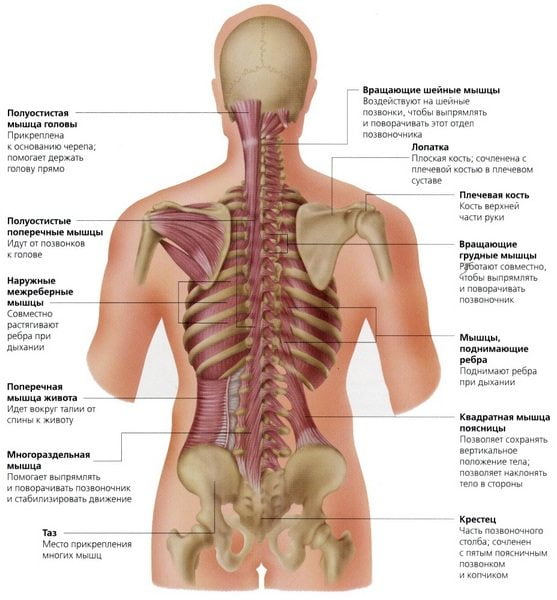


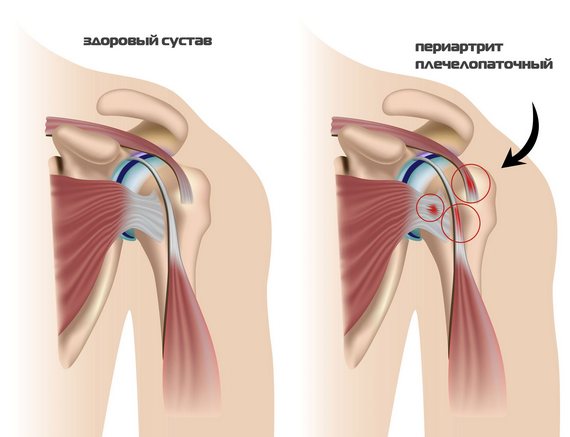
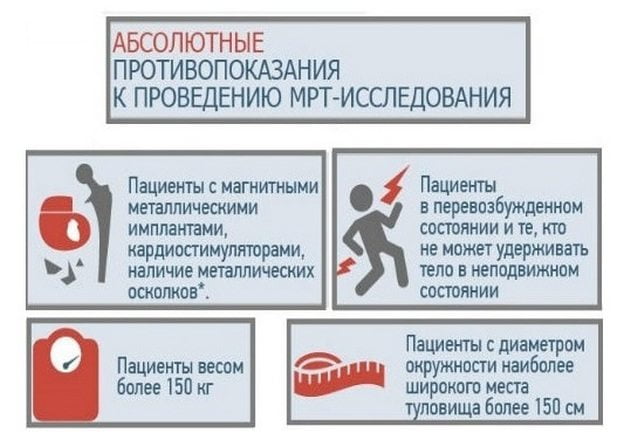
 Мерзкая, тягучая, непрекращающаяся боль под лопаткой просто выводит из себя: хочется «выдрать» ее из себя, да все никак не получается и приходится учиться жить с неприятными ощущениями. Хотя зачем, если можно просто прочитать нашу статью?
Мерзкая, тягучая, непрекращающаяся боль под лопаткой просто выводит из себя: хочется «выдрать» ее из себя, да все никак не получается и приходится учиться жить с неприятными ощущениями. Хотя зачем, если можно просто прочитать нашу статью?






























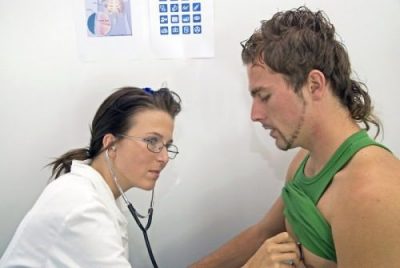

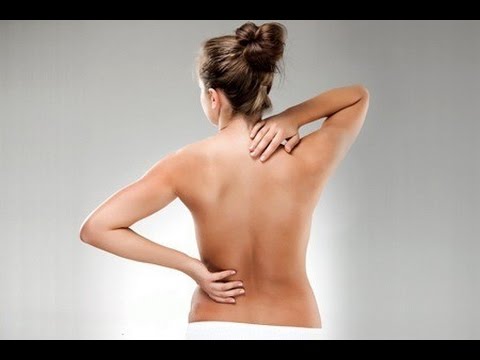















 Автор статьи: Ячная Алина, хирург-онколог, высшее медицинское образование по специальности “Лечебное дело”.
Автор статьи: Ячная Алина, хирург-онколог, высшее медицинское образование по специальности “Лечебное дело”.




 [8], [9], [10], [11], [12], [13]
[8], [9], [10], [11], [12], [13]




 Паховая грыжа – это выпячивание брюшины и органов брюшной полости за пределы брюшной полости в подкожный слой пахового канала. Это заболевание распространено среди мужчин, оно занимает лидирующие позиции среди всех подобных патологических изменений в данной области тела.
Паховая грыжа – это выпячивание брюшины и органов брюшной полости за пределы брюшной полости в подкожный слой пахового канала. Это заболевание распространено среди мужчин, оно занимает лидирующие позиции среди всех подобных патологических изменений в данной области тела.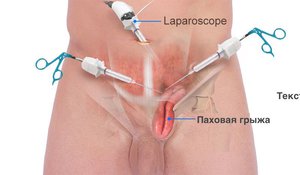 Предрасполагающие факторы. Это значит, что у мужчины присутствуют “условия” для ее возникновения:
Предрасполагающие факторы. Это значит, что у мужчины присутствуют “условия” для ее возникновения: По причине образования спаек появляется невозможность ее вправления в брюшную полость.
По причине образования спаек появляется невозможность ее вправления в брюшную полость. Хирургическое вмешательство по причине паховой грыжи у мужчин проводится эндоскопом, благодаря которому существенно сокращаются сроки реабилитационного периода.
Хирургическое вмешательство по причине паховой грыжи у мужчин проводится эндоскопом, благодаря которому существенно сокращаются сроки реабилитационного периода. Герниопластика не проходит бесследно, как, впрочем, и любое другое оперативное вмешательство. Поскольку в ходе нее хоть и немного, но всё-таки разрушаются соединительные ткани.
Герниопластика не проходит бесследно, как, впрочем, и любое другое оперативное вмешательство. Поскольку в ходе нее хоть и немного, но всё-таки разрушаются соединительные ткани. На коврик, расположенный на полу, лягте на спину. Руки лежат вдоль тела. Прямые ноги нужно приподнять на 45 градусов и выполнить движение “ножницы”, скрещивая ноги попеременно. В этом же положении выполните “велосипед”, представляя, что вы крутите его педали.
На коврик, расположенный на полу, лягте на спину. Руки лежат вдоль тела. Прямые ноги нужно приподнять на 45 градусов и выполнить движение “ножницы”, скрещивая ноги попеременно. В этом же положении выполните “велосипед”, представляя, что вы крутите его педали. Операция по удалению паховой грыжи у мужчин — основная составляющая лечения данного вида патологии. Хирургическое вмешательство позволяет избавиться от таких опасных осложнений, как бесплодие. На сегодняшний день более эффективного метода лечения паховой грыжи, чем операция, не существует.
Операция по удалению паховой грыжи у мужчин — основная составляющая лечения данного вида патологии. Хирургическое вмешательство позволяет избавиться от таких опасных осложнений, как бесплодие. На сегодняшний день более эффективного метода лечения паховой грыжи, чем операция, не существует.
