Болит поясница и голова температура – Температура и боль в пояснице: 37
Болит спина и голова и температура
Предупреждающие знаки («красные флаги») – это термин, используемый в медицине в последние годы, и обозначающий сигнал опасности. Если при распространённых и незначительных симптомах, таких, как слабость, головная боль, боль в пояснице возникают некоторые чётко определённые субъективные или объективные проявления (например, тянет поясницу, кружится голова, присутствует тошнота, повышается температура), следует иметь в виду риск тяжёлой болезни. Такая комбинация должна рассматриваться, как серьёзное предупреждение о надвигающейся опасности.
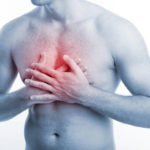
Головная боль
Головную боль испытывает несколько раз в жизни почти каждый человек. В подавляющем большинстве случаев причины заключаются в обезвоживании, психическом напряжении и усталости. Серьёзные заболевания, сопровождающиеся головной болью, включают, прежде всего, различные формы и типы внутричерепного кровоизлияния (травматические и нетравматических), метастазы опухоли, сердечно-сосудистые происшествия, инфекционные или воспалительные заболевания головного мозга и коры головного мозга. Последние характерны состоянием, при котором повышается температура тела, при остальных – часто кружится голова.
Предупреждающие признаки головных болей:
- Боль сохраняется непрерывно в течение более 2 недель.
- Присутствует сыпь на коже или высокая температура тела.
- Ощущается жёсткость шеи или другие признаки раздражения мозговых оболочек.
- Болезненность, возникшая внезапно во время тренировки или изменения позиции.
- Боль не проходит/не стихает после приёма анальгетиков, её сопровождает тошнота.
- Присутствует слабость конечностей или другие неврологические симптомы.
- Наблюдаются изменения в поведении, личности или замедление мышления.
- Боль возникла после травмы в течение от нескольких часов до 2-х недель.
- У людей старше 55 лет возник новый тип головной боли.
- Речь идёт о худшей боли, которую когда-либо испытывал человек с хронической головной болью.
- Имеет/имела место антикоагулянтная терапия.
- Наличие вторичных симптомов:
- тошнота, рвота;
- диплопия;
- болезненность при жевании;
- кружится голова;
- тянет шею;
- умеренно/сильно повышается температура без видимых на то причин.
Вертеброгенные трудности
Вертеброгенные проблемы являются распространёнными в молодом возрасте и в качестве лечения предполагают изменения питания и увеличение физической активности. В случае присутствия предупреждающих знаков, необходима тщательная диагностика и обследование у не
stopheadache.ru
Боль в спине: температура 37-38 – почему поднялась высокая и болит спина и голова и появляется сильный кашель и тошнота у ребенка при пневмонии
Причины инфекционного характера
Есть множество причин появления болевых приступов в спине с повышением температуры.
Обычно, повышение температуры наблюдается у людей с ослабленным иммунитетом.
Наличием гематомы, так как происходит всасывание ее содержимого.
Особых причин для беспокойства не должно быть, так как обычно через несколько дней температура нормализуется.
Механические травмы
Беспокоит меня мое самочувствие. Не так давно я заболела циститом, из-за напряженного графика работы и учебы не обратила должного внимания, вскоре само собой прошло, но месяц назад началось снова, я обратилась к врачу и пролечилась.
Также с этим всем пришли боли в спине, начиная от копчика до шеи, шея и голова все время находится в напряжении, уже как две недели подряд мучают головные боли каждый день. боли разного характера, от тупых, ноющих, до острых.


При этом во всем теле ощущается слабость, головокружение, иногда поднимается температура до 37,2. Из-за такого состояния погружаюсь в депрессивное состояние, появится чувство беспокойства.
Подскажите что это может быть?
Простуда
Заболевание схоже по симптомам с гриппом, но дополнительно сопровождается насморком и кашлем. У человека болит голова и температура 37 градусов и выше.
Менингит
Болезнь проявляется в поражении тканей головного мозга. Причиной менингита является инфекция.
Основные симптомы заболевания: высокая температура и болит голова, отдавая в спину, шею и конечности, слабость, редко – тошнота и красные высыпания на коже. Если перечисленные симптомы сопровождаются спутанностью сознания и нарушением речи, нужно немедленно вызвать скорую помощь.
Менингит может привести к глухоте или слепоте, если вовремя не начать лечение.
Лептоспироз
Причиной болезни является инфекция. Под ее влиянием у человека болит голова и температура до 39 градусов. Признаками заболевания являются тошнота, вялость, рвота, прилив крови к лицу и шее, а также герпес на губах. При лептоспирозе увеличивается печень и селезенка. На 3-4-й день кожа становится желтоватого оттенка с высыпаниями.
При заболевании болит голова и держится температура 2-3 дня, а также появляется сонливость, слабость, угнетенное настроение и боль в суставах и глазах. Чтобы избавиться от недуга, нужно устранить вирус. Инкубационный период болезни — от десяти часов до пяти дней. Головная боль ощущается в области лба.
Энцефалит
Энцефалит поражает головной мозг, развивая в нем воспалительный процесс. Заболевание выражается в таких симптомах: слабость и повышенная температура, болит голова в лобной части, перемены давления, которые появляются с первых дней после заражения. Постепенно к данным признакам присоединятся тошнота, рвота и бессонница, иногда нарушается координация движений.
Гайморит
Если у ребенка поднялась температура и болит голова, родителям нужно как можно быстрее выявить причину заболевания. Успешное лечение напрямую зависит от правильно поставленного диагноза.
Причины могут быть, как у взрослого человека: простуды, инфекции, отравления. Также данный симптом может являться следствием падения, что часто случается в детском возрасте.
Сотрясение мозга может также сопровождаться рвотой и потерей сознания. Нужно поговорить с малышом и выяснить, не ударялся ли он головой в недавнем времени.
Солнечный удар или перегрев может появиться не только в жаркое время года, но и в теплой одежде, при нахождении в душном помещении. Дополнительно к основным признакам добавляются слабость, тошнота и вялость.
Особенности течения заболевания у ребенка
Детки сталкиваются с лихорадкой, при которой имеют место болезненные ощущения в спине при различных недугах.
Среди них ЛОР-инфекции, которые приводят к повышению температурных показателей.
Также дети испытывают боль в шее, их мучает мигрень. Опасными считаются бронхолегочные инфекции.
Для начала нужно выявить заболевание по остальным симптомам, для этого следует обратиться к педиатру. Учитывая возраст ребенка, используют народные или лекарственные средства для борьбы с температурой.
Не рекомендуется сбивать жар до 38,5 градуса, особенно во время гриппа или ОРВИ. Организм сам борется в этот период с бактериями.
Если температура превысила значение 38,5 градуса, то нужно использовать медикаменты, содержащие ибупрофен или парацетамол, параллельно можно дать таблетки от головной боли. Нужно соблюдать дозировку, соответствующую возрасту и весу ребенка.
Какие признаки воспаления почек (симптомы воспаления почек)?
Острый пиелонефрит или обострение хронического проявляется прежде всего: лихорадкой до 38- 39 градусов, вялостью, слабостью, сухостью во рту, жаждой — (интоксикационный синдром), болями в поясничной области и над лоном, резями и болями при мочеиспускании, особенно на высоте мочеиспускания, учащенным мочеиспускание, (потому что к пиелонефриту очень часто присоединяется цистит — пиелоцистит).
При постукивании (нерезком м не сильном ) по поясничной области определяется резкая болезненность — симптом поколачивания.
Симптомы повышенной температуры
Сопутствующие симптомы не являются столь ярко выраженными как основные. Их часто можно и вовсе не наблюдать при проявлении болей в области спины, но все же медики стараются выделить эти факторы в отдельную категорию.
Тошнота
Многим людям приходится испытывать такой неприятный симптом, как болезненные ощущения в нижней части спины. Они одновременно сопровождаются тошнотой и болью.
При наличии подобной симптоматики нужно сразу же записаться на прием к медицинскому специалисту. На основании диагностических мероприятий врач сможет поставить точный диагноз и определиться со схемой лечения.
Кашель
Во время жара человек может ощущать:
- Вялость.
- Озноб.
- Головную боль.
- Слабость.
- Потерю аппетита.
- Сухость губ.
- Потливость.
Лечение сочетанной боли
Лечение начинается с выяснения причины. Больной должен правильно сформулировать свои жалобы, дабы не ввести врачей в заблуждение.
Начинают обследование с головы, а после со спины. Применяют рентген, энцефалограмму, дуплексное сканирование сосудов.
При боли в пояснице могут назначить УЗИ органов брюшной полости. После этого по противопоказаниям, результатам обследования и уже составленному анамнезу назначают лечение.
Почти всегда в него входят противовоспалительные средства, массажи, проведение блокад, которые снимают боль. Необходимо следовать инструкциям лечащего врача и не прислушиваться чужих советов – зачастую это может навредить и остановить выздоровление.
Что нужно знать о лекарствах от головной боли?
Для того, чтобы температура тела нормализовалась часто необходимо принять то или иное лекарственное средство. Это могут быть обезболивающие или жаропонижающие таблетки. Каждую из групп рассмотрим более подробно.
Жаропонижающие
Такие медицинские препараты принято подразделять не несколько групп. Медикаменты первого поколения имеют повышенную терапевтическую активность, но при этом у них много побочных действий. Среди них:
- Парацетамол,
- Аспирин,
- Цитрамон.
Они воздействуют на протяжении 4-х часов.
Лекарства второго поколения обладают жаропонижающим, противовоспалительным эффектом. Их действие может отлично обезболивать.
После употребления их действие может сохраняться на протяжении 6-8 часов.
Данные препараты в составе имеют нимесулид и коксиб.
Результат хороший, но при этом имеется много противопоказаний.
Такими лекарствами, как Ибуклин, Колдрекс и иные, нельзя злоупотреблять.
Обезболивающие
Снизить температуру и справиться с болезненными ощущениями можно, используя таблетированные препараты.
С этой целью в аптечке должен быть солпадеин, панадеин, спазмалгон и амидопирон. Когда присутствует боль в горле нужно принимать:
- Ангисепт,
- Ринзу Лорсепт,
- Септефрил,
- Фарингосепт.
golowabolit.ru
выше 37-38, почему тянет, ломит спину у женщин и мужчин
Такие симптомы, как боли в поясничном отделе и появление высокой температуры, характерны для многих заболеваний. Высокая нагрузка на спину, переохлаждение, травмы, простуда – всё это может быть источником проблемы. Рассмотрим подробнее наиболее часто встречающиеся причины.
Основные причины
В поясничный отдел позвоночника могут отдавать боли по многим причинам. Если боль возникла неожиданно, и не известен источник проблемы, то следует в обязательном порядке обратиться для начала за помощью к терапевту.
Провоцировать боль в области поясницы и температуру в пределах 38 градусов могут следующие заболевания:
- грипп, пневмония, плеврит, вирусные заболевания;
- патологические процессы в почках;
- мочеполовые инфекционные воспаления;
- гинекологические проблемы у женщин;
- осложнения остеохондроза;
- опухоли и патологии желудочно-кишечного тракта;
- травмы в отделах позвоночника;
- туберкулез позвоночника и остеомиелит.
Травмы в мышцах

 Нередко болезненные ощущения возникают в спине из-за интенсивной нагрузки на позвоночник.
Нередко болезненные ощущения возникают в спине из-за интенсивной нагрузки на позвоночник.В результате поднятия тяжестей, резких движений слабые мышцы подвергаются растяжению. Непосредственно в момент растяжения возникает боль в поврежденном участке («тупая», «ноющая» или «резкая»).
В данном случае помогут инъекционные методы или средства для наружного применения, обладающие болеутоляющим действием, а пострадавшему требуется покой до восстановления мышечных волокон.
Воспаления позвоночника
Воспалительным процессам в позвоночнике способствуют патогенные бактерии, которые воздействуют на нервы, вызывая болевые ощущения у пациента. Опасным может стать любое вирусное заражение организма, даже после плохо стерилизованных хирургических предметов.
Иной причиной образования воспаления в позвоночном столбе может стать асептическое (неинфекционное) воспаление. В результате происходит зажим тканей, что влечет стирание позвонков, и межпозвоночные диски их не удерживают. Это называется дегенеративно-дистрофическим воспалением.
Болезнь Бехтерева – генетическое аутоиммунное заболевание, характеризующееся тем, что в результате перенесенной инфекции хрящевые ткани межпозвоночных дисков
организм принимает за зараженные и «отправляет» лейкоциты бороться с собственными клетками.
Болезнь также сопровождается возникновением воспаления, разрушением тканей позвоночника, и ткани окостеневают (потому что вместо хрящевой вырастает костная ткань).
Проблемы ЖКТ
Повышение температуры и боли в спине в области поясницы могут быть сигналом заболеваний кишечника или желудка.
Болезни, которые провоцируют боли в спине:

- Язва желудка. Возникает при постоянных стрессах, неправильном питании (кофе, алкоголь, острая пища в больших количествах). Неприятные ощущения внутри живота возникают в течение 3-х часов после еды и по ночам.
- Острый холецистит. Воспалительный процесс в желчном пузыре дает о себе знать в виде резких болей в области ребер с правой стороны. Боль может длиться несколько часов и даже несколько дней, сопутствуют тошнота, повышенная температура тела.
- Острый панкреатит. Воспаление поджелудочной железы развивается при регулярном переедании и неправильном питании. Болезнь также провоцируют желчнокаменная болезнь, хронический холецистит, сосудистые поражения, язвы, инфекции, травмы, отравления.
Проявляется в виде опоясывающей боли, которая сохраняется продолжительное время. Присутствуют тошнота, рвота, вздутие живота, запоры. Самолечение может нанести только вред, поэтому при первых же признаках нужно обращаться к врачу. - Аппендицит. Воспаление аппендикса характеризуется резкими, но терпимыми, длительными болями в подвздошной области с правой стороны, может быть рвота (без рецидивов), запоры или диарея. Болезненность может возникать в поясничном отделе, в бедрах и ощущаться в наружных половых органах.
Вирусные инфекции
При ОРВИ организм человека подвержен сильной интоксикации, и вирус может проникнуть в любые органы. Вирусы могут вызывать воспаления в мышцах, а также провоцируют обострение хронических заболеваний.
Нередко осложнением после гриппа является миозит (воспаление мышц). При миозите болит не только поясница, но и присутствует высокая температура, есть кашель и боли в шейном отделе.
Обычно это происходит, если человека сильно продуло. В результате переохлаждения мышцы напрягаются и уплотняются, а при давлении на них возникают болевые ощущения.
Грипп является наиболее распространенным заболеванием, которое дает осложнения.
Симптомы гриппа:
- температура тела выше 38 градусов;
- «ноющие» боли в поясничном отделе;
- насморк, кашель, боль в горле;
- беспокоят головные боли.
Пиелонефрит
Пиелонефрит – это воспалительное заболевание паренхимы почек и ее чашечно-лоханочной системы. При пиелонефрите болевые ощущения зачастую наблюдаются в зоне 4 и 5 поясничных позвонков.

Острая форма характеризуется следующими признаками:
- Высокая температура (вплоть до лихорадочного состояния) и тянущая ноющая боль в области поясницы;
- Головная боль;
- Озноб;
- Потливость;
- Болезненное мочеиспускание.
При развитии осложнений появляются гнойные и кровянистые выделения в урине.
Мочеполовые инфекции
В связи с некоторыми различиями в строении мочеполовых систем у мужчин и женщин, заболевания протекают по-разному. Такие болезни, как уретрит и простатит наблюдаются у мужской половины, а у женщин часто встречаются цистит, пиелонефрит и гломерулонефрит.
При таком заболевании, как цистит, появляются следующие признаки: у женщин возникают боли в пояснице и температура от 37 градусов, болезненное мочеиспускание (рези), кровяные выделения в моче, болит живот.
Простатит – распространенное заболевание у мужчин, возникающее по многим причинам. Не обращать на него внимание нельзя, так как последствия могут быть необратимыми.
Симптомы простатита:

- Сильные боли в паховой области и промежности, болит поясница;
- Присутствует температура около 38 градусов, которая не спадает длительное время;
- Болезненное мочеиспускание;
- Запоры.
Высокая температура тела и боль в пояснице у мужчин могут являться признаком уретрита.
Уретрит – это воспаление слизистой оболочки уретры. Возникает, как правило, по причине проникновения инфекций в мочеиспускательный канал, как рецидивы венерических заболеваний, химического раздражения. Признаки уретрита:
- моча имеет неестественный цвет;
- лихорадка;
- проблемы с мочеиспусканием;
- неприятные ощущения в области половых органов.
Дегенеративно-дистрофические изменения позвоночника
Дегенеративно-дистрофические изменения – процесс утрачивания эластичности межпозвоночными дисками. Разрушение костных и хрящевых тканей в результате ожирения, малоподвижного образа жизни приводит к нарушению обмена веществ в клетках и недостатку важных микро- и макроэлементов.
Симптоматика разрушительных процессов в позвоночнике:
- при нагрузке на позвоночник возникает ноющая боль в его отделах;
- боль в пояснице носит «ломящий» характер;
- возможно повышение температуры тела;
- возникают сбои в работе органов малого таза;
- нарушается походка;
- боль отдает в нижние конечности;
- ощущается онемение и покалывание в области бедер.
Отсутствие лечения ведет к нарушению кровообращения и может привести к инвалидизации пациента.
Дать однозначный ответ на вопрос «почему при температуре болит поясница» сложно без консультации с врачом и проведения тщательной диагностики. Каждое заболевание может привести к развитию патологических процессов в организме, в том числе нарушая работу других органов. Поэтому не стоит откладывать прием к терапевту и пренебрегать рекомендациями доктора.
Видео по теме
poyasnica.com
Болит голова болит поясница температура 37
Воспалительные процессы в организме могут развиваться весьма стремительно.
К заболеваниям, при которых болит спина и повышается температура тела, относят следующее:
- Грипп. При развитии этой болезни температура превышает 37-38 градусов, появляется общая слабость и озноб, головная боль. В некоторых случаях даже возникает тошнота и рвота. Отдельные пациенты испытывают боли в пояснице, которые могут существенно усиливаться при кашле.
Если появляются подобные симптомы, обязательно нужно обратиться к врачу. Грипп может приводить к опасным осложнениям – пневмонии и абсцессу легкого. Именно они и провоцируют боли в пояснице при кашле. - Пиелонефрит. При воспалении почек сразу увеличивается температура тела – обычно она значительно превышает 37 градусов. В некоторых случаях у больного появляется озноб и возникает тошнота, которая даже может привести к рвоте. Помимо этого, сильно болит поясница, причем дискомфорт, как правило, носит односторонний характер.
При этом заболевании обычно возникает тупая, ноющая боль разной степени интенсивности, которая нарастает при чихании и кашле. При этом нарушения мочеиспускания появляются не всегда, потому они не считаются ключевым симптомом.
Если вовремя не обратиться к врачу, пиелонефрит приобретет хронический характер. Также при воспалении почек может начаться гнойный процесс – в этом случае наблюдается очень высокая температура тела. - Мышечные травмы. Чаще всего растяжение мышечной ткани наблюдается при выполнении физических упражнений. В большинстве случаев эта ситуация не представляет опасности для здоровья. Чтобы справиться с подобными симптомами, нужно обеспечить пострадавшему покой и исключить физические нагрузки.
При повреждении мышц боль бывает разной – острая, ноющая, тупая. В большинстве случаев она появляется при поднимании тяжелых предметов, неудачном движении или нахождении на сквозняке. В некоторых ситуациях болевой синдром нарастает после стрессов. - Остеомиелит и туберкулез позвоночника. В этом случае наблюдается постоянная ноющая боль в пояснице, увеличение температуры до 37 градусов. Данные заболевания сегодня встречаются крайне редко, однако иногда все же наблюдаются такие случаи. В этой ситуации категорически запрещено самолечение. Позднее обращение к врачу может привести к летальному исходу.
Дополнительные симптомы
Наличие других проявлений при боли в пояснице и повышении температуры более 37-38 градусов может говорить о развитии различных заболеваний.
Если у женщины возникают боли в животе, причиной может служить цистит. При этом заболевании в моче присутствуют кровянистые выделения. Кроме того, при мочеиспускании наблюдается дискомфорт. В запущенных случаях у женщины возникает острая боль и озноб. Также болевые ощущения в животе и понос могут говорить о нарушениях в работе органов пищеварения.
Появление подобных симптомов у мужчин может свидетельствовать о нарушении в работе пищеварительной или мочеполовой системы. Также острая боль в пояснице и животе на фоне повышения температуры может свидетельствовать о развитии простатита.
Если не только болит п
stopheadache.ru
Болит спина голова и глаза и температура 38
Почему появляется боль в глазах и головная боль
Почему появляется боль в глазах и головная боль? Большая часть информации, которую мы воспринимаем, поступает в мозг с помощью глаз. Наши глаза испытывают очень большую нагрузку. Боль в глазах и головная боль могут возникать по разным причинам. Зачастую неприятные ощущения являются результатом переутомления. В повседневной жизни мы пользуемся мобильными телефонами, компьютерами, другими приборами, на экране которых мы видим ту или иную информацию.
Существует несколько видов болевых ощущений в голове и глазах: иногда они появляются в области глазных яблок, а затем распространяется на голову.
Иногда болезненные ощущения появляются в глубине головного мозга и поражают глазные яблоки.
Каковы причины боли в голове и глазах
Явление, при котором развивается иннервация в глазах, называется цефалгия. Это очень неприятный признак, который может нарушить привычный образ жизни. Особенно если боль отдает в глаза, то от этого ощущения становятся еще более мучительными. Существует несколько причин, которые приводят к развитию цефалгии.
Близорукость может быть одной из причин. Нарушение зрения приводит к большой нагрузке на головной мозг. Мышцы, которые расположены в глазных яблоках, находятся в постоянном напряжении, что сказывается на состоянии нервной системы.
Пульсирующая боль в области виска. очаг которой располагается за глазом, может иметь кластерное происхождение. Чаще всего характер боли очень резкий и интенсивный, приступ может быть достаточно продолжительным. Иногда он может быть до нескольких часов. В ряде случаев он проходит за несколько минут.
Многим знакомо такое явление, когда после длительного нервного напряжения очень часто развивается боль, которая поражает оба глазных яблока. Это состояние называется болью напряжения.Состояние усталости может привести к развитию головной боли. Современный человек много времени проводит за компьютером или телевизором. Это также приводит к перенапряжению глаз и является причиной.
Характер болевых ощущений выражается в том, что они становятся дергающими или пульсирующими. Создается впечатление, что болит голова и глаза одновременно. Одной из причин этого является неправильный подбор очков.
В состоянии хронической усталости цефалгия развивается, как правило, в конце дня. Зрительный нерв находится в постоянном напряжении, что приводит к такому симптому.
Иногда гипертония бывает причиной боли в глазах и голове. В таком случае необходимо измерить давление. У человека складывается впечатление, что голова раскалывается, а глаза болят. Особенно остро проявляется это состояние после чихания или кашля. Иногда это связано не с простудными заболеваниями, а с очень высоким давлением, которое нужно лечить.
У человека, который получил черепно-мозговую травму, головные боли, которые отдают в глазные яблоки, случаются часто. Это может быть признаком сотрясения головного мозга. Иногда последствия травмы могут беспокоить и после выздоровления.
Если болевой синдром возникает в области висков и глаз, то он может быть симптомом развития инфекционного заболевания. Проникновение вирусов в кору головного мозга может вызвать менингит. В таком случае могут появиться и такие признаки, как слабость, тошнота, головокружение. У человека появляется ощущение давящей боли в области висков и глаз. Но насторожить должны очень неприятные чувства в области затылка.
Боль в голове и глазах требует консультации у врача
Менингит #8211; опасное заболевание, которое требует немедленной госпитализации. Очень часто он имеет те же симптомы, что и обычный грипп. В ряде случаев больной может быть даже опасен для окружающих, поскольку менингит передается воздушно-капельным путем. Насторожить должна именно сильная головная боль и упорная высокая температура. Своевременно оказанное лечение в условиях стационара приводит пациентов к выздоровлению.
Вирусное заболевание с высокой температурой также может вызвать резь в глазах. Разумеется, заболевание гриппом не столь опасно, по сравнению с менингитом. Но и грипп может спровоцировать осложнение, поэтому лечить его нужно в обязательном порядке.
Очень часто боль в глазах и головная боль является предвестником начинающегося приступа мигрени. Характер пульсирующий, локализуется боль в области виска. с отдачей в глаз.Приступ такой боли длится максимум три дня, при повышенных эмоциональных и физических нагрузках, а также переменах погоды, он может усилиться. Провоцировать могут и продукты: шоколад, орехи.
Очень часто болят глаза и голова при развитии глаукомы. Это серьезное заболевание, которое часто провоцирует повышение внутриглазного давления, что приводит к нарушению оттока жидкости внутри глазного яблока. Глаукома может быть двух типов: закрытоугольной и открытоугольной. Характерным признаком глаукомы является боль, которая начинается с области глазницы с левой стороны. Постепенно локализация приступа меняется, она «расползается» по всей голове.

Стоит насторожиться, если появляется светочувствительность, тошнота и рвота. При этом развиваются и другие симптомы: затуманивается боковое зрение, появляется чувство давления на глаза, цветной ареол вокруг источника света. Если эти признаки начинают беспокоить постоянно, то следует обратиться к врачу, поскольку можно ослепнуть. Прием обезболивающих может снять болевое ощущение, но не решит проблему.
Несколько реже причинами боли в голове и глазах могут являться:
- Развитие опухолей головного мозга.
- Приступы артериита.
- Воспаление тройничного нерва.
- Синдром Хортона.
Почему головная боль отдает в глаз
Иногда причины этого состояния вполне безобидные. Это может быть сильный ветер или длительное воздействие солнца. Длительное время работы за монитором часто бывает причиной боли в глазах, простудные заболевания могут спровоцировать это состояние. Для того чтобы избежать этого состояния, нужно правильно подбирать контактные линзы и очки. При этом нужно учитывать, что линзы имеют ограниченный срок эксплуатации и за ними необходим правильный уход.
Если возникает ощущение сухости и рези в глазах, то следует заменить линзы и закапать глаза. Боль в глазах и голове #8211; характерный признак того, что возникли проблемы с кровообращением. В таком случае нарушается питание тканей глаз. Поэтому следует обследовать сосуды. Сделать это нужно обязательно. Лечение нужно начинать как можно раньше.
Причины и механизмы
Глаз пронизан множеством нервных окончаний, к нему подходит масса кровеносных сосудов, что обеспечивает его бесперебойную работу. Сзади и сбоку орган зрения окружен стенками глазницы, которые также имеют собственную чувствительность. Они граничат с околоносовыми пазухами и полостью черепа. Поэтому механизм образования болевого синдрома связан как с непосредственными нарушениями в глазу, так и с отраженными импульсами, идущими от соседних участков. Если у ребенка болят глаза при температуре, то необходимо думать о следующих состояниях:
- Синуситы (гайморит, фронтит).
- Грипп.
- ОРВИ (аденовирусная, энтеровирусная).
- Менингит.
Не стоит полностью исключать и тот факт, что подобные симптомы могут принадлежать разным заболеваниям. Например, глаз болит из-за травмы, невралгии тройничного нерва, мигрени, а лихорадка стала признаком пиелонефрита или пневмонии. Причина неприятных ощущений бывает связана с усталостью (длительный просмотр телепередач, работа за компьютером) или неверной коррекцией зрения. Но такие ситуации менее вероятны, чем указанные выше.
Температурная реакция при инфекционных заболеваниях – это признак интоксикации. Возбудитель (бактерия или вирус) выделяет определенные вещества, которые влияют на сосудистую стенку и нервные ткани. В глазу ускоряется кровоток, повышается скорость метаболизма, токсические агенты провоцируют воспаление. Повышенное внутричерепное давление передается и на структуры органа зрения. Все это становится источником болевых ощущений.
Причины длительной головной боли с температурой

К заболеваниям, при которых болит спина и повышается температура тела, относят следующее:
- Грипп. При развитии этой болезни температура превышает 37-38 градусов, появляется общая слабость и озноб, головная боль. В некоторых случаях даже возникает тошнота и рвота. Отдельные пациенты испытывают боли в пояснице, которые могут существенно усиливаться при кашле.
Если появляются подобные симптомы, обязательно нужно обратиться к врачу. Грипп может приводить к опасным осложнениям – пневмонии и абсцессу легкого. Именно они и провоцируют боли в пояснице при кашле. - Пиелонефрит. При воспалении почек сразу увеличивается температура тела – обычно она значительно превышает 37 градусов. В некоторых случаях у больного появляется озноб и возникает тошнота, которая даже может привести к рвоте. Помимо этого, сильно болит поясница, причем дискомфорт, как правило, носит односторонний характер.
При этом заболевании обычно возникает тупая, ноющая боль разной степени интенсивности, которая нарастает при чихании и кашле. При этом нарушения мочеиспускания появляются не всегда, потому они не считаются ключевым симптомом.
Если вовремя не обратиться к врачу, пиелонефрит приобретет хронический характер. Также при воспалении почек может начаться гнойный процесс – в этом случае наблюдается очень высокая температура тела. - Мышечные травмы. Чаще всего растяжение мышечной ткани наблюдается при выполнении физических упражнений. В большинстве случаев эта ситуация не представляет опасности для здоровья. Чтобы справиться с подобными симптомами, нужно обеспечить пострадавшему покой и исключить физические нагрузки.
При повреждении мышц боль бывает разной – острая, ноющая, тупая. В большинстве случаев она появляется при поднимании тяжелых предметов, неудачном движении или нахождении на сквозняке. В некоторых ситуациях болевой синдром нарастает после стрессов. - Остеомиелит и туберкулез позвоночника. В этом случае наблюдается постоянная ноющая боль в пояснице, увеличение температуры до 37 градусов. Данные заболевания сегодня встречаются крайне редко, однако иногда все же наблюдаются такие случаи. В этой ситуации категорически запрещено самолечение. Позднее обращение к врачу может привести к летальному исходу.
А вы замечали когда-нибудь при высокой температуре, свыше 38, очень часто могут болеть глаза? Причем такое ощущение, что болят все существующие мышцы совместно с глазным яблоком. Такая ситуация вызвана тем, что организм бросает все силы на борьбу с раздражителем, вызвавшим проблему, соответственно, все остальные процессы временно ослабевают.
Причины
Сразу исключим заболевания глаз. Почему? Потому что все они, за исключением серьезных патологических нарушений во внутренней стороне, проявляются визуально. Тот же конъюнктивит #8212; это инфекционное заболевание, его характеризует покраснение конъюнктивы – тончайшей оболочки глаза. Одним словом, слизистые в первую очередь воспаляться.
Вторым по распространенности глазных инфекций будет ячмень. Это воспаление волосяного фолликула вследствие попадания бактериальной инфекции. Но и ячмень имеет своеобразную боль и проявления, которые спутать с чем-либо очень трудно. Заболевание проявляет себя небольшим воспалением верхнего века, с покраснением кожи, припухлостью и гнойничком. После использования противомикробных препаратов обычно все исчезает. Боли же зудящие, острые.
А первая и самая распространенная причина, не связанная непосредственно с глазами, – ОРВИ. Обычная вирусная инфекция, которая чаще именуется гриппом, способна вызвать высокую температуру и, как следствие, болезненные ощущения в глазах.
ОРВИ лечится противовирусными препаратами, но очень часто иммунитет справляется своими силами. Единственная манипуляция, которая происходит, – снижение температуры тела. Для этого используются жаропонижающие препараты. Кстати, некоторые из них и болеутоляющие, получается, и боли в глазах становятся меньше или пропадают.
Вирусная инфекция задевает каждого человека как минимум раз в год. Делать какие-либо вакцины бессмысленно. А все потому, что вакцина направлена на выработку иммунитета против одной или нескольких конкретных групп вирусов. Но они имеют свойство модифицироваться, принимать совершенно иную форму, в итоге получается, что даже после прививки заразиться гриппом вполне реально и возможно.
Кстати, именно с этим связанно то, что нет универсального единого лекарства, которое бы уничтожило этот вирус, отсюда и цикличность заболевания, и его массовый характер.Вот мы выяснили, что из-за сильных головных болей при температуре могут болеть и глаза. А точнее, обязательно будут болеть, потому что напрямую связаны с головой.
Каким образом можно уменьшить этот неприятный симптом? Давайте разбираться.
1. Отдыхать. Не зря во все времена и практически у всех людей в цивилизованном обществе при сильном заболевании гриппа и вместе с ним проявлении высокой температуры выписывается постельный режим. Когда человек находится в горизонтальном положении, мышцы шеи расслабляются, голова отдыхает. То же и с глазами.
Рекомендуется больше дремать, не напрягать зрение. Категорически не рекомендуется в момент высокой температуры и болезни давать глазам чрезмерную нагрузку в виде работы с документами, чтения, проведение времени у компьютера, просмотр телевизора. В это время лучше послушать спокойную тихую музыку, расслабиться.
2. Не фокусировать взгляд. Вы когда-нибудь замечали, что при высокой температуры лишняя фокусировка взгляда, во-первых, дается с трудом, а во-вторых, является кратковременной, так как за ней следует головокружение. Поэтому при высокой температуре тела, пока еще не подействовали жаропонижающие средства, лучше смотреть несколько рассеянно, без особого внимания.
3. Периодически прикрывать глаза ладонями или просто закрывать их ненадолго (если нет сонливости).
4. Если глаза немного воспалились из-за общего состояния, можно использовать специальные капли, которые снимают это проявление и успокаивают слизистую.
Что касается головной боли при температуре, здесь лучше всего будет горизонтальное положение и легкий массаж головы и шеи. Делать его можно руками, а можно использовать маленький плотный валик, таким образом, слегка перекатывая его в болезненном месте. Надавливания сильного быть не должно, поэтому очень важно рассчитывать силу.
Итак, делаем заключение. В большинстве случаев при высокой температуре ощущается болезненность в области глаз. Она обязательно пройдет после восстановления температуры тела и общего улучшения самочувствия. Однако стоит использовать простые рекомендации, чтобы немного облегчить состояние до момента действия лечения.
Наиболее распространенными инфекциями, приводящими к высокой температуре, являются:
- Грипп и ОРВИ.
- Инфекции мочеполовых путей.
- Пневмония.
- Инфекции уха.
- Туберкулез.
- Синусит.
- Бронхит.
- Гастроэнтерит.
- Кожные инфекции.
- Вирусный менингит.
- Фарингит.
- Мононуклеоз.
- Свинка.
- Чума.
- Коклюш.
- Лихорадка Денге.
- Малярия.
- Корь.
К причинам, вызывающим температуру, неинфекционного характера относят:
- Болезнь Крона;
- Ревматоидный артрит;
- Язвенный колит;
- Лейкоз;
- Анемия, дефицит железа;
- Мигрень;
- Энцефалит;
- Астигматизм;
- Гипертония;
- Повышенная физическая активность;
- Черепно-мозговая травма;
- Абсцесс;
- Серповидноклеточная анемия;
- Брюшной тиф;
- Радиационная болезнь;
- Опухоль головного мозга.
Список причин, при которых болит голова и температура 38-39ºC, большой, но далеко не полный. После установления врачом точной причины, приведшей к такому состоянию, больному назначается необходимое лечение.
Бактериальные, респираторные и инфекции центральной нервной, пищеварительной, мочевыделительной, репродуктивной и даже системы кровообращения могут привести к плохому самочувствию и повышенной температуре.
Эти инфекции, как правило, лечатся антибиотиками и требуют медицинского вмешательства для предотвращения дальнейших осложнений со здоровьем.
Грибковые инфекции купируются при помощи противогрибковых препаратов.
Если температура 38ºC, и не поднимается выше болит голова и слабость, то помощь больному можно оказать и в домашних условиях, не прибегая к услугам врачей.
Головная боль и температура уже сами по себе являются признаками наличия инфекции в организме, если они держатся на протяжении длительного времени, это может свидетельствовать о наличии серьезного заболевания.
Для выявления причины такого состояния нужно незамедлительно обратиться к специалисту.
Сильная головная боль и температура могут возникать и продолжаться долгое время на фоне развития гнойного процесса. Такое состояние длится от нескольких дней до месяца, в зависимости от тяжести заболевания. Непрерывная сильная боль часто сопровождает абсцессы головного мозга, поражающие лобные, височные доли и мозжечок.
Очень опасное заболевание, не вовремя начатое лечение может приводить к летальному исходу. Часто является осложнением после перенесенной обычной простуды. Основные симптомы, которые присутствуют при менингите – головные боли, пульсирующие боли в шее, спине и конечностях, рвота, красная сыпь на коже.
Часто возникает у детей. Первичными симптомами являются — слабость, кашель, затем возникает – тошнота, рвота, боли в животе и глазах. При несвоевременном лечении может привезти к деформации конечностей и параличу.
Бактериальное поражение придаточных верхнечелюстных пазух носа. проявляется сильной головной болью во лбу и висках. Рекомендуется незамедлительное лечение антибиотиками. Подробнее о том, по каким признакам можно определить гайморит — читайте в этой статье. Чем опасна патология и к каким осложнениям приводит — описано здесь.
Инфекция головного мозга, которая может привести к потере зрения. Проявление заболевания характеризуется отеком височной области головы, сильной головной болью и температурой. Лечение патологии может продолжаться несколько лет.
- Термоневроз — заболевание, при котором нарушается работа участка головного мозга, отвечающего за температурный режим. Основные симптомы заболевания – головная боль и температура, которая не повышается, как правило, 38 градусов. Длиться такое состояние может 14 дней.
- Сильная головная боль и температура, длящаяся от суток до трех характерна для гриппа.
- Простуда. Отличается от гриппа тем, что сразу же помимо жара и мигрени проявляются симптомы, — озноб, заложенность носа, сухой кашель.
- Черепно-мозговые травмы.
- Синусит. Эти распространенное заболевание придаточных пазух носа, часто сопровождается длительной головной болью и температурой. В чем отличие синусита и гайморита — читайте в этой статье.
Лечение детей
- неправильный режим дня;
- переутомление, стресс;
- тяжелые физические нагрузки;
- перегрев;
- неправильное питание.
Дети очень эмоциональны и чувствительны, вследствие этого слишком насыщенный день у ребенка может к вечеру вызвать головную боль. В этом случае необходимо, чтобы малыш больше отдыхал. Также растущему организму важно вовремя получать правильное и полноценное питание.
Боли в голове ребенка могут вызвать заболевания, не связанные с простудой:
- мигрень – боль в голове сопровождается тошнотой и рвотой. Необходимо обратиться к врачу;
- сотрясение мозга;
- отравление – его сопутствуют рвота и повышение температуры.
Боли в голове, связанные с простудными заболеваниями:
- ОРВИ, грипп – у ребенка озноб, ломота в теле, лихорадка. Через день-два появляется насморк и кашель;
- менингит – очень сильные боли, высокая температура и сыпь на теле;
- гайморит – следствие вовремя не вылеченного насморка. Обострение сопровождается болью в голове и жаром.
У ребенка должен быть регулярный режим дня и правильное полноценное питание. При отравлении необходимо много пить, вода выведет все вредные токсины. При сотрясении мозга надо уложить ребенка на высокую подушку, ему нельзя двигаться, на лоб приложить влажное полотенце. Обязательно нужно вызвать врача.
Также у подростков может болеть голова и подниматься температура по следующим причинам:
- изменение гормонального фона;
- сильное интеллектуальное перенапряжение;
- перепад давления.
Жаропонижающие средства дают детям при температуре свыше 38 градусов. Среди препаратов, которые помогут снять боль, распространены «Нурофен», «Парацетамол».
Как сбить температуру 38ºC беременным?
Любая женщина знает, как важно во время вынашивания ребенка, беречь себя от разных инфекций и бактерий. Ведь в этот период женщине запрещено принимать любые медикаментозные препараты.
А проникновение в организм будущей мамы болезнетворных бактерий могут отрицательно сказаться на развитии малыша, особенно в первый триместр, когда происходит формирование всех жизненно важных органов плода.
Но, что же делать беременной, если уберечься от инфекций не удалось, температура поднялась до 38 градусов и сильно болит голова?
В первую очередь, конечно, необходимо как можно скорее обратиться к врачу для установления причин такого состояния.
Возможные причины температуры 38ºC и головных болей при беременности
Основными причинами, которые могут вызывать высокую температуру и головные боли у беременных, могут быть:ОРВИ. Самая распространенная причина. Помимо сильной головной боли, на фоне заболевания проявляются и другие симптомы — кашель, сонливость, насморк, общая слабость, боли в горле при глотании и другие.
ОРВИ могут вызвать различные осложнения, на фоне которых может произойти инфицирование будущего малыша через плаценту, что в итоге может закончиться проблемами и отклонениями в развитии плода или даже выкидышем.
Различные кишечные инфекции. Довольно частое явление среди беременных. Основными их симптомами являются: головокружения, тошнота и рвота, боли в животе и диарея.
Воспаление почечных лоханок или пиелонефрит. Очень распространенное заболевание у беременных.
Заболевание развивается на фоне постепенного роста плода, который начинает давить на мочеточники. В результате у беременной затрудняется мочеотделение, происходит инфицирование. Характерные симптомы для этого заболевания — боли и резь при мочеиспускании, боли в спине, особенно в ее нижней части, общая слабость.
Лечить болезнь беременным нельзя и на поздних сроках может развиться поздний токсикоз, вследствие этого у плода может развиться гипоксия и задержка развития. В худшем случае заболевание приведет к выкидышу.
Температура у беременных в 38-38.5 градусов и выше особенно опасна в первый триместр беременности, когда идет формирование нервной системы и внутренних органов малыша. Поэтому такая высокая температура у больной, может привести к развитию умственной отсталости плода и другим нарушениям. Если она держится у будущей мамочки больше суток у плода начинается деформация конечностей, страдает скелет лица и головной мозг.
Температура в 38ºC приводит к нарушениям в кровообращении плаценты, которое на ранних сроках может привести к выкидышу, на поздних – преждевременным родам.
Поэтому так важно при такой температуре обратиться к специалисту, а не заниматься самолечением.
Единственным лекарством от температуры, которое можно принимать при беременности — парацетамол. Допускается для улучшения общего самочувствия выпить полтаблетки под тщательным присмотром гинеколога.
ВНИМАНИЕ: Ни в коем случае при беременности не допускается употребление аспирина или ацетилсалициловой кислоты и других препаратов, их содержащих!
Некоторые специалисты прописывают будущим мамам гомеопатические препараты, которые можно принимать при беременности.
Другими народными средствами, которые помогут снизить температуру и улучшить самочувствие беременных, являются следующие меры:Морсы из клюквы, красной и черной смородины. Обильное питье хорошо помогает справиться с болезненным состоянием.
Осторожно и под наблюдением врача необходимо употреблять жидкости беременным женщинам, страдающим от отеков.
Другим распространенным и хорошо помогающим народным средством являются – обтирания прохладной водой или лимонным соком, а также компрессы из полотенца, смоченного холодной водой на лоб.Соблюдать постельный режим. Беременным нельзя переносить на ногах такое состояние, наоборот они должны как более больше лежать, отдыхать.
Помещение, где находится беременная женщина должно хорошо проветриваться.
Эти простые средства должны быстро помочь справиться с высокой температурой и головной болью. Но лучше всего беременным женщинам не допускать такого состояния.
Профилактика
- Больше бывать на свежем воздухе. Регулярные прогулки благотворно влияют на здоровье будущей матери и малыша.
- Избегать мест скопления большого количества народа, особенно в период эпидемий гриппа и ОРВИ.
- Хорошо высыпаться. Беременным женщинам показан сон, не менее 10 часов в сутки.
- Не волноваться по пустякам и избегать различного рода стрессов.
- Хорошо отдыхать, постараться не браться в этот период ни за какую сложную работу, требующую сильного умственного напряжения.
И помните, что о любых неприятных симптомах во время беременности нужно незамедлительно сообщать лечащему врачу во избежание серьезных последствий в развитии плода.
Как снизить температуру во время беременности?
Боль – это универсальная реакция организма на повреждение. Она может возникать в любом месте, где есть чувствительные нервные рецепторы, даже в глазу. Но орган зрения представляет особую важность для человека, поэтому боль, сопровождающаяся и повышением температуры – симптомы, не заметить которые трудно.
Профилактика
У человека в любой момент неожиданно может появиться боль в спине и температура. В чем причина и что делать? Эти признаки возникают при большом количестве болезней, давайте рассмотрим их подробнее. Перенапряжение, механическое воздействие и резкое неловкое движение приводят к травме спины, но если пациент переохладился или переутомился, его иммунитет падает, и он становится подвержен проникновению различных инфекций. С инфекциями организм начинает бороться при помощи процесса воспаления и поднятия температуры.
Общие симптомы
Наличие других проявлений при боли в пояснице и повышении температуры более 37-38 градусов может говорить о развитии различных заболеваний.Если у женщины возникают боли в животе, причиной может служить цистит. При этом заболевании в моче присутствуют кровянистые выделения. Кроме того, при мочеиспускании наблюдается дискомфорт.
В запущенных случаях у женщины возникает острая боль и озноб. Также болевые ощущения в животе и понос могут говорить о нарушениях в работе органов пищеварения.Появление подобных симптомов у мужчин может свидетельствовать о нарушении в работе пищеварительной или мочеполовой системы. Также острая боль в пояснице и животе на фоне повышения температуры может свидетельствовать о развитии простатита.
Если не только болит поясница, но и подташнивает, существует угроза появления патологий желудка или двенадцатиперстной кишки. Такие симптомы могут свидетельствовать о язвенной болезни и других недугах. Довольно часто наблюдаются также нарушения стула – к примеру, понос. Кроме того, тошнота и болевые ощущения могут свидетельствовать о развитии аппендицита.
В этом случае тошнота чаще всего заканчивается рвотой.Если болевой синдром в спине имеет высокую интенсивность, а температуру не удается снизить даже после применения жаропонижающих средств, это может говорить о развитии опухолевого образования в позвоночнике. Такие же симптомы могут возникать при воспалении поджелудочной железы или защемлении позвоночных дисков.
Другими общими симптомами при температуре в 38 градусов могут быть:
- потоотделение
- потеря аппетита
- мышечные боли
- слабость
- слезящиеся глаза
- обезвоживание
- озноб
Для определения причины повышенной температуры тела необходимо проконсультироваться с врачом. Только он на основании проведенных анализов и внешнего осмотра сможет правильно установить причины и назначить, если необходимо, лечение.
Причины
Головная боль и температура 38ºC у взрослого (и у ребенка) может быть вызвана как бактериальными и вирусными инфекциями, так и другими воспалительными и аутоиммунными заболеваниями.
Предположить источник нарушений можно лишь при тщательном анализе всех симптомов. Каждая болезнь имеет свою клиническую картину. А инфекционная патология зачастую сопровождается весьма характерными признаками, что и позволяет поставить предварительный диагноз. Сначала опрашивают родителей и самого ребенка для выяснения жалоб. Затем их детализируют, обращая внимание на особенности боли:
- Вид: острые (колющие, стреляющие, пульсирующие) или тупые (давящие, распирающие, ноющие).
- Интенсивность: сильные, слабые или умеренные.
- Продолжительность: кратковременные или длительные.
- Связь с некоторыми факторами: наклонами головы, натуживанием, кашлем.
Затем врач оценивает объективные данные, проводя осмотр, пальпацию, перкуссию и аускультацию. Он обращает внимание на все симптомы, присутствующие у пациента. Таким образом формируется первичное представление о проблеме.
Синуситы
Острые гнойные синуситы (гайморит, фронтит) часто сопровождаются болями в глазах у детей, которые усиливаются при наклонах головы или постукивании по соответствующим участкам черепа. Возникают и головные боли (в лобной зоне), отмечаются признаки интоксикации в виде лихорадки, слабости. Для синуситов наиболее характерны следующие признаки:
- Заложенность носа.
- Слизисто-гнойные выделения.
- Снижение обоняния.
При фронтите может присоединяться слезотечение и светобоязнь, как результат нарушения оттока жидкости через соответствующий канал и рефлекторных нарушений. Кожа в области лба и скуловых костей отекает, краснеет. При распространении воспаления есть опасность поражения костей черепа и головного мозга.
Грипп относится к вирусным заболеваниям, поражающим респираторный тракт. Но вирус имеет тропность не только к мерцательному эпителию, но способен поражать сосудистую стенку и нервную систему. Заболевание начинается остро – появляется высокая температура (до 40 градусов) и другие признаки интоксикации:
- Головные боли (в области лба, глаз, надбровных дуг, висков).
- Светобоязнь.
- Ломота в мышцах и суставах.
- Потливость.
- Заторможенность.
- Нарушение сна.
Лицо у детей одутловато и покрасневшее. Склеры инъецированы, глаза с нездоровым блеском. Беспокоит сухость в глотке, щекотание, заложенность носа, затем появляется сухой приступообразный кашель. Слизистая горла гиперемирована, зернистая, с расширенными сосудами. Часто возникают носовые кровотечения.
Помимо гриппа, стать причиной рассматриваемых симптомов могут и другие респираторные инфекции. Например, аденовирус часто вызывает так называемую фарингоконъюнктивальную лихорадку. Она сопровождается изменениями со стороны глаз:
- Резью, чувством инородного тела (песка).
- Покраснением конъюнктивы.
- Отечностью век.
- Скудным отделяемым, налетом.
Параллельно детей беспокоит насморк, боли в горле, признаки общей интоксикации. Увеличиваются регионарные лимфоузлы. Температура держится до 10–12 дней. В период выздоровления возможна длительная астенизация.
Энтеровирусная инфекция характеризуется разнообразием клинических форм. В качестве источника температуры и болей в глазах у ребенка наиболее подходящими станут конъюнктивит и серозный менингит. Но другие признаки также вероятны:
- Тонзиллит.
- Стоматит.
- Кожная сыпь.
- Диарея.
- Миалгия.
- Гепатит.
- Миокардит.
Полиморфизм симптоматики облегчает постановку диагноза энтеровирусной инфекции, но создает необходимость в ее дифференцировании с другими заболеваниями.
Менингит
Очень опасным состоянием, которое может возникать у детей, является менингит. Это воспаление мягкой мозговой оболочки. К основным симптомам патологии относят:
- Головные боли.
- Рвота.
- Лихорадка.
- Менингеальные знаки.
Голова болит из-за повышения ликворного давления. Возникает ощущение распирания, давления на глаза, повышается чувствительность к свету и другим раздражителям. Частым признаком является рвота, которая появляется без предшествующей тошноты и не приносит облегчения. А главным критерием для постановки диагноза становятся менингеальные знаки: ригидность затылочных мышц, поза «легавой собаки», симптомы Кернига и Брудзинского. Если вовремя не выявить болезнь, то инфекция может распространиться по организму с развитием септического состояния (менингококцемия).
Причины
Дополнительная диагностика
Чтобы выяснить источник проблемы, следует провести дополнительное обследование. В комплекс диагностических процедур могут входить:
- Общие анализы крови и мочи.
- Биохимический анализ крови.
- Мазок из носа и зева (цитология, посев, ПЦР).
- Анализ ликвора (клинический, микроскопия, бактериология).
- Ринофарингоскопия.
- Спинномозговая пункция.
Сделать окончательное заключение помогают ЛОР-врач и инфекционист. Только получив результаты обследования, педиатр может сказать, почему у ребенка болит глаз и что делать в этом случае. Безусловно, потребуется лечение, но какое именно – определит врач.
Высокая температура и болит голова – такая проблема встречается часто. Ее причины могут быть самыми разнообразными. Однако важно знать, какие из них наиболее распространенные, а также как оказать себе помощь и когда необходимо обязательно посетить врача. Специалист уточнит сопутствующие симптомы и на основании общей картины поставит диагноз. Все причины, вызывающие головные боли и высокую температуру, можно разделить на инфекционные и неинфекционные.
Методы лечения
Выбор тактики терапии осуществляется в зависимости от причины появления болевого синдрома.
bebeku.ru
Боль в пояснице температура и головная боль | Причины болей в пояснице
Температура 38, тупая боль в пояснице сильная головная боль
Хронические заболевания: Мигрени, панкриотит хронический, пониженное давление 60/90, повышенный холестерин постоянно, забыла название болезни, когда вырабатываются антитела против щетовидной железы. ранний климакс в 38 лет.
Здравствуйте, второй раз повторяется одинаковые симптомы.1 день недомогание, сильная усталость днем, 2день головная боль сильная; тупая, но сильная боль в пояснице выше талии на ладонь, температура 38. 3 день температура 36, 6 тупая сильная боль в пояснице. очень сильная слабость. Может что-то не так с надпочечниками? Помогите пожалуйста. Какие анализы нужно сделать, к какому врачу идти, наш терапевт посылает к психиатору.
Теги: высокая температура боль в пояснице головная боль, боль в пояснице голове температура не падает, боль внизу поясницы головная боль и температура
Похожие и рекомендуемые вопросы
Температура 38,2, головная боль 5 дней держится температура 38-37,5 пью противовирусные.
Понос поясница температура 38 Такая проблема вот вроде всё было нормально лёг спать.
Болит голова температура тошнота Трое суток болит голова, внезапно поднимается температура.
Сильная боль в голове болит поясница С самого утра весь день очень сильно болит голова.
Сильная головная боль при насморке У меня с детства были частые гаймориты обходилось.
Температура с 10 утра 7,2_38 головокружение вечером, боль в пояснице головн -боль Температура на протяжении 2 недель, не постоянная, утром до 10 ее нет потом 37,1-37,2 к вечеру 38, и начинается ноющая боль в пояснице, и головокружения, подскажите пожалуйста возможную причину, Спасибо за ранее.
Болит голова и ломит кости Второй день болит голова и сильно ломит кости, но ни температуры.
1 ответ
Не забывайте оценивать ответы врачей, помогите нам улучшить их, задавая дополнительные вопросы по теме этого вопроса .
Также не забывайте благодарить врачей.

Здравствуйте.
Ну про надпочечники – это Вы загнули. Может быть обычная ломота при простуде, но для исключения более серьезных вещей нужно сдать общие анализы крови и мочи, они и покажут серьезность положения и необходимость обращения к тому или иному специалисту.
Удачи.
HА ЧТО ЖАЛУЮТСЯ ИНФЕКЦИОННЫЕ БОЛЬНЫЕ
Инфекционные заболевания с общетоксическими признаками
Подавляющее большинство инфекционных больных жалуется на общее недомогание, слабость, разбитость, чувство ломоты во всем теле, боли в мышцах, суставах, нарушение сна и почти всегда, головную боль.
Интенсивность перечисленных страданий инфекционного больного зависит прежде всего от характера, тяжести и формы заболевания.
Головная боль у инфекционных больных бывает различного характера: ноющая, пульсирующая, упорная, разлитая и т.д.
Иногда головная боль сочетается с головокружением, рвотой, не приносящей облегчения. Пульсирующая головная боль часто бывает без определенной локализации.
Все указанные признаки инфекционного заболевания относятся к общим проявлениям болезни, признакам (синдрому) общей инфекционной интоксикации. Важным правилом является то, что без проявлений общей инфекционной интоксикации не может быть инфекционного заболевания. Объективным критерием общей инфекционной интоксикации служит лихорадка, повышение температуры тела.
Лихорадящие больные предъявляют жалобы на повышение температуры тела или наличие озноба, чувство жара, повышенную потливость. При систематическом (утром и вечером) измерении температуры тела обращается внимание на тип лихорадки (высота температуры, ее суточные колебания, длительность повышения температуры тела и т.д.). Определенный тип лихорадки (температурной кривой) характерен для отдельных инфекционных заболеваний и несет ценную информацию. Поэтому всем инфекционным больным, находящимся на лечении дома и, тем более, в больнице, температура тела измеряется минимум 2 раза (утром и вечером). Дома температура тела больного записывается на отдельном листе, чтобы потом предоставить эти информативные данные врачу.
Большинство инфекционных болезней протекает с повышением температуры тела выше 37,0о С. Правда, существуют заболевания, когда интоксикация (общая слабость, мышечная слабость, адинамия, холодный пот и т.п.) очень выражена, а температура тела даже понижена (ниже 36,6о С) – ботулизм, пищевое отравление токсинами (ядами) некоторых бактерий.
Таким образом, при повышении температуры тела можно с большой долей уверенности считать, что это инфекционное заболевание и проводить соответствующие мероприятия и лечение. По мере развития инфекционного процесса начинают наблюдаться признаки преимущественного поражения того или иного органа.
Головная боль в первые 1-2 дня от начала заболевания, повышенная температура тела
Головная боль, общая слабость, озноб, чувство ломоты во всем теле
Показания к госпитализации определяет врач. Признаки, возможные при большинстве инфекционных болезней.
Головная боль, высокая температура тела 7 и более дней
Резко выраженная головная боль чаще всего наблюдается при инфекционных заболеваниях с поражением нервной системы – менингиты, энцефалиты, а также при сыпном и брюшном тифах.
Головная боль и высокая температура – веские причины для визита к доктору
Что такое головные боли, знают практически все люди. Вполне естественно, что болевой синдром не может возникнуть без причины, которая далеко не всегда очевидна.
Порой, для постановки правильного диагноза, врачу приходится тратить немало времени и проводить огромное количество дополнительных обследований пациентов. Если боли в голове «посещают» человека с завидным постоянством, а каких-либо признаков простуды или видимой соматической патологии не наблюдается, это веский повод срочного обращения к специалисту.

Головная боль на фоне высокой температуры
Причины спонтанной головной боли слишком серьезны, чтобы раз за разом не обращать на это внимание. Стоит понимать, что головная боль при простуде является практически закономерностью, но если боль начинается без очевидной причины, она часто свидетельствует о проблемах с сердечно-сосудистой или эндокринной системами, позвоночником, или о начинающейся серьезной инфекционной патологии. Все эти состояния требуют срочного и профессионального лечения.
Если приступы головной боли начинаются в одно и то же время, имеют одинаковую продолжительность и носят нарастающий характер, не стоит принимать сильные обезболивающие, лучше отправиться к доктору – неврологу или терапевту.
Неспецифические болезни, протекающие с головной болью
Существует группа заболеваний, которые не имеют очевидных признаков инфекционной составляющей, но протекающие с повышением температуры и головными болями, по типу таких, которые отмечаются при банальной простуде. К таким относятся следующие.
- Термоневроз. Это состояние, при котором некорректно функционирует участок головного мозга, отвечающий за терморегуляцию организма. Он сопровождается повышением температуры (не выше 38 градусов) и головной болью – состояние без лечения продолжается в течение 1-2 недель. Основной причиной такого явления является хронический стресс и отсутствие должного отдыха.
- Острые или хронические отравления организма токсичными веществами. Такие состояния часто отмечаются на вредных производствах – признаков какой-либо патологии не наблюдается, но человека беспокоит головная боль, слабость и повышение температуры. Могут присоединяться и более характерные симптомы, в зависимости от вещества, вызвавшего отравление.

Головная боль и температура могут возникать при отравлении организма токсинами
- Начинающийся процесс образования опухолей. Некоторые опухоли, в основном злокачественные, провоцируют повышение температуры, снижение аппетита и головную боль. Признаков простуды пациент не отмечает, но весьма характерным признаком становится потеря веса, не связанная с соблюдением диеты.
- Артериальная гипертензия, особенно развивающаяся на фоне воспалительной патологии почек. На начальных этапах этой патологии единственными симптомами, кроме повышения давления, становится небольшой субфебрилитет и головная боль.
Заболевания, с лечением которых лучше не затягивать
Существует целый ряд серьезных заболеваний, в том числе инфекционной природы, которые могут привести к очень серьезным осложнениям вплоть до инвалидности. Важно, что далеко не всегда серьезная патология проявляется обилием признаков, нередко жалобы пациентов заключаются лишь в легкой головной боли и периодически поднимающейся температуре, по типу той, что наблюдается при простуде. Достаточно серьезными последствиями для человека грозят следующие патологии.
Менингит

А — поза больного менингитом; Б — напряжение мышц затылка и верхний симптом Брудзинского; В —симптом Кернига и нижний симптом Брудзинского
Развивается как осложнение банальной простуды на фоне ослабленного иммунитета, например, туберкулезный менингит приводит к очень тяжелым последствиям в виде глухоты или эпилепсии у взрослых, нарушению интеллектуального развития у детей. Симптомы менингита разнообразны, но обязательно присутствует повышенная температура, выраженная головная боль без четкой локализации, общая слабость, рвота, сыпь на теле.
Энцефалит
Признаков энцефалита можно назвать множество – помимо симптомов простуды, сопровождающихся повышенной температурой, головной болью и слабостью, часто отмечаются судороги, рвота, психомоторное возбуждение. Наблюдается спутанность сознания, эпилептические припадки. В случае несвоевременной медицинской помощи последствия энцефалита могут быть самыми печальными, в определенных случаях возможен летальный исход.
Полиомиелит
Отмечается чаще в детском возрасте. Вначале присутствуют симптомы, характерные для простуды – кашель, высокая температура, слабость. В дальнейшем присоединяются расстройство пищеварения, тошнота или рвота, боль в глазах, боль в животе. Самостоятельная диагностика полиомиелита, равно как и его лечение, невозможны – требуется срочная госпитализация. При отсутствии правильного и квалифицированного лечения возможно развитие параличей, деформации конечностей, мышечная атрофия.
Вирусы и бактерии – частая причина головной боли
Нередко человека мучают головные боли и «беспричинное» повышение температуры тела, хотя внешних признаков простуды не наблюдается. Такое состояние может свидетельствовать о вирусной или бактериальной интоксикации организма. Как правило, постоянное присутствие вирусов или бактерий в организме не остается для него незамеченным – все они в процессе своей жизнедеятельности выделяют токсины, скопление которых и вызывает интоксикацию.
Если у взрослого человека температура не превышает 38,5 градусов, сбивать ее искусственно не рекомендуется, поскольку таким образом организм самостоятельно борется с болезнью.

Врачи рекомендуют начинать сбивать температуру только выше 38.5 градусов
Состояние человека при интоксикации зависит от длительности процесса и состояния иммунитета. Человека беспокоит слабость, которая не проходит после ночного отдыха, быстрая утомляемость, снижение работоспособности. В тяжелых случаях отмечаются признаки обезвоживания – особенно если присоединятся рвота. Игнорирование таких симптомов чревато поражением ЦНС, почечной или печеночной недостаточностью, воспалительными заболеваниями мозга.
Кроме вышеперечисленных состояний, головную боль и повышение температуры могут вызывать нарушения мозгового кровообращения по геморрагическому типу, черепно-мозговые травмы (даже перенесенные ранее), артерииты и ряд других патологий, определить которые может лишь специалист. Стоит отметить, что своевременное врачебное вмешательство позволяет сохранить здоровье и избежать серьезных осложнений.
Источники: http://03online.com/news/temperatura_38_tupaya_bol_v_poyasnitse_silnaya_golovnaya_bol/-12-30-54792, http://www.medinfo.ru/sovety/val/prof_4_12.phtml, http://golovalab.ru/cefalgiya/zabolevaniya/golovnaya-bol-s-temperaturoy-bez-priznakov-prostudy.html
Комментариев пока нет!
lechimpozvonochnik.ru
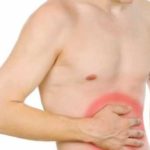
Температура и боль в пояснице
Воспалительные процессы в организме могут развиваться весьма стремительно.

Болевые ощущения в пояснице наблюдаются довольно часто
Одним из симптомов заболевания такого рода является болевой синдром в пояснице и температура тела выше 37 градусов. При этом могут появляться и дополнительные проявления – головная боль, тошнота, рвота, озноб, слабость.
В отдельных случаях возникают дискомфортные ощущения в ногах или нарушения стула – к примеру, понос или запор. При появлении подобных проявлений обязательно нужно обратиться к врачу – возможно, причина кроется в наличии серьезных заболеваний.
Причины
К заболеваниям, при которых болит спина и повышается температура тела, относят следующее:
- Грипп. При развитии этой болезни температура превышает 37-38 градусов, появляется общая слабость и озноб, головная боль. В некоторых случаях даже возникает тошнота и рвота. Отдельные пациенты испытывают боли в пояснице, которые могут существенно усиливаться при кашле.
Если появляются подобные симптомы, обязательно нужно обратиться к врачу. Грипп может приводить к опасным осложнениям – пневмонии и абсцессу легкого. Именно они и провоцируют боли в пояснице при кашле. - Пиелонефрит. При воспалении почек сразу увеличивается температура тела – обычно она значительно превышает 37 градусов. В некоторых случаях у больного появляется озноб и возникает тошнота, которая даже может привести к рвоте. Помимо этого, сильно болит поясница, причем дискомфорт, как правило, носит односторонний характер.
При этом заболевании обычно возникает тупая, ноющая боль разной степени интенсивности, которая нарастает при чихании и кашле. При этом нарушения мочеиспускания появляются не всегда, потому они не считаются ключевым симптомом.
Если вовремя не обратиться к врачу, пиелонефрит приобретет хронический характер. Также при воспалении почек может начаться гнойный процесс – в этом случае наблюдается очень высокая температура тела. - Мышечные травмы. Чаще всего растяжение мышечной ткани наблюдается при выполнении физических упражнений. В большинстве случаев эта ситуация не представляет опасности для здоровья. Чтобы справиться с подобными симптомами, нужно обеспечить пострадавшему покой и исключить физические нагрузки.
При повреждении мышц боль бывает разной – острая, ноющая, тупая. В большинстве случаев она появляется при поднимании тяжелых предметов, неудачном движении или нахождении на сквозняке. В некоторых ситуациях болевой синдром нарастает после стрессов. - Остеомиелит и туберкулез позвоночника. В этом случае наблюдается постоянная ноющая боль в пояснице, увеличение температуры до 37 градусов. Данные заболевания сегодня встречаются крайне редко, однако иногда все же наблюдаются такие случаи. В этой ситуации категорически запрещено самолечение. Позднее обращение к врачу может привести к летальному исходу.
Дополнительные симптомы
Наличие других проявлений при боли в пояснице и повышении температуры более 37-38 градусов может говорить о развитии различных заболеваний.
Если у женщины возникают боли в животе, причиной может служить цистит. При этом заболевании в моче присутствуют кровянистые выделения. Кроме того, при мочеиспускании наблюдается дискомфорт. В запущенных случаях у женщины возникает острая боль и озноб. Также болевые ощущения в животе и понос могут говорить о нарушениях в работе органов пищеварения.
Появление подобных симптомов у мужчин может свидетельствовать о нарушении в работе пищеварительной или мочеполовой системы. Также острая боль в пояснице и животе на фоне повышения температуры может свидетельствовать о развитии простатита.
Если не только болит поясница, но и подташнивает, существует угроза появления патологий желудка или двенадцатиперстной кишки. Такие симптомы могут свидетельствовать о язвенной болезни и других недугах. Довольно часто наблюдаются также нарушения стула – к примеру, понос. Кроме того, тошнота и болевые ощущения могут свидетельствовать о развитии аппендицита. В этом случае тошнота чаще всего заканчивается рвотой.
Если болевой синдром в спине имеет высокую интенсивность, а температуру не удается снизить даже после применения жаропонижающих средств, это может говорить о развитии опухолевого образования в позвоночнике. Такие же симптомы могут возникать при воспалении поджелудочной железы или защемлении позвоночных дисков.
Методы лечения
Выбор тактики терапии осуществляется в зависимости от причины появления болевого синдрома.
Если заболевание связано с повреждением мышечной ткани, нужно обеспечить пострадавшему полный покой. После прекращения нагрузки на спину, болевой синдром уменьшится. Такой приступ может наблюдается в течение 30 минут или нескольких часов. В любом случае после купирования обострения нужно посетить врача, который поможет предотвратить воспаление.
Чтобы избежать проблем с позвоночником, специалист может назначить такие методы лечения:

Наши читатели рекомендуют
Для профилактики и лечения БОЛЕЗНЕЙ СУСТАВОВ наша постоянная читательница применяет набирающий популярность метод БЕЗОПЕРАЦИОННОГО лечения, рекомендованный ведущими немецкими и израильскими ортопедами. Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.- мануальная терапия;
- средства физиотерапии;
- иглоукалывание;
- массаж.
Если у человека наблюдается высокая температура, слабость, озноб, головная боль, дискомфорт в спине и ногах, скорее всего, причиной является вирусное заболевание. В такой ситуации обязательно нужно получить врачебную консультацию.
Чтобы предотвратить развитие опасных осложнений, нужно принимать обезболивающие и противовирусные препараты. В некоторых случаях показано применение антибактериальных средств – они требуются в случае присоединения бактериальной инфекции.
Если у человека есть подозрение на пиелонефрит, следует срочно обратиться к врачу. Болевой синдром в пояснице и ногах, головная боль, озноб, повышение температуры не должны оставаться без внимания, иначе есть риск развития хронического процесса.
Болевые ощущения в пояснице и ногах на фоне повышения температуры тела наблюдаются довольно часто. Данное состояние может сопровождаться дополнительными симптомами – может наблюдаться тошнота, озноб, головные боли, слабость, понос. Только тщательный анализ клинической картины поможет поставить правильный диагноз, а для этого необходимо своевременно обратиться к врачу.
onedr.ru



 В период беременности значительно увеличивается нагрузка на позвоночник.
В период беременности значительно увеличивается нагрузка на позвоночник. Хрупкость суставных соединений провоцирует завышенная норма релаксина.
Хрупкость суставных соединений провоцирует завышенная норма релаксина. В ежедневный рацион необходимо включить кальцийсодержащие продукты.
В ежедневный рацион необходимо включить кальцийсодержащие продукты. Лабораторные исследования установят наличие воспалительного процесса.
Лабораторные исследования установят наличие воспалительного процесса.




 к содержанию ^
к содержанию ^ к содержанию ^
к содержанию ^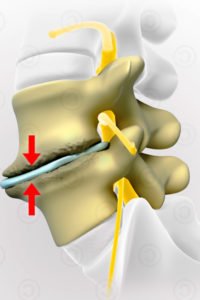















































 Загрузка…
Загрузка…



 3 теста при боли в груди. Как узнать, что болит за грудиной
3 теста при боли в груди. Как узнать, что болит за грудиной Мы попросили Ларису Третьякову, гастроэнтеролога, врача высшей категории, заведующую отделением Клиники «ФармМед», рассказать, что чаще всего болит в области эпигастрия, как разобраться в собственных ощущениях и какие диагностические процедуры в данном случае необходимы.
Мы попросили Ларису Третьякову, гастроэнтеролога, врача высшей категории, заведующую отделением Клиники «ФармМед», рассказать, что чаще всего болит в области эпигастрия, как разобраться в собственных ощущениях и какие диагностические процедуры в данном случае необходимы..jpg) Иллюстрация: Роман Борисов
Иллюстрация: Роман Борисов
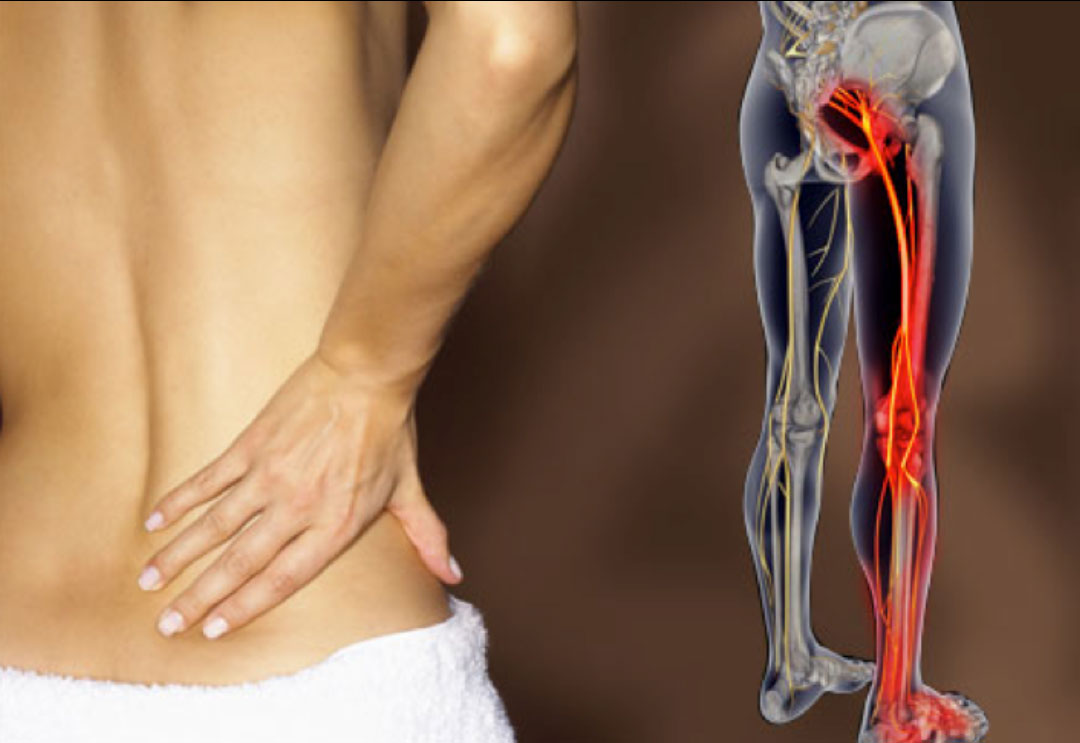
 Наиболее часто боли в пояснице, отдающие в ногу, возникают по причине заболеваний позвоночного столба. Многим из этих патологий свойственны так называемые отраженные боли, когда дискомфортные ощущения появляются не только в пораженном участке позвоночника, но и в других областях:
Наиболее часто боли в пояснице, отдающие в ногу, возникают по причине заболеваний позвоночного столба. Многим из этих патологий свойственны так называемые отраженные боли, когда дискомфортные ощущения появляются не только в пораженном участке позвоночника, но и в других областях:







 Миозит
Миозит



 При боле в спине в области поясницы рекомендуется обращаться к доктору
При боле в спине в области поясницы рекомендуется обращаться к доктору
 Все процедуры имеют свои показания и противопоказания, в целом используют следующие методики при лечении болей в спине:
Все процедуры имеют свои показания и противопоказания, в целом используют следующие методики при лечении болей в спине:

 Ортопедический пояс
Ортопедический пояс







 Нейродистрофический тип боли определяется усилением ощущений во второй половине дня и при наступлении ночи. Такие боли характеризуются жжением.
Нейродистрофический тип боли определяется усилением ощущений во второй половине дня и при наступлении ночи. Такие боли характеризуются жжением.
 Защемление седалищного нерва при боли в пояснице
Защемление седалищного нерва при боли в пояснице За консультацией нужно обратиться к следующим врачам:
За консультацией нужно обратиться к следующим врачам: Среди них можно отметить следующие:
Среди них можно отметить следующие:



 Читайте также:
Читайте также:






































 Онемение конечностей – характеризуется неприятным ощущением потери чувствительности и гибкости конечности, часто сопровождается покалываниями, жжением, зябкостью и стягиванием кожи.
Онемение конечностей – характеризуется неприятным ощущением потери чувствительности и гибкости конечности, часто сопровождается покалываниями, жжением, зябкостью и стягиванием кожи.































































 Голеностопный сустав включает в себя большеберцовую, таранную и малоберцовую кости, соединенные сухожилиями и образующие сочленение в виде блока. Мышцы, расположенные в области голеностопа позволяют ему двигаться, обеспечивая в основном подошвенное и дорсальное сгибание.
Голеностопный сустав включает в себя большеберцовую, таранную и малоберцовую кости, соединенные сухожилиями и образующие сочленение в виде блока. Мышцы, расположенные в области голеностопа позволяют ему двигаться, обеспечивая в основном подошвенное и дорсальное сгибание.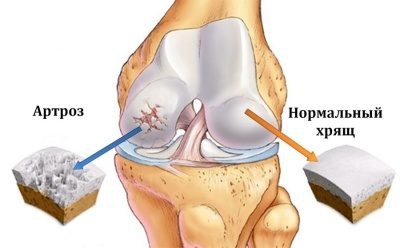 Артроз голеностопа — поражение хряща сустава с постепенным и медленным развитием. Вследствие заболевания хрящ становится тоньше, что приводит к его разрушению. Отсутствие лечения, как правило, приводит к полному функциональному нарушению сустава. Патология, к сожалению, необратима, но замедлить течение болезни и снизить проявления симптомов можно, своевременно начав лечение.
Артроз голеностопа — поражение хряща сустава с постепенным и медленным развитием. Вследствие заболевания хрящ становится тоньше, что приводит к его разрушению. Отсутствие лечения, как правило, приводит к полному функциональному нарушению сустава. Патология, к сожалению, необратима, но замедлить течение болезни и снизить проявления симптомов можно, своевременно начав лечение.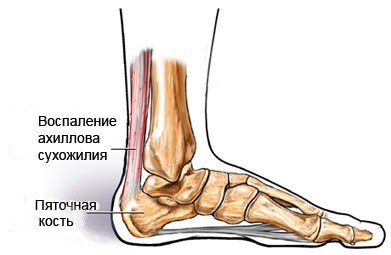 Воспаление ахиллова сухожилия, которое проявляется болью в области пятки или под икроножной мышцей.
Воспаление ахиллова сухожилия, которое проявляется болью в области пятки или под икроножной мышцей.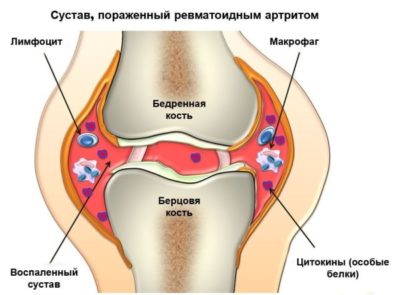 Воспалительно-деструктивное поражение голеностопа различной природы. При болезни поражается один сустав (односторонний артрит, развивающийся вследствие инфицирования или травм) или оба сустава (двухсторонний, образование которого происходит вследствие системных патологий).
Воспалительно-деструктивное поражение голеностопа различной природы. При болезни поражается один сустав (односторонний артрит, развивающийся вследствие инфицирования или травм) или оба сустава (двухсторонний, образование которого происходит вследствие системных патологий). Растяжением связок голеностопа называют их перетяжение или разрыв. Основным признаком состояния является отек голеностопного сустава из-за возникшего кровоизлияния и болезненность при нагрузке. Боль носит различный характер в зависимости от сложности травмы. При перетяжении больной ощущает незначительную ноющую боль в голеностопном суставе, при разрыве болезненность острая, невыносимая.
Растяжением связок голеностопа называют их перетяжение или разрыв. Основным признаком состояния является отек голеностопного сустава из-за возникшего кровоизлияния и болезненность при нагрузке. Боль носит различный характер в зависимости от сложности травмы. При перетяжении больной ощущает незначительную ноющую боль в голеностопном суставе, при разрыве болезненность острая, невыносимая. Подагра характеризуется дегенерацией суставов вследствие нарушения обменных процессов.
Подагра характеризуется дегенерацией суставов вследствие нарушения обменных процессов.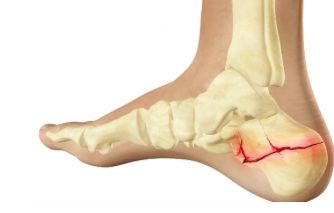 Достаточно редкие травмы, которые образуются после падения или прыжка с большой высоты.
Достаточно редкие травмы, которые образуются после падения или прыжка с большой высоты.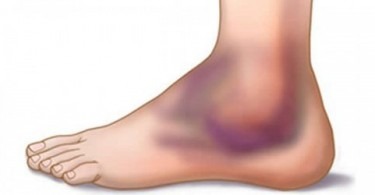 Если опух и болит голеностопный сустав, то это может быть признаком онкологических заболеваний костей нижних конечностей. В самом начале развития патологии болевой синдром выражен не ярко, без локализации. Далее, по мере разрастания клеток, боль становится интенсивнее, появляются двигательные ограничения. При данном заболевании происходит функциональное нарушение голеностопного сустава, область вокруг него начинает болеть, пациент прихрамывает. Внешне опухоль проявляется отечностью над суставом, воспаленной кожей в месте поражения, гипертермией.
Если опух и болит голеностопный сустав, то это может быть признаком онкологических заболеваний костей нижних конечностей. В самом начале развития патологии болевой синдром выражен не ярко, без локализации. Далее, по мере разрастания клеток, боль становится интенсивнее, появляются двигательные ограничения. При данном заболевании происходит функциональное нарушение голеностопного сустава, область вокруг него начинает болеть, пациент прихрамывает. Внешне опухоль проявляется отечностью над суставом, воспаленной кожей в месте поражения, гипертермией. Иногда пациент жалуется на боль разной интенсивности при ходьбе. Симптом нередко провоцируют следующие состояния и болезни:
Иногда пациент жалуется на боль разной интенсивности при ходьбе. Симптом нередко провоцируют следующие состояния и болезни:












 Wound Dressing
Wound Dressing Лопатка – это место, куда протянуто много нервных окончаний. Они служат для передачи информации о каком-либо заболевании, которое может располагаться далеко от кости пояса верхних конечностей.
Лопатка – это место, куда протянуто много нервных окончаний. Они служат для передачи информации о каком-либо заболевании, которое может располагаться далеко от кости пояса верхних конечностей. Желчнокаменная болезнь
Желчнокаменная болезнь  Острый холецистит
Острый холецистит  Дискинезия желчного пузыря в гипертонической форме
Дискинезия желчного пузыря в гипертонической форме В правой лопатке сзади болит на последней стадии поддиафрагмального абсцесса. Если больной сильнее вздохнет, то дискомфорт усилится.
В правой лопатке сзади болит на последней стадии поддиафрагмального абсцесса. Если больной сильнее вздохнет, то дискомфорт усилится. Колющее ощущение в правой лопатке сзади в этом случае проходит быстро и не говорит о серьезных нарушениях во внутренних органах.
Колющее ощущение в правой лопатке сзади в этом случае проходит быстро и не говорит о серьезных нарушениях во внутренних органах. Анатомия лопатки
Анатомия лопатки Эта разновидность болевых ощущений называется каузальгией. Она сигнализирует о воспалительных процессах и повреждениях нервных окончаний.
Эта разновидность болевых ощущений называется каузальгией. Она сигнализирует о воспалительных процессах и повреждениях нервных окончаний. Вам назначат комплексное обследование и при необходимости выпишут направление к узкому специалисту.
Вам назначат комплексное обследование и при необходимости выпишут направление к узкому специалисту.