Как растягивается матка при беременности – Может ли матка так растягиваться??? – матка растягивается – запись пользователя ஐஐஐНаденькаஐஐஐ (Nadik-85) в сообществе Здоровье будущей мамы и малыша в категории Болит живот и поясница, выделения, тонус, треники, воды, пробка
Как растет матка во время беременности
На протяжении девяти месяцев малыш растет ежедневно, а вместе с ним увеличивается и матка.

Изменения женских половых органов во время беременности
После зачатия в половых органах происходят некоторые изменения. Слизистая влагалища и зева матки приобретают темный оттенок. К середине беременности он исчезает. Цвет меняется из-за того, что усиливается циркуляция крови. По причине снижения иммунитета может развиваться молочница – для нее характерны зуд, белого цвета выделения, болевые ощущения при мочеиспускании. Могут усилиться естественные выделения. Пугаться этого ненужно, со временем все нормализуется. Стоит насторожиться, если поменялся характер выделений – появился очень неприятный запах, цвет выделений стал ярко выраженным – зеленоватым, желтым, коричневым, кровяным. При кровяных выделениях нужно без промедления обратиться к врачу, особенно если они сопровождаются болью.
Коротко о матке и развитии плода
После оплодотворения яйцеклетки, она должна закрепиться в матке. Далее начинается рост и развитие плода. Поскольку это происходит внутри матки, она вынуждена увеличиваться в размерах.Больше всего поддается изменениям матка. Ведь внутри развивается ребенок, поэтому неизбежно она будет увеличиваться в размерах. Под действием гормонов, ткани данного органа растягиваются. За время беременности, матка увеличивается в 200 раз. Имеет грушевидную форму. Основное тело округлой формы, а шейка – продолговатой.

До беременности имеет весьма скромные размеры – до 7 см в длину, до 4 в ширину. Толщина стенок – до 5 см. Если у женщины нет детей, то вес матки колеблется до 60 граммов, после родов – 80.
Слои матки (описание)
Состоит главный женский орган из:- Периметрия – внешняя плотная оболочка.
- Миометрия – мышечная ткань в три слоя.
- Наружного продольного – находится под периметрием и плотно с ним срощен.
- Среднего кругового – сосудистый слой, снабжается кровью.
- Внутреннего продольного – под слизистой оболочкой находится, считается самым тонким.
- Эндометрия – слизистая внутренняя оболочка.

После родов на протяжении 6-8 недель матка сокращается и приходит к своим «предродовым» показателям.
Размеры матки во время беременности по неделям
Матка начинает понемногу расти с третьего месяца, но поначалу ее рост не так заметен. А уже к 8 неделям ее размер удваивается, к 10 неделям – увеличивается втрое, а к 12 – вчетверо, а после 13 недели ее дно выпирает за пределы малого таза, после чего увеличение органа диагностируется с помощью измерения высоты дна матки (ВДМ) – дистанция между верхней точкой матки и верхним краем лонного сочленения.Так, ВДМ составляет:
- 10-11 см – на 12-13 неделе;
- 12-13 см – на 14-15 неделе;
- 14-19 см – на 16-17 неделе;
- 16-21 см – на 18-19 неделе;
- 18-24 см – на 20-21 неделе;
- 21-25 см – на 22-23 неделе;
- 23-27 см – на 24-25 неделе;
- 25-28 см – на 26-27 неделе;
- 26-31 см – на 28-29 неделе;
- 29-32 см – на 30-31 неделе;
- 31-33 см – на 32-33 неделе;
- 32-33 см – на 34-35 неделе;
- 32-37 см – на 35-36 неделе;
- 38 см – до 40-41 недели.

До беременности среднестатистические характеристики размеров матки выглядят так: длинна – 7-8 см, толщина – 4-5 см, ширина – 4-6 см, вес – приблизительно 50 грамм (если женщина уже рожала – около 100 грамм).
Когда срок вынашивания малыша приближается к завершению, длинна матки составляет около 37-38 см, толщина – около 24 см, ширина – около 25-26 см, вес – 1-1,2 кг.

Чувствует ли женщина процесс увеличения матки
В большинстве случаев женщина не обращает внимание на подобные вещи. Разве что во втором и третьем триместре, когда ребенок интенсивно растет, возможно могут ощущаться тянущие боли, но они незначительные и этому мало кто придает значение.Как оценивают состояние матки?
В первом триместре, когда ВДМ (высота дна матки) еще не измеряют, врач проводит двуручное исследование матки, при котором два пальца одной руки гинеколог должен ввести во влагалище, а другой легонько прижать брюшную стенку.
С четвертого месяца измерение ВДМ (высота дна матки) выполняется путем проведения исследований снаружи живота. Для этого может использоваться обычная сантиметровая лента или тазометр.

Также доктор для определения того, в какую сторону повернут малыш, проводит пальпацию при помощи аккуратного надавливания ладонями в разных частях живота.
Отклонения от нормы
Если уровень ВДМ значительно ниже нормы, это может быть признаком:- недостаточного объема амниотической жидкости;
- задержки в развитии малыша;
- неправильно определенного срока беременности.
Если же ВДМ значительно превышает норму, это может свидетельствовать о:
- слишком большом объеме околоплодных вод;
- многоплодной беременности;
- достаточно крупном размере малыша.
Боли в матке при беременности- норма и отклонения
В норме незначительные болевые ощущения проявляются на разных стадиях развития малыша. В первом триместре при трансплантации плодного яйца в матку. На втором возможны незначительные тянущие боли, вызванные увеличением матки и притоком крови к данному органу. На третьем триместре возможны боли из-за ложных схваток. Боль напоминает настоящие схватки, но не такая сильная и не нарастает, а наоборот, пропадает.Отклонением является резкая боль в животе на любом триместре, при этом появление крови должно насторожить. В таком случае нужно вызвать скорую помощь, если кровотечение сильное.
Что делать при болях в матке
Зависит от характера болевых ощущений. Резкую острую боль в любом случае нельзя терпеть. Она предвестник выкидыша или патологий беременности. Если боли небольшие, но периодически возникают, нужно лечь, лучше на бок, успокоится. Когда тело находится в покое, то боли не должны беспокоить.Схватки Брекстона-Хикса
Их еще называют тренировочными. Возникают на третьем триместре. Так же, как и при настоящих появляются боли. Отличаются тем, что эти боли проходят, а схватки исчезают. Длятся недолго. Могут возникать по-разному – несколько раз за час или периодически на протяжении всего дня.
Что происходит с маткой после родов
После того, как ребенок покинет утробу, а плодная оболочка, остатки пуповины и плацента отойдут, матка еще некоторое время будет очищаться. Примерно месяца полтора будут идти выделения, которые называются лохии. Они сначала будут кровяными, а со временем станут все более прозрачными. Сразу после родов, матка начинает стремится вернуться в первоначальный вид. Она начинает сокращаться. Скорость данного процесса зависит от нескольких факторов – состояние матки, гормональный фон, последствия родовой деятельности. В идеале она примет окончательный вид примерно за несколько недель. В современных роддомах, после родов ставят укол с окситоцином, чтобы ускорить процесс сокращения матки. Ко всему, лактация способствует более скорому восстановлению матки.
Матка – основной репродуктивный орган женщины. От ее здоровья зависит сможет женщина выносить здорового малыша или нет. На состояние матки влияют много внешних факторов, в частности, способ жизни женщины в большей степени, чем остальные. При планировании беременности стоит учитывать данный фактор.
40-nedel.ru
Матка при беременности — основные изминения и ее строение

Период беременности всегда ощущается женщиной как время необыкновенных изменений, полной перестройки работы организма во имя сохранения и вынашивания растущей в утробе матери новой жизни. Оплодотворенная яйцеклетка, окончательно закрепившись в матке, со временем классифицируется как плод, а по мере развития и совершенствования превращается в ребеночка, очертания которого можно вполне увидеть при проведении УЗИ при беременности на более поздних сроках.
Рост и развитие малыша сказываются на работе всего организма матери, на работе всех его органов и систем. И, наверное, изначально во все время беременности претерпевает изменений временный «домик» крохи – матка. Уникальный орган, продуманный природой для «поселения» и развития в нем ребеночка, за все время беременности меняется очень и очень ощутимо. Не удивительно, что тема матка при беременности интересует достаточно большое количество женщин – как уже состоявшихся матерей, так и беременных женщин, и потенциальных будущих мамочек.
Изменения, касающиеся матки, начинают происходить уже с первого момента закрепления в матке оплодотворенной яйцеклетки. Как только она внедряется в стенку матки, организм моментально получает соответствующий «сигнал» о мобилизации всех сил и ресурсов для сохранения такой еще хрупкой новой жизни. В месте, где произошло закрепление яйцеклетки, матка при беременности будет отличаться характерной выпуклостью. Параллельно, и особенно в месте закрепления, и по всей стенке матка постепенно становится отечной, наполняется жидкостью, набухает. И, если до беременности матка имеет грушевидную форму и весит в границах 50-100 г, то мере развития малыша матка будет изменять форму, увеличиваясь в размерах, и к концу беременности будет иметь вес около 1000 г.
На первых месяцах матка при беременности еще не увеличивается до значительных размеров, так, чтобы ее можно было прощупать при пальпации – это будет возможно сделать примерно в третьем месяце беременности, когда матка достигнет приблизительных размеров головки новорожденного. Форму же матка при беременности меняет несколько раз: сначала из грушевидной приобретая форму шарообразную (приблизительно до 2-3 месяца), а затем вплоть до конца беременности сохраняя форму яйцевидную.
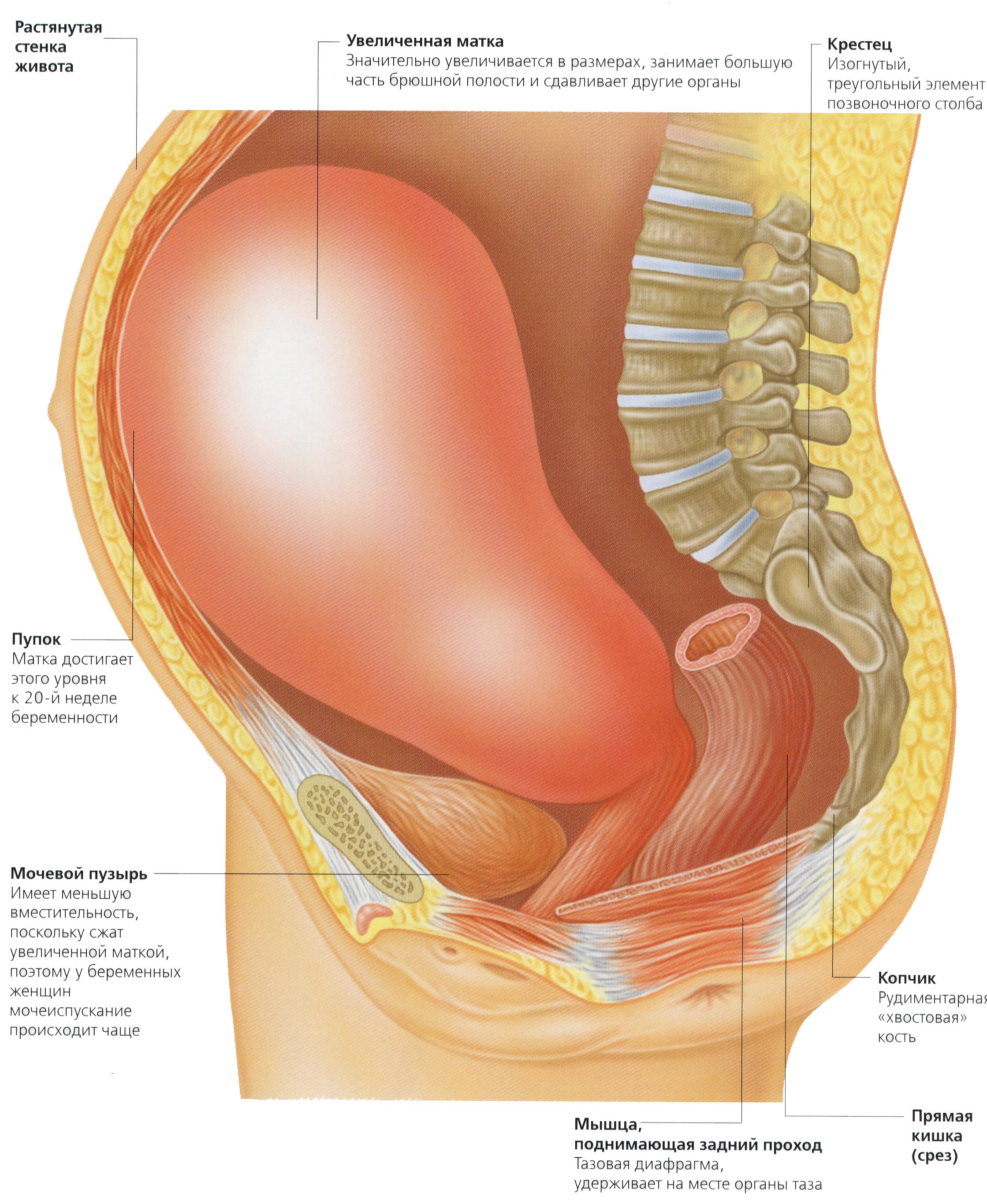
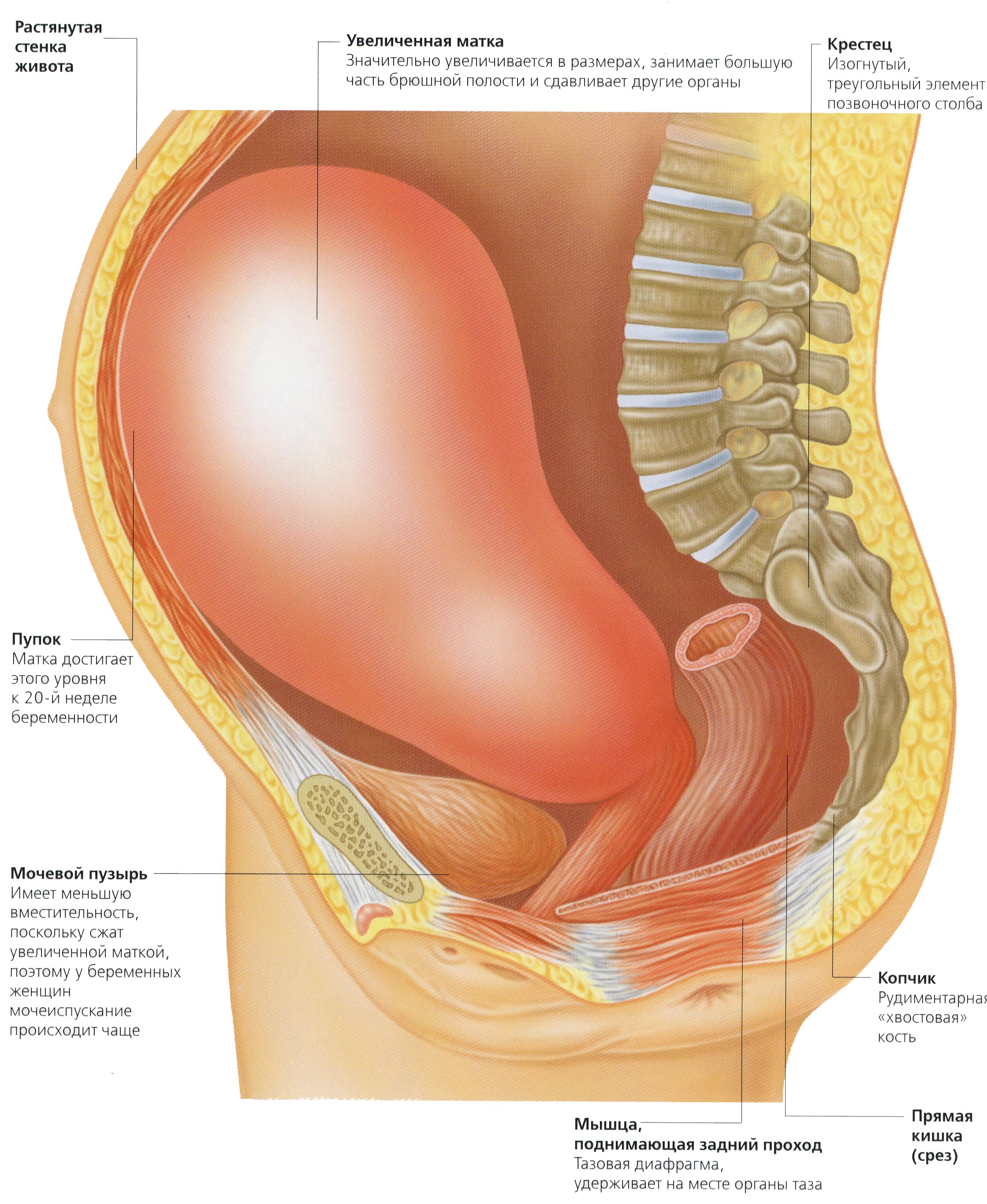
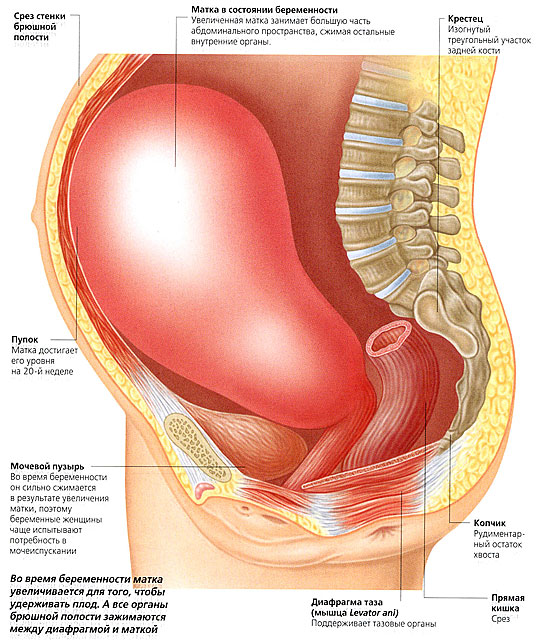
Матка при беременности в размерах растет и растягивается непрерывно, параллельно росту в ней малыша. Происходит и постепенное смещение матки: если первые три месяца матка при беременности находится в брюшной полости, на 4-ом месяце дно ее достигает уровня между пупком и лобком, к 5-му месяцу – дно определяется на уровне пупка, а на поздних сроках беременности – нижнего края грудины. К концу беременности матка поднимается так высоко, что оказывает давление на диафрагму, затрудняя дыхание матери. Вместе с тем, постоянно увеличиваясь в размерах, матка при беременности также давит и на органы брюшной полости: сдавливает желудок и кишечник, мочевой пузырь. Этим и объясняются частые для беременности случаи запоров, появления изжоги, затруднений с пищеварением, учащенное мочеиспускание.
Эластичные волокна матки во время вынашивания ребеночка растягиваются, размягчаются и растягиваются и связки, поддерживающие матку. По мере растягивания связок, мамочка может испытывать тянущие ощущения в животе. Однако, идентифицировать их как результат растяжения связок и увеличения матки в размерах необходимо при участии врача: тянущие ощущения в нижней части живота могут указывать также и на повышенный тонус матки, что грозит преждевременным прерыванием беременности.
Матка при беременности отличается усиленной циркуляцией крови по пронизывающим орган кровеносным сосудам. Таким образом, малыш получает необходимый кислород и питательные вещества, в обратном же направлении по кровеносным сосудам удаляются конечные продукты обмена. После 35 недели, когда кроха займет уже окончательное предлежание в матке, спустя некоторое время женщина испытает некоторое облегчение. Так, на 38 неделе, когда матка при беременности достигает наивысшего положения, ребеночек соскальзывает вниз, прижимаясь ко внешней части родового канала и окончательно готовясь к путешествию в новый мир. В связи с этим, матка опускается, давление ее на диафрагму уменьшается, и дышать женщине становится свободней и легче.
Как правило, когда происходит опущение матки, начала родов следует ждать в самом близком времени – через 1-2 недели. К этому моменту матка при беременности весит уже около 1 кг, и мышцы ее уже некоторое время несильно сокращаются. Так, уже к 20-22 неделе беременности мамочка может почувствовать так называемые тренировочные схватки, а за несколько недель до беременности – схватки ложные. Посредством таких сокращений матка при беременности своеобразно тренируется, готовясь к предстоящим родам. Настоящие же схватки начинаются после отделения слизистой пробки, отхождения вод – согласно норме, в сроке 36-40 недель.
Специально для beremennost.net – Татьяна Аргамакова
beremennost.net
Какие ощущения когда растягивается матка при беременности. Как меняется матка при беременности
Природа снабдила всех женщин удивительной способностью выносить и родить ребенка. Для этого в организме предусмотрен особый орган – матка. Именно ее состояние в основном определяет благоприятное течение беременности. При наличии патологии женщине будет сложно забеременеть, выносить и родить малыша.
Здоровье этого органа на протяжении всей беременности будет отслеживать гинеколог. Во сколько раз растягивается матка? Какая величина считается нормальной на разных сроках? Какие могут возникнуть патологии?
Немного о физиологии: строение матки
Матка – основной орган женской половой системы, при помощи которого становится возможно вынашивание ребенка. Он полый внутри и непарный. Уникальность матки в том, что благодаря мышечной структуре она очень сильно растягивается, а после родов приходит в свое первоначальное состояние.
Ввиду растяжимости связок матка может менять свое положение в теле женщины относительно соседних органов. В отсутствии беременности она находится между мочевым пузырем и прямой кишкой, внизу живота. Многие ощущают боль во время месячных, поэтому точно знают, где она располагается.
Важно знать строение матки. Она состоит из тела этого полого органа и узкой части – шейки. Медики называют верхнюю точку матки дном, а между шейкой и телом расположен перешеек. По своей форме она напоминает перевернутую грушу. Размеры матки вне беременности невелики – длина 7 см, ширина 4 см, а толщина 5 см. У повторнородящих эти параметры могут быть увеличены.
В срезе орган делится на:
- эндометрий или внутреннюю слизистую оболочку;
- миометрий, мышцы;
- внешнюю ткань.
Что происходит с маткой при беременности?
Отсутствие месячных – первый признак беременности, на который следует обратить внимание. Если она не наступила, во время менструации отторгается внутренний слой матки и начинается кровотечение и выделение слизистой. Некоторые женщины отмечают разовое наступление менструации в первый месяц беременности, что связано с нарушением цикла и поздней овуляцией.
Если происходит оплодотворение, эндометрий становится более толстым и мягким, однако сама матка пока в размере не увеличивается. Отмечается лишь некоторое ее набухание за счет изменения внутренней стенки. Впоследствии к эпителию прикрепится плодное яйцо, образуется плацента. Мышцы и ткани становятся эластичными – они готовятся к большой работе.
Гинеколог или специалист УЗИ по внешним признакам сможет определить наступление беременности на ранних сроках. При осмотре на кресле врач оценивает состояние шейки матки. В норме она имеет розовый цвет, а у беременной приобретает синеватый оттенок. Это связано с интенсивным кровообращением в этой области. То же происходит и с внешними половыми органами – ток крови увеличивается, а значит, меняется их цвет на более темный. Шейка матки на ранних сроках меняет свое положение, опускаясь (см. также: ). Структура ее ткани становится более рыхлой. На фото внешний вид шейки матки на ранних сроках.
Все изменения в половой системе женщины возникают по причине гормональной перестройки. Основным «виновником» преобразований является прогестерон – гормон беременности. Он позволяет матке выносить ребенка, расслабляя ее мышцы на протяжении девяти месяцев.
По этим признакам гинеколог даже без ультразвукового исследования сделает вывод о зачатии. Доктор обязательно проведет пальпацию органа, оценит его подвижность и мягкость. Несоответствие нормам может указывать на патологию беременности или заболевание. Если у специалиста остались сомнения, он назначит дополнительные анализы и УЗИ. Как выглядит матка, ее расширение в начале срока представлено на фото.
Внешне никаких признаков беременности пока не проявляется. Будущая мама зачастую и не догадывается о своем положении. Первые симптомы токсикоза начнутся позже, когда эмбрион прикрепится к внутренней стенке матки, а пока он только начал свое путешествие по маточной трубе. Некоторые даже ощущают приближение менструации, но она не наступает.
Это самое опасное время для сохранения беременности. Те, кто планировал зачатие, должны быть очень внимательными. Пока эмбрион не прикрепился к эндометрию (первая неделя), вероятность прерывания очень высока. Интересно, что для успешной адаптации к беременности организм матери снижает собственный иммунитет, иначе он просто отторгнет плодное яйцо.
Когда начинает увеличиваться?
Показатели роста матки, ее расположение очень важны для оценки здоровья матери и малыша. Заметное увеличение органа происходит примерно с пятой недели. Если раньше он был похож на грушу, то теперь больше напоминает округлое яблоко. Матка при беременности может отчетливо прощупываться через брюшную стенку уже на третьем месяце.
Рост матки связан с интенсивным развитием малыша внутри нее. Его размер увеличивается очень быстро, клетки активно делятся, как следствие – растет живот будущей матери.
Когда матка поднимается в брюшную полость?
В течение всей беременности матка растет и поднимается в брюшной полости, смещая при этом соседние органы. Максимально высокое положение отмечается за три недели до родов.
Доктор на каждом приеме измеряет высоту дна матки, определяет, насколько она поднялась в брюшную полость. Во втором триместре матку уже можно прощупать без осмотра на кресле – гинекологи именно так оценивают ее состояние. Все параметры строго фиксируются в медицинской карте пациентки. Для специалиста важно оценить развитие беременности в динамике. Будущая мама ложится на кушетку, а врач измеряет сантиметровой лентой, насколько высоко в брюшно
papeleta.ru
Матка при беременности
Женское тело поражает своей уникальностью не только внешне, но и изнутри. Зачатие новой жизни, развитие и рождение ребенка — все эти задачи выполняет главный женский репродуктивный орган. В нем растущий плод проводит важные и ответственные девять месяцев своей жизни. Именно от здоровья этого органа зависят не только особенности развития, но и жизнеспособность малыша. Детальную информацию о том, какие изменения происходят в матке во время беременности, а также о возможных патологиях органа вы узнаете из этой статьи.
Матка при беременности на ранних сроках
Начнем с того, что уже с первых дней зачатия крохи организм женщины переживает революционные изменения. Однако сама матка на ранних сроках беременности остается без особых видоизменений, чего не скажешь о ее шейке. Как правило, именно в этом месте раньше всего происходят значительные перестройки.
Так, сразу после оплодотворения маточная шейка меняет свой оттенок. Если до беременности она имела преимущественно светло-розовый цвет, то после зарождения новой жизни шейка матки становится темнее, приобретая лиловатую цветовую гамму. Объясняется это тем, что после зачатия усиливается кровоток в главном репродуктивном органе женского тела, мелкие сосуды расширяются, видоизменяя цвет шейки.
Еще одним признаком беременности на ранних сроках является размягчение эпителия шейки. Уже с первых дней после зачатия цервикальный канал становится более эластичным, так как спустя девять месяцев (при родах) ему придется увеличиться в сотни раз.
В обычном состоянии шейка матки немного приподнята, а цервикальный канал во время овуляции открыт. После зачатия ее положение меняется, она немного опускается вниз.
Интересный момент: исследуя форму маточного канала, гинеколог может легко определить не только нынешнюю, но и предыдущие беременности. У женщин, ранее имевших опыт родов, шейка имеет форму конуса, тогда как у первородящих она более широкая и по форме напоминает цилиндр.
На ранних сроках вынашивания, когда беременность не покажет даже ультразвуковая диагностика, доктор может сделать вывод о наступлении зачатия по внешним характеристикам матки и по ее расположению.
Как увеличивается матка при беременности?
Ее размеры в период вынашивания крохи, безусловно, меняются. Вначале разрастаются стенки органа — они становятся толще, наращивают слизистую оболочку, к которой впоследствии будет крепиться плодное яйцо, покинувшее фаллопиеву трубу. Кроме слизистого слоя в размерах также увеличиваются и мышечные ткани органа, поскольку им необходимо вместить в себя растущего ребенка. К концу беременности матка увеличивается примерно в 500 раз относительно первоначального вида. Именно поэтому опытный гинеколог с легкостью устанавливает приблизительный срок «интересного положения» женщины, исследуя размеры детородного органа.
Следует отметить, что в период беременности изменения происходят и во влагалище — малые половые губы женщины становятся несколько темнее, чем были раньше. К концу пятой недели меняется форма матки: из грушеобразной она преобразуется в округлую. А уже на восьмой неделе беременности орган по размеру может сравниться с женским кулаком. На двенадцатой неделе он вырастает еще больше. В это время маточное дно располагается на уровне лобка.
Как поднимается матка при беременности?
При беременности матка растягивается и непрерывно увеличивается соответственно росту в ней плода. Кроме того, она постепенно смещается. Если приблизительно первые три месяца орган размещен в брюшной полости, то уже к четвертому месяцу его дно опускается и находится между пупком и лобком. К пятому месяцу маточное дно находится на уровне пупка, а на шестом, седьмом, восьмом, девятом и десятом — достигает нижнего края груди.
К концу беременности матка настолько высоко поднята, что оказывает давление на диафрагму, затрудняя дыхание. Также она давит на органы в области живота: сдавливает мочевой пузырь, кишечник и желудок. Именно поэтому при появившемся округлом животике наблюдаются частые мочеиспускания, некоторые разлады в пищеварении у будущих мам.
Матка при беременности на ощупь
Через три месяца беременности матку можно не только рассмотреть с помощью ультразвуковой диагностики, но и прощупать через живот методом пальпации. На данном этапе вынашивания срок беременности можно установить по тому, как высоко располагается маточное дно. Его уровень измеряют с помощью обыкновенной сантиметровой ленты, крайний конец которой прикладывают к лобку. Давайте рассмотрим детально, как поднимается матка по неделям беременности:
- На шестнадцатой неделе срока маточное дно располагается на 6 см выше лобка. В это время верхняя часть органа прощупывается примерно посредине между пупком и лобковой костью.
- Уже к двадцатой неделе матка увеличивается настолько, что ее дно находится на уровне 12 см выше лобка.
- К двадцать четвертой неделе беременности маточное дно располагается на 20 см выше уровня лобковой кости, а нижняя часть размещается примерно возле пупка.
- В двадцать восемь недель детородный орган прощупывается уже достаточно высоко, поскольку дно его находится на уровне 24 см над лобком.
- К концу тридцать второй недели дно матки располагается на 30 см выше уровня лобковой кости, то есть верхняя часть органа размещается посередине между пупком и грудиной.
- На тридцать шестой неделе маточное дно находится на 34-36 см от уровня лобковой кости.
- К концу беременности, на сороковой неделе срока, дно матки снова опускается, ее можно нащупать на уровне 30 см над лобком.
Следует подчеркнуть, что нормы размеров матки при беременности приводятся приблизительно, поскольку эти параметры напрямую зависят от каждого конкретного организма.
Если болит матка при беременности
Болевые ощущения в детородном органе могут беспокоить женщину на любом сроке беременности. Связаны они с ростом и сокращением маточных мышц. Так, на ранних сроках беременности женщина может чувствовать несильное покалывание, когда эмбрион осаживается на стенку матки. Ощущения при этом доставляют незначительный дискомфорт, поэтому не стоит волноваться, если вы почувствовали небольшую боль внизу живота, которая вскоре исчезла.
Во время роста матки будущая мама может почувствовать тянущую боль по обе стороны живота. Женский детородный орган имеет хорошую эластичность и способность расширяться. Когда матка увеличивается в размерах, может возникать неинтенсивная и быстро проходящая боль. Причем такие процессы нередко продолжаются до родов.
Расслабление матки происходит за счет гормона прогестерона, который препятствует ее сокращению. При недостатке этого гормона может возникнуть тонус матки при беременности — патология, вызванная маточными сокращениями. Такое состояние может стать причиной самопроизвольного выкидыша. При гипертонусе возникает сильная ноющая боль. В такой ситуации необходимо немедленно обратиться за помощью к врачу.
Отметим, что сокращения матки возможны также в том случае, когда у женщины полный мочевой пузырь. Облегчить сильную боль при тонусе матки поможет грелка, которая не должна быть слишком теплой. Также будущей маме обязательно необходимо контролировать пищеварение и избегать запоров, поскольку они также способны негативно сказываться на состоянии. Помните, что любые боли в матке при беременности могут быть слабыми и не должны вас беспокоить. Если они начали обостряться — обязательно обратитесь к своему врачу.
Если матка при беременности смещена влево или вправо
Патологическое отклонение тела матки вправо или влево называется латероверзией. Такая аномалия чаще всего возникает в результате протекающих в яичниках и трубах воспалений, провоцирующих появление спаек. Матка, вовлеченная в спаечный процесс, оказывается подтянутой в сторону очага болезни. Другой причиной смещения детородного органа могут быть различные односторонние опухоли (миомы, фибромиомы), а также кисты яичника, рост которых оказывает давление на матку, смещая ее в сторону. Но все эти патологические состояния зачастую диагностируют до наступления беременности.
Если загиб или смещение матки обнаружили уже в «интересном положении», то будущая мама нуждается в пристальном внимании гинекологов. Дело в том, что неправильная позиция растущего вместе с плодом органа может стать причиной довольно опасных осложнений. Хотя зачастую увеличивающаяся в размерах матка со временем занимает нормальное положение. Словом, определить первопричину аномального положения органа и назначить адекватное лечение такой патологии способен только опытный гинеколог.
Матка при внематочной и замершей беременности
Явление, когда плод прекращает развиваться и гибнет внутри матки, называют замершей беременностью. Причинами такой патологии чаще всего становятся генетические нарушения у эмбриона, инфекционные заболевания и вредные привычки матери, нарушение гормонального фона беременной, повлекшие за собой недостаток выработки гормона прогестерона.
На ранних сроках вынашивания ребенка при гинекологическом осмотре можно обнаружить недостаточный рост матки. Чтобы подтвердить или опровергнуть подозрения о замершей беременности, доктор назначает ультразвуковую диагностику матки. Кровяные выделения, как правило, появляются спустя 2-4 недели после замирания эмбриона. Тянущие боли внизу живота, повышение температуры тела, прекращение проявлений токсикоза, набухание молочных желез — это тревожные симптомы, которые должны послужить поводом для обращения к врачу.
Состояние внематочной беременности возникает вследствие того, что оплодотворенная яйцеклетка закрепляется вне матки, продолжая развиваться. В зависимости от места, в котором прикрепится яйцеклетка, различают трубную, яичниковую, брюшную внематочную беременность. Развитие яйцеклетки можно обнаружить в рудиментарном роге матки.
При возникновении такой патологии женщина ощущает боли в пояснице или внизу живота, усиливающиеся при ходьбе, изменении положения тела, а также при повороте туловища. При этом болевые ощущения могут возникать в зависимости от места, в котором закрепилась яйцеклетка. По мере роста яйцеклетки боли усиливаются, и, как правило, именно они позволяют определить наличие патологической беременности у женщины. Например, в тех случаях, когда яйцеклетка прикрепилась в ампульной части маточной трубы, боли появляются приблизительно на восьмой неделе беременности. При закреплении плода в перешейке женщина может начать ощущать боль уже с шестой недели. При яичниковой или брюшной внематочной беременности в течение первого месяца симптоматика патологии отсутствует. При возникновении шеечной беременности, когда яйцеклетка прикрепляется в шейке матки, болевые ощущения беспокоят крайне редко, в результате чего внематочное развитие эмбриона часто остается незамеченным. Именно поэтому при задержке месячных очень важно не только сделать тест на беременность, но и обследоваться у гинеколога.
Теперь вы знаете, каким изменениям подвергается главный репродуктивный орган женщины в период беременности. Надеемся, что наша информация станет полезной для вас. И напоследок хотим пожелать вам счастливой беременности и легких родов.
Специально для nashidetki.net- Надежда Витвицкая
nashidetki.net
Как растет матка во время беременности
Как изменяется матка при беременности
Матка во время беременности играет главенствующую роль. Ведь именно в этом органе происходит развитие ребенка, никакой другой орган для этих целей даже гипотетически служить не сможет.
Представьте только, во сколько раз во время беременности увеличивается женская матка – более чем в 500! Все это возможно за счет ее уникального строения. В период вынашивания ребенка мышечные волокна матки многократно удлиняются и утолщаются. Так происходит до середины беременности. Во вторую же ее половину рост матки происходит за счет истончения ее стенок.
Рассказывать о том, как изменяется матка во время беременности, следует с 5-6 ее недели (срок считается с первого дня последнего менструального цикла), то есть с 1-2 недель задержки менструации. Тогда матка постепенно обретает шаровидную форму (до беременности орган имеет форму груши). После начинает увеличиваться поперечный размер. Следует отметить, что то, как выглядит матка во время беременности, в самые первые ее недели, не должно пугать. Нередко врачи-гинекологи после осмотра констатируют, что детородный орган имеет асимметричную форму. Но это норма. Асимметрия появляется в том месте, где развивается плодное яйцо. Это не опасно, и в ближайшее время, с ростом ребенка, орган вновь станет симметричным.
К 8 неделям матка увеличивается в 2 раза от первоначального размера, а к 12 неделям уже в 4. На этом же сроке дно матки (верхнюю ее часть) можно прощупать немного выше лонного сочленения. Примерно с этого срока врач начинает измерять длину матки с помощью сантиметровой ленты. Делая это регулярно, можно вовремя заметить задержку развития плода, если такая проблема возникнет. И если в начале беременности длина детородного органа составляет примерно 7 сантиметров, то к концу беременности она достигает 37-38 см. Причем ближе к родам матка может немного опускаться, за счет продвижения предлежащей части плода глубже в таз, но длину органа это, само собой, не изменяет.
Многим мамочкам интересно, когда же у них наконец станет заметен животик. Как уже было сказано выше, заметное увеличение матки происходит с 12 недели. Потому тем, кто говорит, что живот начинает расти с первых же недель, верить нельзя. Такое визуальное увеличение животика возможно из-за небольших отеков и повышения метеоризма – частой проблемы будущих мам. В 16-20 недель животик уже начинает аккуратно выпирать, что служит поводом к ношению специальных брюк со свободным или регулируемым поясом. С этого же срока врачом может быть назначен бандаж, если имеется риск выкидыша или преждевременных родов.
Женщина неоднократно будет ощущать гипертонус матки при беременности – это норма. Ощущения спазма миометрия (мышечного слоя матки) представляют собой тянущие боли. Обычно они локализуются в какой-то определенной части органа. На первых неделях это самый низ живота, а в третьем триметре может ощущаться дискомфорт в области дна матки (на самом верху, под ребрами или желудком). Тонус матки во время беременности – диагноз, который может поставить врач после пальпации живота. С другой стороны такое напряжение матки может быть как раз реакцией на действия врача. По этой же причине не совсем правильно ставить гипертонус в заключении ультразвукового исследования. Проведение датчиком по коже живота уже вызывает сокращение мышц миометрия.
Для того чтобы правильно оценить риск невынашивания, важно узнать в каком состоянии находится шейка матки во время беременности, а именно – какова ее длина и плотность. Для справки: шейка – это та часть детородного органа, которая соединяет его с влагалищем. В норме не менее 3 см, шейка плотная, отклонена назад и закрыта (может в норме пропускать палец только у рожавших женщин).
Когда начинает расти живот у беременных
Узнав о наступлении беременности, будущая мама непременно хочет узнать, когда же у неё начнёт расти животик. Особенно волнует этот вопрос первородящих женщин. Ведь это абсолютно новое для них состояние, ощущения, да и нужно определить, когда именно следует обновлять свой гардероб.
Итак, давайте же узнаем, что влияет на увеличение параметров живота, как он растёт по неделям, чем отличается его рост при многоплодной беременности и зачем животу нужен бандаж .
Растёт живот или матка?
Различные женские форумы пестрят откровениями о том, что у одних женщин живот начинает расти с пятой недели беременности, у других — с десятой, а у третьих округлость становится видной окружающим в тридцать недель. Но ключевым словом в этих откровениях является именно «живот». А он вырастает и не у беременных женщин от переедания, повышенного газообразования. Поэтому будущие мамочки, которые утверждают, что их животик растёт уже на первых неделях беременности, путают «живот» с маткой. Она ускоренными темпами растет с 16 недели беременности, а вот уже с 20 окружающие действительно могут визуально определить интересное положение дамы по округлившемуся животу. Кстати, угол выпирания матки во многом зависит от того, как расположен внутри ребёночек, от особенностей строения таза и упругости её брюшной стенки.
От чего зависит начало округления живота
У каждой женщины начало роста животика, точнее размеров матки, сугубо индивидуально. Зависит это от многих факторов. Первый из них — какая это у женщины беременность. Если она первая, то округление животика становится видным на сроке четыре-пять месяцев. При второй беременности брюшные мышцы являются уже растянутыми, поэтому животик и появляется раньше. Округлость живота также зависит от строения таза. Так, у дам с узким тазом его видно значительно раньше, с широким — позже.
Ещё один параметр, влияющий на начало появления животика, — активность женщины. Если она занимается спортом или профессиональная спортсменка, то округлость животика прорисовывается к третьему триместру. И то при облачении в обтягивающую, узкую одежду. Ошибочно мнение о том, что округлость живота зависит от размеров и веса плода. От этих факторов на самом деле зависит мало. Ведь все детки в утробе мамочки до третьего триместра растут и развиваются приблизительно одинаково.
Как врач фиксирует рост живота
Наблюдающий женщину гинеколог после постановки на учёт регулярно измеряет размер её матки. С этого периода он следит за внутриутробным развитием будущего ребёнка. При этом размеры матки измеряются с помощью сантиметровой ленты. Для этого беременная женщина просто ложится на кушетку в кабинете, и врач измеряет длину женского детородного органа. Следует знать, что при физиологическом (нормальном) протекании беременности длина матки соответствует количеству недель. Например, в 12 недель высота стояния матки составляет 12 сантиметров. И в это время говорить о заметном округлении животика будущей мамы ещё рано. Кстати, наблюдающий доктор измеряет и окружность живота. Эти показатели он заносит в медицинскую карточку женщины.
Нужно учитывать, что окружность живота — показатель непостоянный. Он зависит от нахождения плода в матке, количества околоплодных вод, и во многом от жировой прослойки живота.
Параметры роста матки и живота
Будущая мама должна знать, что матка растёт постоянно, только визуально её округление начинает быть заметным на определённых сроках. Как же увеличивается матка по неделям беременности? В каком темпе?
Это происходит примерно так. В 4 недели беременности она напоминает по размерам куриное яйцо. На 8 неделе её размер увеличивается до размера гусиного яйца. С мужской кулак матка „выглядит” на сроке в 12 недель. Тогда её дно достигает верхней точки лонного сочленения. К сроку 16 недель беременности дно матки определяется посередине между пупком и лобком. В 24 недели дно матки находится на уровне пупка, уже на 4 см выше его в 28 недель, а на 32 неделе дно находится между пупком и мечевидным отростком. Достигает этого отростка матка в 36 недель, а в 40 она опускается.
Что касается роста самого живота в интересном положении, то до срока 12 недель изменений с ним почти не происходит. В первом триместре маленький эмбрион хорошо защищен костями малого таза от влияний извне. Далее, с 12 по 16 неделю, рост животика беременной женщины способна определить подруга, мама, коллега, словом, те люди, которые постоянно общаются с женщиной и знают её обычные параметры. Если женщина худощавая, то, конечно же, округлости будут более заметны. Начиная с 17 по 20 неделю срока, животик уже виден всем окружающим. Особенно, если одежда женщины облегающая. Как правило, на таком сроке будущие мамочки посещают магазины или отделы для беременных с целью обновления своего гардероба.
После 20 недели вынашивания ребёнка беременность уже не скроешь от окружающих. Исключение — очень полные женщины или те, кто носит очень просторную одежду.
Обычно после 28 недели срока будущая мама опять обновляет свой гардероб, поскольку одежда уже становится ей тесноватой. Округлый животик настоятельно требует просторной, специальной, удобной одежды.
Когда начинает расти живот у беременных двойней
А если мама носит близнецов? Когда в этом случае начинает округляться её животик?
Да, вопрос актуальный, поскольку сроки существенно отличаются от одноплодной беременности. Так, при вынашивании двойни уже в первом триместре становится видным округление животика. Матка при многоплодной беременности начинает увеличиваться на 4 недели раньше. Даёт знать о себе и общая прибавка в весе такой мамочки. Но волноваться из-за большого живота и думать, что у вас будет двойня или тройня, не стоит, если этого не определили на УЗИ. Причиной существенного увеличения вашего животика может быть просто большое количество околоплодных вод. А возможно, просто неправильно подсчитана дата родов, то есть ошибка в сроке беременности.
Факторы, влияющие на рост живота при беременности
Итак, какие же факторы влияют на начало округления вашего животика?
Это, прежде всего, наследственность. Спросите у своей мамы, как она вас вынашивала, когда у неё стал заметен живот. В большинстве случаев женщины повторяют сценарий течения беременности своих мам.
На начало округления влияет и конституция женщины: рост, телосложение, вес. У миниатюрных дамочек округление животика более заметно, у пышненьких оно гораздо меньше.
Существенно влияет на рост живота и общая прибавка в весе, точнее советы бабушек есть за двоих. По сути, это неправильное питание становится причиной того, что женщина «перебирает» норму прибавки веса на протяжении периода вынашивания будущего ребёнка.
Бывает так, что размер плода крупный, и это констатирует УЗИ. Тогда, конечно же, округлости живота будут видны раньше, чем обычно. Кстати, в наше время случаи рождения крупных детей участились.
Вид предлежания тоже является фактором, влияющим на заметность роста живота. Если ребёночек находится в зоне ближе к позвоночнику, животик будет не так заметен, а когда он лежит ближе к передней стенке матки, то и животик визуально будет расти раньше.
Бандаж и растущий живот
Будущих мам не должно волновать начало роста их животика. Растёт себе и пусть растёт, круглеет. Гораздо важнее то, как вы себя при этом чувствуете. Так, солидный живот всегда считается фактором риска из-за возможного возникновения тонуса матки. А ещё по причине растяжения кожи на брюшной стенке начинают появляться рубцы, то есть растяжки. Именно поэтому доктора советуют, а иногда настоятельно рекомендуют беременным женщинам не переусердствовать с едой за двоих и носить бандаж. Его следует купить при начале роста животика. Дородовый бандаж убережёт кожу от растяжек, немного уменьшит нагрузку на позвоночный столб, зафиксирует ребёнка в правильном положении.
Бандажи бывают в виде трусиков с высокой посадкой или пояса с застежкой. Покупая бандаж, предварительно примерьте его, выберите самую удобную модель.
Следует учесть и то, что появление растяжек с ростом живота нужно предупреждать. Для этой цели следует применять специальные гели, крема, увлажняющие кожу и улучшающие кровообращение. Хорошим средством профилактики растяжек при округлении животика служит контрастный душ.
Итак, округление и рост живота при беременности — это, прежде всего, увеличение матки и её «питомца». Не важно, когда будет виден окружающим ваш животик, главное, чтобы вы чувствовали себя при этом комфортно и здорово!
Специально дляberemennost.net Елена ТОЛОЧИК
Матка во время беременности
Как изменяется матка при беременности
 Матка во время беременности играет главенствующую роль. Ведь именно в этом органе происходит развитие ребенка, никакой другой орган для этих целей даже гипотетически служить не сможет. Представьте только, во сколько раз во время беременности увеличивается женская матка – более чем в 500! Все это возможно за счет ее уникального строения. В период вынашивания ребенка мышечные волокна матки многократно удлиняются и утолщаются. Так происходит до середины беременности. Во вторую же ее половину рост матки происходит за счет истончения ее стенок.
Матка во время беременности играет главенствующую роль. Ведь именно в этом органе происходит развитие ребенка, никакой другой орган для этих целей даже гипотетически служить не сможет. Представьте только, во сколько раз во время беременности увеличивается женская матка – более чем в 500! Все это возможно за счет ее уникального строения. В период вынашивания ребенка мышечные волокна матки многократно удлиняются и утолщаются. Так происходит до середины беременности. Во вторую же ее половину рост матки происходит за счет истончения ее стенок.
Рассказывать о том, как изменяется матка во время беременности, следует с 5-6 ее недели (срок считается с первого дня последнего менструального цикла), то есть с 1-2 недель задержки менструации. Тогда матка постепенно обретает шаровидную форму (до беременности орган имеет форму груши). После начинает увеличиваться поперечный размер. Следует отметить, что то, как выглядит матка во время беременности, в самые первые ее недели, не должно пугать. Нередко врачи-гинекологи после осмотра констатируют, что детородный орган имеет асимметричную форму. Но это норма. Асимметрия появляется в том месте, где развивается плодное яйцо. Это не опасно, и в ближайшее время, с ростом ребенка, орган вновь станет симметричным.
К 8 неделям матка увеличивается в 2 раза от первоначального размера, а к 12 неделям уже в 4. На этом же сроке дно матки (верхнюю ее часть) можно прощупать немного выше лонного сочленения. Примерно с этого срока врач начинает измерять длину матки с помощью сантиметровой ленты. Делая это регулярно, можно вовремя заметить задержку развития плода, если такая проблема возникнет. И если в начале беременности длина детородного органа составляет примерно 7 сантиметров, то к концу беременности она достигает 37-38 см. Причем ближе к родам матка может немного опускаться, за счет продвижения предлежащей части плода глубже в таз, но длину органа это, само собой, не изменяет.
Многим мамочкам интересно, когда же у них наконец станет заметен животик. Как уже было сказано выше, заметное увеличение матки происходит с 12 недели. Потому тем, кто говорит, что живот начинает расти с первых же недель, верить нельзя. Такое визуальное увеличение животика возможно из-за небольших отеков и повышения метеоризма – частой проблемы будущих мам. В 16-20 недель животик уже начинает аккуратно выпирать, что служит поводом к ношению специальных брюк со свободным или регулируемым поясом. С этого же срока врачом может быть назначен бандаж, если имеется риск выкидыша или преждевременных родов.
Женщина неоднократно будет ощущать гипертонус матки при беременности – это норма. Ощущения спазма миометрия (мышечного слоя матки) представляют собой тянущие боли. Обычно они локализуются в какой-то определенной части органа. На первых неделях это самый низ живота, а в третьем триметре может ощущаться дискомфорт в области дна матки (на самом верху, под ребрами или желудком). Тонус матки во время беременности – диагноз, который может поставить врач после пальпации живота. С другой стороны такое напряжение матки может быть как раз реакцией на действия врача. По этой же причине не совсем правильно ставить гипертонус в заключении ультразвукового исследования. Проведение датчиком по коже живота уже вызывает сокращение мышц миометрия.
Для того чтобы правильно оценить риск невынашивания, важно узнать в каком состоянии находится шейка матки во время беременности. а именно – какова ее длина и плотность. Для справки: шейка – это та часть детородного органа, которая соединяет его с влагалищем. В норме не менее 3 см, шейка плотная, отклонена назад и закрыта (может в норме пропускать палец только у рожавших женщин).
Интересное видео не по теме:
На каком месяце беременности начинает расти живот?
Когда женщина беременеет, она рада. Через некоторое время она начинает задумываться: как растет живот при беременности? Это, конечно, обусловлено двумя факторами: желанием подольше сохранить свою тайну и своевременным решением вопроса пополнения гардероба удобными для нового состояния вещами. Разбираемся вместе.
Как увеличивается матка по неделям беременности
От оплодотворения яйцеклетки до рождения ребенка матка претерпевает значительные изменения – она существенно увеличивается в размерах, обусловливая увеличение живота у женщины. А как может быть иначе? Ведь должен же где-то поместиться плод! А в каком темпе увеличивается матка?
- 4-я неделя беременности – матка по размерам похожа на куриное яйцо;
- 5-я неделя беременности – матка размером с яблоко;
- 8-я неделя беременности – матка напоминает гусиное яйцо;
- 12-я неделя беременности – матка достигает размеров мужского кулака, ее дно достигает верхнего края лонного сочленения;
- 16-я неделя беременности – дно матки определяется примерно на 6 см выше верхнего края лобка или на середине между пупком и лобком;
- 20-я неделя беременности – дно матки выше лобка примерно на 12 сантиметров;
- 24-я неделя беременности – дно матки на уровне пупка;
- 28-я неделя беременности – дно матки на 4 сантиметра выше пупка;
- 32-я неделя беременности – дно матки определяется между мечевидным отростком и пупком;
- 36-я неделя беременности – матка достигает мечевидного отростка;
- 40-я неделя беременности – матка несколько опускается, и ее дно вновь определяется между мечевидным отростком и пупком.
Когда же начинает расти живот при беременности?
- До 12 недель беременности никаких изменений с животом не происходит. Весь первый триместр крошечный эмбрион надежно защищен от внешних воздействий костями малого таза.
- С 12-ой по 16-ую неделю беременности увеличение живота может определить только опытный глаз подруги, да и то, если беременная женщина худенькая.
- С 17-ой по 20-ую неделю беременности живот становится заметен окружающим, если женщина носит облегающую одежду. Обычно именно на этом сроке будущая мама впервые задумывается об обновлении гардероба.
- После 20-ой недели беременность уже сложно скрыть от окружающих. Это удается сделать только полным женщинам или тем, кто носит чрезмерно просторную одежду.
- После 28-ой недели беременности наступает второй период обновления гардероба, так как растущий живот требует специальной одежды. Скрыть беременность удается только единицам полных женщин.
Поделитесь с друзьями!
Спасибо за статью.
У меня вот на 20 недели беременности http://mamainfo.com.ua/beremennost-i-rody/20-nedelya-beremennosti было все хорошо живота особо не было видно. чувствовала себя замечательно. Много кушала сладкого, употребляла постоянно негазированную воду. В этот период обязательно проходила процедуру УЗИ с целью исследования развития ребеночка, все прошло отлично. Также нам дали фотографию ребеночка, папа был очень рад
У меня он очень рано начал расти. И к 12 неделе было уже видно невооруженным глазом, что я беременна)
![]()
Яна 慈悲里 Осадчая
А я и не помню))Вроде на 4-м месяце уже был небольшой животик))Аккуратненький такой))
![]()
У меня со вторым ребенком животик уже было видно на 13 неделе. По крайней мере все знакомые замечали.
Увеличение размеров матки при беременности. Показатели ВДМ по неделям беременности. Сокращение матки после родов.
В организме будущей мамы происходят многочисленные изменения, которые позволяют выносить ребенка. Но не вызывает никаких сомнений, что самые значительные перемены происходят в матке — органе, в котором развивается новая жизнь.

Матка: немного физиологии
Матка — это уникальный орган, строение которого таково, что она способна во время беременности растягиваться и увеличивать свои размеры в десятки раз и возвращаться к исходному состоянию после родов. В матке выделяют большую часть — тело, расположенное сверху, и меньшую часть — шейку. Между телом и шейкой матки расположен промежуточный участок, который называют перешейком. Наивысшая часть тела матки называется дном.
Стенка матки состоит из трех слоев: внутреннего — эндометрия, среднего — миометрия и наружного — периметрия (серозной оболочки).
Эндометрий — слизистая оболочка, которая изменяется в зависимости от фазы менструального цикла. И в случае, если беременность не наступает, эндометрий отделяется и выделяется из матки вместе с кровью во время менструации. В случае наступления беременности эндометрий утолщается и обеспечивает плодное яйцо питательными веществами на ранних сроках беременности.
Основную часть стенки матки составляет мышечная оболочка — миометрий. Именно за счет изменений в этой оболочке происходит увеличение размеров матки во время беременности. Миометрий состоит из мышечных волокон. Во время беременности за счет деления мышечных клеток (миоцитов) образуются новые мышечные волокна, но основной рост матки происходит за счет удлинения в 10-12 раз и утолщения (гипертрофии) мышечных волокон в 4-5 раз, которое происходит в основном в первой половине беременности, к середине беременности толщина стенки матки достигает 3-4 см. После 20-й недели беременности матка увеличивается только за счет растяжения и истончения стенок, и к концу беременности толщина стенок матки уменьшается до 0,5-1 см.
Вне беременности матка женщины репродуктивного возраста имеет следующие размеры: длина — 7-8 см, переднезадний размер (толщина) — 4-5 см, поперечный размер (ширина) — 4-6 см. Весит матка около 50 г (у рожавших — до 100 г). К концу беременности матка увеличивается в несколько раз, достигая следующих размеров: длина — 37-38 см, переднезадний размер — до 24 см, поперечный размер — 25-26 см. Вес матки к концу беременности достигает 1000-1200 г без ребенка и плодных оболочек. При многоводии, многоплодии размеры матки могут достигать еще больших размеров. Объем полости матки к девятому месяцу беременности увеличивается в 500 раз.
Увеличение матки при беременности. Что считается нормой?
Для беременности характерно увеличение размеров матки, изменение ее консистенции (плотности), формы.
Увеличение матки начинается в 5-6 недель беременности (при 1-2 неделях задержки), при этом тело матки увеличивается незначительно. Сначала матка увеличивается в переднезаднем размере и становится шаровидной, а затем увеличивается и поперечный размер. Чем больше срок беременности, тем более заметным становится увеличение матки. В ранние сроки беременности часто возникает асимметрия матки, при бимануальном исследовании пальпируется выпячивание одного из углов матки. Выпячивание возникает из-за роста плодного яйца, по мере прогрессирования беременности плодное яйцо заполняет всю полость матки и асимметрия матки исчезает. К 8 неделям беременности тело матки увеличивается приблизительно в 2 раза, к 10 неделям — в 3 раза. К 12 неделям матка увеличивается в 4 раза и дно матки достигает плоскости выхода из малого таза, т. е. верхнего края лонного сочленения.
Со второго триместра беременности (с 13-14-й недели беременности) матка выходит за пределы малого таза, и ее возможно прощупать через переднюю брюшную стенку. Поэтому начиная с этого срока акушер-гинеколог измеряет высоту дна матки (ВДМ — расстояние между верхним краем лонного сочленения и самой высокой точкой матки) и окружность живота. Все измерения записываются в индивидуальную карту беременной,что позволяет проследить динамику роста матки и оценить темпы роста. ВДМ измеряется сантиметровой лентой или тазомером (специальным прибором для измерения расстояния между двумя точками) в положении беременной лежа на спине. Перед измерением и осмотром необходимо опорожнить мочевой пузырь.
Для нормального (физиологического) течения беременности характерны следующие показатели ВДМ:
- в 16 недель беременности дно матки располагается на середине расстояния между пупком и лонным сочленением, ВДМ — 6-7 см;
- в 20 недель дно матки на 2 см ниже пупка, ВДМ 12-13 см;
- в 24 недели дно матки на уровне пупка, ВДМ 20-24 см;
- в 28 недель дно матки на 2-3 см выше пупка, ВДМ — 24-28 см;
- в 32 недели дно матки посередине между пупком и мечевидным отростком (нижней частью грудины), ВДМ — 28-30 см;
- в 36 недель дно матки поднимается до мечевидного отростка и реберных дуг. В этом сроке наблюдается самое высокое расположение дна матки. ВДМ — 32-34 см;
- в конце беременности (в 38-40 недель) дно матки опускается, ВДМ — 28-32 см.
При этом на высоту стояния матки влияет размер и положение плода, количество околоплодной жидкости, многоплодная беременность. При крупном плоде, двойне, многоводии матка растягивается больше, а соответственно, дно матки будет выше. При косом или поперечном ВДМ может быть меньше нормы. Также следует обратить внимание, что высота дна матки при одном и том же сроке беременности у разных женщин колеблется на 2-4 см за счет индивидуальных особенностей, поэтому при определении срока беременности никогда не ориентируются только на размеры матки. Учитываются и другие показатели, такие, как дата последней менструации, дата первого шевеления плода, результаты ультразвукового исследования.
Как оценивают состояние матки?
Если в первом триместре беременности состояние матки оценивается при бимануальном исследовании, то примерно с четвертого месяца для оценки прогрессирования беременности и состояния матки врач акушер-гинеколог использует четыре приема наружного акушерского исследования (приемы Леопольда):
- При первом приеме наружного акушерского исследования врач располагает ладони обеих рук на самой верхней части матки (дне), при этом определяется ВДМ, соответствие этого показателя сроку беременности и часть плода, расположенная в дне матки.
- При втором приеме наружного акушерского исследования врач перемещает обе руки от дна матки книзу до уровня пупка и располагает на боковых поверхностях матки, после чего производит поочередную пальпацию частей плода правой и левой рукой. При продольном положении плода с одной стороны прощупывается спинка, с другой — мелкие части плода (руки и ноги). Спинка прощупывается в виде равномерной площадки, мелкие части — в виде маленьких выступов, которые могут менять свое положение. Второй прием позволяет определить тонус матки и ее возбудимость (сокращение матки в ответ на пальпацию), а также позицию плода. При первой позиции спинка плода повернута влево, при второй — вправо.
- При третьем приеме акушер-гинеколог определяет предлежащую часть плода — это та часть плода, которая обращена ко входу в малый таз и первой проходит родовые пути (чаще это головка плода). Врач стоит справа, лицом к лицу беременной. Одной рукой (как правило, правой) проводится пальпация немного выше лонного сочленения, таким образом, что большой палец находится на одной стороне, а четыре остальных — на другой стороне нижней части матки. Головка прощупывается в виде плотной округлой части с четкими контурами, тазовый конец — в виде объемной мягковатой части, не имеющей округлой формы. При поперечном или косом положении плода предлежащая часть не определяется.
- При четвертом приеме пальпация (ощупывание) матки проводится двумя руками, при этом врач становится лицом к ногам беременной. Ладони обеих рук располагают на нижнем сегменте матки справа и слева, вытянутыми пальцами осторожно пальпируют высоту ее стояния и предлежащую часть плода. Данный прием позволяет определить расположение предлежащей части плода относительно входа в малый таз матери (предлежащая часть над входом в малый таз, прижата ко входу, опустилась в полость таза). Если предлежит головка, то акушер определяет ее величину, плотность ее костей и постепенное опускание в малый таз во время родов.
Все приемы проводят очень осторожно и бережно, так как резкие движения могут вызвать рефлекторное напряжение мышц передней брюшной стенки и повышение тонуса матки.
Вовремя проведения наружного акушерского обследования врач оценивает тонус мышц матки. В норме стенка матки должна быть мягкой, при повышении тонуса матки стенка матки становится твердой. Повышенный тонус (гипертонус) матки является одним из признаков угрозы прерывания беременности, он может возникать на любом сроке, при этом женщина, как правило, ощущает боли внизу живота и пояснице. Боли могут быть незначительные, потягивающие или очень сильные. Выраженность болевого симптома зависит от порога болевой чувствительности, продолжительности и интенсивности гипертонуса матки. Если повышенный тонус матки возникает кратковременно, то боль или ощущение тяжести внизу живота чаще всего незначительные. При длительном гипертонусе мышц матки болевой симптом обычно более выраженный.
Что чувствует беременная женщина?
Следует подчеркнуть, что при физиологической беременности рост матки женщина чаще всего не ощущает, поскольку процесс увеличения матки происходит постепенно и плавно. В начале беременности женщина может отмечать необычные ощущения внизу живота, связанные с изменением структуры маточных связок (они “размягчаются”). При быстром росте матки (например, при многоводии или многоплодной беременности), при спаечном процессе в брюшной полости, при отклонении матки кзади (чаще всего матка наклонена кпереди), при наличии рубца на матке после различных операций могут возникать болевые ощущения. Следует запомнить, что при возникновении любых болевых ощущений необходимо как можно скорее обратиться к врачу акушеру-гинекологу.
За несколько недель до родов многие женщины ощущают так называемые схватки-предвестники (схватки Брекстона-Хикса). Они носят характер тянущих болей внизу живота и в области крестца, имеют нерегулярный характер, короткие по продолжительности или же представляют собой повышение тонуса матки, которое женщина ощущает как напряжение, не сопровождающееся болезненными ощущениями. Схватки-предвестники не вызывают укорочения и открытия шейки матки и являются своеобразной “тренировкой” перед родами.

Что происходит с маткой после родов
После рождения ребенка и последа уже в первые часы послеродового периода происходит значительное сокращение (уменьшение в размерах) матки. Высота дна матки в первые часы после родов составляет 15-20 см. Восстановление матки после родов называется инволюцией. В течение первых двух недель после родов дно матки опускается ежедневно приблизительно на 1 см.
- В 1-2-е сутки после родов дно матки находится на уровне пупка — ВДМ 12-15 см;
- на 4-е сутки ВДМ — 9-11 см;
- на 6-е сутки ВДМ — 9-10 см;
- на 8-е сутки ВДМ — 7-8 см;
- на 10-е сутки ВДМ — 5-6 см;
- на 12-14-е сутки дно матки расположено на уровне соединения лобковых костей.
Полностью матка сокращается до размеров, которые были до родов, приблизительно за 6-8 недель. Обратное развитие матки зависит от множества различных факторов: особенностей течения беременности и родов, кормления грудью, возраста женщины, общего состояния, количества родов в анамнезе. Матка сокращается медленнее у женщин старше 30 лет, у ослабленных и многорожавших женщин, после много плодной беременности и беременности, осложненной многоводием, при миомематки, а также при возникновении воспаления в матке (эндометрите) во время беременности, родов или послеродовом периоде. У кормящих женщин инволюция матки происходит быстрее, так как при кормлении грудью вырабатывается гормон окситоцин, который способствует сокращению матки.
Марина Ершова, врач акушер-гинеколог, г. Москва
gemoglobin.top
Причины болей в животе во время Б! – как растягиваются связки матки при беременности – запись пользователя Кристина (Angel_fate) в сообществе Здоровье будущей мамы и малыша в категории Боли, ОРВИ, грипп
опасно ли растяжение связокСама столкнулась с такой ситуацией. Колет (с периодичностью, интенсивность по шкале от 1 до 10 = 3 или 4. То есть не очень больно..но и не приятно...будто спицей кольнули. Потом все проходит и вдруг снова через некоторое время..особенно когда делаю резкие движения..так же тянуло в области ЛЯ где раньше была киста ЖТ.. дак вот к чему я это все... у кого на сроке от 16 до 23 нед так же.. прошу прочитать следующее: текста много но это полезно знать тем, кто очень переживает по этому поводу.
Причины болей в животе
" Отчего же может болеть живот? Это может быть растяжение связки (т.н. «круглой»), поддерживающей матку. Она начинается от угла матки и заканчивается в районе паха. Матка постепенно растет, круглая связка натягивается и женщина начинает испытывать неприятные и зачастую болевые ощущения в животе. В этом случае боль может быть как тупой, так и острой, чувствуется она в нижней части живота или в паху с одной стороны. При резких движениях или смене положения тела, боль может усилиться. Период боли при растяжении круглой связки – с 16-18 недели по 25-30, когда неприятные ощущения сходят на нет. Облегчением боли при растяжении связки может стать специальный дородовой бандаж.
Боль может быть вызвана и неправильным питанием, что приводит к спазмам органов системы пищеварения. В результате женщина ощущает ноющую боль внизу живота. К газообразованию или ощущению тяжести может привести слишком тяжелая, несвежая или не до конца приготовленная пища. Единственный выход – это пересмотреть свой рацион с учетом нового положения, отказаться от употребления фаст-фуда, жирной и сладкой пищи и не переедать. И вообще к органам системы пищеварения стоит особенно внимательно отнестись в период беременности – ведь им и так приходится нелегко: растущая матка давит на кишечник, гормональные перестройки нарушают перистальтику, и в результате запоры и новые боли. В качестве профилактики запоров врачи рекомендуют пить больше жидкости, чаще употреблять клетчатку (сырые или прошедшие тепловую обработку овощи, фрукты, цельнозерновой хлеб) и вести более активный образ жизни.
Иногда во время беременности у женщины могут обостриться некоторые заболевания, такие как аппендицит (если это случится, то скорее всего в период второго триместра). В этом случае все начинается с резкой боли, переходящей в ноющую. Ее может сопровождать повышение температуры, тошнота и головокружение. Оттягивать звонок в «скорую» не стоит, т.к. возможно потребуется срочное хирургическое вмешательство.
Во втором триместре у женщины появляются схватки Брекстона-Хикса, которые являются показателями того, что матка готовится к будущим родам. Такие схватки могут совсем не ощущаться беременной, а могут вызывать незначительные болевые ощущения внизу живота или в спине. Обычно они нерегулярные и кратковременные. Схватки Брекстона-Хикса усиливаются при повышении активности женщины, а во время отдыха они ослабевают.
Самыми опасными болями могут стать регулярные боли в животе, имеющие схваткообразный характер и сопровождающиеся кровянистыми выделениями или истечением околоплодных вод. Они чаще всего возникают при начавшемся выкидыше или преждевременных родах. В этом случае нужно немедленно отправляться в больницу.
И, наконец, сильные боли (схваткообразные или постоянные), появившиеся после 20 недель беременности и сопровождающиеся повышением тонуса матки (т.н. «каменная» матка), обильными кровянистыми выделениями, головокружением, потерей сознания, могут быть признаком преждевременной отслойки плаценты. В этом случае беременную женщину нужно срочно доставить в стационар."
Пятый месяц, что чувствуем?
Боль в круглых связках.
Теперь, когда матка стала больше и тяжелее, на долю окружающих и поддерживающих ее тканей выпадает большая нагрузка. Это приводит к появлению новых ощущений. Большие связки, расположенные с обеих сторон матки и получившие название «круглые связки», прикрепляют матку к костям таза. По мере увеличения размеров матки круглые связки должны растягиваться. Это медленное и постоянное растяжение само по себе не вызывает дискомфорта, однако сочетание этого растяжения с нормальной активностью может вызвать резкую внезапную боль, которая заставляет вас замереть на месте. Самая распространенная причина возникновения боли — это внезапная смена положения. Когда вы нагибаетесь или, к примеру, резко встаете с постели, растяжение круглых связок может вызвать схваткообразную боль внизу живота с одной или двух сторон, а также боль в спине. Для ребенка это не опасно, но боль может быть мучительной. У некоторых женщин боль в связках возникает во время выполнения физических упражнений или даже во время ходьбы. Наиболее резкой и беспокоящей боль в круглых связках бывает между четырнадцатой и двадцатой неделями беременности, когда матка уже увеличилась настолько, чтобы растягивать связки, но еще не стала достаточно большой, чтобы часть ее веса приходилась на кости таза. Женщины могут испытывать боли в круглых связках в любое время во время беременности — в зависимости от того, как протекает беременность, — и особенно на последнем месяце, когда головка ребенка давит вниз.
Чтобы предотвратить или уменьшить боль в круговых связках, попробуйте выполнять упражнения для ног. Избегайте внезапных смен положения и особенно старайтесь резко не вставать со стула или с кровати. Попробуйте лечь на бок — на тот бок, в котором ощущается боль, или на противоположный — чтобы облегчить свое состояние. Если это не помогает, приложите к больному месту бутылку с горячей водой. Как правило, боль в круглых связках быстро исчезает во время отдыха; кроме того, с увеличением срока беременности связки адаптируются к увеличению матки.
www.babyblog.ru
Жесткая матка при беременности
Период вынашивания ребенка, тревожный и волнительный для каждой женщины. Девушки, особенно те, которые впервые готовятся стать мамами, с особым вниманием относятся ко всем ощущениям и изменениям, происходящим в организме. Нередко представительницы слабого пола чувствуют тяжесть в животе, их мучает тошнота и рвота, а у некоторых становится матка при беременности твердая.
Такое состояние начинает настораживать, и женщины переживают относительно того, все ли хорошо с их будущим ребенком. Чтобы определить, является ли это состояние нормальным, или оно говорит о патологии, необходимо обратиться к гинекологу. Матка при беременности мягкая или твердая, зачастую, требует врачебного наблюдения, поскольку существует риск развития осложнений, в том числе и самопроизвольного прерывания.
Причины
Многие женщины говорят ведущим гинекологам о том, что у них каменная матка при беременности. Исходя из этого, можно сделать вывод, что такое состояние является достаточно распространенным. Данный симптом может появиться как на ранних, так и на поздних сроках вынашивания.
Гипертонус
Чаще всего у женщин диагностируется гипертонус матки. В этом случае будущая мама чувствует, что репродуктивный орган стал похожим на камень. Главной опасностью данного состояния является то, что существует реальная угроза выкидыша, поэтому его обязательно необходимо корректировать медицинскими способами.
Матка является органом, состоящим из большого количества гладких мышц, поэтому у нее высокая сократительная способность. Благодаря этому и происходит нормальное родоразрешение. Когда тонус в норме, девушка не будет чувствовать боли, тяжести и напряжения, дискомфорт в нижней части живота отсутствует.
Как выглядит матка расслабленная и в тонусе. Источник: vashamatka.ru
Если каменеет матка при беременности в первом триместре, то таких пациенток направляют в стационар для сохранения плода, чтобы провести лечебные мероприятия, направленные на предотвращение вероятного выкидыша. Сопутствующими симптомами здесь также выступает боль тянущего характера в области поясничного отдела спины.
На последних неделях вынашивания, когда происходит сокращение матки, этот процесс заметен визуально, поскольку происходит изменение формы живота, а также отмечается покраснение кожных покровов. В норме данное состояние сохраняется на протяжении нескольких минут и происходит не чаще четырех раз в сутки.
Гипертонус, в свою очередь, возникает при наличии определенных предрасполагающих факторов: малое количество прогестерона, дисфункция щитовидной железы, многоводие, конфликт резус-фактора матери и плода, физическое перенапряжение, стресс и переутомление, вирусные заболевания, отравления.
Схватки
На поздних сроках беременности, когда организм начинает подготовку к родовой деятельности, у женщины периодически будут появляться так называемые тренировочные схватки. Зачастую данное состояние появляется примерно на 34 неделе вынашивания и сопровождается болью схваткообразного характера.
Отличие между обычными и тренировочными схватками. Источник: badiga.ruф
В это время повышается маточный тонус, а сам орган подготавливается к родам, при этом плод постепенно перемещается ближе к тазовому дну. В гинекологии данное состояние называют схватками Брекстона Хикса. Длятся они несколько минут, после чего наступает полное расслабление. О схватках этого типа женщина обязательно должна рассказать своему гинекологу.
Давление
В период внутриутробного развития плод постепенно увеличивается. В связи с этим происходит смещение различных внутренних органов. Когда мочевой пузырь заполняется биологической жидкостью, он начинает давить на репродуктивный орган, который повышением маточного тонуса защищает себя от травм.
Благодаря этому у плода остается необходимое пространство, чтобы он мог совершать различные движения. После того как женщина выпорожнит мочевой пузырь, произойдет расслабление и напряжение уйдет. Данное состояние считается нормой и не относится к патологиям.
Нагрузки
Иногда у женщин матка, плотная при беременности, в органе ощущается тяжесть и создается впечатление, что мышцы каменеют на фоне повышенной физической активности. Такая деятельность приводит в тонус мышцы, что не особо полезно на завершающих неделях вынашивания ребенка.
Чтобы избежать гипертонуса лучше заниматься йогой. Источник: medvoice.ru
Если девушка занимается спортом и регулярно посещает зал, то ей нужно отдать предпочтение легким и спокойным занятиям наподобие йоги или пилатеса. Также в это время полезными будут пешие прогулки на свежем воздухе. Но они не должны быть длительными, поскольку также могут спровоцировать повышение маточного тонуса.
Воспаление
Когда у женщины каменеет матка, она обязательно должна обратиться к гинекологу и пройти тщательное медицинское обследование. В определенных случаях развитие такого состояния связано с прогрессированием серьезных заболеваний.
Так, например, нередко диагностируют такие патологии как аднексит в хронической форме. Выявляют опухолевые новообразования или кольпит. Не исключено, что напряжение в матке связано с прогрессированием воспалительных инфекционных заболеваний мочеполовых путей, хронических патологий и дисфункцией эндокринной системы.
Симптомы
Не удивительно, что все представительницы слабого пола, которые ждут ребенка, с особым вниманием относятся к своему состоянию здоровья. В тех ситуациях, когда все триместры проходят без осложнений, нет гипертонуса и угрозы выкидыша, но иногда каменеет матка, опасаться за развитие плода не стоит.
Однако в обязательном порядке необходимо сообщить об этом ведущему гинекологу. В свою очередь врач должен будет провести осмотр, обследование пациентке, а также назначить дополнительные анализы, после чего даст рекомендации, которых должна придерживаться девушка.
При появлении кровянистых выделений нужно обратиться к врачу. Источник: mioma911.ru
Тревожными симптомами, при которых стоит немедленно отправиться на прием к специалисту, считаются:
- Напряжение мышц матки случается чаще четырех раз в сутки;
- Если нажать на живот, появляется боль схваткообразного характера, которая иррадиирует в нижнюю часть позвоночника;
- Из влагалища появились выделения красного, розового или коричневого цвета;
- Плод практически не шевелится в утробе.
Зачастую подобные состояния возникают у женщин с осложненной беременностью, при этом неприятная и тревожная симптоматика может быть расширенной. Если своевременно не принять меры, не исключено, что произойдет выкидыш или плод замрет в утробе. На последних сроках вынашивания не исключены преждевременные роды.
Сроки
В большинстве случаев матка при беременности мягкая. Такое состояние считается нормальным, поскольку орган должен быть расслабленным и обладать возможностью при необходимости сокращаться или напрягаться. Опасность возникает лишь тогда, когда мягкой становится шейка матки. Когда гипертонус повышен, и орган постоянно напряжен, на разных сроках вынашивания это может быть как нормой, так и отклонением.
1-14 неделя
После оплодотворения женщина, даже еще не зная, что произошло зачатие, ощущает определенные изменения. Изначально ее может подташнивать в утреннее время, бывают приступы рвоты, часто меняется настроение и набухают молочные железы, изменяется гормональный фон.
Все это может стать причиной стресса и нервного напряжения, на фоне чего повысится тонус матки. Если чувство тяжести и твердости в органе присутствует на постоянной основе, отмечается наличие боли схваткообразного характера, необходимо срочно обратиться к гинекологу, поскольку данное состояние говорить об угрозе выкидыша. При появлении таких ощущений периодически, поводов для переживания нет.
15-28 неделя
Этот период вынашивания ребенка является наиболее спокойным и благоприятным, поскольку в течение всего времени вероятность того, что возникнут какие-либо проблемы с плодом, крайне минимальная. У женщины отмечается стремительное увеличение размеров живота, который, в норме, должен оставаться мягким.
Второй триместр беременности — самое безопасное время. Источник: ya-prekrasna.ru
Если присутствует чувство окаменения или твердости начиная с 26 недели беременности, которое сопровождается появлением выделений из влагалища кровянистого, розового или коричневого цвета, необходимо вызвать скорую помощь и отправиться в больницу. В таком состоянии существует угроза самопроизвольного прерывания или выкидыша.
29-40 неделя
В большинстве случаев в период с 33 по 35 неделю у девушек отмечается окаменение живота на фоне повышенного маточного тонуса. Однако данное состояние может возникать как признак подготовки организма к родовой деятельности. Поскольку ребенок к этому времени уже значительно вырос, дискомфорт связан еще и с тем, что плоду недостаточно места, он давит на стенки органа и мышцы напрягаются. Зачастую, после посещения туалета наступает облегчение состояния.
Если живот каменеет в период с 36 по 37 неделю, значит, продолжается подготовка родовых путей к появлению ребенка на свет. Именно с этого времени женщина должна быть готова к тому, что в любое время могут начаться роды, поэтому при возникновении схваток ей следует отправиться в специализированное медицинское учреждение.
Не стоит исключать и вероятность преждевременных родов, которые иногда бывают на 38 неделе. В этом случае к повышенному тонусу матки также добавляются выделения из влагалища, имеющие слизистую консистенцию. На 39-40 неделе нет повода для переживаний, если матка каменеет, поскольку со дня на день должны начаться физиологические роды.
Что делать
Каждая женщина, у которой отсутствуют патологии беременности, она себя хорошо чувствует и готовится к встрече со своим малышом, задается вопросом, что делать, если у нее периодически каменеет матка. В этом случае снять дискомфортные ощущения можно путем смены позы, которая должна помочь разгрузить спину и дать возможность расслабиться.
Довольно часто гинекологи рекомендуют будущим мамам в такие периоды выполнять упражнения из дыхательной гимнастики, которые помогают успокоиться и не нервничать. Помимо этого в такой способ можно насытить клетки кислородом. Если матка стала каменной при прогулке, нужно присесть и отдохнуть.
Для расслабления принимают успокоительные настойки. Источник: ok.ru
В определенных ситуациях разрешается принимать успокоительные настойки, например пустырник или валериану, также беременным не запрещена Но-шпа, поскольку она имеет натуральную составляющую. Если отмечается повышение тонуса матки, обязательно необходимо полностью исключить физические нагрузки, в том числе и секс.
Когда окаменение живота отмечается очень часто, обязательно необходимо отправиться к гинекологу и пройти тщательное медицинское обследование, сдать дополнительные анализы и сделать ультразвуковой скрининг органов малого таза. После этого врач сможет назвать причину повышенного тонуса матки.
В основу медикаментозного лечения гипертонуса матки заложен прием спазмолитиков, успокоительных препаратов, а также средств, которые содержат большое количество магния. Важно понимать, что любое состояние проще предупредить, поэтому еще до наступления беременности женщине рекомендуется вылечить все сопутствующие патологии и максимально полно подготовить свой организм к столь ответственному процессу.
Как выглядит матка во время беременности
Матка при беременности резко изменяется. Оно и понятно, ведь именно здесь развивается в течение 9 месяцев плод. И от здоровья этого органа многое зависит. Как изменяется матка на ранних сроках беременности и поздних? Что считать нормой, а что служит поводом к консультации врача?
Физиологические изменения
В обычном состоянии матка имеет высоту 4,5-5,5 см, тогда как размер матки при беременности доходит до 38 см в длину (в конце третьего триместра, перед родами). Никакой другой орган не имеет возможности так растягиваться. Именно поэтому внематочная беременность, когда плодное яйцо начинает развиваться в яичнике, маточной трубе или в брюшной полости, не может быть выношена и при несвоевременной диагностике имеет печальные последствия.
Положение матки при беременности изменяется, так как она растет. Но благоприятнее всего ситуация, когда матка расположена примерно на одной плоскости с шейкой и влагалищем, без загиба и отклонения в сторону. Таким образом и зачать легче, и родить.
Шейка матки при беременности плотная, длинная, закрытая, расположена глубоко во влагалище и имеет синюшный оттенок — это один из ранних признаков того, что женщина в положении. Гинеколог осматривает шейку пальцами и при помощи специального зеркала.
Если шейка короткая (менее 30 мм), или немного приоткрыта — женщине может быть рекомендовано наложение швов, во избежание дальнейшего ее раскрытия и выкидыша, либо съемное кольцо пессарий.
Тонус матки
Пожалуй, нет женщины, у которой бы беременность протекала идеально. Гипертонус, выражающийся в тянущих болях, напряжении матки — одна из самых частых жалоб, особенно в первом триместре. И это же является причиной большинства госпитализацией. На самом же деле периодический тонус матки при беременности — это норма, так как данный орган имеет мышечную прослойку. Любая мышца нашего организма сокращается. Опасен гипертонус в том случае, если он сопровождается раскрытием шейки матки, кровотечением.
При осмотре гинекологом бывает не часто мягкая матка при беременности, так как даже прикосновения могут привести мышцу в тонус. То же самое происходит во время проведения по животу УЗИ-датчиком. Однако большинство врачей продолжают в таких случаях писать в своих заключениях «локальный гипертонус по передней стенке матки». Возможно, он и есть, но совсем неопасен и длится обычно считанные секунды.
Если же матка при беременности на ощупь бывает почти всегда твердая, и кроме того, тонус болезненный, врач может назначить препараты-спазмолитики.
Наблюдение у врача
Все те недели, месяцы, пока беременная женщина находится под наблюдением гинеколога, тот следит за состоянием ребенка и матки. Гинекологические осмотры проводятся не более 2-3 раз за всю беременность (если нет отклонений). А измерения матки (ее длины и объема живота) при каждом визите женщины. Полученные данные записываются в ее обменную карту. И если по записям видно, что матка за 1-2 недели совсем не увеличилась, а женщина при сроке более 20 недель не ощущает или редко ощущает шевеления ребенка, ее срочно направляют на УЗИ. Такое может наблюдаться при гибели плода или нехватке кислорода и питательных веществ. Во втором случае врач сможет помочь.
Именно поэтому так важно наблюдение у гинеколога. Не пропускайте назначенные консультации.
жесткая матка при беременности
Шейка матки перед родами
Шейка матки перед родами должна значительно измениться, происходит её размягчение, затем укорочение и сглаживание, и, наконец, она начинает раскрываться. Этот процесс называется созреванием шейки матки, при первых и при повторных родах он проходит по-разному.
Всю беременность шейка была прочным замком, закрывающим выход из матки и сохраняющим беременность. Твердая, длинная шейка не позволяла микроорганизмам проникнуть в матку к малышу, и была препятствием для его преждевременного появления на свет.
Однако такая шейка совсем не нужна во время родов, и под влиянием растущего уровня гормонов эстрогенов и простагландинов она начинает изменяться. Размягчение и укорочение шейки матки идут параллельно, и обычно этот процесс сопровождается усилением слизистых выделений.
Размягчение шейки матки перед родами начинается задолго но начала настоящей родовой деятельности, со срока 35-36 недель
Жесткий живот при беременности
Диагноз «гипертонус матки» сегодня слышат многие беременные. Такое состояние может быть опасным для плода и повлечь за собой преждевременное прерывание беременности, гипоксию плода и задержку его развития. Как же проявляется гипертонус матки? Беременные характеризуют это состояние как каменный живот при беременности, сопровождается оно тянущими болями, напоминающие боли при месячных.
Как определить, что матка в тонусе?
Часто тонус матки определяет врач при ультразвуковом исследовании, а также на сроках более 12 недель его может определить врач гинеколог при осмотре пациентки на ощупь. Есть специальный прибор, определяющий силу сокращения миометрия матки, хотя его применение редко требуется, ведь состояние тонуса матки достаточно проявляет себя.
Женщина и сама может выявить у себя гипертонус матки, который чаще проявляется после физических нагрузок или волнений. Также после полового акта беременная может ощутить как ее матка «каменеет»
Тонус матки на ранних сроках беременности
Она, во-первых, должна быть очень внимательной к своему организму, самочувствию. Во-вторых, ей необходимо прислушиваться постоянно ко всем, происходящим внутри нее изменениям, чтобы своевременно выявлять различные опасности, угрожающие ее малышу. И, в-третьих, следить за своим образом жизни, не отступать от общепринятых здоровых норм.
В течение всей беременности женщину могут «подстерегать» различные довольно неприятные диагнозы, среди которых есть и такое понятие, как гипертонус или тонус матки. Чем опасен такой диагноз и как его профилактировать, чтобы избежать? Рассмотрим далее ответы на эти вопросы.
Что такое тонус матки?
Что такое матка? Это полый мышечный орган, состоящий из периметрия (слизистой оболочки), миометрия (средней оболочки), и эндометрия (внутренней оболочки). Миометрий обладает способностью сокращаться, что необходимо во время родов. Но, в состоянии покоя эта средняя оболочка должна находиться в расслабленном состоянии. Это и называется нормальным тонусом матки
Шейка матки перед родами. Раскрытие шейки матки перед родами
Матка является основным органом, который отличает женщину от мужчины. Именно благодаря своим физиологическим особенностям представительницы прекрасного пола могут выносить и родить здорового малыша. Маткой называют полый мышечный орган, который разделяется на три части: шейку, тело и дно. По шейке матки врач может определить, скоро ли начнется родовая деятельность.
Шейка матки во время беременности
Шейка соединяет влагалище и матку. Внешне она напоминает трубку. Если беременность протекает нормально, шейка матки будет иметь плотную консистенцию, не давая плодному яйцу опуститься слишком низко. Цервикальный канал должен быть плотно закрыт. Шейка матки на ранних сроках ничем не выдает начавшуюся беременность. Если же появляются подозрительные выделения, будущей матери стоит незамедлительно обратиться к врачу.
Начинает менять свою структуру и форму шейка матки только лишь за несколько недель до родов
Беременность
Беременность это физиологический процесс в организме женщины, который длится от начала оплодотворения яйцеклетки и заканчивается рождением ребенка. Во время беременности в организме женщины и плода происходят изменения, которые условно можно разделить на три периода: первый, второй и третий триместр беременности. Первый триместр длится с 1 по 13 неделю, второй с 14 по 28 неделю и третий с 28 по 40 неделю. На сороковой неделе наступают роды.
Первый триместр беременности
Во время первого триместра женщина узнает о том, что она беременна. Первые признаки беременности обычно начинаются с задержки месячных. Для того, чтобы узнать, что беременность наступила, можно воспользоваться тестом на беременность, которые позволяют точно определить берменность на 9-12 день после оплодотворения. Тест на бета ХГЧ в крови позволяет определить наступление беременности на 8 день от оплодотворения.
Оплодотворение – слияние сперматозоида и яйцеклетки — происходит в маточной трубе
О чем может «рассказать» шейка матки перед месячными
Наблюдая за собой, можно с высокой точностью определить, есть беременность или нет. И в этом может помочь шейка матки. Перед месячными и перед овуляцией ее состояние значительно отличается, соответственно выявить беременность на раннем сроке будет намного легче.
Какова шейка матки перед месячными?
Для большей наглядности можно провести аналогию с окружающим миром. Например, если земля сухая и твердая, значит, она не готова принять семя, чтобы взрастить его. Подобное наблюдается и в женском организме. Если после овуляции не произошло оплодотворение, значит, шейка матки перед месячными как бы «закрывается» и становится не готовой принять новую порцию сперматозоидов. То есть на ощупь она твердая, сухая и плотно закрытая.
Совсем другая ситуация во время овуляции или после нее на протяжении двух-трех дней. Шейка матки, подобно плодородной земле, становиться рыхлой и влажной. Также внешний зев шейки матки приоткрыт
Внематочная беременность
В зависимости от места прикрепления плодного яйца выделяют три основные формы внематочной беременности — трубную, яичниковую и первично брюшную (рис. 1). Наиболее часто встречается трубная беременность, яичниковая и брюшная — редко. Как варианты трубной беременности различают межуточную беременность (прикрепление плодного яйца вблизи маточного конца трубы), перешеечную (прикрепление плодного яйца в средней части трубы) и ампулярную (прикрепление плодного яйца в наружном отрезке трубы). К внематочной относят также беременность в зачаточном (рудиментарном) роге матки.
Возникновение внематочной беременности связано с нарушением прохождения оплодотворенного плодного яйца по половым путям женщины, вследствие чего оно достигает соответствующей фазы развития и прививается до попадания в полость матки
Высокое напряжение
Гипертонус матки
Достаточно часто из уст врача ведущего беременность или специалиста, проводящего УЗИ будущая мама может услышать о том, что тонус матки повышен.
Для начала необходимо уточнить, что самый мощный слой матки – мышечный. Эти мышцы во время беременности постепенно растягиваются, так как малыш постоянно растет и объем матки резко увеличивается. Такие ощущения в новинку для организма, особенно при первой беременности, и женщина может догадаться, что с ней происходит что-то необычное.
Как правило, при этом беременные ощущают некоторое вздутие или распирание, тянущие боли внизу живота, а иногда даже в пояснице.
В первую очередь это состояние опасно для будущего малыша тем, что может привести к нарушению кровоснабжения в плаценте, кислородному голоданию – внутриутробной гипоксии, – а также к задержке роста и развития плода
Постоянно ненормально, а когда живот становится твердым на несклько секунд, а потом расслабляется — абсолютная норма. Матка тренируется.
нет ненормально матка в тонусе очень опасно могут начаться преждевременные роды с этим обычно кладут в роддом на недели 2
В принципе да, он же у вас растёт, а до этого он был малюсенький, может ещё и кожа упругая, НО. единственное, когда вы ходите в консультацию и вам не говорят, что матка в тонусе, если нет (дай Бог), тогда всё в поряде. Самое главное не переживайте, не нервничайте, а наслаждайтесь жизнью.
Жесткий живот — это матка в тонусе, а это не хорошо. Нужно сразу обратиться к врачу. Тем более срок такой, могут быть и преждевременные. Я родила в 37 недель, но у нас все ОК, сейчас — 2,2 года.
у меня был тонус всю беременность плюс очень активный малышок, так что живот всё время был как камень. что ж поделать, только отдыхать больше остаётся. врачи и так всё видят на осмотрах и вопросы зададут сами. главное, не пропускать эти осмотры и анализы все сдавать
Форма поиска
Первые признаки беременности – шейка матки
Каждой беременной женщине на протяжении девятимесячного срока предстоит немало визитов в женскую консультацию. Однако наиболее часто запоминается первый визит, во время которого по результатам гинекологического обследования врач определяет факт беременности и рассчитывает срок после зачатия. При этом выявляются первые признаки беременности – шейка матки и ее общее состояние.
Известно, что после зачатия шейка матки претерпевает определенные изменения, по наличию которых опытный гинеколог определяет беременность. Давайте рассмотрим, какие преобразования характерны для шейки матки в этот период.
Что собой представляет шейка матки?
Шейкой матки называют нижний участок матки, в виде трубки, соединяющей влагалище и саму полость матки. Длина этой трубки примерно 4 см, а диаметр составляет 2,5 см. При осмотре гинеколог может увидеть только влагалищную часть шейки матки, которая расположена «по соседству» с влагалищем
Матка при беременности
Как выглядит матка во время беременности
Матка при беременности резко изменяется. Оно и понятно, ведь именно здесь развивается в течение 9 месяцев плод. И от здоровья этого органа многое зависит. Как изменяется матка на ранних сроках беременности и поздних? Что считать нормой, а что служит поводом к консультации врача?
Физиологические изменения
В обычном состоянии матка имеет высоту 4,5-5,5 см, тогда как размер матки при беременности доходит до 38 см в длину (в конце третьего триместра, перед родами). Никакой другой орган не имеет возможности так растягиваться. Именно поэтому внематочная беременность, когда плодное яйцо начинает развиваться в яичнике, маточной трубе или в брюшной полости, не может быть выношена и при несвоевременной диагностике имеет печальные последствия.
Положение матки при беременности изменяется, так как она растет. Но благоприятнее всего ситуация, когда матка расположена примерно на одной плоскости с шейкой и влагалищем, без загиба и отклонения в сторону. Таким образом и зачать легче, и родить.
Шейка матки при беременности плотная, длинная, закрытая, расположена глубоко во влагалище и имеет синюшный оттенок — это один из ранних признаков того, что женщина в положении. Гинеколог осматривает шейку пальцами и при помощи специального зеркала.
Если шейка короткая (менее 30 мм), или немного приоткрыта — женщине может быть рекомендовано наложение швов, во избежание дальнейшего ее раскрытия и выкидыша, либо съемное кольцо пессарий.
Тонус матки
Пожалуй, нет женщины, у которой бы беременность протекала идеально. Гипертонус, выражающийся в тянущих болях, напряжении матки — одна из самых частых жалоб, особенно в первом триместре. И это же является причиной большинства госпитализацией. На самом же деле периодический тонус матки при беременности — это норма, так как данный орган имеет мышечную прослойку. Любая мышца нашего организма сокращается. Опасен гипертонус в том случае, если он сопровождается раскрытием шейки матки, кровотечением.
При осмотре гинекологом бывает не часто мягкая матка при беременности, так как даже прикосновения могут привести мышцу в тонус. То же самое происходит во время проведения по животу УЗИ-датчиком. Однако большинство врачей продолжают в таких случаях писать в своих заключениях «локальный гипертонус по передней стенке матки». Возможно, он и есть, но совсем неопасен и длится обычно считанные секунды.
Если же матка при беременности на ощупь бывает почти всегда твердая, и кроме того, тонус болезненный, врач может назначить препараты-спазмолитики.
Наблюдение у врача
Все те недели, месяцы, пока беременная женщина находится под наблюдением гинеколога, тот следит за состоянием ребенка и матки. Гинекологические осмотры проводятся не более 2-3 раз за всю беременность (если нет отклонений). А измерения матки (ее длины и объема живота) при каждом визите женщины. Полученные данные записываются в ее обменную карту. И если по записям видно, что матка за 1-2 недели совсем не увеличилась, а женщина при сроке более 20 недель не ощущает или редко ощущает шевеления ребенка, ее срочно направляют на УЗИ. Такое может наблюдаться при гибели плода или нехватке кислорода и питательных веществ. Во втором случае врач сможет помочь.
Именно поэтому так важно наблюдение у гинеколога. Не пропускайте назначенные консультации.
Чем обусловлен жесткий живот при беременности?
Твердый живот, тянущие боли, беспокойство о появлении растяжек — частые спутники беременности. Многих женщин очень беспокоит вопрос, что может означать твердый, жесткий живот при беременности. Будущим мамам нужно обратить внимание на такие моменты: частота и продолжительность затвердения живота, срок беременности, наличие или отсутствие болевых ощущений при таком состоянии. Зачастую затвердение живота во время ожидания ребенка является признаком гипертонуса матки.
Причины жесткого живота при беременности
Как правило, гипертонус матки не проявляется на ранних сроках беременности и начинает беспокоить лишь по окончании первых трех месяцев. При этом женщина испытывает характерную тяжесть внизу живота, назойливую боль, напоминающую ощущения во время менструации, а иногда беременную могут беспокоить и боли в пояснице.
Если живот твердеет не часто, всего на несколько секунд, и такое состояние не сопровождается болями, то скорее всего это свидетельствует о гипертонусе матки. Такая патология возникает у беременных из-за физической усталости, стресса, перенапряжения.
Женщине стоит расслабится, отдохнуть, и тогда затвердение должно пройти само. Если этого не случается, то лучше вызвать скорую и позвонить своему акушеру-гинекологу.
Игнорировать такое состояние не рекомендуется ни при каких обстоятельствах. В первом или втором триместре ощущения твердого живота может свидетельствовать об угрозе выкидыша.
Гипертонус матки приводит к ее сокращениям, которые нарушают кровообращение в плаценте. Как следствие, ребенок страдает от недостаточного количества кислорода.
Кислородное голодание вызывает задержку роста плода, а в экстренных случаях может стать причиной гибели плода. Гипертонус матки требует своевременного лечения.
Среди причин гипертонуса матки выделяют следующие:
- нарушение работы иммунитета
- пережитые стрессы
- склонность к депрессивным состояниям
- наличие инфекции или развитие инфекционного заболевания женских половых органов
- эндокринные нарушения
- гормональные сбои
- переутомление
- получение различного рода травм во время беременности
Беременной женщине нужно знать, что эта патология успешно лечится. Будущей маме надо избегать стрессов, побольше отдыхать и исполнять все рекомендации врача.
Жесткий живот при беременности на поздних сроках (37-38 неделя) тоже является поводом обращения к специалисту, поскольку такое состояние может быть признаком близких родов. В некоторых случаях твердый живот в последнем триместре возникает при многоводье.
Тянущие боли внизу живота как повод для беспокойства
Еще одним распространенным симптомом во время беременности является характерная тянущая боль внизу живота. Как правило, такое состояние спровоцировано гормональными преобразованиями в организме женщины.
Кроме того, тянущие боли могут быть вываны давлением растущей матки на расположенные в непосредственной близости органы. Проблемы кишечно-пищеварительного тракта тоже могут послужить причиной подобной симптоматики: болевые ощущения могут появиться вследствие запоров или вздутия живота.
Необходимо помнить, что во время беременности нельзя принимать слабительные препараты, иначе последствия могут быть самыми плачевными. Тянущие боли могут появиться на самых ранних сроках. В отдельных сроках они практически не прекращаются вплоть до родов.
Поводом для беспокойства при таких болях должно быть появление вагинальных выделений алого цвета, поскольку они могут свидетельствовать об угрозе выкидыша. Такую же угрозу представляет собой гипертонус матки, о котором было сказано выше.
Как предотвратить появление растяжек?
Этот вопрос является одним из наиболее часто задаваемых в кабинете гинеколога, и это вполне естественно. Беременная женщина обеспокоена не только тем, как создать максимально благоприятные условия для вынашивания здорового малыша, но и как сохранить свое собственное здоровье.
Статус материнства не отменяет желания привлекательно выглядеть и заботиться об эстетике своего тела. Наличие или отсутствие растяжек после родов зависит от эластичности кожи. В некоторых случаях полностью предотвратить их появление невозможно, но снизить их количество и размеры — вполне по силам.
Для этого следует:
- правильно питаться, включив в свой ежедневный рацион белковые блюда, свежие овощи и блюда, а также достаточные объемы жидкости
- массажировать предполагаемые проблемные зоны с помощью специальной щетки
- пользоваться косметическими средствами, которые рекомендует ваш лечащий врач (как правило, это масла, лосьоны и кремы, содержащие эластин и витамин Е)
- избегать резкого увеличение веса
- носить бандаж, предназначенный для снижения нагрузки на определенную группу мышц
- по возможности вести активный образ жизни
Таким образом, при любых изменениях в вашем организме, при появлении тревожных симптомов или просто при возникновении интересующих вас вопросов нужно обращаться к грамотному специалисту, который проведет диагностику и назначит лечение.
gemoglobin.top


 Екатерина Дмитриевна Абрамова
Екатерина Дмитриевна Абрамова

.jpeg)



 [36], [37], [38], [39], [40], [41]
[36], [37], [38], [39], [40], [41]



 Гипермобильность суставов – это состояние, характеризующееся превышением амплитуды движений в суставе по сравнению с ее физиологической нормой.
Гипермобильность суставов – это состояние, характеризующееся превышением амплитуды движений в суставе по сравнению с ее физиологической нормой. характеризующиеся быстрым ростом.
характеризующиеся быстрым ростом.







































 Хондроз является заболеванием, при котором хрящевая ткань позвоночника перерождается в костную.
Хондроз является заболеванием, при котором хрящевая ткань позвоночника перерождается в костную. Техника проведения инъекций:
Техника проведения инъекций:
 Новокаин. Это наиболее распространённый анестетик. Усваивается организмом на 80% и быстро выводится (за 8 часов). После введения облегчение наступает, примерно через 3 минуты. Длительность воздействия около 2 часов.
Новокаин. Это наиболее распространённый анестетик. Усваивается организмом на 80% и быстро выводится (за 8 часов). После введения облегчение наступает, примерно через 3 минуты. Длительность воздействия около 2 часов.

 Не подвергаются действию кислот.
Не подвергаются действию кислот. Снимают скованость, спазм и мышечный тонус.
Снимают скованость, спазм и мышечный тонус. Быстродействующие и эффективные препараты.
Быстродействующие и эффективные препараты. Применяют в тех случаях, когда другие не в силе.
Применяют в тех случаях, когда другие не в силе. Улучшает проводимость нерва и кровоснабжение.
Улучшает проводимость нерва и кровоснабжение. Уколы могут быть самыми различными по воздействию на организм. Именно поэтому можно обозначить несколько их видов:
Уколы могут быть самыми различными по воздействию на организм. Именно поэтому можно обозначить несколько их видов: Помимо этого, при лечении хондроза применяются гормональные противовоспалительные лекарства. Проведение терапии с применением подобных лекарственных средств помогает значительно уменьшить воспаление, понизить температуру и устранить отечность. Для улучшения состояния иммунной системы широко применяются специальные витаминные комплексы. Уколы содержат в своем составе витамины группы В, поэтому они могут насыщать организм требуемыми полезными веществами и питают нервные волокна витаминами, способствуя сохранению целостности их структуры.
Помимо этого, при лечении хондроза применяются гормональные противовоспалительные лекарства. Проведение терапии с применением подобных лекарственных средств помогает значительно уменьшить воспаление, понизить температуру и устранить отечность. Для улучшения состояния иммунной системы широко применяются специальные витаминные комплексы. Уколы содержат в своем составе витамины группы В, поэтому они могут насыщать организм требуемыми полезными веществами и питают нервные волокна витаминами, способствуя сохранению целостности их структуры.








 Боли при остеохондрозе
Головокружение, депрессия и страхи при шейном остеохондрозе
Боли при остеохондрозе
Головокружение, депрессия и страхи при шейном остеохондрозе Боли при остеохондрозе
Остеохондроз руки: симптомы, причины появления, эффективные методы профилактики и лечения
Боли при остеохондрозе
Остеохондроз руки: симптомы, причины появления, эффективные методы профилактики и лечения Шейный остеохондроз
Больничный лист при остеохондрозе шеи в вопросах и ответах
Шейный остеохондроз
Больничный лист при остеохондрозе шеи в вопросах и ответах Шейный остеохондроз
Головные боли при шейном остеохондрозе: причины появления, симптоматика и эффективные способы лечения
Шейный остеохондроз
Головные боли при шейном остеохондрозе: причины появления, симптоматика и эффективные способы лечения Боли при остеохондрозе
Боль в ушах при остеохондрозе
Боли при остеохондрозе
Боль в ушах при остеохондрозе Боли при остеохондрозе
Остеохондроз ног: причины возникновения, симптоматика, диагностика и лечение
Боли при остеохондрозе
Остеохондроз ног: причины возникновения, симптоматика, диагностика и лечение Полезные советы
Можно ли париться при остеохондрозе?
Полезные советы
Можно ли париться при остеохондрозе? Грудной остеохондроз
Грудной остеохондроз: симптомы, ощущение боли в сердце
Грудной остеохондроз
Грудной остеохондроз: симптомы, ощущение боли в сердце Шейный остеохондроз
Онемение лица при шейном остеохондрозе — как справиться с недугом
Шейный остеохондроз
Онемение лица при шейном остеохондрозе — как справиться с недугом Боли при остеохондрозе
Боль в грудине при остеохондрозе: почему появляется, как избавиться и лечить
Боли при остеохондрозе
Боль в грудине при остеохондрозе: почему появляется, как избавиться и лечить Боли при остеохондрозе
Боль в молочной железе при остеохондрозе
Боли при остеохондрозе
Боль в молочной железе при остеохондрозе Полезные советы
Влияет ли остеохондроз на зрение: причины ухудшения зрения, лечение, профилактика
Полезные советы
Влияет ли остеохондроз на зрение: причины ухудшения зрения, лечение, профилактика Полезные советы
Шум в ушах при остеохондрозе шейного отдела
Полезные советы
Шум в ушах при остеохондрозе шейного отдела Полезные советы
Остеохондроз – злой родитель бессонницы
Полезные советы
Остеохондроз – злой родитель бессонницы Полезные советы
Плавание при остеохондрозе: польза, правила, противопоказания
Полезные советы
Плавание при остеохондрозе: польза, правила, противопоказания Если суставы и связки болят очень сильно, врач выписывает такие препараты:
Если суставы и связки болят очень сильно, врач выписывает такие препараты: Их назначают в тех случаях, когда риск необратимых разрушений хрящей, связок и костей очень высок – при ревматоидном и ювенильном артритах, при его псориатических формах.
Их назначают в тех случаях, когда риск необратимых разрушений хрящей, связок и костей очень высок – при ревматоидном и ювенильном артритах, при его псориатических формах. Благодаря хондропротекторам можно снизить дозировку НПВС, а иногда и полностью отказаться от них. Но действуют хлондропротекторы тоже очень медленно, курс лечения составляет не менее 6 месяцев.
Благодаря хондропротекторам можно снизить дозировку НПВС, а иногда и полностью отказаться от них. Но действуют хлондропротекторы тоже очень медленно, курс лечения составляет не менее 6 месяцев. Показано также внутрисуставное введение хондропротекторов – недаром их называют часто «жидким протезом для суставов и костей». Наиболее популярны Дьюролан, Синвиск, Остенил, Ферматрон.
Показано также внутрисуставное введение хондропротекторов – недаром их называют часто «жидким протезом для суставов и костей». Наиболее популярны Дьюролан, Синвиск, Остенил, Ферматрон. Это комбинированное средство, которое содержит одновременно и хондроитин сульфат, и глюкозамин сульфат. Препарат улучшает питание тканей, нормализует кровообращение и обменные процессы, благодаря чему разрушенный хрящ восстанавливается быстрее. При этом уходят отеки и боли как основные симптомы воспалительного процесса связок и костей.
Это комбинированное средство, которое содержит одновременно и хондроитин сульфат, и глюкозамин сульфат. Препарат улучшает питание тканей, нормализует кровообращение и обменные процессы, благодаря чему разрушенный хрящ восстанавливается быстрее. При этом уходят отеки и боли как основные симптомы воспалительного процесса связок и костей.
















 Прямые мышцы – два вертикально расположенных мускульных тяжа, лежащих посередине брюшной стенки от ее верхнего края до нижних отделов. Каждое из двух мышечных образований окружено плотной оболочкой – апоневрозом. Волокна соседних апоневрозов переплетаются между собой, образуя между прямыми мышцами «белую линию», располагающуюся вертикально посередине живота. В ней находится пупок. В норме ширина белой линии составляет до 2 см.
Прямые мышцы – два вертикально расположенных мускульных тяжа, лежащих посередине брюшной стенки от ее верхнего края до нижних отделов. Каждое из двух мышечных образований окружено плотной оболочкой – апоневрозом. Волокна соседних апоневрозов переплетаются между собой, образуя между прямыми мышцами «белую линию», располагающуюся вертикально посередине живота. В ней находится пупок. В норме ширина белой линии составляет до 2 см.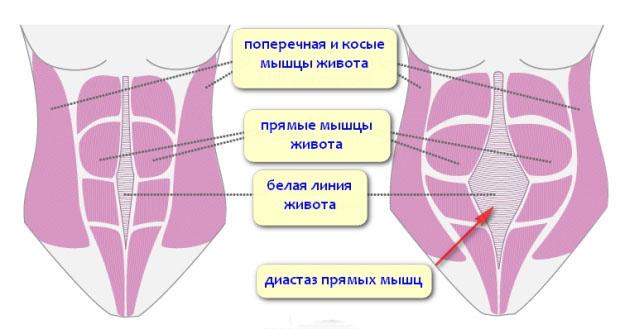
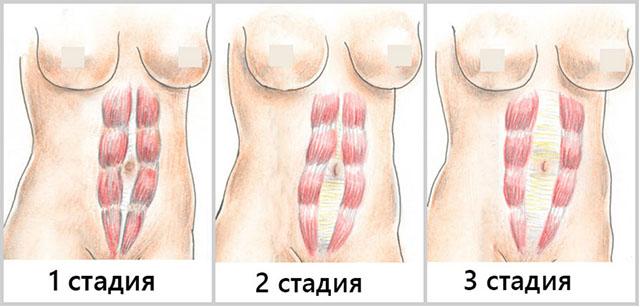
 Психосоматика остеохондроза стала признаваться недавно. И сейчас лишь молодые специалисты отводят психосоматике одно из главных мест в развитии остеохондроза. Связь между телесными заболеваниями и физиологией очень тесная. Соматические расстройства вызывают мощные боли, которые не купируются. С первого взгляда человек выглядит здоровым, его внутренние органы не поражены и все-таки он мучается от болей. В случаях с остеохондрозом, когда человек ведет безупречный образ жизни и все равно имеет хондроз, нужно искать психосоматическую причину.
Психосоматика остеохондроза стала признаваться недавно. И сейчас лишь молодые специалисты отводят психосоматике одно из главных мест в развитии остеохондроза. Связь между телесными заболеваниями и физиологией очень тесная. Соматические расстройства вызывают мощные боли, которые не купируются. С первого взгляда человек выглядит здоровым, его внутренние органы не поражены и все-таки он мучается от болей. В случаях с остеохондрозом, когда человек ведет безупречный образ жизни и все равно имеет хондроз, нужно искать психосоматическую причину. Почти половина больных, которые обращаются за помощью, подтверждают причинно-следственную связь. Более частые причины:
Почти половина больных, которые обращаются за помощью, подтверждают причинно-следственную связь. Более частые причины: Поскольку людей с такими нарушениями очень много, у специалистов быстро накопилась определенная практика. На ее основе психотерапевты условно разделили влияние психосоматики на каждый отдел позвоночника:
Поскольку людей с такими нарушениями очень много, у специалистов быстро накопилась определенная практика. На ее основе психотерапевты условно разделили влияние психосоматики на каждый отдел позвоночника: Психотерапевты отмечают, что такие пациенты испытывают сильный внутренний конфликт. Вообще шея – это символ гибкости, возможность все видеть вокруг. Но когда человек внутри испытывает проблемы, эта способность теряется. Физиологически он еще здоров, но психологически болен от своих страданий. Чаще эти страдания от того, что человек пытается воссоздать в жизни свою модель любви. Как он ее видит и понимает, но не может принять того, что другой человек видит любовь иначе. Отсюда начинается конфликт отношений и у человека развивается чувство ненужности, нелюбимости.
Психотерапевты отмечают, что такие пациенты испытывают сильный внутренний конфликт. Вообще шея – это символ гибкости, возможность все видеть вокруг. Но когда человек внутри испытывает проблемы, эта способность теряется. Физиологически он еще здоров, но психологически болен от своих страданий. Чаще эти страдания от того, что человек пытается воссоздать в жизни свою модель любви. Как он ее видит и понимает, но не может принять того, что другой человек видит любовь иначе. Отсюда начинается конфликт отношений и у человека развивается чувство ненужности, нелюбимости. При грудном хондрозе психосоматика часто упирается в чувство вины, которое может быть свежим или идти из прошлого. Чаще это вина из прошлого, человек возлагает на нее ответственность за сегодняшние проблемы и невозможность их решения. Больной сгибается под этим грузом, не может простить кого-то или себя. Есть еще несколько факторов, приводящих к такой ситуации:
При грудном хондрозе психосоматика часто упирается в чувство вины, которое может быть свежим или идти из прошлого. Чаще это вина из прошлого, человек возлагает на нее ответственность за сегодняшние проблемы и невозможность их решения. Больной сгибается под этим грузом, не может простить кого-то или себя. Есть еще несколько факторов, приводящих к такой ситуации: Для людей, страдающих болями в пояснице, характерны такие причины:
Для людей, страдающих болями в пояснице, характерны такие причины:



 Прочитайте, как связаны панические атаки и остеохондроз, как можно повлиять на это состояние.
Прочитайте, как связаны панические атаки и остеохондроз, как можно повлиять на это состояние. Узнайте, что такое остеохондроз копчика, как часто встречается такая патология.
Узнайте, что такое остеохондроз копчика, как часто встречается такая патология.
 может спровоцировать и появление болей в шейной области. Образование психосоматического шейного остеохондроза может начаться:
может спровоцировать и появление болей в шейной области. Образование психосоматического шейного остеохондроза может начаться: Определенные факторы провоцируют возникновение разных болей:
Определенные факторы провоцируют возникновение разных болей: поскольку это может привести к развитию психосоматического недуга. Многим людям кажется, что стресс и расстройство не воздействует на физическое здоровье, как следствие в 80% случаев диагностируются психосоматические заболевания.
поскольку это может привести к развитию психосоматического недуга. Многим людям кажется, что стресс и расстройство не воздействует на физическое здоровье, как следствие в 80% случаев диагностируются психосоматические заболевания.
























 Существует множество причин, которые вызывают в коленном суставе сильную боль, но среди них чаще всего встречаются следующие:
Существует множество причин, которые вызывают в коленном суставе сильную боль, но среди них чаще всего встречаются следующие: Нарушение связок происходит у людей, которые ведут активную жизнь. Оно наступает в результате избыточной нагрузки, удара или сильного давления на голень.
Нарушение связок происходит у людей, которые ведут активную жизнь. Оно наступает в результате избыточной нагрузки, удара или сильного давления на голень. Воспаление сухожилий также чаще всего отмечается у людей, которые занимаются спортом, связанным с прыжками. Постоянные нагрузки приводят к развитию микротрещин, которые имеют тенденцию к самостоятельному заживлению. Но при остром и выраженном процессе человек ощущает сильную боль в области коленной чашечки и близлежащих тканях.
Воспаление сухожилий также чаще всего отмечается у людей, которые занимаются спортом, связанным с прыжками. Постоянные нагрузки приводят к развитию микротрещин, которые имеют тенденцию к самостоятельному заживлению. Но при остром и выраженном процессе человек ощущает сильную боль в области коленной чашечки и близлежащих тканях. При повреждении мениска человек в остром периоде ощущает сильнейшую боль, которая сопровождается ограничением движений (как активных, так и пассивных), то есть развивается блокада сустава.
При повреждении мениска человек в остром периоде ощущает сильнейшую боль, которая сопровождается ограничением движений (как активных, так и пассивных), то есть развивается блокада сустава. Заболевание может протекать в острой или хронической форме и проявляется в виде воспалительной реакции околосуставной сумки. Причиной может стать небольшая рана, ушиб или ссадина. Такого рода поражение коленного сустава встречается как осложнение подагры или остеоартроза.
Заболевание может протекать в острой или хронической форме и проявляется в виде воспалительной реакции околосуставной сумки. Причиной может стать небольшая рана, ушиб или ссадина. Такого рода поражение коленного сустава встречается как осложнение подагры или остеоартроза. Возникает в результате отламывания или отрыва частички хряща или кости, которые находятся свободно в суставной полости. При этом длительное время она может себя никак не проявлять.
Возникает в результате отламывания или отрыва частички хряща или кости, которые находятся свободно в суставной полости. При этом длительное время она может себя никак не проявлять. Вывих или перелом пателлы сопровождается болевым синдромом.
Вывих или перелом пателлы сопровождается болевым синдромом.
 Для определения степени повреждения специалист использует рентгеновскую диагностику, иногда для уточнения направляет на МРТ. Самая высокая точность диагностики достигается методом артроскопии, при которой можно проводит ряд манипуляций по лечению патологии.
Для определения степени повреждения специалист использует рентгеновскую диагностику, иногда для уточнения направляет на МРТ. Самая высокая точность диагностики достигается методом артроскопии, при которой можно проводит ряд манипуляций по лечению патологии.
 Отвечая на вопрос, почему повреждаются колени, специалисты отмечают недостаточную гибкость мышц. Если мышцы слишком слабые или они напряжены, то при физических усилиях и даже при ходьбе напряжение на коленный сустав не сглаживается. Как следствие, изначально человеку может быть больно сгибать и разгибать колено, а позже боль может стать даже постоянной. Поэтому в данном случае необходимы правильные тренировки и регулярное выполнение специально подобранных физических упражнений для развития и укрепления мышц.
Отвечая на вопрос, почему повреждаются колени, специалисты отмечают недостаточную гибкость мышц. Если мышцы слишком слабые или они напряжены, то при физических усилиях и даже при ходьбе напряжение на коленный сустав не сглаживается. Как следствие, изначально человеку может быть больно сгибать и разгибать колено, а позже боль может стать даже постоянной. Поэтому в данном случае необходимы правильные тренировки и регулярное выполнение специально подобранных физических упражнений для развития и укрепления мышц. Сильная боль в области колена может быть симптомом хронической болезни. Приблизительно в 30% случаев возникновения болезненных ощущений в ноге у людей старше 40 лет развивается гонартроз. Причем может болеть один сустав или сразу два.
Сильная боль в области колена может быть симптомом хронической болезни. Приблизительно в 30% случаев возникновения болезненных ощущений в ноге у людей старше 40 лет развивается гонартроз. Причем может болеть один сустав или сразу два. К артритам относят целые группы болезней, для которых характерны отеки и воспалительные процессы, происходящие в колене. Существуют различные виды артритов. Самой распространенной разновидностью заболевания является остеоартрит, а чуть реже появляется подагра и ревматоидный артрит.
К артритам относят целые группы болезней, для которых характерны отеки и воспалительные процессы, происходящие в колене. Существуют различные виды артритов. Самой распространенной разновидностью заболевания является остеоартрит, а чуть реже появляется подагра и ревматоидный артрит. Заболевание появляется по причине сбоя в иммунных процессах. Однако точные причины развития этого заболевания по сей день не установлены. Эта патология поражает не только колени, но и другие сочленения, например, руки.
Заболевание появляется по причине сбоя в иммунных процессах. Однако точные причины развития этого заболевания по сей день не установлены. Эта патология поражает не только колени, но и другие сочленения, например, руки. Подагра коленного сустава появляется по причине хронической концентрации мочевой кислоты в организме. Когда показатель мочевой кислоты находится в норме, то она выводится с мочой, а при наличии подагры она выводится плохо либо накапливается в большом количестве. Переизбыток мочевой кислоты приводит к тому, что она концентрируется в организме, в частности, в коленном суставе.
Подагра коленного сустава появляется по причине хронической концентрации мочевой кислоты в организме. Когда показатель мочевой кислоты находится в норме, то она выводится с мочой, а при наличии подагры она выводится плохо либо накапливается в большом количестве. Переизбыток мочевой кислоты приводит к тому, что она концентрируется в организме, в частности, в коленном суставе. Но что делать, если после разрыва мениска сильно болят колени? Как оказать первую помощь пострадавшему? Первая помощь подразумевает прием анальгезирующих средств и иммобилизацию коленного сустава с помощью шины. При этом к пораженному участку нужно приложить ледяной компресс и обратиться за врачебной помощью.
Но что делать, если после разрыва мениска сильно болят колени? Как оказать первую помощь пострадавшему? Первая помощь подразумевает прием анальгезирующих средств и иммобилизацию коленного сустава с помощью шины. При этом к пораженному участку нужно приложить ледяной компресс и обратиться за врачебной помощью. При растяжении, а особенно разрыве связок, необходимо делать диагностику. Она заключается во врачебном осмотре и проведении рентгенологического исследования либо МРТ коленного сустава, с помощью которых можно определить наличие переломов и прочих видов повреждений, которые не были замечены при осмотре.
При растяжении, а особенно разрыве связок, необходимо делать диагностику. Она заключается во врачебном осмотре и проведении рентгенологического исследования либо МРТ коленного сустава, с помощью которых можно определить наличие переломов и прочих видов повреждений, которые не были замечены при осмотре.



 Чаще всего колени болят после приседаний из-за травм, полученных во время тренировок. Этим страдают в основном спортсмены и подростки. Первые получают травмы при чрезмерных нагрузках на соревнованиях и в процессе тренировок. Вторые травмируют колени вследствие своей неуемной активности. Поначалу боли из-за травм коленных суставов беспокоят только во время тренировок, но затем, они начинают давать о себе знать при обычных подъемах и спусках по лестницам. При этом болевые ощущения, как правило, локализуются в одном колене.
Чаще всего колени болят после приседаний из-за травм, полученных во время тренировок. Этим страдают в основном спортсмены и подростки. Первые получают травмы при чрезмерных нагрузках на соревнованиях и в процессе тренировок. Вторые травмируют колени вследствие своей неуемной активности. Поначалу боли из-за травм коленных суставов беспокоят только во время тренировок, но затем, они начинают давать о себе знать при обычных подъемах и спусках по лестницам. При этом болевые ощущения, как правило, локализуются в одном колене. Болевые ощущения могут быть спровоцированы ущемлением нервов. Чаще всего подобная проблема проявляется у женщин. Причина ущемления – деформация коленного сустава из-за ношения узкой обуви на высоком каблуке.
Болевые ощущения могут быть спровоцированы ущемлением нервов. Чаще всего подобная проблема проявляется у женщин. Причина ущемления – деформация коленного сустава из-за ношения узкой обуви на высоком каблуке. При растяжении связочного аппарата коленного сустава при нагрузке на него боли становятся интенсивнее. В некоторых случаях их сила заставляет пациента думать, что он получил перелом. Однако, отличить растяжение от перелома достаточно просто. Нужно попробовать пошевелить пальцами ног. При переломах коленного сустава этого сделать невозможно. При растяжении проблем с подвижностью пальцев нет.
При растяжении связочного аппарата коленного сустава при нагрузке на него боли становятся интенсивнее. В некоторых случаях их сила заставляет пациента думать, что он получил перелом. Однако, отличить растяжение от перелома достаточно просто. Нужно попробовать пошевелить пальцами ног. При переломах коленного сустава этого сделать невозможно. При растяжении проблем с подвижностью пальцев нет. Колено заклинивает, из-за чего нога остается в полусогнутом положении.
Колено заклинивает, из-за чего нога остается в полусогнутом положении. При вставании человек ощущает резкую боль, которую сопровождает чувство распирания колена изнутри.
При вставании человек ощущает резкую боль, которую сопровождает чувство распирания колена изнутри. Инъекции противовоспалительных препаратов.
Инъекции противовоспалительных препаратов.
 Боль в колене при вставании на колени
Боль в колене при вставании на колени