После нагрузок ноет колено – Болит колено – после тренировки, при сгибании и разгибании, когда долго сидишь, ночью, хрустит, причины, лечение
Болит колено при нагрузке: лечение, что делать
Большое количество людей жалуется на то, что болит колено при нагрузке. Это происходит потому, что коленный сустав из-за своего строения, легко травмируется. Причин возникновения боли может быть много. Чтобы своевременно определить причину патологического симптома, нужно обратиться к врачу. Только после проведения опроса и диагностики, будет выявлена первопричина недуга и назначен метод лечения.

Почему болят колени при нагрузке: основные причины
У человека болят суставы после ушиба, травмы или при воспалении. Боль в коленном суставе при нагрузке бывает двух видов:
- острая, возникающая в результате ушиба или травмы;
- хроническая, которая появляется во время медленно развивающегося суставного заболевания или при перенапряжении суставов.
 Повреждение связок и сухожилий сопровождается болью и отеком.
Повреждение связок и сухожилий сопровождается болью и отеком.Травма приводит к тому, что коленный сустав отекает, появляется синяк и острое болевое ощущение, которое не проходит долгое время. К причинам болевого синдрома в колене относятся:
- растяжение;
- вывих;
- перенапряжение конечностей;
- перелом.
Если возникла боль в колене при нагрузке, даже когда она незначительная, то это может быть признаком серьезной болезни. Поэтому при первых болевых ощущениях необходимо пройти обследование у врача.
Больной жалуется на возникновение скованности и сухости в области сустава. Часто слышатся звуки в виде хруста или щелчков. Становится невозможно передвигаться, появляется отечность, больно становиться на ногу. Появляется боль в колене после нагрузки и при подъеме по лестнице. Хронический болевой синдром в коленном суставе возникает в результате:
- Воспалительных процессов:
- артрит;
- ревматизм;
- подагра;
- остеомиелит;
- бурсит.
- Деформации хрящей, артроза.
- Ожирения.
- Кисты.
- Рахита.
- Вирусных заболеваний.
- Отравления.
Каким бывает характер болевого синдрома?
 На начальных стадиях болезни ощущается ноющая слабовыраженная боль при нагрузке на сустав.
На начальных стадиях болезни ощущается ноющая слабовыраженная боль при нагрузке на сустав.Боль в коленях после физических нагрузок не позволяет подниматься по лестнице или идти вниз, приседать или передвигаться в целом. Каждая травма или болезнь имеет свои симптомы и признаки. В зависимости от области локализации боли, больной чувствует:
- ноющую боль;
- тянущую;
- сильную;
- резкую;
- стреляющую;
- острую;
- пульсирующую;
- жжение.
В ночное время ногу окутывают усиленные болевые ощущения. Это свидетельствует об артритах и заболеваниях сосудов. Другие недуги больных конечностей определяются по месту локализации боли:
- под чашечкой;
- в задней части колена;
- с внутренней или внешней стороны колена;
- над суставом или под ним;
- внутри коленного сустава с отдачей в бедренную часть ноги или голень.
 Повреждение мениска ограничивает способность нормально двигать коленом, сгибать и разгибать его.
Повреждение мениска ограничивает способность нормально двигать коленом, сгибать и разгибать его.При опросе и диагностике заболевания специалисты в первую очередь обращают внимание на болевые параметры. Каждый из видов боли может свидетельствовать о следующих патологических состояниях:
Вернуться к оглавлениюДиагностика причин боли в колене
 Исследование суставной жидкости установит природу поражения.
Исследование суставной жидкости установит природу поражения.Воспалительные процессы возникают в результате болезней или травм. Поэтому их нужно своевременно диагностировать и лечить. Диагностику проводят специалисты для выявления причин, в результате которых болит сустав. Для этого врач проводит пальпацию сочленения и назначает такие диагностические мероприятия:
- рентген;
- анализы крови и мочи;
- МРТ или КТ;
- УЗИ;
- биопсию и пункцию.
Кроме этого, в зависимости от степени заболевания, назначаются и другие методы обследования. На основании всех исследований врач составляет план лечения и процедуры для быстрого восстановления поврежденного сочленения. Только он может определить степень нагрузки на сустав для каждого конкретного случая и назначить эффективную терапию.
Вернуться к оглавлениюКакое лечение при болях в коленном суставе?
 Под воздействием тока лечащее средство действует на клеточном уровне.
Под воздействием тока лечащее средство действует на клеточном уровне.Лечение болей колена назначается врачом после того, как будет поставлен окончательный диагноз. В основном назначают:
- противовоспалительные препараты;
- применение эластичного бинта;
- физиотерапию;
- массаж.
При неэффективности консервативной терапии проводится оперативное вмешательство. При воспалительных процессах возможно применение пункции. В результате этой операции из колена удаляется скопившаяся в сочленении жидкость. Эта процедура очень болезненная и неприятная, но способствует быстрому восстановлению функций нижней конечности.
Вернуться к оглавлениюПрофилактика болей в колене: что делать?
К профилактическим мерам заболевания сустава относится здоровый образ жизни, снижение нагрузок, лечебная гимнастика. Во время тренировок обязательно нужно делать упражнения для разогрева конечностей. Если человек занимается активными видами спорта, где возможно падение, следует использовать защитные приспособления, такие как наколенники.
Профилактические меры при патологиях коленных суставов заключаются в содержании ног в постоянном тепле и предотвращении перегрузки ног.
Следует помнить и о диетах, чтобы предотвратить ожирение. Особенно это касается людей, достигших 40 лет. Именно в этом возрасте суставы слабеют и перестают выполнять свои функции полноценно. После операции нужно постепенно восстанавливать сустав. Нельзя сильно его перегружать, но в период реабилитации нужно его постоянно разрабатывать. Нагрузки должны распределяться равномерно и с отдыхом.
ВАЖНО ЗНАТЬ! Даже ‘запущенные’ суставы можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Валентин Дикуль читать рекомендацию…
Судя по тому, что вы сейчас читаете эти строки – победа в борьбе с воспалением хрящевой ткани пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь боли в суставах – очень опасный симтом, который при несвоевременном лечении может закончиться ограниченной подвижностью. Подозрительный хруст, скованность после ночного отдыха, кожа вокруг проблемного места натянута, отеки на больном месте… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать статью о современных методах лечения суставов… Читать статью >>
Боль в колене после нагрузки
Что делать если болят колени при нагрузке, сгибании и разгибании
Занятия спортом очень полезны для поддержания здорового образа жизни. Боли в коленях — не повод бросать тренировки. Необходимо развивать мышцы ног. Правильно подобранная нагрузка способствует поддержанию суставов в хорошей форме.
Почему важно контролировать нагрузку на коленные суставы
Колено является сложным сочленением, состоит оно из двух костей, между которыми располагаются хрящи и мениски. Для смазки сустава в него выделяется синовиальная жидкость.
Сустав постоянно подвергается сильным нагрузкам. Это происходит не только во время спортивных занятий, но и в повседневной жизни.
 Чтобы избежать развития заболеваний, необходимо снизить нагрузку на колени:
Чтобы избежать развития заболеваний, необходимо снизить нагрузку на колени:
- избегать поднятия тяжестей;
- носить удобную обувь на низком каблуке;
- правильно выполнять физические упражнения;
- следить за массой тела.
Из-за неправильного образа жизни могут возникать различные патологии:
- истончение, разрыв мениска;
- растяжение связок;
- переломы;
- воспалительные заболевания;
- опухоли.
К одной из самых распространённых болезней суставов относится артроз. Он может развиваться по причине постоянных микротравм колена и перегрузок.
Симптомы этого заболевания:
- хруст;
- неприятные ощущения;
- ноющие боли при плохой погоде.
Вылечить артроз нельзя, с помощью медикаментов можно остановить на какое-то время.
Виды спорта нагружающие колени
Особенно травмоопасными видами спорта считаются:
Неблагоприятное воздействие на суставы оказывает челночный бег, сильное вращение, резкое торможение. Усиленную нагрузку колени испытывают не только при беге, езда на велосипеде также может стать причиной боли и травм.
Особенно страдают колени при силовых занятиях. Опасны приседания со штангой.
Занятия профессиональным спортом плохо влияют на состояние суставов ребёнка. Большие и монотонные нагрузки вредят подрастающему организму.
Последствия чрезмерной нагрузки на колени
 При неправильном беге происходит размягчение хрящевой ткани, потеря упругости. В результате развивается хондромаляция надколенника. Эта патология сопровождается сильной болью. Не рекомендуется бегать по наклонной плоскости, подгибая внутрь ступни.
При неправильном беге происходит размягчение хрящевой ткани, потеря упругости. В результате развивается хондромаляция надколенника. Эта патология сопровождается сильной болью. Не рекомендуется бегать по наклонной плоскости, подгибая внутрь ступни.
При увеличении интенсивности тренировок можно заработать травму:
- воспаление сухожилия;
- вывих надколенника;
- растяжение или разрывы мениска;
- воспалительные заболевания (артриты, артрозы, бурситы).
К силовым упражнениям нужно относиться с осторожностью. Особенно в самом начале тренировки, чтобы не травмировать суставы. После физической нагрузки полезны упражнения на растяжку.
Как уменьшить нагрузку на сустав при выполнении упражнений
Во время спортивных занятий лучше всего нагружать задние мышцы ног, не подвергая колени интенсивному воздействию.
Любое занятие в спортзале необходимо начинать с разминки. Она может занимать столько же времени, сколько сама тренировка. При разминке выполняют упражнения для разогрева суставов и мышц, чтобы ускорить циркуляцию крови, сделать эластичными связки. Колени при этом наполняются синовиальной жидкостью.
Разогревать необходимо всё тело, выполняя наклоны, взмахи, приседания. Движение стоит начинать с ходьбы, постепенно переходя к бегу.
После тренировки снять нагрузку на колени можно с помощью растяжки.
Оптимальная нагрузка
Важно правильно подбирать упражнения для тренировок. Стоит избегать чрезмерного давления на коленные суставы. Например, не нужно выполнять приседания с большим весом. Это увеличивает риск получить травму.
Не следует делать слишком много упражнений. Это также способствует растяжению или разрыву связок. Увеличивать интенсивность занятий нужно постепенно.
Колени во время тренировки должны быть полусогнуты. Выполнение действий на прямых ногах могут привести к травмированию.
Укрепление ягодиц и мышц бедра
 Мышцы бедра поддерживают коленный сустав. Они плохо развиты у тех, кто много времени проводит в сидячем положении. Мышцы задней части бедра используются во время тренировки для разгрузки коленей. Особенно популярны такие упражнения:
Мышцы бедра поддерживают коленный сустав. Они плохо развиты у тех, кто много времени проводит в сидячем положении. Мышцы задней части бедра используются во время тренировки для разгрузки коленей. Особенно популярны такие упражнения:
- становая тяга;
- махи гирей;
- растяжка бедренной мышцы;
- ходьба с подъёмом колен к груди.
Эффективным для прокачки мышц ягодиц считается приседание плие. Оно позволяет подтянуть внутреннюю поверхность бедра. Эта зона является проблемной у женщин.
- проработать несколько мышц;
- сделать ягодицы округлыми;
- подтянуть бёдра;
- разгрузить колени и позвоночник.
Полная амплитуда упражнения
Необходимо использовать полную амплитуду движений. Половина приседаний и незаконченный выпад не достаточно прорабатывает сустав.
Неправильные движения ног создают напряжение в мышцах. При неполных приседаниях мышцы развиваются непропорционально. Это создаёт дисбаланс и дополнительную нагрузку на колени.
Выбор кардионагрузок
Кардио упражнения кажутся безопасными только на первый взгляд.
 К самым распространенным относятся:
К самым распространенным относятся:
В процессе таких тренировок выполняются одни и те же действия. Колени постоянно сгибаются и разгибаются. Рекомендуется найти альтернативу этим упражнениям. Отлично подойдёт плавание: в воде коленные суставы не подвергаются давлению.
Тренажёры можно использовать только в качестве дополнительной нагрузки к основным занятиям.
Упражнения для проработки мышц
Во время тренировки необходимо выполнять упражнения, при которых задействована разные группы мышц. Это поможет правильно распределять нагрузку.
К таким движениям относятся:
Работа большого количества мышц лучше развивает тело. После жима платформы улучшается кровообращение в области таза. В результате вырабатывается тестостерон, который благотворно влияет на рост мышц. Преимущество этого упражнения в том, что оно выполняется лёжа.
Использование удобной обуви
Важно правильно подбирать обувь для занятий спортом. Кроссовки для бега должны принимать часть нагрузки на себя, иначе ноги будут болеть.
Спортивная обувь должна отвечать следующим требованиям:
- подошва лёгкая, с воздушной прослойкой;
- хорошая вентиляция;
- соответсвие особенностям строения ступни, высоте подъёма.
Спортивная обувь достаточно быстро изнашивается, необходимо её чаще менять. Воздушная прослойка кроссовок приходит в негодность и уже не защищает ноги.
Применение эластичных бинтов
Чтобы защитить колени во время спортивных занятий необходимо использовать эластичные бинты. Они помогают фиксировать сустав. Особенно важно носить повязки в период болезни или реабилитации после травм. Также при усиленных занятиях наколенники защитят сустав от перегрузок и подвывиха.
Техника приседаний
 Если выполнять приседания с чрезмерной нагрузкой, можно травмировать колени. Резкие глубокие приседания несут дополнительное давление на суставы. Особенно осторожно нужно выполнять эти упражнения людям пожилого возраста.
Если выполнять приседания с чрезмерной нагрузкой, можно травмировать колени. Резкие глубокие приседания несут дополнительное давление на суставы. Особенно осторожно нужно выполнять эти упражнения людям пожилого возраста.
Следует исключить тренировки с глубоким приседанием на корточки, перемещением в этом положении, поднятием тяжестей.
Типичные ошибки при выполнении приседаний:
- узкая постановка ног;
- округление поясницы;
- неправильное положение коленей.
Стопы нужно ставить на ширину плеч, носки развести в стороны, пятки держать ровно. Подниматься плавно, без резких движений.
Техника выпадов
Выпады используются для укрепления ног. Различают длинные и короткие.
 При выполнении этого упражнения необходимо контролировать дыхание, следить за ровной осанкой. Предварительно сделать разогревающую разминку.
При выполнении этого упражнения необходимо контролировать дыхание, следить за ровной осанкой. Предварительно сделать разогревающую разминку.
- Растягивать мышцы постепенно, избегая глубоких выпадов.
- Ногу сгибать под прямым углом, колено не должно выходить за линию пальцев.
- Одну ногу выдвинуть вперёд, другую поставить на носок.
- Нагрузку перенести на ногу, расположенную спереди.
- Опереться на ступню ноги и плавно подняться.
- Вернуться в исходное положение.
- То же проделать другой ногой.
Неправильное выполнение может привести к травмированию колена.
Препараты для укрепления суставов
Для поддержания здоровья суставов необходимо правильное питание. Важно употреблять витамины. Разработаны специальные пищевые добавки. Они предотвращают обезвоживание и хрупкость суставов, поддерживают гибкость и эластичность.
В состав препаратов входят:
- Глюкозамин сульфат.
- Коллаген (пищевой желатин).
- Хондроитин сульфат.
- Кальций.
Для поддержания здоровья суставов необходимо заниматься спортом. Проблемы в коленях не являются исключением. Главное подобрать правильную нагрузку и выполнять только полезные упражнения. Следить за своим питанием и вести здоровый образ жизни.
Боль в колене после тренировки

Похвально, что спорт занимает немалое место в жизни человека. Но приятное и полезное времяпрепровождение иногда омрачается дискомфортом, который появляется непосредственно после упражнений. Почему болят колени после тренировки, и можно ли предотвратить боль?
Причины в зависимости от вида болей
Конечно, никто не бежит к врачу при первых проявлениях болезненности, надеясь, что неприятные симптомы исчезнут без прикладывания усилий. В некоторых случаях это действительно работает, и боль в суставах не является симптомом грозного заболевания, но иногда организм, таким образом, сигнализирует о серьезных изменениях, происходящих в организме. Можно ли дифференцировать боль в коленном суставе, появляющейся сразу после тренировки
Следующие советы помогут выяснить возможную причину:
- Боль ощущается непосредственно внутри сустава. Это может говорить об артрите. Скорее всего, человек уже длительное время занимается спортом и болезненность появилась у него не вчера. Боли появляются в этом случае из-за большого скопления внутрисуставной жидкости, которая защемляет проходящие здесь нервные окончания.
- Боль появилась сразу после серьезной нагрузки на коленный сустав, включая приседания с отягощением, прыжки или длительный бег. Это может быть признаком травмы, в частности, надрыв связок, внешних или внутренних.
- Боль в колене резкая, сильнейшая. Человек чувствует ее в любом положении как при сгибании, так и без нагрузки на сустав. Ощущения крайне неприятные и могут привести к болевому шоку. Так, проявляет себя повреждение мениска. Такая ситуация может произойти при резком движении, когда человек производить неправильный разворот тела. Лечение обычно предполагает хирургическое вмешательство.
- Если болят колени после тренировки и во время нее, а в области сочленения наблюдается отечность, то это может быть признаком артроза. Наиболее часто такая ситуация случается со спортсменами, которые периодически получают микротравмы сустава, и разрушительный процесс медленно, но и верно изменяет суставную ткань.
- Сильно болит сзади колена. Скорее всего, болезненность связана с совершенно другим сочленением. Так, проявляет себя остеохондроз в районе поясницы, когда нервные корешки защемляются костями бедренной кости. Велика вероятность травмы в области бедра и боль появляется под коленом.
- Боли в колене слабые, они не локализуются в суставе, а расходятся равномерно по мышцам. Такая боль не должна приносить беспокойство. С большой долей вероятности она всего лишь говорит о накоплении в мышечных волокнах мочевой кислоты, а значит, тренировка была активной и эффективной. Этот дискомфорт пройдет без вмешательства за два–три дня. При микроразрывах мышц восстановление займет чуть больше времени, около недели, но при этом дополнительной помощи также не требуется.
Как убрать проблему своими силами
Лучше всего сделать ледяной компресс на область колена, применяя для этих целей лед или любой другой холодный предмет. Такой компресс успокоит боль и позволит предотвратить распространение отечности. Дольше 15 минут применять ледяной компресс нельзя, поскольку есть вероятность появления нарушений нервной чувствительности. Желательно приподнять ноги над уровнем тела. Такое положение поможет снизить повышенный уровень жидкости в сочленении.
И конечно, в этот день необходим полный покой. Если и на следующий день боль не исчезнет, то к домашней терапии можно подключать согревающие мази, которые разгоняют кровоток и обладают обезболивающим эффектом.
Когда нужно обращаться к врачу? Если болят суставы после тренировки, и дискомфорт не спадает в течение двух дней, то для собственного успокоения лучше подойти на прием к ортопеду.
Если боль появилась у ребенка, то лучше без промедления повезти его к специалистам. Во время тренировок дети не чувствуют ограничений, когда необходимо остановиться, и поэтому травмы происходят у них гораздо чаще, чем у взрослых. К счастью, восстановительный период у лиц молодого возраста также проходит максимально быстро и без осложнений.
Как предотвратить боль в колене после тренировок
Превентивные меры помогут предотвратить дискомфорт после упражнений, а значит, тренировка будет приносить только радость и пользу. Соблюдая следующие советы, можно забыть о боли.
Разминка и растяжка
Ни одна тренировка не может считаться правильной, если она не будет начата с разминки. Разогрев необходим для того, чтобы подготовить связки к работе. Необходимо усилить кровообращение. Что для этого делать? Необходимо начать тренировку с мелкоамплитудных движений, причем желательно, чтобы они затрагивали все тело, а не только ноги.
Любой фитнес-тренер расскажет, что к нагрузке надо подходить правильно. Увеличение нагрузки должно быть последовательным, постепенным. Как только организм и суставы привыкнут к слегка повышенной сложности упражнения, можно постепенно ее повышать – увеличивать повторы, нагружаемую массу, усложнять. Также нагрузки должны быть регулярными. Это позволит мышцам и суставам запоминать и адаптироваться соответственно запросам человека.
После перерыва или отдыха нужно проводить тренировку, как начинающий спортсмен. Наконец, очень важно правильно выполнять упражнения. Сам человек не сможет этого понять, а потому в первый месяц тренировок в тренажерном зале лучше воспользоваться услугами специалиста – профессионального тренера, который покажет технику упражнений, укажет возможные ошибки и проследит за своим подопечным.
Она должна быть специальной, спортивной. Если человек чувствует дискомфорт при наступании во время тренировок, он автоматически уменьшает нагрузку на ступню и увеличивает ее на другие суставы.
Что делать, если после тренировки болят колени: причины и лучшие способы избавиться от боли
Силовые тренировки, утренние пробежки, езда на велосипеде, футбол, баскетбол полезны для здоровья, способствуют укреплению мышечного корсета, позволяют поддерживать в тонусе весь организм. Но не суставы. Эти структурные элементы опорно-двигательного аппарата во время интенсивных тренировок испытывают иногда избыточные нагрузки. Кратковременные, быстро исчезающие после хорошей растяжки боли обычно провоцирует молочная кислота. Она накапливается в мышцах, но возникает ощущение дискомфорта именно в суставах.

Если колени долго болят после тренировки, то необходимо проведение тщательной диагностики. Обследование откладывать нельзя, особенно при постепенном увеличении интенсивности болевого синдрома. Существует вероятность развития в коленном суставе воспалительного или дегенеративно-дистрофического процесса. Тогда придется забыть о тренировках до полного выздоровления. Иначе повышенные физические нагрузки станут причиной стремительного прогрессирования суставной патологии.
Естественные причины болезненных ощущений
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Именно коленные суставы после тренировки болят чаще всего из-за воздействия на них статических и динамических нагрузок. При выполнении упражнений происходят изменения в мышечно-связочном аппарате или костно-суставных элементов. Например, при подъеме штанги связки человека проходят определенное испытание на прочность и эластичность. Они растягиваются, а затем принимают анатомически правильное положение.
Если характер изменений временный, то боли в коленных сочленениях считаются вариантом нормы. При каких условиях дискомфорт после тренировок может считаться естественным и не требует обращения за медицинской помощью:
- возникают легкие, непродолжительные болезненные ощущения, обусловленные повышением концентрации в мышечных волокнах молочной кислоты. Она образуется в процессе анаэробного гликолиза и выводится из организма в течение нескольких часов. Скорость метаболизма молочной кислоты зависит от тренированности мышц спортсмена. Для ускорения ее выведения практикуется выполнение упражнений для растяжки, массаж, непродолжительный отдых;
- появляется ноющая тупая боль, длящаяся недолго. Она не локализуется в определенной точке, а распространяется на все колено. Обычно такие ощущения испытывают спортсмены, поднимающие большой вес, или занимающиеся вольной борьбой. Тупой характер болевого синдрома объясняется временным сдавливанием коленного сустава.
Дискомфорт возникает и по мере естественного старения организма. С возрастом вырабатывается недостаточное количество коллагена, ответственного за эластичность соединительных суставных структур. Их предел прочности снижается, поэтому воздействие прежних нагрузок может стать причиной микротравмирования гиалинового хряща. В дальнейшем это может привести к развитию гонартроза — тяжелой, плохо поддающейся лечению патологии. Если после 40-45 лет у спортсменов после тренировки болят колени чаще и интенсивнее, то пришло время пересмотреть их режим, снизить нагрузки.
Патологические причины болевого синдрома
Боль — защитная реакция организма на воздействие внешних или внутренних повреждающих факторов. Патологических причин возникновения дискомфортных ощущений много, они весьма разнообразны. Опытные спортивные врачи способны выставить диагноз на основании жалоб человека и внешнего осмотра. Для его подтверждения назначаются инструментальные исследования. Наиболее информативны рентгенография, артроскопия, МРТ, КТ. Определенной подсказкой для врача становится вид спорта, которым занимается пациент.
Люди начинают заниматься бегом, чтобы похудеть, продлить молодость, улучшить общее состояние здоровья. После первых занятий даже под руководством опытного инструктора в коленях возникают боли. Со временем они исчезают, так как значительно повышается прочность, эластичность связок, сухожилий, мышц. Но, если интенсивность дискомфортных ощущений нарастает у бегуна, то можно предположить развитие патологии. Почему болят колени после тренировки:
- травматическое повреждение мениска. При неправильном распределении нагрузок при пробежке голень может неудачно повернуться относительно бедра. Характер возникающей боли — резкий, острый. Основные симптомы травмирования мениска — обширная отечность, усиление выраженности дискомфортных ощущений при пальпации и во время передвижения;

- вывих надколенника. Смещение коленной чашечки возникает после падения с упором колено или сильного удара. Боль резкая, но исчезает быстро. После обращения к врачу терапия занимает всего несколько дней. Если спортсмен пренебрегает медицинской помощью, то постепенно формируется привычный вывих коленного сустава;

- хондромаляция надколенника — патологическое состояние, при котором происходит разрушение хряща задней поверхности надколенника. После пробежки ощущается ноющая боль, исчезающая только после продолжительного отдыха. Необходимо срочно обратиться к врачу для купирования дегенеративно-дистрофического процесса.

В травмпункт бегуны чаще обращаются при повреждении связок голеностопа или частичном разрыве ахиллова сухожилия при резком старте. Но при избыточных нагрузках травмируется и связочно-сухожильный аппарат колена. Несмотря на адекватно проведенную терапию, иногда возникает боль в суставах после тренировки.
Поднятие штанги, гантелей
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Это самые травмоопасные виды спорта для коленных суставов, испытывающих избыточные нагрузки. У профессиональных спортсменов по окончании карьеры часто возникают проблемы из-за микротравмирования гиалиновых хрящей, приводящего к развитию гонартроза. Ведущий симптом этого вида остеоартроза — боли, усиливающиеся при сгибании и разгибании сочленения. Если после тренировки болят суставы, то врачи предполагают возникновение таких патологий:
- артрозы колена, различные формы артритов. На их развитие указывают долго не исчезающие дискомфортные ощущения и появление крепитации — хруста во время приседаний;


После подъема тяжестей боли в коленях возникают из-за предшествующих травм: повреждений менисков, разрыве одной из крестообразных связок. В соединительнотканных структурах образуются тяжи, снижающие функциональную активность сустава, провоцирующие его нестабильность.
Спортивная ходьба и велоспорт
Во время ходьбы и вращения педалей велосипеда коленные суставы двигаются монотонно, а это — частая причина повреждения любого сочленения. Когда после тренировки болит колено, и такое состояние длится не менее часа, то это может быть клиническим проявлением следующих патологий:
- остеоартроз — рецидивирующее заболевание, сопровождающееся постепенным разрушением хрящевых тканей. Для стабилизации сустава в организме запускается процесс формирования остеофитов (разрастания краев костных пластинок). Во время ходьбы они сдавливают чувствительные нервные корешки, провоцируя сильные боли. Дискомфорт в коленях после тренировок объясняется и травмированием расположенных поблизости мягких тканей;

- подагрический, ревматоидный, псориатический артриты. Боли после ходьбы или велозабега могут указывать на развивающийся в суставах воспалительных процесс. Если на этом этапе не было проведено лечение, то вскоре о тренировках придется забыть навсегда. Начнется деструкция гиалиновых хрящей, которая заканчивается инвалидизацией;

- рассекающий остеохондрит — асептический некроз, приводящий к отделению небольшого участка хряща от подлежащей кости и его смещению в полость сустава. В результате формируется свободно лежащее внутрисуставное тело, провоцирующее появление боли во время и после ходьбы.
Острый болевой синдром — признак травмы колена, после которой любое движение становится невозможным. Дискомфорт в области сустава слабой интенсивности ощущается из-за предыдущего травмирования. Например, если после падения была повреждена синовиальная капсула, то в процессе заживления на ней могут образовываться участки фиброзных тканей. При таком виде травм спортсмену необходимо дозировать нагрузки на колено.
Основные методы устранения болей
Боль, возникающую по естественным причинам, устранить легко. Обычно для этого практикуется поглаживание колена, а затем его энергичное растирание. Происходит интенсивный прилив крови к структурным элементам сустава, устраняется спазмированность мышц, ускоряется выведение молочной кислоты. Профессиональные спортсмены хорошо знают, что делать, если болят колени после тренировки:
- выпрямиться, упереть руки в бока, приподниматься, делая упор на носок сначала одной, затем другой ноги. Энергично потрясти стопами, делать перекатывание на пятки. Выполнять упражнения по 20 раз в 2-3 подхода;
- ноги широко расставить и немного согнуть, положение рук — произвольное. Плавно покачаться из стороны в сторону для разминки. Затем сделать неглубокие выпады, задействуя оба колена;
- встать прямо, выпрямить спину, заводить поочередно ноги назад и с помощью рук подтягивать стопы к ягодицам. Выполнить упражнение 10-15 раз в 3 подхода.

Иногда болезненные ощущения сохраняются даже после массирования коленей и лечебной физкультуры. У спортивных врачей есть различные виды гелей и мазей с охлаждающим эффектом. Обычно их основные ингредиенты — ментол и камфора. Они воздействуют на рецепторы подкожной клетчатки, проявляя анальгетическую, отвлекающую, местнораздражающую активность. После нанесения мази или геля возникает приятное чувство прохлады, а дискомфортные ощущения полностью исчезают. Что еще можно делать, если после тренировки болят коленные суставы:
- использовать холодовые компрессы. Снизить интенсивность дискомфортных ощущений помогает охлаждение. К коленям прикладывается на 10-15 минут пакет с кубиками льда, обернутый плотной тканью;

- отдохнуть в течение 30-60 минут. Можно просто прилечь или присесть, а ноги положить на подушку или поставить на низкий табурет;
- зафиксировать колено эластичной повязкой. Для этого применяется узкий бинт средней или высокой растяжимости, который несколько раз оборачивается вокруг колена. В аптеках и магазинах медтехники продаются спортивные бандажи, удобные при ношении, не огранивающие движений. Спортивные врачи рекомендуют использовать их и во время тренировок для снижения вероятности травмирования.

Специальный крем Бен-Гей (в зеленой упаковке) с ментолом позиционируется производителем, как средство, улучшающее переносимость продолжительных физических нагрузок. Препарат рекомендован к использованию как перед тренировками, так и после их проведения. Но в его составе присутствует метилсалицилат, включенный в группу нестероидных средств. Поэтому частое применение Бен-Гей может привести к избыточной фармакологической нагрузке на организм с вероятностью развития аллергической реакции.
Что делать, когда болят суставы после тренировки, решает только врач после проведения диагностических мероприятий. Если результаты инструментальных исследований не выявили дегенеративного перерождения тканей, то устранить дискомфорт в коленях поможет ношение мягких бандажей и хорошая разминка перед тренировками. А при обнаружении развивающейся суставной патологии требуется проведение длительной терапии хондропротекторами, анальгетиками, НПВС.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Источники:
http://nogostop.ru/koleno/bol-v-kolene-pri-nagruzke.html
http://sustavs.com/diagnostika/bol-kolene-posle-trenirovki
http://sustavlive.ru/boli/koleno/posle-trenirovki.html
Боль в колене, возникшая вследствие физической нагрузки, Причина боли в коленном суставе
- Причина боли в коленном суставе
 Боль в колене, возникшая вследствие физической нагрузки
Боль в колене, возникшая вследствие физической нагрузки
При постоянных нагрузках на хрящ коленного сустава, превышающих
максимально возможную норму нагрузки на него появляются неприятные ощущения в коленном суставе, которые в обычной жизни (без физического перенапряжения) проявляются достаточно редко. Особенности износа каждого человеческого организма индивидуальны, но постоянное воздействие сильных нагрузок может привести к нарушению любой деятельности суставов, в том числе, и коленных. Боли нарастают в коленном суставе постепенно, можно сказать, что человек, даже не замечает их нарастания. Это происходит в связи с постоянно испытуемыми нагрузками на колено, а не как резкий ответ организма на однократное движение с сильнейшим давлением на сустав. Боль в суставе колена из-за перегрузки или его повреждения может определяться у людей любого возраста.
Причина боли в коленном суставе
Колено – сложный сустав. Любое симптоматическое проявление боли говорит о возможности появления проблем в этой зоне, а, следовательно, и о развитии заболевания в коленном суставе. Коленный сустав является главной частью колена. Неприятные ощущения без явных повреждений (травматические повреждения суставов колена: растяжения, разрывы связок и др.) и внутренних патологических изменений в коленном суставе не возникают. Но боли в колене, возникающие вследствие постоянных физических нагрузок вызывают хронические микроповреждения суставного хряща.
 физические нагрузки на коленный сустав
физические нагрузки на коленный сустав
Увеличиваются при занятиях спортом (бег и др.). Развиваются воспалительные процессы, и разрушается хрящ. Повреждения могут затрагивать связки, сухожилия, и хрящи, а также кости, в том числе и другие структуры, формирующие соединение. Важно своевременно обратиться к специалисту для определения причин нарушений в организме для определения направления терапии и корректировки образа жизни пациента. Врачебная помощь в первую очередь должна быть направлена на устранение беспокоящих симптомов, а потом на определение причинного воздействия на организм признаков болевых ощущений в коленном суставе, чтобы различить симптомы хронических заболеваний или простой перегрузки организма человека, учитывая их отличительные особенности. Следует также отличать боль, возникшую в коленном суставе при физических нагрузках от сосудистой боли (которая проявляется чаще в более раннем возрасте из-за активного роста костей, которая может возникать также и при простудных заболеваниях, перепадах температурных режимов воздуха или вследствие переохлаждения), и от воспаления седалищного нерва, вызывающего также боль при сгибании колена, из-за иннервации задней поверхности всей ноги, которое провоцирует толстое нервное волокно. При воздействии больших нагрузок на коленный сустав раздражаются ткани колена.
В современном обществе появилась мода на работу над своим телом, т.е. на его « построение». Зачастую люди, занимаясь спортом, не имеют понятия о возможном планировании физической нагрузки.
План тренировочного часа должен строить инструктор, с соответствующим образованием для исключения перегрузки организма, занимающегося спортом (у занимающегося спортом должен быть допуск к занятиям после прохождения обязательного медицинского осмотра). Инструктор учитывает недостаток гибкости мышц для новичков, так как слабые мышцы тяжелее поддерживают колено, и не выполняют необходимого сглаживания напряжения, которое действует на коленные суставы. Излишняя частота физических нагрузок может определенно усугубить, а не улучшить качество жизни человека. Воздействие нагрузки имеет связь с тем, как именно она действует на сустав, а так как коленный сустав состоит из мышц голени, сухожилия и мышц бедра, то и состояние мышц играет не маловажную роль в распределении физической нагрузки на него. Так, например: когда человек поднимается вверх по лестнице, то мышцы его бедра будут находиться в напряжении, а сам сустав будет выполнять функцию разгибания, а при спускании сустав разгибается, а нагрузка снижается. Болевые ощущения в этом случае возможны при болезни Шлаттера, скоплении жидкости в одной из сумок около сустава (бурсит), артрозе. Если боль появляется после занятий на беговой дорожке, то возможно образование гигромы из-за эластичного уплотнения в подколенной ямке, достигающее таких размеров, которые не дают согнуть колена. При кисте Бейкера происходит сдавливание нервных окончаний и кровеносных сосудов. Неприятные ощущения в коленном суставе, возникающие после приседания, говорят о возможно начинающейся дегенерализации, и о воспалительном процессе в суставе и связках. Так, хондромаляция приводит к изменениям в хряще в виде размягченных участков в нем из-за увеличенного действия постоянных нагрузок на пателло-феморальный сустав. После езды на велотренажерах, велосипедах может развиваться воспаление сухожилий — тендинит. Хруст суставов может свидетельствовать об артрозо-артрите. Хондроидная ткань в коленном суставе нежнее, чем хрящ и изнашивается быстрее. При постоянном воздействии на сустав колена влиянием хронических нагрузок провоцируется износ хряща и его тканей. Хроническая микротравматизация хряща у спортсменов также приводит к заболеваниям, связанным с развитием деформаций коленного сустава. Из-за увеличивающегося ритма жизни современного человека увеличивается функциональная деятельность опорно-двигательного аппарата. Ежедневные нагрузки в виде ходьбы на большие расстояния также могут быть причиной проявления клинических нарушений этого сустава. Могут представлять системные проблемы.
В любом из этих случаев, определяющая причинность — это перегрузка коленного сустава, обусловленная его патологией. Сигналом организма о его перенагрузке в данном участке, является боль в коленном суставе после физического воздействия на него. Следует обращать внимание на такие сигналы организма, чтобы избежать болезней коленного сустава от повышенных нагрузок. При занятиях спортом формировать системный комплекс точной техники выполнения упражнений, чтобы не возникало неправильных движений суставов колена. Так как в коленном суставе должна происходить достаточная амортизация за счет повышения вертикальной нагрузки.
При неверном положении тела на тренировках, может происходить постоянное сдавливание тканей суставов и его составляющих структур. Но и повышенные физические нагрузки могут привести к травме колена, даже если соблюдать всех правила. Занимаясь спортом необходимо учитывать возрастные проблемы, так как хрящи, которые имеют основное направление — смягчить работу суставов, с увеличением возраста человека, уже не выполняют 100% эту функцию, а выполнение не отрегулированных спортивных упражнений, усугубляет их дисфункцию. В проблемных случаях подбирается индивидуальный комплекс декомпрессионных упражнений, при выполнении которых не происходит прямого трения суставных поверхностей.
что это может быть и как лечить
Каждый человек ощущает боль в коленном суставе. Ощущения появляются не часто, не беспокоят человека, но с годами боль усиливается. Ежедневная перегрузка, травмы колена, становятся причиной болей. Человеку неприятно, болит колено при нагрузке, нужно срочно снимать боль.
Крупнейший сустав в теле человека – коленный сустав. Он имеет сложную структуру, понять, что болит, непросто. Место размещения – там, где бедренная кость соединяется с двумя костями голени с помощью мышц, хрящей, сухожилий. Мениски гасят движения коленного сустава, отвечают за перемещение. Надколенник защищён от сильных нагрузок коленной чашечкой. Расположение надколенника позволяет суставу двигаться.
Основание возникновения болей
Не каждая проблема с коленом – признак заболевания. Часто болит колено на смену погоды. Если колено застужено, травмировано, боли периодически напоминают о себе.


Боль в коленке
Появление постоянных неприятных ощущений в колене – повод посетить медицинское учреждение, поставить диагноз, назначить лечебную терапию. Часто заболевание становится не единственной причиной возникновения болей в коленях. Травмы, деформации составных элементов вызывают неприятные ощущения при ходьбе, сгибании/разгибании колена.
Кроме неприятных ощущений, больные жалуются на скованность в движении колена: не сгибается, не двигается в бок. Появляются покраснение кожного покрова вокруг колена, отеки, поднимается температура участка тела возле пострадавшего сустава. Эти признаки свидетельствуют о развитии артрита.
Существует более 200 причин боли в колене. Вот некоторые из них:
- заболевание суставов ревматоидного характера;
- рахит;
- ушибы, травмы при падении, ударе колена;
- дистрофическая деформация ткани хрящей, артроз;
- излишний вес;
- киста подколенной ямки;
- деформация, повреждения бурсита, мениска;
- патологические врождённые изменения суставов;
- образование воспаления в суставе – артрит.
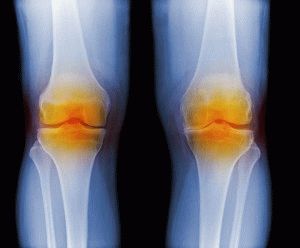

Артрит сустава
Физическая нагрузка
Деформация, травмы элементов, входящих в состав колена, возникают при воздействии однократного характера, при высокой нагрузке. После физических нагрузок болят колени, независимо от возраста. Чаще проблемам с коленями подвергаются спортсмены, развиваются заболевания, патологические изменения:
- Островоспалительный процесс, дистрофия сухожилий – тендинит, тендиноз;
- Образование уплотнений и складок в коленных связках – синдром фибринозной плёнки. Неприятные ощущения исходят с наружной стороны колен;
- Боль исходит спереди – надколенно-бедренный болевой синдром. Причины – травмы коленной чашки, лишний вес, нагрузка;
- Воспалительный процесс слизистой синовиальной сумки сустава. Заболевание носит название бурсит сустава;
- Воспалительный процесс развивается в подвздошно-большеберцовой связке. Происходит повреждение волокнистой ткани, отвечающей за устойчивость тазобедренного, коленного суставов.
При нагрузках повреждение связок вызывает разрыв, растяжение, после неуклюжего, неправильного поворота ноги.
Повреждение мягких тканей ведет к проблемам: движение колена отсутствует, возникает ноющая боль острого характера в колене, образование отёка, при сгибании слышен щелчок, не выпрямляется нога. Появляются синяки, колено опухает.
Для снятия отёчности и боли приложите холодный компресс на повреждённое колено, выпейте препарат снимающий боль. Снизив болевой синдром, на колено наложите эластичную повязку. Для накладывания повязки, согните колено на 90 градусов. Бинтование не должно вызывать чувство онемения. Поверх повязки прикладывается холодный компресс для остановки внутрисуставного кровотечения. Обязательно посетите врача.
Для людей, занимающихся танцами профессионально, вывихи частые гости, нагрузка на ноги максимальна. При вывихе коленного сустава, колено подвергается деформации, размер его увеличивается. Для повреждения коленного сустава характерны симптомы:
- сильная, резкая боль;
- ноги болят во время пассивного движения;
- ногой нельзя пошевелить без помощи рук.
Можно вправить колено самостоятельно, но лучше обратиться к врачу. Если произошёл вывих с разрывом связки, хирургического вмешательства не избежать.
Часто, неудачное или резкое приседание ведет к повреждению мениска, разрыву. Повреждённое колено не даёт разогнуть ногу, увеличивается в размерах, нарастает отёк. При повреждении, разрушении мениска нужно обратиться к врачу.
Можно обойтись и без помощи врача. В течение 5-7 дней все разрешится.
Повреждение, разрушение мениска – серьёзная травма. Повторная травма мениска ведет развитию артроза. Если у человека диагностирован артроз, придётся удалять мениск. Положительный результат не гарантирован.
Диагностика
При появлении постоянных болей в коленных суставах обратитесь к врачу для постановки диагноза, назначения лечения. Врач, после наружного осмотра и опроса пациента, отправляет на обследование. Врач может назначить:


Назначения врача
- анализ крови общий и биохимический;
- рентгенографию;
- пункционную биопсию кости или пункцию сустава. Для исследования берут жидкость из необходимой ткани;
- УЗИ;
- МРТ.
По результатам обследования врач назначит лечение, направит пациента на операцию.
Лечение
Единого лечения не существует. Курс терапии подбирается в зависимости от причин болезни. Для большинства заболеваний врачи назначают:
- ношение бандажа, эластичной повязки;
- применение разогревающих компрессов или мазей;
- покой пострадавшему суставу. Не носить тяжести, меньше ходить по ступенькам. Женщинам – оказаться от каблуков. В сложных случаях потребуется гипс или лонгета;
- лекарственные средства противовоспалительного характера, курс хондропротекторов. В курс входят препараты, с компонентами, необходимыми для перестройки суставов в составе, наружного и внутреннего приёма. Хондропротекторы колют непосредственно в колено;


Лекарственные препараты
- делать разминку перед тренировкой;
- физиотерапевтические процедуры при ремиссии – ультразвуковая и электрофорезная терапия, лечение грязями.
Если у пациента развиваются в суставах дегенеративные процессы в запущенной форме, его отправляют на эндопротезирование колена хирургическим путём.
Средства для снятия отёков или опухолей в народной медицине
Боли в коленных суставах снимают средствами народной медицины. Они помогают снять отеки, опухоль, неприятные ощущения в повреждённом колене. Использовать их можно после консультации с врачом.
- снимают отеки перетёртые листья лопуха, смешанные с водкой. Этим составом растирают повреждённое колено.
- для снятия боли, пострадавшее колено растирают настойкой золотого уса. Приготавливая средство, золотой ус настоять на водке. Растирать колено на ночь.
- снять боль помогут листья берёзы. Приложить к колену, замотать бинтом. Компресс оставляют на ночь.
- содовые ванны снимут боль. Принимать рекомендуется каждый вечер.
- при образовании на суставах солевых наростов, кожура чёрной редьки избавит от них. Нужно кожуру приложить к колену на 5 мин, увеличивая до 15. Делать компресс 10 дней, после чего устраиваем отдых.
Народные средства позволят устранить боль и отеки, убрать причину возникновения – не могут. Врач назначает комплекс лечения для избавления от болезни.
Снять дискомфорт в колене помогут способы:
- При появлении боли и опухоли приложите холодный компресс. Лёд прикладывать к пострадавшему колену.
- Наложите эластичную повязку.
- Для людей, увлекающихся бегом или ходьбой, чаще менять обувь. Подошва стаптывается, плохо влияет на состояние коленного сустава.
- Опасно для человека постоянно или много сидеть. Образ жизни становится причиной лишнего веса, застаивания суставов. Нужно заниматься спортом и правильно питаться. Полезно делать по утрам гимнастику.
- Суставы колен надо укреплять. Главное не переусердствовать. 2-3 раза в неделю ходить на тренировку, работать под руководством опытного тренера, каждый день делать по утрам зарядку. Во время занятия следите за ощущениями. После, и при выполнении упражнения неприятного чувства не должно быть.
После нагрузок ноет колено — Все про суставы
Общее недомогание свойственно каждому человеку, правда, очаг патологии и интенсивность симптомов заметно отличаются для каждой клинической картины. Если опухло колено, начало хрустеть или болеть, требуется незамедлительно обратиться к лечащему врачу, пройти диагностику для своевременного определения причины недуга и лечения.
Статьи по теме
Содержание статьи:
Боль в коленном суставе
Самым уязвимым суставом организма человека является коленный, который легко травмировать и временно вывести из строя. Этот элемент чаще остальных подвержен травмам, воспалительным процессам, нарушенному водному обмену. Повышенные нагрузки и возрастные изменения тоже приводят к дисфункции и болям колена. Страдает не только коленная чашечка, но близлежащие связки, хрящи, сухожилия. Любые патологические процессы этой структуры сопровождаются острым болевым синдромом, нарушенной подвижностью нижних конечностей.
Боль в колене сбоку с внутренней стороны
Если очагом патологии является внутренняя поверхность коленного сустава, известно шесть распространенных причин преобладающей боли и дискомфорта. Характер зависит от причины повреждения, возраста пациента и состояния соединительной ткани. Когда болит колено сбоку с внутренней стороны, вот какие диагнозы и патологические процессы предполагают дипломированные специалисты:
- аневризма подколенной артерии;
- киста Бейкера;
- в подколенной ямке воспалительный процесс лимфатических узлов;
- гонартрит;
- аваскулярный остеонекроз;
- тендинит.


Боль в колене при сгибании
Некоторые пациенты вполне комфортно чувствуют себя в состоянии покоя, поскольку жалобы на перемены в общем самочувствии полностью отсутствуют. Стоит только сгибать сустав, сразу же болят, ноют колени. Такое состояние нормальным уже не назовешь, мало того, необходимо срочно реагировать на столь тревожную симптоматику. Если болит колено при сгибании и разгибании, не исключено, что в организме развивается артроз или артрит. Болезнь преобладает в активной фазе, поэтому ее еще можно вылечить консервативно. Однако имеются исключения из правил.
Болезнь Кенига требует срочной госпитализации пациента с последующим проведением операции. Дело в том, что в организме преобладает расслоение коленного сустава на мелкие сегменты, после чего колено сильно болит при сгибании и последующим выпрямлением. Другие причины, почему болят колени, представлены ниже. Это может быть симптом следующего заболевания:
- бурсит колена;
- подагра;
- болезнь Осгуда-Шлаттера.
Боль в колене при ходьбе
Ели неприятные ощущения настигают во время движения, это тоже ненормально. Когда болит колено при ходьбе, это признак чрезмерных нагрузок, которые пациент прикладывает к мышечным структурам, соединительным тканям на протяжении дня. Такой перегруз приводит к изнашиванию суставов, коленные структуры болят первыми. Врач рекомендует контролировать свою физическую активность, иначе развиваются следующие диагнозы:
- рассекающий остеохондрит;
- травмирование мениска;
- дистрофические изменения сустава на фоне прогрессирующего артроза;
- киста Бейкера;
- остеомиелит;
- инфекционный артрит;
- септический бурсит.


Ноющая боль в колене
Если женщина испытывает тянущие ощущения в коленке, не исключено, что это классическое воспаление или растяжение связки, сухожилия. Проблема не глобальная, но требует своевременного обращения к врачу. Особенно часто напоминает о себе при ходьбе по лестнице, когда к коленному суставу каждый раз прикладывается иная нагрузка. При таких обстоятельствах ноющая боль колена в скором времени проходит, но для этого потребуются согревающие компрессы. Если дело обстоит серьезней, то положительная динамика после таких манипуляций отсутствует. Не исключены следующие патологии:
- травмы;
- дегенеративные нарушения хрящей, суставных тканей.
Резкая боль в колене
Если пациент меняет позицию и чувствует резкий прострел коленном сустава, это тревожный знак, что в чашечке преобладает недостаточное или избыточное количество жидкости. Такая проблема считается следствием воспалительных процессов или инфекционных заболеваний. Если не лечиться, число приступов резко возрастает, человек частично теряет ход, душевное спокойствие. Резкая боль колена с участившимися приступами свидетельствует о следующих заболеваниях организма:
- Бурсит. Болезнь сопровождается невозможностью движения колена, гиперемией очага патологии.
- Мениск. Дополняется полной блокадой сустава, отсутствием подвижности коленной чашечки, сильно болит.
- Суставная мышь. При этом диагнозе часть суставных тканей отмирает, длительное время не проявляется симптоматика.
- Подвывих или вывих пателлы. Острая боль в колене может быть врожденной, либо развивается под воздействием провоцирующих факторов.
- Артрит, ревматоидный артрит.


Болят колени после бега
Такая болезнь коленного сустава чаще формируется у спортсменов, которые привыкли жить на максимуме. Повышенная физическая нагрузка приводит к изнашиванию хрящей и соединительной ткани. Сначала человека беспокоит боль в колене после бега, но потом такие неприятные ощущения не покидают даже при состоянии покоя. На первых парах можно делать компрессы, но в осложненных случаях не помогают даже противовоспалительные и обезболивающие мази. Если болит коленный сустав, это проблема хронического характера, т.е. окончательно от нее избавиться уже не получится.
Почему болят колени
Врач каждому пациенту объясняет этиологию патологического процесса, рекомендует своевременно заботиться о профилактике, не носить тяжести и не перегружать больные места организма. В противном случае больной состоит на диспансерном учет, медикаментозными и народными методами поддерживает общее состояние на удовлетворительном уровне. Самые часто диагностированные причины боли в коленке таковы:
- травмы кости, ушибы мягких тканей, растяжение мышцы;
- физические перегрузки;
- дегенеративные нарушения соединительной ткани;
- возрастные изменения суставов;
- плохая наследственность.


Лечение коленного сустава
Сначала требуется определить, где болит – спереди или сзади, после этого пройти диагностику. УЗИ или рентгеноскопия покажут очаг патологии, его специфику и особенности. Пациенты часто спрашивают, если болит колено, как лечить? Методов много, они включают рецепты альтернативной медицины и применение нестероидных противовоспалительных препаратов. Для обоих случаев без консультации специалиста терапию не начинать.
Как лечить коленный сустав в домашних условиях
Если ночью в колене начало стрелять, болеть, утром нужно обратиться к врачу. Он рекомендует обезболивающие препараты перорального применения и нестероидные противовоспалительные средства в виде гелей и мазей. Дополнительно требуется избавиться от гормона стресса, поправить свое эмоциональное здоровье. Лечение коленного сустава в домашних условиях предусматривает прогулки на свежем воздухе, умеренные нагрузки, приседания и регулярное посещение бассейна. Только комплексный подход, своевременно вошедший в жизнь пациента, обеспечит долгосрочный период ремиссии.


Народные средства при болях в коленях
Если появилась ломота, дискомфорт, и приседания во время утренней зарядки даются все сложнее и сложнее, есть эффективные народные средства при болях в коленях. Перед их привлечением целесообразно пройти тест на аллергическую реакцию к растительным компонентам. Если такова отсутствует, вот хорошие рецепты на все случаи жизни:
- Спереди и сзади обернуть колено листом лопуха или подорожника, примотать бинтом. Оставить компресс на ночь, и утром уже ничего не болит. Средство можно применять даже ребенку. По такому же принципу можно использовать репчатый лук, разделенный на лепестки.
- Если болят коленные суставы, и приседания с ходьбой вызывают панический страх, можно использовать барсучий или свиной жир. Необходимо натереть колено, особенно сзади, примотать бинтом и не снимать всю ночь. Утром уже не болит.
- Врачи рекомендуют для согревающих компрессов использовать желтую глину.
Видео: боли в суставе — лечение
 Лечим боль в колене за 10 минут без таблеток и уколов. Жить здорово!
Лечим боль в колене за 10 минут без таблеток и уколов. Жить здорово!
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!Рассказать друзьям:
Статья обновлена: 13.05.2019
Source: sovets.net
Читайте также
Болят колени после тренировки – почему и что делать?

Сейчас среди многих людей стало популярным посещение тренажёрных залов. Но в погоне за идеальным телом, многие забывают о том, что некорректные нагрузки и неправильная техника выполнения могут нанести ещё больший вред. Так что же делать если болят колени после тренировки?
Что представляет из себя коленный сустав?

Он образован большой берцовой и бедренной костями. Последние соединены связками, покрыты суставной капсулой. Гладкое скольжение костей при движении объясняется наличием суставной жидкости в щели между ними. В том случае, когда её становится меньше, хрящи костей трутся друг о друга. При этом возникает боль. Со временем начинает происходить патологические процессы в хряще: выросты или впадины. При движении, возможен хруст. Может нарушаться его мобильность.
Боль — это норма?
Боль в коленях во время тренировки объясняется изменениями, происходящими, в них и окружающих тканях. Не привыкший к нагрузкам организм, после тренировки может ощущать боли в мышцах. Это связано со скоплением молочной кислоты. Как правило, такие ощущения не держатся более 3-4 дней. Чем больше организм приспосабливается к нагрузкам, тем меньше неприятных ощущений после тренировки будет возникать в мышцах.
Боль коленного сустава при нагрузке должна быть непродолжительная и не интенсивная. После отдыха должна отступать. По ощущениям её можно охарактеризовать как ноющую, сдавливающую, неопределённой локализации.
Физическая нагрузка является стрессом для организма, в том числе и для колен. При условии хорошего здоровья, все неприятные ощущения должны быстро проходить.
На состояние коленного сустава влияют такие факторы, как перетренированность, плохое питание, возраст, болезни суставов. Чем больше причин, действующих на колени, тем серьёзнее последствия могут ожидать в будущем.
Главные причины ненормальной реакции суставов
К таковым можно отнести:
 Возраст;
Возраст;- Лишний вес;
- Травмы;
- Неверно выполненное упражнение;
- Болезни суставов;
- Неправильная обувь;
- Перетренированность;
- Болезни опорно-двигательного аппарата;
- Неподходящая диета.
Возраст
С возрастом всё чаще появляются боли в суставах. Это объясняется уменьшением выработки коллагена организмом. Это естественный процесс и ничего с этим не поделаешь. В целях профилактики, можно периодически пропивать специальные витаминно-минеральные добавки. Помогут также физиопроцедуры и массаж. Но только под контролем опытного врача.
Лишний вес

Он также даёт дополнительную нагрузку на колени во время тренировки. Любой избыточный килограмм в 6 раз увеличивает давление на сустав. Из-за этого может возникнуть дискомфорт и другие плачевные последствия. Рекомендуется ограничить своё меню и настроиться на похудение. Надо убрать из рациона вредную пищу и потреблять много жидкости. Кардиотренировки могут поспособствовать быстрому снижению веса.
Травмы
Растяжение или ушиб области колена, служит причиной боли после физических упражнений. Если боль долго не отступает и появляется всё чаще — это требует незамедлительного обращения к специалисту. Для дальнейшей реабилитации, важно поставить правильный диагноз.
Боль в суставе может быть разной и говорить о различных патологических процессах. Слишком подвижное колено — это растяжение или разрыв крестообразной передней связки. При неприятных ощущениях, возникающих на обратной стороне коленки, сообщает о травмировании бедренной кости или защемлении нерва в пояснице от остеохондроза.
Чтобы предотвратить травмы, надо делать следующее:
- До тренировки нужна разминка. Это поможет разогреть сустав и подготовить.
- Делать растяжку. Это придаст лучшей гибкости и предотвратит травмирование колена.
Неверная техника выполнения упражнения
Ошибочно подобранные упражнения, их неправильное исполнение, могут также отразиться на здоровье коленных суставов. Боль и дискомфорт могут возникнуть, когда:
- Неравномерное распределение нагрузки. Из-за этого усиливается давление на коленную чашечку.
- Частые силовые упражнения. Нагрузка на колени будет больше, чем позволяют ресурсы организма.
- Если неправильно выполнить упражнение, то можно дать лишнюю нагрузку на суставы. К примеру, при приседании с весом, если полностью разогнуть колено, то это повысит давление на сустав.
Чтобы исключить неприятные ощущения после тренировки в дальнейшем, важно проанализировать когда именно и при каких обстоятельствах появилась боль. Возможно, это было новое упражнение или больший вес. Важно перед началом тренировки посоветоваться с тренером. Он подберёт подходящие упражнения.
Если после физической нагрузки возникает дискомфорт в коленках, то поможет исключение каких-либо упражнений, где надо отрывать от пола обе ноги.
При выполнении упражнений при маленьком весе, но с большей амплитудой, улучшается клеточное питание сустава и восстанавливаются ткани после повреждений.
Болезни суставов
Колени могут болеть после какого-либо повреждения сустава. Слабый иммунитет, частые инфекционные заболевания, авитаминозы, могут спровоцировать болезненные процессы, а силовые тренировки, могут усугубить ситуацию.

Болеть колени могут при таких заболеваниях:
- Бурсит — воспалительный процесс сустава. При игнорировании необходимой терапии приводит к атрофии рядом лежащих мышц.
- Синовит. Скопление большого количества жидкости в суставе. Заболевание сковывает движения, вызывает лихорадку. Провоцирует артроз.
- Тендинит. Отклонение, при которой идёт воспаление сухожилий.
При патологии сустава, важно не заниматься самолечением, а обратиться к специалисту.
Неправильная обувь
Если подобрать её не по размеру или не предназначенную для спорта, то нога будет стоять не так как нужно. Это приведёт к неравномерной нагрузке на тело, как итог будет боль в коленях.
Перед занятиями, важно подобрать качественную ортопедическую обувь.
Перетренированность
Если напрягать свой организм постоянными физическими нагрузками, но при этом не соблюдать режим питания, то это растратит все ресурсы организма и приводит к патологии суставов. Это может спровоцировать дегенеративно-дистрофические изменения коленного сустава. Если игнорировать болезненные ощущения, то может быть разрушение хряща и костей.
Заболевания опорно-двигательного аппарата
 Плоскостопие также может спровоцировать боли в коленных суставах. Это можно объяснить тем, что при движениях, коленная чашечка поворачивается вовнутрь.
Плоскостопие также может спровоцировать боли в коленных суставах. Это можно объяснить тем, что при движениях, коленная чашечка поворачивается вовнутрь.
Старые травмы могут дать о себе знать, во время физических нагрузок. При артритах, начинается процесс разрушения хряща.
Это приводит к нарастающим болям в коленях после тренировок. Если вовремя не обратить внимание, на красноту и опухоль области колена то патология может закончиться инвалидностью.
Артроз сопровождается хрустом в суставе при их движениях, онемением или ограничением подвижности. Далее, может произойти деформация формы ноги.
Неправильное питание
В процессе тренировки обмен веществ ускоряется, происходит значительная затрата энергии. Это требует восполнения питательных компонентов. При недостаточном и неправильном питании, резервы организма будут исчерпаны и суставы, в том числе и коленные будут подвержены разрушению.
При каких обстоятельствах необходима помощь врача
Помощь специалиста нужна, если:
 Резкие боле в коленях или одном суставе;
Резкие боле в коленях или одном суставе;- Онемение;
- Ограничение подвижности;
- Боль не уходит с течением времени;
- Неприятные ощущения усиливаются.
Как снять боль
Если начинается боль в коленях, то необходимо прервать упражнение. Возможно, следует снизить весовую нагрузку или полностью отказаться от выполняемого упражнения.
Чтобы дать суставу отдохнуть, надо наложить на него тугую повязку. Можно приложить холод к ноющему колену.
Разрешается использовать специальные мази или другие средства, уменьшающие, боль и воспаление. С разрешения лечащего врача, можно делать специальные упражнения, помогающие уменьшить боль и восстановить подвижность.
Профилактика
Чтобы предотвратить боли в коленях, надо:
- Посетить спортивного врача. Он знает все тонкости тренировок и поможет выбрать оптимальную нагрузку. Проконсультирует по поводу питания и назначит подходящие витаминно-минеральные комплексы.
- Правильное питание. Важно сбалансировать свой рацион. Это зависит от интенсивности нагрузок и желаемых результатов. А также необходимо потреблять большое количество воды и достаточно жиров, это послужит профилактикой преждевременного изнашивания суставов.
- Разминка перед нагрузкой. Это подготовит мышцы и связки и обезопасит от травм.
- Правильно выполнять упражнение. Для этого желательно проконсультироваться с тренером. Так как неправильная техника не только не позволит добиться желаемого результата, но и принесёт вред для организма.
- Делать растяжку после тренировки. Это придаст эластичности мышцам и не позволит суставы перенапрягаться.
- Тренировать мышцы-антагонисты. Для обеспечения равномерной нагрузки на сустав, важно равномерно прокачивать группы мышц передней и задней поверхности бедра.
- Не гнаться за большими весами.
- Не использовать эластичные бинты на суставы. Кровь будет плохо поступать в перебинтованные места, провоцируя при этом быстрое изнашивание суставов.

Чтобы обезопасить свои колени после тренировки, надо подходить к её организации с умом. Важно обеспечить организм всеми нужными питательными веществами и витаминами. Меню полностью зависит от интенсивности тренировок и желаемых результатов. Перед началом тренировок, не мешало бы посетить врача, чтобы выявить патологии несовместимые с ними.
Для оптимального результата и профилактики травмирования, лучше нанять тренера. Профессионал не только покажет как правильно выполнять упражнения, но и поможет избежать травмы в области суставов и колен.
Боли в коленях после физической нагрузки и занятий спортом
Содержание статьи:
Занятия спортом очень полезны для поддержания здорового образа жизни. Боли в коленях — не повод бросать тренировки. Необходимо развивать мышцы ног. Правильно подобранная нагрузка способствует поддержанию суставов в хорошей форме.
Почему важно контролировать нагрузку на коленные суставы
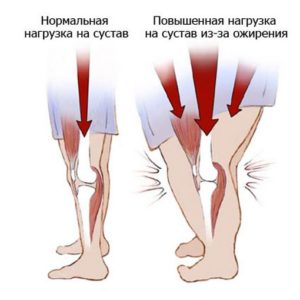
Колено является сложным сочленением, состоит оно из двух костей, между которыми располагаются хрящи и мениски. Для смазки сустава в него выделяется синовиальная жидкость.
Сустав постоянно подвергается сильным нагрузкам. Это происходит не только во время спортивных занятий, но и в повседневной жизни.
 Чтобы избежать развития заболеваний, необходимо снизить нагрузку на колени:
Чтобы избежать развития заболеваний, необходимо снизить нагрузку на колени:
- избегать поднятия тяжестей;
- носить удобную обувь на низком каблуке;
- правильно выполнять физические упражнения;
- следить за массой тела.
Из-за неправильного образа жизни могут возникать различные патологии:
- истончение, разрыв мениска;
- растяжение связок;
- переломы;
- воспалительные заболевания;
- опухоли.
К одной из самых распространённых болезней суставов относится артроз. Он может развиваться по причине постоянных микротравм колена и перегрузок.
Симптомы этого заболевания:
- хруст;
- неприятные ощущения;
- ноющие боли при плохой погоде.
Вылечить артроз нельзя, с помощью медикаментов можно остановить на какое-то время.
Виды спорта нагружающие колени
Особенно травмоопасными видами спорта считаются:
- футбол;
- борьба;
- баскетбол;
- регби;
- хоккей;
- гандбол;
- горнолыжный спорт;
- сноуборд.
Неблагоприятное воздействие на суставы оказывает челночный бег, сильное вращение, резкое торможение. Усиленную нагрузку колени испытывают не только при беге, езда на велосипеде также может стать причиной боли и травм.
Особенно страдают колени при силовых занятиях. Опасны приседания со штангой.
Занятия профессиональным спортом плохо влияют на состояние суставов ребёнка. Большие и монотонные нагрузки вредят подрастающему организму.
Последствия чрезмерной нагрузки на колени
 При неправильном беге происходит размягчение хрящевой ткани, потеря упругости. В результате развивается хондромаляция надколенника. Эта патология сопровождается сильной болью. Не рекомендуется бегать по наклонной плоскости, подгибая внутрь ступни.
При неправильном беге происходит размягчение хрящевой ткани, потеря упругости. В результате развивается хондромаляция надколенника. Эта патология сопровождается сильной болью. Не рекомендуется бегать по наклонной плоскости, подгибая внутрь ступни.
При увеличении интенсивности тренировок можно заработать травму:
- воспаление сухожилия;
- вывих надколенника;
- растяжение или разрывы мениска;
- воспалительные заболевания (артриты, артрозы, бурситы).
К силовым упражнениям нужно относиться с осторожностью. Особенно в самом начале тренировки, чтобы не травмировать суставы. После физической нагрузки полезны упражнения на растяжку.
Как уменьшить нагрузку на сустав при выполнении упражнений
Во время спортивных занятий лучше всего нагружать задние мышцы ног, не подвергая колени интенсивному воздействию.
Разминка
Любое занятие в спортзале необходимо начинать с разминки. Она может занимать столько же времени, сколько сама тренировка. При разминке выполняют упражнения для разогрева суставов и мышц, чтобы ускорить циркуляцию крови, сделать эластичными связки. Колени при этом наполняются синовиальной жидкостью.
Разогревать необходимо всё тело, выполняя наклоны, взмахи, приседания. Движение стоит начинать с ходьбы, постепенно переходя к бегу.
После тренировки снять нагрузку на колени можно с помощью растяжки.
Оптимальная нагрузка
Важно правильно подбирать упражнения для тренировок. Стоит избегать чрезмерного давления на коленные суставы. Например, не нужно выполнять приседания с большим весом. Это увеличивает риск получить травму.
Не следует делать слишком много упражнений. Это также способствует растяжению или разрыву связок. Увеличивать интенсивность занятий нужно постепенно.
Колени во время тренировки должны быть полусогнуты. Выполнение действий на прямых ногах могут привести к травмированию.
Укрепление ягодиц и мышц бедра
 Мышцы бедра поддерживают коленный сустав. Они плохо развиты у тех, кто много времени проводит в сидячем положении. Мышцы задней части бедра используются во время тренировки для разгрузки коленей. Особенно популярны такие упражнения:
Мышцы бедра поддерживают коленный сустав. Они плохо развиты у тех, кто много времени проводит в сидячем положении. Мышцы задней части бедра используются во время тренировки для разгрузки коленей. Особенно популярны такие упражнения:
- становая тяга;
- махи гирей;
- растяжка бедренной мышцы;
- ходьба с подъёмом колен к груди.
Эффективным для прокачки мышц ягодиц считается приседание плие. Оно позволяет подтянуть внутреннюю поверхность бедра. Эта зона является проблемной у женщин.
Упражнение поможет:
- проработать несколько мышц;
- сделать ягодицы округлыми;
- подтянуть бёдра;
- разгрузить колени и позвоночник.
Полная амплитуда упражнения
Необходимо использовать полную амплитуду движений. Половина приседаний и незаконченный выпад не достаточно прорабатывает сустав.
Неправильные движения ног создают напряжение в мышцах. При неполных приседаниях мышцы развиваются непропорционально. Это создаёт дисбаланс и дополнительную нагрузку на колени.
Выбор кардионагрузок
Кардио упражнения кажутся безопасными только на первый взгляд.
 К самым распространенным относятся:
К самым распространенным относятся:
- бег;
- занятия на велотренажёре.
В процессе таких тренировок выполняются одни и те же действия. Колени постоянно сгибаются и разгибаются. Рекомендуется найти альтернативу этим упражнениям. Отлично подойдёт плавание: в воде коленные суставы не подвергаются давлению.
Тренажёры можно использовать только в качестве дополнительной нагрузки к основным занятиям.
Упражнения для проработки мышц
Во время тренировки необходимо выполнять упражнения, при которых задействована разные группы мышц. Это поможет правильно распределять нагрузку.
К таким движениям относятся:
- приседания;
- махи;
- жимы лёжа;
- подтягивания;
- отжимания.
Работа большого количества мышц лучше развивает тело. После жима платформы улучшается кровообращение в области таза. В результате вырабатывается тестостерон, который благотворно влияет на рост мышц. Преимущество этого упражнения в том, что оно выполняется лёжа.
Использование удобной обуви
Важно правильно подбирать обувь для занятий спортом. Кроссовки для бега должны принимать часть нагрузки на себя, иначе ноги будут болеть.
Спортивная обувь должна отвечать следующим требованиям:
- подошва лёгкая, с воздушной прослойкой;
- хорошая вентиляция;
- соответсвие особенностям строения ступни, высоте подъёма.
Спортивная обувь достаточно быстро изнашивается, необходимо её чаще менять. Воздушная прослойка кроссовок приходит в негодность и уже не защищает ноги.
Применение эластичных бинтов
Чтобы защитить колени во время спортивных занятий необходимо использовать эластичные бинты. Они помогают фиксировать сустав. Особенно важно носить повязки в период болезни или реабилитации после травм. Также при усиленных занятиях наколенники защитят сустав от перегрузок и подвывиха.
Техника приседаний
 Если выполнять приседания с чрезмерной нагрузкой, можно травмировать колени. Резкие глубокие приседания несут дополнительное давление на суставы. Особенно осторожно нужно выполнять эти упражнения людям пожилого возраста.
Если выполнять приседания с чрезмерной нагрузкой, можно травмировать колени. Резкие глубокие приседания несут дополнительное давление на суставы. Особенно осторожно нужно выполнять эти упражнения людям пожилого возраста.
Следует исключить тренировки с глубоким приседанием на корточки, перемещением в этом положении, поднятием тяжестей.
Типичные ошибки при выполнении приседаний:
- узкая постановка ног;
- округление поясницы;
- неправильное положение коленей.
Стопы нужно ставить на ширину плеч, носки развести в стороны, пятки держать ровно. Подниматься плавно, без резких движений.
Техника выпадов
Выпады используются для укрепления ног. Различают длинные и короткие.
 При выполнении этого упражнения необходимо контролировать дыхание, следить за ровной осанкой. Предварительно сделать разогревающую разминку.
При выполнении этого упражнения необходимо контролировать дыхание, следить за ровной осанкой. Предварительно сделать разогревающую разминку.
- Растягивать мышцы постепенно, избегая глубоких выпадов.
- Ногу сгибать под прямым углом, колено не должно выходить за линию пальцев.
- Одну ногу выдвинуть вперёд, другую поставить на носок.
- Нагрузку перенести на ногу, расположенную спереди.
- Опереться на ступню ноги и плавно подняться.
- Вернуться в исходное положение.
- То же проделать другой ногой.
Неправильное выполнение может привести к травмированию колена.
Препараты для укрепления суставов
Для поддержания здоровья суставов необходимо правильное питание. Важно употреблять витамины. Разработаны специальные пищевые добавки. Они предотвращают обезвоживание и хрупкость суставов, поддерживают гибкость и эластичность.
В состав препаратов входят:
- Глюкозамин сульфат.
- Коллаген (пищевой желатин).
- Хондроитин сульфат.
- Кальций.
Для поддержания здоровья суставов необходимо заниматься спортом. Проблемы в коленях не являются исключением. Главное подобрать правильную нагрузку и выполнять только полезные упражнения. Следить за своим питанием и вести здоровый образ жизни.


 Возраст;
Возраст; Резкие боле в коленях или одном суставе;
Резкие боле в коленях или одном суставе;


 Здравствуйте! Меня зовут Екатерина С., хочу высказать свою благодарность Вам и вашему сайту.
Здравствуйте! Меня зовут Екатерина С., хочу высказать свою благодарность Вам и вашему сайту.









 случае нельзя самому осуществлять эту процедуру, иначе гарантия, которую дает врач, будет не действительна. Если возникли какие-то сложности, то нужно обратиться за помощью к специалисту, а не помогать себе самому, так как он не будет нести ответственность за вашу самодеятельность.
случае нельзя самому осуществлять эту процедуру, иначе гарантия, которую дает врач, будет не действительна. Если возникли какие-то сложности, то нужно обратиться за помощью к специалисту, а не помогать себе самому, так как он не будет нести ответственность за вашу самодеятельность.







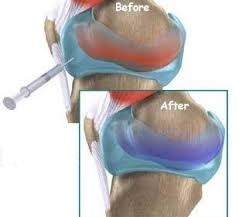

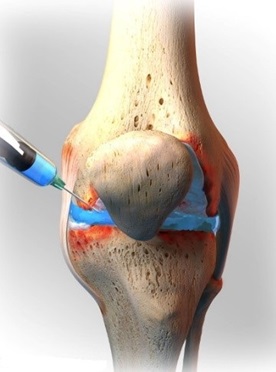
 [4], [5], [6]
[4], [5], [6]





 Эту особенность препарат проявляет не только при артрозе, но и при других заболеваниях суставов и позвоночника.
Эту особенность препарат проявляет не только при артрозе, но и при других заболеваниях суставов и позвоночника. Применяется Дона практически во всех случаях, когда происходит разрушение хрящевой ткани, и это может быть остеоартроз, остеохондроз или иное похожее заболевание. Причём, в терапии часто используется Дона сразу в двух лекарственных формах, когда сочетается прием раствора порошка с курсом уколов, и, как свидетельствуют отзывы, такой вариант действует лучше. Дона помогает снять боль, воспаление, останавливает процесс разрушения суставной ткани, но, как все хондропротекторы, имеет противопоказания, среди которых острая сердечная недостаточность, беременность женщин, лактация, детский возраст до 12 лет. Однако прием этого лекарства может вызвать неприятные побочные реакции в виде запора, метеоризма, диареи, сонливости, головокружения, головной боли, тремора, нарушения сердечной деятельности, крапивницы.
Применяется Дона практически во всех случаях, когда происходит разрушение хрящевой ткани, и это может быть остеоартроз, остеохондроз или иное похожее заболевание. Причём, в терапии часто используется Дона сразу в двух лекарственных формах, когда сочетается прием раствора порошка с курсом уколов, и, как свидетельствуют отзывы, такой вариант действует лучше. Дона помогает снять боль, воспаление, останавливает процесс разрушения суставной ткани, но, как все хондропротекторы, имеет противопоказания, среди которых острая сердечная недостаточность, беременность женщин, лактация, детский возраст до 12 лет. Однако прием этого лекарства может вызвать неприятные побочные реакции в виде запора, метеоризма, диареи, сонливости, головокружения, головной боли, тремора, нарушения сердечной деятельности, крапивницы. Какой препарат для наружного применения подойдёт, зависит от индивидуальных особенностей организма, поскольку все они способны вызывать аллергические реакции. Кроме того, мазь или гель нельзя наносить при повреждении кожных покровов, при повышенной чувствительности к определённым компонентам, большая осторожность требуется при их использовании при беременности, лактации и для детей.
Какой препарат для наружного применения подойдёт, зависит от индивидуальных особенностей организма, поскольку все они способны вызывать аллергические реакции. Кроме того, мазь или гель нельзя наносить при повреждении кожных покровов, при повышенной чувствительности к определённым компонентам, большая осторожность требуется при их использовании при беременности, лактации и для детей.






 Ростры белемнитов (Москва)
Ростры белемнитов (Москва) Внешние изображения
Внешние изображения
 Реконструкция белемнита
Реконструкция белемнита


















 Во многих видах такого минерала можно обнаружить цинк.
Во многих видах такого минерала можно обнаружить цинк. Чтобы использовать минерал в терапевтических целях, его нужно измельчить до порошкообразного состояния.
Чтобы использовать минерал в терапевтических целях, его нужно измельчить до порошкообразного состояния. Перетертый минерал будет полезен тем, кто болеет экземой.
Перетертый минерал будет полезен тем, кто болеет экземой. Минерал хорошо оберегает дома от воздействия молнии в грозу.
Минерал хорошо оберегает дома от воздействия молнии в грозу.
 После прививки могут наблюдаться такие изменения в состоянии:
После прививки могут наблюдаться такие изменения в состоянии: После инъекции может возникать небольшое воспаление, которое и становится причиной боли. При нарушении техники введения препарата иногда образуется инфильтрат.
После инъекции может возникать небольшое воспаление, которое и становится причиной боли. При нарушении техники введения препарата иногда образуется инфильтрат. Появление уплотнения под кожей может быть нормой и отклонением. После БЦЖ обычно формируется бугорок, напоминающий по виду комариный укус. Диаметр уплотнения не превышает 1 см.
Появление уплотнения под кожей может быть нормой и отклонением. После БЦЖ обычно формируется бугорок, напоминающий по виду комариный укус. Диаметр уплотнения не превышает 1 см. Келоидный рубец имеет вид уплотненной кожи в зоне инъекции. Из-за постоянно разрастающихся капилляров, эпидермальные покровы могут принимать красный оттенок. Форма келоида обычно неправильная.
Келоидный рубец имеет вид уплотненной кожи в зоне инъекции. Из-за постоянно разрастающихся капилляров, эпидермальные покровы могут принимать красный оттенок. Форма келоида обычно неправильная. Вероятные осложнения БЦЖ:
Вероятные осложнения БЦЖ: Первые несколько дней после прививки БЦЖ ребенок может быть капризным, плаксивым, долго спать или, наоборот, страдать бессонницей. Некоторые врачи объясняют это негативным влиянием вакцинации на нервную систему.
Первые несколько дней после прививки БЦЖ ребенок может быть капризным, плаксивым, долго спать или, наоборот, страдать бессонницей. Некоторые врачи объясняют это негативным влиянием вакцинации на нервную систему.
 Не стоит медлить с вызовом скорой помощи, если у младенца наблюдаются сильный жар и судорожные припадки.
Не стоит медлить с вызовом скорой помощи, если у младенца наблюдаются сильный жар и судорожные припадки.












































































 Лечение шпоры Димексидом считается результативным методом
Лечение шпоры Димексидом считается результативным методом Влияние Димексида направлено на лечение воспаления
Влияние Димексида направлено на лечение воспаления Средство убивает патогенные микроорганизмы благодаря активным веществам в своем составе
Средство убивает патогенные микроорганизмы благодаря активным веществам в своем составе Димексид эффективен при пяточной шпоре благодаря способности быстрого проникновения во внутренние ткани
Димексид эффективен при пяточной шпоре благодаря способности быстрого проникновения во внутренние ткани С разными препаратами может взаимодействовать Димексид
С разными препаратами может взаимодействовать Димексид Может спровоцировать появление ожогов высококонцентрированный препарат при попадании на открытую кожу
Может спровоцировать появление ожогов высококонцентрированный препарат при попадании на открытую кожу Димексид предназначен только для компрессов
Димексид предназначен только для компрессов







