Тянущая боль в плечевом суставе – Причины боли в левом плече и предплечье. Резкая, ноющая, тупая боль и рекомендации врачей
Что делать когда болит плечевой сустав
Боли в плечевом суставе: причины, симптомы и диагностика
Когда боли в плечевом суставе настолько сильны, что руки не могут комфортно двигаться, нужно срочно начать лечение. Но к кому идти в первую очередь?

Даже слабая боль в руке приносит дискомфорт и беспокойство. А если болит ведущая рука — неприятностей ещё больше. Когда боли в плечевом суставе настолько сильны, что руки не могут комфортно двигаться, нужно срочно начать лечение. Но к кому идти и что проверять в первую очередь? Давайте обо всём по порядку.
Почему может болеть плечо?
Основные факторы, которые провоцируют дискомфорт в плече, это:
- Недолеченные травмы сустава. Повреждённое сухожилие или хрящ продолжает испытывать нагрузку, что ведёт к ещё большим разрушениям ткани;
- Долгая тяжёлая нагрузка на одну сторону. Из-за постоянного напряжения может начаться воспаление в сухожилии;
- Неправильная осанка. Искривляется позвоночник, могут деформироваться позвонки и соединение плеча, в запущенных случаях начинаются воспаления нервных волокон;
- Малоподвижный образ жизни. Ухудшается кровообращение вокруг сустава, что может привести к разрушениям входящим в него хрящей.
Из-за них неприятные ощущения могут появиться даже у здорового человека. Однако, боль могут вызвать не только механические повреждения, но и инфекции, воспаления и опухоли. Боль в плечевых суставах часто свидетельствует о следующих заболеваниях:
| Остеохондроз шейного отдела | Из-за патологически изменённого позвоночника пережимаются и нарушают свою работу нервы |
| Артрит | Воспаление само по себе приносит боль, а в случае сустава ещё и ограничивает подвижность |
| Артроз | Из-за разрушения хряща нарушается строение сустава, что приводит к воспалениям и боли при движении |
| Тендинит | Патологическое состояние, при котором воспаляются сухожилия и другие мягкотканные структуры, окружающие плечевой сустав |
| Капсулит | На воспалённый участок суставной капсулы идёт постоянное воздействие сухожилий и костей |
| Неврит плечевого нерва | Воспаление в нерве вызывает острую боль и нарушает чувствительность руки |
| Бурсит | Воспаления вокруг сустава вызывают неприятные ощущения при движении. Чаще всего поражается синовиальная сумка. Она выполняет важную функцию: защищает мышцы и суставной хрящ от повреждения при неправильной нагрузке или перегрузках. Длительное раздражение синовиальных сумок приводит к их воспалению |
| Опухоли | Новообразования ограничивают подвижность, воспаление распространяется на соседние участки и требуют ранней диагностики |
| Наследственные патологии | Множество врождённых заболеваний (например, аутоимунные процессы или гипермобильность суставов) приводят к разрушению хрящей, воспалению суставов и, как следствие, острой боли |
| Инфекционные заболевания | Опасные микроорганизмы через кровь попадают в сустав, где провоцируют воспаление и нагноение, особенно в случае травм |
Симптомы возможных заболеваний
Травмы — ушибы, переломы — определить проще всего. Кроме того, что им предшествует повреждение (например, падение), у них достаточно характерная боль: резкая, усиливающаяся при движении. В случае перелома рука вовсе теряет способность двигаться.
При остеохондрозе боль сначала ноющая и слабая, но при отсутствии лечения — усилится. Она может распространиться на всю руку, начнётся онемение и покалывание пальцев.
Артрит — это воспаление сустава. Часто он наблюдается на обоих плечах одновременно, но может развиться и с одной стороны. Больной участок отекает, становится малоподвижным. Боль резкая, почти нестерпимая.
Артроз обычно наблюдается у пожилых людей. Разрушается хрящ, что приводит к нарушению строения всего сустава, воспалению синовиальной жидкости и ослаблению связок. Боли в плечевом суставе усиливаются при поднятии тяжестей или активном движении. Также больной чувствует дискомфорт при давлении на ключицу или лопатку.
Тендинит — воспаление сухожилий — возникает при чрезмерной нагрузке на конечность. Например, при постоянных занятиях спортом. Боль может быть как ноющая, так и резкая. Главный признак — внезапность каждого приступа. Также снижается подвижность руки.
Воспаление капсулы сустава — капсулит — очень редкое заболевание. При нём сильная ноющая боль ощущается не только в плече, но и в шее и верхней части спины. Ощущения настолько острые, что руку невозможно поднять или завести назад.
При неврите плечевого нерва больной испытывает острую внезапную боль, которая проходит через всё плечо. Его можно спутать с артритом или тендинитом, однако сами суставы при этом полностью здоровы: проблема именно в воспалённом нерве.
Постоянная боль, которая не проходит в течение нескольких недель — признак бурсита. Это воспаление околосуставной сумки — опасный процесс, который без лечения может перейти в хроническую форму.
При инфекциях боли напоминают артрит: начинает воспаляться и разрушаться сустав. И не стоит забывать, что в плечо может отдавать боль от внутренних органов: при ишемической болезни сердца, панкреатите, воспалении лёгких.
Диагностика. Кто поможет избавить от боли в плечевом суставе?
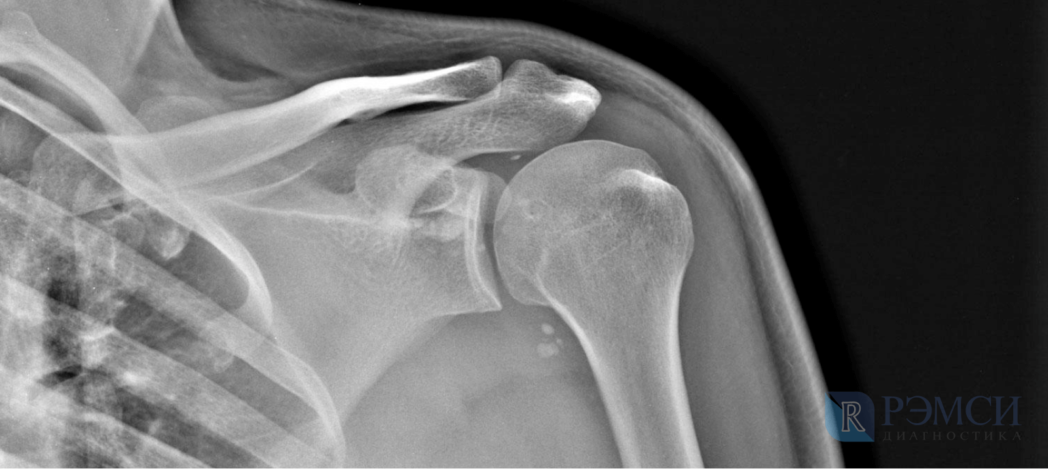
Зависит это в первую очередь от причины болезни. Если вы ушибли или вывихнули плечо, обратитесь к травматологу. Неврит и остеохондроз диагностирует и лечит невролог. Проблемы с суставами и сухожилиями — артрит, тендинит, артроз — лечат хирург и ревматолог.
Ну а если вас беспокоит не только боль в плече, но и общее ухудшение состояния, посетите:
- терапевта — он определит круг специалистов, к которым стоит обратиться в первую очередь. Это позволит провести диагностику быстрее;
- онколога — причиной боли может быть злокачественное новообразование;
- кардиолога — в случае болезней сердца;
- гастроэнтеролога — если в плечо переходит боль от желудочно-кишечного тракта.
Скорее всего, придётся пройти нескольких врачей, чтобы точно установить диагноз. При этом, в зависимости от заболевания, вам могут назначить:
- рентген сустава или всей руки,
- МРТ плечевого сустава,
- Рентген или МРТ позвоночника,
- УЗИ сустава,
- общий анализ крови, ЭКГ и др. (определит терапевт).
Если с суставом всё в порядке, а плечо болит из-за патологий, то вас, в зависимости от причины, направят на:
- ЭКГ,
- гастроскопию,
- флюорографию,
- анализы крови на половые инфекции.
Почему с причиной боли стоит бороться?
Даже если вам кажется, что сейчас боль не сильна и не ухудшает самочувствия, помните, что отсутствие лечения всегда приводит к плохим последствиям. А так как в этом случае у боли может быть много различных причин, невозможно предсказать, что именно вас ждёт через несколько лет.
Например, ушиб пройдёт сам, без сторонней помощи. Но более тяжёлые повреждения нельзя вылечить без специалиста. Все патологические процессы суставов приведут к полной потере движения и могут со временем распространиться на весь организм. У болезней сердца и лёгких тяжёлые осложнения, которые сильно сокращают продолжительность жизни. А онкология пока успешно лечится и вовсе только на начальных стадиях. Помните, что вовремя посещённый врач может избавить вас от последствий.
И не стоит забывать о простой профилактике, про которую мы регулярно говорим: подвижный образ жизни, правильная осанка, отсутствие переохлаждения, комфортное спальное место. Эти простые правила избавят вас не только от болей в суставах, но и от множества других неприятных заболеваний.
Сильно болит плечо – в чем причины, что делать?

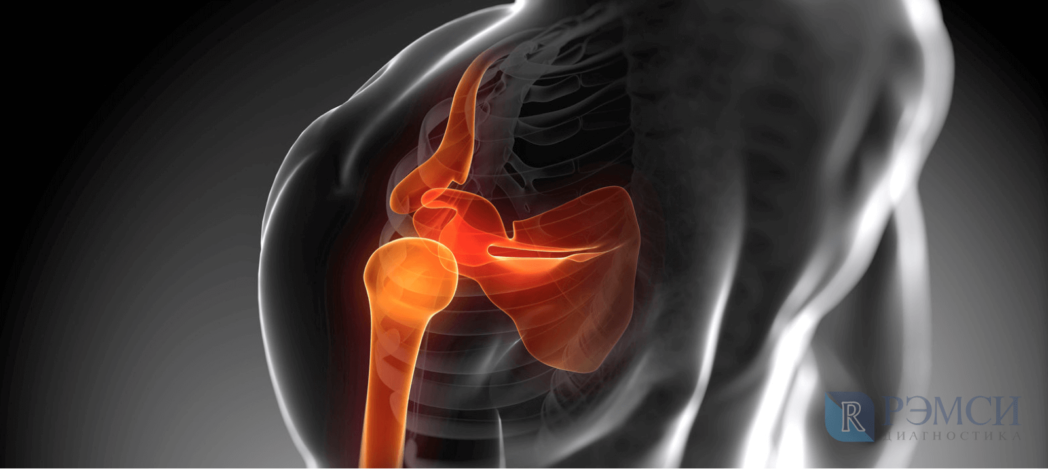
Плечевой сустав относится к сложнейшим в человеческом теле по своим функциям и структуре. Он может выполнять множество разных движений, однако часто подвергается воспалениям и дегенеративным процессам. Если сильно болит плечо, причины дискомфорта бывают самыми разнообразными. В большинстве случаев болевой синдром связан с патологиями сустава, но иногда может иметь отраженный характер, то есть появляться на фоне болезней шейного отдела позвоночника. Почему же человека беспокоят болезненные ощущения и как быть в такой ситуации – об этом читайте в нашей статье.
Почему болит плечо
Сустав плеча является самым подвижным. Его способность двигаться вверх, в сторону или вниз обусловлена шаровидной формой и особенностью суставной капсулы, которая за счет своей ширины обеспечивает достаточное пространство для совершаемых движений. Со всех сторон сустав окружен большим скоплением мышц, связок, суставных хрящей, которые при определенных условиях могут повреждаться и причинять дискомфорт.
В зависимости от локализации поражения все причины боли в плечах условно делятся на две группы:
- патологии сустава и околосуставных элементов;
- болезни и явления, не связанные с поражением сустава.
Ниже мы более подробно рассмотрим все перечисленные факторы.
Заболевания сустава и околостусавных элементов
Тендинит
При тендините происходит воспаление мышечных сухожилий, которое может локализоваться в разных местах – в двуглавой, надкостной или подкостной мышце. Чаще всего патологией страдают люди физического труда и спортсмены, то есть те, кто в силу своей профессиональной деятельности вынуждены выполнять однотипные движения рукой. Болезнь характеризуется следующими симптомами:
- боль в плече при поднятии руки или ее отведении в сторону;
- усиление дискомфорта в ночное время;
- уменьшение болевых ощущений в покое;
- уменьшение подвижности верхней конечности.
Тендовагинит
При тендовагините воспаляется синовиальная оболочка влагалища мышечного сухожилия. Заболевание бывать профессиональным или инфекционным, связанным с попаданием в организм патогенной микрофлоры. Клиническая картина во многом зависит от формы недуга. В частности, при остром характере развития в месте поражения возникает припухлость, движения руки ограничиваются, а при наличии гнойной инфекции появляется озноб и поднимается температура. При хронической форме симптомы не так выражены, но больного беспокоят отечность и тугоподвижность конечности.

Бурсит и тендобурсит
Данные заболевания характеризуются как воспалительный процесс в суставной сумке (бурсит) или воспаление одновременно в сумке и находящихся рядом сухожилиях (тендобурсит). При любой из патологий человек жалуется на острую боль, которая мешает совершать активные движения и отдает в область шеи. Как правило, оба недуга являются следсвтием травматических повреждений, отложения солей, постоянного механического раздражения.
Плечелопаточный периатрит
Эту болезнь иногда называют «замерзшим плечом», поскольку при ее развитии пациент не в состоянии полноценно двигать плечевым суставом. При появлении патологии человека беспокоит ноющая боль в плече, которая усиливается при попытках подвигать конечностью. На поздних стадиях больной не может самостоятельно одеваться, готовить пищу, управлять автомобилем и делать другие вещи, привычные для здорового человека.
Артроз или артрит
Разного рода артриты и артрозы – частый источник болезненности, связанный с поражением внутренней структуры сустава. Заболевания различаются между собой по причинам развития, но имеют схожую симптоматику:
- боли в руке между плечом и локтем, которые становятся интенсивнее при движении;
- усиление болевого синдрома при пальпации или легких прикосновениях;
- ухудшение подвижности руки.
Патологии, не связанные с суставами
Выяснив, почему болят плечевые суставы, перейдем к заболеваниям, которые не связаны с суставными структурами. Наиболее распространенными из них являются:
- Миозит – воспаление плечевых мышц, возникающее после пребывания на сквозняках, физических нагрузок или при попадании инфекции в организм. Помимо болезненности, при развитии воспалительного процесса может появляться припухлость, покраснение кожных покровов, часто на пораженном участке мускулатуры прощупывается уплотнение.
- Патологии позвоночника – к таковым относят грыжу межпозвонкового диска, спондилит, остеохондроз, спондилолистез. Любое из данных заболеваний может не только затрагивать позвоночный столб, но и отдавать болью в плечевой области.
- Неврит плечевого нерва – неврологическое заболевание, при котором человек жалуется на «прострелы» в верхней части руки. Недуг чаще возникает в правом плече, а причинами его развития являются вирусы, инфекции, переохлаждение, постоянные нагрузки на конечность, травмы.
- Плексит – поражение нервных сплетений, при котором наблюдается побледнение кожи руки, потеря чувствительности, болевой синдром, усиливающийся при нажатии на область ниже ключицы.
- Ревматизм — системный недуг, затрагивающий разные части тела, в том числе верхние конечности.

Отраженные боли
Как говорилось выше, иногда причинами, почему болит плечо, являются боли, которые иррадируют в плечевой сустав от других органов тела. Подобные проявления могут давать следующие патологии:
- Воспалительные процессы в поджелудочной железе – при их развитии болевой синдром сопровождается поднятием температуры, тошнотой, диареей, болями вверху живота.
- Холецистит – воспаление в желчном пузыре, при котором пациент ощущает постоянный интенсивный болевой синдром в правом подреберье, отдающий в надплечье, лопатки, поясницу.
- Стенокардия – при приступах болезненные ощущения локализуются за грудиной и в левом плече. Возникают они после физических нагрузок и стихают в состоянии покоя или после приема таблетки нитроглицерина.
- Инфаркт миокарда – характеризуется теми же признаками, что и стенокардия, только боль не стихает после таблетки, а больной дополнительно ощущает нарушение сердечного ритма, чувство страха, жжение в груди.
- Заболевания легких – дискомфорт может появляться на фоне легочных болезней, например, при опухолях или верхнедолевой пневмонии.
Диагностика и лечение
Если болит сильно плечо, что делать в такой ситуации? Поскольку болевые ощущения могут быть связаны с множеством разных болезней, поставить диагноз самостоятельно не представляется возможным. Чтобы выяснить причину, необходимо обратиться к терапевту, который после осмотра и диагностики направит к узкопрофильным специалистам – ревматологу, травматологу, хирургу, гастроэнтерологу, невропатологу.

Диагностические мероприятия, проводимые для выявления причины боли, включают в себя:
- УЗИ сустава;
- рентгенографию;
- КТ или МРТ;
- артроскопию;
- радионуклидную диагностику.
Лечение назначается только после постановки диагноза и варьируется в зависимости от выявленного заболевания:
- При артритах или артрозах назначают противовоспалительную терапию, которая сочетается с приемом медикаментов, восстанавливающих хрящевые ткани.
- Периартрит, бурсит, тендиниты лечат противовоспалительными средствами, анальгетиками и глюкортикостероидами в виде мазей и гелей.
- При травматических повреждениях больная рука подвергается иммобилизации (обездвиживанию) посредством тугой повязки.
- Ревматизм предполагает комплексное лечение с употреблением антибиотиков и лекарств, имеющих противовоспалительное и гипосенсибилизирующее действие.
Кроме того, во многих случаях пациентам назначаются физиотерапевтические процедуры, лечебная гимнастика, массажи, мануальная терапия.
В заключение стоит отметить, что при болях, беспокоящих от недели и более, не следует оттягивать визит к доктору или заниматься самолечением. Чем раньше вы начнете терапевтический курс, прописанный квалифицированным специалистом, тем выше будет вероятность того, что дискомфорт исчезнет без осложнений и неприятных последствий.
Боль в плече,
почему болит плечо, причина боли в плечах
Чаще всего боли в плече бывают нерезкими, ломящими или ноющими. Но иногда боли в плечах бывают настолько сильными, что сопоставимы с зубной болью – они лишают человека сна и покоя. И почти всегда воспринимаются заболевшим как катастрофа.
Тем не менее, справиться с болью в плече или плечах, какой бы сильной она не была, в подавляющем большинстве случаев не слишком сложно. Надо лишь поставить верный диагноз и назначить правильное лечение плечевого сустава.
Итак. Почему болит плечо?
У врачей, плохо разбирающихся в болезнях плечевого сустава, на этот вопрос обычно есть только 2 варианта ответа. При любых жалобах пациента на боль в плечах эти врачи скажут, что «болит из-за шеи», либо поставят диагноз «артроз плечевых суставов».
На самом деле артроз плечевых суставов встречается довольно редко — на долю артроза приходится всего около 5-7 % от общего числа всех случаев боли в плечах.
Может ли плечо болеть из-за шеи? Да, может. Но это тоже не самая частая причина боли в плечах.
Самая частая причина боли в плечевом суставе – широко распространенное заболевание, которое называется плечелопаточный периартрит. На его долю приходится более 50 % от всех случаев плечевой боли.
Второе место – действительно «боль из-за шеи», то есть повреждения шейно-грудного отдела позвоночника с прострелом в руку или в плечо. Около 30 % случаев плечевой боли.
Артроз плечевого сустава, как мы выяснили – это около 5-7 % случаев боли в плечах.
Еще примерно 5-7 % приходится на долю артритов, протекающих с воспалением плечевого сустава. Например, плечо часто болит или воспаляется при ревматоидном артрите, болезни Бехтерева, ревматизме, псориатическом артрите, ревматической полимиалгии.
И несколько процентов людей страдает от боли в плечах, возникшим по другим причинам: из-за сосудистых нарушений, скованности шейных мышц, заболеваний печени.
Острая боль в плече
Внимание! Неожиданно возникшая острая боль в левом плече, начавшаяся буквально в секунду на фоне полного здоровья, может быть первым симптомом сердечного приступа! Покажитесь кардиологу!
Неожиданно начавшаяся острая боль в правом плече, тоже возникшая на фоне полного здоровья, может быть первым симптомом приступа желчнокаменной болезни!
Боль в плече, которая длится дольше нескольких дней: причины
Ниже я коротко расскажу об отличительных особенностях тех заболеваний плеча, которые занимают несколько верхних строчек нашего «рейтинга» и встречаются достаточно часто.
1. Плечелопаточный периартрит
Это заболевание обычно начинается после неудачного движения рукой, после сна в неудобном положении, или после перегрузки руки непривычной физической работой.
При плечелопаточном периартрите может заболеть одно плечо – правое или левое. Но нередко бывает, что воспаляются сразу оба плеча.
Главный симптом плечелопаточного периартрита — значительное ограничение некоторых движений в руке.
Например, рука плохо вращается вокруг своей оси по часовой стрелке или против нее, трудно заводится за спину и плохо поднимается через сторону вверх. При попытке таких движений могут возникать очень резкие боли в плече.
Иногда подвижность руки при периартрите снижается настолько, что болеющий человек совсем не может завести руку за спину, не может приподнять руку, причесаться или попасть рукой в рукав рубашки или куртки.
Боли в плече при плечелопаточном периартрите может быть нерезкой, ноющей. Но часто боли бывают очень сильными. Они могут возникать даже в ночное время, а при самых тяжелых формах периартрита боль в плече именно ночью становится совсем нестерпимой.
2. Боль в плече, вызванная повреждением или грыжей шейного отдела позвоночника
Чаще всего боль из шеи простреливает только в одну руку – в правую или левую. В обе руки боль из шеи простреливает редко. Вторая рука либо не болит вовсе, либо болит слабее и в других участках.
При этом больную руку часто «простреливает» не только в плечо, но и по всей ее длине — до самых кончиков пальцев.
Боль в плече при простреле из шеи может быть довольно сильной. Причем у одних людей пострадавшая рука болит днем, при движении. А у других болит ночью, среди сна.
Ключевая особенность прострела: в отличие от плечелопаточного периартрита или артроза плеча, в данном случае почти всегда сохраняется нормальная подвижность руки. Лишь иногда немного уменьшается возможность поднять больную руку над головой и полностью вытянуть ее вверх.
3. Артроз плечевых суставов
Болеют артрозом в основном люди в возрасте старше 45 лет. Чаще болеют мужчины, много лет проработавшие на тяжелой физической работе: строители, слесари, кузнецы. А еще — профессиональные спортсмены: тяжелоатлеты, теннисисты, толкатели ядра и т.д.
Болевые ощущения при артрозе плечевых суставов обычно совсем слабые, вполне терпимые. И возникают эти боли только при движении.
При движении в артрозном суставе слышен хруст. Подвижность плечевых суставов при артрозе снижена, но не сильно.
Внешний вид больных плечевых суставов при артрозе практически не изменяется. Общее состояние больных и температура тела остаются в норме.
Подробнее об артрозе плечевых суставов » материал готовится.
4. Воспаление плечевых суставов при артритах
Из всех артритов воспаление плечевых суставов чаще всего развивается при болезни Бехтерева и ревматоидном артрите, реже при суставном ревматизме и псориатическом артрите, совсем редко – при подагре.
Отличительная особенность воспаления плечевых суставов при артрите : обычно сначала воспаляются какие-то другие суставы. Например, колени или стопы, или пальцы рук или ног. И только потом заболевают плечи.
С плечевых суставов артрит начинается довольно редко – хотя иногда все же бывает и такое.
Болевые ощущения в плечах при артритах сильнее всего проявляются в покое, глубокой ночью или под утро, зато стихают после полудня и к вечеру. При движении или после легкой разминки такие болевые ощущения чаще всего заметно уменьшаются.
Подвижность плечевых суставов при артритах почти всегда снижена в утренние часы, но к полудню, особенно после легкой разминки, объем движений в плечах может полностью восстановиться (за исключением случаев застарелого артрита).
Общее состояние больных артритами часто бывает неудовлетворительным — у заболевшего может повышаться температура, появиться слабость, ознобы, ломота в теле.
5. Другие, более редкие причины болей в плечах, в статье — 3 болезни, о которых не знает большинство врачей
Видео с гимнастикой для лечения боли в плече можно посмотреть здесь
Просьба! При копировании и перепечатке материалов указывайте источник: http://www.evdokimenko.ru/
Все статьи, новости и главы из книг защищены авторским правом Евдокименко©
Возможно, Вас заинтересует:
Все статьи доктора Евдокименко
Боль в плече
- Лечим острую боль в плече без лекарств
- Облегчение всего за 1-3 сеанса!
- Полный курс 7-10 процедур
Боль в плече – одна из самых надоедливых. Плечевой сустав постоянно находится в движении. Простейшая задача – налить себе чаю и сесть работать – становится очень сложной, потому что нужно взять чашку (работает плечо), поднять руку и достать из шкафа коробку с чаем (снова оно), налить, отнести, придвинуть стул… Во всех этих процессах задействованы плечи, и, если они болят, даже обычные дела становятся непосильными. Сейчас мы расскажем, как выявить причины боли в плечевом суставе, какое лечение может назначить врач и как избежать дискомфорта в этой части тела.
Из-за чего болят плечи?
Плечо – самый подвижный сустав в человеческом теле: никакой другой не способен обеспечивать движение в стольких направлениях. Шарообразный сустав плеча постоянно «ходит» по выстланной хрящом площадке, его перемещением управляют мышцы, связки и нервные волокна, принимающие сигналы как от мозга, так и от расположенных рядом частей тела.
«Минус» плечевого сустава – он не рассчитан на большую нагрузку. В обычных условиях плечо работает как надо, но, если вы профессионально занимаетесь спортом, часто поднимаете тяжести или, наоборот, мало двигаетесь, – перегрузки или травмы приводят к развитию воспалительных процессов и болезненности. Для плеча характерны также «отраженные боли» – когда причины неприятных ощущений кроются, например, в позвоночнике или сердце.
Если с травмами причинно-следственная связь вопросов не вызывает (упал – ударился, поднимал тяжести – «потянул» плечо), то с заболеваниями все сложнее. В плече работает множество мышц, связок, сухожилий, и в каждом из них может начаться воспаление. При этом боль бывает локализована в суставе, а может распространяться выше или ниже. Перечислим несколько заболеваний, которые могут проявлять себя дискомфортом в плече.
- Артрит и артроз плечевого сустава. В суставе разрушаются хрящи – это может быть следствием износа (старость, постоянные нагрузки), воспалительного процесса или травмы; свою роль играют также вредные привычки и неправильное питание. Развитие болезни зависит и от того, какая рука ведущая: если пациент правша – чаще возникает артрит правой руки.
- Периартрит. Распространенное заболевание, которое отличается от артрита тем, что поражает ткани вокруг сустава. До 80% пациентов, жалующихся на боль в плечевом суставе, получают диагноз «периартрит».
- Остеохондроз. Боль возникает из-за дегенеративных процессов и воспаления в хрящевой ткани. К развитию болезни приводит как излишняя, так и недостаточная физическая нагрузка. От дискомфорта в плече, вызванного остеохондрозом, страдают и атлеты, и грузчики, и любители «диванного» отдыха.
- Миалгия, боль в мышцах. Она возникает при перенапряжении, стрессе, тяжелых физических нагрузках, инфекционных заболеваниях.
- Инфаркт миокарда. Если сильная боль в левом плече сопровождается болевыми ощущениями в груди, и вы знаете, что имеете склонность к сердечно-сосудистым заболеваниям – звоните в скорую помощь.
- Новообразования. Дискомфорт может быть вызван доброкачественной или злокачественной опухолью.
- Заболевания печени. Еще один пример отраженной боли: проблемы с печенью могут проявляться в виде неприятных ощущений в правом плече.
Боль может также иметь генетические предпосылки. Мутации генов приводят к излишней подвижности сустава или другим изменениям в нем, в результате чего развивается болевой синдром.
Какая бывает боль?
Боль можно классифицировать не только по интенсивности (сильная, острая, резкая, ноющая, слабая), но и по локализации (в правом плече, в левом, отдает в локоть, спину, шею, кисть). В зависимости от этого врач определит причины проблемы и предложит лечение.
- «Замерзшее плечо» – боль ощущается при отведении руки в сторону и поднятии ее вверх, при вращении. Движения затруднены, характер боли – ноющий, затем резкий; трудности возникают даже при простых действиях, требующих поднимания рук. Такие симптомы указывают на наличие периартрита. Ночью боль чувствуется особенно сильно. В запущенных случаях плечом невозможно двигать, руку нельзя поднять, отвести назад, повернуть; в суставе прощупывается уплотнение.
- Мышечная боль, усиливающаяся при нажатии, движении, слабость в мышцах. Все это признаки разновидностей миалгии: фибромиалгии, миозита, полимиозита. Для этих заболеваний характерны также головная боль и тошнота.
- Если вы быстро устаете, боль в плечевом суставе усиливается в состоянии покоя, плечо хочется прижать ближе к груди, движения руки затруднены, кожа на плече холоднее и синюшнее, чем везде – это остеохондроз. Возможны изменения артериального давления, в суставе слышен хруст.
- Плечо ноет и «простреливает», рука немеет вплоть до кисти, физическая нагрузка усиливает дискомфорт – похоже на плексит, поражение нервного сплетения. Необходимо начать лечение как можно скорее, иначе заболевание затронет также зрительные нервы, а в финальной стадии даже возможен паралич руки.
- Острая боль, которая становится интенсивнее при движении и с течением времени – тендинит, повреждение сухожилий.
При физической нагрузке многие заболевания прогрессируют быстрее, поэтому боль часто локализуется в правом плечевом суставе – так как большинство людей чаще пользуются правой рукой, чем левой. Но есть болезни, для которых характерны болевые ощущения в определенном плече.
- Боль в левом плечевом суставе может быть признаком инфаркта миокарда, если при этом общее состояние ухудшается: сильные болевые ощущения, дрожь, аритмия, возможен обморок. Если болит одновременно в левом плече и груди, боль усиливается при физической нагрузке и затихает во время отдыха – это стенокардия, сердце не получает достаточного количества кислорода, нужна консультация кардиолога.
- Боль в правом плече может «сообщать» о патологии печени: холецистит, желчнокаменная болезнь. В этом случае дискомфорт ощущается также в правом подреберье.
Неприятные ощущения в плечевом суставе при отсутствии травм и воспалительных процессов говорят о заболеваниях внутренних органов. Если первичное обследование не показало патологий самих плечевых суставов, необходимо продолжить диагностические процедуры, так как боль – это однозначный сигнал о том, что в организме что-то не в порядке.
Как понять, в чем причины дискомфорта в плече?
Определите, где локализована боль, сконцентрирована ли она в плечевом суставе или распространяется в сторону шеи, локтя, грудной клетки. Какую боль вы чувствуете – острую, резкую, стреляющую, сверлящую? Болит ли вместе с плечом что-то еще? Повышена ли температура? Эта информация поможет вам приблизительно представить, с чем столкнулся ваш организм, но за точной диагностикой следует обратиться к врачу.
Специалист осмотрит вас, выслушает ваши жалобы, направит на анализ крови, МРТ и другие обследования, чтобы выявить, в чем причины неприятных ощущений, и только после этого назначит лечение. От самостоятельной диагностики лучше воздержаться.
Как лечат боль в плече на Востоке?
Специалисты восточной медицины используют комплексный подход: снимают боль с помощью иглоукалывания и инъекций гомеопатических препаратов, расслабляют напряженные мышцы и убирают защемления нервов массажем и мануальной терапией, прогревают с помощью стоун- и моксотерапии, а при необходимости применяют и гирудотерапию – лечение медицинскими пиявками. Врачи нашей клиники стараются обойтись без сильнодействующих препаратов, помогая организму справиться с болезнью самостоятельно, но если медикаментозная поддержка действительно нужна – вы получите все необходимые рецепты. Уже после первых посещений клиники боль уйдет, а затем уйдут и ее причины.
Стоит ли заниматься самолечением?
В домашних условиях можно лечить только следствия болезни. Прогревание, компресс, массаж могут уменьшить боль и отек, но, если воспалительный процесс начался – он будет продолжаться. Симптоматическая терапия имеет смысл тогда, когда организм достаточно силен, чтобы справиться с заболеванием самостоятельно. Даже и в этом случае лучше обратиться к медикам, чтобы не тратить силы зря. Ресурсы организма понадобятся вам, чтобы плодотворно работать и с удовольствием отдыхать, а лечение пусть лучше назначает врач.
Как избежать боли в плечевом суставе?
Следите за своей физической нагрузкой. Если она однообразная или ее нет совсем – делайте перерывы и разминайтесь, потягивайтесь, старайтесь не проводить много времени в одной и той же позе. Если занимаетесь спортом – проконсультируйтесь с тренером, как лучше распланировать тренировку, чтобы руки и плечи не страдали от одинаковых монотонных упражнений. Следите за осанкой. Где это возможно – замените сумку на рюкзак, который равномерно распределяет нагрузку по плечам. Подушка, на которой вы спите, должна быть удобной. Эти простые правила не избавят вас от возможной боли в плече, но снизят вероятность ее появления.
{SOURCE}
Сильная боль в плече
Чаще возникает у людей молодого и среднего возраста, физически активных, в том числе у тех, кто занимается спортом. Прослеживается связь между сильными и (или) длительными нагрузками на плечо и возникновением болей. Сама боль тупая, в покое может отсутствовать, но возникает при движениях в плече.
Артриты характеризуются острым началом и выраженными признаками воспаления в суставе: он горячий на ощупь, болит в покое и особенно при движениях, отекает, кожа над ним красная, движения в плече ограничены.
Развивается по тем же причинам, что и артрит, имеет сходную симптоматику.
Обычно возникает у людей среднего и пожилого возраста, развиваясь после травм, переохлаждения, избыточных нагрузок. Боли довольно острые, связаны с движением в руке. Внешних признаков нет (форма сустава не меняется).
В плечевом суставе артроз возникает преимущественно у пожилых людей, профессиональна деятельность которых была связана с нагрузками на правую руку (спортсмены-теннисисты в прошлом, люди тяжелого физического труда; возможно у учителей, писателей, секретарей – кто много времени пишет или набирает текст, особенно если рука находится в неудобном положении).
Болезнь прогрессирует постепенно: сначала плечо болит в конце дня, со временем сустав постепенно деформируется. Характерно нарастающее ограничение функции сустава.
Возникновение болей четко связано с предшествующей травмой или внезапной резкой и сильной нагрузкой.
При болях в плече из-за остеохондроза – это заболевание проявляется и другими симптомами: болью в шее, спине, хрустом в шее при движениях головой.
Метастазы злокачественной опухоли или хондросарком (рака суставного хряща)
Появляются на фоне симптомов рака какой-либо локализации (в плечо могут метастазировать рак легких, щитовидной железы, печени, костей руки). Часто диагноз уже известен.
При хондросаркоме опухоль первично располагается в плече. Боли очень сильные, мучительные, быстро утрачивается функция сустава.
Встречается относительно редко. Типичны постепенно нарастающие боли: сначала тупые, в ночное время; затем постоянные и выраженные. Часто бывает длительное повышение температуры в пределах 37,5 градусов, потливость, похудание на фоне хорошего аппетита.
Диагностика
Точно устанавливать причину, по которой болит плечо справа, должен врач. Опытный специалист уже на основании жалоб и осмотра сможет предположить диагноз, а подтвердить его помогает рентгенография. Дополнительно проводят компьютерную томографию, УЗИ сустава, исследование крови (общий, биохимический анализы).

Методы лечения
Лечение болей в плечевом суставе правой руки проводят в зависимости от выявленной причины:
- при тендините и артрозе – ограничивают нагрузку;
- при бурситах и артритах инфекционного происхождения применяют антибиотики;
- при остеохондрозе необходимо лечить основное заболевание, а плечевой сустав тут ни при чем;
- при туберкулезе сустава назначают противотуберкулезные препараты;
- при метастазах и хондросаркоме – противоопухолевая терапия (лучевая, химиотерапия) или хирургическое лечение.
Во всех случаях активно применяют обезболивающие: для случаев, не связанных с раком, достаточно назначения нестероидных противовоспалительных препаратов (нимесулида, диклофенака и др.). При остром болевом синдроме их некоторое время могут вводить в виде инъекций, а затем переходят на таблетки.
Длительность лечения также зависит от причины проблемы:
- большинство форм артритов, бурситы, тендиниты хорошо поддаются лечению и заканчиваются выздоровлением или длительной ремиссией;
- артроз и остеохондроз неизлечимы, но боли можно купировать путем постоянного или курсового приема противовоспалительных препаратов, физиолечения, специальных упражнений, разрабатывающих сустав;
- при туберкулезе лечение длительное, но после полного курса терапии выздоровление возможно;
- при раке прогноз зависит от времени установки правильного диагноза.
Резюме
Положительный результат при борьбе с болями в плече правой руки зависит больше всего от своевременной диагностики и адекватности лечения. Поэтому не пытайтесь выяснить причину самостоятельно, и не принимайте без назначения врача обезболивающие дольше 2–3 дней – это может привести к «смазыванию» симптомов и затруднениям в диагностике.
Боль в плече
- Лечим острую боль в плече без лекарств
- Облегчение всего за 1-3 сеанса!
- Полный курс 7-10 процедур
Боль в плече – одна из самых надоедливых. Плечевой сустав постоянно находится в движении. Простейшая задача – налить себе чаю и сесть работать – становится очень сложной, потому что нужно взять чашку (работает плечо), поднять руку и достать из шкафа коробку с чаем (снова оно), налить, отнести, придвинуть стул… Во всех этих процессах задействованы плечи, и, если они болят, даже обычные дела становятся непосильными. Сейчас мы расскажем, как выявить причины боли в плечевом суставе, какое лечение может назначить врач и как избежать дискомфорта в этой части тела.
Из-за чего болят плечи?
Плечо – самый подвижный сустав в человеческом теле: никакой другой не способен обеспечивать движение в стольких направлениях. Шарообразный сустав плеча постоянно «ходит» по выстланной хрящом площадке, его перемещением управляют мышцы, связки и нервные волокна, принимающие сигналы как от мозга, так и от расположенных рядом частей тела.
«Минус» плечевого сустава – он не рассчитан на большую нагрузку. В обычных условиях плечо работает как надо, но, если вы профессионально занимаетесь спортом, часто поднимаете тяжести или, наоборот, мало двигаетесь, – перегрузки или травмы приводят к развитию воспалительных процессов и болезненности. Для плеча характерны также «отраженные боли» – когда причины неприятных ощущений кроются, например, в позвоночнике или сердце.
Если с травмами причинно-следственная связь вопросов не вызывает (упал – ударился, поднимал тяжести – «потянул» плечо), то с заболеваниями все сложнее. В плече работает множество мышц, связок, сухожилий, и в каждом из них может начаться воспаление. При этом боль бывает локализована в суставе, а может распространяться выше или ниже. Перечислим несколько заболеваний, которые могут проявлять себя дискомфортом в плече.
- Артрит и артроз плечевого сустава. В суставе разрушаются хрящи – это может быть следствием износа (старость, постоянные нагрузки), воспалительного процесса или травмы; свою роль играют также вредные привычки и неправильное питание. Развитие болезни зависит и от того, какая рука ведущая: если пациент правша – чаще возникает артрит правой руки.
- Периартрит. Распространенное заболевание, которое отличается от артрита тем, что поражает ткани вокруг сустава. До 80% пациентов, жалующихся на боль в плечевом суставе, получают диагноз «периартрит».
- Остеохондроз. Боль возникает из-за дегенеративных процессов и воспаления в хрящевой ткани. К развитию болезни приводит как излишняя, так и недостаточная физическая нагрузка. От дискомфорта в плече, вызванного остеохондрозом, страдают и атлеты, и грузчики, и любители «диванного» отдыха.
- Миалгия, боль в мышцах. Она возникает при перенапряжении, стрессе, тяжелых физических нагрузках, инфекционных заболеваниях.
- Инфаркт миокарда. Если сильная боль в левом плече сопровождается болевыми ощущениями в груди, и вы знаете, что имеете склонность к сердечно-сосудистым заболеваниям – звоните в скорую помощь.
- Новообразования. Дискомфорт может быть вызван доброкачественной или злокачественной опухолью.
- Заболевания печени. Еще один пример отраженной боли: проблемы с печенью могут проявляться в виде неприятных ощущений в правом плече.
Боль может также иметь генетические предпосылки. Мутации генов приводят к излишней подвижности сустава или другим изменениям в нем, в результате чего развивается болевой синдром.
Какая бывает боль?
Боль можно классифицировать не только по интенсивности (сильная, острая, резкая, ноющая, слабая), но и по локализации (в правом плече, в левом, отдает в локоть, спину, шею, кисть). В зависимости от этого врач определит причины проблемы и предложит лечение.
- «Замерзшее плечо» – боль ощущается при отведении руки в сторону и поднятии ее вверх, при вращении. Движения затруднены, характер боли – ноющий, затем резкий; трудности возникают даже при простых действиях, требующих поднимания рук. Такие симптомы указывают на наличие периартрита. Ночью боль чувствуется особенно сильно. В запущенных случаях плечом невозможно двигать, руку нельзя поднять, отвести назад, повернуть; в суставе прощупывается уплотнение.
- Мышечная боль, усиливающаяся при нажатии, движении, слабость в мышцах. Все это признаки разновидностей миалгии: фибромиалгии, миозита, полимиозита. Для этих заболеваний характерны также головная боль и тошнота.
- Если вы быстро устаете, боль в плечевом суставе усиливается в состоянии покоя, плечо хочется прижать ближе к груди, движения руки затруднены, кожа на плече холоднее и синюшнее, чем везде – это остеохондроз. Возможны изменения артериального давления, в суставе слышен хруст.
- Плечо ноет и «простреливает», рука немеет вплоть до кисти, физическая нагрузка усиливает дискомфорт – похоже на плексит, поражение нервного сплетения. Необходимо начать лечение как можно скорее, иначе заболевание затронет также зрительные нервы, а в финальной стадии даже возможен паралич руки.
- Острая боль, которая становится интенсивнее при движении и с течением времени – тендинит, повреждение сухожилий.
При физической нагрузке многие заболевания прогрессируют быстрее, поэтому боль часто локализуется в правом плечевом суставе – так как большинство людей чаще пользуются правой рукой, чем левой. Но есть болезни, для которых характерны болевые ощущения в определенном плече.
- Боль в левом плечевом суставе может быть признаком инфаркта миокарда, если при этом общее состояние ухудшается: сильные болевые ощущения, дрожь, аритмия, возможен обморок. Если болит одновременно в левом плече и груди, боль усиливается при физической нагрузке и затихает во время отдыха – это стенокардия, сердце не получает достаточного количества кислорода, нужна консультация кардиолога.
- Боль в правом плече может «сообщать» о патологии печени: холецистит, желчнокаменная болезнь. В этом случае дискомфорт ощущается также в правом подреберье.
Неприятные ощущения в плечевом суставе при отсутствии травм и воспалительных процессов говорят о заболеваниях внутренних органов. Если первичное обследование не показало патологий самих плечевых суставов, необходимо продолжить диагностические процедуры, так как боль – это однозначный сигнал о том, что в организме что-то не в порядке.
Как понять, в чем причины дискомфорта в плече?
Определите, где локализована боль, сконцентрирована ли она в плечевом суставе или распространяется в сторону шеи, локтя, грудной клетки. Какую боль вы чувствуете – острую, резкую, стреляющую, сверлящую? Болит ли вместе с плечом что-то еще? Повышена ли температура? Эта информация поможет вам приблизительно представить, с чем столкнулся ваш организм, но за точной диагностикой следует обратиться к врачу.
Специалист осмотрит вас, выслушает ваши жалобы, направит на анализ крови, МРТ и другие обследования, чтобы выявить, в чем причины неприятных ощущений, и только после этого назначит лечение. От самостоятельной диагностики лучше воздержаться.
Как лечат боль в плече на Востоке?
Специалисты восточной медицины используют комплексный подход: снимают боль с помощью иглоукалывания и инъекций гомеопатических препаратов, расслабляют напряженные мышцы и убирают защемления нервов массажем и мануальной терапией, прогревают с помощью стоун- и моксотерапии, а при необходимости применяют и гирудотерапию – лечение медицинскими пиявками. Врачи нашей клиники стараются обойтись без сильнодействующих препаратов, помогая организму справиться с болезнью самостоятельно, но если медикаментозная поддержка действительно нужна – вы получите все необходимые рецепты. Уже после первых посещений клиники боль уйдет, а затем уйдут и ее причины.
Стоит ли заниматься самолечением?
В домашних условиях можно лечить только следствия болезни. Прогревание, компресс, массаж могут уменьшить боль и отек, но, если воспалительный процесс начался – он будет продолжаться. Симптоматическая терапия имеет смысл тогда, когда организм достаточно силен, чтобы справиться с заболеванием самостоятельно. Даже и в этом случае лучше обратиться к медикам, чтобы не тратить силы зря. Ресурсы организма понадобятся вам, чтобы плодотворно работать и с удовольствием отдыхать, а лечение пусть лучше назначает врач.
Как избежать боли в плечевом суставе?
Следите за своей физической нагрузкой. Если она однообразная или ее нет совсем – делайте перерывы и разминайтесь, потягивайтесь, старайтесь не проводить много времени в одной и той же позе. Если занимаетесь спортом – проконсультируйтесь с тренером, как лучше распланировать тренировку, чтобы руки и плечи не страдали от одинаковых монотонных упражнений. Следите за осанкой. Где это возможно – замените сумку на рюкзак, который равномерно распределяет нагрузку по плечам. Подушка, на которой вы спите, должна быть удобной. Эти простые правила не избавят вас от возможной боли в плече, но снизят вероятность ее появления.
Почему болят плечи и что с этим делать
Боль в плечах может быть как безобидна, так и смертельно опасна. Не прозевайте угрожающие симптомы.
Плечо — самый подвижный сустав в человеческом теле. С одной стороны, это прекрасно: мы можем поднимать и опускать руки, вертеть ими во все стороны, чесать спину, бросать мяч, висеть на турнике и тащить тяжёлые сумки. С другой, за подвижность приходится платить.
Плечевой сустав включает в себя огромное количество элементов: косточек, связок, сухожилий, нервных окончаний. От нагрузки или неудачного поворота может пострадать любой из них. Результат — боль, ноющая или острая. Но бывает, что дискомфорт в плечах сигналит о по-настоящему серьёзном внутреннем заболевании.
Когда надо вызывать скорую
Проанализируйте свои ощущения. Немедленно Shoulder pain звоните в скорую, если:
- Боль в плечах сопровождается затруднённым дыханием и/или тяжестью, стеснением в груди. Это могут быть симптомы сердечного приступа.
- Причиной боли стала травма, и вы наблюдаете признаки перелома — неестественное положение костей плеча, острую боль, сильный отёк, невозможность поднять руку.
- Плечо заболело внезапно и сильно, боль продолжается дольше нескольких минут, и при этом вы на 5–14-й неделе беременности. Возможно, она у вас внематочная.
К счастью, на этом перечень угрожающих ситуаций, связанных с дискомфортом в плечах, в целом, исчерпывается. Однако у боли могут быть и другие причины Shoulder pain — не столь опасные, но не менее неприятные.
Почему болят плечи
Вот несколько распространённых причин.
1. Растяжение связок
Эта проблема хорошо знакома бодибилдерам, перенапрягшимся на силовой тренировке. Но и неспортсмен может пострадать — например, если пришлось долго нести слишком тяжёлые сумки или вскопать за раз десяток-другой грядок. Такая боль усиливается при попытке подвигать плечом или прощупать его пальцами.
2. Воспаление сухожилий (тендинит)
Эта ситуация тоже связана с повышенной физической нагрузкой. Но не разовой, а регулярной. При тяжёлом труде сухожилия трутся о поверхность сустава и воспаляются, что приводит к хронической ноющей боли.
3. Поражение вращающейся манжетки плеча
За сложным термином скрываются простые ситуации, когда человеку приходится долго выполнять не совсем привычные движения руками. Например, красить потолок. Через день-два после подобных физнагрузок может появиться острая боль в плечах.
4. Артрит или артроз плечевого сустава
Это два разных заболевания, но оба предполагают воспаление суставов. Если поражены плечевые суставы, это проявляется регулярными приступами сильной боли, сложностями с тем, чтобы поднять руки или выполнить другие движения верхними конечностями.
5. Остеохондроз шейного отдела позвоночника
Такие боли отдают в руку и усиливаются при повороте головы.
6. Травмы плеча
Перелом или вывих не всегда можно распознать сразу. Характерные симптомы: такая боль появляется после удара или падения на плечо и сопровождается отёком, изменением цвета кожных покровов, деформацией сустава или кости, ухудшением подвижности сустава.
7. Миалгия
Миалгия — это общее название болей в мышцах, в том числе и плечевых. Её могут вызвать десятки разных факторов — переохлаждение, простуда, слишком долгое пребывание в одной и той же позе, чрезмерные физические нагрузки и даже стресс. Миалгию плеч можно распознать по ноющей боли, которая усиливается, если попытаться поднять руки.
8. Проблемы с внутренними органами
В плече сосредоточено множество нервных окончаний, связанных с теми или иными внутренними органами. Поэтому часто болит что-то внутри, а отдаёт в плечо. Такой тип боли называют отражённой. Обычно она связана со всевозможными сердечными нарушениями — от стенокардии до инфаркта миокарда, а также пневмонией, патологиями печени, опухолями органов грудной клетки, внутренними кровотечениями и так далее.
Что делать, если болят плечи
Если боль появилась после той или иной физической нагрузки, можно не волноваться — скорее всего, с вами всё в порядке, а дискомфорт через пару-тройку дней пройдёт сам собой. А вот если причины боли вам не ясны, лучше быстрее показаться терапевту. Он исключит заболевания или же при необходимости выдаст вам направление к профильному специалисту.
И в том и в другом случае облегчить состояние можно простыми домашними методами:
- Примите обезболивающее на основе ибупрофена или парацетамола.
- Приложите к плечу завёрнутый в тонкую ткань или салфетку пакет со льдом на 15–20 минут.
- Если, на ваш взгляд, боль связана с физическим перенапряжением или миалгией, не ограничивайте подвижность. Попробуйте простые упражнения для укрепления плечевых мышц — они ускорят выздоровление.
Боль в плечевом суставе
Всем известен фразеологизм «взвалить на плечи», означающий появление какой-то моральной тяжести, бремени, хлопот. Согласно мнению психофизиологов, дискомфортные или болевые ощущения в плечах как раз и возникают в результате пережитых нами стрессов, из-за гиперответственности и беспокойства.
Боль в плечевом суставе может беспокоить человека в самом разном возрасте: чаще ее испытывают люди пожилые, но и среди молодежи, ведущий малоподвижный образ жизни, подобные проблемы также не редкость. В зависимости от вызывающей ее причины боль в плечевом суставе может иметь разный характер и силу.

При каких заболеваниях беспокоит боль в суставах
При тендините резкая или тянущая боль нарастает внезапно, часто появляется ночью. Сухожилие воспаляется вследствие чрезмерной нагрузки на плечо и препятствует свободному движению руки
При бурсите болезненность сохраняется длительное время, плечо постоянно ноет. Присутствует отечность, пациент не в состоянии поднять руку вверх, испытывает сложности с отведением ее в сторону
При травме плеча, как правило, в поврежденном месте ощущается острая боль, которая становится более интенсивной во время движения рукой. Плечевой сустав может травмироваться в результате ушиба, разрыва мышц или сухожилий, вывиха и перелома
При капсулите пациент чувствует хроническую ноющую боль, охватывающую верхнюю часть руки и шею, мышцы плеча практически не работают. Надо отметить, что воспалительный процесс в суставной капсуле развивается довольно редко.
При артрите температура кожи вокруг воспаленного плечевого сустава повышается, наблюдается отечность, движения руки скованы, однако боль носит периодический характер: после непродолжительного острого периода она обычно стихает
При артрозе симптомы схожи с вышеописанными. Рука двигается с затруднением, в суставе слышен специфический хруст. В запущенной стадии недуга боль становится постоянной, при пальпации она ощущается также в районе лопатки и ключицы. Впоследствии из-за дистрофии хрящевой ткани деформируется и сустав
При шейном остеохондрозе болевые ощущения и покалывание распространяются на всю руку и усиливаются, когда пациент двигает головой или шеей
При плечелопаточном периартрите жгучая тянущая боль в плече отдает в шею и руку, особенно во время попыток поднять ее вверх или завести за спину, а также в ночное время. Эта болезнь является осложнением остеохондроза в шейном отделе, пораженная конечность может неметь, постепенно мышцы атрофируются
При остеопорозе функции плечевого сустава нарушаются, рука слабеет. Боль увеличивается при дополнительных физических нагрузках
При неврите плечевого нерва обманчиво кажется, что болит правый или левый плечевой сустав, дискомфорт возникает неожиданно, болевой синдром обычно имеет высокую интенсивность
Причины возникновения боли
Любая боль возникает в результате дисбаланса энергетических конституций в организме, об этом уверенно заявляют врачи клиники тибетской медицины “Наран”.
Чаще всего, проблемы с суставами являются следствием систематического переохлаждения, провоцирующего возмущение «иньских» доша “ветер” (нервная система) и “слизь” (эндокринная и лимфатическая системы). Холод проникает в организм через кожу, способствуя избыточному накоплению слизи, проникает во внутренние органы, поражает плечевые, локтевые, коленные и другие суставы, в которых развиваются дегенеративно-дистрофические патологии. Неравновесное, нарушенное состояние регулирующих систем “ветер” (нервная система), “слизь” (лимфатическая и эндокринная системы), “желчь” (пищеварительная система) оказывает сильнейшее ослабляющее иммунитет человека воздействие, способствуя возникновению и развитию суставных заболеваний.
Воспалительные процессы в плече часто являются результатом болезни “жара», которую вызывает преобладание доша (жизненного начала) “желчь” . Избыток «Ян»-энергии может быть спровоцирован раздражительностью, завистью, агрессией, неправильным питанием пациента.
К факторам, способствующим появлению резкой боли в плечевом суставе, можно отнести
- Гиподинамию
- Непосильные физические нагрузки
- Травмирование плеча
- Нарушение осанки
- Проблемы с обменом веществ
Можно ли купировать боль средствами тибетской медицины
– Иглоукалывание быстро купирует боль, устраняет отечность и воспаление, возвращает функциональную подвижность плечевого сустава
– Точечный массаж воротниковой зоны стимулирует иммунные силы организма, запуская механизм самовосстановления
– Вакуум-терапия активизирует обменные процессы, улучшает иннервацию и питание тканей
– Моксотерапия идеально подходит для восстановления теплового и энергетического баланса
– Стоун-терапия приводит в порядок нервную систему, изгоняет избыточный «холод»
– Компрессы “Хормэ” возвращают плечу работоспособность, укрепляют иммунитет, изгоняют холод из организма

Оно быстро снимет боль, уберет отечность и воспаление, вернет функциональную подвижность плечевого сустава
Стимулирует иммунные силы организма, запуская механизм самовосстановления
Активизирует обменные процессы, улучшает иннервацию и питание тканей
Идеально подходит для восстановления теплового и энергетического баланса
Приводит в порядок нервную систему, изгоняет избыточный «холод»
Возвращают плечу работоспособность, укрепляют иммунитет, согревают и другие.
Лечение плечевого сустава

- Типы болей в плече
- Острая боль
- Хроническая боль
- Боль при движении
- Ноющая боль
- Отражённая боль
- Диагностика
- Лечение болей в плечевых суставах
- Как предотвратить боли в плечах
Записаться на первичный приём
Почему болят плечи
Наш плечевой сустав уязвим. Он недолго выдерживает неправильное обращение и отвечает на него болью и нарушением функций. Причины боли в плечевом суставе разнообразны — тяжёлая физическая работа, усиленные тренировки в спортзале, вирусные заболевания. Плечо может болеть из-за ушиба, вывиха или перелома. Постоянная боль в левом или правом плече — повод обратиться к врачу. Это предотвратит развитие болезни и не даст ей перейти в хроническую форму.
Боль в плечевом суставе рискуют почувствовать люди, которые:
- сутулятся, не следят за осанкой;
- мало двигаются в течение дня;
- выполняют тяжёлую физическую работу;
- профессионально занимаются спортом.
Типы болей в плече
Плечи чаще всего начинают болеть из-за перегрузки. Усиленно занимаясь спортом, поднимая тяжести, мы провоцируем появление боли. Она может быть симптомом различных заболеваний. Рассмотрим, какие болезни какой тип боли в плече вызывают.
Острая боль
Остеохондроз шейного отдела позвоночника. Боли отдают в руку и усиливаются при повороте головы. Усиливаются по ночам и становятся нестерпимыми. В запущенных случаях у человека не поднимается рука.
Артрит — воспаление сустава. При артрите сильно болит правое или левое плечо.
Артроз — распространённая причина острой боли в плечевом суставе. Чаще встречается у пожилых людей. Человеку больно поднять руку и выполнить другое движение. Артроз могут вызвать ушибы, вывихи, переломы, растяжения.
Неврит плечевого нерва. Его вызывают воспалительные процессы, опухоли, травмы. Человек внезапно чувствует резкую боль в плечевом суставе.
Тендобурсит — воспаления суставной сумки. Его вызывают отложения солей кальция. Для тендобурсита характерна острая боль во всей руке от шеи до кончиков пальцев. Больному трудно двигать рукой.
Поражение вращающейся манжетки плеча. Болезнь вызывают нестандартные движения рукой — например, покраска потолка. На следующий день после малярных работ человек может почувствовать острую боль в плече.
Капсулит плечевого сустава. Болезнь вызывает скованность мышц плечевого пояса. У человека сильно болит правое или левое плечо, он не может свободно поднять руку наверх, отвести в сторону или завести за спину.
Травмы плеча — переломы, растяжения, вывихи. Травмы нужно лечить, иначе они приведут к стойким нарушениям функции плеча и станут хроническими.
Хроническая боль
Тендинит. Это воспаление сухожилий, окружающих плечевой сустав. Тендинит обычно возникает из-за повышенной нагрузки. При тяжёлой физической работе сухожилия трутся о поверхность сустава. Это вызывает хроническую ноющую боль.
Тендинит бицепса. Это воспаление сухожилия мышцы внутренней части плеча. У человека постоянно болит плечо. Боль усиливается при движении руки и прощупывании мышцы. При разрыве сухожилия бицепса появляется вздутие в виде шарика.
Бурсит. Возникает при чрезмерной нагрузке на сустав, после травм околосуставной сумки или сухожилий. Человек испытывает резкую боль, к ней присоединяется отёк. На поражённом плече невозможно спать.
Боль при движении
Синдром «столкновения». Болезнь вызывает отложение солей кальция. Боль возникает внезапно, при поднятии руки, она интенсивная и постоянная. Синдромом чаще страдают люди в возрасте 30-50 лет.
Перерастяжка связок плеча. Эта проблема знакома бодибилдерам. Растяжение связок вызывают тяжёлые физические упражнения. Боль усиливается при движении или прощупывании мышцы, появляются кровоподтёки.
Ноющая боль
Межпозвоночная грыжа шейного отдела. Вызывает непостоянную ноющую боль в плечевом суставе и шее. К ней присоединяются головные боли и головокружения. При развитии болезни ситуация ухудшается. Боль становится постоянной и нестерпимой.
Плечелопаточный периартрит. Боль бывает жгучей, ноющей и простреливающей. Начинается постепенно, без очевидных причин. Часто «будит» по ночам, при этом мёрзнут руки. Движения причиняют боль в суставах. В запущенных случаях нарушаются функции кисти, немеют руки.
Миалгия. Болезнь вызывают физические перегрузки, переохлаждение, вирусные инфекции. Человек чувствует ноющую, иногда острую боль в мышцах, не может двигать руками в полную силу.
Отражённая боль
У человека болит плечо, но проблема в другой части тела. Отражённая боль в плече появляется из-за сердечных заболеваний, патологии печени, инфаркта миокарда, стенокардии, пневмонии, шейного радикулита и опухолей органов грудной клетки. При инфаркте у человека болит рука от плеча до локтя. Больной ощущает тяжесть и сжатие в грудной клетке, возникают головокружения.
Отзывы о лечении
Хотелось бы сказать огромное спасибо Чукаеву Александру. Уже прошло пол года после лечения, но я до сих пор постоянно думаю о том, как же хорошо, что я к нему попала! Я к нему пришла на прием уже в отчаянии. На тот момент мне было 25 лет и я сильно хромала из-за болей во внутренней части бедра уже 1,5 года. Я не могла не только заниматься каким-то активными занятиями (бег, любые подвижные игры на природе и т.п.), но и просто нормально ходить. Я посетила 5 врачей до него, включая поликлинику, 122 медсанчасть, где дошла до заведующего кафедры травматологии, и 3 платных клиники. Прошла все обследования (МРТ, УЗИ, рентген) и НИКТО не мог сказать мне, в чем дело. Все сходились во мнении: “это не сустав”. Каждый писал какие-то рекомендации, но ничего конкретного не было. Мне провели курс магнитотерапии, вкололи блокаду, назначали мази, но ничего не давало даже краткосрочного эффекта. Александр сразу определил диагноз, все очень подробно объяснил и показал на снимках, ответил на все мои глупые вопросы, назначил лечение, которое постоянно контролировал, и уже через 2 месяца я смогла ходить, не хромая! Теперь по всем вопросам только к нему:)
Диагностика
Суставы плеч болят по многим причинам, поэтому поставить правильный диагноз непросто. При появлении болезненных ощущений обратитесь к опытному специалисту. Ваше подробное описание симптомов поможет врачу поставить правильный диагноз. Доктора «Мастерской Здоровья» с помощью комплексного обследования точно установят причину болей в плечах. Мы используем следующие методы диагностики:


Лечение болей в плечевых суставах
Врачи клиник «Мастерская Здоровья» в Санкт-Петербурге занимаются лечением боли в плече безоперационными методами. Консервативное лечение останавливает развитие болезни и оздоравливает организм.
Наш специалист назначит пациенту индивидуальный курс лечения с учетом причины болей, возраста, пола и особенностей организма. Лечение займет максимум полтора месяца. Пациент будет проходить процедуры 2-3 раза в неделю. Боль в плечах пройдёт после первой недели лечения. Курс лечения составляется из следующих процедур:




Курс лечения боли в плечевых суставах снимает воспаление, улучшает кровообращение в больной руке, нормализует обмен веществ и увеличивает количество внутрисуставной жидкости. Консервативные методы нормализуют питание суставов и укрепляют их.
После окончания курса наши врачи посоветуют, что делать, если болит плечо.
Как предотвратить боли в плечах
- Не спите на высокой жёсткой подушке. Лучше подложите под голову упругий валик.
- Реже носите сумку на одной стороне. Старайтесь равномерно распределять нагрузку на обе стороны.
- Следите за осанкой, не сутультесь.
- 3-5 раз в день становитесь вплотную к стене, чтобы пятки, ягодицы, лопатки и затылок касались её. Стойте так несколько минут.
- Не делайте резких движений головой.
- Одевайтесь по погоде, не переохлаждайтесь.
- По утрам делайте зарядку: повороты и вращения головой, вращения руками и кистями, наклоны туловища, приседания, прыжки, упражнения для пресса.
- Делайте комплекс для укрепления плеч: по 20 раз поднимайте плечи, по очереди пожимайте каждым плечом, вращайте плечами вперед и назад.
- Не ходите на шпильках. Оптимальная высота каблука — до 5 сантиметров.
5 этапов лечения в клиниках “Мастерская здоровья”
или позвоните нам по телефону +7 (812) 309-82-03

Консультация по телефону
Медицинский консультант расспросит о симптомах, подберет подходящего врача, расскажет про стоимость процедур и запишет на первичный приём.
Врач осмотрит и опросит вас. Если уже есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
В течение курса лечения повторные приёмы лечащего врача не ограничены и бесплатны.
{SOURCE}
Оценка статьи:
 Загрузка…
Сохранить себе в: Сильная боль в плече
Ссылка на основную публикацию
Загрузка…
Сохранить себе в: Сильная боль в плече
Ссылка на основную публикацию 
 wpDiscuzAdblock
wpDiscuzAdblockdetector
Боль в плечевом суставе
Всем известен фразеологизм «взвалить на плечи», означающий появление какой-то моральной тяжести, бремени, хлопот. Согласно мнению психофизиологов, дискомфортные или болевые ощущения в плечах как раз и возникают в результате пережитых нами стрессов, из-за гиперответственности и беспокойства.
Боль в плечевом суставе может беспокоить человека в самом разном возрасте: чаще ее испытывают люди пожилые, но и среди молодежи, ведущий малоподвижный образ жизни, подобные проблемы также не редкость. В зависимости от вызывающей ее причины боль в плечевом суставе может иметь разный характер и силу.

При каких заболеваниях беспокоит боль в суставах
При тендините резкая или тянущая боль нарастает внезапно, часто появляется ночью. Сухожилие воспаляется вследствие чрезмерной нагрузки на плечо и препятствует свободному движению руки
При бурсите болезненность сохраняется длительное время, плечо постоянно ноет. Присутствует отечность, пациент не в состоянии поднять руку вверх, испытывает сложности с отведением ее в сторону
При травме плеча, как правило, в поврежденном месте ощущается острая боль, которая становится более интенсивной во время движения рукой. Плечевой сустав может травмироваться в результате ушиба, разрыва мышц или сухожилий, вывиха и перелома
При капсулите пациент чувствует хроническую ноющую боль, охватывающую верхнюю часть руки и шею, мышцы плеча практически не работают. Надо отметить, что воспалительный процесс в суставной капсуле развивается довольно редко.
При артрите температура кожи вокруг воспаленного плечевого сустава повышается, наблюдается отечность, движения руки скованы, однако боль носит периодический характер: после непродолжительного острого периода она обычно стихает
При артрозе симптомы схожи с вышеописанными. Рука двигается с затруднением, в суставе слышен специфический хруст. В запущенной стадии недуга боль становится постоянной, при пальпации она ощущается также в районе лопатки и ключицы. Впоследствии из-за дистрофии хрящевой ткани деформируется и сустав
При шейном остеохондрозе болевые ощущения и покалывание распространяются на всю руку и усиливаются, когда пациент двигает головой или шеей
При плечелопаточном периартрите жгучая тянущая боль в плече отдает в шею и руку, особенно во время попыток поднять ее вверх или завести за спину, а также в ночное время. Эта болезнь является осложнением остеохондроза в шейном отделе, пораженная конечность может неметь, постепенно мышцы атрофируются
При остеопорозе функции плечевого сустава нарушаются, рука слабеет. Боль увеличивается при дополнительных физических нагрузках
При неврите плечевого нерва обманчиво кажется, что болит правый или левый плечевой сустав, дискомфорт возникает неожиданно, болевой синдром обычно имеет высокую интенсивность
Причины возникновения боли
Любая боль возникает в результате дисбаланса энергетических конституций в организме, об этом уверенно заявляют врачи клиники тибетской медицины “Наран”.
Чаще всего, проблемы с суставами являются следствием систематического переохлаждения, провоцирующего возмущение «иньских» доша “ветер” (нервная система) и “слизь” (эндокринная и лимфатическая системы). Холод проникает в организм через кожу, способствуя избыточному накоплению слизи, проникает во внутренние органы, поражает плечевые, локтевые, коленные и другие суставы, в которых развиваются дегенеративно-дистрофические патологии. Неравновесное, нарушенное состояние регулирующих систем “ветер” (нервная система), “слизь” (лимфатическая и эндокринная системы), “желчь” (пищеварительная система) оказывает сильнейшее ослабляющее иммунитет человека воздействие, способствуя возникновению и развитию суставных заболеваний.
Воспалительные процессы в плече часто являются результатом болезни “жара», которую вызывает преобладание доша (жизненного начала) “желчь”. Избыток «Ян»-энергии может быть спровоцирован раздражительностью, завистью, агрессией, неправильным питанием пациента.
К факторам, способствующим появлению резкой боли в плечевом суставе, можно отнести
- Гиподинамию
- Непосильные физические нагрузки
- Травмирование плеча
- Нарушение осанки
- Проблемы с обменом веществ
Можно ли купировать боль средствами тибетской медицины
На этот вопрос тибетские медики твердо отвечают – можно! Принципиальными отличиями методов, применяемых в клинике “Наран”, являются отсутствие медикаментозного лечения, хирургических операций и комплексный подход к лечению. Полностью безвредные процедуры и индивидуально назначенные фитопрепараты не вызывают никаких побочных эффектов и обладают максимальной эффективностью, поскольку направлены на устранение изначальной причины заболевания.Внешние методы воздействия и их результаты
– Иглоукалывание быстро купирует боль, устраняет отечность и воспаление, возвращает функциональную подвижность плечевого сустава
– Точечный массаж воротниковой зоны стимулирует иммунные силы организма, запуская механизм самовосстановления– Вакуум-терапия активизирует обменные процессы, улучшает иннервацию и питание тканей
– Моксотерапия идеально подходит для восстановления теплового и энергетического баланса
– Стоун-терапия приводит в порядок нервную систему, изгоняет избыточный «холод»– Компрессы “Хормэ” возвращают плечу работоспособность, укрепляют иммунитет, изгоняют холод из организма
После прохождения курса лечения в клинике тибетской медицины “Наран” можно с уверенностью говорить, что боль в плече не вернется, потому что устранена причина боли (а не только симптомы)
Жгучая боль в плечевом суставе
Все про суставы
Общие сведения
Плечевой сустав это самый уникальный сустав человеческого тела по принципу своего строения и функциональной способности. Вместе с тем неправильные и чрезмерные физические нагрузки на плечевой сустав приводят к местным воспалительным процессам, ведущим к локальному отеку, суставному выпоту, и даже к частичным разрывам сухожилий и мышц, окружающих плечевой сустав.
У плеча есть одна общая с обычным механизмом черта: он может выдерживать неправильное обращение с ним только до определенного предела, после чего происходит нарушение его функций. Для вас подобные нарушения оборачиваются болью.
Механизм возникновения болей в левом плече
Боль в верхнем отделе плеча может исходить от шеи. Такая боль распространяется по всей длине руки (включая кисть), усиливается при движении шеи, может сопровождаться онемением или парастезией. При исследовании шейного или грудного отделов позвоночника часто обнаруживается межпозвонковая грыжа.
Поврежденные межпозвонковые диски шейного или грудного отделов позвоночника со временем теряют свои эластичные свойства, уплощаются, и расстояние между позвонками уменьшается. А это, значит, что отходящие от спинного мозга нервные корешки зажимаются, возникает боль. Одновременно в области зажима нервно-сосудистого пучка появляется отек, что приводит к еще большему его ущемлению и усилению боли.
Капсулит это редко встречающееся состояние болезненной скованности мышц плечевого пояса. При этом состоянии обнаруживается ограничение в объёме отведения руки в сторону при её поднятии вверх и невозможность заведения больной руки за спину. Это состояние часто развивается постепенно, не заметно для пациента.
Поражение вращающейся манжетки плеча возникает после совершения нестандартных движений в руке. В день выполнения работ жалоб обычно нет. На следующий день острая боль в левом плече при попытке снять что-либо с верхней полки.
При обследовании устанавливается степень напряжения мышц плечевого пояса, объём движения в левом плечевом суставе. На рентгенограммах сустава, как правило, изменения будут отсутствовать.
Тендобурсит возникает при реактивном воспалении сумок плечевого сустава, вызываемом кальцификатами сухожилий мышц. Характерна остро возникающая боль в левом плече и значительное ограничение как активных, так и пассивных движений в нем. Обычно сильные боли в области шеи, надплечья и руки.
Причины боли в левом плече
Одной из наиболее распространенных причин боли в левом плече является воспаление сухожилий, окружающих плечевой сустав. Эти расстройства называются тендинитом. Чаще всего они возникают от чрезмерной нагрузки. Когда вы пилите дрова или играете в гольф, происходит трение сухожилий о кости. Отсюда — возникновение раздражения и боли.
Тендинит бицепса (мышца на внутренней части плеча, которая идет от плеча до локтевой области) проявляется хронической болью, которая увеличивается при движении и при пальпации. В случае полного разрыва сухожилия бицепса на плече появляется вздутие в виде шарика.
Бурсит, этот напарник тендинита и виновник болей в левом плече, также связан с перегрузкой. Однако он проявляется более широким кругом расстройств: к болям присоединяется отек в области суставной сумки — мягкого мешочка, окружающего сустав.
Если у вас возникает боль в левом плече, когда вы поднимаете руку, причина, возможно, кроется в отложении солей кальция, что приводит к объизвествлению связок сустава. Такие солевые отложения возникают в сухожилии, которое проходит под лопаткой и ключицей. Данные расстройства называют синдромом «столкновения». Чаще эти процессы происходят в возрасте 30-50 лет. Боль в левом плече обычно возникает внезапно, она интенсивная и постоянная. Становятся болезненными движения в суставе на отведение плеча от туловища на 30-90. Иногда отложение солей кальция в суставе обнаруживается случайно, еще будучи бессимптомным, при рентгенологическом исследовании по другому поводу.
Боли в левом плече могут быть связаны с травматическими повреждениями, реже опухолями и наследственными анатомическими аномалиями. При падении может произойти такое смещение плечевой кости, при котором верхняя часть руки буквально вылетает из углубления сустава. При попытке смягчить падение, когда человек опирается на руку, может произойти разрыв сухожилий мышц, обеспечивающих вращение руки. Если такие повреждения оставить без лечения, то со временем могут возникать стойкие нарушения функций плеча.
Травмы сустава, помимо несчастных случаев, часто бывают у спортсменов или у молодых людей. В последнем случае часто встречается рецидивирующий вывих плеча. У взрослых людей травмы структур плечевого сустава возникают в связи со старением, износом тканей или развившимся остеопорозом (расстройством кальциевого обмена в костях).
Боль в левом плече – одна из самых распространенных проблем среди бодибилдеров наряду с болями в пояснице, коленях и локтях. Подобная травма плеча может сделать невозможными целый ряд упражнений тренировочной программы. Причин тому много, основная из которых – нестабильность плечевого сустава.
Вероятность перерастяжки связок плеча значительно возрастает в таких ключевых движениях, как жим штанги лежа, разведения рук с гантелями лежа, сведения рук на тренажере и жим штанги из-за головы. Боль может возникнуть в результате стресса в суставной сумке плечевого пояса и излишней работы ее мышц, которые стараются сохранить центральное положение головки плечевой кости в суставной сумке для правильной работы сустава. Кроме того, боль может возникнуть в результате надрыва хрящевого кольца, располагающегося вдоль суставной впадины.
Хрящевое кольцо выполняет несколько функций: оно углубляет суставную впадину и служит дополнительной опорой для суставной сумки и сухожилия длинной головки бицепса.
Часто боль в левом плече развивается в связи с заболеванием внутренних органов и распространяется на плечо при следующих заболеваниях:
опухоли органов грудной клетки.
Главное проявление плечелопаточного периартроза — боль в левом плече. Боль часто начинается постепенно без явного провоцирующего фактора, имеет прогрессирующий характер, часто «будит» больного ночью, и существенно влияет на выполнение повседневной активности. Движения в суставах болезненны в нескольких направлениях.
Боль в руке может включать боли в левом плече, предплечье и кисти и носить разный характер: жгучий, ноющий, простреливающий. В руку могут отдавать боли в других участках тела. Течение заболевания различно от нескольких недель до нескольких месяцев. Исход также различен — от полного выздоровления (даже без лечения) до развития картины блокированного плеча, а при синдроме «плечо-кисть» — также и нарушений функции кисти.
В зависимости от того, какие сухожилия плеча больны, при различных движениях возникает боль в левом плече. Ограниченные функции мышц указывают в результате на причину ограничений. Боли в левом плече при отводе руки в сторону или при движении ее затем вперед свидетельствуют об изменениях в супраспинальном сухожилии.
Боли в левом плече при ротации наружу верхней части руки при прижатом к телу локтевом суставе указывают на изменения в инфраспинальном сухожилии. Боли в левом плече при ротации вовнутрь верхней части руки при прижатом к телу локтевом суставе указывают на изменения в подлопаточном сухожилии. Боли в передней части плеча при повороте предплечья вонутрь при сопротивлении часто указывают на болезнь длинного бицепса. Другие причины боли в левом плече:
Импигментный синдром (синдром сужения).
Разрыв сухожилия / разрыв манжета ротатора.
Кальциноз предплечья / обызвествление сухожилия.
Воспалительные заболевания плеча являются важным исключающим диагнозом.
Боль в левом плече может быть вызвана и неврогенной патологией которая проявляется парезами, гипотрофиями мышц и расстройствами чувствительности (шейная радикулопатия, шейно-плечевая плексопатия, нейропатия, комплексный регионарный болевой синдром, невралгическая амиотрофия, миелопатия).
Наличие протрузий или грыж межпозвонковых дисков шейного, грудного отдела позвоночника.
Боль в левом плече может быть отраженной болью какой-либо мышцы при миофасциальном синдроме, сухожилие которой вплетается в капсулу сустава.
Артрозы, артриты левого плеча.
При болях в левом плече необходимо обратиться к врачу. Проконсультируйтесь с ортопедом (желательно с опытом в спортивной медицине) или к спортивному врачу, специализирующемуся на проблемах с суставами. Причин болей в левом плече может быть много, и вам нужен точный диагноз, чтобы определить методы лечения.
Лечение плечевого сустава

- Типы болей в плече
- Острая боль
- Хроническая боль
- Боль при движении
- Ноющая боль
- Отражённая боль
- Диагностика
- Лечение болей в плечевых суставах
- Как предотвратить боли в плечах
Записаться на первичный приём
Почему болят плечи
Наш плечевой сустав уязвим. Он недолго выдерживает неправильное обращение и отвечает на него болью и нарушением функций. Причины боли в плечевом суставе разнообразны — тяжёлая физическая работа, усиленные тренировки в спортзале, вирусные заболевания. Плечо может болеть из-за ушиба, вывиха или перелома. Постоянная боль в левом или правом плече — повод обратиться к врачу. Это предотвратит развитие болезни и не даст ей перейти в хроническую форму.
Боль в плечевом суставе рискуют почувствовать люди, которые:
- сутулятся, не следят за осанкой;
- мало двигаются в течение дня;
- выполняют тяжёлую физическую работу;
- профессионально занимаются спортом.
Типы болей в плече
Плечи чаще всего начинают болеть из-за перегрузки. Усиленно занимаясь спортом, поднимая тяжести, мы провоцируем появление боли. Она может быть симптомом различных заболеваний. Рассмотрим, какие болезни какой тип боли в плече вызывают.
Острая боль
Остеохондроз шейного отдела позвоночника. Боли отдают в руку и усиливаются при повороте головы. Усиливаются по ночам и становятся нестерпимыми. В запущенных случаях у человека не поднимается рука.
Артрит — воспаление сустава. При артрите сильно болит правое или левое плечо.
Артроз — распространённая причина острой боли в плечевом суставе. Чаще встречается у пожилых людей. Человеку больно поднять руку и выполнить другое движение. Артроз могут вызвать ушибы, вывихи, переломы, растяжения.
Неврит плечевого нерва. Его вызывают воспалительные процессы, опухоли, травмы. Человек внезапно чувствует резкую боль в плечевом суставе.
Тендобурсит — воспаления суставной сумки. Его вызывают отложения солей кальция. Для тендобурсита характерна острая боль во всей руке от шеи до кончиков пальцев. Больному трудно двигать рукой.
Поражение вращающейся манжетки плеча. Болезнь вызывают нестандартные движения рукой — например, покраска потолка. На следующий день после малярных работ человек может почувствовать острую боль в плече.
Капсулит плечевого сустава. Болезнь вызывает скованность мышц плечевого пояса. У человека сильно болит правое или левое плечо, он не может свободно поднять руку наверх, отвести в сторону или завести за спину.
Травмы плеча — переломы, растяжения, вывихи. Травмы нужно лечить, иначе они приведут к стойким нарушениям функции плеча и станут хроническими.
Хроническая боль
Тендинит. Это воспаление сухожилий, окружающих плечевой сустав. Тендинит обычно возникает из-за повышенной нагрузки. При тяжёлой физической работе сухожилия трутся о поверхность сустава. Это вызывает хроническую ноющую боль.
Тендинит бицепса. Это воспаление сухожилия мышцы внутренней части плеча. У человека постоянно болит плечо. Боль усиливается при движении руки и прощупывании мышцы. При разрыве сухожилия бицепса появляется вздутие в виде шарика.
Бурсит. Возникает при чрезмерной нагрузке на сустав, после травм околосуставной сумки или сухожилий. Человек испытывает резкую боль, к ней присоединяется отёк. На поражённом плече невозможно спать.
Боль при движении
Синдром «столкновения». Болезнь вызывает отложение солей кальция. Боль возникает внезапно, при поднятии руки, она интенсивная и постоянная. Синдромом чаще страдают люди в возрасте 30-50 лет.
Перерастяжка связок плеча. Эта проблема знакома бодибилдерам. Растяжение связок вызывают тяжёлые физические упражнения. Боль усиливается при движении или прощупывании мышцы, появляются кровоподтёки.
Ноющая боль
Межпозвоночная грыжа шейного отдела. Вызывает непостоянную ноющую боль в плечевом суставе и шее. К ней присоединяются головные боли и головокружения. При развитии болезни ситуация ухудшается. Боль становится постоянной и нестерпимой.
Плечелопаточный периартрит. Боль бывает жгучей, ноющей и простреливающей. Начинается постепенно, без очевидных причин. Часто «будит» по ночам, при этом мёрзнут руки. Движения причиняют боль в суставах. В запущенных случаях нарушаются функции кисти, немеют руки.
Миалгия. Болезнь вызывают физические перегрузки, переохлаждение, вирусные инфекции. Человек чувствует ноющую, иногда острую боль в мышцах, не может двигать руками в полную силу.
Отражённая боль
У человека болит плечо, но проблема в другой части тела. Отражённая боль в плече появляется из-за сердечных заболеваний, патологии печени, инфаркта миокарда, стенокардии, пневмонии, шейного радикулита и опухолей органов грудной клетки. При инфаркте у человека болит рука от плеча до локтя. Больной ощущает тяжесть и сжатие в грудной клетке, возникают головокружения.
Отзывы о лечении
Хотелось бы сказать огромное спасибо Чукаеву Александру. Уже прошло пол года после лечения, но я до сих пор постоянно думаю о том, как же хорошо, что я к нему попала! Я к нему пришла на прием уже в отчаянии. На тот момент мне было 25 лет и я сильно хромала из-за болей во внутренней части бедра уже 1,5 года. Я не могла не только заниматься каким-то активными занятиями (бег, любые подвижные игры на природе и т.п.), но и просто нормально ходить. Я посетила 5 врачей до него, включая поликлинику, 122 медсанчасть, где дошла до заведующего кафедры травматологии, и 3 платных клиники. Прошла все обследования (МРТ, УЗИ, рентген) и НИКТО не мог сказать мне, в чем дело. Все сходились во мнении: «это не сустав». Каждый писал какие-то рекомендации, но ничего конкретного не было. Мне провели курс магнитотерапии, вкололи блокаду, назначали мази, но ничего не давало даже краткосрочного эффекта. Александр сразу определил диагноз, все очень подробно объяснил и показал на снимках, ответил на все мои глупые вопросы, назначил лечение, которое постоянно контролировал, и уже через 2 месяца я смогла ходить, не хромая! Теперь по всем вопросам только к нему:)
Диагностика
Суставы плеч болят по многим причинам, поэтому поставить правильный диагноз непросто. При появлении болезненных ощущений обратитесь к опытному специалисту. Ваше подробное описание симптомов поможет врачу поставить правильный диагноз. Доктора «Мастерской Здоровья» с помощью комплексного обследования точно установят причину болей в плечах. Мы используем следующие методы диагностики:






Лечение болей в плечевых суставах
Врачи клиник «Мастерская Здоровья» в Санкт-Петербурге занимаются лечением боли в плече безоперационными методами. Консервативное лечение останавливает развитие болезни и оздоравливает организм.
Наш специалист назначит пациенту индивидуальный курс лечения с учетом причины болей, возраста, пола и особенностей организма. Лечение займет максимум полтора месяца. Пациент будет проходить процедуры 2-3 раза в неделю. Боль в плечах пройдёт после первой недели лечения. Курс лечения составляется из следующих процедур:





Курс лечения боли в плечевых суставах снимает воспаление, улучшает кровообращение в больной руке, нормализует обмен веществ и увеличивает количество внутрисуставной жидкости. Консервативные методы нормализуют питание суставов и укрепляют их.
После окончания курса наши врачи посоветуют, что делать, если болит плечо.
Как предотвратить боли в плечах
- Не спите на высокой жёсткой подушке. Лучше подложите под голову упругий валик.
- Реже носите сумку на одной стороне. Старайтесь равномерно распределять нагрузку на обе стороны.
- Следите за осанкой, не сутультесь.
- 3-5 раз в день становитесь вплотную к стене, чтобы пятки, ягодицы, лопатки и затылок касались её. Стойте так несколько минут.
- Не делайте резких движений головой.
- Одевайтесь по погоде, не переохлаждайтесь.
- По утрам делайте зарядку: повороты и вращения головой, вращения руками и кистями, наклоны туловища, приседания, прыжки, упражнения для пресса.
- Делайте комплекс для укрепления плеч: по 20 раз поднимайте плечи, по очереди пожимайте каждым плечом, вращайте плечами вперед и назад.
- Не ходите на шпильках. Оптимальная высота каблука — до 5 сантиметров.
5 этапов лечения в клиниках «Мастерская здоровья»
или позвоните нам по телефону +7 (812) 309-82-03

Консультация по телефону
Медицинский консультант расспросит о симптомах, подберет подходящего врача, расскажет про стоимость процедур и запишет на первичный приём.

Врач осмотрит и опросит вас. Если уже есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
В течение курса лечения повторные приёмы лечащего врача не ограничены и бесплатны.
Болит сустав плеча
Когда появляется боль в плечевом суставе, требуется как можно скорее показаться врачу. Проблема с правой или левой стороны часто связана с патологическими процессами, которые могут негативно повлиять на двигательную способность верхней конечности. Нередко болезненными признаками сопровождается атрофия мышц и другие суставные болезни. В этом случае пациента может дополнительно беспокоить жгучее чувство в плечевом суставе, болезненные ощущения в лопатке и невозможность завести верхнюю конечность за спину.
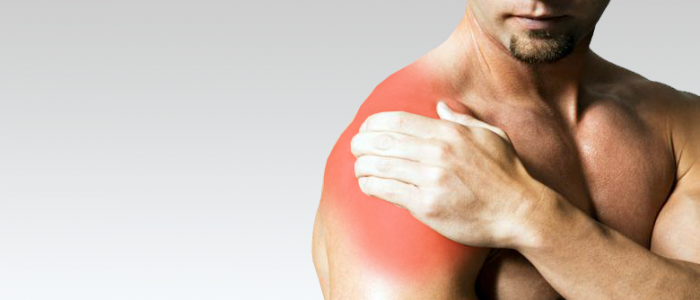
Боль, которая отдает в руку, в область плеча, часто проявляется у профессиональных спортсменов, так как они нередко травмируют плечевое подвижное сочленение.
Чем объясняется болезненный симптом: причины
Часто болит плечевой сустав при воздействии внешних и внутренних негативных факторов. Нередко повлиять на патологическое состояние способно воспаление связок, при котором наблюдается ноющая боль и скованность в поврежденной конечности. Выделяют и другие причины, провоцирующие болезненность правой или левой руки в области плечевого сустава:
Характер болевых приступов
С чем связан болевой синдром?
Сильная боль в плечевом суставе правой руки может объясняться болезнями в зоне печени либо селезенки. Нередко сильно ломит и тянет в плече по причине нарушенной функции легких и других дыхательных органов. Повлиять на неприятные признаки способны и такие негативные факторы:
 Межпозвоночная грыжа – одна из причин дискомфорта в плече.
Межпозвоночная грыжа – одна из причин дискомфорта в плече.
- межпозвоночное грыжевое выпячивание;
- воспаление сухожилий;
- артрит разного типа;
- повреждение целостности плечевой кости;
- вывих либо подвывих;
- растяжение связочного аппарата.
Вернуться к оглавлению
Почему ноет плечо?
Ноющая боль в правом плечевом суставе бывает вызвана заболеваниями разного происхождения. Подобные ощущения возможны не только среди спортсменов, но и часто диагностируются у простых людей. От таких отклонений страдают плечи, колени и иные участки тела, что негативно отражается на подвижности человека. Суставная боль ноющего характера часто проявляется при ненормированной физической нагрузке. Повлиять на нарушение способны и другие факторы:
- дегенеративные нарушения в хрящевой ткани плечевого сустава;
- шейный либо грудной остеохондроз позвоночного столба;
- воспаление нервных окончаний, при котором боль в левом плече иррадирует в кисть и другую область руки;
- травмирование;
- соматические отклонения;
- проблемы с жевательными и челюстными мышцами.
Если болевой синдром ноющего типа проявился в районе колена, плеча или другой части тела на фоне физического перенапряжения, то для нормализации состояния достаточно прекратить занятие и хорошо отдохнуть.
Неприятные чувства резкого характера
Чаще всего подобным образом болит правое плечо при невралгических нарушениях, а именно идиопатической плексопатии. До сих пор остается невыясненным происхождение такого нарушения, но нередко болезнь диагностируется при наследственной предрасположенности либо нарушениях при проведении вакцинации. Резкие приступы боли в плече часто отдают в зону предплечья и могут длиться до нескольких часов, постепенно затухая. Помимо болевого синдрома, пациента беспокоит слабость, трудности при поднятии руки вверх. Боль не позволяет людям выполнять привычные бытовые дела, в том числе затруднительно даже расчесать волосы без посторонней помощи. Влияют и другие отклонения:
- артритное воспаление;
- воспалительная реакция в плевральных лепестках;
- желчнокаменное заболевание;
- воспаление внутрисуставной капсулы;
- грыжа между позвонками.
Вернуться к оглавлению
Острые боли
При подобных проявлениях нередко отнимается левое плечо. Такая проблема чаще всего связана с травмированием плечевого сустава. При отклонении рекомендуется как можно скорее обратиться к доктору, поскольку вероятны опасные последствия. Острая и резкая боль в плече может быть следствием других патологий, среди которых:
 При стенокардии в плече возникает внезапная острая боль.
При стенокардии в плече возникает внезапная острая боль.
- воспаление сухожильного влагалища;
- разные виды артрита и артроза;
- повреждение целостности сухожилия;
- грыжа в грудном либо шейном отделе позвоночника;
- стенокардия, проявляющаяся приступами;
- нарушенная печеночная функция;
- симптомы инфаркта миокарда.
Вернуться к оглавлению
Тянущие ощущения
Если острая боль своевременно не купируется, то начинает тянуть плечо не только при отведении руки назад, но и при любом движении. Стоит как можно скорее идти к врачу, поскольку это могут быть первые признаки периартрита, сопровождающиеся воспалительным процессом в тканях, расположенных вокруг подвижного сочленения. Чаще у человека болит плечевой сустав после сна или при вдохе, при этом дополнительно наблюдается ломота в пораженной зоне и шее.
В каких случаях проявляется постоянная боль?
Неприятные ощущения беспокоят пациента ночью и днем, при этом их проблематично устранить, выпив таблетки. Патологический симптом проявляется при движении рукой, которая не поднимается до конца. Спровоцировать боль способны такие болезни и нарушения, как:
- воспаление внутрисуставной сумки;
- разрыв и другие повреждения связочного аппарата;
- симптомы артроза;
- доброкачественные и злокачественные новообразования в плече и недалеко от него;
- наследственный фактор с аномалиями развития плечевого сустава;
- нарушенная работа внутренних органов;
- плечелопаточный периартроз.
Вернуться к оглавлению
Болезненность тупого типа
Подобная боль в плечевом суставе, как правило, проявляется после ночного сна либо во время него. В таком случае человек неспособен нормально выспаться, и нарушается его обычный образ жизни. Болевой синдром тупого характера бывает спровоцирован легочными болезными и нарушениями в дыхательных путях. Вследствие отклонения возникают боли при вдыхании воздуха. Влияют на недуг и другие причины:
 При инфаркте миокарда больной испытывает тупую боль.
При инфаркте миокарда больной испытывает тупую боль.
- тендинит;
- периартрит;
- зажим грыжевого выпячивания;
- признаки инфаркта.
Вернуться к оглавлению
Колкие боли
Болевой приступ колющего типа может беспокоить при недостаточно активном образе жизни.
Подобная болезненность сзади или спереди плеча, может сигнализировать о развитии серьезной аномалии, которая требует срочного лечения. Часто болит сустав по таким причинам:
- проблемы с позвоночным столбом, приводящие к нарушенной осанке;
- чрезмерные физические нагрузки;
- деформация, связанная с возрастными изменениями;
- инфекционные болезни, провоцирующие воспалительную реакцию.
Вернуться к оглавлению
Чувство жжения
Боль такого характера вызвана патологическими состояниями позвоночника. Пациент испытывает неприятные симптомы при поднятии поврежденной конечности или физической активности. Снять жгучий болевой синдром удается лишь посредством фиксации руки в определенном положении. Отклонение сопровождается и другими признаками:
- чувство «мурашек» в плече и кисти;
- пониженная мышечная сила;
- сниженная чувствительность;
- атрофические процессы в мускулатуре.
Вернуться к оглавлению
Из-за чего стреляет в плече?
Часто болит плечевой сустав при невралгии, сопровождающейся поражением нервных корешков. Подобные признаки могут указывать на развитие таких недугов, как:
- радикулалгия;
- невралгическое нарушение;
- миалгия;
- нарушенная чувствительность.
Вернуться к оглавлению
Как поставить диагноз?
Убрать боль в зоне плечевого сустава можно лишь после выяснения причины ее появления. При подобном состоянии рекомендуется скорейшая консультация у ортопеда, невролога, травматолога, ревматолога. Определить источник болей помогают такие диагностические манипуляции:
- рентгенография плечевого сустава;
- обследование посредством ультразвуковых волн;
- КТ и МРТ;
- электромиографическая диагностика;
- кардиограмма.
Вернуться к оглавлению
Лечение: основные методы
После консультации и обследования врач скажет, что делать и как лечить боли в области плечевого сустава. Эффективное симптоматическое лечение проводится при помощи медикаментозных препаратов, представленных в таблице:
Читать еще: Плечо вылетает из сустава что делать
Можно ли предупредить?
Избежать болей в плечевом суставе возможно, проводя регулярно профилактику. Она включает ежедневное выполнение легкой гимнастики, которая разрабатывает подвижные сочленения. Стоит одеваться по погоде, не допуская промерзания плеча. Рекомендуется спать на специальной подушке, которая снижает вероятность возникновения болей.
Возникновение боли в плечевом суставе правой руки: причины, способы лечения
Суставы играют важную роль в опорно-двигательной системе человека, принимая самое активное участие при выполнении любых движений. Поэтому максимальная нагрузка приходится именно на сочленения верхних конечностей человека, преимущественно правой руки. Но не только перегрузка является причиной болей, они могут возникать на фоне воспалительных процессов, после травмирования, неудачного движения, длительного статического напряжения и по многим другим причинам.
Болезненность может беспокоить также и с левой стороны. Но у большинства населения ведущей рукой является правая, соответственно, и проблемы чаще возникают именно с этой стороны.

Что может спровоцировать появление болезненных ощущений?
Боль в плечевом суставе проявляется не только при различных патологических процессах в организме, но и на фоне полного здоровья при нагрузках, в которых задействована основная рука.
Люди, не занимающиеся спортом, которые ведут малоактивный образ жизни, при столкновении с нагрузками на руку (ремонты, в дачный сезон — сбор урожая с деревьев и прочее) обнаруживают, что после физической работы у них появляется дискомфорт, болевые ощущения различной степени выраженности в области плечевого сустава правой руки. Незначительная нагрузка, к примеру, при игре в теннис, также может вызывать боли и усталость в плечевом поясе, которые требуют лечения с применением специальных средств.
Но также бывают ситуации, при которых боль вызвана серьезным заболеванием или травмой. В данном случае требуется обязательный осмотр квалифицированного специалиста для назначения необходимых диагностических мероприятий и корректного лечения.
Воспалительные заболевания плечевого сустава
Основные причины, вызывающие боль:
- Тендинит — воспалительно-дистрофическое поражение сухожильно-связочных тканей сустава. Боли провоцируются значительными нагрузками на плечевой пояс динамического или статического характера. Причиной болевого синдрома является утрата эластичности и снижение амортизационной функции связок и сухожилий плеча.
- Артрит — боли имеют ноющий характер; заболевание развивается вследствие воспалительного процесса при проникновении инфекции внутрь суставной полости, Сопутствующими симптомами являются отечность и гиперемия околосуставных тканей, человек не в состоянии совершать движения рукой в полном объеме.
- Плечелопаточный периартрит — это воспалительное заболевание, которое включает поражение плечевого сустава с захватом околосуставных тканей. Причиной развития патологии могут стать чрезмерные нагрузки на плечевой пояс, различные травмы плеча. Появляется боль в области плечевого сустава при поднятии руки вверх, отведении в сторону, заведении за спину, болевые ощущения усиливаются при движениях. Характер боли зависит от запущенности процесса, это могут быть незначительные болезненные ощущения при утомлении либо нестерпимая боль при минимальных нагрузках и в покое.
- Бурсит — проникновение инфекции в суставную капсулу, в результате начинается развитие воспалительного процесса, зачастую бурсит формируется на фоне тенденита; в данном случае не только возникает постоянная сильная боль в плече, но и развивается отечность и гиперемия в области плечевого сустава.
- Капсулит — характеризуется диффузным поражением капсулы и синовиальной оболочки сустава; это вызывает сильные, нестерпимые боли в плечевом суставе. Правую руку нельзя завести за спину, трудно поднять выше горизонтального уровня.
Другие причины возникновения боли в правом плече
- Оперативное вмешательство по поводу онкологических заболеваний молочной железы также часто приводит к жалобам на боли в области плечевого сустава, ограничения движения в плече. Это объясняется повреждением нервов плечевого сплетения при операции или нарушением кровоснабжения области верхней конечности.
- Грыжи шейного отдела позвоночника провоцирует боли ноющего или стреляющего характера в области шеи с иррадиацией в руку. Они сопровождаются головной болью и головокружением; при прогрессировании заболевания симптоматика усиливается, возможно развитие мышечной слабости в руке, атрофия мышц.
- При стенокардии и после перенесенного инфаркта миокарда сердечная мышца не получает достаточного количества кислорода. Возникают боли в области сердца с иррадиацией, чаще в левую руку; болезненность ощущается преимущественно во время различных движений, включая и простую ходьбу.
- Саркома плечевого сустава характеризуется сильными постоянными болями, резистентными к анальгетикам. Дисфункции печени также способствуют болям в области правой руки.
- При воспалительных процессах желчного пузыря неприятные ощущения возникают в районе правой лопатки и верхней части руки, Дополнительной симптоматикой является повышение температуры тела, чувство горечи в полости рта и тошнота; при обострении и хроническом течении холецистита клинические проявления схожи.
- Воспаление легких (в основном при верхнедолевой пневмонии) — дискомфорт и болезненность возникают в надплечье и области плечевого сустава со стороны пораженного легкого, сопутствует повышение температурных показателей, кашель, ощущение нехватки воздуха, слабость, выраженное похудание. При ревматических болях беспокоят не только плечевые суставы, но и сочленения другой локализации.
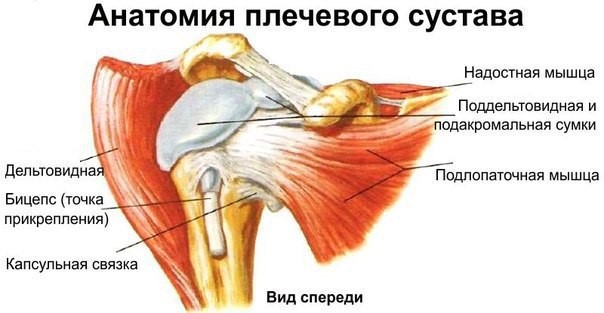
Диагностические мероприятия
При появлении болей в плечевых суставах следует обратиться к специалисту, который после обследования и выяснения причины подберет грамотное лечение. Для начала следует проконсультироваться с участковым терапевтом для прохождения диагностических мероприятий, после которых возможно исключить либо подтвердить опасные заболевания: холецистит, инфаркт миокарда, воспаление легких, стенокардию и прочие.
При наличии заболеваний внутренних органов терапевт дает направление к соответствующему специалисту либо на госпитализацию.
При отсутствии внутренних заболеваний пациента направляют для обследования к ортопеду — травматологу, который после осмотра и проведения двигательных исследований с подъемом и отведением больной руки назначит диагностику:
- рентгенография пораженного сустава, а также шейной и грудной области позвоночного столба: позволит выявить возможные переломы и вывихи;
- ультразвуковое исследование плечевого пояса: для выявления возможного воспалительного процесса, разрывов или растяжек связок и сухожилий;
- КТ плечевого пояса и позвоночного столба: в крайних случаях, при неинформативности других методов обследования.
Если в результате диагностических мероприятий отсутствует патология, пациента направляют на консультацию к специалисту — невропатологу, который после осмотра направит на УЗИ с допплерографией сосудов шеи, головы и плечевого пояса.
Способы лечения
Как лечить боль в руке определяет специалист после установления основной причины, спровоцировавшей дискомфорт в плечевом суставе.
Чтобы снять болевые ощущения и снизить воспалительный процесс используют следующие лекарственные мази и гели: диклофенак, ибуфен, вольтарен. Мазь наносят исключительно на пораженный участок тела, при условии, что болезненные ощущения проявляются в период двигательной активности.
Помимо местного обезболивания, рекомендуется принять также ибупрофен либо диклофенак, которые обладают обезболивающим и противовоспалительным эффектом.
До начала лечения и обращения к специалисту, если боль в плечевом суставе возникает при поднятии руки, рекомендуется обездвижить конечность: больную руку следует согнуть и прижать к туловищу.
После травмирования во время спортивных тренировок либо после чрезмерной нагрузки следует также обездвижить руку и принять обезболивающее лекарство. Снять отечность и боль помогут компрессы изо льда, которые используются только в первые 24 часа после травмирования, каждые 3 часа в течение 15 минут. На второй день к травмированному участку прикладывают сухое тепло в виде грелки (можно использовать синюю лампу) до трех раз в день, не более 20 минут.
Категорически запрещается самостоятельно применять рецепты народной медицины, выполнять гимнастические упражнения и массаж без предварительной консультации лечащего специалиста. Самолечение способно ухудшить состояние человека и вызвать осложнения.
Полное устранение болей в суставе плеча правой руки можно добиться только при своевременном обращении в медицинское учреждение для обследования и выяснения основной причины.
{SOURCE}
Оценка статьи:
 Загрузка…
Сохранить себе в: Жгучая боль в плечевом суставе
Ссылка на основную публикацию
Загрузка…
Сохранить себе в: Жгучая боль в плечевом суставе
Ссылка на основную публикацию 
 wpDiscuzAdblock
wpDiscuzAdblockdetector
Болит рука в плечевом суставе при поднятии руки
Боль в плечевом суставе при поднятии руки: причины и лечение
Боль в плече при поднятии руки может настигнуть внезапно, а может доставлять дискомфорт продолжительное время. Некоторые замечают, что движения способствуют усилению болевого синдрома. Часто на приеме у врача пациенты отмечают боль после поднятия руки вверх.
Боль в плечевом суставе при поднятии руки
Плечевая кость в верхней части имеет шарообразную форму, а соединенная с плечевой костью суставная впадина лопатки похожа на небольшую «ямку». Роль впадины заключается в смягчении уровня трения кости плеча при движении. Также впадиной обеспечивается защита при резких движениях руки.
Суставная капсула плеча соединена с костной основой лопатки. Нервные окончания связывают плечевой сустав и лопатку. Вследствии этого, при неосторожных движениях может появиться боль. В целом, нервных окончаний в плечевом суставе почти нет, а соединен он с остальными органами конечности только мышцами. Из-за такого строения распространены вывихи и повреждения руки.
Причины
Возможными причинами дискомфорта являются:
- Травмы. Вывихи и растяжение мышц – самая распространенная причина появления неприятного синдрома. Патология может развиться из-за неудачного падения или удара.
остеохондроз. Тянущая боль в плече, переходящая в область шеи и руки скорее всего свидетельствует о наличии остеохондроза. - Перенапряжение мышц. Каждый день человек выполняет многие действия, к которым плечевой сустав привыкает. Изменение таких действий провоцирует воспаление манжетки плеча.
- Артроз сустава плеча. Относится заболевание к хроническим недугам, сопровождающееся сильной болью при попытке поднять руку. Подобное состояние характеризуется снижением эластичности хряща, со временем пациент начинает испытывать постоянную боль.
- Отложение солей. После 40 лет происходит излишнее накопление кальция в суставах. Как результат, появляется хруст и боль в плече при поднятии руки.
- Воспаление сухожилий. Недуг развивается при сильном переохлаждении или перенапряжении мышц плеча. Сухожилия с уплотненной структурой трутся о кости, что характеризуется болью в плече при поднятии руки.
Симптомы
Разные заболевания имеют схожие симптомы, но характер боли имеет отличительные особенности. Благодаря ощущениям вполне возможно оценить степень развития недуга:
- Сильная боль. Именно такие ощущения испытывает пациент при воспалительном процессе связок, травме плеча и защемлении нерва.
- Острая. Поднятие тяжестей может спровоцировать повреждение плечевого сустава, доказательством чего и является острая боль.
- Ноющая. Такой характер боли свидетельствует скорее не о повреждениях сустава, а о патологических изменениях внутри организма. Скорее всего у пациента диагностируют инфаркт миокарда, ишемическую болезнь сердца и др.
- Резкая. Возникает из-за наличия инфекционных процессов в плечевом суставе.
- Постоянная. Ушиб или серьезное повреждение кости сопровождается постоянной болью.
- Тупая. Подобный болевой синдром свойственен для тендинита.
- Пульсирующая. Является следствием перенапряжения мышц.
Диагностика
Точный диагноз можно получить, используя методы диагностики:
- Рентгенологическая диагностика. Методика помогает определить, в каком состоянии находятся хрящевые ткани, есть ли ушибы и иные повреждения.
- МРТ. Метод дает точную картину состояния сустава и близлежащих тканей.
- Компьютерная томография. Исследование показывает характер патологического процесса, который может быть дистрофическим, дегенеративным или воспалительным.
Собрав нужную информации по результатам обследования, специалисту несложно определиться с диагнозом и назначить лечение.
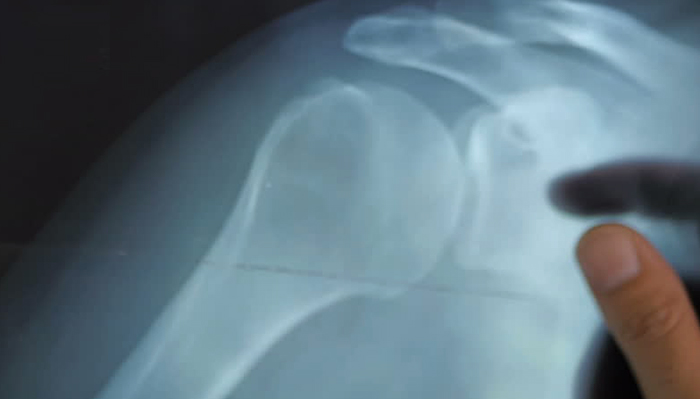
Лечение и что делать
Первая помощь
Как только острая боль дала о себе знать, стоит заняться купированием данного симптома для предотвращения возможного повреждения сустава плеча:
- Ограничьте любые движения руки.
- Приложите холод на 20 мин, повторите через 2 часа.
- Расслабьте мышцы, используйте специальные упражнения или займитесь йогой.
Оказав первую помощь, обязательно посетите врача для уточнения диагноза.
Лекарственные препараты
Купировать боль в плече при поднятии руки можно, используя мази и таблетки (Диклофенак, Ибупрофен).
При воспалительном процессе назначаются кортикостероиды, также часто применяемыми препаратами являются нестероидные противовоспалительные. В первом случае препараты используются при тяжелом течении заболевания и курс их приема непродолжительный. Вторые же используются для лечения до трех месяцев. Прием и тех и других способствует снижению болевого синдрома во время поднятия руки.
Когда прием таблеток и использование мазей не дают желаемого эффекта, назначают инъекции в область поражения сустава. Актуально такое решение в особенности при тендините и бурсите.
Физиотерапия и оперативное вмешательство
Практически всегда при наличии симптома боли при попытке поднять руку пациента отправляют на физиотерапевтические процедуры. Грязевые ванны, ультрафиолетовое излучение, упражнения дают хороший результат и снимают дискомфортные ощущения. Особое место в таком лечении отводится массажу и иглоукалыванию. Методики эти хорошо расслабляют мышцы и под воздействием на нужные точки, способствуют скорейшему выздоровлению пациента.

Все же, не исключены ситуации, когда единственным способом помочь пациенту избавиться от недуга является использование скальпеля. Обычно это необходимо при сшивании связок, для замены сустава на имплант и иных манипуляций. Реабилитация после операции довольно длительна, поэтому не допускайте столь запущенной ситуации.
Профилактика
Есть нехитрые рекомендации для поддержания суставов:
- Пользуйтесь жестким матрасам и такой же подушкой.
- Распределяйте нагрузку равномерно на обе руки.
- Держите спину всегда ровно.
По утрам делайте гимнастику, не переохлаждайте и не допускайте перегрева организма.
Важно помнить, если боль не проходит больше недели, стоит незамедлительно посетить специалиста. Заниматься самолечением попросту опасно, поскольку усиливающаяся боль может привести к неприятным последствиям.
Когда болит плечо при поднятии руки вверх: лечение патологии
Если болит плечо при поднятии руки вверх – лечение требуется незамедлительно. Плечо считается одной из самых сложных частей опорно-двигательного аппарата человека. Плечевой сустав способен выдерживать интенсивные физические нагрузки и другое негативное воздействие, но до определённого момента.

Провоцирующие факторы вызывают выраженную боль в плечах. Данный симптом возникает под воздействием травм различной интенсивности, переохлаждения или воспалительного процесса. Неправильные движения способны спровоцировать развитие серьёзных осложнений.
Почему появляется боль
Боль в плече при поднятии руки не возникает просто так, этот процесс развивается под воздействием определённых факторов. К их числу относят:
- травму;
- ревматические заболевания;
- тендинит;
- бурсит;
- периартрит.
Сильная боль в плечевом суставе может являться следствием травмы. Данная проблема возникает при выполнении тяжёлой физической работы. Повлиять на этот процесс способна и монотонная профессиональная деятельность. Ревматические заболевания также вызывают боль в плечевом суставе при поднятии руки. Наиболее распространёнными патологическими процессами являются подагра, остеоартроз, артрит и болезнь Лайма.
Резкая боль в левом плечевом суставе возникает при вывихе, подвывихе и разрыве связок. На подобные травмы часто жалуются непрофессиональные спортсмены. Повреждение плеча является следствием неправильного выполнения упражнений.

Тендинит сопровождается выраженным воспалительным процессом. Он развивается в сухожилиях плечевого пояса. При хроническом течении патологии наблюдается не только боль в правом плече или в левом, но и разрушение сухожильных волокон. Причиной острого воспалительного процесса является чрезмерная двигательная активность. На развитие болезни указывает частый хруст в суставе, нередко этот симптом сопровождается болью.
Бурсит – это воспалительный процесс синовиальной полости. Для него характерно накопление жидкости, в результате чего сустав начинает болеть. Спровоцировать заболевание способы механические раздражения, солевые отложения на поверхности сочленения и раны.
Периартрит считается комплексной патологией, для неё характерно поражение всего плечевого аппарата. Ощущается боль в плече при поднятии руки. По мере прогрессирования патологического процесса двигательная активность нарушается. Спровоцировать неприятный симптом способны и другие заболевания. К их числу относят миозит и грыжу.
Боли в правом плечевом суставе могут являться следствием нарушения осанки и даже онкологических заболеваний. Нередко болевой синдром указывает на поражение печени и болезни сердечно-сосудистой системы.
Лечебное воздействие
Если болит рука, лечебное воздействие необходимо начинать сразу же. Болевой синдром – это неспецифический симптом. Он является следствием многих заболеваний. Симптом появляется, когда поднимаешь руку, опускаешь её или выполняешь определенные усилия. Перед назначением оптимальной терапии врач проводит ряд лабораторных и инструментальных исследований.
Стандартная терапия представлена медикаментозным воздействием, в его основе лежит целый комплекс препаратов.
- Обезболивающие средства.
- Нестероидные противовоспалительные препараты.
- Гормональные препараты.
- Восстановительные средства.
Если беспокоит резкая боль, необходимо использовать обезболивающие средства. Их действие направлено на купирование болевого синдрома. Некоторые средства оказывают и противовоспалительное действие. Наиболее востребованными лекарствами являются «Тайленол», «Метадон» и «Трамадол».
Если причина боли обусловлена интенсивным воспалительным процессом, уместно применять противовоспалительные нестероидные медикаменты. Специалисты отдают предпочтение «Диклофенаку», «Ибупрофену» и «Индометацину». Они оказывают положительное воздействие и купируют болевой синдром. Для повышения эффективности используемой терапии применяются не только средства системного, но и местного действия. С этой целью используются мази, в частности, «Вольтарен».
Лечить патологический процесс необходимо с помощью гормональных препаратов. Они оказывают общее воздействие на поражённый участок и способствуют устранению неприятных симптомов. Наиболее востребованными медикаментами являются «Преднизолон» и «Метипред».
Если болит плечевой сустав при поднятии руки, уместно использовать восстановительные препараты. Они всегда применяются в комплексе с другими средствами. Их действие направлено на восстановление пораженного участка, в том числе кровообращения и обменных процессов.

Почему болит плечо и как справляться с патологией, решает врач. Всё зависит от причины развития болевого синдрома. В любом случае используется комплексная терапия. Она может дополняться физиотерапевтическими процедурами, гимнастикой и народными методиками.
Дополнительные методики
Если болезненность левой руки либо правой вызвана обыкновенным растяжением, облегчить интенсивность симптома помогут некоторые мероприятия.
| Мероприятия | Что делать и чем помочь |
| Помощь при интенсивной боли. | Принять обезболивающий препарат («Парацетамол» либо «Ибупрофен»). |
| Минимизация двигательной активности больной конечности. | Если больно поднимать руку, необходимо исключить это движение, а к поражённому участку на короткое время приложить лёд. |
| Лёгкий массаж. | Больное место рекомендуется массировать. |
| Условия для сна. | Спать исключительно на жёсткой поверхности (она должна быть удобной). |
| По мере облегчения состояния. | Прибегнуть к помощи лечебной физкультуры. |

Упражнения необходимо выполнять медленно и размеренно. Если делать их больно, значит, сустав не восстановился полностью. Если появляется боль при отведении руки в сторону, необходимо избегать излишней двигательной активности.
При вовлечении в патологический процесс шеи хорошо использовать специальный поддерживающий корсет.
О народных средствах
Боль в конечности при отведении назад купируется посредством народных методик. Нетрадиционная медицина занимает «почётное» место в вопросе устранения воспалительных заболеваний опорно-двигательного аппарата: она выступает лишь в качестве вспомогательной методики. Применять народные средства необходимо под контролем специалиста. Это своеобразное дополнение к медикаментозной терапии, которое усиливает эффективность её воздействия.
Старинные способы лечения оказывают положительное действие на поражённый участок. Для купирования болевого синдрома подойдут компрессы и лечебные ванночки на основе лекарственных трав. Выраженным действием характеризуется ромашка, календула, чистотел и лопух. Они устраняют воспалительный процесс и ускоряют процесс заживления.
Лечение народными средствами уместно при интенсивном болевом синдроме. Для купирования боли можно растопить свиное масло с болотным сабельником и нанести в виде компресса на поражённый участок. Неплохим действием обладает смесь из жидкого мёда, оливкового масла и сухой горчицы.
При использовании компрессов и народных мазей необходимо проявлять осторожность. Если их больно наносить, возможно, причина кроется не в простом ушибе, а серьёзном воспалительном процессе. В этом случае необходимо срочно обратиться в больницу!
Как избавиться от боли в плечевом суставе при поднятии руки в сторону

Плечевой сустав представляет собой настолько сложно устроенную костно-мышечную систему, что нарушение в любом звене приводит к появлению болевых ощущений.
Пациенты травматолога часто жалуются на боль в плече при различных движениях рукой, особенно досаждающую при поднятии руки вверх.
Точное и правильное установление причины возможно только при полном обследовании плечевого сустава при помощи инструментальных методов.
Механизм возникновения боли

Но почти всегда после нескольких лет работы на износ, плечо начинает болеть.
Боль – первый сигнал организма, говорящий о том, что пора пощадить сустав.
Любая дисфункция связок, мышц, позвонков или межпозвоночных дисков обязательно сопровождается болевыми ощущениями. Это происходит по причине, локализующихся в области плеча, большого количества нервных окончаний и уязвимости самого сустава.
Основные причины
Неправильная осанка

Постепенно межпозвоночные диски, получающие недостаточное питание, уплощаются, теряя свою упругость.
Позвонки оказываются расположены слишком близко друг к другу, ущемляя нервные корешки, ведущие к области плеча. Каждое движение рукой при этом сопровождается резкой, острой болью.

Рекомендации по исправлению осанки с помощью специальных упражнений и ношения корсета находятся здесь.
Инструкция по использованию магнитных корректоров осанки, обзор производителей и отзывы владельцев.
Травма вращающей манжеты плеча
Исключительную подвижность плечевому суставу обеспечивают сухожилия, которые образуют своеобразную манжету и охватывают головку сустава. Сухожилия связаны с окружающими мышцами, которые и приводят в движение плечо.
При надрыве или полном разрыве одного из сухожилий, нарушается амплитуда движений, появляется боль.
Болевые ощущения усиливаются при отведении руки, ночью или при попытке поднять руку вверх. При неполном разрыве объем движений страдает не сильно, а вот если наблюдается полный разрыв, то человек страдает от невозможности совершать привычные действия.
«Замерзшее плечо» или синдромом плечелопаточного периартрита

На самом деле, постепенно и неуклонное ограничение объема движений рукой, может иметь различные причины.
Фактически, «замороженное плечо» – это не самостоятельное заболевание, а следствие отказа от своевременного лечения плечевого сустава.
Кстати, сустав может быть совершенно здоровым, но при корешковом синдроме или разрыве связок, пациент испытывает настолько сильную боль при движении рукой, что избегает этого. Постепенно, без движения, суставная капсула сморщивается, наблюдается атрофия окружающих его мышц. Это приводит к формированию нейрогенных контрактур и длительному восстановительному периоду.
Тендинит

Кальцинаты образуются по причине стойкой гипоксии тканей. Это значит, что ограничение подвижности сустава или сосудистые патологии могут привести к образованию кальцинатов.
В воспаленной области наблюдается сильный отек, который провоцирует спазм окружающих тканей и умеренный болевой синдром.
Бурсит
Воспаление синовиальной сумки плечевого сустава почти всегда начинается после сильного перенапряжения или проникновения внутрь бактерий.
Это возможно при травме сустава или проникновении инфекции с током крови. При этом появляется сильное напряжение окружающих мышц и, связанное с этим, набухание соединительной ткани, приводящее к боли, онемению, слабости.
Разрыв сухожилий или мышц

Если травма затронула мелкое сухожилие или небольшую мышцу, то боль будет ощущаться при движениях рукой, но объем движений может сохраняться.
Со временем, когда острый посттравматический период закончится, функцию пострадавшего сухожилия или мышцы возьмут на себя другие. Но если травма затронула крупное сухожилие или мышцу, то движения рукой невозможны, а больному рекомендуется хирургическое вмешательство.
Нарушение акромиально-ключичного сустава
Акромиально-ключичный сустав является наиболее уязвимым в плечелопаточном сочленении. Именно он повреждается чаще всего при падении, при этом возникают вывихи или переломы, нарушающие привычный объем движений рукой и сопровождающиеся острой болью.
Усиленные физические нагрузки
Перенапряжение плечевого пояса вследствие спортивных занятий или тяжелого труда, приводит к отеку мышечной ткани. Это провоцирует сдавливание нервных волокон и появление боли. Постоянные перегрузки приводят к обеднению питания плечевого сустава и дегенеративным изменениям.
Нестабильность сустава

При этом наблюдаются периодические выпадения головки сустава из суставной впадины, сопровождающиеся незначительной болью.
Многие больные отмечают онемение руки или ощущение мурашек, эти симптомы происходят по причине сдавливания нервных волокон.
Артрит и артроз
Воспаление сустава или разрушение суставных поверхностей по причине артроза, при любом движении рукой приводит к появлению боли в плече.
При артрите воспалительный процесс приводит к сильному отеку, сопровождающемуся болью и спазмами.
Артроз в прогрессирующей стадии приводит к истончению хрящевой ткани и сильной боли во время трения суставных поверхностей.
Отложение солей

При подагре кристаллы мочевой кислоты имеют очень острые края, которые механически ранят нежную полость сустава, провоцируя сильное воспаление и острую боль.
Отложение солей, имеющее возрастные причины, менее болезненно и начинается не остро, а постепенно, но в результате объем движений в плече сильно ограничивается.
Болит плечо при поднятии руки – что делать?
Больной, ощущающий боль в плече при поднятии руки, обязательно должен обратиться к травматологу или вертебрологу, особенно если этот симптом проявился после травмы или падения.
Острое состояние: перелом или вывих, разрыв сухожилия или мышцы, всегда сопровождается острой болью, поэтому можно предпринять следующие меры:
Обеспечить покой плечевому суставу
Это возможно сделать, просто зафиксировав плечо, привязав руку к телу. Это поможет избежать случайных, привычных движений рукой и ослабит боль.
Приложить холодный компресс
Холод снижает вероятность образования большого отека поврежденных тканей и помогает снизить интенсивность внутреннего кровотечения. Кровь, сочащаяся из травмированных сосудов и капилляров, может образовывать большие гематомы, сдавливая окружающие ткани.
Расслабление мышц
Спазмы мышц всегда усиливают боль, так как спазмируются нервные окончания и волокна. Расслабление мышц достигается приданием руке определенного положения. Для этого используют отводящую шину или иное приспособление, позволяющее максимально расслабить мышцы плеча.
Возможный характер боли
Боль при поднятии руки вверх может быть как ноющей, так и острой: ее характер зависит от причины болевых ощущений.
- Острая боль характерна для травм, сопровождающихся разрывом тканей или смещением суставных поверхностей. Резкая, простреливающая боль может наблюдаться при ущемлении нервных корешков, при подагрическом артрите или артрозе.
- Ноющая, постоянная боль в плече чаще всего является симптомом воспалительного заболевания сустава, либо прогрессирующего отложения соль или артроза.
Когда стоит обратиться к врачу

Начало серьезного заболевания, которое может привести к операции или инвалидности, не всегда сопровождается яркими симптомами.
Незначительный хруст в плече, слабая боль при физических упражнениях или привычной работе – это повод пройти обследование. Особенно важно посетить врача после падения или иной травмы, которая сопровождается острой болью.
Какие препараты использовать?
Лечение всегда должен назначать врач, но при острой боли можно снять ее интенсивность обезболивающими таблетками или уколами. «Баралгин», «Темпалгин», «Спазмалгон» нельзя использовать постоянно, так как боль – это сигнал о повреждении тканей, и если лекарствами снизить интенсивность болевых ощущений, то есть риск еще больше повредить сустав.
Нестероидные противовоспалительные средства: «Диклофенак», «Нурофен», «Ибупрофен», «Нимесулид» помогают снять воспаление и боль, вызванные артритом или остеохондрозом. Эти препараты назначают при многих суставных проблемах, но они не помогут при подагрическом артрите или травмах.
Диагностика
Для постановки диагноза, врач назначает обязательное обследование плечевой области. Это может быть рентгеновский снимок, исследование на аппарате магнитно-резонансной томографии или компьютерной томографии.
Эти исследования позволяют всесторонне изучить сустав и мягкие ткани, обнаружить дефекты и разрывы мягких тканей, наличие кальцинатов внутри сустава, истончение хрящевой ткани.
Лечение

Хирургическое вмешательство чаще всего рекомендуется при разрыве связок или мышц, при переломах или иных травмах.
Консервативное лечение включает в себя не только лекарственную терапию, но и обязательный восстановительный период. Больной должен ежедневно выполнять щадящие упражнения лечебной физкультуры, позволяющие избежать появления синдрома «замороженного плеча» и контрактур.
Физиотерапия, остеопатические техники, массаж, местные растирания и компрессы – все это помогает преодолеть любое заболевание плечевого сустава.
Видео
Профилактика
Травмы плеча, ведущие к разрыву связок или перелому ключицы, предотвратить почти невозможно при случайном стечении обстоятельств. Но спортсмен или экстремал могут защитить плечевой сустав, используя специальную защитную экипировку во время занятий. Стоит избегать излишней нагрузки, которая приводит к изнашиванию суставной ткани и началу дегенеративных изменений. Боль, даже самая маленькая и слабо выраженная, должна стать сигналом тревоги, поводом сходить к врачу.
Болит плечо при поднятии руки
 Боль в плечевом суставе – один из самых частых поводов обращения больных к травматологам и ортопедам, но если у вас болит плечо при поднятии руки, причина проблемы может быть совсем в другом.
Боль в плечевом суставе – один из самых частых поводов обращения больных к травматологам и ортопедам, но если у вас болит плечо при поднятии руки, причина проблемы может быть совсем в другом.
Болит плечо при поднятии руки – в чем причина патологии?
Если у вас болит плечо при поднятии руки, круговых движений руками, ношении тяжестей или выполнении определенных движений, причинами возникновения таких болей может быть множество патологий. Чаще всего плечевой сустав страдает из-за травм, перенапряжения или воспалительных заболеваний. Самостоятельно пытаться поставить себе диагноз и назначить лечение достаточно трудно, так как многие болезни похожи по своим проявлениям, но и имеют разную природу происхождения и требуют разного лечения, поэтому без обращения к опытному специалисту в таких случаях не обойтись.
Самые распространенные причины боли в плече при поднятии руки
1. Травмы – самая частая причина появления боли в плечевом суставе – это вывихи и растяжение мышц. Они могут возникнуть при неудачном падении, ударе плечом или резком движении рукой. Для таких повреждений характерна острая боль, возникающая сразу после травмы или через несколько часов после нее, отек и покраснение плечевого сустава и усиление боли в поднятии руки или ее отведении в сторону.
2. Перенапряжение мышц – плечевой сустав напоминает собой механизм, с определенным запасом прочности. Ежедневно мы выполняем определенные движения, к которым привыкает плечевой «механизм», а его перенапряжение или совершение не типичных движений (например, покраска потолка или игра в боулинг), может вызвать воспаление вращающейся манжетки плеча, сопровождающееся острой болью и невозможностью поднять руку или завести ее за спину. Такие боли возникают на следующий день после тяжелой работы или активной игры и чаще всего проходят самостоятельно через 1-2 дня.
3. Остеохондроз – боль в шее и плече, распространяющаяся на всю руку и усиливающаяся при попытках поднять руку вверх или пошевелить шеей, указывает на шейный или грудной остеохондроз. При этом заболевании возможно смещение межпозвоночных дисков, которые «зажимают» корешки плечевого нерва, вызывая у больного сильную, постоянную боль.
4. Артроз плечевого сустава – хроническое постепенно развивающееся заболевание, при котором болевые ощущения появляются при попытках поднять руку или отвести ее в сторону. Больной старается избегать активных движений и постепенно возникает ограничение их объема. Суставные хрящи теряют свою эластичность, движения руки становятся все более ограниченными, а боль возникает даже в покое.
5. Воспаление сухожилий – тендиниты мышц, окружающих плечевой сустав, могут возникнуть из-за чрезмерной нагрузки, перенапряжении мышц или переохлаждении – «просквозило», утолщенные сухожилия при движениях трутся о кости, вызывая болевые ощущения. Характерна четкая локализация болезненности при движении, а боль ощущается постоянно, тупая не слишком интенсивная, но усиливающаяся при пальпации пораженной мышцы.
6. Отложение солей – накопление в организме солей кальция и «обезъизвестление» связок сустава возникает преимущественно у людей от 40 лет и старше и вызывает неприятные ощущения, «поскрипывание» и появление болевых ощущений при определенных движениях, чаще всего – при попытках поднять руку вверх.
7. «Отраженные» боли – боли в плечевом суставе при поднятии руки могут возникать из-за патологии других органов, например, инфаркте миокарда, стенокардии, заболеваниях печени, желчного пузыря, пневмонии или опухолях средостения. Во всех вышеперечисленных случаях, боль в плече сопровождается другими клиническими симптомами – боль и давлением в сердце, болевыми ощущениями в правой части живота, общим ухудшением состояния больного или кашлем.
Болит плечо при поднятии руки – что делать
Справиться с сильной болью в плече самостоятельно не получится, но можно постараться облегчить состояние больного до обращения за медицинской помощью.
1. Обеспечить покой плечевому суставу – если причина боли в травме или перенапряжении мышц, полный покой или минимализация движений помогут уменьшить боль и снять напряжение. При сильных болях рекомендуется наложить тугую повязку, чтобы предотвратить любые движения рукой, зафиксировав ее относительно тела;
2. Приложить холодный компресс – если боль возникла из-за травмы или перенапряжения, можно избавиться от нее с помощью холодного компресса – достаточно приложить к плечевому суставу грелку со льдом или мокрое полотенце;
3. Расслабление мышц – избавиться от излишнего напряжения при остеохондрозе или других заболеваниях, провоцирующих боли в плече, можно с помощью расслабления мышц. Для этого подойдут специальные упражнения, йога, медитации или массаж. Также рекомендуется сон на жесткой поверхности и удобное положение руки во сне.
Другие способы справиться с болью в плече при поднятии руки подсказать сможет только врач, после определения проблем пациента и постановки диагноза.
{SOURCE}


 Вправляют нос после перелома только по рекомендации хирурга. Операция специфична, применяется только при обстоятельствах. Это обусловлено расположением органа и хрупкостью хрящей.
Вправляют нос после перелома только по рекомендации хирурга. Операция специфична, применяется только при обстоятельствах. Это обусловлено расположением органа и хрупкостью хрящей. В ситуациях, когда случился перелом, хирург назначает процедуру вправления сломанных костей – репозицию.
В ситуациях, когда случился перелом, хирург назначает процедуру вправления сломанных костей – репозицию.





 После репозиции в течение 30 дней необходимо соблюдать покой, исключить повышенные физические нагрузки. Также не рекомендуется ношение очков, походы в бани и сауны. В случае затруднённости дыхания через нос используются сосудосуживающие препараты, выписанные лечащим врачом.
После репозиции в течение 30 дней необходимо соблюдать покой, исключить повышенные физические нагрузки. Также не рекомендуется ношение очков, походы в бани и сауны. В случае затруднённости дыхания через нос используются сосудосуживающие препараты, выписанные лечащим врачом. Репозиция костей носа – это процедура, направленная на установление смещенных костных образований на свое первоначальное место.
Репозиция костей носа – это процедура, направленная на установление смещенных костных образований на свое первоначальное место. Последующая тампонада осуществляется с помощью специальных плотных марлевых тампонов, позволяющих зафиксировать и сохранить форму носа. Они закрывают носовые ходы в течение нескольких дней.
Последующая тампонада осуществляется с помощью специальных плотных марлевых тампонов, позволяющих зафиксировать и сохранить форму носа. Они закрывают носовые ходы в течение нескольких дней. Переломы костей носа могут быть закрытыми и открытыми. Кроме того, при смещении их относительно своего местонахождения речь идет уже о переломе со смещением. Именно данный тип травмы и является показанием для проведения вправления костных отломков. Уточнение диагноза в данном случае не представляется сложным, поскольку основными характеристиками перелома со смещением костных отломков являются следующие признаки:
Переломы костей носа могут быть закрытыми и открытыми. Кроме того, при смещении их относительно своего местонахождения речь идет уже о переломе со смещением. Именно данный тип травмы и является показанием для проведения вправления костных отломков. Уточнение диагноза в данном случае не представляется сложным, поскольку основными характеристиками перелома со смещением костных отломков являются следующие признаки: искривлением носовой перегородки;
искривлением носовой перегородки;





 Средство от грибка
Средство от грибка Утолщение и пожелтение ногтя
Утолщение и пожелтение ногтя Грибок на ногте
Грибок на ногте Народная медицина
Народная медицина Мед с чеснок
Мед с чеснок Здоровый ноготь у человека тонкий, гладкий и блестящий. На ногах ногти несколько толще, чем на руках. С возрастом ногтевые пластины грубеют, становятся более плотными. Подстричь их трудно, поэтому используют средства, помогающие их сделать мягкими.
Здоровый ноготь у человека тонкий, гладкий и блестящий. На ногах ногти несколько толще, чем на руках. С возрастом ногтевые пластины грубеют, становятся более плотными. Подстричь их трудно, поэтому используют средства, помогающие их сделать мягкими.








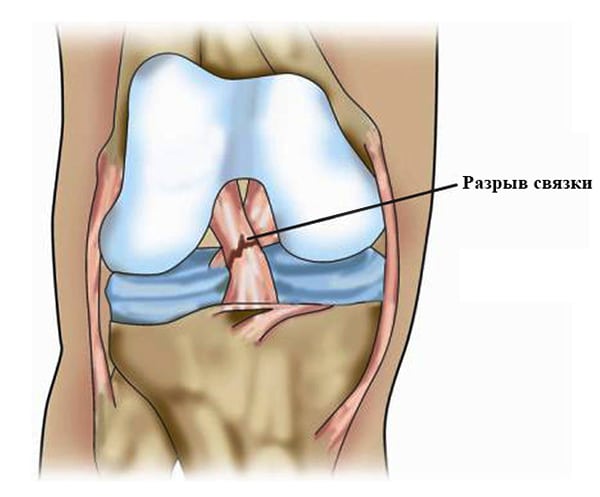








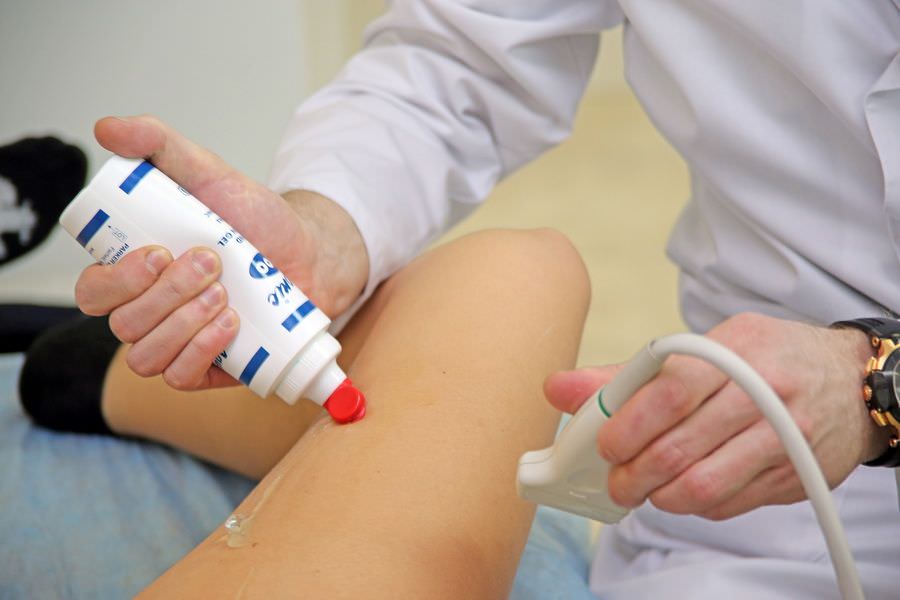


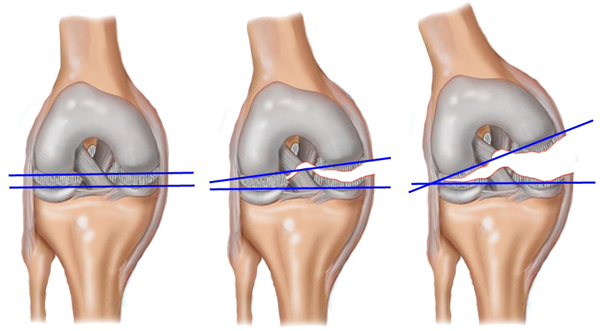

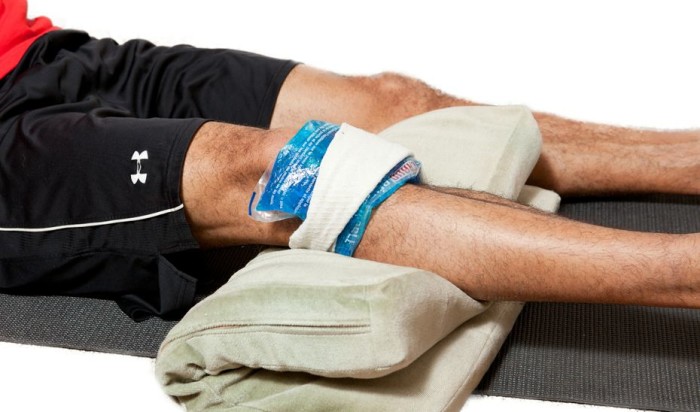

 Повреждение связок коленного сустава часто диагностируется у лиц, ведущих активную жизнь и занимающихся спортом профессионально. Спровоцировать травму может чрезмерная нагрузка на сустав, при которой происходит его переразгибание.
Повреждение связок коленного сустава часто диагностируется у лиц, ведущих активную жизнь и занимающихся спортом профессионально. Спровоцировать травму может чрезмерная нагрузка на сустав, при которой происходит его переразгибание.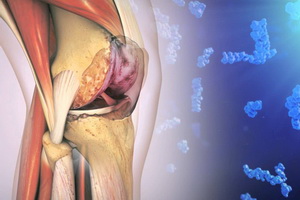 Лечебная тактика зависит от того, какая связка травмирована, но общим является ограничение нагрузки на травмированную ногу.
Лечебная тактика зависит от того, какая связка травмирована, но общим является ограничение нагрузки на травмированную ногу.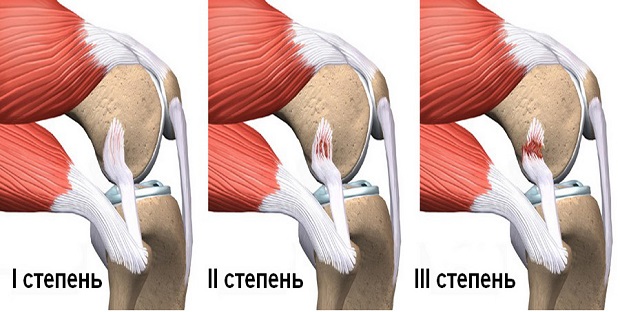

 Полноценное восстановление травмированного сустава возможно при комплексном подходе:
Полноценное восстановление травмированного сустава возможно при комплексном подходе: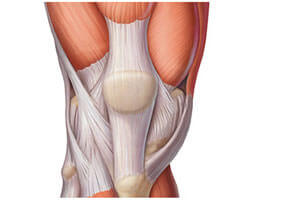 Выделяют:
Выделяют:
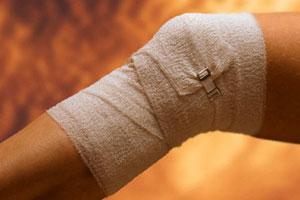
 Использование средств народной медицины помогает в уменьшении отечности и болезненности в области поражения, но не стоит игнорировать терапию, назначенную лечащим врачом:
Использование средств народной медицины помогает в уменьшении отечности и болезненности в области поражения, но не стоит игнорировать терапию, назначенную лечащим врачом:





















 Лекарство способствует выведению солей.
Лекарство способствует выведению солей. Используют зеленые листья и свежую луковицу.
Используют зеленые листья и свежую луковицу.
 Индийский лук облегчает суставные и мышечные боли, а также украшает подоконник. Фото: World of Succulents
Индийский лук облегчает суставные и мышечные боли, а также украшает подоконник. Фото: World of Succulents Млечный сок индийского лука обладает анестезирующим эффектом, поэтому облегчает боли.
Млечный сок индийского лука обладает анестезирующим эффектом, поэтому облегчает боли. Млечный сок добывают из мясистых листьев индийского лука
Млечный сок добывают из мясистых листьев индийского лука Детки растут на луковице индийского лука
Детки растут на луковице индийского лука Цветы птицемлечника (индийского лука). Фото: Викисклад
Цветы птицемлечника (индийского лука). Фото: Викисклад Семена индийского лука черные и мелкие. Фото: Викисклад
Семена индийского лука черные и мелкие. Фото: Викисклад










 В статье подробно рассмотрены симптомы паховой грыжи у женщин.
В статье подробно рассмотрены симптомы паховой грыжи у женщин.


 Спереди границей служит апоневроз наружной косой мускулы;
Спереди границей служит апоневроз наружной косой мускулы; определение симметричности области;
определение симметричности области; распространенной патологией данной области является выпячивание или, как в медицине классифицируют, прямая паховая грыжа. Такое явление наблюдается если, органы брюшной полости, в том числе кишечник со своим содержимым начинает мигрировать и просачиваться сквозь расслабленные стенки мышц. Патология очень опасна для человека. Она вызывает кишечную непроходимость и бесплодие. Чаще всего диагностируется у мужчин, среди женщин встречается не часто, ввиду меньшей длины канала. Если грыжа обходит паховую щель и выпирает через брюшную стенку, то ее уже называют прямой грыжей.
распространенной патологией данной области является выпячивание или, как в медицине классифицируют, прямая паховая грыжа. Такое явление наблюдается если, органы брюшной полости, в том числе кишечник со своим содержимым начинает мигрировать и просачиваться сквозь расслабленные стенки мышц. Патология очень опасна для человека. Она вызывает кишечную непроходимость и бесплодие. Чаще всего диагностируется у мужчин, среди женщин встречается не часто, ввиду меньшей длины канала. Если грыжа обходит паховую щель и выпирает через брюшную стенку, то ее уже называют прямой грыжей.







 Боль в связках и суставах является одной из частых причин обращения к врачам. Обычно для лечения болезней опорно-двигательного аппарата применяют нестероидные противовоспалительные мази и гели для суставов. Чтобы выбрать оптимальный вариант, нужно учитывать индивидуальную непереносимость компонентов лекарства и вероятность возникновения побочных эффектов и осложнений.
Боль в связках и суставах является одной из частых причин обращения к врачам. Обычно для лечения болезней опорно-двигательного аппарата применяют нестероидные противовоспалительные мази и гели для суставов. Чтобы выбрать оптимальный вариант, нужно учитывать индивидуальную непереносимость компонентов лекарства и вероятность возникновения побочных эффектов и осложнений. Диклофенак;
Диклофенак; Ибупрофен;
Ибупрофен; Гиперемия – покраснение кожных покровов вследствие повышения уровня притока крови.
Гиперемия – покраснение кожных покровов вследствие повышения уровня притока крови. Кетопрофен Врамед;
Кетопрофен Врамед;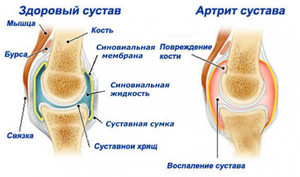 Артрит – общее название множества болезней, связанных с поражением суставов. Может быть основным или сопутствующим заболеванием. Протекает и в острой, и в хронической формах. Его причинами могут быть инфекционные заболевания, нарушение обменных процессов, травмы бытовые и спортивные.
Артрит – общее название множества болезней, связанных с поражением суставов. Может быть основным или сопутствующим заболеванием. Протекает и в острой, и в хронической формах. Его причинами могут быть инфекционные заболевания, нарушение обменных процессов, травмы бытовые и спортивные. миалгии;
миалгии; Обратите внимание! Применяются сосудорасширяющие и согревающие препараты в основном при острых воспалениях. Наносить их рекомендуется перед отходом ко сну или за несколько часов перед выходом на улицу в холодное время года.
Обратите внимание! Применяются сосудорасширяющие и согревающие препараты в основном при острых воспалениях. Наносить их рекомендуется перед отходом ко сну или за несколько часов перед выходом на улицу в холодное время года.



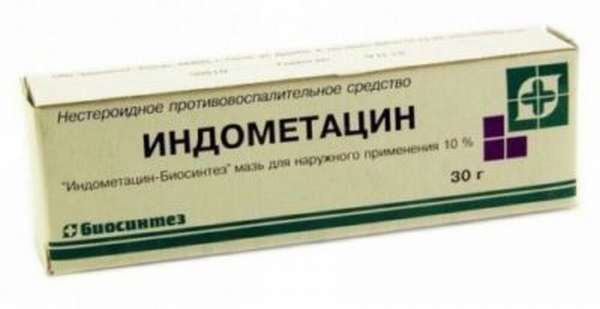
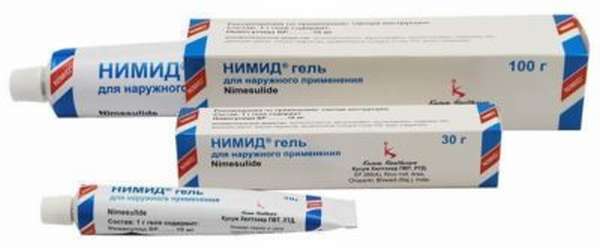












 Витамин В1 входит в состав небелкового органического соединения, он активно участвует в производстве жизненно важных микроэлементов. Вместе с тем, ему нет замены в метаболизме углеводов, так как он выступает катализатором отщепления карбоксильных групп. В1 оказывает положительное воздействие на пищеварительный процесс, повышая при этом функционирование желудка и способствуя быстрому перевариванию пищи. За счет витаминов группы В налаживается функция сердечно-сосудистой системы. Вдобавок к этому, витамин В1 оказывает влияние на условные рефлексы, повышение которых зависит от его поступления.
Витамин В1 входит в состав небелкового органического соединения, он активно участвует в производстве жизненно важных микроэлементов. Вместе с тем, ему нет замены в метаболизме углеводов, так как он выступает катализатором отщепления карбоксильных групп. В1 оказывает положительное воздействие на пищеварительный процесс, повышая при этом функционирование желудка и способствуя быстрому перевариванию пищи. За счет витаминов группы В налаживается функция сердечно-сосудистой системы. Вдобавок к этому, витамин В1 оказывает влияние на условные рефлексы, повышение которых зависит от его поступления. Ученые утверждают, что при дефиците цианокобаламина исключен естественный процесс формирования костной ткани, в особенности нужной детям и женщинам в положении. К тому же главная роль В12 заключается в биосинтезе дезоксирибонуклеиновой и рибонуклеиновой кислот, где он участвует совместно с иными компонентами.
Ученые утверждают, что при дефиците цианокобаламина исключен естественный процесс формирования костной ткани, в особенности нужной детям и женщинам в положении. К тому же главная роль В12 заключается в биосинтезе дезоксирибонуклеиновой и рибонуклеиновой кислот, где он участвует совместно с иными компонентами.