Плавание в бассейне под водой: Как плавать под водой: техники и правила – польза, правильная техника и необходимые навыки для покорения морских глубин
польза, правильная техника и необходимые навыки для покорения морских глубин

Плавать под водой можно по-разному и с разными целями: от кратковременных заныриваний до фридайвинга и дайвинга.
В этом материале мы собрали основную информацию о том, как правильно двигаться под водой, как лучше всего заныривать и каким образом тренировать задержку дыхания.
Польза
Говоря о плавании под водой, в первую очередь стоит отметить, что это не только приятное, но и полезное занятие:
- Полезная нагрузка для мышц и суставов. Как и в случае с обычным плаванием, здесь вы нагружаете значительный спектр мышц организма – работают плечи, спина, ноги, а также отчасти получают нагрузку пресс и руки, и вся эта нагрузка идет без вреда суставам.
В качестве дополнительного эффекта также прокачиваются растяжка и сила.
- Польза для легких. Если вы регулярно плаваете под водой на задержке дыхания, то тренируется и увеличивается объем легких, их способность усваивать кислород, эластичность, а также тренируется дыхательная мускулатура.
Следует, однако, отметить, что не все специалисты считают задержку дыхания полезной. В частности, в этом англоязычном источнике автор выражает мнение о том, что не полезно оставлять мозг без подпитки кислородом (каких-либо научных обоснований, однако, не приведено).
- Польза для центральной нервной системы, которая тренируется и учится адаптироваться в условиях задержки дыхания и воздействия на нервные рецепторы, идущего как изнутри, так и снаружи.
- Улучшается кровообращение – как за счет работы мышц, так и за счет нахождения в среде с более низкой температурой.
Еще один неочевидный, но полезный эффект занятий плаванием под водой: увеличивается вероятность чаще бывать на море, в странах с теплым климатом: такое хобби будет стимулировать к этому.
Меры предосторожности

Вода – это потенциально опасная среда для человека, а плавание под водой – вдвойне опасно.
Кому-то эти предупреждения могут показаться излишними и банальными, однако на самом деле каждый год при плавании под водой гибнут люди – не стоит пополнять их число!
Потому, если вы решили заняться плаванием под водой, то убедитесь, что с вами рядом находится человек, который готов в любую секунду прийти на помочь и обладает для этого необходимыми знаниями, навыками и способностями.
Если вы только начинаете погружения – не заныривайте больше, чем на 2-3 метра: всегда нужно нырять таким образом, чтобы гарантированно хватило воздуха и сил для возвращения на поверхность.
Как правильно плавать
В отличие от “классического” плавания на поверхности, которое может быть быстрым и энергичным, под поверхностью воды движения рекомендуется делать более плавными и более редкими, больше скользить.
Благодаря этому тратится меньше энергии, в силу чего организму требуется меньше кислорода – соответственно, вы можете дольше пробыть под водой на одном вдохе.
Считается, что перемещаться под водой наиболее эффективно либо за счет брасса, либо за счет баттерфляя (дельфина). Разумеется, речь идет не о классическом исполнении этих стилей, а об их подводной разновидности.
Брасс
- Руки делают гребок к бедрам – это существенное отличие от обычного “надводного” брасса, в котором они доходят до уровня плеч и затем выкидываются вперед.
 По итогам гребка руки идут к бедрам
По итогам гребка руки идут к бедрам - Еще одним отличием является то, что тело в данном случае не поднимается вверх-вниз, как в классическом стиле.
- После того, как завершен гребок руками, ноги делают удар в стиле “брасс”, в этот же момент руки плавно идут вперед.
 Момент удара ногами
Момент удара ногами
Дельфин (баттерфляй)

Как и в “надводном” плавании, эта техника значительно более энергозатратна, чем брасс.
В этой технике тело не совершает каких-либо резких гребков или ударов ногами, а совершает волнообразные движения, за счет которых и продвигается вперед.
Видео
Очень хорошо и подробно об этих способах плавания рассказано в данном видео:
Более подробную информацию о способах плавания под водой и обучению им вы можете прочитать в нашей статье.
Как нырять
Чтобы погружение было удачным, требуется умение правильно заныривать.
Без опоры
Если вы уже плывете в открытой воде (то есть не стоите не опоре), то тогда оптимально погружение вниз головой, как показано на этой иллюстрации:

Еще варианты погружения без опоры – погружаться вниз солдатиком за счет движений рук либо во время плавания кролем сделать резкий гребок, направив себя под углом вниз.
С опоры
Если же вы имеете под ногами опору – то тогда делается именно нырок с вытянутыми вперед руками.
Более подробно обо всех способах ныряния читайте в статье по ссылке выше.
Задержка дыхания

Неотъемлемый элемент нахождения под водой – умение задержать дыхание.
В отличие от техники плавания, где практически все зависит от правильности ваших движений, здесь вам нужно тренировать не траекторию движений, а способность легких и в целом организма забирать и усваивать как можно больше кислорода на один вдох.
Основной способ добиться этого – делать упражнения, тренирующие задержку дыхания.
При этом рекомендуется начинать выполнять такие упражнения на суше. Затем, постепенно, переходить к тренировкам в воде. О том, какие именно лучше делать упражнения, вы можете прочитать в статье по ссылке выше.
Также полезно делать и кардио-тренировки (бег, езда на велосипеде, обычное плавание, лыжи, занятия на эллипсоиде и т.д.), которые помогают улучшить физиологические способности легких и сердечно-сосудистой системы.
Заключение
Как видите, для того, чтобы комфортно плавать под водой, требуется освоить и развить три навыка:
- Правильная техника;
- Умение заныривать;
- Задержка дыхания.
Надеемся, благодаря вышеуказанным статьям вы сможете качественно развить все эти навыки и плавать под водой легко и непринужденно!
как правильно плавать в них под водой и в бассейне?

Основным предназначением плавания в ластах является фридайвинг или дайвинг, но оно также используется и при плавании на поверхности, чаще всего – в качестве тренировочного упражнения.
Техника в обоих случаях базируется на одних и тех же принципах, которые подробнее рассмотрим ниже.
Как правильно учиться?
Работа ногами в ластах – это работа в стиле кроль.
Потому обучение правильной технике плавания в ластах можно построить следующим образом:
- Постановка техники работы ног в стиле кроль – без ласт.
- Тренировка техники с использованием коротких ласт.
- Переход на длинные ласты.
Сразу начинать плавать в ластах, тем более в длинных, не рекомендуется:
- во-первых, ногу нужно подготовить к нагрузкам,
- во-вторых, нужно сначала почувствовать и выработать правильные движения на своем собственном теле и коротких ластах, в длинных моделях это с нуля сделать непросто.
Описание движений
В первую очередь, рекомендую ознакомиться с моей отдельной статьей про технику работы ног кролем .
Там очень подробно разобраны все нюансы и приведено много полезных видео и упражнений для постановки правильных движений ногами.
Если резюмировать все то же самое здесь, то правильная работа ног – это:
- Непрерывные плавные движения, без остановок. Одна конечность идет наверх, другая в это же время – вниз, пауз не делается.
- Ноги почти выпрямлены и почти не сгибаются в колене. Работа идет от бедра (вернее даже – от ягодичных мышц). Вся нога как бы является хлыстом.
 Движение от ягодиц и бедра, а не за счет сгибания в колене!
Движение от ягодиц и бедра, а не за счет сгибания в колене! - Стопа вытянута – чтобы вся нога превращалась в одну линию (насколько это возможно), но при этом является расслабленной.
Именно таким образом ноги двигаются не только в обычном плавании кролем, но и при плавании в ластах.
Специфика плавания в ластах состоит в том, что движения являются чуть более плавными, их частота – ниже (по аналогии с ходьбой: с короткими ногами частота шагов чаще, чем с длинными на той же скорости), но техника – та же самая.
Исправление ошибок
В плане наработки техники очень хорошие советы записал на видео инструктор по фридайвингу Максим Гурьянов.
Ниже приведено их описание, также рекомендую посмотреть и сами ролики автора (их также включаю в эту статью).
Велосипед
Это – самая распространенная ошибка: ноги не работают в качестве хлыста, а вместо этого сгибаются в колене.
Для наглядности, представьте, что вам нужно нанести удар хлыстом, но он при этом посередине заламывается.
В плавании с ластами эта ошибка наиболее характера из-за того, что перемещать почти выпрямленные ноги с надетыми в них ластами (особенно длинными) физически сложно, потому пловец начинает сбиваться на сгибания в коленях.
Для исправления этой ошибки рекомендуется поплавать на поверхности с доской в руках (выдох – в воду, для вдоха – подъем головы) с абсолютно выпрямленными ногами.
Разбор ошибки от Максима Гурьянова:
Задранная голова
В обычном кроле пловец движется по поверхности воды, берет вдох за счет поворота корпуса вместе с головой в сторону, в результате чего проблем с положением головы не возникает – она каждый раз опускается в воду для выдоха.
Во фридайвинге и дайвинге, напротив, частая проблема – задирание головы. Находясь под водой и не видя линии горизонта, пловец приподнимает голову, в том числе для того, чтобы был лучше виден путь для плавания.

С точки зрения безопасности действительно необходимо четко видеть, куда плывешь.
Но если путь четко просматривается и видно, что нет никаких препятствий, то все время плыть с задранной головой с точки зрения техники – неправильно.
В таком положении излишне напрягаются мышцы шеи, что влечет в том числе и дополнительное потребление организмом кислорода, а также нарушается горизонтальная ось всего тела.
Технически правильно – плавать с расслабленной шеей, чтобы голова не была задрана.
Наработать этот навык можно, плавая с руками, вытянутыми вперед стрелочкой (голова зажата между плечами, расслаблена).
Демонстрация и разбор этой ошибки:
Амплитуда движений
Амплитуда движений ног – это насколько широко они расходятся в верхней и нижней точках во время плавания.
Здесь возможны две ошибки:
- слишком маленькая амплитуда – когда ноги излишне семенят;
- слишком большая амплитуда – ноги расходятся слишком широко, из-за чего в конце движений возникает пауза.
Для того, чтобы увидеть эту ошибку и работать над ее исправлением, требуется помощь со стороны от тренера либо напарника, при их отсутствии – снять свое плавание на видео и посмотреть, являются ли движения плавными, безостановочными, нет ли семенения или слишком большого разведения.
Более подробно об амплитуде говорится здесь:
Завихрения ног в конце удара
Порой пловцы в длинных ластах в конце движения заворачивают стопу в бок. В частности, это может быть обусловлено боязнью того, что одна ласта зацепится за другую. Это может быть связано также и с излишним расслаблением стоп (хотя в целом они должны быть расслаблены) либо с излишним поворотом тела.
Для исправления этой ошибки требуется контролировать, чтобы стопа шла прямо относительно дна, не бросать ногу в конце – доводить ее до конца, следить за тем, чтобы носок тянулся.
Зажимание головы и плеч
Как и обычный кроль, так и подводное плавание в ластах предполагают вращение корпуса. В таком случае движение ноги становится еще более эффективным, оно фактически идет даже не от ягодиц, а от верха тела.
В правильной технике при этом голова должна оставаться неподвижной: корпус слегка вращается, голова остается на месте.
Ошибка – зажимать шею и плечи таким образом, что она начинает вращаться вместе с плечами. Еще одна ошибка – вообще не делать ротацию корпуса.
Подробнее об этом – здесь:
Заключение
Как было указано выше, для правильного плавания в ластах сначала поставьте себе технику ног кролем – без ласт и в коротких ластах.
Переходя на длинные ласты, рекомендуется с помощью видеосъемки или тренера проследить, чтобы у вас не начались “велосипед”, заваливание головы и иные ошибки.
Также рекомендую вам ознакомиться с моей статьей про выбор ласт.
Как плавать в бассейне? Техники плавания и безопасности. Как правильно дышать? Способы плаванья кролем и под водой

Для посещения бассейна каждый находит свои причины. Одним важно похудеть, не применяя для этого серьёзных усилий и изнурительных тренировок, другие хотят поддерживать своё тело в хорошей форме, третьи в первую очередь заботятся о здоровье. Нередко плавание выбирают родители, которые заинтересованы в развитии своих детей. О том, как сделать занятия приятными и безопасными, поговорим в нашей статье.


Правила безопасности
Нужно сказать, что бассейн принято считать местом повышенного риска. Чтобы занятия проходили безопасно, пловцам необходимо соблюдать ряд правил и рекомендаций, которые помогут уберечь их от возможных травм и несчастных случаев. Главным человеком в бассейне является тренер или инструктор. Все занятия обычно проводятся под его чутким присмотром. Соответственно, требования инструктора обязательны к исполнению. Познакомимся с основными правилами безопасности, которые должны быть известны каждому человеку.
- Начало и финал тренировки обозначает инструктор. Делает он это с помощью условленного сигнала. Входить в воду и покидать её позволительно только с его разрешения.
- Пловцы двигаются в воде против часовой стрелки. Данное правило действует всегда. Это особенно важно в том случае, когда на одной дорожке занимаются несколько пловцов. Держаться правой стороны нужно постоянно, это позволит не столкнуться с другими посетителями на дорожке и не мешать им. Обгон же производится, напротив, слева.
- Бывают ситуации, когда во время тренировки занимающийся устаёт, и ему требуется отдых. В таком случае нужно переместиться в угол дорожки. Это поможет не мешать плавать соседям.
- Если в рот или нос попала вода и от неё нужно избавиться, следует обратить внимание на сливной жёлоб.

Существует ряд ограничений, которых также следует придерживаться посетителям бассейна. К примеру, категорически запрещается плавать без специальной шапочки. Нельзя прыгать с бортов бассейна, этим можно нанести травму другим посетителям или себе самому. Также запрещается толкаться, «висеть» на дорожке, шуметь и жевать жвачку.
Кроме того, запрещается плавать поперёк бассейна, так как это может помешать остальным занимающимся. Ни в коем случае нельзя подавать ложные сигналы о помощи, в некоторых случаях это способно привести к панике, а на воде это очень опасно. Не стоит мешать другим спортсменам, необходимо проявлять уважение друг к другу.
Соблюдение данных правил позволит обеспечить безопасность не только себе, но и окружающим.


Техники
Основным принципом плавания является необходимость держаться на воде, опустив в неё голову, и при этом держать тело вытянутым. Общепринятых способов плавания всего четыре, и все они имеют свои особенности. Рассмотрим каждый из них.
Кроль
В процессе плавания гребки руками совершаются поочерёдно по принципу мельницы. Ноги попеременно двигаются, что внешне напоминает работу ножниц. Поворот головы происходит то в одну, то в другую сторону. Это необходимо, чтобы сделать вдох.
Такой стиль плавания считается наиболее удобным. Передвижение в воде происходит достаточно быстро. Пловцы говорят, что его очень просто освоить.

Брасс
Данный стиль выглядит очень эффектно. Обеими руками производится гребок к себе. В это время голова значительно поднимается над водой для того, чтобы сделать вдох. В момент, когда руки выбрасываются вперёд, голова погружается под воду. Толчки ногами имитируют движения лягушки.
Пловцы отмечают, что дыхание здесь более комфортно, чем в кроле. Однако сам по себе стиль совсем не прост. Считается, что сложнее всего работать ногами и руками синхронно. Если это будет не так, движения ног будут тормозить тело спортсмена, а не ускорять его.

Баттерфляй
Этот стиль ещё носит название «дельфин». Он даёт максимальную нагрузку на мышцы. По этой причине воспользоваться им решаются только опытные и подготовленные пловцы. Начинать следует всё же с кроля и брасса.


На спине
Такая техника плавания обычно подразумевает кроль, с той разницей, что спортсмен находится на спине, а не на груди. Руки двигаются на манер «мельницы», а ноги делают махи. Пловцы считают, что держаться на спине проще всего. Однако существует и недостаток, и он довольно существенен. В процессе плавания лицо устремлено вверх, поэтому человек не видит, куда он движется.
С помощью данной техники можно устроить небольшой перерыв или разнообразить тренировку. Способ применяется как дополнительный.

Как правильно дышать?
Основная причина, по которой люди допускают ошибки в плавании, это необходимость дышать. Однако специалисты говорят, что всё не так сложно, как кажется. Научиться дышать, опустив голову в воду, можно, потратив на занятия всего пару дней. Нужно запомнить основное правило – выдох производится в тот момент, когда лицо опущено. Делаться он может как через нос, так и через рот. Осваивают эту технику даже маленькие дети. Обучение может проходить под руководством инструктора или самостоятельно.
Для того чтобы научиться делать выдохи в воду, следует поступать следующим образом. Для начала нужно встать у бортика и положить на него руки. Не отпускаясь, лицо погружается в воду, и воздух выдыхается.


Далее, нужно взять плавательную доску и, держась за неё, проплыть немного, опустив лицо вниз. Так как тело в такой ситуации удерживать не потребуется, передвигаться следует с помощью ног. Для вдохов голова поднимается над водой, для выдохов же вновь опускается. После недолгих тренировок пловец обычно понимает, как это делать удобнее, и процесс перестаёт вызывать сложности.
Если речь идёт о плавании кролем или брассом, вдох делается соответственно либо при повороте головы вбок, либо при её поднятии. Такие занятия помогают понять, что плавать с шеей, которая постоянно напряжена, гораздо менее приятно, чем с дыханием в воду. Кроме того, нагрузка на позвонки вряд ли способна принести пользу.


Как накачать мышцы плаваньем?
Плаванием занимаются не только желающие подтянуть тело и оздоровиться, но и те, кто планирует накачать мышцы. Основными из них, задействованными во время занятий, являются мышцы спины и плечевого пояса. Также под напряжением и глубинные мышцы позвоночника. Все они помогают сформировать правильную и красивую осанку. Необходимая нагрузка будет препятствовать искривлению позвоночника. Кроме того, она держит на месте позвоночные диски, за счёт чего плавание очень популярно в процессе физиотерапии для восстановления спины.
Значительная нагрузка во время тренировок будет приходиться на пресс и корпус. Задействуются бицепсы и трицепсы. Однако нельзя сказать, что плавание развивает только какую-то определённую группу мышц. Влияние на этот момент будет оказывать то, какая именно техника используется.
Также немаловажна продолжительность тренировок и правильность выполнения движений.


Перед тем как заняться плаванием, некоторые думают, что таким способом смогут накачать мышцы, не прилагая дополнительных усилий. Однако специалисты отмечают, что тренировки помогают исключительно держать тело в тонусе и не являются волшебным средством без комплекса специальных занятий. Конечно, мышцы и связки значительно укрепятся, координация движений станет более развитой. Но нарастить массу за счёт обычных занятий в бассейне просто нереально, если не заниматься этим круглосуточно и без перерывов.
При этом плавание можно назвать одним из лучших способов повышения работоспособности и увеличения силы мышц. Оно помогает укрепить связки и сухожилия, делая их более эластичными. Сами мышцы со временем будут более длинными и выносливыми.


О том, что важно знать и с чего начать при первой тренировке в бассейне, смотрите в следующем видео.
Как плавать под водой – описание техники, советы для начинающих
Водная стихия многогранна и удивительна, но необходимо много учиться, чтобы почувствовать себя в ней комфортно. Для многих обучение плаванию начинается с самого главного – преодоления своего страха перед водой.
Сегодня существует немало спортивных клубов, где любой желающий может обучиться подводному плаванию. Однако далеко не каждый новичок представляет, что это за категория спорта такая, и какие направления подводного плавания существуют.
С чего начинается обучение
Перед тем как начать обучение плаванию (не только под водой, но и любым другим стилем) необходимо почувствовать водную поверхность. Это поможет быстрее привыкнуть к воде, расслабить мышцы и чувствовать себя более уверенно. Для этого существует целый ряд полезных упражнений. Важно: первые тренировки рекомендуется проводить в бассейне, выполнение упражнений на открытой воде с сильным течением может быть опасно.
Рассмотрим подробнее комплекс упражнений:
- Упражнение «поплавок». Является наиболее популярным при обучении плаванию, направлено на то, чтобы новичок прочувствовал, как вода выталкивает тело на поверхность. Для правильного выполнения необходимо зайти в воду примерно по пояс, глубоко вдохнуть и присесть, обхватив колени руками. Спустя несколько секунд тело начнет подниматься на поверхность. При нехватке кислорода нужно просто встать на ноги, сделать вдох и повторить упражнение.
- Следующее упражнение позволяет привыкнуть к плаванию лицом вниз. Для его выполнения стоит всего лишь лечь на грудь и опустить лицо под воду. Чтобы вода не попадала в нос и уши, можно использовать специальный зажим и силиконовые беруши. Первые несколько подходов можно сделать, опираясь руками о бортик бассейна. В таком же положении можно попробовать сделать несколько выдохов в воду.
- Упражнение «звездочка». Оно отличается от предыдущего лишь положением тела – теперь лечь нужно на спину. В таком положении человек может отлично прочувствовать воду и то, как легко на ней держится тело. Преимущество данного упражнения в том, что практически ничто не мешает нормальному дыханию.
- Скольжение по поверхности воды. Предпочтительно делать в плавательном бассейне. Необходимо встать спиной к бортику бассейна и оттолкнуться ногами, одновременно с этим занять горизонтальное положение на груди. Такое упражнение поможет научиться смене положения в воде.
 выполнение разминки перед тренировкой
выполнение разминки перед тренировкойВыполнение разминки перед тренировкой
Выполняя данный комплекс упражнений, начинающий пловец за короткий срок сможет освоиться в водном пространстве и побороть страх глубины. Многие профессионалы, занимающиеся подводным плаванием, говорят, что бороться с фобиями нужно на мелкой воде. Постепенное погружение на большую глубину поможет в буквальном смысле чувствовать себя как рыба в воде.
Погружение на глубину
После выполнения разминки и освоения водной поверхности можно приступать к погружению под воду. Погружаться можно двумя способами: входить в воду до тех пор, пока туловище и голова не окажутся под поверхностью или путем прыжков.
И если при погружении в бассейне можно пользоваться двумя способами, то на открытом водоеме лучше погружаться прыжком. Дело в том, что на открытой воде редко встречается плавный спуск.
Если постепенное погружение обычно не вызывает трудностей, то при прыжке в воду важна правильная техника. Большинство профессионалов говорят, что прыжок должен совершаться под прямым углом (90 градусов), однако не всегда такое возможно. В любом случае необходимо стремиться к тому, чтобы угол входа был максимально большим. Благодаря этому погружение пройдет максимально быстро и эффективно, так как тело будет опускаться под воду постепенно и по заданной траектории. Во время совершения прыжка важно как следует оттолкнуться ногами, это позволит войти в воду правильно и не удариться животом о поверхность. Первые несколько погружений лучше выполнить с тренером, который поможет освоить правильную технику и довести движения до автоматизма.
 выполнение прыжка в воду
выполнение прыжка в водуВыполнение прыжка в воду
Как и в случае с другими стилями, при плавании под водой важна правильная техника дыхания. Первое время лучше передвигаться с пластиковой трубкой для дыхания.
Так или иначе, чтобы освоить технику подводного плавания, нужно обзавестись терпением – одним упражнения даются легко, а другие долго и упорно тренируются.
Техника подводного плавания: варианты передвижения
Различают несколько способов передвижения под водой, каждый из них имеет ряд отличительных особенностей.
Главное отличие подводного плавания от других стилей – передвижение осуществляется исключительно за счет движений ногами, стандартных гребков руками не совершается.
Наиболее распространенный способ передвижения – фрог, при котором ноги согнуты в коленных суставах, а стопы направлены вверх. Во время движения стопы должны сходиться навстречу друг другу, для удобства можно использовать плавательные ласты.
Следующий вариант передвижения называется дельфин: руки необходимо вытянуть перед собой, ладони опустить вниз, ноги должны быть прижаты друг к другу. Туловище совершает плавные поступательные движения, напоминающие движения дельфина. Такая техника передвижения в подводном плавании напоминает классический стиль дельфин.
Способ передвижения «плавание назад» напоминает классическую технику плавания брассом. Ноги при таком варианте совершают круговые движения, будучи согнутыми в коленях. Колени максимально разводятся в стороны, при этом стопы должны стремиться друг к другу. Сначала разводятся носки, за ними идут пятки, ноги следуют по направлению в стороны и вверх, после чего возвращаются в исходное положение.
 подводное плавание в бассейне
подводное плавание в бассейнеПодводное плавание в бассейне
Во время занятий подводным плаванием не стоит забывать о технике безопасности.
Не рекомендуется погружаться на глубину и находиться под водой, если у пловца наблюдаются следующие проблемы:
- заболевания сердечно-сосудистой системы;
- инфекционные процессы различного рода;
- заболевания глаз;
- проблемы с дыхательной системой;
- гинекологические заболевания у женщин;
- наличие инфекционного заболевания, либо период восстановления после излечения;
- постоперационный период восстановления.
Если присутствует хотя бы один признак из вышеперечисленных, лучше перенести тренировку на другое время – до полного выздоровления.
Выше приведены лишь несколько видов передвижения при плавании под водой. Чтобы освоить технику подводного плавания, необходимо постоянно заниматься с опытным инструктором.
Похожие статьи:Как научиться плавать под водой
Как дети плавают под водой?
Водная стихия удивительна, но, чтобы человеку чувствовать себя в ней комфортно – этому нужно научиться. Нетрудно заметить, что на суше мы проводим намного больше времени, но водная среда по-прежнему интересна для нас. Для некоторых, занятие плаванием начинается с очень важного решения – преодолеть свой страх, и, только тогда вы сможете понять, как правильно плавать под водой.
С чего начать
Даже если вы умеете плавать, то для того, чтобы научиться нырять и находиться под водой, нужно понимание того, для чего же вы собираетесь это делать.
Отличным толчком станет желание увидеть все красоты подводного мира. Море, океан и даже озера поражают живописностью своего дна. Это особый мир, который обладает уникальной красотой. Увидеть красоты подводного мира – отличная мотивация. Если вы уже загорелись желанием увидеть ранее неизведанное, то можно переходить к следующему шагу – выбору бассейна и тренера.
Профессиональные тренировки немаловажны – это на много лучше, чем занятия самостоятельно, путем проб и ошибок. Это даст возможность достичь результата в максимально короткие сроки, не допускать ошибок и отточить технику. Именно на тренировках, ваш тренер составит для вас специальную схему занятий и раскроет секреты того, как научиться правильно плавать под водой, и вы всегда сможете получить у него советы. Кроме того, профессиональная тренировка – это значительная экономия времени, необходимого для обучения.
Методика тренировок
Не думайте, что обучение плаванию под водой – быстрый и легкий процесс. Для этого необходимо время и упорство.
Для начала стоит попробовать на мелководье. Множество хороших пловцов подтвердят, что именно постепенное погружение поможет вам избавиться от страха. Не торопите события и делайте все постепенно, если хотите научиться правильно плавать и нырять. Кроме того, первым этапом станет тренировка дыхания, а потом уже движений. Именно от правильного дыхания будет зависеть то, насколько комфортно вы будете себя чувствовать и как долго сможете находиться под водой. Для начала, постарайтесь ровно и глубоко вдохнуть, задержать дыхание и полностью погрузиться в воду, сев на дно. Глаза можно не открывать. Все что вам необходимо делать на данном этапе – это прислушаться к своим ощущениям. Постарайтесь понять, ощущаете ли вы страх и чем он вызван. Поднявшись из воды, сделайте долгий плавный выдох. Необходимо тренироваться, чтобы достичь равномерного процесса дыхания. Так вы перестанете испытывать дискомфортные ощущения и сможете перейти к тренировке непосредственно движений – практике, благодаря которой, вы поймете, как плавать правильно под водой.
Тренировку плавательных движений лучше начать возле бортика. Присядьте в воду до полного погружения и оттолкнитесь от борта ногами, вытянув руки вперед. Лучше начать с плавного скольжения и помните, что меньшее количество движений руками и ногами поможет вам меньше расходовать кислород.
Для того чтобы понять, как плавать правильно под водой, постепенно переходите в бассейне на все большую глубину. Это необходимо для правильного восприятия водного пространства – не игнорируйте этот совет.
Не держитесь за бортики или дорожки, оттачивайте самостоятельные движения, дышите ровно и глубоко. Ведь в море или в любом другом водоеме, у вас не будет опор, поэтому важно научится делать все самостоятельно. После того, как вы отработали движения руками на мелководье, переходите к тренировке гребков. Для того, чтобы научиться правильно плавать, гребя руками, вам непременно стоит подключить к этим действиям ноги. Синхронные движения добавят вам скорости, и вы сможете эффективно передвигаться под водой. Но основная нагрузка – на руках. Благодаря их правильной постановке, вы сможете добавить телу обтекаемости, а значит процесс плавания будет более комфортным. Направление вы тоже можете менять с помощью рук – куда они направлены, туда вы и плывете.
Погружение на глубину
Также, особого внимания заслуживает и сам процесс погружения. Можно медленно входить в воду, пока она вас полностью не покроет, а можно совершать прыжки.
Последний вариант часто встречается при плавании в природных водоемах, в которых отсутствует плавный и постепенный спуск.Если вы решили погружаться с помощью прыжка, то делать это необходимо правильно. Многие профессиональные пловцы говорят о том, что в воду необходимо входить под углом в 90ОС. Но такой вариант не всегда возможен. В таких ситуациях важно, чтобы угол был максимально большим. Это сделает погружение более эффективным и быстрым, так как ваше тело будет погружаться постепенно и по определенной траектории. Благодаря тому, что вы занимаетесь с тренером, этот процесс не станет для вас непосильной задачей. Вместе со специалистом, вы сможете отработать каждый элемент до автоматизма.
Для того, чтобы научиться правильно плавать, необходимо иметь терпение. Кто-то все схватывает на лету, а кому – то необходимо долго и упорно тренироваться. В любом случае, именно знания и практика помогут вам научиться плавать.
Панкратов взломал плавание в 90-х: проплывал полбассейна под водой, из-за него изменили правила – Олимпийские виды – Блоги
- Главная
- Футбол
- Матчи
- Новости
- Блоги
- Статусы
- Трансферы
- Россия
- Лига чемпионов
- Лига Европы
- Англия
- Испания
- Италия
- Германия
- Франция
- Сборные
- Олимп-ФНЛ
- Евро-2020
- Ливерпуль
- Тоттенхэм
- Челси
- Арсенал
- Зенит
- Барселона
- Реал Мадрид
- Спартак
- Сборная России
- Манчестер Юнайтед
- Салах
- Сон Хын Мин
- Азар
- Месси
- Роналду
- Головин
- Мбаппе
- Суарес
- Дзюба
- Неймар
- Хоккей
- Матчи
- Новости
- Блоги
- Статусы
- КХЛ
- НХЛ
- Кубок Первого канала
- Кубок Шпенглера
- Молодёжный чемпионат мира
- Шведские игры
- Чешские игры
- Юниорский чемпионат мира
- Зимняя классика НХЛ
- ФОНБЕТ Матч звезд КХЛ 2020
- Вашингтон
- СКА
- ЦСКА
- Авангард
- Тампа-Бэй
- Питтсбург
- Спартак
- Динамо Москва
- Рейнджерс
- Нью-Джерси
- Александр Овечкин
- Артемий Панарин
- Никита Кучеров
- Андрей Свечников
- Евгений Малкин
- Евгений Кузнецов
- Сергей Бобровский
- Андрей Василевский
- Никита Гусев
- Илья Михеев
- Баскетбол
- Матчи
- Новости
- Блоги
- Статусы
- НБА
- Turkish Airlines EuroLeague
- Единая лига ВТБ
- НБА плей-офф
- Зарплаты НБА
- Лейкерс
- ЦСКА
- Бостон
- Голден Стэйт
- Милуоки
- Торонто
- Чикаго
- Сан-Антонио
- Оклахома-Сити
- Зенит
- Сборная России
- Сборная США
- Леброн Джеймс
- Стефен Карри
- Кобе Брайант
- Джеймс Харден
- Кайри Ирвинг
- Кевин Дюрэнт
- Кавай Ленард
- Расселл Уэстбрук
- Алексей Швед
- Яннис Адетокумбо
- Авто
- Гонки
- Новости
- Блоги
- Статусы
- Формула 1
- MotoGP
- Формула 2
- Формула E
- Ралли Дакар
- Шелковый путь
- Феррари
- Макларен
- Ред Булл
- Мерседес
- Уильямс
- Хаас
- Торо Россо
- Рейсинг Пойнт
- Рено
- Альфа Ромео
- Льюис Хэмилтон
- Себастьян Феттель
- Роберт Кубица
- Даниил Квят
- Кими Райкконен
- Фернандо Алонсо
- Шарль Леклер
- Валттери Боттас
- Даниэль Риккардо
- Макс Ферстаппен
- Теннис
- Новости
- Блоги
- Статусы
- US Open
- Australian Open
- Ролан Гаррос
- Уимблдон
- Мужчины
- Женщины
- Кубок Дэвиса
- Новак Джокович
- Роджер Федерер
- Рафаэль Надаль
- Наоми Осака
- Симона Халеп
- Мария Шарапова
- Серена Уильямс
- Карен Хачанов
- Даниил Медведев
- Александр Зверев
- Эшли Барти
- Бокс/MMA/UFC
- Новости
- Блоги
- Статусы
- UFC
- MMA
- Бокс
- UFC 246
- UFC 247
- Бой Федора Емельяненко
- Бой Конор Макгрегор – Дональд Серроне
- Бой Хабиб – Тони Фергюсон
- Хабиб Нурмагомедов
- Конор Макгрегор
- Федор Емельяненко
- Александр Усик
- Василий Ломаченко
- Энтони Джошуа
- Деонтей Уайлдер
- Сауль Альварес
- Джон Джонс
- Александр Емельяненко
- Ставки
- Фигурное катание
- Новости
- Блоги
- Статусы
- Гран-при
- Чемпионат Европы
- Чемпионат мира
- Чемпионат России по фигурному катанию
- Сборная России
- Сборная Японии
- Сборная США
- Сборная Канады
- Сборная Франции
- Алена Косторная
- Алина Загитова
- Евгения Медведева
- Александра Трусова
- Анна Щербакова
- Михаил Коляда
- Елизавета Туктамышева
- Этери Тутберидзе
- Татьяна Тарасова
- Биатлон
- Гонки
- Новости
- Блоги
- Статусы
- Кубок мира
- Кубок IBU
- Чемпионат мира-2020
- Ижевская винтовка
- Сборная России
- Сборная России жен
- Сборная Германии
- Сборная Германии жен
- Сборная Норвегии
- Сборная Норвегии жен
- Александр Логинов
- Мартен Фуркад
- Йоханнес Бо
- Доротея Вирер
- Дмитрий Губерниев
- Лиза Виттоцци
- Светлана Миронова
- Екатерина Юрлова
- Дмитрий Малышко
- Стиль
- Лыжи
- Легкая атлетика
- Волейбол
- Регби
- Олимпиада-2020
- Американский футбол
- Бадминтон
- Бейсбол
- Бильярд/снукер
- Борьба
- Бобслей/сани/скелетон
- Велоспорт
- Водные виды
- Гандбол
- Гимнастика
- Гольф
- Гребля
- Единоборства
- Керлинг
- Конный спорт
- Коньки/шорт-трек
- Мини-футбол
- Настольный теннис
- Парусный спорт
- Пляжный футбол
- Покер
- Современное пятиборье
- Стрельба
- Триатлон
- Тяжелая атлетика
- Фехтование
- Хоккей на траве
- Хоккей с мячом
- Шахматы
- Экстремальные виды
- Экзотические виды
- Промокоды
- Финансы
- Прочие
- Главная
- Футбол
- Хоккей
- Баскетбол
- Авто
- Теннис
- Бокс/MMA/UFC
- Ставки
- Фигурное катание
- Биатлон
- Стиль
- Лыжи
- Легкая атлетика
- Волейбол
- Регби
- Олимпиада-2020
- Американский футбол
- Бадминтон
- Бейсбол
- Бильярд/снукер
- Борьба
- Бобслей/сани/скелетон
- Велоспорт
- Водные виды
- Гандбол
- Гимнастика
- Гольф
- Гребля
- Единоборства
- Керлинг
- Конный спорт
- Коньки/шорт-трек
- Мини-футбол
- Настольный теннис
- Парусный спорт
- Пляжный футбол
- Покер
- Современное пятиборье
- Стрельба
- Триатлон
- Тяжелая атлетика
- Фехтование
- Хоккей на траве
- Хоккей с мячом
- Шахматы
- Экстремальные виды
- Экзотические виды
- Промокоды
- Финансы
- Матч-центр
- Футбол
- Хоккей
- Баскетбол
- Авто
- Биатлон
- Новости
- Футбол
- Хоккей
- Баскетбол
- Теннис
- Авто
- Бокс/MMA/UFC
- Биатлон
- Фигурное катание
- Прочие
- Блоги
- Блоги
- Форумы
- Статусы
- Комментарии
- Футбол
- Россия
- Сборные
- Лига чемпионов
- Лига Европы
- Англия
- Испания
- Италия
- Германия
- Франция
- Украина
- Южная Америка
- Голландия
- Португалия
- Африка
- Любительский
- Азия
- Беларусь
- ФНЛ
- Хоккей
- 🏒Чемпионат мира по хоккею 2019
- Россия
- Сборные
- НХЛ
- КХЛ
- Баскетбол
- Turkish Airlines Euroleague
- Россия
- НБА
- Зарплаты НБА
- Еврокубки
- Сборные
- Еврочемпионаты
- Женский баскетбол
- Биатлон
- Чемпионат мира по биатлону
- Кубок мира по биатлону
- Теннис
- ATP
- WTA
- Кубок Дэвиса
- Кубок Федерации
- Ролан Гаррос
- Авто
- Формула-1
- Мото
- Ралли
- ДТМ
- Другие серии
- Бокс/MMA/UFC
- Бокс Профи
- ММА
- Прочее
- Фигурное катание
- Чемпионат мира по фигурному катанию
- Прочие
- Американский футбол
- Бадминтон
- Бейсбол
- Бильярд/снукер
- Борьба
- Бобслей/сани/скелетон
- Велоспорт
- Водные виды
- Волейбол
- Гандбол
- Гимнастика
- Гольф
- Гребля
- Единоборства
- Керлинг
- Конный спорт
- Коньки/шорт-трек
- Легкая атлетика
- Лыжи
- Мини-футбол
- Настольный теннис
- Парусный спорт
- Пляжный футбол
- Покер
- Регби
- Современное пятиборье
- Стрельба
- Триатлон
- Тяжелая атлетика
- Фехтование
- Хоккей на траве
- Хоккей с мячом
- Шахматы
- Экстрим
- Экзотические виды
- Трансферы
- Россия
- Англия
- Испания
- Италия
- Германия
- Франция
- Барселона
- Реал Мадрид
- Манчестер Юнайтед
- Ливерпуль
- Манчестер Сити
- Зенит
- Спартак
- ЦСКА
- Ювентус
- Подкасты
- Статусы
- Популярные
- Новые
- Рейтинг букмекеров
- Бонусы букмекеров
- Легальные
- Зарубежные
- Киберспортивные
- Мобильные
- Российские
- С кэшбеком
- Fantasy
- Fantasy
- Прогнозы
- Редакционные игры
- Киберспорт
- Прогнозы на спорт
Польза подводного плавания для здоровья человека
Я уже писал о том, что увлекаюсь дайвингом. Сегодня напишу про пользу подводного плавания для здоровья. Занятия подводным плаванием в бассейне чрезвычайно полезны и подходят даже тем, кто до этого не занимался физическими нагрузками. Плавание — самый щадящий и безопасный вид спорта.


Спортивное плавание в бассейне
Чем полезно плавание под водой?
Оздоровительный и общеукрепляющий эффект для организма вы получаете не меньше, чем на суше. Зато нагрузки в воде переносятся легче. После таких тренировок у вас не будет болезненных ощущений, разрывов мышц и различных растяжек.
Заниматься плаванием можно с раннего детства до пожилого возраста людям с любой степенью физической подготовки. Водные занятия подходят для людей полных, желающих сбросить лишние килограммы, и для худых, неравнодушных к своему здоровью. Люди с ограниченными физическими возможностями, занимаясь в бассейне, будут чувствовать себя комфортней, чем на суше.
Регулярность занятий в бассейне
Регулярные, спланированные занятия под наблюдением тренера дают прекрасные результаты. Вы получаете заряд бодрости, избавляетесь от стрессов, ваш сон налаживается. Водные упражнения нормализуют давление, улучшают кровообращение, ускоряют обменные процессы в организме. Систематические и интенсивные занятия способствуют избавлению от лишних калорий.


Использование моноласт в бассейне
Физиология и польза плавания для организма
Плавание формирует красивую стройную фигуру. Чередование стилей и скорости во время одного занятия, позволяет задействовать почти все группы мышц. Это способствует общему укреплению скелетной мускулатуры. При таких занятиях особенно выигрывает спина. Велика роль подводного плавания в профилактике и укреплении сердечно – сосудистой и иммунной системы организма. Обогащаясь кислородом, укрепляется дыхательная система человека без чрезмерной нагрузки на сердце. Объем легких увеличивается, улучшается их вентиляция. В воде можно заниматься дольше, чем на суше, не чувствуя усталости. Вода успокаивает и охлаждает, снимает напряжение. Особенно хорошо это понимают те, кто занимается дайвингом или фридайвингом.


Подводное плавание с моноластой
Кстати, если вы — взрослый человек и хотите научиться плавать, можно обратиться в клуб Балтика, они работают по Санкт-Петербургу. Если Вам нужно научить плавать своего ребенка, можно обратиться к Наталье Левочской, вот статья на ее сайте про выбор секции плавания для детей. Она как раз специализируется на обучении детей.
Есть ли противопоказания?

 Кому же можно и нужно посещать бассейн? Противопоказаний, практически нет. А вот рекомендуют тем, у
Кому же можно и нужно посещать бассейн? Противопоказаний, практически нет. А вот рекомендуют тем, укого проблемы с позвоночником для укрепления мышц спины. Посещая занятия в бассейне, можно вернуть подвижность суставов. Хотите стройное и здоровое тело – бассейн для вас.
Плавание полезно людям, предрасположенным к варикозу. Вены расслабляются в воде, давление на стенки сосудов уменьшается, восстанавливается циркуляция крови.
Люди с расшатанными нервами, постоянными стрессами могут значительно улучшить свое психическое и эмоциональное состояние. Так же бассейн показан женщинам в положении. Занимаясь подводным плаванием или дайвингом, вы поправите свое здоровье, получите заряд бодрости, положительные эмоции и продлите свою жизнь.


 По итогам гребка руки идут к бедрам
По итогам гребка руки идут к бедрам Момент удара ногами
Момент удара ногами Движение от ягодиц и бедра, а не за счет сгибания в колене!
Движение от ягодиц и бедра, а не за счет сгибания в колене!


 скачать PDF
скачать PDF 



 Шестой стол показан людям, у которых нарушен обмен веществ. Прежде всего, у таких пациентов замечается избыток мочевой кислоты – продукта распада пуринов. Кристаллы мочевой кислоты очень похожи на скопления микроскопических иголочек, они могут накапливаться под кожей, в суставах и других тканях. Избыток мочевой кислоты в крови наблюдается в тех случаях, если нарушается работа ферментных систем или почек. Также возможно получить подагру или мочекаменную болезнь вследствие приема большого количества мяса и алкоголя, особенно, вина и пива. Именно в этих продуктах содержится больше всего пуриновых соединений, которые в процессе распада превращаются в мочевую кислоту.
Шестой стол показан людям, у которых нарушен обмен веществ. Прежде всего, у таких пациентов замечается избыток мочевой кислоты – продукта распада пуринов. Кристаллы мочевой кислоты очень похожи на скопления микроскопических иголочек, они могут накапливаться под кожей, в суставах и других тканях. Избыток мочевой кислоты в крови наблюдается в тех случаях, если нарушается работа ферментных систем или почек. Также возможно получить подагру или мочекаменную болезнь вследствие приема большого количества мяса и алкоголя, особенно, вина и пива. Именно в этих продуктах содержится больше всего пуриновых соединений, которые в процессе распада превращаются в мочевую кислоту. молочные и кисломолочные продукты, особенно свежее молоко, поскольку оно оказывает ощелачивающее действие;
молочные и кисломолочные продукты, особенно свежее молоко, поскольку оно оказывает ощелачивающее действие; щавель;
щавель; На завтрак выпиваем чашку клюквенного чая, съедаем бутерброд с любым несоленым и неострым сыром, рисовую кашу, сваренную на молоке.
На завтрак выпиваем чашку клюквенного чая, съедаем бутерброд с любым несоленым и неострым сыром, рисовую кашу, сваренную на молоке. Берем полкило обезжиренного творога и перебиваем его в блендере или пропускаем раз через сито. Добавляем в него 100 г просеянной муки, 100 г сахара, 1 яйцо и чайную ложку разрыхлителя. Аккуратно перемешиваем все ингредиенты, потом добавляем к ним растертые в пюре бананы (2 шт.), снова все перемешиваем.
Берем полкило обезжиренного творога и перебиваем его в блендере или пропускаем раз через сито. Добавляем в него 100 г просеянной муки, 100 г сахара, 1 яйцо и чайную ложку разрыхлителя. Аккуратно перемешиваем все ингредиенты, потом добавляем к ним растертые в пюре бананы (2 шт.), снова все перемешиваем.












 Загрузка…
Загрузка… Медицинская диетология насчитывает более 15 лечебных диет. Каждая из них имеет свои показания к назначению. Диета стол номер 1 назначается при заболеваниях желудка и двенадцатиперстной кишки. Это питание направлено на то, чтобы сделать пищеварение максимально полезным и минимально травмирующим органы желудочно-кишечного тракта. Более того, в зависимости от стадии заболевания больному могут назначить диеты 1а и 1б – это разновидности диеты стол номер 1.
Медицинская диетология насчитывает более 15 лечебных диет. Каждая из них имеет свои показания к назначению. Диета стол номер 1 назначается при заболеваниях желудка и двенадцатиперстной кишки. Это питание направлено на то, чтобы сделать пищеварение максимально полезным и минимально травмирующим органы желудочно-кишечного тракта. Более того, в зависимости от стадии заболевания больному могут назначить диеты 1а и 1б – это разновидности диеты стол номер 1.






















 Что можно и что нельзя при диете стола 6 в таблице, освещено в статье: диета 6.
Что можно и что нельзя при диете стола 6 в таблице, освещено в статье: диета 6. Фото: манная каша на молоке
Фото: манная каша на молоке Фото: суп с клёцками
Фото: суп с клёцками Фото: отварной рис (вьетнамский рецепт)
Фото: отварной рис (вьетнамский рецепт) Фото: тефтели диетические
Фото: тефтели диетические Фото: яблочный пирог (Шарлотка)
Фото: яблочный пирог (Шарлотка)
 Меню на неделю при диете стола 3 найдёте в статье: диета 3.
Меню на неделю при диете стола 3 найдёте в статье: диета 3.












 Чтобы начать лечение, необходимо в первую очередь пройти обследование, чтобы врач смогу установить правильный диагноз. В первую очередь необходимо обратиться к врачу, который проведет осмотр и направит на рентгенограмму и УЗИ. Этих исследований достаточно, чтобы обнаружить проблемы со связками и подтвердить диагноз.
Чтобы начать лечение, необходимо в первую очередь пройти обследование, чтобы врач смогу установить правильный диагноз. В первую очередь необходимо обратиться к врачу, который проведет осмотр и направит на рентгенограмму и УЗИ. Этих исследований достаточно, чтобы обнаружить проблемы со связками и подтвердить диагноз.
 Избежать воспаления связок вполне возможно, если оградить коленный сустав от различных травм и укреплять организм. Рекомендуется соблюдать следующие меры профилактики:
Избежать воспаления связок вполне возможно, если оградить коленный сустав от различных травм и укреплять организм. Рекомендуется соблюдать следующие меры профилактики:

























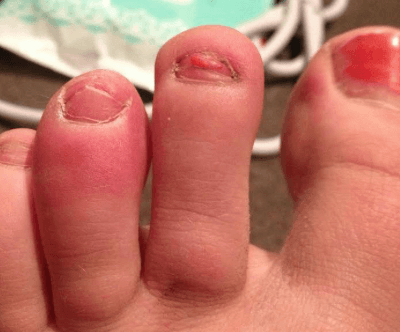 Легкие недомогания обычно не тревожат людей. Если что-то заболит без видимой причины, человек ждет, когда это само собой пройдет. Вдруг без причины опухли пальцы на ноге и болят. Нередко человек даже в отвар лопуха ноги не опустит. Полежит-полежит, подождет, когда отпустит, и забывает о приступе.
Легкие недомогания обычно не тревожат людей. Если что-то заболит без видимой причины, человек ждет, когда это само собой пройдет. Вдруг без причины опухли пальцы на ноге и болят. Нередко человек даже в отвар лопуха ноги не опустит. Полежит-полежит, подождет, когда отпустит, и забывает о приступе. Узкая, тесная обувь или обувь на высоком каблуке деформирует и искривляет пальцы. Носить постоянно такую обувь нельзя, она предназначена для парадных выходов. Боль и ломота в подошве со временем нарастают, но после отдыха исчезают.
Узкая, тесная обувь или обувь на высоком каблуке деформирует и искривляет пальцы. Носить постоянно такую обувь нельзя, она предназначена для парадных выходов. Боль и ломота в подошве со временем нарастают, но после отдыха исчезают.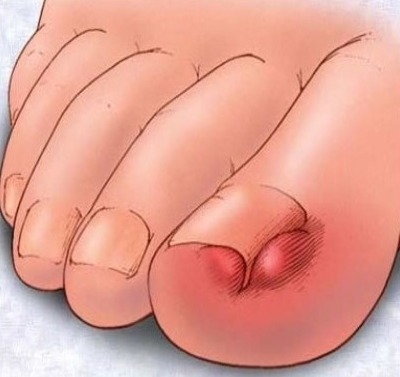 Если палец на ноге опух и болит при прикосновении, гноится и оплывает — это начало онихокриптоза. Воспаление и покраснение кожи вокруг больного ногтя обычно бывает на большом пальце стопы. Ноготь врастает в кожу пальца, что сопровождается острой колющей болью при надавливании. Кожа повреждается и воспаляется. Остановить этот процесс сложно, иногда он лечится в течение нескольких лет. Кроме гнойного воспаления, происходит нарастание «дикого мяса», которое надо будет срезать.
Если палец на ноге опух и болит при прикосновении, гноится и оплывает — это начало онихокриптоза. Воспаление и покраснение кожи вокруг больного ногтя обычно бывает на большом пальце стопы. Ноготь врастает в кожу пальца, что сопровождается острой колющей болью при надавливании. Кожа повреждается и воспаляется. Остановить этот процесс сложно, иногда он лечится в течение нескольких лет. Кроме гнойного воспаления, происходит нарастание «дикого мяса», которое надо будет срезать.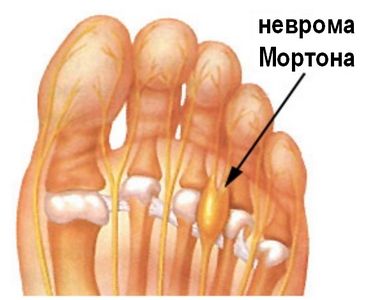 Это доброкачественное новообразование в районе нервов между пальцами стопы. Признаком является жгучая, стреляющая боль в основании 2-го, 3-го, 4-го пальцев. Они немеют, человек начинает хромать.
Это доброкачественное новообразование в районе нервов между пальцами стопы. Признаком является жгучая, стреляющая боль в основании 2-го, 3-го, 4-го пальцев. Они немеют, человек начинает хромать.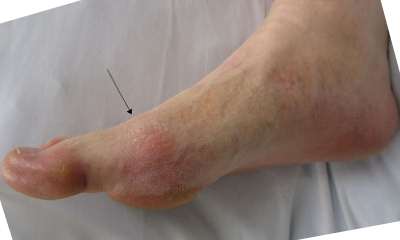 Если без причины болит палец на ноге, можно подозревать развитие подагры. Патологически повышенное присутствие мочевой кислоты в сосудах и выпадение ее солей приводит к сильным болям в суставах большого пальца. Приступы болезни могут длиться несколько суток. Заболевание прогрессирует со временем, охватывая другие суставы. Болезнь заканчивается полиартритом и разрушением суставов пальцев.
Если без причины болит палец на ноге, можно подозревать развитие подагры. Патологически повышенное присутствие мочевой кислоты в сосудах и выпадение ее солей приводит к сильным болям в суставах большого пальца. Приступы болезни могут длиться несколько суток. Заболевание прогрессирует со временем, охватывая другие суставы. Болезнь заканчивается полиартритом и разрушением суставов пальцев. Приступы болей в ногах обычно начинаются в ночное время. Признаки заболевания – сустав опухает, увеличивается в размере и краснеет, кожа становится горячей. Жгучая боль от пальца поднимается вверх по ноге. Приступ может длиться днями и неделями. Утром ощущается скованность на протяжении часа, онемение. После исчезновения боли суставы приходят в норму.
Приступы болей в ногах обычно начинаются в ночное время. Признаки заболевания – сустав опухает, увеличивается в размере и краснеет, кожа становится горячей. Жгучая боль от пальца поднимается вверх по ноге. Приступ может длиться днями и неделями. Утром ощущается скованность на протяжении часа, онемение. После исчезновения боли суставы приходят в норму.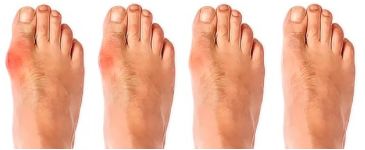 Может начаться в запущенных случаях артроза, при сильных ушибах. Если большой палец ноги опух и болит, горячий на ощупь и красный, прощупывается подвижная припухлость возле больного сустава, то эти признаки указывают на начало заболевания. Происходит воспаление полости, заполненной жидкостью, располагающейся между мышцами и костью.
Может начаться в запущенных случаях артроза, при сильных ушибах. Если большой палец ноги опух и болит, горячий на ощупь и красный, прощупывается подвижная припухлость возле больного сустава, то эти признаки указывают на начало заболевания. Происходит воспаление полости, заполненной жидкостью, располагающейся между мышцами и костью.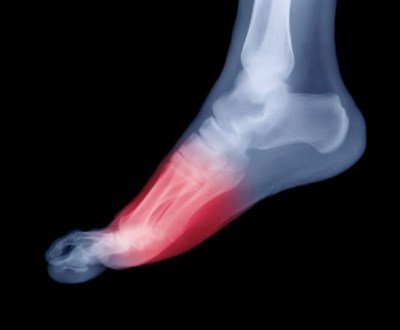 Воспаление и разрушение сухожилий. Часто сопровождается воспалением окружающих тканей. Постоянные ноющие боли при ходьбе и острые боли при сгибании сустава, похрустывание, повышение температуры в районе болей – таковы признаки заболевания.
Воспаление и разрушение сухожилий. Часто сопровождается воспалением окружающих тканей. Постоянные ноющие боли при ходьбе и острые боли при сгибании сустава, похрустывание, повышение температуры в районе болей – таковы признаки заболевания. Советы по профилактике болей в пальцах просты, но следование им поможет предотвратить возникновение многих неприятностей. Необходимо:
Советы по профилактике болей в пальцах просты, но следование им поможет предотвратить возникновение многих неприятностей. Необходимо:
 Аллергическое поражение вызывает зуд.
Аллергическое поражение вызывает зуд. Травма сопровождается опухлостью и кровоподтеками.
Травма сопровождается опухлостью и кровоподтеками. Болезнь возникает на фоне воспалительного процесса.
Болезнь возникает на фоне воспалительного процесса. Диабет нарушает процесс кровообращения.
Диабет нарушает процесс кровообращения. Воспаление нерва сопровождается болью, онемением и покалыванием в стопе.
Воспаление нерва сопровождается болью, онемением и покалыванием в стопе. Препараты группы НПВС снимут боль и воспаление.
Препараты группы НПВС снимут боль и воспаление.









 Легкие недомогания обычно не тревожат людей. Если что-то заболит без видимой причины, человек ждет, когда само собой пройдет. Вдруг опухли пальцы на ноге без причины и болят.Нередко человек даже в отвар лопуха ноги не опустит. Полежит-полежит, подождет, когда отпустит и забывает о приступе.
Легкие недомогания обычно не тревожат людей. Если что-то заболит без видимой причины, человек ждет, когда само собой пройдет. Вдруг опухли пальцы на ноге без причины и болят.Нередко человек даже в отвар лопуха ноги не опустит. Полежит-полежит, подождет, когда отпустит и забывает о приступе. Узкая, тесная, с высоким каблуком, обувь деформирует и искривляет пальцы. Носить постоянно такую обувь нельзя, она предназначена для парадных выходов. Боль и ломота в подошве нарастают со временем, но после отдыха исчезает.
Узкая, тесная, с высоким каблуком, обувь деформирует и искривляет пальцы. Носить постоянно такую обувь нельзя, она предназначена для парадных выходов. Боль и ломота в подошве нарастают со временем, но после отдыха исчезает. Если палец на ноге опух и болит при прикосновении, гноиться и оплывает, это начало онихокриптоза. Воспаление и покраснение кожи вокруг больного ногтя обычно бывает на большом пальце стопы. Ноготь врастает в кожу пальца, что сопровождается острой колющей болью при надавливании. Кожа повреждается и воспаляется. Остановить этот процесс сложно, иногда он лечится в течение нескольких лет. Кроме гнойного воспаления происходит нарастание «дикого мяса», которое надо будет срезать.
Если палец на ноге опух и болит при прикосновении, гноиться и оплывает, это начало онихокриптоза. Воспаление и покраснение кожи вокруг больного ногтя обычно бывает на большом пальце стопы. Ноготь врастает в кожу пальца, что сопровождается острой колющей болью при надавливании. Кожа повреждается и воспаляется. Остановить этот процесс сложно, иногда он лечится в течение нескольких лет. Кроме гнойного воспаления происходит нарастание «дикого мяса», которое надо будет срезать. Это доброкачественное новообразование в районе нервов между пальцами стопы. Признаком является жгучая, стреляющая боль в основании 2,3,4 пальца. Они немеют, человек начинает хромать.
Это доброкачественное новообразование в районе нервов между пальцами стопы. Признаком является жгучая, стреляющая боль в основании 2,3,4 пальца. Они немеют, человек начинает хромать. Если без причины болит палец на ноге, можно подозревать развитие подагры. Патологически повышенное присутствие мочевой кислоты в сосудах и выпадение ее солей приводит к сильным болям в суставах большого пальца. Приступы болезни могут длиться несколько суток. Заболевание прогрессирует со временем, охватывая другие суставы. Прогрессируя, болезнь заканчивается полиартритом и разрушением суставов пальцев.
Если без причины болит палец на ноге, можно подозревать развитие подагры. Патологически повышенное присутствие мочевой кислоты в сосудах и выпадение ее солей приводит к сильным болям в суставах большого пальца. Приступы болезни могут длиться несколько суток. Заболевание прогрессирует со временем, охватывая другие суставы. Прогрессируя, болезнь заканчивается полиартритом и разрушением суставов пальцев. Приступы болей в ногах обычно начинаются в ночное время. Признаки заболевания – сустав опух и покраснел, кожа делается горячей. Жгучая боль от пальца поднимается вверх по ноге. Во время приступа сустав распух, увеличиваясь в размере. Приступ может длиться днями и неделями. Утром ощущается скованность на протяжении часа, онемение. После исчезновения боли суставы приходят в норму.
Приступы болей в ногах обычно начинаются в ночное время. Признаки заболевания – сустав опух и покраснел, кожа делается горячей. Жгучая боль от пальца поднимается вверх по ноге. Во время приступа сустав распух, увеличиваясь в размере. Приступ может длиться днями и неделями. Утром ощущается скованность на протяжении часа, онемение. После исчезновения боли суставы приходят в норму.









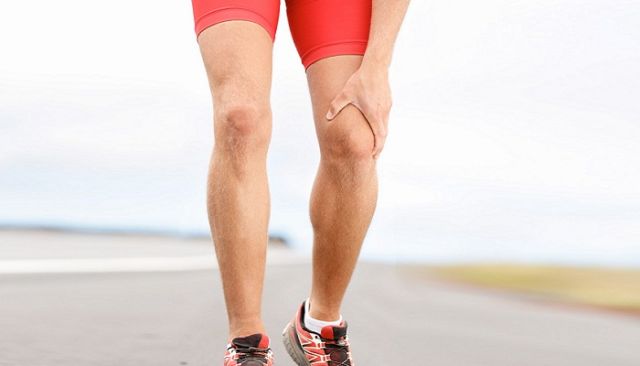







 Травма мениска имеет резкий режущий характер боли.
Травма мениска имеет резкий режущий характер боли. Рентгенография поможет выявить дисфункции тканей, патологии и другие нарушения в суставе.
Рентгенография поможет выявить дисфункции тканей, патологии и другие нарушения в суставе. Кратковременные боли при нагрузке могут сигнализировать о начале патологических изменений в суставе.
Кратковременные боли при нагрузке могут сигнализировать о начале патологических изменений в суставе.