Йога для лечения грыжи позвоночника – упражнения при грыже пояснично-крестцового отдела, видео
Йога при грыже позвоночника. Лечение и противопоказания.
Спинные грыжи встречаются часто. Многим помогает йога при грыже позвоночника. Это хороший метод, но прежде чем начать делать йогические асаны, необходимо учесть все плюсы и минусы, правильно подобрать упражнения.
Йога, как профилактика и лечение спинных грыж
Йога способствует коррекции организма, гармонически и сбалансировано воздействуя на организм – это дает возможность восстановится органам до первичного состояния. Специальные комплексы асан применяются как йога-лечение межпозвоночных грыж, протрузий, остеохондрозов, сколиозов.
Межпозвоночная грыжа возникает, когда смещается ядро межпозвонкового диска. При здоровом позвоночнике хорошо работают органы и функционируют конечности.
Упражнения гармонично влияют на весь организм, т.к. нагрузка пропорционально распределяется по всему телу. Но неграмотный подход к йоге может принести серьезный вред вашему здоровью. При грыжах, протрузиях заниматься следует очень осторожно. Упражнения подбираются индивидуально со специалистом. Отлично работает йога при грыже поясничного отдела позвоночника, которая проявляется очень часто. Также активно применяется йога при грыже шейного отдела позвоночника.
Йога для лечения грыжи позвоночника – удачный выбор, но важнее профилактировать болезни спины.
Специальные асаны нужны женщинам, планирующим вынашивать ребенка, поскольку болезни позвоночника распространены у беременных. Для достижения результата главное – регулярность занятий.
Грыжа у беременных – частое явление
Почему возникают грыжи
Возникновению грыж спины способствуют многие факторы:
- После травмы происходит большая нагрузка на проблемный участок спины.
- Недостаточное количество воды для организма негативно воздействует на соединительную ткань, что вызывает недополучение питательных веществ в диски.
- Увлечение вегетарианством. Многие позвоночные структуры питаются в основном аминокислотами, которые получают из белковой пищи животного происхождения.
- Смена режима активности. Организм привыкает к определенному режиму, и если резко сменить подвижную работу на сидячую, произойдет стресс для организма.
- Большие нагрузки на позвоночник.
- Нахождение длительное время в неудобной позе, приводящее к неравномерным нагрузкам на позвоночник.
Йога при межпозвоночной грыже будет оказывать более сильное воздействие, если скорректировать питание.
При выполнении специальных йогических упражнений для спины включается активность позвоночника. Нельзя переутомляться, чтобы не было осложнений.
Особенности выполнения асан при спинных грыжах
Прежде, чем начать выполнять упражнения для лечения грыж, нужно ознакомиться с некоторыми особенностями:
- Не допускать возникновения болей. Незначительные боли возможны в проблемных зонах.
- Не включать прыжки, удары, избегать толчки в спину.
- Вначале не применять асаны со скручиванием спины. Делать их очень осторожно, плавно, ограничивая диапазон.
- Выполнять комплекс каждый день.
- Сначала должна быть минимальная нагрузка на организм, постепенно увеличивающаяся.
- Делывать асану плавно, без рывков и не спеша.
- Важна систематичность, поскольку вылечить позвоночник за один день не удавалось никому.
- При возникновении острой боли не наклоняться вперед с выпрямленными коленями.
- Позу ребенка делать только с поддерживающим предметом (подушка, одеяло).
- Обязательно заканчивать комплекс Шавасаной.
- Осознавать выполнение упражнений.
Меры предосторожности
Выполняя йогу при проблемах грыж, важно ознакомиться с мерами предосторожности:
- Запрещается делать асаны при остром болевом приступе. Возобновлять упражнения рекомендуется через два дня.
- При ощущении слабости, неподвижности, покалывании, стреляющей боли в спине или ногах необходимо прекратить занятие.
- Не принимать крайних положений корпуса.
- Исключить асаны с выгибанием спины.
- Не округлять позвоночник.
- Упражнения не должны причинять боль.
- Не выполнять асаны после приема обезболивающих средств.
Комплекс асан при межпозвоночной грыже
Комплекс асан
Предлагается комплекс специальных асан при межпозвоночной грыже. Многие упражнения представлены в упрощенной форме. Все асаны проделывать 1-3 раза, в зависимости от самочувствия.
Ардха Уттанасана (половинная поза наклона вперед)
Встать прямо, верхние конечности поднять вверх. На выдохе сделать наклон вперед, немного сгибая колени. Чтобы живот и грудь соприкасались с бедрами. Руки плавно опустить на поверхность – исходная позиция. На вдох, не выравнивая полностью колени, приподнять грудь, помогая руками, потом опуститься на бедра.
Бхарадважасана (скручивание) на стуле
Сесть на стул боком, прижимая бедро правой ноги к спинке стула. Ягодицы полностью размещены на поверхности стула, чтобы не поднимались седалищные кости. Потянуть тело вверх, плечи отводятся назад. Соединить стопы и колени, руки согнуть. На выдохе плавно разворачивать тело вправо, оставляя ноги на месте. Можно верхними конечностями взяться за спинку стула и плавно скручиваться. Спину расслабить. Одновременно поворачивается голова и корпус. Зафиксировав скрутку, взгляд направить назад вправо. Остаться в позиции от 20 до 30 сек. Дышать свободно.
Выдыхая, повернуться прямо. Сесть на другую сторону и проделать те же действия.
Вирабхадрасана (поза воина)
Упрощенная версия: встать прямо, выставить левую ногу вперед, а правой упереться в стену. Стопы врозь. Во время вдоха левое колено согнуть, руки поднять в согнутом положении, ладонями кверху и отвести их назад, разворачивая плечи. Локти должны разместиться на линии плеч. Чувствовать, как раскрывается грудная клетка. Не допускать перенапряжения в поясничной части. Голова в прямом положении, глаза смотрят вперед. Во время выдоха поставить ноги вместе. Повторить меняя положение ног.
Триконасана (треугольник) около стены
Встать спиной к стене, дистанция между стопами около 100 см, руки поднять в стороны. Сделать вдох, на выдохе прогнуться вправо, пытаясь правой рукой коснуться стопы. Если трудно наклоняться, можно скользить правой рукой по ноге вниз. Левая рука поднимается кверху и фиксируется перпендикулярно поверхности. Глаза смотрят вверх. Задержаться несколько секунд и на выдохе перейти в начальную позицию. Повторить те же действия в правую сторону.
Баласана (поза ребенка) с подушкой
Сесть на пятки, колени развести и посередине положить подушку. Во время выдоха опустить живот и грудь на подушку, поворачивая голову в сторону. Верхние конечности разместить на поверхности вокруг головы или вдоль корпуса. Расслабиться, дыхание ровное. Подняться в начальную позицию.
Бхуджангасана (кобра)
Лечь на живот, ноги врозь с упором ладоней об пол. Во время вдоха приподнять верхнюю часть тела, оторвав руки от пола. Корпус поднимать задействовав спинные мышцы, высоко не поднимать. Если трудно оторвать руки, можно этого не делать. Выдыхая, перейти в начальную позицию.
Супта Баддха Конасана (Бабочка) упрощенный вариант
Лечь на спину, раскинув руки в сторону, ладонями кверху. Во время вдоха приподнять выпрямленные нижние конечности, таз остается на поверхности. На выдохе развести нижние конечности в стороны и замереть на несколько секунд. Делая вдох, перейти в начальную позицию, положив ноги на поверхность.
Апанасана (освобождение ветра)
Принять начальную позицию, как в позе Скрутка. Во время выдоха колени подтянуть к грудной клетке, отрывая стопы от поверхности. Захватить колени руками. Во время вдоха стараться бедра подтянуть еще выше. Зафиксировать положение несколько секунд. Выдыхая, опустить ноги на поверхность.
Шавасана (поза трупа)
Лечь на спину, верхние и нижние конечности развести в удобное положение. Голову расположить на одной проекции с позвоночным столбцом. Расслабиться, дыхание умиротворенное и глубокое. На каждый выдох стараться «отпускать» собственное тело. При полном расслаблении, дыхание будет глубже. Дышать животом. Так организм перейдет в режим естественного дыхания и начнется восстанавливаться энергетический поток. Важно убрать из головы все посторонние вещи и сосредоточиться на дыхании. Остаться в Шавасане около пяти минут.
Данный лечебный комплекс должен дать положительные результаты при грыже позвоночника. Вначале обязательно проконсультироваться с доктором по каждому упражнению.
figuradoma.ru
Йога при грыже пояснично крестцового отдела позвоночника
Занятия йоги для оздоровления пояснично- крестцового отдела позвоночника, применяется не первый год, и данный вид лечения является очень эффективным. Но ограничиться только занятиями, для больного позвоночника не получиться, еще необходим пересмотр пищевого поведения и соблюдение режима отдыха. Для того, что бы ускорить процесс выздоровления рекомендуется, совмещать занятие йогой с препаратами, помогающими при остеохондрозе. Данные средства необходимо применять даже в случае если тренировки не планируются. С помощью регулярных занятий и благодаря вспомогательным лекарствам сформируете крепкий мышечный корсет, который будет опорой и поддержкой еще много-много лет.

О положительном действии йоги на организм человека говорят уже не один год. Эта оздоровительная практика прекрасно применяется при лечении различных заболеваний. Положительное действие и она влияет и на опорно-двигательный аппарат со специалистом. Самолечением заниматься не стоит, так как не все асаны подходят для лечения межпозвоночной грыжи пояснично крестцового отдела позвоночника. Не стоит пренебрегать консультацией специалиста. Профессиональный врач сможет разобраться в характере заболевания и определить степень тяжести. После чего сможет назначить грамотное, эффективное лечение.
Рост и степень нагрузок во время занятий йогой должен быть постепенным и последовательным. Резких наклонов стоит избегать, чтобы не повредить и так нагруженный, болезненный позвоночник.
Определить наличие заболевания позвоночника можно только с помощью компьютерной томографии или магнитно-резонансной томографии. Боль в конечностях, онемение паховой области и боль в пояснице долгое время может свидетельствовать о том, что воспалительный процесс в пояснице уже начат.
Причинами грыжи могут быть:
- Минимальная степень нагрузки.
- Неправильный образ жизни (вредные привычки).
- Сидячая работа.
- Перенесенные травмы (ушибы, удары, переломы).
- Несбалансированное питание (вегетарианство).
- Несоблюдение питьевого режима.
- Повышенный уровень и неправильные тренировки.
- Долгое пребывание в одной, не характерной и не привычной позе.
Боль в крестцовом отделе позвоночника, может появиться годами, а начаться данное заболевание может и в юном возрасте. Заканчивается данная болезнь очень часто грыжей межпозвоночного отдела.
Ассаны в йоге помогают улучшить работу мышц, увеличить приток крови, способствуют, растяжению межпозвонковых пространств, помогают привести в нормальное состояние позвоночник и его отделы.
Даже привычные занятия в спортивном зале могут усугубить проблемы с позвоночником. Казалось бы, человек приходит на занятия для улучшения осанки, гибкости и выносливости, а уходит с подорванным здоровьем.
Рекомендованные асаны:
- тадасана;
- врикшасана;
- баддха конасана;
- адхо мукха шванасана.

В этой асане дополнительно используются полотенца или одеяла
• уттхита триконасана;
• урдхва мукха шванасана;
• шавасана;
• вирабхадрасана;
• урдхвоттанасана.
Что нельзя делать:
- Нельзя проводить занятия, если наступило обострение заболевания;
- Нельзя терпеть боль во время йоги;
- Прыжки и толчки в йоге исключены;
- Нельзя самостоятельно увеличивать время проведения занятий;
- Нельзя пускать на самотек и не прислушиваться к своим ощущениям; во время упражнений;
- Нельзя проводить занятия утром и ночью;
- Нельзя заниматься йогой, если есть чувства озноба или лихорадки;
- Нельзя проводить тренировку сразу после приема пищи;
- Запрещается заниматься йогой без отдыха.
Если же упражнения в йоге, причиняют дискомфорт, следует обязательно поставить в известность тренера. Он сможет правильно распределить нагрузку и составить необходимую именно Вам тренировку.
Весь комплекс упражнений должен состоять из плавных, размеренных движений. Быстрые и резкие повороты, наклоны, в йоге, лучше не использовать, так как они могут спровоцировать обострение заболевания и усугубить состояние позвоночника и его отделов. При грыже не стоит издеваться над своим организмом, йога эта не тот способ лечения при котором надо переступать через себя и давать максимальный результат.
Для того чтобы, занятия йогой, при заболевании поясничного отдела, были не напрасны, нужно соблюдать некоторые рекомендации.
- Постоянно следить за тем, что бы питание было правильным и сбалансированным. Копченную, соленную, острую пищу следует исключить.
- В рационе должно присутствовать достаточное количество белка.
- Не забывать отдыхать. Правильным отдыхом при грыже позвоночника, является горизонтальное положение тела.
- Избавиться от вредных привычек.
- Необходимо употребление витаминов, микро и макро элементов.
- Позволить себе полноценный сон, не менее восьми часов.
- Во время тренировок необходимо следить за дыханием.
Йога подходит для людей различного пола и возраста
При соблюдении бесхитростных правил организм больного человека начинает интенсивно бороться с болезнью, поэтому при грыже поясничного отдела, йога способна стать самым эффективным методом борьбы.
Нередко йоготерапию применяют для лечения беременных женщин. Они, к сожалению, очень часто с ней сталкиваются. При помощи занятий происходит уменьшение болевого синдрома, в результате уменьшения нагрузки и увеличения растяжки межпозвоночных отделов.
Важно запомнить следующее, избавится от межпозвоночной грыжи за одно занятие йогой не возможно! Только каждодневные занятия и преодоление трудностей может вернуть радость и сознание того, что боли больше нет. Как бы ни было сложно выполнять задачи поставленные врачом и тренером, это стоит сделать для себя, для своего здоровья. А комплексное применение, упражнений, лечения и правильного питания даст потрясающий результат и день, который пройдет без боли, будет самым счастливым и запоминающимся. Ведь йога даёт силы, придает уверенности и учит терпению. После того как упражнения будут закончены появятся чувство покоя и умиротворения. Человек сможет ощутить легкость во всем теле долгое время. Йога способствует этому. Читайте также бубновский упражнения для позвоночника в домашних условиях.
Ассаны, имею свойство лечить и избавлять человека от многих недугов и межпозвоночная грыжа не приговор, стоит только правильно и качественно выполнять упражнения в йоге. Слушать своё сердце и прислушиваться к потребностям своего организма.
kaklechitsustavy.ru
йога при грыже пояснично-крестцового отдела позвоночника, видео
Йога при грыже крестцового отдела позвоночника – это панацея от всех проблем, или просто еще одно плацебо, которое помогает оттянуть операцию? Однозначно сказать нельзя по одной причине. Возможно, настоящие мастера этой доктрины и могут похвастаться идеальным контролем организма, которое помогает изгибать позвоночник и убирать грыжи, однако в Европе нет достаточно развитых йогов, которые на это способны.


Содержание статьи
Помогает ли
К сожалению сказать, что йога при грыже крестцового отдела позвоночника помогает на все 100%, невозможно. Во-первых, опухоль межпозвоночных дисков не лечиться никак кроме операции, т.к. это своеобразная опухоль и нахождение обычных тканей в необыкновенном месте. Как результат она требует удаления.
Йога способна предотвращает выпадение грыжи, помогает в дооперационный и после реабилитационный период.
Важно понимать, что йога способна помочь только при правильном выполнении всех асан. В противном случае, эта доктрина нанесет больше вреда организму, чем пользы. Занимайтесь асанами исключительно под присмотром мастера, и тогда у вас не только отпадут проблемы с грыжей позвоночника, но и улучшится общее самочувствие.
По факту, йога в европейском понимании это комплекс упражнений, а не философия. Этот комплекс позволяет быстро и качественно изменять состояние организма до неузнаваемости. Что в свою очередь помогает бороться с многими болезнями. Применяется йога для лечения грыжи позвоночника, в зависимости от стилей, и расположения выпадения грыжи. Так например ,если это не позвоночник, то эта ведическая медицинская и спортивная доктрина вполне способна урегулировать паховую грыжу без операции, просто заставив втянуться выпавшую ткань.
В случае с позвоночником, в особенности с крестцовым отделом все гораздо сложнее. Ведь любое защемление нерва, или изменение положение позвонков очень опасно для организма. А повреждения, вызванные нестандартными позами и недостаточной гибкостью могут и вовсе закончиться полным параличом.
Асаны для лечения позвоночника
Это могут быть:
- Тадасана. Позволяет снизить давление на основные нервные узлы крестцового отдела, что уменьшает болевой синдром и позволяет на некоторое время вернуть подвижность.
- Врикшасана. Изменяет положение позвонков, позволяет сместить грыжу в менее подвижное место, облегчая симптоматику
- баддха конасана. Усиливает мышечный корсет, защищая грыжу от дальнейшего выпадения
- адхо мукха шванасана. Позволяет избавиться от грыжи в 10% случаев.
- уттхита триконасана. Снижает давление на нервный узел.
- урдхва мукха шванасана. Позволяет снизить давление на основные нервные узлы крестцового отдела, что уменьшает болевой синдром и позволяет на некоторое время вернуть подвижность.
- Шавасана – используется для смещения положения проблемных участков
- Вирабхадрасана. Увеличивает подвижность позвонков, позволяя избежать защемления нервов.
- Урдхвоттанасана. Профилактика дальнейших искривлений позвонков вызванных грыжей.
Примечание в этом случае, рекомендуется использовать более щадящие варианты выполнения этих упражнений, т.к. нужно максимально снизить нагрузку на позвоночник, и ослабить нервы поясничного отдела.
Советы для новичков
Йога и упражнения при грыже пояснично-крестцового отдела позвоночника – не всегда полезны. Так, крестец –это самый большой нервный узел, и поэтому влияние йоги – может сильно изменить состояние пациента.
Однако стоит понимать, что грыжа межпозвоночного диска –э это серьезная патология которая требует оперативного вмешательства. Не используйте йогу как средство борьбы с грыжей. Так вы только усугубите ситуацию, а при неумении можете повредить и сам позвоночник.
Гораздо лучше использовать йогу в период реабилитации для скорейшего возвращения мышечного тонуса естественного корсета, а также для профилактики и предотвращения рецидивов.
Важно понимать, что при межпозвоночной грыже крестцового отдела, смещается и расположение позвонка, если долго не лечить грыжу, то позвонок останется в смещенном состоянии, и исправить его не сможет ни ЛФК ни эта ведическая медицинская и спортивная доктрина. Йога при грыже позвоночника – это не панацея, хоть она и помогает запустить регенеративные процессы. Помните о здравом рассудке, и никогда не используйте йогу для лечения критичных болезней. Ведь это даже не медицина, а комплекс упражнений для совершенствования тела.
Если же вы все таки решились избавляться от последствий проблемного позвоночника при помощи йоги, найдите хорошего мастера, который знает не только как правильно выполняется та или иная асана, но и поможет.


Современная медицина воспринимает йогу как лечебную медицину, однако полностью исключает её волшебные и целебные действия в лечение патологий требующих оперативного вмешательства скальпеля. Чаще всего, если вы занимаетесь йогой для лечения крестцового отдела позвоночника, то вы только усугубляете ситуацию, тем самым ухудшаете ваше положение на операционном столе, что грозит дополнительными проблемами и побочными эффектами в период реабилитации и последующей жизни.
| Пожалуйста, оцените статью |
СОВЕТУЮ ПОЧИТАТЬ ЕЩЁ СТАТЬИ ПО ТЕМЕ
pozvonochnik.guru
Йога для лечения грыжи позвоночника: польза, противопоказания
В чем эффективность йогатерапии
Йога при грыже пояснично-крестцового отдела позвоночника используется для восстановления функций и улучшения работы отделов позвоночника, усиления кровотока, восстановления мышечного тонуса, увеличения просвета между позвонками. Благодаря специальным динамическим и статическим упражнениям уедается задействовать все группы мышц, наладить кровоток и отток лимфы, что способствует регенерации поврежденных хрящей, устранению излишней нагрузки с позвоночного столба.
Специальные тракционные техники позволяют мягко растянуть позвоночник, что благотворно сказывается на течении заболевания.
Судя по отзывам в сети, более чем 95% пациентов, занимающихся йогой при грыжах поясничного отдела позвоночника, замечают улучшение самочувствия уже после первых занятий.
Методики йогов построены на том, чтобы как можно дольше удерживать ту или иную асану. Ежедневные занятия приводят к снижению внутридискового давления, в здоровых и поврежденных элементах позвоночного столба. Благодаря повышению эластичности связок и мышц, увеличивается подвижность межпозвоночного сочленения каждого отдела и укрепляется мышечный корсет.
Общие правила йоги для лечения грыжи позвоночника
 При такой болезни лучше не делать асаны на скручивание.
При такой болезни лучше не делать асаны на скручивание.- скручивания;
- сильные прогибы;
- быстрые неаккуратные движения.

Заниматься йогой следует так, чтобы тренировка приносила исключительно расслабление и комфорт. Лечение и предотвращение позвоночных недугов путем йогатерапии нацелено на мягкое растягивание мышц и позвонков. Если какие-то позы приносят дискомфорт — нужно прекратить занятия. На первых порах можно посещать занятия с инструктором, который поможет подобрать правильные положения для тела или разработать индивидуальную программу.
Все методы лечения межпозвоночной грыжи можно разделить на 2 группы: безоперационные (консервативные) и операционные (хирургические). При этом консервативное лечение может быть немедикаментозным и медикаментозным.
Безоперационная терапия включает применение лекарственных препаратов и народных средств, точечный массаж, иглотерапию, гирудотерапию, а также гомеосиниатрию (введение в триггерные зоны или биологически активные точки современных гомеопатических препаратов).
Самые популярные и эффективные асаны при межпозвоночной грыже представлены ниже.
Упражнение Бхарадваджасана необходимо выполнять без резких движений
Исходное положение: сесть на стул боком так, чтобы ягодицы лежали на сидении, а правое бедро плотно прилегало к спинке стула. Потяните туловище верх, стараясь отвести плечи назад. Стопы и колени держите вместе. Теперь можно приступать непосредственно к выполнению упражнения.
Сделайте выдох, разверните весь корпус в сторону спинки, посмотрите через плечо (голова поворачивается одновременно с туловищем). Руками держитесь за спинку стула, т.к. они принимают непосредственное участие в процессе скручивания. Ноги держите неподвижными, а спину – расслабленной.
Избегайте резких движений, дышите свободно. Проведите в данной позе от 20 до 30 секунд, после чего вернитесь в исходное положение на выдохе.
Смените положение (прижмитесь к спинке стула левым бедром), повторите упражнение с самого начала.
Данное упражнение помогает расслабить спазмированные мышцы
Лягте на спину, слегка разведите руки и ноги, чтобы образовался угол около 45 градусов. Голову держите на одной линии с позвоночником. Дышите без напряжения, медленно и глубоко. Постарайтесь максимально расслабиться.
На выдохе «отпустите» тело, почувствуйте, как оно будто бы растекается по полу. Доказательством правильного выполнения асаны станет естественное дыхание (ощущение, что вы дышите животом). Это значит, что ваш организм приступил к восстановлению энергии.
Провести в Шавасане нужно хотя бы 5 минут (это обязательный минимум). Постарайтесь максимально расслабиться, следить за дыханием, отпустите все мысли. Интересный факт: опытные йоги способны заменять ночной сон двухчасовым выполнением Шавасаны.
Существует 5 основных асан (упражнений, поз) из йоги, применяемых при позвоночных грыжах. Они отличаются высокой эффективностью, безопасностью в выполнении и доступностью. Последний пункт означает, что упражнения столь легки в выполнении, что доступны людям без физической подготовки.
Список асан:
- Урдхвоттанасана. Выпрямите спину, сцепите руки замком за головой. После этого вращением кистей рук меняется положение – тыльную сторону ладошки нужно поднять кверху, а затем и лицевую. При выполнении асаны живот должен быть втянут, а все мышцы должны быть напряжены.
- Собака мордой вниз. Станьте ровно, после чего поднимитесь на носочки и наклонитесь так, чтобы дотронуться пальцами рук к полу. Потом перенесите вес на пятки с одновременным отрыванием носков. Выполнение асаны нужно заканчивать крестообразным захватом головы руками.
- Урдхва мукха шванасана. Исходное положение – стойка на прямых руках в упоре лежа, с тем лишь отличием, что ноги и руки должны быть на ширине плеч. Плавно прогибайтесь, раскрывая плечевой сустав и грудную клетку.
- Шавасана. Лягте на пол, руки по швам, ноги слегка разведены в стороны. Максимально расслабьте все мышцы, начиная с мышц рук и до мышц лица, дышите ровно и глубоко. Цель упражнения – устранение спазма мускулатуры спины.
- Бабочка. Лягте, раскинув в стороны руки и ноги. В момент вдоха нужно поднять прямые ноги, а на выходе медленно разводить их в стороны.
к меню ↑
Шейный отдел позвоночника хуже остальных противостоит механическим повреждениям. Во время занятий любыми физическими упражнениями его нужно максимально беречь.
Эффективные при грыжах спины асаны из йоги
В том числе и при йоге. Поэтому любые асаны, при которых задействованы шейные мышцы или шейная область в целом, должны выполняться максимально медленно. Но помимо безопасности есть и еще одна причина медленного выполнения асан: при их быстром выполнении вы снижаете эффективность занятий практически к нулю. Максимальная нагрузка на мышцы (а их в шейной области нужно тренировать в первую очередь) достигается при медленных движениях.
Без большой нагрузки мышцы не будут «рваться», а без микроразрывов не будет происходить их укрепление.к меню ↑
Пояснично-крестцовый отдел позвоночника куда более устойчив к механическим повреждениям, чем шейный. На этот отдел приходится огромнейшая нагрузка (со всего туловища): он практически является опорой всего позвоночника.
Асаны для поясницы также должны выполняться медленно. Важно не выполнять те асаны, которые подразумевают ротационную или осевую нагрузку на позвоночник. В первую очередь следует исключить упражнения, при которых происходит поворот вокруг своей оси.
Резкие наклоны (как вперед, так и в стороны) также запрещены. Их либо нужно делать медленно, либо вообще не делать (при некоторых формах грыж).к меню ↑
к меню ↑
Существует более сотни упражнений из йоги, которые противопоказаны при позвоночных грыжах. Запрещены следующие группы асан:
- Любые асаны, подразумевающие ротационную или осевую нагрузку (скручивания, повороты корпуса вокруг своей оси).
- Любые асаны, подразумевающие резкое выполнение упражнений.
- Любые асаны, требующие серьезной физической подготовки (например, стояние на голове, упражнения с опорой на одну руку).
- Любые асаны, которые вызывают болезненные или дискомфортные ощущения. В том числе и те, которые рекомендованы при грыжах спины (они могут не подходить определенной доле пациентов).
к меню ↑
Для восстановления двигательной активности и ускорения регенерационных процессов в тканях хрящей межпозвонковых дисков рекомендуется использовать несколько упражнений йоги.
Картинка
Уттана тадасана
Это упражнение отлично подойдет для начинающих, не требует усилий, но отлично вытягивает позвоночник, способствуя высвобождению сжатых нервных окончаний, расслаблению и укреплению мышечных волокон спины.

Сядьте на стул боком. Одно бедро прилегает к спинке стула. Обе ягодицы прижаты к сиденью. Вытяните туловище, распрямите плечи, ноги и колени держите вместе. Это стартовая позиция. С выдохом поверните все тело к задней части стула. Ноги остаются неподвижны. Руки держат спинку стула, они будут участвовать в процессе скручивания. Избегайте резких движений.
Скрутка выполняется на выдохе, спина расслаблена. Голова поворачивается вместе с телом. Заключительное положение — все тело повернуто вправо и взгляд через плечо. Удерживайте позу 20-30 секунд. Дыхание свободное, не сдерживайте. Вернитесь в исходное положение. Теперь сядьте левым бедром к спинке стула, и повторите упражнение в противоположном направлении.
Противопоказания
Эффективность от использования асан (упражнений йоги) будет выше, если во время лечения соблюдать простые рекомендации по изменению образа жизни:
- Скорректировать рацион. Полноценное питание поможет обогатить организм необходимыми микроэлементами и витаминами. Благодаря этому происходит скорейшее восстановление хрящей и двигательной функции позвоночника.
- Отказаться от вредных привычек. Никотин и алкоголь пагубно влияют на все процессы жизнедеятельности организма. Восстановление межпозвонковых дисков невозможно без отказа от пагубных привычек.
- Организация полноценного отдыха и сна. При грыжах позвоночника пациент должен уделять должное внимание качеству сна и отдыха. Для этого необходимо подобрать правильный режим сна и удобный матрас, подушку.
Начинать занятия йогой при заболевании следует под наблюдением специалиста. Самостоятельное проведение занятий может спровоцировать нежелательные последствия. Неправильно подобранные асаны могут привести к мышечному растяжению, ущемлению нерва, увеличению грыжи в размере.
| Со стороны физического самочувствия | Со стороны психического состояния |
| Наличие острой боли Плохое самочувствие Головная боль, головокружение Усиление боли в ходе занятий Недавние операции на позвоночнике Открытые раны на теле Послеоперационные швы Ограниченная подвижность позвоночника | Эпилепсия Шизофрения Аффективный психоз Умственная отсталость Вирусные и бактериальные заболевания ЦНС Запрещены занятия йогой лицам, имеющим временные расстройства психики после получения травм головного и спинного мозга |
Проведение занятий при наличии противопоказаний негативно сказывается на состоянии здоровья, вызывает риск серьезных осложнений заболевания, в том числе паралича.
Йога — это альтернативный лечебный метод, который сочетает в себе духовную и физическую терапию. Лечение межпозвоночной грыжи йогатерапией нашло широкое применение среди пациентов. Древние практики с максимальной эффективностью заставляют работать все системы человеческого организма, избавляют от заболеваний и предотвращают их появление.
 При головокружении йогой лучше не заниматься.
При головокружении йогой лучше не заниматься.Йога при грыже позвоночника поясничного отдела нежелательна при таких состояниях:
- чрезмерная болезненность;
- слабость и головокружение;
- дискомфорт при удержании асан;
- обострившиеся хронические заболевания;
- перенесенные серьезные травмы спины.
Занятия йогой нужно прекратить, если грыжа спровоцировала ограничение подвижности. Кроме того, нужно внимательно относиться к своему телу, прислушиваясь к нему — если присутствует болезненность и дискомфорт в пораженной зоне позвоночного столба — следует воздержаться от упражнений. Особенно не рекомендуется выполнять асаны под действием болеутоляющих препаратов — они убирают болезненность, из-за чего можно легко переоценить свои силы и навредить здоровью.
Как правильно выполнять упражнения
Йога при грыже поясничного отдела позвоночника должна выполняться в соответствии с некоторыми рекомендациями. Соблюдение советов поможет достичь желаемого результата, предотвратить осложнения:
- исключить резкие движения;
- при появлении болей занятия прекращают;
- асаны выполняются ежедневно;
- дыхание во время занятий спокойное, ровное;
- начальные занятия проводятся без упражнений по скручиванию позвоночника;
- нагрузка увеличивается постепенно;
- нельзя отказываться от комплекса, если результат наступает не так быстро, как хотелось бы;
- после проведения сеанса пациент не должен чувствовать сильного утомления.
Грыжа позвоночника – это серьезное заболевание, лечение которого требует немало сил и времени. Для достижения желаемого результата следует запастись терпением.
Заключение
При регулярных занятиях йога способствует скорейшему выздоровлению, но не стоит забывать о том, что пациенты с межпозвоночной грыжей должны регулярно наблюдаться у врача. Выполнять упражнения нужно в точном соответствии с рекомендациями специалистов. В противном случае, вместо здорового позвоночника можно получить травмы – защемление нервов, растяжение связок или мышц.
Вертебролог, Ортопед
Проводит лечение и диагностику дегенеративно-дистрофических и инфекционных заболеваний позвоночника таких как: остеохондроз, грыжи, протрузии, остеомиелит.
Регулярные занятия йогой при грыжах пояснично-крестцового и других отделов позвоночника оказывает положительное влияние не только на поврежденный позвонок, но и на весь организм, помогает снять стресс, физическую и эмоциональную усталость. Несмотря на это не стоит зацикливаться только на йоге. Грамотное сочетание терапии и физических упражнений, массажа, применения медикаментов и других техник позволяет эффективно справиться с заболеванием, не допустить его осложнений.
sevsity.ru
Как используется йога для лечения грыжи позвоночника?
Можно ли заниматься йогой при грыже позвоночника?
Правильно подобранная программа йоги может помочь восстановить здоровье позвоночных дисков, и, таким образом, предотвратить рецидивы межпозвоночной грыжи и ишиаса (пояснично-крестцового радикулита).
Основу подобной программы должны составлять позы йоги с прогибом спины назад, которые укрепляют связки и мышцы спины, поддерживающие диски на месте. Также прогибы улучшают циркуляцию крови и праны (телесной энергии) в позвоночнике. Рекомендуется практиковать позы с обратным прогибом ежедневно — так вы сможете обеспечить определенную стабильность, как в положении позвоночного столба, так и в его функционировании. Благодаря регулярным занятиям йогой для спины, можно избежать операции.
Что делать при острой боли?
 Макарасана
МакарасанаЕсли имеет место острая боль, нужно лечь на твердую поверхность, лицом вниз. Если вы при этом принимаете позу Макарасана (поза крокодила), то она, при достаточно долгом удержании, способствует снижению стрессовой нагрузки в корневом диске и нервных окончаниях, что приводит к облегчению боли и улучшению состояния.
 Адвасана
АдвасанаРекомендуется спать в позе Адвасана (поза трупа лежа на животе) или Джестикасана. В случае с пояснично-крестцовым радикулитом, можно выполнять позу Матсьякридасана, которая снимает напряжение с поврежденных нервных окончаний. Эти позы помогают при приступах острой боли.
Йога при позвоночных грыжах
Наиболее подходящими являются позы с обратным прогибом спины, которые, естественно, нужно выполнять в меру своих возможностей. Первой может быть упрощенная версия позы кобры (Бхуджангасана), также известная как Ардха Бхуджангасана или поза сфинкса. Конечно, ее нужно делать аккуратно, не перенапрягаясь. Если возникают болевые ощущения, нужно прекращать выполнение позы. Когда сфинкс будет получаться лучше, можно добавить другие позы: Ардха-шалабхасана, Дханурасана, Уштрасана.
 Ардха Бхуджангасана
Ардха БхуджангасанаЭти позы нужно выполнять утром, до еды, на пустой желудок. Каждую позу можно выполнять по 3-5 подходов, отдыхая в промежутках в Адвасане. В конце практики выполняйте глубокое расслабление в Адвасане (а позже и в Шавасане) в течение 15-20 минут. Этот простой комплекс йоги для позвоночной грыжи нужно выполнять не только для излечения, но и для дальнейшего поддержания здоровья позвоночника, и предотвращения рецидива.
Чего следует избегать в йоге при позвоночных грыжах?
Не практикуйте позы с наклоном вперед, как минимум, в течение 4-6 месяцев после начала ваших занятий йогой, т.к. наклоны вперед, напротив, могут ускорить рецидив грыжи.
 Марджариасана и Шашанк Бхуджангасана
Марджариасана и Шашанк БхуджангасанаКогда же ваше состояние нормализуется благодаря выполнению поз с прогибом назад, вы можете постепенно добавлять мягкие наклоны, например позу Шашанкасана, Марджариасана и Шашанк Бхуджангасана.
В период восстановления избегайте поз со скрещенными ногами, т.к. они усиливают напряжение нервных окончаний в пояснице. Рекомендуется выполнять дыхательные упражнения (Пранаяма) и медитацию в позе Ваджрасана. Для медитаций можно использовать, например, технику Аджапа-джапа, в которой сочетается повторение мантры с дыханием.
Рекомендации к питанию
Лучше всего начинать с овощных супов, т.к. они сохранят энергию, которую можно будет направить не только на пищеварение, но и на лечение позвоночных дисков. Также супы не вызывают запоров (если только не заедать их огромным количеством хлеба), а ведь запоры — частое явление у людей с ограниченной подвижностью, как в случае с грыжей позвоночника.
По мере того, как ваше состояние будет улучшаться, можно есть тушеные овощи с рисом, каши, блюда из бобовых. Можно постепенно добавлять хлеб, но лучше из муки грубого помола, и — в идеале — без дрожжей.
Избегайте тяжелой пищи (мясная, слишком жирная), т.к. она будет создавать ненужную нагрузку на организм. Употребление молочки лучше тоже снизить; пряную пищу употреблять не стоит.
Благодаря этим простым рекомендациям вы постепенно сможете улучшить состояние своего позвоночника. Конечно, йога для лечения грыжи позвоночника должна применяться осторожно, и лучше всего ей заниматься под наблюдением специалиста.
Еще интересные статьи:
denissvetlichny.ru
Йога при грыже позвоночника – особенности и противопоказания
Грыжей межпозвоночной называют смещение ядра, расположенного меж позвонками диска. Чтобы сохранить возможность двигаться и не получить осложнений на спину и внутренние органы, надо нормализовать состояние позвоночника. Сеансы йоги оказывают положительное влияние на состояние опорно-двигательного аппарата. Упражнения щадят позвоночник, распределяя нагрузку на весь организм. Напряжение с позвоночного столба снимается.
Особенности выполнения
Йога при грыже безопасно действует на здоровье пациента. Асаны равномерно нагружают организм, восстанавливая здоровье и силы. Разрешается применять любые позы. Правда, некоторые из них довольно сложны, в особенности для новичков. Важно грамотно выбирать их, рассчитывая свои силы.
При грыже позвоночника желательно подбирать позы йоги, не сопряженные с риском ударов и ушибов. Противопоказаны также занятия на скручивание. Будучи эффективными для здорового, опытного человека, новичку с проблемами спины они могут наносить вред.

Начиная занятия йогой при грыже позвоночника, важно придерживаться ряда правил:
- начинать с минимальной нагрузки, чтобы организм мог адаптироваться к тренировкам,
- гимнастику проводить размеренно, без резких движений,
- не допускать прыжков и ударов,
- заниматься ежедневно, по три-четыре раза,
- постоянно следить, чтобы дыхание было ровным.
Не следует бессистемно пробовать все асаны подряд. Йогой при грыже позвонков рекомендуется заниматься под руководством инструктора. Он сформирует комплекс, который идеально подойдет в конкретной ситуации.
Ощутив дискомфорт или боль, необходимо прекращать занятие. Если они незначительны, можно и продолжить, но не прибегать к прежним нагрузкам.
Йога для разных участков позвоночника
Йога при грыже не так проста, как кажется на первый взгляд. Чтобы добиться исцеления, важно найти опытного, грамотного инструктора, способного не только рассказать, но и научить больного принимать различные позы правильно. Необходимо, чтобы он сумел подобрать комплекс занятий, учитывая специфику состояния здоровья своего подопечного. В зависимости от того, какой именно отдел позвоночника поражен, практикуются разные асаны.
Шейный отдел

Йога при грыже в шейном отделе позвоночника призвана:
- наладить кровоснабжение,
- сделать мышцы крепче и здоровее,
- устранить головные боли и неприятные ощущения на пострадавшем участке.
Перед тем, как приступать к асанам, важно хорошо размяться. Начинают с поворотов головой влево-вправо. Затем ее наклоняют вперед и назад. Затем опять поворачивают по сторонам.
Далее переходят к самим асанам йоги при шейной грыже. Улегшись на бок, голову кладут на вытянутую руку. Другая рука опирается о пол перед телом. Подняв голову, фиксируют ее на пять секунд. Повторить на другой стороне.
Усевшись на стул, ладошку кладут на лоб. Давить головой на кисть. Это упражнение полезно для укрепления передней части шеи.
Еще в одном упражнении исходное положение, как и в предыдущем, но рука кладется уже на висок. Голову наклоняют, слегка надавливая ладонью. Так укрепляются боковые шейные стенки.
Все упражнения желательно согласовывать с доктором. Лечебная гимнастика призвана работать над позвонками шейного отдела:
- усилить подвижность,
- укреплять,
- повышать эластичность.
Все это помогает победить заболевание.
Грудной отдел
Йога при грыже грудного отдела позвоночника подразумевает выполнение иных асан. Например, встав на коленки, садятся на пятки. Сделав вдох, корпус наклоняют вперед. Вытянув назад руки, лбом касаются пола. Фиксируются на некоторое время. При этом расслабляются мышцы в грудном отделе.
Сидя на стуле, поднять руки над собой. Медленно опустить корпус назад, спина при этом укладывается на спинку стула. Не поднимаясь со стула, руки вытягивают. Лопатки соединяют вместе, а руки сцепляют за спиной в замок.
Чтобы йога для лечения грыжи грудного отдела позвоночника была эффективной, важно отслеживать собственное дыхание. Ему следует быть размеренным при ровном сердцебиении. Если пульс участится, придется прервать гимнастику на отдых.
Поясничный отдел

Йога при грыже пояснично-крестцового отдела позвоночника устраняет в спине мышечный тонус, возвращая естественную, идеальную осанку.
Пальцы рук со стопами фиксируются на полу. Далее становятся на носочки без отрыва рук. Затем вес переносят на пятки, оторвав от пола носки. Асану завершают, крестообразно захватив голову руками. Спина постоянно остается согнутой.
Каким бы ни было повреждение позвонка, асаны при грыже поясничного отдела позвоночника щадят организм. Например, «бабочка»: просто лежа, расставив по сторонам конечности на вдохе ноги поднимаются вверх, на выдохе – они же разводятся в стороны.
Шавасана призвана не нагружать, а расслаблять все мышцы. Лечь на ровную поверхность. Расслабив мышцы, зафиксироваться в этом положении. Дахыние глубокое, ровное. Те, кто делает упражнение правильно, ощущают, как будто «растекаются» по поверхности. Читайте также можно ли греть грыжу поясничного отдела позвоночника.
Йога Айенгара
Айенгара – абсолютно безопасная йога при грыже. Она разработана специально для пациентов с повреждениями позвоночника и других областей организма. Асаны разрешены с шести лет и выполняются с использованием разных вещей:
- ремней,
- стула,
- одеял,
- валика.
Физические нагрузки невелики, противопоказаний практически не имеется. Этот комплекс призван работать со всеми мышцами, расслабляя их – особенно в областях физиологических изменений или защемлений. Далее эти мышцы остается лишь укреплять.
В качестве примера подойдет Адхо мукха шавасана. Четыре тонких одеяла складывают втрое и кладут на ровную поверхность друг на друга лесенкой, с небольшими выступами. Верхнее складывается рулоном наполовину. Ложатся на живот так, чтобы верхние кости таза, которые выступают по линии живота, помещались на верхней ступеньке из одеял.
Живот должен при этом оказаться на рулоне. Руки, расслабив, кладут под голову, положив щеку на согнутую руку. В этой позе отлично расслабляется и поясница. Так лежат около пяти минут.
Предосторожности и противопоказания

И все-таки йога оказывается под запретом, когда грыжа позвоночника обостряется. Ей не разрешают заниматься в случае болевого приступа, а также в течение двух суток после него. В любом состоянии первые подходы делают коротко, внимательно следя за самочувствием.
Об излишней нагрузке могут говорить серьезная боль и даже просто явный дискомфорт. Если малоприятные симптомы возникли, их обязательно обсуждают с инструктором. Мастер сможет подобрать более подходящий комплекс.
Обращать внимание, помимо боли, нужно на ощущения:
- слабости,
- головокружения,
- покалываний при нагрузках,
- снижения подвижности.
irksportmol.ru
Йога При Межпозвоночной Грыже | Чуть ближе к Солнцу…
Сегодня рассмотрим вот такую вот интересную тему: йогические упражнения для лечения межпозвоночной грыжи. Я не буду вдаваться в детали, что такое позвоночная грыжа, т.к., во-первых, заинтересованные в данном вопросе люди итак уже осведомлены о предмете, и во-вторых, описание легко можно найти в Интернет.
Эффективна ли Йога при Межпозвоночной Грыже?
Несомненно; однако, первое, что нужно сделать — это, конечно, получить рекомендации и одобрение врача. Йога — это замечательный инструмент по корректировки нашего организма, по приведению его в изначальный баланс и гармонию, но, как и любым другим инструментом, ей нужно уметь пользоваться. При неправильном использовании, вы можете не только не улучшить ситуацию, но и навредить себе. В то же время, йога также может помочь с такой штукой, как профилактика межпозвоночной грыжи, что весьма немаловажно.
Второе — это хорошо бы найти опытного инструктора, под руководством которого вы могли бы заниматься. Это было бы идеально, но если у вас нет такой возможности, я попробую дать некоторые рекомендации здесь. Однако, опять же, перед следованием им, обязательно проконсультируйтесь с врачом.
Еще кое-что: ни в коем случае не торопитесь в своей практике, не прилагайте слишком много усилий, и занимайтесь регулярно.
Физические Упражнения При Межпозвоночной Грыже: Чего Следует Избегать?
- Если присутствует боль, избегайте наклонов вперед с прямыми коленями под углом больше 90 градусов.
- Не выполняйте сидячих поз йоги с наклоном вперед (как, например, Пашчимоттанасана, Джану Ширшасана).
- Не округляйте спину во время выполнения асан (поз йоги).
- Скручивающие позы полезны, но их нужно делать очень плавно, с ограниченным диапазоном.
- Еще простой принцип: если упражнение или поза приводит к боли, покалыванию или онемению, тут же прекратите ее выполнять (ну, не резко, конечно, но остановитесь).
Кроме этих рекомендаций, вот еще позы йоги, которых следует избегать:
- Баласана или поза ребенка (ее можно делать только с поддержкой, например, с подушкой или толстым одеялом).
- Джану Ширшасана — альтернативно можно делать Супта Падангуштхасану, используя ремень для йоги вокруг стопы. Начинать нужно с согнутого колена, постепенно распрямляя его.
- Маричьясана 1.
- Падангуштхасана или Уттанасана (наклон с выпрямленными ногами).
- Пасчимоттанасана (наклон вперед сидя).
- Упавишта Конасана — вместо нее попробуйте Супта Баддха Конасану, используя йога блоки для поддержки бедер; либо можно выполнять Прасарита Падоттанасану, опираясь руками о спинку стула или на два кирпича для йоги, лежащих на полу.
- Избегать любых поз, выгибающих спину колесом.
- Ну и, соответственно, любых поз, вызывающих онемение, стреляющую боль, покалывание (как и говорилось выше).
Теперь перейдем непосредственно к практике.
Йога При Межпозвоночной Грыже: Лечебная Гимнастика
1. Ардха Уттанасана

Встаньте, вытянув руки над головой. На выдохе наклонитесь вперед, согнув колени, в результате чего живот и грудь лягут на бедра, а руки на пол. На вдохе, держа колени слегка согнутыми, поднимите грудь и руки на 90 градусов. На выдохе вернитесь в положение с руками на полу. На вдохе выпрямитесь.
2. Бхарадваджасана на стуле

Сядьте на стул боком, чтобы правое бедро прилегало к спинке стула. Ягодицы должны быть на стуле, не допускайте, поднятия седалищных костей с любой стороны. Потяните туловище вверх, а плечи отведите назад, держите колени и стопы вместе. Это исходное положение.
Выдохните, и повернитесь всем корпусом в сторону спинки стула, не двигая ногами при этом. Возьмитесь руками за спинку стула, и помогайте ими скручиванию, однако без резких движений. Делайте скручивание на выдохе, стараясь держать спину расслабленной. Голову поворачивайте вместе с туловищем. В конечном положении посмотрите через правое плечо (при повороте направо). Задержитесь в этой позе на 20-30 секунд, дыша свободно. На выдохе вернитесь в исходное положение. Теперь сядьте так, чтобы левое бедро прилегало к спинке стула, и повторите упражнение в левую сторону.
3. Ардха Шванасана (полу-поза собаки)

Встаньте напротив стены, примерно в метре от нее. Немного наклонитесь вперед и поместите руки на стену на ширине плеч, на уровне груди. Держите голову и шею на одной линии с туловищем. Вдохните-выдохните, и наклонитесь вперед от бедра, двигая руки вниз по стене. Ноги остаются выпрямленными и параллельными стене. Туловище стремится к положению, перпендикулярному полу.
Вдохните, и еще больше выпрямите руки, делая их практически параллельными полу. Выдохните, оттягивая бедра назад, и вытягивая позвоночник, сохраняя его ровным. На вдохе снова подтянитесь вверх, на выдохе — опять вытягивайте позвоночник. В районе поясницы должен быть некоторый прогиб. Если чувствуете, что из-за этого идет большая нагрузка на поясницу, согните колени. В конечном положении туловище должно образовывать угол в 90 градусов по отношению к ногам. Избегайте перенапряжения. На вдохе вернитесь в положение стоя.
4.Маричьясана стоя

Поставьте достаточно высокий стул рядом со стеной. Встаньте так, чтобы правая часть туловища касалась стены. Правую ногу поставьте на стул, колено согнуто под углом в 90 градусов, правое бедро прижато к стене.
Поверните туловище направо, обратившись лицом к стене. Поднимите руки на уровень груди, и прижмите ладони к стене. Помогая себе руками, поворачивайте корпус вправо. Ваша задача — сделать туловище параллельным стене. В конечном положении поверните голову направо, и посмотрите через правое плечо. Задержитесь в этом положении 20-30 секунд, дыша ровно.
Левая нога должна быть ровной, так же, как и туловище. После двух-трех выдохов старайтесь повернуться еще сильнее (поворот делается на выдохе). По окончании, на выдохе возвращаетесь в исходное положение, руки свободно свисают по сторонам. Повторить в другую сторону.
5. Триконасана (поза треугольника) у стены

Встаньте спиной к стене, ноги расставьте на расстоянии примерно метра друг от друга, руки вытяните в стороны, параллельно полу. Вдохните, и на выдохе наклонитесь в правую сторону, стараясь достать до стопы правой рукой (или до щиколотки). Если вам сложно так вот наклониться, попробуйте скользить рукой по ноге вниз, постепенно наклоняя туловище в сторону. Левая рука движется вместе с корпусом, и в конечном положении указывает в потолок, а голова повернута в сторону левой руки (взгляд направлен на левую ладонь или на потолок). При наклоне в сторону старайтесь не отрывать спину от стены, насколько это возможно. На вдохе вернитесь в исходное положение, и повторите в левую сторону. Вы также можете задерживаться в конечном положении на 3-5 вдохов-выдохов, но без перенапряжения.
6. Вирабхадрасана или поза воина

Это, как и прочие позы, облегченный вариант. Встаньте прямо, затем выдвиньте левую ногу вперед. Правая нога упирается в стену позади вас. Стопы располагаются на ширине таза. На вдохе немного согните левое колено, сделав эдакий «выпад». При этом поднимите руки, согните их в локтях (ладони вверх) и отведите назад, развернув плечи, и выпятив грудь. Локти находятся примерно на уровне плеч или чуть ниже (как вам удобнее), но не слишком низко. При выполнении вы должны чувствовать раскрытие грудной клетки и то, что верхняя часть спины становится плоской. При этом избегайте слишком сильного напряжения в пояснице. Голова ровно, взгляд направлен вперед. Держите баланс, дыша ровно. На выдохе вернитесь в исходное положение.
7. Баласана или поза ребенка (адаптированная)

Сядьте на пятки, положите перед собой (между коленей) подушку или сложенное одеяло. На выдохе опуститесь грудью и животом на подушку, голову поверните в сторону, руки положите на пол вокруг головы, либо вдоль туловища. Расслабьтесь и дышите свободно. После этого вернитесь в исходное положение.
8. Бхуджангасана (поза кобры)

Я уже описывал технику этой позы здесь: Бхуджангасана или Поза Кобры. Единственная разница состоит в том, что нужно поднимать тело невысоко, и только за счет мышц спины (как в начальной фазе обычной формы позы кобры). На вдохе поднимаемся, в конечной позе выдыхаем, снова вдыхаем, отводя при этом локти назад, и на выдохе возвращаемся в начальное положение.
9. Поза кошки — Марджариасана

Ее я тоже уже описывал. Техника та же, главное — все делать очень плавно, без рывков.
10. Бабочка (измененная)

Лягте на спину, руки в стороны, ладони обращены к потолку. На вдохе поднимите прямые ноги перпендикулярно полу, держа ягодицы на полу. На выдохе расставьте ноги в стороны, на вдохе верните в вертикальное положение. Повторите раз, затем на выдохе опустите ноги на пол.
11. Скрутка для раскрепощения шеи

Лягте на спину, руки в стороны, на полу. Поместите правую ногу поверх левой, и поверните колени влево, держа туловище и плечи на полу. На вдохе поверните голову вправо, а на выдохе — влево. Повторите движение головы 5 раз. Вернитесь в изначальную позу, и повторите все снова, только теперь уже в обратном порядке, с левой ногой поверх правой.
12. Апанасана — ветрогонная поза

Начальное положение то же, что и в предыдущей позе. На выдохе подтяните колени к груди, стопы отрываются от пола. Руками обхватите колени. На вдохе подтяните бедра выше к груди. Вдохните, и вернитесь в исходную позицию.
13. Шавасана (поза трупа)
Лягте на спину, слегка расставьте ноги и руки. Голова на одной линии с позвоночником. Дышите медленно и глубоко, но без напряжения. Постарайтесь расслабиться. С каждым выдохом как бы «отпускайте» тело, чувствуя, как оно словно растекается по поверхности пола. Если вы сможете расслабиться, вы заметите, что ваше дыхание само по себе станет медленнее и глубже, и вы будете дышать преимущественно животом. Это означает, что организм переключился в режим естественного дыхания, и теперь начался процесс по восстановлению энергии. Просто отдайтесь этому состоянию, отстранитесь от потока мыслей, просто созерцайте свое дыхание. Находитесь в Шавасане хотя бы 5 минут. Интересно, что опытные йоги могут Шавасаной (продолжительностью от 40 минут — до 2-х часов) практически заменять себе ночной сон.
Надеюсь, эта лечебная гимнастика при межпозвоночной грыже вам поможет. Но, как и говорилось в начале — обязательно проконсультируйтесь с врачом перед ее выполнением.
Основной источник: www.intuitiveflow.com
Еще интересные статьи:
denissvetlichny.ru





























 Загрузка…
Загрузка…





 Операция по исправлению сколиоза в большинстве случаев проводится в экстренном порядке, поэтому пациент может не успеть пройти подготовку.
Операция по исправлению сколиоза в большинстве случаев проводится в экстренном порядке, поэтому пациент может не успеть пройти подготовку.

 Методы лечения сколиоза основаны на трех главных принципах: мобилизация позвоночника, коррекция деформации, удержание коррекции. Методика выбирается, в зависимости от вида сколиоза, степени деформации позвоночника, сопутствующих неврологических патологий. Наиболее сбалансированным является комбинированный метод лечения.
Методы лечения сколиоза основаны на трех главных принципах: мобилизация позвоночника, коррекция деформации, удержание коррекции. Методика выбирается, в зависимости от вида сколиоза, степени деформации позвоночника, сопутствующих неврологических патологий. Наиболее сбалансированным является комбинированный метод лечения.




 К счастью, хирургическое лечение сколиоза требуется очень редко. Однако это единственный по-настоящему эффективный способ повлиять на развитие заболевания и исправить форму спины. Если прогрессирование сколиоза несомненно, если возникла необходимость его остановить и, по возможности, исправить деформацию, то другого решения кроме как обратиться к хирургам нет. Вы должны это понимать и не испытывать ложных надежд. Проведу аналогию с пластической хирургией – если женщина хочет изменить форму бюста, то сделать это может только хирург. Никакие физические упражнения, мануальная терапия, примочки или травки тут не справятся.
К счастью, хирургическое лечение сколиоза требуется очень редко. Однако это единственный по-настоящему эффективный способ повлиять на развитие заболевания и исправить форму спины. Если прогрессирование сколиоза несомненно, если возникла необходимость его остановить и, по возможности, исправить деформацию, то другого решения кроме как обратиться к хирургам нет. Вы должны это понимать и не испытывать ложных надежд. Проведу аналогию с пластической хирургией – если женщина хочет изменить форму бюста, то сделать это может только хирург. Никакие физические упражнения, мануальная терапия, примочки или травки тут не справятся.






 osteohondroz-stadii-razvitija-osteohondroza
osteohondroz-stadii-razvitija-osteohondroza Изменение позвоночника с возрастом
Изменение позвоночника с возрастом Болевой синдром
Болевой синдром






 Переломы мыщелка могут быть диагностированы с помощью медицинских исследований.
Переломы мыщелка могут быть диагностированы с помощью медицинских исследований. Самый известный пример мыщелка – костяшка.
Самый известный пример мыщелка – костяшка. Схема анатомии кости с изображением мыщелка в конце.
Схема анатомии кости с изображением мыщелка в конце. Костяшка мыщелка предназначена для стабилизации и укрепления сустава.
Костяшка мыщелка предназначена для стабилизации и укрепления сустава. Отдыха и кастинга иногда достаточно, чтобы перелом мыщелка зажил сам по себе.,
Отдыха и кастинга иногда достаточно, чтобы перелом мыщелка зажил сам по себе., В организме человека латеральный мыщелок расположен в нижней части бедра, голени и плюсневых костей.
В организме человека латеральный мыщелок расположен в нижней части бедра, голени и плюсневых костей. Тяжелый остеопороз может привести к стрессовым переломам латерального мыщелка.
Тяжелый остеопороз может привести к стрессовым переломам латерального мыщелка. Латеральный мыщелок расположен в нижней части бедренной кости.
Латеральный мыщелок расположен в нижней части бедренной кости. Бег на длинные дистанции может вызвать стрессовые переломы.
Бег на длинные дистанции может вызвать стрессовые переломы. Пациенты, как правило, могут начать выполнять упражнения с нагрузкой около восьми недель после перерыва в латеральном мыщелке.
Пациенты, как правило, могут начать выполнять упражнения с нагрузкой около восьми недель после перерыва в латеральном мыщелке. Костыли могут быть необходимы для лечения проблем с боковым мыщелком.
Костыли могут быть необходимы для лечения проблем с боковым мыщелком. Серьезный перелом латерального мыщелка потребует физической терапии во время выздоровления.
Серьезный перелом латерального мыщелка потребует физической терапии во время выздоровления. Лечение перелома латерального мыщелка в большеберцовой кости часто требует постановки и иммобилизации ноги.,
Лечение перелома латерального мыщелка в большеберцовой кости часто требует постановки и иммобилизации ноги., Медиальная коллатеральная связка (MCL) проходит вертикально внутрь коленной чашечки.
Медиальная коллатеральная связка (MCL) проходит вертикально внутрь коленной чашечки. Большинство людей называют коленную чашечку коленной чашечкой.
Большинство людей называют коленную чашечку коленной чашечкой. Схема коленного сустава с указанием медиальных мыщелков, где медиальная коллатеральная связка прикрепляется к бедренной кости и большеберцовой кости.
Схема коленного сустава с указанием медиальных мыщелков, где медиальная коллатеральная связка прикрепляется к бедренной кости и большеберцовой кости.
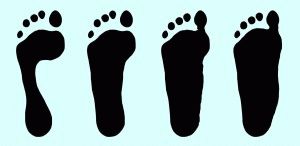

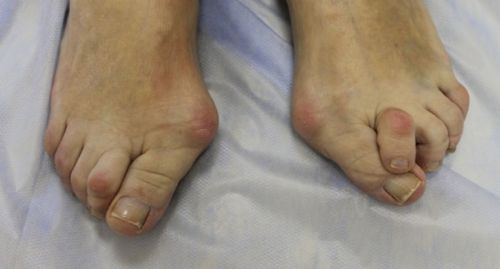
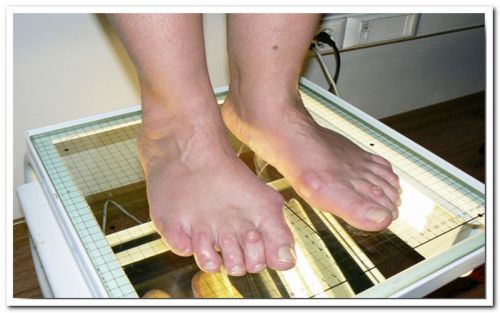

 Метод ФринляндаДанный метод сводится к вычислению подометрического индекса. Измерьте высоту и длину стопы при помощи рулетки. Для измерения длины необходимо поставить ногу на лист бумаги и, держа карандаш строго вертикально, обвести контур стопы. Измерьте расстояние между двумя самыми удаленными точками. Высота стопы – это расстояние от верхней точки ладьевидной кости до подошвы стопы. Умножьте число, соответствующее высоте стопы, на 100. Разделите полученный результат на величину, равную длине стопы. Если индекс находится в пределах 29-31, то беспокоится о плоскостопии не стоит. Результат меньше 25 свидетельствует о выраженном плоскостопии и требует незамедлительного обращения к врачу.
Метод ФринляндаДанный метод сводится к вычислению подометрического индекса. Измерьте высоту и длину стопы при помощи рулетки. Для измерения длины необходимо поставить ногу на лист бумаги и, держа карандаш строго вертикально, обвести контур стопы. Измерьте расстояние между двумя самыми удаленными точками. Высота стопы – это расстояние от верхней точки ладьевидной кости до подошвы стопы. Умножьте число, соответствующее высоте стопы, на 100. Разделите полученный результат на величину, равную длине стопы. Если индекс находится в пределах 29-31, то беспокоится о плоскостопии не стоит. Результат меньше 25 свидетельствует о выраженном плоскостопии и требует незамедлительного обращения к врачу.












 Если после продолжительного применения лекарств группы НПВП для лечения болезни Бехтерева не происходит улучшения, и усиливается скованность и боль, то врачи назначают лечение гормонами. Если и эти лекарства не способны снизить боль и скованность, то обращаются к базовым препаратам.
Если после продолжительного применения лекарств группы НПВП для лечения болезни Бехтерева не происходит улучшения, и усиливается скованность и боль, то врачи назначают лечение гормонами. Если и эти лекарства не способны снизить боль и скованность, то обращаются к базовым препаратам.
















 Таким образом, при формулировке диагноза в карте вызова врач или фельдшер скорой помощи указывает болезни, определяющие объем оказания необходимой медпомощи – основное заболевание, его осложнения, а также фоновые и конкурирующие патологии.
Таким образом, при формулировке диагноза в карте вызова врач или фельдшер скорой помощи указывает болезни, определяющие объем оказания необходимой медпомощи – основное заболевание, его осложнения, а также фоновые и конкурирующие патологии. Физикальное обследование
Физикальное обследование 














