Хирургическое лечение сколиоза: Операция при сколиозе (3 и 4 степени): показания, реабилитация и последствия – Сколиоз, операция, реабилитация: полное описание процессов
Оперативное лечение сколиоза у детей
Операция по исправлению сколиоза
| Сергей Олегович Петров | +7 921-791-73-42 Прием в Санкт-Петербурге и Москве |
Операции на позвоночнике относятся к области сложной и высокотехнологичной медицины и возможны только в специализированных клиниках, обладающих соответствующей материально-технической базой и кадрами. Оперативное вмешательство дает позитивные результаты и значительное облегчение больным сколиозом, но вместе с тем случается, что операции не оправдывают возлагаемых надежд. Поэтому решение об операции необходимо принимать взвешенно и осторожно.
А можно ли обойтись без операции?
Да. Посмотрите фото моих пациентов до и после курса консервативного лечения.
показания к операции
- Основные показания к хирургическому вмешательству при сколиозе таковы:
- прогрессирующие деформации позвоночника (с углом искривления 40 градусов и более) у детей, когда еще не закончен скелетный рост;
- деформации позвоночника с углом 60 градусов и более;
- деформации, которые оказывают давление на внутренние органы, в первую очередь, на сердце и легкие, тем самым нарушая их работу;
- сильный болевой синдром, который не удается устранить с помощью консервативных методов лечения;
- дефект внешности, вызванный деформацией позвоночника.
Считается, что наиболее благоприятным временем для оперирования является момент перед окончанием роста позвоночника. Операции в раннем детском возрасте чреваты изменениями роста позвоночника в направлении противоположном изначальному искривлению, что может стать причиной новой деформации. Во взрослом возрасте операции, в большинстве случаев, проводят из-за болевого синдрома, дегенеративных изменений или желания добиться косметического эффекта.
Попробуйте уникальную возможность дистанционного лечения по скайпу!
Виды операций на позвоночнике по коррекции сколиоза
Операция на позвоночнике, как правило, преследует несколько целей одновременно: остановка прогрессирования деформации, коррекция и стабилизация позвоночника, снятие нагрузки на внутренние органы, устранение болевого синдрома и компрессий спинного мозга, устранение косметических дефектов. Исправление деформации осуществляется путем фиксации смежных позвонков при помощи металлоконструкций. При этом подвижность позвоночника, конечно, снижается. Металлические скобы остаются в теле пациента навсегда. В самое последнее время разработаны подвижные металлоконструкции, которые можно применять для растущего позвоночника.
Техника, инструментарий и методология оперативного лечения при сколиозе постоянно развиваются. Разработка во Франции в 1984 году Котрелем и Дюбуссе (Cotrel, Dubousset) металлической конструкции, которая уменьшает величину деформации, стабилизирует положение позвоночника и воздействует на ротацию позвонков стала новым словом в хирургическом лечении сколиоза. До этого использовалась методика Харрингтона (Harrington). Эти две методики используются наиболее активно, они стали основой для дальнейшего развития хирургии позвоночника. Ниже приводится краткое описание оперативных методов, применяемых в нашей стране и зарубежом.
Метод Харрингтона (Harrington)
Метод Пола Харрингтона стал известен в 60-х годах минувшего века. Суть метода заключается в использовании металлической конструкции, которая состоит из стержня и крючков, которые свободно перемещаются и крепятся к задней поверхности позвоночника в нужных местах. Стержень-дистрактор устанавливают на вогнутой стороне искривления, закрепляя крючками на суставном отростке грудного и поясничного позвонков. На выпуклой стороне искривления используют стержень-контрактор. Послеоперационный период сопровождается ношением гипсового корсета сроком до двух недель. Последующее ношение специального корсета – от полугода до года.
Метод Харрингтона считается самым простым и безопасным. Операция продолжается около 3 часов. Степень деформации позвоночника в результате операции снижается примерно на 60% от первоначальной. Эта величина примерно такая же и для других методов. Полное устранение деформации невозможно из-за риска повреждения спинного мозга при значительном изменении формы позвоночника.
Метод Котреля-Дюбуссе (Cotrel-Dubousset)
Данный метод был разработан в 80-х годах прошлого столетия французкими ортопедами. Одним из главных его отличий от методики Харрингтона является отмена необходимости длительного ношения послеоперационного корсета. Принцип метода Котреля-Дюбуссе основан на использовании имплантата, состоящего из прутьев и фиксационных крючков. Прутьям придают необходимый изгиб и крепят их на позвонках. Метод широко используется во всем мире.
Метод Люке (Luque)
В 1973 году мексиканский ортопед Эдуардо Люке начал работать над системой для коррекции позвоночника. Эта конструкция представляет собой сочетание L-образного цилиндрического стержня и проволочной фиксации, которая позволяет равномерно рассредоточить корригирующий элемент по длине деформации позвоночника. Послеоперационная фиксация корсетом в большинстве случаев использования операционного метода Luque не требуется.
Метод Цильке (Zielke)
Исправление деформации и фиксация результата по этому методу основывается на компрессии и деротации позвонков. Конструкция состоит из нескольких парных элементов: двух стержней и двух винтов. Такая система позволяет образовать прочную конструкцию, с помощью которой можно создать достаточные для исправления кривизны корректирующие условия. После операции по Zielke необходимо ношение гипсового корсета с последующим переходом на специальный фиксирующий корсет, который носят до 10 месяцев.
Отечественные методы хирургического лечения сколиоза
Помимо описанных методик в нашей стране используются и конструкции наших соотечественников – дистракторы Казьмина, Фищенко, пластины Роднянского-Гупалова, Гаврилова. Часто в хирургии, направленной на борьбу с последствиями запущенного сколиоза, используются методики Чаклина.
Дистрактор Казьмина применяется для коррекции искривления поясничного отдела позвоночника. Дистрактор устанавливается так, чтобы своими концами он упирался в поперечные отростки позвонков и подвздошную кость.
Распространенные в нашей стране эндокорректоры Роднянского-Гупалова бывают двух видов. Однопластинчатый эндокорректор применяют при диспластическом грудном сколиозе с углом искривления от 30 до 50 градусов (по Коббу), при лечении юношеского кифоза и переломов позвоночника. Двухпластинчатый эндокорректор тяжелых степеней сколиоза предназначен Для оперативного лечения диспластического грудного сколиоза 4 степени с учетом искривления более 50 градусов (по Коббу).
Где делать операцию на сколиоз?
На Западе хирургическое лечение позвоночника уже перестало быть редкостью. Тщательно разработанный инструментарий и широкая практика применения сводят к минимуму процент неудач и осложнений. Европейским лидером в использовании оперативного лечения сколиоза считается Германия. В нашей стране ситуация несколько хуже, поэтому выбирать клинику нужно особенно тщательно, желательно поговорить не только со своим будущим хирургом, но и с прооперированными пациентами. Лучшие клиники хирургии позвоночника расположены в Москве, Санкт-Петербурге и Новосибирске. Все они, как правило, находятся при научно-исследовательских институтах травматологии и ортопедии (НИИТО). Операции на сколиоз очень недешевы. Например, в США операция по Котрелю-Дюбуссе в 2009 году стоила 250 тыс. долларов. В нашей стране стоимость операции, конечно, во много раз ниже, но и вероятность осложнений более высока.
Не хотите на операцию?
Посмотрите на фото одной из моих пациенток. За несколько месяцев она уменьшила угол сколиоза с 40° до 20°.
Если вы хотите избежать операции, звоните или отправьте мне сообщение. Опишите свое состояние и оставьте телефон для связи. Мне приходилось работать с пациентами с 4-ой степенью сколиоза, которым после нескольких курсов лечения удалось обойтись без операции.
Заходите в нашу группу ВКОНТАКТЕ, чтобы поговорить с теми, кто уже прошел курс лечения
Операция на сколиоз, жизнь после операции

Врачи предпочитают бороться со сколиозом консервативными методами, однако в 10% случаев лечение не дает должных результатов. А когда болезнь уже серьезно запущена, без операции не обойтись. Сколиоз 3-4 степени на порядок снижает качество жизни, к тому же редко кто из таких больных перешагивает сорокалетний рубеж. Поэтому часто операция становится просто жизненной необходимостью.
Кому показана операция по исправлению сколиоза
Операцию по устранению сколиоза назначают только в случаях, когда у больного имеется одно или несколько следующих показаний:
- постоянная сильная боль, которая не устраняется стандартными противовоспалительными средствами;
- паралитические формы сколиоза;
- заметные дефекты внешности, которые развились вследствие болезни и сильно усложняют жизнь;
- прогрессирующий сколиоз 3-4 степени (в том числе врожденный), при котором угол искривления за год увеличивается более чем на 15º;
- сколиоз, при котором общий угол искривления составляет более 50º у взрослого и превышает 45º у ребенка.
Если отклонение линии позвоночника от стандарта увеличивается до 60º, операция проводится в экстренном порядке, поскольку это нарушает работу внутренних органов и может существенно усложнить жизнь пациента, а то и вовсе привести к летальному исходу.
Оперативное лечение сколиоза имеет также ряд противопоказаний. В частности, ее не назначают в случаях:
- сколиоза, развившегося вследствие группы нейромышечных заболеваний;
- сколиоза типа Клиппеля-Фейля;
- хронических заболеваний органов дыхания и кровообращения в острой стадии;
- преклонного возраста пациентов.
Интересно, что слишком юный возраст противопоказанием к операции не является. Как правило, оперативное вмешательство наиболее эффективным бывает в период, когда рост скелета почти завершен. Но при острой необходимости операции делают даже шестилетним детям – за исключением вмешательств с косметической целью. При этом врачи учитывают, что позвоночник еще будет расти и используют соответствующие конструкции и методики.
При 4 степени сколиоза не всегда удается достичь значительных улучшений: часто у пациентов сохраняются проблемы с сердцем, на которое по-прежнему давит позвоночник, однако улучшается дыхательная функция и останавливается развитие болезни.
Хирургическое лечение сколиоза: виды операций
Исправление деформаций позвоночника совершается с помощью различных металлических штифтов и конструкций. Взрослым пациентам часто устанавливаются неподвижные приспособления, фиксирующие позвонки в правильном положении. Детям и подросткам, у которых продолжается рост скелета, ставят более дорогие подвижные конструкции, способные расти вместе с костями.
Существует масса методик, с помощью которых проводятся операции по устранению сколиоза. Рассмотрим наиболее распространенные из них.
- Метод Харрингтона. Позвоночник фиксируют с помощью титановых стержней и крючков. Операция длится около трех часов, а после нее пациент должен носить ортопедический корсет. Эта методика не подходит для оперативного лечения сколиоза 4 степени, поскольку эффективна только в том случае, если угол смещения позвоночника не превышает 60º.

- Метод Цильке. С его помощью можно не только исправить деформацию, но и устранить ущемление нервов, сняв тем самым болевые ощущения. Позвонки фиксируются с обеих сторон позвоночника стержнями и винтами, после чего пациентам показано ношение корсета.
- Метод Люке. В деформированную область устанавливается конструкция из металлического цилиндра и проволоки. При этом позвоночник фиксируется довольно прочно, так что корсет после операции не нужен.
- Метод Котреля-Дюбуссе. Этот способ также не требует ношения ортопедического корсета после операции. Позвонки фиксируются с помощью гибких прутьев и крючков, создавая надежную конструкцию для поддержки позвоночника в правильном положении.
- Метод Казьмина-Фищенко. Эта разработка советских ученых эффективна в случаях смещения угла наклона таза при сколиозе 3 степени. Конструкция одновременно фиксирует в правильном положении подвздошную кость и позвоночник в поясничном отделе.
- Метод Роднянского-Гупалова. При использовании данной методики конструкция для фиксации позвоночника может состоять из одной или двух пластин, в зависимости от конкретного случая. Этот способ часто применяется в отечественных больницах, в том числе при сколиозах 4 степени. Удачные операции позволяют устранить деформацию на 50-70%.
В Америке и Европе операции по устранению деформаций позвоночника практикуют довольно часто и успешно. Российские клиники из-за нехватки современного оборудования проводят подобные операции устаревшими и травматичными методами, из-за чего у пациентов периодически возникают осложнения в виде переломов, повреждений нервов или спинного мозга, параличей. У ослабленных людей возможны негативные реакции на анестезию и обострения хронических заболеваний.
Подготовка и ход операции
Подготовка к плановой операции – процесс длительный и может занять 2-3 месяца. Хороший врач обязательно проведет полное обследование пациента: как общего состояния его организма, так и специфики поврежденного участка позвоночника. Кроме рентгеновских снимков в нескольких проекциях, понадобятся разнообразные анализы, УЗИ внутренних органов и сердца, кардиограмма и прочие стандартные исследования. При выявлении в организме инфекции нужно обязательно ликвидировать ее источник.

Многие методы предусматривают длительное вытяжение скелета перед операцией: в горизонтальном положении либо с помощью ортопедического корсета. Это позволяет улучшить кровоснабжение позвоночника, активизировать работу мышц и связок, а также уменьшить риск послеоперационных осложнений.
Операция на позвоночнике длится не меньше часа и проводится под общим наркозом. Современные клиники стараются сделать ее как можно менее травматичной, используя нейрохирургические методы и высокотехнологические аппаратные разработки. В ходе операции позвоночник выпрямляется, после чего проблемный участок фиксируется с помощью разнообразных конструкций из пластин, штифтов, крюков и проволоки. Если какие-то участки позвонков выпрямить невозможно, их удаляют и заменяют титановыми конструкциями или материалом, взятым из тазовой кости пациента. В первом случае восстановление после операции происходит гораздо быстрее.
Жизнь после операции
Операция на позвоночнике – очень серьезное вмешательство, поэтому в послеоперационный период имеется много ограничений. В первые 2 дня пациент находится под капельницами и принимает антибиотики, ему запрещено двигаться и даже поворачивать голову. На третий день больного переводят в общую палату и разрешают понемногу двигаться, но вставать и начинать ходить можно только через неделю-полторы.
На 8 день проводится контрольный рентген позвоночника, после чего можно делать массаж ног и заниматься ЛФК. В конце второй недели при отсутствии осложнений пациент выписывается домой, через 3 недели после операции ему разрешается садиться, а ездить сидя в машине можно не ранее, чем через 3 месяца. Тогда же необходимо явиться на контрольный рентген и компьютерную томографию.
При сколиозе 3 и 4 степеней пациентам часто необходимо носить после операции ортопедические корсеты, которые очень сковывают движения и осложняют жизнь. Особенно тяжело приходится детям, ведь для того, чтобы дать скелету возможность расти, врачи устанавливают им конструкции без жесткой фиксации, которые требуют обязательного ношения корсета. Жизнь в этом приспособлении довольно сложна, поскольку многие действия становятся невозможными без посторонней помощи. Поэтому в реабилитационный период очень важно, чтобы кто-то постоянно был рядом с человеком, перенесшим операцию.
Для полного восстановления взрослым необходимо около года, тогда как детям и подросткам хватает 6 месяцев. При этом жизнь после операции невозможна без дозированных физических нагрузок и лечебной физкультуры. Чтобы избежать нежелательных смещений позвоночника, нужно придерживаться следующих ограничений.
- Нельзя поднимать тяжести, резко поворачиваться и наклоняться, висеть на перекладине.
- Не рекомендуется участвовать в подвижных спортивных играх.
- Не стоит долгое время сидеть или находиться в полусогнутой позе.
- Заниматься физкультурой, в частности, укреплять мышцы спины, необходимо только по программе, разработанной специалистом ЛФК.
Примерно через год жизнь страдающего сколиозом пациента входит в свое нормальное русло: он может учиться, работать, путешествовать и не испытывать особого дискомфорта. Конечно, конструкции, встроенные в позвоночник, ограничивают его гибкость, но самообслуживанию, бытовым и рабочим делам практически не мешают. В целом же жизнь после удачно проведенной операции на порядок улучшается, а у многих пациентов и вовсе кардинально меняется в лучшую сторону.
Методы лечения сколиоза

Современное лечение сколиоза сводится к трем основным методам:
- мобилизация позвоночника;
- коррекция деформации;
- удержание коррекции.
Достигается это с помощью различных методов: мануальной терапии, электромиостимуляции, массажа, ЛФК (лечебная физическая культура), с помощью корсетов. Основным методом лечения сколиоза в настоящее время принято считать комбинированный.
Консервативное лечение
Консервативное лечение сколиоза включает комплекс традиционно известных и достаточно современных мероприятий — врачебную терапевтическую помощь (мануальную терапию и массаж), ЛФК, санаторно-курортное лечение. Целью консервативного лечения является достижение такого состояния позвоночника, его сосудистых, мышечных и соединительнотканных структур, которые обеспечили бы устойчивую ремиссию (ослабление) сколиоза.
Общими принципами консервативного лечения сколиозов являются:
- Исключение неблагоприятных статико-динамических нагрузок на пораженный отдел позвоночника.
- Стимуляция собственной активности мышц позвоночника.
- Постепенность, комплексность и индивидуализация лечения — выбор средств лечебно-физкультурных и реаби-литационных мероприятий должен разумно сочетать общие и индивидуальные подходы.
- Необходимость воздействия не только на позвоночник, но и на внутренние органы, участвующие и порой усугубляющие деформацию. Необходимость воздействия на эндокринные и другие гуморальные механизмы, участвующие в патогенезе болезни, многократно доказана.
- Закрепление статико-динамической позы на уровне мозгового импульса — выработка двигательного стереотипа рациональной осанки.
Современные возможности позволяют дополнить лечебную физкультуру использованием тренажеров. Главная ценность занятий на них заключается в возможности тренировать разные группы мышц спины без осевой нагрузки на позвоночник. Однако, «бодибилдинг» для детей со сколиозом можно проводить только на последних стадиях занятий лечебной физкультуры, под руководством опытных тренеров и только под врачебным контролем — преждевременное использование тренажеров может привести к закреплению сколиоза и воспрепятствовать его исправлению.
Здесь часто встречается распространенная проблема: при выявлении начальных форм сколиоза у ребенка и подростка ортопеды существенно ограничивают их спортивную активность, полностью освобождая от физических нагрузок и занятий физкультурой в школе.
Ограничение по допуску к спортивным занятиям детей со сколиозом должно касаться только тех видов спорта, которые связаны либо с постоянными вертикальными нагрузками на позвоночник (велосипедный и конный спорт, тяжелая атлетика), либо с возможностью его прямой травмы (классическая и вольная борьба, дзюдо, самбо, бокс, снарядная гимнастика), либо с ассиметричным мышечным напряжением (теннис, фехтование). Напротив, занятия игровыми видами спорта, танцами и восточными единоборствами, которые способствуют гармоничному мышечному развитию и формированию осанки и рационального общего стереотипа движений, можно только приветствовать.
Хирургическое лечение
Определение показаний к хирургическому лечению сколиоза — один из самых сложных вопросов, не имеющий однозначного решения.
В соответствии с современным уровнем медицинских знаний, абсолютными показаниями к хирургической коррекции сколиоза позвоночника являются:
- Деформация, превышающая 50°. Биомеханическими исследованиями доказано, что независимо от сохраняющейся потенции роста эти деформации неизбежно прогрессируют, отрицательно влияя на функцию внутренних органов и обуславливая развитие ущемления спинного мозга.
- Интенсивное прогрессирование искривления позвоночника у больных с деформацией не менее 40°-45°, имеющих клинические и рентгенологические признаки сохраняющейся большой потенции роста (т.е. перспектив того, что ребенок будет продолжать расти).
- Наличие или появление признаков поражения спинного мозга или отдельных его корешков в виде преходящих неврологических расстройств и болевого синдрома.
Лечение сколиоза ортопедическими методами — ортезирование
Ортезирование является методом направленной компенсации нарушений биомеханических функций позвоночника при сколиозах. В зависимости от лечебных задач, выраженности деформации, метода и этапа лечения, ортез (корсет) может быть использован для компенсации слабости мышц и связок позвоночника, исправления деформации или для обеспечения механической стабильности деформированного позвоночника.
Компенсирующие ортезы обеспечивают уравновешивание тонуса мышц, участвующих в удержании положения тела. Применение компенсирующих ортезов показано при сколиозах I степени. С целью компенсации используют эластичные, мягкоупругие ортезы, которые носят в течение дня ограниченное время (2-4 часа), а также в тех случаях, когда пациент либо длительное время находится в статичном положении, либо вынужден выполнять физические нагрузки. Подобные устройства можно купить в аптеках под названиями «корректор осанки» и т.п.
При сколиозах I и II степени с сомнительной и высокой вероятностью увеличения степени деформации позвоночника, предпочтение должно быть отдано упруго-эластичным и упругим компенсационно-реклинирующим ортезам. Такие ортезы не являются опорой для позвоночника, однако, при этом обеспечивают компенсацию мышечной недостаточности, опосредованно разгружают тела позвонков с переносом части нагрузки на дугоотросчатые суставы, ограничивают максимальную амплитуду движений позвоночника и стабилизируют его физиологическое положение при статической позе. Корсет носят не менее 6 часов в день, продлевая этот период при длительных нагрузках или статичном положении. Корригирующий эффект таких ортезов основан на трехточечной модели деформации, согласно которой «реклинационное» действие обеспечивается горизонтальным давлением (или «тягами») на опорные точки, расположенные на вершине деформации — с выпуклой стороны, на верхнем и нижнем нейтральных отделах — с вогнутой. При этом минимальная протяженность ортеза по сегментам позвоночника должна соответствовать расположению основных дуг деформаций.
При сколиозах III степени, особенно ригидных грудных, исправление деформации не может быть обеспечено только боковым действием на опорные точки дуги. Обязательным компонентом коррекции (а по мере нарастания деформации — основным) становится осевое вытяжение (тракция). Зона фиксации в этих случаях перекрывает основную дугу деформации по протяженности. В качестве нижней опоры ортезы данного типа используют тазовое кольцо (т.н. «опора на таз»), расположение верхней опоры зависит от типа деформации. Наибольшую эффективность при таких деформациях доказал тракционно-иммобилизирующий корсет Милуоки (Milwaukee). Корсет носят большую часть дня (в периоде роста — в течение всего дня, включая сон; по окончании роста — ношение корсета постепенно ограничивают до 6-12 часов в день). При деформациях III степени в большинстве случаев показано хирургическое лечение, которое может обеспечить значительное исправление деформации. В том случае, если проведение его по каким-либо причинам невозможно, ортезирование становится основным компонентом консервативного лечения.
Как спасти от сколиоза наших детей
Сколиоз — частый спутник молодого растущего организма, и этому есть много причин. Одна из них — это запаздывающее, в сравнении с ростом костей, формирование мышечного аппарата. В результате неразвитым мышцам спины трудно удерживать позвоночник в прямом положении и он изгибается. Положение усугубляется совершенно недопустимыми согбенными, перекособоченными позами, в которых наши дети делают уроки в школе и дома или сидят за своими компьютерами.
Сколиоз у детей принял «вселенские» масштабы, и практически у каждого второго ребенка есть сегодня хотя бы легкая степень сколиоза. Этот недуг обязательно должен лечиться: вовремя незамеченный или проигнорированный, без проведенного лечения, он может остаться на всю жизнь, причем не просто остаться, но и неуклонно прогрессировать.
Прогрессирование у детского сколиоза
Причина прогрессирования сколиоза определяется все теми же законами статистической механики, сопротивления материалов, биохимии, которые определяют равновесие и устойчивость любой живой или неживой системы.
Почему, скажем «падает» Пизанская башня? Угол наклона ее потихоньку, год от года увеличивается, и чем больше угол, тем большая сила тяжести действует на конструкцию, и это вновь увеличивает ее наклон.
Растущий скелет ребенка или подростка наиболее подвержен прогрессирующему сколиозу.
Почему это происходит?
- Удлиняющийся позвоночник под влиянием физической нагрузки или даже под собственным весом искривляется еще больше
- Гормональный фон, так влияющий на прочность костей, особенно у девочек пубертатного периода, часто разбалансирован — именно поэтому позвоночные искривления у девочек встречаются в несколько раз чаще, чем у мальчиков
- Физически слабые дети, истощенные, с плохо развитыми мышцами почти всегда имеют ту или иную степень сколиоза
- В детском возрасте скелет еще не обладает зрелостью, поэтому в раннем возрасте прогресс костных болезней происходит быстрее, чем у взрослого человека.
Степень зрелости — это степень окостенения отростков подвздошных костей, определяемая по специальной 5-бальной шкале
Но и прогноз течения сколиоза благоприятнее для детей, чем для взрослого, по причине низкой степени зрелости скелета. Возможно полное излечение сколиоза и лечение 3-й степени сколиоза у детей, тогда как в зрелом возрасте даже первую степень устранить нелегко.
Признаки сколиоза у детей
Обязательно присмотритесь к осанке ваших детей. Попросите ребенка стать ровно с опущенными вдоль туловища руками. Если вы заметили такие признаки:
- Плечи и лопатки находятся не на одном уровне
- Линия позвоночника искривлена
- Одна рука кажется длиннее другой
- Таз перекошен
- Боковые пространства между рукой и талией несимметричны —
Обязательно отведите вашего ребенка к детскому ортопеду.
Еще один тест проводят в положении наклона туловища вперед. У здорового человека при наклоне лопатки и реберные дуги выступают одинаково, у больного они могут даже формировать заметный горб на поверхности туловища со стороны искривления.
Лечение больных сколиозом
Первая степень сколиоза требует постоянного наблюдения у ортопеда, который контролирует состояние ребенка, раз в полгода делая рентгеновский снимок. При выявленном прогрессе назначается незамедлительное консервативное лечение. Что в него входит:
- Упражнения на укрепление мышц спины и шеи
- Гимнастические упражнения на гибкость
- Вытяжение при помощи гимнастической стенки, наклонных поверхностей и турников
- Плавание и другие виды спорта
- Массаж для снятия мышечных спазмов
- Мануальная терапия, корректирующая позвоночные патологии
Мануальный терапевт в простонародье называется «костоправом». Специалисты такого профиля всегда ценились, истинных врачевателей такого рода всегда мало. Настоящий «костоправ» умел вправлять позвонки, а некоторые даже лечили позвоночную грыжу.
Прибегать к мануальному методу нужно крайне осторожно, если специалист, к которому вы обращаетесь, неопытен, и у ваших детей имеются следующие противопоказания:
- Травмированный позвоночник или конечности
- Остеомиелит, костный туберкулез и другие заболевания
- Повышенное артериальное давление
- Онкология
Специальные ортопедические корсеты.
Корсеты предписываются для фиксирования позвоночника у детей, имеющих 2-ю степень сколиоза.
Обязательно следите за тем, чтобы ваш ребенок носил корсет каждый день предписанное количество времени. Это остановит прогрессирование болезни
Хирургическое лечение
Хирургическое лечение сколиоза у детей применимо если:
- 3-я — 4-я степень сколиоза
- Деформация позвоночника мешает работе сердца и легких
- Защемление нервных корешков и сильные не прекращающиеся боли
- Неблагоприятный прогноз при непрерывном прогрессировании сколиоза
Суть оперативного лечения следующая: с помощью переднего или заднего проникновения надо придать позвоночнику правильное положение и зафиксировать его при помощи специальной, состоящей из многих звеньев конструкции. Сложность детской операции в том, что позвоночник детей растет, а значит конструкция должна быть не жесткой и раздвигаться по мере роста. Хирурги, оперируя детей, часто используют систему Харингтона.
Профилактика детского сколиоза
Даже самые запущенные случаи сколиоза — это не повод опускать руки. Успешно проведенные операции, восстанавливали не только осанку детей, но и работу внутренних органов. Но, конечно, лучше вовремя распознать первые тревожные симптомы, чем потом прибегать к небезопасной хирургии.
Родителям и учителям совершенно нетрудно проводить профилактику этой болезни:
- Следите за правильной осанкой детей, и не поленитесь подойти к ребенку, сидящему за компьютером или за партой и настойчиво попросите его сесть ровно
- Добейтесь, чтобы подросток обязательно занимался спортом (но не силовыми видами)
- Не разрешайте ношение тяжестей, особенно без смены рук
- При первых же признаках сколиоза проводите рентгенологическое исследование позвоночника
{SOURCE}
Оперативное лечение сколиоза: показания, последствия
Показания
У подростков при искривлении более чем на 40-45 градусов и в случаях прогрессирования заболевания применяют хирургический метод лечения. Показанием к хирургической коррекции сколиоза является и 4 стадия болезни, когда угол искривления превышает 50 градусов. Оперативное вмешательство при данном заболевании помогает уменьшить искривление и препятствует дальнейшей деформации позвоночника.
При тяжелых формах искривления (более 50 градусов) заболевание обычно прогрессирует в зрелом возрасте. При отсутствии лечения искривление достигает 70-90 градусов, что вызывает сильную деформацию туловища, а также приводит к серьезным осложнениям в работе сердца и легких.
Хирургический метод лечения позволяет не только предотвратить дальнейшее искривление, но и избежать деформации скелета.
Наиболее эффективным является коррекция сколиоза при помощи установки на позвоночник специального металлического каркаса (имплантата). Данная конструкция представляет собой стержень на который установлены фиксаторы, передвигающиеся вдоль его оси. Для уменьшения деформации, эти фиксаторы крепятся к нужным позвонкам, благодаря чему достигается стабилизация положения позвоночника.
Благодаря такому методу происходит полное обездвиживание позвоночника, что предотвращает дальнейшее искривление. Стержень используется в качестве временной шины до полного срастания костей. Однако, из-за сложности операции его удаляют только в редких случаях (при повреждении близлежащих тканей).
Виды операций
Существуют два основных типа операций при сколиозе: операции с дорсальным и вентральным доступом.
Дорсальный (задний) доступ
Разрез делается по всей длине грудного отдела позвоночника. Это позволяет получить лучший доступ к костным элементам. Введение стержня, закрепленного крючками и шурупами, уменьшает кривизну позвоночника за счет растяжения его на большие участки. Имплантация кости (собственной кости пациента, взятой из бедра или донорской), в свою очередь, приводит к срастанию позвонков и других тканей. Срастание происходит от 3 – 6 до 12 месяцев.
При сложных формах деформации или сильном искривлении вначале требуется переднее удаление межпозвоночного диска через открытый разрез или с помощью осциллографа (торакоскопическая техника). После этого на место дискового пространства вводится кость (пациента или донорская), способствующая правильному срастанию позвонков. Удаление межпозвоночных дисков не только приводит к устранению деформации позвоночника, но и способствует улучшению синтеза. Это особенно важно, если пациент маленький ребенок, так как позвоночник ребенка постоянно растет.
Вентральный доступ (передний)
Данный метод применяют в основном при искривлениях в области грудопоясничного перехода (T12-L1). Разрез делается вдоль ребер сбоку. Такой способ требует удаления ребра (как правило, с левой стороны). Это позволяет освободить диафрагму от стенки грудной клетки и позвоночника и обеспечить доступ к грудным и поясничным позвонкам. Для коррекции в определенных сегментах удаляют м/п диски и сбоку позвонка вводят крепежные шурупы, которые присодиняются к стержню. Затем выполняется коррекция и каркас жестко закрепляется на позвоночнике. М/п диски заменяют на подготовленный костный имптантат (взятый у пациента или донорский).
Сращение дисков и тканей обычно занимает от 3 до 6 месяцев, в некоторых случаях может продолжаться и до 12 месяцев.
Преимущества данного типа вмешательства в том, что общая подвижность позвоночного аппарата не ограничена полностью. Сохранение двигательной способности особенно важно при искривлении нижней части спины (поясничный отдел позвоночника), так как при сращении дисков ниже L3 возникает риск последующего возникновения болей в спине и артрита. Сохранение двигательной активности поясничных сегментов помогает сократить нагрузку на другие сегменты движения. Еще одним преимуществом является отличный косметический результат. Низкий профиль конструкции делает ее практически незаметной на позвоночнике.
К основным недостаткам метода переднего доступа относят ограниченность области его проведения. Данная операция может быть сделана только при грудопоясничном искривлении, но большинство сколиотических искривлений располагаются в грудном отделе позвоночника.
Последствия и осложнения
Одним из осложнений во время операции является параплегия. Встречается очень редко (от 1 случая на 1000 пациентов до 1 на 10000 пациентов), но оказывает серьезные осложнения на весь организм. Чтобы исключить риск поражения спинного мозга во время операции, применяют один из двух методов диагностики:
- Соматосенсорные вызванные потенциалы (ССВП). Небольшие электрические импульсы (около 500-1000 стимулов) подаются в область нижних конечностей. Результирующие импульсы, которые отражают прохождение нервных импульсов по восходящим путям, вплоть до сенсомоторной коры, представляют результат теста. Характеристики сигналов затем сравниваются с нормативными значениями. Если фиксируется замедление сигналов во время операции, это может указывать на повреждение спинного мозга или его кровоснабжение. Другой способ контроля – метод двигательных вызванных потенциалов. В большинстве случаев во время операции прибегают к двум способам одновременно.
- «Stagnara» тест. Во время операции пациента будят и просят подвигать ногами. Пациент не чувствует никакой боли в процессе этой процедуры.
Если какой либо тест указывает на замедление импульсов мозга, возможно удаление стержня из организма и прекращение операции. К счастью, такие ситуации встречаются крайне редко.
Еще одним осложнением в процессе операции может являться кровотечение. В результате различных манипуляций повреждаются мышцы и ткани, что приводит к незначительной потере крови. В большинстве случаев хирургам удается контролировать кровотечение, однако, иногда требуется переливание крови. Поэтому еще до операции пациента просят сдать кровь, которая будет введена обратно сразу после операции.
К другим осложнениям относят:
- повреждение стержня, крючков или шурупов (редкие случаи, так как используются прочные современные материалы)
- инфекции (менее 1%)
- подтекание спинномозговой жидкости (редко)
- отторжение имплантатов (примерно от 1 до 5%)
- дальнейшее прогрессирование искривления после операции
Послеоперационный период
Пациенту, как правило, разрешается вставать на 2 – 3 сутки после операции при нормальном течении послеоперационного периода. Общее пребывание в больнице составляет от 4 до 7 дней. Детям разрешается посещать школу через 2-4 недели после операции при условии соблюдения рекомендаций врача относительно двигательной активности.
Однако, чем меньше нагрузки будет оказываться на позвоночник, тем быстрее произойдет срастание позвонков. В результате этого рекомендовано исключить сгибание, подъем тяжестей в течение первых трех месяцев после операции. Также назначаются специальные корсеты, фиксирующие позвоночник. Физическая активность противопоказана от 6 до 12 месяцев после операции.
Проводятся регулярные осмотры и рентгеновские обследования в течение 1 – 2 лет. Лечение прекращается, как только кости срастаются полностью. Женщины, перенесшие такие операции, в состоянии зачать и выносить ребенка без дополнительных вмешательств.
Материал оказался полезным?
Операция при сколиозе: подготовка и проведение
Операция при сколиозе запущенных форм — единственный способ, помогающий избавить пациента от дефекта в области спины и сильного болевого синдрома. Ранние стадии патологии лечат консервативными методами. На операцию соглашаются тогда, когда проводимое лечение не способствует улучшению состояния человека.

Показания к операции
Хирургическое лечение сколиоза назначается в крайних случаях, манипуляция может иметь опасные для жизни и здоровья последствия. Показанием к операции при деформации позвоночника во фронтальной плоскости является выраженный болевой синдром, который невозможно купировать стандартными методами. По этой причине выполняется большинство хирургических вмешательств. Такое лечение может применяться и при быстром увеличении искривления позвоночника. В том случае, если угол изгиба превышает 40°, врач принимает решение о необходимости операции. В таком случае наблюдается нарушение функций сердечно-сосудистой и дыхательной систем.
Некоторые люди решаются на хирургическое вмешательство из-за наличия косметического дефекта. Перед специалистом, занимающимся исправлением сколиоза, стоит несколько задач.
- В первую очередь, нужно сделать изгиб позвоночника максимально приближенным к физиологическому.
- Во-вторых, пациенты нуждаются в избавлении от компрессионного синдрома, возникающего при сдавливании спинного мозга.
Операция должна быть направлена на предотвращение дальнейшей деформации. Исправить сколиоз хирургическим путем возможно на заключительном этапе формирования скелета (в 16–20-летнем возрасте).
Операция на позвоночнике у взрослых помогает избавиться от последствий искривления. При наличии сопутствующих патологий полная коррекция дефекта невозможна.

Экстренная операция может проводиться в любом возрасте, если деформация становится опасной для жизни человека. Такая ситуация наблюдается при выраженной компрессии спинного мозга, выпячивании межпозвоночного диска. Оперативное лечение сколиоза считается сложной методикой. При его проведении необходимо проявлять особую внимательность, ведь малейшая ошибка может привести к инвалидизации пациента.
После операции позвоночник приобретает нормальное положение, что становится непривычным для человека, ведь организм привык к другому состоянию. На этом фоне в течение некоторого времени наблюдаются симптомы нарушения кровообращения и иннервации органов. Для их устранения назначается специальное лечение.
Для избавления от подобной деформации используется несколько типов хирургических вмешательств:
- выпрямление и фиксация позвоночной оси;
- исправление физических недостатков;
- восстановление симметрии мышечного каркаса;
- исправление аномалий строения костей.
При сколиозе 3–4 степени выполняется несколько типов операций одновременно.
Подготовка и проведение
 Операция по исправлению сколиоза в большинстве случаев проводится в экстренном порядке, поэтому пациент может не успеть пройти подготовку.
Операция по исправлению сколиоза в большинстве случаев проводится в экстренном порядке, поэтому пациент может не успеть пройти подготовку.
Вмешательство является сложным, важное значение имеет психологический настрой человека. Длится оно не менее 60 минут, что является показанием к постановке общего наркоза. После операции необходимо пройти курс реабилитации, помогающий вернуться к привычной жизни.
Для начала пациент проходит детальное обследование. Обязательной является рентгенография пораженных сегментов позвоночника в разных проекциях. Она помогает установить степень патологических изменений и подобрать тип хирургического вмешательства.
В первые сутки после операции необходимо соблюдать постельный режим. Допускаются минимальные движения верхними и нижними конечностям. Вставать можно только через 7 дней. В это же время проводится контрольное рентгенологическое исследование и начинаются занятия ЛФК. Массаж ног осуществляют на 7–10 сутки после операции на спину. После устранения сколиоза 4 степени показано ношение поддерживающего корсета .
Повторные рентгеновские снимки или КТ назначают через 3 месяца.
Реабилитация у подростков длится не более полугода, что связано с высокой способностью организма к восстановлению. У взрослых этот период занимает более года и требует регулярного выполнения специальных упражнений.
Технология выполнения операции
Большинство манипуляций выполняется эндоскопическим методом с минимальным повреждением тканей. Исправление сколиоза осуществляет путем внедрения фиксирующих устройств. Они закрепляют сегменты в нормальном положении и устраняют их патологическую подвижность. Металлические стержни могут быть подвижными или статичными. Первые применяются при лечении сколиоза у молодых людей, у которых формирование скелета еще не завершилось. Вторые отличаются более низкой ценой и используются при искривлении позвоночника у взрослых.

Операция Харрингтона подразумевает фиксацию позвонков с помощью специальной конструкции, состоящей из крючков и стержня. Последний устанавливается на искривленной стороне, крючки помогают придать позвонкам физиологическое положение. На выпуклой стороне ставится второй стержень, который ограничивает подвижность во фронтальной плоскости. Вмешательство длится около 3 часов, оно не применяется для лечения сколиоза 4 степени.
Метод Котреля-Дюбуссе отличается от предыдущего отсутствием необходимости последующего ношения ортеза. Используемая во время операции конструкция состоит из скоб и гибких стержней.

Способ Люке подразумевает монтаж специального приспособления, состоящего из цилиндра и проволоки. Конструкция считается стабильной и не требует применения корсета.
Операция Цильке применяется не только для устранения искривления, но и для лечения компрессионного синдрома. Используется несколько парных деталей, которые надежно закрепляют позвонки. После установки контрукции пациенту придется долго носить корсет.
Квота на операцию позволяет существенно сократить затраты. В отечественных больницах лечение проводится по методу Чаклина, Гаврилова, Фищенко, Казьмина.
Операция Котреля-Дюбуссе в американских клиниках стоит не менее 250 тысяч долларов. В нашей стране она имеет более низкую стоимость. Однако осложнения возникают чаще.
Корректор Роднянского-Гупалова состоит из одной или нескольких пластин. С его помощью исправляют диспластический сколиоз, сопровождающийся деформацией отдельных позвонков. Подобная ситуация возникает при синдроме Шейермана-Мау (юношеском сколиозе).
Современное лечение сколиоза – консервативное, оперативное и ортопедическое
 Методы лечения сколиоза основаны на трех главных принципах: мобилизация позвоночника, коррекция деформации, удержание коррекции. Методика выбирается, в зависимости от вида сколиоза, степени деформации позвоночника, сопутствующих неврологических патологий. Наиболее сбалансированным является комбинированный метод лечения.
Методы лечения сколиоза основаны на трех главных принципах: мобилизация позвоночника, коррекция деформации, удержание коррекции. Методика выбирается, в зависимости от вида сколиоза, степени деформации позвоночника, сопутствующих неврологических патологий. Наиболее сбалансированным является комбинированный метод лечения.
Содержание статьи:
Можно ли вылечить сколиоз без операции?
Консервативное лечение данного заболевания ставит перед собой основной целью достигнуть устойчивого ослабления заболевания.
Важным моментом, конечно же, является своевременная и всесторонняя диагностика сколиоза.
Чтобы подойти к стадии стойкой ремиссии, необходимо добиться определенного состояния:
- Самого позвоночника.
- Окружающих его мышц, сосудов, мягких тканей.
Традиционное консервативное исправление дефекта состоит из:
- Лечебной физкультуры.
- Массажных сеансов.
- Мануальной терапии.
- Лечения пациентов в санаториях.

Консервативное лечение рассматриваемого заболевания основано на следующих принципах:
- Освобождение поврежденного участка позвоночника как от статических, так и от нагрузок динамических.
- Закрепление позы рациональной осанки на рефлекторном уровне.
- Побуждение к активности позвоночных мышц.
- Индивидуальный подбор комплекса физических лечебных упражнений.
- Проведение пациента через комплекс реабилитационных мероприятий.
- Воздействие на участвующие в деформации позвоночника внутренние органы, чтобы предотвратить возможное усугубление болезни сколиоз с их стороны.
При выполнении лечебной физкультуры важно использовать упражнения для разных групп мышц спины, исключая при этом осевую нагрузку на позвоночник!
Сегодня, чтобы вылечить сколиоз эффективно, лечебная гимнастика успешно дополняется тренажерными занятиями.
К сожалению, часто допускается типичная ошибка в назначении. Если ортопед обнаружил сколиоз и назначает детям лечебную гимнастику — таких детей, зачастую, просто освобождают от школьных занятий физической культурой. При этом — лечится ли сколиоз у ребенка, и можно ли вылечить сколиоз полным снятием всех физических нагрузок?
Очень важно иметь правильный подход к физическим нагрузкам для детей с начальной фазой искривления позвоночника!
Освобождать их следует лишь от определенных занятий:
- От видов спорта, где ребенок может получить прямую травму позвоночника. К ним относятся бокс, самбо, дзюдо, гимнастика на снарядах, борьба.
- От видов спорта, занятия которыми связаны с ассиметричным напряжением мышц. Это происходит при занятиях фехтованием или теннисом.
- От стойких вертикальных нагрузок на позвоночник. Подобные нагрузки неизбежно возникают при занятиях конным спортом, тяжелой атлетикой, велосипедным спортом.
Очень полезны при начальной стадии, как методы эффективного лечения патологии, такие занятия:
- Йога.
- Танцы.
- Плавание.
- Игровые виды спорта.
- Восточные единоборства.

Занятие данными видами физических нагрузок способствует:
- Формированию правильной осанки.
- Развитию мышечной массы гармоничной формы.
- Гибкой и пластичной двигательной активности.
Быстро прогрессирующий сколиоз можно ли исправить консервативными методами, врач решает на основании регулярно проводимых обследований. В определенных случаях показано оперативное хирургическое вмешательство.
Абсолютные показания к хирургическому лечению сколиоза
Хирургическое оперативное лечение искривления позвоночника назначают больным с заболеванием 3 или 4-ой степени тяжести.
В России есть специализированные клиники и высокопрофессиональные врачи, которые занимаются лечением травм позвоночника и сколиоза у детей.
Абсолютными показаниями для операции считаются:
- Признаки, указывающие на поражение спинного мозга. Они сопровождаются симптоматикой в виде стойкого сильного болевого синдрома, не поддающегося консервативному лечению, а также неврологическими расстройствами.
- Стадия сколиоза, когда угол искривления позвоночника более 50 градусов. Такой угол деформации также потенциально опасен возможным ущемлением спинного мозга.
- Наличие активно прогрессирующего сколиоза у пациентов с углом деформации позвоночника свыше 40-45 градусов. При таком угле искривления и продолжающемся бурном росте организма больного под угрозой повреждения оказываются внутренние органы, прежде всего легкие и сердце.
Наиболее благоприятный период для операции по поводу рассматриваемой патологии – время перед окончанием роста позвоночника!
Мировая хирургическая практика использует для лечения искривлений позвоночника следующие методы:
- Установка на позвоночник статических металлоконструкций.
- Оперирование с установкой динамических имплантатов.
Статические конструкции являются стабильными, не изменяющимися с течением времени. Их устанавливают на задние отделы позвоночника. Данный метод отлично подходит для лечения взрослых, больных сколиозом.
Подобной операцией достигается:
- Остановка дальнейшего развития сколиотической болезни.
- Сколиотическая дуга прочно и надежно зафиксирована.
Для лечения искривления позвоночника у детей применяются динамические имплантаты. Оптимальным способом хирургического вмешательства у детей является установка на задние отделы позвоночника динамических металлоконструкций.
Динамический имплантат, установленный на позвоночник, «растет» вместе с ребенком! Благодаря этому, не нарушается нормальный рост позвоночника!
Таким образом, проведенная операция:
- Не мешает развитию позвоночника ребенка.
- Является корригирующим фактором для имеющегося сколиоза.
Лечение сколиоза ортопедическими методами — корсеты для лечения позвоночника
Процесс ортезирования ставит перед собой цель реабилитации больных сколиотической болезнью при помощи определенных технических средств — ортезов, или корсетов.
Ортезы создают:
- Фиксацию.
- Разгрузку.
- Коррекцию.
- Активацию функций.
В зависимости от состояния пациента корсеты используются для:
- Исправления деформированного позвоночника.
- Компенсации слабых связок и мышц.
- Стабильной фиксации искривленного позвоночного столба.
Компенсирующий корсет для позвоночника при рассматриваемой патологии рекомендуется носить при заболевании 1-ой степени. Такие корсеты должны быть эластичными, мягкими конструкциями. Их носят в течение дня не более 4-х часов подряд. Также их нужно применять при статичных физических нагрузках. За счет компенсаторной функции корсета происходит сбалансированность тонуса мышц.
При сколиозах 1 и 2 степеней тяжести с большой вероятностью прогрессирующей деформации рекомендуются эластичные и, одновременно, упругие корсеты. Их функцией не является быть для позвоночника опорой.
Использование ортезов позволяет достичь:
- Стабилизации позвоночника в его физиологическом положении при статических нагрузках.
- Ограничения амплитуды движений.
- Снятия с тел позвонков части приходящейся на них нагрузки.
- Максимальной компенсации недостаточно развитых мышц, которые отвечают за поддержание позвоночника.
Длительность ношения корсета в этом случае должна быть не меньше шести часов в день. Если присутствуют статические нагрузки, корсет для спины также следует носить.
Если при сколиозе III степени невозможно проведение пациенту хирургической операции, основным лечебным фактором становится ортезирование!
При искривлении позвоночника 3-ей степени назначают такое лечение, как корсет с опорой на таз. С его помощью создается коррекция правильного направления. Такие иммобилизирующие корсеты пациентам в период роста позвоночника рекомендуется одевать почти на целый день, включая время сна.
Когда рост человека прекращается, корсет можно носить от шести до двенадцати часов в течение дня.
При данном диагнозе лечение назначается чаще всего комбинированное, в зависимости от характера и тяжести заболевания.
Хирургическое лечение сколиоза в Москве в клинике Дикуля: цены, запись на прием
Жизнь для человека со значительным сколиозом может стать настоящей проблемой. Это могут быть как болевые проявления , так и психологический дискомфорт , связанный с внешним видом . Существует также риск, что искривление будет прогрессировать . Иногда люди могут подумать, что хирургическое лечение сколиоза является лучшим (и единственным) вариантом. Они не знают, что есть альтернатива хирургическому вмешательству.
Абсолютные показания к операции:
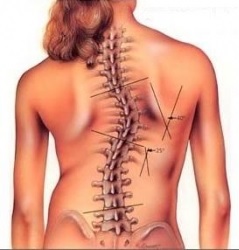
В большинстве случаев операция даже при тяжелом сколиозе – это элективная процедура, а не необходимость. Фактически, только 0,1% случаев сколиоза действительно требуют хирургического вмешательства.
В большинстве случаев операция рекомендуется врачом, потому что не использованы в полной мере консервативные методы лечения.
Перед рассмотрением операции пациенты и родители детей со сколиозом должны знать причины, по которым необходима операция (или не обязательна), и возможные осложнения, которые могут возникнуть в результате операции на позвоночнике.
Существуют конкретные ситуации, при которых операция, вероятно, является правильным выбором.
- Хроническая изнурительная боль. Пациентам, испытывающим очень сильные боли, которые препятствуют их повседневной деятельности, может потребоваться хирургическое вмешательство в качестве крайней меры для достижения контроля боли. Пациенты, у которых сколиоз сочетается с выраженной дегенерацией позвоночника, спинальным стенозом или латеральным листезом могут испытывать сильные изнурительные боли, связанные с возможным повреждение нервов или вследствие переломов, обусловленных остеопорозом. В этих случаях может потребоваться операция.
- Потеря контроля функции мочевого пузыря или кишечника из-за повреждения нервных корешков или спинного мозга. Эта симптоматика является показанием для экстренной операции.
- Слабость или атрофия руки или ноги из-за компрессионного повреждения нервов, связанного со сколиозом.
- Нарушения функции легких и сердца. У небольшой части людей, тяжелый сколиоз в верхней части спины приводит к деформации грудной клетки, что может повлиять на способность нормально дышать или нарушать функцию сердца. В случаях тяжелого нарушения функции сердца или легких может потребоваться операция .
- Постуральный коллапс. В случаях выраженного тяжелого сколиоза осанка может резко нарушиться. Это очень болезненное состояние с нарушением двигательных функций, которое требует обширной и инвазивной хирургии, как единственного средства снижения коллапса и улучшения осанки.
Если ни одна из этих пяти ситуаций не применима к пациенту, то, в таком случае, неинвазивные методы лечения могут стать отличным вариантом для уменьшения болей при сколиозе, уменьшения косметического дефекта и позволят избежать прогрессирования кривой.
Консервативные методы лечения могут быть эффективными как при идиопатическом, так и дегенеративной форме сколиоза.
Консервативное лечение сколиоза использует специально разработанные программы упражнений, корректирующие корсеты, реабилитационные процедуры, специальные изометрические упражнения, а также целевые протоколы растяжения.
Хирургия при дегенеративном и идиопатическом сколиозе:
В зависимости от возраста пациента и тяжести искривления, рекомендуются различные виды хирургического вмешательства. Цели каждой из этих операций – остановить прогрессирование и попытаться уменьшить угол искривления ,наряду с улучшением осанки пациента.
Наиболее распространенными из них являются операции с использованием стержней и слияния. При этом методе два или более позвонков сращиваются , чтобы создать единый жесткий сегмент позвоночника, который больше не способен двигаться. Стержни из различных стальных сплавов прикрепляются непосредственно к костям позвоночника для стабилизации области спондилодеза.
Очень маленьким детям со сколиозом часто рекомендуются операции, при которых предполагается регулярная замена стержней. При этой процедуре стержни прикреплены к позвоночнику ребенка, чтобы стабилизировать кривизну, пока они продолжают расти. Использование этой процедуры может означать 10 или более операций на позвоночнике в ранние годы ребенка до тех пор, пока не закончится формирование костной системы, а иногда проводится финальное слияние.
Существуют новые методики операций с использованием специальных стержней MAGECTM (MAGnetic Expansion Control). Эти стержни могут быть удлинены дистанционно, и поэтому требуется меньше операций.

Хирурги, которые предпочитают проводить слияние позвонков у девочек младше 10 лет или мальчиков младше 12 лет, рискуют свести к минимуму их способность к здоровому росту легких и это может привести к необычно короткому торсу.
Другие менее инвазивные операции, включают в себя связывание позвоночного тела (VBT), скрепление вертебрального тела (VBS) и ApiFix. Эти три операции включают прикрепление конструкций к позвоночнику, задача которых выпрямить искривления позвоночника пациента по мере их роста. Использование винтов или имплантов только на одной части позвоночника, позволяет организму использовать свою естественную способность выравнивать деформацию позвоночника с течением времени. Но эти малоинвазивные операции возможны только у определенной группы пациентов со сколиозом.
Детали хирургического лечения сколиоза

Пациенты должны знать, что при хирургическом лечении сколиоза возникают значительные риски. В общем, процесс спинального слияния следующий:
- Пациентам назначают анестезию для продолжительности операции от 4 до 6 часов.
- Для доступа к позвоночнику могут быть использованы различные подходы. Они могут включать задний , передний или боковой подход. Иногда используется комбинированный подход, некоторые используют торакотомию для доступа к позвоночнику через грудную клетку.
- Позвоночник перестраивается с использованием различных металлических инструментариев. Часто спинальные суставы также удаляются и заменяются костным трансплантатом . Пациенту могут получить костный материал из другой части тела -это называется аутотрансплантатом, или могут быть использованы донорские материалы или синтетический материал. Эти внешние источники не всегда приживаются, так как организм может отторгать эти материалы.
- Некоторым пациентам с очень большими искривлениями проводятся множественные хирургические операции. В этом случае, на первом этапе проводится релизинг позвоночника в области искривления с помощью разрезания мышц и связок , и пациент находится в гало-феморальной тяге в течение нескольких недель. В течение этого времени позвоночник может удлиняться, а затем во время второго этапа проводится слияние.
Восстановление и прогноз после хирургического лечения сколиоза
Такая комплексная операция требует значительного периода восстановления.
Время, проведенное в больнице в послеоперационном периоде, будет варьироваться, но большинство пациентов находятся на строгом постельном режиме в течение 3-4 дней.

В течение этого времени могут использоваться различные трубки для слива избыточной жидкости в грудной клетке, если проводится торакотомия, а катетеры и жидкости помогают поддерживать нормальные функции приема пищи и удаления продуктов жизнедеятельности. Многие пациенты испытывают боль после операции и нуждаются в эпидуральной анестезии, с дальнейшим переходом на пероральные анальгетики . Редко ,детям после операции может быть назначено жесткое корсетирование .
Пациенты не понимают, что требуется время, прежде чем они увидят ощутимые результаты операции. Хотя позвоночник может первоначально выглядеть более прямолинейным, требуется, не менее трех месяцев, прежде чем произойдет консолидация, и до 2 лет для полного слияния.
Консервативное лечение сколиоза, основанное на конкретных упражнениях, может дать значимые результаты всего за две недели и не включать в себя боль и риск хирургического вмешательства. Поэтому, хирургическое лечение сколиоза – это вынужденная мера.
Риски – как во время, так и после операции
Практически все хирургические процедуры несут определенный элемент риска, но, в частности, хирургия позвоночника может приводить к осложнениям, как во время, так и после операции, в том числе:
- Реакции на анестезию или послеоперационные обезболивающие
- Кровотечение, сгустки крови (тромбы) или инфекция
- Желчные камни или воспаление поджелудочной железы
- Парез кишечника
- Чрезмерная кровопотеря, требующая переливания крови
- Повреждение нервов, приводящее к мышечной слабости или параличу
- Проблемы с легкими до 1 недели после операции, с нормализацией функции дыхания в течение 1-2 месяцев после операции
Другие серьезные осложнения могут также развиваться месяцами или даже годами после операции, снова ставя под сомнение решение об оперативном лечении без абсолютных показаний к операции.
Долгосрочные проблемы включают:
- Псевдоартроз – болезненное состояние, при котором в месте слияния образуется ложный сустав. Это происходит, когда оперированный участок не заживает должным образом или не заживает вообще.
- Боль в спине. Пациенты, которым проведено слияние позвоночника, имеют ограниченную подвижность, что может вызвать перегрузку двигательных сегментов и в конечном итоге привести к дегенерации дисков.
- Сломанное или смещенное устройство. Металлический стержень или крючок , который удерживает позвоночник на месте, может перемещаться, стираться или ломаться. Это может привести к боли и другим осложнениям.
- Компенсационные искривления. Новые искривления или сколиоз могут развиваться в других областях позвоночника таким образом компенсируя слитые позвонки. Это чаще встречается у детей, перенесших операцию до достижения скелетной зрелости.
К сожалению, большая часть пациентов нуждается в проведении ревизионной хирургии, чтобы исправить множество проблем, которые произошли во время их первоначальной процедуры. Часто также называемая «операция по спасению», ревизионная хирургия – это попытка исправить сколиоз пациента и переместить или заменить инструментарий или же необходимо лечение инфекции или деформации. Долгосрочные осложнения ревизионной хирургии могут превышать 25%.
Итог: принятие решения о проведении операции для лечения сколиоза может привести ко второй, более инвазивной операции.
История развития хирургического лечения сколиоза
История развития хирургического лечения деформаций позвоночника неразрывно связана с становлением хирургии позвоночника, а она в свою очередь продвигала три основные задачи: декомпрессию, стабилизацию и восстановление оси позвоночника. Без понимания прошлого невозможно оценить достижения настоящего. Основные приемы и методы лечения деформаций позвоночного столба были разработаны в XX веке. Однако, важно понимать, что предшествующий период в несколько тысяч лет позволил изучить особенности анатомии и биомеханики позвоночника, оценить результаты первых декомпрессивно-стабилизирующих вмешательств.Avicenna (981-1037 н.э.) в своей знаменитой книге «Канон врачебной науки» описал особенности анатомии позвоночника, а так же процессы сгибания, разгибания, бокового изгиба и ротации позвоночника.
| Giovanni Alfonso Borelli и его представления о биомеханике человеческого тела |
В XIX веке появились первые сообщения об успешных декомпрессивных операциях на позвоночнике. На рубеже XIX-XX веков стали проводится попытки стабилизации позвоночника. Первоначально стабилизация позвоночника проводилась для предотвращения развития неврологического дефицита после травмы позвоночника. Позже стабилизация проводилась для предотвращения прогрессирования сколиотической деформации. Стабилизация заключалась в фиксации различными скобами и лентами задних структуры позвонков и дополнялась проведением спондилодеза (сращение позвонков).
Идея проведения костной пластики для создания спондилодеза принадлежит Fred Albee и Russel Hibbs, которые в 1911 году независимо друг от друга опубликовали свои работы. Костную пластику они применяли для предотвращения развития деформации позвоночника на фоне туберкулезного спондилита. John Cobb (1948) изобрел метод измерения сколиотической дуги на рентгенограмме, который используется по сей день. Он опубликовал результаты лечения 672 больных, которым выполнялся задний спондилодез за период более чем 15 лет. Псевдоартроз был выявлен всего в 4,3 % случаев. Cobb подчеркивал необходимость использования большого количества костных трансплантатов, а в послеоперационном периоде требовал соблюдения постельного режима в течение 6–9 месяцев.
Paul Harrington по праву считается отцом основателем современных систем стабилизации позвоночника. В 1945 году после службы в армии во время Второй Мировой войны Harrington занимался ортопедией в Хьюстоне, штат Техас. Во время своей практики Harrington столкнулся с проблемой полиомиелита, который принял в те времена характер эпидемии. У пациентов полиомиелит часто сопровождался развитием сколиотической деформации, что в свою очередь влияло на функцию сердечно-сосудистой системы. Наличие сердечной патологии означало, что применение стандартных техник лечения деформаций было невозможно у таких больных. Кроме того, в 1941 году Американская Ассоциация Ортопедов опубликовала отчет о результатах лечения 425 случаев идиопатического сколиоза. Отчет был довольно обескураживающим. Среди всех пациентов у 69% деформация продолжала прогрессировать после стабилизации с помощью скоб и спондилодеза, у 31% наблюдались удовлетворительные результаты.
Именно на этом мрачном фоне результатов стабилизации позвоночника Harrington начал свою работу. К 1960 году Harrington разработал метод на основе крючков и стержней из нержавеющей стали, конструкция могла работать на сжатие и растяжение, что было одинаково полезно для лечения деформаций и травм позвоночника. Метод Harrington позволял превосходно исправлять фронтальную деформацию, но, к сожалению, у некоторых пациентов развивался сагиттальный дисбаланс, который назвали «синдром прямой спины».| Модифицированный дистрактор Харрингтона |
В 1976 году Eduardo Luque разработал метод сегментарной инструментализации позвоночника в основе которого лежал принцип боковой трансляции позвонков. Стержни фиксировались дистально и проксимально, затем позвонки подтягивались с помощью субламинарной проволоки к стержням, таким образом исправлялась деформация во фронтальной плоскости. Метод Luque обеспечивал лучшее сохранение лордоза и кифоза по сравнению с техникой Harrington. Yves Cotrel и Jean Dubousset в 1984 году предложили систему для многоплоскостной коррекции деформации позвоночника. Система представляла собой разнонаправленно действующие крюки, адаптированные к различным анатомическим структурам, крепящиеся к полужестким стержням, которые, в свою очередь, соединялись поперечными коннекторами с формированием жесткой рамочной структуры. Помимо дистракции и контракции, коррекция осуществлялась путем «деротирующего маневра». Все вместе это давало надежную трехплоскостную коррекцию, исключающую необходимость внешней иммобилизации. В дальнейшем инструментарий, носящий имя обоих авторов – Cotrel-Dubousset (CD), постоянно модифицировался, в конструкцию добавлялись новые элементы. С 90-х годов XX века предпочтение стали отдавать транспедикулярным системам, которые обеспечивали более легкую коррекцию деформации позвоночника. Se Suk (1994) разработал метод деротации тел позвонков с помощью специализированного инструментария, который присоединялся во время операции к транспедикулярным винтам. Применение остеотомии для коррекции деформации позвоночника стало возможным после прогрессирования методик анестезиологии. Smith-Petersen предложил в 1945 году методику коррекции кифотической деформации на фоне анкилозирующего спонидилита. Smith-Petersen остеотомия (SPO) заключалась в удалении фасеточных суставов, задних связок и коррекции деформации за счет мобильности межпозвоночных дисков. В 1984 Eivind Thomasen описал остеотомию ножек позвонка (pedicle subtraction osteotomy (PSO)) для лечения ригидных деформаций позвоночника. Методика состояла из удаления ножек и клиновидной резекции части тела позвонка.
| Gill B.J. et al., 2008 |
Развитие отечественной хирургии позвоночника шло в том же направлении, что и во всем мире. С первых десятилетий ХХ века начали формироваться научные школы, возглавляемые ведущими учеными страны. Одним из первых отечественных хирургов, который проводил оперативные вмешательства при ригидных сколиозах был Р.Р. Вреден, первые доклады о проведении своих операций он сделал в 1924 году. Хирургическая операция, заключалась в резекции задне-боковых отделов не менее пяти ребер на месте выпячивания, включая их головки; у взрослых дополнялась пересадкой одного из удаленных ребер к остистым отросткам позвонков. Первая операция на передних отделах позвоночника была выполнена В.Д. Чаклиным (1933). Это был вентральный спондилодез L5–S1 позвонков, произведенный по поводу истмического спондилолистеза и предваренный дорсальной декомпрессией невральных структур, вероятно, первое в истории двухэтапное вмешательство. В те годы В.Д. Чаклин работал в Свердловске, но его с полным основанием можно считать основоположником отечественной вертебрологии и главой московской научной школы. Именно В.Д. Чаклину принадлежит идея вентральной стабилизации позвоночника при сколиозе. В практическом плане он осуществил ее при деформациях в поясничном отделе, но считал необходимой и при грудных локализациях искривления.
В течение многих лет этиологическими аспектами сколиоза занималась Е.А. Абальмасова (1976). Руководителем первого в стране отделения хирургии позвоночника (ЦИТО) А.И. Казьминым (1981) предложена оригинальная теория развития идиопатического сколиоза и на ее основе – двухэтапный метод хирургического лечения, включающий дискэктомию и коррекцию искривления дистрактором собственной конструкции. При наиболее грубых деформациях им использовалась операция клиновидной вертебротомии. И.А. Мовшович (1964) детально исследовал патологическую анатомию и патогенез идиопатического сколиоза. Признанными авторитетами в проблеме врожденных деформаций позвоночника является Э.В. Ульрих и Ю.И. Поздникин.
Клиника хирургии позвоночника в институте имени Р.Р. Вредена была организована Н.В. Корниловым, руководил ею В.Д. Усиков, а в настоящее время научным руководителем отдела хирургии позвоночника является Д.А. Пташников. В РНИИТО имени Р.Р. Вредена всесторонне изучаются проблемы лечения больных с травматическими и дегенеративными, воспалительными и опухолевыми поражениями позвоночника, деформациями различной этиологии, включая болезнь Бехтерева.В Курганском институте имени Г.А. Илизарова проблемой хирургического лечения сколиоза занимался А.Т. Худяев, позднее А.В. Губин. Сибирская вертебрология представлена, в первую очередь, новосибирской школой Я.Л. Цивьяна. В Красноярске Л.Л. Роднянским был предложен и в течение многих лет применялась оригинальная констукция для лечения сколиоза. Становление и развитие украинской вертебрологической школы связано с именами А.А. Коржа, Н.И. Хвисюка, И. Продана, В.Я. Фищенко, а белорусской – И.Р. Вороновича, Д.К. Тесакова, С.В. Макаревича.
Операции при сколиозе | Ваш позвоночник
Зачем оперировать сколиоз?
 К счастью, хирургическое лечение сколиоза требуется очень редко. Однако это единственный по-настоящему эффективный способ повлиять на развитие заболевания и исправить форму спины. Если прогрессирование сколиоза несомненно, если возникла необходимость его остановить и, по возможности, исправить деформацию, то другого решения кроме как обратиться к хирургам нет. Вы должны это понимать и не испытывать ложных надежд. Проведу аналогию с пластической хирургией – если женщина хочет изменить форму бюста, то сделать это может только хирург. Никакие физические упражнения, мануальная терапия, примочки или травки тут не справятся.
К счастью, хирургическое лечение сколиоза требуется очень редко. Однако это единственный по-настоящему эффективный способ повлиять на развитие заболевания и исправить форму спины. Если прогрессирование сколиоза несомненно, если возникла необходимость его остановить и, по возможности, исправить деформацию, то другого решения кроме как обратиться к хирургам нет. Вы должны это понимать и не испытывать ложных надежд. Проведу аналогию с пластической хирургией – если женщина хочет изменить форму бюста, то сделать это может только хирург. Никакие физические упражнения, мануальная терапия, примочки или травки тут не справятся.
Основной целью хирургического лечения является в первую очередь предупраждение дальнейшего прогрессирования сколиоза и сохранения баланса туловища, а также исправление деформации (что не всегда возможно). Хотя косметический дефект не является в чистом виде медицинским показанием, именно он наиболее важен для пациента со сколиозом. Особенно это касается реберного горба, который возникает вторично по отношению к деформации позвоночника, но наиболее заметен окружающим – даже выраженное искривление позвоночника не всегда видно под одеждой, особенно если баланс туловища не нарушен и надплечья находятся примерно на одной линии. Операции для уменьшения реберного горба выполняют отдельно после того как завершено хирургическое лечение позвоночника. Современные операции при сколиозе эффективны, но стали они такими относительно недавно.
Первые операции при сколиозе
История хирургии сколиоза полна наудач и разочарований. Об исправлении деформации в течении длительного времени речи и быть не могло – в лучшем случае удавалось стабилизировать позвоночник и приостановить рост деформации. До появления первого надежного и эффективного инструментария все попытки хирургически лечить сколиоз сводились к сращению позвонков с тем, чтобы превратить позвоночник в единую кость и таким образом остановить прогрессирование сколиоза. Когда я начал свою карьеру врача, в моем учреждении уже ежедневно успешно выполнялись современные операции. И мне же довелось лечить от боли в спине женщину, которой в подростковом возрасте профессор Я.Л.Цивьян выполнил операцию с использованием коровьего рога – чему я бы вряд ли поверил, если бы не медицинские документы. Конечно, это был тупиковый путь – насколько мне известно, таких операций всего было сделано две, о результате другой я ничего не знаю. К счастью, операция остановила прогрессирование деформации и позволила жить полноценной жизнью, создать семью, воспитывать детей. Чужеродная ткань заменилась мощным костным блоком и пациентка была довольна результатом, поскольку в те годы других возможностей не было, да и мало кто из хирургов вообще решился бы на операцию. Весь прогресс уместился в половину человеческой жизни!
Настоящий прорыв случился с изобретением в Хьюстоне профессором Полом Харрингтоном в 1953 году своего дистрактора – металлического телескопического стержня с крючками на концах. Действуя как распорка, дистрактор позволяет исправить сколиотическую деформацию и удерживает позвоночник до его сращения. Используя этот инструментарий, впервые удалось получить хорошие результаты при сколиозе. Исходы операций по сравнению с существовавшими ранее методиками отличались настолько разительно, что за 30 лет дистрактор и его модификации были имплантированы примерно одному миллиону пациентов. Установка дистрактора относительно проста с технической точки зрения, число осложнений невелико, а результаты достоверны и хорошо задокументированы. Дистрактор Харингтона неоднократно модифицирован различными авторами, одним из вариантов является инструментарий Люке, который включает в себя L-образный стержень, фиксируемый к позвоночнику на многих многих уровнях металлической проволокой. Этот метод позволяет обходиться без внешней фиксации, но увеличивает риск осложнений. Инструментарий Хирингтона не лишен недостатков, к которым относится необходимость фиксации после операции жестким корсетом на продолжительное время, наличие всего лишь двух точек опоры и невозможность трехмерной коррекции деформации. Одно из негативных последствий названо синдромом “плоской спины”: из-за прямой формы стержня происходит сглаживание естественных изгибов позвоночника, что у некоторых пациентов приводит к проблемам – болям и неспособности долго находиться в вертикальном положении,
Современные операции при сколиозе
Значительным шагом вперед стало появление новой концепции хирургического лечения сколиоза через 30 лет после изобретения Харингтона. Французский врач Ив Котрель занялся разработкой инструментов и обучением молодых коллег после того вынужденно оставил карьеру хирурга из-за болей в сердце. В 1982 году Ив Котрель пригласил к себе в команду молодого хирурга Жана Дебюссе, предложив ему совместную работу над конструкцией для коррекции деформаций позвоночника. Уже в 1984 году была выполнена первая операция с использованием нового инструментария Котреля-Дебюссе, обладающего важными отличиями:
используют не один, а два стержня, причем стержни соединяют между собой в жесткую рамку поперечными штангами;
к стержням крепятся крючки или винты, их можно индивидуально перемещать и комбинировать;
для фиксации стержней используют несколько точек крепления, что далает конструкцию более надежной, крючки формируют своеобразные “захваты”, это сделало возможным появление концепции деротационного маневра – особого технического приема в ходе операции, который позволяет изменить плоскость сколиотической деформации таким образом, что изгибы позвоночника становятся ближе к естественным;
надежная фиксация позволяет очень быстро поднимать пациентов на ноги и обходиться без каких-либо корсетов и жестких ограничений;
стержни достаточно прочные, чтобы надежно удерживать позвоночник, но при этом хирург может изгибать их перед установкой для формирования естественных изгибов позвоночника.
Система Котреля-Дебюссе – не единственная современная система для операций на позвоночнике, в 1990-е годы на рынке появились альтернативные конструкций с разными принципами крепления, но теми же преимуществами. Они позволяют исправлять сколиоз, моделировать форму позвоночника и надежно его фиксировать. Операция Харингтона по-прежнему оправдана в определенных ситуациях. Она хорошо работает для грудных дуг когда нет необходимости трехмерной коррекции деформации, ее проще выполнить технически. Одно остается неизменным – операции при сколиозе требуют постоянной установки и надежной фиксации металлических конструкций. Обратите внимение на то, что удержать позвоночник в правильном положении не так легко! Кто хоть раз видел операцию при сколиозе, хорошо понимает, что его невозможно исправить при помощи мануальной терапииХотя та же мануальная терапия может быть использована для подготовки к операции с целью улучшения мобильности позвоночника, корсетов или гимнастики.

Ротационный маневр
На большом протяжении хирург отодвигает мышцы от позвоночника, что сопровождаться кровопотерей, а потому за некоторое время до вмешательства нередко заготавливают собственную кровь пациента – ее переливают при необходимости. В ходе операции не только устанавливают крючки и стержни, но и специально обрабатывают поверхность кости и укладывают костную крошку вдоль всей спины – таким образом, чтобы вызвать постепенное сращение всех позвонков. Благодаря этому надежность фиксации только в первое время зависит от металлической конструкции – в дальнейшем позвоночник превращается в единую кость, которая сохраняет свою форму. Конструкцию можно было бы убрать, но она не мешает и пациентами не ощущается. Поскольку удаление конструкции – новая большая операция, без крайней необходимости ее не делают.
Операции при сколиозе выполняют нейрохирурги или (чаще всего) ортопеды, но это не может быть случайный специалист. Необходимы специальные знания и опыт именно с сфере деформаций повоночника. Успех зависит не только от технического мастерства, но и от тщательной подготовки операции. Еще до вмешательства хирург готовит план, определяет количество этапов, выбирает конструкцию и то, как именно будет ее устанавливать. Поэтому успешность зависит не только от технических навыков хирурга, но и от знания предоперационного планирования. Если вы столкнулись с необходимостью хирургического лечения сколиоза, то стоит доверять себя или своего ребенка только профессионалам, которые делают подобные вмешательства много и регулярно, а не от случая к случаю. Это важно еще и потому, что операции при сколиозе связаны с риском повреждения нервов и даже спинного мозга, что может привести к серьезным осложнениям вплоть до разивития параличей. Существует также риск развития нагноений из-за присутствие в теле инородного материала. Инфекционные осложнения могут затрагивать спинной и головной мозг и быть катастрофическими. В отдаленной перспективе возможны смещения или поломка инструментария, что может сопровождаться болями или повреждением нервов, потребовать повторной операции. Не всегда хорошо приживается костный трансплантат, что также может потребовать повторной операции или назначения корсета. Чтобы свести риск осложнений к минимуму и получить хороший результат оперирующий хирург и вся команда должны обладать хорошим опытом. Хотя результаты операций сильно варьируют, большинство пациентов впоследствии живут нормальной жизнью с некоторыми ограничениями. К примеру, им следует избегать контактных видов спорта и ситуаций, связанных к экстремальной нагрузкой на позвоночник.
Операции выполняют под общим наркозом. При грубых сколиозах иногда приходится дополнительно делать операцию с передним доступом для улучшения мобильности позвоночника. Период нахождения в постели после вмешательства минимален, как только позволяет общее состояние – обычно через несколько дней – пациент поднимается на ноги. Многие с непривычки ощущают, что их спина стала кривой и только перед зеркалом убеждаются, что это не так.
Постарайтесь сами собрать как можно больше информации, причем относитесь к ней критически. Не начинайте лечение, не взвесив все факторы: хотя иногда сколиоз может прогрессировать быстро, практически всегда есть время в запасе, чтобы все хорошенько взвесить. Тем более, что чаще всего после выявления сколиоза требуется лишь наблюдение, а не активные действия. Родители и врачи должны сотрудничать. Родители должны обращать внимание на форму спины своего ребенка и вовремя обращаться к специалисту, выполнять рекомендации, отмечать, не прогрессирует ли деформация. Легкий или умеренный сколиоз обычно безвреден и не стоит того, чтобы из-за него переживать за общее здоровье или состояние внутренних органов. Сколиоз в основном наносит психологический вред, особенно болезеннно деформацию переживают девушки–подростки – многие из них очень красивы. Но игнорировать небольшой сколиоз он требует определенного внимания, цель которого – вовремя распознать прогрессирование. Помните, что прогрессирование чаще всего останавливается само вне всякой связи с тем, лечите вы его или нет, но если этого не происходит, то очень важно сделать операцию до того как как сколиоз стал слишком грубым. Позднее обращение к хирургам – одна из главных причин неудач лечения.
Пожалуйста, консультируйтесь с несколькими врачами – вы будете удивлены, насколько могут отличаться их рекомендации. Желающих заработать на лечении сколиоза предостаточно! Не верьте обещаниям исправить сколиоз, воздействуя руками или еще каким-то волшебным способом: даже хирурги в первую очередь рассчитывают на то, чтобы остановить деформацию. Убедитесь, что врач действительно разбирается в сколиозах, владеет терминологией, уверенно и с пониманием оценивает риск дальнейшего прогрессирования и степень зрелости скелета. Помните, что небольшие деформации требуют лишь наблюдения, умеренные иногда требуют корсетотерапии, а грубые и быстропрогрессирующие поддаются только хирургическому лечению. Обращайте внимание на опыт и квалификацию как врача, так и всего коллектива, помните, лишь у небольшого числа клиник, накоплен опыт и имеется необходимый инструментарий. Хирургическое лечение сколиоза – огромная проблема, которой должны заниматься хирурги, посвятившие ей свою жизнь.
Опытный хирург никогда не станет брать на себя ответственность и предлагать ненужную операцию, а вот врачи смежных специальностей при недостаточной квалификации иногда отговаривают от вмешательства из-за незнания возможностей хирургов. Недобросовестные специалисты порой предлагают заведомо бесполезное лечения, пользуясь низкой вероятностью прогрессирования сколиоза.
Если вам нужно больше информации, рекомендую ознакомиться также со страницей о сколиозе Новосибирского НИИТО: http://www.niito.ru/skolioz.php
Что такое сколиоз Степени сколиоза и почему это важно Лечение сколиоза без операций

