СРЕДСТВА, ВЛИЯЮЩИЕ НА ОБМЕН КАЛЬЦИЯ И ФОСФОРА.
Стр 1 из 4Следующая ⇒
СРЕДСТВА, ВЛИЯЮЩИЕ НА ОБМЕН КАЛЬЦИЯ И ФОСФОРА.
Препараты, содержащие кальций и фосфор.
Препараты кальция:Препараты кальция с витамином Д:
Кальция хлорид Кальция карбонат + холекальциферол=
Кальция глюконат Кальций Д3 Никомед=Идеос=
Кальция лактат Витрум кальциум с вит.Д
Препараты фосфора:
Кальция глицерофосфат
Инфос
Комплексные препараты:
Каль-С-вита (кальций, эргокальциферол, аскорбиновая кислота, пиридоксин)
Кальцинова (кальций, фосфор, фтор, холекальциферол, аскорбиновая кислота,
ретинол, пиридоксин)
Препараты первичных регуляторов кальциевого и фосфатного гомеостаза.
Препараты витамина D и его метаболитов.Препараты паратиреоидного гормона
Эргокальциферол (D2) Паратгормон
Холекальциферол (D3)
Кальцитриол (1,25-Дигидроксивитамин D3) -наиболее активный метаболит.
Оксидевит (синтетическое производное)
Дигидротахистерол (провитамин D3)
Препараты вторичных регуляторов.
КальцитониныЭстрогеныГликокортикоиды
Миакльцик
Кальсинар
Кальцитрин
Другие лекарственные средства
Препараты фтораБифосфонатыТиазидные диуретики
Этидронат
Клодронат
Памидронат
Алендронат
СРЕДСТВА ДЛЯ ЛЕЧЕНИЯ ОСТЕОПОРОЗА.
Препараты преимущественно угнетающие костную резорбцию.
Эстрогены и эстроген-гестагенные препараты
Кальцитонин
Бифосфонаты
Тиазидные диуретики
2) Препараты преимущественно стимулирующие костеобразование
Фторпроизводные
Анаболические стероиды
Соматотропин
ПРЕПАРАТЫ, ВЛИЯЮЩИЕ НА ОБА ПРОЦЕССА РЕМОДЕЛИРОВАНИЯ
Препараты витамина D и его метаболитов
Иприфлавон=Остеохин
Остеогенон (Оссеин-гидроксиапатитный комплекс)
ФТОРСОДЕРЖАЩИЕ ПРЕПАРАТЫ ДЛЯ ПРОФИЛАКТИКИ КАРИЕСА
Натриум флуоратум Лечебно-профилактические пасты
Натрия фторид
Витафтор
Фторлак
КАЛЬЦИЙ
В организме здорового мужчины содержится 1300 г кальция, женщины – 1000 г.
Более 99% в костях.
В клетке в покое концентрация ионизированного кальция – 0,1 мкмоль/ л.
Под влиянием стимулов (химических, электрических, механических)
кальций входит в клетки, его внутриклеточная концентрация достигает 1 мкмоль/л.
Кальций взаимодействует со специфическими кальцийсвязывающими белками,
которые активируют множество внутриклеточных процессов.
Главный кальцийсвязывающий белок – кальмодулин
(каждый его моль связывает 4 моля кальция).
Физиологическая роль кальция
Формирование костной ткани (минеральная основа скелета)
Минерализация зубов
Свертывание крови
Проницаемость сосудистой стенки
Регуляция активности ферментов
Поддержание целостности слизистой
Функция клеточных мембран
Регуляция процессов возбудимости и сократимости
центральная и периферическая нервная системы,
гладкая и скелетная мускулатура,
миокард
При выраженной гиперкальциемии
возбудимость нервов и мышц снижается,
что приводит к развитию мышечной слабости, сонливости и даже коме.
Нарушение концентрирующей способности почек, обезвоживание.
Гипокальциемия
Повышение нервно-мышечной возбудимости – парестезия и тетания
(тонические судороги мышц и ларингоспазм).
У детей – рахит.
Физиологической активностью обладает ионизированный кальций.
Именно уменьшение концентрации ионизированного кальция
вызывает симптомы гипокальциемии.
В организме ионизированный кальций –45%
связанный с белками – 45%
связанный с анионами буферных систем – 10%
Концентрация кальция в кровинаходится под строгим гормональным контролем.
Гормоны влияют на -всасывание кальция в кишечнике
-выделение почками
-поступление в кровь кальция, запасенного в костях
Запасы кальция
99% кальция содержится в костях.
В кристаллической форме (похожей на минерал гидроксиапатит Ca3(PO4)6(OH)2
Минеральное вещество кости содержит и др. ионы: натрий, калий, магний, фтор.
Кальций поступает в организм
Только из кишечника.
Всасывание кальция обеспечивается двумя механизмами:
1) активный витамин Д-зависимый транспорт (проксимальный отдел 12-перстной кишки)
2) облегченная диффузия (по всей длине тонкой кишки)
Обязательные потери кальция через кишечник 150 мг/сутки
(секрет слизистой, желчи и в слущивающихся клетках кишечника)
Усвояемость кальция обратно пропорциональна его потреблению
(при низком содержании в пище доля всасываемого кальция возрастет).
С возрастом эта компенсаторная реакция ослабевает.
Экскреция кальция с мочой зависит от соотношения
-клубочковой фильтрации и
-кальциевой реабсорбции
В сутки фильтруется 9 г кальция, 98% реабсорбируется.
Реабсорбция регулируется паратиреоидным гормоном.
На нее также влияет количество фильтруемого натрия.
Тиазидные диуретики обладают уникальной способностью нарушать связь между экскрецией натрия и кальция, приводя к снижению экскреции кальция.
ФОСФОР
Больше 80% фосфора содержится в костях, 15% – в мягких тканях.
Фосфат всасывается из ЖКТ.
ПАРАТИРЕИОДНЫЙ ГОРМОН
Основная функция – обеспечение постоянства концентрации кальция в крови.
Влияет на:
-всасывание кальция в кишечнике
-мобилизацию кальция из костной ткани
-экскрецию кальция с мочой, калом, потом, молоком.
Самый мощный регулятор активности паращитовидных желез –
концентрация ионизированного кальция в плазме.
При низкой концентрации кальция – секреция возрастает.
Если гипокальциемия сохраняется длительное время –
развивается гипертрофия и гипоплазия паращитовидных желез.
При высокой концентрации – секреция снижается.
Регуляторная система воспринимает уровень ионизированного кальция в крови,
В ответ на это меняется секреция паратиреоидного гормона,
гормон действует на ткани-мишени, увеличивая поступление кальция в кровь.
ФУНКЦИОНАЛЬНАЯ ЕДИНИЦА КОСТИ включает клеточные элементы:
-остеокласты (предшественники макрофаги)
-остеобласты (предшественники стволовые клетки)
Обновление костной ткани
Ремоделирование – циклический процесс.
Сразу после образования костной ткани в ней начинается
непрерывный процесс обновления:
-резорбции и
-остеогенеза,
который продолжается в течение всей жизни.
Обновление происходит на костной поверхности
в огромном количестве отдельных участков – единиц костного обновления.
Изменение скорости обновления – общий конечный механизм влияния
различных стимулов на состояние костей.
Ремоделирование:
Рекрутирование предшественников остеокластов.
Их дифференцировка в зрелые мультиядерные остеокласты.
Эти процессы активируются под влиянием остеобластов
в процессе прямого межклеточного взаимодействия остеобластов и остеокластов
с выработкой специфических цитокинов.
Активированные остеокласты секретируют протеолитические ферменты и ионы Н+,
способствуя резорбции трабекулярной костной ткани.
Одно из последствий резорбции –
освобождение ряда цитокинов костной матрицы, которые
активируют процессы рекрутирования и дифференцировки остеобластов
из предшественников.
Остеобласты секретируют коллаген, который
преобразуется в основу органической матрицы кости остеоид и
минерализуется с отложением кристаллов оксиапатита.
В последующем
часть остеобластов внедряется в остеоид,
образуя остеоциты,
другая часть активирует предшественники остеобластов,
инициируя новый цикл ремоделирования.
Роль костной ткани
1) Пластическая
в костях находится 98% кальция и 85% фосфора
2) Метаболическая
поддержание кальциевого гомеостаза и ремоделирование
Нарушение минерального гомеостаза приводит к
нарушению структуры тела
-остеопорозы
-переломы
-нарушения минерализации ткани зуба
нарушениям клеточных функций
-тетания
-кома
-мышечная слабость
ЛЕКАРСТВЕННЫЕ СРЕДСТВА,
ВЛИЯЮЩИЕ НА ОБМЕН КАЛЬЦИЯ И ФОСФОРА,
применяются в качестве -профилактичеких средств и
-лекарственных средств
3 группы лекарственных средств:
1) содержащиекальций и фосфор
2) содержащие регуляторы кальциевого и фосфорного гомеостаза
3) другие лекарственные средства
Остеопатия
Группа заболеванй скелета, общие признаки которых
-нарушения метаболизма костной ткани,
-снижение плотности и прочности костной ткани,
-снижение плотности и прочности кости,
что увеличивает риск возникновения переломов.
Остеопения
-снижение плотности рентгенологической тени или
-снижение массы кости,
определяемой методами количественной костной денситометрии
Остеопения – общий симптом метаболических остеопатий,
которого недостаточно для установления окончательного диагноза.
К остеопатиям относятся
Остеопороз
Системное заболевание скелета,
характеризующееся
-прогрессирующим снижением массы костей
-микронарушениями в архитектонике костной ткани
приводящее к
-увеличению хрупкости костей
-увеличению риска переломов.
Остеомаляция
-нарушение минерализации костной ткани
-накопление немирализованного остеоида (остеопения),
что способствует вторичным деформациям и перестроечным переломам костей
Остеосклероз
уплотнение кости и увеличение костной массы
Остеофиброз
замещение костной ткани соединительной
ПРЕПАРАТЫ КАЛЬЦИЯ
Биодоступность препаратов кальция не превышает 30%.
Факторы, улучшающие всасывание:
1) Соотношение кальция и фосфора
Оптимальное соотношение 1 на 1,2-1,5,
чтобы не образовался нерастворимый Са3 ( РО4 )2
2) Соотношение кальция и жиров
Оптимальное соотношение 0,04-0,08 на 2 г жира.,
(при избытке жира образуются нерастворимые соединения)
3) Кислотность содержимого
В кислой среде всасывание лучше.
в кислой среде всасывание лучше из-за преобладания растворимой двухосновной соли
4) Витамин Д
Улучшает всасывание.
Относительное содержание кальция в различных препаратах отличается.
Препараты кальция для приема внутрь:
кальция хлорид, кальция глюконат, кальция лактат.
Препараты кальция для внутривенного капельного введения:
кальция хлорид, кальция глюконат.
Препараты кальция для внутримышечного введения:
кальция глюконат.
Есть препараты комбинированные с
-фосфором,
-витаминами
-микроэлементами
Показания к применению:
Аллергические состояния
• крапивница, лекарственный дерматит,
• экссудативный диатез у детей и пр): хлорид, глюконат
Кровотечения (хлорид, глюконат)
Отравления
солями магния, щавелевой кислоты, фтористой кислоты (хлорид, глюконат)
Астенический сидром, анемия и т.п. (глицерофосфат)
Гиперацидный синдром (карбонат кальция)
Воспалительные процессы
Побочные эффекты:
При внутривенном введении: чувство жара, флебит, сердечные аритмии.
При приеме внутрь: боли в подложечной области.
При передозировке: общая слабость, рвота, мышечная атония, кома.
Противопоказания
•Гиперкальциемия (гиперпаратиреоз)
•Передозировка витамина Д
•Декальцинирующие опухоли (миеломная болезнь, саркоидоз, костные метастазы)
•Выраженная гиперкальциурия
•Мочекаменная болезнь
•Выраженный атеросклероз
Рекомендации по приему препаратов кальция
Дробный прием в течение дня (для улучшения всасывания)
Разовая доза не должна превышать 600 мг
Карбонат кальция принимать во время еды
Во время приема препаратов кальция пить больше жидкости (6-8 стаканов в день)
Осторожно применять препараты кальция у больных с мочекаменной болезнью
ПРЕПАРАТЫ ФОСФОРА
Препараты для приема внутрь: кальция глицерофосфат.
Препараты для внутривенного введения: инфос.
Показания к применению:
1. Гипофосфатемия.
2. Гиперкальциемия.
3. Переутомление, истощение нервной системы.
4. Гипотрофии, анемии.
Побочные эффекты.
При внутривенном введении:
Гипокальциемия, эктопическая кальцификация, артериальная гипотензия.
Эффекты
-Увеличение всасывания Са в тонком кишечнике,
что способствует минерализации органической матрицы костной ткани
-Индукция кальбиндина (один из кальций-связывающих протеинов)
-Уменьшение почечной экскреции кальция
(увеличение канальцевой реабсорбции кальция и фосфора)
-Стимуляция клеточной дифференцировки
-Модуляция иммунного ответа
Препараты витамина Д
Холекальциферол (витамин Д3)
Эргокальциферол (витамин Д2)
Гипокальциемии
•Рахит и остеомаляция (нутритивный) (витамин Д, альфакальцидол, кальцитриол)
•Гипопаратиреоз (витамин Д, альфакальцидол, кальцитриол)
•Остеопороз (витамин Д, альфакальцидол, кальцитриол)
•Метаболический рахит и остеомаляция (альфакальцидол, кальцитриол)
–Фосфат-диабет (гипофосфатемический витамин Д-резистентный рахит, Х-хромосомное нарушение, нужны более высокие дозы)
Псевдодефицитный витамин Д-зависимый рахит(дефектный рецептор)
Побочные эффекты:
Минеральный обмен:
Гиперкальциемия и гиперкальциурия, реже гиперфосфатемия,жажда,
обезвоживание, риск кальциноза мягких тканей
ЖКТ: тошнота, рвота, анорексия, сухость слизистой рта, дискомфорт в эпигастрии, запор
ЦНС:слабость, апатия, утомляемость, головокружение, сонливость;
ССС:тахикардия
Кожа:сыпь, зуд
Гипервитаминоз, который проявляется
интенсивным всасыванием кальция из кишечника и рассасыванием костей, кальцификацией мягких тканей , стенок сосудов, клапанов сердца.
Фармакотерапевтические эффекты препаратов витамина Д и метаболитов при остеопорозе
Частота переломов уменьшается, т.к.
Резорбция кости уменьшается, т.к.
Всасывание кальция в ЖКТ усиливается,
показатели Р-Са обмена и костного метаболизма улучшаются
Пролиферация клеток паращитовидных желез, синтез и секреция ПТГ , кальциурия уменьшаются
Качество костной ткани улучшается, т.к.
Перфорация трабекулярных пластинок, субклиническая остеомаляция, интенсивность болей уменьшаются
Синтез костной матрицы, факторы роста кости, восстановление кости усиливаются
Побочные эффекты
Гиперкальциемия при передозировке,
внезапные переломы, отложение кальция в мягких тканях.
КАЛЬЦИТОНИНЫ
•Уменьшает резорбцию кости (подавление активности остеокластов и увеличение образования и активности остеобластов)
•Уровень (повышенный) кальция в сыворотке снижается (не ниже нормы)
•В начале курса повышает мочевую экскрецию кальция и фосфора
•Понижает интенсивность болевого синдрома при остеопении и остеолизе
Препарат получают из щитовидной железы.
Гормон секретируется при низком содержании кальция во внеклеточной жидкости.
Кальцитрин – из щитовидной железы свиньи.
Кальсинар и миакальцик – синтетические лососевые прпепараты,
миакальцик – спрей для интраназального применения.
Вводят подкожно, внутримышечно, внутривенно, интраназально.
Показания к применению:
•Остеопороз
•Гиперкальциемия
•Болезнь Педжета (деформирующая остеодистрофия)
Побочные эффекты
Препарат малотоксичен, редко – аллергические реакции, гиперемия лица.
БИОФОСФОНАТЫ
Препараты замедляют растворение кристаллов гидроксиапатита скелетной системы за счет их особых физико-химических свойств. Угнетают активность остеокластов, уменьшают резорбцию костной ткани.
Вводят внутривенно капельно и внутрь.
Химически инертны, мало метаболизируются
Костная ткань захватывает 20-80% препарата
В/в вводить медленно и в разведенном виде
(риск внутрисосудистой агрегации и связывания кальция – острая гипокальциемия)
Т 1/2 в плазме 0,5-2 часа (высокий почечный клиренс). В кости плато концентрации после длительного введения. Т1/2 в кости 3-12 месяцев, до 10 лет
Механизм действия
Угнетают остеокласты
Влияют на остеобласты
-усиливают выработку ингибитора рекрутирования и дифференцировки отсеокластов
•Пирофосфат и бисфосфонаты имеют высокий аффинитет к фосфату кальция и связываются с ним на поверхности кристаллов
•Бисфосфонаты уменьшают образование, задерживают агрегацию и замедляют растворение кристаллов фосфата кальция
Эффекты бифосфонатов
1. Приостанавливают потерю костной массы при различных формах остеопороза
2. Увеличивают плотность массы костной ткани
3. Уменьшают частоту переломов
4. Являются важным дополнением к имеющимся средствам лечения остеопороза
Применение:
1.Остеопороз.
2.Гиперкальциемия. Терапия длительная.
В/в вводить медленно и в разведенном виде
(риск внутрисосудистой агрегации и связывания кальция – острая гипокальциемия)
Побочные эффекты:
Аллергические реакции, нефротоксичность, локальные раздражения слизистой оболочки верних отделов ЖКТ, эрозии пищевода, гастрит.
ПРЕПАРАТЫ ФТОРА
Фториды стабилизируют кристаллы гидроксиапатита, оказывают прямое стимулирующее депйствие на остеобласты. Эффект отмечается через З месяца.
Фториды положительно влияют на трубчатую часть кости, но не на кортикальную. Поэтому они эффективно ликвидируют остеопороз в костях с преимущественно трабекулярным строением (позвонки, ребра, кости таза). В костях с преимкщественно кортикальным строением (трубчатые кости конечностей) выраженность остеопороза может даже увеличиться
Показания к применению:
1. Остеопороз
2.Профилактика кариеса зубов.
Чаще используют фторированную воду для питья.
Также используются полоскания и местные аппликации.
Существует мнение, что применение фтора после формирования зубов
малоэффективно.
Избыток фтора в питьевой воде приводит к появлению пятен на эмали эубов.
Побочные эффекты:
Диспептические расстройства,
артралгии, переломы кортикальных костей (шейка бедра).
Оссин
Драже. Фторсодержащий препарат пролонгированного действия.
Входит в состав оксиапатита.
Активация остеобластов, стимуляция костеобразования и минерализации.
Показания: остеопороз.
Побочные эффекты: ЖКТ (тошнота), боли в ногах и в суставах
Натрия фторид = Натриум флуоратум
1) стимуляция остеобластов и пластическая функция, что способствует минерализации твердых тканей зубов, созреванию и отвердеванию эмали;
2) подавление кислотопродукции микрофлорой полости рта;
3) торможение образование лактата
Показания: профилактика кариеса зубов
•Дозирование: Взрослые: 1 таб х 3-4, дети: 0,5 таб х 3-4 между приемами пищи
•Противопоказания: при достаточном фторировании питьевой воды
•Взаимодействия: прием препаратов Са уменьшает биодоступность NaF
ЭСТРОГЕНЫ
•Преимущественное использование препаратов природных эстрогенов (эстрадиол, эстриол, конъюгированные эстрогены)
•Сочетание с прогестинами (профилактика гиперплазии эндометрия + собственный анаболический эффект прогестинов).
•Непрерывная гормональная заместительная терапия в течение 5-7 лет
•Контроль эффективности и безопасности терапии (гинекологический осмотр и УЗИ органов малого таза, маммография, клинический и биохимический анализы крови и мочи, коагулография)
Прогинова-21
Драже. Эстрадиола валерат
Эстрофем
Эстрадиол
Климара
Пластырь. Эстрадиол
Дивигель
Гель для наружного применения.
СРЕДСТВА, ВЛИЯЮЩИЕ НА ОБМЕН КАЛЬЦИЯ И ФОСФОРА.
Препараты, содержащие кальций и фосфор.
13
СРЕДСТВА, ВЛИЯЮЩИЕ
НА ОБМЕН КАЛЬЦИЯ И ФОСФОРА.
Препараты кальция: Препараты кальция с витамином Д:
Кальция хлорид
Кальция карбонат +
холекальциферол=
Кальция глюконат Кальций Д3 Никомед= Идеос=
Кальция лактат Витрум кальциум с
вит.Д
Препараты фосфора:
Кальция
глицерофосфат
Инфос
Комплексные
препараты:
Каль-С-вита (кальций, эргокальциферол,
аскорбиновая кислота, пиридоксин)
Кальцинова (кальций, фосфор, фтор,
холекальциферол, аскорбиновая кислота,
ретинол, пиридоксин)
Препараты
первичных регуляторов кальциевого
и фосфатного гомеостаза.
Препараты витамина D и его метаболитов. Препараты паратиреоидного гормона
Эргокальциферол (D2)
Паратгормон
Холекальциферол (D3)
Кальцитриол (1,25-Дигидроксивитамин D3)
-наиболее активный метаболит.
Оксидевит (синтетическое производное)
Дигидротахистерол (провитамин D3)
3) Препараты
вторичных регуляторов.
Кальцитонины Эстрогены Гликокортикоиды
Миакльцик
Кальсинар
Кальцитрин
Другие лекарственные
средства
Препараты фтора Бифосфонаты Тиазидные диуретики
Этидронат
Клодронат
Памидронат
Алендронат
СРЕДСТВА ДЛЯ
ЛЕЧЕНИЯ ОСТЕОПОРОЗА.
Препараты
преимущественно угнетающие костную
резорбцию.
Эстрогены и эстроген-гестагенные
препараты
Кальцитонин
Бифосфонаты
Тиазидные диуретики
Препараты
преимущественно стимулирующие
костеобразование
Фторпроизводные
Анаболические стероиды
Соматотропин
Препараты, влияющие на оба процесса ремоделирования
Препараты
витамина D и его метаболитов
Иприфлавон=Остеохин
Остеогенон
(Оссеин-гидроксиапатитный комплекс)
Фторсодержащие препараты для профилактики кариеса
Натриум
флуоратум Лечебно-профилактические
пасты
Натрия
фторид
Витафтор
Фторлак
Кальций
В организме здорового
мужчины содержится 1300 г кальция, женщины
– 1000 г.
Более 99% в костях.
В клетке в покое
концентрация ионизированного кальция
– 0,1 мкмоль/ л.
Под влиянием стимулов
(химических, электрических, механических)
кальций входит в
клетки, его внутриклеточная концентрация
достигает 1 мкмоль/л.
Кальций взаимодействует
со специфическими кальцийсвязывающими
белками,
которые активируют
множество внутриклеточных процессов.
Главный кальцийсвязывающий
белок – кальмодулин
(каждый его моль
связывает 4 моля кальция).
Физиологическая роль
кальция
Формирование
костной ткани (минеральная основа
скелета)
Минерализация зубов
Свертывание крови
Проницаемость
сосудистой стенки
Регуляция активности
ферментов
Поддержание
целостности слизистой
Функция клеточных
мембран
Регуляция процессов
возбудимости и сократимости
центральная и
периферическая нервная системы,
гладкая и скелетная
мускулатура,
миокард
При выраженной
гиперкальциемии
возбудимость нервов
и мышц снижается,
что приводит к развитию
мышечной слабости, сонливости и даже
коме.
Нарушение концентрирующей
способности почек, обезвоживание.
Гипокальциемия
Повышение нервно-мышечной
возбудимости – парестезия и тетания
(тонические судороги
мышц и ларингоспазм).
У детей – рахит.
Физиологической
активностью обладает ионизированный кальций.
Именно уменьшение
концентрации ионизированного кальция
вызывает симптомы
гипокальциемии.
В организме
ионизированный кальций –45%
связанный с белками – 45%
связанный с анионами буферных систем
– 10%
Концентрация
кальция в крови находится под строгим гормональным
контролем.
Гормоны влияют на
-всасывание кальция в кишечнике
-выделение почками
-поступление в кровь кальция, запасенного
в костях
2012 Средства, влияющие на обмен Са и Р
В
организме здорового мужчины содержится
1300 г кальция, женщины – 1000 г.
Более
99% в костях.
В
клетке в покое концентрация
ионизированного кальция – 0,1 мкмоль/
л.
Под
влиянием стимулов (химических,
электрических, механических)
кальций
входит в клетки, его внутриклеточная
концентрация достигает 1 мкмоль/л.
Кальций
взаимодействует со специфическими
кальцийсвязывающими белками,
которые
активируют множество внутриклеточных
процессов.
Главный
кальцийсвязывающий белок – кальмодулин
(каждый
его моль связывает 4 моля кальция).
Физиологическая
роль кальция
Формирование
костной ткани (минеральная основа
скелета)
Минерализация
зубов
Свертывание
крови
Проницаемость
сосудистой стенки
Регуляция
активности ферментов
Поддержание
целостности слизистой
Функция
клеточных мембран
Регуляция
процессов возбудимости и сократимости
центральная
и периферическая нервная системы,
гладкая
и скелетная мускулатура,
миокард
При
выраженной гиперкальциемии
возбудимость
нервов и мышц снижается,
что
приводит к развитию мышечной слабости,
сонливости и даже коме.
Нарушение
концентрирующей способности почек,
обезвоживание.
Гипокальциемия
Повышение
нервно-мышечной возбудимости –
парестезия и тетания
(тонические
судороги мышц и ларингоспазм).
У
детей – рахит.
Физиологической
активностью обладает ионизированный кальций.
Именно
уменьшение концентрации ионизированного
кальция
вызывает
симптомы гипокальциемии.
В
организме ионизированный
кальций –45%
связанный с
белками – 45%
связанный с
анионами буферных систем – 10%
Концентрация
кальция в крови находится под
строгим гормональным контролем.
Гормоны
влияют на -всасывание кальция в
кишечнике
-выделение
почками
-поступление
в кровь кальция, запасенного в костях
Запасы
кальция
99%
кальция содержится в костях.
В
кристаллической форме (похожей на
минерал гидроксиапатит Ca3(PO4)6(OH)2
Минеральное
вещество кости содержит и др. ионы:
натрий, калий, магний, фтор.
Кальций
поступает в организм
Только
из кишечника.
Всасывание
кальция обеспечивается двумя
механизмами:
1) активный
витамин Д-зависимый транспорт
(проксимальный отдел 12-перстной кишки)
2)
облегченная диффузия (по всей длине
тонкой кишки)
Обязательные
потери кальция через кишечник 150
мг/сутки
(секрет
слизистой, желчи и в слущивающихся
клетках кишечника)
Усвояемость
кальция обратно
пропорциональна его потреблению
(при
низком содержании в пище доля
всасываемого кальция возрастет).
С
возрастом эта компенсаторная реакция
ослабевает.
Экскреция кальция с мочой зависит от соотношения
-клубочковой
фильтрации и
-кальциевой
реабсорбции
В
сутки фильтруется 9 г кальция, 98%
реабсорбируется.
Реабсорбция регулируется паратиреоидным гормоном.
На
нее также влияет количество фильтруемого
натрия.
Тиазидные диуретики
обладают уникальной способностью
нарушать связь между экскрецией натрия
и кальция, приводя к снижению экскреции
кальция.
Препараты, содержащие кальций и фосфор.
⇐ ПредыдущаяСтр 2 из 4Следующая ⇒
Препараты кальция:Препараты кальция с витамином Д:
Кальция хлорид Кальция карбонат + холекальциферол=
Кальция глюконат Кальций Д3 Никомед=Идеос=
Кальция лактат Витрум кальциум с вит.Д
Препараты фосфора:
Кальция глицерофосфат
Инфос
Комплексные препараты:
Каль-С-вита (кальций, эргокальциферол, аскорбиновая кислота, пиридоксин)
Кальцинова (кальций, фосфор, фтор, холекальциферол, аскорбиновая кислота,
ретинол, пиридоксин)
Препараты первичных регуляторов кальциевого и фосфатного гомеостаза.
Препараты витамина D и его метаболитов.Препараты паратиреоидного гормона
Эргокальциферол (D2) Паратгормон
Холекальциферол (D3)
Кальцитриол (1,25-Дигидроксивитамин D3) -наиболее активный метаболит.
Оксидевит (синтетическое производное)
Дигидротахистерол (провитамин D3)
Препараты вторичных регуляторов.
КальцитониныЭстрогеныГликокортикоиды
Миакльцик
Кальсинар
Кальцитрин
Другие лекарственные средства
Препараты фтораБифосфонатыТиазидные диуретики
Этидронат
Клодронат
Памидронат
Алендронат
СРЕДСТВА ДЛЯ ЛЕЧЕНИЯ ОСТЕОПОРОЗА.
Препараты преимущественно угнетающие костную резорбцию.
Эстрогены и эстроген-гестагенные препараты
Кальцитонин
Бифосфонаты
Тиазидные диуретики
2) Препараты преимущественно стимулирующие костеобразование
Фторпроизводные
Анаболические стероиды
Соматотропин
ПРЕПАРАТЫ, ВЛИЯЮЩИЕ НА ОБА ПРОЦЕССА РЕМОДЕЛИРОВАНИЯ
Препараты витамина D и его метаболитов
Иприфлавон=Остеохин
Остеогенон (Оссеин-гидроксиапатитный комплекс)
ФТОРСОДЕРЖАЩИЕ ПРЕПАРАТЫ ДЛЯ ПРОФИЛАКТИКИ КАРИЕСА
Натриум флуоратум Лечебно-профилактические пасты
Натрия фторид
Витафтор
Фторлак
КАЛЬЦИЙ
В организме здорового мужчины содержится 1300 г кальция, женщины – 1000 г.
Более 99% в костях.
В клетке в покое концентрация ионизированного кальция – 0,1 мкмоль/ л.
Под влиянием стимулов (химических, электрических, механических)
кальций входит в клетки, его внутриклеточная концентрация достигает 1 мкмоль/л.
Кальций взаимодействует со специфическими кальцийсвязывающими белками,
которые активируют множество внутриклеточных процессов.
Главный кальцийсвязывающий белок – кальмодулин
(каждый его моль связывает 4 моля кальция).
Физиологическая роль кальция
Формирование костной ткани (минеральная основа скелета)
Минерализация зубов
Свертывание крови
Проницаемость сосудистой стенки
Регуляция активности ферментов
Поддержание целостности слизистой
Функция клеточных мембран
Регуляция процессов возбудимости и сократимости
центральная и периферическая нервная системы,
гладкая и скелетная мускулатура,
миокард
При выраженной гиперкальциемии
возбудимость нервов и мышц снижается,
что приводит к развитию мышечной слабости, сонливости и даже коме.
Нарушение концентрирующей способности почек, обезвоживание.
Гипокальциемия
Повышение нервно-мышечной возбудимости – парестезия и тетания
(тонические судороги мышц и ларингоспазм).
У детей – рахит.
Физиологической активностью обладает ионизированный кальций.
Именно уменьшение концентрации ионизированного кальция
вызывает симптомы гипокальциемии.
В организме ионизированный кальций –45%
связанный с белками – 45%
связанный с анионами буферных систем – 10%
Концентрация кальция в кровинаходится под строгим гормональным контролем.
Гормоны влияют на -всасывание кальция в кишечнике
-выделение почками
-поступление в кровь кальция, запасенного в костях
Запасы кальция
99% кальция содержится в костях.
В кристаллической форме (похожей на минерал гидроксиапатит Ca3(PO4)6(OH)2
Минеральное вещество кости содержит и др. ионы: натрий, калий, магний, фтор.
Кальций поступает в организм
Только из кишечника.
Всасывание кальция обеспечивается двумя механизмами:
1) активный витамин Д-зависимый транспорт (проксимальный отдел 12-перстной кишки)
2) облегченная диффузия (по всей длине тонкой кишки)
Обязательные потери кальция через кишечник 150 мг/сутки
(секрет слизистой, желчи и в слущивающихся клетках кишечника)
Усвояемость кальция обратно пропорциональна его потреблению
(при низком содержании в пище доля всасываемого кальция возрастет).
С возрастом эта компенсаторная реакция ослабевает.
Экскреция кальция с мочой зависит от соотношения
-клубочковой фильтрации и
-кальциевой реабсорбции
В сутки фильтруется 9 г кальция, 98% реабсорбируется.
Реабсорбция регулируется паратиреоидным гормоном.
На нее также влияет количество фильтруемого натрия.
Тиазидные диуретики обладают уникальной способностью нарушать связь между экскрецией натрия и кальция, приводя к снижению экскреции кальция.
ФОСФОР
Больше 80% фосфора содержится в костях, 15% – в мягких тканях.
Фосфат всасывается из ЖКТ.
ПАРАТИРЕИОДНЫЙ ГОРМОН
Основная функция – обеспечение постоянства концентрации кальция в крови.
Влияет на:
-всасывание кальция в кишечнике
-мобилизацию кальция из костной ткани
-экскрецию кальция с мочой, калом, потом, молоком.
Самый мощный регулятор активности паращитовидных желез –
концентрация ионизированного кальция в плазме.
При низкой концентрации кальция – секреция возрастает.
Если гипокальциемия сохраняется длительное время –
развивается гипертрофия и гипоплазия паращитовидных желез.
При высокой концентрации – секреция снижается.
Регуляторная система воспринимает уровень ионизированного кальция в крови,
В ответ на это меняется секреция паратиреоидного гормона,
гормон действует на ткани-мишени, увеличивая поступление кальция в кровь.
ФУНКЦИОНАЛЬНАЯ ЕДИНИЦА КОСТИ включает клеточные элементы:
-остеокласты (предшественники макрофаги)
-остеобласты (предшественники стволовые клетки)
Обновление костной ткани
Ремоделирование – циклический процесс.
Сразу после образования костной ткани в ней начинается
непрерывный процесс обновления:
-резорбции и
-остеогенеза,
который продолжается в течение всей жизни.
Обновление происходит на костной поверхности
в огромном количестве отдельных участков – единиц костного обновления.
Изменение скорости обновления – общий конечный механизм влияния
различных стимулов на состояние костей.
Ремоделирование:
Рекрутирование предшественников остеокластов.
Их дифференцировка в зрелые мультиядерные остеокласты.
Эти процессы активируются под влиянием остеобластов
в процессе прямого межклеточного взаимодействия остеобластов и остеокластов
с выработкой специфических цитокинов.
Активированные остеокласты секретируют протеолитические ферменты и ионы Н+,
способствуя резорбции трабекулярной костной ткани.
Одно из последствий резорбции –
освобождение ряда цитокинов костной матрицы, которые
активируют процессы рекрутирования и дифференцировки остеобластов
из предшественников.
Остеобласты секретируют коллаген, который
преобразуется в основу органической матрицы кости остеоид и
минерализуется с отложением кристаллов оксиапатита.
В последующем
часть остеобластов внедряется в остеоид,
образуя остеоциты,
другая часть активирует предшественники остеобластов,
инициируя новый цикл ремоделирования.
Роль костной ткани
1) Пластическая
в костях находится 98% кальция и 85% фосфора
2) Метаболическая
поддержание кальциевого гомеостаза и ремоделирование
Нарушение минерального гомеостаза приводит к
нарушению структуры тела
-остеопорозы
-переломы
-нарушения минерализации ткани зуба
нарушениям клеточных функций
-тетания
-кома
-мышечная слабость
ЛЕКАРСТВЕННЫЕ СРЕДСТВА,
ВЛИЯЮЩИЕ НА ОБМЕН КАЛЬЦИЯ И ФОСФОРА,
применяются в качестве -профилактичеких средств и
-лекарственных средств
3 группы лекарственных средств:
1) содержащиекальций и фосфор
2) содержащие регуляторы кальциевого и фосфорного гомеостаза
3) другие лекарственные средства
Суточная потребность в кальции
Препараты, влияющие на фосфорно-кальциевый обмен в костях
Важной составляющей минерального обмена человека является фосфорно-кальциевый обмен. От концентрации кальция в плазме и клетках зависят возможности сокращения мышечных волокон, нервно-мышечной передачи. Также этот минерал входит в состав костей и зубов, плотность которых зависит от его концентрации. Однако, кальций не работает без связки с фосфором. Именно соотношением этих двух минералов определяется способность кальция всасываться из кишечника и усваиваться тканями.
Дефицит кальция и фосфора в организме проявляется двумя наиболее распространенныи патологиями минерального обмена: рахитом и остеопорозом.
Рахит, или ангилийская болезнь – заболевание, поражающее детей младшего возраста (от рождения до трех лет). Однако, и более старшие возрастные группы, живущие в северных широтах, не бывающие на свежем воздухе и испытывающие проблемы со сбалансированным питанием могут заболеть рахитом.
Наиболее частые проявления рахита: анемия, неврологическая симптоматика в виде повышенной возбудимости, раздражительности, гипермоторики и судорог у детей, снижения мышечного тонуса, повышенная потливость, нарушения аппетита, переваривания и всасывания (запоры), учащенные мочеиспускания, костные изменения в виде деформаций ребер, ключиц, запястий, формы головы, икс-образных или о-образных голеней, позднее прорезвывание зубов, склонность к кариесу.
В течении болезни выделяют стадию начальных проявлений, цветущего рахита (разгар) и период остаточных костных деформаций.
Основная причина рахита – дефицит витамина Д (недостаточное поступление с пищей или проблемы усвоения), который определяет всасывание кальция и его усвоение тканями.
Остеопороз – это проблема разряжения плотности костей, что приводит к спонтанным переломам. Это проблема стариков. Также такая проблема появляется у женщин на фоне снижения уровня эстрогенов в постменопаузальный период. Диагностика остеопороза проводится по результатам денситометрии, когда оценивается плотность костной ткани голени.
Самолечение, как рахита, так и остеопороза проводиться не должно. На сегодня критериями усвоения кальция считается только определение его уровня в плазме, то есть, нет скренингов, доступных на бытовом уровне. Без врачебного контроля за лечением, трудно добиться эффективных результатов и избежать рецидивов болезни.
Лекарства для нормализации фосфоно-кальциевого обмена.
I. Препараты витамина Д.
1. Витамин Д3. Холекальциферол. Потенциирует всасывание кальция в кишечнике за счет повышения проницаемости мембран эпителия. Затем через лимфатитческую систему попадает в печень и в кровоток, где связывается с альфа-глобулинами. Усиливает усвоение ионов кальция костной тканью. Выделяется с желчью в кишечник, где частично всасывается обратно. Основная сфера применения – профилактика и лечение рахита у детей.
• Водорастворимый: аквадетрим. Лучше всасывается и менее токсичен, чем жирорастворимые формы. В отличие от них не кумулируется и легче выводится из организма.
• Масляный: вигантол, видеин. Перспективны в качестве профилактических антирахитических препаратов у детей без проблем с кишечным всасыванием.
2. Витамин Д2. Эргокальциферол. Всасывается в кишечнике в присутствии желчи. Затем подвергается связыванию альфа-глобулинами крови. Накапливается костях, печени, мышцах. Превращается в печени в неактивный метаболит.
Масляный раствор эргокальциферола. Обладает всеми недостатаками масляных витаминов Д. Применяется для профилактики рахита.
Широко применявшийся в прошлом рыбий жир в настоящее время не рекомендуется педиатрами из-за возможных побочных явлений со стороны поджелудочной железы, хотя аптечные сети продолжают предлагать это средство в инкапсулированной форме в виде БАДов.
II. Препараты кальция. Основная сфера применения – остеопороз в период развернутой картины, поздняя профилактика рахита.
1. Монопрепараты. Содержат только кальций в виде солей. Популярный ранее глюконат кальция сошел со сцены, так как доказано, что он практически не всасывается в кишечнике. Глицерофосфат кальция, кальция лактат, хлорид кальция (в инъекционной форме).
2. Комбинированные лекарственные средства. В их состав входят кальций в сочетаниях с витамином Д или микроэлементами, облегчающими всасывание ионов кальция. Кальций Д3 никомед, натекаль,витрум кальций + витамин Д3, ортокальций (цитрат кальция + магний).
3. Поливитаминные препараты. Содержат чрезвычайно низкие количества кальция. В качестве лечения применяться не могут. Пригодные для детей, используются как стимуляторы минерализации зубов и при поздней профилактике рахита. У беременных могут использоваться при кальций-дефицитных состояниях.
Кальцинова, компливит (кальция фосфат), нутримакс (кальция гидрофосфат), элевит.
III. Регуляторы кальциево-фосфорного обмена. Это аналоги паратгормонов паращитовидных желез.
1. Аналоги паратиреоидных гормонов.
• Кальцитонин. Это полипептидный гормон, получаемый из лососевых рыб или искусственно синтезированный. Снижает рассасывание костной ткани остеокластами, уменьшает уровень кальция и фосфатов в крови. Дополнительно за счет активации собственных опиатов головного мозга обладает обезболивающим эффектом. Используется в виде инъекций или назальных спреев, так как разрушается в желудке. Миакальцик, алостин, вепрена, остеовер, – спреи. Кальцитонин – порошок.
• Терипаратид – рекомбинантный человеческий паратиреоидный гормон. Стимулирует остеобласты, которые наращивают новую костную ткань. Форстео – препарат для инъекций.
2. Бисфосфонаты. Блокируют остеокласты, предотвращая резорбцию кости.
Ризендронат, алендронат, золедроновая кислота, ибандронат.
3. Селективные модуляторы рецепторов эстрогена. Применяются при остеопорозе на фоне женского климакса. Кеоксифен, ралоксифен (эвиста), дролоксифен.
Препараты для нормализации кальциево-костного обмена должны подбираться врачом. Бесконтрольный прием стимуляторов остеогенеза, витамина Д чреват повышенным отложением солей кальция в органах и мягких тканях с поражением сосудов, почек и сердца. Несбалансированный прием аналогов гормонов может негативно сказаться на собственном гормональном статусе пациента. Особого контроля требует терапия витамином Д в младшем детском возрасте, так как погрешности в дозировках могут сказаться на здоровье ребенка в отдаленном будущем.
СРЕДСТВА ВЛИЯЮЩИЕ НА ОБМЕН КАЛЬЦИЯ И ФОСФОРА.
СРЕДСТВА ВЛИЯЮЩИЕ НА ОБМЕН КАЛЬЦИЯ И ФОСФОРА.
Препараты, содержащие кальций и фосфор.
Препараты кальция: Препараты кальция с витамином Д:
Кальция хлорид Кальция карбонат + холекальциферол=
Кальция глюконат Кальций Д3 Никомед= Идеос=
Кальция лактат Витрум кальциум с вит.Д
Препараты фосфора:
Кальция глицерофосфат
Инфос
Комплексные препараты:
Каль-С-вита (кальций, эргокальциферол, аскорбиновая кислота, пиридоксин)
Кальцинова (кальций, фосфор, фтор, холекальциферол, аскорбиновая кислота,
ретинол, пиридоксин)
Препараты первичных регуляторов кальциевого и фосфатного гомеостаза.
Препараты витамина D и его метаболитов.Препараты паратиреоидного гормона
Эргокальциферол (D2) Паратгормон
Холекальциферол (D3)
Кальцитриол (1,25-Дигидроксивитамин D3) -наиболее активный метаболит.
Оксидевит (синтетическое производное)
Дигидротахистерол (провитамин D3)
3) Препараты вторичных регуляторов.
Кальцитонины Эстрогены Гликокортикоиды
Миакльцик
Кальсинар
Кальцитрин
Другие лекарственные средства
Препараты фтора Бифосфонаты Тиазидные диуретики
Этидронат
Клодронат
Памидронат
Алендронат
СРЕДСТВА ДЛЯ ЛЕЧЕНИЯ ОСТЕОПОРОЗА.
Препараты преимущественно угнетающие костную резорбцию.
Эстрогены и эстроген-гестагенные препараты
Кальцитонин
Бифосфонаты
Тиазидные диуретики
2) Препараты преимущественно стимулирующие костеобразование
Фторпроизводные
Анаболические стероиды
Соматотропин
ПРЕПАРАТЫ, ВЛИЯЮЩИЕ НА ОБА ПРОЦЕССА РЕМОДЕЛИРОВАНИЯ
Препараты витамина D и его метаболитов
Иприфлавон=Остеохин
Остеогенон (Оссеин-гидроксиапатитный комплекс)
ФТОРСОДЕРЖАЩИЕ ПРЕПАРАТЫ ДЛЯ ПРОФИЛАКТИКИ КАРИЕСА
Натриум флуоратум Лечебно-профилактические пасты
Натрия фторид
Витафтор
Фторлак
КАЛЬЦИЙ
В организме здорового мужчины содержится 1300 г кальция, женщины – 1000 г.
Более 99% в костях.
В клетке в покое концентрация ионизированного кальция – 0,1 мкмоль/ л.
Под влиянием стимулов (химических, электрических, механических)
кальций входит в клетки, его внутриклеточная концентрация достигает 1 мкмоль/л.
Кальций взаимодействует со специфическими кальцийсвязывающими белками,
которые активируют множество внутриклеточных процессов.
Главный кальцийсвязывающий белок – кальмодулин
(каждый его моль связывает 4 моля кальция).
Физиологическая роль кальция
Формирование костной ткани (минеральная основа скелета)
Минерализация зубов
Свертывание крови
Проницаемость сосудистой стенки
Регуляция активности ферментов
Поддержание целостности слизистой
Функция клеточных мембран
Регуляция процессов возбудимости и сократимости
центральная и периферическая нервная системы,
гладкая и скелетная мускулатура,
миокард
При выраженной гиперкальциемии
возбудимость нервов и мышц снижается,
что приводит к развитию мышечной слабости, сонливости и даже коме.
Нарушение концентрирующей способности почек, обезвоживание.
Гипокальциемия
Повышение нервно-мышечной возбудимости – парестезия и тетания
(тонические судороги мышц и ларингоспазм).
У детей – рахит.
Физиологической активностью обладает ионизированный кальций.
Именно уменьшение концентрации ионизированного кальция
вызывает симптомы гипокальциемии.
В организме ионизированный кальций –45%
связанный с белками – 45%
связанный с анионами буферных систем – 10%
Концентрация кальция в крови находится под строгим гормональным контролем.
Гормоны влияют на -всасывание кальция в кишечнике
-выделение почками
-поступление в кровь кальция, запасенного в костях
Запасы кальция
99% кальция содержится в костях.
В кристаллической форме (похожей на минерал гидроксиапатит Ca3(PO4)6(OH)2
Минеральное вещество кости содержит и др. ионы: натрий, калий, магний, фтор.
ФОСФОР
Больше 80% фосфора содержится в костях, 15% – в мягких тканях.
Фосфат всасывается из ЖКТ.
ПАРАТИРЕИОДНЫЙ ГОРМОН
Основная функция – обеспечение постоянства концентрации кальция в крови.
Влияет на:
-всасывание кальция в кишечнике
-мобилизацию кальция из костной ткани
-экскрецию кальция с мочой, калом, потом, молоком.
Самый мощный регулятор активности паращитовидных желез –
концентрация ионизированного кальция в плазме.
При низкой концентрации кальция – секреция возрастает.
Если гипокальциемия сохраняется длительное время –
развивается гипертрофия и гипоплазия паращитовидных желез.
При высокой концентрации – секреция снижается.
Регуляторная система воспринимает уровень ионизированного кальция в крови,
В ответ на это меняется секреция паратиреоидного гормона,
гормон действует на ткани-мишени, увеличивая поступление кальция в кровь.
ФУНКЦИОНАЛЬНАЯ ЕДИНИЦА КОСТИ включает клеточные элементы:
-остеокласты (предшественники макрофаги)
-остеобласты (предшественники стволовые клетки)
Обновление костной ткани
Ремоделирование – циклический процесс.
Сразу после образования костной ткани в ней начинается
непрерывный процесс обновления:
-резорбции и
-остеогенеза,
который продолжается в течение всей жизни.
Обновление происходит на костной поверхности
в огромном количестве отдельных участков – единиц костного обновления.
Изменение скорости обновления – общий конечный механизм влияния
различных стимулов на состояние костей.
Ремоделирование:
Рекрутирование предшественников остеокластов.
Их дифференцировка в зрелые мультиядерные остеокласты.
Эти процессы активируются под влиянием остеобластов
в процессе прямого межклеточного взаимодействия остеобластов и остеокластов
с выработкой специфических цитокинов.
Активированные остеокласты секретируют протеолитические ферменты и ионы Н+,
способствуя резорбции трабекулярной костной ткани.
Одно из последствий резорбции –
освобождение ряда цитокинов костной матрицы, которые
активируют процессы рекрутирования и дифференцировки остеобластов
из предшественников.
Остеобласты секретируют коллаген, который
преобразуется в основу органической матрицы кости остеоид и
минерализуется с отложением кристаллов оксиапатита.
В последующем
часть остеобластов внедряется в остеоид,
образуя остеоциты,
другая часть активирует предшественники остеобластов,
инициируя новый цикл ремоделирования.
Роль костной ткани
1) Пластическая
в костях находится 98% кальция и 85% фосфора
2) Метаболическая
поддержание кальциевого гомеостаза и ремоделирование
ЛЕКАРСТВЕННЫЕ СРЕДСТВА,
Остеопатия
Группа заболеванй скелета, общие признаки которых
-нарушения метаболизма костной ткани,
-снижение плотности и прочности костной ткани,
-снижение плотности и прочности кости,
что увеличивает риск возникновения переломов.
Остеопения
-снижение плотности рентгенологической тени или
-снижение массы кости,
определяемой методами количественной костной денситометрии
Остеопения – общий симптом метаболических остеопатий,
которого недостаточно для установления окончательного диагноза.
К остеопатиям относятся
Остеопороз
Системное заболевание скелета,
характеризующееся
-прогрессирующим снижением массы костей
-микронарушениями в архитектонике костной ткани
приводящее к
-увеличению хрупкости костей
-увеличению риска переломов.
Остеомаляция
-нарушение минерализации костной ткани
-накопление немирализованного остеоида (остеопения),
что способствует вторичным деформациям и перестроечным переломам костей
Остеосклероз
уплотнение кости и увеличение костной массы
Остеофиброз
замещение костной ткани соединительной
ПРЕПАРАТЫ КАЛЬЦИЯ
Биодоступность препаратов кальция не превышает 30%.
Факторы, улучшающие всасывание:
1) Соотношение кальция и фосфора
Оптимальное соотношение 1 на 1,2-1,5,
чтобы не образовался нерастворимый Са3 ( РО4 )2
2) Соотношение кальция и жиров
Оптимальное соотношение 0,04-0,08 на 2 г жира.,
(при избытке жира образуются нерастворимые соединения)
3) Кислотность содержимого
В кислой среде всасывание лучше.
в кислой среде всасывание лучше из-за преобладания растворимой двухосновной соли
4) Витамин Д
Улучшает всасывание.
Относительное содержание кальция в различных препаратах отличается.
Препараты кальция для приема внутрь:
кальция хлорид, кальция глюконат, кальция лактат.
Препараты кальция для внутривенного капельного введения:
кальция хлорид, кальция глюконат.
Препараты кальция для внутримышечного введения:
кальция глюконат.
Есть препараты комбинированные с
-фосфором,
-витаминами
-микроэлементами
Показания к применению:
Аллергические состояния
• крапивница, лекарственный дерматит,
• экссудативный диатез у детей и пр): хлорид, глюконат
Кровотечения (хлорид, глюконат)
Отравления
солями магния, щавелевой кислоты, фтористой кислоты (хлорид, глюконат)
Астенический сидром, анемия и т.п. (глицерофосфат)
Гиперацидный синдром (карбонат кальция)
Воспалительные процессы
Побочные эффекты:
При внутривенном введении: чувство жара, флебит, сердечные аритмии.
При приеме внутрь: боли в подложечной области.
При передозировке: общая слабость, рвота, мышечная атония, кома.
Противопоказания
•Гиперкальциемия (гиперпаратиреоз)
•Передозировка витамина Д
•Декальцинирующие опухоли (миеломная болезнь, саркоидоз, костные метастазы)
•Выраженная гиперкальциурия
•Мочекаменная болезнь
•Выраженный атеросклероз
Рекомендации по приему препаратов кальция
Дробный прием в течение дня (для улучшения всасывания)
Разовая доза не должна превышать 600 мг
Карбонат кальция принимать во время еды
Во время приема препаратов кальция пить больше жидкости (6-8 стаканов в день)
Осторожно применять препараты кальция у больных с мочекаменной болезнью
ПРЕПАРАТЫ ФОСФОРА
Препараты для приема внутрь: кальция глицерофосфат.
Препараты для внутривенного введения: инфос.
Показания к применению:
1. Гипофосфатемия.
2. Гиперкальциемия.
3. Переутомление, истощение нервной системы.
4. Гипотрофии, анемии.
Побочные эффекты.
При внутривенном введении:
Гипокальциемия, эктопическая кальцификация, артериальная гипотензия.
Эффекты
-Увеличение всасывания Са в тонком кишечнике,
что способствует минерализации органической матрицы костной ткани
-Индукция кальбиндина (один из кальций-связывающих протеинов)
-Уменьшение почечной экскреции кальция
(увеличение канальцевой реабсорбции кальция и фосфора)
-Стимуляция клеточной дифференцировки
-Модуляция иммунного ответа
Препараты витамина Д
Холекальциферол (витамин Д3)
Эргокальциферол (витамин Д2)
Гипокальциемии
•Рахит и остеомаляция (нутритивный) (витамин Д, альфакальцидол, кальцитриол)
•Гипопаратиреоз (витамин Д, альфакальцидол, кальцитриол)
•Остеопороз (витамин Д, альфакальцидол, кальцитриол)
•Метаболический рахит и остеомаляция (альфакальцидол, кальцитриол)
–Фосфат-диабет (гипофосфатемический витамин Д-резистентный рахит, Х-хромосомное нарушение, нужны более высокие дозы)
Псевдодефицитный витамин Д-зависимый рахит (дефектный рецептор)
Побочные эффекты:
Минеральный обмен :
Гиперкальциемия и гиперкальциурия, реже гиперфосфатемия,жажда,
обезвоживание, риск кальциноза мягких тканей
ЖКТ : тошнота, рвота, анорексия, сухость слизистой рта, дискомфорт в эпигастрии, запор
ЦНС : слабость, апатия, утомляемость, головокружение, сонливость;
ССС : тахикардия
Кожа : сыпь, зуд
Гипервитаминоз, который проявляется
интенсивным всасыванием кальция из кишечника и рассасыванием костей, кальцификацией мягких тканей , стенок сосудов, клапанов сердца.
Фармакотерапевтические эффекты препаратов витамина Д и метаболитов при остеопорозе
Частота переломов уменьшается, т.к.
Резорбция кости уменьшается, т.к.
Всасывание кальция в ЖКТ усиливается,
показатели Р-Са обмена и костного метаболизма улучшаются
Пролиферация клеток паращитовидных желез, синтез и секреция ПТГ , кальциурия уменьшаются
Качество костной ткани улучшается, т.к.
Перфорация трабекулярных пластинок, субклиническая остеомаляция, интенсивность болей уменьшаются
Синтез костной матрицы, факторы роста кости, восстановление кости усиливаются
Нервно мышечная координация улучшается
Мышечная сила, подвижность суставов , толерантность к двигательной нагрузке повышаются
Риск падения уменьшается
КАЛЬЦИТОНИНЫ
•Уменьшает резорбцию кости (подавление активности остеокластов и увеличение образования и активности остеобластов)
•Уровень (повышенный) кальция в сыворотке снижается (не ниже нормы)
•В начале курса повышает мочевую экскрецию кальция и фосфора
•Понижает интенсивность болевого синдрома при остеопении и остеолизе
Препарат получают из щитовидной железы.
Гормон секретируется при низком содержании кальция во внеклеточной жидкости.
Кальцитрин – из щитовидной железы свиньи.
Кальсинар и миакальцик – синтетические лососевые прпепараты,
миакальцик – спрей для интраназального применения.
Вводят подкожно, внутримышечно, внутривенно, интраназально.
Показания к применению:
•Остеопороз
•Гиперкальциемия
•Болезнь Педжета (деформирующая остеодистрофия)
Побочные эффекты
Препарат малотоксичен, редко – аллергические реакции, гиперемия лица.
БИОФОСФОНАТЫ
Препараты замедляют растворение кристаллов гидроксиапатита скелетной системы за счет их особых физико-химических свойств. Угнетают активность остеокластов, уменьшают резорбцию костной ткани.
Вводят внутривенно капельно и внутрь.
Химически инертны, мало метаболизируются
Костная ткань захватывает 20-80% препарата
В/в вводить медленно и в разведенном виде
(риск внутрисосудистой агрегации и связывания кальция – острая гипокальциемия)
Т 1/2 в плазме 0,5-2 часа (высокий почечный клиренс). В кости плато концентрации после длительного введения. Т1/2 в кости 3-12 месяцев, до 10 лет
Механизм действия
Угнетают остеокласты
Влияют на остеобласты
-усиливают выработку ингибитора рекрутирования и дифференцировки отсеокластов
•Пирофосфат и бисфосфонаты имеют высокий аффинитет к фосфату кальция и связываются с ним на поверхности кристаллов
•Бисфосфонаты уменьшают образование, задерживают агрегацию и замедляют растворение кристаллов фосфата кальция
Эффекты бифосфонатов
1. Приостанавливают потерю костной массы при различных формах остеопороза
2. Увеличивают плотность массы костной ткани
3. Уменьшают частоту переломов
4. Являются важным дополнением к имеющимся средствам лечения остеопороза
Применение:
1.Остеопороз.
2.Гиперкальциемия. Терапия длительная.
В/в вводить медленно и в разведенном виде
(риск внутрисосудистой агрегации и связывания кальция – острая гипокальциемия)
Побочные эффекты:
Аллергические реакции, нефротоксичность, локальные раздражения слизистой оболочки верних отделов ЖКТ, эрозии пищевода, гастрит.
ПРЕПАРАТЫ ФТОРА
Фториды стабилизируют кристаллы гидроксиапатита, оказывают прямое стимулирующее депйствие на остеобласты. Эффект отмечается через З месяца.
Фториды положительно влияют на трубчатую часть кости, но не на кортикальную. Поэтому они эффективно ликвидируют остеопороз в костях с преимущественно трабекулярным строением (позвонки, ребра, кости таза). В костях с преимкщественно кортикальным строением (трубчатые кости конечностей) выраженность остеопороза может даже увеличиться
Показания к применению:
1. Остеопороз
2.Профилактика кариеса зубов.
Чаще используют фторированную воду для питья.
Также используются полоскания и местные аппликации.
Существует мнение, что применение фтора после формирования зубов
малоэффективно.
Избыток фтора в питьевой воде приводит к появлению пятен на эмали эубов.
Побочные эффекты:
Диспептические расстройства,
артралгии, переломы кортикальных костей (шейка бедра).
Оссин
Драже. Фторсодержащий препарат пролонгированного действия.
Входит в состав оксиапатита.
Активация остеобластов, стимуляция костеобразования и минерализации.
Показания: остеопороз.
Побочные эффекты: ЖКТ (тошнота), боли в ногах и в суставах
Натрия фторид = Натриум флуоратум
1) стимуляция остеобластов и пластическая функция, что способствует минерализации твердых тканей зубов, созреванию и отвердеванию эмали;
2) подавление кислотопродукции микрофлорой полости рта;
3) торможение образование лактата
Показания: профилактика кариеса зубов
•Дозирование: Взрослые: 1 таб х 3-4, дети: 0,5 таб х 3-4 между приемами пищи
•Противопоказания: при достаточном фторировании питьевой воды
•Взаимодействия: прием препаратов Са уменьшает биодоступность NaF
ЭСТРОГЕНЫ
•Преимущественное использование препаратов природных эстрогенов (эстрадиол, эстриол, конъюгированные эстрогены)
•Сочетание с прогестинами (профилактика гиперплазии эндометрия + собственный анаболический эффект прогестинов).
•Непрерывная гормональная заместительная терапия в течение 5-7 лет
•Контроль эффективности и безопасности терапии (гинекологический осмотр и УЗИ органов малого таза, маммография, клинический и биохимический анализы крови и мочи, коагулография)
Прогинова-21
Драже. Эстрадиола валерат
Эстрофем
Эстрадиол
Климара
Пластырь. Эстрадиол
Дивигель
Гель для наружного применения.
СРЕДСТВА ВЛИЯЮЩИЕ НА ОБМЕН КАЛЬЦИЯ И ФОСФОРА.
Рекомендуемые страницы:
ФОСФОРНО-КАЛЬЦИЕВЫЙ ОБМЕН
5
СРЕДСТВА, ВЛИЯЮЩИЕ НА ФОСФОРНО-КАЛЬЦИЕВЫЙ
ОБМЕН
ПРОТИВОКАРИОЗНЫЕ
СРЕДСТВА
Средства, влияющие на обмен кальция и
фосфора.
ПРЕПАРАТЫ,
СОДЕРЖАЩИЕ КАЛЬЦИЙ И ФОСФОР.
Препараты
кальция:
Кальция глюконат
Кальция лактат
Кальция хлорид
Препараты кальция
с витамином Д:
Кальций
Д3
Никомед
Витрум кальциум
Препараты фосфора:
Кальция
глицерофосфат
Инфос
Комплексные
препараты:
Каль-С-вита
(кальций, эргокальциферол, аскорбиновая
кислота, пиридоксин)
Кальцинова
(кальций, фосфор, фтор, холекальциферол,
аскорбиновая кислота,
ретинол,
пиридоксин)
ПРЕПАРАТЫ ПЕРВИЧНЫХ
РЕГУЛЯТОРОВ КАЛЬЦИЕВОГО И ФОСФАТНОГО
ГОМЕОСТАЗА.
Препараты
витамина D
и
его метаболитов.
Эргокальциферол
(D2)
Холекальциферол
(D3)
Кальцитриол
(1,25-Дигидроксивитамин D3)
-наиболее активный метаболит.
Оксидевит
(синтетическое производное)
Дигидротахистерол
(провитамин D3)
Препараты
паратиреоидного гормона
Паратгормон
ПРЕПАРАТЫ ВТОРИЧНЫХ
РЕГУЛЯТОРОВ.
Кальцитонины
Миакльцик
Кальсинар
Кальцитрин
Эстрогены
Гликокортикоиды
ДРУГИЕ ЛЕКАРСТВЕННЫЕ
СРЕДСТВА
Препараты
фтора
Бифосфонаты
Этидронат
Клодронат
Памидронат
Алендронат
Тиазидные
диуретики
2. Средства для лечения остеопороза.
ПРЕПАРАТЫ
ПРЕИМУЩЕСТВЕННО УГНЕТАЮЩИЕ КОСТНУЮ
РЕЗОРБЦИЮ.
Эстрогены и
эстроген-гестагенные препараты
Кальцитон
Бифосфонаты
Тиазидные
диуретики
ПРЕПАРАТЫ
ПРЕИМУЩЕСТВЕННО СТИМУЛИРУЮЩИЕ
КОСТЕОБРАЗОВАНИЕ
Фторпроизводные
Анаболические
стероиды
Соматотропин
ПРЕПАРАТЫ, ВЛИЯЮЩИЕ
НА ОБА ПРОЦЕССА РЕМОДЕЛИРОВАНИЯ
Препараты
витамина D и его метаболитов
Иприфлавон=Остеохин
Остеогенон
(Оссеин-гидроксиапатитный комплекс)
Фторсодержащие препараты для профилактики
кариеса
Натриум
флуоратум
Натрия
фторид
Витафтор
Фторлак
Лечебно-профилактические
пасты
Средства, влияющие на обмен
кальция и фосфора.
Кальций и фосфат
– основные минеральные составляющие
костной ткани.,
–
наиболее важные минералы, необходимые
для нормального функционирования
клеток.
Нарушение
минерального гомеостаза приводит к
– нарушению структуры
тела (остеопорозы, переломы)
– нарушениям
клеточных функций (тетания, кома, мышечная
слабость).
ПРЕПАРАТЫ,
СОДЕРЖАЩИЕ КАЛЬЦИЙ И ФОСФОР
ПРЕПАРАТЫ КАЛЬЦИЯ.
Препараты кальция
для приема внутрь: кальция хлорид,
кальция глюконат, кальция лактат.
Препараты кальция
для внутривенного капельного введения:
кальция хлорид, кальция глюконат.
Препараты кальция
для внутримышечного введения: кальция
глюконат.
Показания к
применению: 1. Гипокальциемия любого
генеза.
2. Аллергические
заболевания.
Воспалительные
процессы.
Кровотечения.
Отравления солями
магния.
Побочные эффекты
При внутривенном
введении: чувство жара, флебит,
сердечные аритмии.
При приеме
внутрь: боли в подложечной
области.
При передозировке:
общая слабость, рвота,
мышечная атония, кома.
ПРЕПАРАТЫ ФОСФОРА.
Препараты для
приема внутрь: кальция глицерофосфат.
Препараты для
внутривенного введения: инфос.
Показания к
применению: 1. Гипофосфатемия.
2.
Гиперкальциемия.
3.
Переутомление, истощение нервной
системы.
4. Гипотрофии,
анемии.
Побочные эффекты.
При внутривенном
введении: Гипокальциемия,
эктопическая кальцификация, артериальная
гипотензия.
ПРЕПАРАТЫ
ПЕРВИЧНЫХ РЕГУЛЯТОРОВ КАЛЬЦИЕВОГО И
ФОСФАТНОГО
ГОМЕОСТАЗА.
ПРЕПАРАТЫ
ВИТАМИНА D
И ЕГО МЕТАБОЛИТОВ.
Витамины
D2
и D3
фармакологически
не активны. В организме в почках образуются
активные метаболиты. Метаболиты попадают
в клетки органов-мишеней, проникают в
ядро, где дерепрессируют гены, инициируя
синтез специфических и неспецифических
белков.Таким образом, через регуляцию
белкового обмена они влияют на
фосфорно-кальциевый гомеостаз.
Выделяют
3 основных эффекта витамина D:
В клетках эпителия
слизистой оболочки тонкой кишки :
-увеличивается
синтез щелочной фосфатазы, осуществляющей
захват кальция из просвета
кишечника.
-увеличивается
синтез кальбидинов, осуществляющих
связывание избытка кальция и защищающих
клетки от
его повреждающего действия.
Облегчение
связывания кальция в тонком кишечнике.
В костях:
-увеличивается
синтез остеокальцина, белка, служащего
матрицей для оссификации.
-увеличивается
синтез «незрелого» коллагена, в который
происходит отложение фосфорно-
кальциевых
солей.
Физиологические
дозы витамина D
мобилизуют кальций из кости, а
большие
вызывают избыточный процесс ремоделирования
кости
В клетках эпителия
канальцев почек:
-увеличивается
синтез щелочной фосфатазы, осуществляющей
захват кальция из просвета
канальцев.
Уменьшение
почечной экскреции кальция.
Показания
к применению препаратов витамина D:
Профилактика
гиповитаминоза.
С лечебной целью
при рахите,остеопорозе, гипокальциемии.
Побочные эффекты:
Гипервитаминоз, который проявляется
интенсивным всасыванием кальция из
кишечника и рассасыванием костей,
кальцификацией мягких тканей, стенок
сосудов, клапанов сердца.
ПРЕПАРАТЫ
ПАРАТИРЕОИДНОГО ГОРМОНА..
Паратиреоидин
получают из околощитовидных желез
крупного рогатого скота.
Паратиреоидин
повышает концентрацию кальция в плазме
крови, а фосфатов – снижает.
Вводится
внутримышечно или подкожно.
Показания к
применению: 1. Гипопаратиреоз
(для него характерны судороги отдельных
групп мышц,
часто генерализованные судороги,
вегетативные
расстройства
– нарушение терморегуляции, нечеткость
зрения)
Побочные эффекты:
Гиперкальциемия
при передозировке, внезапные переломы,
отложение кальция в мягких тканях.
ПРЕПАРАТЫ
ВТОРИЧНЫХ РЕГУЛЯТОРОВ
КАЛЬЦИТОНИНЫ
Препарат получают
из щитовидной железы. Гормон секретируется
при низком содержании кальция во
внеклеточной жидкости.
Кальцитрин – из
щитовидной железы свиньи.
Кальсинар и
миакальцик – синтетические лососевые
прпепараты, миакальцик – спрей для
интраназального применения.
Вводят подкожно,
внутримышечно, внутривенно, интраназально.
Показания к
применению: 1. Гиперкальциемии.
2.Остеопороз.
Фантомные боли.
Побочные эффекты:
Препарат малотоксичен, редко –
аллергические реакции, гиперемия лица.
ДРУГИЕ
ПРЕПАРАТЫ
БИОФОСФОНАТЫ
Препараты
замедляют растворение кристаллов
гидроксиапатита скелетной системы за
счет их особых физико-химических свойств.
Угнетают активность остеокластов,
уменьшают резорбцию костной ткани.
Вводят внутривенно
капельно и внутрь.
Применение:
1.Остеопороз.
2.Гиперкальциемия.
Терапия длительная.
Продолжительность ремиссии после
прекращения введения препаратов может
превышать 2 года.
Побочные эффекты:
Аллергические реакции, нефротоксичность,
локальные раздражения слизистой оболочки
верних отделов ЖКТ, эрозии пищевода,
гастрит.
ПРЕПАРАТЫ ФТОРА
Фториды
стабилизируют кристаллы гидроксиапатита,
оказывают прямое стимулирующее депйствие
на остеобласты. Эффект отмечается через
З месяца.
Фториды положительно
влияют на трубчатую часть кости, но не
на кортикальную. Поэтому они эффективно
ликвидируют остеопороз в костях с
преимущественно трабекулярным строением
(позвонки, ребра, кости таза). В костях
с преимкщественно кортикальным строением
(трубчатые кости конечностей) выраженность
остеопороза может даже увеличиться.
Показания к
применению: 1. Остеопороз
Профилактика
кариеса зубов.
Чаще
используют фторированную воду для
питья. Также используются
полоскания и местные аппликации.
Существует мнение, что применение фтора
после формирования зубов малоэффективно.
Избыток фтора в питьевой воде приводит
к появлению пятен на эмали зубов.
Побочные
эффекты: Диспептические расстройства,
артралгии, переломы кортикальных костей
(шейка бедра).
ПРЕПАРАТЫ,
ВЛИЯЮЩИЕ НА ОБА ПРОЦЕССА РЕМОДЕЛИРОВАНИЯ
Иприфлавон=Остеохин
Синтетическое
производное природных флавоноидов.
Препарат прямо
угнетает резорбцию кости, тормозя
остеокластогенез.
Применяется
внутрь.
Показания к
применению: 1. Первичный
остеопороз (постменопауза, сенильный).
2.Вторичный
остеопороз (посттравматический,
длительная
терапия
глюкокортикоидами).
Побочные эффекты:
Диспептические расстройства, головная
боль (спутанность сознания у пожилых
людей), аллергические реакции.
Остеогенон
Комбинированный
препарат кальция и фосфатов в виде
гидроксиапатита, который содержит
оссеин (неколлагеновые и коллагеновые
белки и некоторые микроэлементы, Препарат
оказывает двоякое действие на метаболизм
костной ткани: стимулирующее действие
на остеобласты (за счет оссеинового
компонета, содержащего факторы роста)
и тормозящее действие на остеокласты
(за счет неорганического кальция в
составе гидроксиапатита).
Применяется
внутрь.
Показания к
применению: 1.Первичный
остеопороз.
2.Вторичный
остеопороз.
3.Стимуляция
остеогенеза при лечении переломов.
4.Нарушения
обмена кальция и фосфатов во время
беременности
и лактации.
Побочные эффекты:
Не отмечено.




















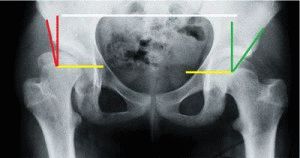
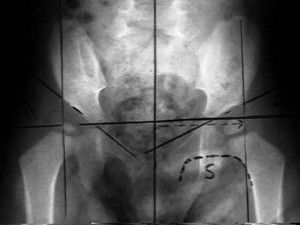
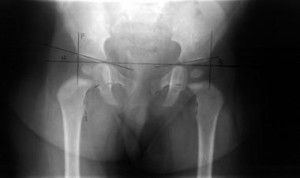
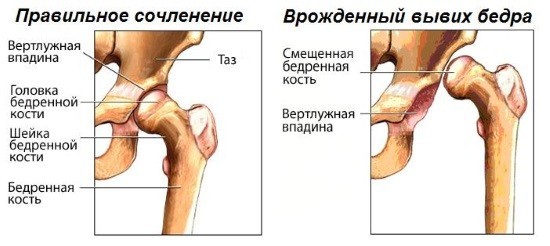
 Измерение углов тазобедренного сустава у детей проводится при подозрении на врожденную дисплазию. Вовремя оказанная медицинская помощь многих спасает от инвалидности во взрослой жизни, ведь дисплазия — это нарушение в формировании сочленения. Страдают им преимущественно девочки в результате неправильного внутриутробного развития, частого пеленания, недостатка витаминов и минералов. Точной причины до сих не установлено.
Измерение углов тазобедренного сустава у детей проводится при подозрении на врожденную дисплазию. Вовремя оказанная медицинская помощь многих спасает от инвалидности во взрослой жизни, ведь дисплазия — это нарушение в формировании сочленения. Страдают им преимущественно девочки в результате неправильного внутриутробного развития, частого пеленания, недостатка витаминов и минералов. Точной причины до сих не установлено. В медицинской системе вертикально-центральный угол именуется углом VCA. Он образуется прямой (V) и линией, проходящей от центра головки бедра через передний край тени бедренной кости за передним краем суставной впадины. Рентген проводится в положении «ложного профиля». Пациент находится в положении стоя, а кассета аппарата располагается за исследуемой конечностью. Угол между тазом и кассетой должен быть равен 65 градусам, а расстояние до кости — 110 см. Чтобы получить изображение, пучок лучей направляют на центр головки бедренной кости. Боковой вид может быть развернут на 25 градусов.
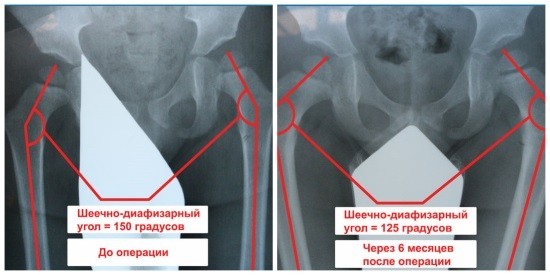
В медицинской системе вертикально-центральный угол именуется углом VCA. Он образуется прямой (V) и линией, проходящей от центра головки бедра через передний край тени бедренной кости за передним краем суставной впадины. Рентген проводится в положении «ложного профиля». Пациент находится в положении стоя, а кассета аппарата располагается за исследуемой конечностью. Угол между тазом и кассетой должен быть равен 65 градусам, а расстояние до кости — 110 см. Чтобы получить изображение, пучок лучей направляют на центр головки бедренной кости. Боковой вид может быть развернут на 25 градусов.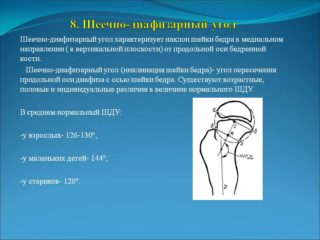 С диафизом шейка бедра образует шеечно-диафизарный угол (ШДУ). В норме у новорожденных он составляет 140-150 градусов, а с возрастом уменьшается до 120-130 градусов. Патологическими формами принято считать тупой угол, который образуется в результате варусного или вальгусного таза, и индивидуальные, конституционные особенности.
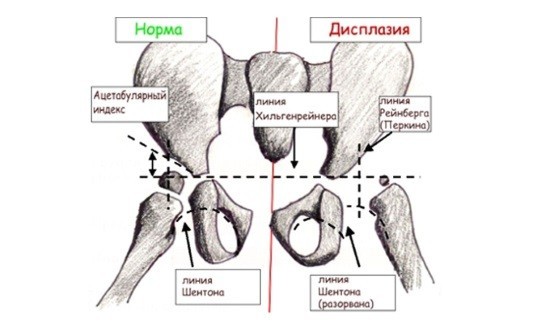
С диафизом шейка бедра образует шеечно-диафизарный угол (ШДУ). В норме у новорожденных он составляет 140-150 градусов, а с возрастом уменьшается до 120-130 градусов. Патологическими формами принято считать тупой угол, который образуется в результате варусного или вальгусного таза, и индивидуальные, конституционные особенности. Линии, используемые в диагностике тазобедренного сустава:
Линии, используемые в диагностике тазобедренного сустава: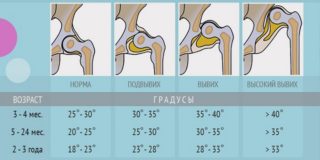 После появления на свет дети регулярно проходят профилактический осмотр у ортопеда. Увеличение ацетабулярного индекса с возрастом повышает риск патологии головки бедренной кости. Однако на раннем этапе неправильного формирования опорно-двигательного аппарата нарушение можно будет исправить без хирургического вмешательства за короткий срок.
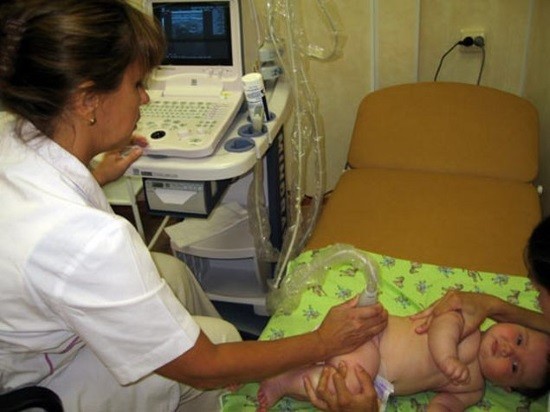
После появления на свет дети регулярно проходят профилактический осмотр у ортопеда. Увеличение ацетабулярного индекса с возрастом повышает риск патологии головки бедренной кости. Однако на раннем этапе неправильного формирования опорно-двигательного аппарата нарушение можно будет исправить без хирургического вмешательства за короткий срок.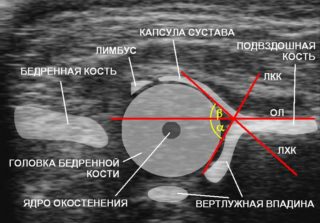 Преимущество УЗИ — оценка показателей в режиме реального времени. В частности ультразвуковым методом измеряются:
Преимущество УЗИ — оценка показателей в режиме реального времени. В частности ультразвуковым методом измеряются:








 19 Декабрь 2019
19 Декабрь 2019  196
196 























































 Переломы, то есть повреждения, результатом которых становится утрата целостности кости, – проблема довольно распространенная. Произойти эта неприятность может практически с любой костью человеческого тела, но некоторые переломы случаются настолько часто, что их впору назвать типичными. Именно к таким повреждениям относится перелом малой берцовой кости, являющийся лидером среди нарушений костной ткани.
Переломы, то есть повреждения, результатом которых становится утрата целостности кости, – проблема довольно распространенная. Произойти эта неприятность может практически с любой костью человеческого тела, но некоторые переломы случаются настолько часто, что их впору назвать типичными. Именно к таким повреждениям относится перелом малой берцовой кости, являющийся лидером среди нарушений костной ткани. ы
ы








 Симптомы данных повреждений во многом совпадают.
Симптомы данных повреждений во многом совпадают.
 Обычно специалисты выписывают такие категории лекарственных средств:
Обычно специалисты выписывают такие категории лекарственных средств:





















 Конский каштан еще с давних времен считается полезным растительным средством, которое применяется для устранения различных болезней. Особенно часто его используют в составе различных мазей кремов для лечения варикоза. Благодаря наличию этого растения мазь оказывает тонизирующее воздействие на вены, проникает вглубь их структуры, укрепляет ткань, снимает воспалительный процесс и нормализует кровообращение. При этом мазь, содержащую конский каштан, можно с легкостью сделать самому в домашних условиях. Но для начала стоит все-таки внимательно рассмотреть лечебные свойства этого растительного лекарства.
Конский каштан еще с давних времен считается полезным растительным средством, которое применяется для устранения различных болезней. Особенно часто его используют в составе различных мазей кремов для лечения варикоза. Благодаря наличию этого растения мазь оказывает тонизирующее воздействие на вены, проникает вглубь их структуры, укрепляет ткань, снимает воспалительный процесс и нормализует кровообращение. При этом мазь, содержащую конский каштан, можно с легкостью сделать самому в домашних условиях. Но для начала стоит все-таки внимательно рассмотреть лечебные свойства этого растительного лекарства. Варикоз – это достаточно серьезная патология, при которой наблюдается нарушение тока крови по кровеносным сосудам из-за появления на поверхности их стенок бляшек из холестерина. По этой причине в венах наблюдается застой крови, вены сильно расширяются, сильно прижимаются близко к кожным покровам. Поэтому их можно увидеть невооруженным взглядом на поверхности кожи.
Варикоз – это достаточно серьезная патология, при которой наблюдается нарушение тока крови по кровеносным сосудам из-за появления на поверхности их стенок бляшек из холестерина. По этой причине в венах наблюдается застой крови, вены сильно расширяются, сильно прижимаются близко к кожным покровам. Поэтому их можно увидеть невооруженным взглядом на поверхности кожи. Массаж с применением мази также очень эффективный, но его требуется выполнять правильно. Движения при выполнении массажа должны выполняться снизу вверх, но не наоборот. Не рекомендуется очень сильно давить на кожу, все движения должны быть плавными. Стоит учитывать, что при варикозе капилляры обладают хрупкой структурой, они могут быстро повредиться при небольшом надавливании.
Массаж с применением мази также очень эффективный, но его требуется выполнять правильно. Движения при выполнении массажа должны выполняться снизу вверх, но не наоборот. Не рекомендуется очень сильно давить на кожу, все движения должны быть плавными. Стоит учитывать, что при варикозе капилляры обладают хрупкой структурой, они могут быстро повредиться при небольшом надавливании.