Что такое грудной остеохондроз его причины и симптомы лечение – симптомы и как устранить боль в отделе позвоночника, в чем заключается лечение, поможет ли гимнастика и простые упражнения?
Грудной остеохондроз: симптомы, причины, лечение
Остеохондроз – дегенеративное заболевание позвоночника, которое приводит к сильному болевому синдрому, изменениям осанки, многим вегетативным симптомам. Встречается несколько разновидностей заболевания в зависимости от локализации, грудной остеохондроз возникает при поражении грудного отдела позвоночника.
Грудной остеохондроз: что это
Грудной остеохондроз – заболевание, при котором дегенеративные изменения в позвоночнике развиваются в грудном отделе. Самая распространенная разновидность остеохондроза – шейная форма, грудная встречается не так часто. Однако она является достаточно опасной для здоровья формой, на фоне грудного остеохондроза могут начаться развиваться многие осложнения.
Код остеохондроза грудного отдела позвоночника по МКБ-10 – М42, под этим номером идут все разновидности дегенеративного заболевания позвоночного столба.
При развитии остеохондроза грудного отдела симптомы появляются не сразу. Грудной отдел позвоночника является малоподвижным по сравнению с шейным или поясничным, поэтому выраженные проявления заболевания становятся заметными исключительно на более поздних стадиях. В целом грудная форма встречается не часто, поскольку данный отдел позвоночника наименее подвержен травмам и различным заболеваниям.
При этом дегенеративные процессы, происходящие при остеохондрозе, довольно обширны. Они задевают хрящевые и соединительные ткани, мышцы, что ведет к множеству осложнений и других болезней. Грудная форма заболевания может быть крайне опасна для здоровья без правильного своевременного лечения. В ряде случаев грудная форма сочетается с шейной, при нескольких формах остеохондроза сразу заболевание может протекать особенно тяжело.
Степени
Заболевание развивается постепенно, выделяют следующие степени остеохондроза грудного отдела позвоночника:
- Первая степень. На данном этапе обычно нет выраженных симптомов заболевания, межпозвоночные диски теряют упругость, появляются протрузии, их выпячивания.
- Вторая степень. Эластичность межпозвоночных дисков продолжает снижаться, уменьшается их высота. Отдел позвоночника теряет стабильность, возникает вероятность образования грыжи. На данном этапе возникает болевой синдром, неврологическая симптоматика.
- Третья степень. Болевой синдром усиливается, обычно появляется грыжа. В зависимости от ее расположения зависит выраженность симптомов.
- Четвертая степень. На данном этапе межпозвоночные диски полностью лишаются эластичности и теряют свои функции, начинается разрушение костной ткани позвонков. Неврологические нарушения особо выражены.
Лечение грудного остеохондроза обычно должно быть комплексным, зачастую больному приходится менять большинство привычек и вести более здоровый образ жизни. Полностью восстановить функцию позвоночника после остеохондроза практически невозможно, однако при правильно подобранной терапии можно полностью избавиться от болевого синдрома и неврологических нарушений.
Стоит помнить, что заболевание позвоночника вредит всему организму в целом. Если оставить его без лечения, могут возникнуть многие другие тяжелые патологии.
Причины
Данное заболевание позвоночника никогда не развивается само по себе, существует несколько причин возникновения остеохондроза, которые могут присутствовать одновременно и влиять друг на друга. К факторам, ведущим к развитию заболевания спины, относят:
- Сидячий образ жизни. Недостаток подходящей физической активности ведет к слабости спинных мышц и позвоночника. Неправильная организация рабочего места при сидячей работе – дополнительный фактор, неудобная, анатомически неправильная поза способствует развитию остеохондроза.
- Различные травмы, неправильное поднятие тяжестей. Чрезмерные и неподходящие физические нагрузки также могут привести к нарушениям в функционировании позвоночника. В данном случае межпозвоночные диски и мышцы не справляются с нагрузкой.
- Искривления и другие уже приобретенные заболевания позвоночника. На фоне других патологий, нарушающих работу позвоночного столба, вероятность развития остеохондроза выше. Особенно при несоблюдении рекомендаций врача.
- Недостаток необходимых витаминов и минералов. При недостатке кальция и других, необходимых для нормального функционирования и формирования костной ткани, кости становятся более хрупкими, повышается вероятность заболеваний опорно-двигательного аппарата.
- Беременность. Вынашивание ребенка как бы сочетает в себе основные факторы: при беременности нагрузка на позвоночник увеличивается, зачастую беременные женщины испытывают недостаток необходимых витаминов и минералов.
Важно! Также роль играет наследственный фактор. Если в семье присутствует человек с остеохондрозом, вероятность его развития выше, следует с особенным вниманием относиться к своему состоянию и профилактике.
Очень часто данные факторы возникновения дегенеративных заболеваний спины сочетаются. Однако стоит учитывать, что большинства причин можно защититься с помощью профилактики.
Симптомы и признаки
Зачастую шейно-грудной остеохондроз с трудом поддается диагностике, поскольку на начальных этапах заболевания выраженные симптомы практически отсутствуют, а неврологические и вегетативные признаки, возникающие позже, далеко не сразу ассоциируют с болезнью позвоночника.
Обычно нарушения в функционировании п
vashaspinka.ru
Грудной остеохондроз: симптомы, причины, лечение
Грудной остеохондроз — заболевание, при котором разрушаются межпозвоночные диски в грудном отделе позвоночника. Поскольку этот отдел является самым малоподвижным, заболеванию подвержен он меньше.
Для грудного остеохондроза характерны спазмы и боли в груди, под ребрами, одышка, колющая, режущая, острая боль за грудиной. Симптомы и проявления болезни могут быть похожи с другими заболеваниями.
СодержаниеСвернуть
Симптомы
Боли в области позвоночника являются наиболее общими и поверхностными симптомами. Конечно, они далеко не всегда говорят о развитии у человека именно остеохондроза. Поэтому следует обращать внимание и на другие ощущения в организме:
- Неприятные ощущения и боли в груди. Часто при малоподвижном образе жизни вы можете этого не замечать. Но едва начав делать какие-либо физические нагрузки, при которых ускоряется дыхание, вы заметите, что боль усиливается. Характер данной боли можно назвать опоясывающим.
- Кроме того, вы можете испытывать боль в абсолютно неожиданных местах — область сердца, живот, печень. Это объясняется тем, что грудной остеохондроз имеет свойство «маскироваться» под то или иное заболевание. Например, многие могут его перепутать с гастритом, язвой или стенокардией.
- Если вы заметили, что периодически в области груди у вас «бегают мурашки», то в совокупности с другими проявлениями это может говорить о грудном остеохондрозе.
- В отдельных случаях может проявляться утрата половой функции, например, импотенция у мужчин.
Боли при грудном остеохондрозе
Одна из основных характеристик данного вида боли — опоясывающая. Но по ней не всегда можно распознать эту боль. Вот как еще она может ощущаться и быть охарактеризована:
- чаще всего проявляется в темное время суток, за грудиной;
- чувство, которое можно описать как «кол в груди»;
- неприятные ощущения в районе подреберья, как в правом, так и в левом;
- ощущение, как будто за грудиной находится какое-то инородное тело;
- если поражение задело только верхнюю часть грудного отдела, то боли могут испытываться человеком в районе пищевода и глотки.
Так как эти симптомы все равно очень расплывчаты и могут говорить о ряде других заболеваний, то врач рекомендует пройти дополнительный анализ «ЭКГ».
Влияние на органы
В процессе развития, данная болезнь может оказывать негативное воздействие на внутренние органы, а именно, легкие и сердце. Вот, что грудной остеохондроз может за собой повлечь:
- влияние на сердце. Главным образом, его обусловливает защемление нервных корешков в области груди. Ведь именно оттуда идут нервные кардиальные сплетения. Именно эти сплетения занимаются регуляцией работы сердца. Главными тревожными звоночками здесь можно назвать регулярное учащенное сердцебиение (экстрасистолы), аритмию, тахикардию. Воздействие на сердечно-сосудистую систему, таким образом, может проявляться либо в одном из этих симптомов, либо во всех одновременно;
- влияние на легкие. Проявляется чаще всего в затруднении дыхания и болезненных ощущениях при этом.
Почему появляется грудной остеохондроз?
Несмотря на то, что остеохондроз как целостное заболевание достаточно распространен, грудной остеохондроз — встречается реже. Предпосылки для возникновения данной болезни можно встретить уже у школьников, которые скривившись, сидят за партами. Из-за этого у детей может развиваться сколиоз, а в более зрелом возрасте — остеохондроз. Большинство остальных причин развития тесно связано со сколиозом:
- нарушение осанки;
- нарушение обменных процессов, влияющее на целостность межпозвонковых дисков;
- малоподвижный образ жизни;
- наследственные причины;
- травмы позвоночника;
- статическая работа и длительное пребывание в неудобной, искривленной позе.

1) Кифоз (искривление позвоночника) в грудном отделе.
2) Естественный вид сзади на искревленный позвоночник. Чаще всего он имеет форму английской буквы «S», называют такую болезнь сколиоз.
Как лечить?
После того, как в ходе проведения анализов был установлен точный диагноз, доктор назначает специальное медикаментозное лечение. В случае с грудным остеохондрозом оно может включать в себя следующие препараты в зависимости от тяжести болезни и особенностей ее проявления:
- В первую очередь, назначаются препараты, которые «убирают» боль и избавляют от неприятных ощущений. Их называют нестероидными противовоспалительными или глюкокортикостероидными препаратами.
- Чтобы избежать недостатка жидкости в межпозвонковом диске, применяют папаин.
- Назначают препараты, называемые «хондропротекторами». С их помощью происходит общее укрепление хрящевой ткани.
- В список могут быть добавлены препараты, которые ослабляют спазмы мышц, находящихся вокруг позвоночника.
- Если обнаруживается развитие воспалительного процесса, то прописывают специальную противовоспалительную терапию.
Но, конечно, одними медикаментами излечиться невозможно. Обязательно следует соблюдать здоровый образ жизни, правильное питание. Эти действия будут полезны не только для лечения, но и для профилактики данной и многих других болезней.
Упражнения при грудном остеохондрозе
Так как недостаток физической активности является одной из основополагающих причин развития болезни, то роль упражнений в данном случае велика. Кроме того, дополняя упражнениями медикаментозное лечение, ваш организм гораздо быстрее придет в норму, стабилизируется.
Существует ряд специальных упражнений для грудного отдела. Выполняя их, соблюдайте основные правила: никаких рывков, действуйте медленно, плавно, не пытаясь перегружать организм. Допускается увеличение амплитуды, но только в том случае, если вы не испытываете при этом болевых ощущений. Итак, какие наиболее эффективные упражнения предоставляет лечебная физическая культура?
- Лягте на пол на живот. Руки — вдоль тела. Прогибаемся в грудном отделе — плавно, мягко. Поднимите руки и голову настолько высоко, насколько чувствуете, но старайтесь избегать болевых ощущений. Рекомендуется выполнить не менее 5 подходов.
- Для следующего упражнения нам понадобится стул с небольшой, крепкой спинкой. Ровно садимся на стул. Делаем выдох, прогибаясь на спинку назад, при этом отводя руки назад. Затем возвращаемся в исходное положение. Повторяем 10-12 раз.
- Встаем прямо. Руки по швам, ноги вместе. Делаем глубокий вдох и поднимаем руки вверх. На выдох — медленно прогибаемся назад и опускаем руки. Возвращаемся в исходное положение. Рекомендуется сделать 7-9 подходов за раз.
- Встаньте на пол на четвереньки. Медленно прогните спину на вдохе, на выдохе — возврат в исходное положение. Повторите упражнение 7-10 раз.
- Ложимся на пол на живот. Руки по швам. Ваша задача — оторвать корпус от пола, потянувшись головой к пяткам. Тянем все тело, прорабатываем грудную клетку. Необходимое количество подходов — 7-8.
- Работаем с верхней частью грудного отдела. Исходное положение — руки по швам, ноги на ширине плеч. Работаем плечами. Поднимаем их сначала вместе, потом каждое по отдельности. Крутим плечи вперед — назад, вперед — назад. Выполняем по 10-15 подходов для каждого задания.
- Также для верхней части грудного отдела можно выполнять круговые движения руками. Исходное положение, как в предыдущем задании. Руки вытягиваем в стороны, сжимаем ладони в кулаки. Выполняем вращение кулаками вперед — назад, затем вращение рукой от локтя — вперед-назад, затем всей рукой вперед-назад. Каждую часть упражнения выполняем по 4-6 раз, в целом упражнение повторяем 2-4 раза.
Выполняйте зарядку в утренний и вечерний период, уделяя ей не менее 15-20 минут. Разбавьте ее комплексом упражнений на другие группы мышц, вставив несколько вышеописанных вариантов.
Массаж
Массаж также является очень хорошим средством в борьбе с остеохондрозом. Здесь имеет место лечебный массаж, который назначает специалист после тщательного осмотра пациента. Выполнять его можно также и в домашних условиях — далее несколько вариантов, как это можно сделать.

Медовый массаж. Нам понадобится 2-3 ложки меда, желательно — не засахаренного, теплого. Ладони окунаем в мед, чтобы они были покрыты тонким слоем. Прикладываем в области за грудиной и резко отрываем, повторяем несколько раз, перемещая ладони с места на место.
Этот массаж не следует выполнять слишком долго, так как он вызывает болезненные ощущения. Достаточно 10-15 минут на один сеанс. Кожа после этого покраснеет, будет «гореть».

Классический массаж. Он состоит из нескольких шагов, к которым относят: поглаживание, разминание, вибрация, растирание. Выполнять массаж рекомендуется с использованием крема или мази против остеохондроза — ее вам может порекомендовать лечащий специалист.
Длительность данного массажа не должна превышать 20 минут, а общий курс лечения данным способом не должен включать в себя более 11-13 сеансов. В качестве профилактики, разминать, таким образом, рекомендуют также шею, руки, плечи, ягодицы и даже ноги.
Домашние методы лечения
Кроме того, для лечения грудного остеохондроза существуют и народные методы. Например, очень хороши растирки, основу которых можно использовать также и при выполнении массажа. За основу обычно берутся цветки сирени, корень хрена, чеснок, лук, картофель, фикус. Добавляются мед, растительное масло, а иногда — одеколон или спирт. Все тщательно размешивается в однородную массу и выполняется растирка поврежденной зоны. Например, по следующему рецепту можно приготовить растирку из листков фикуса:
- Листья фикуса в количестве 6-8 пропускают через терку либо нарезают на мелкие части. Помещают в емкость, где заливают 2 бутылочками тройного одеколона. Смешивают. 2 недели растирка должна находиться в темном месте. Потом необходимо ее использовать не реже 2 раз в сутки до появления на коже тепла.

Работа за компьютером является одной из самых главных причин появления остеохондроза. При длительном пребывании за компьютером рекомендуется делать упражнения, хотя бы, каждые два часа.
Работа за компьютером и остеохондроз
Выполнение действий за компьютером ежедневно без физической нагрузки может привести к нарушению осанки. Это происходит потому, что человек в течение длительного периода выполняет статическую работу, не давая мышцам и позвоночнику отдохнуть и не выполняя каких-либо разминок или передышек. В дальнейшем, без исправления данной проблемы, может развиваться остеохондроз грудного отдела.
Чтобы этого не происходило, специалисты советуют выполнять так называемую офисную зарядку, разработанную специально для тех, кто большую часть времени работает за компьютером.
Например, очень хороши следующие упражнения:
- Прогнитесь в спине, потянув руки вверх, запрокинув голову. Почувствуйте приятную тяжесть в области спины. Выполняйте после каждого часа работы за компьютером не менее 3-4 раз.
- Выполняйте круговые вращения головой. Посмотрите направо-налево, наклоните голову вперед и назад.
- Поднимите руки вверх — в стороны — вперед — в стороны. Повторите несколько раз.
- Встаньте рядом с рабочим местом, если у вас есть такая возможность, и переминайтесь с ноги на ногу.
Не забывайте менять свое положение, работая за компьютером, тогда вы надолго сохраните свое здоровье, позвоночник и осанку!
Укрепление мышц спины при остеохондрозе
Укрепление мышц спины очень важная часть в лечении и профилактике остеохондроза. Для того чтобы это делать, достаточно выполнять физические нагрузки — заниматься зарядкой, посещать занятия фитнесом или спортзал. Выберите вариант, наиболее подходящий для вас. Например, хорошо укрепляет мышцы плавание, поэтому вы можете не только получать от этого удовольствие, но и оздоровить организм.
orchid-questions.ru
симптомы и лечение у мужчин, ощущения, обострение, как болит
Грудной остеохондроз встречается в клинической практике редко. Ранее он диагностировался преимущественно у пожилых людей, но сейчас нередко выявляется у пациентов младше 35 лет. Чаще патология развивается у женщин, чем у мужчин. Данное дегенеративно-дистрофическое заболевание тяжело поддается диагностике, т.к. выраженная симптоматика появляется только на поздних стадиях.
Кроме того, симптомы этого расстройства можно легко спутать с признаками нарушения работы легких и сердца. Это заболевание нельзя оставлять без лечения, т.к. оно может стать причиной искривления позвоночника, развития стойкого болевого синдрома и других осложнений, способных негативно отразиться на качестве жизни человека.
Что такое грудной остеохондроз?
В международной классификации болезней это патологическое состояние имеет код по МКБ-10 – М42. Грудной остеохондроз встречается намного реже, чем шейный или крестцовый. Это не случайно. Из-за наличия в данной части тела жесткой реберной клетки этот отдел позвоночника, является физиологически менее подвижным.
В грудном отделе содержится большее количество позвонков, чем в шейном и поясничном, но в этой части позвоночника диски отличаются меньшей толщиной. Эти анатомические особенности способствуют снижению подвижности этой части позвоночника, поэтому она меньше подвергается травмированию.
Однако при воздействии ряда неблагоприятных факторов может развиться остеохондроз. Сначала возникают признаки поражения одного диска, но в дальнейшем в патологический процесс могут быть вовлечены и другие элементы. По мере прогрессирования заболевания повреждаются костные элементы, а также связки и мышцы, поддерживающие позвоночный столб.
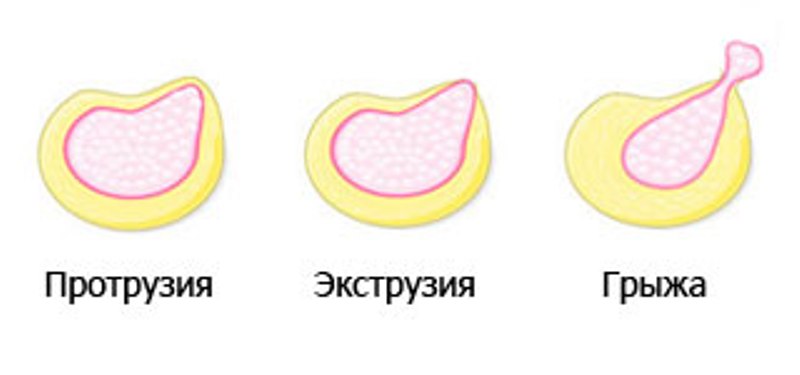
Дегенеративно-дистрофические процессы в грудном отделе нарастают медленнее. Нередко проходят годы, прежде чем фиброзные кольца поврежденных дисков разрушаются настолько, что появляются протрузии и грыжи.
Выраженные клинические проявления возникают после критического снижения высоты дисков и ущемления корешков. Это может приводить не только к дорсаго, т.е. кратковременным приступам боли в грудном отделе, но и нарушению иннервации внутренних органов. Лечить защемленные нервные корешки, отходящие в этой области, намного сложнее.

Причины развития
В большинстве случаев проблемы с позвоночником не возникают внезапно. Такое заболевание, как остеохондроз, не является в этом плане исключением. Эта патология, поражающая межпозвонковые диски, является результатом длительно протекающих дегенеративно-дистрофических процессов. В большинстве случаев невозможно точно определить, что стало толчком для развития нарушения. К факторам, способным спровоцировать появление остеохондроза грудного отдела позвоночника, можно отнести:
- врожденные или приобретенные деформации позвоночника;
- избыточная масса тела;
- перегрузка позвоночника при беременности;
- инфекционные заболевания;
- переохлаждение;
- нарушения обмена веществ;
- гормональные сбои;
- хронические стрессы;
- вредные привычки;
- заболевания соединительной ткани;
- диспластические изменения;
- нарушения осанки;
- неправильное питание;
- травмы.
Негативно отражается на состоянии позвоночного столба детренированность. Люди, которые ведут сидячий образ жизни, чаще страдают грудным остеохондрозом. Кроме того, способствует появлению это нарушения возрастные изменения и замедление метаболизма, наблюдающиеся у пациентов старше 55 лет.
К факторам, способным спровоцировать развитие патологии, может относиться генетическая предрасположенность. Еще не выделены гены, создающие условия для появления грудного остеохондроза, но у людей, имеющих в семейном анамнезе случаи развития этого заболевания, оно чаще диагностируется.

Симптомы и признаки
Клиника этого патологического состояния зависит от стадии запущенности процесса, уровня, на котором произошло поражение межпозвоночного диска, и возраста пациента. На первых стадиях развития какие-либо специфические признаки отсутствуют, но общие симптомы могут периодически возникать. Нередко на начальных фазах развития заболевание проявляется только при наступлении холодной погоды или после физического перенапряжения. К начальным проявлениям развития остеохондроза грудного отдела относятся:
- быстрая утомляемость;
- ломота и чувство давления в спине;
- мышечные спазмы;
- похолодание конечностей.
По мере прогрессирования заболевания состояние пациента усугубляется. Появляются ноющие боли в груди. Они особенно часто возникают на фоне продолжительного пребывания в одном положении или при резких движениях. Кроме того, выраженный болевой синдром может появиться при поднятии тяжестей. Повороты туловища могут становиться причиной усиления болей. На наличие остеохондроза указывает и возникновение тупой боли в области лопаток.
Нередко остеохондроз грудного отдела сопровождается появлением аномального изгиба. При тяжелом течении у пациента может развиться горб. Кроме того, это заболевание может спровоцировать появление болей при глубоких вдохах и выдохах.
При ущемлении нервных корешков часто возникает ощущение онемения верхних конечностей и кожных покровов верхней части туловища. Из-за нарушения иннервации и кровообращения появляется ощущение мурашек на коже. Ноги и руки всегда остаются холодными. Может присутствовать нарушение чувствительности конечностей. В запущенных случаях это заболевание может приводить к появлению симптомов поражения других органов в результате нарушения их иннервации. На последних стадиях процесса возможно появление:
- межреберной невралгии;
- нарушения стула;
- вздутия живота;
- изжоги и тошноты;
- зуда и жжения в стопах;
- нарушения работы репродуктивной системы;
- приступов удушья.
По мере прогрессирования патологии снижается работоспособность человека. Двигательная активность сводится к минимуму. В дальнейшем это расстройство может создать предпосылки для развития тяжелых осложнений. Повышается риск патологических переломов. Искривление позвоночника приводит к сдавливанию органов, расположенных в грудной клетке.
При неблагоприятном течении заболевание протекает с ущемлением сердечной мышцы и снижением объема легких. Наиболее часто такими тяжелыми осложнениями сопровождается распространенный остеохондроз, при котором оказываются пораженными сразу несколько межпозвоночных дисков.

Степени грудного остеохондроза
Существующая классификация подразделяет процесс развития этого патологического состояния на 4 степени. Каждая из них характеризуется наличием ряда изменений в структуре межпозвоночных дисков, позвонков и других элементов, формирующих этот отдел позвоночника.
Первая степень
При первой степени патологии выраженные клинические проявления отсутствуют, но уже могут быть при комплексной диагностике выявлены специфические изменения в структуре межпозвоночных дисков. Фиброзное кольцо, которое недополучает влагу и питательные вещества, постепенно теряет упругость. На тканях нередко формируются микротрещины, в которые выдавливается пульпозное ядро. Возможно смещение дисков в позвоночный канал. Формируются протрузии. При этом нет признаков разрыва фиброзного кольца.
Вторая степень
При переходе заболевания во вторую степень наблюдаются первые клинические проявления. Периодически пациентов беспокоят боли и другие неврологические признаки. При проведении специфической диагностики могут быть выявлены признаки снижения эластичности тканей, формирующих фиброзное кольцо. Хрящевая оболочка сильно истончается, что приводит к повышению риска развития грыж. Происходит снижение высоты межпозвоночных дисков, из-за чего структуры позвоночного столба приобретают аномальную подвижность.
Третья степень
На третьей стадии изменения в структуре дисков становятся настолько выраженными, что появляются первые признаки развития кифоза или сколиоза. Нередко на этой стадии процесса поврежденное фиброзное кольцо разрывается. Это явление сопровождается выходом пульпозного ядра за пределы диска. Формирующаяся грыжа в зависимости от направления выпячивания может сдавливать нервные корешки или спинной мозг. Возникают сильнейшие боли и неврологические нарушения. Повышается подвижность позвоночника, что создает условия для травм и переломов.
Четвертая степень
При переходе патологии в четвертую степень развития структура межпозвоночных дисков нарушается настолько сильно, что они перестают выполнять амортизационную функцию. Фиброзное кольцо и пульпозное ядро теряют эластичность. Данные элементы начинают окостеневать. Из-за нарушения амортизационной функции дисков страдают позвонки, на которые приходится слишком большая нагрузка.
По краям позвонков, прилегающих к поврежденному диску, начинают стремительно разрастаться остеофиты, т.е. костные наросты. В патологический процесс вовлекаются окружающие связки. Они теряют эластичность и перестают поддерживать в должной мере позвоночный столб. Кроме того, на этой стадии развития патологического процесса нарушается работа мышечного аппарата.
Постановка диагноза
При появлении признаков развития данного нарушения пациенту требуется консультация невропатолога и хирурга-ортопеда. Сначала врач проводит внешний осмотр и собирает анамнез. К лабораторным исследованиям, часто назначающимся при диагностике этого заболевания, относятся анализы крови и мочи. Для получения информации о наличии дефектов в структуре позвоночника проводится рентгенография. Это исследование позволяет выявить:
- снижение высоты дисков;
- неровные края элементов;
- грыжи;
- изменение тел позвонков;
- формирующиеся остеофиты и т.д.
Для уточнения дефектов структуры диска назначается дискография. Это исследование позволяет выявить неровные контуры пульпозного ядра, оценить степень разрушения диска и снижения плотности тканей. Для лучшей визуализации нередко проводится КТ и МРТ. Учитывая, что клинические проявления грудного остеохондроза сходны с симптомами ишемической болезни сердца, для дифференцирования этих состояний часто пациентам назначается проведение электрокардиографии.
Способы лечения
Это патологическое состояние требует комплексного лечения. В первую очередь пациентам подбираются препараты, способствующие устранению симптоматических проявлений и улучшению питания межпозвоночных дисков. Медикаментозное лечение должно быть дополнено физиопроцедурами и ЛФК. В качестве дополнения можно использовать некоторые народные средства. Кроме того, рекомендуется придерживаться специальной диеты.
Лекарства
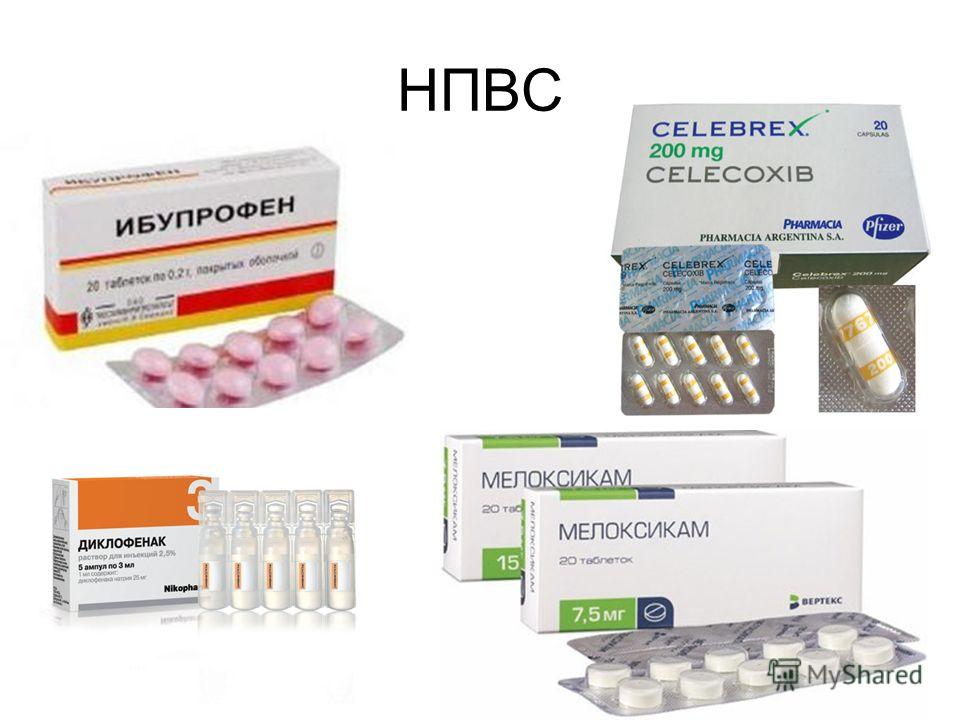
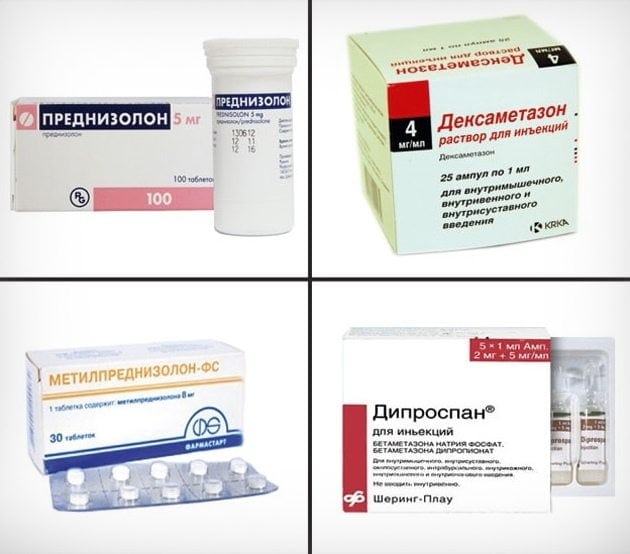
При выраженном болевом синдроме пациенту рекомендуется придерживаться постельного режима. Это позволит снизить интенсивность болей. Для устранения неприятных ощущений нередко назначаются анальгетики и НПВС. Если болевой синдром проявляется слишком интенсивно, может потребоваться проведение новокаиновых блокад. Нередко для устранения болевого синдрома при этом заболевании назначаются глюкокортикостероиды.
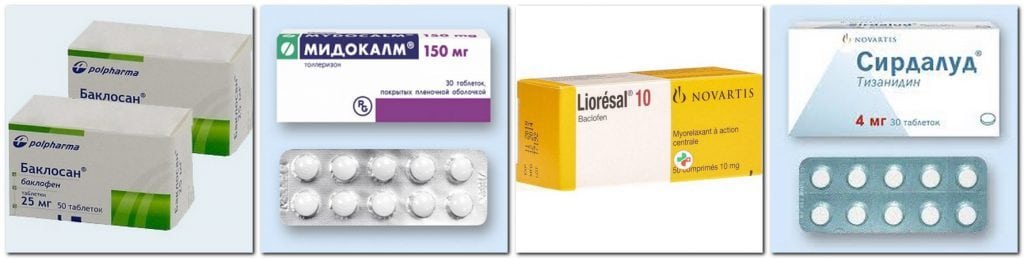
Для улучшения насыщения питательными веществами и водой межпозвоночных дисков назначаются хондропротекторы. В ряде случаев назначаются короткими курсами спазмолитики и миорелаксанты. Эти препараты способствуют устранению мышечного спазма. При необходимости для устранения отека мягких тканей назначаются мочегонные средства. Для улучшения состояния подвергшихся компрессионному воздействию нервных окончаний пациенту требуются витамины группы В.

Лечебная физкультура и массаж
Лечебная физкультура и массаж – важнейшие составляющие лечения остеохондроза, но использовать их можно только после медикаментозного подавления признаков. Правильно подобранные упражнения способствует улучшению вентиляции легких и укреплению мышечного корсета, поддерживающего позвоночный столб.
Сначала все необходимые упражнения должны разучиваться под контролем инструктора ЛФК. В дальнейшем пациент может делать зарядку в домашних условиях. Людям, страдающим этим заболеванием, могут быть рекомендованы занятия в бассейне.
Массаж способствует устранению гипертонуса мышц и улучшению питания мягких тканей. Чтобы процедуры не нанесли вред, их должен проводить специалист. В большинстве случаев выполняется классический массаж, предполагающий последовательное растирание, разглаживание и пощипывание проблемной зоны. Большую пользу может принести точечный и сегментарный массаж. Эти методики предполагают воздействие на болевые точки. Они способствуют улучшению кровообращения и лимфодренажа. В большинстве случаев пациентам достаточно делать процедуры 2-3 раза в неделю.
Иглорефлексотерапия
Этот метод предполагает расположение игл на участках тела пациента. Данный способ позволяет быстро устранить мышечные спазмы и боли. Процедуры иглоукалывания должен проводить профессионал в этом деле. Если этим занимается специалист, процедура будет почти безболезненной. Иглорефлексотерапия противопоказана людям, страдающим онкологическими заболеваниями, психическими расстройствами. Не рекомендуется использовать данный метод лечения остеохондроза при наличии выраженных воспалительных процессов.
Мануальная терапия
Мануальная терапия способствует восстановлению правильного анатомического положения позвонков. Кроме того, этот метод помогает уменьшить интенсивность боли и снизить мышечные спазмы. Подобное воздействие способствует восстановлению связочного аппарата. Подобные процедуры позволяют замедлить процесс развития этого патологического состояния. Длительность курса мануальной терапии подбирается больному индивидуально.
Техника постизометрической релаксации
Процедуры постизометрической релаксации – это особая методика, которая предполагает напряжение всех мышц, окружающих позвоночник, а затем их расслабление. Подобные упражнения следует выполнять под контролем специалиста, который может оценить правильность движений и степень выраженности мышечного напряжения. Этот метод позволяет быстрее устранить боли и восстановить нормальную работу мышц и связок.

Народные средства
Нельзя лечить остеохондроз только народными средствами, т.к. такой подход может стать причиной усугубления течения болезни. Лучше всего применять различные составы на основе трав и других природных компонентов в качестве дополнения к традиционным методам терапии. Следует получить рекомендацию врача о целесообразности использования того или иного народного средства перед началом его применения.
Корень сельдерея
Считается, что правильно приготовленный корень сельдерея способствует насыщению хрящевой ткани питательными веществами и водой. Для приготовления данного средства следует 1 корень тщательно измельчить и залить 1 л кипятка. Настаивать состав нужно не менее 8 часов. По прошествии этого времени требуется процедить средство и принимать по 1 ч.л. 3 раза в день до еды.
Корень подсолнуха
Для лечения остеохондроза шейного отдела нередко применяют отвар корня подсолнуха. Для приготовления этого средства потребуется примерно 1 стакан измельченного растительного ингредиента залить 3 л воды. Смесь нужно прокипятить 3-5 минут. После этого средство следует остудить и принимать в течение нескольких дней в виде чая. Для улучшения вкуса напитка в него можно добавлять мед. Остатки целебного средства лучше хранить в термосе.

Домашняя мазь
Для проведения растираний при остеохондрозе можно использовать простую домашнюю мазь. Для приготовления этого средства нужно растопить на водяной бане примерно 150 г свиного жира. После этого в него следует ввести 2 ст.л. натурального воска.
Состав необходимо прокипятить на протяжении не менее 20 минут. После этого в разогретую смесь следует ввести 1 ст.л. пихтового масла. Средство нужно кипятить еще 20 минут. В последнюю очередь за 2-3 минуты до снятия емкости с огня в смесь вводится 1 ст.л. аммиака. Готовый состав нужно распределить по баночкам. Хранить домашнюю мазь следует в холодильнике.
Питание при грудном остеохондрозе
Пациентам, страдающим остеохондрозом грудного отдела, требуется сбалансированное питание. В рацион нужно вводить достаточное количество пищи, богатой белками. Желательно регулярно употреблять блюда, содержащие большое количество хондроитина, в т.ч. заливное из рыбы, холодец и т.д. Обязательно в рацион нужно вводить кисломолочные продукты, овощи и фрукты. Блюда нужно готовить на пару или запекать. Жирную и жареную пищу следует исключить. Желательно принимать еду небольшими порциями, но часто. Это позволит избежать переедания.
Обострение: что делать?
В острый период течения болезни желательно свести активность к минимуму. По возможности следует избегать поз, при которых усиливается болевой синдром. Первая помощь при обострении остеохондроза предполагает использование препаратов, снижающих выраженность отека, воспаления и болевого синдрома. Пациенту рекомендуется постельный режим. Желательно в этот период придерживаться щадящей диеты. Только после устранения симптоматики можно приступать к ЛФК и физиотерапии.
Прогноз
Сейчас данное заболевание может быть излечено только на ранних стадиях развития. При поздней диагностике терапия направляется на устранение симптомов и улучшение подвижности позвоночника. В ряде случаев требуется оперативное лечение. При комплексном подходе к терапии человек, страдающий этой патологией, может вести полноценный образ жизни, не испытывая болей и других неврологических нарушений.
Профилактика
Для недопущения развития данного патологического состояния рекомендуется избегать резкого поднятия тяжестей. Нужно всегда одеваться по погоде, не допуская переохлаждения. Кроме того, для предупреждения остеохондроза следует бороться с гиподинамией и следить за осанкой. В рамках профилактики этой патологии рекомендуется правильно питаться и тщательно следить за весом.
medru.su
Признаки остеохондроза грудного отдела позвоночника у женщин
Остеохондроз грудного отдела позвоночника — тяжелая дегенеративно-дистрофическая патология, пока еще не поддающаяся окончательному излечению. Она протекает на фоне разрушения межпозвонковых дисков, смещения и выпячивания позвонков. При диагностировании заболевания врачи учитывают, что признаки грудного остеохондроза у женщин и мужчин отличаются. Это объясняется гормональными колебаниями в женском организме. Женщины часто придерживаются диет, носят узкую обувь на высоком каблуке, тяжело переживают бытовые конфликты. Это влияет на развитие, течение и прогрессирование патологии опорно-двигательного аппарата.
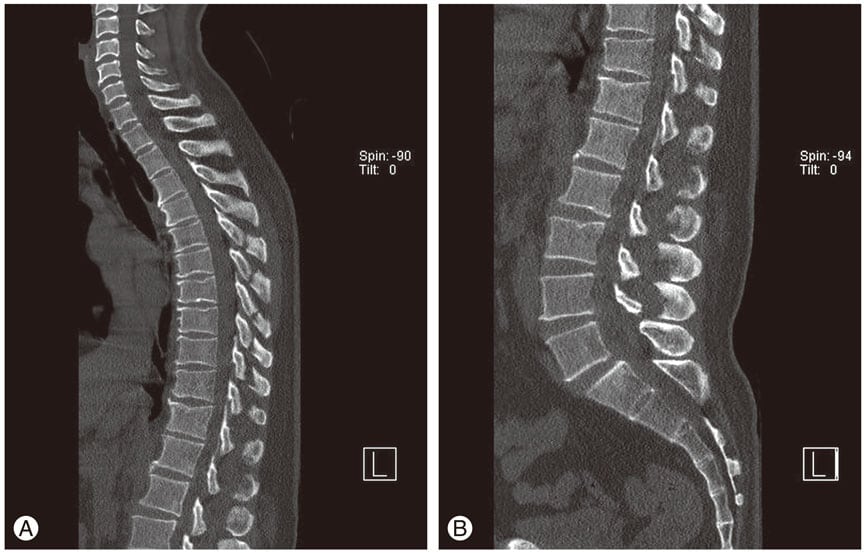
Деформация межпозвоночных дисков на снимках МРТ.
Отличия женских и мужских клинических проявлений
Важно знать! Врачи в шоке: “Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует…” Читать далее…
Диагностирование грудного остеохондроза у женщин вызывает больше трудностей из-за особенностей гормонального фона. У молодых пациенток он подвержен частым ежемесячным колебаниям. У женщин в период естественной менопаузы снижается продуцирование в организме гормонов. Это может стать причиной развития патологий; их необходимо дифференцировать. Для мужчин характерно типичное течение заболевания, что позволяет его своевременно обнаружить и сразу приступить к лечению.
Клиническая картина грудного остеохондроза у женщин включает многочисленные признаки, настолько специфичные, что иногда их трудно причислить к симптомам патологий опорно-двигательного аппарата. Врачи выделяют такие характерные отличия мужской и женской клинической картины, дальнейшего прогрессирования грудного остеохондроза:
- клинические проявления у женщин возникают немного раньше. Связано это с более хрупким и уязвимым к действию негативных факторов позвоночником, повышенной чувствительностью к болезненным ощущениям;
- интенсивность болей в грудном отделе, тугоподвижности меняется в зависимости от менструального цикла. Это объясняется выработкой в организме эстрогенов — стероидных половых гормонов. Они снижают выраженность болезненных ощущений, возникающих на фоне истончения межпозвонковых дисков и спазмированности мышц шеи. Поэтому при первичном диагностировании, основанном на жалобах пациентов, женщины не всегда могут информативно описать беспокоящие их ощущения;
- у мужчин грудной остеохондроз редко становится причиной развития сопутствующего заболевания. А у женщин могут возникать сразу нескольких патологий. При этом остеохондроз способен спровоцировать развитие заболевания, не связанного с опорно-двигательным аппаратом. И напротив, эндокринное или метаболическое расстройство приводит к разрушению хрящевых тканей;
- для лечения грудного остеохондроза женщинам назначают препараты, использующиеся в терапии мужчин в редких случаях. Это нейролептики, транквилизаторы, седативные средства. Психоэмоциональное состояние женщин более лабильно, поэтому в числе симптомов оказываются тревожность, повышенное беспокойство, бессонница. Иногда при известии о неизлечимости заболевания возникает депрессия, устраняемая только курсовым приемом антидепрессантов.

У женщин чаще возникают головные боли. Но в отличие от мужчин, они не страдают от повышения интенсивности клинических проявлений в течение дня из-за действия эстрогенов.
Интересный факт — при прогрессировании патологии у женщин может усилиться либидо. Так действуют стероидные гормоны, усиленно вырабатывающиеся в организме для подавления болезненных ощущений. А половое влечение мужчин существенно понижается в результате расстройства иннервации простаты.
Читайте статью о пользе зарядки.
Типичные признаки заболевания
Пациентки обычно жалуются врачам на боль в области лопаток, усиливающуюся при наклонах или поворотах корпуса. Она иррадиирует в бока, нижнюю часть спины и даже предплечья. Боли ощущаются по ходу межреберного нерва, их интенсивность нарастает при откашливании, смехе, чихании. Отраженные боли затрудняют диагностику, требуют проведения дополнительных исследований, консультаций у эндокринолога, кардиолога, маммолога, гинеколога.
Характерные признаки — тугоподвижность, ощущение скованности. При движении, изменении положении тела слышатся специфические щелчки, обычно связанные со смещением позвонков относительно друг друга. К типичным симптомам грудного остеохондроза у женщин также относятся следующие клинические проявления:
- ощущение «ползающих мурашек», снижение тактильности в области груди или живота, онемение некоторых участков кожи;
- возникновение признаков межреберной невралгии. При поднятии тяжестей, увеличении физических нагрузок, переохлаждении появляется острая, пронизывающая боль в области ребер, распространяющаяся на грудь и бока;
- развитие устойчивой дорсалгии — совокупности болевых ощущений различной степени интенсивности в спине. Они могут возникать даже при вдохе, усиливаться при подъеме по лестнице, выполнении любой работы по дому;
- спазмированность мышц, ограничивающая объем движений. Мышечный спазм возникает в ответ на сдавливание остеофитом (костным наростом) или воспалительным отеком чувствительных нервных окончаний в мягких тканях.
Для грудного остеохондроза характерно постоянное напряжение мышц, расположенных около позвоночника. Это выявляется пальпацией при первичном осмотре, как и болезненность в области нервных окончаний. Отмечается изменение осанки, походки женщины. Она старается держать спину в прямом положении, чтобы не допустить возникновения болей. Но при патологии 3 степени уже отмечается искривление позвоночника на фоне развивающегося сколиоза и уменьшения расстояния между позвонками.
Антон Епифанов о самых частых симптомах:
Специфические симптомы патологии
Грудной остеохондроз диагностируется редко. Этот отдел позвоночника оснащен мощным мышечным корсетом, а его прочное сцепление с ребрами позволяет выдерживать интенсивные статические и динамические нагрузки. Врачи часто называют грудной остеохондроз «болезнью-хамелеоном». Для его обнаружения требуется проведение дифференциальной диагностики не только патологий опорно-двигательного аппарата (артрит, спондилоартроз), но и заболеваний внутренних органов.
“Врачи скрывают правду!”
Даже “запущенный” ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим…
>Пациентки нередко обращаются с жалобами не к вертебрологу или невропатологу, а к кардиологу, нефрологу, гастроэнтерологу, гинекологу. Дело в том, что симптомы грудного остеохондроза маскируются под клинические проявления стенокардии, холецистита, почечной колики. А приступ межреберной невралгии очень напоминает инфаркт миокарда или аппендицита. Какие нетипичные признаки остеохондроза грудного отдела позвоночника у женщин могут возникать на стадии ремиссии или при рецидиве:
- боли в кардиальной области. Ошибочно принимаются за приступ стенокардии или инфаркт миокарда. Кардиологи исключают сердечные патологии после изучения результатов ЭКГ и других инструментальных тестов;
- боли в молочных железах. Дискомфортные ощущения долго не исчезают, не снижается и их интенсивность. После обращения пациентки к гинекологу или маммологу проводится УЗИ молочных желез для исключения доброкачественных и злокачественных новообразований;
- боли в области желудочно-кишечного тракта (ЖКТ). Женщина обращается к гастроэнтерологу после возникновения постоянных болезненных ощущений в правом подреберье или эпигастрии или периодических. При диагностике гастритов, холециститов, язвенных поражений проводятся различные лабораторные и инструментальные исследования;
- боли в нижней части живота. Нередко возникают из-за компрессии нервных окончаний спинного мозга. Болезные ощущения и нарушения мочеиспускания схожи с признаками заболеваний мочеполовой системы. Урологи или гинекологи дифференцируют остеохондроз от пиелонефрита, гломерулонефрита, миомы матки.
Полезное видео от Александры Бониной:
Несмотря на повышенное либидо, вызванное выработкой эстрогенов, у пациенток выявляется дисфункция репродуктивной системы. Аноргазмия (отсутствие оргазма) развивается на фоне сдавливания нервов, иннервирующих нижнюю часть грудной зоны спины.
Близкая локализация патологий к внутренним органам и общность иннервации становится причиной весьма специфических клинических проявлений. Иногда они маскируются под нарушения мозгового кровообращения, почечную недостаточность, печеночную колику и даже зубные заболевания. В медицинской литературе описаны случаи удаления пролеченных зубов из-за сильных постоянных болей в их основании. В последующем была установлена причина болевого синдрома — неврологическая симптоматика грудного остеохондроза.
Вертебрологические признаки характерны больше для шейной патологии, но иногда выявляются и при тяжелом течении грудной. Деструктивно-дегенеративные процессы в позвонках и дисках провоцируют резкие скачки артериального давления, головокружения, нарушение координации движений, головные боли, шум в ушах. Отмечены случаи снижения остроты зрения.
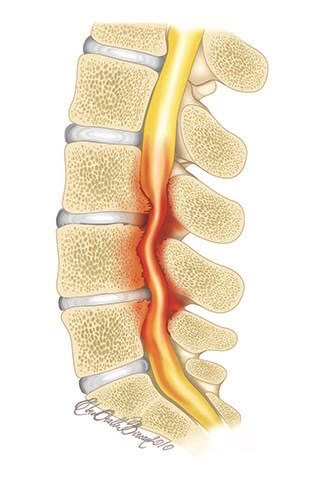
Так происходит сдавливание спинномозгового канала.
Психоэмоциональные расстройства (плаксивость, тревожность, перепады настроения) диагностируются у многих пациенток. Проблемы со здоровьем, известие о предстоящей хирургической операции, снижение двигательной активности иногда становятся причинами депрессивного состояния.
Как устранить симптоматику грудного остеохондроза
Методы лечения дегенеративно-дистрофической патологии у женщин и мужчин одинаковы. Разрушенные хрящевые ткани восстановить невозможно, поэтому основными задачами терапии становятся снижение выраженности симптомов и предупреждение дальнейшего распространения патологии.
При выборе метода врач учитывает степень деструктивных изменений, наличие воспалительного процесса в мягких тканях, стадию течения грудного остеохондроза. Женщинам значительно чаще мужчин назначаются антидепрессанты (Адепресс, Анафранил), транквилизаторы (Реланиум, Феназепам), седативные средства (Ново-Пассит, Тенотен). В период естественной менопаузы может быть назначена гормонозаместительная терапия, необходимая и для профилактики остеопороза (снижения костной массы).
Для устранения болей при грудном остеохондрозе у женщин используются препараты различных клинико-фармакологических групп:
- нестероидные противовоспалительные средства (НПВС) в таблетках — Ибупрофен, Нимесулид, Диклофенак, Целекоксиб, Кетопрофен. После недели приема и улучшения самочувствия женщинам назначаются наружные формы НПВС: Фастум, Найз, Нурофен, Финалгель, Кеторол;

- гормональные препараты — Дипроспан, Дексаметазон, Триамцинолон, Флостерон. Глюкокортикостероиды применяются обычно для проведения медикаментозных блокад;

- миорелаксанты — Сирдалуд, Баклофен, Мидокалм, Баклосан. Расслабляют скелетную мускулатуру, избавляют от болезненных мышечных спазмов;

- хондропротекторы — Терафлекс, Структум, Артра, Хондроксид. Частично регенерируют поврежденные гиалиновые хрящи, спустя пару недель курсового приема оказывают анальгетическое действие.

В лечении грудного остеохондроза активно применяются физиотерапевтические процедуры: УВЧ-терапия, лазеротерапия, магнитотерапия, аппликации с озокеритом, парафином, бишофитом. Пациенткам показаны массаж, занятия лечебной физкультурой, плавание, йога.
Если женщина не обращается за медицинской помощью, то вскоре могут развиться заболевания внутренних органов. Их провоцируют выпячивание межпозвонкового диска в суженный позвоночный канал и формирование грыж. Ухудшение состояния позвоночного столба приводит к компрессии спинного мозга, а затем и к возникновению почечных, печеночных, желудочно-кишечных или сердечно-сосудистых патологий.
Похожие статьи
Как забыть о болях в суставах и остеохондрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от ОСТЕОХОНДРОЗА существует! Читать далее >>>
загрузка…
sustavlive.ru
Грудной остеохондроз – симптомы и признаки, проявления, характер болей и лечение
Самой распространенной проблемой позвоночного столба является остеохондроз. Болезнь может затрагивать каждый отдел позвоночника, на которые приходится повышенная нагрузка. Проявляется в любом возрасте, чаще в группу риска попадает старшее поколение. Симптомы остеохондроза грудного отдела позвоночника нарастают с острого приступа боли.
Статьи по темеЧто такое остеохондроз грудного отдела позвоночника женщин
Указанное заболевание характеризует дистрофические и дегенеративные нарушения позвоночного столба, изменения структуры и формы межпозвоночных дисков. Грудной остеохондроз позвоночника прогрессирует к 40 годам, и многие пациенты переносят его на ногах. Этого делать нельзя, поскольку со временем происходит защемление межреберных нервов; не исключена инвалидность. В патологический процесс вовлечены верхние грудные позвонки, а пациент догадывается о заболевании по характерной боли грудной клетки.
Симптомы грудного остеохондроза у женщин
Определить недуг представительницам слабого пола проблематично, поскольку его симптомы сходны с проявлением других патологических состояний женского организма. Например, острый приступ боли области брюшины может быть причиной поражения молочных желез, либо становится следствием сердечного приступа, стенокардии. Чтобы опровергнуть или подтвердить свои догадки, требуется принять сердечный препарат. Отсутствие положительной динамики свидетельствует, что сердце здорово, а с позвоночником преобладают явные проблемы.
Некоторые пациентки полагают, что причиной боли является хронический гастрит или язва двенадцатиперстной кишки. В действительности это характерные признаки грудного остеохондроза у женщин, которые со временем только нарастают, становятся более интенсивными, долгосрочными. Перепутать диагноз можно с опоясывающим лишаем, поскольку боли могут локализоваться в той же зоне. Чтобы правильно дифференцировать недуг, характеристики одних симптомов не хватает, требуется комплексный подход к прогрессирующей проблеме.


Симптомы грудного остеохондроза у мужчин
Болезнь может развиваться и в мужском организме, особенно если придерживаться малоподвижного образа жизни, выбирать для себя тяжелую физическую работу. Признаки грудного остеохондроза у мужчин можно спутать с острым плевритом, стенокардией, сколиозом, холециститом, прочими патологиями миокарда. Убедиться, что это не сердечный приступ, можно медикаментозным путем, но таблетки от сердца предписывает только лечащий врач. Поверхностное самолечение полностью исключено. При указанном заболевании возникает не только боль в груди, но и другие симптомы:
- онемение в ногах;
- ползание мурашек по кожным покровам;
- повышенное напряжение мышц;
- симптомы снижения потенции;
- прострел межлопаточной области.
Как проявляется грудной остеохондроз
Болезнь начинается с острого приступа боли, который локализуется в грудной клетке, напоминая сердечный приступ. Сначала болезненные ощущения наблюдаются при поворотах, резких наклонах корпуса и при глубоком дыхании. Со временем дорсалгия напоминает о себе даже в стадии покоя. Поскольку очаг патологии локализуется в верхней части груди, осложнения при отсутствии адекватного лечения наблюдаются в отношении миокарда, затрагивают сердечно-сосудистую систему. Кроме того, проявляется грудной остеохондроз следующими неврологическими симптомами:
- ползание мурашек в ногах;
- рефлекторное напряжение мышц спины и грудной клетки;
- дисфункция тазовых органов;
- онемение живота и верхней части грудины;
- боль, усиливающаяся при умеренной физической нагрузке.
Как болит грудной остеохондроз
Не все пациенты знают, как выглядит грудной остеохондроз – симптомы некоторое время никак о себе не напоминают. Локализация очага патологии может быть определена клиническим путем, но пациент сначала должен обратиться к специалисту с жалобами на боль спине или прострелы между лопатками. Ели вовремя не лечиться, симптомы характерного недуга только нарастают, усиливаются. Боль в грудной клетке при остеохондрозе имеет разный характер, зависит от степени патологического процесса и специфики организма.


Обострение грудного остеохондроза
Если длительное время туловище остается в сидячем положении, при прогрессирующем остеохондрозе не исключено возникновение дорсаго. Это острый приступ боли, который может отдавать в шейный и поясничный отдел, при этом нарушает дыхание, парализует движения клинического больного. Обострение грудного остеохондроза как раз и начинается с таких резких приступов одинаково с левой и правой стороны грудины, которые сложно купировать медикаментозными методами. Такое состояние невозможно симулировать, поскольку оно приковывает пациента к постели, лишает сна и покоя.
Если говорить о нарастающих симптомах дорсалгии, то этот признак грудного остеохондроза развивается позднее. Он появляется в зоне подреберья, но перед этим развивается незаметно на протяжении 2-3 недель. Обширное поражение межреберных промежутков начинается с ощущения общего дискомфорта при изменении положения туловища, которое в дальнейшем сменяется опасным приступом боли области хребта. Среди осложнений врачи выделяют воспаление желчного пузыря и опоясывающий лишай.
Приступы остеохондроза грудного отдела
При таком неприятном заболевании поражены нервные волокна, поэтому приступ всегда сопровождается острой болью, которая при ранней степени развития имеет невыясненную локализацию. Сначала неприятные ощущения наблюдаются при резких движениях, в случае повышенной активности, при кашле и чихании, но потом специфические симптомы напоминают о себе даже ночью, когда организм расслаблен, отдыхает.
Не исключены участившиеся приступы пекталгии, когда острая боль сосредоточена в передней части грудной клетки, не дает вдохнуть и выдохнуть, буквально парализует все тело, нарушает привычный жизненный ритм. При отсутствии своевременной терапии такие болезненные приступы остеохондроза грудного отдела только нарастают, делают некогда здорового человека инвалидом.


Симптомы запущенного остеохондроза
Болезнь в запущенной степени приводит к смещению межпозвонковых дисков, нарушает форму и структуру позвоночного столба. Для пациента это острая боль, не позволяющая повернуть корпус, ограничивающая движение и физическую активность, являющаяся одной из главных причин нестабильной эмоциональной сферы. В ходе патологического процесса нарушается системное кровообращение, а прогрессирующие симптомы запущенного остеохондроза приводят к таким осложнениям со здоровьем:
- дистрофия сердечной мышцы;
- дисфункция почек;
- межпозвоночная грыжа;
- симптомы снижения потенции;
- опоясывающий лишай;
- дистрофия других отделов позвоночника;
- обширные поражения внутренних органов.
Видео: как болит остеохондроз грудного отдела
 ►Как отличить боль в сердце от остеохондроза? [Боль в сердце и остеохондроз]
►Как отличить боль в сердце от остеохондроза? [Боль в сердце и остеохондроз]
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:sovets.net
Симптомы и признаки грудного остеохондроза у женщин, методы лечения
Из этой статьи вы узнаете, какими симптомами проявляется грудной остеохондроз у женщин. Методы лечения.

Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности “Лечебное дело”.
Дата публикации статьи:
Дата обновления статьи:
Содержание статьи:
Симптомы грудного остеохондроза у мужчин и женщин практически одинаковы. Основные проявления этой патологии:
- боли в груди и между лопаток, связанные с поднятием рук вверх, наклонами;
- усиление болей ночью, при переохлаждении, физической нагрузке, поворотах тела в стороны;
- усиление болей при глубоком дыхании во время вдоха и выдоха;
- чувство онемения кожного покрова в грудном отделе позвоночника, «мурашки» на коже;
- болевые приступы между ребрами при ходьбе;
- чувство сдавления грудной клетки;
- холодные ноги.
Однако некоторые научные исследования показывают, что женщины с грудным остеохондрозом немного чаще обращаются в лечебные учреждения с жалобами на боль в спине, чем мужчины.
Остеохондроз – одно из естественных последствий старения организма, которое многие врачи даже не считают болезнью. Он наблюдается у большей части людей старше 50 лет. Симптомы могут как полностью отсутствовать, так и быть очень выраженными, резко ограничивать трудоспособность и ухудшать качество жизни. Проявления и особенности течения заболевания зависят от степени повреждения межпозвоночных дисков и того, какие именно диски повреждены.


Лечение остеохондроза у женщин и мужчин одинаковое. Оно направлено на:
- стабилизацию позвоночника;
- замедление прогрессирования дегенеративных изменений в межпозвоночных дисках;
- облегчение симптомов остеохондроза.
Остановить процесс старения организма невозможно.
Значительных различий в принципах лечения грудного остеохондроза, по сравнению с поражением шейного или поясничного отделов позвоночника, нет.
Лечением этой проблемы занимаются врачи общей практики и неврологи. В тяжелых случаях может понадобиться помощь нейрохирурга.
Характерные симптомы грудного остеохондроза
Выраженная клиническая картина у пациентов появляется, когда из-за остеохондроза возникают грыжи (выпячивания) межпозвоночных дисков или их смещение. Ранее заподозрить патологию можно по болям между ребрами и в грудном отделе позвоночника, которые усиливаются во время активных движений и ночью.


Самые часто проявляющиеся симптомы патологии (как у женщин, так и у мужчин):
- Боль в верхней части спины.
- Ограничение подвижности грудного отдела позвоночника.
Реже встречается боль в груди, связанная с раздражением или сдавливанием нервного корешка.
У некоторых пациентов также наблюдаются:
- расстройства чувствительности, мышечная слабость;
- нарушение функционирования тазовых органов;
- парез (ослабление мышечной силы из-за поражения нервных путей) или паралич нижних конечностей.
Болевой синдром
Какую боль могут ощущать пациенты в верхней части спины:
- Острую боль. Ощущение мучительной или жгучей боли, которая как будто сжимает спину в тисках. Обычно болевой синдром в таком случае расположен в одном месте, а не распространяется по ходу нервов на половину грудной клетки.
- Тупую ноющую боль, ощущение общего дискомфорта. Боль может распространяться на шейную область, плечо или поясницу.
- Иррадиирующую боль. Эта боль может распространяться по ходу нервов в направлении от позвоночника на руку, грудную клетку, живот или другие части тела. Такая боль может быть тупой или острой, постоянной или приступообразной. Обычно в таких случаях болевой синдром размещен на одной половине тела.
 Распространение боли (иррадиация) при остеохондрозе грудного отдела позвоночника
Распространение боли (иррадиация) при остеохондрозе грудного отдела позвоночникаЕсли боль, возникающая вследствие остеохондроза грудного отдела позвоночника, очень сильна, она может нарушать повседневную деятельность и значительно ухудшать качество жизни.
Ухудшение подвижности в пораженном участке спины
При усилении болевого синдрома пациент старается избегать движений в пораженной области. Это приводит к ухудшению подвижности:
- мышц;
- связок;
- суставов грудной клетки.
Грудной отдел позвоночника самый неподвижный. Однако дополнительное уменьшение диапазона движений может ограничить или сделать невозможным выполнение некоторых задач – трудно вращать туловищем или поднять руку.
Нарушения чувствительности и мышечная слабость
При воспалении или раздражении нервных корешков могут наблюдаться:
- болевые ощущения;
- нарушения чувствительности – онемение или ощущение покалывания по ходу нерва.
Эти симптомы могут распространяться на руку, грудную клетку, живот или нижнюю часть тела.
 Возможная область боли при грудном остеохондрозе. Нажмите на фото для увеличения
Возможная область боли при грудном остеохондрозе. Нажмите на фото для увеличенияПо этим же причинам может нарушаться двигательная иннервация мышц: нарушается передача нервных импульсов от центральной нервной системы к мышцам, вследствие чего развивается их слабость. Также могут поражаться межреберные мышцы, мышцы спины и передней брюшной стенки.
Нарушения функций тазовых органов и паралич нижних конечностей
У некоторых пациентов грыжа межпозвоночных дисков на грудном уровне может сдавливать спинной мозг, из-за чего развивается нарушение контроля над функционированием тазовых органов. Эта проблема проявляется недержанием мочи и кала.
Сдавливание спинного мозга на грудном уровне может привести к нарушениям чувствительности, парезу или параличу нижних конечностей.
Эти симптомы говорят о тяжелом остеохондрозе и необходимости консультации нейрохирурга с целью определения необходимости хирургического лечения.
Зависимость симптомов от уровня поражения межпозвоночных дисков
На уровне каждого грудного позвонка от спинного мозга отходит 2 нервных корешка – правый и левый. Они обеспечивают чувствительную и двигательную иннервацию правой и левой стороны тела.
Если нервный корешок сдавлен или раздражен грыжей межпозвоночного диска, возникают симптомы радикулопатии (заболевания периферической нервной системы, возникающего из-за повреждения, воспаления или защемления корешков спинномозговых нервов): боль, онемение, покалывание и мышечная слабость, которые распространяются по ходу нервов в направлении от позвоночника.
 Нажмите на фото для увеличения
Нажмите на фото для увеличенияКлиническая картина зависит от уровня повреждения нервного корешка:
| Уровень (номер) грудных позвонков | Симптомы патологии распространяются на: |
|---|---|
1–2 | Руку или грудную клетку |
3–5 | Грудную клетку |
6–8 | Грудную клетку и верхнюю часть живота |
9–12 | Живот и поясницу |
Признаки обострения грудного остеохондроза
В период обострения признаки грудного остеохондроза у женщин (как и у мужчин) могут начинаться следующим образом:
- Внезапно – боль и другие симптомы патологии могут появляться остро, сразу же после провоцирующего фактора или без видимой причины.
- Отсрочено – иногда клинические признаки остеохондроза появляются спустя несколько часов после воздействия провоцирующего фактора. Причиной такого отсроченного начала симптомов патологии может служить постепенное развитие воспаления.
- Постепенно – боль может быть сперва незначительной, ухудшаясь со временем.
Когда нужно обращаться к врачу
На прием к врачу следует записаться в тех случаях, когда боль в верхней части спины длится несколько дней или мешает повседневной деятельности.
Немедленно обращаться за медицинской помощью нужно тогда, когда болевой синдром сочетается с любым из следующих симптомов:
- нарушение координации движений или проблемы с ходьбой;
- ухудшение контроля над функциями мочевого пузыря или прямой кишки, что проявляется недержанием мочи или кала;
- нарушение чувствительности или слабость мышц на грудной клетке, животе или ногах;
- затрудненное дыхание;
- повышение температуры тела или озноб, сильная головная боль.
Диагностика
Первый шаг в диагностике остеохондроза у женщин – осмотр врача. Он внимательно изучает симптомы болезни, обращая внимание на вид, локализацию и тяжесть боли, определяет наличие других признаков этой патологии.
Для подтверждения диагноза и получения дополнительной информации о состоянии позвоночника применяют следующие методы обследования:
- рентгенографию позвоночника;
- магнитно-резонансную томографию;
- компьютерную томографию;
- миелографию (обследование спинномозгового канала).
 Магнитно-резонансная томография позвоночника
Магнитно-резонансная томография позвоночникаМетоды лечения
Остеохондроз полностью вылечить невозможно, однако большинство его симптомов можно облегчить или устранить консервативным или хирургическим путем. Способы лечения мужчин и женщин с этой заболеванием не различаются.
Консервативное лечение
Нехирургические методы лечения грудного остеохондроза обычно включают комбинацию нескольких способов:
- Короткий период отдыха (1 или 2 дня) и модификация физической активности (ограничение деятельности, которая ухудшает или вызывает боль в спине). После этого пациенту нужно постепенно восстанавливать физическую активность – с помощью легких упражнений, таких как ходьба.
- Прикладывание льда к больному месту на 15–20 минут несколько раз в день.
- Применение нестероидных противовоспалительных средств (напроксен, ибупрофен) или обезболивающих препаратов (парацетамол) – эти медикаменты позволяют эффективно облегчить симптомы грудного остеохондроза.
- Массаж и мануальная терапия, проводимые опытным специалистом.
- Упражнения по укреплению мышц спины, которые позволяют уменьшить нагрузку на позвоночник и межпозвоночные диски.
- Введение в эпидуральное пространство (пространство между твердой оболочкой спинного мозга и надкостницей позвонков, заполненное соединительной тканью и венозными сплетениями) лекарственных средств.
 Введение лекарственных средств в эпидуральное пространство
Введение лекарственных средств в эпидуральное пространство
Хирургическое лечение
Лечение грудного остеохондроза хирургическим путем проводится редко.
Показаниями к операции служат:
- Нарушения функций спинного мозга: нарушение рефлексов, нервной проводимости. Одна из функций спинного мозга – передача импульсов с периферии (от кожи, слизистых оболочек, внутренних органов) в центр (головной мозг) и наоборот.
- Наличие прогрессирующего неврологического дефицита: шум в ушах, нарушение работы внутренних органов и другие симптомы или непереносимая боль.
Обычно эти симптомы возникают при сдавливании спинного мозга грыжей межпозвоночного диска. Хирургическое вмешательство направлено на удаление грыжи и устранение этой компрессии, благодаря чему облегчаются симптомы остеохондроза.
Первоисточники информации, научные материалы по теме
- Остеохондроз позвоночника. Клинические рекомендации АТОР, 2016. https://mirvracha.ru/article/ostyeokhondroz_pozvonochnika
- Остеохондроз позвоночника. Биктимиров Р. Г., Кедров А. В., Киселев A. M., Качков И. А. https://cyberleninka.ru/article/n/osteohondroz-pozvonochnika
- Яхно Н. Н., Исайкин А. И. Неврологические осложнения остеохондроза. Качество жизни, медицина. Болезни нервной системы, 2004, № 4 (7).
- Боль в грудном отделе позвоночника. А. И. Исайкин.
https://cyberleninka.ru/article/n/bol-v-grudnom-otdele-pozvonochnika - Остеохондроз позвоночника – это выдумка российских врачей или объективная реальность? Луцик Анатолий Андреевич, Бондаренко Глеб Юрьевич, Епифанцев Александр Геннадьевич, Череватенко Евгений Вадимович, Трегуб Игорь Сергеевич.
https://cyberleninka.ru/article/n/osteohondroz-pozvonochnika-eto-vydumka-rossiyskih-vrachey-ili-obektivnaya-realnost - Остеохондроз. Osteochondritis Dissecans.
https://www.ncbi.nlm.nih.gov/books/NBK526091/ - Диагностика и лечение остеохондроза. Diagnosis and Treatment of Osteochondritis Dissecans Case Study.
http://www.orthoguidelines.org/case-study?id=1009
osustave.com


 К сожалению, даже у тех новорожденных, что находятся на грудном вскармливании, зачастую проявляются аллергические реакции. Что уж говорить о тех крохах, которые получают искусственное питание! Самыми распространенными видами диатезов у детей являются экссудативный (атопический дерматит), нервно-артритический и лимфатико-гипопластический. При каждом из них показано свое лечение.
К сожалению, даже у тех новорожденных, что находятся на грудном вскармливании, зачастую проявляются аллергические реакции. Что уж говорить о тех крохах, которые получают искусственное питание! Самыми распространенными видами диатезов у детей являются экссудативный (атопический дерматит), нервно-артритический и лимфатико-гипопластический. При каждом из них показано свое лечение.





 Такая аномалия конституции, как лимфатико-гипопластический диатез у детей, характеризуется стойким увеличением лимфатических узлов, разрастанием лимфоидной ткани (аденоиды, миндалины), избыточной массой тела и частыми заболеваниями.
Такая аномалия конституции, как лимфатико-гипопластический диатез у детей, характеризуется стойким увеличением лимфатических узлов, разрастанием лимфоидной ткани (аденоиды, миндалины), избыточной массой тела и частыми заболеваниями.



 Огромное значение при лечении нервно-артритического диатеза у детей придается диетическому питанию, направленному на предупреждение ацетонемических кризов. В диете ребенка с нервно артритическим диатезом должны преобладать молочные продукты, овощи, фрукты и крупяные изделия. Мясо, птицу и рыбу вводите в рацион 2-3 раза в неделю в виде отварных или тушеных блюд.
Огромное значение при лечении нервно-артритического диатеза у детей придается диетическому питанию, направленному на предупреждение ацетонемических кризов. В диете ребенка с нервно артритическим диатезом должны преобладать молочные продукты, овощи, фрукты и крупяные изделия. Мясо, птицу и рыбу вводите в рацион 2-3 раза в неделю в виде отварных или тушеных блюд.





 Способ применения индийского лука для суставов очень прост. Для этого берется старый лист растения (даже если у него уже засох кончик) или кусочек самой луковицы и больные места суставов просто натираются ими. После использования растения может отмечаться сильный зуд. Если болевые ощущения слишком сильные, больное место можно обработать подсолнечным маслом.
Способ применения индийского лука для суставов очень прост. Для этого берется старый лист растения (даже если у него уже засох кончик) или кусочек самой луковицы и больные места суставов просто натираются ими. После использования растения может отмечаться сильный зуд. Если болевые ощущения слишком сильные, больное место можно обработать подсолнечным маслом.




















 Блокада позвоночника при грыже
Блокада позвоночника при грыже Защемление седалищного нерва
Защемление седалищного нерва Место введения инъекции
Место введения инъекции Симптомы опоясывающего герпеса
Симптомы опоясывающего герпеса Эпидуральная блокада
Эпидуральная блокада
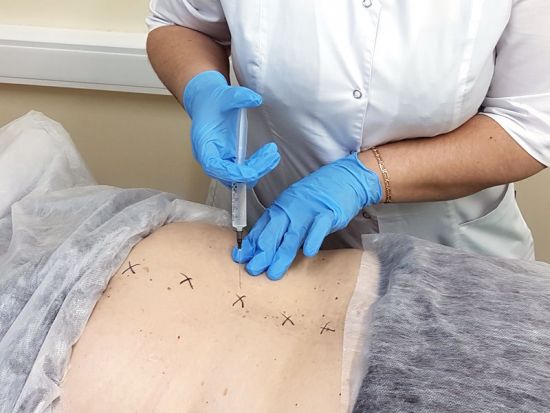
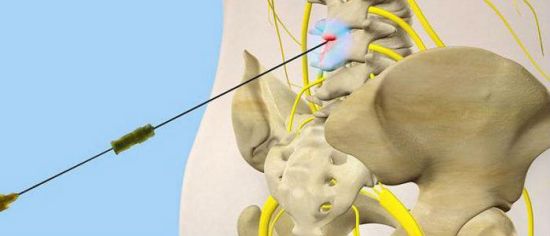
 Блокада при грыже позвоночника. Любые проблемы со здоровьем, даже самые незначительные, порой вводят нас в ступор. Человек начинает волноваться по поводу обострения заболевания. Тут тебе скачки артериального давления, боли в сердце – результат чрезмерного волнения. Однако если заболевание либо ухудшение самочувствия не влечет за собой болевые ощущения – люди чаще всего оттягивают визит к врачу, либо пытаются решить проблему в одиночку – самолечением или народными методами. Ну, такова наша сегодняшняя жизнь. Болеть очень дорого и многие стараются избегать визита в клинику.
Блокада при грыже позвоночника. Любые проблемы со здоровьем, даже самые незначительные, порой вводят нас в ступор. Человек начинает волноваться по поводу обострения заболевания. Тут тебе скачки артериального давления, боли в сердце – результат чрезмерного волнения. Однако если заболевание либо ухудшение самочувствия не влечет за собой болевые ощущения – люди чаще всего оттягивают визит к врачу, либо пытаются решить проблему в одиночку – самолечением или народными методами. Ну, такова наша сегодняшняя жизнь. Болеть очень дорого и многие стараются избегать визита в клинику.
 Если нерв защемился грыжевым образованием, то может понадобиться такой тип инъекций.
Если нерв защемился грыжевым образованием, то может понадобиться такой тип инъекций. Для такой процедуры часто используется препарат Цианокобаламин.
Для такой процедуры часто используется препарат Цианокобаламин. Если процедура была проведена неправильно, то у пациента может начаться головная боль.
Если процедура была проведена неправильно, то у пациента может начаться головная боль. При повышенной температуре тела у больного процедура не проводится.
При повышенной температуре тела у больного процедура не проводится. Существует много способов выпрямить крестец самостоятельно, но воспользоваться ими можно только после точного установления причины и вида смещения. Для этого следует пройти обследование: провести лабораторную диагностику, выполнить МРТ, электромиографию.
Существует много способов выпрямить крестец самостоятельно, но воспользоваться ими можно только после точного установления причины и вида смещения. Для этого следует пройти обследование: провести лабораторную диагностику, выполнить МРТ, электромиографию.
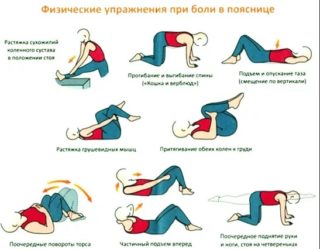 При истинном смещении позвонков вследствие дегенеративных поражений костных сегментов позвоночника, мышц и связок спины, занятия физкультурой направлены на улучшение трофики поврежденных анатомических структур. Для этого предпочтительно выполнять динамические движения, избегая силовых нагрузок.
При истинном смещении позвонков вследствие дегенеративных поражений костных сегментов позвоночника, мышц и связок спины, занятия физкультурой направлены на улучшение трофики поврежденных анатомических структур. Для этого предпочтительно выполнять динамические движения, избегая силовых нагрузок.





 Такие боли чаще всего бывают вызваны остеохондрозом поясничного отдела позвоночника. Ноющие, тупые боли в пояснице и крестце отдают в ноги. Кроме того, больной ощущает скованность, напряженность в спине, иногда – нарушения чувствительности в пояснично-крестцовой области. Напряженная спина мешает пациенту нагибаться, становится трудно осуществлять самые простые действия: обуваться, умываться, поднять что-либо с пола и т.д.
Такие боли чаще всего бывают вызваны остеохондрозом поясничного отдела позвоночника. Ноющие, тупые боли в пояснице и крестце отдают в ноги. Кроме того, больной ощущает скованность, напряженность в спине, иногда – нарушения чувствительности в пояснично-крестцовой области. Напряженная спина мешает пациенту нагибаться, становится трудно осуществлять самые простые действия: обуваться, умываться, поднять что-либо с пола и т.д. Боли, возникающие одновременно в крестце и копчике, обычно связаны с травматическим повреждением или воспалением крестцово-копчикового сочленения (сустава, соединяющего крестец с копчиком). Травма, даже происшедшая много лет назад, является толчком для возникновения костной мозоли. Эта мозоль, а также отложение солей делают сустав тугоподвижным.
Боли, возникающие одновременно в крестце и копчике, обычно связаны с травматическим повреждением или воспалением крестцово-копчикового сочленения (сустава, соединяющего крестец с копчиком). Травма, даже происшедшая много лет назад, является толчком для возникновения костной мозоли. Эта мозоль, а также отложение солей делают сустав тугоподвижным. При беременности боли в крестце могут иметь несколько причин. При больших размерах живота смещается центр тяжести организма. Чтобы уравновесить растущий живот, женщина вынуждена все сильнее прогибать спину в пояснице. Этот прогиб сказывается и на крестцовом отделе позвоночника, вызывая в нем болезненные ощущения.
При беременности боли в крестце могут иметь несколько причин. При больших размерах живота смещается центр тяжести организма. Чтобы уравновесить растущий живот, женщина вынуждена все сильнее прогибать спину в пояснице. Этот прогиб сказывается и на крестцовом отделе позвоночника, вызывая в нем болезненные ощущения. В восстановительном периоде заболеваний, сопровождающихся болями в крестце, рекомендуются занятия лечебной физкультурой.
В восстановительном периоде заболеваний, сопровождающихся болями в крестце, рекомендуются занятия лечебной физкультурой.










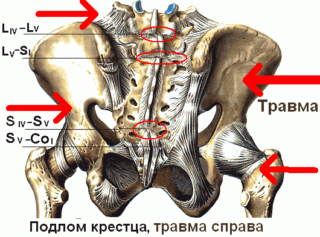 В детском возрасте ушиб крестца не представляет большой опасности. Травма у взрослого человека намного серьезнее. Чаще всего причиной бывает падение с высоты или сильный удар
В детском возрасте ушиб крестца не представляет большой опасности. Травма у взрослого человека намного серьезнее. Чаще всего причиной бывает падение с высоты или сильный удар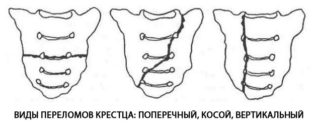 Перелом крестцового отдела классифицируется в зависимости от линии слома:
Перелом крестцового отдела классифицируется в зависимости от линии слома:
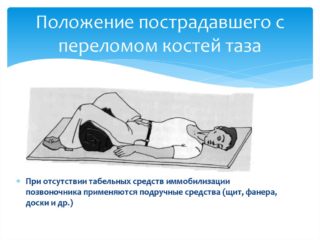 Лечение ушибов крестца после падения желательно начинать сразу после обнаружения повреждений. Для того, чтобы рассосалась гематома, надо приложить к месту повреждения холод: салфетку, смоченную холодной водой, грелку со льдом. Это позволит добиться местной реакции:
Лечение ушибов крестца после падения желательно начинать сразу после обнаружения повреждений. Для того, чтобы рассосалась гематома, надо приложить к месту повреждения холод: салфетку, смоченную холодной водой, грелку со льдом. Это позволит добиться местной реакции: После ушиба крестец болит долго, около 2-3 месяцев. Болевой синдром наиболее интенсивный первые дни, затем его удается купировать при помощи обезболивающих средств. Длительность фармакотерапии редко составляет более месяца.
После ушиба крестец болит долго, около 2-3 месяцев. Болевой синдром наиболее интенсивный первые дни, затем его удается купировать при помощи обезболивающих средств. Длительность фармакотерапии редко составляет более месяца.











 Именно его чаще всего назначают больным для купирования головной боли неизвестной природы. Препарат очень популярен и используется вот уже на протяжении нескольких десятилетий. В его составе главными активными компонентами выступают кофеин и ацетилсалициловая кислота , которые оказывают расширяющее воздействие на сосуды, способствуют снятию спазма, устранению боли и обеспечивают противовоспалительный эффект.
Именно его чаще всего назначают больным для купирования головной боли неизвестной природы. Препарат очень популярен и используется вот уже на протяжении нескольких десятилетий. В его составе главными активными компонентами выступают кофеин и ацетилсалициловая кислота , которые оказывают расширяющее воздействие на сосуды, способствуют снятию спазма, устранению боли и обеспечивают противовоспалительный эффект. Это лекарственное средство выделяется ярко выраженным противомигренозным эффектом, вследствие чего его часто назначают людям, страдающим приступами сильной головной боли. В аптеках средство продается в виде таблеток, покрытых пленочной оболочкой.
Это лекарственное средство выделяется ярко выраженным противомигренозным эффектом, вследствие чего его часто назначают людям, страдающим приступами сильной головной боли. В аптеках средство продается в виде таблеток, покрытых пленочной оболочкой.

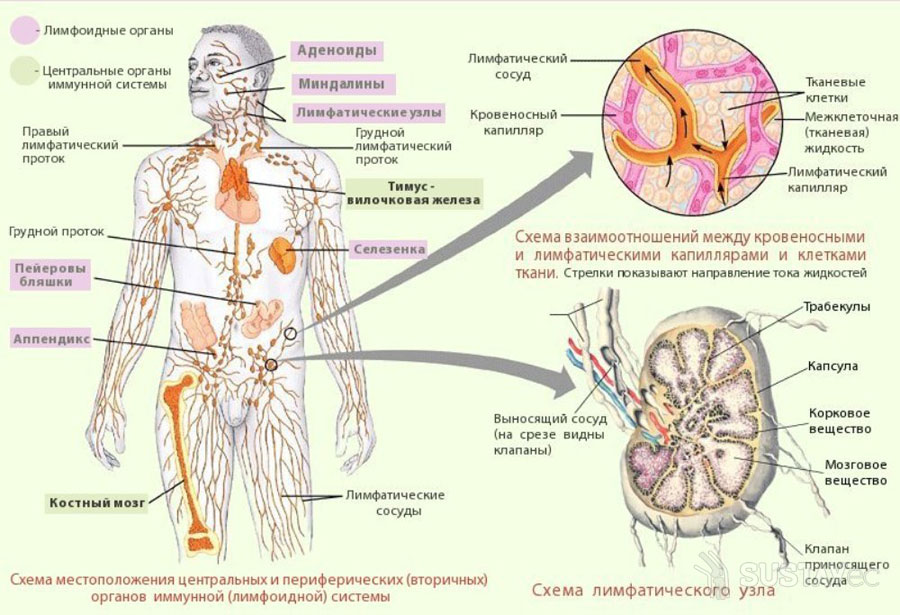
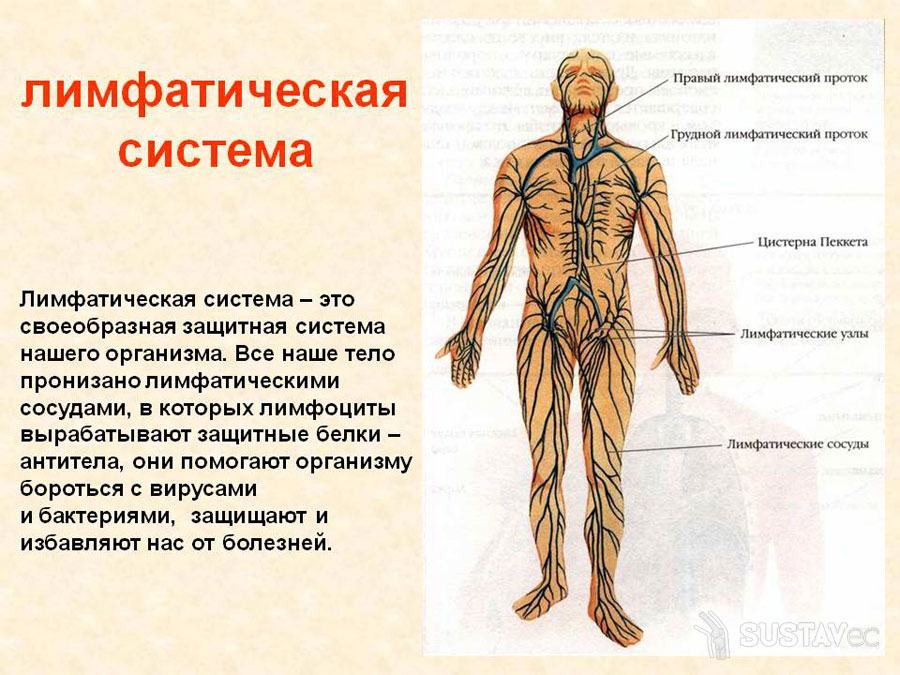




 В здоровом состоянии локтевые лимфатические узлы не пальпируются, однако начинают прощупываться вследствие развития патологических процессов. Первым симптомом воспаления являются болезненные ощущения, усиливающиеся с течением времени.
В здоровом состоянии локтевые лимфатические узлы не пальпируются, однако начинают прощупываться вследствие развития патологических процессов. Первым симптомом воспаления являются болезненные ощущения, усиливающиеся с течением времени.








 Самым опасным является гнойное воспаление сустава, приводящее к сепсису, абсцессу, остеомиелиту, флегмоне, воспалению лимфоузлов и свищам.
Самым опасным является гнойное воспаление сустава, приводящее к сепсису, абсцессу, остеомиелиту, флегмоне, воспалению лимфоузлов и свищам.





 Слабовыраженный болевой синдром;
Слабовыраженный болевой синдром;
 Фигурка португальского народного персонажа Зе Повинью, демонстрирующего жест
Фигурка португальского народного персонажа Зе Повинью, демонстрирующего жест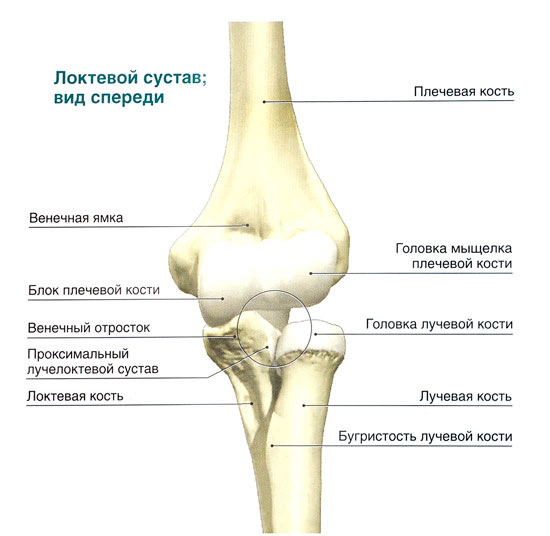 Анатомия локтевого сустава: вид спереди
Анатомия локтевого сустава: вид спереди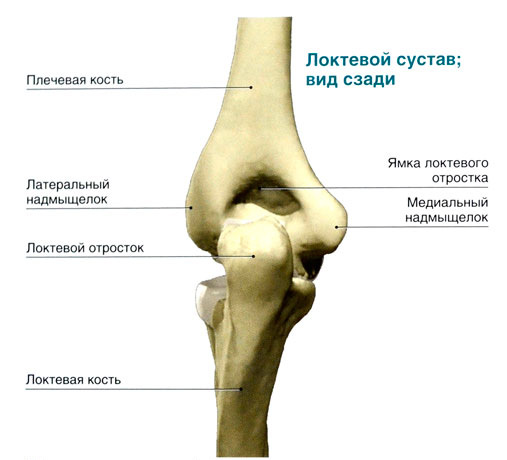 Анатомия локтевого сустава: вид сзади
Анатомия локтевого сустава: вид сзади Переразгибание в локтевом суставе
Переразгибание в локтевом суставе Движения в локтевом суставе в градусах
Движения в локтевом суставе в градусах Очень важно «не выключать локти», особенно в асанах с упором на руки
Очень важно «не выключать локти», особенно в асанах с упором на руки Привет! Меня зовут Лампобот, я компьютерная программа, которая помогает делать
Карту слов. Я отлично
умею считать, но пока плохо понимаю, как устроен ваш мир. Помоги мне разобраться!
Привет! Меня зовут Лампобот, я компьютерная программа, которая помогает делать
Карту слов. Я отлично
умею считать, но пока плохо понимаю, как устроен ваш мир. Помоги мне разобраться!