Упражнения от остеохондроза шейного отдела по бубновскому – Доктор Бубновский: упражнения для шеи, остеохондроз шейный
Шейный остеохондроз упражнения по бубновскому
Доктор Бубновский: упражнения для шеи, остеохондроз шейный
Остеохондроз на сегодняшний день по праву является «заболеванием столетия», ведь больше всего им мучаются люди, труд которых никак не требует высокой двигательной активности, а так же фанаты компьютерных игр.

Болезнь может поражать ядро межпозвоночного диска, и быть причиной разрушения костной ткани позвонка. Последние исследования показали, что эта болезнь существенно помолодела. Эта проблема актуальна для всех слоев населения
Характеристика шейного остеохондроза
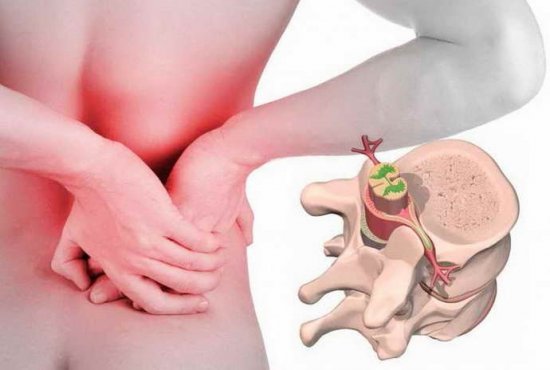
Остеохондроз шейного отдела – это аномалия с дегенеративно-дистрофическими нарушениями дисков позвонков шейного отдела. Одно с наиболее известных поражений хребта. Эта проблема связана с огромной физической активностью данной части тела и патологией трофики (питания).
Данная болезнь проявляет себя, как правило, после сорока лет, но бывают и исключения. Среди болезней позвоночника занимает уверенное второе место, уступая лишь поясничному остеохондрозу. Коварность этого заболевания заключается в том, что довольно длительный промежуток времени оно себя никак не проявляет.
В запущенных стадиях данная патология существенно снижает уровень жизни. Проявлять себя это заболевание способно по-разному, поэтому общество по ошибке и не знанию обращаются к различным экспертам.
Уникальный состав крема является источником важных строительных элементов для суставов. Эффективен в борьбе со многими болезнями суставов.
Идеально подходит как для профилактики, так и для лечения в домашних условиях. Обладает антисептическими свойствами. Избавляет от отеков и боли, предотвращает отложение солей.
Предпосылки шейного остеохондроза
Причины могут быть самими различными:
- Нарушение осанки. Патологическое расположение позвонков относительно своей оси или оси позвоночника.
- Неправильно подобранная подушка может стать причиной этого заболевания. Во время сна мышцы шеи должны отдыхать, но если подушка слишком высокая, то мускулы шеи только травмируется.
- Малоподвижность. К этому состоянию могут привести множество причин. Такие как, офисная работа или чрезмерное увлечение компьютерными играми.
- Вибрация. Такая группа людей как водители грузовиков испытывают на себе этот неблагоприятный фактор.
- Травмы шейного отдела позвоночника.
- Чрезмерная физическая активность.
- Профессиональное занятие спортом.
- Тяжелый физический и статический труд.
- Злоупотребление кофе и газированными напитками, они вымывают кальций и магний с костей.
- Ожирение. Лишний вес усиливает нагрузку на позвоночный столб.
Не можете справиться с болью в суставах?
Боль в суставах может появиться в любом возрасте, она доставляет человеку неприятные ощущения, а зачастую сильный дискомфорт.
Не допускайте развитие болезней связанных с суставами, позаботьтесь о них уже сегодня!
В таких случаях наши читатели рекомендуют использовать новейший крем — Hondrocream.
Он обладает следующими свойствами:
- Снимает болевой синдром
- Способствует регенерации хрящевой ткани
- Эффективно снимает гипертонус мышц
- Борется с отеками и устраняет воспаление
Симптомы шейного остеохондроза
Распознавать это заболевание проблематично. Так как подобный важный диагностический аспект как боль, может быть размыт из-за приема анальгетиков. А больной, какой никак не испытывает боль, не будет обращаться за помощью.
Стоит обратить внимание на:
- Боль. Локализация боли может быть различная: шея, затылок, плечо и рука. При этом боль или ноющая или тянущая.
- Слабость мышц. Больным сложно поднять руки выше головы.
- Хруст во время поворота головы. Это характерный симптом при этом заболевании. Связанно это с накоплением солей в суставах.
- Ощущение «мурашек» возникающее при сгибании шеи.
- Онемение пальцев рук.
- «Простреливание» в мышцах.
- Ухудшение зрения и слуха, связанно с недостаточным кровоснабжением головного мозга.
- В запущенных случаях возможно головокружение с рвотой.
- Приступы головокружения.
- Двоение в глазах.
Тренажер Бубновского
Тренажер Бубновского — это многофункциональное устройство, которое может избавить от проблем с позвоночником и суставами. Сам тренажер прост в использовании благодаря незамысловатой конструкции. Противопоказаний для использования устройства не имеется, так как это часть лечебной физкультуры.
Принцип работы основан на антигравитационной и декомпрессионной силе. То есть, человек направляет силу, а сами упражнения получаются благодаря тренажеру. Для работы на этом устройстве не нужно прикладывать сверхусилия. Эффект не заставит себя долго ждать. Боль исчезает, а общее состояние улучшается.
Такой подход для лечения шейного остеохондроза исключает использование медикаментов. Среди плюсов использования этого метода является борьба с лишним весом и увеличение объема мышечной массы. Как всем известно, спортивные упражнения еще и повышают иммунитет.
 Истории наших читателей!
Истории наших читателей!
«Заказала крем себе для профилактики и своей маме для лечения суставов. Обе остались в полном восторге! Состав крема впечатляет, все давно знают, как полезны, а главное эффективны продукты пчеловодства.
Через 10 дней использования у мамы постоянная боль и скованность в пальцах на руках стихла. Мои колени перестали беспокоить. Теперь этот крем всегда в нашем доме. Рекомендуем.»
Упражнения Бубновского для лечения
«Пружинка» — для правильного исполнения данного упражнения следует встать ровно, руки вдоль тела. Последующие действие: голову долго склонить вперед и задержатся в данной позе несколько секунд.
Уже после чего голова нагибается назад, благодаря чему подбородок поднимается, снова остановиться на некоторое время. После принять начальное положение. Данное упражнение делается в три захода.
«Обзор»— следует встать ровно, руки вдоль тела. Разворот головы в правую сторону и в левую сторону. После поворота в каждую сторону следует задержать её в этом состоянии. Упражнение повторяется по три раза.
«Метроном»— начальное положение туловища. Уклон головы к правому плечу и остается в таком состоянии в течение полуминуты. Далее, голова возвратится в физиологическое положение. После чего же занятие повторяется и для левой стороны. Данное упражнение делается в три захода.
«Гусь» — следует стать ровно руки вдоль тела. Подбородок следует выровнять для того, чтобы он был параллельно полу, вытянуть вперед, направить голову и положить подбородок на плечо, туловище кроме того немного поворачивается, позвоночник способен несколько побеспокоить, задержаться в полуминуты — минуту. Повторить три раза.
«Цапля» — необходимо сесть за кресло, голову распрямить, руки ладошками на коленях. Руки следует выпрямить и отвести их обратно и одновременно голову откидывают назад. Вернуться в исходное положение. Данное упражнение делается в три захода.
«Сложный обзор» – сидя на стуле, голова прямо, руки ладошками на коленях. Голова поворачивается в правую сторону и ладони левой руки кладутся на правое плечо таким образом, для того чтобы локоть был параллелен полу. Правая — остается недвижимой на колене. Возвратиться в начальное положение и сделать снова в другую сторону.
«Факир» – позиция на стуле, руки поднимаются над головой и чуть сгибаются. Голова крутится в сторону вплоть до упора и останавливается, далее в противоположную сторону и вновь задерживается
Особенности лечения при методе Бубновского
Кинезитерапия – это терапия, которая не только лечит физическими упражнениями, но и кроме излечения несколько представляет собой диагностические меры. Они определяют состояние хребта, костно-мускульного аппарата, суставов.
Данная технология дает возможность установить четкое месторасположение патологического процесса.
В план входит совокупность процедур, какие созданы Сергеем Бубновским. При исполнении каковых удается достигнуть абсолютного возобновления абсолютно всех функций суставов и хребта, а кроме того, усовершенствовать работу абсолютно всех систем и органов, находящихся в человеческом организме.
Питание при шейном остеохондрозе
Комплексная терапия остеохондроза невозможна без диетотерапии. Диета при остеохондрозе составляется таким образом, чтобы было идеальное соотношение жиров, белков и углеводов, дополнительно обогащенное витаминами и минералами.
 По сути меню будет составлено по всем общепринятым правилам здорового питания. Выбирая продукты питания необходимо учитывать их калорийность, так как, избавляясь от лишнего веса, уменьшается нагрузка на позвоночный столб.
По сути меню будет составлено по всем общепринятым правилам здорового питания. Выбирая продукты питания необходимо учитывать их калорийность, так как, избавляясь от лишнего веса, уменьшается нагрузка на позвоночный столб.
Для наступления терапевтического эффекта необходимо отказаться от целого ряда продуктов:
- Жареные и копченые блюда содержат продукты горения. Данная еда никак не относится к здоровому питанию, а только усугубляют интоксикацию организма и способствуют ожирению. Что в свою очередь только провоцирует развитие остеохондроза.
- Кофе. Как не жаль, но придется отказаться от любимого напитка. Дело в том, что кофеин выводит из организма необходимые для нашего позвоночника микроэлементы. Из-за чего костная ткань истончается, и становиться хрупкой.
- Соль и сахар. Людям, которые заботятся о своем здоровье, необходимо навсегда забыть эти два слова.
Соли откладываются в суставах, при этом нарушая их работу. А сахар приводит к избыточному весу, что зачастую является корнем данной проблемы. - Все шипучие напитки. Они вымывают из организма все полезные микро и макроэлементы, что только усугубит ситуацию.
Для положительного эффекта лечения необходимо обогатить свой рацион следующими продуктами:
- Блюда из птиц и кролика. В этих продуктах достаточное количество белка и они являются низкокалорийными, что несомненно положительно скажется на состояние организма.
- Овощи, фрукты и зелень, являются кладью витаминов минералов и микроэлементов что так необходимы для излечения.
- Молоко и его производные. Ни для кого не секрет что в молоке достаточное количество кальция, который является важным строительным материалом для костей.
- Рыба и рыбные продукты. Низкокалорийные диетические белковые продукты, что содержат магний и фосфор. Они предотвращают вымывание кальция из костной ткани.
Шейный остеохондроз – это серьезная болезнь, которая требует комплексного лечения. Методика доктора Бубновского должна выполняться всеми категориями населения, так как она направлена не только на лечение, но и на профилактику данной патологии.
Упражнения для шеи при шейном остеохондрозе по доктору Бубновскому

Чувство дискомфорта в верхней части спины может появляться постепенно, и со временем ограничивать нормальную подвижность позвонков. В связи с этим доктор Бубновский разработал упражнения для шеи, которые облегчают остеохондроз шейный. Суть и эффективность лечебной гимнастики рассмотрим подробнее.
Особенности и действие упражнений
Упражнения доктора Бубновского основываются на постоянном движении. Его методика называется кинезиотерапия. За счет комплексных двигательных приемов укрепляются мышцы и позвоночник, восстанавливается подвижность межпозвоночных соединений. Лечебная гимнастика выполняется на специально разработанном тренажере. Все упражнения проводятся в клинике под присмотром врача. Это касается комплексного лечения. Отдельные упражнения, как при шейном остеохондрозе, могут осуществляться дома, после консультации с врачом.
С помощью методики Бубновского осуществляется не только лечение, но и диагностика, на основе которой индивидуально подбирается комплекс необходимых упражнений. Врач берет во внимание не только заболевания позвоночного столба, но и патологии, которые присутствуют в организме.

Обратите внимание! Упражнения Бубновского имеют положительное действие на весь организм. Восстанавливается не только позвоночник, но и все органы. В этом особенности лечебной методики.
Стоит отметить, что положительный результат достигается в том случае, когда все упражнения выполняются точно и правильно. Поэтому в начале лечения пациенту рассказывают и наглядно показывают все движения назначенного комплекса. Только в таком случае можно достичь восстановления нормального функционирования позвоночника и шейного отдела в частности.
Упражнения при шейном остеохондрозе
Доктор Бубновский разработал уникальную методику для оздоровления всего опорно-двигательного аппарата. Комплекс таких упражнений начинается с лечения шеи. Рассмотрим 7 основных приёмов, которые помогают при остеохондрозе шеи. Все упражнения, кроме последнего, осуществляются в сидячем положении.
- Спина ровно, слегка наклонить голову вправо. В такой позе провести около полуминуты и, почувствовав незначительную усталость, вернуться в начальное положение. Далее, голову наклонить в левый бок, и проделать ту же манипуляцию.
- Медленно наклонить голову вперед и коснуться подбородком грудной клетки. Полминуты нужно находиться в такой позе, затем потянутся плавно вперед и вверх. Упражнение выполняется не менее 5 раз.
- Смотреть перед собой. Без рывков повернуть голову влево до упора, застыть на ½ минуты, после чего вернуться в положение прямо. Точно такую манипуляцию проделать в правый бок. Для каждой стороны выполнить по 5 повторений.
- Работает шея и плечевой пояс. Правую руку разместить на левом плече, голову повернуть вправо. Левая рука пока отдыхает на коленях. В таком положении пробыть ½ минуты, после чего вернуться в прежнюю позу. Поменять руки и направления движений. Для каждой стороны сделать 5 повторений.
- Голова максимально вытянута вперед. Подбородок не касается груди, и не поднят вверх. В таком положении повернуть голову в правую сторону и коснуться плеча, задержаться на 0,5 минуты, затем вернуться в начальную позицию. Точно так сделать, только в левую сторону. Всего 10 повторений.
- Руки развести в стороны, и плавно согнуть в локтях. В таком положении соединить ладони над теменной зоной. Головой осуществлять повороты, как в предыдущих упражнениях. То есть вертеть шеей до упора, и фиксировать положение на ½ минуты, после чего возвращаться, откуда начинали. Общее число упражнений – 10.

Седьмое упражнение рекомендуется делать стоя. Взор прямо перед собой, подбородок не опущен, руки по швам. Плавно заводить руки за спину, приподнимая вверх. Взгляд при этом стараться перевести на потолок. То есть голову тянуть вверх. Задержаться в такой позе полминуты, и медленно вернуться в прежнее положение. Сделать 5 повторений. Корпус не прогибать, тянется только голова и руки.
В завершение сеанса рекомендуется немного растянуть шейную мускулатуру. Для этого нужно нагнуть голову вправо, и ладонью левой руки слегка надавить. Такую же манипуляцию проделать с левой стороной.
Перед выполнением гимнастики Бубновского следует посмотреть видео или поработать со специалистом.
Важно! Если мышцы слабые, то после первого дня упражнений может возникнуть отек. Это нормально, и через несколько дней припухлость в мышцах сойдет.
Упражнения доктора Бубновского при остеохондрозе шеи рекомендуется выполнять каждый день с утра на протяжении 2 недель. Далее, ежедневные тренировки можно убрать. В неделю достаточно заниматься 2–3 раза.

При беременности
В период вынашивания плода очень важно сохранять хорошую форму. Умеренные физические нагрузки положительно влияют на беременность. Главное, при выполнении комплекса упражнений, помнить несколько правил:
- действия плавные, без рывков и чрезмерного напряжения
- нагрузки умеренные, не вызывающие переутомления;
- упражнения согласованы с врачом или проводятся под его наблюдением;
- хорошо питаться за час до тренировок, чтобы избежать сжигания необходимого для беременности жира;
- дыхание ровное, без задержек.
Обратите внимание! Упражнения Бубновского для шеи во время остеохондроза можно выполнять при беременности. Главное, придерживаться рекомендаций врача, и не переусердствовать.

В пожилом возрасте
С возрастом костная ткань истощается, а кальций интенсивнее вымывается из организма. В пожилом возрасте любые нагрузки могут привести к травмам. Поэтому доктор бубновский разработал облегченный вариант упражнений для людей преклонного возраста. Оздоровительная гимнастика должна проводиться под наблюдением врача, а также на специально разработанном тренажере.
Стоит отметить, что комплекс упражнений составляется после тщательной диагностики. Кроме того, учитываются индивидуальные особенности протекания шейного остеохондроза. Такой подход позволяет максимально обезопасить пожилого человека от негативного воздействия лечебных упражнений.
Есть ли противопоказания?
Упражнения Бубновского при шейном остеохондрозе рекомендуются всем, в том числе беременным женщинам и пожилым людям. Они положительно влияют на весь организм. Противопоказания могут быть лишь в нескольких случаях:
- наличие злокачественных новообразований;
- высокая температура тела;
- склонность к кровотечениям.

Кроме того, не рекомендуется использовать гимнастику Бубновского в период обострения. Острая форма остеохондроза любого отдела позвоночника проявляется ярко выраженной болью, которая имеет приступообразный характер и различную локализацию. В таком состоянии очень трудно осуществить какие-либо манипуляции, особенно целенаправленные упражнения.
Важно! Лечение методики Бубновского основывается не только на лечебной гимнастике, но и дополнительных процедурах (контрастные ванны, сауны, диета). Вот почему перед началом лечения важно пройти комплексную диагностику.
Упражнения доктора Бубновского основываются на постоянном движении. Лечение нужно проходить целыми курсами. Выздоровление наступает постепенно. Поэтому ждать быстрых результатов не стоит. Выбирая такой метод терапии, необходимо понимать, что эффективность зависит от правильного выполнения комплекса движений. Вот почему так важно консультироваться с врачом, и с ним прорабатывать первые сеансы.
Какие упражнения включает гимнастика доктора Бубновского при шейном остеохондрозе
Доктор Бубновский сумел объединить наиболее эффективные движения в единый комплекс, помогающий людям, страдающим от патологии межпозвоночных дисков. Его метод позволяет избавиться от болей в этой области и улучшить свое здоровье. Подобная гимнастика рассчитана на все возрастные группы и не представляет опасности.

Преимущество метода заключается в отсутствии необходимости уделять этому много времени и приобретать специализированные тренажеры. Делать все можно прямо во время работы, если она подразумевает нахождение в одном положении. Преимущество, также, заключается в скорости избавления от дискомфортного состояния.
Когда необходима физическая нагрузка
Гимнастика при шейном остеохондрозе по методике доктора Бубновского является отличным вариантом решения проблем с позвонончинком. Как правило, эта болезнь проявляется в подростковом возрасте, если человек ведет малоподвижный образ жизни.
Перед тем, как использовать описываемый комплекс, нужно разобраться в причинах, из-за которых может появляться боль. Одной из самых распространенных является заболевание межпозвоночных хрящей – остеохондроз. Оно начинает проявляться с небольшого дискомфорта, на что человек редко обращает должное внимание, ничего не предпринимая длительное время. Но в дальнейшем боль усиливается, и в итоге человек просто не в состоянии повернуть голову.
После занятий могут болеть мышцы, но это нормальная реакция организма на движения, которые разработал доктор Бубновский. Шейный остеохондроз при регулярных занятиях практически не проявляется уже через 2 недели.
Чтобы почувствовать положительный эффект, необходимо выполнять гимнастические движения каждый день, не делая больших перерывов. Если данное правило не будет соблюдаться, то эффект может проявиться лишь через длительный промежуток времени. При этом следование технике выполнения каждого действия также является одним из ключевых моментов.
Развитие болезни, как правило, происходит из-за сидячего образа жизни, при котором позвоночник постоянно находится в одном положении, что сопровождается статическим напряжением мышц. Дополнительные проблемы могут проявляться и в уменьшении концентрации внимания, а также нарушении памяти.
Применение комплекса Бубновского требуется при:

- шейном остеохондрозе,
- шейной и головной боли ,
- бессоннице или сонливости в дневное время,
- повышении артериального давления ,
- вегетососудистом синдроме,
- нарушениях памяти и внимания при сидячем образе жизни.
Это очень важно, например, для работающих за компьютером. Ведь гимнастические упражнения позволяют стимулировать кровообращение, что в конечном итоге влияет на работоспособность мозга. Это позволяет увеличить продуктивность работы в целом.
Общее описание метода
Упражнения по Бубновскому являются одним из наиболее простых методов избавления от дискомфорта при шейном остеохондрозе. Согласно мнению разработчика комплекса, проблемы возникают из-за нарушения кровообращения в мышцах, что способствует ухудшению подвижности, а также проблемам с межпозвоночными дисками, что может приводить к сдавливанию нервов.
Гимнастика предотвращает сдавливание кровеносных сосудов и нервов, увеличивая эластичность мышц и позвоночника.
Основные движения
Чтобы выполнять описываемую методику, достаточно проводить ее на рабочем месте, не уделяя время занятиям в спортивном зале. Этим и отличаются упражнения при шейном остеохондрозе по Бубновскому. Упражнения необходимо повторять всего по 5 раз, чего достаточно для нормальной работы позвоночника.
Основные методы тренировки:
- Из положения сидя необходимо плавно наклонить голову и потянуться макушкой к правому плечу. При этом в определенном месте начинает чувствоваться напряжение. Именно в этот момент необходимо остановиться и зафиксировать голову. Держать голову так следует около 30 секунд, после чего нужно вернуть в исходное положение. То же самое необходимо повторить и в другую сторону.
- Следующим действием, помогающим производить лечение шейного остеохондроза по Бубновскому, является опускание головы вниз и фиксация ее на 30 секунд. На такое же время производится и вытягивание вперед вверх.
- Повороты в стороны с фиксацией. При этом их следует производить до появления болевых ощущений и задерживать голову на месте.
- Рамка – действие, при котором во время поворота головы влево соответствующая рука кладется на правое плечо. Такое положение также фиксируется на полминуты. После этого все повторяется в другую сторону.
- «Факир» подразумевает соединение ладоней над головой и совершение поворотов, как и в предыдущих случаях.
- Гусь. Это действие выполняется стоя. Производится вытягивание шеи вперед и поворот головы к плечу. При появлении дискомфорта нужно зафиксировать положение и подождать около 30 секунд.
При этом нужно следить за тем, чтоб спина сохраняла ровное положение, иначе эффект от лечебной гимнастики Бубновского при шейном остеохондрозе будет меньшим. Все это необходимо выполнять каждый день, пока болевые ощущения не начнут проходить, а затем сократить количество до двух раз в неделю.
Закрепляющий самомассаж
Чтобы упражнения Бубновского приносили как можно больший эффект в лечении шейного остеохондроза, нужно выполнять самомассаж.
- сначала необходимо плавно поглаживать область затылка и спускаться к позвоночнику, увеличивая при этом скорость и силу нажима;
- после этого нужно помассировать позвонки круговыми движениями, выполняемыми кончиками пальцев;
- далее шея обхватывается сзади и массируется по направлению снизу вверх;
- после этого все повторяется и для передней стороны.
Комплекс Бубновского при шейном остеохондрозе предполагают совершение простейших движений, которые требуют от человека наличия небольшого количества времени. Для них не нужно иметь специализированные тренажеры или посещать спортзал. Эффект от таких занятий начинает чувствоваться уже через неделю и избавляет от болевых ощущений.

Чтобы не навредить своему организму, следует помнить об одном простом правиле.
Оно заключается в том, что во время совершения упражнений Бубновского при шейном остеохондрозе следует останавливаться при появлении боли.
Амплитуда движений со временем будет увеличиваться, поэтому не стоит беспокоиться о том, что сначала повороты и наклоны будут казаться неэффективными.
Упражнения при шейном остеохондрозе по Бубновскому имеют противопоказания:
- послеоперационный период,
- разрывы связок или сухожилий,
- риск появления инфаркта или инсульта ,
- онкологические заболевания.
Поэтому перед тем, как заниматься самолечением, следует проконсультироваться с врачом. Это поможет избежать усугубления проблемы, в случае, если имеются противопоказания. Выполнение комплекса опасно при описанных случаях из-за того, что это связано с активностью, способной навредить организму в определенных ситуациях. В послеоперационный период, например, наклоны головы могут вызвать повреждение ранее травмированных тканей.
Разрывы связок становятся противопоказанием в связи с тем, что во время движения человек может принять боль от разрыва за дискомфорт, проявляющийся при болезни позвоночника и не обратить на нее внимания.
Подборка полезных материалов по здоровью позвоночника и суставов:
Полезные материалы от моих коллег:
Дополнительные полезные материалы в моих социальных сетях:
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Источники:
http://prosustavi.com/lechenie/uprazhneniya/lfk-dlya-shei.html
http://vashaspinka.ru/osteohondroz/shejnyj/doktor-bubnovskij-uprazhneniya-dlya-shei.html
http://osteohondrosy.net/kakie-uprazhneniya-vklyuchaet-gimnastika-doktora-bubnovskogo-pri-shejjnom-osteokhondroze.html
ostamed.ru
упражнения для шеи при остеохондрозе в домашних условиях
Остеохондроз – заболевание, чаще всего поражающее статичных, малоподвижных людей. Доктор Бубновский разработал упражнения для шеи, способствующие облегчению проявлений шейного остеохондроза. Улучшается питание суставов и тканей, восстанавливаются функции указанной области позвоночника, проходит боль.
Причины и симптомы шейного остеохондроза
Шейный сектор позвоночника – наиболее подвижный из имеющихся. К нарушению его функций приводят процесс деградации, истончения, растрескивания межпозвоночных дисков, нарушение лимфотока и кровообращения шейной области, защемление нервных окончаний.
Причинами шейного остеохондроза являются:
- Гиподинамия.
- Нарушение метаболизма.
- Несбалансированный рацион.
- Солевые отложения в шейной области.
- Работа, связанная с вождением ТС, постоянным нахождением в положении сидя.
- Гормональные сбои.
- Травмы.
- Наследственность.
- Ревматизм.
- Охлаждение области шеи.
Симптомы шейного остеохондроза несколько отличаются от иных его видов. Помимо дискомфорта в затылочной, шейной областях, болей, отдающих в руку, плечевой пояс, усиливающихся при чихании, покашливании, характерным признаком считается мигрень. Боль начинается с затылка и распространяется по всей голове. Из общего количества жалоб на этот симптом выделяют 30% мигреней, вызванных именно шейным остеохондрозом.
При шейном остеохондрозе часто наблюдается головокружение и боли в висках.В связи с нарушением сосудистого обмена наблюдаются головокружения, приводящие к обморочным состояниям, онемение конечностей, шейной области, покалывание между лопатками. Отличительный симптом – невозможность полноценно повернуть голову, процесс сопровождается хрустом.
Врач со стажем Бубновский Сергей Михайлович убежден, что за кинезиотерапией – будущее. Доктор разработал серию тренировок для избавления от шейного остеохондроза, которые включают в себя постулаты терапии движением.
В чем суть и особенности занятий по Бубновскому
Упражнения доктора Бубновского дают положительный результат особенно на начальной стадии шейного остеохондроза. Лечебная гимнастика применяется совместно с медикаментозной терапией. Методика проверена на огромном количестве пациентов, больных шейным остеохондрозом, и оттачивалась годами.
При шейном остеохондрозе часто наблюдается головокружение и боли в висках.
Терапия шейного отдела позвоночника, основанная на методе доктора Бубновского, полезна тем, что она относится к активным способам лечения, а не пассивным, как физиопроцедуры, массажи. О необходимости укрепления мышечного корсета знали еще в древности. Благодаря упражнениям для устранения шейного остеохондроза, включенным в гимнастику доктора Бубновского, снимаются мышечный гипертонус, боль, повышенная нагрузка на позвонки. Увеличивается скорость лимфотока и кровообращения, обмена веществ, восстанавливается нормальное питание пострадавшего сектора.
У гимнастики Бубновского есть несколько отличий от стандартных лечебных упражнений.
Доктор Бубновский разработал собственную методику занятий, которая способна активировать защитные силы организма.
Особенности метода:
- Индивидуальный подход.
- Укрепление мышечного корсета на глубинном уровне.
- Симбиоз физических нагрузок с дыхательными, а также массажем и криотерапией.
- Универсальность: упражнения подойдут для лечения и профилактики.
- Активизация защитных сил организма.
Квалифицированный невропатолог сначала проводит осмотр пациента, находит очаг остеохондроза. После разрабатывает индивидуальный комплекс упражнений для спины с целью устранить симптомы шейного остеохондроза. Эффективность такого подхода на порядок выше, нежели у общих занятий. На первом этапе упражнения выполняют в лечебном центре доктора Бубновского.
Когда пациент обучен необходимым нюансам, допустимо выполнение упражнений дома или в рабочий перерыв – основной комплекс лечебной физкультуры от знаменитого доктора не предполагает использование тренажеров, он абсолютно несложен технически и занимает немного времени. В центрах помимо упражнений применяют специальное оборудование для лечения остеохондроза, поэтому прохождение полноценного терапевтического курса настоятельно рекомендуется таким пациентам.
Техника выполнения упражнений
Чтобы избежать дальнейшего разрушения структур позвонков, упражнения Бубновского следует выполнять единожды в день две недели подряд, не допуская перерывов. Если признаки остеохондроза шейной области постепенно сошли на нет – занятия проводят через день.
При лечении в домашних условиях неукоснительно придерживаются рекомендаций доктора. С осторожностью выполняют упражнения ЛФК Бубновского при протрузиях, межпозвоночных грыжах, чтобы не ухудшить течение заболевания.
Занимаясь дома, важно не пропускать занятия, иначе желаемый результат не будет достигнут.
Советы Сергея Михайловича Бубновского относительно технических нюансов выполнения гимнастики для эффективного избавления от остеохондроза шейного отдела:
- Не допускать чрезмерных усилий, резких движений.
- Постепенно увеличивать время удержания поз.
- Упражняясь, стараться смотреть в одну точку (не возникнет головокружения).
Выполняя упражнения самостоятельно, придерживаются вышеизложенных правил, контролируют осанку.
Разминка
Выполнение упражнений по методике Бубновского необходимо предварять подготовительной зарядкой с тем, чтобы разогреть мышцы плечевого пояса и шеи. Для этого выполняются нерезкие повороты головы в стороны, вперед-назад. Эффективно делать самомассаж, настойчиво разминая пораженную область. Таким образом мышцы приобретут нужную эластичность.
Резкие, порывистые движения чреваты появлением травм, разрывов.
Комплекс упражнений
Программа ЛФК доктора Бубуновского состоит из позиций, описанных в таблице. Комплекс упражнений лучше выполнять перед зеркалом.
| Название упражнения | Описание |
| «Пружинка» | Стоя ровно, руки вдоль тела, опускать подбородок к груди максимально низко. Вторая часть позы – прогибать голову назад. Начинать с 15, далее удерживать положение до 30 секунд. |
| «Метроном» | Находясь в аналогичной позе, наклонять голову поочередно к плечам, удерживая положение в течение четверти минуты (до 30 секунд). |
| «Обзор» | Повороты головы в обе стороны до упора с обязательным контролем осанки. Вправо-влево выполняется по 3 подхода. |
| «Гусь» | Стоя ровно, руки расположив на талии, вытягивают подбородок чуть вперед и кладут его сначала на правое, потом левое плечо. При шейном остеохондрозе упражнение довольно сложное, поэтому долго удерживать позу на начальных этапах невозможно. Выполняют по шесть раз в каждую сторону. |
| «Цапля» | Сесть на стул, ладони положить на колени. Голову откинуть назад, как и прямые руки («крылья»). Снова принять исходное положение. Быстро выполнять не рекомендуется, особенно при грыже. |
| «Сложный обзор» | Находясь в положении, аналогичном предыдущему, повернуть голову вправо вместе с согнутой в локте рукой. Вторая конечность в это время находится на колене. То же с другой рукой. При запущенном шейном остеохондрозе возникнет хруст. |
| «Факир» | Сидя ровно, пациент поднимает руки вверх и немного сгибает в локтях. Голову при этом поворачивает в стороны, насколько это возможно, и удерживает позу 20 секунд. Шейная грыжа помешает выполнить такое упражнение максимально правильно – появится боль. |
Перед выполнением упражнений от шейного остеохондроза обязательно проконсультируйтесь с невропатологом/вертебрологом в центре доктора Бубновского или с лечащим врачом.
Противопоказания
Существуют и противопоказания. Недопустимо продолжать заниматься гимнастикой при появлении сильных болей. Не рекомендуются занятия лечебной физкультурой по Бубновскому при инфекционных и вирусных заболеваниях: ОРВИ, вирусе гриппа, воспалительных процессах, обострении остеохондроза.
Противопоказано заниматься упражнениями Бубновского при обострениях.
Мнение эксперта: плюсы занятий по Бубновскому
Специалисты-неврологи считают, что кинезиотерапия, на которой построен комплекс упражнений С. М. Бубновского – ключ к лечению остеохондроза. Наиболее эффективны занятия в качестве профилактики и на ранних стадиях, когда дистрофические изменения не достигли своего апогея.
Лечение остеохондроза движением по Бубновскому нужно сопровождать правильной диетой, исключающей консерванты, никотин и алкоголь. Пройдя комплекс упражнений, результат закрепляют растяжкой, плаванием в бассейне, частыми пешими прогулками. Выполняя все рекомендации доктора Бубновского, можно значительно улучшить состояние организма при шейном остеохондрозе.
stoposteohondroz.ru
Гимнастика по Бубновскому при шейном остеохондрозе: видеоупражнения, ЛФК
0
1281
Рейтинг статьи
Жить без боли и постоянного приема таблеток при шейном остеохондрозе помогает кинезиотерапия. Одним из отечественных гуру этого направления медицины является доктор Сергей Михайлович Бубновский. Гимнастика по Бубновскому при шейном остеохондрозе помогает не только избавиться от неприятных симптомов, но и вернуть позвоночнику здоровье.

Гимнастические упражнения по Бубновскому при шейном остеохондрозе
Почему развивается остеохондроз
Остеохондроз — патология межпозвоночных дисков, она может развиваться в любом из отделов позвоночника. Шейный остеохондроз — самый болезненный вид заболевания.
Причины
Причины недуга таковы:
- Нарушение обмена веществ не только в хрящевой ткани, но и во всем организме. Проблема возникает при физических и эмоциональных перегрузках, неправильном образе жизни, режиме питания.
- Проблемы с кровенаполнением позвоночника. Ткани позвоночника и межпозвоночных дисков недополучают питательных веществ, даже если поступают в достаточном количествев организм. Причина нарушения кровообращения — неправильная осанка, малоподвижный образ жизни, сон в неправильных позах.
Как распознать
Начальная стадия шейного остеохондроза характеризуется болями в верхней части спины, шее, головными болями. Иногда у человека возникает сдавленность в груди, кашель.
Последствия
Последствия заболевания — окостенение дисков (формирование остеофитов), протрузии и грыжи. Депрессия, гипертония и инсульт также могут быть последствиями остеохондроза шейного отдела. Важно вовремя заметить симптомы и обратиться за помощью к специалисту.
Что такое кинезиотерапия
Слово «застой» не вызывает положительных ассоциаций. Застои в экономике ведут к дефициту материальных ценностей. Застой биологических жидкостей в организме приводит к дистрофическим изменениям тканей, нарушениям в их развитии. Застойные процессы возникают из-за недостатка движения, травм, микротравм, неправильного формирования органов.
Опорно-двигательный аппарат должен обеспечивать опору и движение. Если человек двигается мало, ткани этой системы начинают деградировать, потому что они не нужны. Если человек регулярно физически устает, не умеет правильно отдыхать, в тканях возникает застой метаболитов. Обе ситуации приводят к развитию заболеваний.
Кинезиотерапия — метод лечения правильным движением. С его помощью лечат не только опорно-двигательный аппарат, но и болезни сосудов, внутренних органов. Широкое распространение метод кинезиотерапии в странах СНГ получил, благодаря работам доктора Бубновского.
Принципы лечения остеохондроза по Бубновскому
Лечение по методу доктора Бубновского опирается на принцип естественной терапии. Что включает в себя это понятие:
- организм человека в состоянии вылечить себя сам, нужно только найти способ излечения;
- у каждого отдельного пациента одно и то же заболевание имеет разные причины и особенности течения, нужно разбираться с каждым случаем отдельно;
- принимать таблетки очень просто, заниматься своим телом, разбираться с его проблемами гораздо сложнее, но именно это является ключом к здоровью.

Тренируем мышцы
В методике лечения болезней опорно-двигательного аппарата особое внимание уделяется состоянию мышечной ткани. Именно она отвечает за питание хрящей и костей.
Для лечения были разработаны и запатентованы безопасные методики ЛФК (правильные методики лечебной физкультуры), которые позволяют устранить симптомы заболевания, улучшить кровообращение, восстановить трудоспособность человека.
Гимнастика по Бубновскому
Лечение в клиниках Бубновского проходит на специальных тренажерах под контролем специалистов. Дома мало у кого есть профессиональное спортивное снаряжение, поэтому была разработана методика ЛФК для самостоятельных занятий.
В домашних условиях можно делать упражнения с использованием эспандера, гантелей, гимнастической палки. Также рекомендуется растяжение позвоночника с использованием собственной массы тела человека.
Растяжение позвоночника
При лечении остеохондроза шейного, грудного или поясничного отделов позвоночника важно расслабить и выпрямить позвоночник. Это основа гимнастики.
В домашних условиях позвоночник распремляют следующими способами:
- Лежание на твердой наклонной поверхности, голова вверху, ноги, согнутые в коленях, снизу. Лежать необходимо в течение 20 мин.
- Вис на высокой перекладине. Необходимо сделать несколько подходов: повисеть 30-50 сек., отдохнуть, повторить.
- Упражнение на растяжение спины. Стать прямо, ступни крепко прижать к полу, руки поднять вверх и тянуться ими к потолку. Голова должна смотреть прямо, вверх следует тянуться только макушкой. Важно не выгибать спину в поясничном отделе. Упражнение можно делать в положении лежа, но тогда тянуться руками и ногами.
Самым плавным и мягким методом растяжения позвоночника является лежание на наклонной поверхности. Перед висом на турнике нужно разминать руки в лучезапястных, локтевых и плечевых суставах, чтобы избежать травм. Для разминки лучше всего подойдут вращения. Ладони обрабатывают тальком, чтобы не появлялись мозоли.
Заниматься необходимо ежедневно по 2-3 раза. Если позвоночник выпрямлен, ток крови восстанавливается, давление на нервы уменьшается.
Разминка для шейного отдела
Лечить остеохондроз шейного и грудного отделов позвоночника нельзя без разминки шеи. Ее делают аккуратно: шейные позвонки и мышцы очень чувствительны, могут травмироваться от любого резкого движения.
Зарядка для шейного отдела:
- Наклоны головы вперед-назад. При наклоне вперед слегка нажимают руками на затылок, растягивая заднюю поверхность шеи.
- Наклоны головы в стороны с нажимом рукой.
- Повороты головы вправо-влево с задержкой в положении на 5 сек.
- Вращение головой по кругу сначала вправо, потом влево.
В первые занятия упражнения повторяют по 5 раз, затем постепенно увеличивают количество до 15. Упражнения делают друг за другом, отдыхают несколько минут, после чего делают еще один подход.
Разминка универсальна, ее можно делать в любое время суток в любом месте. Упражнения помогаю вернуть свободу движений, снимают боль.
Силовые нагрузки при остеохондрозе

Мышцам нужнанагрузка
ЛФК по Бубновскому включает в себя обязательное применения силовых упражнений, чтобы мышцы получали достаточную нагрузку. Для выполнения некоторых упражнений нужны легкие гантели (их можно заменить пластиковыми бутылками по 0,5 л), эспандер. Хорошим приспособлением является гимнастическая резинка. Она продается в спортивных магазинах, имеет разную жесткость. Резинки разной жесткости различаются по цветам.
Упражнения с гантелями.
Перед выполнением упражнений делают разминку плечевого, локтевого и лучезапястного сустава, затем берут в руки гантели и начинать выполнение комплекса упражнений:
- Обе руки поднять в стороны, согнуть в локтях. Разгибать суставы, задерживать положение на 5-7 сек., снова сгибать. Сделать 2 подхода по 5 повторений.
- Положение рук, как в упражнении 1. Поднимать руки вверх, перекрещивая предплечья над головой. Сделать 2 подхода по 5-10 раз.
- Поднять руки вверх, опускать их в стороны, сгибая в локтевом суставе. Сделать 2 подхода по 10-15 раз.
- Левая рука на поясе, правая вверху с гантелей. Сделать 10 наклонов вправо. Сменить положение рук, сделать 10 наклонов влево.
- Лечь на спину, под поясничный изгиб подложить мягкий валик из ткани, руки с гантелями вытянуть на полу над головой. Медленно поднять руки вперед, опустить на пол (в таком положении они должны лежать вдоль туловища). Повторить в обратном направлении. Сделать упражнение 5-10 раз.
- Положение лежа, руки подняты вперед. Опускать их на пол, сгибая в локтях, чтобы предплечья были перпендикулярны поверхности, поднимать вперед.
- Стать на колени, лечь грудью на табурет, руки с гантелями опущены вниз. Поднять праву руку в сторону, задержать на 5 сек, поднять ее вверх за спину, задержать на 3 сек. Повторить на левую руку. Сделать 3 подхода по 3 раза.
- Сесть на колени, потянуться руками вверх, медленно наклоняясь к полу. Полежать с вытянутой спиной 2-3 мин.
Заниматься с гантелями необходимо не меньше 3 раз в неделю. Длительность зарядки должна быть не менее получаса. Между подходами делать глубокий вдох и выдох.
После 3-5 тренировок нужно увеличить количество повторений упражнения до 20 раз за один подход. Важно, чтобы мышцы привыкли к нагрузкам. Гантели можно чередовать с другими спортивными снарядами, чтобы нагрузка не была однотипной.
Упражнения с эспандером
В гимнастике по методу Бубновского популярным снарядом является ленточный эспандер. Он отлично подходит для использования в домашних условиях.
Комплекс простых и эффективных упражнений с эспандером:
- Сесть на скамейку, ноги выпрямить, упереться в ленту эспандера ступнями. Наклонять туловище, чтобы между ним и ногами получался угол 90°.
- Исходном положении упражнения 1. Поднимать прямые ноги параллельно полу, прямые руки отводить за спину, растягивая эспандер.
- Встать, ноги на ширине плеч, руки вдоль туловища. Закрепить ленту эспандера под ступнями. Поднимать руки в стороны, растягивая эспандер.
Каждое упражнение повторять по 15-20 раз. Мышцы во время занятия с эспандером преодолевают силу сопротивления резины, это повышает эффективность тренировки.
Правила выполнения упражнений
Перед началом занятий лечебной физкультурой нужно проконсультироваться с врачом, чтобы диагноз «остеохондроз» был точно подтвержден. Заниматься можно только в подострую стадию заболевания или в период ремиссии. При обострениях нагрузки могут усугубить состояние.
Заниматься нужно в проветренном помещении в легкой и удобной одежде. Важно, чтобы тренировки были регулярными. По совету доктора Бубновского комплекс упражнений можно дополнять контрастным душем, холодными компрессами для шеи, грудного и поясничного отдела (прикладываются только на позвоночник).
ЛФК противопоказано людям со склонностью к кровотечениям, онкобольным, в период обострения любых хронических патологий. Людям с болезнями сосудов врачи назначают гимнастику с осторожностью.
Гимнастика для шеи Бубновского
Гимнастика для шеи
Лечебная гимнастика Бубновского! Смотреть ВСЕМ!
бубновский упражнения при шейном остеохондрозе
Сидячий образ жизни! Упражнения Бубновского!
Заключение
Лечить остеохондроз по методу Бубновского можно в домашних условиях. Простые упражнения способны выполнять люди любого возраста без физической подготовки.
В периоды обострения болей занятия нужно обязательно прекращать и обращаться за помощью к врачу. Лечебная гимнастика — безопасный метод только при соблюдении всех правил.
sustavkin.ru



























 Мед как лекарственное средство известен за счет целебных свойств. С его помощью делают компресс, растирание, лечебные мази. Существует огромное количество рецептов народных лекарств на основе меда.
Мед как лекарственное средство известен за счет целебных свойств. С его помощью делают компресс, растирание, лечебные мази. Существует огромное количество рецептов народных лекарств на основе меда. Чтобы добиться лучшего эффекта при лечении народными средствами, в мед добавляют соль. Из них делают лечебный компресс, настойки, которые способны быстрее проникать в пораженные ткани. При приготовлений лекарственных средств в домашних условиях лучше использовать не поваренную, а морскую соль. так можно вести лечение артроза солью.
Чтобы добиться лучшего эффекта при лечении народными средствами, в мед добавляют соль. Из них делают лечебный компресс, настойки, которые способны быстрее проникать в пораженные ткани. При приготовлений лекарственных средств в домашних условиях лучше использовать не поваренную, а морскую соль. так можно вести лечение артроза солью. Повязки с солью используются при радикулите, артрозе, артрите, периартрите, бурсите и болях позвоночника. Для процедуры готовится соляной раствор 8-10 % концентрации. Более насыщенный раствор делать не рекомендуется, так как он может нанести вред организму.
Повязки с солью используются при радикулите, артрозе, артрите, периартрите, бурсите и болях позвоночника. Для процедуры готовится соляной раствор 8-10 % концентрации. Более насыщенный раствор делать не рекомендуется, так как он может нанести вред организму. Болезни суставов могут не просто причинять сильный дискомфорт, но и приводить к инвалидности, лишая человека способности нормально передвигаться и выполнять даже простые действия. При всех недугах, вызывающих боль в суставах, обязательно, в большей или меньшей степени, имеет место воспаление. В результате воспалительного процесса внутри сустава формируется отёк, который ускоряет его разрушение, приводя к передавливанию сосудов и вызывая голодание суставного хряща. Для улучшения состояния больных врачи сегодня рекомендуют местное использование хлорида натрия, который представляет собой ни что иное, как обычную пищевую соль каменного или морского происхождения. Используют её в виде ванночек, повязок и компрессов, о которых и пойдёт речь далее, так как именно компрессы являются самым действенным из всех способов применения соли. Заметное улучшение в состоянии больного отмечается уже после 2-3 сеансов лечения. Проводить компрессы надо грамотно, так как в противном случае можно получить и солевой ожёг кожи и недостаточное воздействие вещества на сам больной сустав. Компрессы с солью бывают нескольких видов, и надо точно знать, когда и какой выбрать для достижения их положительного воздействия на сустав.
Болезни суставов могут не просто причинять сильный дискомфорт, но и приводить к инвалидности, лишая человека способности нормально передвигаться и выполнять даже простые действия. При всех недугах, вызывающих боль в суставах, обязательно, в большей или меньшей степени, имеет место воспаление. В результате воспалительного процесса внутри сустава формируется отёк, который ускоряет его разрушение, приводя к передавливанию сосудов и вызывая голодание суставного хряща. Для улучшения состояния больных врачи сегодня рекомендуют местное использование хлорида натрия, который представляет собой ни что иное, как обычную пищевую соль каменного или морского происхождения. Используют её в виде ванночек, повязок и компрессов, о которых и пойдёт речь далее, так как именно компрессы являются самым действенным из всех способов применения соли. Заметное улучшение в состоянии больного отмечается уже после 2-3 сеансов лечения. Проводить компрессы надо грамотно, так как в противном случае можно получить и солевой ожёг кожи и недостаточное воздействие вещества на сам больной сустав. Компрессы с солью бывают нескольких видов, и надо точно знать, когда и какой выбрать для достижения их положительного воздействия на сустав.




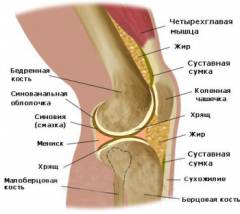 Коленный сустав образован тремя костями :
Коленный сустав образован тремя костями : Особые элементы коленного сустава :
Особые элементы коленного сустава :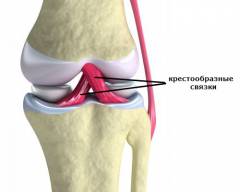
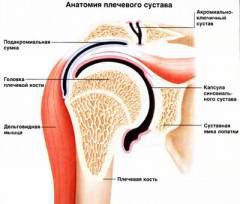 Плечевой сустав образован двумя костями:
Плечевой сустав образован двумя костями: 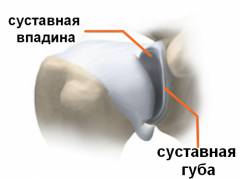 Особые элементы плечевого сустава :
Особые элементы плечевого сустава : Пиявка на коже человека
Пиявка на коже человека Гравюра из книги «Bossche van den Guillaume» 1639 г., иллюстрирующая применение медицинских пиявок
Гравюра из книги «Bossche van den Guillaume» 1639 г., иллюстрирующая применение медицинских пиявок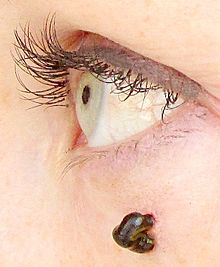 Гирудотерапия в косметологии
Гирудотерапия в косметологии Гирудотерапия
Гирудотерапия Доктора не рекомендуют использовать лечение пиявками при малокровии или анемии, когда у человека наблюдается постоянно пониженный уровень гемоглобина. Как правило, такая проблема возникает при сильной потере крови и кровотечениях, как внешних, так и внутренних. Ферменты, которые воздействуют на организм еще долгое время после применения пиявок, способствуют разжижению и лучшему течению крови. Поэтому гирудотерапию при большой потере крови нельзя применять ни в коем случае. Также противопоказан крем с пиявками. При пониженном артериальном давлении не рекомендуется ставить пиявки. Противопоказания к их использованию имеют и больные с высокой чувствительностью и вероятностью сильной аллергической реакции организма. Перед началом использования этого народного средства необходимо обратиться за консультацией к опытному врачу-терапевту. Следует всегда помнить, что каждый человеческий организм по-своему индивидуален. Также изредка встречается особый случай психологического неприятия такого метода лечения. В этих обстоятельствах может появиться конфликт между организмом человека и пиявкой. В этом случае они даже не станут присасываться. Именно это чаще всего является основной причиной вынесения решения о противопоказании гирудотерапии больному.
Доктора не рекомендуют использовать лечение пиявками при малокровии или анемии, когда у человека наблюдается постоянно пониженный уровень гемоглобина. Как правило, такая проблема возникает при сильной потере крови и кровотечениях, как внешних, так и внутренних. Ферменты, которые воздействуют на организм еще долгое время после применения пиявок, способствуют разжижению и лучшему течению крови. Поэтому гирудотерапию при большой потере крови нельзя применять ни в коем случае. Также противопоказан крем с пиявками. При пониженном артериальном давлении не рекомендуется ставить пиявки. Противопоказания к их использованию имеют и больные с высокой чувствительностью и вероятностью сильной аллергической реакции организма. Перед началом использования этого народного средства необходимо обратиться за консультацией к опытному врачу-терапевту. Следует всегда помнить, что каждый человеческий организм по-своему индивидуален. Также изредка встречается особый случай психологического неприятия такого метода лечения. В этих обстоятельствах может появиться конфликт между организмом человека и пиявкой. В этом случае они даже не станут присасываться. Именно это чаще всего является основной причиной вынесения решения о противопоказании гирудотерапии больному. Пиявки. Противопоказания к самолечению
Пиявки. Противопоказания к самолечению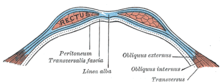 Апоневрозы передней брюшной стенки (обозначены синим) и белая линия живота
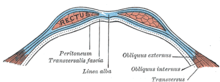
Апоневрозы передней брюшной стенки (обозначены синим) и белая линия живота 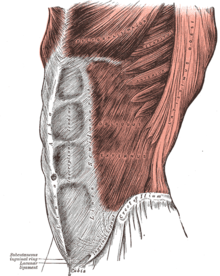 Наружная косая мышца живота.
Наружная косая мышца живота.




 Апоневрозы передней брюшной стенки (обозначены синим) и белая линия живота
Апоневрозы передней брюшной стенки (обозначены синим) и белая линия живота 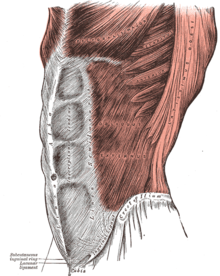 Наружная косая мышца живота.
Наружная косая мышца живота. Грыжа белой линии живота может проявиться у каждого и характеризуется она шарообразными утолщениями в брюшной полости Такое явление, как грыжа белой линии живота, это процесс, в течение которого, сухожильные волокна образуют щелки, через них выходит жир и мышцы, образуя шарообразные утолщение в области брюшной полости. Предбрюшинная липома, она же эпигастральная грыжа, также частое заболевание и определяется как один из видов грыжи белой линии живота.
Грыжа белой линии живота может проявиться у каждого и характеризуется она шарообразными утолщениями в брюшной полости Такое явление, как грыжа белой линии живота, это процесс, в течение которого, сухожильные волокна образуют щелки, через них выходит жир и мышцы, образуя шарообразные утолщение в области брюшной полости. Предбрюшинная липома, она же эпигастральная грыжа, также частое заболевание и определяется как один из видов грыжи белой линии живота. Белая линия живота может разойтись по причине диастаза, который подразумевает под собой растягивание или ослабевания мышц
Белая линия живота может разойтись по причине диастаза, который подразумевает под собой растягивание или ослабевания мышц При грыже белой линии живота может применяться пластика с использованием сетки или параперитонеальный метод
При грыже белой линии живота может применяться пластика с использованием сетки или параперитонеальный метод


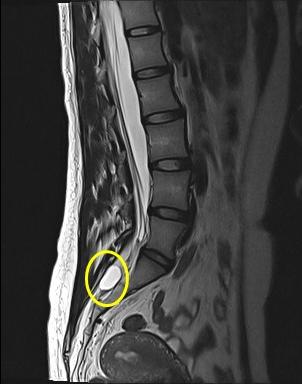




















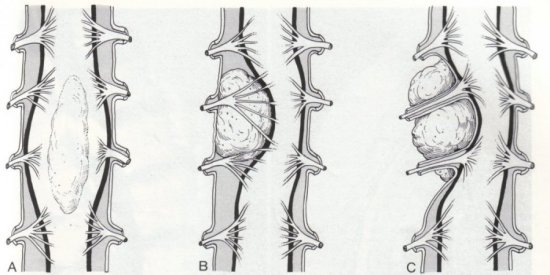
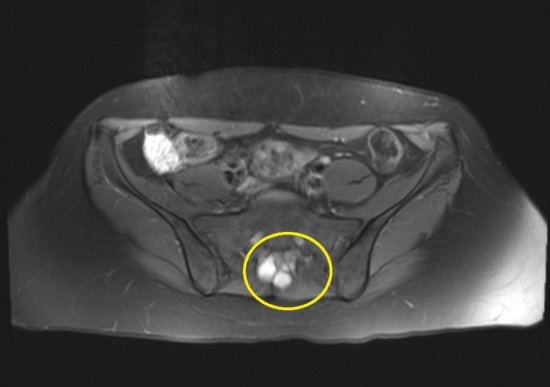












 Кистозное периневральное образование представляет собой полость, окруженную капсулой и заполненную жидким содержимым (спинномозговой жидкостью). Периневральную кисту позвоночника также называют кистой Тарлова – это, говоря простыми словами, пузырьки с жидкостью, расположенные возле корешка спинного мозга. Новообразование находится в просвете спинномозгового канала, поэтому, достигнув определенных размеров, начинает оказывать давление на нервные окончания. Это приводит к различным неврологическим расстройствам.
Кистозное периневральное образование представляет собой полость, окруженную капсулой и заполненную жидким содержимым (спинномозговой жидкостью). Периневральную кисту позвоночника также называют кистой Тарлова – это, говоря простыми словами, пузырьки с жидкостью, расположенные возле корешка спинного мозга. Новообразование находится в просвете спинномозгового канала, поэтому, достигнув определенных размеров, начинает оказывать давление на нервные окончания. Это приводит к различным неврологическим расстройствам. Чаще всего арахноидальная киста позвоночника развивается по причине воспалительных и травматических повреждений тканей. Механизм развития новообразования один и тот же вне зависимости от причин. Сначала в тканях спинного мозга или его оболочках образуются гематомы, поврежденные или омертвевшие участки. В таких местах начинает скапливаться жидкость, далее формируется ликворное кистозное образование.
Чаще всего арахноидальная киста позвоночника развивается по причине воспалительных и травматических повреждений тканей. Механизм развития новообразования один и тот же вне зависимости от причин. Сначала в тканях спинного мозга или его оболочках образуются гематомы, поврежденные или омертвевшие участки. В таких местах начинает скапливаться жидкость, далее формируется ликворное кистозное образование. Болевой синдром может быть как мало выраженным, так и очень ощутимым. Боли могут носить острый, резкий характер, ощущаться как только во время движения, так и быть постоянными. Вследствие нарушений, которые возникают из-за воздействия кисты Тарлова, может наступить хромота, возможны боли в животе разной интенсивности. Сакральная периневральная киста Тарлова на уровне s2 приводит к половым расстройствам, к сбоям в работе органов брюшной полости. При поражении на уровне s3 больше страдают двигательные функции нижних конечностей. При расположении в сегменте шейного отдела позвоночника возможны скачки артериального давления, головные боли, головокружение.
Болевой синдром может быть как мало выраженным, так и очень ощутимым. Боли могут носить острый, резкий характер, ощущаться как только во время движения, так и быть постоянными. Вследствие нарушений, которые возникают из-за воздействия кисты Тарлова, может наступить хромота, возможны боли в животе разной интенсивности. Сакральная периневральная киста Тарлова на уровне s2 приводит к половым расстройствам, к сбоям в работе органов брюшной полости. При поражении на уровне s3 больше страдают двигательные функции нижних конечностей. При расположении в сегменте шейного отдела позвоночника возможны скачки артериального давления, головные боли, головокружение. Решение о необходимых мерах принимает лечащий врач на основе полученных во время диагностики данных. Лечение может быть консервативным, однако оно дает лишь эффект облегчения симптомов. Избавиться от кисты можно только хирургическим путем. Если устранить причину недуга, то возможно будет также устранение проявлений опухоли, а также последствий и осложнений.
Решение о необходимых мерах принимает лечащий врач на основе полученных во время диагностики данных. Лечение может быть консервативным, однако оно дает лишь эффект облегчения симптомов. Избавиться от кисты можно только хирургическим путем. Если устранить причину недуга, то возможно будет также устранение проявлений опухоли, а также последствий и осложнений. Хорошие результаты в плане уменьшения неприятных симптомов и приостановки развития арахноидальной кисты позвоночника дают некоторые физиотерапевтические методы. Это такие классические процедуры, как электрофорез, иглоукалывание. Также может быть назначен фонофорез или стимуляция токами низкой мощности. Все процедуры назначаются только лечащим врачом, так как необходимо учитывать противопоказания и ограничения. Физиотерапия особенно эффективна в случаях, когда имеется воспалительный процесс в тканях позвоночника.
Хорошие результаты в плане уменьшения неприятных симптомов и приостановки развития арахноидальной кисты позвоночника дают некоторые физиотерапевтические методы. Это такие классические процедуры, как электрофорез, иглоукалывание. Также может быть назначен фонофорез или стимуляция токами низкой мощности. Все процедуры назначаются только лечащим врачом, так как необходимо учитывать противопоказания и ограничения. Физиотерапия особенно эффективна в случаях, когда имеется воспалительный процесс в тканях позвоночника. Наиболее часто периневральные кисты развиваются в крестцовой области
Наиболее часто периневральные кисты развиваются в крестцовой области При необходимости киста Тарлова удаляется хирургическим способом
При необходимости киста Тарлова удаляется хирургическим способом Анна Козлова
Медицинский журналист Об авторе
Анна Козлова
Медицинский журналист Об авторе



















 Таблетированные препараты от миозита:
Таблетированные препараты от миозита:












 Что значит “Продуло” – Вебинар Доктор Комаровский
Что значит “Продуло” – Вебинар Доктор Комаровский









 Болезнь Мортона
Болезнь Мортона Болезнь Мортона
Болезнь Мортона
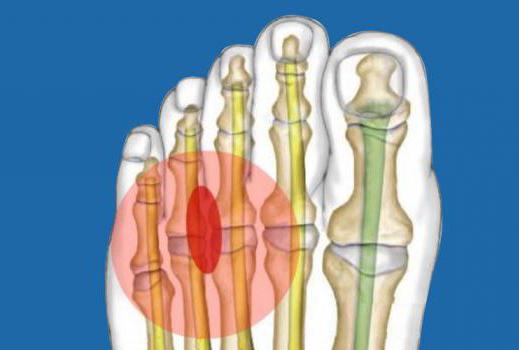

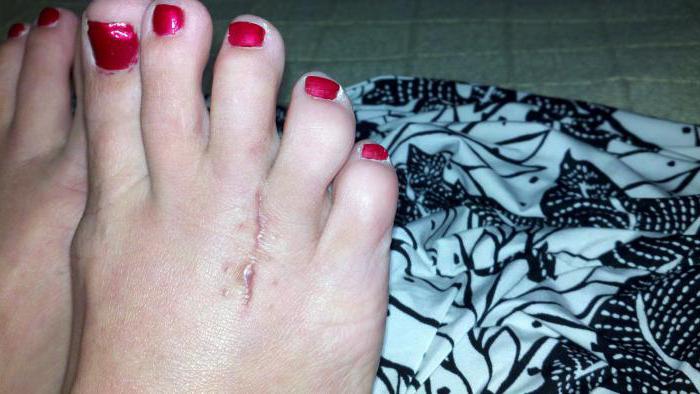
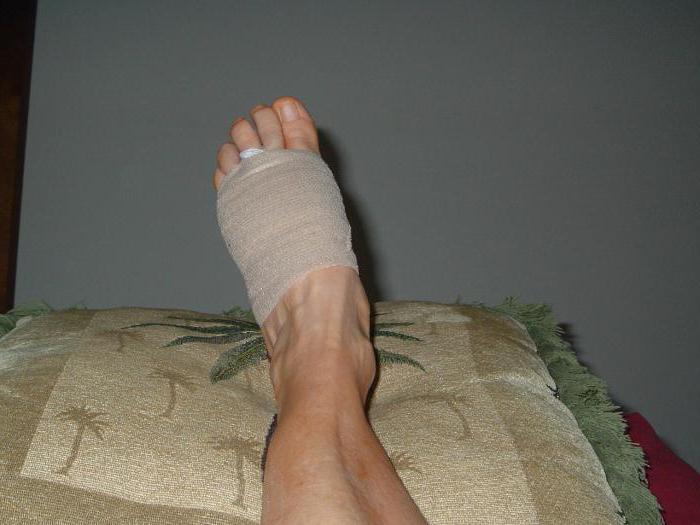

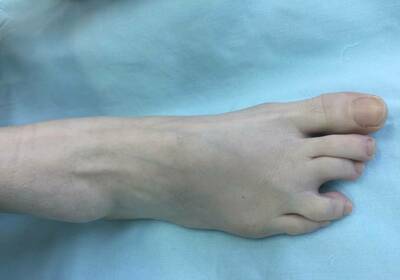 Болезнь Мортона — заболевание, характеризующееся локальным уплотнением полости подошвенного нерва в месте его пересечения между плюсневыми костными структурами. Представленный недуг может спровоцировать возникновение болезненных ощущений в зоне плюсны и двух конечностей стопы, что вызывает ношение человеком неподходящей обуви, способной оказывать сдавливающий эффект на пальцы ног. Для избавления от подобной патологии, специалисты клиник используют клинические методики, а в случае недостаточного влияния на организм прибегают к операционным вмешательствам.
Болезнь Мортона — заболевание, характеризующееся локальным уплотнением полости подошвенного нерва в месте его пересечения между плюсневыми костными структурами. Представленный недуг может спровоцировать возникновение болезненных ощущений в зоне плюсны и двух конечностей стопы, что вызывает ношение человеком неподходящей обуви, способной оказывать сдавливающий эффект на пальцы ног. Для избавления от подобной патологии, специалисты клиник используют клинические методики, а в случае недостаточного влияния на организм прибегают к операционным вмешательствам. Использования обуви на высоком каблуке с неправильным подъемом.
Использования обуви на высоком каблуке с неправильным подъемом. Подобное заболевание провоцирует болезненные ощущения на участке дистальных зон стопы, в частности в 3-4-м пальце. Проявление боли обладает жгучей природой, а также в некоторых моментах выделяется некими прострелами. Многие больные сообщают лечащему врачу о неприятном дискомфорте и постоянном чувстве инородного объекта внутри обуви, хотя его там не наблюдается. На первой стадии образования патологии боль достаточно тесно связывают с ношением обуви. Люди, страдающие описываемым недугом, говорят о том, что испытывают положительные эмоции после ее снятия. Со временем различные проблемы могут пропадать, а потом снова возникать.
Подобное заболевание провоцирует болезненные ощущения на участке дистальных зон стопы, в частности в 3-4-м пальце. Проявление боли обладает жгучей природой, а также в некоторых моментах выделяется некими прострелами. Многие больные сообщают лечащему врачу о неприятном дискомфорте и постоянном чувстве инородного объекта внутри обуви, хотя его там не наблюдается. На первой стадии образования патологии боль достаточно тесно связывают с ношением обуви. Люди, страдающие описываемым недугом, говорят о том, что испытывают положительные эмоции после ее снятия. Со временем различные проблемы могут пропадать, а потом снова возникать.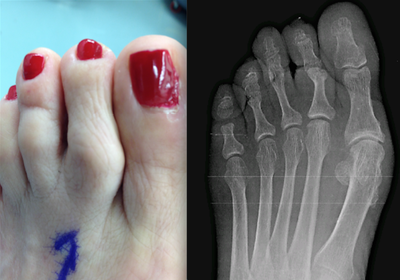 Подходящие для большинства больных доктора работаю в сфере неврологии, ортопедии и травматологии. Для постановления заключения специалисту потребуется получить достоверные сведения про жалобы клинического характера. Одним из явных симптомов наличие подобной аномалии является положительный ответ во время сжатия стопы во фронтальном положении. Пациент начинает испытывать нарастание болевого синдрома и его передачу в пальцы, которые поражены болезнь Мортона. В некоторых ситуациях эксперты выписывают направления для проведения обследования с использованием рентген-устройства или компьютерного томографа.
Подходящие для большинства больных доктора работаю в сфере неврологии, ортопедии и травматологии. Для постановления заключения специалисту потребуется получить достоверные сведения про жалобы клинического характера. Одним из явных симптомов наличие подобной аномалии является положительный ответ во время сжатия стопы во фронтальном положении. Пациент начинает испытывать нарастание болевого синдрома и его передачу в пальцы, которые поражены болезнь Мортона. В некоторых ситуациях эксперты выписывают направления для проведения обследования с использованием рентген-устройства или компьютерного томографа.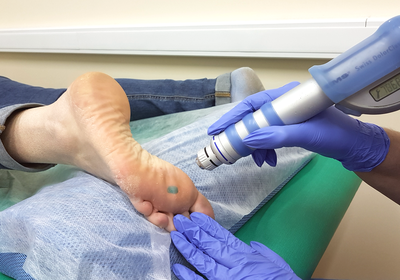 Магнитотерапевтические сеансы.
Магнитотерапевтические сеансы.
















 Современный фармакологический рынок изобилует большим количеством нестероидных противовоспалительных анальгетиков, чье действие направлено на купирование боли, снижение жара и угнетение воспалительного процесса в опорно-двигательном аппарате.
Современный фармакологический рынок изобилует большим количеством нестероидных противовоспалительных анальгетиков, чье действие направлено на купирование боли, снижение жара и угнетение воспалительного процесса в опорно-двигательном аппарате.
 Загрузка…
Загрузка… 
 Раствор «Диклофенак» 25мг/мл
Раствор «Диклофенак» 25мг/мл


 Для профилактики и лечения ГРЫЖИ наша постоянная читательница применяет набирающий популярность метод БЕЗОПЕРАЦИОННОГО лечения, рекомендованный ведущими немецкими и израильскими ортопедами. Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
Для профилактики и лечения ГРЫЖИ наша постоянная читательница применяет набирающий популярность метод БЕЗОПЕРАЦИОННОГО лечения, рекомендованный ведущими немецкими и израильскими ортопедами. Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.



















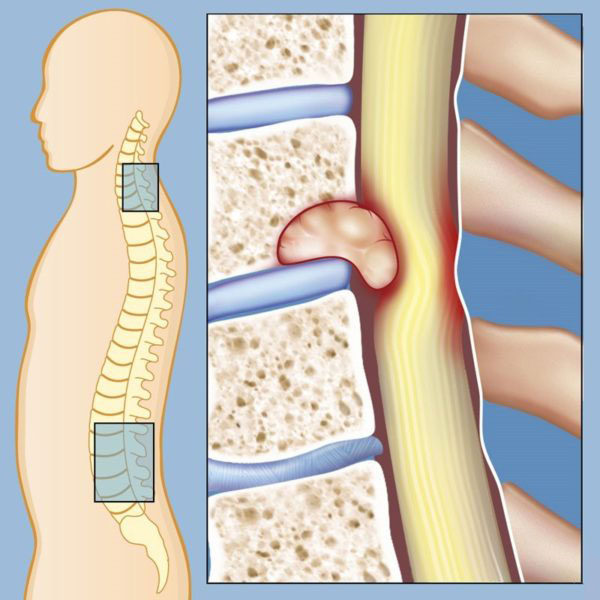
 Грыжа шейного отдела позвоночника возникает в связи с нарушениями структуры межпозвоночных дисков.
Грыжа шейного отдела позвоночника возникает в связи с нарушениями структуры межпозвоночных дисков.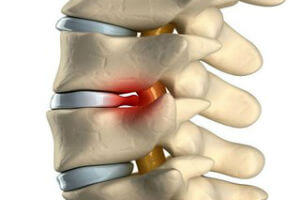 В состав шейного отдела позвоночника входят семь позвонков. Во врачебной практике их заведено прописывать буквой С в совокупности с номером соответствующего позвонка.
В состав шейного отдела позвоночника входят семь позвонков. Во врачебной практике их заведено прописывать буквой С в совокупности с номером соответствующего позвонка.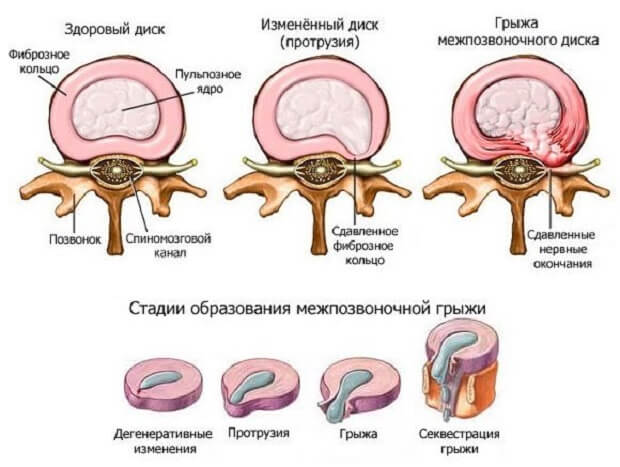
 Лечение грыжи шейного отдела позвоночника можно проводить консервативным способом, т.е. Без операционного вмешательства, можно через выполнения следующих задач:
Лечение грыжи шейного отдела позвоночника можно проводить консервативным способом, т.е. Без операционного вмешательства, можно через выполнения следующих задач: Лечебная гимнастика, выполняемая при грыже в шее, обусловлена рядом важных особенностей:
Лечебная гимнастика, выполняемая при грыже в шее, обусловлена рядом важных особенностей:
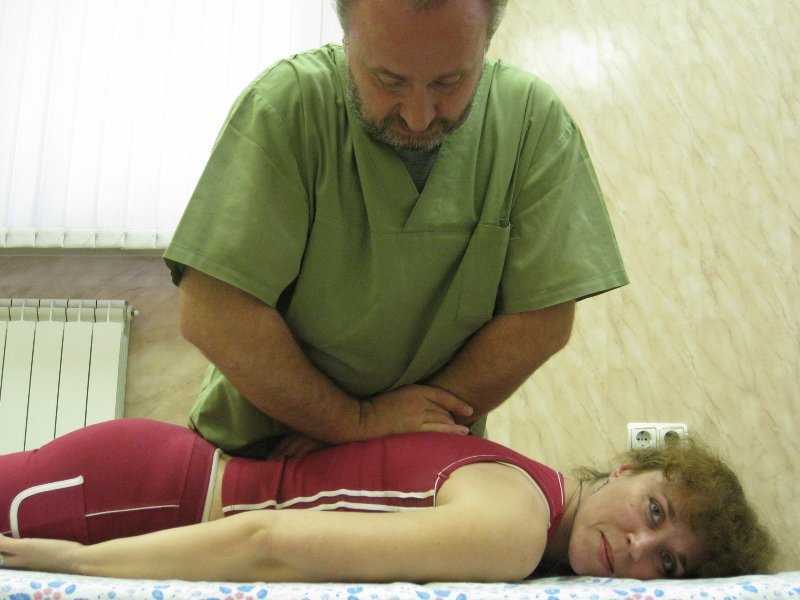
 Потребность в массаже при грыже шейного отдела позвоночника обусловлена необходимостью снятия мышечного тонуса. После массажа наблюдается улучшение питания кровью тканей.
Потребность в массаже при грыже шейного отдела позвоночника обусловлена необходимостью снятия мышечного тонуса. После массажа наблюдается улучшение питания кровью тканей. Народные способы лечения делятся на 2 направления:
Народные способы лечения делятся на 2 направления:


 Рискуют заполучить такое заболевание люди с неправильной осанкой.
Рискуют заполучить такое заболевание люди с неправильной осанкой.


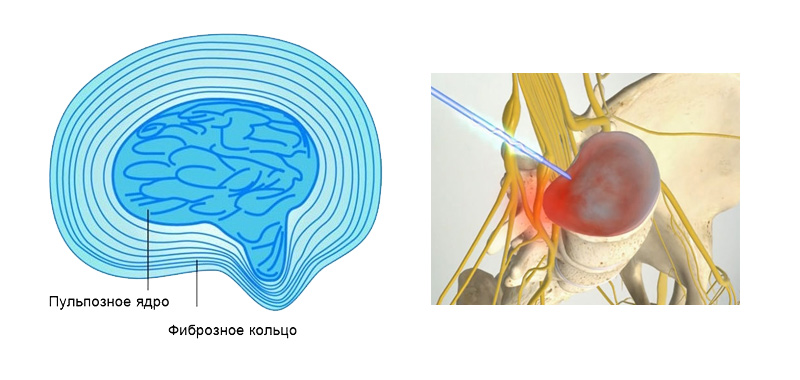



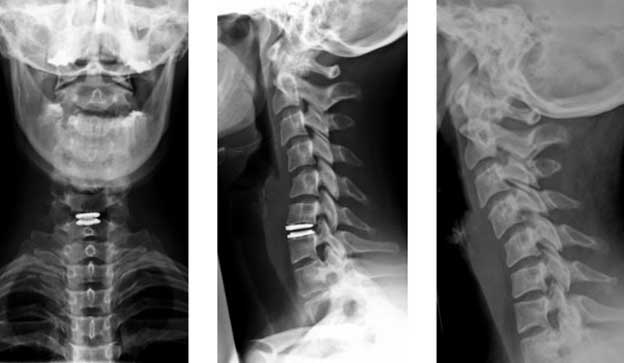
 Шейный отдел позвоночника состоит из 7 позвонков, их принято обозначать в медицинской литературе буквой С и соответствующей расположению позвонка цифрой. Между двумя рядом находящимися позвонками находится диск, состоящий из фиброзного, упругого кольца и находящейся в его центе студенистой массы – ядра. Основная функция диска амортизация движений, поступающих в позвонки извне. При нормальной структуре дисков человек не ощущает дискомфорта и болей при выполнении наклонов головы, сгибаний и разгибаний шеи, совершении вращательных движений.
Шейный отдел позвоночника состоит из 7 позвонков, их принято обозначать в медицинской литературе буквой С и соответствующей расположению позвонка цифрой. Между двумя рядом находящимися позвонками находится диск, состоящий из фиброзного, упругого кольца и находящейся в его центе студенистой массы – ядра. Основная функция диска амортизация движений, поступающих в позвонки извне. При нормальной структуре дисков человек не ощущает дискомфорта и болей при выполнении наклонов головы, сгибаний и разгибаний шеи, совершении вращательных движений. Межпозвоночная шейная грыжа чаще всего проявляется внезапно резкой болью в плечах и шее, голове, регистрируется онемение верхних конечностей, ограничение подвижности. Боль усиливается при попытках повернуть или наклонить голову. Сдавление грыжей рядом расположенных нервных окончаний нарушает иннервацию относящихся к нему областей тела и провоцирует появление кислородного голодания мозга.
Межпозвоночная шейная грыжа чаще всего проявляется внезапно резкой болью в плечах и шее, голове, регистрируется онемение верхних конечностей, ограничение подвижности. Боль усиливается при попытках повернуть или наклонить голову. Сдавление грыжей рядом расположенных нервных окончаний нарушает иннервацию относящихся к нему областей тела и провоцирует появление кислородного голодания мозга. Длительно не леченая грыжа шейного отдела влияет не только на появление болей, но и может стать причиной других патологий. В результате уменьшения расстояния между позвонками происходит разрастание их костной ткани, что еще больше увеличивает вероятность появления корешкового синдрома. Самыми вероятными осложнениями грыжи шейного отдела позвоночника считаются:
Длительно не леченая грыжа шейного отдела влияет не только на появление болей, но и может стать причиной других патологий. В результате уменьшения расстояния между позвонками происходит разрастание их костной ткани, что еще больше увеличивает вероятность появления корешкового синдрома. Самыми вероятными осложнениями грыжи шейного отдела позвоночника считаются: