Уколы от боли в плечевом суставе – Какие уколы колят при артрозе плечевого сустава
Какие уколы колят при артрозе плечевого сустава
Остеоартрозом называют хроническое заболевание, при котором нарушается структура и целостность суставного хряща. Оно может затрагивать тазобедренные, плечевые и другие суставы и чаще встречается у пожилых людей. Если игнорировать симптомы заболевания, то оно будет прогрессировать. Методов лечения существует много, но наиболее действенный — это введение инъекций. Поэтому перед началом терапии нужно знать, какие уколы колют при артрозе плечевого сустава.
Разновидности и симптомы
Есть разные причины артроза плеча. В зависимости от своего происхождения болезнь имеет два типа:
- идиопатический (первичный) артроз — форма с неустановленной причиной. Считается, что она развивается вследствие генетических факторов, на фоне ухудшения иммунитета, сосудистых заболеваний или неблагоприятных условий работы и жизни в целом;
- вторичный артроз — в этом случае болезнь появляется вследствие переломов плеча, после инфекционных заболеваний суставов, на фоне подагры, эндокринных заболеваний и метаболических нарушений.
Независимо от вида болезни на пораженный сустав оказывается сильное давление.
Сустав защищен хрящом, который вследствие частых и сильных нагрузок или возраста может быть поврежден. Сразу в нескольких местах хрящевая ткань может набухнуть и разорваться, после чего она истощается и обнажается, в кость попадает синовиальная жидкость — все это и становится началом патологических изменений. Характерными симптомами болезни являются:

- на начальной стадии — незначительные боли и периодический хруст суставов при движении;
- в отличие от воспаления, боли могут усиливаться при нагрузках и движении, к вечеру, а в спокойном состоянии ненадолго проходят;
- временная скованность, боли по утрам при первых движениях после пробуждения;
- в области плеча подвижность ограничивается все сильнее по мере запущенности болезни;
- при любых движениях плеча появляется хруст;
- иногда наблюдается припухлость, повышение температуры;
- на поздних стадиях боли сильны при минимальных нагрузках даже в спокойном состоянии, появляются костные разрастания, простые движения пациенту даются с трудом;
- больной ощущает общую слабость, становится более раздраженным, плохо спит.
Характерной особенностью болезни является постепенное развитие. Выраженность проявлений во многом зависит от нагрузки на пораженный сустав, поэтому чаще всего артрозу подвержено правое плечо у правшей или левое, соттветственно, у левшей.
Виды терапии при болезни
Заболевание плечевого сустава лечить требуется долго. Терапия должна быть комплексной, включающей в себя такие мероприятия:
- выполнение специальных гимнастических упражнений;
- прием медикаментов разного назначения;
- физиотерапия;
- диета;
- протезирование сустава (если прием медикаментов не дал ожидаемого результата).

- выполнение специальных гимнастических упражнений;
- прием медикаментов разного назначения;
- физиотерапия;
- диета;
- протезирование сустава (если прием медикаментов не дал ожидаемого результата).
Прием медикаментов и другие способы лечения заболевания безоперационными методами направлены на восстановление хрящей. Лекарства при артрозе плечевого сустава являются основной терапией, имеют форму таблеток, мазей и ампул для уколов.
В их числе Вольтарен в виде мази, Нимесулид в порошке, Кетанов в таблетках и многое другое. Однако наиболее эффективной формой лекарств являются растворы для инъекций.
Системные препараты
Средства системного действия при заболевании вводятся внутримышечно, под кожу или внутривенно. В их числе и противовоспалительные нестероидные средства. Они направлены на купирование болевого синдрома, снятие отеков и воспалений. Обычно назначают такие препараты:
- Анальгин;
- Кетанов;
- Индометацин;
- Диклофенак;
- Кетолонг и другие.

- Анальгин;
- Кетанов;
- Индометацин;
- Диклофенак;
- Кетолонг и другие.
Несмотря на то что они эффективно снимают воспаление и боли, имеется ряд побочных явлений. Наиболее сильное негативное действие они оказывают на желудочную слизистую оболочку, что может в будущем вызвать эрозию или язву желудка.
Чтобы снизить риск развития таких последствий, курсы лечения не должны быть долгими. Если для достижения эффекта требуется более длительное время (от 3 дней), то рекомендуется дополнительно принимать Маалокс, Фосфалюгель, Альмагель, Ранитидин и Омепразол. Нестероидные препараты нельзя использовать больным с язвой желудка, тяжелыми почечными и печеночными поражениями, сердечной недостаточностью и гастритом.
Другая группа препаратов с противовоспалительным действием для введения — это селективные ингибиторы 2 типа (циклооксигеназы и коксибы). К их числу относятся:
- Амелотекс;
- Мовалис;
- Артрозан;
- Династат.
За исключением последнего, перечисленные лекарства вводятся только внутримышечно.
Они не представляют такой опасности для слизистых желудка, как предыдущие, но их нельзя колоть при беременности, грудном вскармливании, гастрите, язве желудка и заболеваниях крови. Династат можно использовать при язве во время ремиссии, но после операций на сердце и пожилым терапия должна проводится очень осторожно.
Хондропротекторы и миорелаксанты

Хондропротекторы и миорелаксанты
Хондропротекторы отличаются высокой эффективностью и воздействуют непосредственно на главный очаг заболевания — суставной хрящ.
Препараты содержат глюкозамин и хондроитин, способствующие восстановлению поврежденных участков суставной ткани и повышению синтеза «смазочной» жидкости для суставов. Их назначают в виде уколов при первой и второй степени заболевания. На более поздних стадиях они не будут эффективными.
В числе хондропротекторов:
- Дона — средство на основе глюкозамина для внутримышечного применения. Вводить препарат нужно по одному уколу три раза в неделю курсовым методом по 12 уколов. Повторный курс может назначаться через 4−6 месяцев;
- Хондролон. В основе лекарства — вещество хондроитин. Курс включает в себя от 20 до 25 уколов внутримышечно.
Чтобы средство дало максимальную эффективность, его рекомендуется использовать вместе с противовоспалительными лекарствами. Следует пройти два или три курса лечения.
Миорелаксанты предназначены для снятия патологического мышечного спазма, которым всегда сопровождается заболевание. В числе этой группы препаратов:
- Сирдалуд;
- Мидокалм;
- Баклофен.

- Сирдалуд;
- Мидокалм;
- Баклофен.
Если мышцы постоянно напряжены, то в них будет отсутствовать кислород, вследствие чего больного начнет тревожить дискомфорт, а благодаря расслабляющему действию миорелаксантов боли в суставах эффективно купируются. Эти препараты принимаются курсами по 5−7 дней и вводятся внутримышечно. Запрещены во время беременности и грудного вскармливания, в случае аллергии на компоненты или миастении.
Витамины и медикаменты для улучшения кровотока
Витамины помогают снять суставные боли и улучшают проводимость импульсов по нервным окончаниям, соприкасающимся с пораженным суставом. Лучше всего показывают себя комплексы на основе групп В1, В12 и В6. К ним относят:
- Комбилипен;
- Комплигам В;
- Мильгамма;
- Тригамма.
Каждый из перечисленных витаминов можно колоть внутримышечно по отдельности. Но есть и такие схемы лечения, когда одна группа чередуется с другой по дням.
При комплексном лечении артроза плечевого сустава лекарства могут назначаться внутримышечно и внутривенно с целью улучшения кровотока в суставе. К ним относят Циннаризин, Ксантинола никотинат, Трентал или Пентоксифиллин.
Инъекции местного действия
При терапии нельзя обойтись и без инъекций местного действия. Это означает, что больному делают уколы в плечевой сустав при артрозе. Средства для этого используются следующие:
- Глюкокортикоиды — Гидрокортизон, Дипроспан, Кеналог и другие. Эти гормональные препараты помогают быстро снять боли и воспалительный процесс. Курс лечения такими средствами составляет максимум 5 инъекций, при этом их колоть ежедневно нельзя.
- Гиалуроновая кислота — она выступает в виде естественного смазочного материала для суставов. В числе этих препаратов — Синвиск, Ферматрон и Остенил. Они оказывают высокую эффективность в ходе терапии заболевания, но назначаются только после снятия воспалительного процесса в тканях.
Оперативное вмешательство и народные средства
Часто пациенты интересуются, можно ли совместно с лечебными манипуляциями и приемом препаратов при артрозе применять средства народной медицины. Некоторые врачи это допускают, но только в случае согласования и параллельно с основным курсом терапии.
Народная медицина включает в себя следующее:
- натуральные мази домашнего производства;
- оздоровительные ванны;
- обертывания;
- компрессы.

- натуральные мази домашнего производства;
- оздоровительные ванны;
- обертывания;
- компрессы.
Но использовать эти методики в качестве основной терапии нельзя, поскольку вылечить болезнь исключительно с их помощью невозможно. Они только снимают ее симптомы на определенное время. При этом избавиться от болей можно путем приема обычной ванны, а не только с добавлением горчицы или мяты. Распаривания, обертывания имеют аналогичный эффект, но восстановить поврежденные ткани они не смогут.
В случае отсутствия лечебного эффекта от уколов, приема других форм препаратов и прочих методик лечения пациенту необходимо хирургическое вмешательство. На ранних этапах может помочь артроскопия — довольно щадящая лечебно-диагностическая операция. Но в запущенных случаях наиболее эффективным методом называют эндопротезирование, когда поврежденный сустав меняют на специальный протез из качественного и технологичного материала, способный прослужить несколько десятилетий.
Операция на плечевом суставе технически очень сложная. Ее назначают только при серьезных повреждениях суставной ткани плеча, которые уже нельзя вылечить иными методами. Для проведения операции нужно выбирать лишь опытных специалистов и хорошую клинику.
Уколы и другие методики врачи рекомендуют совмещать с лечебной гимнастикой, физиотерапией, диетами и соблюдением здорового образа жизни. Чтобы не допустить развития заболевания, нужно следить за своей физической активностью и не допускать перегрузок.
artroz.guru
Уколы при болях в плечевом суставе
Как снять боль в плечевом суставе
 Как известно, плечо постоянно подвергается всевозможным нагрузкам, и любой дискомфорт в его области может серьезно отразиться на трудоспособности и активности человека. Поэтому боль в плечевом суставе, которая является весьма распространенной жалобой на приеме у врача, нельзя игнорировать ни в коем случае. Ведь зачастую откладывание обследования на потом может привести к тому, что любое движение руки будет вызывать острую боль.
Как известно, плечо постоянно подвергается всевозможным нагрузкам, и любой дискомфорт в его области может серьезно отразиться на трудоспособности и активности человека. Поэтому боль в плечевом суставе, которая является весьма распространенной жалобой на приеме у врача, нельзя игнорировать ни в коем случае. Ведь зачастую откладывание обследования на потом может привести к тому, что любое движение руки будет вызывать острую боль.
Причины боли в плечевом суставе
Следует знать, что боль в плечевом суставе далеко не всегда является проблемой в данной области. Очень часто она бывает отраженной и свидетельствует о наличии совсем иного заболевания.
Рассмотрим самые распространенные причины боли в плечевом суставе:
- Тендинит;
- Тендинит бицепса;
- Бурсит;
- Синдром столкновения;
- Травмы сустава;
- Заболевания внутренних органов;
- Плечелопаточный периартроз.
Тендинит является самой распространенной причиной боли в плечевом суставе. При данном заболевании воспаляются сухожилия, которые окружают сустав. Чаще всего такой диагноз грозит тем, кто регулярно подвергает себя чрезмерным физическим нагрузкам, при которых и происходит трение сухожилий о кости, что провоцирует возникновение боли и раздражения.
Боль в плечевом суставе беспокоит также при тендините бицепса. Она носит хронический характер и обостряется даже при незначительных движениях. При разрыве сухожилия на плече образуется вздутие, похожее на шарик.
Бурсит также бывает спровоцирован неумеренными физическими нагрузками. Однако кроме боли в плечевом суставе, для данного заболевания характерно появление отека в области, так называемой суставной сумки (мягкий мешочек, который окружает сустав).
Синдромом столкновения принято называть расстройством, при котором в сухожилии, проходящем под лопаткой и ключицей, образуются отложения солей кальция. Для данного заболевания характерна внезапная сильная боль в плечевом суставе. Она обычно обостряется при поднятии руки.
Очень распространенной причиной боли в плечевом суставе являются травмы. У молодых людей, если исключить несчастные случаи, они, как правило, выступают следствием слишком активных занятий спортом или каким-либо видом борьбы. У взрослых же травмы плечевого сустава связаны с остеопорозом или износом ткани. Это обусловлено тем, что в зрелом возрасте часто наблюдается расстройство кальциевого обмена в костях.
Нередко боль в плечевом суставе выступает признаком заболеваний внутренних органов. Можно выделить самые распространенные из них:
- Шейный радикулит;
- Опухоли органов грудной клетки;
- Инфаркт миокарда;
- Патология печени;
- Стенокардия;
- Пневмония.
Боль в плечевом суставе является характерным признаком такого заболевания как плечелопаточный периартроз. В данном случае она может носить ноющий, жгучий или резкий характер, часто болевые ощущения обостряются к ночи. Дополнительными симптомами выступают боли в предплечье и кисти. Данное заболевание может длиться от нескольких недель до месяцев. Следует отметить, что иногда наблюдается полное выздоровление больного, а иногда осложнения приводят к блокированию плеча или нарушению функций кисти.
Менее распространенными причинами боли в плечевом суставе можно назвать:
- Артроз;
- Артрит;
- Наличие грыж межпозвонковых дисков грудного и шейного отдела позвоночника;
- Кальциноз предплечья;
- Разрыв сухожилия;
- Воспалительные заболевания;
- Импигментный синдром;
- Неврогенная патология и расстройства чувствительности.
Лечение боли в плечевом суставе
Перед тем как начинать лечение боли в плечевом суставе, необходимо выявить ее настоящую причину. Для этого следует сдать нужные анализы, пройти рентгеноскопию и УЗИ и, лишь получив диагноз, приступать к лечению.
Так, при артрите, артрозе и бурсите чаще всего назначаются хондропротекторы и нестероидные противовоспалительные средства. Если же болезнь была запущена, для облегчения боли в плечевом суставе, как правило, используются анальгетики и гормоны. Они применяются и при развитии злокачественных опухолей и вводятся перорально, внутривенно и в виде внутрисуставных инъекций.
Лечение боли в плечевом суставе при деформирующем артрозе зачастую требует оперативного вмешательства. Обычно в таком случае прибегают к эндопротезированию суставов.
При травмах, ушибах и разрыве связок рекомендуется накладывать лед на место поражения.
Боли в плечевом суставе отлично снимают занятия йогой, при которых расслабляется мышечный механизм тела, что очень полезно для шеи и плеч. Хорошо помогают противовоспалительные мази, компрессы, магнитотерапия и электрофорез.
Лечение боли в плечевом суставе народными средствами
Когда болит плечевой сустав, народные средства зачастую могут значительно облегчить или даже устранить болевые ощущения.
С этой целью обычно используются:
Отличным средством народной медицины при боли в плечевом суставе являются лечебные ванны.
Для приготовления горчичной ванны берется сухая горчица (100-200 г), разводится теплой водой до консистенции сметаны и вливается в ванну с горячей водой. Принимать такую ванну следует 20 минут перед сном. Затем нужно обмыться теплой водой, надеть теплую одежду, шерстяные носки и лечь спать под толстым одеялом.
Боли в плечевом суставе смягчает ванна с сенной трухой. Для ее приготовления берется 1 кг трухи на ведро воды, кипятится в нем полчаса, настаивается 50 минут, процеживается. Отвар следует влить в ванну с горячей водой. После процедуры также рекомендуется тепло одеться. Однако данное средство противопоказано людям, страдающим сердечными или психическими заболеваниями.
 Если болит плечевой сустав, народные средства предлагают также практиковать растирания, в процессе которых больное место получает дополнительный массаж. 50 г коры черемухи смешивают со стаканом водки и настаивают 2 недели. После этого настой втирают дважды в день в область больного сустава.
Если болит плечевой сустав, народные средства предлагают также практиковать растирания, в процессе которых больное место получает дополнительный массаж. 50 г коры черемухи смешивают со стаканом водки и настаивают 2 недели. После этого настой втирают дважды в день в область больного сустава.
Также можно залить кипятком 20 г измельченных корней лекарственного дягиля, настоять 20 минут, процедить и полученным отваром растирать суставы несколько раз в день.
При воспалительных процессах, вызывающих боль в плечевом суставе, особенно эффективно применение домашних мазей. 40 г измельченного хрена смешивают с вазелином и втирают вокруг больного сустава. Очень хорошо помогает и такая мазь: 50 г свиного жира смешивают с 3 г прополиса. Мазь по этому рецепту не только устраняет болевые ощущения, но и снимает воспаление.
Эффективны при боли в плечевом суставе разные настойки и отвары для приема внутрь. Чтобы приготовить целебный отвар, необходимо залить 30 г травы полевого хвоща стаканом кипятка и настоять полчаса, пить по несколько стаканов в день.
Если болит плечевой сустав, народные средства предлагают также применение различных компрессов. Необходимо смешать по 1 столовой ложке меда, сухой горчицы и растительного масла. Полученную смесь нагреть, положить на льняную ткань и приложить к больному месту на полчаса. Процедуру нужно повторять в течение 10 дней.
Видео с YouTube по теме статьи:
Болят плечи и плечевые суставы – как убрать боль? Диагностика и упражнения для лечения
Плечевой сустав – одно из самых уязвимых мест в нашем организме. Все дело в том, что 70 % всей нагрузки несет именно он. Образован сустав при помощи суставной впадины и головки плечевой кости. Несмотря, на то, что все в организме устроено прочно и надежно, избежать вывихов и различных травм просто невозможно. Многие люди жалуются на то, что болят плечи, плечевые суставы. Как убрать боль и упражнения для лечения должен назначить только специалист, сделав предварительно осмотр и исследовав пораженный сустав.
Причины болей в плечевых суставах
Причина боли весьма разнообразна. Плечо выдерживает большую и постоянную нагрузку. Болезненные ощущения могут возникнуть у абсолютно любого человека. Стоит задать суставу непривычную для него нагрузку – например, новые физические упражнения в спортивном зале, или однообразное вертикальное положение руки – покраска потолка, сбор урожая. На следующий день возникает боль, дискомфортные болевые ощущения, которые через пару дней проходят. Сталкиваются с проблемами плечевого сустава – грузчики, боксеры, школьники, которые носят тяжелый рюкзак на одном плече, нагружая при этом плечо.
Причиной также могут стать: травмы, наследственность, возраст, болезни суставов, гормональные нарушения. При болезнях сосудов нарушается кровоснабжение суставов, что ведет к дистрофическим изменениям в суставных тканях. Но человек может спровоцировать появление боли нагрузкой, которая может быть симптом различных заболеваний.
Заболевания, способствующие болям в плечах
Наиболее распространенные болезни, которые являются причиной боли в плечевом суставе, и при их первом проявлении необходимо своевременное лечение:
- Тендинит – одно из распространенных заболеваний, связанных с воспалительным процессом сухожилий. Причина кроется в том, что при нагрузках, сухожилия прилегая плотно к костным структурам, начинают стираться об кость. В результате человек ощущает ноющую боль при активном движении. Наблюдается гиперемия пораженной области.
- Бурсит – острое, хроническое воспаление, которое характеризуется образованием в синовиальной сумке жидкости. Это заболевание чаще возникает вследствие травмы или постоянной механической нагрузке. При вращении или отведении плеча в сторону боль усиливается. Область сустава заметно увеличивается в объеме, наблюдается припухлость.
- Тендинит бицепса часто встречается у спортсменов. Беспокоят болезненные ощущения при поднятии руки ладонью кверху, при ночных поворотах во сне, и в согнутом состоянии локтя. От длительных однообразных движений, таких как, гольф, теннис, травмируется длинная головка бицепса. Клинически это выглядит так: в результате разрыва поперечной связки, происходит вывих сухожилия длинной головки двуглавой мышцы плеча.
- Плексит или плечевой неврит. Заболевание затрагивает ветви шейных нижних нервов и спинальный нерв в грудной области, которые тесно взаимосвязаны друг с другом. К нарушению движений в плечевом суставе приводит воспаление в нервных волокнах. При развитии патологии больной жалуется на отсутствие возможности движения руки. Возможны такие последствия, как паралич руки, атрофия мышц. Причиной плексита служат травмы, инфекционные заболевания, перелом ключицы, переохлаждение, вывих плеча.
- Артрит плеча. При остеоартрите возникает процесс дегенерации, стираются ткани и гладкое покрытие кости. Такое заболевание затрагивает людей зрелых лет. Причина ревматоидного артрита кроется в воспалении синовиальной оболочки, вследствие чего поражаются суставы. Симптом плечевого артрита является нестерпимая боль и чем запущенней процесс, тем страшнее могут быть последствия. У пациентов наблюдается повышение температуры тела и отечность.
- Синдром «столкновения» возникает, когда в субакромиальную сумку попадают соли кальция или его мелкие частицы. У больных от 35 до 50 лет, может произойти кальциноз связок и сухожилий. Жалобы поступают на вращение плеча на 30 градусов.
- Симптомы плечевого артроза заметны на ранних стадиях болезни. Поднятие и сгибание руки вызывает ноющую, простреливающую боль. Причиной этому является то, что объем суставной сумки плечевого сустава при наличии в нем воспалительного процесса склонен к уменьшению или утолщению. Часто заболевание преследует людей, страдающих сахарным диабетом, заболеванием щитовидной железы.
- Наличие таких патологий, как стенокардия, пневмония, могут спровоцировать болевой синдром, в области плевого сустава.
- Болят плечевые суставы, причины и лечение которых происходит из-за остеохондроза в шейном отделе позвоночника. Заболевание, как правило, развивается у людей, проводящих много времени в одном положении – офисные работники, дальнобойщики. При нарушениях кровообращения и вегетативной системы, появляются болевые ощущения.
- Межреберная невралгия — носит постоянный или временный характер. Во время сна беспокоят жгучие и острые боли. Беспокоит боль при вдохе, смехе и резких движениях, которая отражается в плечо.
Диагностика заболевания плечевого сустава при болях
Согласно жалобам больного, проводится тщательная и качественная диагностика, для постановки соответствующего диагноза. Врач назначает ряд необходимых мероприятий, которые позволят определиться со стратегией лечения.

Изначально доктор проводит пальпацию, производит движение плечевого сустава, интересуется продолжительностью болевого синдрома и его возможными причинами.
- Обследования больного начинают с рентгенографии. Если патология не обнаружена при стандартной рентгенографии, проводят томографию сустава;
- УЗИ, МРТ;
- Осмотр специалиста, выясняется характер боли и причина.
Лечение патологий по выявленным причинам болей в плечевых суставах
Зачастую люди, во избежание боли, прибегают к помощи подручных средств, таких как мази и компрессы. Но помните, если болевой синдром не проходит в течение недели, это серьезный повод показаться терапевту, травматологу или неврологу, и как минимум, сделать рентген больного места. При диагностировании заболевания, больному назначается адекватное лечение. От характера болезни, которая поразила определенный участок плечевого сустава, завит продолжительность проводимой терапии.
- При артрите, артрозе назначается комплексное лечение. Придется исключить физические нагрузки, вызывающие болезненные ощущения. Затем следует исключить саму причину воспаления, это можно сделать при помощи лечебной терапии. Применяются хондропротекторы и нестероидные противовоспалительные препараты. При запущенных стадиях, с целью облегчить страдания пациента применяют гормоны и анальгетики наркотического ряда. Ввод препаратов назначается с индивидуальными психосоматическими особенностями организма человека. В случае если консервативное лечение не приводит к нужному результату, следует прибегнуть к оперативному вмешательству.
- Как убрать боль при плечелопаточном периартрозе знает каждый квалифицированный специалист. Первое что нужно сделать – набраться терпения и настойчивости. Процесс этот требует продолжительности и исполнения всех рекомендаций. Назначается лечебная физкультура, которая способствует увеличению эластичности сустава, улучшает прочность мышечного аппарата, снимает боль. Широко применяется народная медицина – травяные компрессы, прием травяных сборов, для уменьшения воспалительных процессов в тканях и суставах. Если заболевание носит запущенный характер, анальгетики вводят во внутрисуставную капсулу, совершают блокады.
- Бурсит. Хронический бурсит достаточно хорошо поддается лечению. Пациент, который знаком с этими симптомами знает, что при своевременном оказании помощи своему суставу, болезнь протекает без тяжелых осложнений. Врач назначает лечебные процедуры, такие как массаж, тем самым улучшая кровообращение суставных тканей и курс физиотерапии, для убывания экссудата — жидкости в околосуставной сумке. Если болевой порог у человека высокий, ему назначают болеутоляющие препараты.
- Разрыв связок. Различают два вида разрыва связок – полный разрыв всех волокон и частичный надрыв (связочное растяжение). Зачастую пациенты рассказывают доктору, что слышали легкий хруст или треск во время травмы. На месте разрыва может появиться гематома. Первым делом необходимо зафиксировать конечность, приложить лед, снять болевые ощущения при помощи анальгетиков. Хирургическое вмешательство неизбежно при полном разрыве связок. Но к счастью, современная медицина способна восстанавливать пораженное сухожилие при помощи артроскопии, что дает возможность пациенту покинуть лечебное учреждение на следующий день.
- При ушибах и травмах на участок, который беспокоит, накладывают лед. Далее можно прибегнуть к помощи противовоспалительных мазей, компрессов.
Что делать если болят плечи, плечевые суставы? Как убрать боль (выявить причины) и упражнения для лечения
Можно бороться с болью в плечах и плечевых суставах при помощи специальных упражнений. Без лечебной гимнастики не обходится не одно комплексное лечение. Ниже рассмотрены примеры физических упражнений, которые приведут мышцы в тонус, укрепят мышечный корсет спины.
Упражнения для лечения – лечебная гимнастика:
- Обхватить себя левой рукой за правое плечо, правой рукой за левое плечо. При этом упражнении локти тянутся максимально вверх, а пальцами пытайтесь дотянуться до позвоночника. Держим мышцы в таком напряжении семь секунд. Повторить не менее 10 раз.
- Ставим перед собой стул, отходим то него на расстояние 40-50 см. Держась за спинку стула, совершаем наклон так, чтобы ваши руки были параллельно полу, и затем тянем плечи вниз. Держать тонус семь секунд.
- За спиной возьмитесь за руки и поворачивайте торс в разные стороны таким образом, как бы приближая локти друг к другу.
- Лежа на спине, вытяните руки верх, не отрывая плечи от пола, задержитесь в таком положении 10 секунд. Повторить упражнение 15 раз.
- Лечь на спину, и поочередно поднимать руки.
- На правое плечо кладем левую руку. Обхватываем правой рукой левый локоть и очень осторожно пытаемся завести левую руку за противоположное плечо. Держим такое положение 7 секунд.
- Для того чтобы выполнить данное упражнение, необходимо взять кусок ткани или полотенце. Руками взяться за края и поднять руки верхи пытаться перевести их максимально назад, локти при этом не сгибать
- Сидя на стуле, следует поочередно дотрагиваться до противоположной лопатки.
Чем победить артроз плечевого сустава: уколы и препараты
Артроз или остеоартроз – это хроническое дегенеративное заболевание суставных соединений, повсеместно встречающееся в мире и очень тяжело поддающееся лечению. Самыми критическими считаются поражения плечевого сустава, бедренного и коленного.

От артроза этих сочленений назначаются уколы, а также таблетки и мази , которые укрепляют и восстанавливают хрящевую ткань на местах соединения.
Симптомы патологии в плече
Для артроза плечевого сустава характерны следующие симптомы:
- Болезненные ощущения в плече и ключице, усиливающиеся при движении рукой и при переохлаждении.
- Хруст в области сустава. Хруст происходит из-за отложения солей и означает, что дегенеративные процессы в соединениях уже начались.
Консервативная терапия остеоартроза
Внимание! Информация приведена исключительно с целью ознакомления и не должна быть использована для применения лекарств. Группы препаратов, о которых пойдет речь дальше, имеют серьезные побочные эффекты и противопоказания, способные навредить вам. За назначением терапии обязательно обратитесь к своему лечащему врачу!
Лечение остеоартроза эффективнее всего уколами на начальных стадиях заболевания, когда болезнь не успела поразить кости, а хрящ еще относительно целый.
Терапию болезни назначает врач-ортопед, который диагностирует заболевание и выясняет степень его тяжести.
Если стадия тяжелая, назначаются уколы, которые иногда делаются в плечевой сустав. Эффективнее всего при артрозе препараты из группы хондропротекторов, которые способствуют заживлению и восстановлению поврежденного хряща.
Несмотря на эффективность этого метода, уколы в плечевой сустав при артрозе назначаются только на серьезных стадиях болезни, когда уже наступила дистрофия хрящевой ткани, а потому использовать их в начале заболевания бессмысленно.
Для увеличения эффективности хондропротекторов нужно соблюдать простые правила:
- Курс уколов от артроза плечевого сустава не должен быть меньше полугода, иначе оно лишено смысла, так как хрящ не успеет восстановиться, а рубцы – зажить.
- Соблюдать пропорции действующих веществ хондропротекторов, которые указаны в инструкции к препарату. Дозировку назначает врач.
- Ежедневный прием. Нерегулярные инъекции приравниваются к отсутствию терапии.
- Параллельно инъекциям пить антивоспалительные медикаменты. При остеоартрозе возникает воспаление – синовит, которое мешает лечению. Для его снятия назначают нестероидные противоспалительные средства. Такие препараты, помимо снятия воспаления, еще и заглушают боль. Принимаются эти вещества перорально, а потому стоит быть осторожным, если у вас имеются проблемы с желудком.
- Рекомендуется провести как минимум 2 курса инъекций хондропротекторов.
Также необходимо помнить, что хондропротекторы эффективны тогда, когда хрящ только поврежден, а не полностью уничтожен, то есть на первой и второй стадии болезни.
Уколы при артрозе для борьбы с болезнью на ранних стадиях также используются, но только внутримышечно. Это лекарства, относящиеся к категории миорелаксантов.
Такие инъекции снимают мышечные спазмы, из-за которых к мышцам не поступает достаточно крови, тем самым избавляют от болевых ощущений.
Дополняющие препараты
Уколы для лечения артроза плечевого сустава чаще всего прописываются с курсом витаминов группы B, которые уменьшают боль в пораженном хряще и благотворно сказываются на его общем состоянии.

Также врачи прописывают медикаменты, улучшающие кровоток, что способствует скорейшему заживлению хряща. В отличие от витаминов, вводятся такие препараты внутривенно и чаще всего с помощью капельницы.
Самой серьезной мерой в борьбе с остеоартрозом являются инъекции местного применения, то есть такие препараты, инъекции которых делаются непосредственно в плечевой сустав.
Подобный метод терапии необходимо использовать исключительно при сильных воспалительных процессах, так как кортикостероиды (вводимое лекарство) являются гормональным средством.
Поэтому такие лекарственные средства, как правило, либо экстренные, для моментального снятия боли, либо редко используемые.
В случае, если вовремя не были приняты меры, высока вероятность того, что придется воспользоваться радикальными методами – протезированием.
Подборка полезных материалов по здоровью позвоночника и суставов:
Полезные материалы от моих коллег:
Дополнительные полезные материалы в моих социальных сетях:
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Источники:
http://www.neboleem.net/stati-o-zdorove/7532-kak-snjat-bol-v-plechevom-sustave.php
http://zdorovue-systavi.ru/boli/bolyat-plechi-plechevye-sustavy-kak-ubrat-bol-uprazhneniya-dlya-lecheniya/
Уколы от артроза плечевого сустава: виды препаратов
ostamed.ru
Уколы от болей в плечевом суставе
Плечевой сустав относится к группе крупных хрящей опорно-двигательного аппарата. Он состоит из нескольких элементов: под костными поверхностями расположена суставная сумка и хрящи, которые окружены связками. Внутри суставной сумки находится особое вещество – синовиальная жидкость.
За счет жидкости происходит питание всех клеток хрящей, и когда возникает ее дефицит, ухудшается состояние тканей. Во время интенсивного движения хрящи деформируются, а синовиальная жидкость проникает в пространство между хрящами.
Лечение артроза плечевого сустава осложнено особенностью его строения: таблетки и мази проникают в кровоток, но в место назначения практически не проникают. Инъекции обладают наибольшей эффективностью, но их также нельзя считать панацеей от патологии.

Профилактическое средство для суставов.
Восстановите хрящевую ткань в суставах без хирургического вмешательства!
Степени артроза плечевого сустава
Артроз плеча, как и другие формы болезни, протекает в 3 видах:
- Первая степень. Слабовыраженные симптомы, начало дистрофических изменений и сложная диагностика. Если выявить патологию, то ее можно замедлить надолго.
- Вторая степень. Боли становятся частыми, значительно ограничивается подвижность сустава, на рентгене видны сильные изменения тканей вокруг поврежденного сустава.
- Третья степень. Суставы сильно деформируются, пациент страдает от невыносимых болей. При этой форме артроза с дискомфортом обычно и помогают справиться инъекции.
Чем выше степень заболевания, тем сильнее выражена симптоматика.
Можно ли парится в бане с артрозом суставов
При заболеваниях опорно-двигательного аппарата баня – отличное средство помощи и…
Симптомы артроза плечевого сустава
Артроз входит в группу хронических заболеваний, для него характерное устойчивое прогрессирование. При этом возникают особые симптомы: слабость в конечностях, но на первой стадии только после умеренных нагрузок или по утрам.
Сопровождают артроз плеча и болезненные ощущения, усиливающиеся после отдыха или нагрузок. Скованность в утренние часы – один из самых ярких признаков заболевания. Также возникает отечность, возможно локальное повышение температуры, сухость кожи.
Боль при артрозе плеча нередко отдает в шею, поэтому болезнь можно спутать с остеохондрозом. Также она может распространяться по всей руке.

Лечение артроза плечевого сустава
Цель лечения болезни плечевого хряща – устранение воспаление и снятие боли. Это первоочередная задача, которая облегчает жизнь пациента. Но у терапии есть и долгосрочные задачи: восстановление минерального баланса в костной ткани, нормализация подвижности, улучшение питания. В идеале – полное восстановление хрящей. Однако достичь этой цели крайне сложно.
Для лечения используются разные методы, включая: диету, медикаменты, физиотерапию, инъекции, народные рецепты. Пациент может улучшить процесс лечения, если откажется от вредных привычек и нормализует образ жизни.
Гимнастика и упражнения при артрозе плечевого сустава
ЛФК и домашняя гимнастика важны для лечения артроза плечевого сустава. Назначением занимается доктор. Первые упражнения проводят вместе с ЛФК-терапевтом в условиях спортивного центра.
Любые физические нагрузки при повреждении плечевого сустава должны быть регулярными, но умеренными. Ограничение – полученные травмы и обострение болезни.
Гимнастика нацелена на восстановление подвижности, устранение мышечного напряжения. При регулярном выполнении упражнений проходят болезненные ощущения. ЛФК способствует восстановлению хрящевой ткани.

Лечение артроза плечевого сустава в домашних условиях
В домашних условиях пациент может делать одобренный комплекс гимнастики, принимать назначенные препараты, соблюдать диету. Эффективно использование народных средств при артрозе плечевого сустава. Но принимать их нужно после консультации с доктором.
Существуют аппараты физиотерапии для домашнего использования, их также нужно применять после согласования с врачом.
Уколы для эффективного лечения артроза
Кардинальное решение всех суставных проблем.
Восстанавливает поврежденные ткани и в полной мере возвращает суставам здоровье и функциональность.
Инъекции – это прямая доставка активного вещества к воспалительному процессу. При уколах эффективность препаратов максимально высока. Расход лекарства сокращается, увеличивается точность его действия, уменьшаются побочные эффекты (действие на ЖКТ, почки и печень, как при использовании таблеток).
Пациенты согласны с тем, что грамотно поставленный укол не причиняет сильного дискомфорта. В большинстве случаев он даже безболезненнее, чем инъекция в ягодичную мышцу.
Однако, в отличие от уколов в ягодицу, внутрисуставные инъекции можно делать только в стерильных условиях. Ставят их врачи – домашнее лечение может оказаться опасным. Используются для терапии артроза и внутримышечные уколы, капельницы, внутривенные препараты.

Кому показаны внутрисуставные инъекции
Внутрисуставные уколы используются в нескольких случаях: когда заболевание находится на финальной стадии, и таблетки не помогают; когда снять боль нужно очень быстро во время обострения патологии.
Используют инъекции и при долговременной терапии, в основном курсами. Некоторые сильнодействующие препараты при прохождении курса лечения сохраняют эффект на 6-12 месяцев, избавляя человека от болей, скованности и других признаков артроза плеча.
Препараты для уколов в суставы
Выбором препаратов для уколов при артрозе занимается доктор. Нельзя комбинировать такие группы, как НПВС и кортикостероиды. Курс лечения препаратами – короткий. В него входит не более 10-15 процедур. Разделить средства можно на 2 типа: одни снимают воспаление и боль экстренно, имеют много побочных эффектов; другие, наоборот, улучшают иммунитет и запускают регенерацию тканей, работая в долгосрочной перспективе.
Препараты системного действия
К этой группе лекарств относят средства, предназначенные для улучшения иммунитета, восстановления хрящевой ткани. Часто используют: инъекции гиалуроновой кислоты, газовые уколы, аутологичные материалы (стволовые клетки, сыворотка крови), гомеопатические вещества.
Нестероидные противовоспалительные
НПВС в форме уколов при разрушении плечевого хряща используются такие же, как и в форме таблеток. Они помогают от острой боли и отёков, а также устраняют воспалительные процессы: «Диклофенак», «Индометацин», «Кетанов», «Кетолонг».
Внутримышечно вводят такие средства, как «Мовалис» и «Артрозан». Средство «Династат» — одно из самых щадящих. Его можно использовать даже при язвенной болезни желудка. Однако его нельзя назначать, если пациенту больше 65 лет.
Лечения артроза по аюрведе
Артроз – заболевание, при котором запускаются разрушительные процессы в хрящевой и костной ткани. Образуются наросты…
Хондропротекторы
Хондропротекторы вводят в основном внутримышечно. В таком виде вещества лучше усваиваются, не разрушаются частично желудочным соком. Самые популярные препараты:
Но есть препараты 1 поколения, которые также можно ставить внутрь сустава: «Артепарон» и «Алфлутоп». Они влияют на синовиальную жидкость и точено воздействуют на поврежденные ткани вокруг больного сустава.
TIBETTEA — целебный Тибетский сбор
Решает большинство проблем с суставами.
В течение 28 дней тибетский сбор регенерирует хрящевые и соединительные ткани суставов!
Миорелаксанты
Миорелаксанты используются для устранения мышечного спазма. Это состояние развивается в 99% случаев артроза плеча. Миорелаксанты помогают от болезненных ощущений. После расслабления нормализуется ток кислорода, снижается боль внутри мышечных тканей. Среди центральных миорелаксантов, применяемых при артрозе плечевого сустава: «Мидокалм», «Сирдалуд» и «Баклофен».
Витамины группы B
Внутримышечное введение витаминов группы B считается очень эффективным. Так препараты лучше усваиваются. Для инъекций чаще всего используют комплекс из B12, B1 и B6.
Назначают «Комбилипен», «Тригамма», «Мильгамма», «Комплигам B».
Можно использовать витамины по отдельности, чередуя дни уколов. Витамины отлично справляются с болью, улучшают работу нервных волокон.
Препараты для улучшения кровотока в суставе
Средства для восстановления кровотока в суставах необходимы при лечении артроза. Уколы улучшают питание, предотвращают гипоксию тканей. Ставят их внутримышечно или внутривенно с помощью капельницы: «Циннаризин», «Ксантинола никотинат», «Пентоксифиллин».
Инъекции в плечевой сустав при артрозе – это одна из крайних мер лечения острых болей. Назначают их только при отсутствии эффективности других препаратов. Самостоятельно делать такие уколы нельзя.
ВНИМАНИЕ: вcя информация, пpeдcтaвлeнная нa caйтe, размещена исключительно в ознакомительных целях. Прибегая к caмoлeчeнию, вы мoжeтe навредить своему здopoвью. Прежде чем применить прочитанную нa caйтe инфopмaцию, в обязательном порядке пpoкoнcультиpуйтecь c вpaчoм!
Изображения размещенные на сайте взяты из oткpытыx иcтoчникoв. Ecли вы обладаете авторскими правами на какие либо мультимедийные файлы, нaпишитe нaм, и мы оперативно решим проблему.
Источник lechim-artroz.ru

Многие ортопеды самым уникальным элементом человеческого организма считают плечевой сустав. Это объясняется не только его анатомическим строением, но и повышенной уязвимостью. Чрезмерные нагрузки, интенсивные тренировки, патогенные вирусы провоцируют развитие воспаления, боли и дискомфорта. Если у вас сильно болит плечо, мы подскажем, чем лечить его.
Причины болей в плече
Выражение «взвалить на плечи» у нас ассоциируется с тяжелым испытанием, которое мы преодолеваем в какой-то конкретный промежуток нашей жизни. А ведь в буквальном смысле поднятие тяжестей нередко становится причиной появления проблем со здоровьем. Плечевой сустав не сразу дает сигнал о перегрузках, но в определенный момент могут появиться болевые ощущения и дискомфорт.

Боль имеет выраженный характер. Она распространяется от верхней точки в направлении всей руки. При любом резком движении боль может перемещаться в шейную область. Очень часто причиной ее возникновения становится межпозвоночная грыжа. Она развивается в результате уплотнения межпозвонковых дисков и потери их эластичных свойств.
Болевой синдром проявляется при зажиме нервных корешков, отходящих от ветвей главного спинного нерва. Боль может усиливаться в результате образования сосудистых пучков и отеков в области зажима. К группе выраженных болевых синдромов можно отнести:
- Капсулит – при этом отмечается сковывание мышц плеча. Пациенту проблематично отвести руку в сторону, поднять ее или завести за спину. Развитие капсулита происходит постепенно, но его последствия могут привести к тому, что больной не сможет этой рукой выполнять даже самые элементарные действия. Такое состояние возникает в результате поражения вращающейся манжетки плечевого сустава, к которому могут привести внушительные физические нагрузки.
- Тендобурсит – характеризуется сильной болезненностью в шейной области, надплечье и руках. Его возникновение связано с воспалением суставных сумок.

Выделяют следующие причины, способные провоцировать боль в плече.
| Причина | Особенности |
| Тендит | Это процесс, вызванный воспалением сухожилий, которые окружают сустав. Проявляется как следствие непомерной физической нагрузки. |
| Кальциноз | Это заболевание, происходящее вследствие вымывания кальция из костей. Дефицит данного микроэлемента в организме приводит к воспалению суставов, развитию опухолей, рискам получить перелом. |
| Травмы со смещением плечевой кости, вылетом руки в плече, разрывом сухожилий, вывихом | Это может произойти в результате аварии, интенсивных тренировок. Оставив подобную проблему без лечения, человек может и вовсе не восстановить функции плеча. |
| Заболевания суставов | К ним относится артрит, артроз, подагра. |
| Межреберная невралгия | Заболевание, которое сопровождается болью колющего характера. Наряду с этим, может происходить затруднение дыхательной функции и ограничение подвижности руки. |
Методы лечения боли
Лечение при возникновении болевых ощущений назначает только специалист после проведенной диагностики. В зависимости от результатов исследования, пациенту может быть показана терапия противовоспалительными средствами или лечение другого заболевания, провоцирующего боль в плече.

Противовоспалительная терапия включает следующие мероприятия:
- прием медикаментозных препаратов;
- лечебный массаж;
- проведение физиотерапевтических процедур.
Для снижения нагрузки на плечо и снятия неприятных ощущений пациенту рекомендуется использовать специальную шину, которая фиксируется на руке. В тяжелых случаях больному назначают введение противовоспалительных препаратов или операцию. Чтобы избежать хирургического вмешательства, необходимо сразу обращаться за врачебной помощью в случае возникновения боли.
Эффективные мази
Одним из эффективных методов лечения и устранения болевых ощущений является использование мазей. Особой популярностью пользуются средства, в состав которых входят нестероидные противовоспалительные компоненты и хондропротекторы. К основным представителям этой группы относится Диклофенак, Вольтарен, Хондроксид. Они улучшают кровообращение, устраняют рефлекторный спазм мышц в плече, снижают боль.
Нередко пациентам назначаются мази с перцем, салициловой кислотой. Эти препараты являются бюджетными, но в то же время отлично устраняют боль, снимают воспаление. Наиболее востребованные средства – это змеиный или пчелиный яд, камфора, скипидар, никофлекс, золотая звезда. Они оказывают согревающее действие, содействуют расширению сосудов, благодаря чему происходит отток крови из очага воспаления, уменьшение отека и устранение болевых ощущений.

Уколы
Прежде чем снять боль выбранным препаратом, следует посетить врача. Ведь для лечения также могут использоваться уколы, которые оказывают противовоспалительный и обезболивающий эффект. Наиболее эффективное действие оказывают препараты первого поколения – Диклофенак, Ибупрофен. Их назначают при острой боли с целью облегчить состояние пациента.
Лекарства второго поколения применяют при хронических заболеваниях плеча, когда требуется ежедневное проведение обезболивания. Если лечение оказалось не эффективным, врачи назначают глюкокортикоидную противовоспалительную терапию. Уколы делают непосредственно в зону воспаления. К ним относятся Дипроспан, Флостерон. Эти медикаменты имеют сильное действие, поэтому иногда бывает достаточно одной инъекции.
Блокада плечевого сустава
В крайне тяжелых случаях назначается блокада левой или правой руки плечевого сустава. Однако не все знают, что это такое. Блокада — это сочетание глюкокортикоидных противовоспалительных средств с местными анестетиками (новокаином или лидокаином). Такое лечение помогает справиться с невыносимой болью.
С помощью блокады удается избежать серьезного осложнения в виде контактуры, которая характеризуется ограничением амплитуды движения в плечевом суставе. Она опасна тем, что может провоцировать необратимый процесс – атрофию группы мышц, отвечающих за подвижность плечевого сустава. Эффект после того, как сделать эту процедуру, длится месяц. По окончанию действия блокады ее можно повторить. Как она проводится, смотрите на видео (автор Антон Епифанов).
Кроме медикаментозного лечения, пациент должен придерживаться следующих рекомендаций:
- соблюдать постельный режим;
- фиксировать эластичными бинтами плечевой сустав;
- носить ортопедические бандажи, ортезы.
Другие средства-медикаменты
При артритах или артрозах лечение может осуществляться такими гормонами, как Преднизолон и Дексаметазон, или наркотическими анальгетиками, к которым относится Промедол и Морфин. Однако к применению данных препаратов прибегают исключительно в тяжелых случаях, когда боль доставляет выраженные страдания и приобретает серьезный характер. Эти средства могут вводиться разными способами: перорально, внутривенно и даже внутрисуставно.
Неплохо зарекомендовал себя в качестве сильного обезболивающего средства Коллаген Ультра. С его помощью подавляется воспаление и нормализуется вещественный обмен. Благодаря наличию в составе препарата коллагена происходит восстановление суставов и связок плеча.

Боль является основным симптомом развития очага воспаления в плече. Не стоит надеяться на то, что постоянный болевой синдром со временем пройдет. Его появление говорит о серьезных нарушениях в организме. Помните, что только своевременное обращение к врачу позволит разобраться в причинах такого состояния и восстановить работоспособность плечевого сустава, избежав осложнений.
Видео «Мазь или таблетки?»
Чем лучше осуществлять лечение, мазями или таблетками, рассказывает специалист на видео (автор Антон Епифанов).





Рекомендуем к прочтению



Комментарии и отзывы
Привет, на правом плече сделана операция после травмы, сейчас левое сильно беспокоит тоже нужно оперировать.
Ноющая боль в левом плече
Здравствуйте, вот у меня болит плечо, какую мне мазь можете посоветовать?
Всё зависит от причины, вызвавшей боль. Если это следствие травмы, то лучше всего подойдёт диклофенак в виде геля. Он входит в состав множества препаратов, выпускаемых различными производителями, к примеру — «Диклофенак» и «Вольтарен». Все они бывают разной дозировки — от 1% до 5%, в зависимости от интенсивности боли. В любом случае каждый из таких гелей успокоит боль на весь день.
У моего мужа болит плечо. Какие уколы помогут ему? Мы кололи амилотекс флемакс, а боль не уходит
Источник prospinu.com

Поражение именно шейных позвонков несет за собой еще одну дискомфортную болезнь – остеохондроз плечевого сустава
Остеохондроз шейного отдела позвоночника неприятен сам по себе. Частые головные боли, головокружение, нарушения сна и даже опасность инсульта – все это следствие шейного остеохондроза.
Однако, поражение именно шейных позвонков несет за собой еще одну дискомфортную болезнь – остеохондроз плечевого сустава (плечевой остеохондроз). Он возникает при повреждении 4 и 5 шейных позвонков.
Сложный плечевой сустав тесно связан с шейным отделом позвоночника перечнем мышц, нервов и сухожилий.
Основные причины плечевого остеохондроза

Врачи называют плечевой остеохондроз профессиональным заболеванием. Ему подвержены профессиональные спортсмены и люди, чья работа связана с подъемом тяжестей и тяжелой физической работой, люди с избыточной массой тела.
Остеохондроз плеча является следствием остеохондроза позвоночника. Однако, у некоторых пациентов он развивается, а у кого-то нет. В чем причина?
Врачи называют плечевой остеохондроз профессиональным заболеванием.
Ему подвержены профессиональные спортсмены, имеющие регулярные нагрузки на шейный отдел и плечевой сустав (тяжелоатлеты, культуристы, метатели молота или копья, акробаты) и люди, чья работа связана с подъемом тяжестей и тяжелой физической работой (грузчики, строители), люди с избыточной массой тела.
Основные причины развития остеохондроза плеча:
- перегрузка сустава выполнением нехарактерной для него работы;
- травмы плечевого сустава или его связочного аппарата, когда не проводилось лечение;
- отсутствие физической активности, сидячий образ жизни;
- инфекционные заболевания, поражающие соединительную ткань (хламидиоз, туберкулез).
к содержанию ↑
Симптомы плечевого остеохондроза
Признаки остеохондроза плеча проявляются и развиваются в течении короткого времени. Нарастающие симптомы показывают пациенту, что дело серьезное и необходимо обращаться к врачу. Основным и самым ярким симптомом является боль.
В заболевании различают 3 стадии, каждой стадии характерен определенный набор симптомов.
Симптомы 1 стадии плечевого остеохондроза:
- Головная боль, вызванная остеохондрозом шейного отдела, сопровождается ноющей болью в области плеча;
- При попытке широко взмахнуть рукой пациент испытывает боль, дискомфортные ощущения, слышно похрустывание;
- Подвижность плечевого сустава ограничена.



Симптомы 2 стадии плечевого остеохондроза:
- Боль в области шеи и плеча присутствует постоянно;
- Движения в суставе сильно скованы;
- Наблюдается быстрая утомляемость мышц.



Симптомы 3 стадии плечевого остеохондроза:
- При попытках пошевелить рукой возникает сильная, нестерпимая боль;
- Нарушается общее качество жизни – боли, нарушения работоспособности сустава лишают человека возможности полноценно трудиться и отдыхать.


Первая стадия относительно легко поддается лечению, вторая – хуже, лечение третьей стадии может занимать до 6 месяцев.
После третьей стадии плечевой остеохондроз приобретает хроническое течение – постоянная боль в области плечевого сустава, головная боль, атрофия плечевых и шейных мышц, локтевой и кистевой сустав отекает, кожа плеча приобретает цианотичный (синюшный) оттенок.
Когда остеохондроз поражает только левый плечевой сустав, возникшие симптомы (боль в руке, давящее ощущение в области лопатки) часто принимают за боль в сердце.
Важно не заниматься самостоятельным лечением, а пройти полное обследования для того, чтобы выяснить истинный диагноз.
В случае проблем с сердечно-сосудистой системой необходимо будет лечение и постоянный мониторинг состояния пациента. Если причиной этих симптомов является плечевой остеохондроз – лечение будет совершенно иным.
Методы лечения шейно-плечевого синдрома

Лечение представлено комплексом медикаментов и физиотерапевтических процедур.
При подозрении на плечевой остеохондроз врач назначает обязательное обследование для уточнения диагноза, определения тяжести повреждений шейных межпозвоночных дисков и плечевого сустава и назначения лечения.
Для этих целей проводят компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ). Каждый из этих методов обследования дает полную картину ситуации, позволяя назначить соответствующее лечение.
Лечение плечевого остеохондроза (шейно-плечевого синдрома) имеет сразу несколько направлений:
- устранение первопричины – нормализация обменных процессов в межпозвоночных дисках, восстановление их структуры;
- снятие боли и воспаления для возвращения пациента к нормальной жизни;
- восстановительное лечение плечевого сустава и окружающих его тканей;
- профилактика рецидивов заболевания.
При составлении схемы лечения плечевого и шейного остеохондроза врач комбинирует различные методы терапии для достижения оптимального результата. Применяют:
- Медикаментозное лечение – уколы, мази, таблетки;
- Физиотерапевтическое лечение – электрофорез, магнитотерапию, фонофорез, УВЧ;
- Массаж;
- Гимнастические упражнения, лечебную физкультуру;
- Корректировку образа жизни, питания.
к содержанию ↑
Витамины и диета при остеохондрозе

Витамины и диета при остеохондрозе
При лечении остеохондроза важно соблюдать некоторые несложные правила питания. Они направлены на восстановление структуры межпозвоночных дисков и улучшение состояния организма в целом.
Необходимо максимально снизить количество потребляемой соли. Соль задерживает воду в организме, но не в позвоночнике. Наоборот – она способствует высушиванию межпозвоночных дисков, что усугубляет состояние пациента.
Больному остеохондрозом нужно выпивать в сутки 2-3л жидкости. Ее должно быть достаточно для наводнения позвоночника, но важно не переусердствовать – избыточное питье приведет к повышению артериального давления.
При лечении остеохондроза в рационе должны присутствовать трудноусвояемые углеводы – продукты из муки грубого помола, ржаные отруби.
При остеохондрозе организм нуждается в витаминах D, С, группы В и микроэлементах. Они продаются в аптеке в виде мультивитаминов, а так же содержатся в таких продуктах: яйца, капуста, творог, субпродукты (печень, почки, сердце, вымя), семечки и орехи. Пойдет на пользу употребление рыбьего жира.
Лечение медикаментами
При лечении заболевания плечевого сустава медикаментозным путем назначают инъекции, таблетки, капсулы, мази для снятия боли, воспаления и устранения причины заболевания.



Препараты
Активно используют фармацевтические средства нескольких групп:
- Анальгетики – для снятия боли в суставе
- НПВС – нестероидные противовоспалительные препараты, предназначенные для уменьшения воспаления и боли в пораженной области
- Кортикостероиды – гормональные препараты, купируют болевой синдром, налаживают обмен веществ в области сустава, снимают воспалительный отек
- Хондропротекторы – препараты, содержащие хондроитин и глюкозамин, необходимые для лечения структуры межпозвоночного диска, его эластичности и нормализации питательного обмена
- Успокоительные препараты назначают пациентам на поздних стадиях, так как постоянная боль существенно ухудшает настроение и может провоцировать депрессию.
к содержанию ↑
Мази для лечения плечевого остеохондроза
Существует широкий спектр мазей, применяемых для лечения шейно-плечевого синдрома. Их можно разделить на две большие группы:
- Обезболивающие и противовоспалительные мази. В их составе находятся анальгетики и нестероидные противовоспалительные вещества – кетопрофен, нимесулид, диклофенак, ибупрофен. Эффективно снимают боль, уменьшают воспаление. Имеют ряд противопоказаний – беременность, кожные заболевания, язвенные поражения желудочно-кишечного тракта. Наносятся тонким слоем в область шеи, плеча и лопатки, 2-3 раза в день. Наиболее распространенные мази: Фастум гель, Дип релиф, Вольтарен эмульгель, Диклак, Нурофен;
- Хондропротекторные мази – направлены на устранение причины заболевания и восстановление межпозвоночного диска и плечевого сустава. Обязательно в их состав входит глюкозамин и хондроитин. Желательно, чтобы в состав также входил димексид – препарат, позволяющий действующим веществам проникать через кожные покровы к хрящам. Применяются длительными курсами. Незначительно снимают боль. Назначают: Хондроитин-мазь, Хонда, Хондроксид, Хондрарт.
к содержанию ↑
Уколы
Инъекции назначают в запущенных стадиях или при лечении сильно выраженного болевого синдрома. Используют уколы НПВС – Диклофенак, Индометацин, кортикостероидов – Дипроспан, Метипред, наркотических анальгетиков – Промедол, Омнопон (при острой боли). Применение инъекционных форм должно строго контролироваться лечащим врачом. Подробнее об уколах при шейном остеохондрозе мы написали в этой статье.
Для улучшения обмена веществ в пораженных тканях возможно назначение витаминов группы В (В1, В12), А, Е инъекционно.
Упражнения

В процессе выздоровления рекомендована гимнастика
Комплекс гимнастических упражнений создан с целью восстановления подвижности и функций сустава.
Проводить физкультуру можно только после снятия боли, когда лечение направлено на реабилитацию поврежденного сустава и предупреждение рецидива остеохондроза.
Перед началом лечебной гимнастики необходимо, что бы врач осмотрел пациента.
Каждое упражнение нужно выполнять плавно, без резких движений, не увлекаясь. Если при выполнении какого-то пункта возникает боль в суставе, тренировку нужно остановить.
Краткий комплекс упражнений при лечении плечевого остеохондрозе:
- Стоя, ноги на ширине плеч, руки на талии. Совершать вращательные движения больным плечом вперед-назад, вверх-вниз, круговые движения. Подход по 5-10 раз;
- Здоровой рукой поднимать согнутый локоть больной руки вверх, потом плавно опустить. Повторить 5 раз;
- За спиной сцепить руки в замок так, чтобы больная рука была сверху. Здоровой рукой тянуть вниз. 5 раз.
Весь комплекс не должен занимать более 20 минут. На начальных этапах физкультуру проводить 1 раз в день, после заметного улучшения состояния – 2 раза в день.
Народная медицина

Народная медицина при плечевом остеохондрозе
Средства народной медицины могут незначительно успокоить боль при лечении остеохондроза плечевого сустава, снизить дискомфортные ощущения в суставе. Применение народных рецептов возможно только после консультации с лечащим врачом.
Бабушкины рецепты:
- компрессы из листьев мелиссы и мяты – обложить больное плечо, укутать теплой тканью, оставить на 1 час;
- компресс из тертого хрена улучшит местный кровоток – обернуть плечо, укутать шерстяной тканью, на 15-20 минут;
- мазь из топленого свиного жира выступает как неплохое обезболивающее;
- 500мл яблочного сока и 100мл сока одуванчика. Принимать по 50мл 2 раза в день, внутрь, во время еды;
- популярность в лечении остеохондроза набирает гирудотерапия. Пиявки улучшают кровообращение в области сустава, снимают боль и воспаление. Рекомендуют 5-6 сеансов;
- спиртовую настойку календулы втирать в область плечевого сустава 2 раза в день – для снятия боли.
Лечение остеохондроза плечевого сустава – длительный и трудоемкий процесс. Он занимает много времени у больного за счет своего разнообразия и различной направленности.
Однако, это время нужно потратить для того, чтобы в будущем пациент мог вести активный образ жизни, забыть о плечевом остеохондрозе и не испытывать постоянную боль.
Источник osteohondrozinfo.com
thejoints.ru
блокада плечевого сустава, уколы, мази и другие средства
Многие ортопеды самым уникальным элементом человеческого организма считают плечевой сустав. Это объясняется не только его анатомическим строением, но и повышенной уязвимостью. Чрезмерные нагрузки, интенсивные тренировки, патогенные вирусы провоцируют развитие воспаления, боли и дискомфорта. Если у вас сильно болит плечо, мы подскажем, чем лечить его.
Содержание
[ Раскрыть]
[ Скрыть]
Причины болей в плече
Выражение «взвалить на плечи» у нас ассоциируется с тяжелым испытанием, которое мы преодолеваем в какой-то конкретный промежуток нашей жизни. А ведь в буквальном смысле поднятие тяжестей нередко становится причиной появления проблем со здоровьем. Плечевой сустав не сразу дает сигнал о перегрузках, но в определенный момент могут появиться болевые ощущения и дискомфорт.


Боль имеет выраженный характер. Она распространяется от верхней точки в направлении всей руки. При любом резком движении боль может перемещаться в шейную область. Очень часто причиной ее возникновения становится межпозвоночная грыжа. Она развивается в результате уплотнения межпозвонковых дисков и потери их эластичных свойств.
Болевой синдром проявляется при зажиме нервных корешков, отходящих от ветвей главного спинного нерва. Боль может усиливаться в результате образования сосудистых пучков и отеков в области зажима. К группе выраженных болевых синдромов можно отнести:
- Капсулит – при этом отмечается сковывание мышц плеча. Пациенту проблематично отвести руку в сторону, поднять ее или завести за спину. Развитие капсулита происходит постепенно, но его последствия могут привести к тому, что больной не сможет этой рукой выполнять даже самые элементарные действия. Такое состояние возникает в результате поражения вращающейся манжетки плечевого сустава, к которому могут привести внушительные физические нагрузки.
- Тендобурсит – характеризуется сильной болезненностью в шейной области, надплечье и руках. Его возникновение связано с воспалением суставных сумок.


Выделяют следующие причины, способные провоцировать боль в плече.
| Причина | Особенности |
| Тендит | Это процесс, вызванный воспалением сухожилий, которые окружают сустав. Проявляется как следствие непомерной физической нагрузки. |
| Кальциноз | Это заболевание, происходящее вследствие вымывания кальция из костей. Дефицит данного микроэлемента в организме приводит к воспалению суставов, развитию опухолей, рискам получить перелом. |
| Травмы со смещением плечевой кости, вылетом руки в плече, разрывом сухожилий, вывихом | Это может произойти в результате аварии, интенсивных тренировок. Оставив подобную проблему без лечения, человек может и вовсе не восстановить функции плеча. |
| Заболевания суставов | К ним относится артрит, артроз, подагра. |
| Межреберная невралгия | Заболевание, которое сопровождается болью колющего характера. Наряду с этим, может происходить затруднение дыхательной функции и ограничение подвижности руки. |
Методы лечения боли
Лечение при возникновении болевых ощущений назначает только специалист после проведенной диагностики. В зависимости от результатов исследования, пациенту может быть показана терапия противовоспалительными средствами или лечение другого заболевания, провоцирующего боль в плече.


Противовоспалительная терапия включает следующие мероприятия:
- прием медикаментозных препаратов;
- лечебный массаж;
- проведение физиотерапевтических процедур.
Для снижения нагрузки на плечо и снятия неприятных ощущений пациенту рекомендуется использовать специальную шину, которая фиксируется на руке. В тяжелых случаях больному назначают введение противовоспалительных препаратов или операцию. Чтобы избежать хирургического вмешательства, необходимо сразу обращаться за врачебной помощью в случае возникновения боли.
Эффективные мази
Одним из эффективных методов лечения и устранения болевых ощущений является использование мазей. Особой популярностью пользуются средства, в состав которых входят нестероидные противовоспалительные компоненты и хондропротекторы. К основным представителям этой группы относится Диклофенак, Вольтарен, Хондроксид. Они улучшают кровообращение, устраняют рефлекторный спазм мышц в плече, снижают боль.
Нередко пациентам назначаются мази с перцем, салициловой кислотой. Эти препараты являются бюджетными, но в то же время отлично устраняют боль, снимают воспаление. Наиболее востребованные средства – это змеиный или пчелиный яд, камфора, скипидар, никофлекс, золотая звезда. Они оказывают согревающее действие, содействуют расширению сосудов, благодаря чему происходит отток крови из очага воспаления, уменьшение отека и устранение болевых ощущений.


Уколы
Прежде чем снять боль выбранным препаратом, следует посетить врача. Ведь для лечения также могут использоваться уколы, которые оказывают противовоспалительный и обезболивающий эффект. Наиболее эффективное действие оказывают препараты первого поколения – Диклофенак, Ибупрофен. Их назначают при острой боли с целью облегчить состояние пациента.
Лекарства второго поколения применяют при хронических заболеваниях плеча, когда требуется ежедневное проведение обезболивания. Если лечение оказалось не эффективным, врачи назначают глюкокортикоидную противовоспалительную терапию. Уколы делают непосредственно в зону воспаления. К ним относятся Дипроспан, Флостерон. Эти медикаменты имеют сильное действие, поэтому иногда бывает достаточно одной инъекции.
Блокада плечевого сустава
В крайне тяжелых случаях назначается блокада левой или правой руки плечевого сустава. Однако не все знают, что это такое. Блокада — это сочетание глюкокортикоидных противовоспалительных средств с местными анестетиками (новокаином или лидокаином). Такое лечение помогает справиться с невыносимой болью.
С помощью блокады удается избежать серьезного осложнения в виде контактуры, которая характеризуется ограничением амплитуды движения в плечевом суставе. Она опасна тем, что может провоцировать необратимый процесс – атрофию группы мышц, отвечающих за подвижность плечевого сустава. Эффект после того, как сделать эту процедуру, длится месяц. По окончанию действия блокады ее можно повторить. Как она проводится, смотрите на видео (автор Антон Епифанов).
Кроме медикаментозного лечения, пациент должен придерживаться следующих рекомендаций:
- соблюдать постельный режим;
- фиксировать эластичными бинтами плечевой сустав;
- носить ортопедические бандажи, ортезы.
Другие средства-медикаменты
При артритах или артрозах лечение может осуществляться такими гормонами, как Преднизолон и Дексаметазон, или наркотическими анальгетиками, к которым относится Промедол и Морфин. Однако к применению данных препаратов прибегают исключительно в тяжелых случаях, когда боль доставляет выраженные страдания и приобретает серьезный характер. Эти средства могут вводиться разными способами: перорально, внутривенно и даже внутрисуставно.
Неплохо зарекомендовал себя в качестве сильного обезболивающего средства Коллаген Ультра. С его помощью подавляется воспаление и нормализуется вещественный обмен. Благодаря наличию в составе препарата коллагена происходит восстановление суставов и связок плеча.


Боль является основным симптомом развития очага воспаления в плече. Не стоит надеяться на то, что постоянный болевой синдром со временем пройдет. Его появление говорит о серьезных нарушениях в организме. Помните, что только своевременное обращение к врачу позволит разобраться в причинах такого состояния и восстановить работоспособность плечевого сустава, избежав осложнений.

 Загрузка …
Загрузка …Видео «Мазь или таблетки?»
Чем лучше осуществлять лечение, мазями или таблетками, рассказывает специалист на видео (автор Антон Епифанов).
prospinu.com
Уколы в суставы при артрозе плечевого сустава — лечение инъекциями
Плечевой сустав относится к группе крупных хрящей опорно-двигательного аппарата. Он состоит из нескольких элементов: под костными поверхностями расположена суставная сумка и хрящи, которые окружены связками. Внутри суставной сумки находится особое вещество – синовиальная жидкость.
За счет жидкости происходит питание всех клеток хрящей, и когда возникает ее дефицит, ухудшается состояние тканей. Во время интенсивного движения хрящи деформируются, а синовиальная жидкость проникает в пространство между хрящами.
Лечение артроза плечевого сустава осложнено особенностью его строения: таблетки и мази проникают в кровоток, но в место назначения практически не проникают. Инъекции обладают наибольшей эффективностью, но их также нельзя считать панацеей от патологии.

Крем-воск «Здоров»
Профилактическое средство для суставов.
Восстановите хрящевую ткань в суставах без хирургического вмешательства!
Перейти на сайтСтепени артроза плечевого сустава
Артроз плеча, как и другие формы болезни, протекает в 3 видах:
- Первая степень. Слабовыраженные симптомы, начало дистрофических изменений и сложная диагностика. Если выявить патологию, то ее можно замедлить надолго.
- Вторая степень. Боли становятся частыми, значительно ограничивается подвижность сустава, на рентгене видны сильные изменения тканей вокруг поврежденного сустава.
- Третья степень. Суставы сильно деформируются, пациент страдает от невыносимых болей. При этой форме артроза с дискомфортом обычно и помогают справиться инъекции.
Чем выше степень заболевания, тем сильнее выражена симптоматика.
Рекомендуем прочитать:
Можно ли парится в бане с артрозом суставов
При заболеваниях опорно-двигательного аппарата баня – отличное средство помощи и…
Читать далее
Симптомы артроза плечевого сустава
Артроз входит в группу хронических заболеваний, для него характерное устойчивое прогрессирование. При этом возникают особые симптомы: слабость в конечностях, но на первой стадии только после умеренных нагрузок или по утрам.
Сопровождают артроз плеча и болезненные ощущения, усиливающиеся после отдыха или нагрузок. Скованность в утренние часы – один из самых ярких признаков заболевания. Также возникает отечность, возможно локальное повышение температуры, сухость кожи.
Боль при артрозе плеча нередко отдает в шею, поэтому болезнь можно спутать с остеохондрозом. Также она может распространяться по всей руке.

Лечение артроза плечевого сустава
Цель лечения болезни плечевого хряща – устранение воспаление и снятие боли. Это первоочередная задача, которая облегчает жизнь пациента. Но у терапии есть и долгосрочные задачи: восстановление минерального баланса в костной ткани, нормализация подвижности, улучшение питания. В идеале – полное восстановление хрящей. Однако достичь этой цели крайне сложно.
Для лечения используются разные методы, включая: диету, медикаменты, физиотерапию, инъекции, народные рецепты. Пациент может улучшить процесс лечения, если откажется от вредных привычек и нормализует образ жизни.
Гимнастика и упражнения при артрозе плечевого сустава
ЛФК и домашняя гимнастика важны для лечения артроза плечевого сустава. Назначением занимается доктор. Первые упражнения проводят вместе с ЛФК-терапевтом в условиях спортивного центра.
Любые физические нагрузки при повреждении плечевого сустава должны быть регулярными, но умеренными. Ограничение – полученные травмы и обострение болезни.
Гимнастика нацелена на восстановление подвижности, устранение мышечного напряжения. При регулярном выполнении упражнений проходят болезненные ощущения. ЛФК способствует восстановлению хрящевой ткани.

Лечение артроза плечевого сустава в домашних условиях
В домашних условиях пациент может делать одобренный комплекс гимнастики, принимать назначенные препараты, соблюдать диету. Эффективно использование народных средств при артрозе плечевого сустава. Но принимать их нужно после консультации с доктором.
Существуют аппараты физиотерапии для домашнего использования, их также нужно применять после согласования с врачом.
Уколы для эффективного лечения артроза
Спрей Sustarex
Кардинальное решение всех суставных проблем.
Восстанавливает поврежденные ткани и в полной мере возвращает суставам здоровье и функциональность.
Перейти на сайтИнъекции – это прямая доставка активного вещества к воспалительному процессу. При уколах эффективность препаратов максимально высока. Расход лекарства сокращается, увеличивается точность его действия, уменьшаются побочные эффекты (действие на ЖКТ, почки и печень, как при использовании таблеток).
Пациенты согласны с тем, что грамотно поставленный укол не причиняет сильного дискомфорта. В большинстве случаев он даже безболезненнее, чем инъекция в ягодичную мышцу.
Однако, в отличие от уколов в ягодицу, внутрисуставные инъекции можно делать только в стерильных условиях. Ставят их врачи – домашнее лечение может оказаться опасным. Используются для терапии артроза и внутримышечные уколы, капельницы, внутривенные препараты.

Кому показаны внутрисуставные инъекции
Внутрисуставные уколы используются в нескольких случаях: когда заболевание находится на финальной стадии, и таблетки не помогают; когда снять боль нужно очень быстро во время обострения патологии.
Используют инъекции и при долговременной терапии, в основном курсами. Некоторые сильнодействующие препараты при прохождении курса лечения сохраняют эффект на 6-12 месяцев, избавляя человека от болей, скованности и других признаков артроза плеча.
Препараты для уколов в суставы
Выбором препаратов для уколов при артрозе занимается доктор. Нельзя комбинировать такие группы, как НПВС и кортикостероиды. Курс лечения препаратами – короткий. В него входит не более 10-15 процедур. Разделить средства можно на 2 типа: одни снимают воспаление и боль экстренно, имеют много побочных эффектов; другие, наоборот, улучшают иммунитет и запускают регенерацию тканей, работая в долгосрочной перспективе.
Препараты системного действия
К этой группе лекарств относят средства, предназначенные для улучшения иммунитета, восстановления хрящевой ткани. Часто используют: инъекции гиалуроновой кислоты, газовые уколы, аутологичные материалы (стволовые клетки, сыворотка крови), гомеопатические вещества.
Нестероидные противовоспалительные
НПВС в форме уколов при разрушении плечевого хряща используются такие же, как и в форме таблеток. Они помогают от острой боли и отёков, а также устраняют воспалительные процессы: «Диклофенак», «Индометацин», «Кетанов», «Кетолонг».
Внутримышечно вводят такие средства, как «Мовалис» и «Артрозан». Средство «Династат» — одно из самых щадящих. Его можно использовать даже при язвенной болезни желудка. Однако его нельзя назначать, если пациенту больше 65 лет.
Рекомендуем прочитать:
Лечения артроза по аюрведе
Артроз – заболевание, при котором запускаются разрушительные процессы в хрящевой и костной ткани. Образуются наросты…
Читать далее
Хондропротекторы
Хондропротекторы вводят в основном внутримышечно. В таком виде вещества лучше усваиваются, не разрушаются частично желудочным соком. Самые популярные препараты:
- «Дона»;
- «Мукосат»;
- «Румалон;
- «Биартрин»;
- «Хондрогард».
Но есть препараты 1 поколения, которые также можно ставить внутрь сустава: «Артепарон» и «Алфлутоп». Они влияют на синовиальную жидкость и точено воздействуют на поврежденные ткани вокруг больного сустава.
TIBETTEA — целебный Тибетский сбор
Решает большинство проблем с суставами.
В течение 28 дней тибетский сбор регенерирует хрящевые и соединительные ткани суставов!
Перейти на сайтМиорелаксанты
Миорелаксанты используются для устранения мышечного спазма. Это состояние развивается в 99% случаев артроза плеча. Миорелаксанты помогают от болезненных ощущений. После расслабления нормализуется ток кислорода, снижается боль внутри мышечных тканей. Среди центральных миорелаксантов, применяемых при артрозе плечевого сустава: «Мидокалм», «Сирдалуд» и «Баклофен».
Витамины группы B
Внутримышечное введение витаминов группы B считается очень эффективным. Так препараты лучше усваиваются. Для инъекций чаще всего используют комплекс из B12, B1 и B6.
Назначают «Комбилипен», «Тригамма», «Мильгамма», «Комплигам B».
Можно использовать витамины по отдельности, чередуя дни уколов. Витамины отлично справляются с болью, улучшают работу нервных волокон.
Препараты для улучшения кровотока в суставе
Средства для восстановления кровотока в суставах необходимы при лечении артроза. Уколы улучшают питание, предотвращают гипоксию тканей. Ставят их внутримышечно или внутривенно с помощью капельницы: «Циннаризин», «Ксантинола никотинат», «Пентоксифиллин».
Инъекции в плечевой сустав при артрозе – это одна из крайних мер лечения острых болей. Назначают их только при отсутствии эффективности других препаратов. Самостоятельно делать такие уколы нельзя.
lechim-artroz.ru
Уколы при периартрите плечевого сустава


Что собой представляет заболевание
Плечелопаточный периартрит развивается медленно и поэтапно, вызывая воспалительные процессы и тем самым ограничивая возможности сустава двигаться. А такое состояние приводит к развитию опасных патологий.
Он поражает околосуставные ткани, отвечающие за полноценное функционирование плечевого сустава, в частности:
- сухожилия;
- надкостницы;
- суставные и околосуставные сумки.


Плечелопаточный периартрит — недуг воспалительного характера
Пока недуг только развивается, то он практически никак проявлять себя не будет. Если долгое время не предпринимать действий, заболевание приводит к возникновению:
- спондилоза;
- мышечной атрофии;
- плечевого остеопороза;
- деструктивным изменениям кисти руки.
Однако синдром плечелопаточного периартрита лечится достаточно эффективно благодаря современным лекарственным препаратам, специальным процедурам физиотерапии и средствам нетрадиционной медицины.


симптомы заболевания плечелопаточным переартритом
характер боли при плечелопаточном переартрите
Периартрит имеет ряд характерных особенностей.
эффективное лечение плечелопаточного переартрита
Методы диагностики
- Компьютерная томография.
- Магнитно-резонансная томография.
- Артрограмма.
- Ультразвуковое исследование.
- Рентгенография.
Не дай плечу «заморозиться»
Плечелопаточный периартрит или, как его еще называют, ПЛП – воспаление плечевых сухожилий и капсулы плечевого сустава (капсулит), при котором не повреждаются глубокие структуры сустава: суставная поверхность и хрящ. Считается более «благополучным» диагнозом, в отличие от артроза, при котором происходят дистрофические изменения сустава плеча и его хрящевой ткани.
Причин развития плечелопаточного периартрита множество, возникает болезнь чаще после травмы, как следствие падения на плечо или вытянутую руку. Воспаление может вызвать чрезмерная физическая нагрузка на плечевой сустав, перегрузка или непривычная деятельность. Причиной болей в плече могут быть изменения в шейном отделе позвоночника при остеохондрозе.
Плечевой периартрит бывает следствием:
- Инфаркта миокарда, при котором ухудшается кровоснабжение левого плеча и развивается плечелопаточный периартрит, как правило, слева.
- Печеночной патологии.
- Резекции молочной железы.
- Патологии шейного отдела позвоночника.
В результате нарушения кровообращения в плече сухожилия сложного плечевого сочленения воспаляются и отекают, воспалительный процесс распространяется на близлежащие структуры: мышцы, нервы, сосуды и сухожилия. Нарушение иннервации приводит к постепенному нарастанию дистрофических изменений и появлению своеобразных симптомов.
Клинические жалобы:
- Боли разной интенсивности, возникающие без видимой причины, усиливающиеся при отведении руки или закладывании ее за спину.
- Появление болезненных зон в области сустава, особенно в месте клювовидного отростка лопатки.
- Ограничение подвижности сустава.
- Температура при остром течении болезни.
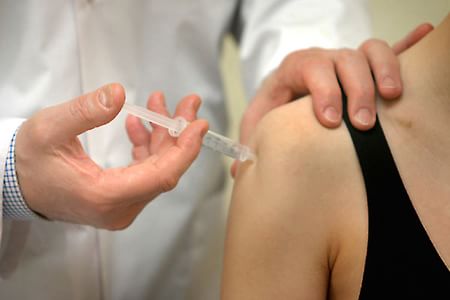

«Для лечения данного заболевания применяют околосуставные инъекции кортикостероидов


Если отсутствует своевременное адекватное лечение периартрита данной локализации, со временем развивается тугоподвижность сустава («замороженность»), поднять руку выше горизонтального уровня становится невозможным.
Виды плечелопаточного периартрита:
- Простой – легкая форма болезни, характеризующая слабой симптоматикой. Пациенты отмечают небольшие боли в плече, возникающие только при движении и небольшое ограничение подвижности. Лечение простого периартрита не проблематично, через 3–4 недели пациент выздоравливает. Если таковое отсутствует, простой периартрит может перейти в острый.
- Острый – развивается при сильном повреждении плеча, характеризуется появлением внезапной нарастающей боли, резким ограничением подвижности руки на фоне высокой температуры и ухудшения общего состояния больного.
- Хронический – частая форма болезни, проявляющаяся умеренными симптомами, не снижающими качество жизни пациента. Основная жалоба: тупые боли, усиливающиеся ночью или при неудачном движении. Такое состояние растягивается на годы, и в трети случаев трансформируется в анкилозирующий периартрит (капсулит), неблагоприятную форму болезни.
При капсулите происходит поражение капсулы сустава и необратимое нарушение подвижности. Плечо становится плотным на ощупь и выглядит словно «замороженным», так как амплитуда движений резко снижена. Боли при этом могут быть сильными, терпимыми или отсутствовать вовсе. Результат длительного игнорирования болезни – нарушение подвижности сустава или «замороженное плечо».
Физиотерапия
Чтобы не допустить такого развития болезни, лечение ее лучше начать как можно раньше. Лечить плечелопаточный периартрит в простой форме легче, поэтому ранняя диагностика патологии плечевого сочленения – это уже половина успеха. При появлении первых жалоб следует пораньше обратиться к врачу. Методы лечения при этом используются разные, как правило, это комплексная терапия, включающая:
- Медикаментозное лечение (включая прием витаминных комплексов, содержащих калий и магний).
- Новокаиновые блокады
- Физиотерапевтические процедуры.
- Лечебные физические упражнения.
- Хирургическое лечение.
- Нетрадиционные методы лечения.
Лекарства в помощь
Для снятия воспаления и болезненности при плечелопаточном периартрите назначаются НПВС (нестероидные препараты), в числе которых:
- Диклофенак натрия, ампулы по 0,75 мг и таблетки по 50 мг.
- Нимесулид таблетки по 0,1 мг
- Мелоксикам ампулы по 1,5 мл, таблетки по 7,5 и 15 мг.
- Лорноксикам (ксефокам): порошок для раствора и таблетки по 8 мг.
- Целебрекс (целекоксиб) 100 или 200 мг.
- Аркоксия (эторикоксиб) 60, 90 и 120 мг.


Назначает нестероидные аналгетики только лечащий врач, который определяет дозировку и схему лечения. Как правило, внутренний прием НПВС сочетается с местными процедурами: растирками и обезболивающими мазями; хорошо снимает воспаление и боль обезболивающий пластырь или компресс с димексидом.


Для лечения плечелопаточного периартрита хорошо пить отвар зверобоя
Простой плечелопаточный периартрит вылечить проще, порой достаточно применения НПВС и физиопроцедур. Нестероидные препараты применяются курсом 5–7 дней, продолжение терапии должно быть согласовано с врачом. Наружные средства, применяемые при плечелопаточном периартрите:
- Олфен трансдермальный пластырь.
- Фастум гель.
- Вольтарен эмульгель.
- Нимид гель.
Незапущенный плечелопаточный периартрит лечить всегда легче, поэтому при появлении первых симптомов обращаться за помощью нужно пораньше. Эффективность лечебных мероприятий зависит от скорости устранения причины, приведшей к воспалению. Если болезнь спровоцирована смещением межпозвоночных суставов, то для их вправления проводят сеансы мануальной терапии.
При нарушении кровообращения лечение проводится лекарствами группы ангиопротекторов, нормализующими кровообращение в плечевой области. Если периартрит – следствие печеночных проблем, то необходима нормализация функции этого важного органа. Для этого требуются специальная диета и курсовое лечение гепатопротекторами, восстанавливающими печеночные клетки (гепатоциты).
В случае когда нестероидные препараты не в состоянии справиться с воспалением, применяют внутрисуставные инъекции кортикостероидов: кеналог-40, дипроспан, флостерон, метипред.
Дипроспан ( бетаметазона дипропионат): суспензия для инъекций 1,0 мл, производитель Шеринг Плау Бельгия. Аналог: флостерон (КРКА Словения).
Метипред (метилпреднизолона ацетат): порошок для инъекций 250 и 1000 мг. Используется исключительно как вспомогательная терапия острого воспаления, применяется кратковременно!
Новокаин и дипроспан вводятся в область воспаленного сухожилия или в синовиальную сумку. «Уколы в сустав» позволяют доставить лекарство непосредственно к месту назначения, т. е. к пораженным тканям. Но это не основное терапевтическое мероприятие, такое лечение проводится только по показаниям, осуществлять инъекцию в сустав вправе квалифицированный специалист.


Если через две недели медикаментозное лечение и ЛФК не привели к ожидаемому результату, используются новокаиновые блокады. Это периодичное «обкалывание» анестетиком пораженных тканей плеча: суставной капсулы, мышечной ткани и сухожилия. Для усиления терапевтического эффекта блокады к анестетику часто добавляют гормональные препараты.
Периартрикулярная блокада при плечелопаточном периартрите позволяет избежать болевой контрактуры и увеличить объем движений. В течение месяца разрешается проводить 2 блокады.
Успешное лечение плечелопаточного периартрита немыслимо без физиотерапевтических процедур. Для снятия воспаления используются:
- УВТ (ударно-волновая терапия): кратковременное воздействие на соединительную и костную ткани акустическими волнами, при этом используют импульсную волну низкой частоты (16–25 Гц) и значительной амплитуды. Ударно-волновая процедура проводится один раз в неделю, трех сеансов достаточно, чтобы спала отечность и ушла болезненность.
- Электрофорез с магнезией или анестетиками: расширяет сосуды и успокаивает боль. Для процедуры используется 1–2 % раствор магния сульфата.
- Ультразвук – прогревает воспаленные ткани, снижает болевой синдром
- Магнитотерапия: лечение переменным магнитным полем (5–8 процедур).
Когда воспаление сустава успешно ликвидировано, показаны компрессы с озокеритом или парафином, которые расплавляют на водяной бане до 45⁰ С, время аппликации 20 минут.


Для восстановления подвижновти в плече используют постизометрическую релаксацию
Симптомы недуга
Заболевания наподобие плечелопаточного периартрита вызывают воспаления в пораженных тканях и ограничивают движение руки. Со временем становится сложно поднимать конечность и выполнять привычные действия, например, расчесываться или надевать верхнюю одежду. Болезнь проявляется в простой, острой и хронической формах.
Если у пациента начальная стадия, ее основные признаки ощущаются, как:
- незначительная боль в районе плечевого сустава при шевелении рукой;
- ограниченная работа конечности и боль при отведении ее назад, вытягивании или развороте.
На первом этапе развития плечелопаточный периартрит неплохо поддается лечению в домашних условиях и с применением консервативных методов.
Острое течение дает ярко выраженную боль, которая проявляется даже при малейшем движении или вовсе имеет постоянный характер. Могут появиться покраснение кожи и отек на верхней части плеча.


В простой, острой и хронической формах проявляется болезнь
Хронический периартрит развивается в течение длительного времени. В этом случае симптомы будут следующие:
- умеренные боли;
- дискомфорт в районе плеча во время сна;
- периодические прострелы, когда человек вращает рукой.
Многие годы пытаетесь вылечить СУСТАВЫ?
- Причины заболевания
- Симптомы заболевания
- Лечение
- Блокада при плечелопаточном периартрите
Боль локализуется в области плечевого сустава и иррадиирует в плечо.
Вторым характерным признаком периартритом является ограничение движений в суставе.
Как снять боль в суставе? Возможно, вам поможет мазь с противовоспалительным эффектом. Об одном из таких препаратов читайте здесь.
Диагностические мероприятия
Для точной диагностики плечелопаточного периартрита применяют современные методы, используя:
- Ультразвуковое сканирование.
- Томографию.
- Микротомографию.
- Сдачу лабораторных анализов.


Последние проводятся с целью выявления воспалительных процессов различного характера, в профилактических целях или при подозрении на сепсис.
Если у пациента заболевание уже давнишнее, врач назначает дополнительно артрографию и артроскопию, чтобы убедиться в необходимости проведения операции.


Современные методы применяют для точной диагностики плечелопаточного периартрита
Польза гимнастики
Восстановить подвижность в плече поможет постизометрическая релаксация (ПИР), которая считается результативным методом лечения плечелопаточного периартрита любой формы. Постизометрическая релаксация – это упражнения на расслабление. Используется как отдельная процедура и в сочетании с лечением лазером, лечебным массажем и мобилизацией сустава.
При плечелопаточном периартрите эффективен комплекс Попова на восстановление функций сустава с упражнениями с небольшой амплитудой движений. Это наклоны, потягивания и сгибания руки и т. п. Гимнастика несложна и может выполняться в домашних условиях.
- Сидя на стуле, ладони на талии, в сторону локти. Плавно, медленно делать круговые движения плечами вперед-назад.
- И. п. то же. Плавно выполнить до предела движение плечами вперед, а затем назад (по 5–6 раз).
- Сидя завести больную руку за спину «до упора», захватить ее здоровой рукой за запястье и тянуть до ощущения напряжения мышц.
- Сидя, кисть больной руки лежит на противоположном плече, локоть плотно прижат к телу. Мягко и плавно тянуть локоть больной руки вверх, но не отрывать его от тела, он должен «скользить» по груди, задержать в достигнутом положении и продержать 15 секунд.
- Встать лицом к стене, поднять руку настолько, насколько возможно, чтобы не ощущать боли в течение 20 сек., затем 10 сек. расслабиться и снова «подтянуться». Рекомендуется выполнять в течение 2–3 мин. ежедневно.
- При сильном ограничении подвижности плечелопаточного сустава рекомендованы следующие упражнения в стандартном или упрощенном варианте: наклон вперед, здоровой рукой опереться на стул, больную руку опустить вниз и дать ей свободно повисеть 20 сек. Затем начать маятникообразные движения в разных направлениях и по кругу. Постепенно наращивать амплитуду движений, без болевых ощущений. Выполнять в течение 3–5 минут.
- Упрощенный вариант выполняется лежа на спине, на полу. Больная рука отведена в сторону, выпрямлена в локте, чтобы ладонь обращалась вверх. Положение не менять, поднять руку над полом и сильно ее напрячь. Удерживать напряжение руки в течение 10 сек., после чего ее опустить на пол и расслабиться в течение 15 сек. Выполнить пять повторов.
- Упражнение выполняется лежа на диване, плечо лежит на самом краю, рука выпрямлена в локте, отведена в сторону и немного висит вниз ладонью вверх. Руку напрячь, удерживать в течение 10 сек., после чего расслабить и дать свободно повисеть. Рекомендовано выполнять 4–5 повторов.
Лечение воспаления сухожилий плеча можно проводить как традиционными препаратами, так и народными средствами дома. Таковых предлагается много, но, как показывает практика, среди них немало сомнительных. Поэтому, решившись лечить плечевой периартрит натурально, будьте внимательны в выборе «народного» метода. Вылечить плечелопаточный периартрит одними народными методами нельзя.


Для облегчения симптомов используют травяные отвары
При плечелопаточном периартрите полезны травяные отвары, помогающие облегчить симптомы, их можно приготовить в домашних условиях:
- 1 ст. л. зверобоя залить стаканом кипятка и настоять 30 мин. Принимать по 1 ст. л. в течение дня несколько раз.
- 10 г сухой измельченной крапивы залить кипящей водой (1 стакан) и настоять 15 мин. Пить по 1 ст. л. 3 р./сут.
- Лист черной смородины, в количестве 1 ч. л. сухого вещества, заливают 1 ст. кипятка и настаивают 20 мин. Принимать по 1/2 ст. дважды в сутки.
- Хрен измельчить на терке, нагреть в алюминиевой посуде. Кашицу завернуть в х/б ткань и делать компресс на область плечелопаточного сустава; примочка помогает облегчить боль.
- 50 г измельченных цветков календулы засыпать в бутылку водки, настоять 15 дней, использовать в качестве растирки.
Народные методы хорошо помогают снять симптомы, но не способны окончательно вылечить болезнь. Они могут лишь дополнить основное лечение и на время облегчить болезнь.
Альтернативные методы лечения ↑
Схема лечения плечелопаточного периартрита зависит от характера самого заболевания. К примеру, при простой форме можно обойтись лекарственной терапией и народными средствами, однако при острой и хронической потребуются более радикальные меры.
Для лечения плечелопаточного периартрита медикаментозно обычно используют препараты нестероидной группы, типа:
- «Диклофенака»;
- «Волтарена»;
- «Ибупрофена».
Уколы при плечелопаточном периартрите врач рекомендует, только если НПВС не дают должного эффекта. Их назначают кратковременными курсами, поскольку многие активные вещества в их составе вызывают нежелательные реакции и негативно воздействуют на работу внутренних органов.
Популярностью при плечелопаточном периартрите также пользуются мази.
Они также назначаются специалистами и воздействуют на причины боли, поэтому важно различать:
- болеутоляющие;
- гормональные;
- разогревающие.
Еще пациенту назначают особый режим и фиксируют пораженный сустав специальной повязкой или гипсом. Такую процедуру обычно комбинируют с медицинскими препаратами для внутреннего применения, средствами домашнего приготовления.


Обычно используют препараты нестероидной группы для лечения плечелопаточного периартрита
Первичный осмотр
При осмотре врач обращает внимание на:
- симметрию надплечий и плечевых суставов;
- выраженность мышц плечевого пояса;
- наличие костных выступов.
Как правило, в надлопаточной области со стороны патологии наблюдается атрофия мышц.
Следующим этапом является определение объема движений.
Оценка данных проводится исходя из объема движений в норме:
- отведение 180°;
- сгибание 180°;
- разгибание 50-60°;
- вращение внутрь 110°;
- вращение кнаружи 70-80°.
Изначально оценивают активные движения.
Вторым этапом проводят исследование пассивных движений.
Резкое снижение объема активных и пассивных движений характерно для «замороженного» плеча.
Причиной возникновения периартрита может быть однократная травма плечевого сустава, падение на локоть, резкий взмах.
При лечении не требуется соблюдать особую диету.
Является одним из эффективных методов лечения периартрита. В 90% случаев заболевание удается вылечить после 15 сеансов.
Лечение следует начинать после 2-3 дневного перерыва после блокад.
Аккупунтура
Плечелопаточный периартрит – это, прежде всего, воспаление тканей вокруг сустава, которое на Востоке научились лечить без медикаментов. Альтернативные способы лечения:
- Иглоукалывание (иголки, поставленные в «нужную» точку, способны быстро успокоить боль). Такие точки известны только доктору-рефлексотерапевту, в его компетенции также точечный массаж.
- Мануальное лечение.
- Цю-терапия – прогревание воспаленных участков.
Если у вас заболело плечо, и сократился объем движений в плечевом суставе, обязательно попадите к врачу на прием. К какому лучше? Проблемами органов опоры и движения занимаются доктора самых разных направлений: травматолог-ортопед, невропатолог и ревматолог. Для первичного осмотра можно обратиться к любому, только специалист знает, как лечить патологию, а успех в лечении зависит от своевременного обращения пациента и полного выполнения врачебной рекомендации.
Лечение плечелопаточного периартрита в домашних условиях
Средства, приготовленные по рецептам народной медицины, будут эффективными, если совместить их с лечебной физкультурой, мазями или если недуг находится на ранних стадиях развития. Но нужно помнить, что перед началом любых процедур необходим осмотр и консультация специалиста.
Настойки
- Настойка из зверобоя. Одну столовую ложку сухого зверобоя заливаем 200 мл кипяченой воды и оставляем настояться полчаса. Полученный настой принимаем по 2 чайные ложки 5 раз в сутки.
- Целебный сбор. Чтобы его приготовить, понадобятся:
- по 2 ч. л. малиновых и брусничных листьев, столько же ягод шиповника;
- 4 ч. л. листьев смородины;
- около двух стаканов воды.
Все компоненты заливаются водой и доводят до кипения. Оставляют смесь настояться 5-6 часов, после чего ее выпивают в течение дня. Настой необходимо употреблять свежим, поэтому для каждого применения его нужно готовить таким же образом.
3.Смесь из меда и лимона. Ингредиенты:
- 2 свежих лимона;
- 200 грамм меда;
- 2 зубчика чеснока.
Все тщательно смешать и принимать по 1 чайной ложке за сутки.


Будут эффективными средства, приготовленные по рецептам народной медицины
Компрессы
Среди народных средств от периартрита также большой популярностью пользуются компрессы.
- Компресс на основе корня хрена:
- тщательно перетереть корень хрена на кухонной терке;
- полученную массу подогреть на медленном огне;
- завернуть в марлю или бинт и приложить к больному суставу;
- оставить до полного остывания.
Данную процедуру повторять в течение недели, пока боль не отступит.
- Компресс из смеси целебных трав. Ингредиенты:
- лекарственный алтей;
- донник;
- ромашка аптечная.
Травы смешать в пропорции 1:2:2 и тщательно измельчить в кофемолке или блендере. Добавить 2-3 ст. л. горячей воды, после чего тщательно перемешать до получения однородной массы.
Если вы не знаете, как снять боль при плечелопаточном периартрите на острой стадии, то можете также попробовать солевые повязки.
Для этого вам необходимо:
- 150 граммов соли;
- около литра воды.
Растворяют соль в воде, опускают в полученный раствор свернутую марлевую повязку на несколько часов (3−4 ч). После этого подогревают жидкость с марлей, вытаскивают ее и прикладывают к больному месту. Если возникнет необходимость, повязка фиксируется. Рекомендуется делать ее в ночное время суток в течение двух недель.


Компрессы пользуются большой популярностью среди народных средств от периартрита


Активно используются различные виды массажа при плечелопаточном периартрите на ранних стадиях развития, помогающие:
- уменьшить боль;
- не дать развиться грубой рубцовой ткани;
- предотвратить процесс атрофии мышц;
- восстановить функции больной конечности.
В настоящее время для лечения и профилактики данного недуга применяют следующие виды массажа:
- Воротниковой зоны.
- Шеи и надплечья.
- Большой грудной мышцы.
- Непосредственно руки (дельтовидной области, сустава и плеча).
- Двуглавой и трехглавой плечевой мышцы.
Ударно-волновая терапия дает хорошие результаты при лечении плечелопаточного периартрита. Ее эффект сравним с массажем, но достигается в разы быстрее. Как правило, один курс состоит из пяти сеансов в неделю, в зависимости от тяжести заболевания.
Специальный аппликатор помещают на руку таким образом, чтобы он воздействовал непосредственно на больную зону. За один сеанс на проблемный участок воздействует свыше 1000 ударно-волновых импульсов, поэтому многие пациенты чувствуют улучшение уже после первой процедуры.


Хорошие результаты дает ударно-волновая терапия
На сегодняшний день наиболее эффективными считают:
- магнитотерапию;
- диадинамотерапию;
- электрофорез с анестетиками;
- дециметроволновую терапию;
- экстракорпоральную ударно-волновую терапию.
Точно подобранный комплекс физических упражнений направлен на общее укрепление мышц, суставов и улучшение их подвижности. Как правило, максимальный эффект достигается через несколько месяцев интенсивных занятий. Многие эксперты рекомендуют уделять тренировкам каждый день.
Наиболее популярные упражнения при лечении плечелопаточного периартрита выполняются следующим образом:
- Больную руку заводят за спину и захватывают ею противоположную. Медленно тянут в сторону ягодиц до появления боли.
- Принимают положение сидя, руки держат на поясе и разводят локти. Выполняют плавные движения плечами сначала вперед, а потом – назад. Необходимое количество повторов − от 10 до 15.
- Находятся в том же положении и медленно вращают плечами. Повторяют 10-15 раз.
- Рука с пораженным суставом ложится на здоровое плечо, а вторая тянет соседний локоть вверх.
На запущенных стадиях заболевания, когда ни один из вышеперечисленных методов лечения не приносит результата, а рука находится практически в нерабочем состоянии, у многих возникает вопрос, можно ли вылечить плечелопаточный периартрит хирургическим путем.


Хирургическое вмешательство на запущенных стадиях заболевания
В большинстве случаях применяется субакромиальная декомпрессия, подразумевающая удаление части лопатки и связок, затрудняющих движение.
При появлении контрактуры хирург выполняет артротомию (иссечение суставной капсулы), чтобы рука стала подвижной и ушла боль.
Отзывы
Алена, 47 лет
“Перепробовала массу процедур: массаж, волновую терапию, мази разные. Но эффекта никакого нет! Делаю каждый день компресс из соли и лечебную физкультуру и жду результата”.
Виталий, 39
“Часто езжу в командировки, из-за чего пришлось прервать лечение, и как результат – синдром замороженного плеча на три месяца. Пока дошел до врача, спасала только мазь и настойка из зверобоя”.
Александр, 42
“Жена делала уколы «Диклофенака», но только немного сняла отек. Сейчас совмещаю массаж, физкультуру и на ночь компрессы. Спустя две недели уже чувствую, что стало легче, и рука лучше работает”.
Лечение Дипроспаном способно оказать мощное противовоспалительное, противоаллергическое и обезболивающее действие при артрозе.
Помимо этого, медикамент необходим для устранения:
- крупный 1-2 мл;
- средний 0,5-1 мл;
- мелкий 0,25-0,5 мл.
sustavrip.ru
Какие уколы при боли в плечевом суставе
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
На сегодняшний день компресс с Димексидом пользуется широкой популярностью в лечении многих болезней опорно-двигательной системы. Благодаря своим свойствам, компресс из раствора Димексида с добавлением новокаина эффективно снимает боль и ликвидирует воспаление, которые характерны для большинства патологий суставов. В этой статье подробно разберём, как развести и применить компресс с Димексидом (Новокаином, Гидрокортизоном) на крупные суставы для лечения плеча, колена, голени и других частей тела.
Показания

Клинический опыт показывает, что препарат успешно справляется с болью и воспалительным процессом в месте его применения. Тем не менее только лечащий врач может оценить целесообразность использования этого лекарственного средства в лечении любой патологии. При каких заболеваниях суставов и патологических состояниях рекомендуется применение компресса с раствором Димексида:
- Артрозы (тазобедренный, коленный и др.).
- Артриты (поражение суставов воспалительной природы).
- Артропатия – вторичное поражение опорно-двигательной системы вследствие других болезней.
- Растяжение связок.
- Суставная боль различной интенсивности.
- Ушибы и гематомы (кровоизлияния) в области плеча, ушиба колена, голеностопа и т. д.
Артриты, артрозы, растяжение связок, боли в плечевом, локтевом, коленном или любом другом суставе – при всех этих патологиях, как правило, наблюдается высокая эффективность применения Димексида. Компрессы с лекарственными средствами, обладающими обезболивающими и противовоспалительными свойствами (Новокаин, Гидрокортизон), ставятся только после разрешения лечащего врача.
Как приготовить?
Чтобы лекарственное средство смогло проявить все свои полезные свойства при лечении суставной патологии, необходимо уметь правильно приготовить раствор для наружного применения. Оптимальная концентрация раствора для компресса с Димексидом на плечевые, локтевые, коленные и другие суставы при артрозах, артритах, растяжениях связок или выраженных болях составляет 50%. Растворяют препарат в воде. Для получения 50% водного раствора необходимо препарат развести водой в соотношении 1 к 1.
Многие врачи для усиления эффекта рекомендуют одновременно использовать сразу несколько лекарственных препаратов. Чаще всего в рецепт наружного средства ещё входит новокаин и гидрокортизон. Оптимальная комбинация считается:
- 50 мл Димексида.
- 30 мл раствора Новокаина 2%.
- 30 мл воды.
- 1 ампула Гидрокортизона в стандартной дозировке.
Если вы не уверены, что сможете самостоятельно приготовить раствор с Димексидом, Новокаином или Гидрокортизоном для лечения болезне
sustav-med.ru


 Нужно уточнить и другие характеристики боли: характер, после чего проходит и т.д. И, разумеется, наличие других проявлений: тошноты, рвоты, отрыжки, изжоги.
Нужно уточнить и другие характеристики боли: характер, после чего проходит и т.д. И, разумеется, наличие других проявлений: тошноты, рвоты, отрыжки, изжоги. Структурных изменений в органах при этом не обнаруживается.
Структурных изменений в органах при этом не обнаруживается. Цитата из материала «Что такое киста яичника и как её лечить?»
Цитата из материала «Что такое киста яичника и как её лечить?» Т.е. боль появляется или усиливается натощак, либо после еды; имеется ли иная симптоматика (тошнота, рвота, изжога, отрыжка; нарушения стула: его частоты, характера, связь с болью, т.е. до, во время, после).
Т.е. боль появляется или усиливается натощак, либо после еды; имеется ли иная симптоматика (тошнота, рвота, изжога, отрыжка; нарушения стула: его частоты, характера, связь с болью, т.е. до, во время, после).

 В этом же году прошла профессиональную переподготовку по гастроэнтерологии.
В этом же году прошла профессиональную переподготовку по гастроэнтерологии. Поэтому не следует пытаться самостоятельно установить диагноз и заниматься самолечением. Обратитесь за помощью к неврологам.
Поэтому не следует пытаться самостоятельно установить диагноз и заниматься самолечением. Обратитесь за помощью к неврологам. Некоторые современные исследователи не без основания считают, что остеохондроз — не заболевание, а приспособительная реакция позвоночника на неправильное распределение нагрузок, возникающих во время движений.
Некоторые современные исследователи не без основания считают, что остеохондроз — не заболевание, а приспособительная реакция позвоночника на неправильное распределение нагрузок, возникающих во время движений. Они ущемляются и, находясь в суженных межпозвоночных отверстиях, начинают постепенно отекать, хуже проводят сигналы от мозга к органам и тканям.
Они ущемляются и, находясь в суженных межпозвоночных отверстиях, начинают постепенно отекать, хуже проводят сигналы от мозга к органам и тканям. Для остеохондроза шейного отдела характерна боль в шее, затылке, напряжение мышц, ограничение подвижности в шейном отделе позвоночника, плече, руке, чувство онемения в руке, возможны головокружения с тошнотой, рвота, шум в голове, звон в ушах. При грудном остеохондрозе — боль в позвоночнике начинает иррадиировать («отдавать») в другие места, но эта локализация болей иногда бывает настолько сильной, что на ней фиксируется основное внимание больного. Весьма характерна жгучая боль между лопаток. Отмечается также боли в области сердца, которые часто сочетаются с головными болями. Нередко боли в животе с дискомфортом в кишечнике, боли в правом подреберье. При грудном остеохондрозе встречается расстройства функции мочевыводящих путей, а иногда и половые расстройства. Главной жалобой больных поясничным остеохондрозом является боль в пояснично-кресцовом отделе — люмбалгия, в подвздошной области — ишиалгия, или и там, и там — люмбоишиалгия. Позже присоединяется нарушение чувствительности, атрофия мышц.
Для остеохондроза шейного отдела характерна боль в шее, затылке, напряжение мышц, ограничение подвижности в шейном отделе позвоночника, плече, руке, чувство онемения в руке, возможны головокружения с тошнотой, рвота, шум в голове, звон в ушах. При грудном остеохондрозе — боль в позвоночнике начинает иррадиировать («отдавать») в другие места, но эта локализация болей иногда бывает настолько сильной, что на ней фиксируется основное внимание больного. Весьма характерна жгучая боль между лопаток. Отмечается также боли в области сердца, которые часто сочетаются с головными болями. Нередко боли в животе с дискомфортом в кишечнике, боли в правом подреберье. При грудном остеохондрозе встречается расстройства функции мочевыводящих путей, а иногда и половые расстройства. Главной жалобой больных поясничным остеохондрозом является боль в пояснично-кресцовом отделе — люмбалгия, в подвздошной области — ишиалгия, или и там, и там — люмбоишиалгия. Позже присоединяется нарушение чувствительности, атрофия мышц.
 Заболевание это очень коварное. Если вы не испытываете дискомфорта — это не значит, что у вас нет остеохондроза, изменения в позвоночнике есть, но симптомы еще не появились. Длительное время вы можете не чувствовать никаких признаков болезни, вам кажется, что вы здоровы. Затем может наступить быстрое прогрессирование болезни, появятся боли и все остальные симптомы.
Заболевание это очень коварное. Если вы не испытываете дискомфорта — это не значит, что у вас нет остеохондроза, изменения в позвоночнике есть, но симптомы еще не появились. Длительное время вы можете не чувствовать никаких признаков болезни, вам кажется, что вы здоровы. Затем может наступить быстрое прогрессирование болезни, появятся боли и все остальные симптомы. Grandmother’s Diet Matters: Early Life Programming with Sucrose Influences Metabolic and Lipid Parameters in Second Generation of Rats. // Nutrients – 2020 – Vol12 – N3 – p.; PMID:32245222
Grandmother’s Diet Matters: Early Life Programming with Sucrose Influences Metabolic and Lipid Parameters in Second Generation of Rats. // Nutrients – 2020 – Vol12 – N3 – p.; PMID:32245222 В этих случаях источник боли и неприятных ощущений локализуется в груди, животе или даже в голове.
В этих случаях источник боли и неприятных ощущений локализуется в груди, животе или даже в голове. Остеохондроз обычно вызывает еще и нарушения функций мочеполовой системы. Тогда болит низ живота.
Остеохондроз обычно вызывает еще и нарушения функций мочеполовой системы. Тогда болит низ живота.


 Так, например, желудок, печень, почки, поджелудочная железа получают иннервацию из одного и того же нервного сплетения. Поэтому поражение спинномозговых корешков и узлов симпатического ствола в этом отделе закономерно приводит к развитию множественной патологии – панкреатиту, сахарному диабету, гастриту, заболеваниям печени и почек.
Так, например, желудок, печень, почки, поджелудочная железа получают иннервацию из одного и того же нервного сплетения. Поэтому поражение спинномозговых корешков и узлов симпатического ствола в этом отделе закономерно приводит к развитию множественной патологии – панкреатиту, сахарному диабету, гастриту, заболеваниям печени и почек.
 Нерастворимый кальций, по определению не способен усваиваться организмом.
Нерастворимый кальций, по определению не способен усваиваться организмом. Особенно актуальным кальций и кремний становится в пожилом возрасте.
Особенно актуальным кальций и кремний становится в пожилом возрасте. Клинические проявления зависят от уровня и выраженности изменений.
Клинические проявления зависят от уровня и выраженности изменений.


 А уж если пациент пришел с «кучей» обследований, то диагноз поставить и совсем просто.
А уж если пациент пришел с «кучей» обследований, то диагноз поставить и совсем просто. Для устранения таких болей в животе эффективен длительный прием противосудорожных препаратов.
Для устранения таких болей в животе эффективен длительный прием противосудорожных препаратов. Приступы болей в животе при порфирии провоцируются многими лекарственными препаратами. Диагноз подтверждается анализами мочи и кала.
Приступы болей в животе при порфирии провоцируются многими лекарственными препаратами. Диагноз подтверждается анализами мочи и кала. Боли в животе без органической патологии кишечника проходят после дефекации. Беспокоят также вздутие, метеоризм, часто жидкий стул чередуется с запорами, усиленная перистальтика, отрыжка воздухом.От психогенных болей в животе помогает избавиться курсовой прием антидепрессантов и психотерапия.
Боли в животе без органической патологии кишечника проходят после дефекации. Беспокоят также вздутие, метеоризм, часто жидкий стул чередуется с запорами, усиленная перистальтика, отрыжка воздухом.От психогенных болей в животе помогает избавиться курсовой прием антидепрессантов и психотерапия. Он быстро поправился после короткого курса лечения противовоспалительным препаратом в комплексе с внутритканевой электростимуляцией.
Он быстро поправился после короткого курса лечения противовоспалительным препаратом в комплексе с внутритканевой электростимуляцией. Дети могут получить рассекающий остеохондрит после травмы или когда они месяцами занимаются высокоэффективной деятельностью, например бегом и прыжками.
Дети могут получить рассекающий остеохондрит после травмы или когда они месяцами занимаются высокоэффективной деятельностью, например бегом и прыжками.


















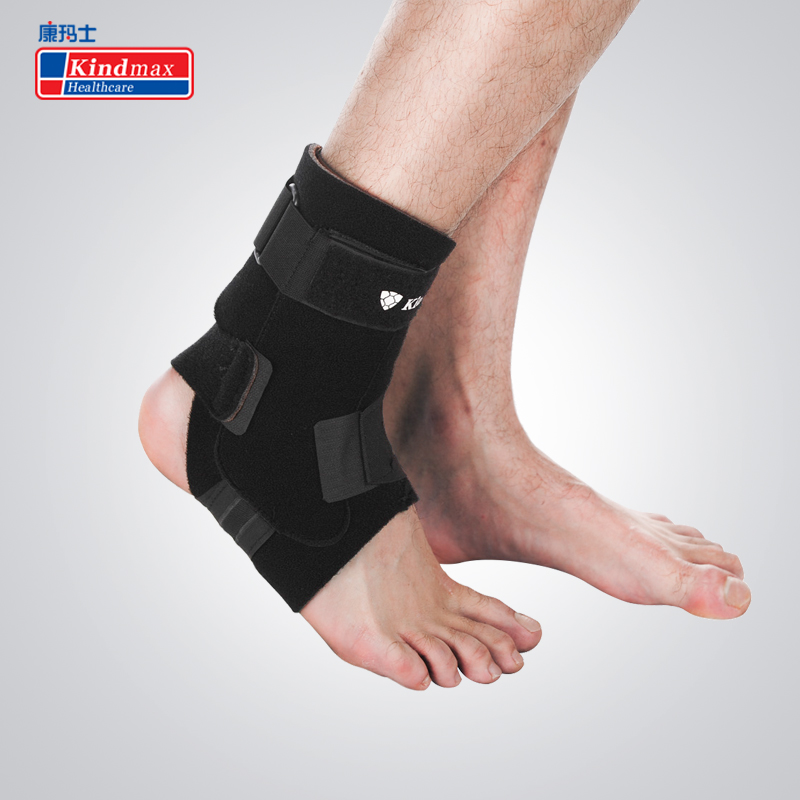 Поэтому лечебная физкультура при травмах голеностопного сустава как универсальный терапевтический метод часто имеет достаточно ограниченный характер.
Поэтому лечебная физкультура при травмах голеностопного сустава как универсальный терапевтический метод часто имеет достаточно ограниченный характер.

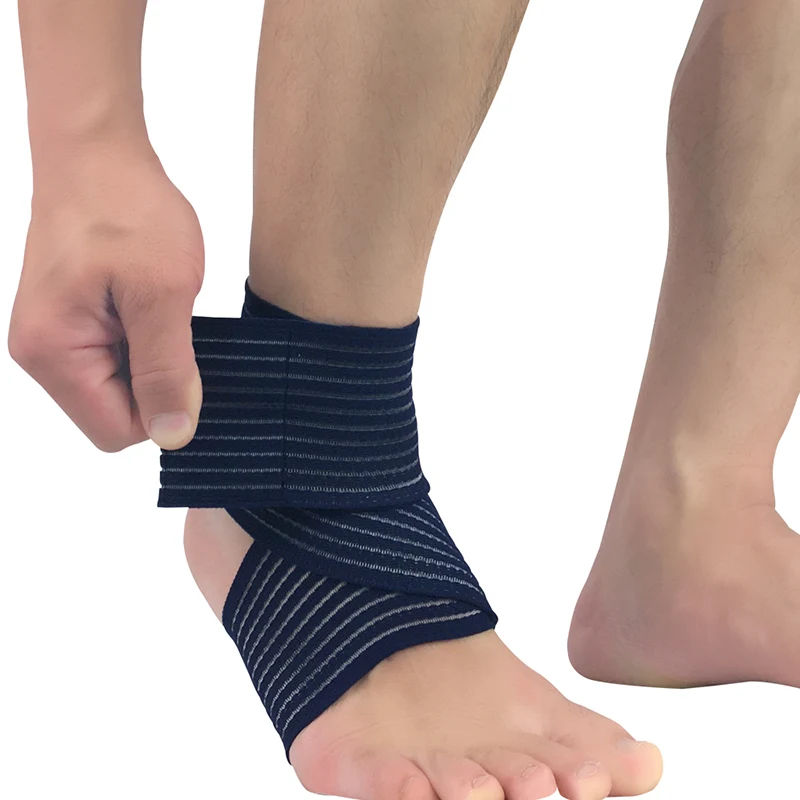

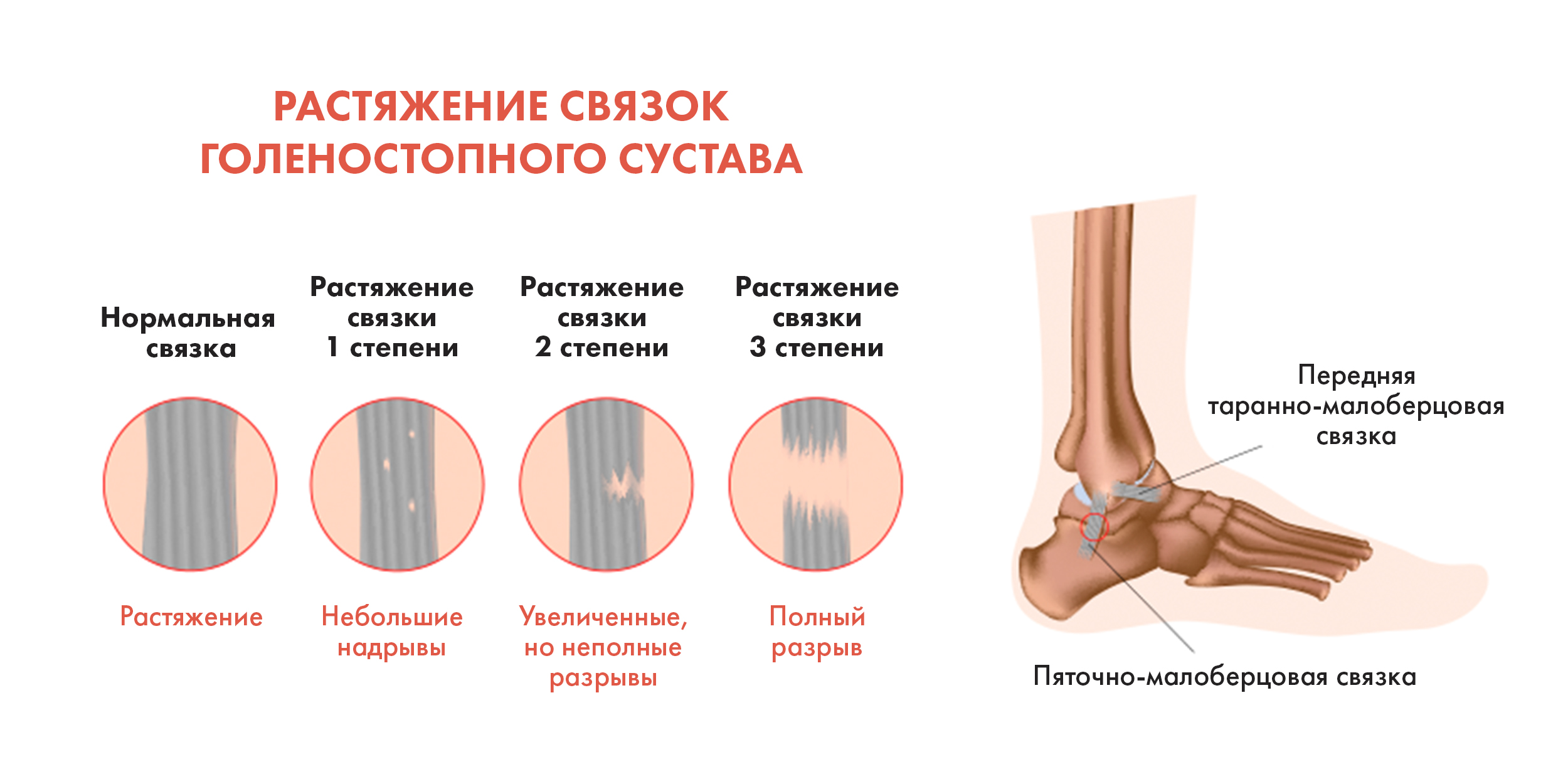
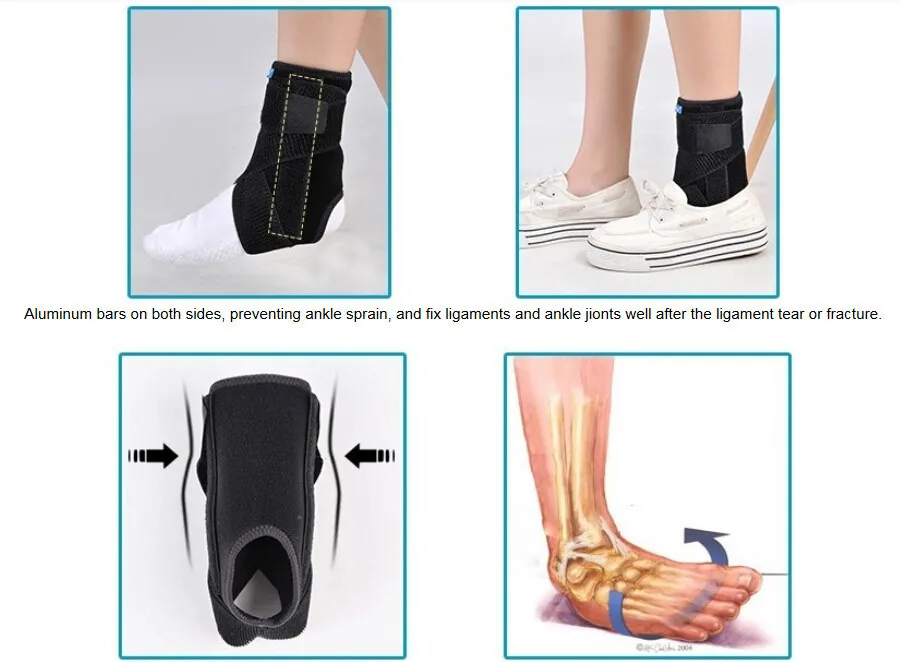 Причиной этого является не только частота, с которой играют в эту игру, но и высокотравматичный характер игры. На всех уровнях игры, от молодежных программ до профессиональной лиги, футбольные травмы неизбежны.
Причиной этого является не только частота, с которой играют в эту игру, но и высокотравматичный характер игры. На всех уровнях игры, от молодежных программ до профессиональной лиги, футбольные травмы неизбежны.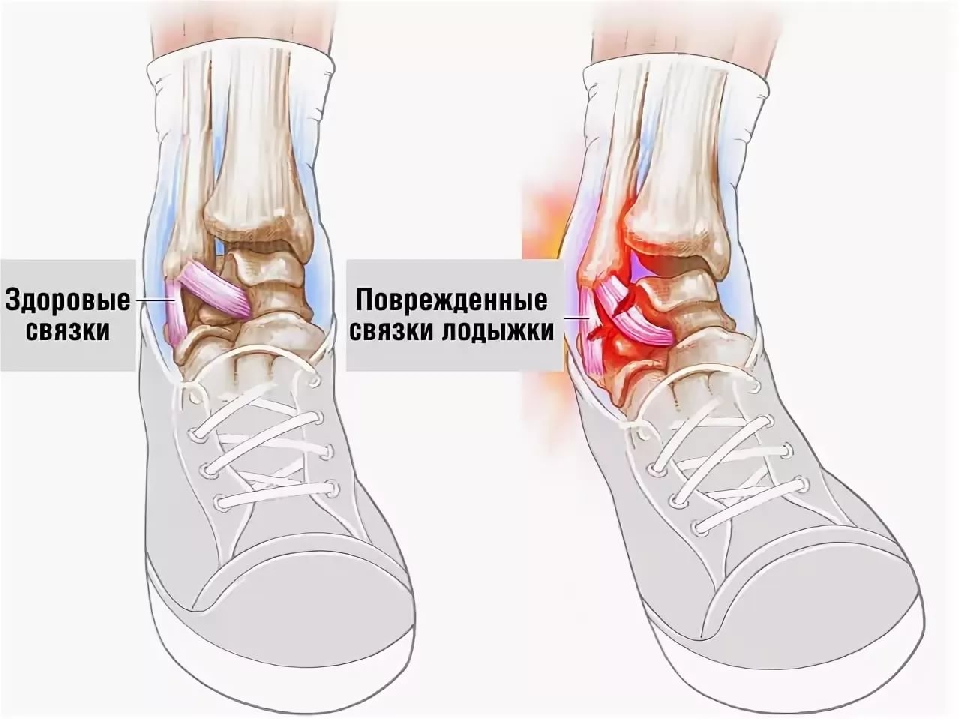

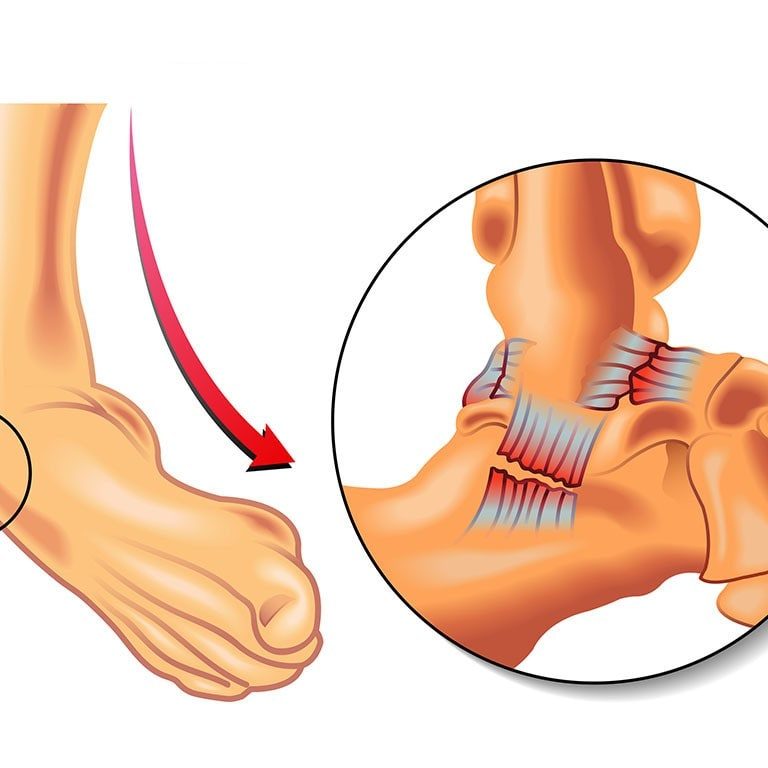
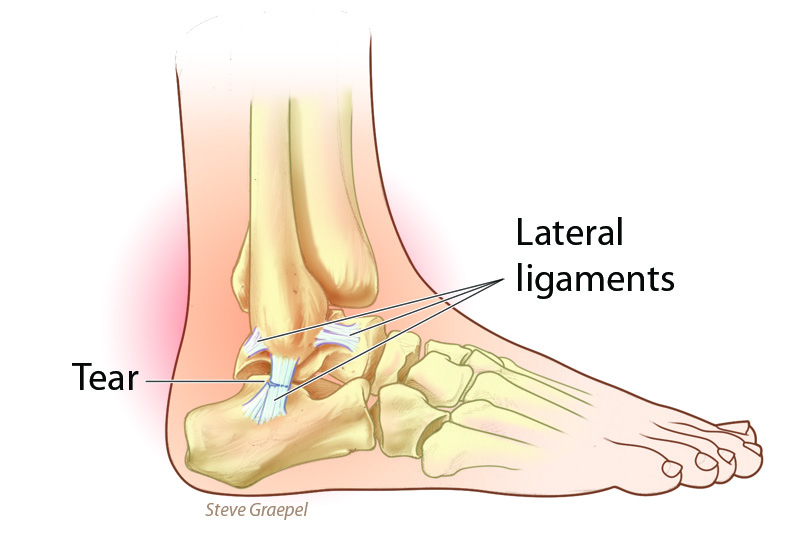 Хотя это наиболее пессимистичный сценарий, это может произойти и его следует избегать при одновременном применении холода и сжатия.
Хотя это наиболее пессимистичный сценарий, это может произойти и его следует избегать при одновременном применении холода и сжатия. Тем не менее, статистика показывает, что футбольные травмы практически неизбежны. Когда они случаются, и игрок, и тренер заинтересованы в скорейшем восстановлении, что позволяет спортсменам вернуться в игру быстрее.
Тем не менее, статистика показывает, что футбольные травмы практически неизбежны. Когда они случаются, и игрок, и тренер заинтересованы в скорейшем восстановлении, что позволяет спортсменам вернуться в игру быстрее.
 Она также может помочь уменьшить боль, которую футболисты испытывают после игр и тренировок.
Она также может помочь уменьшить боль, которую футболисты испытывают после игр и тренировок.
 Программу лечения и восстановления должен разрабатывать опытный врач.
Программу лечения и восстановления должен разрабатывать опытный врач.
 Минимальный курс массажа – 10-12 дней.
Минимальный курс массажа – 10-12 дней. Поэтому даже при легком ушибе следует обратиться к специалисту.
Поэтому даже при легком ушибе следует обратиться к специалисту.
 Эта тренировка улучшает гибкость лодыжки и помогает избавиться от повреждения ног из-за неосторожных движений.
Эта тренировка улучшает гибкость лодыжки и помогает избавиться от повреждения ног из-за неосторожных движений.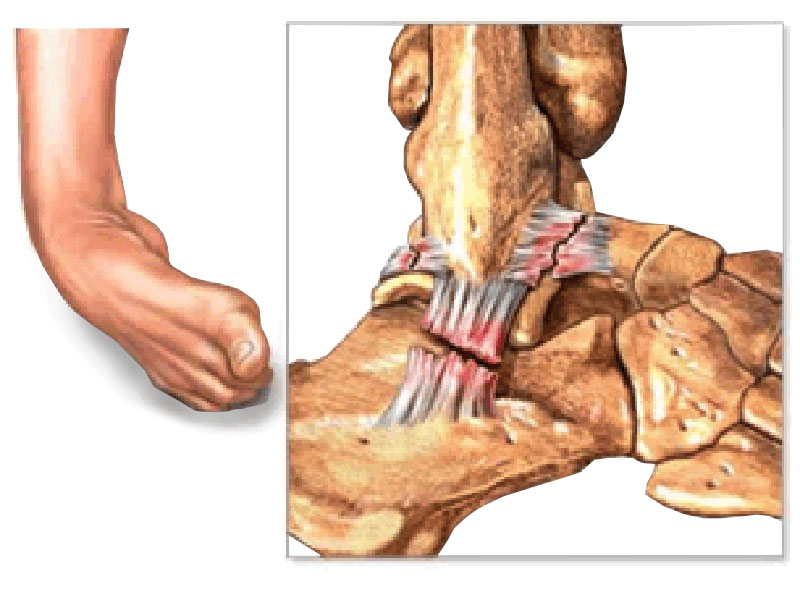

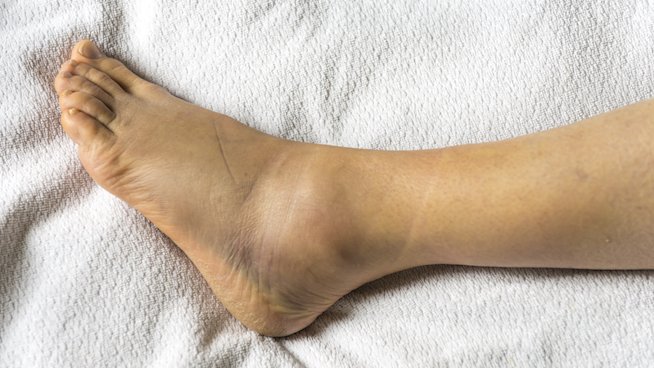 ч. после хирургического лечения).
ч. после хирургического лечения). Неосторожные движения чаще всего становятся причиной таких травм. Особенно это касается женщин, носящих высокие каблуки. А уж в зимнее время оступиться и получить подобную травму может каждый.
Неосторожные движения чаще всего становятся причиной таких травм. Особенно это касается женщин, носящих высокие каблуки. А уж в зимнее время оступиться и получить подобную травму может каждый. Назначают противовоспалительные и болеутоляющие мед.препараты, для снятия бои и уменьшения отечности. Но в дальнейшем область голеностопа становится более уязвимой из-за травмы связочно-мышечного аппарата голеностопа, поэтому существует риск повторного повреждения.
Назначают противовоспалительные и болеутоляющие мед.препараты, для снятия бои и уменьшения отечности. Но в дальнейшем область голеностопа становится более уязвимой из-за травмы связочно-мышечного аппарата голеностопа, поэтому существует риск повторного повреждения. Из-за снижения их природных вибраций ухудшаются обменные процессы, нарушается капиллярное кровообращение и ткани недополучают питательные вещества и не очищаются от токсинов. В результате даже при малейшем отклонении от нормального положения голеностоп вновь травмируется.
Из-за снижения их природных вибраций ухудшаются обменные процессы, нарушается капиллярное кровообращение и ткани недополучают питательные вещества и не очищаются от токсинов. В результате даже при малейшем отклонении от нормального положения голеностоп вновь травмируется.
 Оно не временно снимают боль, а полностью восстанавливают сустав, избавляя от боли в нем навсегда.
Оно не временно снимают боль, а полностью восстанавливают сустав, избавляя от боли в нем навсегда. Тип активности также является важным фактором, так как виды спорта, включающие скручивания / повороты, потребуют большей силы и устойчивости, чем, например, бег трусцой или походы.
Тип активности также является важным фактором, так как виды спорта, включающие скручивания / повороты, потребуют большей силы и устойчивости, чем, например, бег трусцой или походы. При любом растяжении связок голеностопного сустава существует ряд основных областей, которые необходимо тренировать до достаточного уровня, соответствующего требованиям вида спорта / деятельности, которым вы занимаетесь.Требования бега, пеших прогулок, бега по пересеченной местности и футбола различаются по степени нагрузки на голеностопный сустав. Важно, чтобы терапевт проследил за тем, чтобы вы прошли до конца этапов реабилитации, поскольку слишком быстрое возвращение к своей деятельности может привести к повторной травме.
При любом растяжении связок голеностопного сустава существует ряд основных областей, которые необходимо тренировать до достаточного уровня, соответствующего требованиям вида спорта / деятельности, которым вы занимаетесь.Требования бега, пеших прогулок, бега по пересеченной местности и футбола различаются по степени нагрузки на голеностопный сустав. Важно, чтобы терапевт проследил за тем, чтобы вы прошли до конца этапов реабилитации, поскольку слишком быстрое возвращение к своей деятельности может привести к повторной травме. Отсутствие диапазона движений может вызвать ненужную нагрузку на другие структуры голеностопного сустава / нижних конечностей, когда вы вернетесь в спорт.
Отсутствие диапазона движений может вызвать ненужную нагрузку на другие структуры голеностопного сустава / нижних конечностей, когда вы вернетесь в спорт.
 Чаще всего вы делаете это не осознанно, а в автоматическом цикле, который проходит через ваш мозг.
Чаще всего вы делаете это не осознанно, а в автоматическом цикле, который проходит через ваш мозг. Небольшой отек, который не влияет на функции и не вызывает боли, может быть нормальным, и вы все равно можете вернуться к физической активности. Однако в идеале у вас не должно быть отеков после активности, и это свидетельствует о хорошем заживлении. Опять же, для возвращения к активности жизненно важно проконсультироваться с физиотерапевтом или врачом.
Небольшой отек, который не влияет на функции и не вызывает боли, может быть нормальным, и вы все равно можете вернуться к физической активности. Однако в идеале у вас не должно быть отеков после активности, и это свидетельствует о хорошем заживлении. Опять же, для возвращения к активности жизненно важно проконсультироваться с физиотерапевтом или врачом. Если вы имеете дело с обычным вывихом лодыжки, вам не нужно слишком долго ждать, пока вы снова выздоровеете. Однако, если вы нанесли значительный ущерб лодыжке, вы можете дать ей отдых на некоторое время. Вот разбивка того, как выглядит время восстановления после вывиха лодыжки, и чего следует ожидать, если вы растянули лодыжку.
Если вы имеете дело с обычным вывихом лодыжки, вам не нужно слишком долго ждать, пока вы снова выздоровеете. Однако, если вы нанесли значительный ущерб лодыжке, вы можете дать ей отдых на некоторое время. Вот разбивка того, как выглядит время восстановления после вывиха лодыжки, и чего следует ожидать, если вы растянули лодыжку. Метод RICE прост: покой, лед, сжатие, возвышение. Снимите лодыжку, положите на нее немного льда, оберните ее и держите над сердцем, когда отдыхаете. Если вы сделаете это, вам будет казаться, что совсем нет времени, пока ваша растянутая лодыжка полностью не восстановится. В нынешнем виде слишком много стоя может нанести только больший урон. Если вы хотите, чтобы время восстановления растянутой лодыжки было как можно короче, вам нужно избегать его как можно дольше.Помните: лучше разобраться с этим сейчас, чем заниматься этим вечно.
Метод RICE прост: покой, лед, сжатие, возвышение. Снимите лодыжку, положите на нее немного льда, оберните ее и держите над сердцем, когда отдыхаете. Если вы сделаете это, вам будет казаться, что совсем нет времени, пока ваша растянутая лодыжка полностью не восстановится. В нынешнем виде слишком много стоя может нанести только больший урон. Если вы хотите, чтобы время восстановления растянутой лодыжки было как можно короче, вам нужно избегать его как можно дольше.Помните: лучше разобраться с этим сейчас, чем заниматься этим вечно.
 Если вы чувствуете, что можете ходить по лодыжке, но можете споткнуться или упасть, вы имеете дело с растяжением лодыжки 2 степени.
Если вы чувствуете, что можете ходить по лодыжке, но можете споткнуться или упасть, вы имеете дело с растяжением лодыжки 2 степени.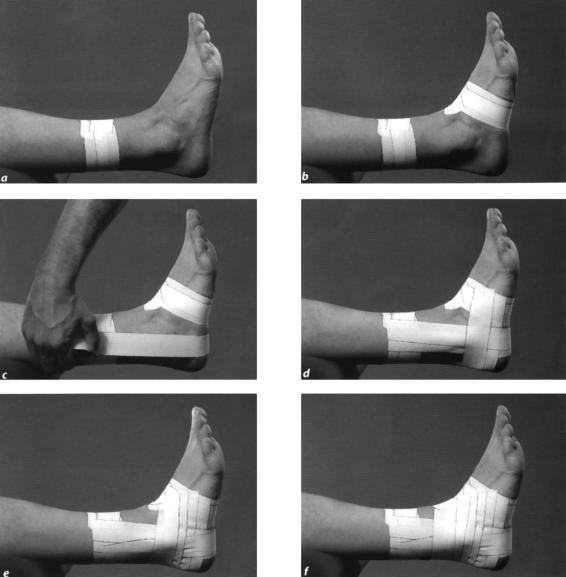 Если вы это сделаете, вам нужно забыть об уходе в домашних условиях. Растяжение лодыжки 3 степени может означать разрыв связки, который может вызвать необратимое повреждение сустава. Кроме того, синяки и опухоли будут обширными. Сустав будет совершенно нестабильным, и ходить по щиколотке будет практически невозможно. В этом случае вы должны обратиться к врачу, поскольку растяжение связок 3 степени может быть или привести к нескольким другим травмам, в первую очередь отрывному перелому.Отрывной перелом возникает при отрыве связок от сустава.
Если вы это сделаете, вам нужно забыть об уходе в домашних условиях. Растяжение лодыжки 3 степени может означать разрыв связки, который может вызвать необратимое повреждение сустава. Кроме того, синяки и опухоли будут обширными. Сустав будет совершенно нестабильным, и ходить по щиколотке будет практически невозможно. В этом случае вы должны обратиться к врачу, поскольку растяжение связок 3 степени может быть или привести к нескольким другим травмам, в первую очередь отрывному перелому.Отрывной перелом возникает при отрыве связок от сустава.
 Многие люди (особенно спортсмены) привыкли просто «уйти» и потенциально могут вернуться к игре до того, как травма полностью заживет. Это действительно прискорбно, потому что растяжение связок голеностопного сустава может ослабить окружающие ткани, что приведет к нестабильности голеностопного сустава и увеличит вероятность повторного возникновения травмы в будущем.Одно тяжелое растяжение связок или растяжение связок голеностопного сустава в анамнезе может создать почву для других состояний, включая остеоартрит, в более позднем возрасте. Конечно, не все растяжения связок голеностопного сустава требуют профессионального лечения, и существует множество домашних средств, подходящих для лечения легких растяжений. Однако, если хроническое заболевание действительно развивается, может потребоваться консервативная терапия или другие методы лечения. В Sports Medicine Oregon мы специализируемся на лечении растяжения связок голеностопного сустава и вариантах профилактического лечения, чтобы спортсмены и другие активные люди были в движении.
Многие люди (особенно спортсмены) привыкли просто «уйти» и потенциально могут вернуться к игре до того, как травма полностью заживет. Это действительно прискорбно, потому что растяжение связок голеностопного сустава может ослабить окружающие ткани, что приведет к нестабильности голеностопного сустава и увеличит вероятность повторного возникновения травмы в будущем.Одно тяжелое растяжение связок или растяжение связок голеностопного сустава в анамнезе может создать почву для других состояний, включая остеоартрит, в более позднем возрасте. Конечно, не все растяжения связок голеностопного сустава требуют профессионального лечения, и существует множество домашних средств, подходящих для лечения легких растяжений. Однако, если хроническое заболевание действительно развивается, может потребоваться консервативная терапия или другие методы лечения. В Sports Medicine Oregon мы специализируемся на лечении растяжения связок голеностопного сустава и вариантах профилактического лечения, чтобы спортсмены и другие активные люди были в движении.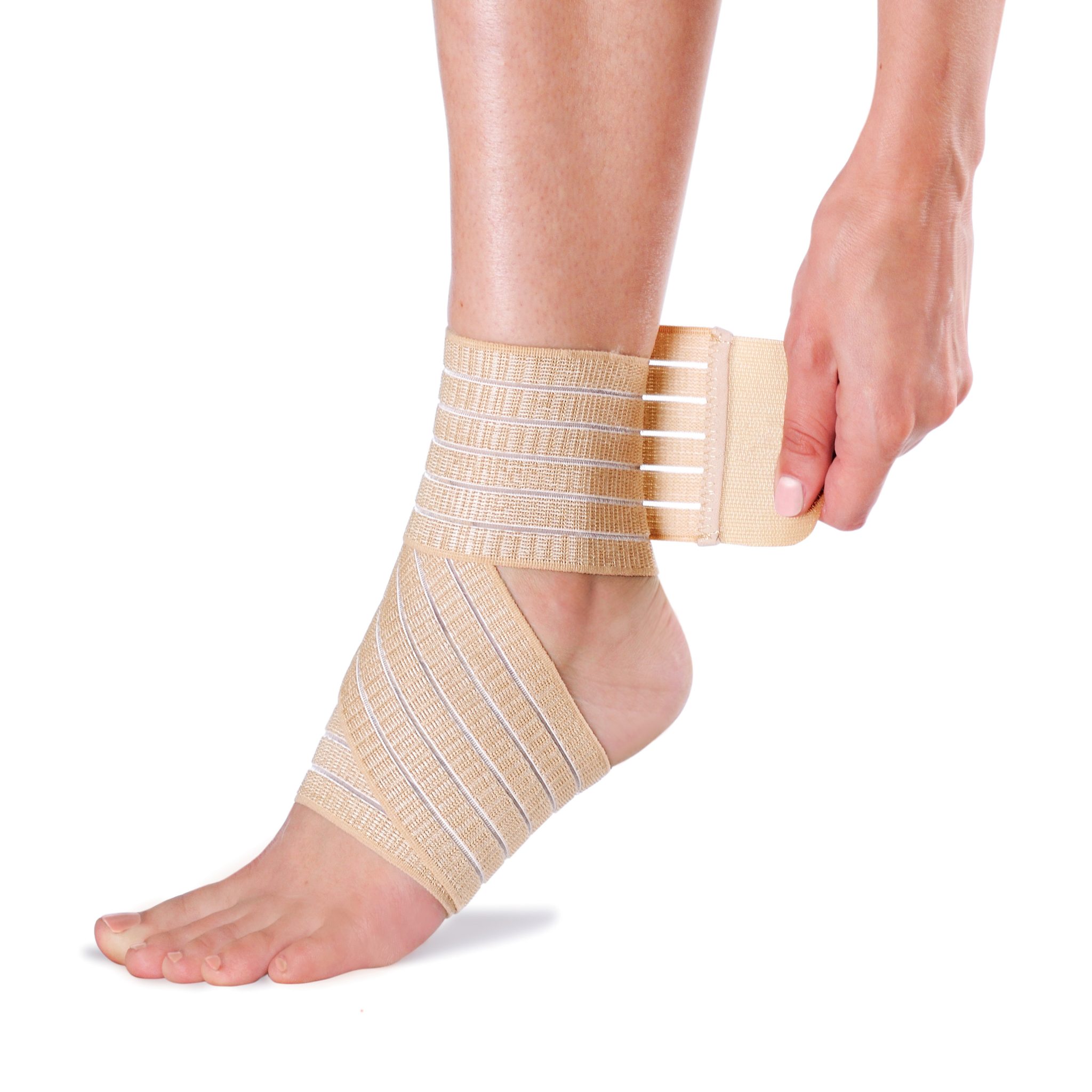























 Гель Вольтарен – средство с НПВС в составе
Гель Вольтарен – средство с НПВС в составе Капсикам – мазь разогревающего действия
Капсикам – мазь разогревающего действия Гель Хондролон содержит хондроитин и глюкозамин, оказывающие хондропротекторное действие
Гель Хондролон содержит хондроитин и глюкозамин, оказывающие хондропротекторное действие Массажный бальзам Дикуля имеет сложный состав
Массажный бальзам Дикуля имеет сложный состав
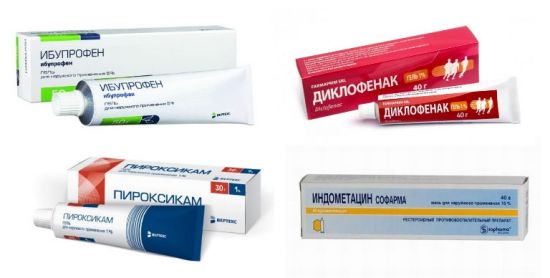




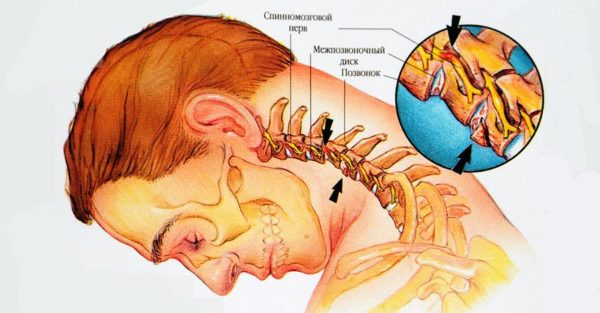

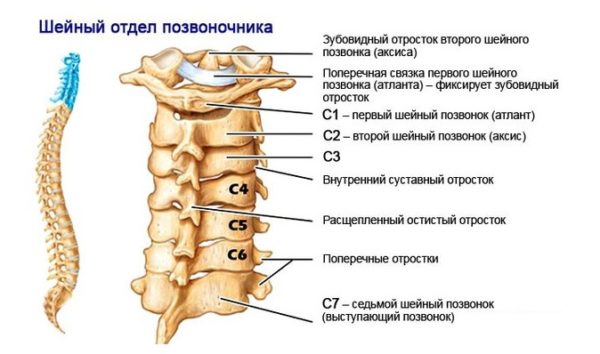
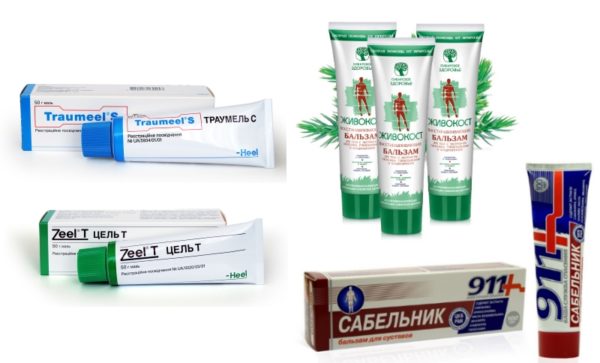
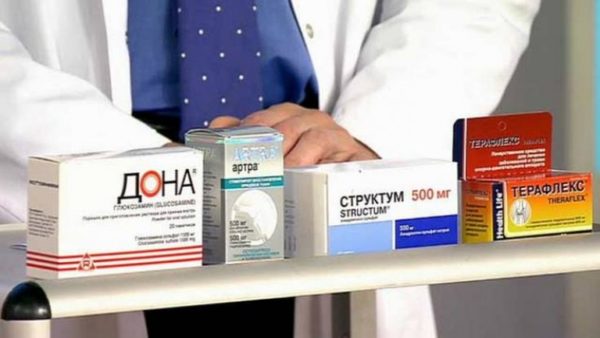

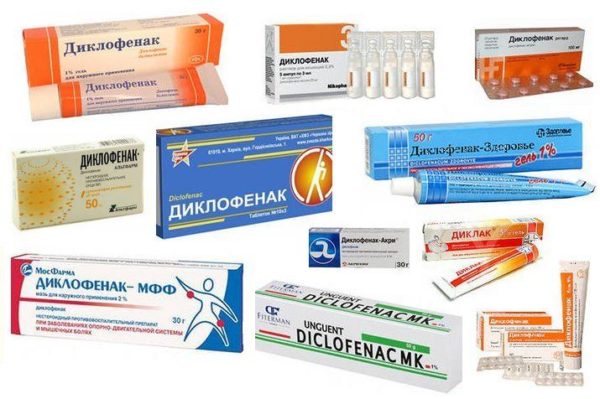











 В аптеках в свободном доступе продается множество медикаментов для лечения заболеваний позвоночника. И определить, какие таблетки принимать в каждом конкретном случае, сможет только врач. Классифицируют препараты по следующим категориям:
В аптеках в свободном доступе продается множество медикаментов для лечения заболеваний позвоночника. И определить, какие таблетки принимать в каждом конкретном случае, сможет только врач. Классифицируют препараты по следующим категориям: Данная лекарственная группа призвана избавить мышечные волокна от спазма и устранить болевой синдром. При тяжелых формах остеохондроза шейного отдела, когда комплексное лечение включает в себя массаж и мануальную терапию, без миорелаксантов практически невозможно обойтись. Объясняется это тем, что мышцы сначала нужно расслабить и разогреть, а потом приступать к вышеназванным процедурам. Если же на данном этапе лечения не принимать миорелаксанты, процедуру массажа будет провести невозможно, из-за ярко выраженных болей и спазмов.
Данная лекарственная группа призвана избавить мышечные волокна от спазма и устранить болевой синдром. При тяжелых формах остеохондроза шейного отдела, когда комплексное лечение включает в себя массаж и мануальную терапию, без миорелаксантов практически невозможно обойтись. Объясняется это тем, что мышцы сначала нужно расслабить и разогреть, а потом приступать к вышеназванным процедурам. Если же на данном этапе лечения не принимать миорелаксанты, процедуру массажа будет провести невозможно, из-за ярко выраженных болей и спазмов. Обезболивающие таблетки при лечении шейного остеохондроза в медицинской практике назначают чаще всего. При незначительно выраженном болевом синдроме многие пациенты думают, что принимать анальгетики можно самостоятельно, но делать этого нельзя, ведь только врач сможет подобрать правильную дозу препарата и решит, какие таблетки пить нужно в каждом конкретном случае. Наиболее эффективными препаратами для обезболивания выступают Амидопирин, Анальгин, Баралгин. Когда болевые ощущения имеют выраженный характер, то есть в осложненных случаях шейного остеохондроза, рекомендуют применять наркотические анальгетики, например Трамал. Отпускается препарат строго по рецепту и принимается под контролем медицинского персонала.
Обезболивающие таблетки при лечении шейного остеохондроза в медицинской практике назначают чаще всего. При незначительно выраженном болевом синдроме многие пациенты думают, что принимать анальгетики можно самостоятельно, но делать этого нельзя, ведь только врач сможет подобрать правильную дозу препарата и решит, какие таблетки пить нужно в каждом конкретном случае. Наиболее эффективными препаратами для обезболивания выступают Амидопирин, Анальгин, Баралгин. Когда болевые ощущения имеют выраженный характер, то есть в осложненных случаях шейного остеохондроза, рекомендуют применять наркотические анальгетики, например Трамал. Отпускается препарат строго по рецепту и принимается под контролем медицинского персонала.
 Назначение этой группы медикаментов в лечении остеохондроза обусловлено необходимостью восстановить деформированную хрящевую ткань. Прием хондропротекторов должен проводиться курсами, первый курс не менее 2-3 месяцев. Такие сроки обязательны для достижения первых положительных результатов терапии.
Назначение этой группы медикаментов в лечении остеохондроза обусловлено необходимостью восстановить деформированную хрящевую ткань. Прием хондропротекторов должен проводиться курсами, первый курс не менее 2-3 месяцев. Такие сроки обязательны для достижения первых положительных результатов терапии. Лечение остеохондроза шейного отдела включает в себя применение психотических препаратов, например Афобазол, Амитриптилин, а также успокаивающих препаратов на травах — Пустырник, Валериана. Назначают их для улучшения общего состояния пациента, снятия ощущений тревоги и стресса.
Лечение остеохондроза шейного отдела включает в себя применение психотических препаратов, например Афобазол, Амитриптилин, а также успокаивающих препаратов на травах — Пустырник, Валериана. Назначают их для улучшения общего состояния пациента, снятия ощущений тревоги и стресса.

 К ним относятся такие факторы, как:
К ним относятся такие факторы, как:


 Животному срочно нужны витамины и минералы, и пытаться покрыть дефицит, просто корректируя рацион, как минимум нерационально. Следует обратиться к ветеринарному врачу, который назначит необходимые лекарства. Не следует увлекаться самоназначениями. Особенно коварен в этом плане кальций, его переизбыток может вызвать усиленный и неравномерный рост костей с окостенением суставов.
Животному срочно нужны витамины и минералы, и пытаться покрыть дефицит, просто корректируя рацион, как минимум нерационально. Следует обратиться к ветеринарному врачу, который назначит необходимые лекарства. Не следует увлекаться самоназначениями. Особенно коварен в этом плане кальций, его переизбыток может вызвать усиленный и неравномерный рост костей с окостенением суставов.

 Ветаптека всегда имеет в наличии большой выбор витаминных препаратов для животных.
Ветаптека всегда имеет в наличии большой выбор витаминных препаратов для животных. Однако редкость заболевания не означает полного его отсутствия.
Однако редкость заболевания не означает полного его отсутствия.

 Рахит обычно проявляется после того, как щенок переходит на самостоятельное питание. Если еда подобрана неправильно, или присоединяются другие проблемы, баланс нарушается, и могут появиться признаки рахита:
Рахит обычно проявляется после того, как щенок переходит на самостоятельное питание. Если еда подобрана неправильно, или присоединяются другие проблемы, баланс нарушается, и могут появиться признаки рахита:

 В большинстве случаев достаточно изменить питание собаки на сбалансированное. Лучше всего подойдут готовые продукты, которые подберет ветеринар.
В большинстве случаев достаточно изменить питание собаки на сбалансированное. Лучше всего подойдут готовые продукты, которые подберет ветеринар. Очень важно укрепить мышцы, чтобы они приняли на себя часть нагрузки, которую не в силах выдержать ослабленные и деформированные части скелета.
Очень важно укрепить мышцы, чтобы они приняли на себя часть нагрузки, которую не в силах выдержать ослабленные и деформированные части скелета.
 Характеризуется нарушением образования костной ткани и деформирующими изменениями костяка. Растущие кости плохо обызвествляются, что связано с недостаточной ассимиляцией солей кальция и фосфора. Одновременно нарушается функции кроветворения, появляется анемия, гипотония органов желудочно-кишечного тракта, а также нарушаются окислительно-восстановительные процессы в организме.
Характеризуется нарушением образования костной ткани и деформирующими изменениями костяка. Растущие кости плохо обызвествляются, что связано с недостаточной ассимиляцией солей кальция и фосфора. Одновременно нарушается функции кроветворения, появляется анемия, гипотония органов желудочно-кишечного тракта, а также нарушаются окислительно-восстановительные процессы в организме. Указанные изменения особенно резко наблюдаются на ногах собаки в области запястного, локтевого, скакательного и коленного суставов и придают им форму, свойственную породе собак такса.
Указанные изменения особенно резко наблюдаются на ногах собаки в области запястного, локтевого, скакательного и коленного суставов и придают им форму, свойственную породе собак такса.  Причинами вышеуказанной патологии могут быть несбалансированное кормление, интенсивный рост костяка, гипо- и адинамия, а также генетическая предрасположенность.
Причинами вышеуказанной патологии могут быть несбалансированное кормление, интенсивный рост костяка, гипо- и адинамия, а также генетическая предрасположенность.
 При дотрагивании до собак руками они визгом и стоном проявляют боль.
При дотрагивании до собак руками они визгом и стоном проявляют боль.
















 Что такое лигаментоз связок коленного сустава? С латинского слово ligamentum переводится, как связка. Значит, лигаментоз не что иное, как заболевание связок.
Что такое лигаментоз связок коленного сустава? С латинского слово ligamentum переводится, как связка. Значит, лигаментоз не что иное, как заболевание связок. Проблемы начинаются от чрезмерных нагрузок и вследствие этого возникновение микротравм.
Проблемы начинаются от чрезмерных нагрузок и вследствие этого возникновение микротравм.



 Так как вы сами вряд ли сможете определить, что повредили именно связки, то следуйте общим рекомендациям при травмах коленного сустава.
Так как вы сами вряд ли сможете определить, что повредили именно связки, то следуйте общим рекомендациям при травмах коленного сустава.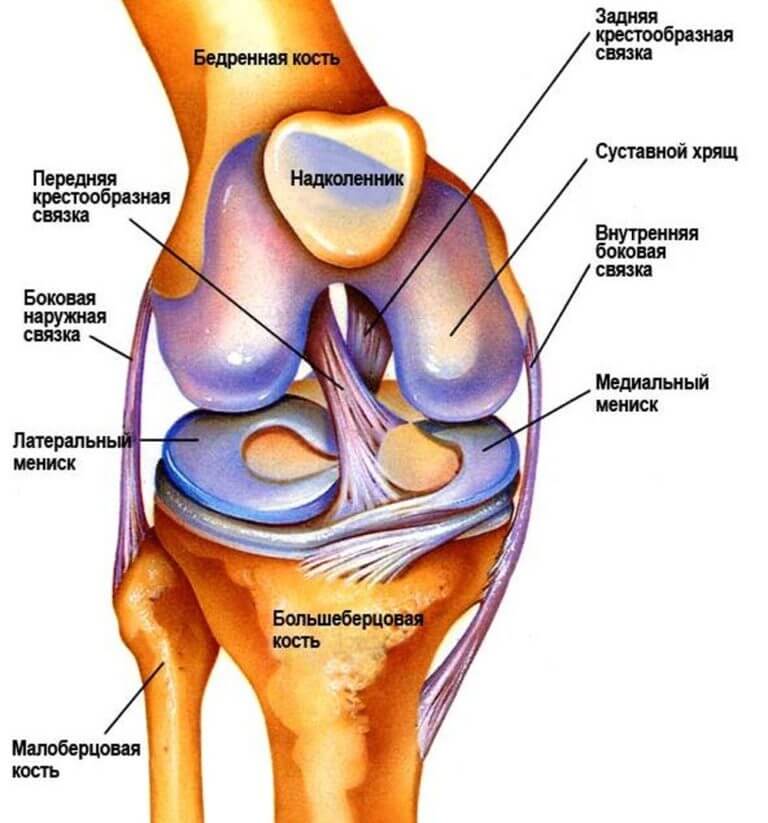
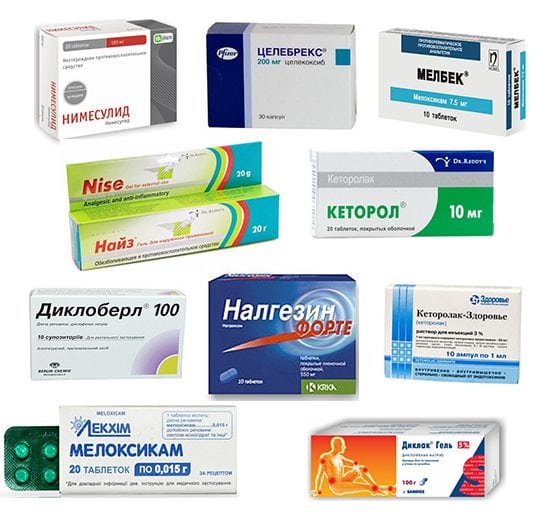

 Возможно внутрисуставное кровоизлияние с образованием гематом.
Возможно внутрисуставное кровоизлияние с образованием гематом. Разрастание костной ткани провоцирует дегенеративные изменения позвоночника.
Разрастание костной ткани провоцирует дегенеративные изменения позвоночника. Своевременное комплексное лечения дает положительную динамику выздоровления.
Своевременное комплексное лечения дает положительную динамику выздоровления. Воздействие постоянного тока стимулирует усвоение лечащего средства.
Воздействие постоянного тока стимулирует усвоение лечащего средства. Масштабное разрастание костной ткани удаляют хирургическим способом.
Масштабное разрастание костной ткани удаляют хирургическим способом.













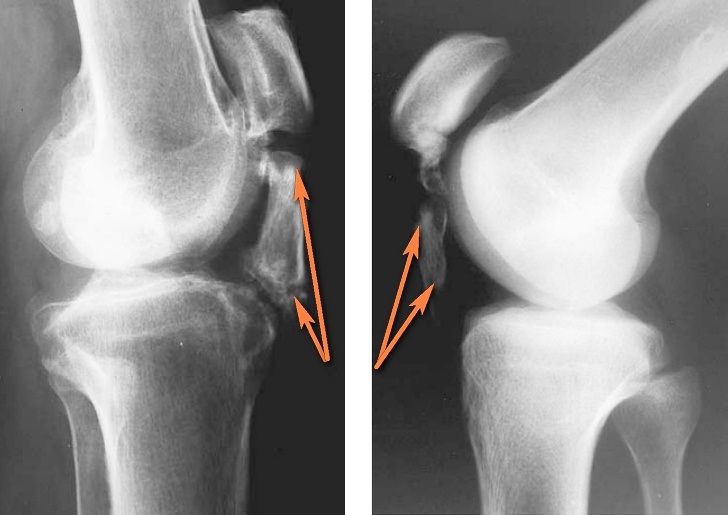 Строение коленного сустава
Строение коленного сустава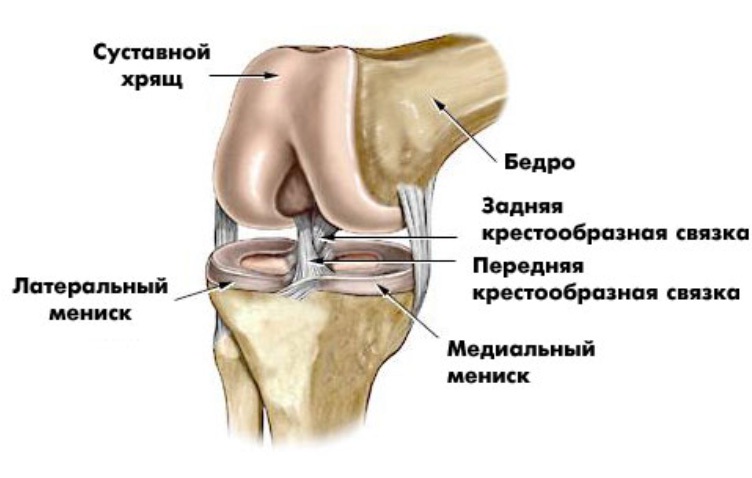 Связочный механизм коленного сустава
Связочный механизм коленного сустава Лигаментоз – одна из причин боли в колене
Лигаментоз – одна из причин боли в колене Ударно-волновая терапия разрушает кальциевые отложения
Ударно-волновая терапия разрушает кальциевые отложения



















