Как влияет алкоголь на суставы – Алкоголь и остеохондроз: болят суставы и колени после алкоголя, как влияет алкоголь на суставы, совместимость при артрозе
как спиртное воздействует на организм
Частый прием алкогольных напитков не проходит бесследно для организма. Страдают не только печень и сердце, но и костный аппарат. Если в молодом возрасте все чаще всего заканчивается похмельным синдромом, то в более старшем приходится расплачиваться серьезными хроническими заболеваниями. Алкоголь и суставы понятия несовместимые, и заболевания опорно-двигательного аппарата на фоне злоупотребления алкоголя явление совсем не редкое.
Как влияет этиловый спирт на ткани сустава
Даже редкий прием алкоголя негативно скажется на состоянии всей костной системы, а что тогда говорить про хронических алкоголиков. Влияние алкоголя на суставы велико и, к сожалению, оно всегда негативное. Не зря же врачи при наличии любых патологий в опорно-двигательном аппарате рекомендуют пациентам исключить спиртные напитки из своей жизни.
Эта рекомендация не является прихотью врачей, а подкрепляется пагубным влиянием этанола на суставы.
Некоторые могут утверждать, что наоборот алкоголь притупляет боль, но это только кажущееся облегчение и после того, как похмелье пройдет, болевые ощущения только усугубятся.
Почему болят суставы после алкоголя? На этот вопрос можно ответить, если понимать, что представляет собой данное образование в организме. Поверхность суставных костей покрыта хрящевой тканью, сверху сустав фиксируется суставной сумкой. Внутри имеется суставная полость с жидкостью, уменьшающая трение костей друг об друга.

Даже редкий прием алкоголя негативно скажется на состоянии костной системы
Под влияние этилового спирта происходят следующие изменения, которые и можно отнести к причинам воздействия на сустав:
- Метаболизм ускоряется, проницаемость клеточных мембран увеличивается, клеткам приходится работать в экстремальном режиме. Хондроциты хрящевой ткани с трудом восстанавливаются, что приводит к ее преждевременному изнашиванию.
- Этиловый спирт и продукты его метаболизма провоцируют вымывание калия из организма и задержку жидкости, что приводит к появлению отечности в области суставов. В суставной полости давление увеличивается и провоцирует боль.
- От алкоголя страдает солевой баланс, мочевая кислота плохо утилизируется из организма и начинает накапливаться в виде нерастворимых солей не где-нибудь, а в первую очередь в полости суставов.
- Нарушается работа нервной системы, а это влечет за собой сбой в нейрогуморальной регуляции, что приводит к развитию воспалительных процессов на фоне отсутствия инфекционного агента.
- Спирт снижает иммунитет, а это чревато обострением имеющихся хронических заболеваний и развитием новых.
- Спиртное приводит к резкому спазму кровеносных сосудов, особенно остро это ощущается в ногах. Нарушение кровотока приводит к появлению болей в суставах.
к содержанию ↑После приема алкогольных напитков в организме повышается выработка адреналина, который ускоряет процессы, не забывая и про воспалительные.
Частые заболевания у алкоголиков
Могут ли болеть суставы на фоне приема спиртных напитков? Вполне, но опасность заключается еще в том, что велик риск развития других патологий:
- Прием алкоголя приводит к микротравмам и повреждениям хрящевой ткани, а это прямой путь к развитию воспалительного процесса. Суставы и так постоянно испытывают нагрузку во время бега, ходьбы, а если еще добавить воздействие этилового спирта, то хрящевая ткань быстро изнашивается. На этом процесс не заканчивается, происходит защемление нервных окончаний оголившимися костями, что провоцирует сильнейшую боль. Развивается артроз, который требует серьезной терапии.
- Спиртное провоцирует развитие синовита, при этой патологии воспалительный процесс затрагивает оболочку сустава. Лейкоциты крови свободно приносят в полость суставной сумки клетки разрушенных тканей, что и провоцирует сильнейший воспалительный процесс.
- Если не предпринять мер, то синовит только усугубляется, воспаление обостряется и ставится новый диагноз – артрит. Эта патология опасна не только болями, но и деформацией сустава, что может закончиться инвалидностью.
- После разрушения хрящевой прослойки эпифизы костей берут на себя все давление, поэтому нарушается кровообращение и развивается ишемическое заболевание эпифизов. Костная ткань начинает страдать от нехватки питания и кислорода и все заканчивается ее отмиранием – развивается асептический некроз.
- Соли мочевой кислоты скапливаются в полости сустава, травмируют его и провоцируют воспаление, которое рано или поздно заканчивается подагрой. Человек испытывает сильнейшие боли, особенно в период обострения. С развитием заболевания полностью утрачивается способность двигаться.
- Излишки солей в организме приводят к формированию гипертонии. Постепенно появляются камни в почках.
Отечность суставов усиливает нагрузку на них, что приводит просто к стремительному разрушению. Если у не пьющего человека постепенное разрушение сустава может наблюдаться на протяжении длительного времени и так не перейти в последнюю стадию, то у хронических алкоголиков достаточно 3-4 лет, чтобы стать инвалидом.
к содержанию ↑Как избавиться от болей в суставах

Наружные средства в виде мазей и гелей помогут снять болевой синдром
Облегчить состояние и снизить болевые ощущения можно при помощи медикаментозных средств. Они подразделяются на несколько групп:
- Наружные средства в виде мазей и гелей. Они помогут снять болевой синдром, ускорят восстановление и нейтрализуют воспалительный процесс в суставе. В эту категорию попадают:
- «Кетонал».
- «Финалгель».
- «Никофлекс».
- «Финалгон».
- «Капсикам» и другие.
- Обычно одновременно с наружными средствами рекомендуется принимать таблетки:
- «Ибупрофен».
- «Диклофенак».
- «Арторозан».
- «Кетопрофен».
- Желательно при обнаружении патологии суставов принимать хондропротекторы, которые ускоряет процесс восстановления хрящевой ткани:
- «Структум».
- «Хондролон».
- «Терафлекс».
- «Хондроитин».
к содержанию ↑Необходимо помнить, что курс терапии будет достаточно длительным и, если не отказаться от алкоголя, то все старания будут напрасны.
Народные способы лечения
Если болят колени после приема алкогольных напитков, то кроме лекарственных препаратов можно прибегнуть к помощи народных средств. Эффективными считаются следующие:
- Приготовить мазь из тысячелистника и зверобоя. Для этого взять 2 чайные ложки травы тысячелистника и столовую ложку зверобоя, измельчить, соединить с растопленным вазелином. На водяной бане довести до однородного состояния. Использовать для растирания суставов перед сном.
- Поможет избавиться от болей капуста. Капустный лист необходимо немного подогреть и намазать медом, приложить к больному суставу и прикрыть полиэтиленом, а сверху теплым шарфом или платком. Оставить такой компресс на всю ночь.
- Сварить картофель прямо в шкурках, потолочь, не сливая воды. После отстаивания использовать жидкость для приема внутрь. Принимать по 50-70 мл три раза в сутки.
Если сочетать прием лекарственных препаратов с народными рецептами, то эффект будет лучше и состояние нормализуется гораздо быстрее.

Капустный лист с медом поможет избавиться от болей
к содержанию ↑Болят суставы – повод отказаться от алкоголя
Конечно, суставы могут болеть и у трезвенников, но злоупотребление спиртным существенно усугубляет процесс и непременно приведет к разрушению костной и хрящевой ткани. Иногда можно себе позволить бокал вина, желательно домашнего производства.
Ошибочно также считать, что пиво абсолютно для суставов безопасно. Этот напиток обладает явным мочегонным эффектом, что только усиливает вымывания минералов и витаминов, а при приеме в большом количестве отеков не избежать.
Если не получается избежать употребления алкоголя, то можно уменьшить его вредное влияние, приняв «Активированный уголь» и употребляя большое количество жидкости. При наличии уже суставных заболеваний придется выбирать — здоровье или алкоголь.
Влияние алкоголя на суставы человека
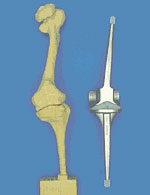
Суставы являются составной и неотъемлемой частью опорно-двигательного аппарата, отвечают за подвижность и скольжение сочлененных костей. Когда здоровью суставов ничего не угрожает, движения происходят свободно, легко. Когда они не здоровы — движения осложняются болью, покраснением и «скрипом».
Воздействие алкоголя на суставы человека
Алкоголь влияет на все без исключения органы и системы, поэтому заболевания суставов — это следствие проявления общих нарушений в организме. Спиртные напитки являются пусковым механизмом к активизации болезнетворных процессов, постепенно приводящему к таким заболеваниям суставов, как:
- Артроз.
- Артрит.
- Подагра.
- Ревматизм.
Клиническая картина таких заболеваний при употреблении алкоголя различна, но имеет одно схожее правило: чем больше его концентрация в крови — тем сильнее его негативное воздействие.
Каким образом влияет алкоголь на суставы человека
При движении наши суставы подвергаются нагрузкам при сгибании, разгибании, поворотах костей, для которых хрящевые ткани служат защитой, обеспечивая их питание синовиальной жидкостью (некой смазкой) в так называемых синовиальных сумках. При здоровых суставах такой жидкости достаточно чтобы обеспечить легкое скольжение костей при их движении.
Однако спиртное серьезно нарушает обменные процессы и питание хрящей: вымывает кальций, калий из организма и способствует накоплению солей, что вследствие приводит к тому, что истончившаяся хрящевая ткань перестает защищать кости от трения.

В это время организм с уже ослабленным от спиртного иммунитетом пытается восстановить истонченную хрящевую ткань, используя для наполнения синовиальной сумки жидкость, не обогащенную достаточными питательными веществами. В результате это приводит к деформации сустава, его неравномерному разрастанию, а, как следствие, и к болям сначала при физических нагрузках, а потом к болям в спокойном состоянии.
Развитие таких болезней осложняется тем, что после очередной дозы выпитого человек чувствует временный обезболивающий эффект за счет блокировки болевого центра центральной нервной системы. Поэтому спиртное принимается за лекарство, а со временем нарушается водно-солевой баланс, развиваются воспалительные процессы в суставных тканях, болезнь перетекает в форму хронического.
Можно ли пить алкоголь при болезнях суставов
В случае, если болезнь уже диагностировали, то от спиртного придется отказаться совсем, так как даже его маленькая доза может спровоцировать рецидив заболевания, а терапевтический эффект не будет достигнут.
- Во-первых, при приеме лекарственных средств, их действие может быть ослаблено приемом спиртного, в результате чего лечение не приведет к желаемому результату.
- Во-вторых, это вызовет или усилит воспалительный процесс в суставах, что приведет к усилению или появлению вновь болей.
- В-третьих, алкоголь вымывает необходимые для накопления синовиальной жидкости витамины и минералы, что в процессе болезни категорически допускать нельзя.
Как и какой алкоголь можно употреблять, а какой нельзя
Различные исследования приводили к тому, что спиртные напитки в малых дозах способны оказывать положительное действие, но исследования доказывали и обратное. Поэтому однозначно сказать, как и какой алкоголь можно принимать без особых последствий, невозможно.
Если человек не страдает от каких-либо заболеваний, небольшой бокал красного или белого вина во время еды не нанесет тяжелых последствий организму, а наоборот: при низком давлении или низком содержании сахара в крови — немного повысит эти показатели.

О таком воздействии даже в небольших количествах сложно сказать, например про пиво, водку, коньяк, виски. Поэтому многие врачи советуют от их употребления отказаться вообще.
Правила потребления алкоголя
При неоднозначном отношении к спиртному в нашем обществе, у каждого могут возникнуть обстоятельства, при которых отказаться от их приема, например, в компании коллег, или на знаменательном торжестве, бывает очень сложно.
Если все же предстоит выпивать, можно воспользоваться простыми правилами, при соблюдении которых негативные последствия после принятого могут быть снижены:
- Знайте меру. Если вы выпьете 1-2 бокала вина, или 1 бокал пива, или 1- 2 рюмки водки (коньяка), то последствия будут наименьшие.
- Следите за ощущениями. В случае, если при употреблении горячительного появляются головокружение, тошнота, что еще хуже —покраснения на коже, следует немедленно прекратить его принятие.
- Будьте сытым. Не следует употреблять спиртное на голодный желудок, а непосредственно в момент приема нужно также оставаться сытым.
- Не торопись. Медленное распитие, предположим, одного бокала вина, в течение вечера облегчит процесс его вывода из организма.
Похожие материалы:
Алкоголь и суставы – влияние спирта появления болей
Многие люди даже не задумываются от том, что понятия алкоголь и суставы взаимосвязаны между собой и ортопедические патологии могут быть результатом чрезмерной любви к крепким напиткам. Почему болят суставы после алкоголя? Это совпадение или серьезный симптом, что следует пересмотреть отношение не только к крепкому, но даже к легкому алкоголю. В чем связь боли в суставах и алкоголя?
Почему алкоголь опасен для суставов
Пользы от алкоголя нет не только для суставов, но и для всего организма. Общепринятыми заявлениями о вреде спиртного являются проблемы в области сердца, желудочно-кишечного тракта, сосудов, почек. Но ортопедические заболевания, особенно у людей старше 40 лет, также способен спровоцировать алкоголь в большом количестве, принимаемый в течение 3–7 лет.

Костная ткань разрушается долго и до определенного момента признаков может быть не видно. Болевой сигнал в суставах появляется, когда запасы хрящевой ткани, защищающей суставы от трения между собой, заканчиваются или дегенеративные изменения привели к воспалительному процессу в других суставных элементах.
Любой сустав имеет определенное строение, которое помогает человеку выдерживать при движении нагрузки, предусмотренные природой:
- Кости суставов;
- Хрящевая ткань;
- Суставная сумка;
- Полость с синовиальной жидкостью, не позволяющая костной ткани тереться друг об друга.
Первые изменения под влиянием алкоголя начинаются в торможении или ускорении химических процессов, происходящих ежесекундно во всем организме:
- Ускоряются метаболические процессы, проявляющиеся в увеличении проницаемости мембран клеток, формирующих сустав. Клетки хрящевой ткани (хондроциты) работают в усиленном режиме, что приводит к их быстрому истощению и невозможности восстанавливаться также быстро.
- Под влиянием продуктов распада алкоголя из костей вымываются полезные минералы, такие как калий, что приводит к задержке жидкости в организме и отекам, которые усиливают давление на суставы.
- Возникает дисбаланс утилизации мочевой кислоты, излишки которой в виде солей откладываются в суставной полости, нарушая обменные процессы и кровообращение в этом месте.
- Нейрогуморальная реакция нервной системы нарушается под влиянием этилового спирта и продуктов его распада. Инфекционный агент теряет свою реакцию, запускается воспалительный процесс. Человек начинает испытывать боль в суставах даже при незначительных нагрузках.
- Мнение о том, что алкоголь расширяет сосуды, не всегда является положительным результатом. В кровеносных сосудах даже при незначительной дозе алкоголя возникает резкий спазм, тормозящий кровообращение и приводящий к кратковременной ишемии тканей, в том числе и в суставах. Постоянные спазмы мешают поступлению кислорода и питательных веществ к клеткам тканей, запускается процесс дегенеративных изменений.
- Употребление спиртных напитков способствует снижению общего иммунитета, что дает возможность вирусам, бактериям и инфекциям чувствовать себя вольготно и приводить к осложнениям. Достаточно часто при инфекционных заболеваниях у пациентов наблюдаются осложнения на суставы, алкоголь же усиливает патологию.
Даже маленькая порция горячительного напитка, употребляемая систематически, способна привести к ортопедическим проблемам, связь которых с алкоголем пациенты даже не рассматривают.
Этапность разрушения суставов под воздействием этилового спирта
Хрящевая ткань ежедневно подвергается колоссальным нагрузкам, но в большей степени тот хрящ, который защищает суставы нижних конечностей. Даже незначительные травмы приводят к постепенным изменениям в суставах, а алкоголь ускоряет процессы разрушений в несколько раз.
- Сначала в области микротрещин возникает воспаление, но боли не имеют ярко выраженного характера.
- Нарушаются обменные процессы, не позволяющие изношенному хрящу восстанавливаться, начинается истончение ткани и деформация суставной щели.
- Кости без защиты хряща вступают в сильное трение между собой, что вызывает боль. Но организм пытается исправить ситуацию и начинается разрастание костной ткани.
- Начинается процесс деформации всего сустава и врач может диагностировать начальную стадию артроза, которая без должного лечения и исключения алкоголя может привести к инвалидности.
- Разрушенный хрящ не растворяется бесследно. Его осколки, как чужеродный объект, поглощаются клетками крови (лейкоцитами), что приводит к воспалению в области синовиальной оболочки сустава. Если пациент не избавляется от алкогольной зависимости (даже в умеренной форме), к диагнозу артроз добавляется синовит.
- В суставе прогрессирует воспаление и любитель горячительных напитков начинает испытывать сильные приступы боли и получает заключение врача о болезни артрит, которая требует длительного и комплексного лечения, хотя положительный результат под сомнением.
- Нарушенное кровообращение в суставах постепенно приводит к некрозу (отмиранию) клеток ткани, которые уже не могут восстановиться. Асептический некроз начальной стадии за 3–5 лет поражает весь сустав. Результатом этого является полностью разрушенный сустав, сначала коленный, далее тазобедренный и полная инвалидность, если не провести операцию по замене.
- Алкоголь нарушает утилизацию мочевой кислоты, соли которой задерживаются в суставной полости. Возникают новые травмы, воспаления, которые образуют замкнутый круг. Человек бесконечно испытывает боль. Это состояние в медицине называется подагрой.
- Мочекаменная болезнь, как результат отложения солей из-за нарушенного процесса утилизации мочевой кислоты, часто диагностируется у людей с патологией суставов и любителей спиртного.

Взаимосвязь между пристрастием и даже редким употреблением как слабых, так и сильных алкогольных напитков и патологиями суставов очевидна. Только тяжесть ортопедического заболевания у всех разная, что во многом объясняется генетикой и количеством этилового спирта в организме.
Отказ от алкоголя — продление жизни суставам
Если после алкоголя болят суставы, то настало время пересмотреть свое отношение к горячительным напиткам. Болевой симптом — это начало разрушения хряща, которое можно обратить, если обратиться к врачу и следовать его рекомендациям.
- Первая рекомендация ортопеда — полностью исключить алкоголь. Не только водку, коньяк, настойки, но и пиво, вино, в которых содержание этилового спирта минимально.
- Если пациент способен справиться с любовью к спиртному, то дальнейший курс терапии ортопедической патологии следующий:
- Для снятия боли использовать наружные средства — гели, мази, крема. В их числе врач рекомендует чередовать для исключения побочных реакций и привыкания следующие медикаменты: Нимулид гель, Долобене гель, мазь Капсикам, мазь Диклофенак.
- Для снятия воспаления, отечности и боли эффективны таблетки следующих видов: Ибупрофен, Нурофен, Нимесулид, Диклофенак, Кеторол.
- Восстановить хрящевую ткань сустава помогают лекарственные хондропротекторы: порошок Дона, таблетки Терафлекс, инъекции Хондрогард.
- Улучшить кровообращение в суставе, снять отечность и боль помогают физиотерапевтические процедуры, которые назначает врач: электрофорез с эуфиллином, магнит, УВЧ, лазерное излучение.
- В некоторых случаях может потребоваться назначение антибиотиков.
- В комплексе с перечисленными методами лечения суставов может быть рекомендована народная медицина, рецепты которой многообразны и имеют меньшее количество побочных симптомов благодаря отсутствию химического состава в средствах. Это могут быть наружные компрессы, мази домашнего приготовления, травяные отвары для приема внутрь.
- Правильная физическая нагрузка и диета занимают не последнее место в рекомендациях ортопеда при лечении суставов. Это поможет в борьбе с привычками алкогольных ритуалов, потому что спорт или другое занятие заполнит время, которое раньше тратилось на посиделки за бокалом вина или рюмкой коньяка.

В ежедневном рационе любого человека, даже не имеющего болевых симптомов в суставах, но употребляющих алкоголь любого вида, должны присутствовать продукты, восстанавливающие баланс калия, кальция, фосфора в организме.
Эти минералы принимают активное участие в метаболических процессах и в кровообращении, в том числе и в суставах. Кисломолочные продукты, зелень, листовой салат, сухофрукты, огурцы, капуста, орехи и многое другое должно быть равномерно включено в рацион. Если нет уверенности, что продуктов достаточно для восполнения баланса минералов, питательных веществ и витаминов, можно пропивать курс аптечных витаминов, разработанных для профилактики ортопедических патологий.
В заключение
Влияние алкоголя на суставы человека доказано научными исследованиями и не стоит думать, что маленькие порции не принесут вреда. Ортопедические деформации могут не заявлять о себе долго, но в зрелом возрасте эта проблема станет актуальной. Если помимо алкоголя есть лишний вес, низкая активность, сахарный диабет, гипертония, то на боль в суставах после употребления вина, водки, пива, шампанского нужно обратить обязательно и посетить ортопеда, хирурга или травматолога.
Как алкоголь влияет на суставы, действует после…
Злоупотребление алкоголя может привести к многочисленным проблемам. Одним из последствий алкогольной зависимости являются суставные осложнения. На протяжении веков употребление алкоголя обсуждалось как увеличение риска ухудшения воспалительных заболеваний суставов. Хотя некоторые исследования показывают, что умеренное употребление алкоголя может фактически уменьшить вероятность развития заболевания связанного с суставами. У алкоголя есть больше минусов, чем плюсов для здоровья суставов, особенно если какое-то воспалительное состояние уже присутствует. В этой статье рассмотрим, как алкоголь влияет на суставы.

Как алкоголь влияет на суставы и подагру
Подагра является болезненным воспалительным состоянием суставов, своего рода острый артрит, который наиболее часто встречается у мужчин. Это обусловлено тем, что кристаллы мочевой кислоты откладываются в суставах. По мнению исследователей, в то время как генетика играет огромную роль в развитии подагры, экологические факторы, такие как злоупотребление алкоголем или, по крайней мере, регулярное потребление, являются одними из причин, которые привели к увеличению случаев подагры в последние годы.
Один из алкогольных напитков, который считается наиболее сильно связанных с подагрой, — это пиво. Оно содержит не только спирт, но также высокий уровень пуринов, которые метаболизируются в мочевую кислоту через процесс пищеварения. Нормальный ход вещей — когда эта кислота удаляется из организма через мочу, но если почки не могут все переработать, ее уровни в крови увеличиваются. Когда это происходит, мочевая кислота образует кристаллические отложения, которые хранятся в суставах, и это приводит к подагре.
Исследования не единодушны, когда дело доходит до того, что алкогольные напитки, такие как вино, вносят меньший или такой же вклад как пиво. Нужно тщательно выбирать напиток и избегать чрезмерного употребления алкоголя, чтобы снизить вероятность приступа подагры. Следует также упомянуть, что если у вас уже есть подагра и вы принимаете лекарства от нее, алкоголь может мешать, уменьшая их эффект и причиняя боль.

Алкоголь и ревматоидный артрит
Ревматоидный артрит — это аутоиммунное заболевание, развитие которого, как утверждается, обусловлено как наследственными, так и экологическими факторами. Как подагра, это воспалительное заболевание суставов, но эти болезни разные. Он вызывает инвалидность и в целом тормозит нормальную жизнь, но в то время как подагра встречается главным образом в большом пальце и всегда сопровождается отеком, покраснением и мучительной болью. Ревматоидный артрит может влиять на суставы тела, и страдание от него не всегда означает, что будет сильная боль, покраснение и припухлость.
Как алкоголь влияет на суставы? Естественно, алкоголь плохо реагирует на лекарства от ревматоидного артрита. В основном предписаны так называемые нестероидные противовоспалительные препараты. Потребление алкоголя, особенно чрезмерное, означает повышенную вероятность кровотечения в желудке. Люди с формой ревматоидного артрита уже имеют более низкое сопротивление, поэтому их иммунная система еще более скомпрометирована за счет использования анти-ревматических препаратов, модифицирующих болезнь. И когда мы включаем употребление алкоголя, картина становится еще более сложной.
Хотя были некоторые исследования, согласно которым умеренное потребление какого-либо типа алкоголя (например, пива) может незначительно повлиять на риск развития ревматоидного артрита положительным образом, многое еще неизвестно, и гораздо больше исследований необходимо провести на деле. Конечно, если вы уже страдаете ревматоидным артритом, ваш врач запретит вам пить любой тип алкоголя любого количества по причинам, которые мы уже упоминали. Употребление алкоголя, безусловно, не является хорошей идеей, если вы хотите вести здоровый образ жизни и избегать любых осложнений уже существующих проблем со здоровьем.
Алкоголь и аваскулярный некроз
Чрезмерное употребление алкоголя является одним из основных факторов риска развития этого состояния. Он также известный как остеонекроз, является «смертью» костной ткани, возникает, когда кровоснабжение кости прекращается или нарушается. Это может привести к коллапсу кости, и когда это произойдет около сустава, поверхность его может также пострадать.
Аваскулярный некроз может развиваться из-за травмы, стероидных препаратов и чрезмерного употребления алкоголя. Злоупотребление алкоголем вызывает развитие жирных веществ, которые могут привести к блокированию кровеносных сосудов. В результате кости не получают достаточного количества крови. Лечение этого заболевания происходит как в хирургических, так и в нехирургических формах. Тем не менее всегда лучше попытаться избежать болезни, а не пытаться ее вылечить. Вы можете это сделать, если ограничьте себя в потреблении алкоголя максимум одним стаканом пива или вина в день. Хотя даже это иногда считается слишком много, особенно если вы склонны к развитию заболеваний, связанных с суставами.
Алкоголь и фибромиалгия
Говорят, что алкоголь не влияет на такие состояния, как остеоартрит и формы фибромиалгии (расстройство, которое характеризуется болью в мышцах, помимо усталости, сна, перепадов настроения и проблем с памятью). Однако алкоголь увеличивает вероятность внутреннего кровотечения, болей в животе и расстройств печени, что особенно актуально, когда он сочетается с такими лекарствами, как обезболивающие. Как алкоголь влияет на суставы — он может снизить или изменить действие таблеток, назначаемых для лечения артрита и связанных с ним состояний. Таким образом, вы не должны пить или ограничивать свое потребление одним стаканом в день.
Устойчивость нашего организма к заболеваниям снижается при наличии злоупотребления алкоголя. Недостатки витаминов обычно для людей, которые считаются сильно пьющими. Помимо рисков для желудка, кишечника и печени, дефицит витаминов является еще одной причиной рекомендации умеренного потребления алкоголя. Люди, которые страдают от состояния, называемого фибромиалгией, иногда назначают бензодиазепины, чтобы успокоить и расслабить мышцы. Их активные ингредиенты оказывают влияние на центральную нервную систему. Сочетание алкоголя с этими лекарствами особенно опасно, поскольку оно усиливает их воздействие на организм человека.
Хроническая алкогольная миопатия
Хроническая алкогольная миопатия — это заболевание, истощающее мышцы, может быть развито людьми, которые чрезмерно пьют. Она обычно расположена в плечах и ногах. Не совсем понятно, как алкоголь влияет на суставы и приводит к этому состоянию, но, согласно некоторым предложениям, уксусная кислота, продукт распада алкоголя, может препятствовать высвобождению энергии из глюкозы в мышцах, что приводит к тому, что белок в мышечных тканях используется как альтернативный источник энергии.
Алкоголь — это наркомания для многих людей. Выпить больше, чем небольшое количество его может привести к обезвоживанию, так как нарушается водный баланс организма. Продукты распада алкоголя, которые в основном являются ацетальдегидом и уксусной кислотой, нарушают нормальный обмен веществ. Некоторые вещества в ряду алкогольных напитков могут вызывать токсические реакции, которые стимулируют воспаление.
Суставные проблемы и злоупотребление алкоголем взаимосвязаны по-разному, но мы всегда должны быть осторожны, чтобы не пить слишком много. Смешивание лекарств с алкоголем считается опасной привычкой, и ее следует избегать любой ценой. Злоупотребление алкоголем, в сочетании с общим нездоровым образом жизни и привычками, является самым верным способом для вас вызвать суставное воспаление, даже если такие условия не замечались в семье.
почему болят колени после употребления пива, влияние алкоголя на кости
Прием спиртного в неумеренных дозах является причиной многочисленных заболеваний. Общеизвестно, что у алкоголиков страдает сердечно-сосудистая система, почки, легкие, печень. Но о заболеваниях суставов в связи с распитием спиртных напитков мало кто задумывается. А ведь алкоголь может быть одним из факторов, провоцирующим развитие артроза.
Причины воздействия алкоголя на суставы
Почему же спиртное разрушает суставы? Основанием для возникновения патологий при употреблении алкоголя служат следующие процессы, происходящие в организме:
Читайте также
Читайте также
- Продукты распада этанола повреждают клеточные мембраны, отчего их проницаемость увеличивается. При этом форсируется внутриклеточный обмен, принуждая клетки усиленно работать. После этого хондроциты хрящей долго не могут восстановиться. При регулярном неумеренном потреблении спиртного клетки хрящей изнашиваются быстрее, поскольку им приходится постоянно регенерироваться.
- Спиртное «вымывает» калий из организма, что может вызвать скопление жидкости и появление отеков, в том числе и внутри сустава. Это провоцирует увеличение давления в суставной сумке и появление боли.
- Под влиянием алкоголя, который изменяет нейрогуморальную реакцию, временно снижается иммунитет. При этом могут обостряться хронические процессы воспаления.
- Горячительные напитки значительно замедляют работу почек, препятствуя выведению мочевой кислоты, которая, соединяясь со щелочами, образует нерастворимые соли. Именно они откладываются в суставах, вызывая снижение подвижности.
На следующий день после распития спиртного сужаются все кровеносные сосуды, в том числе и в ногах. Плохое кровоснабжение может стать причиной возникновения болей в суставах.
При употреблении спиртного в организме значительно возрастает уровень адреналина, ускоряющего все процессы, в том числе и такие малоприятные, как воспаление. Это относится и к суставам, которые изнашиваются в течение жизни и могут потенциально быть подвержены воспалению, что отзывается болью в коленях.

Алкоголь приводит к плохому кровообращению, поэтому могут болеть суставы
Какие болезни может вызвать прием спиртного
Регулярные возлияния могут привести к возникновению следующих болезненных состояний:
- Артрит. Асептическое воспаление, возникающее каждый раз после приема спиртного, вызывает постоянно прогрессирующее деформирование суставов.
- Подагра. Развивается в результате отложения нерастворимых солей в костях и значительно осложняет движение.
- Артроз. Характеризуется постоянными болями при передвижении из-за разрастания и деформации костей.
- Асептический некроз. Распад тканей костей вследствие их сдавливания. Иногда проходит очень быстро – в течение 4-5 лет.
Несмотря на то, что многие патологии возникают после 40 лет, как итог многолетнего употребления спиртных напитков, молодым следует заранее подумать о таких неприятных последствиях.
Косвенное воздействие алкоголя на суставы
Кроме прямой связи алкоголя и боли в суставах существуют и опосредованные причины появления неприятных ощущений после регулярных возлияний. Одной из них является ожирение. Как известно, постоянное принятие спиртных напитков, особенно пива, влечет за собой увеличение массы тела. Давление на ноги увеличивается, и суставы изнашиваются быстрее. Пиво, кроме того, употребляется обычно в больших количествах и способствует удалению из организма кальция – основного строительного материала для костей.
Люди, страдающие артрозом и принимающие обезболивающее, при употреблении спиртного могут не почувствовать действие лекарств. И вообще могут забыть принять его. Отчего боль на следующий день может только усилиться.
Многие на веселых вечеринках проявляют повышенную двигательную активность, танцуя и участвуя в конкурсах. От этого наутро возникают болевые ощущения в перетруженных суставах.
Крепкий сон после принятия алкоголя часто проходит в одной и той же позе, отчего у человека затекают ноги, и может развиться боль в коленях.
Можно ли принимать спиртное больным артрозом
Людям с патологией суставов категорически не рекомендуется прием алкоголя, особенно крепких напитков. Иногда можно выпить пару бокалов вина, но лучше делать это в том случае, если его натуральность не вызывает сомнений. Любая химия в сочетании с градусами пагубно влияет на кости. Многие считают, что пиво – вполне безопасный напиток. Но оно является мочегонным, и поэтому вымывает множество полезных микроэлементов из организма человека. А в больших количествах может приводить к отеку суставов и усилению болезненных явлений.
Если все же пришлось выпить больше положенного, необходимо скорректировать питание, пить больше воды. А для восполнения витаминов и микроэлементов нужно есть овощи и зелень, кисломолочные продукты, орехи. Хорошо действует мясной бульон.
Перед приемом спиртного можно принять адсорбенты, например, уголь активированный, чтобы уменьшить негативное влияние алкоголя. Меньшему всасыванию этилена в кровь способствует принятие перед застольем жирной пищи. Но если человек пьет лекарственные препараты, лучше вообще воздержаться от употребления алкоголя.
Помните: боли в костях после употребления спиртного – настораживающий сигнал. Злоупотребление может привести к плачевным результатам. Поэтому при первых признаках заболевания обращайтесь к специалисту.
Вылечить алкоголизм невозможно???
- Испробовано множество способов, но ничего не помогает?
- Очередное кодирование оказалось неэффективным?
- Алкоголизм разрушает вашу семью?
Не отчаивайтесь, найдено эффективное средство он алкоголизма. Клинически доказанный эффект, наши читатели испробовали на себе … Читать далее>>
Читайте также
Можно ли пить алкоголь и лечить суставы: последствия такого совмещения

Спиртные напитки присутствуют на праздничном столе почти в каждой семье. Причём мало кто задумывается о том, что проблемы со здоровьем могут возникать от алкоголя, который не является безвредным продуктом.
Те люди, которые употребляют горячительное, рискуют приобрести ишемическую болезнь сердца, психические расстройства, или инфаркт. Кроме этого, распивание горячительного напитка влияет на развитие болезней конечностей. Некоторые люди не могут понять, почему у них болят суставы после принятия спиртного.
Алкоголь и суставы – это вопрос, требующий внимания каждого любителя выпивки.
Болезни суставов, вызванные спиртным

Приём горячительного вызывает следующие болезни:
- артрит,
- остеоартроз,
- ишемия костей,
- подагра,
- асептический некроз.
Как алкоголь влияет на образование артрита?
Употребление горячительного развивает воспаления внутреннего слоя суставной сумки. Воспалительные процессы с каждым приёмом спирта увеличиваются, в результате образуется артрит.
Люди, страдающие этим недугом, чувствует боль во время сгибания и разгибания частей тела. Кожа над больным местом становиться красной. Также возможно локальное увеличение температуры.
Артрит развивается в любом возрасте, но большинство людей, которые имеют эту проблему, являются пожилыми. Количество пациентов, поражённых этим недугом, с каждым годом становиться больше.
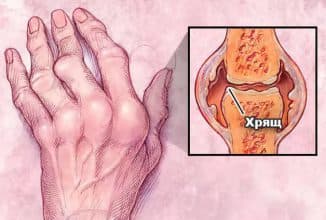
Помимо артрита, у пьющих есть вероятность развития артроза. Артроз и алкоголь – это два связанных между собой понятия. Ведь, чрезмерное употребление спиртного влияет на развитие заболевания. Неоднократное употребление выпивки истощает хрящевую ткань.
В худшем случае эта ткань исчезает целиком. Кости становятся незащищёнными, затем деформируются. Это приводит к сильным страданиям. Таким образом, алкоголь и мучительный артроз связаны друг с другом.
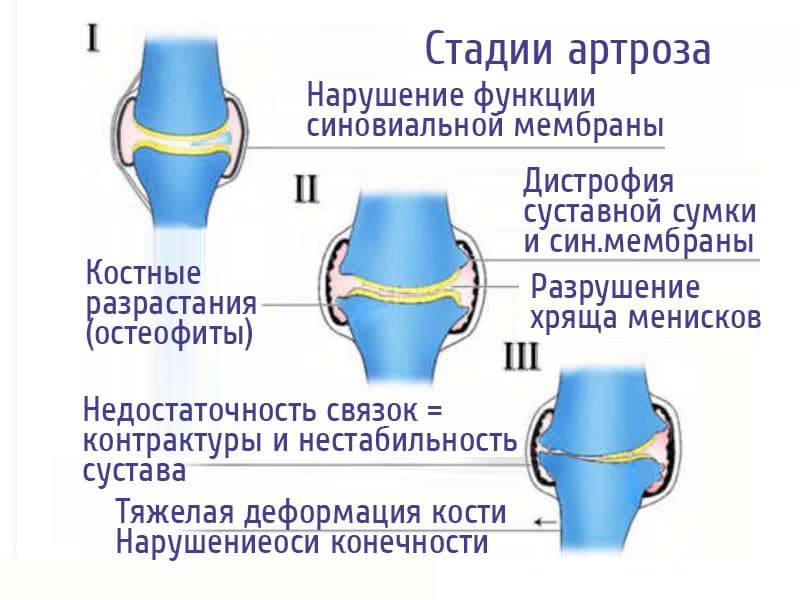
Артроз — это самая распространенная проблема опорно-двигательного аппарата. Согласно статистике, 6,43% российских граждан страдают от этой проблемы. Недуг развивается как у мужчин, так и у женщин. Среди молодых эта беда встречается чаще у мужчин, а среди пожилых людей — у женщин.
Артроз в свою очередь вызывает также и другие трудности с опорно-двигательной системой. Из-за непрерывного сдавливания крайних частей трубчатых костей нарушается кровоснабжение, развивается ишемия. В результате кости лишаются питательных веществ, костная ткань разрушается. Омертвение этой ткани называется асептическим некрозом.
У человека, который мучается с этим заболеванием, ноют части тела, также ограничивается их подвижность. Дистрофия опорно-двигательной системы понижает уровень жизни человека, приводит к инвалидности.
Потребление спирта разрушает кость за 3-4 года. Чем больше человек выпивает, тем быстрее будут разрушаться соединения костей. Людям, которые мучаются от некроза, не рекомендуется употреблять горячительные напитки.
От употребления спиртного развивается также и подагра. В человеческое тело с едой поступают пуриновые вещества, которые превращаются в слои мочевой кислоты. При нормальном функционировании организма эти соли должны выводиться. У человека, пьющего спиртные напитки, выведение мочевой кислоты затрудняется. Когда нерастворимые соли задерживаются в теле, они скапливаются в виде кристаллов в сухожилиях и костных соединениях. Такое заболевание называется подагрой.
От этой болезни в первую очередь происходит поражение костных соединений большого пальца стопы, затем остальных костных соединений. Во время обострения подагры мучительно болят воспалённые части тела, они краснеют и отекают. В процессе движений боль увеличивается, временно орган перестаёт функционировать.
Если не лечить такое заболевание, то сформируется выраженное воспаление соединений костей. Это приведёт к разрушению хряща, деформации кости, а также к ограничению его подвижности. В тяжёлом случае произойдёт нарушение работы внутренних органов.
Косвенное влияние спиртных напитков на суставы

Отрицательное влияние спирта на опорно-двигательную систему проявляется напрямую и косвенно. Например, пиво выводит кальций из костей, отчего они становятся хрупкими. К тому же, частое употребление пива приводит к ожирению. Лишние килограммы усиливают давление на ноги, это ускоряет изнашивание костных соединений.
Увеличение массы тела на один пункт ускоряет снашивание соединительной ткани на 11%. Для её восстановления необходимы десятки лет.
Помимо нагрузки на ноги, избыточный вес отрицательно влияет на кровеносную и лимфатическую системы. Это вызывает застой в суставах и мышцах, из-за чего образуется дефицит питательных веществ. Также выявлено, что у толстяков чаще встречается плоскостопие.
Люди, которые мучаются от артроза, принимают обезболивающие средства. Эти лекарства станут неэффективными, если больной выпьет спиртной напиток. Кроме того, лицо в алкогольном опьянении может не вспомнить о лекарстве. В результате на следующий день он ещё больше будет страдать от боли.
Бывает, пьяные люди проявляют повышенную физическую активность, и в итоге перегружают опорно-двигательную систему. Из-за этого на следующий день их беспокоят колени. Особенно опасно перегружать ноги в пожилом возрасте, потому что возникает риск повреждения суставов.
Бывает так, что тот, кто выпил слишком много спиртного, не меняет позу во время сна. По этой причине его ноги затекают, нарушается их кровообращение, защемляются нервы, колени и стопы начинают болеть.
Частое онемение может привести к развитию артроза, или некроза.
Лечение заболевания

Если у кого-то болят суставы после алкоголя, то ему следует обратиться к врачу. Специалист установит диагноз, назначит лечение и расскажет про влияние алкоголя на суставы, также о его воздействии на хрящи. Чем раньше приступить к лечению, тем продуктивней оно будет.
Основным условием лечения заболевания является устранение причины её возникновения. Таким образом, если корнем проблемы костных соединений является употребление горячительного, то больному нужно немедленно отказаться от выпивки.
Есть и ещё одна причина для отказа от выпивки больным, проходящим курс лечения. Те, кто считают, что алкоголь имеет совместимость со всеми лекарствами, могут нанести вред своему здоровью. Такое смешивание может не только тормозить работу лекарственных средств, но и повлиять на образование других болезней.
Ограничить потребление спиртных напитков следует не только людям, страдающим от болезней опорно-двигательной системы, но и тем, кто не хочет приобрести эти заболевания.
Взаимосвязь здоровья суставов и алкоголя, разрешенные дозировки при заболеваниях опорно-двигательного аппарата
Пациентам с артрозом, остеохондрозом, ревматизмом и другими заболеваниями опорно-двигательного аппарата рекомендуется отказаться от приема алкоголя. Однако они часто игнорируют советы врача, полагая, что между болезнями суставов и алкоголем нет взаимосвязи. Кроме того, случайно обнаружив, что после приема спиртного сустав прекращает болеть, пациент убеждается в обезболивающем влиянии алкоголя. При этом нивелировку эффекта после протрезвления объясняет краткой продолжительностью действия. Тогда он начинает пить чаще, а по прошествии некоторого времени обнаруживает различные осложнения, например, коксартроз, боли в ступне или распространение воспалительного процесса на сухожилия. В связи с этим возникают вопросы о наличии связи между употреблением алкоголя и болями в суставах.
 Употребление пива, зачастую считающегося «безобидным» видом спиртной продукции, может иметь такие последствия, как артрит коленного сустава и боли в мышцах ног
Употребление пива, зачастую считающегося «безобидным» видом спиртной продукции, может иметь такие последствия, как артрит коленного сустава и боли в мышцах ногСтроение сустава
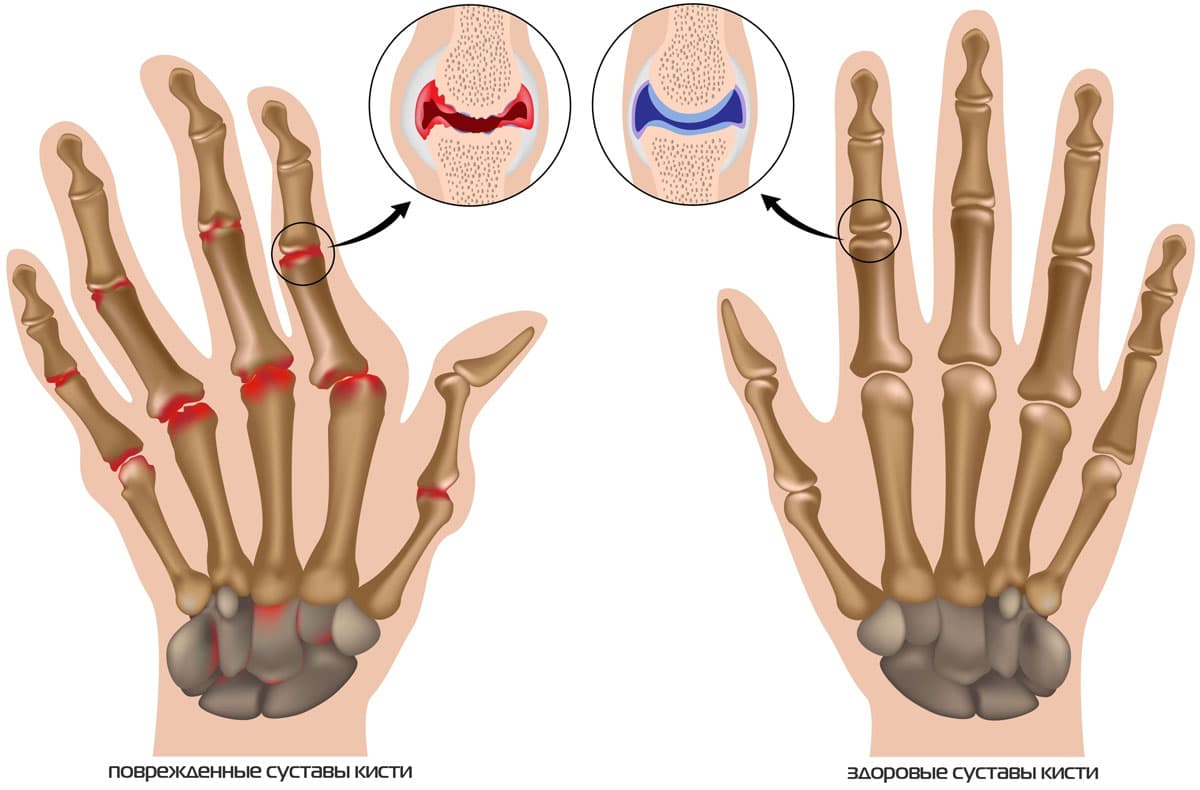
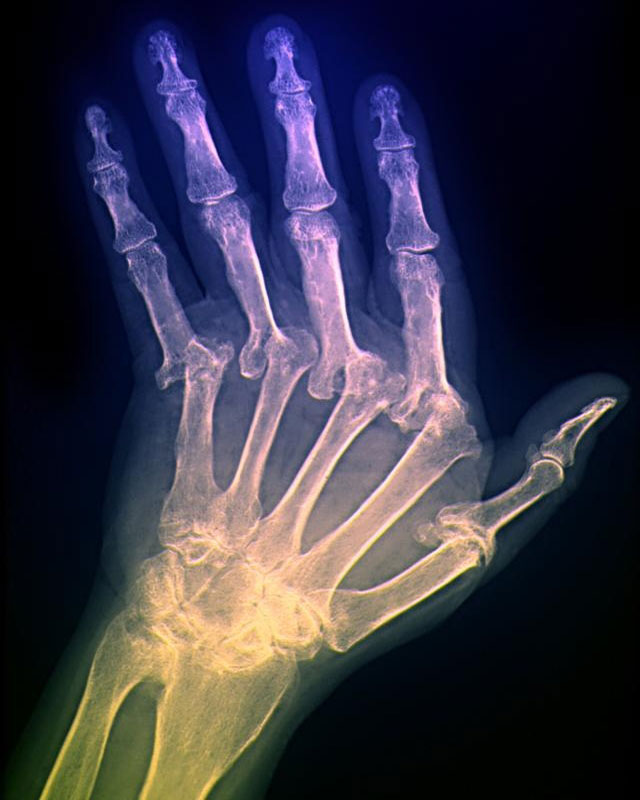
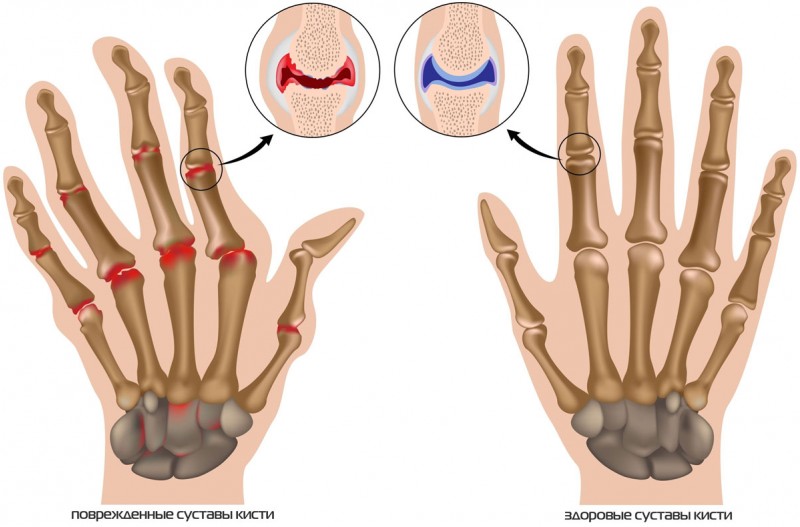
Суставные сочленения образуются двумя расширенными концами костей (эпифизами), покрытыми толстым слоем гиалинового хряща. Сочленение состоит из двух хрящевых поверхностей, окружающих каждую из их соединительнотканных сумок и полости, заполненной синовиальной жидкостью. Благодаря жидкости сустав может двигаться безболезненно и без скрипов.
Постоянная нагрузка на конечности и возникающие вследствие этого микротравмы увеличивают предрасположенность к воспалительным (артрит) и дегенеративным (артроз) заболеваниям суставов. При этом тазобедренный сустав травмируется реже, чем несущие значительную нагрузку суставы колена и стопы.
У людей, регулярно потребляющих алкоголь, болезни прогрессируют заметно быстрее, чем у трезвенников, что говорит о несовместимости алкоголя и здоровья суставов.
Влияние алкоголя на суставы человека
Пациент, употребляющий спиртное, сталкивается с его отрицательным воздействием на организм, обусловленным серией усиливающих друг друга эффектов:
- Вымывание минералов, в особенности калия, вызывает смещение калиево-натриевого баланса и задержу воды, в частности, образование отеков в районе суставных сумок;
- Мочевая кислота, реагируя с щелочами, образует кристаллы солей, скапливающиеся в области суставного хряща и приводящие к подагре и воспалительным процессам;
- Ускорение метаболизма внутри клеток приводит к их быстрому изнашиванию;
- Из-за нарушения нейрогуморальной регуляции могут активизироваться асептические воспаления.
Существует ли связь между болезнями сочленений и алкоголем
Регулярное, пусть даже умеренное, употребление спиртного ускоряет изнашивание сочленений, увеличивая вероятность наступления следующих недугов:
- Артроза и остеоартроза. Структура хряща становится слоистой, он истончается, незащищенные поверхности эпифизов трутся друг о друга, на них образуются острые выросты. Пациент испытывает боль и слышит скрип при движении сустава;
- Синовита – воспаления оболочки суставной сумки. Фрагменты хряща поглощаются лейкоцитами, при этом выделяются ферменты, вызывающие воспалительный процесс;
- Артрита – в данном случае являющегося следствием асептического воспалительного процесса;
- Ревматоидного артрита. Течение заболевания усугубляется из-за ядовитых метаболитов, на которые распадается этиловый спирт;
- Подагры – скопления кристаллов солей мочевой кислоты в околосуставных областях. Часто осложняется последующим воспалением;
- Некротического омертвения костной ткани по причине сдавливания ее деформированным хрящом.
 Когда человек часто употребляет спиртное, он с большей вероятностью заболевает ревматоидным артритом колена
Когда человек часто употребляет спиртное, он с большей вероятностью заболевает ревматоидным артритом коленаПричины боли
Прием напитков, содержащих этиловый спирт, нарушает баланс электролитов в организме. Это приводит к тому, что жидкость, содержащаяся в соседних тканях, накапливается в суставной полости и давит на ее стенки, воздействуя на окончания болевых рецепторов. В клетках повышается давление, изменяется проницаемость мембран.
 Выпивка оказывает разрушающее воздействие на сочленения конечностей
Выпивка оказывает разрушающее воздействие на сочленения конечностейПьяный человек испытывает боль в суставе. Но первые несколько минут с момента опьянения описанное воздействие нивелируется анальгезирующим действием спирта. Это создает у пациента обманчивое ощущение облегчения при патологиях суставов, сопровождающихся острыми болями. Когда же оно спадает, сменяясь усиливающейся болью, пациент может потянуться за новой порцией спиртного, создавая тем самым замкнутый круг.
Таким образом, пациентам с заболеваниями суставов не следует пренебрегать рекомендациям врача отказаться от спиртных напитков. Оказываемое ими действие в долгосрочной перспективе разрушительно как при воспалительных заболеваниях и подагре, так и при деструкциях хрящевой ткани.
 Влияние алкоголя на сочленения человека проявляется в разрушении суставного хряща
Влияние алкоголя на сочленения человека проявляется в разрушении суставного хрящаЕсли у человека проявились боли в суставах после выпивки, это является сигналом о необходимости посещения специалиста-артролога. Так как высока вероятность развития деструктивного процесса в суставах, о чем сам пациент может и не подозревать.






































































 Псориаз считается мультифакторным недугом, который поражает, в основном, эпителиальный покров. Однако в некоторых случаях у больных встречаются нарушения работы органов, их систем и суставов. Происходит это по причине возникновения воспаления в тканях хрящей и костей, а также их связок с сухожилиями.
Псориаз считается мультифакторным недугом, который поражает, в основном, эпителиальный покров. Однако в некоторых случаях у больных встречаются нарушения работы органов, их систем и суставов. Происходит это по причине возникновения воспаления в тканях хрящей и костей, а также их связок с сухожилиями.







 Чтобы замедлить разрушение суставов, устранить воспаление и облегчить боль, а также поддерживать иммунитет, врачи назначают различные лекарственные препараты. Как правило, применяют следующие категории средств:
Чтобы замедлить разрушение суставов, устранить воспаление и облегчить боль, а также поддерживать иммунитет, врачи назначают различные лекарственные препараты. Как правило, применяют следующие категории средств:













 На фото вульгарный псориаз на ладонях
На фото вульгарный псориаз на ладонях
 Средство 2016 года, разработка Израильских ученых и медиков стало прорывом в лечении заболеваний псориаза и демодекоза. Лабораторным путем была выведена формула умных клеток, которые обнаруживают поврежденные клетки кожи, мягко отшелушивают и восстанавливают работу тканей дермы и эпидермиса. PsoriControl эффективно устраняет псориатические бляшки, зуд и шелушение. Данное средство полностью безопасно и позволяет в короткие сроки избавиться от псориаза.
Средство 2016 года, разработка Израильских ученых и медиков стало прорывом в лечении заболеваний псориаза и демодекоза. Лабораторным путем была выведена формула умных клеток, которые обнаруживают поврежденные клетки кожи, мягко отшелушивают и восстанавливают работу тканей дермы и эпидермиса. PsoriControl эффективно устраняет псориатические бляшки, зуд и шелушение. Данное средство полностью безопасно и позволяет в короткие сроки избавиться от псориаза.













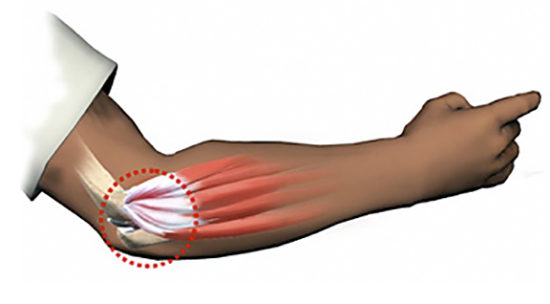
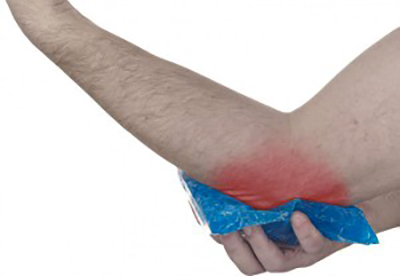
























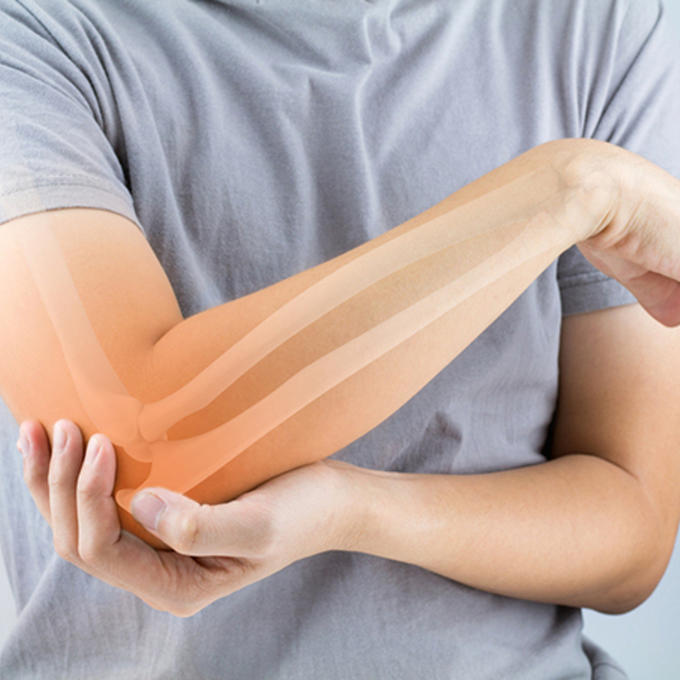

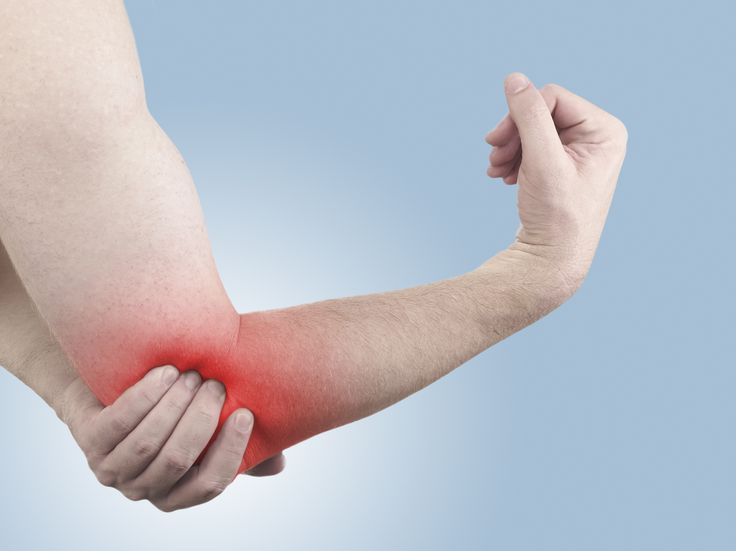



 Первый признак болезни – боль в локтевом сочленении.
Первый признак болезни – боль в локтевом сочленении. Для постановки диагноза врач долен подробно расспросить больного.
Для постановки диагноза врач долен подробно расспросить больного. Массажные процедуры способствуют восстановлению нормальной микроцеркуляции в поврежденных тканях.
Массажные процедуры способствуют восстановлению нормальной микроцеркуляции в поврежденных тканях. Из семян подорожника готовят обезболивающий отвар.
Из семян подорожника готовят обезболивающий отвар.




























 Форма выпуска препарата
Форма выпуска препарата Показания к применению
Показания к применению Правила применения мази
Правила применения мази




 Акулий жир для суставов
Акулий жир для суставов




 Скваламин обладает избирательным проникновением в клетки кровеносных капилляров, а также в клетки печени и нарушает репликацию вируса. Скваламин изменяет электрический баланс белков в клетке, положительно заряженные протеины, которые участвуют в проникновении и репликации вируса, устраняются. Таким образом не только прерывается размножение вируса, но и теряется восприимчивость клеток к нему. Скваламин очищает организм от вируса в течение нескольких часов. Что касается микроорганизмов, скваламин подавляет их жизнедеятельность.
Скваламин обладает избирательным проникновением в клетки кровеносных капилляров, а также в клетки печени и нарушает репликацию вируса. Скваламин изменяет электрический баланс белков в клетке, положительно заряженные протеины, которые участвуют в проникновении и репликации вируса, устраняются. Таким образом не только прерывается размножение вируса, но и теряется восприимчивость клеток к нему. Скваламин очищает организм от вируса в течение нескольких часов. Что касается микроорганизмов, скваламин подавляет их жизнедеятельность.

 Схема лечения
Схема лечения Возможные побочные эффекты от приема акульего жира внутрь:
Возможные побочные эффекты от приема акульего жира внутрь:
 Глубоководная фауна морей и океанов дарит человеку изобилие полезных компонентов, удачно используемых в разных направлениях жизнедеятельности человека. Акулий жир, применение которого уже многие годы дает положительные результаты в лечении и оздоровлении организма, постепенно оттесняет даже самые востребованные лекарственные средства. Причин этому много.
Глубоководная фауна морей и океанов дарит человеку изобилие полезных компонентов, удачно используемых в разных направлениях жизнедеятельности человека. Акулий жир, применение которого уже многие годы дает положительные результаты в лечении и оздоровлении организма, постепенно оттесняет даже самые востребованные лекарственные средства. Причин этому много.




 В этой статье мы рассмотрим такой уникальный препарат как Акулий жир- уникальная мазь для суставов, какую несет пользу и есть от неё вред. Где купить и какая цена в аптеке? Инструкция по применению и другие подробности читайте в статье>>
В этой статье мы рассмотрим такой уникальный препарат как Акулий жир- уникальная мазь для суставов, какую несет пользу и есть от неё вред. Где купить и какая цена в аптеке? Инструкция по применению и другие подробности читайте в статье>> — атопический дерматит;
— атопический дерматит; — Сквален – природный антибиотик имеет воздействие на мембраны бактерий и грибы. Углеводород насыщает ткани кислородом, снимает боль, восстанавливает поврежденные клетки. Это вещество абсолютно безопасно для человека и не вызывает привыкания.
— Сквален – природный антибиотик имеет воздействие на мембраны бактерий и грибы. Углеводород насыщает ткани кислородом, снимает боль, восстанавливает поврежденные клетки. Это вещество абсолютно безопасно для человека и не вызывает привыкания.
