Параменисковая киста коленного сустава – причины образования, симптомы, виды лечения, осложнения — Ваш Доктор
Параменисковая киста | Суставы
Киста мениска коленного сустава
Киста мениска коленного сустава – это образование в толще мениска, имеющее оболочку и заполненное жидкостью. В большинстве случаев патология формируется у представителей средней и старшей возрастной группы. Зачастую капсула образовывается у людей, которые длительное время, на протяжении нескольких лет, регулярно и чрезмерно перегружают коленный сустав.
Согласно статистике киста наружного мениска встречается у пяти пациентов, жалующихся на боли в коленном суставе. Неприятные симптомы люди испытывают в процессе выполнения каких-либо активных движений. Киста внутреннего мениска диагностируется значительно реже, всего у одного пациента с такими же жалобами.
Как показывает медицинская практика, формирование кисты мениска происходит на фоне прогрессирования патологий суставов, среди которых имеет артрит, артроз и остеохондроз. Также медики обращают внимание на тот факт, что основная масса пациентов – это мужчины взрослого возраста, а также дети.

Артрит коленного сустава
Еще одной причиной развития кистозного заболевания являются травмы колена, при которых повреждается мениск, например, перелом или подвывих. Не исключением становятся постоянные физические нагрузки, они также способствуют развитию патологии. В части случаев провоцирующие факторы вообще не выявляются, а у некоторых пациентов киста медиального мениска или латерального образовывается в результате прогрессирования воспалительных процессов, например, синовита или бурсита.
В детском возрасте кистозное заболевание появляется из-за недостаточной зрелости организма ребенка и несовершенности связочного и опорно-двигательного аппарата. Также у детей отмечается повышенная эластичность тканей.
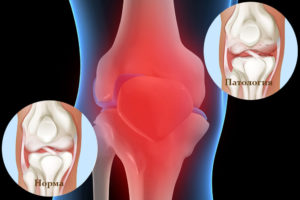
В коленном суставе есть два мениска – латеральный и медиальный или внутренний и наружный, в медицине выделяют два вида кист. В случае с медиальным поражением происходит формирование образования на наружном хряще.
Локализация кисты латерального мениска приходится на внутренний хрящ. Если патология запущенная, тогда у человека начинаются дегенеративные изменения, и если не выполнить удаление кисты мениска, то сильно пострадают костные структуры.
Пренебрегая различного рода терапией, у больных с высокой частотностью происходит развитие запущенных или осложненных форм артрита и артроза. Также в медицине существует такое понятие как параменисковая киста – киста мениска, при которой образование на коленном суставе затрагивает связки и прикапсулярную зону.
В зависимости от того, какой участок подвергся формированию кисты, симптоматика патологического процесса может в определенной степени отличаться. Рассмотрим более, какие признаки говорят, что развивается киста латерального мениска, а что указывает на медиальное поражение.
Латеральный
В первую очередь при развитии патологического процесса у пациента начинает повышаться температура тела в области поражения. Суставное сочленение постепенно увеличивается в своих размерах, а при выполнении движений отчетливо слышны посторонние звуки в виде хруста или щелчков.
Характер прогрессирования болезни длительный. Поэтому в начальной стадии пациент не будет чувствовать болезненной симптоматики, но с течением времени неприятные признаки начнут давать о себе знать.
В отличие от ситуаций, когда прогрессирует киста заднего рога медиального мениска, при поражении латеральной зоны, боль будет чувствоваться в районе связок малоберцовой кости, а при сгибании ноги в колене будут возникать болезненные ощущения в зоне коллатеральной связки. Также ослабевают мышцы передней части бедра, развивается синовит.
Медиальный
Если у больного развивается киста рога медиального мениска или другой части. То симптоматика будет более выраженной. В первую очередь человек начнет замечать, что в передней зоне пораженного сустава появились сильные болезненные ощущения, в зоне соединения мениска и связок повышается чувствительность.

Если приходится выполнять какие-либо движения пораженной конечностью, то они сопровождаются болью, мышцы в передней части бедра утрачивают свою силу и становятся слабыми. При напряжении поврежденной ноги случаются прострелы.
Если врач определил, что у пациента киста мениска коленного сустава – лечение назначается только после тщательного диагностического обследования.
Диагностика
Поставить первичный диагноз по характерной симптоматике не составит труда, поскольку киста заднего рога мениска или другой зоны имеет собственные отличительные признаки. Зачастую опытному врачу будет достаточно просто осмотреть пациента и провести функциональную диагностику.
А вот для уточнения состояния больного и определения, нет ли злокачественных или иных образований, пациента могут направить на следующие методы диагностики:
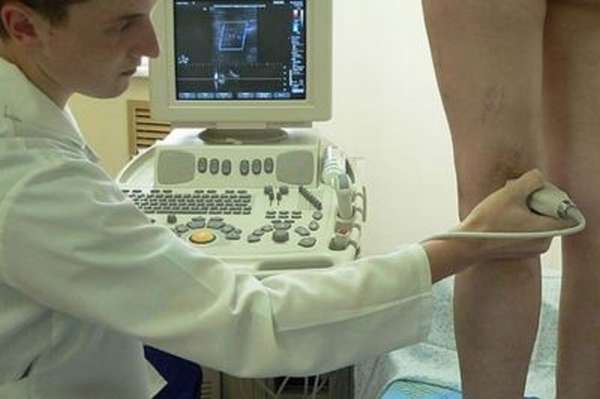
- Ультразвуковое обследование звуковыми волнами высокой частоты;
- Рентгенография в двух проекциях;
- Артроскопия, при которой пораженную зону обследуют артроскопом;
- Магнитно-резонансная томография;
- Пункция составляющего кисты с целью проведения биологических и микроскопических исследований жидкости.
После тщательного обследования и изучения результатов лабораторных исследований, можно будет точно сказать, что у человека киста переднего мениска или заднего, а также определить степень запущенности.
В большинстве случае при диагнозе киста мениска операция не требуется. Образования подобного типа могут, конечно, протекать в острой форме, но чаще они развиваются в хроническом направлении, и практически не беспокоят больного до определенного момента.

Артроскопия кисты мениска
В медицинской практике возможно два варианта лечения: оперативное или консервативное:
- Иммобилизация поврежденного колена;
- Назначение физиотерапевтических процедур;
- Рассечение кистозной оболочки с последующим извлечением ее содержимого, а также обработкой спиртом и йодом;
- Инъекционное введение Гидрокортизона;
- Народная терапия.
Лечение кисты мениска путем артроскопии является предпочтительным методом. Дело в том, что путем пункции образования или воздействия на него народных методов и принятия прописанных медикаментов не всегда приводят к нужному терапевтическому эффекту.
Если не делать операцию, то всегда остается вероятность того, что заболевание будет рецидивировать в ближних или дальних отделах пораженного сустава. Также не исключено, что если полностью вылечить основную патологию, то сформированная под ее воздействием киста, рассосется самостоятельно, без постороннего вмешательства.
Лечение кисты мениска коленного сустава (ганглиевой и параменисковой)
Киста мениска коленного сустава может лечиться различными методами. На ранней стадии при своевременной диагностике эффективным может быть лечение народными средствами. На поздних стадиях заболевания не обойтись без медикаментозной терапии, а иногда и хирургического вмешательства.
Киста мениска не относится к возрастным патологиям, развиться она может у любого, независимо от возраста и пола. Основной причиной возникновения кисты являются большие физические нагрузки, чрезмерная физическая активность. В группу риска соответственно попадают:
- Спортсмены;
- Подвижные подростки;
- Люди, по роду трудовой деятельности вынужденные постоянно испытывать физические перегрузки.
Генетическая предрасположенность и хронические заболевания опорно-двигательного аппарата тоже могут стать причинами, провоцирующими образование кисты.
Киста может образовываться в боковых зонах мениска или же внутри него. Различают наружный (латеральный) и внутренний (медиальный) мениски.
Поскольку наружная часть травмируется чаще и подвергается более интенсивным нагрузкам, киста латерального мениска диагностируется тоже чаще, чем медиального.
Предназначение латерального и медиального менисков
Мениск – это хрящевая прослойка в коленном суставе, выполняющая роль амортизатора при движении. Мениск скрадывает вибрации и толчки при ходьбе и беге. Благодаря этому суставные элементы и кости во время движения не трутся и не ударяются, что продлевает их функциональность и защищает от преждевременного износа.
Если нагрузки на сустав превышают обычные, мениск становится фиксатором, частично ограничивающим его подвижность. В зависимости от направления движения форма мениска изменяется.
 Внутренний мениск более подвижен, чем наружный. Но в него не поступает кровь, так как доступа для вен и артерий нет. Поэтому при травмах лечение внутреннего мениска длительное и сложное. Наружный мениск благодаря стабильному питанию и кровоснабжению заживает быстрее даже при разрыве.
Внутренний мениск более подвижен, чем наружный. Но в него не поступает кровь, так как доступа для вен и артерий нет. Поэтому при травмах лечение внутреннего мениска длительное и сложное. Наружный мениск благодаря стабильному питанию и кровоснабжению заживает быстрее даже при разрыве.
Полезная информация: киста мениска относится к одним из наиболее часто диагностируемых патологий коленного сустава. Различают наследственную и приобретенную кисту. кроме того, мениск поражают и дегенеративные изменения.
Лечение в любом случае всегда сложное и продолжительное, особенно если поврежден не только внутренний или только наружный мениск, а они оба. Спортсменам известно, насколько тяжело регенерируется внутренний мениск по причине отсутствия снабжения кровью, а потому стараются всячески уберечь его от травм.
Если мениск, латеральный или медиальный, все-таки пострадал – какие симптомы об этом говорят? Что может послужить причиной развития кисты? Какое лечение потребуется и как предотвратить развитие осложнений?
Как распознать латеральную кисту мениска
Киста – это оболочка из плотной соединительной ткани, наполненная мукоидной жидкостью, вначале небольшого размера, затем постепенно увеличивающаяся. Жидкость вырабатывает сам мениск.
На начальной стадии, пока киста еще небольших размеров, никакого дискомфорта пациент не ощущает. Затем, когда пузырь с жидкостью увеличивается, начинает пережимать нервные окончания и давить на соседние ткани, могут отмечаться:
- болезненность сустава. В зависимости от локализации кисты боли могут быть слабыми, ноющими, или интенсивными, просто жгучими. Периодически они могут стихать, но при малейших нагрузках возвращаться вновь;
- припухлость и деформация сустава, вызванные увеличением кисты и воспалительным процессом;
- горячая на ощупь кожа травмированного участка конечности;
- характерный звук внутри сустава при движении. Боли при этом усиливаются, потому пациент предпочитает держать травмированную ногу в состоянии покоя.
Проблема в том, что болезнь прогрессирует очень медленно, боли и деформация появляются на той стадии, когда зачастую без медикаментов уже не обойтись. Если проявились такие симптомы, как боль и отечность, лечение нужно начинать незамедлительно.
Важно: латеральные кисты успешно, хотя и долго, лечатся безоперационными методами. В случае самопроизвольного разрыва курс лечения не займет более 2 недель. Медиальную кисту чаще всего приходится оперировать.
Симптомы медиальной кисты мениска
Если поражен внутренний мениск, симптомы преимущественно те же, что и при разрыве латерального, но выражены они более ярко. Боли возникают под коленом и словно внутри него, усиливаясь при попытке согнуть ногу в коленном суставе. Зона, в которой мениск соединяется со связками, становится особенно чувствительной и болезненной.
 Подвижность конечности ограничена, при попытке напрячь ногу возникают резкие боли во всей от ступни и до бедра, напоминающие прострел. При этом передняя мышца бедра заметно ослаблена. Параллельно часто развивается синовит.
Подвижность конечности ограничена, при попытке напрячь ногу возникают резкие боли во всей от ступни и до бедра, напоминающие прострел. При этом передняя мышца бедра заметно ослаблена. Параллельно часто развивается синовит.
Самостоятельное лечение кисты при отсутствии профессиональной диагностики и консультации врача категорически не рекомендуется. При адекватной терапии эта патология успешно лечится, без последствий и рецидивов. Занимаясь самолечением, легко усугубить ситуацию и запустить болезнь до такой формы, когда операции уже не миновать.
Следует помнить, что часто причинами развития кисты являются хронические суставные заболевания – артриты, артрозы, остеохондроз. В этом случае лечение направлено на устранение основного заболевания. Киста, как сопутствующий симптом, пройдет сама по себе, как только главная проблема будет решена.
Но возможна и обратная ситуация, когда киста станет толчком к развитию артроза или артрита.
Вот почему лечение должно назначаться только врачом и проводится строго под его наблюдением.
Как диагностируется параменисковая киста
Для диагностики этого образования используются такие методы:
- Визуальный осмотр.
- Опрос пациента.
- МРТ коленного сустава.
- Ультразвуковое исследование или компьютерная томография.
Рентген изменений в хрящевой ткани коленного сустава и расположения кисты внутреннего мениска не покажет. Очень важно установить характер повреждений мениска – защемлен он, разорван полностью или частично. От этого будет зависеть лечение сустава.
Если ганглиевая киста образовалась повторно, можно говорить о хроническом характере заболевания. В этом случае лечение также будет отличаться. На методику и тактику терапии будет влиять возраст и физиологические особенности пострадавшего, локализация кисты, степень и вид повреждения мениска.
Лечение кисты различными методами
Травмы мениска могут лечиться консервативным или оперативным путем. Если после всестороннего обследования избран консервативный метод, действия врача будут такими:
- Вначале накладывается гипсовая шина сроком не менее чем на 3 недели;
- Затем делается блокада сустава и берется пункция;
- Для восстановления функциональности мениска и сустава подбираются необходимые физиопроцедуры.
Хороший эффект дает прием хондропротекторов, но только если курс лечения начат сразу после диагностики заболевания, на его ранней стадии. Нужно набраться терпения – на восстановление мениска может потребоваться от 1 до 3 лет. Кроме того, терапия хондропротекторами подходит не всем. Противопоказания к приему препаратов данной группы:
- Беременность.
- Преклонный или детский возраст.
- Индивидуальная непереносимость активного вещества лекарства.
 По этой причине все назначения делаются только врачом. При сильных болях используются различные обезболивающие препараты. После сращения разорванных тканей и уменьшения воспаления важно как можно быстрее восстановить хрящевые ткани и подвижность сустава. В этом помогут различные физиопроцедуры.
По этой причине все назначения делаются только врачом. При сильных болях используются различные обезболивающие препараты. После сращения разорванных тканей и уменьшения воспаления важно как можно быстрее восстановить хрящевые ткани и подвижность сустава. В этом помогут различные физиопроцедуры.
В первую очередь составляется комплекс специальных гимнастических упражнений. Дома рекомендуется ежедневно хотя бы 5-10 минут ходить на четвереньках. Именно это простое упражнение способствует рассасыванию кисты, стимулирует кровоснабжение коленного сустава и мениска, способствует восстановлению функций хряща.
Положительный эффект дает массаж – его можно выполнять самостоятельно в домашних условиях, предварительно нанеся на больной участок гель противовоспалительного, обезболивающего или хондропротекторного действия.
Не исключается и лечение народными средствами. Если ганглиевая киста причиняет дискомфорт и боль, поможет пчелиный яд. Эффективность этого средства хорошо известна медикам, продуктами пчеловодства успешно излечивается большинство суставных патологий. Отеки снимают мази на основе лекарственных трав.
Методы альтернативной медицины можно использовать только после консультации врача. Если перечисленные способы лечения оказались неэффективными, или же пациент обратился за медицинской помощью слишком поздно, назначается хирургическая операция по удалению кисты.
Лечение параменисковой кисты заднего рога медиального или латерального мениска
Киста мениска коленного сустава может лечиться различными методами. На ранней стадии при своевременной диагностике эффективным может быть лечение народными средствами. На поздних стадиях заболевания не обойтись без медикаментозной терапии, а иногда и хирургического вмешательства.
Киста мениска не относится к возрастным патологиям, развиться она может у любого, независимо от возраста и пола. Основной причиной возникновения кисты являются большие физические нагрузки, чрезмерная физическая активность. В группу риска соответственно попадают:
- Спортсмены;
- Подвижные подростки;
- Люди, по роду трудовой деятельности вынужденные постоянно испытывать физические перегрузки.
Генетическая предрасположенность и хронические заболевания опорно-двигательного аппарата тоже могут стать причинами, провоцирующими образование кисты.
Киста может образовываться в боковых зонах мениска или же внутри него. Различают наружный (латеральный) и внутренний (медиальный) мениски.
Поскольку наружная часть травмируется чаще и подвергается более интенсивным нагрузкам, киста латерального мениска диагностируется тоже чаще, чем медиального.
Предназначение латерального и медиального менисков
Мениск – это хрящевая прослойка в коленном суставе, выполняющая роль амортизатора при движении. Мениск скрадывает вибрации и толчки при ходьбе и беге. Благодаря этому суставные элементы и кости во время движения не трутся и не ударяются, что продлевает их функциональность и защищает от преждевременного износа.
Если нагрузки на сустав превышают обычные, мениск становится фиксатором, частично ограничивающим его подвижность. В зависимости от направления движения форма мениска изменяется.
 Внутренний мениск более подвижен, чем наружный. Но в него не поступает кровь, так как доступа для вен и артерий нет. Поэтому при травмах лечение внутреннего мениска длительное и сложное. Наружный мениск благодаря стабильному питанию и кровоснабжению заживает быстрее даже при разрыве.
Внутренний мениск более подвижен, чем наружный. Но в него не поступает кровь, так как доступа для вен и артерий нет. Поэтому при травмах лечение внутреннего мениска длительное и сложное. Наружный мениск благодаря стабильному питанию и кровоснабжению заживает быстрее даже при разрыве.
Полезная информация: киста мениска относится к одним из наиболее часто диагностируемых патологий коленного сустава. Различают наследственную и приобретенную кисту. кроме того, мениск поражают и дегенеративные изменения.
Лечение в любом случае всегда сложное и продолжительное, особенно если поврежден не только внутренний или только наружный мениск, а они оба. Спортсменам известно, насколько тяжело регенерируется внутренний мениск по причине отсутствия снабжения кровью, а потому стараются всячески уберечь его от травм.
Если мениск, латеральный или медиальный, все-таки пострадал – какие симптомы об этом говорят? Что может послужить причиной развития кисты? Какое лечение потребуется и как предотвратить развитие осложнений?
Как распознать латеральную кисту мениска
Киста – это оболочка из плотной соединительной ткани, наполненная мукоидной жидкостью, вначале небольшого размера, затем постепенно увеличивающаяся. Жидкость вырабатывает сам мениск.
На начальной стадии, пока киста еще небольших размеров, никакого дискомфорта пациент не ощущает. Затем, когда пузырь с жидкостью увеличивается, начинает пережимать нервные окончания и давить на соседние ткани, могут отмечаться:
- болезненность сустава. В зависимости от локализации кисты боли могут быть слабыми, ноющими, или интенсивными, просто жгучими. Периодически они могут стихать, но при малейших нагрузках возвращаться вновь;
- припухлость и деформация сустава, вызванные увеличением кисты и воспалительным процессом;
- горячая на ощупь кожа травмированного участка конечности;
- характерный звук внутри сустава при движении. Боли при этом усиливаются, потому пациент предпочитает держать травмированную ногу в состоянии покоя.
Проблема в том, что болезнь прогрессирует очень медленно, боли и деформация появляются на той стадии, когда зачастую без медикаментов уже не обойтись. Если проявились такие симптомы, как боль и отечность, лечение нужно начинать незамедлительно.
Важно: латеральные кисты успешно, хотя и долго, лечатся безоперационными методами. В случае самопроизвольного разрыва курс лечения не займет более 2 недель. Медиальную кисту чаще всего приходится оперировать.
Симптомы медиальной кисты мениска
Если поражен внутренний мениск, симптомы преимущественно те же, что и при разрыве латерального, но выражены они более ярко. Боли возникают под коленом и словно внутри него, усиливаясь при попытке согнуть ногу в коленном суставе. Зона, в которой мениск соединяется со связками, становится особенно чувствительной и болезненной.
 Подвижность конечности ограничена, при попытке напрячь ногу возникают резкие боли во всей от ступни и до бедра, напоминающие прострел. При этом передняя мышца бедра заметно ослаблена. Параллельно часто развивается синовит.
Подвижность конечности ограничена, при попытке напрячь ногу возникают резкие боли во всей от ступни и до бедра, напоминающие прострел. При этом передняя мышца бедра заметно ослаблена. Параллельно часто развивается синовит.
Самостоятельное лечение кисты при отсутствии профессиональной диагностики и консультации врача категорически не рекомендуется. При адекватной терапии эта патология успешно лечится, без последствий и рецидивов. Занимаясь самолечением, легко усугубить ситуацию и запустить болезнь до такой формы, когда операции уже не миновать.
Следует помнить, что часто причинами развития кисты являются хронические суставные заболевания – артриты, артрозы, остеохондроз. В этом случае лечение направлено на устранение основного заболевания. Киста, как сопутствующий симптом, пройдет сама по себе, как только главная проблема будет решена.
Но возможна и обратная ситуация, когда киста станет толчком к развитию артроза или артрита.
Вот почему лечение должно назначаться только врачом и проводится строго под его наблюдением.
Как диагностируется параменисковая киста
Для диагностики этого образования используются такие методы:
- Визуальный осмотр.
- Опрос пациента.
- МРТ коленного сустава.
- Ультразвуковое исследование или компьютерная томография.
Рентген изменений в хрящевой ткани коленного сустава и расположения кисты внутреннего мениска не покажет. Очень важно установить характер повреждений мениска – защемлен он, разорван полностью или частично. От этого будет зависеть лечение сустава.
Если ганглиевая киста образовалась повторно, можно говорить о хроническом характере заболевания. В этом случае лечение также будет отличаться. На методику и тактику терапии будет влиять возраст и физиологические особенности пострадавшего, локализация кисты, степень и вид повреждения мениска.
Лечение кисты различными методами
Травмы мениска могут лечиться консервативным или оперативным путем. Если после всестороннего обследования избран консервативный метод, действия врача будут такими:
- Вначале накладывается гипсовая шина сроком не менее чем на 3 недели;
- Затем делается блокада сустава и берется пункция;
- Для восстановления функциональности мениска и сустава подбираются необходимые физиопроцедуры.
Хороший эффект дает прием хондропротекторов, но только если курс лечения начат сразу после диагностики заболевания, на его ранней стадии. Нужно набраться терпения – на восстановление мениска может потребоваться от 1 до 3 лет. Кроме того, терапия хондропротекторами подходит не всем. Противопоказания к приему препаратов данной группы:
- Беременность.
- Преклонный или детский возраст.
- Индивидуальная непереносимость активного вещества лекарства.
 По этой причине все назначения делаются только врачом. При сильных болях используются различные обезболивающие препараты. После сращения разорванных тканей и уменьшения воспаления важно как можно быстрее восстановить хрящевые ткани и подвижность сустава. В этом помогут различные физиопроцедуры.
По этой причине все назначения делаются только врачом. При сильных болях используются различные обезболивающие препараты. После сращения разорванных тканей и уменьшения воспаления важно как можно быстрее восстановить хрящевые ткани и подвижность сустава. В этом помогут различные физиопроцедуры.
В первую очередь составляется комплекс специальных гимнастических упражнений. Дома рекомендуется ежедневно хотя бы 5-10 минут ходить на четвереньках. Именно это простое упражнение способствует рассасыванию кисты, стимулирует кровоснабжение коленного сустава и мениска, способствует восстановлению функций хряща.
Положительный эффект дает массаж – его можно выполнять самостоятельно в домашних условиях, предварительно нанеся на больной участок гель противовоспалительного, обезболивающего или хондропротекторного действия.
Не исключается и лечение народными средствами. Если ганглиевая киста причиняет дискомфорт и боль, поможет пчелиный яд. Эффективность этого средства хорошо известна медикам, продуктами пчеловодства успешно излечивается большинство суставных патологий. Отеки снимают мази на основе лекарственных трав.
Методы альтернативной медицины можно использовать только после консультации врача. Если перечисленные способы лечения оказались неэффективными, или же пациент обратился за медицинской помощью слишком поздно, назначается хирургическая операция по удалению кисты.
Источники:
http://nogi.guru/zabolevaniya/kista-meniska-kolennogo-sustava.html
Лечение кисты мениска коленного сустава (ганглиевой и параменисковой)
http://medprevention.ru/nogi/stupni-koleni-lodyzhki/1429-lechenie-parameniskovoj-kisty-zadnego-roga-medialnogo-ili-lateralnogo-meniska
Киста мениска коленного сустава: причины, симптомы, лечение
Мениск — это соединение из хрящей, функция которого — стабилизировать любые движения и уменьшить трение в суставах. Нередко из-за больших физических нагрузок или спортивных травм могут образовываться кисты. Киста мениска коленного сустава — это заполненная жидкостью полость внутри хрящевой прокладки. Если новообразование появляется с края мениска, то его называют параменисковым. Такой вид опухолей наиболее опасен, так как любая незначительная нагрузка может повлечь за собой разрыв оболочки образования.
Причины образования


Этому заболеванию больше подвержены мужчины, так как именно они чаще подвергаются большим физическим нагрузкам. Причины образования параменисковой кисты коленного сустава следующие:
- интенсивные спортивные и физические нагрузки;
- различные травмы;
- следствие воспалительных заболеваний: артроз, бурсит, артрит;
- врожденная патология коленного сустава;
- опухолевые образования;
- наследственность.
В детском возрасте киста в мениске появляется из-за еще недостаточного развития связок и суставов, причем патологии подвержены больше мальчики, чем девочки. В чем причина такого несоответствия, врачам пока не удалось установить. Возможно, это связано в связи тем, что мужское строение колена отличается от женского.
Виды кисты
Кисты различают по тому, в каком месте они появились: на наружном (медиальная) или внутреннем (латеральная) хряще. Киста в области медиального мениска коленного сустава характеризуется длительным периодом образования, связанным с нарушением кровоснабжения. Новообразование находится либо в подколенной ямке, либо возле чашки.
Латеральная киста охватывает связки или околокапсулярную область сустава. При охвате обеих областей киста переходит в параменисковую. Если запустить данный вид кисты, то при хирургическом вмешательстве могут сильно пострадать кости колена.
Клинические проявления


Параменисковая киста коленного сустава отличается появлением отека, возникает воспаление. На фоне этого возможно повышение температуры и общее ухудшение состояния человека. При ходьбе слышны отчетливые щелчки. На начальной стадии заболевания болезненные симптомы могут не проявляться, но со временем при игнорировании хруста в колене киста перерождается в более плотную структуру, ее размер увеличивается. Сгибание колена сопровождается сильной болью. Берцовые мышцы ослабевают, появляется синовит.
Диагностика


В первую очередь пациенту с подозрением на параменисковую кисту необходимо обратиться к терапевту. Данный врач проведет первичный осмотр, возьмет необходимые анализы и направит к ортопеду или хирургу. Визуально определить кисту мениска опытному специалисту не сложно. Диагностика потребуется для уточнения вида и степени поражения коленного сустава, а также чтобы подтвердить, что киста является доброкачественным образованием. Больному придется пройти следующее обследование:
- рентген;
- УЗИ или МРТ;
- взятие биоматериала с помощью пункции.
Дополнительно врач может направить на артроскопию — внутренний осмотр сустава с помощью эндоскопа. Для более точной картины заболевания назначается термография. С помощью нее определяется динамика поражения сустава.
Методы лечения


Киста мениска коленного сустава потребует лечение без операционного вмешательства на ранних стадиях ее развития. Больному будет назначена медикаментозная терапия, состоящая из противовоспалительных, противоотечных и болеутоляющих препаратов. Это могут быть как мази, так и таблетки — зависит от противопоказаний в конкретном случае.
К лекарственной форме лечения важно добавить физиолечение в виде УВЧ, озокерита или фонофореза. На стадии ремиссии следует подключить массажные процедуры, лечебную гимнастику, плавание.
При отсутствии положительной динамики медикаментозного лечения больного направляют на операционный стол. Как бы ни хотелось пациенту, но лечить без операции сложную кисту мениска никак не удается. Суть операции состоит в том, чтобы полностью удалить полость опухоли и пораженных участков. Для этого современная медицина предлагает способ артроскопии. С помощью нескольких проколов эндоскопом вскрывают кисту и удаляют ее содержимое. Если новообразование затронуло мениск, то потребуется удаление пораженных участков. После артроскопии пациент быстро восстанавливается.


Традиционное операционное вмешательство потребует удаления части мениска, восстановительный период после этого займет несколько недель.
При лечении дома больной может прибегнуть к нетрадиционной медицине, однако стоит помнить, что использование народных рецептов имеет смысл только в сочетании с традиционным лечением. Также лечение травами будет полезно в послеоперационный период, когда коленному суставу нужен покой и дополнительный уход. Основная часть народной медицины заключается в компрессах и мазях на пораженный участок колена.
- Компресс из лопуха. Нарвать свежие листья лопуха, промыть и просушить. Чистый лист прикладывается к больному колену на 2-3 часа. Зимой можно использовать высушенные листья, их распаривают в горячей воде и используют, как свежие. Лопух оказывает противовоспалительное действие.
- Настойка из полыни. Столовую ложку листьев и цветков полыни заварить стаканом кипятка, дать настояться. Когда настой остынет, смочить им повязку и приложить к коленному суставу. Периодичность прикладывания может доходить до нескольких раз в сутки.
- Если имеется лечебная грязь, то можно приготовить из нее целебный компресс. Грязь следует слегка подогреть, смазать ею сустав, замотать целлофаном и теплым платком и оставить на несколько часов. Такая процедура делается ежедневно в течение двух недель.
Параменисковая киста коленного сустава требует своевременного обращения к врачу. Необходимо при малейшем дискомфорте проходить профилактические осмотры. Не стоит забывать о профилактике заболеваний коленных суставов и по возможности избегать травмы коленей.
лечение, фото, причины, симптомы и диагностика
Содержание статьи:
Киста мениска коленного сустава представляет собой развитие некой полости, которая заполнена жидкостью. Чаще такое патологическое состояние встречается среди молодых людей и спортсменов, которые подвергаются постоянным физическим нагрузкам. Такое заболевание, как правило, характеризуется поражением наружного латерального мениска, но в редких случаях отмечается перерождение опухолевидного образования. Параменисковая киста мениска возникает в результате смещения образованной опухоли на связки и область прикапсулярной зоны, и появляется вследствие аналогичных причин, что и обычная киста.
Причины заболевания

Киста мениска коленного сустава
Кистозный мениск коленного сустава может быть внутренним и наружным. Второй вид болезни встречается намного чаще, первого. Такой патологией больше страдают подростки и молодые люди, а также профессиональные спортсмены.
Главными причинами, из-за которых возникает такое заболевание, считаются:
- Чрезмерная физическая нагрузка.
- Повреждение колена в результате надрыва или разрыва связок, растяжения, удара, ушиба или травмы.
- Предрасположенность коленного сустава к кистозным образованиям, что возникает вследствие врожденных аномалий.
- Недавно перенесенные способствующие заболевания — артрит, артроз, остеопороз.
Симптомы мениска коленного сустава
Воспаление коленного сустава
Киста мениска коленного сустава (см. фото) характеризуется определенными симптомами, которые появляются уже на начальной стадии развития. Считается, что признаки кисты несколько отличаются в зависимости от локализации и тяжести течения.
Среди развития кисты медиального и латерального мениска различают 3 стадии. На первой симптомы менее выражены, но присутствуют. Отмечается болезненность колена при движении, надавливании. В покое болевые ощущения снижаются.
Вторая стадия кисты заднего рога медиального или латерального мениска сопровождается более выраженными признаками. Происходит перерождение соединительной ткани, усиливается боль, наблюдается отечность конечности, гиперемия.
Третья стадия согласно проявлениям симптомов, самая тяжелая. Она характеризуется сильными болями, опухоль приобретает большие размеры и видна при любом положении ноги. Дополнительными признаками значатся местная и общая температура, недомогание, двигательная функция сильно затруднена или отсутствует.
Если своевременно не начать терапию, когда признаки не такие выраженные и киста имеет маленький размер, существует шанс победить болезнь без хирургического вмешательства. В обратном случае могут быть осложнения, одним из которых считается грыжа мениска коленного сустава. В таком ситуации никак не обойтись без операции, и период реабилитации будет более длительный.
Диагностика кисты мениска
Ультразвуковое исследование для выявления патологии
Для подтверждения диагноза врач проводит осмотр пациента и назначает инструментальные методы исследования:
- Магниторезонансная томография (МРТ).
- Рентгенография.
- Ультразвуковое исследование.
- Артроскопия.
На основе перечисленных методов обследования, врач устанавливает диагноз, выявляет причины болезни и определяется с методикой лечения.
Лечение кисты мениска коленного сустава
Массаж коленного сустава для быстрого восстановления
Посетить медицинского специалиста при мениске коленного сустава желательно на начальной стадии, когда симптомы менее выражены и сустав не полностью разрушен. Если начать терапию своевременно, можно предупредить последствия и успешно вылечить патологию.
В качестве леченых методов при мениске колена, выступают следующие:
- Применение лекарственных средств — в основном они назначаются на ранних стадиях заболевания для купирования боли и других признаков. Большую распространенность при лечении мениска коленного сустава получили такие группы препаратов, как обезболивающие и нестероидные противовоспалительные средства. Такие лекарства хорошо справляются с дегенеративными процессами, помогают снижать болевые синдромы, отечность, местную температуру и способствуют восстановлению двигательной активности. Популярными представителями двух групп лекарственных препаратов являются Кетарол, Анальгин, Диклофенак, Индометацин и другие. В терапевтических целях они могут использоваться в виде мази, геля и таблеток по назначению врача. Помимо противовоспалительных и обезболивающих средств, мениск коленного сустава лечат хондропротекторами и глюкокортикостероидами. Особенно при выраженных симптомах, когда болезнь переходит на 2-3 стадию. Такие препараты чаще вводят непосредственно в сам сустав с помощью инъекций. Лечение определяется строго по схеме, иногда длительность приема составляет более года, особенно при использовании хондропротектеров.
- Физиотерапевтические процедуры — оказывают не менее действенное воздействие при лечении суставных заболеваний. Их главной целью считается устранение выраженных симптомов, такие процедуры помогают улучшать кровообращение, нормализуют обменные процессы, поэтому в пораженном месте исключаются застойные явления. Для достижения таких целей чаще используют методы УВЧ, фонофорез, средневолновое ультрафиолетовое облучение, а также инфракрасное излучение и ножные ванночки.
- Народные способы терапии — это не менее действенная методика для лечения патологии. Снизить воспаление, болевые ощущения, отечность и ускорить процесс выздоровления колена при развитии мениска можно с помощью народных методов. Самое главное перед их применением проконсультироваться с врачом, чтобы исключить осложнения. Благодаря такому способу терапии, лечение можно проводить дома. Для этого используют компрессы, домашние мази, отвары, ванночки и другие средства с применением природных компонентов.
- Массаж — тоже обладает многими положительными свойствами, поэтому широко используется в лечении многих заболеваний опорно-двигательного аппарата. С помощью массажа удается снизить боль, отечность, ускорить кровоток и обменные реакции. Такая процедура проводится сеансами, длительность которых определяется врачом. При наличии некоторых навыков массажа, делать его можно в домашних условиях, предварительно нанеся на область колена согревающую, противовоспалительную или обезболивающую мазь.
- Лечебная физкультура — помогает восстановить кровообращение и обменные процессы в пораженном колене и нормализует его двигательную активность. ЛФК проводится под наблюдением медицинского работника, после упражнения можно выполнять дома. Их длительность составляет около 5-10 дней. Чтобы вылечить заболевание, гимнастику следует делать ежедневно. Самыми эффективными упражнениями являются хождение на коленках, плавание, ходьба и занятия на специальных тренажерах.
Перечисленные способы лечения применяют, как правило, если заболевание находится на начальной стадии. Но когда эти методы становятся неэффективными, прибегают к хирургическому вмешательству, после которого проводят реабилитационный период и требуется более длительное время для восстановления двигательной функции сустава.
Киста мениска коленного сустава: причины, симптомы, лечение
Мениск это соединение из хрящей, функция которого стабилизировать любые движения и уменьшить трение в суставах. Нередко из-за больших физических нагрузок или спортивных травм могут образовываться кисты. Киста мениска коленного сустава это заполненная жидкостью полость внутри хрящевой прокладки. Если новообразование появляется с края мениска, то его называют параменисковым. Такой вид опухолей наиболее опасен, так как любая незначительная нагрузка может повлечь за собой разрыв оболочки образования.
Причины образования

Этому заболеванию больше подвержены мужчины, так как именно они чаще подвергаются большим физическим нагрузкам. Причины образования параменисковой кисты коленного сустава следующие:
- интенсивные спортивные и физические нагрузки,
- различные травмы,
- следствие воспалительных заболеваний: артроз, бурсит, артрит,
- врожденная патология коленного сустава,
- опухолевые образования,
- наследственность.
В детском возрасте киста в мениске появляется из-за еще недостаточного развития связок и суставов, причем патологии подвержены больше мальчики, чем девочки. В чем причина такого несоответствия, врачам пока не удалось установить. Возможно, это связано в связи тем, что мужское строение колена отличается от женского.
Виды кисты
Кисты различают по тому, в каком месте они появились: на наружном (медиальная) или внутреннем (латеральная) хряще. Киста в области медиального мениска коленного сустава характеризуется длительным периодом образования, связанным с нарушением кровоснабжения. Новообразование находится либо в подколенной ямке, либо возле чашки.
Латеральная киста охватывает связки или околокапсулярную область сустава. При охвате обеих областей киста переходит в параменисковую. Если запустить данный вид кисты, то при хирургическом вмешательстве могут сильно пострадать кости колена.
Клинические проявления
Параменисковая киста коленного сустава отличается появлением отека, возникает воспаление. На фоне этого возможно повышение температуры и общее ухудшение состояния человека. При ходьбе слышны отчетливые щелчки. На начальной стадии заболевания болезненные симптомы могут не проявляться, но со временем при игнорировании хруста в колене киста перерождается в более плотную структуру, ее размер увеличивается. Сгибание колена сопровождается сильной болью. Берцовые мышцы ослабевают, появляется синовит.
Диагностика
В первую очередь пациенту с подозрением на параменисковую кисту необходимо обратиться к терапевту. Данный врач проведет первичный осмотр, возьмет необходимые анализы и направит к ортопеду или хирургу. Визуально определить кисту мениска опытному специалисту не сложно. Диагностика потребуется для уточнения вида и степени поражения коленного сустава, а также чтобы подтвердить, что киста является доброкачественным образованием. Больному придется пройти следующее обследование:
- рентген,
- УЗИ или МРТ,
- взятие биоматериала с помощью пункции.
Дополнительно врач может направить на артроскопию внутренний осмотр сустава с помощью эндоскопа. Для более точной картины заболевания назначается термография. С помощью нее определяется динамика поражения сустава.
Методы лечения

Киста мениска коленного сустава потребует лечение без операционного вмешательства на ранних стадиях ее развития. Больному будет назначена медикаментозная терапия, состоящая из противовоспалительных, противоотечных и болеутоляющих препаратов. Это могут быть как мази, так и таблетки зависит от противопоказаний в конкретном случае.
К лекарственной форме лечения важно добавить физиолечение в виде УВЧ, озокерита или фонофореза. На стадии ремиссии следует подключить массажные процедуры, лечебную гимнастику, плавание.
При отсутствии положительной динамики медикаментозного лечения больного направляют на операционный стол. Как бы ни хотелось пациенту, но лечить без операции сложную кисту мениска никак не удается. Суть операции состоит в том, чтобы полностью удалить полость опухоли и пораженных участков. Для этого современная медицина предлагает способ артроскопии. С помощью нескольких проколов эндоскопом вскрывают кисту и удаляют ее содержимое. Если новообразование затронуло мениск, то потребуется удаление пораженных участков. После артроскопии пациент быстро восстанавливается.

Традиционное операционное вмешательство потребует удаления части мениска, восстановительный период после этого займет несколько недель.
При лечении дома больной может прибегнуть к нетрадиционной медицине, однако стоит помнить, что использование народных рецептов имеет смысл только в сочетании с традиционным лечением. Также лечение травами будет полезно в послеоперационный период, когда коленному суставу нужен покой и дополнительный уход. Основная часть народной медицины заключается в компрессах и мазях на пораженный участок колена.
- Компресс из лопуха. Нарвать свежие листья лопуха, промыть и просушить. Чистый лист прикладывается к больному колену на 2-3 часа. Зимой можно использовать высушенные листья, их распаривают в горячей воде и используют, как свежие. Лопух оказывает противовоспалительное действие.
- Настойка из полыни. Столовую ложку листьев и цветков полыни заварить стаканом кипятка, дать настояться. Когда настой остынет, смочить им повязку и приложить к коленному суставу. Периодичность прикладывания может доходить до нескольких раз в сутки.
- Если имеется лечебная грязь, то можно приготовить из нее целебный компресс. Грязь следует слегка подогреть, смазать ею сустав, замотать целлофаном и теплым платком и оставить на несколько часов. Такая процедура делается ежедневно в течение двух недель.
Параменисковая киста коленного сустава требует своевременного обращения к врачу. Необходимо при малейшем дискомфорте проходить профилактические осмотры. Не стоит забывать о профилактике заболеваний коленных суставов и по возможности избегать травмы коленей.
Киста коленного сустава | Симптомы и лечение кисты коленного сустава
Симптомы кисты коленного сустава
Симптомы кисты коленного сустава могут быть следующими:
- Чувство сдавленности в подколенной ямке;
- Болевые ощущения в коленном суставе;
- Припухлость в области колена;
- Возникновение затруднений при попытках согнуть или разогнуть колено;
- Блокады коленного сустава.
Киста мениска
Киста мениска коленного сустава наиболее часто встречается у лиц молодого и среднего возраста. Провоцирует такую патологию чрезмерная перегруженность коленного сустава, возникающая при тяжёлых физических нагрузках или активных занятиях спортом. В результате этого в полости мениска возникает новообразование с жидким содержимым – киста, чаще поражающая наружный мениск.
Симптомами возникновения кисты коленного мениска являются болевые ощущения, беспокоящие, как правило, при физических нагрузках, в частности, на коленный сустав. В полости мениска ощущается уплотнённое образование, размеры которого могут составлять от половины до трёх сантиметров.
Кисты мениска небольших размеров становятся невидимы, если колено согнуть, и хорошо заметны при разогнутом положении колена, при пальпации могут не прощупываться. Если киста увеличивается в размерах, она выходит за пределы сустава.
Если вовремя не предпринять меры по лечению кисты мениска коленного сустава, это может привести к развитию остеоартроза.
В качестве вспомогательного лечения пациенту рекомендовано минимизировать нагрузки на сустав колена. При сильных болях назначают анальгезирующие и нестероидные противовоспалительные препараты.
Основное лечение направлено на удаление кисты мениска. Однако абсолютная ликвидация кисты может стать причиной развития артроза, поэтому для её удаления целесообразно прибегнуть к методу артроскопической хирургии, который позволяет минимизировать риск травмирования и развития осложнений благодаря тому что сустав не вскрывают полностью, а проделывают в нём два небольших отверстия. Далее в зависимости от места нахождения и размеров кисты осуществляется её рассекание или удаляется поражённый участок мениска.
Диагностировать кисту мениска коленного сустава позволяет ультразвуковое обследование, артроскопия или магнитно-резонансная томография, а также рентгенологическое обследование.
Параменисковая киста
Параменисковая киста коленного сустава представляет собой осложнение обычной кисты, которое поражает связки. Размеры такого новообразования достаточно велики, положение колена не влияет на видимость кисты, и при его разгибании она не исчезает.
Диагностика такого новообразования не представляет сложности и осуществляется при помощи прощупывания коленного сустава. Параменисковая киста коленного сустава является третьей стадией преобразования кисты мениска и требует оперативного лечения. При своевременном обращении к врачу возможно полное восстановление функций коленного сустава.
Ганглиевая киста
Ганглиевая киста коленного сустава распространена менее остальных и представляет собой новообразование в виде шара или овала с протоком, объединяющим его с капсулой сустава и соединительнотканными оболочками, окружающими сухожилия. Полость кисты содержит жидкость прозрачного цвета. Причины развития такой патологии до конца не выяснены, существует предположение, что она возникает при повышенных нагрузках на коленный сустав или его травмировании.
Киста коленного сустава симптомы | Суставы
Киста коленного сустава – виды заболевания и срочное лечение

Образования возникают в разных областях коленного сустава — в мягких тканях или в костях. Замкнутая полость, выстланная эпителием, содержит жидкий или полужидкий субстрат и относится к доброкачественным образованиям.
Коленный сустав является мобильной структурой. Синовиальные сумки, напоминающие мешочки, располагаются там, где происходит трение между мягкими тканями и костными выступами — линии связок, сухожилий. Они выстланы синовиальной оболочкой и реагирует аналогично суставной полости на повреждения и инфекции. Иногда сумки заполняются жидкостью, что поясняет разнообразные формы кистозных тел в области колена.
Всего в колене предусмотрено тринадцать сумок или бурс : четыре располагаются спереди, и

некоторые бурсы коленного сустава
самые крупные находятся между коленной чашечкой и кожей. Четыре находятся по бокам и на задней части. Еще пять — медиально и постлатерально: между медиальной головкой икроножной мышцы и капсулой коленного сустава, а также между латеральной головкой икроножной мышцы и капсулой. Любая из них может воспалиться, заполниться жидкостью и кистозной массой.
Сумки бывают основными и придаточными , возникающими в результате хронического раздражения аномальными костными выступами, такими как остеохондрома или бурсит большого пальца стопы. Эти типы сумок не имеют эпителиальной выстилки, но наполняются кровью из-за травмы и проникновения инфекции.
Другие опухоли мягких тканей называются ганглиевыми , интерневральными, кисты подколенных артерий и сосудов, а также вторичные — на фоне ревматоидного артрита и остеоартроза. Соответственно для каждого вида заболевания, предусмотрены свои нюансы лечения
Разновидности кист коленного сустава
«Кистообразные очаги» часто обнаруживаются в ходе МРТ коленного сустава. Нормальные анатомические сумки могут быть ошибочно диагностированы как внутрисуставные кисты при значительном увеличении в размерах.
Правильная диагностика помогает избежать необоснованных интервенционных процедур, таких как биопсия или артроскопия.
В любом случае, прежде чем начать лечение, нужно определить вид и точное расположение опухоли. Наиболее распространенным кистозным поражением является киста Бейкера, которая обнаруживается с частотой 38%.
Синовиальная киста представляет собой скопление околосуставной жидкости в полости, выстланной синовиальными клетками. Очаговое расширение суставной жидкости может распространяться в любом направлении без сообщения с суставной полостью. Чаще всего возникают на фоне остеоартритов, травм, ревматоидного артрита, подагры, системной красной волчанки. Протекают бессимптомно, но могут проявляться болями и отеками. Примерами является подколенная и проксимальная киста межберцового сустава.
Киста подколенной ямки (Бехтерева) не является истинной, а предполагает растяжение бурсы полуперепончатой мышцы, которое развивается из-за нарушения клапанного сообщения между суставом и сумкой. Киста проксимального межберцового сустава представляет собой капсульную грыжу из-за повышенного внутрисуставного давления
Ганглиевая киста коленного сустава — это доброкачественная кистозная масса, которая окружена плотной соединительной тканью без синовиальной подкладки, наполнена студенистой жидкости, богатой гиалуроновой кислоты и другими мукополисахаридами.
- Внутрисуставные – обычно возникают из-за травм передней крестообразной связки.
- Внесуставные — появляются во всех внесуставных мягких тканях вокруг коленного сустава, включая суставную капсулу, сухожилия, связки, синовиальные сумки, мышцы и нервы. В редких случаях периартикулярная киста связана с суставной полостью. Ганглиевые образования могут сдавливать малоберцовый нерв, проявляются парестезиями по тыльной поверхности стопы и передней части голени.
- Внутрикостные ганглии располагаются в эпифизарных и метафизарных областях длинных трубчатых костей голени, прилегающих к суставу и связкам, возникают на фоне травм и дегенеративных изменений.
— шишка в области коленного сустава, изменяющая размер;
— мягкое и неподвижное образование 1-3 см в диаметре;
— Оно увеличивается с течением времени, может уменьшаться и рецидивировать;
— боль возникает при кистах, появившихся на фоне острых и повторяющихся травм;
— постоянная боль ухудшает подвижность сустава;
— расположение близко к сухожилию влияет на подвижность стопы.
Кисты мениска делятся на внутрименисковые и параменисковые , что определяется нахождением очага внутри или за пределами хряща. Оба вида связаны с повреждениями мениска. Чаще всего киста образуется у медиального хряща, примыкая к заднему рогу, или у переднего рога или тела латерального мениска.
Киста мениска бывает трех стадий , и поначалу не проявляет себя. Затрагивая прикапсулярную зону, выпячивается с наружной части колена, проявляется болями при физических нагрузках.
Параменисковая киста влияет на связки и характеризуется болью, которая усугубляется активностью. Чаще всего уплотнение ощущается на боковой стороне, вдоль переднебоковой линии коленного сустава. Кисты мениска труднее прощупать на медиальной стороне колена, потому что они скрыты под жировой тканью.
Кистозные образования вокруг коленного сустава
Кистозные скопления — это не болезненные или минимально болезненные мягкие образования, связанные с увеличением размера бурсы или суставной сумки.
- Подколенная киста бейкера является безболезненным образованием на задней части колена. Появление боли говорит о внутрисуставном поражении. Синдром конской стопы или необходимость сгибать колено при свисающем носке при каждом шаге — проявление патологии, связанной с передавливанием большеберцового нерва.
- Преднадколенниковая киста появляется после повторяющихся травм коленей, обусловлена дегенеративными изменениями, или длительным нахождением на коленях.
- Воспаление анзериновой сумки (бурсит гусиной лапки) появляется у людей с варусной деформацией коленных суставов (О-образные ноги), вызывает болезненность во внутренней стороне колена на 4-5 см ниже сустава, сопровождается разрывами медиального мениска, остеоартрозом или повреждением коллатеральных связок.
- Хроническй инфрапателлярный бурсит (колено прыгуна ) способен спровоцировать развитие кисты при избыточных нагрузках на коленный сустав. Слабость в четырехглавной мышце бедра – один из признаков болезни.
- Кисты коллатеральных связок проявляются в виде болезненных увеличенных масс в соответствующих расположение сумок областях.
Диагностика кисты коленного сустава

Диагностика коленного сустава с помощью УЗИ
Наиболее распространенной диагностической процедурой является биопсия с забором жидкости, которая проводится под контролем ультразвука. УЗИ тоже позволяет дифференцировать кистозное (жидкостное) образование от твердого и выявить роль патологии сосудов в уплотнении. В данном случае лечением артериального образования занимается хирург.
Проблемы, связанные с кистами вокруг колена, пропорциональны их размеру и расположению. Самым распространенным видом является киста подколенной ямки, известная как киста Бейкера, которая проявляется болью. Чаще всего она развивается в сумке под медиальной головкой икроножной и полуперепончатой. Зачастую эти воспаления связаны с полостью коленного сустава, потому говорят о наличии внутрисуставной патологии — повреждением менисков, полным или частичным разрывом крестообразной связки, травмой хряща.
Большая и болезненная киста под коленным суставом дифференцируется с тромбозом глубоких вен. Киста мениска коленного сустава проявляется болями из-за скопления твердой массы внутри полости.
Механизм развития доброкачественной кисты почти всегда одинаков — реакция на механическое или биохимическое раздражение. Сумки с эпителиальной выстилкой становятся наиболее частыми местами локализации. Со временем содержимое образования становится слизистым и полужидким, если резорбция происходит медленно или жидкость имеет высокое содержание белка.
Лечение кисты в коленном суставе
- Бурсальные кисты , возникшие в результате острой травмы, реагируют на нестероидные противовоспалительные препараты, покой, иммобилизацию и ношение бандажа.
- Кисты, которые образуются на фоне подагрического артрита , реагируют на лечение против подагры. Вызванные ревматоидным артритом и остеоартритом, также отвечают на противовоспалительные средства.
- К инфицированным образованиям применяются антибиотики после хирургической пункции.
- Подколенные кисты у детей зачастую не требуют лечения, а именно кисты медиальной головки икроножной мышцы и полуперепончатой мышцы в пределах синовиальных сумок.
- Ганглиевые кисты тоже проходят без лечения. Иногда хирурги выбирают тактику наблюдения бессимптомных образований.
Удаления кисты происходит после аспирации ее содержимого. Процедура предполагает прокол и

Удаление кисты с применением эндоскопа
размещение иглы в полости, отсасывание жидкости и введение стероидного препарата — противовоспалительного средства. В большинстве случаев хватает одноразовой пункции. Если процедура проведена три раза, то проводится хирургическая операция кисты.
Комплексное лечение включает прием кортикостероидов, использование бандажей, электропунктуру, но только по назначению врача. Раньше лечение кисты в коленном суставе народными средствами предполагало компрессы, тепло и даже сжатие для физического воздействия на образование. Однако домашние методы не помогают исключить рецидивы, которые чреваты осложнениями.
Хирургическое удаление кисты в коленном суставе заключается в иссечении кистозной массы и применяется для большинства симптоматических образований, не имеющих бурсальную природу. Например, при постоянной болезненности, нарушении функции сустава, появлении онемения или покалывания пальцев.
Если киста образуется на месте суставной сумки , то лечение направлено на устранение причины с помощью артроскопических техник. Лечение кисты мениска эндоскопическими техниками предполагает рассечение, частичное удаление хряща или декомпрессию, что зависит от размера и расположения опухоли.
Запущенная форма болезни связана с поражением сухожилий. Потому лечение параменисковой кисты может потребовать открытой хирургии.
Лечение кисты Бехтерева в коленном суставе обязательно дополняется терапией основного заболевания – ревматоидного артрита, устранение травматических и посстравматических изменений менисков.
Киста бейкера коленного сустава: симптомы, причины и лечение
Киста Беккера – это специфическое заболевание, которое страшно не само по себе, а страшны его осложнения. Под этим термином подразумевается скопление воспалительной жидкости (не гноя) в слизистой сумке, расположенной на задней поверхности голени, чуть ниже подколенной ямки.
У 50% людей эта сумка находится между сухожилиями мышц (икроножной и полуперепончатой), она сообщается с коленным суставом с помощью небольших отверстий и является вариантом нормального развития сустава. В случае, если в коленном суставе протекает длительный воспалительный процесс, жидкость, которая образуется в результате, и скапливается в этой межсухожильной сумке приобретает название этого заболевания.

Что это такое?
Киста Беккера – доброкачественное образование на внутренней стороне колена, провоцируемое воспалительным процессом в нем. Физически киста представляет собой припухлость в области коленного сустава. С обратной стороны колена у людей располагается так называемая межсухожильная “сумка”. При воспалении, в колене скапливается жидкость, которая может просочиться в эту “сумку”, тем самым увеличивая ее в размерах.
Причины возникновения
Киста Беккера под коленом развивается в сумке, которая находится рядом с сухожилиями, икроножными и полуперепончатыми мышцами. В процессе скапливается густая эластичная масса, которая в нормальном состоянии заполняет полость суставов. Если же по каким-либо причинам жидкость проникает в сухожилия, то в результате образуется киста.
В нормальном состоянии синовиальная жидкость обеспечивает смазывание и снижение трения суставов, поэтому проблемы с ней вызывают боль и другие осложнения. Сумка, в которой способна развиться болезнь, присутствует статистически у половины всех людей, это считается нормальным явлением. Однако, в определенных обстоятельствах в ней собирается жидкость, которая затем не может вернуться обратно в сустав.
Чаще всего болезнь развивается из-за обменно-дистрофических или воспалительных процессов, которые протекают в коленном суставе. Кисту Беккера вызывают патологии вроде остеоартрита, артроза, ревматоидного артрита, но возможны и другие варианты.
Основные причины развития кисты Беккера:
- Чрезмерные физические нагрузки.
- Патологические изменения менисков.
- Воспалительные процессы в коленном суставе.
- Механические повреждения колена.
- Проблемы с хрящами, их постепенное разрушение.
Независимо от того, что именно послужило причиной запуска патологического процесса, из-за этого начнется усиленная выработка синовиальной жидкости, которая заполняет сухожильную сумку, из-за чего и формируется киста.
Классификация
Современная медицина насчитывает несколько видов кист, развивающихся и локализующихся на участках коленного сустава:
- Параменисковое новообразование диагностируют, если наблюдается распространение кисты на связки, прикапсулярный участок, при этом его размеры весьма велики.
- Одним из новообразований доброкачественного характера является ганглиевая киста коленного сустава, представляющая собой опухоль округлого вида с протокой посредине. Она соединяет кисту с суставной капсулой, сухожильным влагалищем.
- При новообразовании медиального мениска возникает болезненность, локализующаяся на внутреннем участке сустава, усиливающаяся при сгибании конечности.
- Еще одно доброкачественное множественное новообразование — субхондральная киста, состоящая из фиброзных тканей, которые заполнены силиконом либо миксоидным содержимым. Развитие патологии сопровождается дегенеративными изменениями хряща.
- При синовиальной кисте происходит формирование грыжи либо трансформация синовиальной суставной оболочки.
Отдельно стоит рассмотреть кисту Бейкера и ее лечение как традиционное, так и народное. Новообразование имеет второе, более редкое, название кисты Бехтерева. Оно вызывается разнообразными дистрофическими процессами, представляя собой воспаление полости сустава с развитием опухоли с жидким содержимым. Локализуется опухоль в подколенной ямке, имеет четкие очертания и явно прощупывается, особенно выделяясь при разгибании колена. Формирование патологии происходит вне зависимости от возрастной категории и пола, обычно наблюдается поражение одного сустава.

Симптомы и фото
В начальной стадии киста Беккера никаким образом себя не проявляет (см. фото). Как только объёмы сумки начинают увеличиваться из-за собравшейся воспалительной жидкости, начинаются проблемы с разгибанием конечности. При пальпации есть вероятность обнаружить образование под коленкой, которое отличается плотностью и болезненностью.
Воспалительные процессы способствуют скапливанию в полости суставов жидкой субстанции, которая проникает внутрь через отверстия в межсухожильной сумке. Это приводит к увеличению размера последней, что накладывает ограничение на движение суставов. Киста увеличивается с каждым днём, что мешает осуществлять разгибание конечности. Данному мероприятию сопутствует наличие болевых ощущений. После чего даже в состоянии покоя пациента могут мучать боли и ощущение онемения.
Для правильной диагностики не используется рентгенография в связи с её неинформативностью в этой ситуации. Чтобы уточнить поставленный диагноз используется ультразвуковое исследование и результаты магнитно-резонансной томографии. Нельзя недооценивать пользу артроскопии, позволяющей обследовать сустав видеотехническим устройством.
Диагностика
Выявить наличие данного новообразования и назначить точный диагноз позволяют следующие методы обследования:
- МРТ – позволяет рассмотреть подколенный сустав и структуру тканей со всех стороны. Наиболее подходящий метод, позволяющий выявить заболевание даже на самой ранней, бессимптомной стадии;
- УЗИ коленного сустава и расположенных рядом областей;
- Артроскопия – закрытая (малоинвазивная) операция. В области обследования делается надрез, через который вводится микрокамера.
Неподходящим методом обследования является Рентгенография, так как с помощью нее невозможно выявить кисту Беккера.
Последствия
Грыжа подколенной ямки без своевременного лечения способна приводить к осложнениям, среди которых:
- Из-за передавливания кистой вен голени могут развиваться и другие осложнения: тромбозы – образование сгустков крови в полости вен, флебиты – воспаления стенок вен (вызывают сильные боли, подъем температуры тела, изменение цвета конечности).
- Нарушение венозного оттока от тканей стопы и голени. Конечность начинает отекать, ее цвет изменяется до фиолетового. Если такой венозный застой существует довольно длительное время, цвет конечности может измениться до коричневого, а на коже могут появляться трофические язвы – повреждения кожи с постоянно мокнущей поверхностью, которые очень тяжело и долго лечатся.
- Нарушение кровоснабжения мышц, сухожилий и даже костей из-за сдавливания их объемным образованием. Это может привести не только к постоянным болям в конечности (включая стопу), но и к некрозам мышц, и даже к остеомиелиту – очень тяжелому воспалению, которое поражает кости голени. Остеомиелит, в свою очередь, может приводить к сепсису – заражению крови;
- Опасность тромбозов и тромбофлебитов в том, что тромб не всегда будет находиться на одном месте. Он может «отклеиться» от стенки вены (это называется тромбоэмбол) и с током крови попасть в жизненно важные органы, вызывая, как минимум, ишемию какого-то небольшого участка такого органа. Наиболее опасным последствием тромбоэмболии может быть закупорка крупных ветвей легочной артерии, что быстро приводит к смертельному исходу.

Как лечить кисту Беккера?
Лечение кисты Беккера проводится и консервативными, и оперативными методами. Выбор в пользу того или иного метода осуществляется в зависимости от следующих факторов:
- Возраста пациента;
- Наличия сопутствующей патологии;
- Размера кистозного образования;
- Длительности существования кисты;
- Наличия или отсутствия признаков сдавливания рядом расположенных анатомических образований.
Консервативный метод включает в себя два этапа. На первом этапе производится пункция кисты и эвакуация содержимого из ее полости. На втором этапе показано введение кортикостероидных гормонов внутрь кистозного образования. Эти гормоны оказывают следующие терапевтические эффекты:
- Ликвидируют воспалительную реакцию;
- Уменьшают выраженность боли и способствуют восстановлению функции коленного сустава;
- Способствуют образованию спаек, что приводит к облитерации (заращению) кистозной полости;
- Препятствуют рецидиву заболевания.
Эти гормоны практически не всасываются в системный кровоток – они оказывают свое действие местно. Поэтому практически не имеют противопоказаний для своего применения. В связи с этим могут применяться даже у пациентов, которые страдают такими заболеваниями, как:
- Артериальная гипертензия;
- Сахарный диабет;
- Врожденные и приобретенные иммунодефициты и другие.
Но все же противопоказания есть и некоторые противопоказания:
- Перелом кости, расположенной внутри сустава;
- Бактериальные или вирусные поражения кожи в месте введения;
- Предшествующие пластические операции на суставе;
- Плохая свертываемость крови, при которой повышается риск кровотечения в полость сустава;
- Значительный остеопороз костей, участвующих в образовании сустава;
- Некроз внутрисуставных отделов кости.
Оперативное лечение
Показаниями для выполнения хирургической операции могут становиться такие случаи:
- большой размер кисты, приводящий к компрессии сосудов нервов, мягких тканей и костей;
- длительное существование кисты;
- неэффективность консервативной терапии;
- ограничение функций коленного сустава.
Вмешательство выполняется под местной анестезией. Над кистой проводится небольшой разрез кожи, образование выделяют, а место соединения сухожильной сумки с коленным суставом прошивают и перевязывают. После этого проводится удаление кисты Беккера и ушивание раны.
Операция длится около 30 минут и не является сложной. После ее завершения в течение суток больной находится в стационаре, а затем может выписываться. Через 5 дней врач может разрешить незначительные нагрузки на коленный сустав. Снятие швов проводится через 7 дней. Развитие современной медицины позволяет выполнять операции по удалению кисты Беккера при помощи артроскопа. Такие малоинвазивные вмешательства позволяют пациентам восстанавливаться в более короткие сроки.
Киста Беккера может длительное время протекать незаметно или доставлять больному незначительные дискомфортные ощущения. Однако ее большой объем способен провоцировать развитие многих тяжелых и опасных осложнений. Именно поэтому это заболевание нуждается в обязательном лечении у специалиста.

Профилактика
Профилактика кисты Беккера сводится к следующему:
- Лечение заболеваний коленного сустава.
- Осторожность при занятиях спортом, защита коленей от травм с помощью протекторов.
- Периодические курсы приема хондропротекторов, особенно после 40 лет, что направлено на сохранение хрящевой ткани.
- Устранение инфекций, присутствующих в организме.
При обнаружении боли и дискомфорта в подколенной области не медлите с визитом к доктору – это залог успешного лечения и отсутствия опасных осложнений.
В чем причина образования кисты коленного сустава
Образование кисты коленного сустава принято считать болезнью людей пожилого возраста. Действительно, у детей такое заболевание встречается крайне редко. Причины появления таких новообразований у малышей — различные травмы колена.

Как и где возникает новообразование в больном суставе
За последние годы различные недуги коленного сустава значительно помолодели. Лечение доброкачественной опухоли колена все чаще требуется людям после 30 лет. Почему возникает киста коленного сустава и как противостоять заболеванию?
Где и почему возникает киста
Киста чаще всего появляется на задней стенке коленного сустава. Раньше такое новообразование считалось профессиональной болезнью спортсменов. Если обратить внимание на фото, киста заметна без труда, что в определенной степени облегчает диагностику заболевания. Почему такая опухоль появляется? Причины не только в травмировании коленного сустава.
Остеоартрит, пателлофеморальный артроз, артрит и другие заболевания, связанные с нарушением функционирования суставов, мышц, костей, хрящей, околосуставных тканей, в 50% случаев становятся причиной наличия доброкачественной опухоли. Если колено воспалено, это тоже может дать толчок к образованию кисты. Нередко в качестве причины, спровоцировавшей недуг, специалисты называют воспалительные процессы в организме и их осложнения, которые по тем или иным причинам не удалось законсервировать, погасить на начальных стадиях.

Эти два заболевания могут осложниться опухолью
Как образуется киста? Вышеперечисленные причины приводят к тому, что в организме вырабатывается большое количество синовиальной жидкости. Данное вещество накапливается в задней коленной части. Чем больше синовиальной жидкости, тем сильнее давление на окончания нервов.
Основные симптомы развития такой опухоли коленного сустава:
- отечность пораженной области;
- онемение коленных суставов;
- боль при движении коленом;
- локальное опухание ноги.
Если заболевание запущено и к его лечению человек не приступил незамедлительно, может наступить полная неподвижность коленного сустава. Тромбоз или варикозное расширение вен — осложнения, которые несет с собой доброкачественная опухоль. Если в колене начались боли, а нижняя часть ноги немеет и отличается более низкой, чем другие участки тела, температурой — это уже сигнал о наличии нарушений в коленном суставе. Диагностику и лечение доброкачественной опухоли на первых стадиях развития значительно осложняет то, что клиническая картина недуга схожа с проявлениями других воспалительных заболеваний суставов.

В больном суставе имеется выпот синовиальной жидкости
«Суставной выпот», как еще называют такую опухоль, может возникнуть и у тех людей, которые никогда не имели воспалений суставов и травм колена. Более того, иногда она образовывается на абсолютно здоровом колене. От такого вида доброкачественной опухоли страдают, как правило, дети. Точно определить наличие или отсутствие кисты может УЗИ коленного сустава или магнитно-резонансная томография.
Физическая активность является лучшим средством профилактики многих недугов. Однако излишние нагрузки являются одной из первопричин различных заболеваний. Даже если колено не было никогда травмировано, но человек, например, трудился на производстве, требующем поднятия тяжестей, риск, что у него появится киста, есть.
Необходимо знать и помнить: никакое самолечение, в том числе народными средствами, при такой опухоли недопустимо и может привести к ускорению развития недуга, вплоть до инвалидности. Если клиническая картина осложнена наличием других заболеваний, назначается пункция содержимого кисты.
Типы новообразований в суставе
Лечение кисты тесно связано с определением ее разновидности. Точно определить, к какому типу относится новообразование, могут только медики. Различают несколько разных видов опухолей, которые могут развиваться в коленном суставе.
Параменисковая киста появляется, когда опухоль мениска коленного сустава переходит на связки и прикапсюлярную зону. Образование увеличивается в размерах, его можно увидеть. Удаление возможно только хирургическим путем, однако считается, что физиотерапевтические мероприятия способны предотвратить развитие новообразования. При их применении может быть достигнуто полное восстановление функций колена.
Синовиальная киста похожа на грыжу. На сегодняшний день она является одной из наименее изученных доброкачественных опухолей. Такая киста чаще появляется у людей, страдающих ревматоидным артритом и остеоартрозом. Разрыв грыжи очень опасен для дальнейшего функционирования колена. Медикаментозное лечение такой доброкачественной опухоли приносит сравнительно небольшой эффект, потому необходимо ее своевременное удаление хирургическим путем.

Из чего состоит мениск
Киста Бехтерева — одно из распространенных названий доброкачественной опухоли Бейкера. Она плотная и мягкая на ощупь, очень эластична, развивается в подколенной ямке. По структуре своей более всего напоминает грыжу. Опухоль видна на фото согнутого и разогнутого колена. Деструктивные процессы происходят непосредственно в суставной капсуле и носят локализованный характер.
Самым распространенным доброкачественным образованием на ногах у женщин является ганглиевая киста. Она напоминает шаровидные или овальные образования, у которых есть протока, соединяющая опухоль, сухожильное влагалище и суставную капсулу. Киста наполнена жидким веществом студенистого вида.
Раньше такое новообразование считалось достаточно редким заболеванием, но, как показывают научные исследования, оно все чаще возникает у представительниц прекрасного пола. Причиной тому являются не только воспалительные заболевания, но и повышенные физические нагрузки, нарушения обмена веществ, неблагоприятные экологические факторы.
Виды кисты в мениске
Киста в мениске коленного сустава чаще всего развивается именно у тех людей, чья жизнь связана с постоянными физическими перегрузками. Такая опухоль мениска коленного участка, точнее, его прокладки, состоит из слизеобразного вещества. Различают три стадии данного заболевания. На последней оно перестает быть сугубо локальным, охватывает капсулы и связки ноги. Человек при движении ногой испытывает боль в колене. Данная опухоль коленного сустава, лечение которой должно быть начато своевременно, обычно по размеру не превышает 3 сантиметров. Чаще всего такая киста образовывается в коленях молодых людей.
Мениск — именно то место, с функционированием которого и связано появление подобного новообразования. Доброкачественная опухоль миделиального и латерального мениска коленного сустава различаются между собой. В первом случае мениск нарушен локально, во внутренней части сустава. Опухоль выпячивается, как правило, спереди или сзади от внутренней боковой стенки. Поможет в этом случае только хирургическое вмешательство — артроскопия. Наиболее эффективным методом лечения доброкачественной опухоли латерального мениска тоже является хирургия.
Удаление кисты на последних стадиях ее развития возможно только хирургическим путем. Операция назначается и в том случае, когда другие методы лечения оказались неэффективны.
Источники:
http://sustavkoleni.ru/kista/kista-kolennogo-sustava-vidy-zabolevaniya-i-srochnoe-lechenie.html
http://medsimptom.org/kista-bejkera-kolennogo-sustava/
http://moisustav.ru/bolezni/gryzha-kista/kolennogo-sustava-sinovialnaya-parameniskovaya-lechenie.html
Киста мениска коленного сустава лечение
Киста мениска коленного сустава: полная характеристика патологии
Автор статьи: Бургута Александра , врач акушер-гинеколог, высшее медицинское образование по специальности «Лечебное дело».
В коленном суставе есть два мениска: наружный и внутренний. Эти хрящи серповидной формы служат амортизаторами, смягчающими трение и толчки. Иногда в толще мениска образуется полость, заполненная заключенным в капсулу слизеподобным веществом – киста мениска. Какова причина возникновения данной патологии, как ее распознать и лечить? На эти и другие важные вопросы ответы далее.

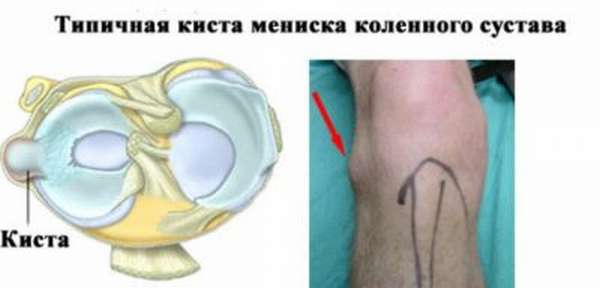
На фото – типичная киста латерального мениска
Причины возникновения кисты мениска
По статистике, данная патология чаще всего диагностируется у людей среднего возраста. Иногда киста возникает на фоне таких болезней сустава, как артриты и артрозы. Но основные факторы, провоцирующие ее образование – повторные травмы и повышенные нагрузки на сустав.
В группу риска по заболеванию входят профессиональные спортсмены и люди, занимающиеся тяжелым физическим трудом. Это типичная патология для тех, чья профессиональная деятельность связана с постоянным переносом больших тяжестей (17% больных).
Симптомы и стадии патологии
Кистозное перерождение мениска развивается последовательно проходя три стадии.
На первой стадии больной может ощущать только умеренную боль в области суставной щели и некоторую скованность при движении сустава. Болевые ощущения, как правило, усиливаются при нагрузке, и могут полностью исчезать в покое.
Для второй и третьей стадии заболевания, при которых происходит перерождение не только хрящевых структур, но и тканей в зоне вокруг суставной капсулы, характерно образование выпячивания на суставе, которое легко обнаружить визуально. На второй стадии выпячивание имеет небольшие размеры и при разгибании сустава исчезает, на третьей – киста проступает более явно, становится плотной, и «сохраняется» постоянно. Оказывая давление на близлежащие ткани и нервные окончания, киста 2 и 3 стадии может вызывать отек и непрекращающуюся боль, иногда очень острую.
Как диагностировать?
Диагностикой и лечением данного недуга занимаются травматологи, хирурги и ортопеды. Кисты наружного мениска второй и третьей степени хорошо диагностируются визуально, наличие кисты первой степени можно определить только гистологически (взяв пробу ткани с помощью специального инструмента – артроскопа). Также для диагностики применяются следующие инструментальные исследования:
- УЗИ сустава,
- рентгенографию,
- магнитно-резонансная томографию (МРТ),
- компьютерная томографию (КТ).
Методы действенного лечения
Киста мениска коленного сустава в большинстве случаев требует оперативного вмешательства – удаления.
Исключение составляет ранняя стадия болезни, когда размеры новообразования не превышают нескольких миллиметров. Тогда есть шанс, что использование нестероидных противовоспалительных препаратов, физиотерапевтических методик (фонофореза с гидрокортизоном, УВЧ и других) в сочетании с существенным снижением нагрузки на сустав позволит добиться самопроизвольного рассасывания кисты или ограничиться пункцией (удалением ее содержимого с помощью иглы).
Применение пункции при 2 и 3 стадии болезни часто дает лишь временный результат, так как полость кисты при нагрузке может снова заполняться суставной жидкостью. Радикальным методом лечения в этом случае будет полное удаление капсулы кисты, или же удаление кистозного образования вместе с поврежденной частью мениска.
Самый эффективный и щадящий метод операции – эндоскопическая артроскопия. Манипуляция выполняется через небольшой разрез, в который вводится тонкий инструмент; контроль процесса осуществляется с помощью оптического прибора.
Подведем итоги
Пускать кисту мениска на самотек нельзя: помимо неприятных симптомов, она часто является причиной разрыва мениска или развития артроза сустава. Операция по удалению новообразования не всегда обходится без осложнений, поэтому необходимо начинать лечение, когда заболевание только начало развиваться, и еще можно ограничиться методами консервативной терапии.
Киста мениска коленного сустава
Киста — доброкачественное опухолевое образование, которое появляется в самых разных органах и тканях человеческого организма. Подвержен этой патологии и коленный сустав, особенно его хрящевая часть. Это образование представляет собой полость, внутри которой находится слизеобразное вещество. Киста мениска образуется в силу разных причин. Провоцирующим фактором служат некоторые заболевания: артрозы, артриты, а также повышенные физические нагрузки и травмы.
Признаки кисты
Обнаружить заболевания можно уже на первой его стадии. Пациент, как правило, чувствует умеренную боль в области колена, которая усиливается при физических упражнениях и нагрузках, а после отдыха почти полностью проходит. С ростом кисты усиливаются и неприятные ощущения в колене. Появляется онемение и покалывание в области подошвы, что вызвано пережатием кровеносных сосудов. В самых запущенных случаях киста приводит к тромбозу, что само по себе опасно и грозит серьезными сосудистыми нарушениями. Киста мениска коленного сустава на 2 и 3 стадии сопровождается и другими симптомами:
- Ощущением холода в зоне колена
- Отечностью ног
- Чувством тяжести и дискомфорта
- Покраснение кожи
Если произошел разрыв стенки кисты, то это сопровождается резкой болью, припухлостью, повышением температуры кожи в районе колена.
Виды кисты
Поскольку в коленном суставе два мениска — внутренний и наружный, различают два вида новообразований. Киста медиального мениска образуется на наружном хряще. Главный признак — болезненность при пальпации. Сгибание колена затруднено и сопровождается неприятными ощущениями, движения сустава ограничены. Полностью согнуть или разогнуть колено не получается.
Киста латерального мениска располагается на внутреннем хряще. В запущенных случаях это образование приводит к дегенеративным изменениям, в результате чего страдают кости сустава.
В запущенных случаях развивается деформирующий артроз сустава. Главный симптом — слабость передней части бедер. В некоторых случаях у пациента образуется синовит.
Диагностика
Главная опасность любой кисты — ее возможное перерождение в злокачественное новообразование. Поэтому так важно при первых же симптомах обратиться к врачу. Для диагностики этой патологии используют различные методики. Чаще всего назначают МРТ, которая идеально подходит для изучения хрящевых и мягких тканей. С помощью томографа составляется трехмерное изображение сустава, на котором видны все его анатомические особенности. Это позволяет ставить точный диагноз и назначить подходящее лечение.
Если МРТ по какой-либо причине невозможно, то используют альтернативные методики: УЗИ или КТ. Каждая из них обладает достаточной информативностью для выявления патологий колена. В некоторых случаях проводится пункция, когда производят забор биоматериала для его анализа и бактериологического изучения.
Лечение кисты коленного сустава
Для эффективного избавления от недуга используют разные методики, которые зависят от вида кисты и возможностей клиники. Все методы лечения делятся на два вида: хирургические и консервативные. В некоторых случаях целесообразен комбинированный подход. Лечение кисты мениска коленного сустава зависит от вида и запущенности новообразования.
Консервативная терапия эффективная только на ранней стадии болезни. Она включает в себя:
- Прием нестероидных противовоспалительных препаратов, хондропротекторов
- Нанесение специальных гелей и мазей
- Использование средств народной медицины
- Физиотерапевтические методики (УВЧ, фонофорез с гидрокортизоном и др.)
- Ношение фиксирующих повязок и бандажа
На 2 и 3 стадии эти меры приводят лишь к временному облегчению состояния. Киста медиального мениска успешно устраняется с помощью эндоскопическая артроскопии, которая делается через микроскопический прокол и не вызывает осложнений. Крупные кисты таким образом не лечат, так как пуста полость образования довольно быстро вновь заполняется внутрисуставной жидкостью. При таком диагнозе чаще всего рекомендуют хирургическое вмешательство, которое призвано снять боль и другие симптомы заболевания. Во время операции удаляют часть мениска или проводят декомпрессию кисты. При грамотной реабилитации возврат к полноценной жизни происходит уже через 3 недели.
Профилактика
Для исключения повторного образования кисты рекомендуют профилактические меры — гимнастку и массаж, которые обеспечат поступление необходимого количества питательных веществ к суставу. Дома пациенту рекомендуют ходить на четвереньках — эффективное упражнение для разработки коленного сустава.
Лечение кисты мениска коленного сустава (ганглиевой и параменисковой)
Киста мениска коленного сустава может лечиться различными методами. На ранней стадии при своевременной диагностике эффективным может быть лечение народными средствами. На поздних стадиях заболевания не обойтись без медикаментозной терапии, а иногда и хирургического вмешательства.
Киста мениска не относится к возрастным патологиям, развиться она может у любого, независимо от возраста и пола. Основной причиной возникновения кисты являются большие физические нагрузки, чрезмерная физическая активность. В группу риска соответственно попадают:
- Спортсмены;
- Подвижные подростки;
- Люди, по роду трудовой деятельности вынужденные постоянно испытывать физические перегрузки.
Генетическая предрасположенность и хронические заболевания опорно-двигательного аппарата тоже могут стать причинами, провоцирующими образование кисты.
Киста может образовываться в боковых зонах мениска или же внутри него. Различают наружный (латеральный) и внутренний (медиальный) мениски.
Поскольку наружная часть травмируется чаще и подвергается более интенсивным нагрузкам, киста латерального мениска диагностируется тоже чаще, чем медиального.
Предназначение латерального и медиального менисков
Мениск – это хрящевая прослойка в коленном суставе, выполняющая роль амортизатора при движении. Мениск скрадывает вибрации и толчки при ходьбе и беге. Благодаря этому суставные элементы и кости во время движения не трутся и не ударяются, что продлевает их функциональность и защищает от преждевременного износа.
Если нагрузки на сустав превышают обычные, мениск становится фиксатором, частично ограничивающим его подвижность. В зависимости от направления движения форма мениска изменяется.
 Внутренний мениск более подвижен, чем наружный. Но в него не поступает кровь, так как доступа для вен и артерий нет. Поэтому при травмах лечение внутреннего мениска длительное и сложное. Наружный мениск благодаря стабильному питанию и кровоснабжению заживает быстрее даже при разрыве.
Внутренний мениск более подвижен, чем наружный. Но в него не поступает кровь, так как доступа для вен и артерий нет. Поэтому при травмах лечение внутреннего мениска длительное и сложное. Наружный мениск благодаря стабильному питанию и кровоснабжению заживает быстрее даже при разрыве.
Полезная информация: киста мениска относится к одним из наиболее часто диагностируемых патологий коленного сустава. Различают наследственную и приобретенную кисту. кроме того, мениск поражают и дегенеративные изменения.
Лечение в любом случае всегда сложное и продолжительное, особенно если поврежден не только внутренний или только наружный мениск, а они оба. Спортсменам известно, насколько тяжело регенерируется внутренний мениск по причине отсутствия снабжения кровью, а потому стараются всячески уберечь его от травм.
Если мениск, латеральный или медиальный, все-таки пострадал – какие симптомы об этом говорят? Что может послужить причиной развития кисты? Какое лечение потребуется и как предотвратить развитие осложнений?
Как распознать латеральную кисту мениска
Киста – это оболочка из плотной соединительной ткани, наполненная мукоидной жидкостью, вначале небольшого размера, затем постепенно увеличивающаяся. Жидкость вырабатывает сам мениск.
На начальной стадии, пока киста еще небольших размеров, никакого дискомфорта пациент не ощущает. Затем, когда пузырь с жидкостью увеличивается, начинает пережимать нервные окончания и давить на соседние ткани, могут отмечаться:
- болезненность сустава. В зависимости от локализации кисты боли могут быть слабыми, ноющими, или интенсивными, просто жгучими. Периодически они могут стихать, но при малейших нагрузках возвращаться вновь;
- припухлость и деформация сустава, вызванные увеличением кисты и воспалительным процессом;
- горячая на ощупь кожа травмированного участка конечности;
- характерный звук внутри сустава при движении. Боли при этом усиливаются, потому пациент предпочитает держать травмированную ногу в состоянии покоя.
Проблема в том, что болезнь прогрессирует очень медленно, боли и деформация появляются на той стадии, когда зачастую без медикаментов уже не обойтись. Если проявились такие симптомы, как боль и отечность, лечение нужно начинать незамедлительно.
Важно: латеральные кисты успешно, хотя и долго, лечатся безоперационными методами. В случае самопроизвольного разрыва курс лечения не займет более 2 недель. Медиальную кисту чаще всего приходится оперировать.
Симптомы медиальной кисты мениска
Если поражен внутренний мениск, симптомы преимущественно те же, что и при разрыве латерального, но выражены они более ярко. Боли возникают под коленом и словно внутри него, усиливаясь при попытке согнуть ногу в коленном суставе. Зона, в которой мениск соединяется со связками, становится особенно чувствительной и болезненной.
 Подвижность конечности ограничена, при попытке напрячь ногу возникают резкие боли во всей от ступни и до бедра, напоминающие прострел. При этом передняя мышца бедра заметно ослаблена. Параллельно часто развивается синовит.
Подвижность конечности ограничена, при попытке напрячь ногу возникают резкие боли во всей от ступни и до бедра, напоминающие прострел. При этом передняя мышца бедра заметно ослаблена. Параллельно часто развивается синовит.
Самостоятельное лечение кисты при отсутствии профессиональной диагностики и консультации врача категорически не рекомендуется. При адекватной терапии эта патология успешно лечится, без последствий и рецидивов. Занимаясь самолечением, легко усугубить ситуацию и запустить болезнь до такой формы, когда операции уже не миновать.
Следует помнить, что часто причинами развития кисты являются хронические суставные заболевания – артриты, артрозы, остеохондроз. В этом случае лечение направлено на устранение основного заболевания. Киста, как сопутствующий симптом, пройдет сама по себе, как только главная проблема будет решена.
Но возможна и обратная ситуация, когда киста станет толчком к развитию артроза или артрита.
Вот почему лечение должно назначаться только врачом и проводится строго под его наблюдением.
Как диагностируется параменисковая киста
Для диагностики этого образования используются такие методы:
- Визуальный осмотр.
- Опрос пациента.
- МРТ коленного сустава.
- Ультразвуковое исследование или компьютерная томография.
Рентген изменений в хрящевой ткани коленного сустава и расположения кисты внутреннего мениска не покажет. Очень важно установить характер повреждений мениска – защемлен он, разорван полностью или частично. От этого будет зависеть лечение сустава.
Если ганглиевая киста образовалась повторно, можно говорить о хроническом характере заболевания. В этом случае лечение также будет отличаться. На методику и тактику терапии будет влиять возраст и физиологические особенности пострадавшего, локализация кисты, степень и вид повреждения мениска.
Лечение кисты различными методами
Травмы мениска могут лечиться консервативным или оперативным путем. Если после всестороннего обследования избран консервативный метод, действия врача будут такими:
- Вначале накладывается гипсовая шина сроком не менее чем на 3 недели;
- Затем делается блокада сустава и берется пункция;
- Для восстановления функциональности мениска и сустава подбираются необходимые физиопроцедуры.
Хороший эффект дает прием хондропротекторов, но только если курс лечения начат сразу после диагностики заболевания, на его ранней стадии. Нужно набраться терпения – на восстановление мениска может потребоваться от 1 до 3 лет. Кроме того, терапия хондропротекторами подходит не всем. Противопоказания к приему препаратов данной группы:
- Беременность.
- Преклонный или детский возраст.
- Индивидуальная непереносимость активного вещества лекарства.
 По этой причине все назначения делаются только врачом. При сильных болях используются различные обезболивающие препараты. После сращения разорванных тканей и уменьшения воспаления важно как можно быстрее восстановить хрящевые ткани и подвижность сустава. В этом помогут различные физиопроцедуры.
По этой причине все назначения делаются только врачом. При сильных болях используются различные обезболивающие препараты. После сращения разорванных тканей и уменьшения воспаления важно как можно быстрее восстановить хрящевые ткани и подвижность сустава. В этом помогут различные физиопроцедуры.
В первую очередь составляется комплекс специальных гимнастических упражнений. Дома рекомендуется ежедневно хотя бы 5-10 минут ходить на четвереньках. Именно это простое упражнение способствует рассасыванию кисты, стимулирует кровоснабжение коленного сустава и мениска, способствует восстановлению функций хряща.
Положительный эффект дает массаж – его можно выполнять самостоятельно в домашних условиях, предварительно нанеся на больной участок гель противовоспалительного, обезболивающего или хондропротекторного действия.
Не исключается и лечение народными средствами. Если ганглиевая киста причиняет дискомфорт и боль, поможет пчелиный яд. Эффективность этого средства хорошо известна медикам, продуктами пчеловодства успешно излечивается большинство суставных патологий. Отеки снимают мази на основе лекарственных трав.
Методы альтернативной медицины можно использовать только после консультации врача. Если перечисленные способы лечения оказались неэффективными, или же пациент обратился за медицинской помощью слишком поздно, назначается хирургическая операция по удалению кисты.
Источники:
http://sustavzdorov.ru/koleni/kista-meniska-187.html
http://www.menisk-kolena.ru/uznai/kista-meniska-kolennogo-sustava/
Лечение кисты мениска коленного сустава (ганглиевой и параменисковой)









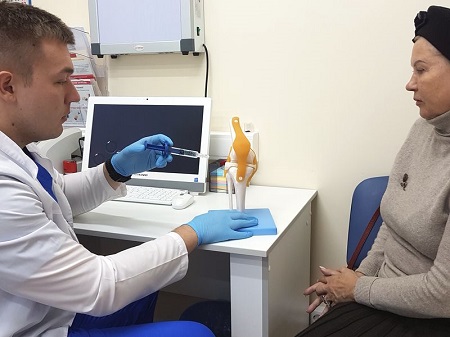
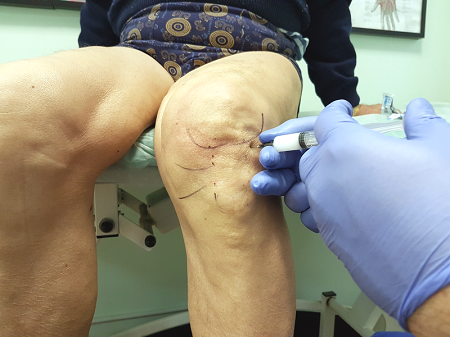










 Сейчас настало время понтов. Казаться важнее, чем быть. Здоровье нас волнует гораздо меньше, чем приобретение нового смартфона, или последней модели кроссовок. А замена масла в автомобиле для нас важнее профилактики возможных заболеваний. Но это лишь до той поры, пока где-то не заноет и не захрустит. Простите мне мой язвительный тон, я сам был таким же. Но полученная однажды травма все изменила. И сейчас о профилактике заболеваний суставов я знаю не меньше доктора. Об этом и будет мой сегодняшний рассказ.
Сейчас настало время понтов. Казаться важнее, чем быть. Здоровье нас волнует гораздо меньше, чем приобретение нового смартфона, или последней модели кроссовок. А замена масла в автомобиле для нас важнее профилактики возможных заболеваний. Но это лишь до той поры, пока где-то не заноет и не захрустит. Простите мне мой язвительный тон, я сам был таким же. Но полученная однажды травма все изменила. И сейчас о профилактике заболеваний суставов я знаю не меньше доктора. Об этом и будет мой сегодняшний рассказ.








































 Упражнения для коленных суставов Бубновского позволяют быстро избавляться от различных патологий коленного аппарата.
Упражнения для коленных суставов Бубновского позволяют быстро избавляться от различных патологий коленного аппарата. Доктор Бубновский длительное время занимался медицинскими исследованиями и сделал вывод, что организм человека способен самостоятельно справиться с любой болезнью. Необходимо только запастись терпением и волей к выздоровлению, а затем – начать выполнять несложные физические упражнения.
Доктор Бубновский длительное время занимался медицинскими исследованиями и сделал вывод, что организм человека способен самостоятельно справиться с любой болезнью. Необходимо только запастись терпением и волей к выздоровлению, а затем – начать выполнять несложные физические упражнения.
 Посетите лечащего врача.
Посетите лечащего врача.
 Примите исходное положение: лягте на спину, раздвинув ноги на ширину плеч. Медленно сгибайте каждую ногу по очереди в коленном суставе.
Примите исходное положение: лягте на спину, раздвинув ноги на ширину плеч. Медленно сгибайте каждую ногу по очереди в коленном суставе. Лягте на живот, вытянув туловище. Совершайте движения ногами, напоминающие движения ножниц.
Лягте на живот, вытянув туловище. Совершайте движения ногами, напоминающие движения ножниц. Выполнять упражнения придется каждый день в течение продолжительного времени.
Выполнять упражнения придется каждый день в течение продолжительного времени.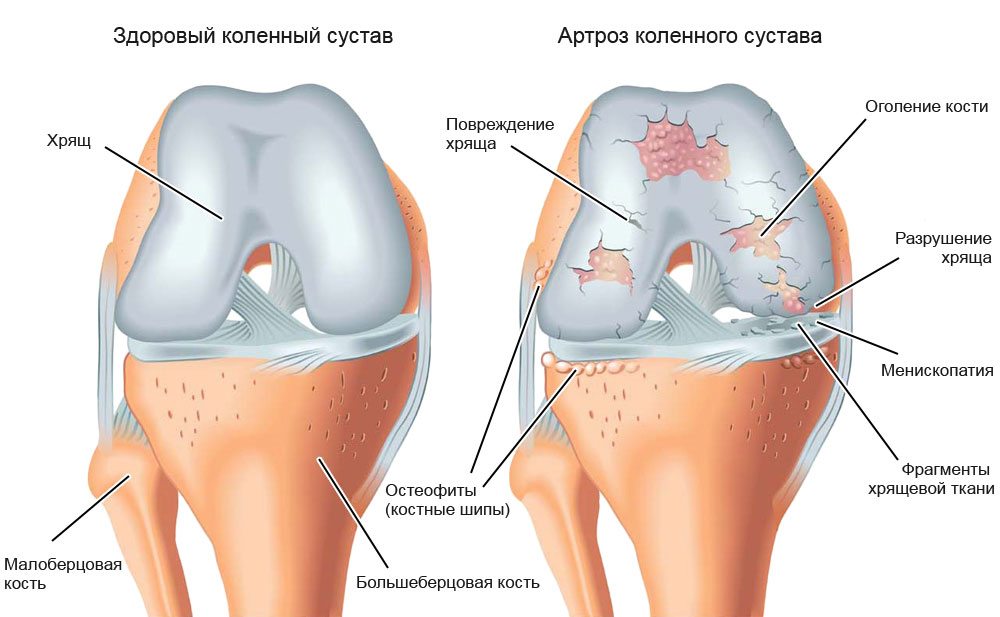
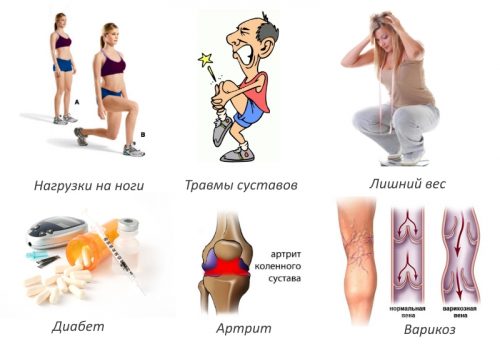
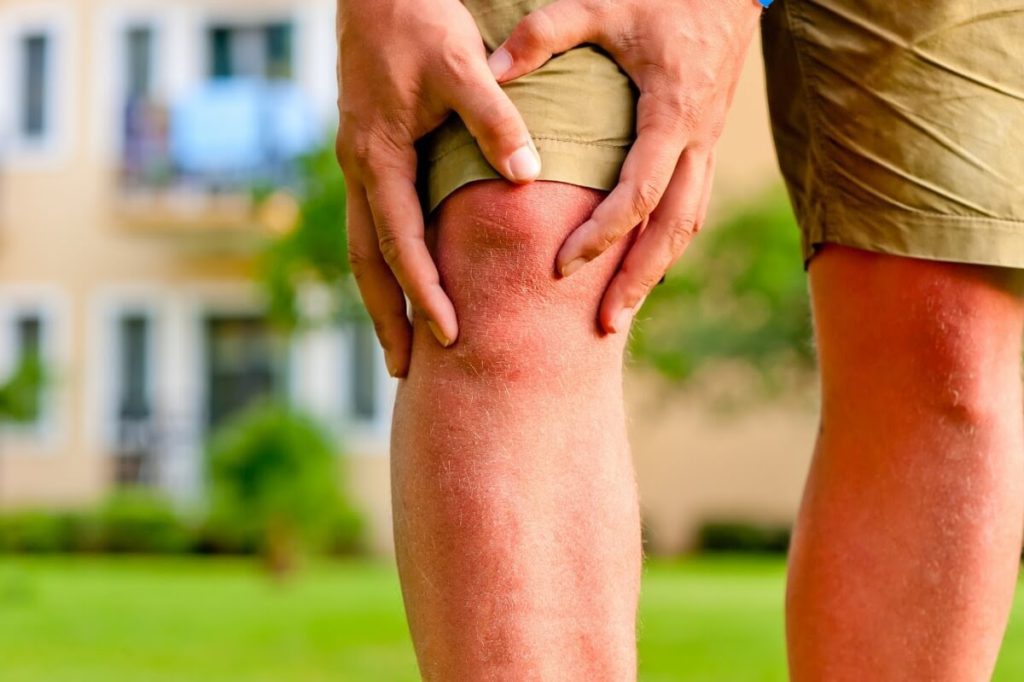
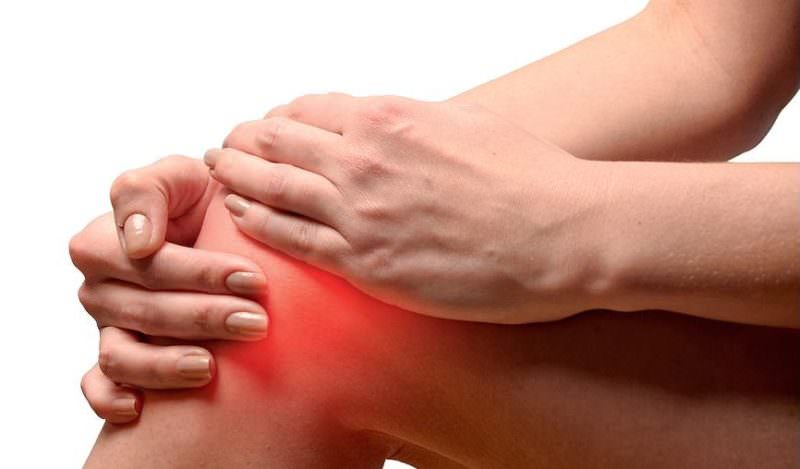
















 Лечить тендинит пальцев кисти можно с помощью лазерного и магнитного воздействий, а еще использования ультрафиолета и ультразвука или ударно-волновой терапии. При хронической форме заболевания часто назначаются парафиновые и грязевые аппликации.
Лечить тендинит пальцев кисти можно с помощью лазерного и магнитного воздействий, а еще использования ультрафиолета и ультразвука или ударно-волновой терапии. При хронической форме заболевания часто назначаются парафиновые и грязевые аппликации.










 Гигрома запястья может продолжительное время не болеть и не причинять каких-либо дискомфортных ощущений. По этим причинам многие люди даже не знают, что из себя представляет такое доброкачественное образование и каким образом его нужно лечить.
Гигрома запястья может продолжительное время не болеть и не причинять каких-либо дискомфортных ощущений. По этим причинам многие люди даже не знают, что из себя представляет такое доброкачественное образование и каким образом его нужно лечить. По сути, многим пациентам все равно, из-за чего на запястье руки возникло новообразование: причины, осложнения и вероятные рецидивы для них не имеют значения. В такой ситуации самое главное – устранить опухоль, ведь она внешне выглядит некрасиво.
По сути, многим пациентам все равно, из-за чего на запястье руки возникло новообразование: причины, осложнения и вероятные рецидивы для них не имеют значения. В такой ситуации самое главное – устранить опухоль, ведь она внешне выглядит некрасиво. Когда пройдут сутки нужно сделать двухчасовый перерыв, а после процедуру нужно повторить. Это лечение нужно повторять каждые 10 дней.
Когда пройдут сутки нужно сделать двухчасовый перерыв, а после процедуру нужно повторить. Это лечение нужно повторять каждые 10 дней. Существует несколько разновидностей фиксирующих повязок на голеностопный сустав, каждая из которых имеет свои показания и технику наложения. Наиболее популярная техника – восьмиобразная, или крестообразная, также применяется повязка-носок, используется эластичный бинт.
Существует несколько разновидностей фиксирующих повязок на голеностопный сустав, каждая из которых имеет свои показания и технику наложения. Наиболее популярная техника – восьмиобразная, или крестообразная, также применяется повязка-носок, используется эластичный бинт. Эластичный бинт предупреждает травмы мышц голеностопа
Эластичный бинт предупреждает травмы мышц голеностопа Как использовать эластичный бинт:
Как использовать эластичный бинт: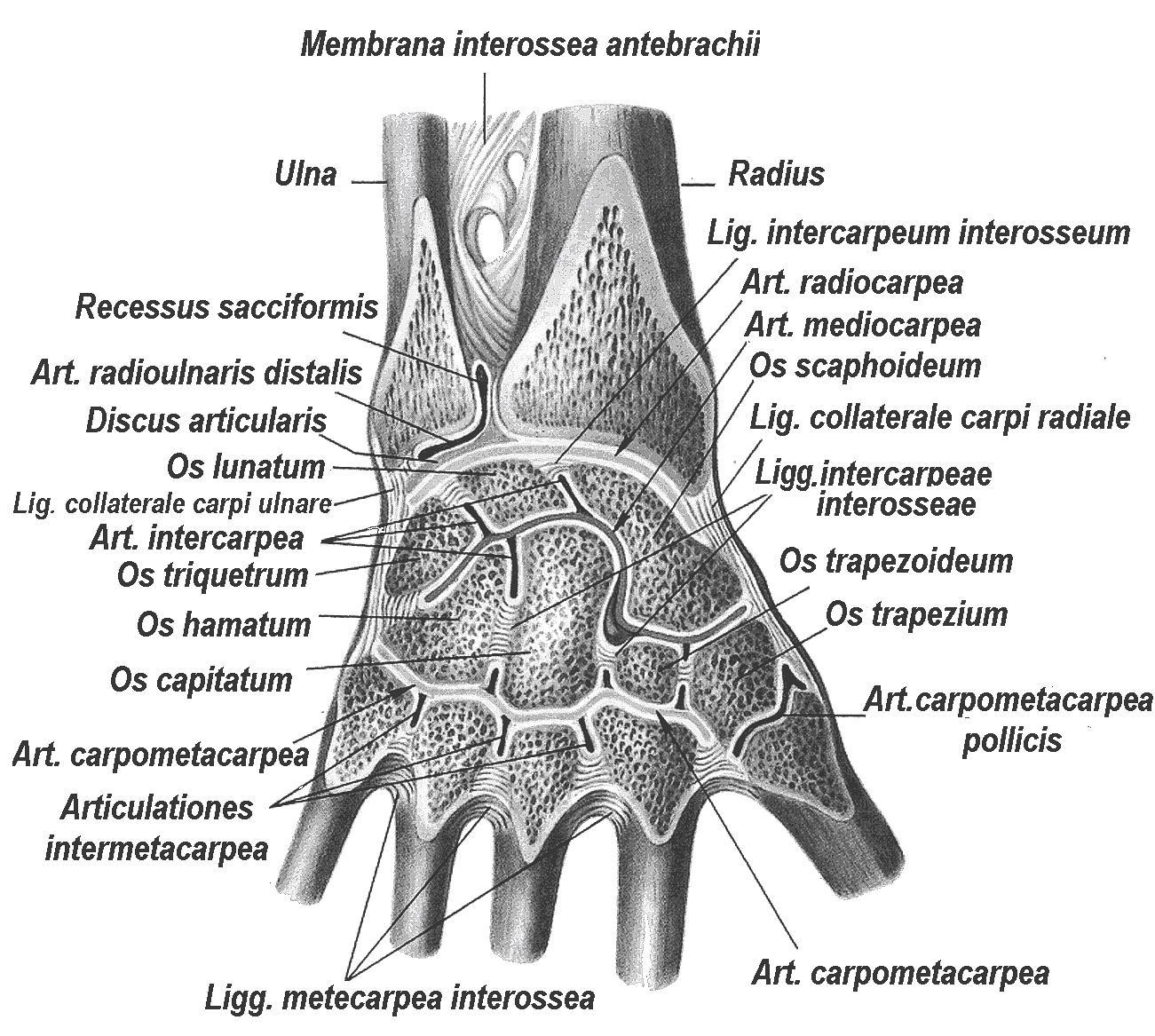

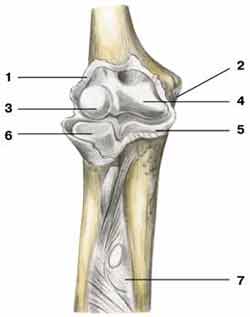
 Дисплазия тазобедренного сустава – это нарушение его развития. Код заболевания по МКБ 10 – Q65 (врожденные деформации бедра), регистрируется во всех странах мира. Это детский недуг, и страдают им новорожденные. У подростков и взрослых ДТС бывает крайне редко — только в случае травм или как продолжение недолеченной патологии детского возраста.
Дисплазия тазобедренного сустава – это нарушение его развития. Код заболевания по МКБ 10 – Q65 (врожденные деформации бедра), регистрируется во всех странах мира. Это детский недуг, и страдают им новорожденные. У подростков и взрослых ДТС бывает крайне редко — только в случае травм или как продолжение недолеченной патологии детского возраста.
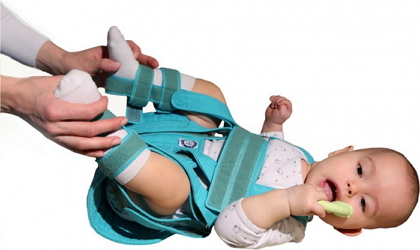


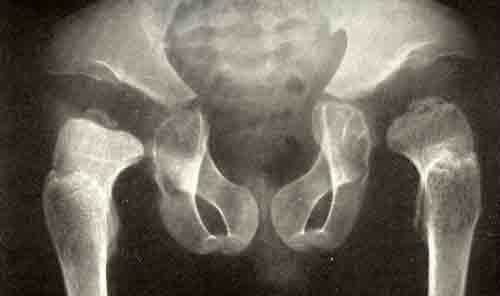








 К основным симптомам защемления нерв относят:
К основным симптомам защемления нерв относят:
 Прежде чем приступать к лечебным мероприятиям, необходимо выяснить истинную причину, по которой произошло передавливание нерва. Для этого потребуется сделать рентген или томографию. При этом рентгенологическое обследование назначают, если у врача есть подозрение на сдавливание нерва костными тканями, а МРТ потребуется при различных патологиях мягких тканей. Только после проведения соответствующей диагностики терапевт сможет сказать, к какому врачу обратиться для решения проблемы.
Прежде чем приступать к лечебным мероприятиям, необходимо выяснить истинную причину, по которой произошло передавливание нерва. Для этого потребуется сделать рентген или томографию. При этом рентгенологическое обследование назначают, если у врача есть подозрение на сдавливание нерва костными тканями, а МРТ потребуется при различных патологиях мягких тканей. Только после проведения соответствующей диагностики терапевт сможет сказать, к какому врачу обратиться для решения проблемы.

 ЗНК
ЗНК Паралич
Паралич Травма
Травма Артроскопия
Артроскопия Ортез
Ортез Миорелаксант
Миорелаксант Защемление нерва в области колена выявляется в случае разрыва мениска, травм и отрывов надколенника. Обычно появление деформирующего артроза связано с возрастными факторами. В результате у пациента разрастается костная ткань, которая сдавливает нервные волокна.
Защемление нерва в области колена выявляется в случае разрыва мениска, травм и отрывов надколенника. Обычно появление деформирующего артроза связано с возрастными факторами. В результате у пациента разрастается костная ткань, которая сдавливает нервные волокна. Первым делом врач назначает прием противовоспалительных лекарственных средств, чтобы устранить болевые ощущения. Если препараты не помогают, выписываются сильные анальгетики.
Первым делом врач назначает прием противовоспалительных лекарственных средств, чтобы устранить болевые ощущения. Если препараты не помогают, выписываются сильные анальгетики. Для лечебных ванн используется следующий отвар: 250 г корней аира смешиваются с тремя литрами воды и кипятятся. Также используют кору ели или дуба: килограмм коры заливается пятью литрами воды, кипятится на протяжении 30 минут. Полученная смесь добавляется в ванну.
Для лечебных ванн используется следующий отвар: 250 г корней аира смешиваются с тремя литрами воды и кипятятся. Также используют кору ели или дуба: килограмм коры заливается пятью литрами воды, кипятится на протяжении 30 минут. Полученная смесь добавляется в ванну. Патология проявляется болью при сгибании колена.
Патология проявляется болью при сгибании колена. Ходьба на месте поможет в разработке клена.
Ходьба на месте поможет в разработке клена.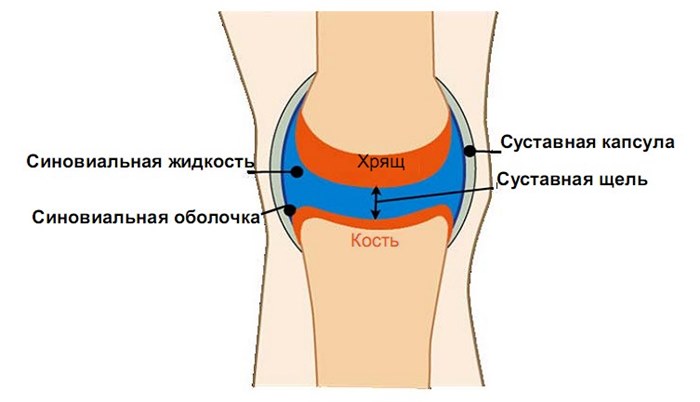 Физиопроцедуры стимулируют выработку синовии.
Физиопроцедуры стимулируют выработку синовии. Тертый картофель можно использовать для приготовления компресса.
Тертый картофель можно использовать для приготовления компресса.











