Дисплазия суставов – степени и причины возникновения патологии, первые признаки и симптомы нарушения опорно-двигательной системы у малышей, методы лечения и профилактики
что это такое и как лечить данное состояние?
Любая мама, узнав на приеме у врача, что ее малыш болен, пугается и теряет способность здраво рассуждать. Особенно если специалист ставит такой непонятный диагноз — дисплазия тазобедренных суставов у новорожденного (ДТС). Чтобы не тревожиться понапрасну, достаточно располагать самой минимальной информацией об этой ортопедической патологии. Лечение недуга включает в себя комплекс различных мероприятий и длится не один месяц. Насколько оно будет быстрым и эффективным зависит не только от доктора, но и от родителей.
Содержание страницы
Что такое дисплазия суставов и как она лечится?
 Дисплазия тазобедренного сустава – это нарушение его развития. Код заболевания по МКБ 10 – Q65 (врожденные деформации бедра), регистрируется во всех странах мира. Это детский недуг, и страдают им новорожденные. У подростков и взрослых ДТС бывает крайне редко — только в случае травм или как продолжение недолеченной патологии детского возраста.
Дисплазия тазобедренного сустава – это нарушение его развития. Код заболевания по МКБ 10 – Q65 (врожденные деформации бедра), регистрируется во всех странах мира. Это детский недуг, и страдают им новорожденные. У подростков и взрослых ДТС бывает крайне редко — только в случае травм или как продолжение недолеченной патологии детского возраста.
По данным ВОЗ, процент заболеваемости среди младенцев составляет 2%, и лишь в странах с холодным климатом достигает 4-5%. Чаще всего встречается вывих левого тазобедренного сустава, несколько реже наблюдается право- и двусторонняя патология.
Многие специалисты, в том числе и доктор Комаровский, считают, что нередко лечащие врачи перестраховываются и излишне часто ставят пугающий диагноз.
Однако вместе с тем нередко отмечается запоздалая диагностика ДТС. В этом случае консервативная терапия не дает должного эффекта, поэтому приходится прибегать к хирургическому вмешательству.
При своевременном обращении к врачу, в зависимости от степени выраженности проблемы, грудничку назначают массаж, ЛФК или использование стремян. Консервативное лечение занимает много времени, но позволяет избежать операции и тяжелых последствий в будущем.
При отсутствии лечения детская дисплазия приводит к подвывиху и вывиху. Если ребенка с таким диагнозом не лечат, в будущем у него возникает серьезная патология, влияющая на походку и сопровождающаяся сильными болями. Встречаются также подобные нарушения в голеностопных и коленных суставах. Они проявляются косолапостью и болью, неуверенной походкой.
Сама по себе пройти дисплазия, к сожалению, не может, но при адекватной диагностике она успешно лечится, хотя и требует усилий и времени.
Формы дисплазии у грудничков
Специалисты различают несколько уровней патологии тазобедренных сочленений:
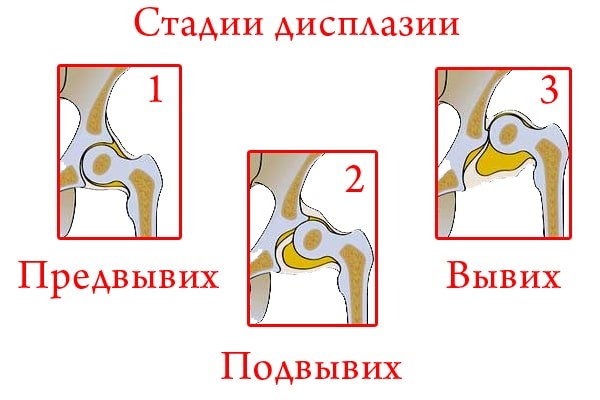
- Первая степень недуга, самая легкая — предвывих. Характеризуется недоразвитием, незрелостью сустава, который в дальнейшем может сформироваться нормально.
- Вторая степень — подвывих. Наблюдается незначительное выдвижение головки бедренной кости из суставной впадины.
- Третья степень патологии — вывих. Головка бедра целиком сдвинута относительно суставной впадины, связки сустава натянуты, напряжены.
Самое опасное в процессе развития ДТС — это промедление. В случае ранней диагностики (с появления на свет до полутора лет), врожденный недуг хорошо поддается лечению. Если вывих выявлен позже, корректировка положения бедра может затянуться на несколько лет.
Почему же возникает дисплазия суставов и насколько она опасна?
Причины и механизм развития заболевания
Причины патологии медицине неизвестны. Есть ряд косвенных факторов, увеличивающих вероятность развития отклонений от нормы. Двусторонняя дисплазия тазобедренных суставов встречается редко – как правило, отстает в развитии только 1 сустав (в 80% левый). Патология чаще развивается у девочек.
Факторы, способствующие развитию врожденной патологии у младенцев:
- рождение крупного ребенка;
- наследственность;
- ягодичное предлежание плода;
- недостаток витаминов и микроэлементов в рационе матери;
- маловодие при беременности.
Патология беременности в первом и третьем триместрах, родовые травмы также провоцируют задержку развития суставов, вывихи и подвывихи. Симптомы появляются примерно в трехмесячном возрасте (именно в этот период здоровый малыш первый раз посещает ортопеда).
Обнаружена прямая зависимость частоты дисплазии от традиций пеленания младенца. В тех странах, где не принято туго пеленать новорожденного, процент заболеваемости ДТС намного ниже.
Некоторые разновидности врожденного вывиха тазобедренного сочленения, в частности, эпифизарная дисплазия, проявляются в основном на фоне генетической предрасположенности к патологии.
Признаки патологии у младенцев
Первый медицинский осмотр грудничка проводят в роддоме. Тогда же выявляют все патологии, в том числе и ортопедического характера. Нередко родителей интересует, можно ли выявить дисплазию у своего чада самостоятельно.
При осмотре ребенка в домашних условиях необходимо обратить внимание на такие симптомы заболевания:
- асимметрию кожных складок;
- невозможность полноценного разведения суставов;
- разную длину ног;
- хруст и щелчки суставов при движениях.
Если вы заметили у малыша хоть один из этих признаков, не нужно паниковать раньше времени. Это еще не означает, что у него ортопедическая патология. Для установления точного диагноза необходимо обратиться к детскому ортопеду.
Такие признаки не всегда свидетельствуют о недоразвитии опорно-двигательного аппарата. На основании только внешнего осмотра нельзя поставить диагноз. Необходимо заключение УЗИ с описанием углов суставов и особенностей структуры тканей. В некоторых клинических случаях дополнительно требуется рентген. Снимок четко отображает все элементы и позволяет увидеть самые небольшие изменения, которые не видны на УЗИ. МРТ вместо рентгена практически не используется, поскольку маленький ребенок не может сохранять спокойное положение в аппарате.
Если по каким-то причинам патологию не заметили в раннем возрасте, ее последствиями могут быть хромота, косолапость и боль при попытке встать на ногу. Остаточная дисплазия – результат невылеченной болезни в детстве. Она грозит коксартрозом и проблемами с осанкой. Лечится она чаще всего хирургическим путем, чтобы человек мог нормально ходить, не страдая от боли.
Диагностика врожденной патологии
Помимо дисплазии, существует немало заболеваний, для которых характерны те же симптомы, что и для ДТС. Например, врожденная гиперплазия бедра мало чем отличается от врожденного вывиха. Поэтому поставить верный диагноз, основываясь только на внешнем осмотре грудничка, практически невозможно. Если ребенку больше 3 месяцев, необходимо рентгенологическое обследование.
Так выглядит недоразвитие тазобедренных суставов у грудничков на рентгенограмме (фото).
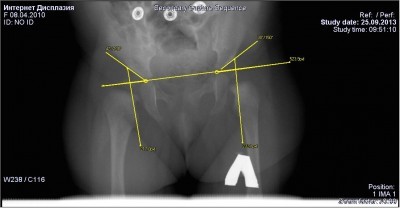
Поскольку у малышей суставная впадина и головка бедра окончательно не сформированы и представляют собой хрящи, на снимке их разглядеть сложно. Для оценки таких рентгенограмм используют специальные разметки, которые помогают определить ацетабулярный угол.
В норме ацетабулярный индекс должен быть не более 25–30° у детей трех-четырех месячного возраста. Все, что выше этих показателей, рассматривается как патология и требует немедленной терапии.
Диагноз, установленный на основании рентгеновских снимков, должен подтвердиться ультразвуковым исследованием.
Лечение дисплазии у новорожденных
ДТС — это не приговор. Процесс корректировки сочленения будет долгим и трудным. В зависимости от времени постановки диагноза терапия займет от шести месяцев до двух лет. Главное — не бросать лечение на полпути.
Выраженность дисплазии и возраст ребенка во многом определяют тактику лечения. Если по результатам УЗИ тип суставов ребенка указан, как «2а» – то достаточно массажа и физиолечения. Развитие физиологически незрелого сустава при небольшом вмешательстве нормализуется.
Если же в описании указывается тип сустава «2б», необходимо дополнительно использовать стремена. В этой ситуации речь уже идет о дисплазии, которая без ортопедической коррекции грозит осложнениями. Операцию проводят редко, часто патологию можно вылечить консервативно. Нужно сделать все ради здоровья ребенка, сохранения его возможности в будущем нормально двигаться и не страдать от боли.
Гипсование
Если у ребенка диагностирована 3-я степень вывиха, врач может прибегнуть к закрытому вправлению сочленения и дальнейшему наложению гипса. Такой метод лечения применяется в отношении детей от двух до пяти лет. Находиться в кокситной гипсовой повязке малышу придется не менее 6 месяцев. После 5 лет скорректировать положение головки бедра закрытым способом очень сложно, поэтому практикуется открытое вправление.
Ортопедические приспособления
Одним из лучших способов борьбы с ДТС считаются стремена Павлика. Они изготовлены из эластичных материалов и позволяют крохе чувствовать себя относительно свободно, в то же время не позволяя ребенку полностью выпрямлять ноги и заставляя его широко их разводить. Младенец в стременах может сгибать ногу в коленном суставе, переворачиваться набок и даже на живот. Более того, некоторые дети, которые вынуждены долго носить распорки, учатся сидеть и ползать в них.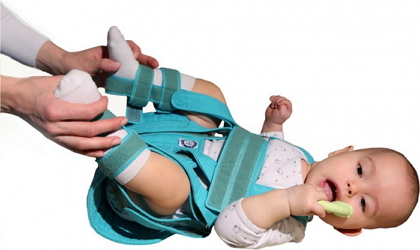
Механизм лечения с помощью стремян прост – ребенку тяжело удерживать ноги, согнутые в коленях, длительное время, поэтому он вынужден их разводить. Поэтому с помощью приспособления лечат даже подвывихи. Со временем малыш привыкает к такому положению и даже без стремян (например, во время купания) держит ноги «жабкой». Распорки носят круглосуточно, снимают их только на купание или при замене подгузника. Стремена должны оставаться сухими, чтобы на коже не было раздражения и опрелостей.
Психомоторное развитие ребенка в стременах иногда происходит с задержкой в несколько месяцев из-за ограничения движений. Как правило, проблема быстро исчезает после их снятия. Такие дети немного позже первый раз самостоятельно переворачиваются на живот и обратно на спину (из-за распорок им сложнее дается этот навык). Носят стремена от 3 месяцев и больше, в зависимости от степени выраженности патологии и наличия сопутствующих осложнений. Снимают их после проведения контрольного УЗИ. Если у врача возникают сомнения насчет эффективности проведенного лечения, он назначает рентгеновский снимок.
Ортопеды считают, что грудничку нельзя помогать сидеть до тех пор, пока он сам этому не научится. При дисплазии это особенно важно, так как раннее высаживание тормозит правильное формирование тазобедренных суставов и создает лишнюю вертикальную нагрузку на позвоночник.
В случае простой дисплазии или легкого подвывиха используют подушку Фрейка. Конструкция выполнена из плотного материала и помогает поддерживать бедра в разведенном состоянии. По виду напоминает трусики.
В более сложных случаях врач может подобрать для малыша шину Виленского либо Тюбингера. С их помощью врожденный вывих также лечится быстро и эффективно.
Лечебная гимнастика и массаж
Массаж и ЛФК применяются для реабилитации при заболеваниях опорно-двигательного аппарата, в том числе после применения ортопедических корректоров. Такая терапия улучшает разведение ног, нормализует мышечный тонус и активизирует кровообращение.
Все массажные и гимнастические мероприятия проводятся только по назначению врача лицензированным специалистом. Курс лечения составляет не менее 10 процедур с повторением через 30 дней. Помимо специального массажа, проводимого в кабинете физиотерапии, родители могут дома делать легкие упражнения, направленные на расслабление мышц и связок.
Детям до года необходима пассивная гимнастика.
Физиотерапия
Очень эффективны для лечения дисплазии различные физиопроцедуры. Они укрепляют суставы, улучшают кровообращение и ускоряют процесс регенерации тканей. В случае заметного улучшения и хорошей переносимости, физиотерапевтические процедуры проводятся полным курсом, который может быть повторен после перерыва.
Хорошего эффекта можно добиться с помощью электрофореза с растворами кальция, фосфора и йода. Минеральные элементы укрепляют кости и ускоряют их развитие.
Также заболевание можно лечить озокеритом. Это смесь парафина и грязей, она в теплом виде наносится на пораженную область. В результате улучшается кровоток, стимулируются обменные процессы, и ускоряется развитие костных и хрящевых тканей.
Для физиотерапии в домашних условиях существуют прибор «Биоптрон». Он помогает ядрам окостенения в бедренных костях сформироваться быстрее. Но перед использованием аппарата в любом случае необходима консультация врача.
Хирургическое лечение дисплазии
Если консервативная терапия не дает заметного результата, малышу показана операция. Существуют следующие виды хирургического вмешательства:
- Эндоскопические методы лечения.
- Открытое вправление головки бедра.
Не прооперированный вовремя вывих тазобедренного сустава способен вызвать дальнейшие изменения в пораженном сочленении. Едва встав на ноги, ребенок начинает хромать, движения становятся ограниченными и неуклюжими. Возрастает риск травм.
Отсутствие лечения приводит к постоянным болям в коленях, разболтанности суставов, развитию раннего остеохондроза и сколиоза. Помимо этого, от неправильного положения бедра страдают все внутренние органы крохи. Нередко развивается дискинезия желчных путей, возникает мышечная дистония.
Профилактика
Профилактика дисплазии актуальна для всех новорожденных. Снижению риска развития патологии способствуют:
- отказ от тугого пеленания;
- переноска ребенка в слинге и на руках в физиологической позе с широко разведенными ножками;
- разведение и сведение ножек 10-15 раз при каждой замене подгузника.
Использование одноразовых подгузников – один из способов профилактики дисплазии. При пропитывании они увеличиваются в объеме и не дают ножкам ребенка полностью сводиться, что положительно сказывается на формировании тазобедренных суставов. Педиатры не рекомендуют туго пеленать детей и выпрямлять им ноги, поскольку так можно спровоцировать даже вывих сустава. Если для лучшего сна малышу необходимо пеленание рук, хорошим выходом станет пеленка на липучках, в которой ножки полностью свободны (они находятся в просторном мешке из эластичной ткани).
Заключение
Симптомы и последствия недуга с возрастом лишь усугубляются. Дисплазия тазобедренных суставов у новорожденного, не вылеченная в раннем детстве, способна вызвать серьезные нарушения костно-мышечной системы в будущем. Врожденная патология бедра грозит коксартрозом и может привести к инвалидности. Для сохранения здоровья малыша, при любых настораживающих симптомах нельзя откладывать визит к врачу.
Дисплазия суставов: как проходит лечение

Дисплазии больше всего подвержены новорожденные дети
В статье рассказывается о патологическом состоянии суставов — дисплазии. Описаны причины, приводящие к её возникновению. Указаны методы диагностики и лечения.
При появлении врожденных дефектов соединительной ткани развивается патологическая гиперподвижность суставов. Такое состояние называется дисплазия суставов. Без лечения из-за чрезмерной подвижности суставов могут сформироваться привычные вывихи.
Содержание статьи
Причины дисплазий
Дисплазия сустава может сформироваться по разным причинам.
Их объединяют в три большие группы:
- Патологическое воздействие на соединительную ткань плода. В эту группу входят инфекционные заболевания, вредные привычки матери, прием некоторых лекарственных препаратов, радиационное облучение. Все это приводит к нарушению формирования нормальной структуры ткани, из которой образуются связки и сухожилия.
- Гормональный дисбаланс в организме женщины во время беременности. Переизбыток прогестерона приводит к размягчению соединительной ткани и она больше не может выполнять свою поддерживающую функцию.
- Генетическая предрасположенность. Статистические данные свидетельствуют, что риск развития дисплазии суставов повышен у тех детей, чьи родители также перенесли это заболевание.
Помимо основных причин для развития патологии имеют значение следующие факторы:
- крупный плод или многоплодная беременность;
- тазовое предлежание плода — ягодичное или смешанное;
- узкий таз у женщины;
- маловодие;
- патология внутри матки — миома, спайки, эндометриоз.
Чем больше причин и предрасполагающих факторов воздействует одновременно, тем выше риск развития патологии.

Дисплазия суставов зависит от многих причин
Симптомы
Что такое дисплазия суставов и как она проявляется? Патологический процесс может возникнуть в любом суставе. Общие проявления будут одинаковы для всех локализаций — это патологическая подвижность и высокий риск формирования привычного вывиха.
Наиболее часто встречается дисплазия тазобедренного сустава. Реже страдают коленный, плечевой и локтевой.
Повреждение ТБС
В зависимости от степени повреждения соединительной ткани выделяют три стадии дисплазии тазобедренных суставов. Их симптомы представлены в таблице ниже.
Таблица. Проявления разных степеней дисплазии таза:
| Первая степень — незрелость ткани | Вторая степень | Третья степень |
| Это промежуточное состояние между здоровым суставом и дисплазией. Часто диагностируется у недоношенных детей. Внешне никак не проявляется, но повышен риск формирования врожденного вывиха. | Это состояние считается уже предвывихом сустава. Вертлужная впадина тазовой кости сохраняет свое анатомическое строение, но изменяет свою форму, становясь более сглаженной. Головка бедренной кости не выходит за пределы впадины. | Подвывих бедренной кости. Вертлужная впадина ещё более сглажена, головка бедренной кости свободно в ней перемещается, но не покидает её пределы. |
Исходом дисплазии становится врожденный вывих, имеющий следующие признаки:
- нарушение анатомического строения и формы вертлужной впадины;
- изменение структуры связок;
- выход головки бедренной кости за пределы вертлужной впадины и расположение её сбоку или сзади от таза.
Такая патология наиболее характерна для девочек, родившихся в тазовом предлежании. Симптомы будут различаться у детей до и после года, в этих случаях Вам поможет массаж для ребенка. На начальных стадиях заболевание диагностируется достаточно сложно.
При внимательном осмотре можно заметить следующие признаки:
- ягодичные и паховые складки расположены не на одном уровне;
- при попытке развести в стороны ножки, согнутые в бедрах, ребёнок плачет и сучит ими.
Такие признаки обычно замечает врач при осмотре ребёнка.
При третьей стадии симптоматика более явная:
- кожные складки в паху, под ягодицами, под коленями расположены асимметрично;
- развести согнутые ножки практически невозможно;
- при разведении и сведении ног слышится щелчок — это головка бедренной кости покидает вертлужную впадину и возвращается туда;
- укорочение ножки — если их выпрямить и положить их рядом, колено со стороны поражения будет выше, чем на здоровой;
- симптом Эрлахера — при перекрещивании ножек перекрест будет находиться на уровне бедер, а не на уровне колен, как у здоровых детей.
У детей старше года признаком патологии будет являться утиная походка. Ребёнок ходит, переваливаясь из стороны в сторону. Болевого синдрома при этом нет.
Дисплазия в плечевом суставе
Дисплазия плечевого сустава нечастая патология. Наблюдается она уже у взрослых. Из-за слабости связочного аппарата формируется привычный вывих плеча. Сначала вывих происходит при значительной нагрузке на плечо, сопровождается выраженным болевым синдромом.
Со временем вывихи возникают даже при простом отведении плеча и при этом человек практически не чувствует боли.
Дисплазия в локте
Дисплазия локтевого сустава у людей встречается очень редко. Эта патология характерна в основном для собак крупных пород.
Диагностика
Диагноз дисплазии ставится на основании характерных признаков. Для подтверждения может быть использовано ультразвуковое или рентгенологическое исследование суставов.
Методы лечения
Лечить дисплазию нужно как можно раньше. Для лечения используется сочетание разных методов. При ранней постановке диагноза дисплазии тазобедренных суставов рекомендуется применять широкое пеленание.
Что это за способ? Для этого берут широкую мягкую пеленку и складывают её прямоугольником. Ткань прокладывают между ножек ребёнка таким образом, чтобы они были разведены в тазобедренных суставах. Края пеленки фиксируют с помощью завязок на плечах малыша.
Находиться в таком положении ребёнок должен постоянно, поскольку для укрепления соединительной ткани требуется длительное время. Даже если ребёнок капризничает и не хочет находиться запеленутым таким образом, следует приучать его к этому.
Кроме этого способа, могут применяться специальные приспособления:
- стремена Павлика;
- подушка Фрейка;
- отводящие шины.
Эти приспособления также предназначены для постоянного ношения и заменяются по мере роста ребенка. Срок ношения их составляет не меньше полугода, при необходимости может удлиняться. Цена таких приспособлений высокая, однако для лечения дисплазии они необходимы.
Массаж
Должен применяться для лечения ребенка с дисплазией ежедневно. Инструкция по массажу дается специалистом, он же проводит первые занятия. В последующем родители сами могут выполнять массаж для ребенка при переодевании, купании — несколько раз в день.
Лечебная гимнастика
Также проводится ежедневно, сначала под контролем врача. Примерный комплекс упражнений можно увидеть в видео в этой статье. Гимнастика способствует укреплению мышечного каракаса и предупреждает развитие привычного вывиха. Проводить упражнения нужно осторожно, движения должны быть плавными.
Оперативное лечение
Проводится по строгим показаниям:
- при неэффективности полного комплекса консервативной терапии;
- при полном вывихе сустава и невозможности его вправления;
- при заполнении вертлужной впадины соединительной или жировой тканью.
Операция заключается в восстановлении нормальной конфигурации сустава и укреплении мышечно-связочного аппарата.
Лечение дисплазий других локализаций
Наблюдаются эти состояния уже во взрослом возрасте. Для лечения применяются консервативные методы — ЛФК, прием медикаментозных препаратов. При неэффективности их также показано оперативное лечение.
Дисплазия суставов — сложная патология. При неэффективном лечении или отсутствии его высок риск формирования привычных вывихов, от которых значительно будет страдать трудоспособность человека.
симптомы, последствия, причины и типы
Дисплазия с древнегреческого языка переводится как нарушение образования. Попросту говоря, это порок развития. Дисплазия может отмечаться в любых ставах. Но дисплазия тазобедренных суставов наблюдается чаще всего.
Причины
По-видимому, это связано с особенностями анатомического строения и развития тазобедренного сустава у детей. Наш тазобедренный сустав образован суставной вертлужной впадиной таза и головкой бедренной кости, или просто – головкой бедра. Головка соединяется с остальной костью посредством шейки бедра. Для увеличения площади соприкосновения суставных поверхностей головки и вертлужной впадины последняя окружена хрящевой пластинкой – лимбусом.
Тазобедренный сустав начинает свое формирование примерно на 5-6 неделе внутриутробного развития. У эмбриона на 2-месяце в нем уже возможны движения. Однако полное формирование тазобедренного сустава заканчивается лишь тогда, когда ребенок начинает ходить – без адекватной нагрузки сустав остается незрелым в анатомическом и функциональном плане.
В большинстве случаев имеет место врожденная дисплазия, которая впервые диагностируется в детском возрасте. Этот факт отображен в МКБ-10 – международной классификации болезней 10-го пересмотра. В данной классификации тазобедренная дисплазия размещена в XVII рубрике – врожденные аномалии (пороки развития), деформации и хромосомные нарушения, в блоке врожденные аномалии (пороки развития) костно-мышечной системы. Согласно данной классификации эта патология имеет врожденный характер. Среди причин дисплазии тазобедренных суставов:
- Генетические нарушения, ведущие к неполноценности соединительнотканных структур – костей, хрящей, связок;
- Повреждение бедра и тазобедренного сустава в результате родовых травм, обусловленных повышенным тонусом матки, тазовым предлежанием плода;
- Воздействие внешних негативных факторов на организм беременной – стрессов, промышленных, бытовых токсинов, инфекций;
- Гормональный дисбаланс – усиление синтеза прогестерона во время беременности, который расслабляет мышцы и связки;
- Употребление алкоголя, наркотиков, курение во время беременности.
Не последнюю роль в развитии дисплазии тазобедренных суставов при их врожденной незрелости играет тугое пеленание, при котором смещается ось бедра, и головка бедренной кости выходит за пределы вертлужной впадины. В ряде случаев наблюдается тазобедренная дисплазия у взрослых. Считается, что к этой патологии во взрослом периоде предрасполагают повышенные нагрузки на сустав – занятия спортом, танцами, гимнастикой. По-видимому, у взрослых данная патология тоже имеет врожденный характер. Просто, анатомические изменения в суставе и в связках минимально выражены, и до определенного времени не диагностируются. А физические нагрузки – это не причины, а провоцирующие факторы.
Типы и степени
В зависимости от характера анатомических нарушений различают следующие типы тазобедренных дисплазий:
- Ацетабулярная. Изменена суставная впадина – она уплощена, лимбус истончен или смещен.
- Изменена головка бедра. При изменении головки бедра также нарушается анатомическое соответствие (конгруэнтность) суставных тазобедренных поверхностей. Наряду с головкой часто страдает шейка бедра, что приводит к уменьшению или увеличению угла между шейкой и бедренной костью.
- Ротационная. Обусловлена патологией бедренной кости и часто – коленного сустава, голени. При этом вся нижняя конечность повернута (ротирована) внутрь.
Структурные изменения в тазобедренном суставе имеют неодинаковую выраженность, в связи с чем выделяют следующие степени дисплазии тазобедренных суставов:
- Предвывих – суставные поверхности изменены, но головка находится в пределах вертлужной суставной впадины.
- Подвывих – дальнейшее смещение головки относительно суставной поверхности. Головка частично выходит за пределы суставной впадины.
- Вывих – головка бедренной кости полностью вышла за пределы суставной впадины.
Все эти степени с появлением соответствующих симптомов дисплазии тазобедренных суставов развиваются на фоне т.н. незрелости сустава. Эта незрелость характеризуется слабостью мышц, связок и вышеуказанными признаками суставных нарушений.
Симптомы
Врожденная дисплазия чаще всего отмечается у первенцев женского пола. Это обусловлено тем, что девочки в большей степени реагируют на материнский прогестерон, чем мальчики, а также более повышенным тонусом маточной мускулатуры при первой беременности. Хотя и у малышей мужского пола иногда диагностируется дисплазия. Согласно статистическим данным, эта патология наблюдается у 2-3% новорожденных обоего пола.
Среди основных признаков тазобедренной дисплазии:
- Разная длина нижних конечностей. На стороне дисплазии ножка укорочена.
- Ротация всей нижней конечности внутрь.
- Ограничение отведения. Ребенка ложат на спинку, и обхватывают кистями ножки, согнутые в коленных и в тазобедренных суставах. В таком положении ножки разводятся. При нормальном развитии тазобедренного сустава ножка отводится под прямым (или близким к прямому) углом. При дисплазии угол отведения значительно меньше.
- Симптом щелчка. В ряде случаев при отведении бедра в вышеуказанном положении слышен щелчок головки бедра, свидетельствующий о вывихе. При сведении бедер щелчок слышен снова – вывих вправился.
- Асимметричное расположение кожных складок. В положении на животе на поверхности бедер определяются по 3 складки. На стороне вывиха эти складки выше, чем на здоровой.
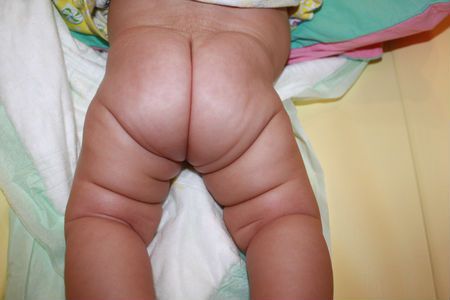
Асимметрия кожных складок
Согласно статистическим данным все вышеуказанные симптомы чаще отмечаются на левой нижней конечности.
Диагностика
Диагностика дисплазии тазобедренного сустава осуществляется в ходе внешнего осмотра и инструментальных исследований. Заподозрить патологию можно на основании характерных симптомов, указанных выше. Рентген подтверждает диагноз. На рентгенологических снимках отчетливо видны структурные нарушения суставных элементов. У малышей до 6 мес. для диагностики может быть использовано УЗИ тазобедренного сустава.
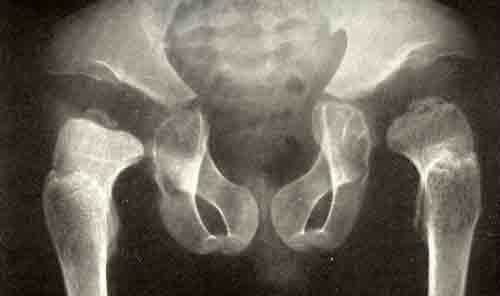
Так выглядит дисплазия на рентгенологическом снимке
Лечение
Чем раньше поставлен диагноз, тем результативнее лечение, которое нужно проводить буквально с пеленок. В противном случае возможны такие последствия тазобедренной дисплазии, как хромота, стойкое ограничение движений в тазобедренном суставе, атрофия мышц бедра и голени.
У взрослых эти факторы приводят к артрозным изменениям в тазобедренном суставе, к инвалидности. Проблема в том, что в анатомически измененной вертлужной суставной впадине с течением времени разрастается соединительная ткань, и впоследствии добиться полного анатомического соответствия суставных поверхностей практически невозможно.

В настоящее время при тазобедренной дисплазии используют различные типы фиксирующих бандажей
К счастью, в большинстве случаев у маленьких детей врожденные вывихи и подвывихи бедра вправляются самопроизвольно. Для этого нижней конечности нужно придать положение отведения в тазобедренном суставе. С этой целью используют специальные фиксирующие ортопедические приспособления – стремена Павлика, подушку Фрейка. Эти приспособления используются до полугодовалого возраста. При этом следует отказаться от тугого пеленания, которое провоцирует тазобедренный вывих и подвывих.
Параллельно с ортопедической коррекцией проводят оздоровительную гимнастику – сгибание и разгибание ножек в коленных и в тазобедренных суставах, отведение ножек в положении на животе. Во время упражнений мягкими поглаживающими движениями массируют ножки, ягодицы ребенка. При наличии вывиха бедра последний вправляют закрытым способом, после чего тазобедренный сустав фиксируют гипсовой повязкой. Однако закрытое вправление можно проводить лишь в раннем детстве. После 5-6 лет это уже нельзя сделать, и вывих вправляется только открытым способом, в ходе операции. Другие виды оперативных вмешательств по устранению дисплазии тазобедренных суставов предполагают различные виды пластики вертлужной впадины, лимбуса и суставных связок.
Дисплазия коленного сустава: причины, признаки и симптомы
Дисплазия коленного сустава – довольно частая патология в структуре заболеваний опорно – двигательного аппарата человека. Именно не заболевание, а патология. Дисплазией коленного сустава невозможно заболеть. С данной патологией, как правило, рождаются.
Что такое дисплазия
Слово дисплазия означает неправильное развитие. От греческого dys – нарушение, беспорядок, plasseo – образую, леплю, строю. Нарушение развития чего? Любой ткани: хрящевой, костной, соединительной, мышечной. Любого органа. Применительно к суставам означает неправильное расположение костей в суставе, нарушение сопоставления суставных поверхностей (конгруэнтности), неправильная форма костей, образующих сустав. Неправильная форма костей сустава изменяет и внешнюю форму сустава.
Формирование суставов и всего скелета в целом (остеогенез) – это процесс проходящий в несколько этапов. Он начинается внутриутробно, на четвертой неделе развития плода, и заканчивается после рождения ребенка. В дальнейшем процесс формирования скелета продолжается на протяжении всей жизни. Происходит рост, завершение формирования сустава. Этот процесс происходит с одновременным развитием мышечной, хрящевой тканей, соединительной ткани. Поэтому нарушение развития костной ткани может сочетаться с нарушением развития, или дисплазией, мышечной, соединительной тканей. Может сочетаться с нарушением развития и ростковых зон кости.
На любом этапе внутриутробного развития костной ткани, любого сустава может возникнуть нарушения формирования, развития ткани, сустава. То есть возникает дисплазия. Такой механизм и развития дисплазии и коленного сустава.
Что может повлиять отрицательно на формирование скелета, конкретно на формирование коленного сустава?
Основные причины дисплазий
Внутренние причины:
- семейная предрасположенность к дисплазии
- наследственные изменения
Внешние причины:
факторы, воздействующие на организм женщины во время беременности
- физические и химические агенты
- некоторые лекарственные средства (группа антибиотиков тетрациклинового ряда)
- вредные факторы на производстве
- плохая экология
- вредные привычки
- воздействие ядов, токсинов
- вирусные заболевания во время беременности
- токсикозы беременности
- неполноценное питание, с недостатком минералов, витаминов.
В результате воздействия вредных факторов во время беременности происходит нарушение развития, формирования костей, связок и мышц коленного сустава.
Строение суставов
Любой сустав является соединением двух или трех костей. Поверхности костей, входящих в сустав, покрыты суставным хрящом. Это обеспечивает подвижность в суставе. В суставе имеется узкий просвет между суставными эпифизами – суставная щель. Снаружи сустав покрыт специфической оболочкой – суставной сумкой. Изнутри эта сумка выстлана синовиальной оболочкой, которая вырабатывает синовиальную жидкость. Это своеобразная смазочная жидкость. Она обеспечивает скольжение и облегчает движение в суставе.
Строение коленного сустава
В образовании коленного сустава участвуют большеберцовая и бедренная кости. Своими суставными концами – эпифизами, они образуют сустав. Он покрыт синовиальной оболочкой. Внутри коленного сустава находятся крестообразные связки и мениски. Мениск – специфическое хрящевое образование. Он является амортизаторов и обеспечивает лучшее сопоставление суставных поверхностей.
Связки коленного сустава
По наружной поверхности сустава располагается мощный связочный аппарат. Мениски и связки коленного сустава обеспечивают стабильность сустава, способствуют его устойчивости к нагрузкам. Наружные боковые связки препятствуют разболтанности движений, увеличивает сопротивление к ударам и толчкам.
Все связки и капсула сустава обеспечивают его стабильное функционирование и целостность сустава.
Надколенник
В переднем отделе сустава расположен надколенник – коленная чашечка. Это отдельная кость, расположена в сухожилии четырехглавой мышце бедра. Задней своей поверхностью соприкасается с большеберцовой костью. Надколенник подвижен. Его можно сдвинуть вверх, вниз, в стороны.
Боковая рентгенограмма правого коленного сустава.
- бедренная кость
- бедренная кость
- медиальный мыщелок большеберцовой кости
- латеральный мыщелок большеберцовой кости
- малоберцовая кость, головка
- малоберцовая кость
- большеберцовая кость
- бугристость большеберцовой кости
- мыщелок бедренной кости, наружный
- мыщелок бедренной кости, внутренний
- надколенник
Мягкотканные элементы коленного сустава
К мягкотканым элементам коленного сустава относятся в первую очередь мышцы, прикрепляющиеся своими сухожилиями к суставу:
- четырехглавая мышца бедра всеми своими частями прикрепляется к большеберцовой кости, к ее бугристости
- связка надколенника, соединяет его с бугристостью большеберцовой кости
- портняжная мышца
- тонкая мышца
- большая приводящая мышца
- двуглавая мышца бедра
- полусухожильная мышца
- полуперепончатая мышца
- трехглавая мышца голени
- подколенная мышца.
Все эти мышцы обеспечивают движения коленного сустава и его функцию.
Так же к мягкотканым элементам относятся сухожильно – связочный аппарат и суставная капсула сустава.
Признаки дисплазии коленного сустава
[sam id=”4″ codes=”true”]
В первую редьоче, это особенности изменения анатомического строения коленного сустава. Дисплазия коленного сустава может проявляться:
- Неправильной формой эпифизов костей
- Сглаженностью суставных поверхностей
- Сужением или неравномерностью просвета суставной щели
- Заострением межмыщелковых возвышений большеберцовой кости
- Изменением взаиморасположения суставных концов
- Изменение формы надколенника, смещение надколенника
- Несовпадение поверхностей надколенника и большеберцовой кости.
Все эти диспластические изменения приводят к усилению нагрузки на хрящи и на отдельные участки суставных поверхностей. Нагрузка распределяется неравномерно. Способствуют преждевременному стиранию хрящевого покрова. Может образоваться деформации сустава. В дальнейшем может развиться деформирующий артроз.
Довольно часто в интернете можно встретить определение дисплазии коленного сустава, как изменение расположения надколенника или изменение его формы. Это довольно упрощенное понимание дисплазии коленного сустава. При данной патологии могут наблюдаться отклонения в строении всех элементов сустава.
Основные симптомы дисплазии коленного сустава
Частой жалобой является боль. Боль возникает при движении, ходьбе, прыжках. Иногда боль связана с изменением погоды. Больные часто жалуются на хруст в суставе при движениях.
Внешне заметно изменение очертания сустава, его конфигурации. Неправильное расположение надколенника. Необычная форма надколенника. Изменения оси сустава. Уже в детском возрасте может образоваться О – образная или Х – образная деформация сустава.
Еще один частый симптом – изменение походки, хромота. Может быть укорочение ноги при одностороннем процессе.
Часто одна нога по объему бедра и голени меньше другой. Это так называемая мышечная бедра, голени.
Бывает, что дисплазия коленного сустава сочетается с дисплазией соединительной ткани. В этом случае определяется слабость связочного аппарата, разболтанность движений в суставе. В суставе определяется патологическая подвижность, избыточное переразгибание в коленном суставе.
Проявление дисплазии может быть выражено в разной степени тяжести. При выраженных нарушениях в строении сустава признаки дисплазии проявляются в раннем детском возрасте. Особенно в период наступления значительной двигательной активности ребенка. Уже тогда заметна необычная форма сустава. Быстрая утомляемость ребенка, хромота. Заметное укорочение одной ножки. Рано проявляется искривления сустава. Отмечается чрезмерная подвижность в суставе. Синдром «гуттаперчивости».
Если диспластические изменения слабо выражены, то длительное время они никак не проявляются. И только в зрелом возрасте, с развитием артроза, устанавливается диагноз дисплазия коленного сустава.
Диагноз
Диагноз устанавливается на основании анализа жалоб, осмотра, клинического обследования. Обязательно необходимо сделать рентгенограмму, МРТ сустава.
Лечение дисплазии коленного сустава
Если патология выявлена в детском возрасте и имеется деформация сустава, то необходимо как можно раньше коррегировать деформации. Чаще всего для этой цели используются специальные приспособления – ортезы. К ним относятся шинки, туторы, надколенники, бандажи, шарниры. Наружно ортезы фиксируют сустав в правильном положении. Для этой цели можно и применять метод этапных гипсовых повязок. Их меняют каждые три – четыре недели постепенно исправляя искривление.
Назначаются многократные курсы массажа. Массаж помогает укреплять мышцы сустава, связочный аппарат.
Большое значение имеет ЛфК – лечебная гимнастика. Помогает укреплять мышцы ног, сустава, восстановить ограниченную подвижность, корректировать форму голеней, бедер.
Физиотерапевтические процедуры:
- введение медикаментозных препаратов методом электрофореза, фонофореза;
- аппликации озокерита, парафина;
- грязевые обертывания;
- ультразвук;
- магнито–лазерные терапия;
- КВЧ, УЗВ и другие процедуры.
Прием лекарственные препаратов:
- препаратов кальция;
- гиалуроновой кислоты;
- хондропротекторов (хондроитин – сулфат с глюкозамином) для улучшения структуры хряща, менисков;
- витаминных комплексов
- обезболивающие препараты;
- сосудистые препараты, оптимальный вариант – трентал;
- противовоспалительные неспецифические препараты – ибупрофен, диклофенак, индометацин.
Так же показаны бальнеологические процедуры, гидромассаж. Благоприятное влияние оказывают плавание, морские купания.
Очень важно ограничивать физические нагрузки на сустав. Противопоказаны занятия спортом, физический труд.
При укорочении необходимо компенсировать укорочение обувью. Увеличив высоты подошвы или ношением ортопедической обуви.
В период максимальных болей нужно разгружать сустав с помощью палочки или костылей.
Обязательно следует избавиться от излишнего веса.
При стихании болей необходимо возобновить занятия лечебной физкультурой.
Нетрадиционные методы лечения – рефлексотерапия, иглоукалывание, примочки, компрессы.
Оперативные методы лечения применяются в запущенных случаях дисплазии коленных суставов или при неэффективности консервативного лечения. Обычно ставится искусственный сустав.
Очень важно не заниматься самолечением. При болях в суставе, наличии деформации сустава необходимо обратиться к ортопеду.
Народные методы лечения
В их основе прием отваров или настоек из трав. Для этого чаще всего применяют бруснику, листья лопуха, березовые почки. Популярны компрессы из сырого картофеля.
Но в любом случае перед началом лечения любым народным средством необходимо проконсультироваться с вашим лечащем врачом или с ортопедом.

