При ходьбе щелкает в тазобедренном суставе – Хруст в тазобедренном суставе: щелкает при ходьбе без боли, синдром щелкающего бедра у взрослых, хруст и боль у ребенка
Синдром щелкающего бедра | KinesioPro
Синдром щелкающего бедраСиндром щелкающего бедра — это явление, которое характеризуется ощущением щелчков и/или щелкающими звуками, возникающими внутри или вокруг тазобедренного сустава при его движении. Данное состояние имеет множество причин. По происхождению их можно классифицировать как внешние, внутренние и внутрисуставные. Для большинства людей это состояние является просто раздражающим фактором, но в некоторых случаях оно может приводить к боли и слабости, снижающим функциональную активность человека.
- Внешняя причина (встречается наиболее часто) — илиотибиальный тракт vs большой вертел бедренной кости.
- Внутренняя причина — сухожилие подвздошно-поясничной мышцы vs костный выступ таза.
- Внутрисуставные причины — поврежденный хрящ и/или свободное тело внутри тазобедренного сустава, что также может приводить к блоку сустава.
Эпидемиология/Этиология
Синдром щелкающего бедра или coxa saltans встречается у 10% населения, причем женщины страдают чаще мужчин. Однако, нет никаких статистических данных, свидетельствующих, что пол играет существенную роль. Щелчки в бедре чаще возникают у людей, чья деятельность связана с такими видами физической активности, как танцы, футбол, гимнастика и бег, т.е. в тех случаях, когда есть условия для возникновения травмы вследствие чрезмерного использования.
Характеристика/Клиническая Картина
В большинстве случаев данная проблема имеет доброкачественных характер. Однако, некоторые пациенты могут испытывать боль или слабость во время сгибания и разгибания бедра, что существенным образом снижает их функциональную активность и качество жизни.
У людей с синдромом щелкающего бедра вследствие наружной причины щелчки или боль возникают постепенно и локализуются в области большого вертела бедренной кости. Этому не обязательно должна предшествовать травма. Клиническая картина достаточно явная: щелки возникают при сгибании и разгибании бедра. Иногда пациенты жалуются на ощущение вывиха бедра. Люди с симптомами щелкающего бедра также могут иметь coxa vara (варусное положение шейки бедренной кости), фиброзную рубцовую ткань, выступающий большой вертел, маленький боковой размер таза и последствия операции по поводу передне-латеральной нестабильности коленного сустава.
Друзья, этот и другие вопросы будут подробно разбираться на семинаре «Диагностика и терапия проблем суставов нижних конечностей». Узнать подробнее…
Проблема щелчков в бедре вследствие внутренней причины также имеет постепенное начало и не связана с предшествующим травматическим событием. Такие пациенты жалуются на болезненное ощущение, которое возникает у них в глубине паховой области при разгибании и внутренней ротации бедра. Эти движения сопровождается щелчками.
Пациенты с щелчками вследствие внутрисуставной причины рассказывают о внезапном начале заболевания, связывая его с предшествующей травмой. Источниками щелчков могут быть повреждения суставной капсулы, свободные тела, оседающие в вертлужной впадине или синовиальных складках, разорванная суставная губа и синовиальный хондроматоз).
Дифференциальная диагностика
- Внутрисуставные поражения тазобедренного сустава.
- Вертельный бурсит.
- Подвздошно-поясничный бурсит.
- Синдром илиотибиального тракта.
- Синдром подвздошно-поясничной мышцы: патология тазобедренного сустава, характеризующаяся щелчками в бедре вследствие внутренней причины, тендинита подвздошно-поясничного мышцы и подвздошно-поясничного бурсита.
Оценочные шкалы
- Функциональная шкала нижней конечности (Lower Extremity Functional Scale (LEFS)).
- Шкала оценки ограничения функций тазобедренного сустава и исхода остеоартрита (Hip Disability and Osteoarthritis Outcome Score (HOOS)).
Обследование
Обследование пациента с синдромом щелкающего бедра должно включать анализ симптомов пациента: распространенность, локализация, время возникновения, длительность существования заболевания, боль и дееспособность, влияние на активность. Brignall и Stainsby обнаружили, что средняя продолжительность существования симптомов у таких пациентов составляла 2 года и 2 месяца. Вообще, пациент сам может легко указать, где его проблема. Визуальная аналоговая шкала (ВАШ) также может использоваться для измерения интенсивности боли.
Клиническое обследование должно состоять из следующих тестов:
- Пальпация (наиболее болезненная область — это большой вертел бедренной кости и латеральная граница большой ягодичной мышцы).
- Анализ походки и паттерна движений.
- Демонстрация щелчков.
- Амплитуда движений тазобедренного сустава.
- Мышечное тестирование.
- Тестирование поясницы и коленного сустава с целью дифференциальной диагностики.
Специальные тесты
Внешняя причина:
- Тест Обера. Хотя данный тест используется для оценки илиотибиального тракта, его также можно использовать для диагностики синдрома щелкающего бедра.
- Пальпация области большого вертела во время сгибания, разгибания, внутренней и наружной ротации бедра.
- Brignall и соавт, использовали специальный диагностический тест, перед проведением которого пациент располагался на здоровом боку с подушкой под ягодицей, а пораженная нога находилась в состоянии приведения. Удерживая колено в разогнутом положении, пациент сгибает и разгибает ногу. При этом в области большого вертела могут раздаваться щелчки.
- Hula-Hoop-тест: приведение и круговое вращение бедра также может провоцировать щелчки.
- FABER-тест может применяться для дифференциальной диагностики щелчков вследствие внешней причины от щелчков следствие внутренней причины. Расположив бедро в положении сгибания, отведения и наружной ротации и пассивно перемещая его в положение разгибания, приведения и внутренней ротации, можно спровоцировать слышимые и/или ощутимые щелчки.
Внутренняя причина:
- Тест Стинчфилда: пациент лежит на спине с согнутым под 30° бедром, терапевт просит его согнуть бедро полностью и оказывает сопротивление. Боль в паху указывает на положительный результат теста.
- Тест Томаса.
- Подвздошно-поясничный стресс-тест.
Для более точной дифференциальной диагностики наружной и внутренней причины синдрома щелкающего бедра можно использовать ультразвуковое исследование в реальном времени. Этот метод заменил рентгеноскопию с ее возможностью прямой и неинвазивной идентификацией сухожилий поясничной и подвздошно-поясничной мышц и других движений капсулы тазобедренного сустава.
В целом, было показано, что сообщения пациента о щелкающем бедре можно расценивать как клинику синдрома щелкающего бедра. Причем внешняя причина может быть подтверждена в ходе клинического осмотра, а внутренняя причина — только посредством ультразвука.
Лечение
Как упоминалось ранее, большинство случаев синдрома щелкающего бедра бессимптомно и не требуют вмешательства. Однако, в некоторых случаях, характеризующихся болью и/или ограничением физической активности, могут потребоваться лечебные мероприятия.
Консервативное лечение
Это первый и наиболее предпочтительный подход к лечению, который включает методы, широко используемые для лечения распространенных форм тендинопатий: отдых, лед, нестероидные противовоспалительные препараты (НПВП), инъекции кортикостероидов или лидокаина, физиотерапевтическое воздействие.
Хирургическое вмешательство
Рекомендуется только в крайних случаях, когда консервативное лечение не помогло. Основная цель — это удлинить и расслабить напряженные сухожилия/связки и устранить патологии, которые наиболее часто связаны с синдромом щелкающего бедра. В настоящее время существуют некоторые разногласия в том, какой тип хирургического лечения предпочесть, исходя из имеющейся классификации. Тем не менее, исследователи согласны с тем, что при необходимости хирургического вмешательства, артроскопическая операция обеспечивает лучшие результаты и меньше осложнений, чем традиционный открытый способ.
Физическая терапия
По сравнению с массивом литературы, посвященной хирургическому лечению, существует недостаточное количество доказательств для конкретных мероприятий, ориентированных на консервативное ведение пациентов с синдромом щелкающего бедра и/или тендинитом вовлеченных структур. Учитывая, что это состояние классифицируется как синдром, физиотерапевт должен быть готов обнаружить несколько аномалий, каждая из которых требует индивидуального рассмотрения, т.е. результаты обследования каждого пациента определяют тактику лечения.
Поскольку механизм травмы и направленность оперативного вмешательства связаны с чрезмерным укорочением сухожилия подвздошно-поясничной мышцы и илиотибиального тракта, пациенты могут почувствовать улучшение от растяжения илиотибиального тракта и структур передней части бедра (по разным исследованиям уровень доказательности 5, 2B, 2А).
Andres и соавт. провели систематический обзор лечебных мероприятий при тендините и определили, что упражнения в эксцентрическом режиме показали наилучшие результаты в уменьшении боли и увеличении функции по сравнению с другими физиотерапевтическими вмешательствами (уровень доказательности 2А).
Также было опубликовано тематическое исследование, которое свидетельствует о полном исчезновении боли в случае синдрома щелкающего бедра. Был выполнен миофасциальный релиз напрягателя широкой фасции бедра, средней и большой ягодичных мышц, приводящих мышц бедра, а также подобрана программа для укрепления мышц, отводящих бедро (уровень доказательности 4).
Систематический Кохрейновской обзор не показал никаких преимуществ поперечного фрикционного массажа по сравнению с другими методами лечения (уровень доказательности 1А).
Важно, чтобы пациент был обучен избегать движений, которые вызывают боль и/или щелчки. Как только боль и дискомфорт будут устранены, а также будет достигнуто увеличение амплитуды движений тазобедренного сустава, пациента важно обучить правильно двигаться. Это позволяет предотвратить возобновление симптоматики в будущем.
Источник: Physiopedia — Snapping Hip Syndrome.
причины и лечение без боли
Доброго времени суток, дорогие друзья! Если сочленяющиеся кости перемещаются плавно и тихо, то это является свидетельством здорового состояния хрящевой ткани.
Часто бывают ситуации, когда возникают щелчки в тазобедренном суставе. При появлении посторонних звуков важно правильно определить причину их возникновения.
Причины появления щелчков в тазобедренном суставе

Теперь разберемся, какими бывают причины данного явления. Щелчки могут появиться при воспалительном процессе в мышцах.
Это возникает при сильных постоянных нагрузках, а также при отложении солей. Щелчки также могут возникать и при повышенной гибкости.
Стоит отметить следующие причины появления щелчков в области тазобедренного сустава:
- Повышенный износ суставных поверхностей.
- Формирование отложения солей.
- Воспалительные процессы в связочных мышечных аппаратах.
- Врожденная подвижность и гибкость костей.
- Развитие артрита или артроза.
- Возникновение остеохондроза и подагры.
- Механическое травмирование.
Если щелкает тазобедренный сустав, то это может свидетельствовать о заболевании. Своевременная диагностика и лечение позволят быстро справиться с болезнью.
Сустав часто щелкает при разгибании ноги или при вращении. Данное явление имеет название синдром щелчка.
У взрослых одной из причин щелчков может стать синдром подвздошно-поясничной мышцы. При этом кроме щелчков наблюдается тупая боль в паховой области, суставная слабость, ощущение сопротивления в сочленении.

Чтобы выявить патологию проводится специальный тест. Мышцу нагружают специальными упражнениями и если при их выполнении ощущаются определенные звуки, то диагноз подтверждается.
Неприятные звуки могут возникать и при разрыве вертлужной губы.
В этом случае наблюдаются следующие симптомы:
- Характерные звуки при перемещении.
- Болезненность в паховой области.
- Проблемы с подвижностью.
Суставы могут хрустеть при остеоартрозе. Эта болезнь чаще диагностируется у мужчин. Узнать недуг можно по ограничению подвижности в проблемной зоне, болевому синдрому, ощущению трения и деформации костного соединения.
Хруст в тазобедренном суставе может возникать у детей до 12 лет при остеохондропатии. При этом наблюдается болевой синдром, утомление при ходьбе и хромающая походка.
Если не используется лечение, то может возникнуть деформирующий остеоартроз.
Щелчки в суставах могут спровоцировать и повреждения механического характера. При этом хруст дополняется разрывом сухожилий и связок, а также ушибами или вывихами.
Особенности лечения

Появление хруста можно предотвратить. Для этого нужно определить факторы, которые вызвали это явление.
Применяются следующие лечебные методы:
- Изменение и корректировка рациона.
- Использование физиопроцедур.
- Применение разных видов массажа и мануальной терапии.
- Занятия лечебной физкультурой.
Если наблюдается такой неприятный симптом, то лечение проводится сразу же. При этом применяется комплексный подход.
Если щелчки без боли, то можно применить следующие способы:
- Минимизировать уровень физической нагрузки.
- Прикладывать к больному месту компресс со льдом.
- Использовать противовоспалительные препараты нестероидного типа.
- Уменьшить нагрузки во время спортивных тренировок.
Консервативные методы

Диагноз устанавливается врачом после проведения компьютерной томографии и рентгенографии.
Терапия состоит из применения следующих препаратов:
- Хондропротекторы представляют собой специальные препараты, которые способствуют восстановлению костных тканей. Применяются в виде таблеток – Хондроксид, Терафлекс и Хондрогард.
- Нестероидные противовоспалительные средства – Нимесулид, Мовалис, Диклофенак, Ибупрофен и Индометацин.
- Витаминный комплекс обладает общеукрепляющими свойствами и благотворно воздействует на подвижность сочленений и кости. Особым эффектом известен Тиамин, витамин Д и Рибофлавин.
- Гиалуроновая кислота обеспечивает пополнение смазочной жидкости.
Если хруст вызван артрозом, то назначается лечебный курс, как при коксартрозе. При сильном поражении суставов применяется хирургическое вмешательство.
В этом случае сустав заменяют эндопротезом. Но механические конструкции требуют замены каждые 10-15 лет.
Народная медицина

Чтобы устранить щелканье в тазовой области можно использовать простые народные рецепты.
Вот некоторые из них:
- Отвар из хвои. Для этого еловую шишку нужно залить кипятком на ночь.
- Настойка хвойная делается для растирок больного места. Шишки необходимо измельчить и залить их водкой. Затем добавить в настой мед.
- Компресс из капусты прикладывается к проблемной области. Для этого листья нужно измельчить так, чтобы пошел сок.
- Лечебную мазь нужно сделать из измельченного конского каштана и растительного масла. Размешанные компоненты нужно прогреть на водяной бане. Смесь втирается три раза в сутки в больное место.
Массаж и упражнения
При появлении хрустов часто назначаются процедуры массажа и физическая активность. Хронические формы болезни требуют ежедневного массирования конечностей.
Массажные движения включают поглаживания, растирания и разминания ног. Полезные процедуры нормализуют кровоток, восстанавливают обменные процессы и расслабляют мускулатуру.
Важным этапом комплексного лечения является специальная гимнастика. Упражнения подбираются в индивидуальном порядке.
Рекомендуется больше гулять и заниматься плаванием. Все эти меры позволяют укрепить суставы и избавиться от хруста.
Что делать, если щелкает сустав у ребенка

Суставы могут щелкать даже у грудничка. Это связано с началом двигательной активности. У ребенка хрящи не сформированы до конца и при движении могут издавать звуки.
Но если щелчки сопровождаются болезненностью и ограничением движения, то нужно обратиться к ортопеду. При этом назначается рентген, УЗИ и анализы.
Суставы могут щелкать из-за патологии соединительной ткани, которая часто сопровождается проблемами с сердцем. Кроме того, щелчки бывают при артрозе и дисплазии.
Какое лечение выбрать подскажет врач.
Дополнительно стоит использовать безлекарственные методы:
- Физическая активность с прогулками и физкультурой. Подойдет плавание.
- Лечебный массаж. Можно применять поглаживание, растирание и разминание.
- Правильное питание включает обязательное содержание достаточного количества белка.
- Обеспечение оптимального водного баланса.
У младенцев следует следить, чтобы не было патологии при отведении ноги в сторону. А также ребенок в 1-2 года должен правильно ставить стопы при ходьбе.
Профилактические меры

Специальные профилактические мероприятия станут лучшей защитой от неприятного хруста.
Стоит уделить внимание следующим рекомендациям:
- Малоподвижный образ жизни оказывает негативное воздействие на суставы и их подвижность. К эффективным мерам профилактики относятся регулярные прогулки, занятия гимнастикой и плавание.
- В сутки нужно пить не менее двух литров воды.
- Важно делать перерывы при сидячей работе.
- Рацион должен быть сбалансированным.
- Необходимо регулярно посещать курсы массажа.
Во время длительной ходьбы рекомендуется фиксировать суставы эластичными бинтами. Полезны различные разогревающие мази и согревающие компрессы.
Если хруст сопровождается и другими неприятными симптомами, то требуется тщательная диагностика.
Хруст не всегда является причиной патологии, но при частом возникновении щелчков, припухлости и ограничении движения необходимо обратиться к врачу.
Особое внимание стоит уделить детям при появлении щелчков в области суставов. Своевременное выявление проблемы станет лучшей защитой от серьезных осложнений.
Важно скорректировать питание, регулярно заниматься лечебной гимнастикой и пить полезные витамины.
Синдром щелкающего бедра: что делать, как лечить
Распространенная патология опорно-двигательного аппарата coxa saltans — это синдром, при котором щелкает тазобедренный сустав. Отличается характерным звуком, болью, чувством отпружинивания и провала в пустоту. Может встречается в любом возрасте, однако когда костная и хрящевая ткань находится на этапе формирования — это норма. Если симптом возник у взрослого человека — есть повод обратиться к врачу (хирургу или ортопеду).
Боль и неприятные ощущения в области сустава могут возникать при заболеваниях, с которыми проводят дифференциальную диагностику: остеопериостит, радикулит, ущемление нерва, паховая грыжа.
Почему возникает щелканье в суставе и виды синдрома
Синдром щелкающего бедра бывает:
- Наружный — щелканье и боль появляются снаружи, когда происходит соприкосновения подвздошно-большеберцового тракта и большого вертела.
- Внутренний — возникает из-за перекатывания через головку бедренной кости подвздошно-поясничной мышцы (при вращении ноги).
- Внутрисуставной — спровоцирован изменением тканей внутри самой капсулы (при разрыве вертлужной губы, хондроматозе, остеоартрозе).
Для установления причин проводится рентгенография сустава, ультразвуковое исследование тканей, компьютерная, магнитно-резонансная томография, лабораторная диагностика — анализ крови, синовиальной жидкости (при необходимости). Причины, которые влияют на развитие синдрома:
- избыточный вес,
- расстройства метаболизма,
- сильные нагрузки на сустав,
- тяжело протекающая беременность и проблемные роды у женщин,
- неправильное положение стоп и искривление позвоночника,
- дефицит витаминов, минералов в рационе,
- ревматоидной, асептический или инфекционный артрит,
- болезни соединительной ткани, анкилозы,
- последствия травм,
- нарушение фиксации сустава (из-за слабости средней, а также большой ягодичной мышцы, укорочение поясничной мышцы),
- компрессия сухожилий.
Что делать и как лечить?
Общие рекомендации:
- Стараться избегать движений, при которых появляется боль.
- Делать упражнения для растяжки ягодичных и поясничных мышц.
- Проходить курс лечебной гимнастики, массажа, кинезиотерапии, физиотерапии (электростимуляция, иглоукалывание, фармакопунктура, рефлексотерапия).
- Пройти курс лекарственной терапии:
- НПВС («Ибупрофен», «Диклофенак» и др.), а если болит нога или область сустава — анальгетики.
- лекарства для нормализации кровообращения,
- витамины и микроэлементы (цинк, фосфор, кальций, витамины А, Е, В).
- средства с гиалуроновой кислотой,
- инъекции гормонов в сухожилия («Гидрокортизон», «Лидокаин»), хондропротекторов.
Терапия направлена на восстановление естественного питания хрящевой ткани, сухожильного, связочного аппарата, увеличения работоспособности мышечной ткани, устранение боли. Гормональное и хирургическое лечение назначают лишь в особо тяжелых случаях или когда консервативные методы не дают результатов.
Упражнения на растяжку подвздошно-поясничной мышцы
- Мостик: нужно лечь на пол. Согнуть ноги в коленях, стараясь пятки придвинуть наиболее близко к тазу. Руки в это время на полу, параллельно друг другу.
- Уголок сидя. Лечь, поднять голени, колени согнуть. Положить руки на переднюю поверхность голеней и поднять верхнюю часть туловища, затем вытягивать руки перед собой. В таком положении нужно держаться 10—15 секунд.
- Планка. Сесть на пол и завести руки позади себя пальцами вперед. Медленно поднять таз, ноги согнуть на 90 градусов. Выпрямлять ноги, удерживая позицию 20—30 секунд.
- Низкий выпад. Одну ногу согнуть, другую расположить как можно более параллельно к полу. Верхнюю часть туловища приподымать.
Массаж тазобедренного сустава
Капсула сустава расположена глубоко, закрыта массивными мышцами и жировой тканью, что делает ее труднодоступной для массажа. Точки где можно массажировать: область на грани большого вертела и седалищного бугра, а также место прикрепления портняжной мышцы. Также для улучшения крово- и лимфотока делают массаж мышц, покрывающих сустав. При массаже тазобедренного сустава разрешается:
- поглаживать,
- похлопывать (в том числе тыльной поверхностью кисти),
- выравнивать,
- сжимать,
- надавливать,
- поколачивать разведенными пальцами кисти,
- разминать,
- встряхивать.
Народная медицина
Когда щелкает сустав в бедре, то народные методы являются дополнительным способом лечения. Перед применением дополнительных методов следует посоветоваться с врачом, учесть рекомендации, замечания и не заниматься самолечением, ведь неправильно применяемые средства усугубляют проблему.
Полезные рецепты:
- 100 г отрубей залить 0,5 литра молока, настаивать 20 мин. Наложить кашицу на область сочленения на 1 час.
- 100 г растительного масла смешать с соком 1 апельсина, нанести на пораженный участок, сверху прикрыть пищевой пленкой на полчаса.
- Крутым кипятком 0,5 литра залить 2—3 шишки и настаивать на протяжении 10—12 часов, принимать каждый день по 1 стакану.
- Из окопника и сабельника, собранных самостоятельно, сделать настойку. Можно купить готовую в аптеке и применять по инструкции.
Профилактика синдрома щелкающего бедра
Своевременное диагностирование болезней, проведение комплексных лечебных мероприятий помогут не запустить болезнь, не дать ей перейти в тяжелую стадию, тем самым сохранить радость легкого движения. Профилактика проста:
- Систематические занятия гимнастикой с умеренными нагрузками, не перенагружая сочленение. Если появилась боль — интенсивность упражнений снизить.
- Правильное питание с обогащением рациона кисломолочными продуктами, а также употребление необходимых веществ гарантирует не только укрепление суставов, а организма в целом:
- раз в неделю нужно есть холодец или студень (эти блюда принято считать естественными хондропротекторами),
- избегать чрезмерного употребления соли, жареной, жирной пищи.
- После тренировок рекомендуют использовать разогревающие мази, теплые компрессы.
- Во время тренировок фиксировать сустав с помощью эластичного бинта или спец. одежды для занятий.
- Нужно часто менять позицию, между упражнениями делать паузы.
Краткое заключение
Синдром щелкающего бедра порой кажется безобидным, но это тревожный сигнал и при появлении боли нужно срочно обратиться за лечением. Нельзя терпеть дискомфорт или боль при ходьбе, поднятии ноги. Игнорируя щелчки в тазобедренном суставе, появляется риск запустить болезнь, тогда консервативного лечения будет недостаточно и придется прибегнуть к хирургической помощи.
Загрузка…Сустав бедра болит и щелкает
Всё чаще в повседневной жизни люди сталкиваются с проблемами опорно-двигательной системы, которые, несомненно, доставляют определённый дискомфорт и влияют на качество жизни в целом. Это является следствием малоподвижного образа жизни, автоматизации производства и повышение уровня жизни населения, как не странно (появление автомобилей практически в каждой семье, что сводит к минимуму передвижение по городу; возможность иметь в каждом доме бытовую технику, позволяющую делать домашнюю работу практически «с одной кнопки» и т.д.)
Всю нагрузку по обеспечению движения человека берёт на себя позвоночник. А именно:
- Костный каркас.
- Мышцы, которые его покрывают.
- Кровеносные сосуды.
- Нервные окончания.
И только сложенная работа всех составляющих позволяет человеку свободно передвигаться и чувствовать себя здоровым в течение всей жизни.
Однако, иногда случаются «перебои» в работе двигательной системы, более или менее выраженные, которые требуют детального рассмотрения и консультации специалистов.
Щелчки при движении ногой
Нередко можно услышать от родственников, знакомых или коллег о болях в ногах. Именно ноги берут на себя наибольшую нагрузку при передвижении, так как держат вес всего туловища, плечевого пояса и головы. И чаще всего страдают крупные суставы, благодаря работе которых человек и совершает такие сложные и разнообразные повороты, принимает разные позы, удерживает корпус в одном положении на длительное время и др.
Ноги подвержены большому количеству травм и болезней, которые часто переходят в хроническую форму, поэтому нужно внимательно следить за собственным здоровьем и прислушиваться к своему организму, чтобы в ранние сроки найти причины болей в ногах и устранить возникшие проблемы.
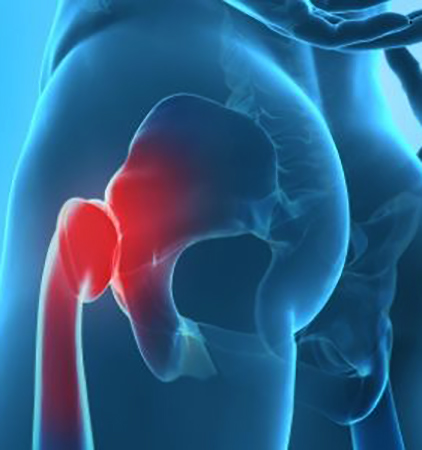
Одна из частых жалоб — это возникновение щелчков в суставе при перемене положения тела. Что интересно, возникают подобные вещи как у молодых людей, так и у возрастных пациентов. Под прицелом могут быть коленные суставы, особенно у людей, которые в группе риска- спортсмены, танцоры и др., голеностопные суставы — у любительниц высоких каблуков, детей и тех же спортсменов. И, всё-таки, более выраженные щелчки замечены у людей в участке тазобедренного сустава.
Возможные причины возникновения
Щелчки в области тазобедренного сустава не могут не беспокоить, поэтому посмотрим на причины возникновения данных щелчков:
- Механическое трение мышц о сустав.
- Различные травмы конечности (ушибы, подвывихи, повреждения связок).
- Системные переохлаждения.
- Избыточный вес.
- Инфекционные заболевания.
- Наследственность (артрозы, артриты).
Самой основной и безобидной причиной возникновения щелчков в области сустава может быть механическое трение прилегающих к суставу мышц и сухожилий о кость бедра (а именно, средней ягодичной мышцы и большой ягодичной мышцы, которые фиксируют тазобедренный сустав). А происходит это по причине того же малоподвижного образа жизни, описанного выше, по специфике работы, если приходится длительно находиться в одном положении и т.п.
Более серьёзной проблемой может стать дебют такого заболевания, как артроз (в данном случае, коксартроз), который характерен для людей более зрелых- 50+ лет. Это хроническое заболевание, требующее системного наблюдения врачей и схемы лечения, в зависимости от поставленной стадии болезни.
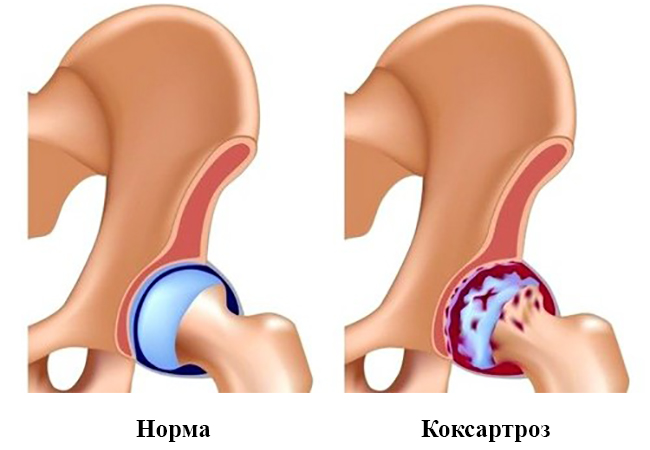
Важно знать, что при артрозе, со временем, к щелчкам обязательно добавятся боль, скованность при движении и, наконец, выраженная деформация в области сустава. Такие изменения называют дегенеративными, они являются необратимыми.
Истончаются, а потом стираются хрящи внутри сустава, уменьшается количество жидкости, которая смазывает головку бедренной кости в вертлужной впадине. А позднее, и кость начинает деформироваться, отслаиваться, крошиться, что приводит к полной потере сустава. В такой ситуации показано только лишь оперативное лечение — эндопротезирование (замена сустава).
Что делать?
В случае периодических щелчков в области тазобедренного сустава, без появления других симптомов можно не беспокоиться. Возможно, это явление временное и пройдёт самостоятельно. Хотя и в поликлинику можно показаться.
Если же пощёлкивание только нарастает, болит в области сустава и ограничена подвижность, то обследоваться необходимо.
Как лечить
Лечение данной проблемы рекомендовано комплексное.
- Необходимо обследовать и устранить все проблемы позвоночника, так как именно позвоночник иннервирует (снабжает нервными окончаниями) и кровоснабжает тазобедренные суставы.
- Расслабить мышцы вокруг сустава (массаж).
- Снять воспаление в суставе (связочном аппарате).
А именно, нужны НПВП (нестероидные противовоспалительные препараты), такие как Ибупрофен, Диклофенак, Вольтарен, Индометацин и многие другие, которые помогут снять воспаление с сустава, обезболить и снизить температуру тела, если повысится.
Хондропротекторы: Терафлекс, Румалон, Артрадол, Структум, Алфлутоп и другие. Необходимы витамины группы В:B12, В6, витамин С, витамин Е, витамин А. Рекомендуется не давать нагрузку на сустав во время лечения.

Профилактика
Для профилактики вышеуказанного заболевания можно отнести следующие рекомендации:
- Укрепление мышечного корсета, то есть укрепление мышц спины.
- Профилактика переохлаждений.
- Периодические визиты к доктору в целях раннего выявления заболевания и своевременного лечения.
Источник sustavos.ru
Доброго времени суток, дорогие друзья! Если сочленяющиеся кости перемещаются плавно и тихо, то это является свидетельством здорового состояния хрящевой ткани.
Часто бывают ситуации, когда возникают щелчки в тазобедренном суставе. При появлении посторонних звуков важно правильно определить причину их возникновения.
Причины появления щелчков в тазобедренном суставе

Теперь разберемся, какими бывают причины данного явления. Щелчки могут появиться при воспалительном процессе в мышцах.
Это возникает при сильных постоянных нагрузках, а также при отложении солей. Щелчки также могут возникать и при повышенной гибкости.
Стоит отметить следующие причины появления щелчков в области тазобедренного сустава:
- Повышенный износ суставных поверхностей.
- Формирование отложения солей.
- Воспалительные процессы в связочных мышечных аппаратах.
- Врожденная подвижность и гибкость костей.
- Развитие артрита или артроза.
- Возникновение остеохондроза и подагры.
- Механическое травмирование.
Если щелкает тазобедренный сустав, то это может свидетельствовать о заболевании. Своевременная диагностика и лечение позволят быстро справиться с болезнью.
Сустав часто щелкает при разгибании ноги или при вращении. Данное явление имеет название синдром щелчка.
У взрослых одной из причин щелчков может стать синдром подвздошно-поясничной мышцы. При этом кроме щелчков наблюдается тупая боль в паховой области, суставная слабость, ощущение сопротивления в сочленении.

Чтобы выявить патологию проводится специальный тест. Мышцу нагружают специальными упражнениями и если при их выполнении ощущаются определенные звуки, то диагноз подтверждается.
Неприятные звуки могут возникать и при разрыве вертлужной губы.
В этом случае наблюдаются следующие симптомы:
- Характерные звуки при перемещении.
- Болезненность в паховой области.
- Проблемы с подвижностью.
Суставы могут хрустеть при остеоартрозе. Эта болезнь чаще диагностируется у мужчин. Узнать недуг можно по ограничению подвижности в проблемной зоне, болевому синдрому, ощущению трения и деформации костного соединения.
Хруст в тазобедренном суставе может возникать у детей до 12 лет при остеохондропатии. При этом наблюдается болевой синдром, утомление при ходьбе и хромающая походка.
Если не используется лечение, то может возникнуть деформирующий остеоартроз.
Щелчки в суставах могут спровоцировать и повреждения механического характера. При этом хруст дополняется разрывом сухожилий и связок, а также ушибами или вывихами.
Особенности лечения

Появление хруста можно предотвратить. Для этого нужно определить факторы, которые вызвали это явление.
Применяются следующие лечебные методы:
- Изменение и корректировка рациона.
- Использование физиопроцедур.
- Применение разных видов массажа и мануальной терапии.
- Занятия лечебной физкультурой.
Если наблюдается такой неприятный симптом, то лечение проводится сразу же. При этом применяется комплексный подход.
Если щелчки без боли, то можно применить следующие способы:
- Минимизировать уровень физической нагрузки.
- Прикладывать к больному месту компресс со льдом.
- Использовать противовоспалительные препараты нестероидного типа.
- Уменьшить нагрузки во время спортивных тренировок.
Консервативные методы

Диагноз устанавливается врачом после проведения компьютерной томографии и рентгенографии.
Терапия состоит из применения следующих препаратов:
- Хондропротекторы представляют собой специальные препараты, которые способствуют восстановлению костных тканей. Применяются в виде таблеток – Хондроксид, Терафлекс и Хондрогард.
- Нестероидные противовоспалительные средства – Нимесулид, Мовалис, Диклофенак, Ибупрофен и Индометацин.
- Витаминный комплекс обладает общеукрепляющими свойствами и благотворно воздействует на подвижность сочленений и кости. Особым эффектом известен Тиамин, витамин Д и Рибофлавин.
- Гиалуроновая кислота обеспечивает пополнение смазочной жидкости.
Если хруст вызван артрозом, то назначается лечебный курс, как при коксартрозе. При сильном поражении суставов применяется хирургическое вмешательство.
В этом случае сустав заменяют эндопротезом. Но механические конструкции требуют замены каждые 10-15 лет.
Народная медицина

Чтобы устранить щелканье в тазовой области можно использовать простые народные рецепты.
Вот некоторые из них:
- Отвар из хвои. Для этого еловую шишку нужно залить кипятком на ночь.
- Настойка хвойная делается для растирок больного места. Шишки необходимо измельчить и залить их водкой. Затем добавить в настой мед.
- Компресс из капусты прикладывается к проблемной области. Для этого листья нужно измельчить так, чтобы пошел сок.
- Лечебную мазь нужно сделать из измельченного конского каштана и растительного масла. Размешанные компоненты нужно прогреть на водяной бане. Смесь втирается три раза в сутки в больное место.
Массаж и упражнения
При появлении хрустов часто назначаются процедуры массажа и физическая активность. Хронические формы болезни требуют ежедневного массирования конечностей.
Массажные движения включают поглаживания, растирания и разминания ног. Полезные процедуры нормализуют кровоток, восстанавливают обменные процессы и расслабляют мускулатуру.
Важным этапом комплексного лечения является специальная гимнастика. Упражнения подбираются в индивидуальном порядке.
Рекомендуется больше гулять и заниматься плаванием. Все эти меры позволяют укрепить суставы и избавиться от хруста.
Что делать, если щелкает сустав у ребенка

Суставы могут щелкать даже у грудничка. Это связано с началом двигательной активности. У ребенка хрящи не сформированы до конца и при движении могут издавать звуки.
Но если щелчки сопровождаются болезненностью и ограничением движения, то нужно обратиться к ортопеду. При этом назначается рентген, УЗИ и анализы.
Суставы могут щелкать из-за патологии соединительной ткани, которая часто сопровождается проблемами с сердцем. Кроме того, щелчки бывают при артрозе и дисплазии.
Какое лечение выбрать подскажет врач.
Дополнительно стоит использовать безлекарственные методы:
- Физическая активность с прогулками и физкультурой. Подойдет плавание.
- Лечебный массаж. Можно применять поглаживание, растирание и разминание.
- Правильное питание включает обязательное содержание достаточного количества белка.
- Обеспечение оптимального водного баланса.
У младенцев следует следить, чтобы не было патологии при отведении ноги в сторону. А также ребенок в 1-2 года должен правильно ставить стопы при ходьбе.
Профилактические меры

Специальные профилактические мероприятия станут лучшей защитой от неприятного хруста.
Стоит уделить внимание следующим рекомендациям:
- Малоподвижный образ жизни оказывает негативное воздействие на суставы и их подвижность. К эффективным мерам профилактики относятся регулярные прогулки, занятия гимнастикой и плавание.
- В сутки нужно пить не менее двух литров воды.
- Важно делать перерывы при сидячей работе.
- Рацион должен быть сбалансированным.
- Необходимо регулярно посещать курсы массажа.
Во время длительной ходьбы рекомендуется фиксировать суставы эластичными бинтами. Полезны различные разогревающие мази и согревающие компрессы.
Если хруст сопровождается и другими неприятными симптомами, то требуется тщательная диагностика.
Хруст не всегда является причиной патологии, но при частом возникновении щелчков, припухлости и ограничении движения необходимо обратиться к врачу.
Особое внимание стоит уделить детям при появлении щелчков в области суставов. Своевременное выявление проблемы станет лучшей защитой от серьезных осложнений.
Важно скорректировать питание, регулярно заниматься лечебной гимнастикой и пить полезные витамины.
Источник tazobedrennyjsustav.ru
Если щелкает тазобедренный сустав или другие суставы и при этом ощущается боль, это свидетельствует о наличии в них заболевания. Своевременная диагностика и правильное лечение устранят посторонние звуки и прочие сопровождающие симптомы.
Почему щелкает тазобедренный сустав?
Многие из нас сталкивались с ситуацией, когда щелкает тазобедренный сустав и наступает так называемое чувство заклинивания. Обычно это происходит во время вставания, ходьбы и вращения ногой. Звук щелчка образуется из-за трения части мышцы или сухожилия о выступающую часть бедренной кости.
Данное явление получило название синдрома щелкающего бедра. Зачастую щелчки безвредны, безболезненны и не приносят дискомфорта, кроме того что частое их проявление может раздражать. Чаще всего страдают от синдрома люди, чьи ноги подвергаются регулярному сгибанию, например, спортсмены и танцоры.
Перечень причин
- В тазобедренном суставе трение мышц и сухожилий о костную структуру происходит в наружных участках, где поверх большого вертела бедренной кости проходит подвздошно-большеберцовый тракт. В положении выпрямленного бедра тракт размещается сзади большого вертела. Когда тазобедренный сустав сгибается, сухожилия смещаются вперед относительно большого вертела. Составляющие тракта напоминают плотную резиновую ленту, которая способна растягиваться. Сухожилия трутся о слегка выступающий большой вертел, и слышно как щелкает тазобедренный сустав. Иногда это приводит к бурситу. При бурсите воспаляется и утолщается синовиальная сумка, нарушается стандартное скольжение мышц касательно кости.
- Сухожилия прямой мышцы бедра проходят по его передней поверхности и присоединяются к кости таза. Когда бедро сгибается, сухожилие перемещается касательно его головки. При выпрямлении ноги сухожилие становится на место. Щелкает сустав в бедре из-за таких возвратно-поступательных движений сухожилия поверх головки бедренной кости.
- Щелчки происходят в результате надрывов суставного хряща или если в полости сустава образовались хрящевые отломанные частицы. В такой ситуации щелчок может сопровождаться болью и дисфункцией двигательного аппарата. Если отрываются части суставного хряща, тогда блокируется тазобедренный сустав.
- К неприятным звукам в тазобедренном суставе приводит артроз, артрит, анкилоз.
- Поврежденные сухожилия, хрящи, их дистрофия.
- Повышенная гибкость сустава с рождения.
Лечение щелчков в тазобедренном суставе
Если щелкает сустав, но при этом нет боли, тогда ничего лечить не нужно. Но для тех, кого сильно смущают щелкающие звуки, есть конкретные способы по их устранению в домашних условиях:
- следить за уровнем физической нагрузки — минимизировать, лучше отказаться совсем;
- прикладывать компресс со льдом к тазобедренному суставу;
- воспользоваться нестероидными противовоспалительными препаратами, которые уменьшат дискомфорт;
- предотвратить повторяющиеся движения тазобедренного сустава во время спортивных, физических упражнений, например, сократить количество приседаний, велопробежек, плавать только с помощью рук.
Если после данных мероприятий все еще щелкает сустав, беспокоит дискомфорт и болевые ощущения, тогда необходимо обратиться за профессиональной медицинской помощью. Лечение заключается в следующем:
- Назначаются посещения лечебно-физкультурного кабинета, где с помощью специальных занятий делают растяжку мышц бедра, которые снижают неприятные ощущения.
- При развитии бурсита тазобедренного сустава врач может прописать противовоспалительные инъекции гормонами (кортикостероиды).
- Хирургическое вмешательство. Операцию назначают, если прочие методы не принесли результатов. Чтобы знать, какую проводить операцию, нужно выявить причину недуга. В этом вопросе поможет артроскопия тазобедренного сустава.
Коленный сустав
У некоторых людей щелкает коленный сустав во время ходьбы, при сгибании или разгибании ноги. Это может свидетельствовать о наличии в нем заболевания, тем более если щелчки сопровождаются болью. Важно не запускать сустав — не доводить до отеков, воспалений и вовремя обращаться за врачебной консультацией, ведь на ранних стадиях еще можно что-то сделать.
Причины щелчка в колене
1. Патологическая. В организме может протекать хроническая болезнь, синдромом которой являются щелчки при движении и боли в коленном суставе:
- артроз, нестабильность надколенника, тендинит, подагра и другие болезни сустава при которых разрушается хрящевая ткань;
- отложение солей провоцирует щелчки в колене;
- варикоз;
- новые и старые травмы коленного сустава;
- различные воспаления, появившиеся на фоне инфекции.
Обнаружить перечисленные заболевания поможет рентген, МРТ и сдача анализа крови.
2. Физиологическая. Означает, что щелкает сустав в колене не из-за наличия серьезного заболевания, а вследствие:
- разницы в геометрии сустава; его поверхности во время соприкосновения не идеально совпадают и при ходьбе слышен щелчок;
- кость колена выступает над связками; двигаясь, сустав задевает кость и щелкает.
Физиологические причины посторонних звуков в суставе не несут никакой опасности для здоровья и не требуют медикаментозного вмешательства.
Как лечить коленный сустав?
Когда щелкает коленный сустав и при этом возникает боль, воспаление или припухлость, врач в первую очередь займется устранением этих симптомов с помощью лекарств:
- при болях назначаются анальгетики;
- противоинфекционные средства, если есть инфекция;
- от отеков используют противовоспалительные препараты;
- вылечить и восстановить хрящ помогут хондопротекторы.
Хорошим дополнением к лекарствам послужит физиотерапия. Больного направляют на процедуры, способствующие устранению щелчков и дискомфорта в коленях:
- лазерные процедуры предотвращают дегенерацию клеток и еще на начальной стадии способны остановить заболевание и не дать ему развиться;
- УВЧ терапия — воздействие на коленный сустав электрическим током приводит к нормализации кровообращения и притоку полезных элементов к щелкающему суставу;
- электрофорез служит дополнением к назначенным лекарствам, с его помощью они лучше усваиваются.
Суставы руки
Рука состоит из нескольких суставов: кистевой, локтевой и плечевой. Каждый из них при определенных условиях может издавать щелкающие звуки. Так же как и с тазобедренным или коленным суставами, необходимо выяснять причину хруста. Например, кистевой сустав щелкает при таких заболеваниях:
- артрит;
- артроз;
- тендинит;
- остеоартроз;
- болезнь де Кервена;
- травмирование кистей.
Любой из этих недугов сопровождается болью в кисти, дискомфортом, иногда воспалениями, отеками. Ограничивается полноценное функционирование запястья. Лечение проводят лекарственными препаратами, физиотерапией, лечебной физкультурой, массажами.
Щелкают суставы рук и в области локтя. Частой причиной является артроз, который проходит на фоне перенесенной травмы или воспаления. В период болезни уменьшается количество синовиальной жидкости в локтевом суставе, хрящ становится тоньше, затем надрывается.
Плечевой сустав
Щелкает плечевой сустав в результате произвольного вывиха или подвывиха. Согласно исследованиям, они происходят из-за соскальзывания двуглавой или дельтовидной мышцы с костных выступов и изменения слизистых сумок.
Плечевой сустав может издавать щелкающие или потрескивающие звуки. Например, щелчок будет слышен, когда под воздействием усиливающейся нагрузки или подвижности увеличивается давление внутри синовиальной жидкости и образуются пузырьки с воздухом, которые лопаются. Такое состояние безболезненно и не вредит здоровью.
Потрескивающие звуки говорят о том, что сустав изношен и нарушен механизм его работы или о растяжении связок и наличии заболеваний.
Почему еще щелкает сустав плеча?
- Малоподвижный образ жизни.
- Неправильное питание и нарушение обмена вещест, результат — отложение солей и хруст.
- Наследственность.
- Травмы, повышенные физические нагрузки, гипермобильность.
- Инфекции, воспалительные процессы.
Щелчки в пальцах
Щелкают суставы пальцев рук при таких заболеваниях:
При данных болезнях палец блокируется в согнутом или разогнутом положении, издавая щелчок. Сверху него появляется припухлость, уплотняется сухожилие, ощущается боль в основании пораженного пальца, сначала при любых движениях, затем и в состоянии покоя.
Детские суставы
С началом активной деятельности, т. е. еще в грудном возрасте суставы ребенка хрустят и щелкают. Происходит это потому, что дети гипермобильны, но их хрящи еще не сформировались до конца, а значит, при любых движениях могут издавать звуки. Даже у подростков суставно-связочный аппарат еще не очень зрел.
Тревожиться необходимо, если щелчки сопровождаются болевыми ощущениями и ограничением движений. В таком случае нужно обратиться к ортопеду, сдать соответствующий анализ крови, пройти ИЗИ и рентген.
Бывает так, что у ребенка щелкают суставы вследствие патологии соединительной ткани — она очень слаба и повышена гибкость суставов. Кроме того, у детей с такой патологией часто выявляют болезни сердца.
Не стоит забывать о заболеваниях опорно-двигательного аппарата, таких как дисплазия, артроз и прочие. Ведь они тоже провоцируют щелчки в детских суставах.
Как помочь суставам?
Если щелкают суставы по всему телу можно прибегнуть к безлекарственным методам лечения:
- Физическая активность — занятия лечебной физкультурой, ежедневные прогулки. Отлично подойдет плаванье. С врачом желательно обсудить объем нагрузки и разнообразие упражнений, потому что некоторые из них могут быть противопоказаны.
- Лечебный массаж. При хронических болезнях суставов приемлемо растирание, легкое поглаживание, разминание. Если есть острое воспаление, массаж противопоказан.
- Правильное питание. Избыточный вес часто приводит к подагре, артрозу тазобедренного и коленного сустава. В пищу должно попадать оптимальное количество белка.
- Поддержание водного баланса, чтобы в больном хряще не уменьшалась синовиальная жидкость;
- У грудничков следят за развитием тазобедренного сустава и правильной постановкой стоп во время ходьбы.
Когда щелкают суставы, что делать, подскажет доктор. В зависимости от поставленного им диагноза назначается лечение. Оно может быть консервативным, т. е. лечение медикаментами или оперативным — назначается операция.
Эффективность народных средств при лечении суставов не подтверждена. Скорее всего, больной чувствует улучшение в результате самовнушения. Но если нет никаких противопоказаний, можно полечить суставы и народными методами.
Источник fb.ru
Щелкает тазобедренный сустав при ходьбе, причины, что делать

В нормальной ситуации кости скелета двигаются тихо и плавно, демонстрируя здоровье хрящей, связок – соединительной ткани, из которой состоит сустав. Однако такое происходит не всегда. Зачастую при движении, изменении положения тела слышны настораживающие звуки. Наибольшее беспокойство возникает, когда хрустят и щелкают тазобедренные суставы, скрепляющие кости таза и нижних конечностей. При возникновении в суставе посторонних звуков: хруста, скрежета, щелчков, – важно вовремя определить причину их появления.
Причины щелчков тазобедренного сустава у взрослых
Возникновение щелкающих и скрипящих звуков в суставе привлекает внимание при его активном движении. Зачастую хруст и щелчки проявляется у занимающихся спортом или танцами людей. Однако внимательно относится к организму следует всем. Если такие звуки возникают слишком часто и процесс этот болезнен, следует как можно скорее обратиться к врачу.
Физиологическое состояние суставного соединения не предполагает появления каких-либо посторонних звуков или ощущений.
Зачастую щелчки слышны в момент резкого подъема корпуса после длительного сидения – если поза была не совсем удобной, такая ситуация возникает чаще.

Кроме того, хрящи в тазобедренном сочленении могут щелкать при ходьбе, во время занятий гимнастикой, при выполнении упражнений утренней зарядки, когда приходится выполнять круговые движения ногами.
Как утверждают врачи, щелчки в тазобедренном суставе возникают при недостаточной физической активности человека или при излишней нагрузке на сочленение в течение длительного времени.
Чаще всего, при возникновении щелчков, речь идет об остеохондрозе. Это заболевание характеризуется дистрофическими изменениями в суставных хрящах. В этой ситуации в суставе уменьшается количество смазывающей синовиальной жидкости, хрящи теряют эластичность и при движении щелкают.
Несколько основных причин хруста тазобедренных суставов:
- Врожденная повышенная гибкость сустава.
- Воспаление сухожилий, находящихся рядом с суставами таза.
- Коксартроз.
- Артриты (воспалительные суставные заболевания) различного генеза.
- Травматические повреждения костей, хрящей, связок и сухожилий тазобедренного сустава, приводящие со временем к тугоподвижности, а затем и к анкилозу (сращению бедренной и тазовой костей) и его полной неподвижности.
Часто после падения или в результате удара в область тазобедренного сустава возникают болезненные ощущения во время ходьбы.
Важно обратиться к врачу, чтобы он исключил возможность разрыва связок, повреждений любых частей тазобедренного сочленения.
Наличие отломков костной или хрящевой ткани в полости сустава (образование так называемой «суставной мыши») создает препятствие для нормального скольжения хрящевых поверхностей, покрывающих головки сочленяющихся костей, сопровождается посторонними звуками при движении и сильным болевым синдромом.
Если хрустят и щелкают суставы у ребенка
Младенцы регулярно подвергаются осмотрам ортопедов. Своевременная консультация специалистов дает возможность выяснить, не развивается ли у новорожденного суставная дисплазия. Это заболевание связывают со слабостью и чрезмерной эластичностью связочного аппарата тазобедренного сустава. Полная или частичная потеря контакта головки бедренной кости с вертлужной впадиной, где она в норме должна находиться, приводит к подвывихам и вывихам бедра у ребенка.

Если у малыша хрустят суставы в те моменты, когда его берут на руки или когда он садится, это говорит о незрелости связочно-мышечного аппарата. В этой ситуации можно особо не переживать, но сказать об этом врачу необходимо. Доктор назначит массаж, порекомендует специальную укрепляющую гимнастику, прием витаминов, способствующих выработке синовиальной жидкости в суставах.
Если щелкает один тазобедренный сустав, ребенка нужно показать специалисту. Важно помнить, что часто щелчки возникают в результате патологий развития.
Врач проведет необходимое обследование для исключения дисплазии, остеохондропатии (асептического некроза головки бедренной кости у детей – хронической патологии, приводящей к множественным микропереломам), артритов и других заболеваний опорно-двигательной системы.
Щелчки могут быть связаны с особенностями анатомии малыша. При возникновении любых посторонних звуков следует выяснить их источник.
Если щелканье и хруст беспокоят ребенка, сопровождаются болью, отечностью, покраснением области тазобедренного сустава – необходима срочная консультация специалиста.
Диагностика
Почти все пациенты не идут к врачу, пока не появляется боль. Самое главное, выяснить причину щелчков. Окончательно определиться с диагнозом можно только после тщательного обследования.
После визуального осмотра и пальпации врач направит на исследования. Определенный вариант диагностики выбирается после выяснения клинической картины.

- Чаще всего применяется:
- рентген;
- УЗИ больного сустава;
- МРТ.
Этот симптом нельзя считать безобидным, поскольку за ним могут скрываться серьезные аномалии, требующие своевременной коррекции.
Избавление от хруста
Иногда избавиться от хруста можно без медикаментов или вмешательства врачей. В случае, если в результате обследования никаких серьезных аномалий не обнаружено, можно воспользоваться несложными средствами и манипуляциями.
Массаж
Он полезен при большинстве проблем с суставами.
Однако важно помнить, что противопоказанием является острое воспаление.
Хроническое же состояние возможно облегчить массажем, поскольку разминание способствует притоку крови и распределению жидкости. Расслабляются спазмированные мышцы, улучшается метаболизм, ускоряется вывод продуктов обмена. Самое главное – прибегнуть к помощи профессионала.
Правильное питание
Специалисты отмечают, что у людей с избыточным весом чаще диагностируется артроз, они чаще страдают подагрой. Именно поэтому правильное питание, полезные продукты, необходимые для нормализации веса, и витамины способствуют укреплению здоровья.
Вода
Возрастным изменениям в тканях суставной полости и нарушениям конфигурации сустава способствует активная потеря влаги. Значительно сокращается объем синовиальной жидкости в суставной сумке. Для нормализации состояния важно поддерживать количество потребляемой жидкости. Однако не нужно бросаться пить чай или кофе – это способно принести вред. Жидкость, которую необходимо пить, – вода. Чистая, без газа вода.

Физическая активность
Для больных суставов очень важны ежедневные пешие прогулки и физкультура. Если добавить плавание, улучшение невозможно будет не заметить. Однако перед тем, как начинать новый комплекс упражнений, требуется консультация специалиста.
Народные советы
Эффективность такого лечения не подтверждена специалистами. Вероятно, улучшения связаны с эффектом плацебо (самоубеждение). Если противопоказаний нет, народные рецепты вполне подходят для лечения, ведь самое главное – это положительный результат.
- Необходимо взять сухие березовые почки, 5 г залить стаканом воды, вскипятить. Использовать после остывания. Перед едой выпивать треть стакана.
- Столовую ложку измельченного корня сельдерея залить двумя стаканами горячей воды, позволить отстояться. Использовать после процеживания. Пить по четыре ложки за 30 минут до еды.

Лечение
Если лечение без медикаментов не приносит облегчения, и суставы достаточно болезненны, необходимо прибегнуть к помощи специалистов. Врач построит программу лечения согласно поставленному диагнозу.
Основная рекомендация – по возможности ограничить движения, причиняющие боль.
Кроме того, специалисты назначат лекарственные препараты, препятствующие развитию воспаления, снимающие тонус мышц и болевой синдром. Будут полезны растягивающие упражнения )стретчинг), хороший лечебный эффект даст физиотерапевтическое лечение.
Так ли безобидны звуки, возникающие при движении тела? Как избавиться от щелчков, хруста, а также предотвратить боли в коленных, тазобедренных и других суставах? Полезные советы и рекомендации от ортопеда смотрите в видеосюжете.
 Об авторе:
Об авторе:Невский Эдуард Максимович, хирург, травматолог, ортопед. Стаж 18 лет.
Щелкает тазобедренный сустав при ходьбе, причины, что делать
Почему щелкает тазобедренный сустав?
Возникновение щелкающих и скрипящих звуков в суставе привлекает внимание при его активном движении. Зачастую хруст и щелчки проявляется у занимающихся спортом или танцами людей. Однако внимательно относится к организму следует всем. Если такие звуки возникают слишком часто и процесс этот болезнен, следует как можно скорее обратиться к врачу.
Физиологическое состояние суставного соединения не предполагает появления каких-либо посторонних звуков или ощущений.
Зачастую щелчки слышны в момент резкого подъема корпуса после длительного сидения – если поза была не совсем удобной, такая ситуация возникает чаще.
Кроме того, хрящи в тазобедренном сочленении могут щелкать при ходьбе, во время занятий гимнастикой, при выполнении упражнений утренней зарядки, когда приходится выполнять круговые движения ногами.
Как утверждают врачи, щелчки в тазобедренном суставе возникают при недостаточной физической активности человека или при излишней нагрузке на сочленение в течение длительного времени.
Чаще всего, при возникновении щелчков, речь идет об остеохондрозе. Это заболевание характеризуется дистрофическими изменениями в суставных хрящах. В этой ситуации в суставе уменьшается количество смазывающей синовиальной жидкости, хрящи теряют эластичность и при движении щелкают.
- Врожденная повышенная гибкость сустава.
- Воспаление сухожилий, находящихся рядом с суставами таза.
- Коксартроз.
- Артриты (воспалительные суставные заболевания) различного генеза.
- Травматические повреждения костей, хрящей, связок и сухожилий тазобедренного сустава, приводящие со временем к тугоподвижности, а затем и к анкилозу (сращению бедренной и тазовой костей) и его полной неподвижности.
Часто после падения или в результате удара в область тазобедренного сустава возникают болезненные ощущения во время ходьбы.
Важно обратиться к врачу, чтобы он исключил возможность разрыва связок, повреждений любых частей тазобедренного сочленения.
Наличие отломков костной или хрящевой ткани в полости сустава (образование так называемой «суставной мыши») создает препятствие для нормального скольжения хрящевых поверхностей, покрывающих головки сочленяющихся костей, сопровождается посторонними звуками при движении и сильным болевым синдромом.
Младенцы регулярно подвергаются осмотрам ортопедов. Своевременная консультация специалистов дает возможность выяснить, не развивается ли у новорожденного суставная дисплазия. Это заболевание связывают со слабостью и чрезмерной эластичностью связочного аппарата тазобедренного сустава. Полная или частичная потеря контакта головки бедренной кости с вертлужной впадиной, где она в норме должна находиться, приводит к подвывихам и вывихам бедра у ребенка.
Если у малыша хрустят суставы в те моменты, когда его берут на руки или когда он садится, это говорит о незрелости связочно-мышечного аппарата. В этой ситуации можно особо не переживать, но сказать об этом врачу необходимо. Доктор назначит массаж, порекомендует специальную укрепляющую гимнастику, прием витаминов, способствующих выработке синовиальной жидкости в суставах.
Если щелкает один тазобедренный сустав, ребенка нужно показать специалисту. Важно помнить, что часто щелчки возникают в результате патологий развития.
Врач проведет необходимое обследование для исключения дисплазии, остеохондропатии (асептического некроза головки бедренной кости у детей – хронической патологии, приводящей к множественным микропереломам), артритов и других заболеваний опорно-двигательной системы.
Щелчки могут быть связаны с особенностями анатомии малыша. При возникновении любых посторонних звуков следует выяснить их источник.
Если щелканье и хруст беспокоят ребенка, сопровождаются болью, отечностью, покраснением области тазобедренного сустава – необходима срочная консультация специалиста.
Многие из нас сталкивались с ситуацией, когда щелкает тазобедренный сустав и наступает так называемое чувство заклинивания. Обычно это происходит во время вставания, ходьбы и вращения ногой. Звук щелчка образуется из-за трения части мышцы или сухожилия о выступающую часть бедренной кости.
Данное явление получило название синдрома щелкающего бедра. Зачастую щелчки безвредны, безболезненны и не приносят дискомфорта, кроме того что частое их проявление может раздражать. Чаще всего страдают от синдрома люди, чьи ноги подвергаются регулярному сгибанию, например, спортсмены и танцоры.
- В тазобедренном суставе трение мышц и сухожилий о костную структуру происходит в наружных участках, где поверх большого вертела бедренной кости проходит подвздошно-большеберцовый тракт. В положении выпрямленного бедра тракт размещается сзади большого вертела. Когда тазобедренный сустав сгибается, сухожилия смещаются вперед относительно большого вертела. Составляющие тракта напоминают плотную резиновую ленту, которая способна растягиваться. Сухожилия трутся о слегка выступающий большой вертел, и слышно как щелкает тазобедренный сустав. Иногда это приводит к бурситу. При бурсите воспаляется и утолщается синовиальная сумка, нарушается стандартное скольжение мышц касательно кости.
- Сухожилия прямой мышцы бедра проходят по его передней поверхности и присоединяются к кости таза. Когда бедро сгибается, сухожилие перемещается касательно его головки. При выпрямлении ноги сухожилие становится на место. Щелкает сустав в бедре из-за таких возвратно-поступательных движений сухожилия поверх головки бедренной кости.
- Щелчки происходят в результате надрывов суставного хряща или если в полости сустава образовались хрящевые отломанные частицы. В такой ситуации щелчок может сопровождаться болью и дисфункцией двигательного аппарата. Если отрываются части суставного хряща, тогда блокируется тазобедренный сустав.
- К неприятным звукам в тазобедренном суставе приводит артроз, артрит, анкилоз.
- Поврежденные сухожилия, хрящи, их дистрофия.
- Повышенная гибкость сустава с рождения.
Если щелкает сустав, но при этом нет боли, тогда ничего лечить не нужно. Но для тех, кого сильно смущают щелкающие звуки, есть конкретные способы по их устранению в домашних условиях:
- следить за уровнем физической нагрузки — минимизировать, лучше отказаться совсем;
- прикладывать компресс со льдом к тазобедренному суставу;
- воспользоваться нестероидными противовоспалительными препаратами, которые уменьшат дискомфорт;
- предотвратить повторяющиеся движения тазобедренного сустава во время спортивных, физических упражнений, например, сократить количество приседаний, велопробежек, плавать только с помощью рук.
Если после данных мероприятий все еще щелкает сустав, беспокоит дискомфорт и болевые ощущения, тогда необходимо обратиться за профессиональной медицинской помощью. Лечение заключается в следующем:
- Назначаются посещения лечебно-физкультурного кабинета, где с помощью специальных занятий делают растяжку мышц бедра, которые снижают неприятные ощущения.
- При развитии бурсита тазобедренного сустава врач может прописать противовоспалительные инъекции гормонами (кортикостероиды).
- Хирургическое вмешательство. Операцию назначают, если прочие методы не принесли результатов. Чтобы знать, какую проводить операцию, нужно выявить причину недуга. В этом вопросе поможет артроскопия тазобедренного сустава.
1. Патологическая. В организме может протекать хроническая болезнь, синдромом которой являются щелчки при движении и боли в коленном суставе:
- артроз, нестабильность надколенника, тендинит, подагра и другие болезни сустава при которых разрушается хрящевая ткань;
- отложение солей провоцирует щелчки в колене;
- варикоз;
- новые и старые травмы коленного сустава;
- различные воспаления, появившиеся на фоне инфекции.
Обнаружить перечисленные заболевания поможет рентген, МРТ и сдача анализа крови.
2. Физиологическая. Означает, что щелкает сустав в колене не из-за наличия серьезного заболевания, а вследствие:
- разницы в геометрии сустава; его поверхности во время соприкосновения не идеально совпадают и при ходьбе слышен щелчок;
- кость колена выступает над связками; двигаясь, сустав задевает кость и щелкает.
Физиологические причины посторонних звуков в суставе не несут никакой опасности для здоровья и не требуют медикаментозного вмешательства.
- Малоподвижный образ жизни.
- Неправильное питание и нарушение обмена вещест, результат — отложение солей и хруст.
- Наследственность.
- Травмы, повышенные физические нагрузки, гипермобильность.
- Инфекции, воспалительные процессы.
При данных болезнях палец блокируется в согнутом или разогнутом положении, издавая щелчок. Сверху него появляется припухлость, уплотняется сухожилие, ощущается боль в основании пораженного пальца, сначала при любых движениях, затем и в состоянии покоя.
Установить причину возникновения щелчков и хруста в тазобедренном суставе самостоятельно довольно затруднительно. Поводом к проявлению подобных симптомов могут быть как естественные, так и патологические процессы.
Причинами щелчков в тазобедренном суставе у взрослого могут быть:
- истончение хрящевой ткани;
- синдром подвздошно-поясничной мышцы;
- разрыв суставной губы;
- остеохондропатия;
- преждевременное изнашивание костей сустава;
- дегенеративные процессы костной ткани;
- чрезмерная нагрузка на мышцы и связочный аппарат;
- отсутствие физической активности;
- отложение солей;
- повышенная гибкость и подвижность сочленения;
- перенесенные травмы;
- недостаток витаминов и микроэлементов;
- притирка или изнашивание протеза;
- нарушение режима дня.
При ходьбе
Нижние конечности и расположенные в них суставы ежедневно подвергаются колоссальной нагрузке, ведь они принимают непосредственное участие в каждом передвижении человека. Щелчки при ходьбе могут спровоцировать:
- избыточный вес;
- сидячий образ жизни;
- недостаток физической активности;
- чрезмерные силовые нагрузки.
Кроме этого, тазобедренный сустав может хрустеть от стрессов, нарушения метаболизма и переохлаждения.
При вращении
К щелчкам в тазобедренном суставе при вращении зачастую приводят те же причины, что и при ходьбе. С точки зрения физиологии у человека нет необходимости вращать бедренным сочленением в повседневной жизни. Поэтому закостенелые элементы сустава могут издавать подобный звук при совершении вращательных движений.



Шина Виленского
- следить за уровнем физической нагрузки – минимизировать, лучше отказаться совсем;
- прикладывать компресс со льдом к тазобедренному суставу;
- воспользоваться нестероидными противовоспалительными препаратами, которые уменьшат дискомфорт;
- предотвратить повторяющиеся движения тазобедренного сустава во время спортивных, физических упражнений, например, сократить количество приседаний, велопробежек, плавать только с помощью рук.
- Малоподвижный образ жизни.
- Неправильное питание и нарушение обмена вещест, результат – отложение солей и хруст.
- Наследственность.
- Травмы, повышенные физические нагрузки, гипермобильность.
- Инфекции, воспалительные процессы.
- стенозирующий тендовагинит;
- болезнь Нотта;
- стенозирующий лигаментит;
- узловатый тендинит;
- пружинящий и щелкающий палец.
Щелкает сустав тазобедренный: возможные причиныи особенности лечения
Если лечение без медикаментов не приносит облегчения, и суставы достаточно болезненны, необходимо прибегнуть к помощи специалистов. Врач построит программу лечения согласно поставленному диагнозу.
Основная рекомендация – по возможности ограничить движения, причиняющие боль.
Кроме того, специалисты назначат лекарственные препараты, препятствующие развитию воспаления, снимающие тонус мышц и болевой синдром. Будут полезны растягивающие упражнения )стретчинг), хороший лечебный эффект даст физиотерапевтическое лечение.
Так ли безобидны звуки, возникающие при движении тела? Как избавиться от щелчков, хруста, а также предотвратить боли в коленных, тазобедренных и других суставах? Полезные советы и рекомендации от ортопеда смотрите в видеосюжете.


 Об авторе
Об авторе:
Невский Эдуард Максимович, хирург, травматолог, ортопед. Стаж 18 лет.
Это возникает при сильных постоянных нагрузках, а также при отложении солей. Щелчки также могут возникать и при повышенной гибкости.Стоит отметить следующие причины появления щелчков в области тазобедренного сустава:
- Повышенный износ суставных поверхностей.
- Формирование отложения солей.
- Воспалительные процессы в связочных мышечных аппаратах.
- Врожденная подвижность и гибкость костей.
- Развитие артрита или артроза.
- Возникновение остеохондроза и подагры.
- Механическое травмирование.
Если щелкает тазобедренный сустав, то это может свидетельствовать о заболевании. Своевременная диагностика и лечение позволят быстро справиться с болезнью.
Сустав часто щелкает при разгибании ноги или при вращении. Данное явление имеет название синдром щелчка.У взрослых одной из причин щелчков может стать синдром подвздошно-поясничной мышцы. При этом кроме щелчков наблюдается тупая боль в паховой области, суставная слабость, ощущение сопротивления в сочленении.
Чтобы выявить патологию проводится специальный тест. Мышцу нагружают специальными упражнениями и если при их выполнении ощущаются определенные звуки, то диагноз подтверждается.Неприятные звуки могут возникать и при разрыве вертлужной губы.
В этом случае наблюдаются следующие симптомы:
- Характерные звуки при перемещении.
- Болезненность в паховой области.
- Проблемы с подвижностью.
Суставы могут хрустеть при остеоартрозе. Эта болезнь чаще диагностируется у мужчин. Узнать недуг можно по ограничению подвижности в проблемной зоне, болевому синдрому, ощущению трения и деформации костного соединения.Хруст в тазобедренном суставе может возникать у детей до 12 лет при остеохондропатии. При этом наблюдается болевой синдром, утомление при ходьбе и хромающая походка.
Если не используется лечение, то может возникнуть деформирующий остеоартроз.Щелчки в суставах могут спровоцировать и повреждения механического характера. При этом хруст дополняется разрывом сухожилий и связок, а также ушибами или вывихами.
Появление хруста можно предотвратить. Для этого нужно определить факторы, которые вызвали это явление.
Применяются следующие лечебные методы:
- Изменение и корректировка рациона.
- Использование физиопроцедур.
- Применение разных видов массажа и мануальной терапии.
- Занятия лечебной физкультурой.
Если наблюдается такой неприятный симптом, то лечение проводится сразу же. При этом применяется комплексный подход.Если щелчки без боли, то можно применить следующие способы:
- Минимизировать уровень физической нагрузки.
- Прикладывать к больному месту компресс со льдом.
- Использовать противовоспалительные препараты нестероидного типа.
- Уменьшить нагрузки во время спортивных тренировок.
Диагноз устанавливается врачом после проведения компьютерной томографии и рентгенографии.
Терапия состоит из применения следующих препаратов:
- Хондропротекторы представляют собой специальные препараты, которые способствуют восстановлению костных тканей. Применяются в виде таблеток – Хондроксид, Терафлекс и Хондрогард.
- Нестероидные противовоспалительные средства – Нимесулид, Мовалис, Диклофенак, Ибупрофен и Индометацин.
- Витаминный комплекс обладает общеукрепляющими свойствами и благотворно воздействует на подвижность сочленений и кости. Особым эффектом известен Тиамин, витамин Д и Рибофлавин.
- Гиалуроновая кислота обеспечивает пополнение смазочной жидкости.
Если хруст вызван артрозом, то назначается лечебный курс, как при коксартрозе. При сильном поражении суставов применяется хирургическое вмешательство.
В этом случае сустав заменяют эндопротезом. Но механические конструкции требуют замены каждые 10-15 лет.
Народная медицина


Чтобы устранить щелканье в тазовой области можно использовать простые народные рецепты.
Вот некоторые из них:
- Отвар из хвои. Для этого еловую шишку нужно залить кипятком на ночь.
- Настойка хвойная делается для растирок больного места. Шишки необходимо измельчить и залить их водкой. Затем добавить в настой мед.
- Компресс из капусты прикладывается к проблемной области. Для этого листья нужно измельчить так, чтобы пошел сок.
- Лечебную мазь нужно сделать из измельченного конского каштана и растительного масла. Размешанные компоненты нужно прогреть на водяной бане. Смесь втирается три раза в сутки в больное место.
Массаж и упражнения
При появлении хрустов часто назначаются процедуры массажа и физическая активность. Хронические формы болезни требуют ежедневного массирования конечностей.
Массажные движения включают поглаживания, растирания и разминания ног. Полезные процедуры нормализуют кровоток, восстанавливают обменные процессы и расслабляют мускулатуру.
Рекомендуется больше гулять и заниматься плаванием. Все эти меры позволяют укрепить суставы и избавиться от хруста.
Не являются угрозой здоровью единичные щелчки, не обладающие дополнительными признаками болезни. К ним относятся щелчки, происходящие во время ходьбы, по следующим причинам:
- У людей, испытывающих чрезмерные физические нагрузки, растянутые связки соприкасаются с выступающими частями костей.
- У беременных женщин и людей, имеющих лишний вес, происходит огромная нагрузка на кости и хрящи, что и вызывает подобный звук.
- У людей, ведущих сидячий, малоподвижный образ жизни, происходят атрофические изменения в мышцах, связках.
- Кавитация – образование в полости сочленения диоксида углерода, который сильно увеличивает объем внутрисуставного пространства, а при спадании издает звук.
Все это не опасно для человека, но требует принятия некоторых мер. Например, полным людям достаточно нормализовать свой вес и хруст исчезнет. У беременных он пройдет сам по себе после родов. Спортсменам стоит уменьшить нагрузки либо начать пользоваться поддерживающими средствами, такими как эластичный бинт.
Необходимо как можно скорее обратиться к ортопеду и разобраться с причиной возникновения этих щелчков.

Подобный звук, повторяющийся каждые полчаса и чаще, вне зависимости от степени нагрузки, свидетельствует о нарушении целостности хрящевой пластины и может говорить о следующих заболеваниях:
- о подагре;
- об артрозе или артрите;
- о нарушениях работы эндокринной системы;
- об отложении солей;
- о не совмещении суставных поверхностей;
- об остеохондрозе;
- о воспалительных процессах;
- об остеохондропатии.
Помимо заболеваний щелчки в тазобедренном суставе могут свидетельствовать о травмировании костного соединения. А у детей, особенно у грудничков, возможны следующие недуги:
- Неправильное развитие сочленения бедра, что приводит врожденному вывиху — дисплазии.
- Задержка развития ядер окостенения либо полное отсутствие окостенения — оссификации. Такая задержка приводит к серьезным нарушениям опорно-двигательного аппарата.
- Слабость соединительной ткани — гипермобильность суставов. Обусловливается чрезмерной гибкостью и подвижностью сочленений. Такая гиперподвижность может стать причиной микротравм, износа суставов и сухожилий.
Кроме того, не стоит отказывать ребенку в воде и подсовывать ему вместо нее молоко или кашу. Он должен пить столько, сколько захочет. Ведь именно вода влияет на образование суставной жидкости. А пока ребенок не получает достаточное количество воды, суставная жидкость не образуется в полном объеме, что также провоцирует хруст в суставах.
Даже люди с искусственными суставами могут слышать подобные щелчки. В их случае это может говорить о следующих факторах:
- неправильной установке протеза;
- больших нагрузках;
- частых подъемах по лестнице;
- при поднятии тяжестей.
При появлении любых звуков в суставах следует понаблюдать, после чего именно возникает этот щелчок:
- При быстрой ходьбе, или поднятии ног.
- Может быть после долгого сидения на одном месте.
А случается и такое, что сустав щелкает постоянно, не зависимо от рода занятий. Это может быть связано с анатомическими особенностями человека.
Если же после щелчка сустав болит, хрустит, опухает, необходимо срочно пройти обследование. Обычно врачи говорят о необходимости проведения следующих процедур:
- биохимическое исследование крови;
- ультразвуковое исследование суставов;
- рентгенография;
- магнитно-резонансная томография;
- проба на ревматоидный фактор.
При обследовании детей чаще всего используется ультразвуковое исследование. При предположении о возможности повреждения мягких тканей — МРТ.

Для восстановления и сохранения функциональности сустава врачи назначают следующее лечение:
- Прием витаминов E, A, группы B, которые способствуют восстановлению тканей.
- Прием минералов: кальция, фосфора и цинка.
- Нестероидные противовоспалительные средства. Они способствуют снятию отечности и обезболиванию.
- Гиалуроновую кислоту. Она не дает суставным тканям стираться и избавляет от хруста во время ходьбы.
- Хондропротекторы. Способствуют восстановлению хрящей.
- Физиотерапия, которая включает в себя мануальную и рефлексотерапию.
- Лечебная физкультура и занятия в бассейне.
Потребуется специальная диета, обогащенная следующими продуктами:
- Кисломолочной и молочной продукцией, так как она содержит много кальция.
- Орехами и зеленью, помогающими восстановиться хрящам.
- Фруктами и овощами, богатыми полезными витаминами и микроэлементами.
Желательно также кушать холодец или студень, не меньше одного раза в неделю, так как они являются отличными хондропротекторами.
При поднятии ног



Шина Виленского
- наружный – болезненность и звук щелчка ощущаются поверхностно;
- внутренний – симптомы возникают при сгибании и поднятии ноги;
- суставной – дискомфорт и боль возникают при движении непосредственно внутри сустава.
Профилактические меры
Специальные профилактические мероприятия станут лучшей защитой от неприятного хруста.
Стоит уделить внимание следующим рекомендациям:
- Малоподвижный образ жизни оказывает негативное воздействие на суставы и их подвижность. К эффективным мерам профилактики относятся регулярные прогулки, занятия гимнастикой и плавание.
- В сутки нужно пить не менее двух литров воды.
- Важно делать перерывы при сидячей работе.
- Рацион должен быть сбалансированным.
- Необходимо регулярно посещать курсы массажа.
Во время длительной ходьбы рекомендуется фиксировать суставы эластичными бинтами. Полезны различные разогревающие мази и согревающие компрессы.
Если хруст сопровождается и другими неприятными симптомами, то требуется тщательная диагностика.Хруст не всегда является причиной патологии, но при частом возникновении щелчков, припухлости и ограничении движения необходимо обратиться к врачу.
Особое внимание стоит уделить детям при появлении щелчков в области суставов. Своевременное выявление проблемы станет лучшей защитой от серьезных осложнений.
Важно скорректировать питание, регулярно заниматься лечебной гимнастикой и пить полезные витамины.
Предотвратить возникновение щелчков в суставах помогут следующие меры:
- регулярные пешие прогулки;
- занятия гимнастикой, плаванием и прочая двигательная активность;
- правильное питание;
- снижение веса;
- баланс работы и отдыха.
Прежде всего нужно снизить нагрузку на тазобедренный сустав. По мере необходимости пользоваться разогревающими мазями, во время продолжительной ходьбы или занятий спортом фиксировать бедро эластичным бинтом.
Коленный сустав
У некоторых людей щелкает коленный сустав во время ходьбы, при сгибании или разгибании ноги. Это может свидетельствовать о наличии в нем заболевания, тем более если щелчки сопровождаются болью. Важно не запускать сустав – не доводить до отеков, воспалений и вовремя обращаться за врачебной консультацией, ведь на ранних стадиях еще можно что-то сделать.
Когда щелкает коленный сустав и при этом возникает боль, воспаление или припухлость, врач в первую очередь займется устранением этих симптомов с помощью лекарств:
- при болях назначаются анальгетики;
- противоинфекционные средства, если есть инфекция;
- от отеков используют противовоспалительные препараты;
- вылечить и восстановить хрящ помогут хондопротекторы.
Хорошим дополнением к лекарствам послужит физиотерапия. Больного направляют на процедуры, способствующие устранению щелчков и дискомфорта в коленях:
- лазерные процедуры предотвращают дегенерацию клеток и еще на начальной стадии способны остановить заболевание и не дать ему развиться;
- УВЧ терапия – воздействие на коленный сустав электрическим током приводит к нормализации кровообращения и притоку полезных элементов к щелкающему суставу;
- электрофорез служит дополнением к назначенным лекарствам, с его помощью они лучше усваиваются.
У некоторых людей щелкает коленный сустав во время ходьбы, при сгибании или разгибании ноги. Это может свидетельствовать о наличии в нем заболевания, тем более если щелчки сопровождаются болью. Важно не запускать сустав — не доводить до отеков, воспалений и вовремя обращаться за врачебной консультацией, ведь на ранних стадиях еще можно что-то сделать.
- лазерные процедуры предотвращают дегенерацию клеток и еще на начальной стадии способны остановить заболевание и не дать ему развиться;
- УВЧ терапия — воздействие на коленный сустав электрическим током приводит к нормализации кровообращения и притоку полезных элементов к щелкающему суставу;
- электрофорез служит дополнением к назначенным лекарствам, с его помощью они лучше усваиваются.
Суставы руки
Рука состоит из нескольких суставов: кистевой, локтевой и плечевой. Каждый из них при определенных условиях может издавать щелкающие звуки. Так же как и с тазобедренным или коленным суставами, необходимо выяснять причину хруста. Например, кистевой сустав щелкает при таких заболеваниях:
- артрит;
- артроз;
- тендинит;
- остеоартроз;
- болезнь де Кервена;
- травмирование кистей.
Любой из этих недугов сопровождается болью в кисти, дискомфортом, иногда воспалениями, отеками. Ограничивается полноценное функционирование запястья. Лечение проводят лекарственными препаратами, физиотерапией, лечебной физкультурой, массажами.
Щелкают суставы рук и в области локтя. Частой причиной является артроз, который проходит на фоне перенесенной травмы или воспаления. В период болезни уменьшается количество синовиальной жидкости в локтевом суставе, хрящ становится тоньше, затем надрывается.
Плечевой сустав
Щелкает плечевой сустав в результате произвольного вывиха или подвывиха. Согласно исследованиям, они происходят из-за соскальзывания двуглавой или дельтовидной мышцы с костных выступов и изменения слизистых сумок.
Плечевой сустав может издавать щелкающие или потрескивающие звуки. Например, щелчок будет слышен, когда под воздействием усиливающейся нагрузки или подвижности увеличивается давление внутри синовиальной жидкости и образуются пузырьки с воздухом, которые лопаются. Такое состояние безболезненно и не вредит здоровью.
Потрескивающие звуки говорят о том, что сустав изношен и нарушен механизм его работы или о растяжении связок и наличии заболеваний.
Детские суставы
С началом активной деятельности, т. е. еще в грудном возрасте суставы ребенка хрустят и щелкают. Происходит это потому, что дети гипермобильны, но их хрящи еще не сформировались до конца, а значит, при любых движениях могут издавать звуки. Даже у подростков суставно-связочный аппарат еще не очень зрел.
Тревожиться необходимо, если щелчки сопровождаются болевыми ощущениями и ограничением движений. В таком случае нужно обратиться к ортопеду, сдать соответствующий анализ крови, пройти ИЗИ и рентген.


Бывает так, что у ребенка щелкают суставы вследствие патологии соединительной ткани – она очень слаба и повышена гибкость суставов. Кроме того, у детей с такой патологией часто выявляют болезни сердца.
Не стоит забывать о заболеваниях опорно-двигательного аппарата, таких как дисплазия, артроз и прочие. Ведь они тоже провоцируют щелчки в детских суставах.
Бывает так, что у ребенка щелкают суставы вследствие патологии соединительной ткани — она очень слаба и повышена гибкость суставов. Кроме того, у детей с такой патологией часто выявляют болезни сердца.
Как помочь суставам?
Если щелкают суставы по всему телу можно прибегнуть к безлекарственным методам лечения:
- Физическая активность — занятия лечебной физкультурой, ежедневные прогулки. Отлично подойдет плаванье. С врачом желательно обсудить объем нагрузки и разнообразие упражнений, потому что некоторые из них могут быть противопоказаны.
- Лечебный массаж. При хронических болезнях суставов приемлемо растирание, легкое поглаживание, разминание. Если есть острое воспаление, массаж противопоказан.
- Правильное питание. Избыточный вес часто приводит к подагре, артрозу тазобедренного и коленного сустава. В пищу должно попадать оптимальное количество белка.
- Поддержание водного баланса, чтобы в больном хряще не уменьшалась синовиальная жидкость;
- У грудничков следят за развитием тазобедренного сустава и правильной постановкой стоп во время ходьбы.
Когда щелкают суставы, что делать, подскажет доктор. В зависимости от поставленного им диагноза назначается лечение. Оно может быть консервативным, т. е. лечение медикаментами или оперативным — назначается операция.
Эффективность народных средств при лечении суставов не подтверждена. Скорее всего, больной чувствует улучшение в результате самовнушения. Но если нет никаких противопоказаний, можно полечить суставы и народными методами.
- Физическая активность – занятия лечебной физкультурой, ежедневные прогулки. Отлично подойдет плаванье. С врачом желательно обсудить объем нагрузки и разнообразие упражнений, потому что некоторые из них могут быть противопоказаны.
- Лечебный массаж. При хронических болезнях суставов приемлемо растирание, легкое поглаживание, разминание. Если есть острое воспаление, массаж противопоказан.
- Правильное питание. Избыточный вес часто приводит к подагре, артрозу тазобедренного и коленного сустава. В пищу должно попадать оптимальное количество белка.
- Поддержание водного баланса, чтобы в больном хряще не уменьшалась синовиальная жидкость;
- У грудничков следят за развитием тазобедренного сустава и правильной постановкой стоп во время ходьбы.
Когда щелкают суставы, что делать, подскажет доктор. В зависимости от поставленного им диагноза назначается лечение. Оно может быть консервативным, т. е. лечение медикаментами или оперативным – назначается операция.
Часто можно услышать, как щелкает тазобедренный сустав у взрослого, у ребенка и даже у новорожденного грудничка. И, наверное, каждого когда-либо интересовал вопрос, почему возникает хруст, не опасно ли это, что делать и как лечить щелкающее бедро?
Щелкающее бедро – Травматолог-ортопед Худошин Андрей Юрьевич
Синдром щелкающего бедра, как логично следует из названия – это щелчки в бедре или в тазобедренном суставе, возникающие при движениях, часто сопровождающиеся болью. Иногда при щелчках бывает не только боль, но и чувство пружинящего сопротивления движению, сменяющимся чувством провала в пустоту. В медицине щелкающее бедро называют еще латинским термином coxa saltans.
По причине происхождения щелчков этот синдром делится на три типа: наружный, внутренний и внутрисуставной.
При наружном типе синдрома боль и щелчки возникают снаружи, в области большого вертела, вызываются трением подвздошно-большеберцового тракта об этот вертел (тем же обусловлены щелчки) и часто сопровождаются вертельным бурситом (трохантеритом).
Внутренний тип синдрома щелкающего бедра обусловлен механической проблемой непосредственно рядом с тазобедренным суставом. В подавляющем большинстве случаев боль и щелчки обусловлены перекатом подвздошно-поясничной мышцы через головку бедренной кости. Боль провоцируется высокими сгибаниями бедра. Этот тип встречается чаще всего и поэтому мы остановимся ниже на нем более подробно.
Внутрисуставной тип синдрома вызван проблемами внутри сустава, т.е. обусловлен изменением структур, находящимися внутри капсулы сустава. Эти могут быть разрывы вертлужной губы, свободные внутрисуставные тела (суставные мыши), хондроматоз или остеоартроз (артроз, коксартроз) тазобедренного сустава. Кроме того, этот тип синдрома бывает вызван повреждением тазобедренного сустава от сильного бокового удара по бедру, что происходит, например, при падении на большой вертел бедренной кости. Возникает сильное соударение головки бедренной кости и дна вертлужной впадины с последующей гибелью суставного хряща. На магнитно-резонансной томограмме при этом виден измененный сигнал от головки бедренной кости, напоминающий остеонекроз, и иногда заметен дефект хряща. О разрыве вертлужной губы говорит недавняя травма в анамнезе. Боль, непосредственно не связанная с травмой, может быть вызвана разрывом дистрофически измененной вертлужной губы или пороком развития тазобедренного сустава, например его дисплазией или синдромом бедренно-вертлужного соударения (импинджемент-синдромом).
Боль в области тазобедренного сустава может быть вызвана не только местными причинами, но и такими заболеваниями и состояниями, как паховая грыжа, ущемление нервов, поясничная радикулопатия, остеопериостит лобковой кости, усталостные переломы тазовых костей или шейки бедренной кости, а также нестабильность тазобедренного сустава. Последняя проявляется своеобразным нарушением походки: больная нога во время ходьбы отведена и повернута наружу.
Синдром щелкающего бедра (coxa saltans), внутренний тип
Подвздошно-поясничная мышца состоит из двух мышц, соединяющихся только у места прикрепления: большой поясничной мышцы и подвздошной мышцы. К данной мышце можно отнести и непостоянную малую поясничную мышцу. Подвздошно-поясничная мышца крепится к малому вертелу бедренной кости и в основном отвечает за сгибание бедра.
Сухожилие подвздошно-поясничной мышцы прилежит спереди к капсуле тазобедренного сустава так, что от вертлужной губы (хрящевого валика, окаймляющего вертлужную впадину) его отделяет всего несколько миллиметров. В этом месте еще есть подвздошно-гребенчатая сумка, которая у каждого пятого человека сообщается с тазобедренным суставом. При синдроме щелкающего бедра бывает воспаление этой сумки (подвздошно-гребенчатый бурсит).
Суть внутреннего типа щелкающего бедра состоит в том, что при движениях в тазобедренном суставе сухожилие подвздошно-поясничной мышцы перекатывается через шейку, головку бедренной кости и вертлужную губу тазобедренного сустава, что и сопровождается болезненным щелчком. Эти перекаты травмируют саму подвздошно-поясничную мышцу и ее сухожилие, что приводит к ее воспалению (тендиниту или тендовагиниту подвздошно-поясничной мышцы). Кроме того, как мы уже отмечали, в этом месте есть подвздошно-гребенчатая сумка, которая тоже может воспаляться при травматизации (подвздошно-гребенчатый бурсит).
Внутренний тип синдрома щелкающего бедра (coxa saltans): при возвращении согнутого, отведенного и повернутого наружу бедра (слева) в естественное положение (справа) возникает щелчок или толчок в области паха, малого вертела либо головки бедренной кости, верхней ветви лобковой кости или крестцово-подвздошного сустава.
Диагноз
Болезнь начинается с появления неприятных щелчков в паху, возникающих, вначале редко, а затем все более часто при сгибании и разгибании бедра. Боль носит глубокий, тупой характер и ощущается как правило в паху, а точнее в любом месте между верхней передней подвздошной остью и паховой складкой — чаще всего на уровне нижней передней подвздошной ости. Вместо щелчков больные могут жаловаться на неприятное пружинящее ощущение в тазобедренном суставе, мешающее движению или на чувство, будто сустав заедает. Спортсмены часто описывают слабость и непослушность отстающей ноги во время ее сгибания. При тяжелом тендините подвздошно-поясничной мышцы даже приходится приподнимать больную ногу руками, садясь в машину или ложась на смотровой стол.
Сообщите врачу об истории заболевания – это поможет отличить внутренний тип синдрома щелкающего бедра от других причин боли в паху. Внутренний тип синдрома щелкающего бедра похож на внутрисуставной тип, возникающий при разрыве вертлужной губы. Тщательный анамнез заболевания поможет врачу определить истинную причину щелчков и болей. В частности, разрыв вертлужной губы отличается от внутреннего типа тем, что обычно связан с недавней травмой или с аномалиями тазовых и бедренных костей, как правило заметными на рентгенограммах. Однако, не все так просто, и бывают разрывы дегенеративно измененной вертлужной губы, которые возникают без какой-либо травмы.
Для подтверждения внутреннего типа синдрома щелкающего бедра врач проводит специальную пробу: при возвращении согнутого, отведенного и повернутого наружу бедра в естественное положение при внутреннем типе возникает щелчок. Во время этого движения натягивается сухожилие подвздошно-поясничной мышцы, которое скользит по подвздошно-лобковому возвышению тазовой кости, по головке и шейке бедренной кости. Часто боль и щелчок в паху возникают при каждом повторении этой пробы. Помимо того что щелчок ощущается больным, его часто слышит или чувствует врач, пальпируя паховую область больного во время выполнения пробы. Повторное выполнение пробы вызывает боль в паху.
При разрыве вертлужной губы или синдроме бедренно-вертлужного соударения (импинждемент синдром тазобедренного сустава) боль возникает от противоположного движения: сгибания, приведения и внутреннего вращения свободно вытянутого бедра, что приводит передневерхнюю поверхность головки и шейки бедренной кости в соприкосновение с передневерхней частью вертельной губы.
Диагноз можно также поставить с помощью динамического УЗИ, однако точность этого исследования во многом зависит от выполняющего его врача.
На магнитно-резонансной томографии можно увидеть изменения самой подвздошно-поясничной мышцы, ее сухожилия, подвздошно-гребенчатой сумки или передней части капсулы тазобедренного сустава. Эти изменения зачастую настолько тонкие, что их удается различить, только сравнивая один тазобедренный сустав с другим на высокочетких снимках, сделанных мощным томографом. Основным признаком внутреннего типа синдрома щелкающего бедра на магнитно-резонансных томограммах является отек рядом с сухожилием подвздошно-поясничной мышцы.
Магнитно-резонансная томограмма (поперечный срез). Признаки внутреннего типа щелкающего бедра: воспаленное и утолщенное сухожилие подвздошно-поясничной мышцы (синяя стрелка), рядом с сухожилием отек (рыжая стрелка указывает на просветление). 1 – края вертлужной впадины (кость), 2 – хрящевая вертлужная губа (темный треугольник у края вертлужной впадины), 3 – головка бедренной кости, 4 – шейка бедренной кости. Утолщение сухожилия подвздошно-поясничной мышцы часто выявляется в сравнении с томограммой противоположного сустава
Лечение
Консервативное лечение. Основывается на исключении провоцирующих боль движений, особенно высокого (более чем на 90°) сгибания бедра, и приеме нестероидных противовоспалительных препаратов (ибупрофен, диклофенак и др.) Помогают также упражнения на растяжку подвздошно-поясничной мышцы и физиотерапевтические процедуры, в частности криотерапия и электростимуляция.
Для облегчения симптомов иногда прибегают к инъекциям глюкокортикоидов во влагалище сухожилия подвздошно-поясничной мышцы. Инъекции проводятся под контролем УЗИ или рентгеноскопии. Рекомендуемая смесь содержит гидрокортизон или дипроспан, лидокаин и/или бупивакаин. Инъекцию проводят под местной анестезией иглой для люмбальной пункции. Иглу вводят во влагалище сухожилия подвздошно-поясничной мышцы, к лежащей под сухожилием подвздошно-гребенчатой сумке. Если инъекция оказала лишь частичный или временный эффект, ее выполняют повторно.
Хирургическое лечение. К хирургическому лечению прибегают в тех редких случаях, когда консервативные методы не дают ожидаемых результатов. Цель хирургического лечения состоит в том, чтобы ослабить натяжение сухожилия подвздошно-поясничной мышцы, которое трется о тазовую и бедренную кость во время сгибания и разгибания бедра, и одновременно сохранить силу сгибателей бедра.
К предложенным операциям относятся открытая тенотомия подвздошно-поясничной мышцы в месте ее прикрепления к малому вертелу (что надолго снижает силу сгибания бедра и поэтому не рекомендуется для спортсменов), открытая пересадка подвздошно-поясничной мышцы на более проксимальную, верхнюю часть бедренной кости и артроскопическая пересадка подвздошно-поясничной мышцы через передний доступ к тазобедренному суставу.
Осложнения
Инъекции глюкокортикоидов, по-видимому, не повышают риск разрыва сухожилия подвздошно-поясничной мышцы, в отличие от инъекций при воспалениях других сухожилий (например, тенопатии ахиллова сухожилия). После инъекции возможно временное обострение симптомов (на 1-2 дня). Если, несмотря на инъекцию, симптомы сохраняются, необходимо исключить другие, в первую очередь внутрисуставные причины боли в паху, сочетающиеся с механическими симптомами. С этой целью проводится магнитно-резонансная артрография.
Во время операции важно не задеть бедренный нерв. Выделив подвздошно-поясничную мышцу, нужно убедиться в том, что она реагирует на электростимуляцию нерва, и только затем пересекать сухожилие. В пределах оперативного поля залегает латеральный кожный нерв бедра, поэтому после операции возможно онемение передней поверхности бедра, о чем надо предупредить больного. Ожидается также слабость при сгибании бедра, постепенно проходящая во время реабилитации. При отсечении сухожилия подвздошно-поясничной мышцы от малого вертела слабость может сохраняться надолго, поэтому для спортсменов предпочтительны другие оперативные методики.
Прогноз
После начала консервативного лечения: отказа от провоцирующих боль движений, приема нестероидных противовоспалительных препаратов и лечебной физкультуры обычно быстро наступает улучшение, и через 1—4 недели даже спортсмены могут возобновить тренировки. Если быстрого улучшения не происходит, показана инъекция глюкокортикоидов, после которой через 1—2 недели в большинстве случаев боль и щелчки проходят.
Полностью предотвратить внутренний тип синдрома щелкающего бедра сложно, однако распознавание его на ранней стадии и устранение провоцирующих его движений (в частности — высокого сгибания бедра, которое считают главной причиной этого синдрома) позволяет облегчить тяжесть и уменьшить продолжительность болезни. Кроме того, определенную пользу может принести растяжка мышц — сгибателей бедра во время разминки перед тренировками.
В подготовке использовались материалы:
Dobbs MB et al: Surgical correction of the snapping iliopsoas tendon in adolescents. J Bone Joint Surg Am 2002;84-A(3):420.
Gruen GS et al: The surgical treatment of internal snapping hip. Am J Sports Med 2002;30(4):607.
Wahl CJ et al: Internal coxa saltans (snapping hip) as a result of overtraining: a report of 3 cases in professi-onal athletes with a review of causes and the role of ultrasound in early diagnosis and management. Am J Sports Med 2004;32(5):1302.
Byrd JW: Lateral impact injury. A source of occult hip pathology. Clin Sports Med 2001;20(4):801.
Kelly ВТ et al: Hip arthroscopy: current indications, treatment options, and management issues. Am J Sports Med 2003;31(6):1020.
Seldes RM et al: Anatomy, histologic features, and vascularity of the adult acetabular labrum. Clin Orthop 2001;Feb(382):232.
|
Автор статьи – кандидат медицинских наук Середа Андрей Петрович |


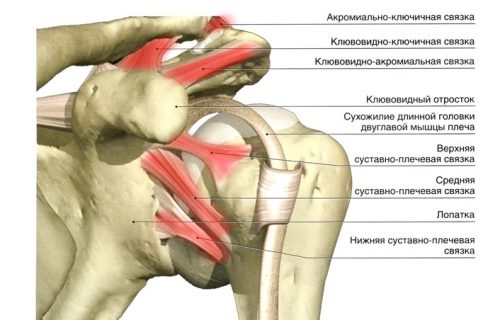
 На запущенной стадии воспалительного процесса боли присутствуют не только в плечевом суставе, но и в локтевой области. При этом дискомфорт присутствует даже в состоянии покоя, чего не отмечается на начальных этапах распространения патологии.
На запущенной стадии воспалительного процесса боли присутствуют не только в плечевом суставе, но и в локтевой области. При этом дискомфорт присутствует даже в состоянии покоя, чего не отмечается на начальных этапах распространения патологии.
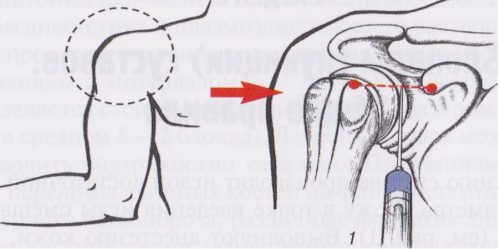
 В домашних условиях в качестве вспомогательного метода лечения можно использовать гомеопатические мази. Одними из таких эффективных средств являются Цель Т и Трамуэль. Первый препарат:
В домашних условиях в качестве вспомогательного метода лечения можно использовать гомеопатические мази. Одними из таких эффективных средств являются Цель Т и Трамуэль. Первый препарат: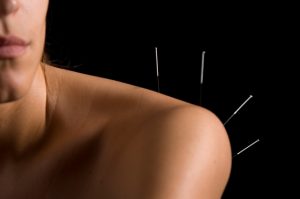
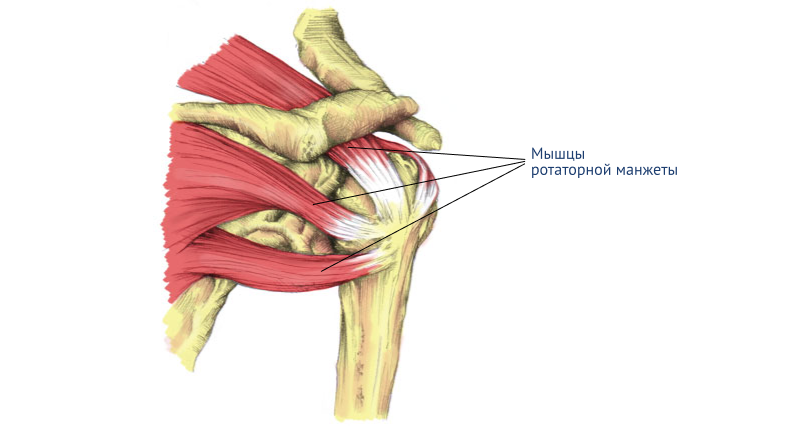
 Загрузка…
Загрузка…







 Растение обладает антибактериальными и противовоспалительными свойствами.
Растение обладает антибактериальными и противовоспалительными свойствами. Коллаген, который содержится в желатине, способствует восстановлению хрящевой ткани.
Коллаген, который содержится в желатине, способствует восстановлению хрящевой ткани. Компресс снимет неприятные симптомы воспаления сустава.
Компресс снимет неприятные симптомы воспаления сустава. Согревающие компрессы нельзя использовать во время обострения воспалительных процессов.
Согревающие компрессы нельзя использовать во время обострения воспалительных процессов. Средство поможет снизить отечность.
Средство поможет снизить отечность.

 Компрессы при болях в суставах
Компрессы при болях в суставах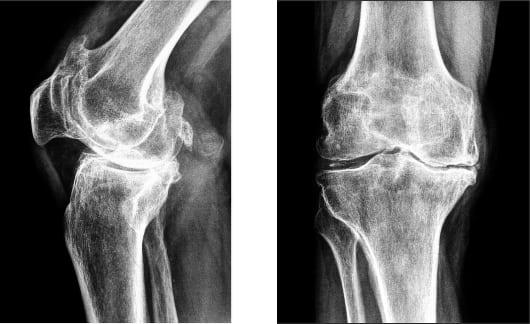
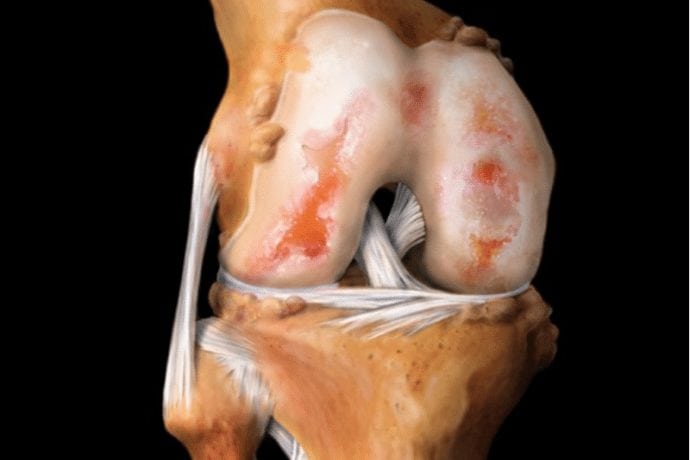
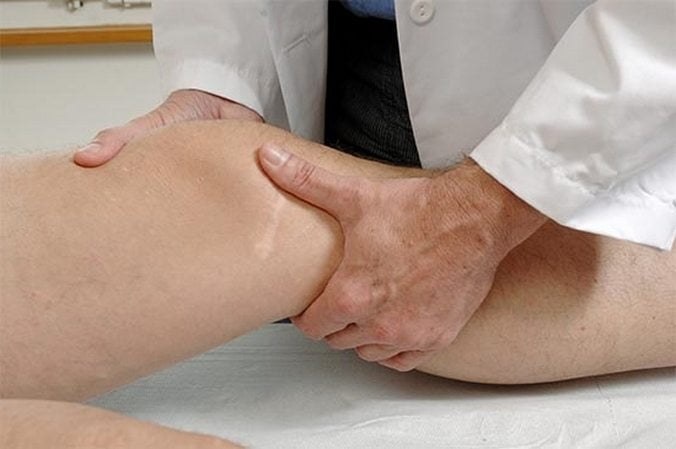
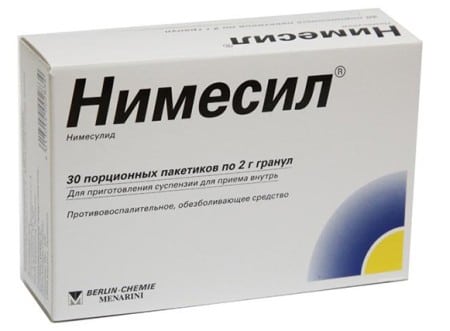
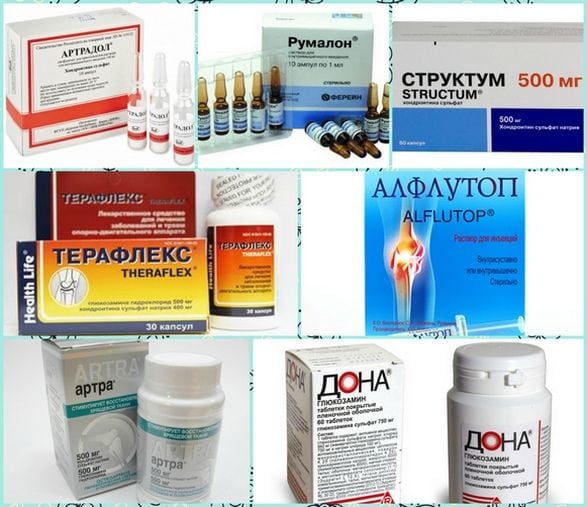
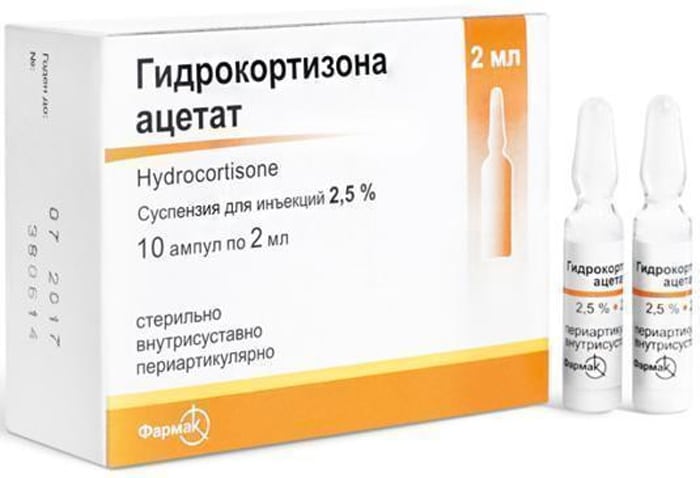
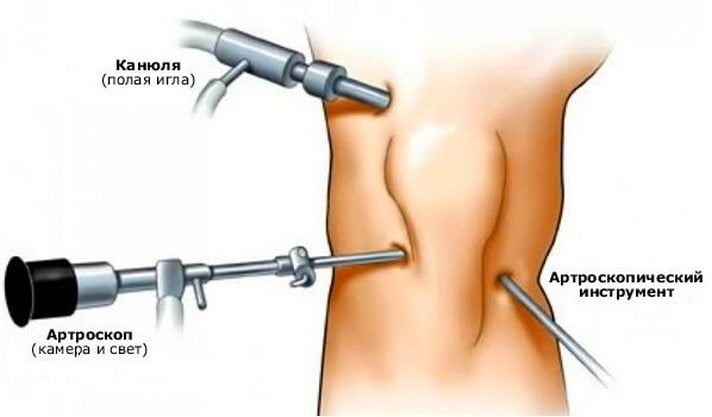
 Ранняя диагностика артроза коленного сустава является одним из факторов, влияющих на предотвращение развития заболевания и улучшение самочувствия пациента. Исследования позволяют определить причины развития патологии, а также подобрать оптимальный курс терапии.
Ранняя диагностика артроза коленного сустава является одним из факторов, влияющих на предотвращение развития заболевания и улучшение самочувствия пациента. Исследования позволяют определить причины развития патологии, а также подобрать оптимальный курс терапии. Обследование артроза коленного сустава на магнитно-резонансном томографе позволяет установить микроповреждения на клеточном уровне, которые являются несомненными признаками развития патологии.
Обследование артроза коленного сустава на магнитно-резонансном томографе позволяет установить микроповреждения на клеточном уровне, которые являются несомненными признаками развития патологии. Истончение хрящевой ткани. Один из самых очевидных клинических проявлений заболевания.
Истончение хрящевой ткани. Один из самых очевидных клинических проявлений заболевания. Современные методы диагностики артроза коленного сустава могут включать в себя несколько разных диагностических процедур, но одну из важнейших функций в точном определении заболевания и его развития продолжает оставаться рентгенография.
Современные методы диагностики артроза коленного сустава могут включать в себя несколько разных диагностических процедур, но одну из важнейших функций в точном определении заболевания и его развития продолжает оставаться рентгенография.


 Помимо этого, повязка применяется в период после операции, когда рука должна находиться в полной неподвижности.
Помимо этого, повязка применяется в период после операции, когда рука должна находиться в полной неподвижности.
 Далее наложение повязки Дезо осуществляется поэтапно:
Далее наложение повязки Дезо осуществляется поэтапно: При наложении повязки Дезо возможны ошибки, которые приводят к нежелательным последствиям:
При наложении повязки Дезо возможны ошибки, которые приводят к нежелательным последствиям: При использовании фиксатора Дезо на протяжении длительного времени, необходимо знать особенности ухода за ним. Снятие и повторное наложение бандажа допустимо при ослаблении бинтов, их чрезмерном загрязнении и появлении любых дискомфортных ощущений. Старая повязка разматывается и снимается полностью. После очищения кожи на ее место накладываются новые бинты, рука при этом должна находиться в неизменном положении.
При использовании фиксатора Дезо на протяжении длительного времени, необходимо знать особенности ухода за ним. Снятие и повторное наложение бандажа допустимо при ослаблении бинтов, их чрезмерном загрязнении и появлении любых дискомфортных ощущений. Старая повязка разматывается и снимается полностью. После очищения кожи на ее место накладываются новые бинты, рука при этом должна находиться в неизменном положении. Если нет времени или желания разбираться в особенностях наложения бинтового фиксатора, в аптеке можно приобрести мягкий бандаж, полностью повторяющий функции классической повязки Дезо. Он изготавливается из синтетических материалов с натуральными вставками. Бандажный набор включает в себя плечевой и предплечевой фиксаторы, ленту для поддержания плечевого пояса, застегивание осуществляется при помощи надежной липучки.
Если нет времени или желания разбираться в особенностях наложения бинтового фиксатора, в аптеке можно приобрести мягкий бандаж, полностью повторяющий функции классической повязки Дезо. Он изготавливается из синтетических материалов с натуральными вставками. Бандажный набор включает в себя плечевой и предплечевой фиксаторы, ленту для поддержания плечевого пояса, застегивание осуществляется при помощи надежной липучки.


 Повязка Дезо на плечевой сустав используется при травмах и переломах верхних конечностей, требующих обездвиживания руки. Показанием к применению являются:
Повязка Дезо на плечевой сустав используется при травмах и переломах верхних конечностей, требующих обездвиживания руки. Показанием к применению являются: Сначала накладываются 2 закрепляющих тура бинта, проходящих по прижатой к телу поврежденной руке и боковой поверхности тела со здоровой стороны. Здоровая рука при этом остается свободной;
Сначала накладываются 2 закрепляющих тура бинта, проходящих по прижатой к телу поврежденной руке и боковой поверхности тела со здоровой стороны. Здоровая рука при этом остается свободной;
 Сроки использования могут варьироваться в широких пределах. На догоспитальном этапе время фиксации конечности посредством этого метода напрямую зависит от сроков доставки пострадавшего в стационар.
Сроки использования могут варьироваться в широких пределах. На догоспитальном этапе время фиксации конечности посредством этого метода напрямую зависит от сроков доставки пострадавшего в стационар. Кольца Дельбе;
Кольца Дельбе;

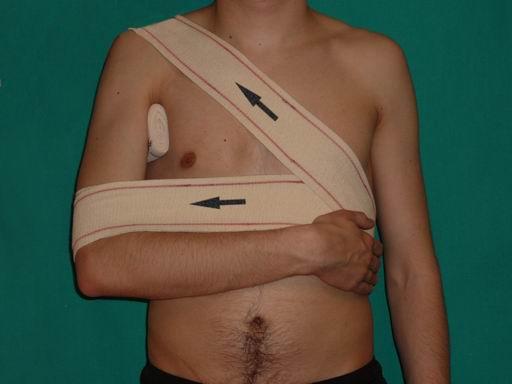
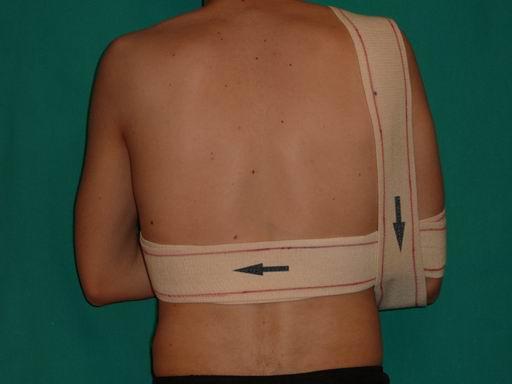
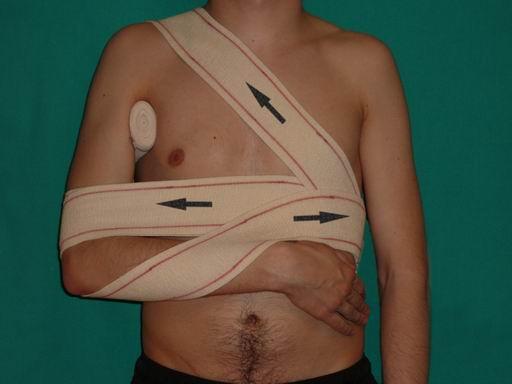
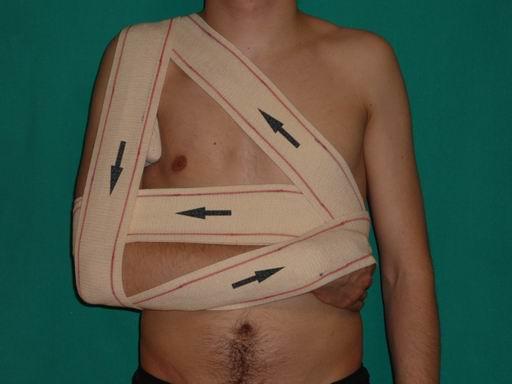

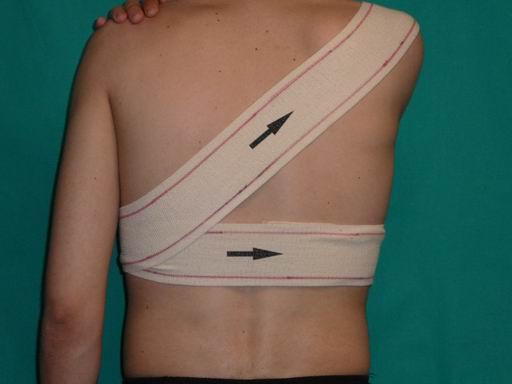
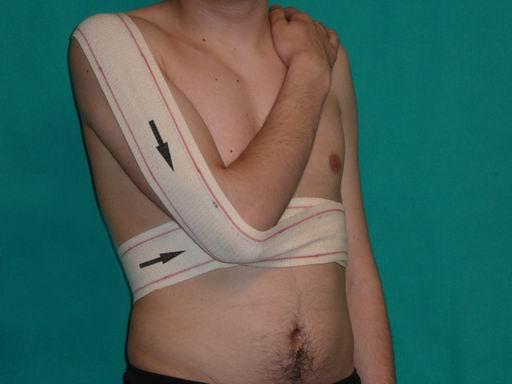

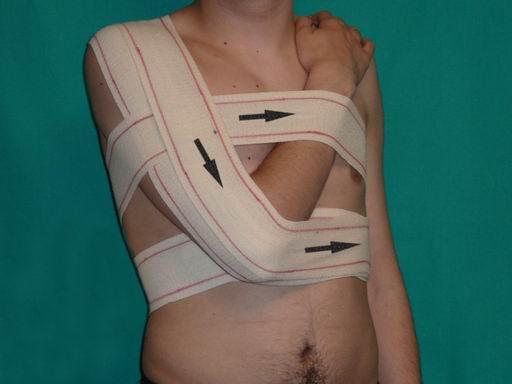
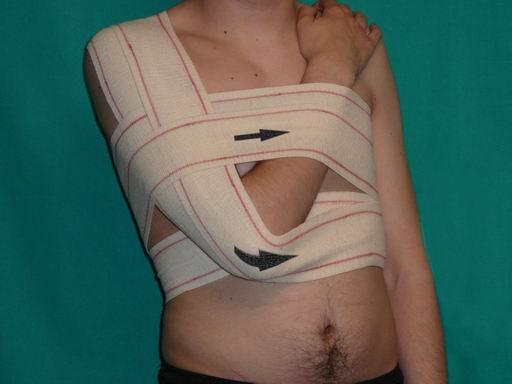
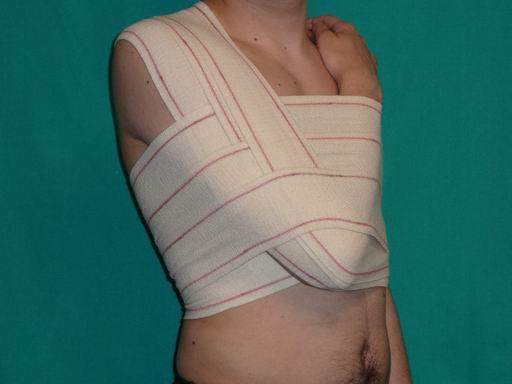





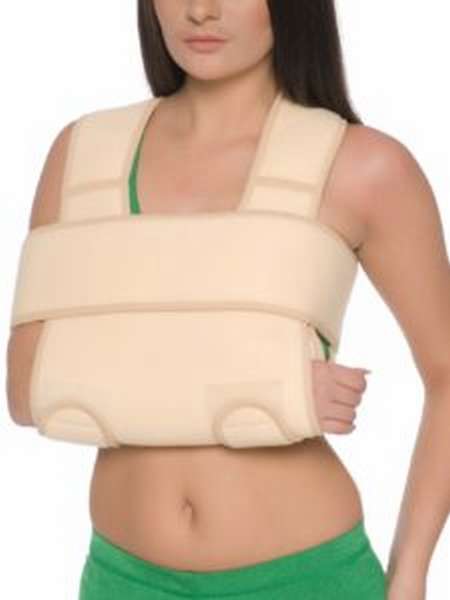







 Подвывих плеча
Подвывих плеча




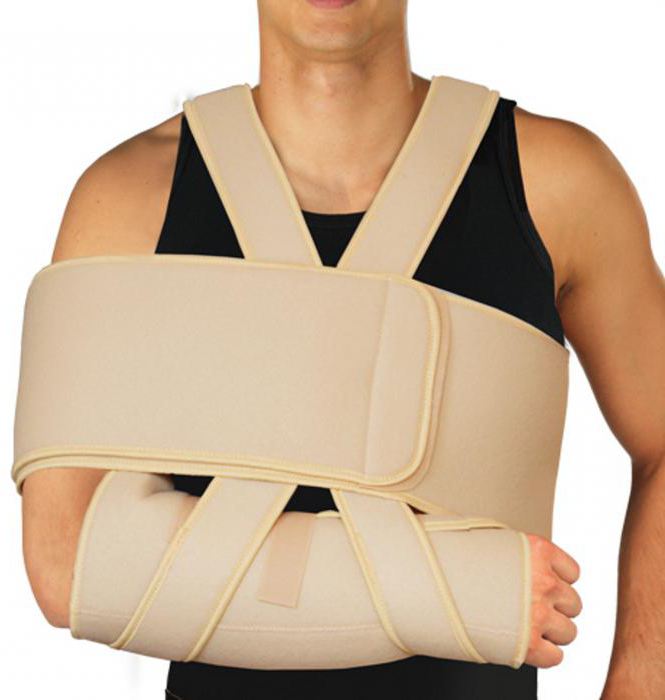


 Артроз коленного сустава – часто встречающееся заболевание с дегенеративным поражением хрящевой ткани. На помощь в борьбе с патологией приходит ЛФК , эффективно справляющийся с симптомами болезни.Разработано много техник гимнастики при артрозе коленного сустава 1, 2, 3 степени при разными учеными и врачами со всего мира. Лечебная гимнастика состоит из самых эффективных и простых упражнений. Важно соблюдать рекомендации, смотрите комплекс упражнений в статье +Видео
Артроз коленного сустава – часто встречающееся заболевание с дегенеративным поражением хрящевой ткани. На помощь в борьбе с патологией приходит ЛФК , эффективно справляющийся с симптомами болезни.Разработано много техник гимнастики при артрозе коленного сустава 1, 2, 3 степени при разными учеными и врачами со всего мира. Лечебная гимнастика состоит из самых эффективных и простых упражнений. Важно соблюдать рекомендации, смотрите комплекс упражнений в статье +Видео
 сильные боли;
сильные боли; — медикаментозное;
— медикаментозное;

 Лицо смотрит вниз, руки вдоль тела, ноги прямые. Правая нога медленно поднимается вверх на 20 см и остается в таком положении на 30 сек. Возвращается обратно. Затем то же самое выполняется левой ногой. Выполняется 1 раз.
Лицо смотрит вниз, руки вдоль тела, ноги прямые. Правая нога медленно поднимается вверх на 20 см и остается в таком положении на 30 сек. Возвращается обратно. Затем то же самое выполняется левой ногой. Выполняется 1 раз. — правая ложится на колено, левая на бедро;
— правая ложится на колено, левая на бедро; медленная ходьба по дну со сгибом и разгибом колен в течение 5 минут;
медленная ходьба по дну со сгибом и разгибом колен в течение 5 минут;





















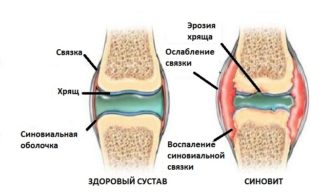 Среди наиболее часто развивающихся патологий, сопровождающихся скоплением суставного секрета, врачи выделяют синовит. Развивается он довольно медленно, сопровождается болями не интенсивного выражения, из-за этого затягивается начало лечения, и заболевание переходит в хроническое состояние. В результате постепенно развивается деформирующий артроз.
Среди наиболее часто развивающихся патологий, сопровождающихся скоплением суставного секрета, врачи выделяют синовит. Развивается он довольно медленно, сопровождается болями не интенсивного выражения, из-за этого затягивается начало лечения, и заболевание переходит в хроническое состояние. В результате постепенно развивается деформирующий артроз.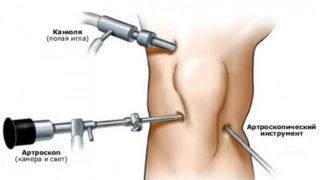
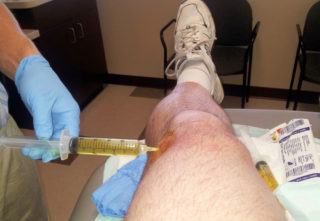

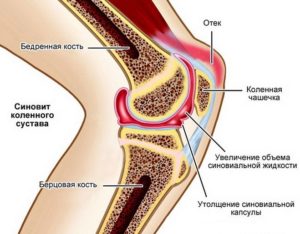











 УЗИ – это метод, основанный на воздействии ультразвуковых волн, с помощью него врач получает информацию о состоянии внутренних органов, мягких тканей. Метод безвреден, разрешен даже беременным женщинам для установления прилежания и пола плода. В коленном суставе УЗИ может дать информацию о состоянии мениска, крестообразной связки, околосуставных мягких тканей, но не костей и легких. Для изучения костной ткани применяют МРТ.
УЗИ – это метод, основанный на воздействии ультразвуковых волн, с помощью него врач получает информацию о состоянии внутренних органов, мягких тканей. Метод безвреден, разрешен даже беременным женщинам для установления прилежания и пола плода. В коленном суставе УЗИ может дать информацию о состоянии мениска, крестообразной связки, околосуставных мягких тканей, но не костей и легких. Для изучения костной ткани применяют МРТ.
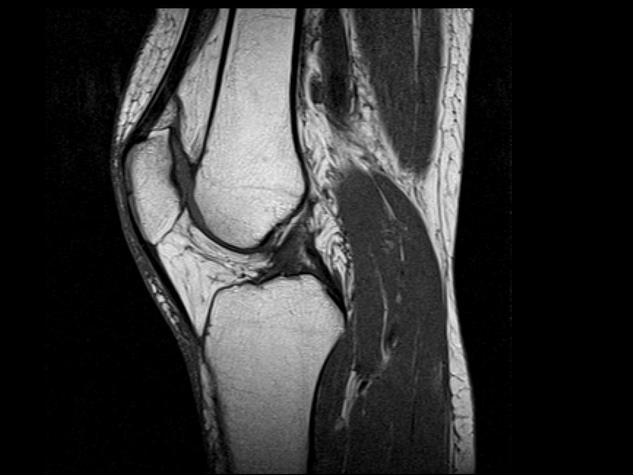

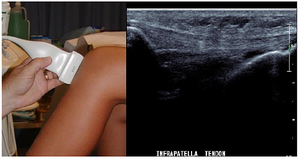
 Явные патологии хорошо обнаруживаются на современном УЗ-аппарате, но требуют опытности от специалиста, работающего с расшифровкой сканов. Изучение поврежденного участка проводится в режиме реального времени, поэтому есть риск пропустить незначительную аномалию в суставных тканях. Сенсор аппарата хорошо улавливает:
Явные патологии хорошо обнаруживаются на современном УЗ-аппарате, но требуют опытности от специалиста, работающего с расшифровкой сканов. Изучение поврежденного участка проводится в режиме реального времени, поэтому есть риск пропустить незначительную аномалию в суставных тканях. Сенсор аппарата хорошо улавливает: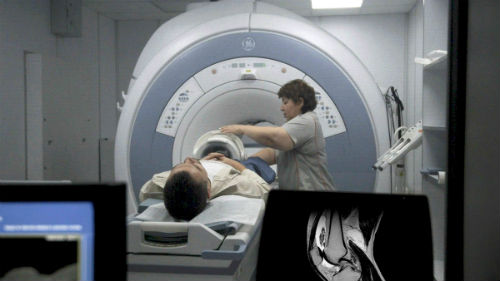 Недостатком томографического метода выступает наличие такого противопоказания, как вживленные в тело металлические объекты. Если в организме присутствуют ферромагнитные предметы искусственного происхождения (импланты, протезы, электронные стимуляторы), обследование на МР-установке невозможно из-за большой вероятности повреждения, как самого аппарата, так и нанесения вреда здоровью пациента. Под действие мощного поля металл сильно деформируется, разогревается и смещается в живых тканях.
Недостатком томографического метода выступает наличие такого противопоказания, как вживленные в тело металлические объекты. Если в организме присутствуют ферромагнитные предметы искусственного происхождения (импланты, протезы, электронные стимуляторы), обследование на МР-установке невозможно из-за большой вероятности повреждения, как самого аппарата, так и нанесения вреда здоровью пациента. Под действие мощного поля металл сильно деформируется, разогревается и смещается в живых тканях.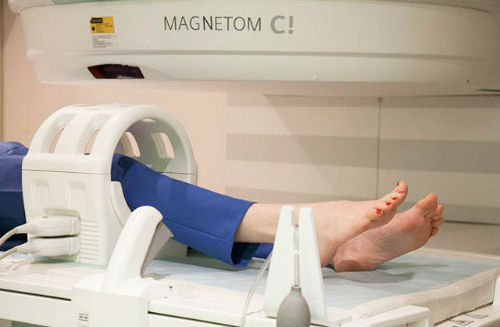 Забронировать время на любой вид сканирования можно через консультационную службу «Единого центра записи» Санкт-Петербурга. Выбирайте процедуру, сравнивайте медучреждения по рейтингам, адресам расположения и ценам и резервируйте прием. Телефон для записи размещен в верхней части каждой страницы портала. Бронируйте исследование и получите специальную скидку от сервиса на выбранный вид скрининга.
Забронировать время на любой вид сканирования можно через консультационную службу «Единого центра записи» Санкт-Петербурга. Выбирайте процедуру, сравнивайте медучреждения по рейтингам, адресам расположения и ценам и резервируйте прием. Телефон для записи размещен в верхней части каждой страницы портала. Бронируйте исследование и получите специальную скидку от сервиса на выбранный вид скрининга.

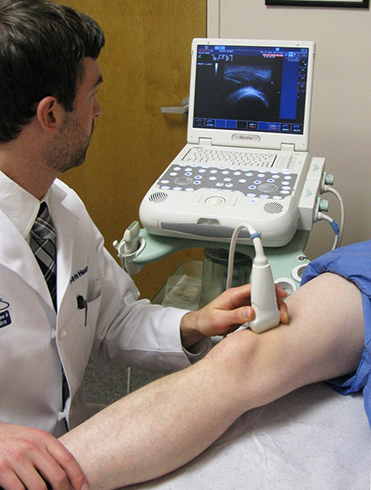
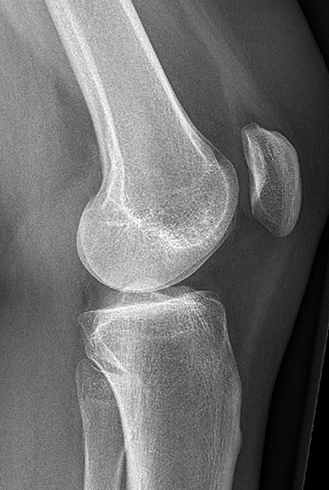












 Артроз тазобедренного сустава – заболевание, поражающее паховую область и переднюю поверхность бедра. Болезнь по-другому называется коксартроз и мешает нормально передвигаться. Симптомы заболевания – ноющая боль и хруст при ходьбе, ограничение подвижности, прихрамывание, атрофия бедренных мышц. Лечение артроза тазобедренного сустава народными средствами предполагает использование травяных настоев, мазей и компрессов, а также лечебную физкультуру, ванны и массажи.
Артроз тазобедренного сустава – заболевание, поражающее паховую область и переднюю поверхность бедра. Болезнь по-другому называется коксартроз и мешает нормально передвигаться. Симптомы заболевания – ноющая боль и хруст при ходьбе, ограничение подвижности, прихрамывание, атрофия бедренных мышц. Лечение артроза тазобедренного сустава народными средствами предполагает использование травяных настоев, мазей и компрессов, а также лечебную физкультуру, ванны и массажи.























 Боль в тазобедренном суставе
Боль в тазобедренном суставе Травяные настойки на спирту
Травяные настойки на спирту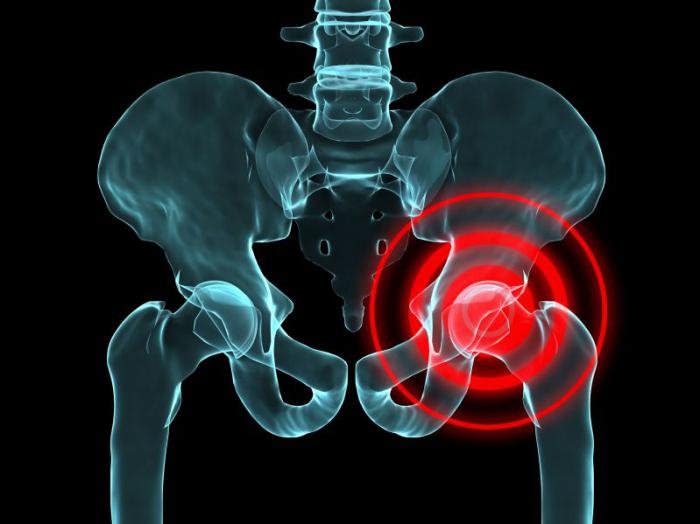
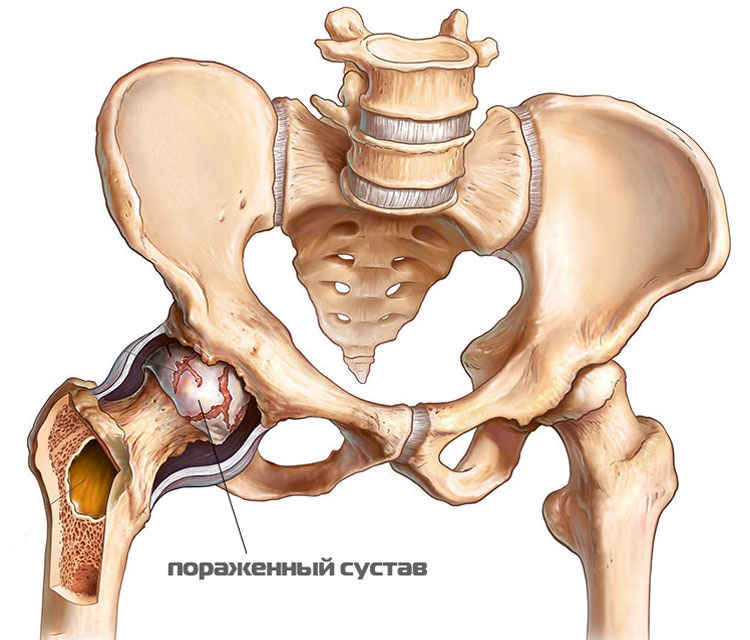
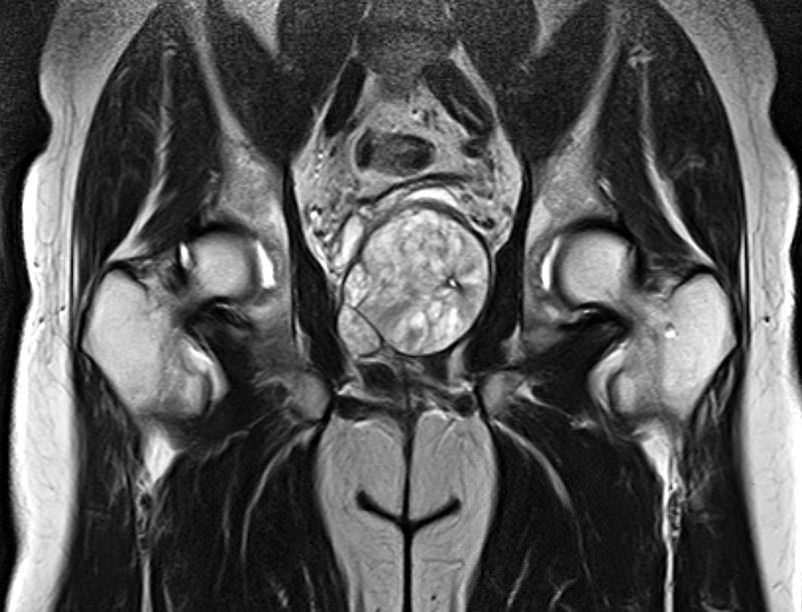


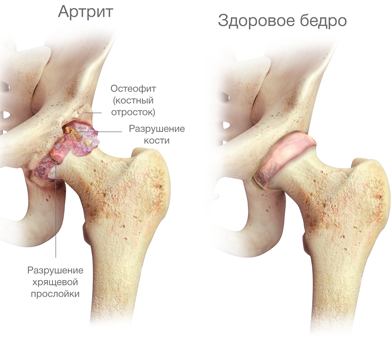
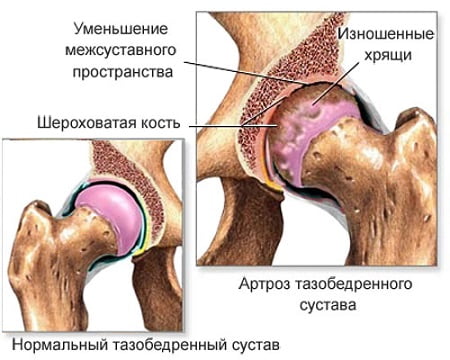

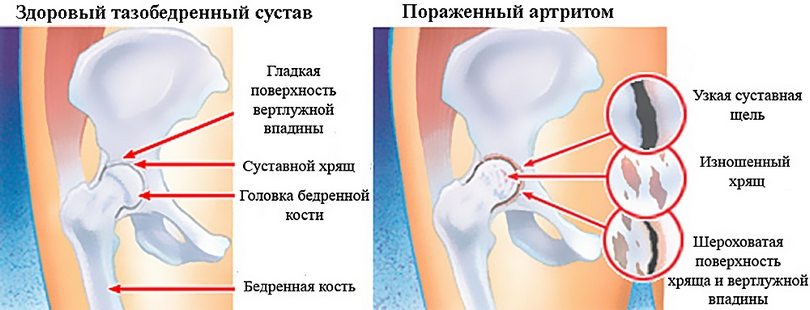
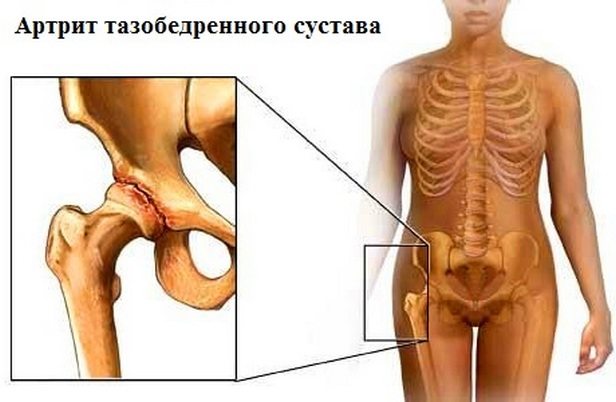


 Артрит тазобедренного сустава
Артрит тазобедренного сустава Инъекции при артрите тазобедренного сустава
Инъекции при артрите тазобедренного сустава