При вращении в плечах хруст: виды патологии и их особенности, возможные риски и осложнения, диагностические и лечебные мероприятия – Хруст в плечах при вращении
Хруст в плечевом суставе при вращении
Автор Никулин Иван На чтение 13 мин. Опубликовано
Причины и провоцирующие факторы
Боль и хруст в суставах возникает вследствие одной из следующих причин:
- Суставная нестабильность – нарушение, которое появляется при слишком интенсивных нагрузках , например , при тяжелой физической работе или занятиях спортом. При этом состав подвергается давлению, превышающему допустимые нормы.
- Механические травмы плеча и окружающих тканей. Боли могут проявлять не сразу, а только через несколько дней, и может быть как временным, так и постоянным давлением.
- Артрит. Это воспаление суставов, которое сопровождается ограничением подвижности сустава.
- Остеохонроз. Характеризуется похрустыванием, болью, ограничением движений. Интенсивность боли и хруста зависит от стадии заболевания и давления, которое оказывается на нервы.
- Бурсит– воспаление суставной сумки. Характеризуется особенно сильной болью в суставе.
- Артроз – разрастание остеофитов (специфических выростов костной ткани).
- Отложение солей в плечевом суставе. Наблюдается при нарушениях обмена веществ, нерациональном питании, малоподвижном образе жизни. Возникает при почечной недостаточности и возрастных изменениях в организме, нередко такое явление и у пьющих людей.
К провоцирующим факторам относятся инфекционные заболевания, неудачные операции на плечевом суставе, механические травмы и вывихи, переохлаждение, чрезмерные нагрузки и нарушения обмена веществ, ведущие к дефициту кальция, фосфора, витамина D и ослаблению костной ткани, старение организма и наследственные заболевания.
Причины патологии
В результате происходит растяжение плечевой связки, ведущее к нестабильности сустава. В группе риска рабочие – грузчики, строители, спортсмены, акробаты.
С момента травмы до возникновения хруста и боли может пройти несколько суток. Болезненные ощущения могут быть острыми или неярко выраженными, постоянными или возникающими в момент вращения плеча. На характер посттравматического состояния влияет, что именно стало последствием травмы – смещение сустава или трещины в нем, растяжение мышц, связок.
Одним из клинических проявлений болезни является боль в плечевом суставе с ограничением движения и характерным хрустящим звуком. Характер ощущений зависит от локализации поражения и степени сдавливания нервных корешков.
Следствие почечной недостаточности, неправильного питания, лишнего веса, гиподинамичного образа жизни, злоупотребления алкоголем.
Тендинит и бурсит


Воспаление сухожилий плечевого сустава или слизистых сумок, часто провоцируемые физической нагрузкой, механическими травмами, инфекционными и ревматическими заболеваниями.
Прогрессирование болезни сопровождается образованием на суставе краевых разрастаний – остеофитов, из-за которых движения становятся болезненными с неприятным хрустящим звуком.
Артриты
Являются самой распространенной причиной хруста плечевого сустава воспалительной этиологии. Характеризуются ощутимым ограничением движений, острой болью и быстрым прогрессированием течения.
Сопутствующие симптомы
К сопутствующим симптомам относятся:
- Боли в мышцах и сухожилиях (как тупая, так и острая, резкая).
- «Прострелы» плеча.
- Ощущение жжения.
- Невралгии.
- Опухание сустава.
- Ограничение движений и вынужденное положение.
- Онемение руки и плеча.
- Отсутствие суставной жидкости.
- Хрупкость и дряблость сухожилий.
- Местное повышение температуры, в отдельных случаях – и общее повышение (особенно при воспалениях и тяжёлых травмах).
- Покраснение.
Артрит как причина хруста в плече
Остеоартрит
Является следствием возрастных дегенеративных изменений в тканях после 50 лет. В итоге, истирание хряща ведет к вовлечению поверхности сустава в процессы трения.
Ревматоидный
Системное заболевание имеет инфекционную природу и поражает синовиальную оболочку сустава. Первые симптомы могут проявиться после физической нагрузки, стресса, переохлаждения.
Посттравматический
Развивается вследствие перенесенной травмы – трещины или смещения плечевого сустава, разрыва мышц.
Все эти виды артрита объединены общей симптоматикой – явный щелкающий звук при вращении плеча, ощущения дробленого сустава, постепенно усугубляющаяся боль, затрудненность движений руками.
Для точной диагностики артрита плечевого сустава используют методы рентгенографии и компьютерной томографии.
При хрусте, щелчках, боли в плече врач в первую очередь может заподозрить плечелопаточный периартрит. Это заболевание сопровождается воспалением в суставной капсуле и сухожилиях сустава. При этой болезни даже малейшие движения могут причинить сильнейшую боль. При этом периартрит не затрагивает сам сустав и хрящ.
Периартрит — очень распространенная болезнь. Вызывают патологию, как правило, чрезмерные нагрузки и травмы сустава. Причем первые симптомы обычно наблюдаются только через 3-7 дней.
Первопричиной периартрита зачастую являются проблемы в работе внутренних органов. Например, инфаркт миокарда может вызвать периартрит плечевого сустава слева. Первичный периартрит в большинстве случаев сопровождается ухудшением кровообращения в суставах. В результате ткани получают недостаточно питания.
Не всегда боль ярко выражена. Часто она проявляется только при резких движениях или когда человек пытается завести руку за спину. Периартрит нередко развивается на фоне болезней, поражающих сосуды и нервную систему.
Советуем вам почитать:
 Лопаточно-плечевой периартрит
Лопаточно-плечевой периартрит- При остеоартрите в организме человека начинаются дегенеративные изменения тканей. Суставный хрящ при этом истончается, а в запущенных случаях вовсе стирается. В результате суставные поверхности теряют защиту от трения. Как правило, эта болезнь поражает людей в пожилом возрасте.
- Ревматоидный артрит вызван системными заболеваниями. Сопровождается болезнь воспалением синовиальной оболочки сустава. При этом чаще всего поражены бывают одновременно оба плеча.
- Посттравматический артрит проявляется так же, как и остеоартрит. Причиной развития патологии в этом случае являются перенесенные травмы: трещины в суставе, вывихи, смещения, разрывы мышц и связок. Щелчки в плече часто сопровождает резкая боль, приступы боли могут возникать даже ночью.
Развитие артроза в плечевом суставе происходит, как правило, постепенно. Сопровождается болезнь медленной деградацией тканей хряща и околосуставных мягких тканей. В некоторых местах на суставных поверхностях образуются костные наросты — остеофиты, поверхности сустава теряют гладкость. Боли при артрозе достаточно выражены.
Со временем болезненные ощущения могут отступить, но вернуться после физических нагрузок. Из-за воспаления в суставе кожные покровы в больной области краснеют и опухают. Длительное обострение заболевания может негативно отразиться на нервном сплетении в плече.
Хруст в плече при остеохондрозе возникает из-за образования остеофитов. Костные наросты могут затруднять движение в суставе, вызывают боль. Пренебрегать лечением этой болезни нельзя, так как сустав может деформироваться и со временем совсем потерять возможность двигаться.
Точно определить, почему возникает хрустит в плече, может только врач. Для этого зачастую требуется применение некоторых дополнительных методов исследования. Только после установления причины, которая вызвала хруст в плечевом суставе, можно назначить оптимальное лечение.
Если хруст в плече при поднятии руки
Возможные причины


Чаще всего причиной болей при поднятии руки является накопление солей, которые имею свойство откладываться в районе лопатки и в местах прикрепления сухожилий.
Такая локализация отложений приводит к тому, что именно при поднятии конечности солевые наросты оказывают давление, которое приводит к острой боли.
Реже причинами могут выступать, перечисленные выше, как переохлаждение, перенапряжение при занятиях спортом, изменение концентрации гормонов и нарушения обмена веществ.
Не последнюю роль играет и нарушение баланса воды и электролитов, которое может провоцировать как вымывание солей из костей, так и накопление их в суставах.
Лечение
Наиболее эффективными методами лечения являются:
- Массаж (при накоплении солей и простудных заболеваниях).
- Растирки (при простуде).
- Нормализация питания, обмена веществ и водно-солевого баланса.
- При острой боли – приём обезболивающих препаратов.
Народные советы
Народная медицина советует применять:
- Спиртовые растирки и компрессы.
- Бальзам «звёздочка».
- Горчичники.
- Употреблять больше желатина (для этого он заливается водой с мёдом на ночь, а утром употребляется в пищу).
- В качестве профилактических средств рекомендуются холодец, мармелад, желе, заливное и т.п.
Насколько опасен хруст в плече
Хруст в плече бывает безопасным следующих случаях:
- При повреждении манжетки плечевого сустава. Это случается при длительной работе с поднятыми вверх руками (работа маляра, штукатура и т.д.) Боль появляется после сна на следующий день и проходит через пару дней без следа.
- Переохлаждение. При этом застужаются мышцы плеча. Боль может продолжаться несколько дней, но при лечении уходит сразу.
- При различных врождённых заболеваниях и деформациях.
Заблуждение относительного того, что хруст в плечевом суставе не представляет никакой опасности, является замедленной угрозой здоровью.


Коварство этого часто игнорируемого симптома состоит в том, что за ним могут скрываться сложные патологические процессы в организме. До определенного времени настораживающим симптомом являются хрустящие звуки при движении плеча, в некоторых случаях к ним присоединяется боль.
Оттягивание визита к врачу приводит к прогрессированию течения болезни, его длительному и сложному лечению.
Опасен не хруст сустава, а болезни, симптомом которых он является.
Артриты и артрозы разрушают суставы и нередко приводят к инвалидности больного. Остеохондроз нарушает кровообращение, нервные процессы организма и ощутимо снижает качество жизни.
Своевременное обследование у специалиста позволит провести эффективную терапию, перевести болезнь в состояние ремиссии, а также избежать развития осложнений.
Если хрустит и болит плечо при вращении
Возможные причины
К причинам боли при вращении плеча относятся:
- Изношенность суставной сумки. Обычно наблюдается у пациентов в возрасте. У молодых людей возникают при активных занятиях тяжёлой атлетикой, гиревым спортом, работе грузчика и т.д. Может стать причиной изношенности и генетическое заболевание, делающее ткани более уязвимыми к механическим нагрузкам, неправильно питание и т.п.
- Растяжение связок. Сопровождает амплитудные движения с большой нагрузкой, встречается у борцов и легкоатлетов.
- Инфекционные заболевания. Могут возникнуть при осложнении механической травмы, неудачной хирургической операции.
- Малоподвижный образ жизни. Приводит к частично атрофии связок и мышц, способствует отложению минеральных веществ.
- Травмы в прошлом, «привычный вывих» и т.п.
Лечение
Для лечения суставов применяются следующие препараты и методы:
- Нестероидные (негормональные) противовоспалительные препараты. Это «Напроксен», «Аспирин», «Ибупрофен», «Этодолак». Нестероидные препараты более безопасны, чем гормональные, поэтому их могут применять практически все категории пациентов. Встречаются как в виде мазей, так и в форме таблеток, капсул и т.д.
- Стероидные противовоспалительные лекарства. Отличаются высокой эффективностью, но обладают множеством побочных действий, которые не позволяют использовать эту группу препаратов при беременности, лактации, в детском возрасте, при болезнях сердца и многих других заболеваниях.
- Обезболивающие. Эти препараты применяют при острой, непереносимой боли. Сюда относятся «Парацетамол», «Лидокаин», «Артикаин», опиоиды и прочие.
Народные советы
Если боль сопровождает вращение плеча, помогут следующие средства:
- Массаж со льдом. Для этого нужно взять 2 пластиковых стакана, налить в них воды и заморозить. Затем стаканы вынимаются из морозилки, и ими делают круговые движения по больному плечу в течении 15 минут. Потом стаканы с водой возвращаются в морозилку.
- Компресс из куриных яиц. Два белка смешиваются со столовой ложкой водки и взбивается. Смесь выкладывают сплошным слоем и закрывают «дышащей» повязкой. После высыхания снимают.
- Повязка с солью. Для этого готовят солевой раствор, который состоит из столовой ложки поваренной соли и стакана воды. В растворе вымачивается ткань, которая затем помещается в морозилку. Холодный компресс накладывается на плечо.
- Настой из черёмухи. Ложку сухих ягод этого растения заливают стаканом кипящей воды на 60 минут. Весь стакан настоя выпивают сразу. Пить можно каждый день по разу.
- Настойка из полыни делается следующим образом: 2 ложки высушенной травы заливают стаканом кипятка. Принимают по чайной ложке трижды в день.
Лечение
Лечение боли и хруста в плече независимо от причины изначально предполагает снижение нагрузки на сустав, изменение образа жизни с целью снижения гиперактивности. Больному разрешаются движения, не причиняющие чувство боли.
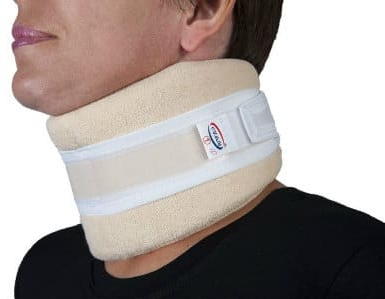
Фиксация плечевого сустава с помощью бандажа.
Лечебная гимнастика
Она включает плавные и медленные вращения плечами, упражнения на расслабление мышц, укрепление связок и суставов. Клинические исследования показали эффективность занятий кинезиотерапией. Регулярные упражнения являются одним из условий залога успешного лечения.
Включает препараты в зависимости от этиологических факторов. В случае инфекционной этиологии назначаются нестероидные противовоспалительные препараты, инъекции кортикостероидов, антибиотики. В тех случаях, когда причиной является нарушение кровообращения, прописываются ангиопротекторы. Для купирования боли используются обезболивающие препараты.
В основном используются лазеротерапия, электростимуляция мышц плечевого сустава, электротерапия с использованием диадинамических токов, электрофорез с компрессом на основе противовоспалительных, обезболивающих препаратов.
Они питают хрящевую ткань и восстанавливают его структуру, улучшают выработку суставной жидкости. Необходимы в лечении артрозов плечевого сустава.
Двухнедельный курс сводит болевой синдром до минимума. Такую же функцию выполняют солевые ванны с экстрактами шалфея, ромашки, сосны. Хорошо справляются с болью компрессы из смеси подогретых масел и горчичного порошка.
Диетическое питание
В ежедневный рацион рекомендуется включать рыбу, растительные масла и продукты, богатые витамином С. Потребление животных жиров, жирных сортов мяса, молочных продуктов должно быть сведено к минимуму.
– Важным исследованием, помимо осмотра пациента, является рентгенограмма, компьютерная томография плечевого сустава, которые позволяют определить степень и локализацию повреждения тканей, выбрать наиболее подходящую тактику лечения. Чаще всего консервативное лечение достаточно эффективно. Пациенту назначается кинезитерапия – комплекс упражнений, направленных на укрепление мышц и исправление осанки, массаж и нестероидные противовоспалительные препараты. В некоторых случаях можно назначить инъекции стероидов.
Если такое лечение не приносит желаемого результата, особенно, когда синдром вызывается различными костными наростами или опухолями, предлагается хирургическое вмешательство. Можно проводить и открытую, и артроскопическую операцию. В течение месяца после операции пациентам рекомендуется выполнять только ту работу, которая подразумевает нагрузку в положении, когда руки опущены. После 6-8 нед. основная часть пациентов возвращается к привычному ритму жизни.
Профилактические меры
Своевременная профилактика болезней плечевого сустава избавляет от необходимости их лечения. Эти меры не представляют никакой сложности, они доступны, не затратны в финансовом плане и требуют лишь регулярного исполнения.
- При малоподвижном образе жизни, сидячей работе каждый час рекомендуются активные движения. Это может быть просто ходьба, легкая гимнастика, разминка тела.
- Умеренные занятия нетравматичными видами спорта способствуют гармоничной активности суставов и мышц. С этой точки зрения идеально плавание. Оно улучшает кровообращение, обменные процессы, повышает доставку кислорода к хрящам суставов.
- Наибольшую нагрузку испытывают позвоночник и суставы полных людей. Снижение веса, сбалансированное питание решат эту проблему.
Организм человека – это гармонично развитая, чрезвычайно умная система. При любом патологическом процессе, происходящем внутри нее, она посылает сигнал, который нельзя оставить без внимания. Небольшой хруст в плечевом суставе может быть уловимой частью серьезного заболевания. Не пропустите его!
– Профилактика хороша, если синдром развивается из-за неправильной нагрузки, а также чересчур часто и монотонно повторяющихся движений, особенно в положении с поднятыми вверх руками. Не открою Америку, если скажу: хотите быть здоровыми – выделите время, если не на спортзал, то хотя бы на физзарядку.
Даже если вы выполняете тяжелую физическую работу, вы должны делать зарядку. Важно, чтобы крепкими были все группы мышц, в том числе те, которые в процессе вашей основной работы отдыхают. Только тогда мы можем добиться гармонии всего организма. Однако, если болезнь зашла далеко, или есть костные наросты и опухоли, оперативного вмешательства не избежать.
Не стоит отчаиваться – в основном в нашем Центре проводятся артроскопические операции, они достаточно щадящие. Хорошая аппаратура позволяет врачу все манипуляции выполнять через два маленьких (по 5 мм) разреза на спине. Благодаря этому пациент быстро выздоравливает и, самое главное, прощается с мучившей его болью.
Если у Вас есть подобные симптомы, не дай Бог мучающие Вас не первый год, обращайтесь в наш Центр. Широкий спектр диагностической аппаратуры и опыт врачей, приносят самый лучший результат. Желаю Вам долгие годы быть активными и здоровым, а в случае проблем запишитесь на консультацию по тел. 370 620 43 642
Заключение
Таким образом, боль и хруст в плечевом суставе могут быть вызваны как механической травмой, так и заболеванием.
Костная и хрящевая ткань поражается инфекционными заболеваниями и недугами, связанными с нарушением солевого обмена.
Может стать причиной неприятных ощущений и наследственная болезнь, связанная с деформацией костей.
Исходя из этого, нельзя дать пациенту один универсальный рецепт, который избавит его от боли хруста, но для каждой патологии требуется свой комплекс мер и лекарственных препаратов.
Поиск врача по теме статьи
Хруст в плечевом суставе при вращении
Хруст в плечевом суставе при вращении – распространенное явление, которое часто ошибочно не воспринимается как повод для обращения к врачу.
Действительно, едва ощутимый хруст может быть связан с избыточным давлением в смазочной синовиальной жидкости суставов. Однако, данный физиологический процесс не сопровождается ощущениями боли.
Тревожным сигналом о развитии патологии является хрустящий звук в плечевом суставе, к которому присоединяется боль. Это может свидетельствовать о серьезных неврологических, дегенеративных и воспалительных процессах в самом суставе или близлежащих тканях, органах.
Причины патологии
В качестве основных причин хруста в суставе плеча при вращении рассматриваются:Регулярные интенсивные физические нагрузки, при которых основная тяжесть приходится на область плеча
В результате происходит растяжение плечевой связки, ведущее к нестабильности сустава. В группе риска рабочие – грузчики, строители, спортсмены, акробаты.
Травмы, повреждения плечевого сустава и мышц
С момента травмы до возникновения хруста и боли может пройти несколько суток. Болезненные ощущения могут быть острыми или неярко выраженными, постоянными или возникающими в момент вращения плеча. На характер посттравматического состояния влияет, что именно стало последствием травмы – смещение сустава или трещины в нем, растяжение мышц, связок.
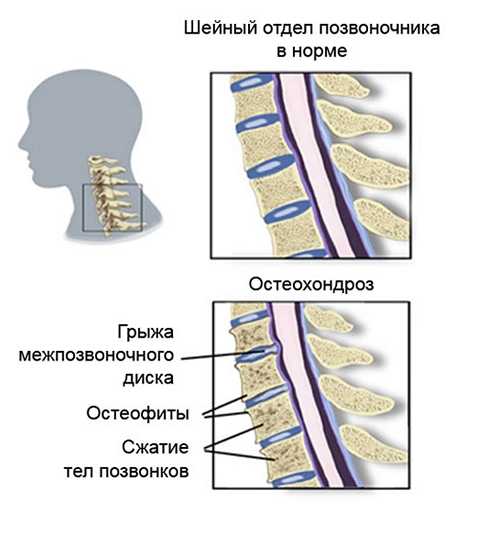
Остеохондроз шейного отдела позвоночника
Одним из клинических проявлений болезни является боль в плечевом суставе с ограничением движения и характерным хрустящим звуком. Характер ощущений зависит от локализации поражения и степени сдавливания нервных корешков.
Солевые отложения
Следствие почечной недостаточности, неправильного питания, лишнего веса, гиподинамичного образа жизни, злоупотребления алкоголем.
Тендинит и бурсит
Воспаление сухожилий плечевого сустава или слизистых сумок, часто провоцируемые физической нагрузкой, механическими травмами, инфекционными и ревматическими заболеваниями.
Артроз плечевого сустава
Прогрессирование болезни сопровождается образованием на суставе краевых разрастаний – остеофитов, из-за которых движения становятся болезненными с неприятным хрустящим звуком.
Артриты
Являются самой распространенной причиной хруста плечевого сустава воспалительной этиологии. Характеризуются ощутимым ограничением движений, острой болью и быстрым прогрессированием течения.
Артриты, как причина хруста в плечевом суставе
В плечевом суставе могут развиться следующие виды артрита:
Остеоартрит
Является следствием возрастных дегенеративных изменений в тканях после 50 лет. В итоге, истирание хряща ведет к вовлечению поверхности сустава в процессы трения.
Ревматоидный
Системное заболевание имеет инфекционную природу и поражает синовиальную оболочку сустава. Первые симптомы могут проявиться после физической нагрузки, стресса, переохлаждения.
Посттравматический
Развивается вследствие перенесенной травмы – трещины или смещения плечевого сустава, разрыва мышц.
Все эти виды артрита объединены общей симптоматикой – явный щелкающий звук при вращении плеча, ощущения дробленого сустава, постепенно усугубляющаяся боль, затрудненность движений руками.
Для точной диагностики артрита плечевого сустава используют методы рентгенографии и компьютерной томографии.
Насколько опасен хруст в плече
Заблуждение относительного того, что хруст в плечевом суставе не представляет никакой опасности, является замедленной угрозой здоровью.Коварство этого часто игнорируемого симптома состоит в том, что за ним могут скрываться сложные патологические процессы в организме. До определенного времени настораживающим симптомом являются хрустящие звуки при движении плеча, в некоторых случаях к ним присоединяется боль.
Оттягивание визита к врачу приводит к прогрессированию течения болезни, его длительному и сложному лечению.
Опасен не хруст сустава, а болезни, симптомом которых он является.
Артриты и артрозы разрушают суставы и нередко приводят к инвалидности больного. Остеохондроз нарушает кровообращение, нервные процессы организма и ощутимо снижает качество жизни.
Своевременное обследование у специалиста позволит провести эффективную терапию, перевести болезнь в состояние ремиссии, а также избежать развития осложнений.
Лечение
Лечение боли и хруста в плече независимо от причины изначально предполагает снижение нагрузки на сустав, изменение образа жизни с целью снижения гиперактивности. Больному разрешаются движения, не причиняющие чувство боли.
Далее в базисную терапию включаются:
Применение ортопедического бандажа
Фиксация плечевого сустава с помощью бандажа.
Лечебная гимнастика
Она включает плавные и медленные вращения плечами, упражнения на расслабление мышц, укрепление связок и суставов. Клинические исследования показали эффективность занятий кинезиотерапией. Регулярные упражнения являются одним из условий залога успешного лечения.
Терапия основного заболевания
Включает препараты в зависимости от этиологических факторов. В случае инфекционной этиологии назначаются нестероидные противовоспалительные препараты, инъекции кортикостероидов, антибиотики. В тех случаях, когда причиной является нарушение кровообращения, прописываются ангиопротекторы. Для купирования боли используются обезболивающие препараты.
Физиотерапевтическое лечение
В основном используются лазеротерапия, электростимуляция мышц плечевого сустава, электротерапия с использованием диадинамических токов, электрофорез с компрессом на основе противовоспалительных, обезболивающих препаратов.
Хондропротекторы с содержанием глюкозамина и хондроитина
Они питают хрящевую ткань и восстанавливают его структуру, улучшают выработку суставной жидкости. Необходимы в лечении артрозов плечевого сустава.
Акупунктурный массаж с применением ароматических масел (лаванды, розмарина, мяты)
Двухнедельный курс сводит болевой синдром до минимума. Такую же функцию выполняют солевые ванны с экстрактами шалфея, ромашки, сосны. Хорошо справляются с болью компрессы из смеси подогретых масел и горчичного порошка.
Диетическое питание
В ежедневный рацион рекомендуется включать рыбу, растительные масла и продукты, богатые витамином С. Потребление животных жиров, жирных сортов мяса, молочных продуктов должно быть сведено к минимуму.
Профилактические меры
Своевременная профилактика болезней плечевого сустава избавляет от необходимости их лечения. Эти меры не представляют никакой сложности, они доступны, не затратны в финансовом плане и требуют лишь регулярного исполнения.
- При малоподвижном образе жизни, сидячей работе каждый час рекомендуются активные движения. Это может быть просто ходьба, легкая гимнастика, разминка тела.
- Умеренные занятия нетравматичными видами спорта способствуют гармоничной активности суставов и мышц. С этой точки зрения идеально плавание. Оно улучшает кровообращение, обменные процессы, повышает доставку кислорода к хрящам суставов.
- Наибольшую нагрузку испытывают позвоночник и суставы полных людей. Снижение веса, сбалансированное питание решат эту проблему.
Организм человека – это гармонично развитая, чрезвычайно умная система. При любом патологическом процессе, происходящем внутри нее, она посылает сигнал, который нельзя оставить без внимания. Небольшой хруст в плечевом суставе может быть уловимой частью серьезного заболевания. Не пропустите его!
Хруст в плечевом суставе при вращении: хрустит плечо
По статистике одна треть населения земного шара страдает от суставных заболеваний. Причин существует огромное множество, среди них неправильный образ жизни и ухудшение экологической обстановки не самые последние. Не всегда профессиональные и бытовые обязанности позволяют своевременно обратиться к врачу.
Как результат – незначительные проблемы с суставами преобразуются в хронические патологии, передающиеся по наследству. Хруст в плечевом суставе и беспокоит многих людей, но, как правило, этому явлению не придается большого значения и оно игнорируется, пока не начинает сопровождаться болью.
Сустав по своему строению напоминает шарнир. При движении его элементы перемещаются, при этом могут быть слышны различные звуки – хруст, треск, щелчки. Хрустеть могут любые суставы – пальцев рук, запястья, локтя, колена или лодыжки. Ниже будет рассмотрено, почему хрустит и щелкает плечо.
Содержание статьи:
Причины хруста в плечевом суставе
 Плечо представляет собой крупное суставное сочленение, которое интенсивно задействуется при выполнении самых разных движений, в том числе и подъеме тяжестей.
Плечо представляет собой крупное суставное сочленение, которое интенсивно задействуется при выполнении самых разных движений, в том числе и подъеме тяжестей.
Нередко нагрузки превышают допустимые, и тогда плечевой сустав не только хрустит, но еще и болит.
Почему возникают хруст и боль?
Причины неприятных ощущений следующие:
- Чрезмерные или, напротив, недостаточные физические нагрузки;
- Травмы или механические повреждения;
- Инфекционные заболевания;
- Нарушения обменных процессов;
- Неправильное питание.
Наследственность и возрастные изменения также могут рассматриваться как причины нарушений функциональности сустава плеча. Если суставы слабые от рождения, то изнашиваться они будут быстрее. В пожилом возрасте истирание хряща и изменение структуры костей в той или иной степени неизбежны.
Иногда боль и хруст отмечаются как последствие некорректно вылеченной травмы или операции. Подобные симптомы часто наблюдаются у профессиональных спортсменов, хотя на первый взгляд они ведут вполне здоровый образ жизни и регулярно тренируют свои суставы.
При движении суставная сумка растягивается и увеличивается в размерах. Суставная жидкость, которая в ней находится, образует пузырьки, они сливаются, затем лопаются. В этом случае слышен громкий хруст. У гиперактивной молодежи такое явление отмечается очень часто.
Когда связки и суставы еще не сформировались до конца и не окрепли, любые резкие движения могут сопровождаться болью и щелчками или хрустом. Потому нужно стараться избегать излишнего перенапряжения суставных тканей, особенно молодым людям с наследственной предрасположенностью к суставным заболеваниям.
Если же сустав хрустит и болит после спортивной тренировки, то причины обусловлены чрезмерным растяжением связок. Это говорит о том, что нагрузки слишком велики или упражнения выполняются неправильно.
Во избежание развития патологии временно рекомендуется прекратить занятия спортом, а сустав поддержать с помощью фиксирующей повязки из эластичного бинта или бандажа. При отсутствии нагрузок связки смогут восстановиться самостоятельно, хруст и боль пройдут без лечения.
Различные артрозы и артриты – тоже частые причины хруста и болей в плечевом суставе. Коварство болезни в том, что развивается она медленно и часто бессимптомно, однако процесс идет и со временем хрящевая прослойка полностью истирается.
Это приводит к деформации сустава, он опухает, каждое движение причиняет боль.
Артрит как причина хруста в плече
Артрит может поражать любые суставы, но чаще всего локализуется именно в суставах верхних конечностей. Если артроз – исключительно суставная патология, то такое заболевания как артрит связано с нарушением многочисленных внутренних органов и систем. Распознать его можно по таким признакам:
- Острая боль в плечевом суставе.
- Отечность и покраснение кожи.
- Ограничение подвижности.
 При этом боль не становится меньше даже в состоянии покоя, напротив, она может усиливаться в ночное время.
При этом боль не становится меньше даже в состоянии покоя, напротив, она может усиливаться в ночное время.
Артрит бывает разных форм, наиболее распространен реактивный артрит, то есть, возникающий как осложнение перенесенных инфекционных заболеваний.
При артрите требуется длительное и комплексное лечение, одного снижения нагрузок и правильного питания в этом случае недостаточно.
Вот почему, если плечо хрустит и болит при поднимании руки или вращении, нужно обратиться к врачу и пройти обследование.
Чем опасен хруст
Большинство людей не обращают внимания, если время от времени у них хрустит плечевой сустав. Такое небрежное отношение к своему организму может привести к серьезным осложнениям, тем более, если помимо хруста возникает еще и боль. К примеру, артрит в запущенной форме неизлечим и может привести из-за многочисленных осложнений к смерти пациента.
Если плечо хрустит, но при этом не болит, возможно, периодически слышимые звуки носят физиологический характер. Плечевой сустав устроен так, что при различных движениях перемещаемые элементы могут щелкать и хрустеть. Причина – в синовиальной жидкости, заполняющей суставную полость.
 Синовиальная жидкость служит смазкой для хрящей, обеспечивающих плавное движение суставных элементов. Когда части сустава начинают тереться относительно друг друга, давление внутри суставной полости увеличивается. В жидкости образуются пузырьки, которые лопаются – это и есть хруст.
Синовиальная жидкость служит смазкой для хрящей, обеспечивающих плавное движение суставных элементов. Когда части сустава начинают тереться относительно друг друга, давление внутри суставной полости увеличивается. В жидкости образуются пузырьки, которые лопаются – это и есть хруст.
Некоторые люди любят хрустеть суставами, особенно на пальцах рук, утверждая, что это даже полезно. Медик Дональд Агнер провел такой опыт: всю свою жизнь он намеренно хрустел суставами одной руки, в то время как другая рука оставалась в покое. В старости он сравнил состояние суставов обеих конечностей и не нашел между ними различий.
Таким образом, согласно этому опыту, можно считать, что если сустав хрустит время от времени, но при этом совершенно не болит, он абсолютно здоров и ничего делать не надо.
Однако с этим согласны далеко не все медики – статистика доказывает, что хруст даже если его не сопровождает боль, в большинстве случаев является предвестником артроза плечевого сустава или артрита.
Поскольку суставные заболевания в большинстве случаев излечить полностью невозможно, лучше не допускать их развития.
Профилактика суставного хруста
Что нужно делать, чтобы предотвратить хруст в суставах, и соответственно, развитие патологий, требующее длительного и не всегда успешного лечения?
- Всем любителям интенсивных тренировок в тренажерном зале или фитнес-клубе рекомендуется защитить свои суставы от чрезмерных нагрузок и начать принимать хондропротекторы. Это вещества, схожие по своему составу с составляющими хрящей, они предохраняют их от воспалений и разрушения, повышают эластичность, ускоряют регенерацию. Хондропротекторы можно приобрести в чистом виде или в составе различных биодобавок в магазинах спортивного питания.
- Перед началом занятий обязательно нужно делать разогревающую суставы разминку.
- Во время тренировок следует носить специальные ремни, бандажи и эластичные повязки, предохраняющие суставы от перегрузок.
Тем, кто не занимается регулярно спортом, но имеет наследственную предрасположенность к суставным заболеваниям, нужно выполнять комплекс упражнений, укрепляющих связки плеча. Существует множество гимнастик, выбрать можно любую из них, главное – выполнять ее регулярно.
При выполнении упражнений для укрепления плечевого сустава не нужно прилагать много усилий и заниматься до изнеможения. Главное в этом случае – чтобы нагрузки были дозированными, но регулярными.
Питание тоже немаловажно в профилактике артроза. В рационе должны быть продукты, содержащие витамин С, предотвращающий развитие артроза, растительные масла и морская рыба, в которой есть жирные кислоты омега-3.
Хруст в плечевом суставе при вращении: причины, лечение, к какому врачу обращаться?
Хруст в плечевом суставе при вращении является достаточно распространенным явлением. При этом многие люди считают, что никакими серьезными проблемами это не грозит, и поэтому пускают ситуацию на самотек, не обращаясь к врачу. Следует отметить, что такой подход на самом деле ошибочен. Действительно, слабый хруст может возникнуть из-за избыточного давления синовиальной жидкости наших суставов. Но если при этом вы еще и ощущаете боль – к врачу следует обратиться как можно скорее. Это может быть признаком воспалительных, дегенеративных или неврологических процессах – как непосредственно в суставе, так и близлежащих тканях.
Основные причины данного явления
В первую очередь хотелось бы подчеркнуть, что хруст в плече – это, конечно же, не смертельно. Тем не менее его появление является угрозой для здоровья человека – просто она даст о себе знать не сразу, а немного позже. За хрустом, на который многие не обращают внимания, вполне могут скрываться патологические процессы, развивающиеся в организме. Насторожиться стоит уже при появлении этого симптома. Ну а если к хрустящим звукам присоединяется еще и боль – следует как можно быстрее обратиться в больницу.
Проблема сама собой уже не исчезнет, тогда как затягивание с лечением вполне может обернуться длительным и непростым лечением. В данном случае опасность представляет не сам хруст, поскольку он является симптомом. Основная угроза исходит от болезней, на наличие которых указывает данное явление. При наличии данной симптоматики нужно обратиться к травматологу, неврологу, хирургу или ортопеду. Впрочем, можно обратиться и к терапевту, а он, в свою очередь, дальше подскажет нужного специалиста.
Основные причины, из-за которых возникает хруст в плечевом суставе, являются:
Давайте рассмотрим их несколько подробнее. При таких симптомах, как хруст в плечевом суставе, боли и щелчки в первую очередь подозревают наличие плечелопатного периартрита. Данное заболевание протекает на фоне воспалительного процесса в сухожилиях сустава и внутри суставной капсулы. Появляется периартрит, как правило, из-за чрезмерных нагрузок или в результате полученных травм. Заболевание дает о себе знать не сразу.
Как правило, первые признаки появляются через 3 дня, а то и спустя неделю. Болевые ощущения в данном случае далеко не всегда имеют ярко выраженный характер. Зачастую они появляются только лишь когда человек совершает какие-то резкие движения конечностью или плечом, или при попытке завести руку за спину.
Артроз в большинстве случаев развивается в плечевом суставе постепенно. Данная болезнь проявляет себя постепенной деградацией тканей – хряща и мягких околосуставных. В некоторых случаях могут появиться остеофиты – костные наросты. Возникают они на поверхности сустава. При артрозе человек чувствует достаточно ярко выраженную боль. Со временем она может отступить, но снова вернуться после физической нагрузки. Кожные покровы в районе больного сустава краснеют из-за воспалительного процесса. Там также может наблюдаться небольшая припухлость.
При остеохондрозе хруст в плече также появляется из-за образования остеофитов. Последние вызывают болевые ощущения – соответственно, человеку уже непросто нормально двигать суставом. Со временем он может достаточно серьезно деформироваться, поэтому не следует затягивать с обращением к врачу. В ином случае прогрессирование болезни грозит полной потерей суставом своей подвижности. При шейном остеохондрозе у больного, помимо хруста в плече, могут появиться и такие симптомы, как головные боли и головокружение, а также онемение конечностей. Кроме того, человек также может ощущать прострелы – как в плече, так и в шее.
Артрит – еще одна, достаточно распространенная болезнь суставов, вызывающая появление такого симптома, как хруст в плече. В частности, от остеоартрита чаще всего страдают люди пожилого возраста. В наиболее запущенных случаях суставной хрящ может полностью стереться. Ревматоидный артрит появляется вследствие системных заболеваний, причем в большинстве случаев одновременно поражаются сразу 2 плеча. Характерной особенностью данной формы является воспаление синовиальной оболочки сустава. Посттравматический артрит может появиться после вывихов, трещин в суставе, разрывов связок и мышц. Достаточно часто хруст и щелчки в плече здесь сопровождаются приступами резкой боли, появляющимися, в том числе и в ночное время.
Отдающие в шею болевые ощущения, сопровождающие хруст в плече, могут быть вызваны неправильной осанкой. В данном случае следует незамедлительно обратиться к врачу. Позвоночник, постоянно находящийся в неправильном положении, дает чрезмерную нагрузку на мышцы, сухожилия и связки. Из-за этого они в конечном итоге могут разорваться. Такая ситуация способна обернуться шейным спондилезом, а также появлением новообразований – как злокачественных, так и доброкачественных.
Довольно часто хруст в плече является признаком миалгии. В данном случае больной также испытывает боль. Она может быть тупой, острой или ломящего характера. Появляется миалгия из-за травм, спровоцировавших растяжение или разрыв мышечных волокон, вирусной инфекции или слишком серьезных физических нагрузок.
Диагностирование и лечение
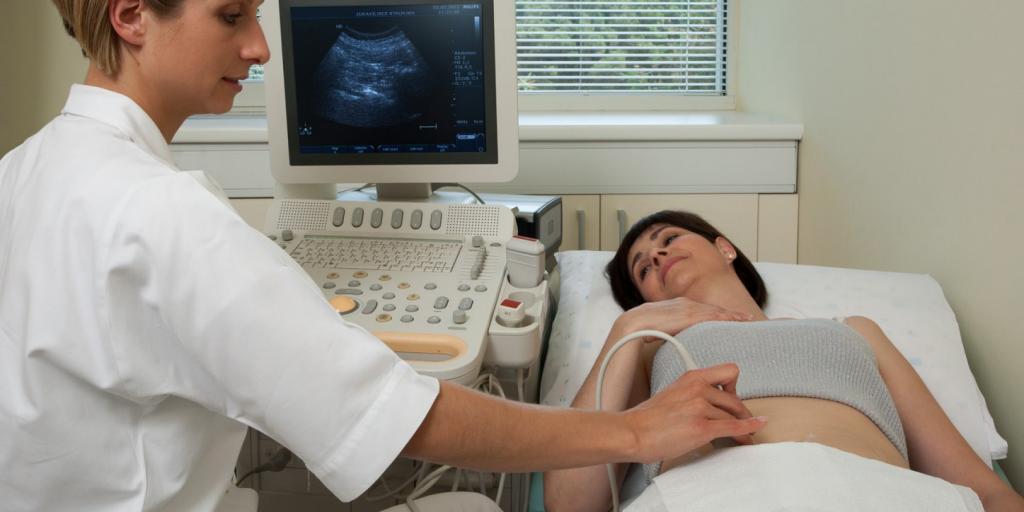
Определиться, на какую именно болезнь указывает хруст в плече, поможет врач. Для этого пациенту нужно будет пройти несложную процедуру обследования. Врачу, в частности, необходимо собрать как можно более полный анамнез, внимательно выслушать все жалобы обратившегося к нему человека, расспросить о полученных травмах, имеющихся патологиях, перенесенных ранее заболеваниях и даже уточнить, не совершал ли тот в последнее время каких-то неловких движений. Помимо этого, чтобы поставить правильный диагноз, нужно сделать рентгенографию проблемного сустава.
При соответствующих показаниях пациента направляют на ультразвуковое исследование, компьютерную, или магниторезонансную томографию. Также проводится электронейромиографическое исследование. В процессе неврологического и нейроортопедического осмотра врач выясняет иррадиацию болей и их характер, изучает состояние суставов, мышц шеи, надплечья, окружающих тканей. Пациенту понадобится проделать функциональные тесты. Они нужны для того, чтобы врач увидел способность проблемного сустава к совершению пассивных и активных движений.
Теперь давайте поговорим о том, как лечится хруст в плечевом суставе. Терапия здесь направлена в первую очередь на устранение первопричины, вызвавшей данный симптом. Кроме того, задачей врача также является снижение нагрузки на проблемный сустав. Соответственно, пациенту разрешают совершать только лишь те движения, которые не вызывают болевых ощущений. В подавляющем большинстве случаев сустав зафиксируют с помощью бандажа.
Для лечения основного заболевания назначаются соответствующие препараты. Если хруст возник из-за нарушений в процессе кровообращения, пациенту выписывают ангиопротекторы. При инфекционной этиологии применяются антибиотики, инъекции кортикостероидов, противовоспалительные препараты. Чтобы избавить пациента от неприятных болевых ощущений, назначаются анальгетики.
Лечение обязательно должно быть комплексным. Помимо лекарственных препаратов, здесь также применяется и лечебная гимнастика со специально подобранными упражнениями, способствующими расслаблению мышц и укреплению суставов и связок. В большинстве случаев пациенту нужно будет совершать медленные плавные движения плечами. Более детальные рекомендации здесь даст специалист – в зависимости от конкретного случая. Регулярные занятия ЛФК – один из главных факторов успешного лечения, поэтому следует в точности соблюдать все предписания.
Также пациенту назначают и физиотерапию. Основной упор здесь делается на электростимуляцию мышц плечевого сустава. Пациенту могут также назначить лазеротерапию. Еще один, достаточно распространенный вариант – электрофорез с компрессом, изготовленным из обезболивающих и противовоспалительных препаратов. Пациенту может быть также назначена и электротерапия диадинамическими токами.
В терапию в большинстве случаев включают хондопротекторы с хондроитином и глюкозамином. Данные препараты подпитывают хрящевую ткань и способствуют восстановлению ее структуры. Помимо этого, хондопротекторы еще и улучшают процесс выработки организмом суставной жидкости.
Нередко пациентам назначают акупунктурный массаж. Достаточно 2-недельного курса с применением ароматических масел, как болевой синдром у пациента практически полностью исчезает. Очень хорошо помогают в этом также и солевые ванны с экстрактами сосны, ромашки или шалфея. Еще один вариант лечения, направленный на снятие боли – компрессы. Они готовятся из смеси горчичного порошка и подогретых до определенной температуры масел. При этом рацион пациента обязательно должен включать в себя продукты с высоким содержанием витамина С, растительные масла и рыбу.
Be the first to comment on “Почему появляется и как лечится хруст в плечевом суставе при вращении”
Leave a comment Отменить ответ
Свежие записи
Свежие комментарии
- FinanceWar к записи Полезно ли спать на полу при болезнях спины и заболеваниях позвоночника
- Наталия Михайловна к записи Как вернуть руке подвижность после перелома лучевой кости со смещением
Материалы: http://sustavsovet.ru/lechenie/pochemu-poyavlyaetsya-i-kak-lechitsya-xrust-v-plechevom-sustave-pri-vrashhenii.html
Хруст в плечевом суставе – информативный симптом, свидетельствующий о развитии патологического процесса в сочленении или прилегающих тканей. Аномальные изменения могут быть вызваны разнообразными причинами, носить воспалительный или дегенеративно-дистрофичный характер.
Хруст в верхнем отделе руки может проявляться самостоятельно, однако чаще всего он обнаруживается совместно с болью вариабельной интенсивности. Проявляемый звук может быть громким и звонким, напоминающий треск, а может заявлять о себе тихим и глухим скрипом. Практически во всех ситуациях хруст демонстрирует себя при движениях руки: вращении, подъеме или опускании, отведении вперед или назад.
Причиной возникновения этого явления могут быть различные патологии травматологического, неврологического, артрологического профиля. Для того чтобы установить точный диагноз, необходимо выполнить разноплановые обследования, включающие: общий и биохимический анализ крови, рентгенографию, ультразвуковое исследование, компьютерную или магнитно-резонансную томографию. Однако предположить о вероятных недугах, демонстрирующих себя хрустом в плечевом отделе, руки поможет данная информация.
Этиологическими причинами появления треска и шума в суставе выступают:
- резкая инконгруэнтность (несовпадение поверхностей соприкосновения) головки плечевой кости и впадины лопатки из-за врожденных дефектов строения;
- регулярная перегрузка плечевого отдела в силу выполнения профессиональных обязанностей или чрезмерной физической активности;
- отсутствие нагрузки на отделы руки при малоподвижном образе жизни, приводящее к атрофии мышечной ткани;
- врожденная аномалия – гипермобильность плечевого сочленения из-за функциональной недостаточности связочного аппарата и высокой подвижности сустава;
- травматическое поражение сегментов верхней конечности: перелом кости, вывих сустава, разрыв мышц или сухожилий, растяжение связок.
Среди распространенных причин возникновения щелчков при вращении руки хронические заболевания, стартовавшие на фоне:
- воспалительных процессов бактериального и неинфекционного генеза;
- отложения солей мочевой кислоты в суставных тканях;
- избытка солей кальция;
- сосудистых патологий;
- метаболических нарушений;
- изменения качественного состава крови;
- эндокринных дефектов.
Предрасполагающими факторами к возникновению хруста в верхнем отделе руки являются: несбалансированный рацион, неправильный питьевой режим, злоупотребление алкоголем, курение, проживание в экологически неблагоприятных районах, естественное биологическое старение организма.
Хруст в плечевом отделе – частый спутник болезней костно-мышечной системы:
Аномальное состояние с прогрессирующим поражением хрящевых структур дегенеративно-дистрофичного характера. Первичная форма артроза поражает людей старшей возрастной категории, лиц с избыточной массой тела, женщин в климактерический период. Вторичное поражение наблюдается после травматических повреждений плечевого отдела или как следствие основной соматической патологии.
В стартовой фазе фиксируется изменение молекулярной структуры клеток хрящевой ткани. Недостаточная циркуляция крови и ухудшение трофики в поврежденном сегменте приводит к изменениям в анатомии сустава: гиалиновый хрящ лишается упругости, твердости, его элементы расслаиваются и становятся ломкими. Из-за обнажения костных поверхностей происходит появление разрастаний – остеофитов.
В начале развития заболевания артроз дает о себе знать ноющей и тянущей болью, которая усиливается при активных движениях рукой. После отдыха боль самостоятельно исчезает. По мере прогрессирования дистрофичных изменений человек ощущает усиление интенсивности боли, особенно при попытках изменить положение верхней конечности. Наиболее трудным для больного становится разработка руки в утренние часы после ночного отдыха. При поднятии конечности четко слышна громкая крепитация в сочленении. На финальном отрезке артроза отмечается ограничение объема движений, атрофия мышечных волокон.
Воспалительный процесс, поразивший сухожильный аппарата верхней конечности, может протекать в инфекционной форме или иметь асептическое происхождение. Хронический тендинит может дать толчок дистрофичному перерождению тканей сухожилий. Основные клинические симптомы заболевания:
- боль жгучего характера;
- развитие локальной тугоподвижности;
- отечность поврежденного сегмента;
- покраснение кожного покрова;
- повышение местной температуры;
- появление около плеча узелковых образований.
Как правило, чаще всего сильно болит рука во время выполнения движений, после их прекращения болевой синдром затихает. Наряду с тем, что сустав болит при поднятии минимального веса или выполнения вращательных движений, о заболевании свидетельствует характерный симптом – хрустящий звук, схожий на то, как щелкает выключатель прибора. Боль в сочленении часто инициирует смена климатических условий.
Воспалительный процесс, охвативший ткани суставной сумки плечевого сочленения с избыточным накоплением в бурсе экссудата (биологической жидкости). Рука сильно болит при чрезмерном объеме нагрузки.
Боль также возникает, если конечность продолжительное время пребывала в вынужденной неудобной позе. Усиление боли отмечается при попытках выполнить простейшие движения, например: поднять зубную щетку и донести ее до рта.
- резкая боль жгучего, пекущего характера;
- припухлость и отечность плеча;
- покраснение участка кожи над сочленением;
- местное повышение температуры;
- звонкие, громкие щелчки при отведении руки.
Основные факторы, предрасполагающие к развитию воспалительного процесса в плечевом суставе:
- осложненные травмы;
- нарушение целостности кожи вследствие обморожений и ожогов;
- попадание в костные ткани гематогенным или лимфогенным путем инфекционных микроорганизмов;
- аутоиммунная агрессия;
- наличие очагов воспаления в органах респираторного тракта.
По мере развития воспалительного процесса в пораженном суставе нарастает дискомфорт, чувство скованности, ноющие и тянущие болевые ощущения. В фазе расцвета болезни плечо сильно болит даже в состоянии покоя. При длительно текущем воспалительном процессе возникает крепитация.
Визуально область плеча выглядит припухшей и отечной. Кожный покров – красного цвета, на ощупь – горячий. При острой форме повышается температура тела, сопровождающаяся ознобом. Могут возникать признаки интоксикации организма: головная боль, тошнота, рвота, головокружение, психомоторное возбуждение.
Вас может заинтересовать
Вы можете оставить первый комментарий
Обновления на сайте
Материалы: http://sustavka.ru/o-sustavah/hrust-v-plechevom-sustave












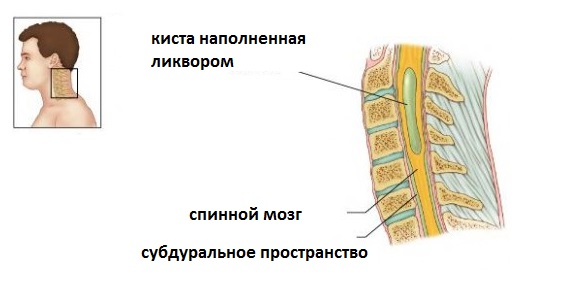

 Киста — это полость, наполненная кровью. Локализуется обычно на дугах и корнях позвоночника. Симптомы заболевания отображаются на качестве жизни, принося физический и моральный дискомфорт.
Киста — это полость, наполненная кровью. Локализуется обычно на дугах и корнях позвоночника. Симптомы заболевания отображаются на качестве жизни, принося физический и моральный дискомфорт. 








 Загрузка…
Загрузка… Грыжа (Hernia) — под грыжей понимают выпячивание органов, покрытых пристеночной брюшиной, через существующие или приобретенные дефекты брюшной стенки.
Грыжа (Hernia) — под грыжей понимают выпячивание органов, покрытых пристеночной брюшиной, через существующие или приобретенные дефекты брюшной стенки.




















 Загрузка…
Загрузка…

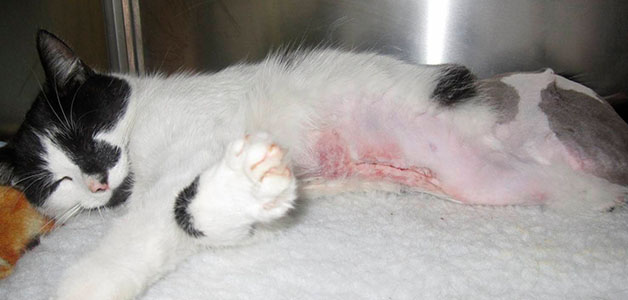

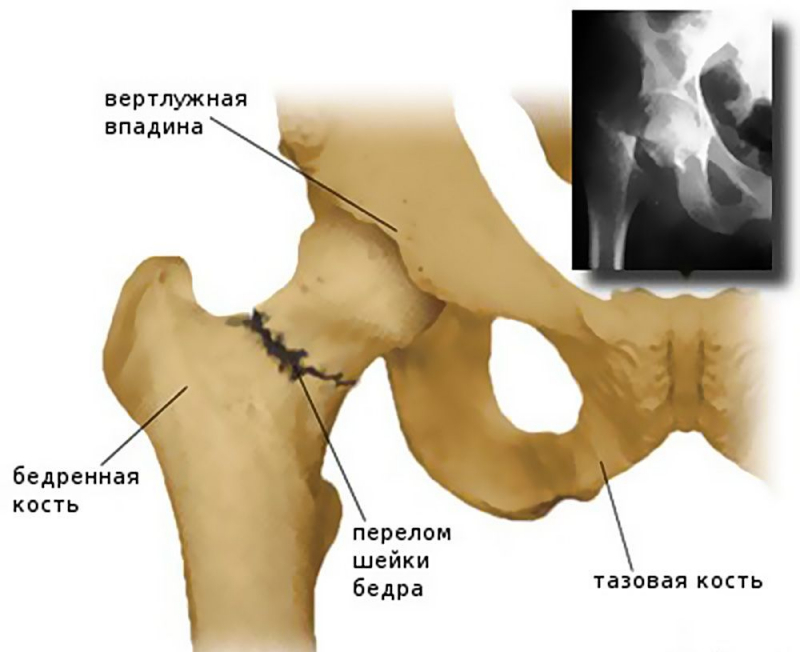
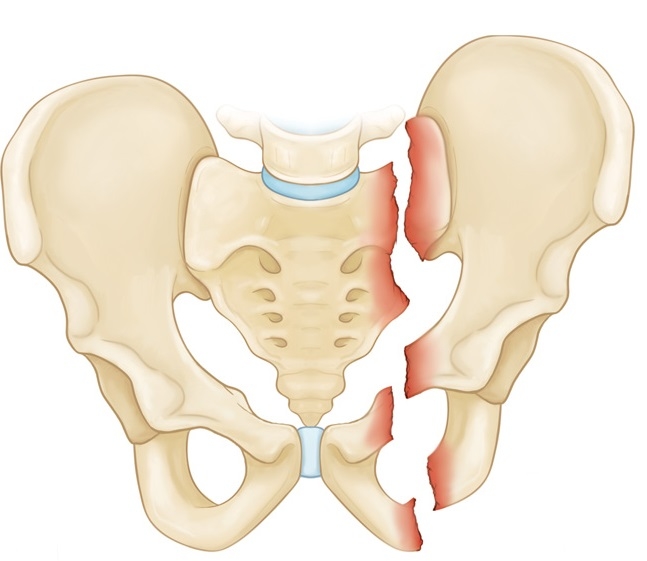

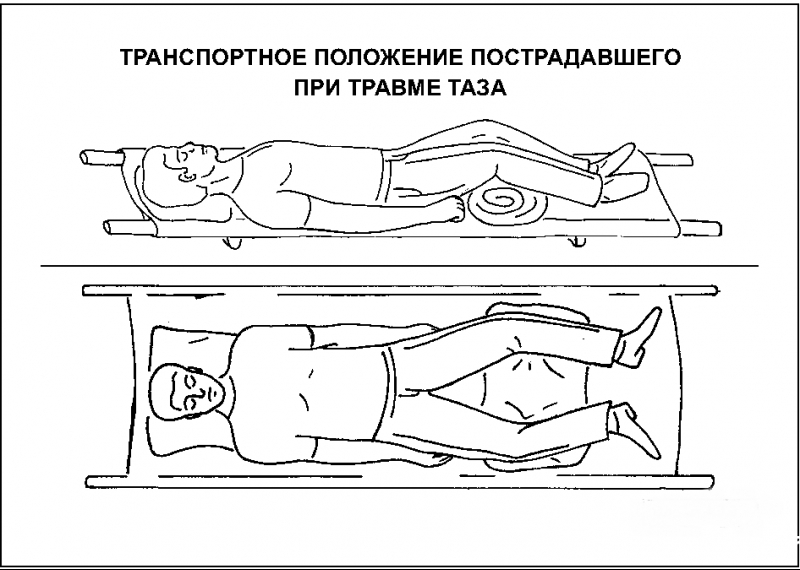

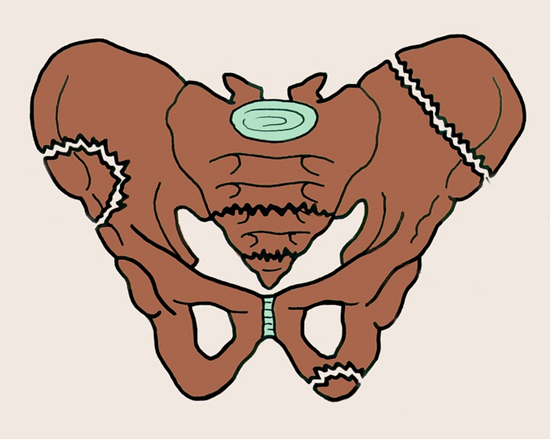
 Перелом костей таза не случайно относится к разряду тяжелых травм. Это связано с тем, что при ней обычно повреждаются внутренние органы. Больной получает большую кровопотерю и посттравматический шок. Таз – важная кость в организме человека, на нее опирается позвоночник и весь скелет, внутри него помещаются важные органы, страдающие в момент получения травмы. Разберемся, какие последствия перелома таза могут наступить и когда.
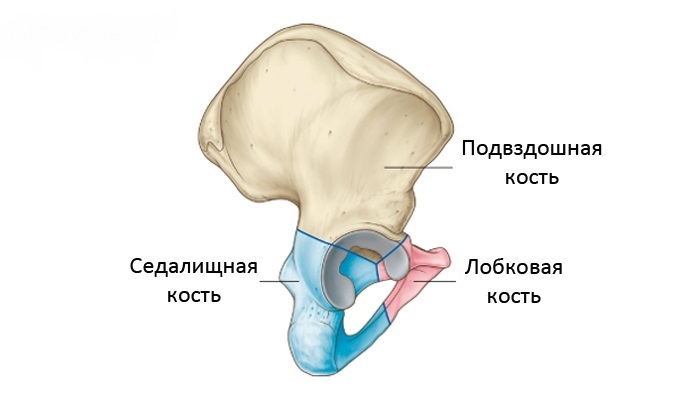
Перелом костей таза не случайно относится к разряду тяжелых травм. Это связано с тем, что при ней обычно повреждаются внутренние органы. Больной получает большую кровопотерю и посттравматический шок. Таз – важная кость в организме человека, на нее опирается позвоночник и весь скелет, внутри него помещаются важные органы, страдающие в момент получения травмы. Разберемся, какие последствия перелома таза могут наступить и когда. Прерывание тазового кольца случается, когда страдают седалищная и лобковая кость одновременно, происходят разрывы сочленений или сочетаются обе травмы.
Прерывание тазового кольца случается, когда страдают седалищная и лобковая кость одновременно, происходят разрывы сочленений или сочетаются обе травмы. Отдельно можно выделить системные ранние последствия:
Отдельно можно выделить системные ранние последствия:














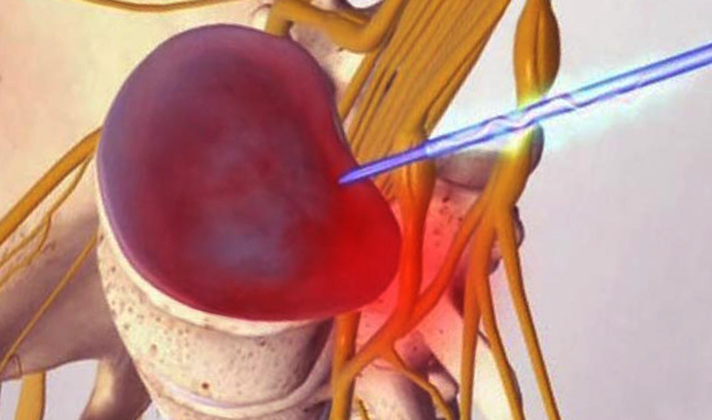
 Перед операцией требуется не общая, а местная анестезия. В ходе операции делается разрез у проблемной зоны размером не более полсантиметра, через него вводят эндоскоп, с помощью которого на мониторе можно визуализировать состояние позвоночника.
Перед операцией требуется не общая, а местная анестезия. В ходе операции делается разрез у проблемной зоны размером не более полсантиметра, через него вводят эндоскоп, с помощью которого на мониторе можно визуализировать состояние позвоночника. Это малоинвазивная операция, инактивирующая рецепторы, провоцирующие боль. Обычно фасеточный синдром легко диагностировать при артрозе межпозвонковых суставов. В данном случае деструкция будет наиболее эффективным методом.
Это малоинвазивная операция, инактивирующая рецепторы, провоцирующие боль. Обычно фасеточный синдром легко диагностировать при артрозе межпозвонковых суставов. В данном случае деструкция будет наиболее эффективным методом.







 Если консервативное лечение не помогло, нужно обратиться к хирургам, постарайтесь найти квалифицированного специалиста
Если консервативное лечение не помогло, нужно обратиться к хирургам, постарайтесь найти квалифицированного специалиста 24 Сентябрь 2019
24 Сентябрь 2019  1622
1622









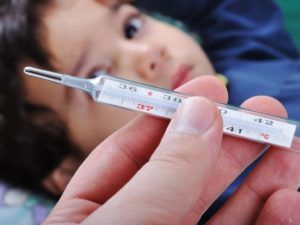
 Концентрированный препарат необходимо развести водой либо физраствором. Для компрессов с «Димексидом» ребёнку предполагается использование жидкости в соотношении одна часть препарата и три части воды. Такой раствор наносится на предплечье на 30 минут.
Концентрированный препарат необходимо развести водой либо физраствором. Для компрессов с «Димексидом» ребёнку предполагается использование жидкости в соотношении одна часть препарата и три части воды. Такой раствор наносится на предплечье на 30 минут.
































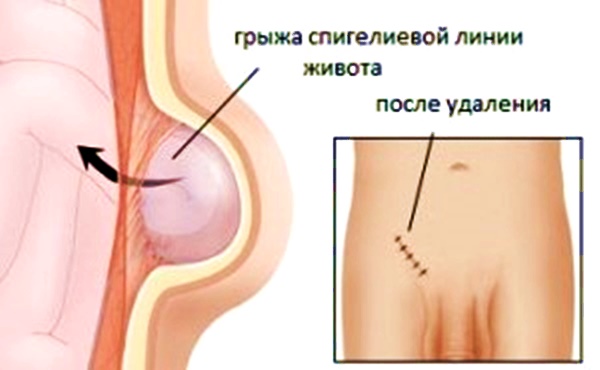

 Грыжа спигелиевой линии живота
Грыжа спигелиевой линии живота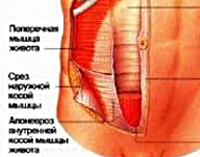 Грыжа спигелиевой линии живота
Грыжа спигелиевой линии живота




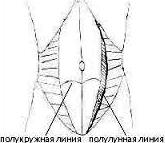
 Грыжа спигелиевой (полулунной) линии живота представляет собой выпячивание органов брюшной полости через дефект брюшной стенки, расположенную чуть ниже и справа или слева от пупка. Чаще всего в грыжевом мешке оказываются сальник, петли тонкой кишки, поперечная ободочная и слепая кишка. Эта разновидность абдоминальных грыж встречается очень редко вне зависимости от пола больного и, как правило, в преклонном возрасте.
Грыжа спигелиевой (полулунной) линии живота представляет собой выпячивание органов брюшной полости через дефект брюшной стенки, расположенную чуть ниже и справа или слева от пупка. Чаще всего в грыжевом мешке оказываются сальник, петли тонкой кишки, поперечная ободочная и слепая кишка. Эта разновидность абдоминальных грыж встречается очень редко вне зависимости от пола больного и, как правило, в преклонном возрасте.
 В целом симптомы грыжи полулунной линии сходны с признаками других разновидностей грыж живота. Обычно выпячивание никак не проявляет себя на начальной стадии. Позже могут присоединиться симптомы, характерные для многих заболеваний органов ЖКТ: тяжесть в желудке, периодические боли в области эпигастрия, нарушения работы кишечника и т.д. Часто симптомыгрыжи спигелевой линии «маскируются» под симптомы аппендицита, поскольку боль возникает с правой стороны ниже пупка. Однозначный признак грыжи – опухолевидное образование в этой области.
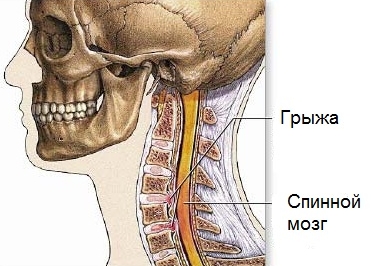
В целом симптомы грыжи полулунной линии сходны с признаками других разновидностей грыж живота. Обычно выпячивание никак не проявляет себя на начальной стадии. Позже могут присоединиться симптомы, характерные для многих заболеваний органов ЖКТ: тяжесть в желудке, периодические боли в области эпигастрия, нарушения работы кишечника и т.д. Часто симптомыгрыжи спигелевой линии «маскируются» под симптомы аппендицита, поскольку боль возникает с правой стороны ниже пупка. Однозначный признак грыжи – опухолевидное образование в этой области. Шейный остеохондроз головокружение
Шейный остеохондроз головокружение симптомы шейного остеохондроза
симптомы шейного остеохондроза


















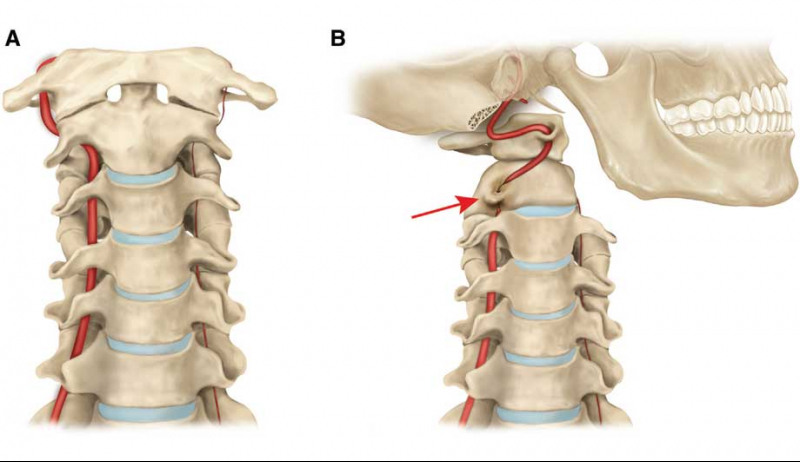
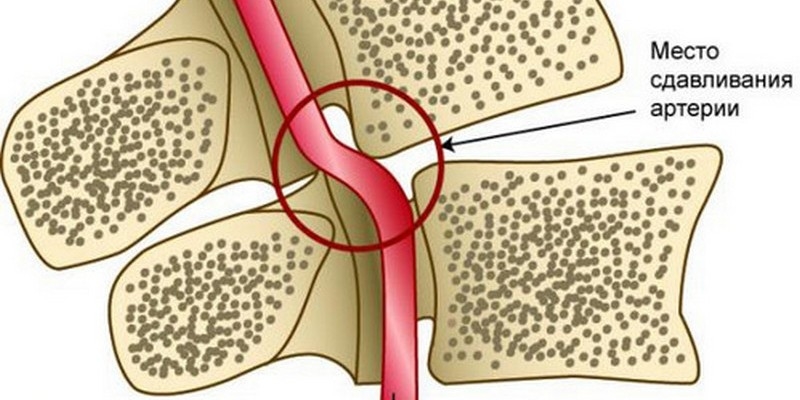

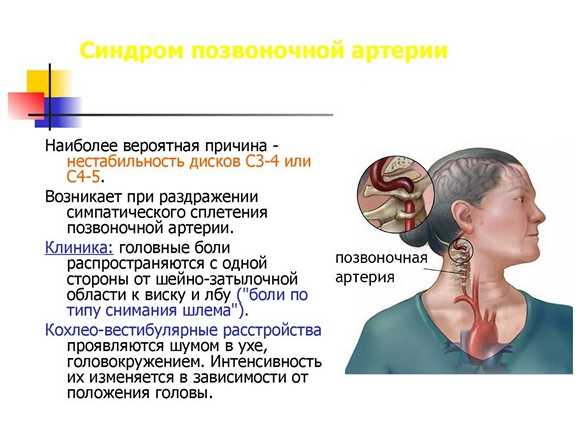


 Может ли остеохондроз, при котором кружится голова привести к смерти? Да, если меры не будут приниматься достаточно долго и обстоятельства сложатся самым неприятным для человека образом, создав инсульт. Каждый человек имеет в шее, в позвоночном отделе канал, который содержит внутри кровяные сосуды, главные нервные каналы. При помощи позвоночной артерии, которая также располагается в том месте, кровь поступает в головной мозг, питает его. Происходит снабжение требуемыми клетками, тканевыми составляющими, питательными элементами и кислородом одного из главных органов тела.
Может ли остеохондроз, при котором кружится голова привести к смерти? Да, если меры не будут приниматься достаточно долго и обстоятельства сложатся самым неприятным для человека образом, создав инсульт. Каждый человек имеет в шее, в позвоночном отделе канал, который содержит внутри кровяные сосуды, главные нервные каналы. При помощи позвоночной артерии, которая также располагается в том месте, кровь поступает в головной мозг, питает его. Происходит снабжение требуемыми клетками, тканевыми составляющими, питательными элементами и кислородом одного из главных органов тела.
 Лечение головокружения при остеохондрозе может осуществляться не только в медучреждении. Иногда можно пролечиться в домашних условиях так, чтобы проблема полностью иссякла. Могут назначаться следующие виды лечения: массаж, ЛФК, средства фармакологии и другие методы.
Лечение головокружения при остеохондрозе может осуществляться не только в медучреждении. Иногда можно пролечиться в домашних условиях так, чтобы проблема полностью иссякла. Могут назначаться следующие виды лечения: массаж, ЛФК, средства фармакологии и другие методы.
 Болезненные ощущения при прогрессировании заболевания постоянно усиливаются. В первое время этот признак появляется только в ночное время, а потом носить постоянный характер. В некоторых случаях ощущения могут появляться в грудном отделе позвоночника, то есть спускаться вниз.
Болезненные ощущения при прогрессировании заболевания постоянно усиливаются. В первое время этот признак появляется только в ночное время, а потом носить постоянный характер. В некоторых случаях ощущения могут появляться в грудном отделе позвоночника, то есть спускаться вниз. Лечащий врач может определить на приеме, связаны признаки с остеохондрозом или нет. Одним из критериев определения происхождения симптомов является то, что при головокружении от остеохондроза признаки постепенно нарастают. Может ли признак появиться внезапно? Следует понимать, что это постепенный процесс, связанный с медленным разрушением костной и хрящевой ткани.
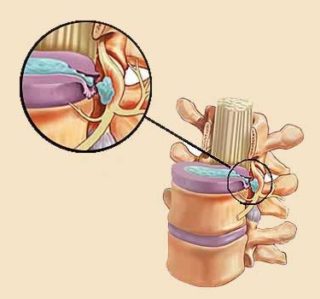
Лечащий врач может определить на приеме, связаны признаки с остеохондрозом или нет. Одним из критериев определения происхождения симптомов является то, что при головокружении от остеохондроза признаки постепенно нарастают. Может ли признак появиться внезапно? Следует понимать, что это постепенный процесс, связанный с медленным разрушением костной и хрящевой ткани. На рентгеновском снимке видно положение позвонков, косвенно можно судить о расположении сосудов и органов. Томография позволяет увидеть мягкие ткани (мышцы, связки, органы), получить информацию об их структуре, размере, имеющихся особенностях и нарушениях.
На рентгеновском снимке видно положение позвонков, косвенно можно судить о расположении сосудов и органов. Томография позволяет увидеть мягкие ткани (мышцы, связки, органы), получить информацию об их структуре, размере, имеющихся особенностях и нарушениях.