Парапарез нижних конечностей – Парапарез нижних конечностей у детей и взрослых: что это такое и лечение, спастический и вялый | Ревматолог
Парапарез нижних конечностей у взрослых — Невралгия
Парапарез нижних конечностей является редким неврологическим синдромом. Заболевание характеризуется частичным или полным снижением силы мышц ног. Зачастую патологические процессы развиваются из-за нарушений в работе головного мозга. Необходимо пройти обследование и установить точный диагноз. Для каждого человека подбирается индивидуальная терапия и реабилитация.
Что такое парапарез
Болезнь поражает спинной и головной мозг, парализует нижние конечности. В большинстве случаев встречается нижний парапарез, когда парализованы обе ноги. Но иногда врачи диагностируют парапарез верхних конечностей, когда неврологический синдром поражает только руки.
Если человек не может шевелить руками или ногами, причиной является паралич. В случае, когда движение возможно, но мышечная сила слабая, речь идет про парез (неполный паралич конечностей).
Причины заболевания
Парапарез нижних конечностей развивается на фоне различных провоцирующих факторов. Для успешного лечения необходимо установить источник заболевания. Причины парапареза нижних конечностей следующие:
- Опухоли головного и спинного мозга.
- Грыжа позвоночных дисков.
- Миелопатия.
- Заболевания спины (остеохондроз, спондилез, стеноз позвоночного канала).
- Травмы позвоночника спинного мозга или нервных корешков.
- Склероз.
- Абсцесс спинного мозга и его оболочки. То же самое касается эпидурального пространства.
- Наследственность, врожденные или приобретенные травмы после родов.
- Инфекционные и аутоиммунные болезни.
- Недостаток витамина В12.
- Сосудистый фактор.
Миопатия может стать причиной появления парапареза нижних конечностей. Болезнь нарушает обмен веществ в мышцах. То же самое касается демиелинизирующих патологий, которые негативно влияют на белок, вызывая его распад. После отравления ядовитыми веществами и спиртными напитками у человека появляются характерные признаки.
Важно своевременно установить причину заболевания, пройти полное медицинское обследование и лечение, назначенное врачом. При правильно подобранной терапии прогноз благоприятный.
Классификация
Проявления заболевания во многом зависят от степени поражения и выраженности патологических процессов. Установить точный диагноз может специалист после медицинского осмотра. Учитывая область поражения, парапарез может быть:
- центральный, или спастический
что это такое и лечение, спастический и вялый
Симптомы
Мышечная слабость и нарушение движений – основные проявления парапареза нижних конечностей. Проявления разных типов патологии отличаются. При спастической форме пациенты отмечают:
- гипертонус мускулатуры;
- отсутствие чувствительности и поверхностных рефлексов;
- повышенные сухожильные рефлексы;
- патологическое сгибание или разгибание конечности.
При центральной форме пареза выявляется симптом «складного ножа»: при попытке согнуть колено сперва ощущается сопротивление, затем оно сгибается свободно.
При вялом парапарезе или периферическом уровне поражения симптомы отличаются:
- слабость в конечности или полная неподвижность;
- отсутствие сухожильного рефлекса;
- уменьшение мышечной массы;
- фасцикуляции (или непроизвольные подергивания мышечных волокон).
Отсутствие тонуса приводит к тому, что человек неуверенно встает на ноги, ходит с поддержкой, часто падает. Иногда гипотония усиливается до полного паралича и потребности в инвалидной коляске.
Общие симптомы парапареза нижних конечностей у взрослых:
- низкая чувствительность кожи;
- болезненность и отеки;
- проблемы со сгибанием или разгибанием голени, бедра и колена;
- сниженный коленный рефлекс;
- отсутствие постановки стопы на пятку.
При вялом параличе нарушается проводимость в грудном и поясничном отделах одновременно.У грудных детей парез проявляется ограниченными движениями рук – они чаще лежат вдоль туловища. Ребенок сжимает руки в кулаки, проявляется тремор, повышенное возбуждение.
Если есть подозрения на формирование нижнего парапареза, изначально требуется установить его проявления. Подобное возможно сделать при клиническом осмотре, однако изменения в нижних конечностях обнаруживаются самими пациентами. Непосредственно они заставляют обратиться к специалисту, так как данные симптомы существенно ограничивают двигательную активность. Кроме вялости в мышцах, распространенными клиническими проявлениями станут прочие симптомы. Спастический парапарез отмечается такими проявлениями:
- Мышечный гипертонус – симптом «складного ножа».
- Усиливаются сухожильные и угнетаются поверхностные рефлексы.
- Формируются патологические знаки: сгибательные либо разгибательные.
Когда повреждается периферический двигательный нейрон, то расстройства имеют другие характерные черты. Проявляются вялые парапарезы, являющиеся фактически противоположностью спастического. Их характеризуют следующие проявления:
- Сниженный мышечный тонус (гипотония) включая полное его отсутствие (атония).
- Угнетенные сухожильные рефлексы.
- Гипотрофия ног.
- Фасцикулярные подергивания в некоторых волокна мышц.
Подобное ведет к статодинамическим расстройствам, проявляющимся в неуверенной походке, эпизодических падениях. Прогрессирование нижнего вялого парапареза может усугубить нарушения неврологического характера – усилится слабость в мышцах включая паралич ног. В такой ситуации двигательная активность в нижних конечностях отсутствует в полной мере, у человека появится инвалидность и ему необходима помощь со стороны.
Классификация
Симптомы парапареза нижних конечностей характеризуются определенными особенностями, определяемыми степенью повреждения и его выраженностью. Данные показатели устанавливает специалист в процессе клинического осмотра. С учетом того, где формируется патология, различаются следующие разновидности парапарезов:
- Центральный либо спастический. Спастический парез формируется в той ситуации, когда повреждается первый мотонейрон. Он берет начало в моторной зоне в головном мозге и заканчивается в передних рогах спинного.
- Периферический либо вялый. Вялый парапарез считается проявлением повреждения 2 мотонейрона. Его тело располагается в поясничном утолщении на уровне L1–S2, а отростки направлены к нижним конечностям в составе периферических нервов.
Когда речь идет говорить о тяжести изменений патологического характера, то парапарез ног классифицируется таким образом:
- Легкий.
- Умеренный.
- Глубокий.
Уровень понижения силы выявляется специалистом, отталкиваясь от результатов клинического исследования больного. Подобное проводят при любой разновидности повреждений (центрального и периферического типа). В пределах одной ноги:
- отмечается вялость в одной мышце;
- ослабляется группа мышц;
- части конечности (дистальные либо пароксизмальные).
Во время врачебного осмотра требуется определить степень повреждения ЦНС и уровень понижения силы мышц. На этом основывается классификация парапареза.
Методы диагностики
Диагностику при нижнем парапарезе проводит невропатолог. Врач выполняет тест походки и тест Ромберга, исследует тонус и мышечную силу, коленный сухожильный рефлекс, реакции на вибрации, прикосновения, оценивает координацию движений.
При потере чувствительности возникает подозрение на сжатие спинного мозга, миелит или инфаркты. Если пациент не определяет положение конечности, то проводят исследование на рассеянный склероз, миелопатию или сифилис. При потере болевой и температурной чувствительности подозревают инфаркт передней спинномозговой артерии.
Основные инструментальные методы исследования включают:
- МРТ головного мозга, позвоночника и краниовертебрального перехода;
- миелографию;
- пункцию спинномозговой жидкости;
- электромиограмму (исследование проводимости нервных импульсов).
Дополнительно сдается общий анализ крови, биохимический анализ, серологическая диагностика на ВИЧ и сифилис. При необходимости определяются сывороточные уровни витамина В12 и фолиевой кислоты. При подозрении на наследственные патологии направляют на консультацию генетика.
Врач-невролог при осмотре ребенка обращает внимание на положение тела, рук и ног. При разведении конечностей более чем на 90 градусов подозревают периферический парапарез из-за травмы или аномалии крестца либо поясничного отдела. При трудном разгибании коленей на 90 градусов и более подозревают нижний спастический парапарез у ребенка.
Иногда признаки патологии появляются только к первому году жизни. При гидроцефалии или других травмах центральной нервной системы ребенка отправляют на электромиографию, а до года – на двухмерную эхоэнцефалографию. С помощью МРТ и рентгена определяют органические поражения.
Лечение
Длительные парезы и спастика приводят к поражению суставов и их воспалению. Поэтому требуются постоянные активно-пассивные движения в конечностях, использование противовоспалительных средств.
Медикаменты
При вялом параличе назначается несколько типов препаратов:
- Препараты, стимулирующие проведение нервных импульсов и улучшающие трофические процессы («Церебролизин»).
- Препараты, которые угнетают активность вещества, тормозящего проведение импульса, – антихолинэстеразные средства («Неостигмин»).
- Комплексы витаминов группы В («Мильгамма»).
При спастическом парапарезе подход отличается из-за повышенного тонуса мышц. На первое место выходят миорелаксанты – препараты, действующие системно на мышечный спазм:
- Для подавления нежелательных рефлексов, включающих определенные двигательные шаблоны, как при спастике, применяют «Тизанидин». Препарат снижает мышечный тонус, выброс аминокислот для проведения нежелательных импульсов, воздействует на рецепторы сухожилий и облегчает растяжение спазмированных мышц.
- «Диазепам» связывается с определенными рецепторами головного мозга и увеличивает гиперполяризацию – подавляет возможность проведения импульса.
- «Баклофен» стимулирует торможение нервной системы, блокирует выработку веществ, которые увеличивают тонус мышц.
- «Толперизон» – воздействует на рецепторы в головном мозге, стимулирует выработку веществ, которые управляют торможением нервных импульсов.
Также применяют введение ботулинического токсина типа А для контроля спастики.
Хирургия
Хирургические методы лечения направлены на устранение причины патологии. Метастазы, гематомы, артериовенозные мальформации, которые вызывают ишемию спинного мозга, требуют срочного удаления.

При гидроцефалии, являющейся причиной сдавления структур головного мозга, используют шунтирование – создание обходных путей для оттока спинномозговой жидкости.
При спастическом парапарезе на фоне ДЦП используют селективную невротомию – частичное пересечение отростков моторных нейронов. Чаще всего проводится вмешательство при деформациях стопы и спастике приводящих мышц – сдвигающих ноги.
Операции выполняются непосредственно на области головного мозга, отвечающей за спастичность – используется электротермокоагуляция и стереотаксическая операция с помощью термоканюли.
ЛФК и массаж
Упражнения при нижнем парапарезе направлены на отработку ежедневных навыков двигательной активности:
- Перевороты с поддержкой через сторону с согнутым коленом, с разворотом в поясничном отделе. На две стороны по пять раз в два подхода.
- Подъемы из положения сидя в положение стоя на двух ногах с опорой.
- Стойка на одной ноге с поддержкой родственника или физиотерапевта.
- Перенос веса тела вперед и назад с поддержкой.
- Ходьба с разворотом корпуса при поддержке спереди.
- Отработка зашагиваний на ступеньку.
Используется методика PNF – проприоцептивной нейромышечной фасилитации. Например, подъем ноги для шага с сопротивлением на 3-10 счетов. Выполняется разгибание стопы, колена и бедра с сопротивлением инструктору ЛФК. В современных центрах реабилитацию проводят на тренажерах, которые выполняют электростимуляцию мышц.
Реабилитация детей с ДЦП проводится в специальных центрах, где применяют авторские методики (метод Надежды Лоскутовой), Бломберг-терапию и техники Фельденкрайза.
Физиотерапия
Физиотерапия полезна при комплексной реабилитации. Электрофорез используют для стимуляции нервной системы, магнитотерапия снижает повышенный тонус мышц.
Используется парафинотерапия для снятия спазмов и рефлексотерапия для возобновления передачи импульсов и расслабления патологически возбужденных нервов. Применяется грязелечение для суставов и серные ванны.
Для устранения парапарез требуется избавиться от фактора, который спровоцировал само заболевание и стал источником формирования нарушений неврологического характера. Кроме основной терапии проводятся реабилитационные меры, которые снижают последствия патологии и ускоряют возврат больного к прежнему образу жизни.
При возникновении начальных проявлений патологического процесса рекомендуется начать его терапию, это гарантирует положительный прогноз. Терапевтическую схему болезни разрабатывает врач, отталкиваясь от индивидуальных особенностей человека.
При рассматриваемом заболевание зачастую назначаются медикаментозные средства, улучшающие нервную проводимость, трофику в тканях и приводят в норму тонус мышц. Помимо этого, в обязательном порядке принимаются лекарственные препараты, которые нацелены на купирование слабости в ногах. Каждой патологии свойственны определенные стандарты лечения, однако общим в устранении пареза конечностей станет употребление следующих лекарств:
- Нейротрофические (Церебролизин, Кортексин).
- Антихолинэстеразные (Неостигмин).
- Миорелаксанты (Мидокалм).
- Комплекс витаминов (Мильгамма, Комплигам).
Изначально назначают инъекционный способ введения медикаментов, а потом переходят на таблетки.
При болезнях позвоночника и спинного мозга, сопровождаемых нижним парезом, широко распространены физиотерапевтические методы терапии. Посредством физиопроцедур удастся улучшить кровоток и процессы обмена в нижних конечностях, снизить спастические явления и стимулировать проводимость нервных волокон.
- Электрофорез.
- УВЧ-терапия.
- Лазерная терапия.
- Магнитотерапия.
- Водо- и грязелечение.
- Парафинотерапия.
- Рефлексотерапия.
Лечебная гимнастика
Главной составляющей реабилитационного периода пациентов с парапарезами являются лечебные гимнастические упражнения. Доказан факт, что при движениях происходит раздражение проприорецепторов в мышечно-суставном аппарате, что приводит в активность нервные реакции. Потому даже обыкновенные сгибания либо разгибания конечностей играют важную роль. При этом удастся предотвратить образование контрактур и поддержать тонус мышц, а также стимулировать нейротрофические процессы.


Комплекс гимнастических упражнений разрабатывают в индивидуальном порядке каждому пациенту, с учетом всех особенностей его организма. Тренинг выполняется в неспешном ритме, со временем увеличивая объемы движений и повышая нагрузки.
Массаж
В целях поддержания надлежащего тонуса ног проводится массаж. Посредством ручного воздействия возможно снизить спастические проявления в нижних конечностях и улучшить тканевую трофику. Преимущественно используются приемы классического массажа, включающего в себя следующие элементы:
- Поглаживания.
- Растирания.
- Разминания.
- Надавливания.
Подобная терапия будет отличным вспомогательным методом к основному лечению. Во время процедуры массируют не только поврежденные конечности, а также спину.
Народная терапия
Кроме того, как дополнительные меры используются средства народной медицины. Но традиционная терапия с настороженностью относится к подобной методике устранения пареза и советует доверять лишь назначениям врача, самолечение недопустимо.
Лекарственные растения всегда помогают восстановить силы, увеличить защитные характеристики организма больного. К подобным травам относят:
- мелиссу;
- корень эхинацеи;
- кипрей;
- зверобой и др.
Лечебные растения оказывают на организм анестетическое действие, помогают укрепить кровеносные сосуды, улучшить метаболизм и защитить иммунную систему.
Наиболее распространенные рецепты:
- Лавровое масло. Для лечения парапареза возможно использовать масло лаврового дерева. В этих целях 1 пачку листьев как следует размельчают, готовый порошок заливают 1 стаканом нерафинированного масла и настаивают на протяжении месяца в теплом месте. Затем настойку в обязательном порядке кипятят, остужают, тщательно процеживают. Когда лекарство будет готово к приему, возможно начинать терапевтические процедуры, которые подразумевают втирание настоя на протяжении 90 дней ежедневно. В процессе терапии рекомендовано постоянно нагружать руки работой и нагрузкой.
- Лечебные ванны. Для терапии эффективными будут специальные ванны с целебными настойками. Для приготовления настоя требуется 1,5 кг иголок сосны залить 5 л воды. Кроме того, разрешено воспользоваться ветками и шишками сосны. Готовая масса ставится на огонь и кипятится на протяжении 30 минут. Затем отвар настаивается приблизительно 12 часов. Расход готового отвара равен 1 л на 1,5 л воды. Длительность терапии предполагает прием ванной спустя сутки примерно 20 раз. Хвойные ванны в значительной мере снижают болезненные ощущения, спазмирование в мышцах, укрепляют организм.
- Чабрец. Как средство народной терапии для устранения и профилактики парапареза конечностей в обязательном порядке используется чабрец. Приблизительно 1 ст. л. протертого растения требуется залить 200 г кипящей воды и настоять на протяжении 60 минут. Готовое средство выпивают, как чай. Подобное делается ежедневно в течение 90 дней. Процеженная трава часто используется в целях приготовления аппликаций, делать которые требуется приблизительно на 2 часа, обмотав конечность с помощью теплого шерстяного платка либо шарфа.
Операцию и рассматриваемом заболевании проводят достаточно редко. В основном, такая манипуляция требуется в целях устранения болезней, которые обуславливают парез.
Чтобы устранить причины пареза нижних конечностей зачастую прибегают к помощи нейрохирургов. Они могут провести декомпрессию в спинном мозге и нервных окончаниях, устранив патологические новообразования: остеофиты, грыжи, обломки костей, смещения позвонков, синяки, абсцессы и пр. По завершении оперативного вмешательства больной должен пройти реабилитацию, восстанавливающую прежнюю активность.
Заключение
Парапарезы нижних конечностей развиваются из-за различных поражений на уровне головного или спинного мозга (инфекционных, опухолевых, травматических), а также тромбозов венозного синуса, ишемии мозговых артерий, травм головы и гидроцефалии.
Паралич – это такой же симптом другого заболевания, который имеет множество индивидуальных проявлений. Нарушение проводимости нервных импульсов касается не только скелетной мускулатуры, но и функций внутренних органов.

Ортопед. Стаж: 4 года.
Образование: Диплом по специальности «Лечебное дело (Лечебно-профилактическое дело) «, Ижевская государственная медицинская академия (2015 г.)
Курсы повышения квалификации: «Ортопедия», Ижевская государственная медицинская академия (2019 г.)
Осложнения и прогноз
Парапарез является крайне опасной патологией, которая способна спровоцировать полную либо частичную утрату двигательной активности рук или ног. Человек утрачивает работоспособность и становится инвалидом, когда патологический процесс сформировался как вторичная болезнь. При несвоевременной терапии возможно пропустить появление злокачественного новообразования.

Нужно помнить, что только грамотная и своевременная терапия, которая проводится под наблюдением опытного врача обеспечивает положительный прогноз для пациента.
Парапарез в конечностях считается патологическим процессом, выступающим в качестве проявления первичной патологии. Даже незначительные изменения в тонусе мышц и способности активно передвигаться становятся причиной для похода в медучреждение, так как такие признаки зачастую сопровождают тяжелые заболевания, опасные для здоровья и жизни больного.
Парапарез нижних конечностей: что это такое?
Парез – это неврологический синдром, который характеризуется ослаблением мышечной силы конечностей, обусловленный поражением путей прохождения нервных сигналов. Более тяжелой формой патологии считается паралич (плегия), при котором произвольные движения полностью отсутствуют.
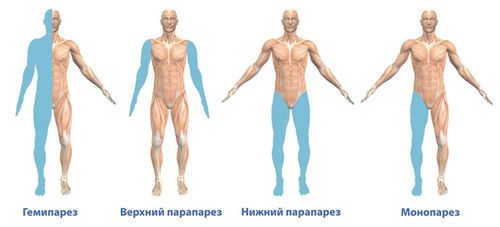
Гемипарез – нарушение двигательных функций в одной половине тела (например, правой руке и правой ноге). Монопарез, когда патология охватывает только одну конечность верхнюю или нижнюю (одну руку или одну ногу), парапарез – охватываются обе конечности. Трипарез и тетрапарез – соответственно поражение трех или всех конечностей.
По уровню поражения нервной системы парезы могут быть подразделены на: центральные, периферические, смешанные, психогенные. Степень выраженности заболевания: легкая, умеренная, глубокая, полный паралич. При этом ослабеть может только одна из мышц конечности, группа мышц (сгибатели и разгибатели) конечности или часть конечности.
Вялый парез – характеризуется состоянием, при котором наблюдается явно выраженная расслабленность и некоторая атрофия мышечных волокон конечности без их укорочения или перенапряжения, постепенное угасание рефлексов.
Спастический парез – характеризуется сочетанием ослабленности двигательных возможностей с одновременной непроизвольной напряженностью или даже спазмированностью мышц.
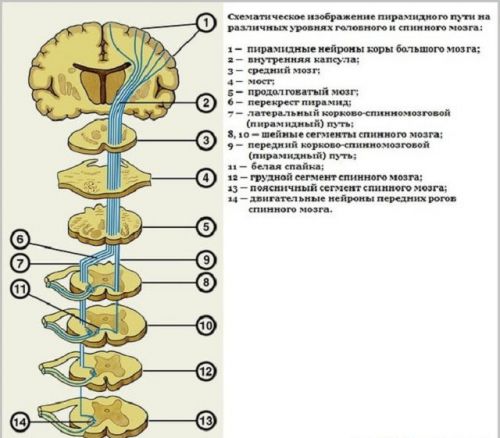
Любые повреждения путей, по которым двигаются нервные сигналы от нейронов коры головного мозга к спинному, а затем к периферическим нервным окончаниям, могут вызвать нарушения двигательной функциональности. Не доходящие до цели нервные импульсы не доносят возбуждение до конкретной мышцы или группы мышц, в результате чего мышечные волокна ослабевают или полностью атрофируются. Вызывать парез или паралич конечностей могут поражения и заболевания головного и спинного мозга.
Причины возникновения заболевания
Достаточно часто причинами возникновения парезов являются повреждения, сдавливания или заболевания позвоночного столба, спинного мозга, нервных корешков или кровеносных сосудов, омывающих их. Основные причины развития парапареза:
- травматическое повреждение позвоночника, спинного мозга или нервных корешков;
- протрузия или грыжа межпозвоночных дисков;
- нестабильность позвоночника, остеохондроз, спондилез, стеноз позвоночного канала и другие заболевания спины;
- опухоли спинного мозга различной этиологии;
- абсцесс спинного мозга, его оболочек или эпидурального пространства;
- наследственная генетическая предрасположенность, врожденные аномалии или родовые травмы;
- инфекционные поражения и аутоиммунные заболевания;
- миелопатия;
- склероз;
- заболевания сосудистой системы;
- недостаточность витаминов группы В, в частности В12 и пр.
Симптоматика
При поражении верхнего двигательного пути (от головного мозга к спинному) образуется центральный парез, который характеризуется слабостью в пораженных конечностях и постепенным нарастанием спастичности. Повреждение нижнего двигательного пути (от спинного мозга к периферическим нервам) формирует периферический парез, который сопровождается слабостью и истончением (похуданием) мышечных волокон пораженной конечности и их непроизвольным сокращением.
Некоторые общие признаки парапареза:
- выпадение чувствительных ощущений в конечностях или постоянный холод;
- болевые ощущения, отечность, ослабленность мышечных волокон;
- затруднение при сгибании и/или разгибании суставов (коленных, голеностопных, бедра, локтевого и пр.) с их постепенной деформацией;
- постепенное снижение рефлекторных реакций;
- затруднение или невозможность полностью выпрямить ногу и наступить на пятку;
- неуверенность и шаткость походки.
Патологические симптомы парапареза могут проявиться очень быстро, стремительно набирая силу, а могут иметь вялотекущий регресс. Но и в одном и во втором случае лечение и восстановление проходит достаточно медленно. В особо тяжелых и запущенных случаях к парезу нижних конечностей подключаются нарушения функциональности органов малого таза.
Кроме того мышечная слабость достаточно часто приводит к ухудшению психологического состояния пациента. Он становиться раздражительным и агрессивным или наоборот: вялым, апатичным, плохо спит, теряет аппетит. В некоторых случаях отмечается повышение температуры, снижение иммунитета или расстройство функций пищеварительной системы.
У младенцев диагноз парапарез нижних конечностей ставится после родовой травмы. Это своего рода перестраховка, для того чтобы ребенок находился под контролем родителей и лечащего врача (ортопеда, невролога), получал необходимые процедуры и терапию. В более старшем возрасте после соответствующего обследования диагноз снимается или подтверждается с установкой инвалидности.
У детей на первоначальных этапах развития болезни ощущается только легкий дискомфорт, затем в местах поражения периферических нервов возникает боль. При прогрессировании острых заболеваний центральной нервной системы парезы и параличи развиваются спонтанно и очень быстро.
Пациенты с полной потерей чувствительности в нижних конечностях (например, при спастическом параличе) достаточно часто не реагируют на ожоги, ушибы и требуют особого ухода. Так, например, образование пролежней или трофических язв, отечность и синюшность ног доставляют массу хлопот медперсоналу.
Диагностика парапарезов
Диагностирование пареза происходит исключительно клиническим способом без использования дополнительных инструментальных исследований. Проводится сравнительная характеристика мышечной силы конечностей разных сторон тела (при гемипарезе), стандартные тесты на сопротивление, классический тест с пробой Барре (когда пациенту предлагают длительно подержать на весу руки или ноги). При наличии пареза через 20 секунд вытянутая конечность будет постепенно опускаться.
Для выявления причин, вызвавших парапарез конечностей, используются следующие аппаратные и лабораторные исследования:
- МРТ головного и/или спинного мозга, позвоночного столба или КТ – диагностика;
- миелография;
- исследование ликворной жидкости;
- электромиография или электронейромиография;
- общий и биохимический анализ крови;
- диагностика ВИЧ-инфекций и сифилиса;
- определение уровня витамина В12 и фолиевой кислоты в крови;
- поиск генетической предрасположенности или онкологических новообразований.
Лечение заболевания
Лечение парезов всегда назначается комплексное. Это и терапия основного заболевания, вызвавшего слабость мышц, и проработка самой патологии. Например, сочетание тепловых аппликаций и массажа конечностей улучшает трофику мягких тканей и прохождение нервных импульсов по двигательному пути. Индивидуально разработанная пассивная гимнастика в сочетании с общим массажем активизирует мышечные сокращения, а постепенное добавление активных движений и увеличение силовой нагрузки с сопротивлением увеличивает объемность и силу мышечных тканей. Однако все действия должны быть строго дозированы, проходить с помощью физиотерапевта или врача-реабилитолога с согласованием всех процедур с лечащим доктором.
На следующих этапах лечения подключаются курсы ЛФК, плавание, физиопроцедуры (электромиостимуляция, лечение магнитными полями), мануальная терапия (иглоукалывание, акупунктура, специализированные массажи и пр.). Неплохой результат показало применение различных психотехник и тренингов для поднятия психологического настроения пациента.
Хирургическое вмешательство при парапарезах предлагается достаточно редко. В основном оно направлено на устранение первоначального заболевания такого как: нестабильность позвоночника, стеноз позвоночного канала, грыжа межпозвонковых дисков, опухоли головного или спинного мозга и т.д.
Парапарез нижних конечностей у детей и взрослых: причины, лечение
Парапарезом называется парализированное состояние конечностей. Это может произойти как с руками, так и с ногами. Следует знать, что парапарез нижних конечностей связан с нарушением функции спинного мозга. В некоторых случаях затрагивается головной мозг.
Что является причинами возникновения такого недуга?
У каждого заболевания или возникновения какой-то дисфункции есть свои причины. Для того чтобы процесс лечения стал эффективным, необходимо определить, вследствие чего возник парапарез нижних конечностей. Когда речь идёт о таком заболевании, как парапарез, то основной причиной его возникновения является миелопатия. Под данным недугом понимается нарушение в работе спинного мозга. Как правило, поражению поддаётся область позвоночника в шейном отделе. В свою очередь, миелопатия возникает из-за нижеперечисленных патологий. Причины парапареза нижних конечностей:
- Остеохондроз.
- Спондилёз.
- Наличие воспалительного процесса.

Ещё одной причиной возникновения парапареза является травма. Она может поразить часть спинного мозга. Также область поражения может захватить спинной мозг в такой степени, что это приведёт к его разрыву. Помимо этого травмированная часть организма может давить на спинной мозг позвонками. Такое положение также способно привести к тому, что конечности человека будут частично парализованы.
Другие причины недуга
Опухоль также нередко встречается как причина парализации конечностей. Дело в том, что данное образование оказывает давление на спинной мозг человека. Вследствие чего начинается нарушение такого процесса, как иннервация. В данном случае — парапарез нижних конечностей у взрослых.

Но болезнь не всегда является обязательным проявлением такого вида осложнения. Если он все-таки проявится, то существует два варианта. А именно, парализация конечностей может быть постепенной, а может иметь резкий характер.
Как проявляется парапарез нижних конечностей, лечение которого мы рассмотрим ниже? Данное заболевание имеет свои симптомы проявления. К ним относятся нижеперечисленные признаки:
- Кожа ног перестаёт быть чувствительной.
- Появляются болевые ощущения в нижних конечностях. Также человек замечает, что ноги начинают отекать.
- Становится низким уровень рефлекса колена.
- Мышцы становятся ослабленными.
- Появляются проблемы с тем, чтобы согнуть или разогнуть ногу в районе голени.
- Становится невозможно согнуть или разогнуть бедро.
- Человек не может наступать на пятку.
- Походка становится неуверенной и шаткой.
Особенность вышеперечисленных симптомов заключается в том, что они наступают довольно быстро. Однако сохраняются достаточно продолжительное время.
Если парапарез нижних конечностей переходит в тяжёлую форму, то прибавляется дисфункция органов таза. Помимо этого мышцы пациента ослабевают. Тогда же у него появляется апатия ко всему окружающему его. Можно наблюдать, что у человека часто меняется настроение. Как правило, оно все вообще становится плохим. К этому добавляется потеря аппетита и расстройство желудка. Также у больного повышается температура тела. Иммунная система человека даёт сбой. Поэтому ко всему вышеперечисленному добавляется присутствие инфекции в организме.
Проблема у ребенка
Если говорить о детях, то у них данное заболевание может возникнуть как следствие травмы, полученной во время родов. Случается, что диагноз ставится неверно и фактически такого заболевания в организме ребёнка не существует. По мере взросления данный диагноз либо подтверждается, либо опровергается. Врач, который определяет проблему, имеет квалификацию невролога.
Стадии недуга
Существует несколько стадий данного заболевания.
- Незначительная патология.
- Умеренная.
- Выраженная патология.
- Ярко выраженная патология.
Если человеку поставили диагноз «парапарез нижних конечностей» (лечение его интересует всех больных), то у него пропадают какие-либо признаки чувствительности в ногах. Такие внешние воздействия, как ушибы или ожоги, также не вызовут каких-либо ощущений у человека с таким диагнозом. Люди с данным диагнозом нуждаются в особом внимании, уходе и заботе со стороны близких людей. Также им необходимо находиться под наблюдением врачей, которые будут учитывать какие-либо изменения в состоянии. Как правило, вышеперечисленные симптомы недуга проявляются в том случае, если у человека поражён отдел грудной области позвоночника.
Вялый парапарез нижних конечностей может являться следствием поражения грудной и поясничной области позвоночника человека.
Как ставится диагноз?
Общеизвестно, что эффективность лечения зависит от того, насколько точно определено заболевание. Поэтому при обращении человека в медицинское учреждение для постановки диагноза ему предлагается пройти такие виды обследования:
- Магнитно-резонансная томография. Следует знать, что данный вид обследования обычно проводится платно. Он стоит недёшево, но если есть средства, то не стоит отказываться от него, так как МРТ даёт наиболее точные результаты состояния человеческого организма. Посредством данного исследования можно выявить патологические отклонения от нормы и понять область распространения недугов.
- Миелография.
- Обследование ликвора.

Также назначается сдача анализа крови пациента. Еще необходима моча в качестве материала для обследования. Также производится забор крови на ВИЧ. Помимо этого определяется, есть ли в организме такое заболевание, как сифилис. Также для постановки диагноза необходимо выявить, какое количество В12 присутствует в организме пациента. Важным показателем является уровень фолиевой кислоты.
Парапарез нижних конечностей у взрослых. Лечение массажем и специальной гимнастикой
Пациентам следует знать, что парапарез может появиться вследствие нескольких причин. Схема лечения будет подобрана индивидуально, в зависимости от того, что явилось первичной причиной заболевания. Врач должен дать пациенту исчерпывающую информацию о его состоянии, рассказать о том, вследствие чего возникло данное заболевание в его организме, и определить схему лечения.

Также нужно понимать, что только комплексный подход к оздоровлению своего организма поможет сделать терапию эффективной. Прежде всего пациенту назначается специальный массаж. Его действие направлено на то, чтобы обеспечить человеку движение нервных импульсов по его организму. Также массаж должен обеспечить питание тканей. Это благоприятно скажется на процессе выздоровления организма. Помимо массажа больной должен заниматься гимнастикой. Исходя из диагноза, можно сделать вывод, что сам пациент не сможет выполнять упражнения. Поэтому гимнастический комплекс носит пассивный характер. Пациенту будет предложен курс упражнений, которые поможет выполнять ему врач-физиотерапевт. Задача специалиста состоит в том, чтобы двигать конечностями пациента в соответствии со специально разработанным комплексом. Не стоит переусердствовать с массажем и физическими нагрузками. Необходимо понимать, что человек болен.

Поэтому все нагрузки должны выполняться в соответствии с дозировкой, которую определит лечащий врач. Также при каких-либо дискомфортных ощущениях необходимо сообщить доктору. Возможно, будет внесена корректировка в процесс тренировок и массаж.
Спастический парапарез нижних конечностей. Лечение
Обычно перед пациентом и врачом ставятся сразу две задачи. Первая состоит в том, что необходимо вылечить причину наступления заболевания. А вторая задача направлена на лечение непосредственно парализованных конечностей. Если терапия осуществляется сразу в двух направлениях, то лечение будет эффективным. Тогда пациент может рассчитывать на положительный результат.
В случае когда назначенный курс лечения не приносит нужных результатов, человеку будет предложено провести оперативное вмешательство в его организм. Тогда посредством хирургии попытаться вернуть его к нормальной жизнедеятельности. Не нужно забывать, что хирургическая операция всегда несет в себе риск возникновения каких-либо осложнений как в момент ее проведения, так и после. Но встречаются случаи, когда оперативное вмешательство является единственным шансом, который может вернуть человеку чувствительность ног. Хирургический способ лечения способен удалить причину того, что ноги человека стали парализованы. После того как операция будет сделана, пациенту назначат восстановительный курс. Он включает лечебную физкультуру. В итоге человек может полностью восстановиться и вернуться к нормальному образу жизни.
Спастический парапарез у детей
Такое заболевание, как парапарез, может иметь приобретенный или врожденный характер. Спастический парапарез нижних конечностей у детей бывает крайне редко. Чаще у ребенка диагностируется парализация верхней конечности. Это связано с повреждением сплетения плеча во время родов. Вследствие этого рука ребенка ограничена в движении. Либо же она совсем не поддается двигательным процессам. Внешне такая рука располагается параллельно телу и находится в разогнутом состоянии.

Также есть случаи, когда из-за родовой травмы парапарезу подвержены рука и нога ребенка по одну сторону тела. Либо у него могут быть парализованы обе нижние конечности. Причиной такого состояния организма также может быть врожденное заболевание спинного мозга. В случае когда при родах был поражен мозг, парализация разовьется со временем. В основном изменения в организме начинают быть заметны при наступлении двухгодовалого возраста. Здесь важно, чтобы ребенка обследовал врач высокой квалификации. Необходимо правильно поставить диагноз и назначить схему лечения, которая даст эффективные результаты.
Приобретенное заболевание у деток
Следует знать, что спастический парапарез нижних конечностей у детей может являться приобретенным недугом. Он возникает из-за нарушения функционирования нервной системы малыша. В этом случае проявляются такие симптомы, как мышечный тонус и рефлекторные патологии, которые становятся заметны. Стоит отметить, что при этом спинной мозг работает нормально, без каких-либо отклонений.
Поставить диагноз «парапарез» ребенку намного сложнее, чем взрослому. Обычно данное заболевание развивается в детском организме из-за нанесения травмы во время процесса рождения. Также встречаются случаи, когда врачи перестраховываются и ставят такой диагноз. При этом по факту он отсутствует. По истечении определенного времени данный диагноз опровергается либо подтверждается. Обычно парапарез проходит у детей в относительно короткий промежуток времени.
Как диагностировать? Что делать после?
Также бывает, что спастический парапарез нижних конечностей у детей диагностируется тогда, когда ребенок начинает ходить. Одним из симптомов данного заболевания является ходьба на носочках. Но данный показатель не является стопроцентным симптомом заболевания.
Дело в том, что ходьба на носках может являться следствием других недугов в детском организме. Нельзя точно диагностировать, таким образом, парапарез нижних конечностей у детей. Лечение в данном случае назначается с целью убрать тонус мышц в ногах. Поэтому ребенку в этом случае назначается специальная гимнастика, массаж и физиолечение. Как правило, данные методы оказывают благоприятный эффект на малыша.
Заключение
Теперь понятно, что такое спастический парапарез нижних конечностей. Это функциональные сбои в работе ног. Данный недуг связан с поражением столба позвоночника. В нижних конечностях человека снижается сила. При первых признаках данного недуга необходимо обратиться в медицинское учреждение.
Парезы нижних конечностей — что это такое?
 Парапарез нижних конечностей что это такое? — это неврологический синдром, для которого характерно частичное или полное снижение мышечной силы нижних конечностей. Болезнь связана с нарушениями в работе нервной системы.
Парапарез нижних конечностей что это такое? — это неврологический синдром, для которого характерно частичное или полное снижение мышечной силы нижних конечностей. Болезнь связана с нарушениями в работе нервной системы.
Парапарез распространяется одновременно на обе руки (верхний) или обе ноги (нижний) парапарез.
Разновидности и отличия парапареза
Плегия (паралич) — это полная утрата двигательной способности в определенной группе мышц. Парез – это частичная утрата произвольных движений мышц с уменьшением силы в пораженных мышечных тканях.
Спастическая параплегия – это парапарез, при котором возникает полный или частичный паралич обеих верхних или нижних конечностей.
Если снижение мышечной силы наблюдается только на 1 конечности, то это состояние называют монопарезом. Бывает как монопарез ноги, так и руки.
Если ослабли конечности одной половины тела (левые рука и нога), то речь идет о гемипарезе, который бывает левосторонним или правосторонним.
Когда у пациента есть уменьшение силы мышц всех 4 конечностей – как верхних, так и нижних, это говорит о развитии тетрапареза.

Парапарез — что это такое?
Парапарезы конечностей часто возникают при разных расстройствах работы головного мозга. Причиной парапареза может стать нестабильная работа периферических нервов, если они становятся неспособными передавать мозговые сигналы, направленные на активизацию работы тканей мышц.
Есть 2 главные разновидности парапареза – органическая и функциональная форма.
- При первой форме парапареза нервные импульсы из мозга не достигают мышечных тканей.
- Во втором случае парапареза конечностей присутствуют расстройства процессов торможения, равновесия и возбуждения в коре мозга. При функциональном парапарезе характерно появление рефлексов и даже повышение мышечного тонуса, появление неестественных движений.
к содержанию
Причины парапареза
Парапарез нижней конечности возникает при нарушениях продвижения импульса из мозга по волокнам, идущих к ногам. Двусторонний характер пареза чаще наблюдается при нарушении работы спинного мозга и позвоночника.
Причинами парапареза следующие состояния:
- Травмы.
 Грыжи позвоночных дисков.
Грыжи позвоночных дисков.- Опухоли.
- Гематомы.
- Стенозы.
- Склероз.
- Закупорки спинальной артерии.
- Миелопатия.
- Эпидуральный абсцесс.
- Сирингомиелия.
Происхождение парапареза может быть обусловлено сосудистыми, наследственными, компрессионными и инфекционными факторами. Результат данных патологических изменений один – понижение мышечной силы в ногах и легкий неполный паралич.
Симптомы и признаки парапареза
Нижний парапарез проявляется такими симптомами:
- Снижение чувствительности кожи на нижних конечностях.
- Боли, отеки в ногах.
- Слабость мышц.
- Дискомфорт при сгибании/разгибании тазобедренных суставов.
- Трудность при работе голени.
- Сложности при ходьбе,
- Понижение коленных рефлексов.
- Неуверенное передвижение.

Эти признаки обычно появляются быстро и долго не проходят. В тяжелых случаях парапарез у взрослых может сочетаться с нарушениями в работе органов таза. У пациента наблюдается апатия, отсутствие аппетита и бессонница. Также нередко у больных повышается температура тела, начинаются перепады настроения и ухудшается работа кишечника.
У детей парапарез часто диагностируются после получения травм при родах. Но иногда диагноз ставится неправильно и когда ребенок взрослеет, его необходимо снять или подтвердить. Постановкой диагноза в таких случаях занимается невролог.
Врач должен определить степень парапареза:
- Незначительная,
- Умеренная,
- Выраженная,
- Ярко выраженная патология.
Если у больного прогрессирует нижний спастический парапарез, в пораженных конечностях наблюдается сильное снижение тактильных ощущений (чувствительности). Такие пациенты требуют особого внимания и грамотного ухода. Это состояние проявляется при травмах позвоночника в области грудной клетки. А нижний вялый парапарез является результатом повреждения поясничного и грудного участка позвоночника одновременно.
Диагностика парапареза
Появление первых признаков парапареза должно стать для пациента сигналом к полному обследованию, включающему осмотр и дополнительные меры диагностики.

В комплекс исследований входят:
- Рентгенография.
- Компьютерная томография и МРТ.
- Нейромиография.
- Исследование цереброспинальной жидкости.
- Миелография.
- Анализы крови (общий и биохимия).
- Определение концентрации витамина В12 и фолиевой кислоты в сыворотке крови.
- Анализ мочи.
- Анализы на сифилис, ВИЧ и СПИД.
- Исследование крови на онкомаркеры.
Кроме того, необходимо пройти осмотр у невролога – врача, который ставит диагноз и н
что это такое, как лечить?
Парапарез — поражение спинного, а в особых случаях и головного мозга, у человека одновременно парализует обе конечности. В большей степени страдают нижние конечности.
Нижний парапарез встречается очень редко, мало кто знает о таком заболевании. Но информация о такой разновидности болезни необходима не только врачам, но и родителям, которые воспитывают малышей. Заболевание парализует нижние конечности, но целиком не поражает ноги. Это заболевание является очень серьезным, по интенсивности оно бывает тяжелой формы или облегченной. Парапарез может развиваться в разных формах и вариантах. Поэтому курс лечения должен подбираться сугубо индивидуально.
Перед началом лечения болезни, в первую очередь, нужно узнать причину, по которой она образовалась. Чаще всего главной причиной заболевания является поражение спинного мозга – миелопатия. Больше всего подвержен опасности шейный отдел позвоночника. Провокаторами этого заболевания выступают: остеохондроз, деформирующий спондилез, травмы, опухоль.
Основные симптомы
Как распознать заболевание?
- кожа на ногах теряет свою чувствительность;
- отечность и болевые ощущения в ногах;
- в мышцах ощущается сильная слабость;
- сложно согнуть и разогнуть голень;
- сложно согнуть и разогнуть бедро;
- снижается коленный рефлекс;
- наступить на пятку становится невозможно;
- походка становится неуверенной.


Такие симптомы стремительно проявляются и сохраняются надолго. Если случай особо тяжелый, то нижний парапарез сопровождается нарушениями в функционировании тазовых органов. Плюс ко всему, человек теряет аппетит, нарушается сон, появляется диарея, общая слабость. Вследствие чего иммунитет слабнет, и организм становится уязвимым для разного рода инфекционных заболеваний.
Если у человека диагностирован нижний спастический парапарез, то его нижние конечности абсолютно теряют чувствительность, даже если случится ожог или сильный ушиб. По этой причине люди, пораженные этим заболеванием, нуждаются в специальном уходе.
При нижнем вялом парапарезе поражается не только поясничный, но и грудной отдел позвоночника.
Диагностика и терапия
Диагностируют данный недуг с помощью клинических методов. Сравнивают характеристику силы мышц обеих конечностей. Для сравнения проводится общепринятая стандартная проверка и классический метод тестирования – проба Барре. Процедура проводится таким образом, что пациент должен определенное время продержать конечности на вису. При прогрессировании пареза, конечности медленно опустятся в течение 20 секунд. Применяются также такие методы лабораторного тестирования:
- МРТ спинного и головного мозга;
- КТ-диагностирование;
- делается анализ ликворной жидкости;
- электромиография;
- берется общий анализ крови и тестируется с помощью биохимических средств;
- электронейромиография;
- анализ на количество витамина В12 и фолиевой кислоты;
- проверка на онкологию и генетической склонности к заболеванию;
- берется анализ на наличие ВИЧ-инфекции;
- проводится анализ на наличие сифилиса.


Схему лечения может определить и назначить только врач на основании данных, полученных после проведения всех соответствующих анализов. Потому что каждый отдельный случай индивидуален и причина появления заболевания у всех разная. Процесс лечения должен иметь комплексный характер.
В него входит в обязательном порядке:
- Массаж, он улучшит питание тканей и нервные импульсы будут лучше проходить.
- Физиотерапия, имеет большое значение при лечении парапареза.
- Гимнастика, проводится с помощью физиотерапевта, который помогает сгибать и разгибать пораженные конечности.
Массажные и физиопроцедуры должны иметь строгую дозировку.
Обычно одновременно лечат сам парапарез и причину его вызвавшую. Только так больной сможет выздороветь. В том случае, если процедуры не имеют эффекта, пациенту назначают оперативное лечение. Если этого не сделать, человек на всю жизнь окажется прикованным к инвалидной коляске. С помощью операции лечится основное заболевание, которое вызвало парализацию. После операции и курса лечебной физкультуры больной имеет большие шансы на полное выздоровление.


Помните! Начинать лечение необходимо как можно раньше, еще в начале выявления заболевания, благодаря этому возможность возвращения к нормальной жизни повысится многократно.
Детский парапарез и особенности его развития
У детей такой недуг часто диагностируют после получения родовой травмы. Нередки случаи установления ошибочного диагноза. Когда ребенок становится старше, этот диагноз врач невролог должен подтвердить либо снять. Выделяются четыре степени патологии:
- незначительная;
- умеренная;
- выраженная;
- резко выраженная.


Если родители обратили внимание на то, что нормально развивающийся ребенок начал часто ходить на цыпочках, то это повод для серьезного беспокойства. Но поддаваться панике, не стоит, это еще не значит, что у него развился парапарез. Если ребенок ходит на носочках, то, возможно, у него гипертонус мышц ног, а это далеко не всегда может указывать на симптомы парапареза. В таких ситуациях врач обычно прописывает лечебную физкультуру, общеукрепляющие упражнения и массажные процедуры.
В том случае если нарушения все-таки возникли, процессы восстановления нервной системы ребенка, благодаря ее пластичности, будут протекать очень активно, по сравнению со взрослыми людьми. По этой причине любые расстройства очень быстро могут прекратиться. При диагностировании парапареза у малыша ему необходимо постоянно наблюдаться у врача невролога. Вместе с тем должно обязательно присутствовать медикаментозное лечение. Незаменимы при этом физиопроцедуры и ортопедическое обследование. Для усиления положительного эффекта от лечения можно попробовать иглорефлексотерапию.
Народные средства
Чтобы вылечить этот недуг, довольно часто применяют различные методы народной медицины. Настои из разных трав хорошо восстанавливают силы и иммунитет больного организма человека. Основные травы, используемые при лечении:
- мелиса лечебная;
- корень эхинацеи;
- кипрей;
- чабрец;
- зверобой продырявленный.


Применяемые травы, хорошо обезболивают, укрепляют кровеносные сосуды, улучшают обмен веществ и защитные функции организма.
Способствует лечению прием целебных ванн. Как приготовить настойку?
- 1,5 кг сосновых иголок, веток или шишек, следует залить 5 литрами воды.
- Получившуюся смесь нужно кипятить на огне в течение 30 минут.
- После этой процедуры нужно дать отвару настояться около 12 часов.
- Наполнить ванну с расчетом 1 л отвара на 1,5 л воды. Чтобы пройти курс лечения и получить положительный эффект, принимать такую ванну следует через день 20 раз.
Ванны с хвойным отваром прекрасно уменьшают болевые синдромы и спазмы в мышцах, способствуют укреплению иммунитета.
Для лечения парапареза в народной медицине с большим успехом применяется чабрец. Чтобы сделать отвар из чабреца, нужно залить столовую ложку перетертого растения, залить 200 граммами кипящей воды и оставить настаиваться не менее одного часа. Пить такую настойку следует, как чай. Делать такую процедуру необходимо не менее трех месяцев, а оставшуюся после отвара процеженную траву, можно применять в виде компресса. Чтобы компресс имел хороший эффект, его следует прикладывать на поврежденные ноги на 2 часа, при этом обматывая шерстяной тканью. В чабреце содержится большое количество минералов, витаминов и различных полезных микроэлементов, улучшающих работу не только нервной, но и всех систем человеческого организма, при этом нейтрализуются любые воспалительные процессы в мышцах и сухожилиях.
Относиться к этому заболеванию нужно со всей серьезностью, при первых симптомах незамедлительно обращаться к специалисту, иначе лечение не принесет положительного результата. После установления диагноза врач назначит правильное лечение, и ни в коем случае нельзя небрежно относиться к предписаниям специалиста. Только при соблюдении указанных врачом рекомендаций и назначений лечение будет эффективным.
Парапарез нижних конечностей: что это такое?
Поражение позвоночного столба нередко приводит к нарушению функции нижних конечностей. А проявиться это может в виде парапареза – снижения силы в обеих ногах. Такая ситуация имеет серьезные последствия для активной жизни и трудоспособности многих людей и не должна оставаться без внимания.
Причины
Нижний парапарез развивается при нарушении прохождения импульса по двигательным волокнам, идущим от головного мозга к ногам. Поэтому причиной слабости в ногах может стать любое препятствие на уровне центрального или периферического отдела нервной системы. Но двусторонний характер поражения чаще встречается при патологии спинного мозга и позвоночника в области грудного или поясничного отдела. Это наблюдается при таких состояниях:
- Травматические повреждения.
- Грыжи дисков.
- Стеноз позвоночного канала.
- Опухолевые образования.
- Закупорка спинальной артерии.
- Кровоизлияния (гематомы).
- Эпидуральные абсцессы.
- Рассеянный склероз.
- Сирингомиелия.
- Миелопатия (инфекционная, аутоиммунная, токсическая).
Парапарез может иметь различное происхождение, его развитие опосредовано компрессионными, сосудистыми, инфекционными и наследственными факторами. Они затрагивают не только проводящие пути в спинном мозге, но и периферические волокна, например, при синдроме конского хвоста или полинейропатиях. А результат подобных патологических процессов один – снижение мышечной силы в ногах или легкая степень паралича.
Появление парапареза обусловлено разнородными причинами, которые препятствуют нормальному прохождению нервного импульса к нижним конечностям.
Классификация
Проявления нижнего парапареза имеют некоторые особенности, которые определяются уровнем поражения и его выраженностью. Эти характеристики определяет врач во время клинического осмотра. В зависимости от того, где развивается патологический процесс, различают такие виды парезов:
- Центральные или спастические.
- Периферические или вялые.
Первые возникают в случаях, когда поврежден первый нейрон двигательного пути. Он начинается в моторной зоне коры головного мозга (лобная область) и оканчивается в передних рогах спинного. Вялый парез становится признаком поражения второго двигательного нейрона. Его тело находится в поясничном утолщении на уровне L1–S2, а отростки идут к ногам в составе периферических нервов.
Если говорить о выраженности патологических изменений, то парапарез нижних конечностей можно классифицировать следующим образом:
- Легкий.
- Умеренный.
- Глубокий.
Степень снижения силы устанавливается на основании врачебной оценки при клиническом исследовании пациента. Это проводится при любом типе повреждений: как центрального, так и периферического типа.
При врачебном осмотре важно установить уровень поражения нервной системы и степень снижения мышечной силы. На этом и основана классификация парапареза.
Симптомы
Когда предполагается развитие пареза нижних конечностей, прежде всего необходимо определить его признаки. Это можно сделать во время клинического осмотра, но изменения в ногах замечают и сами пациенты. Именно они заставляют обращаться к врачу, поскольку приходится сталкиваться с серьезными ограничениями в повседневной жизни.
Помимо мышечной слабости, в клинической картине будут присутствовать и другие симптомы. Например, спастический парапарез характеризуется следующими признаками:
- Гипертонус мышц – симптом «складного ножа».
- Усиление сухожильных и угнетение поверхностных рефлексов.
- Появление патологических знаков: сгибательных или разгибательных.
Если же поражается периферический мотонейрон, то нарушения будут иметь другие особенности. Тогда появляются вялые парезы, которые являются практически полной противоположностью спастическим. Они протекают с такими симптомами:
- Снижение мышечного тонуса (гипотония) вплоть до полного его отсутствия (атония).
- Угнетение сухожильных рефлексов.
- Гипотрофия нижних конечностей.
- Фасцикулярные подергивания отдельных мышечных волокон.
Это приводит к статодинамическим нарушениям, которые проявляются в неуверенной ходьбе, периодических падениях. Прогрессирование патологии усугубляет неврологические расстройства – усиливается мышечная слабость вплоть до паралича нижних конечностей. Тогда движения в ногах полностью отсутствуют, а человек становится инвалидом и зачастую нуждается в посторонней помощи.
Чтобы не допустить усиления пареза и потери функциональных возможностей, следует при первых же симптомах обращаться к врачу.
Диагностика
Появление парапареза должно стать сигналом для полноценного обследования, которое включает не только клинический осмотр, но и дополнительные методы. Это позволяет установить причину патологических нарушений, а что обеспечит возможность правильного лечения в дальнейшем. Поражение центрального и периферического отдела нервной системы можно определить с помощью таких диагностических процедур:
- Рентгенография позвоночника.
- Компьютерная и магнитно-резонансная томография.
- Нейромиография.
- Миелография.
- Исследование цереброспинальной жидкости (ликвора).
- Общий и биохимический анализ крови.
Каждый пациент с парезом должен быть осмотрен неврологом – именно этот специалист и назначает соответствующее лечение.
Лечение
Чтобы устранить нижний спастический парапарез, необходимо в первую очередь ликвидировать его причину. Поэтому все усилия должны направляться на лечение основного заболевания, ставшего источником неврологических проблем. Параллельно проводятся восстановительные мероприятия, которые уменьшают последствия патологии и способствуют скорейшему возвращению пациента к активной жизни.
Медикаментозная терапия
При парапарезах используют лекарственные препараты, которые улучшают нервную проводимость, тканевую трофику и способствуют нормализации мышечного тонуса. Кроме того, обязательно применяют медикаменты, направленные на устранение причины слабости в нижних конечностях. Для каждого заболевания существуют свои стандарты терапии, но общим в лечении пареза можно назвать применение таких препаратов:
- Нейротрофические (Церебролизин, Кортексин).
- Антихолинэстеразные (Неостигмин).
- Миорелаксанты (Мидокалм).
- Витамины (Витаксон, Мильгамма, Комплигам).
Сначала используют инъекционный путь введения лекарств, а затем переходят на таблетированные формы.
Каждый препарат должен применяться в соответствии с врачебными рекомендациями. Самолечение в любом виде не допускается.
Физиотерапия
При заболеваниях позвоночного столба и спинного мозга, которые сопровождаются парезом нижних конечностей, широко применяют немедикаментозные средства. Одним из представителей такого лечения выступает физиотерапия. С помощью процедур удается улучшить кровообращение и обменные процессы в ногах, уменьшить спастические явления и даже стимулировать нервную проводимость. Для этого применяют следующие методики:
- Электрофорез.
- УВЧ-терапия.
- Лазерное лечение.
- Магнитотерапия.
- Грязе- и водолечение.
- Парафинотерапия.
- Рефлексотерапия.
Но некоторые средства имеют определенные противопоказания. Особенно это касается заболеваний опухолевой природы, когда стимуляция биохимических реакций приведет к усиленному росту атипических тканей.
Лечебная гимнастика
Основным компонентом реабилитации пациентов с парезами считается лечебная физкультура. Известно, что во время движений раздражаются проприорецепторы в мышечно-суставном аппарате, что активизирует нервные реакции. Поэтому даже пассивное сгибание или разгибание конечности имеет важное значение. При этом удается не только предупредить формирование контрактур и поддерживать мышечный тонус, но и стимулировать нейротрофические процессы.
Комплекс гимнастики разрабатывается индивидуально для каждого пациента, чтобы учесть все особенности его организма. Упражнения выполняют в медленном темпе, постепенно расширяя объем движений и увеличивая нагрузку.
Гимнастика играет неоценимую роль в устранении последствий спинальной патологии и восстановлении двигательной активности человека.
Массаж
Поддерживать нормальный тонус нижних конечностей помогает массаж. С помощью ручного воздействия можно уменьшить спастические явления в ногах и улучшить трофику тканей. В основном пользуются приемами классического массажа, который состоит из таких элементов:
- Поглаживание.
- Растирание.
- Разминание.
- Надавливание.
- Глажение.
Такое лечение станет хорошим дополнением к уже перечисленным средствам. При этом массируются не только пораженные конечности, но и спина.
Операция
Для ликвидации причины пареза часто приходится прибегать к помощи нейрохирургов. Они проводят декомпрессию спинного мозга и нервов, удаляя патологические образования: остеофиты, грыжи дисков, костные отломки, смещения позвонков, опухоли, гематомы, абсцессы и др. А после операции пациент проходит курс реабилитационных мероприятий, которые восстановят былую активность.
Парез нижних конечностей – это серьезная проблема, которая требует своевременного и активного решения. Нельзя медлить с лечением – нужно сразу же устранить причину такого явления. И чем раньше это будет сделано, тем меньше риск неблагоприятных последствий.
причины и лечение — MED-anketa.ru
 Парезом принято называть ощущения слабости отдельных групп мышц, обусловленных нарушением их связи с центральной нервной системой.
Парезом принято называть ощущения слабости отдельных групп мышц, обусловленных нарушением их связи с центральной нервной системой.
Подобные состояния являются результатами различных расстройств функционирования головного мозга. При этом причиной может послужить нестабильность в работе периферических нервов в случае, если они теряют возможность передачи мозговых импульсов, направленных на активизацию работы мышечных тканей.
Существует две основных разновидности парапареза. Это может быть органическая или функциональная форма нарушения.
Органический парапарез обусловлен воздействием определенных факторов, в результате которого нервный импульс не доходит до мышечных тканей. При функциональной форме наблюдаются расстройства торможения, равновесия, а также возбуждения и маневренности в самой коре головного мозга.
Нередко для данного вида заболевания характерно повышение мышечного тонуса или появление рефлексов. К симптомам может иметь отношение формирование патологических рефлексов, а также некоторых других неестественных движений.
Разберемся в понятиях и проявлениях
Нижний парапарез встречается крайне редко. Только немногим приходилось слышать об этой разновидности заболевания. Как бы там ни было, знания о подобных нарушениях обязательно необходимо осваивать каждому лечащему врачу, а также родителям, воспитывающим маленьких детей.
Данное заболевание проявляется в виде легкой формы паралича нижних конечностей. Симптоматика может проявляться только на некоторых участках. Ноги при этом никогда целиком не поражаются.
Нужно понимать, что такое заболевание относится к разряду весьма серьезных, но интенсивность его проявления может носить тяжелый характер или иметь облегченную форму. При этом для парапареза характерно развитие в самых разнообразных вариантах, что подразумевает необходимость проведения индивидуальных курсов лечения.
Когда развивается спастический парапарез, пациент может не воспринимать тактильных ощущений в пораженных зонах. Человек может получать физические травмы, а также ожоги, но ничего при этом не чувствовать. Поэтому за такими людьми всегда требуется особый уход и наблюдение. Подобное состояние большей частью может возникать в результате поражения позвоночника в грудном отделе.

Нередко можно услышать название «плегия», когда подразумевается парапарез. Подобное замещение понятий нельзя назвать правильным, поскольку плегия представляет собой полноценный паралич, что означает потерю способности к выполнению целенаправленных движений определенной группы мышечных тканей.
Парез, в свою очередь, подразумевает только частичную потерю возможности осуществления движений, при этом поврежденные ткани становятся вялыми и неспособными переносить прежние нагрузки.
Мышечная сила и количество активных движений таким образом существенно снижаются. В зависимости от локализации болезнь может разделяться на несколько разновидностей:
- тетрапарез распространяется на все конечности;
- когда развивается трипарез, могут быть парализованы только три конечности;
- парапарез характеризуется, как заболевание обеих рук или ног;
- для гемипареза характерно повреждение мышечных тканей одной нижней и верхней конечности;
- монопарез парализует мышечные ткани одной конечности.
Для вялого парапареза свойственно состояние расслабленности и незначительная атрофия мышечных тканей рук или ног без существенного перенапряжения, а также укорочения. При этом рефлексы могут постепенно угасать.
Для спастического пареза свойственно снижение физических возможностей с сопутствующими спазмами мышц, а также напряженностью.
Почему отбирает ноги…
Наиболее распространенной причиной проявления парапареза нижних конечностей считается поражение спинномозговых тканей или,  миелопатия.
миелопатия.
При этом наиболее часто подвержен вредоносному воздействию именно шейный отдел позвоночника. Само возникновение миелопатии может быть обусловлено прогрессированием остеохондроза или спондилеза, а также различными травмами и давлением, оказываемым новообразованиями. Обычно результатом воздействия таких факторов является нижний парапарез.
Одной из распространенных причин возникновения синдрома является травматизм. Каждое повреждение может иметь как частичный характер, так и выражаться в виде полного разрыва спинномозговых тканей. При этом нередко происходит сдавливание спинного мозга в результате смещения позвонков. Это может стать причиной частичной парализации.
Не менее распространенным обуславливающим фактором считается новообразование, которое может оказывать давление на спинномозговые ткани в определенных участках.
В результате это может привести к ухудшению процесса проводимости иннервации. Парапарез в подобном состоянии может быть развитым далеко не в любом случае, а его прогрессирование может протекать внезапно или постепенно на определенном промежутке времени.
Парез лицевого нерва может быть обусловлен такими заболеваниями, как грипп, аденовирусы, герпес, краснуха, ветреная оспа, а также ЦВМ.
Следует учитывать, что подобные взаимосвязи не доказаны полноценно, поэтому возможны исключения. В большинстве ситуаций обуславливающими факторами все-таки являются несчастные случаи.
Клиническая картина
Для нижнего парапареза характерны отдельные проявления, являющиеся весомым фактором в процедуре диагностирования неврологических заболеваний. К главным симптомам относятся:
- ухудшение чувствительности кожного покрова нижних конечностей;
- болевые ощущения и отеки на ногах;
- ослабление мышечных тканей;
- трудности с работой голени;
- ощущения дискомфорта в процессе сгибания и разгибания тазобедренного сустава;
- ухудшение коленных рефлексов;
- во время ходьбы невозможно нормально наступить на пятку;
- неуверенное передвижение.
 Подобные симптомы всегда проявляются очень быстро и могут иметь высокую продолжительность действия. В сложных ситуациях парапарез у взрослых сочетается с затруднениями в работе тазовых органов.
Подобные симптомы всегда проявляются очень быстро и могут иметь высокую продолжительность действия. В сложных ситуациях парапарез у взрослых сочетается с затруднениями в работе тазовых органов.
При этом может быть диагностировано серьезное ощущение слабости в мышцах, в поведении пациента ярко выражается апатичность, человек может почти не принимать пищу и очень плохо спать. В подобных ситуациях нередко возникает повышение температуры, перепады настроения, нарушение нормальной работы кишечника.
По причине ухудшения работы защитных механизмов в человеческом организме ускоренными темпами начинает развиваться инфекция.
В детских организмах подобные заболевания нередко диагностируются после получения травмы во время родов. Но бывают случаи, когда диагноз определяется неправильно даже при реальном отсутствии определенного заболевания.
Когда ребенок становится более взрослым, установленный диагноз обязательно необходимо подтвердить или снять. Обычно этими вопросами занимается невролог. При этом определяются несколько основных степеней парез:
- незначительная;
- умеренная патология;
- выраженная;
- ярко выраженная.
Когда у пациента прогрессирует нижний спастический парапарез, в пораженных конечностях ухудшаются тактильные ощущения. Поэтому пациенты с проявляющейся подобным образом симптоматикой требуют специального внимания, а также правильного ухода. Подобное состояние большей частью прогрессирует при повреждении позвоночника в районе грудной клетки.
Нижний вялый парапарез представляет собой результат повреждения не только поясничного участка, но также и грудного.
Особенности диагностики
В большинстве случаев диагностирование выполняется только клиническими методами без применения дополнительных технологий.
Выводится сравнительная характеристика мышечной силы левых и правых конечностей при развитии гемипареза. При этом проводятся  стандартные процедуры проверки на сопротивление, а также применяется классическая методика тестирования, названная пробой Барре.
стандартные процедуры проверки на сопротивление, а также применяется классическая методика тестирования, названная пробой Барре.
Суть процедуры заключается в необходимости какое-то время удерживать конечности на весу. Если парез прогрессирует, вытянутые конечности будут медленно опускаться уже спустя 20 секунд.
Для определения факторов, обуславливающих развитие парапареза конечностей, применяются следующие методики аппаратного и лабораторного тестирования:
- МРТ спинномозговых и мозговых тканей, а также КТ-диагностика;
- анализ состояния ликворной жидкости;
- электромиография;
- общий анализ крови и тестирование с применением биохимических средств;
- электронейромиография;
- определение количества вещества В12, а также фолиевой кислоты;
- выявление генетической предрасположенности или возможных онкологических новообразований.
Особенности развития детского парапареза
При общем нормальном развитии ребенка можно заметить, что он ходит на цыпочках. Естественно, это становится причиной серьезного беспокойства у родителей. Если ребенок самостоятельно передвигается, это еще не означает, что у него парапарез.
Ходьба на носочках может быть обусловлена тем, что в хорошем тонусе могут быть только некоторые группы ножных мышц, что далеко не во всех случаях относится к симптомам парапареза. Чаще всего в подобных ситуациях врачи советуют массаж, а также выполнение лечебных общеукрепляющих физических упражнений.
В случае возникновения нарушения восстановительные процессы в детской нервной системе по причине ее пластичности протекают гораздо активнее, чем в развитых организмах взрослых людей.
Поэтому результаты любых существенных расстройств, гипоксии и родового травматизма могут очень скоро перестать проявляться.
Если парапарез у ребенка диагностирован, необходимо обеспечить непрерывное наблюдение со стороны невролога. Наблюдению должно сопутствовать медикаментозное лечение, а также физиотерапевтические процедуры и ортопедическое обследование. Положительному эффекту от лечения может существенно поспособствовать иглорефлексотерапия.
Лечение и профилактика
 Для лечения парапареза нижних и верхних конечностей всегда необходим комплексный подход. Обязательным является применение лечение провоцирующего синдром заболевания, обуславливающего мышечную слабость, а также непосредственная интенсивная проработка симптомов.
Для лечения парапареза нижних и верхних конечностей всегда необходим комплексный подход. Обязательным является применение лечение провоцирующего синдром заболевания, обуславливающего мышечную слабость, а также непосредственная интенсивная проработка симптомов.
Чтобы мышечные ткани лучше сокращались, применяется гимнастика и массажные процедуры. Со временем упражнения требуют большей активности и повышения нагрузки на мышцы. При этом каждое выполняемое действие в строжайшем порядке должен контролировать лечащий врач.
Последующие этапы лечения подразумевают курсы ЛФК, водные процедуры, физиотерапию, а также электромиостимуляцию и применение магнитных полей, иглоукалывание, индивидуальные массажные процедуры, акупунктура.
Замечательные результаты продолжает демонстрировать использование всевозможных психотехник и разнообразных тренингов, предназначенных для улучшения психологического состояния пациентов.
Хирургическое вмешательство используется крайне редко. Большей частью подобные меры необходимы для устранения заболеваний, обуславливающих парапарез.
Водные процедуры считаются одним из наиболее эффективных методов профилактики парезов верхних и нижних конечностей.
Из средств народной медицины
Для лечения нарушения нередко используются методы народной медицины. Лечебные травы всегда способствуют восстановлению сил, а также увеличению защитных характеристик человеческого организма.
К таким средствам относятся:
- мелисса лечебная;
- корень эхинацеи;
- кипрей;
- зверобой продырявленный.
Травы оказывают на организм обезболивающий эффект, способствуют укреплению кровеносных сосудов, улучшению обмена веществ и значительному укреплению иммунитета.
Парапарез рук можно лечить при помощи лаврового масла. Для этого одна пачка лаврового листа тщательно измельчается, полученный порошок заливается одним стаканом нерафинированного масла и настаивается в течение 30 дней в теплом месте.
После этого настой обязательно доводится до кипения, остужается, процеживается как следует. Когда средство готово к применению, можно постепенно начинать лечебные процедуры, подразумевающие втирание настойки в области, пораженные заболеванием в течение трех месяцев каждый день.
По ходу лечения не нужно жалеть свои руки. Рекомендуется систематически нагружать их разного рода работой и нагрузками.
Для лечения хорошо использовать специальные целебные ванны. Чтобы приготовить настойку, необходимо 1,5 кг сосновых иголок залить 5-ю литрами воды.
 Также допустимо использовать сосновые ветки и шишки. Полученную смесь необходимо поставить на огонь и кипятить в течение получаса. После этого отвар должен настояться примерно 12 часов. Расход полученного отвара соответствует 1 л на 1,5 л воды. Стандартный курс лечения требует принимать ванну через день около 20 раз.
Также допустимо использовать сосновые ветки и шишки. Полученную смесь необходимо поставить на огонь и кипятить в течение получаса. После этого отвар должен настояться примерно 12 часов. Расход полученного отвара соответствует 1 л на 1,5 л воды. Стандартный курс лечения требует принимать ванну через день около 20 раз.
Благодаря хвойным ваннам, существенно снижаются болевые ощущения, а также мышечные спазмы, организм в целом укрепляется.
В качестве народного средства для лечения и профилактики парезов конечностей обязательно следует отметить такое растение, как чабрец.
Примерно одну столовую ложку перетертой травы нужно залить 200 мл кипятка и настаивать в течение одного часа. Полученная настойка выпивается, как чай.
Это нужно делать каждый день на протяжении трех месяцев. Отцеженная трава нередко применяется для изготовления компрессов, прикладывать которые необходимо примерно на два часа, обматывая конечность теплым шерстяным платком или даже шарфом.
Чабрец содержит много минералов, микроэлементов, а также витаминов, способствует улучшению работы нервной и иммунной систем, снижает воспаления в мышечных тканях и сухожилиях.
Парапарез нижних конечностей у детей и взрослых: что это такое и лечение, спастический и вялый | Ревматолог
Парапарез нижних конечностей является редким неврологическим синдромом. Заболевание характеризуется частичным или полным снижением силы мышц ног. Зачастую патологические процессы развиваются из-за нарушений в работе головного мозга. Необходимо пройти обследование и установить точный диагноз. Для каждого человека подбирается индивидуальная терапия и реабилитация.
Что такое парапарез
Болезнь поражает спинной и головной мозг, парализует нижние конечности. В большинстве случаев встречается нижний парапарез, когда парализованы обе ноги. Но иногда врачи диагностируют парапарез верхних конечностей, когда неврологический синдром поражает только руки.

Если человек не может шевелить руками или ногами, причиной является паралич. В случае, когда движение возможно, но мышечная сила слабая, речь идет про парез (неполный паралич конечностей).
Причины заболевания
Парапарез нижних конечностей развивается на фоне различных провоцирующих факторов. Для успешного лечения необходимо установить источник заболевания. Причины парапареза нижних конечностей следующие:
- Опухоли головного и спинного мозга.
- Грыжа позвоночных дисков.
- Миелопатия.
- Заболевания спины (остеохондроз, спондилез, стеноз позвоночного канала).
- Травмы позвоночника спинного мозга или нервных корешков.
- Склероз.
- Абсцесс спинного мозга и его оболочки. То же самое касается эпидурального пространства.
- Наследственность, врожденные или приобретенные травмы после родов.
- Инфекционные и аутоиммунные болезни.
- Недостаток витамина В12.
- Сосудистый фактор.
Миопатия может стать причиной появления парапареза нижних конечностей. Болезнь нарушает обмен веществ в мышцах. То же самое касается демиелинизирующих патологий, которые негативно влияют на белок, вызывая его распад. После отравления ядовитыми веществами и спиртными напитками у человека появляются характерные признаки.
Важно своевременно установить причину заболевания, пройти полное медицинское обследование и лечение, назначенное врачом. При правильно подобранной терапии прогноз благоприятный.
Классификация
Проявления заболевания во многом зависят от степени поражения и выраженности патологических процессов. Установить точный диагноз может специалист после медицинского осмотра. Учитывая область поражения, парапарез может быть:
- центральный, или спастический (патологические процессы поражают центральный двигательный нейрон, синдром проявляется ригидностью мышц),
- вялый, или периферический, парез (синдром поражает черепно-мозговое ядро, нервы или клетки передних рогов спинного мозга, отсутствуют сухожильные рефлексы, наблюдается дегенеративная атрофия мышц и признаки расстройства),
- смешанный парапарез (присутствуют признаки центрального и периферического пареза одновременно).
Центральный (спастический) тип заболевания возникает из-за повреждения первого нейрона двигательного пути. Патологические процессы начинаются с моторного отдела коры головного мозга. Далее они распространяются в сторону переднего отдела спинного мозга. Вялый парапарез возникает на фоне повреждения второго двигательного нейрона.
Учитывая степень выраженности неврологического синдрома, существует следующая классификация нижнего парапареза:
- Легкий.
- Умеренный.
- Глубокий.
- Полный паралич.
На каждом этапе у пациента появляются характерные признаки, которые позволяют определить клиническую картину и установить точный диагноз. Важно не только выявить патологию, но и установить область поражения нервной системы. Необходимо также проверить функции мышечной ткани нижних конечностей. На основании полученных результатов врач подбирает максимально эффективное лечение.
Клиническая картина
Парез нижних конечностей характеризуется быстрым развитием. Патологические изменения вызывают ярко выраженные симптомы, при появлении которых следует обратиться к доктору:
- Уменьшается чувствительность ног. Кожа слабо реагирует на посторонние раздражители (холод, тепло, боль).
- Человеку трудно согнуть ногу в области бедренного сустава.
- Слабеют икроножные мышцы.
- Пациенту сложно опираться на пятку, появляется состояние «ватных ног».
- Уменьшается подвижность голеностопного сустава.
- Походка человека становится разбалансированной.
Если патологические процессы распространились на тазовую область, нарушается работа органов, расположенных в этой части тела. К общим признакам нижнего парапареза относятся следующие симптомы:
- плохой сон, апатия к окружающему миру,
- повышенная раздражительность,
- снижение аппетита,
- ослабление защитных сил организма,
- нарушается работа органов пищеварительной системы,
- резко меняется настроение.
Важно своевременно определить заболевание и пройти лечение, назначенное невропатологом после ряда анализов. Сложнее заметить нижний спастический парапарез у ребенка. Причиной могут быть травмы или врожденные изменения.
Родителям следует обратиться к врачу, если ребенок стал передвигаться на цыпочках. Симптом может указывать на развитие не только нижнего парапареза. Причиной этому может быть также гипертонус мышц на ногах. Врач назначит лечебную физкультуру, специальные упражнения для укрепления ног и массажные процедуры.
Методы диагностики
При появлении первых симптомов нижнего парапареза врачи рекомендуют обращаться в больницу. Пациенту потребуется пройти обследование и сдать анализы. Диагностика позволит установить точный диагноз, определить степень поражения и подобрать максимально эффективное лечение на основании полученных результатов. Необходимо также выявить причину развития болезни.
Пациентам назначают следующие диагностические мероприятия:
- рентген позвоночника,
- магнитно-резонансную томографию (МРТ),
- миелографию,
- электроэнцефалограмму для анализа активности головного мозга,
- компьютерную томографию (КТ),
- исследование цереброспинальной жидкости,
- магниторезонансную ангиографию для выявления опухолей мозга,
- электронейромиографию, чтобы определить состояние мышц,
- общий и биохимический анализ крови.
Лечением спастического парапареза занимается невропатолог. Его консультация обязательна, специалист подбирает лекарства и методы реабилитации, учитывая развитие патологических процессов, а также индивидуальные особенности организма человека.
Терапия
Необходимо определить источник заболевания и выбрать максимально эффективные средства для его устранения. Дополнительно подбирается восстановительное лечение, чтобы снизить риск возникновения последствий неврологического синдрома. Комплексная терапия позволит ускорить выздоровление и вернуться человеку к нормальной активной жизни.
Медикаментозное лечение
Пациентам назначаются лекарства для улучшения нервной проводимости, тканевой трофики и нормализации мышечного тонуса. Применяются препараты, позволяющие устранить слабость в ногах. Общая схема лечения парапареза нижних конечностей у взрослых и детей предусматривает следующие лекарства:
- Нейротрофики («Церебролизин», «Кортексин)».
- Антихолинэстеразные препараты («Неостигмин»).
- Миорелаксанты («Мидокалм»).
- Витаминные комплексы («Витаксон», «Комплигам»).
В первые дни лечения больному назначают инъекции. Через некоторое —, средства в таблетках. Важно соблюдать врачебные назначения, поскольку прием многих препаратов сопровождается побочными эффектами.
Хирургическое вмешательство
При отсутствии положительного результата после консервативного лечения пациентам предлагается операция. Риск появления осложнений всегда остается. Но иногда операция является единственным методом лечения, которым можно восстановить чувствительность и функции ног. После хирургического вмешательства больным требуется время для восстановления. Курс реабилитации также предусматривает использование лечебной физкультуры.

Операция назначается больным при вялом парапарезе и ДЦП, если меняются форма и ось конечностей. То же самое касается нейрогенных деформаций и рефлекторной контрактуры мышц. Учитывая состояние пациента и поражение патологическими процессами, врачи подбирают максимально подходящий метод операции:
- сухожильно-мышечную пластику,
- корригирующую остеотомию, артродез, удлинение конечностей,
- капсульную пластику, тенодез.
В сложных ситуациях хирурги используют сразу несколько методик.
ЛФК и массажные процедуры
Лечебная физкультура помогает быстро восстановиться после заболевания. Даже самые простые движения способствуют восстановлению нервной реакции за счет раздражения проприорецепторов в области мышечно-суставного аппарата. Упражнения предупреждают формирование контрактур, поддерживают мышечный тонус, стимулируют нейротрофические процессы.
Врач расскажет, что такое парапарез. Он учтет протекание патологических процессов и индивидуальные особенности организма больного. Упражнения следует делать медленно, постепенно расширять объемы и увеличивать нагрузки.
Комплекс занятий:
- Лечь на спину. На вдохе поднять правую ногу, на выдохе опустить ее. Аналогичные движения выполнить с левой ногой.
- Лежа на спине, имитировать плавание. Совершать движения нижними конечностями в технике брасса.
- Сгибать и разгибать ноги в области коленей.
- Ногами по очереди рисовать в воздухе круги. Упражнения выполнять, лежа на спине.
- Тянуть стопы на себя или поворачивать в разные стороны. Можно выполнять сразу двумя ногами или по очереди. Разрешается лежать на спине или сидеть.
- Одну ногу согнуть в области колена и прижать максимально плотно к грудной клетке. Задержаться в этом положении на некоторое время. Выпрямить конечность и повторить упражнение другой ногой.
- Лечь на спину. По очереди сгибать и разгибать пальцы ног, растопыривая их. Важно соблюдать последовательность.
Занятия выполняют медленно, в спокойном состоянии. При ухудшении здоровья следует отказаться от физкультуры. Для некоторых упражнений можно использовать дополнительный инвентарь. ЛФК продолжается не больше 20 мин, слабым пациентам достаточно 10 мин. Упражнения повторяют по 3-4 раза.
Вместе с лечебной физкультурой больным рекомендуется посещать массажные процедуры, после которых восстанавливается кровообращение, укрепляются мышцы. Сеансы позволяют предотвратить дегенеративные изменения. Массаж проводят сразу 2 специалиста, начиная со стоп и постепенно передвигаясь к бедрам.
Физиотерапия
Реабилитация помогает восстановить функции нижних конечностей. Физиотерапевтические процедуры повышают проводимость нервных импульсов. Укрепляются не только мышцы, но и повышается эффект от принимаемых лекарственных препаратов. Пациентам с парапарезом нижних конечностей назначают следующие терапевтические процедуры:
- импульсные токи,
- УВЧ,
- микроволновую терапию,
- криотерапию,
- прогревание теплом,
- электромиостимуляцию,
- электрофорез с добавлением кальция и новокаина,
- облучение ультрафиолетовыми лучами.

В период восстановления пациентам также рекомендуется посещать лечебные ванны. Физиотерапия назначается врачом. Специалист учитывает тяжесть заболевания, степень распространения патологических процессов. В большинстве случаев реабилитационный период начинается не раньше, чем через 2-3 недели после начала терапии.
Заключение
Спастический парез нижних конечностей —, сложная болезнь, на фоне которой качество жизни пациента ухудшается. Человеку требуется квалифицированная помощь. Но прежде необходимо установить причину заболевания. Для профилактики заболевания рекомендуется вести здоровый образ жизни, придерживаться правильного питания, вовремя лечить инфекционные заболевания.


 Грыжи позвоночных дисков.
Грыжи позвоночных дисков.







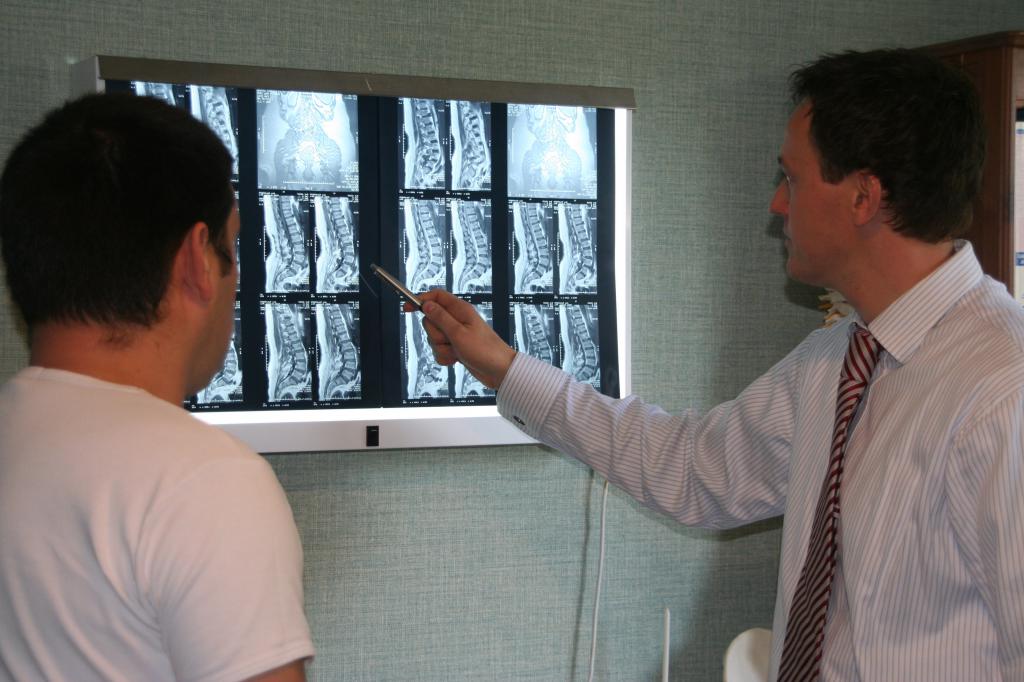


































 i
i Пояснично-крестцовый радикулит не является самостоятельным заболеванием. Это комплекс симптомов, которые возникают при сдавлении или раздражении корешков спинного мозга. Такие пучки нервных волокон выходят из спинного мозга и направляются к конечностям, внутренним органам. Узкие фораминарные каналы, через которые проходят нервные волокна, создают предпосылки для ущемление корешков.
Пояснично-крестцовый радикулит не является самостоятельным заболеванием. Это комплекс симптомов, которые возникают при сдавлении или раздражении корешков спинного мозга. Такие пучки нервных волокон выходят из спинного мозга и направляются к конечностям, внутренним органам. Узкие фораминарные каналы, через которые проходят нервные волокна, создают предпосылки для ущемление корешков.

















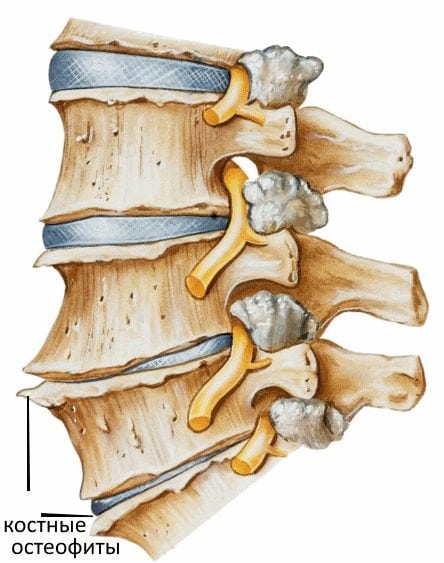
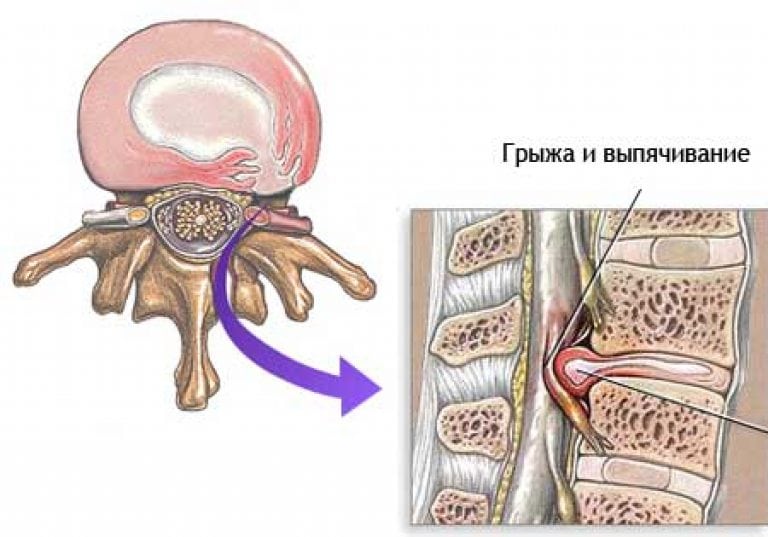
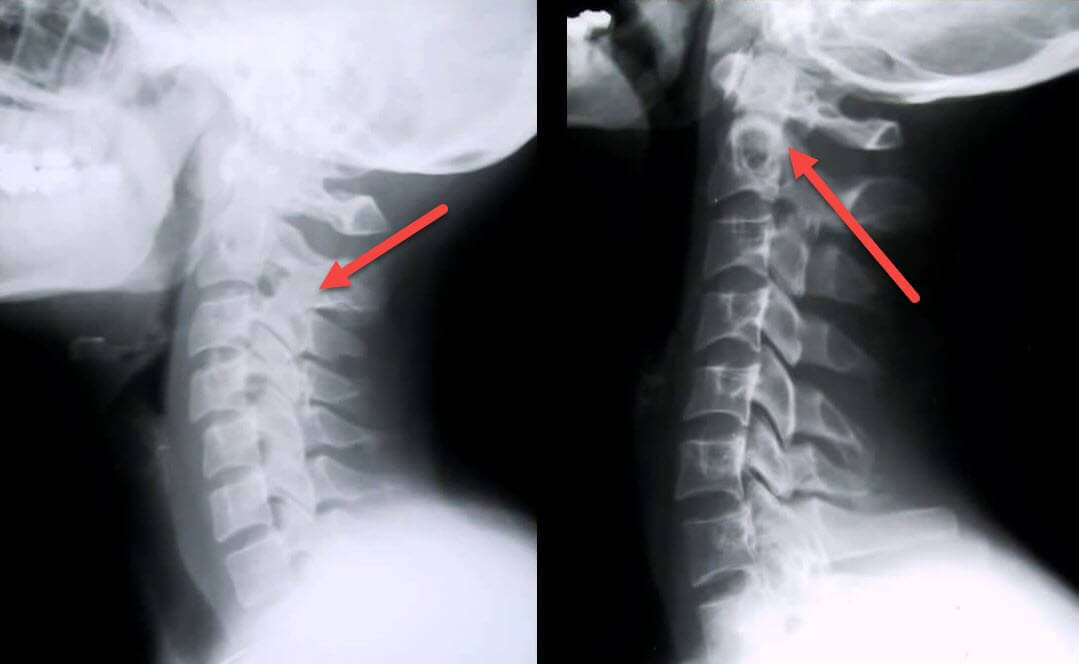

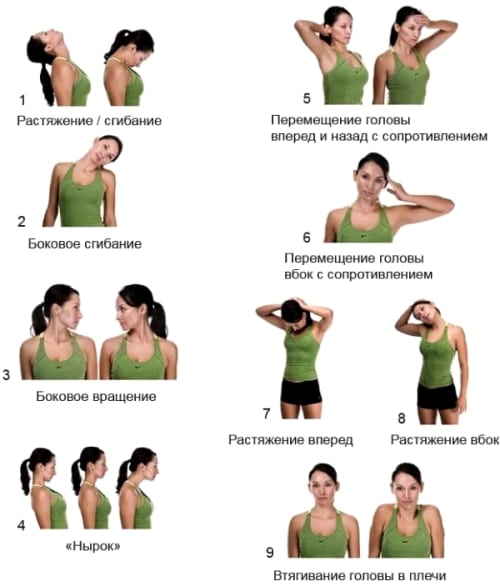



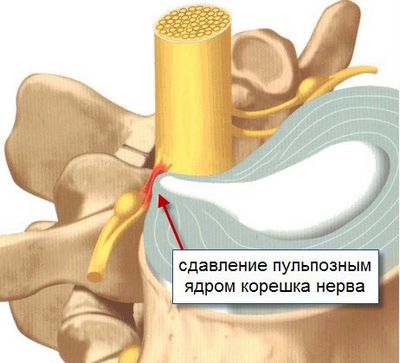

 Чувство тошноты возникает неожиданно. Часто люди списывают его на переутомление или общее недомогание. Однако, такое патологическое состояние свидетельствует о развитии шейного остеохондроза. В области шеи размещается большое количество сосудов и нервов. При сильной нагрузке сдавливаются артерии или нервные окончания.
Чувство тошноты возникает неожиданно. Часто люди списывают его на переутомление или общее недомогание. Однако, такое патологическое состояние свидетельствует о развитии шейного остеохондроза. В области шеи размещается большое количество сосудов и нервов. При сильной нагрузке сдавливаются артерии или нервные окончания.
 Если приступ тошноты легкий, то пациент может сам себе оказывать первую помощь. Для этого необходимо выполнить простое упражнение:
Если приступ тошноты легкий, то пациент может сам себе оказывать первую помощь. Для этого необходимо выполнить простое упражнение: Лечебная физкультура оказывает позитивное воздействие на весь организм. Она поможет не только устранить тошноту, но и купировать болевой синдром. Терапевтический комплекс предполагает выполнение ряда движений головой и изометрические упражнения для шеи.
Лечебная физкультура оказывает позитивное воздействие на весь организм. Она поможет не только устранить тошноту, но и купировать болевой синдром. Терапевтический комплекс предполагает выполнение ряда движений головой и изометрические упражнения для шеи. Физиотерапевтическое воздействие назначается после окончания острой фазы заболевания. Количество процедур и общую длительность лечения врач назначает индивидуально, в зависимости от общего состояния пациентов и частоты приступов тошноты.
Физиотерапевтическое воздействие назначается после окончания острой фазы заболевания. Количество процедур и общую длительность лечения врач назначает индивидуально, в зависимости от общего состояния пациентов и частоты приступов тошноты.










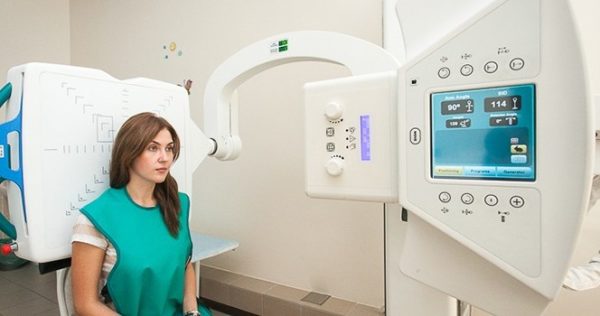




 От остеохондроза страдает не только шейный, но и другие отделы позвоночника. Как проявляется заболевание в поясничном и грудном отделе, чем оно грозит, а также о способах лечения и профилактике, можно прочитать на нашем сайте.
От остеохондроза страдает не только шейный, но и другие отделы позвоночника. Как проявляется заболевание в поясничном и грудном отделе, чем оно грозит, а также о способах лечения и профилактике, можно прочитать на нашем сайте.











 Активные занятия спортом и физические упражнения могут привести к повреждению связок. В результате чего появляется острая боль при разгибании и сгибании коленного сустава. В данном случае могут наблюдаться отечность и повышение температуры тела. Лучше всего при такой травме придерживаться постельного режима и как можно меньше нагружать больную ногу. Лечить такие травмы необходимо только в условиях стационара, под присмотром врачей.
Активные занятия спортом и физические упражнения могут привести к повреждению связок. В результате чего появляется острая боль при разгибании и сгибании коленного сустава. В данном случае могут наблюдаться отечность и повышение температуры тела. Лучше всего при такой травме придерживаться постельного режима и как можно меньше нагружать больную ногу. Лечить такие травмы необходимо только в условиях стационара, под присмотром врачей. В первую очередь, необходимо обратиться за консультацией к травматологу, а только после этого приступать к активному лечению болезни.
В первую очередь, необходимо обратиться за консультацией к травматологу, а только после этого приступать к активному лечению болезни.

 Для того, чтобы приступить к лечению, в первую очередь понадобится установить причину, по которой боли тревожат человека. Обычно в таких случаях обращаются к травматологу или ревматологу. Когда этим специалистам не удается определить причины, то необходимо проконсультироваться с остеопатом. При осмотре он сможет выявить грыжу или варикоз, которые могут служить причиной неприятных ощущений в колене.
Для того, чтобы приступить к лечению, в первую очередь понадобится установить причину, по которой боли тревожат человека. Обычно в таких случаях обращаются к травматологу или ревматологу. Когда этим специалистам не удается определить причины, то необходимо проконсультироваться с остеопатом. При осмотре он сможет выявить грыжу или варикоз, которые могут служить причиной неприятных ощущений в колене. Боли в животе с левой стороны, как и любые другие боли в брюшной полости, могут быть следствием многих нарушений в организме.
Боли в животе с левой стороны, как и любые другие боли в брюшной полости, могут быть следствием многих нарушений в организме.

 Поэтому необходимо знать основные симптомы наиболее часто встречаемых заболеваний данного органа:
Поэтому необходимо знать основные симптомы наиболее часто встречаемых заболеваний данного органа: Особенности их в следующем:
Особенности их в следующем:

 Заболевания имеют особенности проявления:
Заболевания имеют особенности проявления:
 Болезнь Крона (при локализации воспаления в сигмовидной или прямой кишке). Соразмерно тяжести поражения боль имеет ноющий или нестерпимый характер. Сопутствующими симптомами являются тошнота, диарея, метеоризм, примеси в кале крови, сильная слабость.
Болезнь Крона (при локализации воспаления в сигмовидной или прямой кишке). Соразмерно тяжести поражения боль имеет ноющий или нестерпимый характер. Сопутствующими симптомами являются тошнота, диарея, метеоризм, примеси в кале крови, сильная слабость.

 При патологиях почек часто наблюдаются боли в левом или правом боку живота
При патологиях почек часто наблюдаются боли в левом или правом боку живота

 Аппендикс, также, как и слепая кишка покрыт со всех сторон брюшиной. Воспаление чаще всего возникает вследствие инфекций или предметов инородного происхождения, проглоченных больными. Боль обычно локализуется с правой стороны живота, в редких случаях может отдавать в желудок, поясницу и область пупка. Она может носить умеренный постоянный характер и медленно переходить в поясничный отдел. У больного может ныть печень, начаться понос, повыситься температура тела, в редких случаях наблюдается нарушение мочеиспускания
Аппендикс, также, как и слепая кишка покрыт со всех сторон брюшиной. Воспаление чаще всего возникает вследствие инфекций или предметов инородного происхождения, проглоченных больными. Боль обычно локализуется с правой стороны живота, в редких случаях может отдавать в желудок, поясницу и область пупка. Она может носить умеренный постоянный характер и медленно переходить в поясничный отдел. У больного может ныть печень, начаться понос, повыситься температура тела, в редких случаях наблюдается нарушение мочеиспускания Очень серьезные последствия могут иметь опоясывающие боли на фоне доброкачественных или злокачественных опухолей в области органов малого таза.
Очень серьезные последствия могут иметь опоясывающие боли на фоне доброкачественных или злокачественных опухолей в области органов малого таза. Во время беременности часто тянет поясницу из-за возросшей нагрузки на позвоночный столб, а также на фоне физиологических и гормональных изменений.
Во время беременности часто тянет поясницу из-за возросшей нагрузки на позвоночный столб, а также на фоне физиологических и гормональных изменений. Боль в пояснице и животе одновременно может быть симптомом таких острых заболеваний как аппендицит, панкреатит, кишечная непроходимость, внематочная беременность или самопроизвольный выкидыш.
Боль в пояснице и животе одновременно может быть симптомом таких острых заболеваний как аппендицит, панкреатит, кишечная непроходимость, внематочная беременность или самопроизвольный выкидыш. При болезнях пищеварительной системы пациент должен соблюдать диету. А среди препаратов в основном используются спазмолитики и антацитныепрепараты в суспензиях. Все таблетки для лечения кишечника должны быть покрыты защитной оболочкой, которая не даст лекарству раствориться в кислой среде желудка.
При болезнях пищеварительной системы пациент должен соблюдать диету. А среди препаратов в основном используются спазмолитики и антацитныепрепараты в суспензиях. Все таблетки для лечения кишечника должны быть покрыты защитной оболочкой, которая не даст лекарству раствориться в кислой среде желудка. »
Причины боли в спине
»
Причины боли в спине





 Сигмовидная кишка – это S-образная конечная часть ободочной кишки, переходящая в прямую кишку. Из-за такого анатомического строения изолированный сигмоидит в клинической практике встречается очень редко, так как воспалительный процесс практически всегда распространяется на прямую кишку.
Сигмовидная кишка – это S-образная конечная часть ободочной кишки, переходящая в прямую кишку. Из-за такого анатомического строения изолированный сигмоидит в клинической практике встречается очень редко, так как воспалительный процесс практически всегда распространяется на прямую кишку.
 Гипертонус матки (состояние, грозящее выкидышем).
Гипертонус матки (состояние, грозящее выкидышем).


 Спицы скрещиваются под углом в 90 градусов и фиксируются на кольце. Гайками отмечается необходимая длина. Впоследствии врач каждый день проверяет и заново регулирует нужную длину.
Спицы скрещиваются под углом в 90 градусов и фиксируются на кольце. Гайками отмечается необходимая длина. Впоследствии врач каждый день проверяет и заново регулирует нужную длину. Следует также учитывать, что процесс изменения костей бывает достаточно болезненным, поэтому требуется поддержка лечения пациента антибиотиками, противовоспалительными и обезболивающими препаратами.
Следует также учитывать, что процесс изменения костей бывает достаточно болезненным, поэтому требуется поддержка лечения пациента антибиотиками, противовоспалительными и обезболивающими препаратами.
 При лечении травм и заболеваний верхней конечности срок обязательного ношения аппарата Илизарова составляет около 30 дней.
При лечении травм и заболеваний верхней конечности срок обязательного ношения аппарата Илизарова составляет около 30 дней.
 Герой Социалистического Труда, лауреат Ленинской премии, профессор Гавриил Илизаров демонстрирует созданный им аппарат. Фото: РИА Новости/ Рогов
Герой Социалистического Труда, лауреат Ленинской премии, профессор Гавриил Илизаров демонстрирует созданный им аппарат. Фото: РИА Новости/ Рогов Аппарат Илизарова преимущественно назначают при открытых переломах. «Когда открытый перелом, его нельзя фиксировать пластиной или вводить туда штифт. Потому что это место с большой долей вероятности инфицировано — грязь вокруг раны и т.д. И если поставить туда имплантат, то велик риск того, что он нагноится. В результате может развиться остеомиелит, и дело может даже дойти до сепсиса и смерти. Аппарат Илизарова позволяет работать не в зоне самого перелома, а выше и ниже его. Врачи фиксируют кость спицами на кольцах и выставляют отломки относительно друг друга в правильном положении. Все это фиксируется, и человек ходит в аппарате ровно столько времени, сколько нужно, чтобы кость срослась», — говорит врач травматолог-ортопед, зав. травматологическим отделением, к.м.н. Андрей Найманн.
Аппарат Илизарова преимущественно назначают при открытых переломах. «Когда открытый перелом, его нельзя фиксировать пластиной или вводить туда штифт. Потому что это место с большой долей вероятности инфицировано — грязь вокруг раны и т.д. И если поставить туда имплантат, то велик риск того, что он нагноится. В результате может развиться остеомиелит, и дело может даже дойти до сепсиса и смерти. Аппарат Илизарова позволяет работать не в зоне самого перелома, а выше и ниже его. Врачи фиксируют кость спицами на кольцах и выставляют отломки относительно друг друга в правильном положении. Все это фиксируется, и человек ходит в аппарате ровно столько времени, сколько нужно, чтобы кость срослась», — говорит врач травматолог-ортопед, зав. травматологическим отделением, к.м.н. Андрей Найманн. Ортопедический аппарат, разработанный хирургом, директором Курганского НИИ экспериментальной и клинической ортопедии и травматологии Гавриилом Илизаровым. Фото: РИА Новости/ Игорь Виноградов
Ортопедический аппарат, разработанный хирургом, директором Курганского НИИ экспериментальной и клинической ортопедии и травматологии Гавриилом Илизаровым. Фото: РИА Новости/ Игорь Виноградов













 Татьяна Александровна Косова
Татьяна Александровна Косова

.jpeg)

 Что делать, если болят сосуды на ногах, а так же, как понять причины, симптомы и методы лечения? Все эти вопросы беспокоят многих, как и то, а почему болят ноги.
Что делать, если болят сосуды на ногах, а так же, как понять причины, симптомы и методы лечения? Все эти вопросы беспокоят многих, как и то, а почему болят ноги. Эндартериит характеризуется негативным изменением структуры сосудистых стенок. В результате нарушается кровообращение и кровоток, возникает омертвение (некроз) тканей, лишенных питания. Кроме болевых ощущений, у пациента наблюдаются отечность и покалывание в нижних конечностях, кожа в очаге поражения становится сухой и бледной, могут развиться трофические язвы. Больному сложно полностью стать на ступню, что приводит к хромоте и усталости при минимальных физических нагрузках.
Эндартериит характеризуется негативным изменением структуры сосудистых стенок. В результате нарушается кровообращение и кровоток, возникает омертвение (некроз) тканей, лишенных питания. Кроме болевых ощущений, у пациента наблюдаются отечность и покалывание в нижних конечностях, кожа в очаге поражения становится сухой и бледной, могут развиться трофические язвы. Больному сложно полностью стать на ступню, что приводит к хромоте и усталости при минимальных физических нагрузках. Если пациент решил использовать нетрадиционное лечение больных вен и сосудов на ногах, важно понимать, что народные составы помогают улучшить состояние больного и временно устранить симптомы болезни. Но в обязательном порядке необходимо обратиться к врачу. При лечении больных ног можно использовать следующие народные рецепты:
Если пациент решил использовать нетрадиционное лечение больных вен и сосудов на ногах, важно понимать, что народные составы помогают улучшить состояние больного и временно устранить симптомы болезни. Но в обязательном порядке необходимо обратиться к врачу. При лечении больных ног можно использовать следующие народные рецепты:



































 Нормальная вена и при варикозе
Нормальная вена и при варикозе Поражение сосудов при эндартериите
Поражение сосудов при эндартериите