Отличие артрита от ревматоидного артрита – что это такое, в чем разница, это одно и то же или нет, как распознать ревматическое воспаление, отличие реактивного поражения, полезное видео
Отличие артрита от ревматоидного артрита
Ревматический артрит и ревматоидный артрит: отличия и особенности патологий
Ревматический артрит – это проявление ревматизма, характеризующееся поражением суставов. Данное заболевание начинается с ревматической лихорадки и острым воспалением суставов, чаще всего поражая молодых людей. Часто поражение костных сочленений начинается через 2-3 недели после перенесенной стрептококковой инфекции.
Ревматоидный артрит – это болезнь аутоиммунной природы, характеризующееся поражением костных сочленений. Суть недуга состоит в сбое в защите организма и в уничтожении собственных клеток организма. Заболевание чаще всего поражает людей 45-50 лет. Довольно редко встречается ювенильный ревматоидный артрит, поражающий детей в возрасте до 15 лет.Ревматический артрит и ревматоидный артрит имеет отличия и сходства, что может затруднить постановку диагноза и привести к неправильной тактике лечения.
На основании сравнения одинаковых признаков, мы рассмотрим, чем же отличается ревматический артрит от ревматоидного артрита.
Признак | Ревматический артрит | Ревматоидный артрит |
| Время развития | Стремительное развитие | Медленно прогрессирующий процесс |
| Причина недуга | Перенесенная инфекция (ангина, грипп), чаще стрептококковая | Аутоиммунные процессы |
| Симптомы начала болезни | Выраженный воспалительный процесс: резкое начало, лихорадка, интенсивная боль, симметричное острое воспаление суставов, вначале мелких | Постепенное нарастание воспалительного процесса, умеренная боль, переход поражения от мелких к крупным суставам |
| Особенности поражения суставов | «летучий» характер поражения, чаще страдают средние суставы конечностей | Выраженные деформации суставов, скованность движений, поражение мелких суставов кистей и стоп |
| Осложнения | Поражение сердечно-сосудистой, дыхательной систем, хорея и др. | Анкилозы, контрактуры |
| Лабораторные исследования | Увеличение титров антистрептогиалуронидазы (АСГ) и антистрептолидазы (АСЛ-О) | Наличие ревматоидного фактора, положительные ревмопробы |
| Прогноз | При своевременном лечении заболевание суставов полностью обратимо | Хроническое рецидивирующее заболевание. Лечение может отсрочить разрушение сустава. |
Есть ли разница в лечении
Терапия обоих заболеваний может использовать сходные группы медикаментов, но при этом препараты будут отличаться.Так, при ревматическом артрите применяются:
- глюкокортикостероиды;
- НПВС;
- антибиотики и противоревматические лекарства;
- препараты для улучшения метаболизма в тканях.
Перед назначением медикаментозной терапии пациенту нужно будет пройти обследование с помощью КТ, МРТ, рентгена. Также нужны анализы крови и мочи, тест на ревматоидный фактор.При терапии ревматоидного артрита используются:
- хондропротекторы;
- миорелаксанты;
- седативные препараты;
- витаминные комплексы.
Дополняется лечение физиотерапевтическими процедурами, массажем, ЛФК. Но их применение будет максимально актуальным только после того, как острая стадия будет подавлена и наступит ремиссия. Такие методики позволят закрепить достигнутые результаты и добиться длительного периода без обострений.
Учитывая, что оба заболевания опасны для жизни человека и могут приводить к инвалидности, а иногда и к летальному исходу, следует запомнить: нужно обращаться к врачу при первых симптомах патологии суставов.
При появлении первых признаков болезни суставов (припухлость, боль, покраснение) необходимо в первую очередь обратиться к врачу. Игнорирование проявлений так же, как и самолечение может привести к нежелательным последствиям вплоть до потери трудоспособности.


Врач проводит осмотр кожных покровов, слизистых, пальпацию, перкуссию и аускультацию сердца и легких. Также специалист собирает аллергологический анамнез и анамнез жизни (перенесенные инфекции, травмы и операции, образ жизни и вредные привычки, социально-бытовые условия и др.). Также врач тщательно проводит осмотр костно-суставной системы, определяя характер и масштаб поражения суставов.
Для ревматического и ревматоидного артрита общими исследованиями являются: Общий анализ мочи и крови (повышение СОЭ и лейкоцитов), биохимический анализ крови (повышение анализов воспалительного процесса — сиаловые кислоты, серомукоид, Иммуноглобулины).
При ревматическом артрите осуществляют забор крови на стерильность с целью обнаружения патогенных микроорганизмов, вызвавших недуг. Также смотрят наличие титров антистрептогиалуронидазы (АСГ) и антистрептолидазы (АСЛ-О), что говорит о наличие стрептококковой инфекции в организме.
При ревматоидном артрите проводят ревмапробы, определяют наличие ревматоидного фактора, а также антицетруллиновых антител (тест АЦЦП).
- Рентгенография: обязательный метод обследования для дифференциальной диагностики заболеваний суставов. При ревматическом артрите суставные изменения встречаются редко, тогда, как ревматоидный артрит характеризуется сужением суставной щели и начальными признаками остеопороза.
- В синовиальной жидкости при ревматическом артрите присутствует фибрин и мононуклеары. При ревматоидном артрите происходит увеличение белка и снижение глюкозы, при этом жидкость в пробирке мутная, желтоватая.
- Компьютерная и Магнитно-резонансная томография — новые способы исследования, которые позволяют определить стадию, характер заболевания, а также дополнительные образования в суставах.
К дополнительным способам исследования можно отнести: ЭКГ (для определения работы сердца, особенно важно при ревматическом артрите), УЗИ сердца и внутренних органов, сцинтиграфия (определение наличия воспалительного процесса я в организме). Отличие артрита от ревматоидного артрита так же, как и сходство играет большую роль в дифференциальной диагностики заболеваний.
Положительный исход ревматического артрита зависит от профилактики и своевременного лечения инфекционных болезней (ангин, тонзиллитов, гайморитов). Правильно подобранная терапия на начальных стадиях болезни также приводит к скорейшему выздоровлению без осложнений.
Для лечения ревматического артрита в основном используют следующие виды препаратов:
- НПВС используются как противовоспалительные и обезболивающие средства, а также снижают температуру тела (диклофенак, аспирин, нимулид).
- Гормональные препараты (кортикостероиды) применяются при острой симптоматике болезни, уменьшают признаки воспаления. Могут вводиться как в/м, в/в, так и непосредственно в суставную сумку (преднизолон, метилпреднизолон).
- Антибактериальные препараты (пенициллины, цефалоспорины, фторхинолоны) являются этиотропным лечением, уничтожая основную причину болезни — бактерии.
- Дополнительные препараты, включающие профилактику язвенных осложнений после принятия НПВС и антибиотиков (омез, аципол), мультивитаминные комплексы.
Больным ревматическим артритов показано диетическое питание, с помощью которого можно продлить период ремиссии, а также наладить обменные процессы в организме. Основные правила правильного питания при ревматическом артрите:
- Ограничить количество соли и специй при приготовлении блюд.
- Употреблять продукты в свежем, варенном и запеченном виде.
- Убрать из рациона следующие продукты: грибы, бобовые, наваристые мясные бульоны, жирные сорта мяса (свинину, баранину), копчёные и консервированные товары, жареные блюда.
- Рекомендуется употреблять в пищу: отварное нежирное мясо и рыбу (говядина, крольчатина, треска, хек), свежие или вареные овощи (морковь, капуста, картофель и др.), сухофрукты (изюм, чернослив, инжир).
Различные процедуры показаны при стихании острого воспалительного процесса и улучшения общего состояния пациента. Например, электрофорез с лекарственными препаратами, инфракрасное облучение и лазерная терапия. Также пациентам с ревматическими заболеваниями показано санаторное лечение в здравницах нашей страны с обязательным использованием грязелечения и леченых ванн (солевых и хвойных).


Оздоровительная физкультура должна проводиться под строгим контролем тренера и при отсутствии противопоказаний со стороны сердца и других систем организма. К эффективным видам гимнастики, позволяющим снять напряжение и улучшить подвижность суставов, относятся: скандинавская ходьба, йога, аквааэробика и плавание, дыхательная гимнастика. Занятия проводятся в период стихания болезни и подбираются строго индивидуально врачом ЛФК.
В современном мире лечение ревматического артрита не предполагает применение радикального хирургического вмешательства. В лечении недуга используются медикаментозная терапия, различные оздоровительные процедуры и лечебная гимнастика. Основу в борьбе с недугом составляет своевременное лечение инфекционных заболеваний и санацию хронических очагов.
Ревматоидный артрит относится к аутоиммунным заболеваниям, причины появления неизвестны, медицина приводит несколько факторов, способствующих проявлению болезни:
- Наследственная генетическая предрасположенность к заболеванию.
- Инфекции. Как правило, вирус гепатита В, вирус кори, герпеса.
- Переохлаждение. С ослабленным иммунитетом провоцирует заболевание.
- Перегревание, тепловой удар.
- Интоксикация.
- Стресс.
Ревматоидный артрит как аутоиммунное заболевание происходит по причине того, что иммунные клетки организма, вместо того, чтобы убивать клетки вирусов, бактерий, разрушают здоровые клетки организма.
Причины появления артрита:
- Травмы: переломы, вывихи, ушибы, растяжения.
- Чрезмерные тяжёлые нагрузки на суставы. Причина, по которой профессиональные спортсмены попадают в группу риска.
- Лишний вес.
- Воспалительные заболевания.
- Заболевания щитовидной железы.
- Нездоровый образ жизни, неправильное питание, приём алкоголя.


Вредный образ жизни
Ревматоидный артрит отличается от других видов болезни суставов причинами появления. Ревматизм развивается вследствие проблем с иммунной системой. Причины сбоев до конца медицине не понятны. Причины артрита конкретны: травмы, повышенные нагрузки, в случае реактивного артрита – инфекции (кишечные, урогенитальные, дыхательных путей).


Симптомы, свойственные артриту, в частности реактивному:
- Боли в коленях, бедре, стопе, во время движения, в состоянии покоя.
- Воспалительный процесс в колене, бедре, стопе, сопровождающийся отёком, покраснением кожных покровов.
- Скованность движений.
- Признаки инфекционного заболевания, повлёкшее осложнение в виде артрита. Повышение температуры тела, кишечные расстройства, боли внизу живота, конъюнктивит.
Симптомы ревматоидного артрита:
- Острый воспалительный процесс в суставах.
- Отёк колена, бедра, стопы.
- Боли, усиливающиеся по ночам.
- Скованность движений по утрам.
- Деформация в области колен, бёдер, стоп.
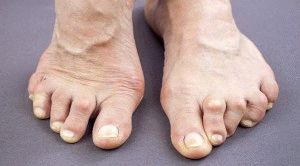

Артрит ревматоидный
По результатам оценки симптомов можно сделать вывод, что болезни схожи. Проявляются болью, дискомфортом, припухлостью области суставов. Отличие проявляется в том, что при реактивном артрите к симптомам суставного заболевания добавляется проявление признаков инфекционного воспаления, которое вызвало артрит.
Чтобы поставить диагноз ревматизм, нужно подтверждение признаков болезни. Чтобы их выявить, стоит пройти диагностические обследования:
- Рентген ног, области колен, бёдер, стоп. Исследование покажет расстояние между головками суставов, есть ли сращение между ними, прочие признаки ревматоидного артрита.
- Анализ крови, взятой из пальца. Покажет, есть ли в организме воспалительный процесс.
- Анализ крови, взятой из вены. Покажет количество иммуноглобулинов, С-реактивного белка, прочих «маркеров» ревматоидной болезни.
Диагностическое исследование реактивного артрита:
- Анализ крови на воспалительный процесс.
- Анализ мочи на патологию почек.
- Рентген ног.
- Офтальмологическое исследование.
Лечение реактивного артрита включает:
- Лечение антибиотиками. Чтобы не дать ход распространению инфекции, вывести её из организма.
- Противовоспалительные препараты для снятия очага воспаления.
- Обезболивающие препараты.
- Физиотерапевтические процедуры.
- Массаж.
- Лечение народными средствами.
Лечение ревматизма суставов:
- Иммуносупрессивные препараты.
- Противовоспалительные препараты.
- Глюкокортикоиды. Препараты, предотвращающие разрушение костной ткани, снимающие воспаление.


Лекарственные средства
- Физиотерапия.
- Лечебная физкультура.
- Санаторно-курортное лечение.
- Диета. Коррекция питания — неотъемлемая часть лечения болезни. Стоит исключить молочные продукты, свинину, цитрусовые.
- Хирургическое вмешательство.
Лечение болезней отличается. Связано с причинами, степенью тяжести. Медикаментозные препараты прописывает врач по результатам диагностического обследования, поставленного диагноза.
Появление болезни
Что такое артрит суставов: фото, симптомы и лечение заболевания
Современный ритм жизни порой не позволяет нам задуматься о здоровье собственных суставов. На это попросту не хватает времени.
Испытывая на прочность собственные суставы, люди зачастую нагружают их сверх меры, и когда возникают периодические боли, связывают их с переутомлением и повышенной физической нагрузкой.
Что может быть проще приема обезболивающего средства при возникновении тех или иных болей в суставах? Ну, пожалуй, еще применение какой-либо согревающей мази. Эффект почти мгновенный и проблема снова забывается, визит в поликлинику откладывается, а тем временем незаметно начинается развитие очень неприятного заболевания – артрита.
Что же такое артрит и можно ли его избежать? Рассмотрим это заболевание на примере плечевого сустава.
Плечевой сустав сам по себе уникален, он отличается от других суставов нашего организма самой высокой подвижностью. Но и нагрузки ему достаются нешуточные! Поэтому и свойственны ему все общие суставные недуги, в том числе и артрит.
Среди причин возникновения артрита плечевого сустава можно выделить несколько основных, наиболее часто встречающихся.
- Провоцирующие заболевания (это могут быть инфекционные, аутоиммунные заболевания – ревматизм, системная красная волчанка и другие)
- Переохлаждения
- Высокие физические нагрузки на сустав в течение длительного времени (тяжелая физическая работа, поднятие тяжестей)
- Малоподвижный образ жизни, или двигательная активность, направленная на одни и те же группы мышц
- Аллергические реакции
- Пожилой возраст (в этом случае артрит плечевого сустава возникает из-за развития остеопороза)
Виды заболевания.
Симптомы болезни могут проявиться в любом возрасте, независимо от пола пациента. Но замечено, что с возрастом люди страдают от артрита чаще, при этом женщины больше, чем мужчины. Объясняется это генетической предрасположенностью – по наследству артрит суставов передается только особям женского пола.
В группу риска всегда попадают те, чьи родственники страдают от артрита, а также профессиональные спортсмены.
Изменение суставных тканей и воспаление при артрите чаще всего происходит по причине нарушения обменных процессов. Это неизбежное явление, которое отмечается у всех пожилых людей, у тех, кто неправильно питается и имеет вредные привычки. Кроме того, спровоцировать развитие болезни могут такие факторы:
- Переохлаждение, влажная среда;
- Малоподвижный образ жизни;
- Чрезмерная активность;
- Инфекционные заболевания других органов.
Если причина в аутоиммунной реакции организма, то в этом случае механизм развития артрита таков: под воздействием каких-либо внешних или внутренних факторов иммунная система организма дает сбой, происходит выброс лейкоцитов, которые начинают уничтожать клетки суставных тканей, принимая их за враждебные.
Стресс не менее распространенный фактор, влияющий на формирование болезни. Долго сдерживаемая злость, затаенная обида, зависть, сильное эмоциональное потрясение – все это может спровоцировать сбой обменных процессов и стать причиной артрита.
Если рассматривать под микроскопом сустав на каждой стадии заболевания, то можно легко заметить, как постепенно происходят изменения в его тканях, как они начинают разрушаться, рубцеваться и преобразовываться в костные наросты.
Основные и первые симптомы развивающегося артрита – это боли. Вначале они возникают лишь время от времени, как правило, после физического труда. Затем боли появляются внезапно, уже независимо от нагрузок. Иногда они могут разбудить человека среди ночи.
По характеру боли можно дифференцировать артрит от других суставных патологий. Так, если болевой синдром возникает только после физического труда, занятий спортом, подъема тяжестей, то это не связано с воспалением суставов и артритом. Скорее всего, это симптомы артроза или растяжения сухожилий и связок. Лечение в этом случае требуется несколько другое.
При подагрическом артрите симптомы тоже отличаются. При такой форме болезни боли возникают периодически, но они очень сильны. Подагра обычно поражает суставы ног – когда начинается приступ, они болят очень сильно, от нескольких часов до нескольких дней. Затем неприятные симптомы стихают, но через какое-то время возвращаются вновь.
Промежутки между приступами подагры равные, пациент может без труда просчитать, когда симптомы проявятся вновь. Но не стоит забывать, что новый приступ может ускорить переедание, употребление алкоголя, нагрузки и травмы. Лечение подагры длительное, направленное преимущественно на то, чтобы максимально растянуть периоды «затишья».
Другие отличительные симптомы артрита – боли стихают, если суставы разработать, дать им нагрузку. При артрозе реакция обратная – интенсивные движения способствуют возникновению болевого синдрома.
Если симптомы быстро исчезают после приема нестероидных противовоспалительных средств, то можно предположить развитие болезни Бехтерева. Препараты этой группы при отсутствии воспаления менее эффективны, помогают не на 100% и их действие быстро прекращается.
Также на артрит указывают такие симптомы, как покраснение кожных покровов в области пораженного сустава и гипертермия – повышение температуры на этом участке. Если опухают и краснеют пальцы от кончиков до самого основания, буквально раздуваясь и напоминая сосиски, то это характерные симптомы ревматического или псориатического артрита.
Если такие симптомы сопровождаются еще и острой болью, то речь идет о подагре. На эти заболевания указывают также такие симптомы, как отечность и припухлость суставов. Но в этом случае важно исключить отечность после травмы.
Следующие симптомы – это утренняя скованность суставов и ограничение подвижности. Скованность обычно проходит в течение часа после пробуждения, в запущенной форме болезни – к обеду. Такие симптомы, как ощущение тесных перчаток на кистях рук, невозможность разогнуть или согнуть пальцы – типичный признак ревматоидного артрита.
При некоторых формах артрита отмечаются такие симптомы, как деформация суставов, увеличение их размеров, образование под кожей уплотнений, узелков и тофусов. Симптомы артрита могут проявляться то в одних суставах, то в других, иногда исчезать полностью и затем снова беспокоить.
Внесуставные симптомы артрита:
- Головные боли;
- Лихорадка и озноб;
- Бессонница;
- Отсутствие аппетита;
- Вялость;
- Резкое снижение веса;
- Жар.
Если более четырех недель удерживается температура выше 37 градусов, то следует предполагать развитие болезни Бехтерева, ревматоидного артрита, реактивного артрита или суставного ревматизма.
Реактивный артрит часто является следствием инфекционных заболеваний мочеполовых путей или кишечника. Поэтому нередко при этом заболевании вначале бывают нетипичные выделения из половых органов или же диарея.


Чтобы начать адекватное лечение, врач в первую очередь должен определить, какая же именно патология развивается – артроз или артрит. Лечение назначается всегда индивидуально, поэтому важно не упустить ни одного симптома и особенности течения болезни.
Проводятся такие исследования и анализы:
- Анализ крови клинический – с его помощью нельзя точно диагностировать то или иное заболевание, но можно исключить некоторые из них. Поскольку при артрите всегда идет воспаление, в крови повышается СОЭ. При артрозе же значительных изменений этого показателя нет. Если повышены лейкоциты, то это говорит о воспалении в организме в целом, которое отражается и на суставах.
- Биохимический анализ крови и ревматоидные пробы. Для этих анализов натощак берется кровь из вены. Если развивается именно артрит, то в крови обнаруживается С-реактивный белок, серомукоид, иммуноглобулины, глобулины и другие маркеры, указывающие на воспаление в суставах и организме. На подагру будет указывать высокое содержание мочевой кислоты в крови. А на ревматоидный артрит – положительный ревматоидный фактор.
- Рентген позвоночника и пораженных суставов.
- Компьютерная томография и магнитно-резонансная томография.
- Радиоизотопное сканирование.
Если к воспалению суставов присоединяется инфекция, то развивается гнойный артрит. Помимо боли и отеков пациенты жалуются на ощущение распирания в суставе. Если своевременно не провести лечение, возможны такие осложнения, как паротит, флегмоны, остеомиелит, сепсис, вывих, анкилоз.
Лечение будет зависеть от многочисленных факторов, прежде всего, от причины возникновения артрита, его формы и стадии развития, особенностей динамики болезни.
В большинстве случаев в детском возрасте артрит возникает как осложнение после тяжелых инфекционных заболеваний (корь, краснуха), протекает остро и болезненно. Начало артрита всегда сопровождается ярко выраженными типичными симптомами – болями, отеками, температурой.
Поражаются преимущественно крупные суставы, часто воспаление распространяется и на другие органы. У девочек может страдать зрение. Еще один характерный для детского возраста симптом – синдром Рейтера.
Предшествует ему обычно расстройство кишечника, затем резко повышается температура, появляется боль в суставах, отеки, прибавляются такие симптомы:
- Воспаления мочевыводящих путей;
- Конъюнктивиты;
- Поражения кожных покровов и слизистой.
Воспаление может охватывать любые суставы верхних и нижних конечностей, как крупные, так и мелкие. Если органы зрения страдают чаще у девочек, то у мальчиков чаще развиваются уретрит, баланит, баланопостит, к артриту может присоединиться тендинит – воспаление суставных сухожилий.
Лечение детского артрита не всегда имеет благоприятный прогноз. Иногда болезнь угасает сама собой. Но в отдельных случаях приводит к инвалидности и даже летальному исходу.
Лечение артрита определяют сразу несколько специалистов, поскольку это заболевание очень редко затрагивает только суставы. Вначале нужны обследования и консультации травматолога, невропатолога, ревматолога, хирурга, инфекциониста, а затем уже подбирается оптимальное лечение, направленное не только на устранение симптомов болезни, но и ее причины.
Что такое артрит суставов: фото, симптомы и лечение заболевания
Если при ревматоидном артрите и ревматизме отсутствует соответствующее лечение или неправильно подбираются медикаменты, то это приводит к возникновению осложнений. Неправильная терапия ревматизма приводит к заболеваниям сердца и дыхательной системы. Частым осложнением патологического процесса является хорея.
Ревматоидный тип заболевания приводит к деформации суставов. У пациентов ограничивается их подвижность, а хрящ окостеневает. Несвоевременное лечение патологии приводит к инвалидности.
Что такое ревмокардит и хорея?
Ревматический артрит грозное заболевание, вызывающее тяжелые и опасные осложнения различных органов и систем. Среди множества нежелательных последствий болезни, можно выделить два основных: ревмокардит и хорею.
Ревматическая хорея (Хорея Сиденхема, малая хорея) неврологическое заболевание, проявляющееся непроизвольными, хаотическими мышечными сокращениями, прекращающимися во время сна. Встречается недуг в основном в детском возрасте и всегда сочетается с ревматическим заболеванием. Заболевание развивается постепенно, часто незаметно для родителей.
У ребенка отмечаются сначала редкие подергивания ног и рук, а затем частые хаотичные движения, мешающие ребенку кушать и писать. При этом происходит снижение тонуса мышц, и как следствие нарушаются функции речи, глотания, ходьбы. В тяжелых случаях происходит ежесекундное подергивание какой-либо части тела. Болезнь протекает с периодами обострения и ремиссии длительностью до нескольких месяцев. Даже при своевременном грамотном лечении некоторое время после болезни могут сохраняться гиперкинезы, которые усиливаются при эмоциональном стрессе.
Ревмокардит — это воспаление сердечной мышцы вследствие перенесенного ревматического заболевания. Данный недуг может быть единственным проявлением болезни, а так же входить в комплекс поражения при ревматизме. Основными симптомами ревмокардита являются: одышка при небольшой физической нагрузке, повышенная утомляемость, субфебрилитет.
При диагностике у пациента обнаруживается увеличение границ сердца, а также уменьшение сердечного выброса. В запущенных случаях больные жалуются на боли в области сердца, одышку в покое, отеки нижних конечностей. Своевременная диагностика и лечение поможет предотвратить развитие порока сердца и вернуть здоровье сердечной мышце.
Профилактика
Профилактические мероприятия проводятся в домашних условиях из-за характера ревматического артрита. Но, нужно понимать, что невозможно полностью избавиться от болезни. Даже в период ремиссии проводится лечение, чтобы не допустить обострения.
- Хороший способ профилактики – санаторное лечение.
- Обязательно нужно вылечивать инфекционные заболевания, особенно вызванные стрептококком.
- Правильно лечить хронические болезни.
- Рекомендуется следить за состоянием зубов.
- Не допускается переносить простуду, грипп, ОРВИ, ОРЗ на ногах, следует соблюдать постельный режим.
- Сквозняки и переохлаждения могут стать механизмом развития патологии.
- Полезно заниматься физкультурой и вести правильный образ жизни.
- Рекомендуется соблюдать диету, пользоваться народными средствами и мазями.
К основным правилам предотвращения болезни относятся:
- Своевременное лечение инфекционных болезней, а также санация очагов хронической инфекции (гаймориты, тонзиллиты)
- Занятия спортом, закаливание, употребление свежих овощей и фруктов способствуют укреплению защитных сил организма.
- Ежегодное прохождение санаторно-курортное лечение с посещением физиопроцедур, лечебных ванн и грязей снижает риск развития вирусных и бактериальных заболеваний.
- Соблюдение основ правильного питания, контроль веса и ИМТ.
- Отказ от вредных привычек (курения, алкоголя).
- Соблюдение правил личной гигиены (мытье рук, поддержание чистоты в доме, гигиена тела).
- Прохождение ежегодных профилактических осмотров терапевта или педиатра.
Но, это еще не все. Также рекомендуем вам ознакомиться с полной информацией о том как делать профилактику артрита в
этой статье
.
- Профилактику инфекционных заболеваний, являющихся основной причиной болезни.
- Избегать кишечных инфекций, соблюдая правила личной гигиены, правильно обрабатывать пищевые продукты.
- Вовремя проходить диагностику, лечение заболеваний внутренних органов.
- Следить за питанием, придерживаться диеты, здорового питания.
Профилактика ревматоидного артрита:
- Физические упражнения. Крепкий мышечный корсет, гибкость способствуют здоровью суставов ног.
- Питание. Специальная диета, включающая ягоды, фрукты, овощи, способствует снижению болевых ощущений в коленях, бёдрах, стопах, укрепляет общий тонус организма. Стоит отказаться от белого хлеба, сладкого, жирной пищи.
- Грязевые ванны. Способствуют укреплению костной, хрящевой ткани.
- Своевременное лечение заболеваний внутренних органов, вирусных заболеваний.
Профилактика заболеваний имеет много общего. Профилактика всех заболеваний костных, хрящевых тканей ног включает специальную диету, физические упражнения для укрепления мышечного корсета, своевременное лечение инфекционных, вирусных заболеваний, болезней внутренних органов.


Основным отличием ревматизма является характер появления, лечение. Аутоиммунное заболевание не зависит от привычек, образа жизни пациента. Проявление, осложнение течения болезни зависит от стресса, переохлаждения, неправильного питания, других заболеваний. Реактивный артрит вызывается чрезмерными нагрузками, травмами, воспалительными процессами внутренних органов.
sustavnik.ru
Отличие артрита от ревматоидного артрита
Что такое артрит и его особенности?
Артрит – заболевание, при котором идет воспалительный процесс в суставах, а также сопровождается болевом синдромом во время каких-либо активных движений. Как правило, в области пораженной воспалительным процессом кожа может краснеть, у человека повышается температура, наблюдается лихорадочное состояние. Существует два типа данной патологии:
- Моноартрит — воспаление в одном суставе.
- Полиартрит — патологические процессы, которые поражают несколько суставов.
Несвоевременное лечение может привести к необратимым последствиям. Со временем возникнут осложнения с сухожилием, мышечной тканью, хрящами, костями, связками и начнется процесс разрушения капсулы с синовиальной жидкостью. Болезнь имеет две стадии:
- Хроническая – развивается в организме длительный период времени.
- Острая – появляется внезапно.
https://www.youtube.com/watch?v=pLY4R2ib3mQ
Женщины болеют артрозом чаще, чем мужчины. Число заболевших ежегодно возрастает, причем среди них есть не только старики, но и люди помоложе, а также дети. Группу повышенного риска составляют: курильщики, люди с избыточной массой тела, диабетики, туберкулезные больные, лица с наследственной предрасположенностью и ослабленной иммунной системой. По мнению специалистов, каждый третий человек на планете имеет риск столкнуться с подобным недугом.
Ревматический артрит – это проявление ревматизма, характеризующееся поражением суставов. Данное заболевание начинается с ревматической лихорадки и острым воспалением суставов, чаще всего поражая молодых людей. Часто поражение костных сочленений начинается через 2-3 недели после перенесенной стрептококковой инфекции.
Ревматоидный артрит – это болезнь аутоиммунной природы, характеризующееся поражением костных сочленений. Суть недуга состоит в сбое в защите организма и в уничтожении собственных клеток организма. Заболевание чаще всего поражает людей 45-50 лет. Довольно редко встречается ювенильный ревматоидный артрит, поражающий детей в возрасте до 15 лет.Ревматический артрит и ревматоидный артрит имеет отличия и сходства, что может затруднить постановку диагноза и привести к неправильной тактике лечения.
Как распознать ревматоидный артрит по лабораторным анализам
Разницу между заболеваниями определяют в соответствии с причинами и скоростью их развития. Отличительной особенностью патологий является симптоматика. К общим признакам патологических процессов относится болезненность и отечность в месте поражения. Постановка предварительного диагноза проводится в соответствии с анамнезом болезни и сопутствующими заболеваниями, на фоне которых развивается артрит.
Отличия между ревматоидным типом и ревматизмомКаждый пациент должен знать, чем отличается артрит от РА, что позволит ему своевременно определить патологию. Причиной развития ревматизма является бактериальная инфекция. У пациента наблюдаются суставные проявления, которые сопровождаются лихорадкой.
Поражение суставовЕсли определить причины патологий, то можно понять, в чем разница между ними. При ревматизме наблюдается параллельное протекание других заболеваний инфекционного характера. Ревматология определяет, что заболевание развивается, если в организм пациента попадает бактериальная микрофлора, при воздействии которой появляются воспалительные очаги.
Ревматический полиартрит сопровождается другими патологическими состояниями. Наиболее часто у пациентов появляется ревматическая лихорадка. Так как организм человека начинает бороться с инфекцией, то это приводит к повышению температуры тела. Ревматический артрит сопровождается различными бактериальными патологиями:
- отитом;
- гайморитом;
- холециститом и т. д.
Разница заключается в том, что ревматоидный артрит – это хроническое заболевание, которое развивается независимо от вышеперечисленных факторов. Возникновение недуга наблюдается при патологической реакции иммунной системы человека на собственную ткань. Развитие заболевания диагностируется независимо от возраста пациента.
Развитие ревматоартритаСкорость развития
Заболевания могут отличаться между собой в соответствии со скоростью развития. Ревматизм характеризуется быстрым и молниеносным возникновением. При этом ухудшается общее состояние пациента, а также вовлекаются в процесс другие органы и системы. Артритный тип заболевания является полностью обратимым. При несвоевременном лечении патологии может наблюдаться развитие заболеваний сердца. Наиболее часто у больного диагностируется ревмокардит.
Ревматоартрит характеризуется медленным проявлением. При этом диагностируется постепенное охватывание новых суставов. Заболевание характеризуется медленным и хроническим течением.
В соответствии с клиническими проявлениями каждое из заболеваний характеризуется наличием своих клинических особенностей. В зависимости от этого можно определить, чем отличается ревматизм от ревматоидного артрита. В этом случае нужно учитывать один аспект. На проявление симптоматики влияют индивидуальные особенности пациента и способность его организма противостоять болезни.
Первые признаки
Ревматизм – это реактивный тип заболевания, которое характеризуется стремительным развитием. Пациенты жалуются на возникновение острых болезненных ощущений, что объясняется выраженным воспалительным процессом. Перед развитием патологического процесса у пациента диагностируется заболевание инфекционного характера, которое может поражать суставы. Это основное отличие заболевания от ревматоартрита.
Такой тип заболевания сопровождается покраснением и острой болью в одном или нескольких суставах. Больные жалуются на возникновение слабости и повышенной утомляемости даже при выполнении привычных дел. При патологии наблюдается повышение температуры тела. Во время движений происходит увеличение выраженности болевого синдрома.
Ревматизм тоже поражает суставы. Отличать его рекомендуется по тому, что заболевание развивается медленно. Больные жалуются на постепенное возникновение боли в одном или нескольких мелких суставах. Патологический процесс сопровождается воспалением в суставах, что приводит к местному повышению температуры тела. При этом диагностируется отсутствие лихорадки. По истечению нескольких месяцев при отсутствии грамотного лечения наблюдается поражение крупных суставов.
Ревматизм имеет более опасные первые признаки, но его с легкостью можно вылечить. Ревматоидный тип заболевания характеризуется медленным развитием, но заболевание трудно поддается лечению.
Если имеется подозрение на ревматоартрит, рекомендовано проведение исследования крови пациента. Если у пациента диагностируются аутоиммунные заболевания, то они характеризуются наличием ревматоидного фактора. Это антитела-иммуноглобулины, которые в норме отсутствуют. Вещество является ответственным за реакцию иммунной системы на ткани организма. При обнаружении данного вещества диагностируется сероположительный ревматоартрит, а при отсутствии – серонегативный.
РевматоартритНезависимо от вида артрита пациенту рекомендовано проведение симптоматической терапии. Больному делают назначение препаратов в виде мазей и кремов, которые обладают противовоспалительным эффектом. Также рекомендуется прием медикаментов, с помощью которых обеспечивается снятие болевого синдрома. Это позволяет облегчить состояние пациента.
При патологиях суставов рекомендовано проведение этиотропной терапии, с помощью которой проводится борьба с причинами болезни. Если у пациента протекает ревматизм, то для его лечения рекомендовано применение антибиотиков. С их помощью проводится борьба с возбудителем заболевания. Для обеспечения эффективного лечения инфекции рекомендован прием медикаментов в течение 10 дней.
Для достижения максимально высокого терапевтического эффекта рекомендован прием аспирина. Он обладает противовоспалительным, жаропонижающим и обезболивающим эффектом. Медикамент должен прописываться врачом, так как он обладает определенными противопоказаниями. При язве желудка и двенадцатиперстной кишки применение медикамента строго запрещается.
- Цефадроксила;
- Амоксициллина;
- Бензатинпенициллина.
Производство антибиотиков осуществляется в различных лекарственных формах, что предоставляет возможность выбора наиболее приемлемого варианта для пациента. Больным рекомендовано введение внутривенных и внутримышечных инъекций. В некоторых случаях уколы вводятся непосредственно в полость сустава. Для перорального приема изготавливаются таблетки, суспензии и капсулы. Для обеспечения местного воздействия наносятся лекарства в виде мазей, гелей и кремов.


Лечение патологийПри ревматоартрите пациенту рекомендовано назначение комплексной терапии. Для борьбы с воспалительным процессом рекомендовано применение стероидных и нестероидных противовоспалительных препаратов. С целью восстановления структуры и функций хряща рекомендовано применение хондропротекторов. Пациентам делают назначение биологических агентов, действие которых направлено на укрепление иммунной системы.
Если заболевание диагностируется на ранних этапах, то рекомендуется использовать противовоспалительные препараты, с помощью которых обеспечивается снятие болезненности и облегчение движений больного. Также рекомендован одновременный прием хондропротекторов, которые подбираются врачом в соответствии с особенностями протекания патологического процесса.
Ревматизм и ревматоартрит – это заболевания суставов, которые характеризуются наличием большого количества отличительных особенностей. Их рекомендовано учитывать, что позволит доктору поставить правильный диагноз. Таблица указывает на отличия патологий, поэтому ею рекомендуется воспользоваться для назначения действенной терапии. Так как болезни имеют разные причины развития, то схема их лечения отличается.
Определив точный диагноз необходимо сразу же приступать к оздоровительным процедурам. Своевременное обращение к доктору позволит провести комплексную терапию и сохранить здоровыми не только суставы, но и не допустить инвалидности в будущем.
Отличие артрита от ревматоидного артрита отражается и на методах лечения пациента. Лечащий доктор согласно диагнозу подберет эффективные методы терапии, которые помогут полностью избавиться от недуга. Весь оздоровительный процесс можно разделить на два вида: противовоспалительная терапия, антиревматическое лечение.


При инфекционном поражении организма назначаются антибиотики. Ревматический синдром снимают препаратами противовоспалительного действия. В период обострения болезни необходимо применять гели и мази, что действенно борются с артрозом. В индивидуальном порядке назначается лечение с использованием грязевых процедур, использованием теплых солевых и хвойных ванн, массажа.
Людям, страдающим ревматизмом желательно пользоваться в период лечения варежками, носочками из шерсти натурального происхождения. В обязательном порядке соблюдать диету, обогащая свой рацион питания антиоксидантами, витамином Е.
Под наблюдением врача можно включать в комплексное лечение народные способы, в состав которых входят такие компоненты как: горчица, мумие, травяные сборы. В домашних условиях можно самому готовить отвары, настойки, мази от артрита.
Запущенная форма болезни лечится с помощью хирургического вмешательства.
Ревматоидный артрит – системная патология хронического характера. Болезнь вызывает тяжелые осложнения в виде деформирования мышц и костей. Лечение данной патологии суставов базируется на основе иммуномодулирующих препаратов, кортикостероидов. Также назначаются медикаментозные средства, снижающие воспалительный процесс. Препараты из этой серии применяются внутрисуставно.
Появление болезни
Характер поражения суставов и локализация
Ревматоидный вид и ревматизм имеют одно общее – это поражение изначально мелких суставов. При этом существует одно различие: ревматизмом поражаются руки и ноги.
Поражение суставов при ревматизмеРевматоартритом поражаются запястья и фаланги пальцев. При несвоевременном лечении патологического процесса наблюдается поражение коленей, локтей и тазобедренных суставов. После разрушения суставов у пациента деформируются кости.
Осложнения заболеваний
Если при ревматоидном артрите и ревматизме отсутствует соответствующее лечение или неправильно подбираются медикаменты, то это приводит к возникновению осложнений. Неправильная терапия ревматизма приводит к заболеваниям сердца и дыхательной системы. Частым осложнением патологического процесса является хорея.
Ревматоидный тип заболевания приводит к деформации суставов. У пациентов ограничивается их подвижность, а хрящ окостеневает. Несвоевременное лечение патологии приводит к инвалидности.
Что такое ревмокардит и хорея?
Ревматический артрит грозное заболевание, вызывающее тяжелые и опасные осложнения различных органов и систем. Среди множества нежелательных последствий болезни, можно выделить два основных: ревмокардит и хорею.
Ревматическая хорея (Хорея Сиденхема, малая хорея) неврологическое заболевание, проявляющееся непроизвольными, хаотическими мышечными сокращениями, прекращающимися во время сна. Встречается недуг в основном в детском возрасте и всегда сочетается с ревматическим заболеванием. Заболевание развивается постепенно, часто незаметно для родителей.
У ребенка отмечаются сначала редкие подергивания ног и рук, а затем частые хаотичные движения, мешающие ребенку кушать и писать. При этом происходит снижение тонуса мышц, и как следствие нарушаются функции речи, глотания, ходьбы. В тяжелых случаях происходит ежесекундное подергивание какой-либо части тела. Болезнь протекает с периодами обострения и ремиссии длительностью до нескольких месяцев. Даже при своевременном грамотном лечении некоторое время после болезни могут сохраняться гиперкинезы, которые усиливаются при эмоциональном стрессе.
Ревмокардит — это воспаление сердечной мышцы вследствие перенесенного ревматического заболевания. Данный недуг может быть единственным проявлением болезни, а так же входить в комплекс поражения при ревматизме. Основными симптомами ревмокардита являются: одышка при небольшой физической нагрузке, повышенная утомляемость, субфебрилитет.
При диагностике у пациента обнаруживается увеличение границ сердца, а также уменьшение сердечного выброса. В запущенных случаях больные жалуются на боли в области сердца, одышку в покое, отеки нижних конечностей. Своевременная диагностика и лечение поможет предотвратить развитие порока сердца и вернуть здоровье сердечной мышце.
Хорея — это одно из осложнений ревматизма, которое характеризуется поражением нервной системы. В результате у больного появляются непроизвольные сокращения мышц, которые прекращаются во время сна. В основе этого процесса лежит повреждение участков головного мозга, ответственных за регуляцию двигательной активности.
Ревмокардит — это поражение оболочек сердца, вызванное ревматизмом. Пациент чувствует острые боли слева в груди, аритмии. Во многих случаях инфекция повреждает сердечные клапаны, что становится причиной развития приобретенных пороков сердца.
Профилактика
Профилактические меры для двух данных заболеваний очень схожи между собой и имеют много общего. Предупредить развитие патологии и избежать осложнений помогут следующие меры:
- Не допускать инфицирования организма.
- Соблюдать личную гигиену, тщательно обрабатывать продукты питания перед употреблением для того, чтобы обезопасить себя от кишечных расстройств.
- Придерживаться режима здорового питания.
- Регулярно проводить клиническое обследование.
- Своевременно проходить оздоровление внутренних органов, бороться с простудой и вирусами.
- Делать гимнастику, физические упражнения.
- Укреплять костную систему и хрящевые соединения с помощью лечебных грязевых ванн.
- Каждый год посещать специализированные курорты для лиц, страдающих неприятным недугом.
Также следует отказаться от жирной еды, копченостей, грибов, бобовых, сладкого и мучного. Свести к минимуму употребление в пищу специй и соли. Как можно чаще включать в свой рацион овощи, фрукты, зелень, сухофрукты, отварную рыбу и нежирные сорта мяса. Это укрепит жизненный тонус и снизит болевой синдром.
При наличии тревожных симптомов лучше обратиться за консультацией к опытному специалисту в области ревматологии, ортопедии, а не заниматься самолечением, тем самым оттягивая лечение и запуская болезнь до хронической стадии.
Главное отличие ревматизма выражается в проявлении симптомов и методах терапии.
Аутоиммунная патология не имеет никакой связи с индивидуальными привычками человека и его образом жизни. Болезнь и ее осложнения могут вызвать стрессы и нервные расстройства, неправильное питание, инфицирование или переохлаждение организма и наличие сопутствующих заболеваний.
В свою очередь, реактивный артрит провоцируется большими силовыми нагрузками, воспалением внутренних органов, различными видами травм.
К основным правилам предотвращения болезни относятся:
- Своевременное лечение инфекционных болезней, а также санация очагов хронической инфекции (гаймориты, тонзиллиты)
- Занятия спортом, закаливание, употребление свежих овощей и фруктов способствуют укреплению защитных сил организма.
- Ежегодное прохождение санаторно-курортное лечение с посещением физиопроцедур, лечебных ванн и грязей снижает риск развития вирусных и бактериальных заболеваний.
- Соблюдение основ правильного питания, контроль веса и ИМТ.
- Отказ от вредных привычек (курения, алкоголя).
- Соблюдение правил личной гигиены (мытье рук, поддержание чистоты в доме, гигиена тела).
- Прохождение ежегодных профилактических осмотров терапевта или педиатра.
Но, это еще не все. Также рекомендуем вам ознакомиться с полной информацией о том как делать профилактику артрита в
этой статье
.
Профилактические мероприятия проводятся в домашних условиях из-за характера ревматического артрита. Но, нужно понимать, что невозможно полностью избавиться от болезни. Даже в период ремиссии проводится лечение, чтобы не допустить обострения.
- Хороший способ профилактики – санаторное лечение.
- Обязательно нужно вылечивать инфекционные заболевания, особенно вызванные стрептококком.
- Правильно лечить хронические болезни.
- Рекомендуется следить за состоянием зубов.
- Не допускается переносить простуду, грипп, ОРВИ, ОРЗ на ногах, следует соблюдать постельный режим.
- Сквозняки и переохлаждения могут стать механизмом развития патологии.
- Полезно заниматься физкультурой и вести правильный образ жизни.
- Рекомендуется соблюдать диету, пользоваться народными средствами и мазями.
Заключение


Под термином «ревматизм» часто ошибочно понимают любые воспалительные процессы в суставах. Однако, эта болезнь связана с деятельностью бактерий, чаще всего стрептококков. Развивается она быстро, но легко поддается лечению. Среди осложнений самыми опасными являются поражения сердца и нервной системы.
Ревматоидный тип артрита относят к аутоиммунным заболеваниям, его точную причину установить не удалось. Течение у него медленное, но лечение длительное. Часто пациентам приходится принимать специфические препараты в течение всей жизни. Определить причину воспаления суставов и назначить правильную схему лечения сможет только врач на основании дополнительных анализов.
sustavnik.ru
Отличие артрита от ревматоидного артрита
Прежде, чем лечить заболевание суставов, стоит правильно поставить диагноз. Люди пожилого возраста путают ревматоидный артрит с другими видами болезни, называя следующие симптомы: сильная суставная боль, скованность движений, хруст. Общие симптомы у болезней есть, стоит уметь их отличать, чтобы начать правильное эффективное лечение.
Из всех заболеваний суставов – эти самые распространённые. Болезни суставов сопровождаются воспалительным процессом. Если вовремя не лечить, болезни приводят к деформации колен, бёдер, дальнейшем к деформации ног полностью. Чаще страдают колени, тазобедренная зона, стопы, пальцы ног. В группе риска женщины из-за строения хрящевой, костной ткани, профессиональные спортсмены, танцовщики, люди с ожирением, нарушенным обменом веществ. Заболевание может быть врождённым, поражающим маленьких детей.
Ревматоидный артрит, другие виды болезни имеют неоспоримое сходство. Заболевания поражают суставные, хрящевые ткани.


Проявление артрита
Причины появления артрита, ревматоидного артрита
Ревматоидный артрит относится к аутоиммунным заболеваниям, причины появления неизвестны, медицина приводит несколько факторов, способствующих проявлению болезни:
- Наследственная генетическая предрасположенность к заболеванию.
- Инфекции. Как правило, вирус гепатита В, вирус кори, герпеса.
- Переохлаждение. С ослабленным иммунитетом провоцирует заболевание.
- Перегревание, тепловой удар.
- Интоксикация.
- Стресс.
Ревматоидный артрит как аутоиммунное заболевание происходит по причине того, что иммунные клетки организма, вместо того, чтобы убивать клетки вирусов, бактерий, разрушают здоровые клетки организма.
Причины появления артрита:
- Травмы: переломы, вывихи, ушибы, растяжения.
- Чрезмерные тяжёлые нагрузки на суставы. Причина, по которой профессиональные спортсмены попадают в группу риска.
- Лишний вес.
- Воспалительные заболевания.
- Заболевания щитовидной железы.
- Нездоровый образ жизни, неправильное питание, приём алкоголя.


Вредный образ жизни
Ревматоидный артрит отличается от других видов болезни суставов причинами появления. Ревматизм развивается вследствие проблем с иммунной системой. Причины сбоев до конца медицине не понятны. Причины артрита конкретны: травмы, повышенные нагрузки, в случае реактивного артрита – инфекции (кишечные, урогенитальные, дыхательных путей).
Симптомы артрита, ревматоидного артрита
Симптомы, свойственные артриту, в частности реактивному:
- Боли в коленях, бедре, стопе, во время движения, в состоянии покоя.
- Воспалительный процесс в колене, бедре, стопе, сопровождающийся отёком, покраснением кожных покровов.
- Скованность движений.
- Признаки инфекционного заболевания, повлёкшее осложнение в виде артрита. Повышение температуры тела, кишечные расстройства, боли внизу живота, конъюнктивит.
Симптомы ревматоидного артрита:
- Острый воспалительный процесс в суставах.
- Отёк колена, бедра, стопы.
- Боли, усиливающиеся по ночам.
- Скованность движений по утрам.
- Деформация в области колен, бёдер, стоп.


Артрит ревматоидный
По результатам оценки симптомов можно сделать вывод, что болезни схожи. Проявляются болью, дискомфортом, припухлостью области суставов. Отличие проявляется в том, что при реактивном артрите к симптомам суставного заболевания добавляется проявление признаков инфекционного воспаления, которое вызвало артрит.
Диагностика артрита, ревматоидного артрита
Чтобы поставить диагноз ревматизм, нужно подтверждение признаков болезни. Чтобы их выявить, стоит пройти диагностические обследования:
- Рентген ног, области колен, бёдер, стоп. Исследование покажет расстояние между головками суставов, есть ли сращение между ними, прочие признаки ревматоидного артрита.
- Анализ крови, взятой из пальца. Покажет, есть ли в организме воспалительный процесс.
- Анализ крови, взятой из вены. Покажет количество иммуноглобулинов, С-реактивного белка, прочих «маркеров» ревматоидной болезни.
Диагностическое исследование реактивного артрита:
- Анализ крови на воспалительный процесс.
- Анализ мочи на патологию почек.
- Рентген ног.
- Офтальмологическое исследование.
Диагностические исследования отличаются, причины заболеваний разные. Сходства касаются исследования состояния колен, бёдер, стоп.
Лечение артрита, ревматоидного артрита
Лечение реактивного артрита включает:
- Лечение антибиотиками. Чтобы не дать ход распространению инфекции, вывести её из организма.
- Противовоспалительные препараты для снятия очага воспаления.
- Обезболивающие препараты.
- Физиотерапевтические процедуры.
- Массаж.
- Лечение народными средствами.
Лечение ревматизма суставов:
- Иммуносупрессивные препараты.
- Противовоспалительные препараты.
- Глюкокортикоиды. Препараты, предотвращающие разрушение костной ткани, снимающие воспаление.


Лекарственные средства
- Физиотерапия.
- Лечебная физкультура.
- Санаторно-курортное лечение.
- Диета. Коррекция питания – неотъемлемая часть лечения болезни. Стоит исключить молочные продукты, свинину, цитрусовые.
- Хирургическое вмешательство.
Лечение болезней отличается. Связано с причинами, степенью тяжести. Медикаментозные препараты прописывает врач по результатам диагностического обследования, поставленного диагноза.
Профилактика артрита, ревматоидного артрита
Профилактика реактивного артрита включает:
- Профилактику инфекционных заболеваний, являющихся основной причиной болезни.
- Избегать кишечных инфекций, соблюдая правила личной гигиены, правильно обрабатывать пищевые продукты.
- Вовремя проходить диагностику, лечение заболеваний внутренних органов.
- Следить за питанием, придерживаться диеты, здорового питания.
Профилактика ревматоидного артрита:
- Физические упражнения. Крепкий мышечный корсет, гибкость способствуют здоровью суставов ног.
- Питание. Специальная диета, включающая ягоды, фрукты, овощи, способствует снижению болевых ощущений в коленях, бёдрах, стопах, укрепляет общий тонус организма. Стоит отказаться от белого хлеба, сладкого, жирной пищи.
- Грязевые ванны. Способствуют укреплению костной, хрящевой ткани.
- Своевременное лечение заболеваний внутренних органов, вирусных заболеваний.
Профилактика заболеваний имеет много общего. Профилактика всех заболеваний костных, хрящевых тканей ног включает специальную диету, физические упражнения для укрепления мышечного корсета, своевременное лечение инфекционных, вирусных заболеваний, болезней внутренних органов.
Основным отличием ревматизма является характер появления, лечение. Аутоиммунное заболевание не зависит от привычек, образа жизни пациента. Проявление, осложнение течения болезни зависит от стресса, переохлаждения, неправильного питания, других заболеваний. Реактивный артрит вызывается чрезмерными нагрузками, травмами, воспалительными процессами внутренних органов.
otnogi.ru
Отличие ревматоидного артрита от артрита: особенности появления и лечения
- Сущность артрита и его особенности
- Лечение артрита: основные способы и их описание
- Ревматоидный артрит
- Лечение ревматоидного артрита
- Отличительные черты артрита и ревматоидного артрита
Некоторые из людей, особенно пожилого возраста, путают артрит с ревматоидным артритом. Жалуясь на заболевание, они имеют в виду сильные суставные боли, и пусть симптомы схожи, отличие ревматоидного артрита от артрита все-таки имеется. Очень важно знать эти отличия, чтобы понимать процессы, которые протекают в хрящевых тканях суставов, и принимать правильные действия для лечения недугов.
Сущность артрита и его особенности
Эта болезнь является самым частым заболеванием суставов, по своему характеру — воспалительный процесс. Приводит к деформированию сустава. Чаще всего под поражение попадают руки, стопы и коленные, локтевые суставы. Болезнь, у женщин встречается чаще, чем у мужчин, бывает, что патология обнаруживается у детей.
Наиболее частыми причинами появления недуга можно назвать инфекционные заболевания. Люди, которые перенесли простуду, автоматически попадают в зону риска. К этой зоне относятся туберкулезники, диабетики.
Следующая причина — перенесенные травмы, операции на суставах. Артрит часто возникает в местах оперативного вмешательства или сильных ушибов.
Со счетов нельзя сбрасывать и наследственные заболевания суставов. Это не говорит о том, что заболевание может передаться по наследству, но строение суставов заложено генетически.
К факторам, вызывающим появление такого заболевания, следует отнести: большой вес, постоянные переохлаждения, курение, слабый иммунитет.
Во время ревматического типа поражения, можно наблюдать различные симптомы, но общая картина такая: сердечная, смешанная, нервная, суставная.
При ревматизме практически всегда поражается сердце, но причиной такому осложнению становится тонзиллит, гайморит. Симптомы ревматического вида патологии появляются через 14 дней после болезни, или после сильного переохлаждения. Если инфекция находится в организме человека, то обострение ревматизма приходится на момент переохлаждения организма. Причиной обострения заболевания могут служить нервные потрясения и сильное переутомление.
У детей симптомы ревматического недуга протекают так же, как у взрослых, чаще всего, как результат перенесенной простуды или реакция на прививки.
К симптомам можно отнести любое воспаление в области суставов:
- Отечность и покраснение кожи возле сустава.
- Болевые ощущения при длительных нагрузках.
- Появление жара, но только как проявление острой формы.
- Скованные движения.
Такое заболевание можно условно разделить на острый и хронический. Очень трудно определить, какой из них опаснее для человека, острый определить легче, хронический может развиваться долгие годы.
Медицина разделяет артриты на инфекционный (болезнь появляется как следствие перенесенной инфекции), вид ревматоидный (поражает мелкие суставы и ткани соединения). Есть еще остеоартрит, что означает изношенность хрящевой ткани.
Лечение артрита: основные способы и их описание
Вовремя начатое лечение, которое проводится комплексно, может спасти не только от изменений в суставах, но и от инвалидности. Поэтому следует при малейшем возникновении дискомфорта в суставах обратиться к врачу-ревматологу. Своевременная диагностика и лечение являются гарантией полного излечения. К лечению можно отнести:
- Антибиотики. Назначаются при инфекционном поражении.
- Противовоспалительные препараты для лечения ревматической патологии. Во время острого течения болезни необходимо снять воспаление. На помощь приходят мази, гели. Очень хорошо снимают боль и воспаление ревматического типа носочки или варежки из натуральной шерсти. Шерсть может быть овечья или собачья.
- Грязевое лечение, массаж и ультразвук при ревматизме. Врач подбирает их индивидуально для каждого пациента.
- Диета. Пища должна быть богатой витамином Е и антиоксидантами.
- Оперативное вмешательство. Показано при запущенных формах заболевания.
- Народная медицина. Включает в себя компрессы и мази на основе мумие, горчицы, трав. Но перед их применением необходима консультация врача.
Бескомпромиссные способы лечения рассматриваемого заболевания отсутствуют, просто устраняют инфекции и воспаления суставов. Лечение делится на 2 группы:
- антиревматическое;
- противовоспалительное.
Ревматоидный артрит
Ревматоидный артрит является хронической системной болезнью. Он может колебаться от тяжелого проявления до легкой формы течения болезни. Заболевание способно привести к сложным костным и мышечным деформациям. Итог — сложные повреждения суставов. Название «ревматоидный артрит» было предложено, чтобы не путать с другими заболеваниями суставов — подагра и ревматизм.
Причина появления заболевания неизвестна. Но есть факторы, которые способны запустить развитие ревматоидного типа патологии. Одним из факторов являются антигены, которые имеют сходство с ретро вирусами. Даже сейчас продолжаются поиски агентов, которые способствуют появлению ревматоидного артрита. Установлено, что во время ревматоидного артрита присутствуют аутоиммунные нарушения.
Существует мнение, что во время ревматоидного артрита имеется врожденный или приобретенный дефект иммунитета, который приводит к развитию нарушенных аутоиммунных процессов. Об этом свидетельствует лечение ревматоидного артрита с использованием иммуностимулирующих препаратов.
Лечение ревматоидного артрита
Лечение больных с наличием ревматоидного артрита может включать в себя использование лекарств с разными механизмами действия. Среди них противовоспалительные препараты быстрого действия, которые подавляют неспецифические воспаления. Есть еще базисные препараты, которые имеют действие на иммунные цепочки процесса. Среди них на 1 месте — кортикостероиды. Для эффективного лечения ревматоидного артрита существуют способы:
Лекарственные препараты общего действия. Противовоспалительные, кортикостероидные препараты, иммунодепрессанты, препараты золота и другие.
- Внутрисуставная терапия. Радиоактивные препараты, кортикостероиды, иммунодепрессанты.
- Операционное лечение. Ортопедическая коррекция, синовэктомия.
- Физиотерапия. Электрофорез с использованием салицилатов, гидрокортизона.
- Лечение на курортах, санаториях и грязелечебницах.
- Занятие лечебной гимнастикой.
Лечение ревматоидного артрита должно иметь несколько этапов. Первый из них — стационар, курорт. Очень популярны бальнеологические лечебницы и грязевые курорты, которые находятся в Одессе и Евпатории. Особенно они показаны, если во время ревматоидного артрита произошли изменения в суставах.
Отличительные черты артрита и ревматоидного артрита
Существует ошибочное мнение об одинаковости ревматического и ревматоидного артритов. Это 2 абсолютно разные болезни, общее у них одно — суставный синдром. Форма ревматического артрита считается простым недугом, а форма ревматоидного заболевания содержит в себе многопроцессорное поражение организма.
Отличие этих 2-х болезней в том, что появление ревматического артрита скрывается в ревматизме, который появляется как следствие ангины или гриппа. Опасен он тем, что поражает сердечный клапан, появляется риск порока сердца. При правильном лечении антибиотиками эффект виден через несколько дней.
А при выявлении заболевания ревматоидного характера все происходит намного сложнее, потому что нет точной причины, которая провоцирует появление этого заболевания — она неизвестна. Развитие признаков происходит дольше и более постепенно, чем при ревматическом артрите.
Основными признаками, которые характеризуют отличие, являются:
- Ревматический вид болезни имеет обратимое течение. При прогрессирующем развитии болезни возникают: миокардит, пороки сердца.
- Ревматоидный вид заболевания. Течение болезни медленное, хроническое. Поражаются и деформируются кости и суставы.
- Ревматоидный вид заболевания поддается лечению народными средствами. Поражение суставов хорошо лечится компрессами, мазями со скипидаром или ядом змеи, Ревматическое проявление болезни следует лечить только медицинскими препаратами, которые уничтожают инфекционных возбудителей этой болезни, нетрадиционная медицина не дает стойких и эффективных результатов.
При любой суставной боли лучше обратиться к врачу, а не ставить диагноз самостоятельно.
Обязательно перед лечением болезней консультируйтесь с врачом. Это поможет учесть индивидуальную переносимость, подтвердить диагноз, убедиться в правильности лечения и исключить негативные взаимодействия препаратов. Если вы используете рецепты без консультации с врачом, то это полностью на ваш страх и риск. Вся информация на сайте представлена для ознакомительных целей и не является лечебным пособием. Вся ответственность за применение лежит на вас.
artrozmed.ru
Отличия между ревматическим артритом и ревматоидным артритом
Ревматический артрит и ревматоидный артрит отличия имеют разнообразные, как и причины развития. Отличаются болезни по схеме лечения. Оба патологических процесса связаны с воспалениями в суставах. Несмотря на это, не стоит заниматься самостоятельной диагностикой болезни и лечением, так как это может привести к усугублению ситуации.
Чем отличается ревматизм от ревматоартрита
Разницу между заболеваниями определяют в соответствии с причинами и скоростью их развития. Отличительной особенностью патологий является симптоматика. К общим признакам патологических процессов относится болезненность и отечность в месте поражения. Постановка предварительного диагноза проводится в соответствии с анамнезом болезни и сопутствующими заболеваниями, на фоне которых развивается артрит.
 Отличия между ревматоидным типом и ревматизмом
Отличия между ревматоидным типом и ревматизмомЭто одно и то же или нет?
Каждый пациент должен знать, чем отличается артрит от РА, что позволит ему своевременно определить патологию. Причиной развития ревматизма является бактериальная инфекция. У пациента наблюдаются суставные проявления, которые сопровождаются лихорадкой.
Ревматоартрит развивается на фоне патологий иммунной системы. Патологический процесс развивается в двух формах: серопозитивной и серонегативной.
 Поражение суставов
Поражение суставовКаковы отличия причин
Если определить причины патологий, то можно понять, в чем разница между ними. При ревматизме наблюдается параллельное протекание других заболеваний инфекционного характера. Ревматология определяет, что заболевание развивается, если в организм пациента попадает бактериальная микрофлора, при воздействии которой появляются воспалительные очаги.
Ревматический полиартрит сопровождается другими патологическими состояниями. Наиболее часто у пациентов появляется ревматическая лихорадка. Так как организм человека начинает бороться с инфекцией, то это приводит к повышению температуры тела. Ревматический артрит сопровождается различными бактериальными патологиями:
- отитом;
- гайморитом;
- холециститом и т. д.
Разница заключается в том, что ревматоидный артрит – это хроническое заболевание, которое развивается независимо от вышеперечисленных факторов. Возникновение недуга наблюдается при патологической реакции иммунной системы человека на собственную ткань. Развитие заболевания диагностируется независимо от возраста пациента.
 Развитие ревматоартрита
Развитие ревматоартритаСкорость развития
Заболевания могут отличаться между собой в соответствии со скоростью развития. Ревматизм характеризуется быстрым и молниеносным возникновением. При этом ухудшается общее состояние пациента, а также вовлекаются в процесс другие органы и системы. Артритный тип заболевания является полностью обратимым. При несвоевременном лечении патологии может наблюдаться развитие заболеваний сердца. Наиболее часто у больного диагностируется ревмокардит.
Ревматоартрит характеризуется медленным проявлением. При этом диагностируется постепенное охватывание новых суставов. Заболевание характеризуется медленным и хроническим течением.
Ревматоартрит и ревматический артрит: разница симптоматики
В соответствии с клиническими проявлениями каждое из заболеваний характеризуется наличием своих клинических особенностей. В зависимости от этого можно определить, чем отличается ревматизм от ревматоидного артрита. В этом случае нужно учитывать один аспект. На проявление симптоматики влияют индивидуальные особенности пациента и способность его организма противостоять болезни. Диагностика патологических процессов должна основываться не только на осмотре пациента и сборе анамнеза, но и на использовании инструментальных методик. В этом случае важную роль играет дифференциальный тип диагностики. Это позволяет правильно определить заболевание и назначить действенное лечение.
Первые признаки
Ревматизм – это реактивный тип заболевания, которое характеризуется стремительным развитием. Пациенты жалуются на возникновение острых болезненных ощущений, что объясняется выраженным воспалительным процессом. Перед развитием патологического процесса у пациента диагностируется заболевание инфекционного характера, которое может поражать суставы. Это основное отличие заболевания от ревматоартрита.
Такой тип заболевания сопровождается покраснением и острой болью в одном или нескольких суставах. Больные жалуются на возникновение слабости и повышенной утомляемости даже при выполнении привычных дел. При патологии наблюдается повышение температуры тела. Во время движений происходит увеличение выраженности болевого синдрома.
Ревматизм тоже поражает суставы. Отличать его рекомендуется по тому, что заболевание развивается медленно. Больные жалуются на постепенное возникновение боли в одном или нескольких мелких суставах. Патологический процесс сопровождается воспалением в суставах, что приводит к местному повышению температуры тела. При этом диагностируется отсутствие лихорадки. По истечению нескольких месяцев при отсутствии грамотного лечения наблюдается поражение крупных суставов.
Ревматизм имеет более опасные первые признаки, но его с легкостью можно вылечить. Ревматоидный тип заболевания характеризуется медленным развитием, но заболевание трудно поддается лечению.
Характер поражения суставов и локализация
Ревматоидный вид и ревматизм имеют одно общее – это поражение изначально мелких суставов. При этом существует одно различие: ревматизмом поражаются руки и ноги.
 Поражение суставов при ревматизме
Поражение суставов при ревматизмеРевматоартритом поражаются запястья и фаланги пальцев. При несвоевременном лечении патологического процесса наблюдается поражение коленей, локтей и тазобедренных суставов. После разрушения суставов у пациента деформируются кости.
Осложнения заболеваний
Если при ревматоидном артрите и ревматизме отсутствует соответствующее лечение или неправильно подбираются медикаменты, то это приводит к возникновению осложнений. Неправильная терапия ревматизма приводит к заболеваниям сердца и дыхательной системы. Частым осложнением патологического процесса является хорея.
Ревматоидный тип заболевания приводит к деформации суставов. У пациентов ограничивается их подвижность, а хрящ окостеневает. Несвоевременное лечение патологии приводит к инвалидности.
Как распознать ревматоартрит по лабораторным анализам
Если имеется подозрение на ревматоартрит, рекомендовано проведение исследования крови пациента. Если у пациента диагностируются аутоиммунные заболевания, то они характеризуются наличием ревматоидного фактора. Это антитела-иммуноглобулины, которые в норме отсутствуют. Вещество является ответственным за реакцию иммунной системы на ткани организма. При обнаружении данного вещества диагностируется сероположительный ревматоартрит, а при отсутствии – серонегативный.
 Ревматоартрит
РевматоартритЕсть ли разница в лечении
Независимо от вида артрита пациенту рекомендовано проведение симптоматической терапии. Больному делают назначение препаратов в виде мазей и кремов, которые обладают противовоспалительным эффектом. Также рекомендуется прием медикаментов, с помощью которых обеспечивается снятие болевого синдрома. Это позволяет облегчить состояние пациента.
При патологиях суставов рекомендовано проведение этиотропной терапии, с помощью которой проводится борьба с причинами болезни. Если у пациента протекает ревматизм, то для его лечения рекомендовано применение антибиотиков. С их помощью проводится борьба с возбудителем заболевания. Для обеспечения эффективного лечения инфекции рекомендован прием медикаментов в течение 10 дней.
Для достижения максимально высокого терапевтического эффекта рекомендован прием аспирина. Он обладает противовоспалительным, жаропонижающим и обезболивающим эффектом. Медикамент должен прописываться врачом, так как он обладает определенными противопоказаниями. При язве желудка и двенадцатиперстной кишки применение медикамента строго запрещается. При беременности и повышенной кровоточивости препарат не используется. Для того чтобы подавить стрептококковый возбудитель, рекомендовано применение антибактериальных медикаментов:
- Цефадроксила;
- Амоксициллина;
- Бензатинпенициллина.
Производство антибиотиков осуществляется в различных лекарственных формах, что предоставляет возможность выбора наиболее приемлемого варианта для пациента. Больным рекомендовано введение внутривенных и внутримышечных инъекций. В некоторых случаях уколы вводятся непосредственно в полость сустава. Для перорального приема изготавливаются таблетки, суспензии и капсулы. Для обеспечения местного воздействия наносятся лекарства в виде мазей, гелей и кремов.
При ревматоартрите пациенту рекомендовано назначение комплексной терапии. Для борьбы с воспалительным процессом рекомендовано применение стероидных и нестероидных противовоспалительных препаратов. С целью восстановления структуры и функций хряща рекомендовано применение хондропротекторов. Пациентам делают назначение биологических агентов, действие которых направлено на укрепление иммунной системы. С целью улучшения общего состояния при патологическом процессе рекомендовано назначение физиотерапевтических процедур. Больному рекомендуется придерживаться правил рационального питания.
 Лечение патологий
Лечение патологийЕсли заболевание диагностируется на ранних этапах, то рекомендуется использовать противовоспалительные препараты, с помощью которых обеспечивается снятие болезненности и облегчение движений больного. Также рекомендован одновременный прием хондропротекторов, которые подбираются врачом в соответствии с особенностями протекания патологического процесса.
Ревматизм и ревматоартрит – это заболевания суставов, которые характеризуются наличием большого количества отличительных особенностей. Их рекомендовано учитывать, что позволит доктору поставить правильный диагноз. Таблица указывает на отличия патологий, поэтому ею рекомендуется воспользоваться для назначения действенной терапии. Так как болезни имеют разные причины развития, то схема их лечения отличается.
lechisustavv.ru
Отличие ревматоидного артрита от артроза
Артрит и артроз — в чем разница?

Что такое артрит и артроз, чем отличаются
Артроз – дегенеративно-дистрофическая суставная патология, для которой характерно:
- поражение хрящевой ткани с постепенным вовлечением в разрушительный процесс связок, мышц, синовиальной оболочки, костей;
- невоспалительный характер;
- хроническая форма течения;
- развивается локально, не влияя на организм в целом.
 Принципиальная разница между понятиями «артрит» и «артроз» видно уже из названий болезней
Принципиальная разница между понятиями «артрит» и «артроз» видно уже из названий болезней
Артрит – собирательный термин, включающий любые болезни суставов:
- носит воспалительный характер;
- протекает чаще в острой форме, переходящей в хроническую;
- затрагивает костную ткань и полость сустава;
- возникает в качестве системного поражения, с вовлечением в патологический процесс сразу нескольких суставных соединений и органов-мишеней.
Виды заболеваний
 Оба заболевания возникают в результате действия многих факторов
Оба заболевания возникают в результате действия многих факторов
Наиболее популярным считается классификатор артритов согласно происхождению:
В зависимости от локализации делится на:
От вида суставной патологии во многом зависит терапия, особенно это касается артрита.
Разница в причинах артрита и артроза
Артрит и артроз возникают на фоне многих неблагоприятных факторов. Общими провокаторами обеих болезней выступают:
Большое значение в развитии артрита играют:
 Суставные патологии имеют больше различий, чем сходных признаков
Суставные патологии имеют больше различий, чем сходных признаков
Обычно суставная патология выступает результатом сразу нескольких внутренних и внешних неблагоприятных факторов.
Отличие артрита от артроза в симптомах
По этим признакам можно понять, какое перед вами заболевание – артрит, артроз, в чем отличие между ними:
 Распознать начало заболевания проще при инфекционном типе патологических изменений
Распознать начало заболевания проще при инфекционном типе патологических изменений
Дифференциальная диагностика артроза и артрита
На основании очного осмотра и первичной диагностики точный диагноз поставить затруднительно.
Требуется ряд инструментальных исследований:
Все эти методы достаточно информативны, применимы для обеих патологий.
 Основным методом в диагностике как артритов, так и артрозов является рентген
Основным методом в диагностике как артритов, так и артрозов является рентген
Разница и особенности в лечении каждой болезни
Общие принципы лечения похожи, но задачи отличаются:
Артрит и артроз – в чем разница медикаментозного лечения
Хондропротекторные и витаминные средства также показаны при некоторых формах артрита, особенно в хронической форме.
Правильная терапия подбирается по результатам обследования, учитывая возраст и самочувствие пациента.
Мазь от артрита и артроза
 В обоих случаях применяют обезболивающие средства
В обоих случаях применяют обезболивающие средства
Облегчить состояние способны:
Местные средства редко вызывают побочные явления, но не стоит забывать о возможности кожной аллергической реакции.
Народная медицина
 Пациенты успешно применяют народные методы
Пациенты успешно применяют народные методы
При артритном воспалении сустава можно делать:
Облегчить состояние при артрозе помогут:
Упражнения при артритах и артрозах
Цель лечебной гимнастики – восстановление подвижности суставов и профилактика деформационных изменений.
В одинаковой мере эта задача важна при всех суставных патологиях:
Все упражнения можно выполнять только в период ремиссии заболевания по разрешению врача.
Вспомогательные терапевтические методики
Специалисты рекомендуют:
Заключение
Предлагаем в краткой форме информацию о заболеваниях артроз и артрит, в чем разница по всем важным критериям:
Originally posted 2018-06-06 10:42:33.
Чем отличаются артрит от артроза и что хуже для суставов
Чем отличаются артрит от артроза: общее понятие
Основные факторы артрита.
Выделяют несколько видов заболевания:
Диагностика
Обязательно назначают общие обследования — ЭКГ, анализ мочи, биохимию крови, чтобы узнать о возможном их включении в воспаление.

Все физиопроцедуры назначают только после снятия острой боли и воспаления.
Заключение в таблице
Отличия
Артрит
Артроз
От мелких до крупных. Характерна симметричность.
Вовлекаются связки, мениск с сильным воспалением, отеком.
Общий анализ крови, мочи. Биохимический — кровь.
Обезболивающие, мази, компрессы, физиопроцедуры, ЛФК, хондропротекторы.
При обострении — противовоспалительные.
Артрит и артроз: в чем разница? симптомы и лечение
Артрит и артроз: в чем разница, лечение артрита и артроза, симптомы

Что такое артрит?
Количество последней увеличивается, чем объясняется припухлость воспаленных суставов.
Что такое артроз?
Симптомы артроза и артрита: различия
Дифференциальная диагностика артроза и артрита
Отличия в лечении артрита и артроза
При подагре применяют специфические препараты, влияющие на образование мочевой кислоты и т.д.
Артроз и артрит, в чем разница, симптомы и лечение болезней суставов
Симптоматика, лечение болезней, как правило, тоже неодинаковы.
Чем отличается артрит от артроза
Прежде чем говорить, в чем отличие артрита от артроза, надо разобраться с каждым недугом по отдельности.
Болезнь не имеет воспалительного начала, ее причины – это:
- операции на суставах;
- нарушение обмена веществ;
- дисфункция щитовидной, половой железы;
- ожирение.
Бактерии, вирусы или грибок, попадая внутрь организма, как правило, сначала активность не проявляют, находясь в «спячке».
Очень часто эти болезни сопутствуют друг другу, идут вместе.
Какой врач лечит артрозы и артриты
Ситуация изменилась, однако и сейчас артрологи есть далеко не в каждой государственной поликлинике.
Методы лечения и профилактика заболеваний суставов
В дополнение к медикаментозному лечению эффективны санаторий с ЛФК.
задача лечащего врача – растянуть ремиссию.
Не сдаться, заранее признав свое бессилие с остеохондрозом, артритом/артрозом, объявить войну всем своим недугам, поможет видео.
Артрит и артроз в чем разница чем лечить

Артрит и артроз — являются две патологии поражающие опорно-двигательный аппарат, а именно суставы.
Специфичность, различие и причины
Воспаление сустава или артрит может проявляться после механической травмы, долгой ходьбы или вертикальной нагрузке.
Причины, приводящие к развитию артрита и артроза:
Симптоматика заболеваний суставов
Клинические симптомы: какая разница между артритом и артрозом
Утихает только после укола Анальгина или Баралгина.
Похожие и отличительные факты
Сходства патологий суставов:
Далее брать направление для дальнейшей консультации специалистами патологий опорно-двигательного аппарата.
Лечебная тактика
Артрит — лечение
Цианокобаламин: действует на мозговые нейроны, улучшает продуцирование красных клеток крови.
Артроз — лечение
К указанной схеме лечебной терапии артритов добавляется несколько пунктов, а именно:
Народные средства против артрита и артроза
Они способны устранить болевой синдром и уменьшить воспаление. Полностью истребить болезнь народная медицина бессильна.
Профилактика
Артрит и артроз: в чем разница, чем отличаются, лечение народными средствами
В современное время артрит и артроз являются лидерами среди основных заболеваний.
Нередко эти два понятия путаются из-за схожести терминов и одинаковой патологии суставов, однако это совершенно разные болезни.
Чтобы понять, чем отличается артрит от артроза и как их лечить, стоит подробнее рассмотреть их симптомы и особенности.
Признаки артроза
Признаки артрита
При данном заболевании кистей, рук, ног диагностика выявляет воспалительный процесс в одном или нескольких сочленениях.
Причина болезни: разница между заболеваниями
Артроз бывает первичным и вторичным.
Поражение суставов
Симптомы: чем отличается артрит от артроза
При артрозе поверхность суставов внешне изменяется, однако припухлость не появляется.
Помимо воспалительного процесса, артрит имеет следующие признаки:
Лечение артрита и артроза
При лечении народными средствами важно проконсультироваться с врачом, чтобы избежать развития осложнений.
Артрит и артроз: в чем разница, что хуже?
Что такое ревматоидный артрит, артроз, полиартрит, полиартроз, ревматизм?
Ревматоидный артрит — воспаление периферических суставов:
Ревматоидный артроз — изменение в сочленениях таких суставов:
- Голеностопных
- Стопах
- Коленных суставах
- Тазобедренных суставах
Ревматоидный полиартрит — поражает такие суставы:
- Верхних и нижних конечностей
- Пальцев
- Коленей
- Локтей
Заболевание проявляет о себе сильной болью, с которой сложно справиться без лекарственных препаратов.
Это заболевание опасно тем, что разрушения не дают о себе знать длительное время.
Отсутствует отек, покраснение кожи, изменение температурного режима, но заболевание уже может прогрессировать в организме.
Поражения сердца при этой болезни называются так:
- Ревмопанкардит — поражение сердца полностью.
- Ревмомиокардит — изменение в миокарде.
- Ревмокардит — изменение в тканях сердца.
Стоит отметить, что ревматизм может локализоваться и в других внутренних органах и системах:
Чем отличается артрит от артроза?
Отличие артрита от артроза
Вот изменения, которые происходят при артрите:
Физиологические процессы при артрозе:
Подробнее смотрите различия по основным признакам в таблице:
Отличия артрита от артроза
Первые признаки и симптомы артрита и артроза
- Дискомфорт при ходьбе
- Болезненные ощущения в воспаленной области
- Ограничение подвижности проблемного участка
Нужно время, чтобы привыкнуть к боли и только потом можно начинать передвижение.
Артрит и артроз: что хуже, страшнее?
Оба эти заболевания неприятные и доставляют много боли и хлопот. Но что хуже и страшнее — артрит или артроз?
Артрит и артроз: диагностика
Диагностика артрита включает в себя такие процедуры:
Все эти процедуры помогают получить клиническую картину заболевания в полном объеме.
Диагностика артроза состоит из мероприятий, которые проводятся в несколько стадий:
Какой врач лечит артрит и артроз суставов?
Доктор диагностирует артрит или артроз
При появлении первых симптомов артрита или артроза необходимо сразу обратиться к доктору.
Если это происходит впервые, тогда стоит записаться на прием к терапевту.
Лечением артритов и артрозов суставов занимаются такие доктора:
Артрит и артроз: в чем разница между заболеваниями суставов?
Разница между артритом и артрозом
Артрит – это воспаление суставов. Артроз – возрастное изменение хрящевой ткани (разрушение хряща).

Разница пораженных частей суставов при артрите и артрозе
Так же артрит и артроз имеют различия в:
- Симптомах.
- Факторах риска.
- Классификации.
- Диагностике.
- Лечении.

Артроз — это возрастное заболевание (пациенты 50+), артрит может возникать в любом возрасте

При артрозе во время движения боль усиливается, при артрите – уменьшается.
Вот наиболее распространенные симптомы артроза:

Факторы риска
Некоторые факторы могут быть одинаковыми для обоих заболеваний, в то время как другие отличаются друг от друга.

Лишний вес увеличивает шансы заболевания артритом или артрозом
Классификация

Артрит — воспалительное заболевание, и его наличие отлично показывают анализы крови. Диагностировать артроз по крови невозможно
Существуют следующие типы артроза:

Артроз чаще всего поражает коленные и тазобедренные суставы. Артрит может возникнуть в любом суставе.
Диагностика
Диагностика обоих заболеваний суставов включает в себя:

При артрозе суставы болят во время физических нагрузок. При артрите боль возникает ночью.

Главная цель лечения артроза — восстановление поврежденного хряща. Лечение включает:
В чем разница артрита и артроза: видео
Прочитали статью и остались сомнения? Посмотрите, как объясняет разницу между этими заболеваниями суставов врач-ревматолог.
Общие признаки и симптомы артрита и артроза: в чем разница и чем лечить самые распространенные суставные патологии

Общие признаки

Основная информация о суставных патологиях
Чем отличается артрит от артроза
Что делать, если хрустят суставы по всему телу? Узнайте о вероятных причинах и вариантах терапии.
О пользе и правилах выполнения суставной гимнастики доктора Бубновского прочтите на этой странице.
Информация для пациентов:
В таблице описаны различия суставных патологий по основным признакам.
Как отличить по симптомам

Симптомы артрита:
Симптомы артроза:
Основные методы терапии заболеваний

Лечение артроза
Основные принципы:
Как и чем лечить артроз плечевого сустава? Посмотрите подборку эффективных методов терапии.
О характерных симптомах и способах лечения разрыва связок коленного сустава прочтите по этому адресу.
Перейдите по ссылке http://vseosustavah.com/bolezni/shpora/lechim-doma.html и узнайте о том, как вылечить шпору на пятке в домашних условиях при помощи народных средств.
Терапия артрита
Основные принципы:
| Возраст | Неограничен | В основном после 45 |
| Развитие патологии | Неожиданно | Постепенно |
| Причины | Инфекционные | Дегенеративные (возраст, менопауза, травма, гены) |
| Течение | Острое, с моментами ремиссией | Хроническое, с периодами обострений |
| Поражение |
sanatorii-volna.ru
Реактивный, ревматоидный артрит: причины, симптомы, лечение
Заболевания суставов – реактивный, ревматоидный артрит – сильно отличаются от обычного вида болезни. У них разная природа возникновения и отличающееся течение. Реактивная и ревматоидная формы заболевания характеризуются еще одним важным отличием – одну из этих патологий вылечить невозможно, другая же отлично излечивается непродолжительным приемом медикаментов.
 Причины разных форм артрита
Причины разных форм артрита
Обычный артрит развивается в результате травм, лишнего веса и других причин чрезмерной нагрузки на суставы. Иногда к нему приводят воспаления, болезни щитовидной железы, неправильное питание и другие патологические факторы.
Ревматоидный же артрит появляется в основном из-за аутоиммунных процессов. Причины нарушений в работе иммунитета неизвестны медицине, ревматоидный артрит аутоиммунного генезиса не поддается полному устранению, можно лишь на время его приостановить и замедлить в отличие от реактивного.
Разница между ревматоидной и реактивной формой
Реактивный артрит, в отличие от ревматоидного, может появиться у детей. Но чаще всего он развивается у людей более старшего возраста. Он характеризуется такими же интенсивными болями, но есть несколько отличий от ревматоидной формы:
- меньшая степень выраженности утренней скованности;
- при реактивной форме возникают язвы во рту;
- воспалительные процессы появляются только в острой стадии, тогда как при ревматоидной патологии они наблюдаются постоянно;
- не поражаются симметричные суставы;
- сопровождается конъюнктивитом;
- возникает после острого инфекционного процесса любого характера.
Весомые отличия между реактивным артритом и ревматоидным возникают после диагностики: при обнаружении первой болезни не выявляются ревматоидные факторы. Но зато для реактивного артрита характерно появление антигена HLA B27.
Диагностика реактивного артрита у детей и взрослых включает обязательный анализ крови на микроорганизмы и хламидии.
Также необходимо провести обследование мочи на содержание в ней бактерий и уровень лейкоцитов. Анализ кала назначают при подозрении на кишечные инфекции, перешедшие в острую форму или недавно излеченные (сальмонеллы и шигеллы часто становятся причиной патологии).
В результате успешного лечения реактивный артрит полностью проходит, не оставляя разрушенных суставов и других необратимых изменений. Но сохраняется риск рецидива при заражении сильными инфекционными агентами.
Особенности лечения разных форм
При лечении реактивного и ревматоидного артрита используются общие рекомендации, однако при терапии второй формы болезни практически не применяются антибиотики. Вот, чем похож процесс терапии:
- использование противовоспалительных гелей и мазей, прием НПВС при обострениях, а также назначение глюкокортикостероидов в форме инъекции при тяжелом течении болезни;
- при реактивном артрите всегда используются антибактериальные препараты, при ревматоидном – только при обнаружении инфекционной активности;
- общим назначением служит физиотерапия и массаж, которые восстанавливают подвижность суставов, помогают избавиться от болей и других симптомов;
- назначается диета, улучшающая состояние пациента, при ревматоидном артрите она соблюдается в течение всей жизни;
- лечебная гимнастика для восстановления свойств сусавов;
- показаны народные методы, подкрепляющие консервативное лечение таблетками.
Ортопедическая коррекция нужна, если артрит привел к деформации суставов, что происходит в основном при ревматоидном факторе. Пациентам назначают курортное лечение, а в крайних случаях – оперативное вмешательство для предотвращения разрушительных процессов или с целью протезирования больных суставов.
Особенности лечения ревматоидного артрита
К терапии ревматоидной патологии подходят с особым вниманием и осторожностью. Главное – устранить основные симптомы и постараться замедлить течение болезни, для этого применяют:
- Иммунодепрессанты. Они используются для предотвращения реакции иммунной системы, которая вырабатывает антитела к собственной синовиальной жидкости и другим клеткам суставных тканей. В группу входят: «Циклофосфан», «Хлорбутин», «Лефлуномид», «Метотрексат», «Циклоспорин».
- Соли золота. Используются вместо иммунодепрессантов, если они не дают эффективности. Особенно результативны при первой стадии РА. К препаратам относят: «Тауредон», «Ауранофин», средства на основе ауротиомалата.
- Сульфаниламиды. Необходимы для устранения бактерий в синовиальных тканях и жидкостях. Используют: «Сульфасалазин», «Салазопиридазин».
- Иммуносупрессивные препараты. Применяются при отсутствии эффективности лекарств, описанных выше: «Пеницилламин».
- Моноклональные антитела. Используются для устранения симптомов. В основном – это «Мабтера» и «Инфликсимаб».
- НПВС. Нестероидные средства используются курсами в период обострения для подавления симптомов РА. К ним относят: «Мовалис», препараты на основе аспирина и ибупрофена, «Диклофенак», «Кетопрофен», «Мелоксикам».
Если при полиартрите возникают осложнения, то обязательно используют глюкокортикостероиды, снимающие боль при отсутствии эффективности НПВС. К этой группе относят средства на основе кеналога, бетаметазона, гидрокортизона.
Принимайте для борьбы с остеопорозом препараты кальция и витамин D для его усвоения.
Эффективны при лечении ревматоидного артрита физиотерапевтические процедуры: фонофорез, электрофорез, используемые с обезболивающими препаратами, а также лазерная терапия и ИК-облучение. Плазмаферез и лимфодренаж снижают концентрацию антител, вызывающих воспаление.
Когда болезнь переходит в фазу восстановления, назначают массаж и ЛФК по разным методикам. Криолечение также используется для устранения симптомов артрита. При ухудшении самочувствия больному назначают операцию.
Терапия реактивной патологии
Как и при ревматоидном артрите, реактивная болезнь требует приема НПВС и глюкокортикостероидов в экстренных случаях. Также назначают:
- антибиотики при лечении инфекций или венерических патологий;
- сульфазилины при тяжелом течении инфекционного процесса;
- пробиотики для смягчения действия антибактериальных препаратов;
- главные капли для лечения конъюнктивита, который появляется практически в каждом 2 случае при реактивной патологии;
- грязелечение, использование ванн с морской солью.
Используют и гимнастику для скорейшего восстановления двигательных функций суставов.
Диета на время ограничивает прием вредных продуктов и алкоголя. Недопустимо пить газировки, злоупотреблять жирным мясом, сладостями и рафинированными веществами. Желательно включать больше фруктов и овощей, есть творог и другие кисломолочные продукты. Врачи при артрите назначают стандартное правильное питание, богатое белком и клетчаткой при минимуме жиров, специй.
Ревматоидный артрит отличается от реактивного симптомами, причинами, течением и возможностью излечения. Однако для успешной ликвидации и восстановления при обеих формах болезни нужно соблюдать врачебные рекомендации и проходить полный курс лечения.
immunoprofi.ru




 Что делать, если хрустят суставы по всему телу? Узнайте о вероятных причинах и вариантах терапии.
Что делать, если хрустят суставы по всему телу? Узнайте о вероятных причинах и вариантах терапии. Как и чем лечить артроз плечевого сустава? Посмотрите подборку эффективных методов терапии.
Как и чем лечить артроз плечевого сустава? Посмотрите подборку эффективных методов терапии. Причины разных форм артрита
Причины разных форм артрита


 Почему синеют пальцы?
Почему синеют пальцы? Периферический цианоз — это состояние, при котором кончики пальцев на руках и ногах становятся синими из-за недостаточного кровообращения. Холод, проблемы с циркуляцией крови и тугие украшения являются распространенными причинами периферического цианоза.
Периферический цианоз — это состояние, при котором кончики пальцев на руках и ногах становятся синими из-за недостаточного кровообращения. Холод, проблемы с циркуляцией крови и тугие украшения являются распространенными причинами периферического цианоза. Механическое повреждение, полученное в результате травмы бытового или спортивного характера. Как правило, после сильного ушиба или удара человек ощущает боль в пальцах, ломоту в суставах и костях. Появление синяка свидетельствует о разрыве сосудов, припухлость указывает на сильный ушиб, трещину или перелом кости;
Механическое повреждение, полученное в результате травмы бытового или спортивного характера. Как правило, после сильного ушиба или удара человек ощущает боль в пальцах, ломоту в суставах и костях. Появление синяка свидетельствует о разрыве сосудов, припухлость указывает на сильный ушиб, трещину или перелом кости; Склеродермия — является аутоиммунное заболевание, поражающее кожные покровов и сосудов;
Склеродермия — является аутоиммунное заболевание, поражающее кожные покровов и сосудов; после ушиба следует наложить холод на поврежденное место, либо окунуть руки в холодную воду. Это улучшит состояние поврежденных сосудов — проводится в качестве первой помощи. Далее назначаются местные препараты, позволяющие рассасываться кровоподтекам. Самым бюджетным средством является Бодяга;
после ушиба следует наложить холод на поврежденное место, либо окунуть руки в холодную воду. Это улучшит состояние поврежденных сосудов — проводится в качестве первой помощи. Далее назначаются местные препараты, позволяющие рассасываться кровоподтекам. Самым бюджетным средством является Бодяга;































 Елена Евгеньевна Шевцова
Елена Евгеньевна Шевцова


















 Наиболее часто это заболевание возникает внезапно и характеризуется острой болью, которая усиливается даже при попытке выполнить простые движения, делая их затруднительными. Такое течение, как правило, связано с тем, что в области кисти проходит большое количество нервных окончаний, кровеносных и лимфатических сосудов. При возникновении первых симптомов заболевания обратитесь к врачу для обследования и назначения лечения, иначе имеется риск того, что острое течение станет хроническим в кратчайшие сроки.
Наиболее часто это заболевание возникает внезапно и характеризуется острой болью, которая усиливается даже при попытке выполнить простые движения, делая их затруднительными. Такое течение, как правило, связано с тем, что в области кисти проходит большое количество нервных окончаний, кровеносных и лимфатических сосудов. При возникновении первых симптомов заболевания обратитесь к врачу для обследования и назначения лечения, иначе имеется риск того, что острое течение станет хроническим в кратчайшие сроки.
 На каждой стадии существуют определённые факторы, способствующие развитию заболевания, и виды артритов отличный тому показатель. Так, гнойное содержимое суставов (гнойный артрит) вызывает повышение температуры, озноб и иные признаки интоксикации. В случае с ревматоидным артритом отмечается поражение суставов на обеих руках, возникает общая слабость и проблемы со сном. Боль может возникнуть в 4 – 5 часов утра, этот симптом не исчезает вплоть до состояния ремиссии.
На каждой стадии существуют определённые факторы, способствующие развитию заболевания, и виды артритов отличный тому показатель. Так, гнойное содержимое суставов (гнойный артрит) вызывает повышение температуры, озноб и иные признаки интоксикации. В случае с ревматоидным артритом отмечается поражение суставов на обеих руках, возникает общая слабость и проблемы со сном. Боль может возникнуть в 4 – 5 часов утра, этот симптом не исчезает вплоть до состояния ремиссии. Очевидным фактом является то, что артрит лучезапястного сустава требует незамедлительного лечения, поэтому при появлении первых симптомов стоит обратиться за помощью специалиста в медицинское учреждение. Нельзя заниматься самолечением, поскольку вы рискуете только навредить себе. Все необходимые лекарственные препараты и процедуры назначит врач, который и будет контролировать процесс лечения.
Очевидным фактом является то, что артрит лучезапястного сустава требует незамедлительного лечения, поэтому при появлении первых симптомов стоит обратиться за помощью специалиста в медицинское учреждение. Нельзя заниматься самолечением, поскольку вы рискуете только навредить себе. Все необходимые лекарственные препараты и процедуры назначит врач, который и будет контролировать процесс лечения.





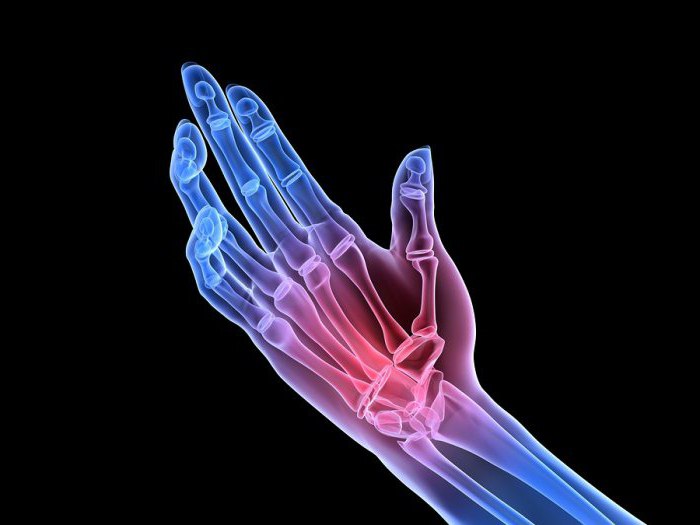





 Загрузка…
Загрузка…









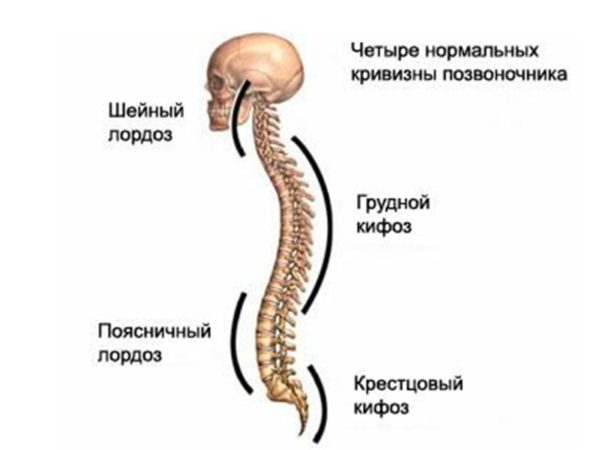
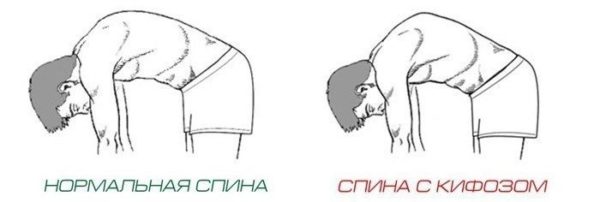
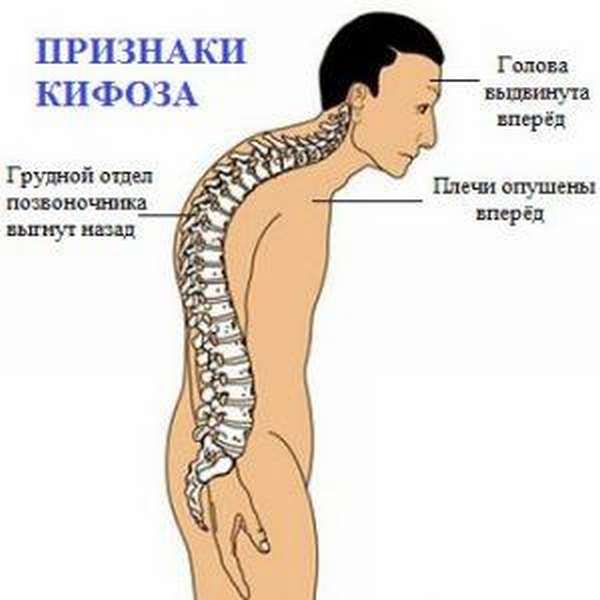

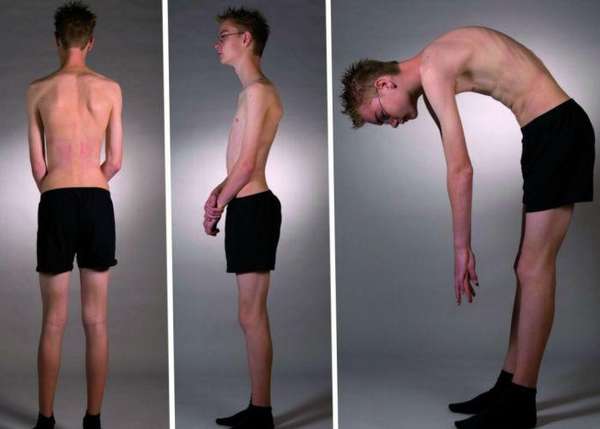

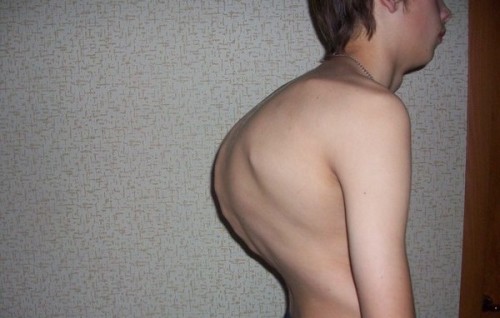
 Сутулость – это нарушение осанки в грудном отделе позвоночника. На медицинском языке звучит как «усиленный кифоз». Все действия человека с подобным диагнозом направлены на выпрямление спины. А что делать, если грудной кифоз сглажен и спина «слишком прямая»? Хорошо ли иметь такую осанку? Норма это или патология?
Сутулость – это нарушение осанки в грудном отделе позвоночника. На медицинском языке звучит как «усиленный кифоз». Все действия человека с подобным диагнозом направлены на выпрямление спины. А что делать, если грудной кифоз сглажен и спина «слишком прямая»? Хорошо ли иметь такую осанку? Норма это или патология? Кифотическая кривизна позвоночного столба может быть врожденной или приобретенной. Врожденная форма патологии встречается значительно реже приобретенной. Она возникает в результате нарушений внутриутробного развития позвонков.
Кифотическая кривизна позвоночного столба может быть врожденной или приобретенной. Врожденная форма патологии встречается значительно реже приобретенной. Она возникает в результате нарушений внутриутробного развития позвонков.





 Боли в области стоп, чувство усталости в них к вечеру, отеки — показания для проведения плантографии.
Боли в области стоп, чувство усталости в них к вечеру, отеки — показания для проведения плантографии. Пациент становится на стеклянную поверхность, освещенные участки стоп отражаются в зеркале плантографа, позволяя врачу оценить их состояние визуально.
Пациент становится на стеклянную поверхность, освещенные участки стоп отражаются в зеркале плантографа, позволяя врачу оценить их состояние визуально. Загрузка…
Загрузка… 

















 Source: kak-vam-dieta.ru
Source: kak-vam-dieta.ru









.gif)



.gif)
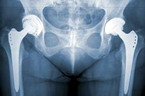














 Методы лечения артроза кисти и пальцев рук
Методы лечения артроза кисти и пальцев рук На начальных этапах болезни, пока не произошло разрушение хряща, пациентам назначаются хондропротекторы, которые улучшают питание и восстанавливают процессы в хрящевой ткани. Хондропротекторы принимают длительное время для достижения нужного эффекта.
На начальных этапах болезни, пока не произошло разрушение хряща, пациентам назначаются хондропротекторы, которые улучшают питание и восстанавливают процессы в хрящевой ткани. Хондропротекторы принимают длительное время для достижения нужного эффекта.





 Не занимайтесь самолечение, вы можете навредить себе
Не занимайтесь самолечение, вы можете навредить себе Не забывайте применять мази, в комплексном лечении они дают хороший эффект
Не забывайте применять мази, в комплексном лечении они дают хороший эффект Соблюдайте правильное питание, заставьте себя вести здоровый образ жизни
Соблюдайте правильное питание, заставьте себя вести здоровый образ жизни



 Артроз пальцев рук может появиться по множеству причин
Артроз пальцев рук может появиться по множеству причин Диагностика деформирующего артроза кисти и пальцев рук основывается на общем обследовании больного
Диагностика деформирующего артроза кисти и пальцев рук основывается на общем обследовании больного Лечебная гимнастика для пальцев при артрозе поможет повысить амплитуду движений, укрепить связочный аппарат
Лечебная гимнастика для пальцев при артрозе поможет повысить амплитуду движений, укрепить связочный аппарат При лечении артроза назначается комплексное лечение.
При лечении артроза назначается комплексное лечение.






 Третья наиболее тяжелая стадия заболевания характеризуется:
Третья наиболее тяжелая стадия заболевания характеризуется: С этой целью применяют:
С этой целью применяют:







 Руки и ноги человека ежедневно подвергаются большой нагрузке. Из-за этого их суставы чаще всего поражает артроз. Артроз мелких суставов рук и стопы требует своевременного лечения. Так как развитие заболевания приводит к деформации кости, образованию узелков на пальцах и потере подвижности конечности. И после этого терапия будет практически бесполезной, и больному понабиться операция.
Руки и ноги человека ежедневно подвергаются большой нагрузке. Из-за этого их суставы чаще всего поражает артроз. Артроз мелких суставов рук и стопы требует своевременного лечения. Так как развитие заболевания приводит к деформации кости, образованию узелков на пальцах и потере подвижности конечности. И после этого терапия будет практически бесполезной, и больному понабиться операция. Симптомы обоих видов заболевания схожи:
Симптомы обоих видов заболевания схожи:








 Симптомы обоих видов заболевания схожи:
Симптомы обоих видов заболевания схожи:





























