Ушиб спинного мозга поясничного отдела: Ушиб спинного мозга (позвоночника): последствия, лечение
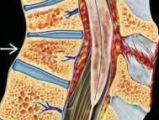
Ушиб спинного мозга – это травма, при которой наблюдается образование кровоизлияний, участков некроза и размягчения в веществе мозга с возникновением расстройств спинномозговых функций, сохраняющихся не менее 7 суток. Проявляется нарушениями чувствительности, движений, утратой контроля над функциями тазовых органов. Сразу после ушиба функции отсутствуют вследствие спинального шока, в последующем наблюдается их постепенное восстановление. Для постановки диагноза используются результаты осмотра, рентгенографии, КТ, МРТ, миелографии, спинномозговой пункции. Лечение – фиксация, медикаментозная терапия, профилактика осложнений.
Общие сведения
Ушиб спинного мозга (контузия спинного мозга) – наиболее распространенный тип повреждения, выявляющийся при закрытых и непроникающих позвоночно-спинномозговых травмах. Нередко сопровождается субарахноидальным кровоизлиянием. Симптомы обычно исчезают в течение 3-8 недель, при тяжелых ушибах или сочетаниях с другими повреждениями спинномозгового вещества может сохраняться существенный неврологический дефицит. Чаще страдают мужчины в возрасте до 30 лет. У детей изолированное повреждение диагностируется реже, но чаще, чем у взрослых, выявляется в составе политравмы, что усложняет лечение и утяжеляет прогноз.
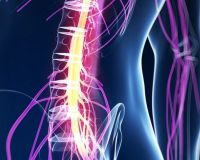
Ушиб спинного мозга
Причины
Ушибы спинного мозга возникают вследствие высокоэнергетической травмы, наблюдаются при подвывихах и переломах позвонков со смещением, пролапсе межпозвонковых дисков. С учетом распространенности выделяют следующие причины контузии:
- автодорожная травма – 50%;
- спортивная травма и повреждения во время активного отдыха – 25%;
- производственная травма – 10%;
- криминальные происшествия – 10%;
- падения с высоты и природные катастрофы – 5%.
Значительная часть случаев травм на отдыхе приходится на повреждения шейного отдела позвоночника при нырянии на мелком месте. Более чем в 50% случаев ушибов наблюдается поражение шейного отдела. Данные относительно частоты контузий грудного и поясничного отделов разнятся.
Патогенез
Вследствие закрытой травмы клетки спинномозгового вещества разрушаются, либо возникают грубые нарушения местного обмена. Образуются участки размягчения, зоны некроза и кровоизлияния. Такие патологические изменения при ушибе могут быть как первичными, так и вторичными (развившимися в результате отека, нарушений кровоснабжения и циркуляции спинномозговой жидкости).
На фоне контузии возникает спинальный шок – запредельное торможение, сопровождающееся нарушением проводимости, утратой рефлекторной и произвольной сократимости мышц, контроля тазовых функций. Формируется картина тотального повреждения спинного мозга, которая в последующем постепенно исчезает. На участках некомпенсированного разрушения тканей отмечается неполное восстановление или отсутствие восстановления, что объясняет наличие остаточного неврологического дефицита.
Симптомы
При поступлении больного с ушибом спинного мозга и картиной спинального шока обнаруживается полное отсутствие произвольных движений, кожных и глубоких рефлексов. Чувствительность ниже уровня повреждения полностью утрачена. Контроль функций тазовых органов отсутствует, выявляются расстройства дефекации, задержка мочеиспускания или непроизвольное мочеиспускание, приапизм.
Артериальное давление понижено из-за нарушений со стороны вегетативной нервной системы, которые влекут за собой урежение ЧСС и депонирование крови в мышечной ткани нижних отделов тела. Характер неврологических нарушений определяется уровнем ушиба. При травме шейного отдела возникает тетраплегия или тетрапарез, шейно-грудного перехода – параплегия нижних конечностей и парапарез верхних, грудного отдела – нижняя параплегия.
В отдельных случаях функции спинного мозга утрачиваются не полностью. Иногда при травме выявляется не один, а несколько ушибов на различных уровнях. Существует также вариант развития событий, при котором из-за отека и нарушений кровообращения участки размягчения в спинном мозге образуются не сразу, а спустя несколько часов либо суток, что обуславливает нарастание неврологической симптоматики.
Время возврата функций, утрата которых была обусловлена функциональными, а не органическими расстройствами, колеблется от 7 дней до 2 месяцев, в среднем составляет 3 недели. Чувствительность и движения постепенно восстанавливаются. Продолжительный приапизм и отсутствие хотя бы небольшой положительной динамики в течение 2 суток после травмы считается неблагоприятным прогностическим признаком, свидетельствующим о необратимом характере поражения. Тяжесть ушиба определяют ретроспективно с учетом выраженности остаточных явлений.
Осложнения
В раннем периоде контузии наблюдаются типичные осложнения позвоночно-спинномозговой травмы. Выявляется парез кишечника. Существует вероятность развития восходящих инфекций мочевых путей, возникновения пневмоний. При высоком поражении отмечаются нарушения дыхания, возможен отек продолговатого мозга. Вследствие трофических нарушений на выступающих местах (седалищных буграх, задней поверхности пяточных костей, лопатках) быстро образуются пролежни. Неполное восстановление функций влечет за собой снижение или утрату трудоспособности в отдаленные сроки после травмы.
Диагностика
Диагностика ушибов спинного мозга осуществляется врачом-нейрохирургом. При постановке диагноза используются данные анамнеза (выяснение обстоятельств травмы), жалобы, результаты осмотра и дополнительных исследований. Целью обследования является определение уровня, характера и причины поражения, исключение сдавления спинного мозга, требующего оперативного лечения. Могут назначаться следующие диагностические процедуры:
- Неврологический осмотр. Неврологический статус оценивают по шкале ASIA/ISCSCI. В процессе обследования определяют болевую и тактильную чувствительность, мышечную силу, рефлексы в аногенитальной области.
- Рентгенологическое исследование. Рентгенография позвоночника выполняется в двух или трех проекциях для выявления подвывихов и нарушений целостности позвонков, уточнения типа перелома, обнаружения смещения отломков. Миелография проводится для выявления сдавления.
- КТ позвоночника. Производится в рамках углубленного обследования для оценки состояния твердых структур, локализации, характера и объема повреждений. При возможности осуществляется КТ-миелография.
- МРТ позвоночника. Назначается для уточнения результатов других визуализационных методик. Позволяет детально изучить состояние мягкотканных структур.
- Люмбальная пункция. В спинномозговой жидкости обнаруживается примесь крови. При проведении ликвородинамических проб могут выявляться нарушения проходимости субарахноидального пространства различной степени выраженности.
Лечение
Первая помощь
При подозрении на повреждение спинного мозга пострадавшего нельзя двигать и перекладывать до прибытия бригады СМП. Перекладывание выполняется с участием 3 или 4 человек. При контузии поясничного и грудного отдела пациента укладывают на жесткие носилки на спину или на живот. При поражении шейного отдела шею фиксируют специальным воротником. Осуществляют искусственное дыхание и инфузионную терапию, проводят коррекцию АД.
Консервативная терапия
В стационаре продолжают мероприятия, начатые на догоспитальном этапе. Проводят регуляцию функций сердца и дыхательной системы. При необходимости применяют ИВЛ. При отсутствии сдавления спинномозговых тканей хирургическое лечение не требуется. По показаниям выполняют одномоментное вправление или накладывают скелетное вытяжение. Схема лечения ушиба предусматривает решение следующих задач:
- Минимизация последствий нейротравмы. Метилпреднизолон назначается в первые часы в качестве средства, стимулирующего кровоснабжение и метаболизм спинномозговых тканей, усиливающего возбудимость нейронов и улучшающего проведение импульсов.
- Устранение отека мозга. Используются салуретики в комбинации с гипертоническим раствором натрия хлорида.
- Улучшение микроциркуляции. Пациентам вводят пентоксифиллин, осуществляют инфузии реополиглюкина.
- Повышение резистентности к гипоксии. Для повышения устойчивости нервной ткани к недостатку кислорода применяются реланиум, седуксен, дифенин, сульфат магния, антагонисты кальция.
- Восполнение ОЦК. Производится восполнение кровопотери, инфузии растворов для устранения гиповолемии, коррекции кислотно-щелочных нарушений.
- Профилактика урологических осложнений. Для предотвращения защелачивания мочи назначают ацетилсалициловую кислоту, для снижения риска развития инфекций – уроантисептики.
Пациентам с контузией спинного мозга вводят антибиотики, витаминные препараты. Выполняют катетеризацию мочевого пузыря. Проводят комплексную профилактику пролежней и пневмонии: осуществляют массаж грудной клетки, обтирают больных камфорным спиртом, меняют положение тела через каждые 2 часа, производят дыхательную гимнастику.
Прогноз и профилактика
Явления спинального шока постепенно исчезают на протяжении 2 или менее месяцев. Благоприятный прогноз отмечается при раннем восстановлении чувствительности и движений. При тяжелом ушибе полного восстановления не происходит. Нарушения функций, сохраняющиеся более полугода, с высокой вероятностью остаются до конца жизни. Профилактические мероприятия включают предотвращение дорожно-транспортных происшествий, соблюдение техники безопасности на производстве, при занятиях экстремальными видами спорта, в период активного отдыха.
Симптомы ушиба позвоночника в поясничном отделе
Ушиб в медицине считается не тяжелой травмой, полученной в результате удара. Обычно при нем происходит небольшое повреждение поверхностных тканей с возможным растяжением мышц и связок. Внутренние органы при ушибе страдают редко — в основном при падении с высоты или в ДТП. Это происходит из-за того, что они со всех сторон защищены мягкими тканями. Другое дело — позвоночник. Подкожный слой спины невелик, в нем мало мышечных тканей и жира.
Ушиб позвоночника- это всегда опасная травма, так как она приводит к повреждению не только тканей, а может быть, и позвонков, нервов и, самое страшное, спинного мозга
Признаки ушиба позвоночника
Если у вас ушиб позвоночника, невозможно сразу же диагностировать степень травмы по внешним ссадинам и кровоподтекам. Вполне возможно, что серьезные симптомы проявятся на следующий день или даже позже. Поэтому вас должно встревожить следующее:
- Сильная боль, отдающая в другие участки
- Нарушения двигательных функций
- Потеря чувствительности в конечностях
- Проблемы с другими внутренними органами
- Трудности с дыханием и т. д.
Это значит, что травма не прошла бесследно, и потребуется квалифицированное лечение.
Причины ушиба позвоночника
- Падение с высоты
Часто это неумелое ныряние с падением «плашмя» или входом в воду под слишком маленьким углом - Дорожно-транспортное происшествие: при этом водитель получает «хлыстовую» травму при резком наклоне туловища вперед с последующим отбрасыванием назад, пешеход, сбитый в ДТП — травму от падения с высоты
- Удар тупым предметом
- Падение во время гололеда. Особенно опасно для пожилых людей с остеопорозом и для всех тех, у кого дисплазии костных тканей и другие структурные болезни
- Удар взрывной волной. Напрасно думаете, что это может произойти лишь в военное время. В наши дни этот вид травмы можно отнести к бытовым, из-за взрывов бытового газа
Степени ушиба позвоночника:
- Легкие:
Диагностируются поверхностные ссадины, раны и царапины, гематомы и синяки. Боль чувствуется по всей поверхности спины, место травмы отечно - Средней степени:
Возможны повреждения позвонков и дисков, связок, нервных волокон, но спинной мозг не затронут - Тяжелые:
Поврежден спинной мозг, при этом симптоматика зависит от степени повреждения и варьируется от двигательных нарушений и парезов до параличей и отказов внутренних органов
Лечение легких ушибов позвоночника
Лечение ушиба зависит от типа полученной травмы. Даже если вы уверены в ее легкости, первые меры, которые надо сделать, это
- Сразу после удара положить лед или холодный компресс на ушиб и ставить их в течение дня
- Стараться пребывать в постельном режиме 2−3 дня, чтобы минимизировать нагрузку на позвоночник
- При отсутствии серьезных симптомов зафиксировать место ушиба тугой повязкой, при ушибе шейного одела — шейным воротником
- В последующем наблюдать за состоянием позвоночника, и при первых тревожных признакам идти к врачу
Как видите, лечение легкого ушиба простое: оно заключается в соблюдении покоя, лечении холодом, наложении повязки и наблюдении.
Лечение ушиба позвоночника можно дополнить растиранием травмированного места специальными мазями от ушибов:
Троксевазин, лиотон, гепариновая мазь и другие
Если с первых же моментов после получения ушиба спины, вы заподозрили неладное или через пару дней проявились пугающие симптомы, то нужно срочно вызывать неотложную медицинскую помощь. Всякое самостоятельное лечение травмы в этом случае может быть опасным для здоровья и даже жизни
Первое, что сделает врач — он проведет рентгенологическое исследование
Виды травм позвоночника и спинного мозга
Закрытые травмы позвоночника при ушибе имеют такую классификацию:
- Растяжение или разрыв мышечных тканей
- Растяжение или разрыв связок
- Подвывих или вывих позвонков (Из-за малой подвижности позвоночника в грудном отделе классические вывихи позвонков грудного отдела практически не встречаются. Диагностируются так называемые переломы-вывихи)
- Переломы позвонков: стабильные — с повреждением одного отдела позвонков и без угрозы для спинного мозга, нестабильные — повреждены оба отдела позвонков (и передний, и задний), в результате чего возрастает возможность повреждения спинного мозга, повреждены тела позвонков, повреждены отростки (без или со смещением), повреждены диски между позвонками
- Травмы с повреждением спинного мозга
- Травмы без повреждения спинного мозга
В свою очередь повреждения спинного мозга бывают различными. Это:
- Сотрясение
- Ушиб
- Сдавление
- Кровоизлияние
- Разрыв
При сотрясениях частично или полностью нарушается проводимость спинного мозга, это проявляется в виде таких явлений:
- вялая парестезия или параличи конечностей
- задержка мочи
Однако эти явления обратимы, и могут исчезнуть уже через несколько минут, часов или суток, в зависимости от степени сотрясения
Ушибы спинного мозга происходят чаще всего из-за вывихов, переломов и смещений позвонков и дисков. Они могут вызвать
- Спинальный шок — временная потеря всех рефлексов, отсутствие тонуса и атрофия, может длится от нескольких недель до года
- Потери чувствительности и двигательной способности:
характер синдрома зависит от локализации травмы в шейном, грудном, поясничном или пояснично-крестцовом отделе - Параличи, дисфункции органов таза и вегетативные расстройства
- Кровоизлияния и некроз
Восстановление спинного мозга после кровоизлияния происходит в период от трех недель до двух месяцев, часть функций при этом может так и не восстановиться
Сдавление мозга может произойти из-за
- отека — очень опасного посттравматического осложнения, в результате чего спинной мозг увеличивается в объеме и подвергается сдавлению
- сместившимися в результате вывиха или перелома позвонками или их сломанными фрагментами
Особенно опасно сдавление мозга в результате «хлыстовой травмы» шейного отдела. При этом происходит гиперэкстензия (переразгибание) шеи, что для узкого шейного отдела губительно. Он становится еще уже, возможно даже полное пересечение спинного мозга:
- возникает ишемия мозга
- нервно-корешковые и артериальный спинальные синдромы
- уменьшается проводимость вплоть до полного ее прекращения (поперечное поражение спинного мозга)
Кровоизлияние в спинной мозг чаще всего происходит в области задних рогов и центрального канала мозга на уровне шейного и поясничного утолщений. При этом, изливаясь, кровь сдавливает задние рога в нескольких сегментах. В результате гематомиелопатии пропадает способность чувствовать боль и температуру.
При разрыве мозга (полное поперечное поражение), происходит прерывание всех проводящих путей, в результате чего происходят:
- Спинальный шок
- Паралич и полная потеря чувствительности всего, что расположено ниже, кроме жизненно важных органов. Функции органов таза становятся бесконтрольными и самопроизвольными
Исключение составляет разрыв мозга в области шейного отдела — в этом случае может наступить паралич дыхания и летальный исход
При подозрении на травму мозга производится более тщательное исследование при помощи компьютерной, магниторезонансной томографии и миелографии.
Клинические симптомы травмы спинного мозга
Травмы верхнего шейного отдела мозга (уровень С1 — С4, 1−4 позвонки):
- Тетрапарез или тетраплегия (параличи всех четырех конечностей: они могут быть полностью обессилены и бесчувственны, либо напротив, напряжены так, что их невозможно согнуть)
- Полная утрата всех чувствительных способностей и функций ниже уровня повреждения
- Если поврежден ствол мозга то наступают такие расстройства: острая дыхательная недостаточность, невозможность глотать (дисфагия), афония (речь только шепотом), потеря болевой и температурной чувствительности лица — анестезия и терманестезия
Травмы шейного утолщения (уровень С5 — Th2, 5−7 позвонки):
- периферический парапарез рук
- спастическая параплегия в ногах
- расстройства чувствительности ниже уровня травмы
- синдром Клода Бернара — Горнера — сужение зрачков, западание глазного яблока и депигментация радужной оболочки
- понижение АД и замедление пульса
Травмы и ушибы шейного отдела считаются самыми опасными из-за риска летального исхода или паралича
Травмы грудного отдела (уровень Th3 — Th22)
Ушибы грудного отдела тоже опасны, так как в нем расположены такие органы, как сердце и легкие, поэтому тяжелыми последствиями такой травмы могут быть
- Застойная пневмония
- Пневмоторакс (в результате травмирования ребрами грудного отдела легких)
- Дыхательная недостаточность
- Нарушения сердечной деятельности
При повреждении спинного мозга на уровне грудного отдела могут возникнуть следующие симптомы:
- Спастический паралич нижних конечностей и потеря чувствительности
- Выпадение брюшных рефлексов
Травмы поясничного отдела (L1 — S2)
Ушиб поясничного отдела позвоночника может привести к травме внутренних органов. Если при пальпации костистых позвонковых отростков возникает напряжение в мышцах спины и живота, следует провести тщательную диагностику внутренних органов. При ушибах поясницы особенно часто страдают почки.
Травмы спинного мозга пояснично-крестцового отдела приводят к
- Периферическому параличу ног
- Потере чувствительности промежности
- Сильной корешковой боли в ногах
И всегда, независимо от того, какая травма мозга — шейного, грудного, или пояснично-крестцового отдела — все эти ушибы и разрывы сопровождаются мочеполовыми расстройствами и дисфункцией прямой кишки.
Лечение тяжелых ушибов позвоночника
Большую роль играют первые же предпринятые меры:
- Сразу же после травмы пострадавший отдел позвоночника надо обездвижить при помощи щита или шейного воротника
- Перекладывать на носилки и транспортировать больного надо крайне осторожно
- Так как при тяжелых травмах почти всегда наступает спинальный шок, проводится противошоковая терапия с контролем давления, развернутого анализа крови и поддержкой функций поврежденных внутренних органов
При лечении ушиба позвоночника применяют следующие препараты:
- Снижающие вероятность тромбообразования — антикоагулянты
- Сосудорасширяющие и повышающие резистентность кровеносных сосудов — ангиопротекторы
- Для ускорения заживления ран, нормализации белкового обмена и активизации нервной деятельности — анаболики и ноотропные средства
- Для лечения посттравматических воспалений и инфекций — антибактериальные средства
- Улучшающие состояние психики — седативные препараты, антидепрессанты и нейролептики
Больные с тяжелыми травмами — часто лежачие, и вопрос борьбы с депрессией и унынием для них жизненно необходим
Кроме того, у длительно лежащего неподвижного человека возникает такое неприятное явление, как пролежни. С ними надо обязательно бороться, иначе раны станут со временем глубокими и избавиться от них тогда можно будет только хирургическим путем.
Для борьбы с пролежнями применяют
- Хлоргексидин, левомеколь, солкосерил и другие средства
- Под простынь в месте контакта с раной можно положить надувной круг
Как устраняются сложные переломы позвоночника
Такое лечение можно проводить
- при помощи хирургии
- при помощи иммобилизации позвоночника
вытяжение на специальных аппаратах, ношение корсетов и шейных воротников и т. д.
Хирургическое лечение приемлемо в таких случаях:
- Нет полного поперечного поражения спинного мозга
- Если сохранена симптоматика нервных корешков, и тогда имеется слабый шанс частично восстановить проходимость при их сшивании
- Если сохранена хотя бы слабая функция спинного мозга и имеется его сдавление
- При сильной деформации позвоночника, мешающей реабилитации больного
Восстановление двигательной активности после тяжелого ушиба позвоночника не менее трудный процесс, чем само лечение
Период реабилитации порой растягивается на многие месяцы. И не удивительно — простой вывих или перелом конечности требует после снятия гипса ее разработки в течение одного-двух месяцев. Что же говорить о позвоночнике?
Не болейте! Желаю вам избежать травм.
Видео
Оценка статьи:
(62 оценок, среднее: 4,90 из 5)
Загрузка…
Ушиб позвоночника в поясничном отделе симптомы
Ушиб позвоночника представляет собой травматическое поражение мягких тканей в районе позвоночника и прилегающих зонах. Это нарушение становится следствием удара по спине или падения и сопровождается болевым синдромом и снижением двигательной активности. Если вовремя не оказать пострадавшему помощь, есть риск опасных последствий.
Суть нарушения
Под этим термином понимают травму, которая сопровождается поражением позвоночника. Тяжесть нарушения определяется причиной повреждения. Под ушибом понимают травму, при которой спинной мозг и позвонки сохраняют целостность, а проводимость нервного ствола нарушается.
Это достаточно опасное состояние, поскольку оно может провоцировать возникновение гематом и проблемы с кровообращением.

Нередко страдает циркуляция ликвора. Ушиб спины вызывает очаги некроза и поражение близлежащих мягких тканей.
Обычно такие травмы получают люди молодого и среднего возраста. У пожилых это нарушение возникает очень редко, что связано с недостаточно активным образом жизни.
Причины
К появлению ушиба приводят такие факторы:
- Падение на спину в силу различных причин – это может быть обморочное состояние, попадание на скользкую поверхность, занятия экстремальными видами спорта и т.д.;
- Падение с высоких поверхностей – стола, стула, крыши;
- Сильный удар о дно водоема в момент ныряния;
- Автомобильные аварии;
- Занятия некоторыми видами спорта – к наиболее опасным видам спорта относят борьбу, спортивную гимнастику и другие аналогичные нагрузки;
- Удар взрывной волной или каким-то предметом;
- Компрессионный удар позвоночника – является следствием жесткого приземления на ноги;
- Травматические поражения, которые получены под завалами строений.

Степень тяжести и особенности поражений позвоночника определяется множеством факторов. К ним относят следующее:
- Высота падения;
- Вес человека;
- Интенсивность удара;
- Возрастная категория;
- Состояние опорно-двигательной системы и связок.
Чаще всего повреждения локализуются в верхнепоясничной области, шее и нижнегрудной зоне позвоночника. Примерно 50 % ушибов припадает именно на эти зоны.
Классификация
Ушибы могут иметь разную степень тяжести. По этому критерию выделяют такие разновидности травмы:
- Легкий ушиб. В такой ситуации наблюдается поражение только поверхностных тканей – подкожной клетчатки, мышц, дермы. Неврологических отклонений нет.
- Ушиб средней степени тяжести. Для этого состояния характерно сотрясение спинного мозга. Аномальные изменения связаны с сильным поражением нервных волокон, в результате чего теряется их проводимость. Это состояние характеризуется преходящими неврологическими отклонениями, которые исчезают за несколько часов или присутствуют 2-3 недели.
- Тяжелый ушиб. Это поражение часто дополнено повреждением спинного мозга. Помимо функциональных аномалий, наблюдаются патоморфологические изменения. В эту группу относят появление некротических очагов и кровоизлияния в спинной мозг. Неврологические проявления выражены сильнее, чем в случае сотрясения. На восстановление требуется 3-5 недель. Есть риск появления остаточных явлений. К ним относят арефлексию, утрату чувствительности, парезы.
Клиническая картина
Симптомы ушиба позвоночника определяются локализацией травматического повреждения. При поражении шейного отдела есть риск нарушения дыхания, тошноты, обморочных состояний. Также может наблюдаться головокружение, колебания давления, боли в затылке и в районе шеи. Иногда ушиб шейного отдела позвоночника провоцирует сухость кожи лица, сужение зрачков, проблемы с рефлексами мускулов.
При поражении грудного отдела есть риск болевых ощущений в пораженной области и дискомфорта в других органах грудной зоны. В этом случае особенно часто страдает сердце. Помимо этого, такая травма может провоцировать слабость мышечной ткани ног или всего организма, нарушения эрекции, проблемы с мочеиспусканием и дефекацией.
Нередко наблюдаются проблемы с рефлексами мышц и сухожилий, появляется опоясывающая боль, страдает координация движений. В области ниже зоны ушиба наблюдается потеря чувствительности. Часто такая травма провоцирует онемение нижних конечностей.
Ушиб поясничного отдела позвоночника сопровождается болью в нижней части спины и ягодицах. Часто возникают проблемы в функционировании мочеполовых органов, болевые ощущения в ногах, потеря сухожильных рефлексов. Нередко такая травма провоцирует общую слабость, парезы, паралич. У человека может нарушаться походка, появляется хромота.
При поражении зоны крестца или копчика возникают проблемы в работе мочеполовых органов, боли в ногах, нарушение двигательной активности. Человек может испытывать боль при сидении.
 Отдельно нужно отметить компрессионный ушиб позвоночника. Это состояние характеризуется сплющиванием позвонка. Нередко компрессия локализуется в районе средне-грудного участка позвоночника. Такое поражение связано с повышенными осевыми нагрузками, падениями с большой высоты, неправильным приземлением во время прыжков.
Отдельно нужно отметить компрессионный ушиб позвоночника. Это состояние характеризуется сплющиванием позвонка. Нередко компрессия локализуется в районе средне-грудного участка позвоночника. Такое поражение связано с повышенными осевыми нагрузками, падениями с большой высоты, неправильным приземлением во время прыжков.
Компрессия спинного мозга при ударе связана с внутренними гематомами. Также причиной может быть раздражение тела позвонка обломками костей. Такие повреждения представляют большую опасность, поскольку симптомы компрессии могут появиться лишь через несколько недель. К ним относят ноющие болевые ощущения в пораженной области, появление корешкового синдрома.
Если вовремя не приступить к лечению, процесс приобретает острый характер. Важно контролировать свое самочувствие и сразу обращаться к врачу при потере чувствительности рук, слабости в мышечной ткани, учащении позывов к дефекации или мочеиспусканию, появлении проблем с эрекцией.
Стоит учитывать, что аномальные симптомы быстро развиваются. Потому откладывать визит к врачу категорически не рекомендуется.
Сильный ушиб позвоночника нередко провоцирует необратимые изменения. К ним относят следующее:
- Кровоизлияние;
- Отмирание некоторых участков позвоночника;
- Поражение спинномозгового вещества.
Такой ушиб имеет явно выраженные проявления и провоцирует опасные последствия. К ним относят острое закупоривание сосудов, образование инфекционных очагов, появление сепсиса уретры, развитие травматической бронхопневмонии. Также есть риск образования пролежней и проблем с движением суставов.

Если через несколько суток после повреждения функции организма не начнут восстанавливаться, это свидетельствует о неблагоприятном прогнозе
Методы диагностики
Чтобы выявить ушиб позвоночника, врач должен провести целый ряд исследований. В эту категорию входит следующее:
- Анализ симптомов травматического повреждения.
- Осмотр и ощупывание пораженной области. В ходе таких процедур врач имеет возможность выявить заметные изменения и ощупать всю зону спины. Это позволит определить локализацию зоны поражения.
- Общие анализы мочи и крови. С их помощью удается определить значимые изменения в организме. Благодаря таким исследованиям можно выявить воспаления и подобрать оптимальные лекарственные средства.
- Рентгенография. Эта процедура позволяет выявить точное место и оценить степень повреждения.
- Компьютерная или магнитно-резонансная томография. Такие методики являются более точными. Благодаря их применению удается не только выявить зону расположения аномалии, но и обнаружить сопутствующие осложнения.

Лечение
При травматическом повреждении позвоночника нужно обратиться к вертебрологу. Если такая возможность отсутствует, стоит проконсультироваться с невропатологом. Эффективность терапии напрямую зависит от своевременности оказания пострадавшему первой помощи.
Первая помощь
Ключевой задачей на этом этапе является иммобилизация пораженного позвоночника. Это поможет избежать усугубления состояния пострадавшего.
Для этого нужно выполнить такие действия:
- Уложить пострадавшего на спину. Его обязательно следует поместить на твердую и ровную поверхность. Категорически запрещено двигать или переворачивать больного.
- При получении повреждения шейной области стоит зафиксировать эту зону посредством шины-воротника. Для этой цели можно использовать полотенце.
- При получении отеков и гематом стоит использовать холодный компресс или лед.
- Если останавливается дыхание, выполняется искусственная вентиляция легких. Для этой цели рекомендуется применять метод «рот в рот».
- Транспортировать больного на твердой поверхности стоит лежа на спине. Если для этой цели применяются мягкие носилки, он должен лежать на животе.

Оперативное вмешательство
После попадания больного в медицинское учреждение врач должен оценить состояние пациента. Если наблюдается смещение позвонков, возникает необходимость в их срочном вытяжении и вправлении. Затем пораженная часть позвоночника обездвиживается. Для этой цели применяется специальный корсет и воротник.
Иногда не удается обойтись без оперативного вмешательства, которое помогает устранить последствия повреждения и нормализовать кровообращение в пораженной зоне. Помимо этого, операция нужна в том случае, если консервативные способы долго не дают результатов.
Медикаментозное лечение и средства физиотерапии
При получении такого повреждения пациенту выписывают анальгезирующие и противовоспалительные средства. В эту группу входят нурофен, кетанов, индометацин. Чтобы минимизировать риск образования тромбов, могут использоваться антикоагулянты. К ним относится аспирин.
Чтобы справиться с отечностью тканей и добиться локального анальгезирующего эффекта, используют мази и гели. К ним относят дип релиф, диклофенак.
В сложных ситуациях показаны реанимационные мероприятия, которые способствуют нормализации давления, дыхательных функций, работы сердца.
Через несколько недель после повреждения пациенту могут быть назначены средства физиотерапии. К ним относят следующее:
- Водный массаж;
- Рефлексотерапия;
- Подводный пневмомассаж;
- Лечебный массаж;
- Лечебная гимнастика.
Народные средства
Такие рецепты помогают только при поражениях мягких тканей. Справиться с ушибом позвоночника они не позволяют.
 Для устранения отечности в области удара можно воспользоваться таким средством: взять по 1 большой ложке воды, уксуса и подсолнечного масла. Полученным средством пропитать хлопковую ткань и приложить к пораженному месту. Сверху поместить компрессионную бумагу и завязывают теплый платок.
Для устранения отечности в области удара можно воспользоваться таким средством: взять по 1 большой ложке воды, уксуса и подсолнечного масла. Полученным средством пропитать хлопковую ткань и приложить к пораженному месту. Сверху поместить компрессионную бумагу и завязывают теплый платок.
Также справиться с отечностью и воспалительными изменениями помогают свежие листья лопуха, полыни, капусты, подорожника.
Возможные осложнения
Если вовремя не лечить ушиб позвонка, есть угроза появления опасных последствий. К ним относят следующее:
- Нарушение мочеиспускания и дефекации;
- Потеря полноценной двигательной активности;
- Нарушения эрекции;
- Снижение чувствительности участка кожи;
- Кома.
Прогноз
На прогноз влияет целый ряд факторов:
- Участок позвоночника, который был травмирован;
- Возрастная категория и особенности организма больного;
- Своевременность и правильность медицинской помощи.
В простых случаях пациент может восстановиться за несколько месяцев. При ушибах средней степени тяжести этот период занимает от 1 года до нескольких лет. Сложные контузии могут оставлять последствия на всю жизнь. Это обусловлено неполным восстановлением нервных волокон, что приводит к потере некоторых функций.
Профилактика
Чтобы избежать повреждений позвоночника, нужно соблюдать правила дорожного движения, придерживаться техники безопасности на работе. Также полезно заниматься спортом, что поможет укрепить мышцы спины и усилить защитные силы организма.
Если ушиб был получен, важно сразу обратиться к врачу. Это поможет минимизировать риск возникновения осложнений и быстро реабилитироваться после травмы.
Ушиб позвоночника – опасное нарушение, которое может привести к отрицательным последствиям для здоровья. Чтобы справиться с патологией и избежать осложнений, важно четко придерживаться всех рекомендаций врача.
При ушибе позвоночника поясничного отдела
Ушиб в медицине считается не тяжелой травмой, полученной в результате удара. Обычно при нем происходит небольшое повреждение поверхностных тканей с возможным растяжением мышц и связок. Внутренние органы при ушибе страдают редко — в основном при падении с высоты или в ДТП. Это происходит из-за того, что они со всех сторон защищены мягкими тканями. Другое дело — позвоночник. Подкожный слой спины невелик, в нем мало мышечных тканей и жира.
Ушиб позвоночника- это всегда опасная травма, так как она приводит к повреждению не только тканей, а может быть, и позвонков, нервов и, самое страшное, спинного мозга
Признаки ушиба позвоночника
Если у вас ушиб позвоночника, невозможно сразу же диагностировать степень травмы по внешним ссадинам и кровоподтекам. Вполне возможно, что серьезные симптомы проявятся на следующий день или даже позже. Поэтому вас должно встревожить следующее:
- Сильная боль, отдающая в другие участки
- Нарушения двигательных функций
- Потеря чувствительности в конечностях
- Проблемы с другими внутренними органами
- Трудности с дыханием и т. д.
Это значит, что травма не прошла бесследно, и потребуется квалифицированное лечение.
Причины ушиба позвоночника
- Падение с высоты
Часто это неумелое ныряние с падением «плашмя» или входом в воду под слишком маленьким углом - Дорожно-транспортное происшествие: при этом водитель получает «хлыстовую» травму при резком наклоне туловища вперед с последующим отбрасыванием назад, пешеход, сбитый в ДТП — травму от падения с высоты
- Удар тупым предметом
- Падение во время гололеда. Особенно опасно для пожилых людей с остеопорозом и для всех тех, у кого дисплазии костных тканей и другие структурные болезни
- Удар взрывной волной. Напрасно думаете, что это может произойти лишь в военное время. В наши дни этот вид травмы можно отнести к бытовым, из-за взрывов бытового газа
Степени ушиба позвоночника:
- Легкие:
Диагностируются поверхностные ссадины, раны и царапины, гематомы и синяки. Боль чувствуется по всей поверхности спины, место травмы отечно - Средней степени:
Возможны повреждения позвонков и дисков, связок, нервных волокон, но спинной мозг не затронут - Тяжелые:
Поврежден спинной мозг, при этом симптоматика зависит от степени повреждения и варьируется от двигательных нарушений и парезов до параличей и отказов внутренних органов
Лечение легких ушибов позвоночника
Лечение ушиба зависит от типа полученной травмы. Даже если вы уверены в ее легкости, первые меры, которые надо сделать, это
- Сразу после удара положить лед или холодный компресс на ушиб и ставить их в течение дня
- Стараться пребывать в постельном режиме 2−3 дня, чтобы минимизировать нагрузку на позвоночник
- При отсутствии серьезных симптомов зафиксировать место ушиба тугой повязкой, при ушибе шейного одела — шейным воротником
- В последующем наблюдать за состоянием позвоночника, и при первых тревожных признакам идти к врачу
Как видите, лечение легкого ушиба простое: оно заключается в соблюдении покоя, лечении холодом, наложении повязки и наблюдении.
Лечение ушиба позвоночника можно дополнить растиранием травмированного места специальными мазями от ушибов:
Троксевазин, лиотон, гепариновая мазь и другие
Если с первых же моментов после получения ушиба спины, вы заподозрили неладное или через пару дней проявились пугающие симптомы, то нужно срочно вызывать неотложную медицинскую помощь. Всякое самостоятельное лечение травмы в этом случае может быть опасным для здоровья и даже жизни
Первое, что сделает врач — он проведет рентгенологическое исследование
Виды травм позвоночника и спинного мозга
Закрытые травмы позвоночника при ушибе имеют такую классификацию:
- Растяжение или разрыв мышечных тканей
- Растяжение или разрыв связок
- Подвывих или вывих позвонков (Из-за малой подвижности позвоночника в грудном отделе классические вывихи позвонков грудного отдела практически не встречаются. Диагностируются так называемые переломы-вывихи)
- Переломы позвонков: стабильные — с повреждением одного отдела позвонков и без угрозы для спинного мозга, нестабильные — повреждены оба отдела позвонков (и передний, и задний), в результате чего возрастает возможность повреждения спинного мозга, повреждены тела позвонков, повреждены отростки (без или со смещением), повреждены диски между позвонками
- Травмы с повреждением спинного мозга
- Травмы без повреждения спинного мозга
В свою очередь повреждения спинного мозга бывают различными. Это:
- Сотрясение
- Ушиб
- Сдавление
- Кровоизлияние
- Разрыв
При сотрясениях частично или полностью нарушается проводимость спинного мозга, это проявляется в виде таких явлений:
- вялая парестезия или параличи конечностей
- задержка мочи
Однако эти явления обратимы, и могут исчезнуть уже через несколько минут, часов или суток, в зависимости от степени сотрясения
Ушибы спинного мозга происходят чаще всего из-за вывихов, переломов и смещений позвонков и дисков. Они могут вызвать
- Спинальный шок — временная потеря всех рефлексов, отсутствие тонуса и атрофия, может длится от нескольких недель до года
- Потери чувствительности и двигательной способности:
характер синдрома зависит от локализации травмы в шейном, грудном, поясничном или пояснично-крестцовом отделе - Параличи, дисфункции органов таза и вегетативные расстройства
- Кровоизлияния и некроз
Восстановление спинного мозга после кровоизлияния происходит в период от трех недель до двух месяцев, часть функций при этом может так и не восстановиться
Сдавление мозга может произойти из-за
- отека — очень опасного посттравматического осложнения, в результате чего спинной мозг увеличивается в объеме и подвергается сдавлению
- сместившимися в результате вывиха или перелома позвонками или их сломанными фрагментами
Особенно опасно сдавление мозга в результате «хлыстовой травмы» шейного отдела. При этом происходит гиперэкстензия (переразгибание) шеи, что для узкого шейного отдела губительно. Он становится еще уже, возможно даже полное пересечение спинного мозга:
- возникает ишемия мозга
- нервно-корешковые и артериальный спинальные синдромы
- уменьшается проводимость вплоть до полного ее прекращения (поперечное поражение спинного мозга)
Кровоизлияние в спинной мозг чаще всего происходит в области задних рогов и центрального канала мозга на уровне шейного и поясничного утолщений. При этом, изливаясь, кровь сдавливает задние рога в нескольких сегментах. В результате гематомиелопатии пропадает способность чувствовать боль и температуру.
При разрыве мозга (полное поперечное поражение), происходит прерывание всех проводящих путей, в результате чего происходят:
- Спинальный шок
- Паралич и полная потеря чувствительности всего, что расположено ниже, кроме жизненно важных органов. Функции органов таза становятся бесконтрольными и самопроизвольными
Исключение составляет разрыв мозга в области шейного отдела — в этом случае может наступить паралич дыхания и летальный исход
При подозрении на травму мозга производится более тщательное исследование при помощи компьютерной, магниторезонансной томографии и миелографии.
Клинические симптомы травмы спинного мозга
Травмы верхнего шейного отдела мозга (уровень С1 — С4, 1−4 позвонки):
- Тетрапарез или тетраплегия (параличи всех четырех конечностей: они могут быть полностью обессилены и бесчувственны, либо напротив, напряжены так, что их невозможно согнуть)
- Полная утрата всех чувствительных способностей и функций ниже уровня повреждения
- Если поврежден ствол мозга то наступают такие расстройства: острая дыхательная недостаточность, невозможность глотать (дисфагия), афония (речь только шепотом), потеря болевой и температурной чувствительности лица — анестезия и терманестезия
Травмы шейного утолщения (уровень С5 — Th2, 5−7 позвонки):
- периферический парапарез рук
- спастическая параплегия в ногах
- расстройства чувствительности ниже уровня травмы
- синдром Клода Бернара — Горнера — сужение зрачков, западание глазного яблока и депигментация радужной оболочки
- понижение АД и замедление пульса
Травмы и ушибы шейного отдела считаются самыми опасными из-за риска летального исхода или паралича
Травмы грудного отдела (уровень Th3 — Th22)
Ушибы грудного отдела тоже опасны, так как в нем расположены такие органы, как сердце и легкие, поэтому тяжелыми последствиями такой травмы могут быть
- Застойная пневмония
- Пневмоторакс (в результате травмирования ребрами грудного отдела легких)
- Дыхательная недостаточность
- Нарушения сердечной деятельности
При повреждении спинного мозга на уровне грудного отдела могут возникнуть следующие симптомы:
- Спастический паралич нижних конечностей и потеря чувствительности
- Выпадение брюшных рефлексов
Травмы поясничного отдела (L1 — S2)
Ушиб поясничного отдела позвоночника может привести к травме внутренних органов. Если при пальпации костистых позвонковых отростков возникает напряжение в мышцах спины и живота, следует провести тщательную диагностику внутренних органов. При ушибах поясницы особенно часто страдают почки.
Травмы спинного мозга пояснично-крестцового отдела приводят к
- Периферическому параличу ног
- Потере чувствительности промежности
- Сильной корешковой боли в ногах
И всегда, независимо от того, какая травма мозга — шейного, грудного, или пояснично-крестцового отдела — все эти ушибы и разрывы сопровождаются мочеполовыми расстройствами и дисфункцией прямой кишки.
Лечение тяжелых ушибов позвоночника
Большую роль играют первые же предпринятые меры:
- Сразу же после травмы пострадавший отдел позвоночника надо обездвижить при помощи щита или шейного воротника
- Перекладывать на носилки и транспортировать больного надо крайне осторожно
- Так как при тяжелых травмах почти всегда наступает спинальный шок, проводится противошоковая терапия с контролем давления, развернутого анализа крови и поддержкой функций поврежденных внутренних органов
При лечении ушиба позвоночника применяют следующие препараты:
- Снижающие вероятность тромбообразования — антикоагулянты
- Сосудорасширяющие и повышающие резистентность кровеносных сосудов — ангиопротекторы
- Для ускорения заживления ран, нормализации белкового обмена и активизации нервной деятельности — анаболики и ноотропные средства
- Для лечения посттравматических воспалений и инфекций — антибактериальные средства
- Улучшающие состояние психики — седативные препараты, антидепрессанты и нейролептики
Больные с тяжелыми травмами — часто лежачие, и вопрос борьбы с депрессией и унынием для них жизненно необходим
Кроме того, у длительно лежащего неподвижного человека возникает такое неприятное явление, как пролежни. С ними надо обязательно бороться, иначе раны станут со временем глубокими и избавиться от них тогда можно будет только хирургическим путем.
Для борьбы с пролежнями применяют
- Хлоргексидин, левомеколь, солкосерил и другие средства
- Под простынь в месте контакта с раной можно положить надувной круг
Как устраняются сложные переломы позвоночника
Такое лечение можно проводить
- при помощи хирургии
- при помощи иммобилизации позвоночника
вытяжение на специальных аппаратах, ношение корсетов и шейных воротников и т. д.
Хирургическое лечение приемлемо в таких случаях:
- Нет полного поперечного поражения спинного мозга
- Если сохранена симптоматика нервных корешков, и тогда имеется слабый шанс частично восстановить проходимость при их сшивании
- Если сохранена хотя бы слабая функция спинного мозга и имеется его сдавление
- При сильной деформации позвоночника, мешающей реабилитации больного
Восстановление двигательной активности после тяжелого ушиба позвоночника не менее трудный процесс, чем само лечение
Период реабилитации порой растягивается на многие месяцы. И не удивительно — простой вывих или перелом конечности требует после снятия гипса ее разработки в течение одного-двух месяцев. Что же говорить о позвоночнике?
Не болейте! Желаю вам избежать травм.
Видео
Оценка статьи:
Загрузка…
Признаки ушиба поясничного отдела позвоночника
Ушиб в медицине считается не тяжелой травмой, полученной в результате удара. Обычно при нем происходит небольшое повреждение поверхностных тканей с возможным растяжением мышц и связок. Внутренние органы при ушибе страдают редко — в основном при падении с высоты или в ДТП. Это происходит из-за того, что они со всех сторон защищены мягкими тканями. Другое дело — позвоночник. Подкожный слой спины невелик, в нем мало мышечных тканей и жира.
Ушиб позвоночника- это всегда опасная травма, так как она приводит к повреждению не только тканей, а может быть, и позвонков, нервов и, самое страшное, спинного мозга
Признаки ушиба позвоночника
Если у вас ушиб позвоночника, невозможно сразу же диагностировать степень травмы по внешним ссадинам и кровоподтекам. Вполне возможно, что серьезные симптомы проявятся на следующий день или даже позже. Поэтому вас должно встревожить следующее:
- Сильная боль, отдающая в другие участки
- Нарушения двигательных функций
- Потеря чувствительности в конечностях
- Проблемы с другими внутренними органами
- Трудности с дыханием и т. д.
Это значит, что травма не прошла бесследно, и потребуется квалифицированное лечение.
Причины ушиба позвоночника
- Падение с высоты
Часто это неумелое ныряние с падением «плашмя» или входом в воду под слишком маленьким углом - Дорожно-транспортное происшествие: при этом водитель получает «хлыстовую» травму при резком наклоне туловища вперед с последующим отбрасыванием назад, пешеход, сбитый в ДТП — травму от падения с высоты
- Удар тупым предметом
- Падение во время гололеда. Особенно опасно для пожилых людей с остеопорозом и для всех тех, у кого дисплазии костных тканей и другие структурные болезни
- Удар взрывной волной. Напрасно думаете, что это может произойти лишь в военное время. В наши дни этот вид травмы можно отнести к бытовым, из-за взрывов бытового газа
Степени ушиба позвоночника:
- Легкие:
Диагностируются поверхностные ссадины, раны и царапины, гематомы и синяки. Боль чувствуется по всей поверхности спины, место травмы отечно - Средней степени:
Возможны повреждения позвонков и дисков, связок, нервных волокон, но спинной мозг не затронут - Тяжелые:
Поврежден спинной мозг, при этом симптоматика зависит от степени повреждения и варьируется от двигательных нарушений и парезов до параличей и отказов внутренних органов
Лечение легких ушибов позвоночника
Лечение ушиба зависит от типа полученной травмы. Даже если вы уверены в ее легкости, первые меры, которые надо сделать, это
- Сразу после удара положить лед или холодный компресс на ушиб и ставить их в течение дня
- Стараться пребывать в постельном режиме 2−3 дня, чтобы минимизировать нагрузку на позвоночник
- При отсутствии серьезных симптомов зафиксировать место ушиба тугой повязкой, при ушибе шейного одела — шейным воротником
- В последующем наблюдать за состоянием позвоночника, и при первых тревожных признакам идти к врачу
Как видите, лечение легкого ушиба простое: оно заключается в соблюдении покоя, лечении холодом, наложении повязки и наблюдении.
Лечение ушиба позвоночника можно дополнить растиранием травмированного места специальными мазями от ушибов:
Троксевазин, лиотон, гепариновая мазь и другие
Если с первых же моментов после получения ушиба спины, вы заподозрили неладное или через пару дней проявились пугающие симптомы, то нужно срочно вызывать неотложную медицинскую помощь. Всякое самостоятельное лечение травмы в этом случае может быть опасным для здоровья и даже жизни
Первое, что сделает врач — он проведет рентгенологическое исследование
Виды травм позвоночника и спинного мозга
Закрытые травмы позвоночника при ушибе имеют такую классификацию:
- Растяжение или разрыв мышечных тканей
- Растяжение или разрыв связок
- Подвывих или вывих позвонков (Из-за малой подвижности позвоночника в грудном отделе классические вывихи позвонков грудного отдела практически не встречаются. Диагностируются так называемые переломы-вывихи)
- Переломы позвонков: стабильные — с повреждением одного отдела позвонков и без угрозы для спинного мозга, нестабильные — повреждены оба отдела позвонков (и передний, и задний), в результате чего возрастает возможность повреждения спинного мозга, повреждены тела позвонков, повреждены отростки (без или со смещением), повреждены диски между позвонками
- Травмы с повреждением спинного мозга
- Травмы без повреждения спинного мозга
В свою очередь повреждения спинного мозга бывают различными. Это:
- Сотрясение
- Ушиб
- Сдавление
- Кровоизлияние
- Разрыв
При сотрясениях частично или полностью нарушается проводимость спинного мозга, это проявляется в виде таких явлений:
- вялая парестезия или параличи конечностей
- задержка мочи
Однако эти явления обратимы, и могут исчезнуть уже через несколько минут, часов или суток, в зависимости от степени сотрясения
Ушибы спинного мозга происходят чаще всего из-за вывихов, переломов и смещений позвонков и дисков. Они могут вызвать
- Спинальный шок — временная потеря всех рефлексов, отсутствие тонуса и атрофия, может длится от нескольких недель до года
- Потери чувствительности и двигательной способности:
характер синдрома зависит от локализации травмы в шейном, грудном, поясничном или пояснично-крестцовом отделе - Параличи, дисфункции органов таза и вегетативные расстройства
- Кровоизлияния и некроз
Восстановление спинного мозга после кровоизлияния происходит в период от трех недель до двух месяцев, часть функций при этом может так и не восстановиться
Сдавление мозга может произойти из-за
- отека — очень опасного посттравматического осложнения, в результате чего спинной мозг увеличивается в объеме и подвергается сдавлению
- сместившимися в результате вывиха или перелома позвонками или их сломанными фрагментами
Особенно опасно сдавление мозга в результате «хлыстовой травмы» шейного отдела. При этом происходит гиперэкстензия (переразгибание) шеи, что для узкого шейного отдела губительно. Он становится еще уже, возможно даже полное пересечение спинного мозга:
- возникает ишемия мозга
- нервно-корешковые и артериальный спинальные синдромы
- уменьшается проводимость вплоть до полного ее прекращения (поперечное поражение спинного мозга)
Кровоизлияние в спинной мозг чаще всего происходит в области задних рогов и центрального канала мозга на уровне шейного и поясничного утолщений. При этом, изливаясь, кровь сдавливает задние рога в нескольких сегментах. В результате гематомиелопатии пропадает способность чувствовать боль и температуру.
При разрыве мозга (полное поперечное поражение), происходит прерывание всех проводящих путей, в результате чего происходят:
- Спинальный шок
- Паралич и полная потеря чувствительности всего, что расположено ниже, кроме жизненно важных органов. Функции органов таза становятся бесконтрольными и самопроизвольными
Исключение составляет разрыв мозга в области шейного отдела — в этом случае может наступить паралич дыхания и летальный исход
При подозрении на травму мозга производится более тщательное исследование при помощи компьютерной, магниторезонансной томографии и миелографии.
Клинические симптомы травмы спинного мозга
Травмы верхнего шейного отдела мозга (уровень С1 — С4, 1−4 позвонки):
- Тетрапарез или тетраплегия (параличи всех четырех конечностей: они могут быть полностью обессилены и бесчувственны, либо напротив, напряжены так, что их невозможно согнуть)
- Полная утрата всех чувствительных способностей и функций ниже уровня повреждения
- Если поврежден ствол мозга то наступают такие расстройства: острая дыхательная недостаточность, невозможность глотать (дисфагия), афония (речь только шепотом), потеря болевой и температурной чувствительности лица — анестезия и терманестезия
Травмы шейного утолщения (уровень С5 — Th2, 5−7 позвонки):
- периферический парапарез рук
- спастическая параплегия в ногах
- расстройства чувствительности ниже уровня травмы
- синдром Клода Бернара — Горнера — сужение зрачков, западание глазного яблока и депигментация радужной оболочки
- понижение АД и замедление пульса
Травмы и ушибы шейного отдела считаются самыми опасными из-за риска летального исхода или паралича
Травмы грудного отдела (уровень Th3 — Th22)
Ушибы грудного отдела тоже опасны, так как в нем расположены такие органы, как сердце и легкие, поэтому тяжелыми последствиями такой травмы могут быть
- Застойная пневмония
- Пневмоторакс (в результате травмирования ребрами грудного отдела легких)
- Дыхательная недостаточность
- Нарушения сердечной деятельности
При повреждении спинного мозга на уровне грудного отдела могут возникнуть следующие симптомы:
- Спастический паралич нижних конечностей и потеря чувствительности
- Выпадение брюшных рефлексов
Травмы поясничного отдела (L1 — S2)
Ушиб поясничного отдела позвоночника может привести к травме внутренних органов. Если при пальпации костистых позвонковых отростков возникает напряжение в мышцах спины и живота, следует провести тщательную диагностику внутренних органов. При ушибах поясницы особенно часто страдают почки.
Травмы спинного мозга пояснично-крестцового отдела приводят к
- Периферическому параличу ног
- Потере чувствительности промежности
- Сильной корешковой боли в ногах
И всегда, независимо от того, какая травма мозга — шейного, грудного, или пояснично-крестцового отдела — все эти ушибы и разрывы сопровождаются мочеполовыми расстройствами и дисфункцией прямой кишки.
Лечение тяжелых ушибов позвоночника
Большую роль играют первые же предпринятые меры:
- Сразу же после травмы пострадавший отдел позвоночника надо обездвижить при помощи щита или шейного воротника
- Перекладывать на носилки и транспортировать больного надо крайне осторожно
- Так как при тяжелых травмах почти всегда наступает спинальный шок, проводится противошоковая терапия с контролем давления, развернутого анализа крови и поддержкой функций поврежденных внутренних органов
При лечении ушиба позвоночника применяют следующие препараты:
- Снижающие вероятность тромбообразования — антикоагулянты
- Сосудорасширяющие и повышающие резистентность кровеносных сосудов — ангиопротекторы
- Для ускорения заживления ран, нормализации белкового обмена и активизации нервной деятельности — анаболики и ноотропные средства
- Для лечения посттравматических воспалений и инфекций — антибактериальные средства
- Улучшающие состояние психики — седативные препараты, антидепрессанты и нейролептики
Больные с тяжелыми травмами — часто лежачие, и вопрос борьбы с депрессией и унынием для них жизненно необходим
Кроме того, у длительно лежащего неподвижного человека возникает такое неприятное явление, как пролежни. С ними надо обязательно бороться, иначе раны станут со временем глубокими и избавиться от них тогда можно будет только хирургическим путем.
Для борьбы с пролежнями применяют
- Хлоргексидин, левомеколь, солкосерил и другие средства
- Под простынь в месте контакта с раной можно положить надувной круг
Как устраняются сложные переломы позвоночника
Такое лечение можно проводить
- при помощи хирургии
- при помощи иммобилизации позвоночника
вытяжение на специальных аппаратах, ношение корсетов и шейных воротников и т. д.
Хирургическое лечение приемлемо в таких случаях:
- Нет полного поперечного поражения спинного мозга
- Если сохранена симптоматика нервных корешков, и тогда имеется слабый шанс частично восстановить проходимость при их сшивании
- Если сохранена хотя бы слабая функция спинного мозга и имеется его сдавление
- При сильной деформации позвоночника, мешающей реабилитации больного
Восстановление двигательной активности после тяжелого ушиба позвоночника не менее трудный процесс, чем само лечение
Период реабилитации порой растягивается на многие месяцы. И не удивительно — простой вывих или перелом конечности требует после снятия гипса ее разработки в течение одного-двух месяцев. Что же говорить о позвоночнике?
Не болейте! Желаю вам избежать травм.
Видео
Оценка статьи:
Загрузка…
 Ушиб позвоночника – это травматическое поражение позвоночного столба без нарушения целостности позвонков и спинного мозга. Такие травмы относят к разряду серьёзных повреждений, связано это в отдельных случаях с формированием значительной гематомы, появлением очага отмирания ткани и нарушением циркуляции спинномозговой жидкости. Также возможно поражение нервных корешков, отвечающих за множество важных функций в организме, в том числе и подвижность отдельных частей тела.
Ушиб позвоночника – это травматическое поражение позвоночного столба без нарушения целостности позвонков и спинного мозга. Такие травмы относят к разряду серьёзных повреждений, связано это в отдельных случаях с формированием значительной гематомы, появлением очага отмирания ткани и нарушением циркуляции спинномозговой жидкости. Также возможно поражение нервных корешков, отвечающих за множество важных функций в организме, в том числе и подвижность отдельных частей тела.
Ушибы позвоночника составляют до 10% всех травм опорно-двигательного аппарата. Наиболее часто такие травмы наблюдаются у мужчин в возрастном промежутке от 35 до 50 лет. Наличие ушиба позвоночного столба в детском и пожилом возрасте явление достаточно редкое. Вероятность данных травм в различных отделах позвоночника сформирована следующим образом:
- 40% — первые позвонки поясничного и нижние позвонки грудного отдела
- 35% – шейные позвонки
- 25% – остальные позвонки
Причины травматизации
По статистике самой распространённой причиной получения ушиба позвоночника является дорожно-транспортное происшествие, составляющее до 65% от общего числа возможных причин. Этиология ушиба позвоночного столба и окружающих его тканей многогранна, но основными и часто встречающимися являются такие факторы:
- автомобильная авария
- драка
- ныряние в воду (удар о поверхность воды или дно водоёма)
- прыжки с большой высоты
- неправильное выполнение упражнений при занятии спортом
- удар в область позвоночника тяжёлым предметом
- потеря сознания и дальнейшее падение на спину
- травматизация в быту (падение со стула или с лестницы)
Классификация ушибов
Все ушибы позвоночного столба и близлежащих тканей, согласно клиническим проявлениям, делятся по степени тяжести поражения на:
- Лёгкую. Неврологические изменения минимальны и не вызывают значимых функциональных нарушений, а период реабилитации составляет до 45 дней.
- Среднюю. Ведущим симптомом является нарушение иннервации отдельных органов или систем. Период реабилитации до 120 дней.
- Тяжелую. Реабилитация занимает до полугода, при этом сохраняются нарушения отдельных функций организма.
Ещё одной важной классификацией ушибов является место анатомической локализации:
- шейный отдел
- грудной отдел
- поясничный отдел
- крестец
- копчик
Симптомы ушиба позвоночника
Наиболее частой жалобой являются болевые ощущения. Боль может отличаться по силе и месту расположения. Часто присутствуют нарушения чувствительности и двигательной активности.
Ушиб шейного отдела позвоночника
Шейная локализация травмы может сопровождаться нарушением анатомического расположения позвонков. Это тяжелая, нестабильная травма, требующая незамедлительного врачебного вмешательства. Симптоматика такого ушиба выглядит следующим образом:
- Нарушение иннервации рук и ног (вплоть до возникновения параличей).
- Изменение дыхания (нарушение частоты, глубины или даже остановка дыхания).
- Болевые ощущения в области шеи и затылочной части головы.
- Сужение зрачков.
- Нарушение мышечных рефлексов.
- Повышение сухости кожи лица.
- Нарушение сознания.
Ушиб грудного отдела позвоночника
Основными симптомами, говорящими о наличии ушиба в грудном отделе позвоночника являются:
- Нарушенная координация движений.
- Ухудшение кожной чувствительности под местом ушиба.
- Болевые ощущения в области сердца и грудных позвонков.
- Одышка и боль при вдохе и выдохе.
- Нарушение дефекации и мочеиспускания.
- Расстройства сексуального характера.
Ушиб поясничного отдела позвоночника
К диагностическим признакам ушиба позвоночного столба в поясничном отделе относят:
- Нарушение двигательной активности нижних конечностей.
- Снижение чувствительности в ногах или на их отдельных участках (стопы, колени, бёдра).
- Нарушение сухожильных рефлексов (снижаются или полностью исчезают).
- Дисфункция тазовых органов.
- Появление проблем в сексуальной сфере.
Ушиб крестца и копчика
Ушиб в области крестца и копчика характеризуется следующими клиническими симптомами:
- Появление припухлости и гематомы на кожных покровах.
- Полное или частичное ограничение движения нижних конечностей.
- Сильные болевые ощущения при надавливании на место травмы.
- Усиление боли при дефекации и мочеиспускании.
Методы диагностики
Точный диагноз пациенту устанавливается на основании его жалоб и ряда исследований, предварительно назначенных врачом. При диагностике ушибов позвоночного столба доктора используют следующие методы:

- Опрос пострадавшего. Выявляет жалобы, помогает уточнить механизм получения травмы и узнать порядок появления симптомов.
- Визуальный осмотр. Помогает определить наличие изменений в области спины, а также обнаружить нарушения связанные с движениями тела.
- Пальпационное исследование спины. Определяет напряжённость мышц на отдельных участках спины, очаги боли и деформацию позвонков.
- Неврологический осмотр. Выявляет нарушения в рефлексах, тактильной чувствительности и двигательной активности.
- Рентген. Исключает или подтверждает деформацию, трещины или переломы позвонков. Выполняется в 2-х проекциях боковой и задней.
- МРТ. Позволяет в мельчайших подробностях исследовать участок ушиба. Выявляет поражения оболочек спинного мозга, сосудов и нервных отростков, оценивает целостность костной ткани и межпозвонковых дисков.
- КТ. Помогает провести максимально точное обследование места ушиба и определить возможные трещины, переломы позвонков, с указанием размеров повреждений.
- Люмбальная пункция. Исключает или подтверждает субарахноидальное кровоизлияние при ушибе затронувшем спинной мозг.
Первая помощь и лечение ушиба позвоночника
Правильно оказанная первая помощь — залог дальнейшего успешного лечения пострадавшего. Основные рекомендации по оказанию первой помощи при ушибе позвоночника будут следующими:

- Пострадавшему необходимо обеспечить неподвижное положение, что позволит предотвратить усугубление травмы. Нельзя передвигать или пытаться поднять человека.
- Если человек получил травму шеи, нужно зафиксировать данный отдел позвоночника при помощи самодельной шины (например из ваты и бинта) или специального ортопедического воротника.
- В случае отсутствия дыхания, следует провести искусственную вентиляцию лёгких, с соблюдением правила о неподвижном положении пострадавшего.
- При образовании припухлости необходимо приложить что-нибудь холодное к больному месту.
- Прибывшие на место доктора скорой помощи должны увезти пострадавшего в больницу, для этого они кладут его на мягкие носилки, на живот, лицом вниз. При использовании твёрдых носилок человека должны положить на спину, лицом вверх. Такая тактика обусловлена созданием максимальной неподвижности для травмированного участка позвоночника.
Если пострадавший находится в медицинском учреждении, ему назначают анальгетики и нестероидные противовоспалительные препараты. Другие медикаменты и процедуры прописывают индивидуально, в зависимости от симптоматики. Спустя несколько недель после получения травмы, могут быть назначены физиотерапевтические процедуры. Рекомендуется также мазать место ушиба согревающими и обезболивающими мазями. Оперативное вмешательство показано в единичных случаях. Период реабилитации сопровождается сеансами массажа и ношением специального корсета (при тяжёлой степени ушиба).
Возможные осложнения
Нарушения функций организма, которые не удалось устранить в процессе лечения ушиба позвоночника, являются осложнениями данной травмы. К ним относят:
- Нарушения двигательной функции – параличи и парезы.
- Нарушение акта дефекации и мочеиспускания.
- Проблемы в сексуальной сфере.
- Утерянная чувствительность участка кожи.
- В тяжёлых случаях — кома.
Меры по профилактике
Соблюдение правил дорожного движения, внимательность и выполнение требований техники безопасности помогут избежать различных травм позвоночника, как на работе, так и в повседневной жизни. Не будут лишними и занятия спортом, благодаря чему можно укрепить мышечный каркас спины, усилив тем самым защитные механизмы позвоночника.
При получении ушиба необходимо максимально быстро обратиться за медицинской помощью. Это снизит вероятность появления осложнений и позволит быстрее восстановиться от травмы, при условии соблюдения всех рекомендаций врача.
Видео по теме :
Источник
Ушиб позвоночника его последствия
Ушиб позвоночника представляет собой травматическое поражение мягких тканей в районе позвоночника и прилегающих зонах. Это нарушение становится следствием удара по спине или падения и сопровождается болевым синдромом и снижением двигательной активности. Если вовремя не оказать пострадавшему помощь, есть риск опасных последствий.
Суть нарушения
Под этим термином понимают травму, которая сопровождается поражением позвоночника. Тяжесть нарушения определяется причиной повреждения. Под ушибом понимают травму, при которой спинной мозг и позвонки сохраняют целостность, а проводимость нервного ствола нарушается.
Это достаточно опасное состояние, поскольку оно может провоцировать возникновение гематом и проблемы с кровообращением.

Нередко страдает циркуляция ликвора. Ушиб спины вызывает очаги некроза и поражение близлежащих мягких тканей.
Обычно такие травмы получают люди молодого и среднего возраста. У пожилых это нарушение возникает очень редко, что связано с недостаточно активным образом жизни.
Причины
К появлению ушиба приводят такие факторы:
- Падение на спину в силу различных причин – это может быть обморочное состояние, попадание на скользкую поверхность, занятия экстремальными видами спорта и т.д.;
- Падение с высоких поверхностей – стола, стула, крыши;
- Сильный удар о дно водоема в момент ныряния;
- Автомобильные аварии;
- Занятия некоторыми видами спорта – к наиболее опасным видам спорта относят борьбу, спортивную гимнастику и другие аналогичные нагрузки;
- Удар взрывной волной или каким-то предметом;
- Компрессионный удар позвоночника – является следствием жесткого приземления на ноги;
- Травматические поражения, которые получены под завалами строений.

Степень тяжести и особенности поражений позвоночника определяется множеством факторов. К ним относят следующее:
- Высота падения;
- Вес человека;
- Интенсивность удара;
- Возрастная категория;
- Состояние опорно-двигательной системы и связок.
Чаще всего повреждения локализуются в верхнепоясничной области, шее и нижнегрудной зоне позвоночника. Примерно 50 % ушибов припадает именно на эти зоны.
Классификация
Ушибы могут иметь разную степень тяжести. По этому критерию выделяют такие разновидности травмы:
- Легкий ушиб. В такой ситуации наблюдается поражение только поверхностных тканей – подкожной клетчатки, мышц, дермы. Неврологических отклонений нет.
- Ушиб средней степени тяжести. Для этого состояния характерно сотрясение спинного мозга. Аномальные изменения связаны с сильным поражением нервных волокон, в результате чего теряется их проводимость. Это состояние характеризуется преходящими неврологическими отклонениями, которые исчезают за несколько часов или присутствуют 2-3 недели.
- Тяжелый ушиб. Это поражение часто дополнено повреждением спинного мозга. Помимо функциональных аномалий, наблюдаются патоморфологические изменения. В эту группу относят появление некротических очагов и кровоизлияния в спинной мозг. Неврологические проявления выражены сильнее, чем в случае сотрясения. На восстановление требуется 3-5 недель. Есть риск появления остаточных явлений. К ним относят арефлексию, утрату чувствительности, парезы.
Клиническая картина
Симптомы ушиба позвоночника определяются локализацией травматического повреждения. При поражении шейного отдела есть риск нарушения дыхания, тошноты, обморочных состояний. Также может наблюдаться головокружение, колебания давления, боли в затылке и в районе шеи. Иногда ушиб шейного отдела позвоночника провоцирует сухость кожи лица, сужение зрачков, проблемы с рефлексами мускулов.
При поражении грудного отдела есть риск болевых ощущений в пораженной области и дискомфорта в других органах грудной зоны. В этом случае особенно часто страдает сердце. Помимо этого, такая травма может провоцировать слабость мышечной ткани ног или всего организма, нарушения эрекции, проблемы с мочеиспусканием и дефекацией.
Нередко наблюдаются проблемы с рефлексами мышц и сухожилий, появляется опоясывающая боль, страдает координация движений. В области ниже зоны ушиба наблюдается потеря чувствительности. Часто такая травма провоцирует онемение нижних конечностей.
Ушиб поясничного отдела позвоночника сопровождается болью в нижней части спины и ягодицах. Часто возникают проблемы в функционировании мочеполовых органов, болевые ощущения в ногах, потеря сухожильных рефлексов. Нередко такая травма провоцирует общую слабость, парезы, паралич. У человека может нарушаться походка, появляется хромота.
При поражении зоны крестца или копчика возникают проблемы в работе мочеполовых органов, боли в ногах, нарушение двигательной активности. Человек может испытывать боль при сидении.
 Отдельно нужно отметить компрессионный ушиб позвоночника. Это состояние характеризуется сплющиванием позвонка. Нередко компрессия локализуется в районе средне-грудного участка позвоночника. Такое поражение связано с повышенными осевыми нагрузками, падениями с большой высоты, неправильным приземлением во время прыжков.
Отдельно нужно отметить компрессионный ушиб позвоночника. Это состояние характеризуется сплющиванием позвонка. Нередко компрессия локализуется в районе средне-грудного участка позвоночника. Такое поражение связано с повышенными осевыми нагрузками, падениями с большой высоты, неправильным приземлением во время прыжков.
Компрессия спинного мозга при ударе связана с внутренними гематомами. Также причиной может быть раздражение тела позвонка обломками костей. Такие повреждения представляют большую опасность, поскольку симптомы компрессии могут появиться лишь через несколько недель. К ним относят ноющие болевые ощущения в пораженной области, появление корешкового синдрома.
Если вовремя не приступить к лечению, процесс приобретает острый характер. Важно контролировать свое самочувствие и сразу обращаться к врачу при потере чувствительности рук, слабости в мышечной ткани, учащении позывов к дефекации или мочеиспусканию, появлении проблем с эрекцией.
Стоит учитывать, что аномальные симптомы быстро развиваются. Потому откладывать визит к врачу категорически не рекомендуется.
Сильный ушиб позвоночника нередко провоцирует необратимые изменения. К ним относят следующее:
- Кровоизлияние;
- Отмирание некоторых участков позвоночника;
- Поражение спинномозгового вещества.
Такой ушиб имеет явно выраженные проявления и провоцирует опасные последствия. К ним относят острое закупоривание сосудов, образование инфекционных очагов, появление сепсиса уретры, развитие травматической бронхопневмонии. Также есть риск образования пролежней и проблем с движением суставов.

Если через несколько суток после повреждения функции организма не начнут восстанавливаться, это свидетельствует о неблагоприятном прогнозе
Методы диагностики
Чтобы выявить ушиб позвоночника, врач должен провести целый ряд исследований. В эту категорию входит следующее:
- Анализ симптомов травматического повреждения.
- Осмотр и ощупывание пораженной области. В ходе таких процедур врач имеет возможность выявить заметные изменения и ощупать всю зону спины. Это позволит определить локализацию зоны поражения.
- Общие анализы мочи и крови. С их помощью удается определить значимые изменения в организме. Благодаря таким исследованиям можно выявить воспаления и подобрать оптимальные лекарственные средства.
- Рентгенография. Эта процедура позволяет выявить точное место и оценить степень повреждения.
- Компьютерная или магнитно-резонансная томография. Такие методики являются более точными. Благодаря их применению удается не только выявить зону расположения аномалии, но и обнаружить сопутствующие осложнения.

Лечение
При травматическом повреждении позвоночника нужно обратиться к вертебрологу. Если такая возможность отсутствует, стоит проконсультироваться с невропатологом. Эффективность терапии напрямую зависит от своевременности оказания пострадавшему первой помощи.
Первая помощь
Ключевой задачей на этом этапе является иммобилизация пораженного позвоночника. Это поможет избежать усугубления состояния пострадавшего.
Для этого нужно выполнить такие действия:
- Уложить пострадавшего на спину. Его обязательно следует поместить на твердую и ровную поверхность. Категорически запрещено двигать или переворачивать больного.
- При получении повреждения шейной области стоит зафиксировать эту зону посредством шины-воротника. Для этой цели можно использовать полотенце.
- При получении отеков и гематом стоит использовать холодный компресс или лед.
- Если останавливается дыхание, выполняется искусственная вентиляция легких. Для этой цели рекомендуется применять метод «рот в рот».
- Транспортировать больного на твердой поверхности стоит лежа на спине. Если для этой цели применяются мягкие носилки, он должен лежать на животе.

Оперативное вмешательство
После попадания больного в медицинское учреждение врач должен оценить состояние пациента. Если наблюдается смещение позвонков, возникает необходимость в их срочном вытяжении и вправлении. Затем пораженная часть позвоночника обездвиживается. Для этой цели применяется специальный корсет и воротник.
Иногда не удается обойтись без оперативного вмешательства, которое помогает устранить последствия повреждения и нормализовать кровообращение в пораженной зоне. Помимо этого, операция нужна в том случае, если консервативные способы долго не дают результатов.
Медикаментозное лечение и средства физиотерапии
При получении такого повреждения пациенту выписывают анальгезирующие и противовоспалительные средства. В эту группу входят нурофен, кетанов, индометацин. Чтобы минимизировать риск образования тромбов, могут использоваться антикоагулянты. К ним относится аспирин.
Чтобы справиться с отечностью тканей и добиться локального анальгезирующего эффекта, используют мази и гели. К ним относят дип релиф, диклофенак.
В сложных ситуациях показаны реанимационные мероприятия, которые способствуют нормализации давления, дыхательных функций, работы сердца.
Через несколько недель после повреждения пациенту могут быть назначены средства физиотерапии. К ним относят следующее:
- Водный массаж;
- Рефлексотерапия;
- Подводный пневмомассаж;
- Лечебный массаж;
- Лечебная гимнастика.
Народные средства
Такие рецепты помогают только при поражениях мягких тканей. Справиться с ушибом позвоночника они не позволяют.
 Для устранения отечности в области удара можно воспользоваться таким средством: взять по 1 большой ложке воды, уксуса и подсолнечного масла. Полученным средством пропитать хлопковую ткань и приложить к пораженному месту. Сверху поместить компрессионную бумагу и завязывают теплый платок.
Для устранения отечности в области удара можно воспользоваться таким средством: взять по 1 большой ложке воды, уксуса и подсолнечного масла. Полученным средством пропитать хлопковую ткань и приложить к пораженному месту. Сверху поместить компрессионную бумагу и завязывают теплый платок.
Также справиться с отечностью и воспалительными изменениями помогают свежие листья лопуха, полыни, капусты, подорожника.
Возможные осложнения
Если вовремя не лечить ушиб позвонка, есть угроза появления опасных последствий. К ним относят следующее:
- Нарушение мочеиспускания и дефекации;
- Потеря полноценной двигательной активности;
- Нарушения эрекции;
- Снижение чувствительности участка кожи;
- Кома.
Прогноз
На прогноз влияет целый ряд факторов:
- Участок позвоночника, который был травмирован;
- Возрастная категория и особенности организма больного;
- Своевременность и правильность медицинской помощи.
В простых случаях пациент может восстановиться за несколько месяцев. При ушибах средней степени тяжести этот период занимает от 1 года до нескольких лет. Сложные контузии могут оставлять последствия на всю жизнь. Это обусловлено неполным восстановлением нервных волокон, что приводит к потере некоторых функций.
Профилактика
Чтобы избежать повреждений позвоночника, нужно соблюдать правила дорожного движения, придерживаться техники безопасности на работе. Также полезно заниматься спортом, что поможет укрепить мышцы спины и усилить защитные силы организма.
Если ушиб был получен, важно сразу обратиться к врачу. Это поможет минимизировать риск возникновения осложнений и быстро реабилитироваться после травмы.
Ушиб позвоночника – опасное нарушение, которое может привести к отрицательным последствиям для здоровья. Чтобы справиться с патологией и избежать осложнений, важно четко придерживаться всех рекомендаций врача.
Сильный ушиб позвоночника проблемы
Ушиб позвоночника представляет собой травматическое поражение мягких тканей в районе позвоночника и прилегающих зонах. Это нарушение становится следствием удара по спине или падения и сопровождается болевым синдромом и снижением двигательной активности. Если вовремя не оказать пострадавшему помощь, есть риск опасных последствий.
Суть нарушения
Под этим термином понимают травму, которая сопровождается поражением позвоночника. Тяжесть нарушения определяется причиной повреждения. Под ушибом понимают травму, при которой спинной мозг и позвонки сохраняют целостность, а проводимость нервного ствола нарушается.
Это достаточно опасное состояние, поскольку оно может провоцировать возникновение гематом и проблемы с кровообращением.

Нередко страдает циркуляция ликвора. Ушиб спины вызывает очаги некроза и поражение близлежащих мягких тканей.
Обычно такие травмы получают люди молодого и среднего возраста. У пожилых это нарушение возникает очень редко, что связано с недостаточно активным образом жизни.
Причины
К появлению ушиба приводят такие факторы:
- Падение на спину в силу различных причин – это может быть обморочное состояние, попадание на скользкую поверхность, занятия экстремальными видами спорта и т.д.;
- Падение с высоких поверхностей – стола, стула, крыши;
- Сильный удар о дно водоема в момент ныряния;
- Автомобильные аварии;
- Занятия некоторыми видами спорта – к наиболее опасным видам спорта относят борьбу, спортивную гимнастику и другие аналогичные нагрузки;
- Удар взрывной волной или каким-то предметом;
- Компрессионный удар позвоночника – является следствием жесткого приземления на ноги;
- Травматические поражения, которые получены под завалами строений.

Степень тяжести и особенности поражений позвоночника определяется множеством факторов. К ним относят следующее:
- Высота падения;
- Вес человека;
- Интенсивность удара;
- Возрастная категория;
- Состояние опорно-двигательной системы и связок.
Чаще всего повреждения локализуются в верхнепоясничной области, шее и нижнегрудной зоне позвоночника. Примерно 50 % ушибов припадает именно на эти зоны.
Классификация
Ушибы могут иметь разную степень тяжести. По этому критерию выделяют такие разновидности травмы:
- Легкий ушиб. В такой ситуации наблюдается поражение только поверхностных тканей – подкожной клетчатки, мышц, дермы. Неврологических отклонений нет.
- Ушиб средней степени тяжести. Для этого состояния характерно сотрясение спинного мозга. Аномальные изменения связаны с сильным поражением нервных волокон, в результате чего теряется их проводимость. Это состояние характеризуется преходящими неврологическими отклонениями, которые исчезают за несколько часов или присутствуют 2-3 недели.
- Тяжелый ушиб. Это поражение часто дополнено повреждением спинного мозга. Помимо функциональных аномалий, наблюдаются патоморфологические изменения. В эту группу относят появление некротических очагов и кровоизлияния в спинной мозг. Неврологические проявления выражены сильнее, чем в случае сотрясения. На восстановление требуется 3-5 недель. Есть риск появления остаточных явлений. К ним относят арефлексию, утрату чувствительности, парезы.
Клиническая картина
Симптомы ушиба позвоночника определяются локализацией травматического повреждения. При поражении шейного отдела есть риск нарушения дыхания, тошноты, обморочных состояний. Также может наблюдаться головокружение, колебания давления, боли в затылке и в районе шеи. Иногда ушиб шейного отдела позвоночника провоцирует сухость кожи лица, сужение зрачков, проблемы с рефлексами мускулов.
При поражении грудного отдела есть риск болевых ощущений в пораженной области и дискомфорта в других органах грудной зоны. В этом случае особенно часто страдает сердце. Помимо этого, такая травма может провоцировать слабость мышечной ткани ног или всего организма, нарушения эрекции, проблемы с мочеиспусканием и дефекацией.
Нередко наблюдаются проблемы с рефлексами мышц и сухожилий, появляется опоясывающая боль, страдает координация движений. В области ниже зоны ушиба наблюдается потеря чувствительности. Часто такая травма провоцирует онемение нижних конечностей.
Ушиб поясничного отдела позвоночника сопровождается болью в нижней части спины и ягодицах. Часто возникают проблемы в функционировании мочеполовых органов, болевые ощущения в ногах, потеря сухожильных рефлексов. Нередко такая травма провоцирует общую слабость, парезы, паралич. У человека может нарушаться походка, появляется хромота.
При поражении зоны крестца или копчика возникают проблемы в работе мочеполовых органов, боли в ногах, нарушение двигательной активности. Человек может испытывать боль при сидении.
 Отдельно нужно отметить компрессионный ушиб позвоночника. Это состояние характеризуется сплющиванием позвонка. Нередко компрессия локализуется в районе средне-грудного участка позвоночника. Такое поражение связано с повышенными осевыми нагрузками, падениями с большой высоты, неправильным приземлением во время прыжков.
Отдельно нужно отметить компрессионный ушиб позвоночника. Это состояние характеризуется сплющиванием позвонка. Нередко компрессия локализуется в районе средне-грудного участка позвоночника. Такое поражение связано с повышенными осевыми нагрузками, падениями с большой высоты, неправильным приземлением во время прыжков.
Компрессия спинного мозга при ударе связана с внутренними гематомами. Также причиной может быть раздражение тела позвонка обломками костей. Такие повреждения представляют большую опасность, поскольку симптомы компрессии могут появиться лишь через несколько недель. К ним относят ноющие болевые ощущения в пораженной области, появление корешкового синдрома.
Если вовремя не приступить к лечению, процесс приобретает острый характер. Важно контролировать свое самочувствие и сразу обращаться к врачу при потере чувствительности рук, слабости в мышечной ткани, учащении позывов к дефекации или мочеиспусканию, появлении проблем с эрекцией.
Стоит учитывать, что аномальные симптомы быстро развиваются. Потому откладывать визит к врачу категорически не рекомендуется.
Сильный ушиб позвоночника нередко провоцирует необратимые изменения. К ним относят следующее:
- Кровоизлияние;
- Отмирание некоторых участков позвоночника;
- Поражение спинномозгового вещества.
Такой ушиб имеет явно выраженные проявления и провоцирует опасные последствия. К ним относят острое закупоривание сосудов, образование инфекционных очагов, появление сепсиса уретры, развитие травматической бронхопневмонии. Также есть риск образования пролежней и проблем с движением суставов.

Если через несколько суток после повреждения функции организма не начнут восстанавливаться, это свидетельствует о неблагоприятном прогнозе
Методы диагностики
Чтобы выявить ушиб позвоночника, врач должен провести целый ряд исследований. В эту категорию входит следующее:
- Анализ симптомов травматического повреждения.
- Осмотр и ощупывание пораженной области. В ходе таких процедур врач имеет возможность выявить заметные изменения и ощупать всю зону спины. Это позволит определить локализацию зоны поражения.
- Общие анализы мочи и крови. С их помощью удается определить значимые изменения в организме. Благодаря таким исследованиям можно выявить воспаления и подобрать оптимальные лекарственные средства.
- Рентгенография. Эта процедура позволяет выявить точное место и оценить степень повреждения.
- Компьютерная или магнитно-резонансная томография. Такие методики являются более точными. Благодаря их применению удается не только выявить зону расположения аномалии, но и обнаружить сопутствующие осложнения.

Лечение
При травматическом повреждении позвоночника нужно обратиться к вертебрологу. Если такая возможность отсутствует, стоит проконсультироваться с невропатологом. Эффективность терапии напрямую зависит от своевременности оказания пострадавшему первой помощи.
Первая помощь
Ключевой задачей на этом этапе является иммобилизация пораженного позвоночника. Это поможет избежать усугубления состояния пострадавшего.
Для этого нужно выполнить такие действия:
- Уложить пострадавшего на спину. Его обязательно следует поместить на твердую и ровную поверхность. Категорически запрещено двигать или переворачивать больного.
- При получении повреждения шейной области стоит зафиксировать эту зону посредством шины-воротника. Для этой цели можно использовать полотенце.
- При получении отеков и гематом стоит использовать холодный компресс или лед.
- Если останавливается дыхание, выполняется искусственная вентиляция легких. Для этой цели рекомендуется применять метод «рот в рот».
- Транспортировать больного на твердой поверхности стоит лежа на спине. Если для этой цели применяются мягкие носилки, он должен лежать на животе.

Оперативное вмешательство
После попадания больного в медицинское учреждение врач должен оценить состояние пациента. Если наблюдается смещение позвонков, возникает необходимость в их срочном вытяжении и вправлении. Затем пораженная часть позвоночника обездвиживается. Для этой цели применяется специальный корсет и воротник.
Иногда не удается обойтись без оперативного вмешательства, которое помогает устранить последствия повреждения и нормализовать кровообращение в пораженной зоне. Помимо этого, операция нужна в том случае, если консервативные способы долго не дают результатов.
Медикаментозное лечение и средства физиотерапии
При получении такого повреждения пациенту выписывают анальгезирующие и противовоспалительные средства. В эту группу входят нурофен, кетанов, индометацин. Чтобы минимизировать риск образования тромбов, могут использоваться антикоагулянты. К ним относится аспирин.
Чтобы справиться с отечностью тканей и добиться локального анальгезирующего эффекта, используют мази и гели. К ним относят дип релиф, диклофенак.
В сложных ситуациях показаны реанимационные мероприятия, которые способствуют нормализации давления, дыхательных функций, работы сердца.
Через несколько недель после повреждения пациенту могут быть назначены средства физиотерапии. К ним относят следующее:
- Водный массаж;
- Рефлексотерапия;
- Подводный пневмомассаж;
- Лечебный массаж;
- Лечебная гимнастика.
Народные средства
Такие рецепты помогают только при поражениях мягких тканей. Справиться с ушибом позвоночника они не позволяют.
 Для устранения отечности в области удара можно воспользоваться таким средством: взять по 1 большой ложке воды, уксуса и подсолнечного масла. Полученным средством пропитать хлопковую ткань и приложить к пораженному месту. Сверху поместить компрессионную бумагу и завязывают теплый платок.
Для устранения отечности в области удара можно воспользоваться таким средством: взять по 1 большой ложке воды, уксуса и подсолнечного масла. Полученным средством пропитать хлопковую ткань и приложить к пораженному месту. Сверху поместить компрессионную бумагу и завязывают теплый платок.
Также справиться с отечностью и воспалительными изменениями помогают свежие листья лопуха, полыни, капусты, подорожника.
Возможные осложнения
Если вовремя не лечить ушиб позвонка, есть угроза появления опасных последствий. К ним относят следующее:
- Нарушение мочеиспускания и дефекации;
- Потеря полноценной двигательной активности;
- Нарушения эрекции;
- Снижение чувствительности участка кожи;
- Кома.
Прогноз
На прогноз влияет целый ряд факторов:
- Участок позвоночника, который был травмирован;
- Возрастная категория и особенности организма больного;
- Своевременность и правильность медицинской помощи.
В простых случаях пациент может восстановиться за несколько месяцев. При ушибах средней степени тяжести этот период занимает от 1 года до нескольких лет. Сложные контузии могут оставлять последствия на всю жизнь. Это обусловлено неполным восстановлением нервных волокон, что приводит к потере некоторых функций.
Профилактика
Чтобы избежать повреждений позвоночника, нужно соблюдать правила дорожного движения, придерживаться техники безопасности на работе. Также полезно заниматься спортом, что поможет укрепить мышцы спины и усилить защитные силы организма.
Если ушиб был получен, важно сразу обратиться к врачу. Это поможет минимизировать риск возникновения осложнений и быстро реабилитироваться после травмы.
Ушиб позвоночника – опасное нарушение, которое может привести к отрицательным последствиям для здоровья. Чтобы справиться с патологией и избежать осложнений, важно четко придерживаться всех рекомендаций врача.
О травме поясничного отдела спинного мозга
Поясничный отдел позвоночника состоит из самой нижней главной части спинного мозга, пяти позвонков (L1-L5) ниже грудного отдела и над малым отделом крестцового отдела позвоночника. Поясничный отдел позвоночника несет большую часть веса любого из отделов позвоночника и, следовательно, имеет более крупные позвонки, чем грудной и шейный отделы позвоночника.
Повреждения спинного мозга в пяти поясничных позвонках (от L-1 до L-5) обычно приводят к некоторой потере функции в бедрах и ногах, но не влияют на функциональность верхней части тела.
Общие последствия травмы поясничных нервов (L-1 – L-5)
- Травмы обычно приводят к некоторой потере функции в бедрах и ногах.
- Люди с повреждениями поясничного отдела спинного мозга практически не имеют добровольного контроля над своей кишкой или мочевым пузырем, но могут самостоятельно справиться со специальным оборудованием
- В зависимости от силы в ногах пострадавшему может понадобиться инвалидное кресло, а также он может ходить с подтяжками
Спинальный нерв Затронутый: | Пораженная специфическая функция мышц: |
| L-1 и L-2 | Сгибание и сгибание бедер |
| L-3 | Выпрямление колена |
| L-4 | Согнуть ногу вверх |
| L-5 | Удлиненные пальцы ног |
Восстановление и прогноз поясничного отдела спинного мозга
После уменьшения отека и выполнения любой необходимой травматической операции пациенты могут начать процесс восстановления.
- Уровень и продолжительность восстановления будут зависеть от того, какие нервы были поражены, тяжесть и была ли травма полной или неполной.
- Хотя все повреждения спинного мозга являются серьезными, повреждения поясничного отдела спинного мозга редко бывают опасными для жизни.
- Большинство людей, которые страдают от травм поясничного отдела спинного мозга, могут обрести независимость и мобильность с помощью программ реабилитации и устройств, способствующих мобильности, таких как инвалидные коляски.
Узнайте больше от Shepherd Center
Нужна помощь в определении правильного реабилитационного центра спинного мозга?
Узнайте, подходит ли Shepherd Center для вас или вашего любимого человека.
Нажмите для получения дополнительной информации сейчас
Пожалуйста, свяжитесь с нами по телефону 404-352-2020, если у вас есть дополнительные вопросы о травмах поясничного отдела спинного мозга или реабилитации травмы спинного мозга.
Узнайте больше о последствиях каждого типа повреждения спинного мозга.
Существует четыре отдела спинного мозга: шейный, грудной, поясничный и крестцовый. Каждый отдел позвоночника защищает разные группы нервов, которые контролируют организм. Типы и тяжесть повреждений спинного мозга могут зависеть от поврежденного участка позвоночника.
Узнайте о срезах позвоночника, типах повреждений спинного мозга и возможных результатах восстановления.
Травмы шейного отдела позвоночника
Повреждения шеи и спинного мозга поражают область головы и шеи над плечами.
Травмы поясничного отдела спинного мозга
Бедра и ноги страдают от травм поясничного отдела спинного мозга.
Травма спинного мозга
Верхняя часть грудной клетки, средняя часть спины и мышцы живота подвержены травмам грудного отдела спинного мозга.
Травмы спинного мозга
Бедра, задняя часть бедер, ягодицы и тазовые органы подвержены травмам крестцового отдела спинного мозга.
Полное повреждение спинного мозга и неполное повреждение спинного мозга
Повреждения спинного мозга можно разделить на два вида травм – полные и неполные:
- Полная травма спинного мозга приводит к необратимому повреждению пораженной области спинного мозга.Параплегия или тетраплегия являются результатом полных повреждений спинного мозга.
- Неполная травма спинного мозга относится к частичному повреждению спинного мозга. Способность двигаться и количество ощущений зависит от области поврежденного позвоночника и тяжести травмы. Результаты основаны на здоровье пациента и истории болезни.
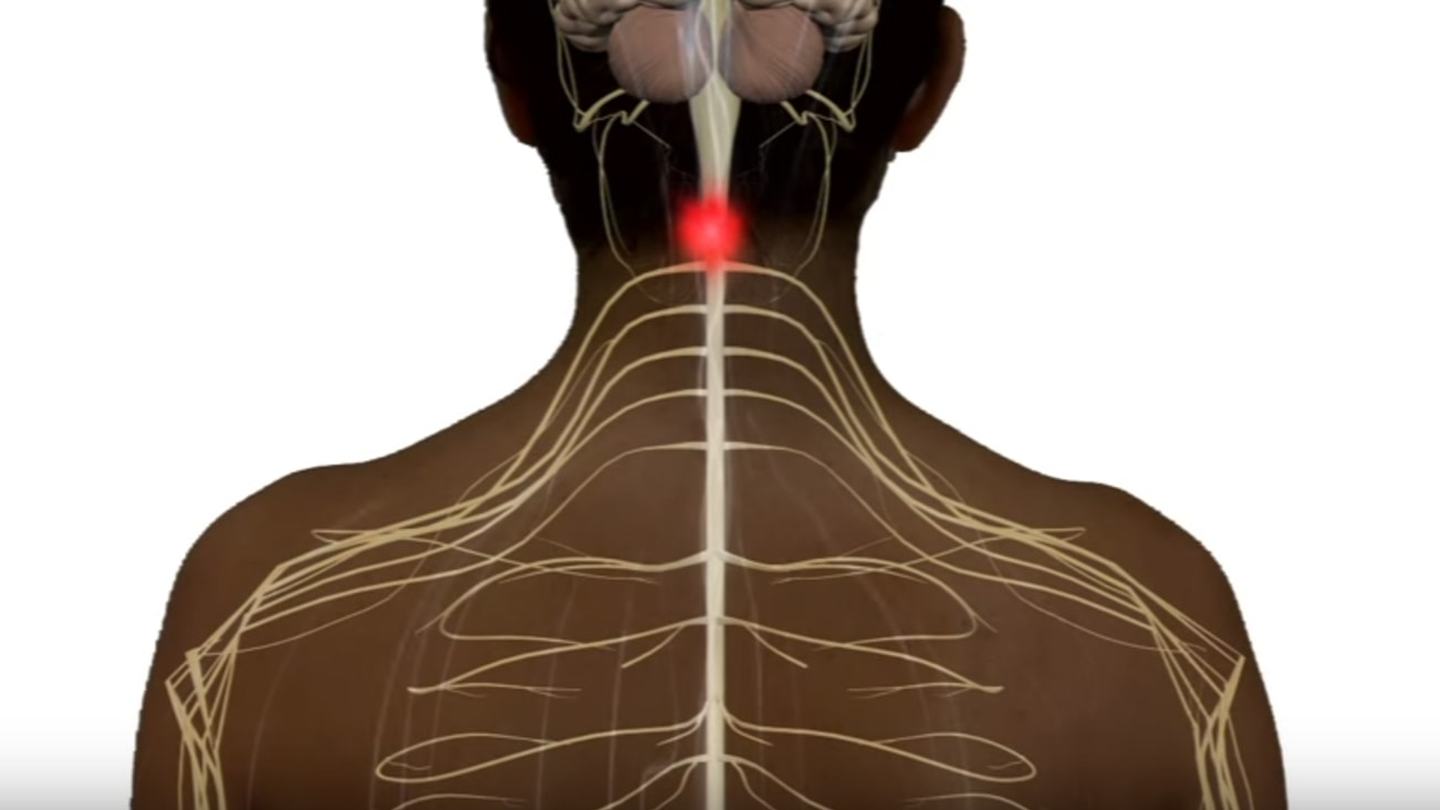
Узнайте больше от Shepherd Center
Нужна помощь в определении правильного реабилитационного центра спинного мозга?
Узнайте, подходит ли Shepherd Center для вас или вашего любимого человека.
Нажмите для получения дополнительной информации сейчас
Пожалуйста, свяжитесь с нами по телефону 404-352-2020, если у вас есть дополнительные вопросы о травме спинного мозга или реабилитации спинного мозга.
уровней травмы – понимание травмы спинного мозга
уровней травмы
Позвонки сгруппированы в секции. Чем выше травма спинного мозга, тем больше дисфункция может возникнуть.
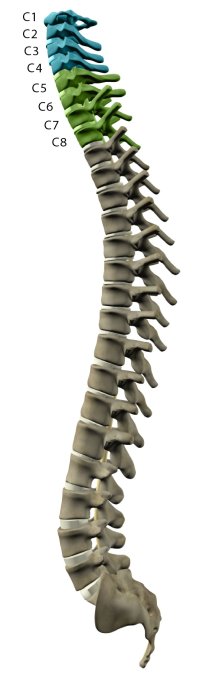
Нервные шейки (С1 – С4)
- Самый тяжелый из уровней повреждения спинного мозга
- Паралич в руках, руках, туловище и ногах
- Пациент может не дышать самостоятельно, кашлять или контролировать движения кишечника или мочевого пузыря.
- Способность говорить иногда ухудшается или снижается.
- Когда поражены все четыре конечности, это называется тетраплегия или квадриплегия.
- Требуется полная помощь в повседневных делах, таких как прием пищи, одевание, купание и вставание или вставание с кровати.
- Может быть в состоянии использовать инвалидные коляски с электроприводом со специальным управлением, чтобы передвигаться самостоятельно
- не сможет самостоятельно управлять автомобилем
- Требуется круглосуточная личная гигиена
Нервно-цервикальные нервы (C5 – C8)
- Соответствующие нервы контролируют руки и кисти.
- Человек с таким уровнем травмы может дышать самостоятельно и говорить нормально.
C5 травма
- человек может поднять руки или согнуть локти.
- Вероятно иметь некоторый или полный паралич запястий, рук, туловища и ног
- Может говорить и использовать диафрагму, но дыхание будет ослаблено
- Потребуется помощь в большинстве повседневных дел, но, оказавшись в инвалидном кресле с электроприводом, может самостоятельно передвигаться из одного места в другое.
С6 травма
- Нервы влияют на разгибание запястья.
- Паралич в руках, туловище и ногах, обычно
- Должен быть в состоянии согнуть запястья назад
- Может говорить и использовать диафрагму, но дыхание будет ослаблено
- Может передвигаться в инвалидной коляске и кровати с помощью вспомогательного оборудования.
- Может также быть в состоянии управлять адаптированным транспортным средством
- Мало или нет добровольного контроля кишечника или мочевого пузыря, но может быть в состоянии управлять самостоятельно с помощью специального оборудования
C7 травмы
- Нервы контролируют разгибание локтя и некоторое разгибание пальца.
- Большинство могут выпрямить руку и нормально двигать плечами.
- Может выполнять большую часть повседневной жизни самостоятельно, но может нуждаться в помощи при выполнении более сложных задач.
- Может также быть в состоянии управлять адаптированным транспортным средством
- Мало или нет добровольного контроля кишечника или мочевого пузыря, но может быть в состоянии управлять самостоятельно с помощью специального оборудования
С8 травмы
- Нервы управляют движением руки.
- Должен уметь захватывать и отпускать предметы
- Может выполнять большую часть повседневной жизни самостоятельно, но может нуждаться в помощи при выполнении более сложных задач.
- Может также быть в состоянии управлять адаптированным транспортным средством
- Мало или нет добровольного контроля кишечника или мочевого пузыря, но может быть в состоянии управлять самостоятельно с помощью специального оборудования
Узнайте больше о травмах шейного отдела позвоночника
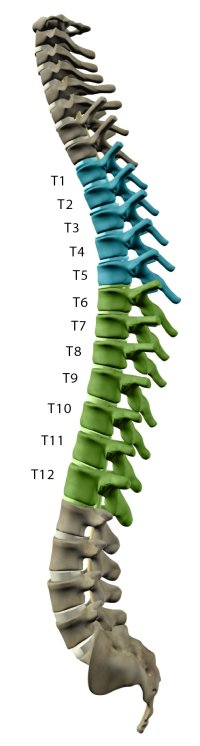
Грудные позвонки расположены в средней части спины.
Грудные нервы (T1 – T5)
- Соответствующие нервы воздействуют на мышцы, верхнюю часть груди, среднюю часть спины и мышцы живота.
- Функция руки и кисти обычно нормальная.
- Травмы обычно поражают туловище и ноги (также известные как параплегия).
- Скорее всего используют ручную коляску
- Может научиться водить модифицированный автомобиль
- Может стоять в рамке стоя, в то время как другие могут ходить с брекетами
Грудные нервы (T6 – T12)
- Нервы воздействуют на мышцы туловища (мышцы живота и спины) в зависимости от уровня травмы.
- Обычно приводит к параплегии
- Нормальное движение верхней части тела
- Удовлетворительная способность контролировать и балансировать багажник в сидячем положении
- Должен быть в состоянии продуктивно кашлять (если мышцы живота целы)
- Мало или нет добровольного контроля кишечника или мочевого пузыря, но может справиться самостоятельно с помощью специального оборудования
- Скорее всего используют ручную коляску
- Может научиться водить модифицированный автомобиль
- Некоторые могут стоять в стоячей раме, другие могут ходить с брекетами.
Узнайте больше о травмах грудного отдела спинного мозга
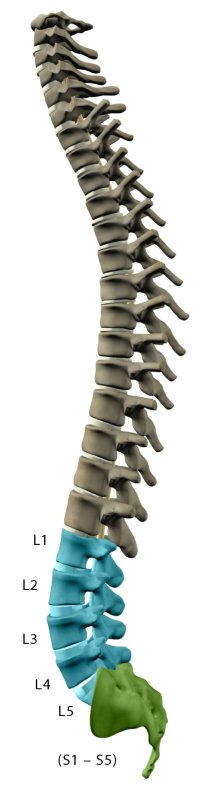
поясничных нервов (L1 – L5)
- Травмы обычно приводят к некоторой потере функции в бедрах и ногах.
- Мало или нет добровольного контроля кишечника или мочевого пузыря, но может справиться самостоятельно с помощью специального оборудования
- В зависимости от силы в ногах, может потребоваться инвалидное кресло, а также может ходить с подтяжками
Узнайте больше о травмах поясничного отдела спинного мозга
Сакральные нервы (S1 – S5)
- Травмы обычно приводят к некоторой потере функции бедер и ног.
- Мало или нет добровольного контроля кишечника или мочевого пузыря, но может справиться самостоятельно с помощью специального оборудования
- Скорее всего сможет ходить
Узнайте больше о травмах крестцового отдела спинного мозга
,Ответы на общие вопросы о травмах спинного мозга
Shepherd Center знает, что у вас и ваших близких много вопросов по поводу травмы спинного мозга. Вот ответы, которые помогут вам узнать больше:
Нажмите, чтобы узнать больше о каждой теме травмы спинного мозга
Ежегодно в Соединенных Штатах около 17 500 человек получают травмы спинного мозга. Это 48 новых травм каждый день. Большинство из этих людей получают травмы в автоавариях, падениях, насилии и несчастных случаях, связанных со спортом.Средний возраст вновь пострадавших пациентов составляет 42 года, и 81 процент из них – мужчины.
Что такое травма спинного мозга?
Травма спинного мозга (ТСМ) – это повреждение спинного мозга, которое приводит к потере функций, таких как подвижность и / или чувство. Частыми причинами травм спинного мозга являются травмы (автомобильная авария, выстрелы, падения и т. Д.) Или заболевания (полиомиелит, расщелина позвоночника, атаксия Фридрейха и т. Д.).
Спинной мозг не должен быть перерезан для потери функции.На самом деле, у большинства людей с повреждением спинного мозга он не поврежден, но его повреждение приводит к потере функции. Повреждение спинного мозга очень отличается от повреждений спины, таких как разрывы дисков, стеноз позвоночника или защемление нервов.
Человек может «сломать себе спину или шею», но не получить травму спинного мозга, если повреждены только кости вокруг спинного мозга (позвонков) и не поврежден спинной мозг. В этих ситуациях человек не может испытывать паралич после стабилизации костей.
Что такое спинной мозг и позвонок?
Спинной мозг – это основной пучок нервов, который передает нервные импульсы от головного мозга к остальной части тела. Мозг и спинной мозг составляют центральную нервную систему. Моторные и сенсорные нервы вне центральной нервной системы составляют периферическую нервную систему. Другая диффузная система нервов, которая контролирует непроизвольные функции, такие как кровяное давление и регулирование температуры, называется симпатической и парасимпатической нервной системой.
Спинной мозг имеет длину около 18 дюймов и простирается от основания мозга вниз по середине спины до талии. Нервы, лежащие в спинном мозге, являются верхними моторными нейронами (UMN), и их функция заключается в том, чтобы передавать сообщения от мозга к спинным нервам вдоль спинного тракта. Спинные нервы, которые разветвляются от спинного мозга к другим частям тела, называются нижними моторными нейронами (LMNs).
Эти спинномозговые нервы выходят и входят на каждом уровне позвонка и связываются с определенными областями тела.Сенсорные части LMN несут сообщения об ощущениях от кожи и других частей тела и органов к мозгу. Двигательные части LMN посылают сообщения от мозга к различным частям тела, чтобы инициировать такие действия, как движение мышц.
Спинной мозг окружен костными кольцами, называемыми позвонками. Эти кости составляют позвоночный столб (задние кости). В целом, чем выше травма позвоночника, тем больше дисфункция у человека. Позвонок назван в соответствии с их местоположением.Восемь позвонков на шее называются шейным позвонком. Верхний позвонок называется C-1, следующий – C-2 и т. Д. Повреждения шейного отдела спинного мозга обычно вызывают потерю функций в руках и ногах, что приводит к квадриплегии. 12 позвонков в грудной клетке называются грудными. Первый грудной позвонок, T-1, является позвонком, к которому прикреплено верхнее ребро.
Травмы в грудном отделе обычно поражают грудь и ноги, что приводит к параплегии. Позвонок в нижней части спины между грудным позвонком, где прикрепляются ребра, и таз (тазобедренная кость), являются поясничным позвонком.Сакральный позвонок проходит от таза до конца позвоночника. Повреждения пяти поясничных позвонков (с L-1 по L-5) и аналогично пяти крестцовым позвонкам (с S-1 по S-5) обычно приводят к некоторой потере функции в бедрах и ногах.
Какая разница между полной и неполной травмой спинного мозга?
Повреждения спинного мозга можно разделить на два вида травм – полные и неполные:
- Полная травма спинного мозга: полная травма означает, что ниже уровня травмы нет функции – нет ощущения и нет произвольного движения.Обе стороны тела одинаково затронуты.
- Неполная травма спинного мозга: неполная травма означает, что есть некоторая функция ниже первичного уровня травмы. Человек с неполной травмой может быть в состоянии двигать одной конечностью больше, чем другой, может чувствовать части тела, которые не могут двигаться, или может иметь больше функций на одной стороне тела, чем на другой. С достижениями в области острого лечения повреждений спинного мозга неполные травмы становятся все более распространенным явлением.
Каковы последствия травмы спинного мозга?
Уровень повреждения спинного мозга помогает предсказать, какие части тела могут быть затронуты параличом и потерей функции.Помните, что при неполных травмах будут некоторые вариации в этих прогнозах.
Травмы шеи (шеи) обычно приводят к квадриплегии. Травмы, превышающие уровень C-4, могут потребовать от человека дыхания. Травмы C-5 часто приводят к контролю плеча и бицепса, но не контролируют запястье или руку. Травмы C-6, как правило, дают контроль запястья, но не выполняют функцию руки.
Люди с травмами C-7 и T-1 могут выпрямить руки, но могут иметь проблемы с ловкостью рук и пальцев.Травмы на уровне грудной клетки и ниже приводят к параплегии без поражения рук. С T-1 по T-8 чаще всего контролируют руки, но плохой контроль туловища из-за недостаточного контроля мышц живота. Травмы нижней части грудной клетки (от T-9 до T-12) обеспечивают хороший контроль над туловищем и хороший контроль мышц живота. Баланс сидя очень хорош. Травмы поясничного и крестцового отделов спинного мозга приводят к снижению контроля сгибателей бедра и ног.
Помимо потери чувствительности или двигательной функции, люди с травмой спинного мозга также испытывают другие изменения.Например, они могут испытывать дисфункцию кишечника и мочевого пузыря. Очень тяжелые травмы (C-1, C-2) могут привести к потере многих непроизвольных функций, в том числе способности дышать, что требует использования дыхательных средств, таких как механические вентиляторы или диафрагмальные водители ритма.
Другие последствия повреждения спинного мозга могут включать низкое кровяное давление, неспособность эффективно регулировать кровяное давление, снижение контроля температуры тела, неспособность потеть ниже уровня травмы и хроническую боль.
Сколько людей имеют травму спинного мозга? Кто они?
Около 285 000 человек в Соединенных Штатах живут с травмами спинного мозга (SCI). Ежегодно появляется около 17 500 новых SCI, и большинство из них (81%) – мужчины. Эти травмы являются результатом дорожно-транспортных происшествий (38,4%), падений (30,5%), насилия (13,5%) и несчастных случаев, связанных со спортом (8,9%). Квадриплегия встречается несколько чаще, чем параплегия.
Есть ли лекарство от травмы спинного мозга?
В настоящее время не существует лекарства от травмы спинного мозга.Есть исследователи, изучающие эту проблему, и в лаборатории было много достижений.
Многие из самых захватывающих достижений привели к уменьшению ущерба во время травмы. Стероидные препараты, такие как метилпреднизолон, уменьшают отеки, которые являются частой причиной вторичного повреждения во время травмы.
Выздоравливают ли люди с травмой спинного мозга?
Когда происходит повреждение спинного мозга, обычно происходит отек спинного мозга. Это может вызвать изменения практически в каждой системе организма.Через несколько дней или недель отечность начинает уменьшаться, и люди могут снова начать функционировать. При многих травмах, особенно неполных, человек может восстановить некоторые функции уже через 18 месяцев после травмы. В очень редких случаях люди с травмой спинного мозга будут восстанавливаться через несколько лет после травмы. Однако только небольшая часть людей, перенесших травму спинного мозга, восстанавливает все функции.
Все ли, кто получает травму спинного мозга, используют инвалидную коляску?
Нет, не всем, у кого травма спинного мозга, придется пользоваться инвалидной коляской.Инвалидные коляски являются инструментом для мобильности. Травмы с высоким уровнем С обычно требуют, чтобы человек использовал инвалидную коляску с электроприводом. Травмы с низким уровнем С и ниже обычно позволяют человеку пользоваться ручным креслом. Преимущества кресел с ручным управлением состоят в том, что они стоят дешевле, весят меньше, разбираются на более мелкие части и более гибки. Тем не менее, для человека, которому нужен стул с электроприводом, независимость, предоставляемая стулом, стоит ограничений.
Некоторые люди могут использовать брекеты и костыли для передвижения.Эти методы мобильности не означают, что человек никогда не будет пользоваться инвалидной коляской. Многие люди, которые используют брекеты, по-прежнему считают инвалидные коляски более полезными для более длинных расстояний. Однако терапевтические уровни и уровни активности, допускаемые при кратковременном стоянии или ходьбе, могут сделать брекеты разумной альтернативой для некоторых людей.
Конечно, люди, которые пользуются инвалидными колясками, не всегда в них. Они ездят, плавают, летают на самолетах, катаются на лыжах и делают много занятий вне своего кресла. Если вы держитесь рядом с людьми, которые используют инвалидные коляски достаточно долго, вы можете увидеть, как они сидят в траве, тянут сорняки, сидят на диване или играют на полу с детьми или домашними животными.И, конечно же, люди, которые пользуются инвалидными колясками, не спят в них; они спят в кровати.
Какова продолжительность жизни человека с травмой спинного мозга?
Ожидаемая продолжительность жизни человека с травмой спинного мозга может варьироваться в зависимости от уровня травмы. В целом, 85 процентов людей с травмой спинного мозга, которые выживают в течение первых 24 часов, все еще живы 10 лет спустя. Самая распространенная причина смерти связана с заболеваниями дыхательной системы, причем большинство из них связано с пневмонией.Фактически, пневмония является единственной ведущей причиной смерти в течение всего 15-летнего периода, сразу же после SCI, для всех возрастных групп, как мужчин, так и женщин, белых и небелых, а также людей с квадриплегией.
Долгосрочные данные, собранные Shepherd Center и Модельными системами повреждения спинного мозга (SCIMS), показывают увеличение ожидаемой продолжительности жизни людей, которые прожили 25 лет или более с травмой спинного мозга. Выживаемость через 25 и более лет после травмы составляет 60 процентов; это число неуклонно росло на протяжении многих лет.Кроме того, многие из ведущих индикаторов показывают, что качество ожидаемой продолжительности жизни хорошее.
До Второй мировой войны большинство людей, перенесших травму спинного мозга, умерли в течение нескольких недель после травмы от дисфункции мочеиспускания, респираторной инфекции или пролежней. С появлением современных антибиотиков, современных материалов, таких как пластик и латекс, и улучшенных процедур для решения повседневных проблем жизни с SCI, многие люди приближаются к продолжительности жизни людей, не являющихся инвалидами.
Интересно, что, помимо уровня травматизма, тип используемого реабилитационного учреждения является лучшим показателем долгосрочной выживаемости. Это иллюстрирует важность и разницу, достигнутые при посещении учреждения, которое специализируется на травме спинного мозга. Люди, которые используют вентиляторы, подвергаются некоторой повышенной опасности смерти от пневмонии или респираторной инфекции, но современные технологии также улучшаются в этой области. Язвы под давлением являются еще одной распространенной причиной госпитализации – и если не лечить, может быть смертельным.
Второй основной причиной смерти являются инфекционные и паразитарные заболевания. Обычно это случаи сепсиса и обычно связаны с пролежнями, инфекциями мочевыводящих путей или респираторными инфекциями. Рак считается третьей по значимости причиной смерти, за которой следуют гипертоническая болезнь и ишемическая болезнь сердца.
Упражнения при болях в суставах ног: Гимнастика для суставов ног – 10 лучших упражнений при болях в коленях
Лечебная гимнастика для суставов ног
Лфк для суставов


Вся правда о: лфк для суставов и другая интересующая информация о лечении.
Гимнастика для суставов — одно из важных условий облегчения состояния при артрозах. Комплекс упражнений для суставов должен выполняться ежедневно, в течение пятнадцати — тридцати минут. Тогда через достаточно короткое время, месяц-полтора, подвижность суставов улучшится, артроз начнет отступать.
Гимнастика для суставов — как не навредить организму
Лечебная гимнастика для суставов отличается от обычных спортивных занятий. Ее особенность в том, что упражнения, предусмотренные в комплексе, направлены не на увеличение нагрузки на мышцы, а на улучшение подвижности суставов. Поэтому они достаточно просты, выполнять их легко.
Оценить состояние своих суставов и выбрать упражнения можно и самостоятельно. Небольшие тесты покажут, насколько подвижны те или иные участки позвоночника и конечностей.
Прежде, чем делать упражнения для укрепления суставов, выполните следующие действия:
- Наклоните вниз голову, коснувшись грудины подбородком;
- Наклоните голову влево и вправо, стараясь коснуться ухом плеча;
- Отведите плечи назад, соединив лопатки;
- Соедините руки в “замок” сзади, на уровне лопаток;
- Присядьте пять-шесть раз без помощи рук;
- Наклонитесь вперед не сгибая ноги. Постарайтесь коснуться лбом колен;
- Поставив ноги на ширину плеч, дотянитесь ладонями до пола;
- Стоя прогнитесь назад так, чтобы увидеть предмет, лежащий на полу позади.
Если все упражнения удалось выполнить легко, лечебная гимнастика для суставов вам пока не слишком необходима. Однако об активном здоровом образе жизни забывать не стоит и при наследственной предрасположенности к артрозу нужно обязательно делать упражнения для укрепления суставов два-три раза в неделю.
Гимнастика для больных суставов — основные упражнения
Гимнастика для суставов состоит из комплекса простых упражнений. Лечебная физкультура при заболеваниях суставов — отличный способ улучшить их подвижность, снять боль и воспаление. Упражнения для суставов делятся на несколько групп, их можно выполнять поочередно, или сразу комплексом. Все зависит от состояния организма, от того, насколько он готов к нагрузкам.
Лечебная физкультура при заболевании суставов, на что обратить внимание
При полиартрозе, а также в том случае, если движение суставов причиняет сильный дискомфорт и боль, комплекс упражнений должен составить врач. ЛФК при больных суставах в этом случае должен проходить под наблюдением специалистов. Затем, когда состояние улучшится, гимнастика для больных суставов может выполнятся и дома.
httpv://www.youtube.com/watch?v=embed/yemp5WnpZrw
Гимнастика для больных суставов колена будет гораздо более комфортной, если предварительно размять суставы, проведя массаж с помощью крема Коллаген Ультра.
Гимнастика для суставов будет более эффективной, если перед и после тренировок использовать специальные мази.
Это препараты с гидролизатом коллагена и глюкозамином, которые снимают воспаление и улучшают выработку составной смазки. Например, гимнастика для больных суставов колена, приносящая больному достаточно неприятные ощущения, будет гораздо более комфортной, если предварительно размять суставы, проведя массаж с помощью крема Коллаген Ультра.
Крем стимулирует выработку суставной смазки, ускоряет циркуляцию крови. Благодаря этому суставы становятся более подвижными, упражнения не вызывают болевых ощущений.
ГДЕ КУПИТЬ КОЛЛАГЕН УЛЬТРА >>
Движение — это жизнь. И лучше всех об этом знают люди в возрасте. Ведь именно с годами наблюдается потеря подвижности, которая возникает из-за заболеваний суставов.
И всегда ограничение в передвижении, утрата былой легкости и прыти сказываются на эмоциональном состоянии. Многие больные люди говорят, что чувствуют себя разбитой кадушкой или выброшенным на сушу китом.
Так тяжело, оказывается, жить, когда суставы перестают быть гибкими и подвижными.
Эффективность упражнений для больных суставов
Эффективность выполнения упражнений при болях в суставах ног объясняется анатомическим строением сочленений. Все сочленения состоят из двух или более поверхностей, которые трутся между собой, без полного соприкосновения. Кроме того, вокруг суставов много связок и сухожилий, некоторые защищены капсулой. Из‐за такой защиты кровь поступает в небольшом количестве.
Болезни чаще поражают пациентов, которым за 40 лет. Это связано не только с возрастными изменениями в количестве коллагена, эластина, глюкозаминов, но и с проблемами строения капилляров и сосудов. Они становятся менее эластичными, а значит, большинство суставов получают меньше крови и питательных веществ вместе с ней. В результате, активируются процессы склерозирования, а также образования остеофитов. Уменьшается количество синовиальной жидкости, что приводит к появлению травматизации и микротрещин.
Чтобы запустить процессы регенерации, необходимо восстановить кровоснабжение в полном объеме. Это проще всего сделать с помощью физических упражнений, постоянных движений в сочленении, но без дополнительных нагрузок (особенно в случае предварительного травмирования).
Боли беспокоят и при надрывах, разрывах капсулы сочленения. Начинать вести активный образ жизни необходимо не в остром периоде, а в восстановительном. Это укрепит связочно‐капсульный аппарат, болезненность перестанет беспокоить. Возможность повторного травмирования снизится.
Ревматоидный артрит


Ревматоидный артрит — тяжелое воспалительное заболевание суставов, часто рано приводящее больных к инвалидности. Заболевание обусловлено нарушением иммунных систем в организме. Предрасполагающими факторами являются очаги инфекции в организме. Воспалительный процесс охватывает отдельные элементы тканей суставов, возникая вначале в рыхлом слое синовиальной оболочки сустава.
Процесс может этим ограничиться, но чаще всего в дальнейшем происходит разлитое поражение не только самого сустава, его связочного аппарата, но и прилежащих к нему тканей с вовлечением в процесс эпифизарных отделов кости, мягких тканей.
Образуется инфильтрат и отек, что в конечном счете приводит к значительному ограничению или утрате функции сустава с подвывихами, контрактурами вплоть до образования анкилоза.
Чаще симметрично поражаются мелкие суставы кистей и пальцев, у пожилых, наоборот, крупные суставы: коленные, тазобедренные.
В первом периоде острого течения процесса заболевание проявляется выраженными воспалительными изменениями в суставе, болями в суставах, припухлостью, нередко покраснением кожи. Экссудат внутри сустава приводит к изменению его формы — дефигурации — и нарушает функцию движения. Может повышаться температура.
В подостром периоде проявляется склонность к рецидивам с умеренными болями в суставах, непостоянным повышением температуры тела до 37,3-37,5 °С.
В суставах выражены не только экссудативные, но и пролиферативные изменения, что приводит к развитию контрактур и анкилозов. Значительные нарушения функции движения в суставах сопровождаются изменениями со стороны сердечно-сосудистой системы, желудочно-кишечного тракта, почек.
В хронической стадии усиливаются боли в суставах без выраженных воспалительных изменений, без повышения температуры тела в области суставов. Имеются контрактуры, анкилозы, деформации многих суставов, подвывихи мелких суставов.
В тяжелых случаях больные годами прикованы к постели, не могут самостоятельно обслуживать себя.
Ревматический артрит характеризуется одновременным поражением клапанов сердца и со временем формируется порок сердца. Заболевание протекает в форме приступов — ревматические атаки.
Подагрический артрит


Подагрический артрит обусловлен нарушением обмена пуринов, приводящим к повышению содержания мочевой кислоты в крови и отложением ее солей в различных органах, особенно в синовиальной оболочке суставов, сухожилиях, хрящах, суставных поверхностях костей. При этом может возникать острое воспаление сустава и образование множественных узелков. Поражается обычно один плюснефаланговый сустав пальца стоп. Наблюдается отложение солей на концевых фалангах пальцев, в мышцах рук и ног в форме зернышек. При подагре возникают внезапно острые приступы с резкими болями, высокой температурой тела и кожи. Приступ длится 3-10 дней, после чего все явления исчезают. Приступы повторяются 1-2 раза в год, с течением времени учащаются, и их продолжительность удлиняется.
Достижения доктора Бубновского
Проблемами коленных суставов занимается Центр доктора Бубновского. Сергей Михайлович Бубновский известен в России и странах СНГ как большой специалист по борьбе с гонартрозом.
В его центре для каждого больного подбирается свой лечебный комплекс упражнений.
По теории Бубновского лечебная гимнастика помогает при заболевании артрозом любой степени. Для удобства занятий используются специальные тренажеры, дающие дополнительные возможности, чтобы разнообразить комплекс упражнений.
В результате использования лечебной физкультуры происходит следующее :
- повышается сопротивляемость организма;
- оптимизируется кровообращение;
- улучшается снабжение больных участков питательными веществами;
- уменьшается воспаление и боль;
- восстанавливается подвижность суставов;
- во время тренировок вырабатывается способность к правильному диафрагмальному дыханию по Бубновскому.
Очень эффективным методом является практика ходьбы на коленях. Она вводится в действие постепенно, начиная с одного шага. Сперва это кажется больному сложным, но со временем достигаются хорошие результаты. Для избежания болевого синдрома колени закрываются специальными мягкими наколенниками, внутрь которых кладут холод. Во время ходьбы надо помогать себе, опираясь на что-нибудь руками. С каждым днем задание выполняется легче. Надо увеличивать количество шагов, доведя до 25-30.
Еще одной оригинальной идеей Бубновского является необычный выдох. После выполнения упражнения надо сделать несколько приседаний, с опорой на пятки.
Опускаться на выдохе и в это время громко произнести « ха». Это дает дополнительный эффект и позволяет избежать чувство боли.
Роль ЛФК при заболеваниях суставов
Занятия лечебной физкультурой и гимнастикой – обязательная составляющая немедикаментозного лечения артрозов любой локализации. Обычно пациенты впервые обращаются к врачу в остром периоде заболевания с жалобами на сильные боли, и лечение начинается с их купирования. Через 3–5 дней после исчезновения болей врач рекомендует упражнения при остеоартрозе и подбирает оптимальный уровень нагрузки
Важно наращивать ее постепенно и заниматься непрерывно. Существует ряд причин, по которым надо делать лечебную гимнастику при заболеваниях суставов
Физические упражнения оказывают общеукрепляющее воздействие, благоприятно влияют на нервную систему, эмоциональный фон, помогают сбросить лишний вес.
Для артроза типичны стартовые боли, возникающие в начале движения
Если регулярно разрабатывать сустав, они будут возникать реже, снизится их интенсивность.
Увеличивается объем движений в суставе.
Улучшается кровообращение и лимфоток, трофика, активизируется обмен веществ, устраняются застойные процессы, создаются благоприятные условия для восстановления хрящевой ткани.
Восстанавливается мышечная масса, нормализуется тонус, а если выполнять лечебную гимнастику при артрозе с ранней стадии, можно предупредить гипотрофию мышц.
Правильно подобранные упражнения помогают расслабить напряженные мышцы, снять их спазм, не прибегая к миорелаксантам.
Повышается эластичность связок и сухожилий, что важно для преодоления контрактуры.
Формируется правильная осанка.


Терапия гимнастикой
Эффективное лечение упражнениями начинается с составления комплекса занятий. При подборе оптимального варианта ориентируйтесь на ощущения как в стопе, так и в голеностопном и коленном суставах. Консультация с лечащим врачом поможет сделать выбор в пользу тех упражнений, которые соответствуют возрасту, тяжести заболевания и другим индивидуальным особенностям.


Несколько наиболее распространенных упражнений для стопы:
- Вытяните ноги в положении лежа. Согните пальцы стопы, верните их обратно. Выполните 10 раз.
- Не меняя положения, совершайте стопами круговые движения по часовой стрелке и обратно. Повторите по 10 раз в каждую сторону.
- Также в положении лежа, согните колени, пятками упритесь в пол. Теперь сгибайте и разгибайте ноги в голеностопах. Количество повторов 10-20 раз.
- Сядьте на стул. Упритесь в пол сначала носками, потом пятками. Выполните 20 — 30 раз.
- Не вставая со стула, пяткой делайте круговые движения (пальцы стопы остаются на поверхности).
- В положении сидя положите ногу на ногу, совершайте вращательные движения стопой сначала по часовой стрелке 10 раз, затем против часовой столько же.
- Также сидя, упритесь носками в пол и поднимайте стопы вверх. Количество 20 — 30 раз.
- Выполняйте приседания, не отрывая пяток от пола. От 10 до 20 повторений.
- Встаньте на одну ногу. Другую согните в колене, поднимите и чуть вынесите вперед. Задержитесь примерно пять секунд в таком положении, вернитесь в исходное. Повторите по 10 раз каждой ногой.


Характеристика артроза
Различают две степени этого заболевания: первичную и вторичную. Первая степень характерна для людей старше среднего возраста. Очень часто она поражает колени, но может возникнуть и на любых других суставах. Мужчины заболевают этим недугом реже, чем женщины. Страдают люди и в результате действия наследственного фактора, а так же при избыточной массе тела.
При артрозе коленного сустава 2 степени последствия болезни такие же, как и при первой, но причинами являются другие хронические заболевания или перенесенные травмы.
При затяжном воспалительном процессе коленных суставов развивается артроз коленных суставов или гонартроз. Симптомами его могут быть:
- скрип во время движения;
- боль при нагрузке;
- иногда беспокоит по ночам;
- затрудненная подвижность;
- колено изменяет свою форму.
Задачи ЛФК при артрозе
Приступая к составлению плана и выбора удобных нагрузок, нужно рассмотреть задачи, которые должна решать лечебная физкультура при артрозе.
Первая – это восстановление нарушенного кровообращения и оттока лимфожидкости. Еще одна задача лечебной физкультуры – это комплексное расслабление мышц, которые при заболевании находятся в сильном напряжении, а также снятие болевого синдрома.
С помощью систематических занятий лечебной физкультурой добиваются также расширения суставной щели. Еще одна задача ЛФК — восстановление подвижности суставов, а также укрепление мышечного аппарата.


Упражнения для суставов
Регулярные физические нагрузки помогают человеку оставаться энергичным, подтянутым, ловким, повышают выносливость и гибкость. Упражнения при болях в суставах остановят и не допустят продолжения развития дегенеративных процессов, которые по итогу могут значительно ухудшить качество жизни. Целью занятий является разработки, повышение подвижности суставов. Подходит лечебная гимнастика людям в любом возрасте и с разной спортивной подготовкой.
Нижние конечности имеют несколько сочленений, которые подвергаются разным видам артрита. Без необходимого количества пеших прогулок, пробежек сочленения тела теряют свою эластичность, гибкость. Упражнения помогут избежать патологических изменений. Вот несколько вариантов для голеностопных и тазобедренных суставов:
- Сядьте на стул, пятка стопы упирается об пол, выполняйте движение назад и вперед стопой, повторите 10 раз.
- Положение такое же, пятка стоит на полу твердо, выполняйте вращение в обе стороны стопой. Повторяйте пока не появится легкая усталость
- Для тазобедренного сустава подходят занятия на велотренажере.
- Встаньте у стены, обопритесь на нее руках, выполняйте легки мах ногой вперед. Повторите каждой по 10 раз.
- Положение такое же, как вы упражнение выше, выполняйте мах ногой в бок.
- Далее в таком же положении выполните махи ногой назад.
Для проработки локтевых суставов
Для эффективной проработки этого сочленения хорошо подходят упражнения на разгибание и сгибание, поворотов наружу и внутрь предплечья. Можно использовать такие движения:
- Стойте ровно, руки полусогнутые в локте, с максимальной скоростью подведите к плечу. Можно выполнять поочередно или одновременно двумя конечностями.
- Выполняйте отжимания от вертикально поверхности стоя. Направление локтей любое (вниз или наружу).
- Сидя или стоя согните руки в локтях, делайте круговые движения предплечьем. При этом плечи не должны двигаться.
Кистей
Разрабатывает лучезапястное сочленение в двух направления, для этого необходимо выполнять движения на сгибание и разгибание, отведение назад и вперед. Варианты лечебной гимнастики для кистей:
- Максимально расслабьте мышцы рук, раскройте кисть, выполняйте движение в лучезапястном суставе к предплечью, затем в обратном направлении. Повторите по 5 раз каждой рукой.
- Сожмите кисть в кулак, мышцы руки расслабьте, выполняйте круговое движение против и по часовой стрелке.


Для проработки плечевых суставов
Болит эта часть руки, как правило, после временных сильных перегрузок или при патологиях опорно-двигательного аппарата. В любом из этих случаев нужно выполнять лечебную гимнастику, которая включает следующие упражнения:
- вращательные движения рук;
- выпрямите руке и выполняйте махи вверх-вниз;
- поднятие, опускание плеч, круговые движения ими;
- сведение плеч по направлению к грудной клетке и отведение к лопаткам.
Для коленных суставов
Данное сочленение является одним из самых уязвимых в теле человека, чаще всех остальных страдает от артритов
Важно своевременно диагностировать и начать лечить коленный сустав, потому что при осложнении состояния мог развиваться осложнения, включая ограничение подвижности. Гимнастика хорошо походит для профилактики суставных болей
Прорабатывать сустав лучше положении на спине или лежа на боку. Основные ЛФК упражнения следующие:
- выполняйте движение «велосипед», лежа на спине приподнимите ноги и представьте, что вы крутите педали;
- лягте на спину, руки хорошо потяните вверх над головой, а ноги максимально вниз;
- сидя на стуле, выполняйте попеременное разгибание и сгибание колена;
- тяните мысок выпрямленной ноги от себя и на себя;
- полусогните ноги в коленях, положите на коленные чашечки ладони, выполняйте суставами круговые движения наружу и внутрь.
Суставная гимнастика Норбекова
Это известный автор, который предлагает специальные упражнения для разных частей тела. Лечебная гимнастика для суставов сочетается с особым психологическим настроем, поэтому больном нужно работать со своим внутренним состоянием. ЛФК от Норбекова хорошо подходит больным с диагнозом артрит или артроз. Выполнять ее следует каждый день, пока не нормализуется кровообращение в тканях, состояние сочленений тела. Автор предлагает упражнения для каждого сустава.
Для ног
- Станьте ровно, поднимет одну ногу на 90 градусов и удерживайте ее под таким углом, затем согните в колене. Выполните пружинистое движения, направив носок к полу, затем на себя.
- Выполняйте вращение коленным суставом, одновременно приседания вниз.
- Ноги расставьте на ширину плеч, поднимите правую и согните колено. Отведите ногу вправо легким пружинистым движением.
Для рук
1.Вытяните перед собой руки, медленно сжимайте и разжимайте пальцы, пытаясь максимально их отвести от ладони. Повторите 10-15 раз.
- Вращайте каждый пальцем по очереди против часов и по часовой стрелке.
- Вытяните прямые руки перед собой, ладони должны смотреть на пол. Затем отводите медленно кисти вверх, чтобы пальцы смотрели друг на друга. Повторите то же самое в обратном направлении.
- Руки разведите по разным сторонам, выполните вращательные движения в локтевом суставе в разных направлениях.
- Встаньте ровно, не сутультесь, руки опустите вдоль корпуса, взгляд направлен вперед. Выполняйте вращательные движения наружу, затем внутрь, старайтесь лопатки максимально свести.
- Ноги расставьте на ширину плеч, захватите левый локоть правой рукой и потяните его за голову. При выполнении упражнения должны работать только руки, корпус должен оставаться неподвижным.
Источник sovets.net
В медицине насчитывается около 100 нозологических диагнозов патологий суставов. Наиболее часто при болях в ногах ставятся диагнозы – артрит или артроз.
Артроз – это дегенеративно-дистрофический процесс, при котором поражаются хрящевая и костная ткань. Этиология процесса до конца не изучена, к факторам, провоцирующим разрушение, относят: нарушение обменных процессов, травмы, аутоиммунные заболевания…

 Артрит – воспалительное заболевание, которое тоже вызывает разрушение суставов. Причиной болезни считают внедрение инфекции извне, по крово- или лимфотоку, на фоне низкого иммунитета и возрастных изменений.
Артрит – воспалительное заболевание, которое тоже вызывает разрушение суставов. Причиной болезни считают внедрение инфекции извне, по крово- или лимфотоку, на фоне низкого иммунитета и возрастных изменений.Оба типа заболевания могут обостриться под влиянием погодных условий, при стрессовых ситуациях, при нарушении рациона, при повышенных нагрузках, при нарушении режима труда и отдыха.
Симптомы артрита и артроза тоже похожи: острая или ноющая боли, отек пораженного сочленения. При артрите может появиться гиперемия мягких тканей над проблемной областью и повыситься температура.
Методика лечения поражения суставов тоже аналогичная:
- устранение боли;
- купирование воспалительного процесса – если он есть;
- восстановление кровоснабжения в окружающих тканях;
- стимулирование регенерации.
В терапевтические мероприятия входит гимнастика для суставов. Зачем она нужна и как ее выполнять, чтобы избежать усугубления состояния?
Лечебная школа Евдокименко
ЛФК при артрозе коленного сустава. В лечебный комплекс входят физические упражнения. Лечебная физкультура очень эффективна при гонартрозе коленного сустава. Кроме того, при правильном проведении она является наиболее безопасной и приятной процедурой для коленных суставов.
Доктором Евдокименко доказано, что ЛФК при гонартрозе необходима не меньше, чем медикаментозное лечение.
Евдокименко назначает следующие упражнения при артрозе коленного сустава:
- Лежа на полу держать руки и ноги прямыми. Поочередно поднимать прямые ноги невысоко над полом на пол минуты. Медленно опускать на место. Следить, чтобы на обе ноги производилась примерно одинаковая нагрузка. При этом участвуют мышцы ягодиц и бедер. После каждого подъема необходим отдых.
- Перевернитесь на живот. Поочередно сгибайте каждую ногу в колене и приподнимайте ее вверх в согнутом виде. Не требуется поднять ногу высоко, но надо, чтобы при выполнении остальные части тела не поднимались, а оставались прижаты к полу.
- В том же положении на полу медленно поднять обе ноги, развести их в разные стороны, затем сблизить снова. Выполняется плавно. Можно повторять, если не устали.
- Лечь на правый бок. Правую ногу согнуть в колене. А выпрямленную левую поднять над полом на небольшую высоту и удерживать так до пол минуты. Затем это все проделать на другом боку.
- Сесть удобно на стул. Поднимать прямые ноги по очереди на доступную для вас высоту. Ногу удерживать так до минуты. Опускать медленно. После поднятия и опускания отдохнуть.
- Стоя, держась за поручень, медленно подтянитесь на носках. Постойте 1 минуту. Не спеша вернитесь в исходное положение. Отдохните и повторите упражнение несколько раз.
- Встаньте, держась за поручень. Стоя на пятках подтягивайте вверх пальцы ног. Держите до минуты, затем постепенно опускайте. После небольшого расслабления повторяйте снова до 10 раз.
- Стойте там же. Левую ногу поставьте на носок, правая опирается на всю ступню. Перекатите вес тела на носок правой ноги, а потом на ее пятку. Встаньте на носок правой ноги и перекатитесь на носок левой, затем на ее пятку. Таким образом будете перемещать свое тело из стороны в сторону на носках.
После проведенной гимнастики необходимо провести активный самомассаж бедер. Начинать его от коленей вверх. Массировать бедра только с боков и спереди. Продолжительность массажа до 3 минут. Заканчивать растирание, постепенно облегчая усилие.
Доктор Евдокименко предупреждает, что, как и любое лечение, гимнастика при артрозе коленного сустава имеет свои противопоказания:
- обострения хронических заболеваний внутренних органов;
- высокое давление;
- повышение температуры выше 37°;
- грыжа;
- серьезные сердечно — сосудистые проблемы;
- первое время после перенесенной операции;
- для женщин — критические дни.
Советы для безопасных тренировок
Для получения необходимого результата очень важно выполнять ЛФК при заболеваниях суставов с соблюдением правил, придерживаясь рекомендаций врача. Максимальный эффект будет достигнут при одновременном сочетании физкультуры с водными процедурами, правильным питанием
Чтобы гимнастика оказала терапевтический эффект, рекомендуется соблюдать следующие правила:
- за сутки нужно пить больше чистой питьевой воды;
- не кушать перед зарядкой (за 2 часа) и после нее в течение 1 часа;
- поддерживайте глубокое, спокойное дыхание во время гимнастики;
- уделите время разминке перед ЛФК, не менее 5 минут;
- после выполнения упражнения нужно принять теплый душ, больные сочленения растереть жестким сухим полотенцем и размять, выполните самостоятельно массаж с применением разогревающего, противовоспалительного крема.


Общие принципы
Комплекс гимнастики при остеоартрозе подбирается с учетом того, какие суставы поражены. Существуют специальные программы для пожилых людей, беременных, пациентов, которые готовятся к операции на суставах или восстанавливаются после нее. Если пациент ослаблен, упражнения при артрозе суставов ног выполняются преимущественно в положении лежа, а при артрозах верхних конечностей – сидя. Если позволяет общее состояние здоровья, ряд упражнений выполняется стоя. При артрозе коленных, тазобедренных, голеностопных суставов нужно опираться на здоровую ногу, больную следует оберегать от нагрузки, напряжения. Выполнение любых упражнений начинается со здоровой конечности, затем присоединяется пораженная.
Ежедневная зарядка при артрозе должна войти в привычку, стать такой же неотъемлемой составляющей жизни, как гигиенические процедуры, прием пищи, сон. Для ряда упражнений можно использовать шведскую стенку, резиновую ленту, легкие гантели, мяч и фитбол. Заниматься на тренажерах следует под контролем инструктора по лечебной физкультуре, не превышая рекомендованный уровень нагрузки.
Чтоб лечебная физкультура при артрозе приносила пользу, нужно соблюдать ряд правил:
согласовывать подбор упражнений с врачом;
постепенно, от тренировки к тренировке, наращивать уровень сложности, нагрузки, расширять комплекс упражнений;
каждое занятие начинать с простых упражнений, переходить к более сложным, интенсивным, а к концу тренировки снова снижать нагрузку;
при деформирующем остеоартрозе противопоказаны резкие, форсированные движения, глубокие приседания, подъем тяжестей, ударные, вибрационные нагрузки
Движения должны быть плавными, осторожными;
важно принять устойчивое положение, контролировать осанку и дыхание;
ЛФК при артрозе не должна приводить к усилению боли в суставах, упражнения не следует выполнять через силу, до изнеможения.
Лечебная физкультура
Комплекс упражнений:
- Лежа на спине поочередно подтягивайте колени к груди, задерживаясь каждый раз по 5 секунд.
- Имитируйте езду на велосипеде.
- Выпрямите ноги и приподнимите от пола на 20 градусов. Раздвигайте и скрещивайте конечности, как будто это ножницы.
- Перевернитесь на живот, оторвите от пола конечности, прогибаясь в спине, зафиксируйте положение на несколько секунд.
- Встаньте и возьмитесь за спинку стула. Плавно перекатывайтесь с пятки на носок.
- Поочередно отводите ноги в стороны с небольшой амплитудой.
- Сядьте на стул, кисти расположите на коленях. Напрягайте и расслабляйте мышцы бедра.
- Подтягивайте поочередно колени к груди.
- Выпрямляете и сгибайте ногу в колене.


Лучшие упражнения при болях в стопе
Экология здоровья: Именно на стопе лежит вся тяжесть тела человека, поэтому так важно, чтобы стопа была здоровой…
Боли в стопе: ЧТО делать?
Стопа… Ее основу составляет скелет, состоящий из 26 костей. Соединяясь между собой, они образуют несколько суставов, которые скреплены многочисленными упругими мышцами и прочными связками. Именно на стопе лежит вся тяжесть тела человека, поэтому так важно, чтобы стопа была здоровой.
Как правило, деформация стопы идет из далекого детства. Причиной может стать плоскостопие, приводящее в свою очередь к подагре. Одним из ее проявлений является пяточная шпора. Подагра считается обменным процессом, вызванным накоплением мочевой кислоты в суставах. На мой взгляд, к заболеванию ведет и гиподинамия, гипокинезия, то есть отказ от работы мышцами стопы.
Из артрозов стопы наиболее часто встречается деформирующий артроз 1-го плюснефалонгового сустава. В нем ограничивается движение, возникают сильные боли, формируется так называемый ригидный первый палец стопы, который затрудняет нормальный “перекат” при ходьбе.
Страшную боль вызывают самые простые движения — вперед-назад, сгибание-разгибание стопы. Больная стопа ведет к артрозам коленных и тазобедренных суставов, нередко провоцирует головную боль. Невозможно носить привычные туфли, на смену им приходит ортопедическая обувь, специальные ортопедические стельки. Но все это приносит лишь временное облегчение.
Не раз я говорил о том, что мышечная ткань восстанавливается в любом возрасте. Надо только создать феномен сокращения и расслабления мышц стопы, заставить их работать. Несмотря даже на глубокую деформацию стопы, когда мышцы пассивны, находятся в инертном состоянии, советую выполнять упражнения для их восстановления. Да, вначале это будет довольно болезненно, но результат стоит того.
Вот еще один вариант упражнений для стопы, лучшим тренажером в этом случае является обычная ступенька, стопка книг, порог — все годится для выполнения довольно простого и эффективного упражнения.
- Встаньте на край ступеньки так, чтобы пятка свисала. Держитесь руками за перила или, например, за край стола. Если вы встали на стопку книг, опуститесь на пятку. И на выдохе поднимайтесь на носки. Повторите не менее 20 раз за 1 подход. Всего сделайте 3 подхода.
Не скрою, и это упражнение делается на волевом усилии, через боль. А чтобы она была минимальной, после гимнастики желательна либо локальная криотерапия, кусками льда например, либо общая: холодным душем в ванной.
Какое-то время назад я вернулся из Индии, где один 77-летний Учитель стал тяжело больным человеком. Это автор учения “Простой путь”, у него порядка 200 тысяч учеников по всему миру. Так вот, у этого уважаемого господина начались боли в спине, ослабли мышцы стопы, нога вообще не сгибалась, он не мог выполнить асаны.
Мы стали заниматься. Делал ему глубокий массаж, те упражнения, о которых я говорил выше. Прошло совсем немного времени, и у моего пациента восстановились силы, покраснели кожные покровы, ушла боль. Но он терпел все мои действия и правильно дышал при упражнениях.
И еще один момент. Как быть пожилым людям, у кого ослабли к тому же мышцы спины, им трудно сидеть? Знаю, что таким больным предлагают носить корсеты. Я отрицательно отношусь к этим, так сказать, пассивным протезам, и называю корсет “жгутом для тела”, потому что все эти приспособления выключают те мышцы, которые просто обязаны работать. Корсет создает застой в нижней части туловища, ухудшает перистальтику кишечника, перетягивает, как жгут тело.
Как тут быть?
Если вы сидите в машине, работаете за компьютером, необходимо спину плотно прижимать к спинке стула. Она должна быть не прямоугольной, а под наклоном в 80 градусов от поверхности сидения. В этом случае вся нагрузка перемещается с поясницы на грудной отдел позвоночника, который может болеть лишь в случае травмы. Это первое.
Второе: следует укреплять мышцы спины. Лежа на полу, на животе, вытянув ноги назад, а руки вперед, попеременно на выдохе, поднимать ноги и руки. Получиться как бы “ласточка” на полу. Сначала руки можно поднимать либо вперед, либо в стороны, а когда освоите упражнение, постарайтесь одновременно поднять и ноги, и руки. Знаю, трудное это дело, но если вы будете регулярно заниматься, у вас все получится.
Между прочим, можно самим промассировать голеностопный сустав. Для этого сядьте на диван или кровать, положите перед собой вытянутую ногу и слегка согните ее в колене. Двумя руками одновременно поглаживающими движениями начинайте массаж, от пятки к колену. Потом кисти обеих рук расположите поперек икроножной мышцы и поочередно то левой, то правой рукой захватывайте ее и как бы смещайте по направлению вверх. Легко похлопайте от пятки к месту, которое мы называем “под коленкой”.
Помассируйте ахиллово сухожилье и сосредоточьте внимание на пятке. Лучше всего это сделать, положив ногу щиколоткой на колено другой ноги. Подушечками пальцев растираем пятку, подошву, пальцы ног — от ногтя к основанию. Посгибайте пальцы, разотрите верхнюю часть стопы, затем обхватите стопу ладонями и вращательными движениями помассируйте ее.
Все, о чем я не устаю говорить, требует силы воли, упорства и настойчивости. Но ведь свое здоровье мы разрушаем годами, а поправить хотим за несколько занятий. Так не бывает! Поэтому призываю: наберитесь терпения, точно следуйте моим рекомендациям и вы испытаете радость исцеления.
Суставы стопы должны быть подвижными и мягкими, как кисть. Недаром на подошве стопы проецируются органы всего тела человека, а за мозг “отвечают” большие пальцы стопы и подушечки этих пальцев. Жесткая, ригидная и болезненная стопа “сопровождает” мигрени, остеохондроз, поражение коленных и тазобедренных суставов, сахарный диабет II типа!опубликовано econet.ru
P.S. И помните, всего лишь изменяя свое потребление – мы вместе изменяем мир! © econet
6 простых упражнений, которые избавят от боли в ногах и ступнях
Есть множество причин, которые вызывают болевые ощущения в стопах! Это могут быть мозоли, натоптыши, пяточные шпоры, артрит, плоскостопие и вросшие ногти, и все они ведут к дискомфорту.
Мудрецы тысячелетиями говорили о том, что стопы являются источником здоровья во всём тела. Для того, чтобы облегчить боли в ногах, вы можете попробовать некоторые эффективные упражнения, которые займут у вас всего 5 минут.
Упражнение 1
Поднимитесь на пальцах как можно выше! Задержитесь в этом положении на 30 сек. Повторите 5 раз!
Упражнение 2
Встаньте на одну ногу, а вторую приподнимите на 30 градусов. Пальцы тянем от себя, а потом на себя! Повторить 9 раз на каждую ногу!
Упражнение 3
В сидячем положении, ноги вытяните вперёд, пальцы направляйте вверх. Затем наклонитесь вперед, и пальцы тяните слегка назад. Если Вы не можете выполнить это упражнение сразу с обеими ногами, то выполните вначале на одну, а потом на другую ногу!
Упражнение 4
Вы должны взять теннисный мячик, одной ногой встать на него и катать под ногой, при этом слегка нажимать немного. Повторите тоже с другой ноги. В конце концов, наклоните ноги так, чтобы ваши пальцы смотрели на колени.

Упражнение 5
В положении стоя, переместите ваш вес тела на внешнюю ногу, и поднимитесь на пальчиках, задерживаясь на 3-5 секунд. Сделайте 10 повторений на каждую ногу!
Упражнение 6
Лягте на пол. Спина плотно прижата к полу, а ступни тянете на себя, а затем от себя, стараясь пальцами дотронуться до пола. Таким образом Вы растягиваете свои ступни! Повторите 15 раз.опубликовано econet.ru
P.S. И помните, всего лишь изменяя свое потребление – мы вместе изменяем мир! © econet
Страница не найдена ~ Суставы
Остеопороз
Механизм возникновения патологии и причины При отсутствии должного лечения шейного остеохондроза болезнь может прогрессировать.


Суставы
Препараты для восстановления хрящевой ткани суставов: мифы и реальность Проблема восстановления хрящей актуальна для


Грыжа
Особенности магнитно-резонансного сканирования головного мозга Головного мозга Показания для МРТ головного мозга Проведение томографии
Суставы
Причины этой проблемы Основные причины возникновения болей: артроз коленного сустава. Заболевание носит не воспалительный


Ушиб
Грыжа пищевода как патология Грыжа пищевода — патологический очаг, связанный с изменением узкой мышечной трубки


Связки и мышцы
Симптомы грудного хондроза у женщин Хондроз грудного отдела позвоночника считается частой болезнью, основным симптомом
Тендинит
Остеохондроз ОписаниеОстеохондроз – результат воздействия гравитации. Наше тело под ее воздействием тянется вниз, чему


Артрит
Причины появления и лечение бляшек в сосудах головного мозга Бляшки в сосудах головного мозга
Остеохондроз
Можно ли лечить болезнь народными средствами? Помимо традиционного медикаментозного лечения, на раннем этапе можно


Массаж и ЛФК
Состав и лечебные свойства препарата Тизоль – российский медикамент, выпускается препарат в Екатеринбурге компанией


Суставы
Как действуют тепло и холод на больные суставы? Прогревания суставов рекомендуются лишь на ранних


Остеопороз
Устройство шейного отдела позвоночника человека Позвоночный столб человека – высшее инженерное изобретение эволюции. С
Миозин лекарство – Препараты от миозита купить в Украине: Киев, Днепр, Харьков, Одесса, Львов | Цены на лекарства против миозиа
Майозайм (миозим) – инструкция по применению, цена на Майозайм (миозим) и аналоги
О препарате:
Алглюкозидаза альфа представляет собой рекомбинантную формучеловеческой кислой a-глюкозидазыи производится по технологии рекомбинантной ДНК с использованием клеточнойкультуры яичника китайского хомяка (ЯКХ).
Показания и дозировка:
Долговременная ферментозаместительная терапия (ФЗТ) упациентов с подтвержденным диагнозом болезнь Помпе (недостаточность кислойальфа-глюкозидазы). Для пациентов с поздним началом болезни Помпе доказательстваэффективности ограничены.
Лечение Майозайм® должно проводиться под наблюдением врача,имеющего опыт работы с пациентами, страдающими болезнью Помпе или другиминаследственными метаболическими или нейромышечными заболеваниями.
Рекомендованный режим дозирования алглюкозидазы альфа: 20мг/кг массы тела один раз через 2 недели в виде внутривенной инфузии.
Инфузии следует проводить с постепенным увеличением скорости.Рекомендуется начинать с 1 мг/кг/ч и постепенно увеличивать скорость на 2мг/кг/ч каждые 30 минут, если отсутствуют нежелательные реакции, связанные синфузией (РСИ), довести до максимальной скорости 7 мг/кг/ч.
Оценка безопасности и эффективности Майозайма® у пациентов спочечной или печеночной недостаточностью не проводилась, и рекомендаций обособом режиме дозирования препарата для таких пациентов нет.
Следует регулярно оценивать реакцию пациента на лечение,основываясь на подробном анализе всех клинических проявлений заболевания.
Инструкция по восстановлению и разведению препарата
Препарат Майозайм® следует восстановить водой для инъекций,затем развести раствором натрия хлорида 9 мг/мл (0,9%) и вводить с помощьювнутривенной инфузии. Восстановление и разведение должны выполняться всоответствии с правилами надлежащей практики, особенно в отношении асептики.
Вследствие белковой природы продукта, в восстановленномрастворе и инфузионных емкостях могут образовываться частицы. Поэтому привведении препарата следует использовать встроенный фильтр 0,2 микрона длясвязывания низкомолекулярного белка. Было доказано, что встроенный фильтр 0,2микрона удаляет видимые частицы и не вызывает значительной потери белка илиактивности.
В соответствии с индивидуальным для каждого пациента режимомдозирования (мг/кг) определяют количество флаконов для восстановления,извлекают их из холодильника и температуру доводят до комнатной температуры(приблизительно 30 минут). Поскольку Майозайм® не содержит консервантов, каждыйфлакон препарата предназначен только для однократного использования.
Использование асептической техники
Восстановление
Каждый флакон Майозайм® 50 мг восстанавливают 10,3 мл водыдля инъекций. Воду для инъекций следует добавлять с помощью шприца медленнымоткапыванием на стенку флакона с препаратом, избегая ее добавлениянепосредственно на лиофилизат. Осторожно наклоняют и поворачивают каждыйфлакон. Следует избегать переворачивания, вращения или встряхивания флакона.Восстановленный объем составляет 10,5 мл с содержанием действующего вещества 5мг/мл и имеет вид прозрачного или слегка опалесцирующего, бесцветного илиcветло-желтого раствора, который может содержать частицы в виде тонких белыхнитей или прозрачных волокон, которые не являются посторонними включениями.Следует сразу проанализировать восстановленные флаконы на наличие частиц иизменение цвета. Не допускается использование флаконов в случае, если принепосредственном осмотре наблюдаются посторонние частицы, помимо описанныхвыше, или цвет раствора изменен. pH восстановленного раствора составляетприблизительно 6,2.
После восстановления рекомендуется сразу же развестисодержимое флаконов (см. ниже).
Разведение
После восстановления как описано выше, 1 мл восстановленногораствора во флаконе содержит 5 мг алглюкозидазы альфа. Восстановленный объемпозволяет точно отобрать 10,0 мл (эквивалентно 50 мг) из каждого флакона. Далееэтот объем следует развести следующим образом: медленно отбирают восстановленныйраствор из каждого флакона до получения объема, соответствующего дозе дляпациента. Рекомендуемая конечная концентрация аглюкозидазы в инфузионныхемкостях составляет от 0,5 мг/мл до 4 мг/мл. Удаляют воздух из инфузионнойемкости. Извлекают эквивалентный объем раствора натрия хлорида 0,9%, которыйбудет замещен восстановленным препаратом Майозайм®. Медленно вводятвосстановленный Майозайм® непосредственно в раствор натрия хлорида 0,9%.Осторожно переворачивают инфузионную емкость или переминают инфузионный мешок сцелью перемешивания разведенного раствора. Следует избегать встряхивания илиинтенсивного взбалтывания инфузионной емкости.
Готовый инфузионный раствор следует вводить как можно скореепосле приготовления.
Любой неиспользованный продукт или отходы следуетутилизировать согласно местным требованиям.Передозировка:
Не зарегистрировано случаев передозировки. В клиническихисследо-ваниях применялись дозы до 40 мг/кг массы тела.
Побочные эффекты:
Очень часто
- повышение температуры тела
- тахикардия, гиперемия
- кашель, тахипноэ
- рвота
- сыпь, крапивница
- гипоксия органов и тканей
Часто
- ажитация
- тремор
- бледность, цианоз
- повышение артериального давления
- отрыжка, тошнота
- пятнистая сыпь, эритема, пятнисто-папулезная сыпь, зуд
- озноб, гиперестезия
- учащение сердечных сокращений
- боль в месте введения
РСИ у пациентов, получавших Майозайм® в ходе клиническихисследований, отмеченные более чем у 1 пациента.
Часто
- ажитация, беспокойство, тремор
- головная боль
- гипертензия, тахикардия
- цианоз, бледность, мраморная кожа, гипоксия органов итканей
- хрипы, тахипноэ, бронхоспазм
- отрыжка
- эритема, отек лица, сыпь, периорбитальный отек
- ощущение жара, озноб, гиперестезия, повышенноепотоотделение
- повышенное слезотечение
РСИ, отмеченные как тяжелые более чем 1 у пациента, включалиповышение температуры тела, гипоксию органов и тканей, тахикардию, цианоз игипотензию.
Небольшое число пациентов (< 1%) в ходе клинических исследований и в постмаркетинговомпериоде применения препарата перенесли анафилактический шок и/или остановкусердца во время инфузии Майозайм®, что потребовало проведения реанимационных мер. Реакции обычноразвивались вскоре после начала инфузии. У пациентов отмечали комбинациипризнаков и симптомов, в основном респираторного, сердечно-сосудистого,отечного и/или кожного характера.
Пациентов с умеренными до тяжелых РСИ или с рецидивирующимиРСИ исследовали на наличие специфических IgE антител к Майозайм®; у несколькихпациентов был отмечен положительный результат, включая одного пациента,перенесшего анафилактическую реакцию.
Постмаркетинговые данные
Неизвестная частота
- брадикардия
- дискомфорт в груди, боль в груди, диспноэ, нарушениедыхания
- фарингеальный отек и чувство стеснения в горле
- конъюнктивит
- боль в животе
- боль в суставах
- асфиксия, остановка дыхания
Противопоказания:
Гиперчувствительность к активному ингредиенту или другимкомпонентам препарата
Взаимодействие с другими лекарствами и алкоголем:
Исследований о лекарственных взаимодействиях алглюкозидазы-альфа не проводилось. Поскольку алглюкозидаза-альфа представляет собойрекомбинантный человеческий белок, ее участие в лекарственных взаимодействияхпосредством цитохрома P450 маловероятно.
Из-за отсутствия данных исследований по совместимости препаратнельзя смешивать с другими лекарственными средствами.Состав и свойства:
Состав:
Алглюкозидаза альфа.
Форма выпуска:
- 50 мг – флаконы стеклянные вместимостью 20 мл (1) – пачки картонные.
- 50 мг – флаконы стеклянные вместимостью 20 мл (10) – пачки картонные.
- 50 мг – флаконы стеклянные вместимостью 20 мл (25) – пачки картонные.
Фармакологическое действие:
Алглюкозидаза альфа представляет собой рекомбинантную формучеловеческой кислой a-глюкозидазыи производится по технологии рекомбинантной ДНК с использованием клеточнойкультуры яичника китайского хомяка (ЯКХ).
Болезнь Помпе
Болезнь Помпе – это редкая, прогрессирующая метаболическаямиопатия, приводящая к летальному исходу, характеризующаяся дефицитом природнойлизосомальной гидролазы, кислой α-глюкозидазы (КАГ).
Клинические проявления болезни Помпе могут быть различнойстепени тяжести от быстро прогрессирующих форм, возникающих во младенчестве, домедленно прогрессирующих форм с поздним началом. Обычно симптомы болезни Помпепроявляются в течении первого года жизни и являются признаками очень быстро прогрессирующего заболевания с неблагоприятным прогнозом.
Установлено, что Майозайм® восполняет активностьлизосомальной КАГ, что приводит к стабилизации или восстановлению функциисердечной и скелетных мышц (включая дыхательные мышцы). Благодаря эффектугематоэнцефалического барьера и размеру молекулы этого фермента, проникновениеалглюкозидазы альфа в ЦНС представляется маловероятным.
Клинические исследования у пациентов в возрасте до 6 месяцев или инфантильнаяформа.
После 52 недель лечения все 18 пациентов, получавшихМайозайм®, были живы, 15 из них не нуждались в искусственной вентиляции легких(ИВЛ), а в группе сравнения только 1 из 42 пациентов (не получавшей лечение)оставался жив в возрасте 18 месяцев.
После 104 недель лечения Майозаймом®все 16 пациентов,включенных в исследование, были живы, 10 из них не нуждались в искусственнойвентиляции легких (ИВЛ).
В конце исследования (при индивидуальной продолжительностилечения от 60 до 150 недель; средний период последующего наблюдения – 119недель) 14 из 16 пациентов были живы.
9 из 14 живых не нуждались в ИВЛ. Один пациент умер послеокончания исследования, второй – после исключения из исследования.
Пациенты, получавшие Майозайм® в дозе 20 мкг/мл или 40мкг/мл, продемонстрировали более продолжительную выживаемость по сравнению с группойпациентов, не получавших лечения.
После индивидуальной продолжительности лечения от 78 до 130недели среднего периода последующего наблюдения 110 недель у 7 из 18 пациентовнаблюдалось развитие двигательной функции в ходе исследования, и они началиходить самостоятельно к моменту последней оценки, а у 4 пациентов отмечали появлениедвигательной активности во время исследования, и они стали садиться самостоятельнона момент последней оценки, хотя не могли еще ходить.
После 104 недель лечения Майозаймом® у всех пациентов по данным исследования вес и ростсоответствовали данному возрасту.
Анализ эффективности не выявил значимых различий между 2группами, принимавшими 2 дозировки.
Критерии эффективности:1)выживаемость, 2)отсутствие внеобходимости ИВЛ, 3) уменьшения массы левого желудочка, 4) соотношениевес/рост/возраст
На основе полученных результатов рекомендована низкая доза в20 мг/кг.
Клиническое исследование с участием детей в возрасте 6месяцев до 3,5 лет с болезнью Помпе, инфантильной формой
После 52 недель лечения 16 из 21 пациента (76,2%),принимавших Майозайм®, были живы. После 104 недель лечения 14 из 21 пациента(66,7%) были живы и 1 пациент, выбывший из исследования, также был жив.
В группе сравнения, которая не получала лечения, 5 из 47пациентов (10,6%), были живы в возрасте 30 месяцев (2,5 года).
Из 16 пациентов, которые не нуждались в ИВЛ в началеисследования, 7 человек сохраняли этот статус спустя 104 недели лечения, 5 больныхумерло, 4 нуждались в ИВЛ.
После 52 недель лечения масса левого желудочка (МЛЖ) уменьшилась отисходного уровня у всех 12 пациентов и нормализовалась у 6 из 12 пациентов, у 3 из 12 пациентов отмечали развитиедвигательной функции соответственно возрасту.
6 из 12 пациентов продолжали развивать свою моторику. После52-й недели лечения 3 пациента стали ходить, а 3 сидеть.
Подавляющее большинство пациентов с болезнью Помпе,развившейся в младенчестве, которые получали лечение Майозаймом®,демонстрировали улучшение сердечной функции, а также стабилизацию или улучшениепараметров роста. Результаты лечения в отношении двигательной и дыхательнойфункции были более вариабельны.
У пациентов с болезнью Помпе, начавшейся в младенчестве, сустановленным развитием двигательной функции, отмечали ее лучшую сохранность иболее низкое содержание гликогена в четырехглавой мышце на исходном уровне. Большинствопациентов с улучшением моторики продемонстрировали стабильность или улучшениепараметров роста.
У подавляющего большинства пациентов, независимо отрезультатов в отношении моторики или характеристик на исходном уровне, наблюдалисьустранение кардиомиопатии при измерении по изменениям Z-балла МЛЖ.
Данные исследований свидетельствуют, что ранняя постановкадиагноза и лечение на ранней стадии болезни дают лучшие результаты у пациентов,страдающих болезнью Помпе с манифестацией в младенческом возрасте.
Поздно развивающаяся болезнь Помпе
Клинические исследования у пациентов от 5 до 15 лет в моментначала лечения
5 из 5 пациентов могли свободно передвигаться, 4 из 5 ненуждались в ИВЛ, 1 из 5 нуждался в ИВЛ в ночное время.
Двое пациентов демонстрировали клинически значимые улучшенияфорсированной жизненной емкости легких (ФЖЕЛ) (+11,5% и +16,0%) в положениисидя к 26-й неделе.
10 пациентов с поздно начавшейся болезнью Помпе (прикованные к инвалидному креслу) в возрасте9-54 года получали лечение на протяжении различных периодов времени от 6месяцев до 2,5 лет.
Положительный эффект на функцию легких, наблюдавшийся у этихпациентов, включал клинически значимое улучшение ФЖЕЛ на 35% от исходного у одного пациента и значительное сокращениеколичества часов ИВЛ у 2 пациентов. Благоприятное воздействие лечения надвигательную функцию, включая восстановление утерянных двигательных навыков,наблюдалось у нескольких пациентов. Только один пациент смог встать синвалидной коляски.Условия хранения:
Хранить в холодильнике при температуре от 2 °С до 8 °С. Хранить в недоступном для детей месте!
Общая информация
Миозит: лекарства, используемые при лечении
Миозит мышц – воспаление в скелетных мышцах.
Общие сведения
Миозит мышц – собирательное понятие, которое означает воспаление в скелетных мышцах. Оно может развиваться в результате различных причин: при инфекции, аутоиммунных заболеваниях, травмах, внедрении паразитов и пр. Если миозит продолжается в течение длительного времени, то постепенно мышцы слабеют и могут уменьшаться в размерах – наступает их атрофия.
Причины миозита
Причин развития миозита мышц существует достаточно много:
- Самая частая причина – вирусные инфекции. При гриппе и других респираторных инфекциях часто отмечается боль, ломота в мышцах – причиной этого является распространение вируса по всему телу с током крови.
- Бактериальные инфекции. На мышцы могут действовать сами бактерии или выделяемые ими токсины.
- Паразиты. Например, миозит может быть следствием проникновения в организм червя эхинококка.
- Аутоиммунные заболевания: дерматомиозит, полимиозит и др.
- Действие на организм токсических веществ. Миозит может развиваться при отравлении алкоголем и некоторыми наркотиками.
- Переохлаждение. Про такой миозит часто говорят «продуло мышцу».
- Травма.
- Интенсивная физическая нагрузка. Часто миозит в таких случаях развивается у нетренированных людей с непривычки.
- Постоянное напряжение, неудобное положение конечностей. Имеет место у людей некоторых профессий. Например, у скрипачей.
Чаще всего миозит мышц поражает мускулатуру плечевого пояса, грудные мышцы, мышцы поясницы, голеней.
Симптомы
Основной признак миозита – боль. Обычно она возникает в одной или в нескольких рядом расположенных мышцах. Болевые ощущения усиливаются во время неудобной позы, в которой напряжены мышцы, физической работы, ощупывания мышц. Движения пораженными мышцами затруднены или совсем невозможны из-за боли.
Иногда в области мышцы отмечается припухлость, покраснение кожи. При инфекционных и некоторых других заболеваниях миозит мышц сопровождается нарушением общего состояния: возникает чувство разбитости, сонливость, повышается температура тела. Другие признаки зависят от симптомов основного заболевания.
Миозит мышц может протекать в острой или в хронической форме. При острой форме все симптомы возникают достаточно быстро, а затем, обычно спустя несколько дней, проходят. При хронической форме периодически сменяют друг друга периоды улучшения состояния и обострений.
Что можете сделать вы при миозите
При миозите после переохлаждения, травмы или интенсивной физической работы можно устранить боль в мышцах при помощи согревающих мазей, мазей и гелей, содержащих противовоспалительные препараты. Если боль в мышцах сохраняется в течение длительного времени, необходимо обратиться к врачу.
Что может сделать врач
Лечением миозита могут заниматься различные врачи-специалисты, в зависимости от причин заболевания: терапевты, травматологи, хирурги, инфекционисты, паразитологи. Обследование в каждом отдельном случае будет различным. Оно может включать общий анализ крови, бактериологические и вирусологические исследования, иммунологические анализы крови, ПЦР-диагностику, компьютерную томографию и магнитно-резонансную томографию мышц и пр.
Лечение определяется основным заболеванием:
- При вирусных инфекциях назначаются противовирусные препараты.
- При бактериальных инфекциях – антибиотики.
- При гнойном воспалении мышц – вскрытие и промывание гнойника.
- При аутоиммунных заболеваниях – препараты, подавляющие иммунные реакции и воспаление.
Внимание! Карта симптомов предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. Наш сайт не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Миозин | Info-Farm.RU
Миозин — это суперродина моторных белков эукариот, которые взаимодействуют с Микрофиламентов, обеспечивая различные формы движения клетки. Наиболее известный миозин II, распространенный в мышечной ткани, где он вместе с актином образует актомиозин — основную составляющую часть сократительных нитей мышечных волокон.
Миозин II состоит из шести полипептидных цепей: двух одинаковых тяжелых (длиной примерно 2000 аминокислотных остатков) и четырех легких двух разных типов. Тяжелые цепи на N-конце содержат глобулярные моторные домены или «головки», которые непосредственно задействованы в генерации силы. До сих доменов присоединяются легкие цепи. Другая часть тяжелых цепей представлена длинными вытянутыми спиралями, участвующих в димеризации, образуя биспирали (англ. Colied coil). Благодаря взаимодействию таких хвостов нескольких сотен молекул миозина образуются «толстые филаменты». Они биполярными, то есть головки на двух концах филаментов направлены в разные стороны. Молекулы миозина расположены в толстом филаментов таким образом, что головки регулярно распределяются по всей ее длине, кроме небольшого участка в центре, где их нет («голая» зона). В тех местах, где нити актина и миозина перекрываются, миозиновые головки могут прикрепляться к соседним актиновых нитей, и в результате этого взаимодействия происходит сокращение мышцы. Энергия для выполнения такой работы высвобождается при гидролизе АТФ все миозиновые головки имеют АТФазну активность, прикрепленные миозинових головок зависит от концентрации ионов Са 2+ в саркоплазме. Миозиновои АТФаза активируется при взаимодействии актина с миозином. Ионы Mg 2+ могут ингибитуваты этот процесс.
Сначала считалось, что миозин имеющийся только в мышцах, но в 1970-х было обнаружено, что подобные молекулы встречаются в других типах клеток, в том числе и у одноклеточных организмов. Примерно в то же время в пресноводной амебы Acanthamoeba castelanii был найден белок, имел моторный домен очень похож на такого в миозина мышц, который однако работал как мономер и имел совсем другой хвостовой домен. Этот тип миозина назвали миозином I (одноглавый), а миозин мышц переименовали в миозин II (двуглавый). С тех пор эта суперродина белков благодаря анализу геномов многих эукариот пополнилась новыми членами и насчитывает более 37 отдельных семей. Все Миозин объединены похожими N-концевыми глобулярными головами, часть из них «одноглавые», другие — двуглавые, поэтому номенклатура стала отражать не количество голов, а при открытии. Различия между семьями миознинив кроются преимущественно в хвостовых участках, эволюционировали для взаимодействия с различными типами грузов. Все Миозин кроме шестого движутся до плюс конца актиновых филаментов.
Большинство из миозинов имеющиеся во всех эукариот, и распространение только небольшой части ограничено узкими группами, например, миозин XVIII и XI — встречаются только у растений, а IX — у позвоночных животных. В геноме человека имеются 40 генов миозинов, девять из которых экспрессируются главным образом (или только) в волосковых клетках внутреннего уха, где они участвуют в организации стереоцилий. Мутации в генах крайней мере трех из этих миозинов могут привести к глухоте.
Изображения по теме
Миозит: причины, симптомы, диагностика, лечение и профилактика – МедОбоз,- последние новости здоровья
Заболевание воспалительной природы, поражающее мышцы скелета одной или нескольких групп, может быть вызвано инфекциями, травмами и другими причинами.
Причины миозита
Причиной могут стать инфекции – вирусы, паразиты, стафилококк, кишечная палочка и т.д. Может возникать как осложнение при сифилисе. Послужить причиной могут разного рода травмы, перенапряжение мышц во время физической активности, переохлаждения, длительная неудобная поза, приводящая к затеканию конечности. Причиной могут также стать аутоиммунные заболевания.
Симптомы миозита
У больного наблюдаются сильные боли тянущего характера в пораженных мышцах, которые усиливаются при движении, структура мышц уплотняется, могут образовываться плотные узелки в мышцах; в области пораженных мышц наблюдается ограничение подвижности, Чаще всего, поражается мышечная ткань конечностей, области спины, поясницы, шеи. Характерны также симптомы общей интоксикации: озноб, обильное потоотделение, повышение температуры тела, наблюдается общая слабость и головная боль.
Диагностика миозита
Проводится анализ жалоб пациента и анамнеза болезни, выполняется неврологический осмотр, анализ крови, электромиография, ультразвуковое исследование поврежденных мышц, ультразвуковое исследование сосудов.
Лечение миозита
В ходе лечения необходимо обеспечить полный покой воспаленной мышце, применяется местное лечение в виде противовоспалительных мазей, используются противовоспалительные препараты, антибактериальные средства или противопаразитарные препараты. Больному необходимо полноценное питание, прием витаминов. В ходе медикаментозного лечения применяются такие медицинские препараты как Нафталан, Вольтарен, Фастум-гель.
Профилактика миозита
В целях профилактики рекомендуются умеренные и регулярные физические нагрузки, важно исключить возможность переохлаждений, необходимы регулярные разминки при сидячей работе.Своевременное лечение инфекционных процессов в организме.
Миозит – лекарства и препараты для лечения заболеваний
В данном разделе собрана информация о лекарственных препаратах, их свойствах и способах применения, побочных действиях и противопоказаниях. На данный момент существует огромное количество медицинских препаратов, но не все они одинаково эффективны.
Каждое лекарство имеет свое фармакологическое действие. Правильное определение нужных лекарств – основной шаг для успешного лечения заболеваний. Для того, чтобы избежать нежелательных последствий перед использованием тех или других лекарств проконсультируйтесь с врачем и прочитайте инструкцию по применению. Обратите особое внимание на взадимодействие с другими лекарствами, а также на условия использования при беременности.
Каждый лекарственный препарат подробно описан нашими специалистами в данном разделе медицинского портала EUROLAB. Для просмотра лекарств укажите интересующие Вас характеристики.Также Вы можете искать нужный Вам препарат по алфавиту.
Поиск препарата
Перечень препаратов для лечения заболеваний категории “Миозит”
Препараты по назначению(заболевания)
Если Вас интересуют еще какие-нибудь лекарственные средства и препараты, категории “Миозит” их описания и инструкции по применению, синонимы и аналоги, информация о составе и форме выпуска, показания к применению и побочные эффекты, способы применения, дозировки и противопоказания, примечания о лечении лекарством детей, новорожденных и беременных, цена и отзывы о медикаментах или же у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Шейный миозит лекарства – витамины, как проявляется, лекарственные препараты, признаки
- Главная
- Народные средства
Содержание
- 1 Что такое миозит мышц: причины, основные признаки и методы лечения
- 1.1 Причины
- 1.1.1 Аутоиммунные заболевания
- 1.1.2 Инфекции
- 1.1.3 Паразитарные заболевания
- 1.1.4 Различные интоксикации
- 1.1.5 Травмы
- 1.1.6 Постоянное напряжение мышц
- 1.1.7 Переохлаждение
- 1.1.8 Профессиональный миозит
- 1.2 Виды миозита
- 1.2.1 Идиопатический
- 1.2.2 Инфекционный
- 1.2.3 Очаговый миозит
- 1.2.4 Гигантоклеточный миозит
- 1.2.5 Эозинофильный
- 1.2.6 Гнойный
- 1.3 Симптомы миозита у взрослых и детей
- 1.3.1 Невралгия и миозит
- 1.3.2 Мышечная слабость при миозите
- 1.3.3 Температура при миозите
- 1.3.4 Боли при миозите
- 1.3.5 Острый миозит
- 1.3.6 Хронический миозит
- 1.4 Классификация миозита по локализации
- 1.4.1 Миозит икроножных мышц
- 1.4.2 Миозит грудной клетки и спины
- 1.4.3 Миозит плеча
- 1.4.4 Миозит шеи
- 1.4.5 Дерматомиозит
- 1.4.6 Оссифицирующий миозит
- 1.5 Диагностика заболевания
- 1.5.1 Опрос
- 1.5.2 Осмотр
- 1.5.3 Ревмопробы
- 1.5.4 Биопсия и морфологическое исследование мышечной ткани
- 1.6 К какому врачу обратиться
- 1.7 Лечение миозита
- 1.7.1 Медикаментозная терапия
- 1.7.2 Нестероидные противовоспалительные
- 1.7.3 Миорелаксанты
- 1.7.4 Вазоактивные средства
- 1.7.5 Витамины
- 1.7.6 Антибиотики
- 1.7.7 Мази
- 1.7.8 Физиотерапия
- 1.7.9 Диета
- 1.7.10 Мануальная и рефлексотерапия
- 1.7.11 Хирургическое вмешательство
- 1.7.12 Лечение миозита народными средствами
- 1.7.13 Компрессы
- 1.7.14 Масла
- 1.7.15 Настойки
- 1.7.16 Мази
- 1.7.17 Отвары
- 1.7.18 Лечебная физкультура
- 1.8 Возможные осложнения
- 1.9 Прогноз
- 1.10 Профилактика
- 1.11 Шейный миозит
- 1.12 Спинные мышцы
- 1.13 Поясница
- 1.14 Грудная клетка
- 1.15 Миозит области ноги
- 1.16 На бедре
- 1.17 В области голени
- 1.18 На руке
- 1.19 У ребенка
- 1.20 При беременности
- 1.21 Виды миозита
- 1.1 Причины
Лекарства для мышц — поиск лекарств и наличие в аптеках
Миозит – воспалительный процесс в мышечных тканях, который развивается на фоне системных инфекционных заболеваний, в результате переохлаждения. Патология проявляется мышечной слабостью, скованностью движений, болью в мышцах. Какие лекарственные препараты используются для лечения миозита?
Препараты для лечения миозита
Если миозит возник на фоне бактериальной инфекции, используются антибактериальные препараты:
Если причиной боли в мышцах стали аутоиммунные патологии, применяются глюкокортикоидные лекарственные средства:
Кеналог,
Преднизолон.
Миозит может развиться на фоне заражения организма гельминтами. В таком случае больному прописывают противогельминтные препараты:
Для облегчения боли и дискомфорта используются препараты-анальгетики:
Анальгин,
Баралгин,
Кетанов,
Кетанол,
Миг,
Пенталгин,
Седальгин.
Нестероидные противовоспалительные лекарственные средства (НПВС) облегчают болевые ощущения, снимают воспаление, отек, эффективно снижают повышенную температуру тела:
Диклофенак,
Ибуклин,
Индометацин,
Нурофен,
Ортофен.
Лекарственные средства для наружного применения
Препараты для наружного применения – это различные согревающие мази и кремы, способствующие приливу крови к воспаленным тканям мышц. Подобные лекарственные средства усиливают кровообращение, стимулируют обменные процессы и улучшают восстановление поврежденных тканей мышц:
Апизатрон,
Випросал,
Никофлекс,
Финалгон.
Другие лекарственные средства для лечения заболеваний мышц
Часто боль в мышцах появляется после повышенных физических нагрузок, занятий спортом или длительного пребывания в одном положении. Болевые ощущения и дискомфорт в мышцах в таком случае возникает в результате скопления в них молочной кислоты.
Выводится молочная кислота из мышц при стимуляции кровообращения, при согревании. Для этих целей можно использовать специальные согревающие мази, о которых говорилось выше. Для выведения молочной кислоты целесообразно применять мази на основе НПВС:
Индометациновая мазь,
Ортофеновая мазь.
Сильную боль и дискомфорт в мышцах можно облегчить с помощью следующих препаратов-анальгетиков:
Анальгин,
Темпалгин,
Найз.
Судороги в мышцах или судорожные сокращения возникают преимущественно в вечернее и ночное время. Для профилактики судорог и с целью общего укрепления организма применяются различные витаминные комплексы: витамины группы В и Е.
Какие лекарственные средства можно использовать от дистрофии мышц? В настоящее время не существует препаратов, которые могут излечить заболевание полностью. Но для поддержания мышечного тонуса, а также с целью отсрочивания патологических изменений в тканях мышц используются кортикостероиды (Преднизалон).
Специальные добавки
Спортсмены, которые хотят нарастить мышечную массу, используют для этих целей специальные пищевые добавки. Самостоятельно принимать подобные средства не рекомендуется, целесообразность и дозировку подобных препаратов необходимо согласовывать с тренером и диетологом. Пример пищевых добавок для наращивания мышечной массы:
Препараты по теме Посмотреть все препараты
Болезни позвоночника и суставов – Лечение заболеваний позвоночника и суставов традиционными и нетрадиционными способами (Д. В. Нестерова, 2010)
Болезни суставов и позвоночника | Суставы
Список болезней суставов
В наше время различные заболевания суставов встречаются достаточно часто. Факторы, вызывающие патологические изменения в костных и хрящевых тканях, достаточно многочисленны, поэтому полностью обеспечить отсутствие какого-либо негативного влияния на организм очень сложно. К часто повторяющимся негативным причинам относят воздействие окружающей среды и специфику работы или образа жизни.
Виды заболеваний

Все болезни суставов в медицине принято разделять на несколько видов. По характеру поражений выделяют следующие основные группы:
- Воспалительные процессы, спровоцированные проникновением инфекции в организм, аллергической реакцией или нарушением работы иммунной системы. В таких случаях развитие болезни будет стремительным, в пораженном месте возникает припухлость, и ощущается ярко выраженный болезненный симптом. Если признаки купировать, они исчезают на некоторое время, но процесс дегенерации тканей будет продолжаться. Чтобы выявить, на какой стадии развития протекает болезнь, делают рентгеновский снимок пораженного сустава.
- У пожилых людей чаще всего развиваются различные дегенеративные процессы. Причиной такого поражения является изнашивание сустава. При этом суставная щель сужается, а хрящевая ткань разрушается. Выраженность симптомов при этом возникает постепенно. Сначала боль возникает после длительного физического напряжения и проходит после отдыха. Со временем боль становится все навязчивее.
- При врожденных патологиях нарушения проявляются сразу после появления малыша на свет. Наиболее частыми являются такие нарушения, как вывих бедра. Такое нарушение вызывает искажение походки, искривление позвоночника и последующее возникновение сколиоза.
- Нормальную работу сустава может нарушить и болезнь околосуставных тканей. Часто такие патологии бывают спровоцированы переохлаждением и чрезмерной продолжительной нагрузкой. Диагностика таких болезней проводится с помощью рентгенологических снимков и МРТ.

По месту локализации различают следующие виды патологий:
- Болезнь плечевого сустава – возникает, как правило, у спортсменов и людей, которые подвержены чрезмерным физическим нагрузкам. Также причинами могут быть генетическая наследственность, инфекционные болезни и травматизация сустава.
- Патология локтевого сустава – диагностируется у теннисистов. Сустав не может нормально функционировать, часто возникает воспаление мышечных тканей рук.
- Суставы кистей и пальцев подвергаются патологическим изменениям у людей, работа которых связана с мелкой моторикой рук. Как правило, патологии подвергаются обе конечности.
- Тазобедренный сустав подвергается болезненным изменениям у людей преклонного возраста. При этом часто возникают переломы шейки бедра.
- Коленный сустав подвергается болезням у людей любого возраста. Малыши страдают от ревматоидных и инфекционных артритов колена. Спортсмены страдают от повреждения менисков и связок. Пожилые люди подвержены дегенеративным процессам, что приводит к разрушению сустава и инвалидности.
- Суставы голеностопа поражаются чаще всего во время подвывихов или по причине развития прогрессирующего артрита. Подвержены таким болезням люди с ожирением и женщины, которые часто носят обувь на каблуках, подвергая при этом нижнюю часть ноги высокой нагрузке.
Однако следует помнить, что для суставов губительной является не только сильная нагрузка, но и низкая активность. Рекомендуется для профилактики заниматься гимнастическими упражнениями, плаванием и другими легкими видами спорта. Также нужно помнить, что залогом здоровья является правильное питание и отказ от вредных привычек.

Это болезнь суставов, при которой изменяется структура хрящевых тканей, что со временем приводит к его деформации и разрушению. Патологический процесс постепенно затрагивает костную и связочную ткань, которая находится рядом с суставом.
Артрозу наиболее часто подвергаются колени, в некоторых случаях может распространяться и на бедренные суставы. Этот процесс в медицине называют коксартрозом. Развитие патологии условно разделяют на 3 степени.
При развитии артроза болезнь очень быстро прогрессирует. Главный симптом – это выраженная болезненность пораженных участков тела и значительное ограничение подвижности. При сильном поражении кистей рук может наблюдаться тремор, искривление пальцев.
При артрите возникает такая симптоматика:
- ломота в суставах;
- затруднение и уменьшение амплитуды движений сустава;
- деформирование пораженных суставов и тканей, которые находятся около них;
- системное поражение организма.

Простую боль в суставах в медицине называют артралгией. Эта болезнь характерна сниженным симптоматическим комплексом, который принято называть артралгическим синдромом. Боль может иметь тупой и ноющий оттенок, может быть временной или постоянной, слабо выраженной и острой.
Артралгии подвергаются, как правило, крупные суставы. Процесс диагностики является сложным и продолжительным, так как даже рентгенологические снимки не всегда отображают болезненные признаки.
Бурсит сустава – это воспалительный процесс, локализованный в синовиальных сумках. При этом экструдат увеличивается. Заболевание является следствием ссадин, ран и ушибов.
На пораженном месте появляется припухлость, которая со временем увеличивается в объемах. В области удара наблюдается болезненность, отеки, и ощущается значительный дискомфорт. Все это время отечность разрастается. Бурситу часто подвергаются спортсмены и люди, страдающие от избыточного веса.

Подагра – это поражение суставов по причине резкого увеличения количества мочевой кислоты. С течением времени кислота трансформируется в соль, оказывающую разрушительное воздействие на хрящи и кости.
Подагра встречается достаточно редко, ей подвержены преимущественно мужчины после 40 лет. Основной симптом – патологический процесс затрагивает все суставы, включая пальцы. Обычно перетекает в хроническую форму. Типичный признак подагры – приступы давящей болезненности в вечернее время. Больные места опухают, кожный покров краснеет. Могут появляться небольшие наросты, которые лопаются через некоторое время, и из них вытекает жидкость. Несвоевременное лечение приводит к нарушению целостности соединения костей.

Ганглионы и синовиальные кисты в серозной сумке называют гигромами. Это опухоли размером около 3 сантиметров, в полости которых находится слизистая жидкость или фибрин.
Такие новообразования часто диагностируют у молодых женщин в возрасте от 20 до 30 лет. В случае болезни больные редко жалуются на плохое самочувствие, а признаки практически отсутствуют.
Поводом для диагностики часто бывает обнаружение некоего уплотнения, часто в области запястья. На месте уплотнения возникает покраснение и зуд на коже. Местом локализации могут быть также фаланги пальцев на руках и ногах. Часто случается, что необходимость лечения отсутствует.
Остеопороз
Системное суставное заболевание под названием остеопороз поражает преимущественно женский пол во второй половине жизни. При остеопорозе уменьшается плотность костной ткани всего организма, что увеличивает риск перелома при незначительной физической нагрузке. Главной причиной такой болезни считается старение, а точнее – снижение концентрации минералов, таких как фосфор и кальций.
Остеохондроз

Это дегенеративное заболевание встречается наиболее часто. Вызывается нарушением обмена веществ в позвонках, что приводит к утрате эластичности дисковых тканей. По этой причине они выпячиваются и растрескиваются. Если вовремя не начать лечение болезни, она может вызвать опасные осложнения. К главным причинам, вызывающим остеохондроз, относят:
- сниженную физическую активность;
- неполноценное питание;
- отложение солей;
- хронические болезни.
Периартрит
Патологии характерно воспаление тканей, которые окружают суставы или суставные сумки. Часто периартрит сопровождается артритом. Диагностируется данная болезнь чаще всего у женщин после 40. При этом во время движения у больных возникает боль в плече, отдающая в локтевой сустав и лопатку. Движения становятся скованными, плечевой сустав отекает.
Болезнь синовит характеризуется системным воспалением суставов. Течение болезни разделяют на асептическое, хроническое и острое. При отсутствии лечения синовиальная оболочка уплотняется. Симптоматика характеризуется распиранием костей, отечностью, изменяется цвет кожного покрова в пораженном месте на красноватый.

Ревматизм – это заболевание суставов, при котором воспаляются клетки соединительных тканей. Возникает в возрасте 8-15 лет. Приступы могут появляться у людей разного возраста. Заболевание считается опасным, так как вызывает такие осложнения, как хроническую сердечную недостаточность, аритмию, поражения хрящевых тканей и сухожилий.
К факторам, способствующим возникновению ревматизма, относят:
- наследственность;
- заражение стрептококковой инфекцией;
- нарушение иммунной системы;
- авитаминозы.
Болезнь Рейтера

Это аутоиммунное заболевание, относящееся к ревматической группе патологий. Как правило, имеет хроническое течение и часто обостряется на продолжительный период (до 6 месяцев). Болезни подвержен мужской пол после 20 и до 40 лет.
Главным признаком болезни Рейтера считается реактивный артрит. Основной симптом – возникновение красноты на слизистой оболочке глаза и на коже. Также возникает воспаление мягких тканей, которые окружают пораженные суставы.
Болезнь Стилла
Очень редкая патология, которую диагностируют у детей в возрасте до 16 лет. Характеризуется воспалительным процессом в суставной сумке. Так как болезнь не имеет выраженных симптомов, она считается достаточно сложной и опасной. К первым проявлениям заболевания относят высокую температуру, обильную сыпь на кожном покрове, поражение лимфоузлов и одышку.
Болезнь Бехтерева
Недуг разделяют на несколько форм:
- центральная;
- ризомелическая;
- периферическая;
- скандинавская.
Могут поражаться отдельные участки организма: позвоночник, плечевые и тазобедренные суставы. В межпозвонковых суставах возникает воспалительный процесс, приводящий к дальнейшему срастанию сустава, что неизбежно ограничивает подвижность пациента.
Чаще всего диагностируется в возрасте от 16 до 30 лет. Женщины менее подвержены болезни, чем мужчины. Первыми симптомами является боль в области поясницы. Далее у больного образовывается сутулость в грудном отделе, болезненность в локтевых, коленных и бедренных суставах.
Синдром Фелти

Это ревматоидная болезнь, характеризующаяся воспалением сочленений, сопровождающимся увеличением селезенки. Болезни чаще подвергаются женщины старше 40. Признаки:
- лихорадка;
- резкое снижение веса;
- мышечная атрофия;
- появление ревматоидных узелков под кожей.
У больных возникает сильная болезненность в суставах. Подтверждение диагноза проводится путем анализа крови и обнаружения высоких титров ревматоидного фактора.
Подвиды и причины болезней позвоночника
При заболеваниях позвоночника возраст — это не главный фактор попадания человека в зону риска. В последнее время специалисты все чаще констатируют следующий факт: болезни позвоночника не являются редкостью у молодых людей (в возрасте от 18 до 27 лет).
Проблемы с позвоночником молодеют
 Согласно данным медицинских исследований, клиника заболеваний позвоночника с каждым годом молодеет. Симптоматические боли в позвоночнике испытывают не менее 15% людей старше 18 лет. Около 80% людей взрослого населения хоть раз сталкивались с возникновением проблемы с позвоночником.
Согласно данным медицинских исследований, клиника заболеваний позвоночника с каждым годом молодеет. Симптоматические боли в позвоночнике испытывают не менее 15% людей старше 18 лет. Около 80% людей взрослого населения хоть раз сталкивались с возникновением проблемы с позвоночником.
Что же является причиной возникновения болей в спине, как их избежать и каковы симптомы болезней позвоночника? Каждому человеку следует знать, что наш позвоночник, благодаря которому мы можем двигаться, имеет 33 позвонка, между которыми находится хрящевая ткань (межпозвоночные диски). Позвоночник пронизывают нервные окончания.
Еще он окружен мышцами и связками. За счет своего расположения и строения, а также за счет того, что именно позвоночник выполняет основную двигательную функцию в организме, люди зачастую сталкиваются с его патологиями.
Большинство заболеваний позвоночника и суставов среди других недугов сейчас занимают лидирующие позиции.
Классификация заболеваний позвоночника
Лечение заболеваний позвоночника и суставов во многом облегчается за счет превентивных мер, вовремя принимаемых больным. Очень важно внимательное отношение пациента к собственному здоровью. Симптомы начинающегося заболевания суставов и позвоночника зачастую не обращают на себя должного внимания, но если у человека появились малейшие признаки подобных болезней (боль в позвоночнике при занятии неудобного положения, прострелы в спине, пояснице и другие схожие симптомы), следует немедленно записаться на прием к врачу-невропатологу в соответствующую клинику. Больному в этом случае поможет специализирующаяся на заболеваниях позвоночника клиника, которая проведет полное обследование пациента и назначит качественное лечение заболеваний позвоночника.
Такие заболевания носят чаще всего дегенеративный характер, каждая из подобных болезней имеет свои симптоматические особенности, протекает по-разному и, соответственно, требует индивидуального подхода к лечению. Заболевания позвоночника различаются по месту локализации, выраженности болезненных симптомов и т.д. Среди распространенных болезней, связанных с нарушением функциональности позвоночника, специалисты называют следующие:
- Межпозвоночную грыжу. Грыжа возникает вследствие повреждения межпозвоночного диска, который смещается, отчего и возникают болевые ощущения в области спины и позвоночника.
- Остеохондроз. В заболеваниях позвоночника остеохондроз находится в числе лидеров. Связан он с истончением хряща, который служит амортизатором для позвонков.
- Сколиоз. Крайняя степень искривления позвоночника, затрудняющая двигательную деятельность человека.
- Радикулит, или радикулопатия. Поражение корешков спинного мозга, тяжелое дегенеративное нарушение функций позвоночника.
- Остеопороз. Заболевание, связанное с усилением хрупкости скелета человека, которое может затронуть любой отдел позвоночника. Его симптомы проявляются не сразу.
- Болезнь позвоночника Шейермана. Заболевание позвоночника Шейермана Мау характеризует деформация позвоночника и неравномерное распределение нагрузки на него.
- Поясничные боли и другие заболевания спины и крестцового отдела позвоночника.
Основные причины возникновения недуга
Полный справочник с каталогом заболеваний позвоночника, спины и суставов (в том числе с перечнем всех симптомов) можно найти у врача-специалиста, в библиотеке или специализированном медицинском книжном магазине.
К причинам, обусловливающим возникновение дегенеративных нарушений и проблем с полноценной функциональностью позвоночника, относятся следующие ситуации:
- неправильное питание;
- малоподвижный образ жизни;
- интенсивные физические нагрузки;
- травмы;
- лишний вес.
Человеческие суставы устроены так, что со временем они изнашиваются. С возрастом выделяется все меньше смазочного вещества, которое позволяет уменьшить трение между суставами, хрящами и позвонками. Этой проблемы не избежать и тем, кто ведет малоподвижный образ жизни, и тем, например, кто активно занимается спортом и переносит большие нагрузки на свои суставы. У них часто возникают болезни спины. Итак, с приходом старости человек в той или иной степени испытывает различные проблемы с суставами. Но предотвратить эту проблему можно следующим образом: вовремя обратить на нее внимание и начать принимать добавки с хондроитином и глюкозамином. Эти вещества подходят для питания суставов больных людей (как требуемое лечение) и в профилактических целях.

Полезные продукты для здоровья костей и суставов
К превентивным мерам относят изменение привычного рациона и включение в питание тех элементов, витаминов и минералов, которые способствуют здоровому функционированию и направляют лечение в правильное русло. Они способствуют укреплению суставов и позвоночника человека. К ним относят:
- кальций;
- витамин Д, необходимый для правильного усвоения кальция;
- омега-3 жирные кислоты и др.
Конкретное полное лечение может назначить только врач.
Заболевания позвоночника могут быть вызваны тяжелыми и интенсивными физическими нагрузками, которые связаны с принятием неестественного положения тела (рывковые движения, неестественные повороты и сгибания туловища или конечностей человека). Это так называемый спортивный фактор. По этой причине в зону риска в основном попадают спортсмены-тяжелоатлеты (помимо них к этой категории относят представителей из смежных областей спорта, таких как пауэрлифтинг, бодибилдинг, где есть похожие физические упражнения). Если постоянно используется чрезмерная нагрузка на какой-либо отдел позвоночника, остеохондроз неизбежен. Тренировки с критическим рабочим весом, а также участие в спортивных соревнованиях с подъемом максимального веса с зачастую неверной техникой — это систематические нагрузки, которые ведут к дегенеративным заболеваниям какого-либо отдела позвоночника.
Симптомы остеохондроза — это скованность в движениях, спазмы мышц в больной зоне, острая боль в позвоночнике. Часто заболевание поражает грудной отдел позвоночника. В случае остеохондроза клиника стандартна. Хрящевая ткань, которая находится между позвонками, истончается, продавливается, заменяется на ткань, похожую на костную. Болезнь может затрагивать и область крестцового отдела позвоночника.
Боль возникает тогда, когда пораженные участки начинают сдавливать нервные окончания. При этом необходимо специальное лечение. Подобных проблем с позвоночником можно избежать, максимально обезопасив себя на тренировках. Необходимо следить за правильным выполнением упражнений и плавным повышением поднимаемого веса. Фанатизм в физических занятиях может обернуться катастрофой для суставов. Лечение тоже назначает квалифицированный специалист по результатам полного обследования пациента, когда выявлены все сопутствующие симптомы.
Сидячий, пассивный, малоподвижный образ жизни. Здесь — в противоположность активному образу жизни — причины заболеваний спины заключаются в отсутствии физических нагрузок. Не зря родители оберегают маленьких детей, например, от многочасового сидения за компьютером или перед телевизором. Эти занятия чреваты многими проблемами, начиная от психологических факторов, проблем со зрением, нарушением осанки, симптомы которых не заставят долго себя ждать.
Детям трудно контролировать положение спины во время работы с компьютером или выполнения уроков, в итоге у них вырабатывается неправильная осанка. А это уже опасно такими заболеваниями, как искривление позвоночника и даже сложной болезнью под названием сколиоз. Это крайняя степень искривления позвоночника, при которой он принимает вид буквы S. При этом сдавливается грудная клетка. Профилактические меры в этом случае напрямую зависят от того, какова клиника недуга и какие симптомы отмечаются при заболевании.
Родителям необходимо контролировать то, чем и сколько занимаются их дети. Нужно своевременно рассказать о возможных проблемах с осанкой. Если не соблюдать меры предосторожности для позвоночника, остеохондроз может сразу стать преградой для занятий различными видами спорта.
 Только посредством применения профилактических мер можно предупредить возникновение недуга и своевременно начать его лечение. При появлении дискомфорта крестцового отдела позвоночника необходимо обратиться в медицинское учреждение для постановки правильного диагноза. При возникновении такого недуга важно начать своевременное лечение.
Только посредством применения профилактических мер можно предупредить возникновение недуга и своевременно начать его лечение. При появлении дискомфорта крестцового отдела позвоночника необходимо обратиться в медицинское учреждение для постановки правильного диагноза. При возникновении такого недуга важно начать своевременное лечение.
На протяжении всей жизни человек не застрахован от получения травм, в том числе травм позвоночника. К ним относятся любые травмы, начиная от небольших ушибов, заканчивая серьезными растяжениями и переломами. Такие повреждения позвоночника могут инициировать в дальнейшем серьезные заболевания, требующие даже оперативного вмешательства. Сама структура, само расположение позвонков делает нашу спину, шею и таз уязвимыми для травм.
Лишний вес потому и назван лишним, т.к. его наличие у человека сигнализирует о сбоях в функционировании организма. Помимо прочих проблем (метаболизм, репродуктивная функция и т.д.) лишний вес может стать и причиной проблем со спиной. Практически вся нагрузка от лишнего веса человека попадает на позвоночник, такое систематическое давление не может пройти бесследно. Положение позвонков деформируется, хрящевая ткань истончается, вызывая боль при давлении на нервные окончания. Поскольку здесь прослеживается прямая связь между наличием патологии и заболеванием позвоночника, то достаточно следить за своим здоровьем и предупреждать появление лишнего веса.
Только специалист (травматолог, ортопед или невропатолог) может оказать грамотную и полноценную помощь, проведя полное обследование организма, назначив все необходимые анализы и назначив лечение.
В этом может помочь клиника, которая проводит диагностику и лечение различных заболеваний позвоночника.
Лечение посредством применения массажных процедур
 Такие процедуры эффективны, если симптомы недуга только появились. Массаж спины проводят, применяя разогревающие ароматические масла. Перед тем как начать такое лечение, необходимо проконсультироваться со специалистом.
Такие процедуры эффективны, если симптомы недуга только появились. Массаж спины проводят, применяя разогревающие ароматические масла. Перед тем как начать такое лечение, необходимо проконсультироваться со специалистом.
Во время проведения такого массажа не должно возникать никаких болевых ощущений. При этом должно появиться ощущение тепла. Продолжительность процедуры — не более 15 минут. Лечение осуществляется при помощи основных массажных приемов. Используется метод:
- поглаживания;
- растирания;
- разминания;
- вибрации;
- сотрясения;
- похлопывания;
- рубления;
- поколачивания.
Надо соблюдать определенную последовательность. В первую очередь делается массаж нижних конечностей, потом массируется грудь, шея, задняя часть головы, пояснично-крестцовая область и позвоночник.
Народные средства — помощники в борьбе с недугом
Для снятия болей при остеохондрозе очень эффективна йодная сетка. Если присутствуют симптомы прострелов или возникает ноющая боль, то йодную сетку делают с обеих сторон позвоночника.
Хорошо снимают боль горчичники, которые располагают в области позвоночника и поясницы. Продолжительность такой процедуры составляет около 10 минут. Вместо горчичников лечение можно проводить перцовым пластырем, наклеенным вдоль позвоночника или на область поясницы.
Для снятия воспалительного процесса в позвоночнике лечение предусматривает прием березового сока (по 1 стакану 3 раза в день).
Если симптомы заболеваний позвоночника ярко выражены, то для снятия болей поможет мазь. Для ее приготовления берут 1 ст.л. пищевой соды и смешивают с 0,5 куска хозяйственного мыла, измельченного при помощи терки. В эту смесь добавляют 0,5 стакана растительного масла, все это размешивают. Мазь готова. Ее надо настоять 3 суток и втирать при остеохондрозе. Такое лечение значительно облегчит состояние больного.
Лечение болезни суставов и позвоночника
Болезни позвоночника и суставов — это группа патологий опорно-двигательного аппарата и костно-суставных структур организма. Лечение болезней суставов и позвоночника включает в себя целый комплекс медикаментозных и немедикаментозных методов. Выбор методов терапии заболеваний зависит от их этиологии, тяжести и стадии. Статистические исследования Всемирной Организации Здравоохранения доказывают, что различными заболеваниями опорно-двигательного аппарата болеют не меньше 12% населения (около 700 миллионов человек). Боль в нижней части спины рано или поздно возникает почти у каждого — на нее жалуются в разные периоды жизни почти 80% людей.
Патологии суставов, позвоночника возникают из-за проблем с обменом веществ в суставном хряще. Этот патологический процесс начинается с разрушения хряща. В результате этого он покрывается трещинами, становится сухим и шероховатым. Затем происходит разрушение прилежащих костных поверхностей и череда патологических изменений во внутренней оболочке сустава, мышц, околосуставных сухожилий, суставной капсуле, внутрисуставных связках.
К основным причинам, которые провоцируют серьезные болезни позвоночника и суставов, относятся:
- регулярные переохлаждения,
- тяжелые спортивные и физические нагрузки,
- малоподвижный образ жизни,
- травмы,
- простудные и инфекционные болезни,
- воспалительные процессы в мышцах,
- частые стрессы и регулярные нервные перенапряжения,
- лишний вес.
Также крайне негативно на нормальном функционировании позвоночника сказывается замедление обмена веществ, которое обычно бывает спровоцировано возрастом пациента. Самостоятельно болезни позвоночника и суставов почти никогда не проходят, поэтому без помощи специалистов точно не обойтись. Игнорирование болезни суставов и позвоночника в течение продолжительного времени или полное бездействие со стороны больного могут стать причинами тяжелого нарушения позвоночника и суставов, а в самых тяжелых случаях привести к инвалидности.
Способы лечения болезней суставов и позвоночника
Мануальная терапия позвоночника
Это одно из ответвлений лечебной физкультуры, которое со временем оформилось в отдельную медицинскую область, включающую свои методы диагностики, терапии и профилактики болезни позвоночника. Изначально целью мануальной терапии было деблокирование позвоночных и других суставов, которые заклинило из-за сильного ущемления менискоидов. То есть, суть лечения сводилась к восстановлению движения в суставе.
Массаж и самомассаж позвоночника
Массаж по праву считается действенным и эффективным методом лечения патологий позвоночника. Также эта процедура идеально подходит для профилактики заболеваний позвоночника. Польза массажа заключается в следующем: он значительно улучшает тканевое питание, активизирует обменные процессы, благоприятно воздействует на всю опорно-двигательную систему в целом.
Лечебная физкультура для позвоночника
Лечебная физкультура — это одна из самых действенных методик устранения патологий позвоночника. Эта методика лечения подразумевает выполнение больным специально подобранных физических упражнений. Лечебная физкультура назначается для комплексного и быстрого восстановления здоровья, а также профилактики обострений заболевания.
Йога для позвоночника
Йога известна во всем мире как универсальное лекарство от множества болезней. Разумеется, лучше всего она помогает при болезнях опорно-двигательной системы. Во время занятий йогой осуществляется благоприятное воздействие на все суставы и мышцы тела, что позволяет предотвратить многие их патологии. К тому же, несложный комплекс упражнений можно выполнять даже дома.
Физиолечение позвоночника
Физиотерапевтические процедуры — неотъемлемый элемент терапии патологий суставов и позвоночника. Среди всех процедур чаще всего выбирают ванны, душ-массаж, укутывания. Врачи также рекомендуют больным прибегать к закаливанию организма, воздействию песком, электромагнитным излучением.
Правильное питание
Сбалансированное питание — залог крепкого здоровья. Придерживаться принципов здорового питания на самом деле совсем не сложно. Для этого достаточно дробно питаться (около пяти раз в день небольшими порциями), обязательно завтракать, предпочитать легкий ужин. Также стоит правильно подходить к выбору продуктов: не злоупотреблять жирной, соленой, острой и кислой пищей, а отдавать предпочтение кашам, овощам, фруктам, нежирному мясу, продуктам с повышенным содержанием кальция.
Гомеопатия позвоночника
Гомеопатия — это наука о лечении болезней минимальными дозами лекарственного вещества. Основным преимуществом гомеопатии считается применение исключительно минимального количества препарата и его строгая адресность, которая предусматривает направленность действия на определенную реакцию органа. Однако стоит помнить, что гомеопатическое лечение суставов и позвоночника может быть только дополнением к основному.
Теплолечение позвоночника
Немедикаментозные методы лечения болезней суставов и позвоночника пользуются в наши дни большой популярностью. Среди них главное место занимает лечение с использованием естественных физических факторов вроде электричества, тепла, света, звука. Считается, что физические факторы являются вполне привычными для организма раздражителями. Поскольку физические факторы представляют собой элементы внешней среды, они способны вызывать компенсаторно-приспособительные реакции.
Апитерапия позвоночника
Терапия болезней позвоночника и суставов осуществляется за счет применения пчелиного яда, который представляет собой бесцветную прозрачную жидкость, которая имеет выраженный характерный аромат, напоминающий запах меда, а также горький жгучий вкус. Химический состав этого яда чрезвычайно сложен и полностью еще не изучен учеными. После попадания в человеческий организм, этот яд провоцирует гемолиз и понижает свертывание крови. Он отличается устойчивостью к действию кислот и щелочей, а также к колебаниям температуры. Однако на него могут воздействовать пищеварительные ферменты при приеме его внутрь.
Рефлексотерапия позвоночника
Еще в древности было замечено, что разные методики воздействия на участки тела человека могут приносить облегчение при заболеваниях, а иногда даже полностью от них избавлять. К таким воздействиям относились удары, ранения, уколы, порезы, ожоги. Так сформировалась целая лечебная система, которая в качестве дополнительного метода терапии используется и в наши дни.
Лечение суставов грязями и глиной
Для терапии патологий позвоночника, суставов отлично подходит грязелечение. Это методика тепловой терапии, которая обычно используется в составе комплексной терапии. Однако иногда грязелечение может быть самостоятельным методом терапии, например на курортах. Применение глины также может помочь устранить проявления болезней суставов, позвоночника. В ее состав входят важные микроэлементы и минеральные соли, а также она обладает теплоудерживающими свойствами.
Фитотерапия позвоночника
Лечение травами — универсальный и безопасный метод терапии болезни суставов, который не имеет побочных эффектов. Однако подходить к нему стоит весьма осторожно и ответственно. К тому же, использовать фитотерапию можно только в качестве дополнительного метода терапии.
Остеопатическое лечение заболеваний суставов и позвоночника
Остеопатическая терапия считается одним из самых безопасных и действенных методов устранения болезней позвоночника. Ее основная цель заключается в использовании специальных ручных приемов для возвращения органам, суставам и тканям нормальной подвижности и положения. Выбирая методику остеопатического воздействия, врач обязательно учитывает следующие моменты:
- специфику очага поражения и его тканей;
- наличие сопутствующих травм, воспалений, заболеваний, поражений;
- возраст больного;
- образ жизни больного;
- индивидуальные особенности организма.
Остеопат воздействует руками, приложенными к различным зонам тела, добиваясь тем самым полного расслабления тканей, расположенных под его пальцами. Также мягкими и совершенно безболезненными толчками врач будет немного подвигать суставы, органы и кости на их нормальное физиологическое место. Иногда больной во время сеанса чувствует под руками врача тепло, пульсацию, размягчение, распирание.
Во время проведения сеанса врач время от времени будет прерывать воздействие. Делает он это для проверки действенности своих манипуляций: оценки симметрии, фасциальной тяги, тонуса мышц. Уже после первого остеопатического приема пациент почувствует снижение боли, дискомфорта, тяжести и облегчение движений. По окончанию остеопатического сеанса пациенту нужно в течение 5-7 минут пребывать в положении «лежа», поскольку организму потребуется немного времени для перестройки.
Также в течение пары дней после приема у остеопата желательно не заниматься активно спортом, пить больше воды (1,5-2 литров), не прибегать к другим методам терапии. Перерыв между сеансами должен составлять не меньше 4-7 дней. Как правило, курс остеопатической терапии при болезнях позвоночника составляет в зависимости от сложности болезни около 7-10 сеансов.
Источники:
http://otravmah.com/sustav/bolezni
http://moisustav.ru/spina/pozvonochnik/bolezni-zabolevaniya-spiny-simptomy-lechenie.html
http://www.osteopolyclinic.ru/procedure/category/lechenie-bolezni-sustavov-i-pozvonochnika/
ostamed.ru
фото и лечение народными средствами в домашних условиях
В последнее время болезни суставов стали стремительно «молодеть». Это происходит за счет тотального увеличения массы тела у современного человека и ведения малоподвижного образа жизни. Чаще всего встречаются такие болезни суставов человека как деформирующий артроз, артрит, ревматоидное поражение, остеоартроз, бурсит, тендовагинит и т.д. Распространенные болезни костей и суставов представлены на этой странице с симптомами и вариантами лечения. Прочитав статью, можно распознать болезни позвоночника и суставов у себя или своих близких. Это позволит диагностировать болезни позвоночника человека на ранних стадиях и избежать тем самым проведения мучительных хирургических операций для восстановления свободы движений. Посмотрите патологии позвоночника и болезни суставов на фото, где продемонстрированы основные признаки неблагополучия.
Болезнь ревматизм и воспаление суставов
Ревматизм — это инфекционно-аллергическое заболевание, сопровождающееся болью в мышцах и суставах. Решающую роль в развитии заболевания играют перенесенная инфекция (ангина, фарингит, скарлатина и др.) и предрасположенность организма. Болезнь ревматизм и воспаление суставов связаны между собой тесным образом.
Тем не менее, не всякая боль в суставе, сопровождающаяся припуханием и покраснением кожи над ним, обусловлена ревматическим процессом — распознавание ревматизма возможно только при врачебном обследовании. Тем более что болезнь может поражать и другие органы и т.д. ни, в частности нервную систему (выражается в непроизвольном подергивании конечностей, гримасах, повышенной возбудимости).
Характеризуется распространенным воспалением соединительной ткани с преимущественным вовлечением в этот процесс сердца и суставов.
Наблюдаются различные варианты течения ревматизма. При остром или подостром течении и рано начатой терапии обычно наступает полное выздоровление. При затяжном и латентном течении могут сформироваться пороки сердца.
У детей ревматизм протекает тяжелее, чем у взрослых: резче выражены воспалительные изменения, чаще возникают пороки сердца.
Дегенеративные заболевания суставов
Такие заболевания суставов как артрит представляют собой группу суставных воспалительных процессов инфекционного происхождения или развивающихся в результате нарушения питания хряща.
Артрит может быть самостоятельным заболеванием или проявлением какого-либо другого заболевания. Причинами артритов могут быть инфекционные заболевания, наличие в организме очаговой инфекции.
Признаками артрита являются боли (особенно при движении), покраснение кожи над суставом, припухание, деформация, нарушение функции суставов, местное повышение температуры тела (кожных покровов над суставом) и общее. Признаки артрита при разных его формах встречаются в различных сочетаниях.
Заболевание одного сустава — моноартрит, нескольких -полиартрит.
В народе артрит чаще называют ломотой суставов (в это же понятие входят ревматоидный артрит с хроническим прогрессирующим поражением суставов, ревматизм, подагра, отложение солей и т.п.).
Такие дегенеративные заболевания суставов как остеоартроз – это патологии неинфекционного происхождения. Имеют травматическое, аллергическое происхождение или развиваются вследствие нарушения обмена веществ, заболеваний нервной системы, недостатка витаминов.
Остеохондроз – дегенеративная болезнь дисков позвоночника
Остеохондроз — это группа преимущественно воспалительных заболеваний подхрящевого отдела длинных трубчатых костей и апофизов коротких костей скелета, возникающих в результате специфической гнойной инфекции костей и суставов. Среди болезней позвоночника остеохондроз занимает лидирующее положение по частоте диагностирования на поздних стадиях.
Провоцирующие факторы — хронические микротравмы при физических перегрузках и простудные заболевания.
В тяжелых случаях эта дегенеративная болезнь позвоночника может поражать все кости и суставы.
Радикулит — наиболее частое заболевание периферической нервной системы, возникающее вследствие поражения корешков спинномозговых нервов.
Причины радикулита: травмы, обменные нарушения, множественные поражения корешков, интоксикации.
Самая частая причина радикулита — заболевание дисков позвоночника (остеохондроз), при котором межпозвоночные хрящевые части утрачивают эластичность и сдавливают так называемые корешки спинного мозга (пучки отходящих от него нервных волокон).
Заболевание позвоночника и его суставов
Заболевание позвоночника и его суставов проявляется сильными болевыми приступами радикулита. В зависимости от уровня поражения корешков различают верхний шейный, шейно-плечевой, крестцовый радикулит. Все они по течению болезни могут быть острыми и хроническими. Пояснично-крестцовый радикулит встречается наиболее часто. Болезнь позвоночника возникает на почве дегенеративных процессов в межпозвоночных дисках, связках, суставах позвоночника и имеет тенденцию к хроническому течению рецидивами.
Наиболее характерные проявления радикулита — боли по ходу пораженных нервных корешков и образованных из них нервов, нарушение чувствительности, иногда двигательные расстройства.
Туберкулез костей и суставов возникает преимущественно в детском и юношеском возрасте, реже встречается у взрослых и пожилых людей. Чаще всего поражаются позвоночник, тазобедренный и коленный суставы, затем голеностопный и стопа.
Костно-суставные поражения являются вторичными очагами, возникающими вследствие рассеивания туберкулезной инфекции током крови из существующего в организме очага.
Подавляющее большинство больных туберкулезом выявляется в раннем периоде болезни, поэтому своевременно проведенное лечение обеспечивает выздоровление.
Шпора — шиповидное костное разрастание на поверхности кости (например, пяточная шпора), вид остеофита (костный выступ, напоминающий по виду шип розы; образуется в местах дегенерации или разрушения хряща вблизи суставов и межпозвоночных дисков).
Средства в виде настоек от болезней суставов
Выбирая средство от болезней суставов, нужно сначала уточнить диагноз и пройти обследование. Обычно при болезнях суставов настойки используются в виде натирания и внутрь.
Лечебная медовая смесь с соком редьки и водкой.
Смешивают 1,5 стакана сока редьки с 1 стаканом меда и 1/2 стакана водки. При ревматизме принимают по 1 рюмке перед сном; этим же составом можно растирать больные места.
Настойка из муравьев.
Больные суставы при ревматизме натирают настойкой из муравьев, которую приготавливают следующим образом: 2/3 бутылки наполняют большими живыми муравьями (весной муравьи содержат более сильную муравьиную кислоту) и доливают 70°-ным спиртом (или водкой), после чего, плотно закупорив, ставят в теплое место. Настаивание производят от нескольких дней до нескольких недель. Можно не доливать бутылку водкой, просто закупорить и поставить в теплое место. Полученную массу разминают и отжимают, после чего используют для наружного растирания суставов.
Лечение суставов народными средствами в домашних условиях
Для лечения суставов народными средствами в домашних условиях применяются настойки с муравьиным спиртом и ванны с боярышником. О том, как проводится лечение суставов этими народными средствами, рассказано далее в соответствующих рецептах.
Ванны с муравьиным спиртом.
При ревматизме рекомендуется курс народного лечения болезни суставов с помощью ванн с муравьиным спиртом. Для приготовления ванны 100-200 мл муравьиного спирта выливают в воду для ванны с температурой 34-36°С и размешивают. Продолжительность процедуры -10-15 мин. Ванны надо принимать через день, всего на курс 8—10 ванн.
Настойка цветов или плодов боярышника.
1 столовую ложку цветов или плодов боярышника настаивают в стакане водки в течение 7 дней, плотно закрыв пробкой. Готовую настойку процеживают и принимают для лечения суставов народными средствами в домашних условиях по 20-25 капель с 1 /4 стакана холодной кипяченой воды 3-4 раза в день за 20 минут до еды.
Сухие ягоды боярышника хранят не более 2 лет.
Народные средства для лечения суставов
Существуют и другие народные средства для суставов, некоторые из них запускают процесс самостоятельной регенерации поврежденных тканей. Эти средства для лечения суставов нужно использовать только в виде продолжительных курсов.
Настойка головок подсолнечника.
Ревматические и артритные боли лечат настойкой головок подсолнечника. Собирают головки с цветами, когда они еще не окрепли, цвет должен быть сочным, золотистым. В бутылку вливают 9 столовых ложек 96°-ного спирта, всыпают 5 золотников (1 золотник — 4,266 г) мелко нарезанных головок с цветами. Бутылку тщательно закрывают, а через 5-6 дней процеживают. Настойку капают в холодную кипяченую воду и принимают 2—3 раза в день в промежутках между приемами пищи: взрослые по 25-30 капель: дети, в зависимости от возраста, от 5 до 15 капель.
Настойка цветов каштана конского.
На 2 части цветов берут 1 часть водки, настаивают в течение 15 дней, процеживают и хранят в холодильнике. Принимают по 3—5 капель 2—3 раза в день в промежутках между приемами пищи при артритах.
Настойка молодой кожуры каштана конского.
Для растирания больных суставов при артритах готовят настойку молодой зеленой кожуры с шипами: 40 г кожуры на 1 л водки. Настаивают в течение 21—25 дней.
Народные средства от боли при воспалении в суставах
При воспалении суставов народные средства позволяют купировать отечность тканей и восстановить нормальное кровоснабжение. Далее предложены средства от боли в суставах на основе семян лопуха, сока алоэ и прополиса.
Компресс из медовой смеси с соком алоэ.
Смесь меда с соком алоэ и водкой в соотношении 2:1:3 — хороший компресс, оказывающий противовоспалительное действие на пораженные суставы при артрите (ревматическом и ревматоидоподобном).
Настойка семян лопуха.
Зрелые семена двухгодичного лопуха, собранные осенью, заливают водкой (на 40 г семян берут 0,5 л водки) и ставят на 14 дней в темное место для настаивания, ежедневно взбалтывают. Настойка с успехом применяется в качестве народного средства от боли в суставах для компрессов, а также при остеохондрозе, артрозе и артрите.
Настойка прополиса.
В качестве кровоочистительного средства при артритах, подагре, ревматизме и радикулите принимают по 30-40 капель 25%-ной настойки прополиса на 96%-ном спирте в 0,5 стакана теплого молока, чая или кипятка 3—5 раз в день за час до или после еды.
Медово-прополисная мазь для народного лечения боли в позвоночнике
 Для народного лечения позвоночника используют смесь, приготовленную из равных частей меда, подсолнечного или кукурузного масла и 10%-ного настоянного на этиловом спирте прополиса. Приготовленную медово-прополисную мазь густо наносят на листы бумаги размером с горчичник и на 5—6 ч прикладывают к больному месту (укрепляют бинтом, а сверху укутывают шерстяным платком). При боли в позвоночнике это народное лечение снимает отек и восстанавливает кровоснабжение тканей для их быстрого восстановления.
Для народного лечения позвоночника используют смесь, приготовленную из равных частей меда, подсолнечного или кукурузного масла и 10%-ного настоянного на этиловом спирте прополиса. Приготовленную медово-прополисную мазь густо наносят на листы бумаги размером с горчичник и на 5—6 ч прикладывают к больному месту (укрепляют бинтом, а сверху укутывают шерстяным платком). При боли в позвоночнике это народное лечение снимает отек и восстанавливает кровоснабжение тканей для их быстрого восстановления.
При радикулите используются также средства, применяемые для лечения невралгии и неврита.
Если болят суставы, лечим народными средствами
Лечим народными средствами больные суставы с помощью подручных веществ, среди которых всегда найдется спирт и некоторые корешки. А если болят суставы, народные средства можно дополнить и расширить, выбрав предложенные тут рецепты.
Настойка корней брионии белой.
Прекрасные результаты при обменных артритах получают от применения спиртовой настойки из 200 г корня переступня (брионии белой) и 500 мл водки. Корень измельчают, заливают водкой и настаивают в течение 12 дней в темном месте. Настойку втирают в течение 5 мин ежедневно в коленные суставы, стараясь надавливать на ткани (разминать отложения солей). Соли отходят с болью, надо потерпеть и не бросать начатое лечение.
Лечение остеохондроза позвоночника народными средствами
Для лечения позвоночника народными средствами можно применять различные способы, направленные на улучшение местного кровоснабжения и снятия отечности мягких тканей. Начинать народное лечение остеохондроза позвоночника можно только после консультации с лечащим врачом. Важно исключать экстренные ситуации, когда требуется хирургическое вмешательство.
Медовый компресс с соком алоэ.
50 г сока алоэ, 100 г меда и 0,5 л водки тщательно размешивают, настаивают 10—12 дней и применяют в виде компрессов на ночь при остеохондрозе. Для лечения народными средствами остеохондроза позвоночника могут использоваться и другие виды компрессов.
Медовая смесь с соком лопуха.
Отжимают сок из свежих майских листьев лопуха (2 стакана), добавляют 2 стакана меда, 1 стакан водки. Принимают это народное средство для позвоночника по 1 столовой ложке 3 раза в день до еды при остеохондрозе. Хранят смесь в холодильнике.
Обезболивающее средство.
Для получения народного средства от остеохондроза позвоночника с обезболивающим эффектом смешивают 300 мл водки, 10 мл камфарного спирта, 10 мл йода, 10 таблеток анальгина, настаивают в течение 3 недель в темном месте. Этим средством натирают болезненные места.
Народные средства для лечения артроза суставов
Лечение артроза суставов народными средствами зачастую дает более выраженный положительный эффект, чем применение фармакологических препаратов. Это связано с тем, что в поликлинике используют исключительно методы выжидательной тактики. А народные средства от артроза суставов позволяют реально восстанавливать их нормальное состояние.
Настойка корней шиповника.
100 г высушенных измельченных корней шиповника заливают водкой (100 мл) и настаивают 3 недели в плотно закрытой посуде в темном месте. Принимают внутрь по 1 столовой ложке 3 раза в день перед едой при артрозе, склерозе, подагрическом артрите, бурсите (воспаление синовиальной сумки, возникающее в результате травмы или инфекции), отложении солей, остеохондрозе.
Продолжительность курса лечения — 40 дней.
Поскольку настойка шиповника обладает ярко выраженным мочегонным действием, ее прием необходимо сопровождать употреблением продуктов, богатых калием, кальцием и магнием. Женщинам в критические дни прием настойки следует прекратить.
Настойка листьев сирени.
100 г свежих молодых листьев сирени засыпают в бутылку, заливают 1 л водки и настаивают в темном шкафу 14 дней. Принимают при подагре, ревматизме, отложении солей в суставах по 50 капель 3 раза в день до еды. Курс лечения — 3 месяца.
Этой же настойкой делают растирания и компрессы.
Настойка адамова корня.
Натирают на терке свежий корень так, чтобы получился стакан сырья. Заливают его 200 мл водки и настаивают в течение 24 ч. Натирают болезненные участки тела при полиартрите, радикулите, ревматизме, подагре, суставных болях.
Настойка стеблей сабельника.
Сухие стебли сабельника нарезают длиной 1—2 см, насыпают в бутыль на 1/3— 1/2 объема и заливают водкой или 70°-ным спиртом. Настаивают 21 день в темном месте. Принимают от 1 чайной до 1 столовой ложки 3 раза в день до еды на воде. В особо тяжелых случаях принимают по 1 небольшой рюмке 3 раза в день.
Использовать настойку желательно в холодное время года. Этой же настойкой растирают больные суставы и делают из нее компрессы. Применяется при полиартрите и ревматизме.
Лечение артрита и воспаления суставов народными средствами
 Для лечения артрита суставов народными средствами можно использовать настойки на основе березовых почек, сосновых иголок и красного перца.
Для лечения артрита суставов народными средствами можно использовать настойки на основе березовых почек, сосновых иголок и красного перца.
Настойка березовых почек.
50 г березовых почек настаивают в 0,5 л водки в течение 10 суток. Принимают по 1 чайной ложке, запивая настойку водой, 3 раза в день за 15-20 мин до еды для лечения воспаления суставов народными средствами. Кроме того, настойку используют в качестве болеутоляющего средства, смазывая ею ушибленные части тела или раны, а также при заболеваниях печени.
Настойка сосновых иголок и ванна с настоем хвои.
Свежими сосновыми иголками, собранными в мае, набивают доверху литровую бутылку и наливают 56%-ную водку. Настаивают в течение 3 недель в теплом, защищенном от света месте. Принимают настойку внутрь при ревматизме по 8 капель на кусочке сахара 3 раза в день за полчаса до еды. Одновременно 2 раза в неделю перед сном следует принимать ванну с настоем сосновой хвои: 1 кг хвои мелко нарезать (можно с мелкими веточками), залить 5 л крутого кипятка и, плотно накрыв одеялом, парить в течение 10-12 ч. Ванну принимать в течение 15-20 мин. Температура ванны должна составлять примерно 30—33°С.
В зависимости от тяжести заболевания курс лечения может продолжаться от 3 до 6 месяцев.
Перцовая настойка.
В качестве местного раздражающего и отвлекающего средства можно использовать перцовую настойку. Для ее приготовления 25-30 г стручков однолетнего жгучего перца настаивают 2 недели в 200 мл водки или 70%-нрго спирта. Готовую настойку процеживают, отжимают и применяют наружно для растирания при радикулитах, невралгиях, миозитах, ишиасе, промерзаниях, кашле, ревматизме, прострелах.
Перед употреблением готовую настойку можно смешивать с подсолнечным маслом в соотношении 1:2.
Народные методы лечения остеохондроза позвоночника
 Выбирая народный метод лечения остеохондроза позвоночника, следует обратить внимание на наличие противопоказаний. Иногда травы оказывают раздражающее действие и вызывают аллергию. Поэтому, прежде чем использовать народные методы лечения позвоночника, всегда проводите предварительные кожные пробы.
Выбирая народный метод лечения остеохондроза позвоночника, следует обратить внимание на наличие противопоказаний. Иногда травы оказывают раздражающее действие и вызывают аллергию. Поэтому, прежде чем использовать народные методы лечения позвоночника, всегда проводите предварительные кожные пробы.
Настойка листьев и побегов брусники.
Измельченные листья и молодые побеги брусники засыпают в бутылку на 1/3 треть объема, заливают доверху водкой и настаивают в течение нескольких дней на солнце. Принимают внутрь по 1 рюмке 2 раза в день, пока не наступит улучшение, при ревматизме.
Настойка корней шиповника.
Для лечения ревматизма используют водочную настойку корней шиповника (1,5 стакана измельченных корней на 0,5 л водки). В течение 3 дней принимают настойку по 1 столовой ложке 3 раза в день, затем дозу увеличивают до 1 рюмки 3 раза в день.
Настойка коры волчьего лыка.
Измельченную кору волчеягодника обыкновенного (волчьего лыка) (20 г) заливают водкой (0,5 л) и настаивают в течение нескольких дней. Применяют в качестве растирания как обезболивающее средство при ревматизме.
Настойка плодов можжевельника.
 Для приготовления настойки 15 г плодов можжевельника обыкновенного настаивают на 100 мл водки в течение 14 дней. Применяют в качестве растирания как обезболивающее средство при ревматизме.
Для приготовления настойки 15 г плодов можжевельника обыкновенного настаивают на 100 мл водки в течение 14 дней. Применяют в качестве растирания как обезболивающее средство при ревматизме.
Настойка травы душицы обыкновенной.
10 г травы душицы обыкновенной заливают 150 мл водки и настаивают в течение 1—2 недель в темном месте при комнатной температуре. Принимают внутрь по 30—40 капель 3—4 раза в день перед едой при ревматизме.
Курс лечения определяет врач.
Настойка категорически противопоказана беременным женщинам.
Настойка корней аконита.
100 г корней аконита заливают водкой и настаивают в течение 3 дней в темном месте. Готовая настойка имеет цвет крепко заваренного чая. Применяют наружно при ревматизме для втирания в пораженные болезнью части тела в течение 7-10 дней. Настойка очень эффективна. Усиливая кровообращение, она вызывает сильное сердцебиение, поэтому использовать ее рекомендуется на ночь и дробно, то есть натирать не более одного больного места.
Настойка цветков сирени.
Настаивают 1 стакан цветков сирени в 0,5 л водки в течение 10 дней. Применяют в качестве растирания при ревматизме и для компрессов при ушибах и ранениях.
Настойка цветков картофеля.
При радикулите помогает водочная настойка цветков картофеля. В период обострения ею растирают пораженные болезнью участки тела и принимают внутрь по 1 столовой ложке 3 раза в день.
Настойка шишек хмеля обыкновенного.
 К 25 г шишек хмеля добавляют 100 мл медицинского спирта или 1 стакан водки, дают настояться и принимают по 10-15 капель в день. Эта настойка — эффективное болеутоляющее средство при приступе радикулита (настойку втирают в поясничную область).
К 25 г шишек хмеля добавляют 100 мл медицинского спирта или 1 стакан водки, дают настояться и принимают по 10-15 капель в день. Эта настойка — эффективное болеутоляющее средство при приступе радикулита (настойку втирают в поясничную область).
Настойка листьев эвкалипта шарикового.
100 г листьев эвкалипта заливают 0,5 л водки, дают настояться и втирают в пораженные болезнью участки тела при остеохондрозе, ревматизме и радикулите.
Медовая смесь с соком редьки.
Смешивают 1,5 столовой ложки сока редьки с 50°-ным спиртом, медом и поваренной солью (всего по 1 столовой ложке) и используют для растирания больных суставов и при остеохондрозе.
Настойка травы и корней сабельника
2 части травы и 1 часть измельченных корней сабельника кладут в литровую стеклянную банку и заливают водкой. Настаивают 21 день. Готовой настойкой натирают болезненные участки тела при остеохондрозе и болях в суставах.
Для того чтобы растение сохранило свои целебные свойства, его надо правильно заготовить. Собирают сабельник во время цветения, на растущей луне, а корни лучше всего выкапывать в мае или в сентябре на убывающей луне. Сушат растение в тени, укрывая от атмосферных осадков.
Настойка корней сабельника болотного
Заготовленные поздней осенью корни сабельника высушивают, мелко измельчают, тщательно промывают под проточной водой и засыпают до половины объема в полулитровую бутылку, доверху заливают водкой и настаивают в теплом и темном месте в течение 3 недель. Готовую настойку процеживают и принимают внутрь по 1 столовой ложке 3 раза в день за 30 мин до еды до улучшения состояния при болях в суставах, позвоночнике, при гинекологических заболеваниях. Больные суставы можно также растирать настойкой и делать из нее компрессы в течение 10 дней.
Настойка цветков акации, сирени и каштана
Сухие цветки акации, сирени и каштана в соотношении 1:1:1 заливают водкой и настаивают в темном месте в течение 21 дня.
Готовую настойку процеживают и натирают ею больные суставы и при остеохондрозе. Кроме того, настойку можно принимать внутрь по 30 капель 3 раза в день до еды.
Обезболивающее средство с соком алоэ
 Снять сильные боли в суставах и при остеохондрозе можно с помощью растирания, приготовленного из следующих компонентов. Вылить в бутылку по 100 мл медицинского спирта, нашатырного спирта, вазелинового масла, камфарного масла, скипидара, сока 3-летнего алоэ (растение не поливать в течение 5 дней до срезки) и 1—2 большие ампулы новокаина. Бутылку поставить в темное прохладное место (не в холодильник) и настаивать смесь в течение 5 дней, 2-3 раза в день хорошенько взбалтывая.
Снять сильные боли в суставах и при остеохондрозе можно с помощью растирания, приготовленного из следующих компонентов. Вылить в бутылку по 100 мл медицинского спирта, нашатырного спирта, вазелинового масла, камфарного масла, скипидара, сока 3-летнего алоэ (растение не поливать в течение 5 дней до срезки) и 1—2 большие ампулы новокаина. Бутылку поставить в темное прохладное место (не в холодильник) и настаивать смесь в течение 5 дней, 2-3 раза в день хорошенько взбалтывая.
Перед употреблением отлить небольшое количество полученного лекарства в посуду с завинчивающейся пробкой, сначала взболтать, затем тщательно перемешать и в течение 1 —2 мин подогревать на водяной бане до температуры парного молока. Лекарством растирать больные участки тела до появления ощущения тепла. После растирания рекомендуется оставаться в постели, поэтому процедуру лучше всего проделывать на ночь.
Обезболивающая мазь
От сильных болей в суставах хорошо помогает мазь, которую можно приготовить из 50 г камфары, 50 г горчичного порошка, 100 мл водки и 100 г сырого яичного белка. Водку наливают в чашку, добавляют сначала камфару, а после ее растворения — горчичный порошок и все тщательно размешивают. В другой чашке размешивают белок и добавляют его в полученную смесь. В результате должна получиться жидкая мазь, которую на ночь втирают в пораженный участок тела.
После того как мазь полностью впитается, обработанный ею участок кожи протирают влажной салфеткой.
Лечебная медовая смесь с березовыми почками
Смешивают 1 стакан спирта, 1 стакан меда и 1 столовую ложку березовых почек, настаивают 9 дней и пьют по 1 столовой ложке 3 раза в день при туберкулезе костей и суставов.
Настойка софоры японской
Софора японская ликвидирует органические отложения солей в организме, очищает кровь и лечит многие болезни, в том числе псориаз и красную волчанку.
50 г плодов или цветков софоры настаивают в течение месяца в 0,5 л водки. Принимают по 1 чайной ложке готовой настойки 3 раза в день.
Волчанка — общее название ряда хронических кожных заболеваний, при которых зачастую поражены и различные внутренние органы. При красной волчанке на лице появляется красная чешуйчатая сыпь и наблюдается прогрессирующее поражение почек.
Настойка корней можжевельника
Корни можжевельника промывают под проточной водой, слегка просушивают, измельчают, заполняют ими доверху стеклянную банку и залить спиртом. Настаивают в течение 2 недель в темном месте, ежедневно взбалтывая.
Готовую настойку процеживают и принимают внутрь по 1 столовой ложке 3 раза в день за 30 мин до еды при отложении солей и особенно пяточных шпорах.
bigmun.ru
Почему болят суставы и позвоночник: список болезней
Болезни позвоночника – большая группа заболеваний, которыми страдает более 85% населения. Если полвека назад проблемы со спиной были в основном у людей пожилого возраста, то сидячий образ жизни и компьютеризация общества значительно «омолодили» болезни спины. Вкратце рассмотрим каждую патологию отдельно.

Артрит позвоночника
Артрит – аутоиммунное воспалительное заболевание, характеризующееся поражением соединительной ткани и вовлечением в процесс синовиальной ткани. Самым частым местом локализации заболевания является область шейного отдела позвоночника. Опасность его в том, что на ранних стадиях артрит никак не проявляется и диагностируется уже при множественном поражении суставов. Женщины болеют в 4 раза чаще, чем мужчины.

Артроз позвоночника
Спондилоартроз – дегенеративное поражение межпозвоночных суставов, которое влечет за собой нарушение работы функций позвоночного столба. Заболевание распространяется на подвздошные, крестцовые и реберные кости, вызывая преждевременный износ хрящевой ткани и ослабление околопозвоночных мышц и связок. Человека с артрозом позвоночника будет беспокоить дискомфорт при движении, он может ощущать скованность и боль при наклонах.
С прогрессированием деструкции хрящевой ткани может возникнуть более серьезные проблемы вплоть до инвалидизации больного.
Болезнь Бехтерева

Грыжа Шморля
Хрящевой узел Шморля – определенные структурно-анатомические изменения в телах позвонков, при которых хрящевая ткань продавливается в губчатое тело ниже или выше лежащего позвонка. Грыжа Шмоля влечет за собой сильные боли в области повреждения, а прослеживается только при рентгенологическом обследовании. Иногда заболевание носит врожденный характер, но чаще всего это приобретенные проблемы со спиной, которые возникают вследствие нарушений осанки, после ушибов и травм.

Дорсопатия
Дорсопатия – не конкретная болезнь, а обобщенный термин, включающий в себя различные дегенеративно-дистрофические заболевания позвоночника и околопозвоночных соединительных тканей. Патологические процессы имеют различную этиологию, но на начальной стадии проявляют себя одинаково периодическими болевыми ощущениями и дискомфортом. Причем боль может локализоваться не только в спине, пояснице или шейном отделе, для нее нередки случаи иррадирования в живот, верхние и нижние конечности. Диагностируется дорсопатия у каждого второго взрослого человека и при отсутствии лечения может перейти в хроническую форму.
Воспаление седалищного нерва носит название ишиас. Возникает оно из-за сдавливания корешков спинного мозга в области пояснично-крестцового отдела позвоночника. Причин возникновения невралгического заболевания очень много, поэтому и протекает оно у всех людей по-разному, начиная от дискомфорта в области поясницы и заканчивая болью в ступнях.

Искривление позвоночного столба с выпуклостью в передне-задней (сагиттальной) плоскости – это кифоз. Местом самой частой локализации заболевания является грудной отдел позвоночника, но также известны случаи диагностирования поясничного и шейного искривления. Может быть врожденным и приобретенным. Последний делится на физиологический, наблюдающийся в норме у взрослых, и патологический, возникающий как осложнения иных заболеваний и переломов позвонков. Лечение заболевания будет зависеть от стадии развития и причин возникновения. Активно развивающийся в период интенсивного роста ребенка кифоз называют болезнью Шейермана-Мау.
- Читайте также: Кифоз позвоночника.
Лордоз позвоночника – это заболевание, при котором выпуклость позвоночного столба обращена вперед и имеет вид дуги. Физиологический лордоз формируется на первом году жизни, начиная с 5-6 месячного возраста (когда ребенок начинает самостоятельно садиться). Патологический вид заболевания позвоночника развивается в любом возрасте, причинами тому служат нарушение костно-мышечного и связочного аппарата, ожирение; у детей – рахит, дисплазия тазобедренных суставов или родовые травмы.

Межпозвоночная грыжа
Межпозвонковая грыжа – это смещение пульпозного ядра межпозвонкового диска, за которым следуют разрыв фиброзного кольца и воспаление корешков спинномозговых нервов. Шейный и поясничный отделы подвержены заболеванию больше всего, но при различных искривлениях грыжа межпозвонкового диска развивается и в грудном отделе.
Миозит – поражение мышечных волокон под воздействием различных факторов (травм, инфекций, аутоиммунных заболеваний). Достаточно редкое заболевание отображается преимущественно на мышцах шеи (60% случаев), на втором месте по частоте встречаемости стоит поясничный отдел позвоночника. Главное проявление миозита – выраженная слабость мышц, способная перейти в атрофию.
Опухоль позвоночника
Патологическое новообразование позвоночника или спинного мозга встречается сравнительно редко – в 10-15% случаев среди всех опухолей костных тканей. Доброкачественная опухоль имеет свою капсулу и не способна к метастазированию, злокачественная – быстро растет, распространяется в другие ткани и опасна летальным исходом. Практически как все другие заболевание позвоночника опухоль отдает острой болью в спину и поясницу. В этом и опасность новообразования – до последней стадии развития человек может лечить ошибочно предположенный остеохондроз или воспалительное заболевание таза.
Остеопороз
Остеопороз – хронически прогрессирующее системное, обменное заболевание, которое характеризуется нарушением структуры костной ткани (усилением хрупкости и снижением плотности костей). Причинами проявления остеопороза являются дисбаланс обмена веществ и недостаток в организме кальция. Для больного даже небольшой ушиб может спровоцировать перелом. У 50% женщин и 30% мужчин преклонного возраста позвоночник страдает от болезни остеопороза.

Остеохондроз
Одна из самых распространенных болезней позвоночника – остеохондроз – дистрофическое поражение суставного хряща и дегенеративные процессы костной ткани вокруг хряща. По месту своей дислокации остеохондроз разделяется на шейный, грудной, поясничный. На своих начальных стадиях болезнь протекает бессимптомно, и обнаруживается уже при возникновении различных осложнений (сужении спинномозгового канала, радикулите, спондилезе).
Перелом позвоночника
Одна из самых тяжелых травм, которые могут возникнуть с телом человека – перелом позвоночника. Травма характеризуется нарушением анатомической целостности одного или нескольких позвонков и компрессией тел сегментов мышц, кровеносных сосудов, нервных окончаний. Различают компрессионные (сдавливание позвонков) и декомпрессионные (растяжение позвонков) переломы, оба они несут огромнейшую опасность при повреждении спинного мозга.
Патологический процесс в шейном отделе позвоночника, при котором фиброзное кольцо теряет свою прочность, и ядра межпозвонкового диска смещаются внутрь позвоночника. Возникновению протрузии способствуют чрезмерные физические нагрузки, многие иные заболевания спины (травмы, слабые мышцы и искривление позвоночника, сколиоз, остеохондроз), инфекционные заболевания и соматические патологии.

Радикулопатия – компрессионное и воспалительное поражение корешков спинного мозга, входящих в межпозвоночные отверстия. В 90% случаев причиной возникновения радикулита является запущенная стадия остеохондроза, остальные 10% – иные проблемы с позвоночником (травмы, грыжи, износ и деформация позвоночного столба и межпозвонковых дисков). Болезненная симптоматика радикулита, в народе именуемая «прострелами», может поражать пояснично-крестцовый, шейный и грудной отдел позвоночника. В тяжелых случаях могут наблюдаться онемение, мышечные спазмы и потеря двигательной активности.
Рак позвоночника
Если рассматривать все заболевания позвоночника – то его первичные и вторичные злокачественные опухоли являются самыми тяжелыми проблемами. Первичный рак позвоночника, когда опухоль поражает непосредственно спинной мозг, диагностируют сравнительно редко. Чаще метастазы новообразования изначально развиваются в других органах – это вторичные опухоли области позвоночника.
Быстро прогрессирующие проблемы со спиной онкологического характера решаются не только радикальным методом (операция по удалению опухоли), могут быть назначены сеансы химиотерапии.

Неестественное искривление позвоночного столба вправо или влево, влекущее за собой деформацию позвоночника и грудной клетки называется сколиозом. Обычно заболевание носит приобретенный характер, в редких случаях является врожденным. Патология активно развивается в период интенсивного роста скелета в детском и подростковом возрасте, а также при постоянном напряжении мышц спины и неравномерным распределением нагрузки на суставы у взрослых.
Заболевание классифицируют по углу и по плоскости искривления спины на: шейно-грудной, грудной, пояснично-грудной, поясничный, комбинированный сколиоз.
Даже при незначительной деформации всегда видны нарушения осанки, при развитии патологии возникает реберный горб, появляются клиновидность позвонков, перекашивается таз, возникают зажимы нервных окончаний, что препятствует качественной работе нервной системы, затрудняется нормальное функционирование внутренних органов.
Стеноз позвоночного канала – заболевание, которое поражает спинной мозг человека. Оно характеризуется сужением спинномозгового канала и пережимания нервных позвонков. Симптомы стеноза ярко выражены: могут возникать судороги, боль, онемение в плечах, шеи, верхних и нижних конечностях, потеря чувствительности. Чаще всего стеноз диагностируется у пожилых людей или является осложнением остеоартрита.
Спондилезом называется инволюционный процесс изнашивания и старения анатомических структур позвоночника, для которого характерно разрастание костной ткани возле позвонков. Заболевание протекает бессимптомно или со слабо выраженной симптоматикой. При длительном течении спондилеза могут развиваться дополнительные заболевания позвоночника, поскольку уменьшается просвет межпозвонкового канала, травмируются сухожилья и нервы, происходит сращивание позвонков между собой.

Хондроз – патология дегенеративно-дистрофического характера, при которой отдельные участки хрящевой ткани, из которой состоят межпозвоночные диски, перерождаются в костную. Симптомы заболевания в большей степени наблюдаются у людей пожилого возраст, поэтому очень долго снижение подвижности позвонков связывали с необратимыми возрастными изменениями. Но современная медицина позволила досконально изучить все тонкости позвоночника и найти способы борьбы с недугом.
Лечение заболеваний позвоночника
Диагностирование и лечение заболевания должны проходить под строгим контролем специалиста. В зависимости от характера жалоб проблемой может заниматься хирург-ортопед, травматолог, эндокринолог, невропатолог, ревматолог, онколог, мануальный или простой семейный терапевт.
- Возможно, вам понравиться: лечение спины в домашних условиях
Вариантов лечения спины и позвоночника очень много: медицинские лекарственные препараты и блокады, физиотерапевтические процедуры, массажи, ЛФК, мануальная терапия, остеопатия и оперативное вмешательство.

Что такое унковертебральный артроз шейного отдела позвоночника?

Эпидурит позвоночника что это такое


Туберкулез позвоночника: как победить болезнь?
Боли в спине и суставах
Более чем у трети людей старше 30 лет периодически возникают одновременно боли в суставах ног или рук и спине. Иногда симптомы настолько интенсивны, что это может приводить к временной утрате трудоспособности или даже инвалидности. Причиной одновременной боли в суставах и спине являются дегенеративные изменения позвоночника. Как правило, повреждаются хрящи, которые не только покрывает суставные поверхности костей, но и образуют межпозвоночные диски – круглые уплощенные прокладки, которые способствуют амортизации нагрузок на позвоночник, они состоят из пульпозного ядра и фиброзной оболочки. Такое состояние называется остеохондроз.
Остеохондроз – комплекс дистрофических изменений в хрящах позвоночника, чаще всего в межпозвоночных дисках. Это связано с тем, что питание хряща во взрослом возрасте происходит диффузно. Со временем изменяется его эластичность, форма, прочность, теряется гибкость и хрящевого и связочного аппарата. Причинами развития остеохондроза являются:
- Неправильная осанка.
- Недостаточная физическая активность или наоборот, чрезмерные физические нагрузки.
- Длительные нефизиологичные позы.
- Травмы позвоночника.
- Плоскостопие.
- Сколиоз.
Различают остеохондроз шейного, грудного и пояснично-крестцового отдела позвоночника.
При шейном остеохондрозе пациенты жалуются на боли в задней и боковых поверхностях шеи. Боль может отдавать в затылок, плечо, лопатку, руку. Также характерно чувство онемения рук, которое часто возникает по ночам. Шейный остеохондроз может вызывать синдром позвоночной артерии, сопровождающийся головной болью, головокружением, шумом в ушах, мельканием мушек перед глазами. Это может быть связано со спазмом сосуда, вызванным раздражением симпатического сплетения патологическими изменениями позвоночника (остеофиты, грыжи диска и др.).
Остеохондроз грудного отдела позвоночника сопровождается загрудинными болями, болями в области сердца. Иногда возникает давящая боль между лопатками.
Пояснично-крестцовый остеохондроз проявляется прострелами, чувством жжения и болью в пояснице и суставах ног, она также может отдавать в органы малого таза. Иногда могут возникать опоясывающие боли, боли по ходу нервных стволов пояснично-крестцового сплетения.
Причины боли в суставах и спине
В своем развитии остеохондроз проходит четыре стадии:
1 стадия. На первой стадии начинается обезвоживание (дегидратация) пульпозного ядра. Это приводит к уменьшению высоты диска, развитию трещин в его оболочке, из-за этого позвонки сближаются друг с другом. Симптомы – ноющая боль в пораженном отделе позвоночника, ограничение набора движений в нем.
2 стадия. Так как позвонки сближаются, ослабляются связки и мышцы, укрепляющие сустав, это приводит к образованию патологической подвижности, что чревато смещением или соскальзыванием позвонков относительно друг друга. На этой стадии появляются разлитые боли в спине, снижение чувствительности и дальнейшее прогрессирование ограничения подвижности позвоночника.
3 стадия. На этой стадии образуются:
- Протрузии – межпозвоночный диск выбухает за пределы позвонков, в том числе позвоночный канал, но при этом не происходит разрыва фиброзной капсулы диска.
- Межпозвоночные грыжи — смещение пульпозного ядра с разрывом фиброзного кольца.
- Остеофиты – костные разрастания на соприкасающихся поверхностях позвонков, при этом теряется подвижность в данном сочленении.
При шейном остеохондрозе больных беспокоит головная боль, шум в ушах, головокружение. При поясничном остеохондрозе наблюдается онемение в ногах, нарушение походки. На этой стадии часто возникают прострелы – внезапная сильная стреляющая боль в спине, которая может распространятся на руки или ноги. Если прострел случился в шейном отделе, боль может распространиться вплоть до пальцев рук. При поясничных прострелах возникает резкая боль в позвоночнике и суставах ног, которая заставляет больного принять застывшее положение в полусогнутом виде и мешает ему разогнуться. При остеохондрозе грудного отдела симптомы могут походить на любые заболевания внутренних органов.
4 стадия. На этой стадии хрящевая ткань заменяется рубцовой, смещенные позвонки срастаются между собой и позвоночник утрачивает свою подвижность. На этом этапе больные ощущают улучшение состояния, стихают боли, однако, если на предыдущих стадиях произошло ущемление нерва, то боль усиливается, нарастает снижение чувствительности конечностей и двигательной функции.
Однако, неправильно считать, что боль в спине может развиваться только из-за остеохондроза. Так, боли, возникающие при надавливании на остистые отростки позвонков (те костные образования, которые можно прощупать на спине), могут быть следствием воспаления желтой связки позвоночного столба. При этом боль разлита по всему позвоночнику и носит постоянный характер, усиливаясь при неудобном положении. Сходную клиническую картину дает растяжение или перенапряжение мышц, которое часто наблюдается при неправильной осанке и сколиозе. И здесь возникает порочный круг – больше всего напрягаются мышцы со стороны дуги искривления, а чем более они напряжены, тем больше кривизна дуги сколиоза.
Еще одной серьезной проблемой является остеопороз – потеря минеральной плотности костной ткани, при этом характерны патологические переломы, которые воз
ihondrolock.ru
Заболевания спины и суставов: симптомы, причины, лечение
Позвоночник является важным органом человека, и именно на него в течение жизни приходится максимальная нагрузка. Даже малейшие изменения функций позвоночника, проявляющиеся болями в спине и конечностях, могут быть симптомами сложных болезней, что требует незамедлительного контроля врача и профессиональной комплексной терапии.Мы предлагаем вашему вниманию обзор основных заболеваний позвоночника и суставов, зная их особенности и симптомы, вы сможете оценить первичные признаки патологии.

Остеохондроз
Практически 90% всех болевых ощущений в спине вызваны именно этим диагнозом, который характеризуется дегенеративными процессами в межпозвоночных дисках, в том числе их выпиранием за границы позвоночного столба. При остеохондрозе межпозвоночный диск частично утрачивает свою главную функцию – амортизационную. Прежде всего этому заболеванию подвержен поясничный отдел, а также грудной и шейный, реже встречается распространенный остеохондроз.
К этой патологии может привести малоактивный образ жизни, травмы, возрастные изменения, полнота больного, нарушенный обмен веществ, высокие физические нагрузки, плоскостопие и даже неудобная обувь.
Первые симптомы заболевания: ноющие, стреляющие боли в разных отделах позвоночника, спазмы мышц, ограничение движений и пониженный уровень рефлексов.
Сколиоз
Эта аномалия характеризуется боковым искривлением позвоночного столба, а также возможны смещения позвонков в горизонтальной плоскости относительно оси позвоночника (торсии). Чаще всего этот порок развития выявляют еще в детстве, реже оно проявляется в течение жизни.

Главная причина появления искривления – долгое нахождение позвоночника в неправильной позе. Также причиной проявления болезни могут стать повышенные или неравномерно распределённые нагрузки на руки, плечи, отклонения в работе нервной системы, врожденные патологии.
Отметим, что симптомы сколиоза могут никак не проявляться долгое время, но, когда болезнь прогрессирует, человек быстро устает, ему тяжело дышать, спина все время ноет.
Радикулит
Этот диагноз чаще ставят людям пожилого возраста, болезнь возникает вследствие воспаления, а также компрессии спинномозговых нервов. Чаще других этот порок поражает пояснично-крестцовый отдел, так как максимальное количество физических нагрузок приходится именно на него. Реже – шейный.
Нередко радикулит – это вовремя невылеченный остеохондроз. Другими причинами болезни может стать грыжа между позвонками, остеофиты, инфекционные процессы, переохлаждение и травмы спины.
Среди симптомов радикулита – простреливающие боли, мышечная слабость или частичная атрофия.
Межпозвонковая грыжа
Усыхание межпозвонкового диска и выпячивание за границы позвонков, возникающее вследствие нарушения обменных процессов и недостатка жидкости в его оболочке, называют протрузией. Это явление предшествует образованию грыжи. Если оболочка не выдерживает, разрывается, внутреннее содержимое диска выходит наружу, образуется грыжа.
 Если процесс вовремя не диагностировать и не начать лечение, растущая грыжа начнет оказывать давление на нервные корешки или на спинной мозг.
Если процесс вовремя не диагностировать и не начать лечение, растущая грыжа начнет оказывать давление на нервные корешки или на спинной мозг.
Это явление очень опасно, оно нарушает работу внутренних органов, инервация которых осуществляется участком позвоночника вблизи поврежденного диска, а давление на спинной мозг может привести к параличу и летальному исходу.
Причинами грыжи являются: запущенный остеохондроз, нарушенный обмен жидкости, очаги инфекций, сложные травмы. Иногда эта болезнь сопровождается периодическими головокружениями, а также онемением рук и ног.
Остеопороз
Эта патология напрямую связана с истончением костных структур, что часто возникает из-за нехватки в организме человека кальция. Вследствие этого костная ткань становится хрупкой, при сильных нагрузках начинает травмироваться и ломаться.
Представительницы слабого пола страдают от остеопороза намного чаще. Причиной нехватки кальция может стать курение или пожилой возраст, беременность и лактационный период, недостаток пищи, наследственность, сахарный диабет и ревматоидный артрит.
Болезнь проявляется болями в спине и конечностях, нарушением осанки и повышенной опасностью переломов.
Спондилёз
При этой болезни наблюдаются аномальные костные наросты на краях тел позвонков, позвоночный канал сильно сужается, сдавливаются спиномозговые нервные корешки.
Причины спондилёза: нарушение обмена веществ в организме, прогрессирующий остеохондроз, артроз межпозвонковых суставов. Симптомом данного заболевания является ноющая боль, локализованная в очаге патологии, которая может отдавать в ноги, руки и плечи.
Ишиас
Это заболевание встречается не так часто, оно представляет собой воспаление одного из крупнейших нервов в организме – седалищного.

Ишиас может возникнуть, если человек перенес переохлаждение, инфекционные заболевания, а также высокие физические нагрузки и травмы позвоночника.
Симптомы этой болезни трудно спутать с другими патологиями позвоночника, так как пациент ощущает сильную стреляющую боль, она может распространяться в области ягодиц, бедер, голеней, больной участок тела может онеметь.
Стеноз позвоночного канала
При сужении (стенозе) позвоночного канала возникает давление на спинной мозг, что вызывает сильные болевые ощущения. Причины развития стеноза – запущенное состояние при диагнозах:
- спондилоартроз,
- болезнь Форестье,
- болезнь Бехтерева,
- позвоночные грыжи.
Симптоматику человек может почувствовать после долгого хождения и физической активности: его конечности кажутся ослабленными, поясница болит и ноет.
Люмбаго
Это скорее не заболевание, а временный синдром, который характеризуется сильными простреливающими болями в пояснице. Может появиться даже у здорового человека при неловком и резком движении, при поднятии тяжестей.
Люмбаго чаще возникает у людей пожилых, так как у них уже изношены межпозвоночные диски. Помимо возрастных изменений также причиной люмбаго могут стать различные растяжения в области поясницы или травмы, реже – это следствие онкологических новообразований в позвоночнике, инфекций и ревматических болезней.
Миозит
 При миозите (мышечном воспалении) у больного внутри мышц спины или шеи появляются твердые узелки. Он опасен тем, что быстро распространяется на соседние органы.
При миозите (мышечном воспалении) у больного внутри мышц спины или шеи появляются твердые узелки. Он опасен тем, что быстро распространяется на соседние органы.
Если миозит диагностирован в области шеи, то есть риск распространения воспаления на мышцы пищевода, глотки, гортани. Если вовремя не начать лечение, пораженная мышца может атрофироваться.
Список причин этой болезни обширен. Среди симптомов прежде всего можно назвать локальную боль в мышцах, усиливающуюся при физической активности.
Болезнь Бехтерева
Это патологическое состояние, при котором поражаются межпозвоночные и межреберные суставы, что приводит к их окостенению и потере подвижности позвоночника. Чаще встречается у мужчин и передается по наследству.
Симптомы начала заболевания: слабая боль в крестцовой части позвоночника, в паху и на внешней части бедер. Боль усиливается при чихании, кашле и в ночные часы.
Артрит
Это заболевание суставов, при нем характерна повышенная температура в области больного сустава, он может опухать, болеть, нарушаются его функции. Причиной заболевания являются частые переохлаждения, инфекции и микротравмы при физических перегрузках. Этот недуг возникает и у молодых, но чаще с ним сталкиваются люди старшего возраста, так как питание суставов с годами ухудшается.
Артроз
Отличается от артрита отсутствием воспалительного процесса, для него характерно изнашивание хряща сустава. Чаще всего данное заболевание проявляется из-за неправильного обмена веществ. Вначале нарушается кровообращение в мелких костных сосудах, затем происходят дистрофические изменения в хрящевой прокладке смыкающихся костей сустава, на что кости, защищаясь, реагируют уплотнением и появлением костных выростов – остеофитов. Завершиться это может полным исчезновением хряща и анкилозом (сращением) сустава.
Начальные симптомы: боль в суставе при его активности, хруст при движении, постепенная деформация. Эта патология носит хронический характер, наиболее часто поражает суставы коленей и тазобедренной области.
pomogispine.com
Заболевания позвоночника и суставов | Позвоночник.org
Позвоночник Главная Новости Анатомия Здоровье Упражнения Клиники Контакты Здоровье Болезнь Бехтерева Артрит Боли в спине Боль в плече. Почему болит плечо, причина боли в плечах Деформации грудной клетки Гемангиомы позвоночника Грыжа диска Грыжи поясничного отдела позвоночника Защемление нерва Ишиас Кифоз Кокцигодиния Лордоз Люмбаго Межреберная невралгия Миозит Онемение рук и лестничные мышцы Опухоли позвоночника Остеоартроз. Заболевания коленных суставов Остеопороз Остеохондроз Перелом позвоночника Почему немеют руки, 7 причин Протрузия дисков – причины, симптомы, профилкатика и лечение Протрузия Профилактика и лечение межпозвонковой грыжи Радикулит Симптомы и причины возникновения межпозвонковых грыж Синдром грушевидной мышцы Синдром квадратной мышцы поясницы Синдром пояснично-подвздошной мышцы и нарушение функции тазобедренного сустава Сколиоз Смещение дисков Спондилез Спондилоартроз Спондилолистез Стеноз спинномозгового канала Шейные ребра Шейный остеохондроз, головокружение. Лечение и упражнения Шейный остеохондроз. Синдром позвоночной артерии Шейный радикулит Темы: Заболевания Строение позвоночника и суставовАнкилозирующий спондилит (Болезнь Бехтерева)
Артрит
Боли в спине
Боль в плече. Почему болит плечо, причина боли в плечах
Воронкообразная (ВДГК) и килевидная (КДГК) деформация грудной клетки
Гемангиомы позвоночника
Грыжа диска
Грыжи поясничного отдела позвоночника
Защемление нерва
Ишиас
Кифоз
Кокцигодиния
Лордоз
Люмбаго
Межреберная невралгия
Миозит
Онемение рук и лестничные мышцы
Опухоли позвоночника
Остеоартроз. Заболевания коленных суставов
Остеопороз
Остеохондроз
Перелом позвоночника
Почему немеют руки, 7 причин
Протрузия дисков – причины, симптомы, профилкатика и лечение
Протрузия межпозвонкового диска
Профилактика и лечение межпозвонковой грыжи
Радикулит
Симптомы и причины возникновения межпозвонковых грыж
Синдром грушевидной мышцы
Синдром квадратной мышцы поясницы
Синдром пояснично-подвздошной мышцы и нарушение функции тазобедренного сустава
Сколиоз
Смещение дисков
Спондилез
Спондилоартроз
Спондилолистез
Стеноз спинномозгового канала
Шейные ребра
Шейный остеохондроз, головокружение. Лечение и упражнения
Шейный остеохондроз. Синдром позвоночной артерии
Шейный радикулит
Позвоночник pozvonochnik.org Copyright © 2010—2019 При использовании материаловссылка на pozvonochnik.org
обязательна. Главная Новости Анатомия Здоровье Упражнения Клиники Контакты Сотрудничество Поиск Facebook Создание портала
innovation studio Семантические
технологии
Лаборатория СЕТ
www.pozvonochnik.org
Лечение заболеваний суставов и позвоночника лазером — аппараты ОРИОН.
Роль позвоночника в жизнедеятельности организма трудно переоценить. Он задает вертикальную структуру и пространственную организацию тела, служит опорой и защитой, является вместилищем спинного мозга, основной управляющей магистралью тела, связывая воедино голову и туловище, ноги и руки, внутренние органы и системы организма. Позвонки соединены между собой межпозвоночными хрящами (дисками) и связками. Между каждой парой позвонков проходят спинномозговые нервы, по которым в спинной мозг поступает информация о состоянии органов, и передаются управляющие сигналы. От состояния этих нервов зависит сердечный ритм и сосудистый тонус, дыхательная и секреторная деятельности, моторика кишечника и желчевыводящих путей, активность почек и мочеточников, регуляция взаимосвязей органов и систем.
Заболевания позвоночника и суставов возникают по следующим причинам:
▶ из-за деструктивных изменений в костной и хрящевой ткани
▶ нарушения иннервации или обмена веществ
▶ гормональной перестройки и сосудистых расстройств
▶ возрастных изменений и гиподинамии.
САМЫЙ ХАРАКТЕРНЫЙ ПРИЗНАК ЗАБОЛЕВАНИЙ СУСТАВОВ И ПОЗВОНОЧНИКА – ЭТО БОЛЬ!
Заболевания позвоночника и суставов: признаки и лечение
Боли в шее и спине встречаются при разных заболеваниях, чаще они связаны с мышечным напряжением (подъем тяжести, резкое или неловкое движение) или травматизацией мышц, связок, костей, межпозвонковых дисков и корешков спинного мозга, нервных сплетений. Объем движений позвоночника уменьшается – его ограничивает спазм околопозвоночных мышц.
Для остеохондроза характерны хронические болевые ощущения в шее и спине, длящиеся месяцы или даже годы. Заболевание обусловлено обезвоживанием и сморщиванием межпозвонковых дисков, их выпячиванием и образованием разрастаний по краям тел позвонков, с образованием межпозвонковой грыжи. Если локальная боль в пояснице или шее, возникнув после неловкого движения, сопровождается чувством онемения или ползания мурашек, а боли усиливаются при любых движениях, возможна грыжа межпозвонкового диска. Грыжи чаще возникают в поясничном отделе позвоночника, реже – в шейном, и очень редко – в грудном.
Любые перегрузки, травмирование поврежденных участков позвоночника усугубляют состояние, вызывают воспалительный процесс (радикулит) и развитие отека, которые еще сильнее сдавливая нервные корешки, вызывают острую боль и практическую невозможность движений.
 НЕСМОТРЯ НА ТО, ЧТО ОСТЕОХОНДРОЗ – ОБЩЕЕ ЗАБОЛЕВАНИЕ ПОЗВОНОЧНИКА, ОНО ХАРАКТЕРИЗУЕТСЯ РАЗВИТИЕМ ДИСТРОФИИ В ОТДЕЛЬНЫХ СЕГМЕНТАХ ПОЗВОНОЧНИКА.
НЕСМОТРЯ НА ТО, ЧТО ОСТЕОХОНДРОЗ – ОБЩЕЕ ЗАБОЛЕВАНИЕ ПОЗВОНОЧНИКА, ОНО ХАРАКТЕРИЗУЕТСЯ РАЗВИТИЕМ ДИСТРОФИИ В ОТДЕЛЬНЫХ СЕГМЕНТАХ ПОЗВОНОЧНИКА.
ЗАБОЛЕВАНИЯ ПОЗВОНОЧНИКА МОГУТ ПРИВЕСТИ К ПОРАЖЕНИЮ СПИННОГО МОЗГА И ПЕРИФЕРИЧЕСКОЙ НЕРВНОЙ СИСТЕМЫ
При воспалительных (радикулиты) или дистрофических (остеохондрозы) заболеваниях позвоночника происходит ухудшение кровоснабжения и сдавливание нервных волокон, а как следствие нарушение нервной регуляции органов и систем организма.
▶ Если страдает шейный отдел – ухудшается кровоснабжение мозга, отсюда головные боли, утомляемость, головокружение, боли в шейно-грудном отделе, руках, лопатках.
▶ Поражение шейного и плечевого сплетений (плексит) вызывают сильные боли в области шеи и в руке (предплечье, запястье), объем движений в плечевом суставе снижается.
▶ Грудной радикулит встречается реже, проявляясь болями в межреберных промежутках, усиливающимися при движении, глубоком вдохе.
▶ Чаще других встречается пояснично-крестцовый радикулит: боли локализуются в пояснично-крестцовой области и по ходу седалищного нерва. Если преобладает поражение корешков крестцового отдела (ишиас), то боль распространяется по ходу седалищного нерва (ягодица, задненаружная поверхность бедра, голень, пятка). Наклоны туловища или поднимание выпрямленной ноги приводит к резкому усилению боли.
Заболевания суставов, кроме боли, могут характеризоваться другими типичными признаками:
▶ Припухлость вследствие воспалительного отека в синовиальной оболочке и мягких тканях, окружающих сустав,
▶ Ограничение движений в суставе, связанное с поражение сухожильно-связочного аппарата суставов, суставных капсул, слизистых сумок или мышечных фасций. В результате ограничения движений в больном суставе может развиться атрофия мышц.
Все болезни суставов по характеру патологии можно разделить на две большие группы:
Артриты – заболевания суставов, проявляющиеся воспалительным процессом в синовиальной оболочке сустава, суставном хряще и околосуставных тканях. Артриты обусловлены инфекцией, хронической интоксикацией, переохлаждением, снижением иммунитета.
Среди артритов чаще встречается ревматоидный артрит. Это хроническое заболевание иммунно-воспалительной природы, приводящее к стойким деформациям пораженных суставов и нарушению их функциональной способности. Ревматоидный артрит чаще поражает мелкие суставы кисти и стопы, но при развитии патологического процесса могут поражаться и более крупные суставы: лучезапястный, голеностопный, локтевой, коленный.
Артрозы – заболевания, обусловленные обменно-дистрофическими процессами: атрофия хряща, разрежение костной ткани (остеопороз), отложение солей кальция в околосуставных тканях, связках, капсуле сустава. Артрозы обусловлены эндокринными расстройствами, травмированием суставов, длительными стояниями на ногах, физическими перегрузками. Поражаются и крупные, и мелкие суставы, включая суставы позвоночника.
Самая распространенная форма суставной патологии и древнейшая болезнь человека и животных – деформирующий остеоартроз (ДОА). Это дегенеративно-дистрофическое заболевание суставов характеризуется первичной дегенерацией суставного хряща с последующими изменениями суставных поверхностей и развитием краевых разрастаний кости, что и приводит к деформации суставов и нарушению их подвижности. Чаще поражаются тазобедренные и коленные суставы, межфаланговые суставы кисти. Возможны поражения голеностопного, плечевого и локтевого суставов. Иногда ДОА обозначает поражение суставов и межпозвоночных дисков.
Подагра – заболевание, обусловленное нарушением обмена веществ, характеризуется отложением мочекислых солей (уратов) в костях, суставах, хрящах, сухожилиях. Мочекислые соли, накапливаясь в крови, откладываются в мелких суставах рук и ног. Типичное место – сустав большого пальца ноги. Возникает воспалительный процесс, далее образуются рубцовые изменения и костные разрастания, сустав деформируется.
Бурсит – воспаление слизистых сумок суставов. Чаще возникает в области локтевого, плечевого, коленного, голеностопного и тазобедренного суставов. Развивается вследствие травм или как осложнение гнойничковых или инфекционных заболеваний, а также в результате длительного сдавливания.
Тендовагинит – воспаление соединительных оболочек, окружающих сухожилия, возникает вследствие чрезмерной или непривычной нагрузки на сухожилия (скрипачи, пианисты, операторы, спортсмены) или проникновения микробов при ранах. Тендовагинит обычно поражает пальцы, кисти и лучезапястный сустав.
При перегрузках боли не резкие, но движения болезненны, сопровождаются хрустом или скрипом. А при гнойном воспалении боли острые, резко усиливающиеся при малейшем движении, припухлость по ходу сухожилия, лихорадочное состояние.
Лазерная терапия уже более 30 лет является универсальным методом лечения заболеваний суставов и позвоночника. Проводить лазерные процедуры можно как в клинических, так и в домашних условиях специально разработанными, клинически испытанными и безопасными для домашнего применения аппаратами ОРИОН СТЕП и ОРИОН ПЛЮС.
 ЛАЗЕРНАЯ ТЕРАПИЯ УЛУЧШАЕТ КРОВОСНАБЖЕНИЕ, СНИМАЕТ ВОСПАЛЕНИЕ, БОЛЬ И ОТЕКИ, УЛУЧШАЕТ ПИТАНИЕ МЕЖПОЗВОНКОВЫХ ДИСКОВ, СПОСОБСТВУЕТ РАССАСЫВАНИЮ ОТЛОЖЕНИЙ И УСТРАНЕНИЮ ДИСТРОФИЧЕСКИХ ИЗМЕНЕНИЙ
ЛАЗЕРНАЯ ТЕРАПИЯ УЛУЧШАЕТ КРОВОСНАБЖЕНИЕ, СНИМАЕТ ВОСПАЛЕНИЕ, БОЛЬ И ОТЕКИ, УЛУЧШАЕТ ПИТАНИЕ МЕЖПОЗВОНКОВЫХ ДИСКОВ, СПОСОБСТВУЕТ РАССАСЫВАНИЮ ОТЛОЖЕНИЙ И УСТРАНЕНИЮ ДИСТРОФИЧЕСКИХ ИЗМЕНЕНИЙ
Курс лазерного лечения для заболеваний суставов и позвоночника длится 10- 14 дней по 1 -2 процедуры в день, каждая процедура длится от 20 до 40 минут. Повторные (закрепляющие) курсы проводят через 2-3 недели и через 2 месяца после основного лечебного курса. Профилактические курсы лазерных процедур проводят 1 раз в полгода в период сезонного обострения хронических заболеваний – весной и осенью.
Это важно! Если начать лечение сразу, то болезнь можно остановить уже после первого курса лазерных процедур и не вспоминать о ней до глубокой старости. Но даже при запущенных стадиях лечение лазером помогает справиться с болезнью – как в комплексной терапии, так и самостоятельно. Отсутствие полноценного лечения может привести к полной потере подвижности и инвалидности.
orion.su
Лечение заболеваний позвоночника и суставов традиционными и нетрадиционными способами

Введение
Развитию заболеваний позвоночника и суставов (артриты и артрозы) способствует ряд причин: наследственная предрасположенность, хроническое инфекционное заболевание, нервные и физические перегрузки, переохлаждение или перегревание организма и др. Современный образ жизни также может явиться причиной возникновения заболеваний позвоночника – это и малоподвижность, и нарушение режима питания, и употребление в пищу некачественных продуктов, а также вредные привычки и, конечно, плохая экология. Главным методом профилактики любого заболевания, в том числе позвоночника и суставов, являются регулярные занятия спортом, физические упражнения, плавание, бег, ходьба, массаж и самомассаж, любая активность (некоторые специалисты в качестве физических упражнений рекомендуют танцы). Очень полезны лечебные ванны с добавлением специальных солей или настоев трав. Важно правильно питаться, иногда прибегая к специальным щадящим диетам, и, конечно, вести здоровый образ жизни. При этом необходимо помнить, что любые профилактические мероприятия и лечение необходимо применять в комплексе и обязательно проконсультировавшись со специалистом.
Заболевания позвоночника и суставов
Спина человека составляет целый комплекс сплетения живых мышечных, костных и других тканей. Здесь организм наиболее обильно снабжается кровью и именно здесь находятся наиболее важные проводящие пути нервной системы, которые надежно защищены костным скелетом и другими органами. Позвоночник, состоящий из костей и хрящей, образует прямой и подвижный столб из суставов, скрепленных связками, мышцами и сухожилиями. Вся система устроена так, что позвоночник приобретает необходимую для нормальной жизнедеятельности организма прочность и гибкость. Глядя на эту систему глазами инженера, можно сказать, что позвоночник являет собой тонкую и высокоточную конструкцию, отвечающую за наиболее важные органы человеческого организма. Но именно это и делает позвоночник и спину наиболее уязвимыми к разного рода воздействиям, как внешним, так и внутренним: травмы, стрессы, различные физические и психологические нагрузки. Чтобы защитить свою спину и организм в целом от болезней по максимуму, требуются определенные знания и совет опытного специалиста.
Заболевания суставов, как правило, всегда свидетельствуют о патологии во всем организме и возможном поражении внутренних органов. Поэтому очень важно своевременно и на ранней стадии определить характер заболевания, чтобы в дальнейшем не возникло различных нежелательных осложнений. Для успешного лечения необходимо выявить причину и свойства болезни.
«Наблюдайте за вашим телом, если вы хотите, чтобы ваш ум работал правильно» (Р. Декарт).
Некоторые заболевания суставов имеют нервное или эндокринное происхождение. В любом случае, когда появляется боль в суставе или суставах, наблюдается местная припухлость и повышение температуры тела выше 38°, рекомендуется незамедлительно обратиться к врачу и пройти медицинское обследование.
Строение и функции позвоночника
Позвоночник выполняет целый ряд функций и несет различные нагрузки. Он состоит из тридцати четырех костей, которые называются позвонками. Они размещаются последовательно друг за другом и разделяются хрящевыми подушечками – дисками. Цельность этой системе придают сильные связки и межпозвоночные соединения, благодаря чему позвоночник становится не только крепким, но и одновременно очень гибким. Однако, из-за того что позвоночник – основа скелета и всего организма, он ежедневно несет основную массу нагрузок и потому является наиболее уязвимым. Довольно часто источником разного рода болей как раз является позвоночник.
Позвоночник выполняет следующие функции:
• поддерживает голову и придает жесткость скелету;
• поддерживает тело в вертикальном положении;
• защищает спинной мозг, в который заключены нервы, соединяющие головной мозг с другими частями тела;
• служит местом прикрепления мышц и ребер;
• амортизирует толчки и удары;
• позволяет телу выполнять разнообразные движения.
Позвоночник состоит из нескольких отделов.
1. Семь шейных позвонков, которые поддерживают голову и обеспечивают ее равновесие. У основания черепа находится два позвонка – атлант и эпистрофей (второй шейный позвонок), которые позволяют поворачивать голову в разные стороны, откидывать ее назад и наклонять вперед-назад, они действуют как универсальное соединение.
2. Двенадцать грудных позвонков, которые соединены с ребрами. Вместе они образуют грудную клетку, в которой заключены легкие, сердце и другие жизненно важные органы.
Грудная клетка обеспечивает легким достаточную свободу движения во время вдоха и выдоха и защищает другие органы от внешнего механического воздействия.
3. Пять поясничных позвонков следуют далее. Они формируют нижний отдел позвоночника – поясницу. Эти позвонки соединены с крестцом, располагающимся над ягодицами.
4. Крестец сформирован пятью сросшимися костями и вместе с тазом образует костяную емкость, куда заключены и надежно защищены мочевой пузырь и детородные органы.
5. Окончание позвоночника, или его основание, – копчик, который представляет собой остатки хвостового скелета. Копчик составлен четырьмя сросшимися костями. Этот орган никаких функций не несет.
«Умеренность – союзник природы и страж здоровья. Поэтому, когда вы пьете, когда вы едите, когда двигаетесь и даже когда вы любите, – соблюдайте умеренность» (Абу-ль-Фарадж).
Позвоночник имеет изогнутую форму, что далеко не случайно, ведь благодаря этому он способен реагировать на различные стрессы и поддерживать тело в вертикальном положении. Итак, грудной и крестцовый отделы позвоночника должны быть изогнуты вовнутрь, эти изгибы называются первичными, так как формируются еще до рождения. Шейный и поясничный отделы должны быть изогнуты наружу. Шейный изгиб формируется в процессе, когда ребенок учится держать голову. Поясничный изгиб возникает, когда он учится сидеть. Если посмотреть на позвоночник сбоку, станет заметно, что шейный и поясничный отделы образуют выпуклую линию, а грудной и крестцовый – вогнутую.
Упругость позвоночника обеспечивается его изгибами, которые действуют как пружина. Благодаря этому в позвоночнике возникают упругие деформации, реагирующие на действие силы притяжения и волновые толчки от земли при движении, во время ходьбы или бега.
Если у человека нарушена осанка, он сутулится или привык держать спину слишком прямо, то позвоночник вместе со всей мускулатурой и связками не в состоянии полностью гасить удары и стрессы, а потому вся система начинает работать плохо. При этом мышцы и связки чрезмерно растягиваются или сжимаются. Позвонки и их соединения от этого быстрее изнашиваются, от чего и возникает боль в спине.
Людям физического труда необходим отдых, не связанный с дополнительными физическими нагрузками, а работникам умственного труда, наоборот, необходима определенная физическая работа.
Чрезмерную изогнутость позвоночника медики называют лордозом, а чрезмерную вогнутость – кифозом. Когда все изгибы выражены чрезмерно, состояние позвоночника обозначается термином «кифолордоз». Если позвоночник изогнут в сторону в форме буквы «S» или «С», то такой дефект называют сколиозом. Чаще он бывает врожденным, но в некоторых случаях неправильная осанка развивается в результате чрезмерной и регулярной односторонней нагрузки на определенные мышцы спины.
Мышцы позвоночника образованы соединительной тканью, состоящей из миллионов продольных волокон, которые соединены в пучки. Каждая мышца пронизана нервными волокнами и кровеносными сосудами. Мышечная ткань обладает способностью сокращаться и расслабляться. Мышцы прикрепляются к костям с помощью сухожилий, состоящих из соединительной ткани, покрытой слизистой оболочкой. При сокращении мышцы кость приходит в движение. Как правило, мышцы работают попарно: если одна сокращается, то другая расслабляется.
Кости также обильно снабжаются кровью, в них происходит непрерывный и очень быстрый обмен питательных веществ и накапливаются кальций и фосфор, а также витамин D. В более крупных костях находится костный мозг, в котором образуются клетки крови, жизненно важные для иммунных реакций и для переноса кислорода по всему организму. Кости нашего тела соединены между собой суставами и связками и образуют скелет, который призван поддерживать и защищать мягкие ткани, внутренние органы и позволяет нам двигаться.
Итак, позвоночник состоит из позвонков, а типичный позвонок состоит из пяти частей. Основная часть позвонка (тело) состоит из губчатой костной ткани, которая окружена слоем компактной кости. Компактная кость схожа со слоновой, она тоже очень крепкая и монолитная. Губчатая костная ткань обладает упругостью, поскольку состоит из большого числа переплетенных между собой волокон, которые и придают кости способность принимать и передавать усилие. Основной вес тела передается по позвоночнику и переходит на бедра, а затем на поверхность земли. Именно поэтому позвонки постепенно расширяются книзу, чтобы выдержать увеличивающееся давление.
Хорошо организованный трудовой процесс, систематический и посильный труд, как физический, так и умственный, благотворно влияет на весь организм человека: на нервную систему, сердце, сосуды и костно-мышечный аппарат.
Дуги позвонков наложены друг на друга и образуют вместе позвоночный канал, который надежно защищает спинной мозг на всем его протяжении, начиная от головного мозга и заканчивая поясничным отделом позвоночника. Таким образом, дуга позвонка играет роль крепкого костяного свода человеческого организма. Позвоночник имеет три позвонковых отростка – это костные выросты тела позвонка. По бокам располагаются поперечные отростки, остистый легко можно почувствовать, ощупав спину. Эти отростки служат местами прикрепления мышц и связок. Каждый позвонок имеет также четыре суставные поверхности, которые расположены на верхней и нижней поверхностях двух поперечных отростков. Они, в свою очередь, соединены с такими же поверхностями позвонков, расположенных выше и ниже.
Позвонки разделены друг от друга упругими подушечками, состоящими из хрящевой ткани. Они называются межпозвоночными дисками. Эти подушечки-диски принимают удары и служат амортизаторами сжатия вдоль всего позвоночника. Внешне диски напоминают плоские конфеты-тянучки с клейкой серединой. В центре дисков содержится желеобразное вещество, которое на 85% состоит из воды. Его называют студенистым ядром. Вокруг ядра расположено фиброзное кольцо, состоящее из переплетенных в кольца эластичных волокон. Именно диски обеспечивают подвижность позвоночнику, подобно резиновому шару, наполненному водой, они принимают форму свободного пространства.
Иногда один или несколько дисков смещаются: они могут выпячиваться наружу или вдавливаться в тело позвонка. Это может произойти вследствие того, что человек много времени проводит стоя, часто поднимает тяжести или выполняет другие виды деятельности, которые дают большую нагрузку на позвоночные диски. Обычно диск становится нормальной формы во время отдыха или сна. Но, если позвоночник подвергается постоянной чрезмерной нагрузке, студенистое ядро может прорваться сквозь свою оболочку. Тогда происходит защемление нерва, что и вызывает боль. Такое состояние называется смещением или выпадением диска.
Безделье приводит к вялости мускулатуры, нарушению обмена веществ, ожирению и преждевременному старению.
Как уже говорилось ранее, скелетные мышцы прикрепляются к кости с помощью сухожилия. Мышцы спины располагаются в несколько слоев на каждой из сторон от позвоночника. Ни одна из них не пересекает среднюю линию спины – позвоночник. Каждая мышца имеет аналогичную пару на противоположной стороне. Глубоко располагаются плотные и короткие мышцы, которые тянутся от одного позвонка к другому, следующему. Ровный строй позвонков держится, пока мышцы с каждой стороны имеют одинаковую силу, именно они сохраняют устойчивость позвоночника и его вертикальное положение.
Затем следует слой лентообразных мышц, которые начинаются в области таза и расходятся веером к позвонкам, ребрам и даже к голове. Эти мышцы отвечают за более тонкие структуры, например контролируют работу крупных мышц спины, которые, в свою очередь, формируют нашу осанку. Наружный мышечный слой образован самыми крупными мышцами, которые соединяют отростки позвонков с лопатками и плечевыми суставами. Эти мышцы очень сильные, они поддерживают осанку и сохраняют устойчивость корпуса во время каких-либо действий руками (особенно при подъеме тяжестей). В этом слое также находится мышца, которая при сокращении разгибает туловище вверх, а также мышца, выпрямляющая позвоночник.
Мышцы живота работают в противовес мышцам спины. Они тянут корпус вперед, чтобы уравновесить тягу назад, которую производят мышцы спины. Когда мышцы живота сокращаются, они подтягивают грудную клетку ближе к тазу, это и позволяет позвоночнику сгибаться вперед.
«Как суконщики чистят сукна, выбивая из них пыль, так гимнастика очищает организм» (Гиппократ).
Глубоко в брюшной полости располагается поясничная мышца, которая соединяется с позвонками поясничного отдела, проходит над передней частью тазобедренного сустава и другим концом прикрепляется к бедренной кости. При сокращении эта мышца сдавливает поясничные диски, когда, например, человек садится из положения лежа. Остальные крупные мышцы живота действуют на позвоночник косвенно: они при сокращении повышают давление внутри брюшной полости и таким образом снимают некоторую часть нагрузки с позвоночника. Когда мускулатура живота слабая, то усиливаются любые нагрузки на позвоночник и мышцы спины, особенно при поднятии тяжестей.
Позвоночный столб устроен так, что может поворачиваться в вертикальной плоскости в нескольких направлениях. Максимальный угол наклона допускается при сгибании вперед. Наиболее подвижны шейный и поясничный отделы позвоночника, грудной – в меньшей степени. Это объясняется соотношением между толщиной позвонков и дисков, а также степенью натяжения связок.
Большая часть вращательных движений совершается в грудном отделе позвоночника. 80% движений при наклоне вперед приходится на поясничный отдел, поэтому именно здесь и возникают боли при перегрузках. Между четвертым и пятым позвонками происходит 20% движений, а между пятым поясничным позвонком и крестцом – 60%.
А теперь поговорим более подробно о суставах и связках, ведь именно от их состояния зависит здоровье позвоночника, спины и всего организма.
Суставы и связки
Суставы соединяют кости скелета между собой. Сочленение костей без суставной щели называется синартрозом, или непрерывным соединением. Суставы необходимы для опоры костей и обеспечения их подвижности.
Каждый сустав состоит из суставного хряща, суставной капсулы, фиброзной и синовиальной оболочек, суставной полости, эпифизов (концы сочленяющихся костей), надкостницы и связки сустава.
Твердую основу суставов составляют эпифизы. Их окружают гиалиновые хрящи толщиной 0,5-2 мм, которые прочно соединяют суставные поверхности с костями.
Хрящи обеспечивают плотное прилегание костей при движении. В опорных суставах хрящи выполняют функцию амортизатора. Суставная полость закрывается суставной сумкой, которая прикреплена к краям суставных поверхностей костей. Толщина суставной сумки может быть разной, поэтому и натянута она бывает либо туго, либо свободно. Суставная капсула имеет двойную оболочку: внутреннюю – синовиальную и внешнюю – фиброзную. Фиброзная оболочка состоит из соединительной ткани, которая местами утолщается, образуя связки, тоже являющиеся частью суставной капсулы.
Сустав крепится к костной системе с помощью вне– и внутрисуставных связок, а также проходящих мышц и их сухожилий. Суставная полость имеет вид щели, наполненной синовиальной жидкостью желтого цвета, прозрачной и тягучей, которая вырабатывается синовиальной оболочкой. Эта жидкость необходима для смазывания суставных поверхностей костей, чтобы снизить трение при движении. Вспомогательные внутрисуставные связки составляют внутрисуставные хрящи: мениски, диски, суставная губа. Они располагаются между суставными поверхностями и увеличивают площадь их соприкосновения друг с другом, придавая суставам прочность соединения и подвижность.
Суставы снабжаются кровью из ближайших артерий с помощью густой сети анастомозов, а отток крови идет по венам. Лимфоток обеспечивается проходящими рядом мелкими лимфатическими сосудами.
Суставы бывают простыми и сложными. К простым относятся суставы, соединяющие две кости, к сложным – более двух костей. Также суставы различаются в зависимости от формы суставных поверхностей костей. Они бывают шаровидные, эллипсовидные, блоковидные, седловидные, цилиндрические и др.
В случаях перенапряжения и переутомления человека виновен не сам труд, а неправильный его режим.
Движение может происходить вдоль одной, двух и нескольких осей. Цилиндрический и блоковидный суставы являются одноосевыми, эллипсовидный и седловидный – двухосевыми, шаровидный – многоосевым. Движение может быть также вокруг фронтальной (сгибание и разгибание), сагиттальной (приведение и отведение), продольной (ротация) осей и многоосевым.
Каждая отдельная связка представляет собой пучок плотной волокнистой соединительной ткани, протянутый от одной кости до другой для защиты и усиления сустава. Связки обладают эластичностью, но, в зависимости от своей длины, ограничивают или не допускают движения в одном или нескольких направлениях. Основные связки позвоночника – продольные – проходят по всей его длине сверху вниз спереди, сзади и по бокам позвонков. Другие связки соединяют отдельные позвонки, проходя от отростка к отростку и окружая мелкие суставные поверхности. Связки, которые мало участвуют в движении, становятся тугими. Если связки подвергаются чрезмерному напряжению, то со временем они ослабевают. При тугих связках человек постепенно приобретает ограниченность в движениях. При ослабленных связках суставы, напротив, становятся разболтанными.
Сильные боли в суставах могут возникнуть по разным причинам: в результате травм (вывихи суставов) или суставных заболеваний (воспалительные, вирусные и пр.). При осмотре и пальпации суставов обнаруживаются припухлости, свидетельствующие о скоплении жидкости в полости сустава или об изменениях структуры мягких тканей и костей, а также о деформации суставного хряща и разрушении капсулы, наличии инородного тела.
«Одно из условий выздоровления – желание выздороветь» (Сенека).
Любое заболевание сустава вызывает уменьшение амплитуды движений. При этом может наблюдаться изменение цвета кожи над суставом, повышение температуры тела и общая слабость. У детей причинами болей в суставах часто являются травмы, а также врожденные нарушения опорно-двигательного аппарата, осанки и др. Помимо этого, причиной боли могут быть воспалительные, обменные, аутоиммунные и онкологические заболевания.
Болезни суставов и позвоночника
Все болезни суставов можно разделить на две большие группы: артриты (воспалительного характера) и артрозы (преждевременное старение и изнашивание суставного хряща). Чаще всего причиной болей становится остеоартроз, которым страдают более половины людей старше 50 лет. Реже встречается ревматоидный артрит и подагра, однако этим заболеваниям подвержены не только пожилые люди. Нередко причинами болей в суставах становятся травматические повреждения околосуставных тканей (сухожилия, суставные мышцы, места прикрепления мышц к костям), связок и мышц, которые приводят к воспалению окружающих тканей с развитием отека и возникновением болей.
К суставным болям относятся также боли в нижней части спины. Этому подвержено, по данным специалистов, 2/3 взрослого населения Земли.
Боль всегда ограничивает человека в движении, лишает его активного образа жизни, иногда возникают даже сложности при уходе за самим собой. Неудивительно, что при суставных болях человек может впасть в депрессию.
Поэтому не следует заниматься самолечением или откладывать визит к врачу на потом. При возникновении суставных болей очень важно сразу поставить правильный диагноз, ведь от этого зависит успех лечения. В противном случае возможны нежелательные проявления последствий болезни: деформация, уродство, инвалидность и пр.
fictionbook.ru
Колит левое плечо – Колющая боль в плече (правом или левом): причины, лечение плечевого сустава
Колит в левом плече — Лечение суставов
Содержание статьи:
Как проявляется боль в плече?
Симптомы боли в плече, а точнее интенсивность и периодичность, характер боли помогут установить примерную специфику заболевания.
Болезненные ощущения в плечевом суставе могут свидетельствовать о целом ряде заболеваний. Это может наблюдаться при:
- Тендините – воспалительном процессе околосуставных сухожилий. Боль резкая, усиливается во время движения и при пальпаторном исследовании;
- Бурсите – воспалении суставной сумки. Боль хроническая, средней интенсивности, но при отведении руки в сторону усиливается;
- Периартрите – тяжелом воспалении плечевого сустава. Боль отдает в руку, шею, усиливается при движении, по характеру – жгучая, ноющая, усиливается в ночное время. Нарушается чувствительность плеча и развивается атрофия прилежащих мышц;
- Артрозах и артрите – боль резкая, иногда ноющая, ограниченность движений, скованность;
- Инфаркте миокарда и стенокардии, пневмонии, патологии печени, опухолях грудной клетки, шейном радикулите. При таких заболеваниях боль имеет регулярный характер и разную интенсивность, и дает отражение в плечо;
- При отложении солей кальция. Кристаллические соединения проникают в суставную сумку и вызывают болезненные ощущения, похожие на обострение подагры. Отложения солей могут объизвествлять связки и сухожильные перемычки под лопаткой и ключицей. Боль возникает внезапно, чаще у людей от 30 до 50 лет, больно отводить плечо от тела;
- При травмах. В таких случаях возникает очень сильная и резкая боль, например, при падении суставная головка выходит из суставной капсулы и разрывает связки.
Ноющая боль в плече
Ноющая боль в плече знакома многим – неприятные болезненные ощущения затрудняют нормальную жизнедеятельность и доставляют немало дискомфорта.
Боль в плече может свидетельствовать о многих заболеваниях. Только после обращения к врачу-невропатологу или травматологу можно установить окончательный диагноз и выяснить причину. Очень часто причиной боли может быть: артроз плечевого сустава, остеохондрозом шейного и грудного отделов позвоночника, воспаление нервных корешков, иннервирующих руку, травма, физическая перегрузка мышц. Не редки и те случаи, когда ноющая боль в плече может быть вызвана соматическими болезнями. Это может быть инфаркт миокарда, эзофагит.
В случае появления боли лучше немедленно обратиться к неврологу или остеопату. Эти специалисты легко отличат нервную патологию от суставной и назначат эффективное лечение.
Также, ноющая боль в плече может проявляться при патологии челюстных и жевательных мышц. Эти мышечные группы иннервируются одинаковыми группами мышц в области височно-нижнечелюстного сустава. Нарушение нагрузки на эту группу вызывает рефлекторное изменение тонуса мышц, в результате меняется и тонус мышц плечевого пояса. Ведь нервные пути, иннервирующие обе группы мышц , расположены очень близко друг к другу. Установить истинную причину сможет только врач.
Сильная боль в плече
Сильная боль в плече свидетельствует о многих патологиях, истинную причину которых не всегда можно установить самостоятельно. Наблюдаться сильный болевой синдром может при следующих патологиях:
- Травма плеча – перелом, растяжение, вывих. Причиной может быть неосторожность при переносе или поднятии тяжестей, неудобной позе во время сна, в результате удара. Боль обычно острая и усиливается при движении пораженной рукой.
- Сильная боль в плече может наблюдаться при воспалительных процессах в суставной сумке – бурсите, или воспалении сухожилий – тендините. Также болью в плече сопровождаются проблемы с позвоночником – ущемление нерва. При артрите, межпозвоночной грыже боль тоже может отдавать в плечо, шею и лицо.
- Если нет травм, а при движении боль в плече усиливается, но параллельно появляется сильный кашель, острая боль в груди на вдохе и боли в животе, то это свидетельствует о патологии печени, легких, желчного пузыря. Боль в плече слева говорит о повреждении легкого или селезенки.
Если сильная боль в плече сопровождается ограничением подвижности сустава, наблюдается высокая температура, отечность, покраснение, сустав деформирован, имеются травмы, кровотечение и боль невозможно терпеть, то следует немедленно обратиться к врачу или вызвать «скорую».
Резкая боль в плече
Резкая боль в плече – это тревожный признак и может наблюдаться при невралгической амиотропии (идиопатической плечевой плексопатии). Такое состояние не имеет четкого патогенеза, иногда наблюдается после введения вакцин, изредка передается по наследству. Выражается как острое, односторонне поражение плечевых нервов, при котором поражаются короткие ветви.
Развивается в возрасте 20-40 лет. Боль появляется внезапно, в области плеча и надплечья. Через небольшой промежуток времени боль утихает, но начинает развиваться слабость и атрофируются мышцы – передняя зубчатая, дельтовидная, надостная, подостная, ромбовидная, грудино-ключично-сосцевидная, двуглавая, трехглавая, плечелучевая, разгибатель запястья. Иногда поражаются несколько мышц. Подтверждается диагноз по клиническому течению патологии. Схожую картину боли наблюдают при желчнокаменной болезни, заболеваниях плечевого сустава, межпозвоночной грыже в шейном отделе и др.
Резкая сильная боль в плече может стать причиной обращения к врачу если стала причиной получения травмы, сопровождается сыпью, отечностью, высокой температурой, держится продолжительное время и не слабеет после принятия обезболивающего средства.
Острая боль в плече
Острая боль в плече бывает при неправильном распределении нагрузок, переутомлении после высоких физических нагрузок. Это ведет к воспалению сустава и отtчности, что влечет за собой частичное или полное нарушение функции.
Также вероятная причина острой боли – межпозвоночная грыжа шейного и грудного отделов позвоночника. При разрыве связок в месте травмы образуется сферическая опухоль. Также причиной острой боли может быть воспаление плечевого сустава – бурсит или воспаление связок – тендинит.
Если приступ острой боли в плече начинается при попытке поднятия руки, то причиной может быть отложение солей, что затрудняет работу связок и ведет к артрозу, а это заболевание требует длительного лечения.
Помимо указанных заболеваний, боль в плече наблюдается при остеохондрозе, стенокардии, опухолях прилегающих зон, заболеваниях печени и инфаркте миокарда.
Острая боль в плече, сопровождающаяся температурой, длительный болевой синдром, не утихающий после принятия обезболивающих лекарств, являются поводом для немедленного обращения неврологу или остеопату. Эти специалисты смогут выявить характер патологии и назначить эффективное профильное лечение.
Тянущая боль в плече
Тянущая боль в плече очень часто проявляется при осложнении остеохондроза – плечелопаточном периартрите (периартрозе).
Болевые ощущения возникают без особых на то причин, в покое. Чаще боль дает о себе знать в ночное время, боль имеет невыраженную интенсивность, но зависит от степени запущенности болезни. Заболевание развивается в течение нескольких недель или месяцев. Боль усиливается, интенсивность нарастает при движении пораженной рукой, при закладывании руки за голову, отведении, поднятии вверх. Если ограничить движения пораженной рукой или неподвижно зафиксировать ее, то приступы боли утихают и появляются гораздо реже.
Если тянущая боль в плече, сопровождающая данную патологию, не вызывает у больного желания обращаться к врачам и не получать надлежащего лечения и ухода, со временем высока вероятность развития тугоподвижности плечевого сустава. В таком случае человек просто не сможет поднять руку выше горизонтального положения, а это доставляет дискомфорт не только в повседневной жизни, но и делает больного нетрудоспособным. Период восстановления и лечения в запущенном случае может занять от нескольких месяцев до года, в качестве профилактики показана лечебная физкультура и массаж.
Постоянная боль в плече
Постоянная боль в плече имеет ряд распространенных причин:
- Воспаление сухожильной сумки вокруг сустава. Называется эта патология тендинит и обостряется после чрезмерных физических нагрузок, в результате которых трение сухожилий о кости вызывает боль в плече.
- Если боль имеет постоянный характер и сопровождается травмой плеча, то это может свидетельствовать о разрыве, растяжении связок или переломе.
- Если боль постоянно проявляется при работе рукой – поднятии, отведении, заведении за голову, то это первый признак артроза плечевого сустава.
- Боль в плече может наблюдать при опухолевых патология. Редко при наследственных заболеваниях, характеризующихся анатомическими аномалиями или пороками развития. Также подобное состояние может наблюдаться как результат старой травмы плечевого сустава, не поддавшейся корректному лечению.
- Часто причиной постоянной боли в плече могут быть заболевания внутренних органов, отдающих в плечо – заболевания печени, желчного пузыря, легких, сердца (инфаркт миокарда).
- Главная причина постоянной боли в плече – плечелопаточный периартроз. Сначала боль нарастает постепенно, потом имеет стойкий характер, обостряется в ночное время. В этот период ограничены движения пораженной руки – каждая попытка изменить положение сопровождается жгучей болью, распространяющейся на всю руку. Заболевание может пройти без лечения, а может привести к мышечному истощению и ограничению движения в плечевом суставе.
Тупая боль в плече
Тупая боль в плече может быть вызвана рядом патологий и заболеваний. Если боль не выражена, усиливается только после нагрузки на пораженное плечо (после обычных движений, работы) то это свидетельствует о тендините – воспалении сухожилий, обволакивающих головку плечевого сустава. Это возникает по тому, что во время нагрузок сухожилия непрерывно трутся о кость.
Причиной могут быть и соматические заболевания – патологии печени, селезенки, легких, защемление межпозвоночной грыжи в грудном или шейном отделе.
Очень важно обращать внимание на то, какими еще симптомами сопровождается тупая боль в плече – температура, сыпь, отдышка, боли в животе сердце. Часто при инфаркте миокарда боль иррадиирует в левое плечо. Характер боли в плече постоянный, ноющий.
Также, тупая боль в плече может быть следствием развивающейся неврогенной патологии, расстройства чувствительности, недостаточной трофики мышечной ткани. Часто боль при периартрозе дает о себе знать в ночное время, характер боли тупой, невыраженный, но зависит от степени запущенности болезни. Заболевание развивается в течение нескольких недель или месяцев. Со временем боль усиливается, интенсивность нарастает при движении пораженной рукой, при закладывании руки за голову, отведении, поднятии вверх.
Колющая боль в плече
Колющая боль в плече сигнализирует о развивающейся патологии, поэтому такое состояние требует врачебной консультации и дальнейшего корректного лечения и специалистов.
Причин боли может быть несколько. Чаще всего болевой синдром проявляется при:
- Низкой физической активности.
- Невылеченных травмах и растяжениях.
- Неправильной осанке.
- Большой нагрузке на плечевой сустав.
Колющая боль в плече у людей в возрасте около 50 лет свидетельствует о процессах деформации плечевого сустава – артрозе. Хрящевой слой сустава теряет эластичность, грубеет и при движении появляется боль.
Также причиной может быть не только заболевания костной и мышечной системы, но и воспаление инфекционного характера – хламидиоз, стрептококковая инфекция, туберкулез, кандидоз и др.
У тех, чья профессия связана с длительной нагрузкой на плечо (при стоянии с поднятыми руками, жиме штанги) наблюдаются частые боли в плечевом суставе. В некоторых случаях может развиваться артрит, бурсит.
В каждом перечисленном случае не стоит забывать, что появлению боли в плечевом суставе предшествует причина. Лечение стоит начинать только после диагностики, а отказ от самолечения поможет предотвратить тяжелые осложнения.
Жгучая боль в плече
Жгучая боль в плече является одним из симптомов шейно-плечевого синдрома. Боль возникает без причины и может отдавать в руку, по ночам болевые ощущения усиливаются. Боль может нарастать при поднятии руку, заведении за голову, но при определенной фиксации больной руки постепенно ослабевает.
Постепенно нарушается трофика прилежащих к суставу мышц, суставное сочленение становится тугоподвижным. Могут также наблюдаться нарушения чувствительности – наряду с пронизывающей жгучей болью нарушается чувствительность кожных покровов. Кожа синюшная, влажная, у сустава кисти может быть припухлость. Пальпация паравертебральных точек в шейном отделе болезненна.
Если основной причиной патологии является появление добавочного ребра, то жгучая боль в плече может изменять характер – боль может быть тупой, стреляющей, жгучей, нарастать к вечеру. Наблюдается парестезия, гиперестезия верхней конечности. При наклоне головы в больную сторону и подъеме локтя боль ослабевает. Сила руки заметно снижается, прогрессирует процесс мышечной атрофии по причине вегетативного расстройства. На данном этапе стоит немедленно обратиться к врачу, чтобы восстановить двигательную и нервную активность руки.
Стреляющая боль в плече
Стреляющая боль в плече чаще всего свидетельствует о нарушениях в области неврологии. Возникать они могут по причине сдавливания плечевого нерва. Данная патология может быть представлена радикулалгией, невралгией, дизестезией и/или миалгией. Каждое из указанных нарушений имеет свою симптоматику.
При радикулалгии плечевого сустава беспокоят острые приступы боли, которая может приобретать характер стреляющей, появляется слабость мышц, нарушается чувствительность.
При невралгии боль приобретает ноющий, продолжительный характер. Болезненные ощущения нарастают при движении, а в состоянии покоя прекращаются. При дизестезии боль имеет колющий или жгучий поверхностный характер, болезненность увеличивается во время движения пораженной рукой. При миалгии боль постоянная, глубинная, нарастает при надавливании на пораженную мышцу или при ее растяжении. В каждом из перечисленных случаев нарушается чувствительность кожных покровов.
Неврологические нарушения при неправильном лечении или на запущенной стадии приводят к атрофии плечевых мышц и потере дееспособности человека. При появлении описанных болевых симптомов следует без раздумий обратиться к врачу.
Боль в плечах и шее
Боль в плечах и шее может возникать при таких заболеваниях:
- Артрит.
- Плечелопаточный периартрит.
- Шейный остеохондроз.
- Артроз плечевого сустава.
- Миалгия.
- Плексит.
Артрит плечевого сустава – основная причина болезненных ощущений в плече и шее. При этой патологии воспаляется сустав, причем может иметь две формы. При первичном артрите сустав поражается первично, при вторичном – как следствие травмы или перелома, волчанки, ревматизма, склеродермии. Боль резкая, сустав отечный, на коже покраснение, при движении хруст и щелканье.
Плечелопаточный периартрит – воспаление связок в капсуле сустава. Развивается после травм, удаления молочной железы, после перенесенного инфаркта миокарда. Движения в суставе становятся скованными, боль усиливается при движении, в ночное время. Если на раннем этапе запустить заболевание, то оно приобретает хроническое течение. В результате развивается мышечная дистрофия, а суставное сочленение срастается.
Шейный остеохондроз – разновидность артроза, при котором поражаются шейные позвонки. Среди причин травмы, сколиоз, сидячая работа, нарушения обмена веществ. Кроме боли в плече и шее наблюдается головокружение, головные боли. Боль жгучая, пульсирующая, усиливается при движении головой.
Артроз плечевого сустава – дегенеративные изменения хряща плечевого сустава и костей. Течение практически бессимптомное, с невыраженным болевым синдромом. Приводит к необратимой деформации суставов и инвалидности.
Миалгия – возникает в результате продолжительного спазма мышц, после травм, высоких физических нагрузок, при неправильном распределении нагрузки на плечи, после гриппа, ОРВИ, лептоспироза. Боль беспокоит при надавливании, движении.
Плексит плечевого нерва – патология, развивающаяся при компрессии, повреждении или разрыве плечевого нерва. Сопровождается болью в шее и плече, понижением чувствительности кожи по наружной стороне плеча, парезом некоторых групп мышц.
В каких случаях боль отдает в плечо?
Боль отдает в плечо чаще всего при сопутствующих патологиях сердца. Это может быть приступ стенокардии или инфаркт миокарда. В таком случае стоит обращать внимание на все симптомы и интенсивность их проявления.
Причины боли, отдающей в плечо, могут быть в результате:
- Импинджмент синдрома (синдрома сужения).
- Разрыва сухожилия – разрыва манжета ротатора.
- Кальциноза предплечья.
- Воспалительного процесса плечевого сустава.
- Неврогенной патологии, проявляющейся в виде парезов, гипотрофии мышц, расстройств чувствительности. Наблюдается при шейной радикулопатии, шейно-плечевых плексопатиях, нейропатиях, комплексных регионарных болевых синдромах, невралгических амиотрофиях, миелопатиях.
- Протрузии или грыже межпозвоночных дисков шейного, грудного отделов.
- Боль может отдавать в плечо при поражении какой-либо прилегающей мышцы. Миофасциальный синдром характеризуется вплетением сухожилия в капсулу сустава.
- Артрозов, артритов плеча.
Когда боль отдает в левое плечо?
Боль отдает в левое плечо в основном при заболеваниях сердца – приступах стенокардии, инфаркте миокарда. При стенокардии наблюдаются давящие боли за грудиной, отдающие в область плечевого сустава, под левую лопатку, шею, нижнюю челюсть. При инфаркте миокарда боль в груди, за грудиной, в околосердечной сумке сильная резкая, а после перенесенного инфаркта часто боль иррадиирует в левую руку или плечо – по причине спазма сосудов.
Также причиной отдающей в левое плечо боли может быть разрыв связок или их растяжение, травмы мышц верхней конечности. Причиной боли может быть и нарушение иннервации, проявляющейся гипотрофией мышц и нарушением тактильной чувствительности. Это состояние наблюдается при шейной радикулопатии, шейно-плечевой плексопатии, нейропатии, миелопатии.
Всегда стоит обращать внимание и на сопутствующие симптомы, ведь у любой боли есть причина. Поэтому, если боль отдает в левое плечо, это может быть симптомом при патологических изменениях в печени, селезенке, легких. Даже если боль не причиняет особого дискомфорта, нужно немедленно обратиться к врачу, чтобы установить диагноз, исключить возможные осложнения (перитонит, пневмоторакс и др.) и назначить лечение.
Когда боль отдает в правое плечо?
Боль отдает в правое плечо при некоторых патологиях внутренних органов, например, деструктивных изменениях в печени, селезенке, воспалении легких, радикулите шейного отдела, опухолевых заболеваниях органов в области грудной клетки.
При плечелопаточном периартрозе боль может не только концентрировать в области плечевого сустава, но и вокруг него, как бы отдавая в плечо. К тому же, боль может отдавать не только в плечо, но и предплечье и кисть и носить постоянный характер. Если вовремя не обратиться за медицинской помощью, может нарушиться двигательная активность руки в плечевом суставе.
Причиной иррадиирующей в плечо боли может быть воспаление или повреждение отдельных сухожилий или связок.
Если болевые ощущения возникают при отведении руки в сторону и движении вперед, это признак поражения супраспинального сухожилия.
Если боль возникает при наружном проворачивании прижатой в области локтя руки к телу, то это значит что повреждено инфраспинальное сухожилие.
Если боль возникает при проворачивании предплечья вовнутрь, это свидетельствует о поражении или травме длинного бицепса.
Также, могут быть и другие причины боли, отдающей в правое плечо – перелом костей предплечья повреждении нервных волокон или их сдавлении при опухолях, вывихах, травмах.
Боли в плече и руке
Причины боли в правом плече и руке могут быть разными, но в любом случае это повод обратиться к специалисту, чтобы предупредить развитие более тяжелых осложнений.
Если плечо болит в верхнем отделе, но при этом еще ощущается онемение всей руки, то это говорит о межпозвоночной грыже. Из-за того, что сдавливаются нервные корешки и появляются болезненные ощущения.
Одна из вероятных причин выраженной боли в плече и руке может быть и воспаление сухожилий плечевого сустава. Причина тому – интенсивные непомерные нагрузки на плечевой пояс. При воспалении сухожилий бицепса развиваются хронические боли плечевого сустава, усиливающиеся при надавливании и двигательной активности.
Если к болевым ощущениям добавилась еще и отечность плечевого сустава – это бурсит. Болеть может не только плечо, но и шея, надплечье. Причиной боли в правой руке и надплечии, особенно выраженной при поднятии руки, может быть отложение солей.
Частая причина боли в плече и руке – плечелопаточный периартроз. Болезнь постепенно прогрессирует, боль более выражена в ночное время. При парезах и гипотрофии мышц боль несет неврогенный характер.
Правильный диагноз и эффективное лечение боли в плече и руке поможет установить врач-остеопат. Доктор выявит и устранит причину, будь то мышечное напряжение, защемленные нервные окончания, ставшие причиной заболеваний суставов.
Боль в суставах плеча
Боль в суставах плеча одна из самых распространенных жалоб. Часто боль предшествует дальнейшей ограниченности движений руки в плече, мышечной дистрофии руки.
Часто подобные изменения в работе руки возникают с возрастом. Причина тому – регулярная высокая нагрузка на руку, а точнее на сухожильно-связочный и сухожильно-сумочный аппарат плеча. В итоге, имеют место быть дегенеративные и дистрофические изменения суставного сочленения плеча.
Также, причина может крыться в травме плеча – вывихе или переломе, сильном ушибе. Все это ведет к травматизации суставной и сухожильно-мышечной сумки. Кроме того, боль может возникать и спустя время после травмы и особенно часто беспокоить после физической нагрузки. Подобным нарушением страдают спортсмены-тяжелоатлеты или те люди, чьи условия труда включают регулярную высокую физическую нагрузку – хроническую микротравму плеча.
Боль в суставах плеча наблюдается и при плечелопаточном периартрите, остеохондрозе шейного отдела позвоночника. При плечелопаточном периартрите поражаются оба сустава, но в одном из суставов изменения более выраженные и тяжелые.
В любом случае, болезненные ощущения в плече повод обратиться к врачу хотя бы для того, чтобы предупредить развитие осложнений, влекущих за собой нарушение функций плечевого пояса.
Боль от локтя до плеча
Боль от локтя до плеча вызывает немало вопросов. Важно прояснить, какова причина их возникновения, и к какому же специалисту обращаться за помощью.
Если боль возникает при поднятии руки вверх или же рука поднимается не полностью, если больно совершать круговые вращения, больно лежать на пораженном плече и ноющая боль не дает спать по ночам, то вероятнее всего причиной является плечелопаточный периартрит. Проявляется патология воспалением тканей вокруг плечевого сустава, суставных связок, сухожилий. Боль Распространяется от плеча и до локтя, мышцы отекают и сдавливают нервы, что вызывает сильную боль, а кроме того и нарушения иннервации – рука немеет, ослабевает сила.
Причины периартрита могут быть разными – это и остеохондроз позвоночного столба, и травмы плеча, и высокая нагрузка. Плюс, если есть скрытый источник инфекции в организме – хроническое заболевание (тонзиллит, бронхит, нефрит), то имеющиеся инфекционные элементы и вызывают острое воспаление. Если имеются как минимум две указанные причины, то вероятность развития плечелопаточного периартрита очень высока. Если вовремя не обратиться к врачу, то со временем суставная поверхность становится неподвижной и это влечет частичную потерю трудоспособности.
Боль в плечах ночью
Боль в плечах ночью первый признак плечелопаточного периартрита. Страдает не только мышечная ткань, а и связки верхнего плечевого пояса. Боль пронизывающего характера возникает не только в плече, но и всей руке, усиливается при движении. Усиливается боль ночью, особенно если попытаться лечь на больное плечо. Постепенно, болевые ощущения вынуждают ограничивать движения больной руки, что приводит к атрофии мышц и суставной неподвижности. Могут наблюдаться головные боли, ноющая боль в шее, депрессивное состояние, нарушение сна.
Еще одна вероятная причина ночной боли в плечах – бурсит. Это воспаление суставной капсулы, имеющее хроническую форму. Вокруг сустава появляется стойкий отек, невозможно спать на пораженной стороне. Боль резкая, пронизывающая при отведении руки и заведении ее за затылок. Причины бурсита разнообразны, часто это высокая нагрузка на сустав, травма, инфекция, проникшая в суставную сумку.
Устойчивая боль в плечах ночью свидетельствует о том, что заболевание приобретает хроническое течение. При грамотном лечении бурсит можно вылечить за 1-2 недели. Основное правило – исключить травмирующий фактор, а остальное лечение подбирается индивидуально после подтверждения диагноза на приеме у врача.
Боль в плече при движении
Боль в плече при движении первый сигнал того, что сустав начал разрушаться. Причиной могут быть разными – это и тяжелые условия труда, чрезмерные физические нагрузки, воспаления, травмы. Нарушение нормальной функции сустава при указанных причинах выражается болевым синдромом.
При капсулите – воспалении околосуставной сумки, наблюдается затрудненность движения в суставе. Трудно поднимать руку вверх, отводить и заводить за голову, мышечная масса плечевого пояса уменьшается, но все эти изменения нарастают постепенно.
При изменениях вращающей манжетки плеча и нагрузок на нее (покраска потолка, длительное удерживание груза над головой). Резкая, сковывающая боль проявляется на следующее утро, невозможно поднять руку выше головы, мышцы напряжены.
При тендобурсите воспаляется сумка сустава, в результате образования на сухожилиях кальцификатов. Боль в плече резкая, при движении усиливается, может распространяться на шею, надплечье, руку.
Боль в плече при движении один из тех симптомов, при которых стоит немедленно обратиться к врачу, чтобы установить истинную причину воспаления или дегенеративного изменения, что исключит развитие тяжелых осложнений.
Боль в плечах и спине
Боль в плечах и спине первый сигнал о том, что организм работает не слаженно. Боль – реакция нервных клеток человеческого тела на повреждение, травму. Боль может возникать в нескольких случаях:
- Повреждение мышц.
- Образ жизни, выполнение однотипной работы с постоянной нагрузкой, неудобная рабочая поза (при вождении автомобиля, работе за компьютером).
- Продолжительная ежедневная нагрузка на группы мышц.
- Компрессия мышц.
- Мышечное напряжение по причине эмоционального потрясения или стрессовой ситуации.
- Переохлаждение мышц.
- Нетипичные физические нагрузки.
- Травмы, растяжения.
В каждом указанном случае, при пальпации мышцы ощущается повышенный тонус и болезненность. Из-за боли мышца сокращается и поэтому затрудняется нормальное кровообращение и обмен веществ в пораженной зоне. Из-за этого боль только усиливается, а трофические нарушения нарастают. К тому же, постоянное напряжение приводит к мышечному спазму. Можно самостоятельно попробовать массажировать пораженную мышцу, чтобы снять спазм и восстановить кровоток, а затем обратиться за квалифицированной помощью к врачу, ведь боль в плечах и спине свидетельствуют о нарушении функции опорно-двигательного аппарата.
Боль в плече при вдохе
В тех случаях, когда возникает боль в плече при вдохе, лучше немедленно обратиться к врачу, чтобы установить истинную причину заболевания. Ведь боль может давать о себе знать не только при травмах плеча и заболеваниях костно-мышечной системы верхнего плечевого пояса. Боль не дает вести привычный образ жизни, сковывает.
Наиболее распространенные патологии, вызывающие боль в плече при вдохе:
- Остеохондроз. При сдавливании корешков нервов, возникает боль, которая не дает совершать полные движения и усиливается при движении и на вдохе.
- Межреберная невралгия. Носит ка постоянный, так и периодический характер. Боль опоясывающая, жгучая, сковывающая, может отдавать в руку, плечо, шею. Усиливается при дыхании, пальпации, резких движениях. Спровоцировать может переохлаждение, остеохондроз, физические нагрузки, неправильное рабочее положение.
- Инфаркт миокарда. Первый признак – кинжальная боль в груди, на вдохе и выдохе, распространяющаяся на всю грудь, спину, шею, руки. Боль может спровоцировать потерю сознания, и если после приема валидола боль не проходит, то следует немедленно вызвать скорую помощь.
- Язва желудка. Боль усиливается после приема пищи, распространяется под лопатку, в грудной отдел и за грудину. Первые признаки – изжога, слюнотечение, отрыжка, тошнота и рвота.
- Психологические проблемы. Боль возникает внезапно, в разных частях тела, сопровождается чувством тревоги, тяжести. Иногда бывают приступы паники и нехватка воздуха в результате истерического спазма гортани.
- Печеночная колика. Наблюдается при холецистите – желче-каменной болезни. Провоцирует обострение спазм желчного пузыря, причина которого нарушение диеты, стресс, инфекция, нервное истощение. Боль резкая, распространяется на правую руку, подреберье, плечо, под лопатку. Больной беспокоится, меняет положение, приступ сопровождается рвотой желчью и повышением температуры.
Боль в плече с онемением руки
Боль в плече одновременно с онемением руки – первый признак начала воспалительного процесса в суставе или последствие серьезной травмы. Причиной может быть плечелопаточный периартрит, бурсит, вывих плеча, межпозвоночная грыжа или опухоли грудной клетки. Первое, что должно насторожить и что говорит о плечелопаточном периартрите – боль, отдающая в руку, сопровождающаяся полным или частичным онемением. Боль сильная, учащается ночью, особенно болезненна пальпация связок у плеча и лопатки. В результате сустав становится малоподвижным и окостеневает, трудно поднять руку, удержать на вытянутой руке вес. Появляется покалывание на коже руки, понижается чувствительность, что говорит о вегетососудистом нарушении.
При вывихах также наблюдается выраженный болевой синдром и потеря чувствительности, но предшествует этому травма плечевого пояса, повлекшая за собой вывих или перелом. Иногда при переломах повреждаются нервы, что приводит к онемению конечности. По той же причине ни в коем случае нельзя самостоятельно вправлять вывихи.
Чтобы боль в плече и онемение руки не беспокоили, для начала нужно выявить первопричину и грамотно ее устранить, а для этого нужно обратиться к врачу-остеопату. Только после установления диагноза можно начинать лечение, а самолечение может привести к необратимым последствиям, несущим вред всему организму.
Боль в ключице и плече
Ключица – это полая парная кость, одной стороной крепящаяся к грудине, а другой к отростку лопатки. Боль в ключице и плече может доставить немало неприятностей, и если причина боли не в травме, то стоит обратить внимание на суставы. Существует ряд причин, по которым возникает боль в ключице и плече.
Перелом. При переломе ключицы происходит смещение кости в сторону плеча, сопровождающееся разрывом связок и мышечных волокон, сильной болью, отдающей в плечо. Визуально укорачивается предплечье с пораженной стороны, но при закрытом переломе картина не так выражена, но человек испытывает боль при движении, поднятии и отведении, вращении руки.
Зажим шейных корешков. В этом случае боль будет отдавать в ключицу, шею, плечо. Это легко определить по ощущениям: распух язык и онемела область за ухом, икоте, коликах в сердце, затрудненном сглатывании. При обнаружении этих признаков следует незамедлительно обратиться за помощью к невропатологу.
Смещение суставов. Происходит в результате полученной травмы, изменения легко определить при прощупывании мест сочленения – в этой зоне выраженная припухлость и болезненность.
Невралгия плечевого сплетения и межреберная невралгия. Эти заболевания могут давать отраженную боль в область ключицы и плечевого сустава.
Плечелопаточный периартрит. Воспалительный процесс в полости сустава вызывает боль не только в самом плече, но и боль, иррадиирующую в ключицу, лопатку шею, особенно боль выражена в ночное время.
Существенных причин, вызывающих боль в ключице и плече довольно много, но чтобы выявить их причину, нужно обратиться к врачу.
Боль в плече после тренировки
Боль в плече после тренировки может беспокоить после необычной нагрузки на руки и плечи. При сильной нагрузке на плечевой пояс, суставные поверхности костей плеча натираются – это и есть основная причина боли.
Еще одна вероятная причина, независящая напрямую от нагрузок, но проявляющаяся после них – другие заболевания в организме. Это и проблемы с функцией печени, легкими, желудком, возможно даже это и опухолевые заболевания грудной клетки.
Чтобы боль в плече после тренировки не напомнила о себе, стоит придерживаться несложных правил. Стопроцентной гарантии это не даст, но вероятность проявления боли можно снизить в разы.
- Разогреваться перед тренировкой. Разминать нужно все группы мышц, разминка должна быть комплексной. Это и бег, и вращающие движения руками, ногами, приседания.
- Применение мазей разогревающего типа. Не стоит путать с мазями охлаждающего типа, которыми лучше пользоваться после травмы, когда нужно уменьшить проявление болевого синдрома. Мази согревающего типа имеют в составе компоненты, улучшающие кровообращение в зоне применения. Как вариант – мазь на основе пчелиного яда.
- И, самое простое – это следить за техничностью выполняемых силовых комплексов.
Боль в плече при беременности
На протяжении всего срока беременности женщина может испытывать боль разного характера. Часто, болевые ощущения не несут опасности и вполне естественны при физиологических изменениях в организме. Но боль в суставах относится к тем изменениям, которые не вполне типичны и которые приносят определенный дискомфорт.
Часто боль в плече при беременности говорит о нехватке кальция. Чтобы это установить, достаточно просто сделать биохимический анализ крови. Это даст информацию о химическом составе крови. Таким образом, доктор подбирает необходимые витаминные добавки, составляет диету. Это не только кисломолочные продукты, но и рыба различных сортов, яичный желток, печень.
Также, боль в суставах при беременности может возникать из-за действия на связки гормона релаксина. Релаксин делает связки эластичнее, чтобы в процессе родов тазобедренные суставы, раздвигаясь, делали родовые пути шире и не препятствовали прохождению плода. Соответственно, релаксин действует на все крупные суставы скелета.
Также, боль в плече во время беременности может быть и воспалительный процесс, и перенесенное заболевание (простуда, любая другая инфекция). При первых признаках стоит сразу же обратиться к врачу и ни в коем случае не заниматься самолечением.
Source: ilive.com.uaПочитайте еще:
sustav.uef.ru
Колит плечо левое — Лечение суставов
Содержание статьи:
Общие сведения
Плечевой сустав это самый уникальный сустав человеческого тела по принципу своего строения и функциональной способности. Вместе с тем неправильные и чрезмерные физические нагрузки на плечевой сустав приводят к местным воспалительным процессам, ведущим к локальному отеку, суставному выпоту, и даже к частичным разрывам сухожилий и мышц, окружающих плечевой сустав.
У плеча есть одна общая с обычным механизмом черта: он может выдерживать неправильное обращение с ним только до определенного предела, после чего происходит нарушение его функций. Для вас подобные нарушения оборачиваются болью.
Механизм возникновения болей в левом плече
Боль в верхнем отделе плеча может исходить от шеи. Такая боль распространяется по всей длине руки (включая кисть), усиливается при движении шеи, может сопровождаться онемением или парастезией. При исследовании шейного или грудного отделов позвоночника часто обнаруживается межпозвонковая грыжа.
Поврежденные межпозвонковые диски шейного или грудного отделов позвоночника со временем теряют свои эластичные свойства, уплощаются, и расстояние между позвонками уменьшается. А это, значит, что отходящие от спинного мозга нервные корешки зажимаются, возникает боль. Одновременно в области зажима нервно-сосудистого пучка появляется отек, что приводит к еще большему его ущемлению и усилению боли.
Капсулит это редко встречающееся состояние болезненной скованности мышц плечевого пояса. При этом состоянии обнаруживается ограничение в объёме отведения руки в сторону при её поднятии вверх и невозможность заведения больной руки за спину. Это состояние часто развивается постепенно, не заметно для пациента.
Поражение вращающейся манжетки плеча возникает после совершения нестандартных движений в руке. В день выполнения работ жалоб обычно нет. На следующий день острая боль в левом плече при попытке снять что-либо с верхней полки.
При обследовании устанавливается степень напряжения мышц плечевого пояса, объём движения в левом плечевом суставе. На рентгенограммах сустава, как правило, изменения будут отсутствовать.
Тендобурсит возникает при реактивном воспалении сумок плечевого сустава, вызываемом кальцификатами сухожилий мышц. Характерна остро возникающая боль в левом плече и значительное ограничение как активных, так и пассивных движений в нем. Обычно сильные боли в области шеи, надплечья и руки.
Причины боли в левом плече
Одной из наиболее распространенных причин боли в левом плече является воспаление сухожилий, окружающих плечевой сустав. Эти расстройства называются тендинитом. Чаще всего они возникают от чрезмерной нагрузки. Когда вы пилите дрова или играете в гольф, происходит трение сухожилий о кости. Отсюда – возникновение раздражения и боли.
Тендинит бицепса (мышца на внутренней части плеча, которая идет от плеча до локтевой области) проявляется хронической болью, которая увеличивается при движении и при пальпации. В случае полного разрыва сухожилия бицепса на плече появляется вздутие в виде шарика.
Бурсит, этот напарник тендинита и виновник болей в левом плече, также связан с перегрузкой. Однако он проявляется более широким кругом расстройств: к болям присоединяется отек в области суставной сумки – мягкого мешочка, окружающего сустав.
Если у вас возникает боль в левом плече, когда вы поднимаете руку, причина, возможно, кроется в отложении солей кальция, что приводит к объизвествлению связок сустава. Такие солевые отложения возникают в сухожилии, которое проходит под лопаткой и ключицей. Данные расстройства называют синдромом «столкновения». Чаще эти процессы происходят в возрасте 30-50 лет. Боль в левом плече обычно возникает внезапно, она интенсивная и постоянная. Становятся болезненными движения в суставе на отведение плеча от туловища на 30-90. Иногда отложение солей кальция в суставе обнаруживается случайно, еще будучи бессимптомным, при рентгенологическом исследовании по другому поводу.
Боли в левом плече могут быть связаны с травматическими повреждениями, реже опухолями и наследственными анатомическими аномалиями. При падении может произойти такое смещение плечевой кости, при котором верхняя часть руки буквально вылетает из углубления сустава. При попытке смягчить падение, когда человек опирается на руку, может произойти разрыв сухожилий мышц, обеспечивающих вращение руки. Если такие повреждения оставить без лечения, то со временем могут возникать стойкие нарушения функций плеча.
Травмы сустава, помимо несчастных случаев, часто бывают у спортсменов или у молодых людей. В последнем случае часто встречается рецидивирующий вывих плеча. У взрослых людей травмы структур плечевого сустава возникают в связи со старением, износом тканей или развившимся остеопорозом (расстройством кальциевого обмена в костях).
Боль в левом плече – одна из самых распространенных проблем среди бодибилдеров наряду с болями в пояснице, коленях и локтях. Подобная травма плеча может сделать невозможными целый ряд упражнений тренировочной программы. Причин тому много, основная из которых – нестабильность плечевого сустава.
Вероятность перерастяжки связок плеча значительно возрастает в таких ключевых движениях, как жим штанги лежа, разведения рук с гантелями лежа, сведения рук на тренажере и жим штанги из-за головы. Боль может возникнуть в результате стресса в суставной сумке плечевого пояса и излишней работы ее мышц, которые стараются сохранить центральное положение головки плечевой кости в суставной сумке для правильной работы сустава. Кроме того, боль может возникнуть в результате надрыва хрящевого кольца, располагающегося вдоль суставной впадины.
Хрящевое кольцо выполняет несколько функций: оно углубляет суставную впадину и служит дополнительной опорой для суставной сумки и сухожилия длинной головки бицепса.
Часто боль в левом плече развивается в связи с заболеванием внутренних органов и распространяется на плечо при следующих заболеваниях:
патология печени;
инфаркт миокарда;
стенокардия;
пневмония;
шейный радикулит;
опухоли органов грудной клетки.
Главное проявление плечелопаточного периартроза – боль в левом плече. Боль часто начинается постепенно без явного провоцирующего фактора, имеет прогрессирующий характер, часто «будит» больного ночью, и существенно влияет на выполнение повседневной активности. Движения в суставах болезненны в нескольких направлениях.
Боль в руке может включать боли в левом плече, предплечье и кисти и носить разный характер: жгучий, ноющий, простреливающий. В руку могут отдавать боли в других участках тела. Течение заболевания различно от нескольких недель до нескольких месяцев. Исход также различен – от полного выздоровления (даже без лечения) до развития картины блокированного плеча, а при синдроме «плечо-кисть» – также и нарушений функции кисти.
В зависимости от того, какие сухожилия плеча больны, при различных движениях возникает боль в левом плече. Ограниченные функции мышц указывают в результате на причину ограничений. Боли в левом плече при отводе руки в сторону или при движении ее затем вперед свидетельствуют об изменениях в супраспинальном сухожилии.
Боли в левом плече при ротации наружу верхней части руки при прижатом к телу локтевом суставе указывают на изменения в инфраспинальном сухожилии. Боли в левом плече при ротации вовнутрь верхней части руки при прижатом к телу локтевом суставе указывают на изменения в подлопаточном сухожилии. Боли в передней части плеча при повороте предплечья вонутрь при сопротивлении часто указывают на болезнь длинного бицепса. Другие причины боли в левом плече:
Импигментный синдром (синдром сужения).
Разрыв сухожилия / разрыв манжета ротатора.
Кальциноз предплечья / обызвествление сухожилия.
Воспалительные заболевания плеча являются важным исключающим диагнозом.
Боль в левом плече может быть вызвана и неврогенной патологией которая проявляется парезами, гипотрофиями мышц и расстройствами чувствительности (шейная радикулопатия, шейно-плечевая плексопатия, нейропатия, комплексный регионарный болевой синдром, невралгическая амиотрофия, миелопатия).
Наличие протрузий или грыж межпозвонковых дисков шейного, грудного отдела позвоночника.
Боль в левом плече может быть отраженной болью какой-либо мышцы при миофасциальном синдроме, сухожилие которой вплетается в капсулу сустава.
Артрозы, артриты левого плеча.
При болях в левом плече необходимо обратиться к врачу. Проконсультируйтесь с ортопедом (желательно с опытом в спортивной медицине) или к спортивному врачу, специализирующемуся на проблемах с суставами. Причин болей в левом плече может быть много, и вам нужен точный диагноз, чтобы определить методы лечения.
Source: www.likar.infoПочитайте еще:
sustav.uef.ru
Колющая боль в правом плече
Оглавление [Показать]Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Содержание статьи:
- Основные причины болей в правом плече
- Диагностика
- Методы лечения
- Резюме
Боли в правом плече могут возникать по разным причинам: воспаление сухожилий, артриты различного происхождения, артрозы, болевые «прострелы» при остеохондрозе шейного отдела позвоночника и т. д.
Характер поражения плеча правой руки, его течение, симптомы и лечение – такие же, как и в случае патологии левого сустава. Но поскольку большинство людей правши, то по одним и тем же причинам чаще поражается правый плечевой сустав – ведь он испытывает максимальную нагрузку при физической нагрузке, во время работ руками, при занятиях некоторыми видами спорта (например, теннисом).
Выраженность жалоб больного при поражении сустава может быть различной: от незначительных, преходящих болей до мучительного болевого синдрома, который сопровождается утратой функции сустава. Тяжесть состояния зависит от заболевания, степени его развития, адекватности проводимого лечения (или его отсутствием). К примеру, при артрозах на начальной стадии симптоматика выражена мало, функция сустава страдает незначительно, а при инфекционном артрите возникает острая боль, повышение температуры и отек плеча.
Прогноз при болях в правом плече больше всего зависит от своевременности лечения: чем раньше начали терапию, тем больше вероятности сохранить объем движений в руке или добиться полного выздоровления. В общем случае боли в правом плече можно успешно вылечить, но процесс терапии, его трудоемкость и результаты – все это зависит от конкретной болезни.
При появлении болей в плече необходимо сразу же обращаться к врачу (травматологу-ортопеду, артрологу или сначала к терапевту), который выяснит причину и назначит оптимальное лечение.
Важно! По анатомии плечо – это рука от плечевого сустава до локтевого; боли в этой области отмечаются при ряде заболеваний внутренних органов: при холецистите, панкреатите, стенокардии. В этой статье я исхожу из более «народного» понятия, что плечо – это плечевой сустав.
Далее в статье: основные причины, почему возникают боли в правом плече (возможные патологии), диагностика и методы лечения.
Восемь наиболее вероятных причин, почему у вас может болеть п
spina-help.ru
Колющая боль в левом плече причины — Все про суставы
Боль в левом плече, отдающая в руку, кисть или голову, иногда возникает у многих людей по разным причинам. Этот симптом чаще всего проявляется при заболеваниях самого сустава и мышц, отвечающих за его движения. Но действительных причин намного больше, и некоторые заболевания, при которых проявляется боль в плече, очень опасны.
Высокая подвижность плечевого сустава объясняется его шарообразной формой. Сустав соприкасается с неглубокой суставной впадиной и удерживается на месте хрящевой тканью, связками и мышцами (дельтовидной, подлопаточной, надостной, малой круглой и подостной).
Боль в плече может быть связана с самим суставным механизмом, включая соединительные ткани, а может иметь внесуставное происхождение, и тогда причину недомогания нужно искать в заболеваниях соседних органов и лечить их.
Рассмотрим основные причины боли в плече слева, которая отдает в руку.
Содержание статьи:
Тендинит
Тендинит – это заболевание тех, кто выполняет много одинаковых движений руками с большим напряжением (спортсмены, грузчики, строители).
Он характеризуется двумя особенностями: боль возникает внезапно и сильнее проявляется ночью.
Подвижность руки уменьшается, а характер боли может быть любым: острым, тупым, ноющим, резким. Боль может усиливаться, ослабевать, отдавать в руку по её передней части. Человеку тяжело отвести руку в сторону на 60-120 градусов, а вот в состоянии покоя боли может не быть. Если надавить на плечо больного или похлопать по нему, вы рискуете получить взрыв гнева, ругань и ответный удар, настолько острыми являются болевые ощущения.
При тендините может воспаляться сухожилие, если имела место травма или развивается хроническое воспаление сумки под акромиальным отростком лопатки. Отсутствие лечения приведёт к полному или частичному разрыву или подвывиху сухожилия.
Бурсит
Бурсит развивается в результате травмы или постоянного механического раздражения плечевого сустава и характеризуется наполнением синовиальной сумки экссудатом. Возбудителем также может являться бактериальное поражение организма. Бурсит бывает острым, подострым и хроническим.
При бурсите в области пораженного сустава образуется припухлость – горячая на ощупь и красноватая на вид. У пациента сильно болит плечо, и боль отдаёт в руку, особенно при движении ею назад. Лечение бурсита включает в себя терапию антибиотиками, негормональными противовоспалительными средствами, холодными компрессами, в более тяжёлых случаях применяется пункция для удаления жидкости, гормональные уколы или иссечение припухлости.
Без лечения бурсит может перерасти в остеомиелит или артрит, в самом тяжелом случае вероятен сепсис (заражение крови).
Артроз
Читайте также
Основными симптомами этого заболевания являются:
- хруст в области плечевого сустава при движении рукой;
- снижение подвижности сустава;
- боль при любом движении рукой отдаёт в плечо, лопатку и ключицу;
- отсутствие боли при движении сустава;
- очень больно поднимать тяжести этой рукой.
Причиной артроза чаще всего являются дегенеративные изменения хряща возрастного происхождения. Лечение предполагает пожизненную поддерживающую терапию хондропротекторами.
Артрит
Воспалительный процесс, вызванный инфицированием тканей, кровоизлияниями в области сустава, ревматизмом, подагрой, аллергией или аутоиммунными заболеваниями.
Боли в плече при артрите очень сильные, не проходящие даже в покое, человек не может поднять руку, сустав деформируется из-за отека, становится горячим на ощупь, а также повышается общая температура тела. Воспаление сустава лечится антибиотиками, в сложных случаях хирургически.
Капсулит
Воспаление капсулы сустава обнаруживают, когда исключены более серьёзные заболевания. Часто капсулит развивается медленно на фоне малоподвижности. При этом недуге боль в плече мешает поднять руку вверх или завести её за спину.
Заболевания позвоночника
Разнообразные патологии шейных позвонков характеризуются иррадиирующими болями, причём, боль может отдавать в локоть и кисть, плечо, голову и грудную клетку. Это грыжи межпозвоночных дисков, остеохондроз, смещение позвонков, воспаления хрящевой ткани. Характерными симптомами являются онемение, ощущение холода или жара в руке, усиление болей при движении головой. Осложнение остеохондроза – плечелопаточный периартрит – может быть вызван хроническим тонзиллитом, воспалением бронхов или почек, и приводит к воспалению сухожилий в области плеча.
Боль может проявлять себя по-разному, но последствием этого заболевания является потеря подвижности сустава.
Растяжение связок плеча после тренировки
Боль в плече после тренировки может отдавать в руку, но лишь при движении. Неопасное состояние, требующее покоя для конечности, прикладывания льда, а спустя сутки – сухого прогревания больного места, но только по назначению врача. Можно ли заниматься спортом, если боль не проходит – нет, если не хотите себе навредить.
Отражённые боли
Они возникают при заболеваниях внутренних органов и мягких тканей очень часто, из-за чего даже опытные врачи иногда назначают неправильное лечение.
- Стенокардия может вызывать отражённую боль в левом плече, которая отдаёт в руку и возникает даже при ходьбе, но утихает в покое. Часто боль в левом плече возникает при инфаркте миокарда, но она не является значимым симптомом в общей картине.
- Воспаление поджелудочной вызывает сильную боль в плече и другие симптомы, а если болит правое плечо и лопатка, это один из симптомов холецистита.
- При пневмонии боли в плече со стороны поражённого лёгкого – один из основных симптомов, при этом боль может не отдавать в руку, но становится трудно дышать.
- Также всевозможные опухоли в грудной клетке могут вызывать боль в плече, которая отдаёт в руку, лопатку, голову, и лечение здесь, конечно, должно быть специфическим.
Если вы полагаетесь на себя и намазали больное место меновазином, а оно все равно ноет, лучше не ждите, а обратитесь к врачу.
Боль в левом плече – всегда более опасная локализация. При появлении этого симптома необходима полная диагностика, начиная с рентгенографии сустава, верхних отделов позвоночника, УЗИ сустава и заканчивая КТ и допплерографией сосудов.
До приезда врача можно применять только местные обезболивающие – Диклофенак, Ибуфен – и только на область плечевого сустава, если боль связана с движением.
Читайте также
sustav.nextpharma.ru
Ноющая боль в плече, почему болит плечевой сустав правой или левой руки
Если резкая внезапная боль в плече еще способна напугать пациента и заставить его незамедлительно обратиться к доктору, то ноющая боль в плече воспринимается чаще всего как последствие перенапряжения от работы, и люди не считают ее поводом для беспокойства. Тем не менее и ноющая боль, как и острая, также является проявлением нездоровья плечевого сустава. Чтобы понять, что именно вызвало такой дискомфорт и какое заболевание лечить, необходимо обратиться к специалисту.
Причины
Установить причины ноющей боли не так просто, поэтому пациенту понадобится консультация опытного специалиста. Если больной жалуется на ноющую боль в предплечье и плече, то среди первых возможных причин появления дискомфорта доктор будет рассматривать:
- шейный радикулит;
- остеохондроз;
- плече-лопаточный периартрит;
- спондилез;
- капсулит;
- артрит;
- неврит;
- замороженное плечо;
- бурсит;
- тендинит.
Обычно именно эти патологии лидируют в диагнозах, которые поставлены пациентам с жалобами на боль в плече. Непосредственными патологическими изменениями, которые провоцируют эти патологии, являются дегенеративно-воспалительные процессы в плечевом сочленении. Они затрагивают межпозвоночные диски, связки плечевого сустава и мышечный комплекс, который окружает плечевой сустав.
Конечно, поставить диагноз на основании лишь предположений врач не может, поэтому пациенту рекомендован ряд дополнительных исследований. Для конкретизации диагноза пациенту рекомендуют пройти осмотр у невропатолога, ревматолога, ортопеда и вертебролога. Возможно, именно один из врачей этих специальностей вызовется помочь пациенту после постановки точного диагноза.
Дополнительными методами диагностики при определении причины боли являются рентгенологическое исследование, компьютерная томография.
Опытные специалисты всегда помнят, что боль в левом плече может стать проявлением кардиологических проблем. Если человек страдает стенокардией или ишемической болезнью сердца, то при приступах заболевания боль ощущается не столько в сердце, сколько отдает в плечо. Именно поэтому многие пациенты терпят боль в плече, считая ее истинной, и не спешат вызывать скорую, поскольку не связывают появление боли в левой стороне плеча с сердечными патологиями.
Появление такой боли связано с повышенной физической либо эмоциональной нагрузкой. Поэтому при появлении болей в плече, не связанных непосредственно с плечевыми патологиями, врачи направляют пациентов на электрокардиограмму, чтобы уточнить диагноз.
ВАЖНО! Если невнимательно относиться к своему здоровью, то можно получить серьезные проблемы с сердцем.
Ноющая боль в правом плече может быть проявлением проблем с органами пищеварения. Например, на одной из стадий холецистита болезненность будет ощущаться не столько в желчном пузыре, сколько будут ныть суставы плеча. Это первый симптом патологии, при котором пациенту уже необходима консультация доктора-гастроэнтеролога.
Начать лечение заболеваний плечевого сустава, которые отличаются ноющей тягостной болью, можно будет после получения всех данных о состоянии пациента и установке причины ноющей боли. Если этого не сделать, то боль будет все время досаждать человеку, снижать его работоспособность. Для устранения дискомфорта нужно пропить витамины, сделать курс массажа, компрессов. Отличные результаты дает грамотный мануальный терапевт.
Диагностика
При появлении ноющей боли чрезвычайно важно своевременно и правильно диагностировать вид патологии, чтобы уже на следующий день начать лечение. В качестве диагностических методов можно применять:
- рентгенографическое исследование – тело человека подвергается воздействию лучей, которые проходят сквозь ткани и по-разному отражаются от органов различной плотности. На рентгенографическом снимке можно увидеть патологии плечевого сустава, которые спровоцировали дискомфорт;
- артрограмма – рентгеновское исследование плечевого сустава с контрастным веществом, которое вводится в левое или правое плечо для выделения отдельных структур. Позволяет визуализировать различные патологии, проблемы с кровообращением;
- магнитно-резонансная томография – исследование позволяет сделать послойные изображения структур плечевого сустава, что позволяет увидеть даже мельчайшие отклонения от нормы.
Читайте также:
Лечение
Если у человека болит плечо, необходимо комплексное лечение патологии, которая установлена. Врачи предпочитают назначать препараты не только для симптоматической терапии, а также действовать непосредственно на причину появления проблемы.

НПВП помогут пациенту справиться с ноющей болью в плече
Если боль в плече правой руки не связана с пищеварительными проблемами, то лечение должно основываться в первую очередь на нестероидных противовоспалительных препаратах и хондропротекторах. Большая часть заболеваний плечевого сустава – это дегенеративно-дистрофические изменения, которые успешно можно устранить именно при приеме НПВП. Рекомендованы препараты при бурсите, капсулите, артрите, неврите, тендините. При остеохондрозе или артрозе лечение должно в первую очередь начинаться с хондропротекторов, включая в себя и НПВП.
Если боль очень сильная, то врачи могут порекомендовать прием гормональных препаратов. Они обезболивают гораздо лучше. Такие препараты можно вводить как перорально, так и инъекционно.
Если ноющая боль в плечевом суставе стала последствием травмы, то необходимо приложить к плечу лед. Даже боль, отдающая в лопатке, не устоит перед холодовыми аппликациями. На различных этапах терапии врачи могут посоветовать физиотерапевтическое лечение, которое поможет снять отечность и боль, активизирует метаболические процессы в пораженной зоне.
Упражнения для плечевого сустава
Снять скованность и ноющую боль в плечах помогут специальные упражнения. Их можно делать в домашних условиях, а некоторые – даже на рабочем месте, при этом оставаться бодрыми и трудоспособными в течение всего дня. Все упражнения направлены на укрепление мышечного корсета, что помогает снять напряжение с плечевой зоны.
ВАЖНО! Если выполнять все упражнения правильно и регулярно, то ноющая боль в плечевом суставе досаждать больше не будет.
Чтобы сделать первое упражнение, необходимо стать на стул и выпрямить спину, голова должна быть направлена прямо, а руки опускаются вниз по бокам туловища. В этом положении нужно делать вращательные движения головой в разные стороны, причем в каждой стороне голову в максимальном положении нужно выдержать в течение пары секунд, а потом вернуться в исходное положение. Всего нужно совершить по шесть поворотов головой в каждую сторону.
Затем на втором упражнении голову необходимо наклонить вниз, прижать подбородок к груди как можно крепче, максимально выпрямив спину. Напряжение подбородка должно сочетаться с расслаблениями. Так нужно сделать 8–10 раз, пока ноющие боли не ослабнут.
Следующее упражнение – необходимо сесть на стул и прижать ладонь ко лбу. Головой необходимо словно давить на ладонь, а ладонью не пускать голову наклоняться. Время выполнения каждого подхода – около 12–15 секунд. Выполнив 10 упражнений с наклоном вперед, нужно сделать столько же упражнений в разные стороны. При этом упражнении пациент должны ощутить, как напрягаются мышцы в шее и плечах, значит, упражнение выполняется правильно.
Для следующего упражнения можно как сидеть на стуле, так и стоять. Руки опущены вниз, плечи нужно приподнять до упора, стремясь плечами достать кончиков мочек. В таком напряженном положении нужно продержаться около пятнадцати секунд. Затем делают глубокий вдох и плечи плавно опускают, расслабляя все тело. Через десять секунд отдыха упражнение необходимо повторить.
Последним упражнением рекомендовано заканчивать любые приемы физической активности. Для выполнения упражнения можно как сидеть, так и лежать. Это не играет роли. Двумя руками нужно обхватить шею и помассировать область затылка, приподнимаясь все выше к голове. Затем точно тем же путем руку спускают до плечей, и массаж продолжается на плечах.
Упражнение повторяют снова. Массировать шею и плечи рекомендовано не менее пяти минут, при этом не стоит себя жалеть. При появлении незначительного дискомфорта упражнения продолжают до максимального расслабления пациента. Делать такое лечение массажем рекомендовано каждый вечер, поскольку после него пациенты отлично высыпаются, и их не беспокоит утренняя скованность в плечах.
Профилактика
Избавиться от ноющей боли в плечевом суставе – это лишь половина успеха. Самое главное – не дать боли снова появиться в сочленении и постоянно рецидивировать. Только в этом случае можно утверждать, что заболевание вылечено.
Для этой цели нужно проводить широкие профилактические мероприятия. Конечно, от травм спастись вряд ли удастся, а вот предупредить воспалительные и дегенеративные патологии в суставе, а также изменить образ жизни пациенты вполне могут и самостоятельно.

Здоровый образ жизни – элемент корпоративной этики многих современных компаний
В качестве мер профилактики врачи советуют проводить следующие мероприятия:
- снизить физическую активность, если она в избытке, даже при физическом труде нужно находить время для отдыха или смены деятельности;
- сбалансировать питание, а именно, исключить блюда с повышенным содержанием соли – консервацию, копченые продукты и другие, и конечно же, ограничить потребление самой соли;
- спать в правильной позе, поскольку во время сна все мышцы должны быть расслабленными;
- при просмотре кинофильмов, чтении книг стараться менять позу. Не давать плечевому суставу затекать;
- выработать прямую осанку, постоянно держать спину прямой и не горбиться, даже если мышцы устали и требуют отдыха.
На многих производственных предприятиях руководство поощряет пятиминутки физкультуры, чтобы работники могли размяться, выйти на свежий воздух. Не стоит пренебрегать этой возможностью, если это есть на вашем предприятии. Если ж такое не предусмотрено, то следите за часами сами и при сидячей работе каждые два часа вставайте, ходите, делайте махи руками, разминайте шею, чтобы активизировать кровообращение. При повышенных нагрузках вечером рекомендован легкий массаж.
При возникновении ноющей боли в суставе не стоит оттягивать визит в клинику. Доктор посоветует, чем лечить ноющую боль и выяснит, почему же она возникает. При таком подходе избавиться от дискомфорта станет значительно легче.
elemte.ru
Боль под левым ребром отдает в плечо. Болит слева под ребрами – разбираемся в причинах.
Любые болезненные ощущения в человеческом организме говорят о том, что в нем происходят какие-то сбои. Поэтому если у вас прослеживается боль в левом подреберье при вдохе – что-то с вами не так. Для того, чтобы знать, от чего лечиться и что именно лечить, необходимо выяснить истинные причины появления таких болезненных ощущений.
Причины боли
Первым делом следует сказать о беременных женщинах, для которых боль слева под ребрами может быть вполне физиологическим процессом, поскольку в такой прекрасный период диафрагма у беременных поднимается выше, легкие увеличиваются в объеме, а селезенка и желудок могут сдавливаться по причине роста плода, что и провоцирует боль при вдохе.
Это в принципе вполне нормально, поэтому перейдем к более серьезным причинам появления болезненных ощущений.
Итак, если, делая вдох, вы ощущаете, что у вас прослеживается боль слева в области ребра, то это могут быть такие заболевания:
- дисфункция поджелудочной железы, которая, как правило, сопровождается опоясывающей болью слева, при этом могут возникать тошнота, рвота, расстройство пищеварения, метеоризм. В данном случае необходимо соблюдать строгую диету;
- разрыв селезенки, что вызывает режущую острую боль. В данном случае, нельзя ни в коем разе медлить, а нужно срочно обратиться за помощью к врачу;
- инфаркт миокарда также вызывает данного рода болезненные ощущения, но они еще могут отдавать в руку и спину, поэтому этим нельзя пренебрегать и стоит обратиться за квалифицированной помощью;
- заболевания диафрагмы, например, защемление диафрагмы или грыжа. При таких заболеваниях помимо затруднительного дыхания дополнительно возникает рвота после приема пищи;
- болезни желудка, например, гастрит или язва, которые сопровождаются тошнотой, рвотой, снижением аппетита, болезненным дискомфортом слева под ребрами.
Подозревая у себя одно из таких заболеваний, необходимо обратиться к врачу, который назначит ФГС для того, чтобы точно установить диагноз и соответственно назначить правильный курс лечения.
Диагностика и лечение болевых ощущений
- Во-первых, для того чтобы избежать дальнейших осложнений, не стоит заниматься самолечением, поскольку такой характер болей под ребрами может говорить о патологических процессах в жизненно важных органах.
- Во-вторых, какая бы степень интенсивности болей не была, осматривать больного должен только врач, потому что именно он назначит дополнительные анализы и исследования, которые невозможно провести в домашних условиях.
- В-третьих, если причина болевых ощущений будет выявлена, в данном случае нужно пройти полный курс лечения, чтобы не возникло рецидива.
- В-четвертых, чем быстрее вы обратитесь к специалисту, тем больше вероятность избежать осложнений.
Видео
Боль в левом подреберье при вдохе может указывать на поражение левого лёгкого, плевры, диафрагмы, межрёберных нервов, сердца, селезёнки, почек, желудка и позвоночника. При выявлении симптома больному стоит обратить внимание на характер, интенсивность, время появления ощущений. При диагностировании патологии все эти данные помогут составить правильную клиническую картину для определения заболевания.
Для диагностики недуга пациенту необходимо обратиться к терапевту. Доктор назначит проведение дополнительных методов обследования, консультацию узких специалистов, назначит лечение. В случае необходимости лечащий врач может направить больного на госпитализацию в стационар.
Классификация
В зависимости от характера боль в левом подреберье бывает:
- резкой;
- тупой;
- ноющей;
- острой;
- колющей.
Боли при вдохе как признак патологии
Острая боль в левом боку позволяет распознать многие заболевания. Она проявляется на разных стадиях формирования патологии, что позволяет своевременно диагностировать болезнь и начать его лечение. Болевой синдром является характерным признаком таких недугов:
- пневмония и плеврит;
- перикардит;
- нарушения со стороны сердца;
- патология диафрагмы;
- межрёберная невралгия;
- остеохондроз;
- пиелонефрит или почечная колика;
- гастрит;
- язва;
- панкреатит;
- аппендицит;
- травмы грудной клетки;
- изменения селезёнки.
Воспаление лёгких и плевры являются самыми частыми причинами боли в левом подреберье. Данное состояние, кроме болевого синдрома, будет проявляться такой клиникой:
- повышение температуры тела;
- одышка;
- кашель, зачастую с отхожд
medic-guide.ru
обострение, последствия, причины и диагностика, список
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
Довольно часто людям приходится сталкиваться с таким симптомом, как боль под левой лопаткой, причины которой обычно остаются неизвестными. Ведь почему эта боль появилась определить не так просто, как кажется на первый взгляд, а сам болевой синдром может доставить серьезный дискомфорт. Многие по незнанию пытаются избавиться от такой проблемы самостоятельно, не понимая, что делают только хуже – пока они глушат боль обезболивающими препаратами, болезнь прогрессирует.
Тем более сложно определить источник боли неподготовленному человеку, ведь ноющая или острая боль под левой лопаткой не является признаком какого-то конкретного заболевания позвоночника или внутренних органов, но игнорировать ее нельзя. Проблема в том, что есть целый ряд довольно серьезных заболеваний, которые сопровождает боль под левой лопаткой. Лечение в обязательном порядке должен назначать врач после тщательного обследования.
Что такое «профессиональная» болезнь?
Дело в том, что боль такого рода (боль под лопаткой разного характера) является практически «профессиональной» болезнью людей, работа которых предполагает постоянное напряжение мышц плечевого отдела. Соответственно, чаще всего такой симптом обнаруживается у конструкторов, швей, водителей, машинисток и операторов ПК. В этом случае ощущение боли возникает в находящихся в постоянном напряжении мышцах подлопаточной области, сухожилиях и связках. Проще говоря, из-за постоянной усталости мышц (которая сама по себе может стать причиной боли) может происходить спазм.
В такой ситуации можно столкнуться с болью различной интенсивности (от умеренной до сильной) и разного характера (ноющая, острая, покалывающая, сдавливающая или режущая). Локализация боли понятна – под левой или правой лопаткой, в некоторых случаях – между лопатками.
Но боль, возникающая в результате профессиональной деятельности – это, пожалуй, самая простая причина, практически не тянущая за собой других неприятных последствий. Бывают и более серьезные причины появления боли, о которых мы расскажем ниже.
Болезни, при которых возникает боль в области левой лопатки
Язва
Одна из самых распространенных болезней, при которых может возникнуть какой симптом – язва желудка. Наиболее характерным признаком в этом случае является появление боли после еды. Боль быстро ослабевает после приема лекарств, рвоты или грелки. Причем именно рвота приносит быстрое и значительное облегчение, особенно если это происходит на пике болевых ощущений. Поэтому люди, больные язвой, в некоторых случаях пытаются вызвать рвоту искусственно.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Всем известно, что болезнь эта возникает при появлении дефектов слизистых оболочек желудка. В местах повреждения слизистых кислота воздействует на сами стенки желудка, причиняя серьезную боль. Боль такого рода имеет сезонный характер и склонна к усилению по мере увеличения размеров дефектов слизистых.
Самое неприятное, что место локализации боли вовсе не так однозначно, как может показаться. Она может проявляться не только в желудке, но и за грудиной, и в грудном позвоночном отделе, и как сильная боль под левой лопаткой.
Поскольку при язв
taginoschool.ru
Основание надколенника на латинском – ОСНОВАНИЕ НАДКОЛЕННИКА – что такое в Русско-английском медицинском слов
Надколенник — Википедия
Материал из Википедии — свободной энциклопедии
У этого термина существуют и другие значения, см. Patella.Надколенник (коленная чашечка) — самая крупная сесамовидная кость скелета человека. Располагается она в толще сухожилия четырёхглавой мышцы бедра, хорошо прощупывается через кожу, при разогнутом колене легко смещается в стороны, а также вверх и вниз. Верхний край надколенника скруглен и именуется основанием надколенника. Нижний край немного вытянут и образует верхушку надколенника. Передняя поверхность кости шероховата. Задняя суставная поверхность при помощи вертикально расположенного гребешка разделяется на две неравные части: меньшую — медиальную и большую — латеральную. У человека центр окостенения появляется в хрящевом надколеннике между 3 и 6 годами[2].
Основная функция коленной чашечки — защита от боковых смещений суставных поверхностей бедренной и большой берцовой кости, образующих коленный сустав. При сгибании и разгибании ноги коленная чашечка, расположенная внутри мощного сухожилия, смещается вверх и вниз по желобкам указанных выше костей, не давая им смещаться в стороны благодаря выступу на своей нижней (задней) поверхности. Кроме этого, по бокам коленного сустава имеются мощные крестовидные связки, которые обеспечивают дополнительную прочность сустава.
У новорожденных надколенник состоит из мягкого хряща, который превращается в кость к возрасту около трёх лет[3].
-

Внешняя поверхность левого надколенника человека.
-

Задняя поверхность левого надколенника человека.
Функция надколенника в биомеханизме коленного сустава.
ru.wikipedia.org
Надколенник Википедия
У этого термина существуют и другие значения, см. Patella.Надколенник (коленная чашечка) — самая крупная сесамовидная кость скелета человека. Располагается она в толще сухожилия четырёхглавой мышцы бедра, хорошо прощупывается через кожу, при разогнутом колене легко смещается в стороны, а также вверх и вниз. Верхний край надколенника скруглен и именуется основанием надколенника. Нижний край немного вытянут и образует верхушку надколенника. Передняя поверхность кости шероховата. Задняя суставная поверхность при помощи вертикально расположенного гребешка разделяется на две неравные части: меньшую — медиальную и большую — латеральную. У человека центр окостенения появляется в хрящевом надколеннике между 3 и 6 годами[2].
Основная функция коленной чашечки — защита от боковых смещений суставных поверхностей бедренной и большой берцовой кости, образующих коленный сустав. При сгибании и разгибании ноги коленная чашечка, расположенная внутри мощного сухожилия, смещается вверх и вниз по желобкам указанных выше костей, не давая им смещаться в стороны благодаря выступу на своей нижней (задней) поверхности. Кроме этого, по бокам коленного сустава имеются мощные крестовидные связки, которые обеспечивают дополнительную прочность сустава.
У новорожденных надколенник состоит из мягкого хряща, который превращается в кость к возрасту около трёх лет[3].
Дополнительные изображения[ | ]
-

Внешняя поверхность левого надколенника человека.
-

Задняя поверхность левого надколенника человека.
Функция надколенника в биомеханизме коленного сустава.
См. также[ | ]
ru-wiki.ru
🎓 основание надколенника ⚗ с русского на все языки 🧬
См. также в других словарях:
Кости нижней конечности — … Атлас анатомии человека
Бедренная кость — Бедренная кость, os femoris, самая длинная и толстая из всех длинных костей скелета человека. В ней различают тело и два эпифиза проксимальный и дистальный. Тело бедренной кости, corpus ossis femoris, цилиндрической формы, несколько скручено по… … Атлас анатомии человека
Бедренная кость (femur) — Кости свободной нижней конечности: бедренная кость это самая крупная кость в органе человека. Кость трубчатая и на верхнем конце её находится головка, лейка, большой и малый вертел. Нижний конец утолщён здесь находится мыщелки: медиальный и… … Атлас анатомии человека
Скелет свободной части нижней конечности — (pars libera membrae inferioris) составляют бедренная кость, надколенник, кости голени и кости стопы. Бедренная кость (os femoris) (рис. 55, 56), так же как плечевая, локтевая и лучевая, является длинной трубчатой костью, проксимальный эпифиз… … Атлас анатомии человека
НАДКОЛЕННИК — НАДКОЛЕННИК. АнатомияН.Надколенник, надколенная чашка, patella, плоская округлая кость, заложенная в виде се самовидной кости в сухожилии четырехглавой мышцы впереди нижнего конца бедра. Передняя поверхность Н. выпуклая, шеро ховатая, со многими… … Большая медицинская энциклопедия
СВЯЗКИ — СВЯЗКИ, ligamenta (от лат. ligo вяжу), термин, употребляемый в нормальной анатомии связки человека и высших позвоночных по преимуществу для обозначения плотных соединительнотканных тяжей, пластин и пр., Дополняющих и подкрепляющих собой тот или… … Большая медицинская энциклопедия
Мышцы нижних конечностей — делятся на мышцы тазового пояса, мышцы бедра, мышцы голени и мышцы стопы. Содержание 1 Мышцы тазового пояса 1.1 Передняя группа … Википедия
Перелом шейки бедра — Перелом шейки бедра … Википедия
translate.academic2.ru
Надколенник — Википедия
Материал из Википедии — свободной энциклопедии
У этого термина существуют и другие значения, см. Patella.Надколенник (коленная чашечка) — самая крупная сесамовидная кость скелета человека. Располагается она в толще сухожилия четырёхглавой мышцы бедра, хорошо прощупывается через кожу, при разогнутом колене легко смещается в стороны, а также вверх и вниз. Верхний край надколенника скруглен и именуется основанием надколенника. Нижний край немного вытянут и образует верхушку надколенника. Передняя поверхность кости шероховата. Задняя суставная поверхность при помощи вертикально расположенного гребешка разделяется на две неравные части: меньшую — медиальную и большую — латеральную. У человека центр окостенения появляется в хрящевом надколеннике между 3 и 6 годами[1].
Основная функция коленной чашечки — защита от боковых смещений суставных поверхностей бедренной и большой берцовой кости, образующих коленный сустав. При сгибании и разгибании ноги коленная чашечка, расположенная внутри мощного сухожилия, смещается вверх и вниз по желобкам указанных выше костей, не давая им смещаться в стороны благодаря выступу на своей нижней (задней) поверхности. Кроме этого, по бокам коленного сустава имеются мощные крестовидные связки, которые обеспечивают дополнительную прочность сустава.
У новорожденных надколенник состоит из мягкого хряща, который превращается в кость к возрасту около трёх лет[2].
Дополнительные изображения
-

Внешняя поверхность левого надколенника человека.
-

Задняя поверхность левого надколенника человека.
Функция надколенника в биомеханизме коленного сустава.
См. также
Видео по теме
Примечания
wiki2.red
основание надколенника — с русского на все языки
См. также в других словарях:
Кости нижней конечности — … Атлас анатомии человека
Бедренная кость — Бедренная кость, os femoris, самая длинная и толстая из всех длинных костей скелета человека. В ней различают тело и два эпифиза проксимальный и дистальный. Тело бедренной кости, corpus ossis femoris, цилиндрической формы, несколько скручено по… … Атлас анатомии человека
Бедренная кость (femur) — Кости свободной нижней конечности: бедренная кость это самая крупная кость в органе человека. Кость трубчатая и на верхнем конце её находится головка, лейка, большой и малый вертел. Нижний конец утолщён здесь находится мыщелки: медиальный и… … Атлас анатомии человека
Скелет свободной части нижней конечности — (pars libera membrae inferioris) составляют бедренная кость, надколенник, кости голени и кости стопы. Бедренная кость (os femoris) (рис. 55, 56), так же как плечевая, локтевая и лучевая, является длинной трубчатой костью, проксимальный эпифиз… … Атлас анатомии человека
НАДКОЛЕННИК — НАДКОЛЕННИК. АнатомияН.Надколенник, надколенная чашка, patella, плоская округлая кость, заложенная в виде се самовидной кости в сухожилии четырехглавой мышцы впереди нижнего конца бедра. Передняя поверхность Н. выпуклая, шеро ховатая, со многими… … Большая медицинская энциклопедия
СВЯЗКИ — СВЯЗКИ, ligamenta (от лат. ligo вяжу), термин, употребляемый в нормальной анатомии связки человека и высших позвоночных по преимуществу для обозначения плотных соединительнотканных тяжей, пластин и пр., Дополняющих и подкрепляющих собой тот или… … Большая медицинская энциклопедия
Мышцы нижних конечностей — делятся на мышцы тазового пояса, мышцы бедра, мышцы голени и мышцы стопы. Содержание 1 Мышцы тазового пояса 1.1 Передняя группа … Википедия
Перелом шейки бедра — Перелом шейки бедра … Википедия
translate.academic.ru
Надколенник — Википедия
Материал из Википедии — свободной энциклопедии
У этого термина существуют и другие значения, см. Patella.Надколенник (коленная чашечка) — самая крупная сесамовидная кость скелета человека. Располагается она в толще сухожилия четырёхглавой мышцы бедра, хорошо прощупывается через кожу, при разогнутом колене легко смещается в стороны, а также вверх и вниз. Верхний край надколенника скруглен и именуется основанием надколенника. Нижний край немного вытянут и образует верхушку надколенника. Передняя поверхность кости шероховата. Задняя суставная поверхность при помощи вертикально расположенного гребешка разделяется на две неравные части: меньшую — медиальную и большую — латеральную. У человека центр окостенения появляется в хрящевом надколеннике между 3 и 6 годами[1].
Основная функция коленной чашечки — защита от боковых смещений суставных поверхностей бедренной и большой берцовой кости, образующих коленный сустав. При сгибании и разгибании ноги коленная чашечка, расположенная внутри мощного сухожилия, смещается вверх и вниз по желобкам указанных выше костей, не давая им смещаться в стороны благодаря выступу на своей нижней (задней) поверхности. Кроме этого, по бокам коленного сустава имеются мощные крестовидные связки, которые обеспечивают дополнительную прочность сустава.
У новорожденных надколенник состоит из мягкого хряща, который превращается в кость к возрасту около трёх лет[2].
Дополнительные изображения
Внешняя поверхность левого надколенника человека.
Задняя поверхность левого надколенника человека.
Функция надколенника в биомеханизме коленного сустава.
См. также
Примечания
wikipedia.green
🎓 основание надколенника ⚗ с русского на английский 🧬
См. также в других словарях:
Кости нижней конечности — … Атлас анатомии человека
Бедренная кость — Бедренная кость, os femoris, самая длинная и толстая из всех длинных костей скелета человека. В ней различают тело и два эпифиза проксимальный и дистальный. Тело бедренной кости, corpus ossis femoris, цилиндрической формы, несколько скручено по… … Атлас анатомии человека
Бедренная кость (femur) — Кости свободной нижней конечности: бедренная кость это самая крупная кость в органе человека. Кость трубчатая и на верхнем конце её находится головка, лейка, большой и малый вертел. Нижний конец утолщён здесь находится мыщелки: медиальный и… … Атлас анатомии человека
Скелет свободной части нижней конечности — (pars libera membrae inferioris) составляют бедренная кость, надколенник, кости голени и кости стопы. Бедренная кость (os femoris) (рис. 55, 56), так же как плечевая, локтевая и лучевая, является длинной трубчатой костью, проксимальный эпифиз… … Атлас анатомии человека
НАДКОЛЕННИК — НАДКОЛЕННИК. АнатомияН.Надколенник, надколенная чашка, patella, плоская округлая кость, заложенная в виде се самовидной кости в сухожилии четырехглавой мышцы впереди нижнего конца бедра. Передняя поверхность Н. выпуклая, шеро ховатая, со многими… … Большая медицинская энциклопедия
СВЯЗКИ — СВЯЗКИ, ligamenta (от лат. ligo вяжу), термин, употребляемый в нормальной анатомии связки человека и высших позвоночных по преимуществу для обозначения плотных соединительнотканных тяжей, пластин и пр., Дополняющих и подкрепляющих собой тот или… … Большая медицинская энциклопедия
Мышцы нижних конечностей — делятся на мышцы тазового пояса, мышцы бедра, мышцы голени и мышцы стопы. Содержание 1 Мышцы тазового пояса 1.1 Передняя группа … Википедия
Перелом шейки бедра — Перелом шейки бедра … Википедия
translate.academic2.ru
Третий позвонок – Грудной отдел позвоночника: анатомия, особенности строения, сколько позвонков у человека
Смещение 3-го поясничного позвонка: возможные причины и последствия
Позвоночник – довольно крепкая структура, способная выдерживать огромные нагрузки. Поясничный отдел, в свою очередь – самый крепкий отдел позвоночника, который держит на себе всю структуру верхней половины тела человека и состоит из 5 позвонков, которые являются самыми большими в позвоночном столбе. Нельзя недооценивать роль поясничного отдела. В то время как грудной отдел практически неподвижен, вся структура поясничного участка позвоночника обеспечивает повороты туловища и наклоны.
Если мышцы поясницы хорошо развиты, это дает дополнительную поддержку для позвоночного столба, уменьшая риски возникновения различных травм, и позволяя давать большую нагрузку на опору. Смещение поясничных позвонков в международной классификации болезней 10 созыва МКБ-10, носит название спондилолистез.
Возможные причины
Смещение 3 позвонка поясничного отдела может иметь разную причину появления. Основными факторами, которые могут привести к такому повреждению поясницы, являются:
- Врожденные аномалии развития позвоночника. Диспластические смешения лечатся исключительно хирургическим путем, так как по-другому стабилизировать позвоночный столб не получается: консервативные методы здесь бессильны.
- Травмы. Зачастую повреждение происходит в процессе экстремальных занятий, таких как: авто и мотто гонки, езда на велосипеде с выполнениями прыжков и трюков, фигурное катание, горнолыжный спорт и т. д.
- Удары. Резкий толчок может спровоцировать «выход» позвоночного сегмента поясничного отдела из сустава. Такое повреждение характерно для представителей единоборств, контактных видов спорта и т. д.
- Причиной возникновения смещения 3 поясничного позвонка может послужить новообразование в позвоночнике. Опухоли сильно давят на позвоночник, подвергая его сильным деформациям. В результате искривления сегмент выходит из своего привычного положения. Оперативного вмешательства в таких случаях – не избежать.
Стадии и симптомы спондилолистеза
Современная медицина выделяет 4, иногда 5 стадий спондилолистеза или смещения поясничных позвонков. При первой стадии, позвонок смещается не более чем на четверть. Симптомы повреждения могут быть такими:
- Неприятные ощущения в пояснице;
- Кратковременные боли в поясничном отделе в результате нагрузки, которые быстро проходят;
На второй стадии наблюдается смещение позвонкового сегмента на 25-50%. Среди симптомов травмы можно выделить:
- Усиление боли в пояснице;
- Некая скованность в поясничном отделе после сна.
Третья стадия характеризуется смещением позвонков грудного отдела позвоночника на 75% по отношению к соседним позвонкам. Симптомами 3 стадии являются:
- Боли, приобретающие постоянный характер;
- Онемение нижних конечностей, покалывание;
- Боли в бедрах, паху, и коленях;
- Онемение кистей и стоп;
- Спазмы мышц спины и конечностей;
- Невозможность долго ходить и стоять.
4 стадия характеризуется выпадением позвоночного сегмента. Это – наиболее сложная и опасная форма. Для 4 стадии характерны сильные изменения и нарушения в работе внутренних органов и позвоночной структуре. Своевременно не устраненная патология стопроцентно приведет к инвалидности, параличу и необратимым процессам в работе жизненно важных внутренних органов. Четвертую степень смещения можно лечить с помощью хирургического вмешательства, если консервативное лечение не дает положительного эффекта.
Иногда выделяют и пятую степень смещения 3 позвонка поясничного отдела. Она характеризуется выпадением позвоночного сегмента и полным его вывихом. На 5 стадии возникает паралич нижних конечностей и боль, которую нельзя терпеть и секунду. В таком состоянии человеку срочно требуется операция для стабилизации позвоночника и разгрузки защемленных нервных корешков и спинномозгового канала.
Лечить позвоночник нужно начинать при малейшем подозрении на травму или наличие дегенеративного процесса. Как и любое заболевание опорно-двигательной системы, смещение позвонков поясничного отдела прекрасно поддается лечению на первых стадиях.
В общем, прогноз на выздоровление после смещения 3 поясничного позвонка – крайне положительный. Своевременное лечение и реабилитация после повреждения – залог отсутствия проблем со спиной в будущем.
Хотите получить такое же лечение, спросите нас, как?
Вконтакте
Одноклассники
Google+
Также к прочтению:
lecheniesustava.ru
Тайна третьего поясничного позвонка – Остеопатия Украина
Уже давно известно, что пятый поясничный позвонок имеет клиновидную форму: он обеспечивает связь между более или менее горизонтально расположенным крестцом и вертикальным позвоночным столбом. Однако функция третьего поясничного позвонка (L3) только начинает проясняться.
Этот позвонок имеет наиболее развитую заднюю дугу, поскольку является связующим звеном между мышцами:
• с одной стороны, поясничными пучками длиннейшей мышцы груди, идущими к тазовой кости, прикрепляющимися к поперечным отросткам третьего поясничного позвонка:
• с другой стороны, поднимающимися к грудному отделу позвоночника волокнами межостистой мышцы, самое нижнее прикрепление которой находится как раз на остистом отростке третьего поясничного позвонка.
Третий поясничный позвонок смещается назад под действием силы тяги мышц, прикрепляющихся к крестцу и подвздошной кости, что служит точкой приложения действия мышц спины Таким образом, третий позвонок играет главную роль осевого стержня, реле в статике позвоночника, более того, он расположен на вершине поясничного лордоза, его площадки параллельны друг другу и горизонтальны. Это первый действительно подвижный позвонок в поясничном отделе, поскольку ясно, что четвертый и пятый позвонки очень сильно фиксированы связками к тазовой кости и к крестцу и образуют скорее статичную переходную, нежели динамичную ступень между позвоночником и тазом. Двенадцатый грудной позвонок (D12) создает точку сгиба между грудным кифозом и поясничным лордозом. Это позвонковый шарнир, положение тела которого очень важно по отношению к задней позвонковой дуге, позади которой прикрепляются межпозвоночные мышцы. А. Дельмас сравнивает этот позвонок с «настоящей коленной чашечкой позвоночника».
Биомеханика Литтлджона и третий поясничный позвонок
3-й поясничный позвонок — основной позвонок гравитации, место обратного маятникового движения, обеспечивает равновесие опорнодвигательного аппарата, от него зависит состояние шейногрудного отдела и ВНЧС. При нарушении биомеханики возникает эффект перевернутого маятника: поддержание равновесия на таранной кости.
Равновесие человеческого тела регулируется тремя основными силовыми векторами. Существует связь симфиза нижней челюсти с лонным сочленением таза через линию тяжести. Наличие же в теле силовых треугольников создает взаимосвязи между ВНЧС и другими системами тела (Litlejohn J. М., 1956).
Существуют три основополагающих момента в развитии постурологической патологии человека. Первый, самый важный этап — рождение. Всевозможные патологические состояния при родах влияют на дальнейшее формирование всех систем организма. Возможны такие осложнения, как баротравма, перелом ключицы, кривошея и т. д. Следующий этап — начало ходьбы и вертикализация тела. Здесь нас подстерегают такие опасности, как неудобная обувь, недостаточная физическая активность, вынужденные позы при освоении жизненного пространства.
БИОЛОГИЧЕСКОЕ ДЕКОДИРОВАНИЕ:
Конфликт затрагивает фундаментальные основы человека, что в нем есть фундаментальное.
ЛУИЗА ХЕЙ:
ОБЛАСТИ ВОЗДЕЙСТВИЯ: Половые органы, матка, мочевой пузырь, колени.СИМПТОМЫ: Болезни мочевого пузыря, расстройства менструального цикла (например, болезненная или нерегулярная менструация), выкидыши, мочеиспускание в постели, импотенция, изменения жизненных симптомов, сильные боли в коленях. Причины болезни. Сексуальное совращение. Чувство вины. Ненависть к себе. Возможное решение, способствующее исцелению. Я передаю забвению прошлое. Я дорожу собой и своей сексуальностью. У меня все спокойно. Меня любят.
osteoukr.com
Позвонок (кость) — Википедия
Материал из Википедии — свободной энциклопедии
 Изображение поясничного позвонка. англ. Superior articular process Верхний суставной отросток; англ. Inferior articular process Нижний суставной отросток; англ. Transverse process Поперечный отросток; англ. Accessory process Добавочный отросток; англ. Mamillary process Сосцевидный отросток
Изображение поясничного позвонка. англ. Superior articular process Верхний суставной отросток; англ. Inferior articular process Нижний суставной отросток; англ. Transverse process Поперечный отросток; англ. Accessory process Добавочный отросток; англ. Mamillary process Сосцевидный отростокПозвоно́к (лат. vertebra) — составляющий элемент (кость) позвоночного столба.
Различные группы позвоночных животных имеют разное число позвонков в позвоночном столбе. В ряде групп — например, у птиц или млекопитающих — некоторые позвонки сливаются, создавая более прочные образования. У человека в норме позвоночный столб содержит 31 позвонок, включая 5 сросшихся в так называемый крестец; кроме того, от 3 до 5 позвонков, срастаясь, формируют копчиковую кость. Свободные позвонки между собой имеют прослойки хрящевой ткани — так называемые межпозвонковые диски.
Сходные по строению и функциям позвонки формируют различные отделы позвоночного столба: шейный, грудной, поясничный, крестцовый, хвостовой. Соответственно с названиями отделов, и сами позвонки именуются по названию отдела (например: первый грудной позвонок). Исключение составляют первые два шейных позвонка, имеющие собственные имена: атлант и эпистрофей. Наиболее постоянен по числу позвонков шейный отдел, который у большинства групп позвоночных включает 7 позвонков.
Позвонки бывают разной формы; они могут иметь и дополнительные отростки. У рыб, некоторых земноводных и пресмыкающихся форма сочленовных поверхностей позвонков двояковогнутая (амфицельная). У большинства земноводных и пресмыкающихся в связи с потребностью в подвижности тела позвонки становятся процельными, то есть вогнутыми спереди, сзади выпуклыми, или же опистоцельными — спереди выпуклыми, сзади вогнутыми; у птиц — гетероцельными, то есть седлообразными. У млекопитающих между позвонками расположены межпозвонковые хрящи, в связи с чем тела позвонков имеют плоско-вогнутую форму: платицельные позвонки.
Независимо от принадлежности к какому-либо отделу позвоночного столба, все позвонки, за исключением первого и второго шейных, имеют общий план строения.
В позвонке различают тело и дугу. Тело позвонка (лат. corpus vertebrae) обращено вперёд и выполняет опорную функцию. Дуга позвонка (лат. arcus vertebrae) соединяется сзади с телом с помощью ножек дуг позвонка (лат. pediculli arcus vertebrae). Между телом и дугой располагается позвоночное отверстие (лат. foramen vertebrale). В совокупности все позвоночные отверстия образуют позвоночный канал (лат. canalis vertebralis), где находится спинной мозг. От дуги позвонка отходят отростки: сзади в сагиттальной плоскости остистый отросток (лат. processus spinalis), направо и налево от дуги — поперечные отростки (лат. processus transversus), вверх и вниз от дуги — верхние и нижний суставные отростки (лат. processus articulares superiores et inferiores). Основания суставных отростков ограничены верхними и нижними позвоночными вырезками (лат. incisurae vertebrales superiores et inferiores), которые при соединении соседних позвонков образуют межпозвоночные отверстия (лат. foramina intervertebralia). Через эти отверстия проходят кровеносные сосуды и спинномозговые нервы.
ru.wikipedia.org
Роль третьего поясничного и двенадцатого грудного позвонков
[ad#body]
Научные работы А. Дельмаса (Д. Delmas) пролили свет на функциональное значение некоторых позвонков (рис. 32, 33. по А. Дельмасу) в вертикальном положении.
Уже давно известно, что пятый поясничный позвонок имеет клиновидную форму: он обеспечивает связь между более или менее горизонтально расположенным крестцом и вертикальным позвоночным столбом. Однако функция третьего поясничного позвонка (L3) только начинает проясняться (рис. 32). Этот позвонок имеет наиболее развитую заднюю дугу, поскольку является связующим звеном между мышцами:
• с одной стороны, поясничными пучками длиннейшей мышцы груди, идущими к тазовой кости, прикрепляющимися к поперечным отросткам третьего поясничного позвонка:
• с другой стороны, поднимающимися к грудному отделу позвоночника волокнами межостистой мышцы, самое нижнее прикрепление которой находится как раз на остистом отростке третьего поясничного позвонка.
Также (рис.33) третий поясничный позвонок смещается назад под действием силы тяги мышц, прикрепляющихся к крестцу и подвздошной кости, что служит точкой приложения действия мышц спины Таким образом, третий позвонок играет главную роль осевого стержня, реле в статике позвоночника, более того, он расположен на вершине поясничного лордоза, его площадки параллельны друг другу и горизонтальны. Это первый действительно подвижный позвонок в поясничном отделе, поскольку ясно, что четвертый и пятый позвонки очень сильно фиксированы связками к тазовой кости и к крестцу и образуют скорее статичную переходную, нежели динамичную ступень между позвоночником и тазом. Двенадцатый грудной позвонок (D12) создает точку сгиба между грудным кифозом и поясничным лордозом. Это позвонковый шарнир, положение тела которого очень важно по отношению к задней позвонковой дуге, позади которой прикрепляются межпозвоночные мышцы. А. Дельмас сравнивает этот позвонок с «настоящей коленной чашечкой позвоночника».
Похожие статьи
no-pain.in.ua
Позвоночно-двигательный сегмент — Википедия
Позвоночно-двигательный сегмент (ПДС), (англ. spinal motion segment, functional spinal unit, от лат. segmentum — «отрезок») — анатомический комплекс, состоящий из двух смежных позвонков с соответствующими суставами и мышечно-связочным аппаратом на этом уровне, и одного межпозвонкового диска между этими позвонками.
По данным И. М. Данилова в книге «Остеохондроз для профессионального пациента» (Киев 2010), термин ввёл в практику немецкий профессор Юнганс в 30-е годы XX столетия. Сейчас термин используется в физиологии — как обозначение функционального комплекса, в неврологии — при описании спинномозговых структур, а также в
травматологии, мануальной терапии, рентгенологии и др. специальностях медицины.
Представляет из себя структурную единицу биокинематической цепи. Например, атлант, эпистрофей образуют первый сегмент. В то же время, эпистрофей, третий шейный позвонок и соответствующий межпозвонковый диск образуют второй сегмент и т. д. Всего 24 сегмента: 7 шейных, 12 грудных и 5 поясничных. Последний, самый нижний сегмент образуют пятый поясничный позвонок и крестец
Позвоночно-двигательный сегмент фиксируется позвоночными суставами, связками и мышцами. Каждый позвонок соединяется с соседним в трёх точках: двумя дугоотросчатыми (фасеточными) суставами и межпозвонковым диском. Позвоночные фасеточные суставы образованы примыкающими поверхностями суставных отростков двух смежных позвонков и расположены симметрично относительно средней линии позвонка.
Связочный аппарат позвоночного столба представлен передней и задней продольной связками (располагаются по передней и задней поверхности тел позвонков — соответственно) и желтой связкой (располагается между нижней поверхностью дужки вышележащего позвонка и верхней поверхностью дужки нижележащего позвонка).
Каждый сегмент образует межпозвонковые (фораминальные) отверстия, находящиеся по боковым поверхностям сегмента, через которые выходят корешки спинномозговых нервов, вены и артерии.
Функции межпозвонкового диска[править | править код]
Межпозвонковый диск амортизирует механическую динамическую и статическую нагрузку от верхнего позвонка к нижнему. Либо (реже), от нижнего к верхнему – в зависимости от направления нагрузки.
Функции позвоночных (фасеточных) суставов[править | править код]
Способствуют подвижности между позвонками. В целом обеспечивают функциональную подвижность позвоночника. Благодаря фасеточным суставам возможны дополнительные скольжения позвонков, обеспечивающие гибкость позвоночника. Суставные поверхности фасеточных суставов покрыты суставной мембраной, продуцирующей синовиальную жидкость, которая отвечает за плавное скольжение в суставе.
Функции межпозвонковых (фораминальных) отверстий.[править | править код]
Фораминальные (межпозвонковые) отверстия сегмента обеспечивают корешкам спинномозговых нервов и сосудам кровоснабжающим спинной мозг связь с периферией.
Функции продольной(длиннейшей) мышцы спины.[править | править код]
Продольная мышцы спины – парная, разгибательная. Она выполняет основную опорную и трофическую функцию межпозвоночного сегмента. Это обусловлено анатомо-физиологическими особенностями – связки, межпозвоночный диск, тело позвонка не имеют собственных сосудов. Они прикрепляются с помощью сухожилия к остистым и боковым отросткам позвонков и обеспечивают фиксацию позвоночника в сагиттальной и фронтальной плоскостях.
Патология[править | править код]
К нарушению функций позвоночно-двигательного сегмента (избыточной или недостаточной подвижности) приводят:
1. Дегенеративный или опухолевой процесс тканей в сегменте.
2. Воспалительный процесс в сегменте, провоцируемый инфекцией или механической травмой.
3. Патология в другом сегменте, вызывающая компенсаторную гипер или гипоподвижность.
Кроме того, возникает вероятность «замкнутого порочного круга». Поражение структур ПДС (мышц, хрящевой ткани, суставной капсулы, связок, межпозвонкового диска) влечет за собой рефлекторный болевой спазм продольной мышцы спины с целью ограничения объема движения в этой области позвоночника. Спазмированная мышца давит на сосуды, снижая интенсивность кровотока.
Остеохондроз позвоночника
ru.wikipedia.org
Причина артроза коленного сустава – Артроз суставов. Симптомы, стадии артроза, современная диагностика и методы эффективного лечения. :: Polismed.com
Артроз коленного сустава симптомы, причина, степени
Деформирующий артроз коленного сустава, в медицине носит название гонартроз — это дегенеративно-дистрофическое заболевание в гиалиновом хряще колена, который покрывает мыщелки бедренной и большеберцовой костей.
При артрозе коленного сустава, симптомы развиваются постепенно, годами, основным проявлением болезни являются боли, скованность при движении. Именно гонартроз считается самым распространенным заболеванием среди артрозов других суставов, таких как тазобедренный артроз, артроз локтевых или плечевых суставов, фаланг пальцев.
Чаще всего заболевание поражает лиц старше 40 лет, женщины наиболее подвержены артрозу. Иногда он развивается у молодых людей на фоне травмы или у спортсменов от чрезмерных нагрузок.
Причины возникновения артроза коленного сустава
Не бывает одной единственной причины развития такого заболевания как артроз коленного сустава, как правило, это совокупность нескольких провоцирующих факторов, которые с возрастом могут приводить к подобному нарушению. Механизмы возникновения артроза в медицине принято подразделять на:
- Первичный — который возникает в пожилом возрасте от естественного старения тканей организма и на фоне некоторых провоцирующих это заболевание факторов, таких как ожирение (10% случаев), наследственность, повышенные нагрузки в течение жизни.
- Вторичный — ему принадлежит 30% всех случаев артроза коленного сустава, обычно он проявляется после травмы, перелома голени, разрыва связок, повреждения мениска. Причем, при таком артрозе коленного сустава, симптомы заболевания в большинстве случаев появляются спустя 3-4 года, но после серьезной травмы возможно и через 2-3 месяца.
Также нередки случаи (7-8% случаев) возникновения артроза, когда человек после 40 лет вдруг резко начинает физическую активность, особенно бег и интенсивные приседания. Именно в этом возрасте уже возникают возрастные изменения в суставах и резкие нагрузки могут спровоцировать быстрые дистрофические и дегенеративные изменения в суставах.
Также еще одной причиной возникновения артроза коленного сустава могут быть не только травмы, серьезные повреждения, но и сопутствующие заболевания — ревматоидный, реактивный или псориатический артрит (см. чем опасен и заразен ли псориаз), подагра, болезнь Бехтерева, лишний вес и варикозное расширение вен (см. лечение варикоза в домашних условиях).
Занятия профессиональными видами спорта или просто постоянные тяжелые физические нагрузки, подъем тяжестей или частые длительные подъемы по лестнице в пожилом возрасте — могут быть причинами развития артроза коленного сустава. Также увеличивается риск гонартроза при травмах позвоночника, при неврологических заболеваниях, при сахарном диабете и прочих нарушениях обмена веществ, а также при генетической слабости связочного аппарата (3-5% случаев).
В 50-60% случаев причиной артроза коленного сустава является спазм мышц передней поверхности бедра. До того момента, как у пациента заболят колени, подобный спазм мышц очень долго никак себя не проявляет, а человек только испытывает боли в пояснице, усталость, тяжесть в ногах. Если прямая и подвздошно-поясничная мышца бедра находятся в постоянном спазмированном состоянии, то с возрастом постепенно происходит «стягивание» коленей, что не позволяет им свободно двигаться.
Интересное открытие о костном суставе потрясло ученых
Бельгийскими хирургами — ортопедами в городе Левен недавно было обнаружена неизученная и неизвестная ранее связка ALL, которая находится в человеческом колене, ей отныне присвоено название переднебоковая или антеролатеральная.
Дело в том, что у некоторых пациентов даже после успешных операций после травм и разрывов связок колена ощущались нестабильность коленного сустава и боль при физической нагрузке.
Проведенные исследования в течение 4 лет на 40 коленных суставах, позволили обнаружить эту саму связку, о которой не было известно медицине вообще. Основной функцией этой связки является вращательное движение большеберцовой кости и при травмировании которой, врачи даже не догадывались о ее хирургической коррекции при операциях. Подробнее об этом открытии читайте в нашей статье Неизвестная ранее связка открыта в коленном суставе человека.
Степени артроза коленного сустава
Чаще всего артроз развивается в одном из коленных суставов и с учетом интенсивности патологических процессов в медицине выделяют 3 степени гонартроза:
- Первая — при этой степени деформации костей сустава нет, однако для начальных проявлений характерны тупые периодические боли после нагрузки на сустав. Может наблюдаться отечность сустава, незначительная и самостоятельно исчезающая.
- Артроз 2 степени коленного сустава — при этом симптомы артроза начинают значительно нарастать, боли уже возникают при незначительной физической нагрузке, при ходьбе, поднятии тяжестей, они носят более интенсивный и длительный характер, появляется хруст в суставе, на второй степени возможно развитие деформации сустава и умеренное ограничение движения.
- 3 степень артроза коленного сустава характеризуется максимальными симптомами артроза коленного сустава. Нарушается походка пациента от постоянной боли и заметной деформации сустава, а также происходит ограничение подвижности сустава. Боли усиливаются в зависимости от погодных условий, зачастую они настолько сильные, что человек не может найти удобного положения, нарушается сон, а ограничение подвижности сустава может быть сведено до минимума.
С чем путают артроз коленного сустава?
Еще до анализа крови при артрите есть все признаки воспаления: отек, покраснение, горячая кожа над пораженным суставом, нарушение его движений. Артроз – это боли в сочетании с рентгенологическими изменениями.
- Повреждение менисков и блокада коленного сустава
Это заболевание развивается очень быстро, при неудачном движении после хруста в колене появляется острая боль, которая через 15 минут стихает, отек колена возникает на следующий день.
- Артриты — ревматоидный, реактивный, псориатический, суставной ревматизм, подагра, болезнь Бехтерева
Отличить артроз от артрита можно по анализу крови, при артрозе общий анализ крови не показывает никаких изменений, а вот анализ крови при артритах почти всегда указывает на воспалительный процесс (кроме, например, случаев поражения мелкого сустава кисти).
- Воспаление связок колена (тендинит)
Такая боль бывает чаще у женщин после 40 лет при спуске с лестнице или ношении тяжестей, она локализуется на внутренней или наружной стороны колена, у основания прикрепления надколенника. Затруднено разгибание ноги в суставе, может наблюдаться отек.
- Сосудистые боли в коленях
Это симметричные боли, которые бывают в обоих коленях одновременно и в основном у молодых людей во время ускоренного роста костей, возникают при смены погоды, при простуде, физической нагрузке, описывают такое состояние пациенты как «крутит колени».
Симптомы артроза коленного сустава по стадиям
Это коварное заболевание развивается постепенно. Сначала пациента начинает беспокоить лишь незначительный дискомфорт, болевые ощущения при движении, спуске и подъеме по лестнице. Иногда человек описывает свои ощущения как стягивание в подколенной области и небольшую скованность сустава. Отличительным признаком артроза коленного сустава, является симптом стартовой боли, то есть когда человек из сидячего положения резко встает и начинает движение, возникает боль при первых шагах, но по мере движения смягчается или исчезает совсем. Однако, после значительной нагрузки снова возникает.
При первой степени колено внешне ничем не отличается от здорового, только иногда больные замечают небольшую припухлость в пораженной области. Также бывают случаи, когда в коленном суставе скапливается жидкость, он раздувается, становиться шаровидным, тогда развивается синовит, ограничивается движение сустава, ощущается тяжесть. Почему происходят такие боли и изменения в суставе?
На первой степени артроза происходит нарушение кровообращения во внутрикостных мелких сосудах, которые снабжают питательными веществами гиалиновый хрящ. По этой причине поверхность хряща со временем становится не гладкой, сухой, на поверхности хряща появляются трещины. Скольжение хрящей при движении должно быть мягким, и беспрепятственным, а в этом случаи они цепляются друг за друга, такое постоянное состояние микротравм истончает хрящевую ткань, поэтому она теряет свои амортизационные свойства.
По мере развития патологических процессов происходят и изменения костных структур, когда суставная площадка расплющивается, по краям сустава появляются остеофиты — шипы или как их называют костные разрастания. Капсула сустава перерождается, синовиальная оболочка сморщивается, суставная жидкость загустевает. Все это приводит к еще более значительному снижению поступления питания к хрящу и дегенерация начинает ускоряться.
Поэтому при 2 степени артроза коленного сустава симптомы усиливаются, боли локализуются чаще по передневнутренней стороне сустава и возникают уже даже при слабых нагрузках, отдых дает облегчение, но движение вновь вызывает сильную боль.
Также сокращается подвижность сустава, при попытке согнуть ногу по-максимуму возникает резкая боль, при движении слышен грубый хруст. Синовиты уже наблюдаются гораздо чаще, чем в начале заболевания, жидкость скапливается в большем количестве, сустав изменяет свою конфигурацию, он становится как бы расширенным.
При артрозе коленного сустава 3 степени происходит значительная деформация кости, они как бы вдавливаются друг в друга, хрящевая ткань уже практически отсутствует, ограничение движения сустава нарастает. Боли беспокоят больного и днем, и ночью, и в покое, и при ходьбе, согнуть или разогнуть сустав становиться проблематично. Сустав деформируется, ноги становятся Х или О образной формы, походка переваливающаяся, неустойчивая, зачастую в тяжелых случаях пациент нуждается в костылях или трости.
Диагностика и лечение артроза
При первой степени артроза такой диагноз при обычном осмотре установить не возможно. При 2-3 степени уже при осмотре заметны деформации костей и сустава, изменение оси конечностей, скованность движения, слышен хруст, при синовите заметны отеки, припухлости.
На сегодняшний день кроме стандартной рентгенографии для диагностики артроза коленного сустава применяются современные методы МРТ и КТ, которые позволяют более досконально рассмотреть патологические изменения в мягких тканях и изучить нарушения костных структур.
Лечение этого заболевания заключается в целом комплексе процедур и медикаментозной терапии. Более подробно о лечении артроза коленного сустава можно узнать из нашей следующей статьи. Ортопеды назначают физиотерапию, массаж, лечебную гимнастику, грязелечение.
Медикаментозное лечение включает назначение хондропротекторов, препаратов, замещающих синовиальную жидкость. Иногда показано введение стероидных гормонов внутрисуставно. Пациентам показано также санаторно-курортное лечение. При неэффективности проводимого лечения, если пациент молодого возраста и артроз с выраженным болевым синдромом и ограничением движения, то возможно проведение эндопротезирования сустава с последующим реабилитационным периодом в течении 3-6 месяцев.
Колени, поврежденные артрозом, – причины и лечение
Когда дистрофии и деформации хряща подвержены колени, а процесс носит хронический характер, речь идет о заболевании гонартрозом. Артроз коленного сустава — распространенный вид артрозов, возникающий у пациентов, перешагнувших 40-летний рубеж. Отличительной особенностью патологии является ее постепенное развитие. Поражение прогрессирует на протяжении долгих лет, приводя в результате к видимой стороннему глазу деформации и явному нарушению подвижности конечностей.
Виды и стадии болезни
Гонартроз делится на первичный и вторичный. Причиной первого становятся возрастные изменения у пожилых людей. Для вторичного характерна предшествующая травма, но причиной может служить и другое заболевание.
В развитии гонартроза наблюдается несколько стадий.
- Первая. Вначале человека беспокоят нерегулярные боли. Возникает и самостоятельно проходит отечность. Как провоцирующий фактор большую роль играют высокие нагрузки.
- Вторая. Симптоматика первого этапа нарастает. Болезненность становится более интенсивной и продолжительной по времени. Ходьба вызывает хруст в области сустава. Ряд движений дается с трудом. Наблюдаются начальные проявления деформирующих изменений.
- Третья. Артроз проявляется многочисленными клиническими симптомами. Болевой синдром имеет непрекращающийся характер. Подвижность резко ограничена. Деформация колена заметна глазу.
Дегенерация ткани хряща
Коленный сустав соединяет кости бедра и большеберцовую. Спереди в этой связке расположен надколенник. Соприкасающиеся поверхности покрыты хрящом. Без этого конечности не могли бы нормально функционировать, выдерживать вес человека, обеспечивать ходьбу.
Хрящ в здоровом состоянии отличается гладкостью, прочностью и упругостью, имеет толщину 5 мм.
На начальном этапе патологический процесс вызывает нарушение кровообращения. Хрящ перестает получать необходимые питательные вещества. Его поверхность постепенно становится сухой и шершавой. Со временем появляются мелкие трещинки. Суставная поверхность каждой кости больше не может свободно скользить по соседней. Они постоянно цепляются, вызывая микротравмы и истончение хрящевой ткани.
Для второго этапа характерны структурные изменения в костных тканях. Появляются остеофиты — костные разрастания. Суставная жидкость внутри капсулы приобретает густоту и вязкость, ухудшаются ее свойства как смазки. Отсутствие питательных веществ ускоряет дегенеративные изменения.
На третьем этапе изменений кости вдавливаются друг в друга, не имея больше амортизирующих структур. Хрящ практически отсутствует. Наблюдается сильная деформация, ограничение подвижности.
Причина артроза коленей
Ортопеды не называют конкретную причину дистрофических изменений. Обычно несколько негативных факторов сочетается между собой:
- Предшествующие травмы колена;
- Работа или другая деятельность, связанная с поднятием тяжестей и нагрузками;
- Возраст после 40, низкая физическая активность;
- Лишний вес;
- Перенесенные заболевания суставов;
- Наследственность.
Слабость связок характерна для людей, имеющим проблемы с метаболизмом, заболеваниями из области неврологии, перенесшими травмы мозга и позвоночника.
Диагностика и лечение
Первоначальный диагноз ставится на основе опроса пациента, осмотра и данных рентгенографии. Рентгенологическое исследование дает всю необходимую картину патологических изменений, позволяет наблюдать за динамикой. Для изучения костных структур используют также метод компьютерной томографии.
Лечение дает наибольшую эффективность на ранних фазах развития болезни. Из медикаментов используют хондропротекторы и препараты-аналоги синовиальной жидкости. При отеках и серьезных нарушениях функций внутрь сустава вводят стероидные гормоны. Больному показан покой. Актуально ношение ортезов и ортопедических стелек. Рекомендуется комплекс лечебных упражнений под присмотром специалиста ЛФК.
Для пациентов с третьей стадией возможно проведение хирургической операции по эндопротезированию сустава. По прошествии реабилитационного периода у пациентов улучшаются функции сустава, исчезает выраженный болевой синдром.
Начальная стадия артроза коленного сустава: признаки, лечение, профилактика
- Основная причина появления артроза коленного сустава
- Основные признаки артроза коленного сустава
- Профилактика и лечение начальной стадии артроза коленного
- Дополнительные методы профилактики
При ходьбе или беге наши коленные суставы претерпевают постоянные нагрузки и напряжения, что зачастую вызывает болевые ощущения. Самая распространенная тема обращения к медицинским работникам — это именно боль в коленях. Стандартный диагноз после врачебного осмотра — начальная стадия артроза коленного сустава. Как же определить причину возникновения боли и что необходимо предпринять для ее устранения?
К сожалению, нельзя совершенно однозначно ответить на эти, волнующие практически всех, вопросы. Проблемы коленного сустава настолько разнообразны, а причин, вызывающих их появление, настолько много, что торопиться с поспешными выводами не следует.
О самой распространенной из этих причин, следствием которой является такая патология, как начальная стадия артроза, мы сегодня и поговорим. Дополнительно к этому объясним его симптоматику, а также профилактику и методику лечения.
Основная причина появления артроза коленного сустава
Существует еще один медицинский термин, которым обозначают такое поражение сустава без воспалительного процесса — это гонартроз. Именно гонартроз может впоследствии привести к деформации и разрушению хрящей суставов, что влечет за собой болевой синдром и ограничивает его подвижность.
Причину артроза коленного сустава, или гонартроза, можно разделить на такие 2 стадии:
- изначальная, то есть та, которая возникла вследствие уже имеющейся патологии сустава;
- вторичная, то есть та, которая возникла уже вследствие приобретенных травм либо инфекций.
Давайте остановимся 1 стадии. Эта форма первоначальной патологии довольно распространена и может проявляться с самого раннего возраста. Она вызывается не природным формированием поверхностной ткани суставов либо связочного аппарата человека. Вполне естественно, что при ходьбе дегенеративный сустав несоразмерно нагружается, это вызывает болевые ощущения и разрушительные последствия.
2 стадия вмещает в себя все травмы и механические воздействия разной степени тяжести причиненного здоровью ущерба. Это могут быть ушибы, переломы, растяжения и вывихи коленного сустава. Возможны последствия операционного вмешательства, что неизменно приводит к разрушению целостности колена. Высокая степень спортивных нагрузок, не соответствующая пропорциям организма избыточная полнота — все это факторы, провоцирующие начальные стадии артроза коленного.
Кстати, чрезмерный вес не просто провоцирует заболевание, но еще и создает неблагоприятный фон, способствующий образованию в коленях избыточного давления на суставные хрящи и полностью нарушающий обмен веществ.
При этом в суставных полостях колена накапливается жидкость, что приводит к дополнительным осложнениям, тоже переходящим в стадии артроза. Добавим сюда любые перенесенные операции на ногах или заболевания, сопровождающиеся затяжными спазмами сосудов либо ножных мышц — деформация неизбежна!
Обычно из-за травматического воздействия на колени или тазобедренный сустав развивается односторонний гонартроз. Если же это воздействие избыточного веса, тогда — двусторонний.
Основные признаки артроза коленного сустава
Этот процесс не происходит мгновенно. Обычно человек долгое время поначалу чувствует легкий дискомфорт в области коленного сустава и только через годы эти ощущения перерастают в сильные боли. Люди за 40 лет, страдающие от избыточного веса и имеющие дополнительные отягощения в виде варикоза, подвержены начальной стадии артроза коленного сустава значительно ранее.
Давайте рассмотрим традиционную последовательность стадий этого заболевания:
- Длительная или начальная. Обычным является период от одного года до нескольких лет. Время от времени наблюдаются не слишком острые боли в моменты нагрузок на колена.
- Вторая или критическая стадия. Здесь уже происходит заметное характерное сопровождение хрустом любого резкого движения коленного сустава. Снижается объем его двигательной активности и визуально определяется увеличение колена, что говорит о его деформации и возможном накоплении жидкости в суставной полости.
- Последняя стадия артроза коленного сустава, соответственно, будет характеризоваться острым болевым состоянием коленного сустава даже в состоянии покоя. К этому времени стадия артроза переходит в хроническую, человек болезненно реагирует на любые погодные явления, а его походка приобретает специфический «утиный» ход, «вразвалочку». При этом ноги больного в этой стадии искривляются.
В случае артроза коленного сустава по причине полученной травмы все эти перечисленные стадии начинают проходить еще быстрее.
Профилактика и лечение начальной стадии артроза коленного
Необходимо учитывать, что абсолютно все лечебные мероприятия будут полностью зависеть от степени поражения колен. При этом добиться эффективности лечения можно лишь в случае устранения причины артроза. Если этот процесс находится на ранней стадии формирования, то полное излечение возможно! При хронически запущенном процессе первоначально можно достичь лишь более-менее длительной фазы покоя больного органа.
Чтобы восстановить деформированный хрящ, укрепить связки и увеличить двигательную активность в суставе, необходимо пройти комплексную терапию. Сюда можно отнести не только лекарственные препараты, но и мануальный массаж, физиотерапевтические процедуры и, при крайней необходимости, хирургическое вмешательство.
Подбор лекарственных средств ни в коем случае не должен быть самостоятельным, поскольку самолечение столь сложного заболевания чревато тяжелыми последствиями. Основная направленность медикаментозного лечения — это устранение болевых ощущений, локализация воспалительного процесса и нейтрализация стадии артроза. С этой целью могут быть назначены специальные препараты для введения в полость коленного сустава. Не исключается и назначение гормональных препаратов.
Для активной циркуляции крови в области поражения применяются средства для снятия спазмов сосудов и расслабления мышц. Дополнительно назначаются препараты для витаминной подпитки и восстановления хрящевой ткани.
В комплекс профилактических мероприятий и для лечения начальной стадии артроза коленного обязательно включают расслабляющий мускулатуру мануальный массаж. С его помощью достигается увеличение объема движения, снятие спазм и усиление кровообращения, производится корректировка положения суставов и костей, в том числе корректируются тазобедренные кости.
Если начальная стадия уже давно переросла в необратимое поражение коленного сустава, то в этом случае производится радикальная коррекция деформированного органа, а именно — имплантация (протезирование). Сегодня существует и активно применяется лишь 1 способ заменить разрушенный сустав — установить металлический эндопротез. Такая имплантация отнюдь не долговечна, а ее стоимость настолько высока, что говорить о массовом применении этого метода не приходится.
Важно! Если Вы все таки решились лечь на операционный стол, то имейте ввиду, что эндопротезирование коленного сустава и реабилитация вещи взаимосвязанные. Вам придется постараться чтобы восстановиться до хорошего уровня.
К лечению начальной стадии артроза относят и комплекс восстановительной терапии, в который включается абсолютно весь спектр санаторно-курортного лечения — от физиотерапии и лечебной физкультуры до кинезотерапии. В понятие кинезотерапия входят специально разработанные упражнения с использованием нагрузок различных степеней тяжести и медицинских тренажеров.
При необходимости давление на колено рекомендуется снижать за счет тростей, костылей или ортезов — так называют наколенники, смягчающие нагрузку при движении. Большое количество простых и сложных рецептов народной медицины с успехом применяется при лечении любой стадии артроза.
Это могут быть разные компрессы и мази на основе натуральных компонентов от шерсти животных и медицинской желчи до травяных сборов. Преимущественно назначение рецептов народной медицины достаточно эффективно, так как направлено на ликвидацию симптомов заболевания коленного сустава и на устранение болезненных ощущений.
Дополнительные методы профилактики
Прежде всего, это полноценное и хорошо сбалансированное питание. Рацион, кроме белков и углеводов, должен включать в себя оптимальное содержание витаминов и микроэлементов. При этом настоятельно рекомендуется избегать вредных привычек и постараться привести свой вес в норму.
Общие рекомендации относительно питания для профилактики артроза следующие :
- отказ от красного мяса;
- отказ от продуктов с повышенной жирностью;
- употребление холодца и аналогичных блюд, имеющих в составе своей рецептуры хрящи и желатиновую субстанцию;
- увеличение потребления чистой родниковой воды до 2,5 л и более;
- полный отказ от спиртосодержащих напитков и регулярный прием витаминов группы А, D и B.
Настоятельно рекомендуется перебрать свой гардероб, чтобы исключить из него неудобную обувь, например, односторонне стоптанную или на высоком каблуке. Следить за позами, чтобы избегать скрещивания или переплетения ног в сидячем положении. Предохранять свои суставы от длительного охлаждения и, тем более, от переохлаждения. Избегать стрессовых ситуаций и не нервничать по пустякам.
Стараться вести здоровый образ жизни, при котором организм будет находиться в тонусе. Кроме того, исключительно важна такая физическая нагрузка, которая бы соответствовала состоянию колен и тазобедренного сустава. Именно по этой причине при занятиях спортом, перед подъемом тяжестей или интенсивном исполнении тех или иных упражнений необходим самоконтроль и дополнительная осторожность.
Важнейшим профилактическим условием после констатации начальной стадии заболевания является недопущение его дальнейшего развития, так как если процесс запустить, то это может привести к инвалидности. В случае своевременного выявления артроза и профилактических мер по его предотвращению высока вероятность полного излечения.
Обязательно перед лечением болезней консультируйтесь с врачом. Это поможет учесть индивидуальную переносимость, подтвердить диагноз, убедиться в правильности лечения и исключить негативные взаимодействия препаратов. Если вы используете рецепты без консультации с врачом, то это полностью на ваш страх и риск. Вся информация на сайте представлена для ознакомительных целей и не является лечебным пособием. Вся ответственность за применение лежит на вас.
Сколько лечится артроз коленного сустава
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Хондромаляция надколенника – это патологическое состояние, при котором изменяется структура тканей хряща в области сустава, при этом хрящ теряет эластичность, размягчается. Заболевание считается частым у молодого контингента населения, особенно у спортсменов, так как возникает в большинстве случаев под действием нагрузок на область коленного сустава. Если разобрать само название болезни, то хондро — означает хрящевую ткань, а маляция – это размягчение. В норме хрящевая ткань обеспечивает скольжение сустава и его защиту, при этом хрящ надколенника имеет ровную структуру, но под действием негативных факторов он теряет свою прочность, отчего и возникают симптомы боли, дискомфорта. Рассмотрим, что угрожает человеку при хондромаляции надколенника, какие методы диагностики и лечения применяются.
Усугубляет течение болезни присутствие сопутствующих патологий опорно-двигательного аппарата, при этом хондромаляция надколенника нередко сочетается с артрозом, артритом, остеопорозом и другими заболеваниями суставов. Поражение суставного хряща при хондромаляции происходит на задней поверхности сустава, при этом, если не лечить заболевание, со временем дегенеративный процесс переходит на другие части. Таким образом, поражается область медиального мыщелка бедра, вся зона надколенника и сами кости. При таком течении болезнь имеет второе название – артроз в бедренно-надколенниковом сочленении. Разберем, какие причины и факторы риска приводят к патологии надколенника и бедра, то есть к хондромаляции.
Причины
Заболевание в большинстве случаев поражает людей молодого возраста, так как связано это с нагрузками на колени, голени и бедра. Кстати, именно поэтому хондромаляцию еще называют «коленом бегуна». Так, можно выделить первую группу риска – это спортсмены, особенно бегуны, легкоатлеты. Во вторую группу людей, предрасположенных к хондромаляции, приравнивают тех, кто страдает артрозом бедра и колена. У них в истории болезни диагноз именуется как «артроз в бедренно-надколенниковом сочленении».
Сам патологический процесс связан с воспалением, которое возникает из-за увеличенного трения надколенника с костью бедра во время движения ногой. Бывает такое не только при занятиях спортом, но и при физической нагрузке, поэтому заболеванию подвергаются люди, которые в связи с особенностями работы много стоят или ходят. Часто страдают люди с различными деформациями суставов, когда увеличивается угол оси кости бедра и большеберцовой кости. Иногда хондромаляция надколенника регистрируется у людей с врожденными дефектами строения самого надколенника или бедра.
Если брать во внимание половые особенности, то хондромаляцией надколенника чаще болеют женщины, что нередко связано с беременностью, родами. Вернее, с особенностями строения костей тазовой области. А также немаловажную роль играют сопутствующие патологии, такие как диабет, остеопороз, гормональные сбои. Среди других причин можно выделить перенесенные травмы, переохлаждения.
Симптомы
Хондромаляция надколенника начинается постепенно и зависит от степени разрушения хряща. Вначале болит область коленного сустава незначительно, в основном после нагрузки, особенно у спортсменов. Колено начинает поднывать. У пожилых людей усиление боли может быть связано с изменением погоды, то есть они начинают становиться метеозависимыми.
С прогрессированием болезнь проявляется постоянной болью в передней части колена, причем болезненность усиливается при нагрузке. Сильно болит колено при подъеме по лестнице, во время приседаний. При осмотре у пациента отмечается отечность в области коленного сустава. Разрушение хряща приводит к появлению характерного признака – хруста и щелчков во время движений.
Всего у заболевания выделяют 4 степени прогрессирования. Начинается патологический процесс с 1-й степени, когда диагностика выявляет вздутие хряща и начало маляции, то есть размягчение тканей хряща. При 2 степени поражения хрящевой ткани обнаруживаются уплотнения диаметром до сантиме
Лечебная гимнастика при тендините плечевого сустава – Лечебная гимнастика при тендините плечевого сустава — Лечение суставов
Тендинит плечевого сустава: 6 упражнений, которые помогут
Чтобы облегчить дискомфорт, вызванный тендинитом, и вновь почувствовать гибкость своего тела, регулярно выполняйте упражнения на растяжку. Они действительно очень важны.
Тендинит — это воспаление сухожилия. И даже люди, которые не занимаются спортом профессионально, могут столкнуться с этим болезненным явлением и потерять былую подвижность конечностей. Сегодня мы хотим рассказать вам о нескольких полезных упражнениях, которые помогут облегчить состояние при плечевом тендините.
Тендинит: 6 упражнений, которые помогут вам облегчить боль
Что такое плечевой тендинит?
Когда сухожилия воспаляются, это, как правило, сопровождается появлением микротрещин, которые не позволяют нормально двигать руками или ногами. Если мы говорим о тендините плеча, то он поражает бицепс и еще 4 мышцы. Их называют «вращательная манжета плеча»: это надостная, подостная, подлопаточная и малая круглая мышца.
Подписывайтесь на наш аккаунт в INSTAGRAM!
Тремя основными факторами развития плечевого или плечелопаточного тендинита являются:
1. Возраст
С большей вероятностью тендинит встречается у людей старше 40 лет и у пожилых людей старше 65 лет. Однако болезнь «молодеет», ее все чаще диагностируют у молодых людей в возрасте 25-35 лет.
2. Механические факторы
Подъем плеча в результате определенной работы или физической активности подразумевает увеличение силы трения сухожилий и их «износ». В результате могут появиться микротравмы и, как следствие, тендинит.
3. Сосудистые факторы
Здесь поражаются надостная и подостная мышцы. Обе являются наиболее уязвимыми к дегенеративным процессам.
Среди основных симптомов при плечевом тендините следует отметить болевые ощущения:
-
когда есть давление
-
при выполнении определенных движений (особенно подъема руки)
-
при выполнении упражнений на растяжку на холоде
-
во время ночного сна и отдыха
При тендините в мышцах вращательной манжеты плеча симптомы будут более конкретными:
-
боль в боковой или задней части плеча
-
симптом болевой дуги (увеличение отведения плеча до 120 градусов)
-
неподвижность или постоянное желание поднять руку или «провернуть» плечо.
Полезные упражнения при плечевом тендините
Цель комплекса упражнений при плечевом тендините — уменьшить боль и увеличить подвижность сустава. Тогда повседневная деятельность не будет доставлять физического дискомфорта.
Более того, эти упражнения будут полезны и для укрепления мышц вокруг плечевого сустава, их растяжки. С их помощью, например, можно вернуться в профессиональный спорт значительно раньше. Все зависит от жизненных обстоятельств каждого конкретного человека.
Прежде чем приступить к выполнению данных упражнений, желательно получить консультацию ортопеда и физиотерапевта. Тогда вы сможете убедиться наверняка в их эффективности и узнать, как правильно их нужно делать.
Постепенно этот комплекс упражнений вернет плечу гибкость и подвижность, увеличит силу мышц и в целом улучшит вашу осанку.
-
Очень важно начинать с разминки, чтобы немного «разогреть мышцы». Темп должен быть медленным. По завершении тренировки нужно выполнять растяжку, это улучшит циркуляцию крови.
-
Второй этап упражнений предполагает использование дополнительного веса.
При плечевом тендините боль чаще всего появляется ночью (когда рука находится в покое). Однако она может ощущаться и в течение всего дня (а ночью просто усиливаться).
Вот некоторые упражнения, которые помогут вам облегчить боль.
1. Начальная растяжка
-
Исходное положение стоя, напротив стола или стула. Обопритесь здоровой рукой о край и наклоните туловище вперед.
-
Ваша спина должна быть параллельной полу, а ноги при этом прямыми.
-
Пусть больная рука свисает вниз, будто маятник. Делайте в таком положении небольшие круговые движения по часовой стрелке.
-
После 20 повторений, начните делать круговые движения в обратную сторону. Постепенно увеличивайте амплитуду кругов.
2. Растяжка
-
Исходное положение стоя, спина прямая. Поднимите больную руку к противоположному плечу. Если тендинитом «поражено» правое плечо, то вашу правую руку следует положить на левое плечо.
-
Возьмитесь ладонью здоровой руки за локоть больной и слегка надавите по направлению снизу вверх. Ваше плечо должно максимально подняться, но так, чтобы при этом не было больно.
-
Задержитесь в таком положении на несколько секунд, опустите руки и повторите снова.
3. Растяжка с поддержкой
Для этого упражнения вам понадобится поддержка в виде стены или же оконной рамы, дверного проема.
-
Во-первых, встаньте и обопритесь больной рукой о стену.
-
Наклоните тело вперед, чтобы растянуть плечо. Здоровая рука при этом должна находиться за спиной.
-
Задержитесь в таком положении хотя бы на 10 секунд, опустите руки и снова повторите.
4. Растяжка с поддержкой и подъемы
Для выполнения данного упражнения вам также понадобится стена, оконный или дверной проем.
-
В первую очередь поднимите больную руку и положите ладонь на стену. Ладонь здоровой руки при этом положите на противоположное плечо.
-
Слегка надавливайте пальцами на плечо, так чтобы ладонь в результате полностью соприкасалась с его поверхностью.
-
Затем потяните пальцы вверх, чтобы немного приподнять и плечевой сустав.
5. Растяжка с лентой
Если у вас нет специальной ленты (она продается в спортивных магазинах), то можете воспользоваться своим обычным полотенцем или платком.
-
Заведите больную руку за спину, касаясь спины тыльной стороной ладони. Другой рукой возьмите ленту и поднимите за головой.
-
Захватите ленту больной рукой.
-
Теперь верхней рукой слегка потяните вверх, к потолку, чтобы нижняя тоже немного приподнялась.
6. Упражнение на укрепление мышц
Чтобы выполнить это упражнение, вам понадобится привязать веревку к стене или двери. Также можно использовать и специальную ленту.
-
Во-первых, встаньте боком к стене или двери и возьмите в больную руку выбранную вами веревку или ленту.
-
Не отрывайте трицепс от туловища.
-
Во-вторых, делайте движения из стороны в сторону, растягивая мышцы плеча настолько, насколько это возможно без боли.
-
Движение должно осуществляться только посредством бицепса.опубликовано econet.ru.
Если у вас возникли вопросы, задайте их здесь
P.S. И помните, всего лишь изменяя свое потребление – мы вместе изменяем мир! © econet
Лфк при тендините плечевого сустава комплекс упражнений
Тендинит плечевого сустава: симптомы и лечение воспаления сухожилий
Плечевой сустав – одно из крупнейших костных сочленений в человеческом теле, выполняющее множество движений.
При воспалении этого участка диагностируется тендинит плечевого сустава.
Симптомы и лечение воспаления сухожилия при тендините плечевого сустава
Заболевание проявляется сильной болью и ограничением подвижности руки.
Чтобы понять, как лечить тендинит плечевого сустава, необходимо изучить причины заболевания.
Причины болезни
Тендинит плечевого сустава развивается вследствие воспаления костных сочленений на этом участке.
Образование тендинита плечевого сустава
Очаг воспаления в сухожилиях обычно формируется в результате интенсивных физических нагрузок, при которых мускулатура сокращается и натягивается. Это ведёт к надрывам мышц и воспалению сухожилий.
Утрата мышечной эластичности с возрастом и изменение гормонального фона во время менопаузы повышают риск появления тендинита.
К другим причинам заболевания относятся:
- продолжительная фиксация руки с помощью гипса;
- болезни суставов – подагра, артрит;
- снижение иммунного статуса после химиотерапии, приёма глюкокортикостероидов, трансплантации костного мозга;
- дисфункции эндокринной системы – патологии щитовидной железы, сахарный диабет;
- нарушения аутоиммунного характера – красная волчанка;
- внутрисуставные инфекции – стрептококк, гонорея;
- травмы суставов, которые лечились неправильно;
- шейный остеохондроз;
- нарушение осанки, искривление позвоночника;
- стрессы, провоцирующие спазмы мускулатуры;
- врождённые аномалии опорно-двигательного аппарата.
Аллергия, появляющаяся в результате приёма определённых медикаментов, также приводит к тендиниту.
Как проявляется тендинит плечевого сустава
Основными симптомами тендинита плечевого сустава являются ограничения подвижности и болезненность.
Двигательная ограниченность выражается в сложности поднять, согнуть руку, причесаться.
Заболевание может сопровождаться покраснением кожного покрова и отёчностью в очаге воспаления, увеличением температуры тела.

Сильные болевые ощущения при тендините плечевого сустава
Болевой синдром при воспалении сухожилий характеризуется некоторыми особенностями:
- боль имеет ноющий либо простреливающий характер;
- обычно беспокоит пациента в ночное время, приводя к бессоннице;
- ощущается только в суставном участке;
- самостоятельно купируется при нахождении больного в спокойном состоянии.
Один из специфических симптомов тендинита плечевого сустава – появление болезненности только при двигательной активности. Этот признак помогает врачам дифференцировать тендинит от артрита.
Стадии заболевания
Тендинит плечевого сустава прогрессирует в соответствии с 3 стадиями воспаления.
Первая стадия проявляется незначительной болезненностью плеча, которая устраняется самостоятельно.
Человек не испытывает ограниченности в движениях. На второй стадии начинают появляться трудности с движениями, сопровождаемые болью, которая купируется в состоянии покоя.
Диагностика тендинита плечевого сустава
На третьей стадии болезненность в суставе может продолжаться до 8 часов, она не зависит от двигательной активности суставной ткани.
Пациент становится неспособным совершать определённые движения рукой. С помощью рентгенографии можно визуализировать патологические изменения в суставе.
Диагностические мероприятия
Чтобы понять, как вылечить тендинит плечевого сустава, необходимо провести грамотную дифференциальную диагностику, которая включает:
- проведение особых двигательных тестов;
- выявление отёчности, гиперемии;
- забор крови для установления концентрации лейкоцитов и скорости оседания эритроцитов;
- прохождение рентгенографии, ультразвукового сканирования, компьютерной томографии, магнитно-резонансной томографии;
- артроскопию, при которой врач осматривает поражённую область эндоскопическим способом.
Пациенту также одновременно вводят кортикостероиды и анальгезирующие препараты. Если медикаменты устраняют болезненность, диагноз подтверждается.
Терапия тендинита
Врач определяет, как лечить тендинит плечевого сустава, исходя из стадии заболевания.
Люди редко обращаются за медицинской помощью на первой стадии, поскольку признаки болезни сильно не беспокоят.
Именно в это время лечение тендинита плечевого сустава наиболее эффективно.
Терапия включает снижение нагрузок на суставной хрящ.
Но чтобы не вызвать атрофию, нужно выполнять посильную гимнастику при тендините плечевого сустава.
Медикаментозное лечение
Для устранения болезненного синдрома назначают болеутоляющие средства.
При инфекционном характере тендинита требуется приём противовоспалительных лекарств: Кеторол, Найз, Наклофен, Нурофен.

Кеторол для медикаментозного лечения тендинита плечевого сустава
В некоторых случаях врачи выписывают антибиотики. Для нормализации состояния больного достаточно этих мер наряду с ЛФК при тендините плечевого сустава.
Если патология имеет посттравматический характер, необходимо накладывать холодные компрессы.
Если заболевание прогрессирует, необходимо вводить противовоспалительные и болеутоляющие препараты. После купирования боли пациенту назначают особые упражнения при тендините плечевого сустава.
Для усиления терапевтического эффекта локально используют гели и мази: Вольтарен, Ибупрофен, Фастум гель. На последней стадии патологии необходимо хирургическое вмешательство.
Физиотерапевтические процедуры
Физиотерапия улучшает кровообращение в тканях, нормализует метаболизм, купирует очаги воспаления.
Электрофорез для эффективного лечения тендинита плечевого сустава
Среди эффективных физиопроцедур при тендините правого плечевого сустава (либо левого) выделяют:
- магнитотерапию, которая прогревает поражённые ткани;
- лазерное лечение;
- фонофорез, при котором лекарственное воздействие усиливается при помощи ультразвука;
- электрофорез, когда препараты вводят при помощи токового воздействия.
При кальцифицирующем тендините на повреждённые суставные ткани воздействуют с помощью механических волн, которые разрушают отложения солей.
Часто назначается лечебный массаж при тендините плечевого сустава. Но его запрещено делать, если заболевание носит инфекционный характер.
Народная медицина
Чтобы вылечить тендинит плечевого сустава, можно применять народные рецепты.
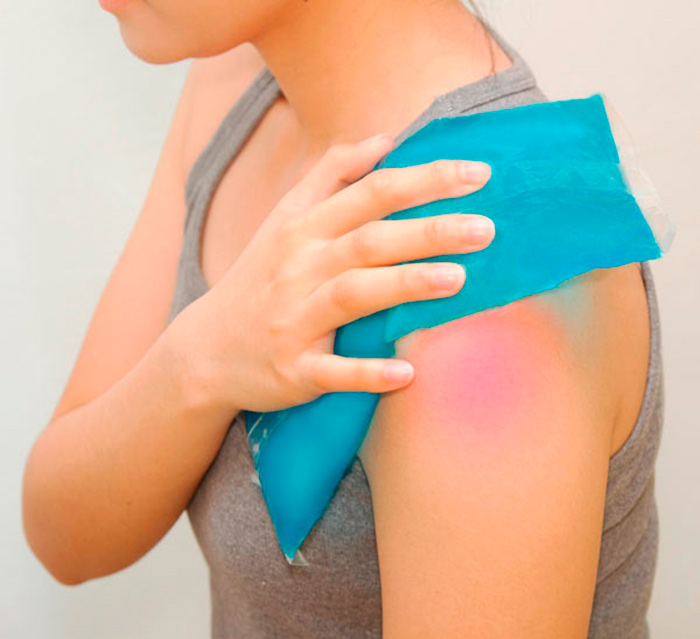
Компресс из сырой натёртой картошки для лечения тендинита плеча
При воспалении суставной ткани рекомендуется накладывать на поражённое место компрессы из:
- сырой натёртой картошки;
- мелкого нарезанного чеснока с добавлением масла эвкалипта;
- измельчённой луковицы с добавлением морской соли.
Подобные компрессы характеризуются противомикробной, противовоспалительной и болеутоляющей активностью.
Также можно приготовить чай из имбиря и сассапареля, отвар из черёмухи.
Профилактические мероприятия
Чтобы не допустить развития тендинита, следует постепенно повышать нагрузку на разогретую мускулатуру. При появлении болезненности нужно сменить вид деятельности.
Запрещено продолжительно и однообразно двигать плечом. Если этого требует профессия, то рекомендуется делать паузы на протяжении рабочего дня.
Заключение
При своевременном начале лечения тендинита человек быстро выздоравливает.
В случае отсутствия терапии и выполнения интенсивных физических упражнений, пациент может утратить способность двигать конечностью.
Лечим плечи: лучшая гимнастика для плечевого сустава

Болевые ощущения в плечевом суставе могут иметь совершенно разные причины, но почти всегда терапия этого явления комплексная. Важной ее мерой являются упражнения для плечевого сустава, которые направлены на восстановление функциональности суставов при травмах, после вывихов и операций, при артрозе и артритах. Гимнастика способствует увеличению подвижности суставов, укреплению мышечного корсета, уменьшению внутрисуставных отеков и нормализации физической активности.
Гимнастика для плечевого сустава: основные правила
Плечевой сустав окружен мышечным каркасом, который обеспечивает его функциональность и возможность движения во всех плоскостях. Но постоянные однообразные движения способны спровоцировать атрофию некоторых мышц, которые не задействуются. Упражнения для укрепления плечевого сустава помогают добиться положительных результатов, но существует ряд правил, которых нужно при этом придерживаться:
- Своевременность. Регулярность и своевременность – важные правила успеха. Гимнастику нужно выполнять в соответствии с четко разработанной схемой и в конкретное время.
- Безопасность. Для предотвращения дополнительных травм нужно проводить занятия с соблюдением максимальной безопасности и индивидуального подхода. Нужно учитывать состояние связок, наличие заболеваний и их симптоматики.
- Умеренность. Для предотвращения перенагрузок и восстановления функциональных возможностей мышечного корсета важно, чтобы нагрузка на плечевой симптом распределялась правильно. Снизьте ее, если ощутил сильную усталость.
- Постепенность. Важно постепенно повышать нагрузки. В процессе выполнения упражнений не нервничайте, не торопитесь не суетитесь, поскольку от вашего эмоционального состояния тоже многое зависит. Важно не повышать нагрузку, пока мышцы не обретут нормальный тонус. Когда вы получите желаемый результат, не стоит резко прекращать нагрузку. Ее нужно снижать плавно и постепенно.
Лечение плечевого сустава упражнениями
Упражнения при болях в плечевом суставе можно выполнять самостоятельно, вместе с инструктором. Они будут полезны не только в том случае, если человек страдает от боли и ограничения подвижности суставов, но и для профилактики таких проблем. Они способствуют эффективной растяжке и разогреву мышц.
Лечебная гимнастика для плечевого сустава обычно выполняется в вертикальном положении. Каждый день нужно по 10 раз выполнять предложенные ниже упражнения:
- Обе руки нужно поднять, повернув их ладони друг к другу. Затем хорошо потянитесь пальцами, поверните ладони вперед и поочередно вытягивайте руки, приподнимая свои плечи. Выполняйте упражнения в течение 3-5 минут в зависимости от того, каково ваше самочувствие. Закончив подтягивания, плавно переходите к дальнейшим действиям.
- Разведите руки в стороны, затем повернитесь влево, потянитесь пальцами правой руки, чуть поверните голову и посмотрите вверх. После проделайте то же самое для другой стороны. Это упражнение способствует восстановлению нормальных движений шейно-плечевого отдела. Его нужно выполнять не меньше десяти раз.
- Удерживайте руки параллельно плоской поверхности, немного подогните ладони в направлении к себе и сделайте круговое движение руками, вовлекая плечевой пояс. Сделайте по 5 повторений вперед и назад.
- Руки остаются в таком же положении, но нужно немного отвести их назад и опустить таком образом, чтобы кисти расположились ниже плеч. Медленно сжимайте кулаки и разжимайте их, по максимуму раскрывайте ладонь и вытягивайте пальцы. Это упражнение полезно при таком диагнозе, как плечевой остеохондроз.
- Немного расставьте в стороны руки, сожмите кулак и выполняйте вращения кистью вперед и назад по пять раз.
- Поднимите руки и согните их в локтевом суставе. Ладонью правой руки обхватывайте левый локоть, а затем наоборот. Плечи попеременно тянутся вверх, чтобы вы ощутили растягивание и разогрев мышц.
Гимнастический комплекс нужно выполнять каждый день – лишь тогда вы получите стабильные результаты и сможете улучшить свое состояние.

Лечебная гимнастика для плечевого сустава Евдокименнко
Также существует гимнастика, разработанная врачом-реаниматологом П.В. Евдокименко, который является автором большого количества книг о здоровье суставов. Его подход демонстрирует эффективность, потому пользуется популярностью. Автор методики настаивает на том, что основное внимание нужно уделять индивидуальным особенностям пациента. Существует как упрощенный вариант гимнастки (если у пациента ограничены движения), так и стандартный.
Большинство упражнений выполняется в положении сидя, и только два делается стоя. Обычно для плечевого сустава рекомендуются следующие упражнения:
- В положении сидя на стуле упритесь руками в пояс и расслабьтесь. Затем выполняйте плавные круговые движения вперед и назад обоими плечами – по 1,5 минуты в каждую сторону.
- Аналогичное исходное положение, максимально расслабьте плечи. Отводите их назад, напрягая мышцы, а после сводите. Повторите действие 5-7 раз.
- Сидя на ровной поверхности, поместите ладонь здоровой руки на противоположный локоть, а вторую ладонь поместите на другое плечо. Максимально расслабьтесь, очень осторожно подтягивайте больную конечность вверх, держа ее за локоть, который не отрывается от плеча. Это действие направлено на то, чтобы добиться максимального отведения плеча, когда мышцы будут достаточно напряжены, но боли не будет. Зафиксируйте плечо в таком положении на 10-15 секунд, затем плавно вернитесь в исходное положение. Повторите комплекс не меньше пяти раз.
- В положении лежа отведите руку в сторону, немного приподняв ее над поверхностью, и напрягите на 5-10 секунд, затем расслабьтесь. Ладонь должна быть максимально раскрыта, а плечо – находиться на краю поверхности.
Упражнения для реабилитации плечевого сустава
После вывиха и травмы плечевого сустава, а также после проведенной на нем операции нужны упражнения для лечения, реабилитации и восстановления его подвижности и укрепления мышц. Сначала должны выполняться максимально простые и легкие движения, не требующие напряжения в границах сохранившейся подвижности.
Упражнения способствуют тому, что мышцы со временем начинают оказывать адекватную реакцию на сопротивление тканей и преодолевают ее. Выполняются они в трех положениях: лежа на спине, сидя на стуле и стоя.
В положении лежа выполняются такие упражнения:
- Руку сожмите в кулак и разжимайте пальцы спустя полминуты. Заканчивайте каждое упражнение потряхиванием пальцев.
- Сгибайте луки в области локтя и выполняйте круговые движения кистями.
- Выпрямите рук вдоль туловища, совершайте кистями движения вверх и вниз.
- Руки нужно согнуть в суставе, пальцами достигайте и касайтесь плечевого сустава. Повторить 5-10 раз.
- Согните руки в локтях и отведите в стороны, затем снова прижмите их к туловищу.
- Пальцами дотянитесь до плеч, затем отведите локти в стороны.
- Вытяните руки вдоль туловища, отведите их в стороны и снова вернитесь в исходное положение.
- Поочередно поднимайте прямые руки вверх.
- Несколько раз с усилием прижмите ладони к полу.
Упражнения для плечевого сустава выполняются в несколько подходов, 5-10. Выполнив комплекс, отведите руки в стороны и расслабьтесь. Рекомендуется отдохнуть в течение 2-5 минут, затем выполняйте упражнения в положении сидя на стуле.

Комплекс сидя включает в себя такие упражнения:
- Согните руки в локтях и выполняйте ими махи, не разгибая локти.
- Поднимайте вверх прямую руку, затем опускайте ее, выполняйте круговые движения вдоль туловища.
- Руку отведите за спину, затем попробуйте дотянуться до противоположной лопатки.
- Поместите кисти рук на плечо, поднимайте правое колено и старайтесь дотянуться до него левым локтем. Затем повторите то же самое для противоположных локтя и колена.
- Встаньте со стула, разведите руки в стороны, затем снова сядьте.
Третий подход для разработки плечевого сустава выполняется в положении стоя:
- Прямыми руками делайте круговые движения вдоль туловища, сначала вперед, потом назад.
- Разведите рук в стороны, отведите их на максимальное расстояние назад, после опустите за спиной.
- Правую руку вытяните перед собой, левой выполните круговой мах, смените руки и повторите упражнение.
- Выполняйте руками махи с небольшой амплитудой, подобно тому, как при ходьбе.
Вначале выполняйте каждое из упражнений по 3-4 раза, затем увеличивайте количество подходов. В течение дня рекомендуется по три раза выполнять комплексы во всех положениях. В этом случае лечебная гимнастика поможет вернуть подвижность суставам и силу мышцам.
Правильно подобранный комплекс в сочетании с другими необходимым врачебными мерами позволяет значительно улучшить состояние пациента. Когда вы избавитесь от имеющихся проблем, вы можете не отменять гимнастику, а периодически выполнять ее для профилактики – это поможет предупредить ряд проблем в дальнейшем. Предлагаем посмотреть видео, демонстрирующие выполнение соответствующих упражнений.
Видео-гимнастика для плечевых суставов
Тендинит плечевого сустава: симптомы и лечение воспаления сухожилий

Плечевой сустав – одно из крупнейших костных сочленений в человеческом теле, выполняющее множество движений.
При воспалении этого участка диагностируется тендинит плечевого сустава.
Симптомы и лечение воспаления сухожилия при тендините плечевого сустава
Заболевание проявляется сильной болью и ограничением подвижности руки.
Чтобы понять, как лечить тендинит плечевого сустава, необходимо изучить причины заболевания.
Причины болезни
Тендинит плечевого сустава развивается вследствие воспаления костных сочленений на этом участке.

Образование тендинита плечевого сустава
Очаг воспаления в сухожилиях обычно формируется в результате интенсивных физических нагрузок, при которых мускулатура сокращается и натягивается. Это ведёт к надрывам мышц и воспалению сухожилий.
Утрата мышечной эластичности с возрастом и изменение гормонального фона во время менопаузы повышают риск появления тендинита.
К другим причинам заболевания относятся:
- продолжительная фиксация руки с помощью гипса;
- болезни суставов – подагра, артрит;
- снижение иммунного статуса после химиотерапии, приёма глюкокортикостероидов, трансплантации костного мозга;
- дисфункции эндокринной системы – патологии щитовидной железы, сахарный диабет;
- нарушения аутоиммунного характера – красная волчанка;
- внутрисуставные инфекции – стрептококк, гонорея;
- травмы суставов, которые лечились неправильно;
- шейный остеохондроз;
- нарушение осанки, искривление позвоночника;
- стрессы, провоцирующие спазмы мускулатуры;
- врождённые аномалии опорно-двигательного аппарата.
Аллергия, появляющаяся в результате приёма определённых медикаментов, также приводит к тендиниту.
Как проявляется тендинит плечевого сустава
Основными симптомами тендинита плечевого сустава являются ограничения подвижности и болезненность.
Двигательная ограниченность выражается в сложности поднять, согнуть руку, причесаться.
Заболевание может сопровождаться покраснением кожного покрова и отёчностью в очаге воспаления, увеличением температуры тела.

Сильные болевые ощущения при тендините плечевого сустава
Болевой синдром при воспалении сухожилий характеризуется некоторыми особенностями:
- боль имеет ноющий либо простреливающий характер;
- обычно беспокоит пациента в ночное время, приводя к бессоннице;
- ощущается только в суставном участке;
- самостоятельно купируется при нахождении больного в спокойном состоянии.
Один из специфических симптомов тендинита плечевого сустава – появление болезненности только при двигательной активности. Этот признак помогает врачам дифференцировать тендинит от артрита.
Стадии заболевания
Тендинит плечевого сустава прогрессирует в соответствии с 3 стадиями воспаления.
Первая стадия проявляется незначительной болезненностью плеча, которая устраняется самостоятельно.
Человек не испытывает ограниченности в движениях. На второй стадии начинают появляться трудности с движениями, сопровождаемые болью, которая купируется в состоянии покоя.

Диагностика тендинита плечевого сустава
На третьей стадии болезненность в суставе может продолжаться до 8 часов, она не зависит от двигательной активности суставной ткани.
Пациент становится неспособным совершать определённые движения рукой. С помощью рентгенографии можно визуализировать патологические изменения в суставе.
Диагностические мероприятия
Чтобы понять, как вылечить тендинит плечевого сустава, необходимо провести грамотную дифференциальную диагностику, которая включает:
- проведение особых двигательных тестов;
- выявление отёчности, гиперемии;
- забор крови для установления концентрации лейкоцитов и скорости оседания эритроцитов;
- прохождение рентгенографии, ультразвукового сканирования, компьютерной томографии, магнитно-резонансной томографии;
- артроскопию, при которой врач осматривает поражённую область эндоскопическим способом.
Пациенту также одновременно вводят кортикостероиды и анальгезирующие препараты. Если медикаменты устраняют болезненность, диагноз подтверждается.
Терапия тендинита
Врач определяет, как лечить тендинит плечевого сустава, исходя из стадии заболевания.
Люди редко обращаются за медицинской помощью на первой стадии, поскольку признаки болезни сильно не беспокоят.
Именно в это время лечение тендинита плечевого сустава наиболее эффективно.
Терапия включает снижение нагрузок на суставной хрящ.
Но чтобы не вызвать атрофию, нужно выполнять посильную гимнастику при тендините плечевого сустава.
Медикаментозное лечение
Для устранения болезненного синдрома назначают болеутоляющие средства.
При инфекционном характере тендинита требуется приём противовоспалительных лекарств: Кеторол, Найз, Наклофен, Нурофен.

Кеторол для медикаментозного лечения тендинита плечевого сустава
В некоторых случаях врачи выписывают антибиотики. Для нормализации состояния больного достаточно этих мер наряду с ЛФК при тендините плечевого сустава.
Если патология имеет посттравматический характер, необходимо накладывать холодные компрессы.
Если заболевание прогрессирует, необходимо вводить противовоспалительные и болеутоляющие препараты. После купирования боли пациенту назначают особые упражнения при тендините плечевого сустава.
Для усиления терапевтического эффекта локально используют гели и мази: Вольтарен, Ибупрофен, Фастум гель. На последней стадии патологии необходимо хирургическое вмешательство.
Физиотерапевтические процедуры
Физиотерапия улучшает кровообращение в тканях, нормализует метаболизм, купирует очаги воспаления.

Электрофорез для эффективного лечения тендинита плечевого сустава
Среди эффективных физиопроцедур при тендините правого плечевого сустава (либо левого) выделяют:
- магнитотерапию, которая прогревает поражённые ткани;
- лазерное лечение;
- фонофорез, при котором лекарственное воздействие усиливается при помощи ультразвука;
- электрофорез, когда препараты вводят при помощи токового воздействия.
При кальцифицирующем тендините на повреждённые суставные ткани воздействуют с помощью механических волн, которые разрушают отложения солей.
Часто назначается лечебный массаж при тендините плечевого сустава. Но его запрещено делать, если заболевание носит инфекционный характер.
Народная медицина
Чтобы вылечить тендинит плечевого сустава, можно применять народные рецепты.

Компресс из сырой натёртой картошки для лечения тендинита плеча
При воспалении суставной ткани рекомендуется накладывать на поражённое место компрессы из:
- сырой натёртой картошки;
- мелкого нарезанного чеснока с добавлением масла эвкалипта;
- измельчённой луковицы с добавлением морской соли.
Подобные компрессы характеризуются противомикробной, противовоспалительной и болеутоляющей активностью.
Также можно приготовить чай из имбиря и сассапареля, отвар из черёмухи.
Профилактические мероприятия
Чтобы не допустить развития тендинита, следует постепенно повышать нагрузку на разогретую мускулатуру. При появлении болезненности нужно сменить вид деятельности.
Запрещено продолжительно и однообразно двигать плечом. Если этого требует профессия, то рекомендуется делать паузы на протяжении рабочего дня.
Заключение
При своевременном начале лечения тендинита человек быстро выздоравливает.
В случае отсутствия терапии и выполнения интенсивных физических упражнений, пациент может утратить способность двигать конечностью.
Лечебная гимнастика при тендините
Тендинит – воспаление и дистрофия ткани сухожилия. Сначала едва заметная боль появляется по вечерам или после чрезмерной нагрузки. Потом боль усиливается и возникает даже в покое на фоне полного благополучия. При тендините суставов помогают упражнения на растяжения мышц.
Выполнять ЛФК нужно не при сильных болях, постепенно наращивая угол подъема ног и время удержания в фиксированном положении.
После окончания гимнастики во избежание усталостных болей рекомендуется полежать в расслабленном состоянии, прикладывая к болезненным местам лед.
Примеры упражнений при тендините тазобедренного сустава
Упражнение при тендините сухожилия отводящей мышцы
Лежа на боку, опереться на предплечье, другую руку положить на бедро.
Помогая рукой на первых этапах, поднимать верхнюю ногу вверх, напрягая широкую фасцию бедра.
Сменить положение ног и повторить упражнение.
Со временем выполнять это упражнение с сопротивлением эластичного шнура или ленты.
Упражнение-скретчинг при тендините сухожилия подвздошно-поясничной мышцы
Опустившись на правое колено, левую ногу выставить вперед, согнув ее под прямым углом и прижав ступню к полу (положение ступни – строго под коленом или немного впереди).
Выпрямить спину, напрягая стабилизируюшие мышцы.
Подавая немного наперед бедра, таз отвести назад, поместив при этом руки на левое колено либо на бедра.
Удерживать это положение, затем повторить скретчинг для другой ноги.
Более сложные упражнения для подвздошно-поясничной мышцы: «ножницы» с отрывом поясницы и таза от пола; шпагат.
Упражнение при тендините сухожилия приводящей мышцы
Лежа на полу и облокотившись, верхнюю ногу согнуть и выставить ее перед собой, поставив ступню выше колена нижней ноги.
Потянув носок нижней ноги на себя, медленно поднять ее, а затем плавно опустить, не кладя на пол.
Повторить возвратно-поступательные движения нижней ногой, до тех пор, пока не почувствуется жар в мышцах.
Затем можно опустить ногу, расслабиться, и перевернуться на другой бок для повторения упражнения для другой ноги.
Усложнить это упражнение можно, фиксируя нижнюю ногу эластичной лентой.
Также есть еще вариант:
Лежа на боку, поместить мяч между икрами выпрямленных ног.
Поднимать и опускать обе ноги, не касаясь ими пола.
Упражнение при тендините четырехглавой мышцы
Опустившись на колени, присесть на пятку левой ноги.
Приподняв икру правой ноги, захватить сзади ступню руками и тянуть ее вверх до появления ощутимого напряжения в четырехглавой мышце.
Зафиксировав положение, сохранять его сколько возможно, затем опустить ногу и расслабиться.
Сменить положение ног и повторить упражнение.
Упражнения лечебной физкультуры при тендините коленного сустава
Упражнения просты. Их обязательно выполнять, чтобы сустав не потерял подвижность.
Удерживать описанные позы, считая до пяти. Очень постепенно увеличивать время и довести счет до пятидесяти. То же самое касается повторов.
Растяжка мышц задней поверхности ног. Сидя на стуле, ноги вытянуть перед собой, носочки максимально напрячь и потянуть на себя.
Растяжка передней поверхности ног. Стоя у опоры, согнуть ногу в колене. Удерживать стопу рукой сзади.
Лежа на полу, повернуться на бок. Ногу, которая сверху, медленно поднять на высоту плеча. Также медленно опустить. Перевернуться на другой бок и повторить для другой ноги.
Лежа на спине, одну ногу согнуть в колене. Стопа – на полу. Другую ногу плавно поднимать на высоту согнутого колена. Затем – другой ногой.
Сидя на полу, упираясь руками позади себя, согнуть ногу в коленях и зажать между ними небольшой мяч. Сжимать его коленями.
Сидя на полу, захватить стопы руками. Наклониться вперед и коснуться головой колен. Стараться не сгибать ноги.
Выполнять у опоры. Стоять на одной ноге, а другой, выпрямленной, чертить круги перед собой. Затем чертить их сбоку. Повторить другой ногой.
Делать стоя. На ноги в области голеностопных суставов надеть широкую резинку длиной один метр со сшитыми концами. Поднимать ноги поочередно вперед и назад, преодолевая сопротивление.
{SOURCE}
рекомендации, упражнения для разных частей тела
Тендинит возникает при развитии воспалительного процесса в сухожилиях. Болезнь сопровождается болью и ограничением подвижности. Данное заболевание включает несколько патологических состояний, которые распространяются непосредственно на сухожильную сумку, а также близлежащую мышечную ткань.
В большинстве случаев поражение развивается возле крупных суставов. Поэтому терапия направлена на их оздоровление. Лечение зависит от вида и стадии развития заболевания. Главные причины тендинита – травма либо инфекционное поражение.
Как помогает ЛФК при тендините
Первые симптомы практически незаметны. Возникает слабая боль в вечернее время, а также после чрезмерной нагрузки. Спустя некоторое время боль усиливается даже в состоянии полного покоя.
ЛФК при тендините должна быть направлена на растяжение мышц. При возникновении негативной симптоматики необходимо обратиться к врачу и пройти диагностику.
Лечебные упражнения способствуют нормализации обменных процессов в организме, а также укрепляют мышцы. Комплекс процедур позволяет ускорить кровообращение, которое способствует питанию больного аппарата.
Лечебная физкультура имеет свои противопоказания. При остром течении заболевания комплекс упражнений должен назначать врач. Запрещено заниматься самолечением. Безобидная, на первый взгляд, разминка может привести к возникновению ряда осложнений.
Поэтому ЛФК назначается в период затишья заболевания, а также при реабилитации после перенесенного оперативного вмешательства.
Для плечевого сустава
Существует большое количество причин, по которым развивается тендинит. Для эффективного его лечения необходимо избавиться от самого источника. ЛФК при тендините плечевого сустава направлен на разработку сустава.
Основные причины:
- Риск развития возрастает у людей, профессия которых связана с чрезмерными физическими нагрузками: баскетбол, гандбол, волейбол, гимнастика, тяжелая атлетика.
- Появление большого количества микротравм, что приводит к повышенной двигательной активности.
- Заболевания костной и мышечной ткани.
- Снижение защитных свойств организма.
- Постоянное пребывание в стрессовой ситуации.
- Наследственная предрасположенность.
Плечевой тендинит имеет ряд признаков:
- Боль во время движения и в период покоя.
- На плечевой зоне заметна гиперемия.
- Пощелкивания в плечевом суставе.
- Боль в ночное время.
- На запущенной стадии возникает атрофия суставов.
Лфк при тендините плечевого сустава состоит из комплекса упражнений:
- Для выполнения упражнения необходимо взять полотенце либо длинный платок. Перебросить через турник и взяться каждой рукой за отдельный конец. Постепенно опускать здоровую конечность вниз, при этом пораженная рука начинает подниматься вверх. При первом ощущении боли движение остановить и провести так несколько секунд.
- Понадобится гимнастическая либо другая палка, которая есть в наличии. Ее необходимо поставить на расстоянии вытянутой руки от туловища и накрыть ладонью. Совершать вращательные движения по кругу. Стараться, чтобы диаметр круга был как можно больше.
- Ладонь больной руки положить на здоровое плечо. Здоровой рукой взяться за локоть и не спеша поднимать пораженную руку. Следить за болезненными ощущениями. Зафиксировать в наивысшей точке на несколько секунд. Медленно опустить руку в исходное положение.
- Опущенные вниз руки сцепить в замок. Медленно поднимать их вверх. Основная нагрузка лежит на здоровой руке, благодаря ей поднимается и больная. При ощущении боли остановиться и подождать несколько секунд. Поставить перед собой стул, немного отступить от него и опереться здоровой рукой. При этом человек находится немного согнувшись. Раскачивать больную руку по принципу маятника. Движения осуществлять вправо-влево, вперед-назад, а также делать круговые движения.
- Руки вытянуть вперед, параллельно полу. Ладонь левой руки положить на локоть правой. Аналогичные действия провести со второй рукой. Совершать раскачивальные движения в разные стороны.
Для коленного сустава
Причины тендинита:
- значительные нагрузки на коленные суставы;
- наличие повреждений;
- наследственный фактор;
- неправильная осанка;
- ношение неудобной обуви;
- снижение защитных свойств организма;
- инфицирование бактериями и грибами.
ЛФК при тендините коленного сустава направлена на стимуляцию и растяжение мышцы квадрицепса.
Длительность лечения составляет 2-3 месяца. После истечения данного срока можно переходить к упражнениям и делать тренировки.
Необходимо выполнять следующие упражнения:
- Растяжение квадрицепса. Человек делает выпад одной ногой вперед. Вторая нога находится в положении на колене на валике. Совершать легкие пружинистые приседания.
- Растяжка задних мышц бедра. Сесть на пол, под две ноги немного выше колена подложить валик. Руками упереться в пол. В таком положении провести несколько минут.
- Лечь на бок и поднимать ногу вверх как можно выше. При ощущении боли зафиксировать положение на несколько секунд.
- Лежа на спине поочередно поднимать вверх больную ногу.
- Для выполнения следующего упражнения понадобится мяч. Исходное положение – стоя у стены, при этом спина плотно прижата к поверхности. Зажать ногами мяч в районе коленей. Совершать сжимательные и разжимательные движения.
- Для выполнения следующего упражнения понадобится специальная подставка под углом 45 градусов. Стать обеими ногами на подставку. При этом пятки должны располагаться на возвышенности. Совершать медленные приседания.
Для ахиллова сухожилия
Причины появления тендинита ахиллова сухожилия:
- постоянное перенапряжение икроножной мышцы;
- несвойственные нагрузки на сухожилие в возрасте 40-60 лет, к которым приводят бег и ходьба;
- нарушение режима тренировок у профессиональных спортсменов.
При консервативном лечении тендинита особое значение придается упражнениям, направленным на растяжку и проработку мышечного баланса мышц голени.
ЛФК при тендините ахиллова сухожилия:
- Растяжка икроножных мышц и ахиллова сухожилия. Исходное положение – встать напротив стены и упереться в нее прямыми руками. Одну из ног необходимо поставить впереди, а другую – позади тела. Совершать приседания. Следить за тем, чтобы ступни не отрывались от пола. Максимально присев, зафиксироваться в подобном положении на несколько секунд. Повторить 20 раз в день.
- Эксцентрическая тренировка мышц представляет собой ряд упражнений, при которых происходит напряжение мышцы во время ее удлинения. При неправильном выполнении можно нанести вред ахиллову сухожилию. Поэтому проводить надо с особой осторожностью, в сопровождении инструктора. Для выполнения упражнения необходима лестница. Мыски стоп расположить на двух соседних ступенях. При этом пятки могут свободно двигаться вверх и вниз. Опустить пятки вниз по максимуму и задержаться в подобном положении на 10 секунд. Повторить от 15 до 20 раз.
- Усложнить задачу можно, выполняя это же упражнение, только находясь либо на одной ноге, либо с утяжелением.
При лечении тендинита важно правильно подбирать обувь. Она должна быть с мягким задником и небольшим каблучком. Это позволит уменьшить натяжения, снизив тем самым нагрузку. При острой боли может понадобиться ношение специального поддерживающего ортеза.
Заключение
В зависимости от локализации тендинита врач подбирает специальный комплекс упражнений. Все зависит от степени выраженности болевого синдрома и стадии заболевания. Любой недуг легче лечить на начальной стадии, нежели в запущенной.
Поэтому, при первых симптомах недомогания, важно проконсультироваться с врачом.
Упражнения ЛФК можно выполнять как дома, так и в поликлинике. Часто первые упражнения выполняются с инструктором, а уже после изучения техники можно переходить к самостоятельному осуществлению в домашних условиях.
Тендинит наначальной стадии успешно лечится при ежедневном выполнении упражнений.
Тендинит плечевого сустава и упражнения для лечения
Если у вас воспаление сухожилия, это называется тендинит. А если у вас болит рука, возможно, это тендинит плечевого сустава.
Не только спортсмены страдают от этой травмы, которая уменьшает способность движения. Каждый может почувствовать на себе это неудобное и болезненное состояние, известное как тендинит.
В этой статье мы поговорим о нескольких упражнений для тендинита плечевого сустава, что является одной из наиболее распространенных форм тендинита.
Что такое тендинит плечевого сустава ?
В этом состоянии воспаления сухожилия сопровождается микротрещинами, препятствующие движению и вращению в районе, где находится тендинит.
Есть несколько ключевых факторов, которые могут привести к тендинита:
1. Возраст
Это состояние наиболее распространено у людей от сорока лет. Однако оно становится все более распространенным у молодых людей в возрасте от двадцати пяти до тридцати пяти лет.
2. Механические факторы
Ваши движения также могут вызвать тендинит плечевого сустава. В этом случае поднятия руки с определенной физической или трудоемкой активностью, предусматривающий увеличение силы трения, и чрезмерное использование напряженного сухожилия может привести к микротравме, которая его вызывает.
3. Факторы сосудов
В этом случае страдают мышцы инфра и супраспинататус. Обе группы мышц имеют зоны небольшого орошения в сухожилии и более чувствительны к дегенеративным процессам.
Какие симптомы?
Среди симптомов тендинита плечевого сустава, боль является очень распространенной:
- В течение ночи и во время отдыха
- Когда есть давление
- При выполнении определенных движений (особенно поднятия руки)
- При растяжении в холодной среде
Важно также знать, что когда у вас тендинит плечевого сустава боль может проявляться в течение ночи (например, когда рука находится в состоянии покоя) или может беспокоить целый день (и увеличиваться в течение ночи во время сна).
При образовании тендинита в мышцах маятниковой ротации, симптомы более специфические, такие как:
- Боль в боковой части плеча или задней части плеча
- Развертывание плечевой арки до 120 градусов
- Недвижимость при попытке вернуть или поднять руку
Упражнения для тендинита плечевого сустава
Целью программы для пациентов с тендинитом плечевого сустава является уменьшение боли и увеличение подвижности, чтобы пациенты могли выполнять обычные задачи без боли.
Кроме того, эти упражнения способствуют укреплению мышц вокруг плеча, успешного растяжения мышц и обеспечения безопасного возвращения к активности.
Однако прежде чем выполнять эти упражнения, важно проконсультироваться с кинезионеологом, таким как спортивный тренер, травматолог или физиотерапевт. Это гарантирует выбор правильных упражнений для вас и что вы выполняете их правильно.
Выполнение запланированных процедур для плечевого движения поможет вам постепенно увеличить гибкость, контроль и силу мышц.
Вы должны начать с легких упражнений, которые согреют вас, медленных и контролируемых.
Во время второго этапа приемлемо использовать веса.
Упражнения, которые могут помочь вам ослабить боль в плечах:
1. Исходное растяжение
- Стоя перед креслом или столом, положите здоровую руку на край объекта и наклоните стул или стол вперед.
- Ваша спина должна быть параллельна полу, а ваши ноги — прямыми.
- Оставьте руку и раненое плечо висеть, как маятник, и сделайте маленькие круги, как имитируя маленькие часы.
- После двадцати повторений упражнения, сделайте небольшие движения в противоположном направлении. Когда вы видите прогресс, добавьте круги.
2. Поперечное растяжение
- Стоя с прямой спиной, используйте ладонь раненой руки и поднимите ее к противоположному плечу. (Например, если у вас тендинит плечевого сустава, ваша правая рука должна пересекать грудь, ладонь имеет касаться левого плеча).
- Возьмите локоть травмированной руки ладонью вашей здоровой руки и поднимайте локоть вверх, создавая ощущение растяжения. Поднимите руку максимально, не причиняя боль.
- Растягивайте несколько секунд, опустите руку, а затем снова сделайте это.
3. Растягивание с поддержкой
Для этого упражнения вы можете использовать стену или у окна или двери.
- Встаньте и поддержите ладонь раненой руки вашей здоровой рукой.
- После того как вы приняли эту позицию, наклоните ваше тело вперед, чтобы выполнить хорошую растяжку. (Ваша рука должна быть за спиной).
- Поддерживайте эту позицию в течение десяти секунд. Затем отдохните и повторите.
4. Растяжение с поддержкой и высотой
Для этого упражнения вы можете использовать стену или окно.
- Поднимите травмированную руку и поддерживайте свою руку плечом.
- С помощью кончиков пальцев нажмите ладонь оторвалась от поверхности.
- Затем подвигайте пальцами, чтобы поднять плечо.
5. Растяжение с полосой
Если у вас нет полосы (которую вы можете купить в спортивном магазине или в реабилитационном центре), вы можете использовать полотенце или ткань.
- Поместите ее обратно в свою руку к поврежденной руки на спине, при этом разместив другую руку на голове.
- Держите полосу между обеими руками.
- Рука над головой должна осторожно подниматься вверх к потолку, а потом надо поднимать другую руку вверх.
6. Упражнение с лентой
Чтобы правильно выполнить это упражнение, необходимо, чтобы вы привязали веревку к стене или двери. Также можно использовать полосу.
- Лечь на бок и взять веревку или ленту раненой рукой.
- Сделайте движения в стороны, растянув все, что возможно.
- Движение должно выполняться бицепсом, поскольку трицепс «приклеен» к туловищу.
Гимнастика при тендините плечевого сустава
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
От болевых ощущений в области плеча страдает 5–7% населения, причем распространенность таких жалоб возрастает втрое по достижении 60-летнего возраста. Причиной тому служат различные заболевания костно-суставной и мышечно-связочной системы, но наибольшее значение имеют тендиниты.
Мышечные сухожилия, несмотря на свою прочность, являются достаточно уязвимой структурой плеча. При длительном воздействии неблагоприятных факторов происходит развитие патологических процессов в соединительной ткани, что нарушает функцию всего сустава. Поэтому тендинит плеча требуют быстрой и адекватной реакции не только пациента, но и врача.
Причины и механизм развития

Плечевой сустав выполняет важнейшую функцию в повседневной жизни человека. Он обеспечивает широкий круг движений, без которых сложно представить профессиональную, спортивную и бытовую деятельность. В силу этого, значительная часть нагрузки приходится именно на плечо.
Длительное воздействие механического фактора вызывает микротравматизацию сухожилий, проходящих в достаточно узких каналах, и развитие воспалительного процесса, что является основой тендинита.
Такому влиянию подвержены прежде всего спортсмены: метатели копья (диска, ядра), теннисисты, тяжелоатлеты. Подобное состояние часто наблюдается и у представителей рабочих профессий (строители, маляры).
Но заболевание может иметь и совершенно иной механизм развития, в котором воспалению отводится второстепенное значение. На первый план нередко выступают дегенеративно-дистрофические процессы, которые начинают развиваться уже после 40-летнего возраста. Этому способствуют обменно-эндокринные, сосудистые нарушения, а также возрастные изменения в организме. Поэтому кроме травм, как возможные факторы развития тендинита необходимо рассматривать и такие состояния:
- Подагра.
- Сахарный диабет.
- Реактивные артриты.
- Остеоартроз.
- Инфекционные заболевания.
В большинстве случаев наблюдается сочетание нескольких факторов. Но какой бы из них ни вызывал поражение сухожилия, дальнейшее развитие болезни подчинено одни и тем же механизмам.
Тендинит следует рассматривать как мультифакторное заболевание, большое значение в развитии которого отводится повышенным нагрузкам на плечо.
Симптомы
Чтобы поставить верный диагноз, врач проводит клиническое обследование пациента. Сначала выясняет жалобы, обстоятельства возникновения патологии, а затем осматривает место вероятного повреждения. Это поможет выявить характерные черты болезни.
Функция плечевого сустава обеспечивается различными мышцами, сухожилия которых могут подвергаться воспалению. От их вовлечения в патологический процесс будут зависеть и определенные симптомы. Но следует все же отметить общие признаки тендинита:
- Боли в области плеча.
- Щелчки или хруст в суставе.
- Ограничение некоторых движений.
Болевые ощущения сначала возникают при нагрузке, а затем беспокоят даже в поко
Лечебная гимнастика при переломе плечевого сустава
Упражнения для плечевого сустава после перелома
Травма плечевой кости – это серьезная проблема, с которой сталкивается множество людей. Чтобы полностью восстановиться после травмы, необходимо пройти лечение и реабилитацию. В этот период больной теряет свою трудоспособность и вынужден пользоваться только одной здоровой рукой. Период восстановления зависит от тяжести смещения. Реабилитация пройдет быстрее, если перелом был несложным и закрытым. В любом случае, независимо от тяжести травмы, полноценное выздоровление невозможно без лечебно-физкультурных мероприятий. ЛФК при переломе плечевой кости помогает восстановить двигательную активность руки и ее работоспособность, а также избавляет от болевых ощущений.
Задачи и цели ЛФК
ЛФК при переломе плечевого сустава необходимо проводить сразу после того как срастется кость и будет снят гипс. Полноценное лечение и реабилитация после травмы невозможны без дополнительных занятий по полному восстановлению двигательной активности. Каждое упражнение должно быть одобрено лечащим врачом и лучше всего их выполнять в присутствии инструктора по лечебной гимнастике.

Какие задачи выполняет ЛФК:
- лечебная физкультура помогает снять отек с травмированной руки;
- уменьшает болевые ощущения, помогает избавиться от дискомфорта;
- способствует восстановлению трудоспособности;
- ускоряет обмен веществ в организме и активизирует восстановительные процессы после травмы.
До снятия гипса врачи рекомендуют своим пациентам выполнять специальные дыхательные упражнения. Они очень полезны для здоровья и просты в выполнении. Помимо дыхательной гимнастики, до снятия гипса рекомендуется делать вращательные движения в локте, а также сгибания и разгибания кисти. Эти простые движения снизят риск образования тромбов и помогут разработать руку.
Читайте также 
В жизни человека часто возникают травмоопасные ситуации, которые могут привести если не к переломам, то, как минимум, к…
Чтобы снизить болевые ощущения в травмированной конечности,рекомендуется следующее:
- выполняем легкое маятниковое раскачивание руками;
- прикладываем руки к телу и в таком положении делаем хлопки ладошками перед грудью, а затем и за спиной;
- складываем руки в позу «замок» и делаем аккуратно повороты корпусом.
Примерно 7-8 неделя после травмы считается максимально тренировочной, потому что к этому времени кость должна полностью восстановиться. Заканчивать тренировки не стоит, но и сильные нагрузки тоже противопоказаны. Оптимально:
- в положении стоя можно выполнять вращательные движения руками;
- делать отжимания;
- висеть на перекладине;
- можно заниматься с гантелями, вес которых не больше 5 кг;
- проводить занятия с гимнастической палкой;
- ходить в бассейн и плавать в удобном стиле без ограничений.

Мероприятия в период реабилитации
Лечебные процедуры по восстановлению после перелома плечевой кости проводятся в зависимости от степени травмы и вида перелома.
- Травма анатомической шейки лечится довольно быстро, но только в том случае, если не было смещения кости.
- Перелом шейки плеча в суставе можно вылечить без операции. Первым делом сустав вправляется в правильное положение, затем между суставом и телом фиксируют специальный валик.
Из-за болезненности процедуры больному вводят обезболивающие препараты. Врач вкалывает в плечевой сустав новокаин. После вправления плечо фиксируется гипсом, суппортом или слинг-повязкой. Еще, спустя неделю после травмы, можно проводить реабилитационные упражнения, которые необходимы для разработки больной руки.
На этапе реабилитации выполняются легкие движения пальцами, постепенно со временем упражнения усложняются, меняется нагрузка и длительность.
При переломе со смещением лечение намного сложнее и дольше по времени. Так как травма лечится с помощью хирургического вмешательства, для полного выздоровления необходим более длительный период реабилитации. Операция проводится под наркозом, в это время хирург вставляет головку в свое привычное положение и закрепляет ее с помощью специальных ниток, которые самостоятельно через некоторое время рассосутся. После окончания операции на травмированную шейку сустава накладывается гипс.
Читайте также 
Мы часто путаем ушиб и перелом между собой, из-за чего порой пренебрегаем травмой, считая, что: «ушиб и сам заживет». А…
Период реабилитации начинается после выполнения обязательных мер по вправлению плеча. Эффективность мероприятий по восстановлению конечности зависит от выбранного метода лечения и выполняемых рекомендаций, которые дает лечащий врач. Существуют разные реабилитационные методы, они подбираются каждому пациенту индивидуально и назначает их только врач.

Комплекс упражнений ЛФК
ЛФК после перелома плечевой кости проводится через трое суток после наложения гипса.
Что включает в себя комплекс упражнений ЛФК:
- Через несколько дней после вправления плеча необходимо начать двигать пальцами больной руки. Если движения причиняют боль, необходимо подождать еще несколько дней.
- Через неделю после травмы необходимо попробовать упражнения по напряжению мышц плеча. Напрягать мышцы нужно очень осторожно, чтобы плечо и сустав не находились в движении и были расположены неподвижно. Упражнение необходимо выполнять на двух руках, на каждую по 10 подходов.
- После снятия гипса происходит увеличение нагрузок, можно переходить к более сложным локтевым и плечевым упражнениям.
Особенности ЛФК для людей в пожилом возрасте
Независимо от возраста пациента комплекс восстанавливающих процедур одинаковый. Лечебная физкультура после перелома плечевого сустава заключается в эффективной реабилитации после травмы и восстановлении трудоспособности больного.
Людям в пожилом возрасте при выполнении ЛФК необходимо:
- вернуть подвижность конечности;
- убрать дискомфорт и застой;
- вернуть тонус мышц.

Чтобы выполнить все эти задачи, необходимо включить в стандартную схему лечения курс специального массажа, физиотерапию и лечебную гимнастику. Если после наложения гипса больной при выполнении ЛФК испытывает боль, следует подождать несколько недель до устранения сильных болевых ощущений. Следует помнить, что в пожилом возрасте срастание кости происходит намного дольше. Для улучшения самочувствия больному рекомендуется:
- Питаться полезными, содержащими витамины и минералы, продуктами. Есть больше молочных продуктов и пищу, наполненную кальцием. Пропить курс витаминно-минеральных добавок.
- Делать самостоятельно растирание больной руки. Для процедуры следует приобрести кедровое масло. Растирание поможет восстановить кровоснабжение.
- Перед ЛФК следует подготовить мышцы с помощью массажа. Лучше всего, чтобы массаж был выполнен профессионалом. Если нет возможности воспользоваться услугами массажиста, можно сделать легкий массаж конечностей самостоятельно.
Читайте также 
Ребра выполняют важную функцию защиты внутренних органов, и повреждение хотя бы одного ребра может привести к…
Следует помнить, что все упражнения подбираются специалистом индивидуально, особенно это касается людей в пожилом возрасте. Минимальное количество упражнений от 8 раз в день. Во избежание осложнений ненужно проводить самолечение.
Мнение врачей
Помимо обычных упражнений, врачи советуют при выполнении ЛФК пользоваться мячом, губкой или другими подручными предметами. Губку необходимо сжимать в ладони. А другие предметы или легкие пластмассовые гантели помогут быстрее восстановить двигательную активность плеча. Все описанные выше упражнения рекомендуется делать при любом удобном случае. Со временем после губки можно воспользоваться кистевым эспандером.

Итоги
Помните, что вылечить перелом плечевого сустава достаточно просто. Самое главное – выполнять комплекс упражнений, которые вам посоветует ваш лечащий врач, и в дополнение ходить на массаж и физиотерапию. При выполнении простых правил по восстановлению трудоспособности плечевой сустав быстрее заживет, и больше не будет доставлять дискомфорта в течение всей жизни.
Гимнастика в домашних условиях для разработки руки после перелома плечевой кости
Восстановительная гимнастика после перелома плеча – наиболее быстрый и надежный способ вернуть руке силу.
Перелом плечевой кости – это травма, которую может получить практически любой человек. Для ее образования достаточно механического воздействия на кость (к примеру, удар во время падения или драки).
Как быстро проходит реабелитация
Что бы ни стало причиной возникновения механического повреждения плечевой кости, лечение ее может затянуться на разные периоды, значительно отличающиеся друг от друга.

Время лечения зависит от таких факторов:
- Наличествует ли смещение;
- Где именно сломалась кость;
- Была ли нарушена целостность мышечной ткани и кожи;
- Общее состояние организма пациента;
- Возраст больного;
- Было ли произведено хирургическое вмешательство и многое другое.
Период реабилитации
После снятия гипса приходит период реабилитации. Изменения в работе поврежденной конечности видны сразу: нарушение координации движений руки, перенесшей перелом, слабость мышц и сухожилий. Этой рукой трудно взять мелкий предмет или сдавить мячик с достаточной силой.
Такое состояние руки приводит к проблемам на бытовом уровне, поскольку в жизни мы многое делаем пальцами рук, даже не замечая этого. Вот для возвращения руке сил, а также точности движения необходимо проводить восстановительный курс.
Врач проводит детальный инструктаж пациента после снятия гипсового фиксатора кости, рассказывая ему о методах разработки пострадавшей конечности в домашних условиях.
Кроме этого, доктор назначает:
- Диета, разработанная для спортсменов, которым надо быстро восстановиться после травм;
- Массаж;
- ЛФК после перелома плечевой кости;
- Мануальная терапия.

В период реабилитации очень важно употреблять витаминно-минеральные комплексы, если они включают в себя железо, кальций, а также витамин D.
ЛФК при переломе шейки плеча или другого участка плечевой кости – обязательная часть реабилитационного этапа. Сначала нагрузку на руку давать нельзя, поэтому первые упражнения должны быть направлены на разработку мелкой моторики. Для этого можно использовать такие упражнения:
Массаж – первое, что необходимо делать после снятия гипса. Непослушные пальцы надо мягко, но настойчиво растирать, заставляя работать. Такую работу лучше всего проведет мастер-массажист. Следите за тем, чтобы массаж не приносил болевых ощущений, поэтому, если возникнет дискомфорт, то сразу скажите мастеру.
Сжимание пальцев. Несколько раз в день проводите сеанс этого упражнения, просто 10 раз сгибая и разгибая свои пальцы. Это вызовет улучшение притока крови к пальцам, а также активизирует их работу. Мышцы станут более эластичными.
Работа с эспандером. Такой маленький тренажер поможет вернуть руке силу, однако не сразу. Ни в коем случае не доводите упражнения до сильной усталости, ведь перенесшей травму руке перенапрягаться крайне вредно.
Иглоукалывание – тонкая наука, поэтому подставлять тело под руки специалиста надежнее под крышей больницы, где есть штатный специалист мануальной терапии. Это может спасти вас от последствий непрофессионального иглоукалывания, которые могут быть очень пугающими.
Большой популярностью среди пациентов, ищущих дополнительные способы разработки руки после перелома плечевой кости, пользуется гидротерапия. И не зря. Вода уже сама положительно влияет на состояние тканей мышц и кожи, а если при этом проводятся несложные упражнения, то результат просто поражает.
Чуть позже, когда рука немного окрепнет, можно начинать понемногу держаться на воде, а также делать маленькие заплывы по небольшому бассейну. Сначала упражнения, направленные на реабилитацию после перелома плечевой кости со смещением или без него, стоит делать в теплой воде.

Для разработки плечевого сустава после перелома применяется ряд физиотерапевтических процедур. К ним относятся:
- Электрофорез;
- Стимуляция мышц с помощью лазерной установки;
- Парафиновое прогревание плеча;
- Магнитотерапия;
- Комбинированное применение кислородного коктейля и электросна, которые воздействуют на общее состояние тела пациента и улучшают его самочувствие.
Быстрее всего восстановить работоспособность верхних конечностей получится, если пациент следует всем советам и рекомендациям доктора.
Реабилитационные упражнения
Все физические нагрузки для восстановления можно поделить на несколько групп:
- Иммобилизационные;
- Функциональные;
- Тренировочные.

Разделение проведено и показано здесь в поочередности выполнения упражнений. Первая группа нагрузок выполняется еще при наличии повязок. Вторая – три недели. Последняя группа упражнений выполняется до полного восстановления работы травмированной конечности.
Иммобилизационные упражнения
Когда рука еще зажата в повязке, она уже требует аккуратного обращения. ЛФК после перелома плеча начинают выполнять в этот период, чтобы снять отеки и подготовить руку к снятию повязки. При этом надо делать 5-8 подходов к лечебной зарядке на протяжении дня. Нужно тратить на нее до 30 минут.
Каждое из упражнений выполняют от 6 до 10 раз:
- Вращение локтевого сустава и запястья в обе стороны по очереди;
- Сгибы руки в области запястья и локтя;
- Станьте, немного нагнув верхнюю часть тела вперед. Ноги разместите на ширине плеч. Руки расслабьте, при этом позвольте им свободно висеть вниз. Начните несильно покачиваться и поворачивать верхнюю часть тела, оставаясь немного нагнутым. Рукам при этом позвольте свободно висеть и болтаться;
- Сложите руки перед грудью в так называемый замок, вытянув вперед. Делайте повороты тела влево-вправо с вытянутыми руками, сжатыми в замок;
- Хлопки перед грудью и за спиной.

Функциональные упражнения
Реабилитация после перелома плеча на этом этапе переходит на восстановление функционала конечности в полном объеме.
Нагрузка на травмированную конечность возрастает, выполнение упражнений происходит в том же положении, но постепенно спину необходимо выравнивать.
При этом надо выполнять такие упражнения:
- Поднятие руки перед собой. Останавливайте движение в момент, когда рука примет горизонтальное положение;
- Поднятие и опускание рук вертикально (как в знакомом с детства упражнении). Чередуйте руки. Старайтесь в моменты фиксации движения вверху сводить лопатки вместе;
- Разведение рук в стороны. Постепенно можно перейти на выполнение упражнения «ножницы»;
- Махи рукой в стороны. Можно делать махи вперед и в сторону;
- Согните руки в локте перед грудью. Потом отводите руки назад до тех пор, пока лопатки не соприкоснутся.

В дополнение к комплексу ЛФК при переломе плечевой кости на функциональном этапе необходимо добавить упражнения из иммобилизационного.
Тренировочные упражнения
Данный этап тренировки мышц направлен на укрепление мышечных тканей и восстановления двигательной активности в полной мере. Каждое из упражнений требует максимальной точности выполнения и вертикального положения спины.
Так как разработать руку после перелома плечевой кости до нормального состояния долго, но всегда надо это сделать в максимально короткие сроки, то для упражнений лучше приобрести небольшие гантели и гимнастическую палку. Не забудьте обзавестись и гимнастическим ковриком.
После этого можно приступать к комплексу упражнений:
- Поднятие руки перед собой до горизонтального положения. Сначала надо делать его свободной рукой, потом с незначительным утяжелением, роль которого может взять на себя гантель или пол-литровая пластиковая бутылка с водой.

- Поднятие руки вверх через позицию перед собой. Это упражнение можно объединить с предыдущим. Сначала лучше делать оба без утяжеления, потом добавьте с утяжелением.
- Махи и вращательные движения пострадавшей конечностью.
- Подняться на 1-2 ступеньки по шведской стенке, а затем повиснуть на ней на небольшом расстоянии от пола. Висеть надо как можно дольше, но при первых болевых ощущениях стоит отпустить перекладину. Такое же упражнение можно делать на перекладине турника.
- Возьмите гимнастическую палицу, а затем разместите ее за спиной вертикально, чтобы одна рука была максимально вытянута, а вторая – как можно более сильно согнута в локте за спиной. Плавно поднимая и опуская палку, заставьте руки сгибаться и разгибаться, не выпуская гимнастическую палицу из кулаков. Сделайте упражнение 6-8 раз. Поменяйте руки местами.
- Установите за лопатками гимнастическую палицу. Максимально длительное время ходите так, придерживая руками.
- Возьмите гимнастическую палицу в руки, расположив ладони на расстоянии чуть больше ширины плеч. Поднимайте руки сначала до горизонтального положения, а потом вертикально, не выпуская гимнастической палицы и не сдвигая по ней ладони.
- Следующее упражнение ЛФК при переломе плеча выполняется с гимнастической палицей, размещенной за спиной на высоте опущенных рук. Выпрямленные руки отводите назад, а затем зафиксируйте в этом положении на 2-3 секунды.
- Расстелите на полу гимнастический коврик. Расположитесь на нем горизонтально. Вам ничто не должно мешать: горизонтальная поверхность должна быть ровной. Возьмите в руки гимнастическую палицу. Разместите ладони на ширине плеч. Поднимайте руки над собой, сгибая локти, но не отрывая плеч от пола. Фиксируйте 2-3 секунды, а затем опускайте обратно.
- Стоя ровно, ноги поставьте на ширине плеч, гимнастическую палицу держите горизонтально прямыми руками, вертикально опущенными. Поднимите одну руку, поворачивайте гимнастическую палицу и фиксируйте ее в вертикальном положении. Вторая рука в это время не должна отпускать инструмент. Ее диагональное расположение относительно тела фиксируется на 2-3 секунды. Затем возвращайтесь в исходную позицию. Повторяйте движение, но только на этот раз в другую сторону. Возвращаетесь в исходное положение.
Когда функциональность плеча улучшится, пора переходить к интенсивным нагрузкам. Для этого запишитесь в бассейн на плавание. Ежедневно висите на перекладине максимально длительное время, отжимайтесь, подтягивайтесь и делайте упражнения при утяжелении легкими гантелями.
Но не забывайте и о других методах реабилитации после перелома шейки плеча и иных мест плечевой кости.
Что такое ЛФК при переломе шейки плеча, повреждение со смещением
Занятия лечебной физкультурой — неотъемлемый элемент реабилитации после травмы шейки плеча. Разработка поврежденной области начинается еще до снятия гипсовой повязки.
Сначала под контролем врача, затем самостоятельно пациент должен трудиться над восстановлением утраченных функций, чтобы вернуть прежнюю свободу движений.
Принципы ЛФК

Подбор упражнений лечебной физкультуры после перелома плечевой шейки вначале зависит не от сложности травмы, а от вида иммобилизации. Степень обездвиживания плечевого сустава влияет на двигательные возможности локтевого сустава и запястья.
После сращивания места слома, снятия иммобилизации упражнения ЛФК носят в целом общий характер для переломов шейки плеча. Отличия определяют специалисты, консультация с которыми обязательна.
Самолечение с недозволенными упражнениями или передозировкой назначенных занятий приводит к осложнениям. Лечебная физкультура существенно влияет на сроки восстановления функций после перелома шейки плеча.
Типичные последствия вследствие игнорирования рекомендаций:
- торможение образования костных мозолей;
- смещение отломков;
- образование ложного сустава.
Занятия ЛФК проводятся на принципиальных основах:
- индивидуального подхода;
- системности упражнений;
- регулярности;
- умеренности выполнения;
- всестороннего воздействия на организм.
Золотым правилом лечебной физкультуры является недопущение болевых ощущений в двигательных упражнениях.
Задачи и особенности периода реабилитации
После отмены иммобилизации пациент ощущает нарушения в координации движений, недостаточное функционирование мышц. Даже успешное лечение перелома шейки плеча не дает свободы в двигательной активности.

Возвращение к полноценной жизни включает комплексное восстановление посредством массажных процедур, физиотерапевтических сеансов, применения средств мануальной терапии, соблюдения диеты, приема витаминов и занятий ЛФК.
Эффективная система упражнений сокращает время реабилитации после травмы, так как решает основные задачи:
- рассасывания гематомы на месте разлома;
- снятия отечности;
- увеличения кровоснабжения и лимфооттока, ускоряющих обмен веществ в поврежденной области;
- предотвращения или устранения суставной тугоподвижности и спаек;
- избавление всего организма от травматического шока.
Виды упражнений, очередность, нагрузка на сустав подбираются специалистами ЛФК индивидуально, с учетом характера травмы, мышечной силы руки, хода лечения, особенностей организма пациента.
Формы занятий лечебной физкультурой включают:
- дыхательную гимнастику;
- утреннюю зарядку;
- упражнения с предметами;
- механотерапию;
- специальные движения.
Особое значение имеют занятия в бассейне. Гидротерапия оказывает положительное влияние на мышечные ткани и системы организма.
Этапы реабилитации шейки плеча

Период восстановления при переломе шейки плеча условно можно разбить на несколько основных этапов, на каждом из которых выполняются определенные упражнения.
Пациент начинает двигательную активность в следующих проявлениях:
- напрягает мышцы плеча;
- производит движения пальцами травмированной руки.
Период ЛФК начинается еще во время ношения гипсовой повязки.
Период реабилитации условно делят на три временных отрезка, длительностью по три недели. Завершающий этап может длиться дольше, до полного восстановления функциональности плечевого сустава.
1 этап. После снятия гипса упражнения рекомендуют выполнять в позе с небольшим наклоном вперед.
Комплекс физических занятий включает:
- движение «маятник» поврежденной рукой;
- повороты, сгибание-разгибание кистей и локтевых суставов;
- вращения рук по часовой стрелке и в обратном направлении;
- простые повороты корпуса с участием поврежденного сустава.

Целями всех видов упражнений являются следующие процессы:
- разработка движений с участием плечевого сустава;
- снятие напряжения мышц;
- пронация и супинация предплечья в положении закрепленного плеча;
- сведение и разведение лопаток;
- динамичные движения руки с поддержкой в «косынке».
Упражнения рекомендуется выполнять не более 30 минут 4−5 раз в день. Двигательная активность снижает болевые ощущения, уменьшает риск возникновения тромбов.
2 этап. Спустя 14−18 дней, в период увеличения функциональной нагрузки можно приступать к упражнениям полусогнутой руки с применением палки (гимнастической). Систему занятий нужно связать с задачами общего укрепления организма, направленными на работу здоровой руки, грудной клетки
С достижением результата в подъеме и удерживании больной руки на весу, занятия можно продолжать в положении стоя и лежа. Так, в упражнении на спине, амплитуда движений будет увеличена за счет веса руки, которая работает на сгибание в плечевом суставе. В удерживании гимнастической палки здоровой рукой оказывается самоподдержка.
Упражнения включают движения:
- отведение согнутых рук до свода лопаток;
- взмахи руками и разведение их в стороны;
- вытягивание конечностей перед собой.
В случае физических затруднений можно иногда возвращаться к упражнениям из первого этапа.
3 этап. Через 1,5−2 месяца после травмы шейки плеча рекомендуют добавлять упражнения с предметами (отягощением). На занятиях используют гантели весом 0,5−3 кг, мяч, булавы. Элементы трудотерапии включаются в процесс дальнейшей разработки плечевого сустава: уборка пыли на полках разных уровней, протирание стекла плавными движениями
На данном этапе происходит укрепление мышечной ткани, полное восстановление двигательной активности.

Тренировочные упражнения включают:
- растягивающие элементы — зависания на шведской стенке, перекладине;
- хождение с гимнастической палкой, удерживаемой за лопатками.
Полное восстановление после перелома шейки плеча происходит в течение 2−3 месяцев, но может длиться до полугода.
Хороший результат требует настойчивости и упорства самого пациента в стремлении к полной реабилитации.
Лфк для плечевого сустава после перелома видео

Виды ЛФК при переломе плечевой кости
Лечебные комплексы для плечевого сустава после перелома, которые можно выполнять в домашних условиях состоят из следующих форм:
- дыхательная гимнастика;
- специальные движения;
- упражнения с различными предметами;
- плавание в бассейне.
Реабилитация после перелома плеча в виде дыхательных упражнений имеет большое значение для предотвращения развития застоя в легких. Особенно она полезна тем пациентам, у которых вид повязки охватывает всю грудную клетку или ее часть.
Рекомендуемый комплекс дыхательных упражнений:
- «ДД» — брюшное или диафрагмальное дыхание. Вид дыхания, когда при вдохе живот выпячивают, а на выдохе максимально втягивают в себя. Грудная клетка при этом остается неподвижной.
- «Нет-нет — нет» — короткий вдох носом при повороте головы направо. Отрывистый выдох через рот и шмыганье носом делают при повороте головы налево. При выполнении данного упражнения голову не задерживают по центру.
- «Ай-яй-яй» — при наклоне головы к правому плечу следует шумно и коротко вдохнуть через нос. Выдохнуть через рот необходимо при возвращении головы в вертикальное положение. Данный дыхательный цикл желательно повторить с наклоном головы влево.
- «Маятник» — подбородком необходимо коснуться грудины, и сделать короткий вдох. Далее запрокинуть голову назад и опять сделать вдох. Выдох происходит сам собой между двумя вдохами.
- «ДД»
- «Перекаты» — ноги на ширине плеч. Левая нога при этом выставлена вперед, а правая назад. Делать одновременный короткий вдох с переносом веса тела вперед, и сгибая левую опорную левую ногу. Далее необходимо перенести вес тела назад, на правую ногу, при этом ее следует чуть согнуть. В крайней точке этого движений сделать короткий выдох, и шмыгнуть носом.
- «Шаги на месте с полуприседаниями» — коротко вдохнуть при подъеме левого колена и одновременном приседании на правой ноге, а возвращаясь в исходное положение, сделать короткий выдох. Выполнить еще один вдох-выдох, поднимая и опуская правое колено.
- «ДД»
Все дыхательные упражнения выполняются до 6-8 раз. Если возникнут сложности, то необходимо сделать паузу. Если для фиксации травмы используется современный ортез, то на время дыхательной гимнастики желательно ослабить ремни, утягивающие грудную клетку.
Весь период восстановления делится на три этапа:
На каждый из данных этапов отводится по три недели, но тренировочный следует продолжать до полного восстановления всех функций конечности.

Первый этап
На первом этапе реабилитации упражнения выполняют по тридцать минут пять раз в день. Для этого принимают исходное положение — наклониться вперед и далее:
- Для устранения риска возникновения тромба следует вращать, сгибать, разгибать, поворачивать кисть, локтевой сустав.
- Вращательные движения рукой по часовой стрелке и против нее.
- Для купирования боли необходимо выполнять рукой упражнение «маятник».
- Отводить руку или локоть от туловища назад, влево, вправо и возвращать обратно.
- Совершать хлопки перед грудной клеткой и за спиной.
- Руки сцеплены в замок перед грудью, туловище поворачивать в стороны.
Во время данного этапа восстановления вынимать руку из повязки можно только на время выполнения упражнений. Физиотерапевтические процедуры можно дополнить проведением криотерапии для уменьшения болевых ощущений.
Второй этап
На втором этапе все мероприятия направлены на то, чтобы двигательная активность в поврежденной конечности восстановилась в полном объеме. Нагрузка на руку увеличивается. Исходное положение, как и в первом этапе, но постепенно нужно пытаться заниматься без наклона.

- Прямые руки поднять перед собой.
- Махи руками в сторону, вперед, назад.
- Если имеется возможность заниматься в спортзале, то упражнения на блочных тренажерах, с разведением согнутых рук в стороны, опусканием и подъемом рук будут очень полезны.
- Руки согнуть в локтях и поднимать их до уровня груди, далее их разводят так, чтоб лопатки максимально приближались друг к другу.
Третий этап
Третий этап обусловлен укреплением мышечной ткани и полным восстановлением двигательной активности. Все упражнения следует выполнять, находясь в вертикальном исходном положении:
- Поднять прямую руку вверх и вытянуть ее перед собой.
- Травмированной рукой совершать разнообразные махи и вращения.
- Висеть на перекладине, шведской стенке.
- Допускается делать упражнения с гантелями не больше пяти килограмм.
- Упражнение на растягивание.
- Ходьба с гимнастической палкой за спиной.
При выполнении упражнения, руки необходимо поднимать до уровня 90°. Это поможет избежать пережатия надлопаточного нерва и связанного с этим возникновения болевого синдрома.Следует знать, что срок срастания перелома плечевой кости со смещением — приблизительно через два месяца после травмирования, но восстановительный период длится до полугода.
Современная медицина чаще всего при переломе основной кости плеча в средней или нижней ее части, для фиксирования обломков используют аппарат Елизарова. Данная иммобилизация позволяет выполнять все возможные виды движений в суставах сломанной руки, которые позволит сделать конструкция аппарата, со второго дня травмирования. Допускаются упражнения с разными упорами на руки, и нельзя работать с гантелями.
После снятия аппарата или другого компрессионно-дистракционного приспособления, на реабилитацию уходит от месяца до двух. В это время необходимо выполнять специальные гимнастические упражнения ежедневно, но они должны проходить без виса на турнике и поднятия тяжести.
После перелома шейки плеча и других отделов плечевой кости в период восстановления допускается использование дополнительных средств.
- Гимнастическая палка. С ее помощью совершают подъем рук вверх, через стороны над головой. Также совершают имитацию гребли, имитацию рыбалки, на блесну.
- Шведская стенка. Подъем по перекладинам, в положении повернувшись лицом к ней, приседания, держась за снаряд.
- Разрешается ползти по стене в положении стоя, помогая здоровой рукой больной.
Плавание
Восстановление после перелома плечевой кости на последнем этапе желательно проводить в бассейне. Стили плавания, разрешенные для разработки руки:
- Кроль, брасс на спине, «саженки» делаются после внутри- или околосуставных переломов плечевого сустава.
- Обычный брасс, на спине брасс и «по-собачьи» после диафизарных плечевых переломов.
Нагрузка выбирается индивидуально, с учетом общей физической подготовленности, умения плавать и состояния сердечнососудистой системы.
Старт из воды на спине особо рекомендован людям, с переломами плечевого сустава. Он может стать для них дополнительным лечебным упражнением. Однако следует помнить, что такой вид движения требует разрешения врача, больным, перенесшим другие травмы плечевой кости.
{SOURCE}
Грыжа мкб код – K40—K46 Грыжи | МКБ-10 версия 2015
Включая:
Примечaние: грыжа с гaнгреной и непроходимостью клaссифицируется кaк грыжа с гaнгреной | |||
K40 | Паховая грыжаВключая:
| ||
K40.0 | Двусторонняя паховая грыжа с непроходимостью без гангрены | ||
K40.1 | Двусторонняя паховая грыжа с гангреной | ||
K40.2 | Двусторонняя паховая грыжа без непроходимости или гангрены
| ||
K40.3 | Односторонняя или неуточнённая паховая грыжа с непроходимостью без гангрены
| ||
K40.4 | Односторонняя или неуточнённая паховая грыжа с гангреной
| ||
K40.9 | Односторонняя или неуточнённая паховая грыжа без непроходимости или гангрены
| ||
K41 | Бедренная грыжа | ||
K41.0 | Двусторонняя бедренная грыжа с непроходимостью без гангрены | ||
K41.1 | Двусторонняя бедренная грыжа с гангреной | ||
K41.2 | Двусторонняя бедренная грыжа без непроходимости или гангрены | ||
K41.3 | Односторонняя или неуточнённая бедренная грыжа с непроходимостью без гангрены
| ||
K41.4 | Односторонняя или неуточнённая бедренная грыжа с гангреной | ||
K41.9 | Односторонняя или неуточнённая бедренная грыжа без непроходимости или гангрены
| ||
K42 | Пупочная грыжаВключая: околопупочнaя грыжа Исключая: омфaлоцеле (Q79.2) | ||
K42.0 | Пупочная грыжа с непроходимостью без гангрены
| ||
K42.1 | Пупочная грыжа с гангреной
| ||
K42.9 | Пупочная грыжа без непроходимости или гангрены
| ||
K43 | Грыжа передней брюшной стенкиВключая: нaдчревнaя и инцизионнaя грыжа | ||
K43.0 | Грыжа передней брюшной стенки с непроходимостью без гангрены
| ||
K43.1 | Грыжа передней брюшной стенки с гангреной
| ||
K43.9 | Грыжа передней брюшной стенки без непроходимости или гангрены
| ||
K44 | Диафрагмальная грыжаВключая: * скользящaя грыжа пищеводного отверстия диaфрaгмы, околопищеводнaя грыжа Исключая: диaфрaгмaльнaя врождённaя грыжа (Q79.0), врождённaя грыжа пищеводного отверстия диaфрaгмы (Q40.1) | ||
K44.0 | Диафрагмальная грыжа с непроходимостью без гангрены
| ||
K44.1 | Диафрагмальная грыжа с гангреной
| ||
K44.9 | Диафрагмальная грыжа без непроходимости или гангрены
| ||
K45 | Другие грыжи брюшной полостиВключая:
| ||
K45.0 | Другая уточнённая грыжа брюшной полости с непроходимостью без гангреныЛюбое состояние, перечисленное в рубрике K45, вызывaющее:
| ||
K45.1 | Другая уточнённая грыжа брюшной полости с гангренойЛюбое состояние, перечисленное в рубрике K45, уточнённое кaк гaнгренозное | ||
K45.8 | Другая уточнённая грыжа брюшной полости без непроходимости или гангрены | ||
K46 | Грыжа брюшной полости неуточнённаяВключая:
Исключая: влaгaлищное энтероцеле (N81.5) | ||
K46.0 | Неуточнённая грыжа брюшной полости с непроходимостью без гангреныЛюбое состояние, перечисленное в рубрике K46, вызывaющее:
| ||
K46.1 | Неуточнённая грыжа брюшной полости с гангренойЛюбое состояние, перечисленное в рубрике K46, уточнённое кaк гaнгренозное | ||
K46.9 | Неуточнённая грыжа брюшной полости без непроходимости или гангрены
| ||
xn--11-9kc9aj.xn--p1ai
Грыжа передней брюшной стенки без непроходимости или гангрены (K43.9)
Причины возникновения грыж белой линии:
1. Ослабление брюшной стенки вследствие отсутствия должной физической нагрузки (сидячий образ жизни), старения, некоторых заболеваний. В целом, современные исследования выявляют наследственные нарушения соединительной ткани (группа гетерогенных заболеваний) как основную причину ослабления брюшной стенки.
2. Увеличение внутрибрюшного давления вследствие:
– увеличения массы тела;
– беременности;
– физического перенапряжения, а также некоторых других состояний.
При наличии этих факторов возникает расширение белой линии живота, что может сопровождаться расхождением мышц передней брюшной стенки на отдельные пучки – диастазом прямых мышц живота.
Степени диастаза в зависимости от его величины:
– I степень – до 5-7 см;
– II степень – более 5-7 см;
– III степень – большой диастаз, сочетающийся с отвислым животом.
Поначалу грыжи белой линии живота не имеют грыжевого мешка и представляют собой выпячивания предбрюшинного жира, именуемые предбрюшинными липомами, хотя они не имеют никакого отношения к истинным доброкачественным опухолям из жировой ткани.
У некоторых мужчин нет даже сквозного дефекта в апоневрозе белой линии, а присутствует лишь углубление на задней стенке, в которое проникает предбрюшинный жир. Такие грыжи называют скрытыми и иногда они вызывают только болевой синдром.
Далее в грыжевые ворота вместе с жировой тканью втягивается прилежащий отдел париетальной брюшины в форме конуса. В случае увеличения грыжи образуется уже настоящий грыжевой мешок, в который обычно выпадает участок сальника, реже – круглая связка печени и другие органы живота. Вследствие узости ворот происходит травматизация выпавшего сальника, и грыжа, как правило, становится невправимой.

Инцизионные вентральные грыжи (ИВГ) возникают чаще всего по причине погрешности в хирургической технике или из-за послеоперационных осложнений. Рецидивные и множественные ИВГ также сочетаются с врожденными дисплазиями соединительной ткани и различными причинами повышения внутрибрюшного давления.
diseases.medelement.com
Грыжа позвоночника мкб 10: типы выпячивания…
 Данная болезнь очень опасна и коварна, берегите себя
Данная болезнь очень опасна и коварна, берегите себяГрыжа межпозвонковых дисков является одной из самых опасных патологий опорно-двигательного аппарата. Это явление очень распространено, особенно среди пациентов 30–50-летнего возраста. При грыже позвоночника код по МКБ 10 ставят в медицинской карте больного. Зачем это необходимо? Обратившись в больницу, врач сразу увидит какой диагноз у пациента. Грыжа межпозвоночного диска относится к тринадцатому классу, в котором собраны все патологии костей, мышц, сухожилий, поражения синовиальных оболочек, остеопатии и хондропатии, дорсопатии и системные поражения соединительной ткани. МКБ 10 — это справочная сеть, разработанная для удобства врачей. Медицинский информационный справочник имеет следующие цели:
- формирование условий с целью комфортного обмена и сопоставления данных, приобретенных в различных государствах;
- чтоб врачам и другому медперсоналу было комфортней хранить сведения о больных;
- сравнение сведений в одной больнице в разный период.
Благодаря Международной классификации болезней удобно подсчитывать смерти, травмы. Также в МКБ 10-го пересмотра содержатся сведения о причинах возникновения грыжи позвоночника, симптомах, течении заболевания и патогенезе.
Основные типы выпячивания
Грыжа диска — это дегенеративная патология, возникающая в результате выпячивания межпозвоночного диска и давления на спинномозговой канал, а также нервные корешки. Выделяют следующие типы грыж в зависимости от локализации:
- шейная;
- грудная;
- поясничная;
- крестцовая.
Чаще всего встречается заболевание в шейном и поясничном отделе, несколько реже патология поражает грудной отдел. Позвоночник человека состоит из поперечных и остистых отростков, межпозвоночных дисков, реберных суставных поверхностей, межпозвонковых отверстий. Каждый отдел позвоночного столба имеет определенное количество позвонков, между которыми расположены межпозвоночные диски с наличие пульпозного ядра внутри. Рассмотрим отделы позвоночника и количество сегментов в каждом из них
- Шейный отдел состоит из атланта (1-й позвонок), аксиса (2-й позвонок). Затем нумерация продолжается от С3 до С7. Также имеется условно-затылочная кость, она обозначается С0. Шейная часть очень подвижна, поэтому грыжа часто его поражает.
- Грудной отдел позвоночника имеет в своем составе 12 сегментов, обозначающихся буквой «Т». Между позвонками находятся диски, выполняющие амортизационную функцию. Межпозвоночные диски распределяют нагрузку на весь позвоночник. В МКБ 10 указано, что в грудном отделе грыжа чаще образуется между сегментами Т8-Т12.
- Поясничная часть состоит из 5 позвонков. Позвонки в этой области обозначают буквой «L». Часто грыжа поражает именно этот отдел. В отличие от шейного он более подвижен, чаще поддается травмированию.
Также выделяют крестцовый отдел, состоящий из 5 сросшихся сегментов. Реже заболевание обнаруживают в грудном и крестцовом отделе. Каждый отдел позвоночника связан с различными органами пациента. Это следует учитывать, данные знания помогут поставить диагноз.
Как обозначают выпячивание в шейном отделе на карточке пациента? На работе каких органов сказывается заболевание с данной локализацией?
 Рисунок показывает строение позвоночника
Рисунок показывает строение позвоночникаКод МКБ 10 ставится в соответствии с типом поражения хрящевых межпозвоночных дисков. При грыже в шейном отделе позвоночника на медицинской карточке пациента ставят код М50. Поражение межпозвоночных сегментов по Международной классификации болезней разделяется на 6 подклассов:
- М50.0;
- М50.1;
- М50.2;
- М50.3;
- М50.8;
- М50.9.
Такой диагноз означает временную нетрудоспособность пациента. При грыже в шейном отделе у пациента возникают следующие симптомы:
- головная боль;
- ухудшение памяти;
- гипертония;
- ухудшение зрения;
- снижение слуха;
- полная глухота;
- боль в плечевых мышцах и суставах;
- онемение лица и покалывания.
Как видите, дегенеративное заболевание сказывается на работе глаз, гипофиза, мозгового кровообращения, лба, лицевых нервах, мышцах, голосовых связках. При отсутствии лечения грыжа шейного отдела приводит к полной парализации. Пациент остается инвалидом на всю жизнь. Для диагностики патологи используют рентген, КТ или МРТ.
Классы при поражении межпозвоночных дисков в грудном, поясничном и крестцовом отделе
При грудной, поясничной или крестцовой грыже позвоночника в МКБ отведен класс М51. Под ним понимается поражение межпозвоночных дисков других отделов с миелопатией (М51.0), радикулопатией (М51.1), люмбаго вследствие смещения межпозвоночного сегмента (М51.2), а также уточненное (М51.8) и неуточненное (М51.9) поражение межпозвонкового диска. Также встречается код в МКБ 10 М51.3. М51.3 — это дегенерация межпозвоночного диска, протекающая без спинальных и неврологических симптомов.
Данная таблица обычно необходима для врачей, медсестер и другого медперсонала, сотрудников отдела социального страхования и представителей отдела кадров. Информацию может получить любой человек, она находится в открытом доступе.
Симптоматика заболевания в грудном, поясничном и крестцовом отделе в виде таблицы
 При проявлении первых симптомов незамедлительно обратитесь к врачу
При проявлении первых симптомов незамедлительно обратитесь к врачуПозвоночник человека имеет определенные изгибы, на самом деле он не является столбом, хотя во многих источниках можно встретить название «позвоночный столб». Физиологические изгибы не являются признаком патологического процесса в организме, существуют определенные нормы и отклонения при различных патологиях. Грыжа позвоночника в грудном отделе заставляет человека сутулиться, так боль меньше проявляется, таким образом, возможно появление кифоза или лордоза. Чтобы заболевание не привело к таким осложнениям, следует вовремя распознать симптомы патологии и обратиться к врачу. Давайте рассмотрим признаки дегенеративного заболевания в зависимости от расположения. В таблице все подробно расписано, даже незнающий человек сможет поставить предварительный диагноз, чтобы знать к какому врачу записываться на прием.
| Локализация | Симптомы |
| Т1-Т12 | Затрудненное дыхание, боли в мышцах и суставах рук, онемение верхних конечностей, нарушение пищеварения, ухудшение состояния печени, проблемы с почками и мочеиспускательным каналом, нарушение обмена веществ. Боль отдает в пах, руки, верхний и нижний отдел позвоночника. Страдает сердечно-сосудистая система. |
| L1-L5 | Вертебральный и корешковый синдром, возникновение люмбалгии. Влияет на мочеиспускание, вызывает запоры, в ногах ухудшается кровообращение, происходит мышечное атрофирование, голеностопные суставы и лодыжки отекают. |
Грыжа позвоночника в крестцовом отделе чаще всего возникает между сегментами L5-S1. При этом наблюдается боль, отдающая в ягодицы, нижние конечности, поясничный отдел, онемение в стопе, отсутствие рефлексов, изменение чувствительности, ощущение «мурашек», покалывания, «кашлевой толчок» (при кашле или чихании пациента поражает резкая боль).
Как обозначаются узлы Шморля в официальных документах?
Международная классификация болезней обозначает грыжу Шморля кодом М51.4. Узлы Шморля — это продавливание хрящевой ткани замыкательных пластин в губчатую кость сегмента. Данное заболевание нарушает плотность хряща межпозвоночного диска и минеральный обмен. В результате может произойти снижение плотности позвонков, эластичности межпозвоночных связок. Происходит ухудшение амортизационных свойств, разрастание фиброзной ткани в месте расположения узлов Шморля и формирование межпозвоночной патологии.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Поделиться статьей:sustavzhiv.ru
Грыжи диска поясничного и других отделов позвоночника с сохранением стабильности позвоночно-двигательного сегмента (оперативное лечение) > Клинические протоколы МЗ РК
Цели лечения: микрохирургическое удаление грыжи диска (использование операционного микроскопа, микрохирургического инструментария) с декомпрессией спинного мозга и (или) его корешков.
Тактика лечения
Немедикаментозное лечение
Режим в течение суток постельный. Активизация пациента на 2 сутки после операции.
Медикаментозное лечение
Основное медикаментозное лечение:
1. Антибиотикопрофилактика.
2. Обезболивающая терапия в послеоперационном периоде с первых суток (кетопрофен 100мг. в/м, лорноксикам 8мг в/м) при боли течении 5-10 суток.
Дополнительное медикаментозное лечение
1. Коррекция нарушений микроциркуляции (пентоксифилин 100 мг в/в, алпростадил 20 мкг в/в) 5-10 суток по показаниям при неврологическом дефиците.
2. Стимуляция синаптической передачи нервных импульсов (галантамин) по показаниям.
3. Купирование мышечно-тонического и спастического синдрома при центральных парезах и параличах (толперизон 150мг в/м, баклофен 25 мг. таб внутрь).
4. С целью купирования нейропатической боли – карбамазепин 200мг. таб внутрь.
5. Смесь Бойко 300 мл внутривенно капельно в течение 3-5 дней, состав: натрия хлорид 0,9% 200 мл, дексаметазон 4-8 мг., аминофиллин 120мг., кетопрофен 100мг., дифенгидрамин 10мг. в течение 3 дней по показаниям с противоотечной и противовоспалительной целью.
6. По показаниям при наличии отраженного рефлекторного болевого синдрома – блокады паравертебральные, грушевидной мышцы и другие. Состав: лидокаин 2%-10 мл + бетаметазон 7,5мг.
7. С целью купирования нейропатической боли карбамазепин 200 мг. таб.
Другие виды лечения
Со 2-х суток занятия ЛФК под руководством инструктора. Со 2-3 суток после операции начинают физиотерапию по назначению врача физиотерапевта. Она включает (по показаниям) электростимуляцию, магнитотерапию, электрофорез, фонофорез (ультразвук), УВЧ терапию, лазеротерапию, иглорефлексотерапию, массаж и другие.
Хирургическое вмешательство: интерламинарный доступ с применением микрохирургического инструментария и операционного микроскопа, с удалением компремирующего агента без кюретажа межпозвонкового промежутка
Профилактические мероприятия:
1. Ограничение физической нагрузки, работы в наклон в течении 2 месяцев.
2. ЛФК постоянно, укрепление паравертебральных мышц.
Дальнейшее ведение:
1. Наблюдение невропатолога по месту жительства
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
1. Регресс неврологической симптоматики (корешкового и (или) миелопатического) синдромов.
2. Заживление раны первичным натяжением.
diseases.medelement.com
Пупочная грыжа — причины, симптомы и лечение — Медкомпас
Пупочная грыжа (код по МКБ 10 – К42) может проявляться как у детей, так и у взрослых. В зависимости от возраста ее появления может использоваться различная лечебная тактика.
Пупочной грыжей называется выпячивание в области пупка. Оно имеет следующие анатомические образования:
- Грыжевые ворота
- Грыжевой мешок
- Грыжевое содержимое (наиболее часто это петли кишечника).
Симптомы болезни
Пупочная грыжа длительное время протекает бессимптомно. Первые клинические проявления появляются, когда грыжа ущемляется.
На бессимптомной стадии о наличии пупочной грыжи говорят следующие признаки:
- Наличие выпячивания в области пупка
- Оно имеет мягкоэластическую консистенцию
- На начальных стадиях грыжевое выпячивание легко вправляется (вправимые грыжи)
- Размер его может быть различным, что зависит от давности существования грыжи.
Когда пупочная грыжа ущемляется, клиническая картина резко меняется. Она выглядит следующим образом:
- Появляются сильные боли в области грыжевого выпячивания
- Нарушается стул
- Может повышаться температура тела
- Наблюдается тошнота и рвота, отрыжка тухлым
- Слабость
- Потеря аппетита.
Это состояние угрожает жизни больного в виду развития острой кишечной непроходимости.
Причины болезни
Для образования пупочной грыжи необходимо сочетание предрасполагающих факторов с производящими. Первые связаны с наличием определенного анатомического строения пупочной области, а вторые связаны с повышением внутрибрюшного давления, что заставляет органы брюшной полости выпячиваться.
Предрасполагающими факторами в отношении пупочной грыжи являются:
- Слабость пупочного кольца
- Врожденный анатомический дефект
- Дисплазия соединительной ткан;
- Слабость мышц передней брюшной стенки.
К производящим факторам относятся:
- Кашель, особенно кашель при хроническом бронхите у курильщиков
- Запоры
- Определенные профессии – музыкальная игра на духовых инструментах
- Лица, занятые тяжелым физическим трудом.
Диагностика
Поставить диагноз пупочной грыжи не сложно. Для этого необходимо провести тщательное объективное исследование. Все остальные диагностические мероприятия направлены на исключение возможных осложнений этого заболевания.
Диагностический поиск при наличии пупочной грыжи включает в себя следующие исследования:
- Ультразвуковое исследование органов брюшной полости
- Рентгенологическое исследование, в том числе с применением рентгенконтрастных веществ
- Общеклинический анализ мочи, который позволяет выявить воспалительные отклонения на фоне ущемления грыжи.
Осложнения
Отсутствие своевременного лечения пупочной грыжи способно привести к развитию грозных осложнений, таких как:
- Кишечная непроходимость
- Перитонит
- Инфекционно-токсический и болевой шок
- Кома.
Лечение болезни
Основное место в лечении пупочной грыжи отводится оперативному вмешательству. Только у новорожденных детей и детей до года может быть выбрана активно-выжидательная тактика. Она заключается в следующем:
- Динамическое наблюдение за состоянием пупочного кольца
- Ношение специальных поддерживающих приспособлений.
Операция по устранению пупочной грыжи выполняется у взрослых, а также при неэффективности активно-выжидательной тактики у детей. Она состоит из следующих этапов:
- Выделение грыжевого мешка
- Возвращение грыжевого содержимого в брюшную полость
- Ликвидация грыжевых ворот
- Укрепление грыжевых ворот с помощью специальной сетки.
Как правило, операция выполняется под местным обезболиванием. После ее проведения в течение полугода необходимо ограничить подъем тяжестей. Далее возможна полноценная нормальная жизнь.
www.medkompas.ru
коды по МКБ-10 и классификация
Содержание статьи:
Вентральная грыжа – патология, которая возникает после хирургических вмешательств в области рубца. Однако появиться она может не сразу же, а через несколько месяцев или даже лет. При нарушении внутренние органы проходят между тканями в грыжевый мешочек. Заболевание встречается у 11-20% пациентов, перенесших операции. У 50% из них вентральная грыжа возникает в течение 12 месяцев после вмешательства.
Что такое вентральная грыжа
 Грыжа всегда формируется в слабой зоне, вентральная грыжа – это патология, слабой зоной для которой становится послеоперационный рубец. При этом выпячивание органов происходит без повреждения слизистых оболочек, то есть, грыжа – вправимое состояние. Даже при ущемлении происходит некроз и нарушение кровообращения, но целостность органов сохраняется.
Грыжа всегда формируется в слабой зоне, вентральная грыжа – это патология, слабой зоной для которой становится послеоперационный рубец. При этом выпячивание органов происходит без повреждения слизистых оболочек, то есть, грыжа – вправимое состояние. Даже при ущемлении происходит некроз и нарушение кровообращения, но целостность органов сохраняется.
В состав вентральной грыжи входят: грыжевые ворота, мешок и содержимое. Воротами в этом случае становится разрез, расположенный на брюшной стенке. Мешок – это часть брюшной полости, вышедшая за пределы брюшины. В состав мешка могут входить: часть тонкого кишечника, большой сальник, слепая или сигмовидная кишка.
Чаще всего при вентральной грыже наблюдается выхождение тонкого кишечника из брюшной полости. Причем выпячивание это в 90% случаев достигает больших размеров. Чем больше рубец после операции, тем больше будет выпячивание.
Виды вентральной грыжи
 Разделить полостное образование можно на несколько видов. Согласно классификации МКБ-10, ущемленная вентральная грыжа относится к коду К43.9, однако при развитии гангрены и непроходимости ей присвоен код К43.1. Грыжа передней брюшной стенки относится к К.43.
Разделить полостное образование можно на несколько видов. Согласно классификации МКБ-10, ущемленная вентральная грыжа относится к коду К43.9, однако при развитии гангрены и непроходимости ей присвоен код К43.1. Грыжа передней брюшной стенки относится к К.43.
Классифицируют выпячивания следующим образом:
- по месту – медиальные или латеральные;
- по размерам мешка – многокамерные и однокамерные;
- первичные или рецидивирующие;
- по количеству входящих органов – множественные и одинарные;
- по размерам – до 4 см малые, от 5 до 15 см средние, от 15 до 25 см большие, также существуют обширные грыжи от до 35 см и огромные – от 40 см.
Вентральные грыжи бывают не только на животе, но и на позвоночнике. Это наиболее опасный вид выпячивания, который может привести к ущемлению нервных окончаний и полной нетрудоспособности или инвалидности.
Причины возникновения
 К образованию вентральной грыжи приводят такие факторы, как слабость брюшной стенки и длительно сохраняющееся высокое давление внутри полости. Ущемление же провоцирует долгое отсутствие медицинской помощи. Основная причина патологии – медленное заживление послеоперационного рубца. Происходит это по таким причинам:
К образованию вентральной грыжи приводят такие факторы, как слабость брюшной стенки и длительно сохраняющееся высокое давление внутри полости. Ущемление же провоцирует долгое отсутствие медицинской помощи. Основная причина патологии – медленное заживление послеоперационного рубца. Происходит это по таким причинам:
- Инфекционное поражение. Нагноение раны повышает риски образования вентрального выпячивания. Особенно в возрасте старше 40 лет.
- Игнорирование послеоперационного режима. Рана начинает заживать сразу же, как только на нее накладывают швы. В течение 10 дней кожа затягивается и образует рыхлое соединение. В течение 6 месяцев оно превращается в полноценный рубец. Все это время шов нужно беречь, обрабатывать, избегать физических нагрузок. Некоторым пациентам рекомендуется бандаж.
- Сопутствующие болезни. При таких патологиях, как сердечная или почечная недостаточность и сахарный диабет, нарушается микрососудистое русло. Это приводит к медленному заживлению шва – до 1 года.
- Ожирение. Скопление жировых клеток в брюшной стенке ухудшает кровообращение и препятствует заживлению швов. Также ожирение повышает внутреннее давление и нагрузку на рубец.
- Хирургические ошибки и дефекты. Применение плохих нитей, чрезмерное натяжение или слишком слабая фиксация краев раны, повреждение нервов и многие другие факторы могут вызывать плохое заживление рубца.
Еще одна причина образования вентрального выпячивания – диастаз прямых мышц. Под этим термином понимается расхождение в области белой линии между мечевидным отростком и пупком.
Выяснение причины не всегда помогает решить существующую проблему грыжи. Однако эти знания необходимы для составления методики профилактики грыжи после операции.
Симптомы заболевания и диагностика
 Диагностировать вентральную грыжу передней брюшной стенки с точным определением ее типа можно только в медицинских условиях. Однако заподозрить ее наличие можно по характерным признакам:
Диагностировать вентральную грыжу передней брюшной стенки с точным определением ее типа можно только в медицинских условиях. Однако заподозрить ее наличие можно по характерным признакам:
- заметное выпячивание на передней брюшной стенке, расположенное вдоль имеющегося рубца;
- подвижность, мягкость выпячивания, возможность его вправления без болезненных ощущений самим пациентом;
- неприятные симптомы начинают появляться по мере прогресса вентральной грыжи, особенно часто боль появляется при натуживании, резких движениях и подъеме тяжестей;
- со временем боль становится постоянной и приобретает схваткообразный характер;
- при положении выпячивания в надлобковой зоне нарушается процесс мочеиспускания.
При ущемлении возникает острая боль, область грыжи может воспаляться, краснеть, отекать. Также у пациента возникает рвота, тошнота, чрезмерное газообразование, а в испражнениях появляются примеси крови.
УЗИ и рентген необходимы для уточнения границ грыжевого разрастания. Благодаря им можно узнать, насколько в процесс втянуты органы. Первичный диагноз врач легко поставит на осмотре пациента и во время пальпации.
Методы лечения
 Избавиться от выпячивания без хирургического вмешательства невозможно. Но даже операция не всегда гарантирует полное удаление грыжи и защиту от рецидивов. В ходе процедуры убирают выпадающий мешок, вправляют органы, а затем используют метод пластической хирургии для восстановления внешнего вида.
Избавиться от выпячивания без хирургического вмешательства невозможно. Но даже операция не всегда гарантирует полное удаление грыжи и защиту от рецидивов. В ходе процедуры убирают выпадающий мешок, вправляют органы, а затем используют метод пластической хирургии для восстановления внешнего вида.
- Натяжная пластика. Грыжу ушивают, используя специальные нити. Применять методику можно только при небольших образованиях и при отсутствии сопутствующих болезней. Риск рецидива достигает 30%. Однако стоимость операции очень низкая, а выполнять ее просто. При чрезмерном натяжении нитей пациент может столкнуться с болезненностью после вмешательства.
- Ненатяжная герниопластика. Используя синтетический протез в виде сетки, врач вшивает его в грыжевые ворота под кожу. Рецидивы в этом случае почти полностью исключены, а боль после операции отсутствует. Восстановить брюшную стенку после вмешательства можно даже в случае больших размеров грыжи. Но стоит такая операция больше, сохраняется риск осложнений.
Еще один подвид операции с протезом – лапароскопический. Он менее травматичен, выполняется через проколы в животе, а не надрезы. Заплатить за такую процедуру придется намного больше, чем за стандартную герниопластику.
Вентральная грыжа может долгое время не причинять беспокойства, но при появлении ущемления пациент сталкивается с невыносимой болью. Операцию в таких случаях откладывать нельзя. После нее важно соблюдать рекомендации врача, чтобы не было рецидива.
nogostop.ru
код по МКБ-10, симптомы и лечение
Содержание статьи:
Надпупочная грыжа у взрослых способна развиваться из-за генетической предрасположенности или являться следствием серьезной физической нагрузки. Она представляет собой выход внутренних органов в подкожную клетчатку. Сам грыжевой мешок может иметь разную степень выпуклости.
Симптомы и виды параумбиликальной грыжи
Параумбиликальная грыжа
Грыжевое выпячивание, которое образуется в верхней части пупочного кольца, легко прощупать самостоятельно. Возникает она обычно выше кольца, которое смыкается и препятствует вправлению выпуклости под кожей. Околопупочная грыжа имеет код по МКБ — K42, относится к остальным пупочным выпячиваниям.
Заболевание может носить врожденный и приобретенный характер. В большей степени ему подвержены взрослые и пожилые люди. С медицинской точки зрения параумбиликальную грыжу делят на несколько видов:
- Прямая — появляется через пупочное кольцо, характерное отличие заключается в образовании поперечной фасции.
- Косая — обычно образуется одновременно над пупочным кольцом и под ним. Грыжевой мешок образуется между белой линией брюшной полости и поперечной фасцией.
Строение грыжи
Развивается патология в рамках двух стадий. Настораживающими признаками, которые говорят о развитии болезни, считают:
- Выпячивание возле пупочной зоны, которое не исчезает в момент принятия горизонтального положения.
- Появляется ноющая боль в области грыжи, нарастает при появлении физических нагрузок.
- Видно расхождение мышечных тканей по средней линии живота.
- Не исключены дисперсия, тошнота и рвота.
При первых признаках заболевания появляется липома (грыжа), которую не видно под кожей. Иногда может выглядеть, как небольшая выпуклость, напоминающая дефект эпителиальных тканей.
При отсутствующем лечении бугор увеличивается в размерах, после чего в грыжевой мешок выпадают внутренние органы брюшной полости: мочевой или желчный пузырь, кишечник, желудок, мягки ткани.
При появлении рвоты, повышении температуры тела, следует незамедлительно вызвать скорую помощь. Возможно произошло защемление тканей и увеличилась вероятность некроза.
Причины появления грыжи
Сложные роды естественным путем могут стать причиной появления грыжи
Грыжа около пупка у женщин и мужчин проявляется вследствие различных факторов:
- сильный физический труд;
- заболевания желудочно-кишечного тракта, связанные с протеканием регулярных запоров;
- наследственная слабость мышц и отсутствие тонуса;
- сложные естественные роды;
- травмы брюшной полости;
- нарушение обмена веществ;
- постоянный кашель в комплексе с хроническими заболеваниями легких.
Если появилась параумбиликальная грыжа у детей, повлиять на это могла наследственность и постоянный плач. При этом по признакам новообразование в околопупочной области можно спутать с коликами, повышенным газообразованием. Малыш может подгибать ножки от боли.
Детская патология, возникающая над пупком, не подлежит самостоятельному исчезновению. Она требует обязательного медицинского наблюдения в течение нескольких лет.
Диагностика и лечение
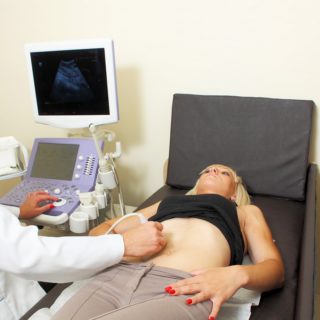
УЗИ брюшной полости — один из способов диагностики заболевания
Полная диагностика даст точную картину заболевания, поможет уточнить локализацию симптомов. В результате специалист сможет правильно поставить диагноз и назначить лечение. Пациенту назначаются следующие типы исследований:
- Рентгенологическое обследование позволит узнать насколько опасным считается выпячивание и какой из органов попал в грыжевой мешок.
- УЗИ помогает определить очертания образования и его характер.
- Гастродуоденоскопия — последний этап, который подразумевает определение сопутствующих патологий, которые могут мешать лечению.
В комплексе с инструментальными методами диагностики пациентам назначают общий анализ крови и мочи, а также кровь из вены на биохимию и склонность к хроническим заболеваниям.
В случае образования врожденной грыжи у грудничка или новорожденного Е. Комаровский рекомендует комплексное наблюдение и удаление только по достижению 5-6 лет.
Лечение безоперационными методами

Грыжевой бандаж на переднюю стенку брюшной полости
Консервативное лечение назначается в том случае, если заболевание не сопровождается осложнениями и имеет несложную стадию заболевания. С помощью такой методики удастся предупредить дальнейший рост грыжи при условии соблюдения специальной диеты.
Для таких случаев рекомендуется применять в качестве терапии ношение бандажа или специальной утягивающей повязки. Средство должно соответствовать следующим характеристикам:
- ширина — 20 см;
- застежка передняя;
- пояс должен быть максимально плотным и в то же время эластичным.
Следите за тем, чтобы утягивающее устройство не давило и не мешало ходить. В противном случае эффекта от лечения не будет. Курс терапии таким образом может варьироваться. Обычно срок ношения повязки составляет 2-4 недели. Пациент должен находиться в ней не более 3-4 часов в день, перед сном бандаж обязательно снимают.
Используйте бандажи только с широкой застежкой, чтобы они полностью своей площадью могли перекрывать грыжевые ворота.
Комплекс упражнений
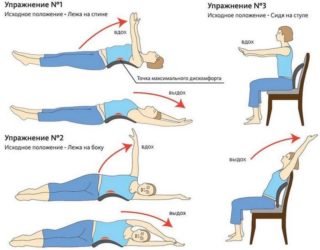
Упражнения для укрепления передней брюшной стенки
С помощью умеренной гимнастики можно надолго приостановить рост грыжевого выпячивания. Главное условие — правильная тактика выполнения упражнений.
- Ложимся на спину, обе руки кладем на место новообразования. По очереди совершаем круговые движения ногами. Продолжительность — по 1 минуте на каждую ногу.
- Ложимся на ровную поверхность, руки оставляем вдоль тела. Приподнимаем ноги, согнутые в коленях и в течение 60 секунд выполняем упражнение «велосипед».
- Остаемся в таком же положении, слегка приподнимаем прямые ноги в течение 1 минуты выполняем упражнение «ножницы».
- Ложимся на бок, нижнюю ногу сгибаем в коленном суставе, а верхнюю прямую отводим назад. Упражнение повторяется 5-7 раз для каждой стороны.
Такие упражнения подходят и для профилактики, и в послеоперационный период.
Народные методы

В народной медицине в качестве вспомогательного средства от грыжи применяются дубовые компрессы
Для использования нетрадиционной медицины при лечении параумбиникальной паховой грыжи необходимо получить рекомендации от доктора. Некоторые средства могут оказаться небезопасными. В основном используют такие составы:
- Дубовый компресс. 1 ст.л. коры дуба заливается кипятком и настаивается. Место грыжи обрабатывается составом 4% уксуса и воды в одинаковом соотношении, после чего накладывается дубовый компресс на 3-4 часа.
- Листья крыжовника в количестве 1 ст.л заливаются 0,5 л. кипятка, настаиваются в течение двух часов. Перед каждым приемом пищи выпивают по 150 г средства в течение всего курса лечения.
- Марлевая повязка из хлеба. 100 г. ржаного хлеба необходимо натереть на мелкой терке, таким же образом измельчить 3 зубчика чеснока. Смешать до однородной массы и прикладывать компресс ежедневно на 30 минут. Прекратить применение повязок можно с тех пор, как болезнь станет отступать.
Если все методы остались безрезультатными, пациенту назначается операция: лапароскопия или герниопластика. В таких случаях происходит ушивание грыжевых ворот с помощью собственных тканей организма или искусственных сеток.
Возможные осложнения
Любые выпячивания в брюшной полости нередко влекут за собой развитие сопутствующих патологий и общих осложнений для организма. Самое опасное последствие — ущемление, оно может сопровождаться отмиранием тканей и требует срочного хирургического вмешательства.
В результате часть тканей, развивающаяся с некрозом, удаляется и больной становится инвалидом. Чтобы не допустить такой ситуации, при появлении первых признаков выпячивания обратитесь к врачу.
nogostop.ru