Как узнать что на ноге сломан палец – большого, симпотмы, признаки, как определить, понять, что делать
Как определить, сломан ли палец на ноге
Как определить что палец на ноге сломан с помощью симптомов и признаков

Существует несколько способов, как определить перелом пальца на ноге, отличить его от других возможных повреждений. Рекомендуется обратиться к врачу при появлении подозрений: доктор установит точный диагноз и назначит подходящее лечение.
Как отличить ушиб от перелома?
Болевое ощущение при ушибе отличается от появляющейся боли, если палец сломан. Ушибленное место постепенно перестает болеть, выраженность боли уменьшается. Если же наблюдается перелом, сильная боль будет сохраняться в течение нескольких часов.
Понять, что кость сломалась, можно по отеку, возникающему через 2-3 суток после получения травмы. Если конечность была ушиблена, ткани отекут в течение часа с момента травмирования.
При переломе движение становится причиной сильной боли. Полностью выпрямить стопу не удается. Больно наступать при ходьбе. Человек не может перенести вес тела или делает это с трудом, поскольку действие причиняет ему сильный дискомфорт.
Если наблюдается смещение поврежденной кости, длина конечности или ее форма может изменяться. Деформация часто видна без специального оборудования.Установить, какое повреждение наблюдается, можно и с помощью рентгена. Специалист может использовать метод пальпации.
Причины травмирования пальца
Сломаться палец может из-за механического воздействия. Часто кости ломаются из-за удара или сильного давления. Травму можно получить, ударившись о твердый предмет, уронив что-либо на ногу. Кроме того, перелом возможен, если на палец наступит другой человек.
Вероятность повреждения увеличивается при наличии заболеваний, при которых прочность костной ткани снижается. Чаще травмируются пожилые люди.
Чаще всего травмированию подвергаются кости большого пальца и мизинца. Они расположены по бокам стопы, поэтому чаще врезаются в различные предметы.
Симптоматика и визуальные признаки нарушения целостности кости
Определить наличие перелома можно по ряду симптомов.
Повреждение без смещения
Узнать перелом можно по характеру болей. В поврежденном пальце возникают болевые ощущения, интенсивность которых не спадает, в некоторых случаях может нарастать в течение нескольких суток. Боли сохраняются не только при движении, но и в состоянии покоя.
Кожа в поврежденном месте краснеет. В некоторых случаях кожные покровы могут посинеть или почернеть. Местная температура увеличивается.
Из-за сильного дискомфорта двигательная активность в травмированной зоне ограничивается. Больно наступать, переносить вес тела, совершать сгибания и разгибания. Если постучать по кончику ногтя, боль станет интенсивнее.
Выраженность болей может быть различной. Поскольку кости в пальцах небольшие, к потере сознания, шоковым состояниям нарушение их целостности приводит редко. В некоторых случаях человек способен несколько дней ходить и даже заниматься спортом.
В течение нескольких суток появляется отечность. Отек постепенно увеличивается в размерах.
Со смещением
Часто отмечается деформация. Травмированный палец находится в вынужденном положении, может смещаться. Стопы становятся несимметричными. Возможно удлинение ступни, укорочение сломанного пальца, возникновение шишек на боковой поверхности.
Распознать перелом помогают гематомы, возникающие рядом с поврежденным пальцем. Возможно возникновение чрезмерной подвижности в тех местах, где она раньше не отмечалась, в норме не должна присутствовать.
Оказание доврачебной помощи
В домашних условиях облегчить состояние пациента можно с помощью обезболивающего лекарства. Подойдет Анальгин, Кетонал, Нимесил.
Действие компресса со льдом не только помогает снизить интенсивность болевых ощущений, но и уменьшает отек, способствует остановке кровотечения при открытых переломах. Через каждые 10 минут нужно убирать компресс на 2-3 минуты. Если не делать этого, возможно обморожение.
До приезда скорой следует усадить пострадавшего в удобное положение. Ногу требуется немного приподнять. Если есть подозрение на смещение обломков, палец требуется обездвижить. Для этого можно использовать карандаш или пластины, если поврежден большой палец; для остальных достаточно примотать пострадавший к соседнему.
Если имеются открытые раны, их нужно обработать, используя антисептик. Спиртом прижигать нельзя.
Не рекомендуется самостоятельно перевозить пострадавшего. Лучше вызвать скорую помощь. Если было принято решение о самостоятельной транспортировке, нужно постараться сделать поездку максимально безопасной для пострадавшей конечности: избегать тряски, резкого изменения положения больной ноги.
Диагностика и лечение
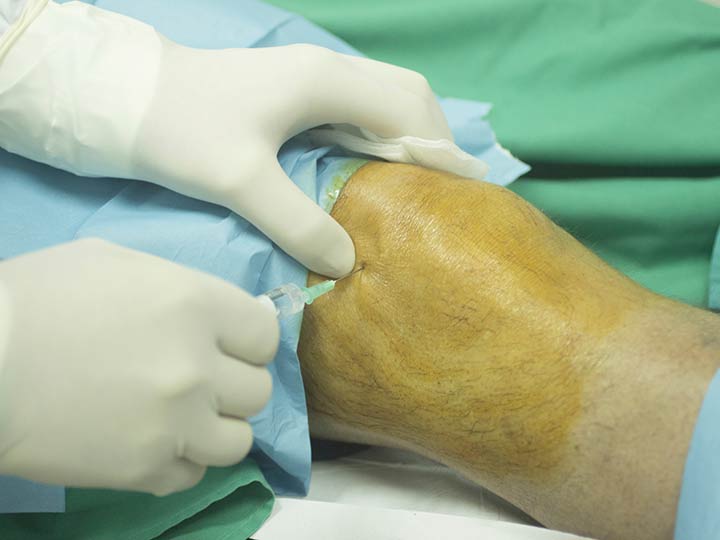
Врач прощупает травмированную область, опросит пациента о характере боли, повреждения, возникшей симптоматике. После этого будет сделан рентген. Этот метод аппаратной диагностики позволяет рассмотреть состояние костей, обнаружить наличие и расположение обломков, вид травмы.
При закрытом переломе со смещением применяется репозиция. Пациенту вводится обезболивающее, после чего изменивший положение обломок кости возвращают на место и закрепляют с помощью гипса.
Если перелом открытый, наблюдается большое количество обломков, осколков, используется хирургическое вмешательство. Чтобы зафиксировать кости в правильном положении, используют дополнительные стерильные приспособления: спицы, проволоку, пластины, шурупы, изготовленные из металла. Выбор оборудования делают, учитывая особенности перелома.
Когда операция заканчивается, на поврежденную область накладывают гипсовую повязку. Держать ее следует в течение 1-2 месяцев.Аппарат Илизарова используется редко, поскольку данная конструкция обладает большим размером. В некоторых случаях применение этой системы необходимо, поскольку другие методы не подходят.
Лечить перелом следует своевременно. Если кости срастутся неправильно, функция стопы может быть нарушена, возникнут осложнения. Придется заново ломать кости, чтобы срастить их в нужном положении.
Источник: //NogiZdorovy.com/travmy/sloman-li-palets.html
Как определить перелом пальца на ноге

Ушибы пальцев ноги являются одной из самых распространенных травм. Стопа является уязвимой для разных повреждений.
Но такие травмы обычно неопасны, и функции конечности восстанавливаются за несколько дней. Но часто сильный ушиб сопровождается переломом плюсневых или фаланговых костей.
Такое повреждение без правильного лечения может привести к осложнениям и нарушению опорных функций стопы.
Но иногда пострадавшие не обращаются к врачу. Они не ощущают сильной боли и не могут понять, сломан палец или нет. Поэтому каждому важно знать, как отличить перелом от ушиба пальца ноги.
Признаки у этих травм, на первый взгляд, похожи, даже врач без обследования не всегда может определить, сломана ли кость.
Но у перелома существуют определенные отличительные признаки, которые помогут поставить предварительный диагноз.
Суть травмы
Любая кость в человеческом организме может сломаться. Но кости стопы, особенно пальцы, подвергаются переломам особенно часто. Такие повреждения случаются при неловком движении, падении или сильном ударе.
Различают открытый или закрытый перелом. При открытом признаки повреждения настолько явные, что всем сразу ясно, что палец сломан. А закрытый перелом сложно отличить от вывиха, растяжения связок или ушиба.
Ведь внешних повреждений нет никаких, а боль часто не очень сильная.
Перелом – это нарушение целостности кости. Она может треснуть или полностью разделится на несколько частей, от нее может отколоться кусочек. Пальцы ног подвергаются подобным повреждениям часто, особенно при занятиях спортом или хождении босиком. Можно сломать палец, ударившись босой ногой об угол мебели, на улице о камень, подвернув ногу из-за неудобной обуви или гололеда.
Особенно часто подвергается такой травме мизинец на ноге. Это связано с тем, что кости его очень тонкие, а мышечно-связочный аппарат слабый. Обычно эта травма довольно болезненна.
Но иногда пострадавший может не ощущать болезненности. Такое повреждение не очень отражается на способности передвигаться.
Неосложненный перелом мизинца может срастись без гипса, и не все пострадавшие с такой травмой обращаются к врачу.
Часто также травмируется большой палец. Его перелом опасен, так как он выполняет опорную функцию.
Он крупнее всех остальных пальцев, и его перелом всегда сопровождается сильными болевыми ощущениями, отеком, часто распространяющимся на всю стопу, гематомой.
Неправильное лечение такой травмы может привести к артрозу, развитию плоскостопия, деформации стопы, что в дальнейшем вызовет серьезные проблемы при ходьбе.
ВАЖНО: перелом любого пальца на ноге требует медицинского вмешательства. Это поможет в дальнейшем избежать неудобств. Ведь если он неправильно срастется, это может привести к серьезным проблемам в передвижении и в выборе обуви, постоянным болям в стопе, к развитию артрита или артроза.
Многие пострадавшие не сразу замечают, что сломали палец, считая, что просто ушиблись. Ведь при таком повреждении тоже возникает сильная боль, гематома, развивается отек и ограничение в движениях.Поэтому не всегда пострадавшие после такой травмы обращаются к врачу. Они стараются снять боль анальгетиками и народными средствами.
Но отсутствие правильного лечения перелома может привести к серьезным осложнениям.
Чтобы определить перелом пальца на ноге, нужно знать его характерные признаки. При открытом переломе его видно сразу, так как присутствует повреждение кожного покрова, кровотечение, иногда просматриваются обломки костей. Закрытый перелом определяется сложнее, так его проявления очень похожи на ушиб.
Сложно без обследования определить, сломан ли палец на ноге или это просто ушиб.
Но если присмотреться внимательнее, видно, что эти повреждения отличаются. Опытный травматолог может сразу поставить диагноз. Возможно и самостоятельно понять, что сломан палец, если знать основные симптомы перелома:
- сильная, часто невыносимая боль, которая ощущается в поврежденном пальце и во всей стопе, причем в отличие от ушиба она не стихает через несколько часов;
- боль усиливается при любом движении, при попытке дотронуться до поврежденного места или при постукивании по кончику пальца;
- постепенно нарастает отек из-за повреждения мягких тканей и кровеносных сосудов, он может распространяться до голени;
- может появиться покалывание, онемение или похолодание пальца;
- через несколько часов появляется гематома, сначала сине-багровая, потом меняет цвет на желто-фиолетовый;
- палец может быть деформирован, укорочен или смещен со своего привычного места;
- при попытке наступить на стопу в любом месте боль усиливается, часто больно также просто двигать ногой.
В отличие от перелома при ушибе боль постепенно стихает, но кровоподтек появляется сразу. Его называют синяком. Отек при ушибе возникает не всегда, а если появляется, то сразу, но менее чем за сутки исчезает.
Не ограничена подвижность стопы, часто пострадавший может ходить спокойно. Эти характерные признаки проявляются через полчаса после травмы. Именно в это время можно постараться определить, сломан ли палец.
Ведь при ушибе обычно через полчаса боль уже стихает.
Как распознать
Самостоятельно понять, что сломан палец на ноге, обычному человеку довольно сложно. Признаки этих травм специфичны, а на пальцы приходится не такая большая нагрузка. Поэтому многие после получения повреждения продолжают ходить или заниматься спортом. Даже врачи не всегда по внешним признакам могут распознать перелом, а применяют рентгенографию или КТ.
Но есть определенные правила, с помощью которых пострадавший до визита к врачу может проверить, сломан ли у него палец. Для этого нужно разуться и внимательно осмотреть свои стопы, стать на ноги и оценить самочувствие. Рекомендуется выполнить определенные действия, которые помогут узнать, к каким повреждениям привела полученная травма.
Вывих пальца
- Нужно постараться оценить интенсивность боли. Обычно при ушибе она очень сильная только в первые полчаса. Она легко снимается с помощью льда и анальгетиков. Перелом же характеризуется резкой болью, которая не стихает, а может усиливаться.
- Нужно наступить на ногу. При переломе болевые ощущения резко усилятся, даже если не опираться на пострадавший палец.
- Потом рассмотреть место травмы и сравнить больной палец со здоровым на другой ноге. Если он больше по размеру, сильно опух и покраснел или посинел, скорее всего, палец сломан.
- Нужно оценить положение пострадавшего пальца. Если он деформирован или находится в неестественном положении, то это перелом.
- При этой травме сам палец и ноготь меняют цвет. Они могут покраснеть, посинеть или даже почернеть. Это связано с кровоизлиянием из поврежденных сосудов.
- Нужно также ощупать место травмы. При переломе может ощущаться подвижность костей, хруст. Но прикосновение к пальцу при этой травме очень болезненно.
- Нужно постараться пошевелить пальцем, согнуть его. Если он сломан, любое движение будет невозможно.
Чтобы понять, сломан ли палец, сравните пострадавшую ногу со здоровой.
ВАЖНО: если самостоятельно не удалось заметить признаков перелома, при любом повреждении необходимо обратиться к врачу. Ведь самый эффективный способ определить, сломан ли палец, это рентгенография.
Разобравшись в особенностях травмы, необходимо правильно оказать пострадавшему первую помощь. Без этого кость может срастись неправильно, а повреждение нервов и сосудов негативно отразиться на функциях конечности. После оказания первой помощи желательно обратиться к врачу.
Особенно это важно при переломе большого пальца. Он выполняет опорную функцию, и неправильное его заживление ограничит подвижность человека и создаст проблемы с выбором обуви. Медицинская помощь необходима, когда есть сомнения, сломан ли палец на ноге. Лучше перестраховаться и обследоваться.
До обращения в травмпункт важно постараться иммобилизовать поврежденную стопу. Если нога была в обуви, ее следует осторожно снять, так как потом разовьется отек и сделать это будет сложно. Нужно постараться не передвигаться и не наступать на поврежденную ногу. Рекомендуется сесть или лечь, а стопу приподнять повыше – на подушку или на спинку дивана.
Потом рекомендуется приложить лед к месту травмы. Это поможет снизить болевые ощущения и отек. Делать такие компрессы нужно по 5–10 минут с перерывами. Это поможет не допустить обморожения.При сильной боли можно выпить обезболивающее. Чаще всего рекомендуют принять Ибупрофен, Нимесил или Кетанов. Нельзя давить на пострадавшее место, двигать палец, пытаться совместить кости.
Такие повреждения должен лечить специалист.
Эти меры применяются и при ушибе пальца на ноге. Иногда покой и прикладывание холодного компресса могут за несколько часов полностью устранить все симптомы этой травмы. При переломе эти меры способны немного облегчить состояние пострадавшего, потом все равно необходимо обратиться за медицинской помощью.
Многие считают, что при повреждении пальца на ноге необязательно это делать, особенно если боль не сильная, а перелом закрытый. Но на самом деле, даже легкие травмы лучше лечить под наблюдением специалиста, это поможет избежать осложнений.
Выводы
Перелом пальца на ноге – это довольно распространенная травма. Но не все пострадавшие обращаются к врачу, считая, что кость в этом месте может срастись самостоятельно. Не всегда можно понять, что палец сломан.
Но зная основные признаки перелома и его отличие от ушиба, можно правильно оказать пострадавшему первую помощь. Если оставить такое повреждение без внимания, кость может срастись неправильно.
В дальнейшем это приведет к постоянным болям, проблемам при выборе обуви, к изменению походки или развитию артроза.
Источник: //sustavik.com/raznoe/kak-opredelit-perelom-palca-noge
Перелом мизинца на ноге: симптомы, как определить

Симптомы перелома мизинца на ноге выявляются самостоятельно в домашних условиях. Для подтверждения диагноза и дальнейшего лечения, необходимо обратиться к врачу. Специалист назначит препараты для быстрого восстановления и наложит гипс.
Используй поиск
Мучает какая-то проблема? Введите в форму «Симптом» или «Название болезни» нажмите Enter и вы узнаете все лечении данной проблемы или болезни.
↑
Мизинец состоит из хрупких костей малого размера, что делает его чувствительным к малейшим травмам.
Ушиб края стопы подстерегает на каждом углу: неосторожный шаг слишком близко к мебели, неровности поверхности, вынуждающие людей спотыкаться, небрежное обращение с грузами – любая из этих бытовых ситуаций приводит к длительному лечению перелома пальца.
После удара стоит уделить внимание состоянию мизинца для выявления основных признаков сломавшейся кости:
- Отек;
- Гематомы красного, синего оттенка;
- Невозможность пошевелить конечностью, сильная боль при попытках;
- Изменение формы мизинца (длины, изгиба) и стопы;
- Разрывы целостности кожного покрова отломками костей.
При наличии одного или нескольких признаков перелома нужно немедленно обратиться за помощью к травматологу. Для диагностирования состояния крайнего пальца на ноге назначается рентген-снимок в 2 проекциях (прямой и боковой).
↑//gidpain.ru/perelom/mizintsa-noge-simptomy.html
Если человек сломал палец, то сложно будет обнаружить закрытый перелом мизинца:
- Чаще человек жалуется на сильную боль когда пытается ходить, отечность ноги.
- При осмотре врач может обнаружить обширное подкожное кровоизлияние, услышать треск при ощупывании кости. Мизинец при надавливании может принимать необычное положение.
- Нарастающая боль, отечность увеличивается, плавно переходя на соседние пальцы.
С точки зрения симптомов можно сказать, что степень проявления тех или иных признаков зависит от того, какая область травмирована. Перелом дистальной фаланги и перелом прилегающей к стопе фаланги различаются – размерами и степенью отечности, что проявляется больше во втором случае.
Определить перелом фаланги не сложно, достаточно попробовать разогнуть палец – будет сильная боль.
Сложнее всего диагностировать перелом без смещения.
Они определяются с помощью рентгенографии.
К симптомам перелома мизинца относятся:
- Обнаружение дефекта кости при ощупывании пальца;
- Сломанный палец становится короче, даже зрительно при сравнении обеих ног;
- Несвойственная подвижность кости;
- Неправильное положение мизинца.
↑
Самостоятельно определить, сломан мизинец или нет, можно, наступив на ногу – этот палец не опорный при ходьбе, на него приходится незначительный вес, достаточный для определения степени выраженности симптомов перелома. Нельзя прощупывать поврежденное место, это приводит к повторному смещению костей.
Начать диагностику лучше с визуального сравнения обеих ступней: если разница во внешнем виде очевидна, то следует, предварительно обездвижив конечность, обратиться к врачу в травмпункт.
Если же подозрения на сломанную кость основаны на неправильном расположении фаланг или отчетливом хрусте при движении, то ступню нужно полностью иммобилизовать. Любое прикосновение, обуви или одежды, вызовет острую боль.
Чтобы ее облегчить до приезда скорой, необходимо принять любое обезболивающее средство и снять обувь и носки (если отек не позволяет – срезать).
↑
Как определить вид травмы
Перел
dismanof.ru
Как определить, что палец на ноге сломан
Автор КакПросто!
Перелом пальца – очень серьезная ситуация, требующая немедленного медицинского вмешательства и длительного лечения. Своевременное обнаружение перелома и обращение к врачу может избавить пострадавшего от многих неудобств. Например, неправильно сросшейся кости и последующего затруднения в движениях.
Статьи по теме:
Инструкция
Перелом пальцев ног может произойти вследствие падения тяжелого предмета, сильного прямого удара, скручивающего движения или подворачивания ноги, а также при некоторых заболеваниях. Различают открытый и закрытый перелом. При первом осколки костей повреждают связки, кожу и выглядывают наружу. В этом случае у вас не останется никаких сомнений о существовании перелома.Явным показателем закрытого перелома может быть неестественное положение пальца, например, когда он торчит или согнут. Или прощупывание под кожей обломков кости. Следующим симптомом перелома пальца ноги является его патологическая подвижность и хруст осколков костей (крепитация) при малейшем движении им.
 Помимо явных признаков перелома существуют еще и относительные. К ним относятся: боль, отек, гематома, нарушение функций пальца, кровоизлияние под кожу или ноготь, резкая болезненность пальца при малейшем движении. Интенсивность их выражения зависит от локализации перелома. Например, при переломе основной фаланги отек будет гораздо больше, чем при повреждении дистанальных фаланг. А при переломе большого пальца ноги отек может распространиться на всю стопу. Максимальное проявление боли, отека или кровоизлияния может возникнуть даже через несколько часов после травмы.
Помимо явных признаков перелома существуют еще и относительные. К ним относятся: боль, отек, гематома, нарушение функций пальца, кровоизлияние под кожу или ноготь, резкая болезненность пальца при малейшем движении. Интенсивность их выражения зависит от локализации перелома. Например, при переломе основной фаланги отек будет гораздо больше, чем при повреждении дистанальных фаланг. А при переломе большого пальца ноги отек может распространиться на всю стопу. Максимальное проявление боли, отека или кровоизлияния может возникнуть даже через несколько часов после травмы.Даже если у вас не наблюдается описанных выше признаков закрытого перелома, но вы чувствуете в пальце сильную боль, немедленно обратитесь к врачу и сделайте рентген. Только с его помощью можно достоверно диагностировать наличие перелома. После этого врач вам окажет квалифицированную медицинскую помощь.
При малейшем подозрении на перелом, постарайтесь обездвижить поврежденный палец. Это застрахует вас от риска дополнительного смещения осколков и, как следствие, осложнения ситуации.
Источники:
- Как определить, что палец на ноге сломан
- сломала палец на ноге
Совет полезен?
Статьи медицинского характера на Сайте предоставляются исключительно в качестве справочных материалов и не считаются достаточной консультацией, диагностикой или назначенным врачом методом лечения. Контент Сайта не заменяет профессиональную медицинскую консультацию, осмотр врача, диагностику или лечение. Информация на Сайте не предназначена для самостоятельной постановки диагноза, назначения медикаментозного или иного лечения. При любых обстоятельствах Администрация или авторы указанных материалов не несут ответственности за любые убытки, возникшие у Пользователей в результате использования таких материалов.
Похожие советы
www.kakprosto.ru
Как определить что палец на ноге сломан с помощью симптомов и признаков
Существует несколько способов, как определить перелом пальца на ноге, отличить его от других возможных повреждений. Рекомендуется обратиться к врачу при появлении подозрений: доктор установит точный диагноз и назначит подходящее лечение.


Как отличить ушиб от перелома?
Болевое ощущение при ушибе отличается от появляющейся боли, если палец сломан. Ушибленное место постепенно перестает болеть, выраженность боли уменьшается. Если же наблюдается перелом, сильная боль будет сохраняться в течение нескольких часов.
Понять, что кость сломалась, можно по отеку, возникающему через 2-3 суток после получения травмы. Если конечность была ушиблена, ткани отекут в течение часа с момента травмирования.


При переломе движение становится причиной сильной боли. Полностью выпрямить стопу не удается. Больно наступать при ходьбе. Человек не может перенести вес тела или делает это с трудом, поскольку действие причиняет ему сильный дискомфорт.


Если наблюдается смещение поврежденной кости, длина конечности или ее форма может изменяться. Деформация часто видна без специального оборудования.
Установить, какое повреждение наблюдается, можно и с помощью рентгена. Специалист может использовать метод пальпации.
Причины травмирования пальца
Сломаться палец может из-за механического воздействия. Часто кости ломаются из-за удара или сильного давления. Травму можно получить, ударившись о твердый предмет, уронив что-либо на ногу. Кроме того, перелом возможен, если на палец наступит другой человек.
Вероятность повреждения увеличивается при наличии заболеваний, при которых прочность костной ткани снижается. Чаще травмируются пожилые люди.


Чаще всего травмированию подвергаются кости большого пальца и мизинца. Они расположены по бокам стопы, поэтому чаще врезаются в различные предметы.
Симптоматика и визуальные признаки нарушения целостности кости
Определить наличие перелома можно по ряду симптомов.

Повреждение без смещения
Узнать перелом можно по характеру болей. В поврежденном пальце возникают болевые ощущения, интенсивность которых не спадает, в некоторых случаях может нарастать в течение нескольких суток. Боли сохраняются не только при движении, но и в состоянии покоя.


Кожа в поврежденном месте краснеет. В некоторых случаях кожные покровы могут посинеть или почернеть. Местная температура увеличивается.
Из-за сильного дискомфорта двигательная активность в травмированной зоне ограничивается. Больно наступать, переносить вес тела, совершать сгибания и разгибания. Если постучать по кончику ногтя, боль станет интенсивнее.


Выраженность болей может быть различной. Поскольку кости в пальцах небольшие, к потере сознания, шоковым состояниям нарушение их целостности приводит редко. В некоторых случаях человек способен несколько дней ходить и даже заниматься спортом.
В течение нескольких суток появляется отечность. Отек постепенно увеличивается в размерах.
Со смещением
Часто отмечается деформация. Травмированный палец находится в вынужденном положении, может смещаться. Стопы становятся несимметричными. Возможно удлинение ступни, укорочение сломанного пальца, возникновение шишек на боковой поверхности.

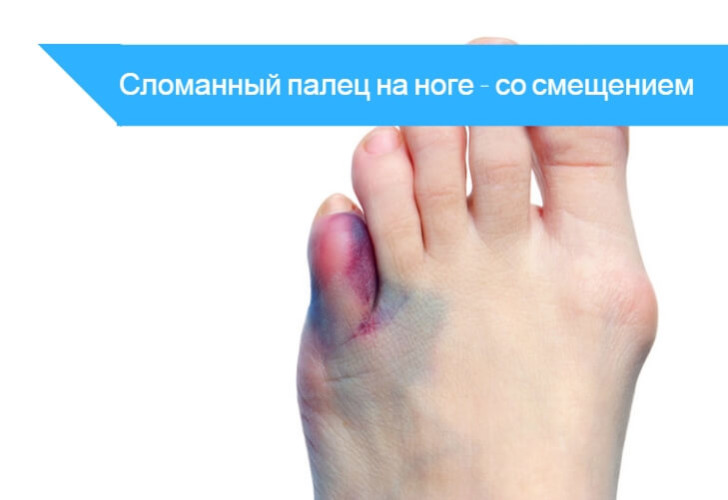
Распознать перелом помогают гематомы, возникающие рядом с поврежденным пальцем. Возможно возникновение чрезмерной подвижности в тех местах, где она раньше не отмечалась, в норме не должна присутствовать.
Оказание доврачебной помощи
В домашних условиях облегчить состояние пациента можно с помощью обезболивающего лекарства. Подойдет Анальгин, Кетонал, Нимесил.


Действие компресса со льдом не только помогает снизить интенсивность болевых ощущений, но и уменьшает отек, способствует остановке кровотечения при открытых переломах. Через каждые 10 минут нужно убирать компресс на 2-3 минуты. Если не делать этого, возможно обморожение.
До приезда скорой следует усадить пострадавшего в удобное положение. Ногу требуется немного приподнять. Если есть подозрение на смещение обломков, палец требуется обездвижить. Для этого можно использовать карандаш или пластины, если поврежден большой палец, для остальных достаточно примотать пострадавший к соседнему.


Если имеются открытые раны, их нужно обработать, используя антисептик. Спиртом прижигать нельзя.

Не рекомендуется самостоятельно перевозить пострадавшего. Лучше вызвать скорую помощь. Если было принято решение о самостоятельной транспортировке, нужно постараться сделать поездку максимально безопасной для пострадавшей конечности: избегать тряски, резкого изменения положения больной ноги.
Диагностика и лечение
Врач прощупает травмированную область, опросит пациента о характере боли, повреждения, возникшей симптоматике. После этого будет сделан рентген. Этот метод аппаратной диагностики позволяет рассмотреть состояние костей, обнаружить наличие и расположение обломков, вид травмы.

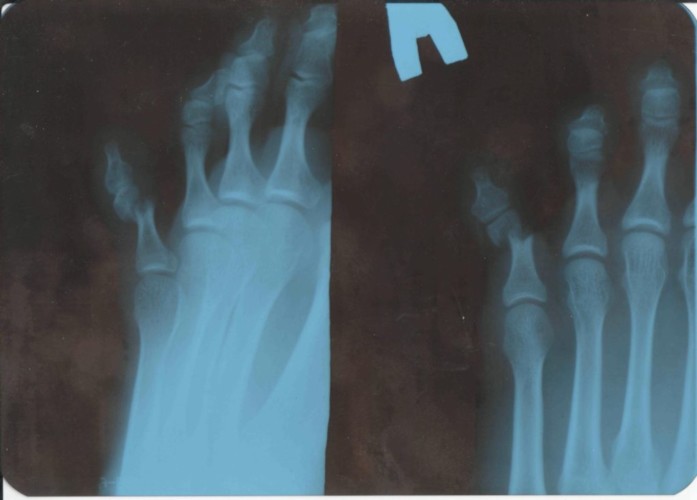
При закрытом переломе со смещением применяется репозиция. Пациенту вводится обезболивающее, после чего изменивший положение обломок кости возвращают на место и закрепляют с помощью гипса.


Если перелом открытый, наблюдается большое количество обломков, осколков, используется хирургическое вмешательство. Чтобы зафиксировать кости в правильном положении, используют дополнительные стерильные приспособления: спицы, проволоку, пластины, шурупы, изготовленные из металла. Выбор оборудования делают, учитывая особенности перелома.


Когда операция заканчивается, на поврежденную область накладывают гипсовую повязку. Держать ее следует в течение 1-2 месяцев.
Аппарат Илизарова используется редко, поскольку данная конструкция обладает большим размером. В некоторых случаях применение этой системы необходимо, поскольку другие методы не подходят.

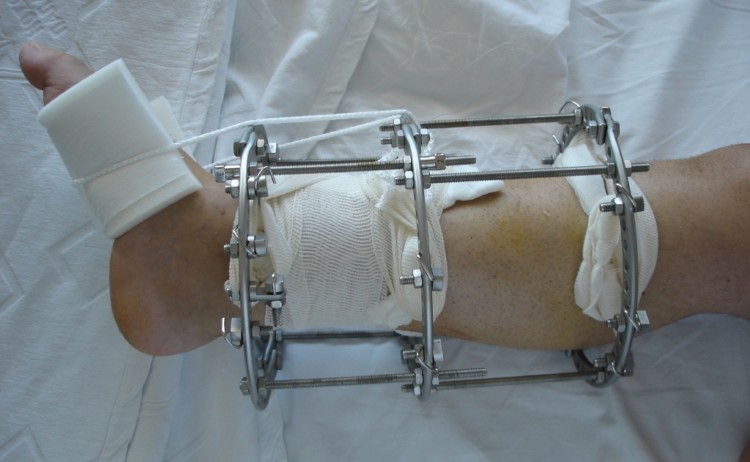
Лечить перелом следует своевременно. Если кости срастутся неправильно, функция стопы может быть нарушена, возникнут осложнения. Придется заново ломать кости, чтобы срастить их в нужном положении.
 Загрузка…
Загрузка…s-voi.ru
Как понять что сломан палец на ноге: отличительные симптомы

Переломы представляют собой одну из разновидностей травм, которая приводит к нарушению целостности кости. Если перелом случился без смещения, диагностировать его без выполнения специальных исследований может быть достаточно трудно. Именно поэтому не стоит затягивать с обращением к врачу в таком случае.
О том, как понять, сломан ли палец на ноге, и что делать после этого – далее в статье.
Виды травмы
Перелом пальца – это часто встречающаяся травма, которая может случиться вследствие тупого удара, падения, столкновения стопы с тяжелым предметом. Согласно статистике, такое повреждение находится на третьей позиции в рейтинге всех травм. Чаще всего при этом повреждается мизинец.
Важно! Если вовремя не диагностировать перелом, и не начать его интенсивное лечение, такая травма способна спровоцировать осложнения. Они могут быть еще более тяжелыми, нежели сам перелом.
Специалисты выделяют следующие разновидности переломов:
- с образованием фрагментов;
- с продольным расположением осколков кости;
- со смещением.
Наиболее опасными и требующими незамедлительной помощи врача являются открытые переломы или травмы со смещением. В некоторых случаях они требуют выполнения срочного хирургического вмешательства.
У детей нередко наблюдается перелом пальца с угловым смещением. Его сложность заключается в том, что травма не может быть вовремя распознана травматологом из-за большей эластичности костных тканей у детей. По этой причине перелом с угловым смещением часто воспринимается как простой ушиб.

Отличительные признаки перелома
Главное отличие перелома от простого ушиба заключается в том, что в первом случае у человека повреждается кость, тогда как во втором только мягкие ткани.
Ушиб проявляется менее выраженными симптомами, нежели перелом. Также нередко он сочетается с переломом.
Следует отметить, что обычно ушиб возникает из-за падения. Это приводит к повреждению мягких тканей и образованию гематомы из-за скопления жидкости или крови. Если травма при этом была достаточно сильной, ткани вокруг гематомы быстро отекут, что существенно нарушит подвижность стопы.
Что касается перелома, то он приводит к повреждению нервов, сосудов, костей. Это провоцирует у пациентов более выраженные симптомы травмы.
Отличить перелом реально по следующим признакам:
- Резкие боли, которые ощутимы даже при небольшом касании. В отличие от ушиба, болезненность будет сохраняться в течение нескольких недель. При ушибе боль проходит самостоятельно спустя 5-7 дней.
- Ограничение подвижности сустава.
- Существенное изменение сустава. Его деформацию легко прощупать сразу же после перелома.
- Отечность.
- Изменение цвета ногтя или кожи пальца.
- Хруст пальца при движении.
- Посинение травмированной области сустава.
- Изменение естественного положения пальца.
- Патологическое увеличение подвижности сустава в области перелома.

Перелом со смещением
Перелом пальца со смещением наблюдается нечасто. Обычно такой тип травмы возникает из-за падения. Нередко он сопровождается разрывом связок и повреждением хрящей.
При переломе со смещением выявить травму несложно даже без выполнения рентгенографии. Связано это с выраженностью признаков. В подобном состоянии сустав приобретет угловатый вид. Он может сильно сместиться в сторону, потянуть за собой обломок кости и связки. Все это будет сопровождаться выраженным болевым синдромом и образованием крупной гематомы.
Диагностика
Многие задаются вопросом о том, как определить, сломан ли палец на ноге самостоятельно. Специалисты при этом рекомендуют не затягивать с диагностикой, пока поражение не привело к развитию опасных осложнений.
После первичного осмотра поврежденной области врач может назначить пациенту такие исследования, как рентгенография и УЗИ больного сустава.
Дальнейшее лечение во многом зависит от типа выявленных повреждений и разновидности перелома.

Помощь пострадавшему
При переломе пальца или подозрении на данную травму важно соблюдать такие меры первой помощи:
- Первоначально стоит обездвижить поврежденный сустав, наложив на него шину. Для этой цели также подойдут любые подручные предметы – ветка, ручка, палочка и т.п. Фиксировать шину к суставу стоит бинтом.
- Для обезболивания и предотвращения развития гематомы к суставу стоит приложить холодный компресс.
- Пытаться самостоятельно вправить сустав строго запрещено, так как это может привести к болевому шоку и еще большему усугублению травмы.
- Доставить больного к травматологу как можно скорее.
- При сильной боли можно принять анальгетик (Ибупрофен).
Внимание! Нельзя оставлять лед на суставе дольше, чем на 20 минут.

Рекомендации специалистов
Перелом — это травма, которая сопровождается крайне неприятными симптомами, и требует длительного периода реабилитации. В таком состоянии человеку важно придерживаться следующих рекомендаций специалистов:
- Соблюдать все врачебные указания. Если после перелома был наложен гипс, стоит носить его столько времени, сколько это будет необходимо.
- Свести к минимуму нагрузку на сломанный палец. Прежде всего, не нужно делать то, что изначально привело к перелому.
- В период реабилитации пациенту полезно плавать, кататься на велосипеде и совершать недлительные пешие прогулки. Прыжки и бег не рекомендованы.
- Принимать витамины для укрепления организма.
- Обогатить рацион кальцием, который содержится в орехах и кисломолочных продуктах. Он поможет быстрее восстановиться костям. Также полезными являются отвары из говяжьих суставов в виде заливного и холодца.
- Подобрать подходящую ортопедическую обувь.
- Обеспечить пальцу полный покой в течение 6-8 недель после перелома.
 Загрузка…
Загрузка…bolitnoga.ru
Если палец сломан он будет шевелиться. Как узнать и определить сломан ли мизинец на ноге


Разновидности переломов
Переломы бывают закрытые и открытые, то есть с повреждением кожного покрова. Но так как кости пальцев ног – подвижны, то чаще всего переломы бывают закрытыми. Закрытый тип травмы является преимущественным в лечении, так как не всегда есть возможность сделать хирургическое вмешательство.
Кости на ногах могут быть повреждены со смещением или «с отломками». Если перелом произошел без смещения, то врачу не придется сопоставлять отломки и части костей, что позволит сохранить их правильное расположение. Смещенные кости и отломки – могут стать причиной нарушенного кожного покрова. Такая рана более сложна в лечении.
Переломы пальцев ног делят на такие виды:
- С продольным расположением фрагментов кости.
- С захождением осколков один на другой.
- Травмы с боковым смещением.
- Травмы с вклиниванием фрагментов.


Искривленный посиневший мизинец
Причины
Не все знают, как понять, действительно ли кость пальца сломана. Перелом пальца может произойти по причине сильного удара, если нога внезапно подвернулась при беге, по другим схожим причинам. Он может оказаться неполным, полным, известна и комбинированная разновидность травмы.
При заболеваниях вроде остеомиелита, остеопороза, опухолях костных тканей и других кости могут значительно снизить свою прочность, вследствие этого возникают так называемые патологические переломы. Перелом пальца бывает закрытым и открытым, в особенно сложных случаях может развиваться смещение костей. Локализация поражения — на основной или ногтевой фаланге.
При существуют некоторые отличия. Так происходит потому, что он крупнее прочих, расположен сбоку стопы и вследствие этого наиболее подвержен травмам. Симптомы перелома пальца ноги в этом случае более выраженные. Он не только наиболее крупный — у него две фаланги, а если сравнить его нагрузку с нагрузкой на другие пальцы, максимальная приходится именно на этот.
Перелом мизинца ноги появляется чаще всего при травматическом воздействии на него: при падении тяжелых предметов на палец, очень частое явление – удар мизинцем об углы мебели. Также вам может кто-то наступить на палец и случится перелом. Такие незначительные действия приводят к перелому в связи с маленьким размером кости, а соответственно и с ее небольшой хрупкостью относительно других костей человека.
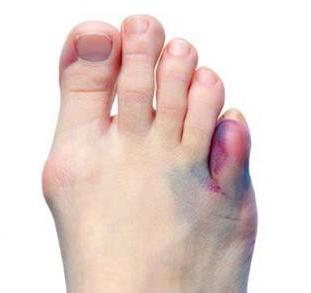

Имеется еще патологический фактор возникновения перелома, когда прочность кости нарушается из-за наличия различных заболеваний, а именно: из-за туберкулеза, остеомиелита, остеопороза, наличия опухоли и т.д.
Довольно часто сломанные мизинцы на ноге волнуют тех, кто играет в футбол. Сломать маленький палец можно, банально споткнувшись на ровной поверхности.
Несмотря на хрупкость и небольшой размер мизинца на ноге, процесс лечения может потребовать больших усилий.
Методы диагностики
У детей часто происходит перелом с угловым смещением. Такая травма не может быть вовремя распознана доктором, так как детские кости и ткани намного эластичнее, чем у взрослых. А потому и диагностируется она как просто ушиб. В результате палец срастается сам на протяжении определенного времени, но при этом он остается деформированным на всю жизнь. Основная нагрузка при таких травмах приходится на суставы и мягкие ткани ноги, также может деформироваться и хрящ.
Простые переломы, если они закрытые – тяжело диагностировать. Бывает, что доктор ставит такой диагноз, как ушиб. Но при проведении более тщательного исследования с рентгеноскопией можно обнаружить перелом пальцев ноги.
Итак, как узнать сломан палец или нет? Чтобы понять, насколько травма опасна, надо знать основные ее признаки. Это первая задача для того, кто будет оказывать помощь. Каждый врач знает, какие действия надо применять.
Проводить пальпацию поврежденного участка на ноге стоит достаточно осторожно. Для этого надо всеми пальцами без надавливания произвести ощупывание переломанного пальца, чтобы определить, сколько обломков есть. Делать процедуру надо по всей поверхности поврежденной конечности. Если палец визуально будет короче, то тут в большинстве случаев уже имеется отломок кости, который доктор должен определить. Сделать это можно как при пальпации, так и при проведении снимка на рентгене.
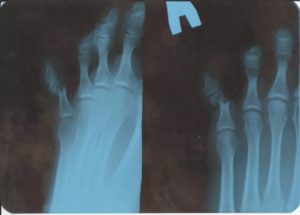

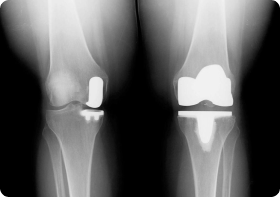
Перелом мизинца на рентгеновском снимке
Осложнения
Для того чтобы после перелома не было никаких серьезных последствий и осложнений, необходимо правильно и вовремя лечить повреждение. Поэтому, как только появляется определенный симптом перелома, важно сразу принимать меры и отправляться в травмпункт.
Возможные осложнения:

 Излишний костный мозоль. Любое срастание кости после перелома сопровождается образованием костного мозоля. Это своего рода костный нарост, который заполняет поврежденную область и скрепляет кость. Если перелом будет поздно подвергнут лечению, либо костные фрагменты будут плохо совмещены между собой (в случае перелома со смещением), то может сформироваться слишком большой мозоль, который затруднит нормальную подвижность пальца и периодически может приводить к воспалительным процессам.
Излишний костный мозоль. Любое срастание кости после перелома сопровождается образованием костного мозоля. Это своего рода костный нарост, который заполняет поврежденную область и скрепляет кость. Если перелом будет поздно подвергнут лечению, либо костные фрагменты будут плохо совмещены между собой (в случае перелома со смещением), то может сформироваться слишком большой мозоль, который затруднит нормальную подвижность пальца и периодически может приводить к воспалительным процессам.- Ложный сустав. Возникает из-за отсутствия лечения при переломе со смещением. Когда не выполняется репозиция отломков и кости находятся слишком далеко друг от друга, кости не срастаются, а их каналы для роста закрываются. Получаются две отдельные кости, которые никак между собой не соединены, но имеют аномальную подвижность – действуют как отдельный сустав. Из-за отсутствия хрящевой ткани между этими костями происходит трение кости о кость, что доставляет болевые ощущения. Такой сустав не выполняет своего прямого назначения – двигательного и опорного.

 Остеомиелит – воспаление костного мозга. Основной источник возникновения – инфекция, попадающая внутрь раны при открытом переломе. Во избежание такого осложнения нужно тщательно обрабатывать рану.
Остеомиелит – воспаление костного мозга. Основной источник возникновения – инфекция, попадающая внутрь раны при открытом переломе. Во избежание такого осложнения нужно тщательно обрабатывать рану.
Важно следить за тем, как поврежденный палец заживает. Для ускорения этого процесса потребуется уделить время лечебной физкультуре. Кроме того, пациенту рекомендуется принимать препараты, которые позволяют укрепить кости. Лекарственные средства назначаются только врачом. Требуется соблюдать дозировку при приеме. Этап восстановления длится в течение 1,5 месяца. В зависимости от наличия осложнений этот период может увеличиться или сократиться, если выздоровление идет по плану.
Нужно учесть индивидуальные особенности организма. В пожилом возрасте кости срастаются значительно дольше, чем у молодых людей. Если восстановительный этап слишком затянулся, то больному нужно посетить врача и сделать рентген.
Обычное повреждение пальца будет заживать быстро, но развитие осложнений вносит свои коррективы в этап выздоровления.
Появление осложнений связано не только с характером травмы. Часто такие процессы возникают при отсутствии лечения или неправильном осуществлении процедур. Если помощь оказана поздно, то это тоже усугубляет ситуацию.
Часто под ногтем поврежденного пальца скапливается кровь, в результате чего возникает гематома. При отсутствии возможности устранить гематому специалист может удалить сам ноготь. Подобная процедура осуществляется и в том случае, если ноготь при переломе был сильно травмирован.
Больной должен после заживления пальца использовать удобную обувь, которая не будет натирать мизинец. Рекомендуется периодически применять лекарственные средства, которые направлены на укрепление костей. Такие средства используются только после получения рекомендаций от специалиста.
Таким образом, каждому человеку необходимо понимать, что самостоятельное лечение может быть опасным. Отсутствие нужных знаний приводит к плачевному итогу. При появлении признаков повреждения пальца нужно доставить пациента в медицинский пункт. Следует соблюдать аккуратность при транспортировке больного.
Признаки переломов костей пальцев
Признаки перелома пальца известны следующие:
- относительные;
- абсолютные.
Относительные симптомы перелома пальца позволяют лишь заподозрить его наличие, но с уверенностью об этом сказать нельзя без проведения дополнительных исследований. Если же отмечены симптомы, относящиеся к абсолютной разновидности, нет никаких оснований сомневаться в том, что кость сломана.
К относительным симптомам относят такие проявления:
- острая, неутихающая боль;
- функция конечности нарушена;
- большинство движений вызывают болезненные ощущений;
- поврежденный палец чаще всего отекает;
- под ногтем или под кожей заметны следы кровоизлияния.
Насколько сильными будут относительные симптомы, зависит от того, как локализован перелом. Более выраженные симптомы отмечаются в тех случаях, когда получена травма основной фаланги, поскольку она соединена с костями стопы. В случае травмы могут оказаться поврежденными сосуды. Те, что расположены у основания пальца и те, что находятся около ногтя, по размеру заметно различаются. Если травмирована основная фаланга, отек и гематома получаются несколько более выраженными.
Выглядит это следующим образом: нога опухает и приобретает синюшный цвет, любое движение пальцем вызывает резкую боль. Просто осмотреть место травмы может оказаться недостаточным — лучше отправиться на рентген, получить снимок и уже по нему делать какие-либо заключения. Поводить рентгенографию надо не в одной проекции, а в нескольких.
Абсолютные признаки сломанного пальца на ноге не оставляют в этом сомнений. Палец принимает неестественное положение, он чересчур подвижен. Если надавить на него в определенном месте, можно услышать, как похрустывают осколки костей.
Вне зависимости от того, случился ли с пальцем перелом или ушиб большой силы, это заметно влияет на состояние травмированного человека. Во многом оно будет зависеть от того, какой именно участок оказался травмированным. Максимальной интенсивности болевой синдром достигает в тех случаях, когда в районе основной фаланги. Если же поврежден один из четырех малых пальцев, распознать перелом может быть довольно сложно — даже для больного такая травма нередко проходит незаметно.
Перелом мизинца на ноге встречается достаточно часто. Следует уделять такой травме много внимания, так как отсутствие лечения может привести к различным осложнениям
. Как только симптомы перелома мизинца будут выявлены, больному требуется посетить медицинское учреждение.
Перелом мизинца на ноге может быть нескольких видов. Палец обладает тремя фалангами, поэтому выделяют несколько типов травмы:
- локальную;
- абсолютную;
- частичную;
- закрытую;
- без смещения или с ним;
- открытую.
Повреждение ноги является частой травмой у активных людей, которые занимаются спортом или иными видами физической деятельности. Чаще всего перелом встречается у футболистов. Однако необязательно заниматься физической культурой, чтобы получить травму. Не является редкостью перелом пальца, полученный в бытовых условиях.
Имеют значение физиологические особенности организма пациента. Если кости сильно ослаблены, то вероятность травмы многократно возрастает. Играет роль возраст больного и наличие заболевания. К ухудшению состояния костей приводят следующие болезни:
- остеопороз;
- остеомиелит;
- гиперпаратиреоз.
При повреждении мизинца на ноге симптомы чрезвычайно важны. Следует дифференцировать травму от ушиба, так как больной не всегда может определить наличие перелома мизинца на ноге правильно. Если было получено повреждение, то у больного возникнут следующие признаки:
- гематомы;
- отеки;
- сильная боль;
- покраснение кожи;
- при открытой форме повреждения имеются нарушения целостности мягких тканей.
Такие симптомы характеризуют многие виды травм, в том числе простой ушиб. Поэтому следует распознавать характерные особенности. Палец может находиться в ненормальном положении, что указывает на смещение кости, и можно делать предположение о наличии повреждения.
При прощупывании возникает хруст или иной звук. Если характер травмы сильный, то пациент полностью не может пошевелить больным пальцем. В некоторых случаях усиливается отечность, которая распространяется на часть ноги.
При переломе мизинца могут быть осложнения. Они представлены следующими проявлениями:
- кожа вокруг пальца становится синей или сероватой;
- у больного наблюдается обильное кровотечение;
- пациент чувствует, что сломанный палец немеет и холодеет.
Определяя перелом, врачи могут сразу дифференцировать его в соответствии с принятой в медицине классификацией:
- по направлению перелома — продолговатые или поперечные;
- по типу линии перелома — винтовые, косые;
- по механизму разлома — прямые и непрямые.
Конечно, поставить точный диагноз удается лишь после рентгена, однако для того чтобы заподозрить травму, можно прощупать место повреждения. Сначала движения должны быть продолговатыми, а затем поперечными и косыми.
Пытаясь прислушиваться к своим ощущениям, нужно учесть, что переломов может быть несколько, также как и количество осколков. Сломать палец без них удается если упасть на ногу прямо. Несколько осколков может возникнуть в результате падения на ногу тупого и гладкого предмета. На мелкие осколки разрушается кость в случае, если на палец воздействует неровный предмет.
Что делать при травме?
При повреждении пальца необходимо оказать первую помощь больному. Пациент должен поднять пострадавшую ногу и стараться не двигать ее. При открытой форме повреждения следует обработать рану с помощью антисептического средства. Для предотвращения отека и снижения боли можно применить холодный компресс. Следует прикладывать аккуратно, чтобы действиями не вызвать усиление болевых ощущений.
Чтобы исключить случайные движения, рекомендуется мизинец перебинтовать вместе с соседним пальцем. При сильном болевом синдроме допускается использование болеутоляющих лекарств. Пациента обязательно нужно доставить в больницу.
В медицинском учреждении больному сделают рентген, что позволит выяснить характер повреждения и назначить лечение. Кроме того, можно дифференцировать травму от ушиба и иных повреждений. Если была повреждена пластина ногтя, то специалист назначает перфорацию по желанию пациента. Применяется специальный лонгет, если травма затронула основную и среднюю фалангу. Если характер повреждения является незначительным, то используют ленту из гипса.
При наличии серьезного характера повреждения со смещением потребуется выполнить репозицию костей. Оперативная методика осуществляется с помощью местного наркоза, поэтому неприятных ощущений больной избежит. После перелома применяют накладывание гипса. Пациенту требуется в течение некоторого времени находиться без движения. Во время лечения может применяться витаминотерапия, лечебная физкультура или массаж.
sustavrip.ru
Как понять что палец на ноге сломан с помощью симптомов и признаков
Далеко не каждый знает, как понять, что тот или иной палец на ноге сломан. А ведь случиться это может при банальных обстоятельствах: из-за сильного удара о твердую поверхность, вследствие падения тяжелого предмета, из-за подвернувшейся в спешке (при ходьбе или беге) ноги.

Специалисты выделяют такие виды переломов:
- полные или неполные,
- закрытые или открытые,
- со смещением или без него,
- на фаланге – ногтевой или основной,
- комбинированные варианты.
Случаются и патологические травмы вследствие таких хронических заболеваний, снижающих прочность костей, как опухоли костных тканей, остеопороз, остеомиелит и так далее.
Отличается травма на большом пальце. Он крупнее остальных, расположен сбоку, на него идет большая нагрузка. Кроме того, у него только пара фаланг (у прочих – по три), а значит, и страдает он чаще остальных, симптоматику имеет более характерную.
Основные симптомы
Без определенных знаний сложно понять, что сломал палец на ноге. Существуют относительные и абсолютные признаки данной травмы. Первые являются только основой для подозрений. Их подтверждают или опровергают дополнительными обследованиями. Симптоматика абсолютная дает стопроцентную гарантию наличия перелома, не оставляя никаких шансов для сомнений.
Врачи-травматологи отмечают следующие относительные симптомы:
- боль острая и неутихающая,
- нарушение функционирования конечности,
- ощущение боли при большей части движений,
- отечность на пострадавшем пальце,
- видимое кровоизлияние под кожей или ногтем.
Интенсивность относительных показателей зависит от локализации перелома. Они бывают наиболее выраженными в случае травмирования основной фаланги, соединенной с косточками в стопе. В таких случаях нередко повреждаются сосуды, а гематома с отеком – всегда более выражены. Опухоль при этом велика, оттенок пострадавшей области – синюшный. Резкие болевые ощущения возникают при малейшем шевелении пальцем.
Абсолютная симптоматика никаких сомнений в переломе пальца не оставляет. Положение, в котором он находится, совершенно неестественное. Он слишком подвижен. При надавливании на палец в определенной точке четко слышны похрустывания осколков от костей.
Независимо от вида и тяжести травмы, если она достаточно серьезна, то влияет на состояние пострадавшего в значительной степени. Конкретное состояние во многом зависит от того, в каком участке пострадал палец. Болевые ощущения наиболее интенсивны в случаях, когда палец страдает в области ведущей фаланги – особенно большой.

Когда повреждается один из четверки малых пальцев, распознание перелома становится непростой задачей. Даже пострадавший часто не замечает проблему. Человек обращается к врачу, только если боль начинает усиливаться.
В большом пальце перелом случается и внутри сустава. При повреждениях этого типа болевой синдром сильный и резкий. При нарушении целостности костной ткани пострадавший не в состоянии ступать на травмированную ногу. В некоторых случаях отек распространяется со сломанного пальца на соседние и даже на стопу.
Визуальные признаки

Чтобы понять, что сломан палец на ноге, можно обратить внимание на внешний вид конечности. Видимым признаком в этой ситуации служит его неестественное положение. Он может быть согнутым или торчащим. Иногда под кожей прощупываются костные обломки. Также палец ноги может стать патологически подвижным – с хрустом костных осколков при легчайшем его движении. Этот признак также легко заметен визуально.
Если сломан мизинец на ноге или другой палец, наблюдаются отеки, гематомы, ногтевые излияния крови. В зависимости от локализации травмы меняется выраженность и характер визуальных признаков.
Например, если сломана базовая фаланга, палец отечет сильнее, нежели в случае с фалангой дистанальной. А когда сломан большой палец, иногда отекает стопа в целом. Проявления достигают максимума несколько часов спустя после травмы.
Если признаки не ярко выраженные, но ощущается сильная непроходящая боль, важно понимать, что возможен перелом. Необходимо обратиться к врачам и сделать рентген.
Методы диагностики

Визуального осмотра поврежденной области недостаточно в любой ситуации. Если внешние проявления и болевые ощущения незначительны, человек просто не догадывается о степени тяжести полученной травмы пальца. Отсутствие должного внимания к проблеме ведет к некорректному срастанию сломанных костей. Это приводит к дополнительным осложнениям.
Необходимо обратиться к травматологу. Он произведет визуальный осмотр и бережную пальпацию поврежденной области. Уточнив обстоятельства получения травмы, он сделает предварительные выводы.
Далее пациента направляют на рентген для получения снимка. Рентгенография необходима в нескольких проекциях. На основании снимков и предварительного обследования пациента врач делает окончательные выводы относительно характера и степени тяжести травмы.

Делать рентген придется и в дальнейшем – для контроля динамики в процессе лечения. Важно следовать рекомендациям врача и не прерывать заботу о сломанном пальце, как только внешние признаки и болевые ощущения станут менее заметными.
Недолеченные переломы, закрытые и открытые, ведут к серьезным последствиям для здоровья. Финальный рентгеновский снимок продемонстрирует полное срастание костей. На этом этапе диагностика и лечение считаются завершенными.
irksportmol.ru
Как понять что палец на ноге сломан с помощью симптомов и признаков
Далеко не каждый знает, как понять, что тот или иной палец на ноге сломан. А ведь случиться это может при банальных обстоятельствах: из-за сильного удара о твердую поверхность, вследствие падения тяжелого предмета, из-за подвернувшейся в спешке (при ходьбе или беге) ноги.


Специалисты выделяют такие виды переломов:
- полные или неполные;
- закрытые или открытые;
- со смещением или без него;
- на фаланге – ногтевой или основной;
- комбинированные варианты.
Случаются и патологические травмы вследствие таких хронических заболеваний, снижающих прочность костей, как опухоли костных тканей, остеопороз, остеомиелит и так далее.
Отличается травма на большом пальце. Он крупнее остальных, расположен сбоку, на него идет большая нагрузка. Кроме того, у него только пара фаланг (у прочих – по три), а значит, и страдает он чаще остальных, симптоматику имеет более характерную.
Основные симптомы
Без определенных знаний сложно понять, что сломал палец на ноге. Существуют относительные и абсолютные признаки данной травмы. Первые являются только основой для подозрений. Их подтверждают или опровергают дополнительными обследованиями. Симптоматика абсолютная дает стопроцентную гарантию наличия перелома, не оставляя никаких шансов для сомнений.


Врачи-травматологи отмечают следующие относительные симптомы:
- боль острая и неутихающая;
- нарушение функционирования конечности;
- ощущение боли при большей части движений;
- отечность на пострадавшем пальце;
- видимое кровоизлияние под кожей или ногтем.
Интенсивность относительных показателей зависит от локализации перелома. Они бывают наиболее выраженными в случае травмирования основной фаланги, соединенной с косточками в стопе. В таких случаях нередко повреждаются сосуды, а гематома с отеком – всегда более выражены. Опухоль при этом велика, оттенок пострадавшей области – синюшный. Резкие болевые ощущения возникают при малейшем шевелении пальцем.
Абсолютная симптоматика никаких сомнений в переломе пальца не оставляет. Положение, в котором он находится, совершенно неестественное. Он слишком подвижен. При надавливании на палец в определенной точке четко слышны похрустывания осколков от костей.
Независимо от вида и тяжести травмы, если она достаточно серьезна, то влияет на состояние пострадавшего в значительной степени. Конкретное состояние во многом зависит от того, в каком участке пострадал палец. Болевые ощущения наиболее интенсивны в случаях, когда палец страдает в области ведущей фаланги – особенно большой.


Когда повреждается один из четверки малых пальцев, распознание перелома становится непростой задачей. Даже пострадавший часто не замечает проблему. Человек обращается к врачу, только если боль начинает усиливаться.
В большом пальце перелом случается и внутри сустава. При повреждениях этого типа болевой синдром сильный и резкий. При нарушении целостности костной ткани пострадавший не в состоянии ступать на травмированную ногу. В некоторых случаях отек распространяется со сломанного пальца на соседние и даже на стопу.
Визуальные признаки


Чтобы понять, что сломан палец на ноге, можно обратить внимание на внешний вид конечности. Видимым признаком в этой ситуации служит его неестественное положение. Он может быть согнутым или торчащим. Иногда под кожей прощупываются костные обломки. Также палец ноги может стать патологически подвижным – с хрустом костных осколков при легчайшем его движении. Этот признак также легко заметен визуально.
Если сломан мизинец на ноге или другой палец, наблюдаются отеки, гематомы, ногтевые излияния крови. В зависимости от локализации травмы меняется выраженность и характер визуальных признаков.
Например, если сломана базовая фаланга, палец отечет сильнее, нежели в случае с фалангой дистанальной. А когда сломан большой палец, иногда отекает стопа в целом. Проявления достигают максимума несколько часов спустя после травмы.
Если признаки не ярко выраженные, но ощущается сильная непроходящая боль, важно понимать, что возможен перелом. Необходимо обратиться к врачам и сделать рентген.
Методы диагностики


Визуального осмотра поврежденной области недостаточно в любой ситуации. Если внешние проявления и болевые ощущения незначительны, человек просто не догадывается о степени тяжести полученной травмы пальца. Отсутствие должного внимания к проблеме ведет к некорректному срастанию сломанных костей. Это приводит к дополнительным осложнениям.
Необходимо обратиться к травматологу. Он произведет визуальный осмотр и бережную пальпацию поврежденной области. Уточнив обстоятельства получения травмы, он сделает предварительные выводы.
Далее пациента направляют на рентген для получения снимка. Рентгенография необходима в нескольких проекциях. На основании снимков и предварительного обследования пациента врач делает окончательные выводы относительно характера и степени тяжести травмы.


Делать рентген придется и в дальнейшем – для контроля динамики в процессе лечения. Важно следовать рекомендациям врача и не прерывать заботу о сломанном пальце, как только внешние признаки и болевые ощущения станут менее заметными.
Недолеченные переломы, закрытые и открытые, ведут к серьезным последствиям для здоровья. Финальный рентгеновский снимок продемонстрирует полное срастание костей. На этом этапе диагностика и лечение считаются завершенными.
otravmah.com















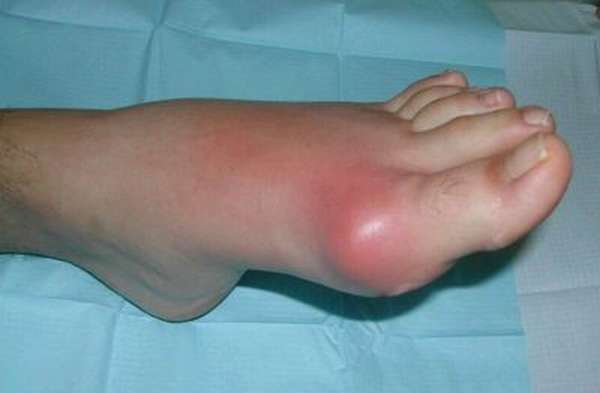
 Из-за чего возникает полиартрит?
Из-за чего возникает полиартрит? Симптомы полиартрита
Симптомы полиартрита Стадии развития ревматоидного полиартрита
Стадии развития ревматоидного полиартрита Как лечить ревматоидный полиартрит с помощью аппарата АЛМАГ-02
Как лечить ревматоидный полиартрит с помощью аппарата АЛМАГ-02 Позволяет восстановить кровообращение и запустить обменные процессы в суставе.
Позволяет восстановить кровообращение и запустить обменные процессы в суставе.









































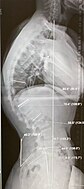
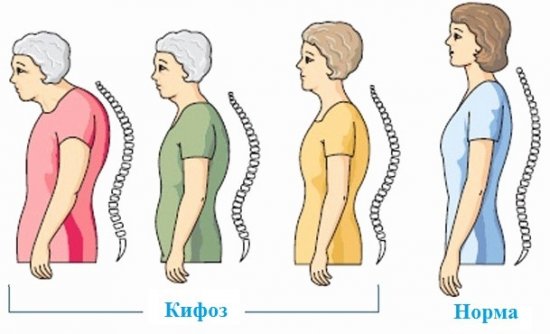


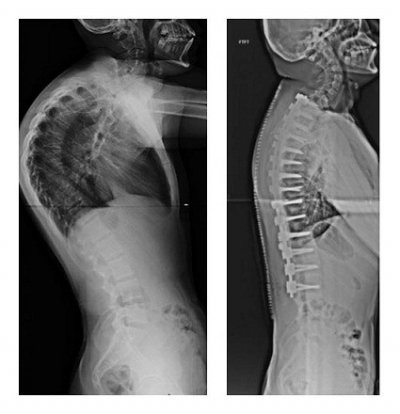
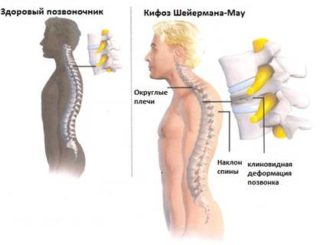
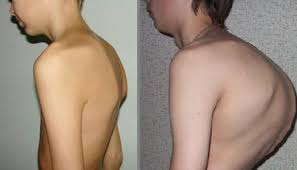
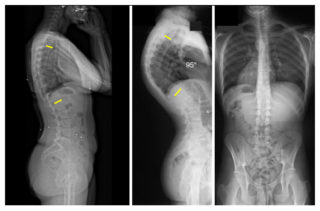
 Сегодня мы поговорим о таком дефекте, как вдовий горб, опишем причины его появления, симптоматику, осложнения в состоянии организма и лечение, дадим комплекс упражнений при патологии, порекомендуем на alter-zdrav.ru диету и изменения режима.
Сегодня мы поговорим о таком дефекте, как вдовий горб, опишем причины его появления, симптоматику, осложнения в состоянии организма и лечение, дадим комплекс упражнений при патологии, порекомендуем на alter-zdrav.ru диету и изменения режима.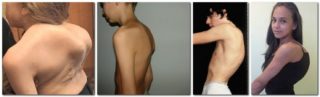





 Проблема может обостриться, когда человек носит тесную обувь.
Проблема может обостриться, когда человек носит тесную обувь. Косточка может покраснеть, если есть проблема с суставом или тканями вокруг него.
Косточка может покраснеть, если есть проблема с суставом или тканями вокруг него. Для обезболивания проблемного места можно принять Темпалгин.
Для обезболивания проблемного места можно принять Темпалгин. Для стопы полезно рисование карандашом с помощью ее пальцев.
Для стопы полезно рисование карандашом с помощью ее пальцев.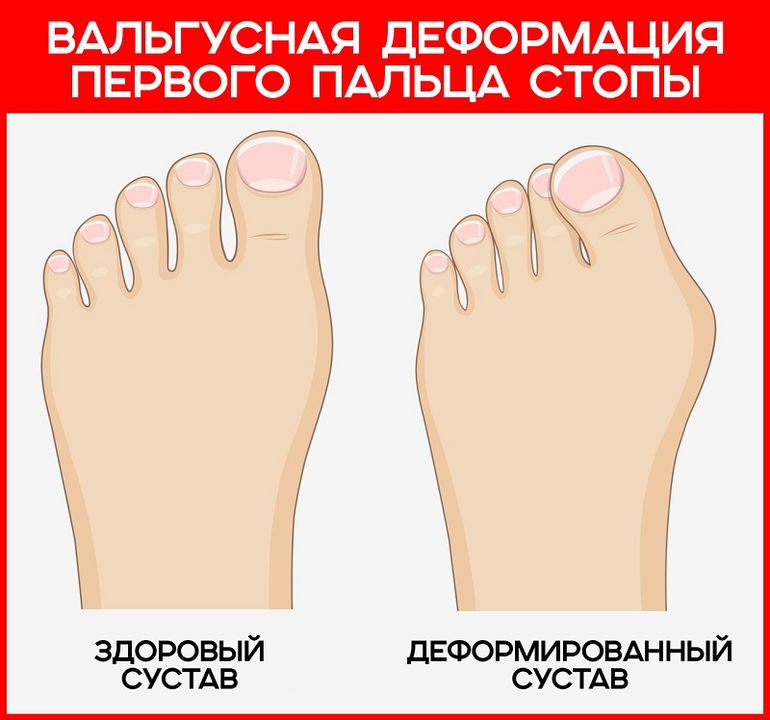












 Артрозилен: показания, инструкция по применению, отзывы
Артрозилен: показания, инструкция по применению, отзывы Хонда для суставов: описание, инструкция, отзывы
Хонда для суставов: описание, инструкция, отзывы Чем отличается Терафлекс от Терафлекс Адванс и что лучше
Чем отличается Терафлекс от Терафлекс Адванс и что лучше Мелоксикам: инструкция по применению, аналоги, отзывы
Мелоксикам: инструкция по применению, аналоги, отзывы Малавит: что это, показания и инструкция по применению
Малавит: что это, показания и инструкция по применению Метотрексат: показания, инструкция по применению, отзывы
Метотрексат: показания, инструкция по применению, отзывы Сустилак: описание, инструкция по применению, отзывы
Сустилак: описание, инструкция по применению, отзывы Спондилез поясничного отдела позвоночника — что это, симптомы и как лечить
Спондилез поясничного отдела позвоночника — что это, симптомы и как лечить








 Анатомия ветвей пояснично-крестцового сплетения
Анатомия ветвей пояснично-крестцового сплетения
 Межпозвоночная грыжа
Межпозвоночная грыжа Жизнь с диагнозом грыжа позвоночника
Жизнь с диагнозом грыжа позвоночника Влияние правильного консервативного лечения на патологию
Влияние правильного консервативного лечения на патологию