Как ломают кости при неправильном срастании – Неправильно сросшийся перелом – виды хирургических операций
Неправильно сросшийся перелом – виды хирургических операций
Неправильное срастание костей после перелома характеризуется болезненностью в костях и расположенных рядом суставах, смещением анатомически верной оси конечности и деформацией самой кости. В результате искривления костей нарушаются их физиологические функции. Исправить аномально сросшиеся после перелома кости можно только оперативным путем.
Содержание статьи:Аномальное сращивание костей после перелома является показанием для проведения хирургического вмешательства.
Существует три вида основных ортопедических операций:
- Корригирующая остеотомия.
- Остеосинтез.
- Краевая резекция костей.
Остеотомия
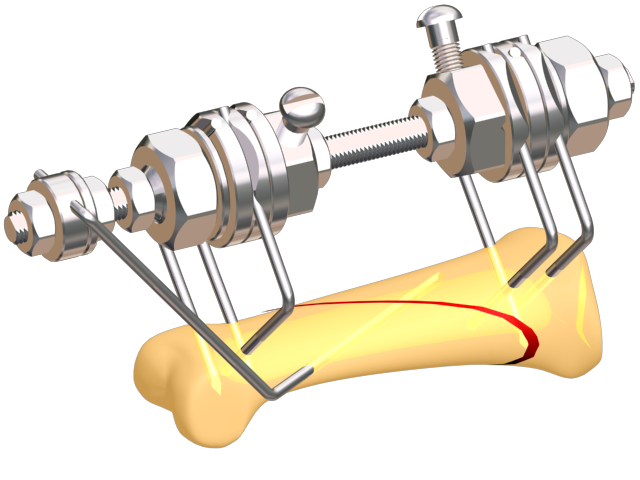
Неправильное срастание костей после перелома исправляют с помощью корригирующей остеотомии. Данная операция проводится под общей анестезией, как самостоятельное хирургическое вмешательство, либо как один из этапов другой серьёзной операции.
Целью её является устранение возникшей костной деформации.
Для этого в процессе операции неправильно сросшуюся кость вновь ломают или рассекают лазером, энергией радиоволн либо традиционными хирургическими инструментами.
Образовавшиеся костные фрагменты соединяют между собой в новом, правильном положении спицами, винтами, пластинами или специальными аппаратами.
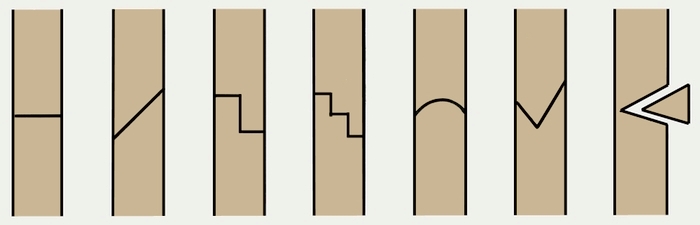
В процессе операции используют также принцип скелетного вытяжения, когда к помещённой в кость спице подвешивается груз, благодаря чему кость вытягивается и принимает нужное для нормального сращивания положение.
По типу проведения остеотомия бывает:
- Открытой, в процессе которой хирург делает 10-12-ти сантиметровый разрез кожи, открывающий кость, отделяет от кости надкостницу и проводит рассечение кости. В некоторых случаях кость рассекают по предварительно просверленным отверстиям.
- Закрытой, когда кожа в месте повреждения разрезается лишь на 2-3 сантиметра, затем с помощью хирургического инструмента кость надсекается примерно на ¾ её толщины, далее оставшийся нерассечённым участок кости доламывается.
Во время остеотомии закрытого типа можно серьёзно повредить нервы и крупные сосуды, поэтому для выравнивания костей при их неправильном срастании применяют, как правило, остеотомию открытого типа!
Оперируют, чаще всего, кости верхних или нижних конечностей, чтобы вернуть им утраченный при переломе и неправильном срастании нормальный функционал.
Благодаря остеотомии, ногам пациента возвращается положение, необходимое для передвижения, рукам – для выполнения анатомически присущих им движений.
Остеотомию нельзя делать при:
- Сердечно-сосудистых патологиях.
- Тяжелых заболеваниях печени, почек и других внутренних органов.
- Обострении хронических либо наличии остро протекающих заболеваний.
- Гнойном инфицировании тканей или органов.
Как любое хирургическое вмешательство, остеотомия опасна следующими возможными осложнениями:
- Смещением костных фрагментов.
- Возникновением ложного сустава.
- Инфицированием послеоперационной раны, вплоть до нагноения.
- Замедлением процесса сращивания костей.
Остеосинтез
Данный метод лечения неправильно сросшихся переломов сегодня весьма популярен и применяется довольно широко.
Суть его заключается в том, что в процессе операции обломки костей сопоставляются друг с другом с помощью различных фиксаторов. Как правило, это специальные винты, штифты, шурупы, проволоки, спицы или гвозди, сделанные из стойких к постоянному механическому воздействию неокисляющихся материалов.
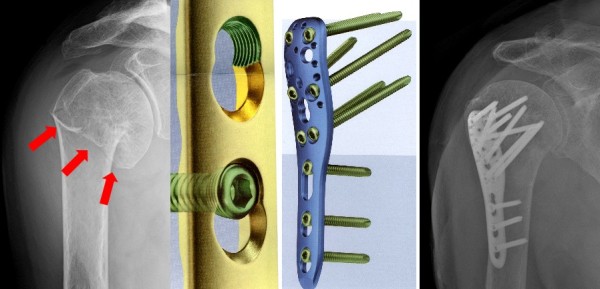
Для подобных имплантатов используют костную ткань, инертные пластиковые фиксаторы и такие вещества, как титан, нержавеющая сталь, кобальтовый сплав виталлиум.
Длительное скрепление костей имплантатами дает возможность им полностью восстановиться после перелома!
Различают два вида остеосинтеза:
- Наружный, или чрескостный, при котором для соединения костных обломков снаружи используется аппарат Илизарова и другие аналогичные устройства.
- Внутренний, или погружной, когда кости фиксируются имплантатами внутри тела пациента. Во время оперативного вмешательства используют один из видов анестезии. После накостного погружного остеосинтеза кости зачастую дополнительно фиксируют наложением гипсовой повязки.
Остеосинтез применяется для сопоставления отломков длинных трубчатых костей голени, бедра, плеча и предплечья, а также при внутрисуставных переломах и для сращивания поврежденных мелких костей стопы и кисти.
Благодаря произведенной при остеосинтезе фиксации достигается неподвижность сломанных костей, что позволяет им срастаться физиологически правильно.
Соединение костей, сделанное хирургами в процессе операции, по своему характеру может быть:
- Относительным, допускающим минимальные движения костей между собой.
- Абсолютным. При этом между костными обломками нет даже микроскопических перемещений.
После полного сращивания костей металлические имплантаты удаляются из тела больного!
Для данной хирургической операции существует ряд противопоказаний:
- Загрязнение и инфицирование раны в месте перелома.
- Общее тяжелое состояние пострадавшего.
- Обширная зона повреждения при открытых переломах.
- Наличие у пациентов заболеваний, сопровождающихся судорогами.
- Тяжелая форма остеопороза, при которой крошатся кости.
При проведении операции остеосинтеза могут возникнуть следующие осложнения:
- В кости может нарушиться кровоснабжение, так как при фиксации хирург обнажает достаточно большой её участок, лишая кость части окружающих тканей, пронизанных кровеносными сосудами и нервными волокнами.
- Ослабление костей множественными отверстиями, просверленными для введения винтов или шурупов.
- Повреждение в ходе операции мягких тканей, окружающих кость.
- Внесение в операционную рану инфекции из-за недостатка антисептических и асептических мер предосторожности.
Частичная резекция кости
Операция по резекции кости заключается в иссечении её поврежденного участка.
Резекция может проводиться, как самостоятельное хирургическое вмешательство, а может являться этапом другой операции.
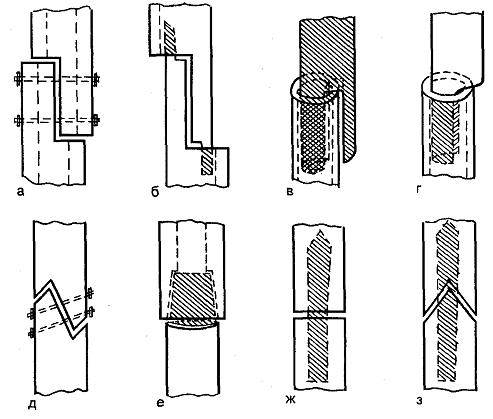
Частичная или краевая резекция бывает двух видов:
- Поднадкостничная, при которой верхний слой костной ткани (надкостницу) хирург рассекает скальпелем в двух местах – ниже и выше области поражения. Причём делается это на стыке здоровых и повреждённых тканей. Затем с помощью специального инструмента надкостница отделяется от кости. После этого освобожденная кость перепиливается сверху и снизу, в местах отслойки надкостницы.
- Чрезнадкостничная. Операция выполняется аналогично предыдущей, с той лишь разницей, что отслойка надкостницы производится в сторону поражённого, а не здорового участка кости.
www.operabelno.ru
причины, симптомы, консультация врача, необходимое обследование и повторное лечение
После того как у человека случился перелом кости, чаще всего это случается с нижними или верхними конечностями, срастание может быть неправильным. При этом кость меняет свою правильную анатомическую позицию. Довольно часто причиной того, что перелом неправильно сросся, становится недостаточная фиксация фрагментов в гипсе. Но это не единственная причина.
Как происходит срастание кости
Неправильно может срастись перелом в любой части тела. Чаще это происходит при переломах челюсти, рук и пальцев. Неправильно сросшийся перелом ноги встречается намного реже.
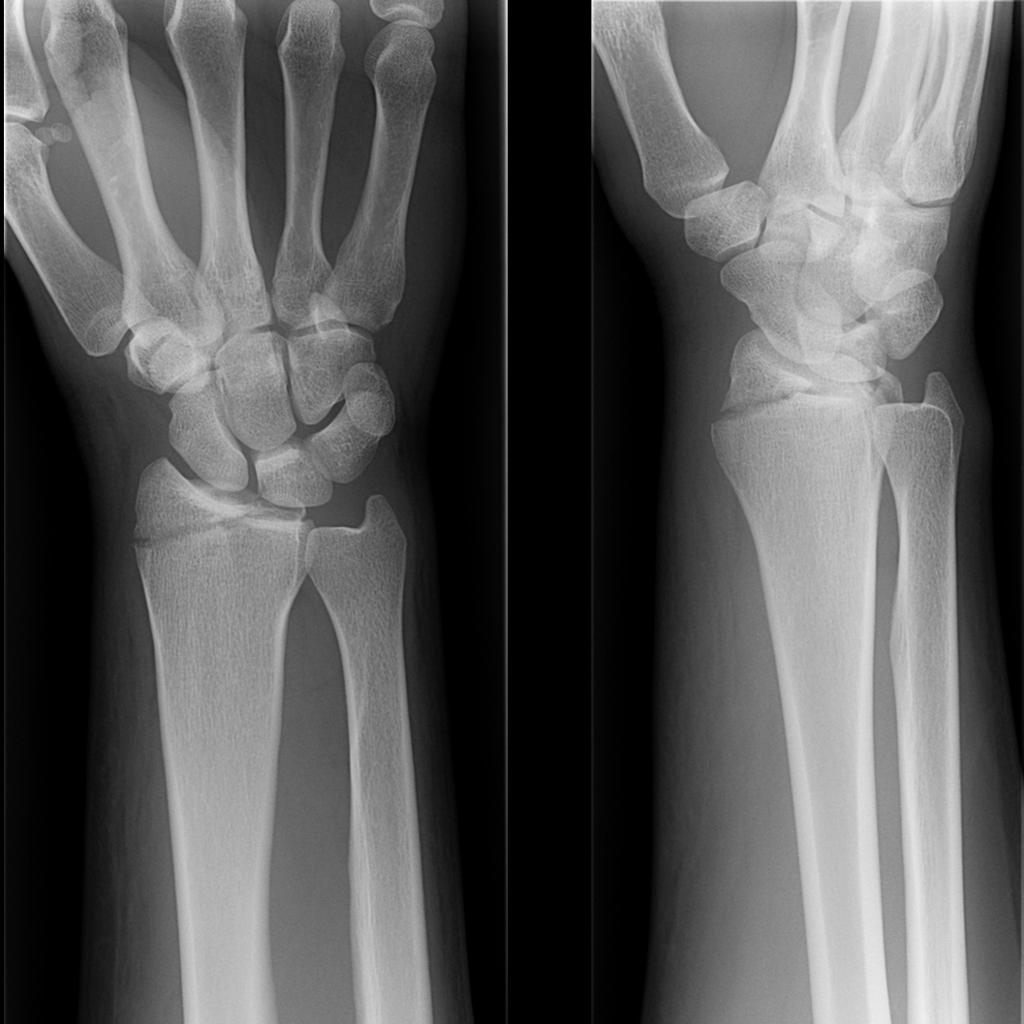
Сразу же после того как произошло несчастье, в организме человека начинается восстановление повреждения. Этот процесс состоит из двух этапов. На первом этапе происходит рассасывание тех тканей, которые погибли при получении травмы, а во время второго этапа восстанавливается непосредственно сама кость.
Чтобы кость срослась, необходимо определенное время. В течение первой недели происходит образование специальной ткани, которую называют грануляционной. Эта ткань притягивает к себе минеральные вещества, что приводит к выпадению лишних нитей фибрина. Позже появляются коллагеновые волокна, благодаря которым кость формируется в том виде, в котором она должна быть. С каждым днем на месте перелома накапливается все большее количество минеральных солей, что помогает образованию новой костной ткани.
Если сделать рентгеновский снимок через три недели, то на нем можно будет увидеть костную мозоль в месте срастания. То, что перелом срастается неправильно, можно обнаружить с помощью рентгена именно на этом этапе. Что делать с неправильно сросшимся переломом, решается в каждом индивидуальном случае по разному.
Причины неправильного срастания переломов
Переломы могут быть двух видов – закрытые и открытые. Закрытый не так опасен, как открытый. Он быстро срастается, и причиной того, что перелом неправильно сросся, может быть только неправильное лечение. Плохо, когда перелом открытый, бывают случаи, когда развивается остеомиелит. Или происходит инфицирование раны.
Что неправильно срослось при переломе руки? Почему так произошло? Причины могут быть следующими:
- При лечении были сделаны ошибки.
- В гипсе случилось смещение костей.
- Не были установлены петли, вправляющие кость.
- Во время хирургического вмешательства не по морфологии установили фиксаторы.
Чаще всего то, что перелом сросся неправильно, происходит по причине каких-либо ошибок, допущенных в период лечения. Если в области, где случилась травма, человека что-то беспокоит, и он подозревает, что кости срастаются неправильно, следует обратиться к травматологу для подтверждения или опровержения этого факта.
Самая частая проблема – неправильно сросшийся перелом лучевой кости руки. Поэтому при такой травме во время восстановления кости, нужно быть особенно осторожными, чтобы потом не было никаких проблем.
Если случилось, что при переломе лучевой неправильно срослось, то эта патология лечится также, как и переломы в других местах.
Хирургические методы лечения
Если происходит аномальное сращивание костей, то обычно это лечится хирургическим способом. Ортопедические операции бывают трех видов:
- остеотомия корригирующая,
- остеосинтез,
- краевая резекция костей.
Корригирующая остеотомия
Такая операция проводится под общим наркозом. Ее конечная цель – устранить костную деформацию. Чтобы достичь этого, приходится снова ломать кость, которая срослась неправильно. Ее ломают с помощью хирургических инструментов, рассекают радиоволнами или лазером.
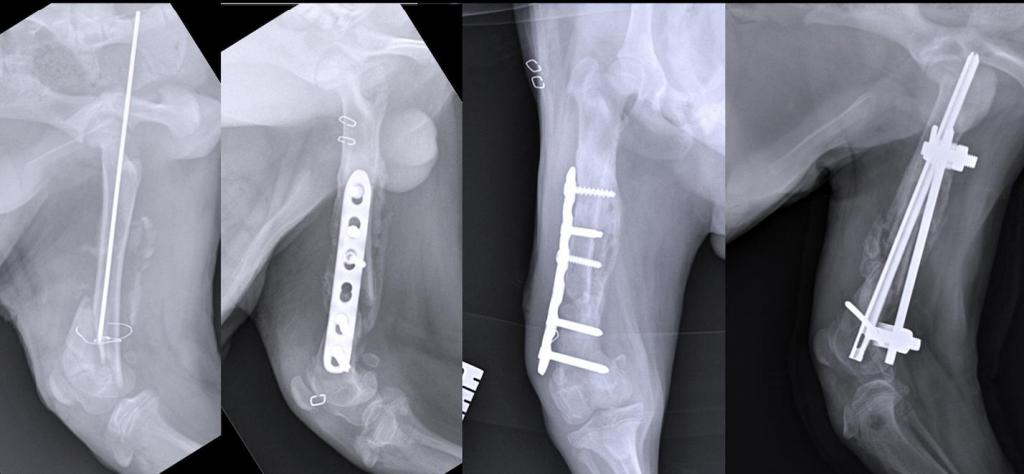
Фрагменты костей снова соединяют друг с другом в правильном положении и закрепляют, используя специальные винты, спицы, пластины и другое. Во время такой операции может быть использован принцип вытяжения. К спице, которая находится в кости, подвешивают груз, который вытягивает кость, и она занимает то положение, которое необходимо для нормального сращивания.
Виды остеотомии
Остеотомия по типу проведения может быть открытой и закрытой. В процессе открытого вмешательства делается разрез кожи на 10-12 сантиметров, который открывает кость. Затем хирург отделяет кость от надкостницы и рассекает ее. Иногда это делается по специально просверленным отверстиям.
При закрытом методе этой операции на месте травмы кожные покровы разрезаются всего на 2-3 сантиметра. После этого хирург хирургическим инструментом надсекает кость лишь на ¾, а оставшаяся часть доламывается. Во время такого вмешательства иногда серьезно повреждаются крупные сосуды и нервы, поэтому все-таки чаще проводится остеотомия открытого типа.
Корригирующая остеотомия чаще всего применяется, чтобы исправить неправильно сросшийся перелом на нижних или верхних конечностях. Благодаря этой операции ноги пациента передвигаются, а руки выполняют все движения, которые им присущи.

Противопоказания остеотомии
Этот вид операции запрещается делать, если у пациента имеются следующие заболевания:
- Тяжелые болезни почек, печени, а также других внутренних органов.
- Патологии сердца и сосудов.
- Если на момент операции у больного имеется острое или обострение хронического заболевания.
- Гнойное инфицирование органов или тканей.
Осложнения после операции
Как и после любого другого хирургического вмешательства, после остеотомии могут быть осложнения, а именно:
- Попадание в рану инфекции, что может вызвать нагноение.
- Появление ложного сустава.
- Замедление сращивания перелома.
- Смещение фрагментов костей.
Операция остеосинтез
Это очень популярный способ лечения переломов, которые срослись неправильно. Суть этой операции заключается в том, что фрагменты поломанной кости прикрепляют один к другому, используя различные фиксаторы. Они могут быть в виде специальных шурупов, винтов, спиц и т. п. Фиксаторы делаются из крепкого неокисляющегося материала, это может быть костная ткань, специальный пластик, нержавеющая сталь, титан и другие материалы.
Имплантаты используются долгое время, что позволяет кости в месте перелома полностью восстановиться.
Остеосинтез может быть двух видов:
- Наружный, его еще называют чрескостным. Во время такой операции соединяются костные обломки. Снаружи все закрепляется с помощью аппарата Илизарова или других похожих устройств.
- Внутренний (погружной). Этот метод отличается от предыдущего тем, что имплантаты закрепляют кости внутри тела, а не снаружи. После этой операции часто проводится дополнительная фиксация с помощью гипсовой повязки.
Остеосинтез обычно применяется в случаях, когда необходимо соединить длинные трубчатые кости ног (бедро, голень) и рук (плечо, предплечье), а также при переломах суставов и мелких костей кисти и стопы.
Фиксация при остеосинтезе сохраняет сломанные кости в неподвижном состоянии, и поэтому они срастаются правильно.
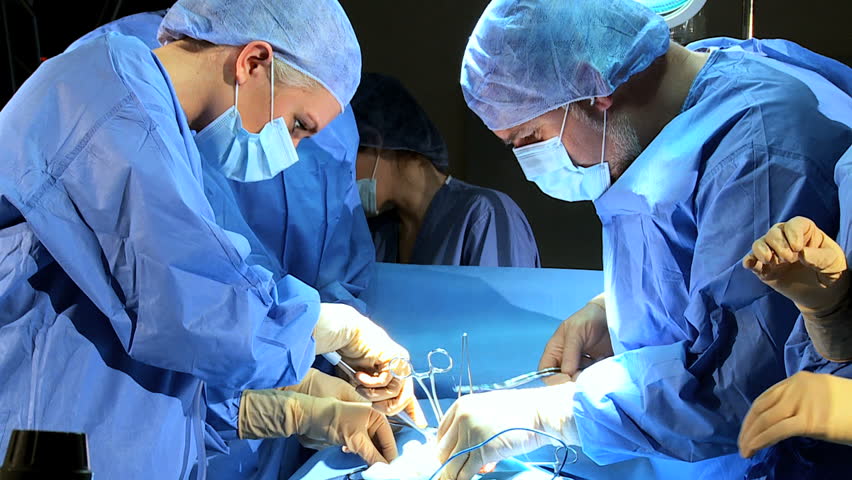
Противопоказания для данной операции
Такое хирургическое вмешательство как остеосинтез, несмотря на многие положительные моменты, имеет также и некоторые противопоказания. Например:
- Пациент находится в тяжелом состоянии.
- В рану попала инфекция или грязь.
- Большая зона повреждения, если перелом открытый.
- У пациента имеется недуг, который сопровождается судорогами.
- Наличие остеопороза, при котором кости становятся очень хрупкими.
Возможные осложнения
Чтобы зафиксировать кость, хирургу приходится обнажать большой участок кости. При этом она лишается окружающих ее тканей, в которых расположены кровеносные сосуды, и это приводит к нарушению ее кровоснабжения.
Во время операции повреждаются близлежащие ткани и кости. Также большое количество отверстий, которые необходимы для шурупов и винтов, ослабляют кость.
Если не соблюдаются антисептические меры предосторожности, в рану может попасть инфекция.
Частичная резекция кости
В ходе такой операции происходит удаление поврежденного участка кости. Резекция может выполняться как отдельная операция, а может быть лишь определенным этапом другого хирургического вмешательства.
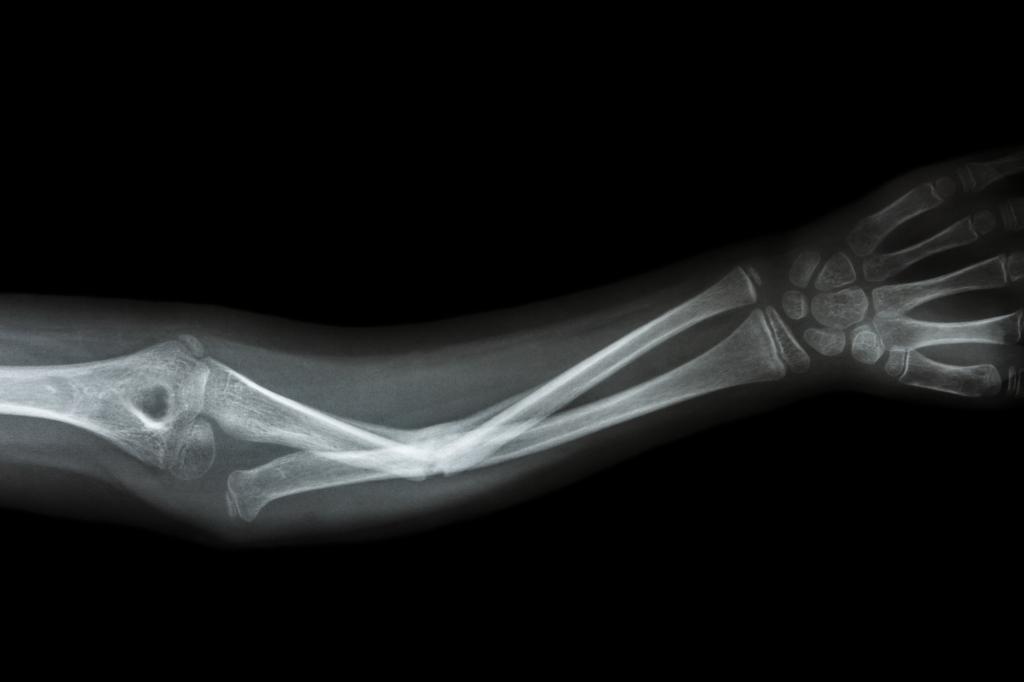
Частичная резекция может быть двух видов:
- Поднадкостничная. При этом способе хирург с помощью скальпеля разрезает надкостницу в двух местах – над местом поражения и под ним. Причем это следует делать в том месте, где стыкуются здоровые и поврежденные ткани. После этого надкостницу отделяют от кости и перепиливают снизу и сверху.
- Чрезнадкостничная. Операция делается так же, как и предыдущая, разница лишь в том, что надкостница отслаивается в сторону не здорового участка, а пораженного.
Резекция проводится под общей или проводниковой анестезией.
fb.ru
Как ломают кость при неправильном срастании — Все про суставы
Лечение неправильно сросшихся переломов
Среди стойких изменений костного скелета лица наиболее часто встречаются неправильно сросшиеся переломы и ложные суставы на протяжении челюстной дуги.
Причиной неправильного сращения переломов служит чаще всего неправильное вправление и фиксация свежих отломков и трудность лечения запущенных переломов.
Неправильное сращение, отломков может произойти как при наличии линейных переломов без дефекта костного вещества, так и при отсутствии более или менее значительного куска кости. В первом случае расстройство функций жевательного аппарата вызывается неправильным стоянием сросшихся отломков в вертикальной или в горизонтальной плоскости, что нарушает прикус и выводит из строя всю или половину челюсти. Во втором случае нарушение функции зависит от сращения отломков при одновременном укорочении челюстной дуги. В случае серединных дефектов сращение отломков может происходить под углом, при боковых — со смещением более длинного отломка в стороны дефекта и короткого отломка внутрь.
Таким образом, в обоих случаях оставшиеся на отломках зубы совершенно выходят из соприкосновения с зубами верхней челюсти и становятся большей частью бесполезными для жевания.
Жевательная функция совершенно расстраивается при неправильном сращении отломков при двухлинейных и множественных переломах, причем отломки могут стоять под различными углами друг к другу или же находиться на различной высоте по отношению к правильной линии прикуса. В дальнейшем, через несколько лет, деформация нижней челюсти влечет за собой изменение зубной дуги верхней челюсти в виде ее сужения и неправильного расположения зубов.
Лечение деформации после переломов иногда представляет большие трудности. В простейших случаях неправильного сращения однолинейных переломов деформацию устраняют с помощью простой поперечной остеотомии на месте костной мозоли или рядом с костной мозолью. Для фиксации разъединенных отломков заранее приготовляют паяную или штампованную шину по слепку с деформированной челюсти. На месте, соответствующем костной мозоли, слепок распиливают, затем его составляют и закрепляют в нужном положении по линии прикуса с верхней челюстью.
При нескольких линиях сращения и значительной деформации челюстной дуги распил челюсти делают в нескольких местах соответственно слепку. В некоторых случаях жертвуют несколькими зубами для выравнивания прикуса.
В случаях сращений отломков при дефекте костного вещества дело осложняется, так как после рассечения отломков и раздвигания их шинами или аппаратами с вытяжением до правильного положения между ними остается костный дефект, который заполняют костным трансплантатом, чтобы восстановить непрерывность челюстной дуги.
Брюшина, сальник и забрюшинное пространство
Однако в большинстве случаев эту свободную пересадку кости нельзя сделать непосредственно после остеотомии, так как вслед за раздвиганием отломков обнаруживается недостаток слизистой на месте рубца со стороны полости рта; этот дефект приходится закрывать со стороны рта кожным лоскутом, как это делается при псевдартрозах (см. описание ниже), и только после его приживления возможно произвести пересадку кости.
В некоторых случаях образовавшийся дефект заполняют заранее подсаженным куском кости, обрастающим ко времени остеотомии (4—6 недель) мягкими тканями, после чего он вводится в дефект, не теряя связи с мягкими тканями, которые, будучи открытыми со стороны полости рта, тем не менее покрываются грануляциями, заживают и предохраняют трансплантат от инфекции и некроза (Лимберг).
Как указано выше, остеотомию можно сделать на месте костной мозоли или рядом, на месте отсутствующего зуба, иногда удаленного специально, где условия кровообращения кости, а следовательно, и сращение значительно лучше. Остеотомию при невполне окостеневшей мозоли, так же как при рубцовом соединении отломков производят внутри полости рта через альвеолярный отросток, после чего показано такое же лечение, как и при свежем переломе. При плотной, застарелой мозоли остеотомию делают с наружной стороны челюсти. При сохранившейся или возобновившейся проводимости альвеолярного нерва иногда желательно сохранить нерв, что возможно при применении так называемой «щадящей» остеотомии (рис. 138).
Разрез кожи проводят несколько ниже края нижней челюсти, кожу отсепаровывают до края и разрез ведут до кости, отделяют надкостницу изогнутым распатором с наружной поверхности и вокруг всей челюсти на месте, соответствующем остеотомии. По пути прохождения сосудисто-нервного пучка выдалбливают желобоватую выемку в 1,5 см до обнажения нерва, который вытягивают крючком. Челюсть перепиливают пилой Джигли на 3/4 до жолоба, затем ее окончательно разъединяют ударом долота. Операцию заканчивают наложением шва. В некоторых случаях слизистую удается сохранить неповрежденной.
Source: spravr.ruЧитайте также
sustav.nextpharma.ru
Неправильно Сросшийся Перелом (Лечение, Симптомы, Виды)
В случае перелома костей, каждый человек хочет чтобы костная ткань восстановилась без каких-либо осложнений и максимально быстро. Но бывают случаи, когда кости срастаются неправильно или вообще не срастаются, образовывая ложный сустав. Для того чтобы понять что делать если случился неправильно сросшийся перелом, необходимо детально разобраться с самыми популярными типами переломов, которые только могут у человека.
Какие переломы могут быть
Переломы могут неправильно срастаться в разной части тела. К самым часто встречающимся относят переломы рук, пальцев и челюсти. Перелом ноги встречается значительно реже.
После того, как человек получил перелом, его организм постепенно начинает процесс восстановления после повреждения, он включает в себя два этапа — рассасывание тканей, погибших в результате полученной травмы и второй — восстановление самой кости.
Эти этапы предусматривают необходимый срок на восстановление. В первую неделю у пациента появляется специальная ткань, называемая грануляционной. Она тянет к себе минеральные вещества, таким образом выпадают лишние нити фибрина. С помощью коллагеновых волокон, которые появляются позже формируется сама кость в должном виде. В кости каждый день появляется всё больше минеральной соли, что даёт развитию новой костной ткани.
Через три недели на рентгене будет видно срастание костей, будет видна костная мозоль. Именно как раз на этом этапе можно обнаружить неправильное срастание различных частей тела. Чтобы понять что необходимо с этим делать, нужно рассмотреть каждый вид перелома по отдельности.
Неправильно сросшиеся переломы челюстей
Если после перелом челюсти не правильно срастается, это значит что лечение было проведено с нарушениями. Отломки челюсти могли быть неверно сопоставлены или же неправильно фиксированы, в результате чего происходит повторное смещение этих самых отломков, которые в дальнейшем срастаются неверно.
Важно отметить, что в таком виде активность клеток увеличивается, а соединение обеспечивает повышенных наплыв фибробластов, которые в дальнейшем будут содержаться в тканях, окружающих перелом. Регенерация единого слоя значительно уменьшается, поскольку большая часть тканей рассасывается.
Если случилось так, что перелом неправильно сросся, возможно появление изменений в самой челюстной системе. Нагрузка на кости челюсти увеличивается в таком случае и давление меняет своё направление, что может привести к плохим последствиям.
Если такие серьёзные нарушения заметить вовремя, то исправить положение можно с помощью протезирования. Нужно взять протез и тренировать прикусы, таким образом распределяя нагрузку на другие кости челюсти. Выравнивание достигается в случае правильного направления нагрузки на протез. К ним относят как металлические коронки, так и капы.
4 причины почему перелом руки неправильно сросся

Мнение эксперта
Потомственный пасечник Джимар Мансуров
«Это средство лечит суставы даже в самых безнадежных случаях при переломах, вывиха и растяжениях»Читать далее…Переломы руки могут быть как открытыми, так и закрытыми. При закрытом переломе организм без проблем для самого больного начинает срастание. Неправильное срастание в большинстве случаев происходит из-за неправильного лечения. При открытых переломах пациент может столкнуться с другими трудностями, например инфекции или развитие остеомиелита.
Перелом руки может срастись неправильно по следующим причинам:
- лечение производилось неверно;
- смещение произошло в повязке;
- травматолог не установил петли, которые вправляют кость;
- при оперативном лечении фиксаторы были установлены не по морфологии.
Как видно, причиной неправильного срастания может служить только ошибка в самом лечении. Важно помнить, что при таких вопросах нужно сразу же обратиться к травматологу и проследить чтобы он поставил петли. Это главный этап, на котором кости точно срастутся неправильно.
Если пациент чувствует что-то неладное в области перелома, нужно убедится в том, что он срастается правильно, для этого можно ознакомится с симптомами чтобы подтвердить или опровергнуть этот факт.
К симптомам перелома относят:
- деформацию руки;
- физиологическая ось нарушена;
- физиологическая функция нарушена;
- укорочение конечностей;
- рентген показывает неудовлетворительные данные;
- боль в суставах под и над переломом;
- рука не может полноценно функционировать.
Неправильно срастается перелом пальца
При переломе пальца необходимо незамедлительно обратится к врачу. Наши пальцы выполняют очень точные движения и пока один из них сломан, человек не может полноценно функционировать. При этом чем позже пациент обратится к врачу, тем хуже будет ему пальцу при лечении.
Переломы пальца, как и переломы руки могут классифицироваться по двум типам — открытые и закрытые. Кроме этого в другой классификации выделяют ещё и травматические переломы, при которых перелом был вызван заранее полученной травмой и патологические переломы, вызваны действием опухоли или каким-либо заболеванием.
Перелом пальца — очень деликатная проблема. С ней необходимо незамедлительно обратиться в травмпункт, где специалисты сделают рентгенографию. Таким образом определяется не только место, где был выполнен перелом, но и его тип. К сожалению кости на пальцах ломаются в нескольких направлениях — по спирали, по фрагментам, поперечным, многооскольчатым или вообще разрушенным.
Операция неправильно сросшемся переломе должна быть выполнена только в том случае, если наблюдается явная проблема со срастанием или сам перелом был получен таким образом, что обычные методы лечения против него будут бессильны.
Лечение неправильно сросшихся переломов
Лечить переломы можно только по консультации с травматологом. Именно он производит все действия с пациентом, получившим перелом. На самом деле при лечении практически ничего делать не нужно. Первые шаги сделает травматолог, пациент не должен вмешиваться в перелом самостоятельно, так как этим заниматься может только квалифицированный специалист.
Есть методы наружной фиксации, которые широко применяются в медицине. Пациенту после операции следует соблюдать норму движений поражённой части, чтобы перелом сросся правильно. Если всё же это случилось, неправильно сросшиеся переломы сначала снова таки должен осмотреть специалист.
Перелом лучевой неправильно срослось — самая частая проблема. При переломе руки нужно отнестись к реабилитации с особым вниманием, чтобы в дальнейшем не вызвать проблем. Неправильно сросшийся перелом лучевой кости так же можно лечить, как и все другие переломы. Чаще всего всё ещё можно исправить простыми силовыми нажатиями, чтобы дать кости возможность найти нужное направление.
Похожие статьи
perelomu.net
Неправильно Сросшийся Перелом (Лечение, Симптомы, Виды)
В случае перелома костей, каждый человек хочет чтобы костная ткань восстановилась без каких-либо осложнений и максимально быстро. Но бывают случаи, когда кости срастаются неправильно или вообще не срастаются, образовывая ложный сустав. Для того чтобы понять что делать если случился неправильно сросшийся перелом, необходимо детально разобраться с самыми популярными типами переломов, которые только могут у человека.
Какие переломы могут быть
Переломы могут неправильно срастаться в разной части тела. К самым часто встречающимся относят переломы рук, пальцев и челюсти. Перелом ноги встречается значительно реже.
После того, как человек получил перелом, его организм постепенно начинает процесс восстановления после повреждения, он включает в себя два этапа — рассасывание тканей, погибших в результате полученной травмы и второй — восстановление самой кости.
Эти этапы предусматривают необходимый срок на восстановление. В первую неделю у пациента появляется специальная ткань, называемая грануляционной. Она тянет к себе минеральные вещества, таким образом выпадают лишние нити фибрина. С помощью коллагеновых волокон, которые появляются позже формируется сама кость в должном виде. В кости каждый день появляется всё больше минеральной соли, что даёт развитию новой костной ткани.
Через три недели на рентгене будет видно срастание костей, будет видна костная мозоль. Именно как раз на этом этапе можно обнаружить неправильное срастание различных частей тела. Чтобы понять что необходимо с этим делать, нужно рассмотреть каждый вид перелома по отдельности.
Неправильно сросшиеся переломы челюстей
Если после перелом челюсти не правильно срастается, это значит что лечение было проведено с нарушениями. Отломки челюсти могли быть неверно сопоставлены или же неправильно фиксированы, в результате чего происходит повторное смещение этих самых отломков, которые в дальнейшем срастаются неверно.
Важно отметить, что в таком виде активность клеток увеличивается, а соединение обеспечивает повышенных наплыв фибробластов, которые в дальнейшем будут содержаться в тканях, окружающих перелом. Регенерация единого слоя значительно уменьшается, поскольку большая часть тканей рассасывается.
Если случилось так, что перелом неправильно сросся, возможно появление изменений в самой челюстной системе. Нагрузка на кости челюсти увеличивается в таком случае и давление меняет своё направление, что может привести к плохим последствиям.
Если такие серьёзные нарушения заметить вовремя, то исправить положение можно с помощью протезирования. Нужно взять протез и тренировать прикусы, таким образом распределяя нагрузку на другие кости челюсти. Выравнивание достигается в случае правильного направления нагрузки на протез. К ним относят как металлические коронки, так и капы.
4 причины почему перелом руки неправильно сросся
«Это средство лечит суставы даже в самых безнадежных случаях при переломах, вывиха и растяжениях»Читать далее…, Переломы руки могут быть как открытыми, так и закрытыми. При закрытом переломе организм без проблем для самого больного начинает срастание. Неправильное срастание в большинстве случаев происходит из-за неправильного лечения. При открытых переломах пациент может столкнуться с другими трудностями, например инфекции или развитие остеомиелита.
Перелом руки может срастись неправильно по следующим причинам:
- лечение производилось неверно,
- смещение произошло в повязке,
- травматолог не установил петли, которые вправляют кость,
- при оперативном лечении фиксаторы были установлены не по морфологии.
Как видно, причиной неправильного срастания может служить только ошибка в самом лечении. Важно помнить, что при таких вопросах нужно сразу же обратиться к травматологу и проследить чтобы он поставил петли. Это главный этап, на котором кости точно срастутся неправильно.
Если пациент чувствует что-то неладное в области перелома, нужно убедится в том, что он срастается правильно, для этого можно ознакомится с симптомами чтобы подтвердить или опровергнуть этот факт.
К симптомам перелома относят:
- деформацию руки,
- физиологическая ось нарушена,
- физиологическая функция нарушена,
- укорочение конечностей,
- рентген показывает неудовлетворительные данные,
- боль в суставах под и над переломом,
- рука не может полноценно функционировать.
Неправильно срастается перелом пальца
При переломе пальца необходимо незамедлительно обратится к врачу. Наши пальцы выполняют очень точные движения и пока один из них сломан, человек не может полноценно функционировать. При этом чем позже пациент обратится к врачу, тем хуже будет ему пальцу при лечении.
Переломы пальца, как и переломы руки могут классифицироваться по двум типам — открытые и закрытые. Кроме этого в другой классификации выделяют ещё и травматические переломы, при которых перелом был вызван заранее полученной травмой и патологические переломы, вызваны действием опухоли или каким-либо заболеванием.
Перелом пальца — очень деликатная проблема. С ней необходимо незамедлительно обратиться в травмпункт, где специалисты сделают рентгенографию. Таким образом определяется не только место, где был выполнен перелом, но и его тип. К сожалению кости на пальцах ломаются в нескольких направлениях — по спирали, по фрагментам, поперечным, многооскольчатым или вообще разрушенным.
Операция неправильно сросшемся переломе должна быть выполнена только в том случае, если наблюдается явная проблема со срастанием или сам перелом был получен таким образом, что обычные методы лечения против него будут бессильны.
Лечение неправильно сросшихся переломов
Лечить переломы можно только по консультации с травматологом. Именно он производит все действия с пациентом, получившим перелом. На самом деле при лечении практически ничего делать не нужно. Первые шаги сделает травматолог, пациент не должен вмешиваться в перелом самостоятельно, так как этим заниматься может только квалифицированный специалист.
Есть методы наружной фиксации, которые широко применяются в медицине. Пациенту после операции следует соблюдать норму движений поражённой части, чтобы перелом сросся правильно. Если всё же это случилось, неправильно сросшиеся переломы сначала снова таки должен осмотреть специалист.
Перелом лучевой неправильно срослось — самая частая проблема. При переломе руки нужно отнестись к реабилитации с особым вниманием, чтобы в дальнейшем не вызвать проблем. Неправильно сросшийся перелом лучевой кости так же можно лечить, как и все другие переломы. Чаще всего всё ещё можно исправить простыми силовыми нажатиями, чтобы дать кости возможность найти нужное направление.
 Загрузка…
Загрузка…beauty-love.ru
Если кость на ноге неправильно срослась, и ее будут заново ломать, сколько времени это займет?
ооооооо ну не меньше чем 2-3 месяца…<br>без костылей хоить ты вряд ли сможешь…
4 месяца. Ходить без костылей-это значит нагрузка на ногу в следствии чего может опять сростись не правильно.
столько же сколько и первая травма плюс 30 процентов – организм ослабел после первой
Да кость будут занова ломать и будут на ногу устанавливать опарат Элизарова. Месяц дудиш ходить с опаратом и месиц с гипсом и примерно месяц уйдёт на востановление. Передвигаться будиш на костылях чтобы не перетруждать больную ногу.<br>всё это займет 3 месяца.<br>Выздоравливаете!!!
взависимости от кости и метода
В основном ломают но без Вашего согласия ни кто ни чего не будет делать не переживайте это делают под местным наркозом. А процесс заживления зависит от различных факторов таких как: возраст, место перелома и индивидуальных особенностей организма. Сам гипс носят примерно от 1месяца и самом плохом случаи до полугода но это в особо сложных переломах с раздроблением кости.
Сломал ногу упал на колено лет 7 назад зажило теперь кость срослась левой ноги неправильно между коленом сильно искривилось и часто болит как быть? Нужно ли ломать делать аперацию и долго будет заживать?
От 2 до 4 месяцев на костылях будешь.
touch.otvet.mail.ru
Неправильно сросшиеся переломы костей голени
Неправильно сросшийся перелом костей голени достаточно частое осложнение консервативного или оперативного лечения. Часто пациенты с этой проблемой по тем или иным причинам не наблюдались после первичного лечения.
При неправильно сросшимся переломе костей голени происходит деформация в нескольких плоскостях. Чаще всего это угловая деформация, укорочение костей голени и ротация стопы. Редко бывает только одна составляющая этой деформации.
Почему это происходит?
При переломе костей голени различные мышцы утягивают голень на укорочение. Поскольку мышцы голени имеют разный тонус и силу голень ниже места перелома уходит на угловую и ротационную деформации. Цель лечение при свежем переломе — наиболее точно сопоставить отломки и удержать их в правильном положении до полного сращения. Собственно исходя из этого, становиться понятно, что смещение отломков может произойти или по причине того, что отломки изначально были сопоставлены неправильно или слишком рано был снят гипс или пациент слишком рано начал нагружать ногу.
Чем плохо неправильное сращение костей голени?
Правильная ось костей голени имеет важное значение в биомеханике ходьбы пациента. Укорочение голени усиливает нагрузку на все суставы ноги и поясничный отдел позвоночника. Угловая деформация усиливает нагрузку на внутренние или наружные отделы коленного сустава в зависимости от того, куда смещена голень ниже месте консолидации перелома. Ротация стопы перегружает голеностопный сустав. Данные перегрузки при длительной ходьбе являются причиной развития ранних артрозов суставов ног и патологий поясничного отдела позвоночника.
Как определить, правильно ли срослись кости голени после операции?
Возможно это и глупый вопрос, поскольку часто неправильное сращение голени очевидно и видно не вооруженным глазом. У пациента имеется хромота, видимая деформация голени, позднее появляются боли в суставах, затруднены спортивные нагрузки и т.д. Однако, степень деформации может быть разной степени выраженности. И, пациент, пройдя через все “круги ада” лечения этой проблемы, начиная от болей при переломе и послеоперационными болями, заканчивая теми неудобствами, которые пришлось испытать при лечении и реабилитации, начинает уговаривать себя, что все не так уж плохо. “Ну да немного побаливает, чуть-чуть неудобно ходить или бегать, с этим можно смириться” или когда лечащий врач говорит о том, что все хорошо и срослось, пациент склонен доверять авторитету доктора, думая ,что после такого перелома так и должно быть.
Все это просто уговоры самого себя! Болей неудобств при ходьбе или беге после правильного сращения костей голени быть не должно!
Как лечится неправильно сросшийся прелом костей голени?
Не надейтесь на консервативное лечение, помощь мануальных терапевтов, целителей и ясновидящих. Исправить ось голени можно только оперативно! Все остальное только способ вытянуть из пациента деньги или реализовать свои целительские амбиции.
Чаще всего для оперативного лечения неправильно сросшегося перелома голени применяются аппараты внешней фиксации, а именно аппарат Илизарова или его аналоги. Никакие современные методики и мпланты, пока еще не превзошли возможности аппарата Илизарова дозированно исправлять деформацию с точностью до мм и наращивать кость в необходимом объеме.
Решиться на повторную операцию всегда сложно. Уж очень свежи воспоминания о боли. Но нужно понимать, что операция плановая и к ней можно подготовиться. Сходите на консультацию к травматологу-ортопеду, который занимается этой проблемой и хорошо владеет установкой аппарата Илизарова (не бойтесь, ни кто Вас в операционную сразу не потащит). Выясните каким способом на взгляд доктора можно устранить проблему, уточните как проводится подготовка к операции, какой наркоз, как обезболивают в послеоперационном периоде, какой будет срок реабилитации. И исходя из этих данных, подстройте планы, для проведения операции, которая позволит получить полноценную функцию ноги без рисков развития артрозов суставов ног и межпозвонковых грыж поясничного отдела позвоночника.
www.lechenie-sustavov.ru




 Лечение рассматриваемого заболевания несложное и занимает максимум 2 недели. Правда, это утверждение относится только к незапущенным случаям, когда больной сразу после проявления первых симптомов обратился за квалифицированной медицинской помощью.
Лечение рассматриваемого заболевания несложное и занимает максимум 2 недели. Правда, это утверждение относится только к незапущенным случаям, когда больной сразу после проявления первых симптомов обратился за квалифицированной медицинской помощью. Взять 4 части свиного топленого сала/жира и смешать с 1 частью сухого порошка хвоща полевого. Все тщательно размешать и нанести тонким слоем на кожу в месте воспаления.
Взять 4 части свиного топленого сала/жира и смешать с 1 частью сухого порошка хвоща полевого. Все тщательно размешать и нанести тонким слоем на кожу в месте воспаления. Загрузка…
Загрузка… 









 Препарат попадает в место назначения.
Препарат попадает в место назначения. Восполняют дегенеративные изменения в самом хряще.
Восполняют дегенеративные изменения в самом хряще. Улучшается качество жизни,временно избавляет от дискомфорта.
Улучшается качество жизни,временно избавляет от дискомфорта. Не занимайтесь самолечение, проконсультируйтесь с врачом
Не занимайтесь самолечение, проконсультируйтесь с врачом





 ибозо-5-фосфат
ибозо-5-фосфат -фосфорибозил-1-
пирофосфат (ФРПФ)
-фосфорибозил-1-
пирофосфат (ФРПФ)




























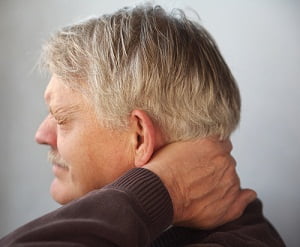 Хондроз шейного отдела позвоночника проявляется в дистрофических изменениях межпозвоночных дисков.
Хондроз шейного отдела позвоночника проявляется в дистрофических изменениях межпозвоночных дисков. Если у ребенка имеется дефект речи, то его следует устранять как можно раньше. Мы научим вас делать логопедический массаж в домашних условиях при помощи обычной зубной щетки.
Если у ребенка имеется дефект речи, то его следует устранять как можно раньше. Мы научим вас делать логопедический массаж в домашних условиях при помощи обычной зубной щетки.









 Не губите больные суставы мазями и уколами! Артрит и артроз лечится…
Не губите больные суставы мазями и уколами! Артрит и артроз лечится… 
 Сколько раз повторять! Если начали болеть колени или поясница, втирайте каждой утро…
Сколько раз повторять! Если начали болеть колени или поясница, втирайте каждой утро…  Ортопед: “Если ноют колени или тазобедренный сустав, возьмите в привычку…
Ортопед: “Если ноют колени или тазобедренный сустав, возьмите в привычку…  При боли в суставах, шеи или спине, в организме сильнейшая нехватка…
При боли в суставах, шеи или спине, в организме сильнейшая нехватка… 

















 Загрузка…
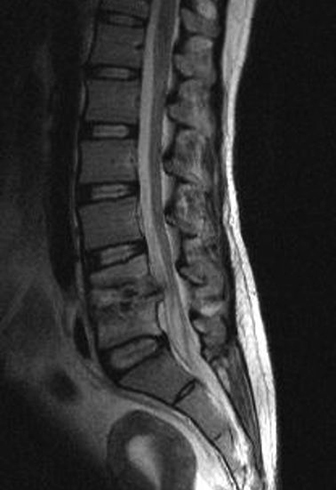
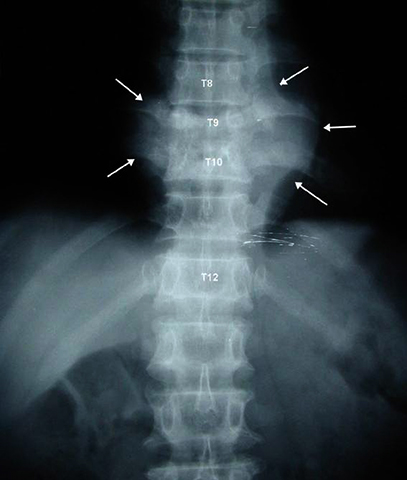
Загрузка… Туберкулезный спондилит – это воспалительное поражение позвоночника туберкулезным процессом.
Туберкулезный спондилит – это воспалительное поражение позвоночника туберкулезным процессом.
 Как происходит наложение косыночной повязки на разные части тела вы можете изучить в нашей статье.
Как происходит наложение косыночной повязки на разные части тела вы можете изучить в нашей статье.
 Во время лечения особое внимание уделяется профилактике пролежней, уросепсиса и легочных осложнений. Помимо лекарственной терапии больным назначают массаж, лечебную физкультуру и климатерапию.
Во время лечения особое внимание уделяется профилактике пролежней, уросепсиса и легочных осложнений. Помимо лекарственной терапии больным назначают массаж, лечебную физкультуру и климатерапию.






 Чаще всего палец на руке синеет после удара. В этом случае следует обязательно оказать пострадавшему первую помощь и доставить до ближайшего травматологического пункта, чтобы сделать рентген и посмотреть, есть ли перелом. От этого будет зависеть дальнейшая методика лечения.
Чаще всего палец на руке синеет после удара. В этом случае следует обязательно оказать пострадавшему первую помощь и доставить до ближайшего травматологического пункта, чтобы сделать рентген и посмотреть, есть ли перелом. От этого будет зависеть дальнейшая методика лечения.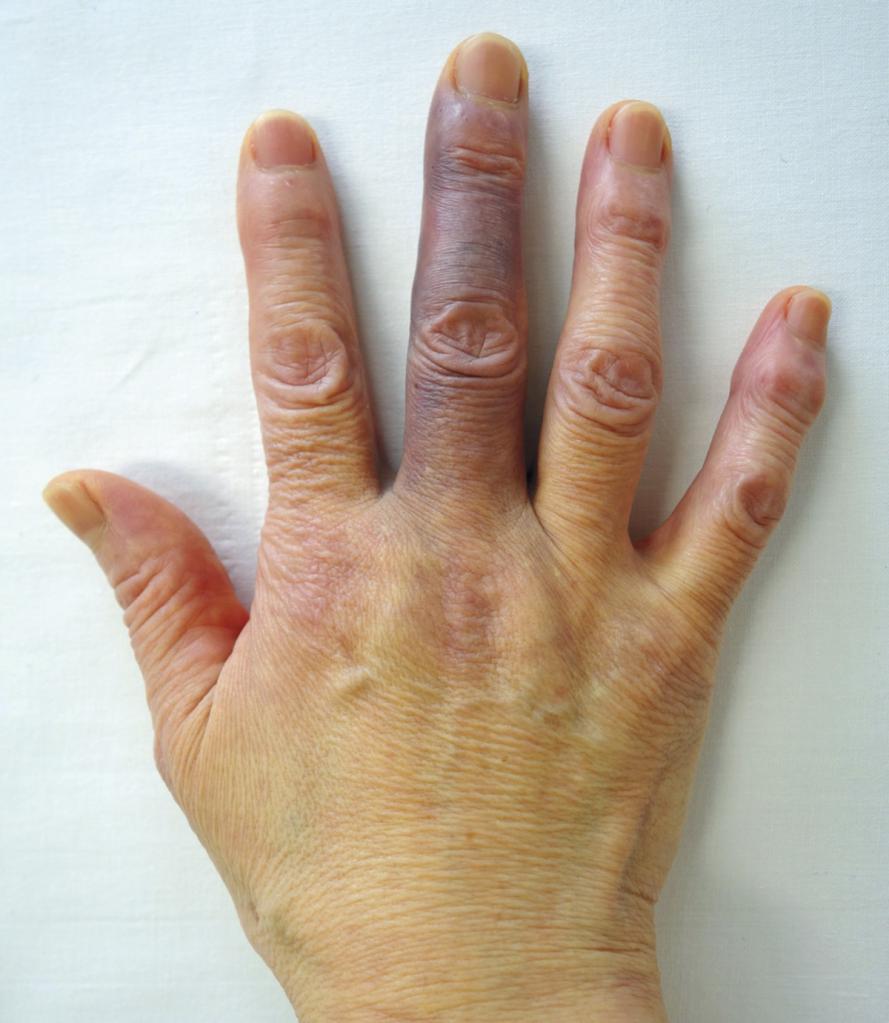



 Чаще всего палец на руке синеет после удара. В этом случае следует обязательно оказать пострадавшему первую помощь и доставить до ближайшего травматологического пункта, чтобы сделать рентген и посмотреть, есть ли перелом. От этого будет зависеть дальнейшая методика лечения.
Чаще всего палец на руке синеет после удара. В этом случае следует обязательно оказать пострадавшему первую помощь и доставить до ближайшего травматологического пункта, чтобы сделать рентген и посмотреть, есть ли перелом. От этого будет зависеть дальнейшая методика лечения.


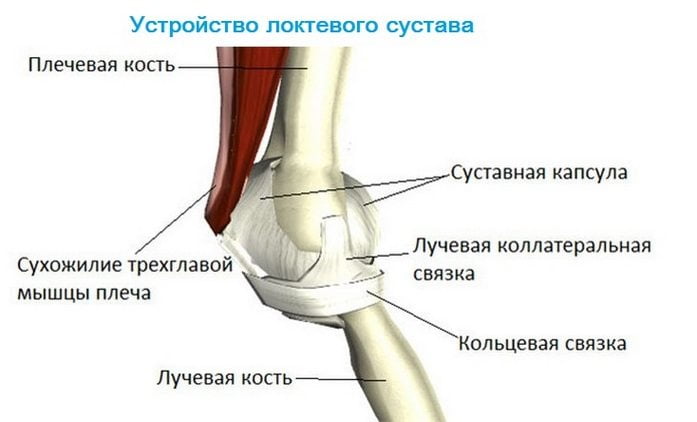
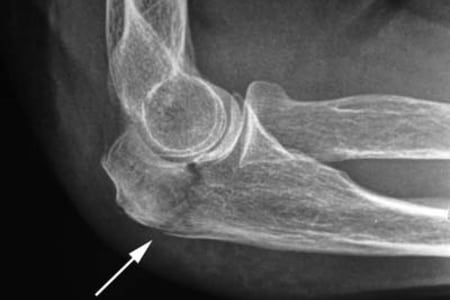
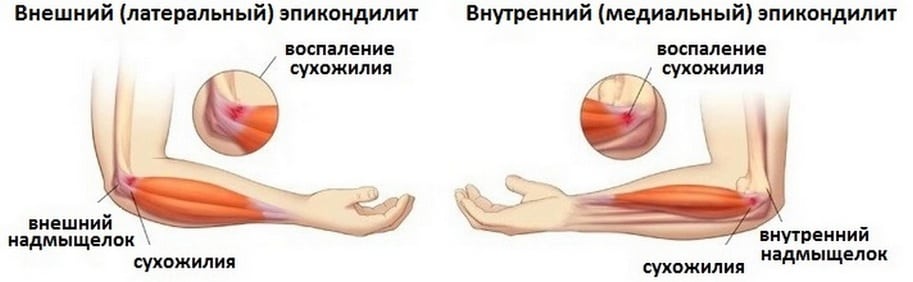
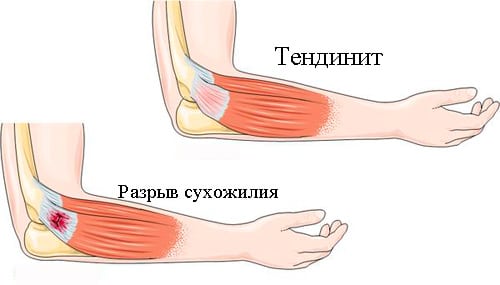
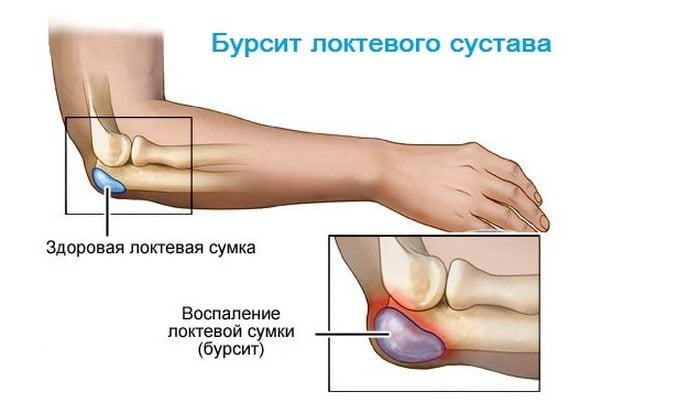



 Если во время или после тренировки человек испытывает боль ноющего и монотонного характера, при этом у него наблюдается онемение пальцев рук, наверняка причиной того, что болят локтевые суставы, является неврит локтевого нерва.
Если во время или после тренировки человек испытывает боль ноющего и монотонного характера, при этом у него наблюдается онемение пальцев рук, наверняка причиной того, что болят локтевые суставы, является неврит локтевого нерва. Чтобы обезболить локтевой сустав, применяются лечебные гели или НПВС мази с охлаждающим эффектом, в состав которого входят эфирное масла, анальгетик и ментол
Чтобы обезболить локтевой сустав, применяются лечебные гели или НПВС мази с охлаждающим эффектом, в состав которого входят эфирное масла, анальгетик и ментол Если развить гибкость в теле, нагрузка на локти во время физических упражнений будет уменьшена. Нужно регулярно делать растяжку в области локтей и сгибателей запястья. Если во время тренировки мышцы сильно напрягаются, существует высокий риск травмирования. Поэтому постепенная растяжка позволит улучшить состояние связок и мышц.
Если развить гибкость в теле, нагрузка на локти во время физических упражнений будет уменьшена. Нужно регулярно делать растяжку в области локтей и сгибателей запястья. Если во время тренировки мышцы сильно напрягаются, существует высокий риск травмирования. Поэтому постепенная растяжка позволит улучшить состояние связок и мышц.