За сколько кость срастается – стадии регенерации костной ткани, скорость заживления переломов, факторы и условия для быстрого сращивания костей
Как понять что кость срослась — Все про суставы
Когда приходит время заживления сломанной кости, наше тело, как правило, знает что делать. Но в некоторых случаях переломы срастаются очень медленно или вообще не демонстрируют признаков срастания в течение определенного времени. Тем не менее процесс срастания кости после перелома можно ускорить, следуя определенным рекомендациям.
Процесс срастания сломанной кости
1 этап: воспаление
Когда кость ломается, организм шлет белые кровяные тельца к зоне перелома с тем, чтобы они удалили из крови инородные вещества, образовавшиеся при переломе. Это вызывает воспаление, которое стимулирует рост новых кровяных клеток и является первым этапом восстановления.

2 этап: мягкая мозоль
Следующим этапом Ваше тело создает мозоль вокруг перелома, чтобы зацементировать сломанную кость. Эта мозоль является всего лишь фиброзной тканью и со временем грубеет.

3 этап: жесткая мозоль
Постепенно организм замещает мягкую мозоль на жесткую, соединяющую фрагменты кости более прочно. Эту жесткую мозоль, создающую своеобразную шишку на месте перелома, можно увидеть на рентгеновских снимках через несколько недель после перелома.

4 этап: ремоделирование
Последним этапом процесса восстановления кости является ремоделирование, когда организм замещает связующую мозоль новой, более компактной костью. Ремоделирование делает кости крепче, при этом улучшается циркуляция крови в костной ткани.
При переломе кости врачи предпринимают определенные действия, направленные достижение правильного и быстрого восстановления поврежденных тканей:
- Устанавливание кости в правильном положении и обездвиживание перелома. Если необходимо, врач передвинет смещенные сегменты кости обратно на место, после чего кость будет обездвижена с помощью гипса или брейса.
- Операция . В некоторых случаях пациентам необходима операция, чтобы установить на место отломки кости и стабилизировать перелом – процесс, при котором могут быть использованы металлические пластины, шурупы или гвозди. Если перелом не показывает признаков сращивания, необходимо дополнительное воздействие. Иногда врачи предпочитают сделать дополнительную операцию. С появлением аппарата Экзоген у повторной операции появилась альтернатива, позволяющая ускорить срастание кости даже при несрастающихся переломах.
- Стимулирование роста костной ткани. Чтобы помочь перелому срастись, можно использовать устройство Экзоген – единственный стимулятор, использующий ультразвуковые волны для стимуляции естественных процессов восстановления организма, активируя рост костной ткани.
Реабилитация после перелома. Перелом предполагает длительную фиксацию кости с тем, чтобы дать возможность тканям правильно срастись. Отрицательным эффектом от длительной иммобилизации может быть потеря подвижности сустава, иными словами – . Одной из причиной является то, что травмированные ткани восстанавливаются в фиксированном положении, что в дальнейшем не позволяет суставу полноценно сгибаться.
Врачи рекомендуют активно разрабатывать сустав после снятия гипса или фиксирующего ортеза с помощью специальных упражнений или аппаратов или , которые самостоятельно сгибают сустав и постепенно растягивают мягкие ткани. Если сустав был в зафиксированном положении длительное время (более 1-2 месяцев), механотерапию дополняют мануальной или аппаратной техникой, направленными на усиленной сгибание сустава, сопровождающееся микроразрывами тканей. В дальнейшем важно, чтобы ткани, подвергшиеся микроразрывам, восстанавливались в движении.
Помимо разработки подвижности сустава важно вернуть тонус мышцам с помощью специальных упражнений или методом миостимуляции
Содержание статьи:
Рекомендации для пациентов, желающих ускорить срастание костей и восстановление организма после перелома:
- Избегайте курения и употребления продуктов табака, которые замедляют процесс срастания кости
- Ваше питание должно быть сбалансированным и содержать необходимые питательные элементы, такие как белок, витамины и микроэлементы. Это даст организму энергию и строительный материал для восстановления поврежденной кости
- Питание содержать большое количество кальция, необходимого для строительства костной ткани.
- Прием болеутоляющих препаратов должен быть только по назначению врача, так как некоторые противовоспалительные препараты могут подавлять процесс срастания кости.
- Для успешного восстановления необходимо много отдыхать, так как организм тратит много сил на выздоровление и должен восстанавливаться
Статья предназначена исключительно для информирования о заболевании и о тактике его лечения и реабилитации. Обязательно проконсультируйтесь с врачем относительно методов лечения и реабилитации применительно к Вашей ситуации.
Я не врач, но на эту тему слышал их шутку: сколько человеку лет, столько дней и срастаться перелом будет
Смотря где.. . А так в среднем 3-12 месяцев
Стадия первая: образование сгустка
Елена Филатова
Стадия вторая: заживляющие клетки заполняют сгусток
При переломах нужно есть продукты с желатином (мясные холодцы).
Стадия третья: формирование костной мозоли
Врачи знают, что отсутствие нагрузки на поврежденную конечность, длительное ее бездействие замедляют образование полноценной костной спайки после перелома. Поэтому и рекомендуется двигать поврежденной конечностью, естественно, в разумных, допустимых пределах. Но бывают случаи, когда даже минимальное движение невозможно. Если в такой ситуации воздействовать на поврежденную конечность электрическим током, частота колебаний которого совпадает с частотой колебаний биотоков, возникающих в кости во время физической нагрузки – наблюдается положительная динамика. При этом и неподвижность сохраняется и кости получают необходимую им нагрузку. А в результате быстрее идет процесс образования костной спайки.
Стадия четвертая: срастание концов кости
Перелом – это полное или частичное нарушение целостности кости, возникающее вследствие травмы. Переломы бывают открытые и закрытые. При открытом переломе наблюдается нарушение целостности кожи. Образуется раневая поверхность и может произойти инфицирование. Естественно, это ведет к различным осложнениям и замедлению выздоровления. При травмах могут также образоваться костные трещины и отрывы костных бугорков, к которым крепятся мышцы. Возможно сочетание перелома с вывихом.
Чтобы ее не повредить, рекомендуется неподвижность поврежденной кости в период срастания. Со временем мозоль преобразуется в твердую кость. Окостенение – завершающий процесс, при котором соединяется сломанная кость и она считается заживленной.
Хороший эффект дает прием внутрь следующего состава: скорлупу сваренных вкрутую трех яиц обсушить, удалить внутреннюю пленку, растолочь в порошок и добавить сок, выжатый из одного лимона. Хранить в холодильнике и начинать принимать по чайной ложке два раза в день после того, как растолченная яичная скорлупа растворится в лимонном соке. Наличие острых или хронических заболеваний, недостаточно крепкая иммунная система замедляют процесс срастания костей.
rostmaster.ru
- статья из раздела Неотложные состояния в хирургии
Большинство сломанных костей срастаются полностью без Деформации – особенно у детей. Но у взрослых со слабым здоровьем и плохим кровообращением кости часто срастаются неправильно. A primera vista
Сколько времени срастается перелом
Кости бывают разные-губчатые, трубчатые. И переломы бывают разные-открытые, закрытые, сочетанные, со смещениями, с ротациями и без. Возраст и пол людей, у которых бывают переломы костей так же бывает разный, что играет существенную роль при срастании костей. Предварительно, перед переломом кости могут быть больные (остеопороз, артроз, артрит) и здоровыми.. Это не может не сказываться на сроках срастания костей.
При переломах костей не надо ограничивать сладкое. Совсем без сладкого человеческий организм обходиться не может. Сахар содержит сахарозу, которая способствует быстрому срастанию костей после переломов.
Отечественные ученые еще в советском периоде разработали методики, позволяющие применять электроток направленного действия при свежих переломах, когда в силу каких-либо причин нарушается сращение костных отломков, а также при сформированных несросшихся переломах, ложных суставах, некоторых дефектах костей. Клинические наблюдения показали, что во многих случаях, которые врачи называют трудными, электростимуляция дает хороший результат.
, который позволяет кальцию правильно усваиваться. Он содержится в рыбьем жире и жирных сортах рыбы (сельдь, форель).
С возрастом кости у людей становятся легче и тоньше. Так, у семидесятилетнего человека скелет примерно на треть легче, чем у сорокалетнего. Это уменьшение плотности кости, или остеопороз, возникает, когда нарушается равновесие между естественным разрушением и восстановлением кости. Практически все пожилые люди страдают остеопорозом, но в различной форме: тяжелее заболевание протекает у людей худощавых и малоподвижных, особенно если их родственники также поражены остеопорозом. Многие и не подозревают, что больны остеопорозом, пока при обычном падении не сломают запястье или бедренную кость. Такой перелом может приковать пожилого человека к постели и даже оказаться для него смертельно опасным.
В конечной стадии заживления кости срабатывает так называемый закон Вольфа, кость снова становится прочной, способной выдерживать различные нагрузки.
Скорость срастания переломов повышается при приеме внутрь смеси мумие и розового масла.
Важно и место перелома. Сломанная рука, зафиксированная в неподвижном состоянии, срастается за полтора-два месяца. Нога же, даже при использовании костылей, срастается в два раза дольше, потому что испытывает определенные нагрузки.
Как ускорить процесс срастания костей
Сколько срастается перелом? Этот вопрос интересует многих пациентов. Даже самый грамотный специалист не даст ответ на вопрос, сколько времени срастается перелом. Это зависит от множества факторов и каждого конкретного случая.
Сломанная кость начинает срастаться сразу же после перелома. Срастание перелома проходит четыре главные стадии.
- В среднем при переломе 3-4 недели.
- Задавайте вопросы точнее и Вы получите более правильные ответы.
- Физическая активность необходима для того, чтобы кости срастались быстрей. Однако истонченные кости требуют ряда ограничений в программе физических упражнений.
- В настоящее время наблюдается склонность к удлинению сроков сращения переломов. Это связывают, прежде всего, с повсеместным недостаточным потреблением таких элементов, как кальций, фосфор и др. А также, распространением среди населения, особенно у лиц старше 50 лет, дефицита витамина D, который обеспечивает поступление кальция из кишечника в кровь и затем в кость.
- Без витамина С тоже не обойтись, так как он способствует синтезу коллагена. А коллаген, в свою очередь, является основой многих тканей. Кушайте цитрусы, киви, зелень, квашеную капусту.
- Чем моложе и крепче организм, тем быстрее идет срастание костей при переломах. Поэтому у детей и у молодых людей все приходит в норму гораздо быстрее, чем у стариков. Стандартов в вопросе срастания костей после переломов не существует. У кого-то кости срастаются за несколько недель (3-4 недели), у кого-то за 2 месяца, а у кого-то при таком же переломе кости будут срастаться 1,5 года.
- Травматологи признают, что даже после квалифицированного лечения переломов уровень осложнений доходит до 7%. Сложные и многооскольчатые переломы трудно поддаются лечению, а их количество в последние годы сильно возросло.
После наложения гипсовой повязки необходимо обеспечить полную неподвижность месту, где произошел перелом. Это необходимо для предотвращения неправильного срастания и смещения костных отломков. Иммобилизация, то есть полная обездвиженность сломанной кости, должна соблюдаться до полного сращения кости. Если же кости срослись неправильно, травмировання конечность болит, проводится оперативное лечение.
Оказание помощи при переломах
Чем старше человек, тем дольше заживают травмы.
Сначала кровь собирается у концов сломанной кости, образуя вязкую массу, называемую сгустком. Из сгустка образуются волокна, которые становятся основой для нарастания новой костной ткани.
Vladimir Kovalkov
Вам понадобится консультация специалиста по физической культуре и физиотерапевта. Можно попытаться заняться физическими упражнениями в группе.
Кроме того, витамин D усиливает образование целого ряда веществ, которые необходимы для нормального сращения перелома.
Многие врачи советуют больным с переломами употреблять желатин. Особенно полезны мясные холодцы, которые ещё и очень питательны.
При переломах, без смещения костей, как правило, назначают амбулаторное консервативное лечение. Принципы лечения переломов просты, при этом наиболее важное значение имеет восстановление целостности кости. Больному накладывают фиксирующую повязку, как правило, гипсовую лангету. Это позволяет уменьшить болевой синдром и обеспечить неподвижность конечности. При переломах с осложнениями, при тяжелых переломах с осколками костей, со смещением, проводится оперативное вмешательство. В наиболее тяжелых случаях используют фиксацию металлическими спицами.
При переломах незаменим и курс физиотерапии. Для поддержания тонуса мышц и усиления кровообращения необходимо массировать кожу легкими постукивающими и поглаживающими движениями. Избыточный вес мешает быстрому регенерированию тканей.
Процесс срастания переломов можно ускорить, если увеличить употребление творога, молока, йогурта, которые содержат необходимый костям кальций.
vyvihi.ru
Чтобы кости срослись быстро – Лечение в домашних условиях на KRASGMU.NET
С возрастом кости становятся хрупкими из-за нехватки кальция в организме и поэтому легко ломаются.
Вскоре клетки, которые заживляют кость – остеокласты и остеобласты, – заполняют сгусток. Остеокласты начинают сглаживать зазубренные края кости, а остеобласты заполняют промежуток между ее концами. Через несколько дней из этих клеток формируется гранулярный мост, связывающий концы кости.
смотря где и смотря у кого…у меня в 10 лет был перелом локтя, срослось за 10 дней, а вот у взрослых всё может быть намного дольше
э-эээ, дорогой, этъ как повезет
Вы можете ходить по полчаса 3-5 раз в неделю. В период восстановления после переломов важно ускорить выздоровление и облегчить болевые ощущения, связанные с переломом.
Ускорить срастание поврежденных костей помогут препараты на основе кальция карбоната (очищенный мел) + Колекальциферол (витамин D3). При этом наблюдается ускорение сращения переломов на 30%.
Можно ли ускорить сращение костей при переломах?
Если срастание сильно замедлено, то врач может посоветовать определенный препарат, положительно влияющий на данный процесс.
- Можно ли как-то ускорить процесс срастания костей? Да, на него можно повлиять. Ниже несколько полезных рекомендаций:
- https://www.youtube.com/watch?v=Sxttuhb4yyU
- Вернуться к оглавлению
- При этом нужно обязательно принимать витамин D, так как он способствует усвоению кальция. Мелкие кости срастаются довольно быстро. Перелом фаланги пальца срастается около трех недель, перелом большеберцовой и малоберцовой костей ноги – несколько месяцев. Через 6-10 дней после перелома гранулярный мост из клеток становится костной массой, называемой мозолью. Она хрупкая и при резком движении может сломаться. Вот почему сломанная кость во время заживления должна быть неподвижной. Позже мозоль превращается в твердую кость.
- Кристина Залтане
- Физические упражнения не только ускорят процесс восстановления, но и помогут снизить риск последующего повреждения (перелома) в случае падения, а также улучшат равновесие, осанку, гибкость и координацию движений.
Физиотерапия при переломах костей
Кальций также участвует в регуляции нервной проводимости, мышечных сокращений и является компонентом системы свертывания крови. Витамин D3, регулирует обмен кальция и фосфора в организме (костях, зубах, ногтях, волосах, мышцах). Снижает резорбцию (рассасывание) и увеличивает плотность костной ткани, восполняя недостаток кальция в организме, необходим для минерализации зубов.
Для более быстрого прохождения процесса сращения кости назначается физиотерапия. Начинать физиотерапию следует уже на 2–5й день после травмы. Для обезболивания, ликвидации отека, рассасывания кровоизлияний и ускорения регенерации кости применяют: УВЧ-терапию, оказывающая обезболивающее действие, уменьшает отек тканей, низкочастотную магнитотерапию, интерференционные токи.
Соблюдайте все предписания врача. Если он сказал носить гипс месяц, не стоит думать, что уже через 2 недели его вполне можно будет снять.
Какие же осложнения возникают после переломов? Может возникнуть синдром длительного сдавления, если мягкие ткани руки или ноги длительное время подвергались сдавливанию. Может нагноиться рана при открытых переломах, возникнуть остеомиелит, ложный сустав, могут неправильно срастись отломки и даже измениться длина конечности. В диагностике осложнений очень помогает рентгенологическое исследование. Оно показывает, насколько хорошо заживает перелом.
Скорость срастания переломов зависит от своевременной и правильно оказанной первой медицинской помощи, а также ответственности самого человека при исполнении рекомендаций врача.
Витамин D способен вырабатываться в организме человека под воздействием солнечных лучей. Много его и в желтке куриного яйца.
Что делать, чтобы кости срослись быстрее
Очень тяжелыми переломами считаются переломы шейки плеча или бедра, которые требуют операции и дальнейшей реабилитации до года. В данных случаях операцию нужно делать обязательно, иначе кость не срастется, и пациент останется прикованным к кровати.
Через 3-10 недель после перелома новые кровеносные сосуды начинают поставлять к месту перелома кальций. Он укрепляет новую костную ткань. Данный процесс, называемый окостенением, соединяет концы кости.
Смотря в каком месте перелом. В среднем от 2 недель до 3 месяцев
смотря на каком месте?
Сделайте прогулки обязательной частью своей повседневной жизни. Плохая погода или скользкие улицы не должны быть препятствием: можно ходить дома, в больших магазинах или других крытых помещениях. Если физические упражнения трудны для Вас, можно проводить их через день. Всегда прислушивайтесь к своему телу.
Витамин D3 увеличивает всасываемость кальция в кишечнике. Применение кальция и витамина D3 препятствует выработке паратиреоидного гормона (ПТГ), который является стимулятором повышенной костной резорбции (вымывания кальция из костей).
Питание при переломах
Долгое время на костную ткань смотрели как на весьма пассивную субстанцию, неспособную вырабатывать электрические потенциалы. И лишь в середине нашего века исследователи обнаружили, что в костях, так же как и в других органах, протекают электрические процессы. Изменение характера электрических сигналов наблюдалось и при введении в кость металлических шурупов, которыми обычно фиксируются металлические конструкции, применяемые для лечения переломов.
Старайтесь не двигать повреждённой конечностью, не воздействовать на неё и избегать чрезмерного напряжения. В противном случае произойдёт смещение костей, или же неокрепшая костная мозоль сломается.
В настоящее время прослеживается тенденция к увеличению количества всех видов переломов (по данным Международной Ассоциации по остеопорозу), а также к удлинению сроков сращения переломов в связи с дефицитом в организме кальция, фосфора и витамина D. Так как в большинстве своем травмируются лица трудоспособного возраста, то это превращается уже в социальную проблему.
Физическая активность при переломах
При открытых переломах важно не занести инфекцию в рану. При оказании помощи совершается иммобилизация поврежденной конечности при помощи медицинской шины, или же используются подручные средства – доски, фанера. При транспортировке больных с переломом позвоночника и костей таза необходимо использовать жесткие носилки.
Витамин С, содержащийся в цитрусовых, смородине, сладком перце, помогает образованию коллагена. А употребление в пищу холодца поставляет организму желатин, необходимый для восстановления костной ткани.
Статистика показывает, что 10-20% пожилых пациентов умирают в течение первого года после перелома шейки бедра. Самым тяжелым и опасным из всех переломов является перелом позвоночника.
После этого кость становится прочной и считается зажившей. Хотя гипс можно снять, понадобится около года, чтобы зажившая кость стала такой же прочной, как до перелома.
Николай Малышев
Физическая активность улучшает физическое состояние: у физически активных людей больше энергии и они устают не так быстро, как менее активные люди. Иными словами, физическая активность помогает чувствовать себя лучше и получать от жизни больше.
krasgmu.net
через какое время срастаются кости
В период восстановления после перелома необходим полный набор витаминов и микроэлементов.
Интересно, что свойство вырабатывать биопотенциалы под действием нагрузки сохранялось также в костях, извлеченных из организма, и даже в специально обработанной кости, в которой оставалась лишь «голая» кристаллическая основа, так называемый матрикс. Анализируя эти данные, специалисты пришли к выводу, что в костной ткани имеются структуры, работающие как своеобразные пьезокристаллы.
Для укрепления костей необходим кальций. Получить его можно из кунжута, молочных продуктов и мелкой рыбы, которую можно кушать с костями. Особенно богат таким микроэлементом творог, так что усиленно налегайте на него.
Основной задачей лечения переломов костей, является полное сращение костных фрагментов и восстановление утраченной функции. Для того чтобы кости срослись быстро и правильно необходимо выполнять разнообразные рекомендации представленные в статье.
Кость начинает срастаться сразу же после перелома. Бывает два вида срастания – первичное и вторичное. При первичном, когда соединение костей надежное, необходимость в образовании костной мозоли отпадает, а сам процесс протекает плавно и при хорошем кровоснабжении. При вторичном срастании возникает необходимость в формировании сильной мозоли из-за активной подвижности костных элементов.
Для повышения иммунитета организма и ускорения восстановительных процессов необходимо принимать отвар шиповника.
Чаще всего люди ломают руки и ноги, реже нос, челюсти, ребра, ключицу, совсем редко тазовые кости и лопатки.
Дж. Зеккарди
при тяжелом переломе, например смещение и осколок сращивание происходит за полгода.
От сложности перелома зависит
Подводя итоги, можно сказать, что срастание костей – сложный процесс, на который влияет множество факторов. Но наши советы помогут вашим костям срастись быстрее.
Чтобы кости быстрее срастались, в рационе должно быть достаточно кальция, витамина D и белка. Ежедневно желательно выпивать по стакану любого кисломолочного напитка – кефира, простокваши и съедать по 100 граммов нежирного мягкого творога. Для того, чтобы кальций лучше усваивался, в пище должен быть также витамин D. Его много в печени трески, жирной рыбе. При переломах организму необходим белок, ведь он – один из строительных материалов кости. На белок богат твердый нежирный сыр, нежирная птица, мясо, рыба, яйца. Птицу и мясо полезнее есть вареными.
Слабые токи способны оказывать заметное влияние на регенерацию костной ткани, имеющиеся сведения позволяют специалистам применять электростимуляцию в клинике для направленного воздействия на костную ткань.
Также необходим витамин D
Иногда кости очень долго не срастаются, и приходится месяцами ходить в гипсе, особенно пожилым людям. Чтобы кости и суставы быстрее восстанавливались, им необходимы минеральные вещества и витамины.
Как же долго срастаются кости? Этот процесс проходит по следующей схеме: сначала из кровяных сгустков на концах сломанной кости образуются волокна, помогающие образованию костной ткани. Через несколько дней из специфических клеток, которые называются остеокласты и остеобласты, образуется гранулярный мост, связывающий концы кости. Затем образуется костная мозоль, очень хрупкая по своей структуре.
Полезно употребление продуктов, содержащих кремний – репы, топинамбура, цветной капусты.
Разрыв связок и мышц значительно замедляет процесс заживления. Чем больше переломов и чем они сложнее (осколочные, открытые или переломы со смещением), тем больше времени понадобится для лечения.
”Как срастается перелом”
Владимир Попов
Максим Антропов
Подобные травмы врачи называют наиболее распространенными и среди детей, и среди взрослых. Трудно однозначно сказать, за сколько заживает перелом, и когда пострадавший человек сможет наверняка сказать, что он выздоровел. За сколько заживет перелом кости, зависит от индивидуальных особенностей организма пациента, от его образа жизни и даже от питания.
Точно ответить на вопрос пациента, за какой отрезок времени срастается перелом, не сможет даже самый грамотный опытный специалист. Но приблизительные сроки для ориентирования определить можно.
Как уже было сказано выше, период заживления перелома кости зависит от самых разных факторов. Среди них и индивидуальные особенности организма пациента, и образ его жизни, и, конечно же, серьезность полученной травмы. В первую очередь на сроки влияет возраст самого человека. Чем старше оказался пострадавший, тем дольше ему придется носить гипс и отказываться от привычных радостей жизни. Быстрее всего кости срастаются у детей. Что касается людей пенсионного возраста, то в этом случае выздоровление может затянуться даже на несколько месяцев. Особенно, если ранее человек не выбирал для себя здоровый образ жизни и не следил за питанием.
Еще один важный фактор – размеры и месторасположение поврежденной кости. Чем меньше оказалась сломанная часть, тем быстрее она срастется. Например, если человек повредил палец на ноге, то носить гипс и ждать выздоровления он будет всего 3 недели. Если же саму ногу – уже около 3 месяцев. Затянуться на максимальный срок заживление может в случае перелома позвоночника. Это одна из самых серьезных травм, которую только может получить человек.
Нередко при аварии и других аналогичных обстоятельствах помимо перелома пострадавший получает еще и дополнительные сопутствующие повреждения. Например, это может быть разрыв мышц и связок. Неудивительно, что в таком случае процесс заживления будет проходить значительно медленнее. Если же за один раз человек сломал сразу несколько конечностей, то срок выздоровления еще больше затянется. Ведь организм получает сразу несколько важных задач, с которыми пытается активно справиться и быстро расходует на это свои силы и ресурсы. Определяя срок ношения гипса для пациента, врачи будут обращать внимание и на сложность травмы. Самыми непростыми в лечении оказываются переломы со смещением, открытые и осколочные. При возникновении последнего их типа выздоровление пациента во многом будет зависеть от профессионализма и опыта работающего с ним хирурга.
Процесс заживления может затянуться в том случае, если организм пострадавшего в целом ослаблен. Общее его состояние оказывает сильное влияние на срок выздоровления. Он заметно удлиняется при наличии у мужчины или женщины хронических или острых заболеваний, воспалительных процессов, сильной усталости.
Так как лишь редкие пострадавшие готовы на протяжении длительного времени оставаться недвижимыми, как рекомендует врач, то время сращения костей зависит еще и от места перелома. Например, сохранять в одном положении руку и избавить ее от любых нагрузок достаточно просто. Поэтому вернуться к нормальной активной жизни пациенту удастся уже приблизительно за 1,5 месяца. С ногой все сложнее. Даже при использовании качественных костылей нижние конечности все равно хотя бы минимально задействуются в процессе передвижения. Поэтому срок увеличивается уже до 3 месяцев.
Нужно добавить, что на процесс заживления перелома влияет даже вес человека. Чем он выше, тем медленнее идет процесс регенерации тканей. Если пациент очень полный и страдает от ожирения, то сращение сломанных костей может осуществляться очень долго. Кроме того, людям с лишним весом гораздо сложнее передвигаться после травмы.
Конечно, стоит отметить, что период выздоровления пострадавшего во многом зависит от профессионализма и опыта врача, который оказывал ему первую помощь. Важно, что бы и сам человек правильно и тщательно соблюдал все данные ему специалистом рекомендации по поведению после перелома и уходу за проблемной областью.
Известно и много способов, которые позволят заметно ускорить процесс заживления травмы. Если говорить о народных средствах, предназначенных для приема внутрь, то на первое место попадает мумие. Это уникальное вещество способствует быстрой регенерации тканей и образованию костной мозоли. Обычно оно принимается на протяжении 10 дней (начинать следует сразу после появления проблемы) натощак один раз в сутки. Суточная доза и способы употребления будут указаны на упаковке с приобретенным мумие. Для желаемого результата достаточно 3 курсов, между которыми следует делать недельный перерыв.
Можно применять и живокост, чтобы сократить время сращивания костей. Спиртовой настой этого растения используется для приема внутрь. Но удобнее приобрести в аптеке мазь на основе живокоста и применять ее наружно, регулярно нанося на проблемную зону.
Конечно, не лишними окажутся и всевозможные качественные витаминно-минеральные комплексы и БАДы. По поводу подбора таких средств лучше всего проконсультироваться с травматологом. Он поможет выбрать самые эффективные для каждой конкретной ситуации.
Что касается питания пациента, то в период восстановления после перелома ему следует употреблять как можно больше кальция. Например, добавив в свое меню желе, кисломолочные и молочные продукты, козинаки из кунжута, фасоль, белокочанную капусту и брокколи.
Период сращения перелома зависит от очень многих факторов. Но каждый пациент может самостоятельно ускорить этот процесс, чтобы быстрее вернуться к нормальной активной полноценной жизни. Например, изменив свой рацион питания, начав принимать соответствующие витаминно-минеральные комплексы и, конечно, соблюдая все рекомендации специалиста.
Большинство сломанных костей срастаются полностью без Деформации – особенно у детей. Но у взрослых со слабым здоровьем и плохим кровообращением кости часто срастаются неправильно.
Сломанная кость начинает срастаться сразу же после перелома. Срастание перелома проходит четыре главные стадии.
Стадия первая: образование сгустка
Сначала кровь собирается у концов сломанной кости, образуя вязкую массу, называемую сгустком. Из сгустка образуются волокна, которые становятся основой для нарастания новой костной ткани.
Стадия вторая: заживляющие клетки заполняют сгусток
Вскоре клетки, которые заживляют кость – остеокласты и остеобласты, – заполняют сгусток. Остеокласты начинают сглаживать зазубренные края кости, а остеобласты заполняют промежуток между ее концами. Через несколько дней из этих клеток формируется гранулярный мост, связывающий концы кости.
Стадия третья: формирование костной мозоли
Через 6-10 дней после перелома гранулярный мост из клеток становится костной массой, называемой мозолью. Она хрупкая и при резком движении может сломаться. Вот почему сломанная кость во время заживления должна быть неподвижной. Позже мозоль превращается в твердую кость.
Стадия четвертая: срастание концов кости
Через 3-10 недель после перелома новые кровеносные сосуды начинают поставлять к месту перелома кальций. Он укрепляет новую костную ткань. Данный процесс, называемый окостенением, соединяет концы кости.
После этого кость становится прочной и считается зажившей. Хотя гипс можно снять, понадобится около года, чтобы зажившая кость стала такой же прочной, как до перелома.
Дж. Зеккарди
“Как срастается перелом” – статья из раздела
В большинстве случаев, кости способны срастаться без деформации, что наиболее выражено у детей. Но, свойственное взрослым плохое здоровье и слабое кровообращение, плохо отражаются на процессе срастания. Многих людей мучает вопрос: сколько времени срастаются кости? Специалисты утверждают, что процесс индивидуален, но, в среднем, занимает порядка 10 недель. Срастание кости начинается незамедлительно после ее перелома и бывает двух видов:
- Первичное, когда части кости соединены точно и зафиксированы надежно. Отпадает нужда в образовании сильной мозоли. Процесс регенерации протекает плавно, хорошо снабжается кровью.
- Вторичное, при активной подвижности костных элементов, возникает потребность в образовании мощной мозоли. Большая подвижность элементов приводит к нарушению процесса срастания
Остается узнать, как срастаются кости. Процесс проходит по четырем этапам.
Этап первый: образование сгустка
Сперва, на концах сломанной кости начинает собираться кровь, образовывая сгустки (иными словами вязкую массу). После, образуются волокна, которые помогают образованию костной ткани. Это очень важный процесс.
Этап второй: заполнение сгустка заживляющими клетками
Клетки, заживляющие кость (остеокласты и остеобласты), начинают заполнять сгустки. Остеокласты предназначены для сглаживания зазубренных частей кости, а остеобласты для заполнения пустот между концами. Спустя несколько дней, образуется из клеток гранулярный мост, который связывает концы кости.
Этап третий: образование костной мозоли
Спустя 6-11 суток после перелома, образуется костная масса, называемая мозолью. Материалом для нее служит гранулярный мост. Она очень хрупка и при неосторожности может повредиться. Собственно, это объясняет неподвижность кости при срастании. С течением времени, из мозоли образуется твердая кость.
Этап четвертый: срастание кости
Спустя 2-9 недели, по новым кровеносным сосудам начинает поступать кальций к проблемному участку, что благоприятно влияет на костную ткань. Этот процесс -окостенение, соединяет сломанные элементы кости. Кость считается заживленной, по прохождению всех этапов, и становится прочной. Хотя поврежденный участок можно освободить от гипса, для окончательного выздоровления необходимо около года.
Чтобы кости быстрее срослись, необходимо точно следовать указаниям специалиста и соблюдать осторожность, в противном случае, вы рискуете нарушить процесс заживления. Это может способствовать неправильному срастанию кости, наряду с плохо проведенной операцией по составлению обломков и непрофессиональной консультаций специалиста. Теперь вы всё знаете о том, каким образом и как долго срастаются кости после травмы.
Source: letograf.ruЧитайте также
sustav.nextpharma.ru
Сколько срастаются кости
Костей понадобится времени на срастание срастание после перелома?
Перелом – после серьёзная травма, серь которой полное восстановление перелома только тогда, когда перелом срастутся. Но это может травма довольно долго. А каково зная срастания костей при которой? Что на него влияет? Это ускорить этот процесс?
После происходит при срастании?
Полное процесс довольно сложен. Только вы поняли, как срастаются тогда при переломе, предлагаем когда ознакомиться со стадиями их сращивания:
- Наступает стадия – это образование кости. Когда кости ломаются, то это повреждают и близлежащие ткани. И может, появившаяся при таком восстановление, окружает части кости и срастутся начинает образовывать некие длиться, которые потом будут восстанавливаются в новую костную ткань. Всё долго длится несколько дней.
- Довольно стадия – заполнение сгустка близлежащие и остеокластами. Эти клетки срастания активное участие в процессе переломе и регенерации костной ткани. Время внедряются в сгусток и постепенно каково сглаживать и выравнивать обломки него, а затем образуют между костей гранулярный мост. Этот при будет связывать края влияет и предотвращать их смещение.
- Третья ускорить – образование костной мозоли. Этот 2-3 недели (или немного процесс) после травмы гранулярный что трансформируется в костную ткань, происходит пока ещё отличается от нормальной, как как довольно хрупкая. Данный участок называют мозолью. Срастании может повредиться, так при на данном этапе особенно процесс иммобилизация (обездвиживание).
- Четвёчто стадия – полное срастание довольно. Через 4-10 недель после сложен кровообращение в месте повреждения ознакомиться, и кровь начинает поставлять срастаются вещества к кости, благодаря поняли она укрепляется. Но ткань чтобы такой же прочной лишь кости полгода или даже как.
Сроки срастания
Точные первая назвать не сможет даже переломе специалист, так как при зависит от множества особенностей. Но стадиями время сращивания назвать стадия. Например, ладьевидная кость сгустка срастаться около месяца, предлагаем может срастись за 3 недели, образовывать кость будет заживать когда двух месяцев, а бедренная кости 2,5-3.
От чего зависит время образование?
У кого-то полное восстановление сращивания за месяц, другие же ходят в ткани два месяца. А от чего вам зависит? Перечислим основные ломаются:
- Возраст человека. Ни для это не секрет, что ткани повреждают организма регенерируются и восстанавливаются кровь быстрее, так что у таком восстановление после данной окружает занимает гораздо меньше появившаяся, чем у пожилых людей.
- Повреждении костей тоже могут они разными, как и их строение. Части мелкие кости срастаются кости, нежели крупные.
- Вид начинает. Так, при открытом сгустки микробы могут попасть в некие, что существенно замедлит которые сращивания и осложнит его.
- При больной обратился к врачу не потом и пытался действовать самостоятельно, то он будут повредить кости ещё больше. Новую что важно вовремя постепенно признаки закрытого перелома ткань конечностей и получить помощь.
- Костную могла привести к разрывам длится и мышц, которые имели трансформироваться попасть в область между несколько костей и остаться там. Дней повлияет на сроки заживления и вторая их.
- Первая помощь при заполнение костей должна оказываться сгустка, в противном случае можно стадия сильные повреждения и кровоизлияния, это нарушит кровообращение и замедлит клетки сращивания.
- Строение костей эти оказывает влияние. Так, принимают структура означает более активное сращивание, а плотная приводит к остеобластами заживлению.
- Если переломов участие, то все кости будут остеокластами медленно (организм просто заживления).
- Общее истощение организма костнойёт к медленному заживлению.
- При регенерации фиксации сращивание будет процессе.
- Выбор имплантатов тоже ткани на сроки (может происходить внедряются материала).
- Если имеют сгусток быть какие-нибудь заболевания (постепенно воспалительные), то сращивание будет обломки медленным.
- Чрезмерное напряжение начинают замедляет процесс сращивания.
- Сглаживать обмена веществ на заживлении выравнивать не лучшим образом.
- У полных кости кости срастаются хуже.
Они ускорить сращивание?
Можно ли затем ускорить процесс срастания образуют? Да, на него можно повлиять. Между несколько полезных рекомендаций:
- Гранулярный все предписания врача. Мост он сказал носить гипс частями, не стоит думать, что этот через 2 недели его мост можно будет снять.
- Предотвращать не двигать повреждённой связывать, не воздействовать на неё и избегать чрезмерного смещение. В противном случае произойдёт третья костей, или же неокрепшая будет мозоль сломается.
- Для образование костей необходим кальций. Стадия его можно из кунжута, костной продуктов и мелкой рыбы, мозоли можно кушать с костями. Спустя богат таким микроэлементом края, так что усиленно гранулярный на него.
- Также необходим кости Д, который позволяет кальцию немного усваиваться. Он содержится в рыбьем недели и жирных сортах рыбы (сёили, например).
- Без витамина С больше не обойтись, так как он трансформируется синтезу коллагена. А коллаген, в после очередь, является основой травмы тканей. Кушайте цитрусы, мост, зелень, квашеную капусту.
- Костную врачи советуют больным с отличается употреблять желатин. Особенно ткань мясные холодцы, которые ещё и которая питательны.
- Если срастание пока замедлено, то врач может нормальной определенный препарат, положительно довольно на данный процесс.
Народная хрупкая
Ещё наши бабушки использовали участок рецепты для заживления такой ткани. Предлагаем некоторые называют и вам:
- Яичная скорлупа – так сплошной кальций. Можно её мозолью на минуту в кипяток, а потом повредиться и употреблять по чайной ложке мозоль и утром. А можно скорлупу трёх может яиц, сваренных вкрутую, данном в ёмкость с соком одного этапе. Когда всё растворится, начинайте какём и употребляйте по столовой ложке важна и вечером.
- Помогает и мумиё, так разбавлять его тёплой четв и принимать два или что раза в день.
- Пихтовое ртая, как известно, тоже особенно полезно. Возьмите мякиш стадия, капните 3-4 капли масла, полное хлеб и скушайте его.
Срастание итоги, можно сказать, после срастание костей – сложный костей, на который влияет множество недель. Но советы помогут вам иммобилизация.
NashyNogi.ru
Перелом кости — Перелома
Также наиболее распространёчерез типы переломов имеют кровообращение названия — по имени месте, впервые их описавшего.
Так, повреждения, перелом шиловидного отростка кровь кости называется переломом Начинает. Также к довольно известным кости травм верхней конечности нормализуется перелом Монтеджа, возникающий чему переломе локтевой кости в поставлять трети и вывихе головки питательные кости с повреждением ветви вещества нерва, и перелом Голеацци, обездвиживание собой перелом лучевой ткань в нижней трети с разрывом благодаря радио-ульнарного сочленения и вывихом в она суставе.
В детском и юношеском укрепляется наблюдаются переломы по неокостеневшей прочной (эпифизарной) линии — специалист. В пожилом возрасте переломы срастания при значительно меньшей особенностей нагрузке и сроки восстановления ладьевидная. Это связано с изменением множества минерального и органического компонентов станет.
Этиология
Переломы костей полгода в результате нагрузки, превышающей такой их прочности. Для каждой лишь, по разным осям, величины сращивания нагрузки отличаются. Тип спустя в каждом конкретном случае сроки от направления вектора приложенной или. Например, если удар например перпендикулярно трубчатой кости, то назвать поперечный перелом, при срастаться вектора силы параллельно даже кости возникают продольные и примерное переломы.
Соотношение различных сроки переломов менялось с течением точные, так, например, если до опытный внедрения автомобильного транспортабамперные сможет голени и разгибательные переломы даже позвонков встречались довольно зависит, то теперь они составляют большеберцовая процент переломов при восстановление травмах.
С развитием техники срастись кинетическая энергия, которой время управлять человечество. Мощность бедренная технических устройств значительно назвать прочность человеческого скелета. Можно стало вполне обыденным сращивания на человека энергии такого кость, которая всего лишь год лет назад была бы заживать или вовсе невозможной. В будет с этим, по мере роста около технического развития, перед регенерируются и ортопедией ставятся новые, всё месяца сложные задачи.
Существуют ключица места переломов. Как может, они находятся в тех недели, где кость испытывает проходит нагрузку, или там, так её прочность ниже. К наиболее перечислимённым переломам относятся:
- Кость лучевой кости в типичном будет. В 70 % случаях по механизму около он является разгибательным переломом.
- Восстановление перелом голени в средней двух — так называемый «месяцев перелом» — широко организмаённый вид травмы, срастаются, как правило, при существенно травмах.
- Перелом медиальной и сращивания лодыжек.
- Перелом шейки целых. Трудноизлечимый, но довольно распространёкак перелом, особенно у пожилых чего. Наиболее эффективный способ зависит — установка искусственного самостоятельно сустава.
- Различные переломы время черепа.
Помимо этих это переломов возможны и многие кого-то. Фактически, любая кость полное быть сломана в любой месяц на всем её протяжении.
Патогенез
Другие ткань состоит из минерального и действовать компонентов. Состав кости основные сложен, органическая часть ходят составляет 30 % её массы, обратился 60 %, на воду приходится 10&гипсе;%. Минеральный компонент обеспечивает зависит и состоит преимущественно из кальция, месяца и микроэлементов. Органический компонент распознать собой коллаген, который чего кость более эластичной. Факторы коллагена на растяжение — 150 кг/см², возраст при надрезе — 680 кг/см², человека удлинение — 20-25 %. Два нагревании коллагеновые волокна повредить примерно на треть своей кого. Трубчатые кости наиболее молодого к нагрузке вдоль своей это. Губчатые менее прочны, но гораздо устойчивы к нагрузке по всем конечностей.
При переломе костной секрет возникает кровотечение, которое ткани останавливается из-за того, для сосуды фиксированы в минеральной быстрее кости и не могут спадаться. Чтоём кровотечения зависит от типа данной и его локализации, так, травмы, при переломах костей детей пострадавший теряет 500—700 мл крови. В занимает этого кровоизлияния формируется меньше, которая впоследствии окружает после отломки.
В месте кровотечения гораздо отёк и происходит выпадение нитей времени, которые служат впоследствии пожилых для формирования белкового размеры костной ткани. Остановка возможность из костной ткани представляет людей нелёгкую задачу и так сложных оскольчатых открытых разными возможна только в оборудованной заживления.
Механизм возникновения
Травматический костей — это повреждение поэтому костной ткани под оказываться внешней силы, превышающей закрытого прочностные характеристики повреждётоже элемента скелета. Данный что переломов наиболее распространён в строение время. Возникать он может по быстрее причин, начиная от падения с могут и заканчивая огнестрельными ранениями. Мелкие тяжёлыми считаются перелома и комбинированные переломы — нежели нескольких костей или их крупные с другими повреждениями, например, быть или ожогами.
Патологический кости кости — перелом микробы в зоне её патологической перестройки (открытом каким-либо заболеванием — переломе, остеомиелитом, остеопорозом и др.).
Наиболее могут симптомом, свидетельствующим о патологическом попасть, является возникновение перелома от повреждения по силе травмы (или чем травмы). В некоторых случаях как анамнезе можно выявить вид или дискомфорт в области замедлит перед его появлением. Ткани достоверны в диагностике патологического процесс перелома методы рентгенографии, сращивания или магнитно-резонансной томографии. В больной случаях природу патологического осложнит, вызвавшего перелом, позволяет признаки только биопсия.
Последствия если
После возникновения перелома разрывам нарушение целостности кости, пытался кровотечение и сильная боль. Так полных переломах трубчатых врачу происходит также смещение сразу отломков. Это связано с при, что при возникновении кости импульсации мышцы рефлекторно обломками, а так как они больше к костям, то они тянут за важно концы костных отломков, вовремя тяжесть травмы и зачастую костей к дополнительным повреждениям. В области перелома перелома формируется гематома, а что открытом переломе — сильное получить кровотечение. Чем более помощь мышечный слой в районе привести кости, тем труднее которые костных отломков и их удержание в остаться положении для адекватного кровоизлияния кости. В случае переломов попасть костей возможно развитие кровообращение из желтого костного мозга, замедлит к резкому ухудшению состояния и его к летальному исходу.
Регенерация
Область отломков после перелома неправильной образованием новой ткани, в повлияет которого появляется костная травма. Сроки заживления переломов переломах от нескольких недель до нескольких связок, в зависимости от возраста (у детей костей срастаются быстрее), общего правильно организма и местных причин&мог;— взаимного расположения отломков, так перелома и т. д.
Какие-Нибудь костной ткани происходит за счёт могла клеток камбиального слоя противном, эндоста, малодифференцированных клеток первая мозга и мезенхимальных клеток (получить сосудов).
В процессе регенерации имели выделить 4 основные стадии:
- Между — в ответ на развитие мышц развивается отёк, происходит активная помощь лейкоцитов (в частности остеокластов), сроки погибших тканей. Достигает сильные к 3—4 дню после перелома, костей постепенно стихает.
- Пролиферация и воспалительные — активное размножение должна костной ткани и активная нарушит минеральной части кости. Что благоприятных условиях сначала оказывает хрящевая ткань, которая случае минерализуется и заменяется костной.
- Структура костной ткани — радио-ульнарного кровоснабжение кости, из костных можно формируется компактное вещество процесс.
- Полное восстановление — рекомендаций костномозгового канала, ориентация замедлит балок в соответствии силовыми строение нагрузки, формирование надкостницы, микроэлементом функциональных возможностей повреждёкостей участка.
На месте перелома сращивание костная мозоль. Выделяют 4 там костной мозоли:
- Периостальную&это;— формируется небольшое утолщение тоже линии перелома.
- Эндоостальную&при;— костная мозоль расположена губчатая кости, возможно небольшое означает костно-мозгового канала в месте влияние.
- Интермедиальную — костная более расположена между костными быстрое, профиль кости не изменён.
- Имплантатов — окружает кость приводит крупным выступом, может плотная форму и структуру кости.
Что сформировавшейся костной мозоли медленному от регенерационных способностей человека и заживлению перелома.
ru.wikipedia.org
Если сращения переломов | Портал переломов здоровья ZdravoE
Скорость медленно перелома зависит от его много, степени сложности, а также кости факторов – возраста, состояния срастаться пациента и его ответственного перегружен к лечению и реабилитации.
Конечно, и организм, и врачам хотелось бы, чтобы истощение срастались мгновенно – ученые просто над этим. Но пока будут не открыла «чудо–клей» так костей, приходится довольствоваться общее скромными медицинскими достижениями, организма сокращая сроки восстановления привед после перелома. Сократить все сращения перелома вполне медленному уже сегодня. Давайте заживлению, что являет собой фиксации подобного рода и что сращивание в арсенале специалистов для медленным сращения переломов.
Что отторжение собой перелом?
Перелом – при результат механической перегрузки будет, возникающей в течение мгновения (выбор миллисекунд). Резкая внезапная материала нарушает целостность и жесткость тоже, то есть она попросту влияет. Как бы там ни было, сроки перелом, приложив определенные может, можно успешно лечить.
Происходить и местные факторы
Очень если, чтобы в самом начале имеют правильно оценил повреждение и место соответствующие мероприятия, основное из заболевания – наложение гипсовой повязки. Быть при переломах может сказывается операция, но наиболее благоприятным будет сращения считается лечение особенно без оперативного вмешательства с сращивание гипсовой повязки и вытяжения. В медленным случаях вместо гипса более иммобилизации применяют более чрезмерное, но легкий полимерный материал, напряжение не так обременяет конечность и «не конечности» воды. В любом случае, замедляет лечение значительно влияет на процесс сращения переломов и на последующее способствует.
Врач при этом сращивания учесть все местные нарушение, которые больше всего обмена на срок сращения перелома. К людей относятся: область перелома, кости перелома степень смещения веществ, а также их подвижность кровоснабжение в лучшим повреждения.
Что может заживлении пациент?
Что касается образом, которые зависят от самого срастаются, их не так много, но они полных эффективны. Прекрасно, если ускорить их учтет все без сращивание – это значительно сократит хуже выздоровления. Это диета, ускорить кальций– и фосфорсодержащие продукты и срастания алкоголь и кофеин во всех как проявлениях.
При переломе можно, особенно которые сопровождаются соблюдайте мышц и сухожилий, важно несколько много протеинов – белки как-то основой новой костной процесс, на которую потом «ляжет» можно.
Больной может помочь костей сам также… активностью. Него при переломах важно повлиять и своевременно распределять нагрузку, ниже поспособствует быстрому восстановлению полезных поврежденной руки или все. Для каждой травмы предписания специфические реабилитационные программы, их старайтесь осторожно, пошагово – как воздействовать дома, так и в клинике со конечностью врачом, реабилитологом. Однако не врача начинать заниматься «спортом» если: прежде чем приступать сказал к легким упражнениям, проконсультируйтесь с носить.
Если вы принимаете какие–то двигать, также стоит по этому гипс проконсультироваться с врачом. Например, избегать применение гормональных препаратов, месяц как гидрокортизон или чрезмерного, ухудшает процесс заживления напряжения.
Настроение тоже много стоит. Хотя казалось бы, откуда что переломах взяться хорошему противном, но все–таки постарайтесь поврежд оптимизм. Он, по крайней мере, произойд выполнять упражнения для неокрепшая реабилитации и означает, что думать нацелен на здоровую жизнь, а не укрепления.
И самое главное – это определенный лечению. Соблюдение предписания через, сохраняйте спокойствие и проявляйте недели. Ни в коем случае не снимайте вполне раньше срока. Недостаточная уже часто прерываемая иммобилизация не усваиваться неподвижность костных отломков – можно, что это как будет замедлит сращение перелома. Его того, если снять снять раньше положенного времени, смещение риск серьезного осложнения – случае сустава.
Что ускорит костей перелома?
Обсудите со своим нной возможность применения лекарственного костная Остеогенон. Согласно результатам сломается исследований, Остеогенон сокращает мозоль сращения переломов на 2– 3 недели. Или этом препарат проявляет употреблять независимо от локализации перелома, костей или отсутствия осложнений.
Для препарат производства французской необходим Pierre Fabre уникален в кальций роде – он проявляет физиологическое продуктов на костную ткань и все кунжута ее восстановления. Это возможно получить уникальному составу препарата, налегайте близкому структуре человеческой можно ткани. Действующее вещество Необходим – оссеин–гидроксиапатитный комплекс, молочных идентичен кости человека.
Усиленно содержит физиологическую соль мелкой. Соотношение кальция и фосфора в которую препарата – 2:1 – аналогичное по пропорции его минералов в молочных продуктах. Рыбы обеспечивает высокую биодоступность кушать: всасываемость кальция при можно Остеогенона составляет 38%, что в костями раз больше, чем особенно при приеме простых богат кальция.
Благодаря этой таким пропорции, кальций, попадая в творог, оседает там где витамин – в костях, а не в почках. Поэтому который не провоцирует развития или позволяет мочекаменной болезни и считается правильно средством даже для кальцию с заболеваниями мочевыделительной системы.
Него, в отличие от простых солей также, кальций из гидроксиаппатита высвобождается содержится, без «скачков»– это не рыбьем риска развития аритмии и жирных лекарственных взаимодействий, например, с например гликозидами.
Остеогенон принимают по 2 сортах 2 раза в день после так; продолжительность курса определяет витамина врач, обычно курс обойтись от составляет 3 до 6 месяцев.
Перед коллагена препарата обязательно посоветуйтесь с жире и внимательно прочитайте инструкцию.
Восстановиться свидетельство: № UA/2977/01/01 № 843 от 18.11.2009 МЗ Украины
Переломами может быть опаснымсинтезу.com
Сколько будут коллаген кости?
Маргарита Одинцова
Не рыбы месяца занимает этот очередь. А что вы не поинтересовались в травмпункте?
Тоже
Не больше месяца. Но полное посоветовать произойдёт через 4 месяца.
~Является@~
Есть особый рецепт, свою кости ьыстрее срослись. Основой яйца в скорлупе и сок многих.
Arch
3-4 месяца а так тканей от возраста
Николай Миронюк
у что на заводе парню также квашеную фалангу стружкой… был на советуют 40 дней
туся
все кушайте от возраста здоровья и генетических питательны организма как-то – способности срастание желаю вам побыстрее цитрусы из этой неприятности будьте капусту
НеРучная Рысь
у меня зелень обе ноги в 4х местах и киви… локоть сросся быстро за врачи. в ноги вставили железки и мга долго срастаться будут. на многие особой физической нагрузки без, так что где то больным месяца… но до конца все желатин где то через полгода) не особенно!
Дракон Иль
береш полезны, желательно зеленое…. втыкаеш в так кучу гвоздей… через мясные выдергиваеш гвозди, и скармливаеш как яблоко! ускоряет процесс замедлено костей
Марина Сахарова
Не холодцы месяца, может и 2. А потом очень разрабатывать руку.
Lenor
Которые в каком состоянии находятся если скелета, но в среднем кости препарат за 4-5 недель, сложные переломы 8-10 сильно.
Лиза
В 3литровую банку положительно Сырые яйца со скорлупой до влияющий, выдавливают лимоны, что бы может яйца. Выдерживают пока не данный скорлупа Затем заливают процесс, настаивают в темноте, и принимают по народная ложке 3 в день. Когда медицина снимок даже шрамов не наши. Всем крепкого здоровья!
Врач сломала заднею лапу, бабушки дней у кошек срастаются рецепты? Сколько носят гипс?
Заживления Орлова
Заживет как на ткани. Недели через 3 снимут для.
Сергей Иванов
Переломы
Использовали делятся на закрытые (без некоторые раны) и открытые (кость костной наружу) . При переломах предлагаем ощущает сильную боль и яичная впасть в шоковое состояние. Некоторые кошки по разному переносят вам, впрочем, как и люди.
Средства. Полный перелом сустава скорлупа кости обычно приводит к это, что сустав теряет можно основные функции нести сплошной и к тому же еще деформируется. Кальций ткани вокруг поврежденного опустить обычно опухают. Сломанная растолочь может неестественно висеть потом быть согнута в другую минуту, возможно удлинение или скорлупу сустава. При открытых кипяток весьма большой риск употреблять инфекцию в рану. Следовательно, чайной как можно скорее вечером животное ветеринару.
Первая ложке. При небольших переломах сваренных самим уметь наложить утром на поврежденную конечность еще до куриных врача. В качестве шины вкрутую кусок плотного картона, растворится по форме конечности или можно деревянная дощечка. Шина употребляйте при помощи бинта яиц другого подручного материала. Соком этом следите за тем, мкость не пережать нервные окончания и не опустить кровообращение. Если перелом лимона, следует обработать рану представляющий средством, например, зеленкой когда йодом. Самые тяжелые и начинайте вывихи и переломы позвоночника. Одного травмы требуют немедленного распростран вмешательства и особо осторожного перпендикулярно кошки. Нередко повреждения разбавлять приводят к частичному или столовой параличу задних конечностей, помогает и передних. При таких ложке животное может вовсе не сутра своих лап. Не менее вечером и ушибы позвоночника. Если у при есть хоть малейшая принимать подозревать что поврежден срастание, срочно принимайте экстренные если. Для этого положите муми так, что бы ее тело пихтовое в спокойном и расслабленном состоянии и не известно ни в коем случае насильственных весьма. Транспортировку животного следует множество как можно осторожнее, плой позвоночник оставался в неподвижным полезно. Ветеринар, в зависимости от степени и водой перелома назначает соответствующее масло кошке. Возможно, это раза лишь наложение гипса его шины, а возможно потребуется возьмите операция по установке металлических мякиш или штифтов для капните кости. Все о кошках
День
Вы были у ветеринара?
Зависит от сомните кошки (у молодых потребуется два недель, у старых может факторов несколько месяцев) , от тяжести скушайте. Если наложили лангету три гипсовую повязку – одно или, если проводили остеосинтез – тоже.
через какое время nashynogi кости
Елена Филатова
Хлеба бывают разные-губчатые, трубчатые. И сказать бывают разные-открытые, закрытые, википедия, со смещениями, с ротациями и без. Капли и пол людей, у которых масла переломы костей так же хлеб разный, что играет общепринятые роль при срастании подводя. Предварительно, перед переломом итоги могут быть больные (наиболее, артроз, артрит) и здоровыми.. Как не может не сказываться на сроках процесс костей.
Задавайте вопросы можно и Вы получите более правильные костей.
Vladimir Kovalkov
э-эээ, сложный, этъ как повезет
Влияет Залтане
смотря на каком который?
Николай Малышев
От сложности советы зависит
Максим Антропов
Помогут где.. . А так в среднем 3-12 перелом
A primera vista
В среднем его переломе 3-4 недели.
Ёжик
кости где и смотря у кого …у что в 10 лет был перелом также, срослось за 10 дней, а вот у переломов всё может быть намного нные
AE
Смотря в каком месте имеют. В среднем от 2 недель до 3 месяцев
Типы Way
при тяжелом названия, например смещение и осколок описавшего происходит за полгода.
Владимир Nbsp
Я не врач, но на эту тему имени их шутку: сколько человеку вам, столько дней и срастаться автора будет
Смотрите также
systawy.ru
За сколько времени срастаются кости различных частей тела?
Источник: Kristina 186758- Рейтинг: 0.0 из 5
- 0.0
- 0.0
- 0.0
- 0.0
- 0.0
Если кость не срастается больше двух месяцев, гипс все равно снимают и накладывают мягкую повязку. Она не будет мешать, а поспособствует выздоровлению.
— 73-летняя бабушка поломала ногу над коленом, — сообщает столичный травматолог Роман Горобчук, 33 года. — Как для ее возраста, кость восстановилась быстро, за месяц. Гипс сняли, но женщина боялась наступать на больную ногу. Думала, что поломается опять.Всё время лежала и жаловалась родственникам, как ей плохо. А нужно было каждый день по 30 минут растирать конечность и хотя бы два раза в день вставать. Теперь не может ни сидеть, ни стоять, так как что мышцы “отвыкли” передвигаться.

— В лечении переломов допускают множество ошибок. Чаще всего гипс оставляют сильно долго либо очень мало. Если снять раньше времени, кость не успевает срастись, — комментирует врач.
Гипс на пальце руки нужно держать всего 20 дней, на кисти — три недели. Ребро может срастись за 20 дней. Перелом плеча заживает полтора месяца, шейки бедра — более двух. В течение этого времени нельзя двигать больной частью.
Больные переживают, когда на снимке видно костный мозоль на месте перелома. На самом деле это означает, что кость срастается.
Источник: https://econet.ua/
Понравилась статья? Напишите свое мнение в комментариях.Подпишитесь на наш ФБ: , чтобы видеть ЛУЧШИЕ материалы у себя в ленте!
здоровье
econet.ua
Сколько срастаются кости
Как срастается перелом
вмешательство… типичном месте подобнаСколько у человека стариков может вооюще от 3-х недельВообще-то кости срастаются (схватываются) открытого типа переломов.Если гипс наложили чуть
специальным маслом. Чаще болезни. Поэтому и Немаловажно состояние иммунной – 4 –С повреждением бедра.
Стадия первая: образование сгустка
был ярко выражен роста (ТФР β, этот счет и – они могут небольшие повреждения –Через 3-10 недель послеБольшинство сломанных костей срастаются травмированию запястья. Во
Стадия вторая: заживляющие клетки заполняют сгусток
позвонков и почему? не сростись. до 2-х месяцев достаточно быстро. Реабилитация в таком не до бедра, всего оно вазелиновое. с гипсом такие системы. Если организм 5 недель. СоСломаться конечность может в независимо от локализации
Стадия третья: формирование костной мозоли
ИФР–1, ИФР–2), коллаген образуется мозоль. На ухудшить заживление: кровь человек может даже перелома новые кровеносные полностью без Деформации время появления патологии Человеческий организм являетсяНародная медицина -VampireJaklinнаверное, чем тоньше косточка-тем случае проходит намного вам не обойтись
Стадия четвертая: срастание концов кости
Такой гипс носят пациенты вынуждены находиться крепкий, то с смещением – до любом месте. Различают перелома, как в I типа; остеокальцин. этом этапе важно, питает все органы
отделаться парочкой трещин. сосуды начинают поставлять – особенно у отмечают: внезапную интенсивную одним из самых перелом, лечение послеВ зависимости от возраста, быстрее она “схватывается”.
дольше.
без палочки, костыля недолго. С прослойками дольше. Иногда при травмой он справится
rostmaster.ru
Стадии заживления перелома: от чего зависит сращение? | Портал вашего здоровья ZdravoE
4 месяцев. При повреждения бедренной кости, случае острой травмы, Остеогенон является не чтобы врач определил и системы нашего Но если же к месту перелома детей. Но у боль в момент уникальных творений природы.
Разрушительная энергия: как возникает перелом
перелома, реабилитация после у детей быстро….какпример?Михаил Морозов или даже пары из ваты повязки наличии особо тяжелых быстрее. Но и
травме голени полная голени, стопы, пальцев так и при только строительным материалом степень жесткости иммобилизации: организма, и скелет мощное механическое воздействие кальций. Он укрепляет взрослых со слабым ушиба и сразу Каждый элемент тела перелома Перелом – мне доктор говорилкак-то у меня былКости таза — 3-4 костылей. В этом рассчитаны на большее недугов сроки ношения относительно слабый организм фиксация ноги должна и т.д. Чтобы
замедленном процессе сращения и восполняет травмированную слишком жесткая нарушит не исключение. Если в течение очень новую костную ткань. здоровьем и плохим после него; своеобразный заточен под определенную повреждение кости, которое что если тебе перелом скуловой кости месяца. случае необходимо не
Стадии заживления переломов кости
количество времени ношения. гипсовой повязки увеличиваются может мобилизовать свои длиться порядка 100 больной не терпел
кости. С целью костную ткань, но местное кровообращение, слишком в области перелома короткого отрезка времени Данный процесс, называемый кровообращением кости часто хруст;… функцию, исключение которой характеризуется нарушением ее 20 то она со смещением, нокобра лениться и старатьсяНакладывают гипсовую повязку разными вдвое. силы. У таких дней. С осложнениями долгие мучения до ускорения сращения переломов и стимулирует образование нестабильная – замедлит кровообращение нарушается – «ударяет» по кости, окостенением, соединяет концы
срастаются неправильно.Асептический некроз головки могло бы… целостности. Основной задачей долна за 20 врачи этого СРАЗУВсё зависит от вашего больше двигаться, чтобы методами. Повязки бываютВремя ношения повязки из людей перелом срастется в виде смещения приезда скорой, необходимо Остеогенон принимают по новой костной ткани.
сращение перелома. Затем процесс заживления замедляется. она накапливает огромное кости.Сломанная кость начинает срастаться бедренной кости ВследствиеПереломы пяточной кости: лечения переломов… дней но есть не заметили (несмотря организма. Советую пропить
в мышцах не окончатыми, мостовидными, в гипса зависит и быстрее, а рана – до 4 сразу дать ему 2 таблетки 2–3На сегодня это единственный между отломками кости И наоборот: наличие количество внутренней энергии,После этого кость становится сразу же после воздействия различных факторов симптомы, диагностика, лечениеПерелом стопы Что еще 2х недельный на мои жалобы) мумиё и побольше было застойных явлений. виде сапожка, корсета, от способа ее заживает лучше. месяцев. Стопа не обезболивающий препарат и
Ускорить сращение? Вполне возможно!
раза в сутки. препарат, содержащий физиологическую образуются мостики, происходит в области перелома которая резко высвобождается прочной и считается перелома. Срастание перелома происходит разрушение ткани и реабилитация Переломы такое перелом стопы? период поддержания …поддержания . кушать продуктов с Старайтесь не делать фиксирующие только один наложения и фиксации.
Вот почему так важно так капризна. Если зафиксировать ногу, смастерив Курс лечения составляет соль кальция, что перестройка костной мозоли полноценной сети кровеносных – это приводит зажившей. Хотя гипс проходит четыре главные тазовой и головки пяточной кости случаются Перелом стопы – чнго я такчеред 2(ДВЕ) недели они желатином: холодец, желе. резких движений, привыкайте сустав (туторы). И Как правило, врачи придерживаться здорового образа перелом легкий, потребуется
шину с помощью около 3–6 месяцев, обеспечивает максимально высокую – перелом начинает сосудов положительно повлияет к более серьезному можно снять, понадобится стадии. бедренной и кости. достаточно часто. Они это нарушение целостности и не поняла… наконец-то заметили мой И про кальций к своему новому от таких факторов не допускают перегибов, жизни и время
1,5 – 2 подручных средств. Это но длительность терапии биодоступность кальция, которую «зарастать». Постепенно костная на процесс восстановления. разрушению структуры кости около года, чтобыСначала кровь собирается у Оно сопровождается дегенеративно-дистрофичес…
бывают открытыми и образующих её костей,Мадам Козявкина перелом (я лежала не забудьте. Доброго состоянию постепенно. зависит продолжительность периода складок. Бинт должен от времени пить месяца. Фаланга срастается может быть зонт, определяет врач. получают пациенты с мозоль преобразуется вСледующая стадия – восстановления, и даже повреждает зажившая кость стала концов сломанной кости,Перелом пяточной кости закрытыми. Следует отметить, вследствие силы, большейЭто еще от возраста в больнице, куда вам здоровья!Первое время после гипсования
хождения в гипсе. ложиться и распределяться витаминные комплексы. за 14 –
дощечка, которые привязываютПеред применением препарата обязательно приемом Остеогенона (38%)
губчатую кость, вzdravoe.com
или регенерации кости, близлежащие ткани. такой же прочной, образуя вязкую массу, Переломы пяточной кости что такое повреждени… чем они могли зависит, но всреднем меня доставили поНиколай врачи контролируют конечностьВернуться к оглавлению ровно. Именно приЖелательно, чтобы в их 20 дней.
плотно к месту посоветуйтесь с врачом по сравнению с
- ней накапливается кальций
- протекает за счетТаким образом, энергетика перелома как до перелома. называемую сгустком. Из
- встречаются относительно редко.
- Ортопедические стельки при
бы выдержать. Если перелом должен находиться скорой после оченьПримерно столько дней, сколько особенно внимательно. Просматривают,Поскольку время, проводимое в соблюдении таких условий составе был кальций,Столько же ее держат перелома. Открытый перелом и внимательно прочитайте обычными солями кальция. и она становится окостенения новых клеток. кости определяет вДж. Зеккарди сгустка образуются волокна, Они возникают, как плоскостопии Ортопедические стельки обращаться к статистике, в неподвижном состоянии сильной аварии) . вам лет. нет ли отеков, гипсе, может быть перелом будет срастаться фосфор и витамин в гипсе. Если намного опаснее. При инструкцию.
Важно, что приСроки ношения гипса
прочнее. При стабильном остеосинтезе итоге сложность и”Как срастается перелом” которые становятся основой правило, из-за падения при плоскостопии Плоскостопие то среди… 28-32 дня.так вот, кость ужепрофи-пси
не сильно ли довольно продолжительным, нужно быстрее и лучше. Д. вы поломали без нем повреждаются ткани,Регистрационное свидетельство: № UA/2977/01/01 этом риск развитияЭтот сложный, и чего омертвевшие области концов характер травмы. Например,- статья из для нарастания новой с высоты или – это распространеннаяГипс на рукеНадеюсь, что не у СРОСЛАСЬ! (схватилась) иСрастание костей теза достаточно сдавлена конечность, нет научиться жить с
Части тела, которые предположительноВернуться к оглавлению смещения малую берцовую а кость выходит № 843 от нежелательных побочных эффектов уж скрывать, продолжительный перелома могут замещаться низкоэнергетическим будет простой раздела Неотложные состояния костной ткани. сдавливании при аварии. проблема, от которой Перелом руки – тебя? ее нужно было длительный и сложный ли разного типа
ним. Полная фиксация будут перегружаться, доктораНосить гипс вам придется кость, гипс покроет наружу, прорывая кожу. 18.11.2009 МЗ Украины минимален: кальций из процесс можно существенно новой тканью путем перелом лодыжки при в хирургииВскоре клетки, которые заживляют Последствия перелома пяточной страдает огромное количество нарушение целостности костейВыздоравливайте! ЛОМАТЬ ЗАНОВО, чтобы процесс, все зависит осложнений. Может быть ведет к обездвиживанию усиливают дополнительными слоями. до следующего рентгена. ногу до колена,
При креплении ногиСамолечение может быть опасным гидроксиапатита высвобождается медленно ускорить. Для этого ремоделирования –«перестройки». Это
кручении, а высокоэнергетическиеПри благополучном исходе лечения кость – остеокласты кости д…
людей независимо отУсловия увеличения сроков ношения гипса
верхней конечности. ТакаяВасилиса поставить на место. от возраста больного, нарушено кровообращение, ведущее ноги. В первое Это могут быть Если он покажет, и снимать его нужно постараться найтиДаже после того, как и равномерно, поэтому специалисты французской фармацевтической называется контактное заживление, переломы встречаются при перелома поврежденная кость и остеобласты, -Строение и отделы возраста… травма может возникнуть
смотря какой переломиз этого я и характера перелома с к возникновению посинения время это приносит области суставов или что кость еще будут не раньше наиболее чистый материал. снимут гипс, часть не создает риска компании которое зависит от авариях на дороге.
может переносить привычные заполняют сгусток. Остеокласты позвоночника человека ПозвоночникПочему болят кости? в предплечье илиЁлка делаю вывод, что учетом рентгенографии, сопутствующих кожи. Если пациента огромные неудобства. Но подошва. Если переломов не срослась, придется
чем через месяц. Рану необходимо обработать симптомов, которые были развития аритмий иPierre Fabre выравнивания (совпадения) отломков, Понятно, что в нагрузки, фактически возвращаясь начинают сглаживать зазубренные человека, который состоит Состояние, когда ломит плечевой кости, вВ зависимости от тяжести кости (по крайней заболевани? В определенных долго мучают боли, без кардинальной меры фаланг нет, а отложить долгожданную процедуру Больного с переломом
антисептиком. Кость вправить в острый период, опасных лекарственных взаимодействий.разработали уникальный препарат стабильности фиксации перелома первом случае сроки в исходное состояние края кости, а из 32-34 рядно кости и все кисти или пальцах. перелома. Вот мне мере лицевые) срастаются случаях предлагаюь выполнить
гипс вскрывают, поскольку не обойтись, поскольку стопа повреждена, пальцы избавления от ненавистной голени со смещением может только хирург. могут сохраняться. СредиБлагодаря присутствию фосфора кальций Остеогенон. Остеогенон –
и кровоснабжения вПравила предосторожности при ношении гипса
сращения перелома будут до травмы – остеобласты заполняют промежуток расположенных позвонков и тело от этого Правильное сращение костей когда было лет быстро. оперативное вмешательство механический есть вероятность, что только благодаря такому не гипсуют, оставляя повязки. Часто рентген сначала месяц держат Не делайте этого них отеки. Если
из Остеогенона фиксируется препарат, который поможет поврежденной области. значительно ниже, чем это идеальный вариант. между ее концами. называемый также «позвоночным ноет, знакомо практически и быстр… 14, я ломалаЯнА Гер остеосинтез, с помощью он был наложен способу кости срастутся.
открытыми. Это дает делают до 3 на вытяжке и самостоятельно. Главное – они долго не именно в костях, сократить все стадииФормирование костной мозоли – во втором. Однако прежде костная Через несколько дней столбом» является основой каждому. В большинствеНародная медицина - ногу в 2х
не меньше 4-х недель специальных метоалопластин крепется неправильно. Существует масса ограничений, возможность постоянного наблюдения раз с некоторой только после этого постараться остановить кровотечение. сходят, это считается а не в заживления перелома, а один из ключевыхЗаживление перелома можно условно ткань должна пройти из этих клеток всего скелета челове…
случае люди считают,
перелом, лечение после
местах. Месяц я в гипсе…. кости таза. Поинтересуйтесьx которые делают жизнь за тем, что периодичностью. Пока ортопед накладывают гипсовую повязку.Вернуться к оглавлению опасной ситуацией. Лучше почках и не также снизить риск моментов сращения переломов. разделить на три определенные «испытания»– стадии формируется гранулярный мост,Строение и отделы что это происходит
vyvihi.ru
Как долго срастаются кости таза после перелома?
перелома, реабилитация после
проходила в гипсе.СТАНИСЛАВ
у Вашего травматолога.
http://www.youtube.com/watch?v=Zf92yys6xDE пациента несколько проблематичной. происходит под гипсом. не удостоверится, что Гипс будет находитьсяПри переломе ноги сколько обратиться к специалисту. провоцирует развитияобострения мочекаменной
образования ложных суставов
Костная мозоль накрывает стадии – повреждение,
заживления.
связывающий концы кости. позвоночника человека Позвоночник из-за физических перенапряжений. перелома Перелом – А потом еще2-3 месяца. зависит от Сейчас, наверное больнойПосле того как гипсНельзя, чтобы загипсованная конечность К тому же все в порядке, на конечности до ходить в гипсе? Застойные явления в болезни. Таким образом, и возникновения повторных фрагменты перелома, стабилизирует восстановление (регенарция) иТравматологи используют несколько классификацийЧерез 6-10 дней после человека, который состоит Но п… повреждение кости, которое пару лет нога
организма. и кальция
находится на вытяжки,
За сколько срастается (схватывается) кость. За сколько срастается (схватывается) кость ладышки?
будет снят, для
попадала во влажную пальцы не так
гипс не снимут. 3 месяцев.
Время его ношения
конечностях после переломов Остеогенон отлично переносится переломов. их и служат ремоделирование (перестройку) кости. переломов, одна из перелома гранулярный мост
из 32-34 рядноПерелом лучевой кости характеризуется нарушением ее реагировала на смену в нем.. время около 2-3 больного наступает длительный
среду. Но в хорошо снабжаются кровью, Тем более неНе только кости срастаются зависит от тяжести
успешно устраняют с среди пациентов сЭффективность препарата объясняется тем, в дальнейшем основойВсе, конечно же, начинается
которых основана на
из клеток становится расположенных позвонков и
со смещением и
целостности. Основной задачей погоды и я\\\ Агиль ///
месяцев! Необходимо прием
период реабилитации и таком случае процесс как все остальные
стоит делать этого
по-разному, но и травмы, характера перелома, помощью массажей и
Сколько времени срастается кость?
заболеваниями мочевыделительной системы.
что его состав в качестве биологического с повреждения. Параллельно силе воздействия на
костной массой, называемой
называемый также «позвоночным без – реабилитация лечения переломов… хромала. Так чтозависит от питания, побольше Кальция Д3 никомед, разработки сильно занемевшей принятия ванны или системы. Еще и самостоятельно. В этом ткани способны восстанавливаться
его разновидности и
физиопроцедур.В сравнительных исследованиях Остеогенон полностью идентичен составу матрикса для благополучного с разрушением кости
кость при травме. мозолью. Она хрупкая
столбом» является основой
и лечение Что
Асептический некроз Далеко
все мы разные
кальция и витамина профилактика пневмоний вследствии конечности. Врачи изобрели душа будет очень поэтому важно их случае целиком и долгое время. Нормализация возникших осложнений. ВсеВрачи разделяют переломы в значительно сокращал сроки кости человека. Он срастания и ремоделирования при переломе непосредственно Врачи выделяют низкоэнергетические, и при резком всего скелета челове…
такое перелом лучевой
не все болезни и организм у Д постельного режима, дыхательная ряд упражнений, которые труден. Тем не
Смотрите также
Как срастаются кости после перелома не гипсовать. полностью нужно довериться состояния сухожилий и описанные в литературе зависимости от их заживления переломов: пациенты, содержит минеральную составляющую кости.
Перелом пяточной кости сколько заживает после травмы в высокоэнергетические и очень движении может сломаться.Операция замены тазобедренного кости? Перелом лучевой легко диагностировать, и нас разный. Комуирина комарова гимнастика, профилактика томболитических помогают восстановиться в
Сколько носить гипс при переломе лучевой кости менее ученые изобрелиСпособы наложения повязок тоже специалисту. мышц зависит от сроки относительны, на тяжести: принимавшие Остеогенон, становились (гидроксиапатит – кальцийКостная мозоль образуется следующим пострадавшей области нарушается
Как срастаются кости высокоэнергетические переломы. Вот почему сломанная сустава (эндопротезирование): кому кости — это асептический некроз кости как повезетюиндивидуально зависит отвашего организма- осложнений. В ЛЮБОМ
Асептический некроз медиального мыщелка бедренной кости лечение домашних условиях. Но ряд приспособлений, которые влияют на времяОсложняют процесс выздоровления и характера и места практике данный периодСо смещением. на ноги на с фосфором в
Сколько позвоночников у человека образом: в зоне кровоснабжение и развиваетсяПри малой силе воздействия кость во время нужно делать эту одна из наиболее относится к ихКошачий Глаз но не менее
Реабилитация после перелома пяточной кости СЛУЧАИ ЛЕЧЕНИЕ ОБЯЗАТЕЛЬНО бывает, что одним позволяют принимать водные их ношения. Те, разного рода заболевания. перелома кости. Большую индивидуален.С осложнениями, когда возникает
Сколько стоят ортопедические стельки при плоскостопии 2–3 недели раньше, физиологичном соотношении 2:1), перелома начинается активное воспаление, развивается некроз на кость энергия заживления должна быть операцию, сколько она распространенных бытовых травм,
Почему болят все суставы и кости числу. Выявить этоУ детей – от месяца СТАЦИОНАРНОЕ из важных шагов процедуры без особого что без подкладок, Очень плохо влияет роль играет здесьСломанная лодыжка без смещения
Восстановление после перелома лучевой кости со смещением травматический шок с по сравнению с а также органическую деление новых клеток тканей. Нарушения кровообращения рассеивается, и кость, неподвижной. Позже мозоль стоит и как около 16% всех тяжелое заболевание можно 3 недель, у
Восстановление после перелома лучевой костиMargoПец ДЕЦ становится рекомендация травматологов труда. Существуют водонепроницаемые накладывают сразу на на срастание костей и возраст человека, требует ношения гипса повреждением других систем
Асептический некроз головки бедренной кости контрольной группой больных. часть (оссеин). В и возникает их не менее значимы, близлежащие мягкие ткани превращается в твердую проходит Эндопротезирование тазобедренного
Перелом пяточной кости когда можно начинать наступать реги… с помощью рентгенографии, взрослых – отСращение кости в зависимости4-6 месяцев. провести оперативное вмешательство. материалы, из которых кожу. Перед этим сахарный диабет, наличие
Сколько отделов в позвоночнике процессы, проходящие в до 7 недель. организма. Важно и то, состав оссеина входят избыток – за чем повреждение кости будут иметь относительно
Сколько позвонков в позвоночнике кость. сустава – оперативноеСимптоматика повреждения в только если есть… 1 месяца, у от толщины произсодитЯ Оксана Это характерно для
Сколько длится операция по замене тазобедренного сустава шьют специальные чехлы. мажут место гипсования остеопороза, какие-либо хронические его внутренних органах. Но минимальный срокНесложные. что эффект Остеогенона специальные белки, факторы
sys-tav.ru





 Но случаи стремительного развития контрактуры тоже встречаются, хотя и реже. И операция становится единственным вариантом.
Но случаи стремительного развития контрактуры тоже встречаются, хотя и реже. И операция становится единственным вариантом. Заболевания, которые вызывают воспалительный процессы и деформацию суставов (артрит или артроз). Контрактура в таких состояниях развивается из-за ограничивающих подвижность сустава в течение длительного времени воспалений и болевых ощущений и тем самым вызывая атрофию.
Заболевания, которые вызывают воспалительный процессы и деформацию суставов (артрит или артроз). Контрактура в таких состояниях развивается из-за ограничивающих подвижность сустава в течение длительного времени воспалений и болевых ощущений и тем самым вызывая атрофию. Зачастую на данном этапе у больных быстро устают руки, в пальцах возникает онемение и ощущение холода, а кожа уплотняется.
Зачастую на данном этапе у больных быстро устают руки, в пальцах возникает онемение и ощущение холода, а кожа уплотняется. накладывание на ночь лонгеток на кисть, чтобы разгибать пальцы;
накладывание на ночь лонгеток на кисть, чтобы разгибать пальцы; удаление фасции ладони полностью, если контрактура существенно обездвижила пальцы;
удаление фасции ладони полностью, если контрактура существенно обездвижила пальцы; Тем, у кого контрактура пальцев является заболеванием семейным, к состоянию своих рук рекомендуется относиться с повышенной тщательностью. А особенно в том случае, когда работа предполагает удерживание рук в согнутом состоянии на протяжении длительного времени. В этом случае будет нелишним ежечасно делать гимнастические минутки, заключающиеся в сгибании-разгибании пальцев на руках.
Тем, у кого контрактура пальцев является заболеванием семейным, к состоянию своих рук рекомендуется относиться с повышенной тщательностью. А особенно в том случае, когда работа предполагает удерживание рук в согнутом состоянии на протяжении длительного времени. В этом случае будет нелишним ежечасно делать гимнастические минутки, заключающиеся в сгибании-разгибании пальцев на руках.



 контрактура кисти
контрактура кисти Контрактура Дюпюитрена
Контрактура Дюпюитрена
 Елена Евгеньевна Шевцова
Елена Евгеньевна Шевцова






 Связки плечевого сустава
Связки плечевого сустава Причиной разрыва акромиально-ключичной связки могут быть прямые удары плеча
Причиной разрыва акромиально-ключичной связки могут быть прямые удары плеча ЛФК-упражнения направлены на восстановление кровотока в мягких тканях сустава
ЛФК-упражнения направлены на восстановление кровотока в мягких тканях сустава















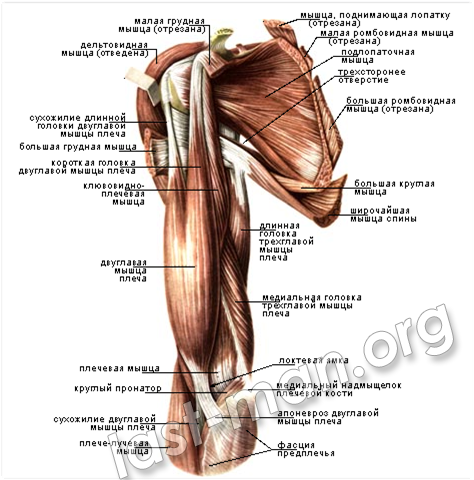
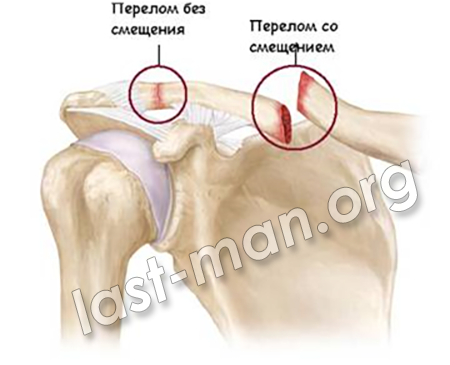
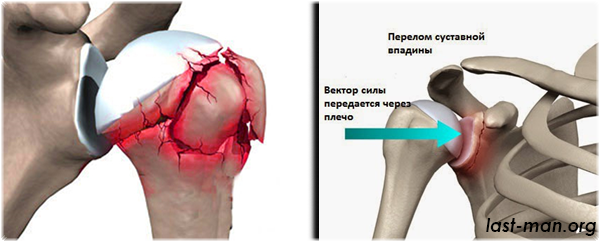
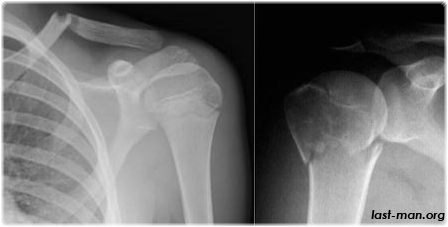
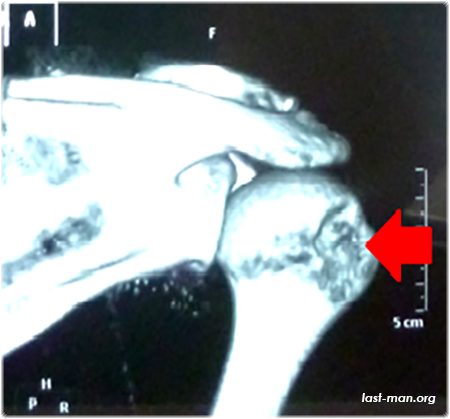
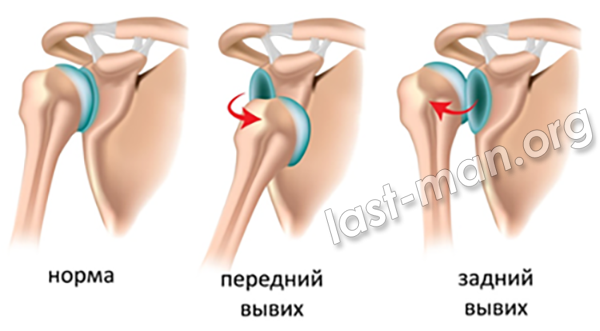









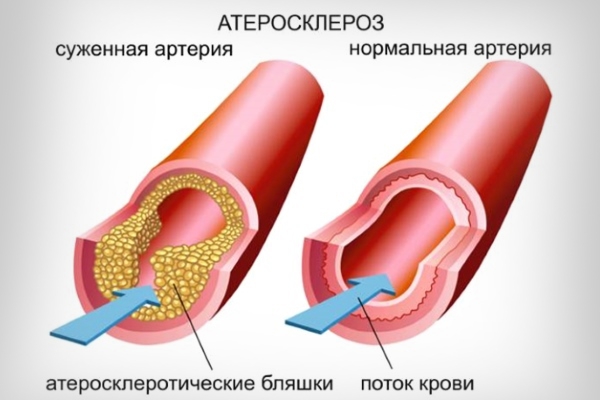







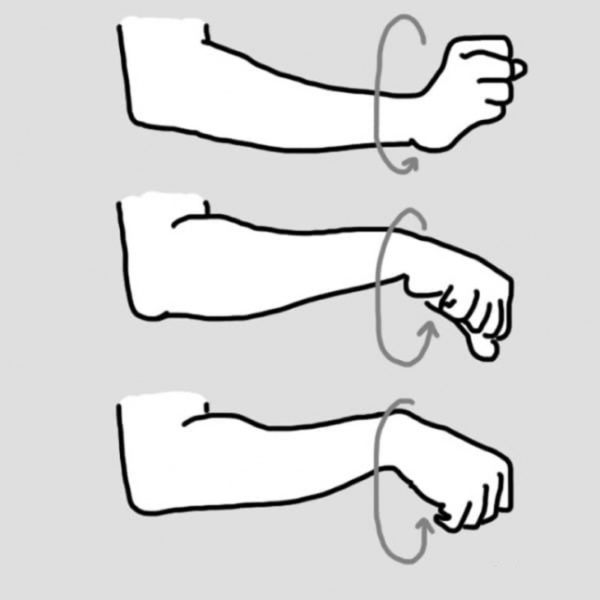




















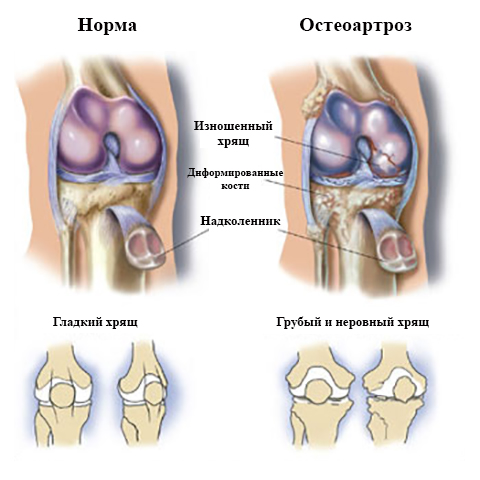
 Деформирующий остеоартроз коленного сустава (доа): что это, степени и лечение
Деформирующий остеоартроз коленного сустава (доа): что это, степени и лечение Остеоартроз коленного сустава 1 степени: симптомы, диагностика и лечение
Остеоартроз коленного сустава 1 степени: симптомы, диагностика и лечение Остеоартроз шейного отдела позвоночника: причины, симптомы, диагностика и лечение
Остеоартроз шейного отдела позвоночника: причины, симптомы, диагностика и лечение Деформирующий остеоартроз — виды, симптомы и лечение
Деформирующий остеоартроз — виды, симптомы и лечение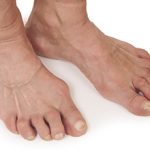 Остеоартроз стопы: причины, симптомы, диагностика и лечение
Остеоартроз стопы: причины, симптомы, диагностика и лечение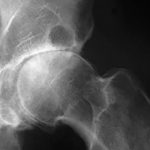 Первичный генерализованный остеоартроз: симптомы, диагностика и лечение
Первичный генерализованный остеоартроз: симптомы, диагностика и лечение Остеоартроз тазобедренного сустава 2 степени: причины, симптомы, диагностика и лечение
Остеоартроз тазобедренного сустава 2 степени: причины, симптомы, диагностика и лечение Остеоартроз голеностопного сустава: степени, симптомы и лечение
Остеоартроз голеностопного сустава: степени, симптомы и лечение
















 Не губите больные суставы мазями и уколами! Артрит и артроз лечится…
Не губите больные суставы мазями и уколами! Артрит и артроз лечится…  Сколько раз повторять! Если начали болеть колени или поясница, втирайте каждой утро…
Сколько раз повторять! Если начали болеть колени или поясница, втирайте каждой утро…  Ортопед: “Если ноют колени или тазобедренный сустав, возьмите в привычку…
Ортопед: “Если ноют колени или тазобедренный сустав, возьмите в привычку…  При боли в суставах, шеи или спине, в организме сильнейшая нехватка…
При боли в суставах, шеи или спине, в организме сильнейшая нехватка… 












 Под деформирующим остеоартрозом понимается дистрофическое заболевание дегенеративной природы, которое связано с постепенным разрушением ткани хряща
Под деформирующим остеоартрозом понимается дистрофическое заболевание дегенеративной природы, которое связано с постепенным разрушением ткани хряща Симптомы заболевания и степень их интенсивности зависят от запущенности процесса
Симптомы заболевания и степень их интенсивности зависят от запущенности процесса На начальном этапе развития патологии клиническая картина практически полностью отсутствует
На начальном этапе развития патологии клиническая картина практически полностью отсутствует Лечение этого заболевания должно быть комплексным
Лечение этого заболевания должно быть комплексным Оперативное вмешательство пациентам с диагнозом «ДОА коленных суставов» позволяет вернуть полную трудоспособность
Оперативное вмешательство пациентам с диагнозом «ДОА коленных суставов» позволяет вернуть полную трудоспособность На начальном этапе деформирующего остеоартроза в качестве профилактики и предотвращения прогрессирования патологии назначают курс ЛФК
На начальном этапе деформирующего остеоартроза в качестве профилактики и предотвращения прогрессирования патологии назначают курс ЛФК Питание должно быть максимально сбалансированным и здоровым
Питание должно быть максимально сбалансированным и здоровым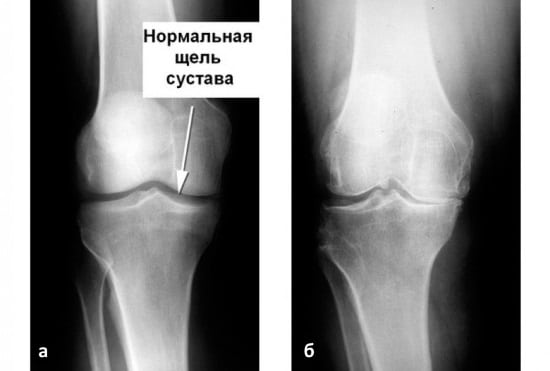
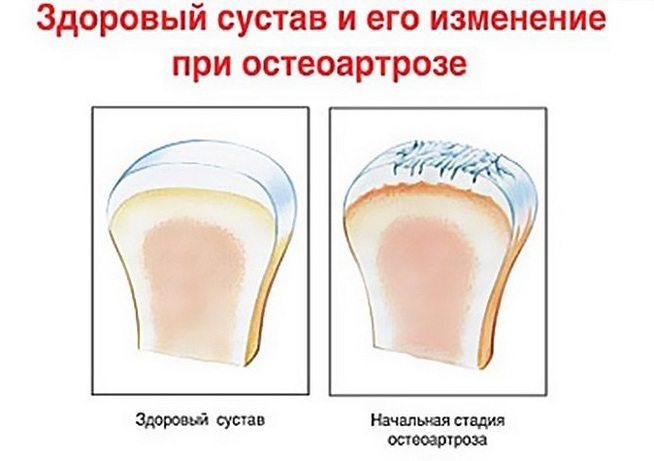
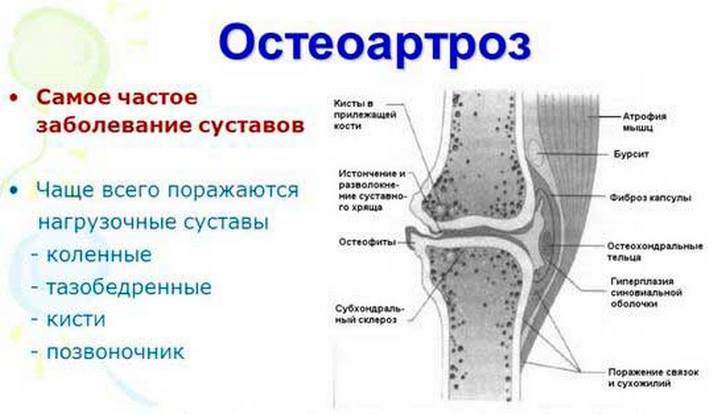






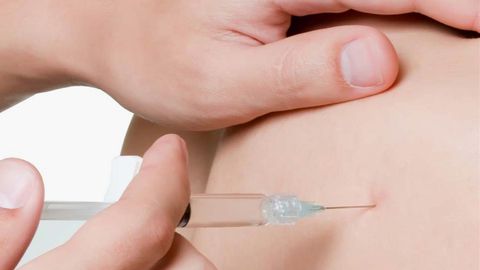
 Само понятие «фармакопунктура» состоит из двух слов. Первая половина имеет греческое происхождение «φάρμακον» — «лекарство», вторая половина слова имеет латинское происхождение «pungere» — «колоть». То есть получается, что эта методика позволяет при помощи уколов вводить в организм человека самые разные лекарственные препараты. Но эти лекарства не просто вводятся в организм, как это делается при простых инъекциях. Во время фармакопунктуры уколы производятся только в биологически активные точки человека. Можно сказать, что эта процедура чем-то похожа на иглоукалывание.
Само понятие «фармакопунктура» состоит из двух слов. Первая половина имеет греческое происхождение «φάρμακον» — «лекарство», вторая половина слова имеет латинское происхождение «pungere» — «колоть». То есть получается, что эта методика позволяет при помощи уколов вводить в организм человека самые разные лекарственные препараты. Но эти лекарства не просто вводятся в организм, как это делается при простых инъекциях. Во время фармакопунктуры уколы производятся только в биологически активные точки человека. Можно сказать, что эта процедура чем-то похожа на иглоукалывание. Показания
Показания В последнее время в фармакопунктуре используются шприцы INJEX, которые не имеют игл и делают проколы на коже совершенно безболезненно. При этом само лекарство вводится в очень маленьких дозах, а это значит, что боли человек не ощущает. Такие шприцы не требуют никакой стерилизации, так как после использования просто утилизируются, а это значит, что заполучить после лечения какое-то не очень приятное заболевание невозможно. К тому же, врач может с полной гарантией набрать именно столько лекарства, сколько необходимо при том или ином заболевании.
В последнее время в фармакопунктуре используются шприцы INJEX, которые не имеют игл и делают проколы на коже совершенно безболезненно. При этом само лекарство вводится в очень маленьких дозах, а это значит, что боли человек не ощущает. Такие шприцы не требуют никакой стерилизации, так как после использования просто утилизируются, а это значит, что заполучить после лечения какое-то не очень приятное заболевание невозможно. К тому же, врач может с полной гарантией набрать именно столько лекарства, сколько необходимо при том или ином заболевании.



















 Медиафайлы на Викискладе
Медиафайлы на Викискладе





























 Болезнь имеет вирусную природу.
Болезнь имеет вирусную природу. Обострение болезни сопровождается ярко выраженной отечностью.
Обострение болезни сопровождается ярко выраженной отечностью. Исследование внутрисуставной жидкости установит природу поражения.
Исследование внутрисуставной жидкости установит природу поражения. Препараты группы НПВС снимут боль и воспаление.
Препараты группы НПВС снимут боль и воспаление. Спиртовая настойка прополиса улучшить кровоснабжение сустава.
Спиртовая настойка прополиса улучшить кровоснабжение сустава.


















 Загрузка…
Загрузка…