Как вылечить полиартрит – пальцев рук, ревматоидный, суставов коленного, плечевого, ног – в домашних условиях, отзывы
Лечение полиартрита народными средствами: рецепты при заболеваниях суставов
Сохранить подвижность суставов на долгие годы – сложная задача. Профессиональная деятельность, бытовые условия, финансовые возможности, личностные характеристики, хронические заболевания не всегда позволяют строго придерживаться принципов здорового образа жизни. Полиартрит возникает как следствие патологических процессов в организме, их возникновение связано с множеством факторов. Лечение мучительного недуга длительное и требует комплекса терапевтических мер, среди которых важное место занимают методы народной медицины.
Статьи по темеЧто такое полиартрит
Воспалительные процессы, которые поражают сразу несколько суставов (5 и больше), диагностируют как полиартрит. У большинства пациентов заболевание поражает суставы конечностей;
- коленный;
- тазобедренный;
- фаланги пальцев стопы;
- плечевой;
- локтевой;
- фаланг пальцев кисти.
Локализация болей и дискомфортных ощущений постоянно меняется. Например, сегодня болят плечевые, тазобедренные, коленные суставы, а на следующий день – локтевые и пальцы на ногах. В медицине нет единого мнения относительно первопричины заболевания. Есть теория, что сбой дает иммунная система. Она начинает идентифицировать здоровые клетки организма, как чужеродные и запускает процесс их уничтожения. По мнению других специалистов, полиартрит возникает на фоне перенесенного тяжелого стресса, сильного переохлаждения, серьезного гормонального сбоя.
Симптомы
Природа возникновения заболевания различна. Проводится исключительно симптоматическое лечение полиартрита, диагностировать его первопричину не представляется возможным. Симптомы заболевания проявляются по-разному и зависят от разновидности полиартрита. Его классифицируют следующим образом.
- Ревматический. Воспаляются крупные симметричные суставы и близлежащие соединительные ткани. Самая тяжелая форма. Наблюдается опухание, покраснение кожи, ограничение подвижности, проявляются сильные боли.
- Ревматоидный. Заболевание аутоиммунной природы, происходит разрушение хрящевой ткани. Проходит более мягко, дискомфорт наблюдается в обоих симметричных суставах на смену погоды. При отсутствии лечения болевые ощущения усиливаются. В отдельных случаях имеет место повышенная температура тела, судороги, отсутствие аппетита, снижение веса, возникновение заболеваний внутренних органов.
- Реактивный. Заболевание вызывают мигрирующие инфекции (например, хламидиоз). Сопровождается болями и онемением в суставах. Параллельно проявляются симптомы цистита, уретрита, конъюктивита, возникают боли в животе.
- Кристаллический (или подагрический). Возникает на фоне нарушения обменных процессов, в результате которых происходит увеличение концентрации солей мочевой кислоты и их кристаллизация. Очень сильно снижается амплитуда движений в суставах.
- Псориатический. Развивается как осложнение после перенесенного псориаза.
Первые симптомы полиартрита незначительные – небольшая припухлость суставов, отечность, слабая боль, утренняя скованность движений. По мере развития патологии четко проявляются локальные симптомы. Например, при поражении суставов пальцев происходит их искривление. Воспалительный процесс в колене изменяет походку. Полиартрит ног вызывает деформацию пальцев, развивается плоскостопие. К общим симптомам заболевания относятся быстрое наступление усталости, упадок сил.


Лечение полиартрита
Добиться полного выздоровления при полиартрите очень сложно. Необходимо подобрать правильное лечение и откорректировать образ жизни. Пациент должен быть готов к продолжительным и трудоемким процедурам, строго выполнять все рекомендации врача. Первые ощутимые результаты будут через 1-3 месяца. Практикуется лечение полиартрита в домашних условиях, но тяжелые формы заболевания требуют проведения терапевтических мероприятий в стационаре. Используются методы традиционной и народной медицины.
Стремление пациента побороть недуг – залог успешного лечения. Принципы, которые лежат в основе полного выздоровления:
- Начинать лечение заболевания базисными противовоспалительными препаратами нужно как можно раньше.
- Схему лечения необходимо пересматривать и при необходимости менять каждые 2-6 месяцев. Важно, чтобы лекарственными средства были активными.
- Симптомы и стадия заболевания определяют комплекс терапевтических мероприятий.
- Избегать факторов, которые приводят к обострению недуга (курение, употребление алкогольных напитков, нарушение диеты, физические перегрузки).
- Поддерживать нормальную массу тела.
Медикаментозная терапия самый действенный способ лечения полиартрита. Для облегчения состояния назначается группа препаратов, оказывающих разное фармакологическое действие:
- устранение причины заболевания;
- снятие воспаления;
- облегчение симптомов.
К немедикаментозным методам лечения полиартрита относятся физиопроцедуры, организация диетического питания, регулярные занятия лечебной физкультурой, плаванием. Включая их в комплексную терапию, удается замедлить патологический процесс, укрепить мышцы и связки, увеличить подвижность. Ускоряет выздоровление массаж. Существуют народные средства от полиартрита. Они эффективны, безопасны, проверены многолетней практикой использования.
Лечение народными средствами
Пациентам правильное лечение полиартрита народными средствами принесет только пользу. Оно входит в комплекс мер, способствующих облегчению состояния больного. Это мази, отвары, настойки, компрессы и другие лекарственные формы. Возможность их использования необходимо согласовать с лечащим врачом. Даже лечение ревматоидного полиартрита народными средствами (это самая тяжелая форма заболевания) дает положительные результаты. При выборе снадобья необходимо учитывать возможную гиперчувствительность к компонентам, наличие противопоказаний, аллергии.
Для приготовления согревающих компрессов при полиартрите используют редьку, хрен. Растения в большом количестве содержат в горчичное масло, которое раздражает рецепторы кожи и усиливает кровообращение. При использовании снадобий на основе этих растений нужно соблюдать осторожность. После длительных согревающих процедур нередки случаи ожогов. Полиартрит лечат соком топинамбура (земляной груши). Его принимают внутрь, а жмых накладывают на больные суставы.
Очень популярен метод лечения воспаленных суставов сельдереем. По 0,5 кг листьев растения и лимонов перемалывают через мясорубку и добавляют 0,5 кг меда. Настаивают 3 суток. Принимают за час до еды 2 столовые ложки 3-4 раза. Регулярное применение средства снимает боль в суставах и возвращает им подвижность.
Кроме лечебных средств, приготовленных на основе растительного сырья, при полиартрите широко используются аппликации из голубой глины. Ее состав определяет лечебные свойства. В глине органично сочетаются кремний, марганец, кальций, алюминий, другие важные элементы. На больные суставы она оказывает сильное антисептическое действие, способствует восстановлению тканей. Профессором Неумывакиным описан метод лечения суставов раствором перекиси водорода. Ее прикладывают к больным участкам, вводят внутривенно, перорально в зависимости от состояния пациента.


Компрессы
Врачи-ревматологи рекомендуют в комплексе с лекарствами использовать компрессы. Цель использования большинства из них: согреть сустав, усилить кровообращение, обезболить, снять воспаление. В списке эффективных компрессов:
- Ледяной. Нестандартный, для терпеливых пациентов. Лед нужно хорошо упаковать в целлофан и обернуть в натуральную ткань. Выдержать 3-5 минут. Компресс снять, сустав легко помассировать, тепло укутать. Процедуру повторить 20 раз, не делая перерывов.
- Масло пихты с морской солью. Прокаленную на сковороде соль завернуть в ткань (или насыпать в старый носок), приложить к больному суставу. Прогревать в течение 15 минут. На бумажный лист нанести мало пихты, примотать его к больному месту, укутать, держать не более 20 минут.
- Луковый. На мелкой терке натереть 2-3 луковицы. Кашицу 5-10 минут проварить на слабом огне с небольшим количеством воды и чайной ложкой соли. Смесь постоянно помешивать. Остуженную пасту нанести на суставы, накрыть тканью, компресс закрепить бинтом. Проводить процедуру до полного исчезновения болей.
Отвары
Отвары готовятся из душистых трав, поэтому их можно употреблять как чай. Лечение полиартрита народными средствами включает эти эффективные лекарственные формы. Популярностью пользуются следующие отвары:
- На основе череды, ромашки, багульника, можжевельника, брусники. Травы заваривают отдельно или используют сбор из них. 1 столовую ложку лекарственного сбора (или одной из трав) залить 0,5 л воды, кипятить на медленном огне 2 минуты, снять с огня, укутать, дать настояться до полного остывания, процедить. Принимать по 100 мл 3 раза в день за 30 минут до еды.
- На основе лаврового листа. Способствует очищению организма от солей. Несколько листов лавра залить 0,3 л кипяченой горячей воды, на медленном огне проварить 5 минут. Отвар укутать или налить в термос. Готовить снадобье лучше вечером, пить в течение следующего дня небольшими порциями.
- На основе девясила. 10 г корневищ растения смешать с 10 г корней лопуха залить 1 стаканом воды. Варить на небольшом огне 20 минут. Укутать, настаивать 4 часа, процедить. Принимать до еды по 1 столовой ложке 3-4 раза в день.
Мази
Сильным анальгезирующим эффектом обладают мази домашнего приготовления. Технология их приготовления несложная:
- Из березовых почек. Смешать 400 г свежих почек и 800 г подсолнечного масла. Готовую смесь переложить в глиняный сосуд, закрыть крышкой, держать в теплой печи 24 часа. Лекарственную смесь пропустить через сито, добавить щепотку порошка камфары. Снадобье поставить в холодное место. Наносить мазь на суставы при возникновении болей.
- Горчично-солевая с парафином. Смешать 100 г порошка горчицы и 200 г морской соли. Сухую смесь разделить на три части. Небольшой кусочек парафина растопить на водяной бане. Растопленное вещество смешать с одной частью приготовленной ранее смеси. Смазать область воспаленных суставов на ночь. После застывания парафина образуется тонкая пленка, дополнительно пораженный сустав нужно обернуть шерстяной тканью. Применять три дня.
- С пихтовым маслом. 20 мл масла пихты смешать с 200 г свежего свиного жира, добавить 30 г крупной соли. Мазь втирать в больные суставы на ночь.
Настойки
Лечение полиартрита c использованием методов народной медицины включает использование настоек из лекарственных растений. Они снимают боль, припухлость, воспаление. Популярностью пользуются:
- Настойка сабельника болотного. 200 г корней растения и 100 г корней лапчатки измельчить. Поместить в стеклянную 3-х литровую емкость, залить водкой, настаивать 3 недели. Принимать лекарственное средство по 1 столовой ложке 3 раза в день до еды.
- Янтарная настойка. Используется необработанное сырье янтаря. Его нужно измельчить, перетереть в ступке. 50 г порошка янтаря залить 0,5 л медицинского спирта. Настаивать смесь 2 недели в теплом месте. Периодически встряхивать. Готовой настойкой следует растирать больные места. Процедуру выполнять на ночь.
- Настойка арбузная. Высушить несколько больших кусков кожуры арбуза, измельчить их заварить. На 2 столовые ложки подготовленного сырья 1 стакан крутого кипятка. Настаивать 2 часа. Водную настойку принимать по 100 мл перед едой 2 раза в день.


Ванны
Целебной, приятной процедурой являются ванны с репейником, спорышом, хвоей, крапивой, березовыми листьями. Они снимают воспаление, уменьшают боль, предотвращают деформацию суставов. Процедуру целесообразно проводить перед сном ежедневно (или через день), ее продолжительность около 30 минут. При полиартрите эффективны ванны с красным клевером и цикорием. Для проведения процедуры предварительно готовится отвар лекарственных трав:
- С хвоей. 0,5 кг свежей хвои обернуть тканью их хлопка, опустить в 7 л воды, кипятить 30 минут. Отвар добавить в ванну, процедуру проводить по 20 минут каждый день в течение 30 дней.
- С лекарственными растениями. Оказывает мощное восстанавливающее действие. Смешать 8 столовых ложек коры ивы, по 4 столовых ложки розмарина, лаванды, чабреца, бузины черной. Используется сухое измельченное сырье. Смесь трав залить 3 л кипятка, 15 минут поварить на медленном огне, процедить, влить в ванну. Процедуру выполнять ежедневно в течение 2 недель.
- С шалфеем. 20 столовых ложек сушеных побегов растения залить 5 л кипятка, дать настояться 3 часа. Добавлять в ванну для купания по 1 л. Процедуру проводить 7 дней, сделать на 5 дней перерыв, повторить курс.
Припарка с горчицей
При болях в суставах эффективны припарки с горчицей. Они используются при условии, что отсутствует острое воспаление. Для приготовления припарки взять 2 горсти семян горчицы, хорошо прогреть их на сковороде. Нагретое растительное сырье положить на марлю, обернуть, приложить к болезненным суставам. Прогретые семена горчицы не оказывают раздражающего действия на кожу.
Травяные смеси для приема внутрь
При полиартрите готовят настои из смеси трав для приема внутрь. Интересны следующие рецепты:
- Взять по 50 г хвоща полевого, фиалки, золотарника, тысячелистника, ивы (кора), крапивы, мелиссы, черной смородины (листья). Травы смешать. 1 столовую ложку растительной смеси залить стаканом кипятка, настоять 3 часа, процедить, непосредственно перед употреблением напиток нагреть. Принимать по 1 стакану настоя за 20 минут до приема пищи. Курс лечения 1 месяц.
- Взять по 50 г одуванчика (корень), спорыша, ивы (кора), таволги (цветки), руты, пустырника, боярышника (цветки). Приготовить смесь из трав. 1 стаканом кипятка залить 1 столовую ложку растительного сырья, настаивать 3 часа, процедить. Перед употреблением напиток нагреть. 1 стакан лекарственного средства принимать за 20 минут до еды 3 раза в день на протяжении 30 дней.
Скипидарная растирка
Из отходов хвои получают скипидар. Это натуральное средство оказывает прекрасный терапевтический эффект при полиартрите. Из него готовят растирку. Смешать 1 столовую ложку скипидара, желток 1 яйца, 1 чайную ложку уксуса, 1 чайную ложку меда. Полученной лекарственной смесь втирать при болях в суставах. Растирку наносить 2 раза в день на 30 минут, после чего смыть теплой водой.


Диета
Правильное питание при полиартрите усиливает эффективность лечения. Оно помогает облегчить симптомы заболевания и улучшить состояние больного. Для составления полезного меню нужно придерживаться правил:
- Обратить внимание на продукты, которые содержат полезные жиры. Это жирная морская рыба (особенно вареная), морепродукты.
- Отдать предпочтение диетическому мясу – телятина, куриная грудка, кролик, индейка. Из субпродуктов обязательно должна присутствовать печень, лучше куриная.
- Отказаться от алкоголя, чая, кофе, маринадов, солений. Крайне нежелательно употребление острых пряностей. Исключение составляют имбирь и куркума.
- Снизить калорийность, но питание должно быть сбалансированным. Больной должен получить все витамины и органические вещества. В рацион включить большое количество сезонных районированных фруктов и овощей.
- Свести к минимуму употребление сахара и соли.
- Включать продукты, богатые кальцием. Ежедневно употреблять нежирные молочнокислые продукты.
- Напитки заменить травяным чаем.
Рацион для каждого вида полиартрита имеет свои особенности. Кроме общих рекомендаций по питанию нужно учесть:
|
Вид полиартрита |
Рекомендованные продукты |
Запрещенные продукты |
Особые рекомендации |
|
Ревматоидный |
Соки, овощи, фрукты, отвары из шиповника, рис |
Бульоны мясные, рыбные, грибные, молочные продукты |
Пищу принимать 5 раз в день. Нельзя употреблять очень холодную или очень горячую пищу. |
|
Реактивный |
Чеснок, мед, рыбий жир |
Мучные изделия |
В рационе должна преобладать рыба, а не мясо |
|
Кристаллический |
Злаки, овощи, фрукты |
Копчености, бульоны, икра и соленая рыба, щавель, бобовые |
Должны преобладать вегетарианские блюда, иногда диетическое мясо |
|
Псориатический |
Индейка, рыба с белым мясом, крупы овсяная, ржаная, пшеничная, рисовая, ячменная, отруби |
Красное мясо, бобовые, бобовые, грибы, малина, земляника, клубника, суши, соленая рыба, гранат, цитрусовые, картофель, баклажаны, томаты, сладкий перец |
Строгое ограничение соли |
Видео
 Полиартрит лечение. Как лечить полиартрит народными методами.
Полиартрит лечение. Как лечить полиартрит народными методами.
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:sovets.net
Чем и как лечить полиартрит: советы врачей
В этой статье предложены самые эффективные народные методы лечения полиартрита по отзывам читателей газеты Вестник ЗОЖ.
Что такое полиартрит?
Полиартрит (артрит)
— это хроническое воспалительное заболевание нескольких суставов одновременно.
Большая медицинская энциклопедия дает следующее определение:
Полиартрит — это одновременное или последовательное воспаление нескольких суставов. Полиартрит с поражением 2—3 суставов называют олигоартритом. (Polyarthritis — греческое слово, poly — много + arthron — сустав)
Симптомы, причины и лечение полиартрита — советы врача.
Советы врача:
Полиартрит может наблюдаться при многих заболеваниях: инфекционных болезнях (гонорее, йерсиниозе, дизентерии, эризипелоиде, вирусном гепатите, краснухе и др.), нарушениях обмена (подагре, охронозе, гемохроматозе), болезнях крови, опухолевых процессах, ревматизме и близких заболеваниях, системных васкулитах, сывороточной болезни, некоторыхрых хронических заболеваниях кишечника (болезни Крона, неспецифическом язвенном колите) и др.
В возникновении полиартрита основное значение имеют инфекции, нарушения иммунитета и генетическая предрасположенность.
Клинические признаки полиартрита:
Для этого заболевания характерны такие симптомы, как боль, припухлость суставов, повышение температуры в области пораженных суставов, иногда гиперемия кожи над ними и ощущение скованности.
Полиартрит полностью обратим.
Характер лечения зависит от причины возникновения.
Для лечения полиартрита широко используют различные нестероидные противовоспалительные средства. Кортикостероидные препараты применяют крайне осторожно, особенно при хронических полиартритах. В ряде случаев назначают хинолиновые производные, соли золота, D-пеницилламин, иммунодепрессанты, иммуностимуляторы, применяют различные физиотерапевтические, бальнеологические и оперативные методы лечения.
Источник: Большая медицинская энциклопедия. Нестеров А. И. и Астапенко М. Г. О классификации заболеваний суставов, Вопр, ревм., № 3, с. 47, 1971; Справочник по ревматологии, под ред. В. А. Насоновой, М., 1978.
Читайте об артритах подробнее: ВСЕ СТАТЬИ ОБ АРТРИТЕ
Как вылечить полиартрит в домашних условиях
Народный метод лечения полиартрита рук и ног диетой и баней:
в 40 лет женщина заболела полиартритом. Руки и ноги резко распухли и сильно болели. Ходить почти не могла, получила инвалидность. Соседка дала ей несколько народных рецептов – как справится с болезнью. Женщина придерживалась советов и через месяц все боли прошли, на ВТЭК пришла абсолютно здоровая.
Какие средства помогли:
- Питание – овощная диета, рыба 2 раза в неделю не более 150 г за раз.
- Баня — парилась 3 раза в неделю, в бане втирала в суставы мед с солью.
- Травы – пила вместо чая настой чабреца и морковной ботвы. (Источник: газета «Вестник ЗОЖ» 2001 г. №17, стр. 18)
Народные средства лечения полиартрита травами.
Мужчина заболел полиартритом пальцев, лечился множеством лекарств, но состояние с каждым днем ухудшалось, через три месяца лечения он уже не мог удержать предметы в руках, не мог стоять и ходить, по ночам не спал от болей. Тогда было решено лечить полиартрит народными средствами. Сначала опухоли на суставах удавалось снимать водочными компрессами, затем они перестали помогать. На смену пришли компрессы из глины, они хорошо помогли в лечении полиартрита. Ванны из сенной трухи и ванны с сосновым настоем не помогали. Зато хорошо помогли ванны с лекарственными травами: репешок, листья и корни репейника, спорыш, крапива, топинамбур. Ванны применяли каждый день по 30 минут, температура – 36 градусов. Через месяц состояние стало улучшаться.
Одновременно с лечением полиартрита суставов травяными ваннами, мужчина пил отвар спорыша, растирал суставы растиркой: 0,5 литра денатурата, 2 горьких измельченных перца, 2 ст. л. керосина, 1 ст. л. семян дурмана – настоять 15 дней.
Мужчина пил настой спорыша в течение двух лет, а ванны делал два раза в неделю. Постепенно болезнь прошла. (Источник: газета «Вестник ЗОЖ» 2001 г. №17, стр. 3-7)
Ванны из цикория и клевера
Хороший результат в лечении полиартрита народными средствами дает дуэт красный клевер + цикорий. Многим помогли вылечить болезнь ванны с добавлением отвара этих трав, взятых в равных пропорциях. Если болят суставы рук, то в отваре можно парить руки. (Источник: газета «Вестник ЗОЖ» 2002 г. №12, стр. 18,)
Лечение сабельником, девясилом и калганом.
Мужчина много лет болел остеохондрозом, затем у него начался полиартрит – были скованы все суставы, он не мог ходить, сидеть, держать ложку. Любое движение вызывало сильную боль. Жена приготовила ему сабельниково-калгановую настойку и давала по 2 ст. л. три раза в день. Суставы растирала мазью из калгана и сабельника 2-3 раза в день. Через 10 дней опухоли на суставах спали, еще через десять дней прошли боли.
Приготовление настойки: 200 г корней сабельника и 100 г корней лапчатки измельчить, насыпать в трехлитровую банку, долить доверху водкой, настоять 21 день в темноте.
Приготовление мази: 200 г сабельника, 50 г калгана, 50 г девясила – сухие корневища мелко измельчить до порошка, прогреть вместе с 1 кг растительного масла или свиного жира. (Источник: газета «Вестник ЗОЖ» 2009 г. №3, стр. 30, ЗОЖ 2009 г. №20, стр. 9)
Как лечить полиартрит суставов холодом в домашних условиях
Очень стойкие и быстрые результаты дает лечение полиартрита холодом. Для этого в некоторых больницах есть криосауны: небольшая кабинка, в которую нагнетается холодный воздух. Голова пациента находится снаружи. Процедура происходит при температуре -160 градусов, сеанс длится 1-3 минуты. При полиартрите рекомендуется лечение в криосауне в течение 20 дней. Ежедневно проводят по нескольку сеансов.
Криосауна лечит все заболевания суставов. Многие пациенты с тяжелейшей формой полиартрита после курса лечения становятся полностью дееспособными.
Т. к. лечение в криосауне доступно не всем в связи с высокой ценой и удаленностью, для лечения суставов так же применяют холодовые пакеты: в полиэтиленовый пакет укладывают лед или снег и оборачивают пакеты тканью. Такой пакет прикладывают на больной сустав. Держат пакет 5-10 минут до того момента, когда начинает колоть и жечь, выдержать эти ощущения 1 минуту. Затем сустав массажируют и разминают. Благодаря анастезирующему действию холода, боли в суставе при этом не ощущается. Через 10 минут процедуру лечения повторяют. Затем делают тоже самое в третий раз. И так дней 20. После процедуры согреть сустав. (Источник: газета «Вестник ЗОЖ» 2002 г. №11, стр. 8-9)
Пример излечения полиартита:
У больной полиартритом женщины началась сильная боль в суставах кисти. Она решила лечиться холодом — перемешала снег с солью, на кисть положила бумажную салфетку, потом снег с солью и прикрыла полиэтиленом. Была сильная боль, она выдержала только 4 минуты. Рука горела, покрылась лиловыми пятнами, но боль в суставах утихла, лишь слегка пульсировала, а через три дня боль прошла совсем. Ожога кожи не было (Источник: газета «Вестник ЗОЖ» 2007 г. №17, ст. 12)
Лечение полиартрита суставов простыми народными средствами.
Лечение просоленной шерстью
Взять по 2-3 ст. л. листьев березы, травы спорыша, ягод шиповника, положить их в литровую банку и залить до верху кипятком, поставить всё на водяную баню на 20 минут. Затем растворить 4 ст. л. соли. Замочить в теплом настое на несколько минут шерстяную ткань, затем её высушить и прикладывать к больным суставам. Соль выводит из организма вредные вещества и лечит артрит. (Источник: газета «Вестник ЗОЖ» 2003 г. №2, стр. 18)
Как лечить полиартрит суставов перекисью водорода и магнитами.
У женщины был диагноз – ревматизм, полиартрит, артроз коленного сустава. Суставы болели круглые сутки, передвигалась, почти теряя сознание от боли, ночью не могла спать от судорог в ногах. Ждала уже смерти, как избавления от боли. Как-то прочитала статью о перекиси водорода и решила лечиться. Принимала перекись 9 месяцев. Постепенно боли в суставах прошли, но судороги остались. Однажды она решила прикрепить мебельные магниты на икры скотчем, сначала 10 минут были жуткие боли, затем она легла спать с магнитами. Магниты оказали мочегонное действие, всю ночь женщина бегала в туалет. А утром она не узнала свои ноги: никаких отеков, за одну ночь сошли огромные ревмотоидные шишки, ночью не было ни одной судороги. За две недели ночевок с магнитами варикозные вены на ногах намного уменьшились. Сейчас состояние у больной бодрое и работоспособное, никаких болей, отеков и судорог. (Источник: газета «Вестник ЗОЖ» 2003 г. №4, стр. 20)
Домашнее лечение полиартрита редькой
У мужчины появились резкие боли в ногах, в коленях, ступнях. Передвигаться стал на костылях с большими страданиями. Поставили диагноз – полиартрит. Назначили физ процедуры –УВЧ. После 10 сеансов наступило улучшение, но через полгода болезнь вернулась еще в более острой форме. В больнице к мужчине отнеслись плохо, заставили собирать анализы, хотя он еле передвигался. Тогда он решил лечить полиартрит народными средствами. Делал на ночь компрессы из натертой редьки. Через три процедуры боль в суставах прошла. Теперь он снимает обострения компрессами из редьки. Однажды редьки не было, и он сделал компресс их хрена. Помогло за одну ночь – боль в суставах полностью прошла. Но он получил ожог от хрена – большой пузырь. Решил, что компрессы с хреном надо ставить всего на 3-4 часа. Мужчине сейчас 71 год, после последнего компресса прошло три года, он без проблем ходит на зимнюю рыбалку, работает на даче, совершает многочасовые походы. (Источник: газета «Вестник ЗОЖ» 2004 г. №5, стр. 12,)
Адамов корень
Это народное средство позволяет лечить артриты, ревматизм, радикулит: помыть и протереть через терку адамов корень, разбавить водкой 1:1. Настоять 1 день, втирать в больные суставы через день. (2004 г. №15, стр. 16)
Как вылечить деформирующий полиартрит в домашних условиях.
Эти советы дала целительница Клара Доронина больной женщине, от которой отказались врачи.
- Провести чистку организма (кишечник, печень, желчный пузырь, кровь и сосуды
- Ежедневно принимать водный настой из картофельных очисток (5 ст. л. 0,5 л кипятка, разделить на три части и принимать перед едой)
- Утром натощак съедать такую смесь: 1 ст. л. гречи, 2 шт. кураги, 10 шт. изюма, долька лимона, 2 ядра грецкого ореха, 1 ч. л. яичной скорлупы, 6 ст. л. воды, 1 ч. л. меда. Утром съесть эту смесь вместо завтрака. Курс лечения – 2 месяца.
- Обязательно пить настой сабельника (2 ст. л. на 500 г кипятка, настаивать ночь, пить по 3/4 стакана 3 раза в день) (Источник: газета «Вестник ЗОЖ» 2004 г. №16, стр. 15)
Сельдерей — простое народное средство лечения полиартрита.
Прокрутить на мясорубке 500 г сельдерея (листья и клубни) и 500 г лимонов с кожурой. добавить 500 г меда. Настаивать 3 дня. Принимать по 1 ст. л. три раза в день за 30 минут до еды. Суставы станут подвижными, боли пройдут. (Источник: газета «Вестник ЗОЖ» 2005 г. №5, стр. 30)
Народное лечение глиной.
У женщины был полиартрит, лечение в больнице принесло временное облегчение, но потом стало еще хуже. Лечение подсказал местный пастух, надо набрать голубой глины, развести горячей водой до состояния сметаны, нанести глину на тряпочку и приложить к больному суставу, компресс закрепить. Через пять месяцев болезнь полностью отступила. (Источник: газета «Вестник ЗОЖ» 2008 г. №15, стр. 9)
Лечение народными методами — керосином.
После простуды у 27-летней женщины началось обострение полиартрита. Молодой врач лечил её разными методами, в том числе и народными средствами: золотой корень, девясил, дождевые черви, муравьи. Ничего не помогало, решили переводить на инвалидность. Тут зашел к ней другой доктор и дал ей рецепт, который многим помог от полиартрита: в пол-литровую бутылку насыпать стакан соли и долить керосином до плечиков. Поставить в теплое место, чтоб состав всегда был теплым. Перед применением взбалтывать и втирать в каждый больной сустав досуха, затем обернуть шерстяной тканью или овечьей шерстью. Здоровье у женщины быстро пошло на поправку. (Источник: газета «Вестник ЗОЖ» 2008 г. №20, стр. 32-33)
Как лечить полиартрит суставов топинамбуром.
Полиартрит можно вылечить соком земляной груши – пейте по 0,5 стакана 3 раза в день. Выжимки прикладывайте к больным суставам. (Источник: газета «Вестник ЗОЖ» 2010 г. №13, стр. 29)
Как лечить полиартрит
Суставы – эта часть опорно-двигательного аппарата, соединяющая кости, которая обеспечивает движение во всем теле человека. Артритом называют воспалительное заболевание сочленения, которое может возникнуть по различным причинам. Полиартрит – это множественное воспаление суставов. Сегодня мы поговорим про лечение полиартрита.
Что это за болезнь полиартрит, и как ее лечить – интересует многих пациентов. Воспаление суставов является серьезной патологией, которая может привести к инвалидности появлению хронических болей в суставах. По этой причине лечить полиартрит нужно правильно, под контролем опытного врача.
Какой врач лечит полиартрит
Первый вопрос, который возникает у пациентов – это какой врач лечит полиартрит суставов. Если у пациента возникают такие симптомы, как боли в суставах по утрам или при движении, отек вокруг пораженного сочленения, покраснение кожи и нарушение двигательной активности, то нужно как можно скорее обратиться к терапевту.

Дело в том, что полиартрит – это целый комплекс патологий, который возникают по самым разным причинам, а в зависимости от вида заболевания его лечением будут заниматься разные специалисты.
Врач общей практики сможет составить анамнез и оценить жалобы пациента, назначит сдать анализы крови и мочи. На основании такого обследования специалист направит больного именно к тому специалисту, который необходим в конкретном случае.
Если боль в суставах связана с травмой, то пациента направят к травматологу или хирургу. При подагре лечением займется ревматолог, а также пациенту понадобится консультация диетолога и эндокринолога. При ревматоидном артрите пациенту будет рекомендовано обратиться к ревматологу и иммунологу.
Какие клиники лечат полиартрит
Какой врач лечит полиартрит пальцев рук и других суставов, мы разобрались, но открытым остается вопрос, в какую больницу можно обратиться за качественным лечением. Проверить суставы можно в любой местной поликлинике совершенно бесплатно по полису ОМС. Для этого необходимо посетить терапевта, который даст направление к другим узким специалистам.

Если пациент не хочет ждать своей очереди в муниципальной поликлинике, он может пройти обследование и лечение при полиартрите платно. Платные услуги предоставляют и в поликлиниках, и в частных клиниках, но перед обращением в неизвестную частную клинику рекомендуется убедиться в профессионализме врачей.
Эффективное лечение полиартрита проводится и в клиниках за границей, Израиле, Германии и других странах с высоким уровнем медицины. Для того чтобы пройти лечение в зарубежной клинике, необходимо выбрать лечебной учреждение, связаться с врачом и договориться о лечение.
В Израиле лечением полиартрита занимаются такие клиники, как Ассута, Хадасса и др. Эти медицинские учреждения известны во всем мире, там принимают опытные специалисты, которые обеспечивают высочайший уровень медицинского обслуживания.
Как лечить полиартрит в домашних условиях
Полиартрит требует комплексного и длительного лечения, но чаще всего терапия проводится амбулаторно, если нет необходимости хирургического вмешательства. Чем лечить полиартрит суставов на пальцах рук, плечелопаточный полиартрит и другие его виды, должен решать врач, так как сначала необходимо правильно поставить диагноз.
Терапия полиартрита сильно отличается, в зависимости его вида, рассмотрим, как можно лечить полиартрит при помощи медикаментов:
- Для снятия боли и воспаления назначают нестероидные противовоспалительные препараты, например, Ибупрофен, Диклофенак, Найз и др. Такие лекарства эффективно снимают боль, уменьшают воспаление. Применяют такие препараты в виде таблеток, мазей на пораженную область.
- Кортикостероиды назначают при сильных болях и воспалении, чаще всего при запущенных стадиях полиартрита. Препараты вводят в полость сустава, что помогает быстро снять симптомы заболевания.
- Если полиартрит связан с нарушением обмена веществ, как бывает при подагре, то назначают препараты, выводящие мочевую кислоту из организма.
- Если полиартрит связан с инфекцией, то назначают антибиотики, противовирусные лекарства.
- При ревматоидном полиартрите показан прием базисных препаратов.
- В том случае, когда наблюдается разрушение хрящевой ткани, выписывают витамины и хондропротекторы.
Врач, лечащий полиартрит, обязательно назначает пациенту покой в период обострения заболевания. Запрещается нагружать пораженные сочленения, это необходимо для того, чтобы не допустить разрушение хрящевой ткани. Для снятия воспаления и боли при полиартритах показано физиотерапевтическое лечение.
После снятия воспаления и боли пациентам рекомендуют заниматься лечебной физкультурой, проходить массаж, также при полиартритах очень эффективна бальнеотерапия, то есть лечение минеральными водами. Выполнение всех рекомендаций врача поможет избежать рецидивов заболевания и продлить срок службы суставов.
Как лечить ревматоидный полиартрит
Ревматоидный артрит требует отдельного внимания, так как это сложная аутоиммунная патология, от которой не так просто избавиться. Полиартритом заболевание называют в том случае, если воспалились пять и более суставов.
В целом ответ на вопрос, как лечить серопозитивный ревматоидный артрит, прост, назначения обычно совпадают с терапией обычного полиартрита. Пациентам выписывают противовоспалительные и обезболивающие препараты, витамины, и терапевтическое лечение. Исключением является применение специальных базисных лекарств, которые необходимы для того, чтобы подавить аутоиммунную реакцию организма и остановить разрушение сочленений.
В зависимости от возраста и состояния пациента, стадии заболевания, врач назначает следующие базисные препараты:
- препараты золота;
- иммунодепрессанты;
- антималярийные лекарства;
- сульфаниламиды;
- д-пеннициламин.
Все эти лекарства принимают только по назначению врача, так как они дают серьезные побочные эффекты. Бесконтрольное применение базисных средств может привести к тяжелым осложнениям, и даже к смертельному исходу.
Важной частью терапии ревматоидного артрита является специальная диета. Было замечено, что некоторые продукты могут провоцировать обострение полиартрита, к ним относят молоко, свинину, кукурузу, цитрусы, пшеницу и овсянку. Потребление этих продуктов нужно сократить до минимума, а лучше их полностью исключить из рациона.
Как лечить ревматоидный полиартрит в домашних условиях
Лечить ревматоидный полиартрит в домашних условиях не рекомендуется, так как есть необходимость приема базисных препаратов. В период обострения врач должен контролировать состояние больного, чтобы при необходимости отменить назначенное средство и заменить его на другое.
После консультации с врачом можно лечиться амбулаторно, в таком случае специалист назначает пациенту терапию и рекомендует регулярно проходить у него осмотр, чтобы оценить состояние организма в динамике.
При ревматоидном артрите могут применяться рецепты народной медицины, но стоит помнить, что панацеей они не являются и от причины патологии не избавят, а лишь слегка облегчат симптомы полиартрита.
Лечение полиартрита народными средствами
Многие пациенты отдают предпочтение рецептам народной медицины, поэтому рассмотрим, как лечить полиартрит пальцев рук народными средствами, чтобы терапия была максимально эффективной и безопасной. В первую очередь нужно убедиться в отсутствии аллергии на компоненты средства, а также обязательно проконсультироваться с врачом.

При различных видах полиартрита снять воспаление и боль помогут следующие народные рецепты:
- Хорошо при полиартрите помогают минеральные и солевые ванны, их проводят в период обострения заболевания и для профилактики. Вместо ванн можно делать примочки с солевым раствором, для этого морскую соль растворяют в горячей воде и пропитывают ею чистую ткань.
- Противовоспалительным эффектом обладает компресс из капустного листа и меда. Для его приготовления лист белокочанной капусты нужно помять скалкой и смазать натуральным медом, приложить к больному сочленению на всю ночь.
- Очень полезен при полиартрите чай из шиповника и смородины. Для его приготовления шиповник насыпают в термос и заливают кипятком, настаивают 8 часов, затем процеживают и добавляют в него тертую смородину. Полученный напиток нужно пить в течение дня вместо черного чая.
- Многих пациентов интересует, как лечить полиартрит адамовым яблоком. С этим плодом готовят лечебную растирку, которая помогает уменьшить боль в суставах. Адамово яблоко нужно вымыть и натереть на терке, поместить кашицу в литровую банку и залить 200 граммами спирта. Средство закрыть крышкой, и настаивать 2 недели в темном месте, периодически встряхивая. Натирают средством суставы дважды в день в течение двух недель.
Что такое полиартрит и как его лечить
«Полиартрит — что это за болезнь и как с ней бороться?» – вопрос который является актуальным для многих людей. Данная патология способна поражать как взрослых людей, так и детей. Современной медицине под силу справиться с этой проблемой, однако, процесс выздоровления очень долгий и требующий много усилий не только со стороны докторов, но и самого пациента.
zdorovie-on-line.ru
Лечение полиартрита – лучшие методики лечения в домашних условиях и в клиниках
Пожалуйста оцените статью (Это всего лишь 1 клик): Загрузка…
Загрузка…Суставы – эта часть опорно-двигательного аппарата, соединяющая кости, которая обеспечивает движение во всем теле человека. Артритом называют воспалительное заболевание сочленения, которое может возникнуть по различным причинам. Полиартрит – это множественное воспаление суставов. Сегодня мы поговорим про лечение полиартрита.
СодержаниеСвернуть
Что это за болезнь полиартрит, и как ее лечить – интересует многих пациентов. Воспаление суставов является серьезной патологией, которая может привести к инвалидности появлению хронических болей в суставах. По этой причине лечить полиартрит нужно правильно, под контролем опытного врача.
Какой врач лечит полиартрит
Первый вопрос, который возникает у пациентов – это какой врач лечит полиартрит суставов. Если у пациента возникают такие симптомы, как боли в суставах по утрам или при движении, отек вокруг пораженного сочленения, покраснение кожи и нарушение двигательной активности, то нужно как можно скорее обратиться к терапевту.

Дело в том, что полиартрит – это целый комплекс патологий, который возникают по самым разным причинам, а в зависимости от вида заболевания его лечением будут заниматься разные специалисты.
Врач общей практики сможет составить анамнез и оценить жалобы пациента, назначит сдать анализы крови и мочи. На основании такого обследования специалист направит больного именно к тому специалисту, который необходим в конкретном случае.
Если боль в суставах связана с травмой, то пациента направят к травматологу или хирургу. При подагре лечением займется ревматолог, а также пациенту понадобится консультация диетолога и эндокринолога. При ревматоидном артрите пациенту будет рекомендовано обратиться к ревматологу и иммунологу.
Какие клиники лечат полиартрит
Какой врач лечит полиартрит пальцев рук и других суставов, мы разобрались, но открытым остается вопрос, в какую больницу можно обратиться за качественным лечением. Проверить суставы можно в любой местной поликлинике совершенно бесплатно по полису ОМС. Для этого необходимо посетить терапевта, который даст направление к другим узким специалистам.

Если пациент не хочет ждать своей очереди в муниципальной поликлинике, он может пройти обследование и лечение при полиартрите платно. Платные услуги предоставляют и в поликлиниках, и в частных клиниках, но перед обращением в неизвестную частную клинику рекомендуется убедиться в профессионализме врачей.
Эффективное лечение полиартрита проводится и в клиниках за границей, Израиле, Германии и других странах с высоким уровнем медицины. Для того чтобы пройти лечение в зарубежной клинике, необходимо выбрать лечебной учреждение, связаться с врачом и договориться о лечение.
В Израиле лечением полиартрита занимаются такие клиники, как Ассута, Хадасса и др. Эти медицинские учреждения известны во всем мире, там принимают опытные специалисты, которые обеспечивают высочайший уровень медицинского обслуживания.
Как лечить полиартрит в домашних условиях
Полиартрит требует комплексного и длительного лечения, но чаще всего терапия проводится амбулаторно, если нет необходимости хирургического вмешательства. Чем лечить полиартрит суставов на пальцах рук, плечелопаточный полиартрит и другие его виды, должен решать врач, так как сначала необходимо правильно поставить диагноз.
Терапия полиартрита сильно отличается, в зависимости его вида, рассмотрим, как можно лечить полиартрит при помощи медикаментов:
- Для снятия боли и воспаления назначают нестероидные противовоспалительные препараты, например, Ибупрофен, Диклофенак, Найз и др. Такие лекарства эффективно снимают боль, уменьшают воспаление. Применяют такие препараты в виде таблеток, мазей на пораженную область.
- Кортикостероиды назначают при сильных болях и воспалении, чаще всего при запущенных стадиях полиартрита. Препараты вводят в полость сустава, что помогает быстро снять симптомы заболевания.
- Если полиартрит связан с нарушением обмена веществ, как бывает при подагре, то назначают препараты, выводящие мочевую кислоту из организма.
- Если полиартрит связан с инфекцией, то назначают антибиотики, противовирусные лекарства.
- При ревматоидном полиартрите показан прием базисных препаратов.
- В том случае, когда наблюдается разрушение хрящевой ткани, выписывают витамины и хондропротекторы.
Врач, лечащий полиартрит, обязательно назначает пациенту покой в период обострения заболевания. Запрещается нагружать пораженные сочленения, это необходимо для того, чтобы не допустить разрушение хрящевой ткани. Для снятия воспаления и боли при полиартритах показано физиотерапевтическое лечение.
После снятия воспаления и боли пациентам рекомендуют заниматься лечебной физкультурой, проходить массаж, также при полиартритах очень эффективна бальнеотерапия, то есть лечение минеральными водами. Выполнение всех рекомендаций врача поможет избежать рецидивов заболевания и продлить срок службы суставов.
Как лечить ревматоидный полиартрит
Ревматоидный артрит требует отдельного внимания, так как это сложная аутоиммунная патология, от которой не так просто избавиться. Полиартритом заболевание называют в том случае, если воспалились пять и более суставов.
В целом ответ на вопрос, как лечить серопозитивный ревматоидный артрит, прост, назначения обычно совпадают с терапией обычного полиартрита. Пациентам выписывают противовоспалительные и обезболивающие препараты, витамины, и терапевтическое лечение. Исключением является применение специальных базисных лекарств, которые необходимы для того, чтобы подавить аутоиммунную реакцию организма и остановить разрушение сочленений.
В зависимости от возраста и состояния пациента, стадии заболевания, врач назначает следующие базисные препараты:
- препараты золота;
- иммунодепрессанты;
- антималярийные лекарства;
- сульфаниламиды;
- д-пеннициламин.
Все эти лекарства принимают только по назначению врача, так как они дают серьезные побочные эффекты. Бесконтрольное применение базисных средств может привести к тяжелым осложнениям, и даже к смертельному исходу.
Важной частью терапии ревматоидного артрита является специальная диета. Было замечено, что некоторые продукты могут провоцировать обострение полиартрита, к ним относят молоко, свинину, кукурузу, цитрусы, пшеницу и овсянку. Потребление этих продуктов нужно сократить до минимума, а лучше их полностью исключить из рациона.
Как лечить ревматоидный полиартрит в домашних условиях
Лечить ревматоидный полиартрит в домашних условиях не рекомендуется, так как есть необходимость приема базисных препаратов. В период обострения врач должен контролировать состояние больного, чтобы при необходимости отменить назначенное средство и заменить его на другое.
После консультации с врачом можно лечиться амбулаторно, в таком случае специалист назначает пациенту терапию и рекомендует регулярно проходить у него осмотр, чтобы оценить состояние организма в динамике.
При ревматоидном артрите могут применяться рецепты народной медицины, но стоит помнить, что панацеей они не являются и от причины патологии не избавят, а лишь слегка облегчат симптомы полиартрита.
Лечение полиартрита народными средствами
Многие пациенты отдают предпочтение рецептам народной медицины, поэтому рассмотрим, как лечить полиартрит пальцев рук народными средствами, чтобы терапия была максимально эффективной и безопасной. В первую очередь нужно убедиться в отсутствии аллергии на компоненты средства, а также обязательно проконсультироваться с врачом.

При различных видах полиартрита снять воспаление и боль помогут следующие народные рецепты:
- Хорошо при полиартрите помогают минеральные и солевые ванны, их проводят в период обострения заболевания и для профилактики. Вместо ванн можно делать примочки с солевым раствором, для этого морскую соль растворяют в горячей воде и пропитывают ею чистую ткань.
- Противовоспалительным эффектом обладает компресс из капустного листа и меда. Для его приготовления лист белокочанной капусты нужно помять скалкой и смазать натуральным медом, приложить к больному сочленению на всю ночь.
- Очень полезен при полиартрите чай из шиповника и смородины. Для его приготовления шиповник насыпают в термос и заливают кипятком, настаивают 8 часов, затем процеживают и добавляют в него тертую смородину. Полученный напиток нужно пить в течение дня вместо черного чая.
- Многих пациентов интересует, как лечить полиартрит адамовым яблоком. С этим плодом готовят лечебную растирку, которая помогает уменьшить боль в суставах. Адамово яблоко нужно вымыть и натереть на терке, поместить кашицу в литровую банку и залить 200 граммами спирта. Средство закрыть крышкой, и настаивать 2 недели в темном месте, периодически встряхивая. Натирают средством суставы дважды в день в течение двух недель.
sustavof.ru
Чем можно вылечить полиартрит
Эффективное лечение полиартрита

Основные цели лекарственной терапии
Медикаментозное лечение полиартрита в первую очередь направлено на:
Назначение медикаментов
Базисные противовоспалительные препараты мы рассмотрим на примере метотрексата.
Метотрексат можно комбинировать со многими противоревматическими препаратами
При приеме могут возникать: поражения ЖКТ, стоматит, сыпь, аллопеция (облысение), головные боли, поражения печени.
Побочные эффекты при приеме НПВП:
Нелекарственные способы лечения
Что зависит от вас

Как лечит полиартрит народная медицина
Для примера приводим несколько народных рецептов.
Рецепт первый, арбузный
Рецепт второй, длительный
Рецепт третий, для местного применения
Полиартрит

Причины возникновения полиартрита
В зависимости от причин возникновения полиартрита можно классифицировать следующим образом.
Полиартрит кристаллический (полиартрит обменный)
Симптомы полиартрита
Симптомы полиартрита рук
Симптомы полиартрита плечевого сустава
Симптомы ревматоидного полиартрита
Характерные симптомы ревматоидного полиартрита рук — прогрессирующая деформация суставов в виде «плавника моржа» или «шеи лебедя».
Ревматоидный полиартрит ног вызывает деформацию и отклонение в сторону пальцев ног, развитие плоскостопия.
Диагностика полиартрита
Осложнения полиартрита
Лечение полиартрита
Как уменьшить боль
Лечение плечевого полиартрита
Лечение полиартрита пальцев рук
Для облегчения симптомов полиартрита рук и сохранения подвижности рук и пальцев можно выполнять следующие упражнения:
Лечение ревматоидного полиартрита
Базисные лекарственные препараты
Профилактика полиартрита
Полиартрит: Лечение народными средствами
Предлагаю вашему вниманию рассказ одного пожилого человека, как он вылечил ревматоидный полиартрит народным лечением.
Лечение полиартрита: медикаменты, народные средства, лфк


Виды полиартрита и его симптомы
Рассмотрим виды полиартрита:
Развивается одновременно с псориазом и зависит от его активности.
Симптоматика выглядят следующим образом:

Лечение полиартрита суставов: основные принципы и методы
В целом, можно выделить такие методы лечения полиартрита:

Медикаменты
При этой патологии используются следующие группы препаратов:
- кальция карбонат
- фолиевая кислота
- трамадол
Применяется при выраженном болевом синдроме в качестве симптоматической терапии.
Народные средства для полиартрита суставов
Ниже приведены некоторые народные методы:
Лечение полиартрита в домашних условиях
Пациент с заболеванием обязан придерживаться таких правил:
ЛФК помогает пациенту:
Можно ли вылечить полиартрит

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института заболеваний суставов: «Вы будете поражены, насколько просто можно вылечить суставы просто принимая каждый день.
- Виды полиартрита
- Симптомы
- Профилактика
- Лечение
- Народные рецепты лечение
Какие виды полиартрита бывают?

Каковы симптомы данного заболевания?

Какие меры профилактики существуют?
Как лечат такое заболевание?
Какие существуют народные рецепты лечения этой болезни?

Ревматоидный артрит у детей, что делать?
Может ли ревматоидный артрит быть у детей?
Почему возникает ЮРА, до сих пор никто достоверно не знает. Отмечается генетическая предрасположенность по HLA – системе.
Пусковым механизмом могут стать:
Классификация
- моноартрит;
- олигоартрит — подразделяется на тип 1 и тип 2;
- полиартрит;
- системная форма, с вовлечением других органов.
По клиническим симптомам различают:
Клинические признаки
- амилоидоз внутренних органов;
- миокардит;
- задержка роста;
- потеря зрения;
- сердечная, почечная или легочная недостаточность.
Диагностика

Рентгенологические исследования и магнитно-резонансная томография позволят подтвердить не только диагноз, но и стадию ЮРА:
Лечение недуга
Хирургическое вмешательство показано только в крайнем случае, когда сустав полностью деформирован и неподвижен.
Прогноз заболевания
Видео для тех кого потревожил ревматоидный артрит:
Как и чем лечить полиартрит на руках
Причины могут быть разными, но результат — боль в суставах и ограничение их подвижности.
В этом случае важно вовремя начать лечиться, т.к. в итоге нарушение вызывает необратимую деформацию почти всех суставов.
Достаточно часто наблюдается полиартрит рук, поражающий кисти рук и пальцы.
Виды заболевания
Выделяют 4 вида поражения кистей рук:
- кристаллический;
- ревматоидный;
- инфекционный;
- посттравматический.
Полиартрит пальцев рук
Причины заболевания
При расстройстве воспаляется капсула сустава, в которой находятся нервные окончания и кровяные сосуды.
Это становится причиной возникновения болей и ограничения движений в суставах.
При дальнейшем развитии отклонения воспаление поражает хрящи и костную ткань.
Группы риска
Симптомы полиартрита кистей рук
Врач диагностирует нарушение, основываясь на видимых признаках. Сначала страдают мелкие суставы рук.
Со временем в процесс включаются крупные суставы. Разрушение происходит медленно.
Постановка диагноза
Диагностика нарушения включает в себя выявление причины болезни и ее вида. Для этого применяют:
- анализ жалоб больного;
- рентген;
- рнализ крови и мочи;
- рнализ синовиальной жидкости на инфекцию.
Лечение недуга
Полиартрит кистей – это признак иной болезни суставов либо начала ревматоидного артрита.
Чем же лечить полиартрит на руках?
Лечение болезни назначается специалистом с учетом формы запущенности.
Лечение народными средствами
Лекарственную терапию можно дополнить лечением полиартрита рук народными средствами.
Так, в острые периоды можно устранить боль посредством:
Профилактика и выводы
Питание должен включать:
- вареную курицу и рыбу;
- каши на воде;
- яйца;
- овощи и зелень;
- фрукты и ягоды;
- семечки и орехи;
- салаты с луком, чесноком, хреном.
Чтобы упредить полиартрит рук, нельзя их переохлаждать или травмировать.
Чем лечат полиартрит — традиционное и народное лечение
Лечение полиартрита — непростой, трудоемкий процесс. Человек страдающий воспалением суставов сталкивается с множеством неудобств.
p, blockquote 1,0,0,0,0 —>
Неприятные болезненные ощущения, скованность движений негативно влияют на качество жизни.

Полиартрит очень сложно лечить, но его можно побороть
Но если проводить правильное лечение, полиартрит можно побороть. На помощь приходит как традиционная, так и народная терапия.
p, blockquote 3,0,0,0,0 —>
Общий подход к лечению воспалительных заболеваний суставов
p, blockquote 4,0,0,0,0 —>
Для достижения полного выздоровления нужно придерживаться таких принципов:

Назначить правильное лечение при полиартрите может только врач
p, blockquote 7,0,0,0,0 —>
Одни препараты действуют на причину заболевания, другие устраняют механизм развития воспаления, третьи облегчают симптомы.
Устранение болезненности — первоочередная цель лечения воспаления суставов любого происхождения.
p, blockquote 9,0,1,0,0 —>
Препараты для лечения полиартрита
p, blockquote 10,0,0,0,0 —>
Нестероидные противовоспалительные препараты (НПВП)
p, blockquote 11,0,0,0,0 —>
Используют такие известные препараты, как диклофенак, пироксикам, индометацин, ибупрофен.
p, blockquote 12,0,0,0,0 —>

НПВС снимают воспаление при полиартрите
НПВП имеют очень много побочных реакций, поэтому принимать их нужно с осторожностью, не долгосрочно.
p, blockquote 14,0,0,0,0 —>
Обезболивающие лекарственные средства
p, blockquote 15,0,0,0,0 —>
Хондропротекторы
p, blockquote 16,0,0,0,0 —>
Средства замедляют повреждение, истончение и распад хрящевой ткани суставов и частично восстанавливают ее.
p, blockquote 18,1,0,0,0 —>
Миорелаксанты
Препараты этой группы устраняют рефлекторные сокращения мышц, которые берут участие в развитии болезненности.
p, blockquote 19,0,0,0,0 —>
Они повышают терапевтическую активность НПВП и назначаются совместно.
p, blockquote 21,0,0,0,0 —>
Как лечить полиартрит в зависимости от этиологии?

Мази от полиартрита снимают боль
p, blockquote 23,0,0,0,0 —>
p, blockquote 25,0,0,0,0 —>
p, blockquote 26,0,0,0,0 —>
Чем помочь себе самостоятельно?
p, blockquote 27,0,0,1,0 —>

Для успешного лечения полиартрита очень важно правильное питание
p, blockquote 28,0,0,0,0 —>
Массаж при полиартрите благотворно влияет на течение воспалительной реакции и ускоряет выздоровление.
Из других немедикаментозных способов лечения с успехом применяются плавание, физиопроцедуры.
p, blockquote 30,0,0,0,0 —>
Больше рецептов вы узнаете из видео:
p, blockquote 32,0,0,0,0 —>
Чего нужно избегать, болея полиартритом?
При полиартрите нельзя допускать:
Можно ли вылечиться?
Как лечить полиартрит всех суставов, чтобы навсегда забыть о неприятном недуге?
p, blockquote 34,0,0,0,0 —>
sanatorii-volna.ru
Лечение полиартрита народными средствами в домашних условиях
Лечение полиартрита народными средствами в домашних условиях – незаменимая часть комплексной терапии суставов. Такое лечение направлено на устранение болезненных симптомов и улучшения общего самочувствия пациента. Важно правильно применять народные рецепты, чтобы не навредить своему здоровью.
Особенности лечения народными методами
Заболевание полиартрит входит в список наиболее часто диагностируемых – каждый второй человек старше 50 лет имеет такую патологию суставов. Болезнь встречается и у более молодого поколения, вызывая тяжелую клиническую картину.
Внимание!
Полиартрит – воспаление нескольких суставов одновременно. Если провести лечение, то патология может привести к потери двигательной активности суставов и инвалидности.
Перед началом народного лечения необходимо проконсультироваться у доктора по поводу целесообразности применения тех или иных средств, провести тест на аллергию каждого лекарственного сбора (нанести на локтевой изгиб небольшое количество народного сырья, выдержать 5 минут, при наличии высыпаний не использовать подготовленное средство).


Устранение полиартрита народными средствами дома
Рецепты для приема внутрь
Лечение ревматоидного полиартрита народными средствами эффективно при приеме отваров лечебных растений. Многие рецепты не только помогают излечить суставы, но и способны улучшить самочувствие пациента и повысить защитные силы организма.
Взять листья крапивы, хрена, почки березы, корень петрушки, цветы календулы, смешать сырье, залить водой и отправить емкость на водяную баню. Выпарить 10 минут. В теплом виде принимать до еды по 100 мл.
Подобным образом приготовить сырье шалфея, толокнянки, корня аира, употреблять по стакану дважды в сутки. Чтобы отвар не горчил, можно добавить в емкость ложку меда.
Залить ложку измельченных цветков липы, календулы, бузины, семян каштана 250 мл кипятка, проварить 20 минут. Настоять смесь полчаса и принимать 2 раза в сутки, до еды.
Для приготовления целебного отвара подготовить 5 ложек измельченных листьев березы, залить 3 стаканами очищенной воды, настоять сутки, употреблять по 200 мл 3 раза в день.
На заметку!
Точно так можно использовать листья смородины, ягоды шиповника, плоды календулы, запарить кипятком и пить каждый день для укрепления иммунитета. Это отличная защита от вирусных заболеваний.
Настойки для лечения полиартрита
Не менее полезными и эффективными в терапии суставов являются настойки из лекарственных растений. Можно использовать свежий сок крапивы, залить спиртом в равных пропорциях и настоять 15 суток. Принимать полгода по столовой ложке после еды.
Действенным лекарственным сырьем является болотный сабельник – измельчить коренную часть, залить 3 частями водки, отправить настояться на 20 дней. Пить по две чайные ложки перед приемом пищи. Курс лечения – не менее полугода.
Еще один проверенный рецепт – измельчить свежие тополиные листья и почки, запарить в виде чая и пить в охлажденном виде 3 раза в день, по 200 мл. Народное средство поможет снять интенсивность болезненных приступов.


Настойки для использования при полиартрите
Компрессы для наружного лечения
Наружные народные средства от полиартрита благотворно воздействуют на поврежденные ткани сустава, устраняют отечность и уменьшают выраженность воспалительного процесса.
Народные целители советуют использовать следующие рецепты:
- Соль и лекарственные травы – залить березовые листья, плоды шиповника, траву спорыша литром кипяченой воды, прокипятить 20 минут и остудить. Добавить в емкость 4 ст.л. соли, нанести смесь на марлю или тряпочку и приложить к больному суставу. Смыть через 2 часа. При сильном жжении убрать компресс раньше;
- Черная редька – очистить несколько клубней от кожицы, мелко натереть на терке, обильно приложить к поврежденной зоне, сверху зафиксировать полиэтиленом и теплым полотенцем. Через 6-8 часов компресс убрать. Уже через несколько процедур пациент испытает значительное облегчение — уйдет боль, спадет отечность;
- Масло пихты и соль моря – наполнить тканевый кусок прокаленной на сковороде солью, предварительно нанести на поврежденные суставы масло пихты, обильно растереть. После приложить компресс на 20 минут. Масло можно использовать отдельно, для разогрева и увлажнения кожи.
Для лечения ревматоидного полиартрита подойдёт компресс из спиртового раствора прополиса (1:10), нанести подготовленную смесь на больное место, укутать шерстяным платком, выдержать час. Длительность курса – 10 дней.


Компрессы для лечения артрита суставов
Домашние мази
Домашние мази подойдут для улучшения кровотока и растирания суставов. Отлично подойдет горчичный состав – 100 г горчицы, ложка соли, немного керосина. Ежедневно втирать смесь в поврежденные суставы.
Не менее эффективная для лечения полиартрита аспириновая мазь – растереть 2 таблетки аптечного средства, смешать с несколькими каплями йода и лимонного сока. Использовать состав каждый день в течение 7-10 суток.
Избавиться от полиартрита поможет следующее народное средство – истолочь в ступе высушенные листья мать-и-мачехи, лопуха, смешать с ложкой свиного жира в растопленном виде, слепить лепешку и приложить к больному месту на 2-3 часа. Сверху обернуть теплым шарфом.
Ванны для лечения полиартрита
Для согревания и восстановления сосудов отлично подойдёт травяная ванная из шалфея. Заварить классическим образом сырье, добавить в емкость, опустить в подготовленный состав ноющие части тела. Через 15 минут вытереть насухо полотенцем. Лечебный курс – не менее 10 дней.
Для приготовления лечебной ванны подойдет репейник, хвоя, крапива, березовые листья, красный клевер. Температура воды не должна превышать 40 градусов, во избежание ожогов и ухудшения клинической картины.


Ванночки для лечения полиартрита суставов
Советы целительницы Клары Дорониной
Как лечить полиартрит в домашних условиях, чтобы за короткое время восстановить работу поврежденных суставов, рассказывает Клара Доронина. Снять воспаление и устранить болевой синдром помогут следующие рекомендации:
- Провести чистку организма медикаментозными или народными средствами;
- 3 раза в день выпивать по 200 мл настоя шкурок сырого картофеля – 10 столовых ложек на литр кипятка;
- Каждый день до еды выпивать приготовленную смесь – ложка гречихи, 2 дольки кураги, 10 изюминок, долька лимона, 2 ореха, ложка измельченной яичной скорлупы, 6 ложек воды и ложка меда. Употреблять смесь по утрам – отличный витаминный набор полезных компонентов для всего организма. Длительность – 2 месяца. После — перерыв на полгода;
- Вместо чая принимать отвар сабельника – залить литром кипятка четыре ложки сырья, кипятить 5-10 минут, принимать после остывания по 100 мл трижды в день.
Таким образом Кларе Дорониной удалось облегчить симптомы острого полиартрита суставов в тяжелой форме. Также она рекомендует выполнять глиняные обертывания – развести смесь теплой водой, приложить к больному месту, снять состав черед 30 минут. На начальной стадии заболевания этим методом можно добиться стойкой ремиссии на длительный период.
Другие способы оздоровления пациента с полиартритом
Для лечения полиартрита суставов в домашних условиях можно использовать спиртовые компрессы с медом и соком алоэ – 3 части медицинского спирта, 2 части натурального меда в растопленном виде и часть сока лекарственного растения. Нанести на марлевый отрезок и приложить к больному месту. Отличное средство для быстрого устранения болевого синдрома.
Внимание!
Хорошо справляются с симптомами полиартрита эфирные масла – втирать в поврежденную зону утром и вечером, до полного впитывания состава. Особенно полезна процедура перед сном.
Ванна из сухой соломы. Необходимо взять 100 г сухой соломы, залить 2 л кипятка, проварить полчаса на медленном огне. Остудить жидкость и опустить ноги в отвар на 30 минут, после укутать шалью. Выполнить 10 процедур.
Устранить скованность суставов помогает сабельниково-колгановая настойка. Ложка сырья на пол-литра воды, принимать по четверти стакана трижды в день. Курс приема – не менее 2 недель.


Прочие народные способы лечения полиартрита
Также полезна сабельниковая мазь – смешать 200 г сабельника, 50 г калгана и столько же девятисила, перетереть с растительным или оливковым маслом. Наносить смесь на больное место перед сном.
Вылечить полиартрит суставов можно соком топинамбура – пить 3 раза в день по 200 мл лечебного состава. А свежие выжимки полезно прикладывать к больным суставам до полного высыхания сырья.
Еще одно популярное средство для улучшения подвижности суставов — сельдерей. Измельчить 500 г листьев и клубней растения, 500 г лимона с кожурой, добавить 2 ложки меда. Настоять в темном месте 24 часа и принимать по столовой ложке лечебного состава перед едой.
Эффективно лечение полиартрита в домашних условиях ваннами из цикория и клевера – отвар из растений добавить в емкость и опустить больные конечности. Через 20 минут просушить теплым полотенцем.
Один из простых способов убрать суставную ломоту в руках или ногах – перетереть снег с солью и приложить к больному месту. Может ощущаться чувство жжения – важно перетерпеть и уже через 2 дня воспалительный процесс исчезнет.
Народное лечение полиартрита должно использоваться только в комплексе с медикаментозной терапией, соблюдением диеты, ЛФК, массажами, физиотерапией. При облегчении симптомов важно продолжать лечение, чтобы избежать обострения болезни.
nogivnorme.ru
Полиартрит как лечить | Суставы
Признаки полиартрита и методы его лечения
Полиартрит – тяжелое заболевание, которое поражает сразу несколько суставов, в основном периферийных, но иногда и крупных. Существует различные его формы. Они характеризуются такими особенностями, как локализация боли и причины возникновения заболевания. При некоторых формах происходит поражение одновременно всех суставов, при других – только пальцев ног. В любом случае заниматься самолечением при таком заболевании нельзя, а нужно обратиться к врачу.
В зависимости от того, что именно послужило причиной полиартрита, различают следующие его виды:
- 1. Инфекционный, вызванный вирусными и бактериальными возбудителями. Речь идет о таких серьезных заболеваниях как туберкулез, гонорея, сифилис, дизентерия. При этой форме патологии возникают характерные симптомы – боли, которые наблюдаются как при сильной физической нагрузке, так и в состоянии длительного покоя. Пораженные суставы отекают, кожа над ними краснеет. Близко расположенные к ним лимфатические узлы увеличиваются. Движения больного ограничены, имеются симптомы общей интоксикации, температура тела сильно поднимается. В таких случаях нужно как можно быстрее обратиться к врачу. Лечение сводится к терапии основного заболевания, возможен прием антибиотиков и противовирусного препарата.
- 2. Обменный, причины которого — в нарушениях процессов метаболизма. Спровоцировать их могут не только неправильное питание с преобладанием углеводов, но и солевой дисбаланс. В результате в тканях накапливаются соли мочевой кислоты, через какое-то время возникает полиартрит. Для этого типа заболевания характерно поражение суставов больших пальцев ног. Болезнь протекает приступообразно, сопровождается сильными болями, отеком и покраснением в области поражения.
- 3. Ревматоидный. Этот тип заболевания развивается после перенесенного ревматизма и носит хронический характер. Патология сопровождается такими симптомами, как резкая боль, деформация пораженных участков, сильный отек, общее или местное повышение температуры. Часто они обостряются по утрам. Эта болезнь в основном поражает крупные суставы. Их характер можно назвать симметричным. Ревматоидный полиартрит поражает коленный, локтевой, плечевой суставы. Присутствует миграция симптомов – в один день они наблюдаются на суставах ног, в другой – на суставах рук и т. д.
- 4. Аллергический. Такая форма полиартрита возникает в результате реакции на введение лекарственного препарата или вакцины. Это воспаление суставов, которое сопровождается характерными симптомами – болью, отечностью и т. д., но при нем также появляются признаки аллергии (на коже возникают красные пятна, наблюдаются нарушения сердечного ритма, лихорадка). Возникает тошнота и даже рвота. Иногда необходимо вызывать «скорую помощь», поскольку при сильной аллергии возможен анафилактический шок. При этой форме заболевания принимают антигистаминные препараты. При развитии ангионевротического отека, который затрагивает гортань, необходимы инъекции адреналина. Возможно лечение глюкокортикоидными препаратами.
- 5. Псориатический полиартрит. Заболевание возникает на фоне псориаза, поэтому сопровождается характерными для него поражениями кожи. Наблюдается отечность суставов кистей. При полиартрите этого типа возможно поражение и других суставов верхних конечностей – локтевого, лучезапястного, а не только пальцев рук. Последний вариант отличается наиболее характерной картиной, сопровождающейся анемией, расслоением ногтей, быстрой утомляемостью.
- 6. Реактивный полиартрит. Он является осложнением при заболеваниях внутренних органов – мочеполовой системы, легких и т. д.
- 7. Посттравматический полиартрит. Он возникает при механическом повреждении коленного сустава, х отя возможны и другие места его локализации. У профессиональных спортсменов возникает и полиартрит плечевого сустава. Главная его опасность заключается в том, что происходит разрыв суставных сумок или разрушение хряща.
Возникновение любого из перечисленных симптомов должно быть поводом для обращения к врачу. Локализация полиартрита весьма разнообразна. Заболевание поражает плечелопаточный, локтевой, голеностопный и множество более мелких суставов.
Как лечить полиартрит суставов народными средствами
В этой статье предложены самые эффективные народные методы лечения полиартрита по отзывам читателей газеты Вестник ЗОЖ.
Что такое полиартрит?
Полиартрит (артрит)
— это хроническое воспалительное заболевание нескольких суставов одновременно.
Большая медицинская энциклопедия дает следующее определение:
Полиартрит — это одновременное или последовательное воспаление нескольких суставов. Полиартрит с поражением 2—3 суставов называют олигоартритом. (Polyarthritis — греческое слово, poly — много + arthron — сустав)
Симптомы, причины и лечение полиартрита — советы врача.
Советы врача:
Полиартрит может наблюдаться при многих заболеваниях: инфекционных болезнях (гонорее, йерсиниозе, дизентерии, эризипелоиде, вирусном гепатите, краснухе и др.), нарушениях обмена (подагре, охронозе, гемохроматозе), болезнях крови, опухолевых процессах, ревматизме и близких заболеваниях, системных васкулитах, сывороточной болезни, некоторыхрых хронических заболеваниях кишечника (болезни Крона, неспецифическом язвенном колите) и др.
В возникновении полиартрита основное значение имеют инфекции, нарушения иммунитета и генетическая предрасположенность.
Клинические признаки полиартрита:
Для этого заболевания характерны такие симптомы, как боль, припухлость суставов, повышение температуры в области пораженных суставов, иногда гиперемия кожи над ними и ощущение скованности.
Полиартрит полностью обратим.
Характер лечения зависит от причины возникновения.
Для лечения полиартрита широко используют различные нестероидные противовоспалительные средства. Кортикостероидные препараты применяют крайне осторожно, особенно при хронических полиартритах. В ряде случаев назначают хинолиновые производные, соли золота, D-пеницилламин, иммунодепрессанты, иммуностимуляторы, применяют различные физиотерапевтические, бальнеологические и оперативные методы лечения.
Источник: Большая медицинская энциклопедия. Нестеров А. И. и Астапенко М. Г. О классификации заболеваний суставов, Вопр, ревм., № 3, с. 47, 1971; Справочник по ревматологии, под ред. В. А. Насоновой, М., 1978.
Читайте об артритах подробнее: ВСЕ СТАТЬИ ОБ АРТРИТЕ
Как вылечить полиартрит в домашних условиях
Народный метод лечения полиартрита рук и ног диетой и баней:
в 40 лет женщина заболела полиартритом. Руки и ноги резко распухли и сильно болели. Ходить почти не могла, получила инвалидность. Соседка дала ей несколько народных рецептов – как справится с болезнью. Женщина придерживалась советов и через месяц все боли прошли, на ВТЭК пришла абсолютно здоровая.
Какие средства помогли:
- Питание – овощная диета, рыба 2 раза в неделю не более 150 г за раз.
- Баня — парилась 3 раза в неделю, в бане втирала в суставы мед с солью.
- Травы – пила вместо чая настой чабреца и морковной ботвы. (Источник: газета «Вестник ЗОЖ» 2001 г. №17, стр. 18)
Народные средства лечения полиартрита травами.
Мужчина заболел полиартритом пальцев, лечился множеством лекарств, но состояние с каждым днем ухудшалось, через три месяца лечения он уже не мог удержать предметы в руках, не мог стоять и ходить, по ночам не спал от болей. Тогда было решено лечить полиартрит народными средствами. Сначала опухоли на суставах удавалось снимать водочными компрессами, затем они перестали помогать. На смену пришли компрессы из глины, они хорошо помогли в лечении полиартрита. Ванны из сенной трухи и ванны с сосновым настоем не помогали. Зато хорошо помогли ванны с лекарственными травами: репешок, листья и корни репейника, спорыш, крапива, топинамбур. Ванны применяли каждый день по 30 минут, температура – 36 градусов. Через месяц состояние стало улучшаться.
Одновременно с лечением полиартрита суставов травяными ваннами, мужчина пил отвар спорыша, растирал суставы растиркой: 0,5 литра денатурата, 2 горьких измельченных перца, 2 ст. л. керосина, 1 ст. л. семян дурмана – настоять 15 дней.
Мужчина пил настой спорыша в течение двух лет, а ванны делал два раза в неделю. Постепенно болезнь прошла. (Источник: газета «Вестник ЗОЖ» 2001 г. №17, стр. 3-7)
Ванны из цикория и клевера
Хороший результат в лечении полиартрита народными средствами дает дуэт красный клевер + цикорий. Многим помогли вылечить болезнь ванны с добавлением отвара этих трав, взятых в равных пропорциях. Если болят суставы рук, то в отваре можно парить руки. (Источник: газета «Вестник ЗОЖ» 2002 г. №12, стр. 18,)
Лечение сабельником, девясилом и калганом.
Мужчина много лет болел остеохондрозом, затем у него начался полиартрит – были скованы все суставы, он не мог ходить, сидеть, держать ложку. Любое движение вызывало сильную боль. Жена приготовила ему сабельниково-калгановую настойку и давала по 2 ст. л. три раза в день. Суставы растирала мазью из калгана и сабельника 2-3 раза в день. Через 10 дней опухоли на суставах спали, еще через десять дней прошли боли.
Приготовление настойки: 200 г корней сабельника и 100 г корней лапчатки измельчить, насыпать в трехлитровую банку, долить доверху водкой, настоять 21 день в темноте.
Приготовление мази: 200 г сабельника, 50 г калгана, 50 г девясила – сухие корневища мелко измельчить до порошка, прогреть вместе с 1 кг растительного масла или свиного жира. (Источник: газета «Вестник ЗОЖ» 2009 г. №3, стр. 30, ЗОЖ 2009 г. №20, стр. 9)
Как лечить полиартрит суставов холодом в домашних условиях
Очень стойкие и быстрые результаты дает лечение полиартрита холодом. Для этого в некоторых больницах есть криосауны: небольшая кабинка, в которую нагнетается холодный воздух. Голова пациента находится снаружи. Процедура происходит при температуре -160 градусов, сеанс длится 1-3 минуты. При полиартрите рекомендуется лечение в криосауне в течение 20 дней. Ежедневно проводят по нескольку сеансов.
Криосауна лечит все заболевания суставов. Многие пациенты с тяжелейшей формой полиартрита после курса лечения становятся полностью дееспособными.
Т. к. лечение в криосауне доступно не всем в связи с высокой ценой и удаленностью, для лечения суставов так же применяют холодовые пакеты: в полиэтиленовый пакет укладывают лед или снег и оборачивают пакеты тканью. Такой пакет прикладывают на больной сустав. Держат пакет 5-10 минут до того момента, когда начинает колоть и жечь, выдержать эти ощущения 1 минуту. Затем сустав массажируют и разминают. Благодаря анастезирующему действию холода, боли в суставе при этом не ощущается. Через 10 минут процедуру лечения повторяют. Затем делают тоже самое в третий раз. И так дней 20. После процедуры согреть сустав. (Источник: газета «Вестник ЗОЖ» 2002 г. №11, стр. 8-9)
Пример излечения полиартита:
У больной полиартритом женщины началась сильная боль в суставах кисти. Она решила лечиться холодом — перемешала снег с солью, на кисть положила бумажную салфетку, потом снег с солью и прикрыла полиэтиленом. Была сильная боль, она выдержала только 4 минуты. Рука горела, покрылась лиловыми пятнами, но боль в суставах утихла, лишь слегка пульсировала, а через три дня боль прошла совсем. Ожога кожи не было (Источник: газета «Вестник ЗОЖ» 2007 г. №17, ст. 12)
Лечение полиартрита суставов простыми народными средствами.
Лечение просоленной шерстью
Взять по 2-3 ст. л. листьев березы, травы спорыша, ягод шиповника, положить их в литровую банку и залить до верху кипятком, поставить всё на водяную баню на 20 минут. Затем растворить 4 ст. л. соли. Замочить в теплом настое на несколько минут шерстяную ткань, затем её высушить и прикладывать к больным суставам. Соль выводит из организма вредные вещества и лечит артрит. (Источник: газета «Вестник ЗОЖ» 2003 г. №2, стр. 18)
Как лечить полиартрит суставов перекисью водорода и магнитами.
У женщины был диагноз – ревматизм, полиартрит, артроз коленного сустава. Суставы болели круглые сутки, передвигалась, почти теряя сознание от боли, ночью не могла спать от судорог в ногах. Ждала уже смерти, как избавления от боли. Как-то прочитала статью о перекиси водорода и решила лечиться. Принимала перекись 9 месяцев. Постепенно боли в суставах прошли, но судороги остались. Однажды она решила прикрепить мебельные магниты на икры скотчем, сначала 10 минут были жуткие боли, затем она легла спать с магнитами. Магниты оказали мочегонное действие, всю ночь женщина бегала в туалет. А утром она не узнала свои ноги: никаких отеков, за одну ночь сошли огромные ревмотоидные шишки, ночью не было ни одной судороги. За две недели ночевок с магнитами варикозные вены на ногах намного уменьшились. Сейчас состояние у больной бодрое и работоспособное, никаких болей, отеков и судорог. (Источник: газета «Вестник ЗОЖ» 2003 г. №4, стр. 20)
Домашнее лечение полиартрита редькой
У мужчины появились резкие боли в ногах, в коленях, ступнях. Передвигаться стал на костылях с большими страданиями. Поставили диагноз – полиартрит. Назначили физ процедуры –УВЧ. После 10 сеансов наступило улучшение, но через полгода болезнь вернулась еще в более острой форме. В больнице к мужчине отнеслись плохо, заставили собирать анализы, хотя он еле передвигался. Тогда он решил лечить полиартрит народными средствами. Делал на ночь компрессы из натертой редьки. Через три процедуры боль в суставах прошла. Теперь он снимает обострения компрессами из редьки. Однажды редьки не было, и он сделал компресс их хрена. Помогло за одну ночь – боль в суставах полностью прошла. Но он получил ожог от хрена – большой пузырь. Решил, что компрессы с хреном надо ставить всего на 3-4 часа. Мужчине сейчас 71 год, после последнего компресса прошло три года, он без проблем ходит на зимнюю рыбалку, работает на даче, совершает многочасовые походы. (Источник: газета «Вестник ЗОЖ» 2004 г. №5, стр. 12,)
Адамов корень
Это народное средство позволяет лечить артриты, ревматизм, радикулит: помыть и протереть через терку адамов корень, разбавить водкой 1:1. Настоять 1 день, втирать в больные суставы через день. (2004 г. №15, стр. 16)
Как вылечить деформирующий полиартрит в домашних условиях.
Эти советы дала целительница Клара Доронина больной женщине, от которой отказались врачи.
- Провести чистку организма (кишечник, печень, желчный пузырь, кровь и сосуды
- Ежедневно принимать водный настой из картофельных очисток (5 ст. л. 0,5 л кипятка, разделить на три части и принимать перед едой)
- Утром натощак съедать такую смесь: 1 ст. л. гречи, 2 шт. кураги, 10 шт. изюма, долька лимона, 2 ядра грецкого ореха, 1 ч. л. яичной скорлупы, 6 ст. л. воды, 1 ч. л. меда. Утром съесть эту смесь вместо завтрака. Курс лечения – 2 месяца.
- Обязательно пить настой сабельника (2 ст. л. на 500 г кипятка, настаивать ночь, пить по 3/4 стакана 3 раза в день) (Источник: газета «Вестник ЗОЖ» 2004 г. №16, стр. 15)
Сельдерей — простое народное средство лечения полиартрита.
Прокрутить на мясорубке 500 г сельдерея (листья и клубни) и 500 г лимонов с кожурой. добавить 500 г меда. Настаивать 3 дня. Принимать по 1 ст. л. три раза в день за 30 минут до еды. Суставы станут подвижными, боли пройдут. (Источник: газета «Вестник ЗОЖ» 2005 г. №5, стр. 30)
Народное лечение глиной.
У женщины был полиартрит, лечение в больнице принесло временное облегчение, но потом стало еще хуже. Лечение подсказал местный пастух, надо набрать голубой глины, развести горячей водой до состояния сметаны, нанести глину на тряпочку и приложить к больному суставу, компресс закрепить. Через пять месяцев болезнь полностью отступила. (Источник: газета «Вестник ЗОЖ» 2008 г. №15, стр. 9)
Лечение народными методами — керосином.
После простуды у 27-летней женщины началось обострение полиартрита. Молодой врач лечил её разными методами, в том числе и народными средствами: золотой корень, девясил, дождевые черви, муравьи. Ничего не помогало, решили переводить на инвалидность. Тут зашел к ней другой доктор и дал ей рецепт, который многим помог от полиартрита: в пол-литровую бутылку насыпать стакан соли и долить керосином до плечиков. Поставить в теплое место, чтоб состав всегда был теплым. Перед применением взбалтывать и втирать в каждый больной сустав досуха, затем обернуть шерстяной тканью или овечьей шерстью. Здоровье у женщины быстро пошло на поправку. (Источник: газета «Вестник ЗОЖ» 2008 г. №20, стр. 32-33)
Как лечить полиартрит суставов топинамбуром.
Полиартрит можно вылечить соком земляной груши – пейте по 0,5 стакана 3 раза в день. Выжимки прикладывайте к больным суставам. (Источник: газета «Вестник ЗОЖ» 2010 г. №13, стр. 29)
Полиартрит: симптоматика, причины, лечение, диагностика

Полиартрит – тяжелое заболевание суставов, которое трудно поддается диагностике. В большинстве случаев, развивается вследствие перенесенных инфекционных заболеваний. Эффективное лечение возможно только на ранних стадиях – до 90% пациентов благополучно выздоравливают. Запущенные формы, в настоящее время, считаются неизлечимыми.

Что такое полиартрит сустава?
Патологии в суставных тканях, в совокупности с инфекционными заболеваниями могут проявляться тяжелыми, последовательными поражениями суставов – полиартритом (др.греч. πολυ- — «много» и ἄρθρον — «сустав»). Заболевание является одной из форм артритов – воспалительных процессов в костных соединениях. В отличие от артрита, патология поражает не один сустав, а два и больше. Характеризуется ярко выраженными болями. Течение болезни часто бывает стремительным.
Разновидности
Из определения заболевания следует, что отличительной чертой полиартрита является одновременное нарушение функций нескольких суставов, чаще всего, симметричных. Этот процесс может быть как одновременным, так и постепенным – по мере прогрессирования патологии, суставы «втягиваются» друг за другом.
Классификация полиартрита разделяет болезнь на несколько групп:
- Ревматический. Воспалительные процессы заболевания поражают крупные и средние суставы – коленные, голеностопные, тазобедренные, локтевые. Помимо суставов, что уже представляет большую опасность, болезнь затрагивает сердечные мышечные ткани и нервные клетки. Возможно развитие порока сердца. Чаще всего появляется на фоне стрептококковых бактериальных инфекций. Носоглоточные заболевания — тонзиллит, гайморит, отит, ларингит оказывают разрушительное действие на суставы и дают мощный толчок ревматической форме полиартрита.
- Реактивный. Аутоиммунное заболевание развивается вследствие перенесенных инфекций хламидийного, дизентерийного, сальмонеллёзного происхождения. В поражённых суставах, возбудители заболевания отсутствуют, несмотря на прямую, хронологическую связь. Страдают мелкие суставы опорно-двигательного аппарата, глаза, кожа и слизистые оболочки, мочеполовая система.
- Ревматоидный. Поражает преимущественно периферические суставы в пальцах рук и ног. Носит хронический воспалительный характер. Ревматоидный полиартрит приводит к необратимым деформациям костей и суставов. Крайне негативно отражается практически на всех органах организма – глаза, почки, печень, легкие и т.д. Главная опасность кроется в невозможности определения причин, по которым иммунная система атакует собственные органы. Лечение затруднительное.
- Кристаллический. Нарушения обмена веществ, приводит к развитию патологии. В суставах откладываются кристаллы соли, которые раздражают окружающие ткани. В результате формируется сильный воспалительный процесс. Заболевание больше известно, как подагрический приступ. Поражает суставы нижних конечностей. Реже – позвоночник и руки. Имеет острую и хроническую форму течения.
- Инфекционный. Болезнь развивается на фоне острых инфекционных заболеваний, вошедших в пик проявления – туберкулёз, гонорея, бруцеллёз, дизентерия. Затрагивает все виды суставов, в зависимости от этиологии инфекции. Может начинаться как артрит, с поражения только единичного сустава. Но очень быстро переходит в полиартрит. Инфекционной форме свойственны очень сильные болевые ощущения.
- Псориатический. Протекает на фоне псориаза, помимо суставов поражаются сухожилия и мышцы. Что, незамедлительно, проявляется на функциях опорно-двигательного аппарата. Ограничение движения наблюдается уже на первых стадиях. Медицине в настоящее время неизвестно, по каким причинам кожное заболевание даёт подобного рода осложнения. Болезнь протекает тяжело, может привести к необратимой деформации рук и ног. Затрагивает позвоночные суставы. Часто развивается симметрично.

Симптоматика
Общая информация о видах полиартрита помогает выделить несколько характерных симптомов, свойственных для начальной стадии заболевания:
- Поражение двух и больше суставов одновременно;
- Сильный болевой синдром;
- Повышение температуры в зонах пораженных суставов;
- Ограничение подвижности.
Если на этом этапе проявления заболевания обратиться к ревматологу, то можно осуществить успешное лечение, свести к нулю возможную деформацию суставов и забыть о полиартрите навсегда.
Специфические симптомы указывают на определенный вид суставного заболевания:
- Ревматоидный полиартрит. Признаки ярко выраженные. Утренняя и ночная скованность, симметричное поражение суставов, болевые приступы случаются через равные промежутки времени, появление ревматических узелков, температура, насморк, сухой кашель, жжение в слизистых носоглотки.
- Инфекционная форма заболевания. Свойственны большие отечности и припухлости на больных суставах, очень высокая температура (до 40С), острая боль, увеличение печени, лимфоузлов, невралгии.
- Кристаллический полиартрит проявляет себя внезапной болью, которая длится несколько дней и проходит без лечения. Как правило, приступы появляются регулярно. Могут быть как с большим перерывом в полгода, так и один раз в месяц. Сопровождаются покраснением и отечностью вокруг пораженных суставов.
- Псориатический вид имеет широкий набор симптомов. Сильная боль, утренняя скованность, воспаление сухожилий на руках, постоянная усталость, анемия, отслоение ногтей, конъюнктивит и другие процессы.
- Реактивный полиартрит интенсивно развивается через 2-4 недели после перенесенного инфекционного заболевания. Начинается сразу с острой формы. Появляются лихорадка, озноб, общее недомогание, конъюнктивиты, язвы и уретриты.

Лечение полиартрита
Выбор схемы лечения напрямую зависит от степени выраженности симптомов. Продолжительность заболевания, физическое состояние больного определяют виды терапии. Как было отмечено выше, полиартрит – тяжелое заболевание. Часто пациентам с таким диагнозом может помочь только хирургическое вмешательство.
Но, учитывая, что многие формы болезни, поражают дыхательную и сердечную системы, делают радикальную методику лечения недоступной. В таких случаях необходимо готовиться к длительной и сложной борьбе с полиартритом.
Если же патология выявлена на ранних стадиях, то прогноз становится более благоприятным. Под комплексным наблюдением ортопеда, хирурга и физиотерапевта вполне возможно добиться полного выздоровления.
Основные результаты достигаются при помощи медикаментозного и физиотерапевтического лечения. Хирургическое вмешательство применяется только в тяжёлых случаях, когда пациент уже не может самостоятельно передвигаться и испытывает невыносимые боли. Народные средства и методы нетрадиционной медицины применяются, как вспомогательные, эффективность научно не доказана.
Медикаментозное лечение
Снятие первичных симптомов, таких как сильная боль, отечность, воспаление, лихорадка возможно только при помощи медикаментозного лечения. Назначение препаратов и разработка схемы приёма лечения носит сугубо индивидуальный характер. Полиартрит крайне многогранное заболевание, поэтому не существует стандартного рецепта и определенного набора препаратов.
Для лечения назначаются препараты следующих групп:
- Кортикостероиды. С их помощью подавляется атака иммунной системы на собственные органы. Активные вещества – гормоны.
- Нестероидные противовоспалительные средства. Блокируют простагландины, которые несут ответственность за воспалительные процессы.
- Противоревматические препараты. Используются длительное время для комплексной терапии.
- Анальгетики. Для снятия болевого синдрома разной степени выраженности. Для подавления невыносимых болей используются препараты опиумной группы.
- Антибиотики. Назначаются для лечения полиартрита инфекционной формы, для предотвращения развития гнойных воспалений и абсцессов.
- Анти-ФНО. Препараты группы блокируют некротические костные процессы, которые способствуют полному разрушению сустава. Назначаются в тяжелых и хронических формах полиартрита.
Перечисленные группы препаратов имеют множество побочных эффектов. Неправильная или самостоятельно составленная схема лечения может крайне негативно отразиться на картине заболевания.
Только квалифицированный ортопед или ревматолог может назначать лекарственные препараты для лечения полиартрита.
Физиотерапевтические мероприятия
Лечение полиартрита – сложный и долгий процесс. Медикаментозная терапия только поддерживает стабильное состояние больного и снимает внешние проявления болезни. Остановить развитие заболевания и вернуть подвижность суставов помогают физиотерапевтические мероприятия, которые назначаются в период ремиссии. Лечащий врач-ревматолог, исходя из общей картины и прогноза болезни, назначает один или несколько видов терапии.
Это может быть:
- Мануальная терапия;
- Ультразвуковое воздействие;
- Магнитотерапия;
- Лечение низкими температурами;
- Электрофорез.
В обязательном порядке назначается ЛФК и показано регулярное санаторно-курортное оздоровление. Рецидивы предупреждаются грязевыми обертываниями, солевыми компрессами, стимулирующими ваннами, общим массажем, гидротерапией и другими процедурами, направленными на восстановление суставов.
Хирургическое вмешательство
Вынужденная и крайняя мера для лечения полиартрита запущенной, тяжелой формы. Применяется в случаях заведомо бессмысленного медикаментозного лечения, для восстановления полной или частичной возможности движения. Часто приводит к инвалидности больного.
Планирование хирургической операции осуществляется с учётом анамнеза заболевания, осложнений и прошлого лечения. Цели операции находятся в зависимости от тяжести состояния больного.
Основные направления:
- Снятие болевого синдрома;
- Восстановление нормального функционала сустава;
- Возвращение общей подвижности пациента;
- Удаление полностью разрушенных суставов и протезирование;
- Обездвиживание соединений для ускорения восстановления костных тканей;
- В крайне тяжелых случаях – сохранение жизни.
Если для пациента не существует альтернативных способов лечения, то хирургическое вмешательство – это единственный шанс сохранить подвижность и не остаться на всю жизнь прикованным к инвалидному креслу.
Диагностирование
Полиартрит требует проведения множества исследований. В первую очередь, проходит общее обследование пациента, для исключения системных заболеваний, требующих интенсивной терапии. Опасных патологий, которые сопровождаются артритом, существует несколько. Например, красная волчанка, полихондрит, острая ревматическая лихорадка. Они не всегда очевидны и только целенаправленный поиск может их обнаружить.
Изучение истории болезни особенно важно для определения полиартрита. Предшествующие инфекционные заболевания, такие как краснуха, сальмонеллез, хламидиоз, дизентерия, помогут восстановить хронологическую связь и понять причины суставных нарушений.
Следующим этапом диагностических мероприятий становится составление клинической картины заболевания. Симптомы, места локализации, особенности болевых ощущений (острая, тянущая, ноющая боль) свидетельствуют о степени поражения суставов.
Непосредственный осмотр пациента позволяет врачу визуально определить наличие или отсутствие полиартрита. Для этого определяются точные зоны поражения, их сочетание с другими анатомическими структурами опорно-двигательного аппарата, а также с внесуставными изменениями организма.
Ценное значение для установления полиартрита имеют внесуставные проявления болезни. Изменения кожных покровов, слизистых оболочек, ногтей и околосуставных тканей могут быть достаточно очевидными признаками.
После первичного обследования проводятся лабораторные исследования. Общий и биохимический анализ крови, пункция спинно-мозговой жидкости, микробиологические, иммунологические, аллергические пробы относятся к минимальному числу анализов, необходимых для диагностики воспалительных процессов в суставах.

Аппаратная диагностика становится заключительным этапом постановки диагноза. Первичные и лабораторные исследования должны быть подтверждены при помощи рентгенографии, УЗИ, КТ, МРТ и других процедур, которые необходимы по собранным данным.
Чем раньше будет поставлен диагноз, тем эффективность назначенного лечения выше. Иногда, больного лечат от вирусов, инфекционных заболеваний, даже не подозревая о том, что процесс развития полиартрита уже в активной фазе.
Для того, чтобы избежать подобных врачебных ошибок, следует при малейших подозрениях обращаться к ревматологу. Пусть это будет просто плановый осмотр, который не подтвердит наличие полиартрита, чем запущеннная форма болезни с перспективой инвалидности.
Следует помнить, что полиартрит – тяжелое и опасное заболевание, которое неизлечимо в запущенной форме.
Избежать тяжелых осложнений и физической немощности помогут своевременная квалифицированная диагностика, лечение и реабилитация. Регулярный профилактический осмотр у ревматолога – это сохранение активного образа жизни до глубокой старости.
Источники:
http://spina-health.com/poliartrit-simptomy-i-lechenie/
Как лечить полиартрит суставов народными средствами
Артрит кистей ревматоидный
ostamed.ru
Народные средства от полиартрита | Суставы
Как лечить полиартрит суставов народными средствами
В этой статье предложены самые эффективные народные методы лечения полиартрита по отзывам читателей газеты Вестник ЗОЖ.
Что такое полиартрит?
Полиартрит (артрит)
— это хроническое воспалительное заболевание нескольких суставов одновременно.
Большая медицинская энциклопедия дает следующее определение:
Полиартрит — это одновременное или последовательное воспаление нескольких суставов. Полиартрит с поражением 2—3 суставов называют олигоартритом. (Polyarthritis — греческое слово, poly — много + arthron — сустав)
Симптомы, причины и лечение полиартрита — советы врача.
Советы врача:
Полиартрит может наблюдаться при многих заболеваниях: инфекционных болезнях (гонорее, йерсиниозе, дизентерии, эризипелоиде, вирусном гепатите, краснухе и др.), нарушениях обмена (подагре, охронозе, гемохроматозе), болезнях крови, опухолевых процессах, ревматизме и близких заболеваниях, системных васкулитах, сывороточной болезни, некоторыхрых хронических заболеваниях кишечника (болезни Крона, неспецифическом язвенном колите) и др.
В возникновении полиартрита основное значение имеют инфекции, нарушения иммунитета и генетическая предрасположенность.
Клинические признаки полиартрита:
Для этого заболевания характерны такие симптомы, как боль, припухлость суставов, повышение температуры в области пораженных суставов, иногда гиперемия кожи над ними и ощущение скованности.
Полиартрит полностью обратим.
Характер лечения зависит от причины возникновения.
Для лечения полиартрита широко используют различные нестероидные противовоспалительные средства. Кортикостероидные препараты применяют крайне осторожно, особенно при хронических полиартритах. В ряде случаев назначают хинолиновые производные, соли золота, D-пеницилламин, иммунодепрессанты, иммуностимуляторы, применяют различные физиотерапевтические, бальнеологические и оперативные методы лечения.
Источник: Большая медицинская энциклопедия. Нестеров А. И. и Астапенко М. Г. О классификации заболеваний суставов, Вопр, ревм., № 3, с. 47, 1971; Справочник по ревматологии, под ред. В. А. Насоновой, М., 1978.
Читайте об артритах подробнее: ВСЕ СТАТЬИ ОБ АРТРИТЕ
Как вылечить полиартрит в домашних условиях
Народный метод лечения полиартрита рук и ног диетой и баней:
в 40 лет женщина заболела полиартритом. Руки и ноги резко распухли и сильно болели. Ходить почти не могла, получила инвалидность. Соседка дала ей несколько народных рецептов – как справится с болезнью. Женщина придерживалась советов и через месяц все боли прошли, на ВТЭК пришла абсолютно здоровая.
Какие средства помогли:
- Питание – овощная диета, рыба 2 раза в неделю не более 150 г за раз.
- Баня — парилась 3 раза в неделю, в бане втирала в суставы мед с солью.
- Травы – пила вместо чая настой чабреца и морковной ботвы. (Источник: газета «Вестник ЗОЖ» 2001 г. №17, стр. 18)
Народные средства лечения полиартрита травами.
Мужчина заболел полиартритом пальцев, лечился множеством лекарств, но состояние с каждым днем ухудшалось, через три месяца лечения он уже не мог удержать предметы в руках, не мог стоять и ходить, по ночам не спал от болей. Тогда было решено лечить полиартрит народными средствами. Сначала опухоли на суставах удавалось снимать водочными компрессами, затем они перестали помогать. На смену пришли компрессы из глины, они хорошо помогли в лечении полиартрита. Ванны из сенной трухи и ванны с сосновым настоем не помогали. Зато хорошо помогли ванны с лекарственными травами: репешок, листья и корни репейника, спорыш, крапива, топинамбур. Ванны применяли каждый день по 30 минут, температура – 36 градусов. Через месяц состояние стало улучшаться.
Одновременно с лечением полиартрита суставов травяными ваннами, мужчина пил отвар спорыша, растирал суставы растиркой: 0,5 литра денатурата, 2 горьких измельченных перца, 2 ст. л. керосина, 1 ст. л. семян дурмана – настоять 15 дней.
Мужчина пил настой спорыша в течение двух лет, а ванны делал два раза в неделю. Постепенно болезнь прошла. (Источник: газета «Вестник ЗОЖ» 2001 г. №17, стр. 3-7)
Ванны из цикория и клевера
Хороший результат в лечении полиартрита народными средствами дает дуэт красный клевер + цикорий. Многим помогли вылечить болезнь ванны с добавлением отвара этих трав, взятых в равных пропорциях. Если болят суставы рук, то в отваре можно парить руки. (Источник: газета «Вестник ЗОЖ» 2002 г. №12, стр. 18,)
Лечение сабельником, девясилом и калганом.
Мужчина много лет болел остеохондрозом, затем у него начался полиартрит – были скованы все суставы, он не мог ходить, сидеть, держать ложку. Любое движение вызывало сильную боль. Жена приготовила ему сабельниково-калгановую настойку и давала по 2 ст. л. три раза в день. Суставы растирала мазью из калгана и сабельника 2-3 раза в день. Через 10 дней опухоли на суставах спали, еще через десять дней прошли боли.
Приготовление настойки: 200 г корней сабельника и 100 г корней лапчатки измельчить, насыпать в трехлитровую банку, долить доверху водкой, настоять 21 день в темноте.
Приготовление мази: 200 г сабельника, 50 г калгана, 50 г девясила – сухие корневища мелко измельчить до порошка, прогреть вместе с 1 кг растительного масла или свиного жира. (Источник: газета «Вестник ЗОЖ» 2009 г. №3, стр. 30, ЗОЖ 2009 г. №20, стр. 9)
Как лечить полиартрит суставов холодом в домашних условиях
Очень стойкие и быстрые результаты дает лечение полиартрита холодом. Для этого в некоторых больницах есть криосауны: небольшая кабинка, в которую нагнетается холодный воздух. Голова пациента находится снаружи. Процедура происходит при температуре -160 градусов, сеанс длится 1-3 минуты. При полиартрите рекомендуется лечение в криосауне в течение 20 дней. Ежедневно проводят по нескольку сеансов.
Криосауна лечит все заболевания суставов. Многие пациенты с тяжелейшей формой полиартрита после курса лечения становятся полностью дееспособными.
Т. к. лечение в криосауне доступно не всем в связи с высокой ценой и удаленностью, для лечения суставов так же применяют холодовые пакеты: в полиэтиленовый пакет укладывают лед или снег и оборачивают пакеты тканью. Такой пакет прикладывают на больной сустав. Держат пакет 5-10 минут до того момента, когда начинает колоть и жечь, выдержать эти ощущения 1 минуту. Затем сустав массажируют и разминают. Благодаря анастезирующему действию холода, боли в суставе при этом не ощущается. Через 10 минут процедуру лечения повторяют. Затем делают тоже самое в третий раз. И так дней 20. После процедуры согреть сустав. (Источник: газета «Вестник ЗОЖ» 2002 г. №11, стр. 8-9)
Пример излечения полиартита:
У больной полиартритом женщины началась сильная боль в суставах кисти. Она решила лечиться холодом — перемешала снег с солью, на кисть положила бумажную салфетку, потом снег с солью и прикрыла полиэтиленом. Была сильная боль, она выдержала только 4 минуты. Рука горела, покрылась лиловыми пятнами, но боль в суставах утихла, лишь слегка пульсировала, а через три дня боль прошла совсем. Ожога кожи не было (Источник: газета «Вестник ЗОЖ» 2007 г. №17, ст. 12)
Лечение полиартрита суставов простыми народными средствами.
Лечение просоленной шерстью
Взять по 2-3 ст. л. листьев березы, травы спорыша, ягод шиповника, положить их в литровую банку и залить до верху кипятком, поставить всё на водяную баню на 20 минут. Затем растворить 4 ст. л. соли. Замочить в теплом настое на несколько минут шерстяную ткань, затем её высушить и прикладывать к больным суставам. Соль выводит из организма вредные вещества и лечит артрит. (Источник: газета «Вестник ЗОЖ» 2003 г. №2, стр. 18)
Как лечить полиартрит суставов перекисью водорода и магнитами.
У женщины был диагноз – ревматизм, полиартрит, артроз коленного сустава. Суставы болели круглые сутки, передвигалась, почти теряя сознание от боли, ночью не могла спать от судорог в ногах. Ждала уже смерти, как избавления от боли. Как-то прочитала статью о перекиси водорода и решила лечиться. Принимала перекись 9 месяцев. Постепенно боли в суставах прошли, но судороги остались. Однажды она решила прикрепить мебельные магниты на икры скотчем, сначала 10 минут были жуткие боли, затем она легла спать с магнитами. Магниты оказали мочегонное действие, всю ночь женщина бегала в туалет. А утром она не узнала свои ноги: никаких отеков, за одну ночь сошли огромные ревмотоидные шишки, ночью не было ни одной судороги. За две недели ночевок с магнитами варикозные вены на ногах намного уменьшились. Сейчас состояние у больной бодрое и работоспособное, никаких болей, отеков и судорог. (Источник: газета «Вестник ЗОЖ» 2003 г. №4, стр. 20)
Домашнее лечение полиартрита редькой
У мужчины появились резкие боли в ногах, в коленях, ступнях. Передвигаться стал на костылях с большими страданиями. Поставили диагноз – полиартрит. Назначили физ процедуры –УВЧ. После 10 сеансов наступило улучшение, но через полгода болезнь вернулась еще в более острой форме. В больнице к мужчине отнеслись плохо, заставили собирать анализы, хотя он еле передвигался. Тогда он решил лечить полиартрит народными средствами. Делал на ночь компрессы из натертой редьки. Через три процедуры боль в суставах прошла. Теперь он снимает обострения компрессами из редьки. Однажды редьки не было, и он сделал компресс их хрена. Помогло за одну ночь – боль в суставах полностью прошла. Но он получил ожог от хрена – большой пузырь. Решил, что компрессы с хреном надо ставить всего на 3-4 часа. Мужчине сейчас 71 год, после последнего компресса прошло три года, он без проблем ходит на зимнюю рыбалку, работает на даче, совершает многочасовые походы. (Источник: газета «Вестник ЗОЖ» 2004 г. №5, стр. 12,)
Адамов корень
Это народное средство позволяет лечить артриты, ревматизм, радикулит: помыть и протереть через терку адамов корень, разбавить водкой 1:1. Настоять 1 день, втирать в больные суставы через день. (2004 г. №15, стр. 16)
Как вылечить деформирующий полиартрит в домашних условиях.
Эти советы дала целительница Клара Доронина больной женщине, от которой отказались врачи.
- Провести чистку организма (кишечник, печень, желчный пузырь, кровь и сосуды
- Ежедневно принимать водный настой из картофельных очисток (5 ст. л. 0,5 л кипятка, разделить на три части и принимать перед едой)
- Утром натощак съедать такую смесь: 1 ст. л. гречи, 2 шт. кураги, 10 шт. изюма, долька лимона, 2 ядра грецкого ореха, 1 ч. л. яичной скорлупы, 6 ст. л. воды, 1 ч. л. меда. Утром съесть эту смесь вместо завтрака. Курс лечения – 2 месяца.
- Обязательно пить настой сабельника (2 ст. л. на 500 г кипятка, настаивать ночь, пить по 3/4 стакана 3 раза в день) (Источник: газета «Вестник ЗОЖ» 2004 г. №16, стр. 15)
Сельдерей — простое народное средство лечения полиартрита.
Прокрутить на мясорубке 500 г сельдерея (листья и клубни) и 500 г лимонов с кожурой. добавить 500 г меда. Настаивать 3 дня. Принимать по 1 ст. л. три раза в день за 30 минут до еды. Суставы станут подвижными, боли пройдут. (Источник: газета «Вестник ЗОЖ» 2005 г. №5, стр. 30)
Народное лечение глиной.
У женщины был полиартрит, лечение в больнице принесло временное облегчение, но потом стало еще хуже. Лечение подсказал местный пастух, надо набрать голубой глины, развести горячей водой до состояния сметаны, нанести глину на тряпочку и приложить к больному суставу, компресс закрепить. Через пять месяцев болезнь полностью отступила. (Источник: газета «Вестник ЗОЖ» 2008 г. №15, стр. 9)
Лечение народными методами — керосином.
После простуды у 27-летней женщины началось обострение полиартрита. Молодой врач лечил её разными методами, в том числе и народными средствами: золотой корень, девясил, дождевые черви, муравьи. Ничего не помогало, решили переводить на инвалидность. Тут зашел к ней другой доктор и дал ей рецепт, который многим помог от полиартрита: в пол-литровую бутылку насыпать стакан соли и долить керосином до плечиков. Поставить в теплое место, чтоб состав всегда был теплым. Перед применением взбалтывать и втирать в каждый больной сустав досуха, затем обернуть шерстяной тканью или овечьей шерстью. Здоровье у женщины быстро пошло на поправку. (Источник: газета «Вестник ЗОЖ» 2008 г. №20, стр. 32-33)
Как лечить полиартрит суставов топинамбуром.
Полиартрит можно вылечить соком земляной груши – пейте по 0,5 стакана 3 раза в день. Выжимки прикладывайте к больным суставам. (Источник: газета «Вестник ЗОЖ» 2010 г. №13, стр. 29)
Причины возникновения полиартрита. Народное лечение полиартрита

Лечение болезней суставов — Причины возникновения полиартрита. Народное лечение полиартрита
Причины возникновения полиартрита. Народное лечение полиартрита — Лечение болезней суставов
Полиартрит — симптомы.
Полиартрит – это одно из заболеваний, которые характеризуются одновременными или последовательными воспалениями нескольких суставов.
Поскольку возникает заболевание вследствие различных причин, то симптомы полиартрита и его течение может быть различным.
Причины возникновения полиартрита. Виды полиартрита.
Принято выделять три основных вида заболевания. В зависимости от типа заболевания полиартрита, решается как лечить его. Первый, и наиболее распространенный вид, это инфекционный полиартрит. Возникает практически всегда на фоне не вылеченного инфекционного заболевания.
Кристаллический полиартрит, иначе называется обменным полиартритом – вызывается нарушением обмена веществ. В народе больше известен как подагра. Очень болезненный вид полиартрита, но как лечить этот вид хорошо известно.
И наконец, ревматоидный или системный полиартрит. Причины возникновения этого вида полиартрита до сих пор не определены. Возможно, этот вид заболевания провоцируется травмами, аллергиями, аутоаллергиями.
Что происходит с суставами при полиартрите
Оболочки, окружающие сустав, как и ткани самого сустава, имеют в себе большое количество нервных окончаний и разнообразных кровеносных сосудов. Такое строению обуславливает легко развивающихся воспалительных процессов в суставе. При этом воспаление развивается в ответ, как на внешнее воздействие, так и на внутреннее.
Если полиартрит инфекционный, то вероятнее всего заражение попало в сустав с кровью. Заболевание такого вида протекает остро, может привести к гнойному поражению сустава. Поскольку инфекционный полиартрит это заболевание связанно с наличием общего инфекционного заболевания, то в первую очередь нужно лечить его. Инфекционный полиартрит, его симптомы и лечение зависят от заболевания, которое привело к появлению заболевания суставов.
Кристаллический полиартрит вызывается солями, которые откладываются в тканях сустава и ранят суставные оболочки. Одной из причин такого вида заболевания считаются нарушения диеты.
Ревматоидный полиартрит самый сложный в лечении. К причинам этого заболевания нарушают сбои в работе иммунной системы, генетические факторы, влияние неблагоприятной окружающей среды и многие другие. При ревматоидном полиартрите происходит не просто воспаление тканей и оболочки, но и развитие новой ткани – грануляционной, которая разрушает внутрисуставной хрящ. Кроме того, данный вид заболевания ведет к нарушениям работы почек, сердца, сосудистой системы. Поэтому его второе название: системный полиартрит. Крайне важно вовремя заметить симптомы полиартрита, диагностировать заболевание и приступить к лечению полиартрита на ранних стадиях.
Своевременная диагностика полиартрита.
Как показала практика, начинается заболевание полиартритом совершенно незаметно. Вначале появляется небольшая припухлость в области суставов, которую изначально списывают на простые отеки, ушибы, травмы. Позже к отекам добавляется болезненность. Заболевание может сопровождаться повышенной утомляемостью, потерей веса, повышениями температуры.
Очень важно еще на этом этапе правильно диагностировать заболевание и определить его этиологию. Только при правильном диагнозе и своевременном начале лечения полиартрита можно если не полностью избавиться от заболевания, то добиться существенного улучшения состояния больного.
Характерные для того или иного вида полиартрита симптомы требуют разное лечение.
Если не поставить диагноз своевременно, то заболевание будет прогрессировать: возможно усыхание мышц, деформация суставов, поражение внутренних органов.
При несвоевременном обращении за помощь больной может приобрести стойкое нарушение функций суставов и, как следствие, инвалидность.
Метод лечения полиартрита пихтовым маслом и морской солью.
Для того, что бы избавиться от такого неприятного симптома полиартрита, как долгая, ноющая боль в поврежденном суставе народная медицина рекомендует использовать такие средства компрессы, настойки и мази.
Наиболее эффективным методом лечения полиартрита можно считать компресс из морской соли. Для этого необходимо подготовить морскую соль и пихтовое масло.
Вначале с помощью компресса из морской соли разогреваем сустав: соль прогреваем в духовом шкафу или на сковороде, ссыпаем в подготовленное полотенце, сворачиваем валиком и оборачиваем вокруг больного сустава.
Через 15-20 минут соль снимаем, сустав оборачиваем в ткань, пропитанную пихтовым маслом, и сверху оборачиваем снова прогретой солью. Компресс можно дополнительно закрепить повязкой. Держать минут 30-35.
Народное лечение полиартрита солью и пихтовым маслом поможет практически полностью избавиться от симптомов полиартрита, даже при ревматоидном виде заболевания.
Почки осины при лечении полиартрита.
Народная медицина приписывает использование почек осины при самых разных заболеваниях. Но именно при полиартрите суставов лечение почками осины считается одним из самых эффективным методов лечения.
Для того, что бы правильно изготовить настой, для лечения полиартрита, необходимо собирать почки в сухой теплый день, когда почки уже набухли, но еще не раскрылись. Необходимо набрать такое количество почек осины, что бы до половины заполнить полулитровую стеклянную емкость. Собранные почки заливаются водкой, плотно укупориваются и ставятся в темное место. Время настаивания – месяц. При этом необходимо периодически встряхивать емкость.
Готовую настойку принимать по три раза в день. Доза приема составляет 25 капель настойки на полстакана воды. Употреблять желательно за час- полтора до приема пищи.
Народное лечение полиартрита золотым усом.
Полиартрит хорошо лечится народными средствами. Золотой ус используется как для наружного лечения: для накладывания компрессов, так и для внутреннего приема: в виде спиртовой настойки.
Для изготовления компресса берется около 40 коленец золотого уса и заливается полулитрами водки. Настаивается смесь около двух недель. При этом необходимо ежедневно встряхивать емкость с настойкой.
Используется как обычный компресс: обильно смачивается ткань, обертывается вокруг больного сустава, поверх закрывается пищевой пленкой и утепляется полотенцем. Держать компресс можно до 2 часов. Обычно с первого использования заметен эффект: болевые ощущения существенно снижаются, отек спадает. В течении дня можно повторять два – три раза. После наступления облегчения продолжать использование компрессов еще несколько дней – это закрепит эффект.
Полиартрит суставов лечение подразумевает комплексное, поэтому одновременно с компрессами употребляется настойка вовнутрь. Изготавливается она практически точно так же, только количество колец на полулитр водки около десяти штук. Пить настойку по столовой ложке три раза в день. Принимать настойку до еды.
При постоянном использовании настойки и компресса улучшается подвижность суставов, обострения случаются реже.
Конский каштан для лечения полиартрита.
Можно полиартрит лечить такими народными средствами как настойка и мазь конского каштана.
Для настойки понадобятся пять плодов конского каштана. В весеннее время можно заменять плоды цветами (тем же количеством). Плоды измельчаются, заливаются 0,7 литрами качественной водки и настаиваются в течении недели в темном месте.
Принимать вовнутрь по 40 капель перед едой, три раза в сутки. Принимать можно как разбавленную настойку, так и чистую. Из этой же настойки можно делать компрессы.
Для мази берется пять плодов конского каштана, измельчаются как можно мельче (можно применять кофемолку), заливаются стаканом жира. В качестве жира подходит оливковое или сливочное масло. Полученную смесь томить полчаса на водяной бане. Полученную смесь хорошо размешать и дать отстояться сутки. После этого мазь готова к употреблению.
Как и все заболевания, лечение полиартрита начинается с изменения отношения к своему здоровью. Необходимо соблюдать диету, придерживаться предписанного врачом режима дня. И, конечно, начав лечение, не прерывать его.
Как лечить полиартрит
Суставы – эта часть опорно-двигательного аппарата, соединяющая кости, которая обеспечивает движение во всем теле человека. Артритом называют воспалительное заболевание сочленения, которое может возникнуть по различным причинам. Полиартрит – это множественное воспаление суставов. Сегодня мы поговорим про лечение полиартрита.
Что это за болезнь полиартрит, и как ее лечить – интересует многих пациентов. Воспаление суставов является серьезной патологией, которая может привести к инвалидности появлению хронических болей в суставах. По этой причине лечить полиартрит нужно правильно, под контролем опытного врача.
Какой врач лечит полиартрит
Первый вопрос, который возникает у пациентов – это какой врач лечит полиартрит суставов. Если у пациента возникают такие симптомы, как боли в суставах по утрам или при движении, отек вокруг пораженного сочленения, покраснение кожи и нарушение двигательной активности, то нужно как можно скорее обратиться к терапевту.

Дело в том, что полиартрит – это целый комплекс патологий, который возникают по самым разным причинам, а в зависимости от вида заболевания его лечением будут заниматься разные специалисты.
Врач общей практики сможет составить анамнез и оценить жалобы пациента, назначит сдать анализы крови и мочи. На основании такого обследования специалист направит больного именно к тому специалисту, который необходим в конкретном случае.
Если боль в суставах связана с травмой, то пациента направят к травматологу или хирургу. При подагре лечением займется ревматолог, а также пациенту понадобится консультация диетолога и эндокринолога. При ревматоидном артрите пациенту будет рекомендовано обратиться к ревматологу и иммунологу.
Какие клиники лечат полиартрит
Какой врач лечит полиартрит пальцев рук и других суставов, мы разобрались, но открытым остается вопрос, в какую больницу можно обратиться за качественным лечением. Проверить суставы можно в любой местной поликлинике совершенно бесплатно по полису ОМС. Для этого необходимо посетить терапевта, который даст направление к другим узким специалистам.

Если пациент не хочет ждать своей очереди в муниципальной поликлинике, он может пройти обследование и лечение при полиартрите платно. Платные услуги предоставляют и в поликлиниках, и в частных клиниках, но перед обращением в неизвестную частную клинику рекомендуется убедиться в профессионализме врачей.
Эффективное лечение полиартрита проводится и в клиниках за границей, Израиле, Германии и других странах с высоким уровнем медицины. Для того чтобы пройти лечение в зарубежной клинике, необходимо выбрать лечебной учреждение, связаться с врачом и договориться о лечение.
В Израиле лечением полиартрита занимаются такие клиники, как Ассута, Хадасса и др. Эти медицинские учреждения известны во всем мире, там принимают опытные специалисты, которые обеспечивают высочайший уровень медицинского обслуживания.
Как лечить полиартрит в домашних условиях
Полиартрит требует комплексного и длительного лечения, но чаще всего терапия проводится амбулаторно, если нет необходимости хирургического вмешательства. Чем лечить полиартрит суставов на пальцах рук, плечелопаточный полиартрит и другие его виды, должен решать врач, так как сначала необходимо правильно поставить диагноз.
Терапия полиартрита сильно отличается, в зависимости его вида, рассмотрим, как можно лечить полиартрит при помощи медикаментов:
- Для снятия боли и воспаления назначают нестероидные противовоспалительные препараты, например, Ибупрофен, Диклофенак, Найз и др. Такие лекарства эффективно снимают боль, уменьшают воспаление. Применяют такие препараты в виде таблеток, мазей на пораженную область.
- Кортикостероиды назначают при сильных болях и воспалении, чаще всего при запущенных стадиях полиартрита. Препараты вводят в полость сустава, что помогает быстро снять симптомы заболевания.
- Если полиартрит связан с нарушением обмена веществ, как бывает при подагре, то назначают препараты, выводящие мочевую кислоту из организма.
- Если полиартрит связан с инфекцией, то назначают антибиотики, противовирусные лекарства.
- При ревматоидном полиартрите показан прием базисных препаратов.
- В том случае, когда наблюдается разрушение хрящевой ткани, выписывают витамины и хондропротекторы.
Врач, лечащий полиартрит, обязательно назначает пациенту покой в период обострения заболевания. Запрещается нагружать пораженные сочленения, это необходимо для того, чтобы не допустить разрушение хрящевой ткани. Для снятия воспаления и боли при полиартритах показано физиотерапевтическое лечение.
После снятия воспаления и боли пациентам рекомендуют заниматься лечебной физкультурой, проходить массаж, также при полиартритах очень эффективна бальнеотерапия, то есть лечение минеральными водами. Выполнение всех рекомендаций врача поможет избежать рецидивов заболевания и продлить срок службы суставов.
Как лечить ревматоидный полиартрит
Ревматоидный артрит требует отдельного внимания, так как это сложная аутоиммунная патология, от которой не так просто избавиться. Полиартритом заболевание называют в том случае, если воспалились пять и более суставов.
В целом ответ на вопрос, как лечить серопозитивный ревматоидный артрит, прост, назначения обычно совпадают с терапией обычного полиартрита. Пациентам выписывают противовоспалительные и обезболивающие препараты, витамины, и терапевтическое лечение. Исключением является применение специальных базисных лекарств, которые необходимы для того, чтобы подавить аутоиммунную реакцию организма и остановить разрушение сочленений.
В зависимости от возраста и состояния пациента, стадии заболевания, врач назначает следующие базисные препараты:
- препараты золота;
- иммунодепрессанты;
- антималярийные лекарства;
- сульфаниламиды;
- д-пеннициламин.
Все эти лекарства принимают только по назначению врача, так как они дают серьезные побочные эффекты. Бесконтрольное применение базисных средств может привести к тяжелым осложнениям, и даже к смертельному исходу.
Важной частью терапии ревматоидного артрита является специальная диета. Было замечено, что некоторые продукты могут провоцировать обострение полиартрита, к ним относят молоко, свинину, кукурузу, цитрусы, пшеницу и овсянку. Потребление этих продуктов нужно сократить до минимума, а лучше их полностью исключить из рациона.
Как лечить ревматоидный полиартрит в домашних условиях
Лечить ревматоидный полиартрит в домашних условиях не рекомендуется, так как есть необходимость приема базисных препаратов. В период обострения врач должен контролировать состояние больного, чтобы при необходимости отменить назначенное средство и заменить его на другое.
После консультации с врачом можно лечиться амбулаторно, в таком случае специалист назначает пациенту терапию и рекомендует регулярно проходить у него осмотр, чтобы оценить состояние организма в динамике.
При ревматоидном артрите могут применяться рецепты народной медицины, но стоит помнить, что панацеей они не являются и от причины патологии не избавят, а лишь слегка облегчат симптомы полиартрита.
Лечение полиартрита народными средствами
Многие пациенты отдают предпочтение рецептам народной медицины, поэтому рассмотрим, как лечить полиартрит пальцев рук народными средствами, чтобы терапия была максимально эффективной и безопасной. В первую очередь нужно убедиться в отсутствии аллергии на компоненты средства, а также обязательно проконсультироваться с врачом.

При различных видах полиартрита снять воспаление и боль помогут следующие народные рецепты:
- Хорошо при полиартрите помогают минеральные и солевые ванны, их проводят в период обострения заболевания и для профилактики. Вместо ванн можно делать примочки с солевым раствором, для этого морскую соль растворяют в горячей воде и пропитывают ею чистую ткань.
- Противовоспалительным эффектом обладает компресс из капустного листа и меда. Для его приготовления лист белокочанной капусты нужно помять скалкой и смазать натуральным медом, приложить к больному сочленению на всю ночь.
- Очень полезен при полиартрите чай из шиповника и смородины. Для его приготовления шиповник насыпают в термос и заливают кипятком, настаивают 8 часов, затем процеживают и добавляют в него тертую смородину. Полученный напиток нужно пить в течение дня вместо черного чая.
- Многих пациентов интересует, как лечить полиартрит адамовым яблоком. С этим плодом готовят лечебную растирку, которая помогает уменьшить боль в суставах. Адамово яблоко нужно вымыть и натереть на терке, поместить кашицу в литровую банку и залить 200 граммами спирта. Средство закрыть крышкой, и настаивать 2 недели в темном месте, периодически встряхивая. Натирают средством суставы дважды в день в течение двух недель.
Источники:
Лучшие народные средства от полиартрита суставов в домашних условиях
http://folk-medicine.propto.ru/article/prichiny-vozniknoveniya-poliartrita-narodnoe-lechenie-poliartrita
http://sustavof.ru/poliartrit/kak-lechit-poliartrit.html
ostamed.ru


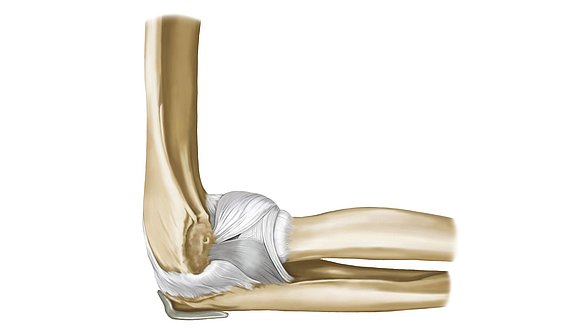


















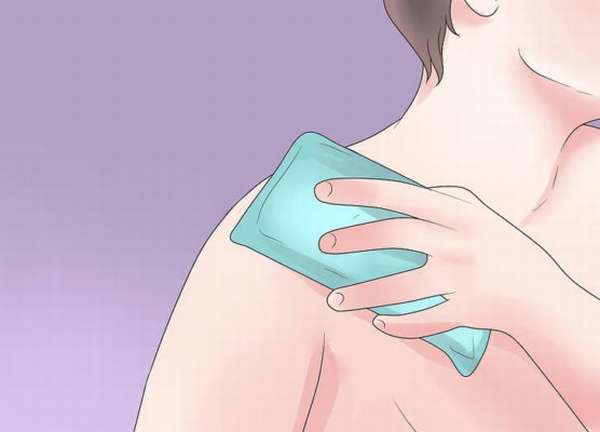
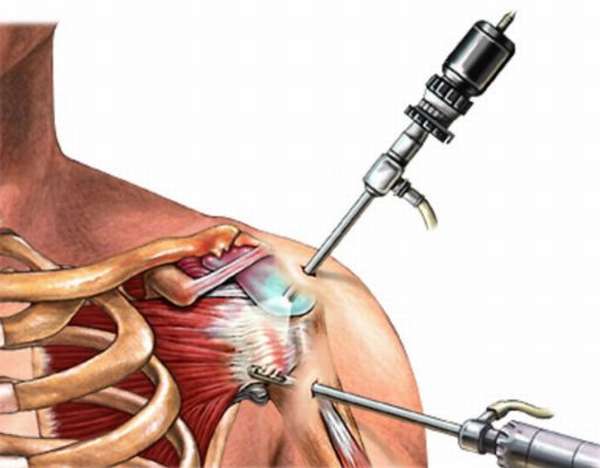

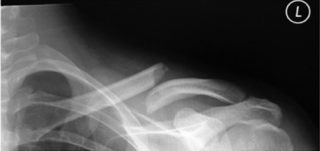
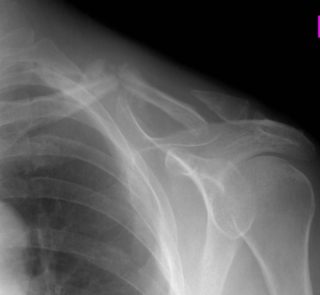
 Существует несколько видов операций по сращению ключицы:
Существует несколько видов операций по сращению ключицы:
 Стандартный остеосинтез занимает от 30 до 60 минут времени. В тяжелых случаях операция длится до 2-3 часов. Однако техника ее очень проста и не вызывает сложностей у опытного хирурга:
Стандартный остеосинтез занимает от 30 до 60 минут времени. В тяжелых случаях операция длится до 2-3 часов. Однако техника ее очень проста и не вызывает сложностей у опытного хирурга:

 Физиологические переломы ключицы могут быть:
Физиологические переломы ключицы могут быть: Хирургическое лечение заключается в сопоставлении отломков кости (репозиция) и их прочной фиксации в заданном положении (остеосинтез). Для скрепления кости может применяться внутрикостный штифт или внешняя пластина.
Хирургическое лечение заключается в сопоставлении отломков кости (репозиция) и их прочной фиксации в заданном положении (остеосинтез). Для скрепления кости может применяться внутрикостный штифт или внешняя пластина. В послеоперационном периоде пациент должен получать медикаментозное лечение. Больным, перенесшим оперативный остеосинтез, назначают препараты, ускоряющие сращивание кости (хондроитин, терафлекс, средства, содержащие в себе соли кальция).
В послеоперационном периоде пациент должен получать медикаментозное лечение. Больным, перенесшим оперативный остеосинтез, назначают препараты, ускоряющие сращивание кости (хондроитин, терафлекс, средства, содержащие в себе соли кальция). Кольца Дельбе. Вокруг надплечий больного делают 2 кольца из подручных средств (полотенца, полосы ткани). За спиной кольца соединяют веревкой на том уровне, на котором пострадавший отмечает уменьшение боли. Повязка подходит для первичной фиксации конечности на догоспитальном этапе;
Кольца Дельбе. Вокруг надплечий больного делают 2 кольца из подручных средств (полотенца, полосы ткани). За спиной кольца соединяют веревкой на том уровне, на котором пострадавший отмечает уменьшение боли. Повязка подходит для первичной фиксации конечности на догоспитальном этапе; Лечение перелома ключицы у новорожденногоПосле снятия гипса рекомендуется сразу начинать разрабатывать поврежденную руку, постепенно увеличивая нагрузки на нее. Назначается лечебный массаж, улучшающий кровообращение в поврежденной зоне и ускоряющий заживление. Процедуру проводят 2 раза в день по 10 минут.
Лечение перелома ключицы у новорожденногоПосле снятия гипса рекомендуется сразу начинать разрабатывать поврежденную руку, постепенно увеличивая нагрузки на нее. Назначается лечебный массаж, улучшающий кровообращение в поврежденной зоне и ускоряющий заживление. Процедуру проводят 2 раза в день по 10 минут.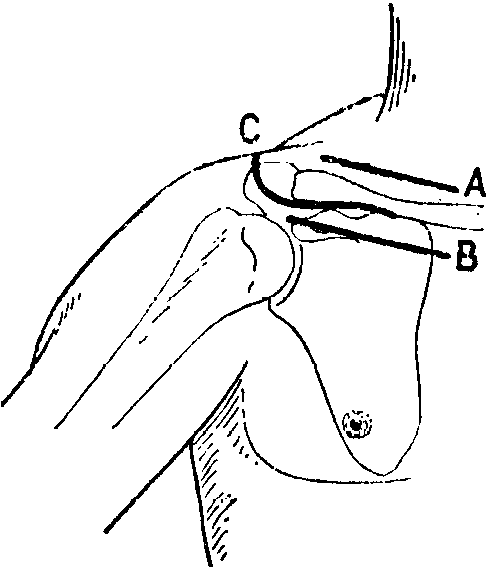
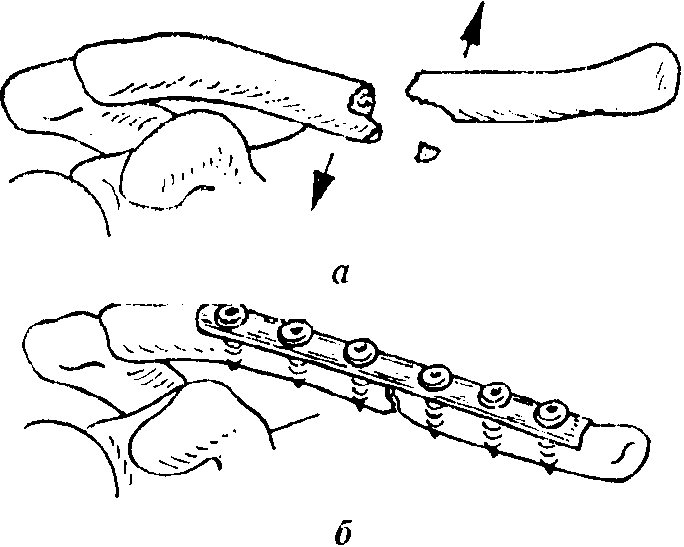
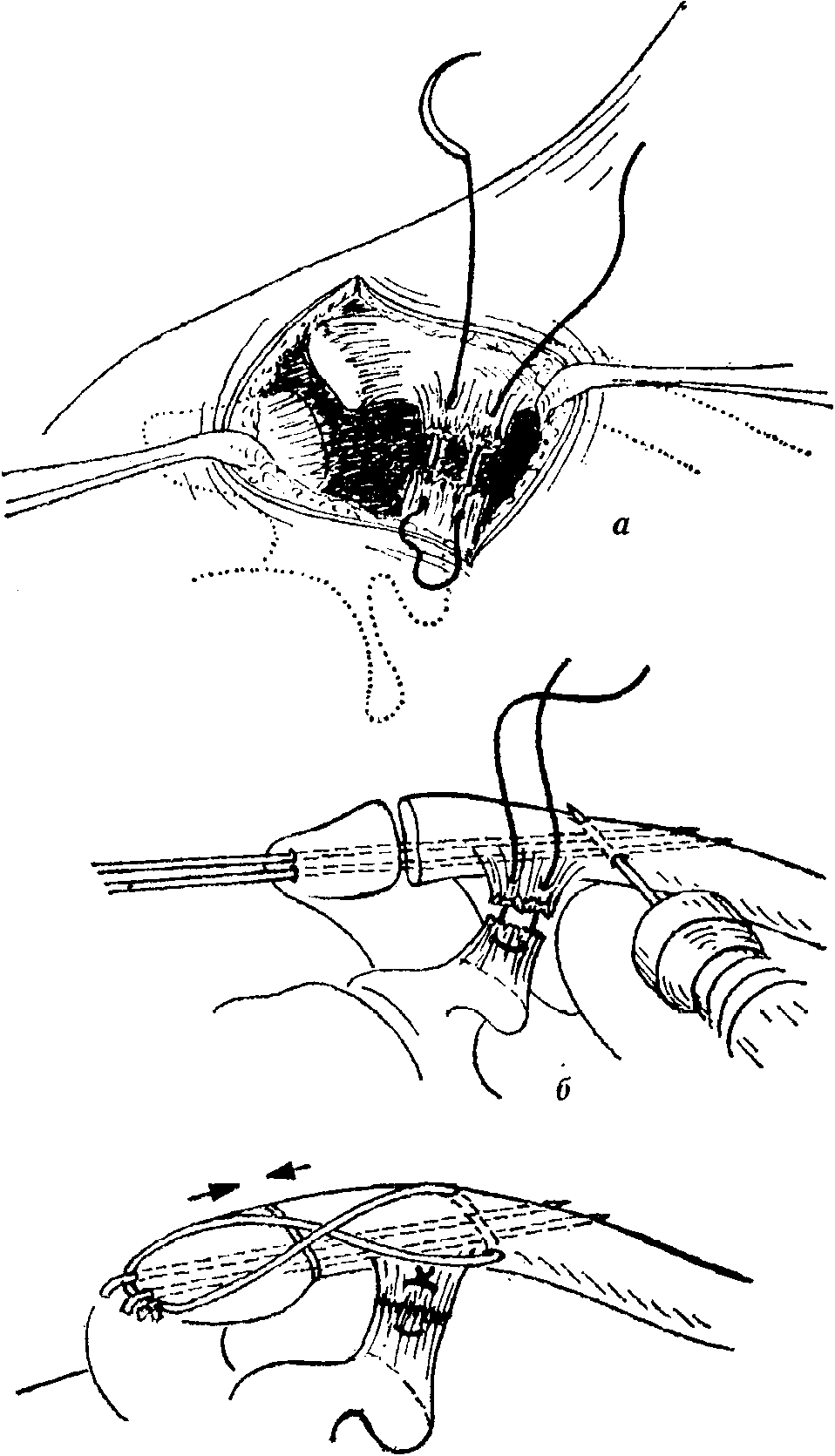

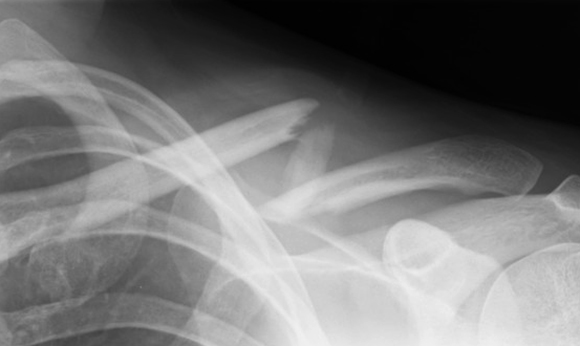
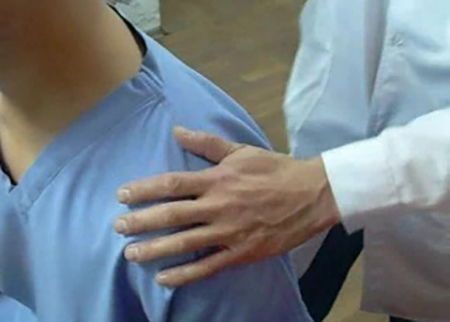






 Артроз 1 степени коленного сустава считается начальной стадией, при которой больной длительное время может не испытывать чувства дискомфорта. Несвоевременное выявление симптомов заболевания чревато в дальнейшем сложностями в терапии патологических изменений, поэтом у при постановке диагноза важно иметь представление о характере заболевания и как его необходимо лечить.
Артроз 1 степени коленного сустава считается начальной стадией, при которой больной длительное время может не испытывать чувства дискомфорта. Несвоевременное выявление симптомов заболевания чревато в дальнейшем сложностями в терапии патологических изменений, поэтом у при постановке диагноза важно иметь представление о характере заболевания и как его необходимо лечить.
 Хороший эффект при деформирующих изменениях показывают физиопроцедуры, курс которых в большинстве случаев назначают после медикаментозного лечения и купирования симптомов заболевания. При лечении артроза 1 степени коленного сустава назначаются:
Хороший эффект при деформирующих изменениях показывают физиопроцедуры, курс которых в большинстве случаев назначают после медикаментозного лечения и купирования симптомов заболевания. При лечении артроза 1 степени коленного сустава назначаются:
















 Самым частым заболеванием, ограничивающим подвижность шейного отдела и возникающее нечаянно-негаданно, является миозит. Спровоцировать такой недуг могут сквозняки, резкие контрастные погодные изменения, переохлаждение, продолжительная мышечная напряженность во время работы или сна, стрессы. Нестерпимая боль, отек и воспаление мышц в области шеи, повышенная температура тела – первые симптомы, которые проявляются резко и, обычно, по утрам. В быту говорят, что «продуло шею». Человеку трудно и болезненно становится поворачивать голову, поднимать/опускать руку, управлять машиной, выполнять иные повседневные дела. Когда продувает шею, то боль всегда сильная и острая. Сразу возникает вопрос — как лечиться если продуло шею, а также чем мазать?
Самым частым заболеванием, ограничивающим подвижность шейного отдела и возникающее нечаянно-негаданно, является миозит. Спровоцировать такой недуг могут сквозняки, резкие контрастные погодные изменения, переохлаждение, продолжительная мышечная напряженность во время работы или сна, стрессы. Нестерпимая боль, отек и воспаление мышц в области шеи, повышенная температура тела – первые симптомы, которые проявляются резко и, обычно, по утрам. В быту говорят, что «продуло шею». Человеку трудно и болезненно становится поворачивать голову, поднимать/опускать руку, управлять машиной, выполнять иные повседневные дела. Когда продувает шею, то боль всегда сильная и острая. Сразу возникает вопрос — как лечиться если продуло шею, а также чем мазать?


 На быстрое восстановление нервных окончаний и приведение в рабочее состояние воспаленных мышц шеи положительный терапевтический эффект оказывают массаж, иглоукалывание, физиотерапевтические мероприятия, лечебная специальная гимнастика.
На быстрое восстановление нервных окончаний и приведение в рабочее состояние воспаленных мышц шеи положительный терапевтический эффект оказывают массаж, иглоукалывание, физиотерапевтические мероприятия, лечебная специальная гимнастика.

 Наш эксперт:
Наш эксперт:















 Самым частым заболеванием, ограничивающим подвижность шейного отдела и возникающее нечаянно-негаданно, является миозит. Спровоцировать такой недуг могут сквозняки, резкие контрастные погодные изменения, переохлаждение, продолжительная мышечная напряженность во время работы или сна, стрессы. Нестерпимая боль, отек и воспаление мышц в области шеи, повышенная температура тела – первые симптомы, которые проявляются резко и, обычно, по утрам. В быту говорят, что «продуло шею». Человеку трудно и болезненно становится поворачивать голову, поднимать/опускать руку, управлять машиной, выполнять иные повседневные дела. Когда продувает шею, то боль всегда сильная и острая. Сразу возникает вопрос — как лечиться если продуло шею, а также чем мазать?
Самым частым заболеванием, ограничивающим подвижность шейного отдела и возникающее нечаянно-негаданно, является миозит. Спровоцировать такой недуг могут сквозняки, резкие контрастные погодные изменения, переохлаждение, продолжительная мышечная напряженность во время работы или сна, стрессы. Нестерпимая боль, отек и воспаление мышц в области шеи, повышенная температура тела – первые симптомы, которые проявляются резко и, обычно, по утрам. В быту говорят, что «продуло шею». Человеку трудно и болезненно становится поворачивать голову, поднимать/опускать руку, управлять машиной, выполнять иные повседневные дела. Когда продувает шею, то боль всегда сильная и острая. Сразу возникает вопрос — как лечиться если продуло шею, а также чем мазать?


 На быстрое восстановление нервных окончаний и приведение в рабочее состояние воспаленных мышц шеи положительный терапевтический эффект оказывают массаж, иглоукалывание, физиотерапевтические мероприятия, лечебная специальная гимнастика.
На быстрое восстановление нервных окончаний и приведение в рабочее состояние воспаленных мышц шеи положительный терапевтический эффект оказывают массаж, иглоукалывание, физиотерапевтические мероприятия, лечебная специальная гимнастика.









 У большинства детей правильные своды формируются в возрасте от 7 до 12 лет, поэтому малышам степень плоскостопия обычно не устанавливают, врач может только порекомендовать родителям использовать меры профилактики. Если после 12 лет ноги не приобретают правильную форму, тогда уже говорят о наличии заболевания.
У большинства детей правильные своды формируются в возрасте от 7 до 12 лет, поэтому малышам степень плоскостопия обычно не устанавливают, врач может только порекомендовать родителям использовать меры профилактики. Если после 12 лет ноги не приобретают правильную форму, тогда уже говорят о наличии заболевания.





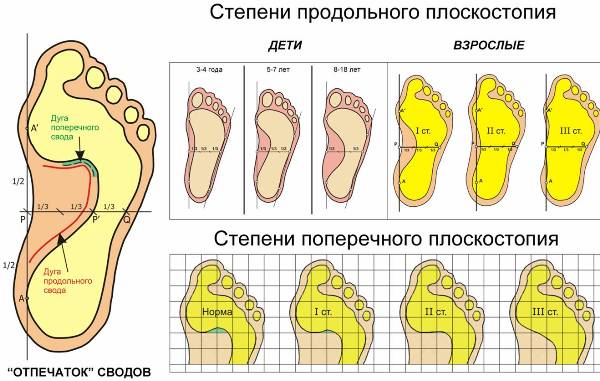
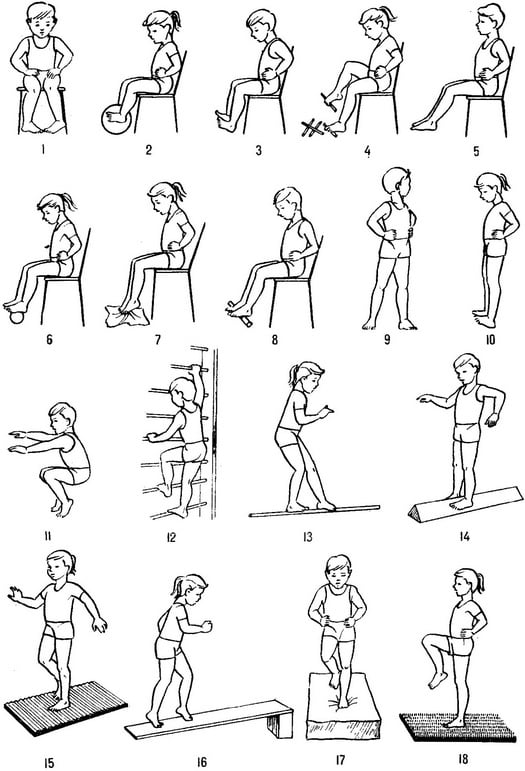
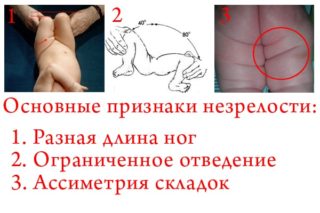 Формирование тазобедренного сустава у плода происходит в середине периода внутриутробного развития. В области головки сочленения образуются ядра окостенения, размеры которых на момент рождения ребенка не превышает 6 мм. Сам сустав состоит из хрящевой ткани. В течение первых месяцев жизни формируются те части сочленений, которые будут подвергаться физическим нагрузкам. Если эти структуры не окостеневают, происходит неправильное формирование суставов бедра, при котором повышает риск вывиха.
Формирование тазобедренного сустава у плода происходит в середине периода внутриутробного развития. В области головки сочленения образуются ядра окостенения, размеры которых на момент рождения ребенка не превышает 6 мм. Сам сустав состоит из хрящевой ткани. В течение первых месяцев жизни формируются те части сочленений, которые будут подвергаться физическим нагрузкам. Если эти структуры не окостеневают, происходит неправильное формирование суставов бедра, при котором повышает риск вывиха.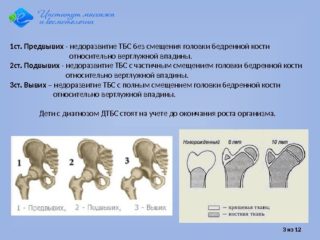 Отклонение в развитие тазобедренного сочленения приводит к смещению головки бедренной кости у ребенка в возрасте до года. Причиной такого явления становится повышенная нагрузка на сустав. Патология проявляется:
Отклонение в развитие тазобедренного сочленения приводит к смещению головки бедренной кости у ребенка в возрасте до года. Причиной такого явления становится повышенная нагрузка на сустав. Патология проявляется: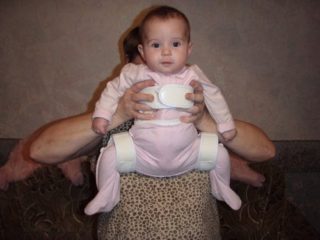
 Правильное и своевременное развитие костной ткани суставов достигается за счет комплекса профилактических мер. В первую очередь предупреждение проблем с тазобедренным суставом включает правильный подход к планированию беременности: предварительную диагностику, лечение скрытых инфекций, ведение здорового образа жизни.
Правильное и своевременное развитие костной ткани суставов достигается за счет комплекса профилактических мер. В первую очередь предупреждение проблем с тазобедренным суставом включает правильный подход к планированию беременности: предварительную диагностику, лечение скрытых инфекций, ведение здорового образа жизни. Суставные структуры в зоне таза и бедер формируются приблизительно на восьмом месяце вынашивания плода. Но ядра окостенения начинают свое образование у каждого ребенка в головке кости бедра индивидуально. Иногда процесс затягивается, что замедляет закладку тканевых структур.
Суставные структуры в зоне таза и бедер формируются приблизительно на восьмом месяце вынашивания плода. Но ядра окостенения начинают свое образование у каждого ребенка в головке кости бедра индивидуально. Иногда процесс затягивается, что замедляет закладку тканевых структур. Медики, основываясь на общем состоянии бедренных костей и сочленений новорожденного, определяют норму либо задержку оссификации ядра. Если не обнаружено вывиха в тазовой зоне, сочленения нормально функционируют, и малыш без проблем двигает ногами, замедленное формирование ядер не патологично.
Медики, основываясь на общем состоянии бедренных костей и сочленений новорожденного, определяют норму либо задержку оссификации ядра. Если не обнаружено вывиха в тазовой зоне, сочленения нормально функционируют, и малыш без проблем двигает ногами, замедленное формирование ядер не патологично. Консервативное лечение, направленное на ускорение развития ядер окостенения, включает:
Консервативное лечение, направленное на ускорение развития ядер окостенения, включает: Систематические прогулки в парках и скверах, массаж, зарядка и закаливание необходимы для развития опорно-двигательной системы. Комплекс процедур для правильного формирования тазовых структур подберет детский ортопед. Осенью и зимой крохе нужно непременно давать витамин D, положительно влияющий на рост костей.
Систематические прогулки в парках и скверах, массаж, зарядка и закаливание необходимы для развития опорно-двигательной системы. Комплекс процедур для правильного формирования тазовых структур подберет детский ортопед. Осенью и зимой крохе нужно непременно давать витамин D, положительно влияющий на рост костей. Оссификация
Оссификация Метафиз
Метафиз Витамин D
Витамин D Боль
Боль Дигидроксихолекальциферол
Дигидроксихолекальциферол





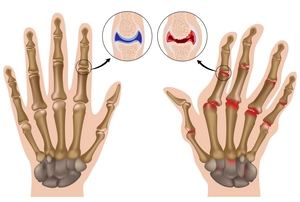
 Есть и другое мнение. Врач из Калифорнии Дональд Унгер на протяжении 60 лет щелкал суставами одной руки и не заметил никаких отклонений в работе суставов, то есть такая процедура не принесла ему вреда, но и пользы тоже не было, поскольку сустав не отличался особой подвижностью. Возможно, не наблюдалось деформации сустава по причине индивидуальных особенностей организма ученого. Ведь не всякий человек предрасположен к заболеваниям опорно-двигательной системы.
Есть и другое мнение. Врач из Калифорнии Дональд Унгер на протяжении 60 лет щелкал суставами одной руки и не заметил никаких отклонений в работе суставов, то есть такая процедура не принесла ему вреда, но и пользы тоже не было, поскольку сустав не отличался особой подвижностью. Возможно, не наблюдалось деформации сустава по причине индивидуальных особенностей организма ученого. Ведь не всякий человек предрасположен к заболеваниям опорно-двигательной системы.





 Для улучшения состояния сочленений нужно длительно принимать Эльбону.
Для улучшения состояния сочленений нужно длительно принимать Эльбону. Пироксикам поможет устранить признаки воспалительного процесса в сочленении.
Пироксикам поможет устранить признаки воспалительного процесса в сочленении. Никошпан способствует расслаблению гладкой мускулатуры и расширению сосудов.
Никошпан способствует расслаблению гладкой мускулатуры и расширению сосудов. Внутрисуставное введение Кеналога поможет устранить признаки заболевания.
Внутрисуставное введение Кеналога поможет устранить признаки заболевания. Дипроспан эффективно колоть на начальных стадиях болезни.
Дипроспан эффективно колоть на начальных стадиях болезни. У препарата Мукосат есть немало противопоказаний к применению.
У препарата Мукосат есть немало противопоказаний к применению. Ортопедический массажный коврик — польза для взрослых и детей
Ортопедический массажный коврик — польза для взрослых и детей 




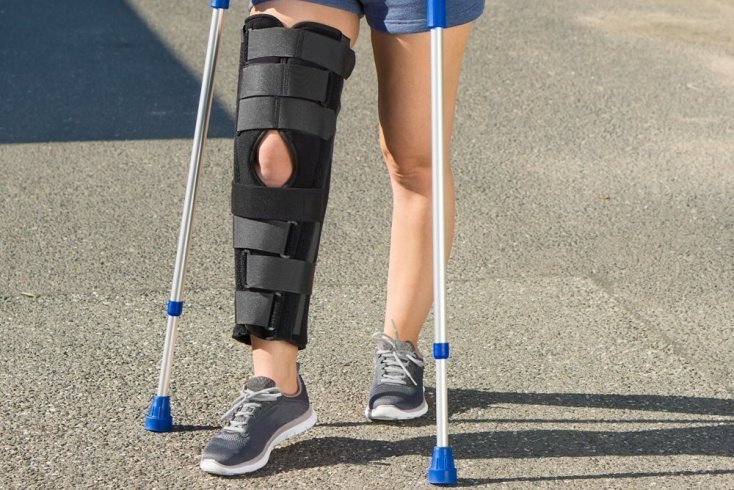
 Лучезапястный ортез
Лучезапястный ортез
 Коленный ортез
Коленный ортез
 Плечевой ортез
Плечевой ортез
 Реклинатор
Реклинатор
 Шина Тюбингера
Шина Тюбингера
 Причины болей в суставахЕсли Вас беспокоят боли или хруст в суставах, пройдите тест.
Причины болей в суставахЕсли Вас беспокоят боли или хруст в суставах, пройдите тест.

 Ортезы по типу назначения
Ортезы по типу назначения




 Загрузка …
Source: prosustav.com
Загрузка …
Source: prosustav.com