Упражнения для связок коленного сустава – Лучшие упражнения для укрепления мышц и связок коленей в домашних условиях
все способы и упражнения после растяжения
Тот кто сталкивался с различными травмами или заболеваниями коленного сустава должен знать как укрепить его связки. Поскольку таких пострадавших не мало, вопрос о правильном укреплении коленей всегда актуален. Необходимо узнать, какие упражнения есть для улучшения слабых связок, какие методы способствуют усилению мышц.
Цель укрепления
Коленный сустав наиболее уязвимый, поскольку постоянная нагрузка идет именно на него.
Сухожилия, связки образованы соединительной тканью и не обладают особенной эластичностью, практически не имеют кровеносного снабжения. Казалось бы – какой смысл, а главное, какой подход должен быть к оздоровлению связок колена?
Все дело в том, что волокна связок в определенной области сустава вливаются в область мышц, становясь единой «сухожильно-мышечной» зоной. Именно эту зону и необходимо тренировать, поскольку мышцы как раз-таки имеют кровоснабжение, а значит могут стать крепче вместе с сухожилиями и связками.
Оздоровление связочного аппарата необходимо, оно дает такие результаты:
- стойкость к нестабильности при травме;
- противостояние различным инфекциям;
- профилактика атрофии сустава;
- возвращение функций колена после травм или болезней.
Растяжение или надрыв связок не редки, поэтому для любого человека улучшение состояния связочного аппарата будет не лишним.
Физические упражнения
Физические упражнения используют в качестве профилактики заболеваний, тогда тренировки могут быть динамичными и более сложными, или для реабилитации после травм и других проблем – тогда они должны быть легкими, пассивными, постепенно усиливающимися.
Большинство спортсменов или людей, которые сталкиваются регулярно с нагрузкой на колени, начинают тренировку связок коленного сустава.
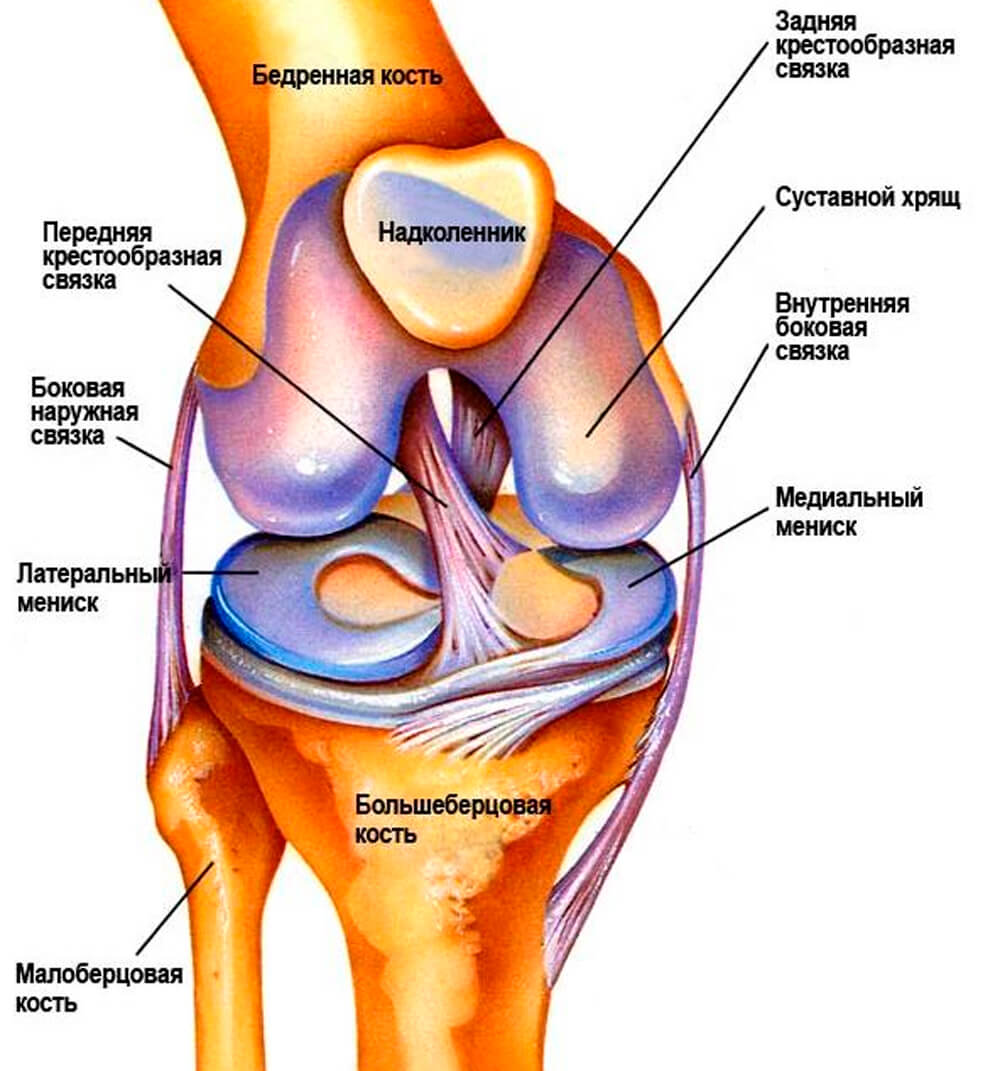
Необходимо тренировать связки и мышцы, которые скрепляют большеберцовую кость, надколенник и верхнюю часть берцовой кости и участвуют в функции конечностей:
- Связка надколенника. Присоединяет четырехглавую мышцу(квадрицепс), находящуюся в передней области бедра и таза к большеберцовой кости, помогает удерживать конечность в согнутом или разогнутом состоянии.
- Подколенные связки. Подколенная и медиальные связки помогают сгибать и разгибать коленные суставы.
- Крестообразные связки. Не дают суставу сильно смещаться назад или в стороны.
- Задние и боковые связки. Соединяют ягодичные мышцы с задней областью большеберцовой кости.
Упражнения для укрепления коленного сустава должны акцентироваться на тех, при которых задействованы эти связки и мышцы.
Например, подойдет такой комплекс упражнений:
- Необходимо встать так, чтобы левая стопа была поставлена за правой, руки вытянуть вверх. Наклонятся вперед как можно больше, но колени при этом сгибаться не должны. Таким образом происходит растяжка всех мышц верхней зоны конечностей.
- Сидя на спортивном коврике (поверхность не должна быть сильно твердой), вытянуть ноги вперед, затем одну ногу положить на другую и согнув ее в колене поднести ее к туловищу насколько возможно.
- Выпады. Такие движения помогут разработать связку надколенника, четырехглавую мышцу.
- Рядом поставить некоторое возвышение (можно взять маленькую скамеечку высотой не более 15 см). Вставать попеременно ногами на нее и быстро приходить в исходное положение. Это упражнение лучше делать под ритмичный мотив.
- «Стульчик». Необходимо производить приседания таким образом, чтобы колени были согнуты под углом 90°, спина должна быть прямой.
Каждое упражнение необходимо повторять не менее 10 раз в начале курса занятий и не менее 30 в конце. Далее, если это касается спортсменов, по истечении нескольких месяцев, можно усилить упражнения, например, делать их со штангой.
Перед таким комплексом лучше всего как следует разогреть конечности и таз – подойдет легкий массаж, небольшая пробежка.
Также оздоровить колени поможет скакалка. Но прыгать нужно правильно – колени должны быть немного согнуты, прыжки мелкими и быстрыми.
Недомогания после травмы

При растяжении или реабилитации после операции или болезни необходим ЛФК в щадящем режиме. Кроме того, на поврежденной конечности должен быть ортез или наколенник, чтобы не допустить разрушения, неустойчивости или рецидива заболеваний суставов. Например, после частичного повреждения связок, если не будет дополнительной поддержки в виде бандажа, велика вероятность их разрыва.
ЛФК необходимо проводить вместе со специалистом, обычно сначала все действия проводят на кровати и все они сводятся к поднятию конечностей и их удерживания, затем идут несильные сгибы. Далее ЛФК может быть усложнен.
Упражнения для укрепления коленей могут быть такими:
- Сидя, слегка нагнуться назад, опершись на руки. Стопы направить к туловищу, поднять попеременно конечности. Расстояние от пола до ноги должно быть примерно 15 см. Задержать конечность в таком положении на 15-20 секунд.
- Разгибание коленного сустава без помощи мышц и связок ног. Необходимо упереться поврежденной конечностью в стену, руками надавливать на сустав, пока он полностью не разогнется.
- Упражнения для укрепления связок с резинкой. Резинку привязать к конечности и к ножке кровати или любому другому предмету. Сначала лежа на животе сгибать ногу, затем лежа на спине. Таким образом, резинка, мешая, будет эффективно восстанавливать связки.
- Есть и другие упражнения для укрепления связок с резинкой. С той же привязанной резинкой из положения сидя тянуть конечность в противоположную от резинки сторону.
При выполнении таких упражнений следует помнить, что при возникновении сильной боли необходимо прекратить ЛФК.
Помимо этих упражнений со временем укрепить колени и связки поможет плаванье, занятие йогой.
Как еще оздоровить колени?
Ответ на вопрос о том, как укрепить коленный сустав, не должен ограничиваться рекомендациями о физических упражнениях. Иногда, особенно после травм, не обойтись без витаминных комплексов и хондропротекторов, а также необходимо выбрать правильный рацион.
Хондропротекторы, способствующие восстановлению связок, хрящей и костной ткани коленных суставов можно выбрать в аптеке, обычно это производные от хондроитина сульфата или глюкозамина сульфата.
Витамины можно извлечь из правильного питания или приобрести в аптеках препараты – комплексы:
- кальций и витамин Д;
- витамины группы В;
- жирные кислоты;
- коллаген.
Большое количество кальция находится в молочных продуктах, витамин Д и жирные кислоты – в морепродуктах. Коллаген можно найти во фруктах.
Забыть необходимо о кофеинсодержащих продуктах, курении и алкоголе.
Колени никогда не будут страдать, если у них будет поддержка связочного аппарата. Связкам же поможет правильно подобранный комплекс упражнений, выполняемый регулярно, витамины и полезные продукты.
lechimsustavy.ru
Укрепление колена: упражнения, рекомендации, предостережения
Колено является одним из наиболее крупных суставов в опорно-двигательном аппарате человека. Из-за ежедневной физической нагрузки, сложного физиологического строения сочленение очень часто подвергается различным заболеваниям и травмам. Это приводит к появлению боли, хруста, отека, воспаления, прочих неприятных последствий, которые не только снижают качество жизни, становятся причиной нарушения подвижности.
Упражнения для укрепления коленных суставов составляют основу реабилитационной программы пациента, который перенес травму, вследствие чего подвижность его конечности была нарушена. Специальные упражнения для укрепления коленного сочленения помогут полностью восстановить двигательные функции, вернуть человека к прежней жизни.
Перед тем как подробно рассмотреть, как укрепить коленные суставы и связки, приведем основные причины и признаки таких поражений.
Причины проблем с коленом
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует…” Читать далее…
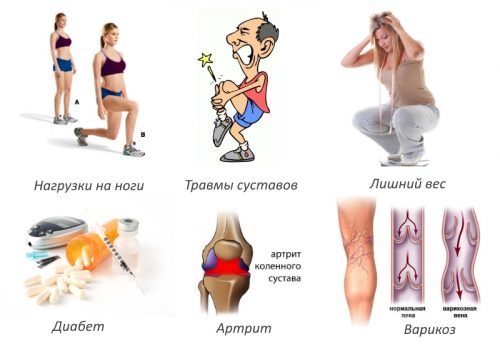
Наиболее частые причины:
- Лишний вес, при котором на сочленения регулярно оказывается большая физическая нагрузка, приводящая к быстрому изнашиванию хрящевых тканей.
- Сидячий образ жизни.
- Скудный рацион. Суставные элементы не получают достаточного количества необходимых питательных веществ, а это приводит к развитию ряда дегенеративных заболеваний, ослабляет хрящи, костную ткань.
- Сильные нагрузки на колени во время тренировок, которые бывают у спортсменов. Часто коленные суставы подвергаются травмам, ушибам, переломам, разрыву мениска после падения.
- Нарушение обмена веществ.
- Сильное переохлаждение, как причина начала длительного воспаления в суставах.
- Различные гормональные сбои.
- Вредные привычки.
- Индивидуальная генетическая предрасположенность.
- Врожденные дефекты строения, ослабленность связочного аппарата.
Даже незначительная травма через некоторое время запросто может ухудшить подвижность конечности, привести к прогрессированию опасных воспалительных заболеваний. Оставлять без внимания подобные поражения нельзя.
Симптомы
Характерные симптомы:
- появление хруста во время движения;
- жжение и сильные боли при сгибании конечности, физической нагрузке;
- повышение температуры тела;
- нарушение подвижности;
- отек, покраснение коленного сочленения;
- ухудшение кровообращения, обмена веществ;
- нарушение целостности костной ткани и хрящей;
- скопление жидкости.
К какому врачу обратиться при болях в коленном суставе? При подозрении на повреждение сустава человеку рекомендуется сразу обратиться к опытному травматологу. Пациенту может потребоваться осмотр и консультации ортопеда, ревматолога, эндокринолога, хирурга.
Когда следует укреплять колени
Способы укрепления связок коленного сочленения определяется первопричиной поражения. Часто такие проблемы возникают при слабом связочном аппарате, когда любая травма или неосторожное движение провоцирует серьезные повреждения и разрывы, которые потребуют длительного лечения.
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>Наиболее частые последствия слабых связок, при которых рекомендуется выполнять укрепляющие упражнения:
Укреплять колени рекомендуется в таких случаях:
- В период восстановления после снятия гипса.
- При воспалительных и дегенеративных поражениях (артроз, бурсит, артрит).
- Для восстановления после перенесенной травмы, вывиха или ушиба.
- Лишний вес.
- Длительные физические нагрузки на сустав, сопровождающиеся болевым синдромом (сгибание/разгибание, ходьба, приседания, бег и другие).
- Отсутствие необходимого напряжения на коленное сочленение.
- Реабилитация после замены коленного сустава.
Для повышения эффективности данных тренировок дополнять их можно коррекцией питания, изменением образа жизни.
Эффективность тренировок
При соблюдении всех врачебных рекомендаций по выполнению упражнений для коленей можно добиться следующих результатов:
- улучшение кровообращения;
- нормализация обмена веществ;
- улучшение подвижности;
- укрепления связочного аппарата ног;
- профилактика дальнейшего травмирования;
- восстановление функции пораженного сустава;
- замедление разрушения и восстановление хряща.
Советы по выполнению ЛФК
Рекомендации по выполнению упражнений:
- Упражнения для укрепления связок коленного сустава можно начинать выполнять только после разрешения врача. Заниматься бесконтрольной физической нагрузкой нежелательно, особенно если человек уже страдает от заболеваний суставов, или если еще не окончен восстановительный период после травмы.
- Нельзя выполнять укрепляющие упражнения при наличии сильных болей, высокой температуры тела, отека или активного воспалительного процесса. Только после разрешения врача подобную гимнастику нужно выполнять беременным женщинам и людям послеперенесенного оперативного вмешательства.
- Только регулярные тренировки позволят добиться заметных улучшений в состоянии связок. Выполнять упражнения рекомендуется ежедневно в течение 15-20 минут. Этого будет достаточно, чтобы уже спустя месяц занятий достичь стабильных улучшений.
- Упражнения следует дополнять восстанавливающими физическими нагрузками. Наиболее предпочтительны пешая ходьба и плавание.
- Все движения во время тренировок должны быть плавными, без резких рывков и перенапряжений ног. При появлении хруста или болезненности занятие лучше отложить до следующего дня.
- Начинать тренировки нужно с предварительного разогрева мышц. Это улучшит кровообращение, обезопасит от травмирования.
- Для улучшения кровообращения коленные суставы разрешается перематывать специальным эластичным бинтом. При регулярном использовании он снимет спазм, снизит болезненность в ноге. Особенно эффективно его использовать при перенесенной травме.
- В качестве вспомогательных элементов для выполнения упражнений человеку может потребоваться детский мяч небольшого диаметра. Он должен быть легким, средней степени жесткости. Нужно подготовить коврик для фитнеса, чтобы заниматься дома в свободное время.
Все упражнения для укрепления связок коленного сустава делятся на две группы: тренировки для разработки ноги и упражнения для укрепления связок. Для достижения максимального восстановительного эффекта практиковать рекомендуется оба комплекса упражнений.
Лучшие упражнения
Как укрепить коленный сустав? Рекомендован следующий комплекс упражнений:
- Стать ровно, поднять ногу вверх. Согнуть ее в колене максимально сильно. Медленно выпрямлять ногу, притягивая носок к себе, чтобы напряглись мышцы икры. Повторять упражнение минимум десять раз.
- Из этого же положения провести в воздухе носком круг в одну сторону, затем во вторую. Главная подвижность должна локализироваться в колене, голеностоп при этом задействовать не нужно. Повторять упражнение по пять раз в каждую сторону. Упражнение выполнять правой и левой ногой.
- Стать возле кровати, ноги поставить на ширине плеч. Опереться на одну ногу, стать на носок. Вторую ногу сгибать и разгибать в воздухе. Повторять по десять раз.
- Встать на подушку и удержать равновесие в течение нескольких минут. Это позволит задействовать мышцы ног и укрепить их. Постепенно следует усложнять упражнение, используя две подушки.
- Опереться на одну ногу, закрыть глаза ладонями. Удерживать равновесие. Повторить с опорой на другую ногу.
- Сесть на коврик, положить вытянутые ноги вместе. Тянуть носочки к себе/от себя.
- Сидя на коврике, подложить под колено мячик. Надавливать на него ногой, двадцать раз сгибать/разгибать колено.
- Выполнять упражнение «велосипед» сразу двумя ногами.
- Лечь и обхватить согнутые колени руками. Тянуть их к животу.
- Согнуть ноги в коленях. Сесть в позу йога, закинуть одну ногу на другую. Руками надавливать на колени.
- Взять скакалку и выполнять прыжки. Сначала делать это нужно медленно, чтобы научиться хорошо прыгать. Движения разрешается ускорять. Главное — приземляться на полусогнутые в коленях ноги.
Во время тренировок не следует поворачивать стопы так, чтобы колени были вывернуты наружу. Это приводит к растяжке или разрыву передней или задней крестообразных связок, которые удерживают коленный сустав.
Рекомендации специалистов
Чтобы снизить риск развития проблем с коленями, улучшить свое состояние уже при наличии поражений данных суставов, человеку нужно придерживаться следующих рекомендаций специалистов:
- Регулярно заниматься активными видами отдыха, которые будут укреплять все мышцы тела. Для этого лучшим выбором станет йога, так как она улучшает состояние связок и укрепляет мышцы. Поддерживать себя в форме помогут катание на велосипеде и ходьба пешком. От сильных нагрузок на суставы лучше отказаться.
- Обогатить свое меню продуктами с противовоспалительным действием: рыбой, оливковым маслом, яблоками и авокадо. В рационе обязательны нежирное мясо, печень, зелень, овощи и кисломолочные продукты.
- Отказаться от переноса и подъема тяжестей.
- Употреблять достаточное количество витамина Е. Он содержится в арахисе, манго и шпинате. Дополнительно его можно получать из капсул с витамином Е, которые продаются в аптеках.
- Для профилактики остеопороза желательно ввести в рацион больше продуктов с кальцием. Богаты им сыр, йогурт, миндаль и козье молоко.
- Снизить нагрузку на колени. Особенно важно не передвигаться на коленях при лишнем весе.
- Избегать сильных переохлаждений.
- Своевременно лечить те заболевания, которые способны дать толчок к развитию патологий коленей.
- Носить удобную ортопедическую обувь, которая будет снимать нагрузку с суставов ног.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
sustavlive.ru
Упражнения для укрепления коленного сустава и связок: показания, методики
Всем известно одно простое изречение — «Движение – жизнь!». Действительно, от того, насколько активный образ жизни ведет человек, зависит и его состояние здоровья, и настроение. Одна из проблем, существенно влияющих на подвижность, связана с суставной болезнью, и часто проявляется в травмах колена, лишающих человека возможности ходить и жить полноценно.


Содержание статьи
Причины проблем с коленом
Прежде чем рассказать о том, как справиться с травмами колена, следует разобраться, каковы причины, провоцирующие данное заболевание и соответственно какие способы преодоления опасного заболевания существуют.
Среди самых распространенных проблем, возникающих в коленном суставе, можно выделить:
- ожирение, проявляющееся в большой физической нагрузке на область колена и приводящее к уменьшению хрящевых тканей;
- отсутствие подвижного образа жизни;
- неправильная система питания, вследствие которой суставы не насыщаются необходимыми питательными веществами, что ослабляет и хрящи, и костную ткань, а также приводит к развитию ряда заболеваний;
- непосильные физические нагрузки, подразумевающие тренировки, когда колено и его суставы травмируются, подвергаются переломам или разрывам мениска;
- проблемы с обменом веществ;
- обморожение, вследствие которого развивается воспаление в области сустава колена;
- гормональные сбои в организме;
- наличие вредных привычек;
- наследственные заболевания или врожденные проблемы, связанные с ослаблением двигательного аппарата.


Следует сказать о том, что зачастую недооценивается роль казалось бы незначительных травм в прогрессировании необратимых изменений в коленном суставе. По этой причине в случае травмы колена необходимо незамедлительно обращаться к врачу, лишь в таком случае есть возможность избежать серьезных последствий.
Симптомы
При обнаружении заболеваний, связанных с коленным суставом, большое внимание следует уделить симптоматике, от знания которой зависит дальнейшее состояние колена. К наиболее характерным симптомам, указывающим на имеющиеся проблемы в коленях, можно отнести:
- хруст, возникающий при движении;
- жжение в области колена и болевые ощущения в нем;
- повышенная температура тела;
- изменения в подвижности сустава;
- отек и покраснение, которые возникают в области колена;
- плохое кровообращение и нарушения в обмене веществ;
- травмы хрящевой или костной ткани колена;
- скопление жидкости в области коленного сустава.
При наличии одного или нескольких перечисленных симптомов пациенту следует при первой возможности обратиться для осмотра к врачу ортопеду, травматологу, ревматологу или хирургу.
Когда следует укреплять колени
От первопричины возникшего поражения коленного сустава и связки зависит во многом то, как следует укреплять пораженное место. В первую очередь укрепляющие упражнения следует выполнять тем, кто имеет слабую опорно-двигательную систему и связочный аппарат, при которых часто возникают перечисленные ниже заболевания:
- склонность к переломам костей;
- возникновение растяжения и разрывов сухожилий;
- проявление бурсита, наличие артрита;
- возникновение повреждений в области мениска;
- трудности в работе коленного сустава.
Проводить укрепляющую суставную терапию доктора советуют в определенные периоды, связанные со степенью заболевания и его проявлением:
- реабилитация колена после снятия гипсовой повязки;
- при артрозе, бурсите и артрите во время воспалительных процессов;
- в период восстановления после травмы или вывиха;
- при изменениях в весе и ожирении;
- при значительных физических нагрузках на коленный сустав, а также болевыми ощущениями, возникающими при сгибании и разгибании колена;
- если отсутствует естественное напряжение в области колена;
- в реабилитационный период, связанный с заменой коленного сустава.
Стоит дополнить, что для того, чтобы укрепляющие упражнения приносили больший эффект, их следует сочетать с коррекцией пищевого поведения и образа жизни в целом, для этого обязательно следует обратиться к лечащему доктору.
Эффективность тренировок
Специально подобранный комплекс упражнений для коленного сустава поможет справиться с некоторыми заболеваниями, связанными с болями в коленях, однако не стоит забывать, что только лишь занятия лечебной физкультурой не избавят от болезни окончательно. В тех случаях, когда заболевание имеет серьезные и прогрессирующие формы зачастую требуется не только медикаментозное вмешательство, но часто и оперативное. Вместе с тем регулярные занятия помогут укрепить колени и связки, как при обнаружении заболевания и его начальной стадии, так и на этапе послеоперационной реабилитации. Такие тренировки очень важны для пожилых людей, так как не только укрепляют мышцы ног и придают эластичность сухожилиям, но и приносят хорошее настроение, столь важную составляющую здоровой полноценной жизни.
В тех случаях, когда пациент следует всем рекомендациям врача и не пропускает тренировок, можно говорить об эффективности оздоровительных тренировок, которая проявляется, прежде всего, в том, что:
- улучшается кровоток;
- нормализуются обменные процессы организма;
- улучшается подвижность ног;
- укрепляются связки и сухожилия;
- полностью восстанавливается колено.
В целом можно также добавить, что оздоровление коленного сустава имеет большое значение для избежания травм колена в будущем – суставы становятся более подвижными, мышцы ног укрепляются и потому повторные случаи получения травм удается избежать.
Советы по выполнению ЛФК
Прежде, чем начать занятия лечебной физкультурой, обязательно необходимо уделить внимание тем рекомендациям, которые дают врачи людям, страдающим от проблем с коленным суставом. Обязательно стоит учесть тот факт, что сколько бы специализированной литературы о том, как помочь при данном заболевании, не было прочитано, укрепить коленный сустав, избежав ухудшения его состояния, можно только следуя советам специалиста. Следует понимать, что неправильно подобранные, без учета других заболеваний и строения тела, упражнения, могут скорее навредить, нежели помочь.


По этой причине, приступая к укрепляющим упражнениям для коленного сустава, следует придерживаться следующих рекомендаций:
- занятия лечебной физкультурой может назначить только лишь врач, никогда не стоит заниматься самолечением;
- в тех случаях, когда при выполнении некоторых упражнений возникают тяжело переносимые болевые ощущения, отеки, сопровождаемые повышением температуры, необходимо обязательно поставить в известность доктора, который пересмотрит предложенный вам комплекс;
- при занятиях восстановительной гимнастикой крайне важна регулярность, которая как раз и позволяет добиться улучшения состояния колена, поэтому необходимо ежедневно в течение 15-30 минут уделять внимание тренировкам;
- между более сложными упражнениями следует выполнять восстанавливающий комплекс, состоящий из нормализации дыхания и ходьбы, также рекомендовано по возможности дополнять укрепляющие упражнения плаванием;
- на протяжении занятий следует избегать резких движений и перенапряжения в целом, отдавая предпочтение медленному ритму выполнения упражнений;
- перед каждой тренировкой обязательно следует делать небольшой комплекс, разогревающий мышцы и подготавливающий к более тяжелым нагрузкам;
- для того чтобы минимизировать боль в колене, перед выполнением упражнений рекомендуется для улучшения кровообращения в коленном суставе использовать эластичные бинты, особенно если нога была травмирована;
- при выполнении некоторых упражнений могут быть использованы небольшие предметы, к примеру, такие как детский мяч, также следует приготовить небольшой коврик для выполнения упражнений на полу.
Почему необходимы упражнения для укрепления коленей
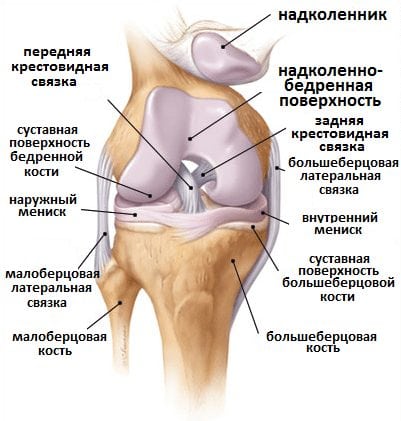
Чтобы продемонстрировать необходимость физических упражнений, ориентированных на процесс укрепления коленного сустава, следует обратиться к его анатомии. Строение колена довольно сложное, оно сформировано из сегментов кости голени и бедра, внешнего и внутреннего мениска, хрящевой ткани и внутрисуставной жидкости. За поддержку колена отвечают сразу несколько групп мышц и связок, поэтому абсолютно все укрепляющие комплексы, рассчитанные на работу колена, обязательно должны быть дополненными тренировкой мышц ног.
Говоря о естественном изнашивании суставов человека, стоит сказать, что это строго индивидуально, однако в любом случае, когда в области колена начинают формироваться разрушительные процессы, то долгое время это может происходить без сопровождения сильной боли.
Таким образом, если на данный момент не возникает боль в коленях, это не означает, что патологические процессы в них не запущены. Чем старше мы становимся, тем больше снижается наша двигательная активность, что в первую очередь сказываться на опорно-двигательном аппарате тела человека. По этой причине совершенно каждому человеку, не зависимо от того, имеет ли он суставное заболевание или нет, следует выполнять упражнения, укрепляющие коленный сустав, хотя бы для профилактики.
Способы укрепления коленных связок
Специалисты лечебной физкультуры разработали довольно много упражнений, рассчитанных на укрепление связок колен, большинство из которых отличает то, что они ориентированы на определенные группы людей, имеющих как разного рода патологии, так и в зависимости от возраста. Так посттравматическая реабилитация коленных связок возможна при помощи специальных упражнений, позволяющих развить эластичность суставов и мышц и в дальнейшем избежать подобных травм.


Основной комплекс, помогающий справиться с обозначенной выше проблемой, представляют такие упражнения:
- Стоя на полу, необходимо установить ступню левой ноги перед правой, а руки при этом приподнять вверх. В таком положении нужно выполнить несколько наклонов влево, а после, установив ступню правой ноги перед левой, сделать наклоны вправо.
- Сидя на коврике, следует вытянуть ноги перед собой и правую ногу установить на левую, подтянув при этом колено так, чтобы оно касалось груди. Посидев немного в такой позе, необходимо поменять ноги и выполнить упражнение еще раз, но с другой ноги.
Комплекс для профилактики возрастных изменений в суставе колена
К 30 годам двигательная активность любого человека, если только речь не идет о спортсменах, чья жизнь проходит в тренировках, снижается. К тому же, большинство людей не только не следует в своей жизни принципам здорового существования, но и не делают по утрам зарядку, вследствие чего коленные суставы теряют подвижность. Если бы каждый из нас ежедневно задумывался о том, как сохранить здоровье своего тела на долгие годы, то начинал бы свое утро с простых упражнений, заряжающих жизненной энергией. Забота о здоровье колен – первостепенная задача, поэтому упражнения для этой части тела можно делать, не вставая с кровати. Для этого можно не торопясь одну за другой поднимать ноги вверх, а затем, согнув их в колене, выпрямить и вернуть в исходное положение. По возможности следует тянуть носок, но только в тех случаях, когда ноги не сводит судорога.


Еще одно упражнений, выполняемое на кровати, также очень простое: большим пальцем согнутой в колене ноги следует как бы нарисовать в воздухе окружность, сохраняя при этом неподвижными стопы и щиколотки. Это упражнение выполняется по 5 раз в одну и другую стороны.
По завершении этих упражнений, в области колена, при условии, что все было выполнено верно, должно возникнуть ощущение тепла и легкая вибрация.
Комплекс для укрепления коленного сустава
В комплекс, рассчитанный на укрепление коленного сустава, обычно входят как простые, так и усложненные упражнения, основной которых служит сгибание и разгибание колена. Эти упражнения могут выполняться как из положения лежа, так и стоя. Существует множество вариаций таких упражнений, самые известные из которых:
- Сидя на коврике, следует вытянуть ноги перед собой и далее поднять одну ногу на вторую, которая будет служить опорной. Работающую ногу нужно медленно согнуть и подтянуть к туловищу, помогая руками, обхватив ее при этом руками под коленом и за заднюю часть бедра, но ни в коем случае не за голень. Выполнив упражнение некоторое количество раз нужно поменять ногу и выполнить упражнение повторно.
- Стоя на ногах (ноги установлены на ширине плеч) необходимо выполнить приседания, стараясь сохранить спину прямой, для чего можно прибегнуть к помощи опоры.
- Стоя на коленях необходимо медленно продвигаться вперед и назад, начиная с коротких «проходок» и постепенно увеличивая их до 3-5 минут.
Для того чтобы результативность от упражнений по укреплению коленного сустава возрастала, следует повторять каждое из них до 30 раз, выполняя по три подхода по 10 раз в одном занятии в течение дня. Не стоит пугаться, если в самом начале тренировок мышцы ног будут сводить судороги, в таких случаях стоит немного уменьшить нагрузку на мышцы до комфортной и так, постепенно улучшая кровообращение, судороги прекратятся.
Реабилитация при разрыве мениска коленного сустава
Восстановление мениска коленного сустава после его разрыва возможно благодаря специальному комплексу упражнений, который делится на несколько этапов в зависимости от протекающей реабилитации.
Самое главное в такой ситуации – понимать, что как бы не было больно, необходимо прилагая все возможные усилия и превозмогая боль – двигаться, по той причине, что лишенная движения конечность быстро атрофируется, связки теряют эластичность и происходят необратимые изменения в самом суставе.
Первый этап реабилитации включает упражнения, выполняемые на кровати и связанные с напряжением, его удерживанием и расслаблением. На втором этапе упражнения уже выполняются из положения сидя и связаны с круговыми движениями голеностопом попеременно одной и другой ногой, а также подъемом и подтягиванием ног к себе, медленно согнув колено.
На третьем этапе – динамичном, чаще всего рекомендуются к выполнению упражнения, обозначенные выше, как упражнения для укрепления коленного сустава.
Восстановление коленного сустава после травмы связок
Процесс восстановления сустава колена после травмирования в большей степени считается зависимым от самого пациента — хватит ли ему терпения в тренировках, ведь восстановление после подобной травмы очень длительный процесс. Важная особенность реабилитационного комплекса упражнений проявляется в том, что они постепенно усложняются, а также в такой комплекс обычно входят упражнения, ориентированные на равновесие тела на нестабильной опоре.
Восстановление коленей по Бубновскому
Доктор медицинских наук, известный врач и автор многих книг – Сергей Михайлович Бубновский предлагает свой комплекс упражнений, помогающих восстановить колени. Основу комплекса Бубновского составляют процесс активации кровоснабжения и одновременное укрепление позвоночника, вследствие чего появляется возможность уменьшить давление веса тела на ноги и конкретно суставы и колени.


Ежедневные занятия по системе Бубновского позволяют:
- снизить болевые ощущения;
- увеличить подвижность;
- стабилизировать выработку жидкости внутри сустава;
- укрепить мышцы и связки, ответственные за работу колена.
Самое главное – простота упражнений и соответственно их доступность для каждого, поэтому результативность восстановительных тренировок возникает уже скоро.
Основные упражнения комплекса состоят:
- в подъеме ноги из состояния лежа с фиксацией и сгибании ее в колене, в то время как вторая нога должна оставаться неподвижной.
- в подведении колена к кончику носа, выполняемом из положения лежа и при сведенных вместе ногах.
ЛФК по методам Евдокименко
Комплекс лечебной физкультуры, ориентированный на коленные суставы имеется в арсенале другого доктора – Павла Евдокименко. Укрепление связок и суставов по методу этого врача подходит при лечении артроза и также для подготовки пациента к операции. Особенность упражнений по этому методу – чередование быстрого и медленного циклов их выполнения.


Среди упражнений методики, предложенной Евдокименко, встречаются такие, как:
- сгибание и разгибание колена, для чего дополнительно используется стул, на который необходимо присесть и медленно сгибать и разгибать колени, удерживая ногу в этих положениях до 1 минуты;
- выпрямление колена из состояния лежа на полу, когда две ноги следует согнуть в коленях, а пятками прижаться к полу, затем следует поднять одну ногу и удерживать ее около 2 минут в разогнутом состоянии, а после выполнить упражнение с другой ноги;
- исходное положение – стоя на полу, пятки плотно прижаты к полу, попеременно переносим вес то на кончики пальцев, поднимая пятки, то на пятки, приподнимая носочки.
Меры предупреждения заболеваний коленного сустава различного происхождения
Как известно, любое заболевание гораздо проще предотвратить, нежели лечить.
Если речь идет о профилактике заболеваний коленного сустава, то для хорошего состояния данной части тела следует учитывать следующие рекомендации:
- стараться вести активный образ жизни;
- заниматься по возможности йогой, способствующей восстановлению всего организма;
- правильно питаться и избегать опасных продуктов в своем рационе;
- не переохлаждаться;
- своевременно лечить простудные заболевания, не допуская проявления осложнений после них на суставы.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
yoga24.info
Упражнения после разрыва связок коленного сустава
Оглавление:
- Эффективность лечебной физкультуры
- Показания к лечебной физкультуре
- Основные принципы лечебной гимнастики
- Виды упражнений
- ЛФК при растяжениях и ушибах связок
- ЛФК в период реабилитации порванных связок
- Интересное видео
Обладая отличной эластичностью и упругостью, коленные суставы отвечают за разнонаправленную подвижность нижних конечностей. Одновременно с высокой устойчивостью к физическим нагрузкам колени очень уязвимы.
Воспаления суставов, нарушение обмена веществ в суставных тканях, неудачное падение, неосторожные резкие движения, механические воздействия – каждый из этих и многие другие факторы могут стать источником травмирования колена, в частности повреждения связок. В подобных ситуациях самым важным вопросом будет как восстановить коленный сустав после травмы с сохранением его функций.

При травмах любой сложности очень важным этапом после консервативного или оперативного лечения является реабилитация колена после разрыва связок. Эффективным методом реабилитационного периода в плане быстрого возобновления работоспособности ноги будет ежедневное выполнение специальных лечебных упражнений.
Эффективность лечебной физкультуры, для чего она нужна
Восстановление коленного сустава после разрыва связок не будет быстрым и полноценным, если в период реабилитации не будет выполняться специальная лечебная гимнастика.
Движения в колене – это довольно сложный процесс, в котором задействованы практически все анатомические образования конечности. Соответственно повреждение этого важного сустава приводит к нарушению функций связок, мышц и костей, принимающих участие в работе колена.

Лечебная физкультура необходима для того, чтобы активировать процесс кровоснабжения и таким образов возобновить полноценность функционирования всех сочленений. Правильно подобранные упражнения для коленного сустава при травме связок преследуют следующие цели:
- ускорение восстановления суставов за счет вовлечения в процесс разработки мышц и сухожилий;
- устранение отеков и понижение болезненности;
- стабилизация двигательного режима;
- нормализация процесса выработки необходимой для полноценной работы колена внутрисуставной синовиальной жидкости;
- укрепление мышечных тканей и сухожилий, от которых зависит двигательная активность колена и всей ноги;
- улучшение состояния всего организма за счет заряда позитивной энергии.
Вне зависимости от тяжести травмы и метода лечения – оперативное или консервативное, ЛФК при разрыве связок коленного сустава способствует скорейшей регенерации связочных структур и усиливает действие медикаментозной терапии.
Показания к лечебной физкультуре
Связочный аппарат колена – это довольно сложная система, в которую входят разные анатомические элементы. Проведение лечебных упражнений будет целесообразным при повреждениях разных типов коленных сочленений:
- если произошел разрыв передней крестообразной связки коленного сустава реабилитация будет более эффективной и быстрой при выполнении ЛФК. Разрывы такого характера чаще всего встречаются у спортсменов;
- при повреждении боковой наружной связки, которые довольно часто спровоцированы хождением на высоких каблуках;
- при разрыве боковой внутренней связки. В большинстве случаев такие разрывы сопровождаются вывихами конечности;
- при вызванных резким сгибом колена повреждениях крестообразных задних связок;
- с помощью гимнастических упражнений намного быстрее происходит восстановление после разрыва связок возле менисков;
- порванная четырехглавая мышца срастется быстрее при регулярных занятиях ЛФК.
Каждая из указанных разновидностей травм требует серьезного и правильного лечения, поскольку от этого зависит дальнейшее функционирование колена и полноценность его подвижности. А одним из чрезвычайно важных этапов возвращения работоспособности колена является физкультура при разрыве связок.
Основные принципы лечебной гимнастики
Насколько сложным бы не был разрыв связок, лечебная физкультура окажет огромную пользу для скорейшего реанимирования коленного сустава. Хоть излечить полностью больной сустав одной только ЛФК невозможно, но регулярное выполнение некоторых упражнений ускорит возобновление функций колена за счет нормализации процесса кровообращения и активизации мышечного тонуса.

Но для того, чтобы занятия действительно принесли пользу, а не навредили еще больше, при их проведении необходимо руководствоваться несколькими простыми правилами:
- регулярность. Однократное выполнение гимнастического упражнения никакой пользы не обеспечит, а навредить может. Дело в том, что даже самое простое упражнение на нетренированном колене может еще больше ухудшить двигательную активность. Поэтому занятия должны быть регулярными и правильно организованными;
- постепенность. Упражнения после разрыва связок начинать нужно с минимальных нагрузок, наращивание которых должно быть постепенным. Чрезмерная интенсивность приводит к перенапряжению мышц и замедляет процесс выздоровления;
- стабильность. Переусердствовать с физкультурой не нужно. При правильном подборе комплекса упражнений для полноценного эффекта достаточно уделять ежедневно 30-40 минут для лечебной гимнастики;
- симметричность. Вне зависимости на правой или левой конечности произошла травма коленного сустава, в упражнениях должны быть задействованы оба колена. Только так можно достичь равномерности кровотока и понизить болезненность конечностей;
- комфортность. Упражнения для восстановления колена после травмы ни в коем случае не должны повышать интенсивность боли. Бесспорно, травмированный сустав будет напоминать о себе болезненностью, но при этом она не должна быть спровоцирована физкультурой.
Применение ЛФК показано каждому, кто пострадал от повреждения связок коленного сустава. Только начинать тренировки необходимо под наблюдением инструктора ЛФК или лечащего врача, а после овладения техникой выполнения упражнений выполнять их можно будет самостоятельно.
Виды упражнений
Все упражнения после травмы коленных связок учитывая какие анатомические сочленения ими задействованы разделяются на динамические, статические и статодинамические.
Сущность каждого вида упражнений более подробно представлена в таблице.
| Вид упражнений | Задействованные структуры | Лечебный эффект |
| Статические | Связочный аппарат | Упражнения этого вида необходимы для тренировки связок, функции которых состоят в поддерживании тела в неподвижном положении. Помогают без активных движений улучшить состояние колена посредством напряжения мышц |
| Статодинамические | Связки и мелкие мышцы | Это чередование пассивных упражнений с активной двигательной динамикой ног. Упражнения в таком режиме вовлекают в работу расположенных с разных сторон мышечные ткани |
| Динамические | Все связки сустава, мелкие и крупные мышцы | Цель упражнений – нормализация направленности и объемности движений, которыми сустав обладал до момента травмы |
Каждый вид состоит из нескольких разных упражнений, выполнение которых рассчитано на весь реабилитационный период, начиная с 1-2 недели и до полного выздоровления.
Лечебная физкультура при разрыве связки проводится в комплексе с медикаментозной терапией и физиотерапевтическими процедурами.
ЛФК при растяжениях и ушибах связок
Даже незначительные повреждения колена могут привести к частичному или даже полному ограничению двигательной активности. Если своевременно не отреагировать на произошедшую травму, то восстановление после растяжения связок голеностопа или коленного сустава затянется на длительный период и потребует больших усилий.
Что делать в первую очередь после разрыва связок, как восстановить связки при растяжениях или ушибах? Независимо какой элемент связочного сочленения травмирован и какова тяжесть полученной травмы – восстановление его возможно только при многоэтапной реабилитации.
Умеренная или выраженная боль возникает в колене практически мгновенно после ушиба или растяжения. Обычно в месте травмы также возникают отеки. Первое, что делают в таких случаях – обезболивают и временно обездвиживают конечность. После медикаментозной терапии боль и отеки через пару дней обычно исчезают, но это еще не является полным выздоровлением.
Восстановление коленного сустава после растяжения связок будет полноценным, если в реабилитационном периоде будет проводиться специальная лечебная физкультура.

Упражнения довольно простые по технике выполнения, а польза от них будет огромная:
- лечение положением. Травмированную ногу необходимо разместить на функциональной шине, угол сгиба колена должен составлять 3 примерно 30-45 градусов. Такие упражнения лучше выполнять во время отдыха после физической активности;
- осуществление голеностопным суставом движений сгибающего и разгибающего типа, стремясь достичь при этом как можно большего угла нагрузки;
- сесть на стул, выпрямить спину, ноги согнуть в коленях. Выполнять обеими конечностями махи в разные стороны по типу маятника;
- вытянуть руки вперед, выпрямить торс и выполнять полуприседания.
Такие упражнения выполняются в течение первых двух недель реабилитации, после этого нагрузки на конечности необходимо постепенно увеличивать. При грамотной организации восстановительного периода примерно за 1,5-2 месяца реабилитацию можно считать законченной.
Лечебная физкультура в период реабилитации порванных связок
Травмированный коленный сустав в процессе лечения на определенное время иммобилизуется, в результате чего значительно ухудшается процесс кровообращения. Это приводит к частичной атрофии мышечных структур. Упражнения для коленного сустава после травмы связок направлены на придание мышцам силы, увеличение объема и регенерацию трофики.
Независимо какие связки повреждены: боковые, четырехглавые мышцы или же разрыв крестообразной связки колена – реабилитация обязательно должна включать специальные физические упражнения.
Основные задачи, которые выполняет лечебная физкультура при разрыве связок, состоят в следующем:
- профилактика и предотвращение мышечной атрофии. Сокращения четырехглавой мышцы бедра после травмы должны составлять от 2000 до 5000 раз в день. А обеспечить такое количество сокращений помогут лечебные упражнения;
- профилактика артроза, приводящего к деформации коленного сустава;
- предотвращение перерастяжений связочных сочленений, что очень часто случается после операций при отсутствии допустимых физических нагрузок;
- профилактика образования внутренних спаек и тугоподвижности колена.
Не нужно забывать о том, что любые движения должны быть плавными без резких рывков и усилий, и не вызывать выраженной болезненности.
Очень важно правильно и эффективно разработать связку после разрыва, поскольку игнорирование лечебной физкультурой в результате может привести к образованию дистрофии и развитию артроза коленного сустава. Только нельзя выполнять все подряд упражнения. Программа ЛФК должна быть назначена лечащим врачом и разделяется она на несколько разных реабилитационных этапов.
Пассивный этап реабилитации
Что подразумевается под выражением «пассивный этап»? Это первые 1-2 недели после повреждения связок в течение которых любые нагрузки на колено полностью исключаются. В этот период наряду с приемом лекарственных препаратов с максимальной активностью должны использоваться кинезиотейпирование, холодные компрессы и физиотерапия. В совокупности эти процедуры быстро и эффективно устраняют отеки и предотвращают развитие воспалительных процессов.
Для понижения мышечных спазмов, спровоцированных болевым шоком, целесообразными будут сеансы лимфодренажного массажа. Свести к минимуму риски атрофии мышц можно с помощью миостимуляции. Это процедура, в которой для воздействия на мускулатуру используется электрический ток невысокой мощности.

Главная цель этого реабилитационного периода – улучшение пассивного диапазона подвижности колена. Это своеобразная подготовка к тому, как разрабатывать связки после разрыва в дальнейшем и ускорить процесс восстановления коленного сустава.
Что касается физических упражнений, то в первые две недели восстановительного периода разрешены только статические нагрузки квадратной мышцы бедра. При пассивной разработке суставы обогащаются биологически активными и питательными веществами, что соответственно ускоряет регенерацию поврежденных тканей.
Выполняются пассивные упражнения на колено после разрыва связок следующим образом:
- сесть на пол, опереться на отведенные назад руки. Здоровую ногу слегка согнуть, а поврежденную плавно вытянуть вперед;
- повернуть к корпусу носок травмированной конечности, сохраняя четырехглавую мышцу напряженной. Коленная чашечка при соблюдении техники выполнения должна смещаться вверх. В таком положении продержать ногу 5 секунд, после этого максимально расслабить.
Далее проделать все еще раз. Оптимальное количество повторений – 20 по 2-3 подхода. При отсутствии выраженной боли можно постепенно увеличивать количество подходов. Актуальными на этом этапе также будут повороты стопы влево и вправо, вниз и вверх. Это позволяет сохранить тонус мышц голени.
При травмах коленного сустава легкой степени, когда количество поврежденных связок не превышает 25%, врач может также посоветовать выполнение разгибания и сгибания колена, а также медленное хождение с частичным упором на травмированную конечность.
Если согласовать комплекс упражнений с врачом-реабилитологом и выполнять их в строгом соответствии технических особенностей, то это позволит быстро восстановить связки после разрыва и возобновить двигательные функции колена.
Активная реабилитация: первый этап
В большинстве случаев после минования двух недель с момента травмы интенсивность боли заметно понижается, устраняются отеки. В этот период уже можно использовать нестероидные лекарственные средства для нормализации кровообращения в виде мазей или гелей с разогревающим и противовоспалительным эффектом.
Первый активный этап продлевается в основном с третьей по шестую неделю после травмы. Нагрузки на травмированный сустав на этом усиливаются. Упражнения после травмы связок направлены на возвращение контроля над мышцами бедра, голени и колена, и на формирование правильной походки.
К числу наиболее эффективных упражнений первого реабилитационного этапа принадлежат:
- ходьба на костылях должна начинаться уже с первых дней ЛФК при растяжении связок коленного сустава. При этом необходимо постепенно переносить на травмированную конечность часть собственного веса. Сперва ходить только по комнате, позже можно будет выходить на улицу;
- занять положение лежа на спине с прямыми вытянутыми ногам. Примерно на 40-50 см в сторону отвести травмированную ногу, принять исходное положение;
- далее нужно повернуться на бок, больную ногу вначале плавно приподнимать, не сгибая при этом колена, потом так же плавно опускать;

- лечь на спину, расслабиться. Здоровую ногу согнуть. Носок травмированной конечности наклонить к себе, напрягая насколько возможно четырехглавую мышцу. Далее поднять вверх до 45° больную ногу и в таком положении удерживать до 5-10 секунд;
- занять удобное положение лежа на животе, ноги выпрямить. Насколько возможно согнуть травмированную конечность, зафиксировать на 10 секунд, принять исходное положение. Аналогичные действия проделать здоровой ногой. Выполнить по 5-10 повторений для обеих ног;
- лечь на пол, стопы расположить на ширине плеч. Ноги слегка согнуть и продержать в таком положении до ощущения в мышцах тепла.
Довольно эффективным способом как разработать связки после разрыва будут занятия на эллиптическом тренажере, который называется орбитрек. Такое оборудование сегодня есть практически в каждом реабилитационном центре. В таких тренажерах совмещены одновременно функции степ-тренажера и беговой дорожки. Благодаря щадящей нагрузке устройства отлично подходят для восстановления работоспособности колена после разрыва связок.
Реабилитация коленного сустава после разрыва связок в периоде 3-6 недели с момента травмы также предусматривает такие мероприятия как занятия на велотренажерах, плавание, спуски и подъемы по лестнице, неполные приседания, прогулки на свежем воздухе с использованием трости.
Активная реабилитация: второй этап
Длительность реабилитации поврежденного связочного аппарата в каждом индивидуальном случае может быть разной. Зависит это в первую очередь от степени тяжести травмы, определяющей период неподвижности колена. При повреждениях легкой степени второй активный восстановительный период наступает уже через месяц. После проведения пластики активная реабилитация возможна примерно через 3-4 месяца.

Упражнения для восстановления коленных суставов после травмы, вне зависимости от ее сложности, способствуют быстрому и эффективному выздоровлению и полному возобновлению двигательных функций. Правильно спланированные тренировки укрепляют мышцы, повышают их выносливость.
Перед тем как разрабатывать колено после разрыва связок с помощью лечебной физкультуры необходимо проконсультироваться с врачом в отношении выбора подходящих упражнений и допустимых объемов нагрузок.
Наиболее эффективные упражнения при травме связок, выполнять которые можно в домашних условиях, следующие:
- спиной опереться о стену, согнуть коленные суставы так, чтобы угол составлял 90°. Положение на пару секунд зафиксировать, выпрямляя при этом время от времени ноги;
- на уровне груди выпрямить и вытянуть руки, опереться ими о стену. Ноги слегка согнуть, приподнимая пятки. Удерживать такое положение следует до возникновения чувства усталости, после чего колени разогнуть. Повторить сначала 4-5 раз;
- используя балансировочные подушки вначале двумя ногами, а потом одной (можно применять для подстраховки опору) удерживать равновесие;
- спиной опереться о стену, плавно и медленно скользить вниз, на несколько секунд зафиксировать позу, потом без резких движений подняться в исходное положение;
- неполные приседания с помощью стула. Ноги расположить аналогично ширине плеч, плавно приседать с опорой на стул. Сгиб колена должен достигать прямого угла;
- выпады в разные стороны. Ноги менять поочередно, постараться сгибать в коленях как можно больше.
Это самые простые упражнения при травме связок коленного сустава, которые можно выполнять дома. Если во время занятий в колене возникнет жжение, то это является первым признаком того, что упражнения выполняются правильно.
Главная цель конечного реабилитационного периода – это не только быстрое и результативное восстановление коленного сустава после травмы, но еще минимизирование рисков вторичного разрыва связок.
Интересное видео
bitravma.com
Упражнения для коленного сустава – укрепляем колени
Специальные упражнения для коленей – часть реабилитационной программы после травм, переломов, при артритах для восстановления подвижности и силовых качеств мышц, обеспечивающих сгибание и разгибание ног в колене. В этой статье мы не будем рассказывать, как что-то накачать, потому что она посвящается именно реабилитационным вопросам.
Чем грозит травма колена
Обычно к травматологу с болью в колене приходят спортсмены, повредившие мениск, связки. Оставшаяся часть обращается к специалисту после сложных переломов. Иногда перелом нельзя просто загипсовать, особенно в колене. Обычный гипс может навсегда обездвижить ногу.


Чтобы этого избежать, хирурги правильно собирают поломанную кость, вставляют специальные протезы, штифты, чтобы все срослось правильно и быстро.
После снятия гипса нога теряет подвижность. Особенно после перелома колена, двигать ногой не представляется возможным – это больно. Связки потеряли эластичность, гибкость. А человек не может согнуть ногу даже на 90 градусов. Тут и приходит на помощь комплекс лечебных упражнений, который позволит укрепить мышечный аппарат и связки выздоравливающей ноги.
Если пренебречь восстановительными процедурами, травма колена может привести к полной неподвижности ног и, в тяжелых случаях, к инвалидному креслу. Это является обоснованием необходимости в реабилитационных мероприятиях.


Все упражнения для суставов можно выполнять дома, подстелив коврик для фитнеса. Убедитесь, что в комнате нет сквозняков. Колени нельзя подвергать даже кратковременному переохлаждению.
Упражнения и техника выполнения
Как мы уже сказали, вы можете делать все дома. Рекомендуем приобрести обычный детский мяч, а также фитбол. Если у вас проблемы с финансами, достаточно будет детского мяча диаметром 15–20 см, который можно купить в любом детском магазине. Мяч должен быть легким и иметь среднюю жесткость (откроем секрет, вы будете использовать его во время некоторых упражнений). Этого будет достаточно, чтобы восстановить физические характеристики ног.
Реабилитация – процесс многогранный и сложный. Как и сам коленный сустав.
Некоторые элементы, входящие в комплекс, помогают укрепить все мышцы ног, другие же изолированно разрабатывают сустав. Мы разделим упражнения на те, которые восстанавливают тонус мышц, и те, что увеличивают подвижность самого сустава. Что-то одно делать нельзя, ведь движение обеспечивается суммарными качествами коленного сустава, связок и мышц ноги.
Отметим, если у вас не было травм, но начали хрустеть колени, или вы испытываете боль в них, то вам следует перед тренировками или с утра, после пробуждения, уделять особое внимание разминке. Начнем с нее.
Утренняя гимнастика для коленей
Ниже приведен комплекс упражнений для восстановления подвижности коленного сустава после травм и профилактики возрастных изменений.


Этап 1
- Как только вы проснулись, поднимите одну ногу чуть вверх, согните ее в колене, чтобы не было тяжело держать ее в воздухе. Согните ногу до максимально малого угла, выпрямите ее. Носок тянем на себя, чтобы напрягалась икроножная мышца. Сделайте такое упражнение для каждой ноги по 10 раз.
- Теперь из того же положения попробуйте нарисовать носком ноги круг. Старайтесь, чтобы круг был правильный. Внимательно следите глазами за тем, что рисует ваша нога. При этом подвижность должна быть только в колене. Голеностоп не трогаем. Носок тянем вперед, будто перед вами невидимый лист бумаги, и вы рисуете на нем большим пальцем ноги. Нарисуйте 5 кругов по часовой стрелке и 5 против. Повторите все то же самое для второй ноги.
Итак, теперь вы готовы вставать. Приступим к следующей части.
Этап 2
Встаем около кровати, ноги на ширине плеч. Ставим правую ногу на носок, центр тяжести переносим на другую ногу. Отрываем носок от пола, чтобы он свободно повис в воздухе. Выполняем сгибание и разгибание ноги в колене. Максимально сгибаем, касаясь пяткой ягодиц или задней части бедра. Разгибаем до обычного состояния, чтобы не травмировать коленную чашечку. Для каждой ноги повторяем упражнение по 10 раз (движение назад-вперед считается одним разом). Если стоя делать упражнение тяжело, можно сесть на стул или край кровати.


Далее, опускаем ногу на пол. Ноги вместе, наклоняем корпус и беремся двумя руками за колени спереди, упираясь в них ладошками. Теперь ваша задача нарисовать круг коленным суставом при помощи рук. Рисуем 10 кругов в одну сторону и 10 обратно.
И третье упражнение – рисуем круг носком на полу. Для этого нужно чуть приподнять ногу, чтобы носок (а он тянется вниз) свободно висел над полом. Рисуем 5 кругов по часовой стрелке и 5 против нее. Делаем то же самое для другой ноги.
Приведенный комплекс – это мера профилактики возрастного ограничения подвижности колен.
К примеру, в суставе может отложиться соль (нерастворимая) или там может не хватать суставной жидкости. Да и связки со временем уплотняются, теряют эластичность, как и сухожилия. Поэтому такая утренняя разминка позволит вам сохранить колени в нормальном состоянии.
Эти же упражнения вы можете использовать и при восстановлении подвижности.
Мы сказали, что накачать мышцы ног такими упражнениями в обычном смысле невозможно. Но для тех, кто долгое время был без движения, слово «накачать» подходит больше всего, вместе со словом «укрепить». Теперь рассмотрим комплекс упражнений для укрепления мышц и связок коленного сустава.
Лечебный комплекс для восстановления и укрепления коленей
Комплекс содержит упражнения, относящиеся к реабилитационной программе после артроза и травм колен, и помогает укрепить их.


Стелем коврик, ложимся на него спиной:
- Вытягиваем руки вверх за голову, ладони развернуты к потолку, носки тянутся в противоположную сторону. На вдохе носки тянем на себя и начинаем поочередно тянуться каждой пяткой вниз (параллельно полу). В это время немного двигается таз – это нормально. На выдохе носки снова опускаем вниз. Не задерживайте дыхание, просто запомните, когда вдыхать, а когда выдыхать.
- Руки опускаем вниз параллельно корпусу. Поднимаем правую ногу и тянемся носком вверх. На вдохе тянем ее на себя, на выдохе от себя. Делаем так 5 раз для каждой ноги, чувствуя растяжение в колене.
- Из того же положения начинаем делать «велосипед» – поочередно каждой ногой по 10 вращательных движений.
- Затем «велосипед» делается сразу двумя ногами – 20 кругов. Не забываем тянуть носок от себя.
- Теперь опустите ноги, согните их в коленях на 100 градусов (больше прямого угла), колени разведите в стороны. Стопы вместе. Это упражнение называется «бабочка». Разводим колени и сводим их – делаем так 10 раз.
- Из положения лежа тянем колено двумя руками к животу. Прижимаем его и тянемся лицом к колену. Делаем 5 тянущихся движений таким образом.
- Затем обхватываем руками оба колена и делаем то же самое.
- Согнули ноги на острый угол, стопы на ширине плеч. Правую ногу ставим ступней на левое колено и разворачиваем колено правой ноги в сторону и обратно. Делаем по 5–10 тянущихся движений. Затем делаем то же самое для второй ноги.
- Теперь сложнее: когда одна нога на колене другой – силой последней поднимите обе ноги, коснувшись первым коленом груди.
- Стопы на ширине плеч, опускаем правое колено вовнутрь (в левую сторону), касаясь им пола. Повторяем 10 раз для каждой ноги.
- Теперь нам понадобится мяч (или валик). Садимся на стул, мяч помещаем под стопу. Катаем его вперед и назад, вправо-влево за счет движения коленного сустава. Каждой ногой сделайте по 10 движений во все 4 стороны.
- Садимся на пол, делаем «бабочку» из положения сидя. Руками не помогаем, они расположены между ног и удерживают стопы.
Перечисленные упражнения для коленей можно делать как поочередно для каждой ноги, так и связкой, прогоняя по 3–4 упражнения для каждой ноги подряд.
Рекомендации
Напоследок ряд рекомендаций:
- Упражнения при артрозе коленного сустава – те же самые.
- Мы отметили, что это комплекс реабилитации. Естественно, что в нем задействованы не только колени, но и все мышцы ног. Поэтому, кроме приведенных упражнений, есть еще разные варианты сведения-разведения ног, «ножницы» и т. д. Коленного сустава они не касаются, поэтому мы их намеренно опустили.
- Вместо мяча можно использовать валик и делать его перекаты не на стуле, а лежа.
- Упражнения для суставов не обязательны. Они нужны лишь при наличии проблем с коленями. Когда вы почувствуете, что колени начинают приносить вам хлопоты, пора вспомнить этот комплекс.
Понятие «накачать» подразумевает тяжелую нагрузку. Здесь же об этом не может быть и речи. Накачать ноги можно будет тогда, когда пройдут проблемы с коленями – поэтому старайтесь, если эти проблемы у вас уже есть.
fitnavigator.ru
Упражнения при растяжении связок коленного сустава
Анатомия коленного сустава
Связки колена отвечают за нормальное протекание основной функции коленного сустава – сгибание, разгибание и вращение колена. Без этих движений невозможно нормальное перемещение человека, не говоря уже о плодотворных занятиях спортом.
К боковым связкам относятся малоберцовая и большеберцовая коллатеральные связки. К задним связкам — подколенная, дугообразная, связка надколенника, медиальная и латеральная поддерживающие связки. Внутрисуставными называют крестообразные (передняя и задняя) и поперечную связки колена.
https://www.youtube.com/watch?v=egUtSdXyntw
Остановимся немного подробнее на первых, так как с травмой крестообразной связки колена может столкнуться каждый второй спортсмен. Крестообразные связки отвечают за стабилизацию коленного сустава, они удерживают голень от смещения вперед и назад. Восстановление после травмы крестообразной связки колена – длительный, болезненный и сложный процесс.
Также важными элементами в структуре колена являются наружный и внутренний мениски. Это хрящевые прокладки, выполняющие роль амортизатора в суставе и отвечающие за стабилизацию положения колена при нагрузке. Разрыв мениска – одна из наиболее часто встречающихся спортивных травм.
Комплекс упражнений: 3-6 неделя после травмы
Любое повреждение колена чревато серьезным ограничением двигательной активности. И в дальнейшем требует много времени и усилий для восстановления нормальной его функции.
Так как же укрепить связки коленного сустава?
Практически, повреждение любого элемента коленного сочленения требует многоэтапной реабилитации.
Ушиб и растяжение связочного аппарата коленного сочленения сопровождается умеренно выраженной болью, некоторой отечностью мягких тканей, которая проявится не сразу и незначительной утратой функциональной активности.
Но, несмотря на стертую симптоматику, не следует пренебрегать лечебно-реабилитационными мероприятиями.
Так как, отсутствие восстановительного периода после травмы, в дальнейшем, скажется на снижении устойчивости связок к повреждению, и следующая травма может закончиться разрывом непрерывного соединения.
После диагностических процедур, в ходе которых должно быть исключено серьезное повреждение коленного сустава, назначается период функционального покоя сроком от 7 до 10 дней. За этот период времени рассасываются микрокровоизлияния, которые всегда сопровождают травмы, восстанавливаются упруго-эластичные свойства поврежденных соединений.
По прошествии указанного срока, можно приступать к укреплению коленных суставов и связок.
Для этого используется комплексный подход, включающий в себя:
- Введение в пищевой рацион желеобразующих продуктов (крепкие мясные и рыбные бульоны), продуктов, содержащих полиненасыщенные жирные кислоты (авокадо, морская рыба, оливки или оливковое, подсолнечное масла холодного отжима). Обогатить рацион питания витаминами. Или подобрать поливитаминный лекарственный препарат, содержащий в своем составе такие минералы, как кальций, магний, селен, бор;
- Включение в схему реабилитации массажа и физиотерапевтических процедур позволяет ускорить процесс восстановления поврежденных связок;
- Укрепление связок коленного сустава упражнениями восстановительной гимнастики.


Можно начинать со следующего комплекса упражнений:
- Лечение положением. Для этого будет необходимо укладывать поврежденную конечность на функциональную шину с углом сгибаградусов. Это можно делать вне периода активной физической деятельности;
- Выполнение сгибания-разгибания в голеностопном суставе с максимально возможным углом нагрузки;
- Изометрическое сокращение четырехглавой мышцы бедра. При правильном выполнении упражнения должно происходить перемещение коленной чашечки вверх-вниз;
- Выполнение маятникообразных движений нижними конечностями, согнутыми в коленях, в положении сидя;
- В положении стоя, с опорой на бедра, мягкие круговые движения в коленях;
- Полуприседания с прямым торсом и вытянутыми вперед руками.
После раннего восстановительного периода, который в данном случае, занимает до 7-14 дней, нагрузка на коленные сочленения постепенно увеличивается, достигая исходных величин.
К исходу 1-2 месяцев реабилитацию поврежденных связок коленного сустава можно считать завершенной. После этого вновь можно заниматься обычными видами спорта.
Повреждения коленного сустава чаще всего связаны с нарушениями его функциональности из-за ушибов, тяжелого физического труда, переломов или спортивных растяжек, заболеваний преклонного возраста. Во время ходьбы вся нагрузка тела приходится на ноги, поэтому при сгибании и разгибании колена крестообразная связка наиболее расслаблена и уязвима для получения травм.
Любое негативное воздействие на коленный сустав, как правило, сопровождается следующим симптомами:
- боль и неприятные ощущения при попытке согнуть/разогнуть колено;
- слабость в области бедренных мышц;
- покраснение и отечность в поврежденной области.
При падении или ударе коленом о твердую поверхность, разрыве или повреждении менисков, переломе коленного сустава лечение пострадавшего на первом этапе направлено на рассасывание скопившейся крови в суставе и репарацию поврежденных тканей, профилактику мышечной структуры.
На втором этапе проводится лечебная гимнастика для коленного сустава после травмы, предназначенная для общего тонуса и скорейшего его восстановления. Заранее подготовленный набор упражнений должен вовлекать в работу все группы мышц, тем самым нормализуя суставно-двигательную активность.
Проводят лечебную гимнастику в период реабилитации после двух месяцев с момента хирургического вмешательства или после месяца комплексного лечения. Регулярные занятия гимнастикой способны на начальном этапе уменьшить болевой порок и устранить симптоматику недуга. Комплекс упражнений улучшает кровообращение, расслабляет мышцы и приводит их в тонус.
Правила лечебной гимнастики предписывают регулярность и оптимальное время выполнения упражнений, которое составляет двадцать минут, причем темп должен быть медленным и размеренным. В целом же гимнастика направлена на напряжение, динамические и общеразвивающие упражнения как лечебная ходьба по неровной поверхности и занятия на тренажерах.
Каждая манипуляция производят по пять-десять раз, с последующим увеличением нагрузки. Во время перерывов необходимо следить за тем, чтобы колено было не согнутым, находилось в расслабленном положении. Не рекомендуется выполнять подвижные упражнения, маховые движения и выпады, приседания. Это может усугубить степень повреждения.
Травмы колена сопровождаются болью, отеком тканей и потерей активного образа жизни. ЛФК при разрыве связок коленного сустава направлен на его разработку и помогает вернуть работоспособность. Стоит отметить, что физкультура не выполняется в первые дни после получения травмы. Сначала врач рекомендует полный покой на неделю.
Причина разрыва — высокий уровень физической нагрузки, которой чаще подвержены спортсмены. При этом страдают передние и боковые связки, связки мениска.
Гимнастика выполняется несколько раз в день, постепенно добавляя движения стоп в оба направления, чтобы повысить активность голени. В том случае, если повреждения колена не тяжелые, добавляется в тренировку упражнение на сгибание и разгибание. Со следующей недели лечебная физкультура дополняется упражнениями, которые помогут восстановить связки коленного сустава. Например, делают полуприседания, облокотившись на стену. При выполнении спину держать ровно, а пятки — вместе.
Стадия охватывает упражнения на координацию мышц, правильную ходьбу и подготовку к активной фазе реабилитации. Несмотря на большой промежуток времени, гимнастика выполняется плавно и без лишних движений. Разрабатывать суставы необходимо в горизонтальном положении и в медленном темпе. Постепенно можно добавлять занятия степ аэробикой, неполные приседания с утяжелителем, велотренажер, занятия в бассейне.
Растяжка для восстановления подколенных сухожилий:
- Лечь возле стены, одну конечность выпрямить, другую облокотить об стенку, до ощущения легкого натяжения. В таком положении задержаться 15—20 секунд.
- Конечность держать ровно и, не сгибая спину, не горбить. Пятку опереть на стенку, а вторая должна касаться пола. Повторить 2—4 раза.
Связки и сухожилия восстанавливаются медленно, но если во время выполнения упражнений ощущается боль, следует прекратить проведение тренировки и посетить врача.
Связочный аппарат заживает долго, так как реабилитация связана со степенью тяжести повреждения, так и длительным периодом неподвижности. Но, несмотря на все сложности, упорство в выполнении физических упражнений поможет полностью восстановиться после растяжения связок коленного сустава.
Без предварительного согласования копирование материалов сайта возможно в случае установки активной индексируемой ссылки на сайт.
Информация на сайте представлена исключительно для ознакомления. Рекомендуем обратиться к специалисту за дальнейшей консультацией и лечением.
На раннем этапе восстановления любые физические упражнения исключаются. Предписывается полный покой и физиотерапевтические процедуры: ультразвуковая терапия, криотерапия, УВЧ-терапия, магнитотерапия. Единственное упражнение, которое разрешается выполнять в первую неделю после травмы — статическое напряжение квадрицепса.
Порядок выполнения упражнения:
- Сядьте на пол и примите устойчивое положение: заведите руки назад и обопритесь на них. Поврежденную ногу вытяните вперед. Здоровую ногу оставьте выпрямленной либо согните в колене.
- Напрягая квадрицепс, потяните носок разрабатываемой ноги на себя. Коленная чашечка при этом должна сместиться вверх.
- Зафиксируйте достигнутое положение на пять секунд.
- Расслабьтесь.
- Сделайте три подхода по 15-25 повторений.
Упражнение с напряжением квадрицепса можно выполнять несколько раз в день. Полезно также качать стопой из стороны в сторону и двигать носком ноги вверх-вниз — это помогает сохранить тонус мускулатуры голени. Если травма колена легкая, разрешается выполнять сгибания-разгибания ноги в колене и ходить в медленном темпе с частичной опорой на поврежденную ногу.
При первом появлении боли выполнение упражнения следует прекратить. Начиная со второй недели, если не возражает врач, в комплекс упражнений можно добавить подъемы на носки и неполные приседания. Полуприседы выполняются стоя у стены. Колени при этом не должны выступать за носки. Нельзя горбить и выгибать спину, а пятки отрывать от пола.
Травмоопасные упражнения
Ниже представляем вашему вниманию несколько наиболее травмоопасных упражнений, используемых в спорти, в том числе — и в кроссфите, которые при нарушении техники выполнения могут привести к повреждению связок колена.
Приседания
В эту группу можно включить все упражнения, где вся или большая часть амплитуды проходится за счет приседаний, будь то классические или фронтальные приседания со штангой, трастеры, толчок штанги и другие упражнения. Несмотря на то, что приседания – самое удобное с точки зрения анатомии упражнение для человеческого организма, травма колена или разрыв связок во время его выполнения – обычное дело.
Другая причина травмирования связок во время приседания – большой рабочий вес. Даже если техника отточена до идеала, большой вес отягощения оказывает огромную нагрузку на связки колена, рано или поздно это может привести к травме. У тех спортсменов, кто не использует принцип периодизации нагрузок и не дает полностью восстанавливаться своим мышцам, суставам и связкам, такое наблюдается повсеместно.
Прыжки
В эту группу условно следует отнести все прыжковые упражнения из кроссфита: приседания с выпрыгиванием, запрыгивания на коробку, прыжки в длину и высоту и т.д. В этих упражнениях есть две точки амплитуды, где коленный сустав подвержен сильной нагрузке: момент выпрыгивания вверх и момент приземления.
Движение при прыжке вверх носит взрывной характер, и, помимо квадрицепса и ягодичных мышц, львиная доля нагрузки приходится на коленный сустав. При приземлении ситуация аналогична приседаниям – колено может «уйти» вперед или в сторону. Иногда при выполнении прыжковых упражнений по неосторожности атлет приземляется на прямые ноги, в большинстве случаев это приводит к травме коллатеральных или поддерживающих связок. Профилактические меры: не приземляться на прямые ноги, следить за правильным положением колен при приземлении.
Конечно, это отличные упражнения для изолированной проработки четырехглавой мышцы бедра, но если вдуматься в их биомеханику – они абсолютно противоречат естественным для человека углам. И если в некоторых тренажерах для жима ногами еще можно поймать комфортную амплитуду и делать некое подобие «приседаний наоборот», то разгибания сидя – самое некомфортное для наших колен упражнение.
Тренажер построен таким образом, что основная часть нагрузки приходится на каплевидную головку квадрицепса, нагрузить которую, не создав сильной компрессионной нагрузки на коленный сустав, просто невозможно. Особенно остро эта проблема проявляется при работе с большим весом и сильной задержкой в точке пикового напряжения.
Помните, зачастую травму колена можно предотвратить, если контролировать движение на всей амплитуде и соблюдать правильную технику выполнения упражнения. Также хорошим профилактическим средством будет регулярное использование хондопротекторов: содержащиеся в них в больших дозировках хондроитин, глюкозамин и коллаген сделают ваши связки прочнее и эластичнее. Также спортсменам рекомендуется использование разогревающих мазей, это не даст мышцам, суставам и связкам «остывать» между подходами.
Упражнения для укрепления коленей
Упражнения для укрепления коленей позволят сохранять суставы гибкими и подвижными в любом возрасте. Для их выполнения достаточно ежедневно уделять время гимнастике в домашних условиях, при этом нет необходимости в дополнительных приспособлениях.
Существует несколько разновидностей гимнастических комплексов, которые предназначены для новичков или профессиональных спортсменов, а также с целью реабилитации после травм. При их выполнении обязательно соблюдать правила безопасности, а по необходимости — пользоваться эластичным бинтом либо бандажом, поскольку неправильная техника может не только не укрепить, но и нанести вред суставам. Возрастных ограничений для упражнений нет — достаточно учитывать общее самочувствие и уровень физической подготовки человека.
Колени человека несут на себе большую нагрузку в повседневной жизни, при этом не имеют широкой амплитуды движений. Сустав сложный, образован большой и малой берцовой костями со стороны голени, а также бедренной костью. Их суставные поверхности покрыты гиалиновым хрящом, который амортизирует при ходьбе и предотвращает стирание костной ткани.
Для приведения колена в движение активизируются одновременно несколько групп мышц:
- передние — сгибатели бедра;
- задние — разгибатели бедра;
- внутренние — приводящие мышцы бедра.
Амплитуда сустава регулируется связками. Это плотные соединительнотканные тяжи, которые соединяют между собой соседние кости и не позволяют им превышать допустимую норму отклонения в движении. В коленном суставе также присутствуют собственные связки надколенника (коленной чашечки), благодаря которым это образование удерживает свое положение.
Занятия для укрепления коленей можно проводить в домашних условиях. При этом нагрузка должна приходиться не на сустав, а на мышцы, которые его поддерживают и приводят в движение. Так в повседневной жизни существенно снижается риск травматизма, а с возрастом — замедляются процессы разрушения тканей гиалинового хряща.
Тренировки направлены на несколько аспектов:
- укрепление мышц голени и бедра;
- растяжение мышечных волокон для увеличения их рабочего объема;
- повышение эластичности сухожилий;
- проработку сухожилий.
Не все упражнения, в которых задействованы мышцы бедра и голени, полезны для коленного сустава. Например, бег и прыжки позволяют держать тело в тонусе и прорабатывают все мускулы нижних конечностей, но могут спровоцировать травмы колена. Тренировки, полезные для суставов, обычно проводятся в медленном темпе, чтоб исключить возможность разрывов тканей.
Некоторые упражнения выполняются в том числе в положении лежа с целью снятия дополнительной нагрузки на суставные поверхности костей. Гимнастикой рекомендуется заниматься сразу после пробуждения, но в течение дня она будет не менее эффективной.
Упражнения для укрепления коленных суставов и связок рекомендуется согласовать с врачом, если в анамнезе есть какие-либо травмы либо присутствуют болезненные ощущения. В остальных случаях достаточно ориентироваться на собственные ощущения — после занятий допускается мышечная усталость, но боль в суставах не должна проявляться.
- Самое простое упражнение для укрепления мышц бедра и голени — это приседания. Их выполняют медленно, с собственным весом либо с незначительным утяжелением, стараясь распределять нагрузку равномерно и переносить вес на заднюю поверхность конечностей. При этом важно, чтобы колени во время приседаний сильно не выступали вперед за линию носков.
- Второе упражнение выполняется ежедневно, чтобы укрепить мышцы группы сгибателей. Для этого следует сделать широкий шаг в сторону и оставить ногу согнутой в колене. Далее на нее надавливают руками, при этом должно ощущаться натяжение в области суставов обеих конечностей. Растяжку выполняют плавно, без рывков, а затем повторяют на другую сторону.
- Не менее важно уделять внимание растяжке задней поверхности коленных суставов — здесь также находятся связки и сухожилия. Элемент начинают выполнять из положения лежа на спине, затем одну ногу поднимают и сгибают под прямым углом. Растяжка заключается в плавном выпрямлении ноги и ее максимальном подъеме. Лучше проводить тренировки с помощником, но также можно воспользоваться подручными средствами для удержания ноги в поднятом положении.
- Для упражнения, укрепляющего мышцы голени, понадобится небольшая ступенька или любая другая возвышенность. На нее необходимо стать стопой так, чтобы пятка оставалась свободной. Далее необходимо подниматься на носки и максимально опускаться вниз, проваливая пятку. Для удержания равновесия можно пользоваться опорой и придерживаться руками.
- Один из наиболее эффективных способов укрепить колени — это работа с четырехглавой мышцей бедра. Она находится на передней части бедра и является самым сильным и объемным мускулом человека. Тренировки обязательно должны включать выпады, но делать их важно правильно. Нога, которая делает шаг вперед, остается согнутой в колене не более, чем под прямым углом. Колено задней ноги при этом практические касается пола, а тазобедренный сустав опускается точно вниз. Когда такая техника покажется легкой, можно пользоваться различными утяжелителями.
- Еще один способ развить гибкость и повысить силу коленей — обычный мостик. При этом мышцы задней поверхности бедра находятся в легком напряжении, одновременно прорабатывается и области голени. Четырехглавый мускул бедра плавно растягивается, что способствует увеличению объема волокон. Когда мостик начнет получаться сделать без дискомфорта, достаточно начать подвигать ступни к ладоням.
- Элемент «раковина моллюска» направлен для тренировку боковых связок колена. Он выполняется из положения лежа на боку, ноги при этом необходимо немного согнуть в коленных суставах. Затем выполняется 10—20 подъемов колена верхней ноги, а ступни остаются сомкнутыми. Следующий подход делают аналогично, лежа на втором боку.
- Следующее упражнение выполняется стоя, упираясь руками на спинку стула либо любую другую опору. Корпус необходимо немного наклонить вперед, при этом поднимая поочередно согнутые в колене ноги назад. Существует и разновидность этого упражнения, но исходное положение для него — стоя на коленях и упираясь ладонями в пол.
Отдельный комплекс назначается в случае проблем с коленями. Гимнастика выполняется преимущественно сидя либо лежа, чтобы максимально защитить суставы от травматизма. Вариации могут отличаться в зависимости от вида травмы, поэтому тренироваться следует только по рекомендациям врача. Обычно назначают следующий комплекс:
- сидя на стуле, согнуть ноги в коленях под прямым углом и поочередно поднимать левую и правую голени вверх;
- в этом же положении заводить ступни максимально под стул, а затем возвращать их обратно;
- лежа на спине, по очереди поднимать прямые ноги вверх, можно воспользоваться дополнительными приспособлениями либо помощью напарника.
Коленные суставы — это сложный механизм, который важно поддерживать в тонусе. Резкое снижение уровня физической активности, травмы либо избыточный вес — все эти факторы могут способствовать разрушению колена и активировать необратимые процессы в гиалиновом хряще.
Традиционно травмы связок колена считаются профессиональным заболеванием у многих спортсменов. Однако даже люди, далекие от спорта, могут травмировать связки при ДТП, сильных ударах по голени, падениях на колено или прыжках с большой высоты.
- Растяжение связок – травма колена, происходящая из-за перерастяжения связок, подвергаясь слишком тяжелой нагрузке. Зачастую сопровождается микроразрывами связок.
- Разрыв связок – травма колена, сопровождающаяся нарушением целостности волокон связки. Разрыв связок бывает трех степеней тяжести:
- повреждается только несколько волокон;
- повреждается более половины волокон, что ограничивает подвижность коленного сустава;
- связка разрывается полностью или отрывается от места фиксации, сустав практически теряет подвижность.
Симптомы травм связок колена одинаковы: резкая сильная боль в колене, ощущение треска или щелчка под коленной чашечкой, отечность, ограничение движение колена, невозможность перенести вес тела на травмированную ногу. Чтобы приступить к правильному лечение колена после травмы (растяжения или разрыва связок), нужно сперва поставить точный диагноз, сделать это сможет только врач, самостоятельно гадать или ставить диагноз «на глаз» не следует, это можно сделать только при помощи рентгеновского снимка, компьютерной томографии, МРТ или УЗИ.
Растяжение связок коленного сустава: первая помощь и лечение
- Разрыв передней крестообразной связки (ПКС) — спортивная травма, например, неудачное скручивание колена.
- Повреждение наружной боковой связки. Случается при повреждении или травме на неровной поверхности. Характерно для девушек на каблуках.
- Разрыв внутренней боковой связки — сопровождает вывих конечности.
- Травма задних крестообразных связок — происходит при резком сгибе в колене.
- Разрыв связок возле менисков — одна из сложных проблем коленного сустава, которая может произойти и без травмы, иногда на фоне внутренних изменений в организме, к примеру, возрастных.
- Четырехглавая мышца, разрыв сухожилия. Зачастую встречается у людей, занимающихся спортом.
Если ваш партнер по тренажерному залу жалуется на сильную боль в области колена, вам или дежурному инструктору следует незамедлительно оказать ему первую помощь:
- Незамедлительно нужно приложить холод к травмированному участку (влажное полотенце, бутылка с холодной водой, а лучше всего – пакет со льдом).
- Постараться максимально иммобилизовать коленный сустав при помощи эластичного бинта или подручных средств (платка, полотенца и т.д.). Пострадавший не должен много двигаться и ни в коем случае наступать на травмированную ногу.
- Придать травмированной ноге приподнятое положение с помощью подручных средств, стопа должна располагаться выше уровня корпуса, это уменьшит скорость образования отека.
- Если болевые ощущения ужасно сильные, дать пострадавшему обезболивающее средство.
- Незамедлительно отвезти пострадавшего в травмпункт или дождаться приезда скорой помощи.
Отличительной чертой и превосходством человека от других позвоночных земных созданий, является умение держать тело в вертикальном положении и умение ходить…на ногах.
Так уж устроен человеческий скелет, что для выполнения жизненно важных действий необходимы конечности — ноги и руки.
В свою очередь конечности состоят из суставов, мышц и связок.
В данной статье будут рассматриваться проблемы, связанные со связками колена. Итак, колено-это орган, служащий опорой и обеспечивающий движение человека. Именно на долю колен приходится огромная нагрузка при совершении определённых действий и движений.
Чем больше используется и «эксплуатируется» определённый орган, тем выше риск получения увечья. Наибольшему риску подвержены люди занимающиеся спортом или же люди с определёнными регулярными физическими нагрузками.
Коленный сустав состоит из связки надколенника, пары крестообразной и литеральной связки, с обеих боковых поверхностей ноги. Надо отметить, что все эти части подвержены растяжению и разрыву.
Резкие движения, подъёмы тяжести, получения ударов и вывихи могут быть причиной возникновения растяжки связок коленных суставов.
Характеризуется это микроскопическими разрывами сухожильных волокон, в состоянии максимального напряжения волокон мышц коленной части. При этом, у связок утрачивается свойство растяжения, что способствует возникновению боли.
Для начала нужно формировать образное представление о структуре коленного сустава. Амортизационную функцию коленного сустава выполняют латеральный и медиальный мениск, который находится внутри самого сустава.
Так же, с учётом того, что колено принимает на себя различные нагрузки, это обеспечивается наличием укрепления большим количеством связок, которые в свою очередь располагаются внутри и снаружи сустава.
Коленный сустав формируют наружные связки:
- малоберцовая коллатеральная связка;
- большеберцовая коллатеральная связка;
- косая подколенная связка;
- подколенная связка дугообразной формы;
- связка надколенника;
- связки, поддерживающие надколенник.
И внутренние:
- передняя крестообразная связка;
- задняя крестообразная связка.
Упражнения для восстановления связок
При более тяжелой травме эластично-прочные свойства соединений не выдерживают и связки колена рвутся. Особенно часто это происходит с крестообразными соединениями. Симптоматика, в данном случае, не позволяет игнорировать обращение за специализированной помощью. Клиника сопровождается:
- Ощущением хруста в колене;
- Резкой болью;
- Нарастающим отеком;
- Симптомом «выдвижного ящика»;
Он заключается в свободном смещении голени относительно бедра при положении пострадавшего сидя, с согнутой в колене травмированной конечностью.
- Часто кровоизлиянием в сустав и разрывом (отрывом) мениска.
Реабилитация после разрыва связок коленного сустава затягивается на длительный период времени.
Восстановление соединений хирургическим путем производят в случае полного разрыва. Если целостность связочного аппарата нарушена частично, то стороннего вмешательства может и не потребоваться. Восстановление, в таком случае, происходит самостоятельно, путем рубцевания.
После снятия иммобилизации, которая выполняется наложением гипсовой повязки (лангеты) сроком на 4-6 недель, возникает своевременный вопрос: «Как восстановить связки коленного сустава?». Отвечая на этот вопрос, следует сделать акцент на том, что укрепление связочного аппарата можно осуществить через нагрузочные тренировки мышц бедра, которые корсетом окружают колено.
Под понятием восстановления связочного аппарата рассматривается, в основном, сохранность их целостности на протяжении. После того, как пройдет срок, необходимый для созревания рубца сшитых связочных волокон, наступает ранний восстановительный период, направленный на укрепление связок коленного сустава. Основные направления здесь также неизменны, как и при относительно легкой травматизации:
- Обогащение рациона питания;
- Физиотерапевтические процедуры и массаж;
- Комплекс упражнений лечебной физкультуры, который несколько отличается от предоставленного раннее.
Восстановительный период при разрыве связочного аппарата существенно затягивается и это связано, как с самой сложностью повреждения, так и с длительным периодом иммобилизации.
В ходе последнего возникает большой риск развития мышечно-сухожильных контрактур, атрофии мышц и сухожилий, утрачиваются привычные навыки рабочей нагрузки на поврежденную конечность. Поэтому курс восстановления после операции на связках коленного сустава стараются начать, как можно раньше и проходит он в несколько этапов.
Ранний послеоперационный этап включает в себя первые 8 недель. Первое время выполняются упражнения статического напряжения:
- Максимальное натяжение носка стопы на себя с ощущением напряжения четырехглавой мышцы бедра. Задержание положения на счет 5. И последующее вытягивание носка от себя с задержанием напряжения мышц на тот же счет. Под пятку кладется небольшая подушка;
- Поочередное напряжение и расслабление четырехглавой и ягодичной мышц;
- Скольжение стопой по поверхности, из положения сидя, в положение максимально возможного сгибания колена. Удержание такого положения на счет 5.
Повтор всех упражнений выполняется по 15 подходов, 3-4 раза в день.
В дальнейшем, реабилитационная программа расширяется до полного комплекса ЛФК при разрыве связок коленного сустава и включает в себя:
- Из положения сидя, с опорой на руки, максимально притянув пальцы стопы на себя, поднимите ногу на высотусм от поверхности, не сгибая колена. Задержите ногу в таком положении на счет 5-10;
- Смещение рукой надколенника вверх-вниз и в стороны при максимально расслабленной и разогнутой в колене ноге;
- Пассивное разгибание ноги в коленном сочленении. Для этого необходимо, из положения сидя, заинтересованную ногу опереть на пятку, на колено положить пакет со льдом, и, медленно, давить на него сверху руками, добиваясь максимально возможного разгибания коленного сочленения;
- Из положения лежа на животе, под сгиб стоп подкладывается небольшой валик, выполняется максимально возможное сгибание ноги в коленном суставе с дальнейшим разгибанием.
В последующие месяцы все упражнения выполняются с утяжелением. С 12-ой недели разрешается велотренажер и плавание. Весь комплекс реабилитационных мероприятий направлен на постепенное наращивание нагрузки на сухожильно-мышечный аппарат, целью которой является повышение устойчивости коленного сустава и возвращение к исходному функциональному уровню.
Понедельную реабилитацию после разрывов связок коленного сустава можно увидеть ниже.
Не смотря на кажущуюся сложность реабилитации после разрыва связок коленного сустава, растяжения и ушиба, именно в результате упорных занятий можно добиться полного восстановления. Потому, наберитесь терпения, слушайте рекомендации врача и через некоторое время вы сможете вновь ощутить всю полноту движения!
Теперь давайте разберёмся, каким образом можно укрепить связки колена после травмы. Ниже приведен небольшой перечень самых простых упражнений для связок колена после травмы, которые на начальном этапе следует выполнять под присмотром лечащего врача или реабилитолога, и только после — самостоятельно.
- Лежа на спине, постарайтесь поднять прямые ноги вверх и ненадолго зафиксироваться в этом положении. Держите ноги максимально прямыми, настолько это возможно.
- Лежа на спине, согните ноги в коленях, подтяните их к животу и замрите на несколько секунд в таком положении. Вернитесь в исходное положение.
- Используя опору, постарайтесь встать на пятки и поднять носки вверх. Ноги в коленях при этом должны быть выпрямлены настолько, насколько вы это можете сделать.
- Используя опору, постарайтесь встать на носки и статически напрячь икроножные мышцы.
- Сидя на стуле и подняв ногу вверх, старайтесь максимальное количество раз согнуть и разогнуть колено;
- Постарайтесь плавно и подконтрольно выполнить упражнение «велосипед».
- Постарайтесь растягивать приводящие мышцы бедра и бицепс бедра в разных положениях: сидя, стоя ил лежа на спине.
Не следует включать в свой реабилитационный комплекс упражнения, имеющие прямую нагрузку на квадрицепс. Напрягаться будет не только мышца, но и коленный сустав, что в большинстве случаев приведет к сильным болевым ощущениям и замедлит процесс вашего выздоровления на неделю-другую.


Автор Людмила Жаворонкова
Медицинский эксперт проекта. 30 лет стажа в практической медицине. с 2006 по 2016 — руководитель службы экспертизы качества медицинской помощи и защиты прав и защиты прав застрахованных в СоГАЗ-мед. с 2018 года научный консультант и медицинский эксперт проекта Cross.Expert.
Редакция Cross.Expert
sustav.space
Упражнения для коленных суставов для укрепления мышц и связок

Коленный сустав один из наиболее сложных и подвижных в человеческом организме. На него возлагаются большие нагрузки при ходьбе, беге, прыжках, подъему по лестнице, статичных нагрузках. Различные травмы, воспалительные и дегенеративно-дистрофические процессы коленного сустава приводят к ухудшению кровоснабжения и питания тканей, истончению хрящевой прослойки внутрисуставных костных поверхностей, разрушению менисков, нарушению работы мышечно-связочного аппарата. Изменения целостности связок и костей, артриты и остеоартрозы провоцируют хроническое прогрессирующее воспаление и нарушение подвижности коленей. Для терапии используются медикаменты, физиопроцедуры, а также упражнения для коленных суставов. Последние могут использоваться как для профилактики, так и для лечения на различных этапах заболеваний. Они помогают значительно улучшить функцию опорно-двигательного аппарата и состояние человека в целом.
Упражнения для укрепления коленных суставов и связок: задачи и правила
Лечебная гимнастика для коленных суставов назначается специалистом с учетом таких факторов, как тяжесть патологического процесса и его характер, наличие сопутствующих заболеваний, возраст пациента. Полноценные тренировки можно начинать в период затихания острой фазы заболевания, когда болевой синдром снижается, температура тела нормализуется, а местные воспалительные проявления уменьшаются. Гимнастика направлена на решение следующих задач:
- увеличение эластичности связочного аппарата коленного сустава;
- укрепление мышц бедра и голени, которые принимают участие в процессе движения коленного сустава;
- нормализация кровообращения, что благотворно влияет на метаболизм, активизирует синтез синовиальной жидкости и способствует восстановлению клеток хрящевой ткани;
- улучшение общего самочувствия и настроения пациента, что также хорошо влияет на выздоровление.
Если выполнять упражнения для восстановления коленного сустава каждый день, то со временем функция коленных суставов сможет полностью или частично восстановиться в зависимости оттого, какова степень нарушений в анатомических структурах.

При выполнении гимнастики нужно учитывать следующее:
- Тренироваться нужно регулярно. Курс лечения составляет 14-30 дней. В дальнейшем также рекомендуется выполнять упражнения для профилактики.
- Делайте гимнастику 2-3 раза в день по 10-15 минут. Общая длительность занятия должна составлять 30-45 минут.
- Нагрузку на коленные суставы нужно повышать постепенно. Сначала повторять упражнения рекомендуется по 3-4 раза, постепенно увеличивая это количество до 10-15.
- В начале тренировки амплитуда движения должна быть низкой, а к концу должна увеличиваться.
- Выполнять упражнения для укрепления коленного сустава нужно тщательно, качественно прорабатывая все мышцы и связки.
- Закончив физкультуру, отдохните, лежа с разогнутыми коленями на твердой поверхности – это поможет улучшить кровообращение в прорабатываемых суставах.
- После гимнастики можно принять контрастный душ, сделать массаж сустава и окружающих его мягких тканей.
Упражнения не должны провоцировать неприятные ощущения и боль. Если возник дискомфорт, прекратите тренировку. Болевой синдром в дальнейшем является поводом посетить врача.
Не ждите положительных результатов моментально. При наличии заболеваний для достижения эффекта придется заниматься долго и усердно.
Лучшие упражнения для коленных суставов


Заниматься можно и в домашних условиях. Рекомендуется иметь для занятий фитбол и обычный детский мячик. Мяч должен быть легким, со средней жесткостью.
Некоторые упражнения в гимнастике для коленных суставов способствуют укреплению всех мышц ног, другие изолированно прорабатывают только сустав. Условно можно разделить их на две группы – те, что восстанавливают мышечный тонус и те, что увеличивают подвижность непосредственно сустава. Нельзя выполнять только что-то одно, поскольку движения обеспечиваются именно суммарными характеристиками сустава, связок и мышц ног. Перед выполнением основного комплекса нужно провести разминку. Она особенно важна для тех, кто не имел травм, но столкнулся с болями или хрустом в коленях.
Утренняя гимнастика для коленей
Предложенные ниже упражнения для разработки коленного сустава помогают восстановить его подвижность после травм и способствуют профилактике возрастных изменений.
- Сразу после пробуждения поднимите одну ногу немного вверх, согните ее в колене, чтоб вам не было тяжело ее держать. Согните ногу малым углом, затем выпрямите ее. Носок тяните на себя, чтобы напрячь икроножную мышцу. Для каждой ноги сделайте такое упражнение 10 раз. Затем из аналогичного положения нарисуйте круг носком ноги, и желательно так, чтобы он был правильным. Двигаться при этом должно только колено, голеностоп пусть остается неподвижным. Носок тяните вперед, будто перед вами находится лист бумаги, и вы рискуете большим пальцем ноги на нем. Нужно нарисовать пять кругов по часовой стрелке, и пять – против. Теперь вставайте и приступайте к следующему упражнению.
- Встаньте около кровати, ноги поставьте на ширине плеч. Правую ногу поставьте на носок, центр тяжести перенесите на вторую ногу. Оторвите от пола носок, дав ему свободно повиснуть в воздухе. Сгибайте и разгибайте ногу в колене. Сгибать нужно максимально, стараясь пяткой коснуться ягодиц либо задней части бедра. Разгибайте до обычного состояния, дабы избежать травмы коленной чашечки. Повторите упражнение по 10 раз для каждой ноги. Если выполнять упражнение в положении стоя тяжело, можете присесть на стул либо край кровати. После опустите ногу на пол. Ноги сведите вместе, корпус наклоните и двумя руками возьмитесь за колени впереди, упираясь в них ладонями. Ваша задача – нарисовать коленным суставом круг, используя руки. Нарисуйте по 10 кругов в обе стороны.
- Третье упражнение – рисование круга носком на полу. Нужно немного приподнять ногу, чтоб носок свободно висел над полом. Нарисуйте пять кругов по часовой стрелке и столько же против. Проделайте то же самое другой ногой.


Такие упражнения для укрепления мышц коленного сустава помогают обеспечить профилактику ограничения подвижности колен, которое часто становится актуальным с возрастом. К примеру, в суставе может откладываться соль либо не хватать суставной жидкости. Связки и сухожилия же со временем становятся плотнее, утрачивают эластичность.
Можно использовать эту гимнастику и при восстановлении ограниченной подвижности. Благодаря ей нельзя накачать мышцы, но можно именно укрепить, особенно тем, кто долгое время был без движения. Следующий же комплекс включает в себя упражнения для укрепления и восстановления мышц и связок коленного сустава
Упражнения для восстановления и укрепления коленей
Следующие упражнения предназначены для восстановления связок коленного сустава, его укрепления. Они часто включаются в реабилитационную программу после травм коленей и артроза.
Постелите на пол коврик и лягте на него спиной. Выполняйте следующие действия:
- Вытяните руки вверх за голову, ладони развернуты к потолку, тяните носки в противоположную сторону. На вдохе тяните носки на себя и начинайте поочередно тянуться вниз каждой пяткой параллельно полу. В это время может немного двигаться таз-это нормально. На выдохе снова опустите вниз носки. Дыхание задерживать не надо – достаточно просто запомнить, когда нужно вдыхать, а когда – выдыхать.
- Опустите руки вниз параллельно корпусу. Поднимите правую ногу и тянитесь носком вверх. На вдохе тяните ее на себя, на выдохе – от себя. Сделайте так пять раз для каждой ноги, чтобы ощутить растяжение в колене.
- Из аналогичного положения делайте упражнение «велосипед», выполняя каждой ногой поочередно по 10 вращающих движений.
- Теперь выполняйте велосипед двумя ногами сразу, 20 кругов. Носок при этом нужно тянуть от себя.
- Опустите ноги, согните их в коленях примерно на 100 градусов (чуть больше прямого угла), колени разведите в стороны, стопы держите вместе. Разводите колени и сводите их. Повторите 10 раз. Это упражнение известно, как «бабочка».
- В положении лежа тяните колено к животу двумя руками. Прижмите его и тянитесь лицом к колену. Выполните пять таких движений.
- Обхватите руками колени и повторите то же самое.
- Согните ноги острым углом, стопы поместите на ширину плеч. Правую ногу поставьте ступней на левое колено, разверните колено правой ноги в сторону и назад. Сделайте 5-10 тянущихся движений, после повторите то же самое для второй ноги.
- Когда одна нога располагается на колене другой, нужно силой поднять обе ноги, дотронувшись до груди первым коленом.
- Поместите стопы на ширину плеч, опустите правое колено вовнутрь и дотроньтесь им до пола. Для каждой ноги проделайте это десять раз.
- Для следующего упражнения потребуется мяч или валик. Сядьте на стул, поместите мяч под стопу. Катайте его вперед и назад, влево и вправо, двигаясь в коленном суставе. Для каждой ноги повторите по 10 движений в каждую из сторон.
- Сядьте на пол, выполняйте из положения сидя упражнение «бабочка». Руки при этом задействовать не надо – они находятся между ногами и удерживают стопы.


Эти упражнения можно выполнять и для каждой ноги поочередно, и связкой, делая для каждой из ног по 3-4 упражнения подряд.
Напоследок учтите ряд важных рекомендаций:
- При артрозе коленного сустава тоже показаны перечисленные выше упражнения.
- Комплексы являются реабилитационными, и в них задействованы не только колени, но и мышцы ног в целом.
- При отсутствии мяча его можно заменить валиком и выполнять перекаты не на стуле, а в положении лежа.
- Пока у вас есть проблемы с коленями, не ставьте себе цель накачать мышцы ног. Это предполагает большую нагрузку, и изначально нужно оздоровить суставы, а уже потом серьезно заниматься мышцами.
- Выполняйте упражнения регулярно и правильно – только так вы сможете добиться положительного результата.
Правильная лечебная гимнастика для коленного сустава при болях поможет избавиться от этой и других проблем, предупредить ряд заболеваний, улучшить состояние организма в общем. Предлагаем посмотреть несколько видео с такими упражнениями.
ЛФК для коленных суставов на видео
www.fitnessera.ru




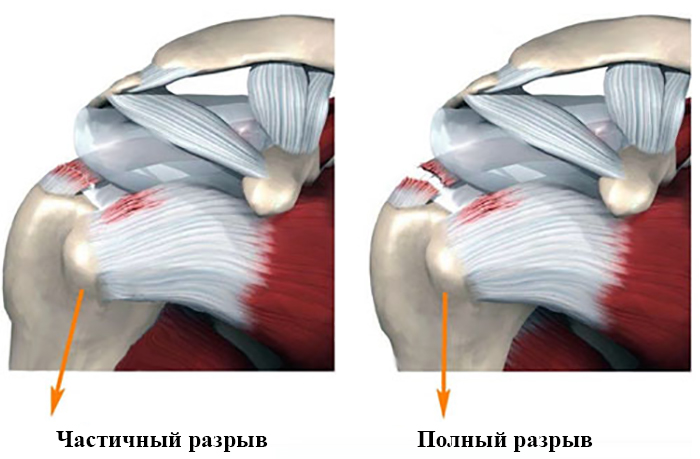


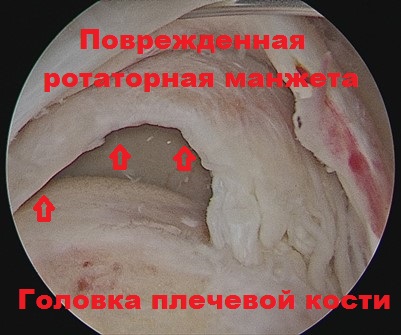
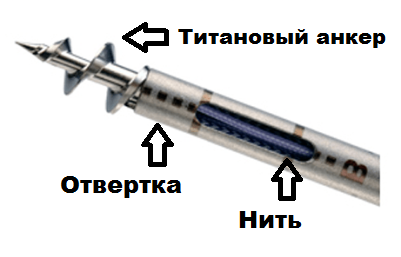
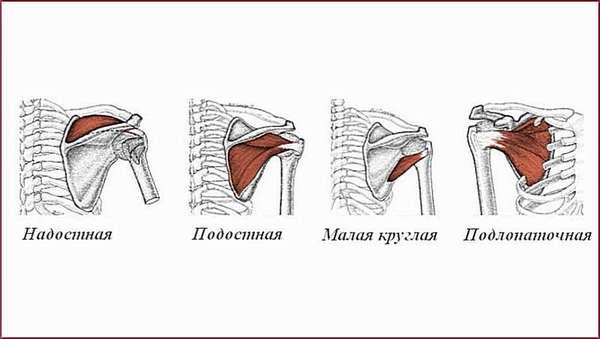
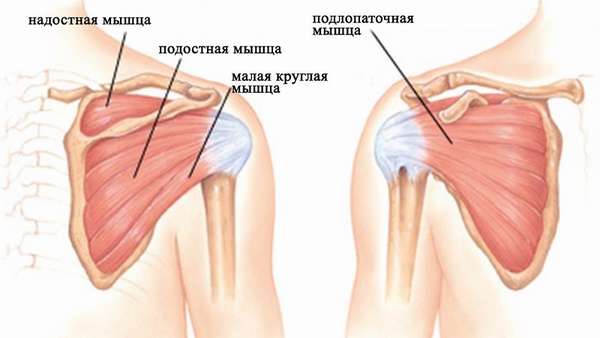
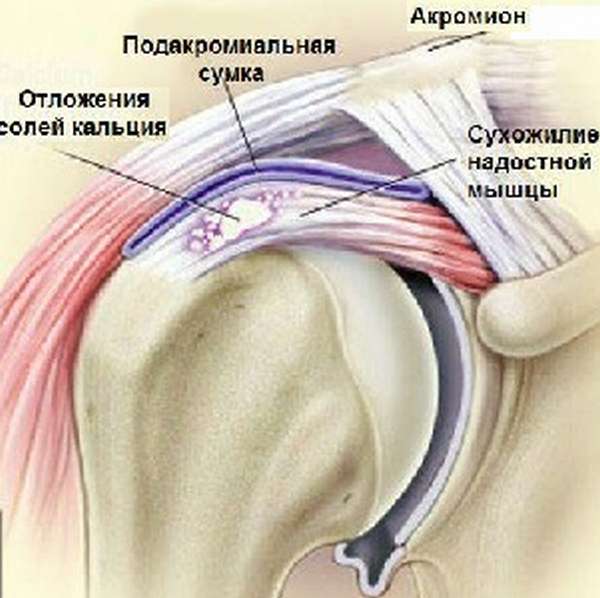
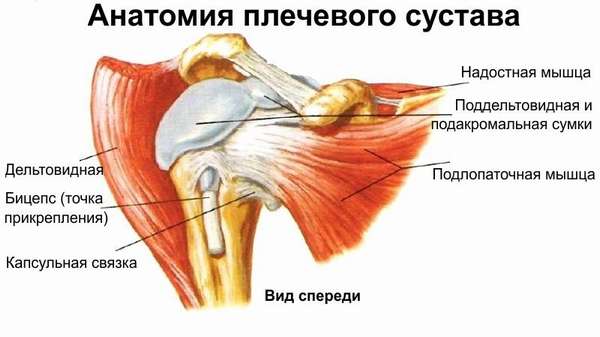
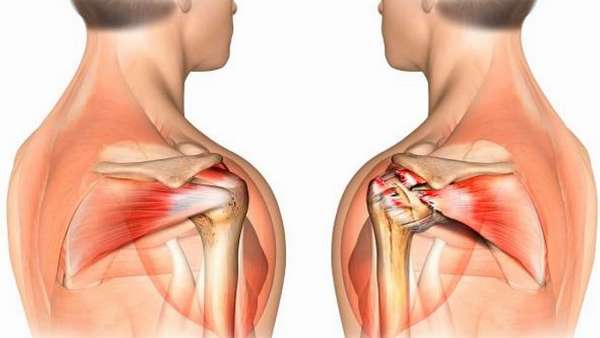
 Сустав плеча имеет круглую форму, что позволяет выполнять движение верхней конечностью в 3-х различных плоскостях. Такая форма требует дополнительной стабилизации, обеспечивающей предотвращение вывиха. Определенные структуры обеспечивают прочность и стабилизацию, поэтому они получили название анатомической манжеты. К ним относится вращательная (ротаторная), подлопаточная, подостная и надостная мышца плеча. Повреждение сухожилия (представляют собой прочные волокна, прикрепленные к костной основе) происходит при определенных условиях, сопровождающихся значительным воздействием силы. При этом часто развивается одновременное нарушение целостности одного или нескольких компонентов анатомической манжеты.
Сустав плеча имеет круглую форму, что позволяет выполнять движение верхней конечностью в 3-х различных плоскостях. Такая форма требует дополнительной стабилизации, обеспечивающей предотвращение вывиха. Определенные структуры обеспечивают прочность и стабилизацию, поэтому они получили название анатомической манжеты. К ним относится вращательная (ротаторная), подлопаточная, подостная и надостная мышца плеча. Повреждение сухожилия (представляют собой прочные волокна, прикрепленные к костной основе) происходит при определенных условиях, сопровождающихся значительным воздействием силы. При этом часто развивается одновременное нарушение целостности одного или нескольких компонентов анатомической манжеты.
 Повреждение сухожилия надостной мышцы плечевого сустава классифицируется по нескольким критериям, которые выясняются в ходе диагностического процесса. В зависимости от степени изменений выделяется:
Повреждение сухожилия надостной мышцы плечевого сустава классифицируется по нескольким критериям, которые выясняются в ходе диагностического процесса. В зависимости от степени изменений выделяется:
 Обычно медицинскими специалистами независимо от причины и характера изменений назначается радикальное лечение, включающее хирургические манипуляции. В специализированных клиниках преимущественно проводится артроскопическая операция, потому что ее выполнение сопровождается минимальным повреждением тканей (для доступа к внутренним структурам вводится специальная трубка с источником света, камерой и микроманипуляторами).
Обычно медицинскими специалистами независимо от причины и характера изменений назначается радикальное лечение, включающее хирургические манипуляции. В специализированных клиниках преимущественно проводится артроскопическая операция, потому что ее выполнение сопровождается минимальным повреждением тканей (для доступа к внутренним структурам вводится специальная трубка с источником света, камерой и микроманипуляторами).








 2016 Dec; 5(4): e33298. Published online 2016 Jun 13. doi: 10.5812/atr.33298
2016 Dec; 5(4): e33298. Published online 2016 Jun 13. doi: 10.5812/atr.33298
 Br J Sports Med. 2015 May;49(10):657-72. doi: 10.1136/bjsports-2014-094036. Epub 2014 Nov 21.
Br J Sports Med. 2015 May;49(10):657-72. doi: 10.1136/bjsports-2014-094036. Epub 2014 Nov 21.
 1177/1071100715625290. Epub 2016 Jan 18.
1177/1071100715625290. Epub 2016 Jan 18.
 В таком случае наиболее характерными являются два вида травмы:
В таком случае наиболее характерными являются два вида травмы: Сделав рентгенограмму, он обнаружил наличие перелома в основании 5-й плюсневой кости. Все это врач описал в статье для медицинского журнала, после чего такой травме было присвоено имя Джонса.
Сделав рентгенограмму, он обнаружил наличие перелома в основании 5-й плюсневой кости. Все это врач описал в статье для медицинского журнала, после чего такой травме было присвоено имя Джонса. Может беспокоить ноющая боль, незначительный отек по наружному краю стопы. Когда прочность кости снижается до минимума, может происходить полный перелом с типичной картиной острой травмы: резкой болью, отеком, нарушением функции стопы. Как и в случае травматического перелома при диагностике не обойтись без рентгенографии.
Может беспокоить ноющая боль, незначительный отек по наружному краю стопы. Когда прочность кости снижается до минимума, может происходить полный перелом с типичной картиной острой травмы: резкой болью, отеком, нарушением функции стопы. Как и в случае травматического перелома при диагностике не обойтись без рентгенографии. Нередким осложнением является образование ложного сустава, вторичное смещение отломков. Сроки иммобилизации варьируют от 6-ти до 12-ти недель. Если в течение первого месяца в ортезе или гипсе признаков сращения незаметно, рекомендуется оперативное сопоставление отломков с дальнейшей фиксацией винтом, спицей или пластиной.
Нередким осложнением является образование ложного сустава, вторичное смещение отломков. Сроки иммобилизации варьируют от 6-ти до 12-ти недель. Если в течение первого месяца в ортезе или гипсе признаков сращения незаметно, рекомендуется оперативное сопоставление отломков с дальнейшей фиксацией винтом, спицей или пластиной. Эти ортезы надежно фиксируют стопу и обеспечивают полный покой в месте перелома. Наличие съемной пластины с ремешками позволяет легко «раскрывать» ортез для регулярного ухода и наблюдения за кожей. Подошва изделия имеет слегка выгнутую форму для обеспечения естественного алгоритма шага в случае разрешения полной нагрузки. Найти такие реабилитационные изделия можно в Ортосалонах Днепра, Одессы, Львове, Харькова, Киева и других городов Украины, где есть магазины нашей сети.
Эти ортезы надежно фиксируют стопу и обеспечивают полный покой в месте перелома. Наличие съемной пластины с ремешками позволяет легко «раскрывать» ортез для регулярного ухода и наблюдения за кожей. Подошва изделия имеет слегка выгнутую форму для обеспечения естественного алгоритма шага в случае разрешения полной нагрузки. Найти такие реабилитационные изделия можно в Ортосалонах Днепра, Одессы, Львове, Харькова, Киева и других городов Украины, где есть магазины нашей сети. Несмотря на большие габариты, такой ортез имеет ненамного больший вес благодаря продуманной конструкции и уникальному составу полимерных пластин. После успешного выздоровления для уменьшения возможных болей и отека эффективны эластичные бандажи для стопы и голеностопа. Они препятствуют отечности тканей, мягко массажируют ткани и стимулируют функцию мышц-стабилизаторов стопы для профилактики повторной травмы.
Несмотря на большие габариты, такой ортез имеет ненамного больший вес благодаря продуманной конструкции и уникальному составу полимерных пластин. После успешного выздоровления для уменьшения возможных болей и отека эффективны эластичные бандажи для стопы и голеностопа. Они препятствуют отечности тканей, мягко массажируют ткани и стимулируют функцию мышц-стабилизаторов стопы для профилактики повторной травмы.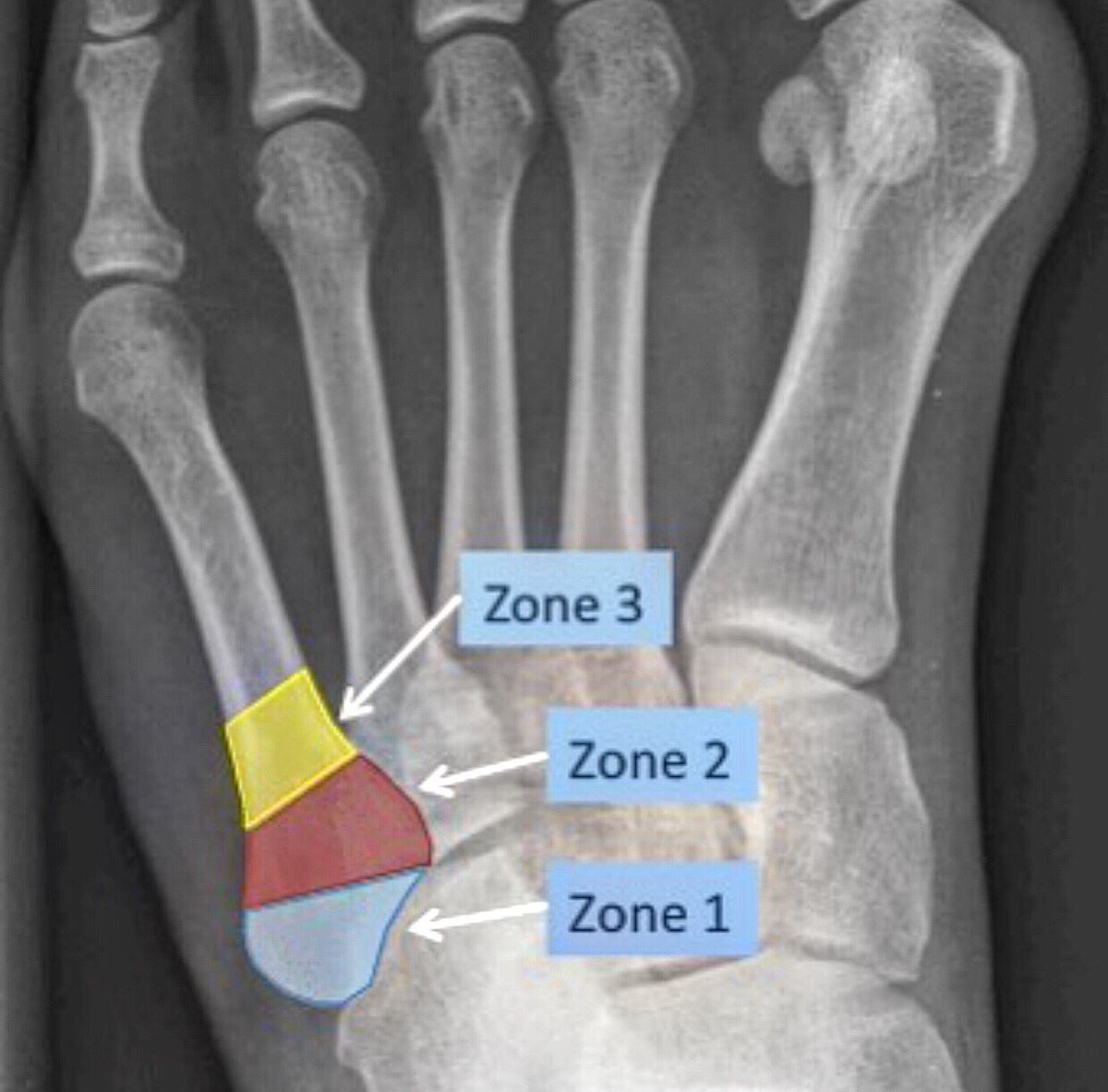
 И еще раз советуем все первые две недели оставаться дома.
И еще раз советуем все первые две недели оставаться дома. Ненадолго разрешается выходить на улицу, длительность прогулок ограничивается болевыми ощущениями и отеком стопы.
Ненадолго разрешается выходить на улицу, длительность прогулок ограничивается болевыми ощущениями и отеком стопы.

 Повязка снимается после контрольного рентгеновского снимка. В некоторых случаях срок увеличивается — обычно это происходит из-за недостатка кальция в организме человека.
Повязка снимается после контрольного рентгеновского снимка. В некоторых случаях срок увеличивается — обычно это происходит из-за недостатка кальция в организме человека. Для скорого возвращения к полноценной жизни врачи назначают комплекс дополнительных мер:
Для скорого возвращения к полноценной жизни врачи назначают комплекс дополнительных мер:
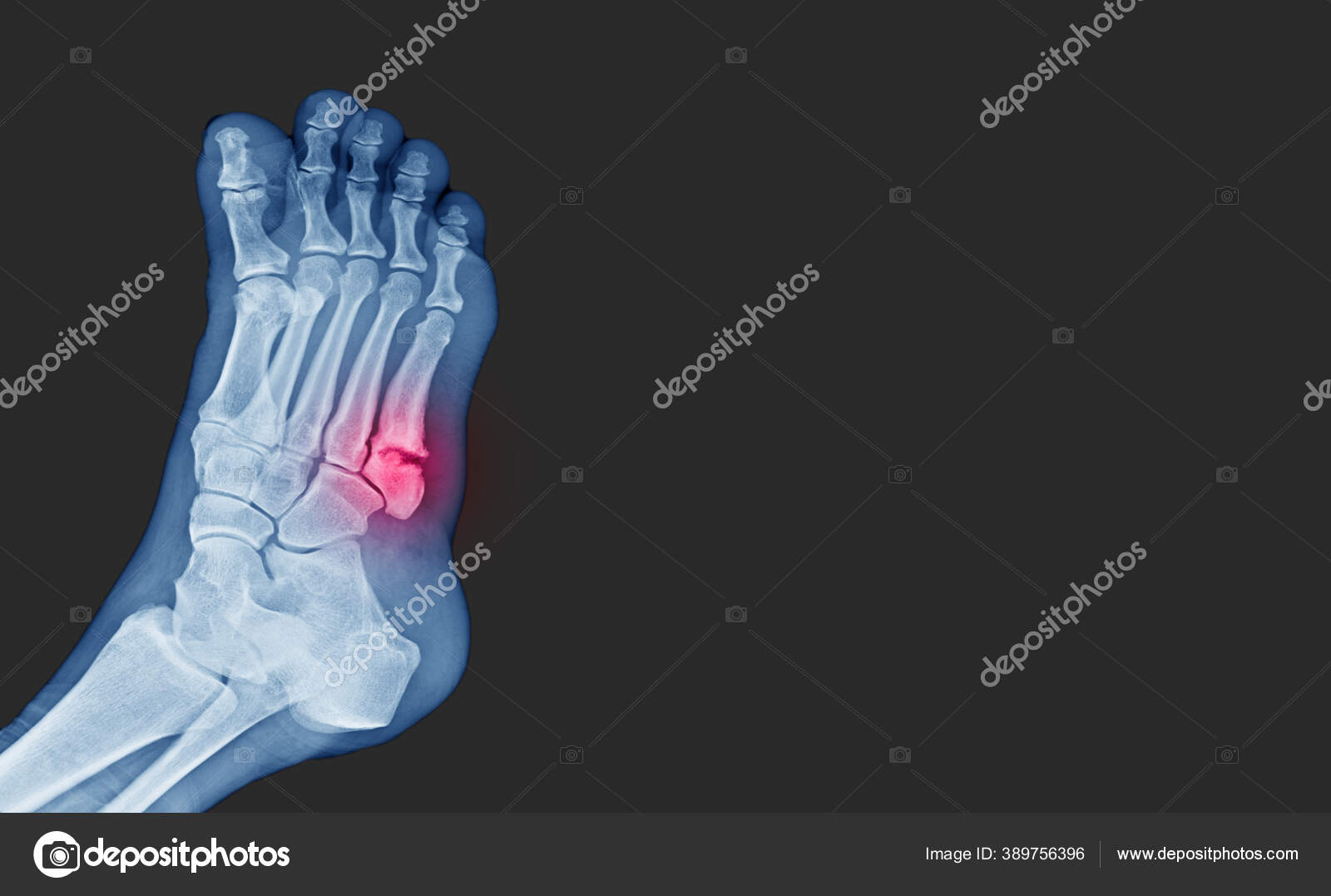
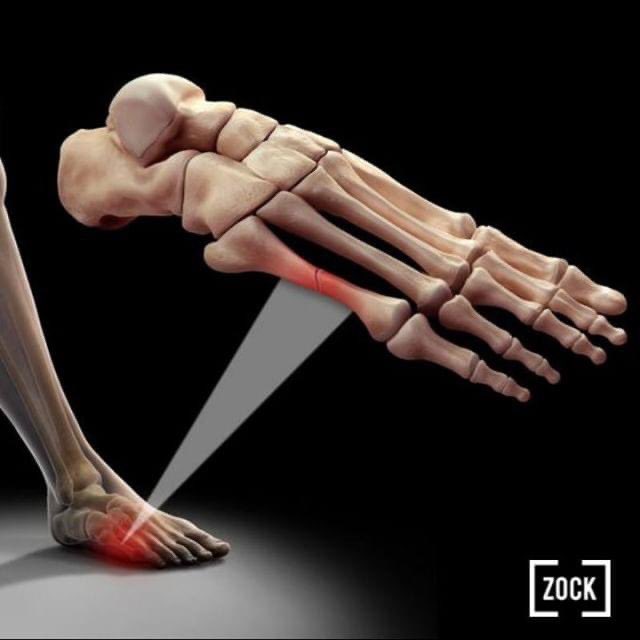
 Для успешного лечения такого перелома травматолог должен тщательно проанализировать каждый частный случай такого состояния, ведь тактика терапии разнится в зависимости от локализации и вида повреждения.
Для успешного лечения такого перелома травматолог должен тщательно проанализировать каждый частный случай такого состояния, ведь тактика терапии разнится в зависимости от локализации и вида повреждения.
 При неосложненных случаях такие переломы лечатся путем иммобилизации конечности.
При неосложненных случаях такие переломы лечатся путем иммобилизации конечности. Наиболее часто подвергаются травме плюсневые кости и фаланги пальцев (73%), на втором месте по частоте травмы стоит пяточная кость.
Наиболее часто подвергаются травме плюсневые кости и фаланги пальцев (73%), на втором месте по частоте травмы стоит пяточная кость. Переломы таранной кости возникают в основном при падении с высоты на выпрямленные ноги. Изолированные переломы наблюдаются редко, в большинстве случаев они сочетаются с компрессионными переломами пяточной кости и, реже, других костей стопы: ладьевидной, клиновидными, плюсневых.
Переломы таранной кости возникают в основном при падении с высоты на выпрямленные ноги. Изолированные переломы наблюдаются редко, в большинстве случаев они сочетаются с компрессионными переломами пяточной кости и, реже, других костей стопы: ладьевидной, клиновидными, плюсневых.
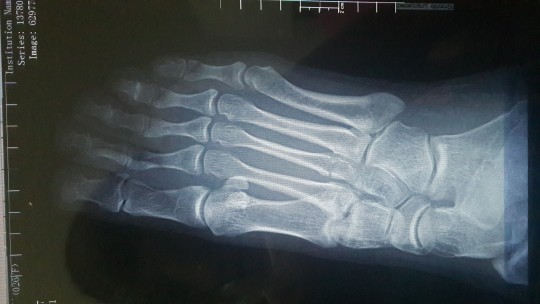 Пожалуйста, включите поддержку джаваскрипта в вашем браузере.
Пожалуйста, включите поддержку джаваскрипта в вашем браузере.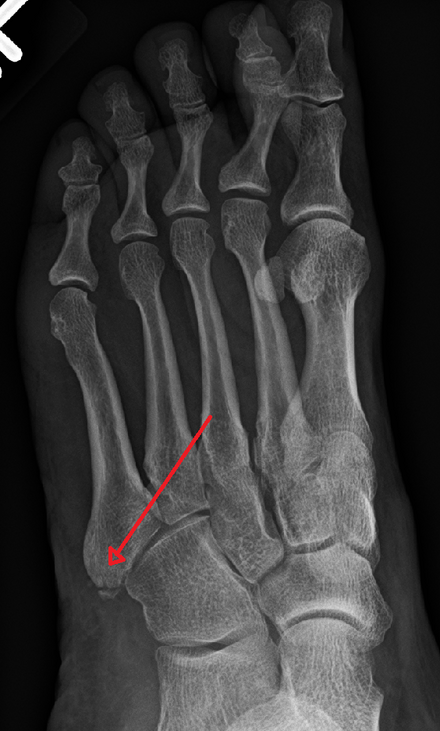 Переломы Джонса вызваны чрезмерным использованием, повторяющимся стрессом или травмой. Они встречаются реже и их сложнее лечить, чем отрывные переломы. Другие типы переломов могут возникать в пятой плюсневой кости. Примеры включают переломы середины диафиза, которые обычно возникают в результате травмы или скручивания, а также переломы головы и шеи плюсневой кости.
Переломы Джонса вызваны чрезмерным использованием, повторяющимся стрессом или травмой. Они встречаются реже и их сложнее лечить, чем отрывные переломы. Другие типы переломов могут возникать в пятой плюсневой кости. Примеры включают переломы середины диафиза, которые обычно возникают в результате травмы или скручивания, а также переломы головы и шеи плюсневой кости.  Хирург также закажет рентген. Поскольку перелом Джонса иногда не обнаруживается на первоначальном рентгеновском снимке, могут потребоваться дополнительные визуальные исследования.
Хирург также закажет рентген. Поскольку перелом Джонса иногда не обнаруживается на первоначальном рентгеновском снимке, могут потребоваться дополнительные визуальные исследования.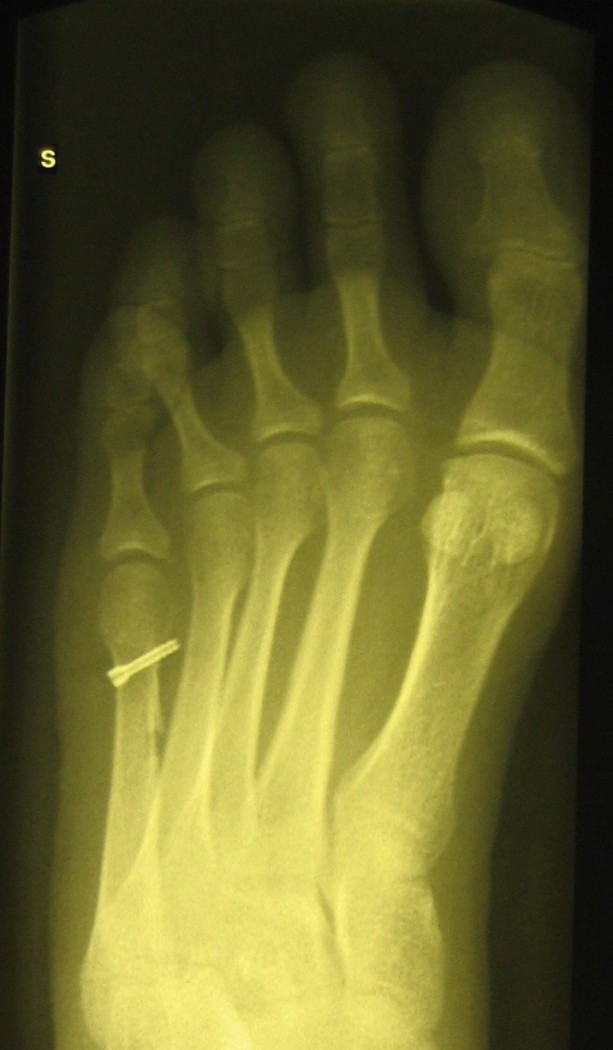 В зависимости от тяжести травмы стопу держат неподвижной в гипсовом, гипсовом ботинке или обуви с жесткой подошвой. Также могут потребоваться костыли, чтобы не переносить вес на травмированную ногу.
В зависимости от тяжести травмы стопу держат неподвижной в гипсовом, гипсовом ботинке или обуви с жесткой подошвой. Также могут потребоваться костыли, чтобы не переносить вес на травмированную ногу..jpg) На пятой плюсневой кости часто возникают два типа переломов:
На пятой плюсневой кости часто возникают два типа переломов: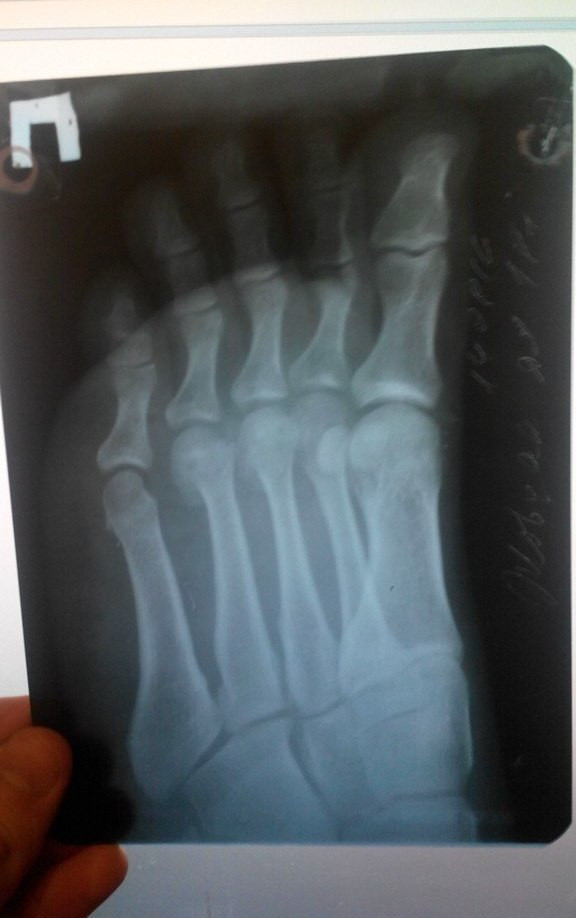
 ЛЕД. ”метод ухода:
ЛЕД. ”метод ухода: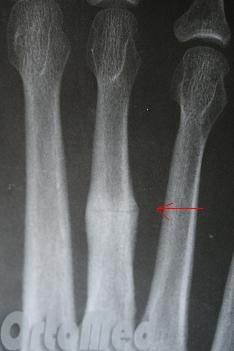 Безболезненное внешнее устройство используется для ускорения заживления некоторых переломов.Стимуляция костей, наиболее часто используемая при переломах Джонса, может использоваться как часть лечения или после неадекватной реакции на иммобилизацию.
Безболезненное внешнее устройство используется для ускорения заживления некоторых переломов.Стимуляция костей, наиболее часто используемая при переломах Джонса, может использоваться как часть лечения или после неадекватной реакции на иммобилизацию. Строение голеностопного сустава
Строение голеностопного сустава




 травмы сустава. Это частая причина патологии, причем травмы могут быть в отдаленном анамнезе, а иногда и вовсе не диагностированными, когда человек не обращался к врачу;
травмы сустава. Это частая причина патологии, причем травмы могут быть в отдаленном анамнезе, а иногда и вовсе не диагностированными, когда человек не обращался к врачу; Остеоартроз сустава 1 степени развивается в самом начале: наблюдается незначительное повреждение хрящевой ткани. Внешне сочленение не изменено, а нарушения, которые уже происходят в хрящевой ткани (замедление процесса регенерации и ухудшение трофики), пока являются компенсированными. На 1 степени заболевание выявляется крайне редко, только если пациент проявляет бдительность к своему здоровью.
Остеоартроз сустава 1 степени развивается в самом начале: наблюдается незначительное повреждение хрящевой ткани. Внешне сочленение не изменено, а нарушения, которые уже происходят в хрящевой ткани (замедление процесса регенерации и ухудшение трофики), пока являются компенсированными. На 1 степени заболевание выявляется крайне редко, только если пациент проявляет бдительность к своему здоровью. Боль. Сначала возникает во время нагрузок на сочленение: при беге, занятиях спортом, длительной ходьбе — а в состоянии покоя полностью исчезает. Прогрессирование заболевания приводит к развитию постоянного болевого синдрома, в том числе в ночное время. На 2 степени заболевания для боли характерно стартовое начало: возникновение в утреннее время, когда человек встает с постели и опирается на ногу.
Боль. Сначала возникает во время нагрузок на сочленение: при беге, занятиях спортом, длительной ходьбе — а в состоянии покоя полностью исчезает. Прогрессирование заболевания приводит к развитию постоянного болевого синдрома, в том числе в ночное время. На 2 степени заболевания для боли характерно стартовое начало: возникновение в утреннее время, когда человек встает с постели и опирается на ногу. Уменьшение и минимизация нагрузки на сустав. В ряде случаев применяются ортопедические приспособления (фиксирующие повязки, костыли), позволяющие разгрузить больную ногу;
Уменьшение и минимизация нагрузки на сустав. В ряде случаев применяются ортопедические приспособления (фиксирующие повязки, костыли), позволяющие разгрузить больную ногу; “To be or not to be,” ten years after: evidence for mixed connective tissue disease as a distinct entity. Semin Arthritis Rheum. 2012;41(4): 589–98. doi: 10.1016/j.semarthrit.2011.07.010.
“To be or not to be,” ten years after: evidence for mixed connective tissue disease as a distinct entity. Semin Arthritis Rheum. 2012;41(4): 589–98. doi: 10.1016/j.semarthrit.2011.07.010.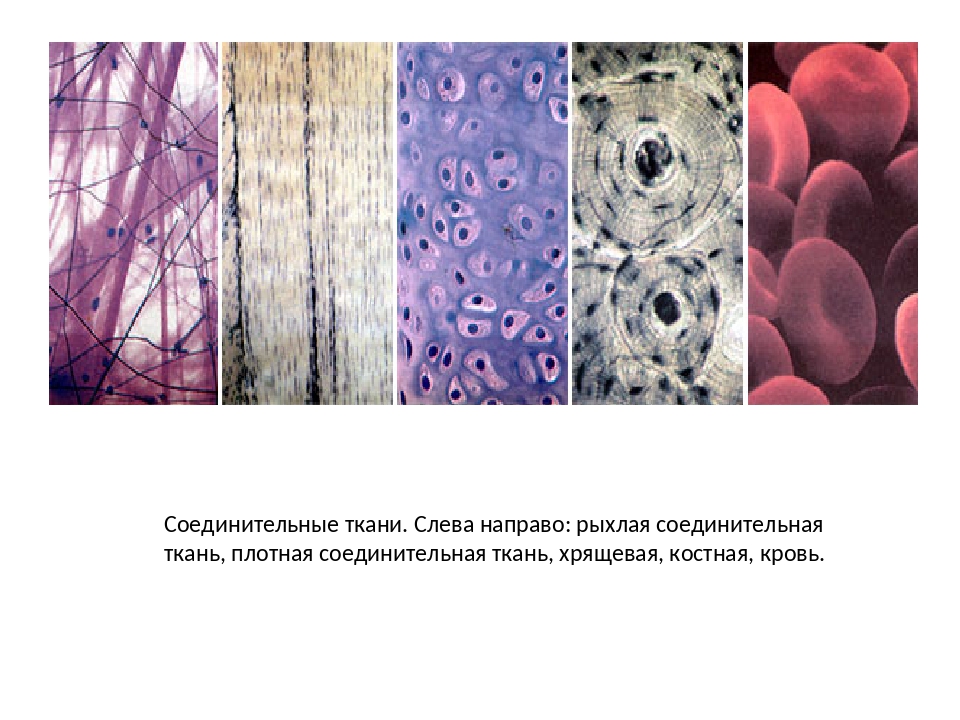 A nationwide epidemiological survey on diffuse collagen disease: Estimation of prevalence rate in Japan. In: Kasukawa R, Sharp GC, editors. Mixed connective tissue disease and antinuclear antibodies. Amsterdam: Elsevier; 1987. p. 9–20.
A nationwide epidemiological survey on diffuse collagen disease: Estimation of prevalence rate in Japan. In: Kasukawa R, Sharp GC, editors. Mixed connective tissue disease and antinuclear antibodies. Amsterdam: Elsevier; 1987. p. 9–20. Amsterdam: Elsevier; 1987. p. 33–40.
Amsterdam: Elsevier; 1987. p. 33–40.
 Mosca M, Neri R, Bombardieri S. Undifferentiated connective tissue diseases (UCTD): a review of the literature and a proposal for preliminary classification criteria. Clin Exp Rheumatol. 1999;17(5): 615–20.
Mosca M, Neri R, Bombardieri S. Undifferentiated connective tissue diseases (UCTD): a review of the literature and a proposal for preliminary classification criteria. Clin Exp Rheumatol. 1999;17(5): 615–20. 1989;16(4): 475–8.
1989;16(4): 475–8. Clin Rheumatol. 2009;28(8): 915–21. doi: 10.1007/s10067-009-1175-2.
Clin Rheumatol. 2009;28(8): 915–21. doi: 10.1007/s10067-009-1175-2. Szodoray P, Nakken B, Barath S, Gaal J, Aleksza M, Zeher M, Sipka S, Szilagyi A, Zold E, Szegedi G, Bodolay E. Progressive divergent shifts in natural and induced T-regulatory cells signify the transition from undifferentiated to definitive connective tissue disease. Int Immunol. 2008;20(8): 971–9. doi: 10.1093/intimm/dxn056.
Szodoray P, Nakken B, Barath S, Gaal J, Aleksza M, Zeher M, Sipka S, Szilagyi A, Zold E, Szegedi G, Bodolay E. Progressive divergent shifts in natural and induced T-regulatory cells signify the transition from undifferentiated to definitive connective tissue disease. Int Immunol. 2008;20(8): 971–9. doi: 10.1093/intimm/dxn056.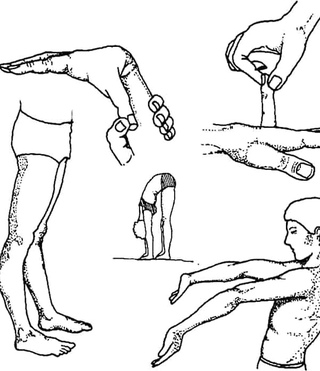 J Rheumatol. 1999;26(4): 816–25.
J Rheumatol. 1999;26(4): 816–25. J Clin Rheumatol. 2008;14(2): 94–6. doi: 10.1097/RHU.0b013e31816b4ab1.
J Clin Rheumatol. 2008;14(2): 94–6. doi: 10.1097/RHU.0b013e31816b4ab1. A case suggesting lymphocytic vasculitis as a presenting sign of early undifferentiated connective tissue disease. Am J Dermatopathol. 2003;25(5): 423–7.
A case suggesting lymphocytic vasculitis as a presenting sign of early undifferentiated connective tissue disease. Am J Dermatopathol. 2003;25(5): 423–7.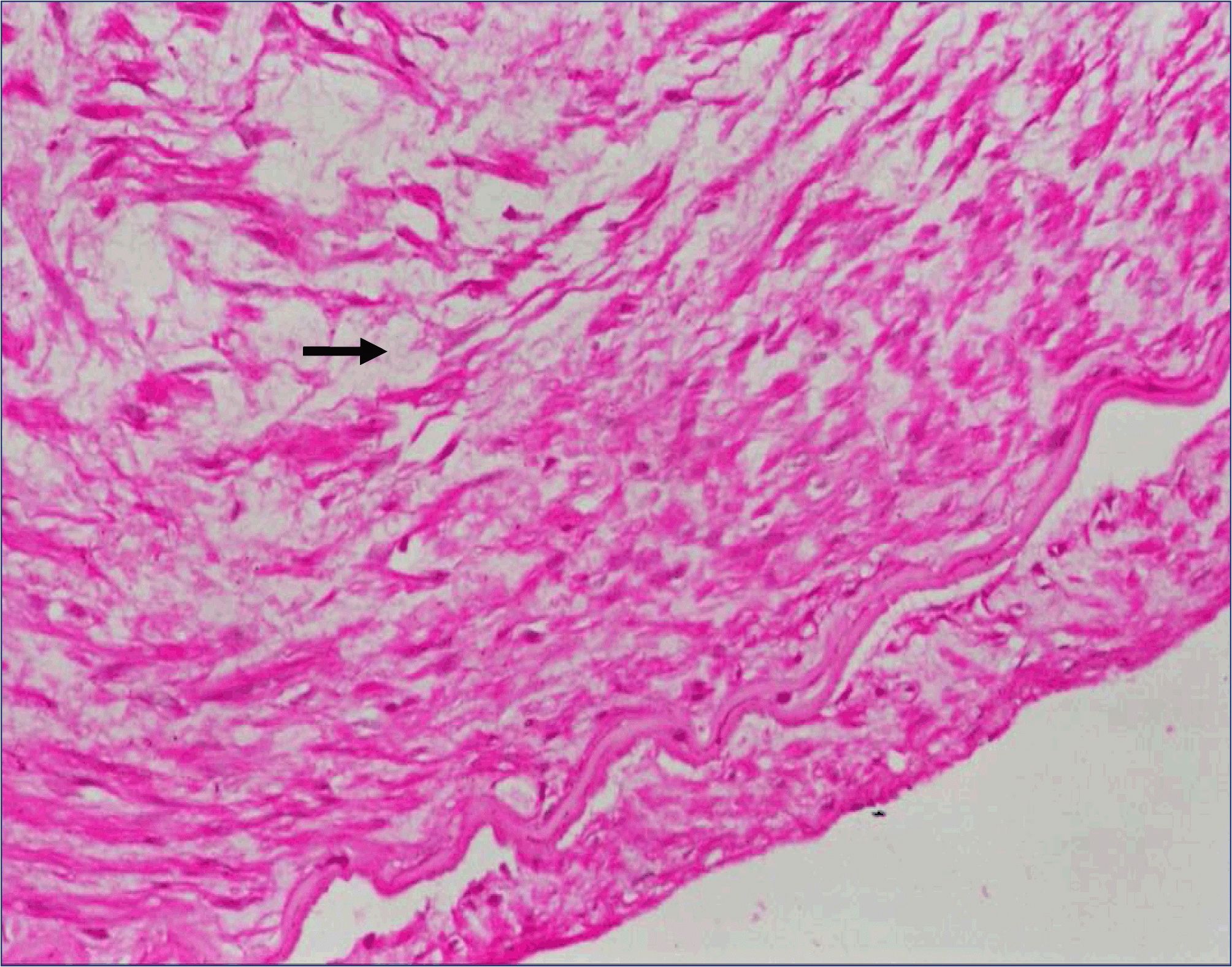 J Rheumatol. 1991;18(9): 1332–9.
J Rheumatol. 1991;18(9): 1332–9. Arthritis Rheum. 2007;56(7): 2344–51. doi: 10.1002/art.22665.
Arthritis Rheum. 2007;56(7): 2344–51. doi: 10.1002/art.22665. 2005;38(3): 219–23. doi: 10.1080/08916930500050145.
2005;38(3): 219–23. doi: 10.1080/08916930500050145.









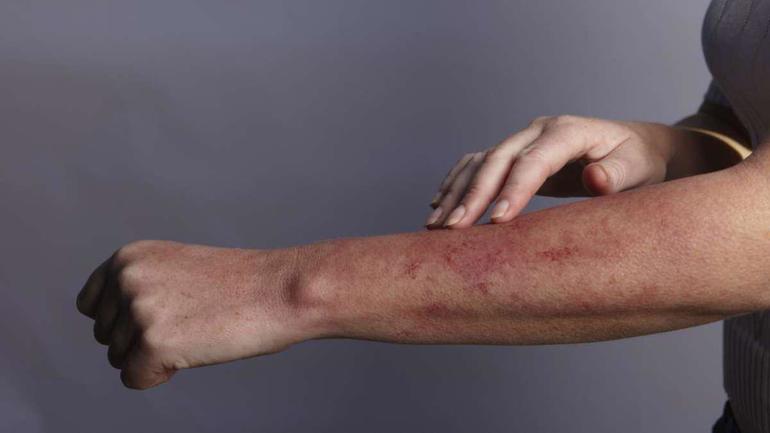
 Посмотрите подборку эффективных методов лечения деформирующего остеоартроза коленного сустава 2 степени.
Посмотрите подборку эффективных методов лечения деформирующего остеоартроза коленного сустава 2 степени.
 Внешне растение каллизия душистая напоминает молодую кукурузу с плотным стеблем и мясистыми листьями. При достижении зрелости на растении появляются горизонтальные коленчатые отростки, похожие на лианы – усы. Они состоят из «суставчиков» с недоразвитыми листочками и розеткой из маленьких листьев на конце.
Внешне растение каллизия душистая напоминает молодую кукурузу с плотным стеблем и мясистыми листьями. При достижении зрелости на растении появляются горизонтальные коленчатые отростки, похожие на лианы – усы. Они состоят из «суставчиков» с недоразвитыми листочками и розеткой из маленьких листьев на конце. В соке каллизии присутствуют биологически активные элементы:
В соке каллизии присутствуют биологически активные элементы: Для приготовления спиртовой настойки следует выбирать боковые отростки, в которых более 9 «суставчиков» темно-бордового цвета. Понадобится 50 «суставов» и 1 литр водки. Побеги каллизии перемолоть, залить водкой или спиртом.
Для приготовления спиртовой настойки следует выбирать боковые отростки, в которых более 9 «суставчиков» темно-бордового цвета. Понадобится 50 «суставов» и 1 литр водки. Побеги каллизии перемолоть, залить водкой или спиртом. Современная промышленность выпускает немало лекарственных средств, содержащих золотой ус:
Современная промышленность выпускает немало лекарственных средств, содержащих золотой ус: