Перелом 5 плюсневая кость: Реабилитация после перелома плюсневой кости
Переломы пятой плюсневой кости
Сегодня я хотел бы рассказать о уникальном опыте лечения одной из самых неприятных проблем, с которыми сталкиваются футболисты и врачи – переломах пятой плюсневой кости.
Их лечение очень сложное и эти травмы часто рецидивируют (как, например, у Неймара и Мануэля Нойера).
Написал с коллегами из ФК “Зенит” Владимиром Хайтиным и ФК “Локомотив” Глебом Черновым небольшой материал на эту тему с актуальными ссылками, которые просто обязаны быть приняты к сведению и врачами и тренерами по физподготовке и реабилитации, чтобы дальше не множить мифы и предания старины глубокой))
“Наш опыт лечения переломов пятой плюсневой кости у профессиональных футболистов с использованием богатой тромбоцитами плазмы”
Повреждения плюсневых костей в футболе встречаются относительно редко и в большинстве случаев локализуются в пятой плюсневой кости.
Основным методом диагностики переломов этой локализации можно назвать рентгенографию, которая в большинстве случаев позволяет верифицировать диагноз.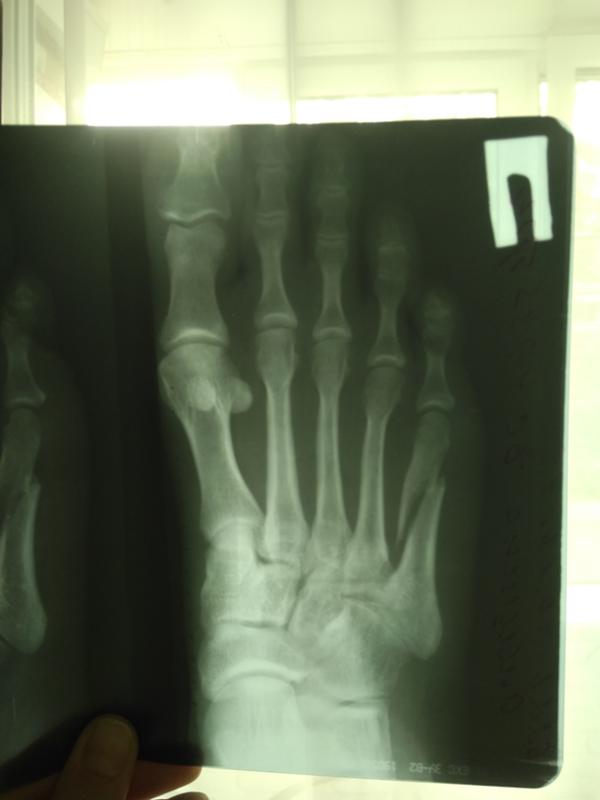
Тактика лечения зависит от локализации перелома по классификации Lawrence and Botte’s, согласно которой выделяют три зоны их локализации.
Переломы, расположенные во 2-3 зонах относятся к группе высокого риска по замедленной консолидации и несращению и поэтому у спортсменов чаще всего лечатся с помощью остеосинтеза с использованием интрамедулярных винтов.
Средний срок восстановления при таком виде лечения составляет не менее 8 недель.
В данном сообщении описаны пять случаев переломов пятой плюсневой кости, расположенных в 2-3 зонах у профессиональных футболистов, лечение которых проходило с использованием иммобилизационного сапожка, криотерапии, пищевых добавок кальция и витамина D и локальных инъекций богатой тромбоцитами плазмы, в которой содержатся многочисленные факторы роста.
Срок возвращения к регулярной тренировочной деятельности составлял 43-50 дней, а рецидивов повреждения в течение 6 месяцев наблюдения выявлено не было.
Введение
Лечение переломов пятой плюсневой кости среди спортсменов являются актуальной проблемой ввиду длительных сроков лечения (8 недель и более) и большого количества рецидивов [1].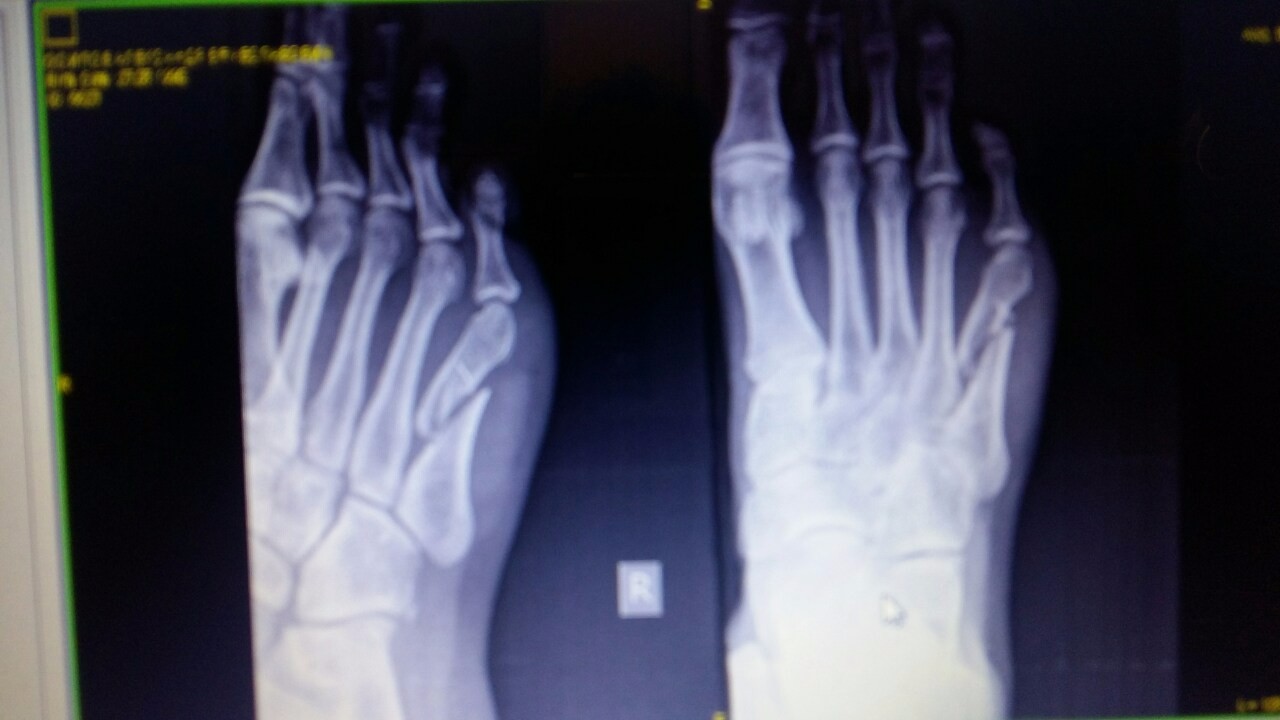
В футболе на их долю приходится 0,5% от всех травм, полученных элитными европейскими футболистами со средним сроком лечения около 80 дней вне зависимости от выбранного вида лечения [2]
Данный вид переломов один из немногих в основе диагностики, которых лежит рентгенография, в большинстве случаев позволяющая верифицировать диагноз.
This type of fracture is one of the few diagnoses that are based on X-ray, which in most cases allows the diagnosis to be verified.
В популяции спортсменов тактика лечения таких повреждений зависит от их локализации согласно классификации Lawrence and Botte’s, в которой выделяют три зоны [3].
Переломы первой зоны чаще всего лечатся консервативно с хорошими функциональными результатами в любой из категорий населения.
Переломы второй и третьей зон при консервативном лечении имеют тенденцию замедленной консолидации и несращению поэтому наиболее распространённым способом их лечения особенно в популяции спортсменов является остеосинтез с использованием интрамедуллярных винтов [4].
Разработка новых методик консервативного лечения таких переломов с минимальными сроками лечения и количеством рецидивов является актуальной задачей для современного профессионального футбола.
Одним из таких методик может являться использование БТП, в которой содержатся многочисленные факторы роста.
БТП активно применяется в лечении острых и хронических повреждений опорно-двигательного аппарата, в частности мышечных повреждений, тендинопатий и артрозов с позитивными результатами [5,6].
В опытах на животных показан благоприятный эффект БТП на заживление как травматических так остепоротических переломов [7,8].
Однако данных о применении БТП при лечении переломов плюсневых костей нам найти не удалось.
Описание случаев
Представлены результаты лечения переломов пятой плюсневой кости у пяти молодых футболистов.
Возраст футболистов составлял 19-21 год, рост 178 см, вес 71-75 кг.
Все травмы произошли в период с ноября 2016 года по июнь 2018 года во время матчей в течение соревновательного сезона. Во всех случаях игра проходила на искусственном газоне.
Ни в одном случае до момента получения травмы в области пятой плюсневой кости не было дискомфорта и боли.
Механизм травм в трёх случаях был контактным, в двух бесконтактным- во время бега с ускорением появлялась резкая локальная болезненность в проекции пятой плюсневой кости.
Все футболисты немедленно прекращали спортивную деятельность и проводилась иммобилизация с помощью ортеза.
Во всех случаях выполненная рентгенография подтверждала диагноз (рисунок 1).
В первые трое суток проводилась стартовая терапия по протоколу POLICE, включающая использование циклической компрессионной терапии (7-8 раз в день по 20 минут), ношение компрессионного трикотажа , а также иммобилизационного ортеза mediROM Walker.
Ни в одном случае не использовались нестероидные противоспалительные препараты.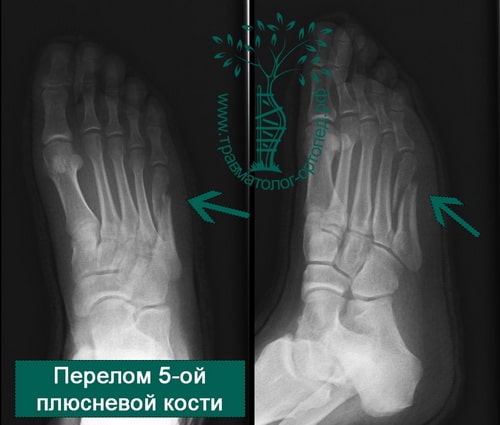
С первого дня лечения начиналось применение кальция в дозе 1000 мг в день и витамин D в дозе 5000 МЕ в течение 60 дней.
Через 3 дня после получения травмы выполнялась первая инъекция богатой тромбоцитами плазмы (4-5 мл).
Выполнились три такие инъекции с интервалом в 7-10 дней.
С 3-го дня после первой инъекции БТП начинались низкоинтенсивные тренировки на велоэргометре по 30-40
С 7-го дня лечения начинались реабилитационные тренировки, направленные на улучшение кровообращения с использования упражнений без осевой нагрузки на стопу.
Во всех случаях через 5-7 дней после второй инъекции БТП болевой синдром при обычной ходьбе купировался, однако использование ортеза продолжалось в течение 30 дней с момента получения травмы.
Через три дня после исчезновения болевого синдрома начиналась низкоинтенсивная беговая работа (10-15 минут) с последующей прогрессией.
С 30-го дня все футболисты приступали к индивидуальной работе с мячом в бутсах.
Срок возвращения к регулярной тренировочной деятельности варьировался в диапазоне 43-50 дней.
Контрольная рентгенография проводилась за 3-5 дней до начала РТД.
Во время лечения никаких аллергических реакций и иных побочных реакций не было.
Дискуссия
Переломы 2-3 зон пятой плюсневой кости относятся к группе высокого риска по замедленной консолидации и несращению.
Имеющиеся до настоящего времени данные о консервативном лечении сообщают о длительных сроках возвращения к РТД и большом количестве рецидивов.
Так, в работе Japjec et al. средний срок Лечения большинства переломов 2-3 зон после остеосинтеза составлял 8 недель, а при консервативном лечении даже через 6 месяцев более чем у половины пациентов отсутствовали признаки консолидации и сохранялся болевой синдром [9].
В связи с этим в большинстве случаев в группе профессиональных спортсменов методом выбора при лечении таких переломов в настоящее время считается оперативное лечение.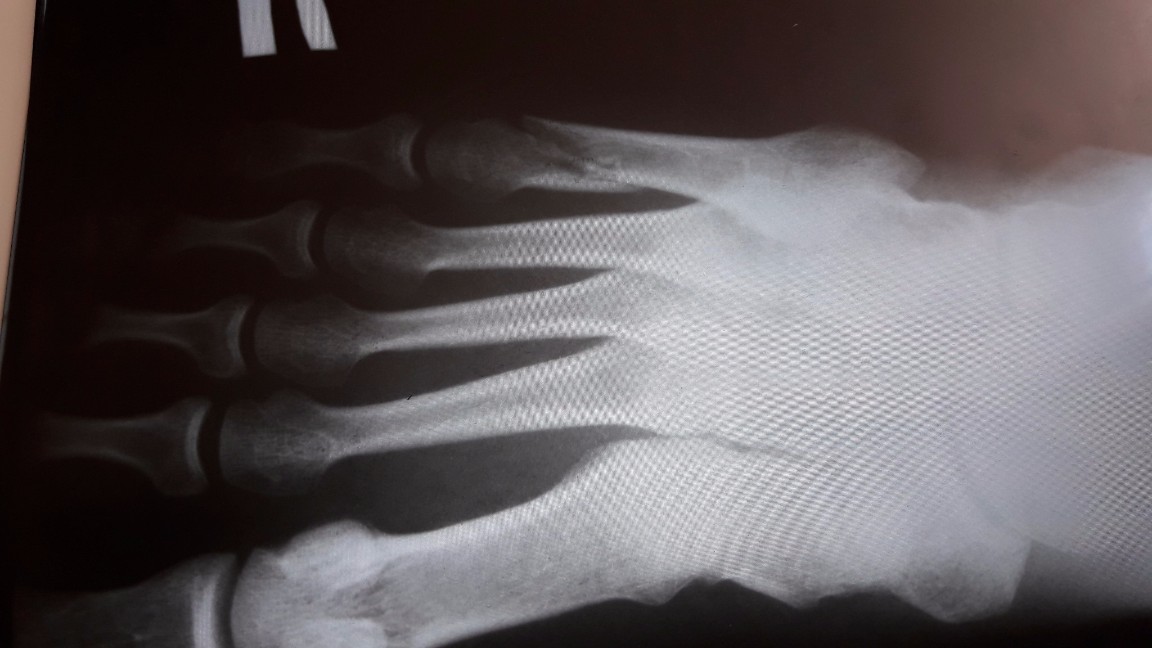
В работе Hunt KJ, et al. сообщается о 21 прооперированном спортсмене со средним сроком восстановления 12,3 недели с помощью остеосинтеза с использованием интрамедулярных винтов и всего одним повторным переломом.
O’ Malley et al.пронализировали результаты оперативного лечения 10 баскетболистов из НБА, средний срок восстановления которых составил 9,8 недель. При этом в трёх случаях случались повторные переломы [10].
Таким образом, имеющиеся на настоящее время данные показывают, что даже оперативное лечение переломов 2-3 зоны пятой плюсневой кости характеризуются длительным сроком реабилитации и частыми повторными переломами.
В связи с этим, Полученные нами данные по консервативному лечению таких повреждений с помощью локальных инъекций БТП могут представлять интерес для дальнейших исследований.
Список литературы
1. Chi Nok Cheung1 and Tun Hing Lui1,*. Proximal Fifth Metatarsal Fractures: Anatomy, Classification, Treatment and Complications Arch Trauma Res. 2016 Dec; 5(4): e33298. Published online 2016 Jun 13. doi: 10.5812/atr.33298
2016 Dec; 5(4): e33298. Published online 2016 Jun 13. doi: 10.5812/atr.33298
2. Ekstrand J1, van Dijk CN. Fifth metatarsal fractures among male professional footballers: a potential career-ending disease. Br J Sports Med. 2013 Aug;47(12):754-8. doi: 10.1136/bjsports-2012-092096. Epub 2013 Apr 9.
3. Lawrence SJ1, Botte MJ. Jones’ fractures and related fractures of the proximal fifth metatarsal. Foot Ankle. 1993 Jul-Aug;14(6):358-65.
4. Hunt KJ1, Anderson RB. Treatment of Jones fracture nonunions and refractures in the elite athlete: outcomes of intramedullary screw fixation with bone grafting. Am J Sports Med. 2011 Sep;39(9):1948-54. doi: 10.1177/0363546511408868. Epub 2011 Jun 1.
5. Grambart ST1. Sports medicine and platelet-rich plasma: nonsurgical therapy. Clin Podiatr Med Surg. 2015 Jan;32(1):99-107. doi: 10.1016/j.cpm.2014.09.006.
6. Laudy AB1, Bakker EW2, Rekers M3, Moen Mh5. Efficacy of platelet-rich plasma injections in osteoarthritis of the knee: a systematic review and meta-analysis.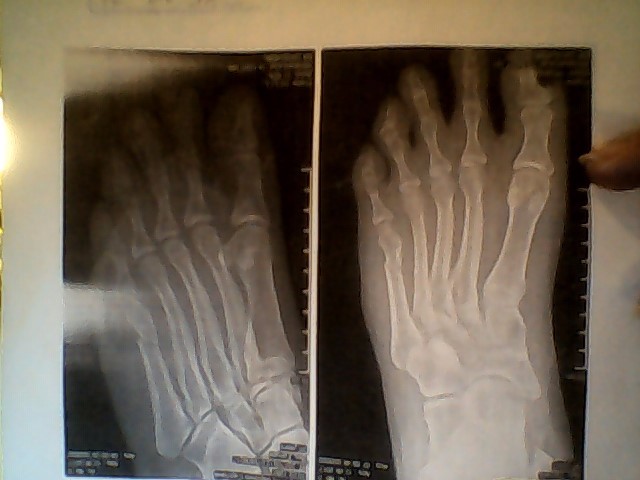 Br J Sports Med. 2015 May;49(10):657-72. doi: 10.1136/bjsports-2014-094036. Epub 2014 Nov 21.
Br J Sports Med. 2015 May;49(10):657-72. doi: 10.1136/bjsports-2014-094036. Epub 2014 Nov 21.
7. Simman R1, Hoffmann A, Bohinc RJ, Peterson WC, Russ AJ. Role of platelet-rich plasma in acceleration of bone fracture healing. Ann Plast Surg. 2008 Sep;61(3):337-44. doi: 10.1097/SAP.0b013e318157a185.
8. Chen L1, Yang X, Huang G, Song D, Ye XS, Xu H, Li W. Platelet-rich plasma promotes healing of osteoporotic fractures. Orthopedics. 2013 Jun;36(6):e687-94. doi: 10.3928/01477447-20130523-10.
9. Japjec M1, Starešinić M2, Starjački M2, Žgaljardić I3, Štivičić J2, Šebečić B2. Treatment of proximal fifth metatarsal bone fractures in athletes. Injury. 2015 Nov;46 Suppl 6:S134-6. doi: 10.1016/j.injury.2015.10.052. Epub 2015 Nov 10.
10. O’Malley M1, DeSandis B2, Allen A1, Levitsky M1, O’Malley Q1, Williams R1. Operative Treatment of Fifth Metatarsal Jones Fractures (Zones II and III) in the NBA. Foot Ankle Int. 2016 May;37(5):488-500. doi: 10.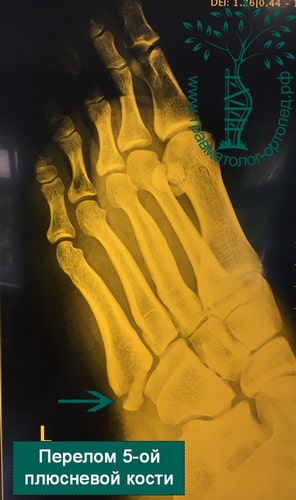 1177/1071100715625290. Epub 2016 Jan 18.
1177/1071100715625290. Epub 2016 Jan 18.
Ортез при переломе 5 плюсневой кости: как подобрать и носить?
Автор статьи: Эдуард Свитич – врач ортопед-травматолог
Переломы 5-й плюсневой кости – достаточно частая травма, в вопросах лечения которой есть много нюансов. Неправильное лечение повреждения на первый взгляд маленькой косточки иногда приводит к тяжелым нарушениям. Иногда при очевидной необходимости фиксации перелома это почему-то не делается, иногда же ситуация обратная: при возможности назначения легкого ортеза стопа необоснованно заковывается в тяжелый давящий гипс.
Представленные в «Медтехника Ортосалон» ортезы отвечают всем требованиям правильного фиксатора: они легкие, анатомичные, дышащие и удобные. Ожидаемый позитивный эффект такие устройства дают как при консервативном лечении травмы, так и в послеоперационном периоде. На том, какие бывают переломы плюсневой кости, как их заподозрить и чем лучше лечить, подробнее остановимся далее.
Содержание
Разновидности переломовПлюсневые кости – часть скелета, которая является «фундаментом» пальцев стопы. Именно с головкой плюсневой кости связана фаланга пальца. 5-я плюсневая кость расположена на наружном крае стопы, ее костный выступ – шиловидный отросток – достаточно легко прощупать под кожей. Эта косточка имеет несколько особенностей:
- Головка 5-й плюсневой кости – одна из трех точек опоры стопы. Во время ходьбы на этот крошечный участок давит как минимум треть веса тела.
- К основанию, а точнее, шиловидному отростку косточки крепится короткая малоберцовая мышца и прочная связка. При отклонении стопы кнутри эти структуры натягиваются и тянут за собой плюсневую кость.
После травм или перегрузок может ломаться головка, диафиз (тело) или основание кости. Из-за ряда особенностей чаще всего возникает перелом в основании косточки – наиболее широкой ее части.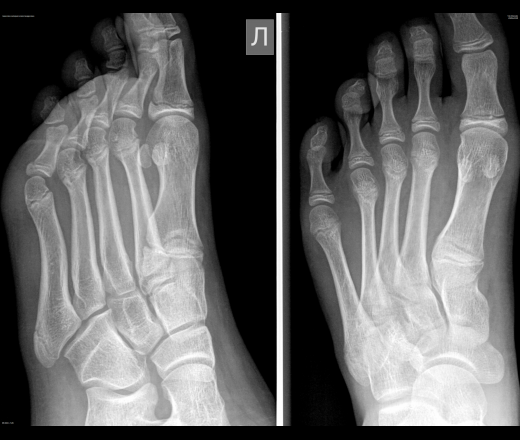 В таком случае наиболее характерными являются два вида травмы:
В таком случае наиболее характерными являются два вида травмы:
- перелом Джонса или перелом танцора – типичный перелом основания, более неблагоприятный из-за плохого кровообращения в этом участке;
- перелом шиловидного отростка – отрыв небольшого участка кости, более благоприятный из-за хорошего кровообращения и небольшой нагрузки.
Переломы основания 5-й плюсневой кости бывают травматическими и стрессорными.
Травматический перелом – следствие одномоментной перегрузки кости при падении, прыжке, подворачивании стопы. При отрывном переломе шиловидный отросток отрывается тягой мощного сухожилия и связки. Диафиз косточки может ломаться при падении на него тяжелого предмета или потере равновесия, во время чрезмерной нагрузки на наружный край стопы.
Интересно, что так называемый перелом танцора впервые был описан английским травматологом Джонсом еще в 1902 году. Травму доктор получил во время танцев и сначала считал, что повредил связку или сухожилие. Сделав рентгенограмму, он обнаружил наличие перелома в основании 5-й плюсневой кости. Все это врач описал в статье для медицинского журнала, после чего такой травме было присвоено имя Джонса.
Сделав рентгенограмму, он обнаружил наличие перелома в основании 5-й плюсневой кости. Все это врач описал в статье для медицинского журнала, после чего такой травме было присвоено имя Джонса.
Стрессорный перелом – следствие перегрузки опорно-двигательного аппарата. При этом микроповреждения накапливаются, а «трещина» формируется постепенно. Этот тип травмы характерен для спортсменов, людей физического труда, военнослужащих. Иногда состояние остается не замеченным, а его последствия выявляются при обследовании по совершенно другому поводу.
Симптомы перелома 5-й плюсневой костиВ момент перелома можно услышать хруст, ощущается резкая боль. Стопа может сильно отекать, реже отек и болезненность располагаются лишь в проекции основания косточки. Наступать на ногу, шевелить стопой или прикасаться к ней также больно. Без рентгенограммы бывает сложно отличить такую травму от банального надрыва связок или серьезного ушиба.
Симптомы стрессорного перелома часто нечеткие. Может беспокоить ноющая боль, незначительный отек по наружному краю стопы. Когда прочность кости снижается до минимума, может происходить полный перелом с типичной картиной острой травмы: резкой болью, отеком, нарушением функции стопы. Как и в случае травматического перелома при диагностике не обойтись без рентгенографии.
Может беспокоить ноющая боль, незначительный отек по наружному краю стопы. Когда прочность кости снижается до минимума, может происходить полный перелом с типичной картиной острой травмы: резкой болью, отеком, нарушением функции стопы. Как и в случае травматического перелома при диагностике не обойтись без рентгенографии.
Легче всего переносится отрывной перелом шиловидного отростка. Как правило, стопу фиксируют гипсовой повязкой или полимерным ортопедическим сапожком на срок от 2-х до 4-х недель. Если болевой синдром незначителен, и пациент не занимается тяжелым физическим трудом или спортом, допустима ранняя нагрузка в ортезе – ходьба с опорой на поврежденную ногу. У спортсменов из-за повышенных требований к состоянию стоп лечение более строгое, иногда включает операцию – остеосинтез.
Из-за плохого кровообращения и большой нагрузки при ходьбе перелом основания плюсневой кости (перелом Джонса) срастается крайне плохо. Нередким осложнением является образование ложного сустава, вторичное смещение отломков. Сроки иммобилизации варьируют от 6-ти до 12-ти недель. Если в течение первого месяца в ортезе или гипсе признаков сращения незаметно, рекомендуется оперативное сопоставление отломков с дальнейшей фиксацией винтом, спицей или пластиной.
Нередким осложнением является образование ложного сустава, вторичное смещение отломков. Сроки иммобилизации варьируют от 6-ти до 12-ти недель. Если в течение первого месяца в ортезе или гипсе признаков сращения незаметно, рекомендуется оперативное сопоставление отломков с дальнейшей фиксацией винтом, спицей или пластиной.
При любых переломах 5-й плюсневой кости стоит обязательно фиксировать стопу на тот или иной срок. Стандартные гипсовые повязки обладают рядом недостатков: они тяжелые, преющие, на них нельзя наступать, нет доступа к коже или послеоперационной ране. Современные полимерные ортезы для голеностопа лишены таких недостатков и отличаются яркими преимуществами. Они легкие, удобные, их несложно снимать и фиксировать вновь, есть возможность полноценной ходьбы при разрешении доктора.
Чаще всего для лечения переломов плюсневых костей назначаются короткие ортопедические сапожки. Эти ортезы надежно фиксируют стопу и обеспечивают полный покой в месте перелома. Наличие съемной пластины с ремешками позволяет легко «раскрывать» ортез для регулярного ухода и наблюдения за кожей. Подошва изделия имеет слегка выгнутую форму для обеспечения естественного алгоритма шага в случае разрешения полной нагрузки. Найти такие реабилитационные изделия можно в Ортосалонах Днепра, Одессы, Львове, Харькова, Киева и других городов Украины, где есть магазины нашей сети.
Эти ортезы надежно фиксируют стопу и обеспечивают полный покой в месте перелома. Наличие съемной пластины с ремешками позволяет легко «раскрывать» ортез для регулярного ухода и наблюдения за кожей. Подошва изделия имеет слегка выгнутую форму для обеспечения естественного алгоритма шага в случае разрешения полной нагрузки. Найти такие реабилитационные изделия можно в Ортосалонах Днепра, Одессы, Львове, Харькова, Киева и других городов Украины, где есть магазины нашей сети.
Дополнительной опцией в таких ортезах являются пневматические шины. Они представляют собой две симметричные подушечки, расположенные по бокам пятки и голеностопного сустава. С помощью небольшого насоса-груши есть возможность увеличивать или уменьшать объем этих шин, меняя степень фиксации и компрессии тканей. Таким образом удается добиться максимально надежной и комфортной фиксации, адаптироваться к нарастающему или спадающему отеку.
Иногда доктор может отдать предпочтение высокому ортопедическому сапогу – устройству, более существенно фиксирующему область голеностопного сустава. Несмотря на большие габариты, такой ортез имеет ненамного больший вес благодаря продуманной конструкции и уникальному составу полимерных пластин. После успешного выздоровления для уменьшения возможных болей и отека эффективны эластичные бандажи для стопы и голеностопа. Они препятствуют отечности тканей, мягко массажируют ткани и стимулируют функцию мышц-стабилизаторов стопы для профилактики повторной травмы.
Несмотря на большие габариты, такой ортез имеет ненамного больший вес благодаря продуманной конструкции и уникальному составу полимерных пластин. После успешного выздоровления для уменьшения возможных болей и отека эффективны эластичные бандажи для стопы и голеностопа. Они препятствуют отечности тканей, мягко массажируют ткани и стимулируют функцию мышц-стабилизаторов стопы для профилактики повторной травмы.
Перелом пятой плюсневой кости: симптомы, лечение, осложнения
Пожалуйста, ознакомьтесь с информацией, касающейся того, с чем вы можете столкнуться после операции, в соответствующем разделе нашего сайта.
Вы должны понимать, что ниже представлен лишь примерный план реабилитации, в то время, как у каждого пациента процесс выздоровления проходит по-своему. Данная информация призвана помочь вам понять суть своего состояния, возможности лечения и реабилитации. Приведенные нами временные рамки – это лишь минимум, и, принимая решение в пользу оперативного лечения, вы должны иметь ввиду, что в вашем случае процесс заживления и реабилитации может продлиться дольше.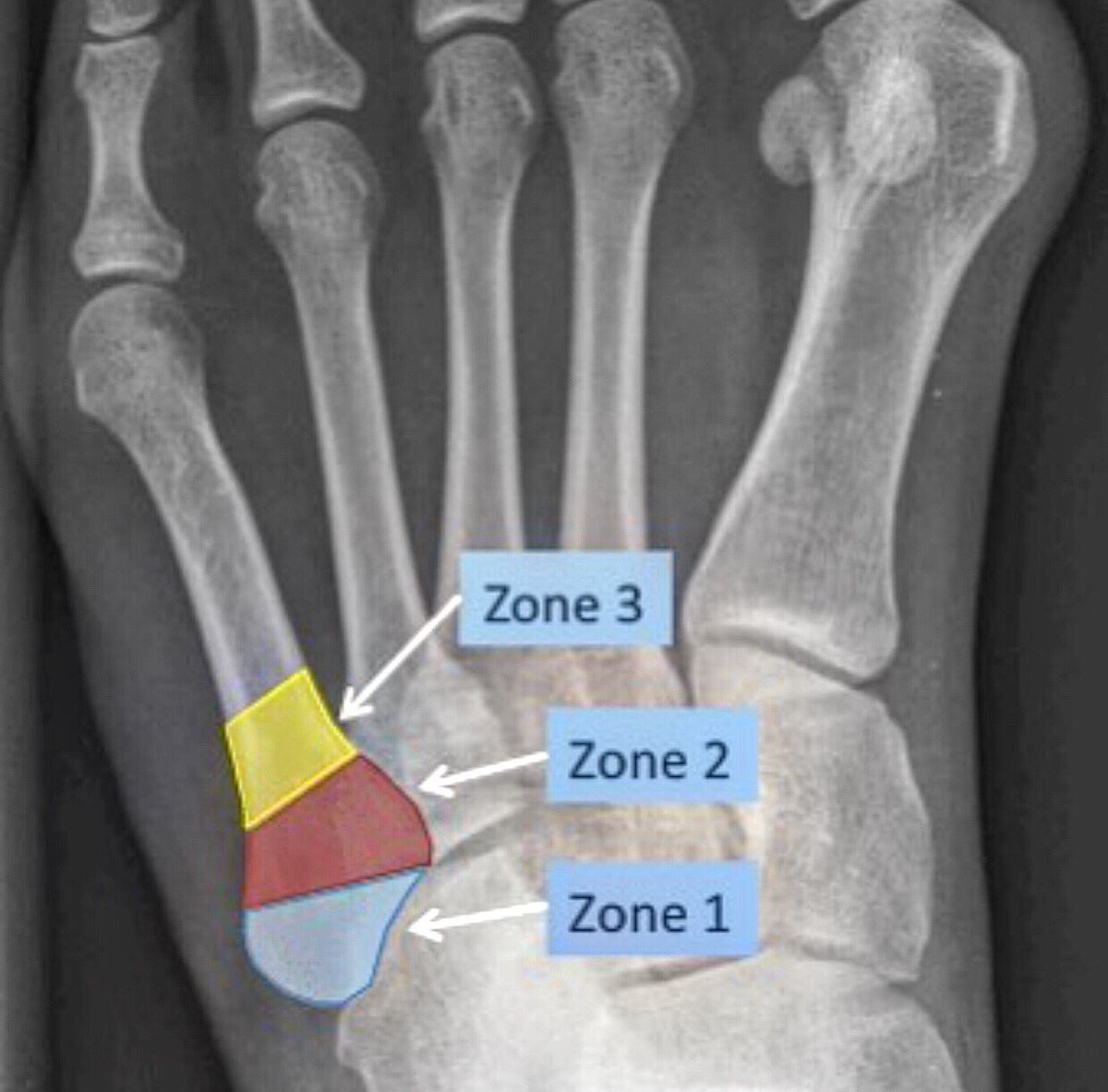
Ранний послеоперационный период
Пожалуйста, не снимайте самостоятельно повязку до следующей встречи с вашим лечащим врачом.
В течение 6-8 недель после операции вы должны передвигаться с использованием двух костылей без нагрузки на оперированную стопу. Перед выпиской домой вас проконсультирует физиотерапевт, который в т.ч. расскажет вам о том, как правильно пользоваться костылями.
В первые 2 недели после операции старайтесь придавать стопе возвышенное положение и держать ее в этом положении 95% времени. В течение всего этого периода вам рекомендуется находиться дома.
Возвышенное положение стопы и голеностопного сустава
У большинства людей дома конечно же нет функциональной кровати, как здесь на этом фото. Однако того же эффекта можно добиться и на обычной кровати или диване, подложив под стопы подушку. Не следует придавать возвышенное положение стопе, когда вы сидите на стуле. И еще раз советуем все первые две недели оставаться дома.
И еще раз советуем все первые две недели оставаться дома.
С тем, чтобы минимизировать риск инфекции, держите стопу в сухости и прохладе. Избегайте избыточной влажности и жары. Когда принимаете душ, надевайте на стопу герметичный мешок.
С целью профилактики тромбозов вен регулярно выполняйте движения в стопе и голеностопном суставе. Употребляйте достаточное количество жидкости. При наличии факторов риска тромбозов обязательно сообщите об этом своему лечащему врачу, при необходимости он может назначить вам антикоагулянты.
Две недели после операции
Вас осмотрит ваш лечащий врач и будет сделана перевязка.
На данном этапе, если отек купировался в достаточной мере, стопу рекомендуется держать в горизонтальном положении в течение дня 50-75% времени. Послеоперационную обувь вы должны носить еще 4 недели. Однако это не значит, что вам можно нагружать стопу. Послеоперационный ботинок предназначен для того, чтобы защитить вашу стопу, если вы, к примеру, вдруг споткнетесь. Ненадолго разрешается выходить на улицу, длительность прогулок ограничивается болевыми ощущениями и отеком стопы.
Ненадолго разрешается выходить на улицу, длительность прогулок ограничивается болевыми ощущениями и отеком стопы.
Вождение автомобиля допускается только в случаях, когда у вас оперирована левая стопа, а автомобиль с автоматической трансмиссией. Если оперирована правая стопа, то за руль рекомендуется садиться не раньше, чем через 8-10 недель после операции.
Мероприятия, направленные на снижение чувствительности рубца, начинаются только после полного заживления раны. С этой целью вы можете воспользоваться массажным кремом (например, Е45), который следует втирать в область рубца и вокруг него.
Шесть-восемь недель после операции
Перед визитом к врачу вам будет выполнена контрольная рентгенография. С этими снимками вас осмотрит ваш лечащий врач и у вас будет возможность сравнить рентгенограммы до и после операции. Признаки сращения обычно становятся видны не раньше, чем через 6-8 недель после операции.
На данном этапе, если процесс заживления протекает благоприятно, отек и кровоизлияния должны практически полностью исчезнуть, хотя некоторый отек может сохраняться до 3-4 месяцев.
При наличии рентгенологических признаков консолидации вам будет разрешено дозированно, по мере переносимости, нагружать стопу. За время иммобилизации, которая продолжалась 6-8 недель, голеностопный сустав и суставы стопы становятся очень скованными, а мышцы бедра и голени – гипотрофичными. Восстановить движения в голеностопном суставе и стопе вам поможет гидротерапия (упражнения в бассейне), а также общеукрепляющие упражнения на все группы мышц. Бег в бассейне в спасательном жилете является прекрасным методом, позволяющим, не нагружая суставы, восстановить силу мышц и прочность костной ткани.
После того, как вам будет разрешено нагружать оперированную стопу, для восстановления силы мышц можно начать заниматься на велотренажере. На данном этапе вы будете направлены к физиотерапевту, который будет контролировать процесс вашей реабилитации.
Три-шесть месяцев после операции
Если вы удовлетворены результатом, этот ваш последний визит к врачу.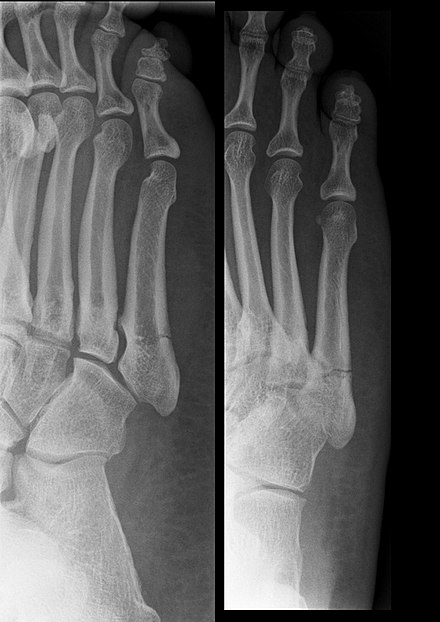
Ортезы при переломе плюсневой кости стопы
Что такое плюсна
Плюсной называют средний отдел стопы, расположенный между предплюсной и пальцами. У человека она состоит из 5 трубчатых костей. Основная функция плюсны — обеспечивать правильное положение стопы во время ходьбы, бега и прыжка.
Переломы плюсневых костей – это довольно распространенные травмы стопы, возникающие вследствие прямого удара или непрямого повреждения (скручивание стопы).
Постановка диагноза при переломе плюсневых костей не вызывает затруднений. Он в большинстве случаев сопровождается сильными болями и нарастающим дискомфортом: в первые часы появляются плотные отёки, а движения стопы становятся ограниченными.
Симптомы
- Боль при попытке наступить на стопу или при пальпации травмированного участка;
- Локальный отек в месте травмы;
- Визуальная деформация стопы;
- Наличие подкожных кровоизлияний или гематом;
- Крепитация (хруст) при пальпации стопы;
- Визуальное укорачивание пальцев.

Переломы области плюсны наблюдаются как у детей, так и у взрослых. Это связано в большой функциональной нагрузкой на область стоп. Наиболее часто повреждаются первая и пятая плюсневые кости, однако могут затрагиваться и другие. При этом, наиболее часто выявляют повреждения именно пятой плюсневой кости, которые возникают у больных разных возрастных интервалов.
Виды переломов
Переломы плюсны бывают:
- Травматическими
То есть возникающими вследствие повреждающего агента извне: при занятиях спортивными играми, во время ударов и прыжков. - Стрессовыми
Их возникновение связывают с чрезмерными нагрузками на своды стоп.
Перелом пятой кости стопы
Этот вид травмы по-другому называют перелом Джонса или «танцора». Повреждается 5 плюсневая кость в результате неудачного приземления или прыжка. Травма требует продолжительного лечения.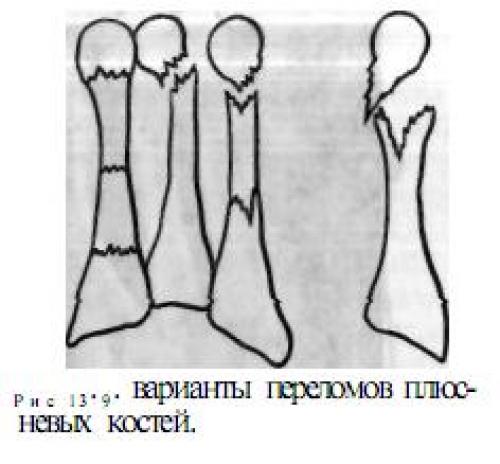
Перелом первой кости стопы
Такая травма плюсны часто встречается у профессиональных спортсменов — конькобежцев, бегунов, фигуристов.
Перелом свода стопы
Травма предполагает наложение гипса или вытяжение.
Перелом четвертой плюсневой кости
Возникает в результате травмы и может лечиться как наложением гипса, так и без него. Основной метод диагностики – рентгенологическое исследование.
Стрессовый перелом плюсневой кости
Обычно происходит на уровне диафиза или шейки и долго остается незаметным. Стрессовые переломы возникают вследствие усиления физических нагрузок.
Субкапитальный перелом плюсневой кости стопы
В этом случае у пациента диагностируют перелом шейки плюсневой кости.
Лечение при переломе плюсневой кости
Назначаемая терапия при диагностике перелома плюсны определяется с учетом сложности и характера смещения:
- Простой перелом без смещения — на поврежденное место накладывается гипсовая лонгета сроком на 1 месяц.
 Повязка снимается после контрольного рентгеновского снимка. В некоторых случаях срок увеличивается — обычно это происходит из-за недостатка кальция в организме человека.
Повязка снимается после контрольного рентгеновского снимка. В некоторых случаях срок увеличивается — обычно это происходит из-за недостатка кальция в организме человека. - Сложный перелом со смещением — в этом случае врачом производится репозиция (сопоставление отломков), которая может проходить в закрытой или открытой форме. При проведении открытой операции для фиксации костных отломков используют специальные винты и пластины, а гипс накладывается на срок до 12 недель.
На весь период пациентам назначается покой и исключение нагрузки на поврежденную стопу. Также проводится медикаментозное лечение, включающее применение нестероидных противовоспалительных средств, хондропротекторов, мочегонных средств и кальцийсодержащих препаратов.
Реабилитация после перелома плюсневой кости
После снятия гипса пациенту рекомендуют носить специальный бандаж, а в обувь вставлять стельку для профилактики плоскостопия. Период реабилитации у каждого разный – он зависит от характера перелома и возраста больного.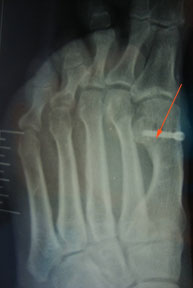 Для скорого возвращения к полноценной жизни врачи назначают комплекс дополнительных мер:
Для скорого возвращения к полноценной жизни врачи назначают комплекс дополнительных мер:
- УФО;
- электрофорез;
- магнитная терапия;
- лазерная терапия;
- грязевые ванны;
- массаж;
- лечебная гимнастика.
Какие фиксаторы используются при травме плюсневой кости
Для того, чтобы сделать лечение перелома эффективным, необходимо обеспечить минимум движений в конечности. Достигнуть этого можно благодаря иммобилизации. Самые распространённые виды фиксатором стоп: классический гипс или ортез. При повреждении плюсневых костей лучше использовать ортез – он обладает такими же фиксирующими свойствами, что и гипс, но исключает те минусы которые свойственны для гипсовой иммобилизации, так как повязка из гипса имеет множество минусов. Ортезы для плюсневой кости бывают нескольких видов:- Лечебно-реабилитационные
находят применение после травматических или стрессовых переломов - Профилактические
Востребованы у спортсменов (танцоры, баскетболисты) - Функционально-постоянные
Необходимы больным с изменениями суставов и костей, которые не поддаются лечению.
Лечебно-реабилитационные ортезы представлены короткими или длинными ортопедическими сапожками. Выбор между ними основан на наличии или отсутствии показаний для фиксации голеностопного сустава.
Ортез при переломе плюсневой кости должен быть подобран в соответствии с индивидуальными особенностями и типом повреждения.
Ортез при переломе плюсневой кости подразумевает наложение специалистом с соблюдением техники процедуры. Ортез не может быть использован самостоятельно в лечебных целях, так как пациент не обладает достаточным знанием анатомии и физиологии для его наложения в домашних условиях.
Срок ношения ортеза также устанавливается лечащим врачом. Самостоятельное изменение этого периода может привести к увеличению сроков реабилитации или развитию таких осложнений, как слабость мышц или тромбоз.
В тех случаях, когда ношение ортеза подразумевает профилактику перелома, на приёме важно выяснить:
- Какой должна быть степень фиксации?
- Как правильно фиксировать ортез?
- В какой области он должен находиться?
Противопоказаниями к ношению бандажа служат:
- повреждение кожного покрова в месте наложения;
- воспалительные и/или аллергические реакции в области наложения;
- варикозное расширение вен;
- отеки различного происхождения.

Ортез при плюсневом переломе стопы обязательно накладывается лечащим врачом. Он же даёт рекомендации по срокам ношения и уходом за изделием. Также врач поможет подобрать оптимальный вид изделия для конкретного клинического случая. Если у пациента имеются аллергические реакции на какой-либо материал, об этом необходимо сообщить специалисту при выборе материала ортеза.
Какой эффект дают термопластиковые ортезы при переломах плюсневой кости?
Ортез при переломе плюсневой кости стопы рекомендуется приобрести из термопластика. Его низкотемпературный вариант позволяет сделать лечение переломов не только эффективным, но и комфортным, так как обладает эффектом памяти.
Плюсы ортеза из низкотемпературного термопластика:
- небольшой вес изделия, компактность;
- возможность осуществления водных процедур;
- сохранение волосяного покрова под изделием;
- возможность гигиенического ухода за ортезом;
- кожа «дышит», риск опрелостей минимизирован;
- не даёт развиваться пролежням;
- гипоаллергенный материал;
- возможность ношения в любом возрасте;
- доступная ценовая политика;
- простые правила эксплуатации;
- не препятствует проведению физиотерапевтических и рентгенологических исследований исследований.

Именно поэтому, если случился перелом плюсневой кости, ортез стоит купить из низкотемпературного термопластика.
Проконсультироваться по вопросам приобретения ортеза можно на нашем сайте. Для этого свяжитесь с онлайн-специалистом и или позвоните +7 (495) 54-04-754.
Ознакомьтесь с текстом по ссылке
Y N
Перелом костей плюсны и предплюсны
Переломом предплюсны называется любой из переломов ладьевидной, кубовидной или клиновидной кости. Независимо от тяжести перелома опорная функция стопы нарушается, человек не может ходить или опираться на травмированную конечность.
Возможные причины перелома
Прямой перелом возникает при падении с высоты прямо на стопу или при ударе непосредственно по стопе. Также кости плюсны и предплюсны могут деформироваться при зажатии стопы и одновременном скручивании голени, например, если пытаться вызволить застрявшую стопу.
Симптомы перелома костей плюсны и предплюсны
- Резкая боль, еще более усиливающаяся при попытке совершить стопой любое движение
- Отек стопы, включая тыльную сторону
- Изменение цвета кожи
- Внешняя деформация
Диагностика
- Уточнение обстоятельств, которые привели к травмирующему действию
- Осмотр, проверка пульса и чувствительности в поврежденном отделе
- Компьютерная томография;
- МРТ;
- Рентгенография
- При необходимости может быть проведена консультация узкого специалиста – нейрохирурга, ангиохирурга
Лечение
Каждая клиническая картина индивидуальна. В некоторых случаях достаточно обездвиживания конечности, комплекса терапевтических и физиотерапевтических мер. Открытые переломы и необходимость извлечения костных фрагментов определяют необходимость операции. Важным является точное соблюдение рекомендация на реабилитационный период.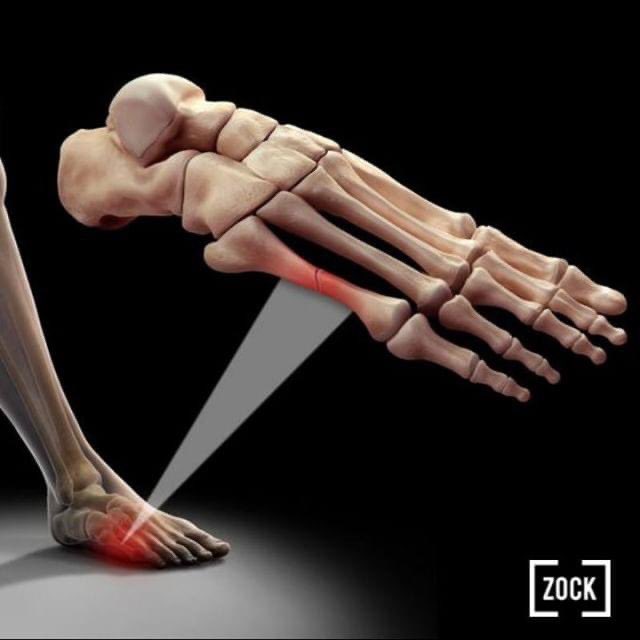
Возможные последствия и осложнения без своевременного лечения
Без лечения и профессионального обездвиживания конечности даже простой закрытый перелом перерастет в глобальную проблему и может привести к инвалидности. Обращение за консультацией к врачу травматологу должно быть как можно более быстрым – это сократит физические мучения пациента, повысит шансы на быстрое восстановление функциональности нижней конечности.
К какому врачу обратиться
С подозрением на перелом плюсневых костей обратитесь в отделение травматологии ЦКБ РАН в Москве. Они безошибочно диагностируют проблему, и при подтверждении факта перелома назначат курс эффективного лечения с четким контролем процесса сращивания костей. Звоните, чтобы записаться на прием к специалисту +7 (499) 400-47-33 или приезжайте в травмпункт без записи.
Переломы костей плюсны – ГКБ имени А.К. Ерамишанцева
Переломы костей плюсны лидируют среди переломов стопы, которая имеет сложное анатомическое строение.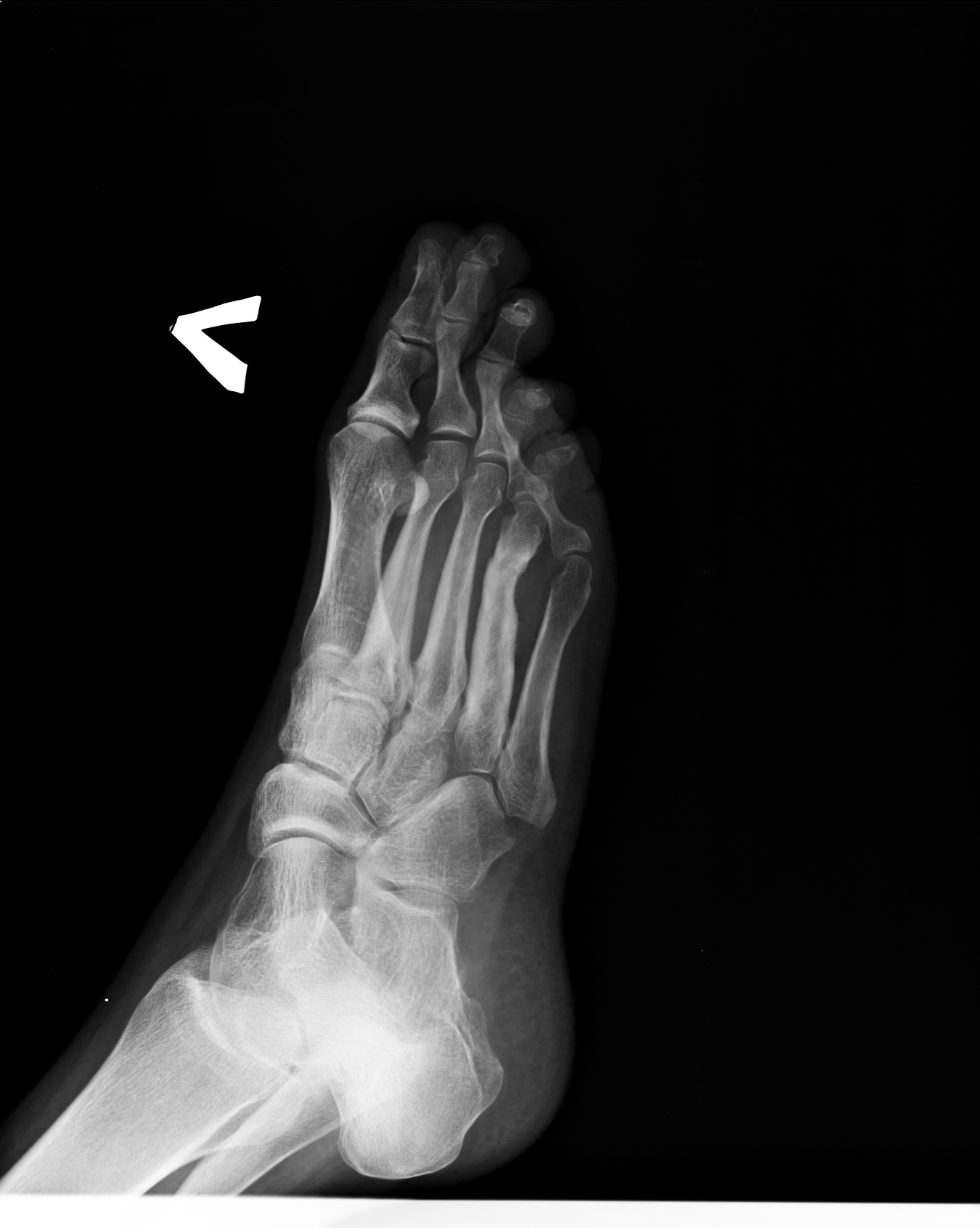 Для успешного лечения такого перелома травматолог должен тщательно проанализировать каждый частный случай такого состояния, ведь тактика терапии разнится в зависимости от локализации и вида повреждения.
Для успешного лечения такого перелома травматолог должен тщательно проанализировать каждый частный случай такого состояния, ведь тактика терапии разнится в зависимости от локализации и вида повреждения.
Симптомы переломов костей плюсны:
- развивающаяся постепенно болезненность; увеличивающая интенсивность при нагрузке на стопу;
- гематомы;
- отечность;
- хромота;
- невозможность опереться на ногу и самостоятельно передвигаться;
- деформация пальцев стопы.
Среди причин переломов костей плюсны:
- долговременные нагрузки большой интенсивности;
- ударное воздействие тяжелых предметов;
- ДТП;
- дегенеративно-дистрофические изменения костной ткани;
- прыжки с высоты.
Травматологи подразделяют такую патологию на:
- травматические переломы, возникающие в связи с деформирующим воздействием на отделы стопы;
- стресс-переломы, развивающиеся в результате больших нагрузок на фоне совершенно здоровых костей плюсны.

Для постановки точного диагноза перелома костей плюсны врачи-травматологи нашего отделения тщательно собирают анамнез травмы, выясняя у пациента ее механизм, возможную силу, направление ее приложения. Нередко развитие стресс-переломов этой части скелета происходит при высокой интенсивности или продолжительности цикличных движений, среди которых бег, танцы и т.п.
Для подтверждения диагноза, после осмотра подтвержденной конечности проводят рентгенограмму. Такое исследование на лучших современных аппаратах может повторяться врачами нашего центра травматологии и ортопедии ГКБ. им. А. К. Ерамишанцева. Целью повторных рентгенограмм является контроль над результатами лечения. Для исключения стресс-переломов плюсневых костей стопы могут применяться такие современные методики исследования, как МРТ и КТ.
Само лечение переломов костей плюсны будет зависеть от локализации, типа повреждения, наличия или отсутствия смещения. При осложненных вариантах выполняется репозиция отломков с последующим остеосинтезом специальными пластинами и спицами. При неосложненных случаях такие переломы лечатся путем иммобилизации конечности.
При неосложненных случаях такие переломы лечатся путем иммобилизации конечности.
Широкое распространение такой патологии требует внимания специалистов. Обязательно обращайтесь к травматологам, даже если вам оказана первая помощь и кажется, что «ноге легче». Результатом отсутствующего или же неправильного лечения могут стать серьезные осложнения.
Полезная информация о переломах костей стопы
Всю стопу с 26 костями можно разделить на 3 отдела: задний, средний и передний.
Задний отдел состоит из двух самых крупных костей стопы: таранной и пяточной; в средний отдел входят ладьевидная кость, три клиновидные: первая, вторая, третья и кубовидная кость. Наконец, передний отдел стопы образован пятью плюсневыми костями и 14 фалангами пальцев стопы.
Переломы костей стопы занимают значительное место среди повреждений костей скелета. По данным литературы, они составляют от 17 до 20% от всех переломов костей скелета. Частота переломов костей стопы распределяется следующим образом: фаланги — 74,3%, кости плюсны — 21,5%, кости предплюсны — 4,2%, из которых на перелом пяточной кости приходится 1,8%. Наиболее часто подвергаются травме плюсневые кости и фаланги пальцев (73%), на втором месте по частоте травмы стоит пяточная кость.
Наиболее часто подвергаются травме плюсневые кости и фаланги пальцев (73%), на втором месте по частоте травмы стоит пяточная кость.
Переломы костей заднего отдела стопы
Это прежде всего переломы таранной и пяточной костей, которые из множества костных образований стопы наиболее важны для обеспечения опорной функции конечности. Пластичность и легкость походки во многом обусловлены правильной анатомической архитектурой заднего отдела стопы. Всякое нарушение анатомической целости таранной и пяточной костей, связок, взаимоотношений между суставными поверхностями этих и близлежащих костей приводит к полной или частичкой потере статико-динамической функции стопы.
Переломы таранной кости. В отличие от повреждений других костей они вызывают тяжелые последствия. Таранная кость, сочленяясь с суставными поверхностями разных костей, играет исключительно важную роль в биомеханике голеностопного, таранно-пяточного и таранно-ладьевидного суставов.
Различают переломы шейки, головки, тела таранной кости, заднего ее отростка, комбинированные переломы. Переломы таранной кости возникают в основном при падении с высоты на выпрямленные ноги. Изолированные переломы наблюдаются редко, в большинстве случаев они сочетаются с компрессионными переломами пяточной кости и, реже, других костей стопы: ладьевидной, клиновидными, плюсневых.
Переломы таранной кости возникают в основном при падении с высоты на выпрямленные ноги. Изолированные переломы наблюдаются редко, в большинстве случаев они сочетаются с компрессионными переломами пяточной кости и, реже, других костей стопы: ладьевидной, клиновидными, плюсневых.
Переломы пяточной кости. Отличительной особенностью их является многообразие типов самых разных по своему характеру переломов , что делает невозможным использовать стандартный вариант при лечении.
Как отмечалось, основной причиной переломов пяточной кости является падение с высоты на выпрямленные ноги (83%), в остальных случаях (17%) переломы возникают вследствие непосредственного удара или сдавления. При политравме переломам пяточной кости наиболее часто сопутствуют переломы лодыжек, плюсневых костей и повреждения позвоночника. Встречаются также и усталостные переломы пяточных костей, особенно у солдат-новобранцев и людей, занимающихся любительскими видами спорта. Неблагоприятные исходы при переломах пяточной кости обусловлены в основном образованием травматического плоскостопия, вальгусной деформации стопы, развитием деформирующего артроза в подтаранном суставе и, в меньшей степени, остеопорозом, трофическими нарушениями и фиброзными изменениями в мягких тканях стопы и пяточной области.
Для переломов пяточной кости характерны боли в области повреждения и невозможность нагрузки стопы. Обращают на себя внимание вальгусная и варусная деформация пятки, расширение пяточной области, отечность стопы, наличие характерных кровоподтеков в пяточной области и на подошвенной поверхности стопы. Своды стопы уплощены. Активные движения в голеностопном суставе вследствие отека мягких тканей и натяжения пяточного сухожилия резко ограничены, а в подтаранном суставе невозможны.
В случае падения с высоты с приземлением на пяточные бугры возможны сочетанные повреждения пяточных костей и позвоночника. Поэтому рекомендуется проводить рентгенологическое обследование даже при отсутствии жалоб в первые дни после травмы.
Лечение на первом этапе проводится врачом травматологом. Позднее необходимо участие врача-реабилитолога для проведения полноценного курса восстановительного лечения
Переломы пятой плюсневой кости
Для просмотра содержимого на этой странице требуется Javascript.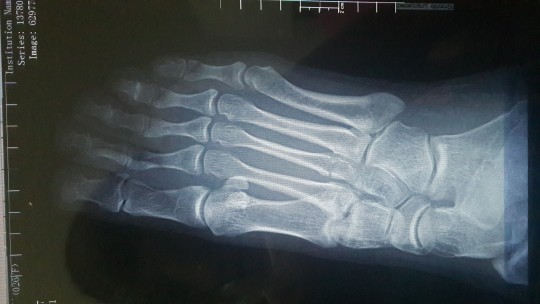 Пожалуйста, включите поддержку джаваскрипта в вашем браузере.
Пожалуйста, включите поддержку джаваскрипта в вашем браузере.Что такое перелом пятой плюсневой кости?
Переломы (переломы) часто встречаются в пятой плюсневой кости – длинной кости на внешней стороне стопы, которая соединяется с мизинцем. На пятой плюсневой кости часто возникают два типа переломов:
- Отрывной перелом. При отрывном переломе небольшой кусок кости отрывается от основной части кости сухожилием или связкой. Этот тип перелома является результатом травмы, при которой перекатывается лодыжка. Отрывные переломы часто упускаются из виду, когда они происходят из-за растяжения связок голеностопного сустава.
- Перелом Джонса. Переломы Джонса возникают в небольшой области пятой плюсневой кости, куда поступает меньше крови, и поэтому она более подвержена трудностям при заживлении. Перелом Джонса может быть стрессовым (крошечный разрыв волосяного покрова, который происходит с течением времени) или острым (внезапным) переломом.
 Переломы Джонса вызваны чрезмерным использованием, повторяющимся стрессом или травмой. Они встречаются реже и их сложнее лечить, чем отрывные переломы. Другие типы переломов могут возникать в пятой плюсневой кости. Примеры включают переломы середины диафиза, которые обычно возникают в результате травмы или скручивания, а также переломы головы и шеи плюсневой кости.
Переломы Джонса вызваны чрезмерным использованием, повторяющимся стрессом или травмой. Они встречаются реже и их сложнее лечить, чем отрывные переломы. Другие типы переломов могут возникать в пятой плюсневой кости. Примеры включают переломы середины диафиза, которые обычно возникают в результате травмы или скручивания, а также переломы головы и шеи плюсневой кости.
Симптомы
Отрыв и переломы Джонса имеют одинаковые признаки и симптомы. К ним относятся:
- Боль, припухлость и болезненность на внешней стороне стопы
- Затруднения при ходьбе
- Ушиб
Диагностика
Любой, у кого есть симптомы перелома пятой плюсневой кости, должен как можно скорее обратиться к хирургу стопы и голеностопного сустава для постановки правильного диагноза и лечения.Чтобы поставить диагноз, хирург спросит, как произошла травма и когда началась боль. При обследовании стопы врач осторожно нажимает на разные участки стопы, чтобы определить, где возникает боль. Хирург также закажет рентген. Поскольку перелом Джонса иногда не обнаруживается на первоначальном рентгеновском снимке, могут потребоваться дополнительные визуальные исследования.
Хирург также закажет рентген. Поскольку перелом Джонса иногда не обнаруживается на первоначальном рентгеновском снимке, могут потребоваться дополнительные визуальные исследования.
Нехирургическое лечение
До тех пор, пока вы не сможете посетить хирурга стопы и голеностопного сустава, следует применять метод лечения RICE:
- Отдых: Держитесь подальше от травмированной ступни.Ходьба может привести к дальнейшим травмам.
- Лед: Приложите пакет со льдом к поврежденному месту, поместив тонкое полотенце между льдом и кожей. Используйте лед на 20 минут, а затем подождите не менее 40 минут, прежде чем снова заморозить.
- Компрессия: Для контроля отека следует использовать эластичную пленку.
- Высота: Ступня должна быть немного приподнята над уровнем сердца, чтобы уменьшить отек.
Хирург стопы и голеностопного сустава может использовать один из следующих нехирургических вариантов лечения перелома пятой плюсневой кости:
- Иммобилизация.
 В зависимости от тяжести травмы стопу держат неподвижной в гипсовом, гипсовом ботинке или обуви с жесткой подошвой. Также могут потребоваться костыли, чтобы не переносить вес на травмированную ногу.
В зависимости от тяжести травмы стопу держат неподвижной в гипсовом, гипсовом ботинке или обуви с жесткой подошвой. Также могут потребоваться костыли, чтобы не переносить вес на травмированную ногу. - Костная стимуляция. Безболезненное внешнее устройство используется для ускорения заживления некоторых переломов. Стимуляция костей, наиболее часто используемая при переломах Джонса, может использоваться как часть лечения или после неадекватной реакции на иммобилизацию.
Когда нужна операция?
Если травма связана со смещением кости, множественными переломами или не зажила должным образом, может потребоваться хирургическое вмешательство.Хирург стопы и голеностопного сустава определит тип процедуры, который лучше всего подходит для конкретного пациента.
Переломы пятой плюсневой кости
Что такое перелом пятой плюсневой кости?
Переломы (переломы) часто встречаются в пятой плюсневой кости – длинной кости на внешней стороне стопы, которая соединяется с мизинцем..jpg) На пятой плюсневой кости часто возникают два типа переломов:
На пятой плюсневой кости часто возникают два типа переломов:
- Отрывной перелом .При отрывном переломе небольшой кусок кости отрывается от основной части кости сухожилием или связкой. Этот тип перелома является результатом травмы, при которой перекатывается лодыжка. Отрывные переломы часто упускаются из виду, когда они происходят из-за растяжения связок голеностопного сустава.
- Перелом Джонса . Переломы Джонса возникают в небольшой области пятой плюсневой кости, куда поступает меньше крови, и поэтому она более подвержена трудностям при заживлении. Перелом Джонса может быть стрессовым (крошечный разрыв волосяного покрова, который происходит с течением времени) или острым (внезапным) переломом.Переломы Джонса вызваны чрезмерным использованием, повторяющимся стрессом или травмой. Они встречаются реже и их сложнее лечить, чем отрывные переломы.
Другие типы переломов могут возникнуть в пятой плюсневой кости. Примеры включают переломы средней части диафиза, которые обычно возникают в результате травмы или скручивания, а также переломы головы и шеи плюсневой кости.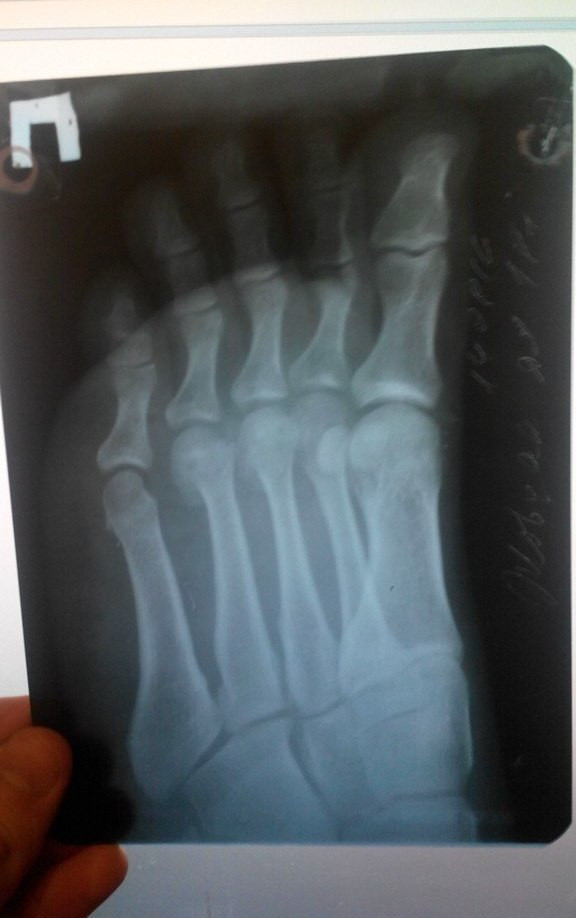
Симптомы
Отрывные переломы и переломы Джонса имеют одинаковые признаки и симптомы. К ним относятся:
- Боль, припухлость и болезненность на внешней стороне стопы
- Затруднения при ходьбе
- Могут появиться синяки
Диагноз
Любой, у кого есть симптомы перелома пятой плюсневой кости, должен как можно скорее обратиться к хирургу стопы и голеностопного сустава для постановки правильного диагноза и лечения.Чтобы поставить диагноз, хирург спросит, как произошла травма и когда началась боль. При обследовании стопы врач осторожно нажимает на разные участки стопы, чтобы определить, где возникает боль.
Хирург также закажет рентген. Поскольку перелом Джонса иногда не обнаруживается на первоначальном рентгеновском снимке, могут потребоваться дополнительные визуальные исследования.
Безоперационное лечение
Пока вы не сможете посетить хирурга стопы и голеностопного сустава, « R. ЛЕД. ”метод ухода:
ЛЕД. ”метод ухода:
- R оценка: Не подходите к травмированной ноге. Ходьба может привести к дальнейшим травмам.
- I CE: приложите пакет со льдом к травмированному участку, поместив тонкое полотенце между льдом и кожей. Используйте лед на 20 минут, а затем подождите не менее 40 минут, прежде чем снова заморозить.
- C Компрессия: Для контроля отека следует использовать эластичную пленку.
- E levation: ступня должна быть немного приподнята над уровнем сердца, чтобы уменьшить отек.
Хирург стопы и голеностопного сустава может использовать один из следующих нехирургических методов лечения перелома пятой плюсневой кости:
- Иммобилизация . В зависимости от тяжести травмы стопу держат неподвижной в гипсовом, гипсовом ботинке или обуви с жесткой подошвой. Также могут потребоваться костыли, чтобы не переносить вес на травмированную ногу.
- Стимуляция костей .
 Безболезненное внешнее устройство используется для ускорения заживления некоторых переломов.Стимуляция костей, наиболее часто используемая при переломах Джонса, может использоваться как часть лечения или после неадекватной реакции на иммобилизацию.
Безболезненное внешнее устройство используется для ускорения заживления некоторых переломов.Стимуляция костей, наиболее часто используемая при переломах Джонса, может использоваться как часть лечения или после неадекватной реакции на иммобилизацию.
Когда требуется операция?
Если травма связана со смещением кости, множественными переломами или не зажила должным образом, может потребоваться хирургическое вмешательство. Хирург стопы и голеностопного сустава определит тип процедуры, который лучше всего подходит для конкретного пациента.
4 Тип перелома пятой плюсневой кости
Пятая плюсневая кость стопы может иметь несколько типов переломов, каждый с различными характерными симптомами и подходами к лечению.
Д-р Нил Блитц, Нью-ЙоркПлюсневые кости находятся в средней части стопы, сразу за фалангами (пальцами). Пятая плюсневая кость лежит на внешнем крае стопы и соединяется с мизинцем. Плюсневые кости изгибаются вверх и образуют свод стопы.
Пятая плюсневая кость уникальна тем, что она также изгибается наружу. Кроме того, это единственная плюсневая кость, которая имеет две точки соприкосновения с землей, по одной с обоих концов.
Причины
Переломы пятой плюсневой кости обычно возникают в результате травмы стопы, вызванной прямым ударом или вращательной травмой (скручиванием).
Перекатывание стопы и лодыжки наружу, называемое инверсионной травмой, является наиболее частой причиной переломов пятой плюсневой кости (а также частой причиной переломов голеностопного сустава).
Это потому, что к основанию плюсневой кости прикрепляется мощное сухожилие, называемое сухожилием Brevis малоберцовой кости. При скручивании он может передавать достаточно сильную силу, чтобы сломать кость.
Четыре распространенных типа перелома пятой плюсневой кости:
Перелом головы или шеи
Переломы головы или шеи возникают на переднем конце кости, который называется головой и / или шеей.Чаще всего они возникают при травмах малой силы или прямой тупой травме, например, при ударе мизинца.
Когда перелом головы или шеи вызван более генерализованной (глобальной) травмой стопы, вы можете ожидать и других типов перелома стопы.
Эти переломы нестабильны и могут потребовать хирургического вмешательства. Хирурги стопы обычно наблюдают за костями в течение недели или около того, чтобы увидеть, не смещаются ли они из своего положения, прежде чем принять окончательное решение.
Перелом танцора
В большинстве медицинских кругов «перелом танцора» стал универсальным термином для любого перелома пятой плюсневой кости, но хирурги стопы обычно применяют его для переломов определенной ориентации.
Перелом истинного танцора происходит в основном в средней части длинной плюсневой кости и ориентирован по диагонали вдоль стержня. Линия перелома может даже закручиваться по спирали и вращаться по всей кости. Иногда из-за этого кость раскалывается на более мелкие кусочки (это называется измельчением).
Обычно избегают хирургического вмешательства при истинном переломе танцоров, если только концы костей не разделены или не искривлены (искажены) до неприемлемой степени.
Перелом Джонса
Перелом Джонса – самый известный перелом пятой плюсневой кости, потому что его очень трудно зажить.Это происходит около задней части кости в анатомическом месте, называемом метафизарно-диафизарным соединением.
Считается, что эта область кости имеет меньшее кровоснабжение, чем другие кости, что замедляет ее заживление. Это особенно верно, если трещина еще больше препятствует циркуляции.
Переломы Джонса можно лечить с хирургическим вмешательством или без него, хотя большинство хирургов рекомендуют операцию, если вы физически активны, особенно спортсменам. Операция обычно включает установку одного винта в канал кости для его стабилизации.
Когда перелом Джонса лечится без хирургического вмешательства, требуется гипсовая повязка на некоторое время от шести недель до 12 месяцев.
Отрывные переломы
Отрывной перелом является наиболее частым переломом пятой плюсневой кости. Это происходит в самой задней части кости, ближе всего к лодыжке. Его часто путают с переломом Джонса и часто называют переломом псевдо-Джонса.
Отрывные переломы называются так потому, что часть кости оторвана (оторвана) от поддерживающего сухожилия.Он может затрагивать часть кости или полностью ломать кость на сегменты.
Травмы, которые вызывают отрывные переломы пятой плюсневой кости, обычно являются серьезными и могут привести к разрыву кости на множество мелких кусочков.
Большинство отрывных переломов пятой плюсневой кости не требуют хирургического вмешательства. Их чаще лечат защитной иммобилизацией, например, ботинком для перелома.
Хирургическое вмешательство может потребоваться, если кости неприемлемо разделены, согнуты под углом или смещены.Взаимодействие с другими людьми
Переломы пятой плюсневой кости: симптомы, диагностика и лечение
Перелом пятой плюсневой кости – это перелом в длинной, расположенной сбоку трубчатой кости передней части стопы, которая прикрепляется к мизинцу. Переломы этой кости могут произойти из-за прямого повреждения внешней стороны стопы или со временем. Трещины, возникающие в течение определенного периода времени из-за чрезмерного использования, называются «трещинами под напряжением». Пациенты, испытывающие болезненность, отек и боль на внешней стороне стопы, возможно, перенесли перелом пятой плюсневой кости.Кроме того, неуверенность в переносе веса может способствовать постановке диагноза. Варианты лечения включают консервативные и хирургические методы; однако тип лечения зависит от пациента и характера перелома.
Анатомия и классификация: Стопа представляет собой сложную структуру, которая играет роль в переносе веса и ходьбе. Он состоит из семи костей предплюсны (лодыжки), пяти плюсневых костей и четырнадцати фаланг. Плюсневые кости отвечают за преодоление расстояния между костями предплюсны и фаланг.Плюсны пронумерованы от 1 до 5, начиная с большого пальца стопы. Следовательно, 5 -я плюсневая кость расположена на боковой стороне стопы. Переломы 5 -й плюсневой кости можно разделить на три категории, включая:
Бугристый отрывной перелом (перелом Танцора) – перелом, который возникает, когда связки и сухожилия, прикрепляющиеся к головке 5 -й плюсневой кости , растягиваются. от части кости. Его название происходит от его ассоциации с танцорами, которые часто получают эту травму при чрезмерном скручивании или вращении стопы и лодыжки.
Перелом Джонса – Перелом, который возникает между головкой и диафизом 5 -й плюсневой кости. Эти переломы часто не сращиваются из-за плохого кровоснабжения и могут потребовать хирургического вмешательства.
Перелом диафиза (диафиза) – Перелом 5 -й плюсневой кости , происходящий в диафизе кости.
Как врач оценит мою стопу? С того момента, как вы сделаете первый шаг в офис, ваш врач начнет оценивать травму, наблюдая за вашей походкой.Оказавшись в кабинете для осмотра, врач оценит ваш диапазон движений и чувствительность боковой части стопы. Также будут заказаны рентгеновские снимки, чтобы подтвердить перелом и соответствующим образом классифицировать его.
Лечение и восстановление: К счастью, переломы плюсневой кости 5 и часто можно лечить консервативно без хирургического вмешательства. При типичном переломе Джонса пациенты могут быть помещены в обувь и проинструктированы оставаться в состоянии без нагрузки в течение 6 недель. Напротив, если пациент – спортсмен, может быть показано хирургическое вмешательство, чтобы обеспечить правильное сращение перелома и сократить время заживления.Кроме того, переломы танцора обычно проходят по той же схеме безоперационного лечения, что и переломы Джонса. Наконец, переломы диафиза можно лечить консервативно, но при смещении костных фрагментов может потребоваться хирургическое вмешательство. Независимо от формы лечения, врач может назначить дополнительные рентгеновские снимки, чтобы гарантировать правильное заживление костей.
Испытываете острую или хроническую боль в стопе? Запишитесь на прием к одному из специалистов OrthoNeuro по стопе и голеностопному суставу. Звоните (614) 890-6555 сегодня!
Как лечить переломы проксимальной пятой плюсневой кости?
8 октября 2020 г.
Читать 5 мин.
ДОБАВИТЬ ТЕМУ В ОПОВЕЩЕНИЯ ПО ЭЛЕКТРОННОЙ ПОЧТЕ
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей.Подписаться Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, обратитесь по адресу customerservice@slackinc.com.Вернуться в Healio
Есть 3 различных типа переломов, которые влияют на основание пятой плюсневой кости. К сожалению, терминология и описания этих травм в ортопедической литературе остаются запутанными.Диагностическая ясность имеет решающее значение, поскольку она определяет рекомендации по лечению и прогноз.
Quill 1 сообщил о классификации переломов основания пятой плюсневой кости на основе 3 зон (рис. 36-1). Переломы зоны I происходят через бугорок и считаются отрывными повреждениями. Переломы зоны II более дистальные и внесуставные (по сравнению с предплюснево-плюсневым суставом) и проходят через 4-5 межплюсневых суставов. Переломы проксимальной части диафиза относятся к Зоне III.Первоначальное описание сэра Роберта Джонса, включающее 4 случая, включая его собственный, касалось острых переломов в зоне II. 2
Рисунок 36-1 . Зоны и характер переломов основания пятой плюсневой кости.
Самый частый перелом основания пятой плюсневой кости – отрыв бугорка. Хотя первоначально предполагалось, что это вызвано чрезмерным натяжением сухожилия короткой малоберцовой мышцы, когда стопа резко супинируется или аддукт, литература поддерживает идею, что латеральная полоса подошвенной фасции является основной причиной. 3 Я лечу подавляющее большинство переломов бугорков в обуви с жесткой подошвой или коротких ботинках с контролируемым движением лодыжки с разрешенной полной нагрузкой. Пациенты с более выраженными симптомами и меньшей толерантностью к боли обычно лучше переносят ходунки. Пациентам рекомендуется перейти на обычную обувь, как только они почувствуют себя комфортно, что обычно происходит через 3-4 недели после травмы. Я обычно не делаю контрольные рентгенограммы, потому что фиброзные сращения являются обычным явлением, обычно протекают бессимптомно и не меняют моих рекомендаций по лечению.
Иногда я вижу пациента с большим отрывом бугристости Зоны I, затрагивающим значительную часть суставной поверхности. Если отмечается значительное смещение сустава (более 2–3 мм), я рассмотрю возможность открытой репозиции и внутренней фиксации. Компьютерная томография очень полезна для оценки степени поражения и смещения суставов, если простые снимки неоднозначны. Для этих относительно редких вариантов я использую небольшой винт для фрагментов, который устанавливается под углом через бугорок и через медиальную кору проксимального отдела пятой плюсневой кости с запаздыванием.Канюлированный 4,0-миллиметровый винт с частичной резьбой и шайбой подойдет. Я обнажаю перелом через продольный разрез по центру дорсальной части бугорка и подкожно всаживаю винт. После операции я держу этих пациентов без нагрузки в течение первых 2–3 недель в шине, а затем перехожу к защищенной нагрузке в гипсе или ботинке до 6 недель после операции.
Настоящий перелом Джонса – это острая травма, которая возникает в зоне II основания пятой плюсневой кости (рис. 36-2).Лечение этих переломов неоднозначно. Традиционное лечение с использованием короткой гипсовой повязки без нагрузки на ногу было традиционным лечением 4 и все еще широко практикуется. Clapper et al. 5 сообщили о среднем времени до заживления 21 неделя и 28% случаев несращения у 25 пациентов с истинным острым переломом Джонса. Я предпочитаю использовать ходунки и разрешаю переносимость веса пациентам, которые предпочитают избегать хирургического вмешательства. Как ни странно, мы не оценили более высокую частоту несращения при этом подходе по сравнению с несращением без веса в гипсовой повязке.Однако в большинстве случаев я предлагаю пациенту оперативное лечение. Операция относительно проста с низкой заболеваемостью и способствует более быстрому и большему количеству сращений при более агрессивной реабилитации. Большинство практикующих врачей рекомендуют хирургическое вмешательство всем спортсменам с высокими показателями, но я применяю его к любому пациенту, который желает более надежного и более короткого периода заживления, хотя и с риском хирургического вмешательства.
Рисунок 36-2 . Острая зона II перелом Джонса.
Пациентам, выбирающим операцию по поводу острого перелома Джонса, я рекомендую чрескожную интрамедуллярную фиксацию винтами.Процедура может проводиться под блокадой голеностопного сустава в амбулаторных условиях. Направляющий штифт вводится при рентгеноскопии через небольшой разрез. Отправная точка имеет решающее значение для оптимизации размещения винтов. Начальное положение «высоко и внутри» на основании пятой плюсневой кости облегчает сохранение интрамедуллярного положения винта с предотвращением прорыва кортикального слоя в кости с изогнутой морфологией. Я использую канюлированную систему ввода, но устанавливаю цельный винт с частичной резьбой, обычно диаметром 4,5 или 5,5 мм.Идеальная длина винта должна быть достаточной для того, чтобы резьба располагалась дистальнее перелома (Рисунок 36-3). Обычно винт пересекает около половины длины плюсневой кости. Обычно я не пересаживаю кости при острых переломах Джонса. В послеоперационном периоде пациенты несут нагрузку в шине в течение 2 недель, а затем в течение 6-8 недель после операции – в ходунках. Активность прогрессирует на основе симптомов и рентгенологического заживления. Возвращение к полной активности, включая занятия спортом, может занять до 3 месяцев.
Рисунок 36-3 . Соответствующее положение интрамедуллярного винта с идеальной длиной винта.
Травмы зоны III проксимального отдела диафиза пятой плюсневой кости обычно представляют собой стрессовые переломы (рис. 36-4). Пациенты часто сообщают о продромальных симптомах, но результаты рентгенологического исследования различны. Torg et al классифицировали их как острые и хронические. 6 Острые переломы обычно характеризуются рентгенопрозрачной линией с острыми краями и минимальной гипертрофией кости.Хронические стрессовые переломы, включая отсроченные и несращенные, обычно демонстрируют расширенную просвечивающую линию с резорбцией, интрамедуллярным склерозом и периостальной реакцией. Острые проксимальные стрессовые переломы диафиза лечатся так же, как и острые переломы Джонса, и, как ожидается, являются столь же спорными. Нехватка веса в короткой повязке на ногу является приемлемым лечением, хотя я обычно разрешаю весовую нагрузку в ботинках для ходьбы и добавляю использование внешнего костного стимулятора.
Рисунок 36-4 .Зона III диафизарный острый стресс-перелом.
В зависимости от предпочтений и целей пациента я предпочитаю интрамедуллярную винтовую фиксацию при острых и хронических стрессовых переломах зоны III. Очень важно оценить выравнивание заднего отдела стопы, а варусное положение является фактором, способствующим как этиологии, так и рецидивирующим переломам. Я добавлю остеотомию заднего отдела стопы в тяжелых случаях или если предыдущая фиксация винтами не удалась. Чрескожная техника фиксации винтами такая же, как и при переломах Джонса.В случае несращения и отсроченного сращения я также сделаю небольшой разрез над местом перелома и удалю костную и фиброзную ткань. Затем дефект заполняют аутотрансплантатом, обычно небольшим костным штифтом из пяточной кости или гребня подвздошной кости. Послеоперационный протокол включает в себя отсутствие веса в течение 2 недель в шине с последующим удержанием веса в ботинке с защитой от нагрузки до 6-8 недель после операции. В случаях высокого риска (например, повторная операция или несращение) я также использую внешний костный стимулятор, и процесс реабилитации менее агрессивен.
Заключение
Очень важно, чтобы любой перелом основания пятой плюсневой кости оценивался как с точки зрения локализации, так и с точки зрения хроничности. Прогноз и лечение для многих вариантов сильно различаются, и понимание классификации облегчит соответствующее лечение.
Ссылки
1. Quill GE. Переломы проксимального отдела пятой плюсневой кости. Ортоп Клин Норт Ам . 1995; 26: 353-361.
2. Дамерон ТБ. Переломы и анатомические изменения проксимального отдела пятой плюсневой кости. J Bone Joint Surg Am . 1975; 57: 788-792.
3. Ричли В.Р., Розенталь Д.И. Отрывной перелом пятой плюсневой кости: экспериментальное изучение патомеханики. Ам Дж. Рентгенол . 1984; 143: 889-891.
4. Розенберг Г.А., Сферра Дж. Дж. Стратегии лечения острых переломов и несращений проксимального отдела пятой плюсневой кости. J Am Acad Orthop Surg .2000; 5: 332-338.
5. Клаппер М.Ф., О’Брайен Т.Дж., Лион, Пермь. Переломы пятой плюсневой кости: анализ реестра переломов. Клин Ортоп . 1995; 315: 238-241.
6. Torg JS, Balduini FC, Zelko RR, Pavlov H, Peff TC, Das M. Переломы основания пятой плюсневой кости дистальнее бугорка: классификация и рекомендации по консервативному и хирургическому лечению. J Bone Joint Surg Am . 1984; 66: 209-214.
ДОБАВИТЬ ТЕМУ В ОПОВЕЩЕНИЯ ПО ЭЛЕКТРОННОЙ ПОЧТЕ
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей.Подписаться Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, обратитесь по адресу customerservice@slackinc.com.Вернуться в Healio
Перелом Джонса: причины, симптомы и лечение
Перелом Джонса – это перелом между основанием и стержнем пятой плюсневой кости стопы. Пятая плюсневая кость – длинная кость на внешней стороне стопы, которая соединяется с самым маленьким пальцем.
Перелом Джонса – распространенный тип перелома плюсневой кости и самый тяжелый тип перелома, который может произойти в этой кости.
Этот перелом получил свое название от хирурга-ортопеда сэра Роберта Джонса, который первым сообщил о травме и лечил ее в 1902 году.
Поделиться на PinterestПерелом Джонса – это перелом кости, проходящий по внешней стороне стопы.Перелом Джонса происходит в части стопы, известной как метафизарно-диафизарный переход.
Эта область находится между основанием и голенищем пятой плюсневой кости, длинной кости, которая проходит по внешней стороне стопы от самого маленького пальца до щиколотки.
Эта область получает меньше крови, чем другие области стопы, что может затруднить заживление.
Обычно этот тип перелома возникает в результате нагрузки на кость, вызванной повторяющимися движениями, но он также может быть результатом чрезмерного использования или внезапной острой травмы.
Что такое плюсневые кости?
Плюсневые кости – это длинные кости в верхней части стопы, которые соединяют лодыжку с пальцами ног. На каждой стопе по пять плюсневых костей. У каждой плюсневой кости есть основание, расположенное рядом с пяткой, стержнем, шеей и головой.
Пятая плюсневая кость – это плюсневая кость на внешней стороне стопы, которая соединяет лодыжку с мизинцем.
Немного отличается от других плюсневых костей. У основания он немного выпячивается, в то время как другие плюсневые кости нет.
Плюсневые кости помогают людям сохранять равновесие при стоянии и ходьбе. Поскольку эти кости используются гораздо чаще, чем другие кости, их легко повредить из-за чрезмерного использования. Внезапные острые травмы плюсневых костей часто возникают после внезапного удара или сильного поворота стопы.
Перелом Джонса имеет многие из тех же симптомов, что и другие типы переломов. Человек с переломом Джонса может сразу знать, что повредил ногу, если травма возникла внезапно и вызывает немедленные симптомы.
Эти симптомы включают:
- боль и отек на внешней стороне стопы у основания мизинца
- проблемы с ходьбой
- синяки
Перелом Джонса – один из трех основных типов перелома, который может повлиять на пятую плюсневую кость.
Два других типа переломов пятой плюсневой кости:
Отрывной перелом : Этот перелом часто случается при растяжении связок голеностопного сустава. Возникает у основания пятой плюсневой кости.
Обычно возникает при травматическом растяжении сухожилия или связки за конец плюсневой кости.
По данным Американской ассоциации хирургов-ортопедов (AAOS), перелом всегда поперечный, с горизонтальной линией перелома.Обычно это приводит к небольшому смещению или его отсутствию.
Спиральный или косой перелом диафиза : Травма или напряжение, приложенное к кости ближе к пятому пальцу стопы, может вызвать спиральный или косой перелом. Этот перелом очень нестабилен и может привести к смещению.
Всем, кто подозревает, что у них перелом, следует как можно скорее обратиться к специалисту по стопам и лодыжкам.
Если травма острая, то есть она происходит внезапно, а не в течение длительного периода времени, немедленно обратитесь за медицинской помощью.
Также обратитесь за неотложной медицинской помощью при появлении любого из следующих симптомов:
- усиление отека, боли, онемения или покалывания в пораженной ноге, лодыжке или стопе
- пурпурная кожа на ноге или стопе
- лихорадка
Медицинский работник может определить, есть ли у человека перелом Джонса или другой тип перелома плюсневой кости, и предоставить соответствующее лечение.
Перелом Джонса может быть неприятным и часто медленно заживает.Очень важно получить правильный диагноз, чтобы обеспечить правильное лечение.
Чтобы поставить официальный диагноз перелома Джонса, врач:
- спросит, как произошла травма или когда началась боль
- осмотрит стопу
- оценит локализацию боли, нажав на разные области стопы
- сделать рентген и другие снимки изображений
Лечение будет зависеть от нескольких факторов, включая:
- уровень активности человека
- тяжесть перерыва
- общее состояние здоровья человека
Люди могут начать уход за переломом Джонса даже в ожидании помощи врача.
Первая помощь
Как только возникает боль, человек может применить метод RICE, чтобы уменьшить боль и отек.
Метод RICE включает:
- R нанесение травмы
- I лечение болезненных участков и отек с помощью пакета со льдом или льда, завернутого в ткань
- C сжатие пораженного участка эластичной оберткой
- E Подъем травмированной стопы выше уровня сердца
Эти методы могут помочь предотвратить ухудшение перелома Джонса в ожидании лечения.
По возможности, лечение будет нехирургическим.
Поддержка
Поделиться на Pinterest Человеку может понадобиться носить опору для ног в течение нескольких недель, пока заживает перелом Джонса.Лечение обычно включает ношение не несущей гипса для поддержки стопы в течение примерно 6-8 недель.
Это примерно время, необходимое для заживления перелома Джонса.
Однако перелом Джонса часто не заживает или не поддается заживлению, и существует риск повторной травмы.Иногда врач может порекомендовать операцию.
Хирургия
Согласно статье, опубликованной в журнале American Family Physician , врач может порекомендовать операцию при некоторых типах переломов или если человек является элитным спортсменом.
Разрез, необходимый для восстановления перелома Джонса, минимален. Это означает, что хирург может оперировать человека в амбулаторных условиях, используя общую или местную анестезию.
Хирурги обычно лечат эти переломы, вставляя винт, стержень или пластину.
Во время процедуры хирург использует рентгеновские лучи, чтобы убедиться в правильности установки винта. Винт пересекает место перелома и сжимает его концы.
Иногда человеку может потребоваться костный трансплантат, особенно если у него были повторные переломы, которые не зажили с помощью другого лечения. В этих случаях хирургу может потребоваться сделать отдельный разрез для трансплантации кости.
Поскольку кровоток в этой области ограничен, перелом Джонса имеет более высокий шанс не зажить, чем другие переломы плюсневой кости, если человеку не будет проведено хирургическое лечение.
Если человек приложит вес к перелому, может произойти смещение. Это означает, что концы костей не совпадают правильно. В этом случае также может потребоваться операция.
Осложнения операции включают:
- проблемы, связанные с операцией и анестезией, такие как тромбы
- необходимость повторной операции
- повторный перелом после заживления
- мышечная атрофия
- продолжающаяся боль и отек
Время заживления для Перелом Джонса зависит от метода лечения, тяжести перелома и человека.С гипсовой повязкой перелом Джонса обычно заживает от 6 до 8 недель, но может потребоваться до 12 недель.
Однако от 15 до 20 процентов переломов Джонса не заживают без хирургического вмешательства.
Человек, перенесший операцию по восстановлению перелома Джонса, может ожидать возвращения к любой деятельности, включая спорт, примерно через 4 месяца после операции.
Однако врач может порекомендовать период физиотерапии для восстановления травмированного участка.
Более серьезные переломы, требующие костной пластики, могут потребовать более длительного периода восстановления.
Советы и упражнения для хорошего восстановления
Некоторые советы для успешного восстановления включают:
- удерживать весь вес на ноге до тех пор, пока врач рекомендует
- поднимать ступню, когда это возможно,
- устранять любую боль с помощью ибупрофен через первые 24 часа
Следование всем рекомендациям и указаниям врача увеличит шансы на успешное выздоровление.
Перелом плюсны | Ассоциация ортопедических травм (OTA)
Базовая анатомия
В нормальной стопе пять плюсневых костей, пронумерованных от 1 до 5, от кости, прикрепленной к большому пальцу стопы, до внешней стороны стопы соответственно.Они имеют прямую форму со слегка расширенным основанием и шишковидной частью (голова) на конце, который соединяется с костями пальцев. Они начинаются примерно на середине стопы и заканчиваются прямо перед перепонками пальцев ног. Для первой-третьей плюсневых костей более близкие концы плюсневых костей (около середины стопы) образуют суставы с другими костями средней части стопы, но эти суставы мало двигаются. Однако на другом конце костей возле пальцев стопы суставы плюсневых костей и костей пальцев стопы очень сильно двигаются.Это движение и местоположение определяют выбор лечения для каждой конкретной травмы стопы.
Рис. 1. Расположение пяти плюсневых костей обозначено от 1 до 5.Механизм и эпидемиология
Плюсневые кости обычно ломаются в результате раздавливания, падения тяжелого предмета, травмы скручивания или попадания стопы во что-то, в то время как тело продолжает двигаться. Иногда кость может сломаться в результате стрессовой травмы из-за чрезмерного использования, например, внезапного увеличения дистанции бега во время подготовки к марафону.
Рисунок 2: Переломы 1-й и 2-й плюсневых костей. Рисунок 3: Перелом 5-й плюсневой кости. Рисунок 4: Стресс-перелом 2-й плюсневой кости.Начальное лечение
Если перелом плюсневой кости произошел в результате раздавливания или скручивания, боль, вероятно, будет достаточно сильной, чтобы вы немедленно обратились за медицинской помощью. Вы можете обратиться в отделение неотложной помощи или к своему лечащему врачу. Диагноз обычно ставится на основании рентгена.Если кость не проткнула кожу, врач отделения неотложной помощи обычно накладывает на вас шину (полугипс), ставит на костыли, прописывает лекарства, которые помогут вам справиться с болью, и порекомендует вам продолжить лечение. поставщик медицинских услуг или хирург-ортопед. Вы также должны максимально приподнять ногу в течение первых 2-3 дней и прикладывать лед, чтобы уменьшить отек и уменьшить боль.
Общее лечение
Большинство переломов плюсневой кости можно вылечить без хирургического вмешательства.Можно использовать обувь с жесткой подошвой, прогулочные ботинки или даже гипс. Степень давления, которую вы можете оказать на ногу, будет зависеть от того, какие кости сломаны. Это решит ваш лечащий врач. По мере заживления сломанной кости в течение 8–12 недель боль уменьшится. Возможно, со временем вы сможете оказывать большее давление на ногу.
Если у вас диагностирован стрессовый перелом плюсневой кости, вам будет рекомендовано прекратить деятельность, вызвавшую его. Скорее всего, вам посоветуют не ходить на ногу в течение 4-6 недель или даже дольше, пока боль не утихнет.После периода заживления вы можете начать медленное возвращение к активности.
Есть несколько переломов плюсневой кости, при которых требуется хирургическое вмешательство. К ним относятся переломы, которые проткнули кожу, и любые переломы, которые настолько разделены, что не совпадают достаточно хорошо, чтобы впоследствии зажить или работать должным образом. Это особенно актуально для переломов первой плюсневой кости. Если требуется операция, кости часто можно выровнять и удерживать на месте с помощью временных штифтов. Эти булавки могут быть удалены в офисе примерно через 6-10 недель.Иногда необходимо сделать разрез на верхней части стопы, чтобы выровнять кости, и кость будет стабилизирована металлическими пластинами и винтами.
Есть особый перелом, который происходит около основания пятой плюсневой кости (выпуклость на внешней стороне стопы на полпути вдоль стопы), который требует особого внимания. Это называется перелом Джонса. Этот перелом возникает, когда пятая плюсневая кость уменьшается в размере от широкого основания к более узкому стержню. Этот перелом может быть вызван скручиванием.Некоторые формы стопы могут увеличить вероятность этого перелома. Хирургическое вмешательство обычно рекомендуется спортсменам или тем, кому необходимо быстро вернуться к тяжелым физическим нагрузкам. Безоперационное лечение также может излечить большинство этих переломов. Вы должны обсудить преимущества и недостатки оперативного и безоперационного лечения этого конкретного перелома со своим лечащим врачом или хирургом. Есть несколько других типов переломов 5-й плюсневой кости, которые не относятся к переломам Джонса, и они хорошо заживают без хирургического вмешательства.Это обсуждение для вас и вашего врача.
Рисунок 5: Перелом Джонса 5-й плюсневой кости.Послеоперационный уход
Если требуется операция, вам, как правило, нужно не стоять на ногах в течение как минимум 6-8 недель, чтобы перелом зажил. Вы также можете быть помещены в гипс или жесткий ботинок. Если вставлены булавки, они обычно удаляются в офисе примерно через 6-8 недель. Пластины и винты могут потребоваться, а могут и не сниматься. Вы будете посещать врача каждые несколько недель или месяцев, чтобы убедиться, что разрыв и раны хорошо заживают.
Долгосрочные
Поскольку ваша стопа поглощает весь ваш вес при ходьбе или беге, она должна выдерживать большую нагрузку. К счастью, переломы плюсневой кости обычно заживают полностью, и пациенты обычно могут без проблем возобновить свою деятельность до травмы.



 Повязка снимается после контрольного рентгеновского снимка. В некоторых случаях срок увеличивается — обычно это происходит из-за недостатка кальция в организме человека.
Повязка снимается после контрольного рентгеновского снимка. В некоторых случаях срок увеличивается — обычно это происходит из-за недостатка кальция в организме человека.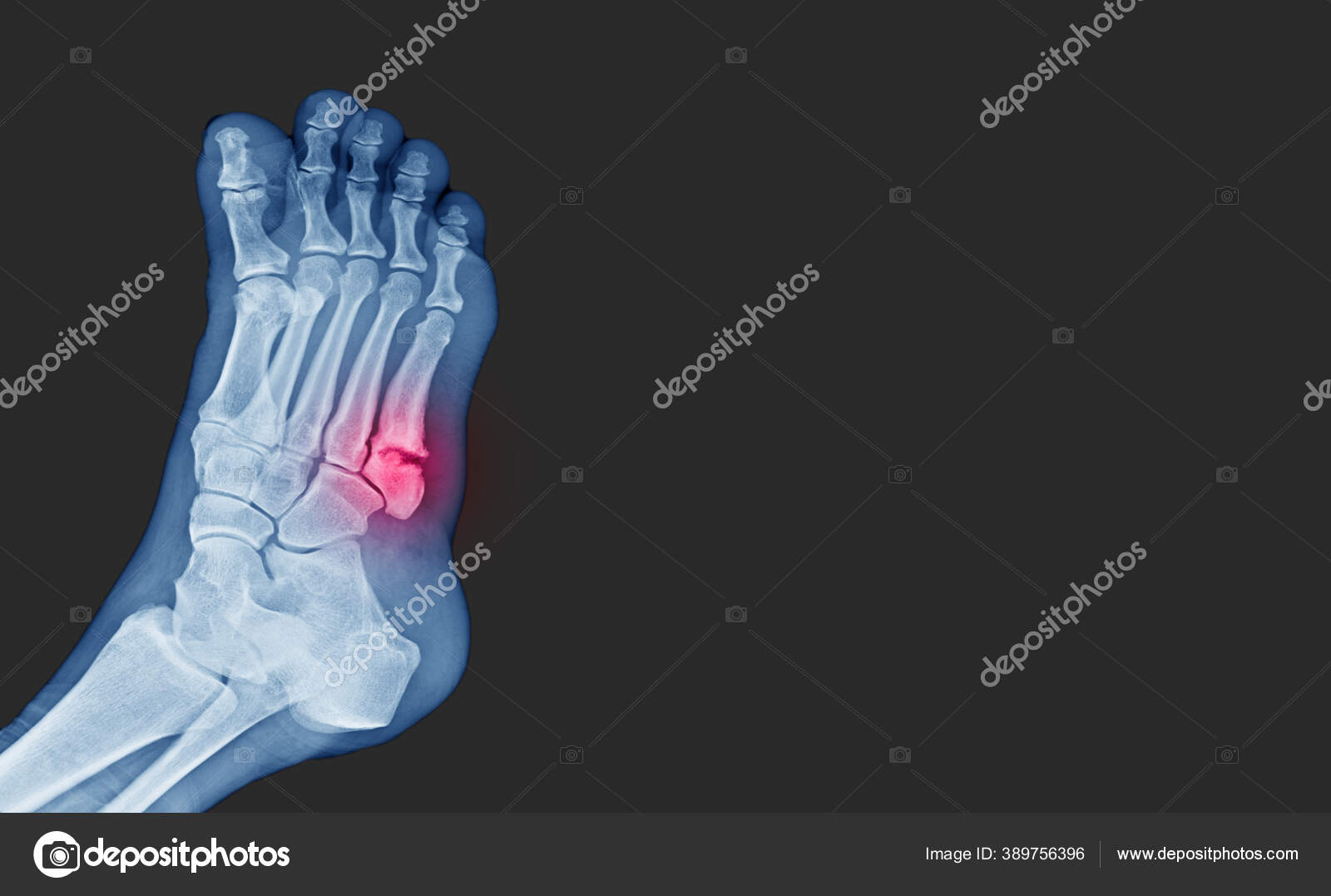
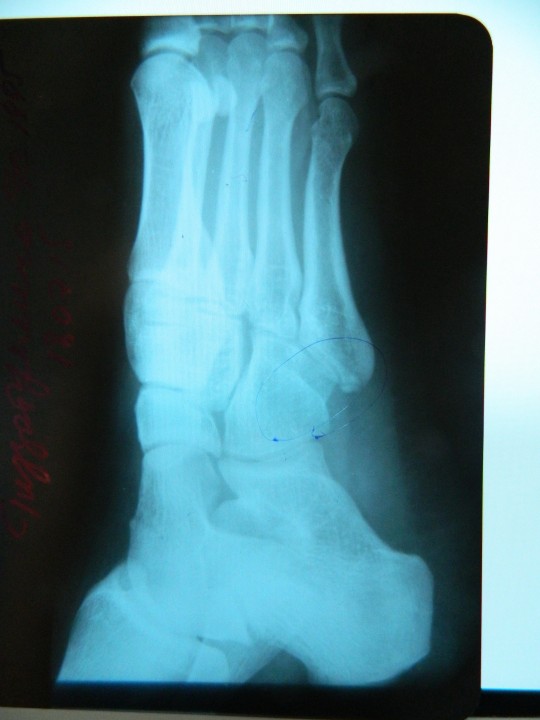

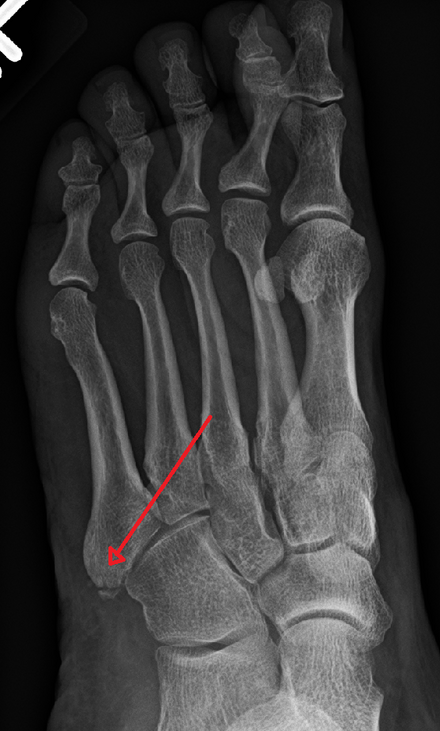 Переломы Джонса вызваны чрезмерным использованием, повторяющимся стрессом или травмой. Они встречаются реже и их сложнее лечить, чем отрывные переломы. Другие типы переломов могут возникать в пятой плюсневой кости. Примеры включают переломы середины диафиза, которые обычно возникают в результате травмы или скручивания, а также переломы головы и шеи плюсневой кости.
Переломы Джонса вызваны чрезмерным использованием, повторяющимся стрессом или травмой. Они встречаются реже и их сложнее лечить, чем отрывные переломы. Другие типы переломов могут возникать в пятой плюсневой кости. Примеры включают переломы середины диафиза, которые обычно возникают в результате травмы или скручивания, а также переломы головы и шеи плюсневой кости. 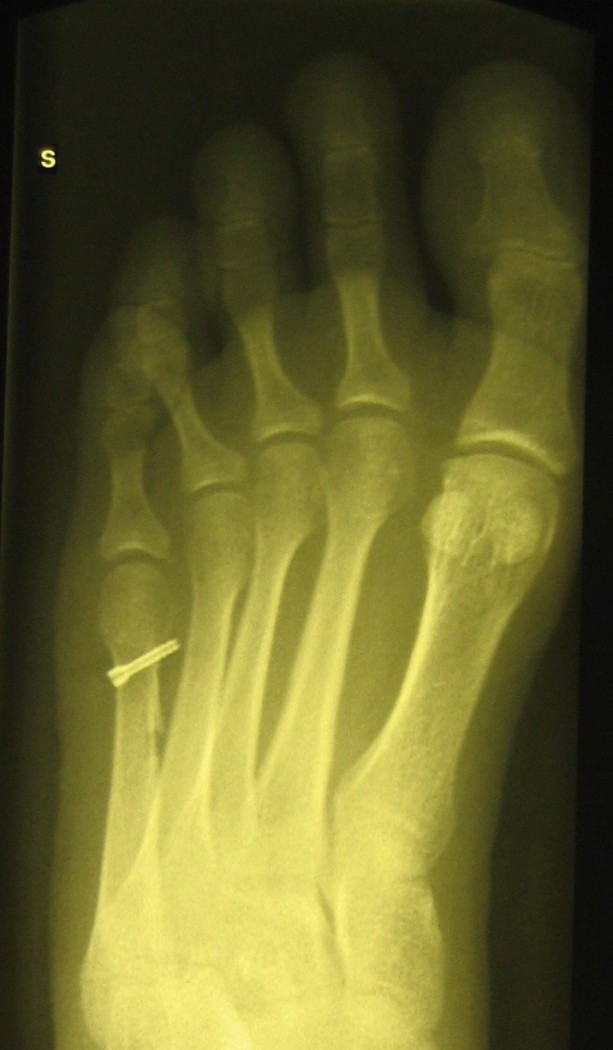 В зависимости от тяжести травмы стопу держат неподвижной в гипсовом, гипсовом ботинке или обуви с жесткой подошвой. Также могут потребоваться костыли, чтобы не переносить вес на травмированную ногу.
В зависимости от тяжести травмы стопу держат неподвижной в гипсовом, гипсовом ботинке или обуви с жесткой подошвой. Также могут потребоваться костыли, чтобы не переносить вес на травмированную ногу.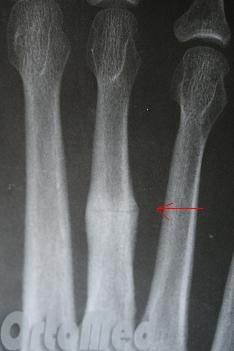 Безболезненное внешнее устройство используется для ускорения заживления некоторых переломов.Стимуляция костей, наиболее часто используемая при переломах Джонса, может использоваться как часть лечения или после неадекватной реакции на иммобилизацию.
Безболезненное внешнее устройство используется для ускорения заживления некоторых переломов.Стимуляция костей, наиболее часто используемая при переломах Джонса, может использоваться как часть лечения или после неадекватной реакции на иммобилизацию.