Ночью чешутся ноги ниже колен причины – о чем говорит симптом возникновения зуда, как устранить неприятное ощущение медицинскими и народными средствами, рекомендации хирургов
Ночью чешутся ноги ниже колен причины — Про зуд
Возможные причины недомогания
Спектр патологий, способных вызывать ощущение, что чешется нога, как выше колена, так и ниже, достаточно обширный. Причем патологии опорно-двигательного аппарата, то есть сустава, не всегда являются истинными.
Если рассматривать наиболее распространенные ситуации появления зуда и иных неприятных ощущений на ногах, то в первую очередь следует заподозрить кожные заболевания:
- нейродермит;
- псориаз;
- дерматиты;
- грибковые, вирусные инфекции;
- бактериальные агенты.
Аллергические реакции могут вести себя по-разному. К кожным симптомам иногда присоединяются такие проявления:
- высыпания;
- насморк и чихи;
- обильное слезотечение.
Эндокринные нарушения могут иметь различные проявления, но наиболее часто такой симптом вызывает сахарный диабет, то есть высокий или низкий уровень сахара. Прочими его проявлениями могут быть следующие признаки:
- жажда и сухость во рту;
- внезапный рост веса или обратный ему процесс – похудение;
- частые позывы в туалет.
Патологии почек и печени также вызывают зуд, имеют такие характерные признаки:
- бледность и сухость кожных покровов;
- тошнота и снижение аппетита;
- боли в области поясничного отдела;
- изменение визуальных характеристик мочи.
Узнать об анатомии ноги ниже колена можно тут.
Сосудистые нарушения вызывают тянущие боли и ощущение зуда. Наиболее часто – это варикоз нижних конечностей. Его симптоматические проявления таковы:
- повышенная усталость и тяжесть в ногах после нагрузок;
- отечность ноги в вечерний период времени;
- расширение видимых вен.
Кроме того, такими проявлениями могут обладать и следующие типы заболеваний:
- некоторые виды болезней крови;
- паразитические поражения;
- психосоматические проявления;
- неврологические патологии.
Причин зуда большое количество, именно поэтому проводится дифференцированная диагностика.
Патологии опорно-двигательного аппарата
При заболеваниях суставовно-связочного это происходит по той причине, что повреждения, расположенные около сустава, могут воздействовать на нервные волокна, что и будет провоцировать спектр неприятных ощущений. Кроме зуда могут проявляться такие симптомы:
- жжение;
- частичное или полное онемение конечности;
- боли различной интенсивности и характера.
Если говорить о суставных патологиях более основательно, то имеется возможность указать ряд недугов, при которых может чесаться нога:
- воспаления суставной сумки;
- киста Бейкера.
Кроме того, некоторые нарушения в нижних отделах позвоночника могут отзываться зудом нижних конечностей.
Травмы отдельных частей костно-мышечного аппарата также часто провоцируют симптом:
- травмы сустава;
- мениска;
- связок;
- костей;
- хрящей;
Фактически каждая из возможных проблем способна привести к тяжелым последствиям.
Выяснение того, какая именно проблема стала причиной, является первостепенной задачей. Для того, чтобы разобраться в вопросе полностью, существует необходимость проведения дифференциации возможных диагнозов. Процедуру следует проходить у специалиста в медицинском учреждении, так как требуется проведение анализов.
Также рекомендуется прочесть другую статью о болях в ногах после бега.
Диагностирование недуга
Для того, чтобы точно определить, почему чешется нога с той или иной стороны, следует обратиться за помощью к профильным специалистам. На приеме врач обязан провести доскональный опрос и полноценный осмотр пациента. После этого человека с деликатной проблемой могут направить на анализы, которые могут быть такими:
- общие анализы мочи и крови;
- соскоб кожных покровов при сыпи;
- аллергические пробы;
- допплерография сосудов в зоне проблемы;
- УЗИ исследования почек и печени.
О болях в мышцах ног читайте в другой статье.
В зависимости от типа назначенных анализов и их результатов пациент может быть направлен к следующим специалистам:
- дермато-венеролог;
- эндокринолог;
- сосудистый хирург;
- гастроэнтеролог;
- невропатолог;
- аллерголог.
Точный диагноз при подобном характере проблемы может быть поставлен лишь после полного обследования. При этом множество патологий лечится достаточно простыми методиками.
Что можно сделать в домашних условиях?
Несомненно, что большинство интересует возможность что-либо сделать с зудом в домашних условиях, так как не всегда имеется шанс сразу обратиться за помощью. Если рассматривать основные моменты, то необходимо следовать таким правилам:
- По возможности не чесать ногу. Это обуславливается тем, что в процессе можно нанести кожные повреждения и усугубить ситуацию. Кроме того, расчесанные кожные покровы не дадут специалистам провести нормальный осмотр.
- Требуется дополнительно обратить собственное внимание на присутствие иных симптоматических показателей. Обычно это присутствие внезапного насморка или повышение температуры тела.
- Рекомендуется произвести осмотр одежды и обуви, так как могут присутствовать объекты, вызвавшие раздражение.
- Следует обеспечить отсутствие каких-либо контактов кожи с посторонними предметами, в том числе и с одеждой.
Каждый из перечисленных пунктов даст возможность определить проблему и избавиться от нее в кратчайшие сроки.
prozud.com
причины зуда стоп ночью, лечение
Прежде чем думать о серьезных проблемах со здоровьем, из-за которых по ночам чешутся ноги, нужно исключить возможные внешние факторы, способные спровоцировать появление такого симптома. В первую очередь, следует осмотреть зудящую область. Если будут обнаружены зоны гиперемии (покраснения) с точкой по центру, то, вероятно, что причиной дискомфорта стали укусы насекомых. В случае, когда при визуальном осмотре видно язвочки с экссудатом, имеется общее недомогание, повышение температуры тела, то можно говорить о присоединении инфекции или заболеваниях внутренних органов. Более подробно о возможных причинах появления рассматриваемой симптоматики предлагаем ознакомиться из нашей статьи.

Причины, не связанные с болезнями
В первую очередь, стоит проверить жилище на предмет обитания в нем насекомых, ведущих паразитирующий образ жизни. Существует стереотип, что насекомые заводятся в квартирах и домах, где не проводится регулярная уборка, а условия жизни приближены к антисанитарии. Это не правда: насекомые способны мигрировать из окружающей среды по внешней стенке домов, заползать через мелкие щели в квартиру, поселяясь за мебелью, в розетках, на одежде, за плинтусами. А постоянная уборка не способствует устранению насекомых, так как их место обитания находится в труднодоступных для человека местах.
Постельные клопы и блохи
Постельные клопы относятся к насекомым-паразитам, ведущим ночной образ жизни. Благодаря небольшому размеру они могут в течение дня находиться в узких щелях между мебелью и стеной, а по ночам питаться кровью человека. Эти насекомые кусают за доступные части тела, которыми чаще всего являются ноги. Укус постельного клопа человек не чувствует, однако интенсивное раздражение и зуд ног вызывается аллергической реакцией на слюну паразита или непроизвольное расчесывание пораженного места. Часто укусы осложняются нагноением и отеками. Учитывая то, что заметить насекомое довольно затруднительно в ночное время, человек думает, что он страдает каким-либо серьезным инфекционным заболеванием.
Блохи имеют меньший размер, но представляют большую опасность, чем постельные клопы. Они являются переносчиками более двухсот видов возбудителей инфекций и вызывают у человека стойкую аллергическую реакцию. Также блохи в процессе эволюции приобрели мощную защиту – хитиновый покров, из-за которого избавление от данного вида насекомых затрудняется. Риск появления блох в жилище повышен, если в доме присутствуют домашние животные: кошки или собаки, гуляющие на улице. Укусы блох на ногах выглядят как сгруппированные близко друг к другу болезненные зудящие точки.
Укусы комаров, мошек
В летнее время возникает повышенная активность кровососущих насекомых: комаров и мошек. Иногда человек не ощущает болезненности во время самого укуса. Воспалительная реакция проявляется в виде зуда, раздражения через несколько минут или часов после поражения насекомым. Зуд в ногах не связан со временем суток и может проявиться как в дневные, так и в вечерние часы.
Беременность
При возрастании уровня эстрогена в третьем триместре беременности у будущих мам порой чешутся ступни ног ночью. Это физиологическое явление, причиной которого является холестаз – застой желчи. Дополнительным фактором зуда выступает чрезмерное растяжение кожи ног из-за отеков. При возникновении этого симптома женщине стоит обратиться к лечащему врачу за консультацией для исключения серьезных патологий.
Единовременное воздействие раздражающего фактора
Привести к зуду ног может слишком холодный или горячий душ, применение кремов или лосьонов с агрессивными компонентами в составе или с истекшим сроком годности, а также нервное перенапряжение и стресс. В этом случае важно заметить причинно-следственную связь между раздражающим фактором и зудом, стараясь минимизировать факторы, которые привели к неприятному симптому.
Ночью чешутся ноги: патологические состояния
Сильный зуд на ногах ниже колен, особенно ночью, может стать косвенным признаком серьезного заболевания, обнаружить которое способен лишь врач. Существует целый ряд заболеваний, при котором наблюдается рассматриваемый симптом.
Аллергия
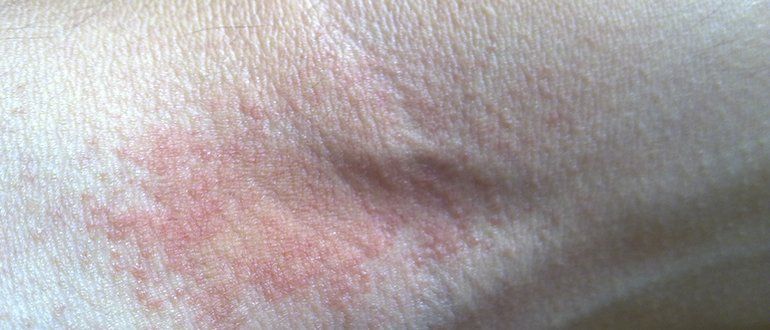
При употреблении в пищу или использовании наружно продукта, содержащего аллерген, в качестве реакции можно обнаружить зуд в голенях. При попытках почесать кожу появляются ярко-красные полосы с повышением местной температуры. Распространенными аллергенами являются: пыльца деревьев, цитрусовые фрукты, компоненты парфюма, некоторые цветы. Часто аллергическая реакция у людей возникает в ответ на чрезмерное употребление алкогольных напитков или фастфуда, сладостей с заменителями сахара.
Ксероз
Ксеродермия – это патологическое состояние кожи, при котором выделение кожного сала недостаточно для того, чтобы обеспечить достаточное увлажнение кожи. Себум – секрет, выделяемый сальными железами, является крайне важным для поддержания адекватного кислотно-щелочного баланса кожи. К тому же он защищает её от агрессивных факторов, в том числе – инфекционного. В результате недостатка себума происходит утолщение рогового слоя кожи, возникает шелушение и зуд.
Холинергическая крапивница
Это заболевание относят к аутоиммунным аллергодерматозам, которым характерна гиперчувствительность организма. Проявляется в виде скопления мелких пузырьков на коже ног, рук, тела, которые сильно зудят и имеют тенденцию к распространению. Параллельно с сыпью возникают общие симптомы: тошнота, рвота, гиперсаливация (слюнотечение).
Лимфома Ходжкина
Лимфогранулематоз или болезнь Ходжкина имеет злокачественный характер и поражает органы, имеющие в своем составе лимфоидную ткань. Диагностикой и лечением болезни Ходжкина занимается врач-онколог. Часто встречающимися симптомами при данной патологии являются: озноб, потливость и зуд умеренной или сильной интенсивности. Пациенты жалуются на зуд ступней ног в ночное время и на протяжении дня. Зуд также может поражать голени.
Инфекции и паразиты
К возможным инфекционным заболеваниям, провоцирующим зуд в ногах, относятся: чесотка, микоз, бактериальное поражение и ВИЧ.
- При чесотке возникают типичные для этого заболевания папулы и чесоточные ходы, указывающие на подкожное перемещение паразита. Типичная локализация чесоточного клеща на ногах – межпальцевые промежутки, зуд в которых беспокоит человека. При вторичном заражении гноеродными бактериями возникает поверхностная или глубокая пиодермия (гнойники с желтоватым экссудатом).
- Если чешутся ноги ниже колен, причины вечером могут быть грибковой этиологии. Дерматомикозы и онихомикозы стоп – это результат воздействия множества факторов, которые привели к заражению кожи стоп грибками рода Трихофитон. В зависимости от глубины и области поражения, у человека чешутся пальцы, тыльная сторона стопы и подошвы ног ночью.
- Снижение иммунитета, индуцированное ВИЧ, также может привести к этому неприятному симптому и гнойным осложнениям в местах расчеса.
Кожные болезни
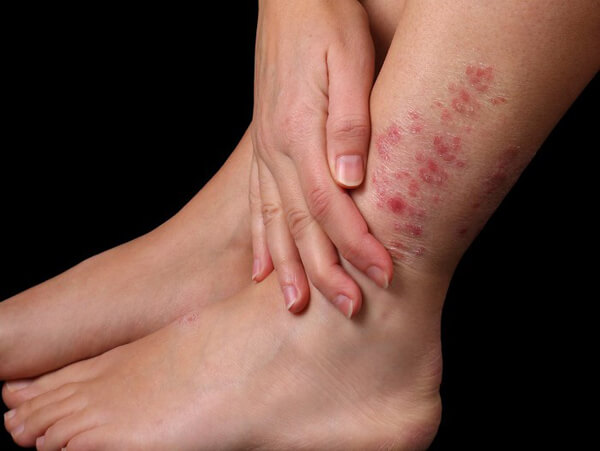
Существует ряд дерматологических патологий, при которых возникает зуд ног. Дерматиты, являясь реакцией гиперчувствительности, представляют собой поражение кожи в виде пузырьков, узелков, бляшек. Покраснение, раздражение и зуд – типичные компоненты кожных заболеваний различной этиологии. Когда действие аллергена локализовано на коже ног, пациенты замечают, что у них чешутся стопы ног, зона щиколотки ночью, и это мешает комфортному сну. При псориазе кожный зуд появляется вследствие чрезмерной активности гуморального и клеточного иммунитета. При попытке расчеса зудящего места возникает повышенная рецепторная активность данной локализации, и зуд усиливается.
Варикоз
При варикозном расширении вен страдает венозный отток крови из нижних конечностей. Этот процесс сопровождают воспалительные реакции, отеки и нарушение кровообращения, сдавливание нервных окончаний. Это может быть выражено клинически в зуде голеней, который носит легкий, но постоянный характер.
Синдром беспокойных ног
Первичный синдром беспокойных ног – это состояние, наследуемое по аутосомно-доминантному типу и не имеющее в качестве этиологического фактора какое-либо заболевание. В случае с вторичным синдромом беспокойных ног, неприятные ощущения в зоне нижних конечностей – это составляющие симптома полинейропатии, которое возникает при сахарном диабете, уремии, алкоголизме, ХОБЛ. У пациентов чешутся ноги перед сном и во время него, что вынуждает постоянно менять положение нижних конечностей, так как при движении зуд стихает.
Аутоиммунные нарушения и рак
При таком типе заболеваний тело реагирует неправильно на собственные ткани и клетки, воспринимая их как чужеродные. Одним из наиболее известных аутоиммунных недугов является системная красная волчанка, при которой кроме симптомов поражения соединительной ткани и кровеносных сосудов имеются кожные проявления в виде псориазоподобных очагов, крапивницы, сопровождаемые интенсивным кожным зудом. У пациентов не только вечером чешутся ноги, но и в дневное время.
К кожному зуду ног и других частей тела может привести активный опухолевый процесс в организме, который вмешивается в обмен веществ. При аденокарциноме зуд в ногах сопровождается жжением и зачастую носит генерализованный характер.
Эндокринные болезни
К заболеваниям эндокринной системы, вызывающим серьезные изменения в сфере гуморальной регуляции деятельности организма, относят: сахарный диабет, гипотиреоз. Дефект кровоснабжения и иннервации нижних конечностей при сахарном диабете создает нарушение чувствительности по типу носков, а также периодические парестезии и зуд.
Неврология
Хронические дегенеративные заболевания нервной системы в ряде случаев могут приводить к неврологической симптоматике, при которой человек ощущает постоянное раздражение или покалывание, зуд. У многих неврологических больных чешутся ноги вечером из-за проблем с иннервацией нижних конечностей.
Расстройства невротического характера
Зуд в любой части тела может возникать вследствие невроза или долгого нахождения в стрессовой ситуации. В данном случае зуд носит психогенный характер, а на коже не наблюдается никаких поражений кроме расчесов, нанесенных самим пациентом.
Когда нужно обязательно обратиться к доктору
Существует ряд тревожных симптомов, которые требуют внимания специалиста и чреваты серьезными осложнениями. Обратиться к врачу необходимо в случае:
- нагноения расчесов, особенно в сочетании с повышением температуры тела;
- появления на ногах патологических образований: налета, пузырьков, волдырей, чесоточных ходов;
- продолжения зуда более трех дней без заметного улучшения.
- сопровождения зуда другими расстройствами систем и органов.
Диагностика зуда ног по ночам
Для того чтобы выяснить, почему чешутся ноги внизу вечером у пациента, врач проводит ряд исследований, в том числе – обязательные:
- сбор анамнеза;
- физикальное исследование пациента;
- общий анализ крови, мочи;
- биохимический анализ крови;
- соскоб с пораженного участка;
- анализ на антитела к гепатитам, ВИЧ.
В зависимости от показаний и данных анамнеза дополнительно назначаются анализы на ЗППП и консультации узких специалиста: эндокринолога, дерматовенеролога, гинеколога, гастроэнтеролога, терапевта, невролога, психотерапевта. По назначению врачей узкой специальности выполняются инструментальные исследования: УЗИ, компьютерная томография, магнитно-резонансная томография для выяснения причин, почему у пациента вечером чешутся пятки ног, в районе голени или выше.
Лечение и рекомендации
Когда будет установлена причина, почему чешутся стопы ног ночью или же другие зоны нижних конечностей, можно начинать курс лечения, который будет отличаться в зависимости от патологии, обнаруженной у пациента.
- Как избавиться от зуда в пятках ног при аллергии, подробно расскажет дерматолог, однако можно применить патогенетическое лечение в виде противовоспалительных мазей, содержащих глюкокортикоиды: Целестодерм с гарамицином, Элоком.
- Если причиной, по которой чешутся пятки по ночам, являются укусы насекомых, необходимо провести ряд мероприятий по уничтожению паразитов в помещении. Если человека укусил комар, достаточно использовать любую мазь от укусов комаров, которая избавит от зуда и снимет воспаление. В случае с постельными клещами и блохами используется антипаразитарный крем и противоаллергические препараты (Зодак, Супрастин), а на время лечения исключаются водные процедуры.
- При микозе, когда чешутся стопы по ночам, в зависимости от глубины поражения, используются противогрибковые наружные и внутренние средства, такие как: Гризеофульвин, Лоцерил, Флуконазол. Пациенту также рекомендуют носить обувь из натуральной кожи, не стесняющей движений.
- Ксероз чаще всего является симптомом другого заболевания, которое вызывает пониженную выработку кожного сала. Но бывают случаи, когда патологическое состояние вызывается применением наружно сушащих кожу составов. Для того чтобы исправить ситуацию, необходимо восстановить гидролипидную мантию кожи. С этим могут справиться лосьоны, содержащие церамиды (CeraVe. Avene).
- В случае с онкологическим, неврологическим, эндокринологическим заболеванием в первую очередь необходимо обратиться к профильному врачу и заняться лечением основной патологии. Вполне возможно, что мероприятия по устранению сухости ног не понадобятся. В случае если чешется кожа ног по ночам, и это мешает спать, можно применять гели и кремы, снимающие зуд.
vseprozud.ru
Чешутся ноги ниже колен вечером: причины зуда стоп ночью, лечение
Прежде чем думать о серьезных проблемах со здоровьем, из-за которых по ночам чешутся ноги, нужно исключить возможные внешние факторы, способные спровоцировать появление такого симптома. В первую очередь, следует осмотреть зудящую область. Если будут обнаружены зоны гиперемии (покраснения) с точкой по центру, то, вероятно, что причиной дискомфорта стали укусы насекомых. В случае, когда при визуальном осмотре видно язвочки с экссудатом, имеется общее недомогание, повышение температуры тела, то можно говорить о присоединении инфекции или заболеваниях внутренних органов. Более подробно о возможных причинах появления рассматриваемой симптоматики предлагаем ознакомиться из нашей статьи.

Причины, не связанные с болезнями
В первую очередь, стоит проверить жилище на предмет обитания в нем насекомых, ведущих паразитирующий образ жизни. Существует стереотип, что насекомые заводятся в квартирах и домах, где не проводится регулярная уборка, а условия жизни приближены к антисанитарии. Это не правда: насекомые способны мигрировать из окружающей среды по внешней стенке домов, заползать через мелкие щели в квартиру, поселяясь за мебелью, в розетках, на одежде, за плинтусами. А постоянная уборка не способствует устранению насекомых, так как их место обитания находится в труднодоступных для человека местах.
Постельные клопы и блохи
Постельные клопы относятся к насекомым-паразитам, ведущим ночной образ жизни. Благодаря небольшому размеру они могут в течение дня находиться в узких щелях между мебелью и стеной, а по ночам питаться кровью человека. Эти насекомые кусают за доступные части тела, которыми чаще всего являются ноги. Укус постельного клопа человек не чувствует, однако интенсивное раздражение и зуд ног вызывается аллергической реакцией на слюну паразита или непроизвольное расчесывание пораженного места. Часто укусы осложняются нагноением и отеками. Учитывая то, что заметить насекомое довольно затруднительно в ночное время, человек думает, что он страдает каким-либо серьезным инфекционным заболеванием.
Блохи имеют меньший размер, но представляют большую опасность, чем постельные клопы. Они являются переносчиками более двухсот видов возбудителей инфекций и вызывают у человека стойкую аллергическую реакцию. Также блохи в процессе эволюции приобрели мощную защиту – хитиновый покров, из-за которого избавление от данного вида насекомых затрудняется. Риск появления блох в жилище повышен, если в доме присутствуют домашние животные: кошки или собаки, гуляющие на улице. Укусы блох на ногах выглядят как сгруппированные близко друг к другу болезненные зудящие точки.
Укусы комаров, мошек
В летнее время возникает повышенная активность кровососущих насекомых: комаров и мошек. Иногда человек не ощущает болезненности во время самого укуса. Воспалительная реакция проявляется в виде зуда, раздражения через несколько минут или часов после поражения насекомым. Зуд в ногах не связан со временем суток и может проявиться как в дневные, так и в вечерние часы.
Беременность
При возрастании уровня эстрогена в третьем триместре беременности у будущих мам порой чешутся ступни ног ночью. Это физиологическое явление, причиной которого является холестаз – застой желчи. Дополнительным фактором зуда выступает чрезмерное растяжение кожи ног из-за отеков. При возникновении этого симптома женщине стоит обратиться к лечащему врачу за консультацией для исключения серьезных патологий.
Единовременное воздействие раздражающего фактора
Привести к зуду ног может слишком холодный или горячий душ, применение кремов или лосьонов с агрессивными компонентами в составе или с истекшим сроком годности, а также нервное перенапряжение и стресс. В этом случае важно заметить причинно-следственную связь между раздражающим фактором и зудом, стараясь минимизировать факторы, которые привели к неприятному симптому.
Ночью чешутся ноги: патологические состояния
Сильный зуд на ногах ниже колен, особенно ночью, может стать косвенным признаком серьезного заболевания, обнаружить которое способен лишь врач. Существует целый ряд заболеваний, при котором наблюдается рассматриваемый симптом.
Аллергия
При употреблении в пищу или использовании наружно продукта, содержащего аллерген, в качестве реакции можно обнаружить зуд в голенях. При попытках почесать кожу появляются ярко-красные полосы с повышением местной температуры. Распространенными аллергенами являются: пыльца деревьев, цитрусовые фрукты, компоненты парфюма, некоторые цветы. Часто аллергическая реакция у людей возникает в ответ на чрезмерное употребление алкогольных напитков или фастфуда, сладостей с заменителями сахара.
Ксероз
Ксеродермия – это патологическое состояние кожи, при котором выделение кожного сала недостаточно для того, чтобы обеспечить достаточное увлажнение кожи. Себум – секрет, выделяемый сальными железами, является крайне важным для поддержания адекватного кислотно-щелочного баланса кожи. К тому же он защищает её от агрессивных факторов, в том числе – инфекционного. В результате недостатка себума происходит утолщение рогового слоя кожи, возникает шелушение и зуд.
Холинергическая крапивница
Это заболевание относят к аутоиммунным аллергодерматозам, которым характерна гиперчувствительность организма. Проявляется в виде скопления мелких пузырьков на коже ног, рук, тела, которые сильно зудят и имеют тенденцию к распространению. Параллельно с сыпью возникают общие симптомы: тошнота, рвота, гиперсаливация (слюнотечение).
Лимфома Ходжкина
Лимфогранулематоз или болезнь Ходжкина имеет злокачественный характер и поражает органы, имеющие в своем составе лимфоидную ткань. Диагностикой и лечением болезни Ходжкина занимается врач-онколог. Часто встречающимися симптомами при данной патологии являются: озноб, потливость и зуд умеренной или сильной интенсивности. Пациенты жалуются на зуд ступней ног в ночное время и на протяжении дня. Зуд также может поражать голени.
Инфекции и паразиты
К возможным инфекционным заболеваниям, провоцирующим зуд в ногах, относятся: чесотка, микоз, бактериальное поражение и ВИЧ.
- При чесотке возникают типичные для этого заболевания папулы и чесоточные ходы, указывающие на подкожное перемещение паразита. Типичная локализация чесоточного клеща на ногах – межпальцевые промежутки, зуд в которых беспокоит человека. При вторичном заражении гноеродными бактериями возникает поверхностная или глубокая пиодермия (гнойники с желтоватым экссудатом).
- Если чешутся ноги ниже колен, причины вечером могут быть грибковой этиологии. Дерматомикозы и онихомикозы стоп – это результат воздействия множества факторов, которые привели к заражению кожи стоп грибками рода Трихофитон. В зависимости от глубины и области поражения, у человека чешутся пальцы, тыльная сторона стопы и подошвы ног ночью.
- Снижение иммунитета, индуцированное ВИЧ, также может привести к этому неприятному симптому и гнойным осложнениям в местах расчеса.
Кожные болезни
Существует ряд дерматологических патологий, при которых возникает зуд ног. Дерматиты, являясь реакцией гиперчувствительности, представляют собой поражение кожи в виде пузырьков, узелков, бляшек. Покраснение, раздражение и зуд – типичные компоненты кожных заболеваний различной этиологии. Когда действие аллергена локализовано на коже ног, пациенты замечают, что у них чешутся стопы ног, зона щиколотки ночью, и это мешает комфортному сну. При псориазе кожный зуд появляется вследствие чрезмерной активности гуморального и клеточного иммунитета. При попытке расчеса зудящего места возникает повышенная рецепторная активность данной локализации, и зуд усиливается.
Варикоз
При варикозном расширении вен страдает венозный отток крови из нижних конечностей. Этот процесс сопровождают воспалительные реакции, отеки и нарушение кровообращения, сдавливание нервных окончаний. Это может быть выражено клинически в зуде голеней, который носит легкий, но постоянный характер.
Синдром беспокойных ног
Первичный синдром беспокойных ног – это состояние, наследуемое по аутосомно-доминантному типу и не имеющее в качестве этиологического фактора какое-либо заболевание. В случае с вторичным синдромом беспокойных ног, неприятные ощущения в зоне нижних конечностей – это составляющие симптома полинейропатии, которое возникает при сахарном диабете, уремии, алкоголизме, ХОБЛ. У пациентов чешутся ноги перед сном и во время него, что вынуждает постоянно менять положение нижних конечностей, так как при движении зуд стихает.
Аутоиммунные нарушения и рак
При таком типе заболеваний тело реагирует неправильно на собственные ткани и клетки, воспринимая их как чужеродные. Одним из наиболее известных аутоиммунных недугов является системная красная волчанка, при которой кроме симптомов поражения соединительной ткани и кровеносных сосудов имеются кожные проявления в виде псориазоподобных очагов, крапивницы, сопровождаемые интенсивным кожным зудом. У пациентов не только вечером чешутся ноги, но и в дневное время.
К кожному зуду ног и других частей тела может привести активный опухолевый процесс в организме, который вмешивается в обмен веществ. При аденокарциноме зуд в ногах сопровождается жжением и зачастую носит генерализованный характер.
Эндокринные болезни
К заболеваниям эндокринной системы, вызывающим серьезные изменения в сфере гуморальной регуляции деятельности организма, относят: сахарный диабет, гипотиреоз. Дефект кровоснабжения и иннервации нижних конечностей при сахарном диабете создает нарушение чувствительности по типу носков, а также периодические парестезии и зуд.
Неврология
Хронические дегенеративные заболевания нервной системы в ряде случаев могут приводить к неврологической симптоматике, при которой человек ощущает постоянное раздражение или покалывание, зуд. У многих неврологических больных чешутся ноги вечером из-за проблем с иннервацией нижних конечностей.
Расстройства невротического характера
Зуд в любой части тела может возникать вследствие невроза или долгого нахождения в стрессовой ситуации. В данном случае зуд носит психогенный характер, а на коже не наблюдается никаких поражений кроме расчесов, нанесенных самим пациентом.
Когда нужно обязательно обратиться к доктору
Существует ряд тревожных симптомов, которые требуют внимания специалиста и чреваты серьезными осложнениями. Обратиться к врачу необходимо в случае:
- нагноения расчесов, особенно в сочетании с повышением температуры тела,
- появления на ногах патологических образований: налета, пузырьков, волдырей, чесоточных ходов,
- продолжения зуда более трех дней без заметного улучшения.
- сопровождения зуда другими расстройствами систем и органов.
Диагностика зуда ног по ночам
Для того чтобы выяснить, почему чешутся ноги внизу вечером у пациента, врач проводит ряд исследований, в том числе – обязательные:
- сбор анамнеза,
- физикальное исследование пациента,
- общий анализ крови, мочи,
- биохимический анализ крови,
- соскоб с пораженного участка,
- анализ на антитела к гепатитам, ВИЧ.
В зависимости от показаний и данных анамнеза дополнительно назначаются анализы на ЗППП и консультации узких специалиста: эндокринолога, дерматовенеролога, гинеколога, гастроэнтеролога, терапевта, невролога, психотерапевта. По назначению врачей узкой специальности выполняются инструментальные исследования: УЗИ, компьютерная томография, магнитно-резонансная томография для выяснения причин, почему у пациента вечером чешутся пятки ног, в районе голени или выше.
Лечение и рекомендации
Когда будет установлена причина, почему чешутся стопы ног ночью или же другие зоны нижних конечностей, можно начинать курс лечения, который будет отличаться в зависимости от патологии, обнаруженной у пациента.
- Как избавиться от зуда в пятках ног при аллергии, подробно расскажет дерматолог, однако можно применить патогенетическое лечение в виде противовоспалительных мазей, содержащих глюкокортикоиды: Целестодерм с гарамицином, Элоком.
- Если причиной, по которой чешутся пятки по ночам, являются укусы насекомых, необходимо провести ряд мероприятий по уничтожению паразитов в помещении. Если человека укусил комар, достаточно использовать любую мазь от укусов комаров, которая избавит от зуда и снимет воспаление. В случае с постельными клещами и блохами используется антипаразитарный крем и противоаллергические препараты (Зодак, Супрастин), а на время лечения исключаются водные процедуры.
- При микозе, когда чешутся стопы по ночам, в зависимости от глубины поражения, используются противогрибковые наружные и внутренние средства, такие как: Гризеофульвин, Лоцерил, Флуконазол. Пациенту также рекомендуют носить обувь из натуральной кожи, не стесняющей движений.
- Ксероз чаще всего является симптомом другого заболевания, которое вызывает пониженную выработку кожного сала. Но бывают случаи, когда патологическое состояние вызывается применением наружно сушащих кожу составов. Для того чтобы исправить ситуацию, необходимо восстановить гидролипидную мантию кожи. С этим могут справиться лосьоны, содержащие церамиды (CeraVe. Avene).
- В случае с онкологическим, неврологическим, эндокринологическим заболеванием в первую очередь необходимо обратиться к профильному врачу и заняться лечением основной патологии. Вполне возможно, что мероприятия по устранению сухости ног не понадобятся. В случае если чешется кожа ног по ночам, и это мешает спать, можно применять гели и кремы, снимающие зуд.
 Загрузка…
Загрузка…athletic-store.ru
Ночью чешутся ноги ниже колен причины — Здоровье ног
Зуд нижней части ног – проблема достаточно распространенная, которая может быть связана не только с кожей, но и мышцами, нервами, сосудами. Также иногда он является симптомом некоторых серьезных системных заболеваний, включая диабет, болезни печени и др. В более тяжелых случаях данная проблема даже мешает спать или заниматься повседневными делами. Состояние может сопровождаться сыпью или возникать без нее.
Когда ноги начинают чесаться, это может свидетельствовать о том, что присутствуют определенные состояния кожи, которые включают: высыпания, крапивницу и инфекции. Причины этого также могут быть связаны с аллергическими реакциями, беременностью или факторами окружающей среды.
Причины
Плохая гигиена
Грязь и пот объединяются с непатогенными бактериями, которые находятся на поверхности кожи. Хотя этот процесс является полностью естественным, он может вызвать зудящие ощущения. Когда кожа при этом покрыта одеждой, зуд обязательно станет сильнее, так как одежда натирает и без того раздраженную кожу.
Чтобы предотвратить возникновение этой проблемы, рекомендуется, регулярно принимать душ, как способ обеспечить, чтобы кожа все время оставалась чистой и сухой. Учитывая, что высокая температура тела может ухудшить состояние, лучше всего принимать только теплые ванны или душ, используя мягкое мыло, чтобы сохранить природный жир, присутствующий на коже.
«Гусиная» кожа
Фолликулярный кератоз – это состояние, при котором могут утолщаться волосяные фолликулы, находящиеся на руках и ногах. Они очень похожи на гусиную кожу и часто окрашены в красный или коричневый цвет. Известно, что это состояние вызывает воспаление волосяных фолликулов, а также делает кожу более грубой и сухой. Человек, страдающий фолликулярным кератозом, может позаботиться о коже, проводя отшелушивающие процедуры, но есть вероятность, что он может возникнуть в будущем снова. Тем не менее, такая проблема уходит по мере старения.
Сухая кожа
Как правило, сухая кожа имеет тенденцию быть унаследованной и, как известно, приводит к зудящим ощущениям. Если использовать слишком много мыла при купании или принимать душ много раз в день, можно сделать ее состояние хуже. Так как
zdorovienog.xyz
Чешутся ноги ниже колен причины вечером — Про зуд
То, что у человека может зачесаться та или иная часть тела, вполне естественно и не патологично. Другое дело, если это желание возникает систематически, на одном и том же участке тела, усиливается со временем. А к зуду прибавляются и другие симптомы. Почему чешутся ноги в этом случае?
Причин довольно много — от неудобной одежды до серьезных заболеваний. В статье ознакомимся с этим симптомом подробнее, рассмотрим причины зуда в голенях ног. А также представим направления диагностики и лечения заболеваний, характеризующихся подобным симптомом.
Симптомы
Как правило, при патологических причинах зуда голени ног человек отмечает не только упорное желание почесаться. Вместе с этим дают о себе знать и другие симптомы:
- Покраснение на голени ноги. Цвет кожи может смениться на розоватый, красноватый. Это как сплошной участок, так и небольшие пятнышки.
- Сухая кожа на голени ног (причины состояния тут также патологические — рассмотрим их далее). Дерма может шелушиться, отслаиваться.
- Сильная или умеренная боль (может быть вызвана и физическим повреждением во время расчесывания).
- Сухость и зуд голеней могут сопровождаться потрескиванием кожи в этой области.
- Образование гнойных пузырьков. Симптом отличается тем, что от этих высыпаний исходит неприятный запах гниения. Отметим, что такие пузырьки нельзя лопать или каким-то другим образом удалять самостоятельно.
- Жжение в области голени.
Такие симптомы могут дополняться и признаками болезней, не распространяющимися на одну только голень. Например, при аллергической реакции пациент параллельно страдает от сильного насморка, кашля. Такое состояние нередко воспринимается как ОРВИ или простуда, а на кожный зуд голени человек не обращает внимания.
При сахарном диабете вместе с такими местными симптомами больной может страдать от сильной беспричинной жажда, усиленного мочеиспускания. При неврологических заболеваниях — дополнительно мучиться от перепадов настроения.
Непатологические причины
Все же в большинстве случаев причины зуда голени ног непатологические. А связанные с воздействием на организм каких-либо внешних факторов. В большинстве случаев это следующее:
- Употребление недостаточного объема жидкости. Для обеспечения нормальной жизнедеятельности человеку необходимо выпивать не менее 2 литров воды в день. Если он употребляет гораздо меньше жидкости, это в конечном счете отрицательно сказывается на состоянии его здоровья. В частности, недостаток влаги отрицательно влияет на состояние кожных покровов. Они становятся сухими, начинают шелушиться, из-за чего человек испытывает зуд, стойкое желание почесать какой-либо участок тела.
- Холодный климат. Одна из распространенных непатологических причин зуда голени ног — это длительное нахождение человека в условиях низких температур. Неприятное ощущение появляется, в частности, при резком перепаде температур. Когда человек с холода заходит в теплое помещение. Это также вызывает шелушение кожи, желание почесать ее.
- Использование неподходящих средств для ухода за кожей. Кремы, пенки для бритья, гели для душа могут содержать в своем составе элементы, которые индивидуально раздражают вашу кожу, а то и вызывают аллергические реакции.
- Неправильное питание. Это распространенная причина не только зуда голени ног, но и проблем с организмом вообще. Речь идет о пристрастии к жирной, сладкой, копченой, мучной, жареной, острой, пересоленной пище. Такая еда отрицательно влияет на работу пищеварительного тракта, полностью не переваривается. Одно из последствий этого — стойкий кожный зуд. Который, в том числе, может ощущаться и в районе нижней части ног. Кроме этого, появляется сыпь на голени (у взрослых и детей). В таком случае нужно или полностью ограничить себя в употреблении вредной пищи, или кушать ее нормировано, маленькими порциями, следить, чтобы она не являлась основным питанием.
- Пристрастие к алкогольным напиткам и курению. Такие вредные привычки негативно действуют на весь организм. Одно из последствий — появление кожного зуда, сыпи на различных участках тела.
Почему чешутся ноги? Дело может быть и в серьезной патологической причине.
Кожные заболевания
Именно разного рода кожные заболевания являются частой причиной зуда, различных покраснений, высыпаний. В том числе, они могут поразить и зону голени.
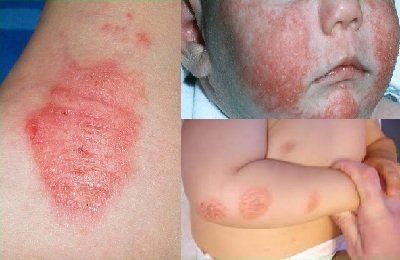
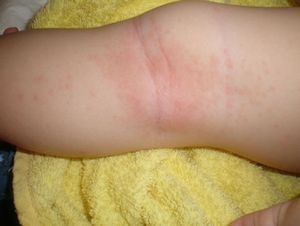
Самая распространенная патология в этом ключе — дерматит. Такое заболевание кожного покрова может возникнуть в результате влияния на организм самых разных факторов: химических, биологических, механических. В частности, дерматит — это следствие механических травм кожи, ожогов, ушибов, аллергических реакций, укусов животных.
По своей сути, дерматит -это хроническое заболевание. Зуд и другие неприятные симптомы возникают на одном и том же месте. Основные признаки дерматита следующие:
- Стойкий зуд, сильное желание почесать ту или иную часть тела.
- Образование на месте поражения покраснений, розоватых пятен.
- Мелкая сыпь.
- Трескается кожа на голенях ног.
- Образование на поверхности дермы мелких водных или гнойных пузырьков.
Еще одно популярное кожное заболевание, которое может проявлять себя зудом, — псориаз. Это неинфекционная, хроническая патология, поражающая определенные участки тела. Вследствие такой болезни на коже появляются характерные несколько возвышающиеся над ее поверхностью покраснения, имеющие название псориатических бляшек. В каких-то случаях болезнь развивается и без них.
Псориаз может спровоцировать стресс, систематические нервные перенапряжения, неправильное питание, пристрастие к алкоголю и табаку. В зависимости от стадии болезни, красные зудящие пятна покрывают или определенную область тела (в данном, случае голень), или распространяются по всем кожным покровам.
Аллергия
Зуд в области голеней, коленей, внутренней стороны бедер — это одно из проявлений аллергической реакции организма. Список аллергенов довольно обширен. Более того, он не является общим для всех людей. У каждого человека свой индивидуальный перечень а
prozud.com
Почему чешутся ноги внизу вечером
Содержание
- Этиология
- Симптоматика
- Диагностика
- Лечение
- Профилактика
- Вероятные причины
- Подробнее о причинах
- Резюмируя вышесказанное
- Почему сильно чешутся ноги выше щиколотки?
- Другие возможные причины
- Видео «Зуд на ногах при варикозе»
- Как устранить зуд?
- Подводя итоги
- Видео «Почему чешутся ноги ниже колен?»
- Статьи по теме
- Рекомендуем к прочтению
- Любовь и привязанность: в чем разница, и как не попасть в объятия привычки?
- Можно ли проверить девственность дома: методы, советы врачей
- Почему покалывает в области сердца у мужчин и женщин: причины, диагностика, что делать?
- Где у человека находятся почки: симптомы почечной боли и что с ней делать
- Когда после травмы нужно делать противостолбнячную сыворотку: сроки введения, механизм действия, симптомы и профилактика
- Шишки на ягодицах после уколов: причины, лечение, когда бить тревогу
- Боль в ступнях ног при ходьбе: причины, методы лечения, профилактика боли
- Причины сонливости днем у женщин: патологические заболевания, другие причины
- Как задержать месячные на несколько дней: народные способы и эффективные препараты
- О здоровье
- О красоте
- Ваше мнение очень важно Отменить

Зуд на ногах – является специфическим клиническим проявлением, которое может безошибочно указывать на довольно ограниченный круг патологий. Возникновение такого признака не ограничивается возрастом или полом человека – ему подвержен абсолютно каждый.
В подавляющем большинстве случаев такой симптом указывает на протекание какого-либо недуга, однако выделяют совершенно безобидные источники подобного расстройства, например, он очень часто возникает при беременности.
Клиническую картину будут составлять наиболее характерные признаки патологического этиологического фактора. Основными из них принято считать покраснение, жжение, сухость и шелушение поражённой области кожного покрова.
Установление правильного диагноза требует комплексного подхода, отчего основывается на физикальном осмотре и инструментально-лабораторных исследованиях. Непосредственно в лечении самого симптома преобладают консервативные методы, в частности, использование лекарственных веществ и средств народной медицины.
Этиология
Привести к тому, что чешется нога, могут не только заболевания, но и физиологические факторы. Именно по этой причине все источники такого признака принято разделять на соответствующие группы.
Среди патологических процессов, протекающих в организме, стоит выделить:
- сахарный диабет – при такой болезни нередко наблюдается зуд по всему кожному покрову, однако наиболее часто такому проявлению подвергаются именно ноги в области ниже колен;
- недуги печени – гепатит любой природы или цирроз печени приводят к тому, что желчь проникает в кровоток. На этом фоне кожный покров приобретает желтоватый оттенок, а практически все пациенты предъявляют жалобы на кожный зуд, в частности в нижних конечностях;
- нарушение функционирования эндокринной системы;
- варикозное расширение вен нижних конечностей – зуд при варикозе ног возникает из-за длительного протекания подобного расстройства. Это происходит по причине нарушения процесса венозного оттока на постоянной основе. В свою очередь, это приводит к тому, что неприятное ощущение наблюдается в любое время суток;
- инфекционные недуги, например, ветряная оспа и лишай, краснуха и корь, а также чесотка;
- патологии нервной системы, которые наиболее часто обуславливаются протеканием воспалительного процесса в нервной ткани или отравлением токсическими или ядовитыми веществами;
- васкулиты;
- наличие дегенеративного процесса в коленном суставе;
- кожные болезни, например, дерматит, псориаз, грибковые инфекции или экзема;
- аллергию – в качестве раздражителя зачастую выступают средства бытовой химии, а также неправильно подобранные средства бытовой химии;
- протекание холинергической крапивницы, которая больше известна под названием потница. При повышенной потливости кожный зуд на ногах может сохраняться от тридцати минут до двух часов;
- тромбоз глубоких вен;
- синдром беспокойных ног;
- болезни кровеносных сосудов, которые вызывают ломкость капилляров и мелкие кровоизлияния, что и является источником зуда;
- нарушение нормальной работы таких органов, как печень, почки и желчный пузырь;
- болезни крови, а именно истинная полицитемия – считается наиболее редким этиологическим фактором того, почему чешутся ноги.

Физиологические причины зуда кожи ног представлены:
- продолжительным влиянием стрессовых ситуаций или сильными нервными перенапряжениями;
- приёмом слишком горячего душа или ванны. Примечательно то, что чем сильнее влияние тепла, тем больше будут чесаться пальцы ног или стопы;
- злоупотреблением некоторых групп лекарственных препаратов;
- периодом вынашивания ребёнка – наиболее часто зуд при беременности возникает начиная с третьего триместра. В таких случаях подобное проявление не является распространённым и развивается на фоне повышения уровня гормона эстрогена, который, в свою очередь, тормозит продвижение желчи по печени;
- укусами насекомых;
- неправильным рационом – такая причина нередко вызывает развитие аллергической реакции, которая носит название пищевая аллергия. Наиболее распространёнными аллергенами являются цитрусовые, экзотические фрукты, чай и молочная продукция, баклажан, морковь и капуста. Нередко к появлению аллергического зуда приводит потребление фастфуда и распитие алкогольных напитков;
- аллергией на домашних животных или на растения;
- ношением тесной и неудобной обуви, а также носков, сшитых из некачественных тканей;
- недостатком в организме витаминов и обезвоживанием кожного покрова, что наиболее часто бывает в холодное время года.
Все вышеуказанные причины можно отнести как к взрослым, так и к детям.
Симптоматика
Сильный и постоянный кожный зуд на нижних конечностях крайне редко будет выступать в качестве единственного клинического проявления. Наиболее часто основной симптом сопровождается:
- покраснением и отёчностью кожи;
- жжением;
- повышенной сухостью и шелушением кожного покрова в поражённой области;
- формированием трещинок;
- болевым синдромом, вызванным повреждением кожи;
- появлением эрозий и ранок;
- образованием пузырьков, в которых может находиться гнойный или прозрачный экссудат. Если человек нарушит целостность пузырьков или они самостоятельно лопнут, то через некоторое время на их поверхности образуется корочка. В некоторых случаях выделения могут дополняться зловонным запахом.
Если причиной появления основного клинического признака стала аллергия, то помимо вышеуказанной симптоматики будут наблюдаться:

Подобные проявления довольно часто ошибочно принимаются за простуду, отчего контакт с аллергеном не прекращается, что может стать причиной ухудшения состояния пациента.
Все вышеуказанные симптомы наиболее характерны для зуда на ногах, но не исключается возможность присоединения других специфических симптомов того или иного недуга. Например, при сахарном диабете будет наблюдаться постоянная жажда и редкие позывы к испусканию урины, а при заболеваниях нервной системы частые смены настроения, депрессия и апатия.
Диагностика
Для выяснения причины того, отчего появился сильный зуд, потребуется комплексный подход. Прежде всего, дерматологу необходимо самостоятельно выполнить несколько манипуляций, среди которых:
- ознакомление с историей болезни и жизненным анамнезом больного – довольно часто это помогает обнаружить наиболее характерный этиологический фактор для того или иного пациента;
- тщательный физикальный осмотр поражённой области;
- детальный опрос пациента – в этом случае это мероприятие основной важности, поскольку оно помогает установить первое время и интенсивность выраженности основного симптома и, что немаловажно, выяснить наличие дополнительной симптоматики.
Лабораторные исследования предполагают осуществление:
- общего и биохимического анализа крови – для возможного обнаружения протекания бактериального или инфекционного заболевания;
- клинического анализа урины;
- микроскопических изучений каловых масс;
- лабораторных исследований небольшой частички кожного покрова больного, взятого путём соскоба непосредственно с поражённого участка. Такая процедура даст возможность определить разновидность грибка, который мог привести к возникновению столь неприятной симптоматики.
Инструментальные обследования направлены на выявление нарушения функционирования того или иного внутреннего органа, отчего необходимо проведение:
- рентгенографии и УЗИ;
- КТ и МРТ;
- эндоскопических диагностических процедур.
После изучения дерматологом данных первичных диагностических мероприятий врач может назначить дополнительное консультирование и обследование у:
Тот или иной специалист предпишет специфические лабораторно-инструментальные меры диагностики и составит схему того, как убрать подобный симптом.
Лечение
Устранение зуда кожи ног носит консервативный характер и зачастую включает в себя:
- использование лекарственных средств в виде мазей или кремов;
- соблюдение щадящего рациона;
- физиотерапию;
- применение рецептов народной медицины.
Для каждого пациента, в зависимости от этиологического фактора, будет составлена индивидуальная тактика терапии. Например, при беременности избавиться от зуда можно путём:
- регулярного приёма душа два и более раз в сутки;
- обработки ног в беспокоящих зонах косметическими маслами;
- ежедневного употребления активированного угля из расчёта, что на десять килограмм приходится одна таблетка;
- распития большого количества жидкости, но только не сладких газированных напитков;
- своевременного увлажнения кожи.
Если возник зуд при варикозе ног, что делать подскажет лечащий врач. Зачастую таким пациентам показано:
- носить компрессионные колготы или чулки;
- как можно больше ходить пешком;
- обрабатывать поражённые места гормональными мазями или кремами.

Помимо этого, лечить зуд на ногах можно путём:
- использования противогрибковых препаратов;
- изменения пищевых пристрастий;
- тщательного подбора стиральных порошков и гелей для душа, которые не будут вызывать аллергию;
- ношения одежды, сшитой из натуральных тканей.
В качестве физиотерапевтических процедур могут быть назначены:
- лечебный электросон;
- контрастный душ;
- ванны и аппликации с лечебными грязями и другими компонентами.
Медикаментозное лечение, направленное на устранение такого клинического проявления, предполагает приём:
- седативных препаратов;
- антигистаминных веществ;
- анксиолитиков.
Помимо этого, пациентам предписывают мази, гели, пудры, кремы с противозудным эффектом.
При неэффективности вышеуказанных средств применяются новокаиновые блокады.
Также хороших результатов можно добиться при помощи методик народной медицины, предполагающие приготовление целебных отваров и настоев, которые используют для ножных ванночек или примочек. Вылечить зуд на ногах можно при помощи:
- яблочного уксуса;
- корня валерианы и солодки;
- репейника и лопуха;
- фиалки и мелиссы;
- можжевельника и майорана;
- чеснока и укропа;
- пищевой соды.
Использовать рецепты народной медицины необходимо дважды в сутки – утром и вечером до полного исчезновения симптома. В лечении лучше всего использовать комплексный подход.
Стоит отметить, что вышеуказанные рекомендации направленны на нейтрализацию зуда, а не заболевания его вызвавшего.
Профилактика
Во избежание появления проблем с зудом на ногах необходимо:
- вести здоровый и активный образ жизни;
- правильно и сбалансировано питаться;
- по возможности избегать эмоциональных потрясений;
- полностью исключить контакт с аллергеном;
- носить только удобную обувь;
- принимать лекарства строго соблюдая предписание врача;
- несколько раз в год проходить полное медицинское обследование.
Что касается прогноза зуда на ногах, то комплексный подход обеспечивает избавление пациента от подобного клинического проявления за довольно короткий промежуток времени.

Если в вечернее время суток одолевает сильный зуд в нижней части ног, следует искать причину в нарушении здоровья. Состояние зуда не является самостоятельным заболеванием. Это всегда последствия какой-либо болезни. Чтобы не усугублять свое состояние, необходимо обратиться к врачу. После прохождения ряда анализов и обследований, лечащий врач выявит основное заболевание и назначит лечение.
Вероятные причины
Для выяснения главной причины, если чешутся ноги ниже колен вечером, нужно оценить все сопутствующие факторы. Вспомнить, какие симптомы были первыми, и что конкретно привело к возникновению дискомфорта. Если не была оказана своевременная помощь, пациент может расчесать раны до появления кровоточащих, болезненных ссадин.

Врачи выделяют несколько основных причин, которые вызывают зуд в нижних частях ног, особенно по вечерам:
- Дерматит.
- Аллергическое проявление организма на любой раздражающий фактор.
Это две основные причины, каждая из которых включает в себя массу других сопутствующих проблем.
Подробнее о причинах
Если вечером сильно чешутся ноги, вероятно пациент страдает от дерматита. Это дерматологическое заболевание хронического характера, которое периодически обостряется. В эти периоды пациент ощущает сильный зуд, жжение и боль в нижних частях ног. Если не начать своевременное лечение, ситуация ухудшиться. Кожный покров покроется трещинами, появятся отеки. Последняя стадия болезни характеризуется атрофией и некрозом кожных покровов.

Медики различают несколько вариаций дерматита:
- Токсикологический вид, который возник после попадания на кожу химического раздражителя.
- Контактный – после воздействия на кожу раздражителя любого типа.
- Аллергической природы, при которой агент аллергена проник в кровь и вызвал развитие дерматита.
- Биологический вид, развивающийся вследствие воздействия на кожный покров пыльцы растения.
Если вечером чешутся руки и ноги из-за развития дерматита, лечить недуг нужно симптоматически. Выбирая лекарственные препараты в зависимости от факторов, которые вызвали развитие болезни.
Аллергическое проявление

Каковы причины, если чешутся ноги вечером? Ответ может скрываться в использовании нового моющего средства, порошка, косметического крема. Любой новый продукт, который ранее не использовался, при контакте с кожным покровом, может вызвать аллергическую реакцию. Котораяв свою очередь, приводит к жжению, высыпаниям и зуду.
Почему чешутся ноги внизу вечером? Если зуд возникает на коленях, ступнях и голенях, вероятно имеет место развитие бактериальной или грибковой инфекции. Нередко, причина может скрываться в укусе насекомого, который вызвал зуд и покраснение кожи.
Почему руки и ноги покрываются пятнами и зудят? Причиной такого состояния может быть влияние ультрафиолета. Некоторые люди очень восприимчивы к жаркому, летнему солнцу. Если не защищать кожу с помощью кремов, то после длительного пребывания на солнце, колени, ступни и руки покрываются зудящими пятнами.

Ноги ниже колен и на ступнях вечером, могут чесаться после употребления нового продукта. Часто аллергические реакции, проявляемые высыпаниями на кожном покрове, провоцируют апельсины, мандарины, орехи, продукты экзотического происхождения. Отмена продукта и применение антигистаминных препаратов, поможет справиться с проблемой.
Резюмируя вышесказанное
Если вечером начинают сильно чесаться ноги ниже колен, необходимо искать причину, которая привела к данному состоянию. Практически всегда, данное состояние является симптомом заболевания. А вот какая это болезнь, и как с ней бороться, нужно решать с доктором. После сдачи анализов и осмотра у врача-дерматолога, можно понять истинную причину и получить адекватное лечение.
Если чешутся ноги в районе щиколотки, то причины могут крыться как в банальном дерматите, так и в серьезных системных болезнях внутренних органов. Почему возникает зуд на ногах, и в каких случаях этот симптом может быть опасен?

Почему сильно чешутся ноги выше щиколотки?
Внутренние заболевания и дерматологические патологии имеют определенную симптоматику. Иногда она может указывать на конкретное заболевание, а иногда свидетельствовать о совершенно разных патологических процессах, возникших в организме.
Проявление зуда вызывает сильный дискомфорт. В результате сильных расчесов могут возникнуть царапины и даже сильные раны, может развиться воспаление, которое приведет к более серьезным последствиям. Зуд может возникнуть в любой области нижних конечностей — на щиколотке, лодыжке, в области голени и так далее.
Подобного рода дискомфорт может возникать по самым разным причинам, начиная от банального раздражения или аллергии, механического повреждения или укуса, и заканчивая опасными заболеваниями внутри организма.
Если чешется голень ноги причины можно условно поделить на три типа:
- дерматологические;
- механические повреждения, травмы кожного покрова и нижних конечностей;
- внутренние патологии.

К самым распространенным дерматологическим заболеваниям, которое может вызвать зуд в районе щиколотки, можно отнести аллергическую реакцию. Чаще всего она возникает на моющие средства или же материал одежды. Обычно аллергия возникает из-за ношения синтетической одежды, так как натуральные ткани являются менее аллергенными.

К другим дерматологическим заболеваниям врачи относят:
- грибковое поражение;
- дерматоз;
- укусы насекомых;
- ожог или обморожение;
- дерматит;
- демодекоз;
- потничка и появление красных прыщей и прочие.
Для точного постановления диагноза, необходимо обратиться за консультацией к врачу-дерматологу, который проведет осмотр и возьмет необходимые анализы.
Если щиколотка покраснела и чешется, то первым делом врачи советуют перестать ее чесать, так как в результате можно привести к царапинам, механическим повреждениям, которые только усилят зуд и ощущение дискомфорта. При первой же возможности лучше обратиться к врачу, так как бывают случаи, когда данная симптоматика — это знак о более серьезных дерматологических болезнях. Например, лишай, себорея, псориаз и другие.
Иногда зуд появляется просто из-за пересушенной дермы. Такой тип кожи требует особого ухода и постоянного увлажнения, так как в противном случае возникает эффект раздражения. Поэтому если вы являетесь обладателем сухой и тонкой кожи, то вам следует позаботиться об увлажнении. Используя специальные кремы или молочко для тела, дискомфорт значительно снизится или исчезнет вовсе.
Что касается внутренних патологий, то чаще всего раздражение на ноге свидетельствует о развитии или обострении таких заболеваний:
- сахарный диабет;
- патологии желчного пузыря и печени;
- варикоз;
- заболевания сердечной системы и сосудов;
- мочеполовые болезни;
- нарушения нервной системы и так далее.
При длительном ощущении зуда в ногах, нужно пройти полное обследование и выяснить основную причину его возникновения. Не исключено, что таким образом организм пытается сообщить вам о наличии инфекции, вируса или хронической патологии.

Если наряду с покраснением на ноге, зудом, чувством жжения, вы почувствовали общую слабость, недомогание, повышение температуры тела или какую-то локализованную боль, срочно обращайтесь к врачу. Возможно, данная симптоматика тесно связана, и сигнализирует о серьезном заболевании.
Другие возможные причины
Бывает и так, что причина зуда — банальный укус насекомого, чаще всего комара. В таких случаях, иногда, помимо зуда, наблюдается обильное покраснение, отечность.
Также зуд может стать результатом ожога или обморожения, так как подобного рода термическое воздействие возбуждает рецепторы на коже, что и провоцирует зуд.
Как ни странно, но с данной проблемой чаще сталкиваются представительницы слабого пола. Почему чешутся икры ног у женщин? Обычно причиной тому является стремление к красоте. Ношение высоких каблуков, синтетические колготки и носки, частая депиляция, — все это провоцирует раздражение на ногах.
Врачи советуют носить ортопедическую, удобную обувь, которая не будет сдавливать нижние конечности. Так как обычно именно из-за плохого кровообращения в результате сдавливания и возникает зуд. Также это может сопровождаться и другими опасными патологиями, такими как вальгусная деформация стопы, плоскостопие и другие.
Некоторые пациенты жалуются, что дискомфорт возникает именно в вечернее время суток. Почему чешутся голени ног вечером? А это как раз и является результатом передавливания нижних конечностей.
Обувь должна быть комфортной и в меру свободной, чтобы к ногам мог поступать воздух и процесс кровообращения не нарушался.
Видео «Зуд на ногах при варикозе»
Информационное видео, в котором флеболог даст ответ на распространенный вопрос: почему чешутся ноги при варикозном расширении вен?
boligolovnie.ru
Почему зимой чешутся ноги — Про зуд
Зуд нижней части ног – проблема достаточно распространенная, которая может быть связана не только с кожей, но и мышцами, нервами, сосудами. Также иногда он является симптомом некоторых серьезных системных заболеваний, включая диабет, болезни печени и др. В более тяжелых случаях данная проблема даже мешает спать или заниматься повседневными делами. Состояние может сопровождаться сыпью или возникать без нее.
Когда ноги начинают чесаться, это может свидетельствовать о том, что присутствуют определенные состояния кожи, которые включают: высыпания, крапивницу и инфекции. Причины этого также могут быть связаны с аллергическими реакциями, беременностью или факторами окружающей среды.
Причины
Плохая гигиена
Грязь и пот объединяются с непатогенными бактериями, которые находятся на поверхности кожи. Хотя этот процесс является полностью естественным, он может вызвать зудящие ощущения. Когда кожа при этом покрыта одеждой, зуд обязательно станет сильнее, так как одежда натирает и без того раздраженную кожу.
Чтобы предотвратить возникновение этой проблемы, рекомендуется, регулярно принимать душ, как способ обеспечить, чтобы кожа все время оставалась чистой и сухой. Учитывая, что высокая температура тела может ухудшить состояние, лучше всего принимать только теплые ванны или душ, используя мягкое мыло, чтобы сохранить природный жир, присутствующий на коже.
«Гусиная» кожа
Фолликулярный кератоз – это состояние, при котором могут утолщаться волосяные фолликулы, находящиеся на руках и ногах. Они очень похожи на гусиную кожу и часто окрашены в красный или коричневый цвет. Известно, что это состояние вызывает воспаление волосяных фолликулов, а также делает кожу более грубой и сухой. Человек, страдающий фолликулярным кератозом, может позаботиться о коже, проводя отшелушивающие процедуры, но есть вероятность, что он может возникнуть в будущем снова. Тем не менее, такая проблема уходит по мере старения.
Сухая кожа
Как правило, сухая кожа имеет тенденцию быть унаследованной и, как известно, приводит к зудящим ощущениям. Если использовать слишком много мыла при купании или принимать душ много раз в день, можно сделать ее состояние хуже. Так как при этом смывается природный жир, одной из функций которого является защита от пересыхания.
Ксероз (ксеродермия) – это медицинское название для сухой кожи. Проблема вызвана недостатком влаги в коже, что может быть результатом старения (старческий ксероз) или системными заболеваниями, таких как диабет. Часто проявляется как раз на коже ниже колен, а также на других волосистых участках. В результате получается сухая или даже грубая и утолщенная кожа, которая может прогрессировать, становясь чрезвычайно грубой и чешуйчатой, шелушащейся и зудящей.
Для предотвращения сухости можно попробовать следующее:
- Употреблять большое количество жидкости в течение дня. Каждое утро после пробуждения должно выходить около 200 мл желтой светлой мочи, если было выпито достаточно
- Держаться подальше от ветра и от прямых солнечных лучей
- Наносить увлажняющий крем после принятия душа
- Использовать гидрокортизон мазь против зуда. Она безопасна при кратковременном использовании и может применяться беременными женщинами после консультации с врачом.
Фолликулит
Инфицирование волосяных фолликулов приводит к фолликулиту. Золотистый стафилококк (Staphylococcus aureas) – бактерия, которая вызывает это заболевание. После инфицирования на коже возникают болезненные шишки, которые чешутся и имеют красноватый оттенок.
Бугорки могут иметь центры, заполненные жидкостями. Такой тип шишек распространен на бедрах и ягодицах. Эта инфекция часто возникает у спортсменов из-за ношения тесной одежды во время тренировок. Кроме того, она может также передаваться от одного человека к другому посредством обмена предметами одежды. Чтобы помочь в заживлении, рекомендуется обеспечить постоянную чистоту и сухость кожи.
Лечить фолликулит можно:
- Если присутствует постоянная сыпь, следует использовать антибактериальное мыло или мази с мупирацином
- В случае серьезной инфекции, которая покрывает большой участок кожи, врач может назначить некоторые антибиотики.
Холинергическая крапивница
Есть люди, у которых может возникать крапивница на бедрах, руках и туловище после активных упражнений или после очень горячего душа. Состояние известно как холинергическая крапивница. Оно вызывает сильный зуд, который может длиться от тридцати минут до двух часов. Дерматологи считают, что люди, которые страдают от холинергической крапивницы, часто подвержены аллергическим реакциям на пот.
Можно использовать следующие советы, чтобы предотвратить возникновение этого состояния:
- Попробовать принимать более прохладный душ
- Не выполнять энергичные физические нагрузки, когда погода слишком жаркая
prozud.com






 отекают руки, отечность
отекают руки, отечность


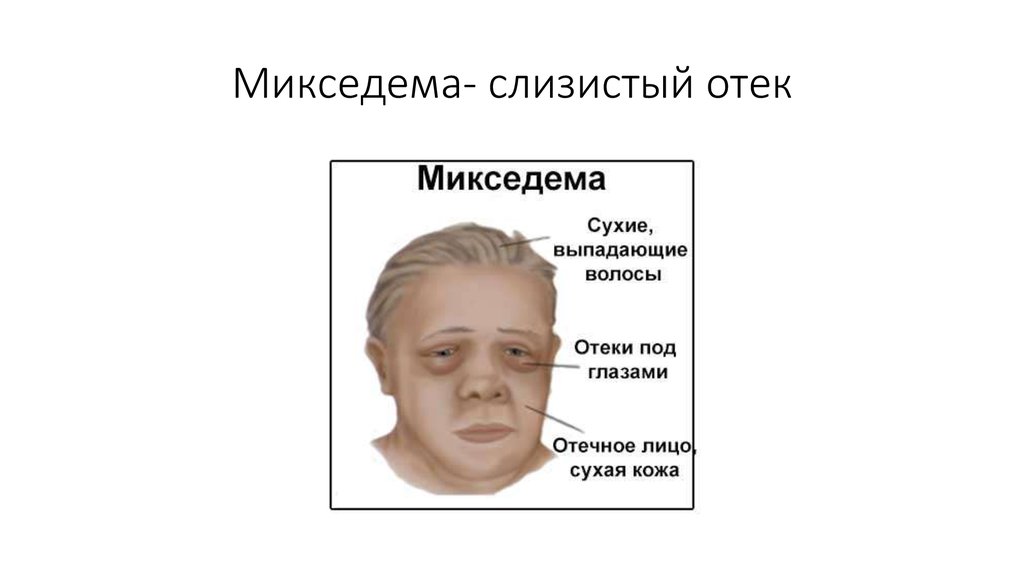

 Отёк лица — это нарушение водного обмена, когда в межклеточном пространстве мягких тканей скапливается излишек жидкости. Отёчность бывает малозаметной и ярко выраженной. Распределяться может равномерно или в одной зоне. Это — не заболевание, а симптом патологического процесса или болезни. Отёчность может формироваться временно и у здоровых людей.
Отёк лица — это нарушение водного обмена, когда в межклеточном пространстве мягких тканей скапливается излишек жидкости. Отёчность бывает малозаметной и ярко выраженной. Распределяться может равномерно или в одной зоне. Это — не заболевание, а симптом патологического процесса или болезни. Отёчность может формироваться временно и у здоровых людей. Аллергия может стать причиной задержки жидкости, она будет сопровождаться сыпью, зудом, кожа станет красной и может покрыться пятнами. В этот период возможны затруднения дыхания — отёк Квинке.
Аллергия может стать причиной задержки жидкости, она будет сопровождаться сыпью, зудом, кожа станет красной и может покрыться пятнами. В этот период возможны затруднения дыхания — отёк Квинке. Остеохондроз шейного отдела вызывает отёки век и щёк. Нарушается острота зрения и слуха, присутствует неприятное ощущение, будто голова наполнена жидкостью.
Остеохондроз шейного отдела вызывает отёки век и щёк. Нарушается острота зрения и слуха, присутствует неприятное ощущение, будто голова наполнена жидкостью.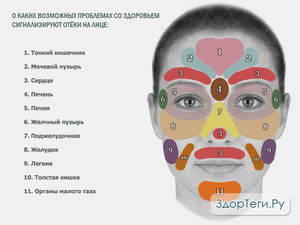 Это может быть обезвоживание. Когда отдельные клетки накапливают жидкость и после насыщения липидная защита закупоривается, влага не может проникнуть в клетку и появляется отёк тканей.
Это может быть обезвоживание. Когда отдельные клетки накапливают жидкость и после насыщения липидная защита закупоривается, влага не может проникнуть в клетку и появляется отёк тканей. Употребление на ночь большого количества жидкости также является причиной, здесь просто организм не может справиться с её выведением. Чаще всего такие проблемы возникают у любителей острой, солёной пищи и сидящих на диетах. Они стараются запить чувство голода водой.
Употребление на ночь большого количества жидкости также является причиной, здесь просто организм не может справиться с её выведением. Чаще всего такие проблемы возникают у любителей острой, солёной пищи и сидящих на диетах. Они стараются запить чувство голода водой. мочегонные средства;
мочегонные средства;

































 Загрузка…
Загрузка…





 Для того чтобы приготовить компресс, необходимо с помощью водяной бани растопить 100 г жира (свиного или куриного). Затем следует измельчить на мелкой терке прополис и добавить его к жиру в количестве 2 ст. л. После этого смесь из этих компонентов нужно нагреть до того момента, пока она не станет одной консистенции. Далее ее следует снять с плиты и остудить примерно до 40ºС. Салфетку или чистую тряпочку нужно смочить в этой смеси и осторожно приложить к суставу, который беспокоит. Для того чтобы почувствовать благотворный эффект, необходимо держать больное место в тепле, поэтому сверху сустав надо укутать пленкой и накрыть теплым шарфом. Такой компресс следует держать в течение часа.
Для того чтобы приготовить компресс, необходимо с помощью водяной бани растопить 100 г жира (свиного или куриного). Затем следует измельчить на мелкой терке прополис и добавить его к жиру в количестве 2 ст. л. После этого смесь из этих компонентов нужно нагреть до того момента, пока она не станет одной консистенции. Далее ее следует снять с плиты и остудить примерно до 40ºС. Салфетку или чистую тряпочку нужно смочить в этой смеси и осторожно приложить к суставу, который беспокоит. Для того чтобы почувствовать благотворный эффект, необходимо держать больное место в тепле, поэтому сверху сустав надо укутать пленкой и накрыть теплым шарфом. Такой компресс следует держать в течение часа. Лечение артроза прополисом осуществляется не только наружно, но и внутрь. Прекрасно помогает в таком случае масляный отвар прополиса. Для этого нужно взять 1 стакан оливкового масла, разогреть его до 70°С на слабом огне. Предварительно следует натереть прополис на мелкой терке (примерно 10 г) и добавить его к маслу. Затем в течение 5 минут рекомендуется варить это средство на слабом огне и постоянно помешивать.
Лечение артроза прополисом осуществляется не только наружно, но и внутрь. Прекрасно помогает в таком случае масляный отвар прополиса. Для этого нужно взять 1 стакан оливкового масла, разогреть его до 70°С на слабом огне. Предварительно следует натереть прополис на мелкой терке (примерно 10 г) и добавить его к маслу. Затем в течение 5 минут рекомендуется варить это средство на слабом огне и постоянно помешивать.
 Как приготовить мазь? Для этого понадобится растопить свиной жир. После этого следует добавить в него предварительно натертый прополис в пропорции 10:1. Затем средство должно потихоньку томиться на медленном огне. Далее мазь нужно снять с плиты, остудить и убрать в холодильник. В нем средство станет твердым. Такую мазь следует наносить на пораженную область с помощью осторожных движений. После нанесения нужно обернуть сустав целлофановым пакетом или пленкой. Сверху следует накрыть теплым шарфиком.
Как приготовить мазь? Для этого понадобится растопить свиной жир. После этого следует добавить в него предварительно натертый прополис в пропорции 10:1. Затем средство должно потихоньку томиться на медленном огне. Далее мазь нужно снять с плиты, остудить и убрать в холодильник. В нем средство станет твердым. Такую мазь следует наносить на пораженную область с помощью осторожных движений. После нанесения нужно обернуть сустав целлофановым пакетом или пленкой. Сверху следует накрыть теплым шарфиком.
 Прополи – клей для улья
Прополи – клей для улья Средство с прополисом
Средство с прополисом Как выглядит продукт из аптеки
Как выглядит продукт из аптеки Шарики продукта пчелиного производства
Шарики продукта пчелиного производства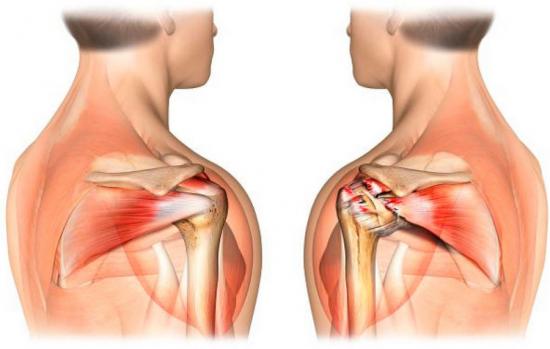
 Каждый человек хотя бы раз в жизни сталкивался с ситуацией когда болят руки. Нередко спазмы локализуются в каком-то одном месте, либо распространяются на весь сустав, захватывая кисть. Сразу определить фактор вызвавший данное явление сложно, т.к. это может быть просто результатом физических нагрузок, переутомления или серьезных проблем со здоровьем.
Каждый человек хотя бы раз в жизни сталкивался с ситуацией когда болят руки. Нередко спазмы локализуются в каком-то одном месте, либо распространяются на весь сустав, захватывая кисть. Сразу определить фактор вызвавший данное явление сложно, т.к. это может быть просто результатом физических нагрузок, переутомления или серьезных проблем со здоровьем. Воспаление шейного отдела начинается от верхней конечности, отмечается при поворотах головы. Редко возможны онемение, ползание мурашек. Артрит и артроз ведут к изменению и дистрофии костных тканей, хрящей. В результате появляются спазмы в области шеи, плече и предплечье. Артроз ведет к накапливанию солей в хрящевой массе от чего ее поверхность становится жесткой, воспаляя мягкие ткани. Пред посылками служат травмы, переохлаждения, ранее перенесенные инфекции.
Воспаление шейного отдела начинается от верхней конечности, отмечается при поворотах головы. Редко возможны онемение, ползание мурашек. Артрит и артроз ведут к изменению и дистрофии костных тканей, хрящей. В результате появляются спазмы в области шеи, плече и предплечье. Артроз ведет к накапливанию солей в хрящевой массе от чего ее поверхность становится жесткой, воспаляя мягкие ткани. Пред посылками служат травмы, переохлаждения, ранее перенесенные инфекции. Виновниками когда возникает боль в руках становятся остеохондроз, плечелопаточный периартрит, артрит, артроз. В зависимости от того какая часть поражена болит правая, либо левая сторона. Основанием для развития болячек становятся наследственность, вредные привычки, травмы, возрастные изменения, инфекции, сахарный диабет, гормональные расстройства. Симптомы: невозможно поднять руку, скованность, ограниченность в движениях. При остром течении периартрита увеличение воспалительного процесса, температура тела. Артралгия отмечается повышенной температурой места, покраснением, припухлостью, накоплением жидкости в полости сустава.
Виновниками когда возникает боль в руках становятся остеохондроз, плечелопаточный периартрит, артрит, артроз. В зависимости от того какая часть поражена болит правая, либо левая сторона. Основанием для развития болячек становятся наследственность, вредные привычки, травмы, возрастные изменения, инфекции, сахарный диабет, гормональные расстройства. Симптомы: невозможно поднять руку, скованность, ограниченность в движениях. При остром течении периартрита увеличение воспалительного процесса, температура тела. Артралгия отмечается повышенной температурой места, покраснением, припухлостью, накоплением жидкости в полости сустава. Грыжа образуется когда межпозвоночный диск разрывается, его фрагменты выпадают в позвонковый канал и развивается выпуклость. Патология бывает поясничного, грудного, шейного отдела. О шейной свидетельствуют слабость в предплечьях, болит и ноет рука от плеча до кисти, немеют пальцы. Пациенту трудно даже сжимать фаланги. Добавочно присоединяются головные недомогания, головокружения, шум в ушах, высокое АД, спазмы в воротниковой зоне.
Грыжа образуется когда межпозвоночный диск разрывается, его фрагменты выпадают в позвонковый канал и развивается выпуклость. Патология бывает поясничного, грудного, шейного отдела. О шейной свидетельствуют слабость в предплечьях, болит и ноет рука от плеча до кисти, немеют пальцы. Пациенту трудно даже сжимать фаланги. Добавочно присоединяются головные недомогания, головокружения, шум в ушах, высокое АД, спазмы в воротниковой зоне. Патологией называют воспалительную реакцию в одной или нескольких скелетных мышцах. Виновниками являются недавно перенесенные грипп, ОРВИ, простуда, токсикоинфекции, травмы, переохлаждения, ревматоидный артрит, красная волчанка, аутоиммунные недуги. Признаки: спазмы в шее, боль в левом плече или правом, гиперемия кожных покровов, горячность участка. К острому миозиту присоединяется субфебрилитет, лихорадка, озноб, мигрени, увеличение объема лейкоцитов в крови, уплотнение в мышечных тканях.
Патологией называют воспалительную реакцию в одной или нескольких скелетных мышцах. Виновниками являются недавно перенесенные грипп, ОРВИ, простуда, токсикоинфекции, травмы, переохлаждения, ревматоидный артрит, красная волчанка, аутоиммунные недуги. Признаки: спазмы в шее, боль в левом плече или правом, гиперемия кожных покровов, горячность участка. К острому миозиту присоединяется субфебрилитет, лихорадка, озноб, мигрени, увеличение объема лейкоцитов в крови, уплотнение в мышечных тканях. Способствуют патологии падения на руку, резкий вывих, разрыв мышечной ткани, сухожилий, излишняя работоспособность, долгое нахождение в неудобном положении. Смещение плечевой кости ведет к появлению гематомы, кровоизлиянию, отеку, горячей территории. При вывихе отмечается легкий щелчок, который образуется когда сустав встает на место. Иногда кость смещается из-за того, что происходит износ тканей, либо при остеопорозе, когда организм испытывает дефицит кальция. Перелом заметен сразу, возникает резкое, сильное недомогание, человек не способен пошевелить конечностью.
Способствуют патологии падения на руку, резкий вывих, разрыв мышечной ткани, сухожилий, излишняя работоспособность, долгое нахождение в неудобном положении. Смещение плечевой кости ведет к появлению гематомы, кровоизлиянию, отеку, горячей территории. При вывихе отмечается легкий щелчок, который образуется когда сустав встает на место. Иногда кость смещается из-за того, что происходит износ тканей, либо при остеопорозе, когда организм испытывает дефицит кальция. Перелом заметен сразу, возникает резкое, сильное недомогание, человек не способен пошевелить конечностью. К поражению плечевой области ведут обилие микротравм, профессиональная деятельность, реактивный артрит, остеохондроз, остеопороз, подагра, инфекционные, стрессовые состояния, сахарный диабет. Добавочно врожденная дисплазия, плохой иммунитет, потеря эластичности, упругости сухожилий. Свидетельством тендинита будут припухлость, красный эпидермис, плотность места, повышенная температура, пощелкивания, даже без использования фонендоскопа, невозможность поднять руку. Впоследствии атрофирование мышечной ткани.
К поражению плечевой области ведут обилие микротравм, профессиональная деятельность, реактивный артрит, остеохондроз, остеопороз, подагра, инфекционные, стрессовые состояния, сахарный диабет. Добавочно врожденная дисплазия, плохой иммунитет, потеря эластичности, упругости сухожилий. Свидетельством тендинита будут припухлость, красный эпидермис, плотность места, повышенная температура, пощелкивания, даже без использования фонендоскопа, невозможность поднять руку. Впоследствии атрофирование мышечной ткани. Что это такое? Признаком становится вращение плеча на 30 градусов. Виной служит попадание кальциевых солей, мелких частиц в субакромиальную сумку. Добавочно нельзя полноценно повернуть сустав, отвести назад, вперед.
Что это такое? Признаком становится вращение плеча на 30 градусов. Виной служит попадание кальциевых солей, мелких частиц в субакромиальную сумку. Добавочно нельзя полноценно повернуть сустав, отвести назад, вперед.


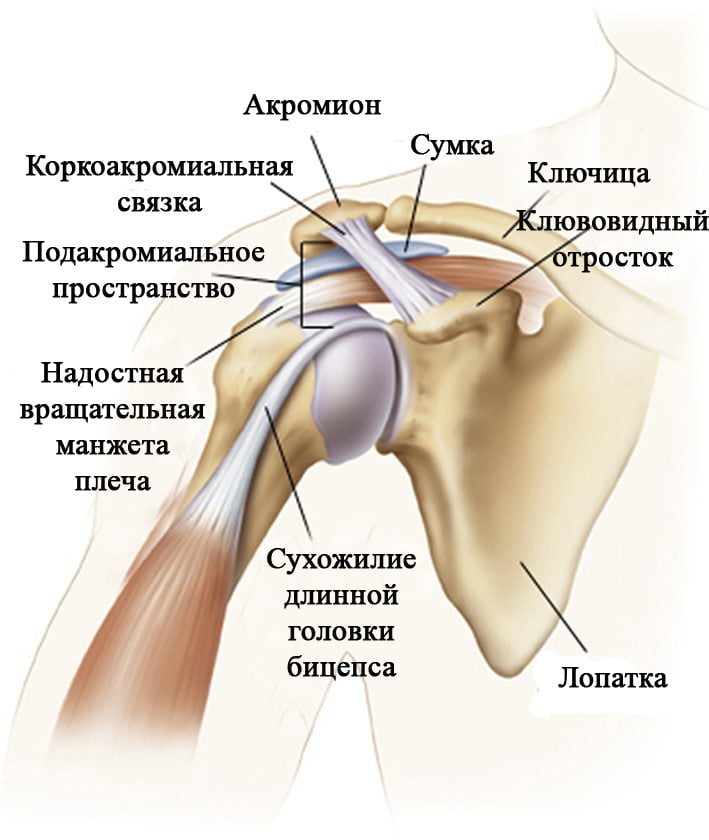
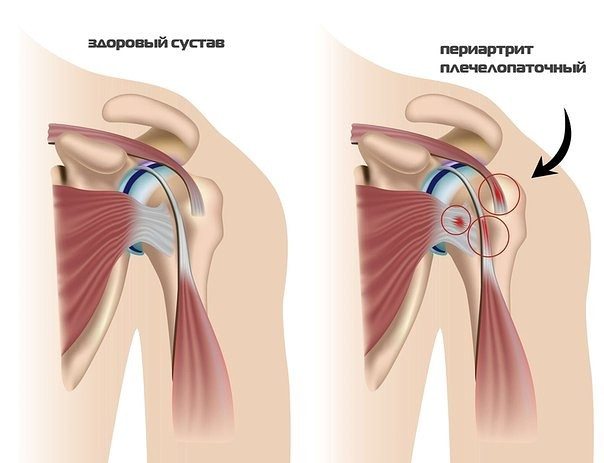

 Как известно, плечо постоянно подвергается всевозможным нагрузкам, и любой дискомфорт в его области может серьезно отразиться на трудоспособности и активности человека. Поэтому боль в плечевом суставе, которая является весьма распространенной жалобой на приеме у врача, нельзя игнорировать ни в коем случае. Ведь зачастую откладывание обследования на потом может привести к тому, что любое движение руки будет вызывать острую боль.
Как известно, плечо постоянно подвергается всевозможным нагрузкам, и любой дискомфорт в его области может серьезно отразиться на трудоспособности и активности человека. Поэтому боль в плечевом суставе, которая является весьма распространенной жалобой на приеме у врача, нельзя игнорировать ни в коем случае. Ведь зачастую откладывание обследования на потом может привести к тому, что любое движение руки будет вызывать острую боль. Если болит плечевой сустав, народные средства предлагают также практиковать растирания, в процессе которых больное место получает дополнительный массаж. 50 г коры черемухи смешивают со стаканом водки и настаивают 2 недели. После этого настой втирают дважды в день в область больного сустава.
Если болит плечевой сустав, народные средства предлагают также практиковать растирания, в процессе которых больное место получает дополнительный массаж. 50 г коры черемухи смешивают со стаканом водки и настаивают 2 недели. После этого настой втирают дважды в день в область больного сустава.



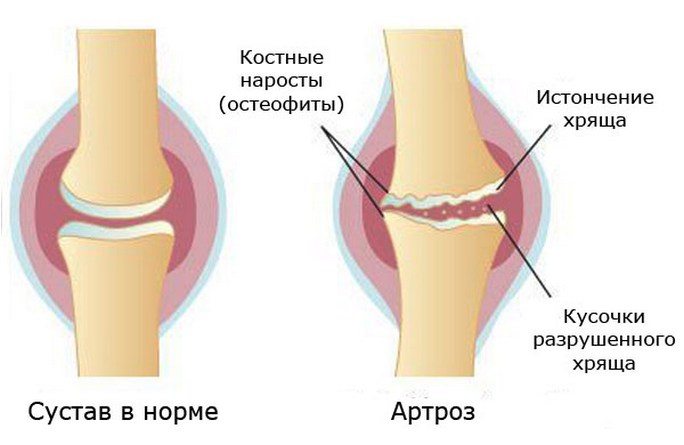




















































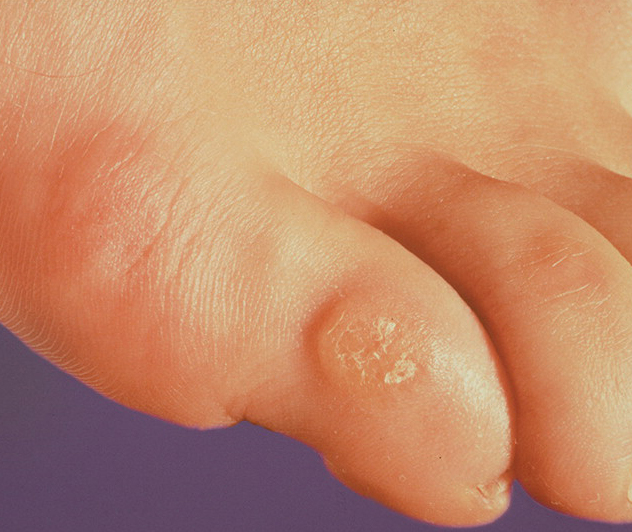





 Существует несколько категорий причин, по которым возможен сильный ушиб пальца на ноге. К ним относятся следующие:
Существует несколько категорий причин, по которым возможен сильный ушиб пальца на ноге. К ним относятся следующие: Вопрос, как лечить ушиб пальца на ноге, имеет три направления ответа:
Вопрос, как лечить ушиб пальца на ноге, имеет три направления ответа: Ответ на вопрос, что делать при ушибе пальца на ноге, знает и народная медицина. В домашних условиях можно применять ряд эффективных способов терапии, которые позволят вылечить синяк и устранить болезненность.
Ответ на вопрос, что делать при ушибе пальца на ноге, знает и народная медицина. В домашних условиях можно применять ряд эффективных способов терапии, которые позволят вылечить синяк и устранить болезненность.





 Однако, эти доказательства также не исключили возможность, что КВТ может не изменить ситуацию [может не иметь эффекта] или может усилить боль. Были некоторые слабые доказательства того, что КВТ может улучшить самочувствие, при оценке через 24 часа. Не было ни одного сообщения и,вероятно, не проводили мониторинг неблагоприятных событий в этих четырех исследованиях.
Однако, эти доказательства также не исключили возможность, что КВТ может не изменить ситуацию [может не иметь эффекта] или может усилить боль. Были некоторые слабые доказательства того, что КВТ может улучшить самочувствие, при оценке через 24 часа. Не было ни одного сообщения и,вероятно, не проводили мониторинг неблагоприятных событий в этих четырех исследованиях. Кроме того, не известны оптимальный режим назначения КВТ и безопасность ее проведения.
Кроме того, не известны оптимальный режим назначения КВТ и безопасность ее проведения.
 Другой случай, когда при переломе растягивается нервный пучок или нерв рвется.
Другой случай, когда при переломе растягивается нервный пучок или нерв рвется. На этой стадии нерв только раздражается либо немного сдавливается, но и эти воздействия не проходят бесследно и могут вызвать сильную боль и дискомфорт.
На этой стадии нерв только раздражается либо немного сдавливается, но и эти воздействия не проходят бесследно и могут вызвать сильную боль и дискомфорт.
 Из-за этого слабые болевые и неболевые стимулы начинают восприниматься мозгом, как сильная боль.
Из-за этого слабые болевые и неболевые стимулы начинают восприниматься мозгом, как сильная боль. Как она возникает, существует ли она вообще? Единственное, в чем согласны медики: пора без промедлений заняться своим здоровьем.
Как она возникает, существует ли она вообще? Единственное, в чем согласны медики: пора без промедлений заняться своим здоровьем.
 Также могут быть дополнительно назначены антидепрессанты.
Также могут быть дополнительно назначены антидепрессанты.

 «Триггер» по-английски означает «пусковой механизм». В данном случае – механизм запуска боли.
«Триггер» по-английски означает «пусковой механизм». В данном случае – механизм запуска боли.

 Такое поведение вполне осознанно. Однако чаще всего больная часть тела (та же мышца) автоматически не включается в работу, чтобы не усугубить свою болезнь. Человек этого не осознаёт и даже не догадывается. А между тем, именно этот феномен является причиной мышечной слабости при триггерных точках и важнейшим диагностическим моментом для их поиска. Но об этом будем говорить в разделе о диагностике, а сейчас давайте рассмотрим рисунок из книги Тревел и Симонс «Миофасциальные боли и дисфункции».
Такое поведение вполне осознанно. Однако чаще всего больная часть тела (та же мышца) автоматически не включается в работу, чтобы не усугубить свою болезнь. Человек этого не осознаёт и даже не догадывается. А между тем, именно этот феномен является причиной мышечной слабости при триггерных точках и важнейшим диагностическим моментом для их поиска. Но об этом будем говорить в разделе о диагностике, а сейчас давайте рассмотрим рисунок из книги Тревел и Симонс «Миофасциальные боли и дисфункции».
 Теперь выясним, к чему приводит сближение мест прикрепления не на стульях, а в реальной жизни.
Теперь выясним, к чему приводит сближение мест прикрепления не на стульях, а в реальной жизни.
 Критическая «ненормальность» миофасциальной триггерной точки … может рассматриваться как нейромышечное заболевание.
Критическая «ненормальность» миофасциальной триггерной точки … может рассматриваться как нейромышечное заболевание.



 Фокус повышенной раздражимости в мышце или в ее фасции, возникающий при перегрузке этой мышцы в результате ее излишней активности, направленной на компенсацию недостаточной активности другой мышцы, или вызванный активностью триггерной точки в другой мышце. Типичными представителями ассоциативных триггерных точек являются сателлитные и вторичные триггерные точки.
Фокус повышенной раздражимости в мышце или в ее фасции, возникающий при перегрузке этой мышцы в результате ее излишней активности, направленной на компенсацию недостаточной активности другой мышцы, или вызванный активностью триггерной точки в другой мышце. Типичными представителями ассоциативных триггерных точек являются сателлитные и вторичные триггерные точки.
 Пальпация – это завершающий этап диагностики, когда триггерная точка уже найдена и осталось лишь выявить её эпицентр. Собственно, пальпация – это плавный переход от диагностики к лечению. Делать же пальпацию основным способом поиска – крайне непрофессионально. Не нужно забывать, что триггерные точки – очень болезненны, к тому же их может быть достаточно много. Если врач будет искать триггерные точки, тыча пальцем по всему телу, это будет пытка, а не диагностика триггерных точек.
Пальпация – это завершающий этап диагностики, когда триггерная точка уже найдена и осталось лишь выявить её эпицентр. Собственно, пальпация – это плавный переход от диагностики к лечению. Делать же пальпацию основным способом поиска – крайне непрофессионально. Не нужно забывать, что триггерные точки – очень болезненны, к тому же их может быть достаточно много. Если врач будет искать триггерные точки, тыча пальцем по всему телу, это будет пытка, а не диагностика триггерных точек.
 Это компетенция врачей-мануальных терапевтов. Лечение триггерных точек требует определённых знаний и специфических воздействий. Вот почему устранить триггерные точки простым массажем невозможно. Кроме того, их ещё нужно обнаружить, поэтому без диагностики триггерных точек никак не обойтись.
Это компетенция врачей-мануальных терапевтов. Лечение триггерных точек требует определённых знаний и специфических воздействий. Вот почему устранить триггерные точки простым массажем невозможно. Кроме того, их ещё нужно обнаружить, поэтому без диагностики триггерных точек никак не обойтись.
 Но в том-то и дело, что первопричиной такой слабости являются триггерные точки. И пока мышца ими больна, она не сможет «накачаться». Вот почему правильное лечение триггерных точек подразумевает сначала работу врача по их устранению и лишь потом – выполнение упражнений для закрепления результата.
Но в том-то и дело, что первопричиной такой слабости являются триггерные точки. И пока мышца ими больна, она не сможет «накачаться». Вот почему правильное лечение триггерных точек подразумевает сначала работу врача по их устранению и лишь потом – выполнение упражнений для закрепления результата.
 Триггерное заражение идёт по цепочке – от больной мышцы к здоровой. Это истощает силы человека и снижает способность организма сопротивляться данному процессу. Рано или поздно это приводит к декомпенсации, за которой следует лавинообразное развитие болезни. Образно говоря, из-за неправильного лечения тело пациента заполняется триггерными точками, как бочка водой, пока не зальёт по самую макушку и не хлынет изо всех щелей. В такой ситуации пациент буквально не знает, за что хвататься, у него болит везде: то там, то тут.
Триггерное заражение идёт по цепочке – от больной мышцы к здоровой. Это истощает силы человека и снижает способность организма сопротивляться данному процессу. Рано или поздно это приводит к декомпенсации, за которой следует лавинообразное развитие болезни. Образно говоря, из-за неправильного лечения тело пациента заполняется триггерными точками, как бочка водой, пока не зальёт по самую макушку и не хлынет изо всех щелей. В такой ситуации пациент буквально не знает, за что хвататься, у него болит везде: то там, то тут.
 Недаром ручная работа – это синоним деликатности, надёжности и качества. Когда мы говорим о мягкой мануальной терапии, мы подразумеваем именно это. Кстати, само название «мануальная терапия» происходит от латинского слова «manus» – рука. Мягкая мануальная терапия – это самый безопасный и эффективный способ лечения триггерных точек. Однако из-за своей эффективности, безопасности и деликатности, мягкая мануальная терапия требует от врача больше времени и труда. Поэтому её стоимость может быть несколько выше, чем у других методов. И сегодня, когда медицина стала платной, мы должны чётко понимать, что стоимость того или иного метода лечения зависит не только от силы его лечебного эффекта, но и от его безопасности. Обязательно сопоставляйте оба эти фактора при выборе лечения.
Недаром ручная работа – это синоним деликатности, надёжности и качества. Когда мы говорим о мягкой мануальной терапии, мы подразумеваем именно это. Кстати, само название «мануальная терапия» происходит от латинского слова «manus» – рука. Мягкая мануальная терапия – это самый безопасный и эффективный способ лечения триггерных точек. Однако из-за своей эффективности, безопасности и деликатности, мягкая мануальная терапия требует от врача больше времени и труда. Поэтому её стоимость может быть несколько выше, чем у других методов. И сегодня, когда медицина стала платной, мы должны чётко понимать, что стоимость того или иного метода лечения зависит не только от силы его лечебного эффекта, но и от его безопасности. Обязательно сопоставляйте оба эти фактора при выборе лечения.
 И тут никогда нельзя забывать главную заповедь врача «Не навреди!». Этой заповеди должны следовать все врачи. Везде и всегда. Особенно это касается такого метода лечения, как прокалывание триггерных точек иглой. И вы, как пациент, должны чётко понимать, что при прокалывании всегда существует риск проткнуть вену, артерию или какой-нибудь орган. Особенно, если триггерная точка находится в области грудной клетки, поясницы или шеи.
И тут никогда нельзя забывать главную заповедь врача «Не навреди!». Этой заповеди должны следовать все врачи. Везде и всегда. Особенно это касается такого метода лечения, как прокалывание триггерных точек иглой. И вы, как пациент, должны чётко понимать, что при прокалывании всегда существует риск проткнуть вену, артерию или какой-нибудь орган. Особенно, если триггерная точка находится в области грудной клетки, поясницы или шеи.
 В умелых руках и ударно волновая терапия (УВТ), и прокалывание – эффективны и результативны. Но, опять же, благодаря полному отсутствию риска, мануальное лечение триггерных точек безопасно даже у начинающего врача. Возможно, начинающий врач будет не так эффективен, как опытный, зато и лечение у него будет стоить дешевле. А что касается результата, он в этом случае будет достигнут количеством сеансов.
В умелых руках и ударно волновая терапия (УВТ), и прокалывание – эффективны и результативны. Но, опять же, благодаря полному отсутствию риска, мануальное лечение триггерных точек безопасно даже у начинающего врача. Возможно, начинающий врач будет не так эффективен, как опытный, зато и лечение у него будет стоить дешевле. А что касается результата, он в этом случае будет достигнут количеством сеансов.
 Спазмы поражают как отдельные пучки мышечных волокон, так и целые мышцы.
Спазмы поражают как отдельные пучки мышечных волокон, так и целые мышцы.
 Появляется при неправильном положении спины во время длительной сидячей или стоячей работы. Также перенапряжение мышц спины возникает при постоянном ношении сумки на одном плече.
Появляется при неправильном положении спины во время длительной сидячей или стоячей работы. Также перенапряжение мышц спины возникает при постоянном ношении сумки на одном плече.
 ru
ru
 Мышечная боль может также затрагивать связки, сухожилия и фасции – мягкие ткани, соединяющие мышцы, кости и органы.
Мышечная боль может также затрагивать связки, сухожилия и фасции – мягкие ткани, соединяющие мышцы, кости и органы.