Оскольчатый перелом головки лучевой кости со смещением: Перелом головки лучевой кости — симптомы, диагностика, лечение в ЦКБ РАН
Перелом головки лучевой кости — симптомы, диагностика, лечение в ЦКБ РАН
Головка лучевой кости расположена около локтевого сустава. Основная ее функция – обеспечение так называемых ротационных движений в предплечье (ладонь вверх – ладонь вниз).
Перелом головки лучевой кости возникает, в основном, при падении на локоть. Появляется боль в области локтевого сустава по наружной поверхности; болевые ощущения усиливаются при попытке совершения вращательных движений в предплечье.
Переломы головки лучевой кости относятся к внутрисуставным переломам, поэтому требуют к себе большего внимания по сравнению с переломами диафиза (средней трети кости). И многое зависит от самого человека – чем более дисциплинированно пациент будет заниматься разрабаткой руки, тем лучше она восстановится. Если перелом со смещением, то чем раньше после травмы проведено оперативное лечение, тем больше вероятность полного восстановления функции конечности.
Консервативное лечение перелома головки лучевой кости (гипсовая повязка)
В зависимости от смещения отломков (при небольшом смещении) можно обойтись консервативным лечением – 6-8 недель в гипсовой повязке.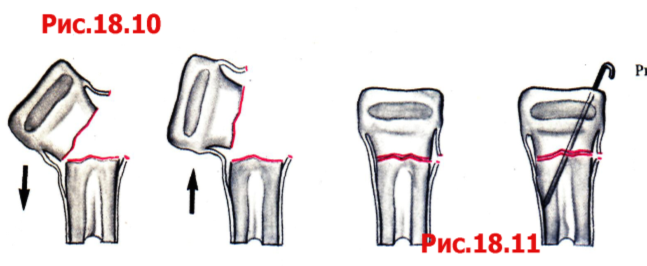 В дальнейшем требуется курс реабилитации – специальные упражнения для разработки сустава.
В дальнейшем требуется курс реабилитации – специальные упражнения для разработки сустава.
Оперативное лечение перелома головки лучевой кости
При переломах со значительным смещением есть два метода оперативного лечения – фиксация отломков головки лучевой кости (остеосинтез) или удаление головки лучевой кости. Оперативное лечение выполняется через разрез длиной около 5 см по наружной поверхности предплечья. Решение о выборе того или иного метода принимает врач, учитывая множество факторов – значительность смещения отломков, род занятий пациента и др. На функции предплечья удаление головки лучевой кости в большинстве случаев сказывается незначительно – в быту человек практически не испытывает неудобств.
Если имеется значительное смещение отломков, то перелом можно фиксировать с помощью небольших винтов или спиц (остеосинтез головки лучевой кости).
Если перелом очень сложный – много мелких осколков, которые практически невозможно сопоставить, проводится удаление головки лучевой кости.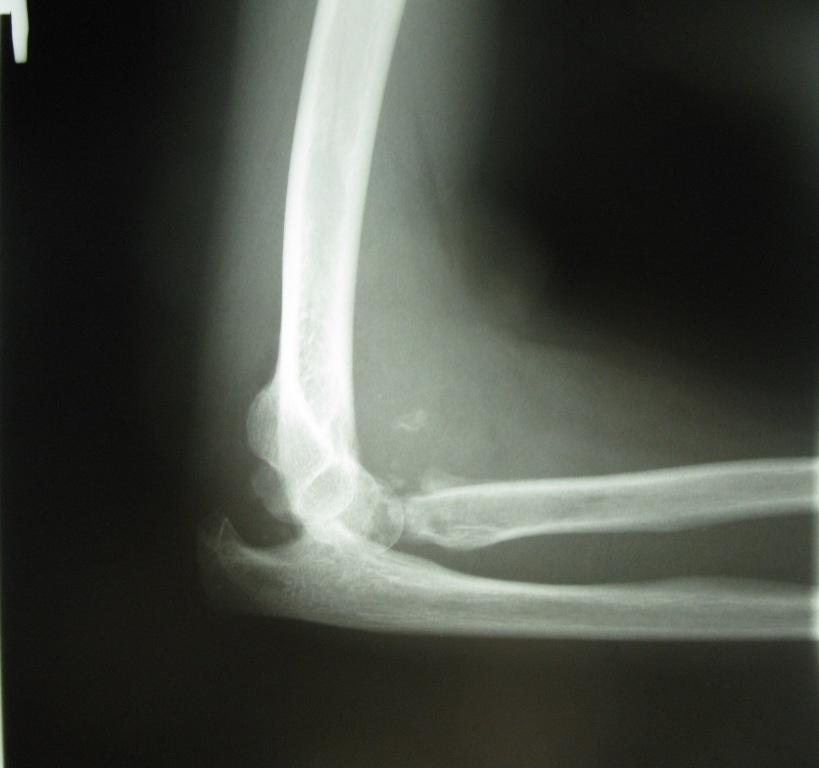 Иногда вместо нее устанавливают протез, но по последним данным литературы для нормального восстановления функции предплечья головку лучевой кости не всегда необходимо замещать. Послеоперационное лечение заключается в приеме обезболивающих, препаратов кальция, иногда – местных препаратов для уменьшения отека. Охранительный режим после операции – около 3 недель рука носится на косыночной повязке, иногда с применением гипсовой лонгеты.
Иногда вместо нее устанавливают протез, но по последним данным литературы для нормального восстановления функции предплечья головку лучевой кости не всегда необходимо замещать. Послеоперационное лечение заключается в приеме обезболивающих, препаратов кальция, иногда – местных препаратов для уменьшения отека. Охранительный режим после операции – около 3 недель рука носится на косыночной повязке, иногда с применением гипсовой лонгеты.
Спустя 3 недели начинается активная разработка руки – может быть назначена лечебная физкультура для увеличения объема движений, курсы физиотерапии (например, фонофореза с гидрокортизоном, магнитотерапии, криотерапии) для улучшения состояния мягких тканей.
Аспирация из локтевого сустава в лечении переломов головки лучевой кости
Что такое перелом головки лучевой кости?
Головка лучевой кости это самая верхняя часть кости, одной из двух костей предплечья. Головка лучевой кости является частью локтевого сустава. Перелом или раскол (трещина) головки лучевой кости является наиболее распространенным перелом локтя. Эта травма обычно возникает в результате падения на вытянутую руку. Симптомами перелома головки лучевой кости являются боли, отеки и синяки вокруг локтя, а также ограничения движения.
Эта травма обычно возникает в результате падения на вытянутую руку. Симптомами перелома головки лучевой кости являются боли, отеки и синяки вокруг локтя, а также ограничения движения.
Что такое аспирация?
Одним из способов лечения перелома головки лучевой кости является аспирация. Это процедура, при которой используют стерильную иглу и шприц, чтобы убрать лишнюю жидкость и кровь из локтевого сустава, чтобы уменьшить давление в нём и, таким образом, в теории, уменьшить боль и улучшить клинический исход. Однако, аспирация является инвазивной процедурой, подвергает пациента дополнительному риску осложнений, таких как инфекции и травмы нервов и сосудов. Процедура, как правило, делается в течение первых нескольких дней после травмы.
Цель обзора
Нашей целью было оценить эффекты (пользу и вред) аспирации жидкости из локтевого сустава для лечения перелома головки лучевой кости у взрослых.
Описание исследований, включенных в обзор
Мы провели поиск медицинской литературы по апрель 2014 года и нашли два соответствующих исследования, которые сообщили результаты в общей сложности 108 человек с переломами головки лучевой кости. Большинство участников были взрослыми людьми, в возрасте 30 лет и старше. В целом переломы у них были менее серьезные, и их лечили без хирургического вмешательства. Два исследования были небольшими, с плохо представленными результатами, и с высоким риском смещения. Ни в одном исследовании не были использованы надежные меры оценки функции или боли. Следовательно, мы очень не уверены в результатах этих испытаний.
Большинство участников были взрослыми людьми, в возрасте 30 лет и старше. В целом переломы у них были менее серьезные, и их лечили без хирургического вмешательства. Два исследования были небольшими, с плохо представленными результатами, и с высоким риском смещения. Ни в одном исследовании не были использованы надежные меры оценки функции или боли. Следовательно, мы очень не уверены в результатах этих испытаний.
Резюме доказательств
Доказательства очень низкого качества показали мало различий между теми, кому провели аспирацию, и теми, кому не проводили, по критериям неспособности переносить тяжелые грузы или по наличию дискомфорта при переносе грузов, используя их ранее травмированную руку через один год после травмы. Доказательства очень низкого качества показывают, что аспирация часто обеспечивает немедленное облегчение боли и может обеспечить облегчение боли и через три недели. Ни в одном из испытаний не сообщалось о неблагоприятных событиях, связанных с этой процедурой, но было сообщено о неудачной аспирации у трех участников одного исследования.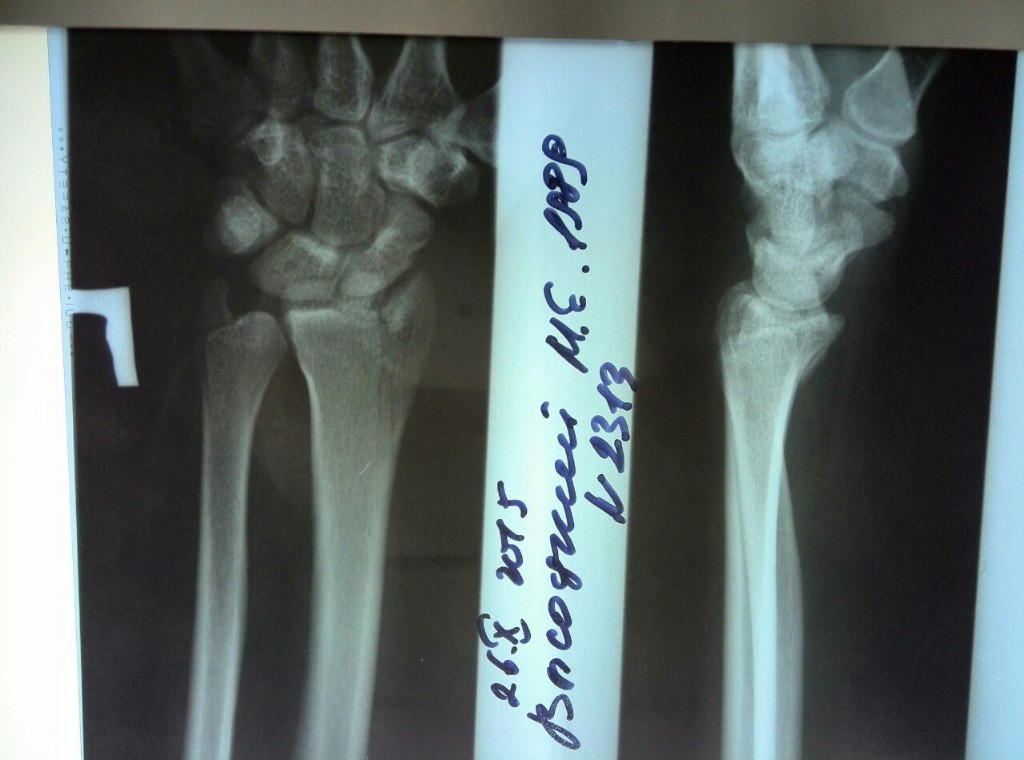 Доказательства очень низкого качества показывают незначительный эффект аспирации на возможность разгибания локтя на сроках либо шесть недель, либо один год. Представление неблагоприятных событий было неполным, но в одном исследовании сообщалось об отсутствии трех распространённых осложнений при переломах головки лучевой кости.
Доказательства очень низкого качества показывают незначительный эффект аспирации на возможность разгибания локтя на сроках либо шесть недель, либо один год. Представление неблагоприятных событий было неполным, но в одном исследовании сообщалось об отсутствии трех распространённых осложнений при переломах головки лучевой кости.
Выводы
В целом, не существует достаточных доказательств, чтобы сказать, дает ли аспирация лучшие краткосрочные или долгосрочные результаты, чем отсутствие аспирации при лечении переломов головки лучевой кости, или насколько это безопасно. Мы полагаем, что необходимы дальнейшие исследования, чтобы изучить использование аспирации для первоначального лечения переломов головки лучевой кости.
Лечение переломов головки лучевой кости
На правах рукописи
Калантырская Валентина Анатольевна
ЛЕЧЕНИЕ ПЕРЕЛОМОВ ГОЛОВКИ ЛУЧЕВОЙ КОСТИ
14.01.15. -травматология и ортопедия
9 ОЕЗ
АВТОРЕФЕРАТ диссертации на соискание ученой степени кандидата медицинских наук
Москва – 2012
005010645
005010645
Работа выполнена в ГБОУ ВПО «Ярославская государственная медицинская академия Федерального агентства по здравоохранению и социальному развитию»
Научный руководитель:
доктор медицинских наук, профессор Голубев Игорь Олегович
Официальные оппоненты:
доктор медицинских наук, профессор
ЦИТО им. 2012 г. в ъЗ часов на засе-
2012 г. в ъЗ часов на засе-
дании диссертационного совета Д 212.203.09 при Российском Университете дружбы народов (117198, ГСП, Москва, ул. Миклухо-Маклая, д. 8).
С диссертацией можно ознакомиться в библиотеке Российского Университета дружбы народов (117198, ГСП, Москва, ул. Миклухо-Маклая 6).
Автореферат разослан
Ученый секретарь диссертационного совета доктор медицинских наук, профессор
Актуальность темы
Переломы головки лучевой кости (ГЛК) составляют от 14 до 16% всех повреждений локтевого сустава и от 4 до 5% переломов скелета (Е.Ч.Урмечуев, 1985; К.И.Шапиро, 1996). Различные осложнения (чаще всего контрактуры) при лечении травм локтевого сустава возникают у 15,2-40% пострадавших, а инвалидами становятся около 20% (И.В.Бойко, А.Н.Кондрашова, 2003).
Ф.И.Горня (1991) и I.P.Metaizeau et al.(1980) переломы головки лучевой кости относят к тяжелым травмам, нарушающим анатомическое строение и функцию локтевого, а как следствие этого, дистального лучелоктевого и лучезапястного суставов. Очень важно участие головки лучевой кости в статической стабильности плечелучевого сочленения. Она предотвращает валь-гусное отклонение предплечья, являясь стабилизатором №2 после внутренней коллатеральной связки (B.F. Morrey et al., 1988; N.An, B.F.Morrey, A.Minion et F.Barka (1991), K.C.Miysaka (1999). Плечелучевое сочленение берет на себя до 40-60% нагрузки, передаваемых через локтевой сустав, а при максимальных нагрузках с выраженным напряжением мышц – до 89% (A.A.Halls et al., 1964; B.F.Morrey, 1996).
Очень важно участие головки лучевой кости в статической стабильности плечелучевого сочленения. Она предотвращает валь-гусное отклонение предплечья, являясь стабилизатором №2 после внутренней коллатеральной связки (B.F. Morrey et al., 1988; N.An, B.F.Morrey, A.Minion et F.Barka (1991), K.C.Miysaka (1999). Плечелучевое сочленение берет на себя до 40-60% нагрузки, передаваемых через локтевой сустав, а при максимальных нагрузках с выраженным напряжением мышц – до 89% (A.A.Halls et al., 1964; B.F.Morrey, 1996).
Если лечение переломов головки лучевой кости без смещения не вызывает разногласий, то при выборе пособия при переломах со смещением и ос-кольчатых переломах взгляды отечественных и зарубежных авторов противоречивы – от консервативного лечения, различных вариантов удаления головки, остеосинтеза до протезирования. (ЛЛП.Селя, 1988; G.B.Mancini et al, 1990; J.V.Wening et al., 1993; Grewal R., MacDermid J.C., Faber K.J. et al., 2006; Nalbantoglu U., Kocaoglu B., Gereli A. et al. , 2007; Herbertsson P., Hasserius R., Josefsson P.O. et al., 2009).
, 2007; Herbertsson P., Hasserius R., Josefsson P.O. et al., 2009).
Сформировавшееся в травматологии в последнее десятилетие бережное отношение к суставным поверхностям привело к стремлению специалистов сохранять головку лучевой кости даже при ее повреждениях, при которых ранее она удалялась. В качестве фиксирующих средств первоначально использовали спицы, затем преимущественно винты, мини-винты и минипластины. В настоящее время все большее распространение получили блокируемые мини-пластины (T.D.Bunker et al, 1995; E.Wallenbock et al, 2002; C.M.Clinkscales, 2006).
Особенно противоречивы суждения хирургов в отношении лечения тяжелых разрушений верхнего сегмента лучевой кости. Серьезной критике подверглись убеждения тех, кто утверждал, что резекция головки лучевой кости при таких переломах в сочетании с ранним началом движений в локтевом суставе давало неплохие результаты (Herbertsson P., Josefsson P.O., Hasserius R., et al., 2004; Jungbluth P., Frangen T.M., Muhr G.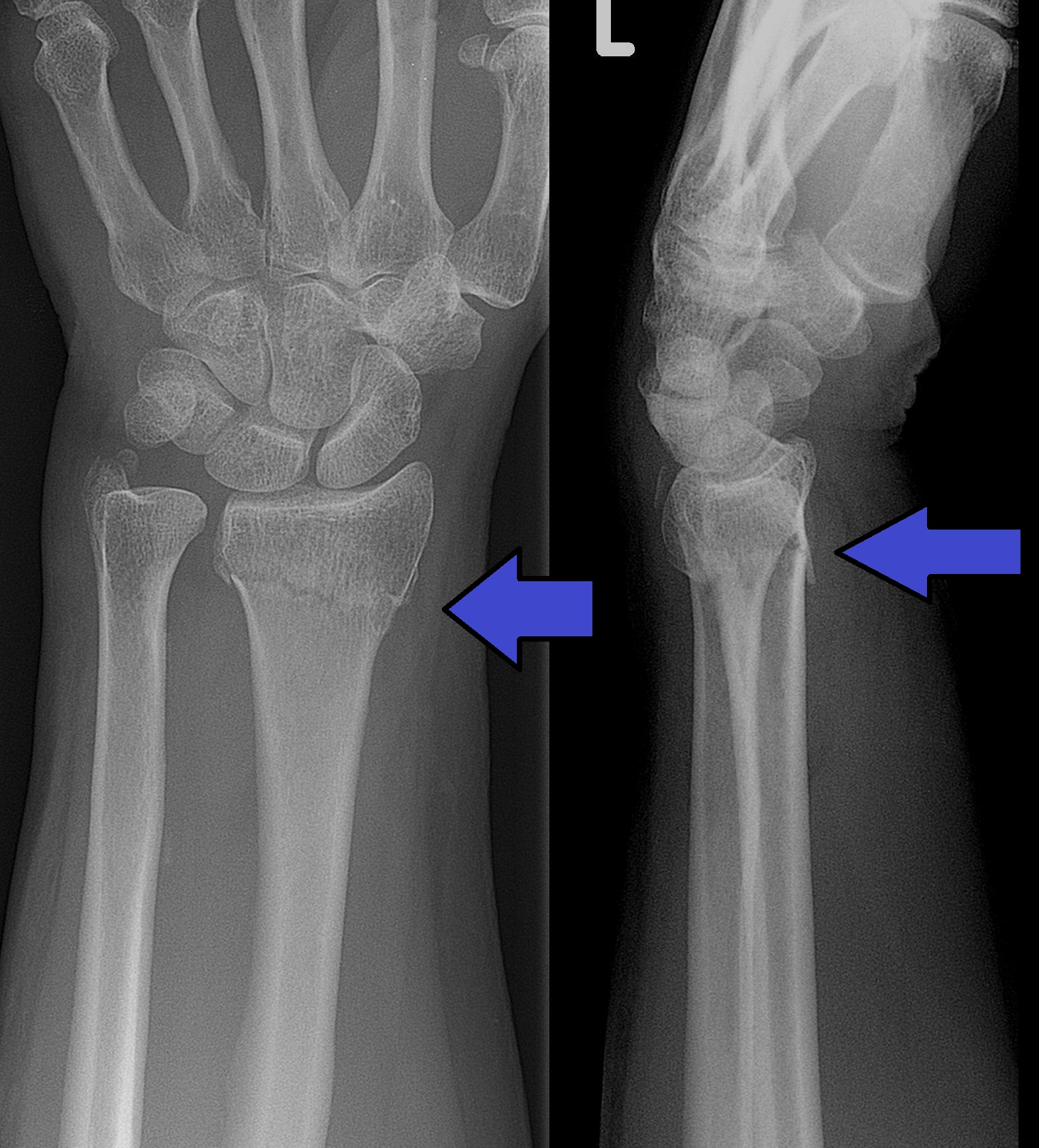 , et al., 2008; Schiffem A., Bettwieser S.P., Porucznik C.A., et al., 2011).
, et al., 2008; Schiffem A., Bettwieser S.P., Porucznik C.A., et al., 2011).
В нашей стране и за рубежом с начала 80-х годов стали использоваться протезы головки и шейки лучевой кости из силиконовой резины (Мошович А.И. с соавт., 1984; 1986; 1987). Первоначальные результаты эндопротезиро-
вания были обнадеживающими, однако время показало их несостоятельность из-за деформации и разрушения силиконовых протезов (K.L.Furry et al, 1998). В настоящее время интерес к протезам возродился на новом технологическом и клиническом уровне разрабатываются новые зарубежные и отечественные протезы головки лучевой кости (Burkhart K.J., Mattyasovszky S.J., Runkel М., et al., 2010; Chanlalit С., Shukla D.R., Fitzsimmons J.S., et al., 2011).
Значимость полного восстановления анатомии верхнего сегмента лучевой кости для нормального функционирования локтевого сустава, большое число осложнений при лечении его повреждений, противоречивость взглядов на выбор адекватного способа оперативного лечения и послеоперационное восстановительное лечение свидетельствуют об актуальности избранной темы настоящего исследования, его теоретической и практической значимости.
Цель исследования: улучшить результаты лечения переломов головки лучевой кости путем рационального выбора консервативного и оперативного пособия и программ реабилитации.
Задачи исследования:
1. Разработать протоколы предупреждения контрактур локтевого сустава и реабилитации при консервативном и оперативном лечении переломов головки лучевой кости;
2. Исследовать особенности хирургической анатомии проксимального сегмента лучевой кости и предложить новый накостный фиксатор для остеосинтеза его переломов;
3. Проанализировать результаты удаления и сберегающих операций при переломах головки лучевой кости, определив тем самым рациональную тактику при различных типах ее переломов;
4. Дать оценку шпракорпоральному и экстракорпоральному остеосинтезу переломов головки лучевой кости.
Научная новизна работы
Разработаны протоколы консервативного и оперативного лечения и программа реабилитации больных с переломами головки лучевой кости.
Установлены анатомические ориентиры для накостного остеосинтеза головки лучевой кости и на основании этого разработана блокируемая минипластина для остеосинтеза головки лучевой кости.
Подтверждена эффективность экстракорпоральной репозиции и фиксации головки лучевой кости при невозможности ее интракорпорального остеосинтеза. Показано, что сращение перелома головки лучевой кости не является определяющим фактором в достижении функционального результата лечения.
Практическая значимость
Выявлена нецелесообразность удаления головки лучевой кости после ее переломов. Подтверждена значимость полного восстановления анатомии верхнего сегмента лучевой кости для нормального функционирования локтевого сустава. Определены четкие показания к консервативному и оперативному лечению переломов головки лучевой кости. Используется для остеосинтеза переломов головки лучевой кости предложенная блокируемая минипластина. Все вышеизложенное позволило улучшить результаты лечения и снизить частоту встречаемости посттравматических контрактур, гетеротопи-ческих оссификатов и артрозов локтевого и кистевого суставов.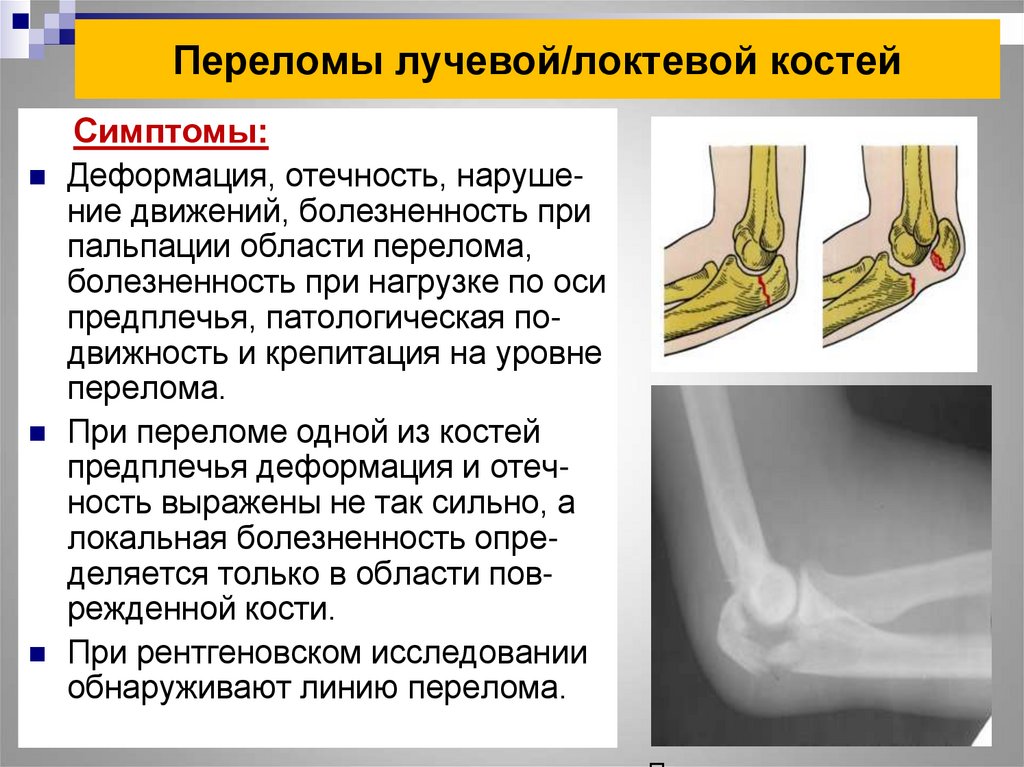
Внедрение результатов исследования
Результаты диссертации используются в травматологических отделениях клинической больницы скорой медицинской помощи им. Н.В.Соловьева (г.Ярославль), в больнице № 2 им.Н.И. Пирогова (г.Рыбинск) и госпитале ветеранов и инвалидов войны (г. Иваново). Основные положения диссертации доложены на Российских и Международных конгрессах.
Публикации по теме исследования
По теме диссертации опубликовано 6 работ, состоящие из статей, тезисов и докладов в научных сборниках, в том числе 3 работы в ведущих рецензируемых научных журналах и изданиях, включенных в перечень рекомендуемых ВАК РФ для публикации научных результатов диссертационных исследований.
Основные положения, выносимые на защиту:
1. Удаление головки лучевой кости у большинства пациентов приводит к нарушению биомеханики локтевого сустава. После этой операции наступает перерастяжение локтевой коллатеральной связки, нарушается равномерное распределение нагрузки в локтевом суставе и биомеханика ротационных движений предплечья. Клинически это проявляется наличием болевого синдрома, вальгусной деформацией и контрактурами локтевого и дистального лучелоктевого суставов.
Клинически это проявляется наличием болевого синдрома, вальгусной деформацией и контрактурами локтевого и дистального лучелоктевого суставов.
2. Восстановление анатомически правильного положения головки лучевой кости, особенно при сочетанных повреждениях, служит профилактикой нарушения биомеханики локтевого сустава и предотвращает возникновение болевого синдрома и контрактур в нем.
3. Невозможность выполнить репозицию и остеосинтез внутри сустава (интракорпорально) не является противопоказанием для его выполнения. Экстракорпоральная репозиция отломков головки лучевой кости и ее остеосинтез к диафизу позволяет добиться сращения в 54% наблюдений.
4. Несращение ГЖ после ее остеосинтеза достоверно не влияет на результат лечения. Таким образом, целью лечения является сохранение длины лучевой кости и формы ее головки.
5. При невозможности сохранения головки лучевой кости оправдано применение эндопротезирования как операции, направленной на раннюю активизацию больных без длительной гипсовой фиксации конечности.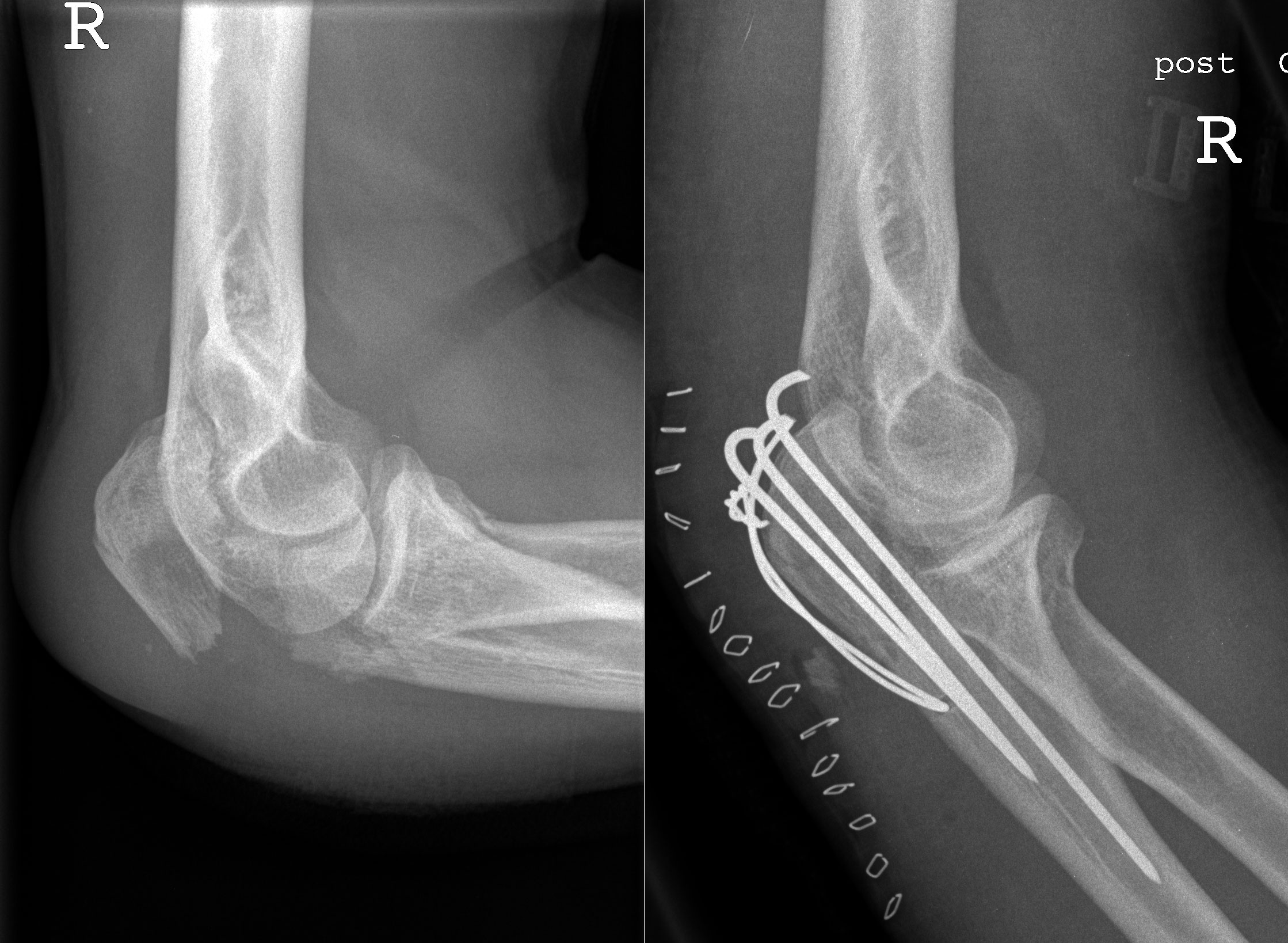 Более раннего возвращения больных к трудовой деятельности.
Более раннего возвращения больных к трудовой деятельности.
Объем и структура диссертации
Диссертация состоит из введения, 4 глав, отражающих опыт лечения 101 больных с переломами головки лучевой кости, заключения, выводов, практических рекомендаций, списка использованной литературы. Работа изложена на 145 страницах машинописного текста. Диссертация содержит 51 рисунок и 10 таблиц. Библиографический список использованной литературы включает 236 источников, из них 54 отечественных и 182 зарубежных.
Содержание работы
Материалы и методы исследования
Для решения поставленных задач произведен анализ материалов клинических наблюдений и исследований 101 пациента, у которых имелись переломы головки лучевой кости (ГЛК).
Среди всех больных было 40 (39,6%) мужчин и 61 (60,4%) женщина. Средний возраст пациентов составил 44,0 ± 2,6 года. Большую часть больных составили люди работоспособного возраста – 89 из 101 (88,1%).
Повреждения ГЛК нами разделены на 2 группы: изолированные и сочетающиеся с повреждениями мягкотканых структур локтевого сустава и смежных костных сегментов. оп (1962), получившая наибольшее распространение в практике
оп (1962), получившая наибольшее распространение в практике
I) трещины головки лучевой кости, переломы без смещения;
II) краевые переломы с незначительным смещением;
1П) оскольчатые переломы;
IV) переломы ГЖ, нестабильность сустава (вывих костей предплечья, перелом венечного отростка).
Таблица 1
Распределение переломов головки лучевой кости по классификации M.B.Mason- G.W.Johnston
Тип перелома Изолированные Множественные Всего больных
Абс. %
I тип 8 . 3 И 10,9
II тип 13 8 21 20,8
III тип 20 37 57 56,4
IV тип 3 9 12 11,9
Всего 44 57 101 100
Консервативное лечение было проведено 12 пациентам, удаление головки лучевой кости — 23, остеосинтез — 62 и эндопротезирование в четырех случаях.
При обследовании определяли ось конечности, наличие отека, гематомы. Определяли точки локальной болезненности в области локтевого сустава. Движения измерялись стандартным угломером. Амплитуды движений в локтевом, кистевом и луче-локтевых суставах приведены согласно современному международному методу SFTR (Neutral-0-Methode, нейтральный нуль проходящий метод). Проводили ориентировочные функциональные тесты и исследовали стабильность локтевого сустава.
Амплитуды движений в локтевом, кистевом и луче-локтевых суставах приведены согласно современному международному методу SFTR (Neutral-0-Methode, нейтральный нуль проходящий метод). Проводили ориентировочные функциональные тесты и исследовали стабильность локтевого сустава.
Рентгенограммы локтевого и кистевого суставов выполнялись в двух стандартных проекциях (передне-задней и боковой). Рентгенограммы в косых проекциях выполнялись с ротацией конечности на 30° по отношению к плоскости кассеты. Данные рентгенограммы производились тогда, когда сложно было выявить линию перелома головки лучевой кости.
Ближайшие и отдаленные результаты лечения проверяли по данным историй болезни, амбулаторных карт, рентгенограмм и при осмотре пациента. Оценка функции локтевого сустава осуществлялась по шкале Миронова -Бурмаковой (2000). Оценка функции кистевого сустава у пациентов с переломами головки лучевой кости проводилась по схеме Green и O’Brien (1978).
Консервативное лечение больных с переломами головки лучевой кости
Консервативное лечение проведено 12 пациентам с переломами головки. У 6 -переломы были без смещения; у 4 -1 типа и у 2 – II типа; у остальных 6 – со смещением II типа. Основанием для выбора консервативного лечения было отсутствие блока пассивных ротационных движений, установленное при обследовании. Консервативное лечение предполагало следующий протокол:
У 6 -переломы были без смещения; у 4 -1 типа и у 2 – II типа; у остальных 6 – со смещением II типа. Основанием для выбора консервативного лечения было отсутствие блока пассивных ротационных движений, установленное при обследовании. Консервативное лечение предполагало следующий протокол:
1. Полноценная диагностика переломов ГЛК. В сомнительных случаях использовали более информативные методы исследований (дополнительные рентгеновские проекции, КТ и КТ 3D).
2. Отказ от попыток закрытой репозиции перелома.
3. Иммобилизация локтевого сустава в шарнирном ортезе. Локтевой сустав фиксировался в положении сгибания под углом 30°, предплечье в максимальной супинации с целью расслабить мышцы-разгибатели. Активные движения в сгибание – разгибание в ортезе начинаются через 1 неделю с момента травмы, пронация и супинация – через 2 недели. Ортез полностью снимают через 4 недели после травмы.
4. Движения в плечевом и суставах кисти разрешаются с первого дня.
5. В первые пять суток придается возвышенное положение поврежденной конечности (выше уровня сердца).
В первые пять суток придается возвышенное положение поврежденной конечности (выше уровня сердца).
6. В первые 48 часов проводится местное охлаждение локтевого сустава с целью уменьшения отека и профилактики сдавления мягких тканей.
7. С первого дня травмы для предупреждения рубцевания ткани назначается индометацин по 25 мг три раза в день на 4-6 недель, одновременно ульгастран -1,0 гр 1 раз в сутки на весь период приема индометацина с целью профилактики развития НПВС – гастропатии.
8. При нарастании отека и подкожного кровоизлияния локтевой области дополнительно назначается медикаментозная терапия в виде венотоников (детралекс).
9. Рентгенологический контроль проводят на 10 и 20 день после травмы.
Отдаленные результаты консервативного лечения до трех лет были изучены у всех 12 больных. По схеме Миронова С.П., Бурмаковой Г.М. средний балл составил 4,2 балла. То есть была получена компенсированная функция локтевого сустава.
Оперативное лечение переломов головки лучевой кости
Удаление головки лучевой кости выполнено 23 пациентам.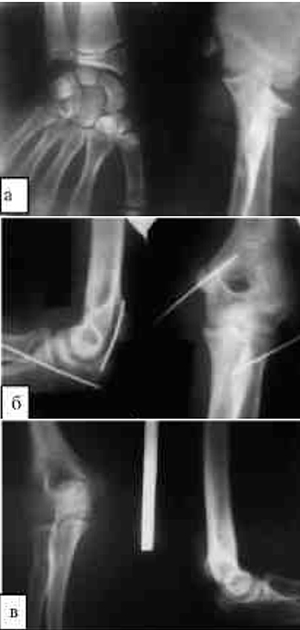 Функцию локтевого и кистевого суставов по схеме Миронова – Бурмаковой и по балльной системе Green и O’Brien в сроки 4,3 ± 1,1 года после резекции изучена у 18 из них.
Функцию локтевого и кистевого суставов по схеме Миронова – Бурмаковой и по балльной системе Green и O’Brien в сроки 4,3 ± 1,1 года после резекции изучена у 18 из них.
Анализ интенсивности болей в локтевом суставе по схеме Миронова-Бурмаковой показал, что 5 баллов – «отлично болей нет» имели 8 пациентов; «хорошо» – незначительные (непостоянные) боли после длительной или повышенной нагрузки боли – у 6; «удовлетворительно» – постоянные боли при длительной и значительной нагрузке – у 4.
По схеме Green и O’Brien у 11 пациентов болей не было, и у 7 они были небольшие, умеренные, терпимые, возникающие иногда.
Исследованы активные сгибательно-разгибательные движения (рис.1) в локтевом суставе по модифицированной нами схеме Миронова – Бурмако-вой. По данной схеме: «отлично» – амплитуды поврежденного и здорового суставов не отличаются; «хорошо» – уменьшение амплитуды на 30°, «удовлетворительно» – уменьшение амплитуды на 60°, «неудовлетворительно, плохо» – уменьшение амплитуды на 90° и более.
8
7
6
5
4
3
2
1
о
Рис. 1. Распределение пациентов по амплитуде движений в локтевом суставе после резекции головки.
Из 18 пациентов лишь 4 не имели ограничений движений в локтевом суставе в сагиттальной плоскости, у 8 – выявлено ограничение амплитуды на 30°, у 4 сгибательно-разгибательные движения были ограничены на 60°. Два пациента имели резкое ограничение данных движений – на 90 и более градусов. Средняя амплитуда сгибания — разгибания на поврежденной руке составила 126 ± 9°, на здоровой – 142 ± 6° (р<0,05).
Исследование ротационных движений предплечья показало, что у 7 пациентов (38,9%) результат оценивается как «отличный» (амплитуда такая же, как и здорового сустава), у 8 (44,4 %) – «хороший» – уменьшение амплитуды на 35°, у 2 (11,1%) – «удовлетворительный» – уменьшение амплитуды на 70° и у одного (5,6%) пациента результат был неудовлетворительным из-за формирования синостоза. Средняя амплитуда ротационных движений на поврежденной руке составила 136 ± 21°, на здоровой – 171 ±109° (р<0,05).
Средняя амплитуда ротационных движений на поврежденной руке составила 136 ± 21°, на здоровой – 171 ±109° (р<0,05).
При изучении оси верхней конечности установлена вальгусная деформации локтевого сустава в 15,0 ± 2,1° на поврежденной руке и 6,4 ± 1,7° на здоровой конечности. Разница в показателях оказалась достоверной – р<0,05.
На рентгенограммах кистевого сустава изучали лучелоктевой индекс. Средний индекс составил – 3,6 ± 1,2 мм на поврежденной руке и 2,2 ± 0,8 на здоровой кисти (р>0,05). То есть разница в показателях была недостоверна.
Анатомия проксимального отдела лучевой кости как объекта остеосинтеза
Анатомическое строение головки лучевой кости применительно к ее остеосинтезу нами изучены на 20 предплечьях 10 трупов. Были произведены измерения штангенциркулем диаметров головок на уровне проксимальной суставной поверхности, максимальная и минимальная ширина головки вдоль оси лучевой кости. Измерялась также длина окружности головки лучевой кости.
Амплитуды пронации и супинации замерялись в положении сгибания локтевого сустава в 90°, оценивался угол между плечевой костью и спицей, введенной через шиловидный отросток лучевой кости в направлении на вершину шиловидного отростка локтевой кости. В положении полной супинации и пронации делались продольные насечки на хряще головки по границе ее контакта с краем сигмовидной вырезки локтевой кости. Измерялись угол сектора головки, который оказывался вне зоны контакта с сигмовидной вырезкой, и также измерялась длина окружности этого сектора.
Головка лучевой кости имеет в поперечнике в целом округлую форму, но с небольшой разницей в диаметрах во фронтальной и сагиттальной плоскостях, то есть некоторую тенденцию к овальности. Измерение проводилось в обеих плоскостях. Полученные данные суммировались и делились на два. Таким образом, мы получали некий “средний” диаметр каждой конкретной головки.
Средний диаметр головки во фронтальной плоскости составил 23,4 ±
0,95 мм, в сагиттальной плоскости – 24,1 ± 2,8 мм. Суммарный диаметр, таким образом, был 23,8 ± 1,9. Длина окружности головки в ее наиболее широкой части составила 71,8 ± 7,7 мм. Средняя амплитуда супинации оказалась 88,3 ± 3,3°, пронации – 80,8 ± 2,9°. Суммарная амплитуда ротационных движений была 169,1 ± 6,8°.
Минимальная ширина (высота) головки составила 9,5 ± 1,1 мм, максимальная -16.0 ± 2,3 мм.
Размер угла сектора головки, который не артикулировал с сигмовидной вырезкой локтевой кости, был в среднем 108,2 ± 6,4°, или 30% длины окружности головки. При измерении взаимоотношений этого сектора на головке и бугорка Листера определено, что большая его часть была смещена в сторону шиловидного отростка лучевой кости, или в задне-наружном направлении. Это был сектор размером 65,6 ± 8,2° (60% “бесконтактной” зоны головки). Соответственно угол 48,8 ±7,1° (40%) был в сторону шиловидного отростка локтевой кости или кнутри от бугорка Листер. При этом максимальное отклонение в лучевую сторону составило 75°, а в локтевую – 63°.
Таблица 2
Суммарные средние данные размеров головки лучевой кости
Показатель Значение
Диаметр головки 23,8 ± 1,9 (мм)
Длина окружности головки 71,8 ±7,7 (мм)
Минимальная высота 9,5 ± 1,1 (мм)
Максимальная высота 16.0±2,3(мм)
Угол неартикулирующего сектора 108,2 ± 6,4°
Длина дуги неартикулирующего сектора 21,5 ± 3,3(мм)
Полученные результаты измерений позволили определить, что безопасным участком на головке для установления внешнего фиксатора является сектор чуть больше четверти головки, центрированный на дистально расположенный бугорок Листера лучевой кости. То есть бугорок Листера должен быть ориентиром для правильного размещения фиксатора при переломе головки лучевой кости. .
Исходя из данных, полученных при изучении анатомических особенностей ГЛК, применительно к возможностям ее остеосинтеза, нами разработана и изготовлена пластина для фиксации переломов ГЖ. Она представляет собой Т-образный фиксатор, моделированный по форме головки и ее перехода в шейку и диафиз лучевой кости (Рис 2).
Рис. 2. Блокируемая мини-пластина с винтами для остеосинтеза головки лучевой кости.
Показания к остеосинтезу головки лучевой кости, лечебный протокол и общая концепция остеосинтеза
В обязательный протокол обследования пациентов с переломом ГЖ входит:
– рентгенография локтевого сустава в 2-х проекциях;
– клинический осмотр ДЛЛС;
– определение амплитуды ротационных движений.
В расширенный протокол входят дополнительно:
– рентгенография кистевого сустава;
– КТ локтевого сустава;
– МРТ кистевого сустава и межкостной мембраны.
Алгоритм определения показаний к оперативному лечению в зависимости от типа перелома по классификации Mason представлен в схеме 1.
Схема 1
Алгоритм показаний к оперативному лечению переломов головки лучевой кости
Хирургическая техника внутренней фиксации при переломах головки лучевой кости
Выбор оперативного доступа для остеосинтеза ГЛК определялся характером повреждения локтевого сустава. Чаще всего применялся доступ Кохера. Этот доступ использовался в 59 из 62 операций (95%) – при изолированном повреждении ГЛК, а также переломах, сочетающихся с переломом венечного отростка или наружного отдела мыщелка плечевой кости и при разрыве наружной коллатеральной связки локтевого сустава. В 4-х наблюдениях доступ Кохера сочетали с внутренним доступом. Он позволял восстановить внутреннюю коллатеральную связку и осуществить вправление застарелого вывиха костей предплечья.
Трансолекранный доступ, с пересечением локтевого отростка, использовали у 3 (5%) больных. Его выполняли при повреждениях ГЛК, сочетающихся с переломом дистального конца плечевой кости.
После вскрытия сустава выделялись отломки ГЖ. В случае неполного перелома головки (тип II по Mason), если отломанный фрагмент оставался фиксирован на мягких тканях к основной части головки, то он не извлекался в рану. Выполнялась его репозиция и остеосинтез одним или несколькими винтами, введенными через хрящ боковой поверхности головки. Головка винта полностью погружалась в хрящ. Второй винт в отломок вводился во всех случаях, когда это было технически возможно. В случае, если отломок головки не был связан с основным фрагментом, то он извлекался из раны, обрабатывался экстракорпорально и фиксировался к основной кости аналогично вышеописанному способу.
При полных переломах головки, если отломки оставались связанными с основным фрагментом, осуществлялось интракорпоральное их освобождение от сгустков, фибрина и мелких осколков. Сначала выполнялась репозиция фрагментов головки между собой по описанной выше методике, затем репозиция головки относительно диафиза лучевой кости. На головке отмечалась по предложенной нами методике «бесконтактная» зона. Выбиралась соответствующая ей по размеру пластина. Если размер пластины превышал «бесконтактную» зону головки, то лишние отверстия в пластине откусывались.
В тех случаях, когда осуществление интракорпоральной репозиции и остеосинтеза было невозможно технически или ее отломки были разобщены с диафизом и лежали свободно, мы выполняли их репозицию и остеосинтез после извлечения их из раны или экстракорпорально. После извлечения всех отломков головки выполнялась их репозиция и производилась оценка возможности остеосинтеза. Определялся «бесконтактный» участок на головке и оценивалась возможность фиксации всех фрагментов пластиной, расположенной в этой зоне головки. Если это представлялось невозможным, то производилась предварительная фиксация фрагментов винтами или спицами. Затем уже к скрепленной ГЛК прикручивалась пластина в «бесконтактной» ее зоне. Пластина, с фиксированной к ней ГЖ, помещалась в операционную рану. Выполнялась репозиция головки относительно диафиза лучевой кости. Обязательно при этом контролировалась позиция пластины по отношению к бугорку Lister, чтобы избежать конфликта пластины и сигмовидной вырезки при ротации предплечья.
Результаты остеосинтеза головки лучевой кости
Оценка отдаленных результатов остеосинтеза головки лучевой кости произведена у 58 пациентов в среднем через 18 месяцев (11-40) после операции. Из них у 26 (45%) был IV тип, у 21 (36%) – ІП и у 11 (19%) – II.
Оценка движений в локтевом суставе проводилась в абсолютных значениях – в градусах и относительно таковых на неповрежденной конечности.
Средняя амплитуда сгибания-разгибания в оперированном локтевом суставе составила 130° ± 12° (0-12-142), на здоровой руке амплитуда была 149° ± 2° (0-0-149). Таким образом, амплитуда движений локтевого сустава в сагиттальной плоскости поврежденной руки составила 87% от здоровой.
Средняя амплитуда ротационных движений на оперированной руке составила 131° ± 5° (73-0-58), на контрлатералыюй руке 157° ± 4° (90-0-67). В относительных значениях это составило 83%. Сила кулачного схвата на поврежденной руке составила 83% от неповрежденной.
При оценке по методу Миронова-Бурмаковой в нашем сокращенном варианте его использования средний балл составил 4,1 ± 0,3. Оценка функции кистевого сустава по Green и O’Brien составила 83,7 ± 6,6 балла.
При рентгенологическом обследовании сращение ГЛК произошло у 44 (75,8%) больных. В остальных 14 (24,1%) его не было. При оценке влияния тяжести повреждения установлено, что сращение произошло во всех случаях II типа перелома, в 19 из 21 (90%) – III типа и 14 из 26 (54%) – IV типа.
После экстракорпоральной репозиции сращение наступило у 12 из 26 больных (46%). Причем из них 23 были переломы IV типа. Интракорпораль-ная репозиция привела к сращению в 30 из 32 наблюдений (94%).
Эндопротезирование головки лучевой кости
Показанием для протезирования ГЛК являются неправильно сросшиеся переломы, многооскольчатые переломы, при которых невозможно выполнить остеосинтез, и случаи нестабильности и деформации локтевого сустава после удаления ГЛК. Мы использовали металлические протезы (рис. 3).
Рис. 3. Металлические эндопротезы: а – размерный ряд эндопротезов головки лучевой кости; б – сравнение эндопротеза с головкой лучевой кости (препарат).
Эндопротезирование головки лучевой кости выполнено 4 пациентам. У двоих из них показанием были свежие многооскольчатые переломы ГЛК. В одном наблюдении протезирование произведено при неправильно сросшемся переломе головки, ограничивающем ротационные движения.
При изучении отдаленных результатов у четырех оперированных больных средняя амплитуда ротационных движений составила 168°, или 93% от таковой на здоровой руке. Амплитуда движений в сагиттальной плоскости была 135°, или 94% от здоровой руки. В одном наблюдении была сгибательная контрактура в 10°. Оценка по Миронову-Бурмаковой составила 4,3 балла.
Выводы
1. При переломах головки лучевой кости для предупреждения контрактур локтевого сустава целесообразно соблюдать разработанные нами протокол лечения и реабилитационную программу, это позволило получить хорошие и удовлетворительные результаты у 93,7% оперированных больных.
2. Операция остеосинтеза показана при всех переломах П1 типа (no Masson) и П типа, если смещение отломков по оси превышает 20°, ступенька на суставной поверхности более 1 мм и имеются клинические признаки блокады ротационных движений предплечья.
3. Изучение хирургической анатомии верхнего сегмента лучевой кости позволило разработать и начать индустриальное производство блокируемых мини-пластин для остеосинтеза головки лучевой кости.
4. Наилучшие результаты остеосинтеза были получены при переломах И и III типов по Masson. Интракорпоральная репозиция привела к сращению у 94% больных, экстракорпоральная – у 46%. Несращение после остеосинтеза не сопровождалось достоверно худшими результатами восстановления функции локтевого и кистевого сустава. В этих случаях головка выполняла роль биологического протеза.
5. Удаленные головки при многооскольчатых ее переломах приводят к достоверному нарушению оси предплечья, функции локтевого и лучезапястного суставов. Особенно неблагоприятна резекция всего проксимального сегмента на уровне бугристости и дистальной части шейки.
6. Показанием к эндопротезированию головки лучевой кости является многооскольчатый характер перелома (IV тип по Mason) или застарелые повреждения.
Практические рекомендации
1. При переломах головки лучевой кости без смещения (1 тип по классификации Mason) рекомендуется консервативное лечение.
2. Определяющим в выборе лечения при переломах головки лучевой кости со смещением отломков является степень этого смещения и наличие блокады ротационных движений предплечья.
3. При оскольчатых переломах ГЖ выполнение остеосинтеза производится с учетом «бесконтактной» зоны головки. Ориентиром для определения этой зоны служит бугорок Lister.
4. При невозможности выполнения остеосинтеза предпочтительно эндопротезирование головки ее удалению.
5. Учитывая различную техническую оснащенность стационаров и возможное отсутствие эндопротезов или опыта эндопротезирования лечебных учреждений, куда был доставлен пациент, данная операция может быть отложена на срок транспортировки больного (не более трех недель) в центры, где эта операция производится.
6. После эндопротезирования иммобилизация не используется. В первые трое суток после операции (в раннем послеоперационном периоде) рекомендована косыночная фиксация до купирования болевого синдрома. Также необходимо раннее восстановление функции сустава.
Список работ по теме диссертации
1. Калаетырская В.А., Голубев И.О.Переломы головки лучевой кости. //Сборник материалов Научно-практической конференции «Современные технологии диагностики, лечения и реабилитации повреждений и заболеваний кисти». Москва, 2005. – С.81 – 82.
2. V.A.Kalantyrskaya, LO.Golubev. Results and contradiction of radial head ORIF. //X FESSH Congress poster abstracts. – 2005. 15 – 18 June, Gote-borg. – P. 571.
3. Калантырская B.A.,Ключевский B.B.,Львов C.E., Голубев И.О.,
Модин А.С.К чему приводит удаление головки лучевой кости после ее переломов //Травматология и ортопедия России. – 2008. -№ 2(48). -С.36-37.
4. Калантырская В.А., Голубев И.О. Переломы головки лучевой кости. //Сборник материалов 356-го заседания Ярославско-Вологодско-Костромского научного общества травматологов-ортопедов. — 2005. -С. 87-89.
5. Калантырская В.А., Ключевский В.В. Лечение переломов головки лучевой кости //Научно-практический журнал «Врач – аспирант». -2011. – № 4.1(47). – С. 234-235.
6. Калантырская В.А., Голубев И.О. Экстракорпоральная репозиция и остеосинтез головки лучевой кости// Вестник травматологии и ортопедии им. Н.Н. Приорова. – 2011. – № 4. – С.21-23.
Калантырская Валентина Анатольевна Лечение переломов головки лучевой кости
Проведен анализ результатов лечения переломов головки лучевой кости различными способами у 101 пациента. Среди изученных методов лечения было консервативное, удаление головки, остеосинтез различными методами, протезирование. Разработан протокол консервативного лечения переломов головки лучевой кости.
Изучение анатомии проксимального отдела лучевой кости на 20 трупных предплечьях позволило определить локализацию бесконтактного сектора головки, установить его ориентиры относительно бугорка Lister, определить его размер в 30% длины окружности головки. На основе анатомических данных разработана мини-пластина с угловой стабильностью для остеосинтеза головки лучевой кости.
Разработан алгоритм оперативного лечения переломов головки лучевой кости. На основании опыта лечения 62 пациентов установлена высокая эффективность остеосинтеза как основного метода лечения абсолютного большинства вариантов переломов головки лучевой кости. При оценке отдаленных результатов по методу Миронова-Бурмаковой средний балл составил 4,1 ± 0,3. Оценка функции кистевого сустава по Green и O’Brien составила 83,7 ± 6,6 балла. Сращение при шпракорпоральной репозиции достигнуто у 94%. Определено, что сращение возможно и при экстракорпоральной репозиции. Оно произошло в 46% наблюдений.
V.A. Kalantyrskaya TREATMENT OF RADIUS HEAD FRACTURES
The results of treatment of radius head fractures carried out by various methods in 101 patients have been analyzed. Among the methods of treatment studied there was conservative treatment, radius head removal, ostheosynthesis done by various methods and prosthetics. A protocol of both conservative and operative treatment of radius head fractures has been worked out.
The study of the proximal part of radius anatomy on 20 cadaver forearms made it possible to define the contact free radius head localization, to establish its landmarks regarding Lister tubercle and define its size in 30% length of the head circumference. On the basis of the anatomy data a miniplate with angular stability for radius head osteosynthesis has been worked out.
High efficacy of ostheosynthesis as the main method of treatment of the majority of various kinds of radius head fractures has been established on the basis of our experience in the course of treatment of 62 patients.
Evaluation of the long-term results of treatment according to Mironova-Burmakova method showed the mean index of 4.1 ± 0.3. Hand joint function evaluation according to Green and O’ Brien was 87.3 ±6.6. Consolidation in cases of intracorporal reposition has been achieved in 94% of patients. It has also been found that consolidation is possible in cases of extracorporal reposition, as well. It has occurred in 46% of patients.
Подписано в печать 15.01.2012 г.
Печ. л. 1. Заказ 1248. Тираж 100.
Отпечатано в типографии Ярославского государственного технического университета г. Ярославль, ул. Советская, 14 а, тел. 30-56-63.
Лечение Перелом головки лучевой кости
Переломы лучевой головки – это перелом самой верхней дискообразной части лучевой кости, которая соединяется с локтевой костью на ее проксимальном конце через меньшую сигмовидную насечку и с плечевой костью. Этот сустав отвечает за пронацию и супинацию предплечья (вращательные движения).Подавляющее большинство переломов головки лучевой кости происходят вследствие падения на вытянутую руку . Сила передается по лучевой кости к локтю, а головка лучевой кости соударяется с головкой мыщелка плеча.
Иногда вальгусная сила, приложена к локтевому суставу, может привести к перелому головки и часто сопровождается переломом локтевого отростка. Также при этих сложных повреждениях медиальная коллатеральная связка локтя часто разрывается.
Разрыв коллатеральной связки с одной стороны и перелом радиальной головки с другой делают локтевой сустав совершенно нестабильным.
Перелом головки лучевой кости происходит в 20% случаев травмы локтя.
Мейсонская классификация переломов головки лучевой кости:
После травмы до визита к врачу стоит по максимуму обездвижить локтевой сустав, местно прикладывать сухой холод через ткань до 15-20 минут. В случае сильного болевого синдрома возможен прием обезболивающих и противовоспалительных препаратов.
Если есть повреждения целостности кожных покровов – не стоит применять мази, лучше обработать их раствором водных антисептиков и наложить стерильную марлевую повязку.
Базовым обследованием является рентгенография минимум в 2-х проекциях. Для подробной детализации костных структур возможно выполнение компьютерной томографии . Для визуализации мягкотканных элементом локтевого сустава используется магниторезонансная томография или ультразвуковая диагностика.
Консервативное лечение
Переломы с минимальными смещениями лечат консервативно. Это делается путем иммобилизации в гипсе или шине с последующей лечебной физкультурой и физиотерапией.
Оперативное лечение
Ниже приведены показания к операции по поводу переломов головки лучевой кости:
- перелом охватывает более 33% суставной поверхности
- угол наклона > 30 °
- смещение > 3 мм
- свободные внутрисуставные фрагменты
- смещенные переломы блокируют движения
- сопутствующие травмы
- переломы локтевого отростка
- разрыв локтевой коллатеральной связки
- повреждение дистального лучезапястного сустава
- межкостная мембрана, делающая лучевую кость неустойчивой
При наличии предоперационной нестабильности вальгуса восстанавливается медиальная коллатеральная связка.
После операции начинается реабилитация с помощью упражнений на амплитуду движений. Срастание осколков обычно происходит в течение 6-8 недель.
Перелом головки лучевой кости – ООО “Альтермедика”
Перелом головки лучевой кости
Перелом головки лучевой кости – наиболее распространенный тип перелома костей в этой области у взрослых. Чаще всего перелом случается при падении вперед на вытянутые руки. Наиболее уязвимые группы пациентов: пожилые женщины с остеопорозом и молодые мужчины со значительной травмой. Перелом такого рода может случиться и у других групп пациентов, но наиболее чаще встречается именно в вышеперечисленных.
В дополнение, перелом головки лучевой кости возникают в сочетании с другой травмой костей локтевой области или верхней конечности.
Головка лучевой кости имеет форму округлого диска и выполняет важную роль в процессе движения в локтевом суставе. Округлая головка движется при сгибании и разгибании в суставе, а также при выполнении вращательных движений. Соответственно, травма головки лучевой кости ведет к нарушению всех движений в локтевом суставе.
Признаки перелома головки лучевой кости
Перелом головки лучевой кости часто возникает в результате падения на вытянутые руки. Симптомы перелома включают:
- Боль в области локтя
- Ограничение в движении в локтевом суставе
- Отечность сустава
- Болезненность в области сустава
Перелом головки лучевой кости чаще всего очевидны на рентгеновском снимке, но иногда при отсутствии смещения могут быть незаметны.
Другие исследования, как то КТ или МРТ, могут быть также использованы при неясном диагнозе.
Выделяют три вида переломов головки лучевой кости:
Тип 1: Перелом без смещения
Тип 2: Простой перелом со смещением
Тип 3: Сложный (множественный) перелом
ЛечениеЛечение перелома головки лучевой кости зависит от рентген-картины повреждения.
Переломы головки лучевой кости без смещения отломков могут лечиться наложением фиксированной повязки на короткий период времени для снижения объема движений, болезненного после травмы. Более длительная иммобилизация не рекомендуется, поскольку может привести к осложнениям в виде скованности в движениях в суставе.
При наличии выраженного смещения может потребоваться проведение хирургической операции со стабилизацией перелома или иссечения головки лучевой кости. Выбор метода лечения зависит от нескольких факторов, включая число костных фрагментов, наличия повреждений других костей и уровня активности пациента.
Если требуется удаление головки лучевой кости, может потребоваться установка имплантата для предотвращения развития нестабильности в суставе. Эта процедура называется замещение головки лучевой кости рекомендована в случаях, когда есть повреждение других костей и связок, а сустав нестабилен. В других случаях удаление головки лучевой кости не приводит к ухудшению функции локтевого сустава.
Изображение AO/ASIF
Осложнения переломов головки лучевой кости включают несращение перелома, неправильное сращение, артрит локтевого сустава, скованность в движениях в суставе. Несращение и неправильное сращение чаще возникают при выборе нехирургических методов лечения.
Sources:
Tejwani NC, Mehta H. “Fractures of the radial head and neck: current concepts in management” J Am Acad Orthop Surg. 2007 Jul;15(7):380-7.
Оригинал статьи
Современные принципы остеосинтеза
Реконструктивные вмешательства на локтевом суставе
Как и в любом другом суставе, далеко не любую патологию можно вылечить артроскопически. В таких случаях прибегают к «открытым» операциям:
- Дезинсерция сухожилий при внутреннем и наружном эпикондилите
- Иссечение бурс (слизистых сумок) при бурситах
- Невролиз нервных стволов, проходящих около локтевого сустава
- Шов оторванного дистального сухожилия двуглавой мышцы плеча (бицепса)
- Удаление ранее поставленных металлоконструкций,
- Пластика боковых связок локтевого сустава при нестабильности и пр.
Наиболее сложные «открытые» операции можно отнести к разряду реконструктивно-пластических:
-
Металлоостеосинтез при оскольчатом переломе дистального конца плечевой кости
Оскольчатый перелом дистального конца плечевой кости является показанием к открытой репозиции и стабильной фиксации пластинами с угловой стабильностью. Точное сопоставление суставных отломков достигается путём оперативного доступа, который заключается в остеотомии локтевого отростка. Точное анатомическое сопоставление отломков и стабильная фиксация позволяет начинать ранние движения (через 6-7 дней после операции).
-
Корригирующая остеотомия и металлоостеосинтез при неправильно сросшихся переломах
При неправильно сросшихся переломах дистального конца плечевой кости страдает функция локтевого сустава и, прежде всего, амплитуда движений. На приведенных рентгенограммах (слева) видно, что перелом сросся с угловой деформацией. В таких случаях показана корригирующая остеотомия с исправлением деформации и стабилизации отломков пластинами с угловой стабильностью.
-
Металлоостеосинтез при переломе головки лучевой кости
Головка лучевой кости играет важную роль в стабилизации локтевого сустава. При её переломе показан металлоостеосинтез минипластинами или винтами Герберта (канюлированные винты, не имеющие головки).
-
Металлоостеосинтез винтами Герберта при переломе головки мыщелка плечевой кости
Головка мыщелка плечевой кости контактирует с головкой лучевой кости и составляет одну треть суставной поверхности мыщелка плечевой кости. Её перелом является показанием к открытому вправлению и фиксации винтами. Оптимальными конструкциями для этого являются винты Герберта.
-
Резекционная артропластика локтевого сустава
Артропластикой называется хирургическая операция, которая направлена на восстановление движений в суставе, путём резекции суставных концов без или с применением биологических материалов. Эта операции показана при стойких ограничениях движения в суставе или при его отсутствии (анкилоз). В последние годы эта операция выполняется не часто, т.к. является альтернативой эндопротезированию. Неизбежным недостатком резекционной артропластики является потеря стабильности сустава. Эта операция показана, если у пациента в прошлом было воспаление сустава и риск эндопротезирования велик.
В ОКБ №2 внедрили операции по эндопротезированию головки лучевой кости
Свой профессиональный праздник травматологи ОКБ №2 отметили внедрением новых технологий, которые позволяют оказывать пациентам помощь в родном городе, не отправляя их на лечение в федеральные центры.
Первым пациентом, прооперированным по новой для больницы методике, стал 38-летний мужчина, который неудачно спрыгнул с борта автомобиля и ударился левым локтем. Нарастающая боль в локтевом суставе привела его в приемное отделение Областной клинической больницы №2.
Казалось бы, рядовая бытовая травма. Однако по результатам рентгенографии и компьютерной томографии локтевого сустава врачи диагностировали закрытый оскольчатый перелом головки лучевой кости левого предплечья со смещением. Пациенту наложили гипсовую повязку, чтобы ограничить движения в поврежденном суставе, и госпитализировали в одно из травматолого-ортопедических отделений взрослого стационара.
«Ранее такие повреждения оперировали и лечили консервативно. Если это был двухфрагментарный перелом головки лучевой кости, то мы выполняли остеосинтез винтами или пластинами. Если характер перелома был оскольчатый, то производилась резекция головки лучевой кости – отломки удалялись и оставляли дефект проксимального отдела», – говорит Алексей Фарйон, заведующий травматолого-ортопедическим отделением №1.
В последующем резекция могла привести к развитию болевого синдрома как в локтевом, так и в лучезапястном суставе за счет укорочения лучевой кости. Сейчас же подобные случаи можно вылечить без болезненных последствий.
С 2021 года в ОКБ №2 внедрена методика эндопротезирования головки лучевой кости. Она позволяет восстановить длину кости, сохранить движение в суставах и избавиться от болевого синдрома.
Мужчина стал первым, кому в ОКБ №2 выполнили эндопротезирование головки лучевой кости. Дебютная операция прошла успешно – врачи дают положительные прогнозы на восстановление пациента. Сейчас мужчина уже выписан, через 2-3 недели после заживления мягких тканей и мышц он сможет начать разрабатывать руку, чтобы в скором времени вернуться к привычной деятельности.
До внедрения нового вида эндопротезирования пациенты с травмами головки лучевой кости нередко направлялись на оперативное лечение в федеральные медицинские центры. Сейчас всю необходимую специализированную медицинскую помощь такие больные могут получить в Тюмени. Стоит отметить, что Областная клиническая больница №2 активно работает над расширением спектра высокотехнологичных операций для повышения доступности и качества оказываемой медицинской помощи. Только за последние два года специалисты областного травматолого-ортопедического центра освоили малоинвазивные вмешательства на плечевом суставе, ревизионное эндопротезирование тазобедренных суставов, частичное эндопротезирование коленного сустава, при котором на протез заменяют только поражённую артрозом часть, а не весь сустав целиком. Благодаря внедрению новых видов эндопротезирования врачи ОКБ №2 избавили многих тюменцев от необходимости выезжать за пределы региона для оперативного лечения.
Максимальные результаты лечения переломов головки лучевой кости | Журнал ортопедии и травматологии
Открытая репозиция и внутренняя фиксация (ORIF)
Открытая репозиция и внутренняя фиксация (ORIF) переломов головки лучевой кости основана на основных принципах лечения переломов суставов: стабильная, жесткая фиксация суставной поверхности и восстановление суставной конгруэнтности и нормальное выравнивание головы и шеи. Во время доступа важно, чтобы LUCL не была повреждена. Этого можно избежать, рассекая переднюю часть головы и шеи.Во время операции необходимо обследование LUCL на предмет повреждений и нестабильности. Передняя поверхность латерального надмыщелка обнажается для полной визуализации суставной поверхности. Пронация предплечья используется для облегчения визуализации, а также для защиты PIN-кода.
Временная репозиция может быть получена при простых частичных переломах суставов спицами Киршнера или зажимами для репозиции перелома. Описаны методы артроскопической репозиции головки лучевой кости; однако эти методы остаются экспериментальными [39, 50].Для фиксации часто используются небольшие компрессионные винты без головки или винты с потайной головкой под суставной поверхностью. Iacobellis et al. пролечили 32 пациента с переломами головки лучевой кости с помощью канюлированных винтов Herbert (12 случаев) или Osteomed (20 случаев) [17]. В этом исследовании у 25 пациентов был тип Мэйсона II и у 3 были переломы типа Мэйсона III. Установлено, что фиксация винтами эффективна при не оскольчатых переломах головки лучевой кости. Низкопрофильные околосуставные пластины используются при нестабильных внесуставных переломах лучевой шейки или комбинированных лучевых переломах головы и шеи для прикрепления головы к шее.Пластины накладываются в несуставную ранее описанную «безопасную зону» головки лучевой кости. Икеда и др. сообщили о десяти пациентах с сильно оскольчатыми переломами головки лучевой кости (3 типа по Мэйсону и 7 по типу Мэйсон IV) с использованием низкопрофильных мини-пластин [20]. При среднем периоде наблюдения 28,5 месяцев все переломы срослись, и результат был отличным у трех пациентов, хорошим у шести и удовлетворительным у одного. Smith et al. [43] описали альтернативу фиксации пластиной при оскольчатых переломах головки лучевой кости с использованием наклонно ориентированных винтов с потайной головкой из проксимального отдела головки лучевой кости в проксимальную шейку с хорошими функциональными результатами и улучшенным диапазоном движений по сравнению с остеосинтезом пластиной; однако результаты не были статистически значимыми.
Для оскольчатых переломов, при которых трудно получить адекватную репозицию, можно использовать метод реконструкции «на столе». Этот метод включает удаление измельченных фрагментов для реконструкции на столе вне пациента перед повторным введением и фиксацией на шее. Бусингер и др. оценили ценность этой «настольной» техники у шести пациентов с сильно оскольчатыми переломами головки лучевой кости (2 типа по Мэйсону III и 4 по Мэйсону тип IV) [6]. После среднего периода наблюдения 112 месяцев у одного пациента появились симптомы дегенеративных изменений, но при заключительном осмотре рентгенологических признаков девитализации не было.
Споры о преимуществах хирургического лечения этих переломов все еще существуют. Краткое изложение наиболее актуальной недавней литературы доступно в Таблице 1. Простые частичные переломы суставов со смещением более 2 мм (тип Мейсона II) дали отличные долгосрочные результаты при безоперационном лечении. Lindenhovius et al. сообщили о отдаленных результатах оперативного лечения переломов головки лучевой кости типа II по Мэйсону у шестнадцати пациентов [28]. Эти переломы не были связаны с вывихом проксимального отдела предплечья или локтя.Пациенты оценивались в среднем через 22 года после открытой репозиции и внутренней фиксации винтами (11 пациентов) или пластиной и винтами (5 пациентов) и не продемонстрировали заметного преимущества над отдаленными результатами безоперационного лечения этих переломов. Иссечение головки лучевой кости также использовалось для лечения переломов II типа по Мэйсону. Zarattini et al. ретроспективно проанализировано 59 пациентов с переломами типа II по Мэйсону [52]. Двадцати четырем пациентам было проведено иссечение головки лучевой кости, а у 35 – открытая репозиция и внутренняя фиксация.При среднем периоде наблюдения 157 месяцев и 125 месяцев, соответственно, пациенты, получавшие открытую репозицию и внутреннюю фиксацию, имели меньшую остаточную боль, больший диапазон движений и лучшую силу, чем пациенты, получавшие иссечение головки лучевой кости. Кроме того, пациенты, получавшие фиксацию, имели более низкую частоту тяжелого посттравматического артрита. Как упоминалось ранее, определенные типы переломов лучше поддаются лечению с помощью открытой репозиции и внутренней фиксации. Ring et al. ретроспективно проанализировано 56 пациентов, у которых внутрисуставной перелом головки лучевой кости лечился с использованием открытой репозиции и внутренней фиксации [38].Тридцать пациентов имели перелом Мэйсона II типа и двадцать шесть – Мэйсон III типа. Из 14 пациентов с 3 и более частями у 3 не было сращения, у 6 не было сращения, требующего удаления, и только у 1 был удовлетворительный результат. Их исследование показывает, что открытая репозиция и внутренняя фиксация лучше всего подходят для минимально оскольчатых переломов с тремя или менее суставными фрагментами.
Таблица 1 Резюме исследованийПолные суставные переломы головки лучевой кости (тип III по Мейсону) представляют собой проблему лечения.При переломах трех или более частей, обработанных ORIF, могут развиться непредсказуемые движения локтевой кости и предплечья, а также нарушение фиксации, несращение фрагментов и остеонекроз [38, 41]. Однако Налбантоглу и соавт. пролечили 25 пациентов с оскольчатыми переломами III типа и переломами / вывихами с помощью пластины и винтов [33]. Они обнаружили, что отдельные переломы головки лучевой кости типа III по Мэйсону и переломы / вывихи могут быть удовлетворительно стабилизированы с помощью внутренней фиксации. Lindenhovius et al.сравнили 28 пациентов с переломами типа III по Мэйсону, получавших лечение либо с иссечением (15 пациентов), либо с открытой репозицией внутренней фиксации (13 пациентов), за средний период наблюдения 17 лет [27]. При контрольном наблюдении через 1 год различий в диапазоне движений как сгибательной, так и ротационной дуг не выявлено. Хотя ORIF при переломах типа III по Мэйсону может иногда давать сбои, он, по-видимому, снижает риск последующего вывиха локтя и защищает от длительного артроза по сравнению с иссечением. Икеда и др. аналогичным образом были обнаружены улучшенные результаты ORIF по сравнению с иссечением в их серии из 28 пациентов, с большей силой и лучшей функцией [19].
Замена лучевой головки
Существуют терапевтические доказательства уровня I, которые поддерживают замену лучевой головки при переломах типа III по Мэйсону по сравнению с ORIF. Chen et al. провел проспективное рандомизированное контролируемое исследование 45 пациентов с нестабильными оскольчатыми переломами головки лучевой кости [7]. В среднем через 2 года после замены головки лучевой кости металлическим протезом улучшилась функция сустава по сравнению с ORIF. Дальнейшие исследования по сравнению переломов головки лучевой кости типа III по Мэйсону, леченных с помощью внутренней фиксации и замены головки лучевой кости, показали аналогичные результаты [26].
Использование металлических протезов головки лучевой кости для стабилизации локтевого сустава является привлекательным, поскольку внутренняя фиксация многофрагментных переломов головки лучевой кости со смещением подвержена раннему или позднему отказу. Иссечение лучевой головки в этих случаях может привести к нестабильности, особенно если перелом лучевой головки является компонентом более серьезной травмы, такой как перелом-вывих локтя или поражения Эссекса Лопрести. В настоящее время используются несколько типов металлических протезов. Три типа металлических стержней включают свободный стержень, стержень с прессовой посадкой и цементированный стержень.Протезы со свободным стержнем действуют как жесткая прокладка. Три типа металлических головок включают круговые монополярные, круговые биполярные и анатомические. Биполярные протезы цементируются в лучевую шейку и теоретически могут обеспечить улучшенную конгруэнтность при движении локтя. Осложнения современных конструкций связаны с перенапряжением сустава. Это приводит к проблемам изнашивания капители и нестабильности перекоса.
Споры о лечении переломов типа III по Мейсону все еще ведутся. Замена лучевой головки была связана с улучшением удовлетворенности пациентов, уменьшением осложнений и лучшими результатами, чем ORIF.Ruan et al. сравнивали открытую репозицию и внутреннюю фиксацию с заменой головки лучевой кости у 22 пациентов с переломами III типа по Мэйсону [41]. Из этих пациентов 14 лечили биполярным металлическим протезом головы, а 8 лечили открытой репозицией и внутренней фиксацией. Примечательно, что результаты были хорошими или отличными у 92,9% пациентов, которым протезировали протезы, и только у 12,5% пациентов, получавших ORIF ( p = 0,0004). Chen et al. обнаружили, что пациенты, которым выполняли замену лучевой головки, достигли значительно лучших клинических результатов (91% против 65.2%) и значительно более низкую частоту осложнений (13,6% против 47,9%) [7]. Восстановление после замены головки лучевой кости в основном происходит в течение первых 6 месяцев, с высокой степенью удовлетворенности пациентов через 3 месяца, даже несмотря на то, что пациенты имели незначительный или умеренный дефицит диапазона движений и силы по сравнению с неповрежденной контралатеральной стороной [11].
Протезы со свободным стержнем также показали обнадеживающие результаты при лечении оскольчатых переломов головки лучевой кости, с ассоциированной нестабильностью локтя или без нее. Моро и др.обследовали 25 пациентов со смещенными, не реконструируемыми переломами головки лучевой кости и пришли к выводу, что лечение было безопасным и эффективным при краткосрочном наблюдении [30]. Попович и др. выполнили проспективный обзор одиннадцати пациентов с имплантатом со свободной ножкой и обнаружили хорошие или отличные результаты у восьми из одиннадцати пациентов со средним периодом наблюдения 32 месяца [34]. В среднесрочном периоде наблюдения (в среднем 5,3 года) Dotzis et al. обнаружили, что ни у одного из 14 пациентов, получавших плавающий протез головки лучевой кости, не было вторичной нестабильности локтя, расшатывания имплантата, вальгусной локтевой кости, остеопороза головки или боли в предплечье или запястье [9].
В долгосрочном исследовании Burkhart et al. показали, что биполярное эндопротезирование головки лучевой кости связано с хорошими клиническими результатами, несмотря на развитие рентгенологических признаков дегенеративного артрита через 8,8 лет [5]. Харрингтон и др. выполнили долгосрочный обзор 20 пациентов со средним сроком наблюдения 12,1 года [14]. Они обнаружили отличные результаты у 12 пациентов, хорошие у 4 пациентов, удовлетворительные у 2 пациентов и плохие у 2 пациентов. Их результаты показывают, что эта конструкция хорошо работает в долгосрочной перспективе.Силиконовые протезы больше не рекомендуются в качестве замены. У них отсутствует необходимая биомеханическая опора для локтевого сустава. В результате металлические протезы стали обычным явлением. В качестве альтернативы металлическим протезам Ricon et al. обследовали 28 пациентов, получавших протезы из пироуглерода по поводу переломов III типа по Мэйсону [35]. Результаты были признаны хорошими или отличными у 25 пациентов с высокой степенью удовлетворенности и функциональным восстановлением.
При переломах с ассоциированным вывихом локтевого сустава или нарушением межкостной связки предплечья резекция противопоказана из-за врожденной нестабильности.Однако у пациентов с переломами головки лучевой кости III типа по Мэйсону с неповрежденными связками резекция все еще возможна. Iftimie et al. показали, что при длительном наблюдении (в среднем 17 лет) резекционная артропластика дает удовлетворительные функциональные результаты у 96% пациентов [18]. В их серии из 27 пациентов, получавших иссечение головки лучевой кости, 26 пациентов показали хорошие или отличные результаты со средним диапазоном движений 5–135 °, несмотря на обнаружение остеоартрозных изменений у 24 пациентов.
Переломы головки лучевой кости – Клинические особенности – Лечение
Переломы головки лучевой кости представляют собой наиболее частые переломы локтевого сустава.
На их долю приходится примерно 1/3 всех переломов локтевого сустава, и самая высокая частота встречается у людей в возрасте от 20 до 60 лет (с немного большей частотой у женщин).
В этой статье мы рассмотрим патофизиологию, клинические особенности, исследования и лечение переломов головки лучевой кости .
Патофизиология
В локте головка лучевой кости сочленяется с головкой , плечевой кости и проксимальным отделом локтевой кости.Такое расположение позволяет выполнять сгибание / разгибание и супинацию / пронацию локтя.
Переломы головки лучевой кости обычно возникают при непрямой травме ; с осевой нагрузкой на предплечье, из-за которой головка лучевой кости прижимается к головке плечевой кости. Чаще всего это происходит при разгибании руки и пронации.
Существуют сложные структуры связок, , которые также могут быть повреждены при этих повреждениях, что может потребовать дальнейшей клинической / визуальной оценки.
Рис. 1. Виды суставов локтевого сустава спереди и сзади [/ caption]Клинические характеристики
Переломы головки лучевой кости часто возникают при падении на вытянутую руку с последующей болью в локте. Пациент может сообщать о разной степени отека и синяка на локте.
При осмотре может быть болезненность при пальпации латеральной стороны локтя и головки лучевой кости, с болью и крепитацией при супинации и пронации .Другие клинические признаки включают выпот в локтевом суставе или ограниченные супинационные и пронационные движения.
К другим травмам, связанным с падением на вытянутую руку, относятся травмы связок и костей запястья, а также переломы или вывихи головки лучевой кости. Следовательно, плечевые суставы и запястья также должны быть исследованы.
* Перелом Эссекса-Лопрести описывает перелом головки лучевой кости с разрывом дистального лучевого сустава и всегда требует хирургического вмешательства.
Расследования
Всем пациентам с подозрением на перелом головки лучевой кости требуется рутинных анализов крови , включая скрининг на свертываемость и группировку и сохранение.
Прямая передняя и боковая рентгенограммы локтевого сустава рекомендуются в качестве начального изображения. Это должно включать в себя суставы сверху и снизу, если есть подозрение на их участие.
Переломы головки лучевой кости можно легко не заметить на простых рентгенограммах, и иногда можно увидеть только выпот в локтевом суставе.Локтевой выпот на боковой проекции называется « Парусный знак », отображаемый как возвышение передней жировой подушечки в соответствии с скрытым переломом.
КТ может быть полезен при оценке более сложных повреждений и степени измельчения. МРТ можно использовать для оценки предполагаемых связанных повреждений связок.
Рис. 2. Излом радиальной головки (красная стрелка) с соответствующим знаком паруса (синие стрелки) [/ caption][старт-клинический]
Классификация переломов головки лучевой кости
Переломы головки лучевой кости классифицируются по степени смещения и внутрисуставного поражения по классификации Мейсона:
- Mason Type 1 – Трещина без смещения или с минимальным смещением (<2 мм).
- Mason Type 2 – Частичный перелом сустава со смещением> 2 мм или углом наклона.
- Mason Type 3 – Оскольчатый перелом и смещение (полный перелом сустава).
[окончание клинической]
Менеджмент
Перед окончательным лечением перелома убедитесь, что пациент надлежащим образом реанимирован и стабилизирован. Обеспечьте адекватную анальгезию .
Лечение обычно определяется тяжестью перелома при визуализации, однако необходимо проверить наличие сосудисто-нервных нарушений и любого механического блока движения в локтевом суставе (может ли пациент сгибаться-разгибаться и супинат-пронатировать)
Окончательное управление может варьироваться в зависимости от местных правил.Однако руководство может руководствоваться классификацией Мейсона:
.- Травмы Мэйсона 1 типа – лечили безоперационно, с коротким периодом иммобилизации слингом (менее 1 недели) с последующей ранней мобилизацией
- Травмы Мейсона 2 типа – если механического блока нет, то можно лечить как травму первого типа, в то время как при наличии механического блока может потребоваться хирургическое вмешательство (обычно открытая репозиция внутренней фиксации (ORIF))
- Травмы Мэйсона 3-го типа – почти всегда требуется хирургическое вмешательство посредством ORIF или иссечения или замены головки лучевой кости (особенно при сильно оскольчатых переломах)
Пациенты могут ожидать хороший прогноз после перелома головки лучевой кости, даже вторичного остеоартритические изменения могут встречаться в более позднем возрасте у тех, которые затрагивают суставные поверхности
[старт-клинический]
Ключевые моменты
- Переломы головки лучевой кости – наиболее частые переломы локтевого сустава
- Обычно возникает после падения на вытянутую руку
- Рентгеновская визуализация – предпочтительное первоначальное исследование
- Классификация переломов обычно осуществляется по классификации Мейсона и может помочь в окончательном лечении.
[окончание клинической практики]
Мой подход к переломам головки лучевой кости
Проблема
Переломы головки лучевой кости являются наиболее частыми и наиболее частыми переломами локтя.Обычно они возникают при падении на вытянутую руку со слегка согнутым и пронированным локтем. Прямое столкновение также может вызвать перелом головки лучевой кости.
Переломы головки лучевой кости могут быть изолированными или как часть более сложной картины перелома локтя.
Клиническая презентация
Пациент будет жаловаться на боль и уменьшение объема движений. Когда их конкретно спрашивают, они обычно вспоминают только легкую боль или дискомфорт при хорошем диапазоне движений сразу после падения, переходящие в более сильную боль и скованность в следующие 20-30 минут.Это вызвано гемартрозом, который развивается и постепенно растягивает хорошо иннервируемую капсулу. Гемартроз ограничивает движения из-за своего объема и боли, вызванной растяжением капсулы.
Диагностическое обследование
Гемартроз вызывает опухоль в заднебоковой части локтя, видимую при осмотре. Медиальную сторону обследуют на наличие гематомы, указывающей на повреждение медиальной коллатеральной связки. Сгибание и разгибание уменьшаются из-за боли, вызванной дальнейшим растяжением капсулы.Пронация и супинация могут быть болезненными и уменьшаться.
Важно различать уменьшение диапазона движений, опосредованное болью, или истинную механическую блокировку вращения за счет смещения фрагментов или взаимного расположения хряща в переломе.
Головка лучевой кости болезненна при пальпации. Давление на головку лучевой кости при повороте предплечья может усилить эту боль. Предплечье может быть болезненным при поражении межкостной перепонки.
Запястье исследуют с особым вниманием на предмет выявления дистального лучеповерхностного сустава и ладьевидной кости, поскольку они могли быть сломаны во время травмы.
Изображения
Обычных рентгенограмм обычно достаточно для диагностики перелома головки лучевой кости (рис. 1). Переломы без смещения часто незаметны, но признак задней жировой подушечки является патогномоничным для гемартроза и косвенным признаком перелома головки лучевой кости без смещения. Компьютерная томография (КТ) обычно используется при лечении переломов головки лучевой кости. Связанные поражения встречаются часто и могут быть очевидны на КТ-изображениях (рис. 2). КТ также очень полезна для количественной оценки смещения фрагментов и количества фрагментов.
Рисунок 1.
Переднезадний рентгеновский снимок перелома головки лучевой кости с минимальным смещением.
Рисунок 2.
Трехмерная компьютерная томография, показывающая перелом головки лучевой кости со смещением и связанный с ним перелом венечной кости.
Классификация
Чаще всего используется классификация Мейсона. Переломы головки лучевой кости классифицируются по количеству отломков и смещению. При переломах 1 типа отломки не смещаются.При переломах 2-го типа отломки смещены более чем на 2 мм, а оскольчатая трещина классифицируется как трещина 3-го типа. Более поздняя классификация Мэйо включает те же три типа переломов, но включает суффикс для очень распространенных ассоциированных поражений, которые часто определяют лечение.
Оперативное управление
Несмещенные переломы лечат консервативно. Аспирация гематомы снимет боль и сразу же увеличит подвижность. В сустав можно ввести местный анестетик, если присутствует блокировка вращения.Пронация и супинация повторяются, чтобы оценить, является ли это истинным механическим блоком или уменьшенный диапазон движений опосредован болью. Для удобства можно носить повязку, и пациенту рекомендуется не нагружать предплечье в течение 6 недель. Пациенту рекомендуется немедленно мобилизовать локоть. Обычные рентгенограммы повторяют через 1 и 2 недели после травмы для оценки вторичного смещения. Последняя рентгенограмма делается через 6 недель, когда перелом обычно заживает и можно возобновить все повседневные занятия.Результаты такого подхода в целом отличные.
Показания к операции
Механическая блокировка движения, а также смещение фрагментов перелома являются показаниями к операции при изолированных переломах головки лучевой кости. Сопутствующий перелом, например, проксимального отдела локтевой кости не редкость, является показанием к хирургическому вмешательству. В этих случаях необходимо оценить перелом головки лучевой кости на предмет устойчивости фрагмента, и может быть показано исправление перелома головки лучевой кости, даже если смещение минимально.
Хирургическая техника
В зависимости от типа перелома к переломам головки лучевой кости можно подойти открытым или артроскопическим методом. Переломы 2 типа со смещением можно лечить артроскопически, в зависимости от опыта хирурга в этой технике. Оскольчатые или сильно смещенные переломы лучше всего лечить открытым способом.
Оба метода будут рассмотрены ниже.
Артроскопия
Общий наркоз стандартный 4.Прицел 5 мм и артроскопическое оборудование, контроль наложения жгута, боковой пролежень
Осмотрите перелом (Рисунок 3), венечный отросток и латеральные мягкие ткани, включая боковую коллатеральную связку (LCL)
Рисунок 3.
Артроскопический вид из заднебокового портала, показывающий перелом головки лучевой кости.
Если получено адекватное репозиция, направляющую проволоку можно просверлить чрескожно или через боковой портал в зависимости от местоположения перелома.Этот шаг также может быть и часто выполняется позже в ходе процедуры, с обзором сзади из радиоплечевого желоба.
Осмотрите репозицию и фиксацию перелома. Если перелом еще не был зафиксирован ранее, применяются те же действия, пока не будет получена стабильная фиксация.
Открытый доступ к переломам головки лучевой кости
Общая или региональная анестезия, контроль жгута, положение лежа на спине, рука на подлокотнике, локоть с сгибанием и пронацией 70 градусов
Боковой изогнутый разрез длиной 4 см с центром на головке лучевой кости и латеральном надмыщелке, следующий за латеральным гребнем плечевой кости.
Оценить целостность LCL и надрезать кольцевую связку впереди боковой локтевой коллатеральной связки
Эвакуация гематомы перелома и промывание сустава
Уменьшить перелом и зафиксировать винтами без головки
Если поражена шея, мы предпочитаем делать низкопрофильную фиксацию винтами без головки от головы до шеи. В некоторых случаях для достижения адекватной фиксации может потребоваться радиальная шейная пластина.
В случаях сильного измельчения фрагменты удаляются и стабильность оценивается путем приложения вальгусной нагрузки к локтю
Испытание на радиальное растяжение используется для оценки продольной нестабильности предплечья.
Мы предпочитаем заменять головку лучевой кости металлическим протезом, но резекция головки лучевой кости может быть вариантом, если локоть и предплечье стабильны.
Установка протеза головки лучевой кости зависит от используемой системы
Высота протеза имеет решающее значение и должна быть на уровне проксимального края малой сигмовидной вырезки, когда предплечье находится в нейтральном положении (Рисунок 4).
Если LCL был отключен, его следует снова вставить (Рисунок 5). Это можно сделать с помощью костных туннелей и чрескостной фиксации или с помощью костного фиксатора для фиксации связки.
Расщепление сухожилий разгибателя закрыто по отношению к LCL, чтобы обеспечить дополнительную прочность боковым структурам
Динамический внешний фиксатор можно использовать, если локоть нестабилен после костной реконструкции всех переломов и восстановления связок. Это почти никогда не показано при изолированных переломах головки лучевой кости.
Рисунок 4.
3D компьютерная томография локтя с правильным положением протеза головки лучевой кости на одном уровне с малой сигмовидной вырезкой проксимального отдела локтевой кости.
Рисунок 5.
Интраоперационная фотография левого локтя. Виден перелом головки лучевой кости, и комплекс LCL и общие разгибатели оторваны от плечевой кости.
Жемчуг и ловушки техники
Чрезмерное или недостаточное удлинение лучевой кости протезом снижает шансы на хороший результат.Используйте меньшую сигмовидную вырезку на проксимальном отделе локтевой кости в качестве ориентира, так как радиоплечевые отношения могут быть нарушены.
Возможные осложнения
Возможные осложнения, характерные для артроскопической техники, включают повреждение сосудисто-нервных структур. Маркировка локтевого нерва на коже, инсуффляция сустава и опыт артроскопии локтевого сустава снижают риск повреждения нерва.
Увеличенный отек предплечья и локтя может привести к уменьшению диапазона движений, и теоретически существует риск компартмент-синдрома предплечья.Низкое давление насоса или мешков с физиологическим раствором, а также минимизация времени работы уменьшат вероятность вздутия.
Что касается открытой техники, то ятрогенного повреждения LCL можно избежать, используя подход с разгибателями-разгибателями.
Следует избегать повреждения оборудования и неправильной ориентации или установки протеза. Стандартная антибиотикопрофилактика снижает риск инфекции.
Жесткость является обычным явлением, поэтому необходима прочная фиксация отломков, поскольку это должно обеспечить раннюю мобилизацию.
Послеоперационная реабилитация
Сопутствующие поражения часто требуют послеоперационной реабилитации, но, если это вообще возможно, следует немедленно мобилизовать локоть. Кратковременная иммобилизация может быть показана для комфорта, но не должна превышать 1 недели.
При восстановлении связок мы предпочитаем использовать динамический локтевой ортез. Полное сгибание разрешено, но в течение первых 2 недель разгибание запрещено под углом 60 градусов. Между 2 и 4 неделями допускается разгибание до 30 градусов, а между 4 и 6 неделями сгибание и разгибание – бесплатно.Ортез отменяется через 6 недель.
Результаты / доказательства в литературе
ван Рит, Р.П., Морри, Б.Ф., О’Дрисколл, С.В., Ван Глаббек, Ф. «Сопутствующие травмы, осложняющие переломы головки лучевой кости: демографическое исследование». Clin Orthop Relat Res. об. 441. 2005. С. 351-5. (Переломы головки лучевой кости у взрослых оценивались на предмет ассоциированных поражений. Средний возраст составлял 45 лет. Соотношение полов было приблизительно 1: 1. Мужчины были в среднем на 7 лет моложе на момент травмы и получили более серьезные травмы.Около 67% пациентов имели перелом головки лучевой кости 1-го типа, 14% – 2-го типа и 19% имели оскольчатый перелом 3-го типа. Восемь процентов переломов 1-го типа, 50% переломов 2-го и 75% переломов 3-го типа имели сопутствующие травмы. Сопутствующие переломы были обычным явлением, при этом переломы венечной артерии были наиболее частым сопутствующим переломом локтя. Клинически значимые разрывы латеральных и / или медиальных коллатеральных связок были обнаружены у 11% пациентов, но у многих других пациентов эти повреждения оставались субклиническими.Головка лучевой кости сломана в результате вывиха локтя у 14% пациентов. Неудивительно, что сопутствующие травмы чаще встречаются при более тяжелых повреждениях головки лучевой кости.)
Холдсворт, Би Джей, Клемент, Округ Колумбия, Ротвелл, Пенсильвания. «Переломы головки лучевой кости – преимущества аспирации: проспективное контролируемое исследование». Травма. об. 18. 1987. С. 44-7. ((Эта классическая статья впервые показала преимущество аспирации и раннего движения по сравнению с иммобилизацией.)
Chalidis, BE, Papadopoulos, PP, Sachinis, NC, Dimitiou, CG.«Только аспирация по сравнению с аспирацией и инъекцией бупивакаина при лечении переломов головки лучевой кости без смещения: проспективное рандомизированное исследование». т. 18. 2009. С. 676-9. (Одна только аспирация обеспечивает значительное уменьшение боли и способствует раннему движению локтя при переломах типа 1. Использование местного анестетика не улучшило результатов. Местный анестетик также может оказывать пагубное воздействие на суставной хрящ. Имея это в виду и Из-за отсутствия данных, показывающих значительное улучшение по сравнению с одной только аспирацией, я считаю, что использование местного анестетика не показано, если только анестетик не вводится для оценки механического блокирования движения.)
Кольцо, D, Quintero, J, Юпитер, JB. «Открытая репозиция и внутренняя фиксация переломов головки лучевой кости». J Bone Joint Surg Am. об. 84-А. 2002. С. 1811-5. (Авторы представляют результаты 56 хирургически пролеченных пациентов с переломами головки лучевой кости 2 и 3 типа. Было показано, что отсутствие фиксации или несращение приводит к худшим результатам. Авторы пришли к выводу, что удаление головки лучевой кости с заменой головки лучевой кости или без нее, вместо открытой репозиции с внутренней фиксацией, вероятно, показан при переломах с более чем тремя фрагментами и при переломе головки лучевой кости как части более сложной картины повреждения, что потенциально затрудняет заживление перелома.)
Michels, F, Pouliart, N, Handelberg, F. «Артроскопическое лечение переломов головки лучевой кости типа 2 по Мэйсону». Коленная хирургия Sports Traumatol Arthrosc. об. 15. 2007. С. 1244-50. (Авторы представляют результаты 14 пациентов, получавших артроскопическую репозицию и внутреннюю фиксацию переломов головки лучевой кости 2 типа. Результаты были хорошими или отличными у всех 14 пациентов. Авторы определяют оценку и возможное лечение связанных внутрисуставных поражений как одно из преимуществ этой техники.)
Caputo, AE, Mazzocca, AD, Santoro, VM. «Неартикулирующая часть головки лучевой кости: анатомические и клинические показания для внутренней ротации». J Hand Surg Am. об. 23. 1998. С. 1082–90. (Эту статью необходимо прочитать любому хирургу, который хирургическим путем лечит переломы головки лучевой кости. Авторы показали неартикулируемую часть под углом 113 градусов и обнаружили корреляцию этой неартикулируемой части с расположением бугорка Листера. В качестве ориентира пальпируйте Бугорок Листера и перенесите его на головку лучевой кости.Оборудование может быть размещено под дугой 90 градусов с этой отметкой в центре, не вызывая столкновения.)
Смит, AM, Урбаноски, LR, Касл, JA, Рашинг, JT, Ruch, DS. «Тест радиуса вытягивания: предиктор продольной устойчивости предплечья». JBJS-A .. об. 84-А. 2002. С. 1970-6. (Симптоматическая продольная лучевая диссоциация после резекции головки лучевой кости чрезвычайно трудно поддается лечению, и результаты неутешительны. Авторы описывают тест, позволяющий избежать этой проблемы. Если тест положительный, реконструкция головки лучевой кости с остеосинтезом или протезированием абсолютно показана.Фрагменты головки лучевой кости удаляют и к проксимальной культи лучевой кости прикрепляют зажим Кохера. Затем радиус просто вытягивается в проксимальном направлении и измеряется величина перемещения. Разрыв межкостной перепонки можно заподозрить при смещении всего на 3 мм. Разрыв всех продольных стабилизаторов приведет к смещению более чем на 6 мм.)
van Riet, RP, Van Glabbeek, F, de Weerdt, W., Oemar, J, Bortier, H. «Валидация малой сигмовидной вырезки локтевой кости в качестве ориентира для точной установки протеза для головки лучевой кости. : трупное исследование ». JBJS-Br. об. 89. 2007. С. 413-6. (В этом анатомическом исследовании было показано, что проксимальный край малой сигмовидной вырезки соответствует высоте головки лучевой кости. Это исследование предлагает важный ориентир для оценки высоты замены головки лучевой кости в клинических условиях.)
Zwingmann, J, Welzel, M, Dovi-Akue, D, Schmal, H, Sudkamp, NP, Strohm, PC. «Клинические результаты различных методов оперативного лечения переломов головки лучевой кости: систематический обзор и метаанализ клинических исходов». Травма. об. 44. 2013. С. 1540-50. (Из в общей сложности 851 клинической статьи о переломах головки лучевой кости в этот обзор и метаанализ были включены окончательные 58 статей. Была включена тысяча двести шестьдесят четыре пациента при среднем сроке наблюдения 67,5 месяцев. Авторы пришли к выводу, что открытая репозиция и внутренняя фиксация дают наилучшие результаты при переломах головки лучевой кости 2-го типа. То же самое было сделано для переломов 3-го типа, исходя из того, что возможна стабильная фиксация и что выбор между открытой репозицией и внутренней фиксацией, резекцией или радиальной головкой Замена должна производиться во время операции, чтобы избежать поздних осложнений, таких как нестабильность, псевдоартроз и смещение отломков.)
ван Рит, РП, Санчес-Сотело, Дж., Морри, Б.Ф. «Неудача при замене металлической радиальной головки». JBJS-Br. об. 92. 2010. С. 661-7. (Замена металлической головки лучевой кости была удалена у 47 пациентов по разным причинам. Наиболее частой причиной было болезненное расшатывание протеза. Другие причины включали жесткость, нестабильность и инфекцию. Рентгенологические признаки чрезмерного удлинения были обнаружены у 11 из 47 пациентов. и все, кроме одного пациента, имели дегенеративные изменения в локтевом суставе.)
Сводка
Часто встречаются переломы головки лучевой кости. Результаты лечения хорошие. Переломы лучевой головки подразделяются на три типа. Связанные поражения добавляются как суффикс. Изолированные переломы 1 типа лечат консервативно путем аспирации сустава и мобилизации локтя, если позволяет боль. Переломы 2-го типа со смещением лечат репозицией и фиксацией отломков. Это можно сделать артроскопическим или открытым способом. Оскольчатые переломы 3-го типа лечат резекцией отломков и установкой протеза головки лучевой кости.Резекция головки лучевой кости является вариантом у пациентов со стабильными локтем и предплечьем, но следует соблюдать осторожность, поскольку сопутствующие поражения являются обычным явлением. Следует избегать долговременной иммобилизации локтя любой ценой, и можно использовать шарнирный динамический локтевой бандаж, если требуется защита связочных структур.
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC.Лицензионный контент является собственностью DSM и защищен авторским правом.
Условия и методы лечения
Руководство для пациентов с переломами лучевой головки (локтя) у взрослых
Анатомия
Головка лучевой кости является частью лучевой кости , одной из двух костей предплечья. Лучевая головка – это название конца лучевой кости, который соединяет (перемещается) с дистальным отделом плечевой кости; помогает формировать локтевой сустав.Головка лучевой кости сочленяется с частью дистального отдела плечевой кости, называемой головкой , . Поверхность головки имеет выпуклую форму , , что означает, что она имеет округлую форму, как поверхность шара. Радиальная головка вогнутая, или слегка выпуклая, образуя неглубокую впадину, которая плотно прилегает к головке. Как почти все суставы, оба покрыты суставным хрящом (скользким покрытием, которое позволяет кости перемещаться по кости). Край головки лучевой кости также сочленяется с локтевой костью , другой костью, составляющей предплечье.Связка, называемая кольцевой связкой , окружает головку лучевой кости и удерживает ее на месте.
Признаки и симптомы
Перелом головки лучевой кости обычно возникает в результате падения на вытянутую руку. Сила передается от руки через предплечье к локтю. Сразу возникает боль с внешней стороны локтя. Обычно из перелома локтевого сустава идет кровотечение, вызывающее отек вокруг локтя.Вы, вероятно, не сможете полностью выпрямить локоть или повернуть предплечье. Это движение называется пронацией (ладонь вниз) и супинация (ладонь вверх).
Оценка
Основная цель клинической оценки перелома головки лучевой кости – определить, разделены ли фрагменты перелома до такой степени, что они будут мешать функции локтевого сустава.Перелом оценивают, сделав несколько рентгеновских снимков локтя. В некоторых особых случаях, когда ожидается операция, может потребоваться компьютерная томография, чтобы идентифицировать все фрагменты и спланировать хирургическую процедуру. Ваш хирург может также ввести иглу в локтевой сустав и удалить кровь, вызвавшую опухоль сустава. Плотный отек усиливает боль после перелома, а удаление крови может уменьшить боль. После удаления крови хирург может ввести в сустав местный анестетик (например, лидокаин), чтобы уменьшить боль и лучше оценить функцию локтевого сустава.Хирург будет следить за тем, достаточно ли смещены фрагменты перелома на (не совмещены), чтобы мешать движению локтя после того, как перелом зажил без хирургического вмешательства.
Наконец, ваш хирург осмотрит запястье. Поскольку большинство переломов головки лучевой кости происходит после падения на вытянутую руку, связки запястья могут быть повреждены одновременно. Травма запястья в сочетании с переломом головки лучевой кости является более серьезной травмой и повлияет на решение о необходимости хирургического вмешательства.
Лечение
Многие переломы головки лучевой кости представляют собой простые трещины, которые не смещаются и не требуют хирургического вмешательства. Чем больше отломков и чем больше они смещены, тем больше вероятность того, что потребуется хирургическое вмешательство, поскольку фрагменты перелома мешают движению в локтевом суставе. Через часть локтевого сустава между головкой лучевой кости и головкой не передается большая сила.Большая часть силы передается от локтевой кости к дистальному отделу плечевой кости, когда мы используем руку и руку. Это означает, что даже если лучевая головка является частью суставной поверхности, ее не нужно ремонтировать так же точно, как суставную поверхность несущего или силового соединения.
Нехирургический
Переломы головки лучевой кости можно лечить без хирургического вмешательства, если фрагменты минимально смещены, что означает, что фрагменты остаются в тесном соединении и не блокируют движение локтя.Если ваш хирург решает, что перелом можно вылечить без хирургического вмешательства, на первые 1-2 недели обычно накладывают шину. В отличие от гипсовой повязки, мягкая и объемная шина позволяет изменить объем отека в течение первых нескольких дней или недель. Если ваш хирург считает, что картина перелома стабильна, а это означает, что вероятность смещения фрагментов мала, вам может быть разрешено начать использовать руку в течение нескольких дней.
После того, как опухоль спала, обычно рекомендуется наложение длинной повязки на руку или фиксация перелома.Повязка или скоба для перелома остается на месте до тех пор, пока на переломе не появятся признаки заживления. Обычно это происходит через шесть или восемь недель.
Рентген обычно делают через одну или две недели, чтобы убедиться, что фрагменты перелома не разделяются, и снова несколько раз в течение периода лечения, чтобы оценить, заживает ли перелом. Как только ваш хирург решит, что перелом зажил, гипсовая повязка или скоба для перелома снимаются, и вы будете работать с физиотерапевтом, чтобы восстановить движение и силу в руке.
Хирургия
Хирургическое лечение переломов головки лучевой кости обычно включает в себя надрез на боковой, (внешней) части локтя, возвращение фрагментов перелома в их нормальное положение и удержание их там с помощью какого-либо типа фиксации. Фрагменты перелома, как правило, очень маленькие, и наиболее распространенным типом фиксации являются небольшие металлические штифты или металлические винты, удерживающие фрагменты вместе. Этот тип хирургии называется Открытая репозиция и внутренняя фиксация (ORIF) .
Если имеется несколько фрагментов перелома, которые хирург решает не собирать и удерживать вместе с какой-либо надеждой на успех, может быть рекомендовано иссечение головки лучевой кости . В этой процедуре хирург просто удаляет все фрагменты перелома и отрезает конец лучевой кости до плоской поверхности. Это оставляет зазор между концом лучевой кости и головкой, который заполняется рубцовой тканью. Этот тип процедуры возможен, потому что через сустав между головкой лучевой кости и головкой, когда мы используем руку, не передается большая сила.Более важно, чтобы конец лучевой кости был устойчивым к локтевой кости, когда мы поворачиваем предплечье при пронации и супинации.
При некоторых сложных травмах, включающих перелом головки лучевой кости и травмы связок запястья, удаление головки лучевой кости может быть неприемлемым. Зазор, оставшийся после снятия головки лучевой кости, делает ситуацию более нестабильной. Необходимо восстановить небольшое усилие, передаваемое через сустав между головкой лучевой кости и головкой, чтобы поддерживать ослабленные связки.В этом случае после удаления фрагментов перелома к концу лучевой кости прикрепляется искусственная лучевая головка, заполняющая зазор.
Осложнения
Почти все переломы могут привести к повреждению нервов и кровеносных сосудов, но повреждение этих структур после перелома головки лучевой кости случается редко. Фрагменты перелома могут не зажить; это называется несращением . Фрагменты перелома также могут зажить в неприемлемом положении; это называется malunion .Если возникает какое-либо из этих осложнений, результатом может быть боль, потеря силы и уменьшение диапазона движений локтя. Для лечения осложнения может потребоваться повторная операция.
Поскольку лучевая головка составляет часть поверхности локтевого сустава, перелом лучевой головки может повредить поверхность суставного хряща. Это может привести к остеоартриту (артриту изнашивания) локтевого сустава через месяцы или годы после заживления перелома. У вас всегда будет определенный риск развития остеоартрита после перелома головки лучевой кости из-за повреждения суставной поверхности, вызванного переломом.Остеоартрит локтевого сустава может привести к боли и ригидности локтевого сустава и может потребовать дополнительного лечения или хирургического вмешательства, если симптомы тяжелые.
Реабилитация
Прогноз при простых переломах головки лучевой кости в целом отличный. Более мелкие переломы головки лучевой кости и те, которые связаны с другими травмами связок запястья и локтя, с большей вероятностью приведут к более длительному времени заживления и могут потребовать более обширной физиотерапии для восстановления движения локтя.Если лечение требует длительной иммобилизации локтя, ваше плечо может стать несколько жестким, потому что вы не будете использовать сустав в нормальном режиме. Для восстановления силы и диапазона движений в плече и локте обычно рекомендуется физиотерапия.
Реабилитация начнется, как только ваш хирург почувствует, что перелом достаточно стабилен, чтобы начать восстановление диапазона движений в плече и локте. Если потребовалась операция, программа реабилитации будет изменена, чтобы защитить фиксацию фрагментов перелома.Ваш хирург свяжется с вашим физиотерапевтом, чтобы убедиться, что ваша программа реабилитации не рискует привести к сбою фиксации. Если хирург считает, что фиксация очень прочная, вы сможете быстро продвинуть свою программу; если фиксация не такая прочная, скорость вашего прогресса, возможно, придется снизить до тех пор, пока не произойдет дальнейшее заживление.
Обзор перелома локтевого сустава головки лучевой кости
Перелом головки лучевой кости – наиболее распространенный тип перелома локтя, который встречается у взрослых.Этот тип травмы чаще всего возникает в результате падения на вытянутую руку. Переломы головки лучевой кости чаще всего возникают у двух групп пациентов: у пожилых женщин в результате остеопороза или у молодых мужчин в результате значительной травмы.
Они также могут возникать у других групп пациентов, но эти две группы являются наиболее распространенными. Кроме того, переломы головки лучевой кости могут возникать в сочетании с другими травмами локтя и верхней конечности.
Головка лучевой кости имеет форму круглого диска и важна для движений локтя.Головка лучевой кости перемещается как при сгибании, так и при разгибании (сгибании) локтевого сустава, а также при вращении предплечья. Таким образом, травма головки лучевой кости может повлиять на все движения в локтевом суставе.
Шидловски / Getty ImagesСимптомы
Переломы головки лучевой кости чаще всего возникают после падения и попытки опереться на предплечье. Симптомы этого типа перелома включают:
- Боль в локте
- Ограниченная подвижность сустава
- Припухлость сустава
- Болезненность преимущественно на внешней стороне сустава
Диагностика
Переломы головки лучевой кости часто можно увидеть на рентгеновском снимке, но иногда при хорошо выровненных переломах кости они могут не обнаруживаться на обычном рентгеновском снимке.Часто травму подозревают, если на рентгеновском снимке видна припухлость в локтевом суставе. Другие тесты, такие как компьютерная томография или МРТ, могут быть получены при неопределенности диагноза.
Категории
Существует три категории переломов головки лучевой кости:
- Тип 1: нет смещения (отделения) кости
- Тип 2: простой разрыв со смещением
- Тип 3: оскольчатая трещина (много частей)
Лечение травм
Лечение переломов головки лучевой кости зависит от внешнего вида перелома на рентгеновском снимке.Переломы головки лучевой кости, которые не сильно смещены, можно лечить путем наложения шины на локоть на короткий период времени, чтобы контролировать дискомфорт, с последующим ранним увеличением диапазона движений. Более длительная иммобилизация не рекомендуется и может привести к большему количеству проблем в результате жесткость сустава.
При более значительном смещении перелома головки лучевой кости может потребоваться хирургическое вмешательство для стабилизации перелома или, возможно, иссечение головки лучевой кости. Выбор подходящего типа лечения зависит от нескольких факторов, включая количество костных фрагментов, повреждение других костей и связок. вокруг локтя и уровень активности пациента.
Если лучевая головка требует удаления, может потребоваться установка имплантата для предотвращения нестабильности локтя. Эта процедура, называемая заменой лучевой головки, необходима, если другие кости и / или связки были повреждены, а локтевой сустав нестабилен без любая лучевая головка. В противном случае удаление изолированной лучевой травмы головы обычно не вызывает нарушения функции локтевого сустава.
Осложнения переломов головки лучевой кости включают несращение, неправильное сращение, артрит локтевого сустава и жесткость локтевого сустава.Несращение (незаживающие переломы) и неправильное сращение (плохо выровненные переломы) наиболее распространены при безоперационном лечении, но часто могут не вызывать никаких симптомов. Артрит и скованность чаще возникают при более серьезных травмах, таких как переломы, в результате которых возникает множество фрагментов кости.
Перелом головки лучевой кости
Изображения: Ссылки по теме на внешние сайты (из Bing)
Онтология: Перелом головки лучевой кости (C0748237)
| Концепции | Травма или отравление ( T037 ) |
| ICD10 | S52.12 , S52.11 |
| Английский | Перелом головки лучевой кости, перелом головки лучевой кости, перелом проксимального конца головки лучевой кости, перелом головки лучевой кости (диагностика), перелом; радиус, головка |
| Голландский | перелом; радиус, caput |
Онтология: Перелом шейки лучевой кости (C0840608)
| Концепции | Травма или отравление ( T037 ) |
| ICD10 | S52.13 , S52.12 |
| Английский | Перелом шейки лучевой кости, перелом шейки проксимального конца лучевой кости, перелом шейки лучевой кости (диагностика), перелом шейки лучевой кости, перелом; радиус шейки |
| Голландский | перелом; радиус, воротник |
Перелом лучевой головки S52.123A 813.05
синонимов: перелом головки лучевой кости, перелом проксимального отдела лучевой кости Перелом головки лучевой кости ICD-10 Перелом головки лучевой кости ICD-9
Этиология перелома головки лучевой кости / Эпидемиология / Естественная история
Анатомия перелома головки лучевой кости
Клиническая оценка перелома головки лучевой кости
Рентгенограмма перелома радиальной головки / диагностические тесты
Классификация / лечение перелома головки лучевой кости
Травмы, связанные с переломом головки лучевой кости / дифференциальный диагноз Осложнения перелома головки лучевой кости
Последующий уход за переломом головки лучевой кости
Обзор перелома радиальной головки Ссылки |


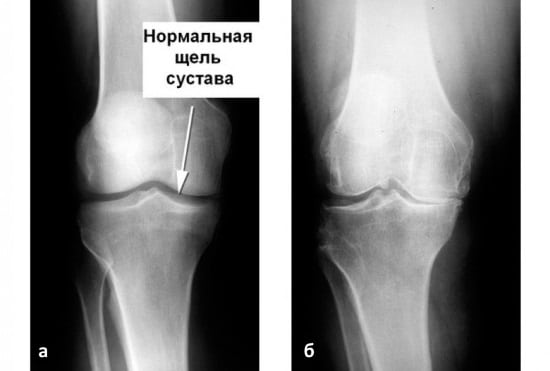
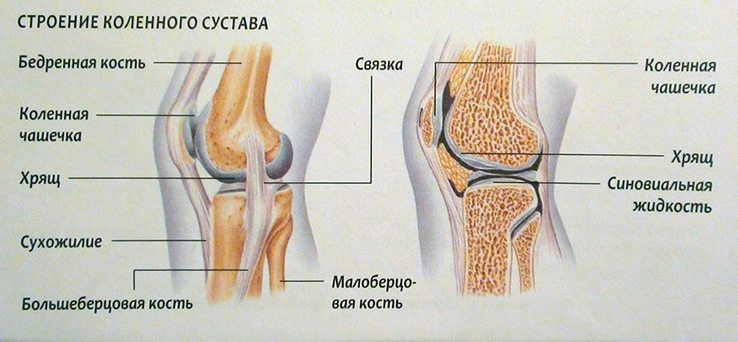
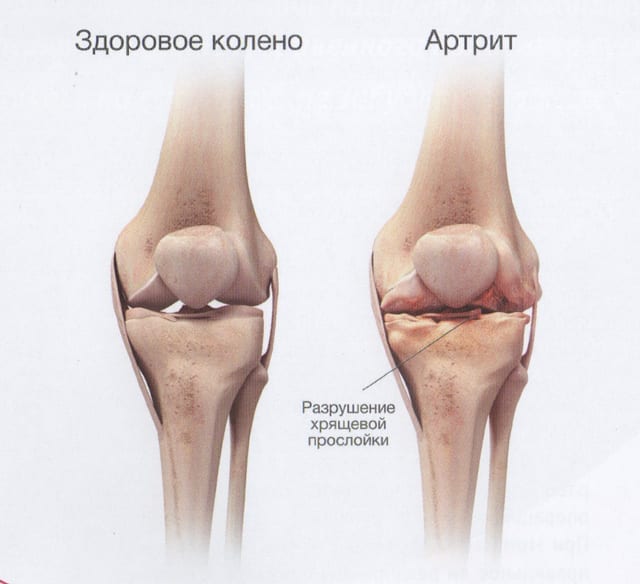

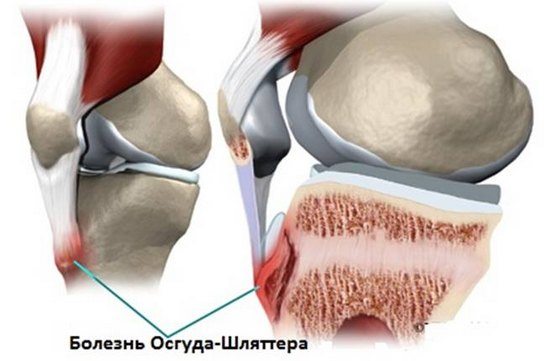
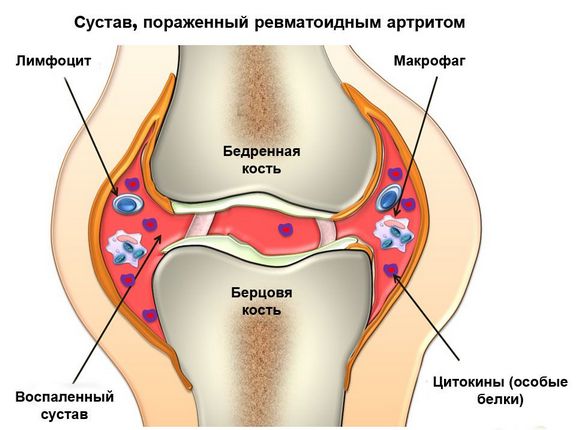





 Разрыв передней крестообразной связки
Разрыв передней крестообразной связки
 Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности “Лечебное дело”.
Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности “Лечебное дело”.











 Существует множество причин, которые вызывают в коленном суставе сильную боль, но среди них чаще всего встречаются следующие:
Существует множество причин, которые вызывают в коленном суставе сильную боль, но среди них чаще всего встречаются следующие: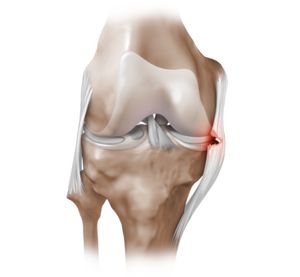 Нарушение связок происходит у людей, которые ведут активную жизнь. Оно наступает в результате избыточной нагрузки, удара или сильного давления на голень.
Нарушение связок происходит у людей, которые ведут активную жизнь. Оно наступает в результате избыточной нагрузки, удара или сильного давления на голень. Воспаление сухожилий также чаще всего отмечается у людей, которые занимаются спортом, связанным с прыжками. Постоянные нагрузки приводят к развитию микротрещин, которые имеют тенденцию к самостоятельному заживлению. Но при остром и выраженном процессе человек ощущает сильную боль в области коленной чашечки и близлежащих тканях.
Воспаление сухожилий также чаще всего отмечается у людей, которые занимаются спортом, связанным с прыжками. Постоянные нагрузки приводят к развитию микротрещин, которые имеют тенденцию к самостоятельному заживлению. Но при остром и выраженном процессе человек ощущает сильную боль в области коленной чашечки и близлежащих тканях. При повреждении мениска человек в остром периоде ощущает сильнейшую боль, которая сопровождается ограничением движений (как активных, так и пассивных), то есть развивается блокада сустава.
При повреждении мениска человек в остром периоде ощущает сильнейшую боль, которая сопровождается ограничением движений (как активных, так и пассивных), то есть развивается блокада сустава. Заболевание может протекать в острой или хронической форме и проявляется в виде воспалительной реакции околосуставной сумки. Причиной может стать небольшая рана, ушиб или ссадина. Такого рода поражение коленного сустава встречается как осложнение подагры или остеоартроза.
Заболевание может протекать в острой или хронической форме и проявляется в виде воспалительной реакции околосуставной сумки. Причиной может стать небольшая рана, ушиб или ссадина. Такого рода поражение коленного сустава встречается как осложнение подагры или остеоартроза.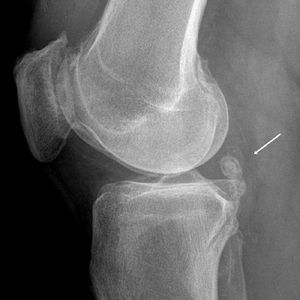 Возникает в результате отламывания или отрыва частички хряща или кости, которые находятся свободно в суставной полости. При этом длительное время она может себя никак не проявлять.
Возникает в результате отламывания или отрыва частички хряща или кости, которые находятся свободно в суставной полости. При этом длительное время она может себя никак не проявлять.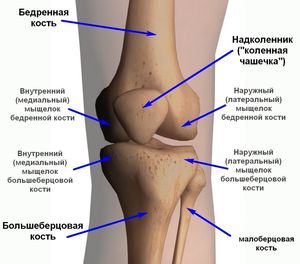 Вывих или перелом пателлы сопровождается болевым синдромом.
Вывих или перелом пателлы сопровождается болевым синдромом.
 Для определения степени повреждения специалист использует рентгеновскую диагностику, иногда для уточнения направляет на МРТ. Самая высокая точность диагностики достигается методом артроскопии, при которой можно проводит ряд манипуляций по лечению патологии.
Для определения степени повреждения специалист использует рентгеновскую диагностику, иногда для уточнения направляет на МРТ. Самая высокая точность диагностики достигается методом артроскопии, при которой можно проводит ряд манипуляций по лечению патологии.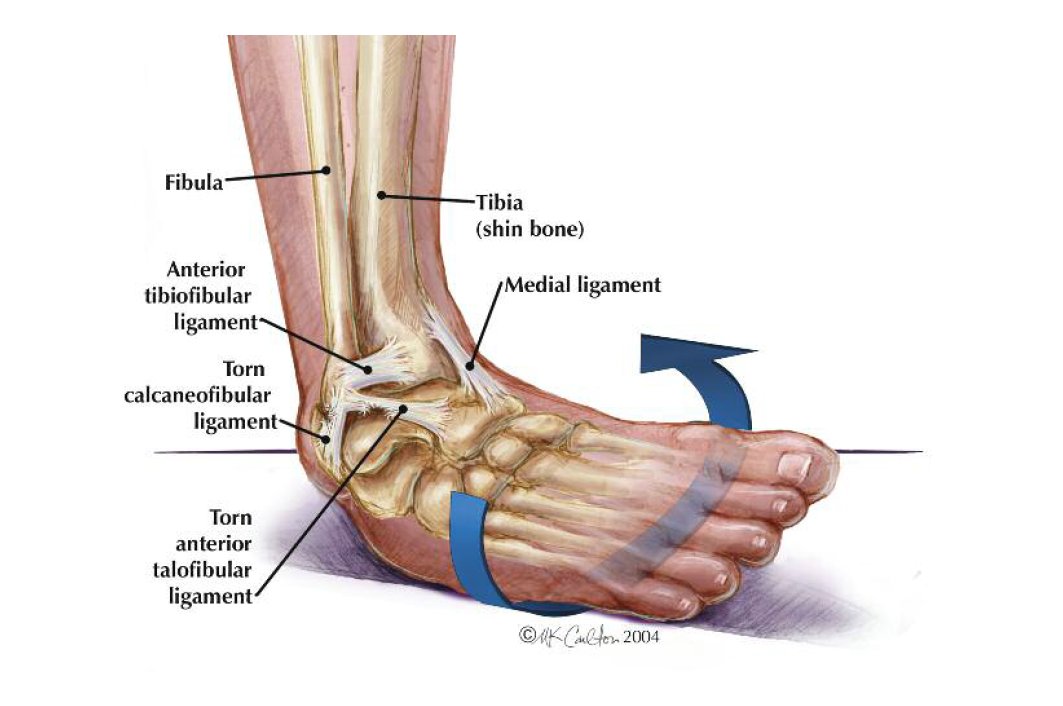 На прогрессирующих стадиях ограничивается подвижность, а после физических нагрузок пациент ощущает боль в ступне и спустя несколько дней. При ходьбе боли в голеностопном суставе усиливаются, что указывает на постепенное ухудшение качества жизни человека.
На прогрессирующих стадиях ограничивается подвижность, а после физических нагрузок пациент ощущает боль в ступне и спустя несколько дней. При ходьбе боли в голеностопном суставе усиливаются, что указывает на постепенное ухудшение качества жизни человека.

 По сравнению с артрозом тазобедренного и коленного суставов, случаи артроза голеностопных суставов встречаются не так часто. Все чаще этим недугом страдают пациенты молодого возраста. Случаи артроза голеностопа у более взрослых пациентов наблюдаются реже. В большинстве случаев причиной артроза голеностопного сустава являются травмы. Кроме того, у пациентов с данным заболеванием отмечаются деформации, а так же Синдром гипермобильности суставов (ГМС). По это причине лечение данной болезни проводится опытными и квалифицированными врачами-ортопедами и травматологами наше клиники, которые неоднократно доказывали, что ортопедия и травматология в Германии находятся на высочайшем уровне. Для того чтобы лечение артроза прошло успешно наши специалисты проводят точный анализ деформаций голеностопных суставов, а так же восстановление осевой нагрузки.
По сравнению с артрозом тазобедренного и коленного суставов, случаи артроза голеностопных суставов встречаются не так часто. Все чаще этим недугом страдают пациенты молодого возраста. Случаи артроза голеностопа у более взрослых пациентов наблюдаются реже. В большинстве случаев причиной артроза голеностопного сустава являются травмы. Кроме того, у пациентов с данным заболеванием отмечаются деформации, а так же Синдром гипермобильности суставов (ГМС). По это причине лечение данной болезни проводится опытными и квалифицированными врачами-ортопедами и травматологами наше клиники, которые неоднократно доказывали, что ортопедия и травматология в Германии находятся на высочайшем уровне. Для того чтобы лечение артроза прошло успешно наши специалисты проводят точный анализ деформаций голеностопных суставов, а так же восстановление осевой нагрузки.

 При нестабильности наружных боковых связок таранная кость смещается и подвергается неправильным нагрузкам. Зачастую, для того, чтобы проверить насколько успешным будет консервативное лечение, данный клинический тест после разрыва наружных боковых связок не проводится. © Gelenk-Klinik
При нестабильности наружных боковых связок таранная кость смещается и подвергается неправильным нагрузкам. Зачастую, для того, чтобы проверить насколько успешным будет консервативное лечение, данный клинический тест после разрыва наружных боковых связок не проводится. © Gelenk-Klinik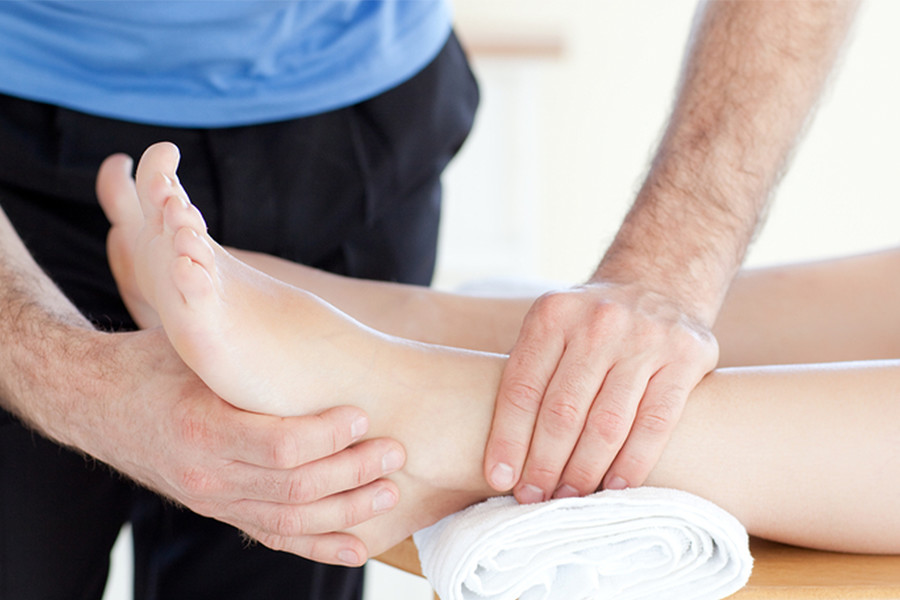 4 Укрепление задней большеберцовой артерии при нестабильности наружных связок при помощи Терра-Банд – тренажеров для физических методов реабилитации и функциональных тренировок. При помощи данного упражнения, а также других тренировок обеспечивается эффективное лечение и предотвращение артроза. © Gelenk-Klinik
4 Укрепление задней большеберцовой артерии при нестабильности наружных связок при помощи Терра-Банд – тренажеров для физических методов реабилитации и функциональных тренировок. При помощи данного упражнения, а также других тренировок обеспечивается эффективное лечение и предотвращение артроза. © Gelenk-Klinik Большеберцовая и малоберцовая кости обозначены желтым цветом. Таранная кость принимает на себя вес тела человека во время ходьбы. Однако к ней не прикрепляется ни одного сухожилия, и она не имеет мышечного футляра. Положение таранной кости удерживается разве что при помощи связок. Только положение окружающих кость связок и суставов играет решающую роль в восстановлении ее функциональности. Поэтому, при диагностике артроза голеностопного сустава мы уделяем пациентам особое внимание и проявляем особую осторожность.
Большеберцовая и малоберцовая кости обозначены желтым цветом. Таранная кость принимает на себя вес тела человека во время ходьбы. Однако к ней не прикрепляется ни одного сухожилия, и она не имеет мышечного футляра. Положение таранной кости удерживается разве что при помощи связок. Только положение окружающих кость связок и суставов играет решающую роль в восстановлении ее функциональности. Поэтому, при диагностике артроза голеностопного сустава мы уделяем пациентам особое внимание и проявляем особую осторожность.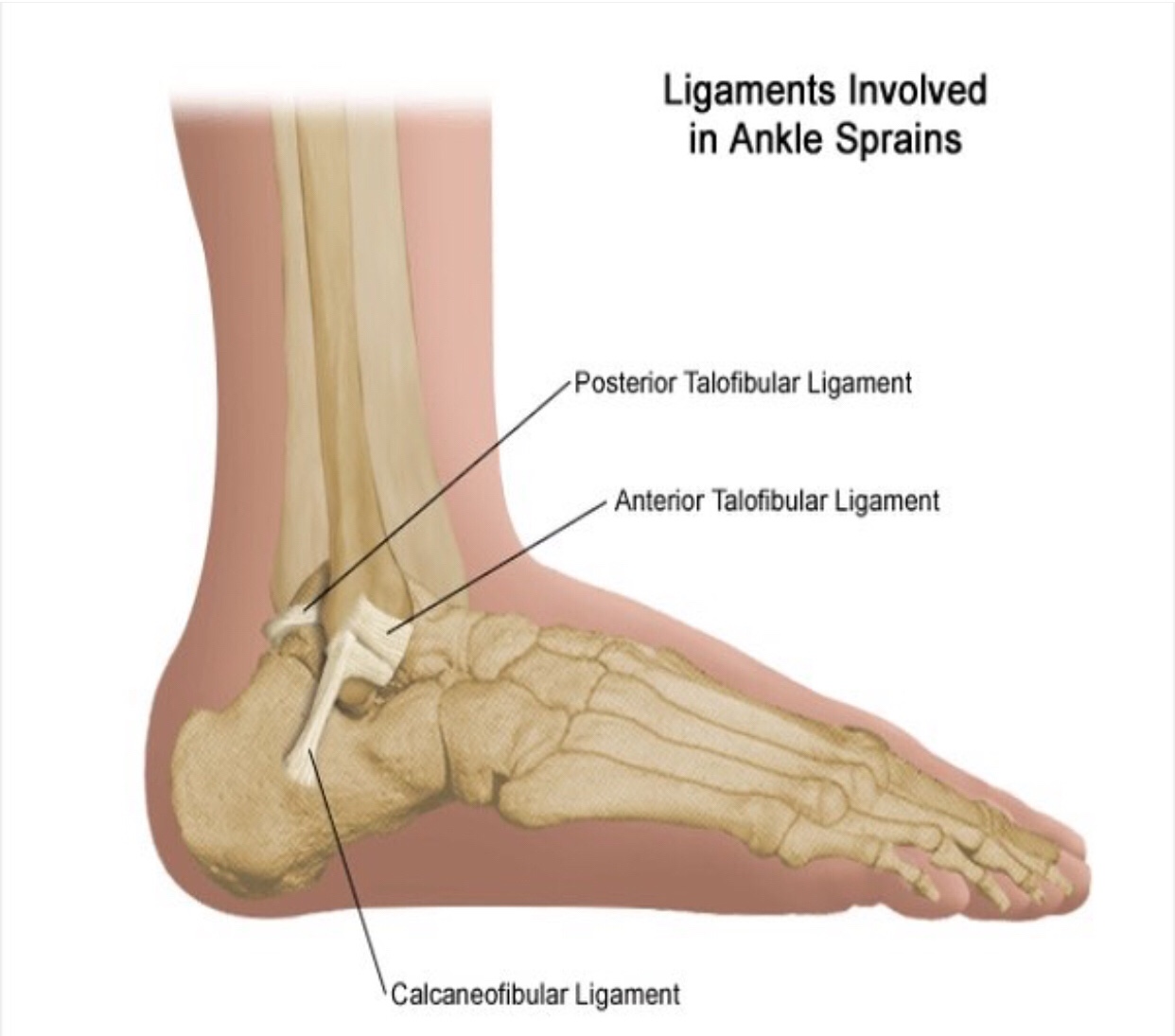 7: Разрыв большеберцовой коллатеральной связки дестабилизирует таранную кость и приводит к образованию выступа дельтовидной (медиальной) лодыжки. © Gelenk-Klinik
Рис. 8: Наиболее сильно изменению биомеханики таранной кости способствует одновременный разрыв внутренних и наружных коллатеральных связок. © Gelenk-Klinik
7: Разрыв большеберцовой коллатеральной связки дестабилизирует таранную кость и приводит к образованию выступа дельтовидной (медиальной) лодыжки. © Gelenk-Klinik
Рис. 8: Наиболее сильно изменению биомеханики таранной кости способствует одновременный разрыв внутренних и наружных коллатеральных связок. © Gelenk-Klinik
 Помимо этого, физиотерапевтическое лечение ускоряет процесс регенерации хряща после его повреждений.
Помимо этого, физиотерапевтическое лечение ускоряет процесс регенерации хряща после его повреждений.


 Появление болей после физических нагрузок, то есть сразу после занятий спортом либо прогулок, указывает на начальную стадию артроза в голеностопном суставе. Болевые ощущения в состоянии покоя либо длительные боли в суставе говорят о прогрессирующей стадии артроза голеностопного сустава.
Появление болей после физических нагрузок, то есть сразу после занятий спортом либо прогулок, указывает на начальную стадию артроза в голеностопном суставе. Болевые ощущения в состоянии покоя либо длительные боли в суставе говорят о прогрессирующей стадии артроза голеностопного сустава.
 Средний продольный внутренний свод ступни практически исчезает.
Средний продольный внутренний свод ступни практически исчезает.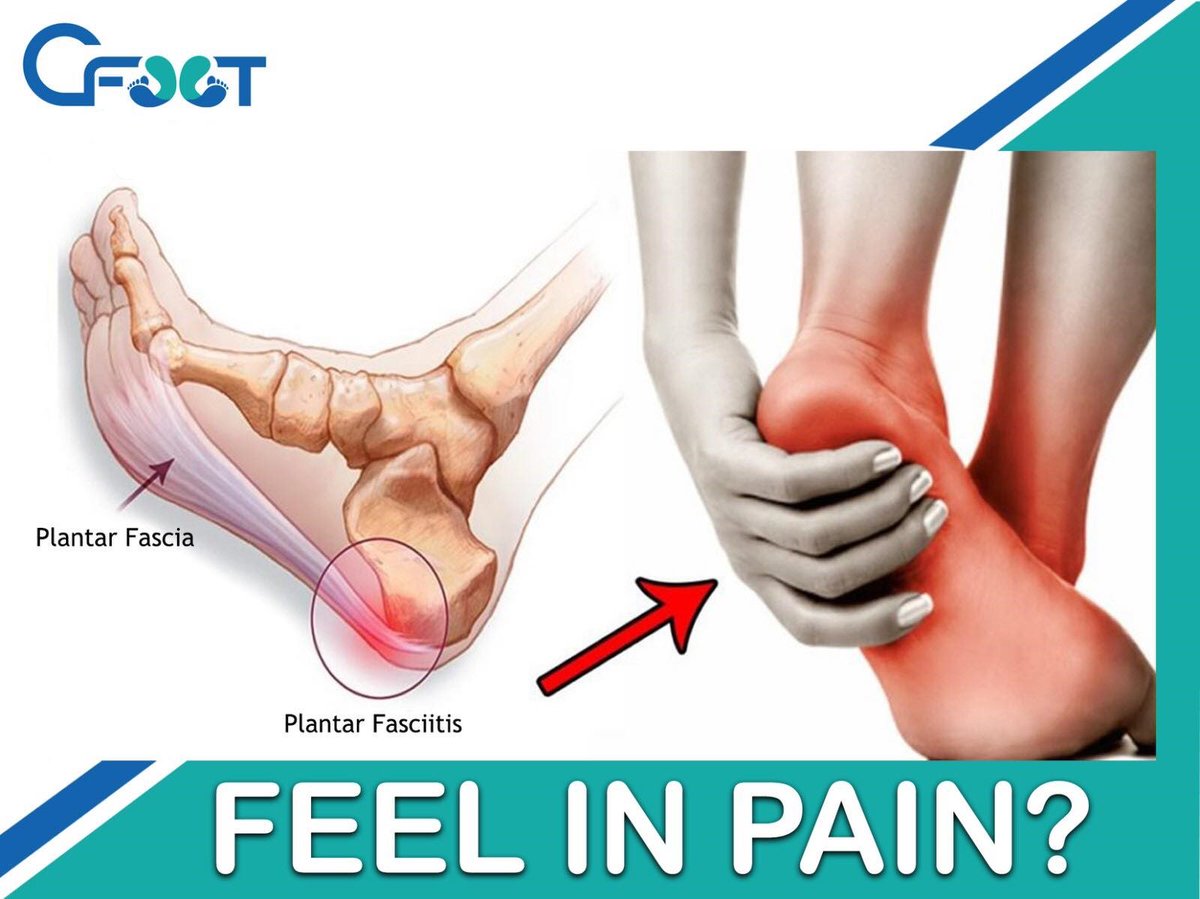 Оценка заболевания на основе снимков нижних конечностей без нагрузки, неточная. Необходимые рентгеновские снимки отображают положение осей относительно друг друга, а так же распределение повреждений хряща в голеностопном суставе. Кроме того, данные снимки позволяют сделать выводы касательно причин артроза.
Оценка заболевания на основе снимков нижних конечностей без нагрузки, неточная. Необходимые рентгеновские снимки отображают положение осей относительно друг друга, а так же распределение повреждений хряща в голеностопном суставе. Кроме того, данные снимки позволяют сделать выводы касательно причин артроза.
 Увеличение давления в кости может привести к ее распаду – так называемая костная киста (киста кости) – заболевание, во время которого наблюдается образование полости в кости, возникающее по причине ее омертвения (остеонекроз). Последним признаком, указывающим на артроз в голеностопном суставе, является деформация суставных поверхностей, вследствие изменения линии нагрузки в суставе.
Увеличение давления в кости может привести к ее распаду – так называемая костная киста (киста кости) – заболевание, во время которого наблюдается образование полости в кости, возникающее по причине ее омертвения (остеонекроз). Последним признаком, указывающим на артроз в голеностопном суставе, является деформация суставных поверхностей, вследствие изменения линии нагрузки в суставе.
 Таким образом, каждое консервативное лечение имеет смысл в общей концепции лечения заболевания.
Таким образом, каждое консервативное лечение имеет смысл в общей концепции лечения заболевания. Мы должны на 100% убедиться, что данное лечение голеностопного сустава является подходящим в Вашем индивидуальном случае.
Мы должны на 100% убедиться, что данное лечение голеностопного сустава является подходящим в Вашем индивидуальном случае.  Мы рекомендуем принимать данные медикаменты когда боли только начинаются.
Мы рекомендуем принимать данные медикаменты когда боли только начинаются. Однако и после успешной операции пациенту может понадобиться длительное консервативное лечение, а так же физиотерапия.
Однако и после успешной операции пациенту может понадобиться длительное консервативное лечение, а так же физиотерапия.
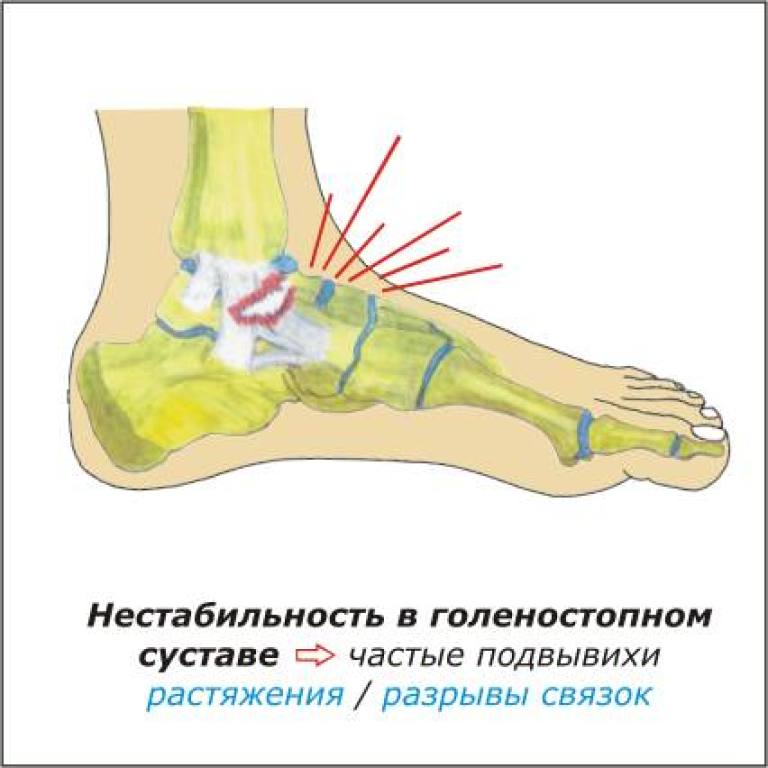

 1 см., в который вводит микрокамеру (эндоскоп) и хирургические инструменты.
1 см., в который вводит микрокамеру (эндоскоп) и хирургические инструменты. В зависимости от исходной ситуации, развитие артроза голеностопного сустава останавливается либо оттягивается на долгие годы назад. © www.ortoped-klinik.com
В зависимости от исходной ситуации, развитие артроза голеностопного сустава останавливается либо оттягивается на долгие годы назад. © www.ortoped-klinik.com
 Среди самых распространенных факторов-провокаторов значатся:
Среди самых распространенных факторов-провокаторов значатся: Так как у описываемого синдрома много предрасполагающих факторов, лечить его могут разные специалисты. Выбор врача зависит от причины возникновения боли. Если она была спровоцирована ушибом или интенсивной тренировкой, необходимо записаться на прием к хирургу или к травматологу. Если есть симптомы гинекологических или урологических заболеваний, стоит обращаться к гинекологу, урологу. Прострелы лечит невролог, остеохондроз — ортопед. Когда боли в копчике возникают при наличии анальных трещин, геморроя, проктита, нужно обращаться за помощью к проктологу.
Так как у описываемого синдрома много предрасполагающих факторов, лечить его могут разные специалисты. Выбор врача зависит от причины возникновения боли. Если она была спровоцирована ушибом или интенсивной тренировкой, необходимо записаться на прием к хирургу или к травматологу. Если есть симптомы гинекологических или урологических заболеваний, стоит обращаться к гинекологу, урологу. Прострелы лечит невролог, остеохондроз — ортопед. Когда боли в копчике возникают при наличии анальных трещин, геморроя, проктита, нужно обращаться за помощью к проктологу. Практически всегда помощь больному начинается с применения консервативного лечения. Показан постельный режим, полный покой. На первом этапе производится обезболивание и устранение причин недомогания. Затем купируются имеющиеся симптомы.
Практически всегда помощь больному начинается с применения консервативного лечения. Показан постельный режим, полный покой. На первом этапе производится обезболивание и устранение причин недомогания. Затем купируются имеющиеся симптомы. Закреплять эффект помогает лечебная физкультура. Комплекс упражнений подбирается в каждом конкретном случае. Первые занятия начинаются еще в стенах больницы. Специалист, учитывая тяжесть заболевания и локализацию патологического процесса, определяет уровень нагрузки, обучает правильной технике выполнения движений. Заниматься нужно не спеша, очень аккуратно, размеренно, отдыхая между повторами. Пациент должен при этом контролировать свое состояние. При появлении дискомфорта лучше отказаться от физкультуры и обратиться за помощью к своему лечащему врачу. Он подкорректирует комплекс и подберет другие упражнения.
Закреплять эффект помогает лечебная физкультура. Комплекс упражнений подбирается в каждом конкретном случае. Первые занятия начинаются еще в стенах больницы. Специалист, учитывая тяжесть заболевания и локализацию патологического процесса, определяет уровень нагрузки, обучает правильной технике выполнения движений. Заниматься нужно не спеша, очень аккуратно, размеренно, отдыхая между повторами. Пациент должен при этом контролировать свое состояние. При появлении дискомфорта лучше отказаться от физкультуры и обратиться за помощью к своему лечащему врачу. Он подкорректирует комплекс и подберет другие упражнения. Предотвратить появление синдрома помогают стандартные рекомендации:
Предотвратить появление синдрома помогают стандартные рекомендации:








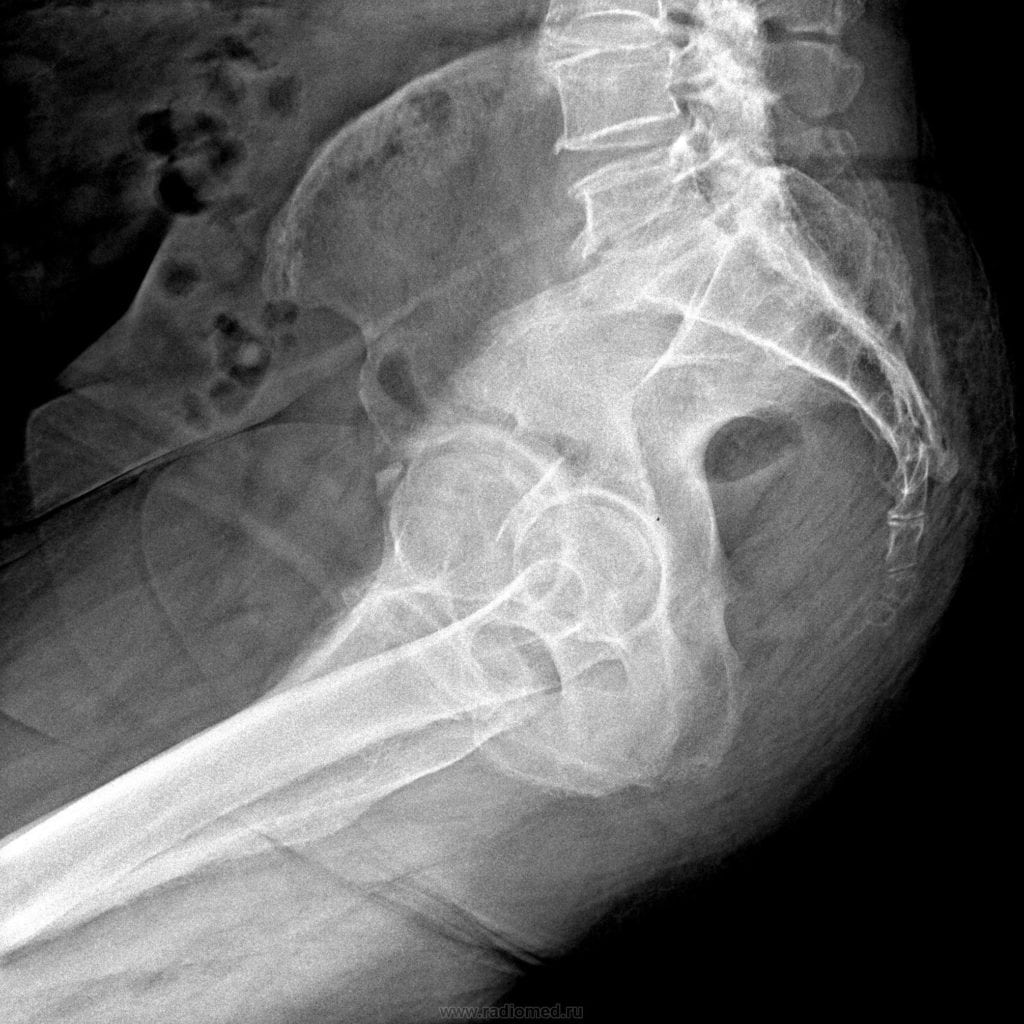







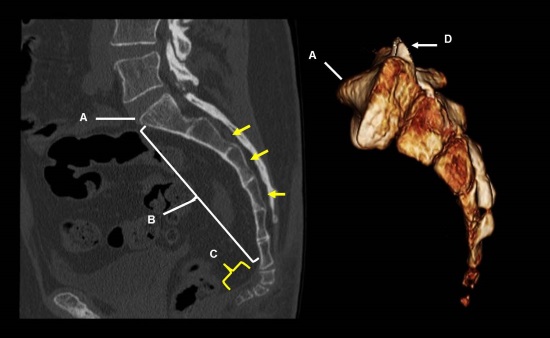
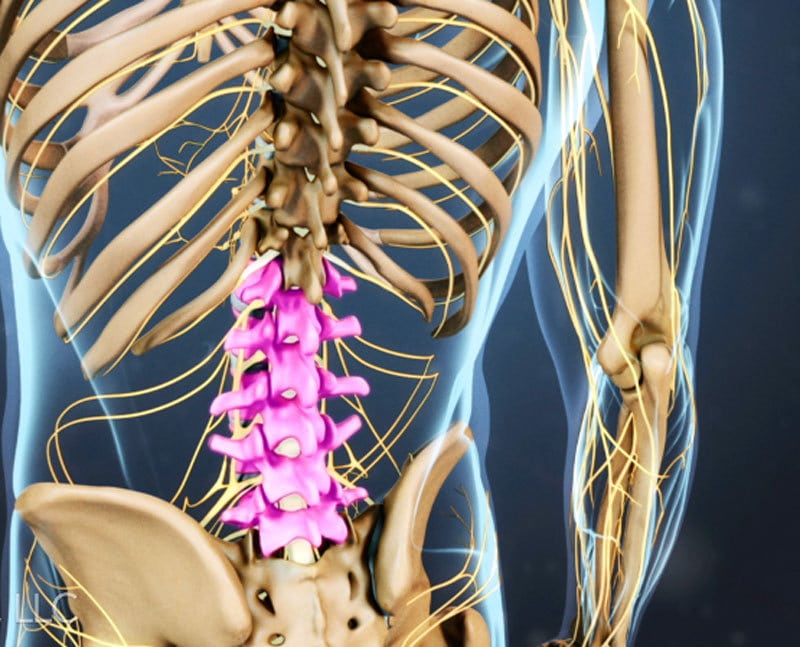
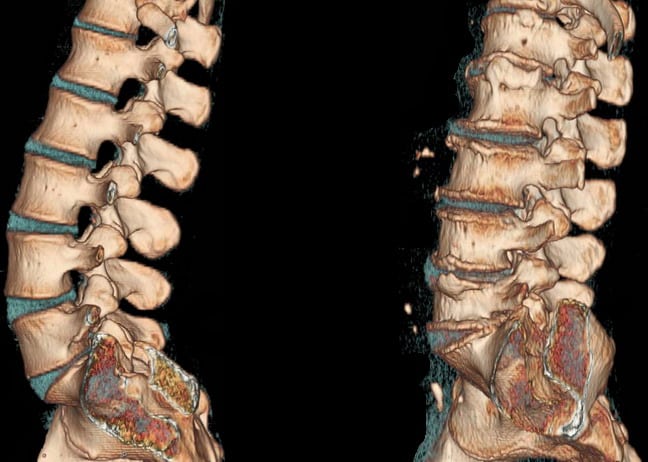

 Часто при этом болят и хрустят колени, во время ходьбы пострадавший может слышать нехарактерные щелчки, наблюдать отек и чрезмерную подвижность сустава. Боль чаще всего режущая или простреливающая;
Часто при этом болят и хрустят колени, во время ходьбы пострадавший может слышать нехарактерные щелчки, наблюдать отек и чрезмерную подвижность сустава. Боль чаще всего режущая или простреливающая; Характерна ноющая боль в колене, усиливающаяся в период непогоды, также болит колено в ночное время и при ходьбе;
Характерна ноющая боль в колене, усиливающаяся в период непогоды, также болит колено в ночное время и при ходьбе;

 Коленный сустав является блоковидным по форме и сложным по строению, так как содержит несколько суставных поверхностей. В суставе возможно два типа движений: сгибание/разгибание и вращение (при согнутом колене).
Коленный сустав является блоковидным по форме и сложным по строению, так как содержит несколько суставных поверхностей. В суставе возможно два типа движений: сгибание/разгибание и вращение (при согнутом колене).

 Understanding medicine. Remagen: Published Michels-Klein
Understanding medicine. Remagen: Published Michels-Klein
 Полный разрыв связок вызывает сильную боль и избыточную подвижность сустава;
Полный разрыв связок вызывает сильную боль и избыточную подвижность сустава; Колени же при этом будут разрушаться быстрее из-за высокой нагрузки.
Колени же при этом будут разрушаться быстрее из-за высокой нагрузки. На пораженном участке виден отёк, повышается температура, пациент испытывает сильную острую боль;
На пораженном участке виден отёк, повышается температура, пациент испытывает сильную острую боль; При нём больной ощущает пульсирующую боль и теряет чувствительность, может снизиться подвижность, нога начинает непроизвольно сокращаться в колене;
При нём больной ощущает пульсирующую боль и теряет чувствительность, может снизиться подвижность, нога начинает непроизвольно сокращаться в колене; При этом вывих сустава, повреждения связок и мениска сопровождаются чрезмерной подвижностью в колене.
При этом вывих сустава, повреждения связок и мениска сопровождаются чрезмерной подвижностью в колене. Боли могут быть связаны как с системными ревматическими заболеваниями, так и с нестабильностью пояснично-крестцового отдела позвоночника, так называемые отражённые боли. Это нарушение статодинамической функции мышцы, прикрепляющейся к верхней трети внутренней поверхности большеберцовой кости. Люди думают, что у них болит коленный сустав, а на самом деле это просто напряжение приводящей группы мышц бедра и мышц места прикрепления к внутренней поверхности верхней трети голени. Так называемые тендиниты сухожильных «гусиных лапок».
Боли могут быть связаны как с системными ревматическими заболеваниями, так и с нестабильностью пояснично-крестцового отдела позвоночника, так называемые отражённые боли. Это нарушение статодинамической функции мышцы, прикрепляющейся к верхней трети внутренней поверхности большеберцовой кости. Люди думают, что у них болит коленный сустав, а на самом деле это просто напряжение приводящей группы мышц бедра и мышц места прикрепления к внутренней поверхности верхней трети голени. Так называемые тендиниты сухожильных «гусиных лапок». 











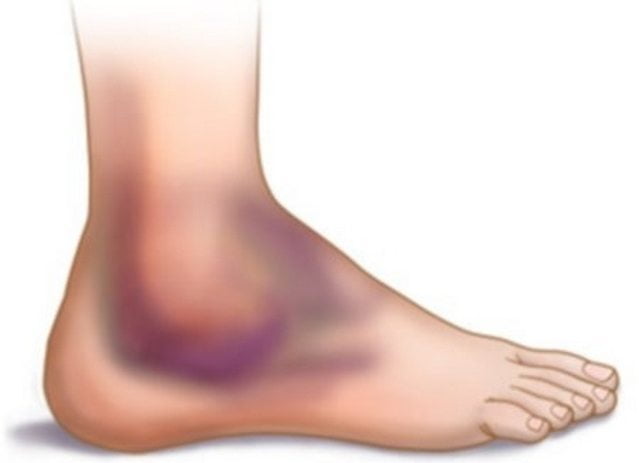
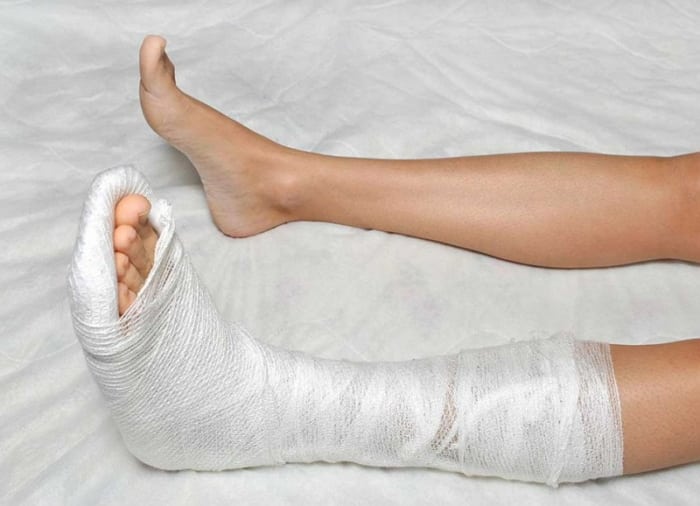




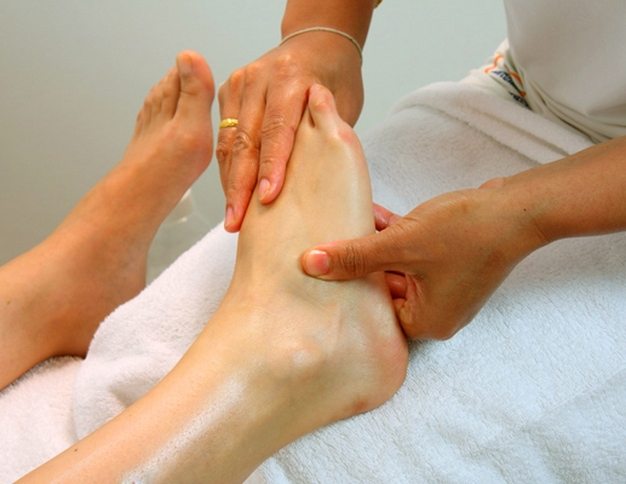






 Голеностопный сустав
Голеностопный сустав Причина разрыва связок
Причина разрыва связок Симптомы повреждения лодыжки
Симптомы повреждения лодыжки Иммоблизация сустава
Иммоблизация сустава ЛФК при повреждении лодыжки
ЛФК при повреждении лодыжки
 Выделяют три типа повреждений связочного аппарата голеностопного сустава:
Выделяют три типа повреждений связочного аппарата голеностопного сустава: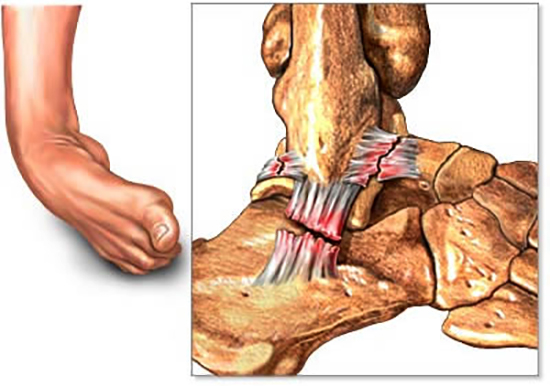
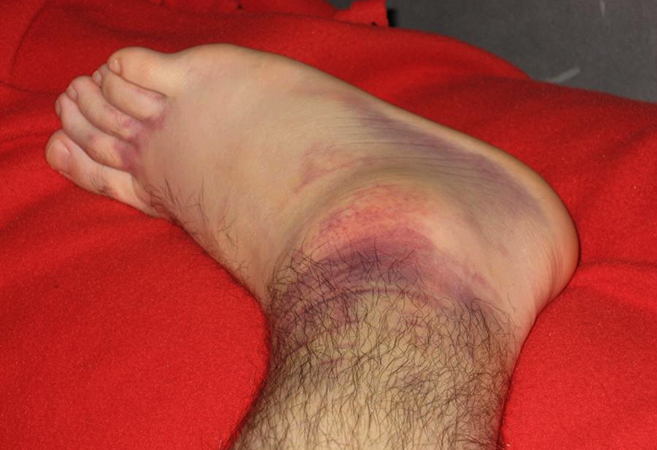
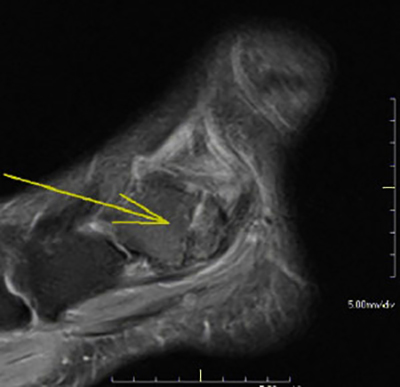






 Иногда боль в спине − это симптом, требующий срочного обращения к врачу.
Иногда боль в спине − это симптом, требующий срочного обращения к врачу. Так называемые физиологичные боли могут возникать на поздних сроках беременности при смещении центра тяжести тела, перегрузке поясничных мышц и сдавливании органов и нервных сплетений увеличенной маткой.
Так называемые физиологичные боли могут возникать на поздних сроках беременности при смещении центра тяжести тела, перегрузке поясничных мышц и сдавливании органов и нервных сплетений увеличенной маткой.
 Они сопровождаются болями в животе, особенно в нижней его части, чувством распирания во влагалище (они могут напоминать схватки или выраженные боли при менструациях), кровянистыми выделениями из половых путей.
Они сопровождаются болями в животе, особенно в нижней его части, чувством распирания во влагалище (они могут напоминать схватки или выраженные боли при менструациях), кровянистыми выделениями из половых путей.


 Чаще всего она вызвана физиологическими изменениями в организме и проходит при смене положения тела и подборе удобной позы. Спровоцировать боль в спине могут также воспалительные и инфекционные заболевания и обострения хронических патологий. Чтобы установить причину дискомфорта, обязательно нужно обратиться к врачу. Если никаких заболеваний не выявлено, а ноющая боль является результатом увеличения нагрузки на мышцы спины, тогда ослабить ее помогут специальные физические упражнения.
Чаще всего она вызвана физиологическими изменениями в организме и проходит при смене положения тела и подборе удобной позы. Спровоцировать боль в спине могут также воспалительные и инфекционные заболевания и обострения хронических патологий. Чтобы установить причину дискомфорта, обязательно нужно обратиться к врачу. Если никаких заболеваний не выявлено, а ноющая боль является результатом увеличения нагрузки на мышцы спины, тогда ослабить ее помогут специальные физические упражнения. Встаньте на колени, поставьте ноги на ширине плеч и упритесь ладонями в пол. Оставляя ладони прижатыми к полу, опустите ягодицы на пятки. Живот должен ложиться между коленями, а мышцы спины вытягиваться.
Встаньте на колени, поставьте ноги на ширине плеч и упритесь ладонями в пол. Оставляя ладони прижатыми к полу, опустите ягодицы на пятки. Живот должен ложиться между коленями, а мышцы спины вытягиваться.


 Это может говорить о скрытых заболеваниях или нарушениях в работе органов.
Это может говорить о скрытых заболеваниях или нарушениях в работе органов.

 У других каждый месяц в этот промежуток цикла ничего не происходит, но дискомфорт в пояснице может присутствовать, как это было еще до задержки месячных и зачатия.
У других каждый месяц в этот промежуток цикла ничего не происходит, но дискомфорт в пояснице может присутствовать, как это было еще до задержки месячных и зачатия.
 Поэтому необходимо незамедлительно обратиться к специалисту для обследования и своевременного выявления патологий.
Поэтому необходимо незамедлительно обратиться к специалисту для обследования и своевременного выявления патологий. Максимальная масса поднимаемых предметов в этот период не должна превышать 3 кг.
Максимальная масса поднимаемых предметов в этот период не должна превышать 3 кг.



 Беременность из-за сбоев в гормональном фоне, смещения органов, смещения и деформации скелета предполагает для будущей матери многие неприятности, связанные и с физическим, с психическим здоровьем.
Беременность из-за сбоев в гормональном фоне, смещения органов, смещения и деформации скелета предполагает для будущей матери многие неприятности, связанные и с физическим, с психическим здоровьем. Например, в течение первого триместра уровень гормона прогестерона в организме быстро увеличивается. Высокий уровень этого гормона помогает расслабить мышцы и связки около таза — всё для будущих родов. Но высокие уровни прогестерона также может повлиять на стабильность и выравнивание суставов, из-за чего появляется ломота.
Например, в течение первого триместра уровень гормона прогестерона в организме быстро увеличивается. Высокий уровень этого гормона помогает расслабить мышцы и связки около таза — всё для будущих родов. Но высокие уровни прогестерона также может повлиять на стабильность и выравнивание суставов, из-за чего появляется ломота. Стресс может наблюдаться и у тех, кто очень долго не мог забеременеть.
Стресс может наблюдаться и у тех, кто очень долго не мог забеременеть. Отклонение назад в свою очередь создаёт дополнительную нагрузку на мышцы спины, что может привести к болям в пояснице и скованности мышц.
Отклонение назад в свою очередь создаёт дополнительную нагрузку на мышцы спины, что может привести к болям в пояснице и скованности мышц.
 А также плохой контроль мочевого пузыря, онемение в ногах, ощущение жжения в нижних конечностях.
А также плохой контроль мочевого пузыря, онемение в ногах, ощущение жжения в нижних конечностях.
 Это основная причина болей в пояснице. По мере того как центр тяжести смещается вперед, хочется самостоятельно возвращать его на место, слегка наклоняясь назад. Но на самом деле вы только даете дополнительную и неправильную нагрузку на мышцы спины. В результате появляются мышечные зажимы и неприятные ощущения. Абдоминальные (брюшные) мышцы растягиваются и ослабевают во время беременности, поэтому мышцы спины «работают за двоих». Соединительные ткани, которые держат кости в нужных местах, расслабляются под воздействием гормонов беременности. Это в первую очередь касается связок в области таза, ведь организм готовится к родам.
Это основная причина болей в пояснице. По мере того как центр тяжести смещается вперед, хочется самостоятельно возвращать его на место, слегка наклоняясь назад. Но на самом деле вы только даете дополнительную и неправильную нагрузку на мышцы спины. В результате появляются мышечные зажимы и неприятные ощущения. Абдоминальные (брюшные) мышцы растягиваются и ослабевают во время беременности, поэтому мышцы спины «работают за двоих». Соединительные ткани, которые держат кости в нужных местах, расслабляются под воздействием гормонов беременности. Это в первую очередь касается связок в области таза, ведь организм готовится к родам. Они усиливаются по мере приближения родов. Как правило, схватки Брэкстона-Хикса прекращаются, если подвигаться или передохнуть. Однако, если они становятся все сильнее и чаще, возможно, это знак того, что начались роды. Если у вас есть хоть малейшие сомнения, обратитесь к врачу. Схватки Брэкстона-Хикса причиняют дискомфорт, но это абсолютно нормальный для беременности процесс. Так тело готовится к самому важному дню.
Они усиливаются по мере приближения родов. Как правило, схватки Брэкстона-Хикса прекращаются, если подвигаться или передохнуть. Однако, если они становятся все сильнее и чаще, возможно, это знак того, что начались роды. Если у вас есть хоть малейшие сомнения, обратитесь к врачу. Схватки Брэкстона-Хикса причиняют дискомфорт, но это абсолютно нормальный для беременности процесс. Так тело готовится к самому важному дню. Токсикоз, типичный для ранних сроков беременности, может стать причиной эрозии зубов и кариеса.
Токсикоз, типичный для ранних сроков беременности, может стать причиной эрозии зубов и кариеса.
 Эти продукты вызывают изжогу. Ешьте часто, но помалу.
Эти продукты вызывают изжогу. Ешьте часто, но помалу. Эти связки называют круглыми. Их растяжение вызывает острые и короткие вспышки боли внизу живота, похожие на спазмы. Иногда боль проходит не сразу и даже отдает с другой стороны живота. Беспокоиться тут не о чем — малыш растет, и это вызывает ряд болезненных симптомов.
Эти связки называют круглыми. Их растяжение вызывает острые и короткие вспышки боли внизу живота, похожие на спазмы. Иногда боль проходит не сразу и даже отдает с другой стороны живота. Беспокоиться тут не о чем — малыш растет, и это вызывает ряд болезненных симптомов. Запястный синдром влечет за собой онемение пальцев или всей ладони. А защемления в спине, как при межпозвоночной грыже, наоборот вызывают острую боль. Все, что вы можете сделать, — попытаться расслабиться и отдохнуть. Если боль не проходит, обратитесь к врачу.
Запястный синдром влечет за собой онемение пальцев или всей ладони. А защемления в спине, как при межпозвоночной грыже, наоборот вызывают острую боль. Все, что вы можете сделать, — попытаться расслабиться и отдохнуть. Если боль не проходит, обратитесь к врачу.
 Из-за этого могут возникать неприятные ощущения в нижнем отделе прямой кишки и вокруг ануса. Именно это называют геморроем. Изменения гормонального фона и циркуляция крови вам неподвластны, однако с варикозным расширением вен все равно можно бороться. Вот наши рекомендации:
Из-за этого могут возникать неприятные ощущения в нижнем отделе прямой кишки и вокруг ануса. Именно это называют геморроем. Изменения гормонального фона и циркуляция крови вам неподвластны, однако с варикозным расширением вен все равно можно бороться. Вот наши рекомендации: Но порой они могут быть симптомами серьезных заболеваний. Например, если боли в верхней части живота или плечах сопровождаются головными болями, стоит обратиться к врачу, чтобы исключить вероятность преэклампсии. А когда во время первого триместра вы чувствуете сильные боли в области живота и таза, сопровождающиеся вагинальными кровотечениями, то лучше проверить, не симптом ли это внематочной беременности. Поэтому при любых подозрениях и сильном дискомфорте сразу же обращайтесь к врачу.
Но порой они могут быть симптомами серьезных заболеваний. Например, если боли в верхней части живота или плечах сопровождаются головными болями, стоит обратиться к врачу, чтобы исключить вероятность преэклампсии. А когда во время первого триместра вы чувствуете сильные боли в области живота и таза, сопровождающиеся вагинальными кровотечениями, то лучше проверить, не симптом ли это внематочной беременности. Поэтому при любых подозрениях и сильном дискомфорте сразу же обращайтесь к врачу.


 Именно поэтому стоит следить за тем, в каком настроении вы ложитесь спать.
Именно поэтому стоит следить за тем, в каком настроении вы ложитесь спать. За незначительными, на первый взгляд, симптомами может скрываться серьёзная угроза здоровью. И только при своевременном лечении можно избавиться от болей и избежать развития заболеваний.
За незначительными, на первый взгляд, симптомами может скрываться серьёзная угроза здоровью. И только при своевременном лечении можно избавиться от болей и избежать развития заболеваний. В результате этого суставы, а также связки между костями в вашем тазе начинают ослабевать. Повышение гибкости этих костей необходимо для того, чтобы ребенок мог легче двигаться через таз в течение всего периода родов. Боль в пояснице, в дополнение к изменениям осанки, плюс более тяжелая матка, могут стать причиной болезненности, которую вы чувствуете.
В результате этого суставы, а также связки между костями в вашем тазе начинают ослабевать. Повышение гибкости этих костей необходимо для того, чтобы ребенок мог легче двигаться через таз в течение всего периода родов. Боль в пояснице, в дополнение к изменениям осанки, плюс более тяжелая матка, могут стать причиной болезненности, которую вы чувствуете. Если лежа на боку усиливается боль в бедре, подложите подушку или одеяло под поясницу. Это позволит уменьшить нагрузку на бедра.
Если лежа на боку усиливается боль в бедре, подложите подушку или одеяло под поясницу. Это позволит уменьшить нагрузку на бедра. Боль может быть постоянной, усиливаться при физической активности, мешать сну и / или ухудшать общее функционирование. Хотя симптомы обычно проходят спонтанно после родов, некоторые состояния могут оставаться хроническими. Женщины с ранее существовавшими проблемами поясницы, как правило, подвергаются более высокому риску развития болей в спине, связанных с беременностью.
Боль может быть постоянной, усиливаться при физической активности, мешать сну и / или ухудшать общее функционирование. Хотя симптомы обычно проходят спонтанно после родов, некоторые состояния могут оставаться хроническими. Женщины с ранее существовавшими проблемами поясницы, как правило, подвергаются более высокому риску развития болей в спине, связанных с беременностью.
 2
2 
 4
4  6
6  Эти изменения могут привести к состоянию, называемому аваскулярным некрозом верхней части (головки) бедренной кости (бедренной кости). Состояние вызывает разрушение костной ткани в головке бедренной кости из-за отсутствия кровоснабжения. 2
Эти изменения могут привести к состоянию, называемому аваскулярным некрозом верхней части (головки) бедренной кости (бедренной кости). Состояние вызывает разрушение костной ткани в головке бедренной кости из-за отсутствия кровоснабжения. 2  7
7  Лечение пиявками болезней суставов
Лечение пиявками болезней суставов Противопоказания к гирудотерапии
Противопоказания к гирудотерапии Покупая пиявки, спрашивайте сертификат соответствия
Покупая пиявки, спрашивайте сертификат соответствия Для утилизации опустите использованную пиявку в Хлорамин или Белизну
Для утилизации опустите использованную пиявку в Хлорамин или Белизну Классические точки для постановки пиявок
Классические точки для постановки пиявок След от укуса пиявки выглядит как знак «Мерседеса»
След от укуса пиявки выглядит как знак «Мерседеса» Что такое приставочная реакция при лечении пиявками
Что такое приставочная реакция при лечении пиявками












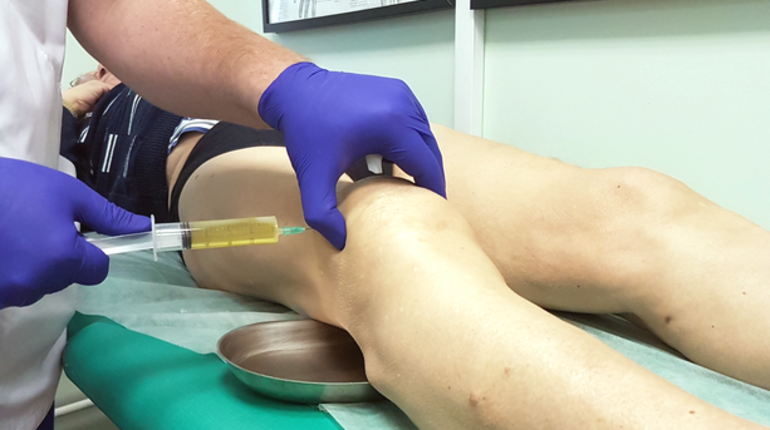 Она входит в состав синовиальной жидкости, отвечающую за смазку суставов.
Она входит в состав синовиальной жидкости, отвечающую за смазку суставов.
 Однако фармацевтика предлагает гели и мази из гиалуроновой кислоты, которые пусть менее эффективны, но подходят, к примеру, для детей (инъекции гиалуроном не допустимы для детских суставов!), к тому же, средства наружного применения отлично подходят для профилактики артроза и лечению его на начальной стадии.
Однако фармацевтика предлагает гели и мази из гиалуроновой кислоты, которые пусть менее эффективны, но подходят, к примеру, для детей (инъекции гиалуроном не допустимы для детских суставов!), к тому же, средства наружного применения отлично подходят для профилактики артроза и лечению его на начальной стадии.
 Замечено и доказано, что комбинирование уколов гиалуроната и аскорбиновой кислоты дают максимальный положительный эффект.
Замечено и доказано, что комбинирование уколов гиалуроната и аскорбиновой кислоты дают максимальный положительный эффект.
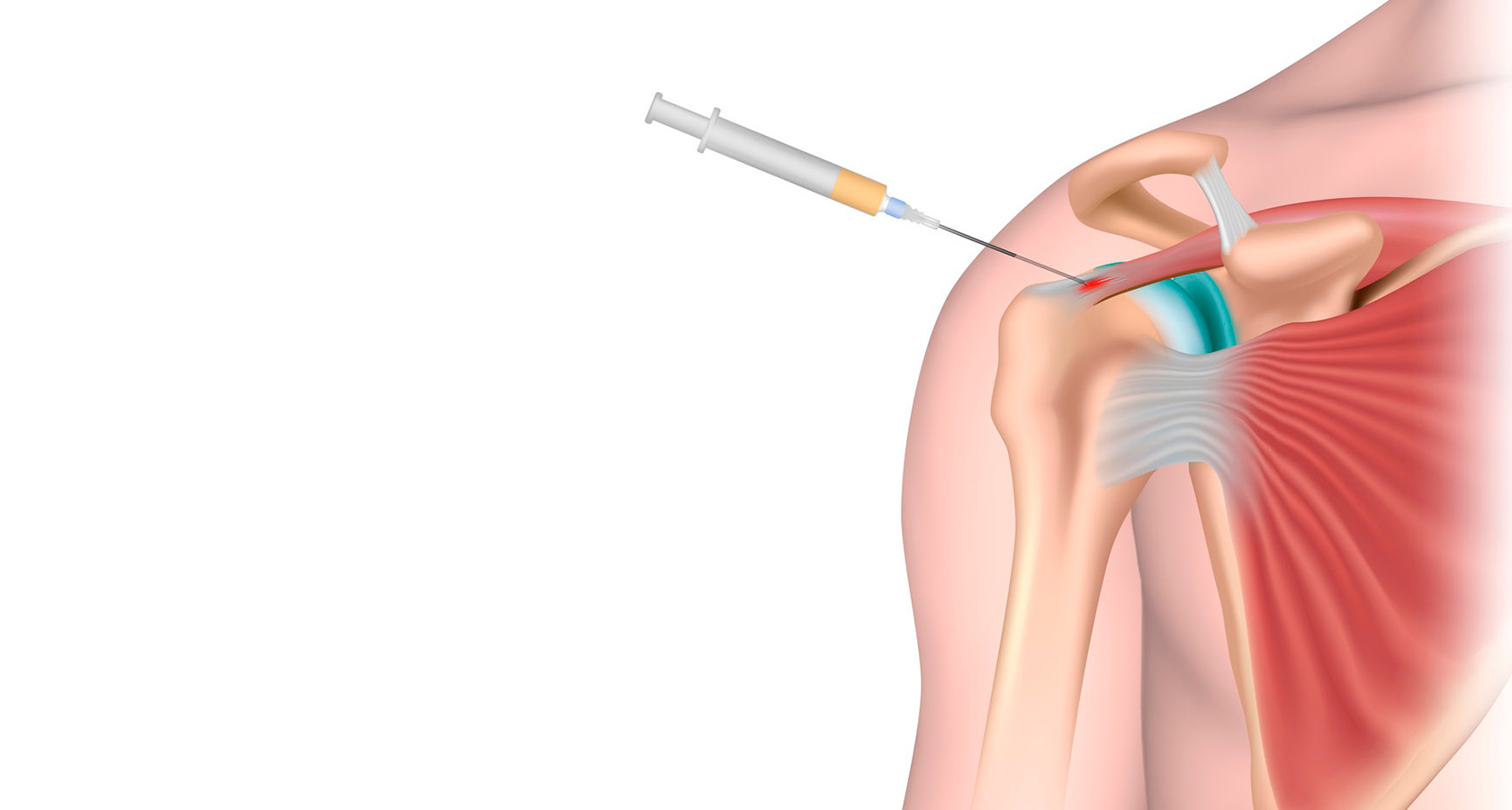 Быстро снять эти неприятные симптомы помогут холодные компрессы, даже прикладывание мешочков со льдом принесут скорое облегчение. Тщательно следует отнестись к редким случаям аллергической реакции после инъекции во избежание анафилактического шока, и немедленно обратиться к врачу за помощью.
Быстро снять эти неприятные симптомы помогут холодные компрессы, даже прикладывание мешочков со льдом принесут скорое облегчение. Тщательно следует отнестись к редким случаям аллергической реакции после инъекции во избежание анафилактического шока, и немедленно обратиться к врачу за помощью.
 Эту природную кислоту мы получаем вместе с питанием. Поэтому её в нашем теле на 70 килограмм массы человека приходится около 15 грамм. Много гиалурона в куриных гребешках, а так же в самих хрящах на косточках. Вообще, стоит помнить древнюю народность мудрость: подобное лечат подобным. Проблема с хрящами – следует больше употреблять холодцов, отваренных сухожилий, хрящей, в которых содержатся большое количество гиалуроновой кислоты для лечения артроза суставов.
Эту природную кислоту мы получаем вместе с питанием. Поэтому её в нашем теле на 70 килограмм массы человека приходится около 15 грамм. Много гиалурона в куриных гребешках, а так же в самих хрящах на косточках. Вообще, стоит помнить древнюю народность мудрость: подобное лечат подобным. Проблема с хрящами – следует больше употреблять холодцов, отваренных сухожилий, хрящей, в которых содержатся большое количество гиалуроновой кислоты для лечения артроза суставов.
 Уколы для суставов — современный и высокоэффективный способ лечения.
Уколы для суставов — современный и высокоэффективный способ лечения.


 В легких случаях достаточно пяти инъекций, в более запущенных — курс может проводиться дольше.
В легких случаях достаточно пяти инъекций, в более запущенных — курс может проводиться дольше. Эффект от одного курса таких инъекций для суставов сохраняется до 12-ти месяцев. Самые распространенные препараты гиалуроновой кислоты для инъекций в суставы — это «Ферматрон», «Остенил» и «Синокром».
Эффект от одного курса таких инъекций для суставов сохраняется до 12-ти месяцев. Самые распространенные препараты гиалуроновой кислоты для инъекций в суставы — это «Ферматрон», «Остенил» и «Синокром».

 Кроме того, подобные инъекции оказывают следующее влияние на сустав:/p>
Кроме того, подобные инъекции оказывают следующее влияние на сустав:/p>
 Уколы гиалуроната снижают зависимость от анальгетиков и противовоспалительных медикаментов, а также обладают более продолжительным лечебным эффектом.
Уколы гиалуроната снижают зависимость от анальгетиков и противовоспалительных медикаментов, а также обладают более продолжительным лечебным эффектом. Поскольку в препарате нет животных протеинов, то на него не бывает аллергических реакций. На 100% совместим с собственной гиалуроновой кислотой человека;
Поскольку в препарате нет животных протеинов, то на него не бывает аллергических реакций. На 100% совместим с собственной гиалуроновой кислотой человека;
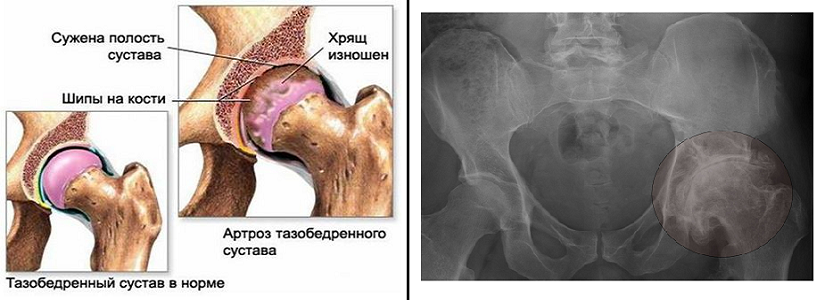
 Она входит в состав многих биологических сред организма – слюны, синовиальной жидкости (суставной смазки), крови и т. д..
Она входит в состав многих биологических сред организма – слюны, синовиальной жидкости (суставной смазки), крови и т. д.. Укол делает в асептических условиях процедурного кабинета или малой операционной врач-хирург, врач-невролог либо ревматолог. Лекарство вводят непосредственно в суставную капсулу.
Укол делает в асептических условиях процедурного кабинета или малой операционной врач-хирург, врач-невролог либо ревматолог. Лекарство вводят непосредственно в суставную капсулу. Правильное внутрисуставное введение лекарства может избавить пациента от болей на длительный срок, во время которого он значительно сократит или полностью откажется от приема обезболивающих и противовоспалительных средств.
Правильное внутрисуставное введение лекарства может избавить пациента от болей на длительный срок, во время которого он значительно сократит или полностью откажется от приема обезболивающих и противовоспалительных средств.

 Питание и снабжение кислородом в них обеспечивается внеклеточным матриксом – одним из ключевых компонентов которого является гиалуронан, более известный как гиалуроновая кислота.
Питание и снабжение кислородом в них обеспечивается внеклеточным матриксом – одним из ключевых компонентов которого является гиалуронан, более известный как гиалуроновая кислота.


 В дальнейшем патологические факторы начинают брать верх над лечебным эффектом, и в этом случае требуется повтор курса. В общем случае, частота курсов не чаще раза в год.
В дальнейшем патологические факторы начинают брать верх над лечебным эффектом, и в этом случае требуется повтор курса. В общем случае, частота курсов не чаще раза в год.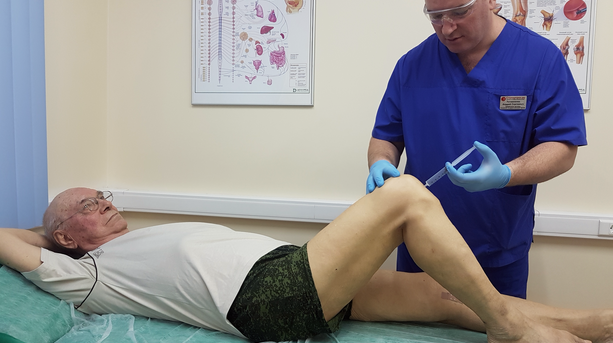 При этом в нашей клинике предлагаются инъекции положительно зарекомендовавших себя зарубежных препаратов гиалурона по ценам близким, а то и ниже, чем в аптечной сети Санкт-Петербурга. Актуальную стоимость инъекции можно увидеть в прайс-листе на нашем сайте. Курс лечения обычно состоит из 3-5, иногда до 7 инъекций, которые производятся примерно один раз в неделю.
При этом в нашей клинике предлагаются инъекции положительно зарекомендовавших себя зарубежных препаратов гиалурона по ценам близким, а то и ниже, чем в аптечной сети Санкт-Петербурга. Актуальную стоимость инъекции можно увидеть в прайс-листе на нашем сайте. Курс лечения обычно состоит из 3-5, иногда до 7 инъекций, которые производятся примерно один раз в неделю.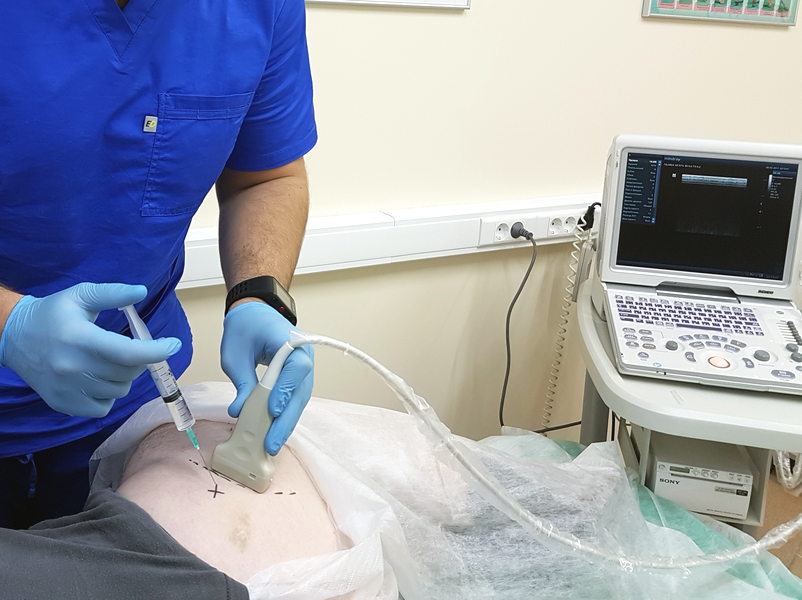
 При движении в суставе появляются болезненность и напряженность. При этом сустав как бы разбалтывается, теряет стабильность. Боль в коленях также усиливается после длительного стояния.
При движении в суставе появляются болезненность и напряженность. При этом сустав как бы разбалтывается, теряет стабильность. Боль в коленях также усиливается после длительного стояния. В арсенале врача есть два варианта разведения препарата – двухпроцентный для внутрисуставного применения и однопроцентный для внесуставного. Последний также активно применяется для лечения патологических состояний позвоночника.
В арсенале врача есть два варианта разведения препарата – двухпроцентный для внутрисуставного применения и однопроцентный для внесуставного. Последний также активно применяется для лечения патологических состояний позвоночника. Она является неотъемлемой частью консервативной терапии воспалительных (артритов) и дегенеративно-дистрофических (артрозов) заболеваний опорно-двигательного аппарата. Стоит отметить, что лечение суставов путем внутрисуставных инъекций назначается далеко не всем пациентам. Их применение имеет строгие показания и назначается доктором в зависимости от специфики и тяжести патологии.
Она является неотъемлемой частью консервативной терапии воспалительных (артритов) и дегенеративно-дистрофических (артрозов) заболеваний опорно-двигательного аппарата. Стоит отметить, что лечение суставов путем внутрисуставных инъекций назначается далеко не всем пациентам. Их применение имеет строгие показания и назначается доктором в зависимости от специфики и тяжести патологии.
 В запущенной 3 стадии заболевания при полном разрушении хрящевой ткани препараты этой группы малоэффективны.
В запущенной 3 стадии заболевания при полном разрушении хрящевой ткани препараты этой группы малоэффективны. На курс лечения приходится не менее 20 процедур. Благодаря ежегодным курсам терапии восстанавливается внутрисуставной хрящ, улучшается синтез синовиальной жидкости, устраняется боль и нормализуется двигательная активность.
На курс лечения приходится не менее 20 процедур. Благодаря ежегодным курсам терапии восстанавливается внутрисуставной хрящ, улучшается синтез синовиальной жидкости, устраняется боль и нормализуется двигательная активность. Попадая в сустав, гиалуроновая кислота обволакивает суставные поверхности костей, улучшает питание хряща, нормализует обменные процессы в тканях сочленения. Наиболее часто препараты вводят в тазобедренный, коленный, плечевой сустав, но инъекции могут применяться и для более мелких сочленений: голеностопных, лучезапястных, локтевых. Благодаря терапии, можно избежать хирургического вмешательства по протезированию крупных суставов или отсрочить операцию на длительный срок.
Попадая в сустав, гиалуроновая кислота обволакивает суставные поверхности костей, улучшает питание хряща, нормализует обменные процессы в тканях сочленения. Наиболее часто препараты вводят в тазобедренный, коленный, плечевой сустав, но инъекции могут применяться и для более мелких сочленений: голеностопных, лучезапястных, локтевых. Благодаря терапии, можно избежать хирургического вмешательства по протезированию крупных суставов или отсрочить операцию на длительный срок. С ценой на инъекции в тазобедренный сустав вы можете ознакомиться на нашем сайте.
С ценой на инъекции в тазобедренный сустав вы можете ознакомиться на нашем сайте.
 Проводить курс таких инъекций должен опытный специалист.
Проводить курс таких инъекций должен опытный специалист.  Благодаря этому вы быстрее сможете вернуться к прежней полноценной жизни без боли.
Благодаря этому вы быстрее сможете вернуться к прежней полноценной жизни без боли.
 Если полное обезболивание достигается при онемении тазобедренного сустава, это означает, что этот сустав может быть источником боли.
Если полное обезболивание достигается при онемении тазобедренного сустава, это означает, что этот сустав может быть источником боли.



 Это дегенеративное заболевание суставов (часто называемое типом «износа и разрыва»), при котором гладкая выстилка хряща становится истонченной и неровной, обнажая находящуюся под ней кость.
Это дегенеративное заболевание суставов (часто называемое типом «износа и разрыва»), при котором гладкая выстилка хряща становится истонченной и неровной, обнажая находящуюся под ней кость. Также могут помочь немедикаментозные подходы, такие как потеря лишнего веса, физиотерапия или использование трости или корсета.
Также могут помочь немедикаментозные подходы, такие как потеря лишнего веса, физиотерапия или использование трости или корсета. И, конечно же, сама инъекция может быть болезненной, хотя обычно вводятся обезболивающие.
И, конечно же, сама инъекция может быть болезненной, хотя обычно вводятся обезболивающие. И, исходя из моего собственного опыта, мне кажется, что частота осложнений высока. Тем не менее, исследование 2017 года показало, что у людей, получавших инъекции стероидов, истончение суставного хряща было больше, чем у тех, кто получал инъекции плацебо.
И, исходя из моего собственного опыта, мне кажется, что частота осложнений высока. Тем не менее, исследование 2017 года показало, что у людей, получавших инъекции стероидов, истончение суставного хряща было больше, чем у тех, кто получал инъекции плацебо.
 Гиалуроновая кислота, по сути, возвращает суставную жидкость обратно в сустав – лучший способ думать об этом. Вы в основном вводите – через серию инъекций – одну, три, четыре или пять инъекций, в зависимости от марки, которую вы используете. Вы добавляете это вязкое вещество, чтобы смазывать сустав и вымывать воспалительные белки. Опять же, с помощью инъекций гиалуроновой кислоты вы не излечиваете остеоартрит бедра, инъекции обычно проходят примерно через шесть месяцев.Итак, опять же, то, для чего мы используем инъекции, – это больше как окно возможностей, в течение которого мы можем растянуть, укрепить и обратиться ко всей кинетической цепочке, биомеханике, чтобы по истечении этих шести месяцев мы не сидели сложа руки. там нужно сделать это снова.
Гиалуроновая кислота, по сути, возвращает суставную жидкость обратно в сустав – лучший способ думать об этом. Вы в основном вводите – через серию инъекций – одну, три, четыре или пять инъекций, в зависимости от марки, которую вы используете. Вы добавляете это вязкое вещество, чтобы смазывать сустав и вымывать воспалительные белки. Опять же, с помощью инъекций гиалуроновой кислоты вы не излечиваете остеоартрит бедра, инъекции обычно проходят примерно через шесть месяцев.Итак, опять же, то, для чего мы используем инъекции, – это больше как окно возможностей, в течение которого мы можем растянуть, укрепить и обратиться ко всей кинетической цепочке, биомеханике, чтобы по истечении этих шести месяцев мы не сидели сложа руки. там нужно сделать это снова. Здесь мы рассмотрим некоторые лекарства и другие соединения, которые можно вводить непосредственно в суставы, пораженные артритом.
Здесь мы рассмотрим некоторые лекарства и другие соединения, которые можно вводить непосредственно в суставы, пораженные артритом. ; два или три в течение года кажется разумным и безопасным.«Зилретта еще не тестировался на повторное введение.
; два или три в течение года кажется разумным и безопасным.«Зилретта еще не тестировался на повторное введение. Доктор Родео говорит, что примерно две трети пациентов получают облегчение до 6 месяцев. Он говорит, что ГК безопасна, хорошо переносится и не имеет такого количества побочных эффектов, как инъекции стероидов.
Доктор Родео говорит, что примерно две трети пациентов получают облегчение до 6 месяцев. Он говорит, что ГК безопасна, хорошо переносится и не имеет такого количества побочных эффектов, как инъекции стероидов. Теоретически инъекции стимулируют местное заживление поврежденных тканей. Программа лечения может включать 15–20 прививок ежемесячно в течение 3–4 месяцев.Страховка редко покрывает эту процедуру, а стоимость сеанса может составлять около 800 долларов в зависимости от обрабатываемого сустава.
Теоретически инъекции стимулируют местное заживление поврежденных тканей. Программа лечения может включать 15–20 прививок ежемесячно в течение 3–4 месяцев.Страховка редко покрывает эту процедуру, а стоимость сеанса может составлять около 800 долларов в зависимости от обрабатываемого сустава. Наилучшие результаты были получены в коленях, пояснице и пальцах.
Наилучшие результаты были получены в коленях, пояснице и пальцах.





























 У мальчиков чаще всего наблюдается врожденная паховая грыжа, а у девочек – пупочная. Впервые этот термин ввел римский хирург и философ Клавдий Гален, живший в 150-200 гг. нашей эры. Пупочная грыжа у новорожденных чаще всего вылечивается самостоятельно, а паховая требует оперативного вмешательства.
У мальчиков чаще всего наблюдается врожденная паховая грыжа, а у девочек – пупочная. Впервые этот термин ввел римский хирург и философ Клавдий Гален, живший в 150-200 гг. нашей эры. Пупочная грыжа у новорожденных чаще всего вылечивается самостоятельно, а паховая требует оперативного вмешательства.










 Обрезанная пуповина После рождения ребенка и разрезания пуповины, через некоторое время пупочные сосуды перестают функционировать и зарастают соединительной тканью. Часть пупочного канатика отпадает, ранка заживает и окончательно зарастает кожей.
Обрезанная пуповина После рождения ребенка и разрезания пуповины, через некоторое время пупочные сосуды перестают функционировать и зарастают соединительной тканью. Часть пупочного канатика отпадает, ранка заживает и окончательно зарастает кожей. Строение грыжи Пупочная грыжа у новорожденных, как и любая другая, состоит из трех компонентов:
Строение грыжи Пупочная грыжа у новорожденных, как и любая другая, состоит из трех компонентов: На фото пупочная грыжа у новорожденного Это самый выразительный и первый симптом пупочной грыжи у детей, на который обращают внимание родители. Он виден невооруженным глазом, при этом кожа пупочной области истончена, выступает над уровнем живота. При надавливании на нее грыжевое содержимое вправляется в брюшную полость, а кожа сморщивается.
На фото пупочная грыжа у новорожденного Это самый выразительный и первый симптом пупочной грыжи у детей, на который обращают внимание родители. Он виден невооруженным глазом, при этом кожа пупочной области истончена, выступает над уровнем живота. При надавливании на нее грыжевое содержимое вправляется в брюшную полость, а кожа сморщивается. Омфалит — одно из осложнений пупочной грыжи
Омфалит — одно из осложнений пупочной грыжи Пластырь от пупочной грыжи у детей Хирурги часто рекомендуют при детской пупочной грыже использовать пластырь, однако нужно понимать, что речь идет о специализированном пластыре, ношение которого позволяет исключить присоединение инфекции к коже пупка. Для его применения сначала погружается содержимое грыжи внутрь живота, потом пальцами рук создается вертикальная складка кожи вокруг пупка, которая фиксируется пластырем на срок 10 дней. По истечению 10 дневного периода пластырь снимается, 2-3 дня кожа протирается водой с мылом, и процедура его фиксации повторяется еще 3-4 раза до полного исчезновения пупочной грыжи.
Пластырь от пупочной грыжи у детей Хирурги часто рекомендуют при детской пупочной грыже использовать пластырь, однако нужно понимать, что речь идет о специализированном пластыре, ношение которого позволяет исключить присоединение инфекции к коже пупка. Для его применения сначала погружается содержимое грыжи внутрь живота, потом пальцами рук создается вертикальная складка кожи вокруг пупка, которая фиксируется пластырем на срок 10 дней. По истечению 10 дневного периода пластырь снимается, 2-3 дня кожа протирается водой с мылом, и процедура его фиксации повторяется еще 3-4 раза до полного исчезновения пупочной грыжи.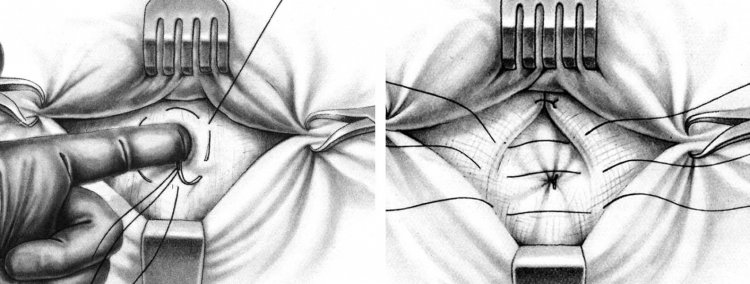 Метод Лекснера
Метод Лекснера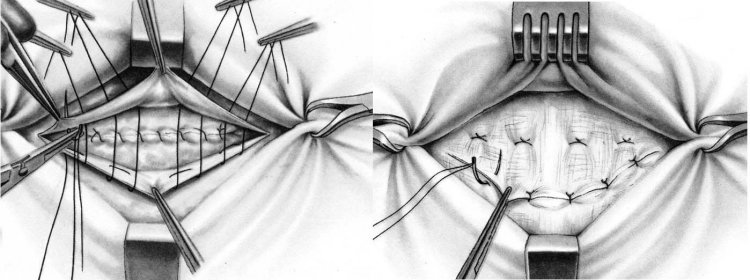 Метод Мейо
Метод Мейо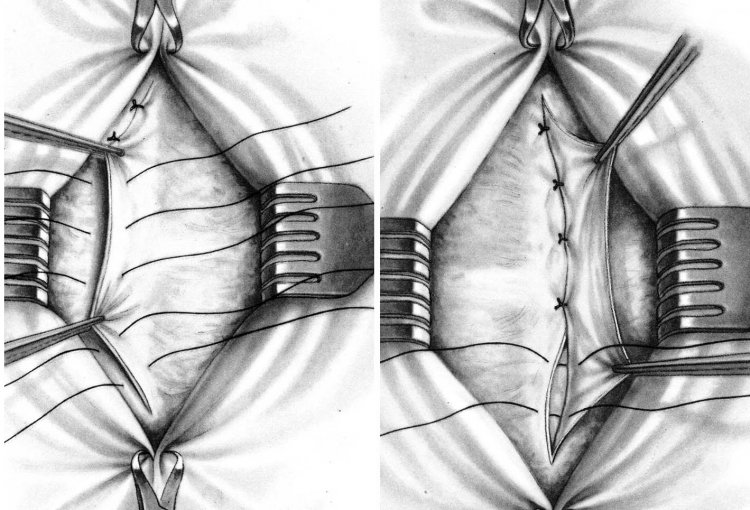 Метод Сапежко
Метод Сапежко







