Разрыв латерального мениска: Артроскопия коленного сустава. Поврежение менисков
Артроскопия коленного сустава. Поврежение менисков
Анатомия
В коленном суставе между бедренной и большеберцовой костью есть мениски – хрящевые прослойки полулунной формы, которые увеличивают стабильность сустава, повышая площадь контакта.
И наружный (латеральный), и внутренний (медиальный) мениск условно делятся на три части: заднюю (задний рог), среднюю (тело) и переднюю (передний рог).
По форме внутренний (медиальный) мениск коленного сустава обычно напоминает букву «С», а наружный (латеральный) — правильную полуокружность. Оба мениска образованы волокнистым хрящом и прикрепляются спереди и сзади к большеберцовой кости. Медиальный мениск, кроме того, прикреплен по наружному краю к капсуле коленного сустава так называемой венечной связкой. Утолщение капсулы в области средней части тела мениска образовано большеберцовой коллатеральной связкой. Прикрепление медиального мениска и к капсуле, и к большеберцовой кости делает его менее подвижным по сравнению с латеральным мениском.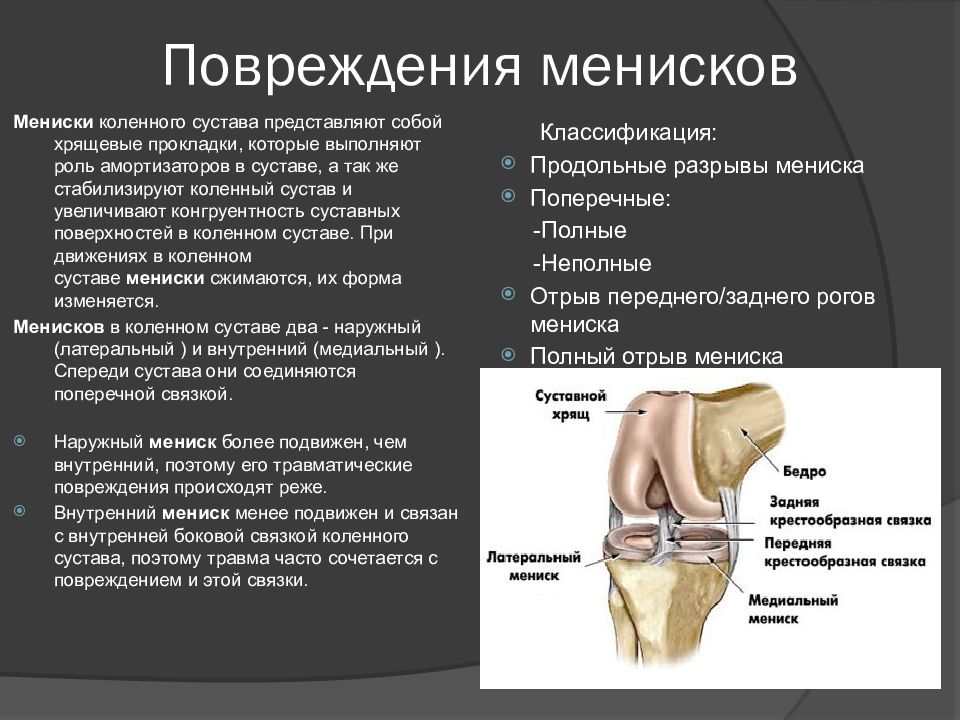 Эта меньшая подвижность внутреннего мениска приводит к тому, что его разрывы бывают чаще, чем разрывы наружного мениска.
Эта меньшая подвижность внутреннего мениска приводит к тому, что его разрывы бывают чаще, чем разрывы наружного мениска.
Латеральный мениск покрывает большую часть верхней латеральной суставной поверхности большеберцовой кости и в отличие от медиального мениска имеет форму почти правильной полуокружности. Вследствие более округлой формы латерального мениска передняя и задняя точки прикрепления его к большеберцовой кости лежат ближе одна к другой. Чуть кнутри от переднего рога латерального мениска находится место прикрепления передней крестообразной связки. Передняя и задняя мениско-бедренные связки, прикрепляющие задний рог латерального мениска к медиальному мыщелку бедренной кости, проходят спереди и сзади от задней крестообразной связки и называются также связкой Хамфри и связкой Врисберга соответственно.
Латеральные мениски, распространяющиеся на суставную поверхность больше, чем в норме, получили название дисковидных; они встречаются, согласно сообщениям, у 3,5—5% людей. Говоря простыми словами дисковидный латеральный мениск означает, что он шире, чем обычный наружный мениск коленного сустава. Среди дисковидных менисков можно выделить так называемые сплошные дисковидные (целиком покрывающие наружный мыщелок большеберцовой кости), полудисковидные и варианты Врисберга. У последних задний рог фиксирован к кости только связкой Врисберга.
Говоря простыми словами дисковидный латеральный мениск означает, что он шире, чем обычный наружный мениск коленного сустава. Среди дисковидных менисков можно выделить так называемые сплошные дисковидные (целиком покрывающие наружный мыщелок большеберцовой кости), полудисковидные и варианты Врисберга. У последних задний рог фиксирован к кости только связкой Врисберга.
Сплошной дисковидный наружный мениск коленного сустава
По задненаружной поверхности сустава, через щель между капсулой и латеральным мениском, в полость сустава проникает сухожилие подколенной мышцы. Оно прикреплено к мениску тонкими пучками, выполняющими, по-видимому, стабилизирующую функцию. К капсуле сустава латеральный мениск фиксирован гораздо слабее медиального и поэтому легче смещается.
Микроструктура мениска в норме представлена волокнами особого белка – коллагена. Эти волокна ориентированы преимущественно циркулярно, т.е. вдоль мениска. Меньшая часть коллагеновых волокон мениска ориентирована радиально, т. е. от края к центру. Есть еще один вариант волокон – перфорантные. Их меньше всего, они идут «беспорядочно», связывая между собой циркулярные и радиальные волокна.
е. от края к центру. Есть еще один вариант волокон – перфорантные. Их меньше всего, они идут «беспорядочно», связывая между собой циркулярные и радиальные волокна.
а – радиальные волокна, б – циркулярные волокна (их больше всего), в – перфорантные, или «беспорядочные» волокна
Радиально волокна ориентированы главным образом у поверхности мениска; перекрещиваясь, они образуют сеть, обеспечивающую, как полагают, устойчивость поверхности мениска к силе сдвига. Циркулярные волокна составляют основную часть сердцевины менисков; такое расположение волокон обеспечивает распределение продольной нагрузки на коленный сустав. В пересчете на сухое вещество мениск состоит примерно на 60—70% из коллагена, на 8—13% — из белков внеклеточного матрикса и на 0,6% — из эластина. Коллаген в основном представлен I типом и в небольшом количестве II, III, V и VI типами.
У новорожденных вся ткань менисков пронизана кровеносными сосудами, но уже к 9-месячному возрасту из внутренней трети менисков сосуды полностью исчезают. У взрослых сосудистая сеть имеется только в самой наружной части мениска (10—30% наружного края) и с взрослением кровоснабжение мениска только ухудшается. Стоит отметить, что с возрастом кровоснабжение мениска ухудшается. С точки зрения кровоснабжения мениск делится на две зоны: красную и белую.
У взрослых сосудистая сеть имеется только в самой наружной части мениска (10—30% наружного края) и с взрослением кровоснабжение мениска только ухудшается. Стоит отметить, что с возрастом кровоснабжение мениска ухудшается. С точки зрения кровоснабжения мениск делится на две зоны: красную и белую.
Поперечный срез мениска коленного сустава (на разрезе он имеет треугольную форму). Кровеносные сосуды заходят в толщу мениска снаружи. У детей они пронизывают весь мениск, но с возрастом кровеносных сосудов становится все меньше и у взрослых кровеносные сосуды есть только в 10-30% наружной части мениска, прилегающей к капсуле сустава. Первая зона – граница между капсулой сустава и мениском (красная-красная зона, или R-R). Вторая зона – граница между красной и белой зонами мениска (красная-белая зона или R-W зона). Третья зона – белая-белая (W-W), т.е. там, где нет кровеносных сосудов.
Сравнительно бедна сосудами и та часть латерального мениска, около которой в коленный сустав проникает сухожилие подколенной мышцы. К клеткам внутренних двух третей мениска питательные вещества поступают за счет диффузии и активного транспорта из синовиальной жидкости.
К клеткам внутренних двух третей мениска питательные вещества поступают за счет диффузии и активного транспорта из синовиальной жидкости.
Фотография кровеносных сосудов латерального мениска (в кровоток был введен контрастный препарат). Обратите внимание на отсутствие сосудов в том месте, где проходит сухожилие подколенной мышцы (рыжая стрелка).
Передний и задний рога мениска, как и его периферическая часть, содержат нервные волокна и рецепторы, которые, предположительно, участвуют в проприоцептивной афферентации при движениях в коленном суставе, т.е. сигнализируют нашему мозгу о том, в каком положении находится коленный сустав.
Зачем нужны мениски?
В конце XIX века мениски считались «нефункционирующими остатками» мышц. Однако как только открылась важность функции, выполняемой менисками, их стали активно изучать.
Мениски выполняют разные функции: распределяют нагрузку, амортизируют толчки, уменьшают контактное напряжение, выполняют роль стабилизаторов, ограничивают амплитуду движений, участвуют в проприоцептивной афферентации при движениях в коленном суставе, т. е. сигнализируют нашему мозгу о том, в каком положении находится коленный сустав. Главными среди этих функций считаются первые четыре — распределение нагрузки, амортизация толчков, распределение контактного напряжения и стабилизация.
е. сигнализируют нашему мозгу о том, в каком положении находится коленный сустав. Главными среди этих функций считаются первые четыре — распределение нагрузки, амортизация толчков, распределение контактного напряжения и стабилизация.
При сгибании и разгибании ноги в колене на 90 градусов на мениски приходится примерно 85% и 50—70% нагрузки соответственно. После удаления всего медиального мениска площадь соприкосновения суставных поверхностей уменьшается на 50—70%, а напряжение на их стыке возрастает на 100%. Полное удаление латерального мениска уменьшает площадь соприкосновения суставных поверхностей на 40—50% и увеличивает контактное напряжение на 200— 300%. Эти изменения, вызванные менискэктомией (т.е. операцией, при которой мениск удаляется полностью), часто ведут к сужению суставной щели, образованию остеофитов (костных шипов, наростов) и превращению мыщелков бедренной кости из округлых в угловатые, что хорошо видно на рентгенограммах. Менискэктомия отражается и на функции суставных хрящей. Мениски на 50% эластичнее хряща и потому играют роль надежных амортизаторов при толчках. В отсутствие мениска вся нагрузка при ударах без амортизации, падает на хрящ. Наконец, медиальный мениск препятствует смещению большеберцовой кости вперед относительно бедренной кости при повреждении передней крестообразной связки. При сохранной передней крестообразной связке утрата медиального мениска мало сказывается на переднезаднем смещении большеберцовой кости при сгибании и разгибании ноги в колене. Но при повреждении передней крестообразной связки утрата медиального мениска более чем на 50% увеличивает смещение большеберцовой кости вперед при сгибании ноги в колене на 90°. Вообще, внутренние две трети менисков важны для увеличения площади соприкосновения суставных поверхностей и амортизации ударов, а наружная треть — для распределения нагрузки и стабилизации сустава.
Мениски на 50% эластичнее хряща и потому играют роль надежных амортизаторов при толчках. В отсутствие мениска вся нагрузка при ударах без амортизации, падает на хрящ. Наконец, медиальный мениск препятствует смещению большеберцовой кости вперед относительно бедренной кости при повреждении передней крестообразной связки. При сохранной передней крестообразной связке утрата медиального мениска мало сказывается на переднезаднем смещении большеберцовой кости при сгибании и разгибании ноги в колене. Но при повреждении передней крестообразной связки утрата медиального мениска более чем на 50% увеличивает смещение большеберцовой кости вперед при сгибании ноги в колене на 90°. Вообще, внутренние две трети менисков важны для увеличения площади соприкосновения суставных поверхностей и амортизации ударов, а наружная треть — для распределения нагрузки и стабилизации сустава.
Как часто бывают разрыв мениска коленного сустава?
Разрывы менисков встречаются с частотой 60—70 случаев на 100 000 населения в год. У мужчин разрывы менисков возникают в 2,5—4 раза чаще, причем в возрасте от 20 до 30 лет преобладают травматические разрывы, а в возрасте от 40 лет — разрывы вследствие хронических дегенеративных изменений в мениске. Бывает, что разрыв мениска происходит и в 80-90 летнем возрасте. В целом чаще повреждается внутренний (медиальный) мениск коленного сустава.
У мужчин разрывы менисков возникают в 2,5—4 раза чаще, причем в возрасте от 20 до 30 лет преобладают травматические разрывы, а в возрасте от 40 лет — разрывы вследствие хронических дегенеративных изменений в мениске. Бывает, что разрыв мениска происходит и в 80-90 летнем возрасте. В целом чаще повреждается внутренний (медиальный) мениск коленного сустава.
Фотографии, сделанные при артроскопии коленного сустава: в полость сустава через разрез длиной 1 сантиметр введена видеокамера (артроскоп), которая позволяет осмотреть сустав изнутри и увидеть все повреждения. Слева – нормальный мениск (нет разволокнения, упругий, ровный край, белый цвет), в центре – травматический разрыв мениска (края мениска ровные, мениск не разволокнен). Справа – дегенеративный разрыв мениска (края мениска разволокнены)
В молодом возрасте чаще возникают острые, травматические разрывы менисков. Может произойти изолированный разрыв мениска, однако возможны и сочетанные повреждения внутрисуставных структур, когда повреждается, например, связка и мениск одновременно. Одной из таких сочетанных травм является разрыв передней крестообразной связки, который примерно в каждом третьем случае сопровождается разрывом мениска. При этом приблизительно в четыре раза чаще рвется латеральный мениск, более подвижный, как и вся наружная половина коленного сустава. Медиальный мениск, становящийся ограничителем переднего смещения большеберцовой кости при повреждении передней крестообразной связки, чаще рвется при уже поврежденной ранее передней крестообразной связке. Разрывы менисков сопровождают до 47% переломов мыщелков большеберцовой кости и нередко наблюдаются при переломах диафиза бедренной кости с сопутствующим выпотом в полость сустава.
Одной из таких сочетанных травм является разрыв передней крестообразной связки, который примерно в каждом третьем случае сопровождается разрывом мениска. При этом приблизительно в четыре раза чаще рвется латеральный мениск, более подвижный, как и вся наружная половина коленного сустава. Медиальный мениск, становящийся ограничителем переднего смещения большеберцовой кости при повреждении передней крестообразной связки, чаще рвется при уже поврежденной ранее передней крестообразной связке. Разрывы менисков сопровождают до 47% переломов мыщелков большеберцовой кости и нередко наблюдаются при переломах диафиза бедренной кости с сопутствующим выпотом в полость сустава.
Симптомы
Травматические разрывы. В молодом возрасте разрывы менисков происходят чаще в результате травмы. Как правило, разрыв происходит при кручении на одной ноге, т.е. при осевой нагрузке в сочетании с ротацией голени. Например, такая травма может произойти при беге, когда одна нога неожиданно встает на неровную поверхность, при приземлении на одну ногу с кручением корпуса, однако разрыв мениска может произойти и при другом механизме травмы.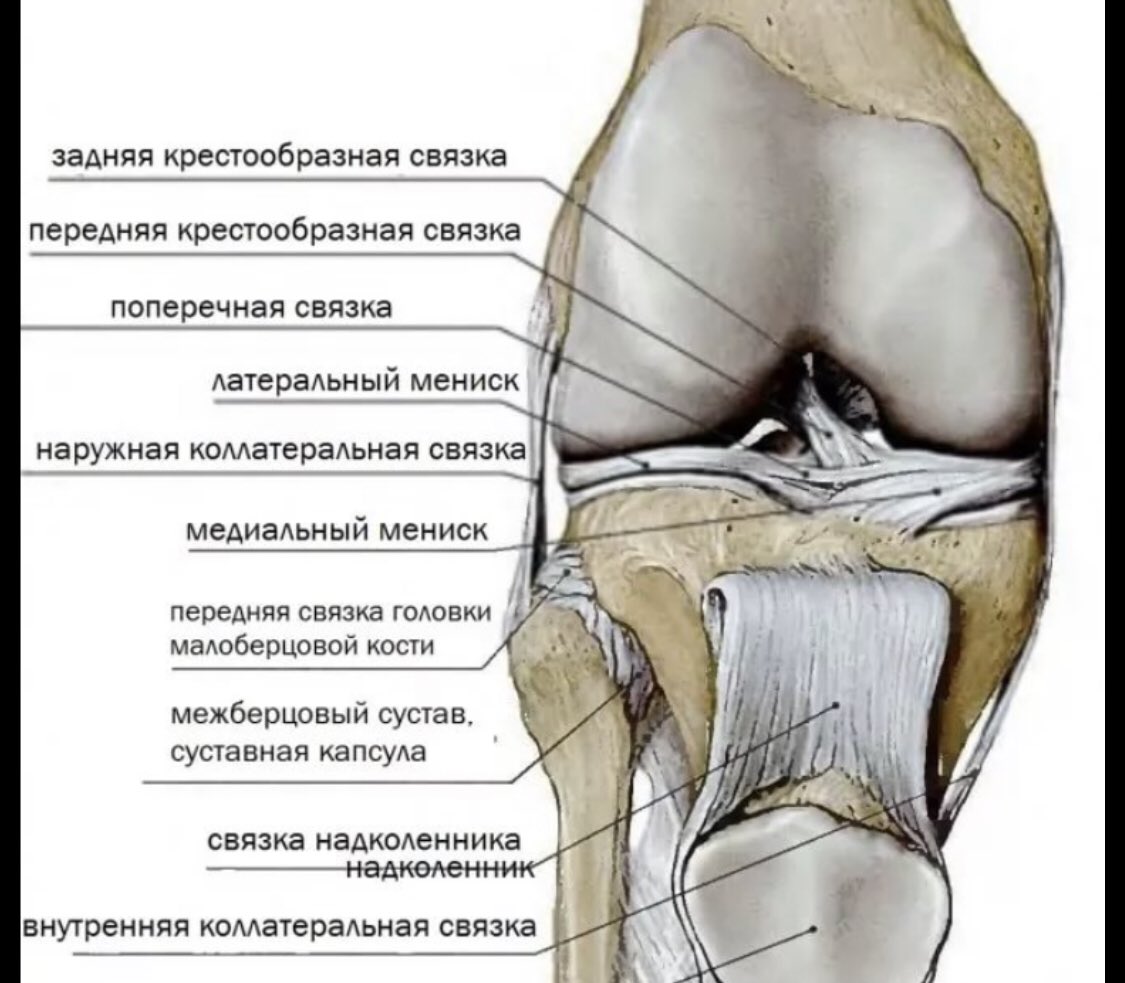
Обычно сразу после разрыва появляется боль в суставе, колено отекает. Если разрыв мениска затрагивает красную зону, т.е. то место, где в мениске есть кровеносные сосуды, то возникнет гемартроз – скопление крови в суставе. Он проявляется выбуханием, отеком выше надколенника (коленной чашечки).
При разрыве мениска оторвавшаяся и болтающаяся часть мениска начинает мешать движениям в коленном суставе. Небольшие разрывы могут вызвать болезненные щелчки или ощущение затрудненного движения. При больших разрывах возможна блокада сустава вследствие того, что относительно большой размер разорванного и болтающегося фрагмента мениска перемещается к центру сустава и делает некоторые движения невозможными, т.е. сустав «заклинивает». При разрывах заднего рога мениска чаще ограничивается сгибание, при разрывах тела мениска и его переднего рога страдает разгибание в коленном суставе.
Боль при разрыве мениска может быть настолько сильной, что невозможно наступить на ногу, а иногда разрыв мениска проявляет себя только лишь болью при определенных движениях, например, при спуске с лестницы.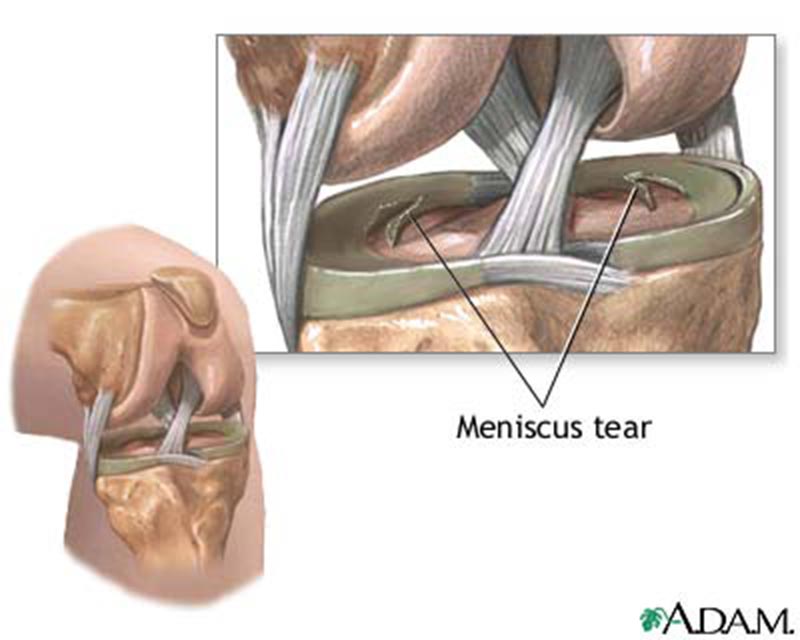 При этом подъем по лестнице может быть совершенно безболезненным.
При этом подъем по лестнице может быть совершенно безболезненным.
Стоит отметить, что блокада коленного сустава может быть вызвана не только разрывом мениска, но и другими причинами, например, разрывом передней крестообразной связк, свободным внутрисуставным телом, в том числе отшнуровавшимся фрагментом хряща при болезни Кёнига, синдромом «плики» коленного сустава, остеохондральными переломами, переломами мыщелков большеберцовой кости и многими другими причинами.
При остром разрыве в сочетании с повреждением передней крестообразной связки припухлость может развиться быстрее и быть более выраженной. Повреждения передней крестообразной связки часто сопровождаются разрывом латерального мениска. Это связано с тем, что при разрыве связки наружная часть большеберцовой кости вывихивается вперед и латеральный мениск ущемляется между бедренной и большеберцовой костями.
Хронические, или дегенеративные, разрывы чаще возникают у людей старше 40 лет; боль и припухлость при этом развиваются исподволь, и не всегда можно обнаружить их резкое усиление. Часто в анамнезе не удается обнаружить указаний на травму либо обнаруживается лишь очень незначительное воздействие, например сгибание ноги, приседание или даже разрыв может появиться просто при вставании с кресла. При этом тоже может возникнуть блокада сустава, однако дегенеративные разрывы чаще дают только боль. Стоит отметить, что при дегенеративном разрыве мениска часто поврежден и соседний хрящ, покрывающий бедренную или чаще большеберцовую кость.
Часто в анамнезе не удается обнаружить указаний на травму либо обнаруживается лишь очень незначительное воздействие, например сгибание ноги, приседание или даже разрыв может появиться просто при вставании с кресла. При этом тоже может возникнуть блокада сустава, однако дегенеративные разрывы чаще дают только боль. Стоит отметить, что при дегенеративном разрыве мениска часто поврежден и соседний хрящ, покрывающий бедренную или чаще большеберцовую кость.
Как и острые разрывы мениска, дегенеративные разрывы могут давать разнообразную выраженность симптомов: иногда от боли совершенно невозможно наступить на ногу или даже чуть-чуть подвигать ею, а иногда боль появляется только при спуске с лестницы, приседании.
Диагноз
Основной признак разрыва мениска – боль в коленном суставе, возникающая или усиливающаяся при определенном движении. Выраженность боли зависит от места, в котором произошел разрыв мениска (тело, задний рог, передний рог мениска), размера разрыва, времени, прошедшего с момента травмы.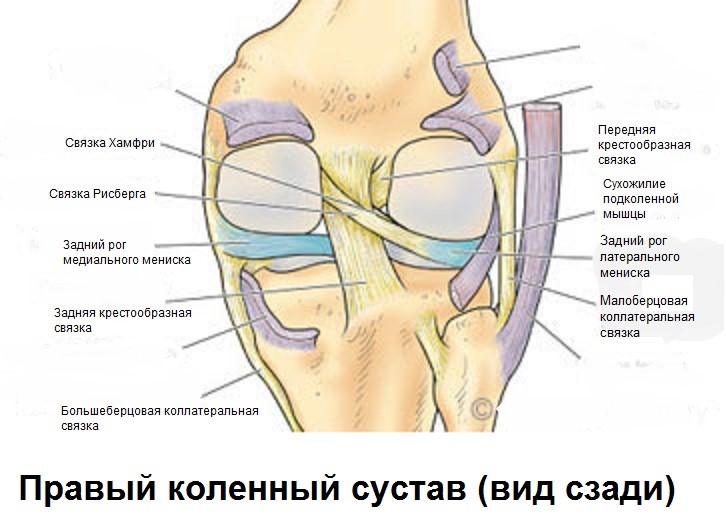
Еще раз отметим, что разрыв мениска может произойти и внезапно, без какой-либо травмы. Например, дегенеративный разрыв может произойти ночью, кода человек спит, и проявиться болью утром, при вставании с постели. Часто дегенеративные разрывы происходят и при вставании с низкого кресла.
На интенсивность боли влияет и индивидуальная чувствительность, и наличие сопутствующих заболеваний и травм коленного сустава (артроз коленного сустава, разрывы передней крестообразной связки, разрывы боковых связок коленного сустава, переломы мыщелков и другие состояния, которые сами по себе могут служить причиной болей в коленном суставе).
Итак, боль при разрыве мениска может быть разной: от слабой, появляющейся только изредка, до сильной, делающей движения в коленном суставе невозможными. Иногда от боли даже невозможно наступить на ногу.
Если боль появляется при спуске с лестницы, то скорее всего имеется разрыв заднего рога мениска. Если есть разрыв тела мениска, то боль усиливается при разгибании в коленном суставе.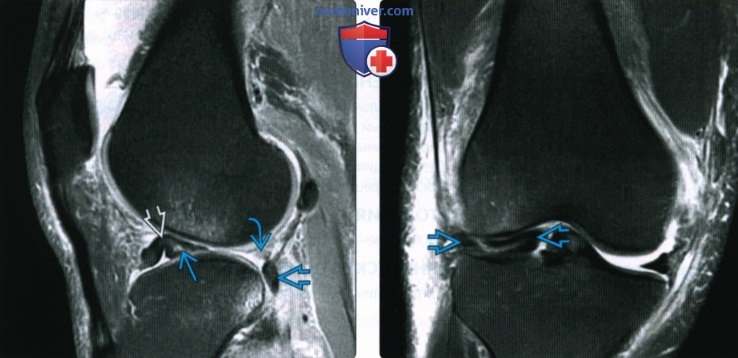
Если коленный сустав «заклинило», т.е. возникла так называемая блокада сустава, то скорее всего есть разрыв мениска, а блокада обусловлена тем, что оторванная часть мениска как раз и заблокировала движения в суставе. Впрочем, блокада бывает не только при разрыве мениска. Например, сустав может «заклинить» и при разрывах передней крестообразной связки, ущемлении синовиальных складок (синдром «плики»), обострении артроза коленного сустава.
Диагноз разрыва мениска невозможно поставить самостоятельно – нужно обратиться к травматологу-ортопеду. Желательно, чтобы вы обратились к специалисту, непосредственно занимающемуся лечением пациентов с травмами и заболеваниями коленного сустава.
Сначала врач расспросит вас о том, как появилась боль, о возможных причинах ее появления. Затем приступает к осмотру. Врач тщательно осматривает не только коленный сустав, но и всю ногу. Сначала оцениваются амплитуда и болезненность движений в тазобедренном и коленном суставах, так как часть боль в тазобедренном суставе отдает в коленный сустав. Затем врач осматривает бедро на предмет атрофии мышц. Затем осматривают сам коленный сустав: в первую очередь оценивают есть ли выпот в коленном суставе, который может быть синовитом или гемартрозом.
Затем врач осматривает бедро на предмет атрофии мышц. Затем осматривают сам коленный сустав: в первую очередь оценивают есть ли выпот в коленном суставе, который может быть синовитом или гемартрозом.
Как правило, выпот, т.е. скопление жидкости в коленном суставе, проявляется видимым отеком над коленной чашечкой (надколенником). Жидкость в коленном суставе может быть кровью, в таком случае говорят о гемартрозе коленного сустава, что в дословном переводе с латыни означает «кровь в суставе». Гемартроз бывает при свежих разрывах менисков.
Если разрыв произошел давно, то в суставе тоже возможен выпот, но это уже не гемартроз, а синовит, т.е. избыточное скопление синовиальной жидкости, которая смазывает сустав и питает хрящ.
Отек правого коленного сустава. Обратите внимание на то, что отек расположен выше надколенника (коленной чашечки), т.е. жидкость скапливается в наднадколенниковой сумке (верхнем завороте коленного сустава). Для сравнения показано левое, нормальное колено
Для сравнения показано левое, нормальное колено
Разрыв мениска часто проявляется невозможностью полностью разогнуть или согнуть ногу в коленном суставе.
Как мы уже отмечали, основной признак разрыва мениска – боль в коленном суставе, возникающая или усиливающаяся при определенном движении. Если врач подозревает разрыв мениска, то он старается как раз спровоцировать эту боль в определенном положении и при определенном движении. Как правило, врач нажимает пальцем в проекции суставной щели коленного сустава, т.е. чуть ниже и сбоку (снаружи и кнутри) от надколенника и сгибает и разгибает ногу в колене. Если при этом возникает боль, то скорее всего есть разрыв мениска. Существуют и другие специальные тесты, позволяющие диагностировать разрыв мениска.
Основные тесты, которые выполняет врач для диагностики разрыва менисков коленного сустава.
Врач должен выполнить не только эти тесты, но и другие, позволяющие заподозрить и диагностировать проблемы с крестообразными связками, надколенником и ряд других ситуаций.
В целом, если врач оценивает коленный сустав по совокупности тестов, а не по какому-либо одному из признаков, то разрыв внутреннего мениска можно диагностировать в 95% случаев, а наружного – в 88% случаев. Эти показатели очень высоки, и на самом деле часто грамотный травматолог может достаточно точно поставить диагноз разрыва мениска без каких-либо дополнительных методов обследования (рентгенография, магнитно-резонансная томография, УЗИ). Однако будет очень неприятно, если пациент попадет в те 5-12% случаев, когда разрыв мениска не диагностируется при том, что он есть, или диагностируется ошибочно, поэтому в нашей практике мы достаточно часто стараемся прибегать к дополнительным методам исследования, которые подтверждают или опровергают предположение врача.
Рентгенография. Рентгенографию коленного сустава можно считать обязательной при любой боли в коленном суставе. Иногда возникает желание выполнить сразу магнитно-резонансную томографию (МРТ), которая «больше покажет, чем рентген». Но это неправильно: в некоторых случаях рентген позволяет проще, быстрее и дешевле установить правильный диагноз. Поэтому не стоит самостоятельно назначать себе исследования, которые могут оказаться пустой тратой времени и денег.
Но это неправильно: в некоторых случаях рентген позволяет проще, быстрее и дешевле установить правильный диагноз. Поэтому не стоит самостоятельно назначать себе исследования, которые могут оказаться пустой тратой времени и денег.
Рентгенографию выполняют в следующих проекциях: 1) в прямой проекции в положении стоя, в том числе при сгибании ног в коленях на 45°(по Розенбергу), 2) в боковой проекции и 3) в осевой проекции. Задние поверхности мыщелков бедренных костей при артрозе коленного сустава обычно изнашиваются раньше, и при сгибании ног на 45° в положении стоя можно увидеть соответствующее сужение суставной щели. В любых других положениях эти изменения будут, скорее всего, незаметны, поэтому другие рентгенографические положения не имеют значения для обследования по поводу боли в коленном суставе. Если у больного с жалобами на боль в коленном суставе рентгенологически выявлено значительное сужение суставной щели, весьма вероятно обширное повреждение мениска и хряща, при котором бесполезна артроскопическая резекция мениска (неполная или парциальная менискэктомия), о которой мы поговорим ниже. Чтобы исключить такую причину боли, как хондромаляция надколенника, необходима рентгенография в специальной осевой проекции (для надколенника). Обзорная рентгенография, никак не облегчающая диагностику разрыва мениска, позволяет тем не менее исключить такие сопутствующие нарушения, как рассекающий остеохондрит (болезнь Кёнига), перелом, наклон или подвывих надколенника и суставные мыши (свободные внутрисуставные тела).
Чтобы исключить такую причину боли, как хондромаляция надколенника, необходима рентгенография в специальной осевой проекции (для надколенника). Обзорная рентгенография, никак не облегчающая диагностику разрыва мениска, позволяет тем не менее исключить такие сопутствующие нарушения, как рассекающий остеохондрит (болезнь Кёнига), перелом, наклон или подвывих надколенника и суставные мыши (свободные внутрисуставные тела).
МРТ (магнитно-резонансная томография) существенно повысила точность диагностики разрывов менисков. Ее преимущества — возможность получить изображение мениска в нескольких плоскостях и отсутствие ионизирующего излучения. Кроме того, МРТ позволяет оценить состояние других суставных и околосуставных образований, что особенно важно, когда у врача есть серьезные сомнения в диагнозе, а также если имеются сопутствующие повреждения, затрудняющие выполнение диагностических тестов. К недостаткам МРТ относятся дороговизна и возможность неверной трактовки изменений с вытекающими дополнительными исследованиями. Нормальный мениск при всех импульсных последовательностях дает слабый однородный сигнал. У детей сигнал может быть усилен вследствие более обильного кровоснабжения мениска. Усиление сигнала у пожилых людей может быть признаком дегенерации.
Нормальный мениск при всех импульсных последовательностях дает слабый однородный сигнал. У детей сигнал может быть усилен вследствие более обильного кровоснабжения мениска. Усиление сигнала у пожилых людей может быть признаком дегенерации.
По МРТ выделяют четыре степени изменений мениска (классификация по Stoller). Степень 0 — это нормальный мениск. Степень I — это появление в толще мениска очагового сигнала повышенной интенсивности (не достигающего поверхности мениска). Степень II — появление в толще мениска линейного сигнала повышенной интенсивности (не достигающего поверхности мениска). Степень III — сигнал повышенной интенсивности, достигающий поверхности мениска. Истинным разрывом мениска считаются только изменения III степени.
0 степень (норма), мениск без изменений.
I степень – шаровидное повышение интенсивности сигнала, не связанное с поверхностью мениска.
II степень – линейное повышение интенсивности сигнала, не связанное с поверхностью мениска.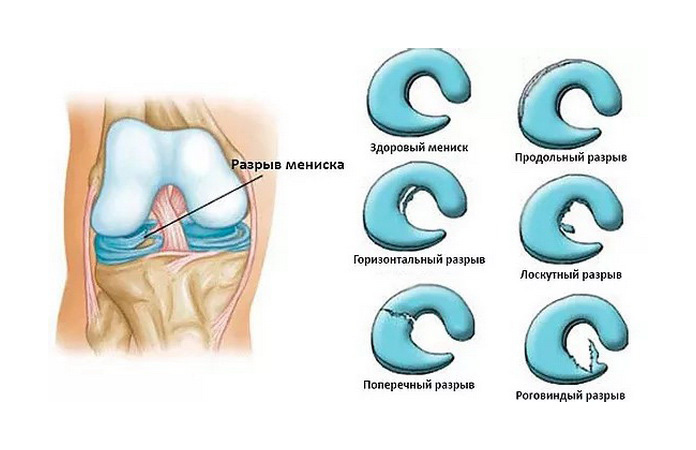
III степень (разрыв) – повышение интенсивности сигнала, соприкасающееся с поверхностью мениска.
Магнитно-резонансная томография. Слева – нормальный неповрежденный мениск (синяя стрелка). Справа – разрыв заднего рога мениска (две синие стрелки)
Точность МРТ в диагностике разрыва мениска составляет примерно 90—95%, особенно если дважды подряд (т.е. на двух соседних срезах) фиксируется сигнал повышенной интенсивности, захватывающий поверхность мениска. Для диагностики разрыва можно ориентироваться и на форму мениска. Обычно на снимках в сагиттальной плоскости мениск имеет форму бабочки. Любая другая форма может быть признаком разрыва. Признаком разрыва служит и симптом «двойная задняя крестообразная связка» (или «третья крестообразная связка»), когда в результате смещения мениск оказывается в межмыщелковой ямке бедренной кости и прилежит к задней крестообразной связке.
Разрыв мениска может обнаружиться при МРТ и в отсутствие у больного жалоб, причем частота таких случаев увеличивается с возрастом. Это говорит о том, как важно при обследовании учитывать все клинические и рентгенологические данные. В ходе недавно проведенного исследования разрывы менисков, не дававшие ни жалоб, ни физикальных признаков (т.е. положительных результатов тестов при обследовании руками врача), были обнаружены при МРТ у 5,6% больных в возрасте от 18 до 39 лет. По данным другого исследования, 13% больных моложе 45 лет и 36% больных старше 45 лет имели признаки разрывов менисков при МРТ в отсутствие жалоб и физикальных признаков.
Это говорит о том, как важно при обследовании учитывать все клинические и рентгенологические данные. В ходе недавно проведенного исследования разрывы менисков, не дававшие ни жалоб, ни физикальных признаков (т.е. положительных результатов тестов при обследовании руками врача), были обнаружены при МРТ у 5,6% больных в возрасте от 18 до 39 лет. По данным другого исследования, 13% больных моложе 45 лет и 36% больных старше 45 лет имели признаки разрывов менисков при МРТ в отсутствие жалоб и физикальных признаков.
Какие бывают разрывы менисков коленного сустава?
Разрывы менисков можно классифицировать в зависимости от причины и от характера изменений, обнаруженных при обследовании (МРТ) или в ходе операции (артроскопии коленного сустава).
Как мы уже отмечали, разрывы могут быть травматическими (чрезмерная нагрузка на неизмененный мениск) и дегенеративными (нормальная нагрузка на измененный дегенеративными процессами мениск).
По месту, в котором произошел разрыв, выделяют разрывы заднего рога, тела и переднего рога мениска.
Так как мениск кровоснабжается неравномерно, в нем выделяют три зоны: периферическую (красную) — в области соединения мениска с капсулой, промежуточную (красно-белую) и центральную — белую, или бессосудистую, зону. Чем ближе к внутреннему краю мениска располагается разрыв, тем меньше сосудов проходит вблизи него и тем ниже вероятность его заживления.
По форме разрывы делят на продольные, горизонтальные, косые и радиальные (поперечные). Могут быть и комбинированные по форме разрывы. Кроме того, выделяют и особый вариант формы разрыва мениска: «ручка лейки» («ручка корзины»).
Классификация разрывов менисков по H. Shahriaree: I – продольный разрыв, II – горизонтальный разрыв, III – косой разрыв, IV – радиальный разрыв
Особый вариант формы разрыва мениска: «ручка лейки» («ручка корзины»)
Острые травматические разрывы, возникающие в молодом возрасте, идут вертикально в продольном или косом направлении; комбинированные и дегенеративные разрывы чаще возникают у пожилых людей. Вертикальные продольные разрывы, или разрывы в виде ручки лейки, бывают полные и неполные и обычно начинаются с заднего рога мениска. При длинных разрывах возможна значительная подвижность оторванной части, позволяющая ей смещаться в межмыщелковую ямку бедренной кости и блокировать коленный сустав. Это особенно характерно для разрывов медиального мениска, возможно, вследствие его меньшей подвижности, что увеличивает действующую на мениск силу сдвига. Косые разрывы обычно возникают на границе между средней и задней третью мениска. Чаще это небольшие разрывы, но их свободный край может попадать между суставными поверхностями и вызывать ощущение переката или щелчки. Комбинированные разрывы идут сразу в нескольких плоскостях, часто локализуются в заднем роге или около него и обычно возникают у пожилых людей с дегенеративными изменениями в менисках. Горизонтальные продольные разрывы нередко связаны с кистозным перерождением менисков. Эти разрывы обычно начинаются у внутреннего края мениска и направляются к месту соединения мениска с капсулой.
Вертикальные продольные разрывы, или разрывы в виде ручки лейки, бывают полные и неполные и обычно начинаются с заднего рога мениска. При длинных разрывах возможна значительная подвижность оторванной части, позволяющая ей смещаться в межмыщелковую ямку бедренной кости и блокировать коленный сустав. Это особенно характерно для разрывов медиального мениска, возможно, вследствие его меньшей подвижности, что увеличивает действующую на мениск силу сдвига. Косые разрывы обычно возникают на границе между средней и задней третью мениска. Чаще это небольшие разрывы, но их свободный край может попадать между суставными поверхностями и вызывать ощущение переката или щелчки. Комбинированные разрывы идут сразу в нескольких плоскостях, часто локализуются в заднем роге или около него и обычно возникают у пожилых людей с дегенеративными изменениями в менисках. Горизонтальные продольные разрывы нередко связаны с кистозным перерождением менисков. Эти разрывы обычно начинаются у внутреннего края мениска и направляются к месту соединения мениска с капсулой.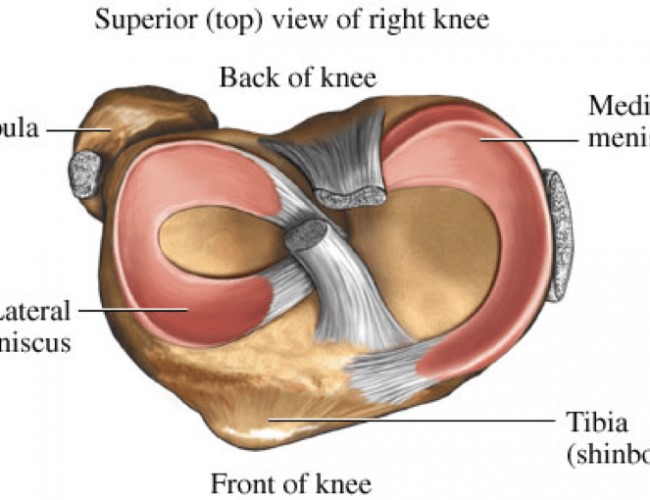 Считается, что они возникают под действием силы сдвига и, когда связаны с кистозным перерождением мениска, образуются во внутреннем медиальном мениске и вызывают локальную припухлость (выбухание) по линии суставной щели.
Считается, что они возникают под действием силы сдвига и, когда связаны с кистозным перерождением мениска, образуются во внутреннем медиальном мениске и вызывают локальную припухлость (выбухание) по линии суставной щели.
Как лечить разрыв мениска коленного сустава?
Лечение разрывов менисков бывает консервативное (то есть безоперационное) и хирургическое (менискэктомия, т.е. удаление мениска, которая может быть полной или неполной (частичной)).
Особыми вариантами хирургического лечения разрывов менисков являются шов и трансплантация мениска, но эти методики не всегда возможны и порой дают не очень надежные результаты.
Консервативное (безоперационное) лечение разрывов менисков коленного сустава. Консервативное лечение обычно назначают при небольших разрывах заднего рога мениска или при небольших радиальных разрывах. Эти разрывы могут сопровождаться болью, но не приводят к ущемлению мениска между суставными поверхностями и не вызывают ни щелчков, ни ощущения переката. Такие разрывы обычно возникают в стабильных суставах.
Такие разрывы обычно возникают в стабильных суставах.
Лечение состоит во временном снижении нагрузок. К сожалению, часто можно встретить ситуацию, когда в нашей стране по поводу разрыва мениска накладывают гипс, полностью исключающий движения в коленном суставе. Если в коленном суставе нет других повреждений (переломов, разрывов связок), а есть только разрыв мениска, то такое лечение в корне неправильно и его можно даже назвать калечащим. Дело в том, что крупные разрывы менисков все равно не срастутся, несмотря на гипс и полное обездвиживание коленного сустава. А мелкие разрывы менисков можно лечить более щадащими способами. Полное обездвиживание коленного сустава тяжелой гипсовой повязкой не только мучительно для человека (ведь невозможно нормально помытся, под гипсом могут возникнуть пролежни), но пагубно действует на сам коленный сустав. Дело в том, что полное обездвиживание может привести к контрактуре сустава, т.е. стойкому ограничению амплиитуды движений за счет того, что недвигающиеся хрящевые поверхности склеиваются, и, к сожалению, движения в колене после такого лечения не всегда удается восстановить. Вдвойне печально, когда лечение гипсовой повязкой применяется в тех случаях, когда разрыв достаточно большой, и после нескольких недель мучений в гипсе все равно приходится делать операцию. Поэтому так важно при травме коленного сустава сразу обратиться к специалисту, который хорошо знаком с лечением разрывов менисков и связок коленного сустава.
Вдвойне печально, когда лечение гипсовой повязкой применяется в тех случаях, когда разрыв достаточно большой, и после нескольких недель мучений в гипсе все равно приходится делать операцию. Поэтому так важно при травме коленного сустава сразу обратиться к специалисту, который хорошо знаком с лечением разрывов менисков и связок коленного сустава.
Если пациент занимается спортом, то при консервативном лечении нужно исключить ситуации, которые могут дополнительно травмировать сустав. Например, временно прекращают занатия такими видами спорта, где необходимы быстрые рывоки, особенно с поворотами и движения, при которых одна нога остается на месте, — они могут ухудшить состояние.
Кроме того, нужны упражнения, укрепляюшие четырехглавую мышцу бедра и заднюю группу мышц бедра. Дело в тоом, что сильные миышцы дополнительно стабилизируют коленный сустав, что снижает вероятность таких сдвигов бедренной и большеберцовой костей относительно друг друга, которые травмируют мениск.
Нередко консервативное лечение эффективнее у пожилых, так как у них причиной описанных симптомов чаще служит артроз, а не разрыв мениска. Небольшие (менее 10 мм) стабильные продольные разрывы, разрывы верхней или нижней поверхности, не проникающие на всю толщину мениска, а также небольшие (менее 3 мм) поперечные разрывы могут зажить самостоятельно либо вообще никак не проявляются.
Небольшие (менее 10 мм) стабильные продольные разрывы, разрывы верхней или нижней поверхности, не проникающие на всю толщину мениска, а также небольшие (менее 3 мм) поперечные разрывы могут зажить самостоятельно либо вообще никак не проявляются.
В тех случаях, когда разрыв мениска сочетается с разрывом передней крестообразной связки, обычно сначала прибегают к консервативному лечению.
Хирургическое лечение разрывов менисков коленного сустава. Показаниями к артроскопической операции служат значительные размеры разрыва, вызывающие механические симптомы (боль, щелчки, блокады, ограничение движений), сохраняющийся выпот в суставе, а также случаи безуспешного консервативного лечения. Еще раз отметим, что сам факт существования возможности консервативного лечения не означает, что все разрывы менисков сначала следует лечить консервативно, а помто уже, если неудасться, то прибегать к “операции, как к крайней мере”. Дело в том, что достаточно часто разрывы менисков имеют такой характер, что их надежнее и эффективнее сразу оперировать, а последовательное лечение (“сначала консервативное, а потом, если не поможет, то операция”) может значительно осложнить восстановление и ухудшить результаты..png) Поэтому мы еще раз подчеркнем, что при разрыве мениска, да и вообще при любой травме коленного сустава, важно обратиться к специалисту.
Поэтому мы еще раз подчеркнем, что при разрыве мениска, да и вообще при любой травме коленного сустава, важно обратиться к специалисту.
При разрывах менисков трение и блокада, называемые механическими или двигательными симптомами (поскольку они возникают при движении и исчезают или значительно ослабевают в покое), могут быть помехой как в посведневной жизни, так и при занятиях спортом. Если симптомы возникают в повседневной жизни, то врачу без особого труда удасться обнаружить признаки разрыва на осмотре. Как правило обнаруживается выпот в полости сустава (синовит) и болезненность в проекции суставной щели. Возможны также ограничение движений в суставе и боль при провокационных пробах. Наконец, на основании анамнеза, физикального и рентгенологического исследований необходимо исключить другие причины боли в коленном суставе. Если имеются эти симптомы, то это значит, что разрыв мениска значим и нужно рассмотреть вопрос операции.
Важно знать, что при разрывах мениска не нужно долго оттягивать операцию и терпеть боль.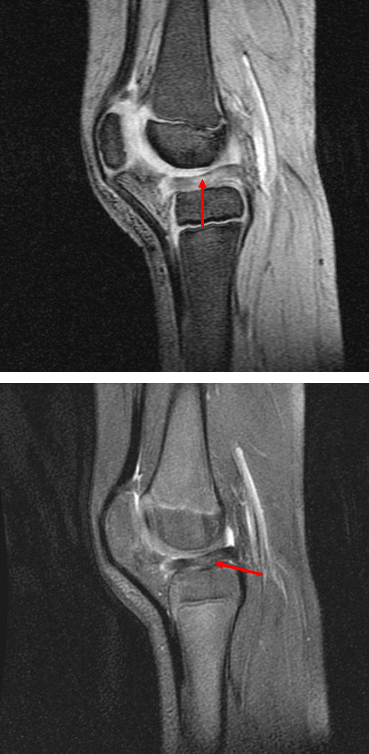 Как мы уже отмечали, болтающийся лоскут мениска разрушает соседний хрящ, покрывающий бедренную и большеберцовую кости. Хрящ из гладкого и упругого становится размягченным, рыхлым, а в запущенных случаях болтающийся лоскут разорванного мениска стирает хрящ полностью до кости. Такое повреждение хряща называют хондромаляцией, которая имеет четыре степени: при первой степени хрящ размягчен, при второй – хрящ начинает разволокняться, при третьей – имеется “вмятина” на хряще, а при четвертой степени хрящ полностью отсутствует.
Как мы уже отмечали, болтающийся лоскут мениска разрушает соседний хрящ, покрывающий бедренную и большеберцовую кости. Хрящ из гладкого и упругого становится размягченным, рыхлым, а в запущенных случаях болтающийся лоскут разорванного мениска стирает хрящ полностью до кости. Такое повреждение хряща называют хондромаляцией, которая имеет четыре степени: при первой степени хрящ размягчен, при второй – хрящ начинает разволокняться, при третьей – имеется “вмятина” на хряще, а при четвертой степени хрящ полностью отсутствует.
Фотография, сделанная в ходе артроскопии коленного сустава. Этот пациент терпел боль почти год, после чего накоенец обратился за помощью к травматологам. За это время болтающийся лоскут разорванного мениска полностью стер хрящ до кости (хондромаляция четвертой степени)
Удаление мениска, или менискэктомия (артротомическая через большой разрез длинной 5-7 сантиметров), вначале считалась безобидным вмешательством и полное удаление мениска выполнялось очень часто.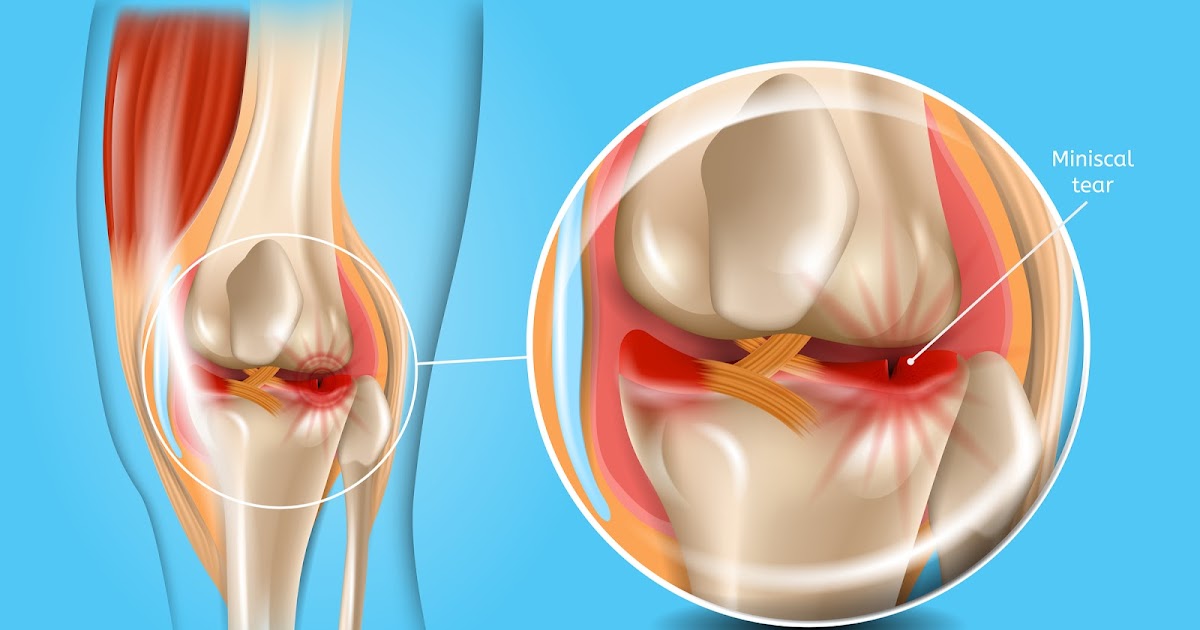 Однако отдаленные результаты оказались неутешительными. Выздоровление либо заметное улучшение отмечалось у 75% мужчин и менее чем у 50% женщин. Жалобы исчезли менее чем у 50% мужчин и менее чем у 10% женщин. У молодых людей результаты операции были хуже, чем у пожилых. Кроме того, у 75% прооперированных развивался артрит (против 6% в контрольной группе того же возраста). Часто артроз появлялся спустя 15 лет или более после операции. Дегенеративные изменения быстрее развивались после латеральной менискэктомии. Когда, наконец, стала ясна роль менисков, изменилась оперативная техника и были созданы новые инструменты, позволяющие восстанавливать целость менисков или удалять только их часть. С конца 1980-х годов артротомическое полное удаление мениска признано неэффективной и вредной операцией, которой на смену пришла возможность артроскопической операции, позволяющей сохранить неповрежденную часть мениска. К сожалению, в нашей стране ввиду организационных причин артроскпия далеко не везде доступна, поэтому до сих пор встречаются хирурги, предлагающие своим пациентам полностью удалить разорванный мениск.
Однако отдаленные результаты оказались неутешительными. Выздоровление либо заметное улучшение отмечалось у 75% мужчин и менее чем у 50% женщин. Жалобы исчезли менее чем у 50% мужчин и менее чем у 10% женщин. У молодых людей результаты операции были хуже, чем у пожилых. Кроме того, у 75% прооперированных развивался артрит (против 6% в контрольной группе того же возраста). Часто артроз появлялся спустя 15 лет или более после операции. Дегенеративные изменения быстрее развивались после латеральной менискэктомии. Когда, наконец, стала ясна роль менисков, изменилась оперативная техника и были созданы новые инструменты, позволяющие восстанавливать целость менисков или удалять только их часть. С конца 1980-х годов артротомическое полное удаление мениска признано неэффективной и вредной операцией, которой на смену пришла возможность артроскопической операции, позволяющей сохранить неповрежденную часть мениска. К сожалению, в нашей стране ввиду организационных причин артроскпия далеко не везде доступна, поэтому до сих пор встречаются хирурги, предлагающие своим пациентам полностью удалить разорванный мениск.
В наше время мениск не удаляют полностью, поскольку выяснилась его важная роль в коленном суставе, а выполняют частичную (парциальную) менискэктомию. Это означает, что удаляют не весь мениск, а только отрорвавшуюся часть, которая и так перестала выполнять свою функцию. В чем принцип частичной менискэктомии, т.е. частичного удаления мениска? Понять ответ на этот вопрос вам поможет видеоролик и иллюстрация, которые мы приведем ниже.
Принцип частичной менискэктомии (т.е. неполного удаления мениска) состоит не только в том, чтобы удалить отроравашуюся и болтающуюся часть мениска, но и в том, чтобы сделать внутренний край мениска вновь ровным.
Принцип частичного удаления мениска. Показаны различные варианты разрывов мениска. Удаляют часть мениска с его внутренней стороны таким образом, чтобы не только убрать болтающийся лоскут разорванного мениска, но и восстановить ровный внутренний край мениска.
В современном мире операцию частичного удаления разорванного мениска выполняют артроскопически, т.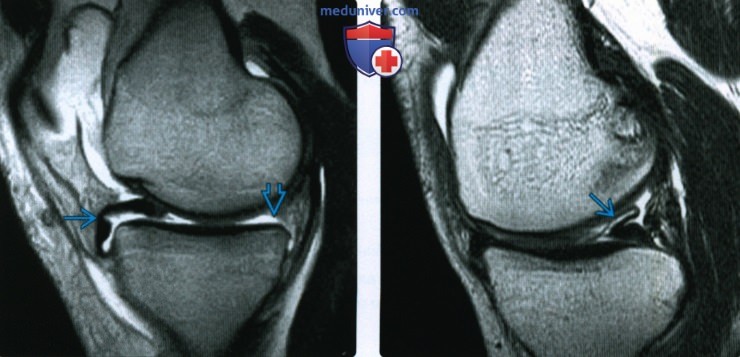 е. через два маленьких прокола. В один из проколов вводят артроскоп, который транслирует изображение к видеокамере. По сути артроскоп представляет собой оптическую систему. По артроскопу внутрь сустава вводится физиологический раствор (вода), который раздувает сустав и позволяет его осмотреть изнутри. Через второй прокол в полость коленного сустава вводятся различные специальные инструменты, которыми удаляют поврежденные части менисков, “реставрируют” хрящ и выполняют прочие манипуляции.
е. через два маленьких прокола. В один из проколов вводят артроскоп, который транслирует изображение к видеокамере. По сути артроскоп представляет собой оптическую систему. По артроскопу внутрь сустава вводится физиологический раствор (вода), который раздувает сустав и позволяет его осмотреть изнутри. Через второй прокол в полость коленного сустава вводятся различные специальные инструменты, которыми удаляют поврежденные части менисков, “реставрируют” хрящ и выполняют прочие манипуляции.
Артроскопия коленного сустава. А – Пациент лежит на операционном столе, нога в специальном держателе. Сзади – сама артроскопическая стойка, которая состоит из источника ксенонового света (по световоду ксеноном освещают сустав), видеообработчика (к которому присоединяют видеокамеру), помпы (нагнетает в сустав воду), монитора, вайпера (устройство для абляции хряща, синовиальной оболочки сустава), шейвера (устройство, которое “бреет”). Б – в коленный сустав через два прокола по одному сантиметру введены артроскоп (слева) и рабочий инструмент (кусачки, справа). В – Внешний вид артроскопических кусачек, зажимов.
В – Внешний вид артроскопических кусачек, зажимов.
Артроскопия коленного сустава
Если в ходе артроскопии будет обнаружено повреждения хряща (хондромаляция), то врач может порекомендовать вам после операции ввести в коленный сустав специальные препараты (Интраджект, Ферматрон, Гиалуром и др). Подробнее о том, какие препараты можно вводить в коленный сустав, а какие нельзя, вы можете узнать на нашем сайте в отдельной статье.
Помимо менискэктомии существуют методики восстановления мениска. К ним относятся шов мениска и трансплантация мениска. Решить, когда целесообразнее удалить часть мениска, а когда лучше восстановить мениск, трудно. Надо учитывать множество факторов, влияющих на исход операции. В целом считается, что если мениск поврежден настолько обширно, что в ходе артроскопической операции придется удалять почти весь мениск, то необходимо решить вопрос о возможности восстановления мениска.
Шов мениска может быть выполнен в тех случаях, когда с момента разрыва прошло немного времени. Необходимым условием для успешного срастания мениска после его сшивания является достаточное кровоснабжение мениска, т.е. разрыd должен располагаться в красной зоне или, как минимум, на границе красной и белой зон. В противном случае, если выполнить сшивание мениска, который разовался в белой зоне, шов рано или поздно станет вновь несостоятельным, произойдет “повторный разрыв” и опять потребуется операция. Шов мениска может быть выполнен артроскопически.
Необходимым условием для успешного срастания мениска после его сшивания является достаточное кровоснабжение мениска, т.е. разрыd должен располагаться в красной зоне или, как минимум, на границе красной и белой зон. В противном случае, если выполнить сшивание мениска, который разовался в белой зоне, шов рано или поздно станет вновь несостоятельным, произойдет “повторный разрыв” и опять потребуется операция. Шов мениска может быть выполнен артроскопически.
Принцип артроскопического шва мениска “изнутри-наружу”. Существуют еще методики “снаружи-внутрь” и стпелирования мениска
Фотография, сделанная при артроскопии. Этап шва мениска
Трансплантация мениска. Сейчас имеется возможность и трансплантации (пересадки) мениска. Трансплантация мениска возможна и может быть целесообразной в том случае, когда мениск коленного сустава значительно поврежден и полностью перестает выполнять свои функции. К противопоказаниям относятся выраженные дегенеративные изменения суставного хряща, нестабильность коленного сустава и искривление ноги.
К противопоказаниям относятся выраженные дегенеративные изменения суставного хряща, нестабильность коленного сустава и искривление ноги.
Для трансплантации используют и замороженные (донорские или трупные), и облученные мениски. По имеющимся сообщениям, наилучших результатов следует ожидать от использования донорских (свежезамороженных) менисков. Существуют и искусственные эндопротезы менисков.
Однако операции по трансплантации и эндопротезированию мениска сопряжены с целом рядом организационных, этических, практических и научных трудностей и убедительной доказательной базы этот метод не имеет. Более того, среди ученых, хирургов до сих пор нет единого мнения целесообразности
В целом стоит отметить, что трансплантация и эндопротезирование мениска выполняются крайне редко.
Вопросы, которые стоит обсудить с врачом
1. Есть ли у меня разрыв мениска?
2. Какой у меня разрыв мениска? Дегенеративный или травматический?
3. Каковы размеры разрыва мениска и где расположен разрыв?
4. Есть ли еще какие-нибудь повреждения, помимо разрыва мениска (цела ли передняя крестообразная связка, боковые связки, нет ли переломов и т.д.)?
5. Имеется ли повреждение хряща, покрывающего бедренную и большеберцовую кости?
6. Значимый ли у меня разрыв мениска? Нужно ли выполнять МРТ?
7. Можно ли лечить мой разрыв мениска без операции или стоит выполнить артроскпию?
8. Какова вероятность повреждения хряща и развития артроза, если я повременю с операцией?
9. Какова вероятность повреждения хряща и развития артроза, если я пойду на артроскопическую операцию?
10. Если артроскопия дает большие шансы на успех, чем безоперационный метод, и я соглашаюсь на операцию, то долго будет длится восстановление?
При написании статьи использовались материалы:
Aglietti Р et al: Arthroscopic meniscectomy for discoid lateral meniscus in children and adolescents: 10-year follow-up. Am J Knee Surg 1999; 12:83.
Allen CR et al: Importance of the medial meniscus in the anterior cruciate ligament-deficient knee. J OrthopRes 2000; 18:109.
Allen CR et al: Importance of the medial meniscus in the anterior cruciate ligament-deficient knee. J Orthop Res 2000;18:109.
Anderson К et al: Chondral injury following meniscal repair with a biodegradable implant. Arthroscopy 2000;16:749.
Anderson-Molina H et al: Arthroscopic partial and total meniscectomy: long-term follow-up study with matched controls. Arthroscopy 2002; 18:183.
Barber FA, Herbert MA: Load to failure testing of new meniscal repair devices. Arthroscopy 2004;20( 1 ):45.
Borden P et al: Biomechanical comparison of the FasT-Fix meniscal repair suture system with vertical mattress and meniscal arrows. Am J Sports Med 2003:31(3):374.
Chatain F et al: A comparative study of medial versus lateral arthroscopic partial meniscectomy on stable knees: 10 year minimum follow-up. Arthroscopy 2003;19(8):842.
Chatain F et al: The natural history of the knee following arthroscopic medial meniscectomy. Knee Surg, Sports Trauma, Arthrosc 2001 ;9( 1): 15.
Elkousy Н, Higgins LD: Zone-specific inside-out meniscal repair: technical limitations of repair of posterior horns of medial and lateral menisci. Am J Orthop 2005;34:29.
Eren ОТ: The accuracy of joint line tenderness by physical examination in the diagnosis of meniscal tears. Arthroscopy 2003;19(8):850.
Fu FH et al (editors): Knee Surgery. Williams & Wilkins, 1998.
Fukushima К et al: Meniscus allograft transplantation using posterior peripheral suture technique: a preliminary follow-up study. J Orthop Sci 2004;9(3):235.
Garrick JG (editor): Orthopaedic Knowledge Update: Sports Medicine 3. American Academy of Orthopaedic Surgeons, 2004.
Greis PE et al: Meniscal injury: I. Basic science and evaluation. J Am Acad Orthop Surg 2002; 10:168.
Greis PEet al: Meniscal injury: II. Management. J Am Acad Orthop Surg 2002; 10:177.
Klimkiewicz J, Shaffer B: Meniscal surgery 2002 update. Arthroscopy 2002;18(suppl 2): 14.
Kocabey Y et al: The value of clinical examination versus MRI in the diagnosis of meniscal tears and anterior cruciate ligament rupture. Arthroscopy 2004;20:696.
Medvecky MJ, Noyes FR: Surgical approaches to the posteromedial and posterolateral aspects of the knee. J Am Acad Orthop Surg 2005; 13:121.
Miller MD et al: All-inside meniscal repair devices. Am J Sports Med 2004;32(4):858.
Miller MD et al: Pitfall associated with FasT-Fix meniscal repair. Arthroscopy 2002; 18(8):939.
Muellner Т et al: Open meniscal repair. Am J Sports Med 1999;27:16.
Noyes FR, Barber-Westin SD: Arthroscopic repair of meniscal tears extending into the avascular zone in patients younger than twenty years of age. Am J Sports Med 2002;30(4):589.
Noyes FR, Barber-Westin SD: Arthroscopic repair of meniscus tears extending into the avascular zone with or without anterior cruciate ligament reconstruction in patients 40 years of age and older. Arthroscopy 2000; 16:822.
Petsche T et al: Arthroscopic meniscus repair with bio-absorbable arrows. Arthroscopy 2002; 18:246.
Rath E et al: Meniscal allograft transplantation: two to eight-year results. Am J Sports Med 2001 ;29:410.
Rijk PC: Meniscal allograft transplantation—part I: background, results, graft selection and preservation, and surgical considerations. Arthroscopy 2004; 20(7):728.
Rodeo SA: Arthroscopic meniscal repair with use of the outside-in technique. J Bone Joint Surg A 2000; 82:127.
Sgaglione NA et al: Current concepts in meniscus surgery: resection to replacement. Arthroscopy 2003; 19(10; suppl 1):161.
Shaffer В et al: Preoperative sizing of meniscal allografts in meniscus transplantation. Am J Sport Med 2000;28:524.
Spindler KP et al: Prospective comparison of arthroscopic medial meniscal repair technique: inside-out versus entirely arthroscopic arrows. Am J Sports Med 2003;31:929.
Yiannakopoulos CK et al: A simplified arthroscopic outside-in meniscus repair technique. Arthroscopy 2004;20:183.
Zantop T et al: Initial fixation strength of flexible all-inside meniscus suture anchors in comparison to conventional suture technique and rigid anchors: biomechanical evaluation of new meniscus refixation systems. Am J Sports Med 2004;32(4):863.
Лечение латерального мениска
В отличие от разрыва медиального мениска, повреждение или разрыв латерального мениска встречается в разы реже и чаще всего не является единственной проблемой коленного сустава, где диагностировано подобное повреждение. Повреждение латерального мениска, обычно, сопутствует значимой травме коленного сустава, как например, повреждению передней крестообразной связки, разрыву медиальной (или внутренней) коллатеральной связки.
В редких случаях, повреждению латеральной (или наружной) коллатеральной связки коленного сустава. Тенденция к увеличению числа спортивных травм очевидна, причем чаще страдают спортсмены-любители и просто ведущие активный образ жизни люди, которые, к сожалению, иногда не обладают достаточной степенью контроля тела и не полностью отдают отчет пределам своих возможностей.
Как и медиальный мениск, латеральный или наружный мениск – это фиброзно-хрящевое образование, треугольной формы в сечении, сужающийся к центру сустава. Латеральный мениск менее плотно фиксирован к капсуле сустава, что означает его большую подвижность и возможность противостоять нефизиологическим нагрузкам. Этим, отчасти, объясняется низкая частота изолированных повреждений латерального мениска. Латеральный мениска имеет более округлую форму, но функционально он так же необходим, как и внутренний мениск, для увеличения площади соприкосновения бедренной и большеберцовой кости, а также для некоторой стабилизации коленного сустава из-за своей формы. Интересной особенностью латерального мениска является неполное прикрепление тела латерального мениска: через его основание проходит сухожилие подколенной мышцы. В редких случаях латеральный мениск не имеет привычной формы и представляет собой фиброзно-хрящевую пластинку, которая частично или полностью закрывает наружный мыщелок большеберцовой кости. В таком случае, он называется дискоидным латеральным мениском. Это не патология, это вариант нормального развития коленного сустава. Обычно, человек может об этом узнать только при разрыве такого мениска или при выполнении МРТ исследования по поводу иной проблемы в коленном суставе. Изолированно дискоидный латеральный мениск повреждается чаще, чем латеральный мениск, имеющий обычную форму.
Причины разрыва латерального мениска
Травмы, разрыв и повреждения только латерального мениска происходят не так часто. Напротив, повреждения и разрыв латерального мениска сопутствуют более серьезным повреждениям капсульно-связочного аппарата коленного сустава, а именно: повреждению или разрыву передней крестообразной связки, повреждению внутренней или наружной боковых связок коленного сустава, также тяжелой и, к счастью, редкой травме: повреждение постеролатерального угла коленного сустава. Мужчины традиционно, ведущие более агрессивный активный образ жизни, повреждают латеральный мениск в 2-3 раза чаще ведущих не менее активный образ жизни женщин. У пациентов в возрасте часто можно диагностировать дегенеративные изменения латерального мениска вплоть до дегенеративного разрыва.
Повредить латеральный мениск можно при сильной ротации на фиксированной голени, например, катаясь на горных лыжах, при сильном сдавливании латерального мениска между суставных поверхностей бедра и голени, а также при избыточном сгибании нижней конечности в коленном суставе, например, во время занятий танцами или йогой.
При изолированном разрыве латерального мениска коленного сустава, пациенты чаще всего ощущают щелчок, возникает острая боль, которая впоследствии утихает. Колено может наполнится жидкостью и стать горячим на ощупь. В это время пациенты отмечают ограничение полного сгибания или разгибания, иногда становится невозможным полностью наступить на травмированную ногу. Базовым лечением в Германии будет являться покой и строгое ограничение физической нагрузки, немедленное охлаждение области травмированного колена при помощи льда (ни в коем случае нельзя допускать непосредственного контакта льда и кожи, необходимо использовать ткань), также поможет эластичное, но не тугое, бинтование и возвышенное положение нижней конечности.
Лечение в Германии
Для того, чтобы верно диагностировать повреждение или разрыв латерального мениска, квалифицированный травматолог-ортопед, должен назначить МРТ коленного сустава и познакомиться с результатами этого исследования. Равно как и для разрыва медиального мениска, при разрывах латерального мениска единственным разумным методом лечения является малотравматичная артроскопическая операция, которая в зависимости от типа разрыва заключается либо в сшивании, либо в удалении поврежденной части латерального мениска.
Данное хирургическое вмешательство проводится опытными хирургами-ортопедами. Через два прокола длиной около 5-8 мм при помощи камеры и инструментов осматривают полностью всю полость коленного сустава в поисках того, что могло ускользнуть от внимания травматолога-ортопеда и доктора лучевой диагностики. Далее хирург принимает решение, проанализировав тип разрыва мениска и его способность к заживлению, стоит ли пытаться сшить его, или необходимо удалить поврежденную часть.
Обычное время для такого типа хирургического миниинвазивного вмешательства составляет от 15 до 40 минут в зависимости от типа повреждения латерального мениска коленного сустава и необходимости его сшивания. После операции на латеральном мениске пациент может наступать на оперированную нижнюю конечность, ночь после операции рекомендуется провести в клинике, чтобы избежать проблем с послеоперационным дискомфортом, на утром следующего дня можно совершенно свободно покинуть клинику, получив рекомендации от своего хирурга.
Восстановление после лечения латерального мениска
После резекции поврежденной части латерального мениска рекомендуется не нагружать интенсивно коленный сустав в течение минимум 1 месяца после операции, совсем легкие спортивные нагрузки возможны не ранее 3 недели после операции. В послеоперационном периоде желательно пройти курс реабилитации в Германии под наблюдением квалифицированных специалистов, чтобы как можно скорее вернуться к привычному активному образу жизни.
Преимуществом артроскопической резекции или сшивания поврежденной части латерального мениска колена является скорейшее возвращение к прежним или даже большим нагрузкам, но говоря о том, что нерезецированная или несшитая поврежденная часть латерального мениска может привести к более быстрому изнашиванию близлежащих хрящевых поверхностей и, как следствие прогрессированию остеоартроза.
Лечение повреждения и разрывы мениска коленного сустава. СпортКлиника. СПб.
В СпортКлинике вы можете получить точную диагностику и эффективное лечение при разрывах мениска коленного сустава, включая консервативное лечение, артроскопию мениска и послеоперационную реабилитацию.
Для получения более подробной информации и записи на консультацию, звоните нам по телефонам:+7(812)295-50-65, +7(812)504-89-72.
Строение мениска коленного сустава
Мениск – это хрящеподобное образование внутри коленного сустава, выполняющее амортизирующую и защитную функцию. Имеет серповидную форму и расположен между суставными поверхностями. В каждом колене их два, а именно:
- Латеральный (он же наружный) – травмируется реже, но более подвижен.
- Медиальный (иначе можно назвать внутренний) – наиболее подвержен травмам, менее подвижен по сравнению с наружным.
Строение коленного сустава. Внутренний и наружный мениск колена.
Прочность и упругость этой хрящевой прослойки обеспечивают коллагеновые волокна, расположенные радиально. Учитывая серповидную форму, в каждом из них выделяют два рога: передний и задний. Внутренняя поверхность имеет худшее кровоснабжение, нежели наружная, обращенная к капсуле сустава. Это влияет на процессы заживления при разных локализациях и на тактику лечения, соответственно.
Это травма закрытого характера, ведущая к паракапсулярным эрозиям, во время которых нарушается целостность заднего или переднего рога, либо тела хряща, что зачастую ведёт к его блокаде. Такое поражение, как правило, случается изолированно, однако в некоторых случаях проходит в симбиозе с иными внутрисуставными отклонениями.
Виды разрывов мениска
Виды разрывов мениска коленного сустава.
Мениск повреждается как изолированно, так и в сочетании с другими анатомическими образованиями. При воздействии внешней силы, разрыв называют травматическим. Он обычно встречается у спортсменов. Если возникают изменения в связи с артрозом – это дегенеративное повреждение, чаще встречающимся у людей старшей возрастной группы. При этом оба эти варианта зачастую множественные, затрагивающие и суставные хрящи. Они, так или иначе, взаимосвязаны и один не исключает другой или является его следствием.
Различают полный и частичный разрыв. При первом свободные фрагменты становятся подвижны и могут вызвать блокировку («заклинивание»), а именно возникновение импинджмент-синдрома. Происходит резкое обездвиживание, которое могут ликвидировать только специалисты и в основном хирургическим способом. При повреждении той части, где существует активное кровообращение, наиболее вероятен гемартроз – скопление крови внутри сустава. Оно проявляется внешне быстрым нарастанием отечности.
Симптомы
После травмирования обычно присутствует острая симптоматика. А именно:
- Острые боли в колене.
- Ограничение движения связано с усилением болей либо с блокировкой сустава.
- Стремительно нарастает отек, связанный с воспалительной реакцией или возникновением гемартроза.
Дегенеративному свойственны жалобы только на боль, которая не столь выражена, носит длительный характер и не связана с какой-либо травмой.
Первая помощь при травме мениска
При разрыве мениска в первые минуты возникает резкая боль, которая усиливается при разгибании ноги.
Если вследствие травмы возникла боль, нужно позаботиться о том, чтобы пострадавший как можно скорее попал в лечебное учреждение. Поврежденную ногу необходимо обездвижить. Во избежание сгибаний во время транспортировки, лучше наложить шину или лонгету. Блокаду, если она возникла, устранять самостоятельно строго не рекомендуется. Для того, чтобы облегчить состояние и избежать нарастания отека, к колену прикладывают холод, например, пакет со льдом. Оптимальны аэрозольные охладители, применяемые чаще среди спортсменов. В крайнем случае, можно предложить пострадавшему прием нестероидного противовоспалительного средства. Чем раньше пациент попадет в клинику с соблюдениями всех правил транспортировки, тем меньше можно ждать осложнений.
Диагностика
К моменту приема специалистом, как правило, уже в травмированном месте образовывается обширный отек, а болевой синдром снижен благодаря приему обезболивающих препаратов. Провести дифференциальную диагностику врачу позволяют данные анамнеза, а также специальные функциональные тесты. Они несложные, относительно болезненные, но помогают прояснить картину заболевания. Тесты помогают определить наличие и размещение патологии. Какие из них использовать решает доктор.
К самым распространенным из них относятся:
- Метод Байкова. Колено сгибают под прямым углом, после чего пальпируют суставную щель, параллельно с этим разгибая ногу. Возникающие резкие болевые симптомы подтверждают наличие повреждения.
- Симптом Штеймана. Коленный сустав сгибают на 90 градусов, далее вращают голенью. Если болевой синдром усиливается при вращении внутрь, значит, поврежден медиальный мениск, при вращении наружу – латеральный.
- Тест Чаклина. Существует два вида такого тестирования. Во-первых, о наличие разрыва свидетельствует хруст при сгибании и разгибании, и как бы «переваливании» голени через препятствие. Во втором тесте больной поднимает прямую ногу, а врач в этом положении пальпирует ее на предмет атрофии мышечной массы в области бедра.
- Симптом Полякова. Здоровую ногу поднимает наверх, при этом, попробовав приподнять таз и облокотиться на пятку травмированной. В месте разрыва возникает боль.
- Тест Ландау. Он заключается в том, чтобы сесть в позу «по-турецки». Подобная попытка при наличии деформации завершится болью в области разрыва.
- Метод Мак Маррея. Больной, лежа на спине, сгибает ногу, после чего вращает коленом. Появятся болевые ощущения, а также будет слышен щелчок.
- Симптом Перельмана. Имеет две разновидности – подъем по лестнице или надевание обуви без рук. В обоих случаях появляется боль, локализующаяся в зоне травмирования.
Помимо этого, проводят рентген-диагностику (рентгенографию или компьютерную томографию), МРТ (магнитно-резонансную томографию). Они дают четкую картину о локализации и степени деформации. Также для диагностики применяют артроскопию. Она же позволяет сразу выполнить необходимое хирургическое лечение.
Консервативная терапия
Эффективным методом консервативного лечения при незначительных нарушениях является ударно-волновая терапия.
Консервативная лечение направлено на уменьшение воспаления и ускорение заживления тогда, когда разрыв неполный и можно обойтись без операции. Если в суставе есть патологическая жидкость – кровь в связи с повреждением сосудов или выпот в связи с воспалением – ее удаляют, применяя пункцию. Конечность частично иммобилизуют ортезом, дабы не давать избыточных нагрузок при передвижении. Назначается курс нестероидных противовоспалительных препаратов. Иногда требуется введение кортикостероидов внутрисуставно. Инъекции гиалуронатов, обогащенной тромбоцитами плазмы, помогают быстро хрящу восстановиться. Для этого же назначают прием хондропротекторов перорально. Начинать разработку сустава нужно под контролем реабилитолога. Реабилитация направлена на восстановление всех функции и усилении мышц бедра. Помимо кинезиотерапии применяют механотерапию, массаж. Физиотерапевтические методы (УВЧ, электрофорез, электромиостимуляция) ускоряют процесс выздоровления.
Артроскопия мениска
В СпортКлинике артроскопию мениска выполняют лучшие врачи травматологи-хирурги России.
Оперативное лечение разрывов мениска коленного сустава проводится при помощи артроскопии. Это малоинвазивный и эффективный на сегодняшний день способ диагностики и лечения таких патологий. Он малотравматичен по отношению к окружающим тканям. Высокое разрешение камеры артроскопа дает подробное изображение, которое в увеличенном формате выводится на экран, что обеспечивает точность исследования при проведении артроскопии. Сразу за диагностированием, выполняются все хирургические манипуляции. В случае разрыва – это резекция или удаление мениска, а при небольших повреждениях возможно его сшивание.
Артроскопическое сшивание мениска
При соединении разорвавшихся краев, в основном свежей травмы, удается достичь их сращения и возвращения целостности поврежденной структуры. Наиболее удачно это происходит после разрыв в той части, которая обращена к суставной капсуле и лучше кровоснабжается. Во время артроскопии в сустав вводят специальные фиксаторы, которые врач накладывает на разорвавшиеся края, предварительно соединив их. Такой способ особенно актуален для спортсменов и людей, регулярно подвергающих колено достаточно большим нагрузкам. Эффективность методики высока, успех достигается в 90%. Артроскопия является малотравматичной и легко переносимой операцией. При соблюдении рекомендации специалистов в реабилитационном периоде, удается в кратчайшие сроки восстановить прежнюю форму.
Резекция мениска
Если после разрыва реконструкция невозможна, то посредством артроскопии производят резекцию – поврежденные и оторвавшиеся элементы удаляют. Оставшуюся здоровую ткань сохраняют, поверхность и края шлифуют для наилучшего функционирования. После чего, нога возвращается к активным движениям без значимых последствий. Как правило, если большую часть мениска удалось сохранить, то функции колена в дальнейшем никак не страдают, пациент после нескольких недель реабилитационного курса допускается к спортивным тренировкам.
Полное артроскопическое удаление
Полное удаление или менискэктомия – это распространенная операция, также выполняемая артроскопической методикой. Мениск, затронутый ранее артрозом, при травматическом воздействии буквально распадается на части. Иногда сложный механизм травмы приводит к его потере. Решение об удалении обычно принимается уже в процессе артроскопии. Конечность после таких операций стабильно функционирует при условии правильного восстановления и умеренных нагрузках. Далее рекомендуется постоянно наблюдаться у врача, для профилактики развития артроза.
Реабилитация после артроскопии
После артроскопии период реабилитации протекает достаточно легко и быстро в отличие от операции с открытым доступом, при этом на теле пациента не остается больших рубцов. План реабилитационных мероприятий разрабатывается реабилитологом индивидуально, с учетом особенностей патологии, проведенного лечения, возрастных особенностей, сопутствующих патологий, образа его жизни. Выполнение всех рекомендаций – залог успешного и быстрого выздоровления.
К основным методам относят:
- Кинезиотерапию. Иначе можно назвать данный способ реабилитации лечебной физкультурой. Это комплекс упражнений, направленный на укрепление мышц в нужной зоне, разработку двигательной активности сустава.
- Мануальную терапию. Снимает спазмы, стимулирует к активности атрофировавшиеся мышцы, способствует лучшей их иннервации.
- Механотерапию. Упражнения на тренажерах, укрепляющие мышечный каркас в необходимой области.
Помимо этого, применяют кинезиотейпирование (наложение специальных пластырей, регулирующих нагрузку на те или иные мышцы), физиотерапию, в том числе: ультразвук, миостимуляцию, ударно-волновую терапию,магнитотерапию и другие. Как правило, восстановление занимает около полутора месяцев, после чего пациенты возвращаются к привычной жизни, спортсмены могут приступать к тренировкам.
Травматология: Травматические повреждения менисков – диагностика и лечение в СПб, цена
Мени́ск — хрящевая прокладка, которая выполняет роль амортизатора в суставе, а также стабилизирует коленный сустав. При движениях в коленном суставе мениски сжимаются, их форма изменяется. Разрывы менисков — самая частая из травм коленного сустава: до 75 % от всех закрытых повреждений.
Существуют два вида менисков коленного сустава
- наружный (латеральный) более подвижен, чем внутренний, поэтому его травматические повреждения происходят реже.
- внутренний (медиальный) менее подвижен и связан с внутренней боковой связкой коленного сустава, что часто вызывает его совместное со связкой поражение.
Спереди сустава они соединяются поперечной связкой. Мениски легко повреждаются при небольших боковых травмах ноги.Чаще эта травма встречается у мужчин. Повреждение мениска — один из наиболее широкораспространённых видов спортивных травм.
Наиболее часто для лечения заболеваний мениска прибегают к хирургическому вмешательству.
Сбоку от сустава мениски сращены с капсулой сустава и имеют кровоснабжение от артерий капсулы. Внутренние части находятся в глубине сустава и собственного кровоснабжения не имеют, а питание их тканей осуществляется за счет циркуляции внутрисуставной жидкости. Поэтому повреждения менисков рядом с капсулой сустава срастаются хорошо, а разрывы внутренней части в глубине коленного сустава не срастаются совсем. Возникают повреждения менисков при резких движениях голени с поворотом в коленном суставе, но при фиксированной стопе. Реже разрывы менисков происходят при приседании, при прыжках.Часто травма, которая привела к разрыву мениска, может быть незначительной. В травматологии различают отрыв менисков от места прикрепления к капсуле сустава и разрыв тела мениска. При разрыве мениска оторванная часть сохраняет связь с телом мениска. Такой разрыв называется разрывом мениска по типу «ручки лейки». Чаще возникают разрывы менисков и комбинированные повреждения.
Травматические повреждения менисков
Могут сочетаться и с другими травмами структур коленного сустава: боковых и крестообразных связок, капсулы сустава. Оторванная часть мениска, связанная с телом мениска может перемещаться в полости сустава и ущемляется между суставными поверхностями бедренной и большеберцовой костей. Возникает блокада сустава, проявляющаяся внезапной резкой болью и ограничением движения в суставе. Особенно часто такая блокада возникает при разрыве внутреннего мениска по типу «ручка лейки».
Симптомы повреждения менисков
Пациент жалуется на сильные боли, нарушение движений в коленном суставе. Иногда разрыв мениска сопровождается кровотечением в коленный сустав (гемартроз), но чаще возникает реактивное воспаление внутренней оболочки сустава — синовит. Больной удерживает ногу в согнутом состоянии, потому что боль усиливается при разгибании, особенно если произошла блокада сустава. При прощупывании обнаруживается боль в проекции поврежденного мениска, иногда прощупывается эластичный валик, который перекатывается по наружной поверхности суставной щели при разгибании в суставе. Этот симптом называется симптом щелчка или переката. При травматических повреждениях менисков часто возникает блокада сустава, пациента при этом постоянно беспокоят боли в суставе, которые возникают в противоположной стороне от повреждения, появляются затруднения при ходьбе.
Диагностика
Для исключения повреждения костных структур проводят рентгеновские снимки. Разрывы мениска на снимках не видны, так как мениски прозрачны для рентгеновских лучей. Полностью установить диагноз помогают более современные методы, которым является магнитно-резонансная томография.
Лечение повреждений мениска
В настоящее время «золотым стандартом» при повреждении мениска является выполнение артроскопии – осмотр полости сустава при помощи специальной оптической системы), во время которой, при возможности, производится сшивание поврежденного мениска. При невозможности сшивания, а также при локализации повреждения во внесосудистой части, производится частичное или полное удаление мениска (резекция).
Среди внутренних повреждений коленного сустава повреждения мениска занимают первое место. Из них: 75% пациентов с повреждениями внутреннего мениска, 21% с повреждениями наружного мениска и 4% с повреждениями обоих менисков.
Восстановление мениска артроскопическим методом, операция на мениске
Информация: Восстановление мениска артроскопическим методом
- Длительность пребывания в клинике: 3 дня
- Амбулаторная реабилитация: 4 недели
- Самое раннее время отлета домой: 7 дней после операции
- Рекомендуемое время отлета домой: 10 дней после операции
- Принятие душа возможно: 5 дней после операции
- Продолжительность нетрудоспособности: 2-6 недель (в зависимости от рода деятельности)
- Езда за рулем автомобиля возможна: через 6 недель
- Разрыв мениска: Симптомы и лечение
- Функции мениска коленного сустава
- Причины травмы колена: повреждения, структурные нарушения
- Особенности травм : симптомы
- Диагностика: Как ставится диагноз? Клиническое обследование, рентген, УЗИ, МРТ
- Каковы основные виды повреждений мениска коленного сустава?
- Хирургическое лечение: Резекция, артроскопический шов, трансплантация
- Продолжительность больничного после операции ?
Разрыв мениска – это одно из самых распространенных заболеваний колена. Каждое ДТП, проводящее к болезненному вывиху или перелому коленного сустава может повлечь за собой повреждения данной хрящевой структуры. Чем больше веса приходится на колено в момент травмы, тем выше вероятность повредить мениск. Чем больше колено сгибается вовнутрь и чем больше становится Х-образное искривление, тем выше риск разрыва.
В каждом коленном суставе есть внутренний и внешний мениски. В данном случае речь идет о хрящевых С-образных структурах, выступающих в роли амортизатора между большеберцовой и бедренной костью. Резкий разрыв сразу вызывает сильную боль, отечность и значительно ограничивает подвижность колена при сгибании или разгибании ноги. Иногда пациенты ощущают так называемую блокаду в колене. Изношенный мениск дает о себе знать путем постепенных жалоб.
Иногда стуацию может спасти обездвиживание колена и физиотерапия. В тех случаях, когда боль и блокады имеют хронический характер, помогает хирургичское лечение. .
Разрыв мениска: Симптомы и лечение
В колене присутствует два мениска латеральный и медиальный, имеющие форму полумесяца. © ViewmedicaРазрыв мениска – это травма эластично-упругих С-образных парных аммортизаторов, состоящих из волокнистых хрящей, которые защищают колено, обеспечивают его подвижность, а также баллансируют нагрузку во время ходьбы.
Одной из главных причин такой патологии являются травматические перегрузки во время занятий спортом, прежде всего вследствие вывиха либо возрастных изменений.
В спектр услуг медицинского центра Геленк Клиник входит как консервативное так и хирургическое лечение коленного сустава. Если после повреждения хрящевых прослоек колена рана не заживает и не зарубцовывается, хирурги проводят операцию по частичному удалению либо накладывают специальный шов с целью восстановления аммортизирующей функции.
Разрыв мениска является наиболее часто встречающейся патологией колена, которая может появиться при растяжении либо переломе коленного сустава. Для подобной травмы характерны отеки и острые боли. Кроме того, это может ускорить процесс разрушения суставного хряща.
Именно поэтому артроскопия либо частичное удаление являются одними из наиболее часто используемых операций на колене практикующихся врачами нашей клиники. Кроме того, существует целый диапазон повреждений. Некоторые незначительные травмы проходят сами по себе и не влекут за собой никаких последствий. Однако существуют и такие повреждения, кторые требуют незамедлительного хирургического вмешательства для стабилизации колена, а также предотвращения износа хряща и артроза.
Мениски коленного сустава (вид сверху). Четкое изображение в форме полумесяца. Механические аммортизаторы, которые защищают хрящевую поверхность. Также они увеличивают костные суставные поверхности и стабилизируют колено. Кроме того, они уменьшают трение и ограничивают излишнюю подвижность коленного сустава. © Alila Medical Media @ FotoliaКакую роль выполняют мениски коленного сустава?
Хрящевые образобания, имеющие аммортизирующие функции между бедром и голенью, которые являются также и С-образной хрящевой структурой, находящейся между бедренной костью и костью голени.
В каждом колене человеческого организма имеются два таких образования: Наружный и внутренний мениск. Первый принимает на себя значительную часть массы тела человека, вследствие чего намного чаще подвергается различным повреждениям.
Прежде всего во время нагрузок на колено вследствие падений либо прыжков данная структура выступает в роли механического аммортизатора между бедром и голенью. Кроме того, мениск, являющийся внутрисуставным буфером, амортизирует сустав благодаря своей эластичной хрящевой структуре. Когда человек идет или бегает колено несет нагрузку в размере восьмикратной масы тела. При этом мениск абсорбирует большую часть массы тела, которая осуществляет давление на суставные поверхности коленного сустава. Без такой защиты процесс разрушения суставного хряща проходил бы намнопго быстрее. Данный факт подтвеждается наблюдениями как врачей так и пациентов ортопедической клиники Gelenk Klinik в г. Фрайбург: Раньше, когда медицина была еще не на таком высоком уровне как в настоящее время, поврежденные хрящевые структуры удаляли полностью, а через 2-3 года у пациентов диагностировали артроз.
Также, мениски увеличивают имеющуюся суставную поверхность, в которой скользят крупные циллиндрические мыщелки бедренной кости. После его разрыва, контактная поверхность бедренной кости на тибиальном плато (нижняя суставная поверхность колена) уменьшается на 70%. В связи с этим увеличивается тяжесть на данный участок суставного хряща.
Путем сохранения жидкостной пленки на основной части хрящевой поверхности мениски поддерживают питание и способствуют смазке суставного хряща.
Оба мениска коленного сустава образуют чашеобразное углубление, в котором находятся цилиндрические мыщелки бедренной кости. Этим они стабилизируют состояние колена. Независимо от положения коленного сустава, бедро фиксируется по направлению к голени. Таким образом мениски сподобны поддерживать работу крестообразной связки, задачей которой является центрирование костей в коленном суставе. Дегенеративные повреждения наиболее часто образуются после разрыва крестообразной связки, так как эти составляющие колена в более подвижном состоянии принимают на себя более сильную нагрузку как последние отавшиеся томозные колодки.
DВнешний край мениска прочно соединен с большеберцовой костью. Кроме того внутренний мениск крепко прикреплен к суставной капсуле и большеберцовой коллатеральной связке. Именно поэтому он не отличается высокой подвижностью и при ДТП либо других происшествиях повреждается намного чаще, чем внешний.
Конец хрящевой структуры по направлению движения называют передним рогом. Его конец в противоположном направлении обозначают как задний рог. Первый травмируется значительно чаще, чем второй.
Причины разрыва мениска коленного сустава
Травмы мениска постепенно проявляются в качестве дегенеративных заболеваний коленного сустава вследствие многолетних перенагрузок.
У более молодых пацинетов вышеуказанные повреждения возникают в связи с перенесенными авариями или ДТП: Во время занятий лыжным спортом или игры в футбол, тоесть когда человек совершает круговые движения коленом, мениск больше всего подвержен различным потрясениям. Момент его разрыва пацинеты замечают сразу, когда слашат своеобразный хруст в колене. Наиболее распространенными травмами являются разрыв либо трещина мениска.
Вероятность вышеуказанной травмы увеличивается с возрастом: Чем старше человек, тем слабее его суставы.
Травмы мениска коленного сустава: Симптомы
Признаки повреждений- Громкий хруст во время разрыва
- Отечность и чувство онемения в колене
- Колющая боль, прежде всего во время вращательных движений коленом
- Если пацинет не может полностью согнуть или разогнуть колено
- Блокады при разгибании и сгибании колена
Зачастую разрыв сопровождается своеобразным щелчком.
Впоследствии колено опухает и становиться менее подвижным.
После разрыва мениска пацинет ощущает боль в колене во время приседания и сгибания колена назад. Кроме того человеку с трудом удается полностью вытянуть колено.
В момент травмирования в коленном суставе даже может быть слышен треск. Кроме того, у больного появляутся трудности при движении колена в определнном положении.
Усиливающаяся боль и покалывания являются предупредительным сигналом. Хотя мениски и не имеют болевых сенсоров, внутренний мениск срастается с суставной капсулой коленного сустава. Из этого следует, что любые повреждения приводят к болезненным травмам суставной капсулы.
Если у Вас появился один из выше названных симптомов, незамедлительно обращайтесь к специалисту.
У пациентов с ограниченной или недостаточной функцией менисков артроз развивается более стремительно.
После разрыва мениска коленного сустава в подколенной впадине может образоваться киста Бейкера. Зачастую пациент рассматривает данную патологию как причину своего недуга.
Первая помощь после разрыва мениска коленного сустава
В качестве первой медицинской помощи после разрыва либо другой травмы мениска рекомендуется иммобилизация, охлаждение, а также помещение колена в высокое положение. Если на травмированную конечность накладывают давящую повязку необходимо обратить внимание на то, чтобы бандаж не сильно прилегал к ноге и не нарушил процесс кровоснабжения.
Если пациент жалуется на сильную боль в колене ему могут выписать нестероидные болеутоляющие препараты, снижающие отечньность и болевой синдром.
Как проводится диагностика травм мениска коленного сустава?
Клиническое обследование
Во время клинического обследования врач проводит с пациентом разъяснительную беседу и задает необходимые вопросы касательно состояния коленного сустава и возможных предшедствующих заболеваний. Для того, чтобы поставить правильный диагноз и назначить подходящее лечение специалистам нашей клиники необходимо знать как часто больной жалуется на боль в колене и как часто она повторяется. Кроме того, ортопеду нужно знать об уже имеющихся травмах. Также специалист проверяет подвижность колена и таким образом определяет наличие блокад и отеков. Помимо этого, обследование позволяет ортопеду установить может ли пациент совершать движения коленом в различных направлениях, не ощущая боли. Квалифицированное обследование в Геленк Клинике помогает определить либо исключить наличие вальгусной или варусной деформации ног у пациента
Рентгенологическое исследование
С целью исключения повреждений и переломов костей проводится рентген. Данное обследование показывает исключительно состояние костей. Положение мениска либо другие травмы мягких тканей на рентгеновском снимке не видно.
Ультразвуковое исследование
Ультразвуковое обследование помогает определить проблемы с менисками и сопутствующие заболевания. Кроме того, УЗИ может указывать наразрыв мениска. Так же на УЗИ выдны и такие травмы как разрыв наружной коллатеральной и большеберцовой коллатеральной связок.
МРТ пациента с травмой колена (слева) четко показывает горизонтальный разрыв мениска вдоль его продольной оси. Другой мениск (справа) неповрежден (темного цвета). Дання травма значительно снижает механические двигательные свойства колена. Такому пациенту не рекомендуются активные виды спорта системы стоп-старт. Существует возможность хирургического лечения данной патологии. Резекция не является необходимой, если травма не оказвает негативного влияния на механические функции колена. © Gelenk-KlinikРазрыв мениска: Магнитно-резонансная томография
Окончательный диагноз помогает поставить МРТ коленного сустава. Данное обследование отображает изменения мягких тканей и суставного хряща в высоком разрешении. Если врач не исключает необходимость хирургического лечения или когда пациент постоянно жалуется на одни и те же симптомы без МРТ не обойтись. Томографическое изображение также определяет наличие сопутствующих заболеваний путем разрыва наружных коллатеральных и крестообразных связок коленного сустава.
Формы разрывов мениска коленного сустава
В медицине рассматривают несколько форм разрыва мениска , которые различают в зависимости от их формы и положения. Данные сведения необходимы для того, чтобы правильно спланировать как консервативное так и хирургическое лечение.
Вертикальный разрыв мениска
Отделение приподнятого внешнего края мениска от более плоского внутреннего. При дислокации отделенного фрагмента нарушаются механические функции коленного сустава.
Горизонтальный разрыв мениска
Расщепление С-образной хрящевой структуры на верхнюю и нижнюю части. Обе половины и после разрыва могут стабильно прилегать друг к другу. Травма ориентирована горизонтально и параллельно плато большеберцовой кости. Распространенность выше у людей более зрелого возраста.
Радиально-поперечный разрыв мениска
Одино из наиболее часто встречающихся поврежднеий, проходящее перпендикулярно основной линии. Как правило локализируетса в средней трети латерального мениска. Определяются в коронарной или сагиттальной проекции.
Различные формы разрыва мениска. Определяюся в зависимости от положения, глубины и степени повреждения. Верхний ряд: Вертикальный , радильно-поперечный и горизонтальный разрывы. Нижний ряд: Лоскутный, вертикально-косой (по типу «клюва попугая») и разрыв в виде ручки лейки. Качественное лечение возможно при полной осведомленности врача о форме разрыва. Нарушение механических функций мениска может быт компенсировано изменнеием образа жизни, а именно отказом от занятий активными видами спорта. Смещенный фрагмент, оказывающий негативное влияние на колено почти всегда пришивается либо резецируется. © Judith @fotoliaЧастичный разрыв мениска может пройти внезапно
Чаще всего разрыв проходит через определенную часть ткани и никогда не повреждает мениск в полном объеме. Если диагностицирована стабильная травма без смещения рана заживает сама по себе, а исходные функции восстанавливаеются за короткое время.
Кровоснабжение мениска колена улучшается в зависимости от его положения. Кроме того, хорошее снабжение кровью поврежденной области увеличивает шансы на выздоровление.
Дегенеративный разрыв мениска коленного сустава
Дегенеративные изменения в колене встречаются у пожилых людей чаще, чем у молодых.
Соединительные ткани хрящевой структуры колена с возрастом теряют свою эластичность и становятся менее подвижными. Так, причиной разрыва мениска коленного сустава могут стать незначительные поврежднеия. В отличие от острых травм, дегенеративные повреждения проходят без симптомов и, как правило, без боли.
- У более чем 25 % людей в возрасте от 50 до 59 лет диагностируют нарушения функций мениска.
- У более чем 35% людей в возрасте от 65 лет наблюдается дегенерация хрящевой структуры.
- У более чем 45% людей в возрасте от 70-ти лет отмечают патологические измения колена
- У 95 % пациентов, страдающих артрозом коленного сустава, происходит разрыв мениска
(ESSKA Meniscus Consensus Project: Beaufils, Becker 2016)
Боль либо чувство дискомфорта в колене редко указывают на дегенеративные изменения мениска. При острых травмах мениска вследствие травм или ДТП пациент ощущает сильную боль, если повреждается суставная капсула или коллатеральная связка. Дегенеративные изменеия протекают в свою очередь безсимптомно, несморя на то, что нарушается амортизирующая способность хрящевой структуры.
Консервативное лечение
Терапия поврежденного мениска всегда начинается с консервативных методик. Таким образом, наши специалисты хотят ускорить процесс излечения симптомов заболевания.
Хирургическое лечение
Разрывы мениска могут блокировать колено полностью, особенно когда его обломки закрепляются в суставе. Так как вследствие этой травмы от природы гладкая суставная поверхность становится шероховатой, значительно ускоряется процесс износа суставного хряща. Не каждое повреждение подобного характера требует проведения хирургического вмешательства. Если консервативное лечение, а именно физиотерапия и обездвиживание, помогут уменьшать боль в операции необходимости не будет.
Человек спокойно может жить и с ограниченной амортизирующей способностью коленного сустава, если будет придерживаться рекомендаций врача и избегать определённых ситуаций и видов спортивной деятельности.
Однако после точного диагноза врач может обратить внимание на факт дислокации фрагментов мениска, что нарушает механику и мобильность колена. Кроме того, после этой травмы в колене могут появиться острые углы, которые при каждом шаге пациента негативно влияют на суставный хрящ. В таком случае проводится операция на коленном суставе.
Лечение разрыва мениска коленного сустава: при травме в области менее снабжаемой кровью частичное удаление (резекция) может выровнять место разрыва и предотвратить образование как углов, так и механических блокад в колене. Артроскопия имеет смысл в случае разрыва у основания мениска. Данная область отличается хорошим кровоснабжением и способностью к регенерации. © Alila Medical Media @ fotolia.comРезекция мениска: Частичное удаление
В лечении патологий коленного сустава нередко используют малоинвазивные артроскопические методы. При этом, резекция является одной из наиболее часто практикуемых методик.EКвалифицированный специалист в области ортопедии сможет диагностировать разрыв мениска коленного сустава во время артроскопической операции и по возможности выровнять либо зашить его.
Ранее, когда ортопедия была еще не на достаточно высоком уровне, проводилось полное удаление мениска, так как врачи не до конца понимали, какую функцию он выполняет. На сегодняшний день специалисты пытаются всеми силами сохранить данную хрящевую структуру и тем самым суставный хрящ.
Эффективность резекции разрушенного мениска поддавалась сомнениям в медицинских кругах. Однако существуют убедительные исследования, которые доказывают, что пациентам, страдающим легкой формой артроза коленного сустава, выравнивание либо резекция идут только на пользу (Lamplot, Brophy 2016).
- • Если симптоматика и боль в колене не проходят через три месяца после консервативного лечения
- Если МРТ показало разрыв 3-ей степени
- Если пациент жалуется на болезненные блокады в коленном суставе
Когда хирургия вышеуказанной травмы все-таки не имеет смысла? К группе таких пациентов относятся люди у которых диагностировали прогрессирующую стадию артроза и связанные с ней жалобы. В данном случае операция по частичному удалению либо выравниванию не поможет улучшить ситуацию. Чем моложе пациент, тем легче ортопеду определить пользу, которую может принести данная операция, направленная на сохранение суставного хряща и предотвращение артроза.
Как долго после операции пациент находиться в клинике?
Послеоперационное лечение не представляет особых сложностей. После двух либо трехдневного пребывания в больнице пациент должен в течение одной недели сохранять ногу в состоянии покоя. Иногда людям разрешается и полная нагрузка на колено. Офисные работники могут приступит в профессиональной деятельности уже через неделю. Пациенты, работа которых связана с физическим трудом, находятся на больничном примерно 2-3 недели.
Артроскопический шов
Помимо сглаживания хрящевой поверхности существует возможность проведения ортоскопического шва с целью выздоровления колена. Данная методика рекомендуется в случаях локализации разрыва в области хорошо кровоснабжаемого основания мениска. Оптимальное кровоснабжение помогает вылечить травмированные структуры. Кроме того, данная методика способствует предотвращению дислокации отломленных фрагментов. Преимущество данной операции заключается в восстановлении функций мениска без потери структурообразующего вещества.
Как долго пациент находится на больничном?
В отличии от резекции послеоперационное лечение после наложения шва является довольно сложным. После 4-х дневного пребывания в клинике пациент в течение шести недель должен использовать локтевые костыли. Для того, чтобы шов зажил на колено одевается специальный ортез. Офисные сотрудники могут приступить к работе через 3 недели, не снимая ортеза. Физически работающее пациенты находятся на больничном около восьми недель.
Самая главная цель как консервативного, так и хирургического лечения — это сохранение суставного хряща и функций поврежденного мениска коленного сустава. Однако это удается не всегда, и терапия начинает действовать слишком поздно. Иногда травмы настолько сильны, что сохранение уже невозможно. Кроме того, существуют случаи, когда во время резекции хирург удалял значительно большую часть хрящевой структуры, чем требовалось на самом деле.
Данная ситуация является показанием к операции по трансплантации, которая поможет восстановить амортизирующие способности коленного сустава.
Специализированные ортопедические клиники предлагают два типа методик пересадки. При наличии донорского мениска проводится имплантация биологического материала донора.
Синтетическая трансплантация подразумевает использование искусственного материала.
Оба случая не являются стандартными методами лечения коленного сустава. Каждый случай тщательно проверяется больничной кассой и требует особого разрешения.
Скептические мнения касательно данной методики лечения связаны с отсутствием положительных долгосрочных результатов.
Поэтому очень важно рассмотреть все возможности терапии и выбрать наиболее целесообразную. В первую очередь необходимо обратиться к квалифицированному специалисту-ортопеду.
Опытный врач может изначально спланировать лечение, направленное на сохранение коленного сустава. Таким образом, Вы сможете предотвратить ненужную потерю тканей, резекцию либо неправильную диагностику имеющихся повреждений.
Хирургия мениска: Послеоперационное лечение и реабилитация
После резекции колено можно нагружать почти сразу, а именно через день. Спустя две недели снимаются швы. После окончательного заживления раны пациенту разрешается ездить на велосипеде и плавать в стиле “кроль”.
После наложения шва на мениск должно пройти как правило 8 недель пока пациент сможет двигать коленом как прежде. Целью операции является полное восстановление спортивных способностей и нагружаемости коленного сустава. После операции пациент не должен чувствовать дискомфорта в колене. Длительные повреждения и артроз могут быть предотвращены путем восстановления функций мениска.Разрыв мениска – Медицинский центр “Мирт”
Разрыв мениска – травма номер один по частоте возникновения среди всех повреждений коленных суставов. Врачи МЦ «Мирт» накопили огромный опыт в ее лечении и готовы помочь своим пациентам.
Мениски – амортизирующая система коленного сустава, выполняющая еще и стабилизирующую функцию. В коленях их два, расположены они по бокам сустава, соединены связкой спереди, своей формой напоминают полумесяцы. Один из них больше повернут кпереди, а второй – кзади. В медицине их принято называть латеральным (передним) и медиальным (задним) менисками соответственно.
Форма менисков определяет их строение, каждый можно зрительно разделить на три части:
- Тело (середину)
- Передний рог
- Задний рог
Сосудистая сеть в них распределена неравномерно: выделяют красную, богатую капиллярами зону, которая находится на краю, и белую – полностью лишенную кровоснабжения. Она расположена в центре.
Скорость заживления травмированного мениска зависит от локализации травмы: быстрее и лучше восстанавливается «красная» зона хряща.
Разрыв мениска коленного сустава – следствие прямых, непрямых и косвенных травм колена или длительных дегенеративных изменений в тканях на фоне подагры, ревматизма, ускоренного износа суставов у людей, большую часть времени работающих стоя.
Встречаются и комбинированные травмы, при которых вместе с хрящом повреждаются другие части сустава – связки, капсула, жировое тело. Разрыв сустава мениска (название в корне неверное, но применяемое в обиходе несведущими в медицине людьми) – тяжелая травма, на лечение которой уходит очень много времени.
Для определения характера повреждений имеют значение ситуации, в которых они были получены.
Так, прямые травмы возникают при падении из-за резкого удара коленом о ребро бордюра или ступеньки или из-за столкновения с быстро движущимся предметом.
Непрямые и косвенные повреждения менисков – частая проблема спортсменов и танцоров – людей, которые для выполнения определенных элементов упражнений или танцев подолгу вращаются на одной ноге, много бегают, прыгают, ходят гуськом. Любители посидеть на корточках – тоже в группе риска по возникновению разрывов мениска.
С комбинированными повреждениями к травматологу обращаются пожилые люди с уже имеющимися возрастными или дегенеративными изменениями в тканях хрящей. У них наступает разрыв рога медиального мениска (задней части).
Разрыв медиального мениска и другие травмы: виды повреждений коленных хрящей
Латеральный (передний) хрящ страдает от травм сравнительно редко. Разрыв заднего мениска – лидер среди всех повреждений коленных хрящей: наблюдаются полный, неполный, поперечный и продольный, раздробленный разрыв, а также отрыв в форме лоскута.
При этом передний рог наименее подвержен травмированию, а чаще всего страдает само тело с переходом на один из рогов. Изолированный разрыв заднего рога медиального мениска встречается примерно в трети случаев.
Также врачи травматологи классифицируют повреждения хрящей по локализации и степени тяжести:
- Разрыв с полным отрывом – самая тяжелая степень травмы. Хрящ в таких случаях отделяется от паракапсулярной зоны всеми своими частями
- Разрывы обоих рогов и тела мениска в трансхондральной области
- Разрыв связки между менисками, дегенерация тканей хряща, ведущие к аномальной его подвижности
- Вальгусное колено – последствие хронических травм менисков и их возрастной или посттравматической дегенерации
- Кистозные образования в хрящах (чаще кистами поражается латеральный мениск)
При травмах разорванная часть хряща может смещаться или оставаться статичной. Разрыв заднего – медиального – мениска во многих случаях отягощается повреждением других частей сустава – капсулы, жирового тела и связок, особенно у пожилых людей, уже имеющих проблемы с костным аппаратом.
Как диагностируют разрывы менисков
В остром периоде разрыв рога мениска или его тела диагностировать очень сложно, если нет возможности применить артроскопию – самый надежный способ отличить травму именно хряща от других повреждений колена. Причина – в большом сходстве их симптомов:
- Сильной болезненности
- Отеке
- Гематомах
- Ограниченной или полной неподвижности колена
Однако есть и характерные признаки травмы мениска – боль в области суставной щели, кровоизлияния в сустав. Их определяют специальными тестами (пробами Мак-Марри и Эпла) и рентгенографическими методами.
Полная картина травмы проявляется лишь спустя две-три недели после травмы, в так называемом подостром периоде, когда симптомы разрыва хряща «конкретизируются»:
- Остается боль по ходу суставной щели
- В капсуле появляется инфильтрат
- Сустав блокирован (не сгибается и не разгибается)
Проводится и ряд озвученных тестов – специальных движений, при которых хорошо слышны характерные звуки скольжения менисков, их перемещения, а также щелчки.
Разрыв медиального хряща достоверно определяется по истинной блокаде сустава, когда он фиксируется под очень большим углом – примерно в 150 градусов. Однако и тут специалистам нужно быть начеку: даже такой красноречивый симптом может быть признаком лишь контрактуры мышц – следствия ушибов, травм капсулы и связок. Иногда он возникает на фоне хондромаляции, хондроматоза, болезней Кенига и Гоффы или вполне безобидного и легко устранимого ущемления крыловидной связки.
Диагностика травм менисков в МЦ «Мирт» давно не представляет собой особой сложности благодаря имеющейся в центре диагностической аппаратуре – современному видеоартроскопу, который помогает стопроцентно определить вид травмы, ее тяжесть и сразу провести лечение – быстрое и эффективное.
Разрыв мениска коленного сустава: лечение травмы
Врачебная тактика избирается в зависимости от того, какой характер имеет разрыв мениска: лечение может быть назначено как консервативное, так и хирургическое.
Консервативные методы чаще применяются при острой неосложненной травме:
Шинирование поврежденного колена с целью полного обездвиживания на две недели
- Суставная пункция
- Снятие блокады сустава
- Назначение десенсибилизирующих препаратов
- Физиотерапевтические способы устранения отека
- Изометрическая ЛФК бедренных мышц
Лечение разрыва мениска без операции оправданно при разрывах заднего рога, когда травма не очень сложна и есть возможность устранить блокаду сустава. Имеет значение и глубина разрыва: если медиальный диск разорван продольно не более чем на 10 мм, а поперечные разрывы снизу или сверху не превышают трех миллиметров, то такие травмы часто вообще заживают сами.
Прочным рубцом при своевременной и правильно назначенной консервативной терапии срастаются паракапсулярные разрывы благодаря хорошему кровообращению в прикапсулярной области.
Разрыв мениска коленного сустава: операция в МЦ «Мирт»
Хирургическое вмешательство неизбежно, когда врач диагностирует полный или глубокий разрыв мениска: операция в таких случаях – единственный способ сберечь коленный сустав. Не обойтись без нее и пациентам с хронической травмой хряща.
До появления артроскопии операция всегда означала полное удаление поврежденного хряща на открытом суставе, что в будущем влекло за собой долгий период восстановления и преждевременный износ.
Сейчас хирурги применяют щадящую методику сшивания поврежденных частей, которая позволяет сохранить мениск. Проводят они и артроскопическую менискэктомию, если хрящ полностью оторван, раздавлен или на нем появилось много кист.
Никакой подготовки к операции методом артроскопии не требуется: достаточно лишь обследования.
Операция на мениск проводится под одним из избранных анестезиологом видом обезболивания – местным или проводниковым. Далее бедро перетягивают жгутом и делают два разреза на коже травмированного колена: один – для артроскопа с видеокамерой, а второй – для введения специальных хирургических инструментов.
В ходе вмешательства врач оценивает состояние согнутого коленного сустава, наблюдая полученную картинку на мониторе, удаляет обломки, сшивает то, что можно сшить.
При менискэктомии хрящ удаляется полностью, а полость сустава санируется – из нее извлекают мелкие инородные тела, затем обрабатывают антисептиком.
После операции на больную ногу накладывают давящую повязку, холод. Пациент может вставать и ходить с опорой уже на следующий день и еще два-три дня наблюдается в отделении, после чего выписывается.
Потом еще несколько недель он передвигается с опорой и лечится амбулаторно тут же, в МЦ «Мирт», где его продолжают наблюдать наши специалисты.
В дальнейшем пациентам рекомендуются реабилитационные физиотерапевтические курсы, занятия ЛФК в спортзале клиники.
Разрыв мениска. Лечение. – Клиника Здоровье 365 г. Екатеринбург
Прежде чем затронуть тему лечения разрыва мениска в клинике “Здоровье 365” г. Екатеринбурга, необходимо знать, что мениски являются своего рода «буферами» в коленном суставе, которые состоят из плотной, подобной хрящевой ткани. Функция менисков, как и “амортизаторов”, заключается в равномерном распределении нагрузки на хрящевые суставные поверхности. В коленном суставе выделяют два мениска – внутренний (медиальный мениск) и наружный (латеральный мениск). Лечение, проводимое при разрыве мениска, может быть как консервативное, так и оперативное.
Причины разрыва мениска
Выделяют два типа разрыва мениска:
- Травматические повреждения (разрывы). Травматические разрывы возникают во время травмы коленного сустава. Чаще всего это бывает в тех случаях, когда человек подворачивает полусогнутую в коленном суставе ногу. Это может произойти как во время занятий спортом, так и просто в быту, например, при ходьбе. Травматический разрыв может произойти в любом возрасте.
- Дегенеративные разрывы. Дегенеративные (в результате изменения структуры ткани) разрывы являются следствием дистрофических изменений в ткани мениска при артрозе коленного сустава, поэтому они могут произойти на фоне незначительной травмы (сгибание ноги, приседание или даже просто вставание с кресла). Дегенеративные разрывы мениска чаще встречаются у людей пожилого возраста.
Диагностика разрыва мениска
Установить разрыв мениска может врач травматолог-ортопед. Для диагностики имеет значение:
Наличие травмы, после которой появились боли в суставе;
Механизм травмы: поворот на полусогнутой ноге, сгибание ноги, приседание, вставание с низкого кресла и т.п. Иногда травма была настолько незначительной, что пациент ее не помнит;
Характер боли – боль всегда имеет механический характер, то есть, связана с движением. Для разрыва мениска характерны боли, возникающие или усиливающиеся при определенных движениях – при ходьбе, при сгибании или разгибании коленного сустава в крайнем положении, при попытке сесть на корточки. Чаще всего пациент может четко показать место, где локализуется боль, т.е. область разрыва мениска. Иногда при разрыве мениска боль появляется лишь при каких-то определенных движениях, например, при спуске по лестнице. При этом подъем по лестнице может быть абсолютно безболезненным;
Синовит (выпот в суставе) – иногда при разрыве мениска на фоне перегрузки сустав отекает, в нем накапливается избыточная суставная (синовиальная) жидкость. Данный симптом встречается нечасто и более характерен для сильных разрывов.
Рентгенография – необходимое исследование. Несмотря на то, что на рентгенологическом исследовании мениски не визуализируются, он может выявить другие причины боли в суставе: артроз, внутрисуставные тела, переломы и т.п.
МРТ коленного сустава (магнито-резонансная томография) – наиболее точный метод диагностики внутрисуставных поражений. МРТ дает изображение мениска в нескольких плоскостях, и показывает состояние ткани мениска – наличие разрывов и дегенеративных изменений. Кроме того, МРТ позволяет увидеть другие возможные причины болей в суставе: разрывы связок, поражение хряща и т.д.
Артроскопия -операция является лечебно-диагностической, т.к. после полного осмотра и постановки окончательного диагноза проводится хирургическое лечение – резекция оторвавшегося участка мениска
При разрыве мениска оторванная часть может ущемляться между суставными поверхностями и мешать движениям в суставе. Это проявляется такими симптомами, как:
– Блокады сустава – когда оторванный участок мениска мешает полностью разогнуть или согнуть ногу;
– Щелчки при движениях;
– Ощущение «затрудненного движения».
Данные симптомы возникают при обширных разрывах, поэтому при небольшом разрыве мениска их может и не быть.
Лечение разрыва мениска
Среди методов лечения разрыва мениска различают:
Консервативное лечение разрыва мениска
Консервативное лечение при разрыве мениска малоэффективно. Особенность анатомии и физиологии мениска в том, что в нем практически нет кровеносных сосудов, поэтому оторванный участок мениска никогда не прирастает обратно.
Если оторвалась значительная часть мениска, она будет вызывать блокады сустава, постоянные боли при нагрузке. Если же участок разрыва мал, то он будет проявлять себя лишь болями при некоторых движениях (при спуске по лестнице, при попытке сесть на корточки и т.п.). Поэтому если на фоне приема обезболивающих препаратов боли проходят, это еще не означает полного выздоровления.
Опасность при этом заключается в том, что оторванный участок мениска во время каждого шага механически создает избыточное трение расположенного над ним и под ним хряща. Со временем это приводит к износу хряща вплоть до полного «вытирания» – на операции видно, что в этом месте зияет оголенная кость. Таким образом, разрыв мениска при отсутствии хирургического лечения может привести к развитию артроза тяжелой степени, требующей замены коленного сустава.
Хирургическое лечение при разрыве мениска
Артроскопия – современный метод, позволяющий проводить как диагностику, так и хирургическую операцию через маленькие разрезы (проколы кожи). Благодаря таким разрезам, врач – ортопед вводит в сустав тонкую металлическую трубочку, оснащенную на кончике крошечной видеокамерой (артроскоп). Артроскопия дает возможность опытному врачу провести полный осмотр сустава и выявить причину боли. После того как диагностика проведена, врач специальными крошечными инструментами может провести частичную (парциальная) менискэктомию.
Во время такой операции резецируется (вырезается) лишь оторванная часть мениска, которая уже не выполняет свою функцию, а только мешает. При этом неповрежденная часть мениска остается на месте и продолжает выполнять свою функцию. Реабилитационный период после подобной операции, как правило, занимает срок до одного месяца. Этого времени достаточно для того, чтобы Вы могли приступить к активным занятиям спортом.
Сразу после операции разрешается ходить, при этом никакой внешней фиксации (гипс, наколенник) не требуется. Через 10-14 дней с кожи снимаются швы. В зависимости от выполняемой работы пациент может находиться на больничном листе до 1 месяца.
Связанные статьи:
Растяжения, разрыв связок и сухожилий, симптомы
Разрыв крестообразных связок. Диагностика. Лечение
Эндопротезирование суставов в клинике Здоровье 365
Вальгусная деформация первого пальца стопы. Лечение
Боль в плечевом суставе. Лечение
Боль в спине. Причины
Боль в шее. Причины
Ревматология
Фибромиалгия
Артрит, ревматоидный. Симптомы, лечение
Подагра. Симптомы и лечение
Артрит при неспецифическом язвенном колите
Колено – разрыв бокового мениска
Что такое боковой мениск?
Боковой мениск играет очень важную роль в стабильности вашего колена. Боковой мениск, расположенный на внешней стороне колена, представляет собой С-образный кусок хряща, который прикрепляется к голени. Он больше и ближе к полному кругу, чем медиальный мениск, и, в свою очередь, покрывает большую поверхность. Основное назначение бокового мениска – поглощать удары, смазывать сустав и регулировать движение сустава.Это предотвращает чрезмерное или чрезмерное растяжение колена.
типов разрыва бокового менискаРазрывы бокового мениска довольно распространены. Резиновый кусок хряща очень восприимчив к разрывам, когда колено скручивается или поворачивается неестественными или быстрыми движениями. Дегенеративные разрывы также могут возникать с возрастом или из-за невылеченных кумулятивных травм.
Если происходит разрыв бокового мениска, он может быть незначительным или серьезным. При сильном разрыве бокового мениска мениск может быть разорван пополам, разорван по окружности или разорван до такой степени, что он будет держаться за волокно.Пациенты, страдающие разрывом бокового мениска, могут испытывать незначительную или умеренную боль и ограниченную подвижность коленного сустава. Разрывы мениска сопровождаются отеком и стеснением, а также невозможностью вытянуть ногу.
Разрывы бокового мениска классифицируются как:
- Продольные
- Радиальные
- Ручка ведра
- Лоскут
- Горизонтальный раскол
- Дегенеративный
900 Признаком того, что вы, возможно, порвали боковой мениск, будет ушиб, ударная сила или энергетический удар во время скручивания колена.Когда колено скручено или скручено при сильном ударе, мениск может разорваться. Когда боковой мениск рвется, пациент обычно осознает, что что-то пошло не так, если другая травма не отвлекла его от слышимого хлопка, который многие люди слышат и чувствуют. Однако многие травмы колена также изначально проявляются хлопком или ощущением, например разрывом ПКС или ПКС; в то время как травмы колена изначально ощущаются одинаково, ситуация с приложением силы варьируется. Атлетические тренеры в начальной оценке на поле верны в своей гипотезе в 90% случаев; к их рекомендациям следует отнестись серьезно.
После начального события, при котором разрывается боль в боковом мениске, может появиться опухоль и скованность, которые могут длиться от нескольких недель до месяцев в зависимости от тяжести дополнительных повреждений тканей в результате события. После того, как опухоль исчезнет, колено может чувствовать себя нестабильным при ходьбе и может издавать щелкающие звуки во время использования, когда вы проталкиваетесь через колено. Также возможно, что колено заблокировано или уменьшится диапазон движений. Любое повреждение внутренней части колена может привести к образованию кисты Бейкера.
Диагностика бокового мениска Разрыв или травмаЧтобы диагностировать разрыв бокового мениска, ваш специалист по коленному суставу выполнит рентгеновский снимок и МРТ пораженного колена. Рентген не может обнаружить разрыв мениска, но он обнаружит другие состояния, связанные с костями. МРТ обычно довольно точно определяет разрыв бокового мениска.
Лечение разрыва бокового менискаВ зависимости от размера и тяжести разрыва ваш врач поможет вам решить, следует ли продолжить консервативное лечение или хирургическое вмешательство.Небольшой или дегенеративный разрыв, скорее всего, будет лечить консервативными методами лечения, такими как лед, противовоспалительные препараты, компрессия и, возможно, ортез на колено. Когда отек и боль утихнут, можно порекомендовать участие в программе физиотерапии.
Если консервативные методы не дают достаточного лечения колена, требуется хирургическое вмешательство. Операция по восстановлению бокового мениска выполняется артроскопически, что означает, что хирург будет выполнять операцию через 2-3 портала или отверстия в колене.Хирург также может удалить незакрепленные части мениска, хряща или кости, плавающие в суставе. Существует три варианта операции по восстановлению бокового мениска:
- Артроскопическое восстановление: с помощью небольших порталов, сделанных в колене, врач зашит разрыв.
- Артроскопическая частичная менискэктомия: Ваш врач удалит оторванный кусок мениска, чтобы ваше колено могло вернуться к нормальной работе.
- Артроскопическая тотальная менискэктомия: Ваш врач полностью удалит мениск.
В некоторых неизлечимых случаях может рассматриваться пересадка мениска с сохранением суставов, если пациент соответствует критериям отбора.
подозреваете боковой разрыв мениска? Получите ортопедическую помощь Pro-sport сегодня! 817-375-5200
Боковой разрыв мениска
Что такое боковой разрыв мениска? Быстрый ответ заключается в том, что боковой разрыв мениска – это ортопедическая травма полукруглого хряща на внешней стороне коленного сустава.На каждом колене по 2 мениска. Это С-образный хрящ, который смягчает и поддерживает колено. Они могут быть травмированы или разорваны скручивающими или травматическими движениями колена. Боковой разрыв менискаБыстрый ответ заключается в том, что боковой разрыв мениска – это ортопедическая травма полукруглого хряща на внешней стороне коленного сустава. На каждом колене по 2 мениска. Это С-образный хрящ, который смягчает и поддерживает колено. Они могут быть травмированы или разорваны скручивающими или травматическими движениями колена.
Объяснение бокового разрыва мениска Изображение бокового разрыва менискаКоленный сустав имеет два серповидных хрящевых мениска, которые расположены на внутреннем (медиальном) и внешнем (боковом) краях верхней части большеберцовой кости или большеберцовой кости. которое известно как большеберцовое плато. Мениски, иногда называемые менисками, действуют как амортизаторы для колена. Они также обеспечивают поддержку и стабильность коленного сустава. Травмы любого мениска могут ограничить нормальное использование колена.Боковой или внешний мениск повреждается не так часто, как медиальный.
Разрыв медиального мениска встречается чаще, потому что он прикрепляется к MCL, но боковой мениск не прикрепляется к LCL. MCL и LCL – основные связки колена.
.
Типы разрывов мениска
Разрыв хряща мениска может возникать по-разному и приводить к разным типам повреждений мениска. Дегенеративные изменения могут привести к истиранию и зазубринам краев мениска
- Продольный разрыв мениска – это разрыв, который происходит по длине мениска
- Разрыв ручки ведра – это преувеличенная форма продольного разрыва, при котором часть мениска становится отделяется от большеберцовой кости, образуя лоскут, похожий на ручку ведра.
Симптомы разрыва бокового мениска могут включать болезненность и боль вокруг внешней поверхности колена, особенно вдоль линии сустава. При разрыве бокового мениска обычно возникает отек, который появляется в течение 24-48 часов после травмы.
Разрыв бокового мениска обычно вызывает боль при сгибании колена или при сидении на корточках. Врач или спортивный тренер проведут полную оценку состояния колена, включая тест МакМюррея для выявления бокового разрыва мениска.В случае положительного результата можно назначить МРТ для подтверждения диагноза.
Как лечить разрыв бокового мениска?
Быстрый ответ – использовать принципы RICE ( отдых, лед, сжатие и высота ). Можно выполнять легкие упражнения для поддержания силы четырехглавой мышцы бедра, хотя следует проявлять осторожность, чтобы не усугубить симптомы. Физиотерапевт подробно объяснит, какие ортопедические упражнения следует выполнять. Ношение опоры для колена может защитить сустав во время его заживления.
Поначалу лучше всего избегать:
- Приседания
- Сгибание
- На коленях
- Лестница
Специалист-ортопед или специалист спортивной медицины правильно диагностирует травму. Они могут сделать это, используя специальные тесты на разрыв мениска и тщательный физический осмотр колена. Они также могут использовать специальные диагностические тесты, такие как МРТ, для подтверждения своего диагноза.После того, как будет поставлен точный диагноз, ваш врач обсудит варианты лечения. Ваш врач обсудит варианты хирургического вмешательства, если это необходимо, чтобы вы смогли полностью выздороветь.
Хирургия бокового мениска Хирургия бокового мениска с артроскопиейЕсли потребуется операция, хирург-ортопед-коленный хирург, скорее всего, выполнит либо восстановление бокового мениска, либо частичную менискэктомию. Обе процедуры обычно выполняются с помощью минимально инвазивной хирургии с использованием артроскопии.
Цель операции – сохранить как можно большую часть хряща мениска. Если разрыв произошел в области, имеющей кровоснабжение и ее можно восстановить, хирург может снова сшить мениск. Это восстановление мениска.
Успех операции зависит от тяжести разрыва, возраста и физического состояния пациента. Известно, что более молодые и здоровые пациенты имеют лучшие результаты.
После операции для пациента будет изложена программа реабилитационных упражнений, которая может включать в себя укрепление и тренировку равновесия.Полное сотрудничество с программой реабилитации будет необходимо для максимального восстановления.
Посмотрите это видео о том, почему боль в коленях не может ждать!
Физиотерапия при порванном боковом мениске
Физиотерапия при порванном латеральном мениске
Физическая терапия может быть очень важной во время восстановления после разрыва мениска. Пациенты без хирургического вмешательства сразу начинают с методов отека и мягких упражнений ROM. Хирургические пациенты обычно следуют протоколу хирурга-ортопеда в зависимости от характера разрыва и того, был ли он заживлен.Восстановление мениска требует больше времени из-за начальной стадии отсутствия нагрузки. Упражнения на разрыв мениска включают скольжение пяткой, подъем прямых ног и упражнения на гибкость.
Врачи по лечению мениска в Джексонвилле, Флорида
В JOI работает крупнейшая и наиболее опытная группа хирургов-ортопедов в области коленного сустава в Северо-Восточной Флориде.
Ортопедический институт Джексонвилля будет продолжать следить за последними событиями в области коронавирусной болезни (COVID-19), мы стремимся защищать здоровье и безопасность наших пациентов, семей и лиц, осуществляющих уход.Чтобы узнать больше о наших мерах безопасности, перейдите на JOI4U. JOI & JOI Rehab рекомендует всем пациентам надевать маску на прием. Любой человек с симптомами COVID-19, включая жар, кашель или одышку, должен связаться с 904-JOI-2000 до назначенного приема. В целях соблюдения национального требования о социальном дистанцировании, пожалуйста, не приводите членов семьи на прием, если они не нужны для перевода или транспортировки. Вы также можете заполнить все новые документы для пациентов из дома.Чтобы запросить регистрационные документы в электронном виде, нажмите ЗДЕСЬ.
Чтобы записаться на прием к специалисту-ортопеду коленного сустава JOI, позвоните в JOI-2000, запишитесь онлайн или щелкните ссылку ниже.
Боковой мениск – Physiopedia
Слово «мениски» происходит от греческого слова «meniskos», что означает «полумесяц». В коленном суставе мениски играют важную роль в конгезии сустава. Мениски образуют вогнутость, в которой располагаются мыщелки бедренной кости. Мениски лежит между бедренной костью и большеберцовой костью, и есть две связки коленного сустава.Они представляют собой хрящ в суставе. Резиновая текстура менисков обусловлена их волокнисто-хрящевой структурой. Их форма поддерживается коллагеном внутри них. Один мениск находится на внутренней стороне вашего колена – медиальный мениск. Другой мениск находится на внешней стороне вашего колена – боковом мениске.
Латеральный мениск почти круглый и покрывает большую часть суставной поверхности большеберцовой кости, чем медиальный мениск. Боковой мениск имеет одинаковую ширину на всем протяжении.Передний рог латерального мениска сливается с прикреплением передней крестообразной связки, тогда как задний рог прикрепляется сразу за межмыщелковым возвышением, часто переходя в задний аспект ACL. Нет прикрепления бокового мениска к LCL. Его периферическое прикрепление прерывается кзади от места прохождения подколенного сухожилия. Компоненты капсулы прикрепляют латеральный мениск к большеберцовой кости менее прочно, чем медиальный мениск. Латеральный мениск более подвижен, чем медиальный мениск
, и имеет диапазон перемещений, который может достигать 10 мм (0.4 в) в переднезаднем направлении. Эта подвижность объясняется близостью прикрепления передних и задних рогов и отсутствием прикрепления к капсульной связке заднебоковой стороны. Прочное прикрепление дугообразной связки к латеральному мениску и прикрепление подколенной мышцы к дугообразной связке и мениску обеспечивает динамическую ретракцию заднего сегмента мениска во время внутреннего вращения большеберцовой кости на бедренной кости, когда колено начинает сгибаться. согните из полностью вытянутого положения.
СОСУДИСТОЙ НАПРЯЖЕНИЕ:
Сосудистое снабжение менисков происходит преимущественно от нижней и верхней латеральной и медиальной коленных артерий. В течение первого года жизни мениск содержит кровеносные сосуды по всему телу, но когда начинается нагрузка, васкуляризация и кровеносная сеть уменьшаются, и только 25-33% площади остаются сосудистыми благодаря капиллярам капсулы и синовиальной мембране [1] . Сосудистость уменьшается настолько, что к 4-му десятилетию жизни сосудистая лишь периферия, тогда как центр менисков бессосудистый.Центральная часть полностью зависит от диффузии синовиальной жидкости для питания [2] . Центральная бессосудистая часть менисков либо не заживает полностью, либо не заживает вообще после травмы [1] .
НЕРВНОЕ ОБЕСПЕЧЕНИЕ:
Рога менисков и периферическая васкуляризованная часть менисковых тел хорошо иннервируются свободными нервными окончаниями (ноцицепторами) и тремя различными механорецепторами (тельца Руффини, тельца пациента и органы сухожилия Гольджи) [1] [3] ] [4] .
Наиболее распространенный механизм травмы мениска – это скручивание стопы, поставленной якорем на землю, часто телом другого игрока. Медленное скручивающее усилие также может вызвать разрыв. Повреждение мениска происходит из-за вращательных сил, направленных на согнутое колено (как это может происходить в скручивающих видах спорта) – это обычный основной механизм травмы [5] [6] .
Разрыв мениска бывает следующих видов:
- Продольный
- Радиальный
- Ручка ведра
- Заслонка
- Спайность горизонтальная
- дегенеративный
Пациент обращается с серьезными жалобами на боль в коленях, отек и блокировку колена, когда пациент не может полностью выпрямить ногу.Это может сопровождаться ощущением щелчка. Вальгусная сила, т.е. гиперфлексия колена, а также внутреннее вращение стопы и голени по отношению к бедренной кости, когда коленный сустав согнут на 70–90 °, вызывают боковой разрыв мениска. [6]
Диагноз повреждения бокового мениска считается достоверным, если присутствуют три или более из следующих результатов: [5]
– болезненность в одной точке над боковой линией сустава;
– боль в области боковой линии сустава при перерастяжении коленного сустава;
– боль в области боковой линии сустава при гиперфлексии коленного сустава;
– боль при внутренней ротации стопы и голени при сгибании колена под разными углами;
– ослабленная или гипотрофированная четырехглавая мышца.
Диагноз можно поставить на основании:
Специальные тесты:
Несмотря на то, что существует несколько тестов на разрыв мениска, ни один из них не может считаться окончательным без значительного опыта со стороны исследователя. История болезни и механизм травмы также являются важным источником информации. Чаще всего используются специальные тесты …
Рентген:
Рентген выполняется при нагрузке, но он не помогает обнаружить разрыв медиального мениска, но может выявить другие сопутствующие состояния на костном уровне.
Магнитно-резонансная томография:
Разрыв мениска хорошо виден на МРТ.
- ↑ 1.0 1.1 1.2 Gray JC: Нервная и сосудистая анатомия менисков коленного сустава человека. J Orthop Sports Phys Ther 29: 23–30, 1999.
- ↑ McCarty EC, Marx RG, DeHaven KE: Восстановление мениска: соображения при лечении и обновление клинических результатов. Clin Orthop 402: 122–134, 2002.
- ↑ Зимний М.Л., Олбрайт Д.Д., Дабезис Э. Механорецепторы в медиальном мениске человека.Acta Anat (Базель) 133: 35–40, 1988.
- ↑ Mine T, Kimura M, Sakka A, et al .: Иннервация ноцицепторов в менисках коленного сустава: иммуногистохимическое исследование. Хирургия травм Arch Orthop 120: 201–204, 2000.
- ↑ 5,0 5,1 Петерсон, Ренстрём. СПОРТИВНЫЕ ТРАВМЫ: их профилактика и лечение. Издание третье.
- ↑ 6,0 6,1 Брункер, Хан, Клиническая спортивная медицина, 3-е издание.
Боковой мениск – Physiopedia
Слово «мениски» происходит от греческого слова «meniskos», что означает «полумесяц».В коленном суставе мениски играют важную роль в конгезии сустава. Мениски образуют вогнутость, в которой располагаются мыщелки бедренной кости. Мениски лежит между бедренной костью и большеберцовой костью, и есть две связки коленного сустава. Они представляют собой хрящ в суставе. Резиновая текстура менисков обусловлена их волокнисто-хрящевой структурой. Их форма поддерживается коллагеном внутри них. Один мениск находится на внутренней стороне вашего колена – медиальный мениск. Другой мениск находится на внешней стороне вашего колена – боковом мениске.
Латеральный мениск почти круглый и покрывает большую часть суставной поверхности большеберцовой кости, чем медиальный мениск. Боковой мениск имеет одинаковую ширину на всем протяжении. Передний рог латерального мениска сливается с прикреплением передней крестообразной связки, тогда как задний рог прикрепляется сразу за межмыщелковым возвышением, часто переходя в задний аспект ACL. Нет прикрепления бокового мениска к LCL.Его периферическое прикрепление прерывается кзади от места прохождения подколенного сухожилия. Компоненты капсулы прикрепляют латеральный мениск к большеберцовой кости менее прочно, чем медиальный мениск. Латеральный мениск более подвижен, чем медиальный мениск
, и имеет диапазон движений, который может достигать 10 мм (0,4 дюйма) в переднезаднем направлении. Эта подвижность объясняется близостью прикрепления передних и задних рогов и отсутствием прикрепления к капсульной связке заднебоковой стороны.Прочное прикрепление дугообразной связки к латеральному мениску и прикрепление подколенной мышцы к дугообразной связке и мениску обеспечивает динамическую ретракцию заднего сегмента мениска во время внутреннего вращения большеберцовой кости на бедренной кости, когда колено начинает сгибаться. согните из полностью вытянутого положения.
СОСУДИСТОЙ НАПРЯЖЕНИЕ:
Сосудистое снабжение менисков происходит преимущественно от нижней и верхней латеральной и медиальной коленных артерий.В течение первого года жизни мениск содержит кровеносные сосуды по всему телу, но когда начинается нагрузка, васкуляризация и кровеносная сеть уменьшаются, и только 25-33% площади остаются сосудистыми благодаря капиллярам капсулы и синовиальной мембране [1] . Сосудистость уменьшается настолько, что к 4-му десятилетию жизни сосудистая лишь периферия, тогда как центр менисков бессосудистый. Центральная часть полностью зависит от диффузии синовиальной жидкости для питания [2] .Центральная бессосудистая часть менисков либо не заживает полностью, либо не заживает вообще после травмы [1] .
НЕРВНОЕ ОБЕСПЕЧЕНИЕ:
Рога менисков и периферическая васкуляризованная часть менисковых тел хорошо иннервируются свободными нервными окончаниями (ноцицепторами) и тремя различными механорецепторами (тельца Руффини, тельца пациента и органы сухожилия Гольджи) [1] [3] ] [4] .
Наиболее распространенный механизм травмы мениска – это скручивание стопы, поставленной якорем на землю, часто телом другого игрока.Медленное скручивающее усилие также может вызвать разрыв. Повреждение мениска происходит из-за вращательных сил, направленных на согнутое колено (как это может происходить в скручивающих видах спорта) – это обычный основной механизм травмы [5] [6] .
Разрыв мениска бывает следующих видов:
- Продольный
- Радиальный
- Ручка ведра
- Заслонка
- Спайность горизонтальная
- дегенеративный
Пациент обращается с серьезными жалобами на боль в коленях, отек и блокировку колена, когда пациент не может полностью выпрямить ногу.Это может сопровождаться ощущением щелчка. Вальгусная сила, т.е. гиперфлексия колена, а также внутреннее вращение стопы и голени по отношению к бедренной кости, когда коленный сустав согнут на 70–90 °, вызывают боковой разрыв мениска. [6]
Диагноз повреждения бокового мениска считается достоверным, если присутствуют три или более из следующих результатов: [5]
– болезненность в одной точке над боковой линией сустава;
– боль в области боковой линии сустава при перерастяжении коленного сустава;
– боль в области боковой линии сустава при гиперфлексии коленного сустава;
– боль при внутренней ротации стопы и голени при сгибании колена под разными углами;
– ослабленная или гипотрофированная четырехглавая мышца.
Диагноз можно поставить на основании:
Специальные тесты:
Несмотря на то, что существует несколько тестов на разрыв мениска, ни один из них не может считаться окончательным без значительного опыта со стороны исследователя. История болезни и механизм травмы также являются важным источником информации. Чаще всего используются специальные тесты …
Рентген:
Рентген выполняется при нагрузке, но он не помогает обнаружить разрыв медиального мениска, но может выявить другие сопутствующие состояния на костном уровне.
Магнитно-резонансная томография:
Разрыв мениска хорошо виден на МРТ.
- ↑ 1.0 1.1 1.2 Gray JC: Нервная и сосудистая анатомия менисков коленного сустава человека. J Orthop Sports Phys Ther 29: 23–30, 1999.
- ↑ McCarty EC, Marx RG, DeHaven KE: Восстановление мениска: соображения при лечении и обновление клинических результатов. Clin Orthop 402: 122–134, 2002.
- ↑ Зимний М.Л., Олбрайт Д.Д., Дабезис Э. Механорецепторы в медиальном мениске человека.Acta Anat (Базель) 133: 35–40, 1988.
- ↑ Mine T, Kimura M, Sakka A, et al .: Иннервация ноцицепторов в менисках коленного сустава: иммуногистохимическое исследование. Хирургия травм Arch Orthop 120: 201–204, 2000.
- ↑ 5,0 5,1 Петерсон, Ренстрём. СПОРТИВНЫЕ ТРАВМЫ: их профилактика и лечение. Издание третье.
- ↑ 6,0 6,1 Брункер, Хан, Клиническая спортивная медицина, 3-е издание.
Боковой мениск – Physiopedia
Слово «мениски» происходит от греческого слова «meniskos», что означает «полумесяц».В коленном суставе мениски играют важную роль в конгезии сустава. Мениски образуют вогнутость, в которой располагаются мыщелки бедренной кости. Мениски лежит между бедренной костью и большеберцовой костью, и есть две связки коленного сустава. Они представляют собой хрящ в суставе. Резиновая текстура менисков обусловлена их волокнисто-хрящевой структурой. Их форма поддерживается коллагеном внутри них. Один мениск находится на внутренней стороне вашего колена – медиальный мениск. Другой мениск находится на внешней стороне вашего колена – боковом мениске.
Латеральный мениск почти круглый и покрывает большую часть суставной поверхности большеберцовой кости, чем медиальный мениск. Боковой мениск имеет одинаковую ширину на всем протяжении. Передний рог латерального мениска сливается с прикреплением передней крестообразной связки, тогда как задний рог прикрепляется сразу за межмыщелковым возвышением, часто переходя в задний аспект ACL. Нет прикрепления бокового мениска к LCL.Его периферическое прикрепление прерывается кзади от места прохождения подколенного сухожилия. Компоненты капсулы прикрепляют латеральный мениск к большеберцовой кости менее прочно, чем медиальный мениск. Латеральный мениск более подвижен, чем медиальный мениск
, и имеет диапазон движений, который может достигать 10 мм (0,4 дюйма) в переднезаднем направлении. Эта подвижность объясняется близостью прикрепления передних и задних рогов и отсутствием прикрепления к капсульной связке заднебоковой стороны.Прочное прикрепление дугообразной связки к латеральному мениску и прикрепление подколенной мышцы к дугообразной связке и мениску обеспечивает динамическую ретракцию заднего сегмента мениска во время внутреннего вращения большеберцовой кости на бедренной кости, когда колено начинает сгибаться. согните из полностью вытянутого положения.
СОСУДИСТОЙ НАПРЯЖЕНИЕ:
Сосудистое снабжение менисков происходит преимущественно от нижней и верхней латеральной и медиальной коленных артерий.В течение первого года жизни мениск содержит кровеносные сосуды по всему телу, но когда начинается нагрузка, васкуляризация и кровеносная сеть уменьшаются, и только 25-33% площади остаются сосудистыми благодаря капиллярам капсулы и синовиальной мембране [1] . Сосудистость уменьшается настолько, что к 4-му десятилетию жизни сосудистая лишь периферия, тогда как центр менисков бессосудистый. Центральная часть полностью зависит от диффузии синовиальной жидкости для питания [2] .Центральная бессосудистая часть менисков либо не заживает полностью, либо не заживает вообще после травмы [1] .
НЕРВНОЕ ОБЕСПЕЧЕНИЕ:
Рога менисков и периферическая васкуляризованная часть менисковых тел хорошо иннервируются свободными нервными окончаниями (ноцицепторами) и тремя различными механорецепторами (тельца Руффини, тельца пациента и органы сухожилия Гольджи) [1] [3] ] [4] .
Наиболее распространенный механизм травмы мениска – это скручивание стопы, поставленной якорем на землю, часто телом другого игрока.Медленное скручивающее усилие также может вызвать разрыв. Повреждение мениска происходит из-за вращательных сил, направленных на согнутое колено (как это может происходить в скручивающих видах спорта) – это обычный основной механизм травмы [5] [6] .
Разрыв мениска бывает следующих видов:
- Продольный
- Радиальный
- Ручка ведра
- Заслонка
- Спайность горизонтальная
- дегенеративный
Пациент обращается с серьезными жалобами на боль в коленях, отек и блокировку колена, когда пациент не может полностью выпрямить ногу.Это может сопровождаться ощущением щелчка. Вальгусная сила, т.е. гиперфлексия колена, а также внутреннее вращение стопы и голени по отношению к бедренной кости, когда коленный сустав согнут на 70–90 °, вызывают боковой разрыв мениска. [6]
Диагноз повреждения бокового мениска считается достоверным, если присутствуют три или более из следующих результатов: [5]
– болезненность в одной точке над боковой линией сустава;
– боль в области боковой линии сустава при перерастяжении коленного сустава;
– боль в области боковой линии сустава при гиперфлексии коленного сустава;
– боль при внутренней ротации стопы и голени при сгибании колена под разными углами;
– ослабленная или гипотрофированная четырехглавая мышца.
Диагноз можно поставить на основании:
Специальные тесты:
Несмотря на то, что существует несколько тестов на разрыв мениска, ни один из них не может считаться окончательным без значительного опыта со стороны исследователя. История болезни и механизм травмы также являются важным источником информации. Чаще всего используются специальные тесты …
Рентген:
Рентген выполняется при нагрузке, но он не помогает обнаружить разрыв медиального мениска, но может выявить другие сопутствующие состояния на костном уровне.
Магнитно-резонансная томография:
Разрыв мениска хорошо виден на МРТ.
- ↑ 1.0 1.1 1.2 Gray JC: Нервная и сосудистая анатомия менисков коленного сустава человека. J Orthop Sports Phys Ther 29: 23–30, 1999.
- ↑ McCarty EC, Marx RG, DeHaven KE: Восстановление мениска: соображения при лечении и обновление клинических результатов. Clin Orthop 402: 122–134, 2002.
- ↑ Зимний М.Л., Олбрайт Д.Д., Дабезис Э. Механорецепторы в медиальном мениске человека.Acta Anat (Базель) 133: 35–40, 1988.
- ↑ Mine T, Kimura M, Sakka A, et al .: Иннервация ноцицепторов в менисках коленного сустава: иммуногистохимическое исследование. Хирургия травм Arch Orthop 120: 201–204, 2000.
- ↑ 5,0 5,1 Петерсон, Ренстрём. СПОРТИВНЫЕ ТРАВМЫ: их профилактика и лечение. Издание третье.
- ↑ 6,0 6,1 Брункер, Хан, Клиническая спортивная медицина, 3-е издание.
Боковой мениск – Physiopedia
Слово «мениски» происходит от греческого слова «meniskos», что означает «полумесяц».В коленном суставе мениски играют важную роль в конгезии сустава. Мениски образуют вогнутость, в которой располагаются мыщелки бедренной кости. Мениски лежит между бедренной костью и большеберцовой костью, и есть две связки коленного сустава. Они представляют собой хрящ в суставе. Резиновая текстура менисков обусловлена их волокнисто-хрящевой структурой. Их форма поддерживается коллагеном внутри них. Один мениск находится на внутренней стороне вашего колена – медиальный мениск. Другой мениск находится на внешней стороне вашего колена – боковом мениске.
Латеральный мениск почти круглый и покрывает большую часть суставной поверхности большеберцовой кости, чем медиальный мениск. Боковой мениск имеет одинаковую ширину на всем протяжении. Передний рог латерального мениска сливается с прикреплением передней крестообразной связки, тогда как задний рог прикрепляется сразу за межмыщелковым возвышением, часто переходя в задний аспект ACL. Нет прикрепления бокового мениска к LCL.Его периферическое прикрепление прерывается кзади от места прохождения подколенного сухожилия. Компоненты капсулы прикрепляют латеральный мениск к большеберцовой кости менее прочно, чем медиальный мениск. Латеральный мениск более подвижен, чем медиальный мениск
, и имеет диапазон движений, который может достигать 10 мм (0,4 дюйма) в переднезаднем направлении. Эта подвижность объясняется близостью прикрепления передних и задних рогов и отсутствием прикрепления к капсульной связке заднебоковой стороны.Прочное прикрепление дугообразной связки к латеральному мениску и прикрепление подколенной мышцы к дугообразной связке и мениску обеспечивает динамическую ретракцию заднего сегмента мениска во время внутреннего вращения большеберцовой кости на бедренной кости, когда колено начинает сгибаться. согните из полностью вытянутого положения.
СОСУДИСТОЙ НАПРЯЖЕНИЕ:
Сосудистое снабжение менисков происходит преимущественно от нижней и верхней латеральной и медиальной коленных артерий.В течение первого года жизни мениск содержит кровеносные сосуды по всему телу, но когда начинается нагрузка, васкуляризация и кровеносная сеть уменьшаются, и только 25-33% площади остаются сосудистыми благодаря капиллярам капсулы и синовиальной мембране [1] . Сосудистость уменьшается настолько, что к 4-му десятилетию жизни сосудистая лишь периферия, тогда как центр менисков бессосудистый. Центральная часть полностью зависит от диффузии синовиальной жидкости для питания [2] .Центральная бессосудистая часть менисков либо не заживает полностью, либо не заживает вообще после травмы [1] .
НЕРВНОЕ ОБЕСПЕЧЕНИЕ:
Рога менисков и периферическая васкуляризованная часть менисковых тел хорошо иннервируются свободными нервными окончаниями (ноцицепторами) и тремя различными механорецепторами (тельца Руффини, тельца пациента и органы сухожилия Гольджи) [1] [3] ] [4] .
Наиболее распространенный механизм травмы мениска – это скручивание стопы, поставленной якорем на землю, часто телом другого игрока.Медленное скручивающее усилие также может вызвать разрыв. Повреждение мениска происходит из-за вращательных сил, направленных на согнутое колено (как это может происходить в скручивающих видах спорта) – это обычный основной механизм травмы [5] [6] .
Разрыв мениска бывает следующих видов:
- Продольный
- Радиальный
- Ручка ведра
- Заслонка
- Спайность горизонтальная
- дегенеративный
Пациент обращается с серьезными жалобами на боль в коленях, отек и блокировку колена, когда пациент не может полностью выпрямить ногу.Это может сопровождаться ощущением щелчка. Вальгусная сила, т.е. гиперфлексия колена, а также внутреннее вращение стопы и голени по отношению к бедренной кости, когда коленный сустав согнут на 70–90 °, вызывают боковой разрыв мениска. [6]
Диагноз повреждения бокового мениска считается достоверным, если присутствуют три или более из следующих результатов: [5]
– болезненность в одной точке над боковой линией сустава;
– боль в области боковой линии сустава при перерастяжении коленного сустава;
– боль в области боковой линии сустава при гиперфлексии коленного сустава;
– боль при внутренней ротации стопы и голени при сгибании колена под разными углами;
– ослабленная или гипотрофированная четырехглавая мышца.
Диагноз можно поставить на основании:
Специальные тесты:
Несмотря на то, что существует несколько тестов на разрыв мениска, ни один из них не может считаться окончательным без значительного опыта со стороны исследователя. История болезни и механизм травмы также являются важным источником информации. Чаще всего используются специальные тесты …
Рентген:
Рентген выполняется при нагрузке, но он не помогает обнаружить разрыв медиального мениска, но может выявить другие сопутствующие состояния на костном уровне.
Магнитно-резонансная томография:
Разрыв мениска хорошо виден на МРТ.
- ↑ 1.0 1.1 1.2 Gray JC: Нервная и сосудистая анатомия менисков коленного сустава человека. J Orthop Sports Phys Ther 29: 23–30, 1999.
- ↑ McCarty EC, Marx RG, DeHaven KE: Восстановление мениска: соображения при лечении и обновление клинических результатов. Clin Orthop 402: 122–134, 2002.
- ↑ Зимний М.Л., Олбрайт Д.Д., Дабезис Э. Механорецепторы в медиальном мениске человека.Acta Anat (Базель) 133: 35–40, 1988.
- ↑ Mine T, Kimura M, Sakka A, et al .: Иннервация ноцицепторов в менисках коленного сустава: иммуногистохимическое исследование. Хирургия травм Arch Orthop 120: 201–204, 2000.
- ↑ 5,0 5,1 Петерсон, Ренстрём. СПОРТИВНЫЕ ТРАВМЫ: их профилактика и лечение. Издание третье.
- ↑ 6,0 6,1 Брункер, Хан, Клиническая спортивная медицина, 3-е издание.
Боковой мениск – Physiopedia
Слово «мениски» происходит от греческого слова «meniskos», что означает «полумесяц».В коленном суставе мениски играют важную роль в конгезии сустава. Мениски образуют вогнутость, в которой располагаются мыщелки бедренной кости. Мениски лежит между бедренной костью и большеберцовой костью, и есть две связки коленного сустава. Они представляют собой хрящ в суставе. Резиновая текстура менисков обусловлена их волокнисто-хрящевой структурой. Их форма поддерживается коллагеном внутри них. Один мениск находится на внутренней стороне вашего колена – медиальный мениск. Другой мениск находится на внешней стороне вашего колена – боковом мениске.
Латеральный мениск почти круглый и покрывает большую часть суставной поверхности большеберцовой кости, чем медиальный мениск. Боковой мениск имеет одинаковую ширину на всем протяжении. Передний рог латерального мениска сливается с прикреплением передней крестообразной связки, тогда как задний рог прикрепляется сразу за межмыщелковым возвышением, часто переходя в задний аспект ACL. Нет прикрепления бокового мениска к LCL.Его периферическое прикрепление прерывается кзади от места прохождения подколенного сухожилия. Компоненты капсулы прикрепляют латеральный мениск к большеберцовой кости менее прочно, чем медиальный мениск. Латеральный мениск более подвижен, чем медиальный мениск
, и имеет диапазон движений, который может достигать 10 мм (0,4 дюйма) в переднезаднем направлении. Эта подвижность объясняется близостью прикрепления передних и задних рогов и отсутствием прикрепления к капсульной связке заднебоковой стороны.Прочное прикрепление дугообразной связки к латеральному мениску и прикрепление подколенной мышцы к дугообразной связке и мениску обеспечивает динамическую ретракцию заднего сегмента мениска во время внутреннего вращения большеберцовой кости на бедренной кости, когда колено начинает сгибаться. согните из полностью вытянутого положения.
СОСУДИСТОЙ НАПРЯЖЕНИЕ:
Сосудистое снабжение менисков происходит преимущественно от нижней и верхней латеральной и медиальной коленных артерий.В течение первого года жизни мениск содержит кровеносные сосуды по всему телу, но когда начинается нагрузка, васкуляризация и кровеносная сеть уменьшаются, и только 25-33% площади остаются сосудистыми благодаря капиллярам капсулы и синовиальной мембране [1] . Сосудистость уменьшается настолько, что к 4-му десятилетию жизни сосудистая лишь периферия, тогда как центр менисков бессосудистый. Центральная часть полностью зависит от диффузии синовиальной жидкости для питания [2] .Центральная бессосудистая часть менисков либо не заживает полностью, либо не заживает вообще после травмы [1] .
НЕРВНОЕ ОБЕСПЕЧЕНИЕ:
Рога менисков и периферическая васкуляризованная часть менисковых тел хорошо иннервируются свободными нервными окончаниями (ноцицепторами) и тремя различными механорецепторами (тельца Руффини, тельца пациента и органы сухожилия Гольджи) [1] [3] ] [4] .
Наиболее распространенный механизм травмы мениска – это скручивание стопы, поставленной якорем на землю, часто телом другого игрока.Медленное скручивающее усилие также может вызвать разрыв. Повреждение мениска происходит из-за вращательных сил, направленных на согнутое колено (как это может происходить в скручивающих видах спорта) – это обычный основной механизм травмы [5] [6] .
Разрыв мениска бывает следующих видов:
- Продольный
- Радиальный
- Ручка ведра
- Заслонка
- Спайность горизонтальная
- дегенеративный
Пациент обращается с серьезными жалобами на боль в коленях, отек и блокировку колена, когда пациент не может полностью выпрямить ногу.Это может сопровождаться ощущением щелчка. Вальгусная сила, т.е. гиперфлексия колена, а также внутреннее вращение стопы и голени по отношению к бедренной кости, когда коленный сустав согнут на 70–90 °, вызывают боковой разрыв мениска. [6]
Диагноз повреждения бокового мениска считается достоверным, если присутствуют три или более из следующих результатов: [5]
– болезненность в одной точке над боковой линией сустава;
– боль в области боковой линии сустава при перерастяжении коленного сустава;
– боль в области боковой линии сустава при гиперфлексии коленного сустава;
– боль при внутренней ротации стопы и голени при сгибании колена под разными углами;
– ослабленная или гипотрофированная четырехглавая мышца.
Диагноз можно поставить на основании:
Специальные тесты:
Несмотря на то, что существует несколько тестов на разрыв мениска, ни один из них не может считаться окончательным без значительного опыта со стороны исследователя. История болезни и механизм травмы также являются важным источником информации. Чаще всего используются специальные тесты …
Рентген:
Рентген выполняется при нагрузке, но он не помогает обнаружить разрыв медиального мениска, но может выявить другие сопутствующие состояния на костном уровне.
Магнитно-резонансная томография:
Разрыв мениска хорошо виден на МРТ.
- ↑ 1.0 1.1 1.2 Gray JC: Нервная и сосудистая анатомия менисков коленного сустава человека. J Orthop Sports Phys Ther 29: 23–30, 1999.
- ↑ McCarty EC, Marx RG, DeHaven KE: Восстановление мениска: соображения при лечении и обновление клинических результатов. Clin Orthop 402: 122–134, 2002.
- ↑ Зимний М.Л., Олбрайт Д.Д., Дабезис Э. Механорецепторы в медиальном мениске человека.Acta Anat (Базель) 133: 35–40, 1988.
- ↑ Mine T, Kimura M, Sakka A, et al .: Иннервация ноцицепторов в менисках коленного сустава: иммуногистохимическое исследование. Хирургия травм Arch Orthop 120: 201–204, 2000.
- ↑ 5,0 5,1 Петерсон, Ренстрём. СПОРТИВНЫЕ ТРАВМЫ: их профилактика и лечение. Издание третье.
- ↑ 6,0 6,1 Брункер, Хан, Клиническая спортивная медицина, 3-е издание.






 Шейно-грудной остеохондроз в клинической практике встречается очень часто
Шейно-грудной остеохондроз в клинической практике встречается очень часто Физиотерапия – один из эффективных методов лечения шейно-грудного остеохондроза
Физиотерапия – один из эффективных методов лечения шейно-грудного остеохондроза Анна Козлова
Медицинский журналист Об авторе
Анна Козлова
Медицинский журналист Об авторе
 Остеохондроз – это заболевание, в результате которого поражаются межпозвонковые диски и костные ткани. Если оно локализуется в шейно-грудном отделе, то со временем это может привести к инвалидности.
Остеохондроз – это заболевание, в результате которого поражаются межпозвонковые диски и костные ткани. Если оно локализуется в шейно-грудном отделе, то со временем это может привести к инвалидности.
 Вертебральный синдром
Вертебральный синдром Причиной возникновения синдрома служит миелопатия, которая появляется от ишемии и сдавливания спинного мозга.
Причиной возникновения синдрома служит миелопатия, которая появляется от ишемии и сдавливания спинного мозга. Синдром позвоночной артерии
Синдром позвоночной артерии При давлении на корешки спинного мозга из-за изменений, происходящих в межпозвонковых дисках, развивается корешковый синдром.
При давлении на корешки спинного мозга из-за изменений, происходящих в межпозвонковых дисках, развивается корешковый синдром. Для выявления заболевания врач проводит обследование с помощью рентгенографии и томографии.
Для выявления заболевания врач проводит обследование с помощью рентгенографии и томографии. Электрофорез
Электрофорез  Магнитотерапия
Магнитотерапия  Физиотерапия
Физиотерапия  Лечение лазером
Лечение лазером Упражнения при шейно-грудном остеохондрозе
Упражнения при шейно-грудном остеохондрозе смещения;
смещения;
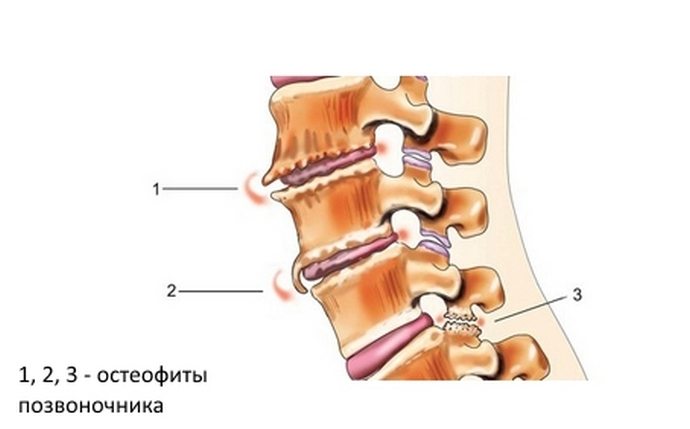

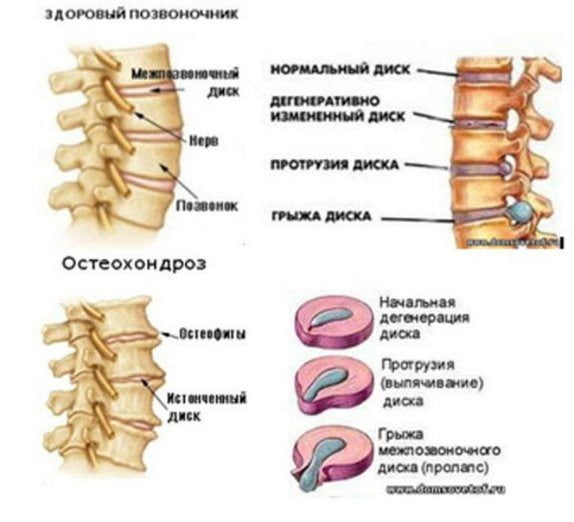

 Существуют следующие виды остеохондроза – шейный, грудной, поясничный. Нередко они протекают совместно и тогда говорят о шейно-грудном или пояснично-грудном поражении. Каждый вид заболевания характеризуется определенной симптоматикой.
Существуют следующие виды остеохондроза – шейный, грудной, поясничный. Нередко они протекают совместно и тогда говорят о шейно-грудном или пояснично-грудном поражении. Каждый вид заболевания характеризуется определенной симптоматикой. К 40 годам боль становится острее, появляется дискомфорт в плечах и пальцах, возможно снижении чувствительности рук, языка, появление храпа, которого раньше не было.
К 40 годам боль становится острее, появляется дискомфорт в плечах и пальцах, возможно снижении чувствительности рук, языка, появление храпа, которого раньше не было.
 Если повреждение касается 2, 3 и 4 пар шейных позвонков – они воспаляются, раздражаются или сдваиваются, возникает боль в затылке. Эту боль называют краниалгией. Приступ возникает внезапно, и часто имеет одностороннюю локализацию.
Если повреждение касается 2, 3 и 4 пар шейных позвонков – они воспаляются, раздражаются или сдваиваются, возникает боль в затылке. Эту боль называют краниалгией. Приступ возникает внезапно, и часто имеет одностороннюю локализацию. В ходе диагностических мероприятий устанавливается не только наличие остеохондроза, но и его стадию:
В ходе диагностических мероприятий устанавливается не только наличие остеохондроза, но и его стадию: На начальной стадии заболевания рекомендуется медикаментозная и народная терапия. Из аптечных средств назначаются:
На начальной стадии заболевания рекомендуется медикаментозная и народная терапия. Из аптечных средств назначаются:  Консервативное лечение остеофитов возможно на ранних и средних стадиях заболевания. Назначаются нестероидные противовоспалительные средства, а также средства, которые снимают отеки и нормализуют общее состояние больного. Например:
Консервативное лечение остеофитов возможно на ранних и средних стадиях заболевания. Назначаются нестероидные противовоспалительные средства, а также средства, которые снимают отеки и нормализуют общее состояние больного. Например: Эффекты массажа и гимнастики:
Эффекты массажа и гимнастики: Чтобы облегчить симптомы обострившегося остеохондроза, а также чтобы не допустить развитие этого заболевания, рекомендуется:
Чтобы облегчить симптомы обострившегося остеохондроза, а также чтобы не допустить развитие этого заболевания, рекомендуется:  Кроме самостоятельно проходящего хруста, бывают заболевания, у которых хруст суставов – это симптом. К таким недугам относятся:
Кроме самостоятельно проходящего хруста, бывают заболевания, у которых хруст суставов – это симптом. К таким недугам относятся: Также похрустывания могут быть в позвонках.
Также похрустывания могут быть в позвонках. Может появиться привычка ходить на носочках. Поэтому при первых подозрениях на дисплазию нужно обязательно показать ребенка терапевту, он направит ребенка к специалистам.
Может появиться привычка ходить на носочках. Поэтому при первых подозрениях на дисплазию нужно обязательно показать ребенка терапевту, он направит ребенка к специалистам. Поэтому хруст в суставах у младенцев слышится гораздо чаще, чем у детей старшего возраста. По мере взросления хруст исчезает самостоятельно с условием, если нет внутренних патологий.
Поэтому хруст в суставах у младенцев слышится гораздо чаще, чем у детей старшего возраста. По мере взросления хруст исчезает самостоятельно с условием, если нет внутренних патологий.
 Причина дисплазии у младенца – недостаточная выработка коллагена и других веществ, из которых состоит соединительная ткань. Если у грудничка хрустят суставы патологически, значит, связки растягиваются и не имеют упругости. Когда малыш двигается, хрящевые ткани соприкасаются друг с другом и приводят к характерному звуку. Сустав выпадает из своего ложа. Для дисплазии характерно возникновение хруста во время отведения ножек в стороны.
Причина дисплазии у младенца – недостаточная выработка коллагена и других веществ, из которых состоит соединительная ткань. Если у грудничка хрустят суставы патологически, значит, связки растягиваются и не имеют упругости. Когда малыш двигается, хрящевые ткани соприкасаются друг с другом и приводят к характерному звуку. Сустав выпадает из своего ложа. Для дисплазии характерно возникновение хруста во время отведения ножек в стороны. Он способен привести к расслоению, утончению и формированию трещинок. Болезнь быстро прогрессирует. В дальнейшем у малыша могут появиться уплотнения и наросты на суставах, вследствие чего костная ткань деформируется. Артрит сопровождают боли, неприятные ощущения, хруст, отечность, покраснение кожного покрова. Родителям нужно срочно обратиться к врачу, если:
Он способен привести к расслоению, утончению и формированию трещинок. Болезнь быстро прогрессирует. В дальнейшем у малыша могут появиться уплотнения и наросты на суставах, вследствие чего костная ткань деформируется. Артрит сопровождают боли, неприятные ощущения, хруст, отечность, покраснение кожного покрова. Родителям нужно срочно обратиться к врачу, если: Врач назначит стандартный набор обследований: УЗИ сердца и суставов, биохимический анализ крови и мочи. Если диагностика не выявила отклонений от нормы, лечение не требуется. Специалисты рекомендуют давать младенцу больше воды, так как она отвечает за образование межсуставной жидкости. Если причина хруста – инфекция, ревматизм, артрит – малышу назначаются противовоспалительные средства, анальгетики, антибиотики и другие лекарства, которые не вредят здоровью ребенка. При слабости, неразвитости мышц или их повышенной подвижности назначается лечебный массаж, в сочетании с лекарственными препаратами. Специалисты настоятельно советуют не заниматься самолечением младенца!
Врач назначит стандартный набор обследований: УЗИ сердца и суставов, биохимический анализ крови и мочи. Если диагностика не выявила отклонений от нормы, лечение не требуется. Специалисты рекомендуют давать младенцу больше воды, так как она отвечает за образование межсуставной жидкости. Если причина хруста – инфекция, ревматизм, артрит – малышу назначаются противовоспалительные средства, анальгетики, антибиотики и другие лекарства, которые не вредят здоровью ребенка. При слабости, неразвитости мышц или их повышенной подвижности назначается лечебный массаж, в сочетании с лекарственными препаратами. Специалисты настоятельно советуют не заниматься самолечением младенца! Малыша следует положить на живот, приподнять грудку с упором на ладони вытянутых рук ребенка. Для новорожденных отлично подойдут легкие виды гимнастики. Это обычные сгибания и разгибания ног и рук в разных положениях. Обратите внимание и на водные процедуры, которые можно делать дома в ванной.
Малыша следует положить на живот, приподнять грудку с упором на ладони вытянутых рук ребенка. Для новорожденных отлично подойдут легкие виды гимнастики. Это обычные сгибания и разгибания ног и рук в разных положениях. Обратите внимание и на водные процедуры, которые можно делать дома в ванной.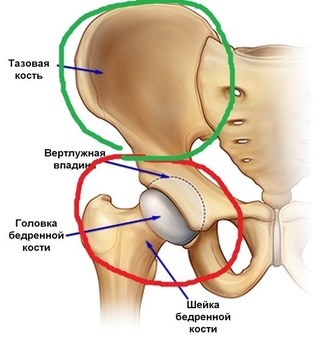 Многие мамы считают, что ребенку до года не нужно давать воду. Это огромное заблуждение! Давайте малышу чистую воду как можно чаще. Специалисты также не советуют паниковать, если у ребенка хрустят суставы время от времени. Бесконечные походы к врачам расстраивают грудничка. Стоит бить тревогу, если хруст в суставах доставляет ребенку боль и появляется очень часто. Помните, что запущенная болезнь суставов в дальнейшем нарушает походку, провоцирует хромоту, деформацию ног.
Многие мамы считают, что ребенку до года не нужно давать воду. Это огромное заблуждение! Давайте малышу чистую воду как можно чаще. Специалисты также не советуют паниковать, если у ребенка хрустят суставы время от времени. Бесконечные походы к врачам расстраивают грудничка. Стоит бить тревогу, если хруст в суставах доставляет ребенку боль и появляется очень часто. Помните, что запущенная болезнь суставов в дальнейшем нарушает походку, провоцирует хромоту, деформацию ног. Если же вы чувствуете боль при хрусте и ваш сустав воспалился, это уже признак заболевания. В новой статье для «БИЗНЕС Online» доктор-остеопат Александр Иванов расскажет о том, что такое хруст в суставах, почему он появляется и когда надо бить тревогу.
Если же вы чувствуете боль при хрусте и ваш сустав воспалился, это уже признак заболевания. В новой статье для «БИЗНЕС Online» доктор-остеопат Александр Иванов расскажет о том, что такое хруст в суставах, почему он появляется и когда надо бить тревогу. Советую таким людям избегать чрезмерных физических нагрузок.
Советую таким людям избегать чрезмерных физических нагрузок. 

 В лечении суставов используют и лечебную физкультуру, и массаж, физиотерапию, и остеопатию, и медикаменты. В крайних случаях прибегают к операции — замене сустава.
В лечении суставов используют и лечебную физкультуру, и массаж, физиотерапию, и остеопатию, и медикаменты. В крайних случаях прибегают к операции — замене сустава. При обследовании не было выявлено серьезных изменений в самом суставе и связках. Боль усиливалась при ходьбе, был характерный хруст. Стандартное лечение у ортопеда давало непродолжительный эффект. При осмотре был выявлен дисбаланс таза и разная длина ног. В частности правая нога была укорочена на 1,5 сантиметра. В результате при ходьбе правая нижняя конечность перегружалась, что приводило к боли в колене. После сеанса коррекции таза боль в колене ушла.
При обследовании не было выявлено серьезных изменений в самом суставе и связках. Боль усиливалась при ходьбе, был характерный хруст. Стандартное лечение у ортопеда давало непродолжительный эффект. При осмотре был выявлен дисбаланс таза и разная длина ног. В частности правая нога была укорочена на 1,5 сантиметра. В результате при ходьбе правая нижняя конечность перегружалась, что приводило к боли в колене. После сеанса коррекции таза боль в колене ушла. Но остеопат вполне может их обнаружить. Поэтому, если у вас есть проблемы с суставами, которые безуспешно лечатся много лет, обратитесь за помощью к остеопату. Скорее всего, причина боли не там, где болит.
Но остеопат вполне может их обнаружить. Поэтому, если у вас есть проблемы с суставами, которые безуспешно лечатся много лет, обратитесь за помощью к остеопату. Скорее всего, причина боли не там, где болит.
 Скелеты новорожденного и взрослого человека значительно отличаются. Незрелые суставы и кости выполняют роль защитного механизма. При случайном падении или ушибах, гибкие ткани меньше подвержены повреждениям.
Скелеты новорожденного и взрослого человека значительно отличаются. Незрелые суставы и кости выполняют роль защитного механизма. При случайном падении или ушибах, гибкие ткани меньше подвержены повреждениям. В редких случаях причиной является такое заболевание, как дисплазия. Это врожденный недуг, при котором головка бедренного сустава не полностью соединяется с суставной впадиной. Кости больного медленно развиваются, без правильного лечения скелет формируется неправильно, что может привести к инвалидности ребенка.
В редких случаях причиной является такое заболевание, как дисплазия. Это врожденный недуг, при котором головка бедренного сустава не полностью соединяется с суставной впадиной. Кости больного медленно развиваются, без правильного лечения скелет формируется неправильно, что может привести к инвалидности ребенка. Осмотр ребенка должен делать специализированный врач: хирург или ортопед. Ультразвуковое исследование поможет в уточнении медицинского заключения. Рентгенография применима лишь для детей старше 8 месяцев.
Осмотр ребенка должен делать специализированный врач: хирург или ортопед. Ультразвуковое исследование поможет в уточнении медицинского заключения. Рентгенография применима лишь для детей старше 8 месяцев.

 Такое нарушение в медицине имеет название как артрит. Чаще всего артрит застрагивает коленные суставы.
Такое нарушение в медицине имеет название как артрит. Чаще всего артрит застрагивает коленные суставы.


 Врач выпишет мази, препараты, а возможно назначит уколы, которые облегчат боль. В таких случаях ребенка стоит отгородить от больших физических нагрузок, взять справку для специальной группы в школе, и записать на курс ЛФК.
Врач выпишет мази, препараты, а возможно назначит уколы, которые облегчат боль. В таких случаях ребенка стоит отгородить от больших физических нагрузок, взять справку для специальной группы в школе, и записать на курс ЛФК. Чаще всего хруст у подростков слышен в районе шеи, спины и виной всем чаще всего физические нагрузки. В таких случаях стоит уменьшить физические нагрузки на какое-то время и начать вводить их постепенно. Только после того как организм начнет постепенно привыкать, тогда хруст вовсе исчезнет.
Чаще всего хруст у подростков слышен в районе шеи, спины и виной всем чаще всего физические нагрузки. В таких случаях стоит уменьшить физические нагрузки на какое-то время и начать вводить их постепенно. Только после того как организм начнет постепенно привыкать, тогда хруст вовсе исчезнет.
 Если же этого все же не удалось сделать, значит, имеется вывих.
Если же этого все же не удалось сделать, значит, имеется вывих.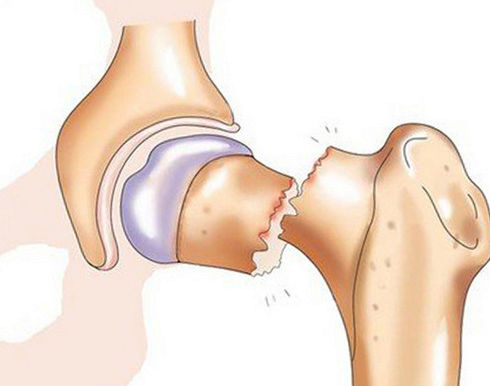
 д.). Принято было считать, что данная
проблема характерна для людей в возрасте
после 45 лет, но в последнее время эта проблема значительно омолодилась. Наличие
хруста в суставах стало наблюдаться у
людей уже в возрасте 18-25 лет.
д.). Принято было считать, что данная
проблема характерна для людей в возрасте
после 45 лет, но в последнее время эта проблема значительно омолодилась. Наличие
хруста в суставах стало наблюдаться у
людей уже в возрасте 18-25 лет. 
 Следовательно, затрудняется
движение в суставах, вызывая болевые
ощущения и хруст.
Следовательно, затрудняется
движение в суставах, вызывая болевые
ощущения и хруст.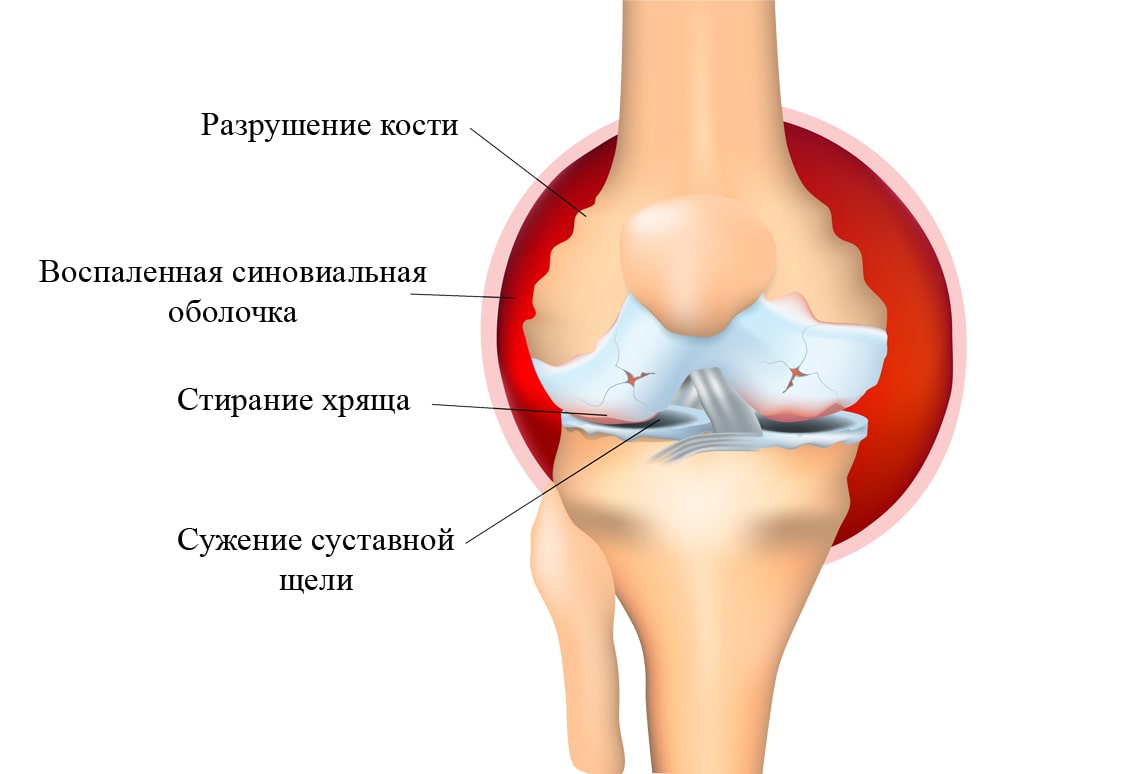

 Если хруст начинается в
суставах рук, то прогноз более благоприятный
вследствие небольшой нагрузки. Хруст
всегда говорит о каком-либо неблагополучии
в суставах и является сигналом для того,
чтобы Вы обратились к специалисту за
помощью.
Если хруст начинается в
суставах рук, то прогноз более благоприятный
вследствие небольшой нагрузки. Хруст
всегда говорит о каком-либо неблагополучии
в суставах и является сигналом для того,
чтобы Вы обратились к специалисту за
помощью. 
 Если ребенок не плачет, то к слышимым трескам и хлопкам вам следует привыкнуть на некоторое время. Независимо от того, насколько нежно вы берете ребенка в руки, вы все равно будете слышать треск его тела.
Если ребенок не плачет, то к слышимым трескам и хлопкам вам следует привыкнуть на некоторое время. Независимо от того, насколько нежно вы берете ребенка в руки, вы все равно будете слышать треск его тела. Вывих бедра не проходит с возрастом; поэтому игнорирование или откладывание на потом ухудшит состояние. Если неправильное формирование сустава не исправить на ранней стадии, ваш ребенок вырастет с деформацией костной структуры. Структурные проблемы могут привести к ограничению мобильности в будущем.
Вывих бедра не проходит с возрастом; поэтому игнорирование или откладывание на потом ухудшит состояние. Если неправильное формирование сустава не исправить на ранней стадии, ваш ребенок вырастет с деформацией костной структуры. Структурные проблемы могут привести к ограничению мобильности в будущем.

 То, как вы пеленаете ребенка, играет важную роль в развитии его тела. Если ваша техника пеленания жесткая, когда вы прижимаете ноги прямо вниз и вместе, у вашего ребенка, скорее всего, разовьется проблема с бедром.
То, как вы пеленаете ребенка, играет важную роль в развитии его тела. Если ваша техника пеленания жесткая, когда вы прижимаете ноги прямо вниз и вместе, у вашего ребенка, скорее всего, разовьется проблема с бедром. Покраснение в этой области, синюшный оттенок кожи или губ, лихорадка, рвота, диарея, боль в груди, затрудненное дыхание и изменение психического состояния – все это признаки того, что крепитация указывает на гораздо более серьезную проблему.
Покраснение в этой области, синюшный оттенок кожи или губ, лихорадка, рвота, диарея, боль в груди, затрудненное дыхание и изменение психического состояния – все это признаки того, что крепитация указывает на гораздо более серьезную проблему. Для лечения ребенка потребуется обездвижить его руку, прикрепив ее к рукаву рубашки или одеялу. Это неинвазивное лечение позволит перестроить кости, чтобы ускорить заживление и уменьшить боль.
Для лечения ребенка потребуется обездвижить его руку, прикрепив ее к рукаву рубашки или одеялу. Это неинвазивное лечение позволит перестроить кости, чтобы ускорить заживление и уменьшить боль. Он ломается с месяца или около того. Это похоже на то, когда ты хрустишь костяшками пальцев. Я думал, что причиняю ему боль, но он в порядке. Я не думаю, что с этим что-то не так.
Он ломается с месяца или около того. Это похоже на то, когда ты хрустишь костяшками пальцев. Я думал, что причиняю ему боль, но он в порядке. Я не думаю, что с этим что-то не так. Я позаботился о нескольких детях, и у всех они есть.
Я позаботился о нескольких детях, и у всех они есть.

 Автор статьи: Ячная Алина, хирург-онколог, высшее медицинское образование по специальности “Лечебное дело”.
Автор статьи: Ячная Алина, хирург-онколог, высшее медицинское образование по специальности “Лечебное дело”.


 Как развивается грыжа позвоночника?
Как развивается грыжа позвоночника?
 Грыжи позвоночного столба в большинстве случаев регистрируются в спинном отделе, а именно между 5 и 4 поясничным (L4-L5) или между 5 поясничным и первым крестцовым позвонками (L5-S1). Преимущественное возникновение грыж в этих отделах связано с повышенной нагрузкой и анатомическими особенностями межпозвоночных связок.
Грыжи позвоночного столба в большинстве случаев регистрируются в спинном отделе, а именно между 5 и 4 поясничным (L4-L5) или между 5 поясничным и первым крестцовым позвонками (L5-S1). Преимущественное возникновение грыж в этих отделах связано с повышенной нагрузкой и анатомическими особенностями межпозвоночных связок.






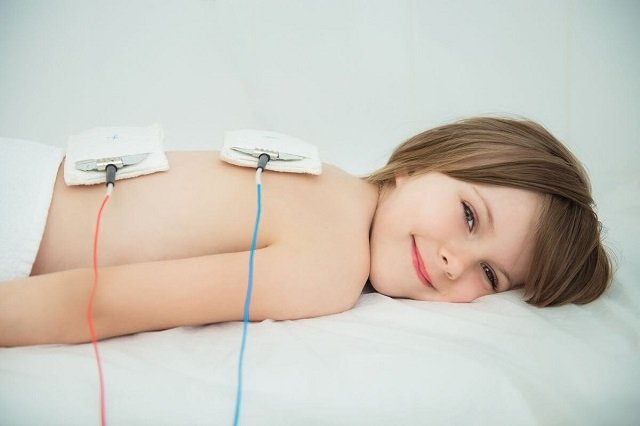









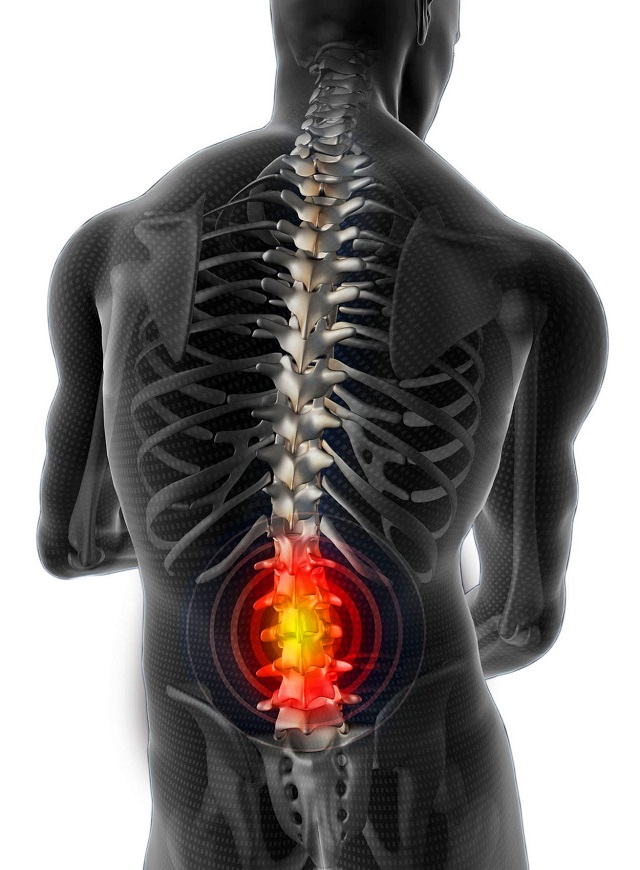











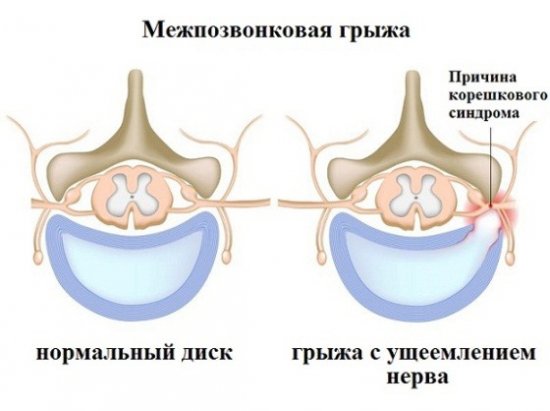
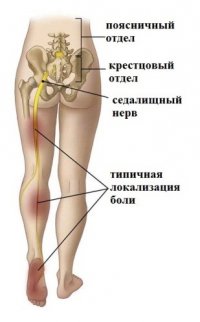
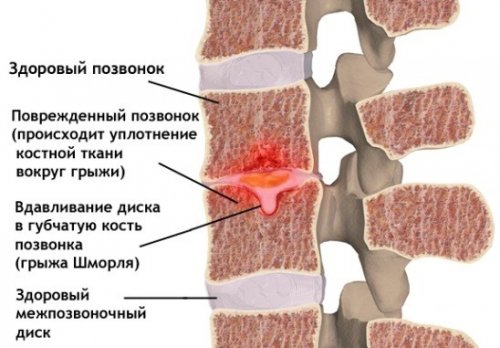
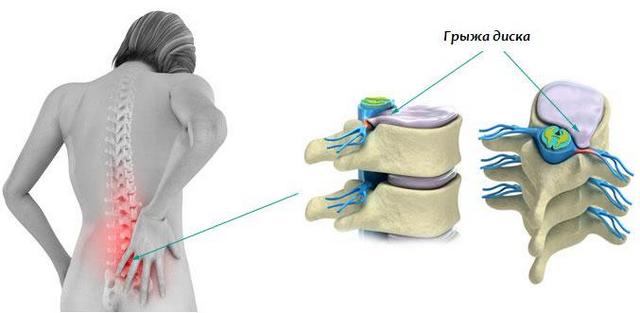
 Если вам интересно узнать о строении позвоночника более подробно, то вы можете обратиться к статье о его функциях и отделах, или к другой, повествующей о том, сколько всего костей в позвоночнике. Они размещены на нашем сайте.
Если вам интересно узнать о строении позвоночника более подробно, то вы можете обратиться к статье о его функциях и отделах, или к другой, повествующей о том, сколько всего костей в позвоночнике. Они размещены на нашем сайте.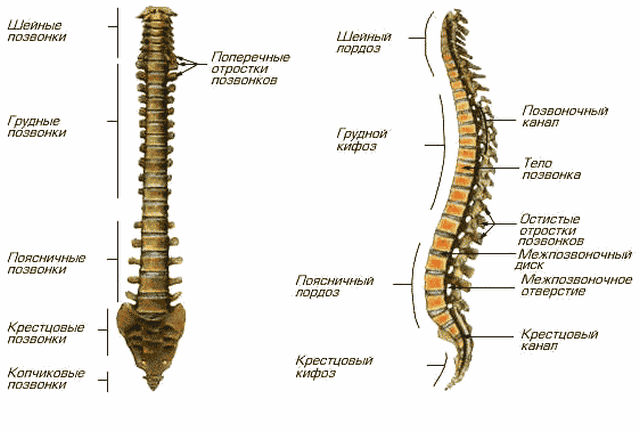
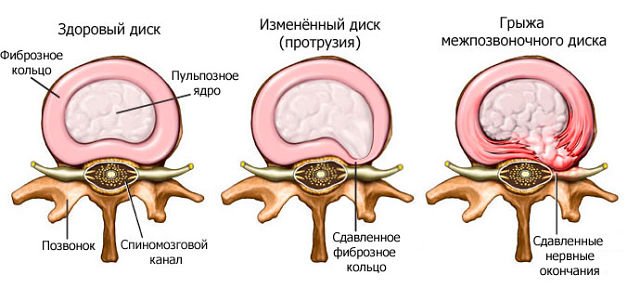






 Давайте разбираться.
Давайте разбираться. е. насколько сайты из выдачи соответствуют запросу пользователя), но и насколько пользователи, перешедшие на каждый конкретный сайт, удовлетворены найденными сайтами – это основа современного поиска.
е. насколько сайты из выдачи соответствуют запросу пользователя), но и насколько пользователи, перешедшие на каждый конкретный сайт, удовлетворены найденными сайтами – это основа современного поиска. Далее, простой расчёт: если интернет-компания получает половину трафика с SEO (50 тыс.), а половину от него составляет Яндекс (25 тыс.) – то после появления блока с сервисом Яндекса (так называемые колдунщики) от этих 25 тыс. останется лишь 12 тыс. Возможно это покажется незначительным, но что такое 12 от 100? Это 12% трафика и значит 12% доходов. Здесь можно долго считать копейки, рассуждать про постоянные и переменные расходы, про особенности того или иного бизнеса. Суть не в этом. Приведённый пример расчёта сделан на опыте реального бизнеса, на основе реальных показателей, цифры сильно приближены к настоящим. Такова жизнь сейчас.
Далее, простой расчёт: если интернет-компания получает половину трафика с SEO (50 тыс.), а половину от него составляет Яндекс (25 тыс.) – то после появления блока с сервисом Яндекса (так называемые колдунщики) от этих 25 тыс. останется лишь 12 тыс. Возможно это покажется незначительным, но что такое 12 от 100? Это 12% трафика и значит 12% доходов. Здесь можно долго считать копейки, рассуждать про постоянные и переменные расходы, про особенности того или иного бизнеса. Суть не в этом. Приведённый пример расчёта сделан на опыте реального бизнеса, на основе реальных показателей, цифры сильно приближены к настоящим. Такова жизнь сейчас. Такая возможность «как бы» была на протяжении короткого времени – технология, презентованная еще Ильей Сегаловичем – Яндекс.Острова (по сути – «колдунщики»). Однако, не выйдя из бета-тестирования, она была свернута. Официальная причина – Острова вебмастеров хуже по качеству, чем собственные Острова Яндекса.
Такая возможность «как бы» была на протяжении короткого времени – технология, презентованная еще Ильей Сегаловичем – Яндекс.Острова (по сути – «колдунщики»). Однако, не выйдя из бета-тестирования, она была свернута. Официальная причина – Острова вебмастеров хуже по качеству, чем собственные Острова Яндекса.

 ..
..
 Поэтому кофе с сахаром для человека является более вредным, нежели кусочек торта.
Поэтому кофе с сахаром для человека является более вредным, нежели кусочек торта.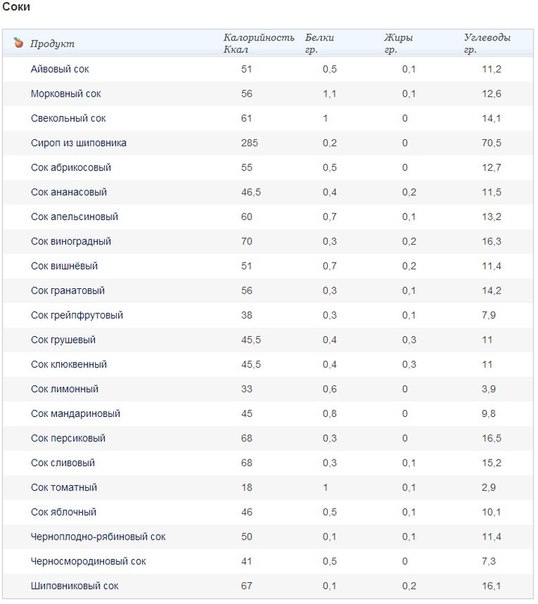

 Oturum çerezlerinin kalıcı çerezlerden farkı geçici, anlık veri bilgisi sağlamasıdır.
Oturum çerezlerinin kalıcı çerezlerden farkı geçici, anlık veri bilgisi sağlamasıdır.



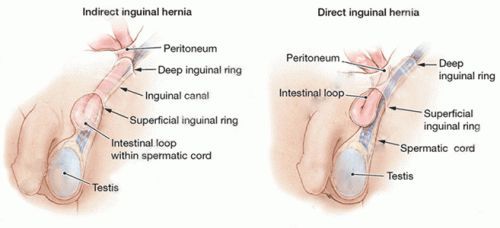





 Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности “Лечебное дело”.
Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности “Лечебное дело”.


 Как у детей, так и у взрослых паховая грыжа классифицируется в соответствии с несколькими признаками:
Как у детей, так и у взрослых паховая грыжа классифицируется в соответствии с несколькими признаками: Объяснение того, почему именно мужчины чаще страдают этой патологией, надо искать в особенностях процессов, происходящих во время внутриутробного развития.
Объяснение того, почему именно мужчины чаще страдают этой патологией, надо искать в особенностях процессов, происходящих во время внутриутробного развития. Единственным результативным способом лечения паховой грыжи является ее удаление. Такая операция называется герниопластикой. Ее целью является иссечение грыжевого мешка и осуществление мер по укреплению стенок пахового канала. Применение новейших способов обезболивания дает возможность проводить герниопластику при любом возрасте пациента.
Единственным результативным способом лечения паховой грыжи является ее удаление. Такая операция называется герниопластикой. Ее целью является иссечение грыжевого мешка и осуществление мер по укреплению стенок пахового канала. Применение новейших способов обезболивания дает возможность проводить герниопластику при любом возрасте пациента. На атланте есть
отверстия: позвоночное – между дужками, межпозвоночное (foramen
intervertebrale),
ведущее в позвоночный канал, крыловое (foramen
alare),
ведущее с дорсльной поверхности крыла
в крыловую ямку, и поперечное (foramen
transversarium)
– в каудальной части крыла.
На атланте есть
отверстия: позвоночное – между дужками, межпозвоночное (foramen
intervertebrale),
ведущее в позвоночный канал, крыловое (foramen
alare),
ведущее с дорсльной поверхности крыла
в крыловую ямку, и поперечное (foramen
transversarium)
– в каудальной части крыла. Поперечный отросток не раздваивается,
поперечных отверстий нет.
Поперечный отросток не раздваивается,
поперечных отверстий нет. В краниальной части крестцовой кости
есть крылья
крестцовой кости (ala
sacralis).
Каудо-латеральная поверхность крыльев
называется ушковидной
поверхностью (facies
auricularis).
У большинства видов она расположена
вертикально. Передняя вентральная
оконечность крестцовой кости называется мысом (promontorium).
Все позвоночные отверстия крестцовых
позвонков образуют крестцовый
канал (canalis
sacralis).
В него ведут дорсальные
и вентральные крестцовые отверстия (foramina
sacralia
dorsalia
et
ventralia).
В краниальной части крестцовой кости
есть крылья
крестцовой кости (ala
sacralis).
Каудо-латеральная поверхность крыльев
называется ушковидной
поверхностью (facies
auricularis).
У большинства видов она расположена
вертикально. Передняя вентральная
оконечность крестцовой кости называется мысом (promontorium).
Все позвоночные отверстия крестцовых
позвонков образуют крестцовый
канал (canalis
sacralis).
В него ведут дорсальные
и вентральные крестцовые отверстия (foramina
sacralia
dorsalia
et
ventralia).
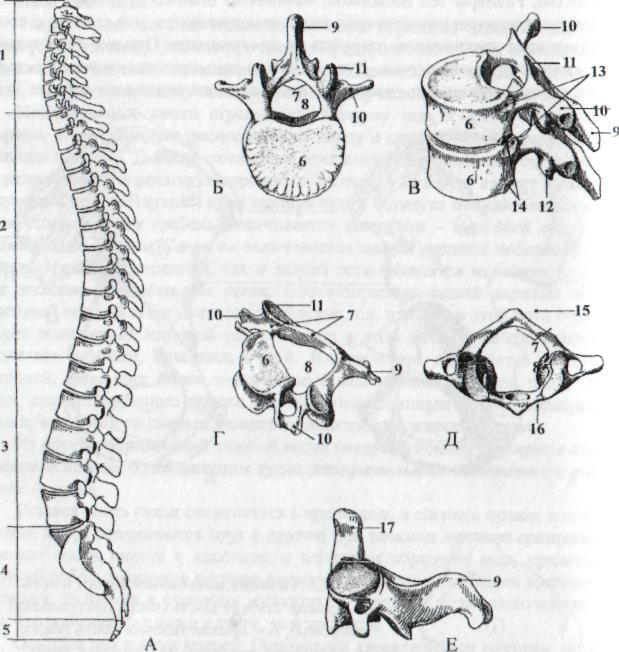
 За это второй шейный позвонок получил название аксис (axis – ось).
За это второй шейный позвонок получил название аксис (axis – ось). Там, где имеется высокая степень подвижности, всегда есть высокий риск гипермобильности, патологических смещений и связанных с этим проблем. Разумеется, Природа позаботилась о том, чтобы сделать атланто-аксиальное сочленение максимально стабильным – данный сустав укреплён мощным связочным аппаратом, который обеспечивает сохранение положения зубовидного отростка относительно атланта при выполнении всех необходимых движений. Однако следует помнить, что весь шейный отдел в целом и атланто-аксиальное соединение в частности предназначены для того, чтобы нести на себе вес головы. Конечно же, у данного сустава есть немалый запас прочности, но всё же он не рассчитан на длительные воздействия давлением, во много раз превышающим обычное.
Там, где имеется высокая степень подвижности, всегда есть высокий риск гипермобильности, патологических смещений и связанных с этим проблем. Разумеется, Природа позаботилась о том, чтобы сделать атланто-аксиальное сочленение максимально стабильным – данный сустав укреплён мощным связочным аппаратом, который обеспечивает сохранение положения зубовидного отростка относительно атланта при выполнении всех необходимых движений. Однако следует помнить, что весь шейный отдел в целом и атланто-аксиальное соединение в частности предназначены для того, чтобы нести на себе вес головы. Конечно же, у данного сустава есть немалый запас прочности, но всё же он не рассчитан на длительные воздействия давлением, во много раз превышающим обычное.
 С другой стороны, при патологии шейного отдела (грыжи, смещения позвонков, аномальные костные разрастания) позвоночные артерии могут сдавливаться и смещаться, кровоток в них при этом будет страдать, и внутренние сонные артерии в этом случае выступят страхующей системой кровоснабжения мозга.
С другой стороны, при патологии шейного отдела (грыжи, смещения позвонков, аномальные костные разрастания) позвоночные артерии могут сдавливаться и смещаться, кровоток в них при этом будет страдать, и внутренние сонные артерии в этом случае выступят страхующей системой кровоснабжения мозга.
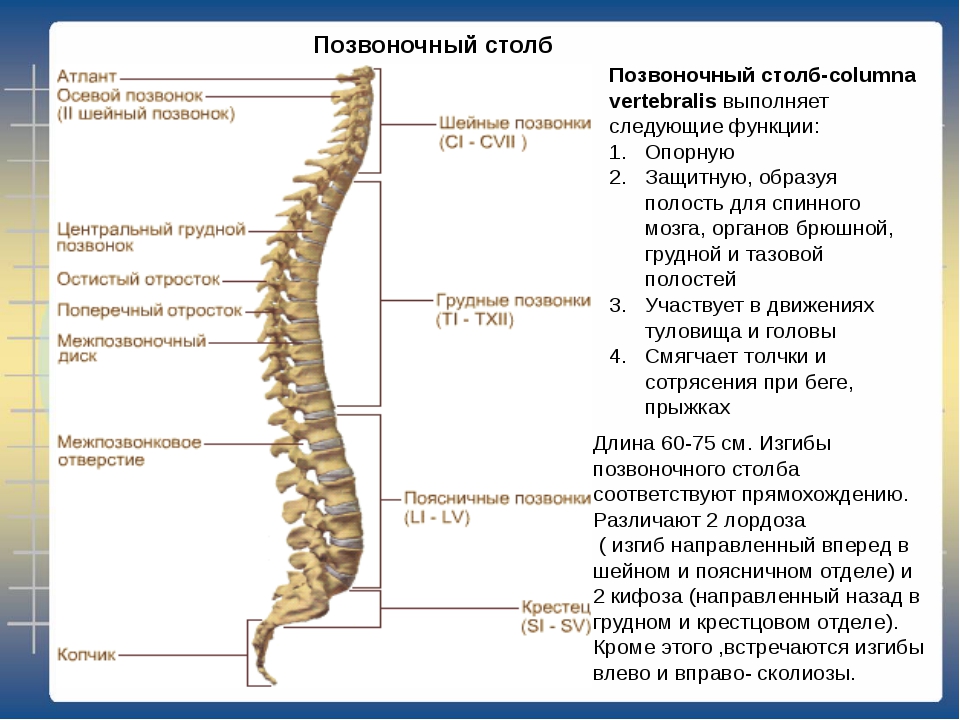 Зачастую это мнение приходится слышать относительно крайних положений шеи – таких как джаландхара-бандха и сету-бандха.
Зачастую это мнение приходится слышать относительно крайних положений шеи – таких как джаландхара-бандха и сету-бандха. Определяющее значение имеет исключение потенциально опасных и повреждающих техник – таких как сиршасана или предельно амплитудные положения головы (например, джаладхара-бандха и асаны, в которых она выполняется).
Определяющее значение имеет исключение потенциально опасных и повреждающих техник – таких как сиршасана или предельно амплитудные положения головы (например, джаладхара-бандха и асаны, в которых она выполняется). Вместо поперечных отростков есть крылья атланта (ala atlantis). Под крылом находится крыловая ямка (fossa alaris). Имеются суставные ямки: краниальные (fovea articularis cranialis) – сильно вогнутые, каудальные (fovea articularis caudalis) – менее вогнутые и ямка для зубовидного отростка (fovea dentis), расположенная на внутренней поверхности вентральной дужки. На атланте есть отверстия: позвоночное – между дужками, межпозвоночное (foramen intervertebrale), ведущее в позвоночный канал, крыловое (foramen alare), ведущее с дорсльной поверхности крыла в крыловую ямку, и поперечное (foramen transversarium) – в каудальной части крыла.
Вместо поперечных отростков есть крылья атланта (ala atlantis). Под крылом находится крыловая ямка (fossa alaris). Имеются суставные ямки: краниальные (fovea articularis cranialis) – сильно вогнутые, каудальные (fovea articularis caudalis) – менее вогнутые и ямка для зубовидного отростка (fovea dentis), расположенная на внутренней поверхности вентральной дужки. На атланте есть отверстия: позвоночное – между дужками, межпозвоночное (foramen intervertebrale), ведущее в позвоночный канал, крыловое (foramen alare), ведущее с дорсльной поверхности крыла в крыловую ямку, и поперечное (foramen transversarium) – в каудальной части крыла. Совокупность поперечных отверстий образует поперечный канал (canalis transversarius).
Совокупность поперечных отверстий образует поперечный канал (canalis transversarius). В краниальной части крестцовой кости есть крылья крестцовой кости (ala sacralis). Каудо-латеральная поверхность крыльев называется ушковидной поверхностью (facies auricularis). У большинства видов она расположена вертикально. Передняя вентральная оконечность крестцовой кости называется мысом (promontorium). Все позвоночные отверстия крестцовых позвонков образуют крестцовый канал (canalis sacralis). В него ведут дорсальные и вентральные крестцовые отверстия (foramina sacralia dorsalia et ventralia).
В краниальной части крестцовой кости есть крылья крестцовой кости (ala sacralis). Каудо-латеральная поверхность крыльев называется ушковидной поверхностью (facies auricularis). У большинства видов она расположена вертикально. Передняя вентральная оконечность крестцовой кости называется мысом (promontorium). Все позвоночные отверстия крестцовых позвонков образуют крестцовый канал (canalis sacralis). В него ведут дорсальные и вентральные крестцовые отверстия (foramina sacralia dorsalia et ventralia). Он является сегментарным органом и состоит из костных позвонков, между которыми располагаются хрящеподобные диски. Это придаёт позвоночнику гибкости и подвижности, что немаловажно для нормального функционирования организма. Сегодня мы попробуем разобраться, в чём отличие между позвонками шейного отдела и позвонками других отделов позвоночника.
Он является сегментарным органом и состоит из костных позвонков, между которыми располагаются хрящеподобные диски. Это придаёт позвоночнику гибкости и подвижности, что немаловажно для нормального функционирования организма. Сегодня мы попробуем разобраться, в чём отличие между позвонками шейного отдела и позвонками других отделов позвоночника. Суставные отростки этих позвонков короткие и слегка наклоненные, а суставные поверхности на них плоские.
Суставные отростки этих позвонков короткие и слегка наклоненные, а суставные поверхности на них плоские.
 Загрузка…
Загрузка…

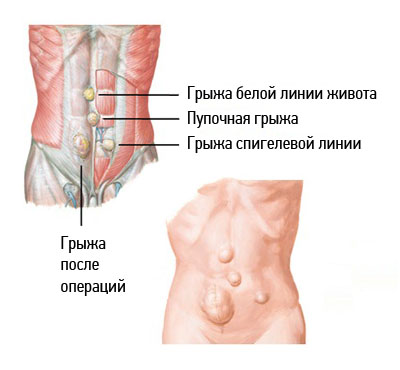
 Спутать его с другой патологией практически невозможно.
Спутать его с другой патологией практически невозможно.
 Чаще всех встречаются в медицинской практике. Как правило, такому виду грыж подвержены мужчины от 40 лет. При этом у мужчины может выходить за пределы семенной канатик или петля кишечника, у женщин – матка, яичник или мочевой пузырь.
Чаще всех встречаются в медицинской практике. Как правило, такому виду грыж подвержены мужчины от 40 лет. При этом у мужчины может выходить за пределы семенной канатик или петля кишечника, у женщин – матка, яичник или мочевой пузырь.
 В большинстве случае ее содержимым выступает сальник или петля кишки. Провоцирующими факторами возникновения бедренной грыжи являются чрезмерные физические нагрузки, беременность и хронические запоры.
В большинстве случае ее содержимым выступает сальник или петля кишки. Провоцирующими факторами возникновения бедренной грыжи являются чрезмерные физические нагрузки, беременность и хронические запоры.
 Также могут отмечаться схваткообразные боли, отличающиеся по остроте выраженности и периодичности.
Также могут отмечаться схваткообразные боли, отличающиеся по остроте выраженности и периодичности.

 Чаще она требует хирургического вмешательства. А если ущемление жизненно важных внутренних органов уже произошло, то операция проводится в экстренном порядке.
Чаще она требует хирургического вмешательства. А если ущемление жизненно важных внутренних органов уже произошло, то операция проводится в экстренном порядке.
 Подобные патологии не исчезают самостоятельно. Со временем величина выпячивания только увеличивается и создает опасность для здоровья и жизни человека.
Подобные патологии не исчезают самостоятельно. Со временем величина выпячивания только увеличивается и создает опасность для здоровья и жизни человека.
 Эти меры необходимы для того, чтобы оценить общее состояние здоровья человека. Детальный анализ всех показателей пациента и наличие сопутствующих заболеваний позволяет хирургу определиться с подходящим вариантом лечения, адаптированного под особенности организма конкретного человека.
Эти меры необходимы для того, чтобы оценить общее состояние здоровья человека. Детальный анализ всех показателей пациента и наличие сопутствующих заболеваний позволяет хирургу определиться с подходящим вариантом лечения, адаптированного под особенности организма конкретного человека.
 Помните: своевременно выполненная операция избавляет от многих неприятностей со здоровьем!!!
Помните: своевременно выполненная операция избавляет от многих неприятностей со здоровьем!!!
 При сдавливании этой области могут появляться болевые ощущения, очень похожие на проявления холецистита, панкреатита, язвенной болезни и других заболеваний внутренних органов. В процессе развития грыжи через щели апоневроза начинает выступать уже брюшина. Содержимое истинной грыжи в большинстве случаев представляет собой сальник, но могут выпячиваться стенки толстой кишки (поперечноободочной), петли тонкого кишечника, фрагменты органов брюшной полости.
При сдавливании этой области могут появляться болевые ощущения, очень похожие на проявления холецистита, панкреатита, язвенной болезни и других заболеваний внутренних органов. В процессе развития грыжи через щели апоневроза начинает выступать уже брюшина. Содержимое истинной грыжи в большинстве случаев представляет собой сальник, но могут выпячиваться стенки толстой кишки (поперечноободочной), петли тонкого кишечника, фрагменты органов брюшной полости.