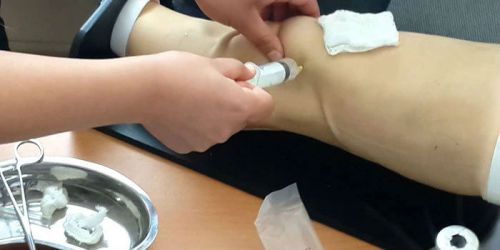
Лучшая мазь от артроза коленного сустава – Мазь от артроза коленного сустава — обзор препаратов для лечения и снятия боли
Мази при артрозе коленного сустава: лучшие лекарства
Мази при артрозе коленного сустава назначаются всем пациентам без исключения, они помогают справиться со всеми симптомами патологии. Правильно подобранная мазь поможет не только замедлить процесс поражения, но и восстановить структуру соединительной ткани.
Для чего применяются мази при артрозе?

Стоит помнить, что артроз коленного сустава – дегенеративно – дистрофическое заболевание, поражающие хрящевые ткани, носит хронический характер. Поэтому все, кто столкнулся с этой проблемой, знают, что такое боль в коленях. Лечение обычно происходит комплексно и не малую роль играют мази, которые борются с такими симптомами:
- Болевой синдром. Большинство мазей могут избавить от этого признака, иногда даже быстрее, чем таблетки и инъекции.
- Отек колен возникает из-за нарушения кровообращения в тканях. Мази и гели нормализуют кровоток и способствуют выведению лишней жидкости.
- Воспалительный процесс – главный симптом, сопровождающий артроз, с которым отлично борются жидкие и полужидкие препараты для внешнего применения.
Кроме того, их часто используют в период реабилитации для массажей, а также для профилактики этого неприятного заболевания.
Важно! Одних мазей для лечения артроза будет недостаточно, поэтому нужно проконсультироваться с врачом по поводу операции, инъекций или приема таблеток и физиотерапии.
Виды мазей
Как и все лекарственные препараты, мази делятся по назначению. Их применяют на определенной стадии и для лечения отдельных признаков. Чаще всего такие средства отпускаются без рецепта, и их можно использовать без назначения врача, поэтому пациентам, которые страдают заболеванием коленных суставов, рекомендуются их хранить в домашней аптечке, как для профилактики, так и для лечения.
Нестероидные противовоспалительные мази

Такие средства применяют первыми после диагностирование заболевания. Их способность угнетать синтез воспалительных веществ значительно облегчает дальнейшую терапию. Препараты уменьшают выработку следующих веществ:
- простагландины;
- лизосомальные ферменты;
- гистамины.
Они приостанавливают процессы заболевания, что делает их основным медикаментозным средством в борьбе с артрозом.
Найз
Активные компоненты этого средства следующие:
- нимесулид;
- ментол;
- капсацин.
Они борются с болью и воспалением. Это синтетическое лекарство очень безопасно и имеет маленький список побочных эффектов.
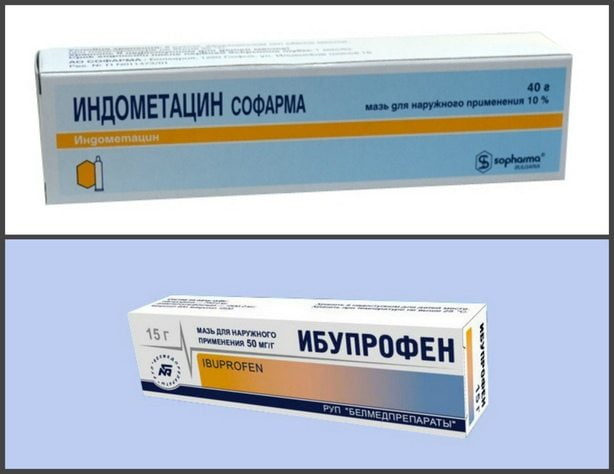
Индометацин
Это средство на основе индолуксусной кислоты окажет анальгезирующий и противоотечный эффект. Угнетает синтез простагландинов, что подавляет экссудативную фазу, а значит, поможет избежать попадания жидкости в коленную полость.
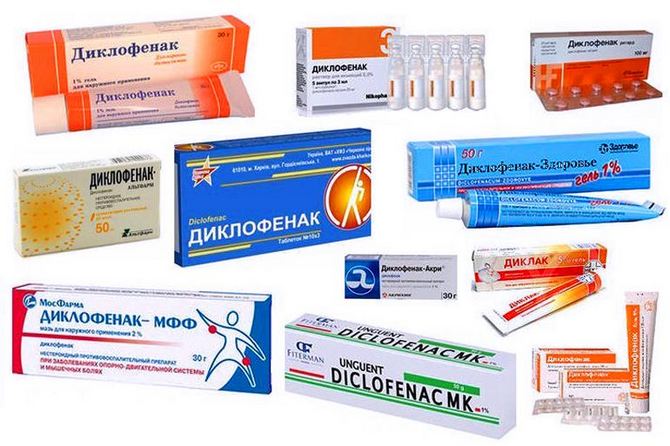
Диклофенак акри

Действующее вещество этой мази, диклофенак натрия, производное фенилоуксусной кислоты, уменьшает количество ферментов в очаге воспаления и оказывает местноанестезирующий эффект. Активно применяется при артрозах разной степени для борьбы с болевым синдромом и гипотермией.
Фастум гель
Мазь на основе кетопрофена, благодаря легкой гелевой основе проникает глубоко в ткани и действует непосредственно на очаг воспаления. Обладает охлаждающим свойством, мягко уменьшает гипотермию и убирает покраснения.
Ибупрофен
Прекращает энергообеспечение воспалительных процессов и снижает их интенсивность. Улучшает микроциркуляцию крови и восстанавливает питание тканей, что приводит к регенерации хрящей при артрозе.
Вольтарен эмульгель
Нестероидное противовоспалительное средство, которое эффективно подавляет ферменты, что приводит к уменьшению болевого синдрома. Имеет долгий период действия, около 12 часов. Поэтому ее можно использовать всего лишь 2 раза в сутки.
Пироксикам
Кроме того, что это мазь обладает анальгезирующими и жаропонижающими свойствами, она снижает вероятность образование тромбов. Разжижает кровь и улучшает ее движение, что значительно ускоряет процесс восстановления.
Цена на НПВП варьируется от бюджетных до очень дорогих, но в основном свойства препаратов не меняются. Поэтому при выборе эффективного противовоспалительного средства не обязательно платить больше.
Важно! У каждого препарата есть противопоказания и побочные эффекты. Нужно внимательно изучить инструкцию перед применением.
Согревающие мази

Сосудорасширяющие средства стимулируют кровообращение в больном суставе. Они отлично согревают колено, что помогает снять боль и усталость. Но с такими препаратами стоит быть осторожным. У них имеется большое количество противопоказаний и при неправильном нанесении они могут оставить ожоги. Вот что важно знать перед их применением:
- Не использовать согревающие мази, если на кожных покровах есть раны, повреждения или высыпания.
- Нельзя использовать их при воспалительных обострениях артроза. Это может усугубить ситуацию.
- Наносить стоит небольшое количество средства. При сильном дискомфорте или если участок кожи, на который наносился препарат, нестерпимо жжет, лучше ее смыть.
- Нужна консультация врача, если в организме есть другие воспалительные процессы или кожные заболевания.
Главные действующие компоненты таких лекарств обычно вещества природного происхождения:
- яды змей и пчел;
- красный перец;
- камфара и другие.
Самые эффективные согревающие средства:
- Апизартрон;
- Финалгон;
- Эспол;
- Дип релиф;
- Капсикам;
- Випросал.
Для сосудорасширяющего эффекта не обязательно покупать мазь. Можно найти дешевые аналоги, которые тоже отлично разогреют и снимут боль. Такие аптечные препараты можно применять при хроническом артрозе:
- скипидарная мазь;
- камфорный спирт;
- эвкалиптовый бальзам;
- меновазин;
- бальзам Звездочка.
Для лучшего эффекта рекомендуется наносить такие средства на ночь и накладывать повязку.
Мази хондропротекторы

Такие средства применяются уже после того, как первые признаки артроза были купированы. Мази этой группы редко борются с болевым синдромом, но все же способны останавливать воспалительные процессы. Главная же их задача – стимуляция синтеза хондроитина, который участвует в строении и регенерации хрящевой ткани. Также они нейтрализуют действие ферментов, которые способствуют разрушению коллагена и гиалоурановой кислоты.
Хондроксид
Способствует снижению дегенеративных процессов и стимулирует выработку внутрисуставной жидкости, которая играет важную роль в восстановлении хряща и функционировании сустава в целом.
Артро Актив
Восстанавливает хрящевые поверхности суставов и повышает активность хондрацитов в соединительной ткани.
Хондроитин
Значительно замедляет развитие артроза, способствует восстановлению суставной сумки и стимулирует биосинтез, что влияет на обмен веществ в хрящах.
Не стоит забывать и о существовании гомеопатических мазей:
- Траумель;
- Бриония;
- препарат Флеминга.
Они поспособствуют восстановлению ткани, при этом практически не имеют никаких побочных эффектов и противопоказаний. Но стоит помнить, что лечение только гомеопатией не будет эффективным.
Артроз – очень неприятное заболевание, и мази являются одним из основных видов лечения. Не стоит забывать о физиотерапии и приеме таблеток, иначе ситуация потребует оперативного вмешательства.
Мази от артроза коленного сустава
Оглавление [Показать]В современном мире такой недуг, как артроз коленного сустава не является редкостью среди пожилых и молодых людей. Заболевание сопровождается болями, что существенно сказывается на здоровье и полноценности жизни человека. Современная медицина предлагает немало средств, помогающих успешно бороться с этой патологией. Каждый может выбрать для себя подходящее лекарство, к примеру, мазь от артроза коленного сустава. Однако выбор здесь огромен, в зависимости от способа действия препарата. Узнайте, что же подойдет вам.
Мази – это лечебные вещества, вязкой консистенции, которые проникают через кожный слой и мягко воздействуют на пораженный болезнью участок. Но ошибочно считать, что одна только мазь может полностью излечить от того или иного недуга. Врачи используют комплексный подход при лечении артроза (или гонартроза), иногда даже с хирургическим вмешательством и постельным режимом. Но мази играют важную роль в этом процессе:
- снимают болевые ощущения;
- согревают зону, пораженную гонартрозом;
- убирают воспалительные симптомы;
- максимально увеличивают приток крови к пострадавшим тканям;
- являются антисептиками;
- улучшают доступ питательных веществ в пораженные суставы с хрящами.
Лечебные мази, облегчающие страдания при данном заболевании, могут содержать такие природные компоненты, как змеиный или пчелиный яд, растительные вытяжки. Сюда относят «Унгапивен» или «Апизатрон». Существует немало мазей на основе акульего жира. Они помогают снять болевые ощущения, благотворно влияют на эластичность мышц и связок. Отрицательным моментом таких мягких лекарственных форм является высокий риск прояв
Рекомендуемые мази при артрозе коленного сустава
Артроз – одно из заболеваний, которые нужно лечить на протяжении большого отрезка времени. То, какие средства и методы могут быть при этом использованы, зависит от степени поражения болезнью сустава и особенностей организма пациента. Но всегда в составе комплексной терапии есть различные мази для лечения артроза.
Роль местного воздействия на пораженный болезнью участок нельзя переоценить. Мази при артрозе коленного сустава помогают уменьшить воспаление, снять болевые ощущения. Кроме того, они повышают эффективность других методов лечения, которые могут так же применяться в комплексе с кремами.
Мази для коленных суставов
Коленные сочленения обычно достаточно сильно нагружены, поэтому нередко заболевание локализируется именно здесь. В фармакологической продукции существует огромное количество мазей от артроза для воздействия именно на коленный сустав.
Преимущества таких лекарственных средств:
- Снимают отёчность.
- Воздействуют не только на сустав, но и на окружающие его мышцы.
- Уничтожают болезнетворные организмы на поверхности кожи.
- Согревают колено.
- Улучшают кровообращение, вследствие чего ткани получают больше питательных веществ и быстрее восстанавливаются.
- Обезболивающие мази при артрозе заметно подавляют боль, что даёт возможность свободнее двигаться днём и лучше высыпаться ночью.
Недостатком является то, что они способны воздействовать на сустав только снаружи. Их влияние на внутренний воспалительный процесс косвенное. Поэтому местные средства для лечения артроза назначаются только в комплексе с другой терапией, особенно если у пациента тяжелая форма болезни.
Наиболее эффективные мази
Мази при артрозе коленного сустава применяются в лечении очень широко, поэтому сейчас их существует очень много разновидностей. Все перепробовать просто невозможно. Поэтому каждый человек, который столкнулся с этой болезнью, старается узнать, какой должна быть лучшая мазь при артрозе, как называется.
Сложно назвать одно название. Среди обезболивающих мазей для лечения артроза хорошо себя зарекомендовали Диклофенак (содержит нестероидное противовоспалительное вещество), Фастум-гель (на основе кетаферона) и Найз (на основе нимесулида). Также они способны подавлять воспалительный процесс. Эти мази желательно сочетать с другими, которые улучшают проницаемость кож и сосудов.
Сосудорасширяющие и согревающие средства
Многие мази от артрита и артроза оказывают сосудорасширяющее и согревающее действие. В их состав обычно входят вещества, которые раздражают рецепторы кожи. Это приводит к усилению кровообращения, что очень важно при артрозе коленного сустава. Некоторые ингредиенты способны проникать через кожу и воздействовать на стенки сосудов, расслабляя их.
Вот несколько примеров:
- Апизатран. Основным действующим компонентом является пчелиный яд. Который достаточно сильно повышает проницаемость оболочек капилляров. Мелкие сосуды расширяются, улучшается кровообращение, быстрее впитываются другие лечебные мази.
- Эспол. Активное вещество – экстракт красного перца. Это растение очень жгучее, поэтому даже в малых дозах сильно раздражает рецепторы кожи, усиливает её кровоснабжение. При нанесении на колено такое действие оказывается на весь сустав.
- Гевкамен – в состав входят ментол и эфирные масла (гвоздика, эвкалипт, камфора). Эффект мягче, чем у предыдущего средства. После нанесения мази постепенно появляется и усиливается ощущение приятного тепла, вызванное расширением кровеносных сосудов.
Такие средства очень эффективны в борьбе с симптомами болезни, в том числе с болью при артрозе коленного сустава. Они отлично сочетаются с противовоспалительными мазями, которым легче попасть в кровоток и проникнуть в сустав, если сосуды расширены.
Совет! Многие из сильнодействующих веществ могут вызывать аллергические реакции или раздражение на коже. Поэтому сообщите лечащему врачу о склонности к аллергии, если она у вас есть. Следите за реакцией кожи.
Часто используемые мази, крема, гели и показания к их применению.
Для местного воздействия на пораженный артрозом коленного сочленения используют множество разновидностей средств для внешнего применения. Это всевозможные мази, гели, крема. Стоит узнать больше о самых популярных из них:
Мази:
- Вирапин. Основа – пчелиный яд.
- Вольтарен – на основе змеиного яда.
- Долобене. Действующее вещество – диметилсульфоксид. Показанием к применению является выраженный воспалительный процесс.
Первые две мази от артроза очень сильно действуют на сосуды, поэтому их эффект быстро заметен. Но их нельзя применять длительное время, чтобы избежать токсического действия ядов на организм. Обезболивающие мази при артрите, наподобие Долобене, нужно использовать строго по инструкции.
Крема:
- Артропант. Изготовлен на вытяжке из пантов марала с добавлением веществ, которые увеличивают его биологическую активность. Специалисты отмечают его эффективность в нескольких сферах: обезболивание, стимулирование восстановительных процессов, противовоспалительный эффект. Об этом креме немало положительных отзывов. К преимуществам относится также то, что у него практически нет противопоказаний.
- Никлофекс. Основой являются такие химически активные вещества, как капсацин, салицилат и этил никотината. Он влияет на проницаемость сосудов, но не так сильно как мази на основе ядов. Используется при необходимости усилить кровоснабжение сустава.
- Долгит. Состоит из ибупрофена и вспомогательных веществ. Показан при отёчности сустава, болезненности, утренней скованности.
Гели:
- Кетонал. Содержат кетопрофен. Назначают при выраженном болевом синдроме.
- Найз. Изготовлен на нимесулиде, относится к НПВС 2 поколения. Может использоваться также при других болезнях суставов: артрите, остеоартрозе, бурсите.
- Феброфид. Активное вещество – лизиновая соль кетопрофена. Показан при наличии воспаления, сильных болевых ощущениях и скованности в суставе.
Народные рецепты мазей и кремов
Народная медицина предлагает огромное количество рецептов, по которым можно приготовить лечебную мазь даже дома. Ниже приведены несколько примеров, которые используются достаточно часто для лечения колена.
При диагнозе артроз, мази для лечения болезни могут быть изготовлены по таким рецептам:
- Против воспаления. Берут по 10 г зверобоя, хмеля и донника, добавляют 50 г вазелина, перемешивают. Необходимо втирать в больной сустав.
- Лечебная согревающая смесь. Смешивают 100 г горчицы, измельченной в порошок, 200 г обычной соли и парафин, настаивают 10-12 часов. Применяют на ночь.
Крема:
- Противовоспалительный крем от артроза на основе окопника. В его состав входят листья (стакан) и корни (2 стакана) этого растения, оливковое масло и мёд (по стакану).
- Лечебный крем на основе золотого уса. Сок или кашица из растения смешивается с вазелином, животным жиром или детским кремом в одинаковом соотношении.
Совет! Если вы решили при лечении артроза использовать рецепты народной медицины, обязательно сообщите об этом врачу. Некоторые сочетания растений и медикаментов могут усугубить состояние или вызвать аллергическую реакцию.
Заключение
Разнообразие кремов и мазей от артроза может помешать быстро подобрать наиболее подходящее средство для лечения. Поэтому нельзя пытаться сделать это самостоятельно. При подозрении на артроз обратитесь к высоко квалифицированному врачу. Только он на основании результатов обследования и своего огромного опыта сможет подобрать эффективную мазь от артрита, которая точно поможет, а не навредит.
Еще интересные статьи:
Мази при артрозе коленного сустава: эффективные средства при гонартрозе
Воспалительные или дистрофические болезни суставов встречаются во всех возрастных группах. Особенно часто они распространены среди людей старше 45 лет, где выявляемость подобной патологии составляет более 65%. Среди всего разнообразия дистрофических болезней суставов одной из типичных локализаций поражения является область колена. Повреждения костной структуры в этой зоне вызывает у людей тяжелый физический и эмоциональный дискомфорт. Чтобы облегчить состояние больных, назначаются мази при артрозе коленного сустава.
Зачем назначают мазевые средства
Поражение коленного сустава дегенеративно-дистрофическим процессом называется гонартроз. Несмотря на то, что деформация колена наступает достаточно поздно, клинические симптомы больной ощущает с самого начала заболевания. Даже гонартроз 1 степени проявляется болевыми ощущениями, которые требуют медицинской коррекции.
Назначение мазевых препаратов осуществляется с самого начала развития патологии. Все мази, которые используются для местной терапии, применяются со следующими целями:
- оказать непосредственное воздействие на сустав;
- облегчить симптомы болезни, особенно боль;
- улучшить функциональную подвижность сустава;
- снять активное воспаление.
Мази при артрозе коленного сустава должны обладать следующими качествами:
- оказывать быстрый эффект;
- одновременно снимать боль и улучшать функцию колена;
- не оказывать повреждающего действия на кожу;
- быть нетоксичными, чтобы существовала возможность длительного применения;
- создавать минимум нежелательных реакций для пациента.
Главным минусом всех мазей является наличие жирной основы, поэтому она долго впитывается, способна оставлять следы на одежде. Для смягчения этих проблем применяется крем, который обладает всеми качествами мази, но имеет хорошо впитывающуюся основу.
Мазевые препараты с противовоспалительным действием
Самую многочисленную категорию мазей, применяемых при артрозах, составляют лекарства с противовоспалительным и анальгетическим эффектом. В основе таких средств нестероидный препарат с выраженной способностью подавлять местное воспаление.
- Бом-Бенге. Комбинированная мазь для коленных суставов при артрозе, состоящая из производного салициловой кислоты – метилсалицилата и ментола. Первый компонент, ярко выраженный анальгетик, второй — оказывает отвлекающее действие. Эта эффективная комбинация лекарств взаимно потенцирует действие друг друга. Используется наружно дважды в сутки курсом не более 10 дней. Из-за способности метилсалицилата всасываться и оказывать системное действие, людям, страдающим от эрозивно-язвенных процессов в желудке, следует избегать этого средства.
- Долгит. Содержит в составе одно противовоспалительное и обезболивающее вещество – ибупрофен. Выпускается в форме геля или крема. Применяется на коленный сустав дважды в сутки. Курс терапии обычно не менее 10 дней.
- Финалгель. Содержит в виде активного ингредиента вещество пироксикам. Выпускается в виде геля. Применяется дважды в сутки.
Большинство производителей в последнее время перешло с мазевой формы лекарств на гелевую. Это сделано с целью убрать отрицательные свойства мазевых наполнителей. Гели на водной основе быстрее впитываются, а активные компоненты находятся в растворенном состоянии. Не остается никаких следов на одежде, поэтому лекарства легко использовать в повседневной жизни. Продолжительность действия большинства гелей, содержащих противовоспалительные компоненты, не отличается от таковой у мазей. Она составляет около 6 часов.
Мазь при артрозе коленного сустава, содержащая противовоспалительные и анальгетические компоненты, должна быть использована под контролем специалиста. Это связано с тем, что активные вещества данной группы могут всасываться и оказывать воздействие на желудочно-кишечный тракт, вызывая язвенные повреждения.
Мазевые препараты с регенерирующими свойствами
Средства с противовоспалительными компонентами очень эффективно снимают воспаление и боль, но не восстанавливают суставные ткани. При начальных стадиях изменений в суставе важнее применять не столько обезболивающие, сколько восстанавливающие средства. Суть таким мазей – проникновение в полость измененного сустава посредством чрескожной диффузии. Затем такие препараты улучшают структурные повреждения суставных поверхностей.
Мазь для коленных суставов при артрозе с восстанавливающими компонентами применяется в медицине относительно недавно. Еще 15 лет назад использование подобных лекарств было единичным. Сегодня невозможно представить терапию коленного сустава без применения регенерирующих средств. Ниже представлены наиболее типичные представители этой группы мазевых препаратов.
- Хондроксид. Содержит природный ингредиент – хондроитина сульфат. Обладает способностью восстанавливать поврежденные ткани сустава, обладает умеренным противовоспалительным действием. Наносится трижды за сутки. Необходимо немного втереть для усиления эффективности. Курс терапии длительный, так как процесс восстановления сустава требует времени, иногда продолжается до нескольких месяцев.
- Кондронова. Эта мазь от артроза коленного сустава содержит два восстанавливающих компонента – хондроитин и глюкозамин. Оказывает мощное местное регенерирующее действие на пораженные суставные ткани. Применяется дважды за сутки. Курс терапии – до 2 недель.
- Хондроглюксид. Имеет аналогичный состав как у препарата Кондронова, но выпускается в форме геля. Применяется дважды за день, курс терапии может продолжаться до месяца.
Все восстанавливающие мази нетоксичны, могут применяться без возрастных ограничений. Они разрешены при беременности, лактации. Единственным противопоказанием является непереносимость компонентов средства. В профилактических целях, когда еще нет явного болевого синдрома, они рекомендуются всем людям старше 50 лет. В начальных стадиях, когда появляется только небольшой хруст при движениях, эти лекарства могут восстановить подвижность сустава, и обеспечить предупреждение появления болей.
Мазевые препараты с местнораздражающим действием
Эта категория препаратов не обладает лечебным эффектом на ткани сустава, более того, они даже не эффективны для обезболивания. Но лекарства востребованы, так как, раздражая нервные окончания на коже коленной области, способствуют облегчению страданий путем отвлечения внимания больного. Мази с отвлекающим компонентом не содержат веществ, которые всасываются в системный кровоток. Это означает, что они действуют только местно, не оказывая нежелательных реакций во всем организме. Ниже перечислены наиболее типичные представители этой категории лекарственных препаратов.
- Капсикам. Многокомпонентный препарат, содержащий в качестве отвлекающей основы камфору и терпентинное масло. Эффект мази усилен за счет диметилсульфоксида, который позволяет продлить согревающий эффект. Наносится дважды за сутки. Длительность терапии индивидуальная. Так как мази с раздражающими компонентами не оказывают лечебного действия, то их прекращают применять при снятии острых болевых симптомов.
- Финалгон. Средство содержит два активных компонента – никобоксил и нонивамид. Оба вещества обладают отвлекающим действием в сочетании с местным сосудорасширяющим эффектом. Это очень полезно, так как сустав при артрозе страдает от недостаточности кровотока. Доза лекарства – 1 см мази при кратности трижды за сутки.
- Эфкамон. Содержит набор растительных ингредиентов с отвлекающим действием. Дополнительно в состав включен метилсалицилат, который обладает анальгетическим эффектом. Используется трижды за стуки. Мазь от артроза коленного сустава для усиления эффективности можно применять под теплую повязку.
При гонартрозе коленного сустава мази с серой в настоящее время не применяются в связи с низкой эффективностью. Еще 10 лет назад такую практику можно было встретить в периферических лечебных учреждениях, однако сейчас применение средств, содержащих серу, не оправдано.
После аппликации мазевых препаратов с отвлекающим эффектом возникает чувство жжения в области сустава. Это нормальный согревающий эффект, в результате которого, может покраснеть кожа. Местнораздражающие средства нельзя использовать лишь у детей и при непереносимости компонентов лекарства. После обработки колена необходимо тщательно вымыть руки с мылом, чтобы не было воздействия на кожу ладоней.
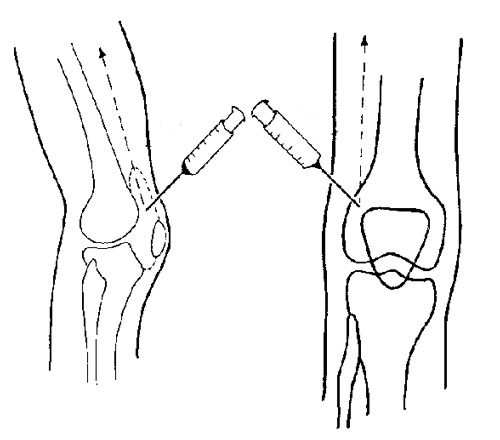
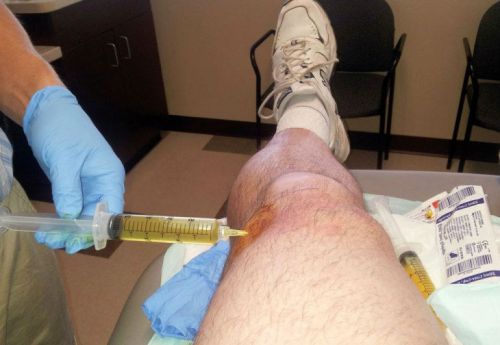
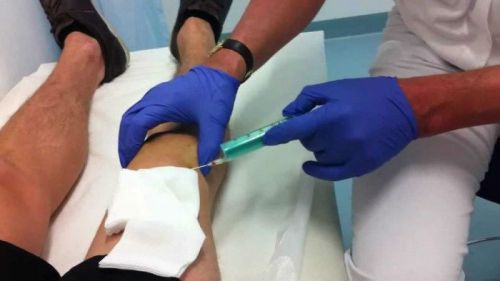
Средства для введения внутрь сустава
Мазеподобные препараты могут применяться не только наружно. Лекарства на гелевой основе эффективно помогают при внутрисуставном введении. Такой способ терапии позволяет восстановить синовиальную жидкость, которая теряет свои смазочные свойства при артрозе. Гель в коленный сустав может вводить только специалист-травматолог в условиях соблюдения правил асептики и антисептики. Процедура использования геля весьма болезненна, но обеспечивает длительный восстанавливающий результат. Ниже представлены некоторые лекарства на гелевой основе для внутрисуставного введения.
- Гиалрипайер. Содержит в основе гиалуроновую кислоту, которая оказывает регенерирующее действие на синовиальную жидкость. Выпускается вместе со шприцем и иглой. Вводится внутрь сустава однократно. Результат держится до 12 месяцев, затем требуется повторное введение.
- Интрагель. Действующее вещество – гиалуроновая кислота. Выпускается в концентрации 0.8% и 1.6%. Гель предназначен для однократного внутрисуставного введения.
При гонартрозе коленного сустава инъекции геля используются при далеко зашедших стадиях. Препарат не снимает боль, наоборот, усиливает ее сразу после введения. Это требует системного применения анальгетических средств. Назначение наружных мазевых лекарств совместно с внутрисуставными гелями не практикуется.
Заключение
Таким образом, современная медицина обладает широким арсеналом наружных средств. Мази для лечения артроза коленного сустава оказывают разнообразное по механизму воздействие на пораженные ткани. Какие мази наиболее эффективны для конкретного больного — лучше разбираться совместно с врачом-травматологом. Самолечение даже наружными средствами не всегда эффективно и может привести к ухудшению дегенеративного процесса в коленном суставе.
Мазь при артрозе коленного сустава | Prosystavi.ru
Артроз коленного сустава поражает не только пожилых, но и молодых. Это очень распространенное заболевание, которое сопровождается болями, ограничением подвижности сустава, существенно ухудшает качество жизни человека и без лечения может стать причиной инвалидности. К сожалению, полностью вылечить патологические изменения невозможно, но можно замедлить разрушение сустава. Широко распространено применение различных мазей, благо выбор большой и каждый сможет найти эффективное средство.
Польза мазей
Несмотря на то, что мази можно купить в аптеках без рецепта врача, их применение должно обязательно согласовываться со специалистом. Чтобы врач подобрал оптимальный состав, необходимо пройти тщательную диагностику.
Артроз – это достаточно многоликое заболевание, и есть целый ряд нюансов в лечении каждого отдельного случая. Необходимо подбирать мазь в соответствии со стадией патологии, учитывать характер и причину заболевания, выраженность болевого синдрома и многое другое.
Важно! Длительность применения и частоту использования того или иного средства должен подбирать только врач.
Правильно подобранная мазь оказывает следующие эффекты:
- купирование боли;
- уменьшение воспалительного процесса;
- антисептическое воздействие;
- повышение эффективности других лечебных процедур;
- устранение отечности и покраснения;
- купирование гипертонуса мышц;
- активизация обменных процессов в тканях;
- замедление разрушения хрящевой ткани;
- согревающий эффект;
- улучшение кровообращения в суставе, благодаря чему обеспечивается питание и снабжение кислородом клеток сустава.

Финалгон обладает обезболивающим эффектом. Обладает эффектом расширения сосудов.
Важно! Мази оказывают локальный эффект, что является их существенным минусом по сравнению с системными препаратами.
Но при этом имеются и плюсы использования местных средств:
- проникновение непосредственно в область поражения;
- минимальное количество побочных эффектов и противопоказаний;
- нет вредного воздействия на внутренние органы;
- скорая помощь при сильных болях;
- доступность в аптеках;
- простота в применении.
Виды мазей
Какой-то универсальной мази, которая используется при артрозе коленного сустава, не существует. Выбор зависит от стадии заболевания и клинической картины.
Существуют следующие виды мазей:
- Противовоспалительные – снимают интенсивность воспалительного процесса, что очень важно в острый период артроза, избавляют от боли, устраняют отечность, покраснение, повышенную температуру. К этой группе препаратов относятся Ортофен, Диклофенак, Индометацин, Долобене, Найз, Кеторол.
- Согревающие – эти мази улучшают клеточное питание хряща за счет нормализации кровообращения, стимулируют кровоток в тканях, снимают спазмы и боль, играют роль отвлекающего средства. Сюда можно отнести Апизартрон, Випросал, Гэвкамен, Эспол.
- Хондропротекторы – восстанавливают поврежденные хрящевые структуры, запускают регенерационные процессы в суставе. К этой группе мазей относятся Хондроитин, Артро-Актив, Терафлекс, Кондронова, Акулий жир и прочие.
- Комбинированные средства – расширяют сосуды и нормализуют кровоток, снимают отечность и мышечные спазмы, уменьшают воспаление и боль. Например, Бом-бенге, Никофлекс, Апизартрон.
Состав мазей тоже различается, в аптеках можно приобрести средства на основе:
- Негормональных противовоспалительных компонентов – Нимулид, Долгит, Фастум, Кетонал.
- Салициловой кислоты и ее производных – Камфарт, Эфкамон, Долоксен Фаст,
- Алкалоида стручкового перца – Капсин, Эспол.
- Глюкозамина и хондроитина – Хондролон, Хондроксид, Терафлекс.
- Натуральных растительных, минеральных или животных компонентов – Алфлутоп, Траумель-С, Унгапивен, Випросал В.
Показания к применению
Мази при артрозе коленного сустава назначаются при следующих симптомах:
- боль;
- уменьшение двигательной активности;
- припухлость сустава;
- повышение местной и общей температуры;
- хруст в суставе при движении;
- воспаление в суставе;
- деформация сустава.

Воспалительный процесс в коленном суставе. Рекомендуется использование мазей для снятия воспалительного процесса.
Особого внимания требует подбор мази при беременности. Большинство противовоспалительных препаратов будущим мамам противопоказаны, они даже при наружном использовании могут навредить здоровью и развитию плода.
Не просто подобать мази и людям, склонным к аллергическим реакциям. Необходимо точно знать, что компоненты того или иного средства точно не спровоцируют негативную реакцию организма.
Аптечные препараты
Мази с противовоспалительным действием, которые применяют при артрозах – это самая многочисленная категория. В основе присутствует нестероидный компонент, который подавляет местное воспаление и обладает анальгезирующим эффектом:
- Бом-бенге – комбинированная мазь на основе производных салициловой кислоты – ментола и метилсалицилата. Используется данное средство два раза в день не более 10 дней. Так как метилсалицилат всасывается в кровь и может оказывать некоторое системное воздействие, пациентам с эрозивно-язвенными патологиями в желудке следует избегать этой мази.
- Долгит – его активным компонентом является ибупрофен. Применяется два раза в день курсом 10 дней.
- Финалгель – активное вещество пироксикам. Используется два раза в день.
Противовоспалительные средства снимают воспаление и боль, но восстановить поврежденный сустав не могут. Поэтому при артрозе назначаются и регенерационные мази, обладающие хондропротекторным действием:
- Хондроксид – в основе природный компонент хондроитина сульфат. Обладает умеренным противовоспалительным действием, но хорошо восстанавливает ткани хряща. Наносить препарат рекомендуется три раза в день, курс терапии длительный – до нескольких месяцев.
- Кондронова – в состав входят два активных компонента – хондроитин и глюкозамин. Используется два раза в день в течении 2 недель
- Хондроглюксид – аналог предыдущей мази, но выпускается в форме геля, который лучше проникает в глубокие ткани. Используется 2 раза в день, курс лечения – до месяца.

Хондроксид обеспечивает регенерацию хрящевой ткани, улучшает обмен веществ, обеспечивает разрушение ферментов, поражающих хрящевую ткань.
СПРАВКА. Все хондропротекторные мази являются нетоксичными и могут применяться без ограничений по возрасту, также они не противопоказаны при беременности и в период лактации.
Прогревающие препараты не оказывают лечебного воздействия, они только лишь раздражают нервные окончания и этим отвлекают пациента от боли. Эти мази воздействуют только местно, и в общий кровоток не всасываются:
- Капсикам – основа препарата терпентинное масло и камфара. Наносятся дважды в день. Как только болевой синдром купируется другим препаратом или методом, использование Капсикама можно прекращать.
- Финалгон – содержит нонивамид и никобоксил. Препарат оказывает отвлекающее и сосудорасширяющее воздействие. Наносится трижды в день.
- Эфкамон – растительный препарат, но в состав дополнительно включен метилсалицилат, который оказывает анальгезирующее воздействие. Используется три раза в сутки.
Раздражающее действие оказывают также мази на основе пчелиного яда. Однако эти средства часто вызывают аллергическую реакцию, поэтому используя их, необходимо быть уверенным в отсутствии индивидуальной непереносимости их компонентов:
- Апизартрон;
- Унгапивен;
- Випросал.
Что касается мазей домашнего приготовления, рецептов их очень много, но преимущества аптечных препаратов следующие:
- Аптечные мази можно купить уже в готовом виде, и не тратить время на поиск и самостоятельное смешивание ингредиентов. Кроме того, некоторые мази домашнего приготовления должны какое-то время настаиваться, а аптечные можно использовать сразу.
- Эффективность готовых средств подтверждается клиническими испытаниями, а «бабушкины» рецепты, хоть и проверены годами, но в лабораториях тестирования не проходили.
- Что касается цены, не всегда средства домашнего приготовления существенно дешевле аптечных.
Только с помощью мазей улучшить состояние пациента с артритом коленного сустава сложно.
Артрит – это заболевание, которое нуждается в комплексном подходе к терапии, что подразумевает пересмотр образа жизни, правильное питание, использование медикаментов и физиотерапевтических методик. Эффективность мазей высока только на 1 и 2 стадии развития патологии, в дальнейшем они используются больше в качестве скорой помощи для снятия острой боли. 3 и 4 стадия артроза местными средствами не лечится.
Похожие статьи:
Мази при артрозе коленного сустава
Почему мази полезны при лечении артроза?
Несмотря на то, что только наружными средствами невозможно излечить артроз, они ускоряют процесс выздоровления и оказывают целый ряд положительных воздействий:


- уменьшают воспаление;
- облегчают боли;
- устраняют спазмы мышц, окружающих сустав;
- улучшают кровообращение в околосуставных тканях;
- оказывают приятный и полезный согревающий эффект;
- нормализуют питание костной и хрящевой тканей;
- оказывают противомикробное действие;
- усиливают силу действия других методов лечения.
При выборе мази следует обращать внимание на ее принцип действия и основное действующее вещество, т/к назначение разных мазей может отличаться.
Подобрать наиболее подходящее средство и схему его применения может только врач.
Разновидности мазей от артроза
Средства для втирания при патологиях суставов используются издавна. Их изготавливали из различных лекарственных растений и других природных ингредиентов, таких как продукты пчеловодства, змеиный яд и прочее.
В медикаментах, которые назначают сегодня врачи, также по большей части содержатся натуральные вещества.


Различают четыре вида мазей для лечения гоноартроза:
Мази, применяемые для лечения артрозов, можно разделить на 2 группы:
Согревающие и сосудорасширяющие применяются для улучшения микроциркуляции в пораженной области, уменьшения болей, усиления действия других медикаментов, нормализации питания костной и хрящевой тканей.
Противовоспалительные и обезболивающие используются для уменьшения (устранения) воспалительного процесса, способствуют устранению отека, повышения температуры, ограничения подвижности пораженного сустава.
Эффективность противовоспалительных наружных средств достаточно низкая, т.к. кожа способна пропускать только 5–7% активного действующего вещества. Врачи рекомендуют своим пациентам местные противовоспалительные средства только на начальных этапах болезни или при очередном ее обострении.
Для длительного лечения чаще всего назначают именно мази согревающего и сосудорасширяющего действия.


Найз гель – представитель группы противовоспалительных и обезболивающих мазей
При всем разнообразии мазей, назначаемых при артрозе коленного сустава, их можно условно разделить на 3 большие группы:
- противовоспалительные, обезболивающие;
- с согревающим, сосудорасширяющим эффектом;
- хондропротекторы.
К первой группе относятся препараты на основе НПВС (нестероидных противовоспалительных средств), которые угнетают активность фермента циклооксегиназы, ответственного за выработку медиаторов воспаления.
Существуют десятки НПВС с разной химической структурой – кислоты, производные сульфонамида, алканоны.
Средства второй группы содержат пчелиный или змеиный яд, капсаицин (вытяжку перца), камфору, скипидар, ментол, другие эфирные масла, иногда синтетические вещества.
Они оказывают местнораздражающее, отвлекающее действие, тем самым устраняют болевые ощущения. Благодаря их применению улучшается циркуляция крови, трофика тканей, это важно для противодействия дегенеративно-дистрофическим процессам, которыми сопровождается артроз.
Препараты группы хондропротекторов содержат компоненты хрящевой ткани или вещества, которые улучшают обменные процессы в этой ткани. Они замедляют дегенеративные процессы, способствуют регенерации хряща.
Некоторые активные компоненты мазей, гелей этой группы оказывают противовоспалительное и обезболивающее действие. Более выражен защитный, а не восстановительный эффект хондропротекторов.
Предупредить или приостановить разрушение хрящевой ткани они могут, но не стоит рассчитывать, что эти мази от артроза помогут обратить вспять процесс разрушения.
Рассказы о том, как чья-то мама мазала колено мазью, в результате разрушенный хрящ восстановился, едва ли заслуживают доверия.
Помимо готовых аптечных препаратов в лечении артрозов можно применять самодельные мази с пчелиным ядом, скипидаром, сухой горчицей, натертым корнем хрена, лекарственными травами.
Не все мази для лечения артроза можно отнести к одной из 3 групп. Траумель – гомеопатический препарат со сложным составом (растительные и химические компоненты) и комплексным действием.
Гепариновая мазь – комбинированный препарат с противовоспалительным и местноанестезирующим действием, но основное ее назначение: уменьшить свертываемость крови и предупредить образование тромбов.
Мази для лечения артроза плечевого сустава
Лечение болезни начинается с устранения воспалительного процесса и снятия болезненных ощущений. При выборе мази при артрозе плечевого сустава стоит обратить внимание на препарат «Нимесулид». Это очень хорошее результативное средство, помогающее быстро устранить боль и воспаление.
Патологическое поражение суставной и хрящевой ткани относится к достаточно тяжелой болезни, лечить которую очень сложно. Чтобы избавиться от имеющейся проблемы, применяется комплексная терапия, в основу которой входит мазь, при артрозе рук которая помогает быстро устранить имеющийся дискомфорт.
Наиболее хорошим средством считается «Диклофенак». Это нестероидный противовоспалительный препарат, характеризующийся выраженным обезболивающим, жаропонижающим и противовоспалительным действием. Применяется он в небольшой дозировке и наносится по 3-5 раз в день легкими массирующими движениями.
Продолжительность проведения терапии зависит от сложности протекания болезни. Это средство имеет множество побочных эффектов, поэтому нужно предварительно проконсультироваться с доктором на предмет наличия противопоказаний.
При артрозе пальцев рук зачастую применяется противовоспалительная мазь «Долгит». Активным действующим компонентом является ибупрофен, благодаря чему это средство оказывает выраженное обезболивающее действие.
Также оно характеризуется и противовоспалительным эффектом. Мазь наносится тонким слоем в области поражения, а затем втирается легкими массирующими движениями до полного впитывания крема.
Для лучшего результата можно применять специальные согревающие повязки.
Аптечные препараты
Весь ассортимент аптечных обезболивающих мазей можно свести к 4 классам препаратов:
- нестероидные противовоспалительные средства (НПВС),
- хондропротекторы,
- гомеопатические средства,
- согревающие «растирки».
У каждой из этих групп — свои особенности применения.
- Наружные НПВС эффективны при острых приступах артроза. Подавляя активность воспалительных ферментов в полости сустава, они способствуют быстрому устранению боли, отека и покраснения.
В настоящее время ассортимент таких препаратов очень велик, во многом благодаря выпуску одних и тех же активных соединений под разными торговыми названиями.
Для лечения суставных заболеваний специалисты рекомендуют применять средства на основе кетопрофена, диклофенака или ибупрофена. Они проявляют наиболее высокую анальгетическую активность, к тому же, в отличие от других НПВС (индометацина, фенилбутазона), не вызывают разрушения хрящевых тканей.
Препараты наносятся ежедневно 3-4 раза в сутки в течение 2-3 недель. Более длительное их применение может привести к развитию системных негативных реакций, характерных для внутренних нестероидных средств (головокружениям, тошноте, неприятным ощущениям в желудке).
Местные НПВС выпускаются в трех формах: мази, кремы и гели. Мази и кремы начинают действовать быстрее (уже через несколько минут после нанесения). Зато гели лучше всасываются и обладают более сильным и продолжительным эффектом.
Краткий обзор современных наружных средств с НПВС:
| Торговое наименование | Действующее вещество | Побочные эффекты | Противопоказания |
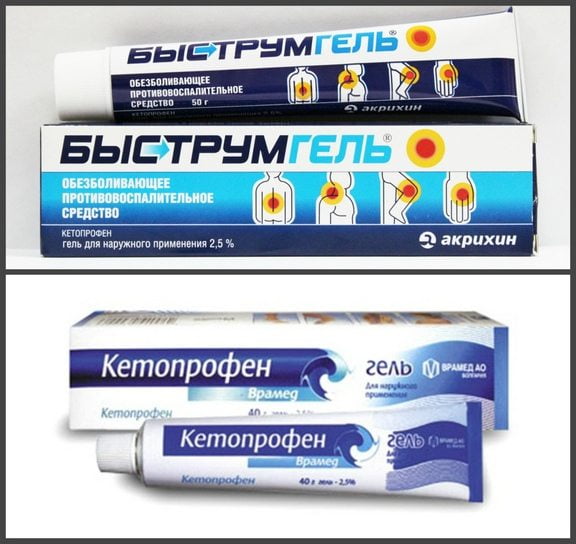
| Кетонал кремФастум гельБыструм гель Феброфид гель Флексен гель Артрозилен гель | Кетопрофен | Возможно покраснение кожи в месте нанесения. | Раны на коже в месте нанесения, экзема, возраст до 12 лет, индивидуальная непереносимость. |
| Ортофен мазьВольтарен гельДиклофенак (гели, кремы и мази) Диклак гель Наклофен (гель и крем) Дикловит гель | Диклофенак | Повышение чувствительности кожи к воздействию УФ-лучей, аллергические реакции (зуд, покраснение, шелушение). | Обострение язвенной болезни желудочно-кишечного тракта, нарушения кроветворения, возраст до 6 лет, беременность, лактация, повреждения кожи в месте нанесения. |
| Долгит (крем и гель)Нурофен гель | Ибупрофен | Возможны аллергические реакции в месте нанесения (жжение, покраснение). | Аспириновая «астма», детский возраст. С осторожностью применять в период беременности, лактации, при заболеваниях печени, почек, пищеварительного тракта. |
Общие правила применения средств с НПВС:
- нельзя наносить под повязку,
- нельзя втирать в поврежденные участки кожи,
- при появлении аллергической реакции препарат нужно смыть и в дальнейшем не использовать.
- Хондропротекторы применяются как для лечения, так и для профилактики коленного артроза. Мази и гели этой группы содержат натуральные компоненты (глюкозамин и хондроитин), которые участвуют в построении хрящевых тканей. Их использование помогает уменьшить болевые ощущения, восстановить подвижность сустава и предупредить дальнейшую его деформацию.
Однако, по сравнению с НПВС, хондропротекторы обладают менее выраженным анальгетическим эффектом. Поэтому применять их желательно в завершающей стадии обострений или в периоды затишья недуга. Курс лечения — от 3 недель до 2 месяцев. Кратность применения — 2-3 раза в день.
Из побочных явлений в редких случаях отмечается развитие кожных аллергических реакций (крапивницы, зуда, шелушений). Противопоказаниями являются:
- нарушение целостности кожных покровов в области больного сустава,
- индивидуальная непереносимость.
К наиболее востребованным местным хондропротекорам относятся следующие мази и гели:
- Хондроксид,
- Хондроитин-Акос,
- Кондронова,
- Артро-Актив,
- Суставит Форте.
- Согревающие препараты оказывают местнораздражающее и сосудорасширяющее действие. За счет этого происходит уменьшение болевых ощущений, улучшается кровоток в коленном суставе, активнее начинают протекать восстановительные процессы.
Активными компонентами таких средств являются:
В домашних условиях можно приготовить такие обезболивающие мази:
Поражение коленного сустава дегенеративно-дистрофическим процессом называется гонартроз. Несмотря на то, что деформация колена наступает достаточно поздно, клинические симптомы больной ощущает с самого начала заболевания.
Даже гонартроз 1 степени проявляется болевыми ощущениями, которые требуют медицинской коррекции.
Назначение мазевых препаратов осуществляется с самого начала развития патологии. Все мази, которые используются для местной терапии, применяются со следующими целями:
- оказать непосредственное воздействие на сустав;
- облегчить симптомы болезни, особенно боль;
- улучшить функциональную подвижность сустава;
- снять активное воспаление.
Мази при артрозе коленного сустава должны обладать следующими качествами:
- оказывать быстрый эффект;
- одновременно снимать боль и улучшать функцию колена;
- не оказывать повреждающего действия на кожу;
- быть нетоксичными, чтобы существовала возможность длительного применения;
- создавать минимум нежелательных реакций для пациента.
Главным минусом всех мазей является наличие жирной основы, поэтому она долго впитывается, способна оставлять следы на одежде. Для смягчения этих проблем применяется крем, который обладает всеми качествами мази, но имеет хорошо впитывающуюся основу.
Самую многочисленную категорию мазей, применяемых при артрозах, составляют лекарства с противовоспалительным и анальгетическим эффектом. В основе таких средств нестероидный препарат с выраженной способностью подавлять местное воспаление.
- Бом-Бенге. Комбинированная мазь для коленных суставов при артрозе, состоящая из производного салициловой кислоты – метилсалицилата и ментола. Первый компонент, ярко выраженный анальгетик, второй — оказывает отвлекающее действие. Эта эффективная комбинация лекарств взаимно потенцирует действие друг друга. Используется наружно дважды в сутки курсом не более 10 дней. Из-за способности метилсалицилата всасываться и оказывать системное действие, людям, страдающим от эрозивно-язвенных процессов в желудке, следует избегать этого средства.
- Долгит. Содержит в составе одно противовоспалительное и обезболивающее вещество – ибупрофен. Выпускается в форме геля или крема. Применяется на коленный сустав дважды в сутки. Курс терапии обычно не менее 10 дней.
- Финалгель. Содержит в виде активного ингредиента вещество пироксикам. Выпускается в виде геля. Применяется дважды в сутки.
Эта категория препаратов не обладает лечебным эффектом на ткани сустава, более того, они даже не эффективны для обезболивания. Но лекарства востребованы, так как, раздражая нервные окончания на коже коленной области, способствуют облегчению страданий путем отвлечения внимания больного.
Мази с отвлекающим компонентом не содержат веществ, которые всасываются в системный кровоток. Это означает, что они действуют только местно, не оказывая нежелательных реакций во всем организме.
Ниже перечислены наиболее типичные представители этой категории лекарственных препаратов.
Мазеподобные препараты могут применяться не только наружно. Лекарства на гелевой основе эффективно помогают при внутрисуставном введении.
Такой способ терапии позволяет восстановить синовиальную жидкость, которая теряет свои смазочные свойства при артрозе. Гель в коленный сустав может вводить только специалист-травматолог в условиях соблюдения правил асептики и антисептики.
Процедура использования геля весьма болезненна, но обеспечивает длительный восстанавливающий результат. Ниже представлены некоторые лекарства на гелевой основе для внутрисуставного введения.
- Гиалрипайер. Содержит в основе гиалуроновую кислоту, которая оказывает регенерирующее действие на синовиальную жидкость. Выпускается вместе со шприцем и иглой. Вводится внутрь сустава однократно. Результат держится до 12 месяцев, затем требуется повторное введение.
- Интрагель. Действующее вещество – гиалуроновая кислота. Выпускается в концентрации 0.8% и 1.6%. Гель предназначен для однократного внутрисуставного введения.
При гонартрозе коленного сустава инъекции геля используются при далеко зашедших стадиях. Препарат не снимает боль, наоборот, усиливает ее сразу после введения.
Это требует системного применения анальгетических средств. Назначение наружных мазевых лекарств совместно с внутрисуставными гелями не практикуется.
Довольно хорошо в лечении артроза коленного сустава зарекомендовали себя средства на основе салициловой кислоты и капсаицина. Мазь этого вида отлично справляется с воспалением и болью. Снимает даже острые болевые синдромы и притупляет осложнившиеся воспалительные процессы.
Большинство мазей комбинированного типа содержат в составе такие вещества:
- змеиный яд;
- пчелиный яд;
- камфору;
- скипидар;
- эфирные масла.
Терапия с использованием таких средств дает следующий эффект:
- происходит расширение сосудов и улучшается кровообращение;
- отечность заметно уменьшается;
- пораженный участок прогревается;
- воспаление уменьшается;
- спазм в мышцах отпускает.
Любое лекарственное средство следует применять с осторожностью. Мази, как и любой другой препарат, могут вызывать аллергию и прочие побочные явления. Поэтому, прежде чем начать лечение, необходимо показаться врачу, который назначит подходящую терапию.
Такие препараты хорошо снимают боль, снижают местную температуру на воспаленном участке, уменьшают отечность. В результате устранения воспаления подвижность пораженных суставов увеличивается. У одних препаратов более выражен противовоспалительный эффект, у других – обезболивающий.
Мази домашнего приготовления
Некоторые обезболивающие мази для суставов можно приготовить и самостоятельно, в домашних условиях.


Первый рецепт мази на основе листьев таволги:
Такое лекарство для суставов можно приобрести в каждой аптеке и для этого даже не потребуется рецепт. Но, специалисты не рекомендуют заниматься самолечением и прежде, чем отправиться за препаратом, следует посетить врача и проконсультироваться с ним.
Основными действующими компонентами таких мазей являются вещества, способные устранять признаки воспаления: диклофенак, наклофен, кетопрофен, индометацин, ибупрофен, нимесулид, диметилсульфоксид и другие.
Длительность и частота применения данных средств определяется врачом в зависимости от конкретной ситуации (выраженности симптомов, состояния больного, наличия противопоказаний и т.п.).
Вот список основных представителей противовоспалительной группы:
Диклофенак (вольтарен эмульгель, диклоберл 75) на основе нестероидного противовоспалительного средства (НПВС) диклофенак.
Фастум (быструм гель, кетонал гель) на основе кетопрофена, обладающего выраженным обезболивающим действием.
Индометацин (метиндол) на основе НПВС индометацин.
Найз (гель нимесулид, нимулид, найз) на основе нимесулида, обладающего противовоспалительным и обезболивающим действием.
Долобене на основе диметилсульфоксида, обладающего противовоспалительным эффектом.
Долгит (дип релиф) на основе ибупрофена, оказывающего противовоспалительное действие. Также в состав дип релифа входит компонент, оказывающий согревающий эффект.
Не следует применять эти препараты дольше, чем было предписано врачом, т/к их активные компоненты могут оказывать и негативное воздействие на организм в целом даже при их наружном применении.
Эффективность таких мазей зависит от вида действующих веществ, входящих в их состав. Например, пчелиный, змеиный яды, экстракт красного перца оказывают более сильное воздействие, лучше увеличивают проницательную способность капиллярной системы кровообращения, чем препараты на основе салицилатов.
Основные представители:
Для лечения артрозов с успехом применяются наружные средства на основе лекарственных трав и природных компонентов, которые легко приготовить в домашних условиях. В зависимости от состава приготовленные смеси могут обладать согревающими или противовоспалительными свойствами.
Уральская мазь
Уральская мазь обладает согревающим и местно-раздражающим свойством. Для ее приготовления необходимо взять 100 г горчичного порошка, поместить его в стеклянную емкость, смешать с парафином и 200 г пищевой соли до пастообразной консистенции.
Емкость с полученной смесью необходимо закрыть крышкой и дать средству настояться около 12 часов. Наносить на ночь, а утром смыть с кожи теплой водой.
Хранить в плотно закрывающейся стеклянной емкости, в темном месте.
Суставы рук и ног подвергаются ежедневно большим нагрузкам, так как от них зависит нормальное движение и уровень работоспособности человека. Именно поэтому нужно следить за их состоянием, и при малейших подозрениях на наличие артроза или артрита проводить незамедлительную терапию.
Мазь при артрозе представлена в широком ассортименте, именно поэтому, самостоятельно бывает достаточно сложно подобрать требуемый вариант. Как и все медикаментозные средства крема имеют определенные противопоказания, поэтому предварительно нужно пройти обследование и проконсультироваться с доктором. В зависимости от желаемого результата применяются такие мази:
- обезболивающие;
- сосудорасширяющие;
- противовоспалительные;
- разогревающие;
- хондропротекторы.
Иногда для проведения терапии применяется сразу несколько средств с различным действием. Однако использовать крема и мази можно только на первоначальных стадиях, и начинать проведение терапии нужно при появлении первых признаков болезни.
Противовоспалительная и обезболивающая мазь при артрозе позволяет уменьшить воспалительный процесс, устранить отечность, снять боль. Поэтому доктора назначают пациентам нестероидные противовоспалительные средства. Наиболее результативными считаются такие средства, как:
- «Вольтарен Эмульгель»;
- «Долгит»;
- «Быструм гель».
«Вольтарен Эмульгель» представляет собой препарат на основе диклофенака. Запрещено применение при наличии чувствительности к компонентам средства, а также, если имеются раны и ссадины в области нанесения.
Не рекомендуется его применение в период беременности. При неправильном использовании может быть аллергия.
При повреждении суставов и хрящей происходит защемление нервных окончаний. Разогревающие мази от артрита и артроза способствуют расширению сосудов и улучшают кровообращение в месте нанесения. Подобное средство провоцирует незначительное ощущение жжения. Зачастую применяются такие, как:
Восстановить обменные процессы в пораженной области суставов просто необходимо, так как при нормализации кровообращения медикаментозные средства будут проходить беспрепятственно, а воспалительный процесс можно будет устранить гораздо быстрее.
Для проведения терапии применяются мази, содержащие в своем составе натуральные компоненты. В частности, широко применяются:.
- «Апизартрон»;
- «Випросал В»;
- «Касациин».
«Апизартрон» выполнен на основе пчелиного яда и оказывает разогревающее и слегка раздражающее действие. «Випросал В» содержит змеиный яд.
При его применении состояние суставов улучшается уже через сутки после использования крема. Противопоказано применение таких средств при сильной чувствительности кожных покровов или при наличии аллергии.
Несмотря на то, что полностью вылечить поражение суставной ткани путем применения крема нельзя, подобное средство значительно ускоряет процесс выздоровления и характеризуется таким действием, как:
- уменьшает воспаление;
- устраняет боль;
- снимает спазм мышц;
- улучшает кровообращение;
- оказывает согревающий эффект.
Чтобы определить, какая наиболее эффективная мазь при артрозе, нужно учитывать принцип ее действия и основное активное вещество. Подобрать наиболее подходящее средство для проведения терапии может только доктор после изучения комплексного обследования.
При наличии характерных болей в области коленей это может указывать на поражение суставной ткани. При наличии выраженного воспалительного процесса и болезненных ощущений можно говорить о том, что протекает артроз коленного сустава.
Какие мази в таком случае применять, сможет определить только доктор после комплексного обследования.
Согревающие крема помогут улучшить кровообращение в пораженной области и способствуют быстрому восстановлению суставной ткани и рядом расположенных мышц. К наиболее результативным средствам можно отнести такие, как:
- «Меновазин»;
- «Фастум гель»;
- «Долгит».
Для улучшения самочувствия больного и быстрой регенерации поврежденных суставов нужно применять самые различные средства. Желательно в таком случае использовать гомеопатические препараты.
Среди них наиболее хорошей считается мазь «Димексид». Она характеризуется выраженным обезболивающим и противовоспалительным действием.
Применять это средство можно, начиная с 12 летнего возраста. Наносить его нужно по 2 раза в день до достижения максимально хорошего результата.
Продолжительность терапии составляет не менее 2 недель. Если же после этого не улучшилось самочувствие, то нужно обратиться к доктору для назначения других препаратов.
Применяются и другие мази при артрозе тазобедренного сустава, помогающие устранить спазмы мышц, воспаление и сильные болезненные ощущения. Достаточно результативными могут быть и гомеопатические средства, но они изготавливаются на основе ядов, именно поэтому нужно учитывать наличие реакций и противопоказаний.


Безусловно, мази могут оказывать положительный эффект. Однако перед использованием проконсультируйтесь у своего лечащего врача.
Итак, какие мази наиболее часто применяются при артрозе коленного сустава, мы уже разобрались. Но в чем же их преимущество, по сравнению с другими лекарствами?
- Мази можно купить в любой аптеке, причем для этого совсем не понадобится рецепт.
- Так как мазь или гель от артроза коленного сустава применяется внешне, то исчезает проблема неблаготворного влияния на печень, как это происходит при употреблении таблеток или введении инъекций.
- Мази намного быстрее действуют на больное колено за счёт их быстрого впитывания через кожный покров в само место воспаления.
- Мазь очень хорошо уменьшает болевые ощущения в коленном суставе и спазмы, которые появляются в мышцах.
Но не забывайте, что для того, чтобы определить какая же мазь более подходящая в конкретном случае, необходимо обратиться за консультацией к врачу. Самолечение может иметь не желаемые результаты.
Необходимо осознавать всю опасность болезней коленных суставов, и артроза, в том числе. Очень важно начать лечение сразу же после выявления хоть малейших симптомов артроза, так как вряд ли мазь полностью вылечит от остеоартроза коленного сустава, который является последней стадией артроза.
Обязательно найдите хорошего врача, который поможет Вам решить все проблемы максимально действенно и быстро. Если Вы желаете жить, не чувствуя боли и без хронических болезней – внимательно следите за своим здоровьем и здоровьем Ваших коленей.
Мази при артрозе коленного сустава
При артрозе коленного сустава первыми признаками являются болевые ощущения в области колена и скованность при ходьбе. Серьезность проблемы заключается в дистрофических и дегенеративных изменениях сустава. Это заболевание является довольно распространенным, им страдают около 15% людей в мире. Для избавления от недуга применяются различные лекарства, в том числе и мазь от артроза коленного сустава.
Причины, симптомы и диагностика
Чем старше человек, тем больше вероятность возникновения артроза. Около трети пациентов страдают артрозом в результате возрастных изменений. Причиной заболевания являются также механические повреждения, биологические процессы и наследственность. Нередко артроз возникает в результате нарушения обмена веществ, лишнего веса и регулярных нагрузок на сустав.

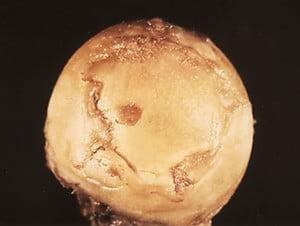
При артрозе появляются болевые ощущения во время движения, сокращается выработка синовиальной жидкости, возникает трение. В результате начинается воспалительный процесс в мягких тканях, сустав деформируется.
к содержанию ↑Диагностировать артроз можно при помощи рентгенографии. На снимке будут видны изменения, произошедшие в суставе. Для лечения используются препараты различных форм выпуска, какое средство необходимо использовать — определяет лечащий врач.
Лечение
При первых симптомах недуга следует обращаться за помощью в медицинское учреждение. Если установлен диагноз — артроз коленного сустава, то больному стоит воздержаться от тяжелых физических нагрузок.
Характер лечения зависит от степени заболевания и изменений, которые произошли в суставе:
- Первая стадия. Если недуг выявлен вовремя, то и лечить его будет не сложно. Для этого используют мази, хондропротекторы и витамины. Терапию медикаментозными средствами дополняют физиопроцедурами и массажем.
- Вторая и третья стадии. Для борьбы с болезнью в этом случае используют средства, снимающие воспаление, хондропротекторы, кортикостероидные средства и мази для лечения артроза коленного сустава. Дополняют терапию физиопроцедурами и лечебной гимнастикой.
- Четвертая, самая тяжелая стадия. В этот период происходит полное разрушение хряща, процесс может быть настолько запущенным, что единственным возможным решением будет операция по установлению протеза. Для восстановления двигательной функции сустава устанавливается специальная пластина. Такой способ лечения позволяет вернуть больного к полноценной жизни.

Действенные средства
Современная фармакология регулярно выпускает новые средства для лечения артроза коленного сустава. Нередко мы слышим с экрана телевизора, что существует мазь, с помощью которой можно избавиться от артроза. Это не совсем так. Полностью вылечить артроз колена мазями невозможно. Они облегчают состояние больного, но эффективны в комплексной терапии. Мази хорошо снимают симптомы и обезболивают.
Какую именно мазь лучше использовать — решает лечащий врач, это зависит от тяжести заболевания. Если артроз не сопровождается воспалительным процессом, то для лечения можно использовать мази одного вида, при наличии воспаления — другие. Для изготовления препаратов от артроза используется мед, змеиный яд, лекарственные травы и другие средства.
Мази и гели от артроза делятся на несколько групп:
- Противовоспалительные. Они основаны на нестероидных веществах. Наиболее эффективные — Ибупрофен, Кетонал, Диклофенак, Финалгель, Мовалис.
- Согревающие. Большинство мазей с согревающим эффектом основаны на вытяжке из красного перца. Это Финалгон, Эспол, Капсикам.
- Мази на основе салициловой кислоты, такие как Нижвисал и Випросал. Эти средства обладают противовоспалительным эффектом.
- Средства на основе гомеопатических компонентов.
- Мази с хондропротекторами. Они предназначены для восстановления хрящевой ткани. Эффективны на начальной стадии заболевания, применяются при помощи втирания в сустав.

Чем хороши средства наружного применения
Такой способ лечения артроза достаточно удобен. Во-первых, мази продаются в любой аптеке, отпускают их без рецепта. Но стоит помнить, что применять средства можно только с разрешения врача.
Мази помогают быстро устранить боль, убрать спазм, обладают противовоспалительными свойствами. Использовать их можно без посторонней помощи. Они не оказывают негативного влияния на печень.
Гели и мази хорошо впитываются и начинают лечить пораженный сустав. Компоненты мазей благоприятно воздействуют на процесс кровообращения и улучшают его, обладают антибактериальным эффектом, восстанавливают поврежденный хрящ. По принципу действия препараты отличаются друг от друга и оказывают различное действие.
к содержанию ↑Недостатки мазей и гелей
Для эффективной борьбы с артрозом колена требуется комплексный подход. Мази, как правило, не назначают как единственное средство для лечения. Такое лекарство не способно полностью избавить от недуга. Комплексная терапия включает хондропротекторы, нестероидные препараты, анальгетики и средства, снимающие воспаление. Мази оказывают дополнительное действие на больной сустав, активное вещество препарата проникает через кожу всего на 5%.

Обезболивающие и противовоспалительные средства
При артрозе коленного сустава, который сопровождается воспалительным процессом, назначают мази с противовоспалительным действием. Наиболее эффективные из них следующие:
- Диклофенак. Используется при наличии воспалений в мягких тканях. Нельзя использовать средство беременным женщинам и людям, чувствительным к компонентам препарата. Лечение длится 14 дней, применяется в активной фазе заболевания.
- Фастум гель. Гелеобразное средство способствует снятию воспаления, хорошо впитывается в кожу. Курс лечения — 10 дней.
- Найз. Действующее вещество — нимесулид, лечение длится 10 дней.
При артрозе коленного сустава хорошо действуют согревающие мази. Они способствуют расширению сосудов и восстановлению нормального кровообращения, благодаря чему возобновляется питание тканей. Согревающие мази:
- Апизартрон. Это средство быстро снимает боль и убирает другие симптомы. Состав лекарства — пчелиный яд и метилсалицилат. Среди побочных эффектов — аллергическая реакция на компоненты.
- Меновазин. Стоимость мази невысока, при этом лекарство обладает комбинированным эффектом. Курс лечения длится 3 недели.
- Эспол. Средство изготовлено на основе вытяжки из красного перца. Обладает обезболивающим и рассасывающим эффектом. Нельзя использовать при беременности и кормлении грудью.
- Вольтарен. Действующее вещество — змеиный яд, хорошо снимает воспаление. На больное место наносят небольшое количество средства, при этом на коже не должно быть повреждений.

Выбирать мазь следует в соответствии с показаниями врача, исходя из тяжести заболевания и осложнений. Наносить мази и гели нельзя на поверхность, где имеются раны, ссадины или царапины. Если после использования средства появляется раздражение или покраснение, от лекарства нужно отказаться.
к содержанию ↑Народные способы лечения
Среди проверенных народных средств для лечения артроза колена выделяют наиболее эффективные:
- Горчица, парафин и соль. Все ингредиенты смешать и переложить в емкость, накрыв плотно крышкой. Лекарство следует охладить, для этого его помещают в холодильник на 12 часов. Втирать средство необходимо на ночь.
- Овсяные хлопья. Небольшую горсть хлопьев залить горячей водой и прокипятить. Полученную кашу остужают до теплого состояния и прикладывают на больной сустав на 10 минут.
Мази для лечения артроза содержат эфирные масла, натуральную глину и красный перец. Эти компоненты можно использовать как самостоятельное средство. Но в медикаментозных препаратах есть и другие вещества, с более широким спектром действия. Поэтому применение мазей и гелей позволяет снять болезненные ощущения и устранить воспаление. Лучшего эффекта можно добиться при комплексном лечении.








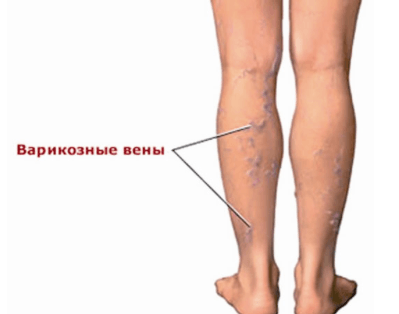 Замедление скорости тока крови способствует образованию тромбовидных бляшек и трофических язв. Это свидетельствует о нарушении работы клапанов за счет увеличения размеров вен, уменьшения эластичности и изменения их формы. Причинами являются частые запоры, неправильное питание, избыточная масса тела, тяжелая беременность, малоподвижный образ жизни, ношение тесной одежды и обуви.
Замедление скорости тока крови способствует образованию тромбовидных бляшек и трофических язв. Это свидетельствует о нарушении работы клапанов за счет увеличения размеров вен, уменьшения эластичности и изменения их формы. Причинами являются частые запоры, неправильное питание, избыточная масса тела, тяжелая беременность, малоподвижный образ жизни, ношение тесной одежды и обуви.
 Воспалительные процессы в соединительной ткани связаны с проникновением в организм стрептококковых инфекций и их токсическим воздействием, со снижением иммунитета человека. Они наносят поражающий удар по сердечным клапанам, повышая температуру тела, учащая пульс, способствуя воспалению суставов рук, появлению болей в ногах, вызывая общую слабость, недомогание и повышенную утомляемость.
Воспалительные процессы в соединительной ткани связаны с проникновением в организм стрептококковых инфекций и их токсическим воздействием, со снижением иммунитета человека. Они наносят поражающий удар по сердечным клапанам, повышая температуру тела, учащая пульс, способствуя воспалению суставов рук, появлению болей в ногах, вызывая общую слабость, недомогание и повышенную утомляемость.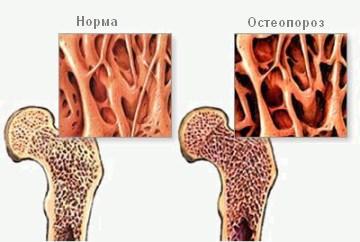 Снижение плотности и нарушение структуры костной ткани наступает при недостатке витаминов, малоподвижном образе жизни, нарушении обмена веществ, онкозаболеваниях, почечной недостаточности, дегенеративных возрастных изменениях и сахарном диабете. Сопровождается ноющими болями в ослабленных суставах и искривлением позвоночника, затрудняет движение и способствует возникновению травматических повреждений.
Снижение плотности и нарушение структуры костной ткани наступает при недостатке витаминов, малоподвижном образе жизни, нарушении обмена веществ, онкозаболеваниях, почечной недостаточности, дегенеративных возрастных изменениях и сахарном диабете. Сопровождается ноющими болями в ослабленных суставах и искривлением позвоночника, затрудняет движение и способствует возникновению травматических повреждений.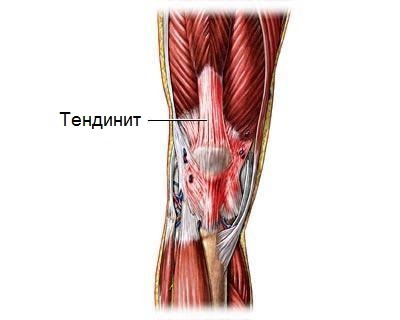 Воспаление сухожилия возникает при повышенной двигательной активности, наличии скелетно-мышечных заболеваний, травмах, локальных воспалительных процессах и инфекциях, иммунных нарушениях, патологиях формирования и нарушениях осанки. Сопровождается покраснениями, припухлостями, болями в области поврежденного сухожилия в дневное и ночное время суток, последующей его дегенерацией в запущенных случаях.
Воспаление сухожилия возникает при повышенной двигательной активности, наличии скелетно-мышечных заболеваний, травмах, локальных воспалительных процессах и инфекциях, иммунных нарушениях, патологиях формирования и нарушениях осанки. Сопровождается покраснениями, припухлостями, болями в области поврежденного сухожилия в дневное и ночное время суток, последующей его дегенерацией в запущенных случаях.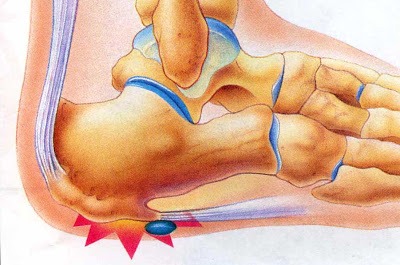 Рост тканей кости на пятке может возникать в любом возрасте в результате травматических повреждений, плоскостопия, чрезмерной нагрузки на ноги, избыточной массы тела, ношения неудобной обуви. Проявляется жгучими болями в области пятки, независимо от времени суток.
Рост тканей кости на пятке может возникать в любом возрасте в результате травматических повреждений, плоскостопия, чрезмерной нагрузки на ноги, избыточной массы тела, ношения неудобной обуви. Проявляется жгучими болями в области пятки, независимо от времени суток. Патологическое снижение прочности костей проявляется их перегибами, переломами и деформацией, гипертрофией и гипотонией мышц, нарушениями осанки и походки. Причинами являются: недостаток витаминных составляющих, кислоты фосфора и соли кальция, почечная недостаточность у подростков и пожилых людей.
Патологическое снижение прочности костей проявляется их перегибами, переломами и деформацией, гипертрофией и гипотонией мышц, нарушениями осанки и походки. Причинами являются: недостаток витаминных составляющих, кислоты фосфора и соли кальция, почечная недостаточность у подростков и пожилых людей.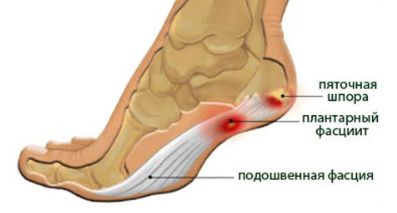 Является болезненным проявлением симптома напряженной ступни, локализуясь в пяточной кости. Проявляется уплотнением и дистрофическими изменениями связок внутренней стопочной ямки с ноющими болями и скрюченностью пальцев. Основными факторами возникновения заболевания являются проблемы с поясничным отделом позвоночника, атеросклеротические нарушения кровоснабжения, тесная обувь и одежда, высокий свод стопы и плоскостопие, лишний вес, работа на ногах.
Является болезненным проявлением симптома напряженной ступни, локализуясь в пяточной кости. Проявляется уплотнением и дистрофическими изменениями связок внутренней стопочной ямки с ноющими болями и скрюченностью пальцев. Основными факторами возникновения заболевания являются проблемы с поясничным отделом позвоночника, атеросклеротические нарушения кровоснабжения, тесная обувь и одежда, высокий свод стопы и плоскостопие, лишний вес, работа на ногах. Ношение некомфортной обуви может привести к деформации стоп, когда ноги будут болеть не только по утрам, но и в течение всего дня, особенно у ребенка. Это приводит к возникновению косточки на ноге, варикозному расширению вен, артритам и артрозам, искривлению позвоночника, атрофиям сухожилий и отекам, нарушениям кровообращения и остеохондрозам.
Ношение некомфортной обуви может привести к деформации стоп, когда ноги будут болеть не только по утрам, но и в течение всего дня, особенно у ребенка. Это приводит к возникновению косточки на ноге, варикозному расширению вен, артритам и артрозам, искривлению позвоночника, атрофиям сухожилий и отекам, нарушениям кровообращения и остеохондрозам.






































 Заболевания суставов сильно усложняют жизнь любого человека. От таких заболеваний страдают не только люди за 40, часто от заболеваний костных соединений страдают и молодых люди. Одним из самых распространенных заболеваний костных соединений является артроз коленного сустава. Артроз коленного соединения требует постоянного и комплексного лечения.
Заболевания суставов сильно усложняют жизнь любого человека. От таких заболеваний страдают не только люди за 40, часто от заболеваний костных соединений страдают и молодых люди. Одним из самых распространенных заболеваний костных соединений является артроз коленного сустава. Артроз коленного соединения требует постоянного и комплексного лечения. Существует множество различных методик массажа, каждая методика обладает своими лечебными свойствами. При артрозе коленного сочленения рекомендуются следующие методики:
Существует множество различных методик массажа, каждая методика обладает своими лечебными свойствами. При артрозе коленного сочленения рекомендуются следующие методики:


 Российский вариант. Система включает поглаживание и растирание. Наиболее характерно сочетание массажа с водной процедурой и гимнастикой.
Российский вариант. Система включает поглаживание и растирание. Наиболее характерно сочетание массажа с водной процедурой и гимнастикой.
 Основная процедура может иметь разные особенности. В частности, нередко массаж осуществляется в водной среде при температуре 36-38ºС. Кроме того, для увеличения лечебного воздействия используются масла, мази и кремы для втирания в кожу. Массирующие движения направляются в направлении расположения лимфатических сосудов. Важное условие: процедура не должна вызывать болевого синдрома и чувствительного дискомфорта.
Основная процедура может иметь разные особенности. В частности, нередко массаж осуществляется в водной среде при температуре 36-38ºС. Кроме того, для увеличения лечебного воздействия используются масла, мази и кремы для втирания в кожу. Массирующие движения направляются в направлении расположения лимфатических сосудов. Важное условие: процедура не должна вызывать болевого синдрома и чувствительного дискомфорта.







 Характерна постоянная ломота в колене. После физической нагрузки она отдает в ягодицы или поясницу.
Характерна постоянная ломота в колене. После физической нагрузки она отдает в ягодицы или поясницу.
 Может использоваться лазеротерапия. Это дополнительный метод, потребуется 12 сеансов. Противопоказаниями к проведению являются злокачественные и доброкачественные опухоли, патологии крови, инфекционные заболевания, цирроз печени, кровотечения, физическое истощение.
Может использоваться лазеротерапия. Это дополнительный метод, потребуется 12 сеансов. Противопоказаниями к проведению являются злокачественные и доброкачественные опухоли, патологии крови, инфекционные заболевания, цирроз печени, кровотечения, физическое истощение.

 Хорошо помогает настой из сосновых почек. В стеклянную емкость выкладывают почки, засыпают сверху сахаром. Банка должна быть заполнена примерно на 55–60%. Заготовку убирают в теплое темное место на неделю. Образовавшийся за это время сироп нужно втирать в пораженную область. Ежедневно нужно дополнительно употреблять 2-3 ч.л. перорально. Курс терапии длится от 2 до 3 месяцев.
Хорошо помогает настой из сосновых почек. В стеклянную емкость выкладывают почки, засыпают сверху сахаром. Банка должна быть заполнена примерно на 55–60%. Заготовку убирают в теплое темное место на неделю. Образовавшийся за это время сироп нужно втирать в пораженную область. Ежедневно нужно дополнительно употреблять 2-3 ч.л. перорально. Курс терапии длится от 2 до 3 месяцев.
 Важно своевременно лечить любые возникающие патологии. Нередко некроз становится осложнением другой болезни. При появлении первых симптомов некроза важно обратиться к ортопеду.
Важно своевременно лечить любые возникающие патологии. Нередко некроз становится осложнением другой болезни. При появлении первых симптомов некроза важно обратиться к ортопеду. Заболевание Пертеса
Заболевание Пертеса Кортизон
Кортизон Эндопротез
Эндопротез Гимнастика при данном расстройстве
Гимнастика при данном расстройстве
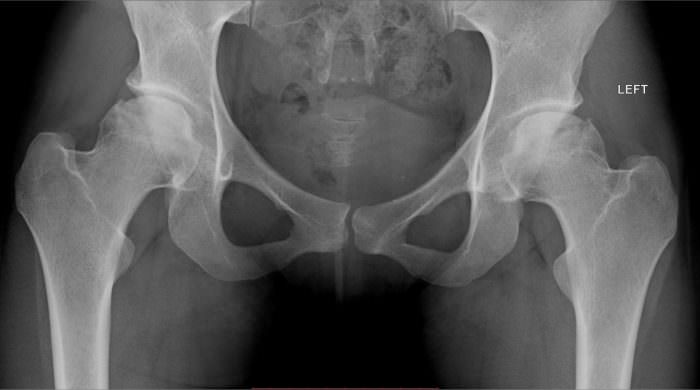
 Без здорового опорно-двигательного аппарата вести полноценную жизнь невозможно, некроз головки бедра представляет собой одно из самых сложных заболеваний. Возникает недуг по причине нарушенного кровообращения. Лечить его крайне сложно, разрушения кости необратимы и приводят к появлению артроза.
Без здорового опорно-двигательного аппарата вести полноценную жизнь невозможно, некроз головки бедра представляет собой одно из самых сложных заболеваний. Возникает недуг по причине нарушенного кровообращения. Лечить его крайне сложно, разрушения кости необратимы и приводят к появлению артроза. Считается, что вылечить некроз легче у пациента в детском и подростковом возрасте, когда организм еще способен восстановиться и даже полностью излечиться. При этом консервативный метод лечения непопулярен из-за низкой эффективности – не дает практически никакого результата, лишь сглаживает болевые симптомы.
Считается, что вылечить некроз легче у пациента в детском и подростковом возрасте, когда организм еще способен восстановиться и даже полностью излечиться. При этом консервативный метод лечения непопулярен из-за низкой эффективности – не дает практически никакого результата, лишь сглаживает болевые симптомы. Вместе с проведенными анализами при назначении лечения врачу нужно учитывать возрастной ценз больного, масштабы распространения и развития недуга и его точную локализацию. Если у ребенка есть шанс на самоизлечение, то взрослому на такое чудо надеяться не стоит. Доктор тщательно исследует клиническую картину и другие хронические заболевания, которыми страдает пациент.
Вместе с проведенными анализами при назначении лечения врачу нужно учитывать возрастной ценз больного, масштабы распространения и развития недуга и его точную локализацию. Если у ребенка есть шанс на самоизлечение, то взрослому на такое чудо надеяться не стоит. Доктор тщательно исследует клиническую картину и другие хронические заболевания, которыми страдает пациент.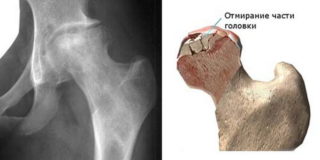 В 70-80% медицинских случаев некроз тазобедренного сустава – это двусторонний процесс, но развивается болезнь сначала с одной стороны. Чаще он встречается у женщин. Главной внешней причиной, провоцирующей болезнь, считают хронические травмы. Однако без нарушения кровообращения и питания в этой области травмы не оказывали бы такого разрушительного действия. Выделяют и другие причины повреждений:
В 70-80% медицинских случаев некроз тазобедренного сустава – это двусторонний процесс, но развивается болезнь сначала с одной стороны. Чаще он встречается у женщин. Главной внешней причиной, провоцирующей болезнь, считают хронические травмы. Однако без нарушения кровообращения и питания в этой области травмы не оказывали бы такого разрушительного действия. Выделяют и другие причины повреждений: Сильнейшие боли – главный признак запущенного процесса. Более точно помогают определить болезнь другие симптомы некроза в тазобедренном суставе:
Сильнейшие боли – главный признак запущенного процесса. Более точно помогают определить болезнь другие симптомы некроза в тазобедренном суставе:
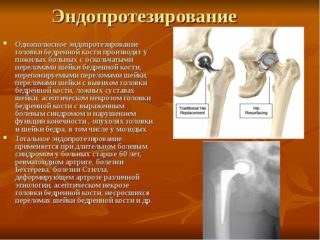 Процесс отмирания костной и хрящевой ткани сложно поддается консервативному лечению, на 3-4 стадии болезни нужна операция. Существует несколько эффективных методик:
Процесс отмирания костной и хрящевой ткани сложно поддается консервативному лечению, на 3-4 стадии болезни нужна операция. Существует несколько эффективных методик: Причина остеохондропатического синдрома такая же, как у некроза, — нарушение кровоснабжения. Патология чаще возникает у мальчиков, но у девочек протекает тяжелее. Причин болезни Пертеса у детей:
Причина остеохондропатического синдрома такая же, как у некроза, — нарушение кровоснабжения. Патология чаще возникает у мальчиков, но у девочек протекает тяжелее. Причин болезни Пертеса у детей: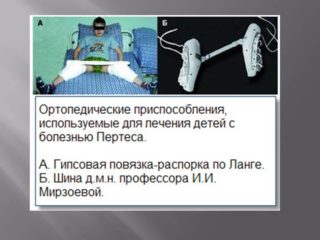 Важно соблюдать диету, так как в период активного лечения дети длительное время находятся в неподвижном состоянии. Это может спровоцировать ожирение, если не корректировать рацион.
Важно соблюдать диету, так как в период активного лечения дети длительное время находятся в неподвижном состоянии. Это может спровоцировать ожирение, если не корректировать рацион.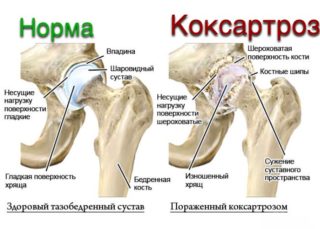 Одинаково опасны возможные последствия некроза головок тазобедренных суставов для взрослых и для детей:
Одинаково опасны возможные последствия некроза головок тазобедренных суставов для взрослых и для детей: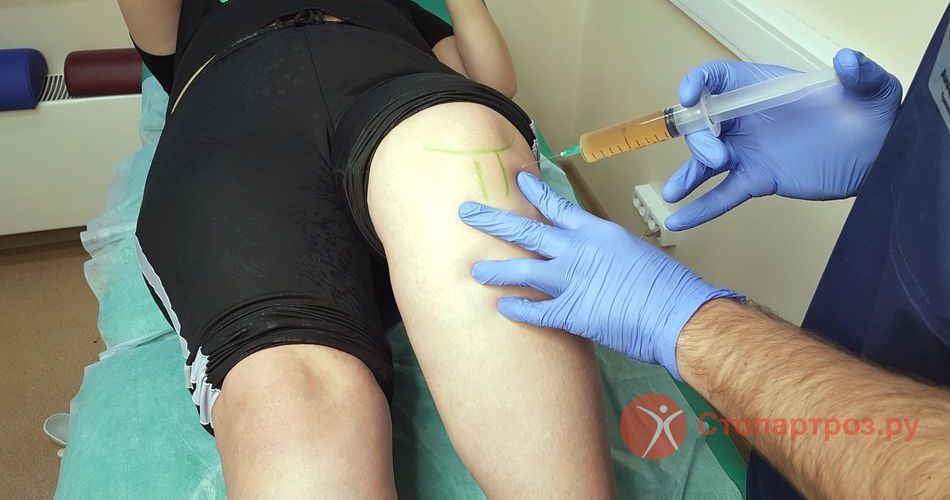













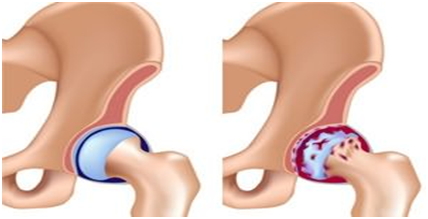
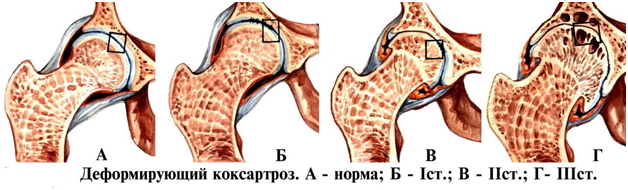
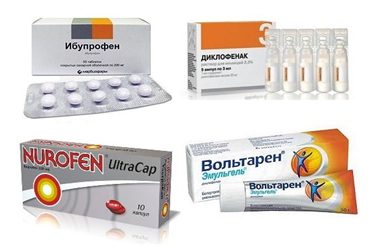 Снять болевой синдром помогут нестероидные противовоспалительные средства: Диклофенак, Мелоксикам, Кетопрофен, Индометацин, Целебрекс. Перечисленные средства не устраняют причину патологии, однако они купируют воспалительный процесс, устраняют отек и боль. Длительный прием НПВС не рекомендован, вследствие возможного развития побочных явлений со стороны желудочно-кишечного тракта. Для длительного приема рекомендовано лекарство Мовалис, которое вызывает меньше нежелательных реакций. В случае отсутствия эффекта от НПВС рекомендовано повторно проконсультироваться со специалистом.
Снять болевой синдром помогут нестероидные противовоспалительные средства: Диклофенак, Мелоксикам, Кетопрофен, Индометацин, Целебрекс. Перечисленные средства не устраняют причину патологии, однако они купируют воспалительный процесс, устраняют отек и боль. Длительный прием НПВС не рекомендован, вследствие возможного развития побочных явлений со стороны желудочно-кишечного тракта. Для длительного приема рекомендовано лекарство Мовалис, которое вызывает меньше нежелательных реакций. В случае отсутствия эффекта от НПВС рекомендовано повторно проконсультироваться со специалистом.
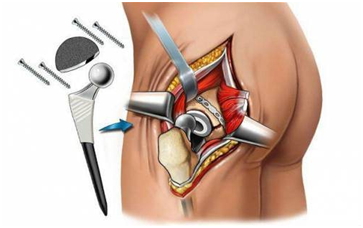 Данный вид лечения показан при ДОА тазобедренного сустава 3 степени, когда суставная полость значительно деформирована и сужена, движения в суставе значительно ограничены. Если восстановить ткань хряща не представляется возможным, то прибегают к замене сустава бедра.
Данный вид лечения показан при ДОА тазобедренного сустава 3 степени, когда суставная полость значительно деформирована и сужена, движения в суставе значительно ограничены. Если восстановить ткань хряща не представляется возможным, то прибегают к замене сустава бедра. Диетическое питание при остеоартрозе должно предусматривать увеличенное количество мукополисахаридов, в частности, хондроитина и гиалуроновой кислоты. Эти компоненты важны для хрящевой ткани и нормального функционирования связочно-сухожильно-связочного аппарата, так как способствуют выработке синовиальной смазки и повышают эластичность соединительнотканных структур. При наличии лишнего веса необходимо его снизить, так как избыточная масса тела дает дополнительную нагрузку на больной сустав.
Диетическое питание при остеоартрозе должно предусматривать увеличенное количество мукополисахаридов, в частности, хондроитина и гиалуроновой кислоты. Эти компоненты важны для хрящевой ткани и нормального функционирования связочно-сухожильно-связочного аппарата, так как способствуют выработке синовиальной смазки и повышают эластичность соединительнотканных структур. При наличии лишнего веса необходимо его снизить, так как избыточная масса тела дает дополнительную нагрузку на больной сустав. Иногда болеют молодые и активные люди. Обычно это происходит в результате несчастного случая или травмы во время спортивных нагрузок. По мере развития болезни симптомы проявляются ярче.
Иногда болеют молодые и активные люди. Обычно это происходит в результате несчастного случая или травмы во время спортивных нагрузок. По мере развития болезни симптомы проявляются ярче. Выходом и ситуации, когда поставлен диагноз остеоартроз тазобедренного сустава, станут уколы гиалуроновой кислотой. Препараты гиалуроновой кислоты для суставов не только снимают симптомы, но и усиливают амортизацию в суставе.
Выходом и ситуации, когда поставлен диагноз остеоартроз тазобедренного сустава, станут уколы гиалуроновой кислотой. Препараты гиалуроновой кислоты для суставов не только снимают симптомы, но и усиливают амортизацию в суставе. Когда пациент интересуется у врача, как лечить остеоартроз тазобедренного сустава, то он может получить совет похудеть. Избыточный вес очень сильно увеличивает нагрузку на суставы, и даже похудение на несколько килограммов поможет снизить давление на пораженную костную ткань и снизить интенсивность боли.
Когда пациент интересуется у врача, как лечить остеоартроз тазобедренного сустава, то он может получить совет похудеть. Избыточный вес очень сильно увеличивает нагрузку на суставы, и даже похудение на несколько килограммов поможет снизить давление на пораженную костную ткань и снизить интенсивность боли.















 Без достаточного скольжения сустав разрушается.
Без достаточного скольжения сустав разрушается. На поздних стадиях боль не проходит даже в спокойном состоянии.
На поздних стадиях боль не проходит даже в спокойном состоянии. Питания — важный аспект лечения.
Питания — важный аспект лечения. Лечебную гимнастику необходимо согласовать с доктором.
Лечебную гимнастику необходимо согласовать с доктором. Разрешено употреблять мясо нежирных сортов.
Разрешено употреблять мясо нежирных сортов. Ягоды, богаты биологически активными соединениями, ускоряют обменные процессы в тканях.
Ягоды, богаты биологически активными соединениями, ускоряют обменные процессы в тканях.









 При помощи проведения медикаментозного лечения можно не только устранить болевой синдром, но и внять воспалительный процесс, который провоцирует боль. В период острых болевых ощущений рекомендуется использовать Дипроспан, Триамцинолон или Гидрокортизон.
При помощи проведения медикаментозного лечения можно не только устранить болевой синдром, но и внять воспалительный процесс, который провоцирует боль. В период острых болевых ощущений рекомендуется использовать Дипроспан, Триамцинолон или Гидрокортизон.









 Патологию может вызвать травмирование позвоночника.
Патологию может вызвать травмирование позвоночника. При длительном сидении появляется ноющие болевые ощущения в спине.
При длительном сидении появляется ноющие болевые ощущения в спине. Исследование определит степень повреждение костных и мягких тканей позвоночника.
Исследование определит степень повреждение костных и мягких тканей позвоночника. Противовоспалительные препараты снимут боль и воспаление.
Противовоспалительные препараты снимут боль и воспаление. В ходе процедуры разрушаются нервы, которые передают головному мозгу болевые ощущения.
В ходе процедуры разрушаются нервы, которые передают головному мозгу болевые ощущения.


 Энтезопатия
Энтезопатия Симптомы
Симптомы Сухожилия колена
Сухожилия колена Диагностика заболевания
Диагностика заболевания Лечение проблемы
Лечение проблемы

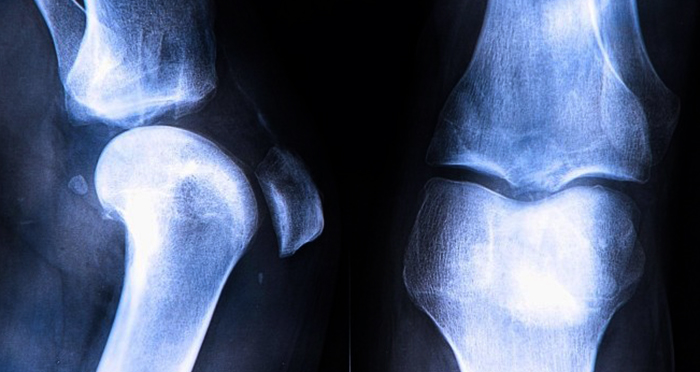

 Энтезопатия: что это, причины, диагностика и лечение
Энтезопатия: что это, причины, диагностика и лечение Гонит коленного сустава: симптомы, диагностика и лечение
Гонит коленного сустава: симптомы, диагностика и лечение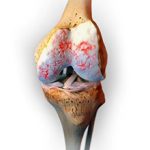 Остеоартроз коленного сустава 2 степени: особенности, симптомы и лечение
Остеоартроз коленного сустава 2 степени: особенности, симптомы и лечение Посттравматический гонартроз коленного сустава: симптомы, диагностика и методы лечения
Посттравматический гонартроз коленного сустава: симптомы, диагностика и методы лечения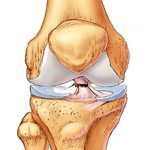 Разрыв крестообразной связки колена: что это, симптомы и лечение
Разрыв крестообразной связки колена: что это, симптомы и лечение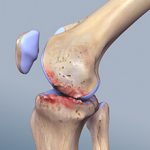 Полиартрит коленного сустава: причины, симптоматика и как лечить
Полиартрит коленного сустава: причины, симптоматика и как лечить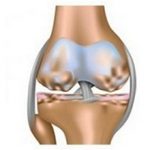 Гонартроз коленного сустава 2 степени: причины, симптомы и лечение
Гонартроз коленного сустава 2 степени: причины, симптомы и лечение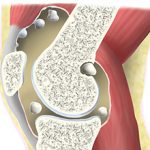 Хондроматоз коленного сустава: что это, симптомы, причины и лечение
Хондроматоз коленного сустава: что это, симптомы, причины и лечение















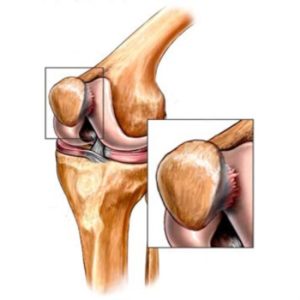

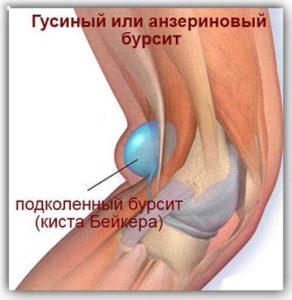
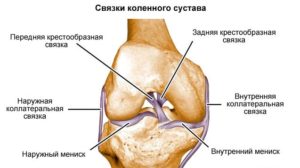
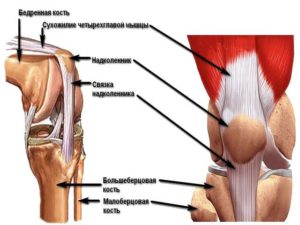
 Энтезопатия коленного сустава – относительно редкое заболевание, которое связано с сильными и длительными нагрузками, а также с травмами. Второе название патологии – синдром «гусиной лапки». А чтобы лечение на самом деле было эффективным, следует понять причины этого состояния.
Энтезопатия коленного сустава – относительно редкое заболевание, которое связано с сильными и длительными нагрузками, а также с травмами. Второе название патологии – синдром «гусиной лапки». А чтобы лечение на самом деле было эффективным, следует понять причины этого состояния. Энтезопатия собственной связки надколенника лечится как консервативно, так и оперативно. В первую очередь для снятия воспаления применяются стероидные гормоны, но подобрать лекарство может только специалист. Для снижения остроты болевых ощущений используются местные анестетики, которые вводятся прямо в место боли.
Энтезопатия собственной связки надколенника лечится как консервативно, так и оперативно. В первую очередь для снятия воспаления применяются стероидные гормоны, но подобрать лекарство может только специалист. Для снижения остроты болевых ощущений используются местные анестетики, которые вводятся прямо в место боли.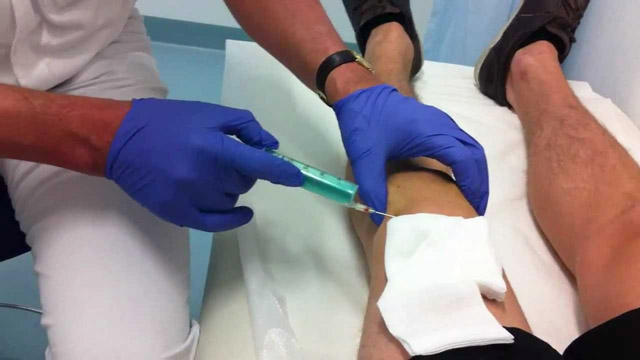
 Одной из самых информативных диагностических процедур, проводимых при патологии коленного сустава, является его пункция. Она же может быть лечебной манипуляцией. Пункция коленного сустава должна осуществляться только квалифицированным специалистом, ведь сустав имеет чрезвычайно сложное строение, а при несоблюдении техники процедуры возможны серьезные осложнения.
Одной из самых информативных диагностических процедур, проводимых при патологии коленного сустава, является его пункция. Она же может быть лечебной манипуляцией. Пункция коленного сустава должна осуществляться только квалифицированным специалистом, ведь сустав имеет чрезвычайно сложное строение, а при несоблюдении техники процедуры возможны серьезные осложнения. Показаниями к пункции коленного сустава считаются:
Показаниями к пункции коленного сустава считаются: