Почему не сгибается нога в коленном суставе – Не могу согнуть колено до конца
Колено плохо сгибается | Суставы
Что делать, когда ноги не сгибаются в коленях
Ощущение скованности в суставах может беспокоить на протяжении всей жизни, при этом не имеет значения, занимается ли человек профессиональным спортом или нет. Многие люди задаются вопросом, почему не сгибается нога в коленном суставе до конца.
Причин развития подобного недуга может быть несколько, но все они достаточно серьезны и могут иметь внушительные последствия.
Какие болезни могут так проявляться
Колено на протяжении всей жизни человека испытывает колоссальные нагрузки и подвергается периодическим травмам и перенапряжениям, выполняя большой ряд функций. Причиной развития заболеваний колена могут стать как травма, так и инфекция. Причем инфекция может поразить сустав даже при заболеваниях дыхательных путей или ЖКТ.
В первую очередь следует определить причины, если не сгибается колено, а уже потом браться за лечение заболевания.
 Самыми распространенными заболеваниями, вызывающими дискомфорт, когда согнутая нога в колене начинает болеть, являются:
Самыми распространенными заболеваниями, вызывающими дискомфорт, когда согнутая нога в колене начинает болеть, являются:
- Травма колена. Наиболее часто травмируют коленный сустав люди, занимающиеся профессиональным спортом, но и обычные бытовые травмы не исключаются из причин развития патологии. Резкий удар или ушиб приводит к появлению болевого синдрома. Зачастую колено не сгибается после травмы достаточно долго время, а болевые ощущения беспокоят пациента на протяжении месяца.
- Артроз. Постепенное разрушение суставов нередко сопровождается болевыми ощущениями и хрустом. Постепенное прогрессирование болезни приводит к тому, что у пациента плохо сгибается нога в колене, боль начинает беспокоить чаще. Помимо ухудшения работы сустава болезнь может прогрессировать до состояния полного ограничения подвижности, что потребует эндопротезирования.
- Ревматоидный артрит. Воспалительный процесс, поражающий суставы, может при прогрессировании вызвать ограничение подвижности и привести к полной потере дееспособности сустава. Многие пациенты жалуются, что не гнутся колени, боли носят периодический характер и особенно сильно проявляются при нагрузке. Причинами развития могут быть как травмы, так и попадание инфекции в сустав. Помимо боли и ограниченности движений могут быть явно выражены отечность и покраснение тканей в области поражения.
- Подагра. Отложение солей вследствие повышенного количества мочевой кислоты вызывает боль и ощущение чужеродности колена. Среди жалоб можно выделить слова пациентов о том, что они не могут согнуть колено, а попытки присесть вызывают сложности. Дискомфорт ярко выражен также при попытке совершения любого движения коленным суставом.
- Бурсит. Воспалительный процесс на фоне полученный травмы нередко диагностируется у пациентов, которые жалуются на то, что им больно сгибать колено. Основной зоной поражения является суставная сумка, которая призвана защищать сам сустав от повреждений. Помимо боли и дискомфорта при сгибании можно отметить отечность, покраснения, повышение температуры тела пациента.
- Патология Осгуда-Шляттера. Данная болезнь является одним из видов остеохондроза, который поражает ноги, т.к. распространяется на всю берцовую кость. Запущенное течение болезни может привести к полному ограничению движений ногой. Первыми признаками является невозможности совершать сгибательно-разгибательные движения коленным суставом, сопровождающиеся болью. С прогрессированием болезни болеть начинает вся нога. Болевые ощущения становятся все интенсивнее с увеличением нагрузки на конечность, доставляя пациенту дискомфорт при беге или приседаниях.
- Растяжение связок. Травма колена не всегда влечет за собой повреждение костных тканей или хрящей. Иногда последствием может стать разрыв или надрыв связок, их растяжение. При этом болевые ощущения беспокоят пациента не только при нагрузках, но и в состоянии покоя, а невозможность совершать движения сопровождается покраснениями, отеком и повышением температуры в зоне поражения.
В любом случае при проявлении дискомфорта, ощущения скованности и невозможности согнуть ногу необходимо обратиться к специалисту для проведения диагностики и назначения верного лечения, которое будет подобрано для каждого конкретного случая.
Диагностика
 Постановка диагноза — важный шаг на пути к выздоровлению, именно поэтому необходимо довериться специалисту и не заниматься самолечением.
Постановка диагноза — важный шаг на пути к выздоровлению, именно поэтому необходимо довериться специалисту и не заниматься самолечением.
Обращение к врачу-травматологу или хирургу необходимо осуществить при первых же проявлениях болезни, поскольку прогрессирующее состояние вылечить гораздо сложнее.
Среди диагностических мер могут быть назначены:
- рентгенография, помогающая оценить состояние хрящей и костной ткани;
- магнитно-резонансная и компьютерная томография, необходимая для оценки состояния мягких тканей, сухожилий, связок, а также для выявления воспалительного процесса;
УЗИ; - общий анализ крови и мочи для выявления воспаления;
- биохимический анализ крови для оценки количества микроэлементов и витаминов в организме, необходимых для правильной и полноценной работы.
Комплекс диагностических мер позволяет специалисту поставить верный диагноз и назначить соответствующее лечение, которое не приведет к ухудшению состояния пациента, а лишь облегчит его и поможет восстановить здоровье.
 Итак, что делать когда не сгибается колено и болит нога? Любое лечение назначается только по результатам диагностического исследования.
Итак, что делать когда не сгибается колено и болит нога? Любое лечение назначается только по результатам диагностического исследования.
Основной задачей специалиста является установление не только причины появления дискомфорта, но и определение фактора, которой оказал влияние на развитие и прогрессирование патологии.
При этом лечение должно быть направлено не только на устранение неприятных ощущений и снятие боли, но и на лечение болезни, которая спровоцировала данные симптомы.
Среди методов наиболее часто применяют медикаментозный, физиотерапевтический и хирургический. При этом хирургический является уже крайней мерой, поэтому оперативное вмешательство применяется только в случае неэффективности консервативного метода.
Медикаментозное лечение чаще всего включает в себя применение следующих лекарств:
- нестероидные противовоспалительные препараты, способствующие снятию воспаления и устранению болевого синдрома;
- хондропротекторы для восстановления хрящевой ткани;
- миорелаксанты для снятия напряжения в мышцах.
Помимо лечения лекарственными препаратами могут быть назначены дополнительно физиотерапевтические процедуры, которые будут способствовать улучшению кровообращения и восстановлению обмена веществ в поврежденном суставе.
Чаще всего применяются электрофорез, парафинотерапия, УВЧ и грязелечение.
После снятия острого состояния специалист может назначить курс лечебной физкультуры, целью которой является разработка сустава, улучшение кровообращение и поддержание общего состояния здоровья. Все упражнения должны выполняться под контролем врача, который сможет скорректировать выполнение при ошибках пациента.
Профилактика
 Одной из причин болезни суставов является лишний вес, который оказывает дополнительную нагрузку на весь организм, в том числе и на коленные суставы.
Одной из причин болезни суставов является лишний вес, который оказывает дополнительную нагрузку на весь организм, в том числе и на коленные суставы.
Избавление от лишних килограммов должно быть постепенным и без нарушения рациона правильного питания, чтобы избежать дефицита полезных веществ.
Ведение здорового образа жизни является основой здоровья организма, поэтому соблюдение нехитрых правил может дать шанс на отсутствие патологий и дискомфорта в коленях.
При занятии спортом следует выполнять разминку перед активными нагрузками, а также использовать повязки и бандажи.
Заключение
При проявлении любых ощущений дискомфорта и ограниченности движений в коленном суставе следует немедленно обратиться к специалисту для проведения диагностики и постановки диагноза.
Лечение должно быть назначено только лечащим врачом, поскольку самолечение и многие народные средства могут только усугубить ситуацию и усложнить дальнейшее течение болезни.
Что делать если не сгибается нога в колене
Если колено не сгибается до конца, это говорит о том, что существуют патологии в сухожильном и связном аппарате. Можно заподозрить артроз, разрыв связок, артрит если у вас не только не сгибается колено, но и при движении сильные боли.
Для полной дифференциации патологии нужно пройти ряд лабораторных исследований. Для исключения травмы назначается рентгеноскопия. После этого важно ограничить подвижность коленного сустава.
Обычно данные ограничения в коленях связаны с формированием контрактур. Это характерная потеря гибкости связок и сухожилий, что затрудняет полноценные движения.Рассмотрим далее, что делать в этой ситуации.

Зона болевых ощущений
Причины дискомфорта в коленях
Одним из самых главных суставов тела человека – колено. На него положен ряд функций, без которых невозможно нормальное движение человека. Коленный сустав восприимчив постоянным сильным нагрузкам, потому что достаточно хрупкий. В следствии чего может подвергаться различным заболеваниям.
Установить конкретную причину боли может врач и с походом к нему нельзя отлаживать.
Первым и самым распространенный дискомфортом таких болей являются:
- Травмы коленного сустава. Болезнь Осгуда-Шлаттера является типичной патологией в подростковом возрасте после нагрузок при занятии спортом. У человека появляется боль при сгибании ноги, при спуске по лестнице. Такое состояние длится до месяца и, как правило, заканчивается выздоровлением.
- Развитие артроза. Хруст и дискомфорт может означать начало развития артроза.Сначала симптомы проявляются при приседании или ходьбе, дальше боли становятся постоянными.
- Воспаление суставных сумок – бурсит. Снижается подвижность, частые отечности и снижение подвижность сустава.
- Воспаление хряща надколенника.Усиление боли при движении по лестнице вниз, ноющее боли при длительном сидении, слышен хруст при движении.
- Ревматоидный артрит. Появляются боль при сгибании, отеки, лихорадка, над пораженной областью повышение температуры кожи.
- Может стать фактором патологии,воспаление седалищного нерва.
Колени невозможно согнуть не только от переутомления, но и от воспалительных и разрушительных процессов в организме человека. Также от болезней вирусного и инфекционного характера. Источниками дискомфортов тоже могут быть:
- Интенсивная физическая нагрузка.
У людей различного возраста в следствии перегрузок болят ноги в области колена. Это происходит незаметно, хрящи разрушаются, невыносимо болят и в них начинается воспалительный процессы.
Симптомы: боли при беге или при гимнастике, при приседании. Неправильные занятия приводят к вывихам, повреждениям мениска, растяжениям и разрывам связок. Также причинами могут быть: падение, удары, неудачный поворот ноги.
Плохое кровообращение в суставах и тканях составляют 10% болезни. Чаще всего это беспокоит подростков, потому что скелет развивается быстрее чем молодой организм и сосуды поставляют кровь в суставы в недостаточном объёме. Но с возрастом это должно проходить.
Симптомы недуга усиливаются при перемене погоды, а также при физической нагрузке, простудных заболеваниях и пребывании на холоде.
Не сгибается колено полностью
Обычно при длительном бурсите, смещённой коленной чашечки и застарелых травмах колено не сгибается. Что делать в этом случае?
Причину бурсита сустава необходимо устранить. Это можно сделать хирургическим путем или методами мануальной терапии. Любое оперативное вмешательство может привести к развитию септического некроза, а использование методик мануальной терапии и займет длительный период реабилитации, но результат будет позитивно прогнозирован.
Поставить диагноз может только врач, в домашних условиях причину почему не сгибается колено определить невозможно. Но помогут вам отличить одно состояние от другого ряд отличительных признаков. Ни в коем случае заниматься самолечением не рекомендуется, поскольку патологии могут привести к утрате вами трудоспособности.
- При ревматоидном артрите.
Развитие болезни на фоне вирусной инфекции. Уже на 1 стадии артрита неприятные ощущения при сгибании. Симптомы: вокруг сустава покраснение кожи, нарушение подвижности, припухлости.
При артрите у человека поражаются: суставы, хрящи, мышечные волокна, что приводит к воспалениям.
- При подагрическом артрите.
Появляется в результате развития подагры и усиливается в ходе распространения заболевания. Болит сзади и спереди пораженного участка. Если вовремя не начать лечение сустав будет становится тверже, движение скованными.
- При деформирующим остеоартрозе/гонаортрозу.
Образуется воспалительный процесс в суставной коробке. В следствии чего колено может с трудом сгибаться. Симптомы: уменьшение суставной щели, сустав твердеет, а кожа вокруг него натягивается, болевые ощущения в бедре, сильный жар в пораженной области.
Курс реабилитации и восстановления
Начинать специальный курс реабилитации необходимо как можно быстрее. Это могут быть: массажи, акупунктура, лечебная физкультура, мануальная терапия.
Очень дельным и эффективным лечебным процессом для суставов — физиотерапевтические процедуры, помогают восстановить подвижность, вернуть эластичность и гибкость суставов.
Доктор после осмотра и установления точного диагноза может приписать постельный режим. Постепенную разработку сустава, ходьбу с тростью. Женщинам забыть о хождении на каблуках, обувь должна быть мягкой и комфортной в носке. Восстановление и реабилитацию нужно проходить под присмотром врачей, самолечение лишь усугубят проблему.
Скорому выздоровлению поможет здоровый образ жизни. Отказ от вредных привычек, полноценное питание, умеренные физические нагрузки.
Комплекс упражнений для реабилитации:
- В положении сидя потянуть пальцы стопы на себя, поднять ногу от поверхности на высоту 15-25 см, не сгибая задержите ногу в таком положении.
- В положении максимально возможного сгибания колена из положения сидя выполнять скольжение стопой по поверхности в течении 5 мин.
- Под максимальным углом нагрузки выполнять сгибание и разгибание в голеностопном суставе.
Что делать, если болит колено при сгибании? Причины и лечение
Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Возникшая остро боль всегда пугает человека. Тем более, если она не дает возможности идти, сгибать и разгибать ногу. Что может вызвать такой симптом? Чем опасна патология, вызвавшая боль? Как с этим справиться? Давайте разберемся.
В процессе ходьбы задействовано множество суставов, в том числе и одни из самых крупных – коленные. Эти суставы сложны в плане функциональности, ежедневно они выдерживают огромные физические нагрузки. Но, несмотря на эти факторы, чисто анатомически колено – слабый сустав, предрасположенный к травмам и дегенеративным (разрушительным) процессам. Если болит колено при сгибании – лечение будет зависеть от конкретной причины, установить которую может только специалист. Чтобы не откладывать обращение к врачу – нужно знать, чем это опасно.
Поставить точный диагноз может только врач
От чего появляется боль в колене при сгибании
Первой и самой распространенной причиной таких болей являются травмы коленного сустава и повышенные нагрузки на него. В подростковом возрасте после занятий спортом такие явления бывают часто – типичная патология коленного сустава, которую назвали болезнью Осгуда-Шлаттера (первичная остеохондропатия большеберцовой кости). У больного появляется боль при спуске по лестнице, но особенно она сильна при сгибании ноги в колене. Длится такое состояние до месяца и, как правило, заканчивается полным выздоровлением. Правда, иногда может перейти в хроническую форму.
Появление в колене дискомфорта и хруста может означать начало развития артроза. Этим признакам обычно не придают особого значения, а жаль. Сначала симптомы проявляются при ходьбе или приседании, а после разминки – исчезают. Но в дальнейшем возникают боли при сгибании в колене, и подходит момент, когда человек уже не может нормально ходить, так как боль становится постоянной.
Вызвать болевые ощущения при сгибании колена может бурсит – воспаление суставных сумок. Суставы становятся болезненными, снижается их подвижность, пораженный участок тела отекает.
Также причиной может быть патология хряща надколенника. Боль локализуется в передней части колена и усиливается при движении по лестнице вниз, при длительном сидении она становится ноющей, а при движении в коленках слышен хруст.
Чаще других коленные суставы подвержены ревматоидному артриту. При его развитии появляются боль при сгибании колена, отеки, повышение температуры кожи над пораженной областью, лихорадка.
Также причиной болей может стать ишиас – воспаление седалищного нерва.
При защемлении седалищного нерва больной, как правило, испытывает «букет» симптомов
Как лечат боли в коленях
Какой бы не была причина болей при сгибании коленей – в первую очередь нужно уменьшить нагрузки на суставы. Зачастую в острый период больному назначается постельный режим с постепенной активизацией конечности, а при движении –использование трости и даже костылей. Обувь должна быть мягкой и удобной, иногда применяют ортопедические стельки.
Консервативное лечение направлено на:
- уменьшение выраженности симптомов болезни;
- улучшение функциональной активности пораженной ноги и пациента в целом;
- замедление прогрессирования недуга.
После всесторонней диагностики врач ставит диагноз и назначает комплексное лечение. В первую очередь применяют нестероидные противовоспалительные и обезболивающие препараты. Если боли нестерпимые, то, скорее всего, назначат введение нестероидных противовоспалительных препаратов (НПВП) непосредственно в сустав. Этим достигается купирование болезненных проявлений на длительный срок и сохраняется трудоспособность больного. Также внутрь суставной полости вводят хондропротекторы (реставраторы механической целостности и эластичности хряща) и искусственные заменители синовиальной жидкости (которая играет роль смазки).
Хорошие результаты дает местное лечение: аппликации в виде мазей, гелей, аэрозолей и компрессов. Эти препараты дополняют НПВП. Плюсы местного лечения в том, что оно воздействует прямо на очаг поражения, и почти не вызывает побочных эффектов.
Все патологии коленных суставов должны быть диагностированы на ранних стадиях. Только в таком случае лечение будет эффективным. Параллельно с медикаментами больному назначают физиотерапевтические процедуры, а во время ремиссии – лечебную физкультуру.
В тех случаях, кода болезнь запущена, и традиционные методы лечения не дали результатов – приходится прибегать к хирургическому вмешательству. Самой распространенной операцией является артроскопия – процедура, которая позволяет:
- уточнить диагноз,
- удалить отколовшиеся частички мениска (если таковые есть) и хрящевые свободные тела,
- промыть суставную полость,
- вводить лекарства,
- производить пересадку хряща.
В самом запущенном случае производится эндопротезирование – полная замена сустава на искусственный.
Вывод прост: заниматься самолечением суставов недопустимо, т.к. больной не может сам поставить правильный диагноз, а значит, и получать адекватное лечение. Обратитесь к врачу и не затягивайте с началом лечения.
Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Источники:
http://revmatolog.org/nogi/ne-sgibayutsya-v-kolenyah.html
Что делать если не сгибается нога в колене
http://sustavzdorov.ru/koleni/bolit-pri-sgibanii.html
ostamed.ru
Плохо сгибается нога в колене
Что делать, если болит колено при сгибании? Причины и лечение
Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Возникшая остро боль всегда пугает человека. Тем более, если она не дает возможности идти, сгибать и разгибать ногу. Что может вызвать такой симптом? Чем опасна патология, вызвавшая боль? Как с этим справиться? Давайте разберемся.
В процессе ходьбы задействовано множество суставов, в том числе и одни из самых крупных – коленные. Эти суставы сложны в плане функциональности, ежедневно они выдерживают огромные физические нагрузки. Но, несмотря на эти факторы, чисто анатомически колено – слабый сустав, предрасположенный к травмам и дегенеративным (разрушительным) процессам. Если болит колено при сгибании – лечение будет зависеть от конкретной причины, установить которую может только специалист. Чтобы не откладывать обращение к врачу – нужно знать, чем это опасно.

Поставить точный диагноз может только врач
От чего появляется боль в колене при сгибании
Первой и самой распространенной причиной таких болей являются травмы коленного сустава и повышенные нагрузки на него. В подростковом возрасте после занятий спортом такие явления бывают часто – типичная патология коленного сустава, которую назвали болезнью Осгуда-Шлаттера (первичная остеохондропатия большеберцовой кости). У больного появляется боль при спуске по лестнице, но особенно она сильна при сгибании ноги в колене. Длится такое состояние до месяца и, как правило, заканчивается полным выздоровлением. Правда, иногда может перейти в хроническую форму.
Появление в колене дискомфорта и хруста может означать начало развития артроза. Этим признакам обычно не придают особого значения, а жаль. Сначала симптомы проявляются при ходьбе или приседании, а после разминки – исчезают. Но в дальнейшем возникают боли при сгибании в колене, и подходит момент, когда человек уже не может нормально ходить, так как боль становится постоянной.
Вызвать болевые ощущения при сгибании колена может бурсит – воспаление суставных сумок. Суставы становятся болезненными, снижается их подвижность, пораженный участок тела отекает.
Также причиной может быть патология хряща надколенника. Боль локализуется в передней части колена и усиливается при движении по лестнице вниз, при длительном сидении она становится ноющей, а при движении в коленках слышен хруст.
Чаще других коленные суставы подвержены ревматоидному артриту. При его развитии появляются боль при сгибании колена, отеки, повышение температуры кожи над пораженной областью, лихорадка.
Также причиной болей может стать ишиас – воспаление седалищного нерва.

При защемлении седалищного нерва больной, как правило, испытывает «букет» симптомов
Как лечат боли в коленях
Какой бы не была причина болей при сгибании коленей – в первую очередь нужно уменьшить нагрузки на суставы. Зачастую в острый период больному назначается постельный режим с постепенной активизацией конечности, а при движении –использование трости и даже костылей. Обувь должна быть мягкой и удобной, иногда применяют ортопедические стельки.
Консервативное лечение направлено на:
- уменьшение выраженности симптомов болезни;
- улучшение функциональной активности пораженной ноги и пациента в целом;
- замедление прогрессирования недуга.
После всесторонней диагностики врач ставит диагноз и назначает комплексное лечение. В первую очередь применяют нестероидные противовоспалительные и обезболивающие препараты. Если боли нестерпимые, то, скорее всего, назначат введение нестероидных противовоспалительных препаратов (НПВП) непосредственно в сустав. Этим достигается купирование болезненных проявлений на длительный срок и сохраняется трудоспособность больного. Также внутрь суставной полости вводят хондропротекторы (реставраторы механической целостности и эластичности хряща) и искусственные заменители синовиальной жидкости (которая играет роль смазки).
Хорошие результаты дает местное лечение: аппликации в виде мазей, гелей, аэрозолей и компрессов. Эти препараты дополняют НПВП. Плюсы местного лечения в том, что оно воздействует прямо на очаг поражения, и почти не вызывает побочных эффектов.
Все патологии коленных суставов должны быть диагностированы на ранних стадиях. Только в таком случае лечение будет эффективным. Параллельно с медикаментами больному назначают физиотерапевтические процедуры, а во время ремиссии – лечебную физкультуру.
В тех случаях, кода болезнь запущена, и традиционные методы лечения не дали результатов – приходится прибегать к хирургическому вмешательству. Самой распространенной операцией является артроскопия – процедура, которая позволяет:
- уточнить диагноз,
- удалить отколовшиеся частички мениска (если таковые есть) и хрящевые свободные тела,
- промыть суставную полость,
- вводить лекарства,
- производить пересадку хряща.
В самом запущенном случае производится эндопротезирование – полная замена сустава на искусственный.
Вывод прост: заниматься самолечением суставов недопустимо, т.к. больной не может сам поставить правильный диагноз, а значит, и получать адекватное лечение. Обратитесь к врачу и не затягивайте с началом лечения.

Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Что делать, когда ноги не сгибаются в коленях
Ощущение скованности в суставах может беспокоить на протяжении всей жизни, при этом не имеет значения, занимается ли человек профессиональным спортом или нет. Многие люди задаются вопросом, почему не сгибается нога в коленном суставе до конца.
Причин развития подобного недуга может быть несколько, но все они достаточно серьезны и могут иметь внушительные последствия.
Какие болезни могут так проявляться
Колено на протяжении всей жизни человека испытывает колоссальные нагрузки и подвергается периодическим травмам и перенапряжениям, выполняя большой ряд функций. Причиной развития заболеваний колена могут стать как травма, так и инфекция. Причем инфекция может поразить сустав даже при заболеваниях дыхательных путей или ЖКТ.
В первую очередь следует определить причины, если не сгибается колено, а уже потом браться за лечение заболевания.
 Самыми распространенными заболеваниями, вызывающими дискомфорт, когда согнутая нога в колене начинает болеть, являются:
Самыми распространенными заболеваниями, вызывающими дискомфорт, когда согнутая нога в колене начинает болеть, являются:
- Травма колена. Наиболее часто травмируют коленный сустав люди, занимающиеся профессиональным спортом, но и обычные бытовые травмы не исключаются из причин развития патологии. Резкий удар или ушиб приводит к появлению болевого синдрома. Зачастую колено не сгибается после травмы достаточно долго время, а болевые ощущения беспокоят пациента на протяжении месяца.
- Артроз. Постепенное разрушение суставов нередко сопровождается болевыми ощущениями и хрустом. Постепенное прогрессирование болезни приводит к тому, что у пациента плохо сгибается нога в колене, боль начинает беспокоить чаще. Помимо ухудшения работы сустава болезнь может прогрессировать до состояния полного ограничения подвижности, что потребует эндопротезирования.
- Ревматоидный артрит. Воспалительный процесс, поражающий суставы, может при прогрессировании вызвать ограничение подвижности и привести к полной потере дееспособности сустава. Многие пациенты жалуются, что не гнутся колени, боли носят периодический характер и особенно сильно проявляются при нагрузке. Причинами развития могут быть как травмы, так и попадание инфекции в сустав. Помимо боли и ограниченности движений могут быть явно выражены отечность и покраснение тканей в области поражения.
- Подагра. Отложение солей вследствие повышенного количества мочевой кислоты вызывает боль и ощущение чужеродности колена. Среди жалоб можно выделить слова пациентов о том, что они не могут согнуть колено, а попытки присесть вызывают сложности. Дискомфорт ярко выражен также при попытке совершения любого движения коленным суставом.
- Бурсит. Воспалительный процесс на фоне полученный травмы нередко диагностируется у пациентов, которые жалуются на то, что им больно сгибать колено. Основной зоной поражения является суставная сумка, которая призвана защищать сам сустав от повреждений. Помимо боли и дискомфорта при сгибании можно отметить отечность, покраснения, повышение температуры тела пациента.
- Патология Осгуда-Шляттера. Данная болезнь является одним из видов остеохондроза, который поражает ноги, т.к. распространяется на всю берцовую кость. Запущенное течение болезни может привести к полному ограничению движений ногой. Первыми признаками является невозможности совершать сгибательно-разгибательные движения коленным суставом, сопровождающиеся болью. С прогрессированием болезни болеть начинает вся нога. Болевые ощущения становятся все интенсивнее с увеличением нагрузки на конечность, доставляя пациенту дискомфорт при беге или приседаниях.
- Растяжение связок. Травма колена не всегда влечет за собой повреждение костных тканей или хрящей. Иногда последствием может стать разрыв или надрыв связок, их растяжение. При этом болевые ощущения беспокоят пациента не только при нагрузках, но и в состоянии покоя, а невозможность совершать движения сопровождается покраснениями, отеком и повышением температуры в зоне поражения.
В любом случае при проявлении дискомфорта, ощущения скованности и невозможности согнуть ногу необходимо обратиться к специалисту для проведения диагностики и назначения верного лечения, которое будет подобрано для каждого конкретного случая.
Диагностика
 Постановка диагноза — важный шаг на пути к выздоровлению, именно поэтому необходимо довериться специалисту и не заниматься самолечением.
Постановка диагноза — важный шаг на пути к выздоровлению, именно поэтому необходимо довериться специалисту и не заниматься самолечением.
Обращение к врачу-травматологу или хирургу необходимо осуществить при первых же проявлениях болезни, поскольку прогрессирующее состояние вылечить гораздо сложнее.
Среди диагностических мер могут быть назначены:
- рентгенография, помогающая оценить состояние хрящей и костной ткани;
- магнитно-резонансная и компьютерная томография, необходимая для оценки состояния мягких тканей, сухожилий, связок, а также для выявления воспалительного процесса;
УЗИ; - общий анализ крови и мочи для выявления воспаления;
- биохимический анализ крови для оценки количества микроэлементов и витаминов в организме, необходимых для правильной и полноценной работы.
Комплекс диагностических мер позволяет специалисту поставить верный диагноз и назначить соответствующее лечение, которое не приведет к ухудшению состояния пациента, а лишь облегчит его и поможет восстановить здоровье.
 Итак, что делать когда не сгибается колено и болит нога? Любое лечение назначается только по результатам диагностического исследования.
Итак, что делать когда не сгибается колено и болит нога? Любое лечение назначается только по результатам диагностического исследования.
Основной задачей специалиста является установление не только причины появления дискомфорта, но и определение фактора, которой оказал влияние на развитие и прогрессирование патологии.
При этом лечение должно быть направлено не только на устранение неприятных ощущений и снятие боли, но и на лечение болезни, которая спровоцировала данные симптомы.
Среди методов наиболее часто применяют медикаментозный, физиотерапевтический и хирургический. При этом хирургический является уже крайней мерой, поэтому оперативное вмешательство применяется только в случае неэффективности консервативного метода.
Медикаментозное лечение чаще всего включает в себя применение следующих лекарств:
- нестероидные противовоспалительные препараты, способствующие снятию воспаления и устранению болевого синдрома;
- хондропротекторы для восстановления хрящевой ткани;
- миорелаксанты для снятия напряжения в мышцах.
Помимо лечения лекарственными препаратами могут быть назначены дополнительно физиотерапевтические процедуры, которые будут способствовать улучшению кровообращения и восстановлению обмена веществ в поврежденном суставе.
Чаще всего применяются электрофорез, парафинотерапия, УВЧ и грязелечение.
После снятия острого состояния специалист может назначить курс лечебной физкультуры, целью которой является разработка сустава, улучшение кровообращение и поддержание общего состояния здоровья. Все упражнения должны выполняться под контролем врача, который сможет скорректировать выполнение при ошибках пациента.
Профилактика
 Одной из причин болезни суставов является лишний вес, который оказывает дополнительную нагрузку на весь организм, в том числе и на коленные суставы.
Одной из причин болезни суставов является лишний вес, который оказывает дополнительную нагрузку на весь организм, в том числе и на коленные суставы.
Избавление от лишних килограммов должно быть постепенным и без нарушения рациона правильного питания, чтобы избежать дефицита полезных веществ.
Ведение здорового образа жизни является основой здоровья организма, поэтому соблюдение нехитрых правил может дать шанс на отсутствие патологий и дискомфорта в коленях.
При занятии спортом следует выполнять разминку перед активными нагрузками, а также использовать повязки и бандажи.
Заключение
При проявлении любых ощущений дискомфорта и ограниченности движений в коленном суставе следует немедленно обратиться к специалисту для проведения диагностики и постановки диагноза.
Лечение должно быть назначено только лечащим врачом, поскольку самолечение и многие народные средства могут только усугубить ситуацию и усложнить дальнейшее течение болезни.
Если колено не разгибается и не сгибается до конца: причины и что делать
В организме человека огромное количество различных суставов, которые отвечают за двигательную активность в целом. Коленный сустав является одним из самых сложных и прочных. Он хорошо защищен от различного вида травм, но несмотря на это проблемы с ним все же случаются. Заболевания коленного сустава могут быть как частью физиологического процесса, не несущего после себя опасных последствий и не требующего срочного лечения, так и началом развития патологии, которую необходимо незамедлительно выявить и устранить.
При несвоевременном обращении к хирургу боль может усилиться, возможно развитие воспалительных процессов и осложнений, что в дальнейшем приведет к необходимости хирургического вмешательства с целью устранения патологии. Зачастую пациенты, затянувшие визит в больницу и выявление причины, остаются инвалидами, полностью теряя подвижность пораженной конечности.
Причины проблем
Причин возникновения проблемы с коленным суставом может быть несколько. Боли, связанные с физическими нагрузками и ушибами, не являются патологией и не требуют срочного медикаментозного или хирургического вмешательства, потому как проходят со временем самостоятельно.
Более серьезные заболевания могут вызвать развитие осложнений и требуют немедленного обращения к врачу для установления причины и назначения лечения. К таким болезням относятся:
- Ревматоидный артрит – это повреждение хрящевых тканей сустава, приводящее к деформации сустава и потере подвижности.
- Подагрический артрит – это отложение солей в сумке сустава, приводящее к потере эластичности и подвижности суставных элементов.
- Остеоартроз – это изменение дины и формы конечности, приводящее к возникновению болевых ощущений непосредственно в момент сгибания или разгибания ноги.
- Растяжение связок. Возникает обычно во время физических нагрузок и не требует специального лечения.

Опасность заболевания, связанного с затруднением сгибания и разгибания колена связана прежде всего с возможностью развития воспалительных процессов, которые в свою очередь влекут за собой осложнения и возникновение различного рода патологий.
Любой патологический процесс при несвоевременной диагностике и лечении может привести к полной утрате движения конечности и наступлению инвалидности. Именно поэтому при обнаружении первых симптомов необходимо незамедлительно обратиться к врачу.
Симптомы заболевания обычно зависят от источника возникновения и причины болей. Дискомфорт в коленном суставе и его ограниченная двигательная способность могут быть факторами развития заболеваний, поражающих как сами суставы, так и мышечную ткань, связки и нервные окончания вокруг них.
Выявить принадлежность болевых ощущений к тому или иному заболеванию самостоятельно невозможно. Сделать это может только врач, после проведения ряда процедур. К основным симптомам относятся:
- Припухлость.
- Повышение температуры в области колена.
- Покраснение.
- Хруст во время движения.
- Ограничение подвижности.
- Болевые ощущения.
Выявив у себя хотя бы один из перечисленных симптом, нужно обратиться к специалисту, не откладывая визит в долгий ящик. Безответственное отношение к своему здоровью может стать причиной возникновения инвалидности.

Диагностика
Для установления причины возникновения проблемы, необходимо обратиться к врачу для проведения осмотра, после которого пациенту будут назначены обязательные процедуры, к которым относится:
Только при наличии результатов данных обследований врач сможет установить диагноз и назначить лечение. Иногда при неполной картине пациенту назначают дополнительное обследования с целью проведения более точной диагностики.

Методы лечения
Лечение коленного сустава производится только по назначению врача. Заниматься самолечением не допустимо по причине возникновения риска развития осложнений. В зависимости от результатов проведенной диагностики и состояния пациента могут быть назначены следующие методы лечения:
- Правильное распределение физической нагрузки на сустав.
- Прием противовоспалительных препаратов.
- Обезболивающие препараты.
- Оспользование бандажа.
- Диета.
В случае запущенности ситуации и развития осложнений и патологических процессов будет необходимо хирургическое вмешательство.
Профилактика
Чтобы избежать возникновения болевых ощущений и снижения подвижности колена, необходимо выполнять определенные профилактические рекомендации. Чаще всего к ним относится:
- Избавление от лишнего веса.
- Отказ от малоподвижного образа жизни.
- Занятия спортом.
- Массажные процедуры области коленного сустава.
Любые неприятные ощущения в области колена, приносящие дискомфорт и болевые ощущения, считаются признаками возможного развития патологических процессов.
Посещение доктора такими пациентами осуществляется лишь тогда, когда колено уже практически не сгибается или сгибается с трудом.
Методы народной медицины и самолечение возможно только в тех случаях, когда форма заболевания не критическая и нет осложнений, но и на это необходимо разрешение врача. Во всех остальных случаях самолечение не может быть допустимым методом устранения причины заболевания.
Источники:
http://sustavzdorov.ru/koleni/bolit-pri-sgibanii.html
http://revmatolog.org/nogi/ne-sgibayutsya-v-kolenyah.html
Если колено не разгибается и не сгибается до конца: причины и что делать
ostamed.ru
Не сгибается колено | Суставы
Что делать, если болит колено при сгибании? Причины и лечение
Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Возникшая остро боль всегда пугает человека. Тем более, если она не дает возможности идти, сгибать и разгибать ногу. Что может вызвать такой симптом? Чем опасна патология, вызвавшая боль? Как с этим справиться? Давайте разберемся.
В процессе ходьбы задействовано множество суставов, в том числе и одни из самых крупных – коленные. Эти суставы сложны в плане функциональности, ежедневно они выдерживают огромные физические нагрузки. Но, несмотря на эти факторы, чисто анатомически колено – слабый сустав, предрасположенный к травмам и дегенеративным (разрушительным) процессам. Если болит колено при сгибании – лечение будет зависеть от конкретной причины, установить которую может только специалист. Чтобы не откладывать обращение к врачу – нужно знать, чем это опасно.

Поставить точный диагноз может только врач
От чего появляется боль в колене при сгибании
Первой и самой распространенной причиной таких болей являются травмы коленного сустава и повышенные нагрузки на него. В подростковом возрасте после занятий спортом такие явления бывают часто – типичная патология коленного сустава, которую назвали болезнью Осгуда-Шлаттера (первичная остеохондропатия большеберцовой кости). У больного появляется боль при спуске по лестнице, но особенно она сильна при сгибании ноги в колене. Длится такое состояние до месяца и, как правило, заканчивается полным выздоровлением. Правда, иногда может перейти в хроническую форму.
Появление в колене дискомфорта и хруста может означать начало развития артроза. Этим признакам обычно не придают особого значения, а жаль. Сначала симптомы проявляются при ходьбе или приседании, а после разминки – исчезают. Но в дальнейшем возникают боли при сгибании в колене, и подходит момент, когда человек уже не может нормально ходить, так как боль становится постоянной.
Вызвать болевые ощущения при сгибании колена может бурсит – воспаление суставных сумок. Суставы становятся болезненными, снижается их подвижность, пораженный участок тела отекает.
Также причиной может быть патология хряща надколенника. Боль локализуется в передней части колена и усиливается при движении по лестнице вниз, при длительном сидении она становится ноющей, а при движении в коленках слышен хруст.
Чаще других коленные суставы подвержены ревматоидному артриту. При его развитии появляются боль при сгибании колена, отеки, повышение температуры кожи над пораженной областью, лихорадка.
Также причиной болей может стать ишиас – воспаление седалищного нерва.

При защемлении седалищного нерва больной, как правило, испытывает «букет» симптомов
Как лечат боли в коленях
Какой бы не была причина болей при сгибании коленей – в первую очередь нужно уменьшить нагрузки на суставы. Зачастую в острый период больному назначается постельный режим с постепенной активизацией конечности, а при движении –использование трости и даже костылей. Обувь должна быть мягкой и удобной, иногда применяют ортопедические стельки.
Консервативное лечение направлено на:
- уменьшение выраженности симптомов болезни;
- улучшение функциональной активности пораженной ноги и пациента в целом;
- замедление прогрессирования недуга.
После всесторонней диагностики врач ставит диагноз и назначает комплексное лечение. В первую очередь применяют нестероидные противовоспалительные и обезболивающие препараты. Если боли нестерпимые, то, скорее всего, назначат введение нестероидных противовоспалительных препаратов (НПВП) непосредственно в сустав. Этим достигается купирование болезненных проявлений на длительный срок и сохраняется трудоспособность больного. Также внутрь суставной полости вводят хондропротекторы (реставраторы механической целостности и эластичности хряща) и искусственные заменители синовиальной жидкости (которая играет роль смазки).
Хорошие результаты дает местное лечение: аппликации в виде мазей, гелей, аэрозолей и компрессов. Эти препараты дополняют НПВП. Плюсы местного лечения в том, что оно воздействует прямо на очаг поражения, и почти не вызывает побочных эффектов.
Все патологии коленных суставов должны быть диагностированы на ранних стадиях. Только в таком случае лечение будет эффективным. Параллельно с медикаментами больному назначают физиотерапевтические процедуры, а во время ремиссии – лечебную физкультуру.
В тех случаях, кода болезнь запущена, и традиционные методы лечения не дали результатов – приходится прибегать к хирургическому вмешательству. Самой распространенной операцией является артроскопия – процедура, которая позволяет:
- уточнить диагноз,
- удалить отколовшиеся частички мениска (если таковые есть) и хрящевые свободные тела,
- промыть суставную полость,
- вводить лекарства,
- производить пересадку хряща.
В самом запущенном случае производится эндопротезирование – полная замена сустава на искусственный.
Вывод прост: заниматься самолечением суставов недопустимо, т.к. больной не может сам поставить правильный диагноз, а значит, и получать адекватное лечение. Обратитесь к врачу и не затягивайте с началом лечения.

Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Что делать если не сгибается нога в колене
Если колено не сгибается до конца, это говорит о том, что существуют патологии в сухожильном и связном аппарате. Можно заподозрить артроз, разрыв связок, артрит если у вас не только не сгибается колено, но и при движении сильные боли.
Для полной дифференциации патологии нужно пройти ряд лабораторных исследований. Для исключения травмы назначается рентгеноскопия. После этого важно ограничить подвижность коленного сустава.
Обычно данные ограничения в коленях связаны с формированием контрактур. Это характерная потеря гибкости связок и сухожилий, что затрудняет полноценные движения.Рассмотрим далее, что делать в этой ситуации.

Зона болевых ощущений
Причины дискомфорта в коленях
Одним из самых главных суставов тела человека – колено. На него положен ряд функций, без которых невозможно нормальное движение человека. Коленный сустав восприимчив постоянным сильным нагрузкам, потому что достаточно хрупкий. В следствии чего может подвергаться различным заболеваниям.
Установить конкретную причину боли может врач и с походом к нему нельзя отлаживать.
Первым и самым распространенный дискомфортом таких болей являются:
- Травмы коленного сустава. Болезнь Осгуда-Шлаттера является типичной патологией в подростковом возрасте после нагрузок при занятии спортом. У человека появляется боль при сгибании ноги, при спуске по лестнице. Такое состояние длится до месяца и, как правило, заканчивается выздоровлением.
- Развитие артроза. Хруст и дискомфорт может означать начало развития артроза.Сначала симптомы проявляются при приседании или ходьбе, дальше боли становятся постоянными.
- Воспаление суставных сумок – бурсит. Снижается подвижность, частые отечности и снижение подвижность сустава.
- Воспаление хряща надколенника.Усиление боли при движении по лестнице вниз, ноющее боли при длительном сидении, слышен хруст при движении.
- Ревматоидный артрит. Появляются боль при сгибании, отеки, лихорадка, над пораженной областью повышение температуры кожи.
- Может стать фактором патологии,воспаление седалищного нерва.
Колени невозможно согнуть не только от переутомления, но и от воспалительных и разрушительных процессов в организме человека. Также от болезней вирусного и инфекционного характера. Источниками дискомфортов тоже могут быть:
- Интенсивная физическая нагрузка.
У людей различного возраста в следствии перегрузок болят ноги в области колена. Это происходит незаметно, хрящи разрушаются, невыносимо болят и в них начинается воспалительный процессы.
Симптомы: боли при беге или при гимнастике, при приседании. Неправильные занятия приводят к вывихам, повреждениям мениска, растяжениям и разрывам связок. Также причинами могут быть: падение, удары, неудачный поворот ноги.
Плохое кровообращение в суставах и тканях составляют 10% болезни. Чаще всего это беспокоит подростков, потому что скелет развивается быстрее чем молодой организм и сосуды поставляют кровь в суставы в недостаточном объёме. Но с возрастом это должно проходить.
Симптомы недуга усиливаются при перемене погоды, а также при физической нагрузке, простудных заболеваниях и пребывании на холоде.
Не сгибается колено полностью
Обычно при длительном бурсите, смещённой коленной чашечки и застарелых травмах колено не сгибается. Что делать в этом случае?
Причину бурсита сустава необходимо устранить. Это можно сделать хирургическим путем или методами мануальной терапии. Любое оперативное вмешательство может привести к развитию септического некроза, а использование методик мануальной терапии и займет длительный период реабилитации, но результат будет позитивно прогнозирован.
Поставить диагноз может только врач, в домашних условиях причину почему не сгибается колено определить невозможно. Но помогут вам отличить одно состояние от другого ряд отличительных признаков. Ни в коем случае заниматься самолечением не рекомендуется, поскольку патологии могут привести к утрате вами трудоспособности.
- При ревматоидном артрите.
Развитие болезни на фоне вирусной инфекции. Уже на 1 стадии артрита неприятные ощущения при сгибании. Симптомы: вокруг сустава покраснение кожи, нарушение подвижности, припухлости.
При артрите у человека поражаются: суставы, хрящи, мышечные волокна, что приводит к воспалениям.
- При подагрическом артрите.
Появляется в результате развития подагры и усиливается в ходе распространения заболевания. Болит сзади и спереди пораженного участка. Если вовремя не начать лечение сустав будет становится тверже, движение скованными.
- При деформирующим остеоартрозе/гонаортрозу.
Образуется воспалительный процесс в суставной коробке. В следствии чего колено может с трудом сгибаться. Симптомы: уменьшение суставной щели, сустав твердеет, а кожа вокруг него натягивается, болевые ощущения в бедре, сильный жар в пораженной области.
Курс реабилитации и восстановления
Начинать специальный курс реабилитации необходимо как можно быстрее. Это могут быть: массажи, акупунктура, лечебная физкультура, мануальная терапия.
Очень дельным и эффективным лечебным процессом для суставов — физиотерапевтические процедуры, помогают восстановить подвижность, вернуть эластичность и гибкость суставов.
Доктор после осмотра и установления точного диагноза может приписать постельный режим. Постепенную разработку сустава, ходьбу с тростью. Женщинам забыть о хождении на каблуках, обувь должна быть мягкой и комфортной в носке. Восстановление и реабилитацию нужно проходить под присмотром врачей, самолечение лишь усугубят проблему.
Скорому выздоровлению поможет здоровый образ жизни. Отказ от вредных привычек, полноценное питание, умеренные физические нагрузки.
Комплекс упражнений для реабилитации:
- В положении сидя потянуть пальцы стопы на себя, поднять ногу от поверхности на высоту 15-25 см, не сгибая задержите ногу в таком положении.
- В положении максимально возможного сгибания колена из положения сидя выполнять скольжение стопой по поверхности в течении 5 мин.
- Под максимальным углом нагрузки выполнять сгибание и разгибание в голеностопном суставе.
Почему нога не сгибается в колене до конца?

Не сгибается нога в колене: причины
Точно определить причину проблем с коленом можно только после полного медицинского обследования. Чаще всего обнаруживаются следующие заболевания:
1. Гоноартоз. Эта болезнь становится следствием длительных повышенных нагрузок на сустав. Определить ее можно по небольшим припухлостям и повышению температуры в области колена.
2. Бурсит – это воспалительный процесс, который протекает в суставной сумке. В результате в ней образуется большое количество жидкости. Именно она и ограничивает подвижность. Определить точную причину воспаления можно после анализа этой жидкости.
3. Растяжение связок или их микроразрывы. В этом случае пациент будет испытывать резкие болевые ощущения в колене. Нередко наблюдается отечность или гематома сустава.
Только точно определив причину проблемы с коленом, врач сможет подобрать грамотную программу лечения.
Нога не сгибается в колене до конца: что с этим делать
Чем скорее вы обратитесь за помощью к врачу, тем легче и быстрее будет протекать лечение. Конкретные процедуры будут определяться, исходя из причин проблемы.
Если в области колена наблюдается припухлость, то врач, скорее всего, назначит артроскопию. Эта процедура позволяет выявить воспалительные процессы в тканях. Нередко после такого обследования обнаруживается, что хрящевая ткань сильно изношена. Тогда понадобится ряд мероприятий, направленных на ее восстановление.
Если на колено длительное время оказывалась повышенная нагрузка, то со временем развивается артрит. Испытывая сильную боль, пациент старается поменьше сгибать и разгибать колено. В результате этого мышцы атрофируются, и нога перестает сгибаться. В таком случае лечение будет достаточно длительным. Врач назначает специализированные лекарственные препараты, а также комплекс упражнений ЛФК. Отлично помогает в этом случае лечебный массаж.
Определив причину проблемы, врач сможет подобрать для вас подходящую методику лечения. Только так вы сможете быстро прийти в норму, не боясь серьезных последствий.
Источники:
http://sustavzdorov.ru/koleni/bolit-pri-sgibanii.html
Что делать если не сгибается нога в колене
http://www.wday.ru/krasota-zdorovie/sok/pochemu-noga-ne-sgibaetsya-v-kolene-do-kontsa/
ostamed.ru
Не гнется колено | Суставы
Что делать, если болит колено при сгибании? Причины и лечение
Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Возникшая остро боль всегда пугает человека. Тем более, если она не дает возможности идти, сгибать и разгибать ногу. Что может вызвать такой симптом? Чем опасна патология, вызвавшая боль? Как с этим справиться? Давайте разберемся.
В процессе ходьбы задействовано множество суставов, в том числе и одни из самых крупных – коленные. Эти суставы сложны в плане функциональности, ежедневно они выдерживают огромные физические нагрузки. Но, несмотря на эти факторы, чисто анатомически колено – слабый сустав, предрасположенный к травмам и дегенеративным (разрушительным) процессам. Если болит колено при сгибании – лечение будет зависеть от конкретной причины, установить которую может только специалист. Чтобы не откладывать обращение к врачу – нужно знать, чем это опасно.

Поставить точный диагноз может только врач
От чего появляется боль в колене при сгибании
Первой и самой распространенной причиной таких болей являются травмы коленного сустава и повышенные нагрузки на него. В подростковом возрасте после занятий спортом такие явления бывают часто – типичная патология коленного сустава, которую назвали болезнью Осгуда-Шлаттера (первичная остеохондропатия большеберцовой кости). У больного появляется боль при спуске по лестнице, но особенно она сильна при сгибании ноги в колене. Длится такое состояние до месяца и, как правило, заканчивается полным выздоровлением. Правда, иногда может перейти в хроническую форму.
Появление в колене дискомфорта и хруста может означать начало развития артроза. Этим признакам обычно не придают особого значения, а жаль. Сначала симптомы проявляются при ходьбе или приседании, а после разминки – исчезают. Но в дальнейшем возникают боли при сгибании в колене, и подходит момент, когда человек уже не может нормально ходить, так как боль становится постоянной.
Вызвать болевые ощущения при сгибании колена может бурсит – воспаление суставных сумок. Суставы становятся болезненными, снижается их подвижность, пораженный участок тела отекает.
Также причиной может быть патология хряща надколенника. Боль локализуется в передней части колена и усиливается при движении по лестнице вниз, при длительном сидении она становится ноющей, а при движении в коленках слышен хруст.
Чаще других коленные суставы подвержены ревматоидному артриту. При его развитии появляются боль при сгибании колена, отеки, повышение температуры кожи над пораженной областью, лихорадка.
Также причиной болей может стать ишиас – воспаление седалищного нерва.

При защемлении седалищного нерва больной, как правило, испытывает «букет» симптомов
Как лечат боли в коленях
Какой бы не была причина болей при сгибании коленей – в первую очередь нужно уменьшить нагрузки на суставы. Зачастую в острый период больному назначается постельный режим с постепенной активизацией конечности, а при движении –использование трости и даже костылей. Обувь должна быть мягкой и удобной, иногда применяют ортопедические стельки.
Консервативное лечение направлено на:
- уменьшение выраженности симптомов болезни;
- улучшение функциональной активности пораженной ноги и пациента в целом;
- замедление прогрессирования недуга.
После всесторонней диагностики врач ставит диагноз и назначает комплексное лечение. В первую очередь применяют нестероидные противовоспалительные и обезболивающие препараты. Если боли нестерпимые, то, скорее всего, назначат введение нестероидных противовоспалительных препаратов (НПВП) непосредственно в сустав. Этим достигается купирование болезненных проявлений на длительный срок и сохраняется трудоспособность больного. Также внутрь суставной полости вводят хондропротекторы (реставраторы механической целостности и эластичности хряща) и искусственные заменители синовиальной жидкости (которая играет роль смазки).
Хорошие результаты дает местное лечение: аппликации в виде мазей, гелей, аэрозолей и компрессов. Эти препараты дополняют НПВП. Плюсы местного лечения в том, что оно воздействует прямо на очаг поражения, и почти не вызывает побочных эффектов.
Все патологии коленных суставов должны быть диагностированы на ранних стадиях. Только в таком случае лечение будет эффективным. Параллельно с медикаментами больному назначают физиотерапевтические процедуры, а во время ремиссии – лечебную физкультуру.
В тех случаях, кода болезнь запущена, и традиционные методы лечения не дали результатов – приходится прибегать к хирургическому вмешательству. Самой распространенной операцией является артроскопия – процедура, которая позволяет:
- уточнить диагноз,
- удалить отколовшиеся частички мениска (если таковые есть) и хрящевые свободные тела,
- промыть суставную полость,
- вводить лекарства,
- производить пересадку хряща.
В самом запущенном случае производится эндопротезирование – полная замена сустава на искусственный.
Вывод прост: заниматься самолечением суставов недопустимо, т.к. больной не может сам поставить правильный диагноз, а значит, и получать адекватное лечение. Обратитесь к врачу и не затягивайте с началом лечения.

Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Что делать если не сгибается и не разгибается колено после травмы
Скованность, ограниченность в подвижности коленного сустава – следствие целого ряда факторов. Чаще всего колено плохо сгибается и разгибается из-за нарушений в связочного аппарата или суставных травм, которые не были вылечены до конца.
Диагностирование заболеваний коленных суставов
Установить причины, по которым не сгибается или не разгибается колено, можно после тщательной обследования. Сначала проводится внешний осмотр. Для получения дополнительных сведений о состоянии костной ткани назначается рентгенографическое исследование.

В ряде случаев ограниченность подвижности колена вызвана ревматологическими патологиями. Чтобы исключить этот фактор, больному назначают анализ крови, который в случае воспалительного процесса покажет наличие С-реактивного белка.
Если больной отмечает у себя ограниченность подвижности без дополнительных симптомов, возможна контрактура — потеря способности растягивания связок и сухожилий и одновременное укорачивание продольных мышц. Образование ложных связок мешает суставу и его компонентам полностью выполнять природные функции.
Из аппаратных методов диагностирования наибольшей информативностью обладает магнитно-резонансная томография и артроскопия. Последний метод позволяет проводить хирургические манипуляции.
Почему колено не разгибается и не сгибается
Причины, по которым не разгибается и не сгибается колено до конца, достаточно разнообразны:
- артрит;
- артроз;
- нарушение целостности менисков, связочного аппарата;
- травматическое поражение колена;
- бурсит;
- хондромаляция надколенника;
- защемление нервов;
- остеохондроз, локализирующийся в поясничном отделе.
Патология коленного сустава имеет дегенеративно-деформирующий характер. В процессе развития заболевания синовиальная жидкость изменяет свой состав, начинается разрушение хрящевой ткани и других суставных элементов.
Скованность сочленения – признак ранней стадии артроза. Начало движения после утреннего пробуждения достаточно болезненное. Неприятные ощущения исчезают после того, как человек пройдет некоторое расстояние. Нередко скованность сопровождается хрустом.
Невозможность разогнуть ногу в колене становится все более выраженной ко второй стадии артроза. Наблюдаются и другие клинические проявления:
- область вокруг колена становится горячей на ощупь, часто приобретает красноватый оттенок;
- при ходьбе четко слышится хруст;
- болевые ощущения становятся постоянными.
Третья стадия артроза сопровождается полным разрушением хряща, из-за чего колено утрачивает возможность выполнять анатомические функции.

Воспалительный процесс охватывает около- и внутрисуставные области. Любые движения вызывают сильные болевые ощущения. Медицинской практикой отмечается, что они локализируются чаще всего в передней части сустава.
У больных артритом колено не сгибается до конца, дополнительно отмечаются такие клинические признаки:
- хруст во время движений;
- сустав отекает;
- в период покоя ощущается боль;
- повышение местной температуры;
- визуально заметная деформация сочленения.
Нарушение целостности менисков
Мениски состоят из хрящевых волокон. Располагаются между большеберцовой и бедренной костью, выполняют амортизирующую функцию. Помогают распределять нагрузку, стабилизировать сочленение и защищать хрящ от избыточного напряжения. 
Выделяется несколько видов нарушения целостности менисков:
- отрыв от места, к которому хрящевая ткань прикреплена;
- растяжение;
- воспалительный процесс;
- разрыв тела мениска;
- нарушение целостности задних и/или передних рогов.
В случаях, когда больной отмечает сильные боли или блокировку при попытке разогнуть коленный сустав, можно подозревать растяжение или полный разрыв переднего рога мениска. Причины, по которым не сгибается нога в колене, чаще всего следует искать в повреждениях заднего рога.
Клинические проявления повреждения менисков кроме ограниченности подвижности:
- резкая, острая боль;
- образование выпота;
- атрофия мышечного аппарата;
- отек сочленения;
- щелчок при попытке согнуть ногу;
- повышение местной температуры.
Повреждение связок

Распространенная среди спортсменов травма бывает нескольких типов: частичный, неполный и полный разрыв связок. Чаще всего повреждается наружная связка, расположенная сбоку. Может сочетаться с полным или частичным отрывом головки малоберцовой кости. Клиническая картина представлена такими явлениями:
- острый болевой синдром;
- ограниченность подвижности;
- отечность;
- патологическая подвижность сустава в случае полного разрыва;
- спазм мышечного аппарата.
Ревматоидный артрит
Дегенеративно-дистрофическое заболевание сопровождается поражением или полным разрушением хряща, потерей подвижности и деформацией колена. Любые попытки согнуть или разогнуть конечность оканчиваются мучительным приступом боли.
Заболевание протекает в двух формах – острая и хроническая. Медицине до сих пор неизвестна точная причина развития ревматоидного артрита. Однако установлена и экспериментально подтверждена связь между возникновением патологии и вирусными инфекциями. Важную роль играет наследственность. Если в анамнезе близких родственников есть ревматоидный артрит, высока вероятность, что у потомков будет диагностировано это заболевание.
Патология имеет несколько степеней тяжести. Неприятные ощущения отмечаются уже на первой стадии, однако боль и ограниченность возникают исключительно во время и после нагрузки на сочленение.
Иные клинические проявления ревматоидного артрита:
- покраснение кожи в области пострадавшего сочленения;
- отечность, припухлость сустава.
Подагрический артрит
Заболевание возникает из-за отложения солей мочевой кислоты в сумке сустава. Начинается окостенение элементов сустава, со временем они утрачивают природную эластичность, подвижность. Все это сопровождается болевым синдромом.
Боль, возникающая во время сгибания колена – типичный признак подагры. Локализация неприятных ощущений – передняя и задняя часть коленного сустава.
Подагра в коленях диагностируется крайне редко. Чаще всего патологический процесс развивается в более мелких суставах.

Деформирующий остеоартроз
Патологический процесс, при развитии которого больной утрачивает возможность свободно и полностью сгибать сустав, движение сопровождается болью. Клиническая картина деформирующего остеоартроза:
- отдающие в голень и бедро боли;
- натягивание кожи над пораженным суставом;
- утрата сочленением анатомические формы;
- сужение щели между элементами сустава, образование остеофитов (костных наростов).
Правила оказания первой помощи
Первая медицинская помощь необходима в случае нарушения подвижности коленного сустава из-за травмы. В первую очередь фиксируется поврежденный участок. Для этого подойдет эластичный бинт.
Потребуется источник холода для устранения отечности, обезболивающее средство, помогающее снизить вероятность развития болевого шока.
Разгибать или сгибать поврежденное сочленение через силу строго запрещено.
Пострадавшего нужно в максимально короткие сроки доставить в медицинское учреждение.
Лечебная тактика и реабилитация
Суть терапевтической программы определяется заболеванием, ставшим причиной нарушения подвижности. Медикаментозная терапия дополняется физиотерапевтическими процедурами. В ряде случаев проводится оперативное вмешательство.
Хирургические методы – радикальные. К их применению прибегают в крайних случаях. Существует несколько вариантов операций:
- артроскопия;
- частичная замена элемента сустава;
- полная замена сочленения.
Артроскопия — малоинвазивный метод оперативного вмешательства. В области пораженного колена делается от 2 до 3 небольших разрезов для введения инструментов, один из которых оборудован камерой. Врач может с максимальной точностью установить степень поражения сустава и контролировать действия во время операции.
Во время артроскопии удаляют осколки сустава, пораженные патологическим процессом ткани. Провести частичное или полное протезирование этим методом невозможно. Преимущество такого типа операции — короткий период реабилитации – от 14 до 16 дней.

Частичное или полное протезирование показано в тех случаях, когда патологический процесс развился настолько, что не может быть остановлен медикаментами. Результатом вмешательства является восстановление анатомической функциональности коленного сустава.
Приступать к разрабатыванию сустава после перенесенной операции можно исключительно по согласованию с лечащим врачом. Для дополнительного обезболивания назначаются инъекции непосредственно в полость сочленения. Альтернатива – мази, компрессы, оказывающие аналогичный эффект.
Лечебная гимнастика, массаж помогают восстановить кровообращение, укрепить мышечный аппарат, ускоряют возобновление природной подвижности.
На время лечения и реабилитации больному следует выбирать комфортные модели обуви с ортопедическим профилем. Следует уделить внимание рациону питания: в нем должно присутствовать много фруктов, овощей, молочных продуктов. Дополнительными источниками витаминов и микроэлементов являются БАДы.
Больно сгибать ногу в колене: что делать если не сгибается нога и болит
Колено выполняет важнейшие функции в организме человека. Этот сустав необходим для передвижения, он принимает на себя основные нагрузки при физическом труде, активном отдыхе, занятиях спортом.
Но при этом коленный сустав очень уязвим. Если пациент перенес травму и после этого колено болит при сгибании, если пациент жалуется: «Я не могу присесть или спуститься по лестнице без боли», следует не откладывать надолго визит к врачу.
Боли в колене могут быть признаком обычного переутомления. Но также это симптом серьезных заболеваний, вызванных инфекцией или вирусом. Ногу обязательно должен осмотреть специалист, если ее больно согнуть до конца.
Ревматоидный артрит как причина болей в колене
 Если больно сгибать ногу, причиной такого явления может быть ревматоидный артрит. При такой патологии происходит поражение хрящевых тканей сустава, если они разрушатся полностью, колено деформируется и теряет подвижность. Колено болит, так как при дегенеративно-дистрофических изменениях его тканей могут страдать кровеносные сосуды и нервные окончания.
Если больно сгибать ногу, причиной такого явления может быть ревматоидный артрит. При такой патологии происходит поражение хрящевых тканей сустава, если они разрушатся полностью, колено деформируется и теряет подвижность. Колено болит, так как при дегенеративно-дистрофических изменениях его тканей могут страдать кровеносные сосуды и нервные окончания.
Ревматоидный артрит, поражающий колени, может протекать в острой или хронической форме. Почему начинает развиваться эта патология, до сих пор точно не установлено.
Но подтверждена связь между перенесенными вирусными инфекциями и возникновением этого заболевания. Также играет роль наследственность – ревматоидным артритом чаще страдаю те люди, родственники которых имеют в анамнезе суставные заболевания.
Болезнь имеет разные степени тяжести. Колено болит при сгибании уже на первой стадии заболевания. Неприятные ощущения возникают только при нагрузках на сустав. Если конечность не беспокоить, она не болит. Кроме того, о развитии ревматоидного артрита коленного сустава свидетельствуют такие симптомы:
- Покраснение кожи вокруг пострадавшего сустава;
- Припухлость и отечность сустава;
- Ограничение подвижности.
Больно в колене при сгибании часто становится после длительного пребывания в одной позе или ночного сна.
При отсутствии лечения болезнь может распространиться и на окружающие сустав ткани.
Подагрический артрит
 Если пациенту больно сгибать ногу в области колена, и он говорит: «Я не могу присесть», это может быть симптом подагрического артрита. При этом заболевании колено болит, если его сгибать, по причине отложения солей мочевой кислоты в суставной сумке.
Если пациенту больно сгибать ногу в области колена, и он говорит: «Я не могу присесть», это может быть симптом подагрического артрита. При этом заболевании колено болит, если его сгибать, по причине отложения солей мочевой кислоты в суставной сумке.
Суставные элементы костенеют, теряют эластичность и подвижность, именно поэтому человек ощущает боль в колене.
Боли при сгибании ноги – наиболее типичный признак подагры. Они могут локализоваться как с передней, так и с задней стороны колена.
Стоит отметить, что намного чаще подагра поражает мелкие суставы нижних конечностей, но иногда страдают колено или локоть. Дискомфорт при этом ощущается при малейшем движении, если подагра коленного сустава обострена.
Подагра – это то заболевание, острые приступы которого чередуются с периодами покоя. Если пациент проводит лечение, боли при сгибании ноги проходят через неделю. Но если лечение отсутствует, болезнь переходит в хроническую форму.
Сустав полностью теряет подвижность, становится твердым и причиняет пациенту сильные боли при каждом движении.
Деформирующий остеоартроз – еще одна причина болей в колене при сгибании
Боли при сгибании колена пациент может ощущать, если у него развивается деформирующий остеоартроз. Это заболевание чаще всего поражает именно коленный сустав. В результате невозможно до конца согнуть ногу, изменяется ее форма и длина, больной передвигается с затруднениями.
При деформирующем артрозе нога не беспокоит пациента, пока он не пытается ее согнуть или совершить другие движения. Но в запущенных стадиях больной жалуется: «Я не могу сгибать ногу в колене и испытываю боль даже в состоянии полного покоя». Деформирующий артроз обычно сопровождают следующие симптомы:
- Боли, иррадирующие в бедро или голень.
- Натяжение кожи над пораженным патологией суставом.
- Деформация сустава.
- На рентгеновском снимке или при УЗИ заметны остеофиты и сужение суставной щели.
Если деформирующий артроз поражает коленный сустав, эту болезнь называют также гонартрозом. В острой стадии болезни может повышаться температура всего тела.
Тендинит и бурсит
 Если пациент приходит к врачу и жалуется: «Я упала или упал, и после этого не могу сгибать ногу без болей», врач подозревает тендинит или бурсит. В группу риска попадают профессиональные спортсмены и люди, нижние конечности которых подвергаются постоянным нагрузкам. Боли в этом случае возникают в коленной чашечке, а не в тыльной стороне коленного сустава.
Если пациент приходит к врачу и жалуется: «Я упала или упал, и после этого не могу сгибать ногу без болей», врач подозревает тендинит или бурсит. В группу риска попадают профессиональные спортсмены и люди, нижние конечности которых подвергаются постоянным нагрузкам. Боли в этом случае возникают в коленной чашечке, а не в тыльной стороне коленного сустава.
Дискомфорт человек ощущает только тогда, когда пытается совершить какие-либо манипуляции или движения. Причинами заболевания могут быть травмы и перегрузки, а также инфицирования суставной сумки и ее механические повреждения во время хирургического вмешательства. То, что конечность не сгибается в колене – не единственный симптом заболевания. Признаки тендинита или бурсита следующие:
- Отечность и увеличение сустава в размерах;
- Покраснение кожи над пораженным суставом и вокруг него;
- Повышение температуры, как местное, так и общее;
- Боль при любом движении и ходьбе.
Тендинит, как правило, протекает остро, и редко переходит в хроническую форму.
Патология Осгуда-Шляттера
Эта болезнь очень опасна и может привести к полной утрате подвижности конечности, так как поражения распространяются на всю берцовую кость. Заболевание относится к одной из форм остеохондроза. Вначале пациент ощущает боль под коленом, он не может делать сгибательные движения.
Потом боль распространяется на всю ногу, становится интенсивнее после бега, ходьбы или спортивных тренировок. С прогрессированием болезни пациенту некомфортно подниматься по лестнице, вставать и приседать.
Развивается болезнь преимущественно у молодых людей мужского пола.
Растяжение суставных связок
Когда пациент утверждает – «Я не могу сгибать ногу, приседать, ходить или бегать без боли», можно предполагать обычное растяжение связок сустава. При чрезмерных физических нагруз ках или травмах могут подвергаться поражениям также мышечные волокна или сухожилия.
ках или травмах могут подвергаться поражениям также мышечные волокна или сухожилия.
Пациент при этом жалуется на боль в ноге как при движениях, так и в состоянии покоя.
Если произошло растяжение связок или сухожилий, нога краснеет, отекает, может повышаться температура тела местно. Иногда на коже в участке пораженного сустава образуются кровоподтеки. Что делать в этом случае?
Следует немедленно обратиться к травматологу и пройти обследование, чтобы определить причину, характер и степень повреждений суставных тканей.
Лечение болей в коленном суставе
Итак, что же делать, если болит колено, особенно при сгибании, разгибании сустава, приседании и подъеме по ступенькам? Методы лечения будут зависеть от того, что вызвало боли в колене. Полноценную диагностику может провести только врач.
Он установит причину дискомфортных ощущений и укажет, что делать, чтобы устранить их. есть несколько важных моментов, которые стоит знать:
- Если боли вызваны ушибом или травмой, то в первую очередь нужно снять боли и отек.
- Если отечность будет устранена, воспаление суставных тканей не разовьется.
- Следует оградить конечность от любых физических нагрузок.
- Колену сейчас необходим полный покой.
- Ткани мышц и суставов достаточно быстро регенерируются, но для этого им нужен полный покой, любые нагрузки затянут процесс выздоровления.
- На поврежденный сустав, независимо от того, что вызвало повреждения и воспалении, рекомендуется наложить фиксирующую повязку. то может быть эластичный бинт, или специальный бандаж на колено.
- Ортопедические приспособления для коленного сустава различаются по жесткости и степени фиксации, какой будет оптимальным – подскажет травматолог или хирург.
При незначительных травмах достаточно будет обычно повязки. А вот при серьезных травмах, разрывах связок или сухожилий, понадобится бандаж, который будет фиксировать коленный сустав спереди и сзади.
 Что еще я могу сделать, чтобы избежать воспаления при травме суставе, артрите или остеоартрозе – ответ на этот вопрос необходимо получить всем пациентам, столкнувшимся с нарушением подвижности коленного сустава. Нужно не допускать скоплению жидкости в суставной полости. Избежать отека конечности можно, если помещать ее выше уровня тела.
Что еще я могу сделать, чтобы избежать воспаления при травме суставе, артрите или остеоартрозе – ответ на этот вопрос необходимо получить всем пациентам, столкнувшимся с нарушением подвижности коленного сустава. Нужно не допускать скоплению жидкости в суставной полости. Избежать отека конечности можно, если помещать ее выше уровня тела.
Нога должна находиться в горизонтальном положении, можно подкладывать под нее валик или подушечку. В первые сутки после травмы хороший эффект дают холодные или ледяные компрессы – они предупреждают сильные отеки и образование гематомы. Если пациент вынужден находиться в положении сидя, ногу желательно поднимать на стул или табурет.
При сильных болях можно принять анальгетики. Но этого не стоит делать перед визитом к врачу, так как тогда он не сможет определить локализацию травмы и повреждений, определить их степень и вид. Самостоятельно начинать принимать противовоспалительные нестероидные препараты не рекомендуется.
На 2-3 день после травмы можно использовать мази с согревающим или охлаждающим эффектом – они помогают быстрее вернуть подвижность ноги и избавиться от болей и отеков.
Физиотерапевтические процедуры при травмах колена
Уменьшить боли, снять воспаление и предупредить его развитие помогают физиотерапевтические процедуры. Очень полезна и эффективна лечебная гимнастика для суставов, она помогает восстановить их подвижность, вернуть эластичность и гибкость. Комплекс упражнений подбирает инструктор, он следит за правильностью их выполнения.
После того, как больной полностью освоил гимнастику, допускается ее выполнение дома. Но время от времени все равно нужно консультироваться с тренером, чтобы контролировать эффективность гимнастики. Она не должна быть силовой, нагрузки на суставы даются дозировано. Но делать зарядку нужно регулярно, иначе она будет неэффективна.
Если одно из упражнений при выполнении вызывает боль или доставляет дискомфорт, его нужно убрать из лечебной программы. В противном случае гимнастика может стать причиной новой травмы или усиления воспаления.
Если травмы коленного сустава серьезные, или же по причине суставных заболеваний произошли необратимые изменения, врачи могут предложить пациенту решить проблему хирургическим путем. Этот метод лечения относится к радикальным, и применяется только в крайних случаях. Операция на коленном суставе может проводиться такими способами:
- Артроскопия.
- Частичная замена отдельных элементов коленного сустава.
- Полная замена коленного сустава.
Артроскопия – это современный малоинвазивный способ хирургического вмешательства. При такой операции в области пораженного сустава делается 2-3 небольших надреза, в которые вводятся специальные хирургические инструменты. На одном из них находится камера, которая дает возможность с максимальной точностью определить состояние суставной сумки и проконтролировать действия хирурга.
 Артроскопия позволяет удалить из суставной полости разрушенные элементы сустава, пораженные ткани, но не решает глобальных проблем. Если сустав сильно разрушен и требуется провести его имплантацию, придется прибегнуть к другим способам хирургического вмешательства. Но преимущества такой операции в том, что реабилитационный период после нее минимальный восстановление тканей длится в среднем 14-16 дней.
Артроскопия позволяет удалить из суставной полости разрушенные элементы сустава, пораженные ткани, но не решает глобальных проблем. Если сустав сильно разрушен и требуется провести его имплантацию, придется прибегнуть к другим способам хирургического вмешательства. Но преимущества такой операции в том, что реабилитационный период после нее минимальный восстановление тканей длится в среднем 14-16 дней.
Если разрушены или повреждены отдельные участки сустава, врач заменяет их протезами. Если же поражения затронули прилегающие к суставу кости, врачи рекомендуют сделать полное протезирование коленного сустава. Подобная операция целесообразна, когда у больного начинается отмирание тканей сустава.
Полное или частичное протезирование позволяет восстановить функциональность коленного сустава и избавить пациента от болей, вернуть ему возможность полноценно работать, двигаться и отдыхать. Но если причиной разрушения сустава послужили подагрический артрит или ревматоидный артрит, деформирующий остеоартроз, пациент должен выполнять профилактические меры даже после операции.
Не допустить рецидива суставных заболеваний поможет здоровый образ жизни – это умеренные физические нагрузки, сбалансированное питание и отказ от вредных привычек. Если же причиной разрушения коленного сустава была травма, пациент должен контролировать физические нагрузки на сустав и не допускать их превышения.
Во время тренировок рекомендуется носить бандажи и повязки, перед тренировками всегда делать разминку, а при необходимости использовать разогревающие мази и гели. Нужно не забывать, что кроме нагрузок суставам нужен также полноценный отдых — тогда их ткани даже при некоторых повреждениях будут успевать восстановиться естественным путем.
Предлагаем читателю в заключении ознакомиться с интересным видео в этой статье, в котором боль в колене рассмотрена со всех сторон и предложено решение вопроса.
Источники:
http://sustavzdorov.ru/koleni/bolit-pri-sgibanii.html
http://nogostop.ru/koleno/chto-delat-esli-ne-sgibaetsya-i-ne-razgibaetsya-koleno-posle-travmy.html
Больно сгибать ногу в колене: что делать если не сгибается нога и болит
ostamed.ru
Не сгибаются колени | Суставы
Если колено не разгибается и не сгибается до конца: причины и что делать
В организме человека огромное количество различных суставов, которые отвечают за двигательную активность в целом. Коленный сустав является одним из самых сложных и прочных. Он хорошо защищен от различного вида травм, но несмотря на это проблемы с ним все же случаются. Заболевания коленного сустава могут быть как частью физиологического процесса, не несущего после себя опасных последствий и не требующего срочного лечения, так и началом развития патологии, которую необходимо незамедлительно выявить и устранить.
При несвоевременном обращении к хирургу боль может усилиться, возможно развитие воспалительных процессов и осложнений, что в дальнейшем приведет к необходимости хирургического вмешательства с целью устранения патологии. Зачастую пациенты, затянувшие визит в больницу и выявление причины, остаются инвалидами, полностью теряя подвижность пораженной конечности.
Причины проблем
Причин возникновения проблемы с коленным суставом может быть несколько. Боли, связанные с физическими нагрузками и ушибами, не являются патологией и не требуют срочного медикаментозного или хирургического вмешательства, потому как проходят со временем самостоятельно.
Более серьезные заболевания могут вызвать развитие осложнений и требуют немедленного обращения к врачу для установления причины и назначения лечения. К таким болезням относятся:
- Ревматоидный артрит – это повреждение хрящевых тканей сустава, приводящее к деформации сустава и потере подвижности.
- Подагрический артрит – это отложение солей в сумке сустава, приводящее к потере эластичности и подвижности суставных элементов.
- Остеоартроз – это изменение дины и формы конечности, приводящее к возникновению болевых ощущений непосредственно в момент сгибания или разгибания ноги.
- Растяжение связок. Возникает обычно во время физических нагрузок и не требует специального лечения.

Опасность заболевания, связанного с затруднением сгибания и разгибания колена связана прежде всего с возможностью развития воспалительных процессов, которые в свою очередь влекут за собой осложнения и возникновение различного рода патологий.
Любой патологический процесс при несвоевременной диагностике и лечении может привести к полной утрате движения конечности и наступлению инвалидности. Именно поэтому при обнаружении первых симптомов необходимо незамедлительно обратиться к врачу.
Симптомы заболевания обычно зависят от источника возникновения и причины болей. Дискомфорт в коленном суставе и его ограниченная двигательная способность могут быть факторами развития заболеваний, поражающих как сами суставы, так и мышечную ткань, связки и нервные окончания вокруг них.
Выявить принадлежность болевых ощущений к тому или иному заболеванию самостоятельно невозможно. Сделать это может только врач, после проведения ряда процедур. К основным симптомам относятся:
- Припухлость.
- Повышение температуры в области колена.
- Покраснение.
- Хруст во время движения.
- Ограничение подвижности.
- Болевые ощущения.
Выявив у себя хотя бы один из перечисленных симптом, нужно обратиться к специалисту, не откладывая визит в долгий ящик. Безответственное отношение к своему здоровью может стать причиной возникновения инвалидности.

Диагностика
Для установления причины возникновения проблемы, необходимо обратиться к врачу для проведения осмотра, после которого пациенту будут назначены обязательные процедуры, к которым относится:
Только при наличии результатов данных обследований врач сможет установить диагноз и назначить лечение. Иногда при неполной картине пациенту назначают дополнительное обследования с целью проведения более точной диагностики.

Методы лечения
Лечение коленного сустава производится только по назначению врача. Заниматься самолечением не допустимо по причине возникновения риска развития осложнений. В зависимости от результатов проведенной диагностики и состояния пациента могут быть назначены следующие методы лечения:
- Правильное распределение физической нагрузки на сустав.
- Прием противовоспалительных препаратов.
- Обезболивающие препараты.
- Оспользование бандажа.
- Диета.
В случае запущенности ситуации и развития осложнений и патологических процессов будет необходимо хирургическое вмешательство.
Профилактика
Чтобы избежать возникновения болевых ощущений и снижения подвижности колена, необходимо выполнять определенные профилактические рекомендации. Чаще всего к ним относится:
- Избавление от лишнего веса.
- Отказ от малоподвижного образа жизни.
- Занятия спортом.
- Массажные процедуры области коленного сустава.
Любые неприятные ощущения в области колена, приносящие дискомфорт и болевые ощущения, считаются признаками возможного развития патологических процессов.
Посещение доктора такими пациентами осуществляется лишь тогда, когда колено уже практически не сгибается или сгибается с трудом.
Методы народной медицины и самолечение возможно только в тех случаях, когда форма заболевания не критическая и нет осложнений, но и на это необходимо разрешение врача. Во всех остальных случаях самолечение не может быть допустимым методом устранения причины заболевания.
Народная медицина от боли в колене при сгибании и разгибании
Если болит колено при сгибании и разгибании, лечение требуется начать как можно раньше. Мало того, что такие ощущения сильно ограничивают подвижность больного в целом и снижают качество его жизни – они являются очень тревожным признаком. Опоздание с принятием мер может привести к осложнениям, длительному лечению, а в некоторых случаях — к инвалидности.

Однако прежде нужно выявить причину болезненности. А ею может оказаться любое заболевание из довольно длинного списка.
Возможные диагнозы
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Есть болезни колена, характерные для определенного возраста, или свойственные чаще мужчинам/женщинам или настигающие людей по профессиональному признаку. Однако застрахованным от них не является никто.
Самые частые диагнозы:
- травматические повреждения либо чрезмерная нагрузка на коленный сустав. В подростковом возрасте очень распространены проявления частного случая этой группы факторов: болезнь Осгуда-Шлаттера. Ребенок испытывает боль, когда спускается по лестнице, но особенно сильна она, когда больной сгибает ногу в колене. И это единственный вариант, когда систематическое лечение не требуется – обычно синдром в течение месяца исчезает. Во всех остальных случаях необходимо немедленное медицинское вмешательство, потому что и при разрыве мениска, и в результате повреждения связок болит колено при сгибании и разгибании. Лечение, начатое сразу же, предотвратит множество проблем в будущем;
- боль в колене при сгибательных движениях, сопровождающаяся хрустом – один из признаков артроза. Поначалу эти симптомы проходят после разминки, но эта болезнь вызывает деградацию сустава. И если, превозмогая боль, отказаться от лечения, можно и вовсе обезножеть. Особенно опасна одна из разновидностей артроза —гонартроз, поражающий преимущественно мужчин в возрасте либо после травмирования. Он очень тяжело лечится, и успеха можно добиться только на ранних стадиях заболевания. Если болезнь зашла далеко, спасти подвижность ноги и избавить пациента от болей в состоянии только эндопротезирование – хирургическое вмешательство, при котором пораженный сустав частично или полностью заменяют искусственным;
- колено болезненно реагирует на сгибание и при бурсите – так называется воспалительный процесс в суставной сумке. Подвижность самого сустава сильно падает, а область вокруг него отекает;
- с возрастом люди все больше становятся подвержены ревматоидному артриту. И он выходит на первый план по частоте причин, по которым болит колено при сгибании и разгибании. Лечение одной симптоматики от проблемы не спасет: потребуется целый комплекс врачебных мер и участие самого пациента. К болевым ощущениям при артрите добавляются поднятие температуры в пораженной зоне, отечность, покраснение кожного покрова над ней и лихорадка.
Разумеется, это далеко не все причины, влекущие неприятные ощущения и ограничение в подвижности. У тех же подростков они могут проявиться вследствие нехватки в организме кальция; у пожилых людей – воспаление седалищного нерва (ишиас), у людей всех возрастов – патология в хряще надколенника. Именно из-за большого разнообразия суставных заболеваний причину болей при сгибании колена должны выяснить медики.
Основы терапии
При любом диагнозе основополагающие принципы остаются одними и теми же. Для начала обязательно требуется снизить нагрузки на пораженные суставы. Нередко в острые периоды пациенту рекомендуется постельный режим (если не нужна госпитализация) с постепенным возвращением нагрузок в щадящем режиме. Может быть «прописано» использование трости, в особо тяжелых случаях – костылей.
Главная ошибка людей, впервые столкнувшихся с больными коленными суставами – убежденность в необходимости тугой повязки на колено. Это опасное заблуждение: при многих поражениях она может только ухудшить состояние сустава и усилить боль.
Когда болит колено при сгибании/разгибании, лечение преследует три цели:
- симптоматическое: снятие боли, отеков, покраснений, температуры, других признаков, снижающих качество жизни пациента;
- лечебное: устранение воспаления, последствий травм, физических повреждений. Сюда же относится замедление прогрессирования болезни, если она на текущей стадии развития медицины относится к неизлечимым;
- восстановление функциональности конечности.
Лечение обычно сочетает медикаментозные и вспомогательные методики. На первой стадии применяются обезболивающие препараты и противовоспалительные медикаменты нестероидного ряда. Одновременно могут быть назначены другие лекарства, способствующие стабилизации общего состояния больного. Например, жаропонижающие, нормализующие давление, стимулирующие кровообращение, содержащие повышенные дозы кальция (при подростковых болезнях суставов, вызванных его недостатком) – в каждом случае набор медикаментов индивидуален.
Для реставрации хрящевых тканей врач назначает хондопротекторы и препараты, играющие роль временного заменителя синовиальной жидкости. Последняя является естественной смазкой составляющих сустава; при воспалительных процессах ее выработка снижается.
Для повышения эффективности препаратов, вводимых перорально или инъекционно, применяется местное лечение: компрессы, растирания, аппликации.

Когда острая фаза заболевания преодолена, лечение дополняется физиотерапевтическими процедурами и лечебной физкультурой, которые возвращают суставу подвижность и предотвращают образование в нем спаек.
При многих болезнях коленного сустава остается вероятность рецидивных воспалений. Поэтому больным и после окончания лечения рекомендуется продолжать делать гимнастику, снижать нагрузки на колени и проходить регулярные обследования.
Помощь со стороны пациента
Когда болит колено при сгибании и разгибании, лечение народными средствами вполне может ускорить выздоровление и усилить эффективность курса, назначенного врачом. Надо только помнить, что все гомеопатические методики снимают только симптомы, пусть и успешно. С первопричиной болей они обычно справиться не в состоянии, поэтому обращение в медучреждение остается обязательным.
Большинство народных способов борьбы с суставными патологиями направлены на согревание больного места, устранение отложений солей и снятие воспаления. С поставленной задачей могут справляться следующие процедуры и составы.
Содовые примочки
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Они прекрасно растворяют накопившиеся соли, способствуют их выведению. Особенно актуален этот подход, если боли в коленях имеют подагрическую природу. Процедура проводится вечером, перед отходом ко сну. Делается концентрированный раствор соды (пара ложек на полстакана воды), в нем смачивается чистая салфетка и прикладывается на четверть часа к пораженному колену. Затем оно обмывается теплой водой, вытирается, смазывается согревающим кремом. Сверху лучше надеть утепляющую, но не стесняющую движения повязку.

Эффект усиливается, если такие компрессы дополнять употреблением свежеотжатого сока черной редьки. Проконсультируйтесь с врачом, можно ли его пить лично вам.
При перегрузках
Если после слишком интенсивной тренировки у вас болит колено при сгибании/разгибании, лечение в домашних условиях может заключаться приеме одного из весьма действенных составов:
- ложка укропных семян заливается стаканом кипятка, варится на тихом огне 10 минут. Такой отвар горячим пьется трижды в сутки 7 дней;
- ложка смеси коры и листьев ивы, измельченных до порошкообразного состояния, заливается стаканом кипятка, настаивается полчаса, процеживается. Пить за полчаса до еды по полстакана три раза в сутки. Курс лечения длительный – два месяца.
До прохождения болевого синдрома тренировки следует отменить: такие боли при продолжающихся нагрузках могут приобрести хронический характер.
Природные обезболивающие средства
В этом плане знахари разработали множество удачных рецептов. Вот некоторые из них:
- для растирания: желток яйца, желательно от домашней курицы, соединяется с чайной ложечкой скипидара и столовой ложкой яблочного уксуса. Компоненты тщательно смешиваются. После втирания в колено на пораженный сустав накладывается согревающая повязка;
- для аппликации: при сильных выматывающих болях натирается нечищеная средняя картофелина и смешивается с ложкой авиационного керосина. Состав должен быть свежеприготовленным. После наложения на колено аппликация выдерживается четверть часа без фиксации и заматывания. Затем колено обтирается насухо, утепляется.

Перед применением следует проверить, не реагирует ли ваша кожа на скипидар или керосин отрицательно.
Стимуляция внутренних сил организма
Наше тело способно справиться практически с любыми заболеваниями самостоятельно, если только они не вызваны физическими повреждениями тканей. Для запуска целительных способностей организма необходимо стимулировать активные точки, расположенные на стопах ног. С этой целью рекомендуется носить тапочки на пару размеров больше вашего, наполненные листиками крапивы. Растение должно быть свежим, а не сушеным. Листья требуется менять трижды в течение дня. Для достижения результатов процедура повторяется ежедневно целый месяц.

Восстановление тканей хряща
Желатин помогает в этом направлении почти так же, как прием хондропротекторов. Применять его рекомендуется как наружно, так и вовнутрь. Для компрессов марля, свернутая в 3-5 слоев, опускается для прогревания в сильно подогретую воду, отжимается. Внутрь закладывается чайная ложка желатина, заворачивается слоем ткани, прикладывается к колену. Компресс закрывается пищевой пленкой, обматывается шарфом или махровым полотенцем, фиксируется бинтом. Кладется он на всю ночь две недели без перерывов.

Для принятия внутрь стандартный пакетик желатина заливается полулитром воды, оставляется на всю ночь для настаивания. Утром раствор нагревается до полного растворения вещества. Месяц его нужно пить до еды, разведя компотом или соком в соотношении 1:1.
При артритах
Поскольку это заболевание среди старшей возрастной группы наиболее распространено, народных способов помочь страдающим артритом коленного сустава разработано немало:
- в 2 ложках камфорного масла размешать одну натурального меда, разместить смесь на капустном листе, закрепить его бинтом на больном колене. Держать не дольше 3 часов;
- соединить равные части растолченного ядра каштана (конского) и камфорного масла, намазать составом ломтик ржаного хлеба, наложить на пораженное место, примотать. Компресс можно оставить на всю ночь;
- половину пачки лаврового листа залить третью литра кипятка, подержать на огне около 5 минут. Емкость со средством закрыть крышкой, укутать, оставить на 3 часа для настаивания. Процедить, выпить за час до ночного отдыха. Этот прием повторять три дня; настой каждый раз должен быть свежеприготовленным. Далее сделать недельный перерыв и пройти повторный курс. При соблюдении профилактических рекомендаций обострения артрита не будет около года.

Артроз и подагра
При диагностированном артрозе хорошо помогает отвар на основе ивовой коры, листьев крапивы и березы, цветков календулы. Компоненты берутся в равных пропорциях, чайная ложечка смеси заливается стаканом кипятка. Настаивать средство нужно половину суток, пить по полстакана за час до еды. Курс лечения длится 2 месяца.
Обострения подагры снимаются свежим крапивным соком (чайная ложка трижды в сутки), настоем брусничных листьев (три ложечки сырья на стакан кипятка, настаивать полчаса, принимать по ложке 4-6 раз в день), отваром липового цвета (ложка на стакан кипятка, настаивание в течение 20 минут, прием по стакану перед сном).
Не забывайте все дополнительное лечение согласовывать с лечащим врачом: оно может конфликтовать с традиционными методиками или не соответствовать вашему диагнозу.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Не разгибается и не сгибается колено
Часто врачи сталкиваются с проблемами суставов. Люди жалуются на то, что не сгибается колено, первопричины бывают разными: простое переутомление или же патология. Колени играют важную роль в двигательном аппарате, принимают на себя основные нагрузки при физическом труде, активном отдыхе, занятиях спортом. Но коленный сустав легко уязвимый.

Причины из-за которых колено не разгибается и не сгибается до конца
Если колено не сгибается до конца, чаще всего обнаруживаются следующие заболевания:
- Контрактура. Из-за уменьшения объема движений больно сгибать конечность, также боль проявляется при нагрузках и ходьбе, наблюдается потеря гибкости сухожилий, отек, скованность движений.
- Артрит. Появляется при отсутствии нагрузки, мышцы начинают атрофироваться. Характеризуется повышенной температурой, отеком, хрустом суставов, тяжело разогнуть ногу, беспокоит острая боль в ночное время.
- Рекурвация или «разболтанность» связок и сухожилий. Нога выгибается, а коленная чашечка смещается назад. Когда делается упор на ноги, колени выгибаются в обратную сторону.
- Остеохондроз. Абсолютная дистрофия мышц, когда заклинило седалищный нерв. Неприятные ощущения проявляются в бедре, а позже и в колене.
- Травмы колена. После травмы и нарушения целостности суставных структур и мягких тканей нога опухает, не гнется.
- Бурсит. Характеризуется воспалением слизистых сумок, окружающих сустав. При прогрессировании не выпрямляется и не сгибается нога.
- Гонартроз. Дегенеративно-дистрофическое заболевание, при котором не гнутся колени при нагрузках.
- Растяжение. Коленка отекает, возникает гематома, также характерна неподвижность, резкая боль.
Опасной болезнью является разновидность остеохондроза — Патология Осгуда-Шляттера. Если не уделить должного внимания контрактуре, неприятные симптомы распространятся на всю конечность, которая со временем полностью утратит подвижность. Это заболевание, в большинстве случаев, наблюдается у мужчин.
Диагностика
Для установки причины и соответственно верного лечения, необходимы обследования пациента квалифицированным специалистом. Строение коленного сустава непростое — для определения поврежденного элемента, врач проводит полный осмотр:
- рентген;
- анализы крови;
- ультразвуковое исследование;
- МРТ;
- артроскопия.
Способы терапии
Что делать, если болит нога?
Если колено не разгибается до конца и это причиняет дискомфорт, видоизменяя походку и осанку, устраняется этот дефект с помощью таких способов:
- Важно защитить ногу от активных нагрузок: конечность располагать горизонтально с помощью валика, если пациент должен сидеть, ногу необходимо положить на стул.
- На травмированный сустав рекомендуется наложить бандаж.
- Необходимо принимать обезболивающие, противовоспалительные препараты, также избавиться от болевых ощущений и опухлости можно путем применения холодных компрессов.
- Использовать народные средства, например, делать повязки из капусты, сырой картошки или крапивы.
- Предварительно проконсультировавшись с доктором, применять согревающие либо охлаждающие мази. Они быстро возобновляют работу суставов и помогут избавиться от болезненности, отеков.
Почему нужны физиотерапевтические процедуры?
Физиотерапия необходима, чтобы убрать воспаление, а также для профилактики, когда плохо сгибается нога или подгибается колено. Тренер разрабатывает индивидуальный комплекс упражнений и контролирует их выполнение. Если пациенту не комфортно, неудобно, то упражнение заменяется другим, более подходящим, иначе гимнастика ухудшит состояние пациента. Как только больной начал правильно делать гимнастику, без помощи врача, ему разрешается делать занятия дома. Но иногда тренер должен удостовериться в эффективности лечения. Зарядку нужно выполнять регулярно, в противном случае она не поможет.
Источники:
Если колено не разгибается и не сгибается до конца: причины и что делать
http://sustavlive.ru/lechenie/narodnoe/narodnaya-medicina-ot-boli-v-kolene-pri-sgibanii-i-razgibanii.html
http://osteokeen.ru/problemy/fraktura/koleno-ne-sgibaetsya-i-ne-razgibaetsya-do-kontsa.html
ostamed.ru
Больно сгибать ногу в колене: что делать если не сгибается нога и болит
Почему колено невозможно разогнуть?
Врач каждому пациенту объясняет этиологию патологического процесса, рекомендует своевременно заботиться о профилактике, не носить тяжести и не перегружать больные места организма. В противном случае больной состоит на диспансерном учет, медикаментозными и народными методами поддерживает общее состояние на удовлетворительном уровне. Самые часто диагностированные причины боли в коленке таковы:
- травмы кости, ушибы мягких тканей, растяжение мышцы;
- физические перегрузки;
- дегенеративные нарушения соединительной ткани;
- возрастные изменения суставов;
- плохая наследственность.
Причины
Если больно сгибать ногу, причиной такого явления может быть ревматоидный артрит. При такой патологии происходит поражение хрящевых тканей сустава, если они разрушатся полностью, колено деформируется и теряет подвижность. Колено болит, так как при дегенеративно-дистрофических изменениях его тканей могут страдать кровеносные сосуды и нервные окончания.
Ревматоидный артрит, поражающий колени, может протекать в острой или хронической форме. Почему начинает развиваться эта патология, до сих пор точно не установлено.
Боли при сгибании колена пациент может ощущать, если у него развивается деформирующий остеоартроз. Это заболевание чаще всего поражает именно коленный сустав. В результате невозможно до конца согнуть ногу, изменяется ее форма и длина, больной передвигается с затруднениями.
При деформирующем артрозе нога не беспокоит пациента, пока он не пытается ее согнуть или совершить другие движения. Но в запущенных стадиях больной жалуется: «Я не могу сгибать ногу в колене и испытываю боль даже в состоянии полного покоя». Деформирующий артроз обычно сопровождают следующие симптомы:
- Боли, иррадирующие в бедро или голень.
- Натяжение кожи над пораженным патологией суставом.
- Деформация сустава.
- На рентгеновском снимке или при УЗИ заметны остеофиты и сужение суставной щели.
Если деформирующий артроз поражает коленный сустав, эту болезнь называют также гонартрозом. В острой стадии болезни может повышаться температура всего тела.
Несмотря на схожие названия артрит и артроз, это два разных заболевания. В основе артритов лежит воспаление сустава аутоиммунного, инфекционного, травматического генеза.
Причин масса, но всех их объединяет наличие воспалительного процесса в суставе. Артрозы – это заболевания дегенеративно-деструктивного характера.
Для них характерно медленное разрушение внутрисуставного хряща, что влечет за собой нарушение сгибания и появление боли в коленном суставе.
Подагрический артрит
Одна из причин появления проблемы – подагра. Это болезнь, при которой в суставах откладываются соли мочевой кислоты.
В 80-90% случаев поражаются мелкие суставы стопы, реже процесс захватывает и колено. Появляется скованность в суставе, покраснение и другие признаки воспаления.
Больному становится труднее ходить, сгибать и разгибать ногу. Чаще болеют люди, употребляющие много мяса, икры, спиртного.
Не зря подагру называют «болезнью богачей». Необходимо срочное лечение и правильное питание – лишь такой подход поможет избавиться от проблемы.
Деформирующий остеоартроз
Если раньше болезнью страдали пожилые люди, то сейчас она встречается практически в любом возрасте. Причину заболевания пока что не удалось установить, однако известно, что ее появление вызывают чрезмерные физические нагрузки, тяжелая работа и травматические повреждения суставов.
Остеоартроз приводит к разрушению хрящей сустава, вследствие чего они замещаются соединительной тканью. Сгибать ногу в коленном суставе становится больно и двигаться с каждым днем стает трудней.
Со временем происходит деформация сустава. Лечение может только замедлить этот процесс.
Комплексное лечение деформирующего остеоартроза направлено в первую очередь на разгрузку коленного сустава. Для этого избавляются от лишнего веса (это еще одна причина болезни) и сократить к минимуму тяжелые физические нагрузки.
Таким больным нельзя долго ходить или стоять на одном месте, подниматься по лестнице, поднимать тяжести. Однако несложная гимнастика пойдет им на пользу.
С целью борьбы с болевым синдромом используют нестероидные противовоспалительные средства, а для восстановления структуры хрящей назначают хондропротекторы. В тяжелых случаях показаны кортикостероиды.
Ревматоидные артрит
Характерным признаком заболевания, который позволяет отличить ревматоидный артрит от артритов другой этиологии – это утренняя скованность в колене. В зависимости от степени и тяжести поражения, она длится от получаса до нескольких часов.
Поражение симметричное, то есть страдают оба сустава. Иногда на разгибательной поверхности коленных суставов появляются ревматоидные узелки – в таком случае диагноз не вызывает сомнений.
Появление болезни вызывает переохлаждение, эндокринные, аутоиммунные заболевания, отягощенная наследственность. Установить достоверную причину ревматоидного артрита медикам не удалось до сих пор.
Для болезни характерно хроническое течение с частыми рецидивами (обострениями). Для лечения ревматоидного артрит используют НПВС в мазях, гелях, таблетках.
Показаны ибупрофен, диклофенак, мелоксикам, кетопрофен, индометацин. Используют цитостатики – экворал, метотрексат, азатиоприн.
Из гормональных препаратов назначают преднизолон, кортизол, дексаметазон, Лоринден, Дипроспан.
zdorovue-systavi.ru
Одним из самых главных суставов тела человека – колено. На него положен ряд функций, без которых невозможно нормальное движение человека. Коленный сустав восприимчив постоянным сильным нагрузкам, потому что достаточно хрупкий. В следствии чего может подвергаться различным заболеваниям.
Установить конкретную причину боли может врач и с походом к нему нельзя отлаживать.
Если пациент говорит, что у него не сгибается нога в коленном суставе, причины могут быть очень разными. Скорее всего, это патология хрящевой ткани либо травма связки. Также возможно, что это не хроническая патология, а результат обычного утомления и усталости.
Почему плохо сгибается или, наоборот, разгибается нога в колене? Все дело в особенностях хрящевых тканей. В норме они очень эластичные, и при нагрузке, которую дает кость, отталкивают ее. Но у хрящевой ткани суставов, в том числе коленного, нет собственной системы циркуляции крови.
Питательные вещества суставы получают через кровообращение ближайших к ним мягких тканей. И циркуляция крови здесь не всегда оказывается достаточной. В результате сустав начинает терять эластичность, перестает быть упругим. И соответственно, его понемногу повреждают кости, давящие с обеих сторон.
Этот процесс может привести к образованию остеофитов в результате того, что кости испытывают трение между друг другом. Тело пытается восполнить стертую кость и отращивает на этих местах наросты в виде шипов.
Которые еще сильнее травмируют хрящевую ткань, буквально нанося ей маленькие порезы в огромном количестве. После этих повреждений внутри сустава застревают множественные кусочки хрящевой ткани, которые блокируют его движения.
В поврежденное суставное соединение легко могут попасть инфекционные возбудители. Организм будет бороться с ними, что вызовет воспалительный процесс. Скорее всего, инфекция при этом будет побеждена всего лишь за несколько дней. Но в процессе иммунная система нанесет хрящевой ткани суставного соединения еще больше вреда.
В итоге коленный сустав может повредиться настолько, что амплитуда его движений резко снизится. Хрящевая ткань слишком сильно деформируется, чтобы колено нормально сгибалось и разгибалось. Либо костные наросты будут мешать нормальной подвижности.
Как проявляется?
На самом деле, когда колено отекло и не сгибается – это лишь симптом, а не самостоятельное заболевание. Скорее всего, за этой проблемой стоят воспалительные либо дегенеративно-дистрофические патологические процессы колена.
Когда колено тяжело согнуть, такой симптом обычно не приходит один. Вместе с ним начинают мучить и другие, в зависимости от того, каким заболеванием страдает человек. Или от того, какое травматическое повреждение получил его коленный сустав.
Существует множество патологических состояний, при которых происходит разрушение структур коленного сочленения. Чаще всего именно при поражении этих структур начинает страдать непосредственная функция этого соединения (сгибание и разгибание). Что может привести к такому поражению:
- Травма непосредственно колена или области вокруг него.
- Воспалительно-дегенеративные заболевания в полости сустава.
- Врожденные патологии.
- Дегенерация хрящевой пластины, связок, головок костей, формирующий сустав.
- Образование контрактур (соединений) между костными структурами.
- Неудачное оперативное вмешательство (травмы связок и других структур).
- Наличие суставных «мышей» (частей развалившегося хряща).
Затруднено разгибание
Ревматоидный артрит (РА) – заболевание соединительной ткани аутоиммунного характера, с хроническим и прогрессирующим течением, с поражением суставов и дальнейшим развитием в них эрозивно-деструктивных изменений.
Причины РА остаются невыясненными, но установлено, что определенную роль в развитии заболевания играют вирусы: Эпштейна-Барр, ретровирусы, Т-клеточный вирус и др. Определенную роль играет и генетическая предрасположенность, с ассоциацией генов с комплексом гистосовместимости HLA класс II.
Для начальной стадии характерна боль в коленне только при движении или сгибании, но в дальнейшем они беспокоят и в состоянии покоя. Характерно развитие припухлости и покраснения над коленным суставом, ограничение его подвижности и нарушение функции.
Важным признаком является утренняя скованность, длительностью не менее 1 часа. В результате длительных мышечных контрактур, распространения воспалительного процесса на суставной хрящ и костные составляющие, развивается вальгусная деформация коленного сустава.
Для лечения РА применяются нестероидные противовоспалительные препараты (НПВП) — диклофенак, целекоксиб, нимесулид; глюкокортикостероиды (ГКС) — преднизолон, не менее 10 грсут; базисные препараты — метотрексат, азатиоприн; биологические препараты — инфликсимаб, ритуксимаб.
При неэффективности медикаментозной терапии применяют эндопротезирование.
строение коленного сустава, вид спереди
Артроз 3 степени коленного сустава
Артроз – это неуклонно прогрессирующее заболевание, которое приводит к появлению и развитию дегенеративно-деструктивных изменений, с последующим разрушением в суставном хряще, что затрагивает и нарушает работу всех остальных видов ткани, включаю костную.
Главной особенностью заболевания является то, что на сегодняшний день медицина так и не смогла ответить на вопрос: можно ли победить заболевание и каким образом это сделать.
Общая характеристика артроза и его особенности
Болезнь и весь период её протекания, можно условно разделить на три части или степени развития. 1 и 2 степень артроза – более лёгкие, как в плане симптомов и последствий, так и в лечении. Артроз 3 степени – это поздняя стадия развития недуга, которая считается запущенной и наиболее острой, с интенсивным выражением симптомов.
Артроз, имеет определённые особенности, которые обозначают и характеризуют каждую стадию заболевания. К наиболее распространённым характеристикам недуга в третьей степени относят такие:
- Сильная, продолжительная боль и наличие воспалительного синдрома;
- Обнаружение изменений, уплотнений при пальпации или появление нехарактерных деформаций, которые видно невооружённым взглядом;
- Потеря функциональности конечности;
- Поражение хрящевой, суставной ткани, атрофия мышц;
- Обнажение кости и появление костных наростов.
Артроз развивается до 3 стадии за довольно долгий период времени, который может длиться десять лет или более, при этом он может поразить суставы в любой части тела, начиная от самых мелких, таких как диартрозы пальцев, кистей и локтей, до более крупных – в бедре, шее, плече.
Наиболее распространённым подвидом болезни является артроз коленного сустава, так как на нижнюю часть тела приходиться колоссальная степень нагрузки во время жизнедеятельности человека.
Как лечат боли в коленях
Итак, что же делать, если болит колено, особенно при сгибании, разгибании сустава, приседании и подъеме по ступенькам? Методы лечения будут зависеть от того, что вызвало боли в колене. Полноценную диагностику может провести только врач.
Он установит причину дискомфортных ощущений и укажет, что делать, чтобы устранить их. есть несколько важных моментов, которые стоит знать:
- Если боли вызваны ушибом или травмой, то в первую очередь нужно снять боли и отек.
- Если отечность будет устранена, воспаление суставных тканей не разовьется.
- Следует оградить конечность от любых физических нагрузок.
- Колену сейчас необходим полный покой.
- Ткани мышц и суставов достаточно быстро регенерируются, но для этого им нужен полный покой, любые нагрузки затянут процесс выздоровления.
- На поврежденный сустав, независимо от того, что вызвало повреждения и воспалении, рекомендуется наложить фиксирующую повязку. то может быть эластичный бинт, или специальный бандаж на колено.
- Ортопедические приспособления для коленного сустава различаются по жесткости и степени фиксации, какой будет оптимальным – подскажет травматолог или хирург.
При незначительных травмах достаточно будет обычно повязки. А вот при серьезных травмах, разрывах связок или сухожилий, понадобится бандаж, который будет фиксировать коленный сустав спереди и сзади.
Что еще я могу сделать, чтобы избежать воспаления при травме суставе, артрите или остеоартрозе – ответ на этот вопрос необходимо получить всем пациентам, столкнувшимся с нарушением подвижности коленного сустава. Нужно не допускать скоплению жидкости в суставной полости. Избежать отека конечности можно, если помещать ее выше уровня тела.
Нога должна находиться в горизонтальном положении, можно подкладывать под нее валик или подушечку. В первые сутки после травмы хороший эффект дают холодные или ледяные компрессы – они предупреждают сильные отеки и образование гематомы. Если пациент вынужден находиться в положении сидя, ногу желательно поднимать на стул или табурет.
При сильных болях можно принять анальгетики. Но этого не стоит делать перед визитом к врачу, так как тогда он не сможет определить локализацию травмы и повреждений, определить их степень и вид. Самостоятельно начинать принимать противовоспалительные нестероидные препараты не рекомендуется.
На 2-3 день после травмы можно использовать мази с согревающим или охлаждающим эффектом – они помогают быстрее вернуть подвижность ноги и избавиться от болей и отеков.
Сначала требуется определить, где болит – спереди или сзади, после этого пройти диагностику. УЗИ или рентгеноскопия покажут очаг патологии, его специфику и особенности.
Пациенты часто спрашивают, если болит колено, как лечить? Методов много, они включают рецепты альтернативной медицины и применение нестероидных противовоспалительных препаратов. Для обоих случаев без консультации специалиста терапию не начинать.
Как лечить коленный сустав в домашних условиях
Если ночью в колене начало стрелять, болеть, утром нужно обратиться к врачу. Он рекомендует обезболивающие препараты перорального применения и нестероидные противовоспалительные средства в виде гелей и мазей.
Дополнительно требуется избавиться от гормона стресса, поправить свое эмоциональное здоровье. Лечение коленного сустава в домашних условиях предусматривает прогулки на свежем воздухе, умеренные нагрузки, приседания и регулярное посещение бассейна.
Только комплексный подход, своевременно вошедший в жизнь пациента, обеспечит долгосрочный период ремиссии.
Народные средства при болях в коленях
После перенесенной травмы может сформироваться контрактура, что не позволит разгибать конечность. В данном случае требуется немедленное вмешательство специалиста, назначается специальный курс реабилитации.
Некоторые врачи уверяют пациента в том, что процесс необратим. На самом деле можно все скорректировать с помощью мануальной терапии.
Поврежденная нога быстро восстановиться, если усердно работать над этим.
Необходима работа, которая будет направлена на развитие мышечной структуры. В данном случае нога быстро восстановится, главное — правильно выполнять упражнения.
Улучшение обменных процессов и кровоснабжения внесет огромный вклад в восстановление поврежденного участка. Вернуть ноге подвижность поможет лечебный массаж.
Важно, чтобы программа по восстановлению функционирования колена подбиралась для пациента в индивидуальном порядке.
Что делать, если не разгибается колено до конца? В первую очередь нужно определить, в чем причина. Иногда это может сделать сам пациент, например, если он только что или недавно пострадал от травмы.
В других случаях нужно ориентироваться на симптомы, чтобы не нанести себе вред первой помощью и лечением. Так, область воспалительного процесса нельзя подвергать разогревающим мазям и компрессам. При воспалениях нежелательно, в противовес частому мнению, употреблять алкоголь и посещать баню.
Безошибочно определить симптомы и их причину, назначить адекватное лечение сможет только врач. Поэтому, оказав себе первую помощь, нужно плотно задуматься о походе к врачу. Ведь болезни суставных соединений имеют свойство только прогрессировать. Поэтому, чтобы не столкнуться с осложнениями, нужно заниматься профилактикой обострений.
Первая помощь
Какой бы не была причина болей при сгибании коленей – в первую очередь нужно уменьшить нагрузки на суставы. Зачастую в острый период больному назначается постельный режим с постепенной активизацией конечности, а при движении –использование трости и даже костылей. Обувь должна быть мягкой и удобной, иногда применяют ортопедические стельки.
Консервативное лечение направлено на:
- уменьшение выраженности симптомов болезни;
- улучшение функциональной активности пораженной ноги и пациента в целом;
- замедление прогрессирования недуга.
После всесторонней диагностики врач ставит диагноз и назначает комплексное лечение. В первую очередь применяют нестероидные противовоспалительные и обезболивающие препараты.
Если боли нестерпимые, то, скорее всего, назначат введение нестероидных противовоспалительных препаратов (НПВП) непосредственно в сустав. Этим достигается купирование болезненных проявлений на длительный срок и сохраняется трудоспособность больного.
Также внутрь суставной полости вводят хондропротекторы (реставраторы механической целостности и эластичности хряща) и искусственные заменители синовиальной жидкости (которая играет роль смазки).
Хорошие результаты дает местное лечение: аппликации в виде мазей, гелей, аэрозолей и компрессов. Эти препараты дополняют НПВП. Плюсы местного лечения в том, что оно воздействует прямо на очаг поражения, и почти не вызывает побочных эффектов.
Все патологии коленных суставов должны быть диагностированы на ранних стадиях. Только в таком случае лечение будет эффективным. Параллельно с медикаментами больному назначают физиотерапевтические процедуры, а во время ремиссии – лечебную физкультуру.
В тех случаях, кода болезнь запущена, и традиционные методы лечения не дали результатов – приходится прибегать к хирургическому вмешательству. Самой распространенной операцией является артроскопия – процедура, которая позволяет:
- уточнить диагноз,
- удалить отколовшиеся частички мениска (если таковые есть) и хрящевые свободные тела,
- промыть суставную полость,
- вводить лекарства,
- производить пересадку хряща.
В самом запущенном случае производится эндопротезирование – полная замена сустава на искусственный.
Вывод прост: заниматься самолечением суставов недопустимо, т.к. больной не может сам поставить правильный диагноз, а значит, и получать адекватное лечение. Обратитесь к врачу и не затягивайте с началом лечения.
Часто многие люди испытывают неприятную, зачастую острую боль в коленях.
Странного в этом ничего нет, ведь коленный сустав самый сложный и крупный по своему строению.
Если колени при сгибании начинают болеть, лучше определить заболевание на начальной стадии. Лечить такие болезни требуется комплексно, зачастую в течение длительного времени. Почувствовав даже небольшую боль в коленном суставе, надо немедленно поспешить к врачу, только он определит причину боли и назначит лечение.
Консервативное лечение помогает:
- уменьшить выраженность симптомов болезни, снять отеки;
- улучшить функциональную активность пораженной ноги;
- замедлить прогрессирование недуга.
Комплексное лечение
Проведя всестороннюю диагностику, врач может поставить диагноз и назначить комплексное лечение. При очень сильных болях прописываются обезболивающие и противовоспалительные нестероидные препараты. Проводится восстановление эластичности хряща.
Местное лечение, воздействующее на место повреждения и не вызывающее побочных эффектов – это компрессы и аппликации. При этом болезненные проявления купируются и удается сохранить трудоспособность больного на длительный срок.
Параллельно с лечением назначают прохождение физиотерапевтических процедур. В запущенных случаях прибегают к хирургическим операциям.
Найти причину боли в колене при сгибании могут следующие врачи:
- ортопед;
- травматолог;
- ревматолог;
- невропатолог;
- остеопат.
К остеопату обращаются тогда, когда другие врачи не сумели поставить диагноз или в течение длительного времени не сумели устранить боли.
Остеопат может поставить совершенно неожиданный диагноз: плоскостопие или грыжу межпозвонковых дисков, варикоз и прочее, абсолютно, не касающееся коленей. Когда будут вылечены эти болезни, тогда прекратятся и боли в коленках.
Дискомфортные ощущения в области колена – достаточно распространенная жалоба пациентов травматологов. Иногда такие явления развиваются в результате травмирования и относительно легко излечиваются, при своевременном обращении к специалисту.
Однако чаще они являются следствием заболеваний, протекающих в скрытой форме, требуют тщательной диагностики и адекватного медикаментозного и хирургического лечения. Разберемся, какая болезнь может выступить в качестве причины боли в коленном суставе, и какие симптомы могут сигнализировать о различных патологиях.
Физиотерапевтические процедуры при травмах колена
Уменьшить боли, снять воспаление и предупредить его развитие помогают физиотерапевтические процедуры. Очень полезна и эффективна лечебная гимнастика для суставов, она помогает восстановить их подвижность, вернуть эластичность и гибкость. Комплекс упражнений подбирает инструктор, он следит за правильностью их выполнения.
После того, как больной полностью освоил гимнастику, допускается ее выполнение дома. Но время от времени все равно нужно консультироваться с тренером, чтобы контролировать эффективность гимнастики. Она не должна быть силовой, нагрузки на суставы даются дозировано. Но делать зарядку нужно регулярно, иначе она будет неэффективна.
Если одно из упражнений при выполнении вызывает боль или доставляет дискомфорт, его нужно убрать из лечебной программы. В противном случае гимнастика может стать причиной новой травмы или усиления воспаления.
Если травмы коленного сустава серьезные, или же по причине суставных заболеваний произошли необратимые изменения, врачи могут предложить пациенту решить проблему хирургическим путем. Этот метод лечения относится к радикальным, и применяется только в крайних случаях. Операция на коленном суставе может проводиться такими способами:
- Артроскопия.
- Частичная замена отдельных элементов коленного сустава.
- Полная замена коленного сустава.
Артроскопия – это современный малоинвазивный способ хирургического вмешательства. При такой операции в области пораженного сустава делается 2-3 небольших надреза, в которые вводятся специальные хирургические инструменты. На одном из них находится камера, которая дает возможность с максимальной точностью определить состояние суставной сумки и проконтролировать действия хирурга.
Артроскопия позволяет удалить из суставной полости разрушенные элементы сустава, пораженные ткани, но не решает глобальных проблем. Если сустав сильно разрушен и требуется провести его имплантацию, придется прибегнуть к другим способам хирургического вмешательства.
Но преимущества такой операции в том, что реабилитационный период после нее минимальный восстановление тканей длится в среднем 14-16 дней.
Если разрушены или повреждены отдельные участки сустава, врач заменяет их протезами. Если же поражения затронули прилегающие к суставу кости, врачи рекомендуют сделать полное протезирование коленного сустава. Подобная операция целесообразна, когда у больного начинается отмирание тканей сустава.
Полное или частичное протезирование позволяет восстановить функциональность коленного сустава и избавить пациента от болей, вернуть ему возможность полноценно работать, двигаться и отдыхать. Но если причиной разрушения сустава послужили подагрический артрит или ревматоидный артрит, деформирующий остеоартроз, пациент должен выполнять профилактические меры даже после операции.
Не допустить рецидива суставных заболеваний поможет здоровый образ жизни – это умеренные физические нагрузки, сбалансированное питание и отказ от вредных привычек. Если же причиной разрушения коленного сустава была травма, пациент должен контролировать физические нагрузки на сустав и не допускать их превышения.
Во время тренировок рекомендуется носить бандажи и повязки, перед тренировками всегда делать разминку, а при необходимости использовать разогревающие мази и гели. Нужно не забывать, что кроме нагрузок суставам нужен также полноценный отдых — тогда их ткани даже при некоторых повреждениях будут успевать восстановиться естественным путем.
Предлагаем читателю в заключении ознакомиться с интересным видео в этой статье, в котором боль в колене рассмотрена со всех сторон и предложено решение вопроса.
sustav.info
Первая помощь при разрыве связок коленного сустава
Первая медицинская помощь необходима в случае нарушения подвижности коленного сустава из-за травмы. В первую очередь фиксируется поврежденный участок. Для этого подойдет эластичный бинт.
Коленный сустав считается одним из наиболее сложных по строению и функциональной нагрузке в скелете человека.
Он не просто несет полный вес тела, но еще обеспечивает амортизацию при ходьбе и беге (удары о землю), защищая этим позвоночный столб.
По разным статистическим данным частота повреждений коленного сустава составляет более 7% всех травм нижних конечностей. 1/5 часть от них приходится на повреждение связочного аппарата и менисков.
Успешное лечение подобных травм обеспечивает предупреждение хронического воспаления (артрита) или обменно-дистрофических изменений (артроза) в хряще и соприкасающихся костных поверхностях.
Строение коленного сустава
Сложная анатомия сустава и постоянная нагрузка способствуют его уязвимости при механических повреждениях, повышенному износу составляющих поверхностей.
Профилактика появления боли коленом при сгибании
Чтобы оставаться здоровым, следует постараться исключить факторы риска. Чаще всего болезни коленей бывают у людей, занимающихся активными видами спорта.
Из-за усиленных несбалансированных тренировок у них появляются микротравмы, растяжения и вследствие этого жалобы на болях в коленях. Упорядочив тренировки, таких травм можно избежать.
Жалуются на эту проблему люди, имеющие избыточный вес, обычно врачи им рекомендуют снизить вес и заниматься лечебной физкультурой.
Получив болезненную травму, надо срочно приложить лед к колену. Лед лучше упаковать в полотенце, чтобы он не касался кожи. При хронических болях, после сильных нагрузок можно вокруг колена поводить кусочком льда.
Чем вызвана неприятная боль в горле при глотании и к каким заболеваниям, это может привести.Изматывающая вас боль в области поясницы справа, может быть вызвана неожиданной причиной прочитатьЕсли вас застала в расплох сильная боль под правой лопаткой, вы должны знать что делать определите с чем связна боль и как её победить.
sustaw.top
Не сгибается колено после травмы
Не разгибается и не сгибается колено
Часто врачи сталкиваются с проблемами суставов. Люди жалуются на то, что не сгибается колено, первопричины бывают разными: простое переутомление или же патология. Колени играют важную роль в двигательном аппарате, принимают на себя основные нагрузки при физическом труде, активном отдыхе, занятиях спортом. Но коленный сустав легко уязвимый.

Причины из-за которых колено не разгибается и не сгибается до конца
Если колено не сгибается до конца, чаще всего обнаруживаются следующие заболевания:
- Контрактура. Из-за уменьшения объема движений больно сгибать конечность, также боль проявляется при нагрузках и ходьбе, наблюдается потеря гибкости сухожилий, отек, скованность движений.
- Артрит. Появляется при отсутствии нагрузки, мышцы начинают атрофироваться. Характеризуется повышенной температурой, отеком, хрустом суставов, тяжело разогнуть ногу, беспокоит острая боль в ночное время.
- Рекурвация или «разболтанность» связок и сухожилий. Нога выгибается, а коленная чашечка смещается назад. Когда делается упор на ноги, колени выгибаются в обратную сторону.
- Остеохондроз. Абсолютная дистрофия мышц, когда заклинило седалищный нерв. Неприятные ощущения проявляются в бедре, а позже и в колене.
- Травмы колена. После травмы и нарушения целостности суставных структур и мягких тканей нога опухает, не гнется.
- Бурсит. Характеризуется воспалением слизистых сумок, окружающих сустав. При прогрессировании не выпрямляется и не сгибается нога.
- Гонартроз. Дегенеративно-дистрофическое заболевание, при котором не гнутся колени при нагрузках.
- Растяжение. Коленка отекает, возникает гематома, также характерна неподвижность, резкая боль.
Опасной болезнью является разновидность остеохондроза — Патология Осгуда-Шляттера. Если не уделить должного внимания контрактуре, неприятные симптомы распространятся на всю конечность, которая со временем полностью утратит подвижность. Это заболевание, в большинстве случаев, наблюдается у мужчин.
Диагностика
Для установки причины и соответственно верного лечения, необходимы обследования пациента квалифицированным специалистом. Строение коленного сустава непростое — для определения поврежденного элемента, врач проводит полный осмотр:
- рентген;
- анализы крови;
- ультразвуковое исследование;
- МРТ;
- артроскопия.
Способы терапии
Что делать, если болит нога?
Если колено не разгибается до конца и это причиняет дискомфорт, видоизменяя походку и осанку, устраняется этот дефект с помощью таких способов:
- Важно защитить ногу от активных нагрузок: конечность располагать горизонтально с помощью валика, если пациент должен сидеть, ногу необходимо положить на стул.
- На травмированный сустав рекомендуется наложить бандаж.
- Необходимо принимать обезболивающие, противовоспалительные препараты, также избавиться от болевых ощущений и опухлости можно путем применения холодных компрессов.
- Использовать народные средства, например, делать повязки из капусты, сырой картошки или крапивы.
- Предварительно проконсультировавшись с доктором, применять согревающие либо охлаждающие мази. Они быстро возобновляют работу суставов и помогут избавиться от болезненности, отеков.
Почему нужны физиотерапевтические процедуры?
Физиотерапия необходима, чтобы убрать воспаление, а также для профилактики, когда плохо сгибается нога или подгибается колено. Тренер разрабатывает индивидуальный комплекс упражнений и контролирует их выполнение. Если пациенту не комфортно, неудобно, то упражнение заменяется другим, более подходящим, иначе гимнастика ухудшит состояние пациента. Как только больной начал правильно делать гимнастику, без помощи врача, ему разрешается делать занятия дома. Но иногда тренер должен удостовериться в эффективности лечения. Зарядку нужно выполнять регулярно, в противном случае она не поможет.
Что делать, если болит колено при сгибании? Причины и лечение
Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Возникшая остро боль всегда пугает человека. Тем более, если она не дает возможности идти, сгибать и разгибать ногу. Что может вызвать такой симптом? Чем опасна патология, вызвавшая боль? Как с этим справиться? Давайте разберемся.
В процессе ходьбы задействовано множество суставов, в том числе и одни из самых крупных – коленные. Эти суставы сложны в плане функциональности, ежедневно они выдерживают огромные физические нагрузки. Но, несмотря на эти факторы, чисто анатомически колено – слабый сустав, предрасположенный к травмам и дегенеративным (разрушительным) процессам. Если болит колено при сгибании – лечение будет зависеть от конкретной причины, установить которую может только специалист. Чтобы не откладывать обращение к врачу – нужно знать, чем это опасно.
Поставить точный диагноз может только врач
От чего появляется боль в колене при сгибании
Первой и самой распространенной причиной таких болей являются травмы коленного сустава и повышенные нагрузки на него. В подростковом возрасте после занятий спортом такие явления бывают часто – типичная патология коленного сустава, которую назвали болезнью Осгуда-Шлаттера (первичная остеохондропатия большеберцовой кости). У больного появляется боль при спуске по лестнице, но особенно она сильна при сгибании ноги в колене. Длится такое состояние до месяца и, как правило, заканчивается полным выздоровлением. Правда, иногда может перейти в хроническую форму.
Появление в колене дискомфорта и хруста может означать начало развития артроза. Этим признакам обычно не придают особого значения, а жаль. Сначала симптомы проявляются при ходьбе или приседании, а после разминки – исчезают. Но в дальнейшем возникают боли при сгибании в колене, и подходит момент, когда человек уже не может нормально ходить, так как боль становится постоянной.
Вызвать болевые ощущения при сгибании колена может бурсит – воспаление суставных сумок. Суставы становятся болезненными, снижается их подвижность, пораженный участок тела отекает.
Также причиной может быть патология хряща надколенника. Боль локализуется в передней части колена и усиливается при движении по лестнице вниз, при длительном сидении она становится ноющей, а при движении в коленках слышен хруст.
Чаще других коленные суставы подвержены ревматоидному артриту. При его развитии появляются боль при сгибании колена, отеки, повышение температуры кожи над пораженной областью, лихорадка.
Также причиной болей может стать ишиас – воспаление седалищного нерва.
При защемлении седалищного нерва больной, как правило, испытывает «букет» симптомов
Как лечат боли в коленях
Какой бы не была причина болей при сгибании коленей – в первую очередь нужно уменьшить нагрузки на суставы. Зачастую в острый период больному назначается постельный режим с постепенной активизацией конечности, а при движении –использование трости и даже костылей. Обувь должна быть мягкой и удобной, иногда применяют ортопедические стельки.
Консервативное лечение направлено на:
- уменьшение выраженности симптомов болезни;
- улучшение функциональной активности пораженной ноги и пациента в целом;
- замедление прогрессирования недуга.
После всесторонней диагностики врач ставит диагноз и назначает комплексное лечение. В первую очередь применяют нестероидные противовоспалительные и обезболивающие препараты. Если боли нестерпимые, то, скорее всего, назначат введение нестероидных противовоспалительных препаратов (НПВП) непосредственно в сустав. Этим достигается купирование болезненных проявлений на длительный срок и сохраняется трудоспособность больного. Также внутрь суставной полости вводят хондропротекторы (реставраторы механической целостности и эластичности хряща) и искусственные заменители синовиальной жидкости (которая играет роль смазки).
Хорошие результаты дает местное лечение: аппликации в виде мазей, гелей, аэрозолей и компрессов. Эти препараты дополняют НПВП. Плюсы местного лечения в том, что оно воздействует прямо на очаг поражения, и почти не вызывает побочных эффектов.
Все патологии коленных суставов должны быть диагностированы на ранних стадиях. Только в таком случае лечение будет эффективным. Параллельно с медикаментами больному назначают физиотерапевтические процедуры, а во время ремиссии – лечебную физкультуру.
В тех случаях, кода болезнь запущена, и традиционные методы лечения не дали результатов – приходится прибегать к хирургическому вмешательству. Самой распространенной операцией является артроскопия – процедура, которая позволяет:
- уточнить диагноз,
- удалить отколовшиеся частички мениска (если таковые есть) и хрящевые свободные тела,
- промыть суставную полость,
- вводить лекарства,
- производить пересадку хряща.
В самом запущенном случае производится эндопротезирование – полная замена сустава на искусственный.
Вывод прост: заниматься самолечением суставов недопустимо, т.к. больной не может сам поставить правильный диагноз, а значит, и получать адекватное лечение. Обратитесь к врачу и не затягивайте с началом лечения.
Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Разработка коленного сустава после травмы

Rак разработать колено после гипса
Коленное суставное сочленение представляет собой важную составляющую опорно-двигательного аппарата. Так как на колено оказываются большие нагрузки, оно чаще всего подвергается травматизму. Повреждение сустава приводит к ограничению двигательной активности больного, что в результате значительно снижает качество жизни.
Травмы и различные недуги в некоторых случаях требуют наложения гипсовой повязки на коленный сустав или даже оперативного вмешательства, которое помогает восстановить его целостность. Но после того как этот этап будет пройден, необходимо знать как разработать колено после гипса, чтобы вернуть конечности работоспособность. При этом очень важно чтобы реабилитация была комплексной и включала в себя не только терапевтические методики, но необходимые упражнения, которые помогут суставному сочленению быстрее прийти в форму.
Без правильной разработки поврежденного колена, чаще всего пациент сталкивается с различными неблагоприятными последствиями, которые могут не только повлиять на полноценную двигательную активность, но и вовсе привести к инвалидизации. Именно по этой причине разработка коленного сустава нужна не только после снятия гипсовой повязки, но и после оперативных вмешательств по его восстановлению.
Реабилитация после длительного неподвижного состояния конечности, необходима для того чтобы предупредить и устранить тугоподвижность, поддержать нормальный тонус мышц, улучшить кровоток и избежать трофики в пострадавшей нижней конечности. Все эти меры необходимы для того, чтобы пациент смог жить также как до получения травмы.
Неважно, какая травма коленного суставного сочленения диагностирована, без восстановительной терапии никак не обойтись. Объемы и интенсивность выбранных методик, должен назначить врач, отталкиваясь от характера повреждения и его сложности.
Реабилитация
Реабилитация будет эффективна только в том случае, если она будет выполняться комплексно. Она состоит из различных методик, которые можно использовать как самостоятельно, так и сочетать с другими, назначенными специалистом. Для получения эффективных результатов необходимо использовать методики, представленные:
- Медикаментозной терапией.
- Массажными процедурами.
- Лечебными упражнениями.
- Физиотерапией.
Использование каждого из вышеописанных методов будет зависеть от ситуации и показаний травматолога.
Особенности
Гипс накладывают на разные сроки, которые могут составлять от тридцати дней, до пары месяцев. Все это время колено будет полностью обездвижено, а эпидермис под повязкой будет лишен доступа кислорода.
После того как гипсовая повязка будет снята, перед пациентом встанут сразу несколько проблем. Во-первых, кожа на ноге станет сухой и начнет шелушиться, так как к ней длительное время не поступал воздух. Чтобы устранить шелушение, кожу необходимо помыть водой с мылом и обработать смягчающим лосьоном. Во-вторых, может развиться контрактура, атрофический процесс мышечных тканей и тромбоэмболия сосудистой сетки конечности. Чем дольше нога находилась в гипсе, тем больше возможность того, что могут возникнуть вышеописанные осложнения.
Если врач диагностировал гемартроз коленного сустава после снятия гипса, то возможны повторные кровоизлияния в суставное сочленение, которые будут повторяться и в дальнейшем. В таком случае необходимо некоторое время (от двух месяцев до полугода) походить в эластичной повязке. Сколько будет необходимо времени, на восстановительный процесс будет зависеть от причин, которые спровоцировали недуг и индивидуальных особенностей организма больного.
Чтобы сократить возможные осложнения до минимума, сразу после снятия гипсовой повязки необходимо начать разрабатывать коленное суставное сочленение, а это возможно, только в случае выполнения комплексных реабилитационных мер, о которых уже упоминалось выше.
Насколько быстро наступит, полное выздоровление будет зависеть от пациента и соблюдения предписаний, оставленных ему травматологом.
Разработка
Контрактура коленного сустава
После того как с травмированной конечности будет снят ортез или гипсовая повязка, травматолог назначит больному специальную лечебную гимнастику и массажные процедуры, что пациент смог разрабатывать сустав.
Зачем необходимо это делать? В то время пока конечность находится в неподвижном состоянии, в коленном суставном сочленении замедляется кровообращения и метаболические процессы в мышечных и сухожильных тканях. Если гипс приходится носить долго, то начинается атрофический процесс. В итоге появляется контрактура, которая не позволяет травмированной нижней конечности полностью сгибаться и разгибаться. Этот процесс чаще всего вызывает рубцовое стягивание эпидермиса, стягивание сухожильного или мышечного аппарата или болевой синдром.
Вернуть суставному сочленению подвижность, можно только выполняя специальные упражнения и проводя массажные процедуры. Они помогают улучшить кровоток в поврежденных тканях, улучшить обменные процессы, повысить мышечный тонус, снять контрактуру, укрепить связочный аппарат и мениски, а также улучшить общее состояние пациента.
В разработке суставного сочленения помогают и массажные процедуры. Их проводят еще тогда, когда нижняя конечность находится в ортезе, а после его снятия массаж является обязательной составляющей восстановительного процесса.
Необходимо учесть, что массировать можно не само колено, а окружающие его участки. Массаж обладает спазмолитическим действием, убирает припухлость и алгию. С его помощью можно подготовить и разогреть мышечный аппарат перед выполнением гимнастических упражнений.
Для устранения опухлости используется лимфодренажная массажная техника. Позже используют мануальную технику, позволяющую ускорить процесс разработки суставного сочленения.
Одной из самых важных методик, используемых при травме колена, является лечебная гимнастика. Упражнения для разработки коленного сустава позволяют снять не только контрактуру, но и вернуть мышечному аппарату работоспособность, после того как была снята гипсовая повязка. Какую именно гимнастику должен выполнять пациент будет решать реабилитолог. Первое время после снятия ортеза, больному необходимо выполнять простую изометрию. Далее, нагрузку необходимо увеличивать, добавляя упражнения с динамическими и статическими функциями.
Если пациент во время гимнастики чувствует боль, то выполнять их нужно при помощи специальных CPM-аппаратов. Подобные устройства позволяют выполнять гимнастику пассивного типа, которая не вызывает алгии и напряжения в мышцах.
По прошествии недели после снятия ортеза можно начинать выполнять упражнения активного типа. В первую неделю на поврежденную конечность нельзя опираться и ходить можно только используя костыли.
Чаще всего для разработки поврежденного колена реабилитологи назначают следующую лечебную гимнастику:
- Перед выполнением упражнений конечность необходимо разогреть. Для этого ложимся на спину, и разжимаем пальцы на стопе около минуты, а затем делаем десять круговых движений ступней. Разогрев необходим для улучшения кровотока. Оно защищает от повреждений ослабленных сухожилий и связок после ношения ортеза.
- Далее, следует восстановительная гимнастика. Ложимся на спину, выпрямляем поврежденную конечность, напрягаем бедренные мышцы и поднимаем ногу. Ее необходимо продержать на весу около пяти секунд, затем положить на пол и расслабить. Выполнять упражнение нужно десять раз.
- В следующем упражнении положение не меняется. Нижние конечности сгибаем в коленных суставах так, чтобы это движение не вызывало дискомфорта. Пятки необходимо прижать к гимнастическому коврику и напрячь бедренные мышцы. В напряженном состоянии держим их около пяти секунд, затем можно расслабиться. Выполняется данное упражнение десять раз.
- Положение остается без изменений. Травмированную нижнюю конечность сгибаем в тазовом и коленном суставно сочленении, при этом поддерживая ногу под коленкой. В медленном темпе выпрямляем ногу в суставе и удерживаем ее в таком положении около пяти секунд. Расслабляемся. Упражнение повторяем десять раз.
- Становимся у стены. Выпрямляем повреждённую ногу в суставе на сорок пять градусов. Удерживаем конечность на весу около семи секунд, затем не спеша опускаем ее назад. Повторяем десять раз.
Выполнять гимнастику необходимо в неспешном режиме. Увеличивать количество упражнений нужно только тогда, когда вам об этом скажет доктор. Также необходимо фиксировать колено эластичными бинтами.
Физиотерапия
Физиотерапевтические процедуры помогают ускорить восстановительный процесс. Их назначают сразу после снятия гипсовой повязки. Они подготавливают суставное сочленение к физической активности, уменьшая опухлость, алгию и спазмы. Физиотерапия, представлена:
Медикаменты
После снятия ортеза зачастую пациент сталкивается с алгией или другими дискомфортными ощущениями. Все эти неприятные ощущения вызывают воспаления, отеки и спазмирование мышечного аппарата. Для устранения подобной симптоматики необходимо применять медикаментозную терапию, которая представлена:
Но прежде чем применять какие-либо медикаменты, нужно посоветоваться с врачом и использовать их в комплексе с массажем, упражнениями и физиотерапией.
Выполняя все вышеописанные реабилитационные мероприятия, можно не только разработать коленное суставное сочленения без боли дискомфорта, но и вернуться к нормальной жизни в кратчайшие сроки.
Источники:
http://osteokeen.ru/problemy/fraktura/koleno-ne-sgibaetsya-i-ne-razgibaetsya-do-kontsa.html
http://sustavzdorov.ru/koleni/bolit-pri-sgibanii.html
http://nogi.guru/travmy/razrabotat-koleno-posle-gipsa.html
ostamed.ru











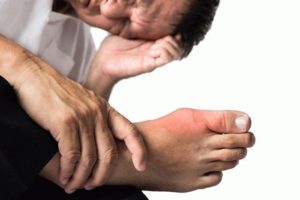


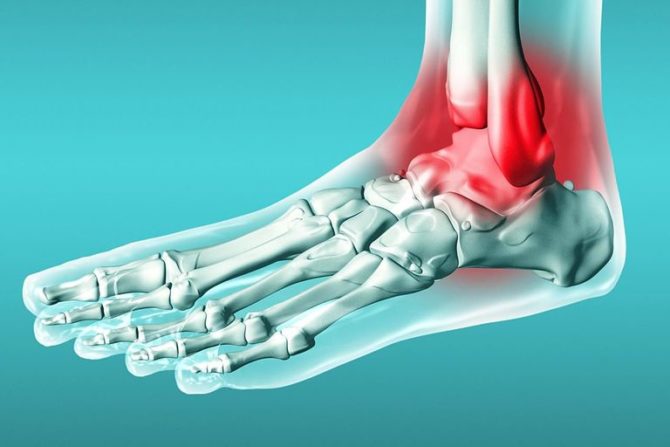
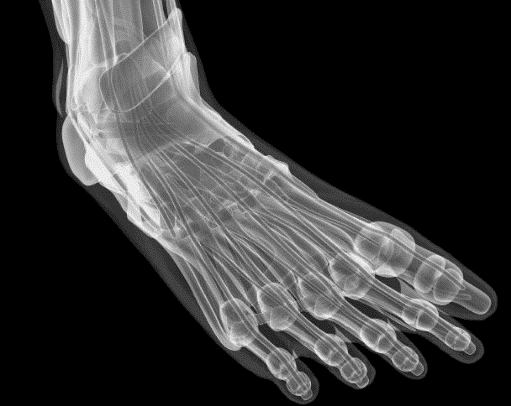

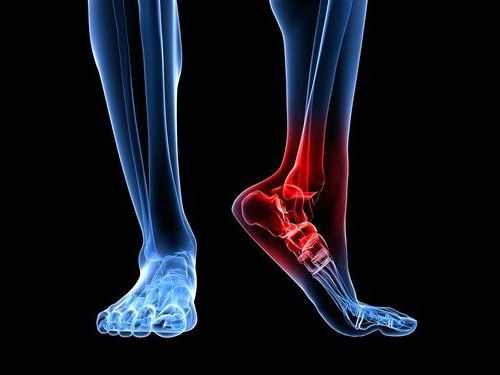
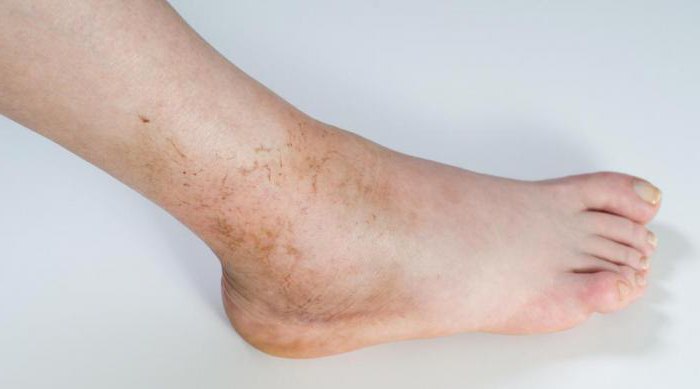
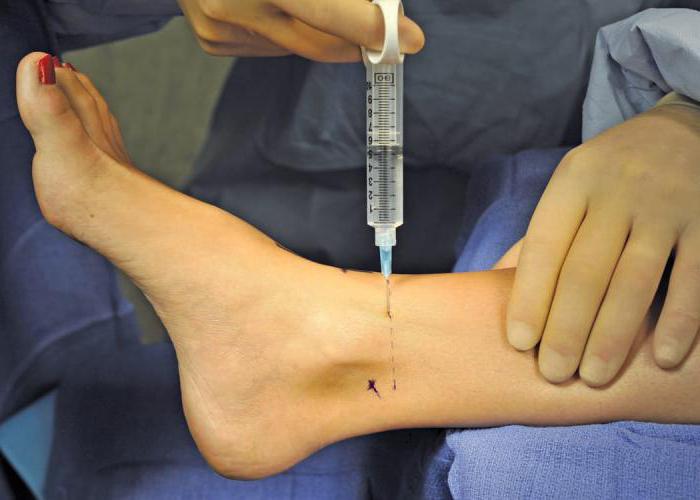

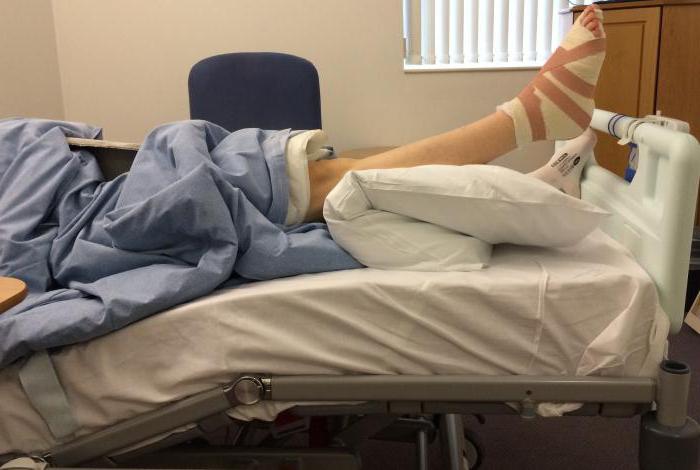
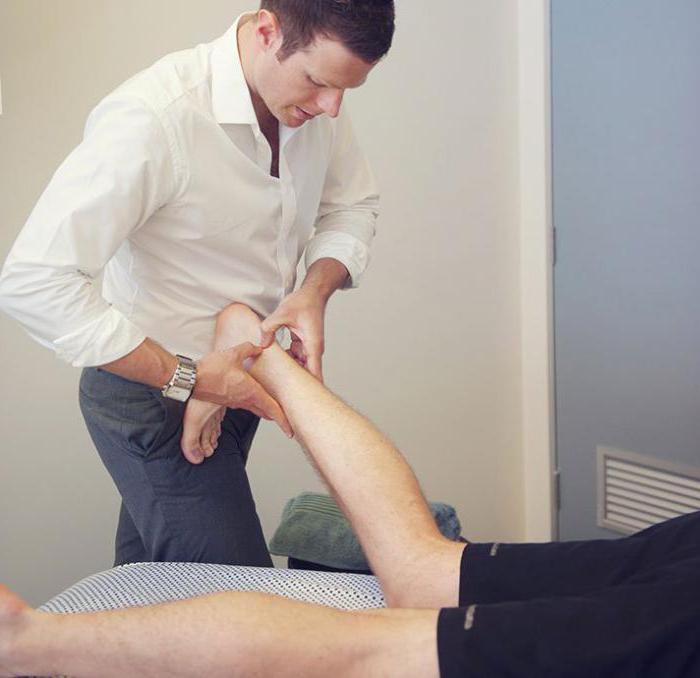
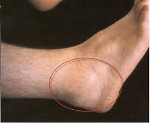












 Пораженное место воспаляется, кожа становится красного цвета, если не лечить данное заболевание, может развиться хроническая подагра. Вокруг пораженного сустава образуются тофусы (подагрические шишки).
Пораженное место воспаляется, кожа становится красного цвета, если не лечить данное заболевание, может развиться хроническая подагра. Вокруг пораженного сустава образуются тофусы (подагрические шишки).




 Выявление поражения шейного отдела проводится с помощью рентгенологического исследования и компьютерной томографии. Заболевание сложно лечить, это длительный процесс.
Выявление поражения шейного отдела проводится с помощью рентгенологического исследования и компьютерной томографии. Заболевание сложно лечить, это длительный процесс. Почему болят суставы кисти рук: причины и лечение, что делать?
Почему болят суставы кисти рук: причины и лечение, что делать?




















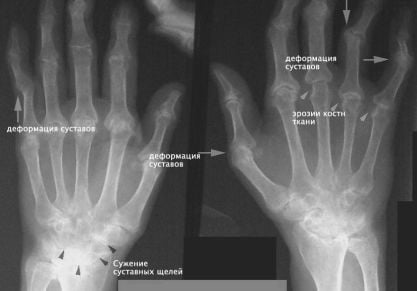 Симптомы и лечение основных болезней суставов рук: список распространенных
Симптомы и лечение основных болезней суставов рук: список распространенных Немеют пальцы рук: причины и что делать
Немеют пальцы рук: причины и что делать Народные средства лечения боли суставов пальцев рук
Народные средства лечения боли суставов пальцев рук Причины появления шишек на пальцах рук, методы лечения
Причины появления шишек на пальцах рук, методы лечения Боль в суставах пальцев рук: причины и лечение, что делать если болят суставы пальцев
Боль в суставах пальцев рук: причины и лечение, что делать если болят суставы пальцев Болит большой палец на руке в суставе: список причин и методов лечения
Болит большой палец на руке в суставе: список причин и методов лечения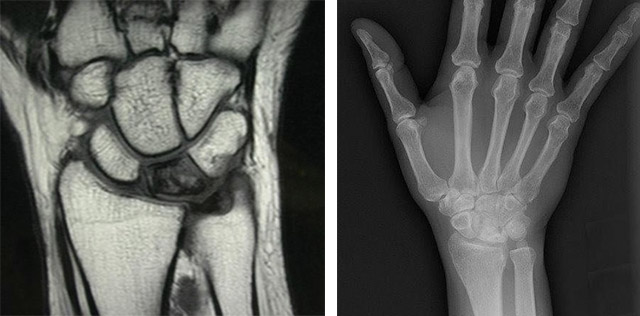

 Проблемы с опорно-двигательным аппаратом причиняют человеку дискомфорт, нарушают его уверенность в собственных возможностях и не дают возможности нормально работать.
Проблемы с опорно-двигательным аппаратом причиняют человеку дискомфорт, нарушают его уверенность в собственных возможностях и не дают возможности нормально работать. Вывих представляет собой нарушение суставных соединений кисти руки. Это случается в результате травмы по двум причинам: механическое воздействие и деструктивные процессы в результате патологии организма (туберкулез, опухолевые образования).
Вывих представляет собой нарушение суставных соединений кисти руки. Это случается в результате травмы по двум причинам: механическое воздействие и деструктивные процессы в результате патологии организма (туберкулез, опухолевые образования). Еще одной причиной, по которой болят суставы кисти рук, является дегенеративно-дистрофическое заболевание под названием «полиостеоартроз». Оно относится к хроническому типу и встречается у людей старше 50 лет. Причинами болезни могут стать: сахарный диабет, нарушение обмена веществ, заболевание щитовидной железы и генетическая предрасположенность.
Еще одной причиной, по которой болят суставы кисти рук, является дегенеративно-дистрофическое заболевание под названием «полиостеоартроз». Оно относится к хроническому типу и встречается у людей старше 50 лет. Причинами болезни могут стать: сахарный диабет, нарушение обмена веществ, заболевание щитовидной железы и генетическая предрасположенность. Заболевание относится к патологиям периферической нервной системы. Возможные причины – сдавливание срединного нерва в результате растяжки связок или отека конечности и нарушения обмена веществ. Также основанием для зарождения туннельного синдрома, который провоцирует боль в суставах, может стать нарушение кровоснабжения, вызванное курением и ожирение.
Заболевание относится к патологиям периферической нервной системы. Возможные причины – сдавливание срединного нерва в результате растяжки связок или отека конечности и нарушения обмена веществ. Также основанием для зарождения туннельного синдрома, который провоцирует боль в суставах, может стать нарушение кровоснабжения, вызванное курением и ожирение.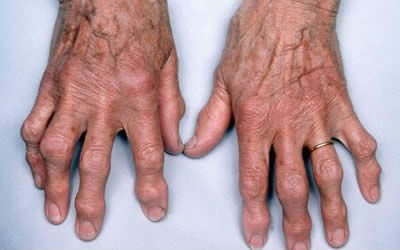 Заболевание относится к роду хронических дегенеративно-дистрофических патологий. Причиной остеоартроза могут стать: генетическая предрасположенность, возрастная потеря эластичности хрящевых волокон, регулярные однообразные движения пальцами.
Заболевание относится к роду хронических дегенеративно-дистрофических патологий. Причиной остеоартроза могут стать: генетическая предрасположенность, возрастная потеря эластичности хрящевых волокон, регулярные однообразные движения пальцами.

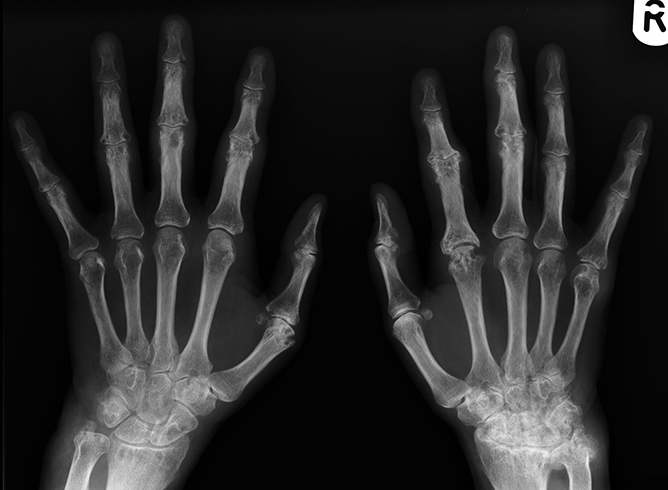


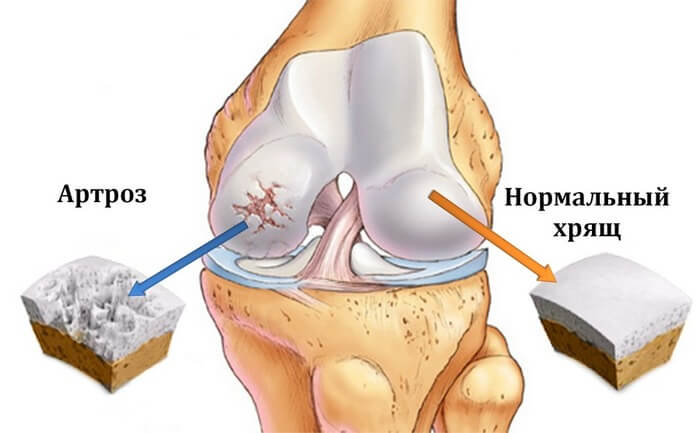

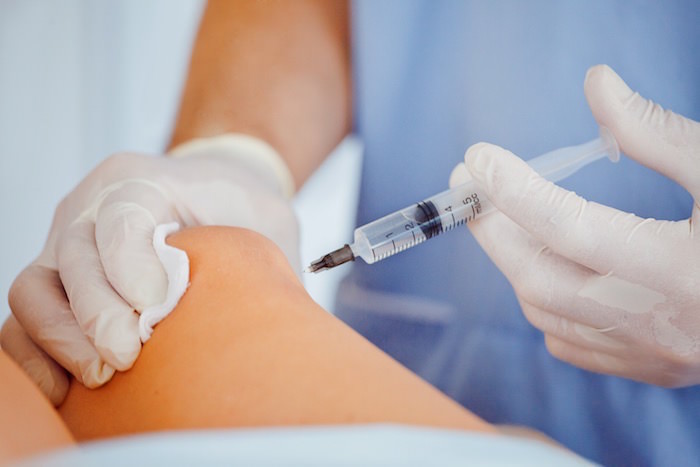
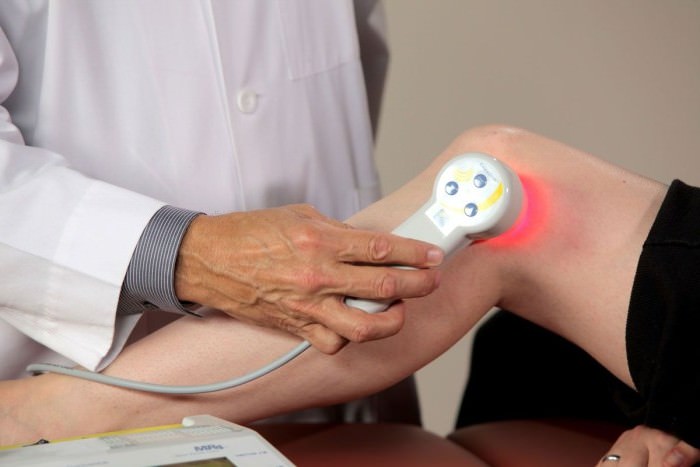
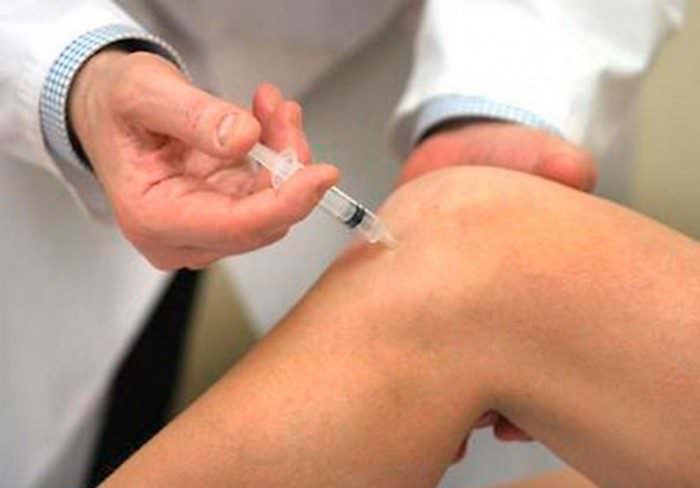

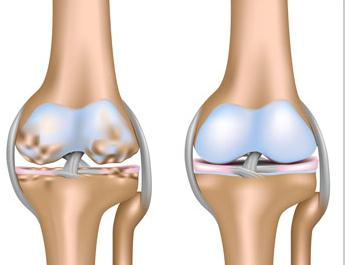
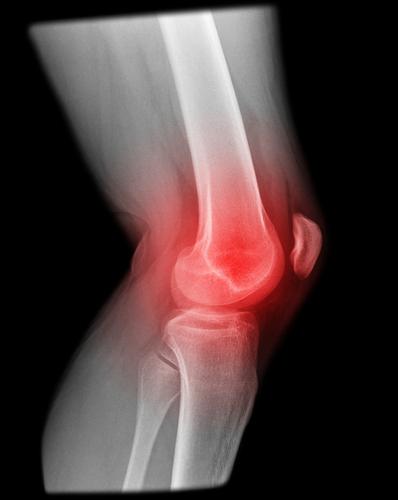
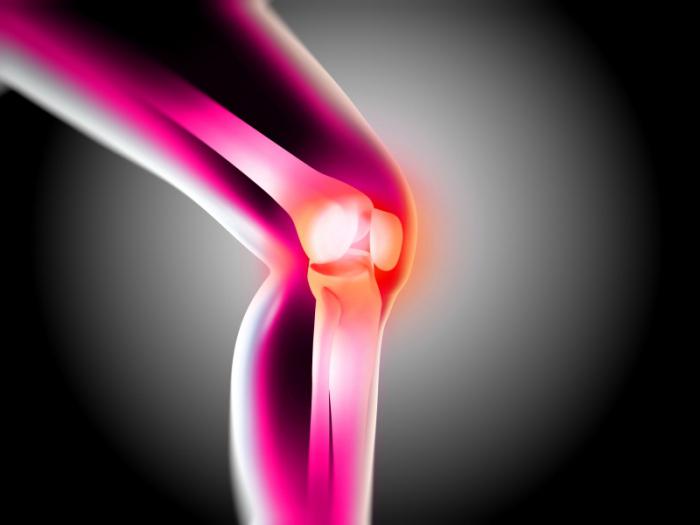
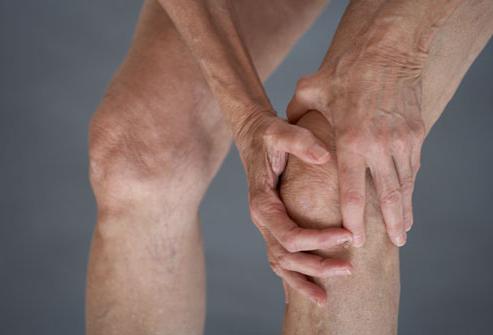
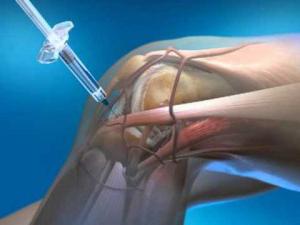

 При дальнейшем развитии болезни человека все сильнее беспокоят боли в сочленении.
При дальнейшем развитии болезни человека все сильнее беспокоят боли в сочленении. Постепенное разрушение сочленений приводит к необходимости оперативного лечения.Вернуться к оглавлению
Постепенное разрушение сочленений приводит к необходимости оперативного лечения.Вернуться к оглавлению В диагностических целях может быть проведено УЗИ-исследование сочленения.
В диагностических целях может быть проведено УЗИ-исследование сочленения. Наружно сочленение можно мазать Вольтареном.
Наружно сочленение можно мазать Вольтареном. Дополнительным методом лечения может быть фонофорез.
Дополнительным методом лечения может быть фонофорез. В запущенной ситуации проводится эндопротезирование сочленения.
В запущенной ситуации проводится эндопротезирование сочленения.






 Чаще всего мазью от боли в суставах пальцев рук пользуются люди старше 40 лет, хотя нередко боли могут возникать и в более молодом возрасте. Все причины болей можно разделить на две большие группы – травматические и воспалительные.
Чаще всего мазью от боли в суставах пальцев рук пользуются люди старше 40 лет, хотя нередко боли могут возникать и в более молодом возрасте. Все причины болей можно разделить на две большие группы – травматические и воспалительные. В составе – нестероидное противовоспалительное вещество под названием кетопрофен. Показания практически те же, что и у препаратов, описанных выше. Не рекомендуется к применению у детей младше 6 лет.
В составе – нестероидное противовоспалительное вещество под названием кетопрофен. Показания практически те же, что и у препаратов, описанных выше. Не рекомендуется к применению у детей младше 6 лет. Один из самых популярных и широко рекламируемых препаратов от боли и воспаления. Причём использовать его можно и как мазь от боли в суставах кистей рук, а также при лечении коленей и локтей.
Один из самых популярных и широко рекламируемых препаратов от боли и воспаления. Причём использовать его можно и как мазь от боли в суставах кистей рук, а также при лечении коленей и локтей.

 Каждая деталь органа обладает особым строением, но благодаря сочленениям и нервным волокнам входит в единый ансамбль биологической системы, под управлением опытного дирижера, именуемого головным мозгом. Все хорошо до того момента, пока в работу слаженного аппарата не вмешиваются факторы, способные оказывать разрушающие действие.
Каждая деталь органа обладает особым строением, но благодаря сочленениям и нервным волокнам входит в единый ансамбль биологической системы, под управлением опытного дирижера, именуемого головным мозгом. Все хорошо до того момента, пока в работу слаженного аппарата не вмешиваются факторы, способные оказывать разрушающие действие.



 Артрит – воспалительный процесс в суставах и близлежащих тканях. Боль в суставах пальцев рук при таком заболевании имеет достаточно выраженный характер. Причем боль ощущается даже в состоянии покоя. Кроме этого, если суставы поражены артритом, то в их области будет наблюдаться покраснение и отечность. Суставы пальцев деформируются, движения становятся затруднительными и могут сопровождаться хрустом.
Артрит – воспалительный процесс в суставах и близлежащих тканях. Боль в суставах пальцев рук при таком заболевании имеет достаточно выраженный характер. Причем боль ощущается даже в состоянии покоя. Кроме этого, если суставы поражены артритом, то в их области будет наблюдаться покраснение и отечность. Суставы пальцев деформируются, движения становятся затруднительными и могут сопровождаться хрустом.

 В том случае, когда суставы начали болеть по причине прогрессирования каких-либо заболеваний (артроза, артрита, подагры и т.д.), то прикладывание льда не будет иметь никакого эффекта. В данной ситуации необходимо принимать внутрь лекарственные препараты, обладающие противовоспалительными и болеутоляющими свойствами. Вместе с этим, необходимо обрабатывать пораженное место с помощью специальных кремов и мазей.
В том случае, когда суставы начали болеть по причине прогрессирования каких-либо заболеваний (артроза, артрита, подагры и т.д.), то прикладывание льда не будет иметь никакого эффекта. В данной ситуации необходимо принимать внутрь лекарственные препараты, обладающие противовоспалительными и болеутоляющими свойствами. Вместе с этим, необходимо обрабатывать пораженное место с помощью специальных кремов и мазей.
 БЕСПЛАТНО: ТОП-7 вредных упражнений для утренней зарядки, которых вам следует избегать!
БЕСПЛАТНО: ТОП-7 вредных упражнений для утренней зарядки, которых вам следует избегать!  Чаще всего мазью от боли в суставах пальцев рук пользуются люди старше 40 лет, хотя нередко боли могут возникать и в более молодом возрасте. Все причины болей можно разделить на две большие группы – травматические и воспалительные.
Чаще всего мазью от боли в суставах пальцев рук пользуются люди старше 40 лет, хотя нередко боли могут возникать и в более молодом возрасте. Все причины болей можно разделить на две большие группы – травматические и воспалительные. В составе – нестероидное противовоспалительное вещество под названием кетопрофен. Показания практически те же, что и у препаратов, описанных выше. Не рекомендуется к применению у детей младше 6 лет.
В составе – нестероидное противовоспалительное вещество под названием кетопрофен. Показания практически те же, что и у препаратов, описанных выше. Не рекомендуется к применению у детей младше 6 лет. Один из самых популярных и широко рекламируемых препаратов от боли и воспаления. Причём использовать его можно и как мазь от боли в суставах кистей рук, а также при лечении коленей и локтей.
Один из самых популярных и широко рекламируемых препаратов от боли и воспаления. Причём использовать его можно и как мазь от боли в суставах кистей рук, а также при лечении коленей и локтей.













 Масла — спасательный круг для суставов, незаменимое народное лечение.
Масла — спасательный круг для суставов, незаменимое народное лечение.

 Пихта растет только в экологически чистых районах, поэтому и масло из его иголок и молодых веточек считается самым экологически чистым продуктом.
Пихта растет только в экологически чистых районах, поэтому и масло из его иголок и молодых веточек считается самым экологически чистым продуктом. Вырабатывается из льняного семя, богатого ПНЖК и альфа-линолевой кислотой, которая уменьшает воспаление.
Вырабатывается из льняного семя, богатого ПНЖК и альфа-линолевой кислотой, которая уменьшает воспаление. Используется в народной медицине, для избавления от радикулитов, артритов, артрозов, прострелов, остеохондрозов, подагры на протяжении столетий.
Используется в народной медицине, для избавления от радикулитов, артритов, артрозов, прострелов, остеохондрозов, подагры на протяжении столетий. Рецепт приготовления:
Рецепт приготовления:

 Считают одним из лучших в борьбе с артрозом.
Считают одним из лучших в борьбе с артрозом.
 Основное средство в индийской народной медицине. Прекрасно выводит шлаки.
Основное средство в индийской народной медицине. Прекрасно выводит шлаки. Или масло Дашамулади, широко применяется в Аюрведе.
Или масло Дашамулади, широко применяется в Аюрведе. Вырабатывают из ядовитого растения клещевины, путем отжима семян, при этом ядовитые вещества в готовый продукт не попадают.
Вырабатывают из ядовитого растения клещевины, путем отжима семян, при этом ядовитые вещества в готовый продукт не попадают. Жир страусов Эму, обитающих в Австралии обладает мощным целебным воздействием на суставные сочленения, из-за наличия в его составе линолевой кислоты, которая снимает мышечную боль, подавляет воспаление и рост микрофлоры.
Жир страусов Эму, обитающих в Австралии обладает мощным целебным воздействием на суставные сочленения, из-за наличия в его составе линолевой кислоты, которая снимает мышечную боль, подавляет воспаление и рост микрофлоры.


 В этом чертополохе кладезь всевозможных витаминов, калия, магния, железа, меди, селена…и других микро- и макроэлементов.
В этом чертополохе кладезь всевозможных витаминов, калия, магния, железа, меди, селена…и других микро- и макроэлементов.

 Масло льна
Масло льна Масло полезно при суставах
Масло полезно при суставах Лечение маслом суставов
Лечение маслом суставов
 Льняное Масло: при беременности
Льняное Масло: при беременности Льняное Масло: для похудения
Льняное Масло: для похудения Любой конник знает: «Стали суставы у лошади скрипеть, или волос потускнел – нужно дать ей льняное масло». Помогает оно и людям. Если бы информация о том, от каких заболеваний уберегает нерафинированное растительное масло, то бутылочки с ним были бы в каждом доме.
Любой конник знает: «Стали суставы у лошади скрипеть, или волос потускнел – нужно дать ей льняное масло». Помогает оно и людям. Если бы информация о том, от каких заболеваний уберегает нерафинированное растительное масло, то бутылочки с ним были бы в каждом доме.







 Появление сыпи на руках
Появление сыпи на руках Листья брусники измельчить
Листья брусники измельчить
 За счет своих уникальных особенностей яблочный уксус известен как эффективное лекарственное средство при артрите.
За счет своих уникальных особенностей яблочный уксус известен как эффективное лекарственное средство при артрите. Чтобы лечение дало нужный результат, лечение требуется проводить при помощи натурального ферментированного нефильтрованного уксуса из яблок. Важно, чтобы в емкости присутствовал небольшой осадок – именно он является основным источником полезных ферментов и питательных веществ.
Чтобы лечение дало нужный результат, лечение требуется проводить при помощи натурального ферментированного нефильтрованного уксуса из яблок. Важно, чтобы в емкости присутствовал небольшой осадок – именно он является основным источником полезных ферментов и питательных веществ. В том числе рекомендуется принимать ванны с добавлением двух стаканов уксуса. Процедура лечения должна занимать не более тридцати минут. Во время нахождения в ванне делается легкий массаж всего тела, начиная от стоп и заканчивая кистями рук.
В том числе рекомендуется принимать ванны с добавлением двух стаканов уксуса. Процедура лечения должна занимать не более тридцати минут. Во время нахождения в ванне делается легкий массаж всего тела, начиная от стоп и заканчивая кистями рук. Каждый человек, который молод и полон энергии, вряд ли рассчитывает, что в преклонном возрасте его будут беспокоить букет болезней и хромота. Многие представляют себя в виде моложавого с приятной улыбкой пенсионера, который наслаждается путешествиями и радуется здоровью.
Каждый человек, который молод и полон энергии, вряд ли рассчитывает, что в преклонном возрасте его будут беспокоить букет болезней и хромота. Многие представляют себя в виде моложавого с приятной улыбкой пенсионера, который наслаждается путешествиями и радуется здоровью. Некогда перенесенные травмы коленного сустава;
Некогда перенесенные травмы коленного сустава; На этой стадии развития к сильным болям добавляется скованность в движении. Больного начинают беспокоить неприятные ощущения, как при нагрузке, так и в спокойном состоянии. Он уже не может также свободно сгибать и разгибать колено, любое совершаемое суставом движение приводит к появлению неприятного хруста.
На этой стадии развития к сильным болям добавляется скованность в движении. Больного начинают беспокоить неприятные ощущения, как при нагрузке, так и в спокойном состоянии. Он уже не может также свободно сгибать и разгибать колено, любое совершаемое суставом движение приводит к появлению неприятного хруста. В целях улучшения состояния больного врач может назначить прием препаратов анальгетиков и спазмолитиков:
В целях улучшения состояния больного врач может назначить прием препаратов анальгетиков и спазмолитиков: Помочь в лечении этого заболевания может и народная медицина, которая за все время накопила немало рецептов, позволяющих убрать симптомы артроза коленного сустава.
Помочь в лечении этого заболевания может и народная медицина, которая за все время накопила немало рецептов, позволяющих убрать симптомы артроза коленного сустава. С артрозом коленного сустава связано мало приятного: когда человеку очень трудно передвигаться, он практически теряется радость жизни. Но часто до такого состояния люди себя доводят сами по незнанию. Они мало уделяют внимания тому, что когда-то у них возникали боли в коленях, считая, что все пройдет само. Но, к сожалению, все получается не так, как нам хочется.
С артрозом коленного сустава связано мало приятного: когда человеку очень трудно передвигаться, он практически теряется радость жизни. Но часто до такого состояния люди себя доводят сами по незнанию. Они мало уделяют внимания тому, что когда-то у них возникали боли в коленях, считая, что все пройдет само. Но, к сожалению, все получается не так, как нам хочется. По своим целебным свойствам продукт превосходит многие другие природные дары в лечении суставных заболеваний. В нем находится целый клад минеральных микроэлементов, таких, как фосфор, магний, кальций и калий.
По своим целебным свойствам продукт превосходит многие другие природные дары в лечении суставных заболеваний. В нем находится целый клад минеральных микроэлементов, таких, как фосфор, магний, кальций и калий. улучшается работа иммунной системы;
улучшается работа иммунной системы; От суставных болей: развести 2 ложечки уксуса в 250 мл воды, принимать 1 раз в день непосредственно перед едой до облегчения самочувствия. Курс лечения можно повторить спустя год.
От суставных болей: развести 2 ложечки уксуса в 250 мл воды, принимать 1 раз в день непосредственно перед едой до облегчения самочувствия. Курс лечения можно повторить спустя год. Анна, 32 года:
Анна, 32 года: не менее, несмотря на развитие нашей медицины, у него все еще масса поклонников (ваш покорный слуга, в том числе). И именно по этому мне хотелось бы поделится с вами своим отзывом использования яблочного уксуса в целебных целях.
не менее, несмотря на развитие нашей медицины, у него все еще масса поклонников (ваш покорный слуга, в том числе). И именно по этому мне хотелось бы поделится с вами своим отзывом использования яблочного уксуса в целебных целях.

 Лестница гибкости суставов
Лестница гибкости суставов






















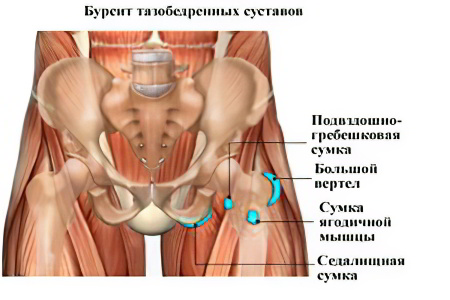







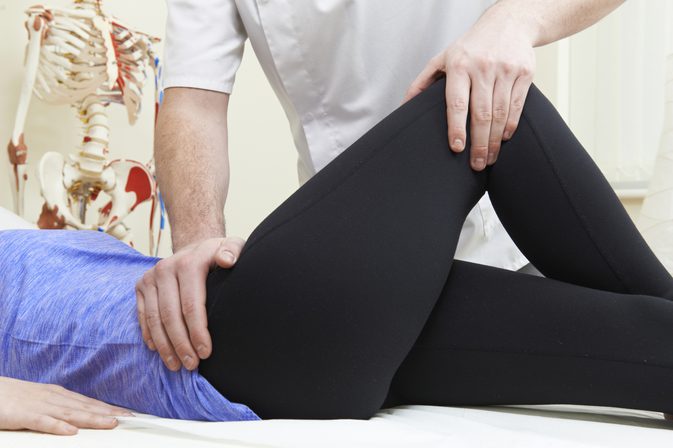
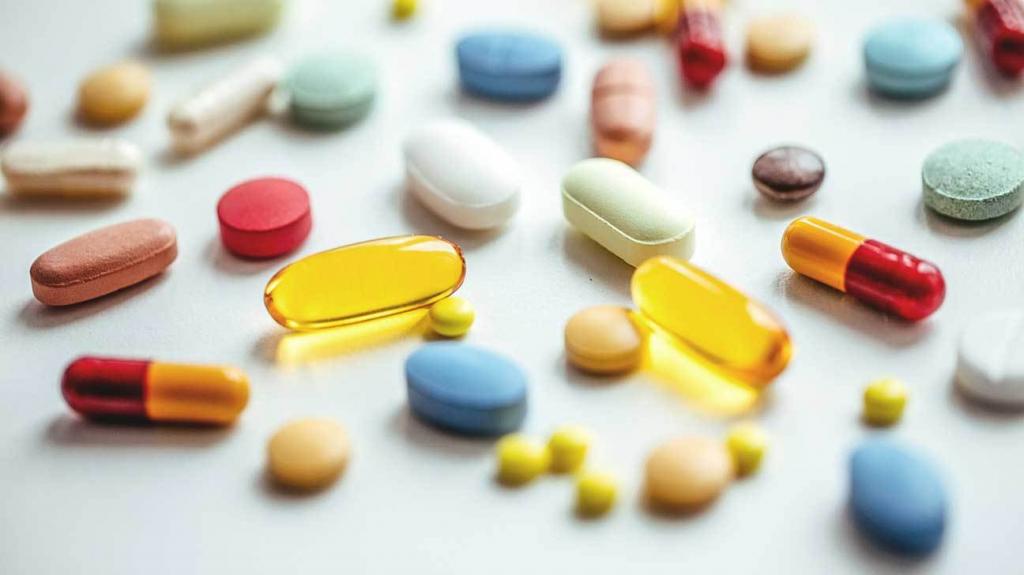
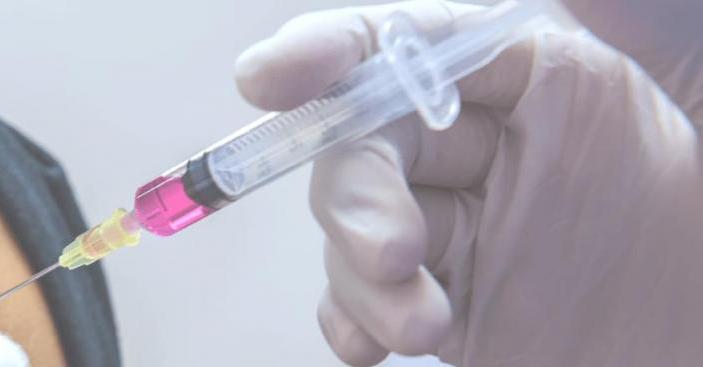







 Сколько раз повторять! Если начали болеть колени или поясница, втирайте каждой утро…
Сколько раз повторять! Если начали болеть колени или поясница, втирайте каждой утро…  Ортопед: “Если ноют колени или тазобедренный сустав, возьмите в привычку…
Ортопед: “Если ноют колени или тазобедренный сустав, возьмите в привычку…  При боли в суставах, шеи или спине, в организме сильнейшая нехватка…
При боли в суставах, шеи или спине, в организме сильнейшая нехватка… 







 Необходимо правильно дышать. Дыхание должно быть спокойным и глубоким, чтобы кислород в достаточном количестве разносился кровью ко всем клеткам организма.
Необходимо правильно дышать. Дыхание должно быть спокойным и глубоким, чтобы кислород в достаточном количестве разносился кровью ко всем клеткам организма.


















 Адаптивная суставная гимнастика по методу Бубновского
Адаптивная суставная гимнастика по методу Бубновского Видео, с лечебной гимнастикой Бубновского С.М
Видео, с лечебной гимнастикой Бубновского С.М



 Их эффективность он в первую очередь пробовал на себе. Гимнастика Сергея Бубновского по результативности практически не имеет равных. Его опыт и знания помогли многим расстаться с болезнями, а кому-то и с инвалидностью. Метод кинезитерапии используется во многих лечебно-оздоровительных центрах по всей стране. Гимнастика Бубновского для позвоночника помогла восстановиться после компрессионного перелома участникам ралли Дакар — Москва.
Их эффективность он в первую очередь пробовал на себе. Гимнастика Сергея Бубновского по результативности практически не имеет равных. Его опыт и знания помогли многим расстаться с болезнями, а кому-то и с инвалидностью. Метод кинезитерапии используется во многих лечебно-оздоровительных центрах по всей стране. Гимнастика Бубновского для позвоночника помогла восстановиться после компрессионного перелома участникам ралли Дакар — Москва. Но лечение, при котором задействован болевой синдром и при этом дает положительную динамику, есть только у Сергея Михайловича Бубновского. Он не только разработал этот метод, но имеет патент на свое изобретение. При этом тренажеры, которые используются для гимнастики, также придуманы и испробованы самим Сергеем Бубновским.
Но лечение, при котором задействован болевой синдром и при этом дает положительную динамику, есть только у Сергея Михайловича Бубновского. Он не только разработал этот метод, но имеет патент на свое изобретение. При этом тренажеры, которые используются для гимнастики, также придуманы и испробованы самим Сергеем Бубновским. Именно с нее начинается гимнастика Бубновского для начинающих. Важно правильно научиться дышать сразу, это необходимо для выполнения различных упражнений. Нарушение дыхания приводит к сбою во всех системах организма и отрицательно сказывается на кровообращении и обмене веществ. Соблюдение режима дыхания влияет на эффективность всей оздоровительной программы. Делать упражнения по диафрагмальному дыханию можно начать и в домашних условиях.
Именно с нее начинается гимнастика Бубновского для начинающих. Важно правильно научиться дышать сразу, это необходимо для выполнения различных упражнений. Нарушение дыхания приводит к сбою во всех системах организма и отрицательно сказывается на кровообращении и обмене веществ. Соблюдение режима дыхания влияет на эффективность всей оздоровительной программы. Делать упражнения по диафрагмальному дыханию можно начать и в домашних условиях.