Трохантерит лечение – Воспаление бедренных сухожилий (трохантерит): причины, симптомы, диагностика, лечение.
Трохантерит тазобедренного сустава: причины, симптомы и лечение

По статистике, трохантерит встречается намного чаще, чем диагностируется. Многие пациенты даже никогда не слышали такой термин.
Давайте разберемся, что такое трохантерит тазобедренного сустава, какие его симптомы и лечение.
Что такое трохантерит
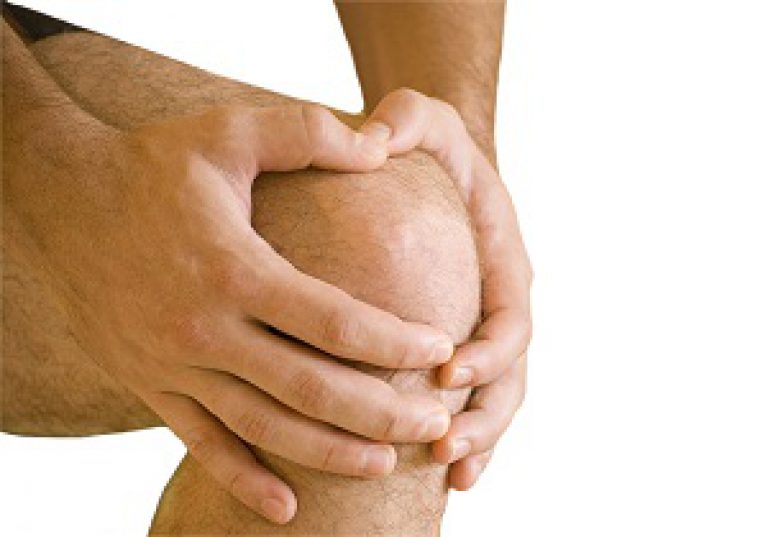
Трохантеритом называют воспаление в тазобедренном суставе, которое поражает несколько структур: вертел бедренной кости, синовиальную сумку, связки и сухожилия.
Заболевание носит односторонний характер, поэтому боль проявляется только в левом или правом бедре. Воспаление не распространяется на другие суставы.
Прогноз трохантерита, в основном, благоприятный — проблема редко приводит к инвалидности и не представляет угрозы для жизни пациента. Однако воспаление бедренных сухожилий доставляет ощутимую боль, которая при отсутствии лечения существенно снижает качество жизни и трудоспособность.
Заболевание может проходить в острой и хронической форме. Первая намного легче поддается лечению и увеличивает шансы на полное выздоровление.
Если проблема затянулась, возникает хроническое воспаление, которое часто можно лишь купировать, но не устранить.
К какому врачу следует обращаться?
Трохантеритом занимается врач-ортопед, но может потребоваться консультация терапевта или хирурга.
 Трохантерит тазобедренного сустава
Трохантерит тазобедренного суставаВиды трохантерита
В зависимости от причины возникновения, различают такие виды трохантерита:
- Асептический. Встречается чаще всего. Появлению способствуют избыточные нагрузки на ноги, травмы тазобедренной кости, снижение плотности костной ткани, эндокринные нарушения, в том числе ожирение;
- Инфекционный. При появлении инфекции в суставе возникает гнойный процесс, который приводит к воспалению его структурных элементов;
- Специфический. Это трохантерит, вызванный конкретным специфическим возбудителем, например, туберкулезной палочкой.
При трохантерите чаще наблюдается комплекс причин, которые привели к патологии.
Симптомы
Заподозрить заболевание достаточно сложно из-за неспецифической симптоматики.

Чаще всего, единственное, что беспокоит пациента – боль. Ее характер и степень выраженности зависит от стадии болезни и причины появления.
В основном, болезненные ощущения появляются по всей боковой поверхности ноги от тазобедренного сустава до колена.
Ее интенсивность меняется эпизодически. При хронической форме боль беспокоит в течение длительного времени, не прекращаясь.
Для острого процесса характерно внезапное появление симптома. Дискомфорт усиливается при движении берда – вращении или отведении в сторону.
В острой форме неприятные ощущения появляются часто при нагрузке, в том числе при обычной ходьбе и стихают в ночное время. Хроническое заболевание проявляется постоянно, беспокоя пациента даже ночью.
Диагностика

Неспецифичность симптомов требует более тщательной диагностики трохантерита, особенно дифференцирование заболевания с коксартрозом.
Отличительной особенностью является то, что при перитрохантерите (воспалении около трохантера – места соединения сухожилия с бедренной костью) объем движения сустава не ограничен.
Чаще заболевание встречается у женщин после 30 лет. Этому способствует сочетание нескольких причин: избыточный вес, слабость связок, ношение каблуков и перегрузка сустава.
Подтвердить диагноз можно с помощью:
- УЗИ;
- Рентгена;
- Анализов крови, в том числе ревмопроб;
- МРТ.
 трохантерит тазобедренного сустава на МРТ
трохантерит тазобедренного сустава на МРТЛечение
Схема лечения имеет три основных направления:
- Устранение причины;
- Уменьшение воспаления;
- Облегчение состояния больного.
Для этого используют:
Противовоспалительные средства. Являются основой терапии при любом типе трохантерита. Выраженные боли и запущенный процесс могут лечиться инъекционно, а при достижении улучшения пациента переводят на пероральные формы препаратов;
- Обезболивающие средства. Купируют болевой синдром большого вертела, облегчают состояние больного;
- Препараты кальция. Помогают повысить прочность костной ткани и увеличить устойчивость к воспалению;
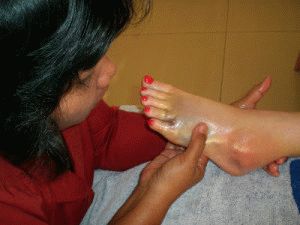
- Физиотерапию. Избавиться от болевых ощущений можно с помощью магнитотерапии, электрофореза, тепловых процедур, которые проводятся в месте локализации очага воспаления;
- Физическое воздействие. Лечебная гимнастика, массаж и мануальная терапия укрепляют сухожилия, активизируют кровообращение и усиливают питание костной ткани.
Обязательное условие при любой терапии – щадящий режим для сустава.
Нагрузки и даже обычную ходьбу значительно ограничивают на период до нескольких месяцев. При несоблюдении этого правила лечение может быть неэффективным, а патологический процесс усугубится.
Как правильно лечить и какие группы препаратов принимать, назначит врач. При гнойном воспалении может потребоваться хирургическое вмешательство. Диагноз гнойного трохантерита устанавливается ортопедом, а непосредственно операцию может проводить хирург.
Очень важно своевременное обращение пациента за врачебной консультацией, так как симптомы боли в тазобедренном суставе и лечение может кардинально отличаться.
Прием препаратов по совету знакомых или самостоятельно может только усугубить течение болезни и подорвать здоровье больного.
В целом, трохантерит, даже двухсторонний, лечится достаточно легко. Однако для этого пациенту нужно точно следовать рекомендациям врача и не прерывать терапию, которая может продолжаться несколько месяцев.
Лечение трохантерита ударно-волновой терапией — видео
Народное лечение

Многие пациенты сочетают назначенную доктором терапию и лечение народными средствами. Преимущественно продукты растительного и животного происхождения применяются наружно, в качестве компрессов.
Таким образом, медикаменты помогают:
- Устранить причину заболевания, а местная терапия облегчает состояние больного и уменьшает проявления дискомфорта;
- Хорошую эффективность проявляют спиртовые компрессы и такие травы, как шалфей, календула, ромашка, полынь.
Вот пара отзывов пациентов о народных методах:
- Ирина: «Два месяца беспокоила боль в бедре, даже в положении лежа. Параллельно с основным лечением я каждую ночь делала водочный компресс на основе полыни. Он давал возможность уснуть спокойным сном. Врач сказал, что это средство ускорило мое выздоровление, благодаря тому, что обладало согревающим эффектом и усиливало кровообращение»;
- Игорь: «Для лечения врач назначил мне уколы Дипроспана и растительную мазь, в состав которой входили различные травы, в том числе ромашка и календула. Не знаю, что из этого помогло, но следов воспаления не осталось. Сейчас продолжаю пользоваться мазью для профилактики».
Своевременное лечение позволяет, в большинстве случаев, полностью избавиться от трохантерита. Для предупреждения рецидивов рекомендуется избегать повышенной нагрузки на сустав.
Если нужно перенести тяжесть, следует распределять вес равномерно, без упора на бедра. Правильная ортопедическая обувь способствует здоровью не только суставов ноги, но и позвоночника. Кроме того, пациентам, которые столкнулись с ортопедическими проблемами, важно употреблять достаточно кальция и витамина Д3.
Ежедневные занятия спортом без повышенной нагрузки помогут укрепить мышцы и связки, а также повысят устойчивость к действию неблагоприятных факторов.
sustavoved.com
лечение, симптомы, прогноз, правосторонний и левосторонний, острый и хронический вид
Заболевание легко поддается лечению, если воспаление не приобрело хронический характер. При постановке диагноза важна дифференциальная диагностика, поскольку трохантерит схож с артрозом тазобедренного сустава.
Причины
Бедренная кость является одной из самых больших и прочных в организме человека. К ней крепятся мышцы и сухожилия. Местами креплений являются костные выступы – большой и малый вертел, поэтому заболевание еще называется вертельный бурсит тазобедренного сустава.
Причины болезни:
- чрезмерные физические нагрузки на тазобедренный сустав;
- тяжелая травма или ушиб бедра;
- малоподвижный образ жизни;
- лишний вес;
- эндокринные заболевания;
- нарушение обменных процессов;
- инфекционные и вирусные заболевания;
- нарушение гормонального фона у женщин;
- возрастные изменения;
- деформирующий остеоартроз тазобедренных суставов;
- туберкулез;
- остеохондроз поясничного отдела позвоночника;
- системный остеопороз.
Трохантеритом преимущественно болеют женщины после 30 лет. Чаще заболевание возникает под воздействием сразу нескольких факторов.
Симптомы и виды
При трохантерите происходит воспаление бедренных сухожилий, непосредственно воспаляется костная ткань и синовиальная сумка тазобедренного сустава.
Поражение большого вертела бедренной кости может быть двухсторонним, но чаще диагностируется воспаление правого или левого бедра. Основным симптомом трохантерита является боль во время ходьбы, бега или физических нагрузок. Чаще болевые ощущения стихают в состоянии покоя, но они могут возобновляться при положении лежа на боку. Под давлением тела боль усиливается, может отдавать в область паха.
Кроме боли, другие признаки в большинстве случаев отсутствуют. Подвижность сохранена.
В зависимости от этиологии происхождения трохантерит тазобедренного сустава бывает:
- Асептическим. Эта разновидность самая распространенная. Воспаление имеет неинфекционную природу происхождения. Асептический трохантерит возникает из-за перегрузки суставного соединения, травм в области бедра, остеопороза, ожирения, нарушения обмена веществ, эндокринных и других хронических заболеваний.
- Септическим (инфекционным). Его появление провоцируют вирусы и бактерии, которые попадают в околосуставные ткани с кровью или через открытые раны. Чаще возбудителем становится стафилококк. Высока вероятность образования абсцессов, повышается температура тела.
- Туберкулезный. Данная разновидность болезни встречается редко, только у пациентов, зараженных туберкулезной палочкой. Не редкость у детей. В месте поражения есть участок гиперемии и отечности.
Специфика проявлений при бурсите тазобедренного сустава также зависит от характера течения болезни. Острый трохантерит проявляется выраженным болевым синдромом. Боль возникает внезапно, но она терпимая. При усилении воспалительного процесса и нагноении болевые ощущения сильные. Боль усиливается при надавливании на бедро. Может повышаться температура тела.
При хроническом трохантерите тазобедренного сустава симптомы умеренные. Температура тела не повышается. Болевые ощущения при ходьбе и физических нагрузках не так выражены, как в острой стадии, но пациента беспокоит ночная боль.
Хронический бурсит вертельной сумки проявляется умеренной, но постоянной болью, острая форма – периодической.
Кто лечит трохантерит?
Диагностикой и лечением бурсита большого вертела занимается ортопед-травматолог.
Диагностика
Диагностика затруднена, поскольку, кроме боли, другие жалобы отсутствуют. В первую очередь тазобедренный трохантерит дифференцируют от артроза. Для этого осуществляются вращательные движения в области сустава. Болевые ощущения должны отсутствовать. Боль возникает только при пальпации, а также в положении лежа на боку.
Врач проводит тщательный осмотр, просит пациента постоять на правой, а затем на левой ноге, чтобы увидеть изменения в положении бедер.
Трохантерит тазобедренного сустава дифференцируют от подвдошно-гребешкового бурсита. Симптоматика этих разновидностей воспалительного процесса очень схожа. При подвдошно-гребешковом бурсите также ощущается боль в бедре, которая усиливается, если сгибать и разгибать колени, например, при вставании со стула.
Для подтверждения диагноза назначаются лабораторные и инструментальные методы диагностики. Наиболее информативными являются:
- общий и биохимический анализ крови, ревмопробы;
- рентгенография тазобедренного сустава;
- УЗИ;
- МРТ или КТ.
При трохантерите по результатам рентгена, ультразвукового исследования, компьютерной или магниторезонансной томографии аномалии будут отсутствовать.
Лечение
Лечение бурсита тазобедренного сустава может быть консервативным и оперативным. Чем раньше обратиться в больницу, тем быстрее наступит выздоровление.
Успех в лечении во многом зависит от соблюдения режима. Во время терапии важно обеспечить полный покой пораженной конечности. При нагрузках воспаление будет усиливаться.
Ограничение двигательной активности показано на период от 1 до 6 месяцев. После выздоровления пациент должен соблюдать комплекс профилактических мероприятий и вести здоровый образ жизни.
Физиотерапия
Лечить заболевание можно при помощи физиотерапевтических процедур:
- магнитотерапия;
- электрофорез;
- фонофорез;
- УВЧ;
- ударно-волновая терапия;
- лазеротерапия;
- аппликации парафина и озокерита.
Хороший эффект производит лечебная физкультура и массаж. Упражнения подбираются врачом. Они способствуют укреплению мышечно-связочного аппарата, улучшению кровообращения и восстановлению костной ткани.
Лечебная физкультура является профилактикой возобновления воспалительного процесса.
Физиотерапевтические процедуры показаны одновременно с медикаментозным лечением. Они усиливают эффект от медикаментов и предотвращают появление рецидива.
Медикаменты

Медикаментозное лечение трохантерита тазобедренного сустава предполагает:
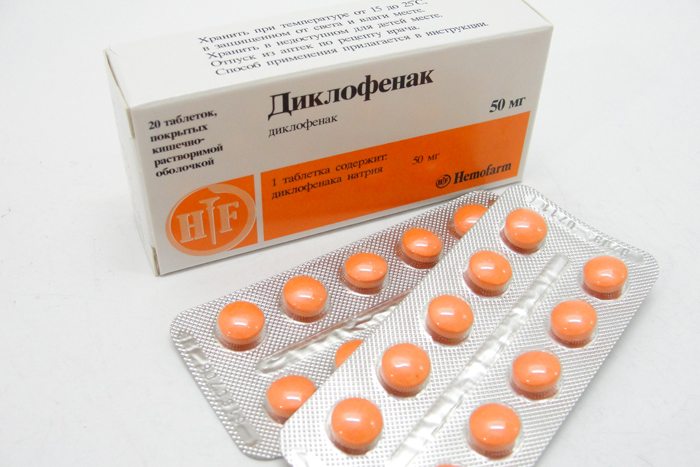
- Использование противовоспалительных средств. Применяется Диклофенак, Ортофен, Мовалис.
- Прием обезболивающих препаратов. Если трохантерит тазобедренного сустава сопровождается выраженным болевых синдромом, то не обойтись без Кетанова, Кетопрофена или Дексалгина.
- Употребление витаминов и препаратов кальция. Для укрепления костного аппарата подойдет Кальцемин и Кальций Д3.
Если трохантерит двусторонний и запущенный, то эффективны околосуставные блокады. В область бедра вводятся противовоспалительные препараты, например, Кеналог, Гидрокортизон или Дипроспан.
Хирургия
Если все очень серьезно и медикаментозная терапия не эффективна, тогда проводится хирургическое лечение бурсита тазобедренного сустава. Показанием к оперативному лечению являются гнойно-воспалительные процессы.
Очаги нагноения вскрываются, полость дренируется и промывается антисептиками.
Осложнения
Трохантерит редко сопровождается осложнениями. Прогноз не благоприятен при запущенном инфекционном или туберкулезном виде. Высока вероятность инвалидности.
Негативные последствия также возможны при отсутствии лечения. В таком случае острая форма переходит в хроническую, высока вероятность адгезивного капсулита, который приводит к полному обездвиживанию тазобедренного сустава. Для восстановления подвижности суставного сочленения придется прибегать к хирургическим методикам.
Профилактика
Все профилактические меры направлены на предупреждение воздействия провоцирующих факторов. Чтобы не возникло данное заболевание, необходимо придерживаться таких советов:
- Контролировать вес. Нельзя допускать резкого увеличения массы тела более чем на 5 кг. Это большая нагрузка на тазобедренный сустав.
- Следует избегать длительной статической нагрузки на бедра. Нужно чередовать стояние и сидение.
- Выполнять физические упражнения для укрепления мышечной массы в тазобедренной области.
- При врожденных ортопедических патологиях, например, разной длине ног, стоит выбирать специальную обувь.
- Следует отказаться от поднятия тяжестей и чрезмерных физических нагрузок.
При болезненных ощущениях в области тазобедренного сустава следует посетить врача и пройти обследование. Трохантерит не является тяжелой болезнью. Она легко поддается лечению, если обнаружить ее на начальном этапе.
При трохантерите прогноз благоприятный. Выздоровление зависит от своевременности предоставления медицинской помощи.
Автор: Оксана Белокур, врач,
специально для Ortopediya.pro
Полезное видео про бурсит тазобедренного сустава
ortopediya.pro
Трохантерит тазобедренного сустава – 10 причин, симптомы, лечение, профилактика
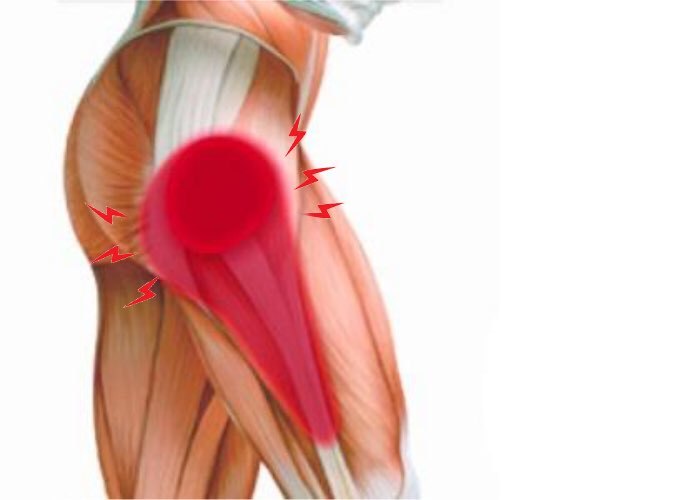
Трохантерит тазобедренного сустава – дегенеративно-воспалительный процесс, поражающий бедренные сухожилия. Бедренная кость является самой длинной и прочной в человеческом организме, способна выдержать большую нагрузку в процессе ходьбы. Трохантер – выступ на бедренных костях, к которому прикреплены ягодичные и бедренные мышцы, сухожилия мышц таза. Перечисленные мышцы ответственны за двигательную активность тазобедренных суставов. При трохантерите воспаляется сухожилие и суставная сумка, расположенная рядом с вертелом бедра.
Классификация
Трохантерит тазобедренного сустава классифицируют следующим образом:
- Асептическая (неинфекционная форма) – считается наиболее распространенной. В основе патологического процесса лежит воспаление, спровоцированное перенапряжением сухожильных тканей, прикрепленных к трохантерам.
- Септическая (инфекционная форма) – развивается при активном росте и размножении патогенных и условно патогенных микроорганизмов: вирусов, грибов, бактерий, простейших. Патогенные и условно патогенные микроорганизмы проникают к мягкими околосуставным тканям вместе с током крови из очагов хронической инфекции в организме.
- Туберкулезная форма болезни встречается редко, является отдельным видом туберкулезной инфекции. Такой вариант трохантерита наиболее опасен, поскольку поражает не только большой вертел и окружающие мягкие ткани, но и распространяется на костные структуры с последующим развитие остеомиелита. В группу риска попадают пациенты младших возрастных групп.
Развитие той или иной формы болезни зависит от образа жизни пациента, анамнеза, двигательной активности, состояния иммунной системы.
Симптомы

Поражения бедренных суставов могут быть как односторонними, так и двухсторонними. Основным симптомам нарушения является жалоба на боль различной степени выраженности, которая усиливается при физической активности: беге, ходьбе. Симптом уменьшается, когда пациент пребывает в состоянии покоя. Боль локализована в области боковых поверхностей бедер и может обострится, когда пациент ложится на бок.
В таком положении мышечные ткани сильнее натягиваются и пораженные суставы снова подвергаются дополнительным нагрузкам. Другие симптомы нарушения могут не проявляться длительное время: сохраняется подвижность. Из-за неспецифической клинической картины постановка точного диагноза может вызвать затруднения. Патологический процесс при этом продолжает прогрессировать, возникает риск развития осложнений.
Причины
Причины связаны с воздействие таких состояний и заболеваний:
- регулярное физическое перенапряжение: в группу риска попадают люди, которые профессионально занимаются спортом (бег, ходьба, гимнастика)
- травматические поражения: ушибы, вывихи, переломы
- избыточный вес, который создает дополнительную нагрузку на костные и мышечные структуры
- анатомические и физиологические особенности организма, колебания гормонального фона
- воздействие инфекционных поражений вирусного, бактериального, грибкового происхождения, которые приводят к воспалению вертелов
- повышенный тонус мышц ягодиц, спровоцированный остеохондрозом поясничного отдела позвоночника
В группу риска попадают представительницы женского пола старше 60 лет с системным остеопорозом, обменными и эндокринными нарушениями, перенесенными травмами бедра, с очагами хронической инфекции в организме. Врач подбирает соответствующую схему терапию с учетом первопричинного фактора, спровоцировавшего патологический процесс.
Травмы бедра

Травматическое поражение бедренной кости – одна из наиболее распространенных причин, которая провоцирует развитие заболевания. Даже незначительные поражения могут стать пусковым механизмом к развитию патологического процесса. Болевые ощущения усиливаются, если травмы сочетаются с избыточной массой тела. Чтобы не допустить осложнений пациента необходимо как можно скорее доставить в хирургию или травматологический пункт.
Подагра
Трохантерит может развиваться у пациентов, в анамнезе которых есть подагра. Это заболевание опорно-двигательной системы, которое сопровождается воспалением и острыми болевыми ощущениями в первом пальце стопы. Приступ начинается внезапно, преимущественно в вечернее время суток. Кожные покровы при этом краснеют, пациент не может стать на ногу.
Сколиоз

Сколиоз является боковым искривлением позвоночника, при котором столб изгибается в сторону и внешне начинает напоминать буквы С или S. В группу риска попадают люди с наследственной предрасположенностью к нарушению. Важно не оставлять внешние признаки сколиоза, чтобы не допустить развития осложнений в виде трохантерита: расположение одного плеча и бедра выше другого, выступание лопаток.
Артрит

Артрит – общее название для воспалительных процессов, поражающих суставы. Возникает под воздействием инфекционных возбудителей, аллергенов, психологических травм, травматических поражений, нарушений иммунной системы, а также при изнашивании тканей. В группу риска попадают люди с неблагоприятными условиями работы, несбалансированным питанием, избыточной массой тела.
Артроз
Артроз – болезнь, поражающая опорно-двигательный аппарат, которая сопровождается дегенеративно-деформирующими процессами в области суставов. При этом развиваются функциональные нарушения, повышается риск развития трохантерита. Болезнь развивается у людей, которые подвержены травматическим поражениям, возрастным изменениям, воспалительным процессам, частым простудам и инфекционным заболеваниям.
Остеопороз

Остеопороз является прогрессирующим метаболическим нарушением, которое обусловлено уменьшением плотности и массы костной ткани. слабость скелетных мышц может спровоцировать переломы и трохантерит даже при незначительных травмах. В группу риска попадают женщины во время менопаузы с некомпенсированным дисбалансом витаминов, микроэлементов, а также гормональными нарушениями.
Заболевания эндокринной системы
Трохантерит может развиваться у людей с нарушениями гормонального фона, в том числе, болезнями эндокринной системы. При подобных отклонениях нарушается трохантеритный индекс – соотношение роста и длины ноги от трохантера до конца мыщелков малых берцовых костей. Показатели индекса зависят от двух основных факторов: выработка тиреоидного гормона, андрогенов и эстрогенов, а также кортизола. Нарушение функции щитовидной железы, а также дисбаланс половых гормонов часто становится причиной нарушения трохантеритного индекса в последующим развития трохантерита тазобедренного сустава. В группу риска попадают люди, проживающие в йододефицитных регионах.
Избыточный вес

У людей с избыточной массой тела также может развиться трохантерит в результате значительной нагрузки на тазобедренные суставы. Поверхности изнашиваются, постоянное чувство трение может спровоцировать образование микротрещин. Ситуация усугубляется, если лишний вес сочетается с эндокринными или гормональными нарушениями. В таком случае риск разрушения сустава многократно увеличивается.
Синдром нестабильного таза
От стабильности тазовых мышц зависит способность человека прыгать, бегать. Показатели стабильности напрямую зависят от тонуса больших ягодичных мышц. При снижении их возбудимости включается квадратная мышцы поясницы. При динамических перегрузках происходит укорочение мышечных тканей, формирование функциональных блоков и развитие болевых ощущений. Для уменьшения симптомов нестабильного таза используют обезболивающие лекарства, растягивают укороченные мышцы и мобилизируют пораженный сустав. Отсутствие качественной своевременной помощи чревато трохантеритом тазобедренного сустава.
Патология поясничного отдела позвоночника
Патологии поясничного отдела позвоночника часто становятся причиной трохантерита тазобедренного сустава. В группу риска попадают люди с грыжами, протрезией дисков, остеохондрозом поясничного отдела. Подобные нарушения сопровождаются активизацией воспалительного процесса. По мере прогрессирования болезни боль усиливаются, проявляются двигательные нарушений. Ситуация усугубляется при присоединении трохантерита тазобедренного сустава.
Возможные осложнения

Отсутствие качественной, своевременной помощи чревато осложнениями: нагноениями, абсцессами в области бедер, которые требуют хирургического вмешательства. Прогрессирование болезни приводит к усилению боли. Пациент не может подолгу ходить, заниматься привычными видами деятельности. Это значительно ухудшает качество жизни и может стать причиной нарушения психоэмоционального состояния.
К какому врачу обратиться
При первых проявлениях трохантерита рекомендовано обратиться к врачу-ортопеду или ревматологу. В зависимости от первопричины нарушения также может потребоваться сопутствующая консультация травматолога, хирурга, сосудистого хирурга, инфекциониста, эндокринолога, гинеколога. Важно воздерживаться от самолечения и при первых проявлениях болезни обращаться к опытным профильным специалистам.
Диагностика

Специфические методы диагностики трохантерита на сегодняшний день до конца не разработаны. Для подтверждения диагноза врач проводит очный осмотр и опрос пациента, пальпацию. Пациента опрашивают о боли в бедрах в положении лежа, о сохранении подвижности тазобедренных суставов, пальпируют зону галифе.
Назначают дополнительные диагностические процедуры:
- общий и биохимический анализ крови, проведение ревмопроб
- общий и биохимический анализ мочи
- рентгенография, которая позволяет определить функциональное состояние костных тканей и связочного аппарата
- ультразвуковая диагностика для оценки функционального состояния мягких тканей
- компьютерная томография
- магнитно-резонансная томография
В зависимости от полученных результатов врач подбирает соответствующую схему лечения.
Лечение

Терапию подбирают с учетом первопричинного фактора, спровоцировавшего патологической процесс. Лечение трохантерита требует комплексного воздействия: назначают медикаментозную терапию, физиолечение, массаж, лечебную физкультуру. Точную схему терапии подбирают индивидуально для каждого пациента, учитывая степень прогрессирования патологического процесса, сопутствующие нарушениях, возраст, индивидуальные особенности организма.
В большинстве случаев заболевание удается излечить с задействованием консервативных мер терапии. Пораженной конечности необходимо обеспечить покой, поскольку избыточные нагрузки усиливают болевые ощущения и воспалительный процесс. Медикаментозная терапия направлена на уменьшение боли и воспалительных процессов, пациенту назначают блокады обезболивающими препаратами.
Рекомендовано использование таких групп лекарств:
- Нестероидных противовоспалительных средств в форме мазей, кремов, гелей. Чтобы усилить обезболивающее действие наружную терапию лекарством часто сочетают с таблетками или капсулами для внутреннего приема, а также инъекциями.
- Гормональные препараты используют при неэффективности НПВП. Пациенту вводят кортикостероид пролонгированного действия в область мягких околосуставных тканей.
- Новокаиновые и лидокаиновые блокады позволяют облегчить даже выраженные болевые ощущения.
- При туберкулезной форме обязательно проводят курс противотуберкулезной терапии в стационарных условиях.
Физиотерапия позволяет усилить эффективность лекарственных препаратов, уменьшает выраженность болевых ощущений. Рекомендован курс процедур лазерного лечения, ударно-волновой терапии, парафиновых аппликаций, магнитотерапии, фонофореза, электрофореза.
Пациентам обязательно показан курс лечебной физкультуры: подбор подходящих упражнений осуществляет врач-реабилитолог индивидуально для каждого пациента. Выраженным лечебным эффектом обладает методика постизометрической релаксации: пораженные мышцы вытягивают пассивным способом, возвращают в естественное физиологическое положение.
Хирургическое вмешательство показано пациентам с запущенными формами трохантерита. Операцию проводят в том случае, когда консервативные меры оказались неэффективны. Показания для хирургического вмешательства: абсцессы, гнойные образования, холодны натечники в области бедер. Врач вскрывает и санирует гнойники, проводит противовоспалительную и противомикробную терапию для профилактики присоединения вторичной инфекции.
Профилактика
Для профилактики необходимо придерживаться таких рекомендаций:
- воздерживаться от избыточной нагрузки
- по показаниям, пользоваться ортопедическими стельками и обувью
- отдавать предпочтение умеренной физической активности, направленной на укрепление мышц бедра
- нормализовать массу тела и пересмотреть рацион питания
- скорректировать образ жизни: соблюдать режим труда и отдыха, сна
- устранить источники хронической инфекции
Также необходимо своевременно лечить заболевания опорно-двигательного аппарата. При первых признаках нарушения воздерживаться от самолечения и обращаться за оказанием квалифицированной медицинской помощи. Некорректно подобранное лечение чревато прогрессированием патологического процесса и высоким риском развития осложнений.
Видео: Что делать, если болит тазобедренный сустав
guruspa.ru
разновидности, симптомы, диагностика и лечение медикаментозно, народными средствами
При трохантерите важно провести квалифицированное лечение. А как именно — узнайте из статьи.
Заболевание, при котором поражается верхняя часть кости бедра называется трохантеритом. Наиболее уязвимым местом на бедренной кости является трохантер, выполняющий функции фиксатора сухожилий и мышечных волокон.
Воспаление суставов тазобедренной части достаточно распространенное явление в травматологии. Это заболевание не очень трудно диагностировать, но сложно распознать из-за схожести симптомов с другими патологиями. К примеру, подобный характер протекания у таких заболеваний, как артроз и коксартроз.
При ошибочном диагнозе лечение может на время облегчить болевые ощущения, но не принести желаемого результата. Воспалительный процесс в тазобедренном суставе встречается достаточно часто, но из-за халатного отношения пациента не назначается соответствующее лечение. В результате заболевание затягивается на длительный период и приобретает в хроническую форму.
Причины возникновения трохантерита
Трохантер выполняет важное функциональное назначение. Он взаимодействует со значительным количеством мышц и сухожилий зоны ягодиц, оказывая влияние на сложность и маневренность движений в зоне бедра. Поэтому трохантер называют большим вертелом. Под воздействием различных причин трохантер склонен к воспалению.
За его защитные функции отвечает суставная сумка. Ее главное назначении в обеспечении своевременного смазывания составных частей бедра синовиальной жидкостью. Эта функция препятствует их травмированию в процессе трения, возникающего в следствие движения человека. При трохантерите в синовиальной сумке происходит изменение структуры и состава смазывающей жидкости. Она перестает качественно выполнять свое назначение.
 Воспаление
Воспаление- При запоздалой диагностике процесс воспаления переходит на близлежащие участки. Под патологические изменения попадают сухожилия и мышцы. Чаще всего трохантерит возникает на одной из конечностей. В редких случаях воспаление проявляется сразу на обеих ногах.
- Из-за физических особенностей строения тела, подобному заболеванию подвержены преимущественно женщины. Главной причиной предрасположенности к заболеванию становятся слабые мышцы. От природы мужские мышцы имеют более упругие волокна и способны переносить физическую нагрузку усиленного характера.
- Эластичность женских мышц снижается в определенном возрасте. Значительные изменения происходят при угасании функций половой системы. Гормональные расстройства сопровождаются уменьшением количества эстрогена. Эстроген, в свою очередь, влияет на качественный состав коллагена.
- При подобных изменениях волокна мышц и сухожилий теряют упругость. Под действием нагрузки повышается возможность травмирования. При сопутствующих факторах возможно развитие трохантерита и в молодом возрасте.
- На начальных стадиях воспалительный процесс может протекать незаметно для человека. Слабовыраженные признаки не причиняют дискомфорт и не привлекают внимание. Болезнь проявляет острые симптомы при активной физической нагрузке.
Трохантерит дает о себе знать при длительном хождении на ногах или пробежке. Остро проявляется при работе с тяжелыми предметами. Инфекционные заболевания могут спровоцировать появление воспаления. Переохлаждение усугубляет протекание болезни. Также спровоцировать трохантерит могут механические повреждения тканей, начиная от легких повреждений и заканчивая сильными ушибами, переломами.

 Больно
БольноОсновные факторы, сопутствующие воспалительному процессу:
- Гормональные возрастные изменения
- Снижение плотности костей в результате хронических заболеваний
- Лишние килограммы и жировые отложения
- Чрезмерные физические нагрузки
- Инфекционные заболевания
- Отклонения работы эндокринной системы
- Пассивный малоподвижный образ жизни
Разновидности трохантерита
В зависимости от факторов, провоцирующих появление трохантерита, заболевание разделяют на три основных типа:
- Инфекционный. При протекании инфекционных заболеваний вирусы и бактерии через кровоток перемещаются по организму и оказывают негативное воздействие на мягкие составляющие трохантера.
- Неинфекционный или асептический. По влиянием большой нагрузки, волокна сухожилий травмируются и возникают микротрещины. В результате в бедре ощутим ярко выраженным болевой синдром.
- Туберкулезный. При туберкулезе протекание болезни сопровождается патологическими изменениями структуры сухожилий и мышц.
Симптоматика трохантерита
Заболевание проявляется спазмирующими сигналами боли в тазобедренной части тела. Под воздействием физической активности болевые ощущения усиливаются. В начальной стадии трохантерита боль локализуется в наружной части бедра и имеет непостоянный характер. При дальнейшем протекании болезни боль охватывает внутреннюю часть бедра и не прекращается. Интенсивные болевые ощущения, причиняющие дискомфорт и нарушение сна являются характерными признаками острого воспаления.
- При размещении тела в горизонтальном положении на боку, под воздействием массы тела на участок воспаления, болезненные ощущения усиливаются. В некоторых случаях пациенты помимо боли в бедре, жалуются на дискомфорт в зоне паха.
- Не смотря на протекающий воспалительный процесс двигательные функции полностью сохранены. Ограничения в перемещении устанавливаются человеком из-за болевых ощущений. Нахождение в пассивном состоянии уменьшает дискомфорт, но не влияет на воспаление.

 Непостоянна
НепостояннаТрохантерит инфекционного типа сопровождается высокой температурой и внешними воспалениями кожных покровов.
Способы диагностирования трохантерита
Диагностирование трохантерита на начальном этапе происходит при помощи анализирования проявляемых симптомов.
Воспаление предполагается при следующих характерных признаках:
- Болевые ощущения в районе бедра.
- Обострение боли при выравнивании тела из положения сидя.
- Обострение боли при механическом воздействии на внешнюю сторону бедра.
- Сохранение обычного режима двигательных функций бедра.
При врачебном осмотре, специалист выявляет трохантерит при помощи ручного давления на специальные точки на бедре. Для подтверждения поставленного диагноза и исключения других заболеваний, необходимо сдать несколько анализов и пройти инструментальные исследования.
В число основных анализов входят:
- Общий анализ мочи – при значительных отклонениях от нормы, трохантерит исключается.
- Общий анализ крови – допускается небольшое увеличение показателя эритроцитов.
- Анализ крови на ревмопробы – для исключения воспалительного процесса в следствие ревматического заболевания.
 Выяснение причины
Выяснение причиныК эффективным инструментальным исследованиям относят:
- Исследование внутренней структуры очага воспаления с помощью рентгенографии.
- Визуализация строения ткани на ультразвуковом исследовании.
- В случае неэффективной диагностики выше описанными методами применяют компьютерную или магнитно-резонансную терапию.
Рекомендованное медикаментозное лечение при трохантерите
Существует несколько эффективных способов лечения трохантерита. В зависимости от типа воспаления лечение подбирается индивидуально для каждого случая. При сопутствующем инфекционном заболевании для лечения применяют противобактериальные медикаменты.
- При туберкулезном типе в основу лечения закладываются препараты для борьбы с туберкулезной болезнью. При своевременном медицинском лечении, лекарственные препараты полностью устраняют дальнейшее усугубление воспалительного процесса.
- При воспалительном процессе со значительными повреждениями тканей в виде нагноений или нарывов необходимо провести оперативное вмешательство.
- В процессе диагностирования и лечения необходимо уменьшить физическую нагрузку на очаг воспаления.
- Для эффективного лечения очага заболевания применяются нестероидные противовоспалительные препараты. На начальной стадии заболевания медикаменты прописываются в виде таблеток. В случае продолжительного заболевания применяются мази для местного воздействия и проставляются уколы, позволяющие быстро приглушить болевые ощущения и предупредить дальнейшее развитие осложнений.
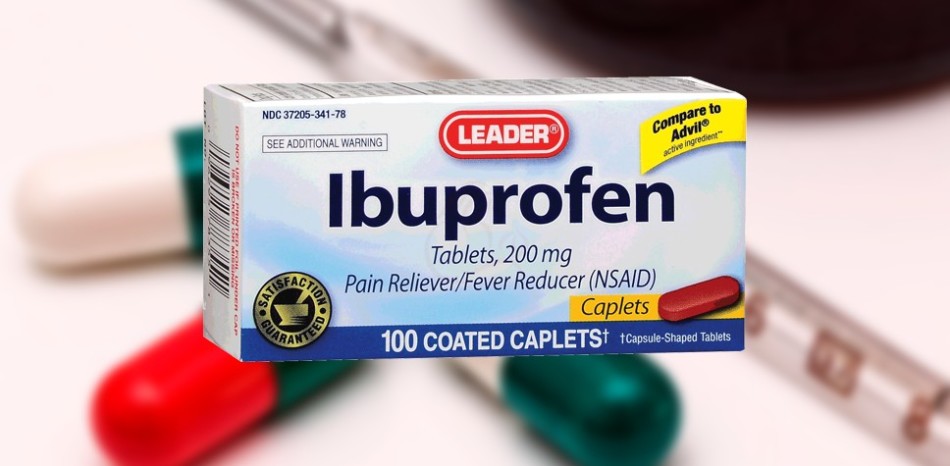
Для натирания очага воспаления эффективно срабатывают следующие мази:
- долгит, ибуфен, ибупрофен
- диклофенак, вольтарен эмульгель, диклоген гель
- индометацин, диклак, диклоберл
 Нестероидные
НестероидныеДля лечения таблетками и уколами назначают следующие препараты:
- аертал, ацеклофенак
- кеторолак, кетанов, кетолонг
- аркоксия, целекоксиб
Физиотерапия при трохантерите
Для быстрейшего выздоровления медикаментозный процесс лечения подкрепляется физиотерапевтическими процедурами.
К таковым относятся:
- Воздействие на ткани акустическими импульсами.
- Терапия при помощи лазерного воздействия.
- Магнитная терапия.
- Сочетание ультразвукового и медикаментозного воздействия на очаг воспаления.
- Физиотерапевтические процедуры электротерапии.
- Парафиновые компрессы и грязевые маски.
Механический способ лечения
Распространенным методом лечения воспалительного процесса тазобедренного сустава является постизометрическое расслабление. В основе метода размещение конечности в определенной позиции, позволяющей растянуть мягкие ткани бедра. Подобные процедуры могут проводиться только специализированным травматологом или специалистом по восстановлению после перенесенных заболеваний. Для достижения эффективного результата с помощью описанного метода, необходимо пройти не менее 10 таких сеансов.
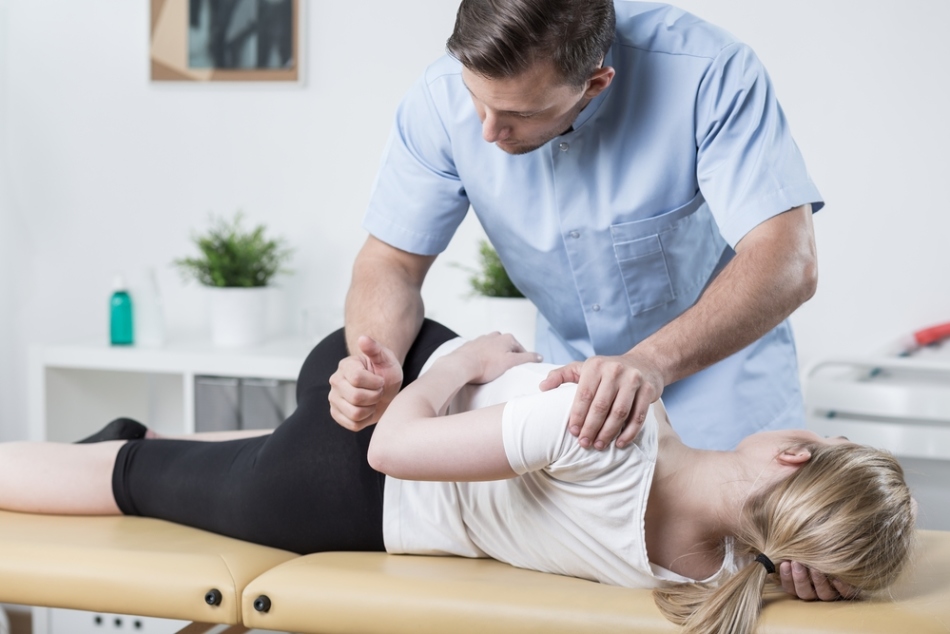
 Расслабление
РасслаблениеПосле наступления первых улучшений пациенту назначается лечебная физкультура. Специальные упражнения помогают тонизировать мышечную ткань, усилить приток крови к очагу воспаления. Таким образом ускоряется процесс выздоровления. Лечебная физкультура должна проводиться плавными легкими движениями, дабы исключить усугубление протекаемого процесса.
Народные методы лечения при трохантерите
Народные средства являются прекрасным дополнением к основному лечению. С помощью домашних средств можно приглушить болевые ощущения. С помощью растирки осуществляется поверхностное разогревание зоны дискомфорта. Для этих целей хорошо подходят такие средства, как спиртовая настойка ромашки или календулы, настойка полыни или шалфея.
Хорошо зарекомендовали себя несколько рецептов противовоспалительных мазей:
- Глицериновая мазь с медом – смешать жидко образный мед, йод, глицерин и спирт в равных пропорциях. Через сутки мазь готова к применению.
- Мазь с алое и мятой – к 0.5 ст. мякоти алое добавить несколько листьев мяты и 2 ст. ложки настойки эвкалипта на спирту. Все смешать до однородной кашицы и дать настояться.
- Масло с экстрактом чистотела – измельченный чистотел смешать с оливковым маслом. Полученную смесь процедить. Наносить масло на место дискомфорта и укутать теплой тканью.
- Приглушить болезненные ощущения поможет обезболивающая настойка из сирени. Для ее приготовления необходимо заполнить небольшую стеклянную емкость цветками сирени и залить спиртовым настоем. Дать настояться 2-3 недели. Втирать в воспаленный сустав.
- Снять воспалительный процесс поможет применение внутрь ореховой настойки. 200 г перегородок грецкого ореха залить 0.5 л водки. Дать настояться 3 недели. Принимать по чайной ложке трижды в день.

 Сиреневая
СиреневаяПри правильном диагностировании трохантерита тазобедренного сустава можно в короткие сроки легко устранить заболевание. Терапевтические процедуры эффективно справляются с воспалением и предупреждают тяжелую форму заболевания. Своевременное лечение — залог вашего выздоровления.
Видео: Симптомы и лечение трохантерита
heaclub.ru
Лечение трохантерита — Доктор Евдокименко
Воспаление бедренных сухожилий (трохантерит) может провоцировать приступы сильных болей в области бедер. Но, несмотря на высокую интенсивность болевых ощущений, трохантерит очень легко поддается лечению.
Например, очень хороший эффект при трохантерите дает прием нестероидных противовоспалительных препаратов, а также инъекции кортикостероидных гормонов в область воспаленного сухожилия. Чаще всего в область сухожилия вводят дипроспан, кеналог, целестон или гидрокортизон. Такие инъекции делают 1 раз в 2 недели; для выздоровления обычно хватает 3–4 введений (при условии, конечно, что пациент во время лечения не будет перегружаться и переохлаждаться, т. е. совершать тех действий, которые изначально привели к развитию заболевания).
Кроме того, при трохантерите полезна лазеротерапия области воспаленного сухожилия. Курс лечения лазером — 8–12 сеансов, проводимых через день.
В самых тяжелых случаях трохантерита, если болезнь трудно поддается стандартному лечению, на подмогу может придти постизометрическая релаксация (вытяжение сухожилий с помощью специальных упражнений). Эта методика была изначально разработана для лечения мышечных и сухожильных заболеваний.
Постизометрическая релаксация в сочетании с применением нестероидных противовоспалительных препаратов позволяет поставить на ноги большую часть больных в кратчайшие сроки. Минус у такого лечения только один — лечение требует затрат сил и времени врача и пациента: для излечения трохантерита требуется провести не менее 8 двадцатиминутных сеансов постизометрической релаксации (через день). Как правило, при нынешнем дефиците времени пациенты не хотят тратить его на лечение такого «несерьезного заболевания», как воспаление сухожилий. Ведь гораздо проще сделать укол или выпить таблетку.
Для тех, кто все-таки не хочет делать уколов в бедро, посоветую сочетать постизометрическую релаксацию с массажем зоны воспаленного сухожилия и втиранием противовоспалительных мазей.
Случай из практики доктора Евдокименко.
На приеме по поводу болей в бедре женщина 57 лет. Заболела после туристической поездки в горы, где пришлось непривычно много ходить с тяжелым рюкзаком за плечами. Уже год лечится в районной поликлинике по поводу своих болей, как от артроза тазобедренного сустава: принимает хондропротекторы (дону, структум) и противовоспалительный препарат индометацин. Кроме того, пациентке проведено 10 околосуставных инъекций алфлутопа и лазеротерапия правого тазобедренного сустава.
Вышеперечисленные лечебные процедуры не дали никакого эффекта. Облегчение наступало лишь в периоды приема противовоспалительного препарата (индометацина). Сразу после прекращения приема индометацина боли в бедре вновь возобновлялись.
Во время осмотра пациентки выяснилось, что движение в ее тазобедренных суставах осуществляется в полном объеме. То есть тазобедренные суставы здоровы! Зато крайне болезненна зона бедренного сухожилия в области трохантера.
Мною был поставлен предварительный диагноз «трохантерит». Мы провели дополнительные исследования: рентген тазобедренных суставов, клинический анализ крови (из пальца) и анализ на ревмопробы. Все показатели в анализах оказались в норме (как и положено при трохантерите).
Изучив полученные рентгеновские снимки пациентки, мы убедились, что ее тазобедренные суставы в полном порядке — их форма и размер суставной щели соответствовали возрастной норме. Зато в области трохантера отмечались участки кальцификации сухожилия: довольно редкий признак, который указывает на запущенность заболевания.
Вместе с пациенткой мы пришли к выводу, что лучшим методом лечения в данном случае будет постизометрическая релаксация. Было проведено 7 сеансов. Постизометрическую релаксацию мы сочетали с массажем спины (поскольку на осмотре были выявлены проблемы в поясничном отделе позвоночника) и мануальной терапией (два сеанса). Одновременно в течение 2 недель пациентка принимала селективный противовоспалительный препарат мовалис.
Сразу после проведенного лечения пациентка почувствовала существенное облегчение, а еще через неделю болевые ощущения полностью исчезли и больше не возвращались. Таким образом, поставив правильный диагноз, нам удалось за 2 недели вылечить заболевание, которое не поддавалось терапии целый год.
Статья доктора Евдокименко© для книги «Боль в ногах», опубликована в 2004 году.
Отредактирована в 2012 г.
Все права защищены.
www.evdokimenko.ru
Трохантерит: лечение, симптомы, прогноз и гимнастика
Нередко у пациента отмечается воспалительная реакция в трохантере бедренной кости, вследствие чего возникает сильная боль. Лечение трохантерита необходимо проводить как можно скорее, чтобы не проявилось нарушение опорно-двигательной функции и другие осложнения. Заболевание в медицине известно, как вертельный бурсит, и может иметь односторонний и двусторонний характер, при котором поражается кость с двух сторон. А также клиническая картина отличается от формы течения и тяжести трохантерита тазобедренного сустава.
Причины возникновения
Трохантерный бурсит, коксартроз или трохантерит чаще проявляется у представительниц слабого пола, поскольку у женщин сухожилия и связки менее прочные, нежели у мужчин. Особенно вероятность заболеть возрастает во время климакса, когда происходит гормональный дисбаланс.
У детей и взрослых трохантерит тазобедренного сустава развивается по таким причинам:
- возрастные изменения в подвижных сочленениях,
- признаки остеопороза,
- нарушения эндокринного либо обменного характера,
- лишний вес,
- усиленные физические нагрузки на тазобедренный сустав,
- остеоартроз деформирующей формы,
- активный или пассивный способ жизни,
- травмирования разного характера в зоне бедра,
- частые болезни, вызванные инфекционными патогенами,
- туберкулезное поражение.
Разновидности
Патологическое отклонение принято классифицировать на несколько видов, учитывая разные параметры. Так, трохантерит может развиться слева или справ. Двухсторонний тип заболевания диагностируется при поражении сразу двух тазобедренных суставов. А также разделяют болезнь на такие виды:
- Туберкулезный. Встречается редко и связан с прогрессированием туберкулезной инфекции. При нарушении поражает большой вертел, мягкие ткани, локализованные вокруг подвижного тазобедренного сочленения, прочные части кости, вследствие чего прогрессирует остеомиелит.
- Неинфекционный или асептический трохантерит. Диагностируется чаще всего, и характеризуется воспалительной реакцией, возникающей на фоне чрезмерной нагрузки на сухожилия, прикрепленные к трохантеру.
- Септический либо инфекционный. Болезнь проявляется при попадании в мягкие ткани возле тазобедренного сустава бактерий, вирусов, грибков и других патогенных микроорганизмов.
Как распознать: основные симптомы
Поражение правого или левого подвижного тазобедренного сочленения сопровождается неприятной симптоматикой, которую человек не в состоянии не заметить. Особенно ярко протекает острый трохантерит, при котором чувствуется сильная боль, обостряющаяся при физических нагрузках или после продолжительной ходьбы. Когда развивается хроническая форма заболевания, то болевой синдром иррадирует в область галифе и распространяется по всей конечности. При этом воспалительный процесс не сказывается на двигательной функции сустава. При развитии инфекционного типа болезни возникают дополнительные симптомы:
- повышенная температура тела,
- отечность и краснота в зоне поражения,
- общая слабость.
Если вовремя не обратить внимание на признаки острого трохантерита в тазобедренном суставе, то развивается хронический вид болезни, который тяжело устранить лекарствами и другими консервативными способами.
Диагностика
При появлении первых симптомов стоит обращаться к врачу, чтобы не допустить перехода трохантерита в хроническую фазу. Врач проведет осмотр поврежденного участка нижней конечности и соберет детальный анамнез. Затем пациенту назначают такие инструментальные и лабораторные обследования, как:
- Диагностика ультразвуком. Методика позволяет заметить патологические изменения в сухожилиях, мышцах, связках или суставах таза благодаря ультразвуковым волнам.
- Рентгенография. На рентгене доктор обнаруживает перелом или вывих тазобедренного сустава. А также возможно подтверждение остеохондроза позвоночного столба либо артроза подвижных сочленений.
- Лабораторное исследование крови. Определяется воспаление сухожилий бедра.
- Магнитно-резонансная томография. Назначается при неинформативности других диагностических способов. При манипуляции обследуют сустав во всех плоскостях.
Как вылечить трохантерит?
Эффективные лекарства
После того как была проведена диагностика трохантерита, доктор подбирает индивидуальные терапевтические мероприятия. Обязательно лечить воспалительную реакцию требуется медикаментозными средствами разного воздействия. Нередко рекомендуется наклеивать перцовый пластырь, который оказывает согревающее действие. При трохантерите прописываются иные медикаменты, представленные в таблице.
| Медикаментозная группа | Лекарство |
| НПВС | «Диклофенак» |
| «Ибупрофен» | |
| «Кеторолак» | |
| «Ацеклофенак» | |
| «Мелоксикам» | |
| «Индометацин» | |
| Локальные средства | «Долобене» |
| «Дип-Рилиф» | |
| «Диклак гель» | |
| Глюкокортикоиды пролонгированного воздействия | «Кеналог» |
| «Гидрокортизон» | |
| «Лоракорт» | |
| «Дипроспан» | |
| Анестетические медикаменты | «Новокаин» |
| «Лидокаин» | |
| Препараты, содержащие кальций | «Кальцемин» |
| «Кальций Д3» |
Коррекция режима
Чтобы терапия трохантерита тазобедренного сустава принесла максимум результата, необходимо во время лечебных мер нормировать режим бодрствования и сна. При лечении обеспечивается полный покой поврежденной нижней конечности. Если не соблюдать покой и не отдыхать, то патология осложняется, а болевой синдром усиливается.
Физиотерапевтические процедуры
Эффективно справиться с патологическими проявлениями трохантерита тазобедренного сустава помогает физиотерапия, которая включает следующие лечебные манипуляции:
- электрофорез,
- лечение лазером,
- фонофорез с применением «Гидрокортизона»,
- ударно-волновую терапию,
- магнитотерапию,
- лечение парафином и озокеритом.
Лечебная гимнастика
При терапии доктор назначает физкультуру, которая для каждого пациента включает разные упражнения. ЛФК разрешается лишь после того, как будет купирована острая фаза болезни и устранены патологические симптомы. Гимнастика при трохантерите тазобедренного сустава позволяет нормализовать ток крови в поврежденной конечности и улучшить обменные процессы. При возникновении болей занятия прекращают и обращаются к доктору за корректировкой физической нагрузки.
Постизометрическая релаксация
Методика разработана для нормализации состояния мышц, сухожилий и связок. При процедуре частям тела придаются особые положения, благодаря чему происходит непроизвольное вытяжение поврежденных связок. Лечебный курс включает до 10 манипуляций, которые длятся четверть часа. Таким образом удается полностью избавиться от трохантерита на ранних стадиях.
Лечение народными средствами
Устранить признаки болезни возможно в домашних условиях, применяя средства нетрадиционной терапии. Важно понимать, что природные компоненты не устраняют причину трохантерита, а лишь облегчают состояние пациента. Эффективными являются отвары, которые используют для компрессов и примочек на тазобедренный сустав. Часто используются такие растения:
- ромашка,
- календула,
- шалфей,
- полынь,
- сабельник.
Прогноз и профилактика
Раннее выявление болезни увеличивает шансы на благоприятный исход. Если же трохантерит долго не лечится и возникают осложнения, то прогноз неутешительный. Нередко отклонение приводит к инвалидности. Избежать патологии возможно, нормируя физические нагрузки на тазобедренный сустав. А также рекомендуется правильно питаться и употреблять больше витаминов и минералов. Перед спортивными занятиями рекомендуется тщательно разогреваться, чтобы не допустить травм. При появлении болей и других неприятных ощущений трохантерита обращаются к доктору.
Загрузка…xn--h1aeegmc7b.xn--p1ai
Трохантерит тазобедренного сустава: симптомы и лечение, прогноз
Трохантерит тазобедренного сустава – это болезнь, которая поражаете часть кости бедра, возле вертелов, и требует срочного лечения. Сопровождается воспалительным процессом сухожилий и связок бедра.
Клинические проявления
Симптомы трохантерита тазобедренного сустава множественны. Воспаление бедренных сухожилий бывает по разным причинам, и поэтому признаков болезни существует много. Это может быть инфекция или туберкулез. Также развитию трохантерита способствуют травмы и большой вес.
Обычно болезнь поражает одно бедро, в редких случаях оба.
Боль
Боль – это первейший признак трохантерита. Точечная боль концентрируется в бедре. Также болезненные ощущения могут возникнуть в области лобковой кости или в области большого вертела бедренной кости. Когда воспаление поражает большую часть мышц, боль может проявиться в ступне.
Боль может быть разной. В основном это тянущие ощущения во время ходьбы и другой активности. Бывает пульсирующая боль. Такие ощущения быстро проходят в состоянии полного покоя, когда человек сидит или лежит. Если человек ляжет на пораженную сторону, навалившись всем весом, болезненность вернется. Со временем трохантерит развивается и боль не проходит даже в состоянии покоя.
Такая болезнь чаще всего проявляется вследствие перегрузок суставов или сильных травм.
Важно! Если после перенесенной травмы появились болевые ощущения в области удара – следует пойти к врачу для диагностики.
Не всегда присутствуют многие симптомы: иногда боль может быть единственным признаком заболевания.
Двигательные функции
Суставы пораженной ноги не теряют своих функций. Они двигаются как всегда, поэтому люди с трохантеритом очень часто не обращают внимания на свое состояние и не обращаются к специалисту.
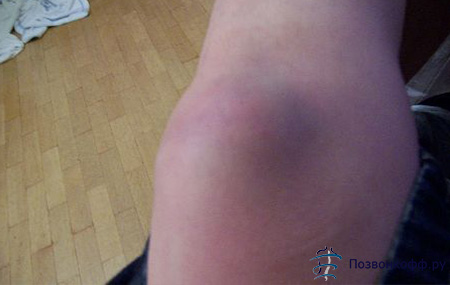
Опухлость
Появляется в случае туберкулезной формы трохантерита. Это разновидность туберкулеза костей, когда бактерии проникают в кости бедра и поражают их. У человека может подняться температура, и начаться лихорадка.
Также могут появляться абсцессы (воспаление, сопровождающееся возникновением гнойника в пораженной области). Также абсцессы могут появляться вследствие инфекции.
Лечение
Как лечить трохантерита тазобедренного сустава зависит от причины его возникновения. Именно поэтому диагностику делают раньше, чем приступить к любому лечению.
Диагностика
При обращении в больницу сначала проверяют общее состояние человека. Есть ли туберкулезное заболевание или абсцесс. В случае, когда причиной трохантерита стал туберкулез, в первую очередь лечат его. Если на теле присутствуют гнойники, их удаляют хирургически.
Чтобы исключить болезнь вследствие травмы делается рентген. Практически всегда трохантерит лечат консервативным путем.
Следующие обследования необходимы для диагностики трохантерита:
- Внешний осмотр и пальпация.
- Анализ мочи и крови.
- Ревматические пробы (при повышенных значениях требуется консультация ревматолога).
- Рентген (даст увидеть повреждения костей и суставов).
- Исследование УЗИ.
Во время исследований и осмотров врачом исключается артрит, который может проявляться такими же признаками, как и трохантерит.
Состояние покоя
Для выздоровления обязательно состояние покоя. Это самое главное условие, ведь при уменьшении движений болезнь пройдет быстрее.
Состояние покоя должно длится все время лечения трохантерита.
Массаж
Для облегчения состояния можно делать массаж. Он должен быть слабым, поглаживающим. Нельзя сильно давить на поврежденную зону.
Также разрешено делать самомассаж. Движения круговые, направленные на улучшение кровотока и уменьшение отечности.
Лекарства
При воспалении бедренных сухожилий врач выписывает средства для снятия воспаления. Это могут быть порошки и таблетки нестероидного происхождения (Ибупрофен, Аспирин). Рекомендуются препараты в виде уколов: Мовалис, Индометацин.
Назначаются антибиотики для исключения осложнений.

Также следует использовать гели и мази, которые помогут быстрее снять воспаление и отечность. Использовать их нужно во время легкого массажа. Для общего поддержания здоровья организма используются витамины, иммуномодуляторы. При септическом воспалении требуется применение антибактериальных препаратов.
Факт! Лечение медикаментами проводится от недели до двух.
Блокада
Во время сильных болей врачи часто назначают блокаду. Так называется метод лечения, предполагающий снятие спазмов мышц.
Лечащим врачом может назначаться Новокаин или Лидокаин, смешанный с глюкокортикостероидами (например, Дексаметазон или Дипроспан). Укол препаратом делается в точку поражения и воспаления. Следует сделать несколько повторов инъекций, чтобы достичь максимального эффекта.
Физиотерапевтические средства
При трохантерите назначается ряд специальных процедур:
- Электрофорез (лечение электрическим током).
- Лазеротерапия (использование лазерных излучений).
- Грязевые ванны (эффективны при снятии отечностей и воспалительных процессов).
- Ударно-волновая терапия (воздействие звуковыми волнами на пораженный участок).
- Магнитотерапия (воздействие магнитным полем).
- Водные процедуры (плавание и гимнастика в воде).
Физиотерапия является сопутствующим методом лечения, помогающим пациенту во время приема медикаментов.
Постизометрическая мышечная релаксация
Это средство остеопатов, призванное убрать смещения, которые вызывают болевые ощущения в организме. Это своеобразная гимнастика для мышечного и хребетного вытяжения.
Пациент (сам, или при помощи постороннего) принимает определенную позу и находится в ней некоторое время. Такой метод не проводится каждые день, эффективнее всего заниматься 3 раза в неделю по трети часа. Требуется до 10 занятий для результатов.
Лечебная гимнастика

ЛФК назначается для укрепления костного каркаса и мышечной ткани. Также используются специальные упражнения для связок и сухожилий.
Важно! Лечебная физкультура рекомендуется только после снятия сильного воспаления.
Упражнения лечебной гимнастики схожи с мышечной релаксацией. Они призваны растянуть мышцы, улучшив приток крови и увеличив гибкость суставов.
Комплекс упражнений для растяжения мышц:
- Лечь на твердую поверхность на спину. Правую ногу согнуть в колене и поставить ступню с внешней стороны колена левой ноги. Левой рукой тянуть согнутое колено к телу.
- Перевернуться на живот. Согнуть правую ногу в колене и попытаться положить ее на пол, двигая только правой ногой.
- Лечь на бок. Упереться ладонью в поясницу. Ногу, которая лежит сверху, отвести назад, вытягивая.
- Лечь на спину и обхватить колени, прижатые к телу, руками. Не разжимая рук, попытаться освободиться выпрямить ноги.
- Лечь набок (здоровый), согнув ноги в коленях и бедрах. Лежать нужно на кровати или любой другой возвышенности, чтобы ноги были на весу. Расслабить мышцы ног, не разгибая, чтобы они под своим весом тянули поясницу.
Все упражнения повторять с обеими ногами. При возникновении болевых ощущений закончить занятие.
Народные средства
Лечение народными средствами помогает ускорить выздоровление. В первую очередь это настойки домашнего приготовления. Также можно использовать мази на травах. В народной медицине для снятия воспаления используют следующие травы:
- полынь горькая;
- календула сухая;
- цветы ромашки;
- высушенные стебли шалфея;
Народные методы не должны замещать медикаменты и другие назначения врача, лечение трохантерита тазобедренного сустава должно быть комплексным. Перед тем, как использовать настойки, нужно убедиться в отсутствии аллергии на составные компоненты.
Прогноз
Симптомы и лечение трохантерита тазобедренного сустава разнообразны. Самое главное, лечение должно быть своевременным. Тогда прогноз будет благоприятным: трохантерит поддается быстрому лечению и человек может вернуться к обычной жизни.
Осложнением является дальнейшее хроническое воспаление этого участка тела, что бывает очень редко даже при поздно начатом лечении.
Отзывы
Пациенты, у которых ранее был диагностирован трохантерит тазобедренного сустава, активно делятся опытом лечения и рассказывают о том, какие методы терапии помогают лучше других. Отзывы свидетельствуют о высоких шансах на выздоровление.
После травмы мое бедро начало болеть. Я спортсмен, поэтому сразу же пошел к врачу. Оказалось, трохантерит. Лечился в стационаре, принимал таблетки. После выписки ходил в бассейн. Последствий нет, но стараюсь больше не падать.
Дмитрий Кот, 30 лет.
Я лечила трохантерит в больнице, но помимо всех препаратов также использовала народную медицину. Бабушка подсказала отличную настойку из полыни, даже сделала ее для меня. Думаю, травки тоже помогли в лечении болезни, и нога больше не болит.
Анна Иванушкина, г. Москва.
Очень люблю народные методы! Именно поэтому, сразу же, как поставили диагноз, начала использовать календулу. Сейчас в аптеке можно найти любые сборы, в любое время года. Болезнь прошла бесследно.
Маргарита Иванова, 50 лет.
Был трохантерит. Я долго не обращался к врачу, думал, глупости и само пройдет. Когда пришел в больницу, мне быстро поставили диагноз и положили в стационар. Помимо препаратов назначили лазеротерапию. К счастью, все обошлось без последствий.
Вадим Владимирович, г. Челябинск.
lechimsustavy.ru




















 Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности “Лечебное дело”.
Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности “Лечебное дело”.




















 Аутоиммунные заболевания;
Аутоиммунные заболевания;
 Анклиозирующий спондилоартрит при отсутствии подходящего лечения способен долгое время прогрессировать и развиваться. Из-за этого у человека возникают серьезные осложнения сердечно-сосудистой системы. Старайтесь регулярно показываться врачу и соблюдать все его рекомендации. Только так вам удастся вести полноценный образ жизни, несмотря на это заболевание.
Анклиозирующий спондилоартрит при отсутствии подходящего лечения способен долгое время прогрессировать и развиваться. Из-за этого у человека возникают серьезные осложнения сердечно-сосудистой системы. Старайтесь регулярно показываться врачу и соблюдать все его рекомендации. Только так вам удастся вести полноценный образ жизни, несмотря на это заболевание.


 Аутоиммунные заболевания;
Аутоиммунные заболевания;
 Анклиозирующий спондилоартрит при отсутствии подходящего лечения способен долгое время прогрессировать и развиваться. Из-за этого у человека возникают серьезные осложнения сердечно-сосудистой системы. Старайтесь регулярно показываться врачу и соблюдать все его рекомендации. Только так вам удастся вести полноценный образ жизни, несмотря на это заболевание.
Анклиозирующий спондилоартрит при отсутствии подходящего лечения способен долгое время прогрессировать и развиваться. Из-за этого у человека возникают серьезные осложнения сердечно-сосудистой системы. Старайтесь регулярно показываться врачу и соблюдать все его рекомендации. Только так вам удастся вести полноценный образ жизни, несмотря на это заболевание.

















 Завершающим итогом является четвертая стадия спондилоартрита, когда происходит полное сращение позвонков. Движения становятся невозможными, позвоночник деформирован, характерные изменения отчетливо видны на рентгеновском снимке.
Завершающим итогом является четвертая стадия спондилоартрита, когда происходит полное сращение позвонков. Движения становятся невозможными, позвоночник деформирован, характерные изменения отчетливо видны на рентгеновском снимке. Для начала человека стоит опросить и уточнить характер симптомов, а после следует осмотр врача. Дополнительно доктор может назначить анализ крови, который способен указать на воспалительный процесс. Но наиболее достоверным является рентгеновское обследование и снимок. Выполняют его обязательно в двух проекциях, только так исследование покажет результат. Если остаются сомнения, то они могут быть развеяны при помощи снимка КТ или МРТ.
Для начала человека стоит опросить и уточнить характер симптомов, а после следует осмотр врача. Дополнительно доктор может назначить анализ крови, который способен указать на воспалительный процесс. Но наиболее достоверным является рентгеновское обследование и снимок. Выполняют его обязательно в двух проекциях, только так исследование покажет результат. Если остаются сомнения, то они могут быть развеяны при помощи снимка КТ или МРТ.


 Артрит позвоночника – воспалительный процесс, который развивается в суставах позвоночника. Это чаще всего уже хронический болевой синдром, а его причиной могут быть самые разные дегенеративно-дистрофические патологии, а также травмы.
Артрит позвоночника – воспалительный процесс, который развивается в суставах позвоночника. Это чаще всего уже хронический болевой синдром, а его причиной могут быть самые разные дегенеративно-дистрофические патологии, а также травмы. Для снятия болевого синдрома основными препаратами следует считать обезболивающие. Это кеторол, кетанов и им подобные. Если же боли очень жгучие, помогут порой только блокады нерва с новокаином.
Для снятия болевого синдрома основными препаратами следует считать обезболивающие. Это кеторол, кетанов и им подобные. Если же боли очень жгучие, помогут порой только блокады нерва с новокаином.



























 Шейно-грудной остеохондроз в клинической практике встречается очень часто
Шейно-грудной остеохондроз в клинической практике встречается очень часто Физиотерапия – один из эффективных методов лечения шейно-грудного остеохондроза
Физиотерапия – один из эффективных методов лечения шейно-грудного остеохондроза Анна Козлова
Медицинский журналист Об авторе
Анна Козлова
Медицинский журналист Об авторе
 Остеохондроз – это заболевание, в результате которого поражаются межпозвонковые диски и костные ткани. Если оно локализуется в шейно-грудном отделе, то со временем это может привести к инвалидности.
Остеохондроз – это заболевание, в результате которого поражаются межпозвонковые диски и костные ткани. Если оно локализуется в шейно-грудном отделе, то со временем это может привести к инвалидности.
 Вертебральный синдром
Вертебральный синдром Причиной возникновения синдрома служит миелопатия, которая появляется от ишемии и сдавливания спинного мозга.
Причиной возникновения синдрома служит миелопатия, которая появляется от ишемии и сдавливания спинного мозга. Синдром позвоночной артерии
Синдром позвоночной артерии При давлении на корешки спинного мозга из-за изменений, происходящих в межпозвонковых дисках, развивается корешковый синдром.
При давлении на корешки спинного мозга из-за изменений, происходящих в межпозвонковых дисках, развивается корешковый синдром. Для выявления заболевания врач проводит обследование с помощью рентгенографии и томографии.
Для выявления заболевания врач проводит обследование с помощью рентгенографии и томографии. Электрофорез
Электрофорез  Магнитотерапия
Магнитотерапия  Физиотерапия
Физиотерапия  Лечение лазером
Лечение лазером Упражнения при шейно-грудном остеохондрозе
Упражнения при шейно-грудном остеохондрозе смещения;
смещения;
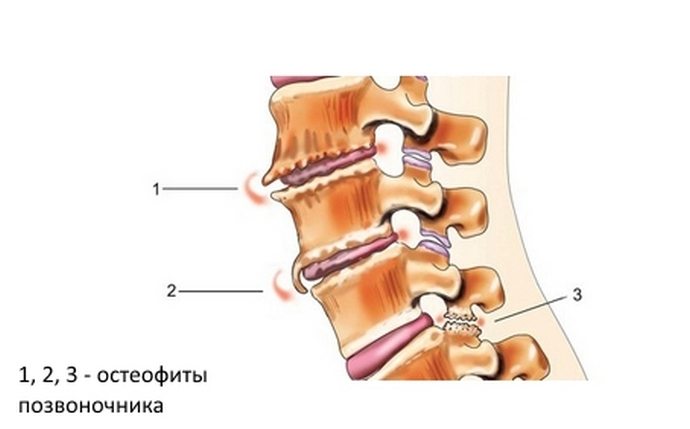

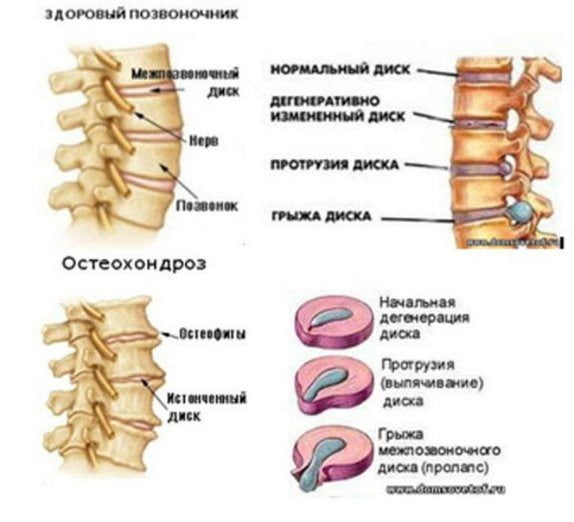

 Существуют следующие виды остеохондроза – шейный, грудной, поясничный. Нередко они протекают совместно и тогда говорят о шейно-грудном или пояснично-грудном поражении. Каждый вид заболевания характеризуется определенной симптоматикой.
Существуют следующие виды остеохондроза – шейный, грудной, поясничный. Нередко они протекают совместно и тогда говорят о шейно-грудном или пояснично-грудном поражении. Каждый вид заболевания характеризуется определенной симптоматикой. К 40 годам боль становится острее, появляется дискомфорт в плечах и пальцах, возможно снижении чувствительности рук, языка, появление храпа, которого раньше не было.
К 40 годам боль становится острее, появляется дискомфорт в плечах и пальцах, возможно снижении чувствительности рук, языка, появление храпа, которого раньше не было.
 Если повреждение касается 2, 3 и 4 пар шейных позвонков – они воспаляются, раздражаются или сдваиваются, возникает боль в затылке. Эту боль называют краниалгией. Приступ возникает внезапно, и часто имеет одностороннюю локализацию.
Если повреждение касается 2, 3 и 4 пар шейных позвонков – они воспаляются, раздражаются или сдваиваются, возникает боль в затылке. Эту боль называют краниалгией. Приступ возникает внезапно, и часто имеет одностороннюю локализацию. В ходе диагностических мероприятий устанавливается не только наличие остеохондроза, но и его стадию:
В ходе диагностических мероприятий устанавливается не только наличие остеохондроза, но и его стадию: На начальной стадии заболевания рекомендуется медикаментозная и народная терапия. Из аптечных средств назначаются:
На начальной стадии заболевания рекомендуется медикаментозная и народная терапия. Из аптечных средств назначаются:  Консервативное лечение остеофитов возможно на ранних и средних стадиях заболевания. Назначаются нестероидные противовоспалительные средства, а также средства, которые снимают отеки и нормализуют общее состояние больного. Например:
Консервативное лечение остеофитов возможно на ранних и средних стадиях заболевания. Назначаются нестероидные противовоспалительные средства, а также средства, которые снимают отеки и нормализуют общее состояние больного. Например: Эффекты массажа и гимнастики:
Эффекты массажа и гимнастики: Чтобы облегчить симптомы обострившегося остеохондроза, а также чтобы не допустить развитие этого заболевания, рекомендуется:
Чтобы облегчить симптомы обострившегося остеохондроза, а также чтобы не допустить развитие этого заболевания, рекомендуется: 





















 Голеностопный сустав
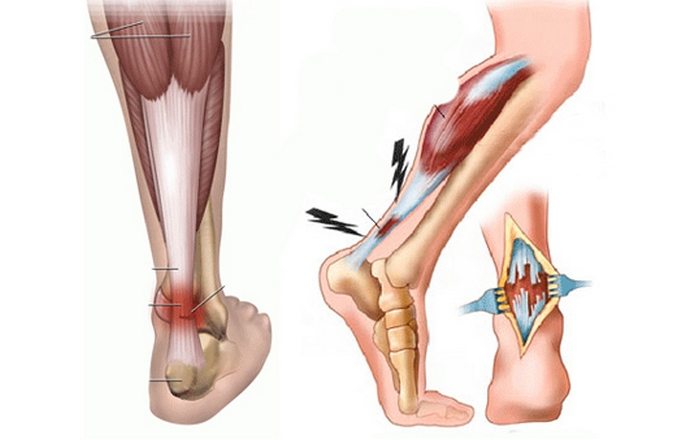
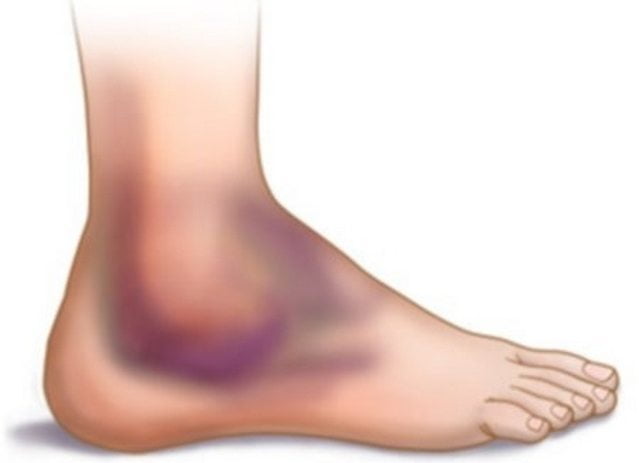
Голеностопный сустав Причина разрыва связок
Причина разрыва связок Симптомы повреждения лодыжки
Симптомы повреждения лодыжки Иммоблизация сустава
Иммоблизация сустава ЛФК при повреждении лодыжки
ЛФК при повреждении лодыжки
 Выделяют три типа повреждений связочного аппарата голеностопного сустава:
Выделяют три типа повреждений связочного аппарата голеностопного сустава: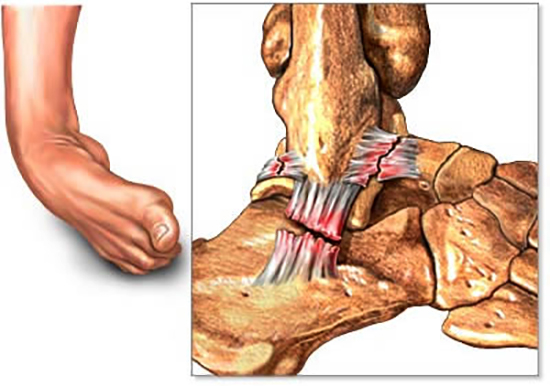
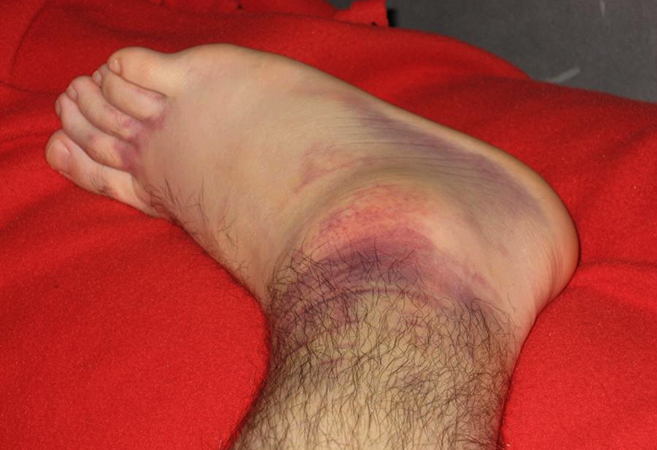
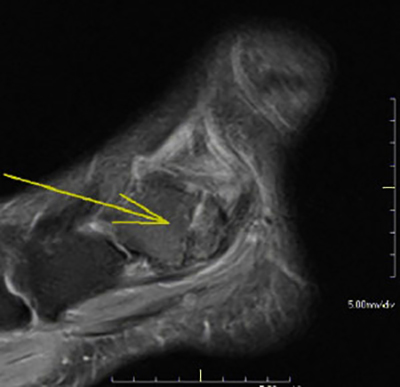



















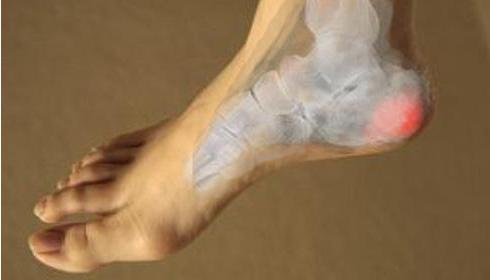
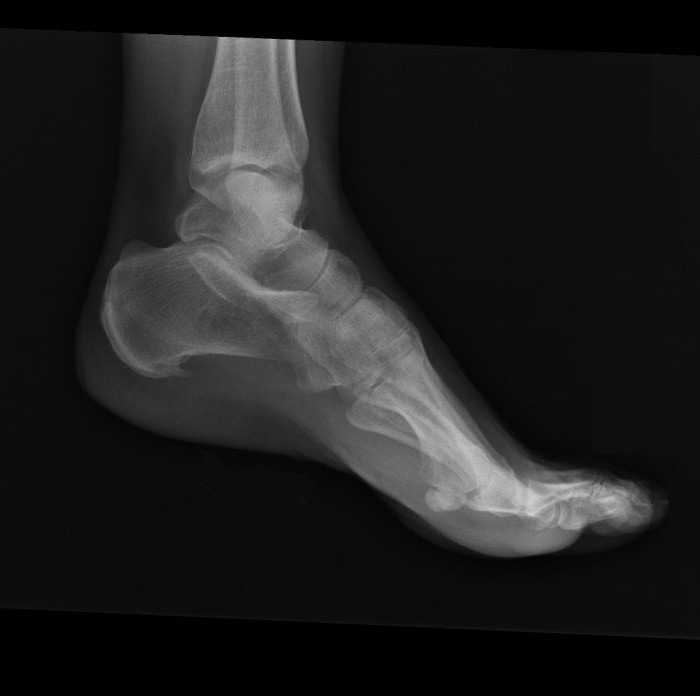
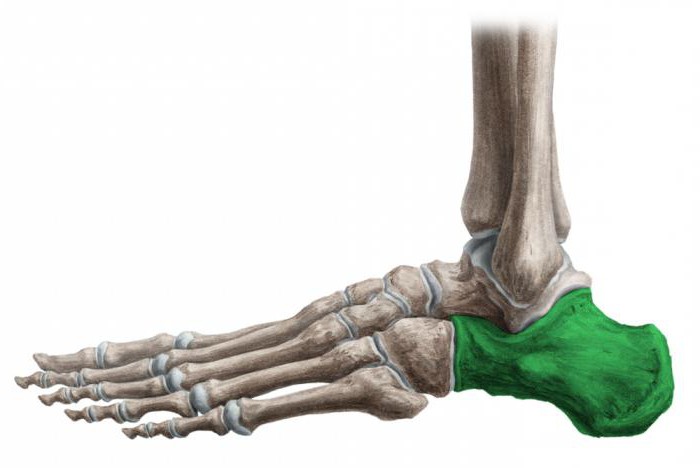
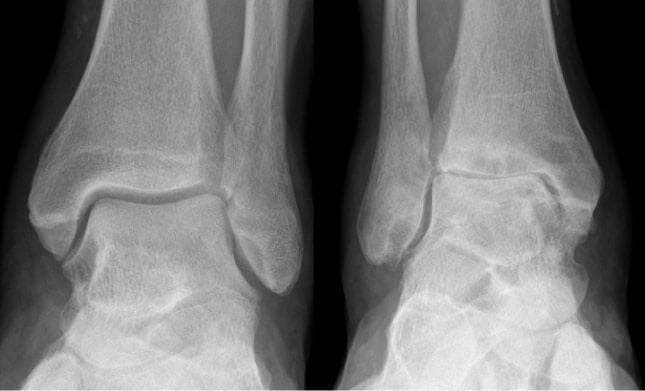
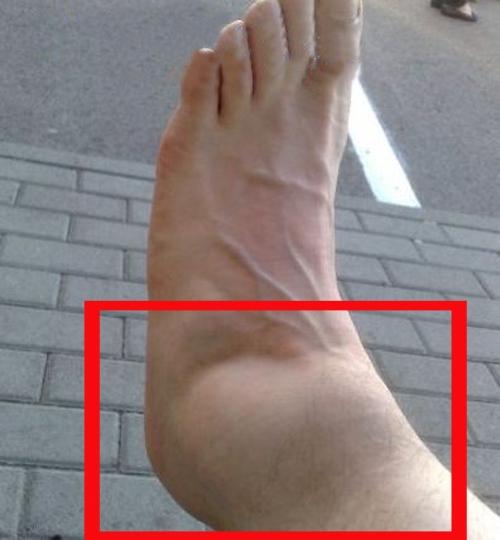
 Деформирующий остеоартроз голеностопного сустава проявляется болью. При нагрузках на сустав боль усиливается и исчезает в состоянии покоя. Дискомфорт и тупые ноющие болевые ощущения могут беспокоить пациента и ночью. Это объясняется застоем венозной крови в пораженной костной ткани.
Деформирующий остеоартроз голеностопного сустава проявляется болью. При нагрузках на сустав боль усиливается и исчезает в состоянии покоя. Дискомфорт и тупые ноющие болевые ощущения могут беспокоить пациента и ночью. Это объясняется застоем венозной крови в пораженной костной ткани. Лечение лекарственными препаратами заключается в назначении нестероидных противовоспалительных средств. Эти медикаменты устраняют признаки воспаления, уменьшают боль, однако не оказывают воздействия на непосредственную причину остеоартроза.
Лечение лекарственными препаратами заключается в назначении нестероидных противовоспалительных средств. Эти медикаменты устраняют признаки воспаления, уменьшают боль, однако не оказывают воздействия на непосредственную причину остеоартроза. Упражнение № 2
Упражнение № 2




 Деформирующий остеоартроз голеностопного сустава очень опасен и причиняет неимоверную боль, поэтому необходимо в срочном порядке начать лечение и придерживаться всех рекомендаций врача.
Деформирующий остеоартроз голеностопного сустава очень опасен и причиняет неимоверную боль, поэтому необходимо в срочном порядке начать лечение и придерживаться всех рекомендаций врача.




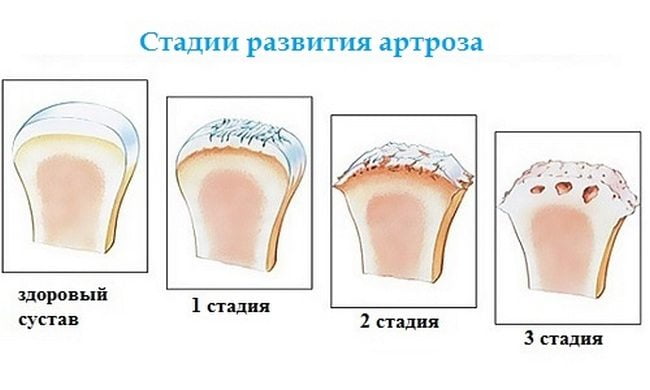











 Избавиться от артроза не так просто, полностью он не лечится. Если обратиться к врачу на ранних стадиях заболевания, то получится быстро купировать боль, и продлить жизнь больных суставов на долгие годы. Для этого придется регулярно проходить комплексное лечение, при котором нужно принимать лекарства, заниматься лечебной физкультурой и посещать физиолечение.
Избавиться от артроза не так просто, полностью он не лечится. Если обратиться к врачу на ранних стадиях заболевания, то получится быстро купировать боль, и продлить жизнь больных суставов на долгие годы. Для этого придется регулярно проходить комплексное лечение, при котором нужно принимать лекарства, заниматься лечебной физкультурой и посещать физиолечение. Диагностикой и лечением заболевания занимаются врачи ортопеды, травматологи, артрологи и ревматологи. При первых жалобах люди обычно обращаются к терапевту, который выдает направление к узкому специалисту. На первом приеме у врача он осматривает больной сустав, остеоартроз голеностопного сустава проявляется себя сразу, появляется видимое увеличение в размерах, отек, а при нажатии боль.
Диагностикой и лечением заболевания занимаются врачи ортопеды, травматологи, артрологи и ревматологи. При первых жалобах люди обычно обращаются к терапевту, который выдает направление к узкому специалисту. На первом приеме у врача он осматривает больной сустав, остеоартроз голеностопного сустава проявляется себя сразу, появляется видимое увеличение в размерах, отек, а при нажатии боль. Физиопроцедуры помогают быстрее восстановить хрящевую ткань и улучшить двигательную активность. Какую именно процедуру будет посещать пациент, выбирает физиотерапевт, на основании жалоб и поставленного диагноза. Также важную роль в лечение играет ЛФК, который проводится в период ремиссии, а также диета при артрозе, она поможет сбросить вес и насытить организм полезными веществами.
Физиопроцедуры помогают быстрее восстановить хрящевую ткань и улучшить двигательную активность. Какую именно процедуру будет посещать пациент, выбирает физиотерапевт, на основании жалоб и поставленного диагноза. Также важную роль в лечение играет ЛФК, который проводится в период ремиссии, а также диета при артрозе, она поможет сбросить вес и насытить организм полезными веществами.
 Чтобы избежать возникновения артроза голеностопного сустава, необходимо вести здоровый образ жизни, питаться правильно и регулярно заниматься гимнастикой. Также стоит исключить повышенные нагрузки на стопы, особенно, если есть наследственная предрасположенность к возникновению заболевания, носить удобную обувь. Если присутствует лишний вес, нужно постараться его сбросить.
Чтобы избежать возникновения артроза голеностопного сустава, необходимо вести здоровый образ жизни, питаться правильно и регулярно заниматься гимнастикой. Также стоит исключить повышенные нагрузки на стопы, особенно, если есть наследственная предрасположенность к возникновению заболевания, носить удобную обувь. Если присутствует лишний вес, нужно постараться его сбросить.






















 перелом костей ноги
перелом костей ноги виды переломов ноги
виды переломов ноги признаки перелома
признаки перелома первая помощь при переломах костей
первая помощь при переломах костей лечение перелома костей
лечение перелома костей




















 Ревматоидный артрит имеет аутоиммунное происхождение, то есть, в сущности, является неадекватной реакцией организма на какие-либо раздражающие факторы, когда иммунные клетки (лимфоциты) воспринимают собственные клетки организма как инородные и атакуют их.
Ревматоидный артрит имеет аутоиммунное происхождение, то есть, в сущности, является неадекватной реакцией организма на какие-либо раздражающие факторы, когда иммунные клетки (лимфоциты) воспринимают собственные клетки организма как инородные и атакуют их.
 Ревматоидный артрит ног – симптомы
Ревматоидный артрит ног – симптомы Ревматоидный артрит ног трудно спутать с каким-либо иным заболеванием, поскольку он имеет достаточно своеобразную и выраженную симптоматическую картину.
Ревматоидный артрит ног трудно спутать с каким-либо иным заболеванием, поскольку он имеет достаточно своеобразную и выраженную симптоматическую картину.
 Ревматоидный артрит ног – диагностика
Ревматоидный артрит ног – диагностика Отличие ревматоидного артрита от артритов других разновидностей заключается в том, что это системное заболевание, затрагивающее не только опорно-двигательный аппарат, но и другие органы. Зачастую многообразие проявлений ревматоидного артрита и отсутствие специфических признаков на начальном этапе болезни затрудняет диагностику.
Отличие ревматоидного артрита от артритов других разновидностей заключается в том, что это системное заболевание, затрагивающее не только опорно-двигательный аппарат, но и другие органы. Зачастую многообразие проявлений ревматоидного артрита и отсутствие специфических признаков на начальном этапе болезни затрудняет диагностику.
 Ревматоидный артрит ног – лечение
Ревматоидный артрит ног – лечение Лекарства
Лекарства НПВС – нестероидные противовоспалительные средства. Направлены на устранение воспаления, хорошо снимают болевые ощущения, но не ликвидируют причины артрита. Это симптоматические препараты, которыми злоупотреблять опасно. Длительный прием может вызвать побочные проблемы не только с суставами. Следует точно соблюдать дозировку, установленную специалистом. Внимание: лекарства группы НПВС не сочетаемы друг с другом! Нельзя принимать несколько средств разом!
НПВС – нестероидные противовоспалительные средства. Направлены на устранение воспаления, хорошо снимают болевые ощущения, но не ликвидируют причины артрита. Это симптоматические препараты, которыми злоупотреблять опасно. Длительный прием может вызвать побочные проблемы не только с суставами. Следует точно соблюдать дозировку, установленную специалистом. Внимание: лекарства группы НПВС не сочетаемы друг с другом! Нельзя принимать несколько средств разом!
 Физиотерапия
Физиотерапия Электрофорез заключается в использовании постоянного тока в качестве проводника лекарственных веществ (например, новокаина, преднизолона) вглубь сустава. Метод помогает устранить болевые ощущения в ногах, уменьшить отек вокруг сустава, активизировать кровообращение и лимфообращение, ускорить отток продуктов распада, помогает в рассасывании скопившегося экссудата, усиливает всасывание препаратов, полезных элементов.
Электрофорез заключается в использовании постоянного тока в качестве проводника лекарственных веществ (например, новокаина, преднизолона) вглубь сустава. Метод помогает устранить болевые ощущения в ногах, уменьшить отек вокруг сустава, активизировать кровообращение и лимфообращение, ускорить отток продуктов распада, помогает в рассасывании скопившегося экссудата, усиливает всасывание препаратов, полезных элементов.

 Болезнь возникает на фоне механического повреждения сустава.
Болезнь возникает на фоне механического повреждения сустава. Во время движения боль резко усиливается.
Во время движения боль резко усиливается. Нестероидные противовоспалительные средства снимут болезненные симптомы болезни.
Нестероидные противовоспалительные средства снимут болезненные симптомы болезни. Коррекция питания — неотъемлемая часть терапии.
Коррекция питания — неотъемлемая часть терапии. Кашицу можно наносить в виде компресса на поврежденный сустав.
Кашицу можно наносить в виде компресса на поврежденный сустав.












