Боль в тазобедренном суставе причины и лечение – причины, возможные заболевания, что делать
Болит тазобедренный сустав – причины, что делать и как лечить
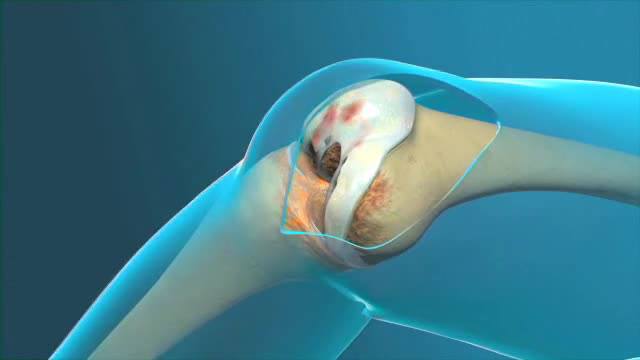
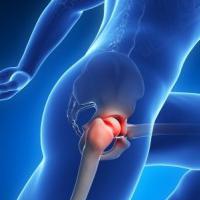
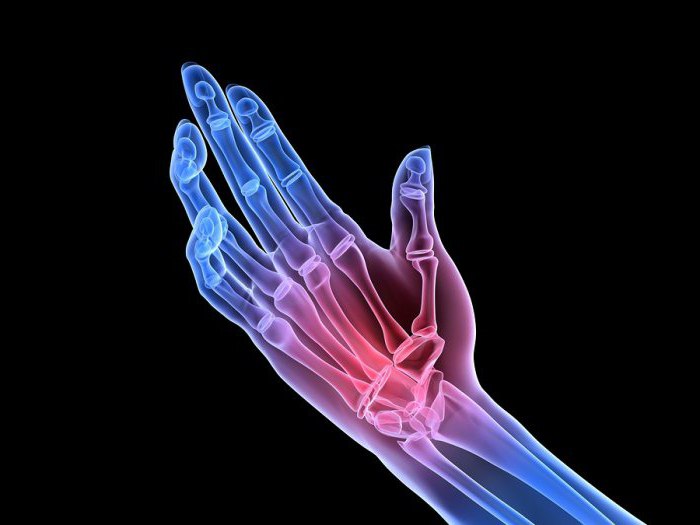
 Тазобедренный сустав – самый крупный в организме человека. Он образован бедренной костью и тазом, поэтому участвует в движении при ходьбе и испытывает достаточно большую нагрузку.
Тазобедренный сустав – самый крупный в организме человека. Он образован бедренной костью и тазом, поэтому участвует в движении при ходьбе и испытывает достаточно большую нагрузку.
Что делать, если болит тазобедренный сустав и насколько это опасно?
Причины боли в области тазобедренного сустава
Сразу определить, почему болят тазобедренные суставы очень сложно. Причины могут затрагивать различные структурные элементы, которые, в отличие от открытых ран, не видны невооруженным глазом.
Однако все причины можно классифицировать на несколько больших групп, которые приведены в таблице:
| Причины | Примеры |
|---|---|
| Травматические | Перелом, ушиб, вывих |
| Системные заболевания | Заболевание Бехтерева, ревматоидный артрит |
| Дегенеративные изменения | Коксартроз |
| Воспаление или инфекция | Бурсит, синовит, различные инфекции |
Боли в тазобедренном суставе также могут появляться при поражении позвоночника. В этом случае, здоровье сустава может быть не нарушено, а дискомфорт передается по нервным окончаниям.
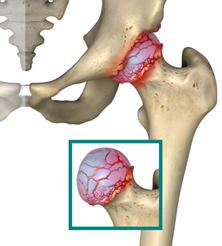
 Строение тазобедренного сустава
Строение тазобедренного суставаТравматические причины
Боль в бедренном суставе может быть вызвана такими травмами:
- Врожденный вывих. Подобная патология диагностируется сразу после рождения и достаточно легко поддается лечению, если оно начато сразу. Внешне у ребенка можно заметить несимметричные складки и ограничение движения ноги;
- Травматический вывих. Человек сразу чувствует резкую боль, отдающую в пах. В пораженной области появляется отек, движение невозможно;
- Перелом шейки тазобедренной кости. Сначала возникает острая боль, которая отдает во внутреннюю поверхность, затем возникает отек и воспаление шейки. В результате травмы поврежденная нога укорачивается, и бедро начинает щелкать;
- Ушиб. Симптомы скорее напоминают чувство дискомфорта и ноющую боль, которая усиливается при ходьбе. В первое время человек может хромать, но после заживления поврежденных тканей, походка восстанавливается.
Травматические повреждения – наиболее распространенные причины тазовых болей. Такие состояния требуют незамедлительной медицинской помощи и лечения.
Системные заболевания
 При системных заболеваниях поражается соединительная ткань в различных областях организма.
При системных заболеваниях поражается соединительная ткань в различных областях организма.
Боль в бедренном суставе тоже может быть вызвана этой причиной, так как тбс – это не только костная ткань, но также связки и мышцы.
Заболевания соединительной ткани в большинстве случаев требуют пожизненного лечения.
Болезни, которые могут вызвать боль в правом или левом бедре:
- Болезнь Бехтерева. Для нее характерны тупые боли, которые усиливаются ночью. Дискомфорт ощущается в области таза или крестца, однако отдавать может в бедро, пах и даже колено;
- Синдром Рейтера. Патологический процесс затрагивает не только суставы, но и мочеполовые органы, и конъюнктиву. Боль в бедренной кости при синдроме Рейтера острая. Справа и слева тазовой области хорошо заметен отек и припухлость;
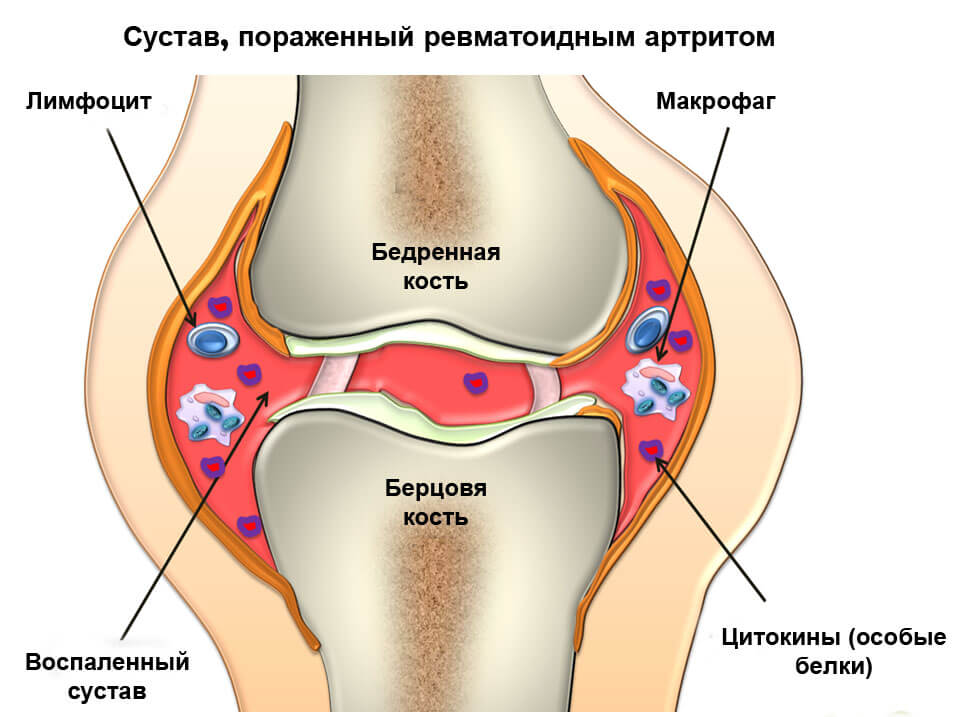
- Ревматоидный артрит. Это заболевание соединительной ткани, которое может привести к более серьезной патологии – коксартрозу. Ревматоидный артрит прогрессирует постепенно. Сначала в левом или правом суставе появляется отек, затем – болезненные ощущения во время движения. Отсутствие лечения приводит к скованным движениям и ухудшению функции сустава. Часто боль возникает при лежании на боку и усиливается по ночам.
Если у вас заболело в тазовой области или вы почувствовали необычную пульсацию, не затягивайте визит к врачу.
Дегенеративные изменения
Нарушение структуры сустава и его разрушение приводят к появлению жжения и резких болей при нагрузке и ноющих в положении лежа.
 Варусная деформация. Хорошо заметные внешне колени «колесом» усиливают нагрузку на тазобедренный сустав и приводят к его преждевременному стиранию. Часто такое возникает у подростков. Больной в этом случае замечает, что сустав ноет и щелкает;
Варусная деформация. Хорошо заметные внешне колени «колесом» усиливают нагрузку на тазобедренный сустав и приводят к его преждевременному стиранию. Часто такое возникает у подростков. Больной в этом случае замечает, что сустав ноет и щелкает;- Коксартроз. Наиболее распространенная патология ноги в области тазобедренного сустава. Поражает пациентов любого пола, преимущественно пожилых. Лечится долго, сложно и малоэффективно. Со временем возможна полная атрофия мышц и потеря подвижности. Заболевание неизлечимо, можно лишь замедлить процесс разрушения.
Проблемы с суставами часто незаметны на начальных стадиях. Чтобы их предупредить, следует избегать повышенных нагрузок, носить удобную обувь и регулярно проходить обследования.
Воспаление и инфекция
- Гнойный артрит. Кроме резкой боли и отека в месте возникновения, болезнь также сопровождается нарушением общего состояния и повышением температуры. Требуется незамедлительное лечение, чтобы избежать заражения крови. При этом движения больного крайне затруднены, даже при вставании с постели;
- Некроз костной головки. Плохое кровообращение в области головки бедренной кисти приводит к отмиранию ткани. Проявляется патология жжением, резкой и сильной болью, невозможностью опереться на больную ногу. При отсутствии лечения воспаление переходит на мышцы и сухожилия, провоцируя хромоту;
- Бурсит – воспаление суставной сумки. Характерной особенностью считается боль, расползающаяся по ноге. Пациенты описывают ее, как сильную, ноющую и жгучую.
Инфекционные заболевания нарушают общее состояние больного и мешают ему спать ночью. Самостоятельно они не проходят и требуют незамедлительного лечения.
Диагностика

Определить причину и локализацию очага патологии поможет:
- УЗИ;
- Рентген бедра в двух проекциях;
- Анализ крови;
- Пальпаторный осмотр;
- МРТ.
К какому врачу идти, если вы почувствовали пульсирующую боль в суставе во время сна или в покое, сидя на стуле?
Начать консультацию можно у обычного терапевта, который затем направит вас к хирургу или ортопеду.
Лечение
Появление любых болей по бокам, снаружи или с внешней стороны тазобедренного сустава должно насторожить больного и подтолкнуть его обратиться к врачу:
- В тазобедренных суставах причины боли и лечение связаны напрямую. В терапии применяют этиотропное лечение и дополнительные методы, которые облегчат состояние больного;
- Травматические причины, как правило, предполагают лечение с помощью фиксации сустава. При врожденном вывихе у детей используются стремена, распорки и другие приспособления. При переломе шейки бедра врач может назначить операцию или наложение гипса, который охватывает область от поясницы до пятки;
- В терапии патологии Рейтера используют антибиотики, противовоспалительные средства, иммуносупрессанты. Лечение длительное и должно сочетаться с физическими упражнениями для поддержания тонуса мышц;
- Лечение ревматоидного артрита заключается в устранении воспалительного процесса. Чем снять воспаление, подскажет врач;
- Замедлить коксартроз можно препаратами из группы хондропротекторов, а облегчить суставную боль – противовоспалительными и обезболивающими средствами;
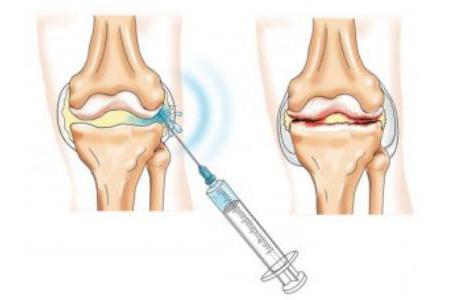
- Инфекционные заболевания в районе верхней части бедренной кости левой или правой ноги лечатся антибиотиками. Для купирования прострелов и сильной боли в бедрах делают внутрисуставную инъекцию. Дополнительно могут использоваться средства для восстановления кровотока и витаминные комплексы;
- Важное место в лечении любых патологий занимает лечебная гимнастика и физиопроцедуры, которые сохранят тонус мышц и предотвратят прогрессирование заболевания.
Видео о лечении боли в тбс
Народное лечение
Некоторые народные рецепты помогают облегчить состояние больного и уменьшить воспалительный процесс.
Полезно использовать:
- Компресс из глины. Эффективно снимает отек и боль. Компресс накладывают на ночь;
- Капустный лист с медом. Местное применение такого средства следует продолжать 1 месяц;
- Смесь чеснока, лимона и сельдерея. Средство способно снять ломоту в суставах и боль в сухожилиях. Для этого ингредиенты измельчают, смешивают и заливают кипятком. Принимать микстуру нужно внутрь до еды длительно.
sustavoved.com
Сильная, острая, ноющая боль в тазобедренном суставе: причины, симптомы и лечение
Тазобедренный сустав (ТБС) – один из самых крупных в организме человека.
Ему приходится выдерживать тяжесть всего тела.
Нарушения в работе ТБС могут привести к ограничению движений и потери работоспособности, иногда это становится причиной инвалидизации.
Почему возникает боль в тазобедренном суставе
Причиной болей в области тазобедренного сустава могут быть различные повреждения и заболевания. Человек испытывает неприятные ощущения в области сустава и всей поверхности бедренной части до голени.
К основным причинам болей в области ТБС относятся:
Вывих
Возникает из-за механического воздействия во время дорожно-транспортного происшествия, при травмах на производстве и падениях. При вывихе ТБС человек испытывает острую боль, которую невозможно терпеть, практически отсутствует двигательная активность нижних конечностей и чувствительность голеностопного сустава и стопы.Вывих тазобедренного сустава – это полная потеря контакта вертлужной впадины и головки бедренной кости.
Подвывих
Это неполная потеря контакта между головкой бедренной кости и вертлужной впадиной. Человек не чувствует резкой боли, двигательная активность ограничена незначительно, но постоянно присутствуют неприятные ощущения.Дисплазия
Патологическое состояние, при котором происходит отклонение сустава. Дисплазия провоцирует появление вывихов и подвывихов. Это состояние достаточно часто встречается у новорожденных, когда суставы расположены под неправильным углом и ограничивают амплитуду движений нижних конечностей.Перелом бедренной кости
Опасное явление, которое в большинстве случаев встречается у людей пожилого возраста. Из-за перелома нарушается кровообращение, это может привести к развитию некроза.Асептический некроз
Появление омертвевших тканей головки. Это опасное состояние на начальной стадии не имеет характерных симптомов. Вначале появляются боли в области ТБС при значительных физических нагрузках, только через некоторое время возникает дискомфорт в области поясницы, ягодиц и задней стороны бедра.Воспаление
Наблюдается при бурсите, ревматоидном артрите, синовите сустава и различных травмах. Основной симптом – резкая и острая боль, которая в зависимости от физической активности имеет различную интенсивность. Дискомфорт сопровождается повышенной температурой тела и ухудшением качеством жизни больного.Проблемы с эндопротезом
Могут возникнуть сразу после проведенной операции (эндопротезирования) или длительного нахождения протеза в организме. Чтобы проанализировать состояние эндопротеза, врач назначает компьютерную томографию.Поясничный остеохондроз
Приводит к защемлению и воспалению седалищного нерва. В результате возникает боль, которая локализуется в поясничной области, распространяется на тазобедренный сустав, ягодицы, бедра и при несвоевременном лечении может доходить до голени. Боль острая, усиливается во время движений, при кашле, смехе и чихании.Заболевания, вызывающие болевой синдром
Боли в ТБС не всегда связаны с травмами и воспалениями, иногда их провоцируют различные заболевания:
Артрит
Артрит называют болезнью пожилых людей. В организме со временем развиваются дистрофические, дегенеративные и воспалительные процессы. Чаще всего они поражают тазобедренные суставы. Боли в ТБС при артрите резкие и простреливающие. Дискомфорт появляется в паху, передней и задней частях бедра. Боли усиливаются в положении стоя и при ходьбе.Коксартроз (деформирующий артроз)
В большинстве случаев наблюдается у людей среднего возраста. Первые симптомы появляются в самом начале развития заболевания: дискомфорт в одном или сразу двух тазобедренных суставах. Боли отличаются в зависимости от степени развития коксартроза: на второй стадии они появляются во время вставания, при движении и поворотах туловища. Мышцы в пораженной области напряжены постоянно, поэтому дискомфорт в ТБС практически не проходит.Бурсит вертикальной сумки
Проявляется как дискомфорт в области ягодиц. В положении лежа на боку боль усиливается. Бурсит (воспаление) поражает вертельную, повздошно-гребешковую и седалищную жидкостную сумку.Тендинит (воспаление сухожилий)
Поражает людей, жизнь которых связана с регулярными физическими нагрузками. Тазобедренный сустав болит во время двигательной активности, в спокойном состоянии дискомфортные ощущения отсутствуют.Инфекции
Инфекции (стрептококк, стафилококк, вирус гриппа и т.д.) поражают организм быстро. Наблюдается резкое повышение температуры, в области ТБС появляется припухлость, острая боль в пораженной области даже при незначительных нагрузках, двигательная активность ограничена.Наследственные заболевания (болезнь Легга Кальве Пертеса)
Еще одна причина болей в ТБС. Большинство заболевших – мальчики раннего возраста. Особенности этой патологии – односторонний характер, то есть болит только левый или правый сустав. Первые боли могут появляться не в ТБС, а в колене.Опухоли костей и мягких тканей
Могут провоцировать боли в области ТБС. Симптомы зависят от характера новообразований в костной и мышечной ткани.Диагностика
При появлении первых болей в тазобедренном суставе нужно сразу же обратиться к врачу.
Специалист проведет опрос и осмотр пациента, назначит комплексное обследование:
- Рентгенографию позвоночника, ТБС и бедренной кости.
- Доплерографию и ангиографию (исследования для определения проходимости сосудов).
- Электромиографию для обследования сухожильных рефлексов.
- Компьютерную томографию бедра, позвоночника и таза.
- Анализы: бактериологические, общие, биохимические и иммунологические.
После комплексной диагностики врач выясняет причину болей в тазобедренном суставе и назначает эффективное лечение. В современной медицине для этого используют комплексный подход.
Комплексный подход лечения
Постельный режим
Обеспечит покой тазобедренному суставу. Это поможет уменьшить боль и увеличить эффективность лечения. Постельный режим разгружает больной сустав, поэтому нужно как можно больше времени проводить в неподвижном состоянии. Специалисты советуют использовать эластичный бинт, если он улучшает состояние больного.
Медикаментозный метод
Состоит из комплексного приема препаратов различного направления:
- Миорелаксанты, которые уменьшают спазмы, появляющиеся при болевом синдроме.
- Противовоспалительные препараты: нестероидные («Диклофенак», «Идометацин» и т.д.) и стероидных («Кортизан», «Преднизолон»). Стероидные препараты назначаются только при тяжелой симптоматике.
- Средства для улучшения микроциркуляции. Они снимают отеки и гипоксические проявления в пораженной области.
- Мочегонные средства для уменьшения отечности на воспаленном участке.
- Хондопротекторы, минеральные и витаминные комплексы.
Назначать медикаментозное лечение может только специалист после комплексного обследования пациента.
Массаж
Массаж должен выполнять только специалист. Во время сеанса ни в коем случае нельзя терпеть болезненные ощущения, нужно расслабиться. При проблемах с ТБС необходимо проходить курс массажа (более 10 сеансов) каждые 6 месяцев.
Лечебная физкультура
Лечебная физкультура показана не всем пациентам с болями в тазобедренных суставах.Заниматься ЛФК можно только после окончания острого периода и избавления от сильных болей. Под строгим контролем специалистов можно выполнять несложный комплекс лечебной физкультуры.
Помните о некоторых правилах: все упражнения должны быть простыми и не вызывать болей и неприятных ощущений; если есть возможность, то их лучше выполнять в теплой воде, которая расслабляет мышцы и улучшает гибкость. Специалисты пациентам с больными тазобедренными суставами советуют заниматься плаванием.
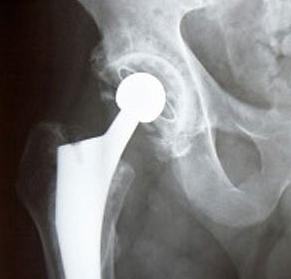
Замена тазобедренного сустава
Замена тазобедренного сустава – самый эффективный метод хирургического вмешательства.Во время операции в тазовую кость устанавливают протез вертлужной впадины. Разрушенные части тазобедренного сустава хирург убирает. Чтобы протез смог выдержать сильные нагрузки, его изготавливают из высокопрочного полимера.
После оперативного вмешательства для каждого пациента разрабатывается индивидуальный курс реабилитации, который помогает вернуться к полноценной жизни и избежать осложнений.
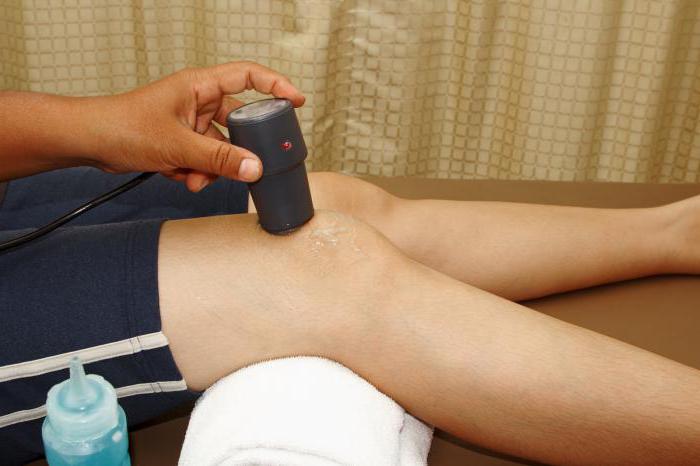
К эффективным методам лечения тазобедренных суставов относится электрофорез, который помогает увеличить концентрацию лекарств в области поражения. Специалисты назначают лазеротерапию, которая обладает противовоспалительным, обезболивающим и рассасывающим действием. При комплексном лечении используют лекарственный фонофорез, диодинамотерапию, магнитотерапию.
Народная медицина
Методы проверены веками и до сих пор успешно помогают лечить тазобедренный сустав. Для этого можно приготовить компресс, настойку, отвар, примочки. Они обладают обезболивающим эффектом и улучшают общее состояние здоровья больного.
Для лечения тазобедренного сустава можно использовать следующие рецепты:
Настойка из листьев сирени
100 грамм листьев измельчите, положите в стеклянную банку и залейте 0,5 литром водки. Оставьте в темном месте на 10 дней, ежедневно взбалтывайте. Затем процедите и пейте по 30 капель перед едой. Хранить в прохладном месте.Лекарство из меда и лимона
5 лимонов вымойте и вместе с кожурой порежьте кубиками, засыпьте в трехлитровую стеклянную банку, залейте кипятком. Когда жидкость остынет, добавьте 3 столовые ложки меда, хорошо перемешайте. Пить ежедневно по 1 столовой ложке в течение месяца.Средство из сабельника
100 грамм травы залейте 1 литром водки, поставьте емкость в темное место на месяц. Настойку можно употреблять внутрь (каждый день по 30 капель) или растирать больное место.Домашняя мазь из свиного жира и переступня
Для наружного применения можно приготовить мазь. Для этого понадобится 150 грамм свиного жира и 100 грамм измельченных корней переступня. Ингредиенты перемешайте и подержите на медленном огне 2-3 минуты. Остудите массу и вотрите в больной тазобедренный сустав.Настойка из листьев фикуса
Если дома растет фикус, из него можно приготовить эффективное средство от болей в ТБС. В стеклянную емкость положите 3 измельченных листа фикуса, залейте самогоном (крепостью не менее 50 градусов). Оставьте в темном месте на 14 дней, затем процедите и используйте для наружного применения.Настой из чеснока, сельдерея и лимона
60 грамм чеснока, 120 грамм корней сельдерея и 3 лимона измельчите и высыпьте в стеклянную банку, залейте 2 литрами кипятка и оберните емкость одеялом. Настаивайте 12 часов. Настой пейте по 70 грамм за 30 минут до еды. За один курс лечения нужно выпить 6 литров настоя. Курс лечения – 1 месяц.Профилактика
При первых болях в ТБС нужно незамедлительно обратиться к врачу, но намного проще и безопаснее предупредить проблемы в этой области и соблюдать правила профилактики. Прежде всего, нужно следить за своей физической активностью: избегать падений, травм и повреждений. Нельзя забывать и о ежедневной утренней зарядке.
Чтобы предотвратить появление различных инфекций, нужно регулярно проходить вакцинацию и помнить о санитарно-гигиенических нормах. Поможет в борьбе с инфекциями соблюдение простых правил: частое мытье рук, обработка фруктов и овощей перед употреблением.
Чтобы избежать болей в тазобедренных суставах, нужно обращать внимание на качество своей жизни: следить за весом, не допускать сильных физических нагрузок, отказаться от всех вредных привычек и соблюдать принципы рационального питания.
| Если боли в ТБС все-таки появились, не нужно терпеть или заниматься самолечением. Помните, что установить причину и назначить правильное лечение может только специалист. В большинстве случаев врач прописывает медикаментозное и терапевтическое лечение, но иногда единственный вариант – замена тазобедренного сустава. Если курс лечения не помогает, нужно пройти повторное обследование или обратиться к другому специалисту. | |
vashaspina.com
Боль в тазобедренном суставе – причины, симптомы и лечение боли в тазобедренных суставах
Боли в тазобедренном суставе — проявление различного рода нарушений в организме, вызванных заболеваниями, травмами, возрастными изменениями или врожденными патологиями. В зависимости от характера болевых ощущений и их проявления, а также иных симптомов специалист способен диагностировать ряд заболеваний и дисфункций. Их лечение — первоочередная задача как врача, так и пациента, ведь от работоспособности тазобедренных суставов зависит здоровье человека и качество его жизни.
Причины боли в тазобедренных суставах
Спектр причин, которыми могут быть вызваны болевые ощущения в тазобедренном суставе (неважно, левом или правом), довольно широк. Они могут быть спровоцированы как повреждением самого сустава (чаще всего проявляются при ходьбе, движении, смене позы), так и нарушениями работы кровеносной системы в области бедра, травмами и болезнями мышц и сухожилий. В некоторых случаях причиной служат отраженные боли, вызванные дисфункцией внутренних органов. Рассмотрим каждый случай более подробно.
Есть несколько возможных причин боли в тазобедренных суставах:
- Инфекционное воспаление. Может быть как первичным, то есть вызванным непосредственным попаданием инфекции в область бедра при ранении, открытой травме, так и вторичным (в случае попадания инфекции в полость тазобедренного сустава с кровью или из окружающих тканей). Если боль в суставе бедра вызвана воспалительными процессами, то она характеризуется покраснением и опухолью, а также резким повышением температуры тела. Болевые ощущения наблюдаются не только при ходьбе, но и в состоянии полного покоя. При тяжелых воспалительных реакциях пациент не может двигать конечностью, боль может отдаваться в ногу.
- Коксартроз или артроз тазобедренного сустава. Широко распространенное заболевание (особенно в возрасте после 45 лет), зачастую приводящее к инвалидности. Вызвано дегенеративно-дистрофическими нарушениями структуры сустава бедра. При этом хрящ суставной головки теряет упругость и истончается. Причины такого нарушения обычно в недостатке питания сустава (области) бедра, из-за чего ткани не успевают восстанавливаться после нагрузок. Помимо болевых ощущений, артроз проявляется в виде хруста при движении, ограничении подвижности, деформации сустава.
- Травмы. Боль в бедренном суставе может возникать в результате травм и проявляться даже спустя продолжительное время после их лечения. Особенно опасны вывихи и переломы. Вывих наступает в результате удара по ноге, он характеризуется острой болью, реже разворотом конечности.
- Перелом — распространенная травма после 60 лет, которую провоцируют возрастное снижение прочности костей или развитие остеопороза. Явные признаки — острая боль, отдающая в ногу и пах, невозможность поднять поврежденную конечность в положении лежа. После получения травмы на месте перелома быстро появляется отек.
- Бурсит или воспаление околосуставной сумки. Может быть вызван инфекцией или повреждением тазобедренного сустава, развиваться вследствие нарушения осанки или регулярных микротравм. При бурсите боль в тазобедренном суставе носит острый характер и усиливается при ходьбе, движении, ночью. Для заболевания характерно быстрое развитие симптомов, от легких неприятных ощущений до острой боли с опухолью уже спустя сутки.
- Родовые травмы. Врожденные вывихи тазобедренных суставов — распространенная травма, возникающая при прохождении по родовым путям или из-за халатности акушеров. Очень важно уже в первые дни рождения ребенка показать его специалисту, способному определить наличие нарушения и исправить его. Если вывих вправлен неправильно или с нарушениями, то боль в тазобедренном суставе может проявляться в более взрослом возврате, а повреждение — стать причиной вышеописанных заболеваний.
- Врожденные нарушения. Аутоиммунные заболевания, связанные с ненормальным развитием соединительной ткани, часто провоцируют боли в тазобедренных суставах и могут вызвать серьезные нарушения. Опасность представляет также сахарный диабет, туберкулез, корь, краснуха и многие другие болезни, которые вызывают осложнения.
Тазобедренный сустав — один из наиболее уязвимых в человеческом организме. Потому важно при первых симптомах обратиться к специалисту для диагностики и разработки лечебного курса.
Диагностика боли в суставе бедра
В силу огромного разнообразия возможных нарушений и симптомов их проявлений определить причину боли в бедре и диагностировать заболевание сможет только опытный специалист на основании подробных исследований. Важно дать врачу максимум информации — болит ли тазобедренный сустав ночами или только при движении, характер боли, имелись ли в детстве травмы бедренной области и т.д.
Боль в тазобедренном суставе: лечение у остеопата
Боль в тазобедренном суставе при ходьбе нередко оказывается следствием детской травмы, а воспаление тазобедренного сустава — вызвано нарушением работы системы обмена веществ и кровообращения.
При традиционном подходе, когда у пациента наблюдаются болевые ощущения в тазобедренном суставе, лечение назначают, исходя из симптоматики. В случае же остеопатического лечения врач обращает внимание именно на первопричину, корректируя эти нарушения в организме.
Но первоначальная задача специалиста в том, чтобы купировать боль. Для этого используются специфические мануальные техники воздействия на определенные точки тела. Нередко боль провоцируется мышечными спазмами и нарушением структуры скелета, что приводит к деформациям скелета, смещениям внутренних органов, ущемлениям нервных отростков.
Избавиться от неприятных ощущений можно, купировав эти причины — спазматические мышечные реакции в бедренной области. Устранить боли в суставах, причиной которых являются различные заболевания, удается уже на первых сеансах. После этого специалист может прописать постельный режим.
Дальнейшее лечение направлено на устранение причин, вызвавших нарушения (и, как следствие, боль) в суставе бедра. В зависимости от диагноза, характера заболевания и общего состояния организма специалист назначает ряд процедур, направленных на нормализацию кровоснабжения, восстановление и укрепление бедренных артерий, вен, капилляров. Параллельно проводится коррекция рациона пациента, чтобы организм получал все необходимые для обновления хрящевой и костной ткани вещества. Эти две методики лечения способствуют быстрому восстановлению организма, нормализации функций бедренного сустава.
В качестве завершающего этапа лечения, а также как эффективное профилактическое средство специалисты часто рекомендуют умеренные физические нагрузки, позволяющие укрепить ногу, поддержать тонус организма в целом.
Зачастую в процессе лечения остеопат даже не оказывает непосредственного воздействия на сустав тазобедренный. Но это не мешает добиться нужного результата, так как специалист борется именно с первоначальными причинами, вызывающими боли в тазобедренном суставе ночью, при ходьбе, в состоянии покоя и т.д.
www.osteopolyclinic.ru
Воспаление тазобедренного сустава: симптомы и лечение
Костно-мышечная система подвержена не только дистрофическим изменениям. Зачастую боли в крупных суставах вызывают острые или хронические воспалительные процессы. Проблемы с тазобедренным суставом переносятся особенно тяжело. Отчасти ситуация усугубляется тем, что он крупный и играет незаменимую роль в двигательной активности человека. Однако в отличие от дегенеративно-дистрофических изменений воспаление тазобедренного сустава эффективно лечится. Важно лишь знать особенности заболевания ТБС и своевременно обращаться к врачу.
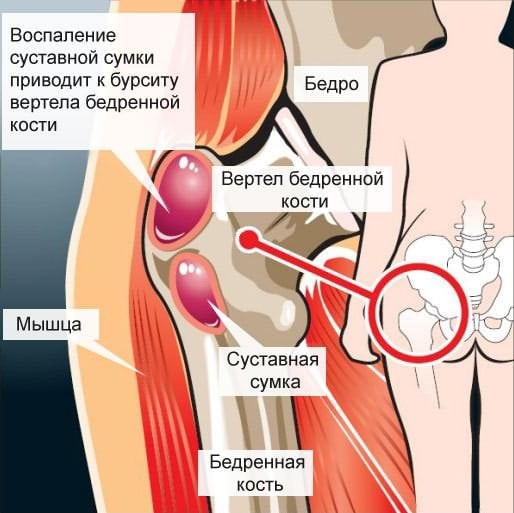
Почему воспаляется тазобедренный сустав
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует…” Читать далее…
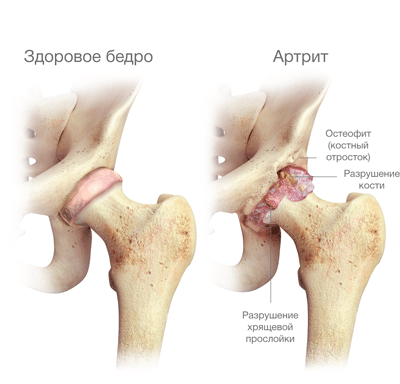
Существует 2 большие этиологические группы, вызывающие болезненный процесс — это асептические факторы и микроорганизмы. В первом случае механизм формирования болезни – иммуноаллергический или травматический, а во втором – гнойный. Деструкция и дегенерация сустава, которые неизбежно возникают без адекватного лечения, носят сугубо вторичный характер, связанный с непрекращающимся воздействием этиологического агента. В итоге возникает коксит – острое или хроническое воспаление тазобедренного сустава.
Одна из причин болезни — микроорганизмы, вызывающие инфекционное воспаление в полости сочленения. К ним относятся:
- неспецифические микробные агенты – стрептококки, стафилококки, эшерихии, клебсиеллы и прочие;
- туберкулезная палочка – возникает специфический творожистый воспалительный некроз в полости сустава;
- хламидии, трихомонады – инфекции, передающиеся половым путем;
- бледная трепонема – сифилитический коксит;
- микс-артрит – смешанная флора.
 Микроорганизмы попадают в полость сустава чаще гематогенным путем из источника, расположенного в другом органе. Чаще всего коксит является вторичным осложнением мочеполовых инфекций, болезней кожи и дыхательной системы. Намного реже возможен лимфогенный путь — непосредственное попадание в полость сустава после открытой травмы или медицинского вмешательства.
Микроорганизмы попадают в полость сустава чаще гематогенным путем из источника, расположенного в другом органе. Чаще всего коксит является вторичным осложнением мочеполовых инфекций, болезней кожи и дыхательной системы. Намного реже возможен лимфогенный путь — непосредственное попадание в полость сустава после открытой травмы или медицинского вмешательства.
Иммуноаллергические (асептические) этиологические факторы имеют разный генез. Все они обладают только одним общим свойством: полость тазобедренного сустава остается стерильной. Различают следующие причины асептического воспаления тазобедренного сустава:
- подагра – в полости сочленения откладываются кристаллы мочевой кислоты из-за нарушения обмена пуринов в организме;
- ревматоидный артрит – наиболее частый системный процесс, поражающий тазобедренное сочленение;
- болезнь Бехтерева;
- псориаз;
- травмы – растяжение связочного аппарата, внутрисуставные гематомы.
Возможно еще и реактивное воспаление тазобедренного сустава. Но в этом случае состояние полости может быть как стерильным (процесс носит только иммунный характер), так и бактериально обсемененным. Отдельной группой стоит идиопатический коксит: в крайне редких случаях причину болезни установить не удается.
Симптомы и клинические различия
Так как причины болезни существенно различаются, то возникают отличия в проявлениях заболевания. Но для всех этиологических факторов характерны следующие симптомы:
Однако клиническое разнообразие проявлений довольно велико. Для гнойных кокситов характерны следующие признаки:
- острое начало;
- сильнейшие боли;
- резкий отек;
- гиперемия кожи над тазобедренным суставом;
- лихорадка до фебрильных и гектических цифр;
- общее тяжелое состояние больного.
Острый гнойный коксит угрожает жизни человека: из-за массивного кровообращения в зоне тазобедренного сустава микроорганизмы легко попадают в другие органы, что ведет к сепсису. Интоксикация и резкие боли крайне тяжело переносятся пациентами, поэтому необходимо немедленное начало лечения для успешной помощи человеку и облегчения страданий.
При туберкулезе и других специфических процессах интоксикация выражена в меньшей степени. Отек и болезненные проявления сглажены, но деструкция костной ткани происходит очень быстрыми темпами, что приводит к резкому нарушению двигательной функции сочленения. Температура — чаще субфебрильная, гиперемия кожи не наблюдается, но отчетливая клиническая картина неуклонно нарастает, приводя к серьезным функциональным расстройствам.
Асептическое воспаление тазобедренного сустава протекает несколько иначе. Это всегда хронический процесс с периодами обострения и ремиссии. При подагре острые клинические проявления выражены только во время формирования кристаллов в синовиальной полости. В этом случае симптомы напоминают гнойный артрит, но интоксикация выражена в меньшей степени:
- резкие боли в суставе, чаще возникающие ночью;
- четкая связь с употреблением накануне алкоголя или мясных продуктов, богатых пуринами;
- сильный отек;
- полное нарушение функции сустава;
- температура субфебрильная или нормальная.
Несмотря на тяжесть клинических симптомов, состояние больного остается на удовлетворительном уровне. Однако во время ремиссии вокруг сустава формируются подагрические массы, что приводит к обездвиживанию и обезображиванию пораженного сочленения.
Ревматоидный артрит и другие системные заболевания протекают хронически. В период обострения отмечается небольшая болезненность в суставе, но значительная скованность движений. Функция сочленения серьезно страдает, что быстро приводит к атрофии мышц и дегенеративно-дистрофическим процессам в синовиальной полости. Без лечебных мероприятий, направленных на подавление иммунного воспаления, возникает анкилоз, что потребует эндопротезирования.
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
> При травматических воздействиях или в результате системного поражения возникает воспаление сухожилий тазобедренного сустава, симптомы которого несколько отличаются. Для этой патологии характерны следующие проявления:- иррадиирующая в пах боль;
- невозможность отводящих движений;
- болезненные и плотные образования в зоне тазобедренного сустава, пальпируемые под кожей;
- четкая связь с травмой;
- слабый и умеренный характер боли;
- отсутствие интоксикации.
Если полость сустава интактна, а поражение затрагивает только связочный аппарат, то вовремя начатое лечение полностью нормализует функцию сочленения. Однако разрывы сухожилий могут потребовать применения оперативной тактики. Процесс всегда кратковременный, хотя болезненные ощущения в паховой области при отводящих движениях в тазобедренном суставе могут сохраняться стойко на протяжении длительного времени.
Как установить точный диагноз
Если клинические симптомы развиваются бурно, а анамнестические сведения не противоречивы, установить диагноз и начать лечение воспаления тазобедренного сустава не составляет трудностей. Однако необходимо минимальное обследование, позволяющее дифференцировать этиологические агенты коксита. Диагностический поиск включает следующие исследования:
- стандартные анализы крови и мочи;
- расширенная биохимия с включением острофазовых показателей, мочевой кислоты и системных реакций;
- ревматологическая панель;
- исследование мочеполового тракта на инфекции;
- рентгенография легких;
- диаскин-тест при подозрении на туберкулезный характер болезни;
- рентгенография или томография (КТ или МРТ) сустава;
- диагностическая пункция при скоплении экссудата в синовиальной полости;
- при необходимости – артроскопия и лечебно-диагностические мероприятия во время малоинвазивной оперативной процедуры.
Проводить все диагностические тесты каждому пациенту необязательно. Как только причина заболевания будет установлена, все силы необходимо направить на лечебные мероприятия, позволяющие максимально быстро помочь больному. Однако в сложных ситуациях, когда этиологию установить сложно, важно закончить весь диагностический процесс, так как только точно выявленная проблема может быть излечена быстро.
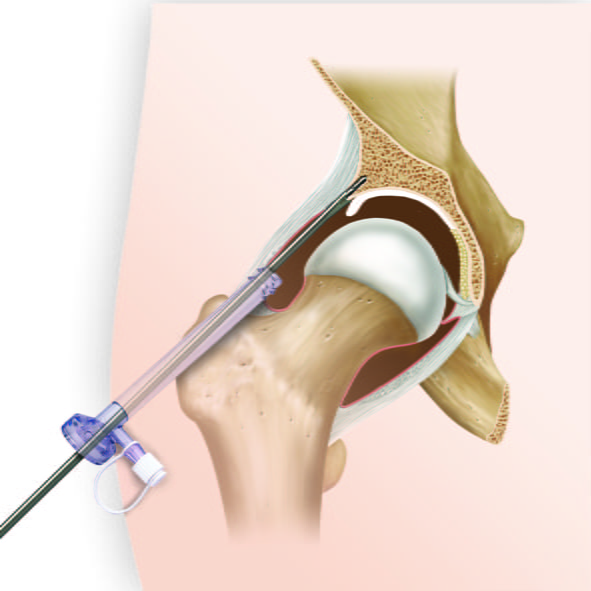
Артроскопия.
Лечение воспаления
Эффективность терапевтических мероприятий зависит от того, насколько точно установлен этиологический фактор. Общие принципы лечения включают следующие мероприятия:
- снятие боли;
- дезинтоксикация;
- борьба с причиной болезни;
- улучшение кровообращения в зоне сустава;
- активизация движений;
- противорецидивная терапия.
Принципы лечения могут быть реализованы посредством следующих действий:
- использование медикаментов;
- физиопроцедуры;
- лечебная гимнастика;
- санаторно-курортное лечение;
- диетическое питание;
- оперативная коррекция.
Тактика лечебных мероприятий обычно консервативная. Операция может понадобиться только в случае критических дегенеративных изменений, на которые невозможно влиять остальными способами. Стандартная хирургическая тактика – эндопротезирование при наличии клинических и рентгенологических показаний.
Применение медикаментов при различных типах воспаления неодинаково. Ниже в таблице рассмотрены основные виды кокситов и типичные препараты для их терапии.
| Препарат/заболевание | Гнойный артрит | Системный процесс | Подагра | Туберкулез и смешанные артриты |
| НПВС | Кратковременно, для снятия боли. Используется диклофенак в дозе 150 мг в стуки | Постоянно. Обычно препараты с минимальным воздействием на ЖКТ – ацеклофенак, нимесулид | При болях – в максимально переносимых дозах, наиболее эффективен индометацин – 200 мг в сутки | Используют по потребности в низких дозах, так как болевой синдром нерезко выражен |
| Антибиотики | Применяются всегда. Обычно широкого спектра действия – цефалоспорины, гликопептиды в высоких дозах и сочетаниях. Курс лечения — не менее 10 дней, а обычно со сменой препарата — до 3 недель | Не применяются | Не применяются | Обычно назначаются, так как микс-артриты сложно поддаются диагностике. Дозы высокие, так как никогда нельзя полностью исключить микробное поражение |
| Цитостатики | Запрещены | Используются всегда, постоянно, внутрь или в мышцу. Популярны Метотрексат и Лефлуномид | Применяются редко, при наличии клинических показаний и рекомендации ревматолога | Обычно не используются |
| Гормоны | Только коротким курсом для борьбы с интоксикацией, строго внутривенно | Постоянно, для подавления иммунного воспаления. Обычно преднизолон внутрь | Не применяются | Не применяются |
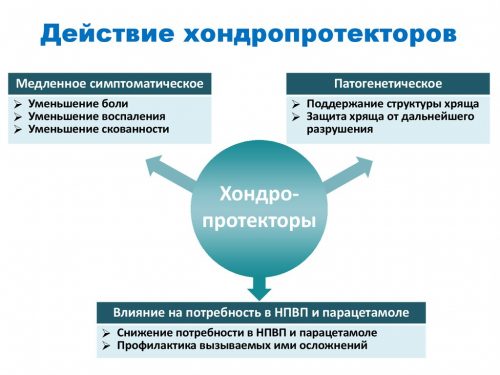
| Иные препараты | Иммуностимуляторы, витамины, дезинтоксикация | Хондропротекторы | Противоподагрические препараты (Аллопуринол). Для снятия болей — колхицин | Противотуберкулезные средства, хондропротекторы |
Лечение тазобедренного сустава с купированием воспаления проводится по индивидуальной программе под наблюдением ревматолога или травматолога. При гнойных кокситах основу лечения составляют антибиотики, которые вводятся обычно внутривенно. Если процесс носит асептический характер, то терапевтические мероприятия направлены на подавление иммунного воспаления. В этом случае основу лечения составляют гормоны и цитостатики. При подагре в межприступный период показаны урикозурические средства, помогающие вывести излишки мочевой кислоты из организма. При всех этиологических факторах помогают хондропротекторы, так как они замедляют дегенерацию сустава.
При кокситах любой этиологии используется физиолечение. В острых ситуациях оно помогает усилить кровообращение, что облегчает доставку антибиотиков к месту поражения. При хроническом воспалении физиопроцедуры снимают болезненные проявления. Обычно используется лазер, диадинамические токи или УВЧ. Лечение можно дополнить ЛФК и санаториями по профилю «болезни опорно-двигательного аппарата».
Заключение и прогноз
При воспалении тазобедренного сустава важно решить две главных задачи – снять активность процесса и восстановить функцию сочленения. Прогноз будет зависеть от следующих факторов:
- своевременность обращения за медицинской помощью;
- этиологический характер воспаления;
- точность диагностики;
- высокая комплаентность пациента;
- активное и целенаправленное комплексное лечение.
От самого больного также зависит, как быстро он выздоровеет. При появлении самых первых симптомов следует сразу обращаться к врачу. Назначенное лечение важно закончить, поэтому приверженность терапевтическим мероприятиям оказывает решающее влияние на прогноз.
Острые кокситы при отсутствии септических осложнений хорошо поддаются лечению. На фоне массивной антибиотикотерапии удается нивелировать влияние патогенной флоры, что позволяет добиться полного клинического выздоровления. Хроническое воспаление сложнее поддается терапевтическим мероприятиям. В подобной ситуации прогноз будет зависеть от скорости нарастания дегенеративно-дистрофических изменений. Если активное воспаление удается остановить на фоне постоянного поддерживающего приема базисных медикаментов, то функция сустава ухудшается медленно. Это позволяет оптимистично взглянуть на уровень качества жизни таких пациентов. В случаях, когда иммуноаллергический процесс неуклонно прогрессирует даже на фоне комбинированного приема базисных препаратов, прогноз сомнительный. В этом случае проблема решается оперативным путем с помощью эндопротезирования.
Травматические повреждения связок довольно быстро поддаются лечению, но в отдельных индивидуальных ситуациях также требуется помощь хирурга. Специфическое воспаление хорошо поддается лечению, но туберкулезные кокситы склонны к рецидивирующему течению.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
sustavlive.ru
причины, лечение, что делать, если при ходьбе сильно болит тазобедренный сустав правой или левой ноги
Фотос с сайта econet.ru
Чтобы избавиться от неприятных ощущений, важно установить виновника недомогания. А сделать это непросто даже специалисту. Поэтому в случае появления дискомфорта в суставе не нужно заниматься самодеятельностью. Лучше подойти к доктору и четко следовать назначенным рекомендациям.
Причины
Боль в области тазобедренных костей при ходьбе может носить механический либо патологический характер, возникать под влиянием микробов и вирусов, иногда отдавать из других локализаций воспаления. Особенно сильный и продолжительный дискомфорт в суставе наблюдается при различных травмах — переломе, трещине или вывихе кости бедра, ушибе таза, разрыве тяжей, повреждении капсулы.
Болевой синдром в тазобедренном сочленении при ходьбе нередко развивается по причине суставных патологий:
Есть и другие причины, провоцирующие сильную боль в тазобедренном сочленении. Среди них выделяют онкологию, хондроматоз, остеохондроз, болезнь Лима. Нередко при ходьбе ноет сустав, пораженный туберкулезом или вирусной инфекцией.
Часто боль в области тазобедренных костей является симптомом недомогания, никак не относящегося к опорно-двигательному аппарату. В этом случае она иррадиирует в сустав. Вызвать подобный дискомфорт при ходьбе могут: седалищный нерв, паховая грыжа, миопатия, торакалгия, диабетическая нейропатия.
Если мучительное ощущение появляется только в левом или правом сочленении, можно заподозрить некроз тазобедренных костей. Недуг всегда поражает сустав с одной стороны и дает о себе знать болью при ходьбе.
Классификация боли
Тазобедренный сустав отличается особой прочностью и крепостью строения. Головка бедренной кости, входящая в вертлужную впадину, покрыта толстым слоем хрящевой ткани. Она облегчает скольжение по синовиальной оболочке суставной чаши при ходьбе и обеспечивает стабильность сочленения. По краю анатомической впадины расположена капсула сустава, она же охватывает головку бедренной кости сзади. К соединительнотканной оболочке со всех сторон прикрепляются толстые тяжи, связки и сухожилия мышц.
Но даже такое идеальное строение не всегда способно противостоять огромной нагрузке, приходящейся на кости таза при поднятии тяжестей, ходьбе, беге, прыжках. В случае повреждения хрящевой ткани появляется боль, которая сперва тревожит время от времени, а затем становится постоянной.
Интенсивность ощущений во время ходьбы зависит от вызвавшего их недуга, наличия повреждений расположенных рядом структур, длительности недомогания. Принято выделять такие виды боли в тазобедренном сочленении:
- острые;
- ноющие;
- хронические.
Острая боль при ходьбе предупреждает о повреждении поверхности или структуры тазобедренного сочленения. Появляется как симптом травмы или сильного воспаления, протекающего в тканях сустава. Может быть обусловлена сдавливанием седалищного нерва.
Ноющие ощущения развиваются отдельно или одновременно с болью. Чаще наблюдаются после ходьбы или в ночной период. Пациент жалуется на скручивание и ломоту в тазобедренном суставе, волнообразное течение дискомфорта. Подобная картина типична для патологий, вызывающих разрушение гиалиновой оболочки хряща.
О хроническом характере болей говорят, если нога болит при ходьбе постоянно, а не только после физической нагрузки. К этой группе относят все ощущения, длящиеся дольше 6 месяцев.
Сопутствующие симптомы
Патологические деформации в тазобедренном суставе, приводящие к резкой боли, предопределяют и другие симптомы недомогания. Помимо дискомфорта при ходьбе, пациент сталкивается с общим ухудшением самочувствия, слабостью и атрофией мускульных волокон конечности, хромотой.
В случае воспалительного характера боли, мучительные ощущения в ноге сопровождаются повышением температуры, припухлостью и краснотой кожи над сочленением, тошнотой, признаками интоксикации организма.
Если тазобедренный сустав болит из-за травмы, ведущим симптомом становится снижение подвижности. Человек в этом случае страдает не только при ходьбе — из-за дискомфорта в ноге он не способен нормально стоять, сидеть и лежать.
При суставных патологиях к боли в тазобедренном сочленении присовокупляется контрактура, хруст во время движения, проблемы с отведением ноги в сторону. Постепенно конечность усыхает и уменьшается в размерах или укорачивается.
К какому врачу обращаться при боли в тазобедренном суставе при ходьбе?
Поскольку проблемы с тазобедренным суставом имеют мультифакторный характер, их диагностикой и лечением занимаются несколько специалистов: ревматолог, невролог, хирург-ортопед. Если пациент не знает, к кому обратиться с выбором нужного специалиста, поможет участковый терапевт. Доктор проведет первоначальное обследование и даст направление к профильному врачу.
Диагностика
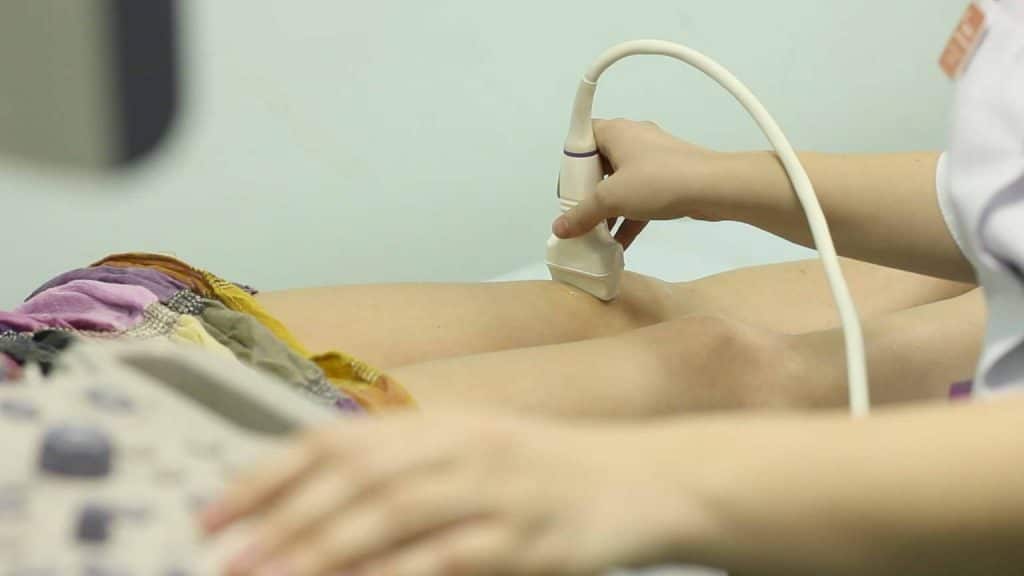
Диагностика при болях в зоне тазобедренного сустава в первую очередь направлена на установление виновника мучительных ощущений при ходьбе. Для этого пациенту назначают ряд лабораторных и инструментальных исследований:
- общий и биохимический анализ крови;
- иммунологический тест;
- бактериологический посев пунктата, ПЦР;
- артроскопию;
- рентгенографию в 2 проекциях;
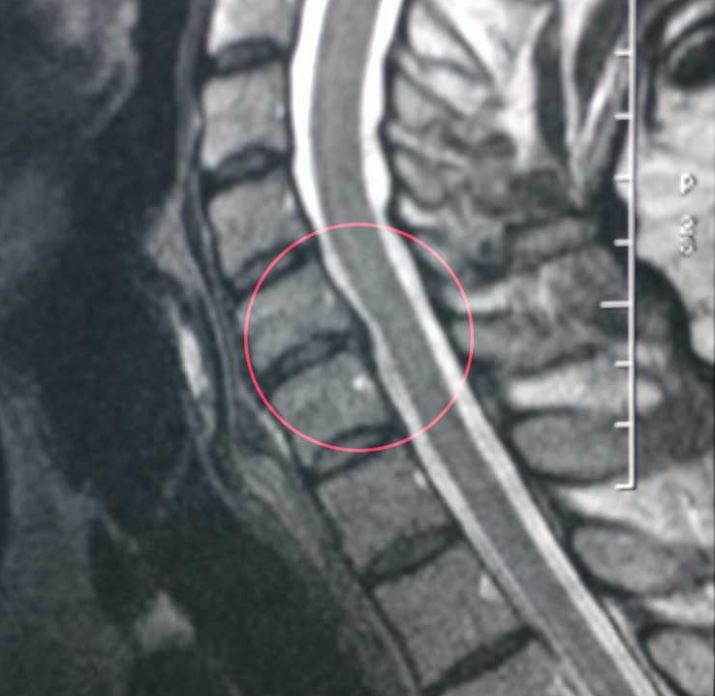
- КТ и МРТ таза; подробнее про МРТ суставов→
- обнаружение ревматоидного фактора и маркеров воспаления;
- исследование выпота.
Если предполагается, что тазобедренные суставы болят при ходьбе из-за дисплазии, пациенту назначают УЗ-исследование. С его помощью нетрудно визуализировать внутреннее строение сочленения и определить позицию кости бедра.
Лечение
Что делать, когда больно вставать на ногу и ходить? Лечение при таком симптоме должно быть комплексным. В первую очередь необходимо обнаружить и устранить причину, из-за которой болит тазобедренный сустав. А бороться только с дискомфортом бесполезно и даже опасно — можно упустить драгоценное время и заработать массу осложнений. Тем не менее, устранять мучительные ощущения нужно. Для этого используют лекарственные средства, физиотерапию и рецепты народной медицины.
Медикаменты
Фото с сайта sovety.guru
Чтобы уменьшить болезненные ощущения при ходьбе, чаще всего используют следующие группы препаратов:
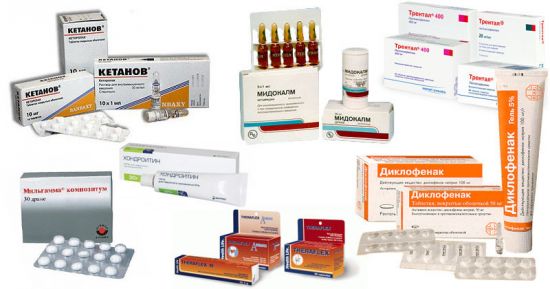
- НПВС — Диклофенак, Ибупрофен, Найз, Кеторолак, Флурбипрофен;
- ненаркотические обезболивающие — Метамизол, Парацетамол, Индометацин, Баралгин, Седалгин, Анальгин;
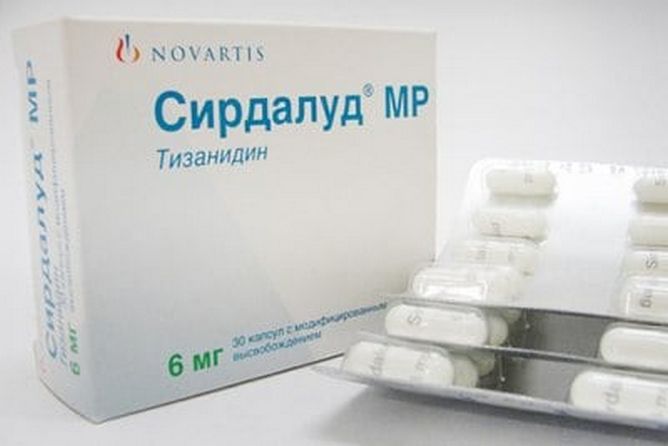
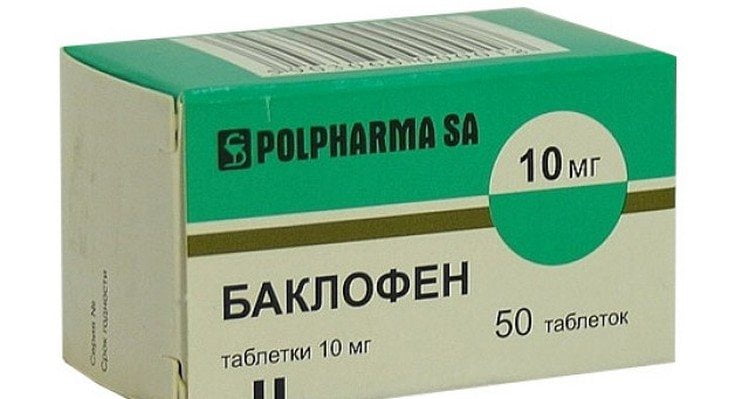
- миорелаксанты — Мидокалм, Баклофен, Сирдалуд, Тизанидин;
- кортикостероиды — Гидрокартизон, Дексаметазон, Преднизолон.
В особо сложных случаях, когда таблетки оказываются неэффективными, для уменьшения боли при ходьбе назначают новокаиновые блокады. Препарат в этом случае вводят прямо в сустав.
Отлично снимают боль в тазобедренном сочленении наружные средства. Сразу после появления дискомфорта рекомендуется использовать противовоспалительные мази — Найз, Диклофенак, Долобене. На 4–5 сутки можно переходить к разогревающим кремам — Финалгону, Капсикаму, Вольтарену.
В период сильных болей не следует нагружать сустав лишней ходьбой. До исчезновения мучительных ощущений лучше соблюдать постельный режим, а после использовать ортопедический бандаж.
Физиотерапия
Для устранения болей и воспаления в тазобедренном суставе лекарственное лечение рекомендуется дополнить физиотерапевтическими процедурами. Они помогут временно уменьшить дискомфорт при ходьбе и продлить период ремиссии.
Хороший обезболивающий эффект дают:
- электрофорез с новокаином;
- аппликации парафином;
- магнитотерапия;
- УВЧ-терапия.
Неплохо снимают дискомфорт в тазобедренном суставе грязелечение и бальнеотерапия. Для улучшения подвижности и гибкости назначают занятия в бассейне.
Народные средства
Медикаментозное лечение скованности и болей в тазобедренном суставе при ходьбе хорошо дополнить рецептами нетрадиционной медицины:
- Отличный противовоспалительный и анальгезирующий эффект дают листья капусты или лопуха. Их смазывают медом, прикладывают к месту поражения и закрепляют утепляющей повязкой. Оставляют на ночь. Лечение продолжают до исчезновения неприятных ощущений при ходьбе.
- Для приема внутрь можно приготовить настойку из цветков сирени. Сто грамм свежих бутонов заливают ½ литра 70% спирта и убирают в темное место. Через 10 суток раствор процеживают и принимают по 30 капель трижды в день до еды. Курс лечения — месяц.
- Хорошим обезболивающим эффектом обладает растирка из конского каштана. Лекарство проникает глубоко в ткани, улучшает кровообращение и уменьшает дискомфорт при ходьбе. Для приготовления средства берут 100 г цветков конского каштана и 500 мл водки. Смесь настаивают 14 суток, процеживают и используют для растирания сустава утром и перед сном на протяжении 2–3 недель.
- Если у пациента диагностирован некроз тазобедренного сустава и при ходьбе болит правая или левая нога, народные целители рекомендуют использовать для лечения нутряной жир, приготовленный по старинному рецепту. Нужно взять одинаковое количество свиного смальца и жира нутрии, перетопить на водяной бане и использовать для смазывания пораженного сочленения.
Профилактика
Чтобы боль в тазобедренном суставе не тревожила и не мешала ходьбе, необходимо придерживаться следующих рекомендаций:
- вести активный образ жизни, больше двигаться, но избегать опасных видов спорта;
- после 40 лет ограничить физические нагрузки;
- следить за весом;
- соблюдать режим труда и отдыха;
- правильно и полноценно питаться;
- не допускать нервного перенапряжения;
- своевременно устранять инфекционные заболевания и суставные патологии.
Спровоцировать неприятные ощущения в ноге могут и неправильно подобранные туфли, поэтому не следует слишком долго ходить в обуви на высоком каблуке или плоской подошве.
Если пешие прогулки перестали приносить удовольствие, а после или во время ходьбы в тазобедренном суставе появляется боль — необходимо насторожиться и подойти к врачу. Только специалист сможет установить истинную причину недомогания и назначить правильное лечение.
Автор: Елена Медведева, врач,
специально для Ortopediya.pro
Полезное видео про боли в тазоберденном суставе при ходьбе
Список источников:
- Боль в области тазобедренного сустава / Олюнин Юрий Александрович // Современная ревматология, 2013.
- Правда о тазобедренном суставе. Жизнь без боли / Сергей Бубновский // Эксмо, 2010.
- 100 вопросов про здоровье суставов / Родионова О. Н.// Вектор, 2011.
ortopediya.pro
Ноет тазобедренный сустав: что делать
Доброго времени суток, уважаемые гости сайта! В сегодняшнем обзоре мы расскажем, что делать, если — ноет тазобедренный сустав. Болезненность в этой области доставляет массу неприятностей.
Без этого важнейшего соединения не получится нормально двигаться. Когда функция тазобедренного сустава снижается, сразу ухудшается и способность к свободным движениям. Чтобы справиться с недугом, следует выяснить, почему ноют кости и как лечить такую проблему.

Причины боли
Недомогания в тазобедренном суставе случаются по различным причинам. Это бывает из-за больных хрящей и связок, а также из-за инфекционных процессов.
Развивается ограниченность перемещений и немеет нога. Заболевания суставов формируются в любое время, но чаще доставляют неудобства в пожилом возрасте. При негативной симптоматике стоит получить консультацию у врачей.
Боли в тазобедренном суставе возникают под влиянием таких причин:
- Возникновение вывихов.
- Дегенеративные явления в тканях – коксартроз.
- Формирование некроза тканях.
- Образование артрита тазобедренного сустава.
Симптоматика начинают сильнее проявляться с возрастом в подобной области сустава. И женщины больше предрасположены к таким неприятностям, чем мужчины.
Болезни
Боль могут провоцировать патологии. Процессы определяются различными факторами.
Например, есть болезни, которые актуальны для определенного возраста:
- У взрослых часто бывают травмы тазобедренного сустава, коксартрозы и продавливания вертлужной впадины.
- У подростков и детей случается синовит.
- У младенцев до года не редко проявляется врожденный вывих бедра.
Дискомфорт часто проявляется и после операции на тазобедренном суставе. Если ощущаются ноющие боли, специалист может диагностировать следующие недуги.
Бурсит

Формирование недуга изначально проявляется недомоганием в области поясницы и при движениях. Болезненность может сформироваться при работе сидячего типа.
Особая болезненность чувствуется на боку. При проникновении инфекции может появиться гнойное воспаление. К признакам относятся и трудности с полным разгибанием ноги.
Коксартроз
Коксартроз проявляется постепенной дистрофией в пораженном тазобедренном суставе. После 60 лет заболевание часто появляется после перелома шейки бедра.
Наблюдаются трудности при ходьбе в тазобедренном суставе. На 3-ей стадии болезненность беспокоит даже по ночам. К негативным признакам относится хромота.
Выбор вариантов терапии зависит от изменений, которым подверглась часть бедра. В начале применяются консервативные методики.
Ревматизм
Если ноет область мышц бедра, возможен ревматизм. Недуг проявляется после перенесеной стрептококковой ангины. Он не вызывает хронического поражения, но опасен развитием проблем с сердцем.
Артрит

Воспаления тазобедренного сустава причиняют большие неудобства пожилым. Данная область ноет и причиняет сильный дискомфорт. Неприятные симптомы распространяются в область паха.
Недомогания проявляются в утренние часы, а при физических нагрузках на тазобедренный сустав наблюдается снижение дискомфорта. В качестве лечебных препаратов назначается ЛФК, гормональные и противовоспалительные средства.
Инфекции
Стафилококк, стрептококк и вирусы гриппа провоцируют артриты вирусного типа. Болезнь проявляется очень быстро и начинается с лихорадки. Возникает припухлость и острая болезненность при касании к больной области или к пораженной области.
Тендинит
Болезнь проявляется воспалительным процессом в сухожилиях. Она часто бывает у людей, которые подвергают свой организм сильным нагрузкам. Для лечения применяются нестероидные средства с противовоспалительным эффектом.
Необходима врачебная помощь при болях. Для этого нужно обратиться к травматологу, физиотерапевту или ревматологу.
Диагностика

Если бедро ноет длительное время, для постановки диагноза применяются следующие исследования:
- УЗИ и рентген.
- Компьютерная томография и магнитно-резонансная томография.
- Исследования мочи и крови.
Повреждение тканей влияет на снижение подвижности. На приеме у врача необходимо рассказать о всех беспокоящих симптомах.
Что делать, если ноет тазобедренный сустав
Если ноет сустав при проблемах головки или шейки бедренной кости назначается специальная терапия.
При выраженной боли в результате нагрузки сустава помогает следующие комплекс мер:
- Необходимо обеспечить спокойствие больному суставу.
- Рекомендуется принять противовоспалительное средство – ибупрофен или парацетомол.
- Для сна нужно ложиться на здоровую сторону.
Лечение медикаментами

Врач может назначить следующие средства:
- Витаминные комплексы и хондропротекторы.
- Для уменьшения спазмом применяются миорелаксанты.
- Нестероидные средства Преднизолон и Кортизон принимают только в тяжелых случаях.
- Препараты для стимулирования микроциркуляции устраняют отеки.
- Для устранения отечности применяются средства с мочегонным воздействием.
Для лечения активно применяются и физиотерапевтические процедуры. Но их используют после снятия острых проявлений. Особой эффективностью отличается электрофорез.
Данная процедура помогает создать значительную концентрацию лекарственных препаратов в области поражения. К прогрессивным методикам относится и лазеротерапия. Врач может назначить фонофорез или магнитотерапию.
Своевременное лечение позволит быстро устранить все болевые симптомы и проблемы со здоровьем. До свидания, уважаемые гости сайта!
tazobedrennyjsustav.ru
Причины боли в тазобедренном суставе. Чем лечить? :: SYL.ru
Тазобедренные суставы являются одними из самых значимых сочленений костей в нашем организме. Они несут нагрузки веса тела, отвечают за движения и, вполне естественно, что боль в области тазобедренного сустава выбивает из привычного ритма жизни. Необходимо выявить причину боли и устранить ее, чтобы избежать серьезных последствий и сохранить качество жизни.
Причины боли в тазобедренном суставе
Для начала разберем, что собою представляет тазобедренный сустав. Его строение таково, что головка бедренной кости покрыта хрящом, который позволяет мягко и легко скользить во впадине при движении. Именно разрушения в хрящевой ткани и околосуставной ткани, а также изменение количества суставной жидкости в сторону уменьшения приводят к боли в тазобедренных суставах ног. Но это только верхушка айсберга. Данные изменения в костях и хряще приводят к следующим серьезным заболеваниям: коксартроз или деформирующий остеоартроз, артрит, ревматические заболевания, бурсит. В свою очередь, изменения в суставе могут спровоцировать: инфекция (инфекционный артрит), аномалия в кровоснабжении костей и др. Также при изнашивании хряща возникают воспалительные процессы внутренней поверхности сочленения костей бедра, вследствие чего возникает острая, нестерпимая боль в тазобедренном суставе. Она может возникнуть, если хрящ полностью истощен, и ничем не защищенная головка бедренной кости трется о бедренную впадину. Не нужно исключать и травмы. Не обязательно это будет перелом, могут быть повреждены прилегающие мышцы, сухожилия, хрящи.
Неприятные ощущения при беременности

Согласитесь, для многих женщин радостное и долгожданное состояние – беременность. Боль в тазобедренных суставах у женщин возникает на сроке примерно 4-6 месяцев от зачатия и связана с перестройкой организма, давлением растущего малыша на все внутренние органы. Вследствие этого тазобедренные кости расходятся, и возникают болевые ощущения у беременной в области бедер. Это заложено природой – организм готовится к родам, после которых все постепенно придет в норму. А пока нужно просто потерпеть и помочь себе выполнением специальных упражнений, походами в бассейн, что облегчит самочувствие и благотворно скажется впоследствии на процесс родов.
Опасные причины боли в тазобедренных суставах
Причины боли в тазобедренном суставе различны, но существует 2 из них, требующие безотлагательного вмешательства врачей. К счастью, перелом шейки бедра и некроз головки бедренной кости встречаются редко, ведь это самые опасные причины нестерпимой боли в области бедра. Перелом кости в области шейки бедра опасен в любом возрасте. Необходимо длительное время обходиться практически без движения, находясь в гипсе, а затем нужен долгий этап восстановления с гимнастикой, лечебным массажем и физпроцедурами.
Кроме того, в процессе реабилитации могут возникнуть такие осложнения, как тромбоз и инфекции. Особенно это актуально для людей пожилого возраста. Остеопороз – заболевание, встречающееся чаще в пожилом возрасте, делает кости, в том числе и тазобедренные, более хрупкими, легче поддающимися переломам.
Атопический некроз
Сильная боль в тазобедренном суставе может быть спровоцирована и полным его разрушением из-за прекращения правильного кровоснабжения. Атопический некроз тазобедренного сустава – вторая опасная причина болевых ощущений. Опытный врач может правильно поставить диагноз и назначить лечение, направленное на восстановление нормального кровоснабжения. Обычно назначаются препараты противовоспалительного действия, сосудорасширяющего, лекарства, направленные на восстановление костей и питание разрушенного хряща головки тазобедренной кости.
Артрит тазобедренных суставов

Воспаление в суставах, в том числе из-за инфекции, – артрит (инфекционный артрит), встречается чаще у людей в преклонном возрасте. Причины боли в тазобедренном суставе в этом случае, как уже говорилось – воспалительный процесс, а также деформация костей. Боль при таком заболевании очень сильная, отдающая в пах. Наиболее остро она ощущается при вставании из положения сидя, при ходьбе.
При переносе тяжести тела, например, на правую ногу, ощущается сильная боль в правом тазобедренном суставе. Лечение артрита проводится с помощью медикаментов, блокирующих боль, снимающих воспаление и устраняющих причины, вызвавшие заболевание. Больным рекомендуют принимать определенные БАДы. Кроме того, назначаются массаж и специальная физкультура. Может быть запланировано хирургическое вмешательство, если заболевание запущено или осложнено. Что касается ревматоидного артрита, то он редко бывает причиной боли в тазобедренных суставах.
Бурсит жидкостной сумки тазобедренного сустава
Иначе, бурсит вертельной сумки – воспалительный процесс в жидкостной сумке, расположенной чуть выше выступа тазобедренной кости. Боль в тазобедренном суставе ночью может не давать покоя, если лечь на больной бок. Как правило, лечение, назначенное врачом, включает в себя противовоспалительные препараты, комплекс упражнений для укрепления мышц ягодиц. Врач рекомендует избегать движений, которые приносят боль. В дополнение, для эффективности могут быть назначены электрофорез и ультразвуковая терапия.
Если лечение малоэффективно, может быть назначен курс гормональных уколов в то бедро, которое пострадало от болезни. Действие гормонов, входящих в состав лекарства, направленно на подавление воспалительных процессов в организме, когда обычное лечение не помогает. Операции при данном заболевании проводят очень редко, в единичных случаях.
Заболевания ревматического характера
Ноющие боли в тазобедренном суставе испытывают люди с заболеванием под названием системная красная волчанка. Здоровые ткани, клетки в организме разрушаются под влиянием этого аутоиммунного заболевания. Лечение волчанки направлено на облегчение состояния, уменьшение воспаления и боли в суставах, защиту тканей и клеток больного организма. Полностью вылечить системную красную волчанку невозможно. Что служит причиной возникновения этого заболевания, определенно не известно. Замечено, что в силу наследственности, восприимчивости организма к вирусам и ультрафиолетовому излучению, у некоторых людей возникает данное заболевание. Поэтому больному системной красной волчанкой, дабы предотвратить обострение болезни, необходимо избегать солнечных лучей, регулярно принимать прописанные врачом лекарства.
Инфекции и боль в тазобедренном суставе
Стафилококки, стрептококки, осложнения от гриппа и другие инфекции – вот ещё причины боли в тазобедренном суставе. Все эти инфекции приводят к его воспалению, и, как следствие, появляются припухлость в области бедра, боли при движении и прикасании, сопровождающиеся лихорадочным состоянием. Туберкулезный артрит вызывает возбудитель туберкулеза. Данное заболевание развивается медленно, с незначительными болевыми ощущениями в бедре, возникающими, в основном, при ходьбе. Если вовремя не выявить заболевание и не принять меры для его излечения, с течением времени сустав опухнет, и, что еще страшнее, полностью разрушится. Кости срастутся, тем самым полностью станут недвижимы. Вывод один – при появлении любого из перечисленных симптомов нужно незамедлительно идти к врачу. Врач назначит анализы, для которых обычно берут суставную жидкость, и определит точную причину возникновения боли, а также назначит адекватное лечение.
Коксартроз или деформирующий остеоартроз
Это наиболее распространенное заболевание тазобедренного сустава возникает внезапно, либо ему предшествует ряд других болезней. К врожденным причинам коксартроза относят вывих бедра и дисплазию. Существуют еще не воспалительные заболевания, воспалительные (коксит) и травматические – это ушибы, переломы и вывихи. Боль в области тазобедренного сустава незначительна в самом начале заболевания. Когда она усиливается, появляется скованность в движениях, обычно обращаются к врачу, но заболевание уже запущено, а значит вылечить его сложнее. Необходимо вовремя обратиться к опытному специалисту. Только врач с достаточным опытом сможет поставить безошибочный диагноз и назначить лечение именно коксартроза, а не, например, артроза коленного сустава. Ошибка в диагнозе зачастую связана с особенностью болевых ощущений – иногда боль чувствуется именно в колене. Поэтому опыт врача очень важен на этапе диагностики заболевания.
Лечение коксартроза
Если вовремя обратиться к врачу и не запустить болезнь, можно вылечить сустав без операции. Это относится к заболеванию коксартроза первой и второй стадии. Третья стадия характерна полным разрушением сустава. Здесь может помочь только операция по его замене протезом. Лечение коксартроза включает в себя на начальном этапе прием нестероидов, чей состав оказывает противовоспалительное действие. Благодаря нестероидным препаратам устраняются болевые ощущения и отек. Но увлекаться приемом таких препаратов нельзя – они могут стать причиной нарушения деятельности пищеварительной системы, а также могут сделать невозможным восстановление хряща. Назначаются лекарства сосудорасширяющего действия, хондопротекторы, которые, к слову сказать, обладают как обезболивающим, так и восстановительным действием. Применение мазей без использования другого лечения не имеет здравого смысла. Мазь согреет, расширит сосуды и снимет спазм на какое-то время, но восстановления тканей происходить не будет, а, следовательно, болезнь будет развиваться дальше.
Благодаря тазобедренным суставам человек может вынести большие нагрузки и оставаться подвижным, ведя активный образ жизни. Поэтому любую боль в области бедра нельзя оставлять без внимания. Только врач поставит точный диагноз и назначит лечение, способное вернуть активность и свободу движения.
www.syl.ru


 Варусная деформация. Хорошо заметные внешне колени «колесом» усиливают нагрузку на тазобедренный сустав и приводят к его преждевременному стиранию. Часто такое возникает у подростков. Больной в этом случае замечает, что сустав ноет и щелкает;
Варусная деформация. Хорошо заметные внешне колени «колесом» усиливают нагрузку на тазобедренный сустав и приводят к его преждевременному стиранию. Часто такое возникает у подростков. Больной в этом случае замечает, что сустав ноет и щелкает;







 Рекомендуем узнать, можно ли есть финики беременным.
Рекомендуем узнать, можно ли есть финики беременным. Межреберная невралгия сама по себе при беременности не несет тератогенного влияния на плод. Тем более, если патология вызвана физиологическими причинами. В большинстве случаев после родов все симптомы болезни проходят без следа.
Межреберная невралгия сама по себе при беременности не несет тератогенного влияния на плод. Тем более, если патология вызвана физиологическими причинами. В большинстве случаев после родов все симптомы болезни проходят без следа. Рекомендуем прочитать, можно ли делать татуировки при беременности.
Рекомендуем прочитать, можно ли делать татуировки при беременности.

 Привести к такому состоянию способны причины.
Привести к такому состоянию способны причины.
 Развитие межреберной невралгии наблюдается в основном в 3 триместре беременности. После 24 недель матка поднимается высоко, оказывая большое давление на диафрагму. Из-за уменьшения межреберных промежутков и сдавливания волокон нервов у беременной могут возникать следующие признаки, указывающие на наличие невралгии:
Развитие межреберной невралгии наблюдается в основном в 3 триместре беременности. После 24 недель матка поднимается высоко, оказывая большое давление на диафрагму. Из-за уменьшения межреберных промежутков и сдавливания волокон нервов у беременной могут возникать следующие признаки, указывающие на наличие невралгии: Перед началом лечения невралгии беременной нужно пройти обследование. Это позволит выяснить, почему развилась патология, выявить стадию развития болезни и определить проблемные участки.
Перед началом лечения невралгии беременной нужно пройти обследование. Это позволит выяснить, почему развилась патология, выявить стадию развития болезни и определить проблемные участки.































 Лечение шума в ушах лучше не откладывать на потом. Чем быстрее начать, тем эффективнее будет лечение.
Лечение шума в ушах лучше не откладывать на потом. Чем быстрее начать, тем эффективнее будет лечение.


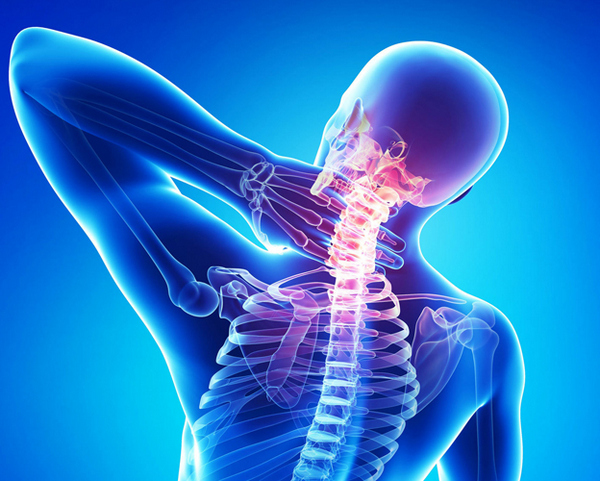
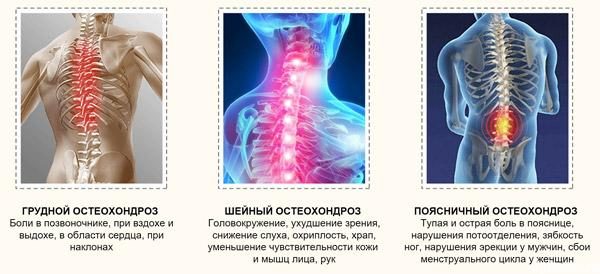
 Важно убрать неврологическую симптоматику — шум, возникающий в ушах, снижение зрения — и снять болевой синдром, характерный для остеохондроза в шейной области позвоночника.
Важно убрать неврологическую симптоматику — шум, возникающий в ушах, снижение зрения — и снять болевой синдром, характерный для остеохондроза в шейной области позвоночника.
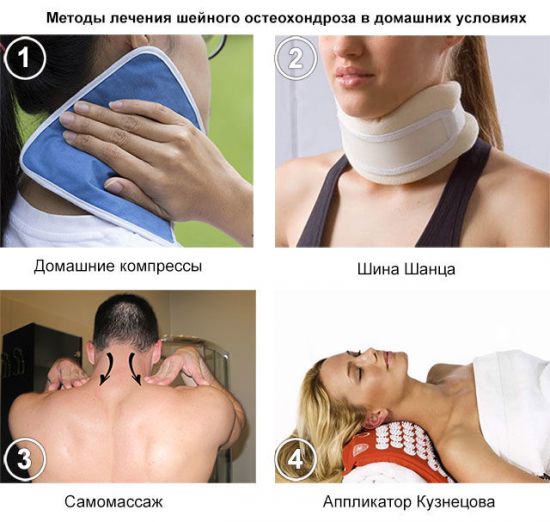
 Давление пальцами во время массажа при остеохондрозе должно быть незначительным. На каждый прием приходится 4 массажных движения. Техника массажа шейного отдела проста, не требует специальных навыков. Можно выполнять в домашних условиях.
Давление пальцами во время массажа при остеохондрозе должно быть незначительным. На каждый прием приходится 4 массажных движения. Техника массажа шейного отдела проста, не требует специальных навыков. Можно выполнять в домашних условиях.

 Шум в ушах при шейном остеохондрозе – проявление кохлео-вестибулярного синдрома
Шум в ушах при шейном остеохондрозе – проявление кохлео-вестибулярного синдрома Нимесулид – один из препаратов, который может быть назначен в составе комплексной терапии шейного остеохондроза
Нимесулид – один из препаратов, который может быть назначен в составе комплексной терапии шейного остеохондроза Анна Козлова
Медицинский журналист Об авторе
Анна Козлова
Медицинский журналист Об авторе













 В результате их прогрессирования происходит сбой в работе иммунитета, что приводит к тому, что организм не способен самостоятельно противостоять действию патогенных агентов.
В результате их прогрессирования происходит сбой в работе иммунитета, что приводит к тому, что организм не способен самостоятельно противостоять действию патогенных агентов.


 Если причиной возникновения воспалительного процесса послужили патогенные микроорганизмы, обязательным является применение антибиотиков широкого спектра действия. Это могут быть тетрациклины или пенициллины. При обнаружении специфической флоры назначают соответствующую терапию, к примеру, противотуберкулезные препараты. Иногда необходимо применение противогрибковых средств.
Если причиной возникновения воспалительного процесса послужили патогенные микроорганизмы, обязательным является применение антибиотиков широкого спектра действия. Это могут быть тетрациклины или пенициллины. При обнаружении специфической флоры назначают соответствующую терапию, к примеру, противотуберкулезные препараты. Иногда необходимо применение противогрибковых средств.








 Строение височно-нижнечелюстного сустава. Нажмите на фото для увеличения
Строение височно-нижнечелюстного сустава. Нажмите на фото для увеличения Анатомия ВНЧС. Нажмите на фото для увеличения
Анатомия ВНЧС. Нажмите на фото для увеличения Мышцы и связки, имеющие отношение к ВНЧС. Нажмите для увеличения
Мышцы и связки, имеющие отношение к ВНЧС. Нажмите для увеличения

 Магнитно-резонансная томография височно-нижнечелюстного сустава. Нажмите на фото для увеличения
Магнитно-резонансная томография височно-нижнечелюстного сустава. Нажмите на фото для увеличения Нажмите на фото для увеличения
Нажмите на фото для увеличения Нажмите на фото для увеличения
Нажмите на фото для увеличения Капа из эластичного полимера для лечения дисфункции ВНЧС
Капа из эластичного полимера для лечения дисфункции ВНЧС Артроскопия височно-нижнечелюстного сустава
Артроскопия височно-нижнечелюстного сустава ВНЧС
ВНЧС Капсулит
Капсулит Бактерии
Бактерии Бруксизм
Бруксизм Антисептик
Антисептик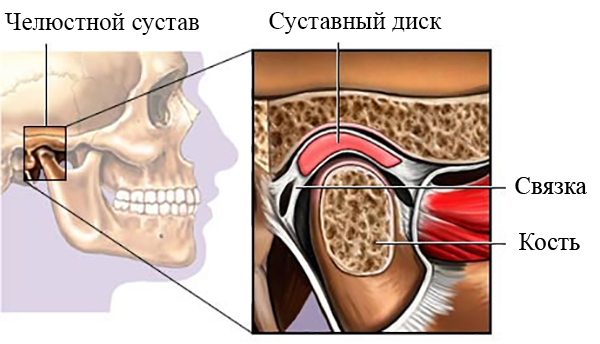



 Гормональная терапия способствует остановке процесса потери костной тканью кальция. Помогает лечение восстановить обменные процессы. Благодаря такому механизму действия гормональных препаратов на организм боль в суставах проходит, налаживается их нормальное функционирование.
Гормональная терапия способствует остановке процесса потери костной тканью кальция. Помогает лечение восстановить обменные процессы. Благодаря такому механизму действия гормональных препаратов на организм боль в суставах проходит, налаживается их нормальное функционирование.



 Каждая женщина с момента наступления менопаузы должна начинать регулярно принимать витаминные и минеральные комплексы. Выбирая препараты, нужно ориентироваться на их состав. В комплексах обязательно должен присутствовать витамин D. Без этого вещества кальций не сможет полноценно усваиваться костными тканями. Витаминные комплексы:
Каждая женщина с момента наступления менопаузы должна начинать регулярно принимать витаминные и минеральные комплексы. Выбирая препараты, нужно ориентироваться на их состав. В комплексах обязательно должен присутствовать витамин D. Без этого вещества кальций не сможет полноценно усваиваться костными тканями. Витаминные комплексы:

 Боли в суставах при климаксе
Боли в суставах при климаксе Боли в коленях при климаксе
Боли в коленях при климаксе Климактерический артрит
Климактерический артрит Диагностика заболеваний при климаксе
Диагностика заболеваний при климаксе Климонорм противоклимактерическое средство
Климонорм противоклимактерическое средство Румалон для уколов
Румалон для уколов
















 шейный остеохондроз
шейный остеохондроз

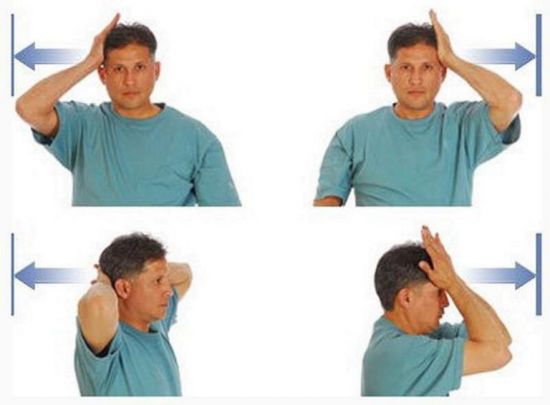
 Упражнения при шейном остеохондрозе
Упражнения при шейном остеохондрозе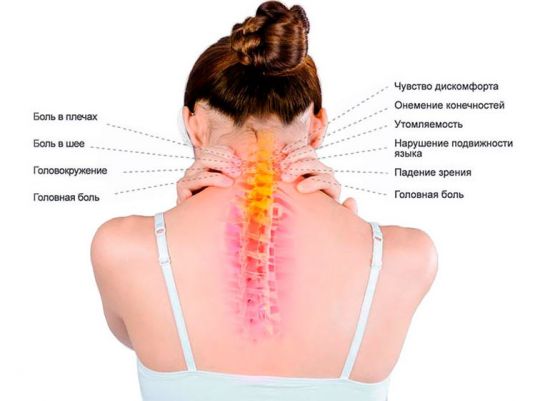








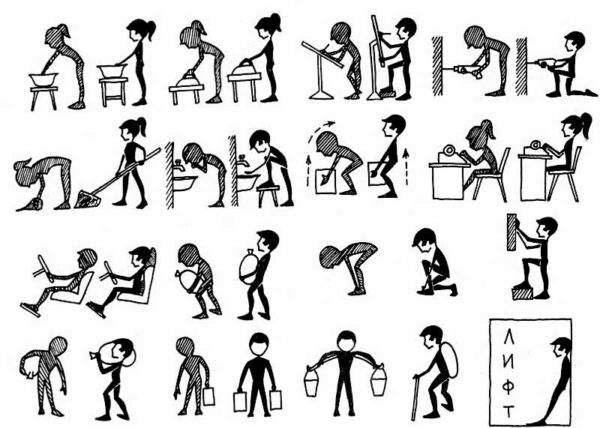






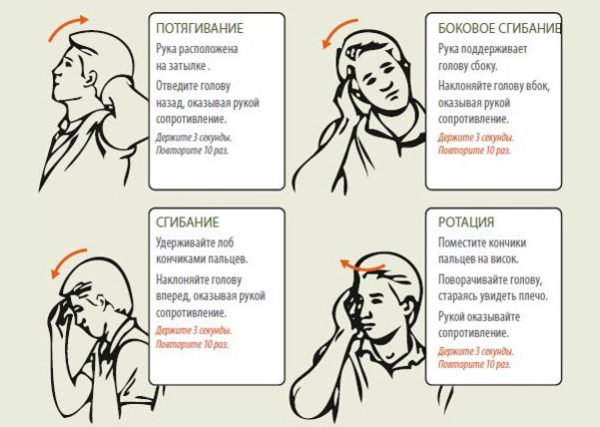

 При поражении ШОХ мозг недополучает питательные вещества, происходит блокировка кровеносных сосудов. Чаще всего мужчины жалуются на мигрени и головокружение. Мужчин начинает беспокоить:
При поражении ШОХ мозг недополучает питательные вещества, происходит блокировка кровеносных сосудов. Чаще всего мужчины жалуются на мигрени и головокружение. Мужчин начинает беспокоить: Не всегда хрустящие движения в шейном отделе сигнализируют об опасных заболеваниях, что указывают на патологические процессы. Он может быть спровоцирован генетическими предрасположенностями. Чаще всего появляется в результате увеличения нагрузки на шейный отдел. Ещё одна причина – это спазм или максимальное расслабление мышц, которые не успевают реагировать на сокращения.
Не всегда хрустящие движения в шейном отделе сигнализируют об опасных заболеваниях, что указывают на патологические процессы. Он может быть спровоцирован генетическими предрасположенностями. Чаще всего появляется в результате увеличения нагрузки на шейный отдел. Ещё одна причина – это спазм или максимальное расслабление мышц, которые не успевают реагировать на сокращения. У мужчины появляется пилена в глазах, появляются белые пятна, напоминающие мелких мух. Со временем картинка становится то четкой, потом резко мутнеет, такие вспышки могут происходить спустя несколько минут, так и продолжаться на постоянной основе. Они могут прекращаться сами по себе спустя некоторое время, а редко, мужчина начинает дезориентироваться во времени и пространстве.
У мужчины появляется пилена в глазах, появляются белые пятна, напоминающие мелких мух. Со временем картинка становится то четкой, потом резко мутнеет, такие вспышки могут происходить спустя несколько минут, так и продолжаться на постоянной основе. Они могут прекращаться сами по себе спустя некоторое время, а редко, мужчина начинает дезориентироваться во времени и пространстве.
 Если мужчина ощущает ряд симптомов, что провоцируют ШОХ лучше сразу обратиться к специалисту. К какому обратиться:
Если мужчина ощущает ряд симптомов, что провоцируют ШОХ лучше сразу обратиться к специалисту. К какому обратиться: Лечение – комплексная терапия, в зависимости от этапа развития недуга длится от 30 до 90 дней интенсивной терапии и 12 месяцев поддерживающих мероприятий, чтобы закрепить результаты и профилактики рецидивов.
Лечение – комплексная терапия, в зависимости от этапа развития недуга длится от 30 до 90 дней интенсивной терапии и 12 месяцев поддерживающих мероприятий, чтобы закрепить результаты и профилактики рецидивов.



























 Рецепт 2.
Рецепт 2.






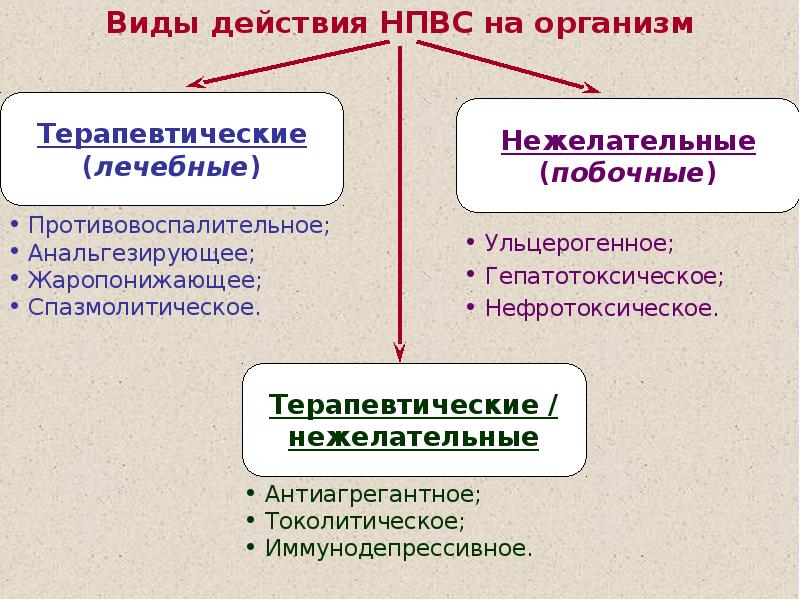




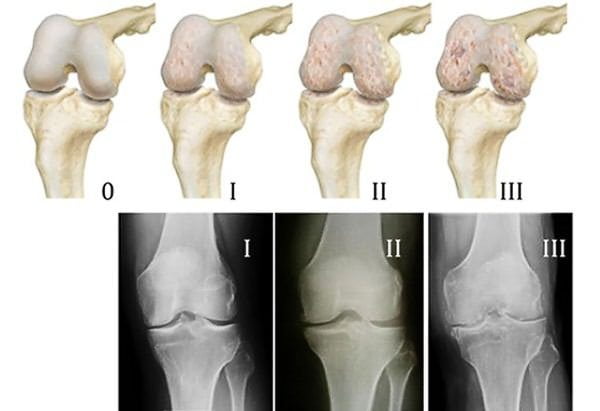
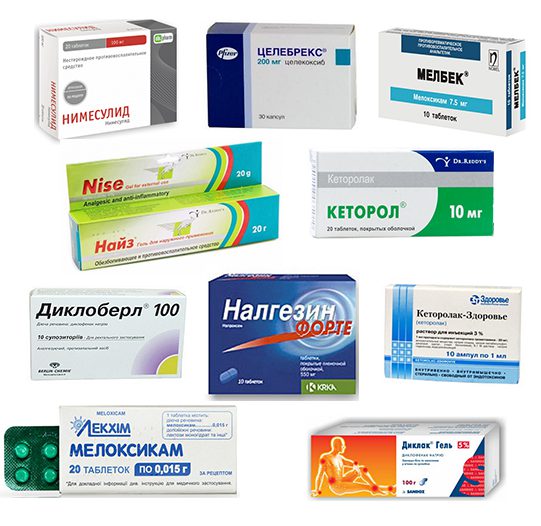
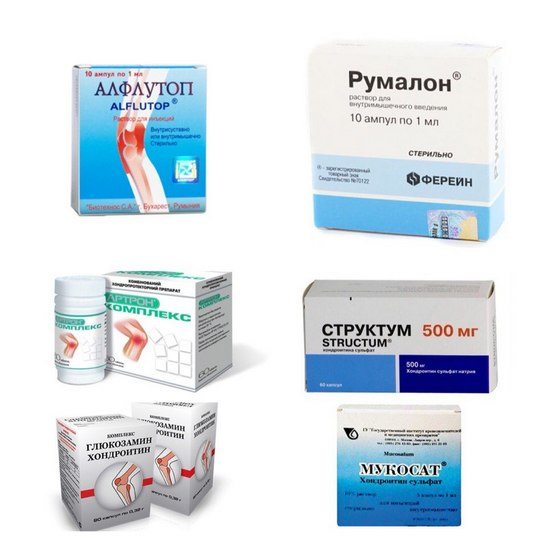



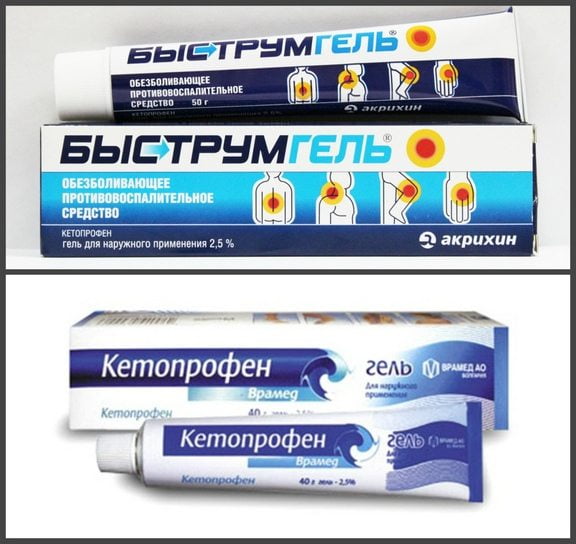
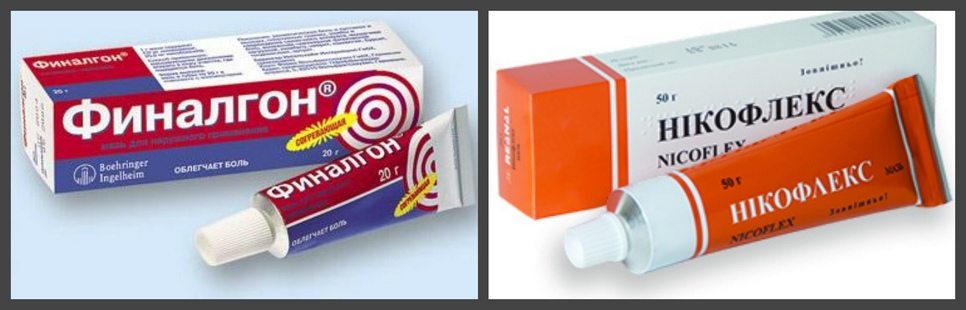
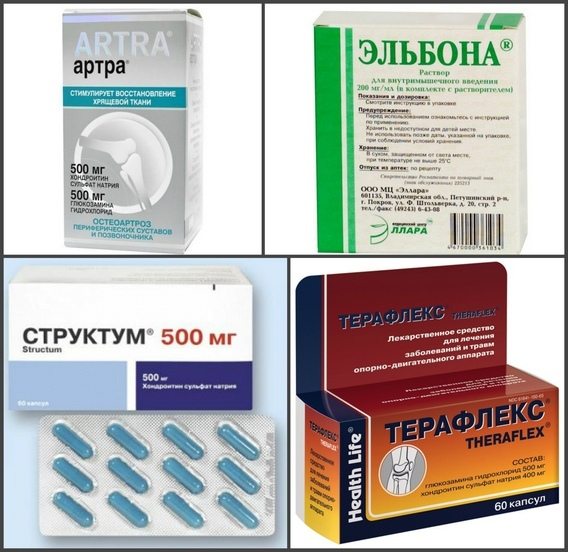

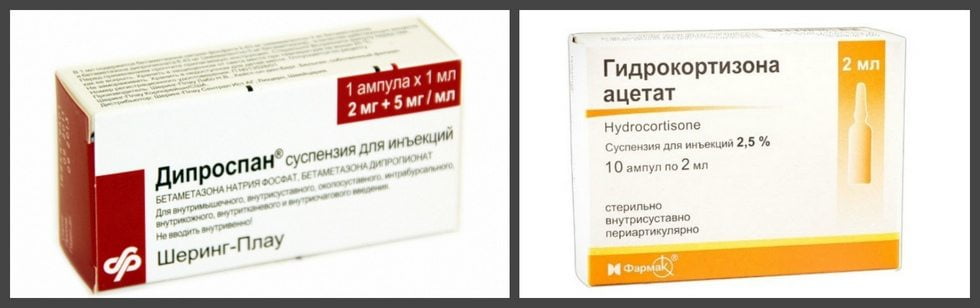



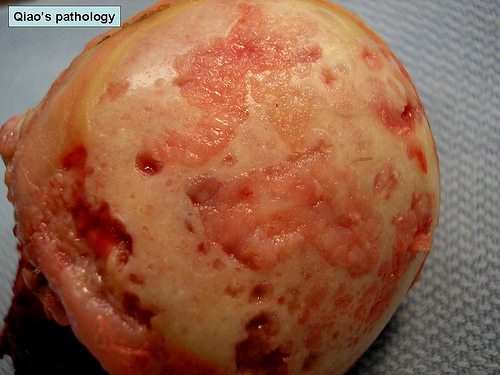
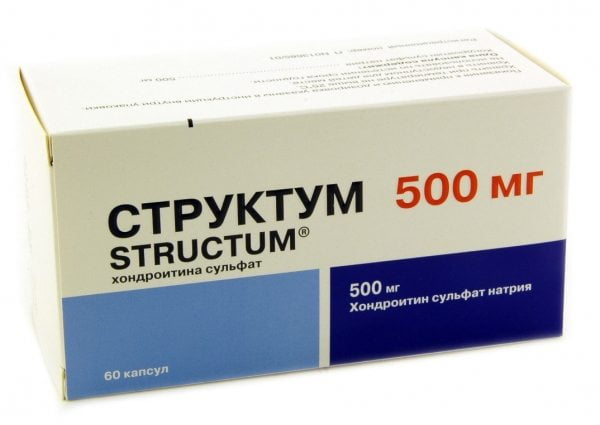
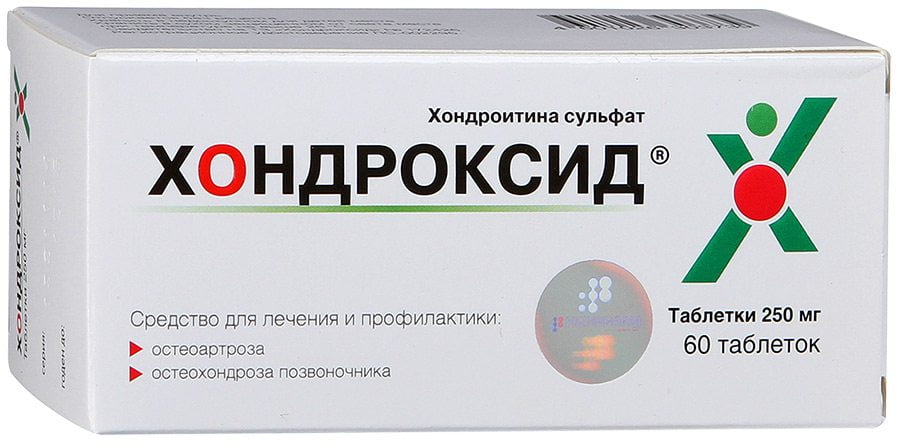


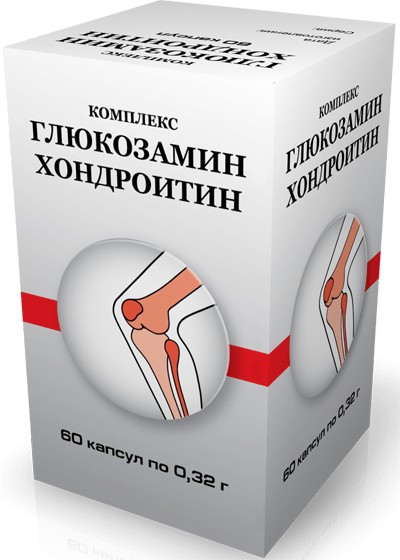





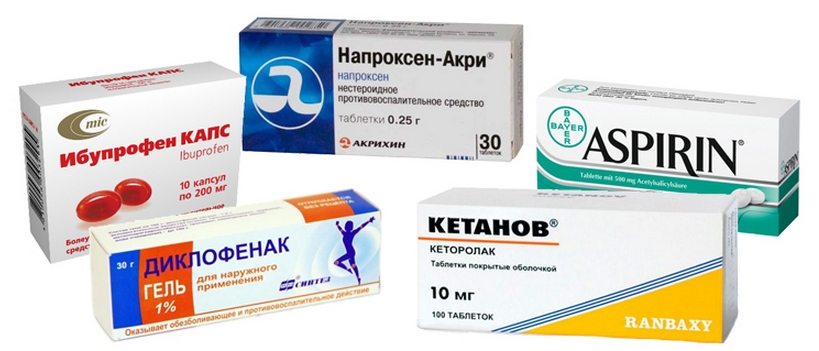
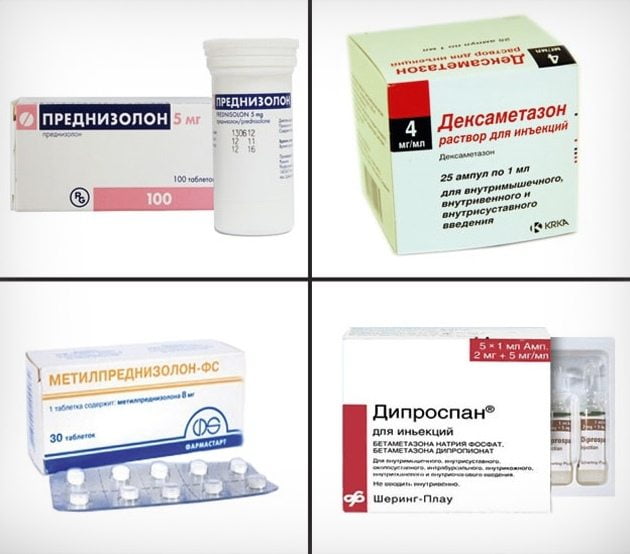
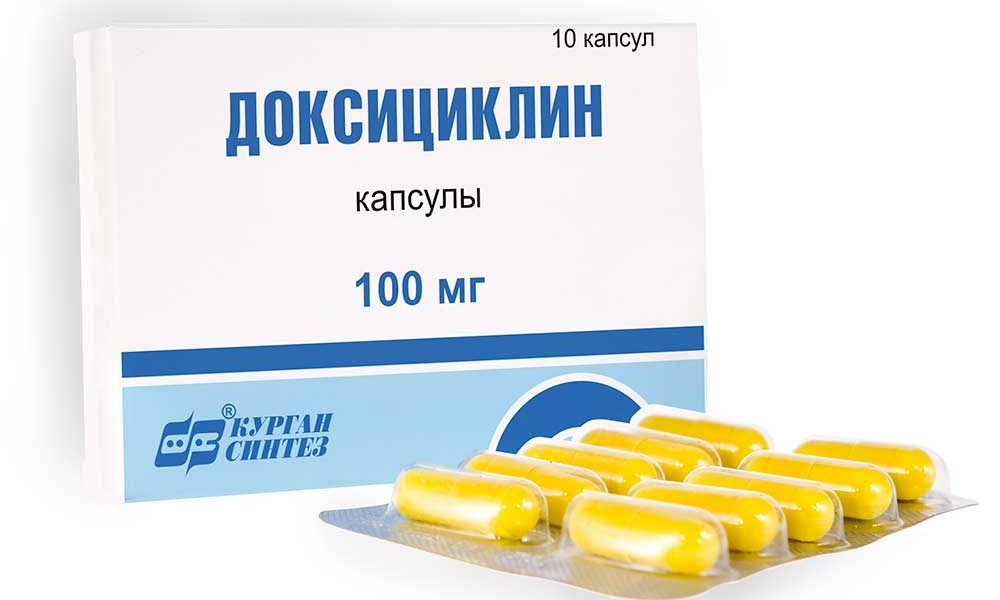

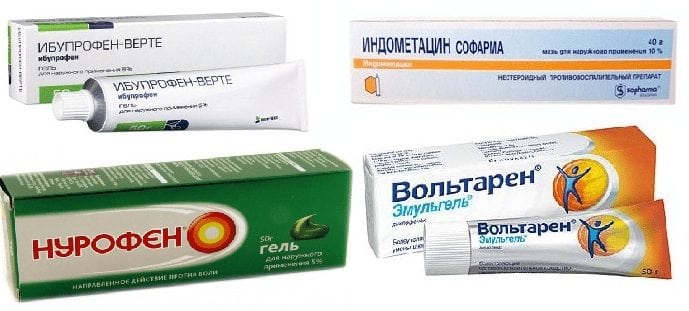

 Мышцы и суставы несут колоссальную нагрузку.
Мышцы и суставы несут колоссальную нагрузку. Медицина предлагает для лечения суставных патологий несколько методов. Различия можно встретить в терапии, направленной на купирование боли, выявлении причины, укреплении мышечных тканей, снятии воспаления.
Медицина предлагает для лечения суставных патологий несколько методов. Различия можно встретить в терапии, направленной на купирование боли, выявлении причины, укреплении мышечных тканей, снятии воспаления. Морфин
Морфин Диклофенак
Диклофенак Целекоксиб
Целекоксиб Арава
Арава
 в составе есть хондроитинсульфат, являющийся строительным элементом для суставов, например, Хондроксид, Мукосат, Артрон, Хондролон;
в составе есть хондроитинсульфат, являющийся строительным элементом для суставов, например, Хондроксид, Мукосат, Артрон, Хондролон; Хондролон.
Хондролон. Метипред
Метипред Большего результата добиваются при лечении всей суставной структуры, включающей не только сустав, но и ткани, соединительные элементы, хрящи, связки, кости.
Большего результата добиваются при лечении всей суставной структуры, включающей не только сустав, но и ткани, соединительные элементы, хрящи, связки, кости. крем здоров, представляющий собой новое поколение фитопрепаратов;
крем здоров, представляющий собой новое поколение фитопрепаратов;



















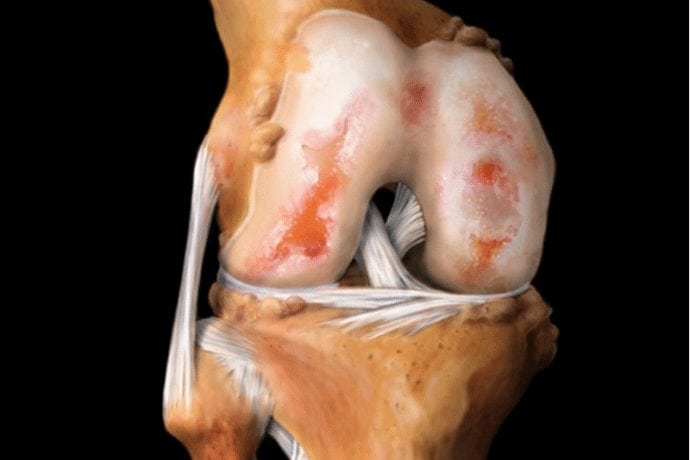
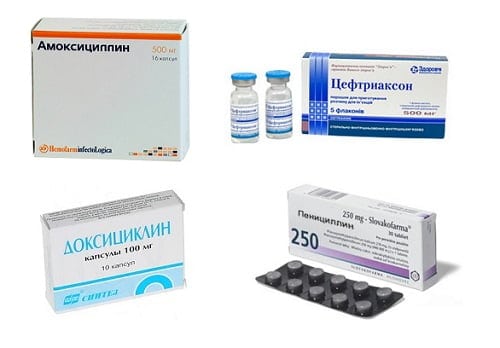
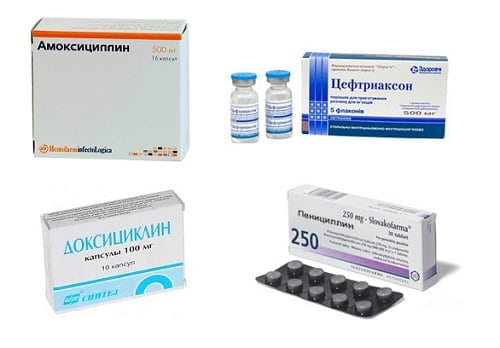
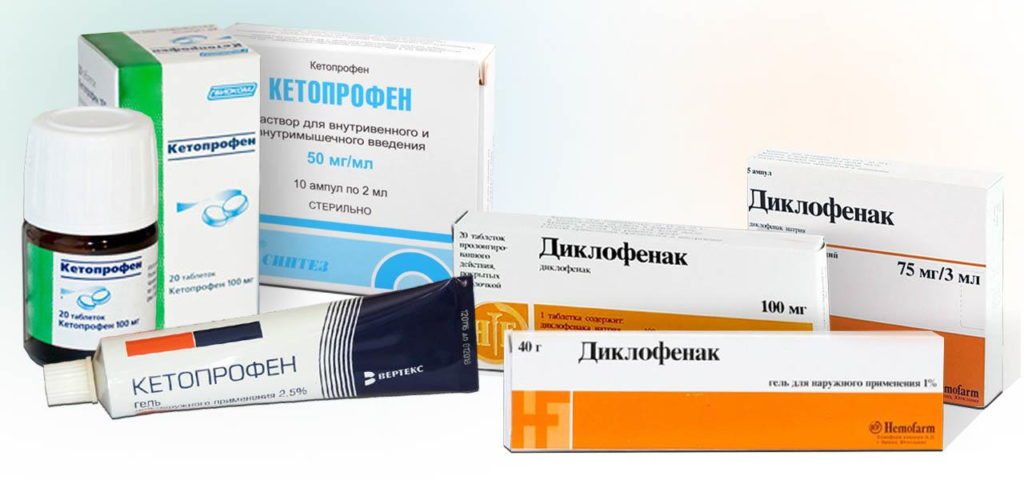
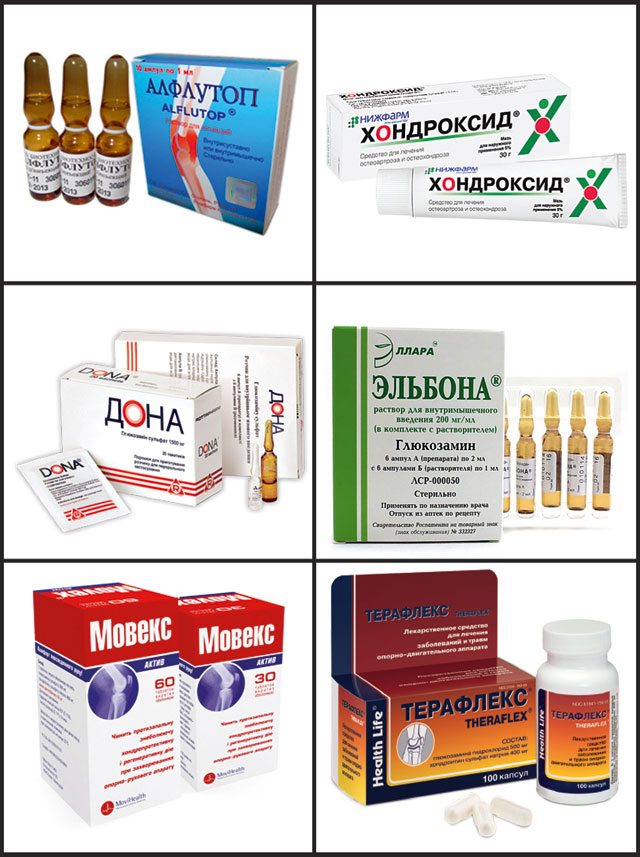
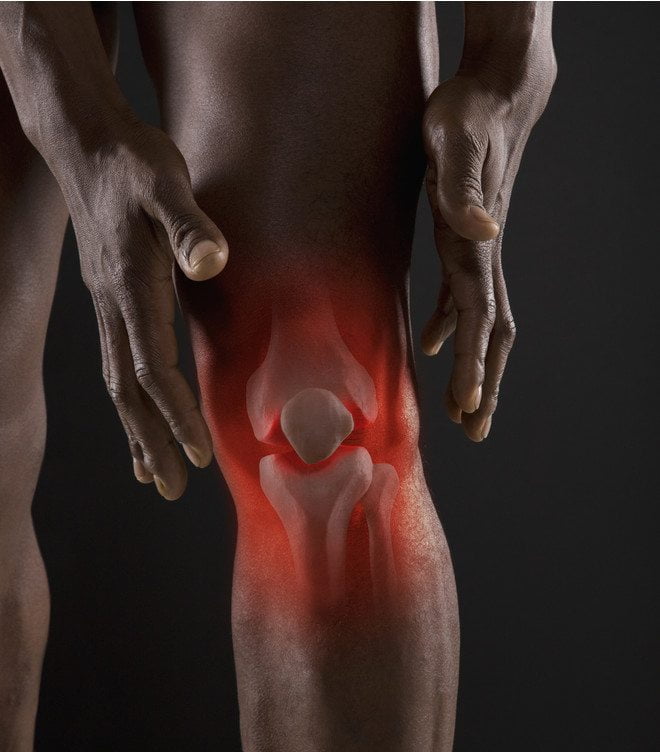
























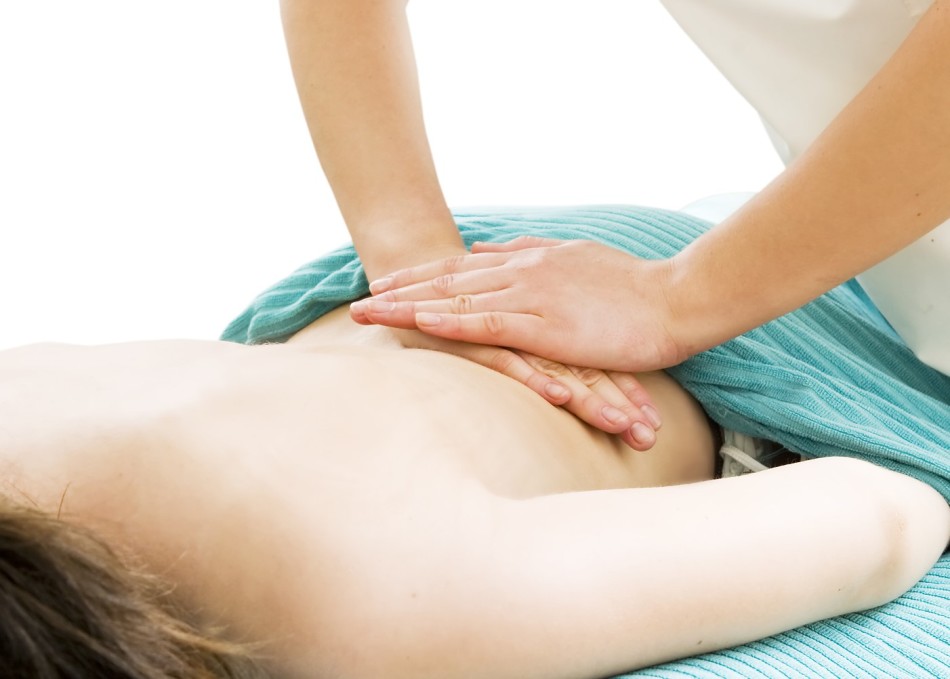








 Получить цены
Получить цены




 Загрузка…
Загрузка…