Щелочная минералка название – Как выбрать лучшую щелочную минеральную воду
Какая минеральная вода щелочная? | MedBoli.ru
Щелочная вода – натуральный продукт, который можно использовать для лечения и профилактики заболеваний, предотвращения преждевременного старения. Минералку нельзя назвать лекарственным средством, но у неё есть определённые правила употребления, противопоказания, которые следует учитывать при питье, чтобы не навредить здоровью.

Щелочная вода благотворно влияет на организм
Какая вода считается щелочной?
В медицинской литературе щелочной водой называют продукт, который получен из природных источников, содержит минеральные соли, имеет pH выше нейтрального – более 7 единиц.
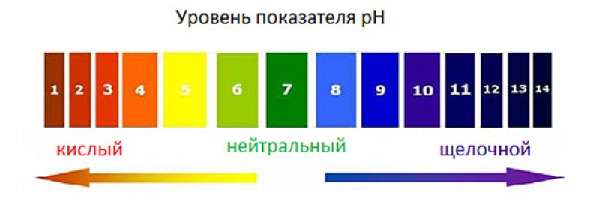
Вода считается щелочной, если уровень pH превышает 7
Щелочная вода бывает с газом или негазированной, врачи рекомендуют использовать её в качестве дополнительного терапевтического средства для устранения и предотвращения заболеваний пищеварительной, сердечно-сосудистой, мочевыводящей системы, повышения работоспособности.
Тёплое молоко со щелочной минералкой – лучшее средство для лечения влажного кашля, напиток способствует лучшему отхождению мокроты, устраняет инфекцию, укрепляет защитные силы организма.
Состав щелочной минеральной воды
Щелочная минералка – гидрокарбонатная вода, содержит много минеральных солей, ионов минералов, основу составляют щёлочноземельные металлы.
Что входит в состав:
- магнезия, магний;
- ионы натрия;
- бор, фтор;
- натрий, кальций;
- кремниевая кислота;
- алюминий.
Состав продукта может значительно отличаться, в зависимости от того, где расположен природный источник.
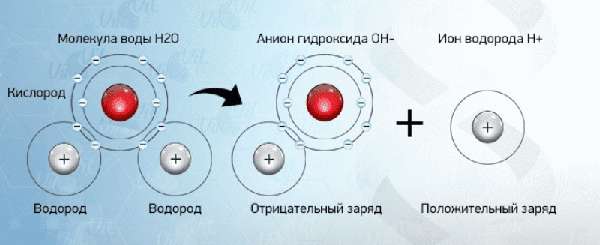
В состав щелочной воды входят ионы минералов
Принцип действия
Щелочная минералка предназначена для устранения дефицита минералов и полезных микроэлементов в организме, восстановления оптимального кислотно-щелочного баланса. Принцип действия основан на взаимодействии щелочных металлов с водой – в результате реакции выделяется водород, который необходим всем клеткам для выполнения ими своих функций в полном объёме.
Как целебная вода действует на организм:
- регулирует углеводный, жировой обмен;
- ускоряет процесс выведения шлаков, токсинов;
- препятствует появлению очагов воспаления;
- укрепляет защитные силы организма;
- благодаря магнию, улучшает память, работу головного мозга, сердечной мышцы;
- усиливает терапевтическое действие некоторых лекарственных препаратов.
При регулярном и правильном потреблении воды с высоким содержанием щелочей исчезают отёки, улучшается память, нормализуется вес, замедляются процессы старения. 
Щелочная вода улучшает работу головного мозга
Польза и вред для организма
Неправильное питание, стрессы провоцирует закисление организма, что чревато развитием тяжёлых заболеваний, снижением трудоспособности, нарушениями в работе иммунной системы. Щелочная вода помогает устранить излишки кислот, восстановить оптимальный уровень pH.
Полезные свойства:
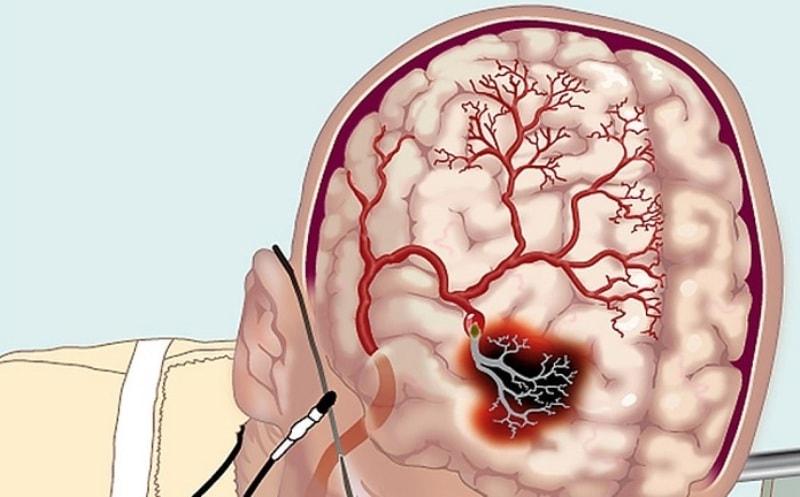
- При повышенной кислотности начинают воспаляться крупные сосуды, что постепенно приводит к нарушению кровообращения в головном мозге, развитию стенокардии, гипертонии. Щелочная минералка благотворно влияет на сердечно-сосудистую систему, помогает снизить риск возникновения опасных патологий.
- При чрезмерном скоплении кислоты в лёгких и бронхах органы дыхания становятся более восприимчивыми к вирусам и бактериям, люди начинают жаловаться на одышку, повышенную утомляемость даже при незначительных физических нагрузках, слабость. Лечебная вода восстанавливает процесс газообмена, улучшает дыхательные функции.
- Поджелудочная железа больше всего страдает от нехватки щелочей в организме – если происходит закисление организма, орган не может вырабатывать ферменты в полном объёме. Щелочная вода улучшает аппетит, перистальтику, помогает предотвратить развитие воспалительных процессов в ЖКТ.
- Благодаря высокому содержанию ионов водорода, щелочная вода способствует увеличению количества антиоксидантов, что способствует оздоровлению организма в целом, человек реже болеет простудами, гриппом.
- При избытке кислот нарушается работа мочевыделительной системы, чтобы предотвратить сбои в работе почек, организм начинает вытягивать щелочные элементы из костной ткани – развивается мочекаменная и почечнокаменная болезнь. Лечебная вода восстанавливает оптимальный уровень pH, позволяет избежать подобных проблем.
Предотвращает нарушения в кровообращении мозга
Чтобы предотвратить развитие опасных и тяжёлых болезней, достаточно употреблять по 200 мл щелочной минералки каждое утро за полчаса до завтрака. Напиток должен быть комнатной температуры, пить его нужно маленькими глотками.
При неправильном и неразумном употреблении лечебной воды, нарушается pH, при отсутствии кислот в желудке возникают проблемы с пищеварением, ухудшается состояние кожных покровов, слизистых оболочек. В щелочном продукте содержится много солей, которые могут накапливаться в организме, преобразовываться в камни. Основная опасность – метаболический алкалоз, заболевание сопровождается спутанностью сознания, рвотой, тремором, ощущением покалывания лица, рук.
Щелочную минеральную воду хорошим средством для профилактики онкологических заболеваний – результаты многочисленных исследований показали, что именно повышенная кислотность часто становится причиной роста злокачественных опухолей.
Показания щелочной воды
Щелочные воды часто назначают при проблемах с желудком, печенью, жёлчным пузырём – продукт прекрасно помогает при изжоге, отрыжке, устраняет чувство тяжести после переедания, но это далеко не полный список показаний.
При каких заболеваниях полезно пить щелочную минералку:
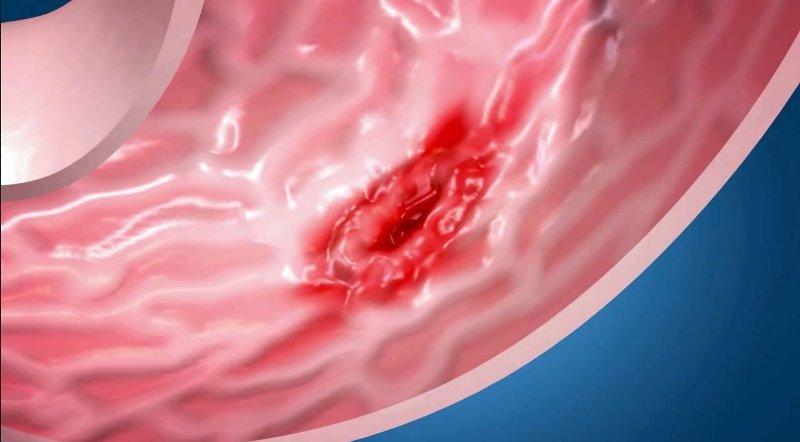
- язва желудка;
- заболевания печени, поджелудочной железы – гепатит, панкреатит;
- цистит, камни и песок в мочевом пузыре;
- гастрит с повышенной кислотностью;
- инсулинозависимый диабет;
- некомпенсированный ацидоз – кислотно-щелочной дисбаланс, на фоне которого наблюдается значительное ухудшение самочувствия в целом;
- стрессы, нервное и физическое переутомление, хроническое недосыпание, авитаминоз;
- аритмия, гипертония и гипотензия, тромбофлебит;
- нарушение процессов обмена в организме, ожирение;
- подагра;
- инфекционные заболевания.
Полезна при язве желудка
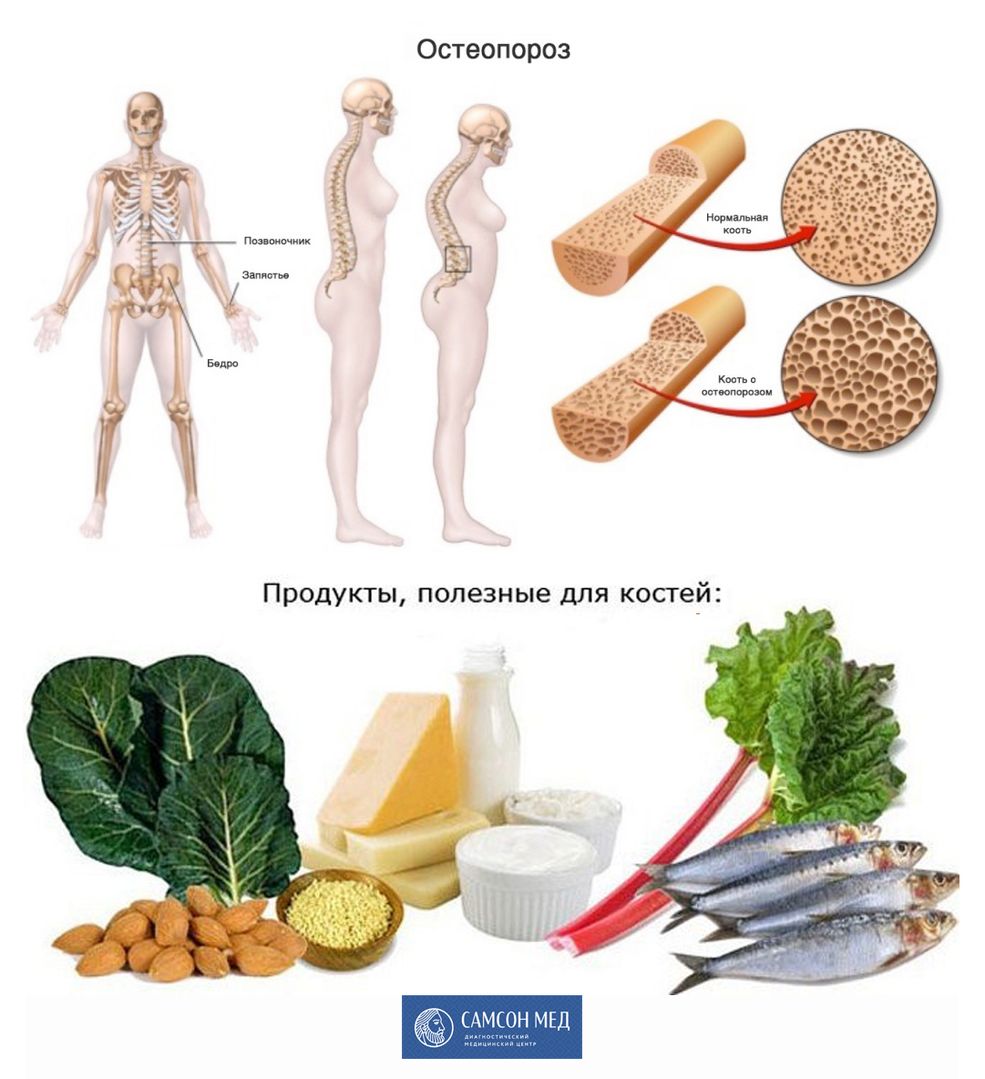
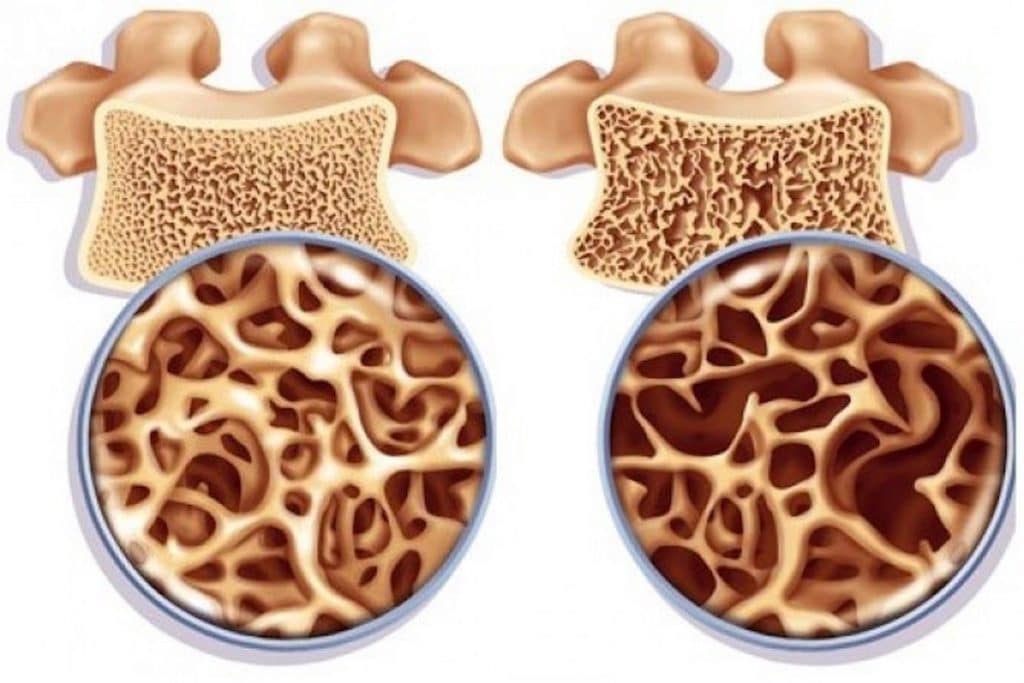
Благодаря уникальному составу, щелочная минералка снижает риск развития остеопороза. Кости становятся крепче, что немаловажно для женщин во время климакса, людей преклонного возраста, любителей крепкого кофе.
Противопоказания
Щелочная вода считается лечебной, но при некоторых заболеваниях принимать её противопоказано.
Основные противопоказания:
- хронические дисфункции почек, пиелонефрит;
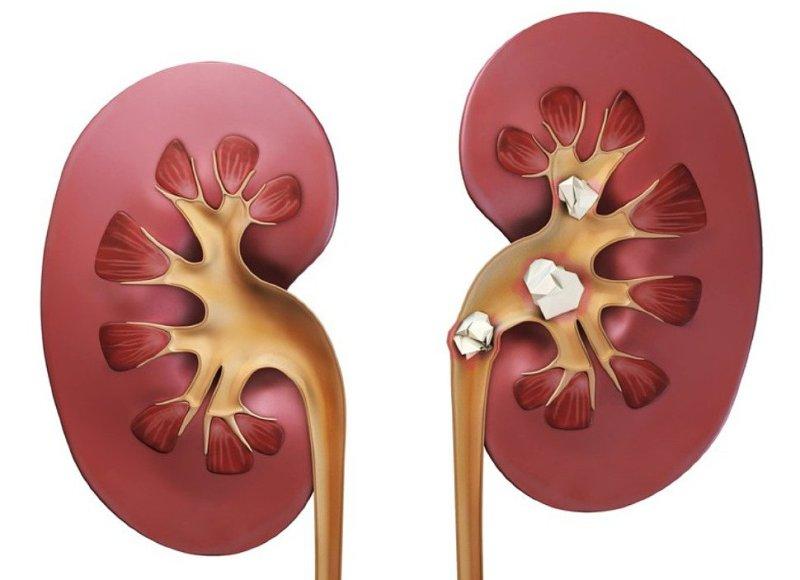
- мочекаменная болезнь;
- инсулинозависимый вид диабета;
- проблемы с мочевыводящими путями, при которых в организме скапливаются соли, излишки минералов.
Важно!Щелочная минеральная вода не предназначена для постоянного питья, в сутки можно употреблять не более 600 мл лечебного напитка, начинать нужно с 200 мл/день, дозировку необходимо увеличивать постепенно. 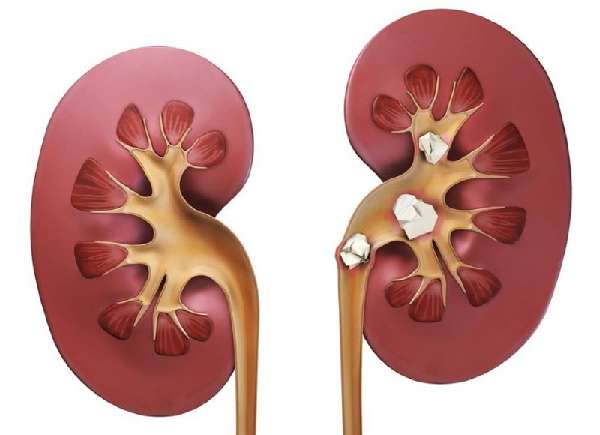
Нельзя употреблять щелочную воду, если имеются камни в почках
Список щелочных минеральных вод
Лучшие источники щелочных вод расположены в Грузии, России, Украине, они отличаются составом, терапевтическим действием, неизменной остаётся польза для организма.
| Название | Где производят | Краткое описание |
| Боржоми | Грузия | Самая полезная лечебная вода, содержит 6 г/Л солей, 90% гидрокарбонатов. Хорошо помогает при гастрите, панкреатите, язве, колите, нарушении процессов обмена. Аналог Боржоми по составу и терапевтическому действию – вода Нафтуся. |
| Набеглави | Грузия | Лечебная минеральная вода, применяют для профилактики и улучшения самочувствия при заболеваниях органов ЖКТ, восстановления процессов обмена в организме. |
| Аривали (Нагутская-26) | Россия | Лечебно-столовая вода, отличается приятным вкусом. Помогает при язве, рефлюксной болезни, гастрите, патологиях печени и органов мочевыводящей системы, её часто назначают после операций на желудке, гипертонии, ишемии. |
| Ессентуки № 4 | Россия | Лечебно-столовая слабощелочная вода, улучшает состояние при почечных и печёночных патологиях, заболеваниях желудка, кишечника, мочевого пузыря. |
| Ессентуки № 17 | Россия | Лечебная вода с высоким уровнем минерализации, помогает при подагре, проблемах с желудком, лёгкой форме диабета. |
| Нарзан | Россия (Кисловодск) | Лечебная вода с высоким содержанием магния, образуется при таянье ледников Эльбруса. Оказывает лечебное действие при цистите, уретрите, ожирении, болезнях сердца, сосудов, органов пищеварительной системы, нервных расстройствах. |
| Новотерская | Кавказ | Лучшая лечебно-столовая вода, бывает с газом и негазированная. Незаменима при панкреатите, гастрите, язве, гепатите, холецистите, проблемах мочевыводящей системы. |
| Поляна Квасова | Украина | Вода с высоким уровнем минерализации, помогает при различных патологиях ЖКТ, выводит слизь из органов дыхания и желудка, обладает лёгким слабительным действием. |
| Лужанская | Украина (Закарпатье) | Лечебно-столовая вода, отличается высоким содержанием солей, низкой минерализацией. Помогает устранить повышенную кислотность, быстро избавляет от изжоги, вздутия, её рекомендуют пить при гастрите, избыточном весе. |
При гиперацидном гастрите можно употреблять минеральную щелочную воду, но только обязательно без газа.
Как приготовить в домашних условиях
Щелочную воду можно получить в домашних условиях, возможно, она не будет обладать столь выраженным терапевтическим действием, но поможет восполнить дефицит полезных элементов в организме.
Как сделать лечебную воду самостоятельно:
- В 480 мл очищенной или родниковой воды растворить 1,2 г соды, хорошо перемешать. Напиток не подходит для людей, которые придерживаются диеты с пониженным содержанием натрия.
- В 1 л воды добавить по 1 ч. л. соды и соли, мешать до полного растворения ингредиентов.
- Вымыть крупный лимон, разрезать неочищенный плод на 8 частей, дольки положить в 1,5 л чистой воды, добавить 2,5 г соли, оставить на 12 часов при комнатной температуре.
- При проблемах с суставами необходимо очистить от плёнки и белка скорлупу 1 яйца, растолочь в мелкую крошку, залить 1 л воды – напиток будет готов, как только вся скорлупа осядет на дно.
Лучший вариант для оздоровления организма – талая вода. Очищенную воду налить в ёмкость, заморозить до появления тонкой корочки, лёд разбить, жидкость перелить в другую форму, повторно заморозить на 75%. Незамёрзшую воду вылить, льду дать растаять при комнатной температуре – целебный напиток готов.
Воду домашнего производства следует выпить в течение 2–3 часов после приготовления.
Щелочная минеральная вода помогает улучшить самочувствие и ускорить процесс выздоровления при заболеваниях пищеварительной, дыхательной, эндокринной системы, усиливает действие лекарственных препаратов. Но не следует переоценивать её лечебные свойства, даже самый полезный напиток не сможет полноценно заменить серьёзную терапию.
 Загрузка…
Загрузка…medboli.ru
список названий, польза и вред
Щелочная вода – натуральный продукт, который можно использовать для лечения и профилактики заболеваний, предотвращения преждевременного старения. Минералку нельзя назвать лекарственным средством, но у неё есть определённые правила употребления, противопоказания, которые следует учитывать при питье, чтобы не навредить здоровью.


Щелочная вода благотворно влияет на организм
Какая вода считается щелочной?
В медицинской литературе щелочной водой называют продукт, который получен из природных источников, содержит минеральные соли, имеет pH выше нейтрального – более 7 единиц.
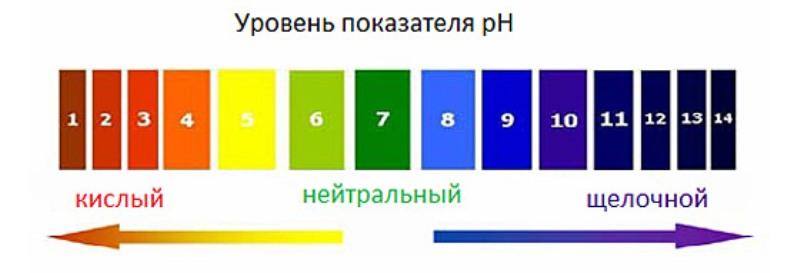

Вода считается щелочной, если уровень pH превышает 7
Щелочная вода бывает с газом или негазированной, врачи рекомендуют использовать её в качестве дополнительного терапевтического средства для устранения и предотвращения заболеваний пищеварительной, сердечно-сосудистой, мочевыводящей системы, повышения работоспособности.
Тёплое молоко со щелочной минералкой – лучшее средство для лечения влажного кашля, напиток способствует лучшему отхождению мокроты, устраняет инфекцию, укрепляет защитные силы организма.
Состав щелочной минеральной воды
Щелочная минералка – гидрокарбонатная вода, содержит много минеральных солей, ионов минералов, основу составляют щёлочноземельные металлы.
Что входит в состав:
- магнезия, магний;
- ионы натрия;
- бор, фтор;
- натрий, кальций;
- кремниевая кислота;
- алюминий.
Состав продукта может значительно отличаться, в зависимости от того, где расположен природный источник.

В состав щелочной воды входят ионы минералов
Принцип действия
Щелочная минералка предназначена для устранения дефицита минералов и полезных микроэлементов в организме, восстановления оптимального кислотно-щелочного баланса. Принцип действия основан на взаимодействии щелочных металлов с водой – в результате реакции выделяется водород, который необходим всем клеткам для выполнения ими своих функций в полном объёме.
Как целебная вода действует на организм:
- регулирует углеводный, жировой обмен;
- ускоряет процесс выведения шлаков, токсинов;
- препятствует появлению очагов воспаления;
- укрепляет защитные силы организма;
- благодаря магнию, улучшает память, работу головного мозга, сердечной мышцы;
- усиливает терапевтическое действие некоторых лекарственных препаратов.

Щелочная вода улучшает работу головного мозга
Польза и вред для организма
Неправильное питание, стрессы провоцирует закисление организма, что чревато развитием тяжёлых заболеваний, снижением трудоспособности, нарушениями в работе иммунной системы. Щелочная вода помогает устранить излишки кислот, восстановить оптимальный уровень pH.
Полезные свойства:
- При повышенной кислотности начинают воспаляться крупные сосуды, что постепенно приводит к нарушению кровообращения в головном мозге, развитию стенокардии, гипертонии. Щелочная минералка благотворно влияет на сердечно-сосудистую систему, помогает снизить риск возникновения опасных патологий.
- При чрезмерном скоплении кислоты в лёгких и бронхах органы дыхания становятся более восприимчивыми к вирусам и бактериям, люди начинают жаловаться на одышку, повышенную утомляемость даже при незначительных физических нагрузках, слабость. Лечебная вода восстанавливает процесс газообмена, улучшает дыхательные функции.
- Поджелудочная железа больше всего страдает от нехватки щелочей в организме – если происходит закисление организма, орган не может вырабатывать ферменты в полном объёме. Щелочная вода улучшает аппетит, перистальтику, помогает предотвратить развитие воспалительных процессов в ЖКТ.
- Благодаря высокому содержанию ионов водорода, щелочная вода способствует увеличению количества антиоксидантов, что способствует оздоровлению организма в целом, человек реже болеет простудами, гриппом.
- При избытке кислот нарушается работа мочевыделительной системы, чтобы предотвратить сбои в работе почек, организм начинает вытягивать щелочные элементы из костной ткани – развивается мочекаменная и почечнокаменная болезнь. Лечебная вода восстанавливает оптимальный уровень pH, позволяет избежать подобных проблем.

Предотвращает нарушения в кровообращении мозга
Чтобы предотвратить развитие опасных и тяжёлых болезней, достаточно употреблять по 200 мл щелочной минералки каждое утро за полчаса до завтрака. Напиток должен быть комнатной температуры, пить его нужно маленькими глотками.
При неправильном и неразумном употреблении лечебной воды, нарушается pH, при отсутствии кислот в желудке возникают проблемы с пищеварением, ухудшается состояние кожных покровов, слизистых оболочек. В щелочном продукте содержится много солей, которые могут накапливаться в организме, преобразовываться в камни. Основная опасность – метаболический алкалоз, заболевание сопровождается спутанностью сознания, рвотой, тремором, ощущением покалывания лица, рук.
Щелочную минеральную воду хорошим средством для профилактики онкологических заболеваний – результаты многочисленных исследований показали, что именно повышенная кислотность часто становится причиной роста злокачественных опухолей.
Показания щелочной воды
Щелочные воды часто назначают при проблемах с желудком, печенью, жёлчным пузырём – продукт прекрасно помогает при изжоге, отрыжке, устраняет чувство тяжести после переедания, но это далеко не полный список показаний.
При каких заболеваниях полезно пить щелочную минералку:
- язва желудка;
- заболевания печени, поджелудочной железы – гепатит, панкреатит;
- цистит, камни и песок в мочевом пузыре;
- гастрит с повышенной кислотностью;
- инсулинозависимый диабет;
- некомпенсированный ацидоз – кислотно-щелочной дисбаланс, на фоне которого наблюдается значительное ухудшение самочувствия в целом;
- стрессы, нервное и физическое переутомление, хроническое недосыпание, авитаминоз;
- аритмия, гипертония и гипотензия, тромбофлебит;
- нарушение процессов обмена в организме, ожирение;
- подагра;
- инфекционные заболевания.

Полезна при язве желудка
Благодаря уникальному составу, щелочная минералка снижает риск развития остеопороза. Кости становятся крепче, что немаловажно для женщин во время климакса, людей преклонного возраста, любителей крепкого кофе.
Противопоказания
Щелочная вода считается лечебной, но при некоторых заболеваниях принимать её противопоказано.
Основные противопоказания:
- хронические дисфункции почек, пиелонефрит;
- мочекаменная болезнь;
- инсулинозависимый вид диабета;
- проблемы с мочевыводящими путями, при которых в организме скапливаются соли, излишки минералов.
Важно!
Щелочная минеральная вода не предназначена для постоянного питья, в сутки можно употреблять не более 600 мл лечебного напитка, начинать нужно с 200 мл/день, дозировку необходимо увеличивать постепенно.

Нельзя употреблять щелочную воду, если имеются камни в почках
Список щелочных минеральных вод
Лучшие источники щелочных вод расположены в Грузии, России, Украине, они отличаются составом, терапевтическим действием, неизменной остаётся польза для организма.
| Название | Где производят | Краткое описание |
| Боржоми | Грузия | Самая полезная лечебная вода, содержит 6 г/Л солей, 90% гидрокарбонатов. Хорошо помогает при гастрите, панкреатите, язве, колите, нарушении процессов обмена. Аналог Боржоми по составу и терапевтическому действию – вода Нафтуся. |
| Набеглави | Грузия | Лечебная минеральная вода, применяют для профилактики и улучшения самочувствия при заболеваниях органов ЖКТ, восстановления процессов обмена в организме. |
| Аривали (Нагутская-26) | Россия | Лечебно-столовая вода, отличается приятным вкусом. Помогает при язве, рефлюксной болезни, гастрите, патологиях печени и органов мочевыводящей системы, её часто назначают после операций на желудке, гипертонии, ишемии. |
| Ессентуки № 4 | Россия | Лечебно-столовая слабощелочная вода, улучшает состояние при почечных и печёночных патологиях, заболеваниях желудка, кишечника, мочевого пузыря. |
| Ессентуки № 17 | Россия | Лечебная вода с высоким уровнем минерализации, помогает при подагре, проблемах с желудком, лёгкой форме диабета. |
| Нарзан | Россия (Кисловодск) | Лечебная вода с высоким содержанием магния, образуется при таянье ледников Эльбруса. Оказывает лечебное действие при цистите, уретрите, ожирении, болезнях сердца, сосудов, органов пищеварительной системы, нервных расстройствах. |
| Новотерская | Кавказ | Лучшая лечебно-столовая вода, бывает с газом и негазированная. Незаменима при панкреатите, гастрите, язве, гепатите, холецистите, проблемах мочевыводящей системы. |
| Поляна Квасова | Украина | Вода с высоким уровнем минерализации, помогает при различных патологиях ЖКТ, выводит слизь из органов дыхания и желудка, обладает лёгким слабительным действием. |
| Лужанская | Украина (Закарпатье) | Лечебно-столовая вода, отличается высоким содержанием солей, низкой минерализацией. Помогает устранить повышенную кислотность, быстро избавляет от изжоги, вздутия, её рекомендуют пить при гастрите, избыточном весе. |
При гиперацидном гастрите можно употреблять минеральную щелочную воду, но только обязательно без газа.
Как приготовить в домашних условиях
Щелочную воду можно получить в домашних условиях, возможно, она не будет обладать столь выраженным терапевтическим действием, но поможет восполнить дефицит полезных элементов в организме.
Как сделать лечебную воду самостоятельно:
- В 480 мл очищенной или родниковой воды растворить 1,2 г соды, хорошо перемешать. Напиток не подходит для людей, которые придерживаются диеты с пониженным содержанием натрия.
- В 1 л воды добавить по 1 ч. л. соды и соли, мешать до полного растворения ингредиентов.
- Вымыть крупный лимон, разрезать неочищенный плод на 8 частей, дольки положить в 1,5 л чистой воды, добавить 2,5 г соли, оставить на 12 часов при комнатной температуре.
- При проблемах с суставами необходимо очистить от плёнки и белка скорлупу 1 яйца, растолочь в мелкую крошку, залить 1 л воды – напиток будет готов, как только вся скорлупа осядет на дно.
Лучший вариант для оздоровления организма – талая вода. Очищенную воду налить в ёмкость, заморозить до появления тонкой корочки, лёд разбить, жидкость перелить в другую форму, повторно заморозить на 75%. Незамёрзшую воду вылить, льду дать растаять при комнатной температуре – целебный напиток готов.
Воду домашнего производства следует выпить в течение 2–3 часов после приготовления.Щелочная минеральная вода помогает улучшить самочувствие и ускорить процесс выздоровления при заболеваниях пищеварительной, дыхательной, эндокринной системы, усиливает действие лекарственных препаратов. Но не следует переоценивать её лечебные свойства, даже самый полезный напиток не сможет полноценно заменить серьёзную терапию.
Красота и здоровье
lechusdoma.ru
Щелочные минеральные воды: полезные свойства, список и названия
Воду, водородный показатель которой pH >7-ми, называют щелочной, в отличие от простой воды показатель которой равен 7 и воды с кислотной реакцией, обозначаемой как pH <7.
Щелочная вода, согласно исследованиям учёных, содержит в своём составе больше кислорода и этим обусловлена её способность нейтрализовать чрезмерную закисленность организма, а также ускорить вывод вредных отложений и шлаков.
Какая польза от щелочной минеральной воды
Как известно организм человека имеет слабощелочной состав, однако в процессе жизнедеятельности кислотность повышается и это приводит к возникновению различных заболеваний, так как многие опасные бактерии чувствуют себя комфортно в кислой среде и способны привести к довольно тяжелым последствиям.
Учёными установлено, что снизить кислотность организма способна вода, имеющая щелочную реакцию.
Щелочная минеральная вода при постоянном и правильном употреблении:
- Укрепляет иммунитет организма.
- Ускоряет обмен веществ и, соответственно, помогает быстрому выведению из организма шлаков и различных токсинов.
- Устраняет отёки.
- Препятствует возникновению раковых клеток.
- Замедляет старение организма.
- Улучшает память и работу сердца.
- Восполняет недостаток минеральных веществ.
- Оказывает вспомогательное действие при употреблении лекарств.
Список и описание щелочных вод
Наиболее часто на прилавках можно встретить минеральные воды, взятые из источников, расположенных в России, Грузии и Украине.
Все они отличаются по содержанию полезных минералов, водородному показателю и лечебному действию.
Щелочные воды России:
- Ессентуки №4 – лечебно-столовая минеральная вода со слабощелочной реакцией. Назначается для улучшения состояния при заболеваниях почек, печени, желудка, кишечника и мочевого пузыря.
- Ессентуки №17 – лечебная вода, назначаемая при подагре, заболеваниях желудка и лёгкой форме диабета. Из-за высокого содержания минеральных веществ принимать её следует строго по назначению врача.
- Смирновская – лечебно-столовая вода со слабощелочной реакцией, pH – 6.5. Назначают при ожирении, сахарном диабете, язве желудка и нарушении солевого баланса.
- Славяновская – лечебно-столовая слабощелочная минеральная вода, по своим показаниям сходна со «Смирновской». Не рекомендуется пить людям с пониженной кислотностью желудка.
- Нарзан – лечебная вода, применяемая для лечения сердца, органов пищеварения, нервных расстройств и ожирения.
- Новотерская – лечебно-столовая вода, употребляемая при лечении заболеваний желудка и мочевыводящей системы.
- Себряковская – лечебно-столовая вода слабощелочного состава с малой минерализацией. Применяется в послеоперационный период при лечении язвы желудка и двенадцатиперстной кишки, при гастрите, хронических заболеваниях печени и мочевыводящих путей. Рекомендована при сахарном диабете, ожирении и подагре.

Щелочные минеральные воды Грузии:
- Боржоми – имеет самый большой показатель pH >8.5 и много незаменимых для организма минералов. Благодаря этому является самой популярной минеральной водой для лечения желудочно-кишечного тракта. Употребляют при лечении: гастрита, язвы, колита, панкреатита, нарушениях обмена веществ.
- Набеглави – уступая по своему составу Боржоми, всё же является хорошим лечебно-профилактическим средством при заболеваниях желудка и обмена веществ.

Минеральная вода Армении – Дилижан прекрасно утоляет жажду, является общеукрепляющим и стимулирующим средством, применяется при лечении желудочно-кишечного тракта.

Щелочные минеральные воды Украины:
- Лужанская – имея высокий уровень pH является хорошим средством для снижения высокой кислотности желудка при гастрите и изжоге. Для этой воды характерно моментальное воздействие на организм.
- Поляна Квасова – характеризуется высоким уровнем pH-11, имея характерные для всех щелочных вод характеристики помогает быстрому очищению дыхательных путей и желудка от слизи, обладает выраженным мочегонным действием. Также помогает при лечении сахарного диабета и ожирения.
- Свалява – вода малой минерализации с высоким содержанием бора. Оказывает положительное воздействие на печень, желчевыводящие пути и почки.
- Поляна Купель – содержит много фтора, pH составляет 9 единиц. По воздействию на организм сходна с водой «Поляна Квасова».

И это лишь небольшой перечень щелочных минеральных вод, находящихся на просторах бывшего СССР. Практически в каждом уголке когда-то необъятной страны есть свои источники минеральных вод, применяемых как для внутреннего употребления, так и в качестве различных лечебных ванн.
Следует знать — практически все природные минеральные воды, в том числе и перечисленные выше, не имеют в своём составе газа. При розливе минеральной воды в бутылки, в неё добавляют газ для сохранения состава при соприкосновении с воздухом.
Противопоказания к лечению минеральными водами
Несмотря на массу полезных свойств щелочной воды, употреблять её следует с достаточной осторожностью изучив на этикетке состав входящих минералов и показатель щелочного баланса.
Болезни, при которых нельзя пить минеральную воду с большим щелочным числом:
- Инсулинозависимый вид диабета.
- Мочекаменная болезнь.
- Проблемы с мочевыводящими путями.
- Почечная недостаточность.
- Двусторонний хронический пиелонефрит.
Как пить минеральную воду с максимальной пользой для здоровья
Прежде чем начать в лечебных и профилактических целях пить щелочную воду следует с помощью врача определить кислотность организма.
Если противопоказаний не выявлено, то следует помнить, что самое полезная минеральная вода – это та, которую употребляют непосредственно из природного источника, на курорте, так как из Земли выходит натуральная вода, не имеющая посторонних примесей.
Продолжительность лечения на курорте может быть от 3 недель до полутора месяцев.
С осторожностью следует подходить к воде, которую продают в магазинах, так как в настоящее время выявлено много подделок которые могут быть опасны для здоровья.
Взрослый человек должен выпивать в сутки не более 600 мл минеральной воды, в случае, если другое количество не предписано лечащим врачом.
Как правильно пить минеральную щелочную воду:
- В профилактических целях – за полчаса до еды.
- При гастрите и язвенной болезни воду следует пить сразу после еды.
- При гастрите с пониженной кислотностью пьют за полтора часа до еды.
- Щелочную минеральную воду при гиперацидном гастрите, принимают не газированной. При наличии в воде газа его следует удалить, дав воде постоять примерно полчаса в открытой посуде.
- При болезнях желудка пьют слегка подогретую воду, а при остальных заболеваниях воду комнатной температуры.
- Пить воду нужно мелкими глотками для лучшего её усвоения.
- Если проявляется обострение болезни, то приём воды нужно прекратить и обратиться в лечебное учреждение.
Заключение
Как и всё что окружает человека в этом мире, щелочная вода может быть, как полезной, так и вредной для здоровья. Поэтому приступая к лечению минеральной водой следует предварительно сдать анализы, проконсультироваться с опытным врачом и в дальнейшем строго контролировать своё самочувствие для того, чтобы получить помощь от живительной силы Земли – щелочной минеральной воды.
Похожие материалы:
sustavos.ru
Щелочные минеральные воды список « Здоровье от природы.
Список минеральных вод. Кислые минеральные воды Нейтральные минеральные воды
Боржоми.
pH – щелочная
Самый раскрученный бренд на территории СССР. Относится к природной минеральной гидрокарбонатно-натриевая воде.
Применяется при лечении хронических
- гастрита,
- язвенной болезни желудка и двенадцатиперстной кишки,
- панкреатита,
- колита и энтероколита. Заболеваниях
- печени и
- желчевыводящих путей и
- плохом обмене веществ.
Карачинская.
«Карачинская» – является щелочной водой.
Щелочная реакция водной среды (рН=8,55).
«Карачинская» — маломинерализованная хлоридно-гидрокарбонатная натриевая со щелочной реакцией лечебно-столовая минеральная вода.
Общая минерализация 2,0 — 3,0 г/дм³.
Содержание катионов и анионов, мг/дм³:
- Гидрокарбонаты HCO3− — 800—1100
- Сульфаты SO42− — 150—250
- Хлориды Cl− — 300—600
- Магний Mg2+ — менее 50
- Кальций Ca2+ — менее 25
- Натрий + калий (Na+ + K+) — 500—800
Эту минералку рекомендуется пить для чистки организма от шлаков, восполнения его минеральными компонентами и сбалансирования биохимического состава крови.
Будьте внимательны – есть особенности приёма. Рассмотрим пример при температуры воды 24°С:
- Если пьём за 15-30 минут до еды, то происходит увеличение секреции, повышается кислотность и скорость экскреции (удаление из организма конечных продуктов обмена веществ).
- Если пить за 60-90 минут до еды то будет наоборот: понижается кислотность, и скорость удаление из организма конечных продуктов обмена веществ.
- Обладает лёгким слабительным эффектом.
Вода «Карачинская» показана при лечении:
- хронических гастрита с нормальной, повышенной и пониженной секретной функцией желудка,
- панкреатит;
- язвенной болезни желудка и 12-ти перстной кишки;
- синдром раздраженного кишечника,
- дискинезия кишечника;
- болезней печени,
- желчного пузыря и желчевыводящих путей;
- сахарный диабет,
- ожирение,
- нарушение солевого и липидного обмена;
По лечебным свойствам вода не уступает таким маркам, как «Баден-Баден», «Боржоми», «Ессентуки», «Трускавец».
Противопоказания к применению воды «Карачинской»
- Резкое обострение воспалительных процессов в органах желудочно-кишечного тракта.
- Обострённый атеросклероз и заболевания сердечно-сосудистой системы,
- нарушениями функции почек,
- заболевания мочевыводящих путей, требующих хирургии.
Кармадон.
«Кармадон» – гидрокарбонато-хлоридная натриевая борная лечебно-столовая минеральная вода. маломинерализованная вода М = 2,0 -3,5 г/л. реакции воды- слабощелочная рН =7,3.
Химический состав (в мг/л)
- HCO3 400—800
- SO4 <25
- CI- 1000—1800
Катионы: - Ca2+ <<100
- Mg2+ <25
- (Na+ +K+) 700—1100
- h4BO3 80—200
По составу близка к водам Баден-Бадена. Уникальность воды заключается в наличие в составе бора, который влияет на образовании костной ткани, убыстряет усваивание кальция, является профилактикой остеопороза. Нормализует обмен веществ.
Рекомендуется для лечения
циклической болезни и климакса
подагры, остеопороза;
гастрита, болезни двенадцатиперстной кишки, кишечника и панкреатической железы;
Как принимать минералку.
3 раза в сутки по 200 мл перед едой за 10-20 мин.
При хронических гастрите с низкой кислотностью – за 10-20 мин до еды.
При гастрите с нормальной и высокой кислотностью – пьём перед едой за 1,5-2 часа.
При запорах пить натощак.
При лечении панкреатической железы и желчного пузыря пьют воду перед едой за 20-30 мин.
«Кашинская», «Анна Кашинская», «Кашинская Курортная», «Кашинская Водица».
рН 7,2-8,5 – слабощелочная.
Лечебно-столовая вода, слабощелочная рН — 7,65,
малая минерализация 2,3 — 4.0 г/дм³.
Относятся к сульфатной натриево-кальциево-магниевой воды или к магниево-кальциевым.
Применяется при лечении
- хронических заболеваниях моче-выводящих путей и панкреатите.
- хронических заболеваниях печени и желчевыводящих путей:
- гепатитов,
- холецестита, холецестита калькулезного, за исключением форм с осложнениями, требующих оперативного вмешательства
- ангиохолита.
- Постхолецистэктомический синдром;
- хронических колитах и энтероколитах;
- язвенной болезни желудка и двенадцатиперстной кишки в лёгкой форме
- гастрите с нормальной и пониженной секреторной функцией желудка.
Краинская.
«Краинская»- сульфатная кальциевая маломинерализованная г/л 2,2-2,8 лечебно-столовая минеральная питьевая вода.
Химсостав.
Анионы: – гидрокарбонаты – 200-300, сульфаты 1400-1600, хлориды < 25
Катионы: – магний < 100, кальций 500-650, натрий + калий < 100
Противопоказана при пониженной кислотности желудка.
Рекомендуется для лечения при отсутствии обострений болезни ЖКТ.
Хронические болезни –
- цистит,
- уретрит,
- пиелонефрит,
- панкреатит,
- гастрит с нормальной и повышенной кислотностью.
- гастроэзофагеальная рефлюксная болезнь,
- эзофагит
- язва желудка и двенадцатиперстной кишки.
- заболевания печени,
- желчного пузыря и желчевыводящих путей.
- синдром раздраженной кишки,
- дискинезия кишечника.
- сахарный диабет,
- ожирение
- нарушение солевого и липидного обмена.
«Красноусольская» или «Уфимская»
Сульфатная кальциевая маломинерализованная 2,2 до 2,3 г/л, лечебно-столовая питьевая минеральная вода.
Химсостав.
- гидрокарбонат HCO3– — 250–350
- сульфат SO42− — 1300–1600
- хлорид Cl− — <50.
- кальций Ca2+ — 550–650
- магний Mg2+ — <100
- натрий + калий Na++K+ — <50.
Рекомендуется для лечения при отсутствии обострений болезни ЖКТ.
Хронические болезни –
- цистит,
- уретрит,
- пиелонефрит,
- панкреатит,
- гастрит с нормальной и повышенной кислотностью.
- гастроэзофагеальная рефлюксная болезнь,
- эзофагит
- язва желудка и двенадцатиперстной кишки.
- заболевания печени,
- желчного пузыря и желчевыводящих путей.
- синдром раздраженной кишки,
- дискинезия кишечника.
- сахарный диабет,
- ожирение
- нарушение солевого и липидного обмена.
Противопоказана при пониженной кислотностью желудка.
Липецкая, «Липецкий бювет».
Это — хлоридно-сульфатно-натриевые слабощелочные маломинерализованные лечебно-столовые природные минеральные воды. Между ними не большая разница («Липецкая» чуть более минерализованная) поэтому свойства сходны. На примере опишем «Липецкую».
Кислотность воды 7,8 pH.
Химсостав.
- натрий + калий Na+ + K+ — 1000–1300
- магний Mg2+ — <100
- кальций Ca2+ — 50–150
- гидрокарбонат HCO3– — 200–450
- сульфат SO42− — 1200–1700
- хлорид Cl− — 750–1000.
Рекомендуется для лечения при отсутствии обострений болезни ЖКТ.
Хронические болезни –
lechenie.xyz
Щелочная минеральная вода названия список
 Щелочные минеральные воды представляют собой лечебный продукт – их рекомендуют при целом ряде заболеваний, в основном, желудка и пищеварительного тракта. Согласно общепринятой классификации щелочная минералка – гидрокарбонатная вода из природных источников, которые характеризуются постоянным минеральным составом.
Щелочные минеральные воды представляют собой лечебный продукт – их рекомендуют при целом ряде заболеваний, в основном, желудка и пищеварительного тракта. Согласно общепринятой классификации щелочная минералка – гидрокарбонатная вода из природных источников, которые характеризуются постоянным минеральным составом.
Основной определяющий признак в данном случае – уровень pH, который должен быть выше 7. Также для данной воды характерно преобладание ионов гидрокарбонатных солей и натрия, что и обеспечивает благотворное воздействие на организм. К сожалению, на сегодняшний день прилавки наших магазинов изобилуют подделками и продукцией низкого качества. Очень часто под видом щелочной минеральной воды покупателю предлагают суррогат, который не только не соответствует заявленным стандартам, но даже может нанести существенный вред здоровью. Поэтому, если вам прописали прием подобного средства, необходимо крайне ответственно подойти к вопросу выбора, внимательно изучив список названий щелочных минеральных вод, которые производятся на территории России, а также поставляются в нашу страну из соседних государств.
Российские производители
Главный российский бренд – Ессентуки. Он объединяет сразу несколько разновидностей минеральной воды, но щелочными являются только два номера. Ессентуки № 4 считается лечебно-столовой минеральной водой и комплексно воздействует на весь организм. А вот вариант под номером 17 характеризуется повышенной минерализацией, поэтому употреблять ее в больших объемах не рекомендуется, да это и не получится в связи со специфическим вкусом.
Много источников щелочных минеральных вод сосредоточено в Ставропольском крае. Здесь производят такие известные наименования, как «Славяновская» и «Смирновская». Среди российских марок щелочной минеральной воды выделяются также «Ласточка», добываемая и разливаемая на территории Приморского края.
Грузинские минеральные воды
Список названий щелочных минеральных вод Кавказа возглавляет Боржоми. Это название было знакомо каждому жителю Советского Союза. Более того, продукция с такой этикеткой отправлялась на экспорт и пользовалась большим спросом в Европе. На сегодняшний день в Грузии действует несколько заводов по производству Боржоми, большая часть которого поставляется в Россию.
Доля гидрокарбонатных солей в Боржоми достигает 90 %, остальные 10 % приходятся на такие вещества, как бром, фтор, натрий, магний и кальций. Близкий к оптимальному минеральный состав воды и концентрация солей на уровне 6 г/л делали Боржоми незаменимым средством при лечении и профилактике заболеваний пищеварительной системы.
Также в Грузии производят еще два вида щелочной минеральной воды – «Саирме» и «Набеглави». Они получили название по месту добычи и, хотя с точки зрения минерального состава и целебных свойств данные марки уступают Боржоми, их регулярное употребление так же способно приносить организму большую пользу.
Говоря о кавказских минеральных водах нельзя не упомянуть крупное месторождение, распложенное на территории Армении – Дилижан. Название этого небольшого городка в свое время увековечил герой фильма «Мимино», рассказавший, что вода, которая течет в Дилижане из простого крана, занимает по качеству второе место в мире. Насчет столь высокой позиции Рубик, конечно, погорячился, но вода марки «Дилижан» обладает уникальными свойствами, это факт.
-

- Боржоми
-

- Минеральная вода Дилижан
-

- Набеглави
-

- Саирме
Украинские щелочные минеральные воды
Первой в списке названий щелочных минеральных вод, добываемых на территории Украины, значится марка не менее знаменитая, чем Боржоми. Во всяком случае, среди специалистов и поклонников, вода «Лужанская» котируется довольно-таки высоко. Ее месторождение расположено в Закарпатье, характерные черты «Лужанской» — низкая минерализация при высокой концентрации солей – свыше 7,5 г гидрокарбонатов на литр воды.
Насыщенность гидрокарбонатами в зависимости от конкретного источника может достигать от 96 до 100 %, поэтому Лужанская» часто используется в качестве антацида мягкого действия, то есть натурального средства нейтрализации высокой кислотности — она хорошо помогает при регулярной тяжести в желудке, вздутии живота, изжоги. Следует отметить практически моментальный эффект при употреблении данной воды.
Вода «Поляна Квасова» также почти на 100 % состоит из гидрокарбонатных солей, но при этом по сравнению с «Лужанской» она характеризуется более высокой степенью минерализации. Она хорошо помогает при таких сложных заболеваниях, как сахарный диабет и ожирение. Принимать ее можно как до, так и после еды – при этом наблюдается различный эффект.
Продукция украинских производителей хороша тем, что в ней имеется вода средней минерализации – «Свалява». Для нее характерна высокая концентрация бора, чем обусловлено оздоровительное воздействие на печень, почки и желчевыводящие пути.
-

- Лужанская минеральная вода
-

- Минеральная вода Поляна Квасова
-

- Минеральная вода Свалява
Приведенный здесь список названий щелочных минеральных вод, кончено, не полный – его может дополнить еще два десятка наименований. Мы постарались перечислить лишь самые известные марки с безупречной репутацией и наиболее замечательными целебными свойствами.
Обязательно прочитайте:
kraswater.ru
Список минеральных вод. « Здоровье от природы.
Какое нормальное количество потребляемой минеральной воды? Для здорового человека профессор А. С. Вишневский предложил простое исчисление по весу тела. К примеру, если вес человека 100 кг, то его максимальная разовая доза 300 мл, то есть берется по 3 мл на килограмм веса. Это не аксиома не исключены разного рода вариации.
Как выбрать минеральную воду.
Для облегчения выбора минеральной воды для лечения представляем список минеральных вод, где кроме названия будет представлена максимально возможная информация о продукте. Если у вас возникнет вопрос по составу и назначению воды, то на сайте есть умный поиск Google и два простых поиска по сайту. Введя в них вопрос, например:
- Гидрокарбонатные минеральные воды.
- Щелочные минеральные воды.
- Кислотные минеральные воды…
Или допустим вопрос, связанный с болезнью
- Щелочная минеральная вода при панкреатите.
- Минеральная вода при мочекаменной болезни.
- Минеральная вода при подагре. …и другие интересующие вас болячки, то в результате запроса вы получите ответ, который, надеюсь, вас удовлетворит.
Величина pH.
- Сильнокислые (pH меньше 3,5),
- кислые (pH 3,5-5,5),
- слабокислые (pH 5,5-6,4),
- нейтральные (pH 6,5-7,4),
- слабощелочные (pH 7,5-8,5),
- щелочные (pH от 8,5 до 9,5)
- pH>9,5 – сильнощелочная вода
Почему важно знать pH воды, которую Вы пьёте? Самый краткий ответ, чтобы не разбалансировать свой организм. Ибо среднее pH крови 7,4, а крайние значения 6,8 и 7,8 приводят к летальному исходу. Вы должны знать, какую пить воду, чтобы рН крови был в районе от 7,36 до 7,44. Также знайте все наше тело снаружи имеет кислую среду для уничтожения микробов. Кожа кислая, слизистая рта и носа кислая, слизистая глаз кислые, среда ушных раковин кислая. Кстати мыло поэтому и щелочное, что бы была реакция. Считается, что для восстановительных процессов в организме, вода должна иметь или нейтральный pH – баланс, Поэтому если у Вас нет проблем со здоровьем или не хотите ему навредить, пить надо природную столовую воду с нейтральным рН. А это как правило ключевая, колодезная, ледниковая ( с гор), артезианская без всяких приставок, типа – лечебно столовая. Горцы поэтому и живут долго, так как водичка с ледников имеет показатели в среднем рН 7
Степень минерализации
(сумма растворенных в воде веществ). Слабая (до 1-2 г/л), малая (2-5 г/л), средняя (5-15 г/л), высокая (13-30 г/л), рассольная (35-150 г/л), крепкорассольная (свыше 150 г/л).
Кислые минеральные воды
pH = 3,5—6,8
«Дороховская», «Ласточка», Новотерская целебная, Vichy Saint-Yorre
Какая минеральная вода щелочная
щелочные — 7,2—8,5 и выше
Боржоми, Карачинская, Кармадон, («Кашинская», «Анна Кашинская», «Кашинская Курортная», «Кашинская Водица»),Липецкая, «Нафтуся», Тальская вода, «Увинская», Улеймская, Усполонь
Нейтральные минеральные воды
нейтральные — 6,8—7,2
Виши Селестен, «Кувака», Терсинка, Устькачкинска
Остальные воды
«Арджи» или «Железноводская особая».
Сульфатно-гидрокарбонатная натриевая лечебно-столовая мало минерализованная 2,5–5,0 г/л минеральная вода.
Химсостав мг/л.
| гидрокарбонат HCO3– | сульфат SO42− | хлорид Cl− | кальций Ca2+ | магний Mg2+ | натрий + калий Na++K+ |
| 1000–3000 | 600–1200 | 100–400 | <150 | < 100 | 2000–3000 |
Рекомендуется для лечения при отсутствии обострений болезни ЖКТ.
Хронические болезни –
- цистит,
- уретрит,
- пиелонефрит,
- панкреатит,
- гастрит с нормальной, пониженной и повышенной кислотностью.
- гастроэзофагеальная рефлюксная болезнь,
- эзофагит
- язва желудка и двенадцатиперстной кишки.
- заболевания печени,
- желчного пузыря и желчевыводящих путей.
- синдром раздраженной кишки,
- дискинезия кишечника, печени, желчного пузыря и желчевыводящих путей
- сахарный диабет,
- ожирение.
«Борская».
Сульфатно-хлоридно натриевая лечебно-столовая минеральная вода
Химсостав
| гидрокарбонат HCO3– | сульфат SO42− | хлорид Cl− | фторид F − | иодид I − | бромид Br− | кальций Ca2+ |
| 341,6 (по ТУ — 200–850) | 528,0 (по ТУ — 500–750) | 974,9 (по ТУ — 600–1250) | 0,4 (по ТУ — <10) | <0,1 | <0,5 | 36,0 (по ТУ — <70) |
| магний Mg2+ | натрий + калий Na++K+ | натрий Na+ | калий K+ | железо Fe+ | серебро Ag+ | |
| 19,2 (по ТУ — <50) | 938,0 (по ТУ — 700–1400) | 935,6 | 2,4 | 0,15 | <0,005 |
Рекомендуется для лечения при отсутствии обострений болезни ЖКТ.
Хронические
- гастрит,
- колит,
- энтерит,
- панкреатит
- печени,
- желчного пузыря и желчевыводящих путей.
- сахарный диабет,
- мочекислый диатез,
- ожирение,
- оксалурия.
«Березовская»
Железистая слабоминерализованная гидрокарбонатная кальциево-натриево-магниевая вода.
Применяется при лечении
- язвенной болезни желудка и двенадцатиперстной кишки,
- хронических гастрита с секреторной недостаточностью,
- хронического колита и энтероколита,
- заболеваний печени,
- дискинезия желчевыводящих путей,
- ожирения,
- сахарного диабета,
- оксалурии,
- хронического пиелонефрита,
- хронического цистита.
Вода Эдема, Невиот, Эйн-Геди
Столовые природные минеральные воды, добываемые в государстве Израиль.
«Волжáнка»
Лечебно-столовая минеральная вода, с большим содержанием органических веществ 5-10 гр/л. Относиться к типу сульфатно-гидрокарбонатная магниево-кальциевым. Маломинерализованная 0,9 — 1,2 г/дм3.
Применяется при лечении
- воспалительных процессов в органах и тканях, в особенности почках, мочевых и желчных путях, печени, кишечнике,
- желчного пузыря и эндокринных желез,
- Выводит маленькие камни и песок из почек, желчного пузыря, моче-и желчевыводящих путей.
- Улучшает работу местных нервных и эндокринных клеток,
- регулирующих моторику и секрецию желудочно-кишечного тракта, печени и поджелудочной железы.
- нормализует обмен веществ,
- Улучшает и благотворно влияет на желудочно-кишечный тракт и поджелудочную железу.
«Волжáнка» также является мочегонным, желчегонным средством.
«Геленджикская»
Хлоридно-гидрокарбонатная (гидрокарбонатно-хлоридная) натриевая слабоминерализованная 1,0 до 2,0 г/л лечебно-столовая минеральная вода.
Химсостав.
| гидрокарбонат HCO3– | сульфат SO42− | хлорид Cl− | кальций Ca2+ | магний Mg2+ | натрий + калий Na++K+ |
| 450–700 | 50–100 | 50–150 | <10 | <10 | 250–500 |
Рекомендуется для лечения при отсутствии обострений болезни ЖКТ.
Хронические болезни –
- цистит,
- уретрит,
- пиелонефрит,
- панкреатит,
- гастрит с нормальной, пониженной и повышенной кислотностью.
- Гастроэзофагеальная рефлюксная болезнь,
- эзофагит
- язва желудка и двенадцатиперстной кишки.
- заболевания печени,
- желчного пузыря и желчевыводящих путей.
- синдром раздраженной кишки,
- дискинезия кишечника, печени, желчного пузыря и желчевыводящих путей
- сахарный диабет,
- ожирение
- нарушение солевого и липидного обмена.
Врачи рекомендуют для лучшего усвоения пробиотиков с Lactobacillus acidophilus и Bifidobacterium spp.
«Горноводный источник»
– минеральная лечебно-столовая, гидрокарбонатная кальциевая(магниево-кальциевая) прошедшая механическую отчистку.
Применяются для лечения и профилактики (если нет обострений) следующих заболеваниях:
- язвенная болезнь желудка,
- двенадцатиперстной кишки.
- хронические панкреатит,
- гепатит,
- колит.
- органов пищеварения.
Горная Поляна.
Горная Поляна – минеральная вода — лечебно-столовая минеральная вода слабой минерализации, можно использовать для п
lechenie.xyz
Щелочная вода без газа название — Все про суставы
Все врачи и фитнес-инструкторы громко и хором говорят о том, что надо пить больше воды. Кроме того, будет неплохо, если в привычку войдет ежедневное употребление минеральной воды.
Если организму не хватает жидкости, замедляются обменные процессы, хуже выводятся продукты метаболизма. А это ведет к разнообразным кошмарам в диапазоне от шелушащейся кожи до тяжких проблем с пищеварением. Недостаток жидкости может быть даже причиной отеков – клетки ее “запасают”. Поэтому общие рекомендации, особенно актуальные для тех, кто желает разобраться с беспорядочным питанием, систематическим перееданием и избыточным весом, таковы: выпивать в сутки 30 гр воды на каждый килограмм веса тела (но не больше 2 литров). Есть нюанс: речь идет именно о воде (соки, чаи, бульоны и т.д. для организма не питье, а еда). Единственная проблема состоит в том, чтобы выбрать, что именно пить, поскольку вместе с токсинами и прочим мусором легендарные “2 л в день” вымывают из организма совсем не лишние минеральные вещества. Логичный выход – пить минералку, досылая организму необходимое.
Содержание статьи:
Соль по вкусу
Минеральной водой имеет право называться жидкость, добытая из официально зарегистрированного подземного источника, с сохраненным первоначальным набором солей. О том, какая именно вода находится в бутылке, должно быть написано на этикетке. Ищите слова “осадок при 180 градусах”, “общая минерализация” или “общее солесодержание” – все они обозначают одно и то же.
В зависимости от того, сколько химических элементов и других веществ удалось растворить в воде, ее объявляют лечебной (10-15 г солей на литр, пьется только по назначению врача). Злоупотреблять лечебными водами не стоит – это грозит отложением солей и другими довольно неприятными последствиями. Лечебно-столовые минеральные воды содержат 1-10 г солей на литр, употребляются в профилактических целях и для постоянного применения тоже не годятся.
В столовой минеральной воде не больше 1 грамма солей на литр, ее можно пить в любое время. И было бы неплохо, если бы половину тех самых “ежедневных 2 литров” составляла как раз такая вода. С выбором тоже можно особенно не мудрить и ориентироваться на собственный вкус – просто пить ту минералку, которая покажется вам особенно приятной. Но если вы намерены подобрать некий пул минеральных вод для постоянного употребления, например, как часть программы похудения или поддерживающего курса при каком-либо хроническом заболевании, необходима консультация специалиста.
Классификация минеральных вод по содержащимся в них солям:
- Бикарбонатная минеральная вода (“Архыз” ). Рекомендуется людям, ведущим активный образ жизни, грудным детям и больным циститом. Вредна при гастритах.
- Сульфатная минеральная вода (“Ессентуки №20” ). Рекомендуется при проблемах с печенью, имеет легкий слабительный эффект. Противопоказана детям и подросткам, поскольку сульфаты могут мешать усвоению кальция, а значит – формированию костей. По этой же причине её не стоит пить дамам за 50, которые входят в группу риска заболевания остеопарозом.
- Хлоридная минеральная вода (“Ессентуки №4”, “Аксу” ). Регулирует работу кишечника, желчных путей и печени. Вредна при повышенном давлении.
- Магниевая минеральная вода (“Нарзан”, “Еринская” ). Помогает при запорах и стрессах, не рекомендуется гражданам, склонным к расстройствам желудка.
- Фторная минеральная вода (“Лазаревская”, “Сочинская” ). Рекомендуется беременным, людям, страдающим остеопорозом. Противопоказана тем, у кого дома фторированная водопроводная вода.
- Железистая минеральная вода (“Марциальная”, “Полюстровская” ). Показана при железодефицитной анемии. Противопоказана при язвенной болезни.
- Кислая минеральная вода (“Шмаковская” ). Рекомендуется при пониженной кислотности желудочного сока. Вредна при язве.
- Натриевая минеральная вода (“Смирновская”, “Нарзан” ). Помогает при запорах и плохом пищеварении, не рекомендуется гипертоникам и тем, кому прописана низкосолевая диета.
- Кальциевая минеральная вода (“Смирновская”, “Славяновская” ). Рекомендуется при непереносимости молока, беременным, детям и подросткам. Может снижать давление. Строгих противопоказаний не имеет.
Большинство минеральных вод содержат большой набор солей и поэтому принадлежат к нескольким классам одновременно. Например, “Смирновская” – натриево-кальциевая, “Нарзан” – натриево-магниевая и т.д. Кстати, готовить на “минералке”, даже столовой, не надо – при кипячении соли дают осадок и могут образовывать соединения, которые организмом не усваиваются.
С пузырьками или без?
Минералка бывает газированной и без газа. Если вы по медицинским показаниям пьете, например, “Ессентуки 17”, которая может быть только газированной, выбора у вас нет. Если таких жестких рамок нет, решайте сами – вода “с пузырьками” или без. Прежде всего, газ может быть природным или искусственно добавленным. Второй вариант кажется врачам-гастроэнтерологам сомнительным: “неродной” газ может помешать усвоению минеральных веществ самой воды. Кроме того, есть мнение, что вообще любая газированная жидкость способствует проявлению целлюлита. Кстати, бывает, что из природной газированной воды газ естественным образом исчезает. И перед розливом в бутылки его снова, уже искусственно, опять добавляют в воду. Принимая во внимание все перечисленное, хочется остановиться на воде без газа – sin gas или eau naturelle.
Если вы все же выбираете “газировку”, учтите: во-первых, не больше 2 стаканов в день (иначе главным эффектом от применения станет надувшийся живот). Во-вторых, при хроническом гастрите с повышенной кислотностью и язве минералку пьют быстро, почти “залпом”, а при нормальной и пониженной кислотности – медленно, маленькими глотками.
Сложный вопрос
Настоящая природная минеральная вода требует деликатного обращения от тех, кто разливает ее в бутылки. Конечно, идеальный вариант – употреблять воду непосредственно из источника. Но, поскольку “Нарзан” не из каждого крана течет, вернемся к бутилированной минералке.
Большинство жидкостей, которые объявляются “минеральной водой”, появляются на свет так: сначала вода из артезианской скважины (хорошо, если не из водопровода) проходит глубокую очистку. Такая фильтрация не только убирает все вредные примеси, но заодно избавляет воду и от всего полезного, что в ней случайно оказалось. На втором этапе в воду добавляют соли и другие минеральные вещества, доводя химический состав до какого угодно состояния. Само собой, солей при таком подходе может оказаться больше или меньше, чем хотелось бы. И даже если “начинки” будет ровно столько, сколько нужно, допустим, для “Ессентуков”, это все равно будет не “живая” среда, а просто раствор солей. Разумеется, терапевтического эффекта от употребления такой жидкости ждать не нужно.
К сожалению, определить, какая вода стоит перед вами на полке супермаркета, сложно. Ориентироваться стоит на известных производителей и знаменитые источники, стеклянную тару, которая лучше сохраняет свойства воды, и довольно высокую цену. Еще один довольно безопасный вариант – местная минеральная вода, подделывать которую просто экономически невыгодно. Кстати, в Московской области приличных источников вполне достаточно – в Дорохово, Монино, Тишково, Звенигороде, Архангельском, Ерине, Истре и так далее.
Если речь идет о полноценном (как минимум безопасном) продукте, на этикетке должна быть указана следующая информация:
- Название воды
- Название и контакты фирмы-производителя
- Химический состав
- Степень и способ минерализации
- Название источника
- Правила хранения
- Срок годности
ПОНРАВИЛОСЬ? НУ ТАК ДЕЛИСЬ СКОРЕЕ:
Prev Next
16-17 декабря. Погода в Москве – тепло и тропические ливни.
В грядущие выходные в Москве и Подмосковье будет тепло и пасмурно, температура будет превышать норму на 7 градусов, пройдет дождь со снегом, ожидается сильный ветер с порывами до 12-17 метров…
МРОТ повысили до прожиточного минимума!
Госдума приняла в третьем, окончательном, чтении правительственный законопроект по повышению минимального размера оплаты труда (МРОТ) до уровня прожиточного минимума. Согласно проекту закона, с 1 января 2018 года минимальный размер оплаты труда будет установлен на уровне 85%…
15 декабря – Празднуем международный день чая!
Международный день чая миллионы любителей этого чудесного напитка отмечают 15 декабря. Неофициальный праздник учрежден по инициативе международного Центра по образованию и общению.
Для снижения выбросов от автотранспорта в Москве необходимо обучать экономичному вождению в автошколах, а также закрыть центр города для въезда машин ниже класса «Евро-4». Такие предложения приводятся в исследовании, которое…
Из этой статьи вы узнаете, как лечить щелочными минеральными водами различные заболевания.
- Гидрокарбонатная или щелочная вода, с большим количеством гидрокарбонатов, имеет привкус соды.
- Хлоридная вода, преобладает хлор, по вкусу солоноватая.
- Сульфидная вода, преобладает сера, на вкус с горчинкой, с характерным запахом серы (тухлые яйца).
- Вода, смешанный тип , вкус её зависит от вмещающих элементов.
Минеральная вода щелочная – это гидрокарбонатная вода из бьющих из-под земли родников, с вмещением натрия, магния, и кислотностью выше 7 рН. Она помогает лучше работать желудку и кишечнику, при обмене веществ белков и углеводов, а также сульфат магния, находящийся в воде, помогает работе мозга.
Щелочная минеральная вода с газом: названия, список
Щелочная минеральная водаМинеральной водой лучше лечиться, и пить её у источников, но не все желающие могут приехать на источники. Для тех людей, кто хочет лечиться такой водой дома, её разливают в бутылки. А чтобы лучше вода сохранялась, её насыщают углекислым газом.
Газированная вода сохраняет все полезные свойства, но её нельзя пить людям, болеющим язвой желудка и гастритом (повышенная кислотность), или же нужно пузырьки газа из воды выпустить, а затем уже её пить.
В природе есть минеральные воды, вмещающие в себе углекислоту , которые не нужно газировать . Это воды таких курортов :
- Поляна Квасова, Шаян (Закарпатье, Украина)
- Боржоми (Грузия)
- Ессентуки, Железноводск (Ставропольский край)
- Кисловодск
- Шмаковка (возле Владивостока)
- Шиванда (возле Читы)
- Шивия (возле Сретенска)
- Аршан (в Бурятии)
Щелочная минеральная вода без газа: названия, список

 Щелочная минеральная вода
Щелочная минеральная водаВсе щелочные минерализованные воды делятся:
- Столовые , вместимость солей до 3 г/л (можно пить всем)
- Лечебно-столовые – солей 3-10 г/л, можно пить непродолжительное время
- Лечебные , солей 10-35 г/л, пить только, если назначит врач
Примечание . Щелочную минерализованную воду иногда называют «живой» водой.
Щелочная минерализованная вода содержит в себе: гидрокарбонаты, натрий и другое.
Щелочная вода полезна при:
- Гастритах и язве в желудке
- Панкреатитах
- Заболеваниях желчных проходов и печени
- Сахарном диабете в легкой форме
- Подагре
- Колитах
- Инфекционных заболеваниях
- Ожирении
Польза от щелочной воды :
- Устраняет изжогу
- Выводит слизь из пищеварительных органов
- Удаляет шлак из организма
- Разрушает некоторые небольшие камни и выгоняет песок из желчного и мочевого пузыря
При лечении водой минеральной на курорте врачи рассчитывают количество воды, которую следует выпить, и время, индивидуально для каждого больного. В среднем лечебной воды выпивают около 600 мл за сутки .

 Щелочной минеральной воды для лечения можно выпивать не более 600 г
Щелочной минеральной воды для лечения можно выпивать не более 600 гВ лечебницах нужно придерживаться и других правил по правильному питью лечебной воды :
- Для предупреждения заболевания – перед едой за 0,5 часа
- При язве в желудке – после еды
- При гастритах (снижен. кислотность) – во время еды
- При гастритах (высокая кислотность) – 1-1,5 часа до еды
- При беспокойстве в желудке воду полагается пить теплой, при остальных болезнях – комнатной температуры
- Правильное питье воды – не спеша, понемногу отхлебывая
- При наступающих обострениях болезни воду надо перестать пить, и слушаться советов лечащего врача
Болезни, при которых нельзя пить щелочную воду:
- Камни в почках и мочевыводящих путях
- Сахарный диабет в тяжелой форме
- Детям до 3 лет
Слабощелочные минеральные воды: названия

 Минеральная вода слабощелочная
Минеральная вода слабощелочнаяМинеральные воды слабощелочные — это все столовые щелочные воды (минерализ. до 3 г/л).
Гидрокарбонатная вода «Буковинская» (минерализац. 1,1-1,2 г/л) содержит в себе много йода. Рекомендуется ею лечиться людям со следующими болезнями :
- Гипотиреоз
- Гастриты (норм. и высокая кислотность)
- Язва в желудке
- Панкреатиты
- Колиты
- Сахарный диабет
- Болезни желчных проходов и печени
Вода противопоказана тем, кто болеет:
- Пороком сердца
- Мигренью
- Артритами, подагрой
Является ли щелочной минеральная вода «Липецкая», «Боржоми», «Нарзан»?
Слабощелочная вода «Липецкая» хлоридно-сульфатная с натрием.
Минеральные воды близ Липецка были открыты ещё в конце 19 столетия.
Теперь проводят разлив лечебно-столовой воды «Липецкая» (минерализац. 3,0-4,5 г/л) под такими названиями:
- «Липецкий бювет»
- «Липецкая»
А также столовой воды (минерализац. 0,4-1,0 г/л):
- «Липецкая классическая»
- «Липецкий бювет 1»

 Липецкая слабощелочная минеральная вода
Липецкая слабощелочная минеральная водаВодой из липецких родников лечат :
- Гастрит
- После операции на язву в желудке
- Воспаления желчных путей и печени
- Пиелонефриты
- Сахарный диабет
- Цистит, уретрит
Противопоказания :
- Питье длительное время
- Временно не пить при острых заболеваниях
Минеральная вода «Боржоми» – одна из лучших щелочных вод (минерализац. 5,5-7,5 г/л). Кроме гидрокарбонатов (90%), вода богата:
- Бором и фтором
- Магнием и натрием
- Алюминием и кальцием

 Щелочная минеральная вода «Боржоми»
Щелочная минеральная вода «Боржоми»«Боржоми» лечатся :
- Гастриты и язва в желудке и 12-типерстной кишке
- Колиты
- Панкреатит
- Нарушенный обмен веществ
- Простудные болезни
- Отложение солей в суставах
Противопоказано употреблять при:
- Болях в сердце
- Гастритах (снижен. кислотность)
- Камнях в желчных протоках и печени
«Нарзан» — вода сульфатно-гидрокарбонатная с вмещением натрия, кальция, лечебно-столовая. Минерализация её составляет 2,0-3,5 г/л.
Щелочная минерализованная вода «Нарзан» относится к Кисловодскому месторождению.

 Щелочная минеральная вода «Нарзан»
Щелочная минеральная вода «Нарзан»«Нарзаном» лечатся такие недомогания :
- Гастриты (высокая и норм. кислотность)
- Язва в желудке
- Воспаления печени с желчными путями
- Панкреатит
- Реабилитационный период после операции на язву желудка
- Сахарный диабет
- Цистит, уретрит другие болезни мочевыводимых путей
- Небольшие камни в мочеточнике
- Помогает бороться с ожирением
Противопоказания :
- Обострение разных болезней
- Гипертония
- Недостаточность, связанная с почками, сердцем
- Гастрит (понижен. кислотность)
Как выбрать лучшую щелочную минеральную воду?

 Щелочная минеральная вода
Щелочная минеральная водаМинеральной водой нельзя утолять жажду, разве что слабоминерализованная столовая вода не повредит, и то, если пить её непродолжительное время.
Минеральную воду назначает врач по показаниям имеющихся заболеваний.
Примечание . Если у вас обострение болезни, нужно воздержаться от питья лечебной воды некоторое время.
Минеральная вода «Лужанская» (Закарпатье), гидрокарбонатов 96-100% (минерализац. 3,6-4,3 г/л). Кроме того ещё входят:
- Магний
- Кремний
- Калий
- Кальций
Водой «Лужанская» хорошо снижать высокую кислотность в желудке , также она снимает тяжесть и вздутие, помогает похудеть .
Противопоказания :
- Гастрит (снижен. кислотность)
- Гипотиреоз
Гидрокарбонатная вода «Ессентуки 4» (минерализац. 7-10 г/л). Хорошо помогает больному желудку, почкам, эндокринной железе .
Противопоказанием является снижен. кислотность в желудке, частые поносы, кровотечения, некоторые болезни почек.
Применение щелочной минеральной воды при подагре: рецепты

 Щелочная минеральная вода помогает при подагре
Щелочная минеральная вода помогает при подагреПодагра – это артрит, наращивающий на больные суставы пальцев рук и ног наросты . Болеют им люди по наследственной линии, а также те, в рационе питания которых много кислотных продуктов, преобразующихся в организме в молочную (мочевую) кислоту, оседающую в суставах конечностей.
Это такие продукты:
- Мясо и мясопродукты
- Консервы
- Бобовые
- Грибы
- Пиво и сладкие напитки
- Черный чай, кофе
- Алкогольные напитки
Подагра лечится таблетками, снимающими воспаление, диетой, щелочной минеральной водой, которая помогает восстановить в организме щелочной баланс, и вымывает из него молочную кислоту со шлаками.
Лечить подагру, в поддержку к приписанным лекарствам, врачи советуют следующими типами щелочных вод России и ближнего зарубежья:
- «Арзни»
- «Исти-су»
- «Свалявская»
- «Лужанская 3» и «Лужанская 4»
- «Драговская»
- «Поляна Квасова»
- «Славянская»
- «Ессентуки 4» и «Ессентуки 17»
- «Корнештская»
- «Боржоми»
- «Сирабская»
- «Смирновская»
Применение щелочной минеральной воды при панкреатите: рецепты
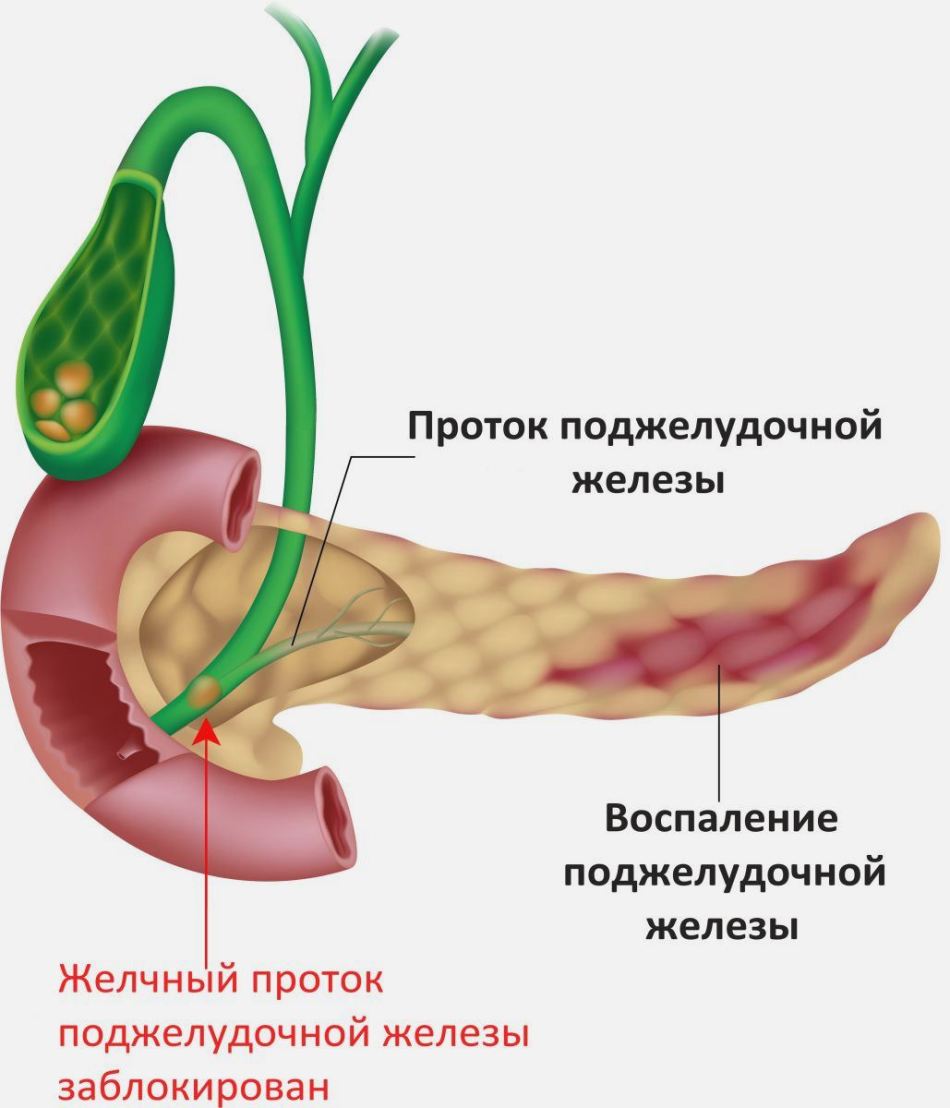
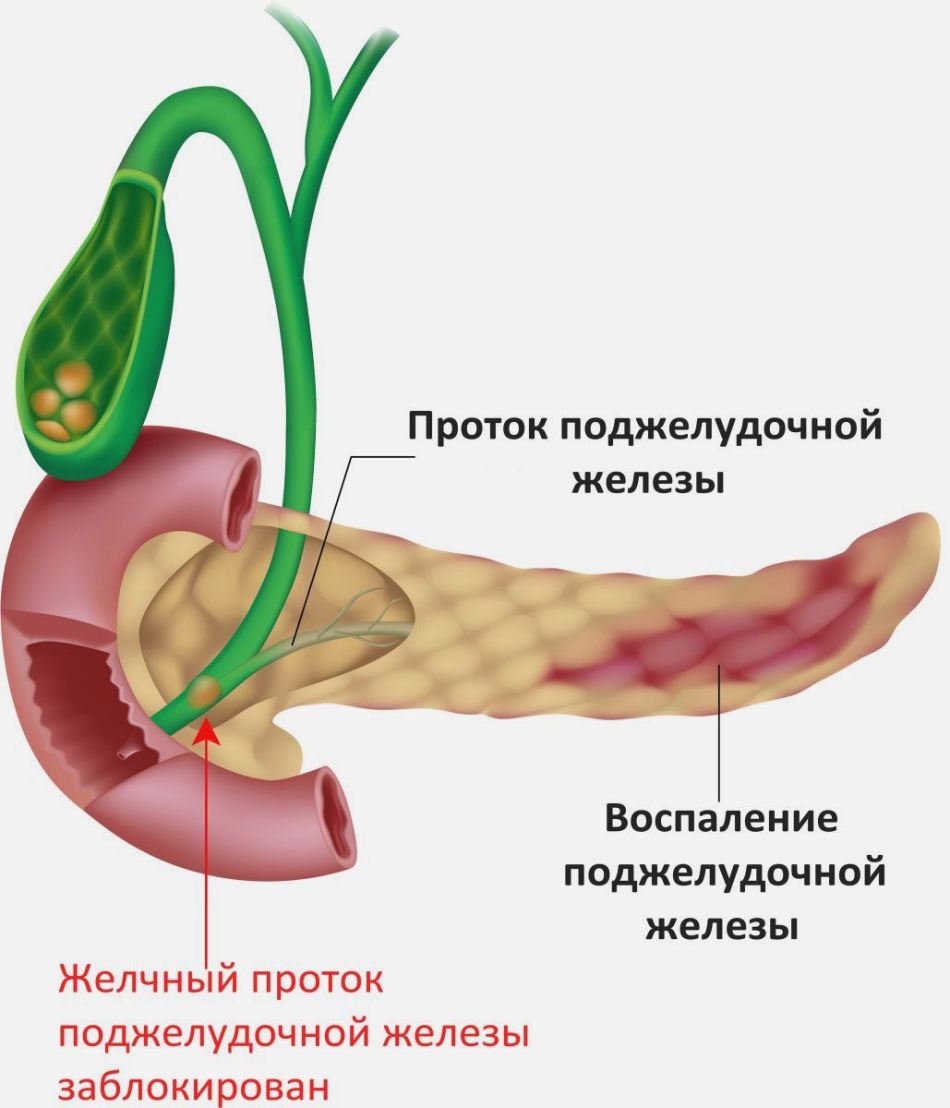 Щелочная минеральная вода помогает воспаленной поджелудочной железе
Щелочная минеральная вода помогает воспаленной поджелудочной железеПанкреатит лечится щелочными водами слабо и средне минерализованными . Воду пьют без газа, немного подогретой, чтобы соответствовала температуре тела, поскольку холодная вода может увеличить воспаление, а горячая спровоцировать отек органа.
При обострениях болезни придерживаются голодания, можно пить только теплую лечебную воду.
Если обострение прошло, можно начинать кушать диетические блюда, а лечебную воду выпивать теплой, во время еды.
При панкреатите нужно придерживаться следующей диеты :
- Молочные, фруктовые супы с крупами на овощном бульоне
- Отварное постное мясо и нежирную рыбу
- Молочнокислые продукты и творог (нежирный)
- Отваренные овощи
- Каши жидкие
- Некислые протертые фрукты
- Вчерашний хлеб
- Немного растительного масла
Щелочная вода влияет на воспаленную поджелудочную железу следующим образом :
- Снимает воспаление
- Убирает спазматические состояния
- Слабо обезболивает
Длительный прием минеральной воды, по назначению врача, улучшает прохождение желчи.
Воспаленной поджелудочной железе помогают следующие типы вод :
- «Боржоми»
- «Нарзан»
- «Смирновская»
- «Буковинская»
- «Лужанская»
- «Азовская»
- «Железноводская»
- «Миргородская»
- «Серебряный родник»
- «Минская»
- «Ессентуки 17» и «Ессентуки 20»
- «Бобруйская»
- «Дарасун»
- «Архыз»
- «Галицкая»
Применение щелочной минеральной воды при гастрите: рецепты
Щелочная минеральная вода при гастритах (повышен. кислотность)
 Некоторые виды щелочных минеральных вод помогают при гастритах (повышенная кислотность)
Некоторые виды щелочных минеральных вод помогают при гастритах (повышенная кислотность)При гастрите с повышенной секрецией в желудке выделяется много кислоты соляной, и она часто раздражает желудок. Задача щелочной воды – погасить лишнюю кислоту .
В этом случае воду пьют за 1 час до еды в теплом состоянии . Пока пища прибудет в желудок, лечебная вода успеет погасить излишки кислоты.
Подходят следующие виды щелочных вод :
- «Боржоми»
- «Ласточка»
- «Авадхара»
- «Махачкалинская»
- «Железноводская»
- «Мацеста»
- «Арзни»
- «Турш-Су»
- «Ессентуки 17»
Щелочная минеральная вода при гастритах (понижен. кислотность)

 Другие виды щелочных минеральных вод помогают при гастритах (пониж. кислотность)
Другие виды щелочных минеральных вод помогают при гастритах (пониж. кислотность)При сниженной кислотности в желудке соляной кислоты вырабатывается мало. Щелочная вода помогает кислоте расщеплять еду , её назначают перед едой, за 15-20 минут, комнатной температуры .
При сниженной кислотности подходит слабощелочная и хлоридно-натриевая воды. Это такие названия :
- «Ижевская» и «Новоижевская»
- «Миргородская»
- «Феодосия»
- «Тюменская»
- «Ессентуки 4»
- «Шаамбары 2»
Применение щелочной минеральной воды для ингаляций небулайзером: рецепты

 Щелочная минеральная вода применяется в ингаляциях небулайзером
Щелочная минеральная вода применяется в ингаляциях небулайзеромИнгаляции очень популярны при простуде, частых бронхитах для детей и взрослых, чтобы быстрее избавиться от кашля и недомогания.
Применяя небулайзер – аппарат для распыления жидкости , можно успешно делать ингаляции со щелочной минеральной водой, травяными отварами даже грудничку. Особенно эффективными для выведения мокроты являются ингаляции со щелочной водой .
В первые дни недомоганий врач назначает до 7-8 ингаляций в сутки. С улучшением состояния больного ингаляции уменьшают до 2-3. Несколько дней таких ингаляций – и больной вылечивается.
Чтобы достичь максимального эффекта от ингаляции, после процедуры нужно укутать больное горло, не есть и не разговаривать хотя бы 1 час .
Для ингаляций подходят такие типы щелочных вод :
- «Боржоми»
- «Нарзан»
- «Ессентуки»
Чтобы сделать 1 ингаляцию нужно 2-5 мл воды .
При нормальной температуре тела ингаляции можно назначать через каждые 2 часа. Также нужно учесть, что ингаляции не рекомендуется делать сразу после еды , должно пройти не меньше полтора часа.
Ингаляция длится :
- Детям 3 минуты
- Взрослым 10 минут
Противопоказания к применению ингаляции:
- Повышенная температура тела (больше 37°C)
- Частые носовые кровотечения
- Гипертония
- Заболевания сосудов и сердца
Какой производитель, и какие минеральные щелочные воды находятся в Беларуси, России, Грузии, Украине?

 Щелочные минеральные воды России
Щелочные минеральные воды РоссииМинеральные воды России
- Меньше – хлора и натрия «Ессентуки 4» и «Ессентуки 17»
- Меньше – сульфатов, натрия, кальция «Славяновская» (Ставропольский край)
- Меньше – сульфатов, натрия, кальция с природной углекислотой «Смирновская» (Ставропольский край)
- Слабощелочная «Ласточка» (Приморский край)

 Щелочные минеральные воды Украины
Щелочные минеральные воды УкраиныМинеральные воды Украины с большим вмещением гидрокарбонатов:
- Меньше – натрия «Лужанская»
- Меньше – натрия, бора, с природной углекислотой «Поляна Квасова»
- Меньше – натрия, бора «Свалявская»
- Меньше – хлора, натрия «Драговская»
Минеральные воды Грузии с большим вмещением гидрокарбонатов:
- Меньше – натрия «Боржоми», «Саирме», «Набеглави»
Минеральные воды Азербайджана с большим вмещением гидрокарбонатов:
- Меньше – натрия «Сирабская»
- Меньше – хлора, натрия «Исти-Су»
Минеральные воды Молдовы с большим вмещением гидрокарбонатов:
- Меньше – натрия (без газа) «Корнештская»


Слабощелочные минеральные воды Армении с вмещением гидрокарбонатов:
- Меньше – натрия «Дилижан»
- Меньше – хлора, натрия «Арзни»
- Меньше – сульфатов, натрия, силикатов «Джермук»
Слабощелочные минеральные воды Беларуси с вмещением гидрокарбонатов:
- Хлоридная с натрием «Минская», лечебно-столовая
Итак, теперь мы знаем, что минеральной щелочной водой можно лечить некоторые заболевания, а можно пить и каждый день, но не долго – с профилактической целью.
Видео: Щелочные минеральные воды при подагре. Минеральная вода при подагре. Средство от подагры
Многих интересует, что лучше пить: чистую питьевую воду или минеральную воду с газом. Ту и другую воду можно рекомендовать к употреблению – они полезны для здоровья. Некоторые люди опасаются, что углекислота создаст в организме слишком кислую среду и это приведет к засорению его шлаками, а следовательно, жалобам на здоровье. Такое беспокойство беспочвенно. Углекислота, содержащаяся в мине
ральной воде, не добирается до соединительных тканей, в которых может происходить накопление кислот и шлаков. Она быстро выдыхается через легкие.
Минеральная вода – любимый напиток
Для большинства самым популярным безалкогольным напитком по-прежнему остается сильно газированная минеральная вода. Однако в последнее время наблюдается тенденция к увеличению потребления минеральной воды с низким содержанием углекислоты. Это верный показатель того, что люди, выбирая напитки, всерьез задумываются об их пользе для здоровья. Новый фаворит лета – это фруктовые напитки на основе газированной минеральной воды: ее смесь с яблочным и другими соками.
Вода должна пениться
Вот основные причины неугасающей любви к минеральной воде:
Она приятно щекочет язык и легко пенится
У нее чуть кисловатый вкус, она не такая пресная, как негазированная
Создается ощущение (разумеется, обманчивое), что она утоляет жажду лучше негазированной.
Многие даже готовы смириться с легкой отрыжкой, которая возникает после употребления минеральной воды в мо
мент выдоха газообразной углекислоты. Тем не менее негазированная питьевая вода и слабо газированная минеральная вода становятся модными напитками, их все чаще заказывают посетители ресторанов. Кроме того, многие под минеральной водой по-прежнему понимают воду с высоким содержанием шипящей и пенящейся углекислоты.
У каждой минеральной воды свой вкус
У воды бывает разный вкус, так как различается химический состав грунта, в котором находится вода. Кроме того, она проходит слои пород, состоящие из разных минералов.
Количество углекислоты варьируется в зависимости от сорта минеральной воды, поэтому у каждой из них свой неповторимый вкус.
Помимо углекислоты, вкус воды в основном определяют следующие три минерала: кальций (в основном 0,5 грамма на 1 литр), калий и магний (обычно от 10 до 100 миллиграммов на 1 литр воды).
Решающим для определения вкуса воды является баланс минеральных веществ в ней. Так, минеральные воды с высоким содержанием растворенного в них калия тоже различаются на вкус, поскольку в них присутствует различное количество кальция и других минеральных веществ.
Помимо лечебных вод с высоким содержанием серы, существуют также минеральные воды, богатые железом или йодом, а также насыщенные магнием и кальцием.
Обращайте внимание на химический состав воды, указанный на этикетке, чтобы разобраться в многообразии минералов и сделать свой выбор осознанно.
Спасительная бутылочка
Маленькая прозрачная пластиковая бутылочка, наполненная водой, стала отличительным знаком для людей, занимающихся спортом и заботящихся о здоровом питании. Те, кто занимается бегом по утрам, носят ее в руке или на поясе, женщины достают ее из дамских сумочек, в офисе она часто стоит рядом с компьютером.
Такая бутылочка с водой, несомненно, обладает определенными достоинствами. Обычная или минеральная вода утоляет не только жажду, но и голод. Внезапно разыгравшийся аппетит часто служит поводом для поглощения чего-ни-будь сладкого. Тут-то вам и поможет спасительный глоток из этой бутылочки – он хотя бы на короткое время заглушит чувство голода.
- Минерализованная вода и минеральная: в чем разница?
- Какие категории минеральной воды существуют?
- Как производится чистка печени минеральной водой?
Многие не знают, какая минеральная вода лучшая для печени и как правильно выполняется очистка этого органа. Чистка печени минеральной водой очень полезна. Об этом и пойдет речь дальше.
Чтобы чистить печень, нужна не столовая минеральная вода, а лечебная. Поэтому приобретать для лечебных целей ее в магазине не следует, нужно пойти в аптеку. Там уже внимательно изучайте этикетки на бутылях. Иногда гастроэнтеролог может назначить и столово-лечебную воду. Поэтому перед походом в аптеку целесообразно сначала посетить врача. Без предварительного консультирования со специалистом подойдет минеральная столовая либо лечебно-столовая вода. За день допустимо пить до трех стаканов.
Лечебную воду употребляют только при наличии конкретного заболевания органа. При разных болезнях показаны различные воды. К примеру, при гастрите разрешена без газов вода, чистка печени же проводится с участием «Ессентуки», а вот при почечных болезнях запрещен «Нарзан». Являясь лекарством, лечебная вода наделена широким спектром действия. Учтите, что любое лекарство, помимо показаний, имеет и противопоказания. По этой причине самостоятельно применять минералку в качестве лечебного средства без консультации диетолога либо гастроэнтеролога лучше не стоит.
Минерализованная вода и минеральная: в чем разница?
Воду принято делить на две группы:

- минеральную естественной природы;
- минерализованную.
Последняя получается в процессе искусственного добавления газов. В терапевтических целях применяют лишь натуральные воды, которые добывают из природных источников и скважин. В такой воде отмечается высокая концентрация минеральных солей и органики. Немаловажное значение отводится наличию биологически активных компонентов. Первостепенная роль отводится йоду, фтору, брому, железу, мышьяку. Данная структура воды обладает всеми нужными химико-физическими свойствами, оказывая целебное воздействие на организм человека. И уже разлитая по бутылям минералка на протяжении нескольких месяцев не утрачивает уникальных лечебных качеств.
Вернуться к оглавлению
Какие категории минеральной воды существуют?
Больший эффект в лечебных целях оказывает минералка с солями натрия, магния гидрокарбоната, кальция. Врачами-диетологами минвода натурального происхождения разделяется на несколько категорий:
- питьевая столовая;
- столовая лечебная;
- целебная.
 Их состав различается по наполненности солями. Столовая минералка содержит 2-5 г минеральных составляющих в 1 литре. В употреблении такой воды нет ни для кого запретов: ее показано пить и здоровым людям, и лицам с разными заболеваниями.
Их состав различается по наполненности солями. Столовая минералка содержит 2-5 г минеральных составляющих в 1 литре. В употреблении такой воды нет ни для кого запретов: ее показано пить и здоровым людям, и лицам с разными заболеваниями.
На долю лечебно-столовых вод приходится 5-15 г биологически активных составляющих на литр. В некоторых ситуациях их может порекомендовать пить врач.
Перебарщивать с лечебными же водами не стоит людям с хорошим здоровьем, поскольку солей и минералов у них достаточно много: на 1 л приходится до 35 г. Пить их следует предусмотрительно, получив заранее консультацию у врача.
Минерализованную воду производят посредством добавок в обыкновенную питьевую воду газов и нейтральных чистых солей. Конечно, пропорции при этом предусматривают те же самые, что и в естественном напитке. Хоть вкус такого продукта практически не отличается от натуральной воды, ею возможно лишь утолить жажду. В лечебных целях ее не применяют.
Вернуться к оглавлению
Как производится чистка печени минеральной водой?
Вода не должна применяться неразборчиво, пусть даже она и высокого качества. Нужно выяснить, какая именно вода подходит организму в конкретной ситуации.
Очистка в домашних условиях печени минеральной водой длится 1 месяц. Пьют «Ессентуки» № 4 и 17, «Славяновскую», «Боржоми».
Принимают по одному стакану (до приема еды), заблаговременно подогрев минеральную воду до 60º С.
 Язву желудка и двенадцатиперстной кишки лечат (в момент ремиссии или облегчения) «Славяновской», «Ессентуки» № 4, «Смирновской», «Боржоми». При пониженной кислотности — за 30 минут до еды, при норме — за 60 минут, за 1,5-2 часа перед едой — при высоком уровне кислотности.
Язву желудка и двенадцатиперстной кишки лечат (в момент ремиссии или облегчения) «Славяновской», «Ессентуки» № 4, «Смирновской», «Боржоми». При пониженной кислотности — за 30 минут до еды, при норме — за 60 минут, за 1,5-2 часа перед едой — при высоком уровне кислотности.
С гепатитом, а также холециститом справляются «Славяновская», «Ессентуки» № 4, «Боржоми», «Миргородская». Сначала пьют по половинке стакана один раз в день. После 7 дней порцию увеличивают до 2/3 стакана дважды за день, спустя еще 7 дней — до 2/3 стакана трижды за день.
Камни из почек помогут вывести «Нарзан», «Смирновская», «Славяновская», «Ессентуки» № 4. Принимают до 1,5 л в день на голодный желудок (за полчаса перед едой либо спустя 1,5-2 часа после), заранее подогревают до 40º С. Воды устраняют воспаление, способствуют выводу песка.
Обратите внимание: при возникновении болезненных симптомов в области желудка либо печени важно сразу перестать пить минводу и проинформировать об этом лечащего доктора.
Просто бесценна минеральная вода в случае с подагрой, так как, благодаря ей, выводятся мочекислотные соли из суставов, устраняются острые болезненные ощущения. Излечение данной болезни выполняют посредством вод слабой минерализации с выраженным мочегонным эффектом. Например, подойдут «Липецкая», «Кроленка», «Нарзан». Воду поглощают натощак трижды в день, разогревая до температуры тела, порция — 1,5 стакана.
Здоровому человеку в профилактических целях достаточно пить перед едой по половине стакана естественной столовой либо столово-лечебной минералки. При наличии любых проблем с желудком лучше и не вспоминать о стакане холодной минералки с газами. В последнем случае оптимальный вариант — прием только отстоянной воды, разогретой до температуры тела посредством парового способа.
Лечение минеральной водой должно предусматривать некоторое сокращение приема других жидкостей: чаев, киселей, супчиков (в особенности при некоторых болезнях сердца и сосудов, почек, при гипертонии). Минеральная терапия не сочетается с алкоголем. Прием целебных вод длится 1 месяц. Повтор проводится через 6 месяцев.
Source: ymkababy.ruЧитайте также
sustav.nextpharma.ru









 Ритм жизни современного человека все время ускоряется. Большое количество дел заставляет его быстрее двигаться, использовать автомобили при перемещении. А торопливость приводит к повышенному травматизму. Переломы, вывихи, ушибы все чаще сопровождают нас.
Ритм жизни современного человека все время ускоряется. Большое количество дел заставляет его быстрее двигаться, использовать автомобили при перемещении. А торопливость приводит к повышенному травматизму. Переломы, вывихи, ушибы все чаще сопровождают нас.


 аще всего встречаются травмы лучевой кости в типичном месте. Существуют два принципиально разных вида: разгибательные и сгибательные повреждения. При разгибательных переломах вначале предплечье сгибают и пронируют, а кисть свисает у края стола. Ассистент фиксирует локоть, а травматолог осуществляет тягу по оси и аккуратно разгибает кисть. После этого он сгибает ее и отводит в локтевую сторону. Положение кисти после репозиции – 30-40 градусов сгибание и 10 градусов отведение в локтевую сторону. Гипсовая лонгета накладывается на 4-5 недели до верхней трети предплечья по тыльной поверхности.
аще всего встречаются травмы лучевой кости в типичном месте. Существуют два принципиально разных вида: разгибательные и сгибательные повреждения. При разгибательных переломах вначале предплечье сгибают и пронируют, а кисть свисает у края стола. Ассистент фиксирует локоть, а травматолог осуществляет тягу по оси и аккуратно разгибает кисть. После этого он сгибает ее и отводит в локтевую сторону. Положение кисти после репозиции – 30-40 градусов сгибание и 10 градусов отведение в локтевую сторону. Гипсовая лонгета накладывается на 4-5 недели до верхней трети предплечья по тыльной поверхности.








































 Следует отметить, что примерно в 10% случаев зафиксировано самопроизвольное излечение. Достичь этого можно методами физической реабилитации, а также применением иммуноукрепляющих и оздоровительных средств.
Следует отметить, что примерно в 10% случаев зафиксировано самопроизвольное излечение. Достичь этого можно методами физической реабилитации, а также применением иммуноукрепляющих и оздоровительных средств.
 в основном, у людей пожилого возраста, чаще всего после достижения 55 лет. В работе иммунной системы вдруг случается сбой–она, начинает вырабатывать антитела, поражающие собственные, здоровые клетки организма. А почему так происходит, никто не знает. Возможно, это мутация, происходящие под влиянием внешней среды, возможно, здесь играет роль наследственность, а возможно и сочетание разных факторов.
В эпоху, когда не было МРТ, ученые не могли определить, какие органы и системы в конце концов повреждаются при этом заболевании. При морфологическом исследовании в мышцах плечевого и тазового пояса изменений обнаружено не было. Так или иначе болезнь до сих пор называется миалгией, что переводится как боли в мышцах.
в основном, у людей пожилого возраста, чаще всего после достижения 55 лет. В работе иммунной системы вдруг случается сбой–она, начинает вырабатывать антитела, поражающие собственные, здоровые клетки организма. А почему так происходит, никто не знает. Возможно, это мутация, происходящие под влиянием внешней среды, возможно, здесь играет роль наследственность, а возможно и сочетание разных факторов.
В эпоху, когда не было МРТ, ученые не могли определить, какие органы и системы в конце концов повреждаются при этом заболевании. При морфологическом исследовании в мышцах плечевого и тазового пояса изменений обнаружено не было. Так или иначе болезнь до сих пор называется миалгией, что переводится как боли в мышцах. Редко такие пациенты могут назвать день и час, когда внезапно и без всякой видимой причины у них появились интенсивные боли в мышцах при движении, исчезающие в покое.
Редко такие пациенты могут назвать день и час, когда внезапно и без всякой видимой причины у них появились интенсивные боли в мышцах при движении, исчезающие в покое. так и синдром в рамках височного артериита, что бывает в 50 процентах случаев последнего. И если ревматическая полимиалгия не является синдромом височного артериита, то она очень хорошо лечится. Достаточно небольшой дозы глюкокортикоидов, и через два-три дня больной просто оживает, у него исчезают боль при движениях, возвращается аппетит, нормализуется температура, и вообще пациент становится более активным. Это назначение служит своего рода диагностическим признаком этого заболевания. А ведь во многих случаях люди, страдающие этой болезнью, ходят по разным врачам, не получая адекватной помощи. И все это из –за того, что симптомы ревматической полимиалгии хоть и довольно ярко выражены, но часто могут приниматься за симптомы других заболеваний. Вот и получается, что пациента часто долго лечат, определяют не верные диагнозы, потому что основное проявление болезни – болевой синдром, частый спутник иных недугов.
так и синдром в рамках височного артериита, что бывает в 50 процентах случаев последнего. И если ревматическая полимиалгия не является синдромом височного артериита, то она очень хорошо лечится. Достаточно небольшой дозы глюкокортикоидов, и через два-три дня больной просто оживает, у него исчезают боль при движениях, возвращается аппетит, нормализуется температура, и вообще пациент становится более активным. Это назначение служит своего рода диагностическим признаком этого заболевания. А ведь во многих случаях люди, страдающие этой болезнью, ходят по разным врачам, не получая адекватной помощи. И все это из –за того, что симптомы ревматической полимиалгии хоть и довольно ярко выражены, но часто могут приниматься за симптомы других заболеваний. Вот и получается, что пациента часто долго лечат, определяют не верные диагнозы, потому что основное проявление болезни – болевой синдром, частый спутник иных недугов.




























 Лечение шума в ушах лучше не откладывать на потом. Чем быстрее начать, тем эффективнее будет лечение.
Лечение шума в ушах лучше не откладывать на потом. Чем быстрее начать, тем эффективнее будет лечение.


 Важно убрать неврологическую симптоматику — шум, возникающий в ушах, снижение зрения — и снять болевой синдром, характерный для остеохондроза в шейной области позвоночника.
Важно убрать неврологическую симптоматику — шум, возникающий в ушах, снижение зрения — и снять болевой синдром, характерный для остеохондроза в шейной области позвоночника.
 Давление пальцами во время массажа при остеохондрозе должно быть незначительным. На каждый прием приходится 4 массажных движения. Техника массажа шейного отдела проста, не требует специальных навыков. Можно выполнять в домашних условиях.
Давление пальцами во время массажа при остеохондрозе должно быть незначительным. На каждый прием приходится 4 массажных движения. Техника массажа шейного отдела проста, не требует специальных навыков. Можно выполнять в домашних условиях.

 Шум в ушах при шейном остеохондрозе – проявление кохлео-вестибулярного синдрома
Шум в ушах при шейном остеохондрозе – проявление кохлео-вестибулярного синдрома Нимесулид – один из препаратов, который может быть назначен в составе комплексной терапии шейного остеохондроза
Нимесулид – один из препаратов, который может быть назначен в составе комплексной терапии шейного остеохондроза Анна Козлова
Медицинский журналист Об авторе
Анна Козлова
Медицинский журналист Об авторе













 В результате их прогрессирования происходит сбой в работе иммунитета, что приводит к тому, что организм не способен самостоятельно противостоять действию патогенных агентов.
В результате их прогрессирования происходит сбой в работе иммунитета, что приводит к тому, что организм не способен самостоятельно противостоять действию патогенных агентов.


 Если причиной возникновения воспалительного процесса послужили патогенные микроорганизмы, обязательным является применение антибиотиков широкого спектра действия. Это могут быть тетрациклины или пенициллины. При обнаружении специфической флоры назначают соответствующую терапию, к примеру, противотуберкулезные препараты. Иногда необходимо применение противогрибковых средств.
Если причиной возникновения воспалительного процесса послужили патогенные микроорганизмы, обязательным является применение антибиотиков широкого спектра действия. Это могут быть тетрациклины или пенициллины. При обнаружении специфической флоры назначают соответствующую терапию, к примеру, противотуберкулезные препараты. Иногда необходимо применение противогрибковых средств.








 Строение височно-нижнечелюстного сустава. Нажмите на фото для увеличения
Строение височно-нижнечелюстного сустава. Нажмите на фото для увеличения Анатомия ВНЧС. Нажмите на фото для увеличения
Анатомия ВНЧС. Нажмите на фото для увеличения Мышцы и связки, имеющие отношение к ВНЧС. Нажмите для увеличения
Мышцы и связки, имеющие отношение к ВНЧС. Нажмите для увеличения

 Магнитно-резонансная томография височно-нижнечелюстного сустава. Нажмите на фото для увеличения
Магнитно-резонансная томография височно-нижнечелюстного сустава. Нажмите на фото для увеличения Нажмите на фото для увеличения
Нажмите на фото для увеличения Нажмите на фото для увеличения
Нажмите на фото для увеличения Капа из эластичного полимера для лечения дисфункции ВНЧС
Капа из эластичного полимера для лечения дисфункции ВНЧС Артроскопия височно-нижнечелюстного сустава
Артроскопия височно-нижнечелюстного сустава ВНЧС
ВНЧС Капсулит
Капсулит Бактерии
Бактерии Бруксизм
Бруксизм Антисептик
Антисептик












 Только представьте, треть населения всей планеты страдает от заболеваний опорно-двигательного аппарата. Причем проявляются патологии в разном возрасте. И бывают проблемы, с которыми официальная медицина не может справиться, назначая современные препараты. Тогда приходит очередь различных рецептов народной медицины. Сегодня расскажем о популярном средстве борьбы с болезнями суставов — желатине.
Только представьте, треть населения всей планеты страдает от заболеваний опорно-двигательного аппарата. Причем проявляются патологии в разном возрасте. И бывают проблемы, с которыми официальная медицина не может справиться, назначая современные препараты. Тогда приходит очередь различных рецептов народной медицины. Сегодня расскажем о популярном средстве борьбы с болезнями суставов — желатине. Этот коллаген содержит богатый комплекс аминокислот, необходимых для синтеза белков в нашем организме. Данный фактор очень важный и необходим для бесперебойного функционирования опорно-двигательного аппарата.
Этот коллаген содержит богатый комплекс аминокислот, необходимых для синтеза белков в нашем организме. Данный фактор очень важный и необходим для бесперебойного функционирования опорно-двигательного аппарата. пациенты с воспалительными суставными процессами;
пациенты с воспалительными суставными процессами; нарушение свертываемости крови;
нарушение свертываемости крови;
 2 ч.л. желатина разводятся в 100 мл прохладной воды. Смесь должна настояться ночь.
2 ч.л. желатина разводятся в 100 мл прохладной воды. Смесь должна настояться ночь. Этой марлей оборачивается больное место, накрывается сверху полиэтиленом и шерстяной одеждой.
Этой марлей оборачивается больное место, накрывается сверху полиэтиленом и шерстяной одеждой. Официальная медицина уже много лет согласна с тем, что лечение желатином эффективно и является отличным средством для профилактики артрита, остеоартрита, остеопороза и других заболеваний.
Официальная медицина уже много лет согласна с тем, что лечение желатином эффективно и является отличным средством для профилактики артрита, остеоартрита, остеопороза и других заболеваний.













 Не следует принимать желатин при наличии таких болезней: геморроя, диатеза, желчекаменной и мочекаменной болезни, подагре, тромбозах…
Не следует принимать желатин при наличии таких болезней: геморроя, диатеза, желчекаменной и мочекаменной болезни, подагре, тромбозах… Можно приготовить очень простой напиток — на стакан теплой воды, 1 ст. ложка желатинового порошка, развести и дать набухнуть.
Можно приготовить очень простой напиток — на стакан теплой воды, 1 ст. ложка желатинового порошка, развести и дать набухнуть. Настоять так час, затем при постоянном помешивании нагреть до полного растворения.
Настоять так час, затем при постоянном помешивании нагреть до полного растворения. Смешиваем сметану, сахар, ваниль, банан нарезаем кружочками, смешиваем все с набухшим желатином и хорошо взбиваем в блендере.
Смешиваем сметану, сахар, ваниль, банан нарезаем кружочками, смешиваем все с набухшим желатином и хорошо взбиваем в блендере. Ягоды заливаем 0,5 л. воды, добавляем сахар, ставим на огонь и варим компот (после закипания примерно 5 минут).
Ягоды заливаем 0,5 л. воды, добавляем сахар, ставим на огонь и варим компот (после закипания примерно 5 минут).








 В большинстве случаев найти правильное лечение ушибов задача не самая трудная.
В большинстве случаев найти правильное лечение ушибов задача не самая трудная. Ушиб руки представляет собой повреждение мягких тканей пальцев, области плеча и предплечья, запястья, без сопутствующего нарушения целостности костной ткани и кожных покровов. Получить травму можно вследствие падения, удара, в бытовых условиях или во время дорожно-транспортных происшествий.
Ушиб руки представляет собой повреждение мягких тканей пальцев, области плеча и предплечья, запястья, без сопутствующего нарушения целостности костной ткани и кожных покровов. Получить травму можно вследствие падения, удара, в бытовых условиях или во время дорожно-транспортных происшествий.
 Прогревание синей лампой
Прогревание синей лампой

 Гематома на ноге чаще всего возникает из-за травмы – ушиба, падения, удара
Гематома на ноге чаще всего возникает из-за травмы – ушиба, падения, удара Первой помощью при ушибе является воздействие холодом
Первой помощью при ушибе является воздействие холодом Содержащие гепарин натрия средства применяются 2–3 раза в сутки
Содержащие гепарин натрия средства применяются 2–3 раза в сутки При ушибах эффективно применение наружных средств с троксерутином
При ушибах эффективно применение наружных средств с троксерутином Долобене – комбинированный препарат с противовоспалительным, противоотечным и обезболивающим действием
Долобене – комбинированный препарат с противовоспалительным, противоотечным и обезболивающим действием Для лечения синяков применяют компрессы с Димексидом
Для лечения синяков применяют компрессы с Димексидом Порошок Бадяги перед применением следует развести с водой
Порошок Бадяги перед применением следует развести с водой При гематомах используется картофель или картофельный крахмал
При гематомах используется картофель или картофельный крахмал К месту ушиба можно прикладывать лист капусты
К месту ушиба можно прикладывать лист капусты При ушибах эффективно применение куриных яиц
При ушибах эффективно применение куриных яиц Сок алоэ может применяться при гематомах с кожными повреждениями
Сок алоэ может применяться при гематомах с кожными повреждениями Для лечения можно использовать настойку плодов конского каштана
Для лечения можно использовать настойку плодов конского каштана


 Гормональная терапия способствует остановке процесса потери костной тканью кальция. Помогает лечение восстановить обменные процессы. Благодаря такому механизму действия гормональных препаратов на организм боль в суставах проходит, налаживается их нормальное функционирование.
Гормональная терапия способствует остановке процесса потери костной тканью кальция. Помогает лечение восстановить обменные процессы. Благодаря такому механизму действия гормональных препаратов на организм боль в суставах проходит, налаживается их нормальное функционирование.



 Каждая женщина с момента наступления менопаузы должна начинать регулярно принимать витаминные и минеральные комплексы. Выбирая препараты, нужно ориентироваться на их состав. В комплексах обязательно должен присутствовать витамин D. Без этого вещества кальций не сможет полноценно усваиваться костными тканями. Витаминные комплексы:
Каждая женщина с момента наступления менопаузы должна начинать регулярно принимать витаминные и минеральные комплексы. Выбирая препараты, нужно ориентироваться на их состав. В комплексах обязательно должен присутствовать витамин D. Без этого вещества кальций не сможет полноценно усваиваться костными тканями. Витаминные комплексы:

 Боли в суставах при климаксе
Боли в суставах при климаксе Боли в коленях при климаксе
Боли в коленях при климаксе Климактерический артрит
Климактерический артрит Диагностика заболеваний при климаксе
Диагностика заболеваний при климаксе Климонорм противоклимактерическое средство
Климонорм противоклимактерическое средство Румалон для уколов
Румалон для уколов