Как быстро вылечить вывих голеностопа – Вывих голеностопа лечение в домашних условиях быстро
симптомы и лечение, причины, классификация, реабилитация
Травмы нижних конечностей обычно происходят из-за неаккуратного движения или во время спортивных занятий. Вывих голеностопа – очень частое явление, и почти у каждого хоть раз в жизни возникала такая проблема. Чаще всего от такого вида повреждения страдают спортсмены. Подобная травма может сильно навредить здоровью, значительно ухудшить самочувствие и испортить карьеру.

Причины повреждения голеностопа
Очень часто малоподвижный образ жизни приводит к ослаблению мышц и связок, а избыточный вес увеличивает нагрузку на суставы. В результате все это приводит к нарушению работы опорно-двигательного аппарата. А так как голеностопный сустав является самой проблемной частью тела, то чаще всего он и страдает от разного рода повреждений, в том числе и от вывихов.
Этот сустав удерживает всю массу тела человека в процессе движения. Поэтому при любом неправильном или неаккуратном положении нижних конечностей, он может не выдержать нагрузки. Результат такого действия будет вывих голеностопного сустава. Существует много факторов, при которых вероятность травматизма увеличивается:
- передвижение по неровной поверхности;
- физическая активность;
- неудобная обувь;
- интенсивная спортивная тренировка;
- гололед;
- ходьба по влажной поверхности;
- болезни опорно-двигательного аппарата.
В группе риска находятся девушки, предпочитающие носить туфли на высоких каблуках. Во время спешки или при ходьбе по скользкой и неровной поверхности может случайно произойти смещение центра тяжести. Это станет результатом подворачивания стопы, и в таком случае женщина получает серьезное повреждение. Вероятность травматизма повышается, если каблуки слишком высокие и тонкие, или у девушки отсутствует опыт ношения подобной обуви.
Следует учитывать, что опорой тела служат ноги. И многие недооценивают важность здоровых стоп и голеностопных суставов. Даже самые незначительные травмы могут ухудшить самочувствие пациента и негативно сказаться на его здоровье. Если человек все-таки получил травму и вывихнул голеностоп, то, исходя из симптомов, ему назначается вправление и лечение.
Выворачивание стопы с внутренней стороны пятки при движении голеностопа наружу может случиться из-за неправильной координации движения. При этом происходит напряжение боковых и наружных связок, что сильно усложняет ситуацию.
Если, кроме характерных признаков вывиха голеностопа, во время травмы раздался треск или хруст, то это показатель разрыва связки или перелома кости. В таком случае нижней конечности надо сразу обеспечить неподвижность, чтобы не произошло смещение голеностопного сустава.
Типичными причинами получения таких повреждений являются следующие факторы:
- использование некачественной или неудобной обуви;
- врожденные аномалии стопы;
- слабость голеностопа;
- лишний вес;
- ослабление связок голеностопа из-за частых травм;
- чрезмерные физические нагрузки на производстве или в спорте;
- наличие артроза или воспалительного процесса в голеностопном суставе;
- нарушение обмена веществ в организме;
- частые подвороты стопы во время быстрой ходьбы, бега, лазанья или прыжков.
Любой из этих факторов может стать причиной повреждения голеностопного сустава и привести к вывиху или даже перелому.
Симптомы
По характерным признакам можно классифицировать повреждение. Вывиху голеностопа свойственны следующие симптомы:
- сильная боль;
- ухудшение подвижности травмированной конечности;
- невозможность нагружать поврежденную стопу;
- отек в месте повреждения;
- появление гематомы;
- изменения цвета кожи в области травмы.
Симптомы и лечение вывиха голеностопа будут зависеть от степени повреждения:
- Первая степень. Пациент жалуется на боль и дискомфорт при ходьбе, но при этом двигательная функция сохраняется. Отек есть, но незначительный. Для этой степени характерны небольшие разрывы отдельных волокон связки.
- Вторая степень. У пострадавшего вся наружная поверхность стопы припухшая. Его основная жалоба – резкая боль в месте разрыва, которая не проходит даже в состоянии покоя. Ходить пациент может с трудом. Для второй степени характерен частичный разрыв связки. У пострадавшего наблюдается жесткость в суставе при попытках двигаться. Часто появляются мелкие кровоподтеки.
- Третья степень. При вывихе голеностопного сустава в данном случае симптомы ярко выражены: острая боль, сильная припухлость, обширное кровоизлияние. Причина этого заключается в полном разрыве связки. Пациент не может опираться на поврежденную ногу. Симптомы распространяются на всю поверхность стопы и на подошвенную часть. Голеностопный сустав при таком повреждении становится полностью нестабильным.
В случае получения подвывиха у пострадавшего диагностируются следующие признаки:
- болезненные ощущения;
- чувство дискомфорта;
- изменение внешнего вида и формы сустава;
- припухлость;
- ограниченность движений.

При подвывихе симптомы не так остро выражены, как при сильном вывихе голеностопа. Это больше похоже на затекание конечности, и в таком случае человек часто не обращается к врачу.
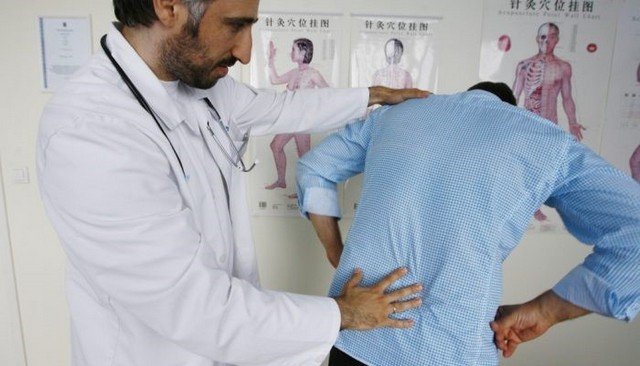
Если была получена травма, в результате которой появились болезненные ощущения и припухлость, необходимо посетить травматолога. При вывихе голеностопа врач назначит лечение согласно симптомам. Понадобится еще сделать рентген, чтобы исключить смещение сустава или перелом кости.
Недопустимо заниматься самолечением при такой травме. Если полностью не восстановить функциональность сустава, то у пациента боковые связки голеностопа станут хронически нестабильными. В будущем это приведет к регулярным травмам. Голеностопный сустав не сможет выдерживать любые физические нагрузки, и активность человека будет значительно снижена.
Классификация вывихов голеностопа
Существует четыре типа травмы:
- Задний. Вывих происходит вместе с переломом заднего края большеберцовой кости.
- Передний. При таком повреждении сустава обычно дополнительно диагностируется перелом нижней трети большеберцовой кости. Передний вывих встречается в травматологической практике очень редко.
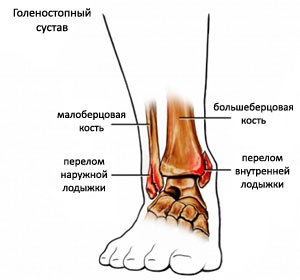
- Наружный. Вывих сочетается с переломом наружной лодыжки. Такой тип травмы считается самым распространенным.
- Внутренний. Для такого вида повреждения характерен перелом внутренней лодыжки.
Диагностика
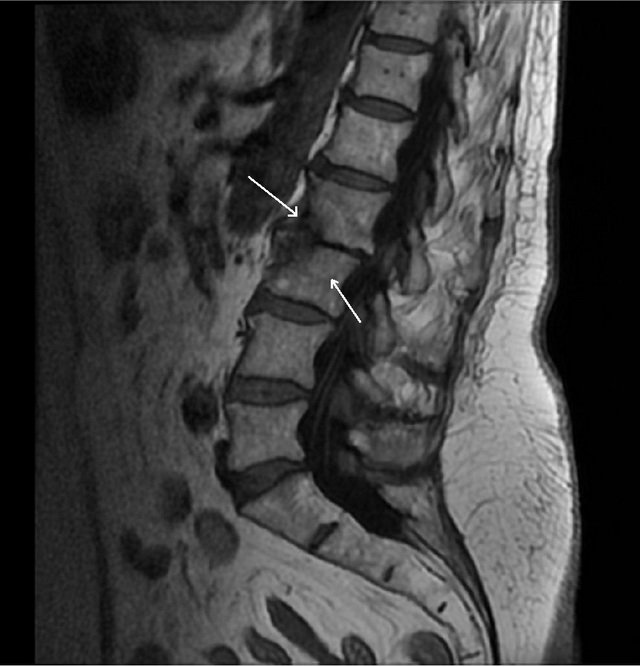
Для того чтобы определиться, как лечить вывих голеностопа, необходимо пройти ряд диагностических исследований. Первым делом следует проконсультироваться с травматологом. После осмотра врач назначит рентгенографию для исключения смещения и перелома.
Рентгенография голеностопного сустава выполняется в двух проекциях для постановки более точного диагноза. Такая информация поможет подобрать правильное лечение вывиха голеностопного сустава.
Первая помощь
Все действия после травмы должны быть четкими и последовательными, чтобы максимально не навредить конечности. При вывихе голеностопа первая помощь должна быть оказана сразу же после получения повреждения.
Чтобы облегчить состояние пострадавшего, необходимо выполнить четыре важных действия:
- Покой. В первые дни травмированную конечность следует обездвижить. У пациента должен быть перерыв в физической активности. Ему надо отказаться от прогулок, спортивных мероприятий и любых других действий, при которых идет нагрузка на поврежденную конечность. Со временем ему можно будет передвигаться, но только при помощи ортопедических костылей. Пациенту прописывают постельный режим.
- Лед. Первые двое суток больному назначают лечение вывиха голеностопа холодом. Особенно важно, прикладывать лед или холодный компресс сразу поле получения травмы. Такие процедуры помогут снять отек и уменьшить гематому в области голеностопа. Вариантов охладить место травмы несколько: лед в полотняном мешочке, мокрое холодное полотенце, специальный Ice-спрей. За неимением льда или охлаждающего средства можно подержать ногу просто под холодной водопроводной водой в течение нескольких минут. Холодные компрессы рекомендуется делать 4-5 раз в день. Достаточно четверти часа для такой процедуры. Ледяной компресс облегчит боль, уменьшить отек, уберет признаки гематомы и будет стимулировать кровообращение. Это также даст возможность предотвратить выраженное кровоизлияние в мягкие ткани из травмированных волокон связки и уменьшит болевые ощущения. Нельзя прикладывать лед прямо на кожу, необходимо использовать хлопчатобумажную ткань или тонкое полотенце. Это поможет избежать обморожения кожи.
- Компрессия. Как только лодыжка будет охлаждена, необходимо провести ее сжатие. Это можно сделать при помощи эластичной повязки, начиная от пальцев стопы и заканчивая серединой голени. Повязка должна быть максимально удобной и не препятствовать кровообращению в голеностопном суставе и стопе. Применение эластичного бинта способствует уменьшению отека и кровоподтеков. Еще одно назначение повязки при вывихе голеностопного сустава – это предотвращение подвижности сустава, для того чтобы не ухудшить состояние поврежденной конечности.
- Подъем ноги в приподнятое положение. При вывихе голеностопного сустава одним из важных принципов лечения является требование держать поврежденную ногу выше уровня сердца. Делать это надо как можно чаще. Поднятие конечностей вверх способствует уменьшению опухоли голеностопа после вывиха.
Не следует исключать вероятность того, что травма может сопровождаться переломом или смещением голеностопного сустава, лечение в любом случае назначает травматолог после осмотра и рентгена. До прихода врача можно выпить обезболивающий препарат.
Если при вывихе голеностопного сустава первая помощь была оказана профессионально, то период восстановления пройдет легче и быстрее.
Лечение
После того как первая помощь при вывихе голеностопного сустава будет оказана пострадавшему, его следует доставить в лечебное заведение. Больного должен осмотреть травматолог. Также понадобится сделать снимок в двух проекциях. Врач проинструктирует пациента, что делать при вывихе голеностопа. Ни в коем случае нельзя пытаться вправить вывих самостоятельно, это может иметь серьезные последствия для больного.
Следует выполнять все назначения врача. Голеностоп нужно зафиксировать в неподвижном положении. При подтверждении перелома, смещения или деформации сустава необходимо наложить гипсовую повязку. Но использование любого вида повязки возможно только после вправления сустава.

Если у пациента диагностируется вывих второй степени, то на поврежденную конечность накладывают гипсовую U-образную лангету, которую требуется носить в течение 12 дней. Лечение травмы третей степени предполагает применение гипсовой циркулярной повязки, которая накладывается от пальцев до верхней трети голени. Длительность ношения повязки зависит от сложности повреждения. Лечащий врач после обследования скажет, когда пройдет вывих голеностопа.
Для облегчения общего состояния пострадавшего пациенту назначают нестероидные противовоспалительные лекарства для приема внутрь:
- Темпалгин. Таблетки следует принимать перед едой и запивать большим количеством воды. Лекарство помогает снизить болевой синдром. Препарат обладает анксиолитическим эффектом. Максимальная доза составляет 6 таблеток в сутки.
- Кетопрофен. Если при вывихе голеностопа лечение проходит дома, то для снятия боли и отечности можно принимать этот препарат. Его прием помогает увеличить объем движений. Но при наличии болезней желудочно-кишечного тракта лекарство принимать категорически запрещается. Согласно инструкции у него имеется ряд серьезных противопоказаний. Средняя доза в сутки составляет 300 мг. Ее следует разбить на 2 или 3 приема. Если состояние больного тяжелое, то ему выписывают внутримышечные инъекции.
- Нурофен. При лечении вывиха голеностопа в домашних условиях рекомендуется применять этот препарат. Средство обладает выраженным обезболивающим, антипиретическим и противовоспалительным эффектом. С его помощью можно быстро устранить боль и воспалительный процесс. Если у пациента диагностируется гиперчувствительность к ацетилсалициловой кислоте или ибупрофену, то Нурофен запрещается использовать. Серьезным противопоказанием к приему препарата также будет бронхиальная астма у пострадавшего.
- Найз. Благодаря анальгезирующему и противовоспалительному действию лекарства, снижается интенсивность боли и приостанавливается процесс воспаления. Без назначения лечащего врача средство принимать запрещается. Таблетки принимают после еды и запивают большим количеством воды. Беременным и кормящим женщинам не рекомендуется пить Найз. При проявлении признаков нарушения зрения, поражения печени или гиперчувствительности прием лекарства следует прекратить.
- Аэртал. При наличии опухоли при вывихе голеностопа врач обычно назначает этот препарат. Обладая противовоспалительным и обезболивающим действием, он избавит не только от боли, но и уменьшит припухлость травмированного сустава и его скованность. Аэртал нельзя разжевывать, его следует принимать с пищей. Суточная доза составляет от 100 до 200 мг. Длительность терапии занимает одну неделю. Пациентам, страдающим заболеваниям почек, следует осторожно принимать препарат и только под наблюдением врача.
- Седалгин. Препарат назначают в первые три дня для уменьшения воспалительного процесса. Лекарство надо принимать три раза в день по 1 таблетке. Максимальная доза составляет 4 таблетки.
Если травма очень серьезная, и не проходит голеностоп после вывиха, сохраняются неприятные симптомы, то пациенту предлагают делать внутримышечные инъекции. С их помощью быстрее купируется воспалительный процесс, уменьшается отек и снижается болевой синдром. Но решение остается за травматологом. Исходя из состояния пациента, врач определяет, как быстро вылечить вывих голеностопа.
Дополнительно проводят местное лечение для уменьшения проявления неприятных симптомов. Травматолог подбирает эффективную мазь при вывихе голеностопа каждому пациенту в зависимости от степени повреждения:
- Долобене. Благодаря обезболивающему и противовоспалительному действию, мазь положительно влияет на свертываемость крови. Это способствует восстановлению соединительной ткани и улучшению кровообращения в месте повреждения. Средство эффективно при угрозе образования тромбов. Во время лечения мазью нельзя находиться под прямыми солнечными лучами. Не рекомендуется загорать или посещать солярий. Средство наносят на место травмы 3-4 раза в день. Лекарство разрешается использовать во время процедуры ионофореза.
- Найз. Терапевтический курс составляет 10 дней. Гель рекомендуется наносить очень тонким слоем на место повреждения утром и вечером. Средство хорошо снимает острую боль.
- Кетонал. При вывихе голеностопа во время лечения в домашних условиях можно использовать это средство. Гель быстро проникает в воспаленную ткань. С его помощью легко купируется острая боль и рассасывается опухоль от вывиха голеностопа. Препарат обладает хорошим обезболивающим эффектом. Если есть повреждения на коже, использовать гель категорически запрещается. Во время лечения мазью следует избегать солнечного света. Продолжительность курса составляет две недели. Нельзя допускать попадания геля на слизистые оболочки глаз.
- Диклак. Мазь способствует уменьшению отека и обезболиванию. Средство наносят тонким слоем на травмированное место трижды в день. Не рекомендуется применять гель более двух недель. При повреждениях целостности кожи мазь не назначают.

Начинать применение мазей можно через 2-3 дня, когда уже отпадет необходимость в холодных компрессах. Они дают отличный эффект при регулярном нанесении на поврежденное место.
Через несколько дней уже рекомендуется добавить процедуры, во время которых используется сухое тепло. Для подобных манипуляций подойдет песок или соль. Сыпучее вещество надо нагреть на раскаленной сковороде и пересыпать в тряпичный мешочек. Компресс держат в течение получаса на поврежденном суставе. Перед сном рекомендуется делать спиртовые компрессы.
Предотвращение повторной травмы
Если связки и мышцы слабые, травма может повторяться при определенных условиях. Причиной повторного повреждения могут стать следующие факторы:
- ходьба по неровной плоскости;
- бег;
- обувь на высоких каблуках;
- неудачный спуск по крутой лестнице.
Любое неосторожное движение может привести к повторному вывиху или подвывиху голеностопного сустава, в результате чего потребуется лечение. Для того чтобы предотвратить новую травму, рекомендуется поддерживать хорошую форму. Мышцы должны быть гибкими и эластичными.
Необходимо придерживаться профессиональных советов травматологов:
- Перед любой спортивной тренировкой необходимо делать разогревающие упражнения.
- Следует соблюдать осторожность во время пеших прогулок или пробежек на стадионе. Особенно надо быть внимательным, если поверхность неровная. Травматологи рекомендуют избегать дорожек из гравия или крутых тропинок.
- Первое время после получения травмы необходимо пользоваться специальными ортезами для голеностопного сустава. Если такого приспособления нет, то можно воспользоваться эластичным бинтом. Такая манипуляция поможет поддержать связку и поврежденный сустав во время ходьбы.
Следует помнить, что при отсутствии должной терапии существует большой риск получения привычного вывиха голеностопного сустава.
Лечение домашними средствами
Во время восстановления рекомендуется воспользоваться природными рецептами. Народные целители знают, как лечить вывих голеностопа в домашних условиях. Применение растительных компонентов способствует быстрому выздоровлению.
Особенно это важно, если при вывихе голеностопа не проходит опухоль. Можно воспользоваться следующими советами:
- Мякоть алоэ. Из растения готовят целебную мазь. Необходимо смешать мякоть с кашицей чеснока и добавить немного растительного масла. Все компоненты тщательно перемешивают, и смазывают поврежденный сустав.
- Мазь из эвкалипта. Такое средство хорошо снимает припухлость с травмированной конечности. Средство готовится на основе животного жира. Чеснок перетирают до состояния кашицы, добавляют мелко нарезанные свежие листья эвкалипта и жир. Перед сном необходимо натирать поврежденную конечность домашней мазью.
- Лавандовое масло. Соотношение компонентов: 1 порция сухой травы на 5 частей растительного масла. Настаивать средство следует долго, не менее двух месяцев. Полезное лавандовое масло считается эффективным болеутоляющим средством.
- Домашняя мазь из окопника. Для приготовления крема берут корни растения. На 100 грамм измельченного сырья понадобится 50 мл растительного масла. Лучшим вариантом считается оливковое. Смесь должна настояться в течение двух недель. Затем в нее следует добавить 20 капель лавандового масла, 40 грамм пчелиного воска и стакан касторового масла. Все компоненты необходимо растопить на водяной бане. Мазь надо хранить в прохладном месте. Травмированный голеностоп рекомендуется хорошо смазывать средством на ночь.
- Компрессы из бузины. Свежие листья растения необходимо истолочь до состояния кашицы. Готовую массу применяют в качестве компресса. Бузина хорошо помогает от припухлости и болезненных ощущений. Компрессы следует делать в течение двух недель.

Вывих голеностопного сустава предполагает лечение в домашних условиях только после вправления и под контролем специалиста. Лечение народными средствами даст хороший результат, если будет проводиться одновременно с лекарственной терапией. При вывихе голеностопа травматолог принимает решение, что делать.
Восстановление после вывиха голеностопа
Очень важно восстановить все функции сустава после вывиха. Если лечение было начато несвоевременно и не в полной мере, то у пациента нарушится его повседневный ритм и ухудшится качество жизни. При вывихе голеностопа время восстановления занимает несколько месяцев.
Больной должен придерживаться нескольких правил:
- Минимальная иммобилизация. Для голеностопного сустава идеальный вариант – это полужёсткий гипс. Такая мера поможет избежать серьёзных осложнений в будущем. Длительность использования гипсовой повязки устанавливается врачом. Важно найти оптимальный вариант, так как слишком долгая неподвижность может стать причиной жёсткости сустава, приводящей к повторным травмам.
- ЛФК при вывихе голеностопного сустава. Восстановление двигательной функции сустава – важный аспект. Несмотря на боль и дискомфорт в травмированном суставе, упражнения следует выполнять ежедневно. Лечебная гимнастика обеспечит хорошую подвижность голеностопу, восстановит поврежденные связки за счет их растяжения и укрепления, вернет стабильность суставу.
- Физическая активность. После того как припухлость и боль пройдут, необходимо приступать к физическим нагрузкам. Начинать надо с незначительных занятий, постепенно увеличивая темп и нагрузку. Сначала следует уделить внимание ходьбе, затем перейти на легкий бег. Нагрузку надо увеличивать постепенно.

Процесс реабилитации – это постепенное включение обездвиженной конечности в работу мышц. Начинать следует с активных движений, но без опоры на поврежденную конечность.
Восстановление подразумевает не только проведение ЛФК, но и включает следующие манипуляции:
- физиотерапевтические процедуры;
- массаж.
Это поможет нормализовать кровообращение, улучшить подвижность голеностопа и эластичность связок, снизить воспалительный процесс и укрепить мышцы. Все процедуры проводятся только по назначению физиотерапевта и под его контролем.
На восстановление после такого рода травмы понадобится от нескольких недель до нескольких месяцев. Это зависит от сложности и степени повреждения:
- Легкая степень. Связки придут в норму через 2 – 3 недели. О полном восстановлении можно говорить только через примерно шесть недель. Нельзя останавливаться только на состоянии покоя. Этого недостаточно для полной реабилитации. Чтобы мышцы и связки не ослабли, нужно своевременно подключать ЛФК.
- Средняя степень. На восстановление после травмы понадобится не менее полутора месяца. Все травмы средней тяжести требуют дополнительного времени на восстановление полной подвижности сустава и его укрепления.
- Тяжелая степень. Сложная травма требует около 3-4 месяцев лечения. Это связано с тем, что у пациента диагностируется полный разрыв связок, который часто сопровождается переломом кости.
Как определить степень вывиха голеностопа – это прерогатива травматолога. Поэтому после получения повреждения необходимо сразу же проконсультироваться со специалистом. Чем серьезнее травма, тем более сложным и продолжительным становится процесс восстановления.
Осложнения
Примерно каждый пятый пациент, получивший травму голеностопа, впоследствии страдает от неприятных симптомов. Обычно это происходит по причине отсутствия реабилитации после травмы. Если больной прошел терапевтический курс, но боль и дискомфорт остались, то следует обратиться к травматологу для установления причины такого состояния.
Если своевременно не заниматься лечением после того, как травматолог смог вправить голеностоп, могут развиться определенные осложнения. Признаками механической нестабильности являются следующие симптомы:
- припухлость стопы;
- болезненность;
- постоянные сбои в функционировании сустава;
- ненадежность работы голеностопа.
Если на фоне таких признаков лодыжка не пружинит, то это показатель того, что пациенту требуется хирургическое вмешательство. Во время операции хирург сможет восстановить внешние связки голеностопа.
Причинами болезненных ощущений также могут быть:
- хроническая неустойчивость голеностопного сустава;
- образование нароста на суставной капсуле;
- повреждение нерва;
- развитие артрита или артроза после травмы.
Для того чтобы снизить риск получения подобной травмы, рекомендуется укреплять мышцы голеностопного сустава. Эластичные и упругие мышцы – это защита для суставов.
Кроме того, часто пациент испытывает страх, что подобная травма может повториться. Из-за этого страдает его психика. На фоне нервного стресса больной старается щадить ногу и не нагружать ее лишний раз. Но это неправильно, так как для быстрого восстановления голеностопа его необходимо регулярно нагружать. При сидячей работе надо не забывать время от времени делать упражнения для нижних конечностей.
Интересное видео
bitravma.com
Вывих голеностопа – что делать, симптомы, диагностика и лечение

Вывих голеностопа приводит к патологическому смещению костей, которые формируют сустав данной части ноги. Иногда при переломе лодыжки диагностируется полный вывих голеностопа. Такое повреждение часто связано с надрывом, разрывом, растяжением тканей связок или подвывихом – смещением части поверхности сустава.
Такие травмы зачастую происходят из-за удара во время падения или движения по скользкой или неровной поверхности. Симптомы вывиха голеностопа заключаются в отеке, болевом синдроме, патологии опоры и движения. Что делать при вывихе ноги, и как правильно оказать помощь пострадавшему?
Суть проблемы

Голеностопный сустав – система суставных блоков, состоящая из большеберцовой, малоберцовой и таранной кости. Механизм рассматриваемой травмы основан на смене стандартного расположения суставной поверхности одной из костей по отношению друг к другу. Вывих ноги в районе щиколотки может быть полным и сопровождаться тяжелыми последствиями или неполным, который приводит к растяжению или повреждению связок. Травмы такого рода сопровождаются повреждениями скрытого характера, но в определенных ситуациях они могут привести к открытым переломам.
Под таранным вывихом подразумевается вывих стопы по отношению к таранной кости в ладьевидном, пяточном суставе. В момент травмы стопа может подвернуться внутрь или наружу. При движении внутрь травмируются связки большеберцовой кости. Внешний вывих приводит к повреждению малоберцовых связок голеностопного сустава.

Поворот стопы внутрь или наружу во время вывиха — довольно частое явление
Степени повреждения связок
Надежность фиксации связками голеностопного сустава напрямую влияет на степень вывиха.
Учитывая характер травмы, степень воздействия на связки, суставы и мышцы голени может быть разной:
- 1 степень – растяжение связки. В реальности растяжения связок не существует, поскольку они не относятся к эластичным образованиям. Наблюдаются лишь отдельные повреждения волокон, именуемые микроразрывами. Ложное понятие «растяжение связок» с годами вошло в обиход, поэтому даже представители медицины начали пользоваться подобным термином. Для такой степени поражения характерна легкая припухлость и отек над травмированной связкой, также будет болеть нога после вывиха. Движения пострадавшего будут умеренно ограниченными, чувство опоры сохраняется.
- 2 степень – надрыв связки. Появляется быстро нарастающий отек сустава (его внутренней или наружной поверхности), чаще всего с кровоподтеком. Боль становится более выраженной при движении и продолжается в состоянии покоя, двигаться сложно, чувство опоры невыраженное.
- 3 степень – разрыв связки. Полный вывих голеностопного сустава приводит к разрыву связок. Характерная для данных случаев симптоматика представлена визуально заметным смещением сустава и острой болью. Двигать стопой и передвигаться невозможно. Отек обширный, захватывает и подошву, и лодыжку. Появляется большая гематома от кровоизлияния за счет нарушения кровообращения.
Подвывих при травме
Зачастую подвывих голеностопного сустава приводит к нарушению целостности соединительных связок между большеберцовой и малоберцовой костями. Подобные травмы чаще встречаются у людей с избыточным весом. Каждый последующий вывих лодыжки провоцирует разрушение тела хряща сустава, что может привести к артрозу.
Классификация подвывихов и вывихов
Вывихи ноги в рассматриваемой зоне можно классифицировать следующим образом:
- Внутренний вывих проявляется при переломе лодыжки с внутренней стороны;
- Наружный вывих наблюдается при переломе лодыжки с наружной стороны;
- Задний вывих – при переломе задней части большой берцовой кости;
- Передний вывих является последствием травмы суставов или различных переломов нижней трети большой берцовой кости.
Рассматриваемые травмы могут быть комбинированными, с разрывом межберцового синдесмоза, двух- или трехлодыжечный перелом, надрыв и разрыв большого количества связок или капсулы сустава. Неправильное лечение подобных травм или затягивание с обращением в больницу может привести к тяжелым нарушениям опоры при ходьбе, постоянной болевой симптоматике и развитию артроза.
Если при травме появились признаки вывиха ноги, следует как можно скорее обратиться к специалисту.

Причины вывиха голеностопа
К вывиху голеностопного сустава могут привести следующие причины:
- Удар;
- Падение с высоты;
- Неосторожность при повороте;
- Неправильное приземление на ногу;
- С возрастом без регулярных тренировок, ткани связок могут ослабевать;
- Малоберцовые мышцы недоразвиты с рождения;
- Высокий подъем стопы;
- Небольшое растяжение мышц связок, полученное раннее;
- Нарушение нейромышечного аппарата мышц;
- Постепенное ослабевание мышц, связанное с неправильной ходьбой и постановкой стопы.
Наличие определенных болезней может патологически влиять на плотность костей и связок, повышая нагрузку на стопу.
К данным болезням относятся:
 Туберкулез;
Туберкулез;- Сахарный диабет;
- Болезни онкологического характера;
- Ожирение;
- Парез мышц;
- Воспалительный процесс в сухожилиях и связках;
- Патологические процессы в период внутриутробного развития.
Симптоматика
При переломе, ушибе или вывихе стопы симптомы повреждения довольно похожи. Для исключения перелома проводится рентген травмированной конечности.
При получении сложного вывиха необходимо впервые пару часов обязательно вправить повреждение, но без самодеятельности. Вправлением должен заниматься квалифицированный врач.
Среди общих признаков вывиха стопы в районе голеностопа стоит выделить следующие патологические симптомы:
- Зона стопы и щиколотки опухает, в течение суток воспаление увеличивается. Площадь отечности голени напрямую зависит от характера полученной травмы.
- Дискомфортный болевой синдром проявляется при классическом вывихе и при надрыве связок I или II степени. Открытый вывих голеностопного сустава с повреждением мягких тканей провоцирует острую боль. Неприятные ощущения постоянно возрастают, пальпация крайне болезненная.
- Дискомфортное состояние и неспособность подняться на ноги. Третья степень приводит к отсутствию контроля над стопой.
- Симптомы вывиха ноги также представлены появлением нетипичного хруста или щелчка при получении травмы.
- Воспалительный процесс повышает температуру в месте повреждения, а изредка и общую.

Опухоль в зоне щиколотки — характерный симптом вывиха голеностопного сустава
Первая помощь
Оказание первой помощи при вывихе ноги позволит минимизировать негативные последствия:
- Если травма незначительная, постарайтесь избавиться от обуви и носков для нормализации кровообращения в тканях. В особо тяжелых случаях этого делать не стоит, чтобы не усугубить состояние.
- Обездвижьте конечность с помощью подушки или валика.
- Приложите к травмированному месту холодный компресс для снижения отечности и частичного купирования болевой симптоматики.
- Актуально применение анальгетиков, которые более эффективны при необходимости снять сильную боль.
После всех процедур необходимо незамедлительно обратиться к врачу для оценки серьезности ситуации, вправления вывиха и получения указаний относительно того, как правильно лечить вывих ноги.
Обезболивание
Воздействие холода на место вывиха ступни позволяет предотвратить дальнейшее опухание пораженной зоны, но боль данная мера устраняет частично.
Для снятия воспаления и болевой симптоматики можно принять следующие медикаменты на выбор:
- Ибупрофен, Нимесулид, Найз – борются с воспалительным процессом, снимают отек;
- Кетанов, Пенталгин, Анальгин – мощные анестетики, подавляющие боль;
- Троксевазин ускоряет рассасывание гематомы.
Вправление сустава
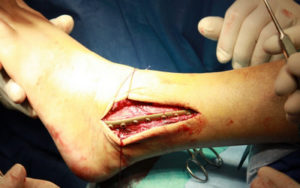
Любой вывих щиколотки, даже при незначительном повреждении голеностопа, требует посещения квалифицированного ортопеда. Специалисту нужно подробно рассказать об обстоятельствах травмы и симптомах. Проведя пальпацию места поражения, врач для проверки целостности кости может назначить МРТ или рентгенографию. Вправление смещенного сустава можно проводить хирургически или мануально. В последнем случае используется техника тяги ноги на себя. Пациент госпитализируется, если при вывихе образовался перелом кости. В данном случае проводится операция, которая заключается в надрезе места перелома, вправлении поврежденного участка и фиксации конечности пластинами или винтами из титана.
Лечение дома
При несложной травме можно проводить лечение вывиха лодыжки в домашних условиях по согласованию с врачом. Комплексное лечение предполагает использование следующих методов.
Лечение холодом
Далее рассмотрим, как лечить вывих стопы в домашних условиях холодом. Курс лечения домашней криотерапии продолжается в течение двух-трех суток. Ежедневно необходимо проводить несколько сеансов длительностью не более 15 минут. Лед можно прикладывать только через полотенце или марлю, избегая прямого контакта с кожей. Воздействие холода способствует замедлению процессов метаболизма за счет ускорения кровообращения, а также снимает отечность, воспаление и покраснение.
Наложение тугой повязки
В аптеке можно приобрести специальную повязку для голеностопа на основе эластичного бинта. С виду такая повязка напоминает простой носок с обрезанной частью в районе пальцев, она удобно и надежно зафиксирует голеностоп в нужном положении.
 Если специальный чехол не удалось найти, забинтовать травмированную ногу можно самостоятельно, используя эластичный бинт. Методика заключается в накладывании бинта от основания пальцев с постепенным перекрытием предыдущего слоя на 3 см. Бинт периодически перекручивается для лучшей фиксации. Концы бинта зажимаются скобами, входящими в комплект.
Если специальный чехол не удалось найти, забинтовать травмированную ногу можно самостоятельно, используя эластичный бинт. Методика заключается в накладывании бинта от основания пальцев с постепенным перекрытием предыдущего слоя на 3 см. Бинт периодически перекручивается для лучшей фиксации. Концы бинта зажимаются скобами, входящими в комплект.
Что делать при вывихе стопы, если у вас нет эластичного бинта? Для фиксации можно обойтись и простым бинтом. Если травма произошла утром, не стоит слишком туго бинтовать конечность (не нарушая циркуляцию крови), поскольку эту повязку нельзя будет снимать целый день. Ночью поврежденная конечность должна отдохнуть, поэтому повязка снимается.
Мази для снятия отека
Мази применяются при лечении вывиха голеностопа для купирования болевой симптоматики, рассасывания гематомы и уменьшения отечности. Средства в виде геля лучше проходят через слой кожи, поэтому их лучше использовать в начале лечения.
Ассортимент кремов и мазей довольно большой, вот некоторые из них:
- Гепариновая мазь обезболивает, воздействует на сосуды, расширяя их, чем улучшает кровообращение. Курс лечения до 15 дней. Аналогами являются гели на основе декспантенола или троксерутина – Долобене-гель, Троксевазин.
- На начальных этапах лечения можно использовать Фастум-гель или Быструмгель, основным действующим веществом которых является кетопрофен. Данные препараты относятся к нестероидным противовоспалительным средствам, для которых свойственны побочные действия. Если лечение затягивается, лучше заменить их натуральными аналогами: Бадяга, Форте гель, мазь окопника.
- На второй неделе лечения можно переходить на мази с согревающим эффектом: Финалгон, Эфкамон, Апизатрон. Их действие направлено на улучшение обмена веществ в соединительных тканях голеностопа, ускорение процесса восстановления связок.
- Арника – гомеопатический препарат, снимающий воспалительный процесс, обезболивающий. Способствует регенерации и восстановлению тканей.
Массаж
В восстановительную терапию входят сеансы лечебного массажа. Около двух-трех минут проводят аккуратные круговые и продольные поглаживания в зоне голеностопного сустава. Спустя пару минут выполняются поперечные растирания ребрами ладони. Далее подушечками пальцев продольными и спиральными движениями растирается каждая из лодыжек. В последнюю очередь массажируется свод стопы. Весь комплекс повторяется три раза.

Массаж поврежденного сустава является неотъемлемой частью лечения вывиха
Компрессы и теплые ванночки
Для ускорения процесса регенерации применяются следующие виды компрессов:
- Травяной компресс изготовляется из 3 столовых ложек цветов пижмы залитых 200 мл кипятка, настоянной в течение одного часа. К месту повреждения на 2 часа прикладывается пропитанная настоем повязка. Аналогами пижмы в данном рецепте могут стать мать-и-мачеха, чистотел или календула, ромашка. Для купирования болевой симптоматики можно чередовать холодный и теплый компресс.
- Разогревающий компресс делается с помощью марли, пропитанной медицинским спиртом. Травмированный сустав обматывается пропитанной повязкой, далее оборачивается целлофаном и накрывается теплой тканью.
- Состав из двух тертых картофелин на ночь наносится на голеностоп, накрывается тканью из хлопка.
- Компресс на основе яблочного уксуса разводиться в соотношении 1:2 и накладывается на 10 минут на пораженный участок.
Среди наиболее эффективных видов ванночек стоит выделить следующие:
- В одном литре кипятка заваривается зверобой, мать-и-мачеха, почки березы. После остывания жидкости до 50⁰С, ванночки принимаются перед сном каждый день в течении недели.
- Озокеритовые ванночки.
- Ванночки на основе парафина улучшают циркуляцию крови, ускоряют процесс восстановления, прогреваю связки.

Лечение вывиха в домашних условиях может быть лишь вспомогательным методом терапии
При лечении дома важно следить за уровнем отечности ступни. Если опухоль не проходит после вывиха голеностопа в течение 4 дней, необходимо повторно обратиться к лечащему врачу. Во избежание тромболии или инсульта.
Период восстановления
При вывихе голеностопа время восстановления зависит от уровня профессионализма врача и грамотно оказанной первой помощи. Не стоит упускать из внимания также такие факторы, как физиологические особенности организма, правильность назначенного лечения, эффективность лечебной физкультуры.
В период восстановления рекомендуется придерживаться следующих правил:
- При микротравмах, вывихах и подвывихах обязательным является использование эластичной повязки на протяжении двух недель. На 5-7 день отек уменьшается, а через 10 дней понемногу восстанавливается подвижность конечности. Период полной терапии составляет от 10 до 15 дней.
- Если связки не были повреждены, после вправления на 15 дней накладывается гипсовая повязка. Параллельно в течение этого периода выполняются специальные восстановительные упражнения. Срок восстановления занимает 1-1,5 месяца.
- При полном вывихе со смещением сустава, если проводилось оперативное вмешательство, можно готовиться к выписке только через 5-7 дней. До полного срастания кости травмированная конечность находится в гипсе 20 дней. При таком диагнозе период лечения длится от 1,5 до 2 месяцев.

Наличие эластичной повязки на поврежденном суставе является обязательным
Меры профилактики
В качестве мер профилактики можно выполнять ряд укрепляющих упражнений:
- Хождение босиком по мелкой гальке или песку.
- Ежедневная тренировка ходьбы на внутренней и внешней стороне стопы.
- Тренировка икроножных мышц. Упражнение заключается в следующем: носок стопы ставиться на любую возвышенную опору, чтобы пятка слегка свисала. Плавными движениями нужно опускать и поднимать пятку на носке.
- Прыжки на скакалке укрепят не только голеностопный сустав, но и кисти рук.
- Хорошей тренировкой будет сбор рассыпанных мелких предметов (монеты, пуговиц, камешков) на полу пальцами ног.
- При сидячей работе можно катать босыми ногами небольшую бутылку с водой или легкие гантели.
Помните, если все признаки указывают на вывих голеностопа, не стоит ждать, пока травма самостоятельно пройдет, в противном случае связки и сухожилия могут срастись неправильно, а стопа станет нестабильной из-за деформаций
. Вправление вывиха в больнице не займет много времени, а благодаря квалифицированной помощи функциональность ноги восстановится намного быстрее.
mysustavy.ru
лечение в домашних условиях, первая помощь при травме голеностопа
Голеностопный сустав, в народе нередко называемый лодыжкой, представляет собой весьма сложную анатомическую конструкцию, состоящую сразу из трех костей, нескольких сухожилий, связок, а также множества мышц.
Если верить статистике, то большинство обращений в травматологию связано с травмами именно этой зоны, и чаще всего встречаются именно вывихи и подвывихи различной степени.
В статье вы узнаете все про лечение вывиха стопы в домашних условиях.
Что такое вывих голеностопа и как определить травму
Вывихом голеностопа в медицине называют определенное состояние патологического характера, при котором имеется какая-либо степень смещения поверхностей сустава относительно друг друга.
Вывих голеностопа может быть полным, характеризующимся полным смещением поверхностей, а также неполным, при котором смещение происходит лишь частично. Неполный вывих нередко называют подвывихом.
 Люди часто путают вывих с растяжением связок, а также с их частичным надрывом и полным разрывом, при которых иногда может наблюдаться некоторая степень подвывиха.
Люди часто путают вывих с растяжением связок, а также с их частичным надрывом и полным разрывом, при которых иногда может наблюдаться некоторая степень подвывиха.
Вывих, как правило, происходит при сильном подворачивании ноги на неровной поверхности или в скользком месте, например, зимой во время сильного гололеда такая травма встречается чаще всего.
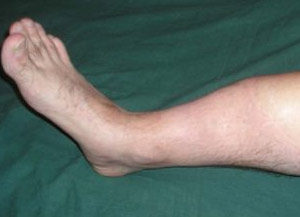
Распознать вывих можно по появлению сильной и очень резкой боли, возникающей практически сразу же после травмирования голеностопа. При этом нарушается подвижность сустава, а его основные функции практически полностью прекращаются. Человек при таком повреждении не может наступать на ногу, опереться на нее и даже шевелить ее нижней частью.
Еще одной характерной чертой вывиха является быстрое образование отека тканей в месте травмы и появление деформации поврежденного сустава.
Для подтверждения предположительного диагноза требуется проведение рентгеновского исследования, а в некоторых случаях и более детальных диагностических процедур, таких как МРТ или КТ.
Первая помощь при вывихе
Получение любой травмы голеностопного сустава, независимо от ее степени, типа и сложности, всегда требует оказания правильной первой (доврачебной) помощи до того, как пострадавший будет доставлен в клинику или до момента приезда бригады скорой помощи.
 Первым делом травмированную ногу следует обездвижить и снять с нее любую нагрузку, для чего человека необходимо удобно усадить или уложить, а ногу приподнять на возвышение, подложив под нее валик, небольшую подушку или свернутое в рулон полотенце.
Первым делом травмированную ногу следует обездвижить и снять с нее любую нагрузку, для чего человека необходимо удобно усадить или уложить, а ногу приподнять на возвышение, подложив под нее валик, небольшую подушку или свернутое в рулон полотенце.
После этого следует провести иммобилизацию, используя для этого специальные медицинские шины при их наличии, или любые подручные средства.
Когда место травмы будет обездвижено, к нему нужно приложить лед, помещенный в полиэтиленовый пакет и завернутый в ткань, или иной источник холода.
Такая мера позволит не только снизить интенсивность боли, но и предотвратит распространение отека по окружающим тканям, который значительно осложнит вправление травмы и дальнейшее лечение. Для снижения болевого синдрома пострадавшему нужно дать обезболивающее.
Важно помнить о том, что именно от правильности и своевременности оказания первой помощи пострадавшему будет зависеть сложность и длительность дальнейшего лечения, а также периода реабилитации.
Медикаментозное лечение вывиха голеностопа дома
Рассмотрим, как лечить вывих голеностопа в домашних условиях. Лечение любого вывиха всегда начинается с его вправления, которое не следует пытаться проводить самостоятельно.
На домашнее лечение человек может быть отправлен только в том случае, если вправление прошло успешно, а травма не имела осложнений в виде переломов костей. При сложном или полном вывихе лечение обычно проводится в стационаре, поскольку травма требует постоянного наблюдения врачей.
 Если травма была неосложненной, и вправление прошло успешно, то пациенту накладывается фиксирующая повязка сроком на 3 — 4 недели, и он может быть отправлен на домашнее лечение.
Если травма была неосложненной, и вправление прошло успешно, то пациенту накладывается фиксирующая повязка сроком на 3 — 4 недели, и он может быть отправлен на домашнее лечение.
Дома очень важно точно соблюдать все рекомендации доктора и не сокращать самовольно период иммобилизации, поскольку этот момент очень важен.
В период фиксации сустава происходит наращивание волокон связок и мышц для его последующей стабилизации. Если самовольно сократить длительность этого периода и снять повязку раньше указанного срока, это может привести к появлению вывиха привычного характера, который будет постоянно повторяться даже без особого постороннего воздействия.
Основным средством фиксации голеностопа после вправления вывиха в домашних условиях является специальный эластичный бинт. В аптеках он продается в различных вариантах, от широкого бинта различной длины до специальных эластичных фиксаторов из плотного материала, имеющих форму носка с открытой пяткой и пальцами.
Такой фиксатор очень удобен тем, что не требует специальных навыков наложения фиксирующих повязок, его достаточно просто правильно надеть, и он зафиксирует сустав в необходимом для восстановления положении.
Дома для лечения травмы следует применять ледяные компрессы длительностью по 10 минут с интервалом примерно в полчаса. На начальном этапе лечения следует наносить на место травмы специальные охлаждающие и обезболивающие гели, а начиная со второй недели, вместо них можно применять мази, оказывающие прогревающий эффект. Такие мази способствуют усилению кровообращения в месте травмы, тем самым сокращают период восстановления.
Похожие статьи
Постепенно можно переходить и к некоторым процедурам, например, массажу или лечению ультразвуком, при наличии такого аппарата дома, или же следует посещать физиотерапевтический кабинет. Важным моментом являются и упражнения ЛФК на протяжении всего срока лечения и реабилитации, которые постепенно усложняются и обеспечивают суставу возрастающую нагрузку.
Важно, чтобы при домашнем лечении ноге был обеспечен полный покой. Не следует при ходьбе опираться на травмированную ногу, лучше всего в период иммобилизации для передвижения использовать костыли.
Садясь, следует класть ногу на некоторое возвышение, например, на стул, приставленный к дивану или креслу, чтобы снимать с ноги любую нагрузку.
Первые упражнения ЛФК, заключающиеся в обычном сгибании и разгибании пальцев ног, следует выполнять именно в таком положении, не перегружая травму. Сеансы массажа следует начинать только после окончания периода иммобилизации, когда доктор разрешит снять повязку.
Народные методы лечения
При лечение вывиха голеностопного сустава в домашних условиях, кроме прописанных доктором медикаментозных средств, можно применять и некоторые рецепты народной медицины, используемые в лечении травм на протяжении нескольких веков. Наиболее популярными и часто применяемыми средствами народной медицины можно назвать:
- Бадягу. Порошок бадяги сегодня можно купить практически в любой аптеке за совсем небольшую стоимость. Пачку этого порошка следует размешать с небольшим количеством воды до состояния каши или густой сметаны. Далее, надев резиновые перчатки для защиты кожи рук от возможного раздражения, следует аккуратно втирать полученную смесь в область голеностопа 1 – 2 раза в день. Применение этого метода способствует более быстрому заживлению травмы и восстановлению суставных тканей.
- Лук и соль. Свежую сырую луковицу, следует измельчить в блендере или на мясорубке, добавить в полученную кашицу чайную ложку соли, перемешать и использовать ее для наложения лечебного компресса. Смесь накладывается на кусок ткани, которой обворачивается травмированный сустав. Сверху ткань необходимо обмотать пленкой, а, далее, теплой тканью или надеть шерстяной носок. Поверх носка следует наложить повязку из эластичного бинта или надеть специальный фиксатор. Этот рецепт позволяет быстро устранить имеющееся воспаление и отечность.
- Чайные компрессы помогают значительно снизить уровень болевых ощущений. Компресс накладывается по тому же принципу, что и из лука с солью, но вместо них используются листья спитого чая.
- Прогретый песок. Его следует насыпать в небольшой тканевый мешочек и прикладывать к суставу несколько раз в день. Песок при этом должен быть горячим настолько, чтобы его прикосновение едва можно было вытерпеть.
- Каменная соль и уксус. Столовую ложку соли необходимо смешать с уксусом концентрации 9% в количестве половины стакана. Смочить в этом растворе мягкую теплую ткань и наложить ее в качестве компресса. Этот метод не только отлично устраняет боль, но и ускоряет рассасывание опухоли и восстановление тканей.
Осложнения и последствия неправильного лечения
Наиболее частым осложнением, как и последствием неправильного лечения вывиха голеностопа в домашних условиях и несоблюдения врачебных рекомендаций и предписаний является возникновение вывиха голеностопа привычной категории. При этом вывих сустава начинает повторяться очень часто даже при минимальной нагрузке на ногу или неаккуратном передвижении, при неловком развороте или даже наклоне. Повториться травма может в любой ситуации.
Чаще всего привычный вывих возникает тогда, когда пациент самовольно сократил период обязательной иммобилизации и снял фиксирующую повязку раньше положенного срока. В результате волокна связок и мышц, которые в дальнейшем должны обеспечивать стабильность сустава после травмы, не успевают нарасти в необходимом объеме.
Из-за слабости связок стабилизация сустава и его нормальная функциональность становятся невозможными, поэтому и происходят постоянные вывихи даже при минимальной нагрузке. Исправить такое последствие можно только с помощью проведения операции.
Еще одним частым осложнением становится появление артрита или артроза в месте полученной травмы, поскольку после лечения вывиха риск появления таких недугов значительно возрастает, а если лечение проводилось неправильно, заболевание появляется в большинстве случаев.
Теперь вы знаете, как лечить вывих стопы в домашних условиях.
1travmpunkt.com
Как лечить дома растяжение связок голеностопа?
Голеностопный сустав постоянно подвергается серьезным механическим нагрузкам. Лечение разрыва связок голеностопного сустава проводится после перенесенной травмы. Удерживающую роль в каждом суставе играет связочный аппарат, который состоит из нескольких связок. Каждое сухожилие стабилизирует положение одного из суставов. При утрате функциональности хотя бы одним сухожилием нарушается динамический баланс внутри всего аппарата.
Стопа и голень удерживают вес тела и наиболее восприимчивы к неблагоприятным факторам – ушибам, вывихам и другим травмам. В число наиболее часто встречающихся патологий входят растяжение икроножной мышцы и разрыв сухожилий, образующих связочный аппарат. Связки, расположенные в области голеностопа, не слишком эластичны. Обычно травмы приводят к частичному или полному разрыву волокон сухожилия с нарушением целостности нервных окончаний и сосудов.
Диагноз «растяжение связок голеностопа» предполагает незамедлительное лечение, поскольку указывает на наличие существенных повреждений соединительной ткани.
Растяжение мышц лодыжки сопровождается сильными болями, потерей устойчивости, ограниченной двигательной активностью. Лечение растяжения связок голеностопа можно проводить в домашних условиях, используя безопасные и эффективные народные средства.
Причины повреждений
Самые распространенные причины, которые приводят к растяжению связок голеностопного сустава, связаны с чрезмерными физическими нагрузками. Повышенному риску травматизма подвержены пациенты, которые:
- занимаются спортом, танцами, много бегают или ходят пешком (особенно по рельефной местности). В этой связи наиболее опасными видами считаются горнолыжный спорт и велоспорт, футбол, тяжелая и легкая атлетика;
- носят обувь на слишком высоком каблуке;
- подвергают суставы чрезмерным весовым и вращательным нагрузкам (ношение тяжестей, выгибания и повороты стопы необычным, нефизиологическим образом, к примеру, подворачивание внутрь или наружу).
Сильный удар по стопе также часто приводит к повреждениям соединительной ткани. Выделяют факторы, которые повышают предрасположенность к травматизму в этой части тела. К ним относятся:
- аномальное развитие опорно-двигательной системы;
- плоскостопие или косолапость;
- занятия спортом на профессиональном уровне;
- патологии соединительной ткани;
- артроз, протекающий в области суставов нижних конечностей;
- повышенная масса тела;
- травмы связок и суставов, полученные в прошлом.
При растяжении связок голеностопа появляются характерные симптомы. Уровень проявления характерных признаков зависит от объема повреждений. В медицинской практике выделяют три степени функциональных нарушений связочного аппарата:
- 1 степень. Незначительный надрыв тканей сухожилия, волокна повреждены на микроскопическом уровне. Конечность остается подвижной, болевые ощущения слабые, при осмотре пациента врач-травматолог беспрепятственно осуществляет пальпацию. Пациент самостоятельно опирается на ногу, сокращая время нагрузки и передавая ее на здоровую конечность;
- 2 степень. Количество поврежденных волокон сухожилия увеличено, болевые ощущения ярко выражены, пальпация вызывает затруднения, пациент с трудом опирается на травмированную конечность, оставаясь в таком положении минимальный отрезок времени. Эта степень повреждения приводит к потере трудоспособности на 5-7 дней;
- 3 степень. Полный разрыв одного или сразу нескольких сухожилий. Признаки патологии схожи с симптомами перелома костей (отек, изменение окраски тканей, вызванное подкожным кровоизлиянием, сильные боли, посттравматические воспалительные процессы, нарушение функциональности стопы).
Из-за схожести симптомов при растяжении сухожилий и переломе голеностопа не рекомендуется ставить диагноз самостоятельно. Квалифицировать патологию сможет опытный врач-травматолог после визуального осмотра и дополнительных исследований (рентгенография, МРТ в сложных случаях, когда решается вопрос о необходимости хирургического вмешательства).
После постановки диагноза лечащий врач расскажет, чем лечить растяжение связок голеностопа. Обычно в комплексной терапии используются традиционные препараты и народные средства, которые одинаково результативны в качестве лечебных процедур по восстановлению функций голеностопа в домашних условиях.
Лечение патологии
Многих пациентов интересует вопрос, что делать при растяжении. Особенно это касается спортсменов-профессионалов и активных людей, которые регулярно занимаются бегом, фитнесом, йогой и другими видами оздоровительной гимнастики. Если основательно разбираться в теме, как лечить растяжение голеностопа, то важно изучить порядок действий при возникновении травмы. Своевременная и грамотная помощь способствует быстрому восстановлению тканей и скорейшему выздоровлению. Эффективное лечение растяжения связок голеностопного сустава возвращает пациенту подвижность и хорошее самочувствие через 10-14 дней.
Существует несколько правил оказания первой помощи.
- Холодный компресс помогает справиться с отечностью и болевым синдромом. Специалисты рекомендуют приложить к месту травмы лед, который предварительно заворачивают в полотенце, или пластиковую бутылку, наполненную холодной водой. Продолжительность воздействия 10-15 минут.
- Исключить любые нагрузки на больную ногу. Лучше принять горизонтальное положение и обеспечить конечности полный покой до осмотра врачом и постановки точного диагноза. Можно самостоятельно наложить на травмированный участок шину и зафиксировать ногу в одном положении при помощи эластичных бинтов.
- Приподнять конечность, подложив под нее валик, свернутый из одеяла.
- Принять анальгетик для устранения болевых ощущений.
Когда в результате травмы произошли значительные повреждения связок и окружающих тканей, требуется оперативное вмешательство. В таком случае проблема, как лечить растяжение связок, решается при помощи операции, в ходе которой хирург восстанавливает целостность сухожилий, сосудов и других тканей. В период реабилитации, который длится, как правило, месяц, пациент носит лонгет и дополнительно принимает препараты ангиопротекторного действия. Эти медикаментозные средства (Венорутинол, Детралек», Тивортин) укрепляют стенки сосудов и препятствуют развитию венозной недостаточности. Также назначаются лекарства, уменьшающие послеоперационную отечность тканей.
При незначительных повреждениях связок показано лечение дома. Пациенту необходимо придерживаться предписаний врача для достижения желаемого терапевтического результата. Программа терапии, как правило, включает:
- прикладывание льда к поверхности поврежденных тканей в первый день после травмы. Охлаждающий агент рекомендуется прикладывать до шести раз;
- обработку кожных покровов в зоне повреждений противовоспалительными средствами. В первую очередь это мази Диклофенак, Долобене, Долгит, которые устраняют признаки воспаления и понижают болезненную чувствительность;
- фиксирование ноги в одном положении. Для этих целей используется съемный бандаж, эластичный бинт или, в случае сильных повреждений сухожилий, гипсовая повязка. Травматологи не советуют носить гипсовую повязку дольше семи дней, так как впоследствии это может негативно сказаться на стабильности суставов. Для восстановления функциональности связки необходимо поддержание ее тонуса, который обеспечивают незначительные физические нагрузки.
- Отек спадет намного быстрее, если регулярно придавать конечности возвышенное положение.

При длительном сохранении гематомы целесообразно применять местные средства для улучшения кровообращения (Гепарин, Индовазин). Чтобы узнать, как быстро вылечить растяжение голеностопа, необходимо изучить проверенные и эффективные методы нетрадиционной медицины.
Восстановление связок при помощи рецептов народной медицины
Лечение народными средствами предполагает использование компрессов и примочек, которые активизируют процессы регенерации, препятствуют развитию воспалений, снимают отечность, устраняют боль. Популярные и действенные рецепты:
- Компресс из теплого натурального молока. Сложенную в несколько слоев марлю или ткань пропитывают теплым (не горячим) молоком, прикладывают к месту повреждения, прикрывают полиэтиленовой пленкой и фиксируют эластичным бинтом.
- Примочки из лука. Две головки лука пропускают через мясорубку, в массу добавляют столовую ложку пищевой соли. Смесь помещают между слоями бинта или марли и прикладывают к болезненному участку.
- Листья алоэ или белокочанной капусты. Свежие листья тщательно разминают и прикладывают к ноге в месте повреждения, закрепляют повязкой.

- Компресс из тертого картофеля. Два корнеплода натирают на терке, добавляют измельченные до консистенции кашицы лук и капустные листья, перемешивают, укладывают на область голеностопного сустава.
- Бадяга (препарат из речной или морской губки) эффективно устраняет боль, обладает выраженным противовоспалительным действием. Это средство в самые короткие сроки избавит от гематомы и отека. Порошок бадяги смешивают с растительным или сливочным маслом и наносят на поверхность кожи на участке травмы.
Недопустимые ошибки при лечении патологии
Ошибочные действия часто приводят к усугублению ситуации, развитию воспалений в травмированных тканях и к другим осложнениям, которые затруднят процесс регенерации и выздоровления. Пациентам, которые хотят быстро вылечить растяжение связок, категорически запрещается:
- использовать спирт для растирания поврежденных участков;
- принимать тепловые процедуры, в том числе горячие ванны и сухое прогревание;
- массировать или нагружать травмированную ногу в первую неделю лечения.
Для ускорения процесса реабилитации, как правило, назначается курс физиопроцедур. Через 7-10 дней после получения травмы целесообразно применять ультразвуковую терапию (УЗТ), которая улучшает циркуляцию крови и лимфатической жидкости. Также показаны другие виды физиотерапии, в том числе УВЧ, парафинотерапия и магнитотерапия.
Похожие статьи
fitootvet.com
Вывих лодыжки – симптомы и лечение в домашних условиях
Одна из наиболее частых травм среди людей – это вывих лодыжки, причем получить ее могут с одинаковой вероятностью и дети, и женщины, и спортсмены. Для любителей или профессиональных спортсменов травмы ног – частое явление, также травмировать лодыжку могут люди, ведущие малоактивный образ жизни, их мышцы и связки ослабевают из-за недостаточной подвижности. Женщины зачастую получают подобную травму благодаря ношению обуви на высоких каблуках.
Причины травмы

 Лёгкая атлетика
Лёгкая атлетикаЛодыжка имеет другое название, которое является медицинским термином – голеностопный сустав, который с двух сторон укреплен связками. Если нога неудачно подвернулась, человек получает вывих голеностопного сустава, при котором происходит растяжение или разрыв связок. Наиболее частые причины травмы:
- обувь на высоком каблуке;
- травмы во время спортивных тренировок;
- травма ноги во время ходьбы или бега;
- резкое движение стопой;
- прыжки с высоты;
- дорожно-транспортная авария.
В зависимости от причины травмы, стопа может подвернуться и наружу, и внутрь.
Симптомы вывиха
Если травмирован голеностопный сустав, человек будет испытывать сильную боль в области щиколотки. Основными симптомами вывиха являются:
- Когда происходит вывих и разрываются связки, отчетливо слышен щелчок.
- Боль резкая и сильная, постепенно ее интенсивность снижается, но болевые ощущения не проходят. Если попытаться стать на поврежденную ногу, боль моментально усиливается, что ограничивает подвижность стопы.
- В месте травмы развивается отек, появляется кровоподтек, что становится причиной развития гематомы на щиколотке.
- При тяжелой степени травмы в месте повреждения может повышаться температура.
- Визуально можно заметить изменение формы сустава, он может быть обращен внутрь или наружу, пяточная кость выдвинута вперед.
В зависимости от симптомов вывих лодыжки классифицируют по степени тяжести.
Степени вывиха лодыжки

 Отёк при вывихе
Отёк при вывихеТравма на голеностопе может быть разной степени тяжести. От этого зависит симптоматика и лечение. Для каждой степени характерны определенные повреждения, которые характеризуют травму как легкую, средней степени тяжести и тяжелой формы.
Легкая степень тяжести
Определяется как вывих сустава 1 степени и характеризуется растяжением связок. Такую травму сопровождает терпимая боль, которая проходит сама через несколько дней. Визуальных изменений в области щиколотки не наблюдается, кровоподтеки отсутствуют, двигательная функция сустава не ограничена.
Средняя степень тяжести
Соответствует второй степени вывиха и имеет следующие признаки:
- разрыв связок частичный;
- выраженный болевой синдром, который не проходит в состоянии покоя;
- в районе сустава снаружи наблюдается отечность;
- стопой можно двигать, но движения причиняют боль.
Для уменьшения боли можно применять анальгетики, травму можно лечить в домашних условиях с помощью повязок. Если речь идет о травмировании профессионального спортсмена, может потребоваться коррекция хирургическим путем.
Тяжелая степень вывиха лодыжки
Вывих лодыжки третьей степени является тяжелой травмой и сопровождается полным разрывом связок и ярко выраженной симптоматикой:
- сильная боль;
- потеря подвижности стопы;
- гематома в области щиколотки и стопы;
- местное повышение температуры в месте травмы;
- заметное смещение сустава.
При такой степени вывиха боль не проходит самостоятельно, и устранить ее можно только инъекциями обезболивающих средств. Лечение проводится путем наложения гипсовой повязки, также может потребоваться оперативное вмешательство.
Диагностика
Вывих с растяжением связок очень легко спутать с переломом или подвывихом сустава, поэтому диагностику травмы должен проводить врач в условиях клиники, тем более, может потребоваться ряд мероприятий для постановки диагноза:
- визуальный осмотр поврежденной ноги;
- пальпация места травмы;
- рентген поврежденного участка;
- МРТ голеностопного сустава.
В некоторых случаях диагноз сложно поставить со 100% уверенностью, это обусловлено анатомическими особенностями сустава, но в большинстве случаев бывает достаточно рентгеновского снимка.
Экстренная помощь

 Снятие нагрузки с повреждённого места
Снятие нагрузки с повреждённого местаПервая помощь пострадавшему должна быть направлена на устранение симптомов при вывихе лодыжки:
- Расположить ногу так, чтобы травмированному суставу был обеспечен полный покой. В некоторых случаях рекомендуется под ногу подложить мягкий валик, который можно соорудить из одежды (если травма произошла на природе).
- К месту повреждения нужно приложить что-то холодное, это поможет снять отек и боль. Область щиколотки необходимо зафиксировать тугой повязкой. В идеале рекомендуется использовать эластичный бинт, но можно использовать подручные средства – шарфы, платки, пояса.
- Вызвать скорую помощь, если травма тяжелая, или отвезти больного самостоятельно к травматологу, который проведет осмотр, установит степень тяжести вывиха и назначит адекватное лечение.
Если боль нестерпимая, можно дать пострадавшему обезболивающий препарат. Местную анестезию проводит только врач.
Дальнейшее лечение
Дальнейшее лечение зависит от степени тяжести и профессионального занятия пациента. После оказания первой помощи, лечение проводит лечащий врач в условиях клиники.
Лечение вывиха лодыжки в основном проводится консервативно и включает следующие мероприятия:
- для того, чтобы вправить вывих, врач проводит местную анестезию, в случае необходимости оперативного лечения, вывих не вправляют;
- на поврежденную ногу накладывают гипс или специальные средства для фиксации сустава, это могут быть ортопедические средства;
- медикаментозная терапия включает в себя прием обезболивающих и противовоспалительных препаратов, если необходимо, назначаются кровоостанавливающие средства;
- в качестве укрепляющих средств врач может рекомендовать препараты, содержащие кальций и витамины;
- в период реабилитации показана физиотерапия, ультразвуковое лечение и воздействие лазером;
- в качестве восстановительных мер рекомендуется лечебная физкультура.
Хирургическое вмешательство проводится только в случае тяжелой травмы или после консервативного лечения, которое не оказало ожидаемого эффекта. Часто операцию делают людям, которые занимаются спортом профессионально, и коррекция сустава необходима для продолжения спортивной карьеры.
Что делать при вывихе лодыжки в домашних условиях

 Прикладывание льда
Прикладывание льдаЕсли травма незначительная и имеет легкую степень, ее можно лечить в домашних условиях:
- обеспечить ноге покой;
- приложить к месту вывиха холод;
- зафиксировать сустав эластичным бинтом или тугой повязкой;
- спустя 3-5 дней можно накладывать компрессы из теплой воды и водки, они помогут снять отек;
- для устранения воспаления в месте растяжения и скорейшего заживления рекомендуется применять специальные мази: Вольтарен, Быструмгель, Индовазин;
- на ночь хорошо подержать травмированную ногу в теплой воде с добавлением соли;
- для устранения болевого синдрома можно принимать анальгетики.
Если степень вывиха сложнее, необходимо обращаться в травмпункт. Необходимо помнить, что вправлять вывих самостоятельно нельзя ни в коем случае. Человек без специальных навыков может принести больше вреда, чем пользы.
Профилактика
Профилактические меры помогут уберечься от вывихов и травм суставов, в этих целях необходимо придерживаться следующих рекомендаций:
- следует выбирать удобную обувь, которая должна соответствовать размеру и полноте ноги, высота каблука не должна быть выше 4-5 см;
- для укрепления мышц и связок голеностопного сустава необходимо делать специальные упражнения и заниматься спортом;
- профессиональным спортсменам рекомендуется носить специальные повязки и бандажи для лодыжек;
- на спортивных тренировках мышцы необходимо разогревать перед основной нагрузкой, это повысит эластичность связок и поможет избежать растяжений;
- следить за своим весом, не допускать избыточной массы тела, которая увеличивает нагрузку на ноги;
- следить за рационом своего питания, он должен быть полноценным, содержать необходимые витамины и минералы;
- придерживаться требований техники безопасности на рабочем месте или спортивной площадке.
Придерживаясь этих требований, можно значительно минимизировать вероятность получения травмы.
nettravm.ru
Вывих голеностопа – что делать, симптомы, диагностика и лечение
Вывих голеностопа приводит к патологическому смещению костей, которые формируют сустав данной части ноги. Иногда при переломе лодыжки диагностируется полный вывих голеностопа. Такое повреждение часто связано с надрывом, разрывом, растяжением тканей связок или подвывихом – смещением части поверхности сустава.
Такие травмы зачастую происходят из-за удара во время падения или движения по скользкой или неровной поверхности. Симптомы вывиха голеностопа заключаются в отеке, болевом синдроме, патологии опоры и движения. Что делать при вывихе ноги, и как правильно оказать помощь пострадавшему?
Суть проблемы

Голеностопный сустав – система суставных блоков, состоящая из большеберцовой, малоберцовой и таранной кости. Механизм рассматриваемой травмы основан на смене стандартного расположения суставной поверхности одной из костей по отношению друг к другу. Вывих ноги в районе щиколотки может быть полным и сопровождаться тяжелыми последствиями или неполным, который приводит к растяжению или повреждению связок. Травмы такого рода сопровождаются повреждениями скрытого характера, но в определенных ситуациях они могут привести к открытым переломам.
Под таранным вывихом подразумевается вывих стопы по отношению к таранной кости в ладьевидном, пяточном суставе. В момент травмы стопа может подвернуться внутрь или наружу. При движении внутрь травмируются связки большеберцовой кости. Внешний вывих приводит к повреждению малоберцовых связок голеностопного сустава.

Поворот стопы внутрь или наружу во время вывиха — довольно частое явление
Степени повреждения связок
Надежность фиксации связками голеностопного сустава напрямую влияет на степень вывиха.
Учитывая характер травмы, степень воздействия на связки, суставы и мышцы голени может быть разной:
- 1 степень – растяжение связки. В реальности растяжения связок не существует, поскольку они не относятся к эластичным образованиям. Наблюдаются лишь отдельные повреждения волокон, именуемые микроразрывами. Ложное понятие «растяжение связок» с годами вошло в обиход, поэтому даже представители медицины начали пользоваться подобным термином. Для такой степени поражения характерна легкая припухлость и отек над травмированной связкой, также будет болеть нога после вывиха. Движения пострадавшего будут умеренно ограниченными, чувство опоры сохраняется.
- 2 степень – надрыв связки. Появляется быстро нарастающий отек сустава (его внутренней или наружной поверхности), чаще всего с кровоподтеком. Боль становится более выраженной при движении и продолжается в состоянии покоя, двигаться сложно, чувство опоры невыраженное.
- 3 степень – разрыв связки. Полный вывих голеностопного сустава приводит к разрыву связок. Характерная для данных случаев симптоматика представлена визуально заметным смещением сустава и острой болью. Двигать стопой и передвигаться невозможно. Отек обширный, захватывает и подошву, и лодыжку. Появляется большая гематома от кровоизлияния за счет нарушения кровообращения.
Подвывих при травме
Зачастую подвывих голеностопного сустава приводит к нарушению целостности соединительных связок между большеберцовой и малоберцовой костями. Подобные травмы чаще встречаются у людей с избыточным весом. Каждый последующий вывих лодыжки провоцирует разрушение тела хряща сустава, что может привести к артрозу.
Классификация подвывихов и вывихов
Вывихи ноги в рассматриваемой зоне можно классифицировать следующим образом:
- Внутренний вывих проявляется при переломе лодыжки с внутренней стороны;
- Наружный вывих наблюдается при переломе лодыжки с наружной стороны;
- Задний вывих – при переломе задней части большой берцовой кости;
- Передний вывих является последствием травмы суставов или различных переломов нижней трети большой берцовой кости.
Рассматриваемые травмы могут быть комбинированными, с разрывом межберцового синдесмоза, двух- или трехлодыжечный перелом, надрыв и разрыв большого количества связок или капсулы сустава. Неправильное лечение подобных травм или затягивание с обращением в больницу может привести к тяжелым нарушениям опоры при ходьбе, постоянной болевой симптоматике и развитию артроза.
Если при травме появились признаки вывиха ноги, следует как можно скорее обратиться к специалисту.

Причины вывиха голеностопа
К вывиху голеностопного сустава могут привести следующие причины:
- Удар;
- Падение с высоты;
- Неосторожность при повороте;
- Неправильное приземление на ногу;
- С возрастом без регулярных тренировок, ткани связок могут ослабевать;
- Малоберцовые мышцы недоразвиты с рождения;
- Высокий подъем стопы;
- Небольшое растяжение мышц связок, полученное раннее;
- Нарушение нейромышечного аппарата мышц;
- Постепенное ослабевание мышц, связанное с неправильной ходьбой и постановкой стопы.
Наличие определенных болезней может патологически влиять на плотность костей и связок, повышая нагрузку на стопу.
К данным болезням относятся:
 Туберкулез;
Туберкулез;- Сахарный диабет;
- Болезни онкологического характера;
- Ожирение;
- Парез мышц;
- Воспалительный процесс в сухожилиях и связках;
- Патологические процессы в период внутриутробного развития.
Симптоматика
При переломе, ушибе или вывихе стопы симптомы повреждения довольно похожи. Для исключения перелома проводится рентген травмированной конечности.
При получении сложного вывиха необходимо впервые пару часов обязательно вправить повреждение, но без самодеятельности. Вправлением должен заниматься квалифицированный врач.
Среди общих признаков вывиха стопы в районе голеностопа стоит выделить следующие патологические симптомы:
- Зона стопы и щиколотки опухает, в течение суток воспаление увеличивается. Площадь отечности голени напрямую зависит от характера полученной травмы.
- Дискомфортный болевой синдром проявляется при классическом вывихе и при надрыве связок I или II степени. Открытый вывих голеностопного сустава с повреждением мягких тканей провоцирует острую боль. Неприятные ощущения постоянно возрастают, пальпация крайне болезненная.
- Дискомфортное состояние и неспособность подняться на ноги. Третья степень приводит к отсутствию контроля над стопой.
- Симптомы вывиха ноги также представлены появлением нетипичного хруста или щелчка при получении травмы.
- Воспалительный процесс повышает температуру в месте повреждения, а изредка и общую.

Опухоль в зоне щиколотки — характерный симптом вывиха голеностопного сустава
Первая помощь
Оказание первой помощи при вывихе ноги позволит минимизировать негативные последствия:
- Если травма незначительная, постарайтесь избавиться от обуви и носков для нормализации кровообращения в тканях. В особо тяжелых случаях этого делать не стоит, чтобы не усугубить состояние.
- Обездвижьте конечность с помощью подушки или валика.
- Приложите к травмированному месту холодный компресс для снижения отечности и частичного купирования болевой симптоматики.
- Актуально применение анальгетиков, которые более эффективны при необходимости снять сильную боль.
После всех процедур необходимо незамедлительно обратиться к врачу для оценки серьезности ситуации, вправления вывиха и получения указаний относительно того, как правильно лечить вывих ноги.
Обезболивание
Воздействие холода на место вывиха ступни позволяет предотвратить дальнейшее опухание пораженной зоны, но боль данная мера устраняет частично.
Для снятия воспаления и болевой симптоматики можно принять следующие медикаменты на выбор:
- Ибупрофен, Нимесулид, Найз – борются с воспалительным процессом, снимают отек;
- Кетанов, Пенталгин, Анальгин – мощные анестетики, подавляющие боль;
- Троксевазин ускоряет рассасывание гематомы.
Вправление сустава
Любой вывих щиколотки, даже при незначительном повреждении голеностопа, требует посещения квалифицированного ортопеда. Специалисту нужно подробно рассказать об обстоятельствах травмы и симптомах. Проведя пальпацию места поражения, врач для проверки целостности кости может назначить МРТ или рентгенографию. Вправление смещенного сустава можно проводить хирургически или мануально. В последнем случае используется техника тяги ноги на себя. Пациент госпитализируется, если при вывихе образовался перелом кости. В данном случае проводится операция, которая заключается в надрезе места перелома, вправлении поврежденного участка и фиксации конечности пластинами или винтами из титана.
Лечение дома
При несложной травме можно проводить лечение вывиха лодыжки в домашних условиях по согласованию с врачом. Комплексное лечение предполагает использование следующих методов.
Лечение холодом
Далее рассмотрим, как лечить вывих стопы в домашних условиях холодом. Курс лечения домашней криотерапии продолжается в течение двух-трех суток. Ежедневно необходимо проводить несколько сеансов длительностью не более 15 минут. Лед можно прикладывать только через полотенце или марлю, избегая прямого контакта с кожей. Воздействие холода способствует замедлению процессов метаболизма за счет ускорения кровообращения, а также снимает отечность, воспаление и покраснение.
Наложение тугой повязки
В аптеке можно приобрести специальную повязку для голеностопа на основе эластичного бинта. С виду такая повязка напоминает простой носок с обрезанной частью в районе пальцев, она удобно и надежно зафиксирует голеностоп в нужном положении.
 Если специальный чехол не удалось найти, забинтовать травмированную ногу можно самостоятельно, используя эластичный бинт. Методика заключается в накладывании бинта от основания пальцев с постепенным перекрытием предыдущего слоя на 3 см. Бинт периодически перекручивается для лучшей фиксации. Концы бинта зажимаются скобами, входящими в комплект.
Если специальный чехол не удалось найти, забинтовать травмированную ногу можно самостоятельно, используя эластичный бинт. Методика заключается в накладывании бинта от основания пальцев с постепенным перекрытием предыдущего слоя на 3 см. Бинт периодически перекручивается для лучшей фиксации. Концы бинта зажимаются скобами, входящими в комплект.
Что делать при вывихе стопы, если у вас нет эластичного бинта? Для фиксации можно обойтись и простым бинтом. Если травма произошла утром, не стоит слишком туго бинтовать конечность (не нарушая циркуляцию крови), поскольку эту повязку нельзя будет снимать целый день. Ночью поврежденная конечность должна отдохнуть, поэтому повязка снимается.
Мази для снятия отека
Мази применяются при лечении вывиха голеностопа для купирования болевой симптоматики, рассасывания гематомы и уменьшения отечности. Средства в виде геля лучше проходят через слой кожи, поэтому их лучше использовать в начале лечения.
Ассортимент кремов и мазей довольно большой, вот некоторые из них:
- Гепариновая мазь обезболивает, воздействует на сосуды, расширяя их, чем улучшает кровообращение. Курс лечения до 15 дней. Аналогами являются гели на основе декспантенола или троксерутина – Долобене-гель, Троксевазин.
- На начальных этапах лечения можно использовать Фастум-гель или Быструмгель, основным действующим веществом которых является кетопрофен. Данные препараты относятся к нестероидным противовоспалительным средствам, для которых свойственны побочные действия. Если лечение затягивается, лучше заменить их натуральными аналогами: Бадяга, Форте гель, мазь окопника.
- На второй неделе лечения можно переходить на мази с согревающим эффектом: Финалгон, Эфкамон, Апизатрон. Их действие направлено на улучшение обмена веществ в соединительных тканях голеностопа, ускорение процесса восстановления связок.
- Арника – гомеопатический препарат, снимающий воспалительный процесс, обезболивающий. Способствует регенерации и восстановлению тканей.
Массаж
В восстановительную терапию входят сеансы лечебного массажа. Около двух-трех минут проводят аккуратные круговые и продольные поглаживания в зоне голеностопного сустава. Спустя пару минут выполняются поперечные растирания ребрами ладони. Далее подушечками пальцев продольными и спиральными движениями растирается каждая из лодыжек. В последнюю очередь массажируется свод стопы. Весь комплекс повторяется три раза.

Массаж поврежденного сустава является неотъемлемой частью лечения вывиха
Компрессы и теплые ванночки
Для ускорения процесса регенерации применяются следующие виды компрессов:
- Травяной компресс изготовляется из 3 столовых ложек цветов пижмы залитых 200 мл кипятка, настоянной в течение одного часа. К месту повреждения на 2 часа прикладывается пропитанная настоем повязка. Аналогами пижмы в данном рецепте могут стать мать-и-мачеха, чистотел или календула, ромашка. Для купирования болевой симптоматики можно чередовать холодный и теплый компресс.
- Разогревающий компресс делается с помощью марли, пропитанной медицинским спиртом. Травмированный сустав обматывается пропитанной повязкой, далее оборачивается целлофаном и накрывается теплой тканью.
- Состав из двух тертых картофелин на ночь наносится на голеностоп, накрывается тканью из хлопка.
- Компресс на основе яблочного уксуса разводиться в соотношении 1:2 и накладывается на 10 минут на пораженный участок.
Среди наиболее эффективных видов ванночек стоит выделить следующие:
- В одном литре кипятка заваривается зверобой, мать-и-мачеха, почки березы. После остывания жидкости до 50⁰С, ванночки принимаются перед сном каждый день в течении недели.
- Озокеритовые ванночки.
- Ванночки на основе парафина улучшают циркуляцию крови, ускоряют процесс восстановления, прогреваю связки.

Лечение вывиха в домашних условиях может быть лишь вспомогательным методом терапии
При лечении дома важно следить за уровнем отечности ступни. Если опухоль не проходит после вывиха голеностопа в течение 4 дней, необходимо повторно обратиться к лечащему врачу. Во избежание тромболии или инсульта.
Период восстановления
При вывихе голеностопа время восстановления зависит от уровня профессионализма врача и грамотно оказанной первой помощи. Не стоит упускать из внимания также такие факторы, как физиологические особенности организма, правильность назначенного лечения, эффективность лечебной физкультуры.
В период восстановления рекомендуется придерживаться следующих правил:
- При микротравмах, вывихах и подвывихах обязательным является использование эластичной повязки на протяжении двух недель. На 5-7 день отек уменьшается, а через 10 дней понемногу восстанавливается подвижность конечности. Период полной терапии составляет от 10 до 15 дней.
- Если связки не были повреждены, после вправления на 15 дней накладывается гипсовая повязка. Параллельно в течение этого периода выполняются специальные восстановительные упражнения. Срок восстановления занимает 1-1,5 месяца.
- При полном вывихе со смещением сустава, если проводилось оперативное вмешательство, можно готовиться к выписке только через 5-7 дней. До полного срастания кости травмированная конечность находится в гипсе 20 дней. При таком диагнозе период лечения длится от 1,5 до 2 месяцев.

Наличие эластичной повязки на поврежденном суставе является обязательным
Меры профилактики
В качестве мер профилактики можно выполнять ряд укрепляющих упражнений:
- Хождение босиком по мелкой гальке или песку.
- Ежедневная тренировка ходьбы на внутренней и внешней стороне стопы.
- Тренировка икроножных мышц. Упражнение заключается в следующем: носок стопы ставиться на любую возвышенную опору, чтобы пятка слегка свисала. Плавными движениями нужно опускать и поднимать пятку на носке.
- Прыжки на скакалке укрепят не только голеностопный сустав, но и кисти рук.
- Хорошей тренировкой будет сбор рассыпанных мелких предметов (монеты, пуговиц, камешков) на полу пальцами ног.
- При сидячей работе можно катать босыми ногами небольшую бутылку с водой или легкие гантели.
Помните, если все признаки указывают на вывих голеностопа, не стоит ждать, пока травма самостоятельно пройдет, в противном случае связки и сухожилия могут срастись неправильно, а стопа станет нестабильной из-за деформаций
. Вправление вывиха в больнице не займет много времени, а благодаря квалифицированной помощи функциональность ноги восстановится намного быстрее.
sustavi.guru
симптомы и первая помощь при травме
Гиподинамия, увлечение компьютерами, сидячая работа в офисе порой становятся причинами тяжелых травм. Недостаточная нагрузка на опорно-двигательный аппарат со временем вызывает атрофию мышц, связок и суставов. Без постоянной тренировки организм может отреагировать травмой. Вывих голеностопа – одно из часто встречающихся повреждений опорно-двигательного аппарата, которое при правильном уходе и лечении не грозит осложнениями.
Статьи по темеЧто такое вывих голеностопа и его степени с фото


Выполняя основную функцию опоры всего тела при ходьбе, голеностопный сустав – сложный механизм, соединяющий стопу и кости голени. Берцовые кости при помощи суставной поверхности расширяющегося конца с обеих сторон охватывают таранную кость стопы. Последняя имеет три суставных отдела: к верхнему примыкает большеберцовая кость, а правая и левая подвижно соединены с лодыжками.
Сухожилия от мышц к костям передают импульсы, необходимые для усилия при движении. Связки соединяют кости между собой, надежно удерживая вместе. Они помогают выдерживать вес тела, функционировать ноге, защищая и оберегая голеностопный сустав. Фиксацию последнего обеспечивают две связки: дельтовидная и малоберцовая.
Неосторожное движение, удар или падение с высоты на конечности могут стать причиной травмы. В медицине такое повреждение называется вывихом голеностопа. Это смещение поверхностей надтаранного сустава относительно друг друга. Их неестественное положение, надрыв или полный разрыв связок, капсулы голеностопа – признаки полученной травмы.
Смещение стопы относительно таранной кости в пяточном, ладьевидном суставах называется подтаранным вывихом. В зависимости от того, куда подвернута стопа в момент повреждения – наружу или вовнутрь – различают:
- Пронационный вывих. Это «проваливание» стопы внутрь, результатом которого становится травма большеберцовых связок голеностопа.
- Супинационный. Это травма, сопровождающаяся нарушением деятельности малоберцовой связки.
Причинами вывиха голеностопа зачастую становятся:


- Анатомически неправильная обувь.
- Усиленные физические нагрузки, занятия спортом.
- Удары в район голеностопа.
- Неудачные прыжки с высоты без амортизаторов.
Физиологические особенности организма также могут стать причиной травмы голеностопа:


- Высокий подъем стопы.
- Неразвитость малоберцовых мышц и связок.
- Неправильное положение стопы при ходьбе (вальгусное или варусное).
- Наличие недолеченных травм.
К вышеперечисленным причинам следует добавить ряд болезней, провоцирующих вывих голеностопа:


- новообразования;
- излишний вес;
- артриты, артрозы нижних конечностей;
- туберкулез костей;
- ревматизм.
Степень вывиха зависит от того, насколько крепко связки «держат» голеностопный сустав. Характер повреждений, причиненных травмоопасным случаем, влияет на степень поражения суставов, связок, мышц и костей голени:
- I степень. Характерен легкий надрыв отдельных волокон.
- II степень. Наблюдается частичный разрыв связок. Стабильность голеностопа в норме.
- III степень. Полный порыв связок голеностопа, отсутствие нормальной функциональности.
Исходя из причины возникновения, все вывихи делятся на:
- Приобретенные, в т.ч. привычные (возникающие регулярно на фоне предыдущих повреждений голеностопа).
- Врожденные.
Растяжение связок с разрывом отдельных волокон
Эта степень повреждения голеностопного сустава характеризуется микроразрывами незначительного числа волокон соединительной ткани. Сохранение двигательных функций обусловлено целостностью связки, однако при таком вывихе отмечается образование припухлости в районе лодыжки, при пальпации – болезненные ощущения, при ходьбе возникает ощущение дискомфорта.
Надрыв мышц голеностопа
Вторая степень вывиха характеризуется частичным разрывом связок голеностопного сустава. Отек ярко выражен, охватывает значительную часть верхней поверхности стопы. Возникает сильная боль при попытках двигать стопой, ходьбе, в состоянии покоя. На месте травмы скапливается кровь, образуя гематому. При этом подвижность голеностопа остается, однако, она затруднена.
Полный вывих сустава и разрыв связок
При полном разрыве связок наблюдается смещение поверхностей голеностопного сустава, боль очень острая. Стопа становится обездвиженной, а ходьба, да и любые движения травмированной конечностью, невозможны. Нарушается кровообращение: подкожное кровоизлияние становится причиной большой гематомы, а отечность распространяется на всю стопу, включая подошву и лодыжку.
Подвывих при травме
Частичное смещение суставных поверхностей голеностопа без полного разрыва связки называется подвывихом. Часто возникает в случае разрыва соединительной ткани между малой и большой берцовыми костями. Характерно для людей с лишним весом. Повторные подвывихи порой приводят к разрушению хрящевидного тела голеностопного сустава, что становится причиной артроза.
Классификация по МКБ-10
Международная классификация болезней Десятого пересмотра представляет собой документ, благодаря которому обеспечивается единая практика подходов, лечебных методик, сопоставимость данных в международных масштабах. Пересматривается раз в десять лет на заседании ВОЗ. Для унификации используется четырехзначная буквенно-цифровая кодификация.
Вывихи, подвывихи, надрывы связок голеностопного сустава относятся к классу болезней XIX «Травмы, отравления и некоторые другие последствия воздействия внешних причин» разделу S, который включает кодировку травм конкретной части тела. Блок S 90-S 99 посвящен травмам области стопы и голеностопа. В медицинской практике РФ МКБ-10 имеет важное значение: используется при проведении судебно-психиатрических экспертиз.
Основные симптомы и признаки


Симптоматика повреждения связок при вывихе, переломе или ушибе голеностопного сустава схожа. Чтобы исключить перелом, обратитесь в травмпункт для диагностики. Сложный вывих со смещением суставных поверхностей, разрывом связки в ближайшие 2 часа с момента травмы требует немедленного вмешательства специалиста для вправления голеностопа.
Признаки травм голеностопного сустава:
- Наличие болевого синдрома. Надрыв связок I или II степени, привычный вывих причиняют скорее дискомфорт, тогда как открытый вывих, сопровождаемый переломом лодыжки, сигнализируют острой сильной болью даже в состоянии покоя. Пальпация в таком случае очень болезненна, неприятные ощущения идут по нарастающей.
- Образование отека и опухоли ноги в районе щиколотки и стопы. Прогрессирует в ближайшие 24 часа с момента травмы. Чем выше степень тяжести травмы голеностопного сустава, тем большая площадь стопы, голени, лодыжки отекает.
- Тугоподвижность сустава. Ухудшение/отказ двигательной функции голеностопа: при попытках двигать в случае полного разрыва связок голеностопа стопа не слушается, застыв в аномальном положении.
- Дискомфорт/невозможность встать на ногу. Если вывих относится к третьей степени, то попытки хотя бы пошевелить стопой проваливаются.
- При смещении поверхностей голеностопа слышен типичный щелчок или хруст.
- Повышение местной, иногда общей температуры.
Как лечить вывих голеностопа и лодыжки – первая помощь
Чтобы минимизировать последствия травмы голеностопного сустава, необходимо выполнить определенные действия по оказанию первой помощи:


- Освободите поврежденную ногу от носков, узкой обуви с целью нормализации кровообращения и уменьшения отека. Проведите осмотр голеностопного сустава и места вывиха. Если пострадавший обут в ботинки или сапоги, во избежание ухудшения состояния голеностопного сустава снимать обувь медики не рекомендуют. В таком случае срочно обратитесь в травмпункт.
- Обеспечьте неподвижность конечности в том состоянии, котором она находится после травмы. Придайте возвышенное положение, подложив под ногу подушку, валик или сложенное полотенце.
- Наложите повязку: обыкновенный, эластичный бинт, даже шарф станут прекрасным средством, чтобы фиксировать голеностопный сустав.
- С целью снижения отечности и болевого синдрома приложите лед.
- Примите обезболивающие препараты. Затем обязательно обратитесь к врачу, чтобы определить степень повреждения голеностопа.
Чем быстрее и профессиональней оказана первая помощь при вывихе, тем меньше времени потребуется на реабилитацию и восстановление функциональности голеностопа. Ответ на вопрос: «Сколько проходит вывих голеностопного сустава?» зависит от грамотного лечения; физиологических особенностей организма; эффективного выполнения упражнений лечебной физкультуры:
- При микроповреждениях соединительных волокон, подвывихе или «привычном вывихе» на 5-7 день отечность уменьшается. На 10 день восстанавливается подвижность голеностопа, отпускают болевые ощущения при ходьбе. Ношение эластичной фиксирующей повязки обязательно не менее двух недель с момента вывиха. Для полного восстановления в этом случае потребуется 20-30 дней.
- После вправления голеностопного сустава врачом без разрыва связок ношение специального гипса займет не менее 15 дней. Затем назначаются специальные упражнения для восстановления суставных функций сроком на 10-15 дней. Рекомендовано ношение эластичной повязки или лангета. Реабилитация занимает от месяца до полутора.
- Сколько проходит вывих голеностопа с полным разрывом связок и смещением суставных поверхностей? После оперативного вмешательства при тяжелых случаях пациента выписывают на 5-7 день. Нога находится в гипсе до момента срастания кости, не меньше 20 дней. Восстановительный курс лечения занимает в таком случае от 40 до 60 дней.
Видео
Чтобы нога оставалась в неподвижном состоянии после вывиха, необходимо наложить на голеностопный сустав фиксирующую повязку. Понадобится эластичный бинт. Повязка не должна быть пережимать кровоток. Процедура начинается с обматывания верхней части голени, сантиметров на 10-15 выше голеностопного сустава. Используется методика перекрещивания, а повязка накладывается на всю поверхность лодыжки и стопы до фаланг пальцев по схеме, приведенной на фото выше. Рассмотреть процесс и разобраться в механизме действий вы сможете, посмотрев наше видео:
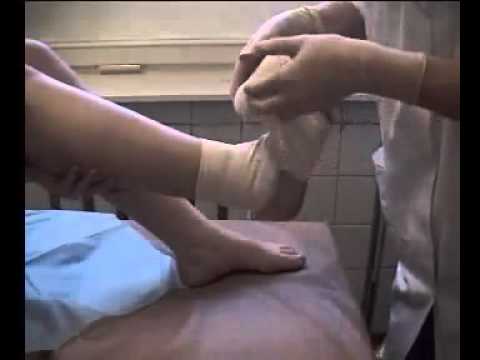 Растяжение голеностопа Наложение правильной повязки
Растяжение голеностопа Наложение правильной повязки
Обезболивание
В первые минуты после вывиха приложите к месту травмы лед. Домашняя криотерапия способствует снятию отечности и онемению. Лечение холодом эффективно в первые двое суток с момента вывиха. Длительность процедуры не должна превышать 15 минут за сеанс во избежание обморожения тканей. Не допускайте прямого контакта кожи голеностопного сустава и льда, воспользуйтесь хлопковым полотенцем.
Для уменьшения боли и воспаления, примите таблетку противовоспалительного нестероидного препарата (НПВП) в дозировке, соответствующей вашему весу, возрасту:
- «Анальгин», «Кетанов», «Пенталгин» – мощнейшие анестетики, которые уберут боль;
- «Ибупрофен», «Найз», «Нимесулид» – помогут снять отечность, уберут воспалительный процесс;
- «Троксевазин» – ускорит заживление гематомы.
Поездка в травмпункт для вправления сустава
Независимо от степени отечности и болевых ощущений любые повреждения голеностопного сустава требуют консультации ортопеда для установления точного диагноза. Подробно опишите врачу обстоятельства, при которых вы получили травму. Затем врач осмотрит и проведет пальпацию места травмы. Чтобы убедиться в целости костей, специалист направит на рентген или МРТ.
Смещение суставных поверхностей требует вправления мануальным или хирургическим методом. Путем тяги ноги на себя специалист-ортопед вправляет голеностопный сустав. Если вывих осложнен переломом, требуется госпитализация. Хирург надрезает место перелома, вправляет сустав, а кость фиксирует титановыми пластинами или винтами. При этом делается:
- местная анестезия (неполное смещение): блокада «Новокаином», «Лидокаином»;
- общий наркоз.
Лечение и восстановление в домашних условиях
Если травма голеностопного сустава неопасна, врач разрешил лечиться дома, методика восстановления такова:


- Лечение холодом 2-3 суток.
- Эластичная тугая повязка.
- Прием НПВП первые 5 дней после вывиха.
- Использование специальных мазей.
- Массаж голеностопа.
- Применение средств народной медицины.
Мази для снятия отека
Уменьшить отек, убрать гематому помогут препараты наружного применения – мази. В начале лечения голеностопного сустава лучше применять гели: они быстрее всасываются, а через неделю переходить на крема:
- «Быструмгель», «Фастум-гель» показаны на первых порах. Основной действующий компонент – кетопрофен. Относится к НПВС, поэтому длительное использование имеет противопоказания и побочные эффекты. После консультации с врачом лучше перейти на натуральные препараты аналогичного спектра действия:
- «Окопник Д-ра Тайса»;
- «Бадяга Форте гель».
- «Гепарин» – эффективнейший препарат для лечения кровоподтеков голеностопа. Гепариновая мазь оказывает противотромбический эффект; расширяет сосуды, улучшая кровоток; анестезирует место вывиха. Срок лечения – до 15 дней. Можно заменить мазями на основе троксерутина или декспантенола:
- «Долобене-гель»;
- «Троксевазин».
- Согревающие препараты: «Эфкамон», «Финалгон», «Апизатрон» используются, начиная со второй недели после вывиха. Улучшают обменные процессы соединительной ткани голеностопного сустава, способствуют быстрому восстановлению связок.
- Отдельно стоит выделить гомеопатический препарат «Арника». Идеален для лечения голеностопа. Обладает регенерирующим, восстанавливающим, обезболивающим действием.
Массаж
Лечебный массаж голеностопного сустава – один из методов восстановления. Легкие продольные, круговые поглаживания зоны голеностопа должны быть аккуратными. Занимают около 2-3 минут. Затем пару минут разотрите ребрами ладони место вывиха, выполняя поперечные движения. Приступайте к спиралевидным и продольным растираниям подушечками пальцев по минуте на каждую лодыжку. В конце массажа уделите внимание своду стопы, разминая и поглаживая его. Повторите комплекс 3 раза. Подробности выполнения самомассажа вы сможете узнать, посмотрев видео:
 самомассаж голеностопного сустава (massage ankle)
самомассаж голеностопного сустава (massage ankle)
Теплые ванночки и компрессы
Эффективными средствами скорейшей регенерации голеностопа являются:
Компресс:
- Натрите 2 картофелины средних размеров на мелкой терке. Получившейся кашицей обложите место вывиха. Прикройте хлопковой тканью, оставьте на ночь.
- Разогревающий. Пропитайте повязку медицинским спиртом или водкой. Обмотайте вокруг голеностопа, оберните целлофаном, затем шерстяным шарфом.
- Травяной. Заварите 3 ст. л. цветков пижмы 200 мл воды. Оставьте настаиваться 1 час. Пропитайте повязку настоем, приложите к месту травмы и оставьте на 2 часа. Хороши отвары на основе календулы, ромашки, мать-и-мачехи, чистотела. Чередование теплых (45⁰С) и холодных компрессов уменьшит боль.
- Яблочный уксус разведите водой (пропорция 1:2). Смоченную ткань прикладывайте к месту вывиха на 10 минут.
Ванночки:
- Почки березы, зверобой, мать-и-мачеху (по 1 ст.л.) заварите в 1 литре воды. Остудите до 50⁰С. Делайте такие ванночки ежедневно перед сном 5-7 дней.
- Парафиновые – прогревают связки, улучшая кровоснабжение и ускоряя регенерацию.
- Озокеритовые.
Осложнения
Хронический вывих – самое распространенное осложнение неправильного лечения голеностопного сустава. Заметив, что появилась шишка в районе голеностопа, срочно обратитесь к ортопеду: это сигнал о нарушениях суставного хряща, приводящих к артрозам и артритам. Приняв решение о самостоятельном лечении, обратите внимание, что отечность должна идти на спад через 3-4 дня после вывиха. Когда не проходит опухоль неделю и больше – пора на прием к врачу. Очень опасен вывих нарушением кровообращения, в отдельных случаях приводящим к тромболии или инсультам.
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:sovets.net


 Туберкулез;
Туберкулез;
 Туберкулез;
Туберкулез;





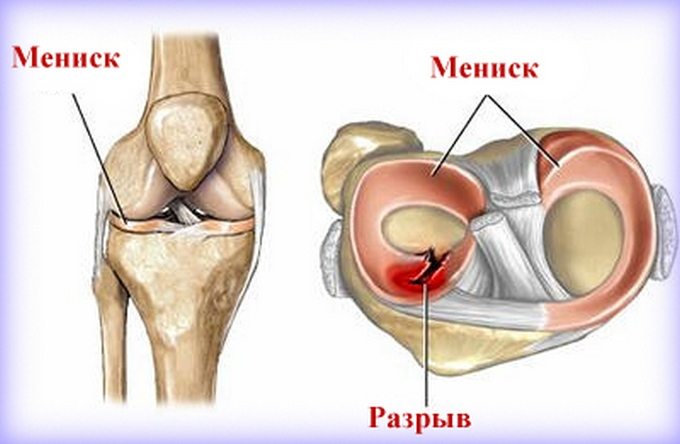









 Воспалительный процесс поражающий сухожилия коленного сустава.
Воспалительный процесс поражающий сухожилия коленного сустава. Холодный компресс поможет снять боль и отечность поврежденного места.
Холодный компресс поможет снять боль и отечность поврежденного места. Перед приемом медпрепаратов обязательно надо проконсультироваться с доктором.
Перед приемом медпрепаратов обязательно надо проконсультироваться с доктором. Капуста содержит в себе противовоспалительные и антибактериальные вещества.
Капуста содержит в себе противовоспалительные и антибактериальные вещества.
























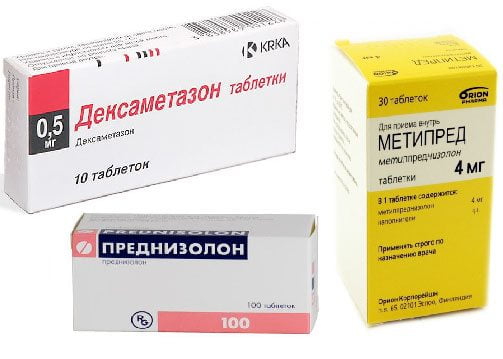
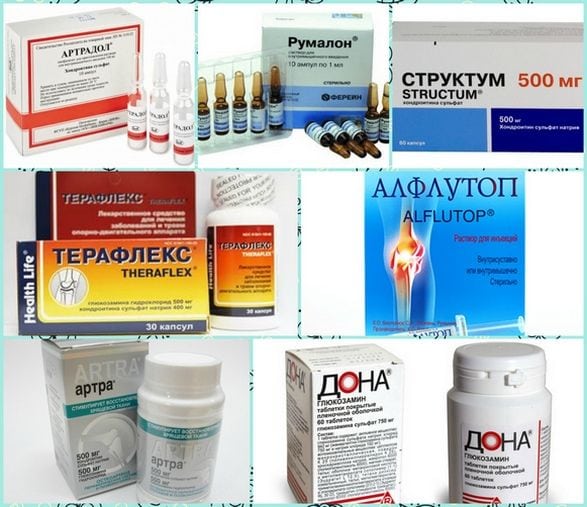

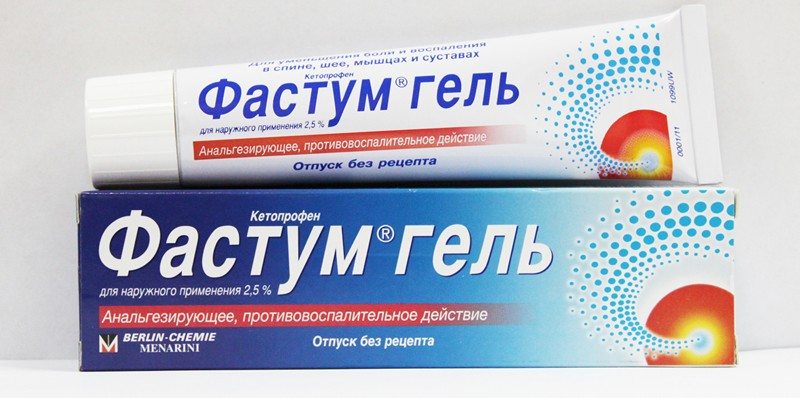






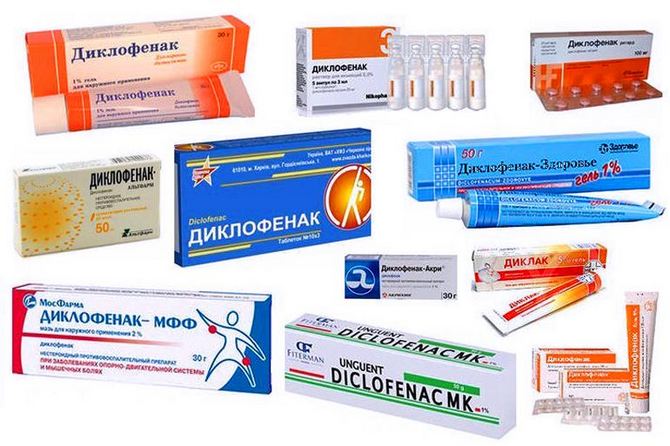
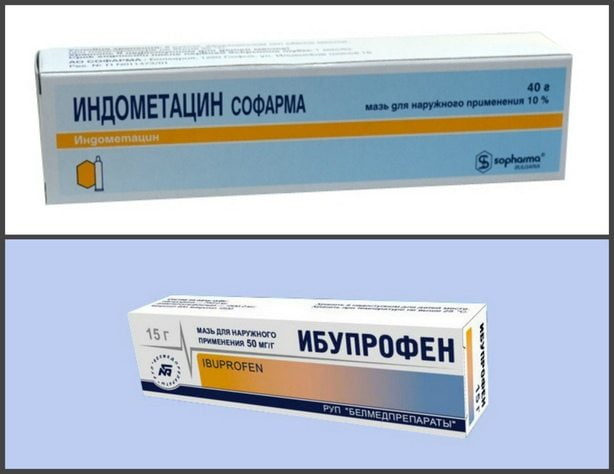
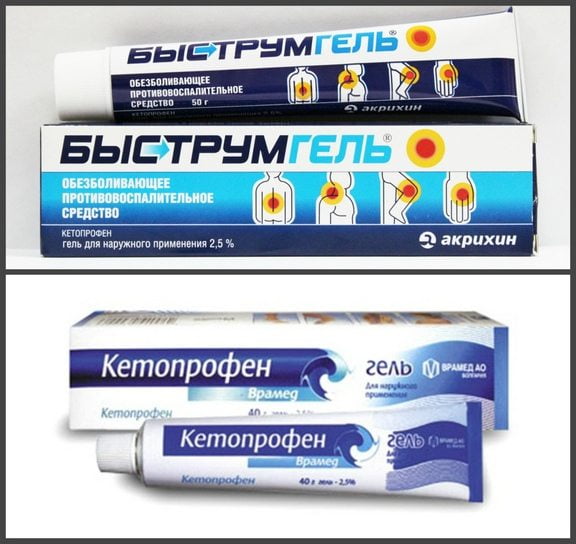
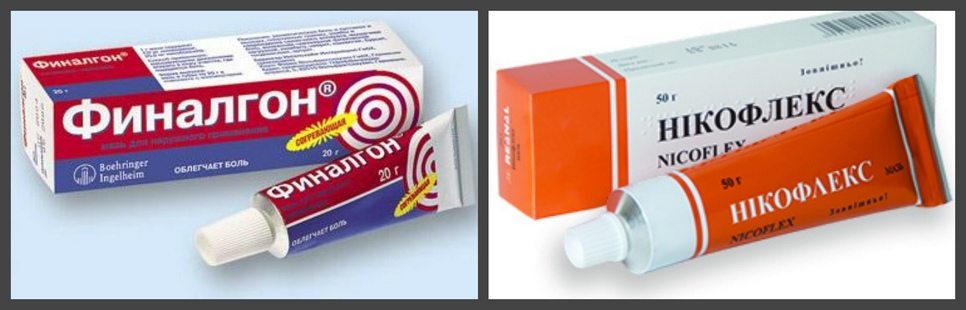
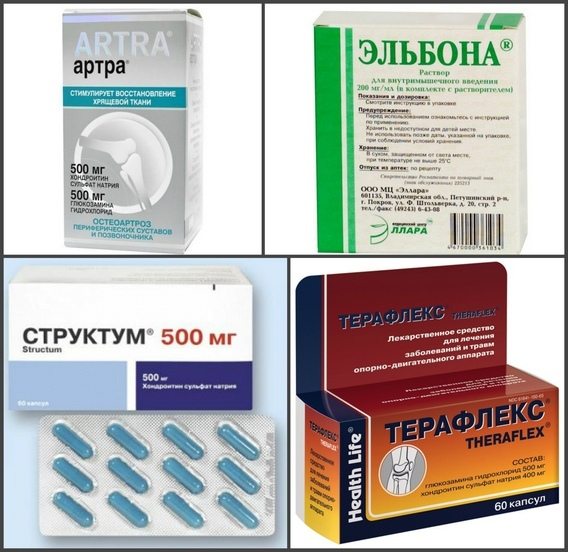




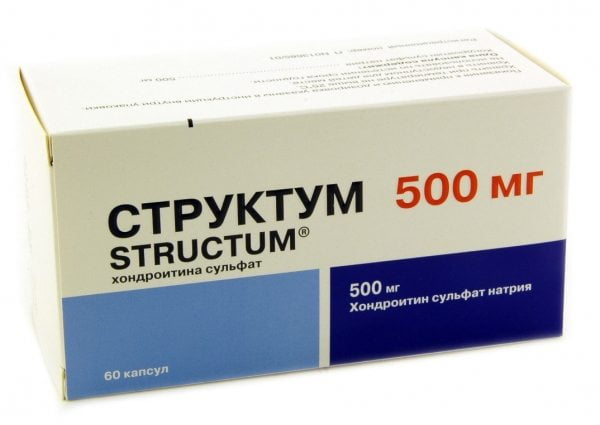
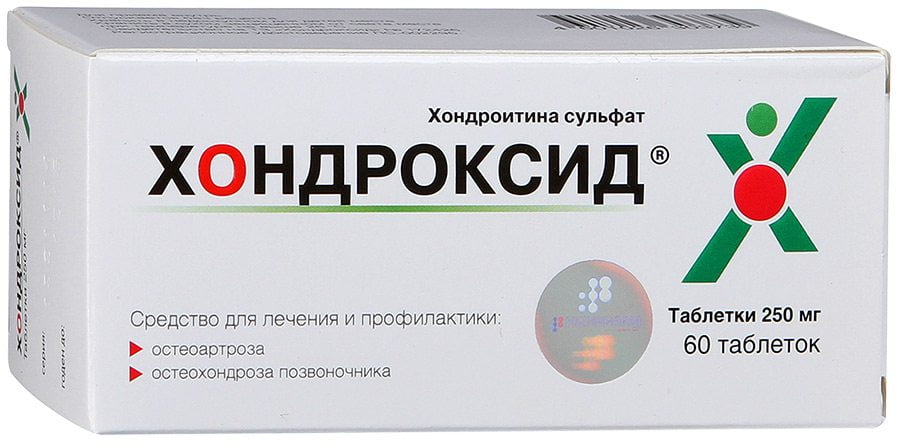







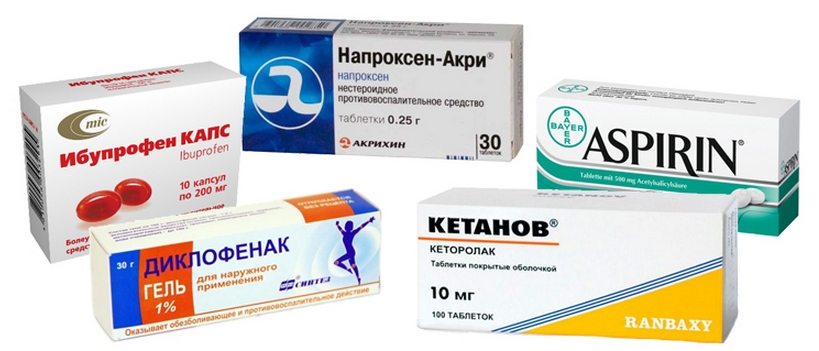


 Мышцы и суставы несут колоссальную нагрузку.
Мышцы и суставы несут колоссальную нагрузку. Медицина предлагает для лечения суставных патологий несколько методов. Различия можно встретить в терапии, направленной на купирование боли, выявлении причины, укреплении мышечных тканей, снятии воспаления.
Медицина предлагает для лечения суставных патологий несколько методов. Различия можно встретить в терапии, направленной на купирование боли, выявлении причины, укреплении мышечных тканей, снятии воспаления. Морфин
Морфин Диклофенак
Диклофенак Целекоксиб
Целекоксиб Арава
Арава
 в составе есть хондроитинсульфат, являющийся строительным элементом для суставов, например, Хондроксид, Мукосат, Артрон, Хондролон;
в составе есть хондроитинсульфат, являющийся строительным элементом для суставов, например, Хондроксид, Мукосат, Артрон, Хондролон; Хондролон.
Хондролон. Метипред
Метипред Большего результата добиваются при лечении всей суставной структуры, включающей не только сустав, но и ткани, соединительные элементы, хрящи, связки, кости.
Большего результата добиваются при лечении всей суставной структуры, включающей не только сустав, но и ткани, соединительные элементы, хрящи, связки, кости. крем здоров, представляющий собой новое поколение фитопрепаратов;
крем здоров, представляющий собой новое поколение фитопрепаратов;




















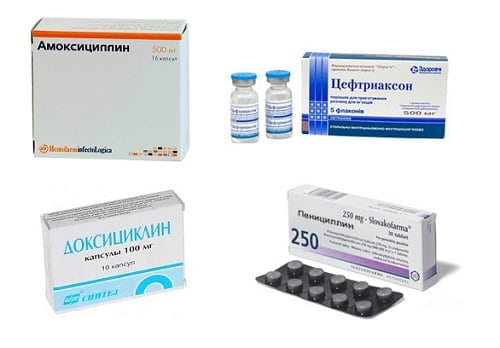
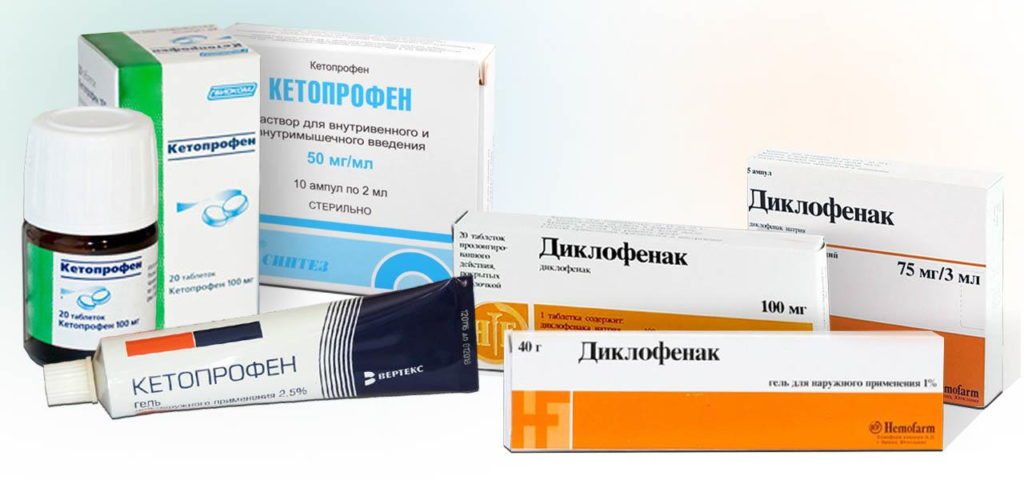
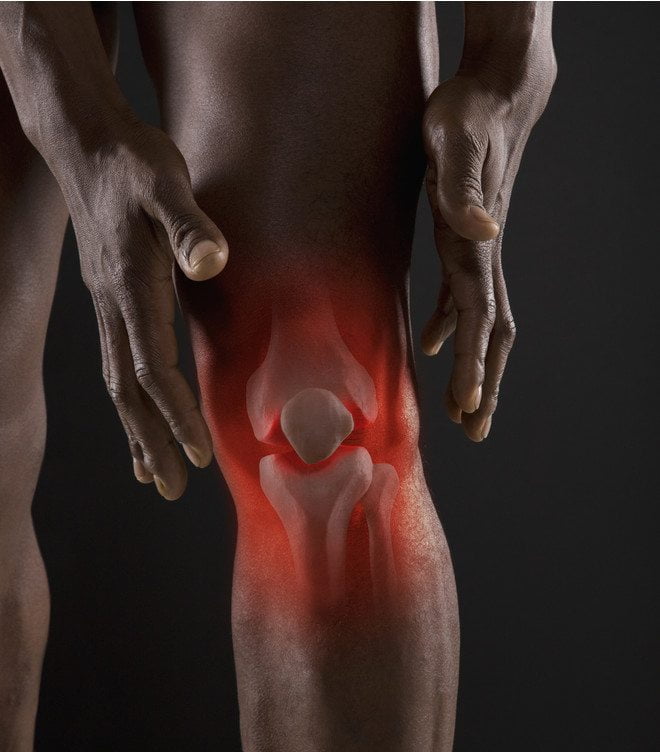









 ослабление мышц из-за отсутствия физической нагрузки;
ослабление мышц из-за отсутствия физической нагрузки; Резкое сдавливание содержимого грыжи нарушает кровообращение, и может вызвать некроз ущемленных тканей. Пораженные части органов воспаляются. Ущемление тканей брюшной стенки приводит к быстрому развитию перитонита.
Резкое сдавливание содержимого грыжи нарушает кровообращение, и может вызвать некроз ущемленных тканей. Пораженные части органов воспаляются. Ущемление тканей брюшной стенки приводит к быстрому развитию перитонита. Срезать верхушки вишни (лучше в зимнее время) 10-15 см. Дать им высохнуть и сжечь. Готовую золу (1/2 ложки) залить стаканом кипятка. Принимать внутрь перед приемом пищи по 70 мл. Лечение продолжать в течение месяца.
Срезать верхушки вишни (лучше в зимнее время) 10-15 см. Дать им высохнуть и сжечь. Готовую золу (1/2 ложки) залить стаканом кипятка. Принимать внутрь перед приемом пищи по 70 мл. Лечение продолжать в течение месяца. Иван
Иван











 Автор статьи: Бургута Александра, врач акушер-гинеколог, высшее медицинское образование по специальности “Лечебное дело”.
Автор статьи: Бургута Александра, врач акушер-гинеколог, высшее медицинское образование по специальности “Лечебное дело”.




 Прием врача ревматолога
Прием врача ревматолога


 Ультразвуковое исследование пальцев рук
Ультразвуковое исследование пальцев рук Болезнь-модифицирующий лекарственный препарат Сульфасалазин
Болезнь-модифицирующий лекарственный препарат Сульфасалазин











 Лилия Рашитовна Гараева
Лилия Рашитовна Гараева




 Коленный сустав – один из наиболее уязвимых участков ноги. Он соединяет бедренную кость с большой и малой берцовыми костями, на них ложится тяжесть всего тела. При резких движениях или избыточных нагрузках в процессе спортивных тренировок человек может ощущать боль.
Коленный сустав – один из наиболее уязвимых участков ноги. Он соединяет бедренную кость с большой и малой берцовыми костями, на них ложится тяжесть всего тела. При резких движениях или избыточных нагрузках в процессе спортивных тренировок человек может ощущать боль.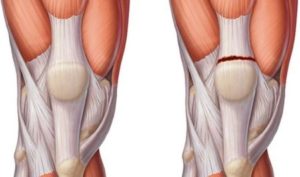
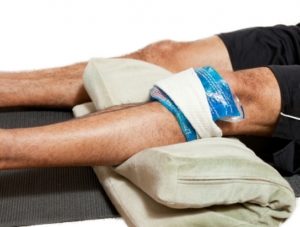

 Можно мазать колени «Диклофенаком», «Индометацином» и аналогичными по действию препаратами либо использовать аптечные средства на натуральных компонентах – яично-уксусную мазь или состав на березовых почках.
Можно мазать колени «Диклофенаком», «Индометацином» и аналогичными по действию препаратами либо использовать аптечные средства на натуральных компонентах – яично-уксусную мазь или состав на березовых почках. Если боли не вызваны серьезной болезнью, снять неприятный синдром можно, используя народные средства:
Если боли не вызваны серьезной болезнью, снять неприятный синдром можно, используя народные средства:







 Суставное соединение сконструировано по типу шарнира. Хрящевой ткани отведена амортизационная функция. Питается хрящ при помощи синовиальной жидкости. Данная жидкость также выполняет роль смазки, которая препятствует истиранию и излишнему трению при нагрузках.
Суставное соединение сконструировано по типу шарнира. Хрящевой ткани отведена амортизационная функция. Питается хрящ при помощи синовиальной жидкости. Данная жидкость также выполняет роль смазки, которая препятствует истиранию и излишнему трению при нагрузках. Часто колени отекают и хрустят, что говорит о воспалении хряща. В этом случае первое, что нужно сделать – обратиться за консультацией к врачу-ортопеду. Чтобы полностью исследовать состояние применяется артроскопия коленного сустава и рентгеноскопия, после чего начинается лечение.
Часто колени отекают и хрустят, что говорит о воспалении хряща. В этом случае первое, что нужно сделать – обратиться за консультацией к врачу-ортопеду. Чтобы полностью исследовать состояние применяется артроскопия коленного сустава и рентгеноскопия, после чего начинается лечение. Такие методы помогают бороться с отечностью и болями при глубоком приседании, особенно со штангой. При резких болях, вызванных травмой либо резким движением, можно применить «сухой холод», то есть ледяной компресс. Какой вид компресса подходит в каждом конкретном случае в состоянии определить только врач.
Такие методы помогают бороться с отечностью и болями при глубоком приседании, особенно со штангой. При резких болях, вызванных травмой либо резким движением, можно применить «сухой холод», то есть ледяной компресс. Какой вид компресса подходит в каждом конкретном случае в состоянии определить только врач.


 — Медикаментозное лечение воспаления седалищного нерва заключается в курсовом приеме нестероидных противовоспалительных средств, миорелаксантов, нейропротективных препаратов. Чаще других используются среди НПВС вольтарен, кетонал, аэртал; из миорелаксантов в неврологии при данной проблеме применяют мидокалм и сирдалуд. Нейропротективное лечение, как правило, сводится к назначению витаминов группы В, по показаниям применяется тиоктовая кислота, средства, влияющие на микроциркуляцию ткани нерва, антиоксиданты.
— Медикаментозное лечение воспаления седалищного нерва заключается в курсовом приеме нестероидных противовоспалительных средств, миорелаксантов, нейропротективных препаратов. Чаще других используются среди НПВС вольтарен, кетонал, аэртал; из миорелаксантов в неврологии при данной проблеме применяют мидокалм и сирдалуд. Нейропротективное лечение, как правило, сводится к назначению витаминов группы В, по показаниям применяется тиоктовая кислота, средства, влияющие на микроциркуляцию ткани нерва, антиоксиданты.







 Диагноз вертеброгенная люмбоишиалгия устанавливается при имеющемся рентгенологическом подтверждении патологического процесса в поясничном отделе, а также развернутой клинической картины заболевания, включающей следующие симптомы:
Диагноз вертеброгенная люмбоишиалгия устанавливается при имеющемся рентгенологическом подтверждении патологического процесса в поясничном отделе, а также развернутой клинической картины заболевания, включающей следующие симптомы: К лечению следует подходить комплексно, используя всевозможные средства терапии, в том числе немедикаментозные физиовоздействия, лечебную физкультуру, массаж, ортопедические устройства.
К лечению следует подходить комплексно, используя всевозможные средства терапии, в том числе немедикаментозные физиовоздействия, лечебную физкультуру, массаж, ортопедические устройства. — Массаж при вертеброгенной люмбоишиалгии должен включать в себя не только воздействие на поясничный отдел, но и на ноги. Массаж не должен приводить к выраженной боли, однако некоторые неприятные ощущения могут иметь место, особенно на первых сеансах. Основу массажного воздействия при вертеброгенной патологии составляет разминание, позволяющее снять спазм мышц, укрепить дряблые мышцы, улучшить питание тканей позвоночника.
— Массаж при вертеброгенной люмбоишиалгии должен включать в себя не только воздействие на поясничный отдел, но и на ноги. Массаж не должен приводить к выраженной боли, однако некоторые неприятные ощущения могут иметь место, особенно на первых сеансах. Основу массажного воздействия при вертеброгенной патологии составляет разминание, позволяющее снять спазм мышц, укрепить дряблые мышцы, улучшить питание тканей позвоночника. Симптоматика заболевания включает в себя, как правило, болевой синдром и мышечно-тонические нарушения поясничного отдела позвоночника. Боли локализуются внизу спины и при обострении имеют острый, пронзающий характер. Также к симптомам заболевания относятся чувство напряжения мышц поясничного отдела, скованность движений в пояснице, быстрая утомляемость мышц спины.
Симптоматика заболевания включает в себя, как правило, болевой синдром и мышечно-тонические нарушения поясничного отдела позвоночника. Боли локализуются внизу спины и при обострении имеют острый, пронзающий характер. Также к симптомам заболевания относятся чувство напряжения мышц поясничного отдела, скованность движений в пояснице, быстрая утомляемость мышц спины. Также следует уменьшать степень напряжения мышц, либо при помощи препаратов миорелаксантов, либо, при слабой и средней выраженности проявлений – местными средствами, массажем и упражнениями ЛФК. В качестве местных средств используются различные противовоспалительные и разогревающие мази и гели, пластыри. Можно также делать компрессы с жидкими лекарственными формами (например, компрессы с димексидом).
Также следует уменьшать степень напряжения мышц, либо при помощи препаратов миорелаксантов, либо, при слабой и средней выраженности проявлений – местными средствами, массажем и упражнениями ЛФК. В качестве местных средств используются различные противовоспалительные и разогревающие мази и гели, пластыри. Можно также делать компрессы с жидкими лекарственными формами (например, компрессы с димексидом).

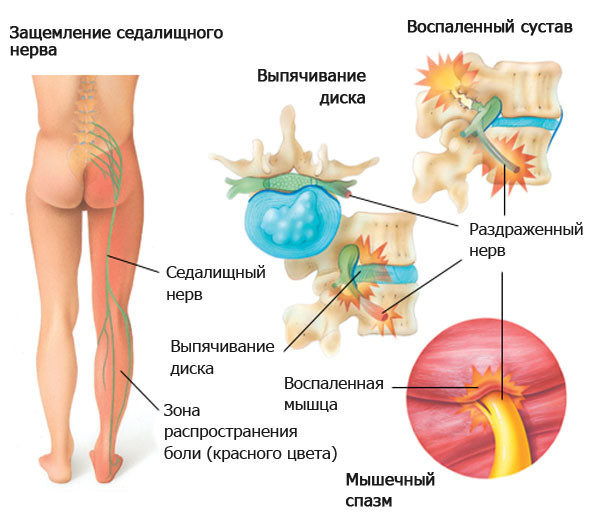


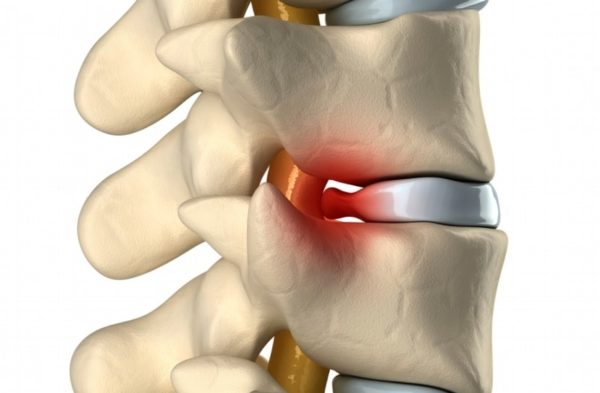





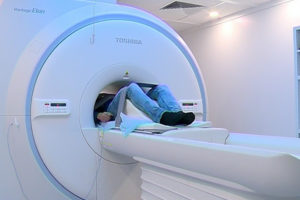

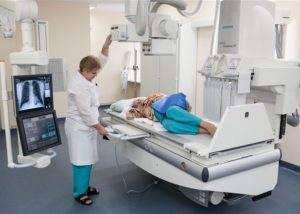



































 При проявлении первых симптомов незамедлительно обращайтесь к врачу
При проявлении первых симптомов незамедлительно обращайтесь к врачу В большинстве случаев хороший невролог поможет вам справиться с недугом
В большинстве случаев хороший невролог поможет вам справиться с недугом





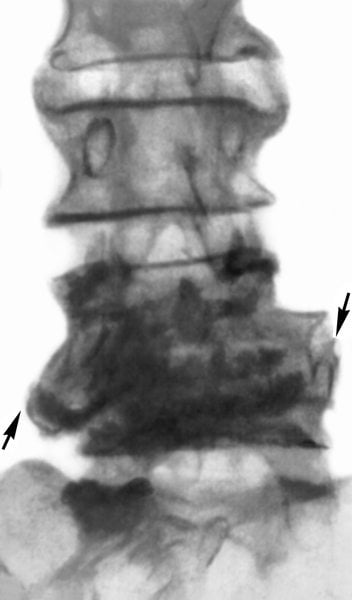





 Спондилит
Спондилит Сифилитический спондилез
Сифилитический спондилез Болезнь Бехтерова
Болезнь Бехтерова Диагностика спондилита
Диагностика спондилита Операция при спондилите
Операция при спондилите Зарядка при спондилите
Зарядка при спондилите