Ампутация ноги выше колена: Реабилитация после ампутации ноги выше колена – Реабилитация после ампутации ноги • AmpGirl
Реабилитация после ампутации ноги выше колена
Ампутация является хирургическим вмешательством, при котором происходит усечение конечности. Чаще всего такая манипуляция является плановой, и пациент в некоторой степени к ней подготовлен. Однако бывают случаи, когда специалистам приходится экстренно проводить ее, так как существует угроза жизни больному.

После проведенной операции жизнь пациента сильно меняется, так как двигательные функции сильно ограничены. Больному приходится кардинально менять привычный активный ритм жизни на новый, более пассивный. Для того чтобы адаптироваться к новым условиям, необходима реабилитация после ампутации ноги выше колена.
Факторы, влияющие на ампутацию
Для начала необходимо понимать, какие причины могут предрасполагать к необходимости в такой крайней мере, как ампутация конечности. Данный недуг может возникнуть у вполне здорового человека, который ведет активный образ жизни. К омертвлению тканей нижних конечностей может привести:
- развитие новообразований;
- тяжелые инфекционные болезни;
- врожденные дефекты;
- хроническая ишемия;
- травмирование ноги;
- наличие тромбозов.
Нижняя конечность подлежит удалению тогда, когда надо снизить риск распространения инфекции по всему организму. Умершие клетки ткани создают опасность для здоровья, потому как распад тканей может привести к поражению других частей тела. Это может повлечь за собой летальный исход.
Симптоматика
Существуют определенные признаки, которые указывают на то, что у человека происходит омертвление тканей. Они являются показаниями для хирургического вмешательства.
- отсутствие чувствительности;
- образование нагноений на поверхности кожного покрова;
- мумификация органа;
- в подколенной области отсутствует пульс;
- пораженная часть не соответствует температурной норме тела;
- сильные болевые ощущения в ноге.
До того, как врач назначит операцию, больному дается направление на прохождение комплексного обследования. Это требуется для того, чтобы подтвердить или опровергнуть поставленный диагноз.
Реабилитация
На сегодняшний день медицина предлагает больному комплексные мероприятия по реабилитации. Конечно, в первое время человеку тяжело смириться с мыслью, что придется жить без конечности. Однако в практике врачей имеется большое количество случаев, когда люди продолжают вести активный образ жизни после ампутации. Тут главное – вера в собственные силы и строгое соблюдение всех рекомендаций врача. Тогда у пациента есть все шансы адаптироваться в социуме. Реабилитационные меры состоят из целого комплекса различных мероприятий:
- применение специальных лекарственных препаратов;
- развитие и формирование культи, а также правильный и грамотный уход;
- оздоровительные гимнастические занятия;
- возможность протезирования;
- трудовая и социальная адаптация.
Важно, что все данные мероприятия должны выполняться систематически. Успех от реабилитации зависит только от самого человека и его желания вернуться к привычному существованию.
Лекарственные препараты
В первое время после ампутации человек ощущает болевые симптомы. Для того чтобы их устранить, необходимо принимать обезболивающие препараты, которые не содержат стероидов. Как правило, после заживания конечности боль отступает, и пациенту нет необходимости принимать медикаменты.
У некоторых больных после ампутации сустава выше колена могут возникнуть фантомные болевые ощущения. Они никак не связаны с ампутацией, и носят психологический характер. При данном недуге больной может некоторое время чувствовать отсутствующий орган и боль в месте ампутации. В данном случае врачи рекомендуют не только принимать лекарственные препараты, но и проводить комплексные оздоровительные занятия, посещать процедуры по физиотерапии, ежедневно проводить специальный массаж.
У большинства пациентов после хирургической ампутации происходят изменения в эмоциональном плане. Возможно развитие депрессионного состояния. В этом случае человеку необходимо принимать антидепрессанты.

У людей, страдающих депрессией, наблюдается значительная неподвижность, которая провоцирует образование новых инфекций и заболеваний. Для их предотвращения доктором назначаются антибиотики, которые препятствуют развитию новых недомоганий.
Ампутация ноги выше колена становится психологическим испытанием для человека, которое сопровождается еще и физическим дискомфортом. Восстановление ампутированных конечностей является сложным и многоэтапным процессом.
Внимание! Все лекарственные средства должны применяться только по рецепту врача и строго по инструкции.
Формирование культи
Процесс заживления зависит от правильного и грамотного ухода за конечностью. В первое время необходимо культю обрабатывать антисептическими растворами, а также производить замену повязок. Это необходимо для того, чтобы не образовалось нагноений и не попала инфекция.
Для пациентов, страдающих сахарным диабетом, необходимо использовать специальные мази для улучшения кровотока. После того, как конечность полностью заживет, необходимо проводить водные процедуры. Место ампутации лучше всего мыть детским мылом, так как оно не содержит дополнительных элементов, которые могут раздражать кожу.
В том случае, если после ампутации образовался отек конечности, нужно использовать специальные повязки и бандажи, а также проводить оздоровительные массажные процедуры. На это время стоит отказаться от выполнения комплекса физических упражнений. К ним можно приступать после того, как будет ликвидирован недуг.
Оздоровительная гимнастика
Лечебная физкультура занимает особое место в реабилитационных мероприятиях. Именно она способствует восстановлению двигательных функций. Комплекс гимнастических занятий направлен на развитие мышечной массы в области бедер, спины, живота. Данные занятия помогают больному подготовиться к использованию протеза.
Оздоровительные упражнения помогают больному адаптироваться к самостоятельному перемещению, снизить нагрузку на здоровую конечность.
Важные моменты:
- после операции к занятиям можно приступать на следующий день, однако они должны носить пассивный характер. Вначале необходимо делать специальные дыхательные упражнения;
- затем, как только заживет конечность, можно переходить к комплексным занятиям. Необходимо лечь на живот, при этом ноги вытянуть и соединить вместе, после нужно их приподнять, а затем развести в разные стороны;
- лечь на твердую поверхность спиной, нижней конечностью здоровой ноги нужно упереться, а затем согнуть в области колена. Ампутированную конечность необходимо приподнимать вверх и удерживать как можно дольше в таком положении;
- следующее упражнение выполняется лежа на боку. Необходимо производить подъемы ампутированной ноги вверх, при этом должен образовываться угол в 60 градусов.
В том случае, если больной не приступит к упражнениям, адаптация к протезу будет происходить намного дольше.
Протезирование и социальная реабилитация
На сегодняшний день в данной сфере имеется множество разработок.
Поэтому если у пациента нет противопоказаний, то можно воспользоваться ранним протезированием, что значительно облегчит возможность передвигаться самостоятельно.
Заключение
Ампутация приводит к постоянной инвалидности. Однако это не означает, что человек становится беспомощным. Ношение протеза поможет человеку вернуться к прежней жизни. При наличии нарушений психо-эмоционального фона необходимо посещать психолога.
Он поможет пациенту адаптироваться к новым жизненным условиям. Ранняя реабилитация — залог быстрого восстановления после операции. Самое главное — не отчаиваться и верить в собственные силы.
Реабилитация после ампутации ноги • AmpGirl
Перед ампутацией врач описывает пациенту обширную программу необходимой послеоперационной реабилитации. Можно указать также психологические консультации. Реабилитационная бригада и пациент принимают решение о том, что целесообразнее применять для пациента: протез или инвалидную коляску.
Реабилитация учит навыкам передвижения, она включает упражнения для улучшения общего состояния и равновесия, растяжения тазобедренного и коленного суставов, укрепления всех конечностей и помогает пациентам переносить протез. Из-за того, что ампутация требует увеличения расхода энергии на 10–40% после ампутации ниже колена и увеличения на 60–100% после ампутации выше колена, могут быть показаны упражнения на выносливость. Как только состояние пациентов стабилизируется, следует начинать реабилитацию, чтобы помочь пред-отвратить возникновение вторичной инвалидности. Пациентам пожилого возраста следует как можно скорее начинать стоять и делать упражнения на сохранение равновесия с параллельными брусьями.
Может быстро развиться сгибательная контрактура тазобедренного или коленного суставов, что делает установку и применение протеза затруднительными; возникновение контрактуры можно предотвратить с помощью шины для вытяжения, выполненной врачами-трудотерапевтами.
Физиотерапевты обучают пациентов ухаживать за культей и распознавать первые признаки разрушения кожных покровов.
Улучшение физического состояния культи и протезы


Улучшение физического состояния культи (остатка конечности) способствует естественному процессу ее съеживания, которое должно произойти, прежде чем будет использован протез. После всего лишь нескольких дней улучшения физического состояния культя, возможно, значительно уменьшится в размерах. Использование упругого вкладыша или ношение эластичных бинтов 24 ч/день может помочь сузить конец культи и предотвратить развитие отека. Упругий вкладыш легко использовать, но повязки могут быть предпочтительнее, поскольку они лучше контролируют силу и расположение участков давления. Однако применение эластичных бинтов требует навыка, повязки должны накладываться повторно всякий раз, когда они ослабевают.
Раннее передвижение с временным протезом помогает следующим образом:
- Позволяет среди инвалидов-ампутантов быть активным
- Ускоряет пень усадки
- Предотвращает контрактуру сгибания
- Снижает фантомные боли
Гильза протеза (внутренняя основа или каркас протеза) должна соответствовать культе таким образом, чтоб обеспечить комфорт; это стало возможным благодаря современному компьютерному дизайну и производственному процессу. Имеются различные временные протезы с регулируемой гильзой. Пациенты с временным протезом могут начать выполнять упражнения на движение на параллельных брусьях и продолжить ходить с помощью костылей или трости, пока не будет изготовлен постоянный протез.
Постоянный протез должен быть легким и удовлетворять потребностям и требованиям бе-зопасности пациента. Если протез был изготовлен до момента приостановки уменьшения объема культи, то могут понадобиться корректировки. Таким образом, изготовление постоянного протеза обычно задерживается на несколько недель, до окончания формирования культи. Для большинства пожилых пациентов с ампутацией ноги ниже колена наилучшим вариантом будет протез типа ботфорта с твердой лодыжкой, усиленной стопой и манжетной подвеской. Без особой необходимости пациентам подколенный протез с бедренным креплением и поясным ремнем не назначают, потому, что он тяжелый и громоздкий. Для конечностей, ампутированных выше колена, существует несколько вариантов протеза с фиксацией коленного сустава, соответствующих навыкам пациента и уровню его активности. Некоторые новые технологии включают в себя микропроцессорное управление коленными и голеностопными суставами, которое позволяет пациентам регулировать их движение по мере необходимости.


Пациенты должны научиться заботиться о своей культе. Так как протез ноги предназначен только для передвижения, пациенты должны снимать его перед сном. Перед сном культю следует тщательно проверить (с помощью зеркала, если его проверяет сам пациент), промыть с мылом и теплой водой, тщательно высушить, а затем посыпать тальком. Пациенты должны бороться с возможными проблемами
- Сухая кожа: на культю можно нанести ланолин или вазелин.
- Чрезмерная потливость: можно применить антиперспирант без запаха.
- Воспаление кожи: раздражитель следует немедленно удалить, а культю обработать тальком или нанести низкоактивный кортикостероидный крем или мазь.
- Разрушение кожных покровов: протез не следует носить, пока не заживет рана.
Носок на культю следует менять ежедневно, а для очистки внутренней поверхности гильзы можно использовать мягкий мыльный раствор. Стандартные протезы не являются ни влагостойкими, ни водонепроницаемыми. Поэтому если даже часть протеза становится влажной, ее следует немедленно и тщательно просушить; нагрев применять не следует. Для пациентов, которые плавают или предпочитают принимать душ с надетым протезом, можно изготовить протез, который выдерживает погружение в воду.
Осложнения
Боли в культе являются наиболее распространенной жалобой. Обычными причинами являются:
- Плохо пригнанная приемная гильза протеза: эта причина является наиболее распространенной.
- Неврома: ампутационная неврома, как правило, пальпируется. Наиболее эффективным может быть ежедневное лечение ультразвуком в течение 5–10 сеансов. Другие методы лечения включают инъекции кортикостероидов или анальгетиков в неврому или соседние ткани, криотерапия и непрерывное тугое бинтование культи. Хирургическая резекция часто имеет неутешительные результаты.
- Формирование шпоры на ампутированном конце кости: шпоры можно диагностировать при пальпации и рентгенограмме. Единственно эффективным методом лечения является хирургическая резекция.
Фантомное ощущение (безболезненное осознание ампутированной конечности может сопровождаться покалыванием) испытывается некоторыми людьми с недавно ампутированными конечностями. Это ощущение может длиться несколько месяцев или лет, но обычно исчезает без лечения. Часто пациенты чувствуют лишь часть недостающей конечности, часто при ходьбе пешком, это фантомное ощущение исчезает последним. Фантомные ощущения безвредны, однако пациенты, обычно не задумываясь, пытаются встать на обе ноги и падают, особенно когда они просыпаются ночью, чтобы пойти в туалет.
Фантомные боли в конечностях наблюдаются реже и могут быть тяжелыми и трудно контролируемыми. Некоторые эксперты считают их более вероятными, если у пациентов наблюдались болезненные состояния до ампутации или если боль не контролируется должным образом во время операции и после операции. Имеются сообщения об эффективности различных методов лечения, таких как одновременные физические упражнения для ампутированной и контралатеральной конечностей, массаж культи, пальцевая перкуссия культи, применение механических устройств (например, вибратора) и ультразвука. Может помочь прием лекарственных препаратов (например, габапентина).
Разрушение кожных покровов обычно вызывает давление протеза, натирающего кожу, и пот, скапливающийся между культей и гильзой. Повреждение кожи может быть первым признаком того, что протез нуждается в немедленной подгонке. Первым признаком пролежней является покраснение, затем могут появиться раны, волдыри, язвы, ношение протеза часто болезненное или невозможно в течение длительного периода времени, может развиться инфекция. Некоторые меры могут помочь предотвратить или отсрочить разрушение кожных покровов
- Хорошо подогнанное крепление протеза
- Поддержание стабильной массы тела (даже небольшое изменение в весе может повлиять на примыкание протеза)
- Здоровое питание и обильное питье воды (для контроля массы тела и поддержания здоровой кожи)
- Для пациентов с сахарным диабетом мониторинг и контроль за уровнем сахара в крови (для предотвращения развития сосудистых заболеваний и поддержания притока крови к коже)
- Для пациентов с протезами нижних конечностей сохранение правильного положения тела (например, ношение обуви только со сходной высотой каблука)
Однако проблемы могут возникнуть даже при хорошей подгонке протеза. Культя изменяется по форме и размеру в течение дня, в зависимости от уровня физической активности, диеты и погоды. Таким образом, временами крепление бывает хорошо подогнано, а временами хуже. В ответ на происходящие изменения люди хотят стараться сохранить хорошую подгонку, применяя лайнер или носок потолще или потоньше, надевая или снимая тонкие носки. Но даже так размер культи может достаточно изменяться, чтобы вызвать разрушение кожных покровов. При наличии признаков разрушения кожных покровов пациенты должны незамедлительно обратиться к поставщику медицинских услуг и протезисту; по возможности также избегать ношения протеза, пока не будет выполнена его подгонка.
Ампутация при гангрене, как сохранить возможности
Ампутация – это один из видов некрэктомии (удаления мертвых тканей) подразумевающий усечение части органа, пораженной необратимым патологическим процессом.
В большинстве случаев гангрены нашим хирургам удается уберечь ногу от ампутации, однако иногда она является жизненно необходимой.
Основные вопросы по ампутации
Всегда ли при сухой гангрене нужна ампутация, или мертвые ткани могут отторгнуться?
При гибели части стопы или обширных ран на голени, если удается восстановить кровоток, то удаляются только явно погибшие ткани, все остальные оживают, а раны затягиваются. Случаи самоампутации очень редки и рассчитывать на них не приходится.
Надо ли при влажной гангрене стопы удалять всю ногу?
Обойтись без ампутации при влажной гангрене на фоне сахарного диабета можно после восстановления кровотока, вскрытия всех гнойных затеков. Основная цель – побороть инфекцию и добиться грануляции ран. Последующие реконструктивные операции позволяют сохранить опорную конечность.
Если гангрена развилась быстро и погибли мышцы голени – ампутация неизбежна?
При своевременной сосудистой операции по поводу тромбоза и эмболии, когда погибла большая часть мышц на голени, возможно удалить погибшие мышцы, подключить аппарат для гемофильтрации и вывести все токсины. Нередко это позволяет сохранить опорную конечность.
Зависит ли реабилитация от уровня ампутации ноги?
Если нога полностью погибла, то ампутация нижней конечности неизбежна. Для последующей реабилитации важным является уровень ампутации и правильное формирование культи. Культя может быть опорной, т.е. позволять протезу упираться в ее торец или “висячей”, когда протез упирается в вышестоящие костные выступы. Наша клиника старается во всех случаях снижать уровень ампутации и формировать опорные костно-пластические культи.
Всегда ли болит культя и как уменьшить боли?
Боли в культе могут быть связаны с заживлением раны, воспалением пересеченных нервных стволов, с раневой инфекцией.
Как правильно ухаживать за культей и подготовиться к протезированию?
Заживление культи – сложный процесс. Необходимо соблюдать несложные правила.
Показания к ампутации
Ампутация ноги проводится только с целью спасения жизни пациента при развитии или для предупреждения смертельно опасных осложнений. Учитывая, что ампутация всегда инвалидизирует человека, она не должна выполняться без исчерпания всех других возможностей сохранить ногу. Для целей дальнейшей реабилитации хирурги должны всемерно стремиться снизить уровень ампутации.
Современные технологии восстановления кровотока позволяют сохранить ногу от ампутации в 90% случаев даже при развившейся гангрене стопы и пальцев, независимо от причин.
Если нога полностью погибла, то ампутация нижней конечности неизбежна. Для последующей реабилитации важным является уровень ампутации и правильное формирование культи. Культя может быть опорной, т.е. позволять протезу упираться в ее торец или “висячей”, когда протез упирается в вышестоящие костные выступы. Наша клиника старается во всех случаях снижать уровень ампутации и формировать опорные костно-пластические культи.
Причины ампутации нижних конечностей
Диабетическая гангрена.
В России диабетические поражения в 60% случаев являются причиной ампутации. Поражение сосудов при диабете часто ведет к развитию критической ишемии, гангрене или гнойным поражениям стопы. Микрохирургическое шунтирование или ангиопластика успешны у 80% больных с диабетической гангреной. Наиболее часто в нашей стране выполняется ампутация бедра, хотя почти всегда возможно сохранение колена. Правильное лечение диабета, наблюдение за состоянием сосудов и сохранение стоп от травм позволяет снизить вероятность диабетической стопы и гангрены.
Атеросклеротическая гангрена.
Закупорка артерий ноги приводит к развитию необратимых изменений в пальцах и стопе. При атеросклерозе почти всегда возможно восстановить кровоток методами сосудистой хирургии или микрохирургии. Вероятность успеха в нашей клинике составляет 90%. При атеросклерозе возможно выполнение малых ампутаций пальцев и части стопы. Необходимость в ампутации бедра возникает очень редко, однако стандартом в России остается ампутация в верхней трети бедра.
Облитерирующий тромбангиит.
(эндартериит) или болезнь Бюргера. Часто поражает молодых мужчин, вызывая сильные боли и гангрену пальцев и стопы. Возможности сосудистой хирургии весьма ограничены, однако правильное лечение, сложные пересадки тканевых комплексов, позволяет в нашей клинике ограничивать уровень ампутации пальцами или частью стопы. Максимальный уровень ампутации у таких пациентов не должен превышать уровня средней трети голени, так как протезирование голени позволит сохранить трудоспособность.
Острая ишемия при тромбозе и эмболии артерий
Острая недостаточность кровообращения приводит к развитию гангрены в течении часов или суток, в то время как своевременная хирургическая помощь позволяет сохранить ногу у всех больных, если изменения еще не стали необратимыми. Любая резкая боль в ноге с снижением температуры и изменением кожной окраски должна заставить бежать к сосудистому хирургу. Если развивается ишемическая гангрена, то ампутация проводится с целью спасения жизни.
Уровень ампутации
Ампутация пальцев.
Ампутация пальцев проводится при их некрозе вследствие недостатка кровообращения или при гнойном распадеЧаще всего ее возможно выполнить уже после восстановления кровотока в стопе. Удаляются только омертвевшие пальцы и создаются условия для заживления раны вторичным натяжением. Если такая ампутация проводится на фоне диабетической влажной гангрены – рана не зашивается и заживает вторично. После ампутации пальцев функция ходьбы страдает мало. На фото представлен вид стопы после ампутации пальцев и пластики тыльной поверхности расщепленным кожным лоскутом.
Резекция стопы.
Резекция стопы (по Лисфранку, Шарпу или Шопару) – проводится после восстановления кровоснабжения в ноге или после стабилизации диабетического процесса в стопе. Она необходима при омертвении всех пальцев или переднего отдела стопы. Заживление после резекции стопы достаточно долгое, но в результате успеха сохраняется опорная функция ноги в полном объеме. после резекции стопы необходимо ношение специальной обуви, для предотвращения развития артроза голеностопного сустава, из за изменения нагрузки. Фотография стопы после ампутации по Шопару
Ампутация голени
Ампутация голени по Пирогову – костно-пластическая ампутация с хорошим функциональным результатом. Наша клиника с успехом использует этот великолепный способ ампутации при тяжелой гангрене стопы. Этот метод позволяет сохранить полностью опорную культю голени. В большинстве случаев, через 4 месяца пациент совершенно свободно может ходить на протезе без палочки. Сохраняется пяточная область. На фото показана культя после ампутации по Пирогову. Пациент ходит на рыбалку и охоту в специальной обуви.
Ампутация голени на границе верхней и средней трети. Сохранение коленного сустава является очень важным для последующей реабилитации. По нашим наблюдениям, все пациенты с зажившей культей голени вставали на протез и могли самостоятельно двигаться и даже работать. Техника ампутации голени должна быть виртуозной, только в этом случае можно гарантировать заживление культи. После ампутации голени достигается полная социальная реабилитация. Летальность при этой операции значительно ниже, чем при ампутации бедра. На фото ампутации голени демонстрируется возможность эффективного протезирования
Высокая ампутация (выше колена)
Ампутация бедра по Гритти
В нашей клинике применяется перспективный для протезирования метод ампутации при гангрене голени, если невозможно выполнить ампутацию голени. При этой ампутации сохраняется надколенник (“коленная чашечка”) и создается опорная, длинная и сильная культя, на которой применяется легкий протез без тазового крепления. Операция технически сложнее, чем простая ампутация бедра, но результаты протезирования значительно лучше и сопоставимы по реабилитации с ампутацией голени. Наша клиника имеет очень положительный опыт таких ампутаций.
Видео после ампутации бедра по Гритти
Виды ампутации
Ампутации могут выполняться по различным показаниям, иногда операцию надо выполнять срочно, иногда можно подождать. По срочности операции ампутации делятся на несколько групп.
- Экстренная “гильотинная” ампутация. Она проводится по жизненным показаниям, когда невозможно точно определить границу мертвых тканей. В этом случае нога просто пересекается выше видимых поражений. После стихания воспалительных явлений (5-10 дней) выполняется реампутация с целью формирования культи для последующего протезирования.
- Первичная ампутация ноги. Этот вид ампутации применяется при невозможности восстановления кровообращения в нижних отделах конечности. В нашей клинике в связи с развитием микрохирургии такой вид ампутации выполняется крайне редко, так как в абсолютном большинстве случаев удается восстановить кровообращение в пораженной стопе или голени.
- Вторичная ампутация выполняется после сосудистой реконструкции, как правило, на более низком уровне, либо при неудаче сосудистой восстановительной операции. Учитывая то, что новая нога не отрастает, всегда необходимо попытаться ее спасти, но победы бывают не всегда. В нашей клинике нередко делаются сосудистые операции специально для снижения уровня ампутации.
Программа реабилитации после ампутации
1. Экспресс формирование культи с помощью бинтования специальным бинтом или эластичным чехлом – 3 дня
2. Изготовление на 4 день временного протеза с помощью специального затвердевающего бинта по форме культи и механического устройства, предоставленного компанией “Орто-Космос”.
3. Тренировка физического состояния и ходьбы на временном протезе, которую осуществляет квалифицированный инструктор.
4. Уход за раной и снятие швов на 12-14 день после ампутации осуществляет врач-хирург, руководитель реабилитационного центра Милов Станислав Владимирович (+7 967 213 20 18)
5. После снятия швов мы можем отвезти пациента в компанию “Орто-Космос” для консультации и снятия мерок для первичного протеза.
Раннее протезирование
Ампутация, для сильных духом людей, не означает беспомощности. Передовые протезные предприятия в XXI веке прекрасно научились возвращать людям функцию ходьбы на высоком уровне. Наш партнер – компания “Орто-космос”, являетсяся одним из лидеров протезного ремесла в России. Наша клиника помогает пациенту научиться ходить на временном протезе через несколько дней или недель после ампутации.
Чтобы начать пользоваться протезом, научиться ходить и подниматься по ступенькам, нужны подвижные, гибкие мышцы. Из-за боли, гиподинамии и повреждений, ставших причиной ампутации, мышцы ослабевают, поэтому перед использованием протеза их необходимо укрепить. Вначале каждое упражнение следует выполнять по 10 раз за два-три подхода в течение дня. Во время выполнения упражнений нужно избегать задержки дыхания.
Протезирование культи стопы, культи голени и бедра
Так как при ампутации стопы теряется часть опорной поверхности, то необходимо для предотвращения перегрузки пятки, всю оставшуюся поверхность подошвы использовать под нагрузку. Каждый протез для культи стопы образует с обувью функционально единый комплекс поэтому протез стопы приспосабливают не только к культе, но и к обуви.
При ампутации в суставе Лисфранка можно обойтись без протеза, заполнив пустое пространство наполнителем, например, бумагой, ветошью или микропористой резиной. Все протезы заднего отдела стопы (ампутации по Сайму и по Шопару) в принципе охватывают всю голень вплоть до коленного сустава. Нагрузка приходится на конец культи и редко на головку большеберцовой кости.
Для протезирования культи голени используются несколько вариантов приемных гильз и креплений протеза к телу пациента.
Внутри приемной гильзы находится мягкостенный вкладыш из вспененного материала или полимерный силиконовый чехол, обеспечивающий комфорт культи.
Протез бедра реализует функциональные и косметические требования. Он может крепится на культе при помощи вакуумной системы и эластичного бандажа. Культю протягивают в гильзу при помощи чехла-протяжки, через вакуумное отверстие, далее за счет клапана в гильзе образуется вакуум, который и позволяет держаться протезу при помощи силиконового лайнера, система KISS. Плюс этой системы в том, что надеть протез можно сидя и протез не «крутиться» на культе в отличие от штыревого при помощи системы Seal-in фирмы Ossur. В этом случае используется силикон с мембраной и крепление происходит за счёт вакуума.
Прогноз после ампутации
Пациенты после высокой ампутации бедра умирают в течение года в половине случаев, если ампутация проведена у пожилых людей с сопутствующими заболеваниями. Среди больных, сумевших встать на протез летальность снижается в 3 раза.
После ампутации голени без реабилитации умирает более 20% больных, еще у 20% требуется реампутация на уровне бедра. Среди пациентов, освоивших ходьбу на протезе летальность не превышает 7% в год от сопутствующих заболеваний.
Пациенты после малых ампутаций и резекций стопы имеют продолжительность жизни аналогичную своей возрастной группе.
Необходимо всемерно снижать уровень ампутации!
Реабилитация после ампутации ноги. Возможна ли нормальная жизнь после ампутации ноги
Ампутация ноги или любой другой конечности применяется в самом крайнем случае, поэтому следует разобрать возможные причины, этапы и степени сложности ампутации.
Что такое ампутация?
Ампутацией называют операцию, при которой производится удаление конечности или ее части.
Врачи прибегают к этому только в крайних случаях, когда пораженную конечность нельзя вылечить, она будет мешать или даже может нанести вред всему организму.
Перед проведением операции пациенту может понадобиться ряд таких процедур как психологическая поддержка, консультация врача и специальная терапия.
Первым идет консультация у врачей хирурга и протезиста. Они, учитывая медицинские показания, принимают решение об оптимальном уровне ампутации для успешного протезирования. К беседе может еще подключиться физиотерапевт, который объяснит пациенту необходимость терапии и то, как она будет проходить.
Психологи могут настроить человека на уверенность в себе и тем самым подготовят его к новому образу жизни после операции.
Задачей терапии является подготовка организма к последующему протезированию. Также проводится укрепление мышц, повышение выносливости, что позволит скорее реабилитироваться. Идет обучение уходу за культей, снятию отеков.
Этапы операции
После следует сама операция. Возможные причины для ампутации могут быть следующего характера:
- сосудистые заболевания;
- опухоли;
- тяжкие физические травмы;
- глубокие ожоги.
Этапы проведения подобной операции:
- Разрезание кожи и мягких тканей.
- Распиливание костей.
- Должная обработка сосудов, нервов и раны.
- Зашивание раны.
После операции идет восстановление, реабилитация и протезирование.
Уровни ампутации для ноги
Уровень ампутации определяется хирургом исходя из причин для проведения операции и серьезности поражения ноги. Также во время консультации учитываются факторы для последующего успешного протезирования.
Уровни ампутации бывают следующие:
- Ампутация стопы. В этом отделе существует больше 10 уровней. Они делятся по всей стопе. Самая первая — это ампутация пальца ноги до плюсневой зоны или полного удаления плюсны.
- Удаление нижней части ноги или ампутация голени. Во время проведения такой операции производится разделение большой и малой берцовой кости.
- Ампутация ноги выше колена или вычленение коленного сустава. Проведение такой операции подразумевает отделения сустава колена от кости и его удаление из организма, при этом бедро сохраняется целым.
- Когда делается ампутация бедра, то проводят удаление некоторой части бедренной кости.
- Вычленения в тазобедренном суставе.
- Гемипельвэктомия. Частичное или полное удаление бедренных костей в тазу.
Операция начинается после наступления действия анестезии для купирования боли во время проведения процедур. После идут этапы отделения конечности от тела и формирование культи. После операции осуществляется уход за пациентом и регулирование жизненных показателей.
Прописываются обезболивающие для снятия болей после операции.
Сколько заживает? Это вопрос сложный, так как это зависит от тяжести проведенной операции и прочих факторов. Обычно нахождение в больнице длится около недели. Швы удаляются в среднем через неделю, но при осложнениях сроки увеличиваются.
Возможные осложнения могут быть следующие:
- Фантомные боли. Это обычное явление в подобных случаях. Появляются, когда у пациента возобновляется чувствительность, но он начинает чувствовать ампутированную ногу, которая начинает болеть или чесаться.
- Некроз. Возникает при плохом кровоснабжении возле основания культи.
- Келоидный рубец. Может возникнуть из-за предрасположенности организма или некачественного оперирования. На вид это грубый, широкий, неаккуратный рубец.
- Ангиотрофоневроз. У пациента болит рубец.
Ампутация нижних конечностей – операция, которая, в большинстве случаев, проводится по жизненным показаниям, когда без применения радикальной хирургии у пациента нет шансов на выживание. Ампу
реабилитация, группа инвалидности, ходьба на протезе
Содержание статьи:
Ампутация ноги выше колен требует длительной реабилитации. Она делит жизнь пациента на две части, до и после произошедшего события. Для дальнейшего спасения человека необходимо задействовать совместные усилия медиков, психологов, протезистов, родных и близких. Когда отсечение ноги происходит внезапно, после травмы или несчастного случая, это тяжело преодолеть. Однако ампутация ноги ниже колена или выше, ставшая следствием хронического или системного заболевания, переносится не намного легче.
Сколько будет длиться процесс восстановления, зависит от самого больного, его решимости продолжать полноценную жизнь. Необходимо делать специальные упражнения, учиться заново ходить с помощью определенных приспособлений.
Уровни ампутации
Ампутация — серьезное хирургическое вмешательство, которое рекомендовано лишь в случае, когда остальные шансы на спасение конечности исчерпаны. Техника проведения подобных оперативных мероприятий давно отработана. Она получила множественные примеры клинической практики в годы войны, когда необходимость проведения таких операций носила массовый характер.

Уровни апмутации ноги
В мирное время хирургам приходится ампутировать в случае острой необходимости: авария на производстве, транспортное происшествие, обморожение, или в плановом порядке.
Планирование и проведение таких отсечений проводится после того, как консервативные методы не дали ожидаемого результата, и состояние конечности представляет непосредственную угрозу для жизни пациента. Причиной такого явления становиться сахарный диабет, гангрена конечности, острые сосудистые патологии или глубокие ожоги.
Уровни ампутации определяются существующей необходимостью удаления пораженного участка. Первоначально предпринимаются специальные меры по приостановлению продвижения негативного процесса. Проводятся консультации нескольких специалистов, которые определяют границу отсечения.
Рассматривается возможность успешной реабилитации, необходимость дальнейших мер по заживлению, возможность осуществления протезирования. Это особенно важно, когда ампутация проводится выше колена.
Коленный сустав принимает основное участие в процессе передвижения. Даже когда оно просто болит, нога теряет двигательную активность. При вычленении коленного сустава из организма естественное равновесие полностью нарушается.

Типы протезов по уровню ампутированной конечности
Есть несколько уровней выше колена, по которым может пройти граница отсечения:
- вычленение коленного сустава, или полная ампутация ноги с сохранением целостности бедра;
- ампутация бедра с отсечением некоторой части бедренной кости;
- частичное вычленение бедренного сустава;
- иссечение части бедренных остей или их полное удаление из таза (гемипельвэктомия).
Основная задача, которую ставит перед собой хирург – спасти жизнь своего пациента и сделать так, чтобы после операции он смог научиться ходить на протезе. При ампутации ноги выше колена решение этой задачи зависит от уровня, на котором произведено отсечение. Большое значение имеет профессиональное мастерство хирурга, который создал необходимые предпосылки для применения протеза.
При ампутации ноги выше колена больному положена группа инвалидности.
Третья группа инвалидности присваивается после успешного освоения протеза, вторая – если отсутствует возможность протезирования, размер бедренной культи менее 10 см, или человек не может нормально передвигаться даже с использованием костылей.
Ампутация выше колена при сахарном диабете
К ампутации ноги выше колена при сахарном диабете прибегают в ситуации, угрожающей жизни пациента.
В экстренных случаях проводится круговая или гильотинная ампутация, после которой требуется повторная операция, чтобы сформировать культю для протезирования. Поскольку заживление при повышенном уровне глюкозы в крови происходит крайне медленно, реабилитация при сахарном диабете протекает с осложнениями.
Прогноз при ампутации ноги выше колена во многом зависит от характера гангрены (сухой или влажной). Возникает необходимость тщательного соблюдения диеты, постоянной обработки культи с использованием дезинфицирующих средств, избегания повторного инфицирования.
Реабилитация после ампутации ноги выше колена

Ампутация — не повод отказываться от физических тренировок.
Пока проходит заживление раны, больной должен избавиться от упадка сил и общего снижения выносливости организма. Этому поможет комплекс специальных упражнений, который поможет:
- вернуть мышцам утраченный тонус;
- предупредить вероятность возникновения контрактур;
- восстановить частично утраченные возможности;
- развивать мышцы брюшного пресса, спины, бедренные и пояса нижних конечностей.
Эти действия помогут восстановлению частично утраченного социального статуса. Они способствуют повышению работоспособности, получению возможности самостоятельно передвигаться и заниматься какой-либо деятельностью.
Сложности могут возникать в любой момент начального периода реабилитации, когда появляются фантомные боли в ноге, зуд и покалывание. Могут отмечаться четкие болевые ощущения, которые требуют назначения обезболивающих и противовоспалительных препаратов. Из-за ограничения подвижности нередко развиваются инфекции мочеполовых путей, при которых врач вынужден прописывать антибиотики.
Угнетенное психологическое состояние может потребовать назначения антидепрессантов. Все это осложняет самостоятельное выполнение физических упражнений и лечебной гимнастики. Нередко страх перед болью, которая неизбежно присутствует во время занятий, особенно на начальном этапе, приводит к отказу пациента от рекомендованных ему тренировок.

Важно почаще совершать повседневные действия, чтобы быстрее привыкнуть к протезу
Сколько будет длиться восстановление и насколько успешным оно будет, зависит от нескольких факторов:
- профилактики послеоперационных осложнений;
- устранения болевого синдрома и повышения качества жизни;
- проведения массажа и лечебной гимнастики для восстановления подвижности суставов и тонуса мышц;
- правильного формирования культи и возможности протезирования;
- восстановления кровотока лимфоснабжения в оставшемся сегменте конечности;
- правильного протезирования, рационально подобранного протеза для сформированной культи;
- настойчивых тренировок с протезом, чтобы привыкнуть к нему и получить ожидаемый результат.
Подбор протеза необходимо проводить с помощью врача-ортопеда. Он определится с нужной моделью: подберет модификацию, тип крепления и функциональности в зависимости от характера ампутации и величины культи.
Как только человек получает возможность вернуться к двигательной активности, период реабилитации переходит в качественно новую фазу. В этом временном периоде уже есть все шансы вернуться к полноценной жизни, если правильно ухаживать за культей и настойчиво тренироваться в эксплуатации протеза.
Есть пациенты, которые при довольно высоком уровне ампутации добились настолько качественного овладения вспомогательным приспособлением, что посторонние люди не догадываются об отсутствии конечности.
Важная роль отводится психологической коррекции, которая позволяет человеку избавиться от сознания ущербности и вернуться к нормальному образу жизни.
Жизнь после ампутации ног • AmpGirl
Стелла Андриюк — мать двоих детей и очень сильная девушка. Она попала в страшную аварию, после которой ампутировали обе ноги ниже колен. 55 процентов ее тела было в тяжелых ожогах

 © Sputnik / Agnes Papazian
© Sputnik / Agnes PapazianВрачи разводили руками. В такой ситуации сложно было даже сказать, сможет ли она выжить. Несмотря на огромное количество трудностей, Стелла встала…
Однако судьба неумолима. Она потеряла любимого отца, который был ее поддержкой во всем. И сегодня ей угрожает другая опасность.
Роковой день
25 июля. Лето. Жара. Поздний вечер. Мы с друзьями веселились в одной из кафешек города. После отправились по домам, нас развозил общий друг. Уже остались только мы втроем: я, водитель и еще один друг. Окна открыты. Ветер в лицо. Вдруг страшный удар…
Оказалось, что кто-то нас подрезал, а водитель не справился с управлением и врезался в столб. Машина вспыхнула, будто облитая бензином. Медлить было нельзя, один из проходящих мимо людей бросился к машине и стал вытаскивать пассажиров. К сожалению, одного из нас троих спасти не удалось… Машина взорвалась, его вытащить не успели.
Следующее, что я помню, как очнулась, но не могла открыть глаза. Вокруг были слышны чьи-то голоса. Какой-то юноша спрашивал меня: «У тебя что-то болит? Ты как?». Его голос врезался мне в память, я бы узнала его из тысячи. Спустя несколько лет он нашел меня, и мы стали общаться. Я безумно ему благодарна.
В тот вечер на мне были надеты летние босоножки. Как только меня вытащили, я своими руками их сняла. Даже позвонила отцу, сказала, что со мной все нормально. А больше уже ничего не помню… Не понимаю, откуда у меня тогда хватило на это сил.
Долгая реабилитация
Когда меня привезли в больницу, отец ринулся ко мне. Он был врачом и хотел убедиться лишь в том, что я дышу… Это я узнала уже спустя много времени. Врачи боролись за мою жизнь очень долго, но никто не давал гарантий, что я выживу. Мне провели несколько десятков операций, в том числе и ампутацию ног.
Как я узнала об этом? Сложно вспоминать эти ощущения. Я лежала в больничной палате на сетчатой кровати без матраса, лишь с одной простыней. Каждое движение приносило нестерпимую боль.
На ногах было некое сооружение в виде столика, а ноги укрыты простыней. Мне запретили снимать ее. Я заметила странное отношение персонала и близких ко мне. Были и непонятные ощущения в ногах. Как-то не выдержав, после визита медсестры, с большим трудом я отдернула эту злосчастную простынь. Вместо ступней моих ног я увидела… С тех пор для меня началась другая жизнь.

 © Sputnik / Agnes Papazian
© Sputnik / Agnes PapazianПо кусочкам
После выписки домой врачи не давали никаких гарантий. Даже на то, что я смогу спокойно без боли лежать в кровати. Мысли уносили меня в далекие раздумья, меня тяготила жизнь, постоянные боли и кровотечения.
Мне было сложно общаться с детьми. Совсем не хотелось, чтобы они видели меня в таком состоянии. Каждое движение в постели приносило боль. Перевязки стали пыткой. Было ощущение беспросветного будущего.

 © Sputnik / Agnes Papazian
© Sputnik / Agnes PapazianОднако проснувшись в один день, я поняла, что хочу жить. Хочу радоваться жизни, видеть, как растут мои дети, реализовать себя. Все, что я могла тогда делать, это проводить время в интернете. Есть очень много людей, которые прошли через похожие испытания. Меня вдохновляли их успехи.
Потихоньку я стала тренировать себя сама. Поднимала в постели ноги, руки, держала их в воздухе. Спустя несколько месяцев у меня получилось сесть. Это была моя первая маленькая победа. Слезы лились по щекам. Было больно и радостно одновременно.
Постепенно я стала все больше и больше заниматься физической активностью. Врачи, которые и не надеялись на мое выздоровление, теперь говорили обратное – процесс укрепления организма пошел.
Свои первые протезы я надела, когда это делать было нельзя. Несмотря на то, что каждый шаг приносил нестерпимую боль, я шла. Я шла рядом со своим отцом. Тогда у меня возникло нестерпимое желание приблизиться к Богу — мне очень нужно было попасть в храм. Мой выбор пал на Джвари в Мцхета. Меня называли сумасшедшей, но под руку с отцом я поднялась туда. Это была моя личная победа. Я собрала себя заново по кусочкам.
Неумолимо жестокая судьба
Казалось бы, только-только я стала жить спокойной размеренной жизнью. Появились новые хорошие протезы. Раны зажили, и теперь ходьба не приносила нестерпимой боли. Я занялась спортом. Словом, жизнь стала постепенно налаживаться.
Однако судьба оказалась неумолимой. У моего любимого отца диагностировали злокачественную опухоль печени. Прошло несколько месяцев, и из здорового сильного мужчины мой отец превратился в ослабшего лежачего больного, а вскоре скончался.
Мне сложно говорить об этом периоде в моей жизни. Это очень больно. Нестерпимо больно. Мы с мамой, две хрупкие женщины, остались один на один с жестокой реальностью.
С надеждой на будущее
После смерти отца наша семья оказалась не в состоянии обеспечивать меня необходимыми принадлежностями для носки протезов. Чтобы ходить на протезах с ожоговой кожей, нужно носить специальные носки с силиконом. Именно он защищает нежную кожу ног и правильно распределяет давление в ноге.
Один такой силикон стоит почти тысячу долларов, а мне нужно два. Это теперь неподъемная для нашей семьи сумма. К сожалению, государство никак не помогает. Из-за носки уже непригодных силиконовых носков у меня появилось подозрение на гангрену. Пришлось сделать еще одну операцию. Не знаю, что мне готовит завтрашний день, но я встречу его с твердостью духа и решительностью прожить его хорошо.
У меня есть мечта — стать инструктором по фитнесу для людей с ограниченными возможностями. Возможно, заняться психологической помощью для таких людей. У меня есть желание работать, трудиться и жить полной жизнью!
Я верю, что все будет хорошо. Наше умонастроение и влияет на наше внутреннее состояние. Несмотря на трудности, я теперь понимаю, что самое ценное, что у нас есть – это наша жизнь. Несмотря на все тяготы – жить хорошо! Жить здорово!
Источник: sputnik-georgia.ru
Ампутация ноги выше колена – виды, показания, реабилитация
Высокая ампутация ноги в области бедра – это серьезное хирургическое вмешательство, которое полностью меняет жизнь человека. Как правило, такая мера является вынужденной, ампутацию выше колена проводят в самых тяжелых случаях, когда присутствует угроза жизни пациенту.
Чтобы операция и восстановление после нее прошли успешно, пациенту придется приложить максимум усилий. Придется пройти через боль и моральные трудности, но, если человек постарается, он сможет добиться желаемого результата и даже вернуться к прежней жизни.
Показания
Ампутация ноги выше колена показана в следующих случаях:
Если патология связана с нарушением работы коленного сустава, то возможно избежать ампутации, если провести эндопротезирование сустава. В пожилом возрасте и детям чаще всего в вышеописанных случаях проводя удаление конечности, в молодом возрасте иногда возможно и сохранение части ноги.
Чаще всего ампутацию проводят из-за гангрены, такая патология быстро распространяется и может захватить и область бедра, спровоцировать заражение крови и смерть пациента. Чем раньше начнется лечения гангрены и будет восстановлено кровообращение, тем меньшую часть ноги придется ампутировать. В наше время возможно даже избежать ампутации на ранней стадии заболевания, если пройти своевременный и адекватный курс лечения.
Опасность
Каждый человек должен знать симптомы, которые свидетельствуют о нарушении кровообращения и необходимости немедленно обратиться в больницу. Чем раньше начнется лечение, тем больше вероятность, что ампутацию выше колена производить не придется.
Если пациента беспокоит слабость в ноге, кожные покровы становятся бледными и приобретают синюшный оттенок, в ночное время беспокоят судороги, то это говорит о нарушении кровообращения. Если не начать лечиться, со временем нога начинает болеть и болезнь прогрессирует, ткани начинают постепенно отмирать.
Ампутация бедра может потребоваться при наличии следующих симптомов:
- Сильные боли;
- Нарушение чувствительности;
- Почернение или посинение кожи;
- Зловонный запах;
- Отсутствие пульса;
- Кожа кажется холодной.
Вышеописанные симптомы свидетельствуют об угрозе жизни пациента, такое состояние требует немедленного хирургического вмешательства. Любое промедление обязательно обернется серьезными осложнениями, особенно это относится к людям с сопутствующими патологиями, например, при сахарном диабете.
Виды
Процедура ампутации может проводиться по-разному, все зависит от патологии. Так, операция может быть срочной и плановой, срочная проводится в том случае, если есть риск возникновения серьезных осложнений, такое свойственно для влажной гангрены. Также ампутация может быть круговая и лоскутная.
Круговая и лоскутная ампутация
Круговая производится быстро, врач одним движением рассекает ткани до кости. В том случае, когда кость распиливается на уровне разреза, говорят о гильотинной ампутации. Но такой метод имеет главный недостаток, образуется конусообразная культя из-за разницы в сократительной способности кожи, мышц, подкожного слоя.
Такая культя непригодна для протезирования, поэтому после круговой ампутации требуется повторная операция, при которой проводят формирование правильной культи. В противном случае пациент не сможет носить протез.
Лоскутная ампутации является более сложной процедурой, в этом случае врач непросто удаляет конечность, а накрывает область культи здоровой кожи, иногда с фасциями. Такой метод является более благоприятным для пациента, так как рубец переносится выше поверхности опоры, а врач сразу формирует правильную культю.
Операция
Перед операцией необходимо провести подготовку к ней. Для этого пациент сдает анализы крови, проходит рентгенографию, МРТ и другие исследования при необходимости. Перед операцией пациенту назначают прием препаратов, это в основном кроворазжижающие и противовоспалительные средства. За 8-10 часов до операции запрещается есть и пить, поэтому процедуру назначают обычно на утро.
Начинается операция с введения наркоза. Ампутация выше колена требует общего наркоза. После того как анестезия подействовала, врачи обрабатывают кожу в области разреза антисептиками, чтобы предупредить развитие инфекции. Затем врач рассекает кожу, подкожные слои, мышцы, параллельно кровеносные сосуды пережимают, чтобы остановить кровотечение, затем распиливают и кость.
Далее врач соединяет кровеносные сосуды, перемещает нервные окончания и укладывает лоскут кожи на рану, и устанавливают дренаж для оттока жидкости. Заканчивается операция наложением тугой повязки и компрессионного бандажа. С этого момента наступает курс реабилитации.
Реабилитация
Несколько лет назад ампутация конечности была приговором для человека, он становился недееспособным, не мог передвигаться без коляски, работать и ухаживать за собой. Сейчас же существует большое количество протезов, с помощью которых пациенты встают на ноги, ведут активную жизнь и даже профессионально занимаются спортом.
Пациент после ампутации
Даже без дорогого новейшего оборудования можно обойтись, чтобы жить нормальной жизнью. Конечно, выйти на забег скорее всего не получится, но вот спокойно ходить на работу, общаться с людьми и ухаживать за собой точно получится. Но для этого недостаточно просто купить протез и надеть его, сначала нужно пройти курс реабилитации.
Он состоит из следующих обязательных этапов:
- Формирование правильной культи. Самой важной частью реабилитации является уход за культей, необходимо правильно обрабатывать раны, чтобы не допустить вторичной инфекции, выполнять по назначению лечебную гимнастику, массаж, заниматься профилактикой отеков.
- Прием медикаментов. В первое время после ампутации пациента беспокоят боли, которые мешают носить протез. Устранить их помогут обезболивающие препараты. Также назначают антибиотики для предупреждения инфекции.
- Лечебная физкультура также очень важна, нужно укреплять мышцы бедра и не допустить их атрофии, иначе протезирование будет бессмысленным.
- Раннее протезирование необходимо для восстановления нормальной активности пациента, чем раньше человек начнет привыкать к протезу, тем легче с ним будет в будущем.
Реабилитация после ампутации ноги должна проводиться обязательно, начиная с первых дней после операции. Лучше всего если этот процесс будет проходить под присмотром специалистов, также важную роль играет желание пациента быстро восстановиться и жить нормальной жизнью. В некоторых случаях может потребоваться консультация психолога, групповые тренинги, чтобы пациент смог осознать, что даже с такими изменениями можно радоваться каждому дню.
Осложнения
Удаление конечности до бедра является очень серьезной операцией, которая нередко сопровождается осложнениями. Причин тому несколько, в первую очередь – это сопутствующие патологии, например, сахарный диабет и нарушение свертываемости крови, хронические инфекции в организме, плохое кровообращение, употребление алкоголя и курение в период лечения.
Также спровоцировать осложнения могут неправильные действия персонала, когда операцию проводят неопытные врачи, либо специалист ошибается. Причиной может стать и поведение самого пациента, если он отказывается от рекомендаций врача, реабилитацию не проходит, препараты не применяет.
После ампутации возможны следующие осложнения:
- Плохое заживление раны;
- Вторичные инфекции при плохом уходе за раной;
- Некроз тканей в области разреза и повторная ампутация;
- Фантомные боли ампутированной части ноги;
- Сильные отеки культи, которые препятствуют ношению протеза;
- Контрактура тазобедренного сустава;
- Тромбы;
- Кровотечения;
- Побочные эффекты от анестезии.
Снизить риск осложнений можно если выполнять все рекомендации врача.
Советы (видео)
Поделиться:






















 ,
,



 Поможет и лечение маслом хруста в колене. Для приготовления компрессов применяют эвкалиптовое, а также пихтовое масло, которые можно приобрести в аптеке.
Поможет и лечение маслом хруста в колене. Для приготовления компрессов применяют эвкалиптовое, а также пихтовое масло, которые можно приобрести в аптеке.
 В статье подробно рассмотрены основные причины и методы лечения хруста в коленях.
В статье подробно рассмотрены основные причины и методы лечения хруста в коленях.



















 Боль в колене
Боль в колене Лечение боли в колене
Лечение боли в колене









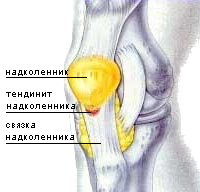 В этой статье речь пойдет о таком нередком заболевании коленного сустава, как тендинит или тендиноз сухожилий колена. Термин “тендинит” походит от латинских слов tendo – сухожилие и itis – воспаление и в целом он означает воспаление сухожилий колена, а также тканей вокруг них. Это заболевание особо хорошо известно спортсменам, ибо его можно назвать их профессиональной болезнью.
В этой статье речь пойдет о таком нередком заболевании коленного сустава, как тендинит или тендиноз сухожилий колена. Термин “тендинит” походит от латинских слов tendo – сухожилие и itis – воспаление и в целом он означает воспаление сухожилий колена, а также тканей вокруг них. Это заболевание особо хорошо известно спортсменам, ибо его можно назвать их профессиональной болезнью.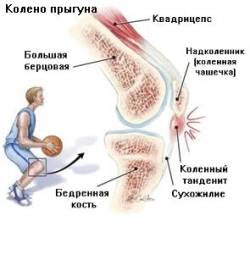 “Колено прыгуна” – это тендинит связки надколенника, которая идет от коленной чашечки вниз и крепится к бугристости большеберцовой кости, и является продолжением связки четырехглавой мышцы бедра. Эта связка способствует разгибанию ноги, поднятию ее в выпрямленном состоянии. При движениях ногой точки прикрепления сухожилия надколенника переносят сильную нагрузку. В основном, воспаление и развитие тендиноза развивается на толчковой ноге, но может встречаться и на обеих конечностях одновременно. Чаще страдают участники таких видов спорта, где нужно много прыгать (баскетбол, бокс, бег с препятствиями), а также велосипедисты в связи с колоссальной нагрузкой на колени.
“Колено прыгуна” – это тендинит связки надколенника, которая идет от коленной чашечки вниз и крепится к бугристости большеберцовой кости, и является продолжением связки четырехглавой мышцы бедра. Эта связка способствует разгибанию ноги, поднятию ее в выпрямленном состоянии. При движениях ногой точки прикрепления сухожилия надколенника переносят сильную нагрузку. В основном, воспаление и развитие тендиноза развивается на толчковой ноге, но может встречаться и на обеих конечностях одновременно. Чаще страдают участники таких видов спорта, где нужно много прыгать (баскетбол, бокс, бег с препятствиями), а также велосипедисты в связи с колоссальной нагрузкой на колени.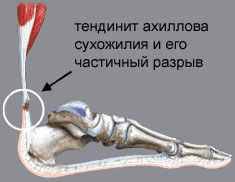 4 стадия. Это последняя стадия прогрессирования патологии и скорее является осложнением тендиноза. Длительное воспаление связки, если лечение не назначено вовремя, а физические упражнения продолжаются, приводит к разрыву связки надколенника.
4 стадия. Это последняя стадия прогрессирования патологии и скорее является осложнением тендиноза. Длительное воспаление связки, если лечение не назначено вовремя, а физические упражнения продолжаются, приводит к разрыву связки надколенника.


 Препараты принимаются перорально, а также используются в форме мази для наружной обработки колена. Врачи рекомендуют средства в форме инъекций для внутримышечного введения.
Препараты принимаются перорально, а также используются в форме мази для наружной обработки колена. Врачи рекомендуют средства в форме инъекций для внутримышечного введения.



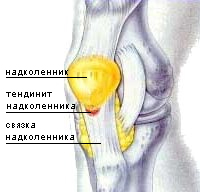 В этой статье речь пойдет о таком нередком заболевании коленного сустава, как тендинит или тендиноз сухожилий колена. Термин “тендинит” походит от латинских слов tendo – сухожилие и itis – воспаление и в целом он означает воспаление сухожилий колена, а также тканей вокруг них. Это заболевание особо хорошо известно спортсменам, ибо его можно назвать их профессиональной болезнью.
В этой статье речь пойдет о таком нередком заболевании коленного сустава, как тендинит или тендиноз сухожилий колена. Термин “тендинит” походит от латинских слов tendo – сухожилие и itis – воспаление и в целом он означает воспаление сухожилий колена, а также тканей вокруг них. Это заболевание особо хорошо известно спортсменам, ибо его можно назвать их профессиональной болезнью.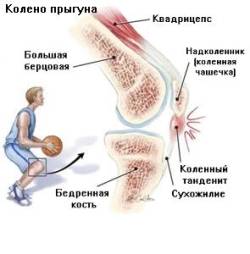 “Колено прыгуна” – это тендинит связки надколенника, которая идет от коленной чашечки вниз и крепится к бугристости большеберцовой кости, и является продолжением связки четырехглавой мышцы бедра. Эта связка способствует разгибанию ноги, поднятию ее в выпрямленном состоянии. При движениях ногой точки прикрепления сухожилия надколенника переносят сильную нагрузку. В основном, воспаление и развитие тендиноза развивается на толчковой ноге, но может встречаться и на обеих конечностях одновременно. Чаще страдают участники таких видов спорта, где нужно много прыгать (баскетбол, бокс, бег с препятствиями), а также велосипедисты в связи с колоссальной нагрузкой на колени.
“Колено прыгуна” – это тендинит связки надколенника, которая идет от коленной чашечки вниз и крепится к бугристости большеберцовой кости, и является продолжением связки четырехглавой мышцы бедра. Эта связка способствует разгибанию ноги, поднятию ее в выпрямленном состоянии. При движениях ногой точки прикрепления сухожилия надколенника переносят сильную нагрузку. В основном, воспаление и развитие тендиноза развивается на толчковой ноге, но может встречаться и на обеих конечностях одновременно. Чаще страдают участники таких видов спорта, где нужно много прыгать (баскетбол, бокс, бег с препятствиями), а также велосипедисты в связи с колоссальной нагрузкой на колени.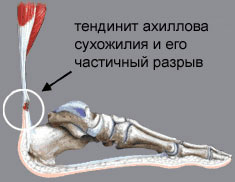 4 стадия. Это последняя стадия прогрессирования патологии и скорее является осложнением тендиноза. Длительное воспаление связки, если лечение не назначено вовремя, а физические упражнения продолжаются, приводит к разрыву связки надколенника.
4 стадия. Это последняя стадия прогрессирования патологии и скорее является осложнением тендиноза. Длительное воспаление связки, если лечение не назначено вовремя, а физические упражнения продолжаются, приводит к разрыву связки надколенника.






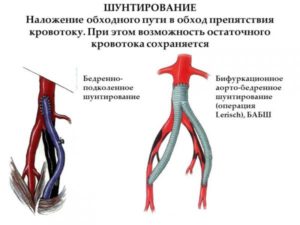
 Бедренно-подколенное шунтирование – открытая хирургическая операция по созданию обходного пути для кровотока при закупорке бедренной артерии на ноге. Операция показана при критической ишемии и угрозе потери конечности, но иногда и при лимитирующей перемежающейся хромоте, если пациенту для повседневной жизни недостаточно проходимого расстояния. Операция заключается в соединении шунта (искусственного сосуда) с общей бедренной артерией в паховой области и проведении его к проходимому участку подколенной артерии выше или ниже коленного сустава. Бедренно-подколенное шунтирование может проводиться с помощью искусственного протеза или с помощью собственной вены пациента. Операция продолжается обычно около 60 минут, проводится под эпидуральной или спинальной анестезией. Для операции требуется как минимум два хирургических разреза. Эффективность операции высокая. При использовании ее по показаниям проходимость шунта составляет 80% в течение 5 лет.
Бедренно-подколенное шунтирование – открытая хирургическая операция по созданию обходного пути для кровотока при закупорке бедренной артерии на ноге. Операция показана при критической ишемии и угрозе потери конечности, но иногда и при лимитирующей перемежающейся хромоте, если пациенту для повседневной жизни недостаточно проходимого расстояния. Операция заключается в соединении шунта (искусственного сосуда) с общей бедренной артерией в паховой области и проведении его к проходимому участку подколенной артерии выше или ниже коленного сустава. Бедренно-подколенное шунтирование может проводиться с помощью искусственного протеза или с помощью собственной вены пациента. Операция продолжается обычно около 60 минут, проводится под эпидуральной или спинальной анестезией. Для операции требуется как минимум два хирургических разреза. Эффективность операции высокая. При использовании ее по показаниям проходимость шунта составляет 80% в течение 5 лет.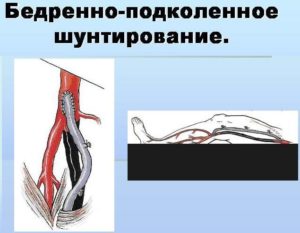






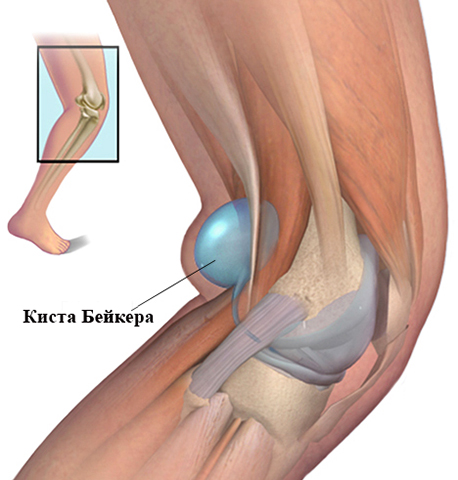
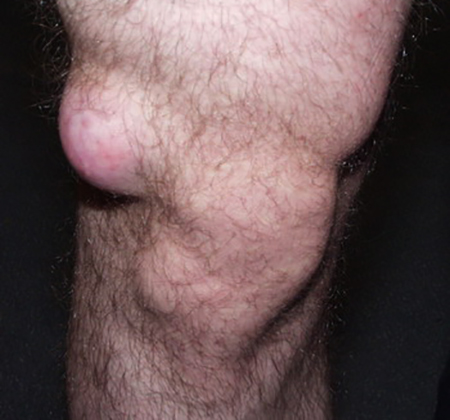
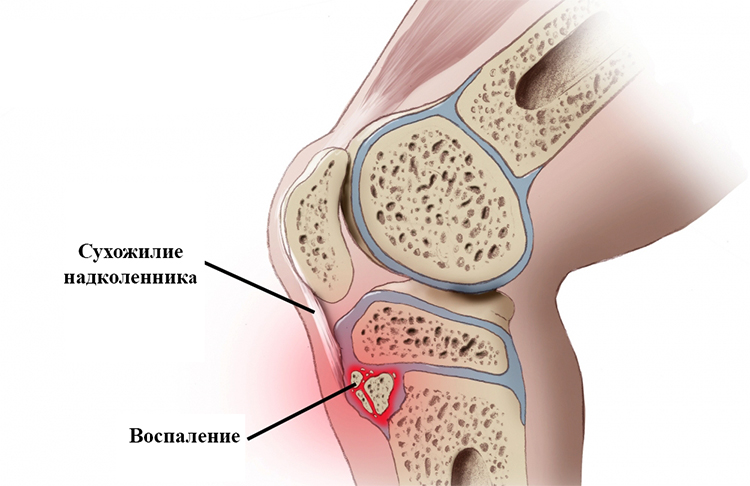
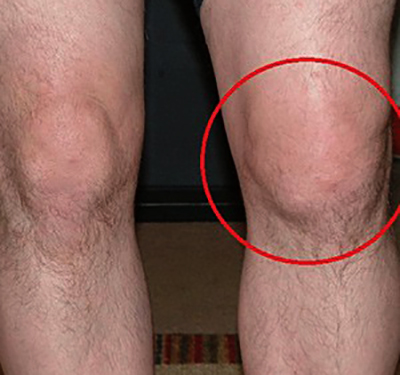






 При остеоартрозе человек ощущает боль в сочленении при ходьбе.
При остеоартрозе человек ощущает боль в сочленении при ходьбе. Нимесил назначается для снятия воспаления в сочленении.
Нимесил назначается для снятия воспаления в сочленении. Болезненность в колене периодически может беспокоить даже абсолютно здорового человека. Коленная чашечка — уязвимое место опорно-двигательной системы, ведь она ежедневно испытывает большие нагрузки и может подвергаться различным травмам. Тянущая боль, хруст и другой дискомфорт дают понять, что пора обратить внимание на свой коленный сустав. Понять причину не всегда удается с первого раза, чаще для этого требуется дополнительная диагностика.
Болезненность в колене периодически может беспокоить даже абсолютно здорового человека. Коленная чашечка — уязвимое место опорно-двигательной системы, ведь она ежедневно испытывает большие нагрузки и может подвергаться различным травмам. Тянущая боль, хруст и другой дискомфорт дают понять, что пора обратить внимание на свой коленный сустав. Понять причину не всегда удается с первого раза, чаще для этого требуется дополнительная диагностика. Повреждение мениска. Боль в этом случае такая сильная, что не дает согнуть и разогнуть ногу, привстать на неё. Человек теряет способность передвигаться.
Повреждение мениска. Боль в этом случае такая сильная, что не дает согнуть и разогнуть ногу, привстать на неё. Человек теряет способность передвигаться. Гоноартрит чаще всего развивается в результате инфекции, переохлаждения, может иметь аутоиммунную или инфекционную основу. Заболеванию свойственно парное поражение суставов — на левой и на правой ноге. Болезненность и дискомфорт появляются по утрам, после физической нагрузки. Колено выглядит отечным, осмотр выявляет деформацию сустава. Терапия включает в себя прием обезболивающих и противовоспалительных лекарств и хондопротекторов. Необходимыми являются физиопроцедуры и ЛФК, больному предписывается щадящий режим.
Гоноартрит чаще всего развивается в результате инфекции, переохлаждения, может иметь аутоиммунную или инфекционную основу. Заболеванию свойственно парное поражение суставов — на левой и на правой ноге. Болезненность и дискомфорт появляются по утрам, после физической нагрузки. Колено выглядит отечным, осмотр выявляет деформацию сустава. Терапия включает в себя прием обезболивающих и противовоспалительных лекарств и хондопротекторов. Необходимыми являются физиопроцедуры и ЛФК, больному предписывается щадящий режим. Сосудистые патологии (аневризма, эмболия, варикозная болезнь). С этим же связана и боль в голени с внешней стороны.
Сосудистые патологии (аневризма, эмболия, варикозная болезнь). С этим же связана и боль в голени с внешней стороны. Если боль носит не хронический, а острый характер — можно попытаться облегчить свое состояние подручными средствами. Приложите к воспаленному суставу холодный компресс, воспользуйтесь противовоспалительной мазью и примите обезболивающие таблетки. Обеспечьте больному колену покой, если возникла необходимость куда-то идти, возьмите с собой трость, чтобы снять часть нагрузки с больной ноги.
Если боль носит не хронический, а острый характер — можно попытаться облегчить свое состояние подручными средствами. Приложите к воспаленному суставу холодный компресс, воспользуйтесь противовоспалительной мазью и примите обезболивающие таблетки. Обеспечьте больному колену покой, если возникла необходимость куда-то идти, возьмите с собой трость, чтобы снять часть нагрузки с больной ноги. Суставные связки начинают растягиваться, слабеть, провоцируя характерные звуки. Помимо этого, рассматриваемое явление причиняет излишнее растяжение расположенных рядом кровеносных сосудов. По этой причине женщины младше 30 лет жалуются на красные и синие сосудистые звездочки на ногах.
Суставные связки начинают растягиваться, слабеть, провоцируя характерные звуки. Помимо этого, рассматриваемое явление причиняет излишнее растяжение расположенных рядом кровеносных сосудов. По этой причине женщины младше 30 лет жалуются на красные и синие сосудистые звездочки на ногах. Кроме болезненных ощущений, слабый связочный аппарат станет причиной бытовых проблем. Пациент попросту не сможет обслуживать себя, проводить элементарные гигиенические процедуры. С возрастом невинное похрустывание и щелчки спровоцируют серьезные нарушения.
Кроме болезненных ощущений, слабый связочный аппарат станет причиной бытовых проблем. Пациент попросту не сможет обслуживать себя, проводить элементарные гигиенические процедуры. С возрастом невинное похрустывание и щелчки спровоцируют серьезные нарушения. Когда происходит щелканье сустава у ребенка, и он не болит, то зачастую в хрусте нет ничего опасного для здоровья. Обычно речь идет о взрослении малыша и естественном формировании его скелетно-мышечного аппарата.
Когда происходит щелканье сустава у ребенка, и он не болит, то зачастую в хрусте нет ничего опасного для здоровья. Обычно речь идет о взрослении малыша и естественном формировании его скелетно-мышечного аппарата. Загрузка…
Загрузка…







 Расчет нормы давления
Расчет нормы давления Таблицы калорийности
Таблицы калорийности








 Суставные связки начинают растягиваться, слабеть, провоцируя характерные звуки. Помимо этого, рассматриваемое явление причиняет излишнее растяжение расположенных рядом кровеносных сосудов. По этой причине женщины младше 30 лет жалуются на красные и синие сосудистые звездочки на ногах.
Суставные связки начинают растягиваться, слабеть, провоцируя характерные звуки. Помимо этого, рассматриваемое явление причиняет излишнее растяжение расположенных рядом кровеносных сосудов. По этой причине женщины младше 30 лет жалуются на красные и синие сосудистые звездочки на ногах. Кроме болезненных ощущений, слабый связочный аппарат станет причиной бытовых проблем. Пациент попросту не сможет обслуживать себя, проводить элементарные гигиенические процедуры. С возрастом невинное похрустывание и щелчки спровоцируют серьезные нарушения.
Кроме болезненных ощущений, слабый связочный аппарат станет причиной бытовых проблем. Пациент попросту не сможет обслуживать себя, проводить элементарные гигиенические процедуры. С возрастом невинное похрустывание и щелчки спровоцируют серьезные нарушения. Когда происходит щелканье сустава у ребенка, и он не болит, то зачастую в хрусте нет ничего опасного для здоровья. Обычно речь идет о взрослении малыша и естественном формировании его скелетно-мышечного аппарата.
Когда происходит щелканье сустава у ребенка, и он не болит, то зачастую в хрусте нет ничего опасного для здоровья. Обычно речь идет о взрослении малыша и естественном формировании его скелетно-мышечного аппарата.

























 Не отчаивайтесь, современное протезирование способно полностью вернуть вам свободу движения
Не отчаивайтесь, современное протезирование способно полностью вернуть вам свободу движения Комплекс упражнений нужно выполнять ежедневно — только так вы добьетесь нужного результата
Комплекс упражнений нужно выполнять ежедневно — только так вы добьетесь нужного результата








