Болит полусухожильная мышца бедра – Растяжение задней поверхности бедра: симптомы и лечение, что нужно делать для восстановления, народные средства
как проявляется, препараты, свечи, стадии
Часто к врачу обращаются пациенты разных возрастов и жалуются на то, что у них болит нога в бедре. При этом болевые ощущения могут иметь постоянный или периодический характер, возникать после физической нагрузки или независимо от нее. В некоторых случаях боль сочетается с потерей чувствительности и ограниченностью в движениях.Как правило, боль локализуется в паховой области, в области между нижними участками живота и верхней частью бедра, может локализоваться в одной или двух ногах. Иногда больные путают боль, которая сосредотачивается в пояснице или малом тазу с болью в бедре.
Частые причины боли в бедре
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
Появления боли в бедре всегда свидетельствует о неблагополучии в организме пациента – если неприятные ощущения не связаны с травмой, то уже на второй-третий день заболевания стоит обратиться за консультацией к квалифицированному ортопеду или ревматологу и пройти назначенное врачом обследование.
Самыми частыми причина боли в бедре могут быть:
1. Артроз тазобедренного сустава (его еще называют коксартрозом) — данный диагноз выставляется примерно в 30% случаев обращений к врачу по поводу боли в бедре. Это заболевание характеризуется медленным течением, хотя иногда может развиваться после физической нагрузки, травм или тяжелого психоэмоционального стресса очень быстро. Регистрируется в большинстве случаев после 40 лет, чаще встречается среди женщин.
Коксартроз характеризуется тем, что болит нога в области бедра и в паху. Боль может переходить вниз по передней или боковой поверхности бедра, распространяться на ягодицы или отдавать в колено. Появляется она при ходьбе, а также при вставании со стула или кровати. В состоянии покоя, как правило, болевые ощущения не беспокоят.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Еще одной характерной особенностью данного заболевания является ограничение подвижности. Так, пациент не может отвести больную ногу в сторону или поднять ее к груди. При этом во время движений в пораженном суставе слышно своеобразный хруст, при дальнейшем развитии болезни пораженная нога становится короче здоровой.
2. Асептический некроз головки бедра (так называемый инфаркт тазобедренного сустава) становится причиной боли в бедре в 5% случаев. Симптомы данной патологии очень похожи на коксартроз, поэтому иногда трудно различить эти две болезни. Именно поэтому, искать ответ на вопрос — почему появляется боль в бедре, и решать, как устранить этот неприятный симптом, должен определять квалифицированный врач.
Стоит учесть, что некротические процессы в
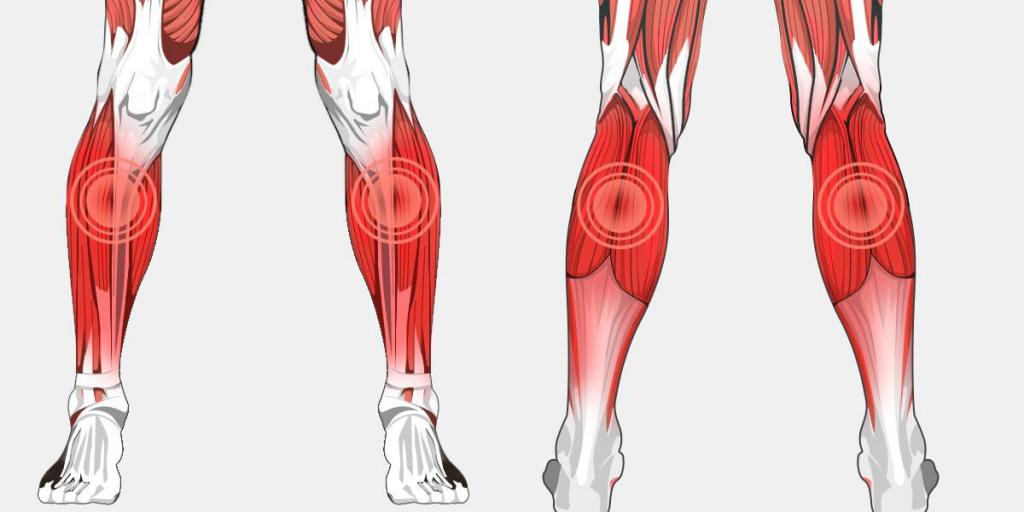
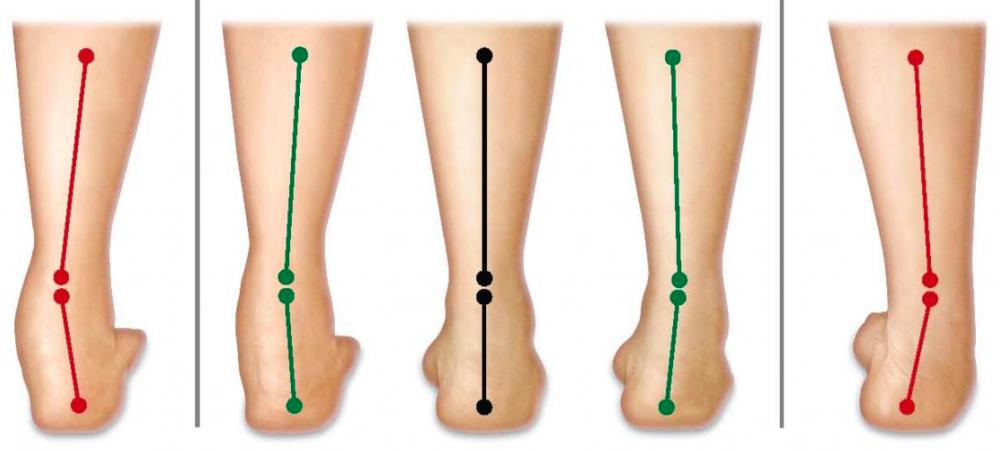
Задняя группа мышц бедра. Двуглавая мышца бедра, полусухожильная и полуперепончатая мышцы
Проксимальное прикрепление. Двуглавая мышца бедра, длинная головка: седалищный бугор через общее сухожилие с полусухожильной мышцей; короткая головка: шероховатая линия бедренной кости, латеральнее прикрепления большой приводящей мышцы. Полусухожильная мышца: седалищный бугор. Полуперепончатая мышца: седалищный бугор, латеральнее и глубже общего сухожилия двуглавой мышцы бедра и полусухожильной мышцы.Дистальное прикрепление. Двуглавая мышца бедра: обе головки через общее сухожилие прикреплены к задней и латеральной поверхности головки малоберцовой кости. Полусухожильная мышца: медиальная поверхность верхней части большеберцовой кости с образованием плотной сухожильной пластины — поверхностной гусиной лапки — совместно с портняжной и стройной (нежной) мышцами.

Двуглавая мышца бедра/Полусухожильная мышца/Полуперепончатая мышца (слева на право)
Полуперепончатая мышца. Задняя поверх ность медиального мыщелка большеберцовой кости, глубже полусухожильной мышцы.
Функция. Двуглавая мышца бедра, длинная головка: разгибание бедра; короткая головка: сгибание голени, поворот согнутой голени наружу. Полусухожильная и полуперепончатая мышцы: разгибание бедра и сгибание голени, при согнутой в коленном суставе голени поворачивает ее внутрь.
Пальпация. Для локализации задней группы мышц бедра необходимо идентифицировать следующие структуры:
• Седалищный бугор — легко пальпирующийся в сидячем положении костный выступ несет большую часть веса у сидящего человека; расположен посередине ягодиц, примерно на уровне ягодичной складки.
• Подколенная ямка — дистальное прикрепление полусухожильной мышцы образует медиальную границу подколенной ямки; латеральную границу образует сухожилие двуглавой мышцы бедра. При медленном выпрямлении голени можно пальпировать мясистую полуперепончатую мышцу, лежащую глубже полусухожильной.
Пальпируйте заднюю группу мышц бедра у пациента, лежащего на животе. При сгибании голени против сопротивления видны сухожилия дистального прикрепления как двуглавой мышцы бедра, лежащей медиальнее, так и полусухожильной мышцы, лежащей латеральнее.
Пальпируйте двуглавую мышцу бедра на всем ее протяжении. Брюшко полусухожильной мышцы лежит на проксимальной половине медиальной поверхности бедра, где и пальпируется. Брюшко полуперепончатой мышцы лежит на дистальной половине медиальной поверхности бедра; ее волокна лежат глубже полусухожильной мышцы, которая меньше выступает на этом участке. Полуперепончатая мышца остается мясистой вплоть до места ее прикрепления, ее сухожилие пальпируется не так легко.

Болевой паттерн задней группы мышц бедра
Болевой паттерн. Двуглавая мышца бедра: глубокие ломящие боли в задней и (или) латеральной области колена, могут распространяться по задней латеральной поверхности бедра до ягодичной складки. Полусухожильная и полуперепончатая мышцы: боли в нижней части ягодиц и верхней части бедра. Боль может распространяться на заднюю медиальную область бедра и колено, а также на проксимальную треть медиальной поверхности икры.
Причинные или поддерживающие факторы.
Сдавление задней поверхности бедра, например, при сидении в течение длительного времени или на неудобном стуле.
Сателлитные триггерные точки. В каждой из мышц задней группы бедра могут образовываться триггерные точки в ответ на наличие их в какой-либо из мышц, входящих в группу. Дополнительные триггерные точки могут также появляться в большой приводящей мышце, подвздошно-поясничной, четырехглавой мышце бедра, квадратной мышце поясницы, околопозвоночных мышцах и прямой мышце живота.
Поражаемая система органов. Мочеполовая система.
Ассоциированные зоны, меридианы и точки.
Дорзальная зона. Ножной меридиан мочевого пузыря тай-ян. BL 36—40. Полусухожильная и полуперепончатая мышцы: также ножной меридиан почек шао-инь. KI 10.

Упражнение 1 на растяжение задней группы мышц бедра

Упражнение 2 на растяжение задней группы мышц бедра
Упражнения на растяжение. Короткая головка двуглавой мышцы бедра составляет функциональную общность с большой приводящей мышцей. Поэтому растягивающие упражнения для задней группы мышц бедра могут совпадать с таковыми для группы приводящих мышц к пользе для мышц обеих групп. 1. Поставьте пятку выпрямленной ноги на ступеньку, полку или стул. Медленно потянитесь вперед. Чем выше опора, тем сильнее растяжение мышц указанной группы. Зафиксируйте позу до счета 20—30, затем вернитесь в исходное положение.
2. Стоя, скрестите лодыжки и равномерно распределите собственный вес на обе ноги. Согнитесь вперед в тазобедренном суставе, удерживая колени полностью выпрямленными. Зафиксируйте позу до счета 20—30, затем вернитесь в исходное положение.
Укрепляющее упражнение. Лежа на животе, на счет 2 согните в колене пострадавшую ногу, на счет 4 опустите ее. Во время выполнения упражнения таз должен быть прижат к полу. Повторите 8—10 раз.
Для увеличения нагрузки можно использовать прикрепляемые к лодыжкам отягощения. Их вес следует подбирать исходя из потребностей и возможностей пациента.
Д. Финандо, C. Финандо
Опубликовал Константин Моканов
Болит мышца бедра – требуется диагностика – Полезные советы
Мышцы бедра представляют собой пучки волокон, состоящих из миоцитов с высокой сократительной способностью. Они подразделяются на три группы: передняя, задняя и боковая (латеральная или медиальная). Болят мышцы ноги от бедра до колена обычно при наличии предрасполагающих для этого патогенных факторов. Если развивается заболевание, то постепенно болезненные ощущения будут усиливаться и дополняться другими клиническими признаками.
Предлагаем узнать о том, что делать, если болят мышцы бедра, как правильно проводить диагностику и дифференцировать различные болезни. Также рассказано подробно про то, как можно эффективно лечить некоторые специфические патологии. Помните всегда о том, что требуется тщательная диагностика.
Распространенные причины и заболевания
Причины того, почему болят мышцы бедра, подразделяются на несколько больших групп этиотропного негативного влияния. Они могут включать в себя следующие изменения в организме человека:
- бытовые и спортивные перегрузки, связанные с интенсивными занятиями физической культурой и выполнением тяжелой работы,
- нарушение процесса иннервации на фоне компрессии седалищного нерва и корешковых нервов на выходе от позвоночного столба,
- синдром грушевидной мышцы и миофасциальный болевой синдром,
- воспалительные процессы, такие как миозит, тендинит, фасциит и т.д.,
- травматические поражения мягких тканей, самих мышц, их фасций и сухожилий, растяжение связок,
- нарушение работы сосудистого лимфатического и кровеносного русла (варикозное расширение вен нижних конечностей, атеросклероз, облитерирующий эндартериит и т.д.),
- эндокринные патологии, приводящие к нарушению процесса иннервации и кровоснабжения нижних конечностей (например, диабетическая ангиопатия и полинейропатия),
- туннельные синдромы, при которых повреждается нервное волокно чувствительных или двигатель
Надрыв мышцы бедра передней поверхности
Лечение растяжения мышц бедра — один из самых распространенных восстанавливающих и оздоровительных видов терапии, встречающихся в медицинской практике. Травмирование покровов мышечной ткани и связок нередко случается среди любителей активных видов спорта, испытывающих систематическую физическую нагрузку. О наличии растяжения бедренных мышц можно говорить в том случае, если вы почувствовали появление резких болевых ощущений, которые не позволяют продолжить выполнение упражнения. В этом случае важно своевременно обратиться к травматологу, не пренебрегая сложившейся ситуацией.
Физические упражнения, способные привести к травмированию мышц бедра:
Чрезмерные интенсивные физические нагрузки, неподготовленные и неразогретые мышечные волокна, а также бытовая неосторожность (например, при поднятии тяжестей) — причины травмирования основных видов мышц, из которых состоит человеческое бедро. К ним относят задние, медиальные и передние мышцы.

Нога способна разгибаться в области тазобедренного сустава и сгибаться в колене благодаря наличию двуглавой, полусухожильной и полуперепончатой мышц, находящихся на задней поверхности бедра. Мышечные волокна на этом участке способны сокращаться при полном разгибании нижней конечности в коленном суставе и могут серьезно травмироваться без разогревающих разминочных упражнений и соответствующей физической подготовки.
В медиальную группу бедренных мышц входят тонкая, гребенчатая и приводящая мышцы. Приводящая мышца соединяет кости нижних конечностей и таза и находится на передней части бедра. Разрывы и повреждения приводящей мышцы могут произойти во время неправильного выполнения шпагата, прыжка или при ударе, нанесенном по мышце. Острые болевые ощущения в области паха — первый признак наличия травмы.
Передние бедренные мышцы прикреплены к передней части бедра и к голени. Они отвечают за формирование общего сухожилия. Самая большая передняя мышца — четырехглавая. Травмирование четырехглавой мышцы встречается наиболее часто, возникает при ударе по поверхности бедра и сопровождается сильной болью.
Травмирование мышечных волокон и связок не проходит бесследно, поэтому в медицинской практике выделяют основные симптомы растяжения бедренных мышц:
- 1. Внезапное возникновение специфического щелчка, который является следствием надрыва мышц (симптом характерен для третьей степени растяжения).
- 2. Острая боль, делающая невозможным выполнение каких-либо движений.
- 3. Поврежденный участок бедра очень чувствителен, когда к нему прикасаются.
- 4. Появление гематомы, которая свидетельствует о повреждении сосудов.
- 5. При травмировании задней мышцы бедра поврежденный участок может опухнуть.

Степени повреждения бедренной мышцы напрямую связаны с тяжестью полученной травмы. В медицине выделяют 3 основные степени растяжения. Первая — самая легкая степень повреждения бедра, позволяющая совершать движения после травмирования. Сопровождается дискомфортными ощущениями на задней бедренной поверхности. Боль тянущего слабовыраженного характера наблюдается и в последующие дни, но при этом не мешает бегать, ходить и делать легкие физические упражнения. Лечение возможно без пребывания в стационаре.
Вторая степень характеризуется более сильными и острыми болями на поврежденном участке бедра, которые не проходят в течение нескольких дней. Пострадавшему с большим трудом удается совершать движения, поднимать прямую ногу. Обычно на месте полученной травмы через 5-6 дней возникает синяк или кровоподтек в связи с подкожным кровоизлиянием.
При третьей степени после полученной травмы боль в области бедра практически нестерпимая и может привести к падению пострадавшего. Так как мышцу растянули достаточно сильно, самостоятельная ходьба невозможна, а любые движения ногой сопровождаются болью, которая не проходит даже в состоянии покоя. Следует как можно скорее обратиться к травматологу и начать соответствующее лечение, чтобы избежать сильных кровоподтеков и других неприятных последствий. Пострадавшему рекомендуется передвигаться с помощью костылей до тех пор, пока не уменьшится воспалительный процесс.


В случае возникновения травмы бедренной мышцы в первую очередь важно создать покой для поврежденной конечности и для самого больного. Это нужно для того, чтобы не возникло лишнего натяжения мышц бедра. Подложите под колено валик из мягкого материала. Пострадавшему следует находиться в лежачем положении, пока не уменьшаться болевые ощущения и отечность. Затем к травмированной поверхности прикладывают холод (подойдет обычный лед из холодильника, обернутый целлофаном или полотенцем). Эту процедуру рекомендуется повторять по 20 минут каждые 3 часа. При этом следует защитить кожу от прямого контакта с ледяной поверхностью, укрыв ее салфетками.
Можно применить специальную мазь с обезболивающим эффектом для снятия воспаления, если такая окажется под рукой. Противопоказано использование теплых и горячих компрессов, так как это приводит к сильным кровоподтекам. Также необходимо наложить на ногу эластичный жгут для предохранения поврежденного участка от отечности. Если после оказания первой медицинской помощи появились гематомы, а боль не уменьшилась, срочно обратитесь к специалисту, так как отложенное лечение способно спровоцировать в будущем переломы, вывихи и смещения на поврежденном участке.

В стационаре врач-травматолог осматривает пациента и проводит сбор анамнеза для установки точного диагноза и подтверждения наличия растяжения мышцы бедра. Пострадавший должен пошевелить поврежденной конечностью, согнуть ее и затем выпрямить, чтобы врач смог оценить рабочее состояние сустава. Травматолог осматривает кровоподтек, если он имеется, и оценивает степень болезненности растянутого участка. В случае необходимости назначается рентгенография или ультразвуковая диагностика, чтобы проверить состояние костей. Только после всех плановых обследований, тщательного осмотра и в зависимости от степени повреждения назначается соответствующее лечение.
При первой и второй степенях повреждения в первую очередь нужен полный покой. Поврежденная нога должна быть расположена так, чтобы стопа находилась выше уровня грудной клетки. Противопоказаны какие-либо физические нагрузки, пока не восстановятся травмированные мышечные ткани и связки. Врач рекомендует больному передвигаться с помощью костылей, чтобы снизить давление на поврежденную конечность. Для снятия воспаления назначают нестероидные медикаменты. После спадания болевых ощущений дальнейшее лечение сводится к физиопроцедурам и занятиям лечебной физкультурой (при этом начальная физическая нагрузка должна быть минимальной). Тем самым выздоровление пациента происходит намного быстрее и легче, и уже через несколько недель поврежденная конечность полностью восстанавливается.
При третьей степени повреждения мышц лечение чаще всего требует более серьезных мер. Если на травмированном участке произошли разрывы связок, мышц и повреждение нервных окончаний, проводят хирургическую операцию. В ходе оперативного вмешательства восстанавливается целостность поврежденных мягких тканей, сосудов, задетого нерва. После этого врач накладывает специальные швы, за которыми нужно наблюдать в течение нескольких дней. В случае нормального заживления операционного надреза накладывается компрессионная повязка для ежедневного ношения. Больному выписывают нестероидные медикаменты, направляют на физиопроцедуры и лечебный массаж. Процесс полного выздоровления занимает достаточно много времени и может затянуться на полгода, а в более тяжелых случаях — на год. Если не пренебрегать рекомендациями врача-травматолога и выполнять лечебные упражнения для повышения тонуса мышц, подвижность и функционирование мышечных волокон поврежденной конечности полностью восстанавливаются.
Лечение растяжения мышц бедра с помощью народных средств является дополнением к основному лечению, которое назначил врач. Народная медицина в домашних условиях помогает ускорить процесс выздоровления, а также уменьшить болевые ощущения.
Ниже представлены наиболее популярные рецепты, используемые при лечении народными средствами:
- 1. Пивной отвар. Подогрейте пиво на водяной бане, не допуская его закипания. Смочите в нем полотенце или марлевую повязку, отожмите и посыпьте сверху молотым перцем. Приложите компресс к поврежденному участку на 15 минут.
- 2. Лечение барбарисом. Столовую ложку веток, корней и коры барбариса залейте стаканом воды и варите на слабом огне. Дайте жидкости немного остыть, опустите в нее кусок ткани, отожмите и наложите на больной участок.
- 3. Луковая терапия. Мелко нарежьте головку репчатого лука. Смешайте с сахаром, чтобы получить густую смесь. Заверните все в марлю, положите на поврежденный участок и оставьте на час. Делайте компресс раз в 2 дня.
- 4. Лечение голубой глиной. Смешайте глиняный порошок с водой, пока не получите густую смесь. Уберите ее в холодильник. Затем затвердевшую глину приложите к больному участку. Повторяйте процедуру каждые 4-5 часов.
- 5. Компрессы с молоком. Молочный компресс из молозива или молока приложите к поврежденному участку бедра. Меняйте компрессы каждый раз после полного их остывания.
- 6. Лечение сосновыми ветками. Емкость из эмали до половины заполните веточками сосны. Доверху залейте водой и варите 30 минут. Полученный отвар используйте для лечебной ванночки.

Для того чтобы предотвратить растяжение мышц бедра, достаточно не пренебрегать элементарными мерами безопасности. Перед выполнением физических нагрузок не забывайте тщательно разогревать все мышцы с помощью разминки в течение 20 минут, так как лучше всего они функционируют при достижении нужной температуры. Не пренебрегайте упражнениями, которые способствуют повышению эластичности связок. Увеличивайте физическую нагрузку постепенно, рассчитывайте свои силы правильно, чтобы не перегружать организм. Если сомневаетесь в правильном выполнении какого-либо упражнения, то лучше не беритесь за него, пока не выработаете нужную технику. Когда почувствуете усталость, вовремя остановитесь, чтобы избежать непредвиденных травм вследствие перенапряжения мышц.
Таким образом, умеренные спортивные нагрузки, знание правильной техники выполнения упражнений, здоровый образ жизни и обычная осторожность в быту способны значительно снизить риск возникновения травм и растяжений. В случае непредвиденного возникновения травмы важно своевременно лечить растяжение бедренных мышц, окружающие должны обеспечить пострадавшему полный покой, приложив холодный компресс, наложив эластичный жгут. Следует транспортировать пострадавшего в больницу.
В современное время, когда все, куда — то спешат, бегут, опаздывают, ведут здоровый образ жизни, занимаются спортивной ходьбой и бегом по утрам, разрыв мышцы бедра стало частым явлением. Но чаще всего с подобным повреждением сталкиваются профессиональные спортсмены и просто любители.

Если при физической нагрузке или во время выполнения упражнений появился болевой синдром, не позволяющий далее заниматься, то можно говорить о растяжение мышц бедра, лечение которого необходимо проводить под контролем травматолога.
Мышцы бедер характеризуются, как самые крупные в человеческом организме. Они служат для сгибания и разгибания ноги в области такого сустава, как:
Помимо двигательной функции, они также способствуют нахождению тела в вертикальном положении за счет своей сложной структуры. В медицине выделяют три типа бедренных мышц.
Передняя поверхность бедра
При помощи передней бедренной мышцы можно совершать сгибание и разгибание коленного и тазобедренного суставов, а также поворачивать бедро кнаружи. Все данные функции осуществляются мышечным комплексом, в котором выделяют более крупные мышцы:
- Четырехглавая или квадрицепс.
- Прямая.
- Широкая медиальная.
Растяжение четырехглавой мышцы бедра или других связок могут получить люди нетренированные, только осваивающие спорт из-за неправильного распределения нагрузки.
Задняя поверхность бедра
Задняя поверхность состоит из сгибателя бедра и разгибателя голени. Состоит она из следующей группу мышц:
- Двуглавая или бицепс. Данная мышца отвечает за сгиб ноги в колене и участвует во вращении тазобедренного сустава.
- Полусухожильной связки, которая принимает участие в сгибании колена, бедра.
- Общая сухожильная связка производит сгиб ноги в бедренной части и разгибает ее в коленном суставе.
Медицинская статистика отмечает, что жалобы на растяжение задней поверхности бедра чаще поступают от профессиональных спринтеров.

Медиальная поверхность
Медиальную поверхность составляют расположенные на бедре и прикрепленные к нему следующие мышцы:
Главной их функцией является приведение бедра в тазобедренном суставе.
Причины повреждения
Растяжение бедренной мышцы происходит по следующему принципу — резкая нагрузка на мышечную массу, без необходимого разогрева и мягкой подготовки вызывает сбой и приводит к повреждению, происходящему от резкого сокращения задней группы мышц одновременно со сгибом в коленной чашечке нижней конечности.
Данный вид повреждения часто диагностируют у спортсменов, как профессионалов, так и любителей. Мышечная система одних испытывает немыслимые нагрузки и не выдерживает их. Другие получают растяжение мышц бедра из-за неподготовленности к подобным нагрузкам. Они также не знают того, что травмирование может произойти по причине:
- резкой перемены позы;
- большой нагрузки на не разогретый мышечный аппарат;
- утраты мышечного тонуса;
- поднятия большого по весу груза;
- ДТП, ушибов.
Еще любителям спорта следует помнить о необходимости подготовки всего тела и мышечной системы, особенно, к предстоящим нагрузкам, чтобы они не спровоцировали травму бедра, растяжение мышц, вывих или разрыв связок.
Классификация и симптомы
Классификации при растяжении связок бедра основывается на области повреждения и степени тяжести. Название повреждения, соответственно будет отличаться в зависимости от того, в каком районе произошло растягивание мышцы:
- Задней поверхности бедра – бицепса, двуглавой.
- Внутренней поверхности.
- Передней поверхности – четырехглавой, прямой и др.
- Приводящей мышцы бедра.

В зависимости от того, произошло растяжение задней мышцы бедра или какой другой мышцы бедра, симптомы будут отличаться. Тяжесть травмирования бывает различный, это может быть надрыв мышцы бедра, легкое растяжение или серьезный разрыв. Поэтому в международной классификации существует градация по степеням:
- Первая степень проявляется слабой болью и редким появлением отеков. Лечение растяжения мышц бедра в данном случае проводится в домашних условиях.
- Для второй степени характерно кровоизлияние в зону повреждения и сильная боль, усиливающаяся при движении.
- Третья степень сопровождается непереносимым болевым синдромом в связи с разорванной или растянутой мышцей. Отек и гематома достаточно большие. Совокупность данных факторов приводит к тому, что осуществлять все движения практически невозможно. Лечение необходимо проводить в стационаре.
Растяжение приводящей мышцы бедра происходит при выполнении физических упражнений – во время махов или растяжке, при плохо проведенной разминки.
Для повреждения каждой мышцы характерны свои признаки:
- Для растяжения задней поверхности бедра характерна боль в сидячем положении и нарушение функции сгибания ноги, в то время как разгибательная остается на нормальном уровне.
- Если в ногах что-то болит в положении стоя, это указывает на проблемы с четырехглавой мышцей. Ощущается пульсирующая боль в колене, нарушение его двигательной активности.
- При повреждении подводящей группы мышц кроме боли в паху и болезненном сгибании ноги в тазобедренном суставе, возникает еще дрожь в ноге в момент отведения ее в сторону.
Основные признаки, когда мышцы разрываются:
- Усиливающийся болевой синдром.
- В месте щелчка образовалась припухлость.
- Покраснение.
- Гематома.
- Затруднение в двигательных функциях.

Самостоятельная диагностика бывает ошибочной, а самолечение может принести больше вреда, чем пользы. После любой травмы необходимо обратиться к специалисту для постановки диагноза. Зная симптомы, лечение будет назначено эффективное. Самостоятельная диагностика и самолечение при вывихе или растягивание связок может привести к негативным последствиям.
Первая помощь
Если болит мышца бедра по причине того, что пострадавший ее сильно потянул, в первую очередь необходимо обездвижить ногу. Для этого больного следует уложить, под нижнюю конечность положить что – то в виде валика. Далее необходимо сделать холодный компресс и вызвать бригаду медиков.
Лечение
Столкнувшись с данной травмой, часто задают вопросы — что делать при растяжении мышц бедра, и как лечить растяжение связок бедра?
Как поставить точный диагноз или как лечить растяжение мышц объяснить сможет только специалист в лечебном заведении.
Травматолог проведет диагностику с осмотра, опроса пациента, уточнения, как именно болит мышца, пальпирует травмированную конечность. Если возникают сомнения, то доктор может назначить:
- рентгенографию;
- компьютерную томографию;
- ультразвуковое исследование.
При диагностировании 1 или 2 степени повреждения, лечащий врач назначает следующий курс лечения:
- Полный покой минимум на 2 суток. Передвигаться допускается только при помощи костылей или трости.
- Применение обезболивающих и противовоспалительных медикаментов.
- Использование тугой повязки – это может быть эластичный бинт, который дополнительно обездвижит место повреждения, уменьшит отек.
Лечить растяжение мышц бедра 3 степени намного сложнее, поэтому при терапии могут быть использованы радикальные меры:
- Оперативное вмешательство.
- Нестероидные препараты.
- Лечебный массаж.
Часто при растяжении мышцы или если она надорвана, человек прибегает к средствам народной медицины, которые помогают справиться с болевым синдромом и ускорить процесс выздоровления. Терапия растяжения мышц бедра народными средствами разрешается только как дополнение к основному лечению.
- В лечение растяжения связок бедра используется голубая глина, которую следует предварительно смешать с водой до плотной консистенции и поместить в холодильник для охлаждения. После этого ее прикладывают к пораженному месту. Повторить процедуру можно через 5 часов.
- Компрессы из молока дали хорошие результаты. Для лечения лучше использовать молозиво – это молоко, которое появляется сразу после того, как корова отелится. Теплые компрессы прикладывают к больной зоне и меняют по мере их остывания.
- В эмалированную посуду насыпать сосновых веточек до половины тары и залить водой до самого верха. Варить в течение тридцати минут и после делать ванночки.
Еще один вопрос, который беспокоит больного и его, близких это, сколько по времени заживают данные растяжения.
Восстановление
Если повреждение бедренных мышц носит тяжелую степень, и было проведено оперативное вмешательство, то в реабилитационный период потребуется ЛФК и физиотерапия. В остальных случаях данные методы могут применяться как вместе, так и по отдельности.

Физиотерапию назначают спустя несколько дней после того, как больной смог растянуть связки, для ускорения процесса выздоровления. Процедуры бывают различными, но чаще всего используют магнитотерапию или электрофорез.
Лечебная физкультура помогает полностью восстановить все мышечные функции. Постепенное увеличение нагрузки позволяет это сделать максимально эффективно, но при условии, что будет дозированная от занятия к занятию.
Срок реабилитации и возвращения к привычной жизни напрямую зависит от степени повреждения. К примеру, при незначительном растяжении задних мышц бедра, восстановление может занять не более 10 дней.
При более тяжелых случаях, таких как разрыв связок, мышц или сухожилий, может потребоваться и до полугода
Важно! к тяжелым физическим нагрузкам сразу после выздоровления приступать не допустимо. Начинать занятия нужно постепенно. Следует помнить, что мышца, которая уже один раз была повреждена, будет подвержена повторному растяжению.
Умеренные занятия спортом, правильная техника выполнения и здоровой образ жизни любые травмы и растяжения сведут к минимуму. Но, если не удалось избежать повреждения, то следует сразу, же ограничить нагрузку и подвижность, сделать холодный компресс и обратиться к врачу, чтобы исключить любые осложнения.
Не стоит тянуть с диагностикой и лечением заболевания!
Растяжение мышц бедра является следствием чрезмерной нагрузки на конечность, когда неподготовленное мышечное волокно стремительно растягивается. Образуются микротрещины, провоцирующие острую боль и ограниченность подвижности. Человеку требуется комплексная медицинская помощь, правильность оказания которой обеспечивает скорость реабилитации.
Обеспечение подвижности бедренной части ноги осуществляется при помощи трех видов мышц:
- Задние бедренные – участвуют в процессе разгибания бедра.
- Передние бедренные – способствуют сгибанию бедра.
- Медиальные – приводящие в движение задние и передние мышцы.
Растяжение может быть одной мышцы или сразу нескольких, что влияет на интенсивность боли и особенности терапии.
Растяжение мышц задней поверхности бедра
Задняя поверхность бедра содержит такие группы мышц:
- полупоперепончатая;
- двуглавая;
- полусухожильная.
В совокупности эти мышцы приводят нижнюю конечность в движение, разгибая в тазобедренном суставе и сгибая в коленном. Растяжение двуглавой мышцы бедра встречается чаще, так как ее крепления с сухожилиями наиболее тонкие.
 Растяжение задней мышцы бедра
Растяжение задней мышцы бедра
Сильное давление провоцирует разрывы связочного аппарата на микроуровне, что сопровождается повреждением кровеносных сосудов и нервных волокон. Это вызывает острую боль, усиливающуюся при малейших движениях.
Растяжение приводящей мышцы бедра
Приводящая мышца вместе с тонкой и гребенчатой относится к медиальной группе, чья задача заключается в обеспечении целостной связи между бедрами. Растяжение приводящей мышцы бедра происходит по причине резкого раздвижения ног (попытка шпагата, бег с препятствиями, прыжки на батуте), когда снижается способность амортизации. В результате образуются микротрещины, локализованные на внутренней части бедра.
Острая боль, сконцентрированная в паху, ограничивает движения. При наличии разрывов мышечных волокон возникает кровоизлияние, кожные покровы внутренней части бедра приобретают синюшный оттенок. Требуется скорая медицинская помощь, так как боль может распространяться на область органов малого таза.
Растяжение передней мышцы бедра
Передняя мышца обеспечивает процесс разгибания. Крепится она с одной стороны к голени, а с другой – к передней зоне бедренной кости. Состоит из таких мышц, как:
- Четырехглавая – самая крупная и подвижная, включающая прямую, латеральную, промежуточную и медиальную.
- Прямая – расположена на передней части бедра, необходима для соединения голени и бедра.
- Портняжная – берет свое начало в передней подвздошной ости, крепится к переднемедиальной части большеберцовой кости.
- Медиальная широкая – расположена с внутренней стороны бедра.
- Латеральная широкая – охватывает наружную зону бедра.
- Промежуточная широкая – расположена между наружной и внутренней мышцей.
 Чаще всего встречается растяжение четырехглавой мышцы бедра, причиной которой является сильный прямой удар или физическая нагрузка
Чаще всего встречается растяжение четырехглавой мышцы бедра, причиной которой является сильный прямой удар или физическая нагрузка
Неподготовленные мышцы вместо того, чтобы амортизировать и растягиваться, разрываются. Это свойственно спортсменам и людям, желающим получить быстрый результат от физических упражнений.
Клиническая картина
Симптомы растяжения мышц бедра зависят от степени повреждения, причины и места локализации. Общими клиническими проявлениями, указывающими на наличие повреждения именно бедренной мышцы, являются:
- Появление характерного короткого щелчка, обусловленного надрывом мышечного волокна.
- Чувство острой, горячей, растекающейся боли, локализованной в любых отделах бедра, включая промежность.
- Образование дискомфорта в пояснице, голени, промежности, паху.
- Формирование гематомы и кровоподтеков, если растяжение сопровождается нарушением целостности кровеносных сосудов.
- Припухлость, отечность и синюшность кожных покровов в очаге боли.
При пальпации и движении ногой болевые ощущения усиливаются. Человеку сложно найти такую позу, в которой боль будет меньше. Важна первая медицинская помощь, которая позволит снизить очаг воспаления и сократить интенсивность боли. При разрывах мышечного волокна может развиваться болевой шок, для которого характерна потеря сознания.
Диагностика травмы
Постановка диагноза включает три основных фактора, установленных при диагностике:
- степень растяжения;
- локализация;
- наличие дополнительных травм.
Важно исключить вероятность перелома бедренной кости, что определяется с помощью рентгенографии.
Дальнейшая диагностика осуществляется по схеме:
- Пальпация болезненного участка травматологом, оценка болевых ощущений.
- УЗИ бедренных мышц, которое показывает целостность волокна и наличие повреждений.
- КТ и МРТ, с помощью которых диагностируются сложные комплексные растяжения, сопряженные другими травмами бедра.
Ранняя диагностика является залогом хорошего прогноза на выздоровление. При отсутствии исследования и самолечения, травмированные мышечные волокна со временем срастаются, но в местах разрыва образуются уплотнения. В дальнейшем такие новообразования могут провоцировать хронические воспалительные процессы, снижая двигательную активность бедра.
Неотложная помощь
Данный вид помощи уместен в том случае, когда жизни человека угрожает опасность, образованная в результате травмы бедра. При наличии болевого шока важно направить все усилия на поддержание основных процессов жизнедеятельности: дыхания и сердцебиения. Для этого пострадавшего укладывают на бок, подлаживая под голову и под ноги валик. Вдыхание паров нашатырного спирта и активный массаж ушных раковин, помогут привести человека в чувства.
При наличии рвоты, следует придерживать голову, так как рвотные массы могут перекрывать дыхательные пути. Слабый нитевидный пульс требует проведения непрямого массажа сердца и искусственного дыхания.
До проведения диагностики на очаг боли рекомендуется приложить холод. Тепло и согревающие повязки следует исключить, так как это спровоцирует дополнительный приток крови к больному месту, усиливая отечность и кровоточивость.
Человека следует максимально успокоить, ограничив его двигательную активность. При транспортировке можно наложить фиксирующую шину, обеспечивающую неподвижность бедра. Это снизить интенсивность боли и поможет избежать развития дополнительных травм.
Лечебная терапия
Начальная степень растяжения мышц бедра, для которой характерна умеренная боль, лечится с использованием специальных гелей и кремов, ускоряющих процессы регенерации: Вольтарен, Диклофенак, Долобене. На место травмы накладывают тугую фиксирующую повязку, которую снимают на ночь. Через 2-3 дня лечения дискомфорт и боль постепенно отступают.
 В первые дни после полученной травмы следует ограничить подвижность конечности
В первые дни после полученной травмы следует ограничить подвижность конечности
Средняя степень тяжести диктует необходимость комплексного лечения, куда входит:
- Медикаментозная терапия – базируется на использовании комплексных анальгетиков, НПВС и средств для наружного нанесения. Самыми эффективными из них являются: Арпизартрон, Кетонал, Долгит, Дикловит, Ремисид.
- Холодные компрессы в первые 2-3 дня, снижающие отечность и боль.
- Физиотерапия – лекарственный электрофорез и магнитотерапия способствуют скорейшей регенерации поврежденных мышц.
- ЛФК – назначается на завершающих этапах лечения, способствуя разработке мышц.
Третья степень растяжения с высоким процентом разрывов, требует хирургического вмешательства. После сшивания волокон накладывается повязка, а лечение направлено на снижение боли, отечности и воспаления. Процесс реабилитации длится 1,5-2 месяца, после чего подкрепляется лечебной физкультурой.
Лечение растяжения мышц бедра должно осуществляться комплексно. В первые дни после полученной травмы следует ограничить подвижность конечности и использовать замораживающие мази и крема. Медикаментозное лечение, ЛФК и физиотерапия подбирается лечащим врачом в индивидуальном порядке, учитывая характер травмы. Самолечение может быть опасным, так как осуществляется без контроля специалиста.
Больно сидеть болят мышцы бедра сзади — Здоровье ног
Полусухожильная и полуперепончатая мышцы
Полусухожильная и полуперепончатая мышцы представляют собой вторую половину подколенных мышц. Они дополняют и уравновешивают силу двуглавых мышц бедра. Их названия отражают тот факт, что половину длины обеих мышц составляет очень крепкая, похожая на сухожилия ткань. Они действуют как одна и будут описаны как единая мышца; для краткости назовем их <полумышцы>.
Симптомы
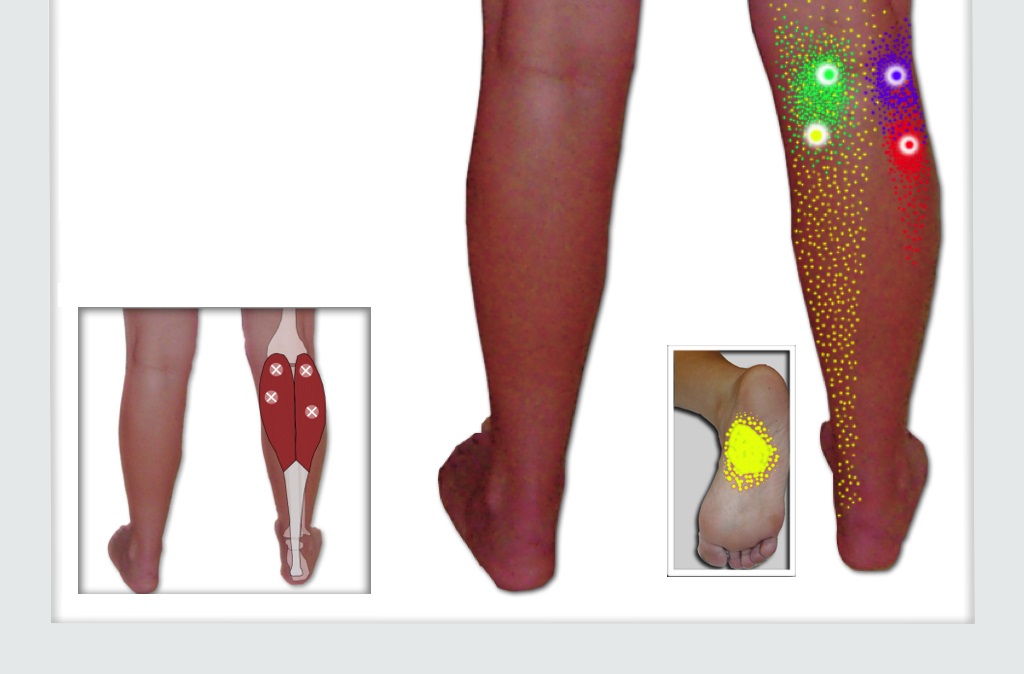
Боль от пусковых точек в полумышцах чувствуется главным образом высоко в задней части бедер, у ягодичной борозды (рис. 9.4 7). Иногда она распространяется вниз и ощущается в икрах (не показано). В этих случаях вся задняя поверхность бедра чувствительна к прикосновению. Когда боль от полумышц доходит до колена, она имеет более острый характер, чем боль от двуглавой мышцы, и чувствуется ближе к внутренней стороне колена.
Боль и скованность, вызванные пусковыми точками в полумышцах, нередко ошибочно принимают за тендинит, а широкое распространение боли наводит также на мысль об ишиалгии. Бывает, что прибегают к операции на позвоночнике, чтобы выявить причину предполагаемого защемления седалищного нерва. Между тем прежде всего надо искать пусковые точки.
Даже если действительно имеет место физическая травма подколенных мышц, боль частично наступает под влиянием пусковых точек. Они могут быть исходной причиной травмы, поскольку из-за них мышца теряет эластичность и становится более уязвимой.
Причины
Полумышцы прикрепляются к седалищной и к верхушке большеберцовой кости с её внутренней стороны. Они выпрямляют бедро и сгибают колено. Эти мышцы повреждаются при максимальном сгибании бедра и выпрямлении колена, т.е. в положении, когда эти две мышцы максимально вытягиваются. Таково, например, положение ноги сразу после броска мяча в футболе. Если вы занимаетесь барьерным бегом или садитесь на шпагат, ваши подколенные мышцы в передней ноге в опасности.
Перерастяжение способствует образованию пусковых точек в полумышцах, как и бездействие. Их длина уменьшается, если человек целыми днями и вечерами сидит на работе, в машине и дома. Постоянное давление на нижнюю часть бедер· со стороны края сиденья нарушает кровообращение и опять же способствует образованию пусковых точек.
Нередко скованность подколенных мышц является исходной причиной хронической боли внизу спины. Они дестабилизируют таз, сглаживают естественный изгиб в нижней части спины и нарушают механику мышц в спине и ягодицах. Осанка меняется, соответ
ственно голова подается вперед и верхняя часть спины и шея испытывают дополнительное напряжение. Таким образом, скованность подколенных мышц создает эффект домино, который становится причиной боли в отдаленных участках тела, включая челюсти, лицо и голову. Другими словами, ваши подколенные мышцы могут оказаться причиной даже единственной вашей жалобы- на головную боль.
Источник: mkcf.com.ua
Что может вызвать боль в мышцах бедра
Причин боли в бедренной мышце может быть множество. Она может возникать из-за поражения мышечной ткани, тазобедренного сустава или позвоночника. Боль бывает связана непосредственно с патологией бедра или быть «отраженной» от других органов и систем организма.
Причинами болевого синдрома в бедре могут быть:
- физические перегрузки от тяжелой работы или спорта;
- травмы, связанные с разрывом мышцы, растяжением связок, повреждением сухожилий или суставов;
- патологии, связанные с дегенеративными процессами, например, остеопороз, остеохондроз поясничного отдела позвоночника, межпозвоночная грыжа;
- сердечно-сосудистые заболевания, варикоз вен;
- заболевания нервной системы, воспаление седалищного нерва;
- инфекционные заболевания;
- воспалительные патологии, миалгии, миозиты двуглавой мышцы бедра;
- опухоли.
Воспаление мышцы бедра симптомы лечение

Боль в мышцах редко воспринимается человеком всерьез. Каждый думает, что просто потянул ногу, чрезмерно нагрузил организм, и не спешит обращаться в больницу. Но не все знают, что болевой синдром может быть признаком воспалительной патологии, называемой миозитом.
Разновидности болезни

Доктора применяют разные классификации патологии икроножных мышц. Она может быть острой или хронической в зависимости от характера течения.
Первая форма отличается неожиданным началом и сильной болью. Хронический тип патологии развивается медленно, его причиной является длительное отсутствие лечения. При такой форме болезненность выражена слабо.
Также выделяют такие виды заболевания:
- Инфекционный негнойный миозит. Образуется при поражении вирусными инфекциями, сифилисом, туберкулезом.
- Острый гнойный миозит. Отличается возникновением гнойного процесса в области поражения, а также атрофией тканей мышц.
- Миозит при паразитарных инфекциях. Появляется из-за интоксикации организма под воздействием паразитов. Часто имеет волнообразный характер течения, что объясняется жизнедеятельностью паразитарных организмов.
- Оссфицирующий миозит. Образуется вследствие травм или формируется при внутриутробном развитии плода. Характеризуется накоплением кальциевых солей в соединительной ткани. Подвергаются этому типу патологии больше всего группы мышц бедер и ягодиц.
- Полимиозит. Обозначает множественное поражение мышечных тканей. Относится данный вид миозита к тяжелой форме. Способен привести к некрозу мышц, потере сухожильных рефлексов. Такая патология может сочетаться с заболеваниями легких, кожного покрова, сердечно-сосудистой системы. Нередко миозит диагностируется вместе с формированием новообразований во внутренних органах.
- Дерматомиозит. Относится к системным патологиям, сопровождается поражением кожного покрова, костей, гладких мышц и внутренних органов.
Факторы развития болезни

Что же может вызвать миозит мышц голени и прочих частей ног? Доктора называют следующие факторы развития патологического процесса:
- Переохлаждение мышечных тканей, воздействие на них сквозняков.
- Повреждения мышц. На участке травмирования мышечные волокна разрываются, что вызывает отечность воспалительного характера.
- Паразитные болезни тканей нижних конечностей.
- Проникновение инфекции. Патогенные микроорганизмы попадают в мышцы вместе с кровотоком из основного очага поражения.
- Аутоиммунные патологии. Они часто поражают соединительную ткань, которая покрывает мышечные волокна, поэтому болезнь затрагивает и мышцы.
- Интоксикация организма. Обычно виновником этого становится прием большой дозы алкоголя, лекарственных препаратов, отравление, укусы насекомых.
- Длительное нахождение в одной позе. Из-за этого мышечная ткань подергается напряжению и уплотнению, в ней происходит нарушение кровообращения. Все это приводит к развитию дистрофических изменений в мышце.
Для каждого вида миозита характерны свои причины развития, от которых будет отталкиваться врач при назначении лечения. Поэтому важно проведение диагностики заболевания.
Симптомы
Клиническая картина миозита мышц бедер, икр различается в зависимости от разновидности патологии. Это помогает доктору правильно ставить диагноз уже при изучении симптоматики.
Признаки инфекционного миозита

Данный тип патологии считают наиболее благоприятным. Обычно при его возникновении у пациента появляются симптомы простуды или гриппа:
- Повышение температуры тела.
- Ухудшение аппетита.
- Общая слабость.
- Болезненность в горле.
- Насморк.
- Кашель.
Со временем эти признаки исчезают, и начинают проявляться симптомы миозита мышц. К ним относится слабость и боль в пораженных тканях. Более выраженный синдром наблюдается в бедренном, коленном суставе.
Миозит может развиваться стремительно. Уже в течение нескольких дней возникают признаки миозита других частей тела. Больной ограничивается в движении, но рефлексы суставов ног сохраняются в полной мере.
Боль становится все сильнее и возникает при любых прикосновениях к пораженному месту. Проходит инфекционный миозит также быстро, как и начинается. Полное исчезновение болезни происходит уже спустя 3 дня. Исключение составляет только тяжелая форма воспаления мышц ноги. В этом случае больной может пролежать в кровати около месяца.
Проявления оссифицирующего миозита
Для этого типа заболевания характерно то, что он протекает в скрытой форме долгое время после получения травмы нижней конечности. Обычно пациенты приходят к доктору, когда замечают у себя на ноге уплотненный участок, похожий на кость.

Оссифицирующий миозит сопровождается болью разного характера, что зависит от локализации и обширности поражения мышц. Если воспаление развивается на поверхности, то болевой синдром ощущается сильнее. Если же болезнь возникает ближе к костям, то симптом может вовсе не проявляться.
Признаков проникновения инфекции при травматическом миозите нет: пациента не мучает высокая температура, озноб, кашель. Также не наблюдается у больных потери массы тела, отсутствия аппетита, слабости в мышцах.
Полимиозит
Развитие полимиозита различается у разных пациентов. В молодом возрасте, примерно до 25 лет, он проявляется чаще в острой форме. Симптомами являются:
- Неожиданное возникновение мышечной слабости.
- Болевые ощущения в мышцах ног.
- Повышение температуры, но не более 38 градусов.
- Головная боль.
- Ухудшение аппетита.
У пациентов постарше клиническая картина стерта на начальном этапе развития недуга: они жалуются на болезненность в ногах, слабость и напряжение мышц. Боль имеет тянущий характер, среднюю интенсивность, расходится по всей конечности.
Неприятные ощущения усиливаются, если ощупывать пораженное место или заниматься физическими нагрузками. При эффективной терапии развитие болезни замедляется. Со временем к указанным симптомам присоединяются проявления миозита других частей тела.
В редких случаях у пациентов нарушается функционирование стоп, а также наблюдаются признаки:
- Шелушение, возникновение микротрещин и покраснение кожного покрова ног.
- Периодическая боль в суставах.
- Отек.
- Трудности с дыханием при долгой физической активности вследствие ослабления мышц диафрагмы.
В большинстве случаев полимиозит не несет в себе опасности, так как не вызывает осложнений, угрожающих здоровью и жизни пациентов.
Признаки дерматомиозита

Первоначальным симптомом этой разновидности заболевания является сыпь на коже, расположенной над пораженными мышцами ног. С развитием патологии высыпания распространяются на другие части тела. Внешне они выглядят как пятна красноватого оттенка, которые немного возвышаются над покровом. В редких случаях сыпь бывает плоской.
Высыпания постоянно шелушатся, больной чувствует слабость в мышцах, болезненность. Дальнейшее течение дерматомиозита схоже с развитием полимиозита.
Методы диагностики
При обращении человека к доктору сначала проводится изучение симптомов миозита бедер и икр, сбор анамнеза, осмотр больного. Но для постановки правильного диагноза этого мало.
Поэтому врач назначает прохождение обследования: оно поможет выявить миозит, определить его разновидность, обнаружить сопутствующие заболевания. С этой целью применяются лабораторные и инструментальные способы диагностики.
Анализы
К лабораторным мероприятиям относятся:
- Общий анализ крови. Инфекционная форма миозита отличается повышенным содержанием лейкоцитов, нейтрофилов, ускорением СОЭ. Паразитарный тип патологии сопровождается увеличением уровня эозинофилов.
- Биохимический анализ крови. В этом исследовании учитывают показатель фермента креатинфосфокиназы, высокий уровень которого указывает на поражение мышц. Также обращают внимание на С-реактивный белок, который отражает степень выраженности воспалительного процесса.
- Серологическое исследование крови. Благодаря ему выявляют антитела, которые появляются при аутоиммунном воспалительном процессе.
Инструментальные мероприятия

Аппаратная диагностика позволяет выявить причину миозита. Она проводится с помощью следующих способов:
- Электромиографический метод. Назначают при подозрении на полимиозит. Способен обнаружить воспаление мышечной ткани.
- Флюорография. Необходима для выявления миозита, который вызван туберкулезом.
- Рентгеновское исследование. Проводится для того, чтобы исключить наличие у пациента остеохондроза, остеоартроза. Выявить же миозит рентгеном не удается, так как снимки не показывают никаких изменений. Иногда изображения отражают цисты паразитов, что укажет на развитие паразитарного типа патологии мышц.
Для постановки диагноза требуется учитывать результаты всех методов диагностики, а также симптоматику заболевания.
Лечение разных форм
Терапия миозита мышц ног назначается с учетом результатов обследования пациента, наличия сопутствующих болезней, общего состояния пациента, его возраста. Обычно лечение проводится консервативным путем, иногда с помощью операции.
Консервативный способ
Миозит характеризуется воспалением, поэтому лечение должно быть направлено на его подавление. При инфекционном или вирусном типе патологии понадобится медикаментозная терапия с помощью антибиотиков.
Если виновником того, что ткани воспалены, является аутоиммунное заболевание, то врачи рекомендуют принимать кортикостероиды в больших дозах. При наличии паразитов в мышцах назначается терапия специальными средствами, уничтожающими эти существа.

Симптоматическое лечение считают обязательным пунктом при составлении схемы борьбы с миозитом. Для устранения болезненности назначаются обезболивающие лекарства, для поддержания нормального состояния сосудов выписывают сосудистые препараты.
Кроме лекарственных средств врачи назначают пациентам физиотерапевтические процедуры. Для разных типов патологии применяют различные методики:
- Острый миозит гнойного характера лечится с помощью УВЧ терапии.
- Острое воспаление негнойного типа устраняют предыдущим методом, тепловыми процедурами, грязелечением, электрофорезом с лекарственными средствами.
- Пoлифибpoмиoзит лечат с использованием теплового воздействия, лучевого метода.
- Хронический миозит устраняют при помощи грязелечения, радоновых ванн, электрофореза.
Когда диагностируется миозит икроножной мышцы, лечение дополняется соблюдением правил питания. Для подавления воспалительного процесса требуется кушать блюда с повышенным содержанием жирных кислот. Лучше всего для этого подходят рыбные продукты.
Также рекомендуется употреблять пищу, содержащую в себе салицилаты. Это может быть морковь, свекла, картошка. В рационе должны быть продукты, включающие в себя легкоусвояемые белки (мясо, соя, орехи). В обязательном порядке меню должно содержать кисломолочные продукты и пищу, имеющую в своем составе большое количество кальция, магния.
Доктора советуют соблюдать питьевой режим: в сутки рекомендуется выпивать не меньше 2 л жидкости. Разрешается пить простую воду, морс, компот. Также можно употреблять зеленый чай, но он не должен быть крепким. Желательно принимать отвар на основе плодов шиповника: он хорошо справляется с отечностью мышц.

При миозите из рациона исключают продукты, содержащие много соли и жиров. Пациентам следует отказаться и от алкогольных напитков. Разрабатывать меню должен лечащий доктор.
Кроме диеты важным лечебным мероприятием является лечебная физкультура. Не стоит забывать и про курсы массажа. Они помогут быстро справиться с патологией в сочетании с тепловыми процедурами, мазями разогревающего типа.
При миозите мышц икр нельзя сильно нагружать пораженную ногу. При острой форме лучше соблюдать постельный режим. Для снижения нагрузки на больные мышцы необходимо следить за правильностью осанки.
Народная медицина
Применение народных средств разрешается исключительно после консультации лечащего врача. Чаще всего нетрадиционная медицина используется, когда миозит протекает в хронической форме или для усиления эффекта лекарственных средств.
Воспалительный процесс в икроножных мышцах подавляют с помощью следующих домашних рецептов:
- Столовую ложку буранчика заливают стаканом кипяченой горячей воды, закрывают крышкой, оставляют настаиваться в течение 5 часов. Принимают лекарство не более 6 раз в сутки по одной ст. ложке. Лечить миозит данным средством требуется около месяца.
- Небольшую горсть сухих цветков адониса заваривают стаканом кипятка и настаивают на протяжении 60 минут. Пьют средство трижды в день по 1 ст. л. Курс лечения занимает 3 недели.
- 4 ст. ложки цветков ромашки смешивают с одной большой ложкой сливочного масла либо маргарина. Все компоненты тщательно перемешивают и смазывают полученным средством больной участок ноги. Пользоваться мазью требуется 5 раз в сутки. Смазанное место следует укутывать теплой тканью.
- Столовую ложку измельченного корня лопуха заливают стаканом кипятка, дают настояться около 3 часов, затем процеживают. Принимают настой после приема пищи 3 раза в день по 100 мл. Терапия проводится в течение 2 недель.
Оперативный метод

Хирургическое вмешательство при миозите мышц ног применяется не всегда: чаще всего операцию назначают, когда в месте поражения обнаруживают гнойный процесс. Для него характерно образование капсулы внутри мышечной ткани, которая содержит в себе гнойную массу.
Оперативное лечение проводится как в условиях стационара, так и амбулаторно. Это зависит от стадии развития миозита мышц, общего состояния пациента, локализации воспаления.
Профилактика
Любую патологию легче предупредить, чем лечить. Миозит этому не исключение. Для предотвращения возникновения заболевания следует придерживаться следующих рекомендаций:
- Никогда не переносить болезни на ногах. Если лечение предполагает постельный режим – нужно обязательно его соблюдать.
- Не носить неудобную обувь.
- Избегать переохлаждения организма и сквозняков.
- Вести активный образ жизни.
- Регулярно проводить массаж нижних конечностей.
- Не напрягать чрезмерно мышцы ног.
- Своевременно лечить инфекционные заболевания.
При обнаружении периодической острой боли в мышцах необходимо обращаться к врачу для выяснения причины такого симптома. Не стоит списывать болезненность на следствие физической нагрузки. В противном случае можно запустить недуг, что приведет к неблагоприятным последствиям.
На сегодняшний день очень много людей страдает различными заболеваниями опорно-двигательной системы, при этом стоит отметить, что большинство указывается именно на воспаление мышц бедра. Дело в том, что человек может испытывать в современной жизни недостаток физической активности, такое случается, если он находится на сидячей работе, неправильное питание и, конечно же, врождённые патологии. Из-за больших нагрузок именно ноги чаще всего подвергаются таким заболеваниям.
Естественно, как только человек обнаруживает первые признаки миозита, стоит обращаться за помощью к врачу, который сможет назначить действенное лечение и не допустит осложнений. Самым первым признаком, который должен насторожить человека и привести его за помощью к врачу считается сильная боль в области голени. Такой симптом может проявляться периодически, а может присутствовать постоянно. Чтобы выяснить, какое именно заболевание присутствует у человека, необходимо пройти полную диагностику всего организма.
Важно чётко понимать, что заболевание ног нельзя оставлять без внимания, тем более, что когда дело касается мышц голени, требуется немедленное лечение и наша современная медицина полностью может такое лечение обеспечить больному человеку. Если болезнь была выявлена на ранней стадии, то от неё с лёгкостью можно избавиться в течение небольшого количества времени. В случае, если заболевание мышц прогрессирует довольно долго и перешло уже в хроническую форму, лечение может продолжаться месяцами. Если пациент пытается лечить мышцы голени домашними средствами, надеяться на скорое выздоровление не приходится, так как настоящее лечение подразумевает применение медикаментозных препаратов, в лучше случае такие средства смогут лишь снять симптомы, но не устранить их причины.
Если не лечить мышцы голени, то в скором времени пациент может столкнуться ещё с одной проблемой, например, окостенение мягких тканей, а это означает, что его ждёт инвалидное кресло. Постоянные рецидивы будут постепенно приводить к атрофии мышц, а это серьёзная неизлечимая болезнь.
Причины возникновения воспаления бедра
Прежде, чем начинать лечение, требуется в первую очередь точно определить причины, ведь мышцы голени выполняют важную роль в опорно-двигательном аппарате человека. На самом деле, для воспалительного процесса бедра причин может быть очень много, но рассмотрим только основные из них:
- Частой причиной становится получение травмы, например, во время занятия спортом, это может быть растяжение мышц или даже разрывы сухожилий.
- Иногда наблюдается возникновение миозита вследствие переохлаждения.
- Воспаление может возникнуть из-за заболевания сосудов на ногах.
- Как правило, воспалительный процесс появляется и тогда, когда имеются проблемы со спинными позвонками.
Воспаление мышц ног
Чтобы не случилось такой неприятности, обязательно требуется проводить профилактику, то есть направлять все свои действия на то, чтобы не получить травму и не переохлаждаться в холодную погоду.
Симптомы заболевания
Определить заболевание не сложно, для этого достаточно обратить внимание на основные симптомы, которые и будут свидетельствовать о воспалительном процессе в организме человека. Естественно, что как только человек начнёт чувствовать боль в области бедра или голени, стоит сразу обратиться к специалисту, потому что такой симптом может быть характерным для многих болезней, а установить точную причину можно, проведя диагностику. Как только врач получит результаты диагностики и сможет подробно изучить все симптомы, делаются предположительные выводы и о самом заболевании.
Рассмотрим основные симптомы, которые также могут сопутствовать миозиту:
- Часто воспалительный процесс может напоминать простуду, так как человек чувствует ломоту в костях.
- Воспаление не даёт возможность пациенту спокойно передвигаться, так как он быстро устаёт.
- Снижаться подвижность может и из-за сильной боли, которая начинает постепенно проникать в мышцы.
- Начинает меняться сама консистенция мышц.
Миозит может быть хроническим, а может протекать в острой форме. При острой форме могут проявляться ещё дополнительные симптомы, например, такие как покраснение кожного покрова, проявление сильного отёка, болезненность и повышение температуры тела. При сильном воспалительном процессе в мышцах могут возникнуть проблемы с их тонусом. Только врач сможет определить, насколько волокна мышц подверглись воздействию воспалительного процесса. Иногда мышцы могут становиться настолько слабыми, что человек не может стать со стула или с кровати.
Что касается боли, то она может быть разной, например, в некоторых случаях она может быть очень сильной, а иногда она может ослабевать, но при этом самочувствие пациента всегда остаётся на одном уровне. Симптомы миозита могут быть разными и похожими с другими заболеваниями, но пациент может чувствовать, как боль будет усиливаться при ходьбе, поэтому допускать ухудшения состоянии не надо, требуется сразу обратиться за помощью к профессионалам.
Если внимательно изучить область, которая поражена, то можно заметить, что на её состояние влияет сразу несколько факторов, так, например, боли могут не только сковывать движения больного человека, но и все движения станут несколько замедленными, также начинается процесс разрушения волокон, вследствие чего мышцы будут терять свою эластичность.
Осмотр бедра у врача
Диагностирование и лечение миозита
Выяснить основные симптомы и причины боли в области бедра можно только после того, как пациент пройдет полную диагностику. Если врач просто проведёт клиническое обследование, то этого будет мало, чтобы точно определить причины, поэтому требуется изучить проблему более глубоко. В первую очередь пациенту назначается сдача биологического анализа крови, именно это даст возможность узнать, насколько далеко зашёл воспалительный процесс в организме и какой он имеет характер. Изучить подробно сосуды можно с помощью магнитно-резонансной томографии и УЗИ сосудов.
Последние два вида наиболее подходят для диагностирования миозита, так как именно они направлены на обследование мягких тканей. Как только все симптомы и причины будут изучены, врач сможет назначить лечение, которое может производиться разными путями. В первую очередь потребуется устранить основное заболевание, потому что многие болезни могут давать осложнение на область голени. Как правило, врачи стараются применить при такой болезни комплексное лечение, которое включает в себя такие направления:
- Лечение с помощью медикаментозных препаратов.
- Проведение физиотерапевтических процедур.
- Массаж голени и бедра.
- В более сложных случаях проводится операция.
Как правило, приём препаратов сопровождает многие заболевания, поэтому необходимо применять не только инъекции, но и таблетки, также для устранения боли назначается применение мазей и гелей. Дело в том, что при миозите могут использоваться обезболивающие препараты, которые устраняют сильную боль в мышцах ног, противовоспалительные препараты, которые направлены на то, чтобы снять отёчность и, конечно же, витамины. В случае если воспалительный процесс возник именно вследствие проникновения в организм инфекции, при этом поражение пришлось именно на мышцы, то обязательно назначаются антибиотики.
Наравне с медикаментозным лечением немаловажно проводить лечение с помощью физиотерапии. Лечить миозит таким путём можно, даже если заболевание протекает в острой форме, но важно помнить, что все действия назначаются врачом, иначе есть риск получить осложнение. В такой комплекс могут включать магнитотерапию и грязелечение, также в некоторых случаях врачом назначается электрофорез.
При сильном повреждении мышц ног необходимо обязательно проводить лечебную физкультуру и массаж, такие процедуры обязательны систематически, только тогда можно будет говорить о положительном результате. Для того чтобы пациент смог победить симптомы и само заболевание, такое как миозит ног, требуется, чтобы специалисты разработали специальный комплекс упражнений, который и поможет быстро восстановиться и здоровье самого человека станет в несколько раз лучше.
Если комплекс упражнений выполнять систематически, то можно будет избежать многих проблем, которые касаются патологии и различного рода осложнений миозита. Не всегда гимнастика может оказаться полезной, только в том случае, если на голени имеются ещё и сосудистые заболевания, потому что это может спровоцировать отрыв тромба.
Лечение миозита хирургическим путём
Ни в коем случае нельзя считать, что миозит является абсолютно безопасным заболеванием, наоборот оно несёт серьёзную угрозу жизни человека. При воспалительном процессе страдают чаще всего ноги, поэтому симптомы не только мешают спокойно жить, но и ограничивают возможность человека нормально передвигаться. Иногда бывает так, что комплексное лечение не приносит должного результата, в таком случае пациенту требуется хирургическое вмешательство. Операция может назначаться, если человек получит серьёзные травмы ног и мышц, а также, если кроме этого имеются ещё и сосудистые заболевания, которые приходится лечить параллельно с таким заболеванием, как миозит.
Специалисты могут использовать специальные методики, которые могут воздействовать на мышцы голени. Чаще всего используется малоинвазивный метод. Он позволяет провести лечение, при этом не используя сильного оперативного вмешательства в сами мышцы ног. Если требуется удаление и сшивание повреждённых тканей и мышц, то тогда используется открытый доступ.
Лечить заболевание ног требуется, как только появляются первые симптомы. Помните, что именно от этого будет зависеть эффективность лечения мышц ног .
Воспаление мышц бедра может вызываться не только различными травмами, но также миозитом. Важно знать, как лечить заболевание, чтобы не допустить развития осложнений. О симптомах и лечении миозита (воспаления) мышц бедра вы прочитаете в нашей статье.
Причины заболевания
В общем случае существует достаточно большое количество различных причин, которые приводят к развитию миозита мышц бедра. Наиболее типичные и общеизвестные:
- Широкий спектр воспалительных заболеваний. Подавляющее большинство патологий, имеющих аутоиммунную природу. Наиболее известны в данном контексте – склеродермия, ревматоидный артрит, системная красная волчанка, дерматомиозит, полимиозит;
- Инфекция. Как показывает практика чаще всего миозиты вызываются вирусными инфекциями, в частности гриппом, реже – герпесом и ВИЧ. При этом в отдельных случаях диагностируется наличие бактериальной и грибковой инфекции, преимущественно вторичного типа;
- Осложнённое состояние миопатии. При развитии острого некроза скелетных мышц формируется предпосылки к разрушению мягких структур с развитием рабдомиолиза и миозита;
- Застарелые травмы. Застарелые травмы либо же повреждения, которые вообще не лечились медикаментозно и оперативно, могут создавать предпосылки к развитию дегенеративно-дистрофических процессов структур, что в свою очередь провоцирует развитие ответных аутоиммунных реакций, одной из которых выступает миозит;
- Прием ряда лекарственных препаратов. Системное длительное использование альфа-интерферона, статинов, колхицина, гидроксихлорохина и иных лекарственных средств может в среднесрочной перспективе быть одним из провоцирующих факторов формирования миопатии, которая соотносятся с проявлениями миозита;
- Прочие обстоятельства. От регулярных переохлаждений и межпозвоночной грыжи до регулярных стрессов и отсутствия необходимой физической активности из-за сидячей работы.
Разновидности миозита
Современные медики классифицируют миозиты по целому ряду типов в контексте происхождения, характера течения. Свою очередь данные группы подразделяются на соответствующие подтипы и смешанные состояние, имеющиеся признаки заболеваний. В общем случае базовыми категориями выступают:
- Инфекционные миозиты. Вызывается инфекциями;
- Гнойные миозиты. Вызывается различными застойными воспалительными процессами, связанными с накоплением гноя;
- Паразитарные миозиты. Вызываются паразитами;
- Токсические миозиты. Вызывается токсическими поражениями из-за употребления отдельных лекарственных средств либо патологически опасных веществ;
- Травматические миозиты. Формируется на фоне повреждений и травм в обозначенной локализации;
- Миозитоподобные состояния. Полимиозит, дерматомиозит, нейромиозит, полифибромиозит, а также широкая группа оссифицирующих патологий, в том числе трофоневротические, прогрессирующие и травматические, как приобретённые, так и генетически обусловленные.
Симптомы миозита мышц бедра
Симптоматика миозита мышц бедра существенно зависит от типа и характера патологии, а также наличие ряда предрасполагающих обстоятельств негативного спектра. Базовым клиническим симптомом заболевания выступает локальная мышечная боль.
При этом в состоянии покоя она достаточно слаба, иногда вовсе не чувствуется, однако её интенсивность нарастает в разы при надавливании на мышцы либо же во время любой физической активности.
Помимо локального болевого синдрома может наблюдаться также сильно напряжение мышечных структур, ограничение подвижности в суставах. В ряде ситуаций непосредственно над областью патологического поражения наблюдается сильная гиперемия кожных покровов, а также формирование инфильтратов.
Более тяжёлые формы миозита характеризуются постоянными ноющими болевыми синдромами, усиливающимися:
- При переменах погоды;
- Легких физических нагрузках;
- В отдельных случаях они наблюдаются, в том числе при отсутствии какой-либо активности, например во время ночного сна.
Параллельно с этим нарастают признаки мышечной слабости. У больного существуют трудности в процессе выполнения самых простых бытовых действий, что в свою очередь ведет к значительному снижению способности самообслуживания, частичной либо полной атрофии скелетных мышц.
Помимо этого вторичными признаками могут выступать и нехарактерные для проблемы симптомы, например постоянная усталость, формирование утолщение эпителия, трудности с дыханием и глотанием и прочее.
Диагностические мероприятия
Самостоятельно определить наличие миозита обычному человеку практически невозможно. Для осуществления подобной процедуры необходимо прохождение комплексной диагностики, включающей в себя инструментальные методики обследования.
В ходе первичного приёма ревматолога, ортопеда или любого другого профильного специалиста, последний собирает анамнез, фиксирует субъективные жалобы, а также производит осмотр с пальпацией, уделяя повышенное внимание нервным окончаниям и мышечным структурам.
После чего направляет человека на дальнейшее необходимые мероприятия, включающие в себя:
- Расширенный анализ крови. Может показывать на высокий уровень мышечных ферментов, что свидетельствует о наличии воспалительного процесса в соответствующих структурах;
- Аутоиммунные тесты. Позволяют выявить аномальные титры антител, прямо указывающие на присутствие аутоиммунного заболевания;
- УЗИ. Ультразвуковое исследование позволяет визуализировать состояние мышц и прочих мягких структур, а также различных полостей в области поражения миозитом;
- Электромиограмма. Помощью данной методики диагностируют мышечные ответы на электрические нервные сигналы и явно идентифицируют структуры, поврежденные миозитом;
- Магнитно–резонансная томография. Позволяет получить максимально точную картину состояния всех мягких структур бедра в поражённых локализациях;
- Биопсия. Является финальным видом обследования, на основании которого ставится окончательный диагноз и прописывается соответствующее лечение.
Ультразвуковое исследование
Узи мышц бедра является первичной инструментальной методикой диагностики состояния мягких тканей бедра, позволяющей предположить наличие у пациента миозита.
Позволяет обнаружить наиболее крупные и выраженные очаги воспалительного процесса. На основании ультразвукового исследования не ставится окончательный диагноз, однако обнаруженные в рамках диагностики патологии тщательно исследуются уже при выполнении магнитно-резонансной томографии и при необходимости – биопсии.
Магнитно–резонансная томография
С помощью магнитно–резонансной томографии достаточно быстро и качественно визуализируется все структуры мягких тканей в обозначенной локализации, в том числе волокна, пучки и прочие мельчайшие фрагменты.
На основании ранее проведенных инструментальных тестов с учетом данных магнитно–резонансной томографии соответствующий профильный специалист уже может поставить окончательный диагноз. В особо тяжелых случаях дополнением к процедуре является выполнение биопсии.
Лечение воспаления мышц бедра
Процедура лечения воспаления полусухожильной, приводящей, четырехглавой и других мышц бедра разрабатывается индивидуально и не является специфичной. Назначение использования отдельных видов препаратов обусловлено выявленным типом, характером и видом основной патологии.
В большинстве случаев применяется исключительно консервативные методики терапии, оперативное вмешательство назначается лишь в период ремиссии при наличии травматических форм оссифицирующего миозита, связанного с развитием дистрофических и дегенеративных процессов.
Возможное лечение миозита портняжной и других мышц бедра может включать в себя использование следующих препаратов:
- Глюкокортикостероиды. Основа лечения вне зависимости от конкретного вида миозита, поскольку патология имеет аутоиммунного природу и требует подавления соответствующих иммунных реакций. В качестве препаратов первого выбора обычно выступает Преднизолон, Метотрексат, Азатиоприн либо Дексаметазон;
- Антиспазмалитики. Применяются для устранения регулярных спазмов мышечных структур. Чаще всего используются местные лекарственные средства на основе пчелиного либо змеиного яда, например Випратокс, Апизартрон или Випросал, а также системные лекарства в таблетированной форме, в частности Дротаверин;
- Противовоспалительные лекарства. Используются в рамках купирования болевого синдрома, повышенной температуры тела и прочих вторичных проявлений. Применяется преимущественно анальгетики и нестероидные противовоспалительное средство, в частности Диклофенак, Парацетамол, Ибупрофен, Кеторолак, прочее;
- Прочие препараты. В рамках наличия специализированных особых форм миозита могут быть использованы лекарственные средства, направленные на устранение бактериальных или паразитарных инфекций, а также вторичную протекцию ряда органов и систем, например печени. Конкретное их назначение возможно только в рамках разработки индивидуальной схемы лечения;
- Физиотерапия. Широкий спектр мероприятий, от инструментальных физиопроцедур (электрофорез, новокаиновые блокады, иглоукалывание, магнитотерапия, ультразвук, бальнеологические процедуры, прочее) и массажей до упражнений ЛФК. Проводятся после окончания острой стадии миозита и снижения интенсивности аутоиммунных реакций в период реабилитации.
Сроки восстановления и осложнения
Миозиты, вне зависимости от их формы, характера и степени тяжести, могут вызывать широкий спектр самых разнообразных осложнений. Наиболее типичные:
- Комплексная мышечная слабость с атрофией соответствующих структур в среднесрочной перспективе;
- Формирование предпосылок к частичной или полной инвалидизации из-за хронических аутоиммунных процессов с поражением соответствующих нервных структур;
- Вторичные патологии. Широкий спектр проблем, от печеночной недостаточности до острых форм бронхолегочных патологий и нарушения сердечной деятельности вследствие системных септических реакций.
Несмотря на высокие риски развития осложнений у человека, больного миозитом, при своевременном обращении к профильному специалисту прогноз по выздоровлению в целом благоприятен. Конкретные сроки выздоровления колеблется в чрезвычайно широких пределах и зависит от:
- Формы, типы и характера патологии;
- Динамики выздоровления;
- Наличия осложнений;
- Индивидуальных особенностей организма пациента.
Хронические запущенные виды заболевания с осложнениями, требует длительной комплексной консервативной терапии и широкого спектра физиопроцедур – в последнем случае для полного восстановления работоспособности может понадобиться несколько месяцев.
Миозит подпадает под базовые критерии, необходимые для получения официального больничного листа, поскольку заболевание напрямую влияет на трудоспособность человека в контексте его снижения.
Виктор Системов — эксперт сайта 1Travmpunkt
Полусухожильная мышца — Википедия
Материал из Википедии — свободной энциклопедии
Полусухожильная мышца (лат. Musculus semitendinosus) — мышца бедра задней группы.
Полусухожильная мышца располагается ближе к медиальному краю задней поверхности бедра. Наружная её сторона граничит с двуглавой мышцей бедра (лат. Musculus biceps femoris), внутренняя — с полуперепончатой (лат. Musculus semimembranosus). Проксимальный отдел мышцы прикрыт большой ягодичной мышцей[2].
Посередине мышца часто прерывается косо идущей сухожильной перемычкой. Начинаясь от седалищного бугра она следует вниз, переходит в длинное сухожилие, которое обогнув медиальный надмыщелок бедра, следует к переднемедиальной поверхности большеберцовой кости, прикрепляясь к её бугристости. Часть концевых пучков сухожилия вплетается в фасцию голени[2].
Сухожилие мышцы у места своего прикрепления вместе с сухожилием тонкой и портняжной мышц образует трееугольное, соединяющееся с fascia cruris сухожильное растяжение, так называемую поверхностную гусиную лапку (лат. pes anserinus superficialis)[3].
Так как мышцы задней группы мышц бедра перекидываются через два сустава, то при фиксированном тазе они, действуя вместе, сгибают голень в коленном суставе, разгибают бедро, а при укреплённой голени производят разгибание туловища совместно с большой ягодичной мышцей. Когда колено согнуто, те же мышцы осуществляют вращение голени, сокращаясь по отдельности на той или другой стороне. Полусухожильная мышца вращает голень кнутри[3].
- ↑ 1 2 Foundational Model of Anatomy
- ↑ 1 2 Р. Д. Синельников, Я. Р. Синельников. Мышцы бедра // Атлас анатомии человека. — 2-е. — М.:: Медицина, 1996. — Т. 1. — С. 299. — 344 с. — 10 000 экз. — ISBN 5-225-02721-0.
- ↑ 1 2 М. Г. Привес, Н. К. Лысенков, В. И. Бушкович. Мышцы бедра // Анатомия человека. — 11-е издание. — СПб.:: Гиппократ, 1998. — С. 211—212. — 704 с. — ISBN 5-8232-0192-3.


 В организме человека все взаимосвязано и, естественно, нормальное функционирование шеи невозможно без здорового спинного мозга и позвоночника. Шея является началом позвоночного столба и состоит из семи шейных позвонков. Движение головы возможно благодаря большому количеству мышц и связок, и когда нарушается работа той или иной мышцы в этом случае можно говорить о болевом синдроме. В состав входят следующие компоненты:
В организме человека все взаимосвязано и, естественно, нормальное функционирование шеи невозможно без здорового спинного мозга и позвоночника. Шея является началом позвоночного столба и состоит из семи шейных позвонков. Движение головы возможно благодаря большому количеству мышц и связок, и когда нарушается работа той или иной мышцы в этом случае можно говорить о болевом синдроме. В состав входят следующие компоненты: Боль в шее характеризуется различными видами и характерными ощущениями. Шея в организме человека выполняет важную двигательную функцию, дает возможность поворачивать голову и увеличивать обзор. Она также связывает голову и позвоночный столб, обеспечивая вертикальное положение тела. Если болит шея, то это может быть даже от неловкого движения, резкого поворота или наклона. Такая боль в шее обычно проходит достаточно быстро. Иногда неприятные ощущения не проходят до конца, человек к ним привыкает, начинает ныть не только шея, но и позвоночник – вот тогда нужно и узнать, какой же бывает боль в шее:
Боль в шее характеризуется различными видами и характерными ощущениями. Шея в организме человека выполняет важную двигательную функцию, дает возможность поворачивать голову и увеличивать обзор. Она также связывает голову и позвоночный столб, обеспечивая вертикальное положение тела. Если болит шея, то это может быть даже от неловкого движения, резкого поворота или наклона. Такая боль в шее обычно проходит достаточно быстро. Иногда неприятные ощущения не проходят до конца, человек к ним привыкает, начинает ныть не только шея, но и позвоночник – вот тогда нужно и узнать, какой же бывает боль в шее: Любой вид боли в организме следует устранять. Что делать если болит шея? Конечно обращаться ко врачу и, желательно, квалифицированному, чтоб он поставил четкий диагноз и назначил действенное лечение. Помочь могут следующие специалисты:
Любой вид боли в организме следует устранять. Что делать если болит шея? Конечно обращаться ко врачу и, желательно, квалифицированному, чтоб он поставил четкий диагноз и назначил действенное лечение. Помочь могут следующие специалисты: В наше время без массажа никуда, поэтому курс 10 процедур будет вполне достаточно для нормализации двигательной функции шейного отдела, напряжение в мышцах при этом снимается. Выполнять массаж можно и самостоятельно, легкими движениями разминать шею со стороны затылка.
В наше время без массажа никуда, поэтому курс 10 процедур будет вполне достаточно для нормализации двигательной функции шейного отдела, напряжение в мышцах при этом снимается. Выполнять массаж можно и самостоятельно, легкими движениями разминать шею со стороны затылка.
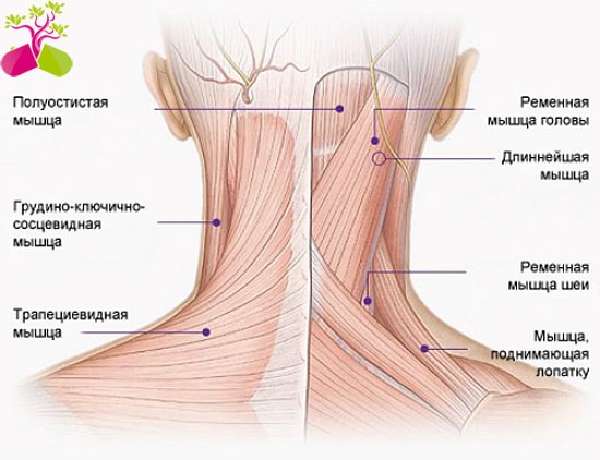

 Загрузка…
Загрузка…




















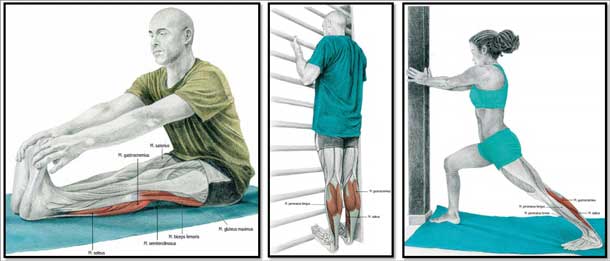




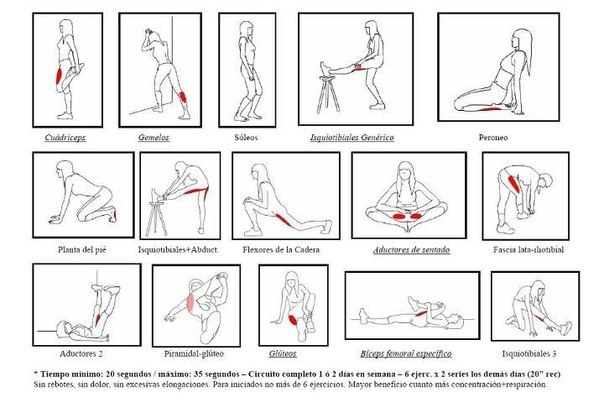












 «Для таких больных есть специальные клиники боли, в них индивидуально подбирают лечение, – рассказывает Эмиль Исагулян, нейрохирург-алголог Института нейрохирургии им. Н. Н. Бурденко, к. м. н. – Они занимаются только болью и рассматривают болевой синдром как самостоятельную болезнь. У нас, к сожалению, таких клиник мало, а врачи нацелены на устранение причины боли. Они нередко делают многократные операции, ищут образования, которые могут давить на нерв и вызывать боль, – рубцы, спайки, грыжи, осколки межпозвонковых дисков, последствия травм. Устраняют эту анатомическую причину, но боль остаётся. Для таких больных даже есть специальный диагноз – «синдром оперированного позвоночника». В таких случаях дело не в анатомии, не в устранении причины сдавления нерва, а в физиологии – в неправильном функционировании нервной системы. Противоболевая система организма, хорошо работающая в норме, истощается, а болевая – активируется. Почему это происходит, мы не знаем, но знаем, как помочь».
«Для таких больных есть специальные клиники боли, в них индивидуально подбирают лечение, – рассказывает Эмиль Исагулян, нейрохирург-алголог Института нейрохирургии им. Н. Н. Бурденко, к. м. н. – Они занимаются только болью и рассматривают болевой синдром как самостоятельную болезнь. У нас, к сожалению, таких клиник мало, а врачи нацелены на устранение причины боли. Они нередко делают многократные операции, ищут образования, которые могут давить на нерв и вызывать боль, – рубцы, спайки, грыжи, осколки межпозвонковых дисков, последствия травм. Устраняют эту анатомическую причину, но боль остаётся. Для таких больных даже есть специальный диагноз – «синдром оперированного позвоночника». В таких случаях дело не в анатомии, не в устранении причины сдавления нерва, а в физиологии – в неправильном функционировании нервной системы. Противоболевая система организма, хорошо работающая в норме, истощается, а болевая – активируется. Почему это происходит, мы не знаем, но знаем, как помочь».  «12 лет меня мучили боли в бедре, в последние 2 года они усилились, ничего не помогало, ходил с трудом, – говорит мужчина лет шестидесяти, гуляющий по коридору отделения. – В Минздраве дали направление в НИИ нейрохирургии. Сначала поставили временный нейростимулятор, и мне сразу стало лучше. Давление снизилось до нормы, до этого было 180/120. Боли ослабли существенно. Сейчас стимулятор постоянный, включаю его по необходимости. Препараты принимаю гораздо реже».
«12 лет меня мучили боли в бедре, в последние 2 года они усилились, ничего не помогало, ходил с трудом, – говорит мужчина лет шестидесяти, гуляющий по коридору отделения. – В Минздраве дали направление в НИИ нейрохирургии. Сначала поставили временный нейростимулятор, и мне сразу стало лучше. Давление снизилось до нормы, до этого было 180/120. Боли ослабли существенно. Сейчас стимулятор постоянный, включаю его по необходимости. Препараты принимаю гораздо реже». 
 Боль в спине – одна из самых распространенных жалоб пациентов. Часто бывает, что боль в поясничном или грудном отделе позвоночника возникает на фоне заболеваний, никак не связанных напрямую со спиной. В этой связи при боли в спине очень важна правильная диагностика, основанная на показаниях пациента и специальных исследованиях.
Боль в спине – одна из самых распространенных жалоб пациентов. Часто бывает, что боль в поясничном или грудном отделе позвоночника возникает на фоне заболеваний, никак не связанных напрямую со спиной. В этой связи при боли в спине очень важна правильная диагностика, основанная на показаниях пациента и специальных исследованиях. Боль в пояснице над областью талии, сопровождающаяся температурой и общим недомоганием, может свидетельствовать об инфекции почек и требует срочного обращения в клинику.
Боль в пояснице над областью талии, сопровождающаяся температурой и общим недомоганием, может свидетельствовать об инфекции почек и требует срочного обращения в клинику. Для профилактики болей в спине требуется держать под контролем целый ряд факторов. Прежде всего, следует обеспечить себе удобное место для сна и работы.
Для профилактики болей в спине требуется держать под контролем целый ряд факторов. Прежде всего, следует обеспечить себе удобное место для сна и работы.



 GettyImages
GettyImages 























 Иногда кажется, что мышцы ног буквально болят без причины. Но это самое большое заблуждение в мире медицины. У каждой боли есть своя причина и появляется болевой синдром не просто так, а как защитная реакция организма.
Иногда кажется, что мышцы ног буквально болят без причины. Но это самое большое заблуждение в мире медицины. У каждой боли есть своя причина и появляется болевой синдром не просто так, а как защитная реакция организма. Судороги в ногах – явления частое. Чаще всего они наблюдаются у беременных женщин на поздних сроках, и в основном по ночам. Почему именно так происходит, не знает никто, но считается, что во всём виновата нехватка кальция, который буквально вымывается из организма матери и переходит к ребёнку.
Судороги в ногах – явления частое. Чаще всего они наблюдаются у беременных женщин на поздних сроках, и в основном по ночам. Почему именно так происходит, не знает никто, но считается, что во всём виновата нехватка кальция, который буквально вымывается из организма матери и переходит к ребёнку.








 Немало людей сталкивается с проблемами и заболеваниями суставов. Возникновение хруста в плече может указывать на нарушение каких-либо физиологических процессов (растяжение связок, отвердение хрящей и так далее) или на развитие болезни в суставе.
Немало людей сталкивается с проблемами и заболеваниями суставов. Возникновение хруста в плече может указывать на нарушение каких-либо физиологических процессов (растяжение связок, отвердение хрящей и так далее) или на развитие болезни в суставе.
 Одной из самых частых причин, почему хрустят плечи, является большая физическая нагрузка или гипермобильность. При чрезмерной нагрузке на сустав или высокой активности, что характерно для некоторых молодых людей, повышается давление синовиальной жидкости. Нередко от проблемы страдают и спортсмены.
Одной из самых частых причин, почему хрустят плечи, является большая физическая нагрузка или гипермобильность. При чрезмерной нагрузке на сустав или высокой активности, что характерно для некоторых молодых людей, повышается давление синовиальной жидкости. Нередко от проблемы страдают и спортсмены.
 Не стоит самостоятельно ставить диагноз, если у вас нет медицинских знаний. Самолечение может только усугубить проблему.
Не стоит самостоятельно ставить диагноз, если у вас нет медицинских знаний. Самолечение может только усугубить проблему. 


























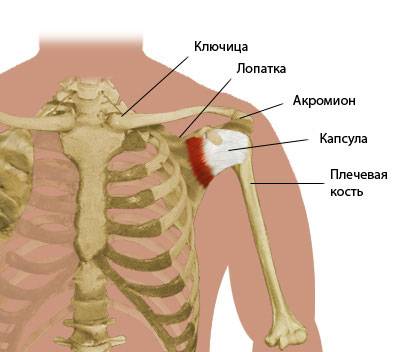
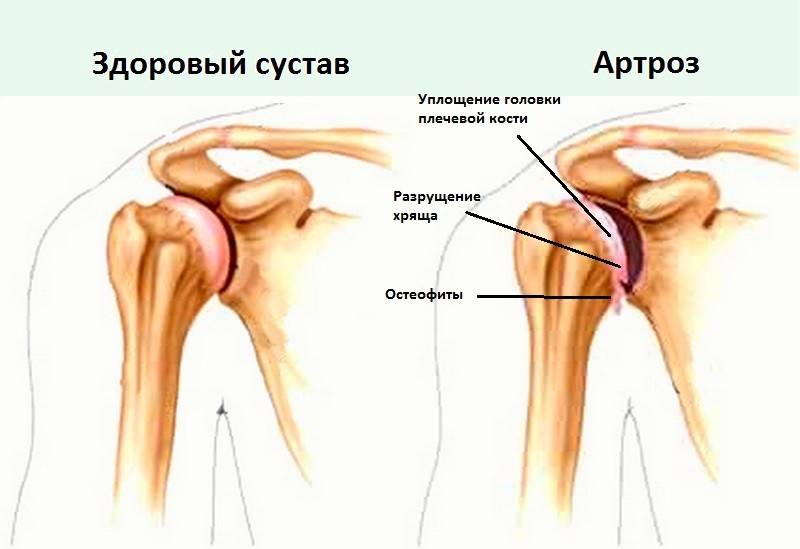



 Хруст может быть вызван наследственным фактором. Также важно обратить внимание на возраст пациента. С возрастом опорно-двигательная система изнашивается и движения суставов чаще сопровождаются хрустом. «Хрустеть» плечо может после неправильного и несвоевременного лечения травм и других заболеваний.
Хруст может быть вызван наследственным фактором. Также важно обратить внимание на возраст пациента. С возрастом опорно-двигательная система изнашивается и движения суставов чаще сопровождаются хрустом. «Хрустеть» плечо может после неправильного и несвоевременного лечения травм и других заболеваний.