Симптомы артроза и артрита – симптомы, методы профилактики и лечения заболеваний суставов
Артрит и артроз (заболевания суставов)
 Причины артрита
Причины артрита
Симптомы артрита
Лечение артрита
Артроз
Причины артороза
Симптомы артроза
Лечение артроза
Артрит и артроз по сути – очень схожие по симптомам патологии суставов, сопровождающиеся болезненностью и ограничением движений, но основа артрита – воспаление, а артроза – разрушение сустава. Это не диагнозы, это следствие какого-либо заболевания. Диагноз ставится с учетом причины этого состояния суставов, например, реактивный артрит (воспаление сустава в ответ на инфекцию в другом органе) или остеоартроз.
Болезни суставов принято делить на воспалительные – это и есть артриты, невоспалительные – это артрозы, и боли в суставах в следствии опухолей и других нарушений – артралгии.
Артрит
Артритом принято называть любое воспаление сустава (название “артрит” происходит от греческого слова arthron, что и означает “сустав”, окончание ИТ в медицине означает воспаление). Артрит может иметь травматическое, инфекционное и дистрофическое происхождение.
Поражение одного (артрит) или нескольких суставов (полиартрит) бывает симптомом других заболеваний. Артрит нередко возникает при повторяющихся легких травмах, открытых или закрытых повреждениях суставов. Артрит может развиться при частом физическом перенапряжении и переохлаждении. Различные инфекции (например, кишечные или мочевые) тоже могут вызывать артрит, называемый реактивным. Встречается и ревматоидный артрит, при котором происходит прогрессирующее воспаление нескольких суставов (чаще всего мелких), при этом конечности поражаются симметрично. Часто от этого страдают люди старшего возраста. Причиной артрита может быть также нарушение обмена веществ.
Артрит в его различных формах может характеризоваться разными сочетаниями признаков. Обычно артрит вызывает отек пораженных суставов и боли в них. На начальных стадиях заболевания боль может возникать как при движении и физических нагрузках, так и в определенное время суток (например, ночью или в виде утренней скованности). Если артрит переходит в хроническую форму, боль может стать постоянной. Кроме того, воспалившийся сустав обычно краснеет, распухает и даже деформируется, нарушается его работа, при тяжелых случаях артрита – до полной неподвижности.
Причины артритов
Причины артритов: бактериальная, вирусная или грибковая инфекция, травма, аллергия, нарушение обмена веществ, заболевания нервной системы, недостаток витаминов. Обычно проникновение инфекции в суставы происходит через кровеносную систему из другой части организма, это может произойти при травме, хирургическом вмешательстве или общем снижении иммунитета.
Виды артрита
К артритам относятся:
– инфекционный артрит
– ревматоидный артрит
– подагра
– реактивный артрит
Все они связаны с воспалением синовиальной оболочки – тонкой пленки соединительной ткани, выстилающей сустав изнутри.
К дегенеративным артритам относят травматический артрит, он связан с повреждением суставного хряща, покрывающего концы костей в месте их сочленения.
Симптомы артрита
Для артрита характерны боли в суставе, особенно при движении, нередко имеются ограничения его подвижности, припухлость, изменение формы, иногда кожа над суставом краснеет и появялется лихорадка.
Симптомами инфекционного артрита являются покраснение, припухлость сустава, ощущение боли при надавливании, сустав может быть горячим на ощупь, часто наблюдаются общие симптомы инфекционного заболевания – повышение температуры тела, озноб, боль во всем теле.
Встречаются артрит одного сустава (моноартрит) и многих (полиартрит).
Артрит может начаться внезапно и сопровождаться сильными болями в суставе (острый артрит) или развиваться постепенно (хронический артрит). У некоторых людей наблюдается острая ноющая или тупая боль. Эта боль сравнима с зубной болью. Движение в этом суставе обычно нарушено, наблюдается тугоподвижность.
Лечение артрита
Лечение артритов зависит от формы заболевания. Прежде всего, необходимо устранить его основную причину (инфекция, чрезмерные физические нагрузки, неправильное питание, злоупотребление алкоголем).
Лечение артритов предполагает в первую очередь прием антибиотиков и нестероидных противовоспалительных препаратов, часто вводимых внутрисуставно. Осуществляя лечение артритов, специалисты также уделяют большое внимание физиотерапевтическим процедурам и лечебной гимнастике, необходимой для поддержания подвижности суставов и сохранения мышечной массы.
Подробнее о причинах, симптомах и лечении артрита в статье Артриты – воспаление суставов >>
Артроз
В чем отличие артроза от артрита?
Артроз – хроническое заболевание суставов обменного характера, сопровождающееся изменениями в сочленяющихся поверхностях костей. Более правильное название артроза – остеоартроз.
Основные симптомы артроза: сильная боль в суставе, снижение подвижности сустава. В случае запущенности артроза возникает неподвижность сустава.
Основное отличие артроза от артрита: при артрозе основную деструктивную деятельность выполняют не воспалительные, а дегенеративные процессы в суставном хряще, хрящ разрушается.
Артроз — не воспалительное заболевание и поэтому не имеет ничего общего с артритами или хроническим полиартритом, при которых воспаление сустава основывается на реактивном патологическом изменении суставной жидкости. То же можно сказать и об остром артрите — воспалении суставов, вызванном различными возбудителями инфекции.
Характерные симптомы артроза – боль при нагрузке, стихающая в покое, ограничение подвижности и хруст в суставе, напряжение мышц в области сустава, возможно периодическое появление припухлости, постепенная деформация сустава. Но при этом, в отличии от артрита, нет покраснения сустава, он не горячий на ощупь.
В отличие от артрита, артроз – это заболевание суставов, сопровождающееся в первую очередь разрушением хрящей, а воспаление возникает позже и может быть не постоянным.
На начальных стадиях артроз проявляется в виде неприятных ощущений и похрустывания при сгибании суставов. Когда артроз начинает прогрессировать, появляется боль при движении, физических нагрузках, усиливающаяся к концу дня (за ночь она обычно утихает, и человек, страдающий артрозом, может долгое время не обращать на болезнь внимания). На поздних стадиях артроза полностью нарушается подвижность суставов, а боль мучает человека все чаще.
Артроз очень опасен, и если дегенеративные изменения тканей зашли слишком далеко, врач не сможет восстановить сустав. Обычно удается лишь замедлить прогрессирование болезни, снять воспаление (за счет использования нестероидных противовоспалительных средств) и уменьшить боль. Чтобы артроз не привел к инвалидности, больной должен стараться снизить нагрузку на пораженный сустав и избавиться от лишнего веса, чему способствуют лечебная физкультура и физиотерапевтические процедуры. Артроз в тяжелой форме может потребовать хирургического вмешательства.
Причины артроза
Артроз вызывает патологические изменения суставных тканей, и причины возникновения заболевания до сих пор не до конца изучены. Артроз развивается под влиянием различных генетических (артрозом чаще страдают женщины, а также люди с врожденными заболеваниями костей и суставов) и приобретенных (пожилой возраст, избыточный вес, перенесенные операции на суставах) факторов. Артроз может возникнуть и в результате избыточных нагрузок на суставы или их травм. Принято различать первичный и вторичный артроз. Первичный артроз – результат нарушения процессов регенерации клеток хряща, что может происходить из-за плохого кровоснабжения и питания тканей сустава. Считается, вторичный артроз развивается в уже пораженном суставе, однако провести четкую границу между этими двумя формами сложно.
Артроз может возникнуть в результате интоксикаций, инфекционных заболеваний (например, тиф, сифилис и др.) Также артроз может возникнуть при травмах сустава (перелом суставных концов костей, повреждение суставного хряща), при значительной функциональной перегрузке сустава (например, у артистов балета, грузчиков и др.). Известное значение имеют профессиональные нагрузки (например, артроз у рабочих горячих цехов).
Классификация артрозов
Первичный артроз – составляет примерно 40-50% всех случаев заболевания артрозом. В этом случае болезнь происходит на ранее здоровом суставе, и ее причина – не повреждение сустава, а, например, тяжелая физическая работа.
Вторичный артроз – составляет примерно 50-60% случаев. В этом случае сустав, подверженный артрозу, был деформирован еще до болезни – например, в результате травмы.
Артрозом болеет от 10 до 15 % населения Земли. С возрастом риск появления артроза существенно увеличивается. Часто симптомы артроза обнаруживаются уже в 30-40 лет. 27% людей, старше 50 лет, страдают артрозом. А после 60 лет этой болезнью страдают практически все. Частота встречаемости артроза одинакова среди мужчин и женщин. Исключением является артроз межфаланговых суставов – такой вид артроза встречается чаще всего у женщин.
Чаще всего артроз представляет собой деструктивные изменения в хряще и костной ткани, происходящие с возрастом в результате естественного старения. Красноречива и статистика. По достижению 60-70 лет заболевание артроз диагностируется у 60-70% людей. Слова «артроз» и артрит похожи лишь фонетически, но причины могут быть разными, соответственно, и лечение тоже.
При выделении различий артроза и артрита, важно осознать различное направление, в котором идет деструктивный и деформирующий процесс. Если у вас артроз, то нарушается обмен веществ в суставе, теряется его эластичность, хрящ истончается и каждое движение причиняет боль. Если у вас артрит, то микробы или даже ваша собственная иммунная система ополчилась на сустав, ваш организм работает против его ткани и это становится причиной воспаления, боли и изменений, носящих деформирующий характер. Понять это важно, потому что это определяет лечение. В то время как при артрите будут подавляться инфекция или аутоиммунные процессы, механическое восстановление сустава – основная цель для лечения пациентов с артрозом.
Первый удар принимают на себя коленные суставы, суставы локтей, рук. Таким образом, артроз коленного сустава наиболее распространен. Со временем возникает деформирующий артроз, суставы начинают деформироваться, из-за искривлений пораженные места могут принимать причудливые очертания. Существуют, в частности, такие термины, как «лебединая шея», «пуговичная петля». Если у человека деформирующий артроз и поражены пальцы, то внешне они могут становятся короче.
Деформирующий артроз это болезнь современности, к ней привел нас малоподвижный образ жизни. Природой нам суждено было жить иначе, но автоматизировав процессы, человек «заработал» немало болячек, которыми люди расплачиваются за все полученные блага. Деформирующий артроз поражает, как правило, опорные суставы. Артроз коленного сустава объясним, потому что его особенность в отличие от остальных суставов в больших нагрузках, которые он несет. Природа не позаботилась особо о питании таких перегруженных работой мест. А поскольку собственных сосудов у хрящей коленного сустава нет, то в результате старения или под действием инфекций или травм, он может атрофироваться.
Какие суставы страдают при артрозе?
Наиболее часто встречаются заболевания артрозом суставов нижней половины тела (тазобедренный, коленный, первый плюснефаланговый). Наиболее часто при остеоартрозе поражаются коленный (гонартроз) и тазобедренный (коксартроз) суставы. Одним из наиболее ранних симптомов артроза является боль в коленных суставах. В начале заболевания в покое она практически отсутствует, но появляется при нагрузке на сустав. При артрозе коленных суставов может быть полезен массаж нижних конечностей, но при этом надо избегать непосредственного воздействия на больной сустав, так как это может увеличить в нем воспалительную реакцию.
На руках заболеванию артрозом чаще всего подвергаются суставы фаланг пальцев. Артроз обычно возникает сначала на одном суставе, а потом и на втором – симметричном первому.
Артроз позвоночника
Анкилозирующий спондилоартроз (болезнь Бехтерева) приводит к ограничению двигательных возможностей позвоночника из-за соединения, т.е. срастания, некоторых суставов.
Результаты рентгенологического обследования выявляют, что позвоночник, подверженный артрозу, похож на бамбуковую палку.
Существуют пять форм артроза позвоночника:
1. Центральная – артрозу подвержен только позвоночник
2. Поражение артрозом не только позвоночника, но и плечевых или тазобредренных суставов.
3. Периферическая – артрозу подвержены позвоночник и периферические суставы
4. Скандинавская – происходит повреждение артрозом происходит в позвоночнике и мелких суставах кистей и стоп
5. Анкилозирующий спондилоартрит с внесуставными проявлениями: поражение глаз, сердечно-сосудистой системы, почек, лёгких в виде фиброза.
Оценка того, насколько артроз повредил позвоночник, точнее, насколько он ограничил подвижность, производится следующими пробами:
- Необходимо наклонить туловище вперед на максимальное расстоянияние, не сгибая при этом колен. Расстояние до пола при отсутствии артроза в пределах 5 миллиметров.
- Необходимо встать к стене спиной и прижаться к ней пятками, ягодицами и затылком. Чаще всего больные артрозом не могут прикоснуться затылком.
- Необходимо встать прямо, не искривляя позвоночник, а потом постараться достать ухом плечевой сустав.
Больные артрозом не могут сделать этого.
Симптомы артроза
В основе заболевания лежит нарушение питания суставных (эпифизарных) концов костей. Вследствие изменения проходимости или повреждения питающих кость сосудов возникают асептические некрозы, усугубляющие поражения в суставе. Артроз носит прогрессирующий характер. Вначале болезненные изменения появляются во внутренней (так называемой синовиальной) оболочке суставной сумки, затем они захватывают хрящ, покрывающий суставные поверхности сочленяющихся костей; хрящ постепенно разрушается, обнажая кость; костная ткань местами разрежается, местами уплотняется, образуются костные шипообразные выросты – остеофиты, развивается картина деформирующего артроза. Остеофиты могут откалываться и тогда артроз сопровождается артритом – воспалением сустава.
Чаще артроз развивается в тазобедренном, коленном и первом плюсне-фаланговом суставах. Обычно артрозом болеют люди среднего и пожилого возраста. Артроз проявляется болями, которые появляются исподволь, возникают периодически, обостряются после резких физических нагрузок или, наоборот, после длительного состояния покоя. Вследствие болей ограничивается подвижность в суставе. Артроз сопровождается воспалением тканей, окружающих сустав, и нервных стволов, функция сустава страдает и вследствие защитного напряжения мышц.
Лечение артроза
Лечение артроза – амбулаторное и в санаторно-курортных условиях. Назначают обезболивающие средства, гормональные препараты (адренокортикотропного ряда), физиотерапию (тепловые процедуры, ультразвук), лечебную гимнастику, массаж. В тяжёлых случаях – для лечения артроза прибегают к хирургической операции (артродез, артропластика).
Если процесс износа хрящей еще не зашел слишком далеко, помогают препараты, содержащие глюкозаминсульфат, естественную субстанцию, получаемую из панцирей морских животных. Она положительно влияет на обмен веществ в хрящах и улучшает подвижность суставов.
Подробнее о причинах, симптомах и лечении артрозов в статье Артрозы (Остеоартроз) >>
medicalj.ru
Признаки артрита и артроза | Суставы
Список отличий артрита от артроза: разница симптомов и лечения

Артриты, артрозы, полиартриты и полиартрозы, ревматизм – все это понятия близкие, но в то же время отличные друг от друга. Разобраться, в чем их отличия, сложно даже медицинскому работнику.
Ревматоидные поражения травмируют несколько органов одновременно: сердце, сосуды, нервную систему, дыхательную, опорно-двигательную. Среди суставных заболеваний артроз и артрит – самые часто встречаемые. Чтобы определить, чем отличается артрит от артроза, необходимо дать определение каждому из них.
Суть диагнозов
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРИТА существует. » Читать далее.

Артрит – воспалительное заболевание суставов, в результате которого в организме выделяются ферменты, разрушающие соединительную и хрящевую ткань. Артроз – это болезнь, вызванная необратимыми процессами, разрушающими хрящевую ткань, истончающими ее. Разница между артритом и артрозом состоит в том, что артрит – воспалительный процесс. Артроз вызван механическими причинами и нарушением обменных процессов в организме, связанных с возрастом или некоторыми другими причинами.
Разбираясь в том, чем отличается артрит от артроза, нужно описать симптоматику каждого заболевания и то, как лечить артроз и артрит.
Симптомы артроза и артрита
Артрит проявляется следующими симптомами:
- боль в суставе, иногда она становится плавающей, то есть перетекающей из одного места в другое. Боль не проходит даже в состоянии покоя;
- повышение температуры в месте, где возникает боль;
- покраснение и отечность в области сустава;
- метеозависимость;
- деформация сустава, видимые солевые отложения;
- замерзание конечностей;
- затекание и онемение конечностей, особенно утром после пробуждения.

У артроза симптомы несколько другие:
- Боль от малейшей нагрузки на сустав (при ходьбе, поднятии рук, сгибании колена). Боль только от нагрузок, в состоянии покоя сустав не болит.
- Подъем температуры в месте, где возникает боль.
- Затрудненность движения сустава или его полная обездвиженность.
- Метеозависимость.

Отчасти симптомы схожи, отличия заключаются лишь в том, что боль при артрозе возникает только после воздействия на сустав, а при артрите они болят всегда, даже в состоянии полного покоя. При отсутствии лечения при разрушении хряща возможность обездвиженности сустава высокая, при воспалении ткани сустава движение, хотя оно и затруднено, но все же через боль возможно.
Разница в лечении
Лечение артроза направлено на устранение причин, повлекших изменения в хрящевой ткани сустава. Могут быть назначены гормональные препараты, витаминные комплексы к основному лечению, состоящему из длительного курса (до 3 месяцев) противовоспалительных нестероидных препаратов и анальгетиков, снимающих болевой синдром. Полное выздоровление невозможно, можно только поддерживать в удовлетворительном состоянии хрящ и остановить происходящие в нем дегенеративные процессы.

Лечение артрита ориентировано на снятие воспалительного процесса, происходящего в суставной ткани. Воспаление снимается путем длительного систематического приема антибиотиков, противовоспалительных нестероидных препаратов, анальгетиков и гормональных препаратов.
Симптомы артритов и артрозов отличаются; терапия имеет разные цели. Для последнего основная задача – сохранить хрящ и не дать ему повредиться дальше, восстановить питание хрящевой ткани. Для первого первостепенной задачей становится устранение воспалительного процесса и очага имеющейся инфекции, восстановление нормальных обменных процессов в соединительной ткани сустава.
Народная медицина в лечении артроза и артрита
Даже «запущенный» АРТРИТ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Лечить артрит и артроз народными средствами можно только после медикаментозной терапии или совместно с ней, пренебрегать традиционными методами опасно для здоровья. Народные средства достаточно эффективны при условии соблюдения режима приема и длительности курса (иногда курс длится полгода):
- лечение куриными яйцами. Для приготовления средства необходимо взять два куриных яйца, взбить их, добавить в равных долях скипидар и нашатырный спирт. Все перемешать, втирать в больные суставы не более пяти дней;
- лечение прополисом. Растолочь в порошок прополис, добавить к нему сто граммов любого масла, нагреть на водяной бане, разогретое масло втирать до впитывания жидкости;

- лечение кавказским морозником. В равных долях смешать порошок морозника и пчелиный мед, добавить любое масло и горчичный порошок (соотношение – 2 к 1), все перемешать, подогревать на водяной бане, настоять одну неделю в затененном месте. Перед применением масло разогреть, втирать в больные места. Сверху надевать что-то теплое, желательно из шерсти;
- лечение лавровым листом. В стакан горячей воды добавить 5 средних листков лавра, прокипятить около часа на медленном огне. Лавровую воду выпить в течение дня мелкими глотками;
- чесночная паста от болей. Для приготовления средства необходимо взять оливковое масло с чесноком (соотношение – 1 к 10), смешать масло с перетертым чесноком. Принимать по половине чайной ложки перед завтраком. От артрита и артроза не лечит, но болевой синдром снимает хорошо, улучшает питание тканей.

Профилактика заболеваний
Терапия имеет основную цель – сохранить здоровыми суставы, поэтому профилактика заболеваний приблизительно одинакова. Чтобы предупредить заболевания, необходимо:
- Правильно питаться и соблюдать диету.
- Проверяться у врача раз в год.
- Не перегружать суставы.
- Отказаться от вредных привычек.
- Чередовать физическую работу и умственный труд.
- При малейшем подозрении на появление заболеваний суставов обратиться к врачу.
- При растяжениях носить эластичные бинты или напульсники.
- Два раза в год пить витаминные комплексы и комплексы минералов.
- Если заболевание уже есть, то чтобы предотвратить симптомы, пить два раза в год курс противовоспалительных нестероидных препаратов.
Диета при суставных заболеваниях подразумевает не только правильное питание, но и предотвращение появление лишнего веса или сброс уже имеющегося для того чтобы уменьшить нагрузку на суставы.
Лечить артроз и артрит одинаково тяжело и долго, и полное выздоровление невозможно. При правильном подходе к лечению, профилактике, лечебной гимнастике, диете можно забыть о симптомах болезни, но восстановить хрящевую ткань не получится. Говоря о том, в чем отличия и сходства между этими двумя заболеваниями, приведем несколько сравнительных списков.
Список сходств и отличий
Артроз и артрит: сходства:
- Очаг поражения – сустав.
- Профилактика заболеваний схожа.
- Комплекс упражнений схож.
- Симптомы.
- Подъем температуры тела, отечность и покраснение сустава.

Артроз и артрит — различия:
- Артрит – хроническое воспалительное заболевание, артроз –дегенеративные возрастные изменения.
- Артрит поражает как взрослых, так и детей, артроз – заболевание людей пожилого возраста.
- Воспалительный процесс артрита, локализуясь в суставе, переносит инфекцию в разные части тела и органы. Артроз не может переходить с одного места на другое.
Вылечить полностью артроз или артрит нельзя, можно только снять симптомы, приостановить разрушение хряща, приглушить воспаление, снять болевой синдром.
Упражнения при артрозах и артритах
Артриты и артрозы беспокоить будут меньше, симптомы уменьшатся, если ежедневно дважды в день проводить комплекс упражнений, как на суше, так и в воде. Вся гимнастика должна содержать комплекс упражнений, способных воздействовать на пораженные участки тела, не перегружая их, а разминая и разогревая. Любая гимнастика начинается с короткой разминки и проводится сверху вниз, то есть сначала разминается шея, затем плечи, руки и т. д. Только после разминки можно переходить к комплексу упражнений.

В зависимости от того, где локализуется заболевание, производится воздействие на больной сустав. Это могут быть аккуратные вращения в разные стороны, круговые ритмичные поглаживания, сгибание/разгибание конечности, отведение ее в сторону/вниз/вверх, пощипывания, похлопывания.
Заключение
Говоря о том, что такое артриты либо артрозы, чем они отличаются, подведем итоги. Артрит – такое заболевание, симптомы которого схожи с артрозом, но боль носит не временный характер, а постоянный, даже когда сочленение находится в состоянии покоя. Основная причина появления патологии – хронический воспалительный процесс, который не лечится, а только приостанавливается. Разрушительные силы болезни действуют очень быстро, и при отсутствии лечения артрит переходит на остальные суставы.

Артроз – заболевание пожилых людей, суть болезни состоит в ограниченности и полном отсутствии питания хряща сустава, в результате чего тот начинает питаться за счет себя, истончая хрящевую прокладку. Когда последней не остается, кости сочленения начинают «насаживаться» друг на друга, доставляя немыслимую боль их хозяину.
Артрозный артрит – группа ревматических заболеваний суставов, симптомы которых очень схожи, но имеют разную этиологию, различается и их лечение.
Артриты и артрозы – серьезные заболевания, нарушающие полноценность движения, их симптомы способны не только испортить настроение, но сократить работоспособность, обездвижить, привести к потере сустава. Лечение – процесс кропотливый и длительный, требующий дисциплинированности и исполнительности, систематического курсового приема большого количества лекарственных средств.
Как забыть о болях в суставах и артрите?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРИТА существует! Читать далее >>>
Чем отличаются артрит от артроза и что хуже для суставов
Чем отличается артрит от артроза нужно знать не только врачам, часто, занимаясь самолечением, люди подвергают себя большому риску, принимая одну болезнь за другую. Такая ошибка может привести к серьезным осложнениям, в нашей статье основательно разберем различия симптомов, особенности лечения, профилактику данных патологий. Знание развитие симптомов поможет одержать вверх над болезнью и своевременно принять необходимые меры. При артрите или артрозе подвергаются негативному воздействию все наши подвижные соединения в месте сочленения костей, хрящей, т.е. суставы скелета. Часто заболевания путают между собой из-за созвучных названий, но разница между ними не только в симптомах, а в причинах возникновения, особенностях течения, специфики терапии.
Чем отличаются артрит от артроза: общее понятие
В названиях есть общий корень «артро», в переводе с греческого означает сустав, который подвергается основным нарушениям. Однако артроз не имеет воспалительную природу, основу составляют дегенеративные процессы, т.е. изнашивание, а более правильным обозначением заболевания является остеоартроз, так как изменениям подвергаются костные образования.
Артроз – хроническое заболевания, при котором происходит «стирание» суставных поверхностей и капсулы, из-за чего начинается деформация, в запущенных случаях — полное обездвиживание конечности. Изменения затрагивают целый комплекс – костные поверхности, связки, мениск, хрящ, синовиальную оболочку, все структуры находящиеся рядом.
Патологии подвергаются люди старшего возраста. Причем чем старше, тем распространенность заболевания увеличивается, в редких случаях может поражать лиц молодого возраста при наследственных признаках или после перенесенной травмы. По статистике страдает порядка 10 % населения, а основной порог наблюдается у лиц старше 65 лет (85 % от всех больных).
Артрит наоборот является острым заболеванием, в основу которого входит воспаление. Нередко недуг является лишь симптомом основной болезни (ревматизм), но может протекать в качестве единственного нарушения. Запущенные стадии переходят в хроническое течение. В отличие от артроза, воспалительному поражению чаще всего подвергаются люди молодого возраста, может проявляться и после 40, если человек перенес тяжелую простуду или инфекцию. Распространенность среди населения земного шара составляет всего 2 %.
Из-за различной этиологии к возникновению болезней ведут разные причины и факторы. Причем артроз нередко возникает на фоне гнойных артритов или ревматизма.
Основные факторы артрита:
- Травма и оперативные вмешательства на суставах.
- Врожденная дисплазия (недоразвитие) суставов.
- Дистрофически-дегенеративные процессы.
- Лишний вес.
- Пожилой возраст.
- Наследственность.
- Климакс.
При данном недуге страдают исключительно суставы, тогда как при артрите обязательно присутствует общий воспалительный процесс. Часто он сопровождается поражением почек, сердца и печени. Выделяют несколько видов заболевания – ревматоидный, реактивный, инфекционный, подагра. Очень часто артриты возникают на фоне перенесенного гриппа, частых ангин. Не исключено развитие при туберкулезе, гонорее, дизентерии, псориазе.
Артрит редко поражает единичные суставы, обычно воспалению подвергается целая группа, которая зависит от этиологии – при ревматизме страдают мелкие соединения кистей и стоп, при псориазе — фаланги пальцев.
Несмотря на схожие признаки – боль, ограничение в движении, деформации, есть ряд симптомов, помогающие различить похожие по названию заболевания.
- Боль – является ведущим признаком артроза, однако не возникает сразу. Изначально, это хруст и треск суставов, а затем присоединяются болевые ощущения, которые нарастают по мере прогрессирования. Обычно проявляются при физической нагрузке, смене погоды, ночью или сразу после пробуждения (стартовая боль – сразу после пробуждения и попытки подняться с кровати). Для артритов же характерна постоянная ноющая боль, которая может усиливаться в ночное время, а также утром. Нередко при воспалении наблюдается снижение неприятных симптомов во время активных движений.
- Хруст – специфический признак артроза. Он имеет особый звук – сухой и грубый, часто сопровождается резкой болью.
- Деформация – при дегенеративных изменениях суставов меняется на поздних стадиях, когда в процесс включаются прилегающие костные поверхности. При воспалении деформация начинается на самых ранних этапах, при этом они увеличиваются в размере из-за припухлости.
- Покраснение, повышение местной температуры – характерно только для артрита, так как дегенеративное заболевания протекает по типу асептического (без инфекционного) некроза.
- Ограничение в движении – артроз часто «блокирует» сустав, когда при движении раздается резкий хруст, за котором следует резкая боль и блок сустава. Артрит имеет склонность к утренней скованности, не только в суставах, но и во всем теле.
- Общее недомогание – воспаление, всегда протекает с изменением состояния всего организма, отмечается повышение температуры тела, слабость.
По локализации недуги могут поражать практически все суставы, однако для дегенеративных процессов более характерно повреждение коленных и тазобедренных. Артрит имеет склонность вовлекать в воспаление мелкие суставы рук и ног, часто симметрично.
Важно: не стоит путать похрустывание здоровых суставов с артрозными. В первом случае оно бывает абсолютно безболезненным и связаны с особенностями связочного аппарата (излишняя подвижность, слабые связки). Тогда, как при артрозе хруст сопровождается сильной болью и ограничением в движении.
Диагностика
Важным диагностическим критерием является общий анализ крови. Воспаление суставов всегда дает повышение СОЭ (более 25 мм/час), а в случае инфекционного артрита еще лейкоцитов. Для артроза изменение в крови не характерны.
Кстати, существует особый белок (относится к классу иммуноглобулинов, реагирует на повреждение каким-либо фактором собственных клеток) – ревматоидный фактор, позволяющий определить наличие ревматоидного артрита. Также определяют С-реактиный белок, являющийся признаком воспаления. Для подагры характерно увеличение мочевой кислоты в крови, моче.
Для обоих заболеваний в первую очередь необходимо сдать не только анализ крови, обязательно рентгеновский снимок сустава. При артрозе происходит сужение щели между суставами, остеофиты (костные разрастания), деформации и остеопороз. Возможно назначение КТ, МРТ для уточнения изменений мягких тканей и костных структур.
Для артроза также характерно сужение щели и околосуставной остеопороз, однако они возникают на ранних стадиях (тогда, как при дегенерации, такие изменения начинаются только на 3 и 4 стадии). Если процесс имеет инфекционный характер часто формируются секвестры – участки некроза, окруженные здоровой тканью. При хроническом течение наблюдают вывихи, подвывихи суставов.
Желательно провести УЗИ, чтобы определить наличие жидкости или гноя в суставной сумке (наиболее характерно для артрита), а также диагностическое пунктирование – оно позволяет выявить возбудителя и характер выпота.
Обязательно назначают общие обследования – ЭКГ, анализ мочи, биохимию крови, чтобы узнать о возможном их включении в воспаление.
Важно: самым опасным для обоих заболеваний является самолечение. Без точного диагноза часто такой подход к своему здоровью лишь ухудшает положение, приводя к значительному разрушению суставов, поражению сердца и почек.
Чем артрит отличается от артроза можно сказать и по проводимой терапии, основу для первого составляет остановка разрушения, дегенерации хрящевой ткани, а при лечении артрита основную роль уделяют снятию воспаления и блокированию инфекционного процесса.
Подход к устранению проявлений патологий должен включать в себя не только медикаменты, но и изменение образа жизни – здоровое питание, снижение веса, контроль за физической активностью.
Медикаментозная терапия включает нестероидные противовоспалительные (необходимы при обоих заболеваниях), миорелаксанты и хондропротекторы (чаще при артрозах).
Лечение артрита часто требует введение в межсуставное пространство глюкокортикостероидов, использование антибиотикотерапии, проведения плазмофереза (очистка крови) для устранения аутоагресии (реакция организма на свои клетки, как на чужеродный агент). В тяжелых случаях проводят введение стволовых клеток – снимает воспаление, уменьшает восприимчивость к инфекции, улучшает обмен веществ и питание тканей.
Важно: при артрите нельзя прикладывать согревающие компрессы и мази, они только повысят распространение инфекции и воспаления, особенно при гнойном течении заболевания.
Все физиопроцедуры назначают только после снятия острой боли и воспаления.
Несмотря на все новшества и быстрое развитие медицины, артроз является неизлечимым заболеванием, исправить начавшиеся дегенеративные изменения просто не возможно. Артрит хорошо поддается терапии, особенно при раннем обращении к врачу.
Артрит и артроз: в чем разница между заболеваниями суставов?
Артрит и артроз – заболевания, которые не только звучат очень похоже, но и влияют на организм одинаково: поражают кости, суставы, связки и хрящи. Симптомы, такие, как боль в суставах и трудности при передвижении – также встречаются в обоих случаях. Однако между ними существует довольно большая разница. Мы попытаемся внести некоторую ясность в эти понятия. Объясним, как проявляется артрит и артроз, в чем разница между этими заболеваниями и как они лечатся.
Разница между артритом и артрозом
Артрит – это воспаление суставов. Артроз – возрастное изменение хрящевой ткани (разрушение хряща).

Разница пораженных частей суставов при артрите и артрозе
Артрит — очень широкий термин, который используется для описания различных типов состояний, которые вызывают воспаление суставов. Каждый тип воспаления имеет свое название, например, ревматоидный артрит, остеоартроз (артроз, деформирующий артроз). Артрит может возникнуть в любом возрасте.
Артроз (остеоартроз, остеоартрит) — один из наиболее распространенных типов артрита, возникающий при изнашивании хрящевой ткани. Наши суставы подвижны за счёт хряща, его эластичности и гладкости. Его разрушение приводит к прямому контакту костей в суставах, что вызывает боль. Артроз — возрастное изменение, возникает в пожилом возрасте.
Так же артрит и артроз имеют различия в:
- Симптомах.
- Факторах риска.
- Классификации.
- Диагностике.
- Лечении.
Артроз — это возрастное заболевание (пациенты 50+), артрит может возникать в любом возрасте
Симптомы артрита могут присутствовать и при артрозе, но характер этих симптомов отличается. Например, боль в суставах присутствует в обоих случаях, но боль в при длительном напряжении и нагрузке распространена только при артрозе.
Важно понимать, что симптомы одного типа артрита иногда полностью отличаются от симптомов другого. Но вот некоторые симптомы, которые обычно наблюдаются среди всех типов артрита:
- Боль. Обычно мучает в ночное время, и по мере увеличения продолжительности движения (например, при ходьбе в течение дня) может утихать.
- Отек и припухлость. Если у вас не было никаких травм и, сравнивая оба колена или запястья, одно из них оказывается отечным, это может указывать на артрит.
- Ощущения смещения сустава. Может возникать чувство, что суставы смещаются и наезжают друг на друга.
- Усталость. При любом воспалительном заболевании иммунная система активизируется и начинает активную борьбу, это и приводит к общему ослаблению организма и усталости.
- Повышение температуры и потеря аппетита. Воспалительные процессы не только снижают уровень энергии, как упоминалось ранее, но также могут приводить к повышению температуры и потере аппетита.
- Покраснения и кожная сыпь. Обычно возникают около воспаленных суставов.
- Ограниченный диапазон движения пораженных суставов. Само собой разумеется, что боль затрудняет любое движение. Выполнение простых домашних дел или занятие вашим любимым хобби становится затруднительным из-за острых болевых ощущений в суставах, пораженных артритом.
При артрозе во время движения боль усиливается, при артрите – уменьшается.
Вот наиболее распространенные симптомы артроза:
- Боль. Боль ощущается у конкретного сустава, пораженного артрозом, и варьируется в зависимости от степени поражения хряща. Чем больше разрушен хрящ, тем более сильную боль будет испытывать человек. В отличие от артрита, где боль часто возникает ночью или в состоянии покоя, боль при артрозе часто возникает в течение дня: во время ходьбы, бега и т.д. Прикосновение к коже над болезненным суставом также может вызвать боль.
- Уменьшение подвижности. Особенно проявляется после длительного периода без движения, например, после ночного сна.
- Хруст. Во время движения при артрозе можно услышать специфические звуки (не легкое пощелкивание, а тяжелое и грубое). Это результат разрушения хряща, который предназначен для обеспечения плавного безболезненного трения между суставами.
- Деформация. При артрозе (особенно на поздних стадиях) могут возникать различные деформации костей и суставов: узелки, наросты. Припухлость, как при артрите, отсутствует.

Несмотря на то, что артрозом болеют в основном пожилые люди, серьезная травма может спровоцировать это заболевание и в более молодом возрасте
Факторы риска
Некоторые факторы могут быть одинаковыми для обоих заболеваний, в то время как другие отличаются друг от друга.
- Возраст. Один из наиболее распространенных факторов риска. С возрастом шансы получить артроз или другие типы артрита увеличиваются в десять раз. При этом артрозом преимущественно страдают пожилые люди, а артрит может возникнуть в любом возрасте.
- Вес. Чем тяжелее человек, тем большее давление получают его суставы. Это увеличивает шансы заболеть артрозом и артритом.
- Травма. Риск возникновения артроза в молодом возрасте увеличивается, если ранее вы перенесли травмы костей или суставов.
- Генетика. Если многие члены семьи болели артрозом, с большой вероятностью вас тоже ждет встреча с этим недугом. Тем не менее, ваша генетика не увеличивает шансы заболеть артритом.
- Деятельность. Если вы постоянно занимаетесь работой, которая требует от вас большого напряжения в костях, суставах и хрящах, шансы заболеть артрозом увеличиваются.
Кстати, недавно исследовательская группа Оксфордского университета обнаружила маркер в крови, который позволяет выявить риск развития артрита до начала симптомов, даже в раннем возрасте (до 16 лет).
Лишний вес увеличивает шансы заболевания артритом или артрозом
Классификация
- Артроз (остеоартрит, остеоартроз) — самый распространенный тип артрита, развивается вследствие изнашивания хрящей и болезненного трения между суставами.
- Ревматоидный артрит — этот тип артрита обычно поражает все суставы тела, за исключением нижней части спины. Это аутоиммунное заболевание, причины которого до конца не изучены. Человек может заболеть в любом возрасте (страдают от заболевания даже маленькие детки).
- Анкилозирующий спондилит в основном поражает позвоночник. Он развивается в позвонках и дисках. Это аутоиммунное заболевание.
- Шейный артрит возникает по различным причинам, но главная из них – возраст. Около 85% людей старше 80 лет страдают от этого заболевания.
- Подагра — это редкий тип артрита, который вызывает воспаление различных суставов. Возникает это заболевание из-за повышения содержания мочевой кислоты в крови. Сейчас подагра встречается редко.
- Псориатический артрит — это тип артрита, который характеризуется воспалением кожи и суставов. При этом заболевании наблюдаются воспаления сухожилий и хрящей, страдать также могут глаза, легкие и даже аорта.
- Реактивный артрит возникает как ответ организма на атаку бактерий и инфекций. Возбудителями являются кишечные и мочеполовые инфекции. Заболевание вызывает отеки пальцев рук и ног, боли в пояснице.
- Ювенильный артрит – аутоиммунное заболевание, поражающее детей в возрасте до 16 лет. Приводит к разрушению костей и суставов, проблемам с развитием и ростом.
- Посттравматический артрит – возникает вследствие перенесенных травм (переломов, трещин, растяжений).

Артрит — воспалительное заболевание, и его наличие отлично показывают анализы крови. Диагностировать артроз по крови невозможно
Существуют следующие типы артроза:
- Цервикальный артроз поражает шейные позвонки, возникает в пожилом возрасте, может быть вызван стрессом и хроническими заболеваниями шеи. Симптомами являются боль в шее, мышечные спазмы.
- Фасет-синдром наиболее распространен среди пожилых людей, вызывает боль в спине, особенно, когда человек находится в вертикальном положении. Плохая осанка может стать причиной фасет-синдрома.
- Коксартроз — артроз тазобедренного сустава. Тазобедренный сустав представляет собой шарнирное соединение и является одним из самых крепких в организме. Однако в пожилом возрасте он становится изношенным, также кокстартроз часто встречается у спортсменов и людей с лишним весом.
- Поясничный артроз поражает нижнюю часть спины. Может быть вызван сколиозом и абдоминальным ожирением (скоплением жировой ткани в верхней части туловища).
Артроз чаще всего поражает коленные и тазобедренные суставы. Артрит может возникнуть в любом суставе.
Диагностика
Диагностика обоих заболеваний суставов включает в себя:
- Опрос. Когда возникли боли, в каком суставе, характер и продолжительность болей, род занятий, в каких случаях боль усиливается, перенесенные инфекционные заболевания, травмы и т.д.
- Визуальный осмотр и пальпация. Осмотр на наличие видимых признаков: отеков, покраснений, узелков.
- Анализы.
- Рентген и МРТ.
В чем же разница диагностики артрита и артроза? Т.к артрит является воспалительным заболеванием – воспаление будет видно по анализу крови. Анализы при артрозе чисты, обычно для диагностики используется рентген или МРТ.

При артрозе суставы болят во время физических нагрузок. При артрите боль возникает ночью.
Существуют различные варианты лечения в зависимости от тяжести заболевания. Главной целью лечения артрита является устранение причины возникновения воспаления сустава.
- Лекарственные средства. Для лечения ревматоидного артрита может потребоваться сочетание разных лекарств. В дополнение к анальгетику для снижения боли врач может также назначать нестероидный противовоспалительный препарат, антибиотики и гормональные препараты.
- Корректировка образа жизни — диета и упражнения для облегчения давления на суставы. Необходимо употребление продуктов с высоким содержанием кальция (для стимуляции прочности костей) и богатых белками (для укрепления сильных мышц).
- Хирургическое вмешательство. Операции варьируются от небольших процедур до крупных операций (замена сустава).
В лечении артрита используются антибиотики, противовоспалительные и гормональные препараты. При лечении артроза — хондопротекторы, гиалуроновая кислота
Главная цель лечения артроза — восстановление поврежденного хряща. Лечение включает:
- Лекарственные препараты в таблетках — хондопротекторы.
- Инъекции — кортикостероиды и гиалуроновая кислота для уменьшения воспаления и повышения подвижности.
- Массажная терапия. Особенно эффективно используются эфирные масла: апельсина, имбиря, лаванды, розмарина, сандалового дерева и эвкалипта.
- Лечебная гимнастика.
- Хирургическое вмешательство — поврежденные суставы могут быть заменены искусственными, чтобы уменьшить боль и улучшить подвижность.
- Корректировка образа жизни — диета и упражнения для облегчения давления на суставы. Необходимо употребление продуктов с высоким содержанием кальция (для стимуляции прочности костей) и богатых белками (для укрепления сильных мышц).
- Артрит – это воспаление суставов. Артроз – возрастное изменение хрящевой ткани (разрушение хряща).
- Артроз возникает у пожилых людей (50+) (может встречаться и в молодом возрасте, но очень редкой и после перенесенной серьезной травмы). Артрит может возникнуть в любом возрасте (встречается даже у детей).
- При артрозе суставы болят во время физических нагрузок. При артрите боль возникает ночью.
- При артрозе во время движения боль усиливается, при артрите – уменьшается.
- Артроз чаще всего поражает коленные и тазобедренные суставы. Артрит может возникнуть в любом суставе, могут болеть сразу несколько отдаленных суставов или один.
- Артрит, как воспалительное заболевание, можно диагностировать по анализу крови, артроз – нет.
В чем разница артрита и артроза: видео
Прочитали статью и остались сомнения? Посмотрите, как объясняет разницу между этими заболеваниями суставов врач-ревматолог.
Источники:
http://sustavlive.ru/artrit/artrit-i-artroz-v-chem-raznica.html
http://zdorovie-oda.ru/chem-otlichayutsya-artrit-ot-artroza.html
Артрит и артроз: в чем разница между заболеваниями суставов?
ostamed.ru
отличия в симптомах и лечении
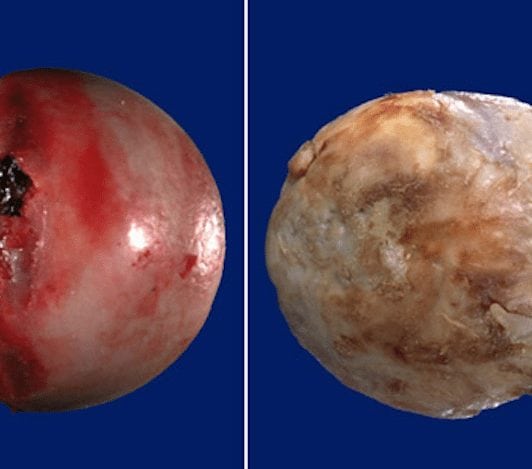
Здоровая поверхность изображена слева.
Артриты, артрозы, полиартриты и полиартрозы, ревматизм – все это понятия близкие, но в то же время отличные друг от друга. Разобраться, в чем их отличия, сложно даже медицинскому работнику.
Ревматоидные поражения травмируют несколько органов одновременно: сердце, сосуды, нервную систему, дыхательную, опорно-двигательную. Среди суставных заболеваний артроз и артрит – самые часто встречаемые. Чтобы определить, чем отличается артрит от артроза, необходимо дать определение каждому из них.
Суть диагнозов
Важно знать! Врачи в шоке: “Эффективное и доступное средство от АРТРИТА существует…” Читать далее…
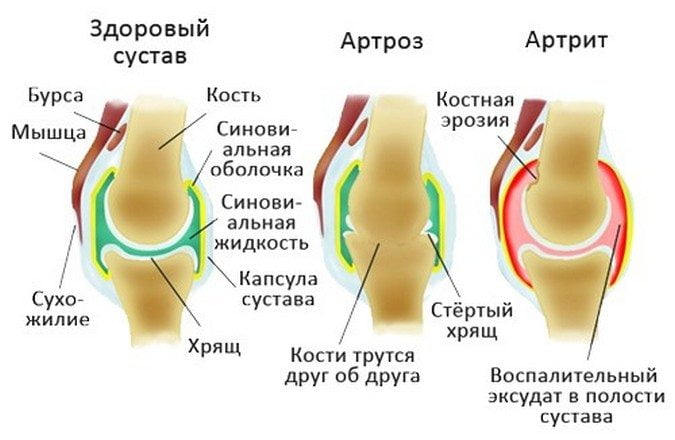
Артрит – воспалительное заболевание суставов, в результате которого в организме выделяются ферменты, разрушающие соединительную и хрящевую ткань. Артроз – это болезнь, вызванная необратимыми процессами, разрушающими хрящевую ткань, истончающими ее. Разница между артритом и артрозом состоит в том, что артрит – воспалительный процесс. Артроз вызван механическими причинами и нарушением обменных процессов в организме, связанных с возрастом или некоторыми другими причинами.
Разбираясь в том, чем отличается артрит от артроза, нужно описать симптоматику каждого заболевания и то, как лечить артроз и артрит.
Симптомы артроза и артрита
Артрит проявляется следующими симптомами:
- боль в суставе, иногда она становится плавающей, то есть перетекающей из одного места в другое. Боль не проходит даже в состоянии покоя;
- повышение температуры в месте, где возникает боль;
- покраснение и отечность в области сустава;
- метеозависимость;
- деформация сустава, видимые солевые отложения;
- замерзание конечностей;
- затекание и онемение конечностей, особенно утром после пробуждения.
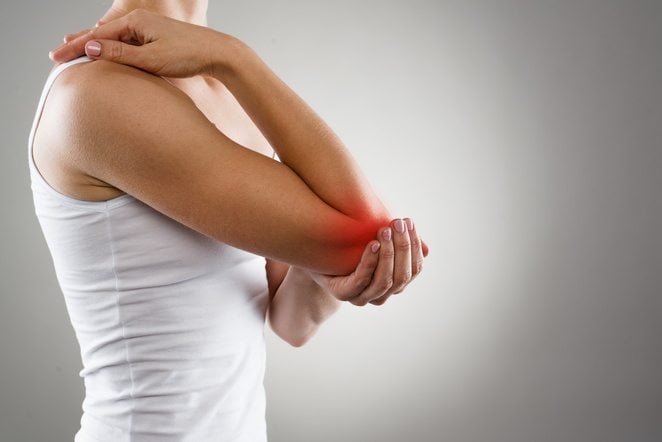
Покраснение с отечностью в области сустава — симптом артрита.
У артроза симптомы несколько другие:
- Боль от малейшей нагрузки на сустав (при ходьбе, поднятии рук, сгибании колена). Боль только от нагрузок, в состоянии покоя сустав не болит.
- Подъем температуры в месте, где возникает боль.
- Затрудненность движения сустава или его полная обездвиженность.
- Метеозависимость.
Боли при ходьбе, сгибании колена, хруст — это симптомы артроза.
Отчасти симптомы схожи, отличия заключаются лишь в том, что боль при артрозе возникает только после воздействия на сустав, а при артрите они болят всегда, даже в состоянии полного покоя. При отсутствии лечения при разрушении хряща возможность обездвиженности сустава высокая, при воспалении ткани сустава движение, хотя оно и затруднено, но все же через боль возможно.
Разница в лечении
Лечение артроза направлено на устранение причин, повлекших изменения в хрящевой ткани сустава. Могут быть назначены гормональные препараты, витаминные комплексы к основному лечению, состоящему из длительного курса (до 3 месяцев) противовоспалительных нестероидных препаратов и анальгетиков, снимающих болевой синдром. Полное выздоровление невозможно, можно только поддерживать в удовлетворительном состоянии хрящ и остановить происходящие в нем дегенеративные процессы.
Лечение артрита ориентировано на снятие воспалительного процесса, происходящего в суставной ткани. Воспаление снимается путем длительного систематического приема антибиотиков, противовоспалительных нестероидных препаратов, анальгетиков и гормональных препаратов.
Симптомы артритов и артрозов отличаются; терапия имеет разные цели. Для последнего основная задача – сохранить хрящ и не дать ему повредиться дальше, восстановить питание хрящевой ткани. Для первого первостепенной задачей становится устранение воспалительного процесса и очага имеющейся инфекции, восстановление нормальных обменных процессов в соединительной ткани сустава.
Народная медицина в лечении артроза и артрита
Лечить артрит и артроз народными средствами можно только после медикаментозной терапии или совместно с ней, пренебрегать традиционными методами опасно для здоровья. Народные средства достаточно эффективны при условии соблюдения режима приема и длительности курса (иногда курс длится полгода):
- лечение куриными яйцами. Для приготовления средства необходимо взять два куриных яйца, взбить их, добавить в равных долях скипидар и нашатырный спирт. Все перемешать, втирать в больные суставы не более пяти дней;
- лечение прополисом. Растолочь в порошок прополис, добавить к нему сто граммов любого масла, нагреть на водяной бане, разогретое масло втирать до впитывания жидкости;

- лечение кавказским морозником. В равных долях смешать порошок морозника и пчелиный мед, добавить любое масло и горчичный порошок (соотношение – 2 к 1), все перемешать, подогревать на водяной бане, настоять одну неделю в затененном месте. Перед применением масло разогреть, втирать в больные места. Сверху надевать что-то теплое, желательно из шерсти;
- лечение лавровым листом. В стакан горячей воды добавить 5 средних листков лавра, прокипятить около часа на медленном огне. Лавровую воду выпить в течение дня мелкими глотками;
- чесночная паста от болей. Для приготовления средства необходимо взять оливковое масло с чесноком (соотношение – 1 к 10), смешать масло с перетертым чесноком. Принимать по половине чайной ложки перед завтраком. От артрита и артроза не лечит, но болевой синдром снимает хорошо, улучшает питание тканей.

Чесночная паста очень хорошо снимает болевой синдром при артрите и артрозе.
Профилактика заболеваний
Терапия имеет основную цель – сохранить здоровыми суставы, поэтому профилактика заболеваний приблизительно одинакова. Чтобы предупредить заболевания, необходимо:
- Правильно питаться и соблюдать диету.
- Проверяться у врача раз в год.
- Не перегружать суставы.
- Отказаться от вредных привычек.
- Чередовать физическую работу и умственный труд.
- При малейшем подозрении на появление заболеваний суставов обратиться к врачу.
- При растяжениях носить эластичные бинты или напульсники.
- Два раза в год пить витаминные комплексы и комплексы минералов.
- Если заболевание уже есть, то чтобы предотвратить симптомы, пить два раза в год курс противовоспалительных нестероидных препаратов.
Диета при суставных заболеваниях подразумевает не только правильное питание, но и предотвращение появление лишнего веса или сброс уже имеющегося для того чтобы уменьшить нагрузку на суставы.
Лечить артроз и артрит одинаково тяжело и долго, и полное выздоровление невозможно. При правильном подходе к лечению, профилактике, лечебной гимнастике, диете можно забыть о симптомах болезни, но восстановить хрящевую ткань не получится. Говоря о том, в чем отличия и сходства между этими двумя заболеваниями, приведем несколько сравнительных списков.
Список сходств и отличий
Артроз и артрит: сходства:
- Очаг поражения – сустав.
- Профилактика заболеваний схожа.
- Комплекс упражнений схож.
- Симптомы.
- Подъем температуры тела, отечность и покраснение сустава.

Симптомы обоих заболеваний схожи. Врачебная диагностика поможет выявить болезнь и дать точный диагноз.
Артроз и артрит — различия:
- Артрит – хроническое воспалительное заболевание, артроз –дегенеративные возрастные изменения.
- Артрит поражает как взрослых, так и детей, артроз – заболевание людей пожилого возраста.
- Воспалительный процесс артрита, локализуясь в суставе, переносит инфекцию в разные части тела и органы. Артроз не может переходить с одного места на другое.
Вылечить полностью артроз или артрит нельзя, можно только снять симптомы, приостановить разрушение хряща, приглушить воспаление, снять болевой синдром.
Упражнения при артрозах и артритах
Артриты и артрозы беспокоить будут меньше, симптомы уменьшатся, если ежедневно дважды в день проводить комплекс упражнений, как на суше, так и в воде. Вся гимнастика должна содержать комплекс упражнений, способных воздействовать на пораженные участки тела, не перегружая их, а разминая и разогревая. Любая гимнастика начинается с короткой разминки и проводится сверху вниз, то есть сначала разминается шея, затем плечи, руки и т. д. Только после разминки можно переходить к комплексу упражнений.
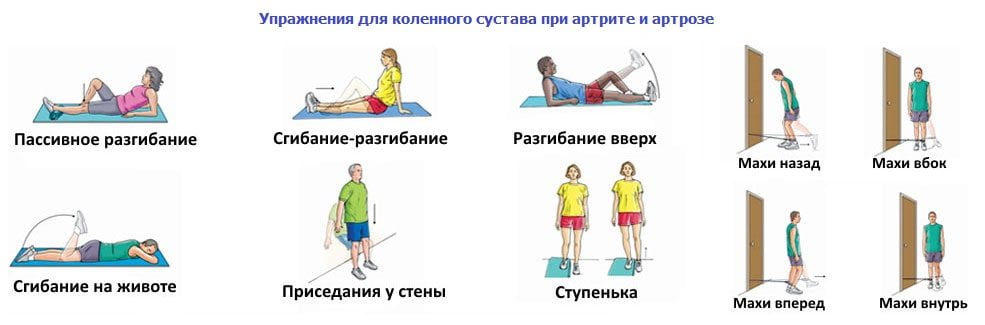
В зависимости от того, где локализуется заболевание, производится воздействие на больной сустав. Это могут быть аккуратные вращения в разные стороны, круговые ритмичные поглаживания, сгибание/разгибание конечности, отведение ее в сторону/вниз/вверх, пощипывания, похлопывания.
Заключение
Говоря о том, что такое артриты либо артрозы, чем они отличаются, подведем итоги. Артрит – такое заболевание, симптомы которого схожи с артрозом, но боль носит не временный характер, а постоянный, даже когда сочленение находится в состоянии покоя. Основная причина появления патологии – хронический воспалительный процесс, который не лечится, а только приостанавливается. Разрушительные силы болезни действуют очень быстро, и при отсутствии лечения артрит переходит на остальные суставы.

Артроз – заболевание пожилых людей, суть болезни состоит в ограниченности и полном отсутствии питания хряща сустава, в результате чего тот начинает питаться за счет себя, истончая хрящевую прокладку. Когда последней не остается, кости сочленения начинают «насаживаться» друг на друга, доставляя немыслимую боль их хозяину.
Артрозный артрит – группа ревматических заболеваний суставов, симптомы которых очень схожи, но имеют разную этиологию, различается и их лечение.
Артриты и артрозы – серьезные заболевания, нарушающие полноценность движения, их симптомы способны не только испортить настроение, но сократить работоспособность, обездвижить, привести к потере сустава. Лечение – процесс кропотливый и длительный, требующий дисциплинированности и исполнительности, систематического курсового приема большого количества лекарственных средств.
Похожие статьи
Как забыть о болях в суставах и артрите?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРИТА существует! Читать далее >>>
загрузка…
sustavlive.ru
Чем отличается артрит от артроза коленного сустава: характерные симптомы

Дифференциальная диагностика
Несмотря на схожесть симптомов и последствий, отдельные патологии суставов имеют кардинальные различия, которые влияют на стратегию лечения пациента. В связи с распространенностью таких заболеваний, необходимо знать, чем отличается артрит от артроза коленного сустава, чтобы не допустить ошибку в процессе борьбы с проблемой.
Содержание статьи
Причины возникновения
Чтобы определить какая болезнь поразила человека, необходима консультация врача и проведение комплексной диагностики. Однако даже отдельные признаки способны заранее указать на нужное направление. Начать рассмотрение вопроса стоит с причин возникновения заболеваний, то есть с разбора их природы.
Артрит
Артрит представляет собой воспалительный процесс внутри суставного сочленения, который в последующем может охватывать соседние ткани и распространяться на другие органы.

Какая патология суставов таза, колена или стопы хуже?
Выделяют две базовые формы патологии:
- Инфекционный артрит. Инфекция может попасть через открытую рану или же внутренним путем вследствие перенесения инфекционного заболевания.
- Посттравматический артрит. Колени часто страдают вследствие падений и ударов, а также подвергаются значительным нагрузкам.
- Отдельно классифицируется ревматоидный артрит. Это заболевание имеет аутоиммунную природу возникновения, то есть организм сам себя разрушает из-за произошедшего сбоя в работе защитных механизмов.
В ходе осмотра врач должен установить возможные варианты развития заболевания. Важно остановить его распространение, так как для жизни пациента существует реальная угроза.
Артроз
Что касается артроза, это заболевание связано с нарушением питания тканей суставного сочленения, а потому за пределы опорно-двигательного аппарата оно не выходит. Вследствие нарушения метаболических процессов происходит истончение хрящевой ткани, что по итогу приводит к характерным деформациям ног, как на фото.

Артроз возникает вследствие нарушения трофики хрящевой ткани сустава по ряду факторов, в последствие приводит к значительному искривлению нижних конечностей.
Причины артроза могут быть связаны со следующими факторами:
- возрастные изменения;
- стресс;
- нехватка питательных веществ;
- травмы и нагрузки, ускоряющие износ хряща;
- операции на колене;
- наследственный фактор.
Чаще от артроза страдают пожилые люди, в то время как артрит может поразить молодого человека. Тем не менее, в обоих случаях существуют исключения из правил, поэтому каждая ситуация рассматривается в индивидуальном порядке.
Симптоматика
Чтобы выяснить,чем же артроз колена отличается от артрита необходимо подробнее рассмотреть симптоматику и клиническую картинку патологий. Понимание отличий поможет своевременно и безошибочно определить тип заболевания, чтобы начать его лечение, ведь цена промедления – дальнейшие проблемы со здоровьем, вплоть до инвалидности.

Боль — частый симптом
Общими чертами артрита и артроза являются такие признаки:
- отечность в области коленного сустава;
- болезненность, особенно при движении;
- появление специфического хруста и щелчков при движении ногой;
- нарушение двигательной способности конечностей.
Чтобы выяснить какой тип болезни имеет место быть, необходимо тщательнее проанализировать симптоматику в конкретном случае и обратить внимание на прочие специфические признаки.
Отличия артрита
В зависимости от того артроз или артрит беспокоит пациента, дискомфортные ощущения приобретают отличительные характеристики. Для начала следует более подробно рассмотреть воспалительные процесс при артрите.
При артрите болевой симптом проявляется, как локализованные ощущения в зоне развития воспаления. При этом колено заметно опухает, кожа становится гиперемированной. При инфекции, имеющей системный характер, повышается общая температура тела, возникают признаки лихорадки.
Двигательная способность сустава улучшается по мере его разработки, то есть пик неприятных ощущений и скованности наблюдается по утрам после сна, но при длительной нагрузке они возвращаются в течение дня. В поздних стадиях боли и скованность сопровождают пациента в любом состоянии.
При распространении инфекции могут возникать симптомы нарушения работы печени и почек. Также существует риск нагноения тканей в суставной полости, накопления жидкости в капсуле и развития дегенеративных процессов, вплоть до некроза, сопровождающегося сепсисом.
Характерные симптомы артроза
Артроз является дегенеративно-дистрофическим процессом. Вследствие этого происходит истончение хрящевой выстилки, которое не обязательно сопровождается воспалением.
Основными симптомами гонартроза являются:
- боли, охватывающие весь сустав, способные мигрировать;
- снижение подвижности ноги, ее блокирование в одном из направлений;
- сухой звонкий хруст из-за трения костных элементов сочленения;
- преимущественно боли нарастают после длительного нахождения ноги в состоянии покоя;
- развивается деформация сустава, нога искривляется в сторону, где хрящ истончился больше всего;
- отек не сопровождается признаками гиперемии.
При смешанном проявлении симптомов стоит рассматривать такой диагноз, как артрозо-артрит коленных суставов. По сути это два отдельных заболевания, но артроз и артрит вполне могут сочетаться, провоцируя серьезные нарушения в работе не только опорно-двигательного аппарата, но и всего организма.
Особенности диагностики
Особенности этих заболеваний определяют лечение. Чтобы удостовериться в диагнозе, необходимо пройти комплексное обследование в медицинском учреждении.
Таким образом, удается выделить специфические признаки артроза или артрита, выявить раздельное или совмещенное протекание этих заболеваний.

Чтобы был поставлен правильно диагноз, больной должен посетить врача и пройти всестороннее обследование.
Для того чтобы максимально точно продиагностировать пациента, необходимо пройти комплексное обследование, которое охватывает лабораторные анализы по общим и специфическим показателям, осмотр непосредственно у врача, в том числе с применением инструментальных методик.
При базовом осмотре специалист должен выяснить какие симптомы беспокоят пациента, произвести пальпацию больного колена и собрать полный анамнез. В дальнейшем назначаются дополнительные мероприятия.
Методы диагностики включают следующие подходы:
- Общий и биохимический анализы крови. Удается выявить изменение состава крови при развитии воспалительного процесса или наличии инфекции, а также повышение белковой фракции при артрозе.
- Ревматоидный фактор. Превышение допустимых норм по этому показателю может указывать на ревматоидный артрит.
- УЗИ. В колене можно обнаружить очаг воспаления, скопление синовиальной жидкости или изменения в структуре тканей.
- Рентген. При артрозе удается рассмотреть уменьшение суставной щели и образование остеофитов вследствие разрушения костных элементов в результате трения и давления на них.При артрите может быть обнаружен остеосклероз, а также признаки нестабильности сустава.
- Артроскопия. Для более детального изучения состояния сустава может понадобиться введение в его полость специального аппарата – артроскопа. С помощью такой камеры врач имеет возможность видеть реальное состояние тканей на экране монитора и даже выполнять микрохирургические манипуляции.
- Томография. При обнаружении подозрительных изменений и наличии необходимости более подробного изучения больной области, проводится компьютерная или магнитно-резонансная томография колена.
Как вылечить колено
Стратегия лечения во многом зависит не только от того артрит или артроз был диагностирован, но и от массы других факторов. Важно выяснить точный тип патологии, ее форму и степень развития, имеющиеся последствия.
Если предполагается лечение артрозо-артрита коленного сустава, необходимо сочетать меры, предназначенные для этих болезней по-отдельности.

На начальных стадиях артрит и артроз лечатся консервативно.
Начальные стадии в любом случае гораздо проще поддаются лечению и ограничиваются консервативной терапией. При наличии деформаций может понадобиться оперативное вмешательство.
К тому же стоит учитывать, что при артрите нужно избавиться от первичной инфекции, а также последствий ее распространения по организму. В то же время артроз невозможно полностью вылечить, если уже имеются серьезные разрушения в структуре хрящевых и костных тканей.
Общие правила лечения
Лечение артрита-артроза коленного сустава основано на общих принципах терапии этих заболеваний. В программе консервативных методик имеется очень много схожих положений относительно восстановления здоровья коленей. Основа консервативной терапии – лекарства.
Для устранения проявлений заболеваний в обоих случаях применяются такие препараты:
- нестероидные противовоспалительные средства;
- глюкокортикоиды;
- анальгетики;
- хондопротекторы.
Дополнительно могут назначаться миорелаксанты, согревающие мази раздражающего действия, витаминно-минеральные добавки. При специфических диагнозах перечень лекарств устанавливается в индивидуальном порядке, например, при наличии аутоиммунных процессов или влиянии инфекционного заболевания.
Для улучшения кровообращения, снятия симптомов, стимуляции питания и восстановления тканей назначаются физиотерапевтические, бальнеологические и мануальные процедуры.
Необходимо уделить особое внимание вопросу как лечить артроз-артрит коленного сустава в домашних условиях. Для устранения болей и воспалительного процесса активно используются народные методики.
Самыми эффективными признаны следующие рецепты:
- капустный лист в виде ночного компресса с дополнительным утеплением;
- желатин, разведенный в воде, для внутреннего приема, как источник коллагена;
- спиртовая настойка белой сирени в качестве средства для растираний.
Обязательно нужно перейти на полноценный питательный рацион для укрепления иммунной системы и опорно-двигательного аппарата. Нормализации обменных процессов в тканях и восстановлению двигательной активности способствует также ЛФК. Простейшие упражнения, например, подъемы ног, велосипед, ходьба можно выполнять самостоятельно.
Специфические меры
Если заболевание невозможно устранить консервативным путем, например, при обширности повреждений на последних стадиях, лечение артроза-артрита коленного сустава производится хирургически.
В этом случае возможны такие виды манипуляций:
| Тип операции | Суть процедуры |
| Удаление воспаленных участков связки. | Для предотвращения некротических процессов и нагноения мягкие ткани, пораженные инфекцией, и поврежденные костные образования вырезаются. |
| Артродез. | Посредством частичного удаления элементов сустава удается ограничить его подвижность. Показанием к проведению процедуры является нестабильность колена и его деформация. |
| Эндопротезирование. | Производится замена изношенных элементов сустава на искусственный протез. Имплантаты крепятся с помощью болтов и медицинского цемента, а в последующем они обрастают костной тканью. |
Если вовремя обратиться за помощью, и инструкция относительно лечения будет строго соблюдена, можно избежать необходимости проведения операции.

Если сустав не поддается лечению щадящей терапией, то проводят хирургическое вмешательство
Меры профилактики заболеваний суставов
Несмотря на имеющиеся различия между артритом и артрозом, профилактические мероприятия являются общими для обеих патологий.
Чтобы предотвратить болезни колен необходимо выполнять следующие рекомендации:
- Правильно питайтесь, обеспечивая организму полноценное поступление всех необходимых витаминов и нутриентов.
- Не перегружайте суставы. Противопоказаны длительный бег, прыжки, подъем и перенос тяжестей. Также следите за собственным весом.
- Избегайте травм любого характера, будь то падения, удары или разрывы связок.
- Используйте хондопротекторы по назначению врача и регулярно проверяйте состояние суставов, не игнорируйте дискомфорт в коленях.
Какие еще характеристики для артроза и артрита являются общими, а какие отличают их друг от друга вы можете узнать, посмотрев видео в этой статье.
vash-ortoped.com
что хуже и можно ли их перепутать
Чем отличается артрит от артроза нужно знать не только врачам. Часто занимаясь самолечением, люди подвергают себя большому риску, принимая одну болезнь за другую. Такая ошибка может привести к серьёзным осложнениям, поэтому в статье основательно разберём различия симптомов, особенности лечения, профилактику данных патологий. Знание симптомов поможет своевременно принять необходимые меры. При артрите или артрозе подвергаются негативному воздействию все наши подвижные соединения в месте сочленения костей, хрящей, т.е. суставы скелета. Часто заболевания путают между собой из-за созвучных названий, но разница между ними не только в симптомах, а в причинах возникновения, особенностях течения, специфики терапии.
Чем отличаются артрит от артроза: общее понятие
В названиях есть общий корень «артро», в переводе с греческого означает сустав, который подвергается основным нарушениям. Однако артроз не имеет воспалительную природу, основу составляют дегенеративные процессы, т.е. изнашивание, а более правильным обозначением заболевания является остеоартроз, так как изменениям подвергаются костные образования.
Артроз – хроническое заболевания, при котором происходит «стирание» суставных поверхностей и капсулы, из-за чего начинается деформация. В запущенных случаях — полное обездвиживание конечности. Изменения затрагивают целый комплекс — костные поверхности, связки, мениск, хрящ, синовиальную оболочку, все структуры находящиеся рядом.
Патологии подвергаются люди старшего возраста. Причём чем старше, тем распространённость заболевания увеличивается. В редких случаях может поражать лиц молодого возраста при наследственных признаках или после перенесенной травмы. По статистике страдает порядка 10% населения, а основной порог наблюдается у лиц старше 65 лет (85% от всех больных).
Артрит наоборот является острым заболеванием, в основу которого входит воспаление. Нередко недуг является лишь симптомом основной болезни (ревматизм), но может протекать в качестве единственного нарушения. Запущенные стадии переходят в хроническое течение. В отличие от артроза, воспалительному поражению чаще всего подвергаются люди молодого возраста. Может проявляться и после 40, если человек перенёс тяжелую простуду или инфекцию. Распространённость среди населения земного шара составляет всего 2%.
Причины
Из-за различной этиологии к возникновению болезней ведут разные причины и факторы. Причём артроз нередко возникает на фоне гнойных артритов или ревматизма.
Основные факторы артрита.
- Травма и оперативные вмешательства на суставах.
- Врождённая дисплазия (недоразвитие) суставов.
- Дистрофически-дегенеративные процессы.
- Лишний вес.
- Пожилой возраст.
- Наследственность.
- Климакс.
При данном недуге страдают исключительно суставы, тогда как при артрите обязательно присутствует общий воспалительный процесс. Часто он сопровождается поражением почек, сердца и печени.
Выделяют несколько видов заболевания:
- ревматоидный;
- реактивный;
- инфекционный;
- подагра.
Очень часто артриты возникают на фоне перенесённого гриппа, частых ангин. Не исключено развитие при туберкулезе, гонорее, дизентерии, псориазе.
Артрит редко поражает единичные суставы, обычно воспалению подвергается целая группа, которая зависит от этиологии — при ревматизме страдают мелкие соединения кистей и стоп, при псориазе — фаланги пальцев.
Симптомы
Несмотря на схожие признаки — боль, ограничение в движении, деформации, есть ряд симптомов, помогающие различить похожие по названию заболевания.
- Боль — является ведущим признаком артроза, однако не возникает сразу. Изначально, это хруст и треск суставов, а затем присоединяются болевые ощущения, которые нарастают по мере прогрессирования. Обычно проявляются при физической нагрузке, смене погоды, ночью (стартовая боль — сразу после пробуждения и попытки подняться с кровати). Для артритов же характерна постоянная ноющая боль, которая может усиливаться в ночное время, а также утром. Нередко при воспалении наблюдается снижение неприятных симптомов во время активных движений.
- Хруст — специфический признак артроза. Он имеет особый звук – сухой и грубый, часто сопровождается резкой болью.
- Деформация — при дегенеративных изменениях суставы меняются на поздних стадиях, когда в процесс включаются прилегающие костные поверхности. При воспалении деформация начинается на самых ранних этапах, при этом они увеличиваются в размере из-за припухлости.
- Покраснение, повышение местной температуры — характерно только для артрита, так как дегенеративное заболевания протекает по типу асептического (без инфекционного) некроза.
- Ограничение в движении — артроз часто «блокирует» сустав, когда при движении раздаётся резкий хруст, за котором следует резкая боль и блок сустава. Артрит имеет склонность к утренней скованности, не только в суставах, но и во всём теле.
- Общее недомогание — воспаление, всегда протекает с изменением состояния всего организма, отмечается повышение температуры тела, слабость.
По локализации недуги могут поражать практически все суставы, однако для дегенеративных процессов более характерно повреждение коленных и тазобедренных. Артрит имеет склонность вовлекать в воспаление мелкие суставы рук и ног, часто симметрично.
Прочтите: Артрит коленного сустава
Важно: не стоит путать похрустывание здоровых суставов с артрозными. В первом случае оно бывает абсолютно безболезненным и связаны с особенностями связочного аппарата (излишняя подвижность, слабые связки). Тогда, как при артрозе хруст сопровождается сильной болью и ограничением в движении.
Диагностика
Важным диагностическим критерием является общий анализ крови. Воспаление суставов всегда даёт повышение СОЭ (более 25 мм/час), а в случае инфекционного артрита ещё лейкоцитов. Для артроза изменение в крови не характерны.
Кстати, существует особый белок, относится к классу иммуноглобулинов, реагирует на повреждение каким-либо фактором собственных клеток — ревматоидный фактор, позволяющий определить наличие ревматоидного артрита. Также определяют С-реактивный белок, являющийся признаком воспаления. Для подагры характерно увеличение мочевой кислоты в крови, моче.
Для обоих заболеваний, в первую очередь, необходимо сдать не только анализ крови, обязательно рентгеновский снимок сустава. При артрозе происходит сужение щели между суставами, остеофиты (костные разрастания), деформации и остеопороз. Возможно назначение КТ, МРТ для уточнения изменений мягких тканей и костных структур.
Для артроза также характерно сужение щели и околосуставной остеопороз, однако они возникают на ранних стадиях (тогда, как при дегенерации, такие изменения начинаются только на 3 и 4 стадии). Если процесс имеет инфекционный характер часто формируются секвестры — участки некроза, окруженные здоровой тканью. При хроническом течение наблюдают вывихи, подвывихи шарнирных структур.
Желательно провести УЗИ, чтобы определить наличие жидкости или гноя в суставной сумке (наиболее характерно для артрита), а также диагностическое пунктирование — позволяет выявить возбудителя и характер выпота.
Обязательно назначают общие обследования — ЭКГ, анализ мочи, биохимию крови, чтобы узнать о возможном их включении в воспаление.
Лечение
Важно: самым опасным для обоих заболеваний является самолечение. Без точного диагноза часто такой подход к своему здоровью лишь ухудшает положение, приводя к значительному разрушению суставов, поражению сердца и почек.
Чем артрит отличается от артроза можно сказать и по проводимой терапии. Основу для первого составляет остановка разрушения, дегенерации хрящевой ткани, а при лечении артрита основную роль уделяют снятию воспаления и блокированию инфекционного процесса.

Подход к устранению проявлений патологий должен включать в себя не только медикаменты, но и изменение образа жизни — здоровое питание, снижение веса, контроль за физической активностью.
Медикаментозная терапия включает нестероидные противовоспалительные (необходимы при обоих заболеваниях), миорелаксанты и хондропротекторы (чаще при артрозах).
Лечение артрита часто требует введение в межсуставное пространство глюкокортикостероидов, использование антибиотикотерапии, проведения плазмофереза (очистка крови) для устранения аутоагресии (реакция организма на свои клетки, как на чужеродный агент). В тяжелых случаях проводят введение стволовых клеток — снимает воспаление, уменьшает восприимчивость к инфекции, улучшает обмен веществ и питание тканей.
Важно: при артрите нельзя прикладывать согревающие компрессы и мази, они только повысят распространение инфекции и воспаления, особенно при гнойном течении заболевания.
Все физиопроцедуры назначают только после снятия острой боли и воспаления.
Несмотря на все новшества и быстрое развитие медицины, артроз является неизлечимым заболеванием. Исправить начавшиеся дегенеративные изменения просто не возможно. Артрит хорошо поддается терапии, особенно при раннем обращении к врачу.
Заключение в таблице
Отличия | Артрит | Артроз |
| Возраст | Неограничен | В основном после 45 |
| Развитие патологии | Неожиданно | Постепенно |
| Причины | Инфекционные | Дегенеративные (возраст, менопауза, травмы, генетика) |
| Течение | Острое, с моментами ремиссией | Хроническое, с периодами обострений |
| Поражение | От мелких до крупных. Характерна симметричность. Вовлекаются связки, мениск с сильным воспалением, отеком. Страдают внутренние органы. | Чаще крупные единичные. В риске фаланги больших пальцев ног. Распространяется на хрящ, мениск, связки, но без отёка. |
| Деформация | Внешнее увеличение за счет отёчности. | На поздних стадиях образование некротизированных отломков, в последствие — разрушение |
| Признаки | В острый период — недомогание с температурой, резкий хруст с болью и блокировкой, отечная горячая поверхность, выраженное затруднение в движениях. | Ноющая боль. Тяжесть, скованность после зарядки отступает. |
| Диагностика | Общий анализ крови, мочи. Биохимический — кровь. Показания рентгена — резкое изменение структур в начале заболевания. | Незначительные изменения крови. Рентген показывает патологию на поздних стадиях. |
| Лечение | Противовоспалительные, обезболивающие. Вылечивается при своевременном обращении. | Обезболивающие, мази, компрессы, физиопроцедуры, ЛФК, хондропротекторы. При обострении — противовоспалительные. |
Что хуже артрит или артроз точно сказать нельзя, однако воспаление хорошо блокируется медикаментами, чего нельзя сказать о дегенеративных процессах. Часто оба заболевания необходимо лечить всю жизнь, с возможностью достижения длительных ремиссий. Артроз чаще нуждается в оперативной коррекции, чтобы вернуть функцию суставу и снять ограничение в движениях.
Артрит может сопровождаться развитием пороков сердца (ревматоидное поражение клапанов) и заболеваниями других органов и систем, потому что воспаление суставов всего лишь «верхушка айсберга». Успешное лечение начинается именно с определения этиологии.
Важно не допускать поздних стадий с разрушений костной ткани и хроническому воспалительному процессу. Своевременное обращение к специалисту поможет точно узнать собственный диагноз, а также получить необходимую помощь в лечении и реабилитации. Теперь вы знаете в чём отличия артроза от артрита.
Не упустите случай послушать популярный кавер Willy William — Ego на русском/перевод от Micro lis. Пройдите на ютуб канала оцените работу автора.
Берегите себя и свои суставы!
zdorovie-oda.ru
Артроз и артрит обозначают разные процессы
Что такое артроз и артрит знают многие больные по всему миру не понаслышке. В обоих случаях речь идёт о серьёзных поражениях суставной ткани, однако артроз или артрит обозначают разные процессы. Кроме того, один недуг часто протекает одновременно с другим.
Что такое артрит? Разница между артритом и артрозом
Под артритом следует понимать процесс воспаления в суставной капсуле. Среди основных причин недуга – попадание в организм инфекции. Также предпосылкой к появлению болезни может стать перенесённая травма сустава или такие сопутствующие заболевания, как ревматизм или подагра.
Артроз же представляет собой процесс деформации суставной ткани при одновременной дегенерации соединительных и хрящевых тканей на поверхности суставов. Появляется недуг из-за различных нарушений в обменных процессах. Также вызвать проявления артроза могут патологические образования на соединительных тканях, генетическая предрасположенность, а также травмы.

Главная разница между артритом и артрозом заключается в том, что первые признаки артрита проявляются воспалительными процессами в суставах с изменениями внутрисуставной жидкости. Что касается артроза, характерными признаками заболевания являются именно дегенеративные изменения в суставах.
Причины развития артритов и артрозов могут быть совершенно идентичными. Ведь после того как у человека появляется воспаление сустава, нередко на фоне этого процесса начинается деформация поражённых хрящевых тканей. Собственно, в этот период и начинается артроз.
С другой стороны, если соединительные ткани деформированы, например, из-за отложения солей, то сустав может воспалиться. В этом случае из-за артроза суставов начинается артрит.
Основные симптомы артроза и артрита
Чем и как лечить артроз, артрит во многом зависит от выраженных симптомов болезни и, конечно же, степени заболевания. Среди основных признаков, по которым можно распознать артрозы и артриты, следующие:
Боль в суставе
Если вы имеете дело с дегенеративными изменениями в суставах, то речь идёт об артрозе. Болевой синдром в таком случае становится больше выраженным с течением времени, а обострения становятся всё интенсивнее. При этом боль может возникать при любой нагрузке на больной сустав.
Вылечить боль при серьёзных деформациях практически невозможно. К тому же, боль будет усиливаться из-за дальнейшего разрушения хрящей.
При артрите же боль возникает во время обострений, повышения температуры. Снять болевые ощущения в этом случае помогает адекватное лечение.
Нарушение двигательных функций

Артрит и артроз могут влиять на двигательные функции в суставах. При артрозе нарушения происходят постепенно, и что очень печально, двигательные функции не восстанавливаются. Заметьте, что артроз может поражать также и позвоночник.
Признаком артроза является хруст в суставах, который наблюдается при движении. Это свидетельствует об истончении хрящей. Со временем появляется скованность, которая не проходит. Если же у больного наблюдается артрит, то ограничение в движениях наступает только в период обострений. Но хронический артрит может привести к дегенеративным деформациям и симптоматика будет аналогичной артрозу.
Воспалительный процесс в коленных суставах
Артроз и артрит могут давать воспаление, причём последний точно свидетельствует о воспалительном процессе в тканях суставов.
Виды артрита
Артрит может протекать в остром и хроническом виде. И в зависимости от того, какие факторы привели к поражению тех или иных суставов, виды артритов разделяют на две основных группы: воспалительный и дегенеративный артрит.
К артритам, которые характеризуются воспалительными процессами, относят:
- инфекционный артрит;
- артрит ревматоидного типа;
- подагрический артрит;
- реактивный артрит.
Все эти виды заболеваний имеют один признак. Это воспаление синовиальной оболочки, или тонкой соединительной ткани внутри сустава.
К артритам дегенеративного типа относят:
- остеоартроз;
- посттравматический артрит.
- Данные формы артрита неизбежно связаны с повреждением суставных хрящей.
Виды артрозов
Артроз бывает первичным и вторичным. Первичная форма заболевания приходится приблизительно на меньшую половину всех случаев болезни (около 40-50%). Такой тип недуга поражает здоровый сустав, а главной причиной заболевания становится, как правило, тяжёлый физический труд.
Ко вторичному типу артроза относятся более половины случаев заболевания (около 60%). Все они происходят из-за дегенеративных изменений в суставах, к примеру, по причине перенесённой травмы.
Среди самых частых причин заболевания артрозом оказывается именно ревматоидный артрит, который характеризуется деструктивными изменениями в хрящах и костях. Часто такой процесс происходит с течением времени в результате старения человеческого организма.
Стоит отметить, что чаще всего поражаются коленные и локтевые суставы. Собственно, артроз коленного сустава является самой распространённой формой поражения соединительных тканей. Суставы изменяют свою форму, а поражённые участки иногда внешне приобретают неестественную форму.
Лечение артрозов и артритов коленного сустава
Лечение артроза или артрита коленного сустава во многом аналогичное, поскольку в обоих случаях лечить приходится суставы. Артроз коленного сустава, или гонартроз происходит из-за того, что в суставах начинают откладываться соли кальция. Стоит заметить, что это не является причиной появления болев
kostnomyshechnaya.ru
Как лечить суставы при артрозе и артрите

Артрит и артроз — два очень схожих заболевания опорно-двигательного аппарата. Нередко люди путают их, хотя разница между ними существенная. Патологический процесс этих болезней затрагивает непосредственно суставы. Поэтому они имеют схожие симптомы, при появлении которых необходимо обратиться к врачу, который проведёт осмотр, назначит диагностические процедуры для подтверждения диагноза и разработает эффективный план лечения.
Проявляются заболевания следующим образом:
- хруст в суставах;
- деформация суставов;
- боль в суставах.
Что такое артроз и артрит

Оба заболевания связаны с патологией суставов. Принято считать, что ими страдают люди пожилого возраста. Но последнее время нередки случаи, когда и молодые люди имеют одно из этих заболеваний. Связано это с неправильным ведением образа жизни. Чтобы понимать, что же это за болезни, необходимо знать их точное определение.
Артроз — хроническая болезнь суставов, в следствии которой происходит их деформация. Полное название заболевания — остеоартроз. Патологии подвержена не только хрящевая ткань, но и костная ткань.
Артрит — воспалительный процесс в суставе, возникающий по причине инфицирования, травм, дистрофического изменения. Артроз и артрит доставляют не только дискомфорт человеку, но и сильную боль. Если не принимать меры по лечению заболеваний, то это может привести к неподвижности больного сустава.
В чем разница — артрит и артроз

Отличие между артритом и артрозом заключается в характере возникновения заболеваний. Например, при артрозе повреждается поверхность сустава, в следствии чего возникает сильное болевое ощущение. Сустав перестаёт быть подвижным. Артрит же возникает при воспалительных процессах в суставах. Его можно отличить характерным покраснением кожных покровов и припухлости. Кроме этого, артрит может затрагивать и внутренние органы: печень, почки, сердце.
Поставить точный диагноз и назначить лечение может только врач. Поэтому не стоит ставить диагноз самостоятельно. Лучше обратиться к специалисту для прохождения полного комплекса диагностики.
Признаки заболеваний

Артрит и артроз очень схожи по своим симптомам. Самым главным признаком заболеваний считается боль. Она наблюдается и при артрозе, и при артрите. Болевые ощущения в начальных стадиях могут быть ощутимы только при движениях суставов. По мере развития заболеваний усиливается и боль.
Симптомы артрита:
- дискомфорт в суставах во время отдыха;
- острая боль во время сна;
- стянутость;
- после сна ощущается скованность при движении;
- боль в спине, коленях;
- повышение температуры тела;
- покраснение кожи;
- зуд в суставах;
- уплотнения в местах боли;
- озноб и ломота тела;
- бессонница;
- дрожь по телу, холодный пот;
- при физической активности боль в суставах становится менее выраженной;
- отёчность в местах суставов;
- хруст при движении.
Симптомы артроза:
- болевое синдром становится более выраженный в сырую, холодную погоду;
- увеличение объёма;
- отёчность;
- уплотнение;
- придвижении слышится хруст.
При возникновении данных симптомов или одного из них следует сразу обратиться к врачу. Не стоит терпеть боль и думать, что эти недуги пройдут сами по себе. Артроз и артрит — серьёзные заболевания которые требуют обязательного лечения.
Причины возникновения заболеваний

Поскольку артрит и артроз имеют различия, следовательно, и причины их возникновения отличаются. Артрит возникает в следствии инфекционных заболеваний, травм, плохой экологии, нехватке витаминов, неправильного питания, генетической предрасположенности организма. Артроз возникает из-за возрастных изменений, нарушения работы эндокринной системы, частых простудных заболеваний, гемофилии, избыточной массы тела, наследственности.
При возникновении боли первым делам каждый из нас задаёт вопрос, какой врач лечит суставы. Чтобы терапия была эффективной, необходимо провести диагностику, которая покажет каким именно заболеванием страдает человек. При первых симптомах заболеваний необходимо обратиться к терапевту или ревматологу. Также в последствии может потребоваться помощь ортопеда и хирурга. Больные суставы, какой врач лечит — ответ на вопрос даст лечащий терапевт, после осмотра он обязательно даст направление к специалисту, который проведёт диагностику и назначит лечение.
Диагностические процедуры

Перед тем, как начать лечение пациенту будет назначен анализ крови. Именно он сможет показать общее состояние организма. Если результат будет в норме, то специалист поставит диагноз — артроз. Но это лишь предположительный первичный результат. Затем необходимо пройти рентген, а при необходимости МРТ.
Все диагностические меры нацелены на выявление правильного диагноза. Диагностику назначает лечащий врач, и на основании её результатов делает вывод о наличии или отсутствии заболеваний. В основном диагностика заключается в:
- УЗИ проблемного места;
- компьютерной томография;
- радиоизотопное сканировании;
- МРТ.
Лечение

Для эффективного лечения этих заболеваний, после проведения диагностики, специалист разработает план лечения. В него обязательно будет входить не только медикаменты, но и народные методы. Именно комплекс мер, направленный на решение проблем, сможет избавить от мучительной боли и отёков, вернуть подвижность и остановить разрушения в тканях.
Медикаменты, которые способны снять воспаления и боль в тазобедренном суставе, боль в плечевом суставе, боль в коленном суставе, боль в локтевом суставе и так далее:
- Кетонов;
- Ибупрофен;
- Диклофенак;
- Вольтарен;
- Нурофен.
Для снятия воспаления назначаются мази при артрозе коленного сустава и локтевого сустава:
- Капсин;
- Звёздочка;
- Вольтарен-гель;
- Апизатрон;
- Випросал;
- Никофлекс.
Лечение артроза и артрита суставов различны, так как болезни имеют отличия в причинах появления заболеваний и механизмах развития. Перед тем как назначить лечение артрита специалистам необходимо выявить причину воспалительного процесса сустава. Нередко врачи назначают антибиотики, чтобы снять воспалительный процесс. Также могут назначаться и гормональные препараты. Лечение артроза заключается в восстановление хряща и возвращении подвижности без болевого синдрома. Поэтому при слабых и умеренных болях врачи назначают противовоспалительные средства наружного и внутреннего применения. Также при лечении этих заболеваний в некоторых запущенных случаях возможно и хирургическое лечение.
Первая помощь при сильных болях

Каждый, кто имеет артроз или артрит суставов чувствуют боль. Она порой может быть просто не выносима. При сильно выраженном болевом синдроме необходимо знать, какие лекарства от боли в суставах можно применить, чтобы облегчить состояние.
Таблетки от боли в суставах:
- Анальгин;
- Кеторал;
- Кетомака;
- Вольтарен.
Мази от боли в суставах:
- Кетонал;
- Кетопрофен Врамед;
- Долгит крем и другие.
Внимание! Применять любое лекарственное средство для уменьшения боли, а так же для лечения суставов необходимо по рекомендации врача. Только специалист может оценить полную картину заболевания и выписать тот или иной препарат. Самостоятельный приём медикаментов может усугубить ситуацию.
Народные методы лечения

Народные методы также неплохо помогают при артрите и артрозе. Как лечить артроз коленного сустава — один из самых часто задаваемых вопросов. Ведь именно колени чаще всего подвержены ему. Перед тем, как начать лечение народными методами стоит проконсультироваться с лечащим врачом, чтобы не навредить общему состоянию.
Артроз как лечить? В нашей информационной таблице ниже.
Название метода | Рецепт |
компресс | Листья свежей капусты немного отбить скалкой, немного отжать сок. Больное место намазать свежим мёдом и приложить лист. Наложить ткань. Процедуру проводить до устранения болевых ощущений. |
настойка | 1 столовая ложна сабельника и 100 миллилитров водки настаивается в течение 1-2 недель. Для получения эффекта необходима обработка больного места 2 раза в сутки на протяжение 30 дней. Листья подорожника мелко нарезать, смешать с 1 столовой ложкой мёда и настоять в кипятке 1 сутки. После этого смочить бинт и приложить на больное место. Процедуру необходимо проводить 1-2 раза в день 2-3 недели. |
чай | 1 столовая ложна брусники или её листьев настаивается в горячей воде (200 мл) 10-15 минут. После этого принимать чай внутрь 2 раза в день. Принимать чай на протяжении 20-30 дней. Ягоды шиповника заварить в кипятке и дать настоятся несколько минут. После чего принимать по одному стакану в день в течение не менее 21 дня. |
мазь | Надо смешать по 5 миллилитров скипидара и яблочного уксуса, добавить яичный желток. Всё перемешать. На протяжение месяца необходимо втирать мазь в больные места. |
Народные методы лечения при артрите
Название метода | Рецепт |
компресс | Сок алоэ, мёд и 100 мл водки смешать. На протяжении 14 дней смачивать ткань и накладывать на больные места. Обмотать тканью. Делать компрессы на протяжении двух недель по 1-2 раза в сутки. |
настойка | Сухие цветы липового цвета (2 столовые ложки) залить кипятком 500 мл, настоять 7 дней. После чего принимать настойку внутрь на протяжении 30 дней, 3 раза в сутки по 50 миллилитров. |
напиток | Свёклу, огурец, морковь перетирают на тёрке и выжимают сок. После смешивания принимать по 100-150 мл 2 раза в день на протяжении двух недель. Соотношение овощей 3*3*10 |
мазь | 1 яичный желток, 2 столовые ложки пчелиного воска, 1 столовая ложка мёда тщательно перемешиваются. Натирать места болей 3 раза в сутки на протяжении 30 дней. |
Народная медицина утверждает, что такие процедуры, как ванны с добавлением трав, являются отличным способом лечения как артроза, так и артрита. Данная процедура оказывает противовоспалительный эффект, а также уменьшает боль и опухоль. Кроме этого, принятие таких ванн полностью безопасны для организма. Учитывая, что вода не должна быть очень горячей, можно быстро избавиться от болей и воспаления. В воду можно добавлять:
- берёзовые листья;
- корень одуванчика;
- череду;
- хвощ;
- кору ивы;
- крапиву.
Также на основе этих трав можно делать компрессы. Они снимут отёки, болевые ощущения и покраснения кожи. А мази с добавлением отваров помогут снизить неприятные ощущения при движении конечностей.
Профилактика артроза и артрита

Чтобы никогда не возникали вопросы чем лечить артроз коленного сустава, почему болят суставы, суставы чем лечить, необходимо ещё в молодом возрасте позаботиться о профилактических мерах. В первую очередь — это правильное питание, регулярные физические нагрузки и осторожность. Также можно поддерживать здоровье суставов продуктами, которые препятствуют возникновению заболеваний.
Полезные продукты для суставов:
- свежая капуста;
- лимон;
- кукуруза;
- чёрная смородина;
- отруби из пшеницы;
- помидоры;
- морковь;
- салат;
- дыня;
- арахис;
- брокколи;
- облепиха;
- миндальный орех;
- абрикос;
- шиповник;
- устрицы;
- крабы;
- молоко натуральное;
- желток яичный;
- какао;
- бобы;
- зелень;
- морская капуста;
- нежирное мясо.
Одним из самых полезных блюд для хрящевой ткани считается холодец. Это вкусное и сытное блюдо прекрасно подходит для обеда, ужина и позволяет поддерживать здоровье соединительной ткани. Чтобы его приготовить необходимо взять 500 грамм свинины, 300 грамм говядины, 1-2 свиных ножки. Всё хорошо промыть. Залить водой, чтобы она скрывала продукты, посолить, добавить морковь и лук. Варить в кастрюле на медленном огне в течение 4-5 часов. Если варить блюдо в мультиварке, то достаточно всего 1,5-2 часа. После варки, достать мясо, охладить и порезать. Положить его в ёмкость, залить процеженным бульоном. Поставить на холод. После того, как холодец застынет можно принимать его в пищу.

Но кроме полезных продуктов, которые способны улучшить состояние суставов и продлить им молодость, есть вредные продукты. Они не только разрушают хрящевую ткань, но и отрицательно влияют на весь организм. При употреблении их, человек начинает чувствовать усталость, частые головные боли, упадок настроения, увеличивается масса тела и так далее. Чтобы поддерживать здоровье суставов необходимо исключить из рациона:
- лимонады. В таких напитках содержится много фруктозы, она повышает в разы уровень мочевой кислоты, что способствует отложению её в суставах;
- продукты, содержащие фосфаты: выпечка, сгущённое молоко, плавленый сыр, имитация крабового мяса;
- копчёности и маринованные овощи;
- кофе, шоколад, продукты, содержащие дрожжи;
- чёрный перец, щавель, мак, петрушка — в них содержится щавелевая кислота, употребление которой в больших количествах разрушает соединительную ткань суставов.

Для поддержания не только суставов, но и организма в целом необходимо вести правильный образ жизни. Больше бывать на свежем воздухе, отказаться от табака и алкоголя, чаще посещать и учувствовать в спортивных мероприятиях или просто заниматься спортом. В большинстве случаев, молодые люди, которые страдают заболеваниями суставов, ведут малоподвижный образ жизни, имеют недостаток витаминов и микроэлементов.
Гимнастика для суставов
Чтобы на долгие годы сохранить подвижность суставов, кроме правильной и полезной пищи, очень полезны и физические упражнения. Физкультура сама по себе укрепляет весь организм, улучшает кровоснабжение всех органов, повышает настроение. При этом гимнастику назначают всем, кто интересуется суставы, как лечить.
- Разминка: наклоны головой, плавные махи руками в стороны, наклоны вперёд-назад.
- Стоя на полу, ноги на ширине плеч, руки согнуты в локтях, выполнять круговые движения рук.
- Стоя на полу, ноги на ширине плеч, руки на поясе, делать круговые движения туловищем по часовой стрелке и против часов стрелки поочерёдно, это упражнение эффективно, если болит тазобедренный сустав.
- Приседания делаются по 10 раз, 2 -3 подхода.
- Отжимание от стола, по 5-10 раз, 2-3 подхода.
- Лечением артрита пальцев рук является всем известное упражнение: «Мы писали-мы писали». Сжимать и разжимать пальцы рук по 10-15 раз по 3 подхода.
Главным правилом при выполнения всех упражнений — плавность. Больные суставы не терпят резких движений. Чтобы боль не усилилась, и гимнастика принесла результат необходимо делать упражнения осторожно.

Артрит и артроз считаются одними из самых серьёзных заболеваний. При появлении даже незначительных симптомов, не стоит откладывать визит к врачу. Эти заболевания очень быстро прогрессируют и способны разрушить сустав. А запущенные формы болезней лечатся трудно и долго. К тому же не стоит забывать о профилактических мерах. Ведь предупредить заболевания гораздо легче, чем лечить!
cool-answers.ru











 Классификация МКБ-10 поможет вам разобраться с вашим недугом
Классификация МКБ-10 поможет вам разобраться с вашим недугом Существуют 3 формы хронического заболевания по нозологии и вы должны их знать
Существуют 3 формы хронического заболевания по нозологии и вы должны их знать







 Поражения суставов под названием остеоартроз, имеют шифрование в диапазоне М15-М19, в зависимости от вида и локализации патологического процесса, например, код остеоартроза в МКБ 10 тазобедренного сустава будет М16. Шифр М19 характеризует другие артрозы, но исключает поражение позвоночника патологией данного вида (М47) и множественные артрозы (М15), а также ригидность большого пальца стопы (М20.2).
Поражения суставов под названием остеоартроз, имеют шифрование в диапазоне М15-М19, в зависимости от вида и локализации патологического процесса, например, код остеоартроза в МКБ 10 тазобедренного сустава будет М16. Шифр М19 характеризует другие артрозы, но исключает поражение позвоночника патологией данного вида (М47) и множественные артрозы (М15), а также ригидность большого пальца стопы (М20.2).
 Загрузка…
Загрузка… Можно ли вылечить остеоартроз полностью и какие меры для этого необходимо предпринимать. Прежде всего, следует четко соблюдать все назначения специалиста, ведь лечение остеоартроза должно быть комплексным – только в этом случае гарантирован успех. На начальных стадиях симптоматика болезни маловыраженная, поэтому на прием к доктору больной не спешит. Иногда люди просто не знают, какой врач лечит заболевания суставов. В таком случае нужно обращаться к участковому врачу, который направит вас к узкопрофильному специалисту.
Можно ли вылечить остеоартроз полностью и какие меры для этого необходимо предпринимать. Прежде всего, следует четко соблюдать все назначения специалиста, ведь лечение остеоартроза должно быть комплексным – только в этом случае гарантирован успех. На начальных стадиях симптоматика болезни маловыраженная, поэтому на прием к доктору больной не спешит. Иногда люди просто не знают, какой врач лечит заболевания суставов. В таком случае нужно обращаться к участковому врачу, который направит вас к узкопрофильному специалисту.
 по утрам после физических нагрузок либо длительного нахождения в непривычном положении начинают болеть суставы;
по утрам после физических нагрузок либо длительного нахождения в непривычном положении начинают болеть суставы; снижение болевых ощущений;
снижение болевых ощущений; НПВС – средства симптоматической терапии. Быстро снимают боль, отек, воспаление, снижают местную и общую температуру. Их основной недостаток – большое количество противопоказаний и побочных эффектов. Сейчас чаще всего назначают средства нового поколения (нимесулид, мелоксикам, целекоксиб), отличающиеся относительной безопасностью для организма. Не представляется возможным использовать при остеоартрозе индометацин – он разрушает ткани хряща. НПВС могут назначать перорально (таблетки, капсулы), местно (мазь, гель, аэрозоль), в виде инъекций.
НПВС – средства симптоматической терапии. Быстро снимают боль, отек, воспаление, снижают местную и общую температуру. Их основной недостаток – большое количество противопоказаний и побочных эффектов. Сейчас чаще всего назначают средства нового поколения (нимесулид, мелоксикам, целекоксиб), отличающиеся относительной безопасностью для организма. Не представляется возможным использовать при остеоартрозе индометацин – он разрушает ткани хряща. НПВС могут назначать перорально (таблетки, капсулы), местно (мазь, гель, аэрозоль), в виде инъекций. Коленные суставы очень чувствительны к нагрузкам
Коленные суставы очень чувствительны к нагрузкам




 Коленные суставы очень чувствительны к нагрузкам
Коленные суставы очень чувствительны к нагрузкам






 Гонартроз коленного сустава 2-3 степени. Лечение ударно волновой терапией (УВТ).
Гонартроз коленного сустава 2-3 степени. Лечение ударно волновой терапией (УВТ).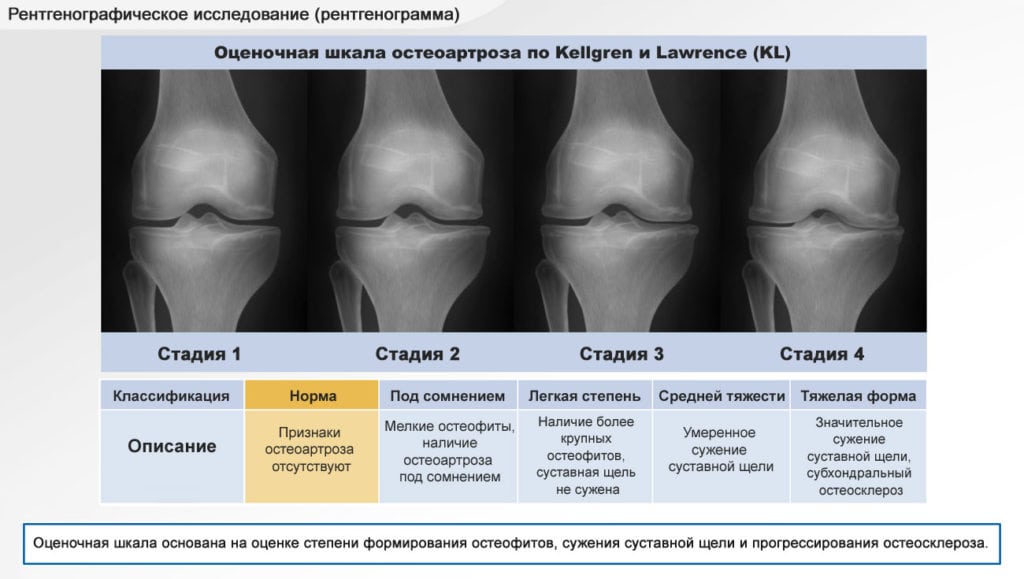
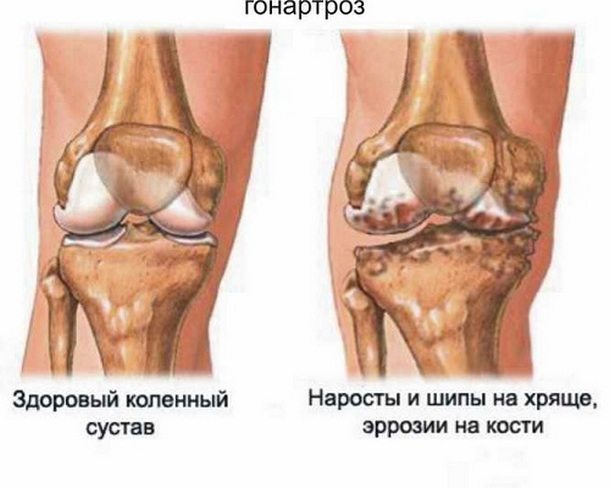
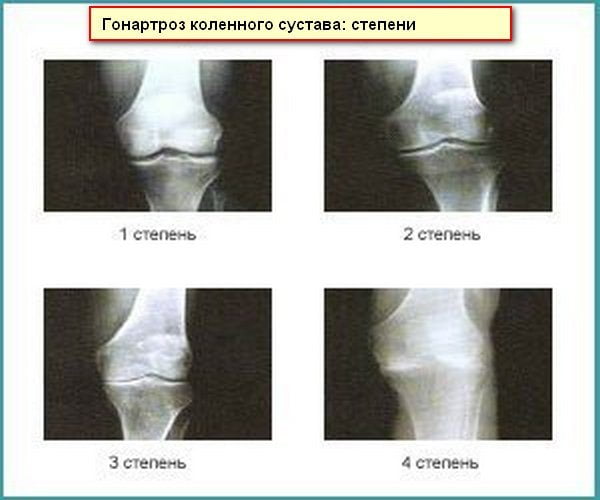


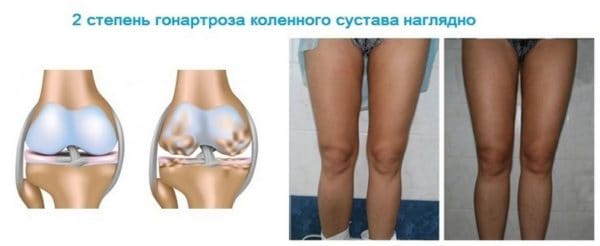
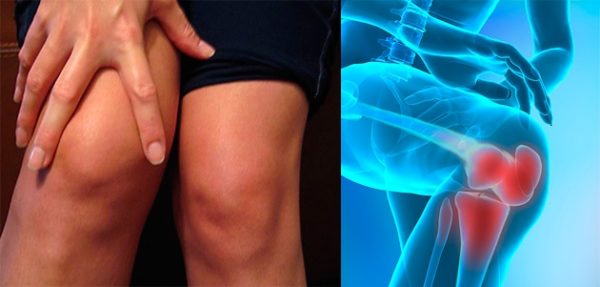
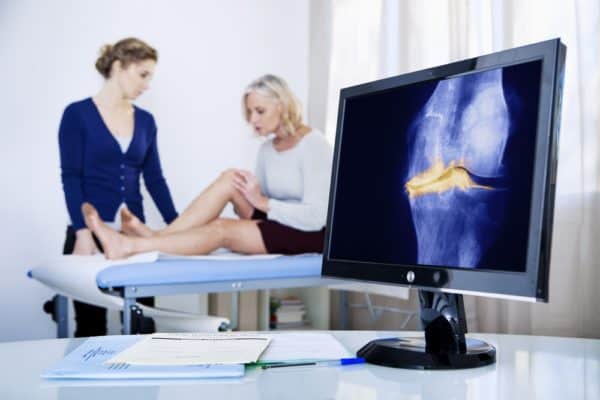
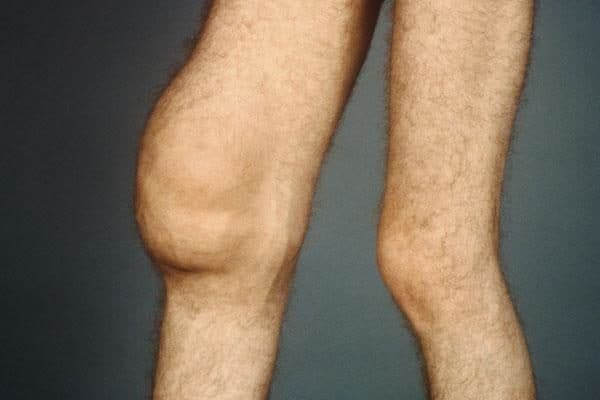
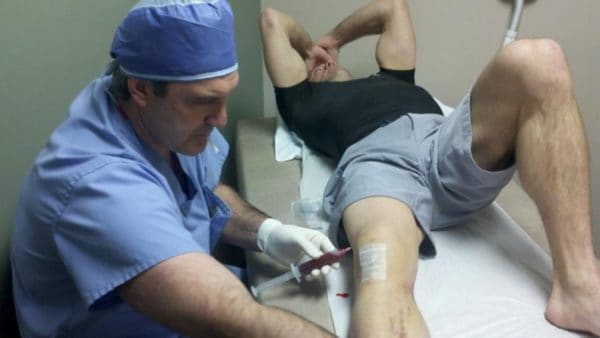
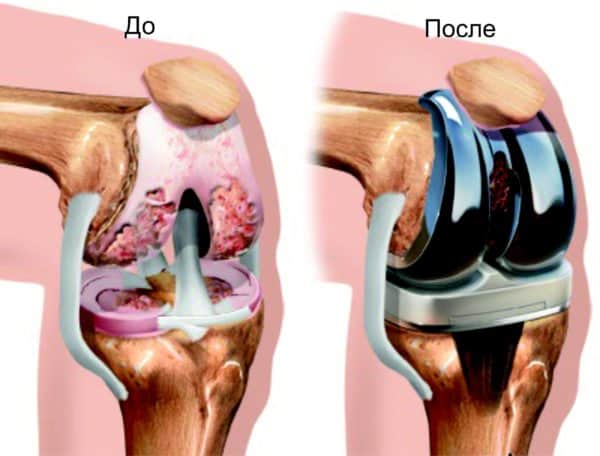
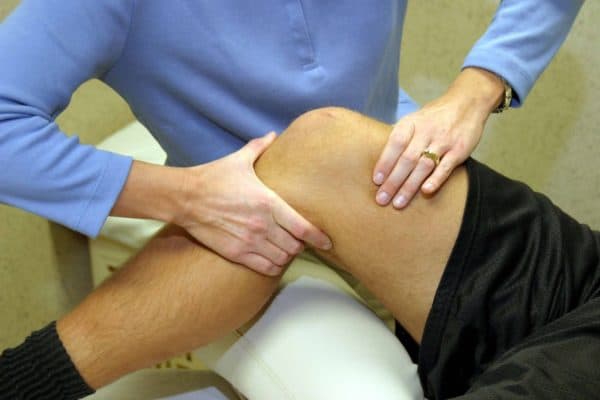
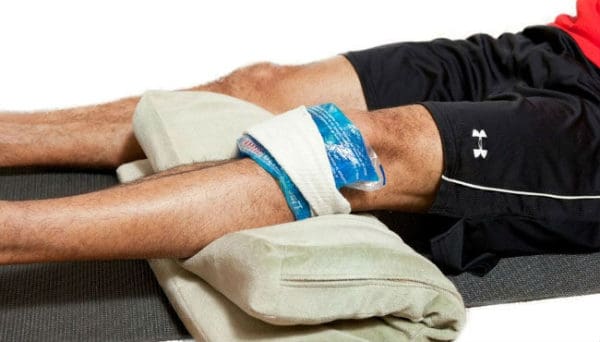


 Болевые ощущения не проходят даже в неподвижном состоянии.
Болевые ощущения не проходят даже в неподвижном состоянии. Аппаратные исследования установят степень повреждения суставов и связок.
Аппаратные исследования установят степень повреждения суставов и связок. Препарат снимает боль и воспаление.
Препарат снимает боль и воспаление. Во время процедуры клетки насыщаются полезными веществами.
Во время процедуры клетки насыщаются полезными веществами. Коррекция рациона питания — неотъемлемая часть лечения.
Коррекция рациона питания — неотъемлемая часть лечения. Спиртовые растирки и компрессы улучшают циркуляцию крови.
Спиртовые растирки и компрессы улучшают циркуляцию крови.
























 Чаще всего человек обращается к врачу на второй стадии болезни, когда симптомы нарастают. Становится трудно ходить, а «гудение» в коленях появляется после небольших физических нагрузок.
Чаще всего человек обращается к врачу на второй стадии болезни, когда симптомы нарастают. Становится трудно ходить, а «гудение» в коленях появляется после небольших физических нагрузок. Вторая или третья группа инвалидности назначается в зависимости от структурных повреждений. Если деформирующий гонартроз находится в хронической стадии и полностью вылечить его невозможно, то могут определить первую группу, однако это происходит редко. Для подтверждения диагноза потребуется предоставить рентгенографическое исследование (на фото видны изменения хряща), артроскопию и биохимический анализ крови.
Вторая или третья группа инвалидности назначается в зависимости от структурных повреждений. Если деформирующий гонартроз находится в хронической стадии и полностью вылечить его невозможно, то могут определить первую группу, однако это происходит редко. Для подтверждения диагноза потребуется предоставить рентгенографическое исследование (на фото видны изменения хряща), артроскопию и биохимический анализ крови.
 Изменения тазобедренного сустава, характерные для коксартроза. Нажмите на фото для увеличения
Изменения тазобедренного сустава, характерные для коксартроза. Нажмите на фото для увеличения Строение тазобедренного сустава
Строение тазобедренного сустава Стадии коксартроза. Нажмите на фото для увеличения
Стадии коксартроза. Нажмите на фото для увеличения Симптомы коксартроза: 1 – боли в тазобедренном суставе; 2 – скованность по утрам; 3 – боли могут распространяться вниз по бедру
Симптомы коксартроза: 1 – боли в тазобедренном суставе; 2 – скованность по утрам; 3 – боли могут распространяться вниз по бедру Сравнение рентгенограмм здорового сустава и сустава, пораженного коксартрозом
Сравнение рентгенограмм здорового сустава и сустава, пораженного коксартрозом Специальный пояс на тазобедренный сустав и бедро со вкладышем для пакета со льдом
Специальный пояс на тазобедренный сустав и бедро со вкладышем для пакета со льдом Примеры упражнений при коксартрозе
Примеры упражнений при коксартрозе
 Компоненты для компресса из капусты и меда
Компоненты для компресса из капусты и меда
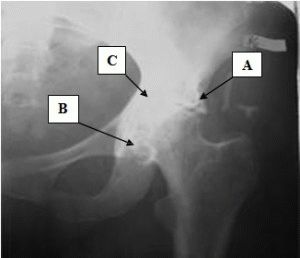


 кровообращения сустава. Подобные сбои в состоянии привести к скоплению в суставах особых веществ, что в состоянии повысить выработку ферментов, что также негативно сказывается на общем состоянии суставов;
кровообращения сустава. Подобные сбои в состоянии привести к скоплению в суставах особых веществ, что в состоянии повысить выработку ферментов, что также негативно сказывается на общем состоянии суставов;
 начальная стадия разрушительного коксартроза тазобедренного сустава, сталкивается с такими неприятными факторами, как боли в области бедра, особенно выраженные после упражнений и легкой нагрузки. Выраженной хромоты и деформации на данной стадии не отмечается.
начальная стадия разрушительного коксартроза тазобедренного сустава, сталкивается с такими неприятными факторами, как боли в области бедра, особенно выраженные после упражнений и легкой нагрузки. Выраженной хромоты и деформации на данной стадии не отмечается.




 замена сустава возвращает человеку возможность естественного передвижения, можно достаточно быстро купировать постоянную боль и устранить воспаление. Протезированию может подлежать не только сама головка бедра, но также все остальные элементы.
замена сустава возвращает человеку возможность естественного передвижения, можно достаточно быстро купировать постоянную боль и устранить воспаление. Протезированию может подлежать не только сама головка бедра, но также все остальные элементы. лечить коксартроз тазобедренного сустава 1 степени, можно особое внимание обратить на массаж и процедуры современной физиотерапии.
лечить коксартроз тазобедренного сустава 1 степени, можно особое внимание обратить на массаж и процедуры современной физиотерапии.
 блюда;
блюда;










 кровообращения сустава. Подобные сбои в состоянии привести к скоплению в суставах особых веществ, что в состоянии повысить выработку ферментов, что также негативно сказывается на общем состоянии суставов;
кровообращения сустава. Подобные сбои в состоянии привести к скоплению в суставах особых веществ, что в состоянии повысить выработку ферментов, что также негативно сказывается на общем состоянии суставов;
 начальная стадия разрушительного коксартроза тазобедренного сустава, сталкивается с такими неприятными факторами, как боли в области бедра, особенно выраженные после упражнений и легкой нагрузки. Выраженной хромоты и деформации на данной стадии не отмечается.
начальная стадия разрушительного коксартроза тазобедренного сустава, сталкивается с такими неприятными факторами, как боли в области бедра, особенно выраженные после упражнений и легкой нагрузки. Выраженной хромоты и деформации на данной стадии не отмечается.




 замена сустава возвращает человеку возможность естественного передвижения, можно достаточно быстро купировать постоянную боль и устранить воспаление. Протезированию может подлежать не только сама головка бедра, но также все остальные элементы.
замена сустава возвращает человеку возможность естественного передвижения, можно достаточно быстро купировать постоянную боль и устранить воспаление. Протезированию может подлежать не только сама головка бедра, но также все остальные элементы. лечить коксартроз тазобедренного сустава 1 степени, можно особое внимание обратить на массаж и процедуры современной физиотерапии.
лечить коксартроз тазобедренного сустава 1 степени, можно особое внимание обратить на массаж и процедуры современной физиотерапии.
 блюда;
блюда;




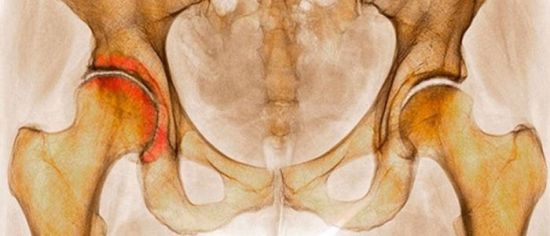
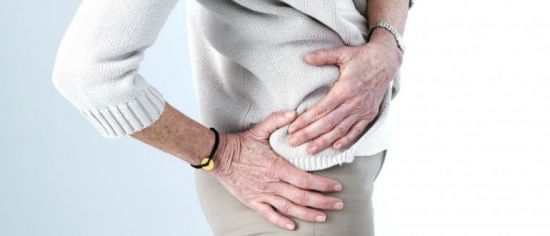

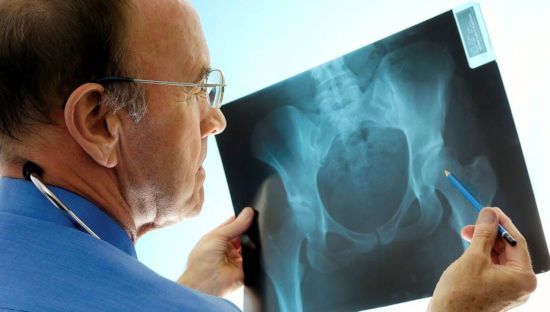


 Причина возникновения патологии соединений не установлена. К факторам, способствующим развитию артроза, относят:
Причина возникновения патологии соединений не установлена. К факторам, способствующим развитию артроза, относят:




 Веществами, питающими хрящевые волокна, способствующими восстановлению структуры пораженного болезнью хряща, являются хондропротекторы (глюкозамин, хондроитин сульфат). Препараты из этой группы полезны в терапии артроза, артрита. Глюкозамин помогает хрящевой ткани удерживать больше влаги, придавая упругость, влажность. Это вещество активирует выработку протеогликанов, способствующих удерживанию влаги в хрящевой ткани.
Веществами, питающими хрящевые волокна, способствующими восстановлению структуры пораженного болезнью хряща, являются хондропротекторы (глюкозамин, хондроитин сульфат). Препараты из этой группы полезны в терапии артроза, артрита. Глюкозамин помогает хрящевой ткани удерживать больше влаги, придавая упругость, влажность. Это вещество активирует выработку протеогликанов, способствующих удерживанию влаги в хрящевой ткани.













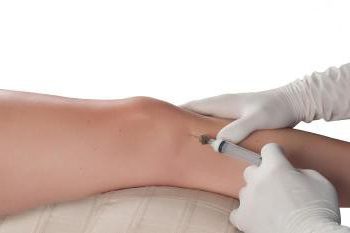
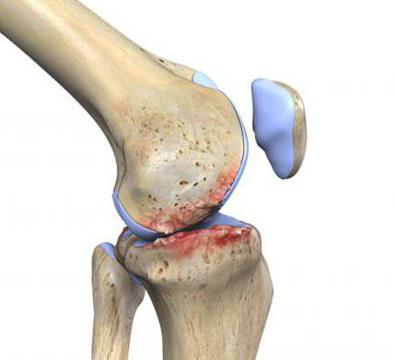
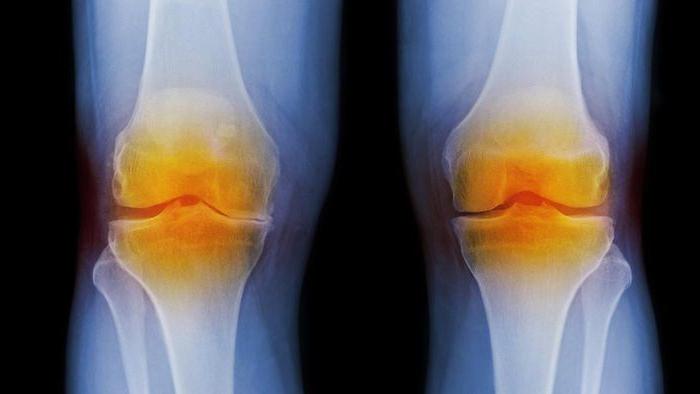
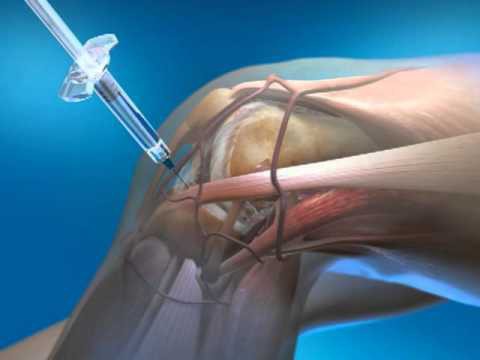





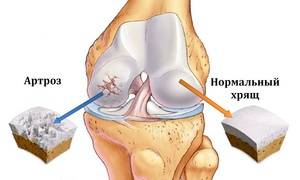



 Перед применением уколов пройдите консультацию у квалифицированного специалиста
Перед применением уколов пройдите консультацию у квалифицированного специалиста





















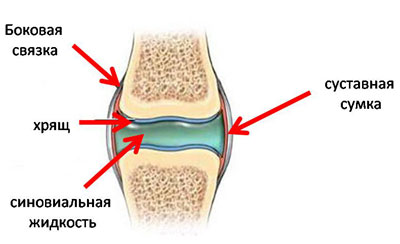
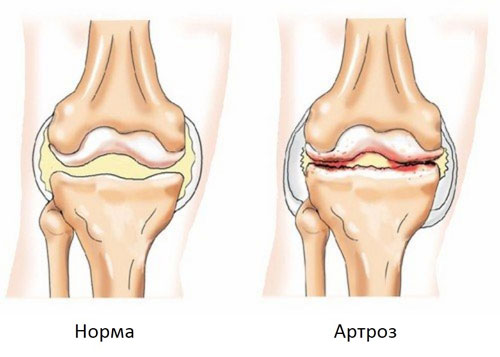
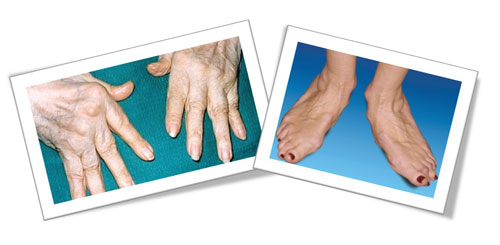
























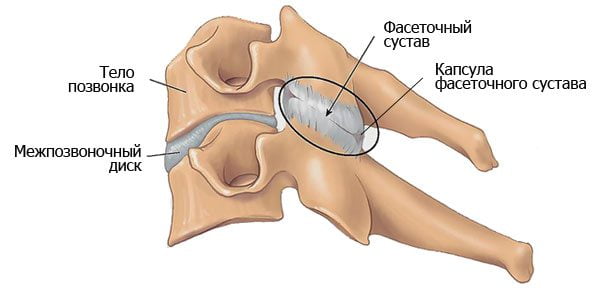
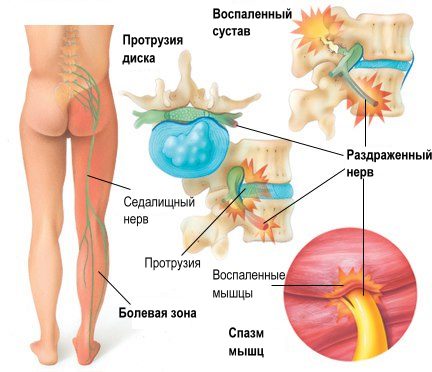
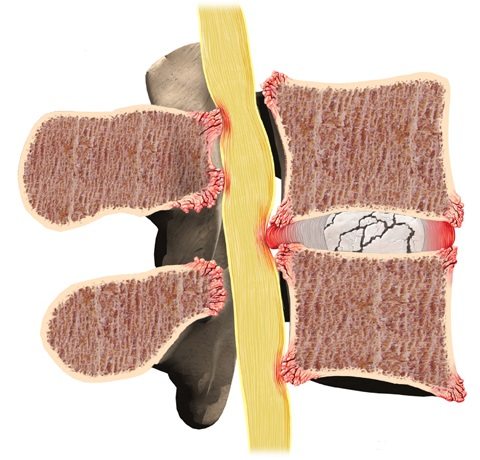
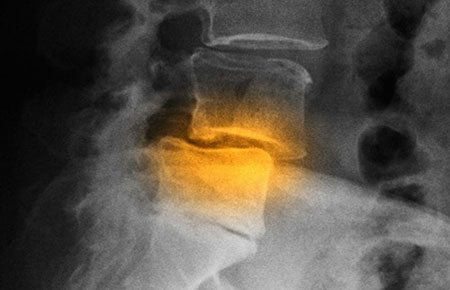
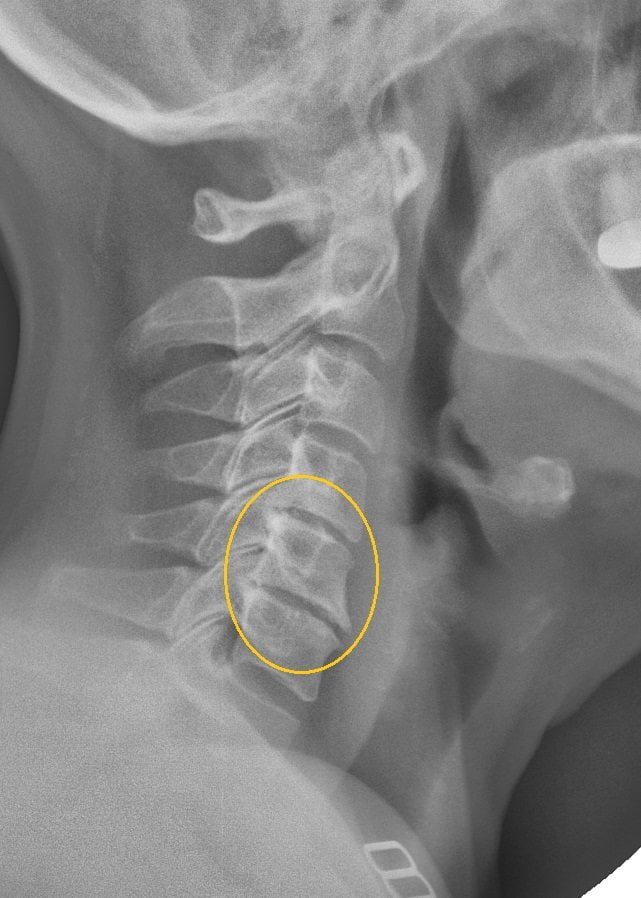


 Не губите больные суставы мазями и уколами! Артрит и артроз лечится…
Не губите больные суставы мазями и уколами! Артрит и артроз лечится… 
 Сколько раз повторять! Если начали болеть колени или поясница, втирайте каждой утро…
Сколько раз повторять! Если начали болеть колени или поясница, втирайте каждой утро…  Ортопед: “Если ноют колени или тазобедренный сустав, возьмите в привычку…
Ортопед: “Если ноют колени или тазобедренный сустав, возьмите в привычку…  При боли в суставах, шеи или спине, в организме сильнейшая нехватка…
При боли в суставах, шеи или спине, в организме сильнейшая нехватка… 
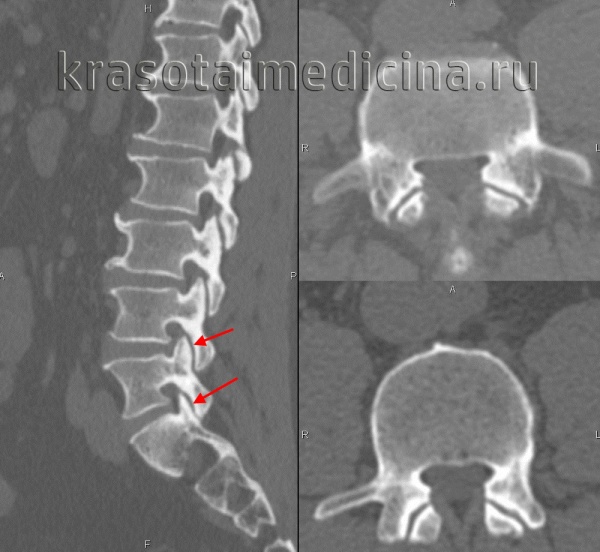
 Спондилоартроз поясничного отдела позвоночника – это довольно «коварное» заболевание. Начинается и протекает скрытно, особенно на первых стадиях. Обычно спондилоартроз возникает на фоне других дегенеративно-дистрофических патологий ОДА, таких как остеохондроз. Поэтому на первый план зачастую выступают более ярко выраженные симптомы основного заболевания. Больной может даже не подозревать, что у него уже возникла вторичная патология.
Спондилоартроз поясничного отдела позвоночника – это довольно «коварное» заболевание. Начинается и протекает скрытно, особенно на первых стадиях. Обычно спондилоартроз возникает на фоне других дегенеративно-дистрофических патологий ОДА, таких как остеохондроз. Поэтому на первый план зачастую выступают более ярко выраженные симптомы основного заболевания. Больной может даже не подозревать, что у него уже возникла вторичная патология.
 При поражении отдела поясницы у больного могут неметь ноги.
При поражении отдела поясницы у больного могут неметь ноги. Плоскостопие может провоцировать изменения в позвоночнике.
Плоскостопие может провоцировать изменения в позвоночнике. После осмотра больного врач может направить его на МРТ.
После осмотра больного врач может направить его на МРТ. Положительный эффект наблюдается после процедур массажа.
Положительный эффект наблюдается после процедур массажа.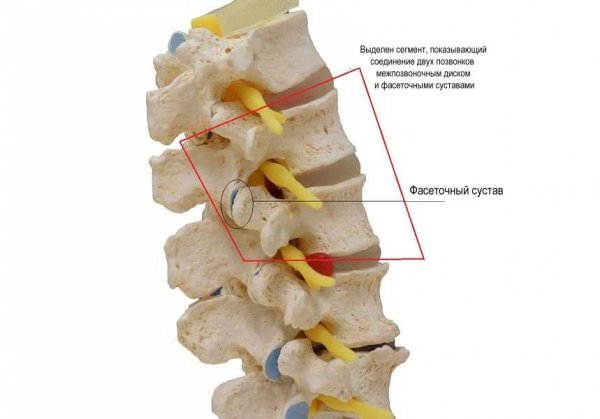
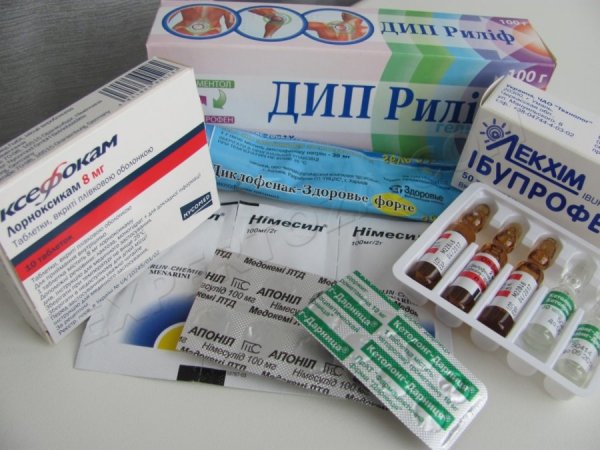
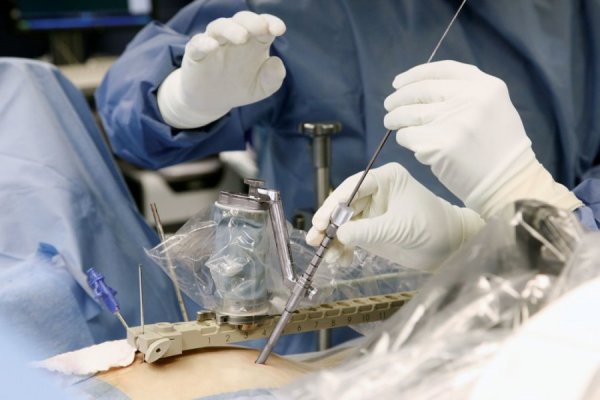
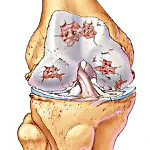
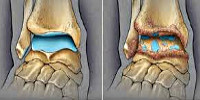
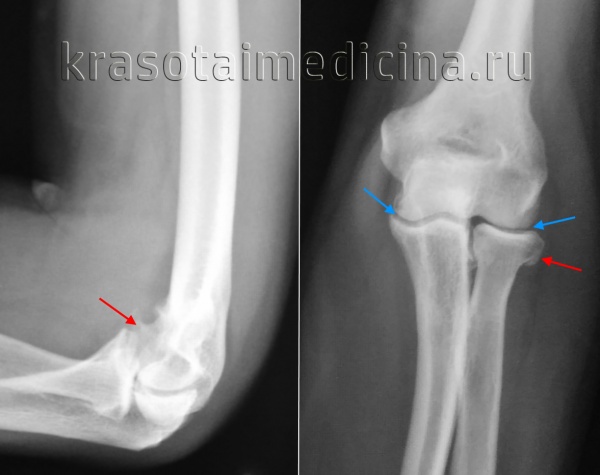


 Артроз – хроническое заболевание суставов невоспалительного характера, связанное с преждевременным изнашиванием суставного хряща. В отличие от артрита – острого воспаления суставов, вызванного различными возбудителями инфекции, артроз развивается на протяжении всей жизни и на первых порах почти никак себя не проявляет.
Артроз – хроническое заболевание суставов невоспалительного характера, связанное с преждевременным изнашиванием суставного хряща. В отличие от артрита – острого воспаления суставов, вызванного различными возбудителями инфекции, артроз развивается на протяжении всей жизни и на первых порах почти никак себя не проявляет.











