Радикулопатия s1 – Симптомы и лечение радикулопатии поясничного отдела позвоночника (l5-s1) слева и справа. Радикулопатия l4 s1 Косвенные признаки радикулопатии что такое
Лечение радикулопатия L5 – S1 (защемление) седалищного нерва
РАДИКУЛОПАТИЯ L5-S1 (защемление седалищного нерва)Радикулопатия представляет собой заболевание периферической нервной системы из-за воспаления или защемления корешков спинного мозга позвоночника. Как правило, болезнь сопровождается сильной болью, снижением мышечной силы и расстройством чувствительности. Этой патологии подвержено практически все население планеты. Поэтому разговор о ней имеет первостепенную важность.
Радикулопатии разделяются на несколько видов на основании двух критериев. Первый – механизм возникновения, второй – местонахождение больного корешка.
Процесс развития патологии может идти по дискогенному или вертеброгенному типу:
– дискогенный – при котором межпозвоночный диск с нарушенной структурой способствует раздражению спинальных нервов.
– вертеброгенный – возникает как следствие сжимания корешка остеофитами – костными разрастаниями – или поврежденными телами позвонков.
Разновидность радикулопатии варьируется в зависимости от места локализации пораженных элементов позвоночного столба:
- Шейная от С1 до С7 (cervicalis)
- Грудная от Т1 до Т12 (thoracalis),
- Поясничная от L1 до L5 (lumbalis),
- Крестцовая от S1 до S5 (sacralis).
- Полирадикулопатия – то есть охватывающая несколько отделов позвоночника.
Уровень L5-S1 означает повреждение в зоне пятого поясничного и первого крестцового позвонков. При нарушении функционирования первого крестцового позвонка, пациента беспокоят болезненные ощущения в нижней части спины с отдачей в ногу. Отмечается затрудненное стояние на носках. Поражению обычно свойственна боль, распространяющаяся в области ягодицы, идущая по задней части ноги и доходящая до пальцев стопы. Больной при стоянии на пятке испытывает характерный болевой синдром.
Радикулопатия L5 – S1 описывает собой такое явление, как защемление седалищного нерва (Nervus ischiadicus) – одного из самых протяженных в организме человека, который составлен волокнами L4, L5, S1 позвонков. Начинаясь от пояснично-крестцового сплетения, он далее расходится по двум направлениям – большеберцовых и малоберцовых нервов. Отвечает за иннервацию нижних конечностей и при защемлении и приводит к ограничению их движения.
Чаще других заболеванию подвержены рабочие, связанные с тяжелым физическим трудом, а также лица, постоянно пребывающие в сырости или воде (землекопы, водопроводчики).
ДИАГНОСТИКА
Первоначальное медицинское заключение врач ставит на основании симптомов, изложенных больным, анализирует выраженность признаков и частоту их наиболее яркого проявления. После визуального осмотра специалистом обычно рекомендуются следующие исследовательские методы:
- рентгенография – в целях изучения костных деформаций и обнаружения дегенеративных изменений в виде снижения высоты межпозвонкового пространства и остеофитов;
- магнитно-резонансная томография – для определения состояния спинномозгового мозга и конского хвоста, область межпозвонкового отверстия, мягких структур, в частности, хрящевой ткани, локализацию и размер грыжи диска;
- электронейромиография – для анализа функционирования мышечных волокон. Именно этот способ особо важен в дифференциальной диагностике неврогенных и первично-мышечных болезней и при планировании оперативного вмешательства;
- игольчатая электромиография – для выявления степени поражения нерва и состояния корешков спинного мозга.
Иногда возникает необходимость обращения к эндокринологу или инфекционисту. И, конечно же, стоит дифференцировать патологию с заболеваниями гастроэнтерологического профиля, кардиологического (для исключения стенокардии), онкологического или урологического (из-за схожести проявлений с почечной коликой), а также с болезнью Рота, кокситом, перемежающейся хромотой.
ЭТИОЛОГИЯ
Первая, наиболее частая причина защемления седалищного нерва – грыжа межпозвоночного диска в поясничном отделе. Кроме того, диагноз “радикулопатия L5 – S1” может быть вызван следующими факторами:
- Острые и хронические инфекции;
- Интоксикации;
- Переохлаждения;
- Травмы;
- Врожденные аномалии позвоночника;
- Приобретенные дефекты позвоночного столба: спондилиты, спондилез, спондилолистез, спондилоартрит, спондилоартроз;
- Синдром грушевидной мышцы;
- Новообразования позвоночника.
СИМПТОМАТИКА
Для заболевания характерны жгучие и ноющие боли в задней части бедра, со временем переходящие в область голени и стопы. Начало болевого синдрома острое, с усугублением при поднятии тяжестей и резком повороте туловища. Больной порой чувствует онемение и ползание “мурашек”. Болевой синдром усиливается при ходьбе или сидении на жесткой поверхности. Характерно, что при положении стоя человек опирается на здоровую ногу, держа поврежденную в вынужденном согнутом положении. При осмотре болезненные ощущения возникают при надавливании на точки между L5 и S1 позвонками.
Диагноз подтверждают следующие симптомы:
- Ласега – человек не в состоянии медленно поднять ногу распрямленной. При поражении корешков L 5 и S1 появляется резкая боль в момент достижения угла 30-40 градусов, исчезая при сгибании ноги в коленном и тазобедренном суставах;
- Леррея (симптом посадки) – заболевание не позволяет больному сесть с выпрямленными конечностями;
- Сикара – усиление болевого синдрома по ходу малоберцового нерва при движении стопы;
- Турина – боль в икроножной мышце при сгибании большого пальца ноги;
- проба Венгерова – напряжение мышц живота при поднятии разогнутой ноги вверх из положения лежа.
При затяжном течении болезни отмечается анталгическое искривление позвоночника в сторону, не подверженную патологии.
В случае игнорирования заболевания, либо небрежного отношения к комплексности лечебных мер радикулопатия L5-S1 может перейти в хронический радикулит с ярко выраженным болевыми ощущениями, и даже привести к параличу нижних конечностей.
Терапия радикулопатии L5 – S1 – защемления седалищного нерва.
Мы считаем, что лечить нужно не “остеохондроз” (рентгенологические изменения), а болевой синдром и ограничения подвижности.
Методы лечения болей:
- медикаментозное купирование нестероидными противовоспалительными препаратами. В случае их не переносимости применяются простые аналгетики или комбинации анальгетиков и НПВС;
- воздействие на миофасциальную (мышечно-тоническую) составляющую боли: использование миорелаксантов, медиакаментозные блокады триггерных и болевых точек , массаж и расслабление спазмированных мышц;
- действие на вертеброгенную причину – при помощи рефлексотерапии, фармакопунктуры, мануальной терапии. При фасеточном синдроме паравертебрально проводится двусторонняя блокада фасеточных суставов. Вышеперечисленные способы необходимо сочетать с физиотерапией (электрофорез с препаратами, фонофорез с гидрокортизоном и лазеротерапия).
В том случае, если боль уже носит постоянный характер, основная цель состоит не столько в её купировании, сколько в постепенном улучшении двигательных возможностей пациента.
Поскольку дегенеративные изменения в хрящах дисков и суставных поверхностей межпозвонковых суставов могут быть одним из факторов, способствующих переходу вертеброгенного болевого синдрома в хроническую форму, мы применяем хондропротекторы, улучшающие метаболизм хрящевой ткани и повышающие ее сопротивляемость, для этого целесообразно использование алфлутопа (вводится внутримышечно или паравертебрально).
www.mdcare.ru
Радикулопатия L5-S1, причины, симптомы и лечение
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы…
Будьте!!! Нам на радость! Ваша Панина В.В.
Array
(
[ID] => 107
[~ID] => 107
[CODE] =>
[~CODE] =>
[XML_ID] => 107
[~XML_ID] => 107
[NAME] => Панина Валентина Викторовна
[~NAME] => Панина Валентина Викторовна
[TAGS] =>
[~TAGS] =>
[SORT] => 100
[~SORT] => 100
[PREVIEW_TEXT] =>
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы...
Будьте!!! Нам на радость! Ваша Панина В.В.
[~PREVIEW_TEXT] =>
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы...
Будьте!!! Нам на радость! Ваша Панина В.В.
[PREVIEW_PICTURE] => Array
(
[ID] => 50
[TIMESTAMP_X] => 07.02.2018 14:11:01
[MODULE_ID] => iblock
[HEIGHT] => 800
[WIDTH] => 577
[FILE_SIZE] => 87769
[CONTENT_TYPE] => image/jpeg
[SUBDIR] => iblock/d82
[FILE_NAME] => d823d79d608bd750c9be67d6f85f03ca.jpg
[ORIGINAL_NAME] => pic_comments2-big.jpg
[DESCRIPTION] =>
[HANDLER_ID] =>
[EXTERNAL_ID] => cf5842bcd485e8e9c06757a200b70e73
[~src] =>
[SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[UNSAFE_SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[SAFE_SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[ALT] => Панина Валентина Викторовна
[TITLE] => Панина Валентина Викторовна
)
[~PREVIEW_PICTURE] => 50
[DETAIL_TEXT] =>
[~DETAIL_TEXT] =>
[DETAIL_PICTURE] =>
[~DETAIL_PICTURE] =>
[DATE_ACTIVE_FROM] =>
[~DATE_ACTIVE_FROM] =>
[ACTIVE_FROM] =>
[~ACTIVE_FROM] =>
[DATE_ACTIVE_TO] =>
[~DATE_ACTIVE_TO] =>
[ACTIVE_TO] =>
[~ACTIVE_TO] =>
[SHOW_COUNTER] =>
[~SHOW_COUNTER] =>
[SHOW_COUNTER_START] =>
[~SHOW_COUNTER_START] =>
[IBLOCK_TYPE_ID] => content
[~IBLOCK_TYPE_ID] => content
[IBLOCK_ID] => 10
[~IBLOCK_ID] => 10
[IBLOCK_CODE] => reviews
[~IBLOCK_CODE] => reviews
[IBLOCK_NAME] => Отзывы
[~IBLOCK_NAME] => Отзывы
[IBLOCK_EXTERNAL_ID] =>
[~IBLOCK_EXTERNAL_ID] =>
[DATE_CREATE] => 06.02.2018 19:41:18
[~DATE_CREATE] => 06.02.2018 19:41:18
[CREATED_BY] => 1
[~CREATED_BY] => 1
[CREATED_USER_NAME] => (admin)
[~CREATED_USER_NAME] => (admin)
[TIMESTAMP_X] => 07.02.2018 14:11:01
[~TIMESTAMP_X] => 07.02.2018 14:11:01
[MODIFIED_BY] => 1
[~MODIFIED_BY] => 1
[USER_NAME] => (admin)
[~USER_NAME] => (admin)
[IBLOCK_SECTION_ID] =>
[~IBLOCK_SECTION_ID] =>
[DETAIL_PAGE_URL] => /content/detail.php?ID=107
[~DETAIL_PAGE_URL] => /content/detail.php?ID=107
[LIST_PAGE_URL] => /content/index.php?ID=10
[~LIST_PAGE_URL] => /content/index.php?ID=10
[DETAIL_TEXT_TYPE] => text
[~DETAIL_TEXT_TYPE] => text
[PREVIEW_TEXT_TYPE] => html
[~PREVIEW_TEXT_TYPE] => html
[LANG_DIR] => /
[~LANG_DIR] => /
[EXTERNAL_ID] => 107
[~EXTERNAL_ID] => 107
[LID] => s1
[~LID] => s1
[EDIT_LINK] =>
[DELETE_LINK] =>
[DISPLAY_ACTIVE_FROM] =>
[IPROPERTY_VALUES] => Array
(
)
[FIELDS] => Array
(
[ID] => 107
[CODE] =>
[XML_ID] => 107
[NAME] => Панина Валентина Викторовна
[TAGS] =>
[SORT] => 100
[PREVIEW_TEXT] =>
Узнала о вас в интернете — нужно срочно сделать МРТ.
И вот после спектакля я у вас. Мне очень понравились ваши сотрудники. Спасибо за внимание, доброжелательность и точность.
Пусть у вас всё будет так же хорошо на душе, как у меня сейчас, несмотря на все проблемы...
Будьте!!! Нам на радость! Ваша Панина В.В.
[PREVIEW_PICTURE] => Array
(
[ID] => 50
[TIMESTAMP_X] => 07.02.2018 14:11:01
[MODULE_ID] => iblock
[HEIGHT] => 800
[WIDTH] => 577
[FILE_SIZE] => 87769
[CONTENT_TYPE] => image/jpeg
[SUBDIR] => iblock/d82
[FILE_NAME] => d823d79d608bd750c9be67d6f85f03ca.jpg
[ORIGINAL_NAME] => pic_comments2-big.jpg
[DESCRIPTION] =>
[HANDLER_ID] =>
[EXTERNAL_ID] => cf5842bcd485e8e9c06757a200b70e73
[~src] =>
[SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[UNSAFE_SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[SAFE_SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
[ALT] => Панина Валентина Викторовна
[TITLE] => Панина Валентина Викторовна
)
[DETAIL_TEXT] =>
[DETAIL_PICTURE] =>
[DATE_ACTIVE_FROM] =>
[ACTIVE_FROM] =>
[DATE_ACTIVE_TO] =>
[ACTIVE_TO] =>
[SHOW_COUNTER] =>
[SHOW_COUNTER_START] =>
[IBLOCK_TYPE_ID] => content
[IBLOCK_ID] => 10
[IBLOCK_CODE] => reviews
[IBLOCK_NAME] => Отзывы
[IBLOCK_EXTERNAL_ID] =>
[DATE_CREATE] => 06.02.2018 19:41:18
[CREATED_BY] => 1
[CREATED_USER_NAME] => (admin)
[TIMESTAMP_X] => 07.02.2018 14:11:01
[MODIFIED_BY] => 1
[USER_NAME] => (admin)
)
[PROPERTIES] => Array
(
[NAME] => Array
(
[ID] => 25
[TIMESTAMP_X] => 2018-02-06 19:37:56
[IBLOCK_ID] => 10
[NAME] => Кто оставил отзыв
[ACTIVE] => Y
[SORT] => 500
[CODE] => NAME
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 241
[VALUE] => Панина Валентина Викторовна
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Панина Валентина Викторовна
[~DESCRIPTION] =>
[~NAME] => Кто оставил отзыв
[~DEFAULT_VALUE] =>
)
[DESCRIPTION] => Array
(
[ID] => 26
[TIMESTAMP_X] => 2018-02-06 19:37:56
[IBLOCK_ID] => 10
[NAME] => Подпись
[ACTIVE] => Y
[SORT] => 500
[CODE] => DESCRIPTION
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 242
[VALUE] => Актриса, заслуженная артистка РСФСР
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Актриса, заслуженная артистка РСФСР
[~DESCRIPTION] =>
[~NAME] => Подпись
[~DEFAULT_VALUE] =>
)
)
[DISPLAY_PROPERTIES] => Array
(
[NAME] => Array
(
[ID] => 25
[TIMESTAMP_X] => 2018-02-06 19:37:56
[IBLOCK_ID] => 10
[NAME] => Кто оставил отзыв
[ACTIVE] => Y
[SORT] => 500
[CODE] => NAME
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 241
[VALUE] => Панина Валентина Викторовна
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Панина Валентина Викторовна
[~DESCRIPTION] =>
[~NAME] => Кто оставил отзыв
[~DEFAULT_VALUE] =>
[DISPLAY_VALUE] => Панина Валентина Викторовна
)
[DESCRIPTION] => Array
(
[ID] => 26
[TIMESTAMP_X] => 2018-02-06 19:37:56
[IBLOCK_ID] => 10
[NAME] => Подпись
[ACTIVE] => Y
[SORT] => 500
[CODE] => DESCRIPTION
[DEFAULT_VALUE] =>
[PROPERTY_TYPE] => S
[ROW_COUNT] => 1
[COL_COUNT] => 30
[LIST_TYPE] => L
[MULTIPLE] => N
[XML_ID] =>
[FILE_TYPE] =>
[MULTIPLE_CNT] => 5
[TMP_ID] =>
[LINK_IBLOCK_ID] => 0
[WITH_DESCRIPTION] => N
[SEARCHABLE] => N
[FILTRABLE] => N
[IS_REQUIRED] => N
[VERSION] => 1
[USER_TYPE] =>
[USER_TYPE_SETTINGS] =>
[HINT] =>
[PROPERTY_VALUE_ID] => 242
[VALUE] => Актриса, заслуженная артистка РСФСР
[DESCRIPTION] =>
[VALUE_ENUM] =>
[VALUE_XML_ID] =>
[VALUE_SORT] =>
[~VALUE] => Актриса, заслуженная артистка РСФСР
[~DESCRIPTION] =>
[~NAME] => Подпись
[~DEFAULT_VALUE] =>
[DISPLAY_VALUE] => Актриса, заслуженная артистка РСФСР
)
)
[IMAGE] => Array
(
[RETINA_SUPPORT] => 1
[ORIGIN] => Array
(
[ID] => 50
[TIMESTAMP_X] => 07.02.2018 14:11:01
[MODULE_ID] => iblock
[HEIGHT] => 800
[WIDTH] => 577
[FILE_SIZE] => 87769
[CONTENT_TYPE] => image/jpeg
[SUBDIR] => iblock/d82
[FILE_NAME] => d823d79d608bd750c9be67d6f85f03ca.jpg
[ORIGINAL_NAME] => pic_comments2-big.jpg
[DESCRIPTION] =>
[HANDLER_ID] =>
[EXTERNAL_ID] => cf5842bcd485e8e9c06757a200b70e73
[~src] =>
[SRC] => /upload/iblock/d82/d823d79d608bd750c9be67d6f85f03ca.jpg
)
[X2] => Array
(
[src] => /upload/resize_cache/iblock/d82/264_380_1/d823d79d608bd750c9be67d6f85f03ca.jpg
[width] => 264
[height] => 366
[size] => 49035
)
[ATTR] => retina retina-x2-src="/upload/resize_cache/iblock/d82/264_380_1/d823d79d608bd750c9be67d6f85f03ca.jpg"
[X1] => Array
(
[src] => /upload/resize_cache/iblock/d82/132_190_1/d823d79d608bd750c9be67d6f85f03ca.jpg
[width] => 132
[height] => 183
[size] => 14952
[ALT] => Панина Валентина Викторовна
)
)
)
cmrt.ru
Дискогенная радикулопатия пояснично-крестцового отдела позвоночника (L5-S1)
Общие принципы лечения
Радикулопатия, или корешковый синдром, развивается в результате усиленной компрессии нервных корешков спинного мозга. Это особая разновидность невралгии.
Существует несколько разновидностей этого заболевания. В зависимости от области локализации основного очага может развиться радикулопатия:
- шейная;
- грудная;
- поясничная;
- пояснично-крестцовая.
https://www.youtube.com/watch?v=PTLEMkcBhD0
При наличии двух или более очагов поражения развивается также смешанная форма радикулопатии. Для уточнения характера патологий, вызванных корешковым синдромом, различаются радикулопатия инфекционного и дискогенного типов.
Радикулопатия пояснично-крестцового отдела позвоночника — наиболее распространенная форма данной патологии. Ведь именно на этот отдел позвоночного столба приходится максимальная нагрузка.
В остром периоде не обойтись без постельного режима. Активность должна быть сведена к минимуму. Первичной задачей врача является купирование боли, снятие воспаления. Доктор подберет комплексное лечение, которое в большинстве случаев оказывает положительное влияние на течение болезни, быстро устраняет болезненный синдром. При запущенной форме заболевания, если лечение не оказывает должного эффекта, может быть принято решение об оперативном вмешательстве.
Медикаментозное лечение включает применение противовоспалительных и обезболивающих препаратов. В начале заболевания врач предложит инъекции, они помогут быстрее и эффективнее купировать боль. После курса уколов может быть назначен курс таблеток. Чаще всего применение мазей, гелей на данном этапе недуга не приносит результата.
Лечение может проводиться в условиях стационара. В этом случае оно может быть расширено. Для улучшения микроциркуляции крови в позвоночнике может быть назначен Трентал, а для снятия мышечных спазмов — Мидокалм. Препараты имеют противопоказания, побочные эффекты, лечение проводится под строгим контролем лечащего врача.
Один из методов консервативного лечения — высокая доза витаминов группы B. Хотя результаты исследований в данной области противоречивы, они показывают, что такие препараты, как Мильгамма, могут способствовать быстрому регрессу боли при вертеброгенной радикулопатии, повышению эффективности терапии.
Лечебная блокада может быть применена при острой и не проходящей боли. При помощи инъекций блокируются импульсы, исходящие от поврежденного корешка. Эта мера эффективна только для временного снятия боли, но не лечения причины заболевания.
Показаниями к операции могут стать:
- нарастание неврологических симптомов;
- сдавление корешков с парезом стопы;
- нарушение функций тазовых органов;
- ухудшение самочувствия пациента, несмотря на получаемое лечение.
Перед хирургическим вмешательством обязательна консервативная терапия, ее длительность не менее 6 недель. Основной операцией остается дискэктомия. Но последнее время активно применяются более щадящие методы: высокочастотная аблация диска, лазерная декомпрессия межпозвонкового диска, микродискэктомия.
Например, при радикулопатии (код М 54.1), вызванной грыжей межпозвонкового диска, без повреждения фиброзного кольца и отсутствии у пациента двигательных расстройств, успешно применяется лазерная вапоризация. Применение щадящих оперативных мер расширяет круг показаний к нему.
Такие меры лечения и восстановления, как лечебная физкультура, массаж, физиотерапевтические процедуры, мануальная терапия, направленные на релаксацию и мобилизацию мышц, и увеличение подвижности позвоночника врач может назначить только при стойкой ремиссии. Тракция поясничного отдела, которая активно применялась ранее, признана неэффективной, способной спровоцировать ухудшение.
Патогенез
Полное название заболевания – вертеброгенная пояснично-крестцовая радикулопатия. Что то это значит? Дегенеративная – функционирующая ткань постепенно заменяется на неполноценную. В местах повреждений наблюдается рост соединительной ткани. Дистрофическая – нарушается питание различных структур позвоночника, поддерживающих позвоночный столб. Вертеброгенная – процесс, относящийся непосредственно к позвоночнику и затрагивающий мышцы, связки, суставы и т.д.
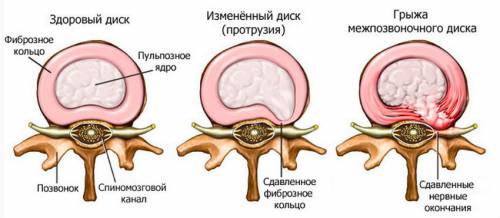
Последовательность появления грыжи и компрессии нервного корешка
Болезнь проявляется не сразу, развивается постепенно. Дегенеративные изменения начинаются с позвонков. Утрата по разным причинам их подвижности приводит к нарушению питания межпозвоночных дисков, они начинают терять жидкость. Изначально изменения появляются в центральной части диска – студенистом ядре.
Позднее происходит разрыв фиброзного кольца и выход через образовавшиеся трещины студенистого содержимого ядра за его пределы. Так появляется грыжа. Если грыжевое выпячивание направлено кзади по направлению к позвоночному каналу или в сторону межпозвонкового отверстия, оно вызывает давление на нервные корешки.
Причины корешкового синдрома
Дискогенная радикулопатия l5, s1 и/или l4 в большинстве случаев развивается при наличии таких причин, как:
- травмы или серьезные повреждения позвонков;
- нарушение структуры позвоночного столба в области поясницы;
- неправильная осанка;
- случайное смещение или сдвиг межпозвоночного диска и позвонка;
- заболевания опорно-двигательного аппарата;
- формирование в области позвоночника опухолей добро- и/или злокачественного характера;
- длительная гиподинамия;
- нарушение гормонального фона;
- дегенерация, дистрофия и/или метаболизм структуры позвоночного столба;
- дисфункция иммунной системы организма;
- период вынашивания плода;
- врожденное повреждение, смещение или другие патологии позвоночных дисков;
- пожилой и/или преклонный возраст;
- отсутствие сбалансированного питания;
- склонность к перееданию, лишний вес;
- чрезмерные физические нагрузки в течение долгого времени;
- постоянные переохлаждения в осенне-зимний период.
Вышеуказанные причины приводят к началу патологических процессов в области пояснично-крестцового отдела позвоночного столба. При этом может быть поврежден один или несколько позвонков. Вследствие этого появляются первые симптомы радикулопатии, которые нельзя оставлять без внимания.
Вторичной формой дискогенной радикулопатии считается вертеброгенная разновидность болезни. В этом случае происходит защемление нервных окончаний спинного мозга патологическими наростами, сформировавшимися под воздействием вышеуказанных причин.
Инфекционная пояснично-крестцовая радикулопатия развивается вследствие сильных инфекционных поражений указанной области. При вовремя начатом и правильно проведенном лечении болезнь удается излечить без вредных последствий для общего состояния организма. Поэтому при обнаружении каких-либо подозрительных признаков нужно сразу же обратиться к врачу.
Клиническая картина
Основное проявление корешкового синдрома – боль. Как только грыжа ущемила нервные окончания позвоночника, возникает резкая простреливающая боль в области поясницы. Ее появление связано с раздражением связочного аппарата, рефлекторным напряжением мышц спины и малого таза. Боль может иррадиировать в заднюю поверхность ноги.
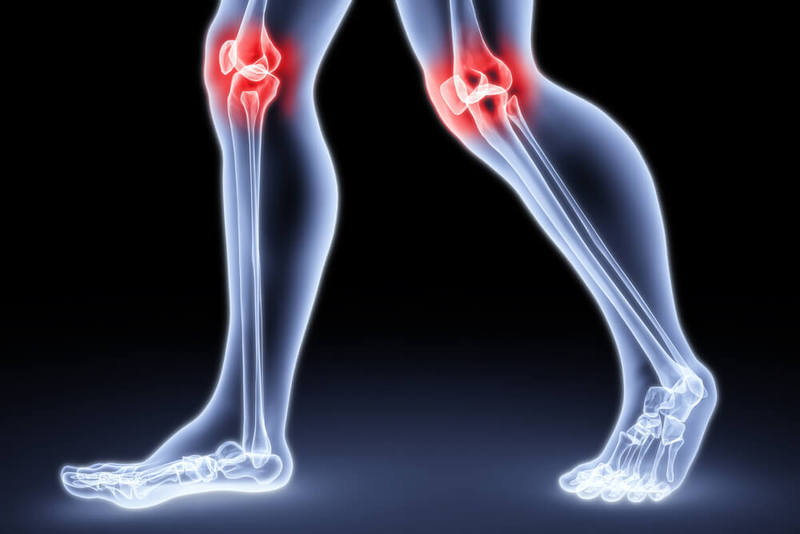
Радикулопатия приводит к парестезии, парезам ног
Кроме болей, появляются другие симптомы заболевания – парестезии, парезы. В зоне действия нервного корешка возникает ощущение ползания мурашек, немеют пальцев ног. Больной ногой трудно двигать, тяжело отрывать от постели. При раздражении седалищного нерва болезненные ощущения появляются на задней стороне ноги. Иногда в больной конечности кожа становится сухой, холодной, появляется цианоз.
Кроме боли, меняется привычная поза больного. Появляется боковое искривление позвоночника по типу сколиоза (мышечно-тонический синдром). Грыжевые выпячивания при радикулопатиях наряду с нервными волокнами могут сдавливать сосуды. Снижение кровотока в венах и артериях способствует нарушению кровообращения в передних и задних отделах спинного мозга и может вызвать инфаркт части спинного мозга. Тяжелое осложнение приводит к инвалидности больных.
Классификация и симптоматика
Признаки радикулопатии отличаются в зависимости от разновидности болезни. Классификация проходит по месту локализации патологического процесса. Выделяют шейный, грудной и поясничный радикулит.
Шейный радикулит
Патологический процесс протекает в шейном отделе позвоночника. К основной симптоматике относят:
- головную боль;
- онемение лица и ощущение покалывания;
- общая слабость;
- головокружение;
- резкие прострелы в лопатки, плечи и руки.
Компрессионное поражение может наблюдаться как справа, так и слева от позвоночного столба, из-за чего симптоматика может наблюдаться с одной стороны. При двухстороннем поражении у больного фиксируется болевой синдром опоясывающего характера. Шейный радикулит чаще всего вызван дегенеративными патологиями позвоночника, грыжами межпозвоночных дисков и воспалением суставных полостей.
Нервные корешки, которые находятся в различных позвонках, отвечают за определенные части тела. Именно в них начинают проявляться симптомы при поражении нервных структур. Выделяют следующие позвонки:
- С1 – С2 – затылок, виски, лицо;
- С3 – С4 – грудная клетка, диафрагма;
- С5 – корпус;
- С6 – С7 – плечо;
- С8 – запястье.
Чаще всего при защемлении нервов спинного мозга, расположенных в области позвонков l5, s1 и/или l4, у больного развиваются такие симптомы, как:
- боль по линии талии от позвоночного столба до середины брюшины;
- острая боль в нижней части спины;
- боли, имитирующие поражение прилегающих органов;
- покраснение и/или побледнение кожных покровов в области поясницы;
- ощущение мышечного перенапряжения в области поясницы;
- отечность в указанной области;
- судороги клонического характера, поражающие мышцы в передней части брюшины;
- болевые ощущения в области таза и/или верхнего отдела бедра.
Все указанные симптомы могут проявляться как слева, так и справа от позвоночного столба. При осмотре с помощью пальпации, а также при даже незначительных физических нагрузках боли и неприятные ощущения, которые эти симптомы вызывают, заметно усиливаются.
Каковы неврологические проявления болезни? Радикулопатия неизменно вызывает такие проявления, как:
- аллодиния — боль, возникающая даже при легком прикосновении;
- парестезия — онемение тканей, покалывания, «мурашки» и т. п. ощущения;
- гипералгезия — повреждение нервных окончаний, вызывающее чрезмерно высокую чувствительность;
- гиперпатия — осязательная патология, выражающаяся в частичной тактильной невосприимчивости к внешним раздражителям, например, к силе их воздействия.
Профилактика
Корешковый и мышечно-тонический синдромы как проявления пояснично-крестцового остеохондроза, могут неоднократно повторяться и перейти в хроническую форму. Для профилактики рецидивов рекомендуется укреплять мускулатуру спины и поясницы. Прочный мышечный корсет надежно защищает позвоночник от перегрузки.
Для укрепления мышц показано плавание и специальные занятия в бассейнах. Необходимо постоянно беречься от переохлаждения, не поднимать и не переносить тяжести. Ежегодно нужно делать повторные курсы массажа. Закрепляет результаты лечение в специализированных санаториях.
Диагностирование радикулопатии
Для уточнения клинической картины заболевания и конкретных причин, из-за которых появились наблюдаемые симптомы, слева или справа от позвоночника необходимо провести тщательное обследование пациента.

Вначале проводится анамнестическая беседа и осмотр посредством пальпации. Дополнительно больной по указанию врача выполняет некоторые несложные движения ногами, повороты тела, глубокие вдохи и резкие выдохи. Неприятные и/или болезненные ощущения при их выполнении уточняют характер развития патологии.
Далее при необходимости назначается:
- рентгенография;
- магнито-резонансная томография;
- КТГ;
- люмбальные пункции;
- лабораторные исследования.
Конкретные симптомы, проявляющиеся у данного пациента, определяют необходимые методы обследования. Это поможет врачу установить, какое именно лечение следует назначить.
Лечебная физкультура
Упражнения при корешковом синдроме выполняются в щадящем режиме после стихания боли. Делаются медленно, спокойно, под контролем дыхания.

Полезные упражнения при пояснично-крестцовом радикулите
- Лечь на жесткую поверхность, ноги согнуть в коленях, обхватить колени руками и медленно подтянуть к груди насколько возможно. Также медленно опустить назад. Делается 10-12 повторов за 3 приема.
- Положение то же, что в предыдущем упражнении. Согнутые в коленях ноги нужно оторвать от пола, вытянув носки. Одновременно приподнять туловище с вытянутыми и поднятыми до уровня колена руками.
- Лечь на жесткую поверхность животом. Руки вытянуты и отведены за спину, ноги упираются пальцами в пол. Приподнять как можно выше корпус, замереть на 2-3 секунды. Повторов – 8, подходов – 3.
Многие проблемы позвоночника возникают из-за низкой физической активности, неправильного питания, лишнего веса. Боль поясницы – это сигнал о помощи. Если она появилась, нужно помочь организму вернуть утраченное здоровье.
Когда проводится операция
В особо сложных случаях пациенту бывает необходимо хирургическое вмешательство. Основные показатели для проведения операции это:
- сильное защемление отростков нерва;
- межпозвоночная грыжа;
- дисфункция органов малого таза;
- онкологические и/или другие новообразования.

После тщательного изучения клинической картины заболевания, состояния здоровья пациента и показателей проведенных исследований принимается решение о целесообразности проделывания полостной операции. Основная цель хирургического вмешательства в большинстве случаев — удаление поврежденных позвоночных дисков.
Опасные последствия
Радикулопатию пояснично-крестцового отдела следует обязательно лечить под постоянным наблюдением специалиста. В противном случае могут развиться такие опасные последствия, как:
- грыжа;
- снижение подвижности нижних конечностей;
- хронический радикулит;
- паралич ног и/или всего тела.
Во избежание новых приступов после перенесенной радикулопатии пояснично-крестцового отдела позвоночника необходимо соблюдение предписанных рекомендаций и периодическое наблюдение врача.
Профилактические меры
Избежать появления радикулопатии в области пояснично-крестцового и/или другого отдела позвоночного столба поможет соблюдение таких правил, как:
- отсутствие переохлаждений;
- избегание механических воздействий на позвоночный столб;
- регулярные занятия физкультурой;
- избегание чрезмерных физических перегрузок;
- отказ от употребления алкоголя и/или никотина;
- сбалансированное питание.
Бережное отношение к своему здоровью поможет уберечься не только от радикулопатии, но и от многих других проблем.
osustavaxt.ru
Симптомы и лечение радикулопатии поясничного отдела позвоночника (l5-s1) слева и справа. Радикулопатия l4 s1 Косвенные признаки радикулопатии что такое
Болезнь радикулопатия, симптомы которой называют чаще радикулитом — это воспаление нервных корешков.
Позвоночник человека выполняет много функций и одна из них состоит в том, чтобы защищать . В свою очередь спинной мозг связывает головной мозг с остальным телом. В позвоночнике проходят чувствительные и двигательные нервы, одни из которых позволяют ощущать все, что человек делает (хождение, наклоны, движение верхними конечностями), другие, двигательные, позволяют совершать эту двигательную активность.
Между телами позвонков отходят спинномозговые нервы, которые еще называют корешки (по-латыни радикулюс). Именно поэтому воспаление нервных корешков получило название радикулит, который может возникнуть по самым разным причинам. Радикулопатия МКБ 10 (международная классификация болезней) имеет свой номер или код М54.1. Чаще всего болезнь встречается у людей зрелого возраста или тех, кто имеет различные нарушения или заболевания, обусловленные, в том числе и малоподвижным образом жизни.
Когда больному после обследования ставят диагноз — радикулопатия, возникает вопрос, что это такое? Классификация радикулопатии зависит от области поражения нервных корешков в позвоночнике. В связи с этим болезнь подразделяется на несколько видов:
- шейный;
- грудной;
- пояснично-крестцовый;
- смешанный (полирадикулопатия).
Выделяют несколько форм патологии: вертеброгенная и дискогенная.
Благодаря такому разделению можно диагностировать уровень поражения и локализацию нарушений, которые приводят к возникновению болезненной симптоматики.
По частоте поражения можно выделить пояснично-крестцовую радикулопатию, которая развивается в области позвонков S1, L4, L5. Радикулопатия S1 возникает в поясничном отделе.
Основные признаки данной формы болезни проявляются в виде боли:
- в пояснице;
- нижних конечностях;
- ягодицах;
- области живота.
Часто неприятная симптоматика проявляется резко и остро, возникая после незначительных физических нагрузок, при резких движениях, во время поднятия тяжестей. Отличить болевой симптом радикулита от других патологий достаточно просто: боль проявляется настолько сильно в области спины, что человек не может разогнуться, вдохнуть или выдохнуть воздух. В состоянии покоя боль может пройти спустя 30-40 минут, но без должной терапии она вскоре может возобновиться.
Радикулопатия L5 — это дискогенная форма болезни, которая является самой тяжелой патологией со стороны болевых проявлений. Основной причиной болезни является грыжа межпозвоночного диска, но встречаются также случаи, когда причиной возникновения становится спондилез или спондилоартроз. Появившаяся боль на фоне патологии редко поддается терапии обезболивающими или противовоспалительными средствами, которые используются чаще всего при такой боли. Болевой приступ может не утихать больше суток, что требует немедленного обращения к врачу.
Радикулопатия L4 часто возникает у людей зрелого возраста, особенно у тех, кто занимался ранее тяжелым физическим трудом, имеет генетическую предрасположенность или длительное время увлекается табакокурением. Болезнь зачастую обусловлена наличием межпозвонковой грыжи, локализованной в области дисков L4-L5.
При поражении С4 и С5 отделов возникает радикулопатия С5 сплетения. Симптомы проявляются в виде боли в шее (задней части), области верхней конечности. Может возникать чувство онемения по тыльной стороне верхней конечности. Радикулопатия С6 свидетельствует о поражении 5 и 6 позвонков. Такая форма болезни может проявляться в виде боли в области плеча, онемения пальцев рук. Это радикулопатия шейного отдела, которая достаточно часто встречается у молодых людей, проводящих много времени за компьютером в силу своей профессиональной деятельности.
Причины радикулопатии
Радикулит — это не самостоятельное заболевание, возникшее первично (исключением является возникновение заболевания на фоне поражения инфекцией спинномозговых нервов). Форма течения болезни часто хроническая, тяжело поддающаяся лечению, особенно на поздних этапах. Только своевременное выявление и лечение первопричины болезни позволит устранить, а иногда и предотвратить радикулит, сохранив человеку здоровье и возможность в дальнейшем вести качественную активную жизнь.
Радикулит чаща всего возникает в результате:
- остеохондроза;
- травм позвоночника;
- стрессов;
- инфекций;
- переохлаждения;
- нарушения осанки;
- неловких движений;
- поднятия тяжестей;
- нарушенного обмена веществ;
- генетических отклонений или врожденных аномалий;
- эндокринных нарушений;
- беременности;
- межпозвоночных грыж;
- малоподвижного образа жизни.
Симптомы радикулопатии — это боль, проявляющаяся в месте локализации поражения: верхняя или нижняя часть спины, шея. Боль часто иррадирует в верхние конечности: от плеча до самых кистей или пальцев. В верхней части руки — плече и предплечье боль часто ноющая, возникает чувство усталости, скованности. В нижней части конечности может возникнуть потеря чувствительности, ощущение ползания мурашек.

Так называемая профессиональная радикулопатия возникает у людей, занимающихся тяжелым физическим трудом или, наоборот тех, кто вынужден долго сидеть на одном месте: офисные работники, водители, педагоги и т. д. На фоне болезни может потеряться трудоспособность, возникнуть необратимые процессы, которые невозможно будет исправить. Поэтому при первых признаках заболевания следует обратиться к врачу, даже если симптомы (пока еще) не сильно мешают в повседневной жизни.
Диагностика и лечение
При радикулопатии лечение назначается после диагностики, в зависимости от результатов исследования. Для диагностики болезни выполняют ряд исследований. В первую очередь проводится сбор анамнеза и визуальный осмотр. Дальше с помощью рентгенологической процедуры, МРТ и КТ проводят диагностику самого позвоночника и наличия в нем дегенеративных изменений.
Консервативное лечение
Консервативное лечение болезни проводят определенным курсом, где используют ряд лекарственных средств, которые помогут снять отек, воспаление, избавить от болевого синдрома. Благодаря физиотерапевтическим методикам нормализуется кровообращение в тканях, снижается боль. Массаж и мануальная терапия способствуют устранению мышечных блоков, снимают спазмы, скованность и т. д.

Если наблюдается потеря чувствительности, могут назначить курс иглоукалывания для восстановления нервных импульсов. Обязательно назначается лечебная физкультура, которая помогает вернуть человеку нормальное функционирование опорно-двигательного аппарата. В период лечения гимнастика показана в очень небольшом количестве, посильная, которая выполняется в удобной позе для больного, в том числе и в положении лежа. По мере выздоровления продолжительность гимнастики увеличивается, и вводятся новые упражнения, помогающие человеку не только восстановиться, но и поддерживать свой позвоночник в форме.
Хирургическое лечение
При отсутствии положительного результата от консервативного лечения назначается хирургическое вмешательство, которое заключается в декомпрессии корешка, выполнении хемонуклеолизиса и других процедур. Если болезнь возникла у женщин во время беременности (на фоне лишнего веса или других изменений), то лечение проводится под контролем врача, где назначаются лекарственные средства и процедуры, допустимые в интересном положении.

Профилактика
Профилактикой радикулита является нормализация труда и отдыха. Физические нагрузки должны выполняться только посильные, а просиживание за рабочим столом чередоваться с разминками, прогулками, зарядками. При болях в области спины хорошо помогают занятия йогой — методичные, размеренные, они подходят для людей любого возраста. Если есть возможность, нужно записаться на плавание: в воде позвоночник расслабляется, исчезает скованность, спазмы и болевые ощущения.
edema-no.ru
Вертеброгенная радикулопатия: классификация видов, симптомы
Из-за дегенеративных и дистрофических процессов на уровне межпозвонковых дисков развивается патология, которая носит название радикулопатия. Различают дискогенную и вертеброгенную форму заболевания. Вертеброгенная радикулопатия является заболеванием вторичного типа, при котором корешок спинного мозга оказывается сдавленным в своеобразном туннеле, образованным различными патологическими процессами. Это может быть отек мягких тканей, опухоль, остеофиты, грыжа диска.
По мере развития дегенеративного воспалительного процесса туннель сужается, появляется вдавливание и сильная боль. Чаще всего проблема возникает на уровне 6-7 шейного позвонка, первого поясничного и пятого грудного. Болевые ощущения появляются не только в месте сдавливания нервного корешка, но и отдает в конечности. Следует отметить, что снижение сухожильных рефлексов, нарушение чувствительности, парезы могут появиться не в начале заболевания. За счет спазма мышц происходит ограничение двигательной активности — это важный признак поражения корешков спинного мозга. Длительность заболевания от 2 месяцев до полугода.
Классификация
В зависимости от локализации различают следующие формы радикулопатии:
- грудную;
- шейную;
- пояснично-крестцовую;
- смешанную.
Заболевание может возникнуть у взрослых людей любого возраста, если запустить болезнь, она может привести к инвалидности. Другое название этого заболевания — корешковый синдром. В народе сложные названия не прижились, поэтому чаще можно услышать, что человек страдает от радикулита. Хотя это название не совсем верное.
Чаще других встречается пояснично-крестцовая радикулопатия. Она затрагивает позвонки L5, L4, S1. Чтобы понять, какие именно позвонки вовлечены в процесс воспаления, необходимо запомнить, что все отделы позвоночника обозначаются латинскими названиями. Крестцовый отдел — Os Sacrum, следовательно, позвонки обозначаются буквой S c 1 по 5. Поясничный отдел — Pars Lumbalis (L1-L5). Шейный отдел — Pars Cervicalis (C1-C7). Грудной отдел позвоночника — Pars Thoracalis (Th2-12).
Ознакомившись с этой классификацией, легко понять, что Th4 означает повреждение третьего позвонка в грудном отделе, а C2 — повреждение второго шейного позвонка. Уровень поражения определяется при помощи рентгенограммы.
Существует международная классификация заболеваний — МКБ 10. Она является общепринятой для кодирования всех медицинских диагнозов. По МКБ радикулотерапии присваивается код М 54.1.
Этиология
К этиологическим факторам, по которым развивается радикулопатия, относятся:
- Рахит.
- Остеохондроз.
- Грыжа межпозвоночного диска.
- Остеопороз.
- Эндокринные нарушения.
- Смещение позвонков или дисков.
- Протрузия межпозвоночного диска.
- Онкологические процессы.
Самой частой причиной возникновения заболевания является остеохондроз, при котором в ходе дегенеративно-дистрофических процессов происходит усыхание межпозвонковых дисков. Они теряют свою эластичность, на них появляются костные наросты (остеофиты), давящие на нервные окончания спинного мозга, вызывая сильную боль. На втором месте по популярности — грыжа межпозвоночного диска. Если причинами первичной радикулопатии может стать неправильной образ жизни, физические нагрузки, нарушение осанки и эндокринные нарушения. То вторичная радикулопатия возникает только в результате серьезных изменений в области позвоночного столба.
Симптомы и диагностика
Независимо от классификации радикулопатии главным симптомом заболевания является боль. Она настигает человека, не утихая ни в покое, ни в движении. Боль чувствуется в спине, отдает в конечности, сердце, голову. Может наблюдаться тошнота, головокружение, ухудшение слуха, нарушение координации, изменение походки, болезненность в ногах.
Диагностические мероприятия, которые назначает врач, включают рентгенографию в боковой и передней проекции. Это исследование очень важное, но, к сожалению, не может показать, насколько поражены нервные корешки спинного мозга. Поэтому, многим пациентам обязательно нужно пройти МРТ. Томография покажет, насколько задеты окружающие ткани, выявит истинную причину вторичного заболевания, поможет быстрее и правильнее поставить верный диагноз.

Вертеброгенная шейная радикулопатия
От болей в шее страдает почти 30% взрослого населения. Боль может появиться внезапно, быть острой и подострой, возникать утром и продолжаться весь день. Она усиливается при кашле, натяжении мышц, может отдавать в руку. В месте сдавливания нервных корешков возможно онемение. Ощущается скованность в мышцах шеи, слабость.
Чаще всего при этой форме заболевания страдает шейный корешок C7, чуть реже C6. Это связано с высокой нагрузкой на нижние суставы шейного отдела позвоночного столба. Причиной боли могут быть два фактора:
- повреждение нервных волокон корешка из-за компрессии, отека или воспаления, нарушения питания в тканях, окружающих его;
- раздражение болевых рецепторов в наружных слоях поврежденного межпозвонкового диска.
Симптоматика может различаться в зависимости от локализации места ущемления. Врач назначает лечение после того, как будет выявлено место поражения нервных корешков. Для большинства пациентов, при своевременном обращении к врачу и лечении, прогноз благоприятный.
Вертеброгенная грудная радикулопатия
Радикулопатия грудного отдела встречается реже всего. Это объясняется тем, что этот отдел позвоночного столба наиболее защищен и менее уязвим. Но из-за имеющегося остеохондроза или развивающейся опухоли спинного мозга, может возникнуть вторичная радикулопатия. Одно неловкое движение может спровоцировать сильную боль. Часто она похожа на боль в сердце, маскируется болезнь и под заболевания внутренних органов.
Поставить правильный диагноз в этом случае может только врач на основании проведенных исследований и снимков. Поэтому, при появлении острой боли в области грудной клетки, легких, подреберной части стоит обратиться к специалисту. Сдавление или раздражение нервных корешков трудно убрать самостоятельно, потребуется комплексное квалифицированное лечение, чтобы справиться с болезнью.
Вертеброгенная пояснично-крестцовая радикулопатия (ПКР)
Что это такое? Это наиболее тяжелый вариант вторично возникающих болевых синдромов, характеризующийся стойкой болью и ограничением подвижности. Возникает примерно у 5% населения, чаще встречается у мужчин после 40 лет, у женщин после 50. Те, кто занимаются тяжелым физическим трудом, находятся в зоне риска.
Самой частой причиной заболевания служит грыжа межпозвонкового диска. Клиническая картина такова: пациент жалуется на постоянную интенсивную боль или прострелы. Возникает боль в пояснице и/или ноге. В анамнезе — случаи люмбоишиалгии и люмбалгии. Сначала боль может быть тупой, потом нарастать, достигая максимальной интенсивности.
Грыжа чаще всего формируется на уровне позвонков L4 — L5. По клиническим данным в 60% случаев выявляется радикулопатия L5, а в 30% случаев — S1. У пожилых людей грыжа может возникнуть на высоком уровне, следовательно, нередко встречается радикулопатия L3 и L4. Диагноз может быть установлен только после прохождения МРТ или КТ. Дополнительно проводят комплексное обследование, для женщин обязательна консультация гинеколога, для мужчин — тест на простат-специфический антиген.
В международной системе всем формам радикулопатии присвоен один код — М 54.1.
Общие принципы лечения
В остром периоде не обойтись без постельного режима. Активность должна быть сведена к минимуму. Первичной задачей врача является купирование боли, снятие воспаления. Доктор подберет комплексное лечение, которое в большинстве случаев оказывает положительное влияние на течение болезни, быстро устраняет болезненный синдром. При запущенной форме заболевания, если лечение не оказывает должного эффекта, может быть принято решение об оперативном вмешательстве.
Консервативная терапия
Медикаментозное лечение включает применение противовоспалительных и обезболивающих препаратов. В начале заболевания врач предложит инъекции, они помогут быстрее и эффективнее купировать боль. После курса уколов может быть назначен курс таблеток. Чаще всего применение мазей, гелей на данном этапе недуга не приносит результата. Препараты назначает врач, чаще всего это Баралгин, Ибупрофен, Диклофенак. Но они имеют много побочных эффектов, поэтому самостоятельное их использование может причинить вред.
Лечение может проводиться в условиях стационара. В этом случае оно может быть расширено. Для улучшения микроциркуляции крови в позвоночнике может быть назначен Трентал, а для снятия мышечных спазмов — Мидокалм. Препараты имеют противопоказания, побочные эффекты, лечение проводится под строгим контролем лечащего врача.
Один из методов консервативного лечения — высокая доза витаминов группы B. Хотя результаты исследований в данной области противоречивы, они показывают, что такие препараты, как Мильгамма, могут способствовать быстрому регрессу боли при вертеброгенной радикулопатии, повышению эффективности терапии.
Лечебная блокада может быть применена при острой и не проходящей боли. При помощи инъекций блокируются импульсы, исходящие от поврежденного корешка. Эта мера эффективна только для временного снятия боли, но не лечения причины заболевания.

Оперативное вмешательство
Показаниями к операции могут стать:
- нарастание неврологических симптомов;
- сдавление корешков с парезом стопы;
- нарушение функций тазовых органов;
- ухудшение самочувствия пациента, несмотря на получаемое лечение.
Перед хирургическим вмешательством обязательна консервативная терапия, ее длительность не менее 6 недель. Основной операцией остается дискэктомия. Но последнее время активно применяются более щадящие методы: высокочастотная аблация диска, лазерная декомпрессия межпозвонкового диска, микродискэктомия.
Например, при радикулопатии (код М 54.1), вызванной грыжей межпозвонкового диска, без повреждения фиброзного кольца и отсутствии у пациента двигательных расстройств, успешно применяется лазерная вапоризация. Применение щадящих оперативных мер расширяет круг показаний к нему.
Такие меры лечения и восстановления, как лечебная физкультура, массаж, физиотерапевтические процедуры, мануальная терапия, направленные на релаксацию и мобилизацию мышц, и увеличение подвижности позвоночника врач может назначить только при стойкой ремиссии. Тракция поясничного отдела, которая активно применялась ранее, признана неэффективной, способной спровоцировать ухудшение.
sospiny.ru
Дискогенная радикулопатия L5 – S1
Содержание:
Дискогенная радикулопатия L5 – S1 – самая тяжёлая патология из всех вертеброгенных болевых синдромов. Основные симптомы – резкая, стойкая боль, которая сильно ограничивает человека в движениях. У половины всех пациентов заболевание длится более 6 недель и является причиной нетрудоспособности.
Причина
 Основная причина сильнейшей боли – грыжа межпозвоночного диска, хотя в некоторых случаях причиной становится сдавление корешков из-за диагностированного спондилёза или спондилоартроза. Также причинами могут быть остеофиты, гипертрофия связок, фасеток и других анатомических образований позвоночного столба.
Основная причина сильнейшей боли – грыжа межпозвоночного диска, хотя в некоторых случаях причиной становится сдавление корешков из-за диагностированного спондилёза или спондилоартроза. Также причинами могут быть остеофиты, гипертрофия связок, фасеток и других анатомических образований позвоночного столба.
Стойкий болевой синдром в большинстве случаев связан не столько с защемлением корешков нервных окончаний, сколько с процессами, которые запускаются после того, как диск перейдёт в эпидуральное пространство. И, наконец, интенсивная боль может появиться из-за воспалительного процесса в самом корешке либо в спинномозговом ганглии.
Результатом всего этого являются длительные болезненные ощущения в пояснично-крестцовой области, которые с большим трудом могут поддаваться лечению стандартными обезболивающими и противовоспалительными препаратами.
Клиническая картина
Основной симптом пояснично-крестцовой радикулопатии является сильный болевой приступ, который не стихает на протяжении суток. Сильно выражен мышечно-тонический синдром, который может сопровождаться деформацией позвоночника по типу сколиоза.
При диагностике необходимо учитывать и нарушение чувствительности, не только тактильной, но и болевой, температурной и вибрационной. Может быть снижение или даже полное выпадение сухожильных рефлексов. К другим симптомам можно отнести гипотонию и слабость позвоночных мышц, которые иннервируются поражённым нервов.
Консервативное лечение
Дискогенная радикулопатия L5 – S1 корешков слева при правильно подобранной терапии излечивается на протяжении нескольких недель. И только при особо стойком неосложнённом болевом синдроме и при резко ограниченной возможности в движениях проводится оперативное лечение.
В литературе описаны случаи раннего оперативного вмешательства при дискогенной радикулопатии, которые помогли победить боль практически сразу же. Однако через пару лет после операции такой метод не будет иметь никаких преимуществ перед лекарственной терапией и не понижает риск развития хронической боли. В то же время, более позднее оперативное лечение по своей эффективности не уступает более раннему.
Что же касается консервативного лечения, то в большинстве случаев оно оказывается неэффективным. Было выявлено, что эпидуральные блокады с кортикостероидами способны принести только временное облегчение. Оказалась неэффективной и практика длительного постельного режима, а быстрое возвращение к привычному образу жизни приводит к предупреждению развития хронического болевого синдрома.
Лекарственные препараты
 Лечение дискогенной радикулопатии основано на приёме препаратов из группы НПВС, а также миорелаксантов и обезболивающих средств. К дополнительным методам можно отнести массаж, лечебную гимнастику, мануальную терапию. Но эффективность этих методов ограничена и в большинстве случаев они не позволяют быстро купировать боль
Лечение дискогенной радикулопатии основано на приёме препаратов из группы НПВС, а также миорелаксантов и обезболивающих средств. К дополнительным методам можно отнести массаж, лечебную гимнастику, мануальную терапию. Но эффективность этих методов ограничена и в большинстве случаев они не позволяют быстро купировать боль
Хорошего эффекта удалось добиться после применения габапентина (тебантина). Что же касается других лекарственных препаратов из этой группы, а габапентин относится к группе антиконвульсантов, то их эффективность не изучалась и не доказывалась.
Осложнения
Как и любая другая патология, дискогенная радикулопатия L5 – S1 может иметь немало неприятных последствий. Среди них самыми опасными можно считать паралич нижних конечностей, что приводит к инвалидности. Несвоевременное обращение к специалистам может стать причиной хронического радикулита, при котором любое движение будет вызывать сильнейшую боль.
vashaspina.ru
что это такое? Разновидности, лечение, профилактика
Содержание статьи
Радикулопатия – патологическое состояние неврологического характера, включающее в себя симптомокомплекс, который вызывается сдавливанием корешков спинного мозга. Болезнь сопровождается приступами острой боли и нарушением подвижности позвоночника. Основной причиной является остеохондроз и вызванные им осложнения. Диагностируется заболевание по клиническим признакам, результатам рентгенографии и МРТ. Лечение чаще консервативное. Потребность в операции возникает в случае необходимости устранения компрессионного воздействия.

Описание патологии
Радикулопатия – довольно частое явление в практике невролога. Другое название вертеброгенного расстройства – корешковый синдром. Возраст пациентов, обращающихся за медицинской консультацией, в среднем составляет 50-53 года. Причем у мужчин характерные проявления начинаются с 40 лет, у женщин возрастной рубеж варьируется от 50 до 65 лет.
Ранее радикулопатию принято было называть радикулитом. Но это не совсем верное определение. Как правило, при корешковом синдроме отсутствует воспаление, а симптоматика вызвана механической компрессией спинномозговых корешков.
Данный синдром нельзя назвать самостоятельной патологией. По сути, это симптомы остеохондроза, осложненного межпозвонковой грыжей. Поражению подвергаются все отделы позвоночника, но излюбленная локализация – это 5 поясничный (L5) и 1 крестцовый позвонок (S1).
Причины радикулопатии
Развитию патологического состояния предшествует длительный промежуток, за время которого ткани позвоночника подвергаются дегенеративно-дистрофическим изменениям. На начальном этапе страдает хрящевая ткань. Постепенное обезвоживание и снижение эластичности хряща приводит к его деформации и формированию межпозвонковой грыжи, которая может сдавливать спинальный корешок.
Кроме того, радикулопатия может вызываться остеофитами. Костные разрастания на телах позвонков, направленные в сторону выхода спинномозгового нерва, перекрывает его и сдавливает нервное волокно. Помимо вертеброгенных причин, существуют и другие провоцирующие факторы:
- высокий рост у мужчин старше 50 лет;
- после операций на позвоночнике;
- невринома спинальных корешков;
- злокачественные новообразования и их метастазы;
- кальциноматоз спинномозговых оболочек;
- арахноидальные и синовиальные кисты;
- врожденные аномалии – артериовенозные мальформации.
К группе риска причисляются некоторые профессии, чья работа связана с физическим трудом с выполнением поворотов и наклонов туловища, подъемом рук выше плеч. Радикулопатия чаще встречается у водителей, работников сельского хозяйства, плотников, рабочих станков и других.
Также причиной могут стать другие патологии:
- остеомиелит;
- туберкулез;
- болезнь Лайма;
- эпидуральный абсцесс;
- вирус иммунодефицита человека;
- опоясывающий герпес;
- васкулит;
- саркоидоз;
- сахарный диабет;
- болезнь Педжета;
- акромегалия.
Толчком к появлению неврологического синдрома является гиподинамичный образ жизни, чрезмерные физические нагрузки, гормональная перестройка организма.
Разновидности
Радикулопатия классифицируется по двум основным критериям:
- механизм развития;
- локализация пораженного корешка.
В первом случае патологический процесс развивается по дискогенному и вертеброгенному сценарию. Самая распространенная разновидность – дискогенная радикулопатия, когда раздражение спинальных нервов вызывает деформированный диск между позвонками. Вертеброгенная форма является следствием компрессии корешка костными разрастаниями (остеофитами) или видоизмененными телами позвонков.
Учитывая расположение защемленных корешков спинного мозга, различают следующие виды радикулопатии:
- Шейная
- Грудная
- Пояснично-крестцовая
- Смешанная (полирадикулопатия) при одновременном поражении нескольких отделов.

Симптоматика
Разнообразие и выраженность проявлений во многом зависит от расположения пораженного участка. К общим симптомам, которые вызваны раздражением корешка в результате компрессионного воздействия, относят:
- острая стреляющая, порой жгучая боль;
- иррадиация болевого синдрома в конечности, область груди, живота, паха, точное направление зависит от иннервации пораженным участком;
- нарушение чувствительности: снижение в области защемленного спинального нерва;
- мышечная слабость;
- покалывание, ощущение ползающих «мурашек»;
- напряжение мышц;
- снижение сухожильных рефлексов;
- парестезии и онемение участков, иннервируемых пораженными корешками.
Мышечное напряжение при радикулопатии приводит к дисбалансу, осложняясь искривлением позвоночника с развитием сколиоза, а также кривошеей, если в патологический процесс вовлечены шейные позвонки. При длительном течении заболевания, на участках с нарушением нервной проводимости развивается атрофия тканей, истончению эпидермиса, плохой заживляемости кожи.
Особенности клинической картины в зависимости от локализации компрессионного воздействия. Особенности проявлений по отделам – шейного (С1-С7), грудного (Т1-Т12), поясничного (L1-L5), крестцового (S1-S5):
- С 1 – головная боль в затылочной области, чувство тошноты, головокружение, повышенный тонус мышц шеи.
- С 2 – болевые ощущения в затылке и темени, ограничение движений при повороте в сторону, нарушение чувствительности шеи.
- С 3 – болезненность распространяется по всему черепу, охватывая область глаз и языка, больному трудно наклонять голову.
- С 4 – болевой синдром охватывает надплечье и переднюю часть грудной клетки.
- С 5 – реакция распространяется на надплечье и наружную область плеча, затруднено отведение конечности в сторону;
- С 6 – иррадиация в верхнюю конечность до кончиков пальцев, ухудшение работы мышечной ткани.
- С 7 – острая болезненность в задней части руки, доходя до 3 пальца кисти.
- Т1-Т2 – болит плечо, подмышечная область, ключица.
- Т3-Т6 – болезненность по ходу ребер, молочной железе, сдавливание в грудной клетке.
- Т7-Т8 – болевая реакция берет начало под лопаточной костью, иррадиируя в область эпигастрия и вызывая расстройство работы желудочно-кишечного тракта.
- Т9-Т10 – в процесс вовлекается область между ребер и желудка.
- Т11-Т12 – боль доходит до паховой области.
- L1 – иррадиация в паховую область и ягодицы.
- L2 – передняя и медиальная поверхность бедра.
- L3 – болевая реакция распространяется по подвздошной кости, боковой части таза с переходом на переднюю область нижней конечностей.
- L4 – передняя поверхность бедренной кости, внутренняя часть голени и лодыжки.
- L5 – боль распространяется по ягодице, задней части ноги, вплоть до пальцев на ноге.
- S1 – поражение нижней части спины, распространяясь на нижнюю конечность.
- S2 – болевой синдром из крестца доходит до стопы по задней стороне ноги.
- S3-S5 – резкая болезненность в паху, нарушение дефекации и мочеиспускания.
Диагностика
Определением причины возникновения радикулопатии занимается ортопед, вертебролог и невролог. Первоначально предположительный диагноз устанавливается на основании клинических признаков и визуального осмотра пациента.
Ортопед: “Если ноют колени и тазобедренный сустав, немедленно исключите из рациона…
 Не губите больные суставы мазями и уколами! Артрит и артроз лечится…
Не губите больные суставы мазями и уколами! Артрит и артроз лечится…
Выслушивая жалобы больного, врач фиксирует время появления первых симптомов, их выраженность и периодичность обострений. После проведения физикального обследования, назначаются следующие методы диагностики:
- рентгенография – для определения костных деформаций;
- магнитно-резонансная томография – показывает состояние хрящевой ткани и других мягких структур;
- электронейромиографию – для оценки работы мышечных волокон;
- игольчатая электромиография.
Дополнительно может потребоваться консультации других узких медицинских специалистов – эндокринолога, инфекциониста при подозрении на сопутствующие патологии. Кроме того, для дифференциации радикулопатии с заболеваниями, не связанными со спиной, проводится обследование у:
- гастроэнтеролога – для исключения язвенных заболеваний;
- кардиолога – при приступах, схожих со стенокардией;
- онколога – если есть подозрение на злокачественность новообразования;
- уролога – когда боль можно принять за почечную колику.
На основании полученных результатов подтверждается защемление корешков спинного мозга и устанавливается заболевание, которое является первопричиной болевого синдрома.

Лечение
Устранение патологического состояния и его последствий – комплексная задача, решаемая комплексным путем. Для этого в остром периоде назначается покой и лечение медикаментозными средствами, в стадию ремиссии присоединяют физиотерапевтические процедуры и лечебную гимнастику.
Лекарственные средства
Радикулопатия любой локализации лечится следующими фармакологическими препаратами:
- НПВП для уменьшения и ликвидации болевого синдрома и воспаления – Диклофенак, Кетопрофен, Мовалис;
- глюкокортикостероиды при низкой эффективности негормональных противовоспалительных средств – Гидрокортизон, Дексаметазон;
- миорелаксанты, чтобы устранить спазмы мышечной ткани – Мидокалм, Сирдалуд;
- витамины группы В для улучшения иннервационной способности – Нейромультивит, Мильгамма;
- диуретики для вывода излишков жидкости – Фуросемид, Диувер;
- ангиопротекторы, чтобы улучшить микроциркуляцию крови – Пентоксифиллин, Актовегин;
- успокоительное средство при бессоннице, расстройствах эмоционального состояния – Тенотен, экстракт валерианы;
- антидепрессанты выписываются врачом, если боль носит хронический характер – Амитриптилин, Гептрал.
Для торможения патологического процесса назначаются хондропротекторы. Данные препараты принимаются длительными курсами (от полугода), так как обладают накопительным действием. В результате улучшаются метаболические процессы в хрящевой ткани на клеточном уровне. Хондроциты синтезируются, благодаря поступлению хондроитина и глюкозамина. Чаще всего назначаются:
- Терафлекс;
- Артра;
- Дона;
- Хонда;
- Структум.
Ортопедический режим
При интенсивном болевом синдроме пациенту рекомендуется избегать тяжелых нагрузок и придерживаться постельного режима. Для разгрузки защемленного участка применяются корректирующие ортопедические изделия:
- при шейной радикулопатии – воротник Шанца, при необходимости более жесткой фиксации назначается бандаж по типу «Филадельфия»
- поражение грудных позвонков корректируется корсетом с металлическими вставками на всю спину, начиная от седьмого шейного позвонка;
- если компрессия создается в нижней части спины, надевают пояснично-крестцовый корсет жесткой фиксации.
В дальнейшем, в ремиссионном периоде, для профилактики защемления можно использовать корсеты для динамических нагрузок.
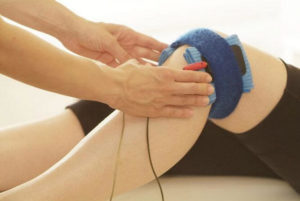
Физиотерапия и ЛФК
Спустя неделю после медикаментозной терапии подключается щадящая мануальная терапия. Основным восстановительным способом лечения является назначение физиотерапевтических процедур:
- Лекарственный электрофорез
- УВЧ
- Рефлексотерапия
- Парафиновые аппликации
- Грязелечение
- Радоновые ванны
Курс массажа при остеохондрозе назначается после устранения сильной боли. При этом радикулопатию устраняют различными способами массажной техники. Продолжительность обычно составляет 10 дней.
Лечебная физкультура назначается лечащим врачом совместно с инструктором ЛФК. Комплекс подбирается с учетом возраста, тяжести заболевания, сопутствующих хронических патологий и общего функционального состояния. Занятия проводятся регулярно с дозированием терапевтической нагрузки.
Хирургическое вмешательство
Показанием к оперативному лечению может стать усиление неврологической симптоматики, отсутствие эффекта от консервативных методов, наличие опухоли или грыжи больших размеров. В этом случае применяются различные способы:
- удаление позвонка с заменой на протез;
- резекция части позвонка;
- удаление грыжи традиционным методом или с использованием хирургического лазера;
- фиксация тела позвонка при нестабильности сегмента позвоночника.
Профилактика
Чтобы радикулопатия не доставляла неудобств и не мешала привычному образу жизни, о профилактике патологического состояния необходимо заботиться с юного возраста. Для этого нужно вести активный образ жизни, правильно питаться, заниматься физкультурой, плаванием. Рекомендуется следить за осанкой, а при возникновении деформации стоп или позвоночника, проводить коррекцию ортопедическими изделиями. При возникновении хронических заболеваний, не забывать о плановом лечении. Если появился дискомфорт или болезненность в шее или спине, пройти диагностику и необходимую терапию. Раннее обращение к врачу повышает шансы на полное выздоровление.
 Сколько раз повторять! Если начали болеть колени или поясница, втирайте каждой утро…
Сколько раз повторять! Если начали болеть колени или поясница, втирайте каждой утро…
 Ортопед: “Если ноют колени или тазобедренный сустав, возьмите в привычку…
Ортопед: “Если ноют колени или тазобедренный сустав, возьмите в привычку…
 При боли в суставах, шеи или спине, в организме сильнейшая нехватка…
При боли в суставах, шеи или спине, в организме сильнейшая нехватка…
artosustav.ru

















 Определить источник болей – суставы или мышцы;
Определить источник болей – суставы или мышцы;

















 Начнут восстанавливаться хрящевые ткани, снизится отечность, вернется подвижность и активность суставов. И все это без операций и дорогостоящих лекарственных препаратов. Достаточно лишь начать.
Начнут восстанавливаться хрящевые ткани, снизится отечность, вернется подвижность и активность суставов. И все это без операций и дорогостоящих лекарственных препаратов. Достаточно лишь начать.
 В питание больных также включается большое количество свежих овощей, фруктов и зелени. Если отсутствуют заболевания внутренних органов, то можно провести лечебное голодание, однако, данная мера возможна только после консультирования с лечащим специалистом. Больному артрозом мелких суставов требуется получение достаточного количества витаминов, антиоксидантов. Наибольшим значением для отсутствия разрушения хрящевой ткани обладают витамины А, С, Е.
В питание больных также включается большое количество свежих овощей, фруктов и зелени. Если отсутствуют заболевания внутренних органов, то можно провести лечебное голодание, однако, данная мера возможна только после консультирования с лечащим специалистом. Больному артрозом мелких суставов требуется получение достаточного количества витаминов, антиоксидантов. Наибольшим значением для отсутствия разрушения хрящевой ткани обладают витамины А, С, Е.  Такое средство можно легко найти в фармацевтической продаже. Разрешается употреблять народные средства и внутрь: завариваются листья молодой березы. Такой отвар помогает очистить кровь и оказывает положительное влияние на обменные процессы в организме.
Такое средство можно легко найти в фармацевтической продаже. Разрешается употреблять народные средства и внутрь: завариваются листья молодой березы. Такой отвар помогает очистить кровь и оказывает положительное влияние на обменные процессы в организме.


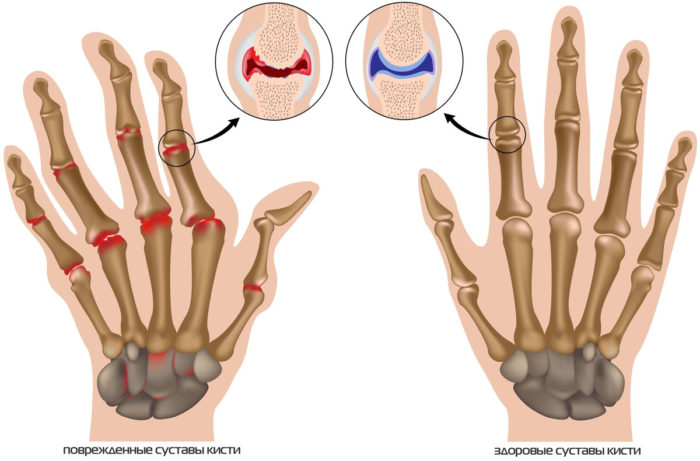

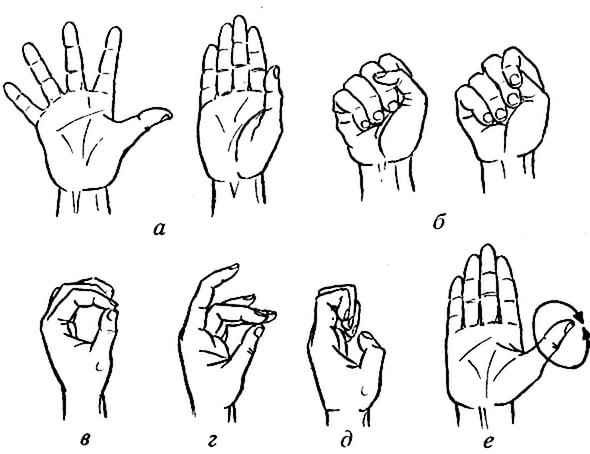
 Народные методы показывают высокую эффективность только на начальных этапах заболевания. Вот несколько рецептов:
Народные методы показывают высокую эффективность только на начальных этапах заболевания. Вот несколько рецептов: Автор статьи: Бургута Александра, врач акушер-гинеколог, высшее медицинское образование по специальности “Лечебное дело”.
Автор статьи: Бургута Александра, врач акушер-гинеколог, высшее медицинское образование по специальности “Лечебное дело”.
































 По мере усугубления проблемы боли в сочленениях усиливаются.
По мере усугубления проблемы боли в сочленениях усиливаются. Перед назначением обследования врач должен осмотреть суставы кисти.
Перед назначением обследования врач должен осмотреть суставы кисти. Если боль становятся очень сильными, то назначается Кеналог.
Если боль становятся очень сильными, то назначается Кеналог. Вспомогательным лечебным методом могут стать озокеритовые обертывания.
Вспомогательным лечебным методом могут стать озокеритовые обертывания. Из народных средств больной может воспользоваться отваром березовых почек.
Из народных средств больной может воспользоваться отваром березовых почек. При такой патологии сочленения могут подвергаться деформации.
При такой патологии сочленения могут подвергаться деформации.






 Суставы покрыты синовиальной оболочкой, внутри нее имеется небольшое количество жидкости, которая питает хрящ и снижает силу трения в суставной полости.
Суставы покрыты синовиальной оболочкой, внутри нее имеется небольшое количество жидкости, которая питает хрящ и снижает силу трения в суставной полости. Гонартроз или деформирующий остеоартроз сустава колена является самой частой причиной болей. Данное заболевание развивается медленно, в течение нескольких лет.
Гонартроз или деформирующий остеоартроз сустава колена является самой частой причиной болей. Данное заболевание развивается медленно, в течение нескольких лет. Чтобы правильно избавиться от боли в коленных суставах, важно, в первую очередь, точно выяснить ее причину.
Чтобы правильно избавиться от боли в коленных суставах, важно, в первую очередь, точно выяснить ее причину.



 Болевые ощущения в коленях могут возникнуть у человека любого возраста и состояния здоровья. Но есть те, кто подвержен неприятному синдрому больше других. В группу риска входят люди:
Болевые ощущения в коленях могут возникнуть у человека любого возраста и состояния здоровья. Но есть те, кто подвержен неприятному синдрому больше других. В группу риска входят люди: Для правильной диагностики врачу нужно знать характер болевого синдрома:
Для правильной диагностики врачу нужно знать характер болевого синдрома: Это заболевание можно предположить, если присутствуют следующие симптомы:
Это заболевание можно предположить, если присутствуют следующие симптомы: Продолжительное сидение провоцирует застаивание крови в ногах и малом тазу. Если после сидячей работы не заниматься физической разгрузкой, ночью застой может стать причиной отечности, болей, бледности кожи над коленями. При этом недомогании в темное время суток горят ноги, а к утру чувство жжения пропадает. Также для сосудистых нарушений характерна одновременная боль в левом и правом колене.
Продолжительное сидение провоцирует застаивание крови в ногах и малом тазу. Если после сидячей работы не заниматься физической разгрузкой, ночью застой может стать причиной отечности, болей, бледности кожи над коленями. При этом недомогании в темное время суток горят ноги, а к утру чувство жжения пропадает. Также для сосудистых нарушений характерна одновременная боль в левом и правом колене.


 Болевые ощущения в коленях могут возникнуть у человека любого возраста и состояния здоровья. Но есть те, кто подвержен неприятному синдрому больше других. В группу риска входят люди:
Болевые ощущения в коленях могут возникнуть у человека любого возраста и состояния здоровья. Но есть те, кто подвержен неприятному синдрому больше других. В группу риска входят люди: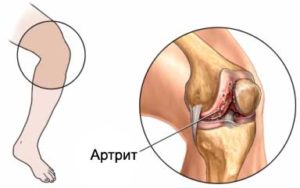 Это заболевание можно предположить, если присутствуют следующие симптомы:
Это заболевание можно предположить, если присутствуют следующие симптомы:



 Есть средства, которые помогут вам уменьшить боль в коленях ночью, например, дать коленям отдохнуть и приложить тепло или лед к этому месту перед сном. Вы также можете подумать о приеме безрецептурных обезболивающих, чтобы уменьшить воспаление перед сном.
Есть средства, которые помогут вам уменьшить боль в коленях ночью, например, дать коленям отдохнуть и приложить тепло или лед к этому месту перед сном. Вы также можете подумать о приеме безрецептурных обезболивающих, чтобы уменьшить воспаление перед сном.
 Боль в колене является симптомом нескольких различных состояний и травм, многие из которых часто характеризуются усилением боли в коленях по ночам.
Боль в колене является симптомом нескольких различных состояний и травм, многие из которых часто характеризуются усилением боли в коленях по ночам.












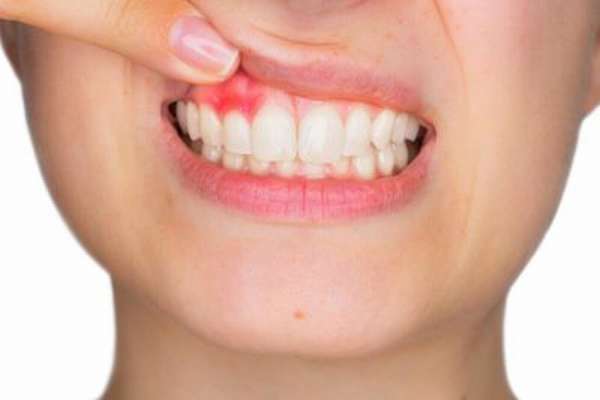


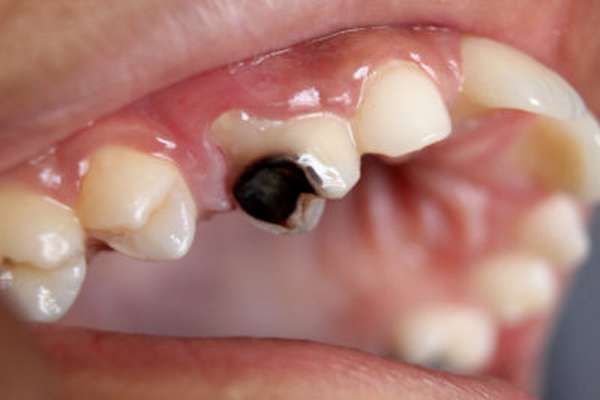
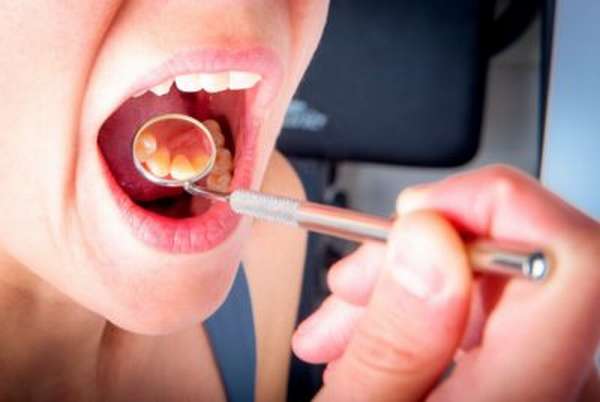
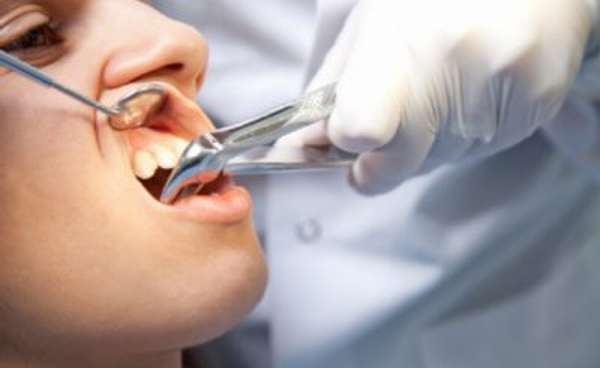


 Патология может появиться после удаления больного зуба.
Патология может появиться после удаления больного зуба. Токсическую форму болезни может вызвать кариес.
Токсическую форму болезни может вызвать кариес. Постоянная нервозность и раздражительность могут быть симптомами патологии.
Постоянная нервозность и раздражительность могут быть симптомами патологии. Анализ крови на биохимию может помочь в постановке диагноза.
Анализ крови на биохимию может помочь в постановке диагноза. Для купирования воспалительного процесса больному назначаются антибиотики.
Для купирования воспалительного процесса больному назначаются антибиотики. Осложнением болезни может стать менингит.
Осложнением болезни может стать менингит.


 ение
огра-ти и
преи-1ного
отро-ласти
тела еляются
в >к. Иногда
; верхней свестрации
ом нижне-
ение
огра-ти и
преи-1ного
отро-ласти
тела еляются
в >к. Иногда
; верхней свестрации
ом нижне-

 Крем-воск «ЗДОРОВ» для суставов – инновационный продукт, который был произведен нашими специалистами с учетом всех факторов, действующих на опорно-двигательный аппарат. Опираясь на статистические данные можно отметить, что каждый второй человек в возрасте от 30 лет и старше страдает от различных нарушений функций опорно-двигательного аппарата. Крем-воск «ЗДОРОВ» для суставов позволит предотвратить развитие и помочь эффективно вылечить уже имеющиеся заболевания, а также повысит двигательную активность в любом возрасте.
Крем-воск «ЗДОРОВ» для суставов – инновационный продукт, который был произведен нашими специалистами с учетом всех факторов, действующих на опорно-двигательный аппарат. Опираясь на статистические данные можно отметить, что каждый второй человек в возрасте от 30 лет и старше страдает от различных нарушений функций опорно-двигательного аппарата. Крем-воск «ЗДОРОВ» для суставов позволит предотвратить развитие и помочь эффективно вылечить уже имеющиеся заболевания, а также повысит двигательную активность в любом возрасте.
 Существует огромное количество болезней суставов, вылечить которые поможет крем-воск «ЗДОРОВ» для суставов. Наш продукт способен предотвратить и устранить симптоматику таких заболеваний, как:
Существует огромное количество болезней суставов, вылечить которые поможет крем-воск «ЗДОРОВ» для суставов. Наш продукт способен предотвратить и устранить симптоматику таких заболеваний, как:

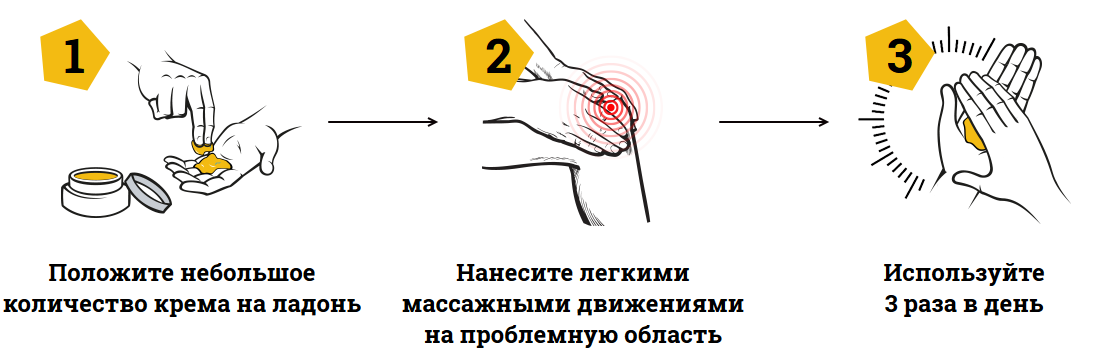


 Геморрой – одно из самых коварных нарушений в организме. Никто и никогда не может предугадать, когда он появится и насколько серьезными будут последствия. Именно крем-воск «ЗДОРОВ» от геморроя поможет победить этот недуг.
Геморрой – одно из самых коварных нарушений в организме. Никто и никогда не может предугадать, когда он появится и насколько серьезными будут последствия. Именно крем-воск «ЗДОРОВ» от геморроя поможет победить этот недуг.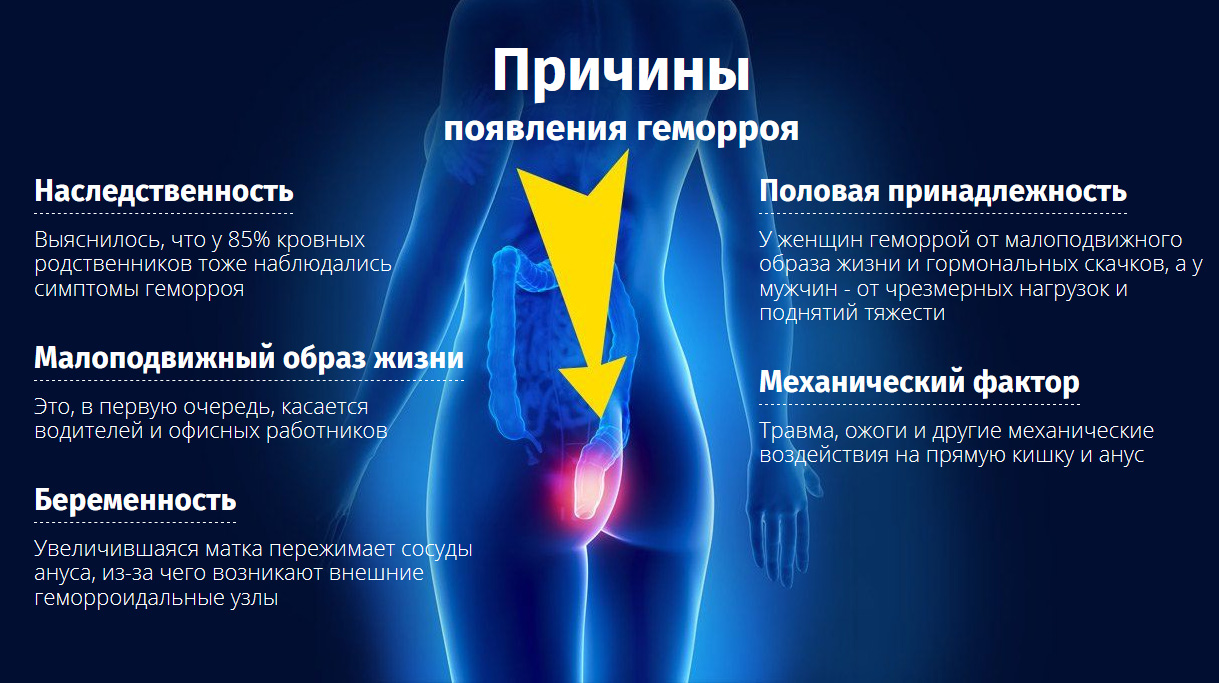
 Крем-воск «ЗДОРОВ» от геморроя – инновационный продукт, в создании которого принимали участие лучшие специалисты России и стран СНГ, это на 100% отечественная разработка, которая пользуется заслуженной популярностью, в том числе и в Европе. Благодаря проведенным исследованиям, специалистам удалось подобрать идеальный состав компонентов, которые в совокупности помогают локализовать очаг воспаления и полностью вылечить это деликатное заболевание.
Крем-воск «ЗДОРОВ» от геморроя – инновационный продукт, в создании которого принимали участие лучшие специалисты России и стран СНГ, это на 100% отечественная разработка, которая пользуется заслуженной популярностью, в том числе и в Европе. Благодаря проведенным исследованиям, специалистам удалось подобрать идеальный состав компонентов, которые в совокупности помогают локализовать очаг воспаления и полностью вылечить это деликатное заболевание.

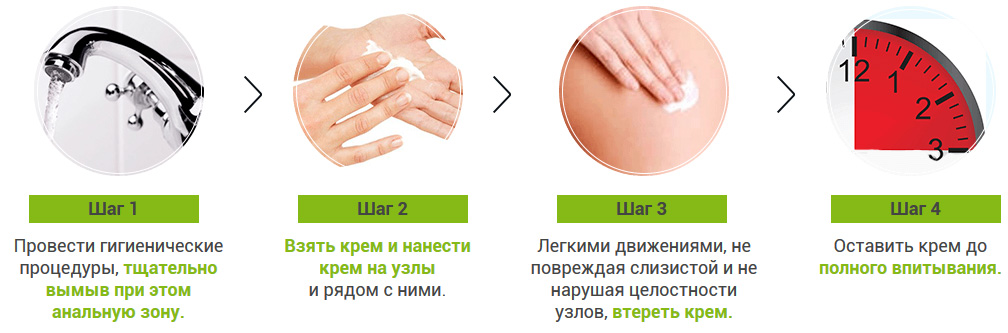







 Крем-воск «ЗДОРОВ» для потенции – инновационный препарат, который сразу завоевал уважение потребителей благодаря исключительным свойствам, эффективности и безопасности применения. Он произведен на основе продуктов натурального происхождения, без добавок и примесей, благоприятно воздействующих на мужской организм и восстанавливающих половую функцию.
Крем-воск «ЗДОРОВ» для потенции – инновационный препарат, который сразу завоевал уважение потребителей благодаря исключительным свойствам, эффективности и безопасности применения. Он произведен на основе продуктов натурального происхождения, без добавок и примесей, благоприятно воздействующих на мужской организм и восстанавливающих половую функцию.
 Бытует мнение, что импотенция – это нарушение, которое появляется у мужчин в возрасте. Раньше это было действительно так и молодые парни не страдали от этого недуга. Сегодня ситуация в корне изменилась, и угроза импотенции нависла уже над совсем юными мужчинами. Причины, вызывающие эректильную дисфункцию, следующие:
Бытует мнение, что импотенция – это нарушение, которое появляется у мужчин в возрасте. Раньше это было действительно так и молодые парни не страдали от этого недуга. Сегодня ситуация в корне изменилась, и угроза импотенции нависла уже над совсем юными мужчинами. Причины, вызывающие эректильную дисфункцию, следующие: Крем-воск «ЗДОРОВ» для потенции – препарат с доказанной эффективностью. Он быстро впитывается, не оставляет следов на одежде и обеспечивает стабильную эрекцию на протяжении длительного времени.
Крем-воск «ЗДОРОВ» для потенции – препарат с доказанной эффективностью. Он быстро впитывается, не оставляет следов на одежде и обеспечивает стабильную эрекцию на протяжении длительного времени.
 К сожалению, высокая популярность крема-мази с прополисом «ЗДОРОВ» для потенции спровоцировала появление на рынке огромного количества подделок. Некоторые поддельные препараты являются безобидными и максимум, что вы получите от их применения – отсутствие какого-либо эффекта. Однако есть и другие поддельные продукты, которые вызывают сильные аллергические реакции и усугубление общего состояния здоровья.
К сожалению, высокая популярность крема-мази с прополисом «ЗДОРОВ» для потенции спровоцировала появление на рынке огромного количества подделок. Некоторые поддельные препараты являются безобидными и максимум, что вы получите от их применения – отсутствие какого-либо эффекта. Однако есть и другие поддельные продукты, которые вызывают сильные аллергические реакции и усугубление общего состояния здоровья.














 пироксикам;
пироксикам; Пероральный прием этих препаратов (прием внутрь) в таблетках назначается обычно на длительный срок, так как лечебное действие хондропротекторов начинается не раньше, чем через 3 месяца от начала приема, длительный стойкий эффект от лечения развивается примерно через 6 месяцев.
Пероральный прием этих препаратов (прием внутрь) в таблетках назначается обычно на длительный срок, так как лечебное действие хондропротекторов начинается не раньше, чем через 3 месяца от начала приема, длительный стойкий эффект от лечения развивается примерно через 6 месяцев. Миорелаксанты – Мидокал.
Миорелаксанты – Мидокал.
 При остеохондрозе поясничного отдела боль возникает в пояснице и распространяется на одну или обе нижние конечности, так как происходит ущемление нервов позвоночника, а также появляются спазмы мышц и сухожилий в области воздействия ущемленного нерва. Обезболивающие пластыри наносят на область поясницы поперек позвоночника.
При остеохондрозе поясничного отдела боль возникает в пояснице и распространяется на одну или обе нижние конечности, так как происходит ущемление нервов позвоночника, а также появляются спазмы мышц и сухожилий в области воздействия ущемленного нерва. Обезболивающие пластыри наносят на область поясницы поперек позвоночника. При шейном остеохондрозе помогает перцовый пластырь. Он представляет собой ткань, которая пропитана экстрактом красавки и стручкового перца. Пластырь посредством местного раздражающего воздействия на кожу улучшает кровообращение, процессы обмена и восстановления нервных тканей. Экстракт красавки снимает боль, перец прогревает ткани и снимает воспаление.
При шейном остеохондрозе помогает перцовый пластырь. Он представляет собой ткань, которая пропитана экстрактом красавки и стручкового перца. Пластырь посредством местного раздражающего воздействия на кожу улучшает кровообращение, процессы обмена и восстановления нервных тканей. Экстракт красавки снимает боль, перец прогревает ткани и снимает воспаление. меновазин;
меновазин;
 Обезболивающие средства при остеохондрозе должны не только лечить, то есть снимать боль, но и устранять причину. Для этого проводится специальное исследование пораженного участка позвоночника. Пока будет продолжаться установление факторов, провоцирующих болезненность, в комплекс обезболивающих препаратов включаются:
Обезболивающие средства при остеохондрозе должны не только лечить, то есть снимать боль, но и устранять причину. Для этого проводится специальное исследование пораженного участка позвоночника. Пока будет продолжаться установление факторов, провоцирующих болезненность, в комплекс обезболивающих препаратов включаются:

 Обезболивающее при остеохондрозе поясничного отдела может иметь и неклассическую форму. Это касается в первую очередь применения специальных пластырей, обладающих минимальным количеством побочных эффектов и противопоказаний. Эффект от пластырей очень высокий. Единственным противопоказанием считается аллергическая реакция на компоненты, которые входят в состав пластырей.
Обезболивающее при остеохондрозе поясничного отдела может иметь и неклассическую форму. Это касается в первую очередь применения специальных пластырей, обладающих минимальным количеством побочных эффектов и противопоказаний. Эффект от пластырей очень высокий. Единственным противопоказанием считается аллергическая реакция на компоненты, которые входят в состав пластырей.





 Бардукова Елена Анатольевна
Бардукова Елена Анатольевна Диклофенак
Диклофенак Защемлённый нерв в позвоночнике
Защемлённый нерв в позвоночнике Таблетки надо просто запить водой
Таблетки надо просто запить водой Стадии остеохондроза
Стадии остеохондроза Анальгин
Анальгин Солпадеин
Солпадеин Парацетамол
Парацетамол Нейродолон
Нейродолон Найз
Найз Диклофенак
Диклофенак Кетопрофен
Кетопрофен Ибупрофен
Ибупрофен Пироксикам
Пироксикам Индометацин
Индометацин Ксефокам
Ксефокам Напроксен
Напроксен Целебрекс
Целебрекс Мовалис
Мовалис Бутадион
Бутадион Трамадол
Трамадол Тебантин
Тебантин Прегабалин
Прегабалин Преднизолон
Преднизолон Катадолон форте
Катадолон форте Баклосан
Баклосан Мидокалм
Мидокалм Сирдалуд
Сирдалуд Трентал
Трентал Актовегин
Актовегин Двойное действие, а именно возможность оперативного влияния на болевой синдром и наличие противовоспалительных свойств, характерно для подгруппы медикаментов НПВС, включающих обезболивающие таблетки при остеохондрозе. Среди них можно отметить:
Двойное действие, а именно возможность оперативного влияния на болевой синдром и наличие противовоспалительных свойств, характерно для подгруппы медикаментов НПВС, включающих обезболивающие таблетки при остеохондрозе. Среди них можно отметить: Современные медикаменты – Нимесулид, Аэртал – имеют прекрасные свойства противовоспалительного характера. В то же время, они имеют некоторые выраженные побочные эффекты, в связи с этим прием данных средств должен осуществляться лишь один-два раза в на протяжении суток. Это даст больший результат во время терапии. Данные препараты также способны усилить действие других лекарств, которые рекомендованы во время комплексного лечения остеохондроза.
Современные медикаменты – Нимесулид, Аэртал – имеют прекрасные свойства противовоспалительного характера. В то же время, они имеют некоторые выраженные побочные эффекты, в связи с этим прием данных средств должен осуществляться лишь один-два раза в на протяжении суток. Это даст больший результат во время терапии. Данные препараты также способны усилить действие других лекарств, которые рекомендованы во время комплексного лечения остеохондроза. Миорелаксанты. Эти лекарственные средства прописываются врачами при остеохондрозе как обезболивающие, то есть они приводят к расслаблению спазмированных на фоне воспалительного процесса волокон мышц, передавливающих определенные участки нервных окончаний. Среди лучших миорелаксантов стоит выделить:
Миорелаксанты. Эти лекарственные средства прописываются врачами при остеохондрозе как обезболивающие, то есть они приводят к расслаблению спазмированных на фоне воспалительного процесса волокон мышц, передавливающих определенные участки нервных окончаний. Среди лучших миорелаксантов стоит выделить: Лечебно действие любой мази (Кетопрофена, Нимесулида, Диклофенака) заключается в основательном увеличении местного потока крови, повышении циркуляции и процесса обмена веществ. Благодаря этому может быть достигнут ожидаемый эффект – каждый продукт распада будет выводиться из пораженного участка, уменьшатся отеки в области воспаленных нервов и ущемленных волокон, появится ощущение значительного облегчения.
Лечебно действие любой мази (Кетопрофена, Нимесулида, Диклофенака) заключается в основательном увеличении местного потока крови, повышении циркуляции и процесса обмена веществ. Благодаря этому может быть достигнут ожидаемый эффект – каждый продукт распада будет выводиться из пораженного участка, уменьшатся отеки в области воспаленных нервов и ущемленных волокон, появится ощущение значительного облегчения. Мази, обладающие действием местнораздражающего характера, состоят из:
Мази, обладающие действием местнораздражающего характера, состоят из:









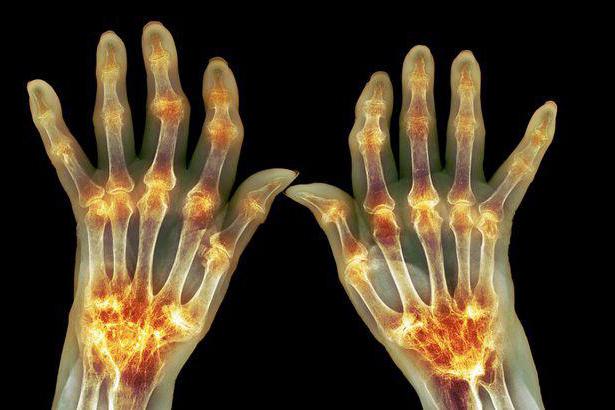



 Заболевания хрящевых тканей и костей сегодня считаются одними из самых распространенных. Наиболее часто поражающие изменения затрагивают тазобедренный, плечевой, голеностопный и коленный суставы. При этом часто возникает вопрос, какой врач лечит артрит и артроз суставов, какой из специалистов может помочь при дискомфорте в области челюсти или пальцев.
Заболевания хрящевых тканей и костей сегодня считаются одними из самых распространенных. Наиболее часто поражающие изменения затрагивают тазобедренный, плечевой, голеностопный и коленный суставы. При этом часто возникает вопрос, какой врач лечит артрит и артроз суставов, какой из специалистов может помочь при дискомфорте в области челюсти или пальцев.
 Артроз челюсти развивается медленно и в течение многих лет происходит отложение солей, что со временем приводит к сложностям свободного открывания ротовой полости, в месте сустава появляются щелчки, боли внутри челюсти при употреблении пищи. Стандартная схема лечения предполагает стандартный курс терапии. Какой врач участвует на каждом из этапов зависит от цели лечения. При появлении беспокоящих симптомов в челюсти необходимо обратиться к гнатологу, то есть специалисту по челюстным патологиям.
Артроз челюсти развивается медленно и в течение многих лет происходит отложение солей, что со временем приводит к сложностям свободного открывания ротовой полости, в месте сустава появляются щелчки, боли внутри челюсти при употреблении пищи. Стандартная схема лечения предполагает стандартный курс терапии. Какой врач участвует на каждом из этапов зависит от цели лечения. При появлении беспокоящих симптомов в челюсти необходимо обратиться к гнатологу, то есть специалисту по челюстным патологиям.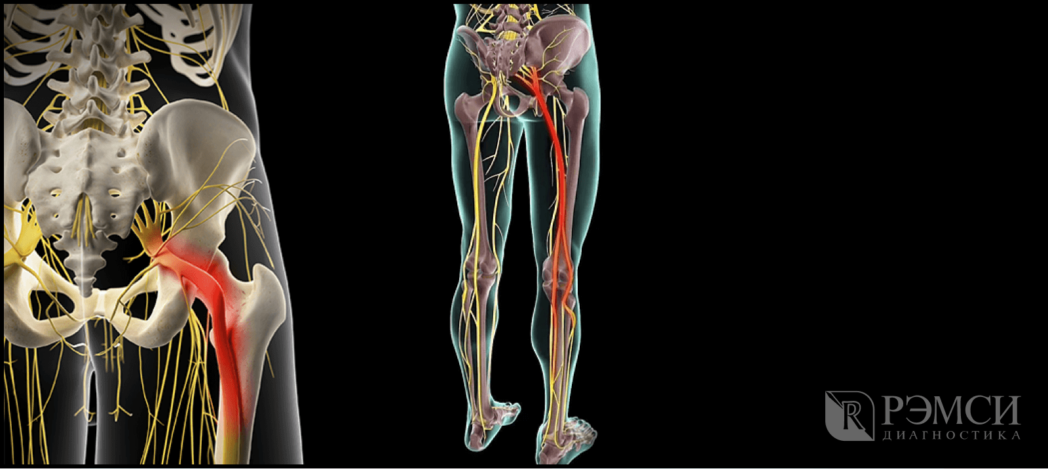
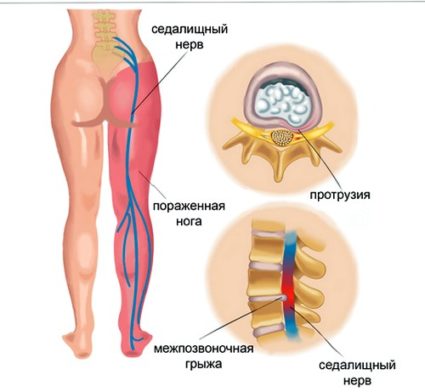
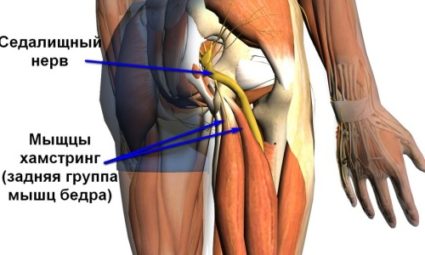
























 Игольное ушко идеально подходит для растяжения мышц грушевидной мышцы, которые обычно раздражают седалищный нерв.
Игольное ушко идеально подходит для растяжения мышц грушевидной мышцы, которые обычно раздражают седалищный нерв. ,
,