Мазь от онемения ног: Мазь от онемения конечностей: список препаратов – причины и признаки заболевания, список медикаментозных препаратов и рецепты приготовления лекарств в домашних условиях, профилактика патологии
Мазь от онемения конечностей: список препаратов
Чтобы выбрать мазь от онемения конечностей, необходимо уточнить диагноз и причину расстройства чувствительности. В зависимости от сопутствующего заболевания крем должен либо согревать и усиливать кровообращение, либо снимать воспаление. Можно применить самодельную лечебную смесь для улучшения состояния вен.

Причины патологии
Онемение появляется в результате расстройства нервной проводимости. Симптом может возникнуть из-за нарушения кровоснабжения или прямого воздействия на волокна, посылающие импульсы.
При ухудшении кровообращения нервные окончания перестают получать достаточно минералов и витаминов. Это приводит к нарушению их работы. После передачи специфических сигналов возникает покалывание. Чаще всего оно локализуется в руках и ногах, т. к. конечности расположены далеко от сердечной мышцы. При нарушении кровообращения онемевшие части бледнеют. При выраженных расстройствах начинается некроз. Первыми отмирают пальцы, затем заболевание распространяется на ладони и стопы.

При неврологических патологиях происходит увеличение волокон. Чаще всего причиной разрастания становится защемление окончаний. Сеть тканей приспосабливается к новым условиям. Разрастание помогает получить доступ к сосудам и питательным веществам. Однако из-за патологического увеличения повышается чувствительность пораженной области. В результате человек ощущает боль даже при незначительном воздействии. Покалывание и дискомфорт чаще тревожат по ночам и при расслаблении мышц, т. к. ткани принимают правильное анатомическое положение.

Для расстройств кровоснабжения типично симметричное поражение конечностей и постепенное увеличение площади охвата. Для неврологических заболеваний наиболее характерно одностороннее появление симптомов, т. к. в большинстве случаев разрастается одно окончание.
Возможные заболевания
Привести к появлению покалывания может ряд заболеваний. Наиболее часто встречаются следующие патологии:
- Болезнь Рейно. Заболевание характеризуется случайными выбросами адреналина. Это вызывает непроизвольное сокращение мышц и спазм сосудов. При напряжении просвет уменьшается, кожные покровы бледнеют, ощущается покалывание. Позднее при расширении сосудов наблюдается покраснение из-за притока крови. На поздних стадиях развивается некроз.
- Вибрационная болезнь. Развивается в результате длительного контакта с техникой. Признаки заболевания индивидуальны у каждого пациента, но в большинстве случаев наблюдаются расстройства со стороны опорно-двигательного аппарата, сердечно-сосудистой и центральной нервной систем. Покалывание появляется в результате ограничения циркуляции крови или воспаления чувствительных окончаний.
- Туннельный синдром. Развивается при повышенной нагрузке на кисти руки или длительном пребывании в неудобной позе. Заболевание отличается воспалением и разрастанием нервных окончаний. Патология сопровождается различными нарушениями чувствительности. Возможно появление судорог.
- Остеохондроз. Заболевание развивается вследствие патологий позвоночника, врожденных особенностей строения или приобретенных травм. Остеохондроз характеризуется нарушением анатомического положения костных структур. Это вызывает ряд симптомов, в т. ч. покалывание в конечностях, онемение и потерю чувствительности. Иногда развивается паралич.
- Грыжа позвоночника. Патология развивается из-за травм, высокой нагрузки или неправильного расположения костных структур. Заболевание характеризуется возникновением нетипичного образования из пульпозного ядра. Уплотнение может защемлять кровеносные сосуды и нервные окончания. Симптомы затрагивают конечности, но постепенно могут распространиться на другие участки. Состояние больного чаще всего усугубляется. Возможно развитие паралича.
- Атеросклероз. Заболевание связано с образованием холестериновых бляшек и их оседанием на стенках сосудов. В результате сокращается венозный просвет. Это приводит к нарушению кровообращения. На ранних стадиях симптомы затрагивают конечности. Позднее развиваются системные отклонения.
- Онкологические патологии. Онемение возникает, если образование защемляет нервные окончания или перекрывает просвет кровеносных сосудов.
- Анемия. Заболевание диагностируется при пониженной концентрации гемоглобина или железодефиците. У больных отмечается онемение конечностей, побледнение слизистых оболочек и кожи, сонливость и пониженная работоспособность. В ряде случаев возникает желание съесть мел, бумагу или другие предметы, которые не употребляются в пищу. Температура может повыситься до субфебрильных показателей.
- Поражение локтевого нерва. Симптомы схожи с проявлениями туннельного синдрома. Отличается расположение пораженного нерва. Дискомфорт может распространяться выше кисти.
- Сахарный диабет. Развивается при отклонениях метаболизма и недостаточном функционировании поджелудочной железы. При диабете может появиться нейропатия. Из-за пониженного уровня глюкозы происходит омертвение нервных окончаний. Это чревато покалыванием, нарушениями чувствительности и отмиранием тканей в дальнейшем. Чаще всего симптомы охватывают нижние конечности.
- Рассеянный склероз. Заболевание затрагивает нервные волокна головного и спинного мозга. В результате длительного поражения на месте функциональных тканей образуются спайки. Это приводит к ухудшению передачи импульсов. Возникают жжение, зуд, чувство холода, напряжение и онемение.
- Венозная недостаточность. Наиболее часто поражает нижние конечности. Ключевым провоцирующим фактором является хождение на 2 ногах. Это приводит к повышению нагрузки на конечности. Ситуацию усугубляют перенапряжение и лишний вес. Из-за ухудшения работы сдерживающих клапанов нарушается обратный отток крови. В результате жидкость задерживается в ногах и не циркулирует. Ткани не получают питательных веществ. Возникают онемение, чувство тяжести, шелушение и т. д. Деформирование вен можно обнаружить во время осмотра.

Кратковременное расстройство может быть связано с интоксикацией.
Лечебные кремы
При расстройствах кровообращения для местной обработки могут использоваться согревающие мази. К их числу относятся следующие медикаменты:

При устойчивом спазме уместно применение расслабляющих гелей. Иногда используются сосудорасширяющие препараты. Для нормализации кровообращения и укрепления стенок артерий применяются венотонизирующие лекарства. Приготовить такой крем можно самостоятельно. Наиболее часто в рецепт в качестве активного вещества включают экстракт конского каштана.

При неврологических расстройствах конечности обрабатывают противовоспалительными мазями, чтобы уменьшить проницаемость тканей и чувствительность. Способ эффективен, если пораженный нерв находится неподалеку от проблемной области. К числу используемых средств относятся следующие:
- Нимесулид;
- Кетопрофен;
- Диклофенак;
- Пироксикам;
- Ибупрофен;
- Фенилбутазон.
Заключение
Гели помогают улучшить кровообращение и снять воспаление нервных окончаний, поэтому могут использоваться для устранения онемения конечностей. Однако кремы не устраняют основную причину дискомфорта, поэтому нужно не только мазать поврежденную область, но и использовать другие медикаменты в зависимости от заболевания. Перед применением гелей важно поставить точный диагноз, т. к. согревающие препараты при неврологических поражениях могут усугубить состояние и усилить воспаление.
Лекарства от онемения ног: медикаменты и иные препараты
Онемение нижних конечностей встречается часто. Отмечается утрата чувствительности, гибкости, ощущение тяжести, стягивания, мурашек по коже, холода, боли. Чаще эти явления возникают в нижних конечностях. Причина – нарушение физиологического кровообращения. Лекарства от онемения ног избавляют от неприятных симптомов. В медицине используются различные методы лечения.


Лечение ног
Когда нужно срочно обращаться к врачу
Потеря чувствительности не опасна, не требует визита к терапевту, проходит без лечения. Бывают случаи, когда это симптомы серьёзного заболевания. Признаки, когда надо срочно обратиться к врачу:
- Длительное онемение конечностей.
- Онемение с нарушением координации движений.
- Пропадает чувствительность к высокой или низкой температуре.
- Утрата чувствительности сопровождается с болью, слабостью или утратой подвижности.
- Снижается зрение.
- Онемение сопровождается с психическими нарушениями.
Больному будет оказана медицинская помощь. Лечение может проводиться в домашних условиях.
Диагностика онемения
Необходимо как можно раньше установить причину онемения, потому что некоторые сосудистые и нервные патологии быстро прогрессируют. От того, когда начато лечение, и в каком объёме оно проводится, зависит выздоровление.
Врач собирает анамнез. Назначает общие анализы крови, мочи.
Методы выявления патологий:
- Рентгенография позвоночника;
- Магнитно-резонансная или компьютерная томография;
- Электромиография;
- УЗИ.

УЗИ ног
Для отслеживания состояния сосудов, назначают дуплексное сканирование и ангиографию. Так врач определит наличие серьёзных патологий сосудов. Обращение к врачу и применение современных методов диагностики позволяют поставить диагноз и назначить лечение.
Медикаментозное лечение онемения
Лечение онемения медикаментами направлено на устранение симптомов и на ликвидацию причины онемения. Врач назначает терапию основного заболевания. Для разных категорий пациентов лечение отличается в зависимости от имеющегося заболевания.
Для медикаментозного лечения применяются современные нестероидные противовоспалительные таблетки, мази, инъекции. Для купирования слабых симптомов врач назначает не такие сильные анальгетики. Это Пенталгин, Парацетамол, производные салициловой кислоты.
При грыжах межпозвоночного диска применяются НПВП. Чаще таблетки или мази Ибупрофен, Диклофенак, Мелоксикам и др. Эти препараты купируют боль при грыже, улучшают движение. Из-за некоторых побочных эффектов их рекомендуется принимать не дольше двух недель. Часто они приводят к поражению слизистой оболочки желудка. Если боль нестерпима, назначаются сильные препараты наркотического ряда. Долго лечить боль такими средствами недопустимо из-за опасности развития привыкания.
Препараты, улучшающие нервную проводимость, применяются только после тщательного обследования и под контролем врача. Правильно подобранное лекарство улучшает нервную проводимость и снимает ощущение покалывания, боли, холода, мурашек по коже. Самолечение в таких случаях категорически противопоказано.


Витамины В
Для лечения авитаминоза, который может быть причиной онемения, назначаются витамины группы В. Применяются инъекционно и в виде витаминных добавок в пищу. При лечении витаминами важно тщательно соблюдать дозировку, так как превышение количества витаминов в организме не менее опасно, чем его дефицит. Иногда онемение мышц, боль и другие симптомы встречаются при гипервитаминозе.
Для снятия боли в мышцах назначают спазмолитические препараты. Они расслабляют мышцы, а поэтому их назначают для купирования приступов судорог. Применять спазмолитики надо только под контролем врача.
Если же боль и онемение в мышцах ног вызваны сахарным диабетом, то больной корректирует содержания сахара в крови назначенными для этого препаратами. При диабете первого типа коррекция глюкозы проводится исключительно инъекциями инсулина. Больной проводит такое лечение на протяжении всей жизни и тщательно придерживаться дозировки препарата.
При инсулиннезависимом диабете принимают глюкозопонижающие препараты, а также средства, повышающие чувствительность тканей и клеток организма к инсулину. Корректное применение таких средств снижает вероятность осложнений. При диабете важно придерживаться необходимого типа питания. Лучше всего подходит низкоуглеводная диета, которая содержит минимальное количество углеводов.
Простые способы лечения онемения нижних конечностей
Некоторые простые народные средства гарантируют профилактику и лечение онемения ног.


Лёгкие ножки
- Не носите в карманах тяжёлые предметы. Они могут быть причиной онемения (так как страдает седалищный нерв).
- Если выполняете монотонную работу, то каждый час делать небольшие перерывы. Это предупреждает развитие онемения ягодиц и бёдер.
- Взять два-три солёных огурца, порезать на небольшие кубики. Затем к ним добавляется три стручка красного жгучего перца. Эту смесь заливают 500 граммами водки. Время настаивания – одна неделя. При возникновении онемения полученной смесью растирают проблемные участки тела.
- Готовится смесь для применения внутрь: один килограмм перемолотых корней петрушки, килограмм сельдерея, два лимона (вместе с кожурой). Это сырье перемолоть в мясорубке и добавить 300 грамм мёда. Полученное лекарство хранить в холодильнике, чтобы не испортилось. Утром перед едой съедать не менее четырёх чайных ложек. Эффект такой смеси – очищение сосудов, онемение проходит гораздо быстрее.
- Приготовить 50 грамм водного раствора нашатырного спирта (продаётся в аптеке), 10 мл камфорного спирта, растворить смесь в одном литре воды. Полученная смесь соединяется со столовой ложкой морской соли. Раствором натирать ноги.
- Полезны лечебные ванны. Способствуют лечению онемения. Особенно зарекомендовали себя лечебные ванны с мёдом. На одну ванную надо не более четырёх столовых ложек мёда. Продолжительность процедуры – от четверти часа до 30 минут. После нескольких процедур онемение ног проходит, возвращается нормальная чувствительность.
- 300 грамм льняного масла смешать с литром воды, прокипятить в течение двух часов, настоять не менее десяти часов, профильтровать. Получится своеобразный кисель, который надо пить по трети стакана утром перед едой и вечером, за полчаса до приёма пищи. Курс лечения – две-три недели.
Перед тем, как начать лечение народными средствами, проконсультируйтесь с врачом.
Правила физической нагрузки при онемении ног
Физическая нагрузка при онемении оказывает превосходное влияние на нижние конечности. Умеренные и сбалансированные нагрузки улучшают циркуляцию и способствуют наполнению тканей и клеток крови кислородом и питательными веществами. Лучшее упражнение для ног – пробежка. Полезно плавание – в бассейне или в открытом водоёме. Хорошо выполнять комплекс простых упражнений.
- В положении на спине поднять руки вверх и делать сжимание и разжимание пальцев.
- Несколько раз на протяжении дня полезно выполнять прогулки на носках, пятках.
- В сидячем положении катать стопами округлые предметы (скалки, мячи). Это стимулирует иннервацию нижних конечностей.
- Лечь на пол, на спину, руки и ноги поднять. Делать всеми конечностями нерезкие трясущиеся движения. Такое упражнение делать утром и вечером, перед сном.
Эти упражнения помогают снять неприятные симптомы и предотвратить появление онемения.
Физиотерапевтическое лечение онемения ног
Физиотерапия при онемении – это простое и безболезненное средство для нормализации кожной чувствительности и снятия напряжения и боли в мышцах. Не вызывает аллергических и других побочных реакций. Следует проконсультироваться у врача. В каждом конкретном случае та или иная процедура может иметь определённые противопоказания.
Простейшее физиотерапевтическое лечение – с помощью тепла или холода. Одно из современных направлений в этой области – это воздействие на поражённые участки холодом. Методика воздействия холодом оказывает мощный противовоспалительный, противосудорожный, расслабляющий, противоотёчный, спазмолитический эффекты. Активизируется деятельность практически всех систем организма. Даже несколько процедур помогают значительно улучшить чувствительность мышц и кожи.
При лазеротерапии происходит стимулирующее воздействие потока света на ткани. Они восстанавливают свою жизнедеятельность, обновляются. В организме запускаются механизмы саморегуляции всех систем. Это способствует снятию болевого синдрома и неприятного чувства онемения.
Магнитотерапия способствует системному оздоравливающему действию на весь организм. Улучшается мозговая и сердечная деятельность, что способствует снятию болевого синдрома и онемения. Организм получает мощный резерв для борьбы против патогенных факторов окружающей среды. У человека улучшаются все физиологические параметры, самочувствие, повышается работоспособность. Все это способствует нормальному функционированию мышц.
Наиболее полезным для человека средством воздействия является массаж. Он способствует усилению всех физиологических процессов в организме. Правильно подобранный массаж способствует снятию боли и улучшению чувствительности тканей.
Электрофорез способствует улучшению показателей активности тканей и мышц, нервной проводимости. Способствует снятию всех неприятных симптомов, связанных с онемением мышц и кожи. Поинтересуйтесь у лечащего врача о целесообразности процедур.
Правильно подобранное лечение онемения ног способствует улучшению нервной проводимости, кровообращения и снятию неприятных симптомов.
Препараты от онемения конечностей
Какая мазь поможет избавиться от онемения конечностей?
Чтобы выбрать мазь от онемения конечностей, необходимо уточнить диагноз и причину расстройства чувствительности. В зависимости от сопутствующего заболевания крем должен либо согревать и усиливать кровообращение, либо снимать воспаление. Можно применить самодельную лечебную смесь для улучшения состояния вен.

Причины патологии
Онемение появляется в результате расстройства нервной проводимости. Симптом может возникнуть из-за нарушения кровоснабжения или прямого воздействия на волокна, посылающие импульсы.
При ухудшении кровообращения нервные окончания перестают получать достаточно минералов и витаминов. Это приводит к нарушению их работы. После передачи специфических сигналов возникает покалывание. Чаще всего оно локализуется в руках и ногах, т. к. конечности расположены далеко от сердечной мышцы. При нарушении кровообращения онемевшие части бледнеют. При выраженных расстройствах начинается некроз. Первыми отмирают пальцы, затем заболевание распространяется на ладони и стопы.

При неврологических патологиях происходит увеличение волокон. Чаще всего причиной разрастания становится защемление окончаний. Сеть тканей приспосабливается к новым условиям. Разрастание помогает получить доступ к сосудам и питательным веществам. Однако из-за патологического увеличения повышается чувствительность пораженной области. В результате человек ощущает боль даже при незначительном воздействии. Покалывание и дискомфорт чаще тревожат по ночам и при расслаблении мышц, т. к. ткани принимают правильное анатомическое положение.

Для расстройств кровоснабжения типично симметричное поражение конечностей и постепенное увеличение площади охвата. Для неврологических заболеваний наиболее характерно одностороннее появление симптомов, т. к. в большинстве случаев разрастается одно окончание.
Возможные заболевания
Привести к появлению покалывания может ряд заболеваний. Наиболее часто встречаются следующие патологии:
- Болезнь Рейно. Заболевание характеризуется случайными выбросами адреналина. Это вызывает непроизвольное сокращение мышц и спазм сосудов. При напряжении просвет уменьшается, кожные покровы бледнеют, ощущается покалывание. Позднее при расширении сосудов наблюдается покраснение из-за притока крови. На поздних стадиях развивается некроз.
- Вибрационная болезнь. Развивается в результате длительного контакта с техникой. Признаки заболевания индивидуальны у каждого пациента, но в большинстве случаев наблюдаются расстройства со стороны опорно-двигательного аппарата, сердечно-сосудистой и центральной нервной систем. Покалывание появляется в результате ограничения циркуляции крови или воспаления чувствительных окончаний.
- Туннельный синдром. Развивается при повышенной нагрузке на кисти руки или длительном пребывании в неудобной позе. Заболевание отличается воспалением и разрастанием нервных окончаний. Патология сопровождается различными нарушениями чувствительности. Возможно появление судорог.
- Остеохондроз. Заболевание развивается вследствие патологий позвоночника, врожденных особенностей строения или приобретенных травм. Остеохондроз характеризуется нарушением анатомического положения костных структур. Это вызывает ряд симптомов, в т. ч. покалывание в конечностях, онемение и потерю чувствительности. Иногда развивается паралич.
- Грыжа позвоночника. Патология развивается из-за травм, высокой нагрузки или неправильного расположения костных структур. Заболевание характеризуется возникновением нетипичного образования из пульпозного ядра. Уплотнение может защемлять кровеносные сосуды и нервные окончания. Симптомы затрагивают конечности, но постепенно могут распространиться на другие участки. Состояние больного чаще всего усугубляется. Возможно развитие паралича.
- Атеросклероз. Заболевание связано с образованием холестериновых бляшек и их оседанием на стенках сосудов. В результате сокращается венозный просвет. Это приводит к нарушению кровообращения. На ранних стадиях симптомы затрагивают конечности. Позднее развиваются системные отклонения.
- Онкологические патологии. Онемение возникает, если образование защемляет нервные окончания или перекрывает просвет кровеносных сосудов.
- Анемия. Заболевание диагностируется при пониженной концентрации гемоглобина или железодефиците. У больных отмечается онемение конечностей, побледнение слизистых оболочек и кожи, сонливость и пониженная работоспособность. В ряде случаев возникает желание съесть мел, бумагу или другие предметы, которые не употребляются в пищу. Температура может повыситься до субфебрильных показателей.
- Поражение локтевого нерва. Симптомы схожи с проявлениями туннельного синдрома. Отличается расположение пораженного нерва. Дискомфорт может распространяться выше кисти.
- Сахарный диабет. Развивается при отклонениях метаболизма и недостаточном функционировании поджелудочной железы. При диабете может появиться нейропатия. Из-за пониженного уровня глюкозы происходит омертвение нервных окончаний. Это чревато покалыванием, нарушениями чувствительности и отмиранием тканей в дальнейшем. Чаще всего симптомы охватывают нижние конечности.
- Рассеянный склероз. Заболевание затрагивает нервные волокна головного и спинного мозга. В результате длительного поражения на месте функциональных тканей образуются спайки. Это приводит к ухудшению передачи импульсов. Возникают жжение, зуд, чувство холода, напряжение и онемение.
- Венозная недостаточность. Наиболее часто поражает нижние конечности. Ключевым провоцирующим фактором является хождение на 2 ногах. Это приводит к повышению нагрузки на конечности. Ситуацию усугубляют перенапряжение и лишний вес. Из-за ухудшения работы сдерживающих клапанов нарушается обратный отток крови. В результате жидкость задерживается в ногах и не циркулирует. Ткани не получают питательных веществ. Возникают онемение, чувство тяжести, шелушение и т. д. Деформирование вен можно обнаружить во время осмотра.

Кратковременное расстройство может быть связано с интоксикацией.
Лечебные кремы
При расстройствах кровообращения для местной обработки могут использоваться согревающие мази. К их числу относятся следующие медикаменты:

При устойчивом спазме уместно применение расслабляющих гелей. Иногда используются сосудорасширяющие препараты. Для нормализации кровообращения и укрепления стенок артерий применяются венотонизирующие лекарства. Приготовить такой крем можно самостоятельно. Наиболее часто в рецепт в качестве активного вещества включают экстракт конского каштана.

При неврологических расстройствах конечности обрабатывают противовоспалительными мазями, чтобы уменьшить проницаемость тканей и чувствительность. Способ эффективен, если пораженный нерв находится неподалеку от проблемной области. К числу используемых средств относятся следующие:
- Нимесулид;
- Кетопрофен;
- Диклофенак;
- Пироксикам;
- Ибупрофен;
- Фенилбутазон.
Заключение
Гели помогают улучшить кровообращение и снять воспаление нервных окончаний, поэтому могут использоваться для устранения онемения конечностей. Однако кремы не устраняют основную причину дискомфорта, поэтому нужно не только мазать поврежденную область, но и использовать другие медикаменты в зависимости от заболевания. Перед применением гелей важно поставить точный диагноз, т. к. согревающие препараты при неврологических поражениях могут усугубить состояние и усилить воспаление.
Лечение онемения ног: принципы и способы
Онемение конечностей – полная или частичная потеря чувствительности кожи. Ощущается беганье мурашек, покалывание, тяжесть, стянутость. Причины связаны с развитием остеохондроза и требуют медицинской помощи.
Причины онемения
Причины онемения нижних конечностей связаны с нарушением кровоснабжения. Временное нарушение чувствительности нижних конечностей связано с патологией нижней части позвоночника. Это приводит к сдавливанию корешков спинномозговых нервов. Больной ощущает чувство тяжести в указанном участке, патология позвоночника мешает нормальному движению, у пациента в патологический процесс вовлекаются две нижние конечности, ягодицы.
Иные причины возникновения онемения ног связаны с патологиями в организме:
- Протрузия или грыжа межпозвоночного канала;
- Онкологические патологии позвоночника;
- Туберкулёз позвоночника;
- Сахарный диабет;
- Полиневрит;
- Артрит или артроз;
- Синдром Рейно;
- Склеротическое изменение сосудов, нервов;
- Туннельный синдром.


Онемевают ноги
Тщательная врачебная диагностика поможет установить, отчего оно происходит, назначить лечение.
Главные принципы лечения онемения ног
Лечение должно проводиться, исходя из принципов.
- Медикаментозное лечение. Используются нестероидные противовоспалительные препараты, при необходимости – и стероидные. Это нужно при грыже межпозвоночного диска. Назначаются миорелаксанты, хондропротекторы, витамины, минералы.
- Для восстановления подвижности суставов и снятия мышечной блокады в поражённом участке применяется мануальная терапия, которую используют с учётом рекомендаций врача.
- Запускает процессы регенерации физиотерапия – ультразвук, микроток, электрофорез, фонофорез.
- ЛФК – средство для восстановления подвижности суставов и снятия онемения нижних конечностей. Лечебная физкультура помогает не допустить дальнейшего развития болезни.
- Приёмы нетрадиционной медицины. Используют методы иглорефлексотерапии, гирудотерапии, стоун-терапии.
Лечение онемения при грыже межпозвоночного диска
Онемение ноги при грыже сопровождается неприятными симптомами. Главный – сильная боль. Немедленно обратиться за помощью, если:
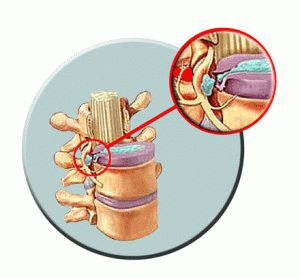

Межпозвоночная грыжа
- Невозможно контролировать мочеиспускание.
- Невозможно контролировать дефекацию.
- Ощущение онемения распространяется на область промежности.
- Появляется слабость в двух ногах.
- Чувствуете, как две нижние конечности парализует.
Оказать помощь в таких состояниях надо немедленно! Другое же лечение межпозвоночной грыжи целесообразно в условиях стационара.
Менее интенсивные и опасные болевые симптомы можно снять в домашних условиях. Потребуется постельный режим. Не рекомендуется заниматься бегом, аэробикой или шейпингом. Полезны плавание и ходьба.
Улучшает состояние больного приём нестероидных противовоспалительных препаратов – Ибупрофен, Диклофенак, Мелоксикам, Напроксен, Ацетаминофен. Приём препаратов согласовывать с лечащим врачом. Не принимать препараты сверх суточной или разовой дозировки во избежание опасных побочных эффектов.
Онемение ног при беременности
Лечение онемения ног во время беременности нужно начинать немедленно, как появились симптомы. Часто беременная не придаёт значения подозрительным симптомам. Необходимо срочно вызвать врача, если при беременности появляются симптомы:
- Сильная боль и неподвижность в кисти;
- Нарушение температурной чувствительности при беременности;
- Появление психических расстройств во время беременности;
- Нарушение зрения.
В более лёгких случаях специального лечения онемения ног при беременности не требуется. Врач рекомендует полноценное, рациональное питание, коррекцию двигательной активности. После родов симптомы проходят. При беременности важно придерживаться здорового образа жизни, следить за весом. Беременность – это период, когда необходимо делать физические упражнения.


Беременность
Лечение онемения ног после блокады
Блокада позвоночника – эффективный способ лечения межпозвоночной грыжи. Даёт продолжительный терапевтический эффект, быстро снимает боль. После блокады у пациента возникают осложнения – онемение нижних конечностей.
В таком случае лечение позвоночника блокадой надо сочетать с гимнастикой и мануальной терапией. Это должно проводиться по назначению врача. Не следует посещать народных целителей: они способны принести вред. Подобные симптомы после блокады встречаются редко и свидетельствуют о непрофессионализме врача. Блокаду не делают в таких состояниях:
- Выраженная сердечно-сосудистая недостаточность;
- Лихорадка;
- Инфекции;
- Некоторые патологии нервной системы;
- Индивидуальная непереносимость анестетиков;
- Недостаточность печени и почек;
- Беременность.
Онемение ног после операции
После удаления межпозвоночной грыжи может болеть спина и чувствоваться онемение ног. Выбирая лечение патологии после операции, надо иметь в виду, что восстановление происходит по-разному у каждого пациента. До операции может происходить гибель чувствительного нервного волокна. Значит операцию надо проводить как можно раньше.
Восстановление чувствительности нервного волокна после операции не зависит от возраста пациента. Это зависит от того, какие изменения в нём произошли до операции.


Онемение конечностей
Лечение онемения ног после операции по удалению межпозвоночной грыжи проходит с использованием нейростимуляторов. Они улучшают проводимость нервов после удаления. Назначается физиотерапия, ЛФК. Онемение конечностей после удаления грыжи более чем на два месяца свидетельствует о развитии патологического процесса. Стоит обратиться к врачу. После операции может развиваться слабость мышц бедра и верхней части ягодицы, появляются боли в этой области.
Если в спинном мозге образовалась киста, шансы на восстановление после операции уменьшаются. В этом случае не стоит опускать руки – современная медицина способна восстанавливать нервную чувствительность.
Онемение ног после химиотерапии
После химиотерапии может возникать полинейропатия. Она – следствие токсического поражения нервов используемыми препаратами. После химиотерапии имеет место поражение периферической нервной системы, проявляется в головокружениях. Если игнорировать влияние химиотерапии, то признаки становятся более выраженными, к ним присоединяются другие признаки поражения. Лечение осложнения после химиотерапии связано с выполнением рекомендаций:
- Предотвращать падения и травмы бедра;
- Свести к минимуму возможность передвижения вне дома;
- Носить ортопедическую обувь;
- Делать массаж поражённых участков после химиотерапии;
- Предотвращать ожоги;
- Приобрести обувь, облегчающую самообслуживание;
- Прекратить курение и употребление алкоголя после химиотерапии, а также во время массажа;
- После химиотерапии принимать специальные нейротропные витамины в виде уколов.
Ощущение тяжести бедра
Онемение в ногах во сне может сочетаться с чувством тяжести бедра, отёком. Отёк и боль в бедре связаны с болезнями сосудов. Чаще всего это отёки и тяжесть из-за болезней вен. Лечение боли и тяжести в бедре связано с выполнением рекомендаций врача-флеболога.
При атеросклерозе возможно ощущение тяжести и боли в бедре. Лечение тяжести связано с диетой, массажем и выполнением упражнений. Так как боли и тяжесть связаны с длительной ходьбой, то больному необходимо нормализовать двигательную активность.
Онемение и тяжесть в бедре может быть следствием патологии суставов. Лечение отёков в них необходимо начинать с выполнения упражнений. Отеки снимаются приёмом диуретиков, массажем, уколами, диетой с пониженным содержанием соли. Упражнения при отёках и тяжести в ногах направлены на профилактику плоскостопия. Это заболевание вызывает тяжесть и отёк в ногах, онемение. Полезен массаж.
Судороги в ногах
Онемение в нижних конечностях может сочетаться с судорогами. Это происходит неожиданно, часто во сне. Сон нарушается, и появление судорог в любое время способно нарушить спокойствие. Лечение судорог начинается с визита к терапевту. Он проведёт обследование и в случае необходимости направит к профильному врачу. Самолечение, массаж без назначения врача недопустимы. Для профилактики судорог необходимо:
- Откорректировать питание, чтобы в рационе было больше витаминных продуктов.
- Выбрать удобную обувь, предотвращающую судороги.
- Судороги будут появляться заметно реже, если практиковать умеренную физическую активность.
- Уменьшат вероятность судорог контрастный душ или ванночки.
- Делать массаж ног.
Онемение ног при рассеянном склерозе
При рассеянном склерозе возникает онемение рук и ног. Оно может сочетаться с головокружением, переходом в участок ягодицы, верхнюю область бедра. Интенсивность его может меняться в разное время суток, проявляясь и ночью.
Специфического лечения онемения ног, головокружения при рассеянном склерозе нет. Симптомы рассеянного склероза могут исчезать самостоятельно. В тяжёлых случаях при склерозе врач может порекомендовать терапию курсом кортикостероидов. Это способствует снятию обострения основного заболевания. Лечащий врач может порекомендовать приём витаминов, массаж, иглоукалывание, медитацию и другие средства нетрадиционной медицины. Иногда они бывают эффективными. Ноги не должны находится вблизи источников тепла. При таком заболевании температурная чувствительность снижается и существует риск ожогов.
Лечение онемения ног зависит от вызвавшей его причины. Обратитесь к лечащему врачу, чтобы не столкнуться с обострениями и осложнениями болезни.
Как лечить онемение
Онемение конечностей это очень важный симптом, который нельзя игнорировать. Его могут вызывать такие болезни, как артрит, артроз, остеохондроз и множество других.
Если ты на протяжении длительного периода испытываешь онемение рук или ног, стоит немедленно обратиться к врачу. Этот симптом зачастую сопровождается сильными болями. Народная медицина советует облегчить болезненные ощущения с помощью простых и доступных средств и действенных методов.
Как лечить онемение
- Донник лекарственный
Многие фитотерапевты уверены, что лучшим средством от онемения конечностей является донник лекарственный. Заваривай чайную ложку сухой травы в одном стакане кипятка на протяжении 10 минут. Пить настой нужно в течение двух дней по 2 стакана в сутки. - Контрастные ванночки
Подержи ноги или руки некоторое время в холодной воде, затем в горячей. Делай такую процедуру на ночь в течение 15 минут, затем смажь больное место согревающей мазью и ложись в постель. Курс лечения 10 дней. - Камфорная мазь
Добавь в камфорную мазь несколько капель эфирного масла эвкалипта. Натирать этим средством онемевшие конечности лучше всего перед сном. Достаточно курса из 3 дней. - Гимнастика
Отлично помогает при онемевших пальцах и кистях рук гимнастика. Подними руки вверх и начинай сгибать и разгибать пальцы. Делай так 80 раз, затем опусти руки и повтори упражнение. Таким образом ты улучшишь кровообращение в руках и снимешь боль. - Метод тибетских монахов
Этот метод также отлично помогает при онемевших кистях и пальцах рук. Возьми небольшую миску, налей в нее немного горячей воды. Чередуя руки, медленно надавливай пальцами на дно миски, не переусердствуй с силой нажима. Такая процедура хорошо снимает болевые ощущения.
Поделись с друзьями этой чрезвычайно полезной информацией, прояви заботу об их здоровье! 
Многие фитотерапевты уверены, что лучшим средством от онемения конечностей является донник лекарственный. Заваривай чайную ложку сухой травы в одном стакане кипятка на протяжении 10 минут. Пить настой нужно в течение двух дней по 2 стакана в сутки.
Подержи ноги или руки некоторое время в холодной воде, затем в горячей. Делай такую процедуру на ночь в течение 15 минут, затем смажь больное место согревающей мазью и ложись в постель. Курс лечения 10 дней.
Добавь в камфорную мазь несколько капель эфирного масла эвкалипта. Натирать этим средством онемевшие конечности лучше всего перед сном. Достаточно курса из 3 дней.
Отлично помогает при онемевших пальцах и кистях рук гимнастика. Подними руки вверх и начинай сгибать и разгибать пальцы. Делай так 80 раз, затем опусти руки и повтори упражнение. Таким образом ты улучшишь кровообращение в руках и снимешь боль.
Этот метод также отлично помогает при онемевших кистях и пальцах рук. Возьми небольшую миску, налей в нее немного горячей воды. Чередуя руки, медленно надавливай пальцами на дно миски, не переусердствуй с силой нажима. Такая процедура хорошо снимает болевые ощущения.
Автор статьи
Редакция «Так Просто!»
Это настоящая творческая лаборатория! Команда истинных единомышленников, каждый из которых специалист в своем деле, объединенных общей целью: помогать людям. Мы создаем материалы, которыми действительно стоит делиться, а источником неиссякаемого вдохновения служат для нас любимые читатели!
Мазь от онемения пальцев ног
Содержание страницы
Чтобы выбрать мазь от онемения конечностей, необходимо уточнить диагноз и причину расстройства чувствительности. В зависимости от сопутствующего заболевания крем должен либо согревать и усиливать кровообращение, либо снимать воспаление. Можно применить самодельную лечебную смесь для улучшения состояния вен.

Причины патологии
Онемение появляется в результате расстройства нервной проводимости. Симптом может возникнуть из-за нарушения кровоснабжения или прямого воздействия на волокна, посылающие импульсы.
При ухудшении кровообращения нервные окончания перестают получать достаточно минералов и витаминов. Это приводит к нарушению их работы. После передачи специфических сигналов возникает покалывание. Чаще всего оно локализуется в руках и ногах, т. к. конечности расположены далеко от сердечной мышцы. При нарушении кровообращения онемевшие части бледнеют. При выраженных расстройствах начинается некроз. Первыми отмирают пальцы, затем заболевание распространяется на ладони и стопы.

При неврологических патологиях происходит увеличение волокон. Чаще всего причиной разрастания становится защемление окончаний. Сеть тканей приспосабливается к новым условиям. Разрастание помогает получить доступ к сосудам и питательным веществам. Однако из-за патологического увеличения повышается чувствительность пораженной области. В результате человек ощущает боль даже при незначительном воздействии. Покалывание и дискомфорт чаще тревожат по ночам и при расслаблении мышц, т. к. ткани принимают правильное анатомическое положение.

Для расстройств кровоснабжения типично симметричное поражение конечностей и постепенное увеличение площади охвата. Для неврологических заболеваний наиболее характерно одностороннее появление симптомов, т. к. в большинстве случаев разрастается одно окончание.
Возможные заболевания
Привести к появлению покалывания может ряд заболеваний. Наиболее часто встречаются следующие патологии:
- Болезнь Рейно. Заболевание характеризуется случайными выбросами адреналина. Это вызывает непроизвольное сокращение мышц и спазм сосудов. При напряжении просвет уменьшается, кожные покровы бледнеют, ощущается покалывание. Позднее при расширении сосудов наблюдается покраснение из-за притока крови. На поздних стадиях развивается некроз.
- Вибрационная болезнь. Развивается в результате длительного контакта с техникой. Признаки заболевания индивидуальны у каждого пациента, но в большинстве случаев наблюдаются расстройства со стороны опорно-двигательного аппарата, сердечно-сосудистой и центральной нервной систем. Покалывание появляется в результате ограничения циркуляции крови или воспаления чувствительных окончаний.
- Туннельный синдром. Развивается при повышенной нагрузке на кисти руки или длительном пребывании в неудобной позе. Заболевание отличается воспалением и разрастанием нервных окончаний. Патология сопровождается различными нарушениями чувствительности. Возможно появление судорог.
- Остеохондроз. Заболевание развивается вследствие патологий позвоночника, врожденных особенностей строения или приобретенных травм. Остеохондроз характеризуется нарушением анатомического положения костных структур. Это вызывает ряд симптомов, в т. ч. покалывание в конечностях, онемение и потерю чувствительности. Иногда развивается паралич.
- Грыжа позвоночника. Патология развивается из-за травм, высокой нагрузки или неправильного расположения костных структур. Заболевание характеризуется возникновением нетипичного образования из пульпозного ядра. Уплотнение может защемлять кровеносные сосуды и нервные окончания. Симптомы затрагивают конечности, но постепенно могут распространиться на другие участки. Состояние больного чаще всего усугубляется. Возможно развитие паралича.
- Атеросклероз. Заболевание связано с образованием холестериновых бляшек и их оседанием на стенках сосудов. В результате сокращается венозный просвет. Это приводит к нарушению кровообращения. На ранних стадиях симптомы затрагивают конечности. Позднее развиваются системные отклонения.
- Онкологические патологии. Онемение возникает, если образование защемляет нервные окончания или перекрывает просвет кровеносных сосудов.
- Анемия. Заболевание диагностируется при пониженной концентрации гемоглобина или железодефиците. У больных отмечается онемение конечностей, побледнение слизистых оболочек и кожи, сонливость и пониженная работоспособность. В ряде случаев возникает желание съесть мел, бумагу или другие предметы, которые не употребляются в пищу. Температура может повыситься до субфебрильных показателей.
- Поражение локтевого нерва. Симптомы схожи с проявлениями туннельного синдрома. Отличается расположение пораженного нерва. Дискомфорт может распространяться выше кисти.
- Сахарный диабет. Развивается при отклонениях метаболизма и недостаточном функционировании поджелудочной железы. При диабете может появиться нейропатия. Из-за пониженного уровня глюкозы происходит омертвение нервных окончаний. Это чревато покалыванием, нарушениями чувствительности и отмиранием тканей в дальнейшем. Чаще всего симптомы охватывают нижние конечности.
- Рассеянный склероз. Заболевание затрагивает нервные волокна головного и спинного мозга. В результате длительного поражения на месте функциональных тканей образуются спайки. Это приводит к ухудшению передачи импульсов. Возникают жжение, зуд, чувство холода, напряжение и онемение.
- Венозная недостаточность. Наиболее часто поражает нижние конечности. Ключевым провоцирующим фактором является хождение на 2 ногах. Это приводит к повышению нагрузки на конечности. Ситуацию усугубляют перенапряжение и лишний вес. Из-за ухудшения работы сдерживающих клапанов нарушается обратный отток крови. В результате жидкость задерживается в ногах и не циркулирует. Ткани не получают питательных веществ. Возникают онемение, чувство тяжести, шелушение и т. д. Деформирование вен можно обнаружить во время осмотра.

Кратковременное расстройство может быть связано с интоксикацией.
Лечебные кремы
При расстройствах кровообращения для местной обработки могут использоваться согревающие мази. К их числу относятся следующие медикаменты:
- Апизартрон;
- Випросал;
- Вирапин;
- Гимнастогал;
- Капсикам;
- Эфкамон;
- Финалгон.

При устойчивом спазме уместно применение расслабляющих гелей. Иногда используются сосудорасширяющие препараты. Для нормализации кровообращения и укрепления стенок артерий применяются венотонизирующие лекарства. Приготовить такой крем можно самостоятельно. Наиболее часто в рецепт в качестве активного вещества включают экстракт конского каштана.

При неврологических расстройствах конечности обрабатывают противовоспалительными мазями, чтобы уменьшить проницаемость тканей и чувствительность. Способ эффективен, если пораженный нерв находится неподалеку от проблемной области. К числу используемых средств относятся следующие:
- Нимесулид;
- Кетопрофен;
- Диклофенак;
- Пироксикам;
- Ибупрофен;
- Фенилбутазон.
Заключение
Гели помогают улучшить кровообращение и снять воспаление нервных окончаний, поэтому могут использоваться для устранения онемения конечностей. Однако кремы не устраняют основную причину дискомфорта, поэтому нужно не только мазать поврежденную область, но и использовать другие медикаменты в зависимости от заболевания. Перед применением гелей важно поставить точный диагноз, т. к. согревающие препараты при неврологических поражениях могут усугубить состояние и усилить воспаление.
Лечение при онемении рук и ног
Лекарство от онемения рук – какое выбрать?
Все симптомы шейного остеохондроза усиливаются от спазма шейных мышц, для его устранения назначают таблетки Мидокалм (толперизона гидрохлорид).
Для улучшения состояния нервных волокон назначаются таблетки от онемения рук, улучшающие обменные процессы в нервной ткани:
Медикаментозное лечение онемения рук, вызванного сосудистыми заболеваниями
- нифедипин (Кордафен, Кордафлекс, Коринфар, Нифедипин) в таблетках – быстродействующее средство (лечебный эффект наступает через 10 минут), вызывает расширение периферических и коронарных сосудов,
- понижает тонус гладкой мускулатуры коронарных артерий, предотвращает спазм сосудов; применяется для лечения болезни Рейно и ИБС;
- амлодипин (Амлодипин, Кардилопин; Корвадил, Норваск; Нормодипин) в таблетках — расширяет коронарные артерии и периферические сосуды, предотвращает развитие констрикции (спадения) артерий, в том числе вызванной курением; применяется для лечения болезни Рейно и ИБС;
- пентоксифиллин (Вазонит, Пентоксифиллин, Тренпентал, Трентал) в таблетках – улучшает микроциркуляцию, снабжение тканей кислородом, уменьшает вязкость крови, тормозит агрегацию (склеивание) тромбоцитов и эритроцитов, повышает их эластичность, улучшает текучесть крови; применяется для лечения болезни Рейно.
Если немеет левая рука и это связано с ишемической болезнью сердца, поможет немедленный прием под язык таблетки Нитроглицерина.
Онемение рук и ног: причины онемения, лечение онемения

Наиболее распространенные причины онемения приведены ниже.
Вы можете получить онемение оказывая давление на часть вашего тела, такое как ношение тесной обуви или сидеть на сложенных ногах. Люди с болями в спине, диабетики и люди, которые используют вибрирующие инструменты являются более склонными к онемению конечностей.
Этот список не включает все возможные причины онемения рук, пальцев и ног, но перечислены некоторые из наиболее распространенных причин, включая:
Давление и онемение
Ношение тесной обуви или сидение на ногах может дать вам онемение ноги или ногу или вызвать ощущение покалывания. Этот вид онемения имеет очевидную причину, становится лучше, когда давление снимается и не вызывает каких-либо дальнейших проблем.
Проблема с нервами и онемение
Диабет и онемение
Травма и онемение
Повреждение нервных окончаний в пальцах рук или ног может быть следствием травмы. У людей, которые много используют вибрирующие инструменты, также развивается повреждение нерва и они испытывают онемение конечностей.
Медикаменты и онемение
Болезни, которые повреждают нервы
Алкоголь и онемение
Злоупотребление алкоголем может привести к повреждению нервов.
Дефицит витамина и онемение
Дефицит витамина B12 распространен среди пожилых людей, веганов и людей с условием под названием злокачественная анемия. Недостаток витамина В12 вызывает анемию и повреждение нервов.
Лечение онемения будет зависеть от вероятной причины вашего онемения. Вас могут попросить вести дневник обстоятельств, в которых они произошли. В большинстве случаев онемение будет управляться вашим лечащим врачом, но Вас также могут направить в больницу для дальнейшего обследования и лечения.
Вы должны вызвать скорую помощь, если вы заметили, у вас есть потеря ощущения тела, что идет вниз по одной стороне тела (возможно инсульт). Если приступы онемения / покалывания повторяются или вы не получили полное восстановление, нужно обратиться за неотложной медицинской помощью. Если у вас есть много атак онемения, или вам дискомфортно, больно из-за онемения, обратитесь к врачу.
Вам нужно будет найти причину и попытаться решить ее, если это возможно. Диабет является наиболее распространенной причиной стойкого онемения конечностей. Давление на нервы из-за проблем со спиной и шеей очень распространены.
Перспективы (прогноз) лечения онемения
Прогноз лечения онемения зависит от его причины. Стойкое онемение ног может привести к падениям, онемение рук может повлиять на цепкость и силу рук, сделать вас более склонным к ожогам и травмам.
Автор статьи: Ирина Суркова, Московская медицина ©
Онемение рук и ног, лечение
 При онемении конечностей применяют следующие народные средства: донник лекарственный, солёные огурцы, чёрный перец, тыква, водные процедуры, физические упражнения, медь и др..
При онемении конечностей применяют следующие народные средства: донник лекарственный, солёные огурцы, чёрный перец, тыква, водные процедуры, физические упражнения, медь и др..
СРЕДСТВА НАРОДНЫЕ ПРИ ОНЕМЕНИИ РУК И НОГ.
СПОСОБЫ НАРОДНЫЕ И РЕЦЕПТЫ ПРИ ЛЕЧЕНИИ ОНЕМЕНИЯ КОНЕЧНОСТЕЙ
Утверждают фитотерапевты, что целебное растение —донник лекарственный устранить рук онемение помогает.
НАРОДНЫЙ РЕЦЕПТ ЛЕЧЕНИЯ С ДОННИКОМ ПРИ ОНЕМЕНИИ. Высушенной травы щепотку в 1 стакане кипятка заварить и настоять. Пить настой в течение двух дней. По две -три чашки.
ВОДНЫЕ ПРОЦЕДУРЫ ПРИ ОНЕМЕНИИ КОНЕЧНОСТЕЙ. Контрастные ванночки. Руки или ноги держать то горячей, то холодной воде, попеременно. Затем, согревающей мазью намазать и укутать. Рекомендуемый курс -десять дней.
НАРОДНАЯ МЕДИЦИНА ПРИ ОНЕМЕНИИ РЕКОМЕНДУЕТ:
НАРОДНЫЙ РЕЦЕПТ С КАМФОРНОЙ МАЗЬЮ ПРИ ОНЕМЕНИИ КОНЕЧНОСТЕЙ. НАРУЖНОЕ ПРИМЕНЕНИЕ. Камфорная мазь с добавкой масла эфирного эвкалипта устранить поможет боли и рук и ног онемения до сна. Достаточно будет трёх сеансов.
МЕТОД ТИБЕТСКИХ МОНАХОВ ПРИ ОНЕМЕНИИ. Наливаем в миску горячую воду. Пальцами надавливаем на дно с усилием некоторым (по очереди). Вскоре проходит онемение.
НАРОДНЫЙ РЕЦЕПТ ПРИ ОНЕМЕНИИ РУК И НОГ.Огурцы соленые кубиками нарезают, с несколькими стручками размельченными острого перца красного смешивают и заливают 0,500 литра водки; в период недели настаивают в затемнённом месте, сцеживают и применяют при растирании конечностей.
ОНЕМЕНИЕ РУК И НОГ, ЛЕЧЕНИЕ
РЕЦЕПТ ЛЕЧЕНИЯ МЕДЬЮ ПРИ ОНЕМЕНИИ КОНЕЧНОСТЕЙ. Браслеты медные на кисти рук одеть до сна или же на ночь. Рук онемение уйдет.
НАРОДНЫЙ РЕЦЕПТ ПРИ ОНЕМЕНИИ КОНЕЧНОСТЕЙ. Десять гр. черного перца молотого + сто мл. масла растительного и на слабом огне варить, помешивая, около тридцати мин. После остывания в конечности втирать. Онемение и боль пройдут постепенно.
Онемение рук и ног, лечение. Видео.
Источники: http://www.womenhealthnet.ru/neurology/9029.html, http://moskovskaya-medicina.ru/onemenie-ruk-i-nog-prichiny-onemeniya-lechenie-onemeniya.html, http://narodmed-zdorov.ru/onemenie-ruk-i-nog-lechenie/
Комментариев пока нет!
Избранные статьи
Дерматит у грудного ребенка причины
Причины атопического дерматита у грудных детей Что далее.
Аллергия на лимонад симптомы
Аллергия на лимон – есть ли панацея? Пищевая аллергия далее.
Какие лекарства помогают от артроза
Елена Малышева:Прорыв в медицине! Восстановить далее.
Лечение при онемении рук и ног
Лекарство от онемения рук – какое выбрать?
Все симптомы шейного остеохондроза усиливаются от спазма шейных мышц, для его устранения назначают таблетки Мидокалм (толперизона гидрохлорид).
Для улучшения состояния нервных волокон назначаются таблетки от онемения рук, улучшающие обменные процессы в нервной ткани:
Медикаментозное лечение онемения рук, вызванного сосудистыми заболеваниями
- нифедипин (Кордафен, Кордафлекс, Коринфар, Нифедипин) в таблетках – быстродействующее средство (лечебный эффект наступает через 10 минут), вызывает расширение периферических и коронарных сосудов,
- понижает тонус гладкой мускулатуры коронарных артерий, предотвращает спазм сосудов; применяется для лечения болезни Рейно и ИБС;
- амлодипин (Амлодипин, Кардилопин; Корвадил, Норваск; Нормодипин) в таблетках — расширяет коронарные артерии и периферические сосуды, предотвращает развитие констрикции (спадения) артерий, в том числе вызванной курением; применяется для лечения болезни Рейно и ИБС;
- пентоксифиллин (Вазонит, Пентоксифиллин, Тренпентал, Трентал) в таблетках – улучшает микроциркуляцию, снабжение тканей кислородом, уменьшает вязкость крови, тормозит агрегацию (склеивание) тромбоцитов и эритроцитов, повышает их эластичность, улучшает текучесть крови; применяется для лечения болезни Рейно.
Если немеет левая рука и это связано с ишемической болезнью сердца, поможет немедленный прием под язык таблетки Нитроглицерина.
Онемение рук и ног: причины онемения, лечение онемения

Наиболее распространенные причины онемения приведены ниже.
Вы можете получить онемение оказывая давление на часть вашего тела, такое как ношение тесной обуви или сидеть на сложенных ногах. Люди с болями в спине, диабетики и люди, которые используют вибрирующие инструменты являются более склонными к онемению конечностей.
Этот список не включает все возможные причины онемения рук, пальцев и ног, но перечислены некоторые из наиболее распространенных причин, включая:
Давление и онемение
Ношение тесной обуви или сидение на ногах может дать вам онемение ноги или ногу или вызвать ощущение покалывания. Этот вид онемения имеет очевидную причину, становится лучше, когда давление снимается и не вызывает каких-либо дальнейших проблем.
Проблема с нервами и онемение
Диабет и онемение
Травма и онемение
Повреждение нервных окончаний в пальцах рук или ног может быть следствием травмы. У людей, которые много используют вибрирующие инструменты, также развивается повреждение нерва и они испытывают онемение конечностей.
Медикаменты и онемение
Болезни, которые повреждают нервы
Алкоголь и онемение
Злоупотребление алкоголем может привести к повреждению нервов.
Дефицит витамина и онемение
Дефицит витамина B12 распространен среди пожилых людей, веганов и людей с условием под названием злокачественная анемия. Недостаток витамина В12 вызывает анемию и повреждение нервов.
Лечение онемения будет зависеть от вероятной причины вашего онемения. Вас могут попросить вести дневник обстоятельств, в которых они произошли. В большинстве случаев онемение будет управляться вашим лечащим врачом, но Вас также могут направить в больницу для дальнейшего обследования и лечения.
Вы должны вызвать скорую помощь, если вы заметили, у вас есть потеря ощущения тела, что идет вниз по одной стороне тела (возможно инсульт). Если приступы онемения / покалывания повторяются или вы не получили полное восстановление, нужно обратиться за неотложной медицинской помощью. Если у вас есть много атак онемения, или вам дискомфортно, больно из-за онемения, обратитесь к врачу.
Вам нужно будет найти причину и попытаться решить ее, если это возможно. Диабет является наиболее распространенной причиной стойкого онемения конечностей. Давление на нервы из-за проблем со спиной и шеей очень распространены.
Перспективы (прогноз) лечения онемения
Прогноз лечения онемения зависит от его причины. Стойкое онемение ног может привести к падениям, онемение рук может повлиять на цепкость и силу рук, сделать вас более склонным к ожогам и травмам.
Автор статьи: Ирина Суркова, Московская медицина ©
Онемение рук и ног, лечение
 При онемении конечностей применяют следующие народные средства: донник лекарственный, солёные огурцы, чёрный перец, тыква, водные процедуры, физические упражнения, медь и др..
При онемении конечностей применяют следующие народные средства: донник лекарственный, солёные огурцы, чёрный перец, тыква, водные процедуры, физические упражнения, медь и др..
СРЕДСТВА НАРОДНЫЕ ПРИ ОНЕМЕНИИ РУК И НОГ.
СПОСОБЫ НАРОДНЫЕ И РЕЦЕПТЫ ПРИ ЛЕЧЕНИИ ОНЕМЕНИЯ КОНЕЧНОСТЕЙ
Утверждают фитотерапевты, что целебное растение —донник лекарственный устранить рук онемение помогает.
НАРОДНЫЙ РЕЦЕПТ ЛЕЧЕНИЯ С ДОННИКОМ ПРИ ОНЕМЕНИИ. Высушенной травы щепотку в 1 стакане кипятка заварить и настоять. Пить настой в течение двух дней. По две -три чашки.
ВОДНЫЕ ПРОЦЕДУРЫ ПРИ ОНЕМЕНИИ КОНЕЧНОСТЕЙ. Контрастные ванночки. Руки или ноги держать то горячей, то холодной воде, попеременно. Затем, согревающей мазью намазать и укутать. Рекомендуемый курс -десять дней.
НАРОДНАЯ МЕДИЦИНА ПРИ ОНЕМЕНИИ РЕКОМЕНДУЕТ:
НАРОДНЫЙ РЕЦЕПТ С КАМФОРНОЙ МАЗЬЮ ПРИ ОНЕМЕНИИ КОНЕЧНОСТЕЙ. НАРУЖНОЕ ПРИМЕНЕНИЕ. Камфорная мазь с добавкой масла эфирного эвкалипта устранить поможет боли и рук и ног онемения до сна. Достаточно будет трёх сеансов.
МЕТОД ТИБЕТСКИХ МОНАХОВ ПРИ ОНЕМЕНИИ. Наливаем в миску горячую воду. Пальцами надавливаем на дно с усилием некоторым (по очереди). Вскоре проходит онемение.
НАРОДНЫЙ РЕЦЕПТ ПРИ ОНЕМЕНИИ РУК И НОГ.Огурцы соленые кубиками нарезают, с несколькими стручками размельченными острого перца красного смешивают и заливают 0,500 литра водки; в период недели настаивают в затемнённом месте, сцеживают и применяют при растирании конечностей.
ОНЕМЕНИЕ РУК И НОГ, ЛЕЧЕНИЕ
РЕЦЕПТ ЛЕЧЕНИЯ МЕДЬЮ ПРИ ОНЕМЕНИИ КОНЕЧНОСТЕЙ. Браслеты медные на кисти рук одеть до сна или же на ночь. Рук онемение уйдет.
НАРОДНЫЙ РЕЦЕПТ ПРИ ОНЕМЕНИИ КОНЕЧНОСТЕЙ. Десять гр. черного перца молотого + сто мл. масла растительного и на слабом огне варить, помешивая, около тридцати мин. После остывания в конечности втирать. Онемение и боль пройдут постепенно.
Онемение рук и ног, лечение. Видео.
Источники: http://www.womenhealthnet.ru/neurology/9029.html, http://moskovskaya-medicina.ru/onemenie-ruk-i-nog-prichiny-onemeniya-lechenie-onemeniya.html, http://narodmed-zdorov.ru/onemenie-ruk-i-nog-lechenie/
Комментариев пока нет!
Избранные статьи
Болит горло и осип голос чем лечить
Осип голос – чем лечить Перенапряжение голосовых связок далее.
Лекарство от онемения рук – какое выбрать?
Медикаментозное лечение онемения рук, вызванного неврологическими заболеваниями
Какие лекарства помогут от онемения рук, вызванных шейным остеохондрозом Шейный остеохондроз — удел офисных работников или синдромом запястного канала? Прежде всего, это средства, которые могли бы снять воспаление и отек тканей, в результате которых возникло онемение.
Таких побочных эффектов практически лишен НПВС нового поколения нимесулид (Нимесил), его можно назначать длительными курсами. Прием НПВС в таблетках можно заменить введением ректальной свечи с диклофенаком. Выпускаются и наружные средства, в состав которых входят НПВС. Назначают и наружные средства, например, мазь от онемения рук — эмульгель Вольтарен (активное действующее вещество диклофенак). Ее можно втереть в онемевшие участки рук.
Все симптомы шейного остеохондроза Симптомы шейного остеохондроза усиливаются от спазма шейных мышц, для его устранения назначают таблетки Мидокалм (толперизона гидрохлорид).
Для улучшения состояния нервных волокон назначаются таблетки от онемения рук, улучшающие обменные процессы в нервной ткани:
Медикаментозное лечение онемения рук, вызванного сосудистыми заболеваниями
- нифедипин (Кордафен, Кордафлекс, Коринфар, Нифедипин) в таблетках – быстродействующее средство (лечебный эффект наступает через 10 минут), вызывает расширение периферических и коронарных сосудов,
- понижает тонус гладкой мускулатуры коронарных артерий, предотвращает спазм сосудов; применяется для лечения болезни Рейно и ИБС;
- амлодипин (Амлодипин, Кардилопин; Корвадил, Норваск; Нормодипин) в таблетках — расширяет коронарные артерии и периферические сосуды, предотвращает развитие констрикции (спадения) артерий, в том числе вызванной курением; применяется для лечения болезни Рейно и ИБС;
- пентоксифиллин (Вазонит, Пентоксифиллин, Тренпентал, Трентал) в таблетках – улучшает микроциркуляцию, снабжение тканей кислородом, уменьшает вязкость крови, тормозит агрегацию (склеивание) тромбоцитов и эритроцитов, повышает их эластичность, улучшает текучесть крови; применяется для лечения болезни Рейно.
Если немеет левая рука Если немеет левая рука – почему это происходит и это связано с ишемической болезнью сердца, поможет немедленный прием под язык таблетки Нитроглицерина.
Неприятное ощущение, когда немеют пальцы на ногах, может быть вызвано длительным пребыванием в неудобном положении и ношением тесной обуви. Длительное и регулярно повторяющееся онемение, не связанное с указанными факторами, является поводом для прохождения медицинского обследования.

Причины
Нарушение чувствительности пальцев стопы называется парестезией. Патология провоцирует ощущение мороза на коже, покалывания в проблемной зоне, онемения. Парестезия может иметь временный или хронический характер. В первом случае причиной является механическое воздействие на стопу:
- Сдавливание. Возникает при ношении тесной, узкой обуви.
- Травма.
- Нарушение кровообращения. Вызывается длительным пребыванием в неудобной позе, ношением обуви на высоком каблуке.

Временное онемение исчезает самостоятельно при устранении неблагоприятного воздействия. Регулярно наблюдающаяся парестезия сигнализирует о патологических процессах в организме, среди которых:
- Нейродегенеративные изменения наследственного и приобретенного типа.
- Аутоиммунные патологии, в т. ч. сахарный диабет.
- Инфекционные заболевания.
- Ортопедические нарушения, например, растущая косточка.
- Появление злокачественных и доброкачественных новообразований.
- Патологии сердечно-сосудистой системы.
Определить, почему немеют пальцы ног в этом случае, может только врач на основании результатов полного медицинского обследования. Сузить круг поиска проблемы позволяет определение локализации неприятного симптома.
Большие пальцы
Онемение большого пальца ноги возникает под влиянием физиологических факторов (неудобная обувь, длительное пребывание в неудобной позе, замерзание ног) или является следствием развития патологий. Наиболее распространенной причиной считается поражение 4-го и 5-го позвонков поясничного отдела. К этой группе патологий относят дистрофию межпозвонковых дисков, метастазы или опухоль в позвоночной зоне, туберкулез позвоночника, воспаление седалищного нерва, разрыв межпозвонкового диска.

При отсутствии признаков заболевания позвоночника, если немеет большой палец на ноге, врач может заподозрить развитие:
- болезни Рейно, характеризующейся поражением мельчайших артерий ступни;
- атеросклероза, который вызывает сужение артериального просвета;
- полинейропатии, при которой происходит расстройство периферической нервной системы на фоне сбоев в обменных процессах;
- подагры, возникающей в результате солевых отложений и нарушенного обмена веществ;
- варикозного расширения вен конечности, обусловленного слабым тонусом сосудов и венозной недостаточностью.
Патологии поясничного отдела позвоночника могут стать причиной онемения и среднего пальца на стопе. При остеохондрозе этой области позвоночника, злокачественных новообразованиях, радикулоневрите, сахарном диабете могут наблюдаться длительная потеря чувствительности, онемение мизинца. Проблемы с безымянным пальцем связаны с нарушением кровообращения в стопе в результате ношения тесной обуви и длительного пребывания в некомфортной позе.
Правая и левая нога – есть ли разница?
Пораженный парестезией палец левой ноги (или правой) указывает на необходимость устранения неблагоприятных факторов, воздействующих на конечность. При хронической парестезии для постановки диагноза не имеет значения, локализуется она на правой ноге или на левой.

Cимптомы при онемении пальцев ног
Онемению пальцев могут предшествовать ощущения тяжести в конечности, отечность. Нередко больные жалуются на покалывание, мурашки. Постепенно пациент замечает, что начал хуже чувствовать палец, который регулярно подвергается онемению, или он начал болеть.
Общая слабость и похолодание ног предупреждают о том, что онемение является симптомом заболевания.

Диагностика
Выяснить, почему пальцы на ноге онемели, лечащему врачу позволяет детальный опрос пациента, его осмотр. Для подтверждения предварительного диагноза больному назначают дополнительные диагностические процедуры:
- Лабораторное исследование. Проводятся общие анализы мочи и крови, изучение крови на сахар, онкомаркеры, биохимический анализ. При необходимости может быть проведен серологический или микробиологический анализ представленного материала.
- Инструментальная диагностика. В зависимости от предполагаемого диагноза может быть назначено УЗИ сосудов конечности, рентгенография, МРТ, КТ.

Если есть подозрение, что кончик пальца начал покалывать из-за туберкулеза костей, то дополнительно проводят их биопсию.
Методы лечения
Нейтрализовать онемение пальцев ног удается с помощью комплексного подхода, включающего прием медикаментозных препаратов, лечебную гимнастику, физиотерапию. Каким способом лечить патологию, определяет врач на основании поставленного диагноза.

Лекарственные препараты
Комплекс лекарственных средств, назначаемых для устранения онемения, зависит от причины его появления. Патологии позвоночника или костей часто требуют назначения нестероидных противовоспалительных средств. Распространенным представителем этой группы является Диклофенак, назначаемый в форме мази, инъекций или таблеток.
Возможно использование миорелаксанта, обеспечивающего торможение нервного импульса, в качестве обезболивающего средства. Широко применяется Мидокалм.

Для улучшения кровоснабжения нижних конечностей применяется средство, снижающее вязкость крови, предотвращающее образование тромбов, укрепляющее стенки сосудов, например, гепариновая мазь.
Обязательной частью медикаментозной терапии считается прием витаминно-минерального комплекса.
Физиотерапия
Для улучшения состояния пациента применяются различные физиопроцедуры:
- Действие контрастных температур. Снять отечность, боль и потерю чувствительности удается при помощи ванночек с холодной и горячей водой. Методика позволяет укрепить сердечно-сосудистую систему, нейтрализуя онемение пальцев, вызванное сбоем в ее работе.
- Электрофорез. Обеспечивает активность тканей стопы при неврологических патологиях.
- Лазеротерапия. Действие световых частиц способствует активизации работы систем организма, что избавляет от боли и онемения в ногах.

Если болевые ощущения и онемение спровоцированы нарушением сердечной или мозговой деятельности, пациенту может быть прописан курс сеансов магнитотерапии. При варикозном расширении вен нижних конечностей больному назначают курс гирудотерапии.
При отсутствии противопоказаний физиотерапевтические мероприятия рекомендуется сочетать с легким бегом, плаванием.
Массаж
Этот метод лечения позволяет снять спазм мышц и улучшить кровообращение в стопе, что способствует восстановлению чувствительности и купированию болевого синдрома. Массаж делают легкими круговыми движениями, начиная с кончиков пальцев, постепенно перемещаясь к пятке, затем поднимаются к голени.
В течение дня пациенту рекомендуется выполнять упражнения на сжимание и расслабление пальцев, катание круглого предмета.

Комплекс ЛФК
Подобрать максимально эффективный комплекс упражнений может только лечащий врач. В классическую схему принято включать 2 упражнения, выполняемых с утра:
- Сгибания. Ногу ставят на пятку, после чего пальцы поднимают максимально вверх, задерживают в таком положении на 2-5 секунд, опускают вниз, задерживают. Выполняют до 30 раз.
- Поднятие на носки. Упражнение предусматривает задержку в положении на носках на 1 минуту. За один подход рекомендуется делать до 8 повторов. На первом этапе больной может выполнять подъем, упираясь ладонями в стену.

После избавления от неприятных ощущений эти упражнения можно выполнять в профилактических целях 1 раз в день.
Народные средства и рецепты
Справиться с неприятным ощущением помогает применение натуральных лекарственных средств, среди которых:
- Медовый компресс. На онемелый палец накладывают слой меда, закрывают его марлевой повязкой и надевают теплые свободные носки. Процедуру выполняют перед сном. Мед удаляют утром теплой водой. Длительность курса – 4 процедуры.
- Камфорное масло. Перед сном выполняют массаж немеющего пальца с применением камфорной мази.
- Ванночка с горячей водой. При появлении парестезии ноги погружают в ванночку с горячей водой и сильно давят пальцами на дно, что позволяет быстро восстановить чувствительность.
- Растительное масло с молотым черным перцем. Для приготовления лекарства на водяной бане нагревают 100 мл масла и смешивают с 10 г специй, затем остужают до комнатной температуры. Полученную жидкость используют 1-2 раза в день для втираний.

Если рецепты народной медицины не помогают справиться с проблемой даже после 5-6 процедур, рекомендуется пройти медицинское обследование для исключения развития патологий.
К какому врачу обратиться
Определить, чем вызвано онемение пальцев ног, способен помочь терапевт или ортопед. При необходимости дополнительного обследования больного направляют к эндокринологу, сосудистому хирургу, неврологу, ревматологу или нефрологу.
Лечение выявленного заболевания, снятие дискомфорта часто требуют дополнительного обращения к массажисту, физиотерапевту и рефлексотерапевту.
Мазь от онемения пальцев на ногах. Почему немеют пальцы на правой ноге и как это лечить
Сен28
Онемение конечностей – это неприятное ощущение, испытываемое человеком, которое часто сопровождается жжением, ощущением стягивания, жжения или зябкости.
Почему немеют пальцы на ногах? Причин у онемения пальцев ног может быть несколько.
Онемение пальцев может быть признаком следующих заболеваний :
- Остеохондроз;
- Мигрень;
- Нарушение кровообращения в области ноги;
- Наличие межпозвонковой грыжи;
- Сахарный диабет;
- Выраженный дефицит микроэлементов и витаминов;
- Ишемические атаки, включающие одну ногу, определенный участок ноги либо обе ноги;
- Рассеянный склероз;
- Поражение нервов, вызванное деформированием сосудов при ревматоидном артрите либо других заболеваниях;
- Некоторые наследственные заболевания, связанные с поражением нервов.
Как поступить правильно человеку, у которого немеют пальцы ног: обратиться к врачу либо подождать, пока симптомы исчезнут сами по себе? К врачу следует обязательно обращаться в случаях, если приступы онемения пальцев ног возникают часто, если они сопровождаются болевыми ощущениями, а также слабостью, потерей чувствительности, если пальцы не ощущают тепла и холода.
Онемение пальцев ног может возникать при непродолжительном прижатии нерва в результате принятия человеком на некоторое время неудобной позы. При смене же той позы онемение в течение нескольких минут проходит. Если же онемение пальцев ног не исчезает после смены позы и при этом возникает достаточно часто, необходимо обратиться к врачу.
Онемение пальцев ног может появляться из-за заболевания расположенных в ногах артериальных сосудов. Это заболевание может спровоцировать воспаление внутренней оболочки сосудов, возникновение непроходимости в артериях, а также нарушение обращения крови. В результате может развиться частичная гангрена конечности. Также онемение пальцев ног может наступать из за травмирования нервов, вызываемого остеохондрозом, туннельной нейропатией либо синдромом запястного канала.
Почему немеют пальцы ног — наиболее распространенные причины:
- Некомфортная поза при сидении либо лежании. В подобных случаях появляется покалывание, проходящее при смене позы;
- Нехватка в организме витамина В12. Витамин этот участвует в различных обменных процессах нервных волокон, поэтому его недостаток приводит к общей слабости, утомляемости, а также к нарушению чувствительности раздражительности, нарушению сердечного ритма;
- Защемление нерва, которое вызывается проблемами позвоночника, к примеру, остеохондрозом;
- Болезнь Рейно. Болезнь эта проявляется расстройствами кровообращения артерий и может быть спровоцирована наследственными факторами, стрессами и алкогольной либо никотиновой интоксикацией.
- Чрезмерное употребление алкоголя;
- Облитерирующий эндартериит. Подвергаются данному заболеванию артериальные сосуды нижних конечностей. При нем происходит значительное сужение сосудов, вызывающее нарушение обращения крови, сопровождаемое ощущение онемения и охлаждения конечностей. Если заболевание прогрессирует, может возникнуть полное перекрытие сосудов и даже появление гангрены.
- Нейропатия. Данное заболевание поражает нервы. Вызывается оно интоксикацией либо метаболическими нарушениями. Симптомы данного заболевания: зуд, жжение, покалывание, ощущения стягивания пальцев ног, возможно появление спонтанной боли.
- Ишемический инсульт нижней мозжечковой либо позвоночной артерий.
- Иногда онемение пальцев ног происходить может из-за гипервентиляции, которая сопровождается поверхностным, учащенным дыханием в состоянии страха либо тревоги.

Последствия онемения пальцев ног могут быть самыми разными – от нарушений обращения крови до гангрены конечностей. Зависят последствия от причины, вызвавшей онемение.
В случае, если онемение пальцев ног вызвано остеохондрозом, постепенно человек может утратить способность ходить.
К онемению пальцев ног могут привести и онкологические заболевания, при которых опухоль разрастается изнутри либо снаружи спинного мозга, создавая давление, которое вызывает онемение.
Лечение онемения пальцев ног заключается в лечении вызвавшего его появление заболевания.
Многие часто сталкиваются с такой проблемой, когда пальцы на ногах немеют. Происходить это может как вечером, ночью, так и на протяжении дня. Чтобы избежать неприятных ощущений, надо узнать, почему немеют пальцы на ногах.
Зачастую оцепенение конечностей случается из-за неправильно подобранной обуви: чересчур узкой или излишне тесной, с очень высоким каблуком. Это самая распространенная причина таких ощущений. Из-за жесткой и узкой обуви нарушается кровоснабжение нижних конечностей. Устранить эту проблему просто — заменить обувь. Надо носить мягкую обувь по размеру, чтобы ступня не сдавливалась, а чувствовала себя свободно.
Онемение пальцев ног нередко происходит при кратковременном ущемлении нерва при малоудобной позе, принятой человеком. Стоит изменить положение тела и оцепенение исчезает. Если же после изменения положения тела нежелательные ощущения не пропадут, есть повод сходить в больницу.
Цепенеют пальцы ног и при таких заболеваниях, как плоскостопие, артроз. Ухудшается гемодинамика ног при болезни Рейно, атеросклерозе, подагре. Недостаточное кровоснабжение обусловливает парестезию ступней. Ноги становятся всегда холодными и все время мерзнут. Недостаток витаминов в организме, в частности, витамина В12, кальция, других микроэлементов тоже может порождать онемение пальцев ног.
Более 80% случаев онемения ног происходят из-за болезней позвоночника. При таких недугах, как остеохондроз, радикулит, грыжа межпозвонковых дисков часто наблюдается расстройство кровоснабжения в ногах, утрата восприимчивости, онемение пальцев на ногах. Для определения причастности позвоночника к парестезии пальцев ног понадобится провести обследование, в частности, УЗИ, рентген, МРТ.

Сахарная болезнь и неврома также могут вызывать окостенение пальцев ног, чувство жжения, покалывание и даже боль и свербеж в пальцах. К перечисленным недугам можно добавить рассеянный склероз, наследственные болезни, связанные с поражением нервов, ишемические атаки на какой-то участок правой ноги или пальцы левой ноги.
Как видно, если беспокоит оцепенение пальцев ног, причины самостоятельно найти не удастся, надо обращаться к специалистам.
Как бороться с парестезией ног
Что делать, если немеют пальцы ног? Сначала необходимо выяснить причину. Здесь без докторов не справиться. Только после проведенных обследований профильный специалист сможет поставить диагноз и дать ответ, почему немеют пальцы на ногах, а также прописать адекватное лечение.
Причины и лечение тесно связаны. Поэтому правильный диагноз — это уже половина пути к выздоровлению. Если ощущение окостенения возникает нечасто и не слишком беспокоит, можно попытаться справиться с недугом самостоятельно:

Хорошо помогают медовые укутывания. Цепенеющие конечности намазать подогретым медом, укутать и надеть поверх шерстяные носки. Эту процедуру лучше делать перед сном. Можно применить камфорную мазь: перед сном больной палец на ноге намазать мазью, обернуть бинтом и, надев носки, идти спать.
Если, проснувшись, вы почувствовали, как задеревенели кончики пальцев, не надо паниковать. Вероятно, вы просто спали в неудобном положении. Во сне человек не контролирует себя и может принимать позы, нарушающие кровоснабжение. Избавиться от неприятных симптомов легко, нужно просто расслабить конечность.
Последствия парестезии пальцев ног могут быть непредсказуемыми: от нарушений кровообращения до гангрены. В




 Гемартроз – это одно из самых частых и наиболее специфических проявления гемофилии, которое заключается в кровоизлиянии в суставы. Первые признаки болезни обычно проявляют себя в возрасте от 1 года до 3 лет, а затем сопровождают человека всю оставшуюся жизнь, вызывая нестерпимые боли. Как правило, у пациентов диагностируется гемартроз коленного сустава, однако, кровоизлияния возможны также в локтевые, голеностопные, плечевые и тазобедренные суставы. Причиной заболевания являются различные травмы, внутрисуставные повреждения, ушибы.
Гемартроз – это одно из самых частых и наиболее специфических проявления гемофилии, которое заключается в кровоизлиянии в суставы. Первые признаки болезни обычно проявляют себя в возрасте от 1 года до 3 лет, а затем сопровождают человека всю оставшуюся жизнь, вызывая нестерпимые боли. Как правило, у пациентов диагностируется гемартроз коленного сустава, однако, кровоизлияния возможны также в локтевые, голеностопные, плечевые и тазобедренные суставы. Причиной заболевания являются различные травмы, внутрисуставные повреждения, ушибы. Запущенный гемартроз, лечение которого по каким-либо причинам было назначено слишком поздно, требует проведения реконструктивно-восстановительной ортодонтии – операции, направленной на восстановление подвижности сустава. Для этого могут использоваться самые разные методики. В частности, гемартроз коленного сустава вылечивается с помощью удаления крови и последующего введения в сустав кеналога или гидрокортизона. Это, кстати, одновременно и самый безопасный способ лечения, но проводиться оперативное вмешательство должно сразу после первого кровоизлияния, что гарантирует 100% восстановление подвижности сустава и сохранение его здоровья в течение многих лет.
Запущенный гемартроз, лечение которого по каким-либо причинам было назначено слишком поздно, требует проведения реконструктивно-восстановительной ортодонтии – операции, направленной на восстановление подвижности сустава. Для этого могут использоваться самые разные методики. В частности, гемартроз коленного сустава вылечивается с помощью удаления крови и последующего введения в сустав кеналога или гидрокортизона. Это, кстати, одновременно и самый безопасный способ лечения, но проводиться оперативное вмешательство должно сразу после первого кровоизлияния, что гарантирует 100% восстановление подвижности сустава и сохранение его здоровья в течение многих лет. Гемартроз
Гемартроз






























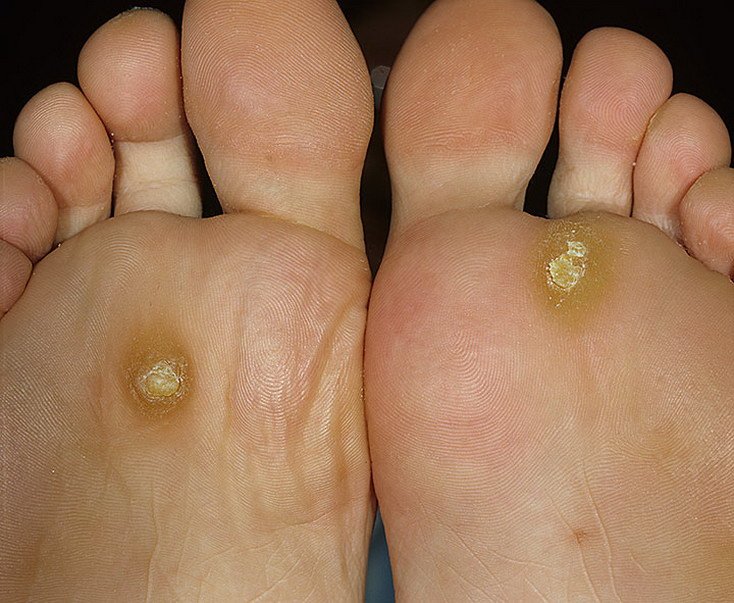 ассмотрим основные из них.
ассмотрим основные из них. народными средствами. Бороться с такими заболеваниями должен только врач.
народными средствами. Бороться с такими заболеваниями должен только врач.
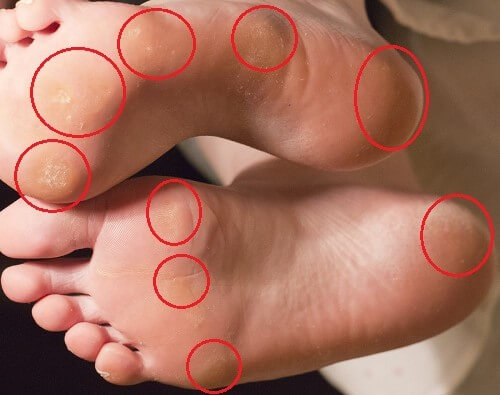


 Основным контингентом пациентов с такой патологией в ногах являются представительницы прекрасного пола. У мужчин заболевание встречается редко, хотя в медицинской литературе были описаны случаи появления таких новообразований у ребенка.
Основным контингентом пациентов с такой патологией в ногах являются представительницы прекрасного пола. У мужчин заболевание встречается редко, хотя в медицинской литературе были описаны случаи появления таких новообразований у ребенка.






 Гемангиома позвоночника
Гемангиома позвоночника Переломы позвонков – крайняя выраженность симптомов
Переломы позвонков – крайняя выраженность симптомов МРТ – первичная форма диагности
МРТ – первичная форма диагности Лучевая терапия – устранения опухоли посредством воздействия на нее рентгеновского излучения
Лучевая терапия – устранения опухоли посредством воздействия на нее рентгеновского излучения





 Сумка заполняется большим количеством жидкости, в итоге и возникает шишка. Так может происходить из-за:
Сумка заполняется большим количеством жидкости, в итоге и возникает шишка. Так может происходить из-за:

 В первом случае резко и внезапно появляется припухлость у основания пальца. Кожа возле шишки горячая и покрасневшая. Такие шишки на суставах пальцев ног лечатся быстро, хирургического вмешательства не требуют. При артрите шишка сильно болит и размещается по всему периметру сустава, может стать причиной повышения температуры тела.
В первом случае резко и внезапно появляется припухлость у основания пальца. Кожа возле шишки горячая и покрасневшая. Такие шишки на суставах пальцев ног лечатся быстро, хирургического вмешательства не требуют. При артрите шишка сильно болит и размещается по всему периметру сустава, может стать причиной повышения температуры тела.










 Узелки Гебердена-Бушара формируются на пальцах рук на фоне артрита или артроза
Узелки Гебердена-Бушара формируются на пальцах рук на фоне артрита или артроза Гигрома – шишка, заполненная жидкостью
Гигрома – шишка, заполненная жидкостью Шишки на суставах пальцев рук — лечение с помощью физиотерапии
Шишки на суставах пальцев рук — лечение с помощью физиотерапии Лечение подкожного нароста куркумой – это эффективно
Лечение подкожного нароста куркумой – это эффективно Каковы бы ни были причины, шишечки на пальцах могут существенно осложнить повседневную жизнь пациента.
Каковы бы ни были причины, шишечки на пальцах могут существенно осложнить повседневную жизнь пациента. Фармацевтика предлагает большой выбор разнообразных средств, способствующих снижению болевых ощущения и рассасыванию шишек. В первую очередь это нестероидные противовоспалительные препараты. Принимать их можно внутренне или использовать наружно в форме мазей и гелей.
Фармацевтика предлагает большой выбор разнообразных средств, способствующих снижению болевых ощущения и рассасыванию шишек. В первую очередь это нестероидные противовоспалительные препараты. Принимать их можно внутренне или использовать наружно в форме мазей и гелей.



























 Загрузка…
Загрузка…

























 Воспалительное поражение суставов – серьёзная патология, которая не только характеризуется множеством неприятной симптоматики и ухудшением качества жизни, но и может быстро привести к инвалидности с последующей потерей трудоспособности.
Воспалительное поражение суставов – серьёзная патология, которая не только характеризуется множеством неприятной симптоматики и ухудшением качества жизни, но и может быстро привести к инвалидности с последующей потерей трудоспособности.
 Активные вещества, содержащиеся в чесноке, обладают выраженными хондропротекторными, противовоспалительными, и антиоксидантными свойствами.
Активные вещества, содержащиеся в чесноке, обладают выраженными хондропротекторными, противовоспалительными, и антиоксидантными свойствами. Имбирь широко используется во многих кухнях мира, а также в народной медицине.
Имбирь широко используется во многих кухнях мира, а также в народной медицине. С древних времён брокколи считается одним из самых полезных продуктов и используется для лечения многих заболеваний.
С древних времён брокколи считается одним из самых полезных продуктов и используется для лечения многих заболеваний. В состав грецких орехов входит значительное количество соединений, обладающих противовоспалительным действием.
В состав грецких орехов входит значительное количество соединений, обладающих противовоспалительным действием. В ягодах содержится масса антиоксидантов (эффективны в целях профилактики рака и предупреждения запрограммированного старения организма), витаминов, макро- и микроэлементов.
В ягодах содержится масса антиоксидантов (эффективны в целях профилактики рака и предупреждения запрограммированного старения организма), витаминов, макро- и микроэлементов. Опыты показывают, что уровень содержания воспалительных цитокинов в крови обратно пропорционален употреблению различных видов листовой зелени (в том числе и шпината).
Опыты показывают, что уровень содержания воспалительных цитокинов в крови обратно пропорционален употреблению различных видов листовой зелени (в том числе и шпината). Виноград обладает антиоксидантными и противовоспалительными свойствами, препятствует развитию атеросклеротических изменений в стенках крупных сосудов.
Виноград обладает антиоксидантными и противовоспалительными свойствами, препятствует развитию атеросклеротических изменений в стенках крупных сосудов. Оливковое масло оказывает крайне благоприятное воздействие на течение артрита. Исследования на грызунах выявили, что употребление масла на протяжении 1,5 месяцев замедляет процессы разрушения хрящевой ткани и способствует отграничению очага воспаления.
Оливковое масло оказывает крайне благоприятное воздействие на течение артрита. Исследования на грызунах выявили, что употребление масла на протяжении 1,5 месяцев замедляет процессы разрушения хрящевой ткани и способствует отграничению очага воспаления. Вишнёвый сок дает организму широкий набор питательных веществ: ценные витамины, макро- и микроэлементы, ряд аминокислот.
Вишнёвый сок дает организму широкий набор питательных веществ: ценные витамины, макро- и микроэлементы, ряд аминокислот. Восточная пряность широко распространена в современной и народной медицине, кулинарии.
Восточная пряность широко распространена в современной и народной медицине, кулинарии. Для поддержания адекватной работы суставов, сохранения и укрепления суставных и хрящевых поверхностей рекомендуется придерживаться следующих рекомендаций, касающихся рациона питания:
Для поддержания адекватной работы суставов, сохранения и укрепления суставных и хрящевых поверхностей рекомендуется придерживаться следующих рекомендаций, касающихся рациона питания:


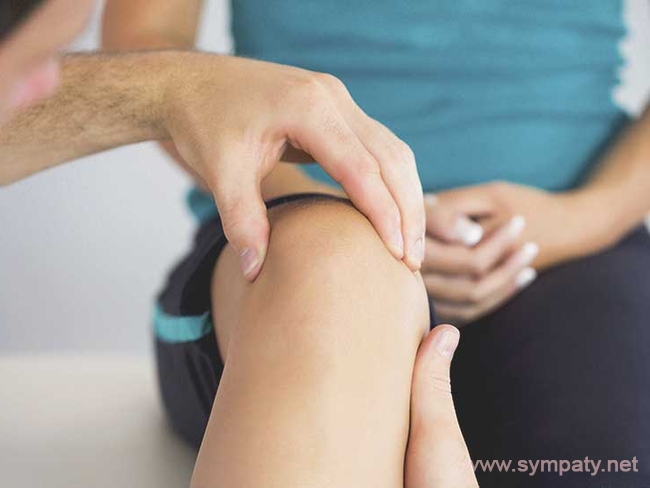



















 Острые боли в спине далеко не всегда являются следствием растяжения или других травм. О причинах болевого синдрома в позвоночнике, а также о способах диагностики и лечения, можно подробно прочитать на нашем сайте.
Острые боли в спине далеко не всегда являются следствием растяжения или других травм. О причинах болевого синдрома в позвоночнике, а также о способах диагностики и лечения, можно подробно прочитать на нашем сайте.