Ангулярный перелом – классификация и причины травмы, внешние признаки и основные симптомы, первая помощь пострадавшему и методы лечения, возможные осложнения
Перелом нижней челюсти: МКБ-10, диагностика, лечение
Сущность челюстных переломов состоит в утрате целостности челюсти. Причины этого могут быть различны, но, все же, наиболее распространены переломы травматической природы, возникающие от резких механических воздействий на челюстную кость – при драке, в результате падения и т.д. Именно поэтому самыми частыми пациентами с этим диагнозом являются мужчины старше двадцати и моложе сорока лет.
Перелом нижней челюсти МКБ 10: код S02.6 Относится к XIX классу: травмы, отравления и некоторые другие воздействия спровоцированные внешними причинами. Подкласс S02 – перелом черепа и лицевых костей.

Ортопантомограмма. Закрытый перелом нижней челюсти справа. Наблюдается линия перелома между 2 премоляром и первым моляром нижней челюсти.
В то же время, не всегда расколу челюстной кости предшествует сильное травмирующее воздействие – иногда причиной этой патологии является разрушение костной ткани, вызванное каким-либо заболеванием, например, остеомиелитом.
Раскол челюстной кости является опасным патологическим состоянием с выраженной симптоматикой – отечностью в области раскола, болезненных ощущениях при жевательных движениях, нарушении прикуса. Зубы, расположенные в зоне раскола, нередко теряют устойчивость. У некоторых пострадавших во рту заметны открытые раны и видны участки кости.
Первая помощь людям с челюстными переломами заключается в обезболивании, обеззараживании ран и постановке временных шин. Для дальнейшего лечения может понадобиться оперативное вмешательство. По статистике, оно требуется примерно для 25% пациентов.
Итак, какие бывают нижнечелюстные переломы, как их вовремя распознать, и какие применяются методы для их лечения.
Почему случается перелом нижней челюсти
К расколу нижнечелюстной кости приводит действие силы, способной преодолеть механическое сопротивление костного вещества. В основном это обычно имеет место в таких ситуациях, как:
- нанесение фронтальных либо боковых ударов нижнечелюстную зону лица;
- удар нижней областью лица о твердую поверхность при падении;
- попадание в челюсть летящих массивных предметов.
При сильном механическом воздействии раскол кости происходит там, где плотность костной ткани минимальна. Чаще всего страдают область подбородка, челюстной угол, а также отростки челюстной ветви.
Причиной перелома челюстной кости может стать и не слишком большое механическое воздействие. Это происходит тогда, когда челюстное костное вещество поверглось сильной резорбции по причине, например, остеомиелита, радикулярного кистозного образования либо развития опухолевого процесса. Переломы такого рода называются патологическими, и могут случиться даже во время разжевывания чересчур жесткой пищи.
Классификация переломов нижней челюсти
Этот род челюстно-лицевого травматизма может быть классифицирован по таким признакам, как:
- Условия травмирующего воздействия.
- Последствия травмы.
- Область разлома кости.
- Форма.
- Тип разлома кости.
- Направление разлома.
- Величина образовавшихся осколков.
- Количество разломов кости.
- Локализация.
Разломы челюстной кости могут произойти либо на производстве, либо в непроизводственных условиях, а именно:
- на улице при падении либо в ходе драки;
- в быту;
- на спортивных тренировках либо соревнованиях;
- вследствие ДТП.
По местоположению разлома кости выделяют такие разновидности травматического разрушения, как:
- перелом тела нижней челюсти;
- перелом угла нижней челюсти;
- перелом ветви нижней челюсти;
- перелом суставного отростка нижней челюсти;
- перелом венечного отростка нижней челюсти.

Перелом угла нижней челюсти слева
Когда мягкие ткани травмированы несильно, и не наблюдается оголений кости, то говорят, что у пациента произошел закрытый перелом нижней челюсти. В противном случае травма квалифицируется как открытый перелом.
В соответствии с типом разлома выделяют:
- линейный перелом челюсти;
- перелом челюсти с осколками;
- перелом нижней челюсти со смещением.

КТ. Перелом нижней челюсти со смещением
Разломы с образованием осколков делятся на мелкоосколочные и крупноосколочные
Линии перелома нижней челюсти способны обладать как продольной, так и поперечной ориентацией. Помимо этого, встречаются разломы, имеющие зигзагообразную форму.
По количеству разломов кости выделяют одиночные, двойные и множественные переломы. По локализации разломов различают такие виды травм, как:
- односторонний перелом нижней челюсти;
- двусторонний перелом нижней челюсти.

Компьютерная томография (КТ). Двусторонний перелом нижней челюсти
Помимо этого, челюстные переломы различаются по тому, произошел разлом непосредственно в зоне силового воздействия, либо же на некотором удалении от него. В первом случае говорят о прямом переломе, а во втором случае – об отраженном.
Виды переломов нижней челюсти в соответствии с местом расположения разлома кости
В соответствии с местом разлома челюстной кости выделяют следующие группы переломов:
- Перелом тела нижней челюсти.
- Перелом ветви нижней челюсти.

Ортопантомограмма. Перелом тела нижней челюсти справа
Травмы первой группы обычно являются открытыми. При таких травмах имеет место разрыв мягких тканей, сопровождающийся кровотечениями. В соответствии с местом локализации костного разлома, существуют следующие их разновидности:
- ментальный перелом нижней челюсти – когда линия раскола локализована либо между малыми коренными зубами, либо между малым коренным зубом и клыком;
- срединный перелом нижней челюсти – когда разлом костной ткани произошел между основными резцами;
- перелом угла нижней челюсти.
Ко второй категории относятся такие виды переломов нижней челюсти, как:
- собственно перелом ветви нижней челюсти;
- перелом суставного отростка нижней челюсти;
- перелом венечного отростка нижней челюсти.

Перелом ветви нижней челюсти
Когда произошел разлом челюстной ветви, линии перелома нижней челюсти могут проходить параллельно главной оси либо в перпендикулярном ей направлении. Местом локализации раскола мыщелкового отростка может являться его основание, шейка либо головка. Травмы данной группы, как правило, относятся к закрытым переломам.
К опасным и распространенным повреждениям относится перелом нижней челюсти в области угла, называемый также ангулярным.
Что такое ангулярный перелом нижней челюсти
При таком виде нижнечелюстных травм страдает угловая зона челюсти. Разлом может произойти как непосредственно в месте приложения силы, так и поодаль от него. В последнем случае говорят об отраженном переломе.
Угловой перелом может носить как односторонний, так и двусторонний характер. В первом случае отломки челюстной кости сильно различаются по величине, и происходит смещение меньшего отломка вверх и вперед, а нижнего – книзу и назад.

Ангулярный перелом нижней челюсти
Если в малом отломке присутствует зуб мудрости, то происходит сдвиг отломка вверх. Когда у пациента нет 2 и 3-го верхнечелюстных больших коренных зубов, нижнечелюстной зуб мудрости будет травмировать верхнюю десну, вызывая эрозивное и язвенное поражение ткани.
Ангулярный перелом челюсти проявляется:
- появлением болезненных ощущений при попытках совершить челюстные движения;
- опухлостью лица вблизи уха на стороне костного раскола.
При угловом расколе диагностирование осложнено тем, что врачу трудно нащупать место разлома, так как угол челюсти расположен под жевательной мышцей. Считается, что на местоположение линии перелома нижней челюсти указывает точка, в которой болевые ощущения у пациента выражены наиболее сильно. Окончательный же диагноз при данной травме ставится на основе рентгенографического исследования.
Симптомы перелома нижней челюсти
Симптоматическая картина при разломе нижнечелюстной кости выражается в таких признаках, как:
- отечность лица в травмированной области;
- болевые ощущения во время пережевывания пищи;
- кровоизлияния в полость рта – в случае, если при расколе кости произошел также разрыв кровеносных сосудов;
- нарушение симметрии лица – при латеральной локализации линии разлома;
- чувство онемения в области передних нижнечелюстных зубов и губы – из-за травмы нервных окончаний.
Открытый перелом нижней челюсти характеризуется наличием ран в мягких тканях и оголением челюстной кости.
На наличие перелома также указывают такие симптомы, как:
- искажение у пострадавшего дикции, хорошо заметное во время разговора;
- искажение прикуса;
- ступенчатая форма зубного ряда после получения травмы;
- потеря устойчивости зубов в зоне разлома.
Нижнечелюстной перелом нередко сопровождается вывихом зубов – их сдвигом в лунке, сопровождающимся травмированием ткани периодонта. Вывихнутый зуб смещается относительно линии зубного ряда и становится подвижным, при этом пациент ощущает интенсивную боль. Вывих зуба нередко становится причиной таких патологий, как периодонтит и некротическое поражение зубной пульпы.
Как диагностируется перелом нижней челюсти
Основанием для постановки диагноза при данном виде челюстно-лицевого травматизма являются жалобы пациента, результаты визуального осмотра и ощупываний, а также рентгеновский снимок.
Безусловно, как правило, поводом для подозрения на перелом является наличие травмирующего воздействия на челюсть в анамнезе. Исключением являются патологические переломы, возникающие даже при отсутствии явно выраженного силового воздействия на костную ткань.
При визуальном осмотре о вероятном переломе говорят такие внешние симптомы, как опухание мягких тканей, их гиперемия или даже синюшность, а также наличие в них разрывов. Гематомы от разрыва кровеносных сосудов нередко заметны и на внешней поверхности кожи. У пациента может нарушиться прикус и появиться прежде отсутствовавшее искажение формы зубного ряда. В ходе прощупывании зоны травмы выявляется неровность челюстной кости, присутствие в ней западаний. Ангулярный перелом челюсти, равно как и разлом ветви, характеризуются заметным усилением болезненных ощущений даже при малых воздействиях на подбородочную зону. Ментальный перелом нижней челюсти дает о себе знать интенсивным болевым синдромом в передней части нижнечелюстной кости, возникающим от двустороннего нажима на угловую область.

Ортопантомограмма. Перелом нижней челюсти слева. Ангулярный перелом
Линии перелома нижней челюсти зачастую определяются посредством специального теста, заключающегося в постукивании по шпателю, который пациент держит сомкнутыми жевательными зубами обеих сторон. Такая процедура вызывает чувство боли по костному разлому.
Перелом суставного отростка нижней челюсти обнаруживается прощупыванием области лица перед козелком. Признаком травмы головной части сустава является ее неподвижность при челюстных движениях. Чтобы выявить этот симптом, специалист помещает свои указательные пальцы в уши пострадавшего, который с малой скоростью двигает нижней челюстью, как по горизонтали, так и вертикали.
Предварительный диагноз, поставленный исходя по визуальному осмотру и пальпации, подтверждается рентгеновскими исследованиями. Для установления конфигурации костного разлома нередко делаются рентгенограммы в нескольких проекциях. Когда подозревается ментальный перелом нижней челюсти, делается как панорамный, так и прицельный рентгеновский снимок. На рентгене раскол выглядит как узкий просвет в веществе кости.

Ментальный перелом нижней челюсти
При диагностировании необходимо дифференцирование травм с расколом кости от иных травматических поражений со схожей симптоматикой, в частности, от ушибов.
Лечение перелома нижней челюсти
Первыми действиями при признаках перелома является обеззараживание имеющихся ран и снятие болезненных ощущений. Следующим шагом является обездвиживание костяных обломков. Оно может потребовать сглаживания костных краев и эвакуации мягких тканей, оказавшихся между частями кости, разделенными разломом. Зубы, оказавшиеся непосредственно на линии раскола кости, обычно требуют удаления. Чтобы исключить заражение ран патогенными микроорганизмами, выполняется их дезинфекция с последующим наложением швов на разрывы.
Первичная фиксация нижней челюсти при переломе осуществляется применением бинта либо лигатуры. Тем самым производится стягивание челюстей друг с другом, и создается фиксированный блок. В той ситуации, когда у пострадавшего имеет место линейный либо ангулярный костный раскол при отсутствии смещения, обездвиживание осуществляется установкой двухчелюстных шин из проволоки.

Перелом нижней челюсти без смещения
Методы лечения переломов нижней челюсти могут быть консервативными либо оперативными. Хирургия нужна тогда, когда ортопедическое лечение переломов нижней челюсти с использованием повязок либо различных фиксирующих приспособлений обладает низкой результативностью – в частности, при расположении расколов на угловом участке и мыщелковом отростке. При этом, для соединения костей на участке разлома могут использоваться нитки из полиамидного волокна либо мини-пластины. Также фиксация может производиться с помощью проволоки, продетой через отверстия, проделанные в кости. Дополнительным средством фиксации являются специальные шины, одеваемые на зубы.
Соединение отломков кости посредством мини-пластин производится в случае косого либо оскольчатого характера перелома. Операция производится через разрез, сделанный на стороне щеки, и состоит из таких процедур, как:
- хирургическое оголение челюстной кости;
- удаление из зоны повреждения мелких осколков;
- сглаживание краев кости;
- просверливание отверстий по линии разлома;
- крепление мини-пластин с помощью шурупов;
- наложение швов на разрез.
Какие осложнения могут быть при переломах нижней челюсти
При своевременном профессиональном лечении челюстной перелом имеет благоприятный прогноз. Основной задачей врача является обеспечение правильного составления обломков кости в одно целое. Если же пациент обратился к доктору с опозданием, или же лечение проведено недостаточно качественно, могут возникнуть осложнения. Так, инфицирование зоны повреждения может привести к посттравматическому воспалению костной ткани. Для предотвращения этого патологического процесса производят тщательную антисептическую обработку открытых ран. Кроме того, пациенту назначают антибиотики.
Если при фиксации отломков были допущены ошибки, то кость может срастись неправильно, что дает целый ряд негативных последствий. Неправильно сросшийся перелом нижней челюсти приводит к таким проблемам как:
- нарушение симметрии лица и другие искажения его формы;
- хроническое мышечное напряжение в ротовой области вследствие костной деформации;
- сдвиг суставной головки, приводящий к патологиям сустава и жевательной мускулатуры;
- нарушения артикуляции.
При лечении неправильного срастания кости обычно используются хирургические методы. Только в тех случаях, если пациент отказывается от операции, проводится ортопедическая либо аппаратно-хирургическая терапия.
Перелом нижней челюсти: лечение, симптомы
С переломом нижней челюсти может столкнуться абсолютно любой человек на протяжении всей жизни. Неогнестрельные переломы достаточно распространенный вид повреждений, который характеризуется нарушением целостности кости лицевой части скелета.
В зону повышенного риска попадают мужчины в возрасте от 20 до 40 лет, так как наиболее часто перелом челюсти возникает вследствие решения конфликтных ситуаций с применением физической силы, или в случаях с дорожно-транспортными происшествиями. Чтобы предотвратить возможные осложнения дополнительными инфекциями и избежать серьезных последствий, нужно немедленно обратиться за помощью квалифицированных врачей.

Причины
Получить это повреждение можно в случае воздействия каких-либо травматических факторов, сила действия которых значительно превышает уровень прочности кости.
Наиболее частые причины таких травм:
- падения;
- удары;
- ДТП;
- несчастные случаи при занятиях спортом.
Последствия и лечение могут значительно различаться. Правильный курс лечения назначается в зависимости от степени тяжести перелома нижней челюсти, классификации повреждения, индивидуальных физиологических особенностей и причины, по которой человек получил такое повреждение.
Классификация травмы
В зависимости от локализации, классификация переломов нижней челюсти имеет 2 группы:
- Повреждение тела — в большинстве случаев это открытый перелом, которому сопутствуют разрыв слизистой оболочки и обильное кровотечение. Эта группа также делиться на такие виды:
- срединный — это когда линия повреждения находится между резцами, находящимися спереди;
- ментальный — когда повреждение находится между клыком и премоляром, а также может быть посреди премоляров;
- боковой — травма располагается в районе моляров;
- ангулярный перелом нижней челюсти — располагается в области угла.
- Повреждение ветви — эта группа характеризуется повреждением ветви челюсти и ее мыщелковых отростков. В таком случае разлом может быть как параллельным, так и перпендикулярным к оси кости. Перелом мыщелкового отростка может локализоваться у основания шейки, либо головки.

Разновидности по количеству:
- одиночный;
- двойной перелом;
- двухсторонний;
- односторонний;
- множественный.
Наиболее часто встречаются односторонний и двусторонний перелом нижней челюсти.
По направлению щели:
- продольный;
- поперечный;
- косой;
- зигзагообразный;
- Т-образный;
- мелкооскольчатый;
- крупнооскольчатый.
Так же это повреждение можно разделить на такие типы: линейный, оскольчатый, комбинированный, открытый и закрытый переломы. При линейном типе наблюдается только одна линия. В случае оскольчатого, сломанная кость делится на фрагменты, которые пересекаются между собой, при этом угол пересечения может быть совершенно разным. Различают оскольчатый перелом нижней челюсти со смещением и без смещения фрагментов кости.
Независимо от вида повреждения челюсти, лечение обязательно должно быть своевременным и квалифицированным, под наблюдением сотрудников медицинского учреждения.
Поэтому чтобы снизить вероятность осложнений и возможных последствий, пострадавшему необходима немедленная первая помощь и госпитализация на территорию стационара для дальнейшего диагностирования и лечения.
Механизм травмы
Также стоит рассмотреть схему механизмов перелома:
- Прямой— случается посредством перегиба середины челюсти;
- Двойной прямой — происходит при перегибе тела и отростка мыщелка;
- Непрямой — возникает по причине перегиба подбородка;
- Двусторонний— фактором становится перегиб в углу и подбородке;
- Двусторонний непрямой — когда наблюдается перегиб в области отростка;
- Травма ветви по причине сдвига кости челюсти;
- Травма ветви посредством сжатия;
- Перелом верхнего отростка по причине отрыва.
Симптомы
При переломе нижней челюсти человек может жаловаться на острые болевые ощущения и припухлость в травмированной области. Человек не может полноценно говорить или жевать. Если при травме были повреждены кровеносные сосуды, образуется обильное кровотечение. В случаях, когда это боковой линейный тип, то лицо человека становится ассиметричной формы. Этой травме может сопутствовать повреждение нижнелуночкового нерва, в ходе чего наступает онемение ментальной зоны и нижней губы. Также посредством возникновения гематомы можно наблюдать изменение цвета кожи.

В случае открытого перелома, симптомы ярко выраженные. Это разрывы мягких тканей и обнажения фрагментов кости. В таком случае нижняя челюсть имеет нарушенную артикуляцию, и возникает подвижность зубов в поврежденном участке второй или третьей степени. Нередко можно наблюдать вывихи зубов. Лечение перелома челюсти должно быть немедленным, поэтому если признаки указывают на открытый, или закрытый перелом, необходимо в скором времени обратиться в больницу.
Диагностика
Повреждение нижней челюсти диагностируется только после тщательного осмотра доктором внешних признаков, локализации повреждения и рентгенографии. В ходе осмотра доктор тщательного осматривает поврежденную область: наличие отечности мягких тканей, цвет и целостность кожного покрова. Определяется отклонение срединной линии. При пальпации обнаруживаются западения костей и другие деформации челюсти.
В случае, когда линия перелома проходит в участке угла и ветви, легкое давление в область подбородка вызывает острую боль в травмированном участке. Когда у человека ментальный перелом, то при двустороннем надавливании боль локализуется во фронтальных зонах.

Чтобы точно локализировать повреждение, выполняется диагностическое тестирование, при котором специальный шпатель устанавливается на жевательные поверхности моляров расположенных в нижней челюсти. При легком постукивании по шпателю, болевые ощущения у пациента возникают именно на линии перелома.
Переломы мыщелкового отростка нижней челюсти диагностируются при помощи пальпации кожного покрова спереди козелка. Чтобы определить траекторию движения головки сустава применяется проба, в ходе которой доктор в слуховые проходы пациента ставит пальцы, в это время больной должен попытаться выполнить движения в вертикальной и трансверзальной плоскости. Если у пострадавшего перелом в области уха, движение суставной головки не наблюдается.
Точное заключение выводится только после изучение рентгеновских снимков.
Обычно делается передняя и боковая рентгенография. Когда есть подозрение что это ментальный вид, выполняется прицельная рентгенография. На снимках отчетливо видно нарушения целостности кости. Они показаны как тонкие полосы просветлений в костной ткани. В дальнейшем, после тщательного осмотра стоматологом и хирургом, пациенту назначается индивидуальное лечение перелома нижней челюсти. При открытом типе со смещением пострадавшему нужна операция.
Лечение
Если у человека сломана челюсть, он может разговаривать и выполнять какие-либо движения ртом, в том числе и кушать. Все это приводит к сильным болевым ощущениям. Такую травму необходимо начать лечить в самые короткие сроки, чтобы в дальнейшем избежать негативных последствий.
Лечение переломов челюсти начинается с обработки травмированной области антисептическими препаратами, обезболивания повреждения. Если это оскольчатый перелом, то выполняется репозиция и фиксация частей кости, при этом края костных осколков сглаживаются, а интерпозиция поврежденных тканей между фрагментами ликвидируется. Для предотвращения возникновения вторичных инфекций, разрыв слизистой оболочки зашивается. Также удаляются зубы, которые располагаются непосредственно на линии повреждения.

В дальнейшем травмированная челюсть подлежит иммобилизации. С этой челюстью верхняя и нижняя челюсти смыкаются в один блок, который фиксирует бинтовая повязка. Если наблюдаются линейные и ангулярные переломы без смещения, иммобилизация проводиться при помощи двухчелюстных проволочных шин.
В случаях с мыщелковыми и ангулярными типами, ручная репозиция костных фрагментов имеет низкую эффективность. Тогда необходимо проводить обязательное хирургическое вмешательство. В ходе операции применяются такие техники как костный шов, установка мини-пластин или полиамидной нити.
Когда используется костный шов, мягкие ткани разрезаются, после чего скелетируют кость с обеих сторон. Мелкие осколки при этом подлежат ликвидации, а края сглаживаются. С обеих сторон линии перелома осуществляются отверстия, через которые в дальнейшем будет фиксироваться проволока. Чтобы достичь максимально эффективного обездвиживания челюсти после операции, используется не повязка, а назубные шины.
Для косых или оскольчатых повреждений используются мини-пластины. В таком случае со щечной стороны выполняется разрез и проводится обработка перелома. В процессе по обеим сторонам линии травмы выполняются отверстия, к которым шурупами необходимо прикрепить пластинку, после чего укладывают слизисто-надкостничный лоскут и зашивают поврежденную область. Для фиксации может быть использована как повязка, так и специальные шины. С целью предотвращения дальнейшего посттравматического остеомиелита, больному назначаются анибактериальные медицинские препараты.
Насколько эффективным будет лечение, зависит в первую очередь от своевременного обращения за помощью медицинских сотрудников, а так же характера травмы и возможных осложнений. В течение первых 20 дней после репозиции костей образуется первичная костная мозоль, а вторичная спустя 2 месяца.
Переломы нижней челюсти | Особенности симптоматологии переломов челюстей
Локализация переломов нижней челюсти весьма разнообразна, но имеет определенные закономерности, обусловленные анатомическими и структурными особенностями как челюсти в целом, так и отдельных костных участков.
На нижней челюсти различают следующие наиболее типичные виды переломов: центральный, или срединный, — по средней линии между резцами; ментальный (боковой) перелом — в средней трети тела челюсти; перелом в области угла челюсти; перелом в области шейки суставного отростка (цервикальный).
Наиболее часто встречается ментальный перелом. За ним по частоте следуют переломы в области угла челюсти, срединные переломы и, наконец, переломы шеек суставных отростков. Переломы венечного отростка и продольные переломы ветви встречаются сравнительно редко (рис. 86).
Рис. 86. Перелом венечного отростка нижней челюсти.
Переломы челюстей возникают на участках кости, наиболее слабых в структурном отношении и оказывающих наименьшее сопротивление насилию. Исследование нижней челюсти показывает наличие в ней массивных костных участков, чередующихся со сравнительно слабыми по своей структуре и менее устойчивыми отделами кости. В центральной части челюсти имеются костные выступы — передняя и задняя подбородочные ости (Spina mentalis anterior et posterior), резко утолщающие этот участок кости. Поэтому строго по средней линии перелом проходит сравнительно редко. Если линия перелома располагается между центральными резцами, то вертикальная линия перелома обычно обходит костный массив подбородочных остей и ближе к краю челюсти принимает косое направление.
Задние отделы тела челюсти в области второго и третьего больших коренных зубов благодаря наличию на этих участках утолщения кости в виде наружной косой линии и внутреннего костного гребня представляют также массивный участок кости, обладающий большей сопротивляемостью. Поэтому в области этих зубов переломы нижней челюсти встречаются сравнительно редко.
Более слабыми по строению и поэтому наиболее часто подверженными перелому являются отделы тела челюсти на протяжении от второго резца или клыка до первого — второго моляра. Слабой сопротивляемостью обладает также угол нижней челюсти, представляющей собой сравнительно тонкую плоскую костную пластинку, а также шейка суставного отростка нижней челюсти. В этих участках кости переломы встречаются довольно часто, причем линии переломов проходят типично.
Смещение отломков при переломах челюсти подчинено определенным закономерностям в зависимости от ряда факторов. Смещаются отломки под влиянием трех действующих сил: направления силы удара, тяги мышц, силы тяжести. В этом отношении нижняя челюсть отличается от верхней. Нижняя челюсть представляет собой подвижную кость, связанную двумя суставами с основанием черепа; она фиксирована в определенном положении мышечным аппаратом, состоящим из нескольких групп жевательных мышц, которые обусловливают движение нижней челюсти и определяют диапазон и направление этого движения. Основные виды движения нижней челюсти по вертикали — вверх и вниз. Кроме того, челюсть в меньшей степени перемещается и по горизонтали — вперед, кзади и в стороны.
При переломах нижней челюсти на смещение отломков влияют не столько действие силы тяжести и направление силы удара, сколько взаимодействие и характер тяги той или иной группы жевательных мышц, в сфере действия которых находится отломок челюсти.
Различают две группы жевательных мышц: собственно жевательные и вспомогательные мышцы. Группа собственно жевательных мышц состоит из четырех пар, причем две пары расположены на наружной поверхности челюсти, а две пары — на внутренней стороне (рис. 87).
Рис. 87. Мышцы, обусловливающие смещение отломков нижней челюсти.
1. Жевательная мышца (m. masseter). Участки прикрепления: верхний — скуловая дуга и челюстной бугор верхней челюсти; нижний — угол нижней челюсти с наружной стороны.
2. Височная мышца (m. temporalis). Участки прикрепления: верхний — чешуйчатая часть височной кости; нижний — венечный отросток восходящей ветви нижней челюсти.
3. Медиальная крыловидная мышца (m. pterygoideus medialis). Участки прикрепления: верхний — крыловидная ямка крыловидного отростка основной кости; нижний — внутренняя поверхность угла нижней челюсти.
4. Латеральная крыловидная мышца (m. pterygoideus lateralis). Участки прикрепления: медиальный — наружная пластинка крыловидного отростка основной кости; латеральный — шейка суставного отростка нижней челюсти.
Эти мышцы обусловливают движение челюсти вверх, т. е. поднимают нижнюю челюсть. Латеральная крыловидная мышца, кроме того, способствует выдвижению челюсти вперед при одновременном двустороннем действии. Медиальная и латеральная крыловидные мышцы осуществляют боковые движения челюсти, при одностороннем сокращении мышц челюсть перемещается в противоположную сторону. Функцию опускания челюсти выполняет вспомогательная группа жевательных мышц.
1. Двубрюшная мышца (m. digastricus), а именно ее переднее брюшко, прикрепляющееся одним концом (круглым сухожилием, связывающим переднее брюшко с задним брюшком двубрюшной мышцы) к подъязычной КОСТИ, а другим концом (верхним) — к внутренней поверхности подбородочного отдела нижней челюсти (spina mentalis pesterior).
2. Челюстно-подъязычная мышца (m. mylohyoideus S. diaphragmoaris) начинается от тела подъязычной кости и широким краем прикрепляется к внутренней поверхности нижней челюсти на всем протяжении ее тела по ходу linea mylohyoidea, образуя по средней линии соединительнотканный шов.
3. Подбородочно-подъязычная мышца (m. geniohyoideus)—короткая мышца, расположенная над челюстно-подъязычной мышцей. Одним концом она прикрепляется к передней поверхности тела подъязычной кости, а другим — к внутренней поверхности подбородочной части челюсти (к внутренней подбородочной ости).
При фиксированной подъязычной кости эта группа мышц при своем сокращении смещает нижнюю челюсть вниз. Таким образом, все вспомогательные жевательные мышцы расположены в срединном (центральном) отделе нижней челюсти, тогда как группа собственно жевательных мышц располагается в области угла и восходящей ветви нижней челюсти. Это обстоятельство играет существенную роль в механизме и характере смещения фрагментов нижней челюсти при ее переломах.
Анализ изложенных данных об анатомии и функции мышечного аппарата нижней челюсти дают возможность более точно определить характер и вид смещения в каждом отдельном случае перелома нижней челюсти в зависимости от направления и взаимодействия тяги мышц в области каждого отломка.
При центральном переломе по средней линии (между центральными резцами) нижняя челюсть разделяется на два одинаковых отломка. Равномерное расположение мышц и направление тяги при этом переломе обусловливают равновесие действия мышц, и смещения отломков почти не наблюдается. Поэтому наличие центрального перелома устанавливают на основании подвижности отломков по линии перелома и некоторого расхождения отломков в горизонтальном направлении с образованием диастемы (промежутка) между зубами по линии перелома.
При ментальном (боковом) переломе челюсть разделяется на два неравномерных отломка: длинный и короткий.
При этом виде перелома длинный отломок находится под односторонним действием группы мышц, поднимающих челюсть, и двусторонним действием мышц (правой и левой стороны), опускающих челюсть. Короткий отломок теряет связь с центральной группой мышц, опускающих челюсть, и под действием тяги собственно жевательных мышц одной стороны смещается вверх и внутрь. Таким образом, при ментальном переломе смещение отломков происходит по вертикали, причем короткий отломок оттягивается вверх, а длинный — вниз (рис. 88). Наряду со смещением длинного отломка по вертикали, т. е. вниз, происходит смещение его и по горизонтали, т. е. в сторону перелома (боковое смещение), под влиянием одностороннего сокращения крыловидных мышц здоровой стороны и отсутствия уравновешивающего действия одноименной мышцы другой стороны (рис. 89). Такое же смещение внутрь наряду со смещением кверху испытывает короткий отломок под влиянием односторонней тяги латеральной крыловидной мышцы.
Рис. 88. Типичное смещение отломков при ментальном переломе нижней челюсти.
Рис. 89. Типичное смещение длинного отломка вниз и в сторону перелома при ментальном переломе нижней челюсти.
При переломе в области угла нижней челюсти (ангулярный перелом) ветвь теряет связь с телом челюсти. Однако заметно выраженного смещения может и не наступить, так как оба отломка удерживаются широкими нижними концами жевательной и медиальной крыловидной мышцы. Если линия перелома проходит впереди или позади места прикрепления указанных выше мышц (передне- и заднеангулярный перелом) или имеется травматический разрыв мышц на участке их прикрепления к нижней челюсти, смещение происходит по типу ментального перелома в вертикальной плоскости, причем ветвь как короткий отломок будет подтянута вверх, а дуга челюсти сместится вниз.
В случае одностороннего перелома шейки суставного отростка ветвь на стороне перелома под влиянием действия тяги височной мышцы подтягивается вверх и отчасти кзади, вся дуга челюсти отклоняется в сторону перелома (боковое смещение по горизонтали). При двустороннем переломе шеек суставных отростков задние отделы челюстной дуги, потерявшей полностью свою опору в суставных ямках, перемещаются с обеих сторон вверх под действием тяги собственно жевательных мышц (височной и жевательной). Вспомогательная группа мышц, расположенная центрально в подбородочной области, оттягивает подбородочный отдел челюсти вниз. Таким образом, происходит смещение челюсти вокруг поперечной оси с образованием «открытого прикуса» (рис. 90).
Рис. 90. Типичное смещение нижней челюсти при двустороннем переломе шеек суставных отростков (открытый прикус, вид сбоку).
Рис. 91. Двойной подбородочный перелом с типичным смещением отломка вниз.
Перелом в области венечного отростка не приводит к каким либо заметным изменениям в положении челюсти. Челюсть в этом случае сохраняет связь почти со всеми группами мышц, как собственно жевательных (не считая височной), так и вспомогательных; только отломок венечного отростка оттягивается кверху тягой височной мышцы.
При двустороннем переломе, имеющем часто симметричную локализацию на типичных участках челюсти в области клыков или премоляров, центральный отломок, остающийся в анатомической связи исключительно со вспомогательными мышцами и мышцами языка, смещается вниз и кзади к подъязычной кости и корню языка.
В этих случаях может возникнуть угрожающее жизни состояние из-за западения языка и возможности асфиксии (рис. 91).
Итак, смещение отломков происходит в трех основных направлениях: а) в виде расхождения отломков, б) в виде вертикального смещения отломков в сагиттальной плоскости и в) в виде бокового смещения в сторону перелома (по горизонтали).
При наличии отклонений от типичных переломов челюсти характер смещения продолжает оставаться подчиненным закономерностям, обусловленным в основном направлением действия мышечной тяги в каждом отдельном случае.
С этими основными формами смещения нередко сочетаются и другие виды отклонения отломков внутрь, вперед, кзади, но они мало изменяют типовое смещение. В связи с этим методы фиксации отломков при переломах нижней челюсти не имеют однообразного характера, а зависят от характера смещения отломков в каждом отдельном случае.
Открытый ангулярный перелом нижней челюсти справа (стр. 1 из 3)
Министерство образования и науки РФ
Пензенский Государственный университет
Медицинский институт
Кафедра «Хирургия»
Курс «Стоматология»
Заведующий кафедрой: д.м.н., проф.
—————————
Преподаватель: к.м.н., доцент
————————–
Курсовая работа
Академическая история болезни
Куратор: студентка IV курса
——————
——————–
Пенза
2007год
Паспортная часть
ФИО: …
Возраст: 11.11.1980г.р. (26 лет)
Профессия: безработный
Место жительства: …
Дата поступления: 14.03.2007, 1340
Направлен: Вадинская ЦРБ
Диагноз направившего учреждения: Открытый ангулярный перелом нижней челюсти справа
Клинический диагноз: Открытый ангулярный перелом нижней челюсти справа
Жалобы
Больной предъявляет жалобы на тупую интенсивную постоянную локализованную боль, усиливающуюся при движении нижней челюсти, и отек в области нижней челюсти справа, изменение прикуса, затруднение открывания рта, разговора и приема пищи, периодическую болезненность слизистой оболочки ротовой полости, незначительное онемение нижней губы.
Anamnesismorbi
Болен с 10 марта 2007г., когда, находясь в состоянии алкогольного опьянения, упал и ударился лицом о крыльцо своего дома. Сознание не терял. Тошноту, головокружение, рвоту, кровотечение из носа, ушей отрицает.
В течение 3 суток за специализированной медицинской помощью не обращался Состояние пациента ухудшилось: интенсивность боли и отек нарастали.
13 марта 2007 г. обратился к хирургу в Вадинскую ЦРБ, где на основании жалоб (постоянная интенсивная боль и отек в области нижней челюсти справа, затруднение открывания рта и приема пищи), данных осмотра (нарушение симметрии лица за счет отека мягких тканей щечной и подчелюстной областей справа, открывание рта на 2 см.), пальпации (пальпация болезненна, определяется патологическая подвижность нижней челюсти справа между 47,48) и рентгенологического исследования (на рентгенограмме – ангулярный перелом нижней челюсти справа) был поставлен диагноз открытый ангулярный перелом нижней челюсти справа.
Для лечения был направлен в отделение челюстно–лицевой хирургии ОКБ им. Бурденко. 14 марта 2007 года был госпитализирован в отделение челюстно–лицевой хирургии ОКБ им. Бурденко для проведения стационарного лечения.
Anamnesisvitae
Родился в Вадинском районе, с.Рахмановка в полной семье. Рос и развивался соответственно полу и возрасту. В 1998 году окончил школу. Учился в железнодорожном техникуме. Служил в армии.
Не женат. Детей не имеет.
Не работает.
Проживает с родителями. Жилищные и санитарно-гигиенические условия удовлетворительные. Питание регулярное.
Вредные привычки: курит с 17 лет по 10 сигарет в день, употребляет спиртные напитки.
Из перенесенных заболеваний: ОРВИ, перелом правой руки в 1986 году.
Эпидемиологический анамнез: ВИЧ, вирусный гепатит, туберкулез, венерические заболевания, брюшной и сыпной тифы отрицает. За последние 6 месяцев за пределы района не выезжал. Контакта с инфекционными больными не было.
Аллергические реакции на лекарственные препараты и пищевые продукты не отмечает.
Наследственность: наследственной предрасположенности к заболеваниям не отмечается.
Эмоционально-нервно-психический анамнез: тяжелым психоэмоциональным переживаниям не подвергалась.
Гемотрансфузии по словам больного производились.
Status praesens objectivus
Общийосмотр.
Общее состояние относительно удовлетворительное. Положение больного активное. Сознание ясное.
Кожа, слизистые оболочки обычной окраски, чистые, умеренно влажные. Ногти овальной формы, бледно-розового цвета, деформация ногтевых пластин отсутствует.
Периферические лимфатические узлы не увеличены, безболезненны, мягкой эластичной консистенции.
Опорно-двигательный аппарат без особенностей.
Дыхательная система.
Осмотр: жалоб нет, дыхание носовое свободное, герпетических высыпаний на лице не наблюдается, голос звонкий четкий. Грудная клетка нормостенична, симметрична. Тип дыхания смешанный, дыхание симметричное, дыхательные движения ритмичны. Дыхание практически бесшумное, средней глубины, с частотой 18 в минуту.
При пальпации грудная клетка безболезненна, эластичная. Голосовое дрожание не изменено, определяется с одинаковой силой в симметричных участках поверхности грудной клетки.
При сравнительной перкуссии легких патологических изменений не выявлено. Перкуторный звук в симметричных участках одинаковый, ясный легочный.
Топографическая перкуссия легких.
При аускультации выслушивается нормальный везикулярный шум.
Сердечно-сосудистая система.
Осмотр: жалоб нет, цианоз, отеки, набухания вен не наблюдаются. Пульс-80 ударов в минуту, ритмичный. АД – 130 и 80 мм.рт.ст. Эпигастральная пульсация не выражена.
Перкуторное определение границ относительной тупости сердца.
Перкуторное определение границ абсолютной тупости сердца.
При аускультации выслушиваются I и II тоны сердца нормальной громкости, без расщеплений и шумов.
Пищеварительная система.
Больной предъявляет жалобы на затруднение приеме пищи.
Осмотр: форма живота без изменений, подкожные вены не выделяются, грыж белой линии и пупочного кольца не обнаружено, брюшная стенка участвует в дыхании.
При перкуссии живота жидкости в брюшной полости не обнаружено.
Перкуторное определение границ печени по методу В.П. Образцову.
Пальпаторно живот мягкий, безболезненный, печень и селезенка не пальпируются.
Перистальтика желудочно-кишечного тракта умеренная.
Нервная система.
Обоняние, вкус: не изменены.
Органы зрения: подвижность глазных яблок нормальная, косоглазия нет; величина зрачков 3 мм., форма округлая, реакция зрачков на свет, аккомодацию и конвергенцию положительная.
Слух и вестибулярный аппарат: функции не нарушены.
Мимическая мускулатура развита удовлетворительно, параличей не отмечается.
Акт глотания и движения языка болезненны. Речь плавная, разборчивая, без расстройств.
Координация движений не нарушена. Гиперкинезы отсутствуют. Дрожаний нет. Поверхностная и глубокая чувствительность в норме.
Менингеальных симптомов не выявлено.
Эндокринная система.
Признаков патологического ожирения не выявлено.
Щитовидная железа не увеличена, мягкой консистенции на ощупь, безболезненная. Вторичные половые признаки выражены соответственно полу и возрасту.
Прочие расстройства со стороны эндокринной системы не наблюдаются.
Мочеполовая система.
Осмотр: поясничная и надлобковые области внешне не изменены.
Симптом поколачивания отрицательный с обеих сторон.
Мочеиспускание свободное, безболезненное.
Хирургический статус
Жалобы на тупую интенсивную постоянную локализованную боль, усиливающуюся при движении нижней челюсти, и отек в области нижней челюсти справа, изменение прикуса, затруднение открывания рта, разговора и приема пищи, периодическую болезненность слизистой оболочки ротовой полости.
Осмотр: симметрия лица нарушена за счет отека мягких тканей щечной и подчелюстной областей справа, имеется гиперемия. Прикус изменен (смещение большего отломка справа, ротация кнаружи). Движения головы не ограничены. При пальпаторном исследовании определяется припухлость плотной консистенции, болезненность и патологическая подвижность нижней челюсти справа между 47, 48. Пальпация в точках Вале безболезненна, отмечается незначительное онемение нижней губы.
Перелом нижней челюсти: диагностика и методы лечения

Чаще ломается mandibula у молодых мужчин
В статье рассказывается о причинах, приводящих к перелому нижней челюсти (mandibula). Описаны симптомы и виды патологии, диагностические и лечебные мероприятия.
Эта травма, характерна для детей и молодых мужчин. В структуре травм лица это повреждение встречается наиболее часто. Подавляющее их большинство являются комбинированными.
Содержание статьи
Особенности строения анатомической области
У взрослого человека mandibula является непарной костью, одной из самых массивных в черепе.
Ее структурные компоненты:
- тело кости;
- альвеолярный отросток;
- две ветви.
На теле кости имеются места для прикрепления подбородочных и жевательных мышц. Также здесь проходит костный канал, содержащий сосуды и нервы. В альвеолярном отростке находится 16 зубных лунок.
Ветви отходят от тела челюсти и разделяются на два отростка каждая – венечный и мыщелковый. Венечные отростки служат местом для прикрепления височных мышц, а мыщелковые входят в состав височно-нижнечелюстного сустава. Это единственная кость черепа, обладающая подвижностью.
Кость имеет контрфорсы – линии с наибольшей прочностью. Между ними располагаются более слабые участки. Кровоснабжение осуществляется ветвями нижнечелюстной артерии. Иннервация происходит за счет одной из ветви тройничного нерва.

Основные участки, где происходит перелом
Причины повреждения
Этиология и патогенез переломов данной кости связаны с воздействием с приложением силы высокой энергоемкости. Кость эта достаточно прочная, поэтому переломы ее при незначительных ударах происходят редко.
Механизмы перелома реализуются в следующих ситуациях:
- удар в подбородок тяжелым предметом;
- падение тяжестей на нижнюю часть лица;
- удар подбородком при падении с высоты;
- дорожные травмы;
- огнестрельные ранения.
Перелом кости происходит в местах с наименьшей прочностью, в области ветвей, височных и мыщелковых отростков. Реже вывихи и переломы происходят вследствие патологического состояния костной ткани – при остеомиелитах, остеопорозе, онкологических поражениях.
Перелом у детей возникает по тем же причинам, что и у взрослых. Однако в детском возрасте связочный аппарат более эластичен, а костная ткань более гибкая. Поэтому для формирования перелома требуется очень значительная сила удара.

Для перелома у ребенка нужно значительное повреждение
Классификация повреждений
Классификация в основном построена на локализации повреждения.
В связи с этим выделяют две большие группы:
- Переломы тела кости. Чаще они бывают открытыми, с выраженным повреждением мягких тканей и кожи. Здесь также выделяют несколько видов переломов.
- Переломы челюстных ветвей. Может встречаться как открытый, так и закрытый перелом. В эту группу входит несколько разновидностей переломов.
Все эти переломы обладают и другими характеристиками:
- по характеру перелома выделяют линейный и оскольчатый;
- односторонний и двухсторонний;
- одиночный или двойной;
- изолированный или сочетающийся с повреждением других костей черепа;
- со смещением или без;
- вертикальный, горизонтальный или косой;
- неполный или полный.
Разновидностей повреждения достаточно много. В большей степени характер травмы будет зависеть от обстоятельств, при которых она произошла.
Травма без смещения наблюдается реже, потому что к этой кости прикрепляется большое количество мышц, и за счет их тяги происходит уход отломка кости в сторону.
Симптомы травмы
Выделяют общие симптомы и локальные, зависящие от конкретного вида повреждения.
Жалобы:
- резкая боль в месте повреждения;
- быстро нарастающие отек и гематома;
- усиление болей при разговоре, приеме пищи.
Далее клиника различается в зависимости от вида перелома.
Таблица №1. Признаки разных типов перелома:
| Анатомическая область, пострадавшая при переломе | Описание | Как выглядит |
| Суставной отросток | Наиболее часто линия перелома проходит через основание этого отростка. Отломки разъединяются вследствие мышечной тяги. Перелом мыщелкового отростка со смещением бывает чаще всего при двустороннем повреждении. |  Суставной отросток ломается в области головки |
| Альвеолярный отросток | Ломается обычно в вертикальном направлении. При этом происходит разрушение зубных лунок и потеря зубов. |  При переломе в области альвеолярного отростка происходит выпадение зубов |
| Венечный отросток | Линия перелома может проходить как продольно, так и поперечно. Смещение отломков обычно незначительное, линия прикуса не изменяется. Перелом ветви mandibula практически не нарушает ее функцию. |  При переломе венечного отростка функция челюсти практически не нарушается |
| Угол челюсти | Линия перелома идет в области третьего коренного зуба. При этом образуется два неодинаковых по размеру отломка. Меньший по размеру отломок разворачивается поперек челюсти. |  Ангулярный перелом |
| Основание | Образуется два отломка – большой и маленький. Меньший поднимается вверх, а больший опускается вниз. Нередко в этом случае повреждается канал для нервов и сосудов, что сопровождается потерей чувствительности и кровотечением. |  Перелом основания челюсти может происходить в разных местах |
| Подбородочный отдел | Линия перелома идет вертикально между передними резцами – челюсть раскалывается пополам. Отломки могут смещаться по направлению друг к другу. Если какой-то отломок больше, он смещается вниз относительно другого. |  Подбородочный отдел чаще всего ломается по срединной линии |
Все эти виды травмы различаются по своей локализации. Первые три относятся к группе переломов ветвей кости, последние три – к группе повреждений тела кости. Степень вреда здоровью определяется повреждением кровеносных сосудов, нервов, органов шеи.
При открытом переломе наблюдается повреждение мягких тканей и кожных покровов, кровотечение разной степени выраженности. Перелом в подбородочном отделе, который встречается достаточно часто, может привести к повреждению гортани и трахеи.
Перелом в области суставного отростка сочетается с повреждением височной кости и среднего уха. Неогнестрельные переломы проявляются гораздо легче, чем огнестрельные повреждения. Лечение их занимает меньшее время.
Основные осложнения при любом виде данной травмы – это повреждение нервов и сосудов. Вследствие этого развиваются кровотечение и нарушение чувствительности. Из-за кровотечения у пациента формируется острая железодефицитная анемия.
Методы диагностики
Диагностика складывается из нескольких этапов:
- осмотр пациента на месте происшествия;
- осмотр в лечебном учреждении;
- инструментальные методы исследования (фото).

Диагноз перелома подтверждается рентгенологически
При первичном осмотре можно выявить, открытый или закрытый перелом, а также предположить наличие повреждения других костей. Все остальные характеристики травмы можно определить только с помощью рентгеновского снимка.
Рентген нужно проводить в трех проекциях. Это позволяет максимально точно оценить степень повреждения кости и выявить сочетанные переломы. При необходимости перелом тела mandibula или ее ветвей можно диагностировать с помощью компьютерной томографии.
Дифференциальная диагностика перелома mandibula в большинстве случаев не представляет трудностей. Закрытые переломы нужно дифференцировать с трещиной или ушибом челюсти.
Лечебные мероприятия
Лечение складывается из нескольких этапов. Сразу на месте происшествия пострадавшему оказывают первую помощь с использованием подручных средств.
Затем оказание помощи продолжается во время транспортировки. Основное лечение оказывают в травматологическом стационаре. После выписки пациенту дают рекомендации по реабилитации. Принципы лечения одинаковы для всех видов повреждения.
Первая помощь
Сразу после получения травмы пострадавшего нужно осмотреть и по возможности остановить кровотечение. Ни в коем случае нельзя делать каких-либо попыток самостоятельно вправить отломки. При наличии подручных средств допускается провести временную иммобилизацию челюсти, наложить стерильную повязку. Одновременно с проведением этих мероприятий нужно вызывать Скорую помощь.
Специалисты Скорой помощи также проводят лечение во время транспортировки. Иммобилизация осуществляется специальными подковообразными шинами. Поверх накладывается стерильная пращевидная повязка, чтобы предотвратить инфицирование раны.
Как транспортировать пострадавшего? Транспортировка осуществляется в положении сидя – чтобы предотвратить затекание крови в дыхательные пути.

Транспортная иммобилизация осуществляется пращевидной повязкой
Основное лечение
Как лечат перелом в условиях стационара? Лечение начинается с обеспечения окончательной иммобилизации челюсти.
Для этого используют два метода:
- наложение шины;
- хирургическая иммобилизация.
Шинирование, или ортопедическое лечение применяется наиболее часто, используются при этом разные конструкции:
- Назубные шины из проволоки – наиболее доступные и простые в изготовлении. Моделируется шина под форму челюсти с учетом типа перелома. На односторонний перелом накладывается шина в виде скобы. При переломах со смещением используют шину с П-образной распоркой.
- Двучелюстные шины с резиновой тягой используются при двойных переломах с образованием нескольких отломков. Две шины накладывают на верхнюю и нижнюю челюсть, между ними растягивают резиновые кольца.
Хирургическое лечени включает использование внеротовых и костных фиксаторов.
Таблица №2. Виды хирургической иммобилизации челюсти:
| Вид фиксации | Инструкция по использованию | Как выглядит |
| Внеротовые аппараты | На костные отломки через кожи накладывают зажимы. Затем их скрепляют между собой шарнирами. Используется такая фиксация, когда имеется дефект кости в области перелома, что может привести к деформации прикуса. |  Внеротовая фиксация сломанной челюсти |
| Внутрикостный остеосинтез | Проводится с помощью металлических винтов, которые помещают внутрь кости. Таким способом лечат перелом головки mandibula или ее ветви. |  Через тело кости проводят металлические винты |
| Накостный остеосинтез | Осуществляется с помощью металлических пластин, наносимых на отломки. Небольшие отломки можно скреплять скобами. |  Наружный остеосинтез осуществляется металлическими пластинами |
Если проведение операции по каким-либо причинам невозможно, используют клеевой способ остеосинтеза. Также можно использовать гомопластический способ, когда отломки соединяют с помощью участка кости, взятого из таза или лопатки пострадавшего.
Сколько срастается перелом mandibula? Сроки заживления зависят от нескольких факторов:
- вид и характер повреждения;
- обстоятельства травмы и наличие осложнений;
- индивидуальные особенности человека, наличие сопутствующей патологии.
В среднем простой одинарный перелом срастается в течение 2-3 недель. Лечение неогнестрельных переломов занимает меньшее время, чем при пулевом ранении.
Восстановительный период
Реабилитация после перелома челюсти является обязательным компонентом лечения. Она включает в себя использование физиотерапевтических методик, лечебной гимнастики, медикаментозных препаратов.
Такое лечение предотвращает многие последствия травмы:
- Среди физиопроцедур наиболее активно используются магнитотерапия, ультрафиолетовое облучение, электрофорез. Процедуры способствуют улучшению кровообращения, уменьшению болевых ощущений, спадению отека. Начинать их рекомендуется с первых же дней после травмы.
- Лечебная гимнастика начинается на второй неделе после травмы, когда образуется костная мозоль. Специалист по ЛФК объясняет пациенту, как правильно выполнять упражнения. Гимнастика является профилактикой контрактур челюсти.
- Лекарственные препараты назначаются для уменьшения болевых ощущений, ускорения образования костной мозоли. С этой целью используются анальгетики, НПВС, препараты кальция. Так как принимать их нужно длительное время, после выписки из стационара рекомендуется приобрести эти препараты самостоятельно в аптеке. Цена на них относительно небольшая.
Продолжительность реабилитационного лечения составляет около месяца, после этого трудоспособность человека полностью восстанавливается. Перелом нижней челюсти может оставить косметические дефекты, поэтому человеку рекомендуют впоследствии сделать пластические операции.
Открытый перелом челюсти: что такое, со смещением
Во время травмы происходит разрушение целостной костной структуры лицевого аппарата. Данное повреждение чревато различными последствиями, например, смещением зубов. Но самой страшной формой патологии является открытый перелом челюсти, ведь осколки кости могут разорвать вены, повредить дыхательные пути, впиться в основание мозга.
Открытый ангулярный перелом нижней челюсти

Ангулярным называют разлом в угловой зоне нижнечелюстной структуры. Эта зона относится к уязвимым участкам костного аппарата, поэтому линия разлома при травмах нередко проходит именно здесь. Опасность повреждения заключается в близости с лицевой артерией, поэтому такие травмы в открытой форме характеризуются повышенным кровотечением и разрастанием гематомы.
Осколки кости нередко пробивают пролегающий рядом троичный нерв. Из-за этого человек может потерять чувствительность языка, щек, зубных нервов. Также через рану в организм может проникнуть инфекция, развиться воспалительный процесс с нагноением и отмирание тканей.
Открытый перелом нижней челюсти со смещением

Такие травмы чаще всего происходят в нижнечелюстной области. Если при обычной травме кости остаются на своих местах и быстро зарастают после проведенного лечения, то при смещении пациенту требуется серьезная операция по возвращению осколков на место.
К тому же при этом диагнозе возрастает опасность проникновения осколков в жизненно важные органы и поражение кровеносных сосудов.
На степень расхождения оказывают влияние следующие факторы:
- вес костных обломков, выходящих из правильной области под силой тяжести;
- количество мышечной ткани, прикрепленной к элементу челюстной кости;
- движения лицевой мускулатуры.
Под воздействием этих факторов открытый перелом со смещением происходит в нескольких направлениях:
- внутрь;
- влево или вправо;
- наружу.
Перелом может осуществлять по следующим механизмам:
- При сдвиге смещение происходит вдоль участка челюстной кости, приходящегося на опору. Для такой травмы необходимо силовое воздействие на ту часть челюсти, которая не имеет опору. Вероятность патологи повышается, если пострадавший в момент удара держал рот открытым, или если у него удалены коренные зубы.
- Отрыв возможен при воздействии в область подбородка. Повреждение провоцирует резкое сокращение лицевых мышц, из-за чего происходит отрыв венечного отростка, за который прикрепляется мускулатура жевательной системы.
- Сжатие вероятно при механическом воздействии на лицевую кость одновременно с обеих сторон. Зажатая, как в тиски, челюсть ломается в центральной части, а линия разлома проходит в поперечном направлении.
Каждую из этих разновидностей травмы человек может получить на производстве, после катастрофы, в ходе драки и так далее.
Остеосинтез при открытом переломе челюсти

Остеосинтез — это методика восстановления целостности костной структуры и придание конструкции естественного положения перед ее фиксации специальными шинами и повязками.
Операция осуществляется в трех видах в зависимости от диагностики повреждения и проводится после устранения кровотечения и других симптомов, опасных для жизни пострадавшего:
- При наружном остеосинтезе кости сдвигаются, и происходит фиксация обломков спицами.
- При накостной методике поврежденная структура устанавливается на металлической пластине.
- Внутрикостная фиксация предусматривает вживление внутрь костных тканей специального штифта.
После операции пациента ждет длительный реабилитационный период, в рамках которого устанавливаются серьезные ограничения на подвижность, строгая диета и проводится медикаментозное лечение.
Открытый перелом челюсти — это крайне опасная травма, способная оставить неизгладимый след в жизни пациента. Чтобы последствием повреждения не стала инвалидность, необходимо профессиональное лечение и соблюдение всех требований в реабилитационный период.
этиология, клиника, диагностика и лечение — Интернет-сообщество нейрохирургов Росcии
Переломы верхней челюсти наблюдаются реже переломов нижней челюсти. Удельный вес переломов верхней челюсти в результате бытовой травмы составляет около 2,6%.
При травмах верхней челюсти встречаются переломы тела верхнечелюстной кости, а также переломы альвеолярного отростка. Достаточно часто эти переломы сочетаются с переломами скуловых и носовых костей, переломами основания черепа ушибами и сотрясениями головного мозга. При тяжелой множественной травме переломы верхней челюсти могут сочетаться с переломами нижней.
Этиология переломов верхней челюсти.
Причинами перелома верхней челюсти могут быть: удар по лицу различными твердыми предметами, падение на лицо с высоты, удар о приборный щиток автомобиля при резком торможении, при падении с упором на нижнюю челюсть.
Известно, что на месте соединения верхней челюсти с другими костями имеются слабые участки, в области которых чаще всего и отмечаются переломы. При этом сила удара должна превышать прочность самой кости и швов, с помощью которых она прикрепляется к другим костям.
В зависимости от силы удара и его локализации могут быть сломаны одна или обе половины верхней челюсти.
При одностороннем переломе смещается та часть верхней челюсти, которая находится на стороне удара, при двустороннем переломе смещаются обе половины челюсти. При этом они опускаются вниз, иногда настолько, что упираются в зубы нижней челюсти при открытом или полуоткрытом рте. Передний отдел верхней челюсти опускается значительно меньше, чем задний.
Механизм смещения отломков верхней челюсти объясняется двумя причинами: тягой латеральных крыловидных мышц, берущих начало в области бугров верхней челюсти и собственно тяжестью массива верхней челюсти.
При падении с высоты лицом вниз или сжатии лица между двумя твердыми предметами смещение верхней челюсти обычно сочетается со смещением скуловых и носовых костей, разрывом мягких лица и головы. Иногда одна или обе половины челюсти расходятся в стороны, что свидетельствует о полном нарушении связей верхней челюсти с другими костями лица и основанием черепа, а также нарушении связи по линии нёбного шва.
Классификация переломов верхней челюсти.
Переломы верхней челюсти возникают в определенных участках по линиям, соединяющим верхнюю челюсть с другими костями лицевого скелета (линии слабости).
Клинически различают три типа переломов верхней челюсти, которые описаны хирургом Рене Лефором (фр. Claude Lefort) в 1901 году. Лефор, пытаясь объяснить механизм возникновения переломов верхней челюсти, подвергал лицевые кости 35 трупов самой разнообразной травме и выделил три класса линий слабости, по которым чаще всего проходят переломы верхней челюсти и которые до настоящего времени обозначаются его именем (верхний, средний и нижний).
Переломы типа Лефор I (нижний). Линия перелома проходит через край грушевидного отверстия, перегородку носа, над альвеолярным отростком, под дном верхнечелюстной пазухи и направляются к бугру верхней челюсти, через концы крыловидных отростков, а иногда через лунку 7 или 8 зуба.
Переломы типа Лефор II (средний). Линия перелома проходит через корень носа по шву, соединяющему лобные отростки верхней челюсти и собственно носовые кости, продолжается по внутреннему краю глазницы до нижнеглазничной щели, откуда направляется вперед к нижнеглазничному отверстию и опускается вниз по линии соединения скулового отростка верхней челюсти со скуловой костью и далее к нижним отделам крыловидных отростков. Сзади линия перелома идет отвесно через костную перегородку носа. При этом типе перелома наблюдаются переломы носовых костей, основания черепа.
Переломы типа Лефор III (верхний). Линия переломов идет так же, как при типе Лефор II, но от нижнеглазничной щели она направляется к наружному краю глазницы, через край орбиты на скулолобный шов, скуловую дугу и далее к крыловидным отросткам. При этом вся верхняя челюсть вместе с носовыми и скуловыми костями, а также нижнеглазничный край становятся подвижными.
Этот тип переломов называют суббазальными переломами, при них происходит разъединение костей лицевого черепа от костей мозгового черепа (черепно-лицевое разъединение).
Клиника переломов верхней челюсти.
Переломы Лефор-I. Жалобы больных: на боли в области верхней челюсти, нарушение жевания, речи, нарушение смыкания зубных рядов, а при свежей травме кровотечение из носа.
При внешнем осмотре. В области верхней губы, а также щек выраженные гематомы, а также значительный посттравматический отек. Иногда отек распространяется на среднюю зону лица и область нижних век. За счет отека хрящевой отдел носа кажется смещенным кверху. В большинстве случаев отмечается затруднение носового дыхания.
При осмотре полости рта обнаруживаются гематомы на слизистой оболочке альвеолярного отростка верхней челюсти, отечность в области переходной складки, иногда разрывы слизистой оболочки.
При пальпаторном обследовании определяется подвижность альвеолярного отростка на протяжении всего зубного ряда вместе с твердым небом и хрящевым отделом носа, что можно определить осторожным покачиванием.
При данном типе перелома часто повреждается дно верхнечелюстной пазухи, что может сопровождаться кровотечением из носа. При переломах Лефор–I переломы костей носа и черепно-мозговая травма встречаются редко.
Клиника переломов Лефор-II. Жалобы больных: на боли в области верхней челюсти, невозможность сомкнуть зубы, невозможность приема пищи, кровотечение их носа, тошноту и рвоту.
Общее состояние больных чаще средней тяжести, а при сочетании с переломами основания черепа и ушибом головного мозга – тяжелое.
При внешнем осмотре: на кожных покровах средней зоны лица, особенно в области век, гематомы, резко выраженный отек мягких тканей. Лицо вытянуто, удлинено за счет опускания верхней челюсти книзу. Рот чаще полуоткрыт, что связано с невозможностью сомкнуть передние зубы.
При переломах Лефор – II, вследствие запрокидывания задних отделов верхней челюсти может наблюдаться открытый прикус со смещением зубного ряда в ту или иную сторону, хотя нарушение прикуса могут быть самыми разнообразными, от едва заметного до ложной прогнатии, открытого прикуса и различных его сочетаний. При этом из носовых ходов, иногда из ушей, выделяется кровь, что связано с повреждением гайморовой полости, костей носа или пирамиды основной кости. Если к кровянистому отделяемому присоединяется спинномозговая жидкость, то безошибочно можно ставить диагноз перелома основания черепа.
При пальпаторном обследовании определяется подвижность всей верхней челюсти вместе с твердым небом и носовыми костями. При переломе Лефор–II возможно запрокидывание задних отделов верхней челюсти за счет тяги медиальной крыловидной мышцы, часть волокон которой прикрепляется к бугру. Больной отмечает постоянное чувство поперхивания за счет опускания язычка мягкого неба вплотную к корню языка. При пальпации мягких тканей и костей лица наиболее болезненные точки обычно отмечаются в области, где имеется перелом. При этом можно обнаружить выступающие контуры поврежденных костей – «ступеньки» в области нижнеглазничных краев, скулоальвеолярного гребня, корня носа.
Клиника переломов верхней челюсти Лефор – III. Состояние больных при переломах Лефор – III чаще бывает тяжелым, потому что эти переломы всегда сочетаются с черепно-мозговой травмой.
Верхняя челюсть, так же как и при переломе второго типа, может запрокидываться кзади, закрывая вход в гортань, что клинически проявляется затруднением дыхания. Из ушей и носа отмечается ликворея, что указывает на повреждение основания черепа.
Для переломов Лефор – III характерна диплопия, что объясняется опусканием нижнеглазничного края или разрушением дна орбиты, в результате чего глазное яблоко теряет точку опоры и смещается книзу (посттравматический энофтальм).
Помимо типичных форм переломов на верхней челюсти, наблюдаются переходные формы и сочетание различных видов переломов. Встречаются односторонние переломы различного типа с одной и другой стороны. При травме, связанной с транспортной катастрофой или при производственной травме, может быть раздробление верхней челюсти или вколачивание её внутрь лицевого скелета.
При переломах верхней челюсти Лефор – III больные жалуются на общую слабость, сильные головные боли без определенной локализации, на невозможность жевания, боли при глотании, связанные с повреждением крыловидного отростка. Иногда отмечаются параличи мягкого нёба вследствие повреждения нисходящего нёбного нерва, потеря чувствительности в области щеки, крыла носа, верхней губы связанную с ущемлением или разрывом подглазничного нерва. При переломах верхнечелюстной пазухи может наблюдаться выраженная подкожная эмфизема лица с распространением воздуха в подчелюстную область и на переднюю поверхность шеи.
Диагностика переломов верхней челюсти
Лучевая диагностика.
Наиболее информативны снимки придаточных пазух носа в подбородочно-носовом положении, аксиальные и полуаксиальные рентгенограммы скуловых костей.
На этих снимках хорошо прослеживаются края глазниц, контуры скуловых костей и дуг, стенки тела верхней челюсти (которые необходимо сравнить с противоположной стороной).
Рентгенологические признаки переломов верхней челюсти: зигзагообразность контуров нижнеглазничного края, смещение костных отломков, переломы скуловых дуг, нарушение пневматизации верхнечелюстных пазух. Томографию проводят обычно в тех случаях, когда необходимо уточнить характер или факт повреждения передней черепной ямки, крыловидных отростков основной кости, переломы стенок верхнечелюстной пазухи и дна глазницы.
Достаточно полную информацию о локализации и характере повреждения верхней челюсти дает спиральная компьютерная томография выполняемая в носолобной укладке.
Выше было отмечено, что переломы тела верхней челюсти в большинстве случаев сопровождаются кровотечением из носа, а иногда и из ушей, причем кровотечение может повториться после оказания помощи. Повторные кровотечения из полости носа спустя несколько часов свидетельствуют о повреждении лобной, решетчатой или основных костей.
Симптом очков
При переломах тела верхней челюсти у всех пострадавших наблюдается кровоизлияние в клетчатку вокруг глаз или так называемый «симптом очков».
Его происхождение может быть различным. Если кровоизлияние вокруг глаз вызвано повреждением местных костных и мягких тканей то «симптом очков» появляется сразу после травмы и обычно распространяется за пределы круговой мышцы глаза. Если же кровоизлияние обусловлено повреждением кровеносных сосудов основания черепа, то «симптом очков» появляется через 1 –2 суток после травмы. При переломе основания черепа кровоизлияние всегда соответствует контурам круговой мышцы глаза. За границу круговой мышцы глаза гематома не распространяется. Цвет кожи над гематомой имеет ярко багровую окраску. При этом могут наблюдаться внутриконъюктивальные кровоизлияния, которые рассасываются очень медленно.
Ликворея
При переломе тела верхней челюсти и одновременном повреждении основания черепа, кроме кровотечения из носа и ушей, может наблюдаться выделение спинномозговой жидкости (ликвора) вместе с кровью. Выделение ликвора является одним из важных симптомов перелома основания черепа, лобных пазух, пирамиды височной кости с обязательным повреждением твердой мозговой оболочки. Выделение спинномозговой жидкости начинается сразу же после травмы и может продолжаться до 3-х суток. Выделение ликвора носит перемежающийся характер (периодически). Для того чтобы отличить носовой секрет от ликвора используют тест «носового платка» (носовой платок, смоченный спинномозговой жидкостью, после высыхания остается мягким, если смочен носовой жидкостью, то после высыхания он остается как бы накрахмаленным), и «симптом двойного пятна» (на поверхность белой ткани наносят каплю выделяемой жидкости, если в этой жидкости, кроме крови имеется ликвор, то на ткани получается двойное пятно – бурое и более светлое). Если тест вызывает сомнение, то прибегают к биохимическому исследованию выделяющейся жидкости.
Необходимо отметить, что при суборбитальных и суббазальных переломах тела верхней челюсти довольно часто отмечается изменение чувствительности кожи в зоне иннервации подглазничного нерва. Это происходит из-за ущемления подглазничного нерва в результате смещения скуловых костей или верхней челюсти при неподвижных скуловых костях.
При переломах основания черепа в области передней черепной ямки, иногда может возникнуть аносмия или гипосмия. Через некоторое время обоняние восстанавливается.
Таким образом, потеря сознания, тошнота, рвота, ликворея из носа или ушей являются чрезвычайно важными признаками черепно-мозговой травмы у больных с переломами верхней челюсти.
По клиническому течению все переломы верхней челюсти принято условно делить на три основные группы: легкие, средней тяжести и тяжелые.
К легким относят переломы альвеолярных отростков, некоторые виды переломов тела челюсти без смещения отломков, проникающие повреждения стенок верхнечелюстной пазухи без значительных дефектов кости. Срок лечения таких больных не превышает 12 – 15 дней.
К повреждениям средней тяжести относят переломы, которые сопровождаются повреждением тела верхней челюсти с одной или с обеих сторон со смещением отломков и нарушением прикуса, повреждением верхнечелюстных пазух или твердого нёба. У некоторых пострадавших наблюдается закрытая черепно-мозговая травма, внутриглазные кровоизлияния, отслойка сетчатки и т.п. Продолжительность стационарного лечения этой группы больных составляет от 2 до 3-х нед, а общая продолжительность нетрудоспособности – около 4 – 6 нед.
К тяжелым повреждениям относят переломы верхней челюсти, которые вызывают резкие функциональные и косметические нарушения, а иногда с дефектом костных и мягких тканей, а также повреждением соседних органов и тканей – глаз, носа, нижней челюсти. К ним относятся переломы верхней челюсти, при которых имеются переломы основания черепа. Степень разрушения тела верхней челюсти при этом может быть настолько значительной, что возникает необходимость в сложных восстановительных операциях. Сроки лечения определяются характером разрушения тела верхней челюсти и наличием сопутствующих повреждений.
Лечение переломов верхней челюсти.
В зависимости от характера повреждения и этапа оказания помощи различают следующие виды помощи:
— первая помощь на месте происшествия;
— первая врачебная помощь;
— специализированная помощь.
Первая помощь на месте происшествия. В первую очередь следует устранить болевого фактора связанного с подвижностью отломков. Для этого рекомендуется: исключить движения нижней челюсти. Необходимо прижать нижнюю челюсть к верхней обычным бинтом или пращевидной повязкой, или изолированно зафиксировать верхнюю челюсть к своду черепа с помощью «дощечки», стандартной шины ложки. При отсутствии зубов можно воспользоваться съемным протезом больного.
Первая врачебная помощь при переломах верхней челюсти предусматривает: окончательную остановку кровотечения из ран мягких и костных тканей, обеспечение пострадавшему свободного внешнего дыхания, транспортную иммобилизацию отломков челюстей, введение противошоковых средств и противостолбнячной сыворотки.
Если клинические симптомы свидетельствуют о наличии черепно-мозговой травмы, то первая врачебная помощь оказывается больному в постели и комбинируется с общим лечением. По выведении больного из шока и восстановлении сознания он может быть транспортирован в специализированное стоматологическое отделение.
Врач должен дать указание, каким транспортом и в каком положении больной может быть доставлен в специализированное лечебное учреждение.
Если специализированного челюстно-лицевого отделения поблизости нет, больного необходимо задержать в одном из близко расположенных медицинских учреждений и только после улучшения общего состояния дать санкцию на транспортировку.
Специализированная помощь предусматривает проведение хирургической обработки ран мягких и костных тканей, закрепление отломков верхней челюсти ортопедическими, хирургическими или комбинированными методами, медикаментозное и диетическое лечение, а также послеоперационный уход.
Фиксация отломков верхней челюсти осуществляется как внутриротовыми шинами и аппаратами, так и внеротовыми способами, а также широко применяются оперативные методы лечения.
Лечение переломов альвеолярного отростка верхней челюсти. При переломах альвеолярного отростка в различных участках зубного ряда, обычно применяются внутриротовые назубные шины из алюминиевой или стальной проволоки. В тех случаях, когда нужно только зафиксировать отломки, можно применить гладкую шину дугу из стальной проволоки. При необходимости вытяжения костного фрагмента альвеолярного отростка применяют шину с зацепными петлями.
Шина фиксируется лигатурной проволокой и накладывается на весь зубной ряд. Иммобилизация отломков проводится в течение 30-40 дней, у детей 20-25 дней.
Ортопедические методы лечения предусматривают закрепление отломков с помощью внутриротовых или наружных шин и аппаратов, которые фиксируются к своду черепа, так называемая краниомаксиллярная фиксация.
К ним относятся:
1) иммобилизация с помощью стандартного комплекта Я.М. Збаржа;
2) иммобилизация с помощью гнутых проволочных шин с зацепными петлями (для установления прикуса) и теменно-подбородочной пращи;
3) фиксация с помощью зубо-надесневых пластмассовых шин из быстротвердеющей пластмассы с жестко фиксированными внеротовыми стержнями, которые укрепляются с помощью резиновой тяги к головной шапочке.
Хирургические методы лечения.
В основе этих методов лечения лежит принцип подвешивания верхней челюсти к неповрежденным костям лицевого черепа – к скуловой дуге, к наружному краю глазницы, верхнеглазничному краю, лобной кости, передней носовой ости.
Метод Федерспиля (1934). Один из первых описал метод фиксации верхней челюсти с помощью проволоки из нержавеющей стали, которая нижними концами закреплялась к назубной шине, проводилась через толщу щек, а верхними концами закреплялась к гипсовой головной шапочке. Недостатком метода являлось то, что голова покрывалась гипсовой шапочкой, а сама конструкция была громоздкой.
Метод Адамса. Заключался в следующем. Металлические проволочки, соединенные с назубной шиной, прикрепляют не к опорной головной повязке, а непосредственно к костям неповрежденной части черепа – скуловым, лобным или нижнеорбитальному краю. При этом проволока не выходит наружу, а скрыта в мягких тканях. Основное преимущество метода заключается в том, что волосистая часть головы ничем не покрывается и больной может лежать в любом положении, а не вынужденном, как при ношении любых ортопедических повязок. По истечении 2-х, 3-х недель после остеосинтеза пресекают одну из проволочных лигатур с каждой стороны и осторожно удаляют через полость рта, не прибегая к разрезам мягких тканей.
Английские авторы Браун и Макдауэл (1952) при лечении переломов беззубой верхней челюсти предложили применять поперечную трансскелетную фиксацию при помощи штифта Штейнмана проведенного через толщу верхней челюсти, который затем подвешивался к опорной головной шапочке.
Метод М.А. Макиенко. Для этой цели автор использовала спицы Киршнера, вводя их при помощи аппарата АОЧ-3, через мягкие ткани без рассечения их. Спицы, в зависимости от характера и расположения линии перелома, вводятся либо поперечно, либо под углом к той или иной кости. Проходя через неповрежденные и поврежденные кости, спицы скрепляют их. Правильное положение отломков достигается тем, что до операции зубы верхней и нижней челюстей скрепляются лигатурной проволокой, а репозиция смещенных книзу отломков производится при участии нижней челюсти.
Метод М.Б. Швыркова (1976). Автор предложил фиксировать верхние концы проволочных лигатур на теменной кости. Этот метод показан в тех случаях, когда у больных с черепно-мозговой травмой наблюдаются переломы скуловой кости и дуги, а также переломы лобной кости, т.е. тогда, когда классическая методика Адамса неприемлема.
Метод закрепления переломов верхней челюсти с помощью фиксаторов с эффектом памяти формы (В.К. Поленичкин и др.). Остеосинтез с помощью титановых мини и микропластин. Метод широко применяется в клинике ЧЛХ КОКБ. При этом методе достигается достаточно безопасная и стабильная фиксация даже при обширных переломах верхней челюсти и основания черепа.
В послеоперационном периоде всем больным с переломами верхней челюсти необходимо назначение антибиотиков, обезболивающих препаратов, терапия черепно-мозговой травмы, диета.
Очень важное значение для успешного лечения пострадавших с переломами верхней челюсти имеет хорошо организованный уход за ними, прежде всего за полостью рта и шинами, рациональное питание. Наблюдения показывают, что даже при самых совершенных хирургических и ортопедических вмешательствах, но при отсутствии надлежащего ухода и лечения в послеоперационном периоде возможны неудачи и различные осложнения.











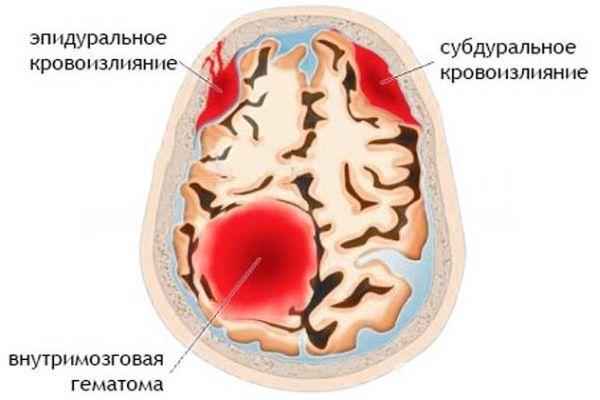









 — сильная раздражительность и рассеянность,
— сильная раздражительность и рассеянность,



 Ушиб затылка, как и все черепно-мозговые травмы, при отсутствии правильного лечения и восстановительного периода может привести к необратимым и серьезным последствиям. Мнимое улучшение в первые месяцы и отсутствие характерных для травмы головы симптомов часто приводит к тому, что больной сразу после лечения возвращается к привычному образу жизни и при этом игнорирует рекомендации врача о щадящем режиме. Последствия подобных действий начинают проявляться спустя месяцы или годы после ушиба затылка в виде следующих признаков:
Ушиб затылка, как и все черепно-мозговые травмы, при отсутствии правильного лечения и восстановительного периода может привести к необратимым и серьезным последствиям. Мнимое улучшение в первые месяцы и отсутствие характерных для травмы головы симптомов часто приводит к тому, что больной сразу после лечения возвращается к привычному образу жизни и при этом игнорирует рекомендации врача о щадящем режиме. Последствия подобных действий начинают проявляться спустя месяцы или годы после ушиба затылка в виде следующих признаков: Если человек ударился затылком, то характер действий, которые необходимо выполнять при травме затылка, напрямую зависит от степени тяжести удара и проявляющейся в первые минуты симптоматики.
Если человек ударился затылком, то характер действий, которые необходимо выполнять при травме затылка, напрямую зависит от степени тяжести удара и проявляющейся в первые минуты симптоматики.
 Лечение затылочной травмы назначается профильным врачом (неврологом, травматологом или нейрохирургом) после проведения диагностики и определения степени тяжести повреждения.
Лечение затылочной травмы назначается профильным врачом (неврологом, травматологом или нейрохирургом) после проведения диагностики и определения степени тяжести повреждения. Головная боль при температуре 37-38
Головная боль при температуре 37-38  Лечение внутричерепного давления народными средствами
Лечение внутричерепного давления народными средствами  Почему болит голова и живот
Почему болит голова и живот  Как измерить внутричерепное давление у взрослого или ребенка
Как измерить внутричерепное давление у взрослого или ребенка  Причины головокружения у мужчин
Причины головокружения у мужчин
 односторонняя агнозия, т.е. не восприятие или частичное восприятие части пространства с той стороны головы, где находится травма,
односторонняя агнозия, т.е. не восприятие или частичное восприятие части пространства с той стороны головы, где находится травма,






 Основным признаком пяточной шпоры является сильная боль в пораженной области. Неприятные ощущения усиливаются после длительной ходьбы и пребывания в положении стоя. Чаще всего боль появляется после пробуждения. Во время сна поврежденное сухожилие восстанавливается, и неприятные ощущения стихают. После ходьбы оно снова растягивается и повреждается. При наличии крупных наростов функции стопы нарушаются. Боли становятся настолько сильными, что появляется хромота. Из-за неприятных ощущений человек старается снизить нагрузку на пяточную кость.
Основным признаком пяточной шпоры является сильная боль в пораженной области. Неприятные ощущения усиливаются после длительной ходьбы и пребывания в положении стоя. Чаще всего боль появляется после пробуждения. Во время сна поврежденное сухожилие восстанавливается, и неприятные ощущения стихают. После ходьбы оно снова растягивается и повреждается. При наличии крупных наростов функции стопы нарушаются. Боли становятся настолько сильными, что появляется хромота. Из-за неприятных ощущений человек старается снизить нагрузку на пяточную кость. Терапия направлена на восстановление функций стопы и устранение неприятных ощущений. Начинать лечение необходимо с ограничения нагрузки на пораженный сустав. Улучшению состояния стопы способствует ношение ортопедических стелек. Полезными являются и приспособления, защищающие пятку от травмирования и повышенных нагрузок.
Терапия направлена на восстановление функций стопы и устранение неприятных ощущений. Начинать лечение необходимо с ограничения нагрузки на пораженный сустав. Улучшению состояния стопы способствует ношение ортопедических стелек. Полезными являются и приспособления, защищающие пятку от травмирования и повышенных нагрузок. Противовоспалительные препараты наружного действия снимают воспаление, избавляют от болевых ощущений, запускают процессы восстановления. К ним относятся:
Противовоспалительные препараты наружного действия снимают воспаление, избавляют от болевых ощущений, запускают процессы восстановления. К ним относятся:


 Пяточная шпора (остеофит) протекает по своему сценарию. Ждать быстрых результатов не стоит. Все зависит от вашей готовности выполнять все восстановительные процедуры и следовать рекомендациям лечащего врача. Во-первых, сразу после диагностирования плацентарного остеофита закажите у ортопеда специальные стельки или подпяточники. Изготавливаются ортопедические принадлежности по индивидуальным особенностям стопы. Это позволит правильно распределять нагрузку на обе ноги.
Пяточная шпора (остеофит) протекает по своему сценарию. Ждать быстрых результатов не стоит. Все зависит от вашей готовности выполнять все восстановительные процедуры и следовать рекомендациям лечащего врача. Во-первых, сразу после диагностирования плацентарного остеофита закажите у ортопеда специальные стельки или подпяточники. Изготавливаются ортопедические принадлежности по индивидуальным особенностям стопы. Это позволит правильно распределять нагрузку на обе ноги.









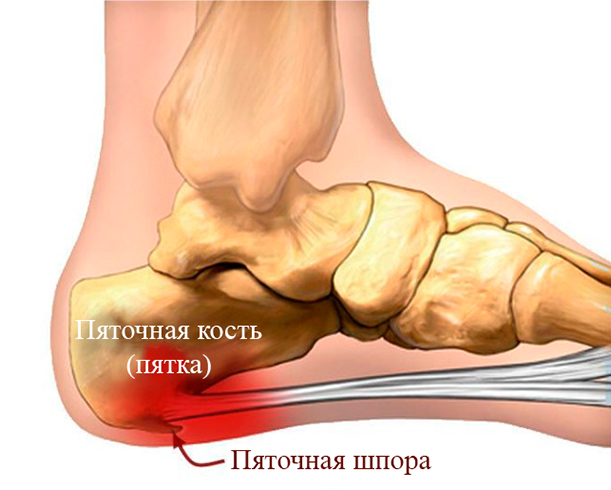
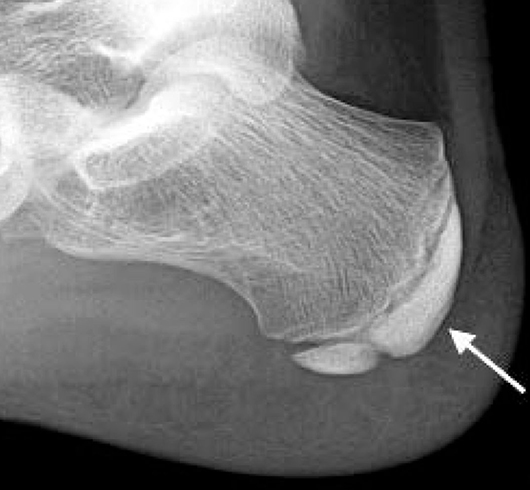




 Избыточный вес создает дополнительную нагрузку на суставы и позвоночник.
Избыточный вес создает дополнительную нагрузку на суставы и позвоночник.























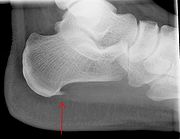 Краевой остеофит пяточной кости (пяточная шпора) на рентгенограмме стопы
Краевой остеофит пяточной кости (пяточная шпора) на рентгенограмме стопы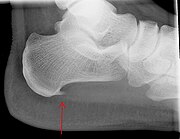 Краевой остеофит пяточной кости (пяточная шпора) на рентгенограмме стопы
Краевой остеофит пяточной кости (пяточная шпора) на рентгенограмме стопы
 По одной из теорий причина возникновения кисты Бейкера – бесконтрольное деление измененных клеток синовиальной оболочки. Приверженцы дисметаболической теории считают, что причина кроется в аутоиммунных заболеваниях и нарушении обменных процессов. При которых производство синовиального вещества превосходит скорость его обратного всасывания. Это способствует выпоту соединительнотканной оболочки и развитию кисты.
По одной из теорий причина возникновения кисты Бейкера – бесконтрольное деление измененных клеток синовиальной оболочки. Приверженцы дисметаболической теории считают, что причина кроется в аутоиммунных заболеваниях и нарушении обменных процессов. При которых производство синовиального вещества превосходит скорость его обратного всасывания. Это способствует выпоту соединительнотканной оболочки и развитию кисты.










 Киста Беккера? Опасно ли это заболевание?
Киста Беккера? Опасно ли это заболевание?



 Киста Бейкера (Беккера) является заболеванием коленного сустава.
Киста Бейкера (Беккера) является заболеванием коленного сустава. Травма колена;
Травма колена; Для снятия воспаления назначают НПВП (нестероидные противовоспалительные препараты).
Для снятия воспаления назначают НПВП (нестероидные противовоспалительные препараты). Дренирование заключается во введении в кисту толстой иглы, при помощи которой откачивают скопившуюся жидкость.
Дренирование заключается во введении в кисту толстой иглы, при помощи которой откачивают скопившуюся жидкость. Стебли и листья растения измельчают и заполняют 3-х литровую банку на треть.
Стебли и листья растения измельчают и заполняют 3-х литровую банку на треть.




















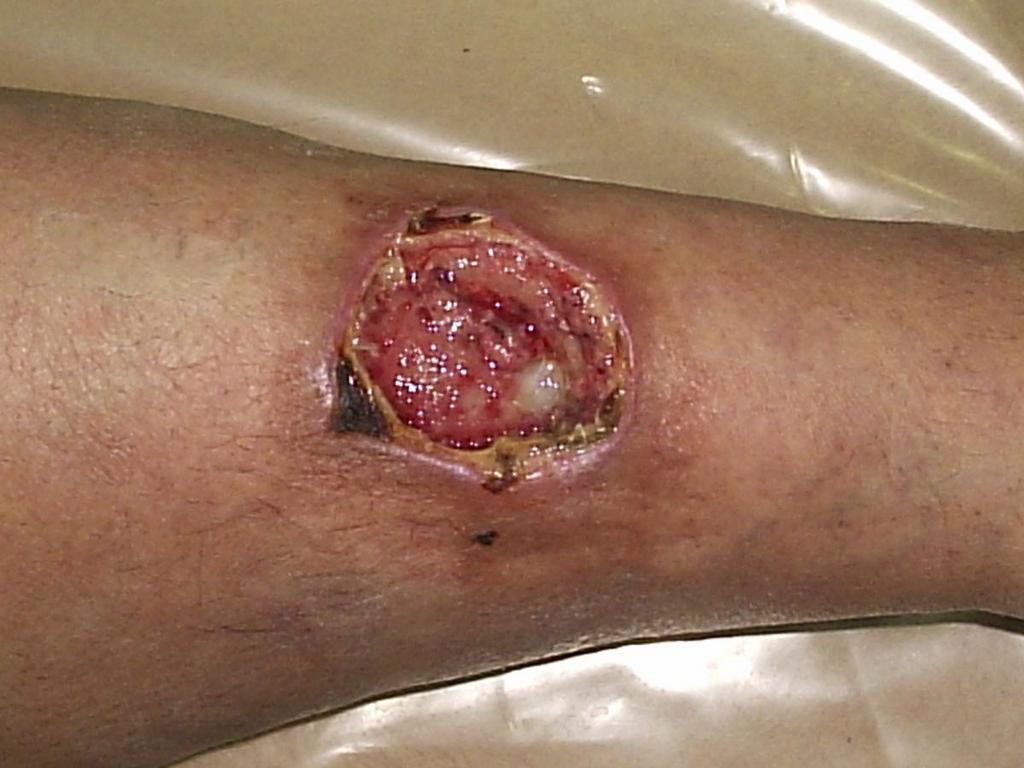
 Загрузка…
Загрузка…
 иерсинии;
иерсинии;











