Как принимать терафлекс артроз тазобедренного сустава – Терафлекс при коксартрозе тазобедренного сустава
Терафлекс при коксартрозе тазобедренного сустава


Причина заболевания
Что собой представляет тазобедренный сустав? Это бедренная и подвздошная кости. Исходя из анатомических знаний, мы имеем представление о том, что головка бедра имеет хрящевое покрытие и входит в ту часть, которая называется впадиной подвздошной кости.
Для того, чтобы хрящ не стирался во время трения, он имеет способность выделять жидкость, как бы образуя смазку или плёнку для того, чтобы части сустава не стирались, а нагрузка при движении правильно распределялась.
Что же происходит при коксартрозе? Мы видим, что жидкость не выделяется, а процессы разрушения самым негативным образом сказываются на всей поверхности костной ткани сустава. Хрящевая ткань заканчивает регенерацию к тому возрасту, когда скелет полностью сформирован. Далее могут начаться обратные процессы, например повреждения в суставных частях из-за плохой выработки хрящевой жидкости.
В течение всей жизни ткань на хряще претерпевает полный износ, и кости, соприкасаясь, начинают стирать друг друга. Коксартроз – это явление, которое развивается постепенно и симптоматика проявляется уже в достаточно серьёзной стадии заболевания.
Важно! Причина развития болезни может скрываться как в чрезмерной активности человека, так и в пассивном образе жизни.
При постоянной пассивности, и недостатке в движении, суставы становятся скованными, хрящевая жидкость перестаёт выделяться в должном объёме. Мышцы бедренной части теряют свою упругость и атрофируются.
Без хорошей мышечной поддержки, поражённый сустав начинает издавать характерный хруст, появляются болевые ощущения. Может произойти откол частей от хряща и попасть в сустав, тогда боль становится интенсивней, начинается вынужденное прихрамывание, а движения теряют уверенность.
Коксартроз, как клиническое заболевание, имеет три стадии развития:
- На первом этапе человек может чувствовать боль в суставе бедра после длительных физ. нагрузок, но стоит отдохнуть, как симптомы исчезают. В этом случае, больной не всегда чувствует опасность, ведь мышечный тонус не пропадает, походка не меняется и нет нужды обращаться к врачу. Между тем, заболевание прогрессирует и постепенно входит во вторую стадию.
- Вторая стадия – это уже заметное усиление боли. Она становится интенсивной, и не отпускает не только во время передвижения или после занятий физическим трудом, но и во время отдыха и покоя. Как правило, болевые ощущения чувствуются в области бедра и паха. Это то время, когда больной, наконец, осознаёт всю тяжесть положения и идёт за помощью к специалисту.
- Для третьей стадии характерна не отпускающая боль, как при активности, так и во время покоя. Движения тазобедренного сустава становятся сильно ограниченными, при случайном ударе и спотыкании чувствуется сильная боль. Мышцы бедра и голени атрофируются, и способность передвигаться пропадает.



Необходимо отметить одну особенность препаратов внешнего применения. Крема, гели и мази считаются малоэффективными, так как не имеют возможности проникать глубоко в ткань сустава бедра, ведь тазобедренный сустав – это часть, которая находится глубоко в теле человека. Поэтому, если больного мучают сильные боли, подобные средства не смогут помочь.
Хондропротекторы при коксартрозе тазобедренного сустава имеют медленное действие. Улучшение может наступить лишь спустя 6 и более месяцев с начала лечебного курса. А настоящее воздействие и стойкий эффект можно ждать лишь по прохождении нескольких курсов, это значит, не раньше чем через полтора года. Это можно объяснить тем, что хрящи медленно восстанавливаются, а поверхность их в тазобедренном суставе довольно велика.
Только систематические процедуры, включая внутрисуставные инъекции, помогут исправить ситуацию. Уколы требуются при артрозе не реже трёх раз в течение года. В остальное время, больному назначается схематичное лечение порошками, капсулами и таблетками.
Если говорить о конкретности препаратов для коксартроза, то их нет, все лекарственные средства направлены на лечение артрозов, не зависимо от локализации.
Важно! Эффективности при лечении коксартроза хондропртекторами можно добиться, лишь имея первую или вторую стадии заболевания. При третьей стадии препараты бессильны и больного ждёт эндопротезирование тазобедренного сустава.
Как именно применять хондропротекторы:
- Дона (раствор для инъекций) Глюкозамина сульфат. Упаковка: 6 ампул – средняя цена 1200 р. Вводят в/м, через день. Минимальный курс 12–18 инъекций.
- Алфлутоп. Хондроитин. Упаковка: 6 ампул – 1300 р. Внутрь сустава раз в три дня. Курс – минимум шесть инъекций
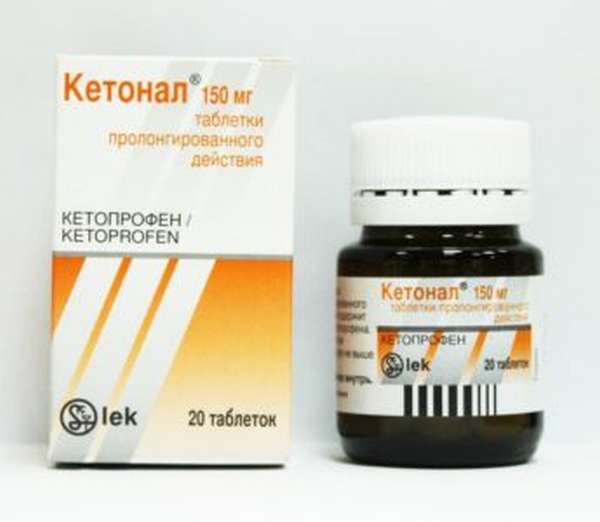
- Терафлекс. Хондроитинсульфат и глюкозамин. Упаковка: 60 капсул – цена 850 р. Принимают по капсуле два раза в сутки в течение полутора месяцев.
- Артра. Хондроитин и глюкозамин. Упаковка: 60 таблеток – 900 р. По 1таблетке два раза в день в течение 3 месяцев.
- Хондроитин АКОС. Упаковка: 50 таблеток – 250 р. Принимают по таблетке три раза в сутки, курс до полугода.


Коксартроз – это поражение суставов тазовых костей, в которых начался процесс патологического изменения, разрушения. Коксартроз характеризуется тремя стадиями, в зависимости от особенностей течения болезни:
- Первая форма развития приходит с появлением болей после изнурительной физической нагрузки, пропадающей в состоянии покоя. Других симптомов нет, поэтому пациент не считает нужным обращаться к травматологу-ортопеду, тем временем болезнь прогрессирует.
- Для второй стадии характерно усиление болевого синдрома во время активности, отдыха. Неприятные ощущения пациент испытывает в области бедра.
- Третий этап говорит о том, что происходит стирание твердых костных тканей, сопровождающееся постоянной болью. Мышцы атрофируются, теряют способность сокращаться.
Врачи выделяют следующие факторы, провоцирующие коксартроз:
- травмы;
- физическая работа, тяжелый вид спорта;
- болезни позвоночника;
- плоскостопие;
- артриты;
- дисплазия сустава;
- нарушение обмена веществ;
- избыточный вес.
В совокупности воздействие этих причин приводит к развитию болезни после 30 лет.
Виды препаратов – хондропротекторов
Если говорить о нескольких поколениях средств, выпускающихся современной фармацевтической промышленностью, то можно выделить некоторые особенности, присущие тем или иным препаратам:
- Средства первого поколения – это натуральная «вытяжка» из сырья. К таким моно-средствам, в которых не содержится больше ни одного компонента, можно отнести Румалон, Артепарон.
- Ко второму поколению относятся более совершенные и чистые вытяжки из костных и хрящевых тканей животных. Они имеют в своём составе один их компонентов, сопровождающего и усиливающего свойства, и дополнены сульфатом или гидрохлоридом глюкозамина, гиалуроновой кислотой или сульфатом хондроитина. Здесь следует назвать: Дону, Артрон хондрекс, Структум, Адант, Гиалган.
- Третье поколение пошло дальше и включило дополнительные компоненты, способные усилить воздействие и ускорить процесс.
- Четвёртое поколение – это сложная комбинация с максимальным эффектом, к нему относятся Мовекс, Терафлекс Адванс.


Для того, чтобы разобраться с множеством препаратов, которые предлагаются для лечения артрозов различных суставов, нужно понять, что происходит в организме при этом заболевании. Где бы остеоартроз ни проявился (может быть в коленном суставе, голеностопном, тазобедренном или в суставах кистей рук), болезнь будет протекать по одному общему принципу.
Хрящевая ткань суставов вырабатывает глюкозамин и хондроитин, которые питают ее изнутри. Хондропротекторы являются источниками этих веществ, что делает их безопасными для человека. Эффект от лекарств достигается за счет активации анаболитических процессов в суставах, ликвидации воспаления.
Глюкозамин способствует улучшению выработки синовиальной жидкости, восстанавливает эластичность, приостанавливает процесс разрушения.
Хондроитин – это строительный материал хрящевой ткани, увеличивающий выработку коллагена, несульфированного гликозаминогликана. Также улучшает циркуляцию крови и снабжение тканей кислородом, подвижность хряща.
В течение 12 месяцев требуется около двух курсов, длящихся полтора-три месяца. Хондропротекторы обладают наибольшей эффективностью при терапии первой, второй стадии коксартроза тазобедренного сустава, когда разрушение хряща не достигло предела. При третьей форме заболевания они бессильны.
Как лечить коксартроз тазобедренного сустава
Чем раньше больной обратится к доктору, тем больше вероятность приостановить необратимый процесс разрушения. А для этого необходимо быть внимательными к собственному организму.
При первых признаках заболевания, после диагностирования недуга, назначается традиционная терапия, с использованием нестероидных противовоспалительных препаратов. Они снимают боль, отёки и останавливают воспалительные процессы. Однако, это ещё не лечение, а лишь первая помощь при снятии болевого синдрома. Здесь обычно применяются лекарства в виде Бруфена, Мовалиса, Диклофенака.
После того, как боль утихла, и пациент пришёл в себя, начинается главное лечение. Вот здесь и выступают в главной роли хондропротекторы для тазобедренных суставов.
Показания и противопоказания
Данные препараты назначают при всех проблемах, связанных с дегенерацией хрящевой ткани. В первую очередь лекарства назначаются при следующих патологиях:
- гонартроз;
- коксартроз;
- артрозы;
- спондилоартроз;
- перелом кости;
- размягчение соединительных тканей сустава;
Также данные средства нашли широкое применение в реабилитационный период, как вспомогательные препараты. Препараты не следует назначать:
- в период беременности, грудного вскармливания;
- детям до 12 лет;
- при сахарном диабете;
- людям с индивидуальной непереносимости компонентов;
К побочным эффектам относятся аллергия, тошнота, рвота, понос.
Что нужно знать о хондропротекторах при коксартрозе
Главное достоинство этих препаратов состоит в том, что они созданы из натуральных компонентов, а именно, из хрящевой ткани, взятой у животных. Данная группа лекарственных препаратов действует на сам источник болезни, и считается очень эффективной при лечении коксартоза тазобедренных суставов.
Но, стоит отметить, что терапия довольно длительная, и требует терпения на несколько курсов лечения. Для того, чтобы ощутить результат от препаратов, следует учитывать все советы ревматолога и соблюдать схему, особенно при серьёзных стадиях болезни.
Хондропротекторы – это то питание, которое необходимо тканям хрящей. Это настоящий источник выработки глюкозамина и хондроитина, тех веществ, которые должны самостоятельно вырабатывать хрящевые структуры.
Глюкозамин необходимое вещество для восстановления ферментных процессов и выработки синовиальной жидкости. Он заставляет хрящи становиться более эластичными и приостанавливает дегенеративные процессы в тканях.
Среди лучших препаратов, в основе которых лежит глюкозамин, для восстановления хрящевой ткани тазобедренных суставов можно смело выделить: Дону, Эльбону. Это хондропротекторы нового поколения, обеспечивающие хорошее проникание внутрь сустава и эффективное лечебное воздействие.
Средства, в основе которых находится хондроитин: Мукосат, Артра хондроитин, Структум, Артрадол, Хондроксид.
К препаратам комбинированного действия и состава относятся лекарства: Мовекс, Карипаин, Терафлекс- стимулирует выработку жидкости и смазки внутри сустава, Алфлутоп – применяется в инъекциях при тяжёлой стадии заболевания, Протекон, Румалон.
При регулярном приёме хондрпротекторов происходит насыщение хрящевых тканей необходимым питанием. Такое лечение позволяет легче переносить нагрузки, останавливает преждевременное разрушение и старение тканевой структуры.
Выпуск хондропротекторов производится в следующих лекарственных видах и формах:
- В виде раствора для инъекций внутрь мышц;
- В форме внутрисуставного раствора;
- В таблетках, капсулах, порошках.
- В виде гелей, мазей, кремов.


При лечении коксартроза во всех стадиях, не достаточно применения только хондопротекторов. В схему лечебного курса, наряду с основными средствами, обычно включаются вспомогательные препараты в виде:
- Нестероидных «помощников» с противовоспалительным действием;
- Обезболивающие средства;
- При наличии сильного воспаления требуется вмешательство антибиотиков;
- Обязательно назначаются витамины.
Формы выпуска
Одно и тоже лекарство имеет несколько форм выпуска для того, чтобы каждый пациент мог подобрать тот вариант, который удобнее всего использовать именно ему.
Хондропротекторы выпускаются в качестве:
- наружных гелей;
- мазей;
- таблеток;
- капсул;
- порошка;
- растворов для парентерального и внутрисуставного введения.
Наружные формы лекарства втираются в кожу больного сустава для устранения боли, отека. Показанием к применению кремов являются:
- остеоартрозы;
- спондилоартроз.
В ткани хряща проникает малая доля препарата. Обычно лекарства, принимаемые внутрь, назначаются комплексно, курсами для устранения симптомов, замедления развития коксартоза тазобедренных суставов на ранних стадиях.
Внутрисуставное вливание медикамента значительно увеличивает эффективность лечения за счет быстроты проникновения.
Хондропротекторы при артрозе: описание, классификация, стоимость
В фармакологии хондропротекторы принято разделять на четыре поколения:
- Первое поколение: монопрепараты, изготовленные на основе экстрактов хрящей животных, растительных материалов. Например, Румалон, Алфлутоп.
- Второе поколение: препараты, содержащие только 1 компонент. Это может быть гиалуроновая кислота, хондроитинсульфат, глюкозамин. Наиболее часто выписывают Мукосат, Дона, Адант, Гиалган Фидия.
- Третье поколение: комбинированные лекарства, включающие разом глюкозамин и хондроитинсульфат, иногда примешивают другие компоненты. Эффективными считаются Триактив, Терафлекс.
- Четвертое поколение: комбинации с ибупрофеном. Чаще назначают Терафлекс Адванс, Мовикс.
Лучше всего для лечения коксартроза тазобедренного сустава использовать препараты 2,3,4 поколения из-за правильного соотношения главных действующих веществ.
Хондропротекторы при артрозе представляет собой основу для консервативного (медикаментозного) лечения. Активные компоненты препаратов-хондропротекторов — глюкозамин и хондроитин — являются составляющими суставного хряща. В ходе лечения эти вещества выступают в качестве натуральных метаболитов, которые способствуют оказанию защитной функции в отношении хряща.
Виды хондропротекторовФармакологическое действиеКакие препараты используются при артрозеАлфлутопДонаАртраСтруктумСинокромТерафлекс АдвансЗаключение
Классификация
Классификация хондропротекторов осуществляется по нескольким признакам. В первую очередь, по поколениям:
- Лекарственные средства первого поколения: Алфлутоп, Румалон;
- Второе поколение: лекарственные средства на основе глюкозамина, хондроитина сульфата, а также гиалуроновой кислоты;
- Третье поколение – комбинированные лекарства. Это может быть сочетание глюкозамина и хондроитина, а также комбинация этих двух компонентов с диклофенаком или ибупрофеном.
Классификация хондпротекторов по активному (действующему) компоненту осуществляется следующим образом:
- Лекарственные средства, в состав которых входит глюкозамина сульфата: Дона, Артифлекс;
- Лекарства на основе хондроитина сульфата: Структум, Мукосат;
- Комплекс глюкозамина и хондроитина: Артрон Комплекс, Терафлекс;
- Комплекс глюкозамин хондроитин НПВП (Диклофенак, Ибупрофен): Мовекс, Терафлекс Адванс. Также возможно сочетание с метилсульфонилметаном (активный компонент серы): Артрон Триактив. Подобное сочетание активных компонентов способствует оказанию более выраженного противовоспалительного, обезболивающего, жаропонижающего действия, а также уменьшает скованность суставов;
- Лекарства на основе натрия гиалуроната (гиалуроновая кислота) способствуют улучшению подвижности суставов, уменьшению трения и механического воздействия на сустав. Используются, как правило, для внутрисуставного введения: Сусплазин, Ферматрон, Синвиск;
- Препараты животного происхождения на основе концентратов хрящевой ткани животных и рыб: Алфлутоп, Румалон;
- Препараты растительного происхождения на основе сои и авокадо: Пиаскледин.
По форме выпуска существуют препараты для внутреннего приема в виде капсул, порошков или таблеток (Артра, Дона, Терафлекс). Препараты для наружного использования в виде мазей и гелей (Хондроксид). Лекарства в виде инъекций (Хондролон, Мукосат, Алфлутоп).
Методы применения, дозировка
https://www.youtube.com/watch?v=FvksP1thU6c
Согласно отзывам лучшими хондропротекторами c наименьшими побочными реакциями являются следующие лекарства:
- Артра. Выпускается в форме таблеток. Наиболее сбалансированный препарат. Содержит 500 мг глюкозамина, равное количество хондроитинсульфата. Изначально, следует принимать по две капсулы раз в день 3 недели, затем снизить дозировку до одной. Устойчивый лечебный эффект достигается после 6 месяцев приема.
- Дона – препарат от итальянских производителей, который эффективнее всего использовать для инъекций. Основной компонент – глюкозамин. В комплект входит специальный растворитель для разведения лекарства. Использовать необходимо 3 раза в неделю. Курс лечения – полтора месяца. Лучше сочетать с приемом таблеток, питьем порошка.
- Структум – монопрепарат, выпускаемый в капсулах по 0,25, 0,5 г. Действующее вещество – хондроитин сульфат натрия. Курс терапии – 6 месяцев.
- Капсулы Терафлекс назначают по одной 3 раза в сутки, независимо от приема еды.
- Гель для наружного применения Хондроитин нужно наносить три раза в день осторожными втирающими движениями до полного впитывания.
- Эльбон состоит лишь из глюкозамина, предназначен для внутримышечного введения по 3 мл три раза в неделю на протяжении 4 недель.
- Алфлутоп – концентрат из мелкой морской рыбы, вводящийся внутрь сустава по 1 мл в день. Курс лечения – 20 инъекций.
- Таблетки Мовикс обладают противовоспалительным, жаропонижающим действием. Пьют по 1 таблетке раз в день.
Существует большое количество идентичных препаратов данной группы, схожих по составу, способу применения. План терапии, дозировку подбирает ортопед персонально пациенту с учетом особенностей заболевания.
Отзывы и личный опыт пациентов
Светлана, Иркутск. Имею вторую стадию коксартроза в одном суставе, второй после операции – поставили протез. Пью уже второй курс «Терафлекса» плюс витамины. Боли уменьшились, надеюсь, что сохраню второй сустав, и не придётся его менять.
Олег, Москва. Год назад почувствовал ноющие боли в тазобедренных суставах, обратился к врачу- ревматологу, то поставил вторую степень коксартроза и выписал хондопротекторы. Принимаю без перерывов, чувствую, как постепенно уходит боль. Движения стали увереннее, теперь даже вернулся к пробежкам, хотя врач уверяет, что рано.
Судя по мнениям пациентов, схема терапии коксартроза тазобедренного сустава, в которую входят хондропротекторные препараты, приносит заметный прогресс состоянию пациента. Необходимо скрупулезно принимать назначенные лекарства, строго следовать всем рекомендациям.
Сделала вывод, что лекарства, в которых есть глюкозамин, более эффективны, чем чистый хондроитин. Например, отзыв о Хондрогарде будет плохой, он не помог совсем. Зато препарат Эльбона справился отлично.
Наталья, 45 лет.
Назначили мне Алфлутоп для лечения коксартроза тазобедренного сустава. Боли ушли, желаемое облегчение настало. Но есть и минусы. Во-первых – цена, во-вторых –возможность аллергической реакции на морепродукты, из которых сделан препарат.
Дмитрий, 50 лет.
Вот уже более 7 лет у меня деформирующий артроз левого тазобедренного сустава. Услышала много положительных отзывов про лекарство Дона. Консультация с ортопедом только подтвердила мое желание начать курс. Улучшения очевидны.
Виолета, 65 лет.
В качестве профилактического препарата применял мазь Хондроитин. При длительном использовании увидел улучшение подвижности, уменьшилась болезненность, ускорилось восстановление больного сустава. Но не стоит ждать мгновенного результата, в подобных заболеваниях не бывает быстрого выздоровления.
Виктор, 38 лет.
Итог
Заболевания суставов – это настоящий бич нашего времени. Почти каждый пятый житель планеты страдает теми или иными недугами, связанными с костной системой. Для того, чтобы не допустить развития коксартроза и не обездвижить собственное существование, следует при первых симптомах обратиться к специалисту, не надеяться на то, что болезнь «пройдёт сама собой».
Крепкие и здоровые суставы – это залог качественной жизни и успешной самореализации любого человека.
sustavrip.ru
Терафлекс при коксартрозе тазобедренного сустава
Исключительная польза лечения коксартроза хондропротекторами
В переводе с греческого языка слово «хондропротекторы» означает «защищающие хрящ».
Действительно это группа лекарственных средств, восстанавливающих хрящевую ткань.
Они являются самыми полезными препаратами в лечении коксартроза тазобедренного сустава.
В медицинских справочниках коксартроз тазобедренного сустава описывается как дегенеративно-дистрофическое нарушение целостности суставных структур вследствие их травм и заболеваний. Хрящевая ткань с годами постепенно утрачивает амортизационную функцию. Она уже не может полноценно обеспечивать нужного трения между костями, которые образуют бедренный сустав.
- Причины коксартроза тазобедренного сустава
- Симптомы заболевания и степени коксартроза тазобедренного сустава
- Диагностика заболевания
- Лечение коксартроза тазобедренного сустава
- Консервативные методы лечения
- Хирургическое лечение
В результате этого поверхностный слой кости покрывается остеофитами, сковывающими подвижность и ускоряющими разрушение сустава. Возможно двустороннее поражение тазобедренного сустава прогрессирующего характера.
По статистике чаще всего подвержены люди преклонного возраста, но случаются и беспричинные эпизоды выявления болезни и у молодых. Своевременное диагностирование ранней стадии коксартроза тазобедренного сустава позволяет ограничиться консервативными методами лечения. При запущенном коксартрозе трудно избежать хирургического вмешательства из-за того, что это единственная возможность вернуть суставу свою функцию.
Факторы, провоцирующие коксартроз весьма разнообразны, но чаще они взаимодействуют в комплексе, тем самым осложняя патологический процесс. Можно выделить самые распространённые причины коксартроза:
- Повышенная физическая нагрузка. Как правило, дегенеративное разрушение сустава зарождается под влиянием чрезмерных нерациональных нагрузок, особенно если присутствуют располагающие для возникновения болезни факторы.
- Различного рода травмы. Эта причина подразумевает не только типичные травмы в результате падения или ушиба, из-за которых нарушается целостность сустава, а ещё микротравмы хронической формы. Если у больного имеются хронические микротравмы, то хрящ будет растрескиваться и истончаться, что в дальнейшем приведёт к надрыву капсулы сустава.
- Наследственность. Зачастую генетическая предрасположенность не означает прямое унаследование болезни, а включает лишь передачу особенностей строения хрящевой ткани. Унаследованные аномалии костно-суставной ткани вместе с другими отрицательными составляющими влияют на развитие коксартроза не в меньшей мере, чем остальные причины.
- Лишний вес. Избыточная масса тела даёт дополнительную нагрузку на суставы, что значительно повышает риск появления коксартроза.
- Болезни. Например, артроз является осложнением вовремя не вылеченного артрита. Если долго не заниматься устранением артрита, то хрящевая ткань утрачивает свои свойства и возникает нарушение кровоснабжения.
На разных этапах развития коксартроза нельзя выделить существенные различия симптоматической картины. По определённым симптомам можно понять, когда нужно принимать экстренные меры по возвращении здоровья своему суставу. Часто случается, что больной обращается за помощью к травматологу или ортопеду на последних стадиях патологии когда возможность обратить процесс близка к нулю. Поэтому важно знать симптомы общего характера при коксартрозе:
- Ярко выраженный болевой синдром в районе повреждённого сустава. На ранней стадии поражённый сустав даёт о себе знать при движениях. Симптом должен вызвать тревогу, когда боль становится постоянной.
- Ограниченность в движении. Скованность в нижней конечности нередко появляется на первой стадии после сна или физического труда.
- Диспропорция длины ног. Такой симптом явный признак тяжёлой формы болезни, при которой деформируются кости таза.
- Хруст в области суставов. Этот симптом свидетельствует о патологических процессах.
- Атрофия мышечных волокон. В первое время мышцы становятся слабыми и плохо сокращаются. Поздние стадии коксартроза почти всегда протекают на фоне атрофированных мышц. Является одним из самых тяжёлых симптомов болезни.
- Нарушение походки. Когда больной начинает хромать — такой симптом говорит о деформации в костных структурах.
Существует три степени коксартроза тазобедренного сустава:
- Коксартроз первой степени. Больные жалуются на эпизодическую боль, провоцируемую физической нагрузкой. Длительная ходьба или бег усиливает болевой синдром, который, как правило, исчезает после отдыха. Локализация боли отмечается в суставной области, иногда — в районе колена или бедра. У пациентов не наблюдается нарушения походки и движений, потому что мышцы находятся ещё в достаточном тонусе и не подвергнуты разрушительному действию атрофии. Рентген при первой степени коксартроза диагностирует небольшие уменьшения в размерах суставной щели. На рентгеновском снимке травматолог может увидеть неравномерное костное разрастание по периметру внутреннего или внешнего края вертлужной впадины. При этом целостность головки и шейки кости бедра сохранена.
- Коксартроз второй степени. Интенсивность болей нарастает даже в спокойном состоянии, усиливается выраженность других симптомов. После физической активности может возникнуть небольшая хромота, сопровождающаяся болью в паховой области. Резко снижается объем движений в тазобедренном суставе. Из-за скованности и боли бедро с трудом отводится в сторону, ограничивается его внутренняя ротация. На снимке отчётливо выражен неравномерный характер сужения суставной щели. Деформированная и значительно увеличенная в габаритах головка бедренной кости поднята вверх, а её границы уже не такие ровные, как прежде. При второй степени коксартроза вертлужная впадина разрастается костными образованиями по всем краям, их можно наблюдать вне зоны хрящевой губы.
- Коксартроз третьей степени. Непрекращающаяся боль не даёт покоя больным в дневное и ночное время суток. Объем суставных движений при коксартрозе третьей степени снижается до критического минимума. При ходьбе возникают неудобства и трудности с перемещением ног, приходится пользоваться тростью или костылями. Начинается обширная атрофия мышц нижних конечностей: бёдер, ягодиц, голени. Отводящие мышцы бедра, отвечающие за правильное расположение таза во фронтальной плоскости, ослабевают, что может стать косвенной причиной уменьшение длины больной конечности. Человеку приходится наклоняться в сторону больного сустава, чтобы хоть как-то устранить дисбаланс в длине ног. Центр тяжести из-за этого вынужден сместиться, при этом одновременно усиливается нагрузка на поражённый сустав. По сравнению с коксартрозом первой и второй степени, на рентгенограмме суставная щель совсем узкая, бедренная головка ещё крупней, а костных разрастаний всё больше.
Основные методы диагностики коксартроза тазобедренного сустава:
- Рентгенография. Выявляет наличие костных разрастаний, уменьшение промежутка между суставами. Позволяет обнаружить уплотнения под хрящом в костной ткани и хрящевое окостенение.
- Магниторезонансная томография. Имеет цель выявлять патологию костных структур.
- Компьютерная томография. Даёт возможность детально изучить изменения в мягких тканях.
Лечение коксартроза тазобедренного сустава 1 степени: средства, которые назначает врач, физиотерапия и народные методы
Болезнь представляет собой деформирующую форму артроза, которая характеризуется деформированием костей и поверхности суставов. Лечению коксартроза тазобедренного сустава 1 степени посвящена данная статья.Это проблема не только медицинского характера, но и социального, потому что приводит к потере трудоспособности и инвалидности.
Содержание статьи:Препараты, назначаемые врачомФизиотерапевтические процедурыУпражнения ЛФКНародные методы
Направлено оно на устранение симптомов. Применение лекарственных средств необходимо для избавления от боли, снятия отеков (если таковые имеются) и воспаления, питания хрящевых тканей и расслабления мышц. Универсального плана лечения коксартроза тазобедренного сустава нет, каждому пациенту врач назначает индивидуальный курс.
Наиболее популярные препараты
Прежде чем перейти к проведению терапии, нужно знать, какие хондропротекторы лучше всего применять и как они действуют на организм. Для проведения терапии наиболее часто применяются препараты, изготовленные на основе глюкозамина, самыми лучшими из которых считаются Эльбона и Дона.


Схему проведения терапии и дозировку препарата подбирает лечащий доктор строго индивидуально, с учетом протекания болезни и самочувствия больного.
Помимо этого, назначаются и препараты на основе хондроитина, в частности такие как:
- Артра;
- Хондроксид;
- Мукосат;
- Структум;
- Артрадол.
Наибольшей результативностью отличаются комбинированные лекарства, содержащие в своем составе и хондроитин и глюкозамин. К таким средствам можно отнести:
- Терафлекс;
- Мовекс;
- Румалон;
- Карилаин.
Подобные лекарства выпускают в нескольких формах. Схему проведения терапии и дозировку препарата подбирает лечащий доктор строго индивидуально, с учетом протекания болезни и самочувствия больного.
Стоит учитывать то, что результативность применяемых препаратов достигается только на первой и второй стадии протекания коксартроза. На более поздних стадиях результативность проводимой терапии сводится к минимуму, так как нет возможности восстановить полностью разрушенные хрящи.


Результативность проводимой терапии во многом зависит от систематичности введения хондопротекторов в полость суставов. В промежутках между проведением инъекций нужно принимать лекарства в таблетированном виде.
Для проведения терапии достаточно часто применяется Алфлутоп, который предназначен для внутрисуставного и внутримышечного введения. Это средство создается на основе компонентов, получаемых из морских рыб. Для полного курса нужно провести от 5 до 20 инъекций. Препарат не только помогает восстановить поврежденную хрящевую ткань.
Хорошо помогает средство Румалон, созданное на основе костного мозга телят и содержит в своем составе глюкозамина сульфат. Это лекарство применяется путем внутримышечного введения в поврежденную область сустава 3 раза в неделю.
Выраженным обезболивающим и восстанавливающим эффектом обладает Эльбона, так как содержит в своем составе глюкозамин и лидокаин. Лекарство применяется 3 раза в неделю, а курс проведения терапии составляет 6 недель, а после этого требуется небольшой перерыв. Так как Эльбона имеет определенные противопоказания и может спровоцировать побочные эффекты, то применять его нужно только под контролем доктора.
Хрящевая ткань суставов вырабатывает глюкозамин и хондроитин, которые питают ее изнутри. Хондропротекторы являются источниками этих веществ, что делает их безопасными для человека. Эффект от лекарств достигается за счет активации анаболитических процессов в суставах, ликвидации воспаления.
Глюкозамин способствует улучшению выработки синовиальной жидкости, восстанавливает эластичность, приостанавливает процесс разрушения.
Хондроитин – это строительный материал хрящевой ткани, увеличивающий выработку коллагена, несульфированного гликозаминогликана. Также улучшает циркуляцию крови и снабжение тканей кислородом, подвижность хряща.
В течение 12 месяцев требуется около двух курсов, длящихся полтора-три месяца. Хондропротекторы обладают наибольшей эффективностью при терапии первой, второй стадии коксартроза тазобедренного сустава, когда разрушение хряща не достигло предела. При третьей форме заболевания они бессильны.
Хондропротекторы при коксартрозе тазобедренного сустава: выбор и применение
Согласно отзывам лучшими хондропротекторами c наименьшими побочными реакциями являются следующие лекарства:
- Артра. Выпускается в форме таблеток. Наиболее сбалансированный препарат. Содержит 500 мг глюкозамина, равное количество хондроитинсульфата. Изначально, следует принимать по две капсулы раз в день 3 недели, затем снизить дозировку до одной. Устойчивый лечебный эффект достигается после 6 месяцев приема.
- Дона – препарат от итальянских производителей, который эффективнее всего использовать для инъекций. Основной компонент – глюкозамин. В комплект входит специальный растворитель для разведения лекарства. Использовать необходимо 3 раза в неделю. Курс лечения – полтора месяца. Лучше сочетать с приемом таблеток, питьем порошка.
- Структум – монопрепарат, выпускаемый в капсулах по 0,25, 0,5 г. Действующее вещество – хондроитин сульфат натрия. Курс терапии – 6 месяцев.
- Капсулы Терафлекс назначают по одной 3 раза в сутки, независимо от приема еды.
- Гель для наружного применения Хондроитин нужно наносить три раза в день осторожными втирающими движениями до полного впитывания.
- Эльбон состоит лишь из глюкозамина, предназначен для внутримышечного введения по 3 мл три раза в неделю на протяжении 4 недель.
- Алфлутоп – концентрат из мелкой морской рыбы, вводящийся внутрь сустава по 1 мл в день. Курс лечения – 20 инъекций.
- Таблетки Мовикс обладают противовоспалительным, жаропонижающим действием. Пьют по 1 таблетке раз в день.
Существует большое количество идентичных препаратов данной группы, схожих по составу, способу применения. План терапии, дозировку подбирает ортопед персонально пациенту с учетом особенностей заболевания.
sustavnik.ru
Терафлекс при артрозе тазобедренного сустава
Какие выбрать хондропротекторы для лечения суставов
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В основе патогенеза большинства дегенеративных и дистрофических заболеваний суставов и позвоночника находится разрушение внутрисуставной хрящевой ткани, состояние которой и определяет стадию заболевания и его симптомы. Современная медицина нашла способ лечебного воздействия на внутрисуставные хрящи – это хондропротекторы для суставов.
Эти медикаменты призваны остановить прогрессирование патологических изменений и, по возможности, восстановить поврежденный хрящ. Необходимо сразу отметить, что эффект от такого лечения будет наблюдаться только в случае начальной стадии заболевания, в далеко зашедших случаях артроза даже лучшие хондропротекторы (ХП) окажутся неэффективными, так как в суставе уже нет чего восстанавливать (вся хрящевая ткань уже разрушена).
Механизм действия хондропротекторов
Чтобы понять, каким образом данные медикаменты помогают при заболеваниях суставов, при какой патологии они будут эффективными, а при какой лечение окажется безрезультатным, необходимо разобраться, как устроены суставы человека и какая роль хрящевой ткани.
Как устроены хрящи суставов?
Все суставные поверхности костей, которые образуют сустав, покрыты хрящевой тканью. Из нее также состоят и межпозвоночные диски. Поверхность хряща гладкая и постоянно увлажненная за счет специальной внутрисуставной смазки – синовиальной жидкости. Кстати, питание хрящевой ткани происходит также благодаря диффузии веществ из этой жидкости, так как своих кровеносных сосудов хрящи не имеют.
Основная функция хряща – это обеспечение плавных движений в суставе, при которых хрящевые поверхности костей скользят одна о другую, этому процессу также способствует внутрисуставная смазка.
Строение хрящевой ткани:
- Клетки (хондробласты и хондроциты). Это молодые и зрелые клетки хрящевой ткани. Они вырабатывают межклеточное вещество, матрикс, которое и составляет основную массу хряща. Клеток здесь намного меньше.
- Межклеточное вещество хряща характеризируется высокой гидрофильной способностью – связывает молекулы воды, которые составляют до 80% матрикса. Состоит межклеточное вещество из коллагеновых волокон и хондромукоида. Именно последнее вещество и отвечает за целостность, прочность, форму и функции гиалинового хряща сустава. В своем составе имеет такое вещество, как хондроитин и глюкозамины (структурные единицы хрящевой ткани).
Разрушение хряща (независимо от первопричины) начинается именно с уменьшения количества глюкозаминов и хондроитина, что приводит к расволокнению хрящевой ткани, появлению шероховатости на ее поверхности, растрескиванию и уменьшению толщины хрящей. В связи с этим или параллельно уменьшается выработка синовиальной жидкости, богатой гиалуроновой кислотой, что еще более усугубляет состояние.
Движения в суставе становятся болезненными, суставные поверхности костей оголяются, что приводит к развитию артрозов и остеохондроза со всеми вытекающими последствиями.
Точка приложения для хондропротекторов
Хондропротекторные препараты при своевременном назначении могут остано
sustav-med.ru
Как принимать терафлекс артроз тазобедренного сустава
Содержание статьи
Симптомы и лечение деформирующего артроза
Деформирующий артроз, в первую очередь характеризуется неправильной работой хряща в одном или нескольких суставах. При этом под действием собственного веса человека начинает деформироваться край кости. Это может привести к различным проблемам — начиная с дискомфортных ощущений при заболевании легкой степени и заканчивая полной неподвижностью сустава.
Стадии заболевания
Лечение деформирующего артроза зависит от степени тяжести заболевания. Они различаются своими проявлениями:
- для первой степени характерна быстрая утомляемость пораженных суставов и малая их подвижность;
- вторая характеризуется болевыми ощущениями при начале движения — так называемыми стартовыми болями;
- на третьей степени сустав переходит практически в неподвижное состояние.
Разумеется, чем раньше был диагностирован деформирующий артроз, тем легче его вылечить. Диагностировать заболевание можно еще на первой степени, если вовремя обратиться к специалисту.
Однако первая стадия заболевания не доставляет особых хлопот, поэтому пациенты обращаются с заболеванием второй степени, то есть когда болезни причиняет не просто дискомфорт, а боль.
Чем раньше был диагностирован деформирующий артроз, тем легче его вылечить. Необходимо принять комплексные меры для борьбы с ним – то есть, не ограничиваться каким-то одним методом лечения.
Так как хрящи и кости не содержат нервных окончаний, появление болевых ощущений означает, что воспалительный прогноз уже затронул окружающие ткани.
Способы лечения
Деформирующий артроз нельзя вылечить полностью. Однако, если принять соответствующие меры, можно снять большую часть симптомов и перевести болезнь в стадию ремиссии. Деформирующий артроз предполагает амбулаторное лечение. В него входят умеренные двигательные нагрузки, физиотерапия, медикаментозное лечение, диета. В тяжелых случаях возможно хирургическое вмешательство.
Диета
Диета или включение пищевых добавок определяются наличием сопутствующих артрозу отклонений или влиянием окружающей среды. Также при наличии избыточного веса необходимо придерживаться диеты, чтоб избавиться от него. Излишний вес усиливает давление на суставы, что усугубляет деформирующий артрит.
Для укрепления суставов следует включать в меню блюда, богатые коллагеном: холодцы, желе, мясные бульоны. Кроме того, советуют употреблять молочные продукты, богатые кальцием, а также витамины групп В и С. Или же включить в рацион соответствующие биологически активные добавки. А от алкоголя придется отказаться — имеются сведения, что он способствует обострению приступов.
Медикаменты
Медикаментозное лечение деформирующего артроза призвано снять боли и уменьшить воспаление. Если пациент не реагирует на употребляемые перорально лекарства, их вводят при помощи инъекций внутримышечно или непосредственно в область сустава.
Для поддержания работы суставов применяют хондропротекторы и препараты на основе гиалуроновой кислоты. Так как лечение занимает длительное время, необходимо отслеживать, наступило ли у пациента привыкание. В этом случае необходимо заменить препарат, так как побочные эффекты препаратов, применяющихся при артрозе, достаточно сильны.
Физкультура и гимнастика
Хороший эффект может дать лечебная физкультура. Дело в том, что при арт
sustav24.ru
Как принимать терафлекс и обезболивающие при артрозе
При появлении жалоб на опорно-двигательный аппарат, часто случается, что больные начинают самостоятельно принимать «Терафлекс», «Хонда», «Хондролон» и другие препараты с группы хондропротекторов. Это происходит без назначения и соответствующего наблюдения врача. Поставив самостоятельно диагноз, а затем, выбрав себе понравившейся средство, больной надеется на быстрейшее выздоровление. В итоге, состояние еще больше усугубляется, а больной остается недовольный из-за «недействующего препарата», а также уймы потраченных денег. Чтобы такого не произошло, следует ответственно отнестись к проблеме. Для начала нужно правильно определить заболевание. С этим поможет справиться артролог или ревматолог. Чаще всего, подобные средства назначаются при артрозе или артрите. Как принимать «Терафлекс» при артрозе, разберемся из материалов этой статьи.

Понятия
Разберем подробно понятия артроз и артрит, какая между ними разница, и как действовать в каждом случае.

Артрозом называют состояние, при котором происходит разрушение хрящевой прослойки сустава. При этом в зависимости от локализации выделяют следующие названия:
- коксартроз — поражается, тазобедренный сустав;
- спондилоартроз — происходит поражение межпозвоночных суставов;
- гонартроз — разрушаются хрящи коленного сустава.
В действующей классификации болезней, в 2010, было решено объединить перечисленные понятия в одно — остеоартроз. Так как, считается, что они отличаются только по этиологии и локализации, зато имеют одинаковый патогенез, биохимические, морфологические и клинические изменения.
Есть три главные причины развития этого вида дегенеративно-дистрофического процесса хрящевой ткани:
- Травматизация — частые, продолжительные, чрезмерные нагрузки на суставы могут в скором времени приводить к деструкции хряща внутри сустава. Также, считается, что при старении организма происходит постепенное изнашивание хрящевой прослойки, меньше поступает питательных веществ и микроэлементов, хрящ теряет эластичность и упругость, что приводит к полному стиранию.
- Дисплазия — врожденный дефект, который проявляется неполноценным развитием сустава. В таком случае возможно недоразвитие хрящевого, костного или сухожильного компонентов сустава, что непременно приведет к деформации и болевым ощущениям.
- Воспалительный процесс — проявляется по истечении продолжительного периода времени. Когда спустя годы после перенесенного воспалительного процесса внутри сустава начинает появляться боль, дискомфорт и затруднение в движении.
Причиной возникновения артрита считают генетический дефект, который, по мнению некоторых врачей, передается следующим поколениям. Также, другие болезни, которые могут нарушать работу иммунитета, способны вызывать проявления артрита:
- псориаз;
- системная красная волчанка;
- пурпура;
- гемолитическая болезнь;
- гипотромбинемии;
- гепатит.
Рассматривая патогенез и этиологию этих заболеваний, напрашивается только один вывод — эти болезни отличаются, а значит, тактика лечения для каждого случая — разная. И одними хондропротекторами тут не обойтись, необходима комплексная медикаментозная терапия, в первую очередь, направленная на устранение причины заболевания.
Терапия
Давайте теперь разберем, какие лекарства принимают при артрозе суставов, с чем их комбинировать, и какова продолжительность курса лечения. Лучше сделать это, подбирая соответствующие средства под каждый симптом заболевания.
Боль

Первым делом, человека больного артрозом, будет беспокоить болевой синдром. Для купирования боли применяют (внутрь или наружно, на пораженный сустав) обезболивающие лекарства:
Лучшим вариантом выбора, лекарственного средства при артрозе, можно считать:
- аспирин (ацетилсалициловая кислота) — поможет справиться с болевым синдромом на ранних стадиях патологического деструктивно-дегенеративного процесса. Назначают при первой стадии процесса, когда болевой синдром не сильно выражен. Для купирования, понадобиться до шести таблеток в сутки. При этом аспирин способен разжижать кровь, что способствует ее проницаемости в более тонкие артериолы и улучшению кровообращения пораженного сустава.
- парацетамол — нестероидный противовоспалительный препарат, который позволит быстро и надолго купировать болевой синдром, снять воспалительный процесс, который возникает на фоне постепенного разрушения хрящевой ткани. Если следовать европейским рекомендациям, то парацетамол при артрозе принимают в дозировке не до 4 грамм в сутки, но в таком случае повышается риск возникновения осложнений со стороны желудочно-кишечного тракта и печени. Российскими медиками было доказано, что оптимальная доза парацетамола, которая не принесет негативных последствий со стороны других органов, а также справится с болью при артрозе, составляет до 2 грамм в сутки. При этом продолжительность терапии парацетамолом увеличивается до двух лет.
- нимесил — еще один представитель НПВС, действующее вещество которого нимесулид. Представленное лекарственное средство распространяется в виде порошка. Нимесил при хронических болях в суставах рекомендован пожилым людям, а также для людей, которые страдают второй или третьей стадией артроза. Принимать нимесил рекомендовано как минимум пятнадцать дней, этот срок обусловлен тем, что эффективность препарата выше перечисленных предшественников, а также ряд побочных явлений намного меньше, чем у других представителей этого класса, что дает возможность лечиться нимесилом на протяжении продолжительного периода. Применять нимесил нужно до двух раз в сутки, а люди, страдающие заболеванием почек, должны периодически сдавать анализы, так как возможно ухудшение состояние здоровья.

- ибупрофен — данный представитель по своей эффективности и быстроте действия не уступает нимесилу, но его преимущества заключаются в еще меньшем количестве побочных явлений, а также в период беременности и лактации разрешается принимать ибупрофен. Длительность курса приема ибупрофена составляет 30 дней, при том, что суточная доза не должна превышать одного грамма (5 таблеток). Но, как и у любого другого препарата следует остерегаться побочных эффектов, которые проявляются в: бессоннице, диарее, тошноте, сильном похудании;
- трамадол — представитель опиоидных анальгетиков, к его применению прибегают лишь в тех случаях, когда необходимая доза НПВС превышает разрешенную. Данное средство не способен вызывать привыкание и синдром отмены, угнетения дыхания также не наблюдается. Рекомендуется начинать прием с начальной дозы в 50 мг, с последующим повышением до 300 мг в день. Препарат принимается на третьей или четвертой стадии артроза, когда малейшие движения в суставе резко болезненны.
Ограничение подвижности и хруст
Подвижность в пораженном суставе снижается из-за деструкции хряща. Это происходит из-за снижения микроциркуляции в суставе и недостаток в его кровоснабжения. Для борьбы с данными факторами рекомендуется применять препараты, улучшающие транспортную функцию и реологические свойства крови, проницаемость сосудов. Для устранения данной причины необходим прием следующих препаратов:
- трентал — является производным ксантина, главным действующим веществом считается пентоксифиллин. Представитель этой группы препаратов помогает уменьшить общее периферическое сосудистое сопротивление, при этом, никак не изменяя деятельности сердца, снизить плотность крови, улучшить состояние эритроцитов, увеличивая их транспортную функцию. Подобный эффект дает возможность увеличить объем поступаемой крови к пораженному суставу, что приводит к повышению концентрации кислорода, питательных веществ, и самое главное, лекарственных препаратов, что ускоряет регенеративный процесс;

- курантил — снижая обратную транспортировку фермента аденозина внутрь клеток, медикамент способствует повышению его концентрации во внеклеточном пространстве, что является причиной возникновения антиагрегантного эффекта. Ангиопротектор обладает прямым дилатационным действием на периферические сосуды, что дает улучшение кровообращения. Следует быть осторожным при использовании курантила вместе с аспирином, так как возможно развитие длительных кровотечений, в таком случае лучше изменить тактику лечения. Назначают курантил в дозировке не более 400 мг в сутки.
Подробно разобравшись с приемом вышеперечисленных препаратов, можно переходить непосредственно к тем лекарствам, которые напрямую влияют на состояние соединительной (хрящевой), и костной ткани суставов. Ведь лечение артроза заключается во всесторонне направленном воздействии на состояние организма.
Для улучшения состояния хрящей необходим прием хондропротекторов. Существует большая разновидность представителей этого класса медикаментов, самыми эффективными считают комбинированные лекарства, в состав которых входят два действующих вещества, а также различные добавки (кальций, витамины, противовоспалительные компоненты).
Терафлекс является отличным представителем подобной категории хондропротекторов.
Состоит он из:
- Глюкозамина гидрохлорид — является агонистом в синтезе гиалуроновой кислоты, которая способствует улучшению питания хряща, и его восстановление. Также обладает антиоксидантными свойствами, разрушая супероксиды, которые губительно влияют на соединительную ткань.
- Натрия хондроитина сульфат — угнетает продукцию гиалуронидазы, фермента способствующего расщеплению хрящевой ткани. Стимулируя синтез хрящевого матрикса, способствует усилению регенерации хондроцитов, что значительно замедляет разрушение хряща и улучшает состояние суставов.
Прием терафлекса не следует начинать, как только был поставлен диагноз — артроз. В остром состоянии, эффективным будет проведение уколов в полость сустава. Препаратом выбора будет инъекционный медикамент — алфлутоп. Состав данных инъекций не отличается от состава таблетированной вариации, но способ доставки повышает его эффективность в разы. Параллельно обезболивающим лекарствам, производиться от 10 до 20 инъекций в полость сустава. После этого больного следует перевести на таблетированный вариант лечения.
Лечение терафлексом происходит в комбинированном приеме обезболивающих и улучшающих кровообращение препаратов. В таком комплексном направлении против артроза, наблюдается наиболее лучший эффект от лечения. Терафлекс следует принимать три раза в сутки по одной таблетке, данная дозировка сохраняется на протяжении 21-го дня, далее необходимо принимать по одной таблетке дважды в день. Курс лечения продолжается на протяжении 3-4 месяцев, не рекомендуется заканчивать прием этого средства после двух месяцев. Улучшение состояния наблюдается уже после второго месяца после начала приема терафлекса. Необходимо проводить несколько курсов терапии, во избежание рецидива заболевания.
В состоянии ремиссии, когда завершается прием таблеток, для поддержания хорошего состояния суставов рекомендуется применять крем «Терафлекс М». Наносить крем необходимо два или три раза в сутки, производить массажные движения, до полного высыхания крема. Данный вид терапии проводят на протяжении 4 недель после завершения приема таблеток. Если заболевание вновь начинает беспокоить, необходимо возобновить нанесение крема. Если улучшения состояния не наблюдается, следует обратиться за специализированной помощью к врачам.
Рекомендации
Для пожилых людей рекомендуется, на фоне приема лекарственных препаратов, проводить физиотерапевтические процедуры, которые направлены на улучшение кровеносной системы, помогают увеличить объем движений в пораженном суставе, повысить эффективность доставки лекарственных средств к пораженному участку.
Следует изменить свой образ жизни, больше проводить времени на свежем воздухе, совершать прогулки, заниматься аэробикой или легкой атлетикой. Больным артрозом, которые страдают ожирением, необходимо обратиться к диетологу, для сброса лишнего веса.
Полезным будет пересмотреть свой рацион питания, нужно исключить жирную пищу, стараться избавиться от шлаков и нормализовать уровень холестерина. Повысить количество употребляемой клетчатки, как можно больше витаминов. Врачи рекомендуют принимать льняное масло при артрозе, так как оно поможет нормализовать массу тела, а Омега-3, Омега-6, Омега-9 помогут улучшить кровоснабжение и приток полезных веществ к суставам. Его можно наносить на кожу, над пораженным участком, для снятия напряжения и болевых ощущений.
Самостоятельно браться за лечения подобных проблем крайне не рекомендуется, лучше всего будет обращение к специалисту. Который решит, нужно ли проводить инъекции или начать с терапию с таблетированных форм лекарственных средств.
artsustav.ru
Действие хондропротекторов при коксартрозе тазобедренного сустава

Можно смело сказать, что хондропротекторы при патологиях в суставах, являются наиболее эффективными препаратами по восстановлению хрящевой ткани. Любой человек, страдающий заболеваниями тазобедренных суставов должен обязательно использовать эти средства, так как болезнь не стоит на месте, постоянно прогрессирует.
Из-за чрезмерных нагрузок на суставные части, приходится расплачиваться заболеванием, которое называется остеоартроз. Постепенно хрящевые ткани суставов изнашиваются и деформируются, возникают боли, изменения уже носят более сложный и криминальный характер, переходя в стадию коксартроза тазобедренных суставов.
Причина заболевания
Что собой представляет тазобедренный сустав? Это бедренная и подвздошная кости. Исходя из анатомических знаний, мы имеем представление о том, что головка бедра имеет хрящевое покрытие и входит в ту часть, которая называется впадиной подвздошной кости.
Для того, чтобы хрящ не стирался во время трения, он имеет способность выделять жидкость, как бы образуя смазку или плёнку для того, чтобы части сустава не стирались, а нагрузка при движении правильно распределялась.
Что же происходит при коксартрозе? Мы видим, что жидкость не выделяется, а процессы разрушения самым негативным образом сказываются на всей поверхности костной ткани сустава. Хрящевая ткань заканчивает регенерацию к тому возрасту, когда скелет полностью сформирован. Далее могут начаться обратные процессы, например повреждения в суставных частях из-за плохой выработки хрящевой жидкости.
В течение всей жизни ткань на хряще претерпевает полный износ, и кости, соприкасаясь, начинают стирать друг друга. Коксартроз – это явление, которое развивается постепенно и симптоматика проявляется уже в достаточно серьёзной стадии заболевания.
Важно! Причина развития болезни может скрываться как в чрезмерной активности человека, так и в пассивном образе жизни.
При постоянной пассивности, и недостатке в движении, суставы становятся скованными, хрящевая жидкость перестаёт выделяться в должном объёме. Мышцы бедренной части теряют свою упругость и атрофируются.
Без хорошей мышечной поддержки, поражённый сустав начинает издавать характерный хруст, появляются болевые ощущения. Может произойти откол частей от хряща и попасть в сустав, тогда боль становится интенсивней, начинается вынужденное прихрамывание, а движения теряют уверенность.
Коксартроз, как клиническое заболевание, имеет три стадии развития:
- На первом этапе человек может чувствовать боль в суставе бедра после длительных физ. нагрузок, но стоит отдохнуть, как симптомы исчезают. В этом случае, больной не всегда чувствует опасность, ведь мышечный тонус не пропадает, походка не меняется и нет нужды обращаться к врачу. Между тем, заболевание прогрессирует и постепенно входит во вторую стадию.
- Вторая стадия – это уже заметное усиление боли. Она становится интенсивной, и не отпускает не только во время передвижения или после занятий физическим трудом, но и во время отдыха и покоя. Как правило, болевые ощущения чувствуются в области бедра и паха. Это то время, когда больной, наконец, осознаёт всю тяжесть положения и идёт за помощью к специалисту.
- Для третьей стадии характерна не отпускающая боль, как при активности, так и во время покоя. Движения тазобедренного сустава становятся сильно ограниченными, при случайном ударе и спотыкании чувствуется сильная боль. Мышцы бедра и голени атрофируются, и способность передвигаться пропадает.

Как лечить коксартроз тазобедренного сустава
Чем раньше больной обратится к доктору, тем больше вероятность приостановить необратимый процесс разрушения. А для этого необходимо быть внимательными к собственному организму.
При первых признаках заболевания, после диагностирования недуга, назначается традиционная терапия, с использованием нестероидных противовоспалительных препаратов. Они снимают боль, отёки и останавливают воспалительные процессы. Однако, это ещё не лечение, а лишь первая помощь при снятии болевого синдрома. Здесь обычно применяются лекарства в виде Бруфена, Мовалиса, Диклофенака.
После того, как боль утихла, и пациент пришёл в себя, начинается главное лечение. Вот здесь и выступают в главной роли хондропротекторы для тазобедренных суставов.
Что нужно знать о хондропротекторах при коксартрозе
Главное достоинство этих препаратов состоит в том, что они созданы из натуральных компонентов, а именно, из хрящевой ткани, взятой у животных. Данная группа лекарственных препаратов действует на сам источник болезни, и считается очень эффективной при лечении коксартоза тазобедренных суставов.
Но, стоит отметить, что терапия довольно длительная, и требует терпения на несколько курсов лечения. Для того, чтобы ощутить результат от препаратов, следует учитывать все советы ревматолога и соблюдать схему, особенно при серьёзных стадиях болезни.
Хондропротекторы – это то питание, которое необходимо тканям хрящей. Это настоящий источник выработки глюкозамина и хондроитина, тех веществ, которые должны самостоятельно вырабатывать хрящевые структуры.
Глюкозамин необходимое вещество для восстановления ферментных процессов и выработки синовиальной жидкости. Он заставляет хрящи становиться более эластичными и приостанавливает дегенеративные процессы в тканях.
Хондроитин – это те «кирпичики», которые восстанавливают хрящевые прорехи, значительно увеличивая уровень коллагена. Они служат источником выработки гиалуроновой кислоты и хондроцитов, за счёт которых происходит улучшение кровообращения, а значит и подвижности хрящей.
Среди лучших препаратов, в основе которых лежит глюкозамин, для восстановления хрящевой ткани тазобедренных суставов можно смело выделить: Дону, Эльбону. Это хондропротекторы нового поколения, обеспечивающие хорошее проникание внутрь сустава и эффективное лечебное воздействие.
Средства, в основе которых находится хондроитин: Мукосат, Артра хондроитин, Структум, Артрадол, Хондроксид.
К препаратам комбинированного действия и состава относятся лекарства: Мовекс, Карипаин, Терафлекс- стимулирует выработку жидкости и смазки внутри сустава, Алфлутоп – применяется в инъекциях при тяжёлой стадии заболевания, Протекон, Румалон.
При регулярном приёме хондрпротекторов происходит насыщение хрящевых тканей необходимым питанием. Такое лечение позволяет легче переносить нагрузки, останавливает преждевременное разрушение и старение тканевой структуры.
Выпуск хондропротекторов производится в следующих лекарственных видах и формах:
- В виде раствора для инъекций внутрь мышц;
- В форме внутрисуставного раствора;
- В таблетках, капсулах, порошках.
- В виде гелей, мазей, кремов.

При лечении коксартроза во всех стадиях, не достаточно применения только хондопротекторов. В схему лечебного курса, наряду с основными средствами, обычно включаются вспомогательные препараты в виде:
- Нестероидных «помощников» с противовоспалительным действием;
- Обезболивающие средства;
- При наличии сильного воспаления требуется вмешательство антибиотиков;
- Обязательно назначаются витамины.
Виды препаратов – хондропротекторов
Если говорить о нескольких поколениях средств, выпускающихся современной фармацевтической промышленностью, то можно выделить некоторые особенности, присущие тем или иным препаратам:
- Средства первого поколения – это натуральная «вытяжка» из сырья. К таким моно-средствам, в которых не содержится больше ни одного компонента, можно отнести Румалон, Артепарон.
- Ко второму поколению относятся более совершенные и чистые вытяжки из костных и хрящевых тканей животных. Они имеют в своём составе один их компонентов, сопровождающего и усиливающего свойства, и дополнены сульфатом или гидрохлоридом глюкозамина, гиалуроновой кислотой или сульфатом хондроитина. Здесь следует назвать: Дону, Артрон хондрекс, Структум, Адант, Гиалган.
- Третье поколение пошло дальше и включило дополнительные компоненты, способные усилить воздействие и ускорить процесс.
- Четвёртое поколение – это сложная комбинация с максимальным эффектом, к нему относятся Мовекс, Терафлекс Адванс.

Особенности хондропротекторов и их действие
Необходимо отметить одну особенность препаратов внешнего применения. Крема, гели и мази считаются малоэффективными, так как не имеют возможности проникать глубоко в ткань сустава бедра, ведь тазобедренный сустав – это часть, которая находится глубоко в теле человека. Поэтому, если больного мучают сильные боли, подобные средства не смогут помочь.
Хондропротекторы при коксартрозе тазобедренного сустава имеют медленное действие. Улучшение может наступить лишь спустя 6 и более месяцев с начала лечебного курса. А настоящее воздействие и стойкий эффект можно ждать лишь по прохождении нескольких курсов, это значит, не раньше чем через полтора года. Это можно объяснить тем, что хрящи медленно восстанавливаются, а поверхность их в тазобедренном суставе довольно велика.
Только систематические процедуры, включая внутрисуставные инъекции, помогут исправить ситуацию. Уколы требуются при артрозе не реже трёх раз в течение года. В остальное время, больному назначается схематичное лечение порошками, капсулами и таблетками.
Если говорить о конкретности препаратов для коксартроза, то их нет, все лекарственные средства направлены на лечение артрозов, не зависимо от локализации.
Важно! Эффективности при лечении коксартроза хондропртекторами можно добиться, лишь имея первую или вторую стадии заболевания. При третьей стадии препараты бессильны и больного ждёт эндопротезирование тазобедренного сустава.
Как именно применять хондропротекторы:
- Дона (раствор для инъекций) Глюкозамина сульфат. Упаковка: 6 ампул – средняя цена 1200 р. Вводят в/м, через день. Минимальный курс 12–18 инъекций.
- Алфлутоп. Хондроитин. Упаковка: 6 ампул – 1300 р. Внутрь сустава раз в три дня. Курс – минимум шесть инъекций
- Терафлекс. Хондроитинсульфат и глюкозамин. Упаковка: 60 капсул – цена 850 р. Принимают по капсуле два раза в сутки в течение полутора месяцев.
- Артра. Хондроитин и глюкозамин. Упаковка: 60 таблеток – 900 р. По 1таблетке два раза в день в течение 3 месяцев.
- Хондроитин АКОС. Упаковка: 50 таблеток – 250 р. Принимают по таблетке три раза в сутки, курс до полугода.

Отзывы
Светлана, Иркутск. Имею вторую стадию коксартроза в одном суставе, второй после операции – поставили протез. Пью уже второй курс «Терафлекса» плюс витамины. Боли уменьшились, надеюсь, что сохраню второй сустав, и не придётся его менять.
Олег, Москва. Год назад почувствовал ноющие боли в тазобедренных суставах, обратился к врачу- ревматологу, то поставил вторую степень коксартроза и выписал хондопротекторы. Принимаю без перерывов, чувствую, как постепенно уходит боль. Движения стали увереннее, теперь даже вернулся к пробежкам, хотя врач уверяет, что рано.
Итог
Заболевания суставов – это настоящий бич нашего времени. Почти каждый пятый житель планеты страдает теми или иными недугами, связанными с костной системой. Для того, чтобы не допустить развития коксартроза и не обездвижить собственное существование, следует при первых симптомах обратиться к специалисту, не надеяться на то, что болезнь «пройдёт сама собой».
Крепкие и здоровые суставы – это залог качественной жизни и успешной самореализации любого человека.
mysustavy.ru
Терафлекс при коксартрозе тазобедренного сустава
Хондропротекторы при коксартрозе тазобедренного сустава: выбор и применение
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Разрушающие дистрофические изменения в тазобедренных суставных хрящах и костях свидетельствуют о развитии коксартроза. Это заболевание ведёт к постепенному нарушению работы всего опорно-двигательного аппарата, если своевременно не оказать полноценное лечение.
Причин возникновения этого заболевания много, наиболее частыми являются:
- недостаточное кровоснабжение сустава, затруднение оттока крови;
- избыточная масса тела;
- увеличение нагрузки, вследствие проблем с позвоночником;
- травмы шейки бедра и нижних конечностей;
- воспаление тазобедренного сустава;
- опухоли кости;
- врожденные особенности строения хряща;
- болезнь Пертеса;
- эндокринные нарушения;
- возрастные изменения.
Некоторые внешние факторы также становятся пусковым механизмом для дегенерации хрящевой ткани. К ним относятся:
- сидячая работа;
- нарушение питания;
- пассивный или супер активный образ жизни.
Нередко болезнь поражает оба тазобедренных сустава одновременно. В результате разрушившиеся хрящи утрачивают способность амортизировать движения и распределять нагрузку равномерно. Это может привести к последующему разрушению тазобедренных костей.
Чтобы избежать подобного прогноза течения заболевания, необходимо вовремя обратится к специалистам, и приложить все усилия для выздоровления. На начальных этапах прогноз благоприятный, при условии применения в составе комплексной терапии хондропротекторов, положительно зарекомендовавших себя в борьбе с коксартрозом.
Эффективность действия хондропротекторов
Хондропротекторы (с лат. Chondr — хрящ и Protector — защитник) являются источником строительных блоков хряща – глюкозамина и хондроитина. Они, в процессе поступления в организм, питают хрящ изнутри. Вырабатываемые в производственных объёмах из хрящей крупного рогатого скота, вытяжки рыб и морских беспозвоночных, а также растительных экстрактов, они по составу очень близки для естественных веществ, которые вырабатываются организмом человека, а потому совершенно безопасны.
Глюкозамин призван остановить разрушительный процесс износа хряща, путём восстановления его эластичных функций, стимулируя выработку жидкости для его восстановления.
Хондроитин содержит гиалуроновую кислоту и хондроциты, которые увеличивают выработку коллагена, улучшают кровоснабжение. Тем самым восстанавливают хрящевую ткань
sustav-med.ru

















 Для профилактики и лечения ГРЫЖИ наша постоянная читательница применяет набирающий популярность метод БЕЗОПЕРАЦИОННОГО лечения, рекомендованный ведущими немецкими и израильскими ортопедами. Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
Для профилактики и лечения ГРЫЖИ наша постоянная читательница применяет набирающий популярность метод БЕЗОПЕРАЦИОННОГО лечения, рекомендованный ведущими немецкими и израильскими ортопедами. Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.









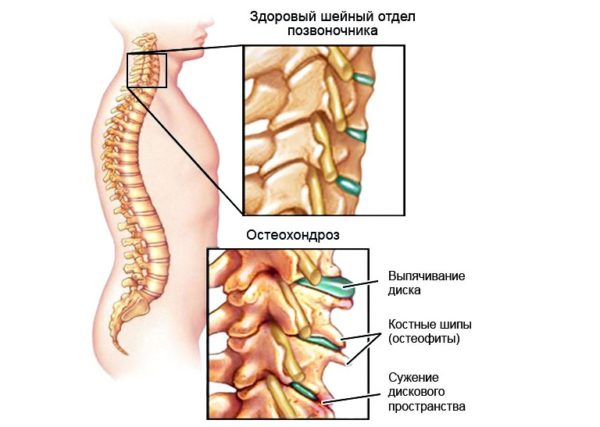
 Остеохондроз считается достаточно распространенной болезнью, причиной которой является микродеформация составных элементов опорно-двигательного аппарата, то есть межпозвоночных тканей и хрящей, или же просто позвонков.
Остеохондроз считается достаточно распространенной болезнью, причиной которой является микродеформация составных элементов опорно-двигательного аппарата, то есть межпозвоночных тканей и хрящей, или же просто позвонков. Ярко выраженная обжигающая и пульсирующая боль, при этом она не будет стихать на протяжении достаточно длительного промежутка времени. При данном моменте обезболивающие средства будут просто бессильны. Эти ощущения могут говорить о смещении суставов, позвонков или же присутствии межпозвоночной грыжи, или же начальной формы её проявления.
Ярко выраженная обжигающая и пульсирующая боль, при этом она не будет стихать на протяжении достаточно длительного промежутка времени. При данном моменте обезболивающие средства будут просто бессильны. Эти ощущения могут говорить о смещении суставов, позвонков или же присутствии межпозвоночной грыжи, или же начальной формы её проявления. Обеспечению нужной подвижности суставов и мышц, равномерно воздействия на них;
Обеспечению нужной подвижности суставов и мышц, равномерно воздействия на них;
 Вместе с пищей в организм обязано поступать нужное количество жиров, углеводов и белков;
Вместе с пищей в организм обязано поступать нужное количество жиров, углеводов и белков;









 Настойку из листьев лопуха используют в народной медицинеЛопух уже давно применяют в народной медицине для лечения целого спектра заболеваний. Считают, что полезные составляющие содержатся абсолютно во всех частях этого растения. Но самое распространенное и популярное среди населения лекарство — это настойка из корней лопуха.
Настойку из листьев лопуха используют в народной медицинеЛопух уже давно применяют в народной медицине для лечения целого спектра заболеваний. Считают, что полезные составляющие содержатся абсолютно во всех частях этого растения. Но самое распространенное и популярное среди населения лекарство — это настойка из корней лопуха. Для приготовления настойки заготавливают листья лопуха первого года жизниДавайте разберемся, как приготовить настойку из листьев лопуха в домашних условиях. Рецептов существует множество, но мы выберем самый традиционный. Для приготовления средства вам понадобится водка хорошего качества. Не стоит брать алкоголь сомнительного происхождения. Если же вам удалось найти медицинский этил, и вы хотите приготовить настойку из листьев лопуха на спирту, то при изготовлении средства берите его в 2 раза меньше, чем указано в рецепте. Спирт значительно концентрированней водки, поэтому его количество нужно уменьшить вдвое, разбавить таким же количеством воды.
Для приготовления настойки заготавливают листья лопуха первого года жизниДавайте разберемся, как приготовить настойку из листьев лопуха в домашних условиях. Рецептов существует множество, но мы выберем самый традиционный. Для приготовления средства вам понадобится водка хорошего качества. Не стоит брать алкоголь сомнительного происхождения. Если же вам удалось найти медицинский этил, и вы хотите приготовить настойку из листьев лопуха на спирту, то при изготовлении средства берите его в 2 раза меньше, чем указано в рецепте. Спирт значительно концентрированней водки, поэтому его количество нужно уменьшить вдвое, разбавить таким же количеством воды.







 Магнитно-резонансная томография имеет также свои противопоказания:
Магнитно-резонансная томография имеет также свои противопоказания:





 Загрузка… 
Загрузка… 













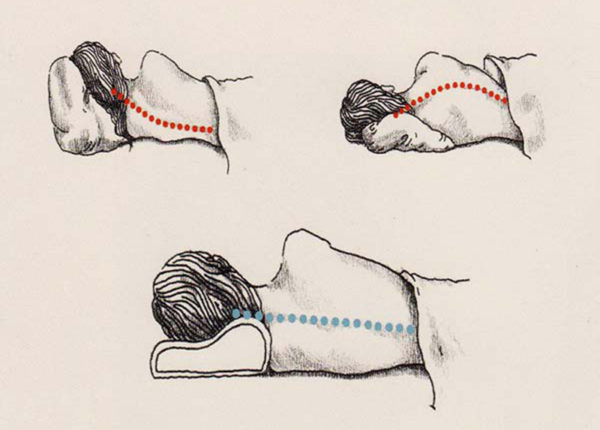





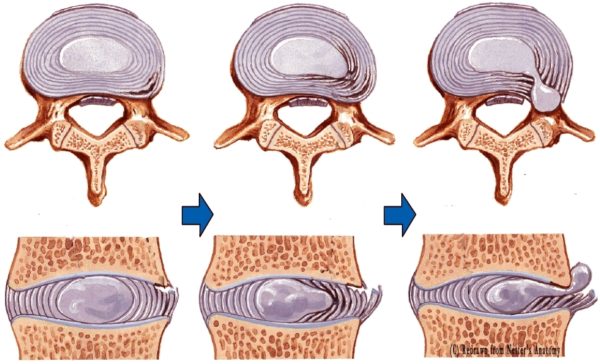













 Каждый человек проводит в горизонтальном положении как минимум пять-шесть часов в сутки, а группа «счастливых» — даже большее время. Доминирующей части постель ассоциируется с отдыхом и релаксацией, в таком случае, по каким причинам у большей части после подъема с постели утром ощущается головная боль и такое же ощущение в спине, затекает цервикальная часть позвоночника, эти люди чувствуют себя совсем усталыми, несмотря на проведенный сон.
Каждый человек проводит в горизонтальном положении как минимум пять-шесть часов в сутки, а группа «счастливых» — даже большее время. Доминирующей части постель ассоциируется с отдыхом и релаксацией, в таком случае, по каким причинам у большей части после подъема с постели утром ощущается головная боль и такое же ощущение в спине, затекает цервикальная часть позвоночника, эти люди чувствуют себя совсем усталыми, несмотря на проведенный сон. При остеохондрозе нужно знать, как правильно спать, иначе будет еще хуже.
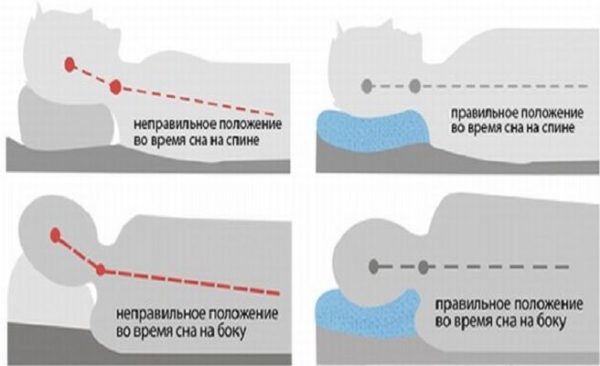
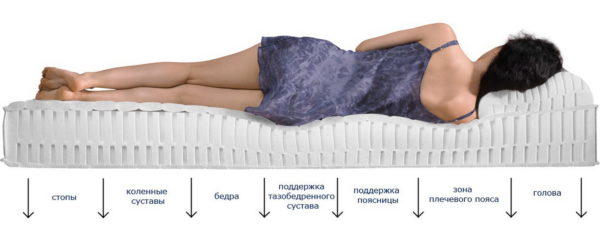
При остеохондрозе нужно знать, как правильно спать, иначе будет еще хуже. Современная промышленность может предложить специальные ортопедические матрацы, которые обеспечивают создание условий для незначительной тракции, то есть эффекта вытяжения. Последнее позволяет мышечной системе расслабиться и снизить раздражения нейральных структур. К лучим вариантам матрацев относятся латексные.
Современная промышленность может предложить специальные ортопедические матрацы, которые обеспечивают создание условий для незначительной тракции, то есть эффекта вытяжения. Последнее позволяет мышечной системе расслабиться и снизить раздражения нейральных структур. К лучим вариантам матрацев относятся латексные. При высокой же подушке происходит сгибание головы в неестественной позиции. Сон на ней — ужасное мученье для позвоночного столба, поскольку происходит смещение позвонков шейного отдела, нарушение кровообеспечение церебральной ткани.
При высокой же подушке происходит сгибание головы в неестественной позиции. Сон на ней — ужасное мученье для позвоночного столба, поскольку происходит смещение позвонков шейного отдела, нарушение кровообеспечение церебральной ткани.









 Правильные положения для сна при разных формах остеохондроза. Нажмите на фото для увеличения
Правильные положения для сна при разных формах остеохондроза. Нажмите на фото для увеличения Запрещенные позы сна при шейном остеохондрозе. Нажмите на фото для увеличения
Запрещенные позы сна при шейном остеохондрозе. Нажмите на фото для увеличения Валики для правильного сна на спине
Валики для правильного сна на спине Нажмите на фото для увеличения
Нажмите на фото для увеличения Правильная высота подушки. Нажмите на фото для увеличения
Правильная высота подушки. Нажмите на фото для увеличения Правильная жесткость матраса. Нажмите на фото для увеличения
Правильная жесткость матраса. Нажмите на фото для увеличения Ортопедический матрас с эффектом памяти. Нажмите на фото для увеличения
Ортопедический матрас с эффектом памяти. Нажмите на фото для увеличения Различные валики и подушки для сна (из латекса, фирма Liena)
Различные валики и подушки для сна (из латекса, фирма Liena) Автор статьи: Ячная Алина, хирург-онколог, высшее медицинское образование по специальности “Лечебное дело”.
Автор статьи: Ячная Алина, хирург-онколог, высшее медицинское образование по специальности “Лечебное дело”.

 Что бы начать правильное лечение вы должны разобраться чем вы болеете
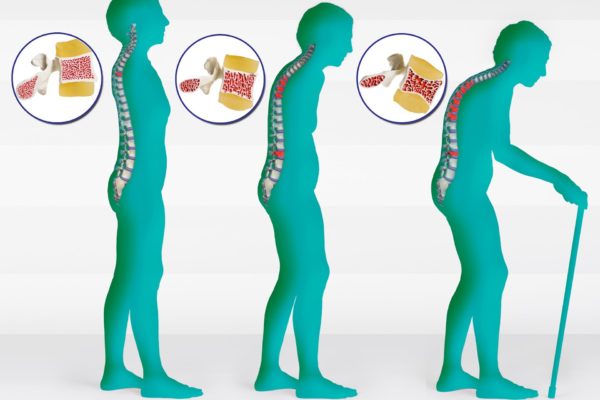
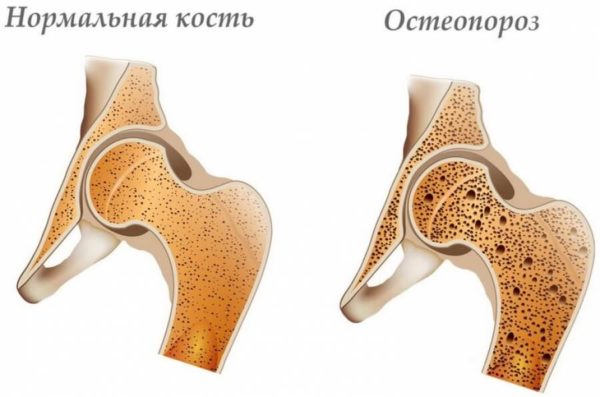
Что бы начать правильное лечение вы должны разобраться чем вы болеете Отличия состоят в проведении диагностических мероприятий. Для обнаружения остеоартроза суставов потребуется провести рентгенологическое исследование, сдать общий анализ крови. При необходимости лечащий доктор назначает проведение термографического и ультразвукового исследования. На рентгенограмме можно увидеть ремоделяцию, суставные поверхности становятся неконгруэнтными.Современные тенденции диагностикиУ пострадавших, имеющих остеопороз обычно диагностируется артериальная гипертония, ишемическая болезнь сердца, болезни печени, нарушенное функционирование ЖКТ. По мнению комитета экспертов Всемирной организации здоровья, в рейтинге основных медико-социальных проблем современности остеопороз занимает 3-е место.
Отличия состоят в проведении диагностических мероприятий. Для обнаружения остеоартроза суставов потребуется провести рентгенологическое исследование, сдать общий анализ крови. При необходимости лечащий доктор назначает проведение термографического и ультразвукового исследования. На рентгенограмме можно увидеть ремоделяцию, суставные поверхности становятся неконгруэнтными.Современные тенденции диагностикиУ пострадавших, имеющих остеопороз обычно диагностируется артериальная гипертония, ишемическая болезнь сердца, болезни печени, нарушенное функционирование ЖКТ. По мнению комитета экспертов Всемирной организации здоровья, в рейтинге основных медико-социальных проблем современности остеопороз занимает 3-е место.














 [15], [16], [17], [18]
[15], [16], [17], [18]



