Лфк при плоскостопии – эффективный комплекс упражнений для занятий, правила выполнения, польза лечебной физкультуры и противопоказания, отзывы пациентов
ЛФК при плоскостопии в взрослых. Пройти курс лечебной физкультуры при плоскостопии в Москве
Плоскостопие характеризуется изменением формы стопы, во время которого свод стопы может полностью или частично опуститься. Форм плоскостопия несколько: поперечное, продольное, продольно-поперечное. В большинстве случаев диагностируется поперечное плоскостопие в сочетание с другими нарушениями формирования стопы. Поперечное плоскостопие характеризуется уплощением поперечного свода, передний отдел стопы опирается на плюсневые кости, которые веерообразно расходятся в стороны. За счет этого уменьшается длина стопы. Отмечается отклонение первого пальца наружу, деформация среднего пальца.
Плоскостопие относится к заболеваниям, лечением которых занимается врач-ортопед Юсуповской больницы. В зависимости от причины плоскостопия назначают лечение. Общим методом лечения при всех формах плоскостопия является лечебная физкультура. Плоскостопие может быть врожденным, развиться после травмы, в результате паралича мышц ноги, при заболевании рахитом, а также возникает вследствие старения организма, слабости мышечного и связочного аппарата. Врач проведет обследование пациента и назначит лечение в зависимости от возраста, причины развития плоскостопия, сложности деформации стопы, сопутствующих заболеваний.
Лечебная физкультура при плоскостопии
ЛФК (лечебная физкультура) помогает бороться с плоскостопием. С помощью ЛФК добиваются улучшения кровообращения в нижних конечностях, укрепляют мышцы ног, спины, живота, грудной клетки, повышают прочность и гибкость опорно-двигательного аппарата, формируют правильное положение свода стопы, ежедневные занятия помогают закрепить полученный результат. Занятия ЛФК проводятся после консультации с врачом-ортопедом, после определения правильного положения стопы. Занятия лечебной физкультурой при плоскостопии начинаются с разминки. После разогрева начинают выполнять упражнения для стопы, общеукрепляющие упражнения. Упражнения ЛФК должны выполняться каждый день, только в этом случае можно ожидать эффективности метода.
ЛФК при плоскостопии у взрослых
Остановку прогрессирования уплощения стопы у взрослых можно добиться при ежедневном занятии специальными упражнениями лечебной физкультуры. Лечебная физкультура для взрослых содержит следующие разновидности упражнений:
- упражнения для голени и бедра;
- укрепление плюсневых пальцев;
- упражнения для укрепления связок пяточной кости;
- упражнения для укрепления мышц стопы, подошвенного апоневроза;
- укрепление голеностопного сустава.
Уплощение свода стопы с сопутствующими деформациями приводит к нарушению кровообращения в нижней конечности. Изменение формы стопы приводит к воспалению подошвенного апоневроза, развитию нарушений в костной, нервной и сосудистой системах. Эффективность ЛФК возрастает, если больной ходит босыми ногами по гальке, песку, использует для коррекции плоскостопия спортивные снаряды – гимнастическую палку, доски с ребрами, маленькие мячи с шипами. Рекомендуется занятия ЛФК при плоскостопии начинать с упражнений в положении лежа или сидя. В положении стоя увеличивается нагрузка на стопу, что не позволяет закрепить правильное положение стопы.
Упражнения для людей с плоскостопием:
- в положении лежа на спине. Руки вытянуты вдоль тела, ноги раздвинуты на 20-25 см. Медленно согнуть и разогнуть пальцы ног. Повторить 10 раз;
- положение прежнее. Вращать ступни по кругу в сторону друг друга;
- положение прежнее. Согнуть ноги в коленях. Пальцами ног захватить мячик с шипами и выпрямить ноги, поднять вверх, затем опустить. Повторить несколько раз;
- положение – сидя на стуле. Колени вместе, стопы ног слегка раздвинуты;
- поворачивать ступню внутренней стороной вверх, прижимая наружную часть ступни к полу. Повторить 10 раз;
- положение – сидя на стуле. Ноги вместе, руки на коленях. Ступни скрестить; Приподнимать внутренние стороны ступней вверх, с усилием направляя наружные стороны ступни вниз.
Так же проводятся упражнения для укрепления мышц тела, рук, шеи. Очень полезно заниматься плаванием, использовать массажеры для ступней ног.
ЛФК при поперечном плоскостопии у подростков
Поперечное плоскостопие у подростков развивается, если плюсневые кости расходятся в стороны, делая переднюю часть стопы плоской и широкой. Один из пальцев начинает возвышаться над остальными, три из пяти пальцев имеют молоткообразный вид. Этот вид плоскостопия лечится сложно. У больных с продольно-поперечным плоскостопием нарушается распределение нагрузки между связочным аппаратом и подошвенным апоневрозом. Ранние стадии развития плоскостопия корректируются в условиях стационара и в домашних условиях, тяжелые стадии плоскостопия требуют специального лечение с применением хирургической операции, приспособлений, процедур, медикаментозной терапии, массажа.
Помимо консервативного и хирургического лечения для восстановления формы стопы и закрепления результатов после восстановления формы стопы применяют ЛФК. ЛФК при продольно-поперечном плоскостопии проводится в комплексе с массажем, подростку назначают ношение специальных ортопедических стелек, ортезов, в зависимости от причины, вызывавшей плоскостопие, назначается медикаментозная терапия, физиотерапевтические процедуры. При плоскостопии третьей степени назначают хирургическое лечение. Восстановление после операции длительное, тяжелое, около четырех недель больной носит специальный гипсовый сапожок, кости стопы зафиксированы титановыми винтами. После проведения хирургического лечение через определенное время инструктор по реабилитации составит план занятий и подберет упражнения ЛФК.
ЛФК при плоскостопии третьей степени
Упражнения ЛФК направлены на профилактику развития плоскостопия, на остановку прогресса заболевания у больных с плоскостопием третьей степени. В Юсуповской больнице специалист по реабилитации составит программу упражнений для пациента, занятия ЛФК будут проходить с инструктором. Врач назначит специальную обувь, ортезы для снижения трения пальцев стопы друг о друга, общеукрепляющие занятия физкультурой и упражнения для восстановления формы стопы. В большинстве случаев плоскостопие третьей степени лечится с помощью хирургической операции, вылечить его консервативными методами практически невозможно из-за сильной деформации костей. Дополнительно используют методы физиотерапии, согревающие процедуры, массаж. Записаться на консультацию к врачу можно по телефону Юсуповской больницы.
Автор
 Алексей Маркович Москвин
Алексей Маркович МосквинСписок литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Бадалян Л. О. Невропатология. — М.: Просвещение, 1982. — С.307—308.
- Боголюбов, Медицинская реабилитация (руководство, в 3 томах). // Москва — Пермь. — 1998.
- Попов С. Н. Физическая реабилитация. 2005. — С.608.
Наши специалисты

Врач-невролог, кандидат медицинских наук

врач-невролог, кандидат медицинских наук

Заведующий отделением восстановительной медицины, врач по лечебной физкультуре, врач-невролог, врач-рефлексотерапевт

Врач-физиотерапевт, кандидат медицинских наук

Инструктор-методист по лечебной физкультуре, кинезитерапевт

Инструктор-методист по лечебной физкультуре
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
yusupovs.com
Лечебно-профилактические упражнения при плоскостопии у взрослых HealthIsLife.ru
Лечебно-профилактические упражнения при плоскостопии у взрослых

Плоскостопие – проблема, которая провоцирует многие неприятности. Нужно сказать, что во взрослом возрасте она довольно плохо поддается лечению, но правильная терапия все же способна обеспечить явный прогресс. Важная часть ее – это упражнения от плоскостопия, которые принесут пользу, как стопам, так и организму в целом.
Что такое плоскостопие
Под плоскостопием принято понимать изменение сводчатого изгиба стопы, спровоцированное перемещением либо деформацией трубчатых костей и мышечно-связочного аппарата стопы. Это провоцирует изменение внешнего вида стопы, ухудшает походку, нарушает функционирование опорно-двигательного аппарата в целом.
Форма плоскостопия определяется тем, какой конкретно изгиб стопы – продольный либо поперечный, становится плоским и теряет выгнутую форму. По данному признаку выделяют продольное, поперечное и поперечно-продольное плоскостопие.
Утолщение поперечного изгиба стопы провоцирует веерообразное разветвление костей плюсны. Большой палец уклоняется к внешнему краю, меняется форма среднего пальца, уменьшается длина стопы. Такая форма чаще всего развивается у людей молодого и среднего возраста.
Уплощение продольного свода стопы, напротив, увеличивает ее длину, поскольку подошва ее почти полностью прилегает к полу. Данная форма обычно формируется в молодости (до 25 лет). Если же речь идет о поперечно-продольном плоскостопии, то оно формируется при выравнивании обоих изгибов стопы.

Плоскостопие может возникать в силу причин следующего характера:
- врожденных;
- паралитических;
- рахитических;
- статических;
- травматических.
Определить форму, причину и стадию развития плоскостопия может только ортопед. Диагноз он ставит после проведения следующих мер:
- Сбор анамнеза;
- Осмотр стопы;
- Изучение походки;
- Рентгенографическое исследование.
Во взрослом возрасте плоскостопие формируется в силу таких причин:
- Генетическая предрасположенность;
- Травмы стопы и лодыжки;
Постоянные лишние нагрузки на стопу: подъем тяжестей, работа в положении стоя, слишком активное занятие травматичными видами спорта и так далее; - Гиподинамия, малоподвижный образ жизни;
- Избыточный вес;
- Постоянное ношение неудобной обуви, обуви неподходящего размера, высоких каблуков.
Плоскостопие – коварное заболевание. Оно вызывает не только деформацию стопы и пальцев ног, но и может провоцировать другие проблемы, в числе которых артрит и артроз, остеохондроз, грыжи, искривление позвоночник, косолапие, варикозное расширение вен. Также болезнь меняет осанку и походку, провоцирует сильные боли при движениях, способствует ухудшению общего тонуса организма.
Вылечить плоскостопие полностью во взрослом возрасте достаточно тяжело, особенно если обратиться к врачу не вовремя. Терапия будет включать в себя медикаменты, физиотерапевтические процедуры, массаж, использование специальной обуви либо ортопедических стелек, а также выполнение специальных упражнений. Упражнения при плоскостопии у взрослых – важная часть лечения. Они будут отличаться в зависимости от формы плоскостопия.
Упражнения для стоп при продольном плоскостопии

На первых стадиях продольного плоскостопия могут быть эффективны специальные упражнения для плоскостопия у подростков и взрослых. Среди них следующие:
- Сядьте на табуретку, приподнимите ноги от пола. В таком состоянии вращайте ступнями сначала вовтурь, потом наружу. Сделайте 20-30 оборотов в каждую сторону.
- Ходите на месте, не отрывая носки от пола. Поднимайте только пятки и как можно выше вытягивайте стопы. Выполнять упражнение рекомендуется в течение нескольких минут без перерыва.
- Встаньте прямо, поставьте ноги на ширину плеч. Поочередно вставайте на носки и пятки, делая плавные, но достаточно сильные перекаты. Проводите процедуру в течение 3-5 минут, добиваясь полного изнеможения.
- Сядьте на табуретки. Соедините пятки двух стоп, вращайте стопами по полу, после разъедините пятки и соедините пальцы двух стоп, чтоб при этом не соединялись колени. Повторяйте движения в течение пяти минут, не делая перерывов. Вначале упражнение может показаться сложным и провоцировать боль, но по мере выздоровления стопы особых усилий для его выполнения прикладывать вам не придется.
- В положении стоя поднимите одновременно пятку одной ноги и пальцы другой, максимально долго задержитесь в таком положении. Повторяйте упражнение не меньше 10-20 раз в зависимости от ваших ощущений.
- В положении стоя отрывайте носки двух ног одновременно и максимально долго задерживайте их в таком положении, стоя на пятках.
- В положении стоя одновременно отрывайте от пола пятки двух ног, и задерживайтесь в таком положении настолько, насколько сможете, удерживаясь на носках.
- Примите положение сидя, положите ногу на ногу и выполняйте длительные и медленные вращения стопами поочередно.
- В положении сидя на стуле поднимите обе ноги, вытяните их горизонтально, подтягивая максимально высоко. В таком положении постарайтесь задержаться как можно дольше.
- В положении сидя подошвами обхватите мяч весом не меньше килограмма, поднимите его на максимальную высоту и задержите в воздухе, после плавно опустите на пол.
- На протяжении хотя бы 15 минут походите босыми ногами поперек толстой палки, качественно продавливая зону подъема стоп.
- Также эффективным является «утиный шаг» вприсядку. Двигайтесь медленно, волоките за собой стопы двух ног.
При сильных деформациях стопы нужно использовать ортопедические стельки. Могут быть полезны стельки с магнитами.
Поперечное плоскостопие: упражнения для лечения
Упражнения при поперечном плоскостопии у взрослых представлены в большом количестве. Комплекс должен одобрить врач. Первая группа упражнений выполняется лежа на спине. Немного расставьте ноги, и спустя каждый подход отдыхайте в течение 5-10 секунд.
- Тяните носки на себя, выполняя движения двумя ногами и не двигая при этом корпус. В момент максимального притяжения стопы поверните их внутрь друг к другу, чтоб они коснулись друг друга.
- Пятки ног одновременно отрывайте от пола, затем опускайте их. Сначала поднимайте стопы поочередно, затем 10 раз поднимите их одновременно.
- Согните ноги в коленях, разведите бедра, стопы ног должны соприкасаться. Отводите носки стоп, затем прижимайте их друг к другу. То же самое сделайте для пяток. Упражнение нужно выполнять быстро, делая хлопкообразные движения.
- Упражнение самомассаж. Исходное положение аналогично предыдущему упражнению, но пытайтесь тереться подошвой о левую голень в течение 20-30 минут, затем смените положение ног.
Первые три упражнения нужно выполнять по 7-10 повторений.
Следующие упражнения для стопы при поперечном плоскостопии делаются в положении сидя на стуле. Ноги при этом должны быть согнуты в коленях, а стопы – немного разведены в стороны:
- Поочередно приподнимайте область пяток по 10 раз вверх, затем 10 раз поднимите их одновременно.
- В аналогичном положении приподнимайте носки, оставляя на месте пятки.
- Отрывая от пола пятку левой ноги, одновременно отрывайте и носок правой, а затем возвращайтесь в исходное положение и повторяйте упражнение наоборот.
- Расположите голень левой ноги на правом колене и совершайте левой стопой круговые движения, сначала по часовой стрелке, затем против нее (по 20-30 секунд). Затем смените положение ног.
- Сидя на стуле, совершайте гусеницеобразные движения – поджимая пальцы и подтягивая пятки. Выполняйте такие шажки вперед и назад, не вставая со стула. Можно делать это как двумя ногами вместе, так и поочередно.

Упражнения повторяются по 10-15 раз либо в течение 30 секунд. Можно дополнить занятия захватами пальцами разбросанных по полу мелких предметов. Это поможет улучшить моторику и обеспечит массаж стоп. Подняв предмет пальцами, перенесите его на другой участок.
Третий комплекс лечебной физкультуры при плоскостопии делается стоя с ногами на ширине плеч.
- Приподнимайте сначала носки ног и опускайтесь на пол, затем приподнимайте пятки, по 10 раз.
- Сначала опирайтесь только на внешний край стопы, потом только на внутренний. Повторять тоже поочередно по 10-15 раз.
- В зависимости от состояния здоровья и возраста можно выполнять приседания или полуприседания, расставляя при этом руки в стороны. Упражнение повторить 7-10 раз.
Дополнить гимнастику для стоп при плоскостопии можно ходьбой на носочках, на внешних краях стопы, с приподнятыми пятками и полусогнутыми коленями. Полезна также ходьба с высоким подъемом коленей, опускаясь либо поднимаясь в наклоне. При поперечном плоскостопии не стоит выполнять упражнения, предполагающие отведение пальцев в сторону, поскольку они могут усугубить состояние.
Также упражнения для лечения плоскостопия будут эффективными при использовании различных предметов. Можно использовать круглый предмет вроде скалки или гимнастической палки. Сядьте на стул, раздвиньте стопы на ширину плеч и расположите предмет у пальцев, наступая на него. Отводите стопы вперед и назад, будто катая предмет. При этом палка или скалка должны двигаться по стопе от пальцев до пятки и обратно. На этот прием должно уйти около 30-40 секунд.
Полезна гимнастика при плоскостопии у взрослых, предполагающая использование специального массажера для ног. Он помогает как в лечении плоскостопия, так и в его профилактике. Массажер устанавливается на полу, вы садитесь на стул, ставите на него стопы ног и совершаете движения-перекаты с носка и на пятку. Нужно сделать 10-20 перекатов.
Лечебная гимнастика при плоскостопии – важная мера в лечении плоскостопия. При сочетании ее с массажем и другими показанными специалистом мерами вы сможете добиться явных положительных результатов.
Видео-упражнения от плоскостопия у взрослых
ЛФК при плоскостопии у взрослых – подбор упражнений
Здоровая стопа анатомически имеет два свода, которые ее поддержив
healthislife.ru
ЛФК при плоскостопии, эффективные упражнения
ЛФК при плоскостопии
Под плоскостопием понимается измененная форма стопы, которая характеризуется полным или частичным опущением ее сводов: поперечного и продольного. Как и многие другие патологические нарушения, плоскостопие имеет разновидности. Стоит отметить, что может иметь место сочетание нескольких форм.
Особенности заболевания
Диагностировать плоскостопие можно при помощи рентгенографии соответствующей стоповой зоны в двух проекциях в положении стоя. Но, безусловно, грамотный ортопед сможет определить наличие у человека данной патологии при физикальном осмотре.
Для того чтобы диагностировать плоскостопие, специалисты, помимо рентгена также используют такие показатели, как особенности обувного износа и походки, реакция мышц и сводов на нагрузку, двигательный объем и углы отклонения, анатомические ориентиры голеностопного сустава и стопы и т.д. Но для того чтобы определить степень плоскостопия ортопеды анализируют именно полученные рентгенограммы.
ЛФК при плоскостопии
Лечебная физическая культура (сокращенно ЛФК) представляет собой особенный лечебный метод, который состоит из применения физических упражнений в процессе лечения пациента с лечебно-профилактическими целями. Другими словами, в основу этого метода положено движение – основная биологическая функция организма.
Комплекс упражнений
ЛФК является одним из наиболее продуктивных методов, которые помогают укрепить мышечный тонус и максимально нормализовать кровоснабжение. Поэтому назначение грамотной лечебной физкультуры при плоскостопии вполне объяснимо, так как оно направленно на воздействие, на каждое звено этого патологического процесса.
Мышечные группы, на которые направлена ЛФК
Итак, главной задачей лечебной физкультуры при плоскостопии является эффективное достижение положения свода, необходимого для полного выздоровления, и максимальная фиксация полученных результатов. Существуют разные комплексы упражнений, которые направлены на улучшение работы и укрепление отдельных групп мышц. Речь идет о пяточной кости, голени и бедрах, голеностопный сустав, подошвенный апоневроз, плюсневые пальцы.
Основные упражнения
Стоит отметить, что для того, чтобы в кратчайшие сроки достичь максимальных результатов, рекомендуется использовать сочетать комплексы упражнений, которые направлены на стимуляцию разных мышечных систем. Как правило, для этого стандартные упражнения (стоя, лежа, сидя) сочетают с использованием вспомогательных предметов в виде наклонных плоскостей, гимнастических палок, а также геометрических кубиков.
Использование вспомогательных предметов во время ЛФК
Правильный выбор комплекса упражнений, ежедневное ответственное его выполнение на протяжении нескольких месяцев может привести к отличным результатам, которые остановят прогрессирующее уплощение стопы.
Главные принципы правильного выполнения упражнений
Стоит ли говорить о том, что приступать к занятиям можно только после диагностики и профессиональных рекомендаций специалиста? Но помимо этого вполне очевидного момента, необходимо обратить внимание еще на целый ряд особенностей, от которых зависит скорость достижения желаемых результатов и, что немаловажно, отсутствие повреждений и ухудшения состояния здоровья.
Ни в коем случае нельзя заниматься самодеятельностью, то есть делать гимнастику, которую врач не рекомендовал. Даже если вам кажется, что какое-то упражнение только улучшит ситуацию, стоит лишний раз сходить к специалисту и задать интересующий вопрос. Это объясняется тем, что каждый комплекс подбирается под конкретную патологию. Некоторые упражнения могут существенно навредить.
ЛФК должна состоять только из правильных упражнений
Интересным фактом является то, что при каждодневном хождении по песку или камням босиком, эффективность лечебных занятий в борьбе с плоскостопием увеличивается в разы. А для того, чтобы качественно закрепить результат рекомендуется ходить на носках, на пятках и по наклонной плоскости.
Такое дополнительное упражнение может привести к большому эффекту, являясь при этом гарантированно безвредным. Для достижения максимального результата специалисты рекомендуют сочетать ЛФК с упражнениями, направленными на нормализацию тонуса спины и коррекцию осанки.
Реабилитация лечебной физкультурой
Для того чтобы человек стал полностью здоровым, не всегда достаточно медикаментозного лечения и назначения упражнений. Большое значение имеет психологический настрой, желание человека. Дело в том, что лечение плоскостопия физическими упражнениями – это ежедневный монотонный труд, который не сразу приносит желаемые плоды. Поэтому если человек твердо решил избавиться от такой распространенной проблемы, как плоскостопие, то ему стоит набраться терпения.
Только при помощи серьезных волевых усилий у больного есть шанс стать здоровым и навсегда забыть о том, что у него была патология такого типа.
Нерегулярные, не добросовестно выполняемые упражнения никогда не приведут даже к малейшим результатам. В лечении плоскостопия при помощи лечебной физкультуры большое значение имеет самодисциплина, регулярность и ответственность больного перед самим собой и своим здоровьем.
Многие специалисты-ортопеды рекомендуют обратиться перед началом лечебного курса к психологу, который сможет правильно настроить на длительную работу и мотивировать человека.
Выбор обуви при ЛФК
Не секрет, что обувь имеет огромное значение для формирования правильной человеческой стопы. Мы проводим в туфлях, сапогах большую часть дня, поэтому выбранная нами обувь должна идеально соответствовать типу стопы, быть удобной и не вызывать даже малейший дискомфорт.
Особенно важным выбор обуви является для человека, который проходит курс лечебной физкультуры для избавления от плоскостопия. Даже если больной будет добросовестно, ответственно и регулярно выполнять физические упражнения, то результат будет мгновенно исчезать, если при неграмотном подборе обуви.
Подбор ортопедической обуви
Обратите внимание на то, что специалисты рекомендуют выбирать обувь, которая бы соответствовала нескольким показателям. Во-первых, ее медиальный край должен быть просторным и, что очень важно, прямым. Во-вторых, обувь должна быть сделана из натурального материала, а именно из кожи. И, в-третьих, высотка каблука строго не должна быть выше четырех-пяти сантиметров.
Также стоит уделить внимание специальным корригирующим обувным стелькам. Они особенно важны в начале лечебного курса. Специальные стельки для борьбы с плоскостопием позволяют поддерживать свод в правильном положении. Также они играют не последнюю роль в возврате мышечного тонуса.
Приобретение таких стелек значительно ускорит и улучшит эффективность лечебного процесса. К слову, в данных стельках рекомендуется не только ходить, но и заниматься соответствующими упражнениями, так как они не принесут никакого вреда, а только усилят эффект от проделанных гимнастических занятий.
Таким образом, стоит отметить, что лечебная физическая культура является неотъемлемой частью лечебного процесса. ЛФК – это важный и обязательный метод, который поможет справиться с плоскостопием успешно и результативно. Но не забывайте, что подбором комплекса упражнений должен заниматься только грамотный ортопед-травматолог.
Видео — ЛФК при плоскостопии
med-shkola.ru
Упражнения для стопы при поперечном плоскостопии у взрослых
Гимнастические упражнения назначаются пациентам с поперечной формой искривления стопы на разных стадиях. Они оказывают не только симптоматический эффект, но и воздействуют на патогенез болезни. Проводятся занятия по определенным правилам. Для достижения максимального лечебного эффекта рекомендуют заниматься ежедневно.


Упражнения при поперечном плоскостопии
Эффект гимнастики
Гимнастика при поперечном плоскостопии оказывает следующие полезные эффекты:
- Улучшение микроциркуляции в области стопы;
- Уменьшение давления на сосуды и нервные волокна;
- Укрепление мышечно-связочного аппарата ступни;
- Устранение болевых ощущений, отечности;
- Моделирование поперечного свода ступни.
Разные гимнастические приёмы оказывают свои лечебные эффекты. Значительного влияния на процесс деформации можно добиться при сочетании различных методов.
Показания
Назначается лечебная гимнастика уже на первых стадиях поперечного плоскостопия. В сочетании с другими лечебными мероприятиями возможно полностью устранить начальную форму заболевания.
Показана ЛФК и на поздних стадиях заболевания. В данном случае она направлена на устранение симптоматики. Гимнастические занятия позволяют снизить утомляемость ног, облегчить болевые ощущения. Благодаря улучшению кровоснабжения и нервной проводимости снижается риск развития осложнений.
Еще одно показание для гимнастических упражнений — послеоперационный период. Во время реабилитации после оперативного лечения плоскостопия требуется ограниченная нагрузка для профилактики мышечных контрактур. Начинают занятия с минимальной нагрузки, постепенно её объём расширяется.
Противопоказания
Строгих противопоказаний для проведения ЛФК при поперечном плоскостопии нет. Существует короткий список относительных противопоказаний:
- Тяжелая сопутствующая патология;
- Лихорадочное состояние у пациента;
- Наличие открытых повреждений в области стопы.
При устранении этих состояний проведение гимнастики при поперечной форме болезни становится возможным.
Техника выполнения
Наибольший эффект от физической активности при плоскостопии наблюдается при регулярном выполнении лечебного комплекса. Следует взять за правило выполнять необходимый комплекс упражнений ежедневно, выделяя на это полчаса. Для занятий потребуется удобная спортивная форма, гимнастический коврик и некоторые снаряды. Заниматься можно как в домашних условиях, так и в спортзале или на природе. Усиление эффекта наблюдается при осуществлении упражнений на песке или гальке.
Важно!
При плоскостопии упражнения лучше всего выполнять босиком или в тонких хлопчатобумажных носках.
Выполняется комплекс ЛФК в различных положениях — стоя, сидя или лёжа. Перед основным комплексом гимнастики при плоскостопии проводится разминка. Её цель — расслабить мышцы ног, подготовить связки к нагрузкам. В качестве разминочных делаются следующие упражнения:
- Ходьба поочередно на пятках, носочках, наружной и внутренней поверхности стопы, на каждую сторону по минуте;
- Высокий подъём на носочках стоп по 15-20 секунд;
- Стоя поглаживать голени обеих ног противоположной подошвой поочередно;
- Лёжа выполнять круговые движения стопами;
- Лёжа поднять ноги под прямым углом, согнуть в коленях и соединить подошвы, затем выполнять хлопки пятками при сомкнутых носках.
После выполнения десятиминутной разминки переходят к основному комплексу. Длительность его составляет около 20 минут, следует выполнить по 10-15 подходов на каждое упражнение.


Различные виды упражнений для стоп
Стоя
Упражнения при поперечном плоскостопии у взрослых из положения стоя отличаются максимальной нагрузкой на ноги:
- Выполнять поочередные подъёмы на носочках и пятках ног;
- Приседать с упором на пальцы ног;
- Приседать с упором на пятки;
- Производить лёгкие подскоки сначала на обеих ногах, затем на каждой ноге поочередно;
- Производить вращательные движения, стоя на пятках.
Повысить эффективность занятий при поперечном плоскостопии позволяют специальные силиконовые коврики с шипами или шариками. Они обеспечивают дополнительный массаж свода стопы, уменьшают нагрузку на суставы ног.
Важно!
При наличии такого осложнения поперечного плоскостопия, как «косточка» на большом пальце, нельзя делать упражнения с вовлечением внутренней стороны стопы.
Сидя
Для выполнения упражнений из положения сидя потребуется стул с удобной спинкой. Комплекс упражнений выглядит следующим образом:
- Сидеть на стуле, чтобы стопы полностью касались пола и поочередно поднимать пятки и носочки обеих ног;
- В том же положении поочередно поднимать пятку левой и носочек правой ноги и наоборот;
- Положить голень одной ноги на колено другой и выполнять круговые движения стопой, затем поменять ноги;
- Для следующего упражнения понадобятся мелкие предметы — нужно собирать их с пола с помощью пальцев ног;
- Перекатывать стопой гимнастическую палку;
- Выполнять стопой червеобразные движения.
Если выполняемые движения вызывают дискомфорт или болевые ощущения, занятие нужно прекратить. Лучше, если подбор упражнений при конкретной стадии патологии осуществит врач.
Завершают гимнастический комплекс легкой пробежкой или бегом на месте в течение 5-10 минут. После этого проводят массаж стоп. Полезно сделать теплую ванночку для ног, чтобы расслабить мышцы и связки.
Физические нагрузки при поперечном плоскостопии значительно замедляет прогрессирование заболевания путём тренировки мышечно-связочного аппарата. Рекомендуется заниматься гимнастикой ежедневно, проводя упражнения в разных положениях и с использованием вспомогательных снарядов.
nogivnorme.ru
Комплекс упражнений ЛФК при плоскостопии у детей и взрослых
Содержание статьи:
Согласно статистике, более 50% детей и около 75% в возрасте 6 лет имеют признаки плоскостопия. Очевидно, что проблема проявляется еще в детском возрасте, а значит начинать работать с ней нужно именно тогда. В этой статье мы поговорим об одном из способов лечения – ЛФК при плоскостопии у детей и взрослых.
Что такое плоскостопие
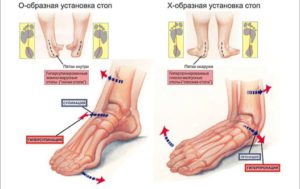 Плоскостопие – патологическое изменение формы стопы, при котором ее своды частично или полностью опускаются. Существует несколько форм заболевания, зависящих от того какой из сводов искривился: поперечный или продольный. Как это выглядит проиллюстрировано на картинке ниже.
Плоскостопие – патологическое изменение формы стопы, при котором ее своды частично или полностью опускаются. Существует несколько форм заболевания, зависящих от того какой из сводов искривился: поперечный или продольный. Как это выглядит проиллюстрировано на картинке ниже.
При ярко выраженном искривлении плоскостопие диагностируется на осмотре у врача-ортопеда. На начальных стадиях болезнь выявляется с помощью рентгена, который делается в положении стоя.
Причины появления
Чтобы лучше понимать, какой комплекс упражнений назначать, доктору необходимо значить причины недуга. Причины плоскостопия:
- Врожденные. Из-за физиологических особенностей детского организма, в возрасте до 5-6 лет почти у всех детей присутствуют признаки недуга, что значительно усложняет диагностику «истинного» плоскостопия. Согласно статистике, у 3-4% детей заболевание оказывается врожденным.
- Травмы и механические повреждения, ушибы, удары, переломы, трещины – все это сказывается на форме стопы и может привести к плоскостопию.
- Полиомиелит, который провоцирует паралич мышц ног и стоп может вызвать недуг.
- Рахит. Болезнь, поражающая кости, связки и мышцы человека, приводит к слабости мышц и неправильному формированию костей, в том числе и в области стоп.
- Ослабление мышц голени, стопы и формирование патологии под воздействием таких факторов: лишний вес, неудобная обувь, искривления позвоночника, пассивный образ жизни.
Очень важно правильно диагностировать причину недуга, поскольку только устранение ее, или провоцирующих факторов, приведет к выздоровлению.
Что такое ЛФК
ЛФК – это сокращенное обозначение лечебной физической культуры. Представляет собой комплексы лечебных физических упражнений, направленных на терапию заболеваний опорно-двигательной и других систем организма.
Польза:
- Тонизирует и укрепляет мышцы стопы.
- Развивает мускулатуру во всем теле.
- Повышает прочность и эластичность скелета.
- Нормализует кровоснабжение ног.
- Формирует правильное положение свода и фиксирует результат.
Для достижения лучшего результата за небольшой период времени, упражнения, направленные на проблемные зоны необходимо сочетать с упражнениями на проработку всего тела.
Принципы выполнения упражнений
Выбрать гимнастический комплекс и выполнять его еще недостаточно для выздоровления.
Первое, и самое главное правило – не приступать к каким-либо упражнениям без предварительной консультации с ортопедом. Не все упражнения в ЛФК помогают при плоскостопии, а некоторые могут даже навредить, поэтому нельзя назначать их себе самостоятельно.
Другие принципы:
- Приступать к занятию следует только после определения правильного положения стопы.
- Начинать упражнения следует с разминки и общеукрепляющих комплексов для осанки и спины, а затем переходить к специализированным упражнениям на стопы.
- В конце каждого занятия делайте закрепляющие упражнения (рассмотрим их отдельно ниже).
- Для лучшего эффекта ЛФК при плоскостопии следует сочетать с ежедневным хождение босиком. Идеально ходить по песку или камням, но если такой возможности нет, то можно и в домашних условиях: по ребристой доске, ковру, полу.
- Во время занятий не должно возникать болевых ощущений. Если они появляются – обсудите это с лечащим врачом.
И последний, но не маловажный принцип – лечебный эффект будет достигнут только при регулярном выполнении ЛФК. В идеале заниматься нужно каждый день, даже по 15-20 минут. Если нет такой возможности, то делайте зарядку 3-5 раз в неделю, разработайте расписание и следуйте ему.
Обувь для ЛФК
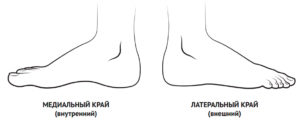 Пожалуй, большую часть дня мы проводим в обуви – будь то домашние тапочки или кроссовки. Поэтому ее конфигурация и удобство сильно влияет на форму и здоровье стопы. Важно понимать, что даже если вы будете качественно и добросовестно выполнять все упражнения, но при этом носить «неправильную» обувь, лечебный эффект достигнут не будет.
Пожалуй, большую часть дня мы проводим в обуви – будь то домашние тапочки или кроссовки. Поэтому ее конфигурация и удобство сильно влияет на форму и здоровье стопы. Важно понимать, что даже если вы будете качественно и добросовестно выполнять все упражнения, но при этом носить «неправильную» обувь, лечебный эффект достигнут не будет.
Какой должна быть обувь:
- Без каблука, его максимальная высота 4-5 см.
- Внутренний край обуви должен быть свободным.
- Идеальный вариант – наличие супинатора, если его нет, то подбирать так, чтоб можно было положить стельку.
- Со свойствами натуральных материалов (не обязательно покупать из натуральной кожи).
Разминка
Перед началом занятия сделайте общую разминку тела: наклоны и повороты шеи, подъем-опускание плеч, повороты и наклоны корпуса. В общем, вспомните школьную зарядку на физкультуре. Разминку необходимо выполнять для разогрева мышц по всему телу, в таком состоянии упражнения даются легче и приносят больший эффект.
Основные упражнения
Ниже мы приведем перечень наиболее распространенных упражнений, которые назначают врачи. Обсудите его с вашим ортопедом и составьте ваш индивидуальный комплекс.
- Выполняется лежа на спине, руки вытянуты вдоль тела, ноги свободно лежат по ширине плеч. Сильно сжимайте и разжимайте пальцы ног в течение 3 минут.
- В этом же положении вращайте голеностопом сначала о часовой стрелке, а затем против нее. Выполнять по 2 минуты на каждую сторону.
- Лежа на спине поочередно тяните носок вперед, одновременно с этим следите, чтобы внутренняя сторона стопы опускалась. Выполните 10 раз для каждой ноги, а затем еще 10, вытягивая носок на обеих стопах одновременно.
- Лягте на живот, руки положите вдоль тела, ноги соедините. Поочередно поднимайте одну из ног вверх и вместе с ними старайтесь приподнять корпус, задержитесь в приподнятом положении на 1-2 секунду, а затем медленно вернитесь в исходное.
- Выполняется в положении сидя на стуле или табурете (не на кресле или диване). Раздвиньте стопы, одну из рук сожмите в кулак и поместите ее между коленями. Ногами сильно сжимайте кулак и одновременно оторвите внутренние части ступней от пола, плотно прижав внешне к нему.
- Возьмите небольшой резиновый мячик и покатайте его сначала одной стопой, а затем другой.
- Встаньте, ноги поставьте по ширине плеч, руки свободно опустите висеть вдоль тела. Приподнимайтесь на носочки и задерживайтесь в таком положении на 2-3 секунды, а затем медленно возвращайтесь в исходное. Повторять 10-15 раз.
- Обопритесь на внешние части стоп, сжимайте и разжимайте пальцы ног, повторите 10-20 раз.
Закрепляющие упражнения
 После того, как основной комплекс выполнен, рекомендуется закрепить результат. Для этого походите по комнате на носочках и на пятках, по возможности постарайтесь это сделать на наклонной поверхности.
После того, как основной комплекс выполнен, рекомендуется закрепить результат. Для этого походите по комнате на носочках и на пятках, по возможности постарайтесь это сделать на наклонной поверхности.
Для развития мускулатуры и координации можно выполнить следующее упражнение: пальцами ног возьмите карандаш или ручку и нарисуйте несколько простых геометрических фигур сначала одной ногой, а затем другой.
Завершить зарядку рекомендуется общей заминкой тела.
Комплекс для детей
Гимнастика при плоскостопии у детей немного отличается от аналогичных упражнений для взрослых. Благодаря тому, что детский опорно-двигательный аппарат находится в стадии развития, гимнастический комплекс необходимо постоянно обновлять, часть упражнений исключать и добавлять новые.
Ребенок должен делать ЛФК в присутствии взрослого или врача, которые будут следить за правильностью выполнения и, при необходимости, корректировать действия ребенка. Если плоскостопие диагностировано у грудничка, то лечебная гимнастика при плоскостопии не назначается, лечение проводится с помощью массирования стоп и физиотерапевтических процедур.
Гимнастика при плоскостопии для детей состоит из тех же упражнений, что и у взрослых. Индивидуальная схема подбирается совместно с доктором и регулярно корректируется.
Профилактика плоскостопия
- Ношение удобной обуви с супинатором.
- Наблюдение за осанкой и, в случае необходимости, ее корректировка.
- Прогулки босиком по траве, песку, камням (в домашних условиях можно заменить горохом).
- Регулярные физические упражнения: прогулки, плавание, легкий бег, йога.
- Регулярное применение витаминных и минеральных комплексов, особенно в межсезонье.
- Полноценный рацион, включающий в себя фрукты, овощи, каши, белковую пищу.
- Своевременная диагностика и лечение заболеваний опорно-двигательной системы.
Эти правила помогут не только тем, кто никогда не сталкивался с плоскостопием, но и пациентам, проходящим лечение.
В этой статье мы поговорили про один из методов лечения плоскостопия – ЛФК. В одном из разделов был приведен ориентировочный гимнастический комплекс упражнений ЛФК, не забывайте обсуждать его с врачом и ни в коем случае не назначайте себе или детям упражнения без консультации ортопеда. Были отмечены отличия лечебной физкультуры при плоскостопии у детей. Делитесь своим опытом лечения плоскостопия в комментариях и задавайте интересующие вопросы. Будьте здоровы.
nogostop.ru
Лечебная физкультура для стопы при плоскостопии
Упражнения при плоскостопии у взрослых – реальная возможность остановить развитие болезни. Они улучшают общий тонус мышечной ткани и связок, кровообращение. Гимнастику при плоскостопии важно делать регулярно, строго придерживаясь определенных правил. При запущенных стадиях патологических изменений в стопе лечебную физкультуру (ЛФК) используют только для профилактики: занятия не смогут устранить проявления болезни.
Какова польза упражнений
«Крепление» человеческой стопы – большое количество мелких костей, которые соединены связками и мышцами. Амортизацию стопы обеспечивают их соединения: продольные и поперечные. Они же «отвечают» за равновесие человека во время ходьбы. Патологические нарушения в одном из сводов, из-за которых происходит уплощение стопы, становятся причиной плоскостопия.
Почему появляется болезнь, точно определить не удалось. Однако врачи выделяют факторы, которые способствуют ее возникновению:
- Лишний вес;
- Генетическая предрасположенность;
- Использование деформированной старой обуви;
- Отсутствие или недостаточное количество физической активности;
- Носка неудобной или некачественной обуви, длительное и регулярное использование высоких каблуков.
Неправильное распределение составляющих ногу сводов приводит к одному из трех видов плоскостопия:
- Поперечное. Так, называют патологические изменения в поперечном своде. Нарушения связаны с неправильным давлением на плюсневые кости. Меняется размеры стопы: длина становится меньше, а передний отдел – шире. Ее деформация приводит к интенсивному нарастанию «шишки» на большом пальце, появлению натоптышей и сухих мозолей.
- Продольное. Часто сопровождается дополнительными симптомами: болью в пояснице и суставах на ногах. Также провоцирует головные боли.
- Комбинированное. Ослабленный связочный аппарат стопы становится причиной патологии, которая развивается сразу в двух «направлениях».
Патологические изменения трех видов устранит гимнастика от плоскостопия, массаж и использование ортопедической обуви.
Тренировка стопы нужна для исправления неправильного положения сводов. Также важно закрепить полученный результат, поэтому упражнения от плоскостопия нужно выполнять в течение длительного времени.
Самыми эффективными считаются упражнения, у которых действие направлено на проработку сразу нескольких мышечных групп.
Комплекс эффективных упражнений
Учитывая необходимость задействования нескольких групп мышц, гимнастика от плоскостопия выполняется из 3 положений: лежа, сидя и стоя. Для занятий используют дополнительные приспособления: мячи, кубики и палки для гимнастики.
Упражнения для взрослых пациентов лучше подобрать с опытным ортопедом, который, учитывая специфику развития болезни, выберет нужный комплекс. Этого же правила придерживаются, подбирая гимнастику от плоскостопия для детей.
Перед тем, как приступить к основной части тренировок, важно сделать «разминочные» движения для разогрева мышц.
Основные упражнения
Комплекс тренировочных упражнений при поперечном плоскостопии у взрослых начинается с основной части. В него можно включить такие движения.
- Необходимо осуществлять медленное хождение по кругу зала на кончиках пальцев 2-3 минуты, а затем на пятках это же время. Таким же образом прорабатывается каждая сторона стопы.
- Вытяните руки вверх и интенсивно потянитесь за ними, как после сна, привставая на цыпочки. В таком положении нужно оставаться 20 секунд. Затем опуститесь на пятки, поставив руки на талию. Повторите движение 10 раз.
- Следующее упражнение важно делать в положении лежа. Руки положите по бокам тела, интенсивно натяните носки на ступнях ног и начинайте ими вращательные движения 2-3 минуты. Эти движения хорошо укрепляют и растягивают мышцы ног, связок, поэтому помогают восстановить утерянную форму стопы.
- «Аплодисменты» пятками. Исходная позиция – лежа. Расположите руки вдоль тела, ноги приподнимите, разведя колени в сторону и соединив пятки. Соединяйте и разъединяйте подошвы 3-4 минуты. Движения должны напоминать взмахи крыльев бабочек.
- Сядьте, приняв удобное положение. Стопой правой ноги гладьте голень левой 3-4 минуты. Поменяйте положение ног.
Упражнения на стуле
Обязательным снарядом при выполнении этих упражнений является стул. Движения показано выполнять сидя на стуле так, чтобы ноги все время оставались согнутыми в коленном суставе. Стопы обязательно должны плотно стоять на полу.
Перечислим несколько упражнений для плоскостопия у взрослых.
- Оторвать носки от пола на 3-4 минуты;
- Поднять пятки на 3-4 минуты;
- Параллельно выполнять 2 движения: отрыв пятки правой ноги и носка левой 3-4 минуты.
- Положите правую ногу на колено левой. Голень должна располагаться вертикально колену. Делайте вращения правой стопой, последовательно меняя направление движения 3-4 минуты. Поменяйте позиции ног.
- Сидя на стуле, старайтесь захватить пальцами ног мелкие предметы, разбросанные на полу. Правильное выполнение упражнения поможет сформировать силу мышечной ткани и восстановить тонус и форму стоп.
- В течение нескольких минут последовательно сгибайте и разгибайте пальцы на ногах.
- Сядьте «по-турецки». Согнув пальцы, встаньте, опираясь на боковые своды стопы.
- Положите на пол гимнастическую палку и тщательно прокатывайте ее по всей стопе 3-4 минуты.
- Представьте себя уличным художником. Положив под ноги лист альбомной бумаги, обхватите пальцами ног ручку или фломастер и начинайте творить!
Полезное видео — Лечение плоскостопия. Гимнастика доктора Постнова
Упражнения из исходной позицией стоя
Комплексы упражнений из положения стоя позволяют проработать мышечную ткань стоп и голеней. Исходное положение для всех движений одно: ноги расставляются на ширине плеч, а руки ставят на талию. Перечислим упражнения, которые делаются стоя.
- Последовательная ходьба на кончиках пальцев 3-4 минуты, столько же пятках. Затем проработка всех сторон стопы по 4 минуты на каждую.
- Не спеша «перекатывайте» стопу с пальцев на пятку 30-40 раз.
- Стопой каждой ноги по очереди вращайте вначале в одну, затем в другую сторону по 20-25 раз. С помощью этого простого движения укрепляются связки голеностопа и мышечная ткань ступней.
- Вставайте на кончики пальцев 30-40 раз.
- Вытяните правую ногу вперед, сжимайте и разжимайте пальцы 3-4 минуты. Повторите движение с левой ногой.
- «Переместите» тяжесть своего тела на внешнюю часть стоп, затем встаньте ровно. Повторяйте движение не менее 30 раз.
- Стоя, поднимайте пальцами ног маленькие предметы, разбросанные на полу.
- Делайте глубокие и «неполные» приседания до 30 раз.
- Выполните упражнение «Ласточка». С его помощью хорошо укрепляется поперечный свод. Сделайте упор на правую ногу, а левую отведите как можно дальше назад, оторвав от пола. Сохраняйте равновесие, делая наклон в сторону правой ноги. «Продержитесь» в таком положении 10 секунд. Поменяйте положение ног. С каждой тренировкой количество времени удержания равновесия должно постепенно увеличиваться.
Упражнения стоя заканчивают массажем стоп. Он позволит снизить болезненные ощущения и отечность. Также, полезны ванночки с расслабляющим эффектом.
Чтобы лечебная физкультура принесла максимальную пользу, делать ее лучше не в помещении, а на естественной поверхности: гальке, песке, траве.
Ежедневные тренировки, использование качественной обуви, подобранной точно по размеру, регулярный массаж и расслабляющие ванночки позволяют заметно снизить прогрессирование болезни. С их помощью укрепляются мышцы и связки, снижается боль и неприятные ощущения. На начальных стадиях патологии лечебные упражнения могут полностью избавить от симптоматики плоскостопия.
Видео — Лечение плоскостопия упражнениями. Гимнастика Макеева
Содержание статьи:
Проблема плоскостопия является третьей по распространенности среди всех заболеваний опорно-двигательного аппарата человека. По частоте встречаемости в мире обгоняют плоскостопие лишь остеохондроз позвоночника и артрозы крупных суставов. Данная патология стопы встречается в разных возрастных группах, после 50 лет признаки плоскостопия обнаруживаются у 70% пациентов. Медицина располагает отличными способами улучшить состояние стоп и без вмешательства ортопедов. Достаточно разобраться в происхождении заболевания и начать заниматься лечебными упражнениями.
Что такое плоскостопие
Плоскостопие – хроническое заболевание, при котором происходит изменение конфигурации стопы, а именно уплощение ее сводов. Форма подошвы человека изменяется, что влечет за собой комплекс проблем для организма. Выделяют несколько причин появления плоскостопия:
1. Врожденная слабость соединительных тканей, а вследствие и связок стоп. Травматологи-ортопеды определили достоверные случаи семейного плоскостопия. Стоит иметь в виду, что данная патология опорно-двигательного аппарата физиологична для детей до 5 лет. Изначально у новорожденных ножки имеют абсолютно плоскую поверхность, а при обретении навыков хождения стопа обретает «взрослый» вид.
2. Перенесенные заболевания мышц, нервных окончаний, в результате которых нарушается тонус стопы, своды расслабляются и стопа уплощается. К этой группе относят рахит, полиомиелит, парезы нижних конечностей (после инсульта, при запущенном остеохондрозе позвоночника, травме нервов).
3. Непосредственно травмы скелета могут вызвать тяжелое плоскостопие. Часто оно возникает вторично после переломов таза, бедра, сложных переломов лодыжки. Данное плоскостопие практически невозможно устранить без оперативных вмешательств.
3 степени плоскостопия
Медики условно различают три степени плоскостопия в зависимости от уплощения подошвы.
- Для определения в домашних условиях достаточно влажной ногой стать на легко намокающую бумагу.
- После этого необходимо рассмотреть полученный след. Самый узкий перешеек отпечатка на бумаге должен составлять половину от реальной ширины стопы.
- Если есть увеличение более двух третей от ширины – это говорит о максимальной, третьей степени плоскостопия. Для максимально точного диагноза ортопед обязательно выполняет рентгеновский снимок стоп в двух проекциях.

Лечебная физкультура при плоскостопии
Для исправления функции стопы и уменьшения прогресса плоскостопия несомненно подходят занятия ЛФК. Грамотный комплекс упражнений поможет ослабить заболевания следующими путями:
- Тренировка мелких групп мышц стопы, которые поддерживают форму и формируют своды.
- Постоянные занятия укрепляют бедра, голени, пресс, спину. Это позволяет человеку улучшить свою осанку.
- Снятие болезненного тонуса в мелких мышечных группах стоп. Тем самым заблокированные мышцы расслабляются, улучшается их питание. Это стимулирует восстановление сводов в стопах.
Наибольшую ценность имеют занятия ЛФК при плоскостопии в детском возрасте. Ортопеды отмечают, что методичные занятия могут полностью убрать плоскостопие первой и второй степени.
Правила выполнения ЛФК
Как и любой лечебный подход, ЛФК имеет свои особенности. Условия для успешных занятий физкультурой для лечения плоской стопы:
- Комплекс упражнений выполняется ежедневно, 1 или 2 раза в сутки. Для взрослых длительность не должна превышать 20 минут. Дети менее усидчивы, поэтому предлагайте укороченные версии по 10 – 12 минут.
- Занятия выполняются в удобной одежде, поддерживайте комфортную температуру воздуха в помещении (21−23 градуса).
- Все подходы выполняются не через боль, только легкое потягивающее ощущение в мышцах и усталость после занятия.
ВАЖНО! При появлении резкой боли во время выполнения комплекса упражнения стоит прекратить и показаться профильному специалисту.

Упражнения при плоскостопии у взрослых и детей
Предлагаемый список упражнений максимально адаптирован для занятий на дому.
1. Упражнение «Каток». Сидя на стуле, спину держим прямо. По полу катаем стопой небольшой мячик для тенниса или яблоко. Достаточно выполнять упражнение по 1 минуте каждой ногой. Старайтесь, чтобы мячик катался не только серединой стопы, но и с участием носка, пятки. 2. Упражнение «Кораблик». Сводим стопы подошва к подошве, формируя из них образную лодочку. Держим в максимальном сведении стопы 10 секунд (детям достаточно 4 – 5 секунд), расслабляем ноги и ставим их на пол. Повторять 4 раза.
2. Упражнение «Кораблик». Сводим стопы подошва к подошве, формируя из них образную лодочку. Держим в максимальном сведении стопы 10 секунд (детям достаточно 4 – 5 секунд), расслабляем ноги и ставим их на пол. Повторять 4 раза. 3. Упражнение «Разбойник». Больше подойдет для деток. Стопу ставим на вафельное полотенце, расстеленное по полу вдоль. На дальнем от ног конце кладем любой предмет средних размеров (игрушка, мяч, небольшая бутылочка). Нужно, перебирая и сминая полотенце стопой, постепенно притянуть предмет на полотенце к себе. Упражнение отлично разминает всю стопу, постоянные занятия максимально направлены на укрепление мышц, формирующих свод на подошвах. Достаточно повторить по 2 подхода с каждой ногой.
3. Упражнение «Разбойник». Больше подойдет для деток. Стопу ставим на вафельное полотенце, расстеленное по полу вдоль. На дальнем от ног конце кладем любой предмет средних размеров (игрушка, мяч, небольшая бутылочка). Нужно, перебирая и сминая полотенце стопой, постепенно притянуть предмет на полотенце к себе. Упражнение отлично разминает всю стопу, постоянные занятия максимально направлены на укрепление мышц, формирующих свод на подошвах. Достаточно повторить по 2 подхода с каждой ногой. 4. Упражнение «Серп». Упираемся пяткой в пол, носком водим по полу влево и вправо, имитируя движения при жатве. Постарайтесь двигать носком стопы с наибольшей амплитудой. По 30 секунд на каждую ногу – достаточное время.
4. Упражнение «Серп». Упираемся пяткой в пол, носком водим по полу влево и вправо, имитируя движения при жатве. Постарайтесь двигать носком стопы с наибольшей амплитудой. По 30 секунд на каждую ногу – достаточное время. 5. Упражнение «Мельница». Сидя на полу, ноги вытянув вперед, носочки смотрят вверх. Вращаем носками стоп по кругу, имитируя движения лопастей в мельнице. Меняем направление вращения. Достаточно 1−1,5 минут на выполнение.
5. Упражнение «Мельница». Сидя на полу, ноги вытянув вперед, носочки смотрят вверх. Вращаем носками стоп по кругу, имитируя движения лопастей в мельнице. Меняем направление вращения. Достаточно 1−1,5 минут на выполнение. 6. Упражнение «Маляр». Исходное положение – сидя на полу, ноги вытянуты вперед. Подошвой правой ноги ведем по левой стопе, плавно поднимаясь по голени, до колена. Потом плавно ведем вниз. На протяжении выполнения стопа плотно прижимается к поверхности противоположной ноги. Повторите по 2 раза с каждой стопой.
6. Упражнение «Маляр». Исходное положение – сидя на полу, ноги вытянуты вперед. Подошвой правой ноги ведем по левой стопе, плавно поднимаясь по голени, до колена. Потом плавно ведем вниз. На протяжении выполнения стопа плотно прижимается к поверхности противоположной ноги. Повторите по 2 раза с каждой стопой. 7. Упражнение «Окно». Сидя на стуле, стопы стоят на полу, прижаты друг к другу. Разводим стопы, отрывая внутренние их части от пола, как будто открываются оконные ставни. Повторить 10 раз.
7. Упражнение «Окно». Сидя на стуле, стопы стоят на полу, прижаты друг к другу. Разводим стопы, отрывая внутренние их части от пола, как будто открываются оконные ставни. Повторить 10 раз. 8. Упражнение «Художник». Зажмите между 1 и 2 пальцами ноги карандаш или палочку и «порисуйте» на полу. Можно использовать большой лист бумаги и предложить ребенку что-то нарисовать. Обязательно повторите упражнение с обеими стопами.
8. Упражнение «Художник». Зажмите между 1 и 2 пальцами ноги карандаш или палочку и «порисуйте» на полу. Можно использовать большой лист бумаги и предложить ребенку что-то нарисовать. Обязательно повторите упражнение с обеими стопами. 9. Упражнение «Сборщик». Соберите некрупные предметы, разбросанные по полу, в коробку, используя только ноги.
9. Упражнение «Сборщик». Соберите некрупные предметы, разбросанные по полу, в коробку, используя только ноги. 10. Упражнение «Барабанщик». В позе сидя на стуле, носочки вытянуты вперед, энергично касайтесь пола стопами поочередно, имитируя барабанные палочки. Выполняется в течение полуминуты.
10. Упражнение «Барабанщик». В позе сидя на стуле, носочки вытянуты вперед, энергично касайтесь пола стопами поочередно, имитируя барабанные палочки. Выполняется в течение полуминуты. 11. Упражнение «Гусеница». Сидя на стуле стопами перебирайте по полу, имитируя движения гусеницы, а именно: максимальное сгибание подошвы в дугу, затем разгибание. Стопа должна плавно продвигаться вперед. Повторите «гусеницу» с противоположной ногой. По 2 – 3 повтора достаточно.
11. Упражнение «Гусеница». Сидя на стуле стопами перебирайте по полу, имитируя движения гусеницы, а именно: максимальное сгибание подошвы в дугу, затем разгибание. Стопа должна плавно продвигаться вперед. Повторите «гусеницу» с противоположной ногой. По 2 – 3 повтора достаточно. 12. Хождение на пятках в течение 1 минуты.
12. Хождение на пятках в течение 1 минуты.
Для занятий с детками выбирайте по 5 – 6 разных видов на одно занятие. Так поддержите интерес ребенка, тем самым занятия ему не наскучат, и вы вместе добьетесь максимума в лечении плоскостопия.
Противопоказания
У инструкторов-методистов существует четкий список тех заболеваний и состояний человека, при которых заниматься ЛФК не только неэффективно, но и опасно. Основные пункты, на которые обязательно обращать внимание:
- Высокое артериальное давление, не снижающееся от приема гипотензивных препаратов (более 155 ⁄ 100 мм. рт. ст.).
- Наличие признаков инфекционного заболевания, сопровождающегося повышением температуры тела выше 37,5 градусов.
- Обширные поражения кожных покровов (язвы, обморожения, ожоги). Сюда же относятся инфекционные заболевания кожи: импетиго, рожа и прочие.
- Онкологические заболевания (кроме тех, которые в стойкой ремиссии более 2 лет).
- Анемия средней и тяжелой степени любой этиологии.
- Острый и подострый период инфаркта миокарда, ранний восстановительный период после инсульта.
Помните, что пациент сам себе доктор. Дисциплинированный подход к занятиям, надеемся, поможет вам достигнуть успеха в лечении болезни.
Видео: Лечебная гимнастика при плоскостопии
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Стопа имеет поперечный и продольный своды, которые необходимы для амортизации и равновесия при движении. Но иногда возникает их патологическое изменение и уплощение, которое приводит к образованию плоскостопия. Причин для его появления может быть множество, но одним из наиболее эффективных способов лечения является специальная гимнастика. ЛФК при плоскостопии тренирует мышцы ног, стимулирует кровообращение, помогает приостановить прогрессирование болезни.

Гимнастика для лечения плоскостопия
Зарядка для ног займет не более 15 минут в день, но при систематическом выполнении можно получить очень хорошие результаты и значительно замедлить уплощение стопы. Это достигается за счет стимуляции кровообращения, развития мышечно-связочного аппарата нижних конечностей, укрепления и увеличения подвижности суставов.
Ежедневные тренировки направлены на то, чтобы исправить патологическое положение сводов ног и зафиксировать полученный результат. Для борьбы с плоскостопием необходимо развивать следующие группы мышц:
- плюсневые;
- подошвенного апоневроза;
- пяточную;
- голеней;
- бедер.
Самые эффективные упражнения – многосуставные, включающие в работу сразу несколько групп мышц. Для этого делают движения стоя, сидя, лежа, а также используют вспомогательные предметы – кубики, мячики, палочки. Подбирать комплекс упражнений против плоскостопия лучше с врачом ортопедом.
Перед тем как начать выполнять гимнастику, рекомендуется сделать разминку. Она должна включать в себя ходьбу на носочках, пятках, внутренней и внешней части стопы, выпады.
Комплексы упражнений из положения стоя
В этих упражнениях основную нагрузку получают мышцы стоп и голеней, а вот ягодицы и бедра почти не напрягаются. Перед зарядкой нужно принять исходное положение: встать прямо, ноги на ширине плеч, руки на поясе. Предпочтительные движения для коррекции сводов нижних конечностей, выполняемые из положения стоя:
- Ходьба на носках, пятках, внутреннем и внешнем ребре ступни несколько минут;
- Перекаты с пяточки на носок выполняется 30-40 раз;
- Круговые вращения стоп 15-20 раз в каждую сторону. Упражнение помогает укрепить связки голеностопного сустава и разминает мышцы ступней.
- Подъемы на носки 30-35 раз;
- Поочередное сжатие и вытягивание пальчиков ног 15-25 раз;
- Сместите центр тяжести на внешние части стопы, затем вернитесь в исходное положение 20-30 раз;
- Поднимайте мелкие предметы, работая только пальцами ног. Это поможет укрепить и развить моторику мелких мышц плюсны.
Дополните такую тренировку приседаниями и полуприседаниями, выполняйте упражнение «ласточка» — она помогает укрепить поперечный свод стопы. Для выполнения необходимо перенести вес тела на одну ногу, а вторую отвести назад. Удерживайте равновесие, наклоняясь в сторону опорной ноги. Начните с 5-10 секунд, а затем увеличивайте продолжительность упражнения.

Упражнения из положения сидя
Лечебная гимнастика при плоскостопии в положении сидя укрепляют мышцы бедер, голеней и стоп, ягодицы не работают в таком положении. Для тренировки понадобиться стул с жестким сиденьем. Исходная позиция: ноги согнуты в коленях, стопы стоят на полу параллельно друг другу, на ширине плеч, угол в голеностопном составе составляет 90 градусов. Наиболее эффективные упражнения сидя:
- Поднимайте пятки от пола, опираясь на носки, затем наоборот отрывайте пальчики, перенося вес тела на пятки. Сначала по 10 раз на каждую ногу, затем 10 обеими одновременно;
- Одновременное поднятие пятки одной ноги и носка второй помогает не только укрепить мышцы, но и улучшает координацию движений. Всего рекомендуется сделать по 10-15 повторов;
- Положите на одну ногу вторую голень, и выполняйте круговые вращения ступней сначала в одну, а затем в другую сторону;
- Положите перед собой лист бумаги, возьмите в стопу карандаш и попробуйте порисовать геометрические фигуры;
- Рассыпьте мелкие предметы и поднимайте их без помощи рук, только ногами;
- Положите перед стулом гимнастическую палку или скалку, перекатывайте ее сначала поочередно каждой ногой, а затем одновременно двумя. Это упражнение включает в работу мышцы ступни, голени и бедер, и массирует подошвы;
- Зажмите небольшой мячик между коленей, удерживайте его в таком положении, одновременно разворачивая стопы на наружную часть подошвы;
- Согните пальцы ног и подтяните к ним пятки, затем выпрямите пальцы и повторите упражнение снова. Движения напоминают способ перемещения гусеницы. Сначала выполняйте каждой ногой по отдельности, затем обеими вместе.
Это не весь список лечебной физкультуры при плоскостопии из этого положения. Можно выполнять их, сидя по-турецки. Одним из наиболее эффективных движений для укрепления сводов нижних конечностей является такое: согните пальцы ног, наклонитесь вперед, попробуйте прижаться животом к бедрам, а затем поднимайтесь на внешнее ребро ступней.
Сесть на пол с прямыми ногами, вытянуть одну, а вторую согнуть в колене и проводить линию от ступни до колена большим пальцем. Выполните 4-5 поглаживаний на каждой стороне.
Эффект от упражнений будет заметнее, если их выполнять на неровной поверхности. В таком случае развиваются мышцы стопы и подключается к работе вестибулярный аппарат.
Упражнения из положения лежа
В положении лежа на спине, работают только мышцы голени и ступней, полностью отсутствует нагрузка на спину и ягодицы. Такие упражнения от плоскостопия можно проводить утром после пробуждения и вечером перед сном. Лечебная гимнастика для исправления уплощения стопы лежа:
- Исходная позиция: согнуть колени, чтобы подошва полностью касалась пола. Отрывайте пятки от опоры, чтобы носочки не двигались с места. Упражнение выполняется 20-30 раз сначала поочередно, а затем одновременно.
- Согните ноги и разведите их в стороны. Выполняйте похлопывания пятками друг с другом, упираясь пальцами;
- Поглаживайте одной стопой вторую ногу вдоль голени, можно немного пощипывать ее пальчиками;
- Вращайте стопами в разные стороны;
- Несколько минут с усилием сокращайте и разжимайте пальцы ног. После упражнения должно появиться ощущение легкого напряжения в нижних конечностях.
Если после гимнастики делать легкий расслабляющий массаж, то болезненные ощущения станут менее заметными, отечность будет не такой выраженной и ноги не будут так сильно уставать.
Упражнения против плоскостопия для подростков такие же, как у взрослых. Рекомендуется укреплять мышечно-связочный аппарат нижних конечностей с раннего возраста, чтобы избежать патологии в будущем.
Общие рекомендации по лечению плоскостопия
Плоскостопие – заболевание, которое нужно устранять системно. Проще всего вылечить болезнь на первоначальной стадии развития, когда деформация еще не стала такой сильной, в запущенных случаях консервативная терапия может оказаться неэффективной, тогда рекомендуется провести хирургическую операцию.
Для того чтобы результат ЛФК не заставил себя ждать, следует перейти на правильное питание, сбросить лишний вес, начать прием витаминов, особенно комплексов с кальцием и витамином Д, носить корректирующую обувь.
Упражнения при плоскостопии у взрослых необходимо выполнять, чтобы укрепить мышцы и связки нижних конечностей. Правильное и систематическое выполнение гимнастики предотвращает развитие деформации, замедляет уплощение стопы. Физкультура эффективнее всего на начальной стадии болезни.
www.vam3d.com
ЛФК при плоскостопии (стр. 1 из 2)
СОДЕРЖАНИЕ
ВВЕДЕНИЕ
1. ПЛОСКОСТОПИЕ
2. ПРОФИЛАКТИКА И ЛЕЧЕБНАЯ ФИЗКУЛЬТУРА ПРИ ПЛОСКОСТОПИИ У ДЕТЕЙ
3. КОМПЛЕКС УПРАЖНЕНИЙ ПРИ ПЛОСКОСТОПИИ
ЗАКЛЮЧЕНИЕ
СПИСОК ЛИТЕРАТУРЫ
Плоскостопие – уплощение поперечного и реже продольного сводов стопы. Различают паралитическое, травматическое и статическое плоскостопие. Паралитическое наблюдается при полиомиелите и параличах другого происхождения, травматическое – после перелома лодыжек или костей стопы. Самый частый вид плоскостопия – статическое: оно возникает вследствие перегрузки стопы в сочетании с конституциональной недостаточностью соединительной ткани.
Симптомы, течение. Стопа имеет распластанный вид, редкие вначале боли в стопе со временем становятся постоянными. Однако иногда даже выраженная деформация стоп не сопровождается болями.
Диагноз ставят на основании характерного вида стоп в вертикальном положении больного характерной рентгенологической картины переднего отдела стоп и измерения высоты продольного свода на рентгенограмме.
Лечение консервативное. Ношение супинаторов, массаж стоп, лечебная гимнастика, плавание. При сильных болях показана операция.
При ярко выраженном плоскостопии подростку нужно будет подумать о выборе профессии, не связанной с длительной ходьбой, стоянием. А вот что касается армии, согласно последним приказам Министерства обороны, противопоказанием для призыва является только плоскостопие 3-й степени с артрозом суставов стопы.
Нужно иметь в виду, что до 4 лет ставить ребенку диагноз “плоскостопие” просто несерьезно. У малышей на ножках есть физиологичная жировая подушка, и если сделать отпечаток такой стопы (плантографию), то можно увидеть вроде бы уплощение, которое плоскостопием на самом деле не является. Еще одна причина, по которой ошибочно ставят диагноз, – Х-образные ноги. Стопа в этом случае кажется плоской, но если ногу поставить строго вертикально, то отпечаток получится нормальный. Вот почему, если диагноз ставит не ортопед, а, скажем, хирург или врач лечебной физкультуры, болезнь может быть обнаружена там, где ее нет.
А вот начиная лет с 5-6 сами родители вполне могут заметить какие-то неправильности у своего ребенка. Косолапость, отклонения стоп наружу или вовнутрь при ходьбе или стоянии могут свидетельствовать о плоскостопии. Обследуйте ботиночки ребенка – не изнашиваются ли они по внутренней стороне подошвы и каблука. В более старшем возрасте ребенок сам выразит свои жалобы, по которым можно заподозрить плоскостопие, – при ходьбе быстро утомляются ноги, появляется боль в икроножных мышцах, на подошве в области свода стопы. Иногда боль распространяется с подошвы через лодыжку до бедра, создавая картину ишиаса. При выраженном плоскостопии стопа меняет свою форму, о чем уже было сказано выше.
Плоскостопие может быть врожденным, как результат недоразвития мышц, отсутствия малоберцовой кости, других пороков развития. Встречается не часто (примерно 11% всех врожденных деформаций стопы). Но в целом наследственный фактор играет большую роль. Если отец или мать страдают плоскостопием, нужно заранее готовиться, что та же “история” будет и у ребенка.
Способствовать деформации стопы может рахит. При тяжелом гиповитаминозе D кости становятся мягкими, слабеет костно-мышечный аппарат. Плоскостопие в данном случае нередко сочетается с другими костными изменениями, характерными для рахита.
Полиомиелит благодаря вакцинации стал редким виновником плоскостопия – стопа деформируется чаще в результате паралича большеберцовой мышцы.
В более старшем возрасте плоскостопие может быть вызвано травмами – переломом костей переднего отдела стопы, но чаще всего бывает итогом неправильно сросшихся переломов лодыжек.
Самый распространенный вид плоскостопия – статический, он возникает у детей, потому что их мышцы по природе еще слабы и порой не выдерживают нагрузки. Главная сила, поддерживающая свод стопы на нормальной высоте, – мышцы-супинаторы. Они начинаются от костей голени, их сухожилия проходят сзади от внутренней лодыжки. Если эти мышцы плохо выполняют свою работу, свод стопы опускается, кости стопы и голени смещаются. В результате стопа удлиняется и расширяется в средней части, а пятка отклоняется наружу.
Лечить это с виду простое заболевание довольно сложно. Кроме того, вряд ли наступит момент, когда человек сможет облегченно вздохнуть: ну вот, я и вылечился! Плоскостопие дается один раз и на всю жизнь. С помощью специальных мероприятий можно только укротить болезнь, не дать ей существенно влиять на повседневные будни.
При врожденном плоскостопии необходим массаж, в сложных случаях стопы ребенка фиксируются в правильном положении специальными гипсовыми повязками. В дошкольном возрасте основное лечение должно заключаться в укреплении свода стоп с помощью массажа и гимнастики, а использование стелек-супинаторов назначается в этом возрасте реже.
У школьников, наоборот, особое значение придается подбору хорошей ортопедической обуви с выкладкой свода и поднятием внутреннего края пятки. Здесь есть важный момент: стопа ребенка быстро растет, поэтому обувь нужно часто менять. Небольшая ошибка в конструкции башмака может не помочь, а, наоборот, увести в сторону патологии.
У подростков при тяжелом плоскостопии, сопровождающемся резкими болями, лечение начинается с наложения гипсовых повязок. После исчезновения болевых ощущений назначаются ортопедическая обувь, массаж, гимнастика. И только если все это ни к чему не привело, возможна операция.
Гимнастика.
Должна стать повседневным и привычным занятием для больного плоскостопием. Делать ее лучше не раз, а 2-3 раза в день.
Массаж. Оказывает хорошее вспомогательное воздействие, улучшает кровоснабжение и тонизирует мышцы, подтягивающие свод. Массируются голень – по задней внутренней стороне от костей до стопы – и сама стопа – от пятки до косточек пальцев. Приемы – поглаживание, растирание, разминание. Самомассаж нужно выполнять, поглаживая основанием ладони возвышение первого пальца, свод стопы, заднюю и внутреннюю поверхность голени.
Плоская стопа может быть врожденной, а может и образоваться в процессе жизни человека. При плоскостопии нарушается нормальная функция как самой стопы, так и всей опорно-двигательной системы. Поэтому чрезвычайно важно своевременно обнаружить плоскостопие в период роста и развития опорно-двигательного аппарата, чтобы правильно организованными лечебно-профилактическими мероприятиями противодействовать дальнейшему развитию деформации и закрепить достигнутый терапевтичекий эффект. Форма стопы имеет прямую связь с осанкой ребенка. Почти у всех детей с плоской стопой бывает и неправильная осанка.
Плоская стопа и дефекты осанки. На первый взгляд, между этими явлениями нет никакой связи. А тем временем у 60-70% исследуемых детей именно плоскостопие является причиной искривления позвоночника и других серьезных нарушений осанки. Даже небольшое отклонение от нормы формы стопы может серьезно ухудшить физическое развитие ребенка. Динамические возможности плоских стоп ограничены, объем движений в суставах минимален, а значительный наклон стопы в сторону вызывает сильную боль. Дети с таким недостатком не могут долго стоять, быстро устают, жалуются на боли в ногах и бедрах.
Как же узнать, есть ли у вашего ребенка плоскостопие? Попросите малыша походить босиком по полу в разных направлениях, чтобы вы могли увидеть его ноги во всех положениях. Особенное внимание обратите на внутренние края стоп и степень их уплотнения.
Изредка плоскостопие бывает врожденным, чаще оно приобретается с возрастом, возникает вследствие ходьбы после года жизни в пинетках. Вот почему педиатры советуют подклеивать к пинеткам каблучки толщиной в один слой кожи. Такая обувь укрепляет мышцы стопы, формирует правильную осанку.
Обнаружить плоскостопие можно и так. Ваткой или щеточкой, смоченной в растворе синьки, помажьте ребенку ступни ног, а потом поставьте его на чистый лист бумаги. Отпечаток сравните с рисунками. С помощью таких отпечатков вы сможете проследить и за эффективностью лечения.
Основной метод исправления плоскостопия – лечебные упражнения. Делать их ребенок может под присмотром матери. Разучить же необходимый комплекс поможет врач.
1. Попеременное сгибание и разгибание стопы сидя.
2. Верчение стоп.
3. Так называемые качели. Попеременно ребенок поднимается на пальцах и опускается на пятки.
4. Ходьба только на пальцах.
5. Положите на пол гимнастическую палку. Ходьба по ней очень полезна.
6. Полуприседания на пальцах.
7. Приседание на гимнастической палке.
8. А это упражнение будет напоминать ребенку зиму. 1-3 минуты пускай он ходит на пальцах, как на лыжах.
9. Для гимнастики потребуются и два мяча. Маленький очень полезно 1-3 минуты качать пальцами ног. На большой (так называемый медицинбол) ребенок должен стать и немного побалансировать. А потом пусть попробует сделать, не сходя с мяча, несколько приседаний.
10. Подскоки на пальцах.
11. Купите гимнастический обруч. Пусть ребенок научится катать его пальцами ног.
12. Поднимание разных предметов пальцами ног.
Существуют также упражнения, не требующие специального оборудования, но лечебный эффект их огромен. Используйте для этого погожий летний день. Прежде всего, пусть ребенок ходит как можно больше босиком. Во-вторых, не бойтесь, если после теплого дождика ребенок немного помесит грязь и побегает по лужам.
И еще одно замечание. Не обязательно выполнять все упражнения на одном занятии. Начинать тренировку можно с пяти-шести упражнений, а через 10 -15 дней постепенно добавлять по одному упражнению.
Через 3-4 минуты дайте ребенку возможность отдохнуть. Весь урок должен продолжаться 15-20 минут. Выполнение упражнений дважды в день принесет желаемый эффект. Уже через месяц-полтора ребенок почувствует себя лучше.
mirznanii.com







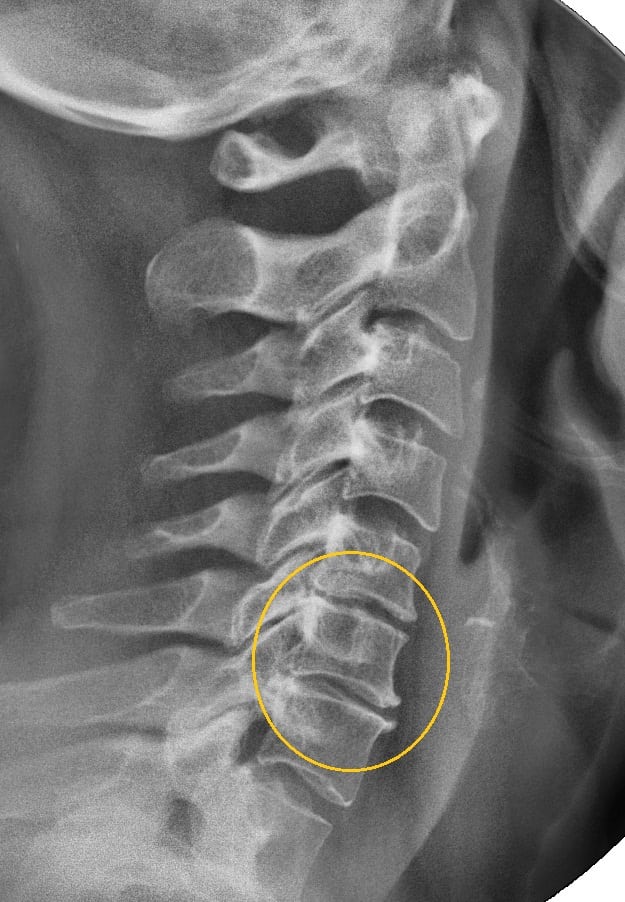
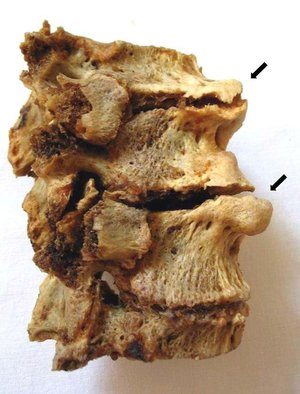
 Боль в пояснице во время сгибания и наклонов вперед – это первый симптом остеохондроза или более серьезных проблем с позвоночником. Подобный болевой синдром может проявляться остро и требовать неотложной помощи или же с небольшой интенсивностью, но регулярно. И в том, и в другом случае необходимо обратиться к врачу. Проблемами подобного рода занимаются специалисты-вертебрологи, а также неврологи и остеопаты. В особенно сложных и запущенных случаях может понадобиться помощь хирурга.
Боль в пояснице во время сгибания и наклонов вперед – это первый симптом остеохондроза или более серьезных проблем с позвоночником. Подобный болевой синдром может проявляться остро и требовать неотложной помощи или же с небольшой интенсивностью, но регулярно. И в том, и в другом случае необходимо обратиться к врачу. Проблемами подобного рода занимаются специалисты-вертебрологи, а также неврологи и остеопаты. В особенно сложных и запущенных случаях может понадобиться помощь хирурга.







 [28], [29], [30], [31], [32], [33]
[28], [29], [30], [31], [32], [33]





























 Истории наших читателей!
Истории наших читателей! 


























 Радикулитом (или радикулопатией) называют симптом, который вызван раздражением корешков спинного мозга.
Радикулитом (или радикулопатией) называют симптом, который вызван раздражением корешков спинного мозга.
 Часто в определённых положениях тела боль ослабевает, поэтому пациенты могут передвигаться, сидеть и спать в неестественных позах.
Часто в определённых положениях тела боль ослабевает, поэтому пациенты могут передвигаться, сидеть и спать в неестественных позах.











































 Анаболические препараты могут применяться только по назначению врача и противопоказаны детям. Представленная информация не призывает к применению или распространению сильнодействующих веществ и нацелена исключительно на снижение риска осложнений и побочных эффектов.
Анаболические препараты могут применяться только по назначению врача и противопоказаны детям. Представленная информация не призывает к применению или распространению сильнодействующих веществ и нацелена исключительно на снижение риска осложнений и побочных эффектов.









 Боль в левой коленке
Боль в левой коленке Артрит
Артрит Гонартроз
Гонартроз Рентгеновский снимок колена
Рентгеновский снимок колена Желатин
Желатин







 Покраснение, сопровождаемое отечностью — распространенный признак заболеваний зрительного анализатора.
Покраснение, сопровождаемое отечностью — распространенный признак заболеваний зрительного анализатора.














 Наша красота напрямую зависит от состояния здоровья, поэтому часто внешние проявления болезни выражаются различными симптомами.
Наша красота напрямую зависит от состояния здоровья, поэтому часто внешние проявления болезни выражаются различными симптомами.
 Здесь следует обратиться к врачу, чтобы избежать попадания инфекции и возможных осложнений.
Здесь следует обратиться к врачу, чтобы избежать попадания инфекции и возможных осложнений.
 Так воспаление конъюнктивы приводит к возникновению отека. Особенно это можно наблюдать в утренние часы, после пробуждения.
Так воспаление конъюнктивы приводит к возникновению отека. Особенно это можно наблюдать в утренние часы, после пробуждения. Контролировать данный процесс не всегда возможно.
Контролировать данный процесс не всегда возможно. Превышение данного норматива может повлечь развитие отечности на руках или ногах, а также отек нижнего века.
Превышение данного норматива может повлечь развитие отечности на руках или ногах, а также отек нижнего века. Не правильно выбранная косметика
Не правильно выбранная косметика Ведь если это признак развития инфекции или вирусного конъюнктивита, то неправильный подход к лечению может привести к серьезным осложнениям, вплоть до потери зрения.
Ведь если это признак развития инфекции или вирусного конъюнктивита, то неправильный подход к лечению может привести к серьезным осложнениям, вплоть до потери зрения. Загрузка…
А если у вас есть вопросы или есть опыт и хочется высказаться по данной теме – пишите в комментариях ниже.
Загрузка…
А если у вас есть вопросы или есть опыт и хочется высказаться по данной теме – пишите в комментариях ниже.