Растяжение кисти руки как лечить в домашних условиях: основные симптомы, что делать, первая помощь, лечение в домашних условиях – Растяжение связок кисти руки: лечение в домашних условиях, симптомы
Растяжение кисти руки лечение в домашних условиях
Растяжение связок запястья, симптомы и методы лечения.
Растяжение связок запястья, симптомы и методы лечения
Растяжение связок запястья — травма, возникающая довольно часто при падении. Помимо этого такой вид травматического повреждения часто встречается среди спортсменов. Состоит запястье из костей плюсны и предплюсны, различных связок и сухожилий. Благодаря координированной работе связочного аппарата рука совершает различные движения. При повреждении функция связок ограничивается, и любые движения вызывают болезненные ощущения.
Симптомы растяжения связок запястья
Основные проявления травмы заключаются в следующих признаках:
- Болезненные ощущения при активных или пассивных движениях.
- Наличие припухлость за счёт отека тканей.
- Развитие воспалительной реакции.
- Возможно появление гематом.
Зачастую симптомы травмы сухожилий кисти схожи с признаками вывиха лучезапястного сустава.
О том, какие симптомы вывиха запястья могут быть подробно рассказывается в другой статье.
Главным отличием растяжения сухожилий кисти руки от вывиха является то, что в первом случае сохраняется способность совершать движения в запястье. При вывихе движения полностью ограничены.
Различают 3 степени растяжения:
- Лёгкая степень повреждения характеризуется незначительной болезненностью. Отек в большинстве случаев отсутствует.
- Средняя степень характеризуется более выраженным болевым синдромом. Отёчность происходит за счёт развития гематом или развития воспаления. Движения в полном объеме, сопровождаются болью.
- Тяжёлая степень сопровождается серьёзным повреждением связочного аппарата. Поэтому все симптомы будут выражены сильнее. Боль при последней степени интенсивного характера. Из-за разрывов сухожилий развивается обширный отек, давящий на нервные окончания и на движения в суставе. Внешне проявляется припухлостью.
При наличии таких симптомов следует обратиться в травматологический пункт.
Что делать при растяжении запястья руки?
При наличии симптомов растяжения сухожилий необходимо обездвижить кисть. Это значит, что верхней конечности нужен полный покой. Не стоит пытаться совершать активные движения. В месте припухлости и наибольшей болезненности следует приложить холод. Не важно, что это будет лёд или же просто холодная вода. Главное сразу после повреждения воздействовать холодом.
Чем раньше приложить холод на место повреждения, тем меньше будет развиваться отек и, следовательно, болезненные ощущения будут менее интенсивные.
После приложения холода необходимо через несколько часов забинтовать руку и отправиться в приемный пункт травматологии.
О помощи при растяжении плеча рассказывает другая статья.
Как бинтовать растяжения запястья?
Фиксировать кисть эластичным бинтом следует в соответствии с такими правилами:
- начинать бинтовать нужно с внутренней стороны;
- обматываем один круг по окружности руки;
- затем через тыльную сторону, введя бинт по диагонали между большим и указательным пальцем, проводим в одну сторону, после чего обратно в другую через ладонную сторону;
- потом снова делаем круг и опять бинтуем через пальцы по диагонали восьмеркой;
- необходимо сделать около трёх таких кругов;
- при повторных кругах следует частично перекрывать бинтом предыдущие слои;
- крепим бинт.
Так как анатомически кровоснабжение в предплюсне и плюсне недостаточное, не стоит бинтовать слишком туго. Это может привести к нарушению васкуляризации сухожилий и ухудшению процесса восстановления.
Что делать при растяжении связок кисти руки и как лечить?
Своевременное оказание помощи может предотвратить развитие воспалительной реакции с обширным отеком. Поэтому первая помощь в этой ситуации складывается из следующих моментов:
- приложение холодного предмета;
- выпить обезболивающие препараты;
- наложить повязку из эластичного бинта.
Лечебные мероприятия направлены на снижение болезненных ощущений и восстановление целостности сухожилий.
При лёгкой степени лечение растяжение сухожилий кисти руки проводят в домашних условиях. Назначают следующие медикаменты:
- мазь с противовоспалительным эффектом, например Нурофен-гель;
- мазь с охлаждающим эффектом, например Гевкамен;
- для снижения отёчности применяют мазь Апизартрон;
- для улучшения кровообращения рекомендуют мазь Финалгон.
Лечение с помощью мази используют при незначительном повреждении. Сначала используют мазь с охлаждающим действием с целью снятия отёчности. После чего применяют согревающие гели и мази. Например, Эспол или Феналгон. Данные препараты способствуют улучшению васкуляризации.
При более выраженном болевом синдроме дополнительно назначают нестероидные анальгетические препараты. Например, ибупрофен или кеторолак. Продолжительность приёма около недели.
При тяжёлом течении требуется введение анальгетических препаратов инъекционно. То есть лечение этой степени повреждения требует стационарных условий.
Народные средства
Среди средств нетрадиционной терапии применяют следующее:
- растертый картофель в виде компресса, руку укутывают тёплым одеялом и держат около часа в таком виде;
- отвар из листьев березы, крапивы, ромашки заваривают горячей водой и принимают внутрь;
- перед сном после спадания отека применяют тёплый водный компресс.
Зачастую при получении повреждения помимо сухожилий кисти, часто травмируется плечевой пояс и лодыжка нижний конечности.
Симптомы в этих случаях, схожи с проявлениями повреждения запястья. Возникает болевой синдром, припухлость и ограничение движения.
Реабилитация
Одним из методов восстановительного лечения является комплекс ЛФК. Здесь выделяют следующие методики:
- воздействие лазера;
- волновая терапия;
- грязелечение;
- терапия с применением магнита.
Выбором методики занимается врач физиотерапевт. Подбор происходит с учётом показаний и
Лечение и восстановление при растяжении связок кисти.
Растяжение связок кисти руки составляет четвертую часть от всех травм связочного аппарата. Кисть – уникальный и самый сложный отдел костно-суставной системы. В ней сосредоточено наибольшее количество костей и суставов между ними, а еще больше – связок, потому что они окружают все суставы. Связки состоят из плотной волокнистой ткани и ограничивают подвижность в суставах в пределах физиологической нормы, предохраняя от повреждения. Сами же связки испытывают довольно большую нагрузку, ведь кисть – наиболее подвижная и рабочая часть тела. Несмотря на высокую прочность, волокна связок могут повреждаться при избыточном воздействии: слишком резких движениях, поднятии тяжестей, падении на руку, занятиях на спортивных снарядах.
Клиническая классификация и симптомы
Волокна связок прочны, но эластичность их низкая, и растянуть их труднее, чем порвать. Поэтому при травме скорее возникает надрыв, что и принято называть растяжением. В зависимости от количества поврежденных волокон выделяют 3 степени его тяжести :
- легкая, когда повреждены единичные волокна;
- средняя, при которой повреждено множество волокон, но не более половины объема;
- тяжелая, когда повреждена большая часть волокон, но полного разрыва связки нет.
Симптомы, возникающие при данной травме, напрямую зависят от того, в каком месте возникло растяжение связок кисти руки, и какова его тяжесть. Сразу же в момент травмы возникает резкая локальная боль , которая усиливается при движениях. Например, если травмированы связки пальца руки, то и боль будет при движениях в этом пальце, если пострадало запястье, болезненны будут движения всей кисти.
Вторым признаком является отек в поврежденной области, он возникает вслед за болью, спустя 10-20 минут, характерно его постепенное нарастание. При повреждении кровеносных сосудов может появиться подкожное кровоизлияние, гематома , травмированный участок приобретает багрово-синюшный цвет. Нарушается функция кисти , причем может быть 2 варианта: ограничение подвижности в суставе или, наоборот, избыточная подвижность.
Во втором случае травма более тяжелая, а чрезмерная подвижность говорит о том, что связки порвались. Чаще всего это происходит с мизинцем.
У маленьких детей чаще страдают связки запястья и лучезапястного сустава при резком потягивании или поднятии ребенка за руку.
Спустя сутки и более после травмы может повыситься температура кожи в поврежденной области, и даже общая температура тела. Это бывает, когда развивается посттравматическое воспаление в области сустава и окружающих его тканей.
Оказание первой помощи
Независимо от механизма травмы и выраженности клинических симптомов, пострадавшему необходимо немедленно оказать первую помощь. Она включает 3 момента:
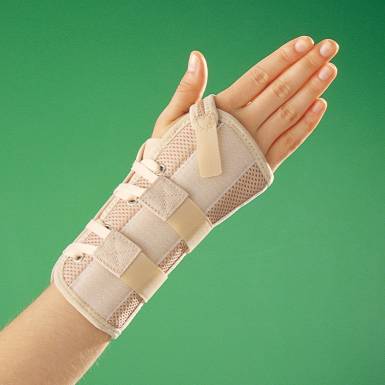
Обездвиживание кисти необходимо для того, чтобы уменьшить отек, нарастание гематомы и болевой синдром. Оптимальным вариантом является осторожное эластичное бинтование, чтобы зафиксировать кисть. Повязка не должна быть слишком тугой, чтобы не нарушалось кровообращение руки, кожа пальцев должна быть теплой на ощупь.
Нельзя делать попытки потянуть за палец руки, чтобы выпрямить его, так можно только усугубить травму.
Гипотермия
Холод к поврежденной кисти прикладывают в виде пузыря или пакетов со льдом, холодной грелки, просто кусок ткани, смоченный холодной водой. Охлаждение необходимо для остановки кровотечения и уменьшения отека.
Обезболивание
Для уменьшения интенсивности боли, если это необходимо, подойдут любые обезболивающие препараты из группы анальгина и его аналогов, а также НПВС (нестероидные противовоспалительные средства) — ибупрофен, кетопрофен, диклофенак и аналоги.
Не стоит давать сильнодействующие лекарства, чтобы не «смазать» симптомы повреждения до осмотра врачом.
В большинстве случаев растяжение связок кисти руки протекает в легкой форме. Как ее определить? Если после оказания первой помощи постепенно утихает боль, не увеличивается отек, увеличивается возможность движений, то такую травму можно попробовать лечить дома.
Если же такого улучшения не происходит, симптомы нарастают, нужно срочно обратиться к врачу травматологу.
Особенно это касается детей, у которых нежные ткани кисти, и сильное растяжение может повлечь за собой более серьезную травму – отрыв хрящей, разрыв мышц и сухожилий. Оптимальным решением будет осмотр врача в любом случае, и даже если она легкая, его совет будет не лишним.
Как правильно выполнить фиксацию сустава при растяжении связок кисти
Методы лечения
Обычно связки кисти хорошо и быстро срастаются за счет обильного кровоснабжения. И все же лечение проводить нужно, даже в легких случаях травмы. Это позволит избежать последствий и быстрее восстановить функцию руки.
Иммобилизация
Защитное обездвиживание кисти необходимо в первые 2-3 суток при легкой травме, и от 7 до 14 дней — в более тяжелых случаях.
Оно создаст условия для лучшего восстановления волокон связок, предупредит дополнительное их повреждение. Хорошо зарекомендовал себя инновационный метод лечебной иммобилизации – тейпирование.
Метод заключается в локальном пластырном обездвиживании сустава с сохранением возможности движения в других отделах кисти. Это сохраняет высокий уровень кровообращения и ускоряет процесс восстановления. Кроме этого, тейп (липкая лента) поднимает слой кожи, это улучшает циркуляцию лимфы, устраняет отек.
Как правильно выполнит тейпирование запястья. Используется при растяжении связок
Медикаментозное лечение
Для внутреннего применения лекарства принимают с целью уменьшения боли в первые дни после травмы. Выбор медикаментов для обезболивания лучше согласовать с врачом, потому что многие из них имеют противопоказания, в частности нестероидные противовоспалительные средства: кетопрофен, ибупрофен, диклофенак и другие. Полезно будет попринимать витамин С , он способствует быстрому восстановлению волокон связок.
Выбор медикаментов наружного воздействия очень широк. В первые дни после травмы лучше использовать обезболивающие мази (диклофенак, фастум-гель, кетопрофен, пироксикам). Когда утихают острые явления, с целью рассасывания отека, кровоизлияния и снятия воспаления применяют разогревающие мази (эспол, эфкамон, гель долобене).
Физиотерапия
Физиопроцедуры назначаются обычно со 2-3 дня после травмы: УВЧ, ионофорез с йодистым калием, анальгетиками, фонофорез (ультразвук) с обезболивающими мазями, парафиновые аппликации. Хороший восстанавливающий эффект дает магнитотерапия , можно применять ее в домашних условиях, используя портативный аппарат.
Гимнастика и массаж
Без лечебной гимнастики невозможно быстрое и полное восстановление поврежденной кисти.
Ее нужно начинать уже на 2-й день после легкой травмы, и через 3-4 суток при более серьезных повреждениях. Принцип упражнений лечебной гимнастики заключается в постепенном увеличении нагрузки на кисть. Лучше всего выполнять их во время теплой ванны для руки, чтобы расслабились мышцы, 2-3 раза в день.
Упражнения несложны, заключаются в сгибаниях, разгибаниях, поворотах кисти, сжатии резинового кольца или кистевого эспандера. Специальный комплекс лучше взять у инструктора ЛФК.
Нельзя переусердствовать, превышать нагрузку до появления болевых ощущений.
Необходим и массаж кисти, он улучшает циркуляцию крови и лимфы, ускоряет восстановление. Массировать желательно всю руку, начиная от кончиков пальцев, переходя на ладонь и тыл кисти, продвигаясь вверх к плечевому суставу. При этом хорошо использовать разогревающую или обезболивающую мазь, расслабляющее массажное масло.
Если лечить травму правильно и комплексно, на выздоровление в легких случаях понадобится 4-6 дней, при более тяжелой травме – от 10 до 30 дней, а если выполнена операция, восстановление может длиться до 2 месяцев.
Хирургическое вмешательство
Оперативное лечение при повреждении связок кисти показано в случае их полного разрыва, сочетания с разрывом мышц, сухожилий, суставной капсулы, вывихом, переломом со смещением. Выполняется пластика связок, при необходимости остеосинтез, накладывается гипсовая иммобилизация на 2 недели. Реабилитационный период после операции более длительный – до 1-2 месяцев.
Заключение
Растяжение связочного аппарата кисти считается легкой травмой, но иногда она может быть довольно серьезной. Чтобы полностью вылечить руку и восстановить ее функции, лучше сразу обратиться к специалисту и выполнять все его назначения.
Легкие упражнения помогут вам восстановить суставы кисти и связки после растяжения
Растяжение связок кисти руки: симптомы и как лечить.
Одной из наиболее часто встречающихся в повседневной жизни травм является растяжения связок кистей рук. Появление этих повреждений обусловлено многими причинами (например, чрезмерные нагрузки, неудачные падения и другие). В результате такой травмы происходит утрата функциональности костно-связочного аппарата кисти.
Растяжение связок кисти руки
Как известно основная функция связок – двигательная, они совместно с сухожилиями отвечают за подвижность кисти конечности. Эта способность обусловлена тем, что состоят они из мягких соединительных тканей, которые обладают умеренной эластичностью, тем самым позволяют при небольших нагрузках растягиваться и совершать костям движения без риска разрыва связок.
Их растяжение наблюдается в случаях превышения предела эластичности этих тканей за счёт чрезмерных нагрузок на них и сопровождается сильными болями и нарушением их поддерживающей способностью по отношению к суставу.
Причины травмы
Основными причинами появления этих увечий у взрослых являются:
- Поднятие тяжёлых грузов, которое совершается неосторожными либо резкими рывками.
- Неверное поднятие тяжестей.
- Приземление при падении.
- Деформирование сухожилий, связанное с продолжительными нагрузками.
- Чрезмерное напряжение во время спортивных тренировок.
- Пожилой возраст, влияющий на снижение эластичности мягких тканей.
- Воспалительные процессы в околосуставных тканях.
- Врождённые патологии сухожилий.
Дети же получают такие травмы при падениях либо играх, а также по вине взрослых, зачастую тянущих их за одну руку.
Симптомы растяжения
При получении данного повреждения наблюдаются патологические состояния в виде сильной боли, отёчности различной интенсивности и ограничения подвижности кисти. Также отмечается изменение оттенка кожных покровов. Сначала на них появляется лёгкое покраснение, а потом они становятся интенсивно красными либо синюшными.
В зависимости от места развития травмы и её степени тяжести основные симптомы проявляются по-разному.
- Iстепень – характеризуется микроразрывами, при которых не нарушается в полной мере целостность связок. В данном случае болевые ощущения могут и не возникать, отёк – не развивается, поэтому патологию трудно своевременно обнаружить.
- IIстепень – наблюдается частичный разрыв связок, который сопровождается сносными или усиленными болями, кровоизлияниями и отёком.
- IIIстепень – для неё характерен абсолютный разрыв тканей, поэтому развивается обширнейший отёк с гематомами, любая попытка совершить движение кистью отзывается сильнейшей болью.
Первая помощь при растяжении
Первое, что необходимо предпринять при обнаружении патологии – это обездвижить сустав. Для этих целей используется эластичный бинт, а при его отсутствии – платок либо шарф. Также пользуются и шиной для фиксации сильно подвижного сустава, свидетельствующего о разрыве связок.
Затем требуется снижение интенсивности болевых ощущений и предотвращение отёка. Для обезболивания принимаются анальгетики, а для уменьшения отёчности прикладывается лёд (кисть при этом следует держать в приподнятом состоянии).
Далее пострадавшего нужно отвезти к врачу.
Диагностика травмы
В случаях, когда имеются подозрения на наличие растяжения, больному следует показаться врачу-травматологу, который произведёт необходимые мероприятия для подтверждения диагноза.
Первоначально доктор осмотрит повреждённую конечность, а затем, при необходимости, назначит более глубокие исследования связок и сустава. К ним относятся:
- Анализы крови, мочи и синовиальной жидкости, взятой из мест повреждения.
- УЗИ с помощью, которого оценивается общее состояние связок и находится область локализации травмы.
- МРТ, необходимое для получения послойного изображения мягких тканей, находящихся в области травмы.
- Рентгенологическое обследование в двух проекциях, которое позволяет произвести анализ области увечья, а также отделить растяжение от перелома, вывиха либо разрыва мышечной ткани.
Только после осуществления этих процедур врач назначает необходимое лечение.
Методы лечения
Лечение растяжения связок кисти в зависимости от его степени тяжести может быть, как консервативным, так и радикальным. Первое включает в себя комплексное использование медикаментозных средств, физиотерапии, массажа и ЛФК, второе – предполагает применение оперативного вмешательства для восстановления подвижности кисти.
При медикаментозной терапии назначаются разнотипные средства, помогающие убрать болевые ощущения и воспалительные процессы, уменьшить отёчность. Применяются препараты общего (суспензии для внутреннего приёма и таблетки) и местного (мази, гели и крема) действия. Для быстрейшего выздоровления они используются совместно.
К I группе относятся такие лекарства, как:
- Обезболивающие и противовоспалительные препараты (Ибупрофен, Диклофенак, Нурофен).
- Хондопротекторы, помогающие восстанавливать тканевую структуру (хондроитин, сульфат глюкозамина).
- Противоотёчные средства.
- Витамины группы В, способные запустить регенерацию клеток тканей (Нейрорубин).
- Анестетики, необходимые при сильных болях (Новокаин, Лидокаин).
Препараты II группы подразделяются на такие подвиды, как:
- Противовоспалительные (Диклофенак), применяемые до момента устранения острых симптомов воспалительных процессов.
- Имеющие охлаждающий эффект (Гевкамен), используемые на первоначальном этапе – сразу же после получения увечья.
- Рассасывающие (Апизартрон), уменьшающие отёки кисти.
- Согревающие (Финалгон).
- Ангиопротекторные (Троксерутин, Гепатромбин), укрепляющие стенки сосудов.
После устранения острых проявлений патологии назначаются физиопроцедуры, способные восстановить подвижность сустава. К ним относят:
- Электрофорез.
- Грязевые аппликации.
- Парафинотерапию.
- Лечение с помощью лазера.
- Волновую и магнитотерапию.
Применяются эти мероприятия только под контролем врача, так как имеют некоторые противопоказания. Делаются они опытными специалистами.
При необходимости назначаются и массаж с лечебной физкультурой. Эти лечебные мероприятия совершаются, когда симптомы патологии уже совсем не проявляются.
Терапия патологии в домашних условиях
Лечение растяжения в домашних условиях также производится с помощью противовоспалительных гелей и мазей.
Кроме этого используются и методы народной медицины. Делаются спиртовые, молочные, луковые и белковые компрессы, а также примочки из различных частей растений, их отваров. Ещё принимают внутрь различные травяные отвары. Например из таких растений, как берёза, крапива, бузина и ива.
Профилактические мероприятия
Профилактика данной патологии заключается в воздержании от чрезмерных нагрузок во время занятий спортом, при поднятии тяжестей, от резких движений.
Необходимо регулярно заниматься лечебной физкультурой, принимать витамины В, микроэлементы и иные нутриенты.
Необходимо понять, что любые даже микроскопические травмы связок не исчезают бесследно, они нарушают их целостность, тем самым приводят к дисбалансу при распределении нагрузки на сустав, а это может вызвать дегенеративные процессы и осложнения.
Сколько заживает растяжение кисти руки
Надрыв связок руки сколько заживает
Растяжение связок кисти руки: симптомы и лечение
Любое неосторожное движение или неосмотрительный шаг могут привести к травме. Наиболее часто страдающие части человеческого тела – конечности: руки и ноги. Именно на них мы возлагаем большинство физических нагрузок. Но малейший просчет и излишнее чрезмерное напряжение может привести к неприятности. Чаще всего от подобных травм страдают спортсмены или люди, подверженные избыточным физическим нагрузкам, связанным с тяжелым физическим трудом. Дети часто получают растяжение связок кисти руки или ног благодаря своей излишней активности, а старики могут травмироваться за счет нарушения функции вестибулярного аппарата и возможного падения.
Почему это происходит
Наши руки состоят из множества костей, соединяемых друг с другом с помощью суставов. Связки рук соединяют суставы между собой и обеспечивают нормальную функциональность. Такая соединительная ткань достаточно прочная, но и ее способности имеют свои пределы. В случае резкого напряжения связки принимают на себя максимальное воздействие. В силу отсутствия способности молниеносно растягиваться, они деформируются, в результате возникают микроразрывы тканей – растяжения. Растяжение связок кисти руки может иметь несколько степеней тяжести. Связки могут претерпевать полный или частичный разрыв, могут отсоединиться от кости в местах их крепления.
Заполучить растяжение очень просто, достаточно совершить резкое неловкое движение или просто упасть. Симптомы всех травм верхних и нижних конечностей схожи, потому крайне важно иметь верный диагноз. Ведь, наряду с растяжением, можно получить вывих или даже перелом. Зачастую травма происходит молниеносно, и ее сложно предусмотреть заранее.
Как избежать подобных травм
Зачастую растяжение связок кисти руки происходит по неосторожности. Поэтому главное – это правильно распределять нагрузки и быть внимательным, стараться избегать падений, не держать руку в неестественном положении продолжительное время. Важную роль в противостоянии подобным травмам играет и физическая подготовка. Чем эластичнее и тренированнее соединительная ткань связок, тем лучше и быстрее она способна растягиваться. Однако не следует полагать, что занятия спортом смогут всецело предохранить вас от подобных травм. Именно спортсмены чаще всего получают растяжение связок кисти руки или предплечья лишь потому, что превышают нагрузку на свой организм. По статистике, каждый человек в своей жизни хоть раз, но сталкивался с подобной проблемой.
Степени тяжести травмы
В зависимости от сложности травмы назначается и лечение. Растяжение связок кисти разделяют на три типа сложности. Но каждый случай может иметь сугубо индивидуальные проявления для каждого человека. Какой бы ни была сложной травма, следует обращаться за помощью к специалистам. Нередки случаи, когда обычное растяжение связок влечет за собой и ряд иных проблем.
Легкая степень
Для нее характерны микроразрывы волокон сухожилий. Проявляется легкой умеренной болью. Она не мешает подвижности запястья, в месте травмы отсутствует отек. Человек, получивший подобную травму, может шевелить рукой и сгибать запястье, хотя болевые ощущения могут несколько усиливаться при движении.
Средняя степень
Характерно наличие небольшого разрыва сухожилия. Возникает сильная боль. В месте травмы происходит кровоизлияние, появляется отек. Двигать кистью руки при таком повреждении практически невозможно из-за сильных болевых ощущений.
Тяжелая степень
Наиболее сильное и болезненное растяжение связок кисти. Симптомы: резкая и очень сильная боль, образование гематомы в зоне травмы, отечность. Это тот случай, когда сухожилие отрывается полностью, двигать рукой человек не может. При пальпации возникает ощущение собравшейся под кожей жидкости (флюктуация). Часто такое повреждение возникает при вывихе или переломе конечности. Сустав в месте поражения может стать нестабильным, а это значит, что после выздоровления подобные травмы именно в этом месте могут возникать регулярно.
Самый первый и характерный признак – сильная резкая боль в месте растяжения. Спустя какое-то время образуется припухлость. Становится сложным, а иногда и практически невозможным сгибание и разгибание пальцев, проблематично пошевелить запястьем руки. В случае с тяжелой степенью кисть руки утрачивает свою функциональность. Боль может быть настолько сильной, что у человека начинает кружиться голова, нередки случаи обмороков, возможно поднятие температуры тела. Из-за сдавливания и повреждения нервных окончаний в кисте руки может случиться онемение. Не нужно быть квалифицированным врачом, чтобы понять, что произошло растяжение связок.
Что делать
Даже если растяжение незначительное, следует немедленно прекратить нагрузку на руку. Иногда случается, что человек, получив такую травму, продолжает выполнять работу, а это только ухудшает положение в дальнейшем. Пострадавшей кисти следует обеспечить полный покой. Постарайтесь зафиксировать руку в положении выше уровня груди пострадавшего – это необходимая мера во избежание появления сильной отечности.
Зафиксируйте кисть руки в неподвижном с
Растяжение связок руки причины, лечение, симптомы
Эффективные мази

 Для медикаментозной терапии растяжения мышц руки используются препараты для местного локального применения.
Для медикаментозной терапии растяжения мышц руки используются препараты для местного локального применения.Многие средства продаются не только в виде мази, но и в форме крема или геля. В чем отличие?
- кремы быстро впитываются, не имеют сильного запаха и не оставляют следов на одежде;
- гель быстро распределяется на коже и не требует втирания. Не имеет запаха и легко отстирывается, при попадании на одежду;
- мазь изготавливается на жирной основе и часто обладает резким запахом.
Кроме формы выпуска, каждый препарат оказывает определенное действие и имеет ряд противопоказаний, поэтому перед покупкой следует проконсультироваться с врачом. Каждый препарат подбирается индивидуально, учитывая степень растяжения и общее состояние здоровья. Самолечение в этом случае недопустимо.
О своем личном опыте в лечении растяжения связок рассказывает спортсмен:
Профилактические меры и последствия
Подобное осложнение может вызвать постоянную боль в руки либо даже ограничить двигательную активность конечности. Все это отрицательно скажется на самочувствии человека и его образе жизни.


Ежедневная зарядка и разогревающая разминка помогут избежать травмы
Для того чтобы не допустить самой травмы, а также возможных осложнений, необходимо соблюдать такие профилактические мероприятия:
- по возможности избегать различных травм;
- поскольку от падений никто не застрахован, то нужно научиться правильно группироваться;
- выполнять ежедневную гимнастику, что позволит укрепить мышцы;
- правильно поднимать тяжести;
- делать хорошую разминку для разогрева мышц перед занятиями спортом;
- отказаться от вредных привычек, особенно от курения, поскольку никотин ухудшает обменные процессы и снижает эластичность мышц.
Также следует своевременно обращаться в больницу при получении даже незначительной травмы, поскольку это убережет от неприятных последствий.
Строение плечевого сустава и его предназначение
Сустав плеча состоит из таких элементов:
- Ключица;
- Плечевая кость;
- Лопатка.
Лопатка и плечевая кость соединяются между собой вращательной манжетой. Образуют манжету сухожилия надостной, подостной, малой круглой и подлопаточной мышц. Растяжение связок плечевого сустава нередко путают с разрывом сухожилий – это неверно.
Повреждение сухожилий означает полный отрыв ключицы от суставного аппарата. Головка плечевой кости с помощью этих мышц зафиксирована в гленоидальной впадине лопатки. Впадина сама по себе не глубокая и имеет плоскую форму.
Суставные окончания костей заключены в плотный мешочек из соединительной ткани – это суставная капсула. Полость капсулы заполнена синовиальной жидкостью – она увлажняет поверхности элементов сустава. При ее недостатке или повышенной густоте суставные фрагменты трутся друг о друга и травмируются.
Снаружи она закреплена связками, связки прикрывают мышцы. Подвижность суставной капсулы достаточно высока, благодаря этому плечевой сустав может осуществлять движения в разных направлениях.
Признаки травмы
Симптомы при растяжении связок руки отличаются в зависимости от локации:
- Растяжения кисти
. Возникают проблемы в области самой кисти и запястья, так как связки соединяют их с суставом. К стандартному набору симптоматики может добавиться неконтролируемая подвижность суставов, то есть, кисть может тыльной стороной почти касаться запястья или большой палец доставать до него. - .
Имеются в виду микроповреждения плечевых мышц. Кроме боли, отеков и покраснения могут быть заметны специфические гематомы. Нередко обычное растяжение в области плеча ведет за собой разрыв мышц и вывих сустава. Обращаются за помощью сразу к врачу. - Растяжение связок локтевого сустава
. Болевые ощущения при такой травме обычно проявляются сразу же. Ограничивается движение суставов. При небольшом отведении плеча – усиливается. У локтя может наблюдаться при прощупывании уплотнение, а в предплечье – смещение. - Растяжения пальцев руки
. Случаются во время резких движений или поднятия тяжести, неудачной попытки открыть банку или поймать мяч. Во время травмы слышится хруст. Болевые ощущения сильные. Могут пропадать при удобном состоянии для суставов. Наблюдаются кровоподтеки, опухлость. Возможна неподвижность пораженного пальца или, наоборот, неестественная подвижность. Боль может распространяться на руку.
Степени растяжения
Мышцы и связки могут находиться в трех степенях тяжести растяжений:
- Первая, легкая
: болезненные ощущения незначительны, двигательная функция суставов может ограничиваться не полностью. - Вторая, средняя
: движения ограничиваются, наблюдается сильная боль, возможны припухлости, кровоподтеки. - Третья, тяжелая
: нестерпимая боль, сухожилья разорваны больше, чем при микроповреждениях, наблюдается значительная гематома, движения в суставах отсутствует. Последняя, третья, стадия может сопровождаться вывихом.
Растяжение или разрыв?
От разрыва растяжения отличит только специалист.
На первый взгляд, самому, определить это под силу по следующим признакам:

- при разрыве боль в суставе наблюдается даже в состоянии покоя;
- невозможность согнуть-разогнуть или выпрямить руку или палец;
- изменение контура сустава;
- ощущение онемения, покалывания в месте ;
- пощелкивание, хруст при попытке привести в действие сустав.
Терапевтические мероприятия для мышц
Многие пациенты практикуют лечение народными средствами, однако неправильное их применение может только усугубить тяжесть течения патологического процесса. Подбор терапевтической схемы осуществляется на основании степени повреждения.
Первая помощь заключается в охлаждении пораженной области
С особой осторожностью следует относиться к подобным травмам у детей. Симптомы растяжения мышц руки появляются не сразу, поэтому ребенок продолжает вести привычный образ жизни
Пакет со льдом к пораженному суставу прикладывают каждые 3 часа и держат 15–20 минут.
После снижения интенсивности отечности одевают фиксирующую повязку, которая не должна нарушать кровоснабжение. Ограничение подвижности сустава осуществляется посредством эластичного бинта. При сложных травмах рекомендуется наложение гипсовой повязки.
В период лечения исключают любые нагрузки на пораженную область. Конечность рекомендуется держать приподнятой. Через 2 дня холодные компрессы заменяют прогреванием.
Наиболее эффективными считаются спиртовые и перцовые растворы. Противовоспалительные и обезболивающие средства применяются в виде инъекций, мазей и таблеток. Для нанесения на кожу используют Кетонал крем, мазь Апизартрон. Внутрь принимают таблетки Ибалгин, Нурофен.
Так как мышцы имеют усиленное кровоснабжение, при незначительных повреждениях процесс заживления длится не более недели. При сложных травмах восстановительный период может занимать несколько месяцев.
Кисть руки имеет очень непростое строение – большое количество самых разнообразных костей удерживаются в заданном положении сложнейшей системой связок, мышц и сухожилий. При этом, кисть руки — самая подвижная часть опорно-двигательного аппарата человека, обеспечивающая возможность хватательных, сжимательных, удерживающих и других движений, но только в определенных, заданных природой пределах. В случае, когда по какой-либо причине амплитуда движений выходит за эти пределы, случаются травмы – растяжения, вывихи и даже переломы костей.
Первыми страдают связки – происходит их растяжение разной степени тяжести. Впрочем, растяжение, не совсем верный термин, поскольку связочные волокна практически не растягиваются – при запредельных нагрузках происходит разрыв части волокон связочного пучка, а иногда и его всего. В последнем случае, движения совершенно невозможны, а сам сустав становится нестабильным – патологически подвижным.
Народные средства

 Если человек проконсультировался с доктором и узнал, что травма несильная, то можно прибегнуть к народным методам лечения.
Если человек проконсультировался с доктором и узнал, что травма несильная, то можно прибегнуть к народным методам лечения.Лук
Используйте примочки в состав которых входит репчатый лук;
- В равных долях взять свежий и запеченный лук. Затем растолочь.
- Добавить сахарный песок, в соотношении 1:10.
- Прикладывать мазь к больной конечности.
- Процедурный процесс должен длиться не менее трех часов, затем сменить повязку.
Лаванда
Смазывая места растяжения мышц настойкой из цветочков лаванды, болевые ощущения пройдут достаточно быстро.
В народной медицине этот эликсир очень востребован:
- Взять 100 грамм цветков лаванды.
- Подсолнечное масло 50 грамм.
- Смешать и настаивать в течение 25 дней.
- Прикладывать настой к больной части тела перед сном, на 1 час.
Диагностика, терапия, реабилитация
Многие люди не придают полученной травме должного значения и не обращаются за помощью в медицинское учреждение. Пытаются справиться с возникшей патологией самостоятельно, совершенно не зная при этом, как лечить растяжение связок на руке.
Проводить домашний курс терапии можно только в случае полной уверенности в легкой степени растяжения. В противном случае должен провести осмотр квалифицированный специалист, который назначит адекватный курс терапии. Если была получена тяжелая травма, то, скорее всего, будет рекомендована операция, направленная на восстановление поврежденных тканей, которые не смогут срастись самостоятельно.
Сначала врач собирает анамнез, проводит визуальный осмотр, пальпацию пострадавшего участка. Это поможет определить степень тяжести полученной травмы и исключить дополнительные. В случае, когда у доктора есть сомнения, он может назначить дополнительную диагностику (рентген, МРТ, ультразвуковое исследование). При подозрениях на наличие воспалительного процесса в суставе пациент направляется на лабораторное исследование.
Чаще всего пострадавший лечится в домашних условиях, получив рекомендации относительно больной руки и курса лекарственных препаратов. Чтобы мышечные ткани быстрее восстановились, рука обездвиживается на две недели. Назначаются мази, снимающие отек и кровоподтек, и таблетки от боли.
В первые 3-4 дня к больной кисти прикладывается холодный компресс, который затем сменяется согревающими средствами (компрессами или мазями). Это способствует нормализации кровоснабжения в руке и скорейшему заживлению. Полное восстановление зависит от степени растяжения и может занять от двух недель до нескольких месяцев.
В редких случаях, если врач не находит причины болезненных ощущений, или курс терапии не дает положительных результатов, назначается артроскопия. Ее также применяют для диагностирования разрыва связок.
Этот хирургический метод относится к числу малотравматичных. При этом прокалывается кожа, через полученные отверстия вводятся хирургические и оптические инструменты.
После того, как основные симптомы устранены, и общее самочувствие пациента значительно улучшилось, рекомендуется пройти курс реабилитационных мероприятий. К ним относятся:
- лечебные массажи;
- физиотерапия – УВЧ, ультразвук, электрофорез;
- лечебная физкультура.
Не стоит пренебрегать данными мероприятиями, они помогут восстановить нормальную функциональность пострадавшей руки. Если повреждение было незначительным, можно применять компрессы из голубой глины. Это средство дает положительный эффект уже после трех-четырех применений.
Чтобы ускорить процесс выздоровления, лечение должно быть комплексным. При тяжелых формах ушиба конечности не следует затягивать с походом в больницу.
Точный диагноз может поставить только квалифицированный специалист. А от правильности поставленного диагноза и назначенного курса лечения напрямую зависят здоровье и качество дальнейшей жизни.
Основные причины растяжения связок руки
Причины выхода сустава за границу амплитуды и разрывов сухожилий таковы:
- Поднятие тяжестей, выполнение упражнений с упором на руках.
- Падение на прямые руки, если при попытке ограничить повреждения подставляют раскрытые ладони и они принимают тяжесть тела.
- Монотонная нагрузка на кисть, если приходится длительное время выполнять одно и то же движение, требующее напряжения.
- Детям могут травмировать кисти родители, играя с ними, поднимая за руки.
У людей старшего возраста, уже после 45 лет, растяжение могут вызвать любые бытовые действия. В этом возрасте уже происходят дегенеративные изменения, из-за снижения выработки гормонов скорость кровообращения снижается, питательных веществ и кислорода в сустав поступает меньше. При наличии остеофитов — шипов из соли — возможность повреждения соединительных волокон повышается. Чем старше возраст, тем больше объем дегенеративных изменений, тем аккуратнее нужно относиться к собственному здоровью.
Симптомы растяжения руки
Непосредственно во время травмы может быть слышен слабый треск или щелчок — это свидетельство, что повреждены именно связки или кости. Именно поэтому при сильной боли и невозможности движения в суставе следует сделать рентген, чтобы исключить перелом. Если боль появляется через несколько часов после повреждения, скорее всего это разрыв или растяжение мышц.
Клиническая картина зависит от степени повреждения:
- Легкая, 1 степень
. Боль периодическая, умеренная, может усиливаться при сгибании или разгибании. На отдельных волокнах сустава микроскопические разрывы. - Средняя, 2 степень
. Боль сильная, сустав опухший, вокруг него появляется гематома. Подвижность сустава по амплитуде ограничивается, но движение возможно. - Тяжелая, 3 степень
. Связки разрываются полностью, двигательная функция заблокирована. Отек выраженный, кровоизлияние распространяется на область выше и ниже пострадавшего сустава.
Лечение
Нельзя начинать лечение с согревающих примочек. Это может увеличить отечность и усилить воспалительный процесс. Не рекомендуется также принятие ванны, проведение массажа или растирание больного участка.
Возникшую боль можно лечить обезболивающими и противовоспалите льными препаратами. В данном случае очень эффективно использовать мазь, которая быстро снимет боль и возникший отек. Мазь является универсальным средством при любых растяжениях.
При вывихе пальца необходимо сразу же снять все кольца, сколько имеются на нем. Далее следует приподнять всю руку. Чтобы не получить деформацию травмированного пальца, его необходимо туго перевязать.
Ни в коем случае нельзя самостоятельно вправлять поврежденный сустав пальца. В результате можно получить более серьезную травму. Лучше сразу обратиться к специалисту. Ведь именно он может тщательно осмотреть поврежденный сустав пальца, вернуть его на прежнее место и назначит лечение.
Оказание первой помощи
Своевременно оказанная, первая медицинская помощь при растяжении мышц руки, является залогом эффективности последующего лечения. С ее помощью можно исключить возникновение болевого шока, и уменьшить площадь распространения гематомы.
Первая медицинская помощь при растяжениях мышц руки направлена на иммобилизацию конечности и обезболивание. Для этого проводят следующие манипуляции:
- Руке необходимо дать покой. Нельзя продолжать физическую активность;
- Если на коже появилась большая гематома, на руку накладывают тугую повязку или фиксирую с помощью шины;
- Холодный компресс следует приложить к поврежденному участку как можно быстрее. Для этого используют тканевую салфетку, смоченную в холодной воде либо лед. Используя лед или что-нибудь из морозильной камеры, предварительно кожу поврежденного участка накрывают тканевой салфеткой. Выдерживают компресс 15–20 минут. Более длительное воздействие холода может вызвать обморожение тканей.
После оказания первой помощи, необходимо обратиться в больницу и сделать рентгеновский снимок. Такое обследование позволит увидеть есть ли перелом или разрыв связок.
Правильная первая помощь при растяжении мышц руки не только облегчит общее состояние пострадавшего, но и ускорит процесс восстановления конечности.
Лечение народными методами
- Очень популярны компрессы из глины. Надо взять кусочек натуральной ткани (лен или хлопок, можно взять марлю), намазать его размоченной глиной и приложить к пораженной части предплечья. Компресс следует зафиксировать бинтом и обвязать полотенцем или шерстяным платком. Подсохший компресс меняют, промывая руку теплой водой. Чтобы повысить эффективность процедуры, к компрессу можно добавить несколько капель лимонного сока или яблочного уксуса.
- Для снятия воспаления и отека практикуется применение примочки из лука. Репчатый лук запекают в духовке, истирают в кашицу, смешивают с сахаром (10:1) и получившуюся смесь прикладывают к больному месту. Компресс выдерживают около пяти часов, затем меняют.
- Для лечения растяжений народная медицина также рекомендует настой цветков пижмы обыкновенной. Соцветия измельчают, три столовых ложки измельченных цветков заливают стаканом кипятка. Через час настой отфильтровывают через марлю и используют для компрессов.
- Рекомендуют еще растирать растянутые мышцы спиртовой настойкой арники горной. На стакан спирта необходимо взять двадцать грамм цветков этого растения.
- Внутрь можно применять настойку василька скрученного. На пол-литра кипяченой воды положить три чайных ложки цветков. Настой выдержать в течение часа, процедить и пить по полстакана три раза в день.
- Для снятия боли в месте растяжения можно использовать листья полыни горькой. Толченые листья смачивают кипятком, прикладывают к больному месту и фиксируют повязкой. Этот компресс меняют по мере остывания.
- Достаточно эффективным средством, которое у всех есть под рукой, является чеснок и картофель. Можно в качестве компресса использовать растертый продукт. Для увеличения эффекта необходимо выжать на кашицу половинку лимона.
- Компрессы еще можно делать из горячего молока. Руку с компрессом укутывают в теплую шаль и по мере остывания компресс обновляют.
- Растяжения и ушибы рекомендуют лечить манжеткой обыкновенной. Листья манжетки заливают кипятком (пол- литра на сто грамм), четыре часа настаивают, затем процеживают и делают компрессы. Такой же настой можно сделать из листьев репешка обыкновенного.
Некоторые средства необходимо готовить заранее.
- Десять зубчиков чеснока измельчают в кашицу и заливают 500 мл яблочного уксуса и 100 мл водки. Настаивают чеснок две недели в темном и прохладном месте. По истечении срока настой процеживают и добавляют 20 капель эвкалиптового масла. Полученную смесь тщательно перемешивают и используют для компрессов.
- Из цветков лаванды делают настойку на подсолнечном масле (1:5). Настаиваться она должна не менее 30 дней. Этим маслом смазывают поврежденные конечности при растяжениях, ушибах и вывихах.
Причины травмы и ее симптоматика
Растянуть мышцу на руке может каждый, но в основной группе риска находятся:
- дети – в связи с их чрезмерной подвижностью, активностью и невнимательностью;
- люди преклонного возраста – через снижение эластичности мышечных тканей ввиду естественного старения;
- спортсмены – из-за риска неправильного выполнения упражнений и чрезмерных силовых нагрузок.
С этим неприятным диагнозом могут столкнуться те, чья работа связана с интенсивным физическим трудом, поднятием тяжестей или выполнением однообразной, монотонной работы (грузчики, танцоры, музыканты). У детей подобные травмы случаются, когда родители пытаются поднять малыша вверх за вытянутые руки. Среди причин, ведущих к получению травмы, можно выделить следующие:
- поднятие тяжестей;
- спортивные тренировки;
- падение;
- удар;
- выполнение повторяющихся движений длительное время.
Разрыв мышечных тканей или связок происходит из-за того, что один конец мышцы фиксирован, а к другому прикладывается тянущая сила. Любая ткань имеет определенную силу сопротивляемости, в том числе и мускулатура. Если тянущая сила, приложенная к конкретной группе мышц, превышает предел их прочности, происходят растяжение волокон или частичный надрыв. Спровоцировать данную патологию может ряд факторов: возрастная потеря эластичности тканей, длительное применение кортикостероидных препаратов, снижающих мышечную эластичность, малоподвижность человека, воспалительные процессы и врожденные особенности.
Если произошло падение на вытянутую руку, резкое движение или рывок, то в первую очередь пострадают связки. Но если сила воздействия большая, тогда может случиться и надрыв мышечной ткани. При этом наблюдаются следующие симптомы, одинаковые для обоих случаев:
- отечность, припухлость;
- болезненные ощущения в пораженной зоне;
- кровоподтек, покраснение кожного покрова;
- снижение двигательной активности верхней конечности.
Боль может и не проявиться сразу, а возникнуть через час, и интенсивность ее будет нарастать в течение суток. В том случае, когда пострадавший слышит во время получения травмы нехарактерный треск, скорее всего, произошел перелом кости или разрыв сухожилия.
Выделяют три степени тяжести данной травмы: легкую (несильная боль, кисть руки подвижна), среднюю (сильная боль, отечность, гематома, частично разорваны ткани) и тяжелую (полный разрыв ткани, сильная отечность, обширная гематома, повышенная температура тела, нестерпимая боль, потеря двигательной функции, общая слабость).
Для постановки точного диагноза следует обратиться в больницу.
Заключение
Любой человек подвержен травмированию, однако многие характеристики повреждения напрямую зависят от уровня физической подготовленности. Поэтому поддержание организма в хорошей форме и соблюдение простых правил профилактики значительно снизят вероятность травмирования и развития тяжелых осложнений.
Растяжение мышц руки могут получить не только люди, активно занимающиеся спортом, но и те, которые достаточно далеки от тренировок. При растяжении руки повреждаются мышцы и связки
Важно вовремя обратиться к врачу

 Ортопед-травмотолог: Азалия Солнцева ✓ Статья проверена доктором
Ортопед-травмотолог: Азалия Солнцева ✓ Статья проверена докторомРастяжение связок кисти руки: лечение в домашних условиях
Ежедневно кисти руки производят многочисленные манипуляции, без которых просто невозможно делать работу как в быту, так и на рабочем месте. Кисти верхних конечностей состоят из:
- связок;
- сухожилий;
- небольших костей.
Каждая составляющая кисти руки выполняет свое предназначение и функции только тогда, когда нет никаких нарушений в работе.
Что такое растяжение связок
Чаще всего кисти рук страдают от растяжения связок. При этом недуге нарушается функциональность костей, суставы перестают нормально работать. Если вовремя не начать лечение, поврежденная кисть начнет отекать, человек будет чувствовать постоянные боли.
Растяжения связок можно получить при:
- резком подъеме тяжести;
- при неудачном падении;
- при сильном натяжении кисти руки;
- во время занятия спортом.
Читайте также: Как лечить растяжение связок коленного сустава
При растяжении происходит разрыв в связках, которые соединяют суставы, кисти руки начинают сильно болеть.
Характерные симптомы растяжения
Характерные симптомы растяжения связок кисти руки следующие:
- постоянная боль, которая усиливается при любом движении;
- отечность травмированной зоны;
- болезненная чувствительность при прикосновении;
- покраснение ушибленного участка и возникновение на нем гематомы.
Симптомы растяжения зависят от степени повреждений:
- Если травма была незначительной, то сухожилия не могут сильно повредиться, поэтому в связках появляются несущественные надрывы. Благодаря этому кисти рук не сильно болят, боль ощущается при резких движениях, отечности в ушибленной зоне не наблюдается.
- Если травма была средней степени, то в связках образуются частичные разрывы. Больное место может покраснеть и припухнуть, рукой двигать очень больно.
- При сильном травматизме происходит обширный разрыв связок, появляется резкая непрекращающаяся боль, кисти руки сильно отекают, появляется гематома. При этом человек просто не в состоянии производить любые движения рукой, так как нарушается функциональность связок.
Какое лечение нужно выбрать для снятия болевых ощущений
Чтобы снять боль от растяжения в обычных домашних условиях, в первую очередь следует зафиксировать травмированные кисти, руки – сделать неподвижными. Для надежной фиксации рекомендуется использовать повязку из медицинского эластичного бинта. Если такого материала нет, то можно применять любое подручное средство, к примеру, кусок прочной ткани, шарф или платок.
Фиксация поврежденного участка должна быть произведена таким образом, чтобы кровоснабжение тканей не было нарушено. Чтобы понять, правильно ли наложена повязка, нужно через некоторое время осмотреть кисти. Если в поврежденной зоне руки будет наблюдаться покраснение, кожный покров станет горячим, необходимо незамедлительно снять фиксацию и перевязать ее по правилам.
Читайте также: Как лечить растяжение связок голеностопного сустава
В область поврежденных связок следует положить холодный компресс, основой которого может быть лед или ткань, обильно смоченная холодной проточной водой.
Если болевые ощущения окажутся слишком сильными, можно принять обезболивающее средство.
Можно ли провести лечение растяжения связок народными средствами
В обычных домашних условиях лечение растяжения связок можно провести при помощи средств, которые рекомендует народная медицина, лишь в том случае, если полученные травмы незначительные.
Если степень растяжения сильная, то следует посетить врача-травматолога, который окажет первую помощь больному. Медицинского специалиста следует посетить, если:
- болевые ощущения в области кисти руки очень сильные и человек не может двигать конечностью;
- кожный покров в ушибленной зоне принял красноватый цвет и воспалился;
- чувствительность в ушибленной зоне уменьшилась;
- из-за растяжения связок болевые ощущения не прекращаются на протяжении 3-5 дней;
- у человека случаются обмороки, головокружения и слабость во всем организме.
Если этих симптомов не наблюдается, то лечение можно производить народными средствами. Народные целители рекомендуют провести лечение растяжения связок следующими средствами:
- Накладывать на кисть руки смесь из натертого сырого картофеля. Можно в эту массу добавить немного капусты, как в свежем, так и в соленом виде, а также чуть-чуть лука. Все ингредиенты тщательно перемешать, добавить в массу глину, чтобы получить консистенцию не густого теста. Таким составом рекомендуется обрабатывать поврежденную зону 2-3 раза в день, поверх природной массы накладывается фиксация в виде бинта или плотной ткани.
- Небольшую луковицу натереть на терке, добавить 2-3 чайные ложки сахара, тщательно перемешать. Накладывать массу в область растяжения связок несколько раз в день.
- Взять 3-5 ложек жира животного происхождения, добавить в него 2-3 дольки измельченного чеснока, прокипятить на медленном огне. После того, как смесь немного остынет, добавить 3-4 листа эвкалипта. Смесь процедить и оставить для настоя на 2 часа. Применять ее в качестве растирки ушибленного места.
- Марлевое полотно необходимо пропитать настойкой, основой которой является измельченный чеснок и свежевыжатый сок лимона. Прикладывать полотно к зоне растяжения связок кисти руки, держать до тех пор, пока материя не станет теплой. Затем снова пропитать марлю и повторить лечебную процедуру. Такую манипуляцию рекомендуют проводить до тех пор, пока в ушибленном месте не почувствуется облегчение.
Читайте также: Причины растяжения связок плеча
В теплый период года лечение растяжения можно производить при помощи компрессов, в основе которых будут измельченные до кашеобразного состояния листья целебной бузины. Повязку с кашицей накладывают на кисти руки, меняют 3- 4 раза в день.





















 Следующая запись »
Следующая запись »


























 Безрецептурные и рецептурные препараты помогают ослабить симптомы ревматоидного артрита
Безрецептурные и рецептурные препараты помогают ослабить симптомы ревматоидного артрита


















 Загрузка…
Загрузка…















 Существует много вариантов почему может болеть спина слева под ребрами. Как правило, это связанно с болезнями дыхательной системы, нарушениями в работе почек, остеохондрозом, мочекаменной болезнью и другими заболеваниями.
Существует много вариантов почему может болеть спина слева под ребрами. Как правило, это связанно с болезнями дыхательной системы, нарушениями в работе почек, остеохондрозом, мочекаменной болезнью и другими заболеваниями.

























 Окопник лекарственный: применение для суставов в домашних условиях: бальзам, мази, настойка.
Окопник лекарственный: применение для суставов в домашних условиях: бальзам, мази, настойка.













 Болезни и патологические состояния, при которых используется мазь окопника:
Болезни и патологические состояния, при которых используется мазь окопника:



 МРТ
МРТ Атом
Атом КТ
КТ Вены
Вены

 Стенозом желудка называют такое состояние, когда в результате различных факторов нарушается эвакуация пищи из желудка в 12 – перстную кишку.
Стенозом желудка называют такое состояние, когда в результате различных факторов нарушается эвакуация пищи из желудка в 12 – перстную кишку.

 Общий и биохимический анализ крови.
Общий и биохимический анализ крови.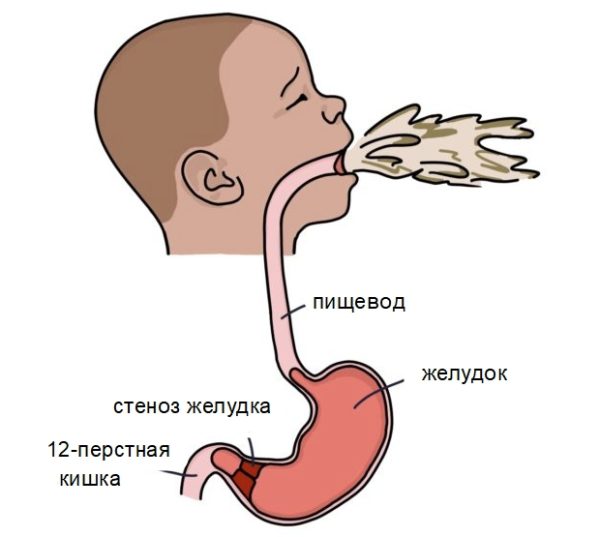













 Загрузка…
Загрузка…