Лечение артрита тазобедренного сустава народными средствами – Лечение артрита тазобедренного сустава народными средствами: методы и процедуры
Лечение артрита тазобедренного сустава народными средствами
Артрит характеризуется воспалением суставов, эффективно лечится медикаментозными средствами. Но существуют и народные методы, позволяющие справиться с данным заболеванием.
Симптомы
При поражении тазобедренного сустава пациенты ощущают болезненность в районе бедер и паха, скованность при ходьбе. Обостряется боль в утренние часы и после продолжительных нагрузок. При любых движениях ногой, во время ходьбы возникают болевые ощущения.

Симптомы заболевания у каждого больного проявляются по-разному. Это зависит от степени развития заболевания и причин возникновения. Но существуют характерные признаки, по которым можно определить артрит:
- сильная боль по утрам, которая постепенно стихает к вечеру;
- скованность во время движения;
- отечность в области суставов, которая постепенно увеличивается;
- нарушение двигательной функции сустава.
При таких проявлениях следует незамедлительно обращаться в медицинское учреждение за квалифицированной помощью. После диагностики и назначения медикаментозной терапии врачом можно приступать к лечению.
Улучшить результат и ускорить процесс лечения помогут народные методы, эффективность которых достаточно высока.

Противовоспалительные и обезболивающие мази
Для снятия воспаления и облегчения боли втирают мази из натуральных компонентов. Наиболее эффективные мази домашнего приготовления:
- Мед, воск и яйца. Необходимо взять 2 столовые ложки меда и 1 яйцо. Воска потребуется немного, достаточно небольшого кусочка, размером 3х3 см. Над водяной баней греется желток, в него добавляют воск и мед. Полученное средство хорошо перемешивают и выкладывают на чистую ткань. Повязку прикладывают к больному месту и укутывают теплым платком. Артрит хорошо лечится прогреванием, поэтому держать такое лекарство нужно как можно дольше. Повторять процедуру желательно каждый вечер на протяжении недели. Такой курс лечения позволит уменьшить болезненность и отек.
- Горчица, соль и парафин. Для приготовления средства потребуется 150 г сухого горчичного порошка, 250 г поваренной соли, небольшой кусочек парафина. Все ингредиенты нужно тщательно перемешать и оставить в сухом месте на 30 часов. Наносить мазь нужно перед сном на поврежденный сустав до полного впитывания. Если имеет место отек сустава, после нанесения мази пораженный участок следует замотать тканью.
- Березовые почки. Такое лекарство хорошо помогает при любых заболеваниях суставов. Для приготовления нужно взять 1 литр постного масла и полкилограмма березовых почек. Вместо постного можно использовать оливковое масло. Почки березы выкладывают в емкость слоями и заливают маслом. Полученное средство нужно плотно закрыть крышкой и убрать в сухое темное место. Емкость с лекарством нужно завернуть в теплую ткань и оставить на 40 часов. Приготовленное лекарство предназначено для растирания поврежденного участка. Позволяет быстро избавиться от недуга.
- Камфорная мазь. Нужно взять пол-литра скипидара и 5 г сухой камфоры в порошке. Компоненты нужно смешать и добавить 0,4 л оливкового масла, 0,5 л водки либо спирта. Все ингредиенты тщательно перемешивают и используют для лечения артрита. Наносить полученное лекарство желательно на ночь, заматывают бинтом и укутывают шерстяной тканью. Оставить мазь нужно на всю ночь, утром лекарственный компресс снимают.

Действенные отвары
Лечебные отвары и настои хорошо помогают в борьбе с артритом. Для их приготовления используются целебные травы.
Эффективные способы лечения артрита:
- Многокомпонентный настой. Для приготовления лекарства нужны корень петрушки, ивовая кора — 50 г, листья крапивы – 7 шт., соцветия бузины — 50 г. Все компоненты тщательно перемолоть, для этого можно использовать кофемолку. Полученная смесь заливается горячей водой, на 1 ст. л. 200 г воды. Лекарство настаивается 10 минут и процеживается. Настой нужно принимать дважды в день, помогает быстро снять воспаление.
- Конский каштан. Настой готовится из соцветий конского каштана (30 шт.) и водки (0,6 л). Цветки каштана заливают водкой и оставляют на 2 недели. Лекарство можно использовать для приема внутрь трижды в день порциями по 2 ст. л., можно применять для растирания.
- Липовый отвар. Это средство позволяет снять отечность в области пораженного сустава. Лекарство готовится из соцветий липы и черной бузины в одинаковых пропорциях (по 3 ст. л.). Компоненты тщательно перемешиваются, 2 ч. л. полученной смеси заливают стаканом кипятка и настаивают 15 минут. Настой нужно процедить и остудить. Используют средство трижды в день, принимая внутрь по 70 г.
- Подсолнух. Следует взять один небольшой подсолнух и измельчить его. Полученная масса заливается водкой (500 мл), добавляется мыло, натертое на мелкой терке (15 г). Смесь тщательно перемешивают и оставляют на 2 недели в сухом и темном месте. Готовое средство втирают в пораженный участок дважды в день. После нанесения лекарства больное место нужно хорошенько укутать.
- Отвар на основе цикламена. Потребуются клубни этого растения (20 шт.), их следует выложить на дно кастрюли и залить водой (10 л). Емкость поставить на огнь и проварить. Для втирания в суставы достаточно отлить 2 л лекарства. Остальной отвар можно использовать для пропаривания. После прогревания в ванной раствор наносят на пораженный участок и заматывают теплой тканью.

Напитки для лечения артрита
Существует множество рецептов на основе натуральных компонентов, которые можно приготовить в домашних условиях:
- Лавровый лист. Половину пачки лаврового листа нужно залить 0,5 литра воды и довести до кипения. Настой следует прокипятить 10 минут, снять емкость с огня. Кастрюлю с отваром нужно завернуть в теплую ткань и оставить на три часа. Готовое лекарство принимают на ночь по 200 мл. Курс лечения оставляет 3 дня, после нужно сделать недельный перерыв и повторить.
- Соки. Фрукты и овощи богаты витаминами, поэтому при артрите полезно употреблять натуральные соки ежедневно. Хорошо помогает брусничный сок: готовится из 3 ч. л. брусники, залитых стаканом воды. Эффективно работает реповый сок с добавлением меда (на 1 стакан сока 1 ст. л. меда). Такой напиток употребляют ежедневно по одному разу в день. Для лечения суставов применяют гранатовый и яблочный соки. Научно доказано, что люди, выпивающие по стакану каждый день, меньше страдают от заболеваний суставов.
- Мед. Этот продукт невероятно полезен при заболеваниях суставов. Если у больного нет аллергии на мед, то его можно использовать для лечения артрита. Ежедневно нужно употреблять по 50 г меда, добавляя в молоко или растворяя в воде. Это поможет остановить процесс воспаления и снять отечность.
- Картофель. Для снятия боли и восстановления двигательной функции применяют лекарства на основе картофеля. Для приготовления средства нужно взять большой клубень и измельчить на мелкой терке. Полученная масса заливается кефиром (300 мл). Принимать лекарство нужно ежедневно на протяжении одного месяца. В первую декаду пьют по 300 мл лекарства, в следующие 10 дней этот объем разделяют на два дня, последние десять дней такой объем делят на три дня. После окончания лечения курс нужно повторить. Такое средство хорошо помогает в лечении артрита, на первых стадиях заболевания позволяя забыть о недуге.

Компрессы и примочки
Существуют и другие средства народной медицины, которые предполагают использование компрессов, примочек и растирок. Готовятся достаточно просто в домашних условиях:
- Компресс из куриных яиц с добавлением соли. На 2 ст. л. соли понадобится одно куриное яйцо, компоненты хорошо перемешиваются. Смесь необходимо выложить на ткань и приложить к больному суставу. Сверху прикладывают пленку и держат до полного высыхания. Компресс нужно повторить не менее трех раз.
- Растирка на основе хрена. Очищенный и измельченный хрен в количестве 300 г заливают 1 л хлебного кваса. Натирают таким средством пораженный участок ежедневно перед сном. Уже после нескольких применений заметно снижаются болевые ощущения.
- Соленый лед. При артрите солевые процедуры помогают снять боль, отечность и воспаление. Понадобится 4 ст. л. соли и 1 литр холодной воды. Солевой раствор разливают по формочкам для замораживания, оставляют в морозильной камере до образования кубиков льда. Полученные кусочки льда прикладывают к пораженному суставу до полного таяния. Раствор, который остался на ноге, смывать не нужно. Сверху сустав заматывают тканью и оставляют на четыре часа. Повторять процедуру нужно ежедневно.
Подобные рецепты готовятся достаточно просто и не требуют больших затрат. Полученные мази, отвары, настойки помогают уменьшить боль, снять воспаление и отечность. Помимо применения народных средств, нужно питаться продуктами, богатыми на витамины и минералы, и не подвергать суставы чрезмерной нагрузке.
vseonogah.ru
Народные способы лечения артрита тазобедренного сустава: рецепты
Ортопеды практикуют комплексный подход к лечению артрита тазобедренного сустава. Больному назначаются фармакологические препараты и физиотерапевтические процедуры, рекомендованы занятия физкультурой и гимнастикой. Для лечения артрита любой степени тяжести используются и средства, изготовленные по рецептам народных целителей. Они помогают увеличить подвижность тазобедренного сустава, предупредить повреждение хрящевых и костных тканей.
В терапии суставных воспалительных патологий специалисты народной медицины задействуют целебные растения, продукты пчеловодства, разные сорта глины, эфирные и косметические масла. Натуральные ингредиенты мазей, приготовленных в домашних условиях, эффективно купируют воспаление и отек, устраняют болезненные ощущения.
Правильный подход к лечению
Важно знать! Врачи в шоке: “Эффективное и доступное средство от АРТРИТА существует…” Читать далее…
Врачи не устают предупреждать, что при первых слабых болях в тазобедренном сочленении необходимо срочно обратиться за медицинской помощью. Артрит, диагностированный на начальной стадии, хорошо поддается лечению препаратами. При незначительном поражении суставных структур хорошо помогают и народные средства, усиливающие и пролонгирующие действие мазей и таблеток. Пренебрежение врачебной помощью ускоряет развитие заболевания. Артрит 3 степени не лечится ни народными средствами, ни фармакологическими препаратами. Единственный способ вернуть тазобедренному суставу подвижность — хирургическая операция.
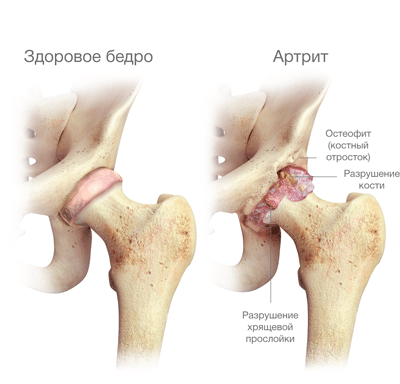
Артрит — хроническая патология, сопровождающаяся воспалительным процессом в тазобедренном суставе. Она опасна постепенным разрушением хрящевых тканей с последующим поражением:
- синовиальной сумки;
- связочно-сухожильного аппарата;
- костей, мышц и нервов, расположенных рядом.
Прежде чем приступать к использованию народных средств, следует узнать принцип их действия.
Пока не разработано препаратов, применение которых могло бы повернуть вспять патологический процесс и восстановить поврежденные ткани. Врачи назначают пациентам медикаменты для улучшения кровоснабжения в тазобедренном суставе и профилактики разрушения ТБС.
Такая лечебная эффективность характерна и для многих народных средств. Но использовать их нужно только вместе с назначенными врачом препаратами.
Лечебные компрессы
Артрит успешно лечится горячими и холодными компрессами. Для купирования острого воспалительного процесса при рецидивах заболевания используют целлофановые пакеты, наполненные измельченным льдом. Их оборачивают толстой тканью и прикладывают к тазобедренному суставу на 10-15 минут. Процедуру повторяют через 30 минут. А на стадии ремиссии применяются разогревающие средства. Полотняный мешочек с завязками наполняют горячими семенами льна или подогретой морской солью (можно взять обычную каменную). Накладывают мешочек на сустав и фиксируют его эластичным бинтом или теплым шарфом. Продолжительность лечебной процедуры — 1-2 часа. В домашних условиях используются и другие компрессы, улучшающие кровообращение:
- капуста или хрен. Широкие молодые листья обладают кипятком и разминают до появления капель сока. Поверхность листа обильно смазывают цветочным медом и накладывают на тазобедренный сустав. Фиксируют компресс пленкой и плотной тканью, оставляют на несколько часов или всю ночь;
- одуванчик или репейник. 100-150 г свежих листочков растирают в ступке до однородного состояния, добавляют 2 ложки растительного масла, слегка отжимают и накладывают кашицу на сустав. Сверху прикрывают полиэтиленовой пленкой и фиксируют теплым шарфом. Оставляют до полного высыхания.

Лечебные компрессы не только улучшают кровоснабжение пораженных тканей. Они выводят из сустава накопившиеся в нем соли. Если после снятия листа хрена с больного сустава рассмотреть его поверхность, то можно увидеть мельчайшие кристаллы минералов.
Физиотерапия в домашних условиях
Устранить боль, отечность и воспаление ТБС помогут лечебные ванны. При рецидивах заболевания их применение запрещено, так как под воздействием высокой температуры патологические процессы ускоряются. Принимать ванны следует при ноющих, тянущих болях в бедре и небольшой припухлости сустава. Что можно добавить в воду температурой около 40 °C:
- живичный скипидар. В аптеках продается специальное терпентинное масло для лечения суставов в чистом виде или в смеси с экстрактами целебных трав. Добавлять скипидар в ванну необходимо в соответствии с аннотацией, иначе возникнет риск ожога;
- эфирные масла. В лечении артритов используются концентрированные вытяжки из растительного сырья кустарников и деревьев хвойных пород. Это можжевельник, пихта, сосна, ель, туя. Для одной лечебной ванны достаточно 20-25 капель эфирного масла;
- настои целебных трав. В терапии суставных патологий применяются травы с высоким содержанием биофлавонидов и эфирных масел. Это мята, девясил, череда, душица, эвкалипт, мелисса, зверобой и шалфей. Для приготовления концентрированного раствора 50 г сухого растительного сырья заливают 2 л кипятка и настаивают под крышкой 2 часа. Процеживают и выливают в горячую ванну. Время проведения процедуры — 30-40 минут. Травяные настои оказывают выраженное успокаивающее действие, поэтому целесообразно принимать ванну перед сном.
Устранить скованность движений помогает массаж с миндальным, абрикосовым, персиковым косметическими маслами. Их наносят на область тазобедренного сустава и втирают плавными движениями. Излишки масла удаляют бумажной салфеткой.
Эфирные и косметические масла могут стать причиной развития местной аллергической реакции. Поэтому перед их нанесением на кожу следует провести тестирование. В сгиб локтя нужно втереть небольшое количество масла и подождать 30 минут. Если кожа не покраснела и не отекла, то можно приступать к лечебной процедуре.
Популярные народные средства для лечения заболеваний суставов
В аптеках продается зеленая, черная, белая, красная, розовая, голубая косметическая глина. Сорта различаются не только цветом, но и химическим составом. Для лечения артрита лучше приобрести голубую или зеленую глину. Из нее изготавливают смеси, оказывающие противовоспалительное и обезболивающее действие при наложении на больной сустав. Наибольшая терапевтическая эффективность характерна для таких средств:
- 50 г зеленой глины разводят минеральной водой до состояния густой кашицы, добавляют 2 капли эфирного масла пихты. Наносят смесь на область боли и воспаления, оставляют до полного высыхания;
- 3 ст. ложки синей глины смешивают с настоем зверобоя (столовая ложка на стакан кипятка), чтобы получилась смесь с консистенцией сметаны, добавляют столовую ложку косметического миндального масла. Накладывают на тазобедренный сустав до полного высыхания.

Ускорить кровообращение в поврежденных хрящевых тканях помогает сок черной редьки. Корнеплод хорошо моют под проточной водой, обсушивают и в верхней части делают углубление. В него кладут густой цветочный мед и оставляют емкость с редькой в темном теплом месте на 5-7 дней. Сок с едким запахом начинает образовываться уже на 3 день. Его принимают по столовой ложке 2-3 раза в день после еды. Народные целители рекомендуют смешивать сок с равным количеством детского крема и втирать в пораженный артритом сустав.
Мази с противовоспалительным действием
Мазь — самая эффективная лекарственная форма, применяемая в терапии артритов. После ее нанесения на области болей активные ингредиенты проникают в сустав и оказывают противовоспалительное действие. В ассортименте аптек много различных биологически активных добавок в виде мазей с барсучьим, медвежьим, акульим жиром, сабельником, окопником, золотым усом. Но можно приготовить не менее эффективные мази и в домашних условиях:
- смешать по 50 г аптечного вазелина и густого меда, добавить столовую ложку косметического масла из ростков пшеницы и 5 капель эфирного можжевелового масла. Втирать в тазобедренный сустав 2-3 раза в день;
- взять по 30 мл масла облепихи, жирного детского крема и меда, размешать. Добавить 4 капли эфирного масла чабреца и 2 капли эвкалиптового. Хранить в защищенном от солнечных лучей прохладном месте, использовать 1-2 раза в день.
В теплое время года мази готовят из свежих лекарственных растений — молодых листочков подорожника, лопуха, одуванчика, пижмы, пастушьей сумки. Лечебным действием обладают цветки ромашки, ноготков, первоцвета. Их просто растирают в деревянной ступке, постепенно добавляя вазелин или детский крем. Получившуюся ароматную смесь хранят в холодильнике и применяют 3-5 раз в день.
| Напитки, улучшающие самочувствие больного артритом | Рецепт приготовления полезного питья |
| Имбирный чай | В керамический чайник положить чайную ложку измельченного корня имбиря и залить стаканом воды температурой 95 °C. Настаивать 10 минут, по желанию добавить листики мелиссы, душицы, чабреца |
| Горячее молоко с прополисом | Вскипятить 200 мл нежирного молока и добавить прополис на кончике ножа. Томить на медленном огне 10 минут, слегка остудить |
| Клюквенный морс | Выжать сок из стакана свежих ягод, слить. В клюкву добавить 50 г сахара и 1,5 стакана воды. Проварить 5 минут, остудить, смешать с соком |

Артрит поражает тазобедренный сустав не только из-за естественного старения организма, травм или нарушения обмена веществ. Частой причиной воспалительного процесса становятся проникнувшие в полость сочленения патогенные организмы. Народные средства не могут справиться с бактериями и вирусами. При сильных болях и отекании сустава нужно срочно обратиться к врачу.
Похожие статьи
Как забыть о болях в суставах и артрите?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРИТА существует! Читать далее >>>
загрузка…
sustavlive.ru
Лечение артрита тазобедренного сустава народными средствами: методы и процедуры
Часто люди замечают в области тазобедренного сустава боль, скованность движений. Если состояние ухудшается, наблюдается повышенная температура и отёчность воспалённой области, диагнозом станет ревматоидный артрит. Внешне заболевание проявляется существенной деформацией сустава, по мере протекания увеличивается.
Оставлять состояние без внимания не стоит, отправляйтесь на приём для подтверждения диагноза, составлением врачом лечения. Терапия артрита включает комплекс мер:
- Медикаментозное лечение, с применением инъекций препарата, содержащего дексиметазон;
- Физиотерапевтические процедуры;
- Массаж;
- Лечебная физкультура;
- Средства народной медицины.


Народная медицина
Лечение народными средствами
Одного лечения артрита нет, конкретный случай зависит от степени развития, других факторов. Основное лечение артрита, назначенное врачом, стоит дополнить народными средствами, – показывают высокую результативность, как часть комплекса.
Приём средства, народное использование стоит согласовать с врачом. Он оценит метод, последствия, которые возникнут в конкретном случае.
Лечение дексаметазоном
Дексаметазон – глюкокортикостероид, часто назначаемый при лечении воспалительных процессов. Активные компоненты купируют воспалительные процессы, предотвращая распространение.
Современная формация выпускает вещество в различных формах выпуска. Если лечится ревматоидный артрит, чаще врач назначит дексаметазон в инъекциях, для самостоятельного применения – в таблетках.
Успешное использование дексаметазона, обусловлено тем, что развитие артрита начинается с инфекций в суставе и аллергии на неё, она распространяется на соседние соединительные ткани.
Дексаметазон при приёме внутрь или в виде наружной мази снимет инфекционно-воспалительный процесс, для полной ликвидации требуются длительные курсы приёма препарата. Если дексаметазон применяется долго, резко отменять не стоит – спровоцирует нарушение эндокринных процессов. Отмену курса дексаметазона стоит начать с постепенного уменьшения количества.


Дексаметазон
Домашние процедуры
Лечение артрита тазобедренного сустава в домашних условиях народными средствами должно быть дополнительным. Как единственный способ борьбы его использовать не стоит, – средства направлены не на уничтожение причины заболевания, а на снятие болевого синдрома в тазобедренном суставе. Облегчить состояние с использованием средств народной медицины можно при согласовании с врачом.
Солевые ванны
Доступный и эффективный вариант для лечения ревматоидного артрита. В горячей воде растворите чашечку английской соли, полностью погрузитесь в воду. В течение получаса приёма ванны стоит расслабиться. Благодаря воздействию солей и расслабленному состоянию организма боль уменьшится. Горячие солевые ванны можно принимать в любом количестве на протяжении дня.
Можно воспользоваться тёплым душем. Тёплая вода не у каждого вызывает облегчение, усиливает боль. В таких случаях воспользуйтесь холодными компрессами к поражённому участку. На поверхность сустава укладываются компрессы изо льда или пакета продуктов из морозильника. При воздействии уходит боль, ткани под действием холода теряют на время чувствительность. Лечение проводить один раз в сутки в течение 15 минут.
Мази от боли и воспаления
Можно воспользоваться мазью, снимающей боль, препараты, содержащие Дексаметазон. Можно приготовить мази дома из лекарственных трав и продуктов, имеющихся под рукой.

Мазь при артрите
Рецепты мазей:
- Болеутоляющим эффектом обладает средство на основе продуктов пчелиной жизнедеятельности. Для приготовления средства потребуется 2 ст. л. пчелиного мёда, яичный желток и кусочек пчелиного воска. Яичный желток домашнего яйца, нагревается на паровой бане. В тёплую яичную массу добавляется мёд и воск, смесь нагревается при постоянном помешивании до получения однородной смеси. Полученная масса выкладывается на ткани и укладывается на поражённый участок. Средство закрепить на поверхности, утеплить. Спустя неделю ежедневного проведения процедуры, заметно существенное уменьшение отёка, снизится боль.
- Потребуется 250 грамм обычной соли и 150 грамм сухой горчицы, немного парафина. Компоненты тщательно смешиваются и оставляются для настаивания и пропитывания на 30 часов. Ежедневно перед сном мазь втирать в поражённый участок. При очень сильных болях и отёках народное средство на ночь утеплить и перебинтовать.
- Гель или мазь на почках берёзы. Для изготовления необходимо подготовить 1 литр растительного масла (можно использовать оливковое) и 500 грамм почек. В ёмкости каждый ингредиент укладывается слоями, масса оставляется для настаивания в тёмном месте от 30 до 40 часов. Полученную массу процедить и растирать повреждённый участок сустава.


Мазь на почках берёзы
- Камфорная мазь. Перемешать до однородности 5 грамм сухой порошковой камфоры и 500 мл скипидара. Добавить 400 мл водки. Средство ровным тонким слоем наносится на поверхность поражённого сустава ноги и утепляется. Оставлять компресс следует на ночь.
Следует из вариантов домашних мазей выбрать рецепт, который для конкретного организма имеет результативность и применять длительными курсами.
Упражнения и диета
Лечение артрита в домашних условиях подразумевает соблюдение сбалансированной диеты. Осложнят протекание лечения наличие лишних килограммов, поэтому важно принимать меры, чтобы они не появились, при их присутствии убрать лишний вес. Лишняя нагрузка часто вызывает боль в тазобедренном суставе.
Кроме правильного питания поддержать себя в должной форме помогут умеренные физические нагрузки лечебного комплекса. Перед лечебной физкультурой стоят задачи, которые при регулярных занятиях достигаются:
- Нормализация веса;
- Восстановление силы суставов, предотвращение атрофирования мышц около тазобедренного;
- Сохранение подвижности нижних конечностей.
При регулярном выполнении комплекса боль снижается.
Каждое упражнение должно быть подобрано физиотерапевтом и первые сеансы занятий должны проходить под его наблюдением. При дискомфорте или если ощущается сильная боль, упражнение заменять другим, более щадящим вариантом.
Целебные отвары
Лечение при ревматоидном артрите дополняют использованием целебных отваров, рецепты народной медицины. Народные средства для артрита:
- Снять воспалительные процессы в суставе поможет отвар, который можно приготовить дома. Потребуется корень петрушки, по 50 грамм коры ивы и цветков бузины, 5-7 листьев крапивы. Все ингредиенты тщательно перемешать при помощи блендера. Столовую ложку полученной смеси на 5-10 минут заливают стаканом кипятка, процеживают. Принимается напиток дважды в день.
- Настойка на основе конского каштана. Две недели настаивать 600 мл водки и 30 цветков растения, растирать средством поражённый участок.
- Для снятия отёчности при артрите используют отвар липы. Для приготовления потребуется взять в равных количествах цветки липы и чёрной бузины. Тщательно перемешиваются. Стаканом кипятка заливается 2 чайные ложки смеси и выдерживаются 15 минут. Напиток процеживается и принимается 2 раза в сутки в количестве 70 мл.


Отвар липы
- Боли в суставах помогает снять отвар на основе цикламена. Для приготовления использовать корни. 20 клубней помещаются в кастрюлю и заливаются 10-12 литрами воды. Ёмкость ставится на огонь и варится. Отливается 2 литра полученного отвара, остальное выливается в ванну. В отваре следует распарить тело, поражённые участки. После приёма процедуры, отлитые 2 литра отвара используются в качестве средства для растирания поражённых суставов. После обработки их утеплить.
- Отвар на основе лавровых листьев. В 500 мл воды, доведённых до кипения, добавляется половина пачки лаврового листа. Варится 10 минут, затем на три часа укутывается. По истечении времени отвар процедить и пить по 1-2 стакана на ночь. Лечение при ревматоидном артрите проводится курсами. Курс длится три дня. Делается перерыв на неделю и повторяется ежедневный приём в течение трёх дней.
Полезные продукты и соки
Дополнить лечение можно введением в рацион полезных продуктов питания. Для улучшения качества лечения артрита тазобедренного сустава ежедневно пить соки:
- Каждое утро натощак пить разведённую в горячей воде бруснику. На стакан воды потребуется 3 чайные ложки ягод.
- Укрепляющим действием для суставов обладает реповый сок с добавлением мёда. На один стакан сока потребуется столовая ложка жидкого мёда, пить лекарство один раз в день.
- Артрит тазобедренного сустава реже встречается у людей, ежедневно выпивающих по стакану гранатового или яблочного сока.
Лечение артрита протекает быстрее, эффективнее, если каждое утро выпивать один из соков:
- На 200 грамм морковного сока взять по 50 грамм сока латука и капусты;
- В 100 грамм морковного сока добавить по 30 грамм огуречного и свекольного;
- На 50 грамм сока моркови взять 30 грамм сока шпината.
Если нет аллергии на мёд, постоянно добавлять блюда с его содержанием или кушать самостоятельно.
Какое бы средство дополнительно не выбрал пациент для проведения лечения артрита тазобедренного сустава: мазь, дексаметазон, отвары или настойки, другие народные средства, шаг стоит согласовывать с врачом! Он оценит эффективность дополнительного лечения и предусмотрит побочные эффекты, которые могут появиться. Любые средства народной медицины опасны возникновением аллергической реакции.
otnogi.ru
Народные методы для лечения артрита тазобедренного сустава
 Артрит тазобедренного сустава давно и успешно лечится с помощью медикаментозных препаратов. Но существует немало рецептов народной медицины, которые справляются с данной патологией не менее эффективно, чем лекарственные средства.
Артрит тазобедренного сустава давно и успешно лечится с помощью медикаментозных препаратов. Но существует немало рецептов народной медицины, которые справляются с данной патологией не менее эффективно, чем лекарственные средства.
Самое главное – согласовать рецепт с лечащим врачом, чтобы получить максимальный эффект и обезопасить себя от нежелательных осложнений.
Симптомы патологии
Тазобедренный артрит – это воспалительный процесс в суставах, запущенная форма которого может существенно снизить качество жизни. Практически всегда люди с данной патологией испытывают постоянные и очень сильные боли в области бедер, в паху и в ногах. Боль усиливается по утрам и при любых нагрузках. Больному нелегко самостоятельно передвигаться и шевелить ногой.
У артрита тазобедренного сустава самые разные симптомы, которые зависят от многих факторов. Но основные признаки заболевания – неизменны. К ним относятся:
- постоянные и очень сильные боли. Как правило, во второй половине дня боль стихает, но утром проявляется особенно остро;
- скованность в движениях. Человеку не удается быстро размять ноги после ночного сна;
- отечность бедер, которая постоянно увеличивается;
- нарушение функций сочленения.

Что же делать?
При появлении вышеперечисленных проявлений следует не медля обратиться к врачу. Квалифицированный специалист произведет полное обследование для определения точного диагноза.
Своевременно предпринятая комплексная терапия при помощи медикаментозных средств и физиотерапевтических процедур поможет справиться с патологией.
Усилить эффект воздействия традиционных терапевтических способов смогут многочисленные народные средства.
Существует немало очень эффективных рецептов народной медицины для излечения артрита тазобедренного сустава. Подобные средства пользуются немалой популярностью.
Хотя терапия данной патологии с помощью народных средств может занять немало времени, данный метод благодаря своей природности, не оказывает нагрузку на печень, почки и другие органы, системы организма. К тому же данный способ лечения довольно экономичен и практически не вызывает аллергию.
10 самых востребованных народных рецептов от артрита тазобедренного сустава
Компресс для снятия воспаления, отечности и болевых ощущений
Для приготовления понадобится 1 домашнее яйцо, 2 ст.л.ж меда и немного воска (кусочек 3 х 3 см).
Желток нагреть на водяной бане, постепенно добавляя мед и воск. Как только масса достигнет однородности, ее следует выложить на кусок чистой ткани. Приложив на воспаленное место, повязку нужно укутать теплым шарфом или платком. Чтобы средство принесло максимальный эффект, процедуру рекомендуется выполнять на ночь 7 дней.
О лечении артрита методами гомеопатии >>
Мазь для снятия боли
Нужно взять 150 г порошка горчицы, стакан поваренной (крупной) соли и кусочек парафина 3 х 3 см.
Все составляющие тщательно смешать и оставить на полчаса. Втирать средство перед сном в область воспаленного сочленения. В случае образования отека, смазанное место следует укутать на всю ночь.
Растирка для лечения артрита тазобедренного сустава
О.5 кг березовых почек послойно уложить в емкость, каждый пласт заливая растительным маслом. Всего потребуется 1 литр подсолнечного масла.
 После наполнения емкости, ее следует закрыть и поставить в кладовку или подвал, предварительно обернув теплой тканью. Через 40 часов использовать для растирания воспаленного участка.
После наполнения емкости, ее следует закрыть и поставить в кладовку или подвал, предварительно обернув теплой тканью. Через 40 часов использовать для растирания воспаленного участка.
Мазь для избавления от заболевания
0.5 л скипидара смешать с 5 г камфорного порошка, затем влить туда 400 мл оливкового масла и пол литра водки.
Все составляющие смешать до однородности и полученным настоем смазывать пораженные участки. После нанесения, сверху забинтовать и утеплить. Осуществлять данный метод перед сном до полного исчезновения симптомов.
Настой для внутреннего применения или растирания пораженного участка
Взять 30 шт соцветий каштана конского и залить их 600 г водки.
Емкость убрать в темное место на 14 дней для настаивания. Готовое лекарство пить трижды в день по 2 ст.лож. Допускается использование в качестве растирки.
Отвар против отечности
2 ч.лож. смеси сухих соцветий бузины и липы залить 200 мл кипятка.
Настаивать 15 – 20 минут, затем процедить. Принимать трижды в сутки по 70 мл.
Народное средство для снятия симптомов
Тщательно измельчить подсолнух, залить его 0.5 л водки и добавить 15 г мелко натертого хозяйственного мыла.
Все смешать и оставить на 14 дней в проветриваемой и темной кладовке. Втирать два раза в день, затем тщательно укутать.
Отвар против воспалительного процесса
Половину пачки лаврового листа залить 500 мл воды и дать кипятить 10 минут.
 Емкость с отваром укутать и оставить на 3 часа. Выпивать по стакану перед сном в течение трех дней. После 7 дневного перерыва – повторить.
Емкость с отваром укутать и оставить на 3 часа. Выпивать по стакану перед сном в течение трех дней. После 7 дневного перерыва – повторить.
Еще о лечении артритов травами >>
Соки для терапии артритов
На 200 мл сока репы добавить 1 ст.ложку меда.
Пить полученный напиток каждое утро. Для профилактики артрита прекрасно подойдет яблочный или гранатовый сок.
Лед для снятия симптомов
Взять 4 ст. лож. поваренной соли и литр прохладной кипяченой воды. Залить по формочкам для льда и заморозить. Прикладывать к пораженным местам до абсолютного растворения. Не смывая соль с кожи, замотать тканью и оставить на 4 часа. Процедуру выполнять каждый день.
Народные средства для избавления от артрита тазобедренного сустава очень легко приготовить с минимальными затратами. Полученные натуральные лекарства эффективно снимают боль, отечность и воспаления.
Во время применения растирок, компрессов и настоев следует придерживаться правильного питания, включив в свой рацион, пищу богатую витаминами и микроэлементами.
Также, на период лечения не следует чрезмерно нагружать тазобедренный сустав.
www.kletca.ru
Тазобедренный сустав лечение народными средствами
Рецепты домашнего лечения артроза тазобедренного сустава народными средствами
 Артроз тазобедренного сустава – заболевание, поражающее паховую область и переднюю поверхность бедра. Болезнь по-другому называется коксартроз и мешает нормально передвигаться. Симптомы заболевания – ноющая боль и хруст при ходьбе, ограничение подвижности, прихрамывание, атрофия бедренных мышц. Лечение артроза тазобедренного сустава народными средствами предполагает использование травяных настоев, мазей и компрессов, а также лечебную физкультуру, ванны и массажи.
Артроз тазобедренного сустава – заболевание, поражающее паховую область и переднюю поверхность бедра. Болезнь по-другому называется коксартроз и мешает нормально передвигаться. Симптомы заболевания – ноющая боль и хруст при ходьбе, ограничение подвижности, прихрамывание, атрофия бедренных мышц. Лечение артроза тазобедренного сустава народными средствами предполагает использование травяных настоев, мазей и компрессов, а также лечебную физкультуру, ванны и массажи.
Народные средства на основе трав для лечения тазобедренных суставов
Травяные растирки и компрессы действуют на область пораженного сустава снаружи, а настои ослабляют боль и лечат изнутри организма. Эти средства можно принимать комплексно, дополняя одно другим.
Компресс из березовых листьев
Листья березы хорошо помогают, если использовать их для компресса по следующей методике:
- Ошпарьте кипятком несколько листиков березы и наложите на кожу к суставам.
- Вокруг пояса поверх листьев намотайте холщовую ткань и полиэтиленовую пленку. Можно вместо пленки использовать несколько целлофановых пакетов.
- Укутайте ноги до пояса в теплое ватное одеяло.
- Накладывайте компресс перед сном, чтобы максимально расслабить пораженные суставы и мышцы ног.
Если ночью после процедуры вас начнет пробирать пот и усилится жажда, значит лечение проведено правильно.
Альтернатива березе – листья топинамбура, мать-и-мачехи или лопуха. Врачи рекомендуют добавлять к листикам косметическую глину или бишофит.

Травяные растирки на спирту
Лечение тазобедренного сустава народными средствами включает регулярное использование растирок, большинство из которых готовят на спиртовой основе. Водочными настойками мухомора, цветков сирени или черной бузины протирайте больные суставы для прогревания и улучшения циркуляции крови в сосудах.
Рецепт перцовой настойки для растираний:
- Приготовьте 250 мл керосина и такое же количество масла подсолнечника.
- Смешайте ингредиенты в глубокой миске и добавьте шесть стручков красного жгучего перца, предварительно перемолотого.
- Настаивайте растирку в холодильнике не дольше девяти дней.
- Используйте средство ежедневно для снятия воспаления с больного тазобедренного сустава.
к оглавлению ↑
Настои цветков лопуха и листьев чистотела
Колючие основания цветков лопуха заготовьте заранее. Соберите созревшие цепкие основания, не успевшие высохнуть. Для приготовления растирки 30–40 г соцветий опустите в 250 мл водки, а сверху долейте еще 250 мл. Настаивайте средство 2 недели в темноте, периодически встряхивая банку. Через 14 дней процедите жидкость. Смазывайте поверхность бедер кусочком ткани, смоченным в настойке цветков лопуха, два раза в день и укутывайте шерстяным шарфом.
Сушеные листики чистотела две недели настаивайте на оливковом масле в пропорции: 8 столовых ложек на 1 л масла. Настойку процедите и пускайте в ход для массажа суставов, пораженных коксартрозом.

Натуральные продукты для лечения коксартроза
Для купирования боли в тазобедренном суставе лечение народными средствами можно дополнить продуктами из холодильника. Эффективны куриные яйца, свиные и говяжьи субпродукты.
Яичные компрессы на ночь
Первый рецепт, не требующий затрат времени и сил: смешайте куриное яйцо и столовую ложку муки, взбейте вилкой и смажьте смесью область около суставов на ночь. Прикройте бедра и таз целлофановой пленкой и укутайте теплым шерстяным пледом или платком. Утром снимите компресс и смойте остатки средства. Повторяйте процедуру ежедневно на протяжении 30 дней.
Второй рецепт более сложный – возьмите камфорное масло в количестве 50 г, порошок горчицы – 50 г, спирт – 100 мл, яичные белки – 3 шт. Растворите масло в спиртовой основе, добавьте сухую горчицу и размешайте средство. Белки взбейте и добавьте к остальным компонентам. В результате вы получите полужидкую мазь для втирания в тазобедренные суставы. Используйте мазь 5–6 дней подряд на ночь.

Нестандартные препараты из субпродуктов
Если хотите обрести здоровье, проводите лечение тазобедренных суставов народными методами, не брезгуя нестандартными средствами. Говяжьи копыта поставляют в организм полезные вещества для хрящевой ткани. Для приготовления лекарства:
- Залейте 1 кг очищенных копыт двумя литрами прохладной воды.
- Варите 3,5 часа на плите, а остудив, поставьте в холодильник.
- Отвар принимайте внутрь ежедневно за полчаса до утреннего и дневного приемов пищи.
Дополняет воздействие отвара мазь на основе свиного жира. Рецепт домашнего линимента:
- Возьмите 200 г свиного жира и 200 г корня переступня.
- Корень измельчите в порошок и добавьте к жиру.
- Растопите смесь на медленном огне – снимите через 10 минут и остудите.
- Смазывайте воспаленные суставы по вечерам перед сном, укутывая шерстяными тканями.

Рецепты мазей от артроза
Если тазобедренный сустав болит, к лечению народными средствами нужно добавить мази. Необязательно покупать аптечные препараты, эффективные мази можно приготовить дома.
Рецепт крапивного линимента:
- Нарвите свежие листья крапивы и ягоды можжевельника в пропорции 1:1.
- Крапиву нашинкуйте, смешайте с ягодами и разотрите пестиком до однородного состояния.
- Возьмите кусок сала и вытопите из него жир. Добавьте жир к смеси крапивы и ягод.
- Полученной мазью растирайте суставы каждый день до проявления эффекта.
Медовый состав – ингредиенты и приготовление:
- Репу в количестве 100 г пропустите через мясорубку.
- Добавьте 100 г свежего незасахаренного меда и 50 мл водки.
- Смешайте компоненты до состояния кашицы.
- Смазывайте суставы по три раза каждый день до наблюдения улучшений.
Мятный крем – способ приготовления:
- Нашинкуйте 50 г свежей мяты, используйте листья и стебли.
- Добавьте к мяте 50 г тертых эвкалиптовых листьев и 50 мл сока алоэ.
- Наносите мазь на суставы трижды в день.

Восстанавливающие упражнения и ванны
Для увеличения подвижности суставов выполняйте физические упражнения. Будьте осторожны, чтобы не перегрузить ослабленные хрящи. Возьмите на вооружение этот примерный комплекс гимнастики без отягощений.
В положении стоя:
- Привстаньте здоровой ногой на невысокую скамеечку или бордюр. Одной рукой держитесь за опору, а больной ногой выполняйте махи в сторону без напряжения мышц. Повторите 5–7 раз.
- Стоя на возвышении, больную ногу согните в колене и отведите недалеко в сторону. Верните обратно и разогните. Выполните 4–5 раз.
В положении лежа:
- На спине. Согните ноги, разведите коленки и снова сведите. Ноги вытяните в исходную позу. Повторите 4–6 раз.
- На спине. Сгибайте и разгибайте ноги, ведя пятки по поверхности, на которой лежите.
- На животе. Разведите руки и поднимите корпус без прогиба в пояснице так, чтобы грудь не касалась пола. Выполните 5–6 раз.
При усилении болевых ощущений сразу же прекратите гимнастику.

Для укрепления суставов принимайте ванны с отваром крапивы. Оптимальная температура воды – 40 градусов, количество отвара – 5–7 литров, длительность прогревания – 20 минут. Для обезболивания в летнее время похлопывайте бедренную область пучками свежей крапивы.
Прочие причины болей в тазобедренном суставе
Боли в области бедер вызывает не только артроз. Иногда причинами являются ушиб или трохантерит тазобедренного сустава, лечение народными средствами в таком случае носит иной характер. Трохантерит – воспаление места соединения сухожилия и бедренной кости. Он возникает из-за травм и ушибов, а также сильной перегрузки ног.
Для лечения заболевания применяют настойки календулы, шалфея и ромашки, полыни и других растений с противовоспалительными свойствами. Для лечения ушибов используют бадягу, подорожник и мази на их основе.
При боли в тазобедренном суставе определите ее причину, пройдя медицинское обследование, чтобы провести эффективное лечение. Методики народной медицины рекомендуется брать на вооружение только после консультации с врачом.
Кто сталкивался с таким заболеванием, как лечили? Как сейчас себя чувствуете? А то у меня у папы ставят артроз тазобедренного сустава и у него прям сильно болит все. Очень хочу помочь папе.
Желатин порошок одну ложку вечером в воде, утром натощак. Димексид, босвелия, читайте в гугле как.
Полтора года назад на МРТ тазобедренных суставов мне поставили диагноз коксартроз тазобедренных суставов 1 степени. Пробовала много чего, травы, противовоспалительные, обезболивающие, не помогает ничего.
Валерия, а врач назначил лечение? Если да, то конечно слушайте врача и лечитесь. Гуляйте побольше, рыбу пусть кушает, фрукты. Моя мама как начала принимать препарат Дона, так вот ей прям лучше стало, и боли прошли и настроение сразу другое. Веселая, с внуками играет, а то ведь не до чего человеку было.
Полтора года назад на МРТ тазобедренных суставов мне поставили диагноз коксартроз тазобедренных суставов 1 степени. Пробовала много чего, травы, противовоспалительные, обезболивающие, не помогает ничего.
Лечение народными средствами тазобедренного сустава
Какой сустав в скелете человека самый большой ? Конечно тазобедренный . Именно тазобедренный сустав отвечает за равновесие нашего тела и дает возможность ходить . Если он поражается , человек становится обездвиженным . Не зря перелом шейки бедра считается самой тяжелой травмой и тяжело поддается лечению . Кроме травм , в тазобедренном суставе могут возникнуть и заболевания , такие как артрит , артроз , коксартроз , асептический некроз и остеоартроз .
Если диагноз поставлен и назначено лечение , начинайте его незамедлительно , выполняя все рекомендации врача . Не сбрасывайте со счетов и советы народных лекарей . В некоторых случаях они , в комплексе с медикаментозным лечением , ускорят выздоровление .

Лечение народными средствами тазобедренного сустава
Рецепты народной медицины
- Достаточно много существует рецептов на основе куриных яиц . Каждый день перед сном делайте компресс , состоящий из одного белка , взбитого с ложкой пшеничной муки . Масса наносится на сустав , закрепляется компрессной тканью и теплой повязкой . Утром повязку снимите и тщательно промойте кожу водой .
- Если постоянно мучают боли , попробуйте сделать компресс из взятых поровну йода , нашатырного спирта , глицерина , желчи и меда . Все соедините и поставьте в теплое темное место на десять дней . Перед использованием хорошенько потрясите посуду с лечебным составом , отлейте столько , сколько вам нужно для процедуры , и подогрейте на паровой бане . Опустите в средство компрессную ткань подходящего размера и наложите на сустав . Закрепите непромокаемым материалом . Оставьте на всю ночь . Через несколько процедур боли уйдут или станут не такими сильными .
- Выбрасываете нутряное свиное сало , а зря ! Аккуратно сверните сальную сеточку и уберите в морозилку . Незадолго перед тем , как отправитесь спать , разморозьте один кусочек , распрямите его и посыпьте крупной солью . Наложите на больной сустав и закрепите повязкой . Десять — пятнадцать ночных компрессов из сальной сеточки и боль отступит .
- Купите на рынке домашнее молоко и поставьте его при комнатной температуре для скисания . Для лечения подходит только такая простокваша , не магазинная и не кефир . Отлейте небольшое количество простокваши в чашку , добавьте примерно такое же количество порошка яичной скорлупы , тщательно все соедините . Нанесите смесь на компрессную ткань и наложите на сустав , закрепив утепляющей повязкой . Оставьте на ночь . Курс лечения – пять дней .
- Проще капустного компресса и придумать ничего невозможно . Перед сном нужно взять один свежий лист капусты , намазать тонким слоем меда и наложить на сустав , закрепив полиэтиленом и теплой повязкой . Спокойная ночь вам обеспечена . Утром просто обмойте место компресса водой .

компресс из капустного листа
Аппликации
- Удивительно , но те самые медные советские монеты тоже помогают при артрозе тазобедренного сустава . А еще говорят , что « за деньги здоровье не купишь ». Если вы сохранили на память несколько монеток до 61 года выпуска , считайте , что вам крупно повезло . Для начала их необходимо подготовить . Растворите полностью ложку соли в ста миллилитрах воды . Поместите в соляной раствор монеты на сутки . Высушите или протрите чистой тканью лечебные денежки и наклейте их на пластырь большого размера . Подготовленную аппликацию закрепите на проблемном суставе и не снимайте до десяти дней . В отдельных случаях медь вызывает раздражение , тогда лечение придется прервать . Если неудобств не возникло , то монетный аппликатор можно использовать несколько раз .
- Утром помогут расходиться аппликации из березовых листьев . Возьмите штук пятнадцать листочков , нагрейте их над паром . Распаренные листики уложите на широкий бинт , закройте второй половиной бинта и закрепите на суставе .

аппликации из медных монет
- Поможет при коксартрозе мазь по рецепту русского натуропата Куренного . В течение недели каждый вечер натирайте пораженный сустав мазью из взятых по пятьдесят граммов порошка горчицы и масла камфары , ста миллилитров чистого спирта и трех куриных белков . Для начала растворите в спирте камфарное масло и соедините с горчицей . Взбейте белок до образования пены и хорошо смешайте с подготовленной массой . Перед сном натирайте больной сустав мазью так , чтобы она впиталась в кожу . Оберните сустав теплой тканью и ложитесь под одеяло .
- Избавит от боли яйцо со скорлупой , растворенное в уксусе . Сырое яйцо со скорлупой поместите в банку , залейте эссенцию так , чтобы яйцо было покрыто и поставьте на десять дней в шкаф . Спустя это время , достаем баночку , взбалтываем содержимое и видим , что скорлупа полностью растворилась . Вмешайте в жидкость сто граммов сливочного масла и уберите еще на три дня . Мазь применяем при любых артрозах .
- Мазь на свином жире натирают на ночь каждый день . Растопите триста граммов свиного жира и всыпьте в посуду с жиром двести граммов мелко порезанного корня переступня . Потомите на огне минут пять . Остудите , храните в холодильнике .
- Мазь на основе оливкового масла можно приготовить только летом , поскольку для ее приготовления используют свежесорванный чистотел . Измельчите растение вместе со стеблем , отложите восемь ложек в стеклянную банку и добавьте ложку оливкового масла . Настаивайте две недели в теплом темном месте . Можно использовать ежедневно .
- Если вас мучают ночные боли в суставе , сделайте мазь на вазелиновой основе , она наверняка поможет . Возьмите по одной ложке сушеного зверобоя и тысячелистника . Растолките травы до состояния порошка . Две ложки вазелина растопите на паровой бане , добавьте в него травяной порошок и тщательно все разотрите . Применяйте перед сном .

яйцо растворите в уксусе
Прогревания
- Импровизированную парную можно соорудить дома . Весной нарубите березовых веток с молодыми листочками и засушите их . Листочки снимите с веток и уберите на хранение с сухое место . Для домашней парной залейте часть листьев горячей водой , возьмите мешок из натуральной ткани таким размером , чтобы он доходил вам до пояса , и набейте его распаренными березовыми листьями . Влезьте в мешок и закрепите край на поясе . Сверху обернитесь полиэтиленом и теплым одеялом . Человек , находящийся в такой баньке начинает потеть , как в парной и чувствует жажду . Пейте травяные отвары и чистую воду . После процедуры – сразу в постель . Кстати , если нет березовых листьев , можно использовать и другие , например , лопух , мать — и — мачеху или капустные листья , которых осенью бывает в избытке .

Растирания
- Прекрасно помогают растирки . Одна из эффективных – это по стакану керосина и качественного растительного масла , настоянные на красном жгучем перчике . Перца , в зависимости от размера , возьмите семь — десять стручков . Емкость поставьте в шкаф на полторы недели . Спустя положенное для настаивания время , используйте для растирания больных суставов .
- Втирание спиртового настоя каланхоэ в пораженный сустав дает поразительный лечебный эффект . Нарвите молодых листочков растения , мелко порежьте их . Измерьте объем получившейся массы и залейте их таким же количеством чистого спирта . Настаивайте неделю в темном шкафу .
- Сироп из сосновых почек универсальный . Его можно использовать для растираний и внутреннего приема . В небольшую стеклянную емкость насыпайте слоями сосновые почки и сахар . Оставьте на неделю в темном теплом месте . Спустя указанное время , почки , соединившись с сахаром , дадут сок , который и нужен нам для лечебных целей . Растирайте им больное место или два раза в день принимайте на большой ложке .
- В самом начале заболевания можно провести курсовое лечение ваннами на отваре крапивы . Летом рвите свежую , для зимы насушите впрок . Четыре килограмма крапивных ветвей варите в ведре , наполненном водой , полчаса . Вылейте отвар в ванну и долейте воды . Следите за ее температурой , она не должна превышать сорока градусов . Садитесь в лечебную ванну на двадцать минут .
- Кстати , если свежей крапивой просто похлестать больной сустав , вы получите быстрый обезболивающий эффект .

Для приема внутрь
- Приготовьте бальзам по нижеописанному способу . Он поставит на ноги даже тяжелого больного . В трехлитровую стеклянную емкость надавите и сразу залейте два стакана морковного сока , два стакана сока черной редки и два стакана свекольного сока , по половине стакана водки и сока алоэ . Оставшееся пространство заполните любым медом . Содержимое банки хорошо перемешайте , закройте и оставьте в тепле примерно на неделю . Спустя положенное время , проверьте , какого цвета ваш бальзам . По цвету и прозрачности он должен быть как красное вино . Если заметили мутность , оставьте еще на несколько дней . Стал прозрачным ? Откройте банку , снимите пленочку с поверхности , если она там образовалась , и разлейте по небольшим баночкам . Уберите в прохладное место . Снимет боли разовый прием бальзама по две ложки утром натощак или перед сном .
- Замечательное средство получается из лимонов . Один лимон мелко нарежьте , не очищая . Засыпьте в литр кипятка и оставьте до полного остывания . Растворите в лимонном настое ложку меда . Оставьте для настаивания на сутки . Принимайте по одной ложке в день на протяжении месяца .
- Следующее внутреннее средство можно приготовить из хрена или сабельника по одинаковому рецепту . Килограмм хрена или сабельника проварите в трех литрах воды пять минут . Слегка остудите и подмешайте пол — литра меда . Через сутки начинайте прием по две ложки в день , можно за один или два приема .
- Регулярный прием водочного настоя листьев сирени вам обязательно поможет . Нарвите свежих листьев сирени , отвесьте пятьдесят граммов . Залейте подготовленные сиреневые листья бутылкой водки и поставьте на десять дней в холодильник . Принимайте каждый раз перед едой по одной ложке .

Если вы не будете лениться и соблюдать режим дня , регулярно выполнять доступные вам физические упражнения , следить за своим весом и соблюдать диетические рекомендации , то успех в лечении вам гарантирован . Кроме этого , подберите для себя несколько советов из народной медицины и очень скоро вы сможете совершать утренние пробежки .
Видео — Коксартроз тазобедренного сустава, гимнастика для лечения
Видео — Что делать, если болит тазобедренный сустав?
Народные средства для лечение артроза тазобедренного сустава — обзор
За многие годы борьбы медицины с артрозом были созданы эффективные лекарства, разработаны новые методы физиотерапии, но до сих пор лечение артроза тазобедренного сустава народными средствами остается актуальным и востребованным. Настойки, мази, отвары, растирки, компрессы приносят большую пользу, но использовать их надо регулярно и длительное время. Излечить недуг домашними припарками невозможно, но существенно облегчить его течение можно.
Растирки и мази
Самые распространенные народные средства от артроза – это мази и растирки. Готовят их в домашних условиях из натуральных растительных и животных компонентов. Для усиления действия мазей и растирок следует укрыть больное место теплой тканью. Как и обычное медикаментозное средство, мази надо проверять на аллергическую реакцию. Некоторые из эффективных рецептов мы вам и предлагаем. Больше информации о народных методах лечения артроза можно узнать здесь:
Сила меда

Очень часто в мазях и растирках применяют мед. Природная сила меда известна с давних времен, поэтому и в борьбе с артрозом он может быть полезен. Приводим рецепты мазей на меду:
- Берем по 3 столовых ложки меда, натертой репы и водки. Смешиваем все ингредиенты, и полученную массу наносим на больной участок. Покрываем пленкой и теплой тканью, оставляем на ночь.
- В одинаковых пропорциях надо взять мед, йод, этиловый спирт и глицерин. Все тщательно смешать и дать ингредиентам настояться 3 часа. Затем смочите в образовавшемся настое ватный диск и протрите им больное место, проводя диск снизу вверх. Применяйте растирку 3 раза в сутки.
Переступень против артроза тазобедренного сустава
Растет в наших землях такое ядовитое растение, как адамов корень или переступень, из которого можно приготовить мазь, способную снять боль и воспаление. Для мази нам понадобятся:
- сушеный корень растения – 200 грамм;
- жир свиной несоленый – 300 грамм.

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Мой врачебный опыт составляет более 15 лет. Всем своим пациентам я советую новейшие препараты для лечения суставов. Почитать подробнее о них вы можете по кнопке ниже
- Засыпаем сушеный переступень в кастрюльку, добавляем к нему свиной жир, варим 5-7 минут.
- Остужаем смесь и втираем ее каждый день на ночь в течение месяца.
Строго дозируйте количество мази, помните, что растение ядовито и требует острожного обращения.
Сибирская зимолюбка
В каждом регионе России народные лекари используют для лечения артрозов те растения, что произрастают в их местах. В Сибири готовят растирку из зимолюбки. В аптеке сложно найти экстракт этого растения, но его можно приготовить дома из свежих побегов. Для этого надо 100 грамм листьев растения залить 500 мл водки и настаивать в течение недели. Когда экстракт будет готов, приступают к приготовлению растирки:
- Отмеряем 1 столовую ложку готового экстракта, смешиваем с 2 столовыми ложками сока алоэ, добавляем по 10 капель масел гвоздики и эвкалипта.
- Размешиваем все ингредиенты. Втираем лечебный состав в области тазобедренного сустава 3 раза в день.
Согревающее растирание
Согревающая растирка действует так же, как и мазь из аптеки. Средство способствует расширению сосудов и усилению кровотока в проблемной области. Для домашней растирки возьмите по 200 грамм керосина и растительного масла, и смешайте их. Еще вам понадобятся 3 стручка острого красного перца, которые надо будет порезать и добавить к керосину и маслу. Закройте банку крышкой и настаивайте раствор 9 дней. Готовую растирку используют перед сном, втирая в пораженный участок.
В лечении артроза тазобедренного сустава народными методами положительные результаты по снятию болевых ощущений дает применение компрессов. За то время, что люди противостоят артрозу, составлено немало действенных растворов для этого вида лечения.
Капуста и мед

Самый простой и доступный материал для компресса – это мед и капуста. Берем кочан капусты, снимаем с него несколько целых листьев, промываем, обсушиваем. Намазываем одну сторону капустного листа медом и прикладываем смазанной стороной на область воспаления. Закрываем пленкой и теплым материалом. Держать такой компресс следует всю ночь. Курс лечения – 1 месяц.
Компресс из хрена
Хрен обладает высоким согревающим и раздражающим действием, что позволяет ускорить микроциркуляцию крови в больном суставе и снять отеки. Для компресса надо взять несколько корней хрена, очистить их, натереть на мелкой терке. Получившуюся кашицу выложить на тканевую салфетку и приложить к суставам. Держать такой компресс следует не больше 10 минут, чтобы не вызвать сильное раздражение кожных покровов. После того, как вы снимите компресс, промойте кожу теплой водой с мылом и оберните тазобедренную область теплой шалью или шарфом.
Прогревающий компресс из морской соли
Если образовался сильный отек, снять его поможет компресс из морской соли. Для его приготовления следует взять 1 стакан соли, высыпать ее на сковороду и хорошенько прогреть. Затем ссыпаем горячую соль в льняной мешочек и прикладываем к больному участку. Держим до остывания компресса.
Компрессы с раздражающими компонентами могут вызвать негативную реакцию вашего организма, тогда от них следует отказаться.
Настойки против артроза тазобедренного сустава
Настойки принимают внутрь, поэтому внимательно отнеситесь к их составу. Если вы знаете, что на какой-то из ингредиентов ваш организм может ответить аллергией, поищите другой рецепт. Готовят настои из целебных трав и плодов. Частота приема большинства настоек – 3 раза за день.
Холодец для хряща

О том, что холодец полезен для хрящевой ткани, вам скажет и врач. В процессе долгой варки говяжьих, свиных или куриных ног, получается бульон, насыщенный веществами, необходимыми для восстановления хряща. Для лечения вам потребуется съедать по 200 грамм холодца каждый день. Варите домашнее лекарство с запасом на три-четыре дня.
Хвойная настойка
Такую настойку можно приготовить весной, когда на пихте и еле появляются молодые побеги. Для приготовления вам понадобится собрать полстакана побегов, залить их крутым кипятком и подождать, пока настой остынет. Принимать лекарство надо будет месяц, по три чайных ложки за день.
Лимон, чеснок и сельдерей
В этом рецепте настойки использованы три ингредиента, дополняющие и усиливающие действие друг друга. Для приготовления средства вам понадобятся:
- 3 лимона;
- 200 грамм корня сельдерея;
- 100 грамм чеснока.

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Мой врачебный опыт составляет более 15 лет. Всем своим пациентам я советую новейшие препараты для лечения суставов. Почитать подробнее о них вы можете по кнопке ниже
- Чеснок и корни сельдерея надо почистить. Затем мелко порезать.
- Лимоны нарезаем вместе с кожурой.
- Складываем все продукты в 3-х литровую банку. Заливаем кипятком. Настаиваем в течение 12 часов.
Принимать настойку надо 3 месяца по 2 столовые ложки каждый день.
Если у вас повышенная кислотность желудка, настойку с лимоном лучше не применять.
Настойка из конского каштана

Конский каштан традиционно используется народными лекарями для борьбы с недугами суставов. Для настойки из него вам надо собрать большое количество плодов растения, разрезать их на 4 части и заполнить ими 2-3-х литровую банку. Затем каштаны заливаются до верха водкой, банка закрывается крышкой, и мы отправляем ее на яркое солнце настаиваться в течение 3-х дней. Потом переносим банку в темное место и даем ее содержимому выстоять еще 1 месяц. Вот теперь наша настойка на каштане готова. Используем ее для компрессов и растираний.
Хорошие рецепты народных средств показаны здесь:
Целебные ванны для лечения артроза
В лечение артрозов народными средствами ванны доставляют не только пользу, но и удовольствие. При артрозе, затронувшем тазобедренный сустав, в воду приходится погружать все тело, что положительно сказывается на всем организме. Готовят их на отварах и настоях, применяют и морскую соль. Лечебное действие ванн состоит в том, что они улучшают кровоток в пораженной области, убирают боль, снижают интенсивность воспалительного процесса, устраняют отеки.
Крапивная ванна
Надеваем резиновые перчатки и отправляемся в огород или ближайший парк собирать крапиву. Для ванны нам понадобится 3-4 кг свежих побегов растения. Дома крапиву надо порезать, сложить в большую кастрюлю, залить 5 литрами воды и варить ее 30 минут. У нас получится целебный отвар, который мы и зальем в ванну. Принимают крапивную ванну через день, находясь в ней 10-20 минут. Лечебная ванна из крапивы хорошо помогает на 1-й стадии заболевания.
Топинамбур, скипидар, сосновые ветки, мед и соль
Кто и как придумывает сложные составы для ванн, нам неизвестно, но главное в том, что они действительно работают. Для этой лечебной ванны нам понадобятся 3-4 клубня земляной груши или топинамбура (мелко порезать), 1 чайная ложка скипидара (можно заменить 2-3 сосновыми веточками), 50 грамм меда и 1 кг обычной соли. Если вы будете использовать ветки сосны, их нужно мелко порубить. Смешиваем в какой-нибудь посуде все компоненты и заливаем их кипятком. Дать раствору немного настояться и вылить в ванну, не процеживая.
Время приема ванны – 15-20 минут. Процедуру делают с периодичностью раз в 2 дня в течение 1-2 месяцев.
Эффективность народных средств против артроза
Прибегая к домашним методам, следует помнить, что лечение народными средствами устраняет симптомы артроза тазобедренного сустава, но им не под силу справиться с самой болезнью. Безусловно, целебные травы дают определенную пользу нашему организму, повышают его сопротивляемость болезни, они поддерживают медикаментозную терапию и помогают заглушить патологию.
Компрессы и растирания облегчают состояние, настои работают изнутри, ванны успокаивают нервную систему. Отказываться от народных методов не стоит, но лучше посоветоваться со специалистом. Совместно с врачом вы можете составить комплексный план лечения недуга, в котором найдется место и домашним средствам.
Коксартроз – это серьезное и опасное заболевание суставов, оно развивается медленно, но и лечится не за один день. Для видимых положительных результатов могут потребоваться годы лечения, но это лучше, чем стать инвалидом.
Источники:
http://3ladies.su/health/narmed/lechenie-artroza-tazobedrennogo-sustava.html
Лечение народными средствами тазобедренного сустава
Народные средства для лечение артроза тазобедренного сустава — обзор
ostamed.ru
Лечение артрита тазобедренного сустава народными средствами
Ортопеды практикуют комплексный подход к лечению артрита тазобедренного сустава. Больному назначаются фармакологические препараты и физиотерапевтические процедуры, рекомендованы занятия физкультурой и гимнастикой. Для лечения артрита любой степени тяжести используются и средства, изготовленные по рецептам народных целителей. Они помогают увеличить подвижность тазобедренного сустава, предупредить повреждение хрящевых и костных тканей.
В терапии суставных воспалительных патологий специалисты народной медицины задействуют целебные растения, продукты пчеловодства, разные сорта глины, эфирные и косметические масла. Натуральные ингредиенты мазей, приготовленных в домашних условиях, эффективно купируют воспаление и отек, устраняют болезненные ощущения.
Правильный подход к лечению
Важно знать! Врачи в шоке: “Эффективное и доступное средство от АРТРИТА существует. ” Читать далее.
Врачи не устают предупреждать, что при первых слабых болях в тазобедренном сочленении необходимо срочно обратиться за медицинской помощью. Артрит, диагностированный на начальной стадии, хорошо поддается лечению препаратами. При незначительном поражении суставных структур хорошо помогают и народные средства, усиливающие и пролонгирующие действие мазей и таблеток. Пренебрежение врачебной помощью ускоряет развитие заболевания. Артрит 3 степени не лечится ни народными средствами, ни фармакологическими препаратами. Единственный способ вернуть тазобедренному суставу подвижность — хирургическая операция.
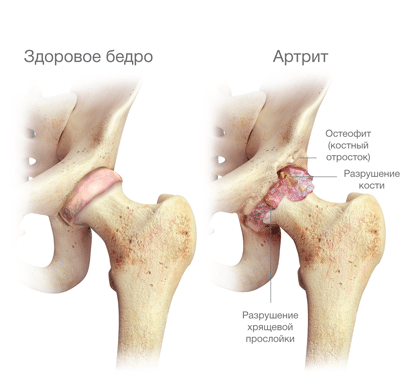
Артрит — хроническая патология, сопровождающаяся воспалительным процессом в тазобедренном суставе. Она опасна постепенным разрушением хрящевых тканей с последующим поражением:
- синовиальной сумки;
- связочно-сухожильного аппарата;
- костей, мышц и нервов, расположенных рядом.
Прежде чем приступать к использованию народных средств, следует узнать принцип их действия.
Пока не разработано препаратов, применение которых могло бы повернуть вспять патологический процесс и восстановить поврежденные ткани. Врачи назначают пациентам медикаменты для улучшения кровоснабжения в тазобедренном суставе и профилактики разрушения ТБС.
Такая лечебная эффективность характерна и для многих народных средств. Но использовать их нужно только вместе с назначенными врачом препаратами.
Лечебные компрессы
Артрит успешно лечится горячими и холодными компрессами. Для купирования острого воспалительного процесса при рецидивах заболевания используют целлофановые пакеты, наполненные измельченным льдом. Их оборачивают толстой тканью и прикладывают к тазобедренному суставу на 10-15 минут. Процедуру повторяют через 30 минут. А на стадии ремиссии применяются разогревающие средства. Полотняный мешочек с завязками наполняют горячими семенами льна или подогретой морской солью (можно взять обычную каменную). Накладывают мешочек на сустав и фиксируют его эластичным бинтом или теплым шарфом. Продолжительность лечебной процедуры — 1-2 часа. В домашних условиях используются и другие компрессы, улучшающие кровообращение:
- капуста или хрен. Широкие молодые листья обладают кипятком и разминают до появления капель сока. Поверхность листа обильно смазывают цветочным медом и накладывают на тазобедренный сустав. Фиксируют компресс пленкой и плотной тканью, оставляют на несколько часов или всю ночь;
- одуванчик или репейник. 100-150 г свежих листочков растирают в ступке до однородного состояния, добавляют 2 ложки растительного масла, слегка отжимают и накладывают кашицу на сустав. Сверху прикрывают полиэтиленовой пленкой и фиксируют теплым шарфом. Оставляют до полного высыхания.

Даже “запущенный” АРТРИТ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Лечебные компрессы не только улучшают кровоснабжение пораженных тканей. Они выводят из сустава накопившиеся в нем соли. Если после снятия листа хрена с больного сустава рассмотреть его поверхность, то можно увидеть мельчайшие кристаллы минералов.
Физиотерапия в домашних условиях
Устранить боль, отечность и воспаление ТБС помогут лечебные ванны. При рецидивах заболевания их применение запрещено, так как под воздействием высокой температуры патологические процессы ускоряются. Принимать ванны следует при ноющих, тянущих болях в бедре и небольшой припухлости сустава. Что можно добавить в воду температурой около 40 °C:
- живичный скипидар. В аптеках продается специальное терпентинное масло для лечения суставов в чистом виде или в смеси с экстрактами целебных трав. Добавлять скипидар в ванну необходимо в соответствии с аннотацией, иначе возникнет риск ожога;
- эфирные масла. В лечении артритов используются концентрированные вытяжки из растительного сырья кустарников и деревьев хвойных пород. Это можжевельник, пихта, сосна, ель, туя. Для одной лечебной ванны достаточно 20-25 капель эфирного масла;
- настои целебных трав. В терапии суставных патологий применяются травы с высоким содержанием биофлавонидов и эфирных масел. Это мята, девясил, череда, душица, эвкалипт, мелисса, зверобой и шалфей. Для приготовления концентрированного раствора 50 г сухого растительного сырья заливают 2 л кипятка и настаивают под крышкой 2 часа. Процеживают и выливают в горячую ванну. Время проведения процедуры — 30-40 минут. Травяные настои оказывают выраженное успокаивающее действие, поэтому целесообразно принимать ванну перед сном.
Устранить скованность движений помогает массаж с миндальным, абрикосовым, персиковым косметическими маслами. Их наносят на область тазобедренного сустава и втирают плавными движениями. Излишки масла удаляют бумажной салфеткой.
Эфирные и косметические масла могут стать причиной развития местной аллергической реакции. Поэтому перед их нанесением на кожу следует провести тестирование. В сгиб локтя нужно втереть небольшое количество масла и подождать 30 минут. Если кожа не покраснела и не отекла, то можно приступать к лечебной процедуре.
Популярные народные средства для лечения заболеваний суставов
В аптеках продается зеленая, черная, белая, красная, розовая, голубая косметическая глина. Сорта различаются не только цветом, но и химическим составом. Для лечения артрита лучше приобрести голубую или зеленую глину. Из нее изготавливают смеси, оказывающие противовоспалительное и обезболивающее действие при наложении на больной сустав. Наибольшая терапевтическая эффективность характерна для таких средств:
- 50 г зеленой глины разводят минеральной водой до состояния густой кашицы, добавляют 2 капли эфирного масла пихты. Наносят смесь на область боли и воспаления, оставляют до полного высыхания;
- 3 ст. ложки синей глины смешивают с настоем зверобоя (столовая ложка на стакан кипятка), чтобы получилась смесь с консистенцией сметаны, добавляют столовую ложку косметического миндального масла. Накладывают на тазобедренный сустав до полного высыхания.

Ускорить кровообращение в поврежденных хрящевых тканях помогает сок черной редьки. Корнеплод хорошо моют под проточной водой, обсушивают и в верхней части делают углубление. В него кладут густой цветочный мед и оставляют емкость с редькой в темном теплом месте на 5-7 дней. Сок с едким запахом начинает образовываться уже на 3 день. Его принимают по столовой ложке 2-3 раза в день после еды. Народные целители рекомендуют смешивать сок с равным количеством детского крема и втирать в пораженный артритом сустав.
Мази с противовоспалительным действием
Мазь — самая эффективная лекарственная форма, применяемая в терапии артритов. После ее нанесения на области болей активные ингредиенты проникают в сустав и оказывают противовоспалительное действие. В ассортименте аптек много различных биологически активных добавок в виде мазей с барсучьим, медвежьим, акульим жиром, сабельником, окопником, золотым усом. Но можно приготовить не менее эффективные мази и в домашних условиях:
- смешать по 50 г аптечного вазелина и густого меда, добавить столовую ложку косметического масла из ростков пшеницы и 5 капель эфирного можжевелового масла. Втирать в тазобедренный сустав 2-3 раза в день;
- взять по 30 мл масла облепихи, жирного детского крема и меда, размешать. Добавить 4 капли эфирного масла чабреца и 2 капли эвкалиптового. Хранить в защищенном от солнечных лучей прохладном месте, использовать 1-2 раза в день.
В теплое время года мази готовят из свежих лекарственных растений — молодых листочков подорожника, лопуха, одуванчика, пижмы, пастушьей сумки. Лечебным действием обладают цветки ромашки, ноготков, первоцвета. Их просто растирают в деревянной ступке, постепенно добавляя вазелин или детский крем. Получившуюся ароматную смесь хранят в холодильнике и применяют 3-5 раз в день.
| Напитки, улучшающие самочувствие больного артритом | Рецепт приготовления полезного питья |
| Имбирный чай | В керамический чайник положить чайную ложку измельченного корня имбиря и залить стаканом воды температурой 95 °C. Настаивать 10 минут, по желанию добавить листики мелиссы, душицы, чабреца |
| Горячее молоко с прополисом | Вскипятить 200 мл нежирного молока и добавить прополис на кончике ножа. Томить на медленном огне 10 минут, слегка остудить |
| Клюквенный морс | Выжать сок из стакана свежих ягод, слить. В клюкву добавить 50 г сахара и 1,5 стакана воды. Проварить 5 минут, остудить, смешать с соком |

Артрит поражает тазобедренный сустав не только из-за естественного старения организма, травм или нарушения обмена веществ. Частой причиной воспалительного процесса становятся проникнувшие в полость сочленения патогенные организмы. Народные средства не могут справиться с бактериями и вирусами. При сильных болях и отекании сустава нужно срочно обратиться к врачу.
Как забыть о болях в суставах и артрите?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРИТА существует! Читать далее >>>
Источник sustavlive.ru
Артрит характеризуется воспалением суставов, эффективно лечится медикаментозными средствами. Но существуют и народные методы, позволяющие справиться с данным заболеванием.
Симптомы
При поражении тазобедренного сустава пациенты ощущают болезненность в районе бедер и паха, скованность при ходьбе. Обостряется боль в утренние часы и после продолжительных нагрузок. При любых движениях ногой, во время ходьбы возникают болевые ощущения.

Симптомы заболевания у каждого больного проявляются по-разному. Это зависит от степени развития заболевания и причин возникновения. Но существуют характерные признаки, по которым можно определить артрит:
- сильная боль по утрам, которая постепенно стихает к вечеру;
- скованность во время движения;
- отечность в области суставов, которая постепенно увеличивается;
- нарушение двигательной функции сустава.
При таких проявлениях следует незамедлительно обращаться в медицинское учреждение за квалифицированной помощью. После диагностики и назначения медикаментозной терапии врачом можно приступать к лечению.
Улучшить результат и ускорить процесс лечения помогут народные методы, эффективность которых достаточно высока.

Противовоспалительные и обезболивающие мази
Для снятия воспаления и облегчения боли втирают мази из натуральных компонентов. Наиболее эффективные мази домашнего приготовления:
- Мед, воск и яйца. Необходимо взять 2 столовые ложки меда и 1 яйцо. Воска потребуется немного, достаточно небольшого кусочка, размером 3х3 см. Над водяной баней греется желток, в него добавляют воск и мед. Полученное средство хорошо перемешивают и выкладывают на чистую ткань. Повязку прикладывают к больному месту и укутывают теплым платком. Артрит хорошо лечится прогреванием, поэтому держать такое лекарство нужно как можно дольше. Повторять процедуру желательно каждый вечер на протяжении недели. Такой курс лечения позволит уменьшить болезненность и отек.
- Горчица, соль и парафин. Для приготовления средства потребуется 150 г сухого горчичного порошка, 250 г поваренной соли, небольшой кусочек парафина. Все ингредиенты нужно тщательно перемешать и оставить в сухом месте на 30 часов. Наносить мазь нужно перед сном на поврежденный сустав до полного впитывания. Если имеет место отек сустава, после нанесения мази пораженный участок следует замотать тканью.
- Березовые почки. Такое лекарство хорошо помогает при любых заболеваниях суставов. Для приготовления нужно взять 1 литр постного масла и полкилограмма березовых почек. Вместо постного можно использовать оливковое масло. Почки березы выкладывают в емкость слоями и заливают маслом. Полученное средство нужно плотно закрыть крышкой и убрать в сухое темное место. Емкость с лекарством нужно завернуть в теплую ткань и оставить на 40 часов. Приготовленное лекарство предназначено для растирания поврежденного участка. Позволяет быстро избавиться от недуга.
- Камфорная мазь. Нужно взять пол-литра скипидара и 5 г сухой камфоры в порошке. Компоненты нужно смешать и добавить 0,4 л оливкового масла, 0,5 л водки либо спирта. Все ингредиенты тщательно перемешивают и используют для лечения артрита. Наносить полученное лекарство желательно на ночь, заматывают бинтом и укутывают шерстяной тканью. Оставить мазь нужно на всю ночь, утром лекарственный компресс снимают.

Действенные отвары
Лечебные отвары и настои хорошо помогают в борьбе с артритом. Для их приготовления используются целебные травы.
Эффективные способы лечения артрита:
- Многокомпонентный настой. Для приготовления лекарства нужны корень петрушки, ивовая кора — 50 г, листья крапивы – 7 шт., соцветия бузины — 50 г. Все компоненты тщательно перемолоть, для этого можно использовать кофемолку. Полученная смесь заливается горячей водой, на 1 ст. л. 200 г воды. Лекарство настаивается 10 минут и процеживается. Настой нужно принимать дважды в день, помогает быстро снять воспаление.
- Конский каштан. Настой готовится из соцветий конского каштана (30 шт.) и водки (0,6 л). Цветки каштана заливают водкой и оставляют на 2 недели. Лекарство можно использовать для приема внутрь трижды в день порциями по 2 ст. л., можно применять для растирания.
- Липовый отвар. Это средство позволяет снять отечность в области пораженного сустава. Лекарство готовится из соцветий липы и черной бузины в одинаковых пропорциях (по 3 ст. л.). Компоненты тщательно перемешиваются, 2 ч. л. полученной смеси заливают стаканом кипятка и настаивают 15 минут. Настой нужно процедить и остудить. Используют средство трижды в день, принимая внутрь по 70 г.
- Подсолнух. Следует взять один небольшой подсолнух и измельчить его. Полученная масса заливается водкой (500 мл), добавляется мыло, натертое на мелкой терке (15 г). Смесь тщательно перемешивают и оставляют на 2 недели в сухом и темном месте. Готовое средство втирают в пораженный участок дважды в день. После нанесения лекарства больное место нужно хорошенько укутать.
- Отвар на основе цикламена. Потребуются клубни этого растения (20 шт.), их следует выложить на дно кастрюли и залить водой (10 л). Емкость поставить на огнь и проварить. Для втирания в суставы достаточно отлить 2 л лекарства. Остальной отвар можно использовать для пропаривания. После прогревания в ванной раствор наносят на пораженный участок и заматывают теплой тканью.

Напитки для лечения артрита
Существует множество рецептов на основе натуральных компонентов, которые можно приготовить в домашних условиях:
- Лавровый лист. Половину пачки лаврового листа нужно залить 0,5 литра воды и довести до кипения. Настой следует прокипятить 10 минут, снять емкость с огня. Кастрюлю с отваром нужно завернуть в теплую ткань и оставить на три часа. Готовое лекарство принимают на ночь по 200 мл. Курс лечения оставляет 3 дня, после нужно сделать недельный перерыв и повторить.
- Соки. Фрукты и овощи богаты витаминами, поэтому при артрите полезно употреблять натуральные соки ежедневно. Хорошо помогает брусничный сок: готовится из 3 ч. л. брусники, залитых стаканом воды. Эффективно работает реповый сок с добавлением меда (на 1 стакан сока 1 ст. л. меда). Такой напиток употребляют ежедневно по одному разу в день. Для лечения суставов применяют гранатовый и яблочный соки. Научно доказано, что люди, выпивающие по стакану каждый день, меньше страдают от заболеваний суставов.
- Мед. Этот продукт невероятно полезен при заболеваниях суставов. Если у больного нет аллергии на мед, то его можно использовать для лечения артрита. Ежедневно нужно употреблять по 50 г меда, добавляя в молоко или растворяя в воде. Это поможет остановить процесс воспаления и снять отечность.
- Картофель. Для снятия боли и восстановления двигательной функции применяют лекарства на основе картофеля. Для приготовления средства нужно взять большой клубень и измельчить на мелкой терке. Полученная масса заливается кефиром (300 мл). Принимать лекарство нужно ежедневно на протяжении одного месяца. В первую декаду пьют по 300 мл лекарства, в следующие 10 дней этот объем разделяют на два дня, последние десять дней такой объем делят на три дня. После окончания лечения курс нужно повторить. Такое средство хорошо помогает в лечении артрита, на первых стадиях заболевания позволяя забыть о недуге.

Компрессы и примочки
Существуют и другие средства народной медицины, которые предполагают использование компрессов, примочек и растирок. Готовятся достаточно просто в домашних условиях:
- Компресс из куриных яиц с добавлением соли. На 2 ст. л. соли понадобится одно куриное яйцо, компоненты хорошо перемешиваются. Смесь необходимо выложить на ткань и приложить к больному суставу. Сверху прикладывают пленку и держат до полного высыхания. Компресс нужно повторить не менее трех раз.
- Растирка на основе хрена. Очищенный и измельченный хрен в количестве 300 г заливают 1 л хлебного кваса. Натирают таким средством пораженный участок ежедневно перед сном. Уже после нескольких применений заметно снижаются болевые ощущения.
- Соленый лед. При артрите солевые процедуры помогают снять боль, отечность и воспаление. Понадобится 4 ст. л. соли и 1 литр холодной воды. Солевой раствор разливают по формочкам для замораживания, оставляют в морозильной камере до образования кубиков льда. Полученные кусочки льда прикладывают к пораженному суставу до полного таяния. Раствор, который остался на ноге, смывать не нужно. Сверху сустав заматывают тканью и оставляют на четыре часа. Повторять процедуру нужно ежедневно.
Подобные рецепты готовятся достаточно просто и не требуют больших затрат. Полученные мази, отвары, настойки помогают уменьшить боль, снять воспаление и отечность. Помимо применения народных средств, нужно питаться продуктами, богатыми на витамины и минералы, и не подвергать суставы чрезмерной нагрузке.
Источник vseonogah.ru
Часто люди замечают в области тазобедренного сустава боль, скованность движений. Если состояние ухудшается, наблюдается повышенная температура и отёчность воспалённой области, диагнозом станет ревматоидный артрит. Внешне заболевание проявляется существенной деформацией сустава, по мере протекания увеличивается.
Оставлять состояние без внимания не стоит, отправляйтесь на приём для подтверждения диагноза, составлением врачом лечения. Терапия артрита включает комплекс мер:
- Медикаментозное лечение, с применением инъекций препарата, содержащего дексиметазон;
- Физиотерапевтические процедуры;
- Массаж;
- Лечебная физкультура;
- Средства народной медицины.

Лечение народными средствами
Одного лечения артрита нет, конкретный случай зависит от степени развития, других факторов. Основное лечение артрита, назначенное врачом, стоит дополнить народными средствами, — показывают высокую результативность, как часть комплекса.
Приём средства, народное использование стоит согласовать с врачом. Он оценит метод, последствия, которые возникнут в конкретном случае.
Дексаметазон – глюкокортикостероид, часто назначаемый при лечении воспалительных процессов. Активные компоненты купируют воспалительные процессы, предотвращая распространение.
Современная формация выпускает вещество в различных формах выпуска. Если лечится ревматоидный артрит, чаще врач назначит дексаметазон в инъекциях, для самостоятельного применения — в таблетках.
Успешное использование дексаметазона, обусловлено тем, что развитие артрита начинается с инфекций в суставе и аллергии на неё, она распространяется на соседние соединительные ткани.
Дексаметазон при приёме внутрь или в виде наружной мази снимет инфекционно-воспалительный процесс, для полной ликвидации требуются длительные курсы приёма препарата. Если дексаметазон применяется долго, резко отменять не стоит — спровоцирует нарушение эндокринных процессов. Отмену курса дексаметазона стоит начать с постепенного уменьшения количества.

Домашние процедуры
Лечение артрита тазобедренного сустава в домашних условиях народными средствами должно быть дополнительным. Как единственный способ борьбы его использовать не стоит, — средства направлены не на уничтожение причины заболевания, а на снятие болевого синдрома в тазобедренном суставе. Облегчить состояние с использованием средств народной медицины можно при согласовании с врачом.
Солевые ванны
Доступный и эффективный вариант для лечения ревматоидного артрита. В горячей воде растворите чашечку английской соли, полностью погрузитесь в воду. В течение получаса приёма ванны стоит расслабиться. Благодаря воздействию солей и расслабленному состоянию организма боль уменьшится. Горячие солевые ванны можно принимать в любом количестве на протяжении дня.
Можно воспользоваться тёплым душем. Тёплая вода не у каждого вызывает облегчение, усиливает боль. В таких случаях воспользуйтесь холодными компрессами к поражённому участку. На поверхность сустава укладываются компрессы изо льда или пакета продуктов из морозильника. При воздействии уходит боль, ткани под действием холода теряют на время чувствительность. Лечение проводить один раз в сутки в течение 15 минут.
Мази от боли и воспаления
Можно воспользоваться мазью, снимающей боль, препараты, содержащие Дексаметазон. Можно приготовить мази дома из лекарственных трав и продуктов, имеющихся под рукой.

- Болеутоляющим эффектом обладает средство на основе продуктов пчелиной жизнедеятельности. Для приготовления средства потребуется 2 ст. л. пчелиного мёда, яичный желток и кусочек пчелиного воска. Яичный желток домашнего яйца, нагревается на паровой бане. В тёплую яичную массу добавляется мёд и воск, смесь нагревается при постоянном помешивании до получения однородной смеси. Полученная масса выкладывается на ткани и укладывается на поражённый участок. Средство закрепить на поверхности, утеплить. Спустя неделю ежедневного проведения процедуры, заметно существенное уменьшение отёка, снизится боль.
- Потребуется 250 грамм обычной соли и 150 грамм сухой горчицы, немного парафина. Компоненты тщательно смешиваются и оставляются для настаивания и пропитывания на 30 часов. Ежедневно перед сном мазь втирать в поражённый участок. При очень сильных болях и отёках народное средство на ночь утеплить и перебинтовать.
- Гель или мазь на почках берёзы. Для изготовления необходимо подготовить 1 литр растительного масла (можно использовать оливковое) и 500 грамм почек. В ёмкости каждый ингредиент укладывается слоями, масса оставляется для настаивания в тёмном месте от 30 до 40 часов. Полученную массу процедить и растирать повреждённый участок сустава.

Следует из вариантов домашних мазей выбрать рецепт, который для конкретного организма имеет результативность и применять длительными курсами.
Упражнения и диета
Лечение артрита в домашних условиях подразумевает соблюдение сбалансированной диеты. Осложнят протекание лечения наличие лишних килограммов, поэтому важно принимать меры, чтобы они не появились, при их присутствии убрать лишний вес. Лишняя нагрузка часто вызывает боль в тазобедренном суставе.
Кроме правильного питания поддержать себя в должной форме помогут умеренные физические нагрузки лечебного комплекса. Перед лечебной физкультурой стоят задачи, которые при регулярных занятиях достигаются:
- Нормализация веса;
- Восстановление силы суставов, предотвращение атрофирования мышц около тазобедренного;
- Сохранение подвижности нижних конечностей.
При регулярном выполнении комплекса боль снижается.
Каждое упражнение должно быть подобрано физиотерапевтом и первые сеансы занятий должны проходить под его наблюдением. При дискомфорте или если ощущается сильная боль, упражнение заменять другим, более щадящим вариантом.
Целебные отвары
Лечение при ревматоидном артрите дополняют использованием целебных отваров, рецепты народной медицины. Народные средства для артрита:
- Снять воспалительные процессы в суставе поможет отвар, который можно приготовить дома. Потребуется корень петрушки, по 50 грамм коры ивы и цветков бузины, 5-7 листьев крапивы. Все ингредиенты тщательно перемешать при помощи блендера. Столовую ложку полученной смеси на 5-10 минут заливают стаканом кипятка, процеживают. Принимается напиток дважды в день.
- Настойка на основе конского каштана. Две недели настаивать 600 мл водки и 30 цветков растения, растирать средством поражённый участок.
- Для снятия отёчности при артрите используют отвар липы. Для приготовления потребуется взять в равных количествах цветки липы и чёрной бузины. Тщательно перемешиваются. Стаканом кипятка заливается 2 чайные ложки смеси и выдерживаются 15 минут. Напиток процеживается и принимается 2 раза в сутки в количестве 70 мл.

Полезные продукты и соки
Дополнить лечение можно введением в рацион полезных продуктов питания. Для улучшения качества лечения артрита тазобедренного сустава ежедневно пить соки:
- Каждое утро натощак пить разведённую в горячей воде бруснику. На стакан воды потребуется 3 чайные ложки ягод.
- Укрепляющим действием для суставов обладает реповый сок с добавлением мёда. На один стакан сока потребуется столовая ложка жидкого мёда, пить лекарство один раз в день.
- Артрит тазобедренного сустава реже встречается у людей, ежедневно выпивающих по стакану гранатового или яблочного сока.
Лечение артрита протекает быстрее, эффективнее, если каждое утро выпивать один из соков:
- На 200 грамм морковного сока взять по 50 грамм сока латука и капусты;
- В 100 грамм морковного сока добавить по 30 грамм огуречного и свекольного;
- На 50 грамм сока моркови взять 30 грамм сока шпината.
Если нет аллергии на мёд, постоянно добавлять блюда с его содержанием или кушать самостоятельно.
Какое бы средство дополнительно не выбрал пациент для проведения лечения артрита тазобедренного сустава: мазь, дексаметазон, отвары или настойки, другие народные средства, шаг стоит согласовывать с врачом! Он оценит эффективность дополнительного лечения и предусмотрит побочные эффекты, которые могут появиться. Любые средства народной медицины опасны возникновением аллергической реакции.
Источник otnogi.ru
45med.ru
Лечение тазобедренного сустава народными средствами
Существует множество заболеваний, поражающих суставы человека. Причем страдать ими могут как пожилые, так и молодые пациенты. Лечение тазобедренного сустава народными средствами помогает быстрее снять неприятные симптомы и остановить разрушение и деформацию сочленения, но только при применении комплексной терапии и правильно поставленного диагноза. Поэтому сначала необходимо обратиться к врачу, чтобы уточнить вид патологии и устранить его в максимально короткие сроки.
Внимание!
Все рецепты можно использовать только после подтверждения диагноза врачом. Людям с аллергией и чувствительной кожей рекомендуется отказаться от использования средств, в которые входят агрессивные компоненты, и ингредиенты на которые может появиться непереносимость. И молодым, и пожилым пациентам можно использовать одинаковые народные методы лечения тазобедренного сустава.
Коксартроз
Заболевание также называют остеоартроз и деформирующий артроз. Оно негативно сказывается на суставной жидкости, она становится более густой и ее количество уменьшается, со временем хрящ начинает истончаться, что приводит к деформации костей, появлению на них наростов и шипов. Это может стать причиной полного разрушения суставного аппарата.
Патология обычно появляется у взрослых людей старше 40 лет, причем женщины страдают артрозом чаще мужчин.


Народные средства для устранения болезней тазобедренного сустава
Самые эффективные народные средства для лечения коксартроза:
- Измельчить 3 лимона вместе с кожурой, добавить 120 г мелко порубленного чеснока без шелухи и 250 г сельдерея. Все ингредиенты смешать в стеклянной банке, залить кипятком и оставить на 10 часов. Средство стимулирует работу иммунной системы, активизирует обмен веществ, его необходимо принимать каждое утро натощак по 50 г;
На заметку!
Рецепт допустимо использовать только пациентам, у которых нет проблем с ЖКТ.
- Смешайте по 20 г свежего донника, шишек хмеля, свежего зверобоя, добавьте к ним 100 г вазелина. Все компоненты должны быть мелко порезаны, чтобы мазь была однородной консистенции. Наносите средство 2 раза в день до снятия болевого синдрома;
- Залить 50 г горчицы и столько же камфарного масла 100 мл спирта, тщательно перемешать. Аккуратно добавить взбитые белки яиц. Мазь втирать перед сном 5-7 дней подряд;
- Возьмите по 50 г мелко нарезанных листьев крапивы и ягод можжевельника, соедините сырье с 20 г топленного сала и взбейте до получения однородной массы. Лечение тазобедренного сустава проводят трижды в день, в течение 1-3 недель.
Артрит тазобедренного сустава
Коксит характеризуется развитием воспаления соединительной ткани суставов в области соединения костей бедра и таза, что может привести к воспалению синовиальной оболочки и стать причиной синовита.
Лучшие методы лечения воспаления тазобедренного сустава народными средствами:
- Отварите чеснок в небольшом количестве воды в течение 20 минут, добавьте ст.л. лимонного сока. В полученной процеженной жидкости смочите хлопчатобумажную ткань и приложите к пораженному участку. Повторять процедуру можно через день;
- Смешайте по 1 ст.л. цветы липы, корень петрушки и лопуха, березовые листья. Некоторые компоненты следует приобрести в аптеке. Залейте травы стаканом воды, затем медленно доведите до кипения и оставьте на плите еще на 5 минут. Дайте отвару настояться 30 минут, процедите и употребляйте перед приемом пищи по полстакана. Лекарственный сбор укрепляет защитные силы организма и препятствует разрушению суставов;
- Возьмите крупную редьку и удалите у нее середину. В полученное отверстие положите мед, оставьте корнеплод на 4 часа. За это время редька выделит сок, который перемешается с медом. Смочите им натуральную ткань и приложите к больной ноге перед сном. Утром обработанную область следует промыть и помассировать;
- Компрессы из свежих листьев крапивы стимулируют кровообращение и устраняют болевой синдром. Средство можно использовать ежедневно до снятия обострения недуга.
Важно!
При лечении заболеваний тазобедренных суставов нежелательно мерзнуть и переохлаждаться, это может замедлить процесс выздоровления и свести на нет эффективность лечения народными средствами.


Отвары и другие методы при лечении артрита суставов
Трохантерит
Вертельный бурсит, или трохантерит представляет собой воспалительный процесс в сухожилиях, который может охватить не только сустав, но и костную структуру на большом вертеле бедренной кости. При отсутствии лечения воспаление переходит в хроническую форму, ограничивая подвижность сустава.
Самые лучшие домашние рецепты и настойки для лечения трохантерита:
- Смешайте до однородности жидкий мед, глицерин, чистый спирт и йодный раствор в равных пропорциях. Дайте настояться в темном прохладном месте полдня. Затем средство можно наносить на внешнюю область тазобедренного сустава легкими движениями, снизу вверх, не втирая. Смесь должна самостоятельно впитаться, после нанесения рекомендуется полежать несколько часов неподвижно;
- Тщательно измельчите стебли и листья чистотела. У растения очень едкий сок, поэтому манипуляции лучше всего проводить в перчатках. Подогрейте 1 л оливкового масла до 40 градусов и залейте зелень. Оставьте настойку на 2 недели в темном месте, процедите. Желательно использовать средство перед сном, наносить жидкость на пораженный сустав массажными движениями снизу вверх. После того как оно впитается, укутайте ногу;
- Смешайте керосин и нерафинированное подсолнечное масло в равных количествах (по 60 мл), добавьте 50 г измельченного классического хозяйственного мыла и 1 ч.л. пищевой соды. Мазь должна быть однородной, поэтому необходимо тщательно ее растереть. Лечение продолжается 12 процедур, проводимых через день. За это время болевой синдром и отечность уменьшаются.


Трохантерит и распространенные методики народного лечения
Тендиноз
Обычно появляется из-за многочисленных травм сухожилий. В процессе развития патологии ткани сухожилия истончаются и воспаляются, затем коллаген, отвечающий за эластичность сочленения, разрушается, что приводит к изменениям в суставе. Домашняя терапия помогает устранить симптомы и избавить от болезненности сочленения.
- Если болит тазобедренный сустав, помогут хвойные ванночки. Залейте кипятком несколько веточек ели, дайте настояться, пока жидкость не остынет до температуры тела. Больную ногу поместите в воду на полчаса. После этого укутайте конечность повязкой или одеялом, желательно проводить процедуру перед сном, чтобы сустав оставался в покое подольше. Возможно ежедневное применение рецепта до избавления от признаков острого тендиноза;
- Залейте 10 г очищенного мумие разогретым маслом оливы (90 мл), и дождитесь пока масса не станет однородной. Снимите с плиты, дайте остыть и после этого масло можно втирать в больной тазобедренный сустав дважды в день. Готовое средство следует хранить в темном и прохладном месте, но не в холодильнике;
- В аптеке приобретите сухую череду и залейте 1 ст.л. сырья 1 стаканом кипятка. Оставьте на 20 минут, процедите и раствор готов к употреблению. Ежедневно, на протяжении месяца употребляйте по 2 столовых ложки трижды в сутки. Настой помогает облегчить болевой синдром, снимает воспаление, улучшает обменные процессы и успокаивает нервную систему.


Тендиноз – распространенные рецепты
Синовит
Заболевание поражает синовиальную оболочку, приводит к образованию экссудата, который скапливается в суставной полости. Пациент испытывает боль и отечность, в запущенных случаях бывает, что движение сустава приносит дискомфорт.
Наиболее часто используемые народные средства от боли в тазобедренном суставе:
- Для устранения признаков синовита подойдет настойка из лекарственных трав. Соедините равные части тысячелетника, чабреца, эхинацеи, душицы, пижмы и белой омелы, перемешайте и залейте 1 ст.л. смеси 200 мл кипятка, дайте настояться в течение 60 минут. Настойку принимают перед каждым приемом пищи, до устранения симптомов болезни;
- Перемешайте 6 ст.л. измельченного лаврового листа, 1 ст.л. можжевеловой хвои и 12 ст.л. сливочного масла до однородности. Аккуратно втирайте мазь в больной участок, она поможет снять боль и стимулирует клеточный обмен в сухожилии;
- Нанесите на капустные листы натуральный цветочный жидкий мед, приложите к больной области на тазобедренном суставе, затем сверху замотайте целлофановой пленкой и утеплите натуральной тканью. Меняйте компресс дважды в день. Лечение продолжается в течение месяца, средство помогает снять воспаление и боль, его запрещено использовать пациентам с непереносимостью продуктов пчеловодства.
На заметку!
В редких случаях самостоятельное лечение воспаления может стать причиной ухудшения состояния пациента. Поэтому перед тем, как лечить сустав народными средствами, обратитесь к врачу.
Не стоит также забывать о лечебной гимнастике, массаже, физиотерапии и медикаментозном лечении. Только комплексное воздействие на организм позволит остановить разрушение сустава и замедлить развитие патологических состояний.
Народные средства – это эффективное дополнение к основному лечению. С помощью подручных средств можно устранить боль и воспаление, снять отечность тазобедренного сустава, облегчить состояние пациента. Приготовление домашних лекарств не требует больших финансовых и временных затрат, но они ускоряют выздоровление или устранения симптоматики.
nogivnorme.ru










 Несвоевременное обращение за профессиональной помощью грозит развитием гангрены. Некротизирование костных и рядом расположенных мягких тканей приводит к необходимости ампутации пораженной конечности. При заболевании существует риск септического поражения – проникновение патогенов в кровяное русло и последующее их перемещение по внутренним органам.
Несвоевременное обращение за профессиональной помощью грозит развитием гангрены. Некротизирование костных и рядом расположенных мягких тканей приводит к необходимости ампутации пораженной конечности. При заболевании существует риск септического поражения – проникновение патогенов в кровяное русло и последующее их перемещение по внутренним органам. Терапия при остеомиелите подразумевает хирургическое вмешательство – при вовлечении в процесс костных тканей. После диагностического обследования производится вскрытие очага воспаления. Из раны удаляется гнойное содержимое, некротизированные ткани иссекаются, проводится тщательное промывание пораженного участка с использованием антисептических растворов.
Терапия при остеомиелите подразумевает хирургическое вмешательство – при вовлечении в процесс костных тканей. После диагностического обследования производится вскрытие очага воспаления. Из раны удаляется гнойное содержимое, некротизированные ткани иссекаются, проводится тщательное промывание пораженного участка с использованием антисептических растворов.













 Несвоевременное обращение за профессиональной помощью грозит развитием гангрены. Некротизирование костных и рядом расположенных мягких тканей приводит к необходимости ампутации пораженной конечности. При заболевании существует риск септического поражения – проникновение патогенов в кровяное русло и последующее их перемещение по внутренним органам.
Несвоевременное обращение за профессиональной помощью грозит развитием гангрены. Некротизирование костных и рядом расположенных мягких тканей приводит к необходимости ампутации пораженной конечности. При заболевании существует риск септического поражения – проникновение патогенов в кровяное русло и последующее их перемещение по внутренним органам. Терапия при остеомиелите подразумевает хирургическое вмешательство – при вовлечении в процесс костных тканей. После диагностического обследования производится вскрытие очага воспаления. Из раны удаляется гнойное содержимое, некротизированные ткани иссекаются, проводится тщательное промывание пораженного участка с использованием антисептических растворов.
Терапия при остеомиелите подразумевает хирургическое вмешательство – при вовлечении в процесс костных тканей. После диагностического обследования производится вскрытие очага воспаления. Из раны удаляется гнойное содержимое, некротизированные ткани иссекаются, проводится тщательное промывание пораженного участка с использованием антисептических растворов.



 Хондроксид, инструкция. Остеохондроз позвоночника, остеоартроз периферических суставов
Хондроксид, инструкция. Остеохондроз позвоночника, остеоартроз периферических суставов



 Основной признак ущемления спинной фибры — сильный и жгучий болевой синдром, который иногда становится невыносимым, может отдавать в ногу. Конечность утрачивает привычную подвижность, а в положении стоя чувствуется стреляющая боль. При грыже либо пролапсе боль резкая и интенсивная. Начальное развитие воспалительного процесса указывает на развитие радикулита.
Основной признак ущемления спинной фибры — сильный и жгучий болевой синдром, который иногда становится невыносимым, может отдавать в ногу. Конечность утрачивает привычную подвижность, а в положении стоя чувствуется стреляющая боль. При грыже либо пролапсе боль резкая и интенсивная. Начальное развитие воспалительного процесса указывает на развитие радикулита.
 При защемлении шейного нерва больной может ощущать:
При защемлении шейного нерва больной может ощущать:





 Загрузка…
Загрузка…

 При появлении первых признаков нарушения осанки рекомендуется обратиться за помощью к врачу-ортопеду. Ни в коем случае нельзя заниматься самолечением. Неправильная тренировка только усугубит ситуацию, а ребенок может повредить спинные мышцы.
При появлении первых признаков нарушения осанки рекомендуется обратиться за помощью к врачу-ортопеду. Ни в коем случае нельзя заниматься самолечением. Неправильная тренировка только усугубит ситуацию, а ребенок может повредить спинные мышцы. При выполнении каждого упражнения нужно ровно держать спину, слегка прогибая ее в пояснице, а также не задерживать дыхания.
При выполнении каждого упражнения нужно ровно держать спину, слегка прогибая ее в пояснице, а также не задерживать дыхания.






 Раствор препарата Димексид используют при диагностировании различных дисфункций опорно-двигательной системы. Также можно отметить препарат Димексид, как средство лечения эпикондилита.
Раствор препарата Димексид используют при диагностировании различных дисфункций опорно-двигательной системы. Также можно отметить препарат Димексид, как средство лечения эпикондилита.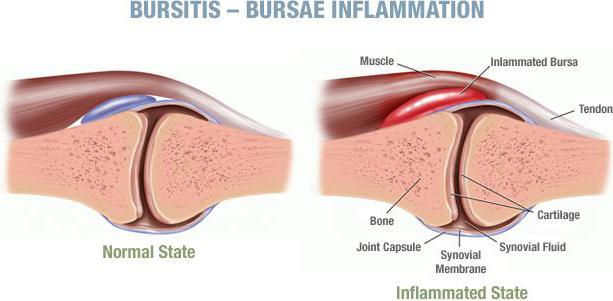
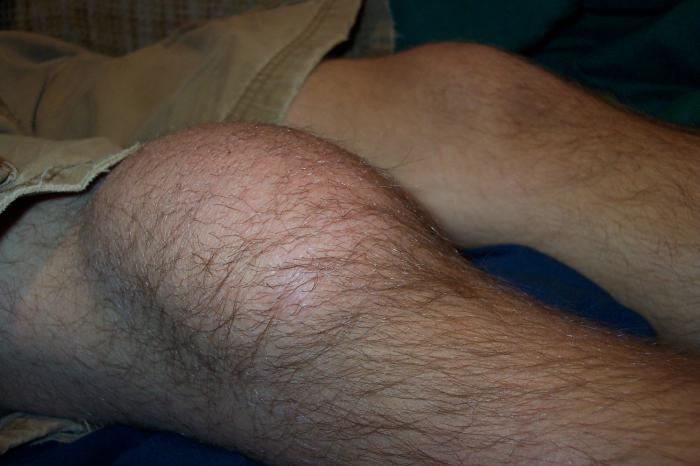
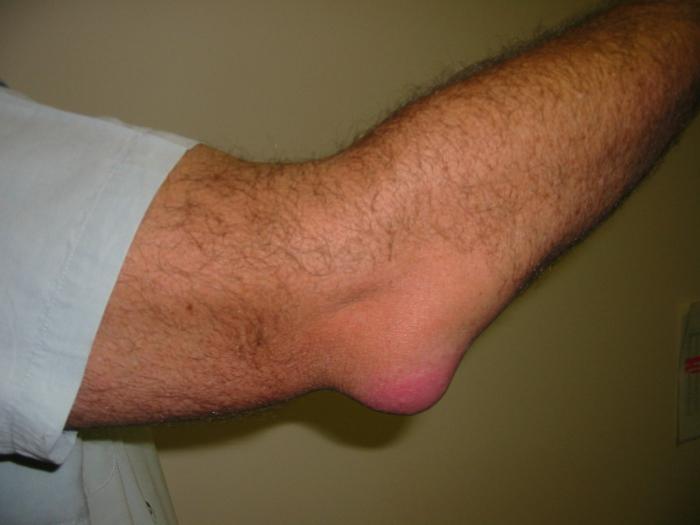
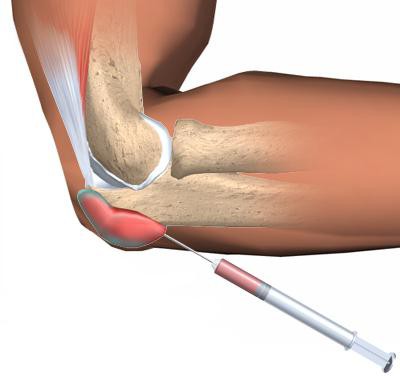


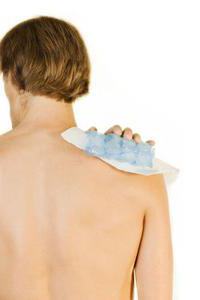





 Заболевания суставов – не редкость в наше время. Возникновение таких патологий всегда вызывает множество неудобств, поскольку резко ограничивается подвижность конечностей, снижается трудоспособность. Среди различных проблем с суставами довольно распространенным заболеванием является бурсит – воспаление синовиальной сумки (бурсы), в которой образуется значительное количество экссудативной жидкости. При этом бурса увеличивается в размерах, в районе пораженного сустава формируется припухлость («мешочек»), упругая на ощупь и вызывающая иногда болезненные ощущения. Бурсит может локализоваться в коленной, локтевой, плечевой, тазобедренной околосуставной сумке и даже поразить суставы голеностопа. Запускать эту болезнь нельзя, так как она может перерасти в трудноизлечимую хроническую стадию. Также не исключено развитие гнойного процесса в бурсе. Избавиться от такого недуга помогают врачи ортопедических и травматологических отделений, при этом многие люди не пренебрегают лечением бурсита в домашних условиях.
Заболевания суставов – не редкость в наше время. Возникновение таких патологий всегда вызывает множество неудобств, поскольку резко ограничивается подвижность конечностей, снижается трудоспособность. Среди различных проблем с суставами довольно распространенным заболеванием является бурсит – воспаление синовиальной сумки (бурсы), в которой образуется значительное количество экссудативной жидкости. При этом бурса увеличивается в размерах, в районе пораженного сустава формируется припухлость («мешочек»), упругая на ощупь и вызывающая иногда болезненные ощущения. Бурсит может локализоваться в коленной, локтевой, плечевой, тазобедренной околосуставной сумке и даже поразить суставы голеностопа. Запускать эту болезнь нельзя, так как она может перерасти в трудноизлечимую хроническую стадию. Также не исключено развитие гнойного процесса в бурсе. Избавиться от такого недуга помогают врачи ортопедических и травматологических отделений, при этом многие люди не пренебрегают лечением бурсита в домашних условиях.






























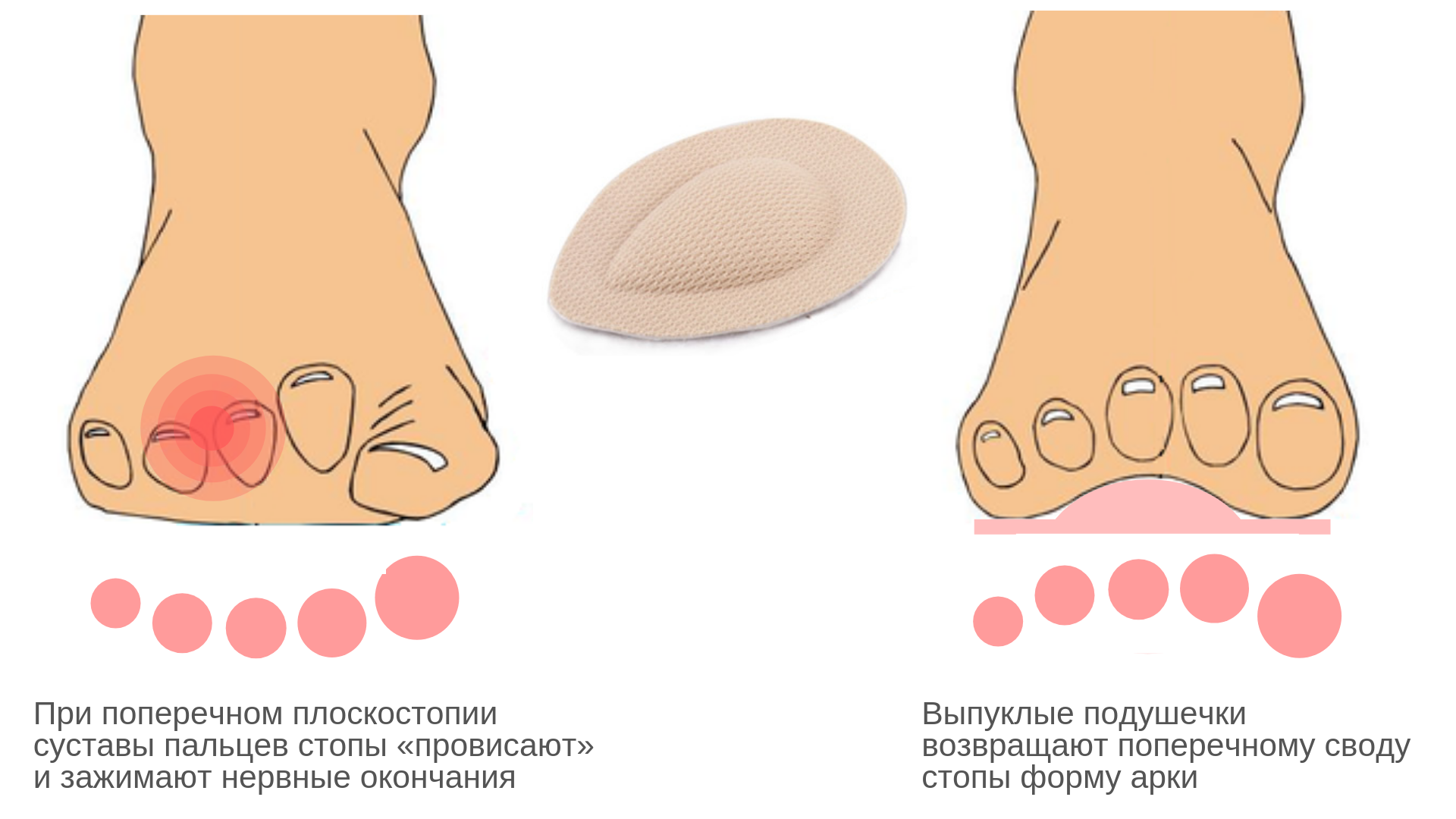
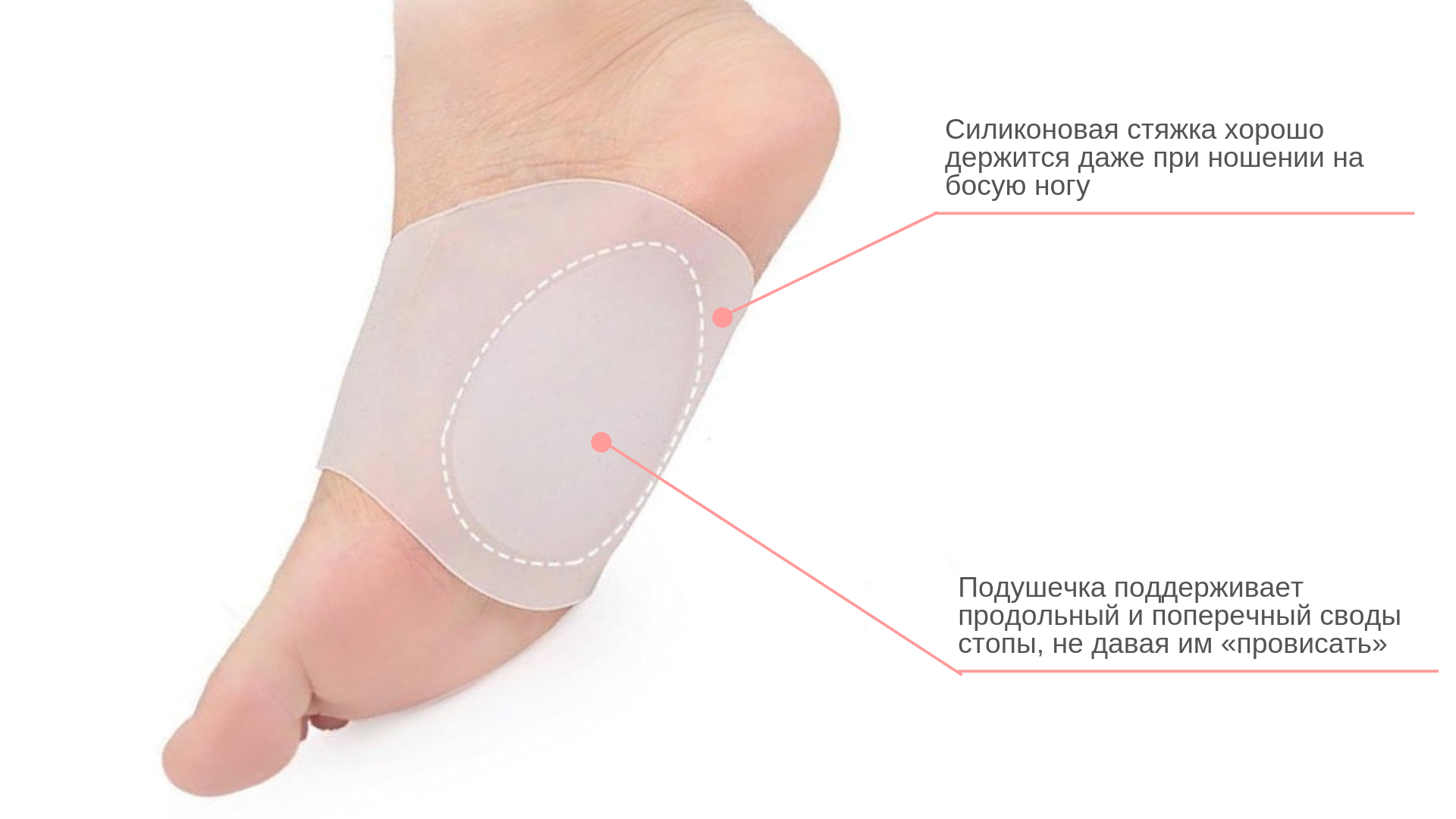
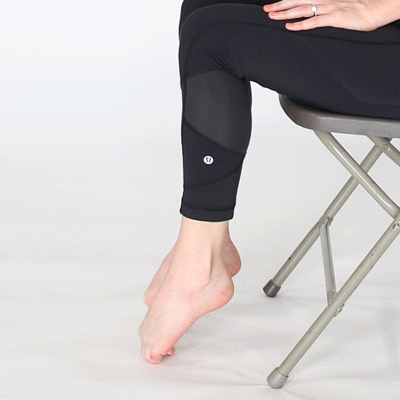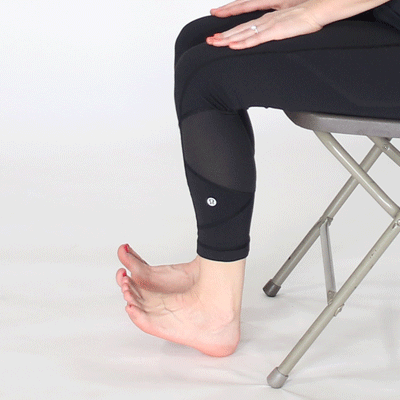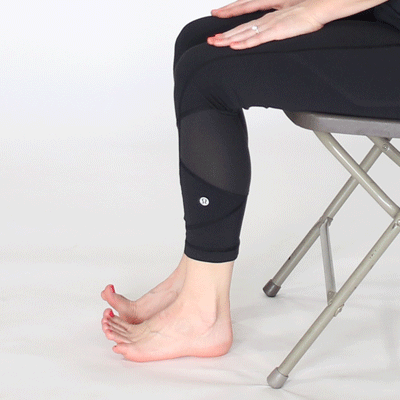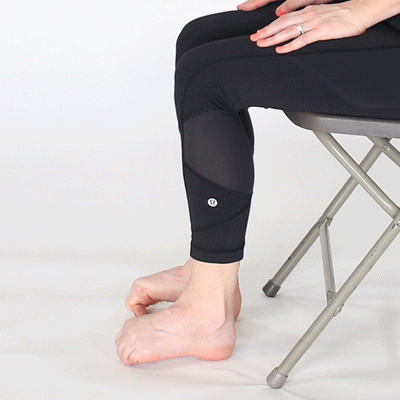




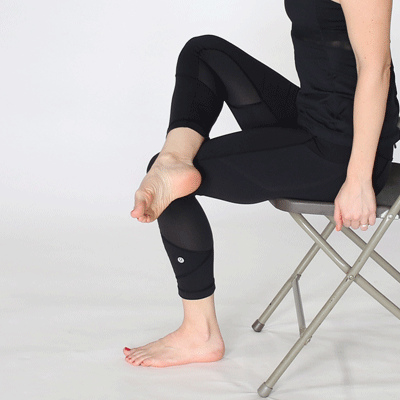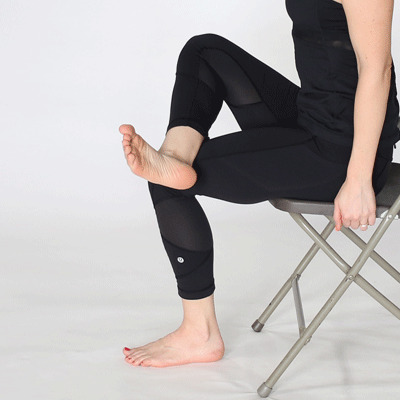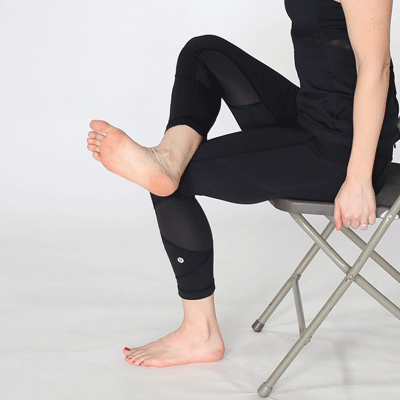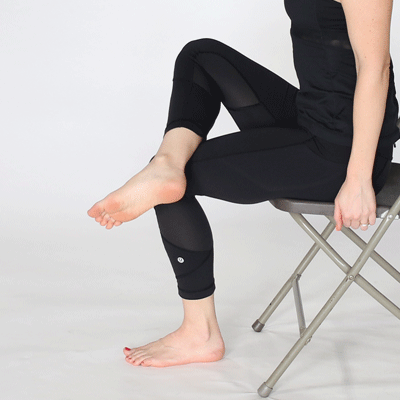
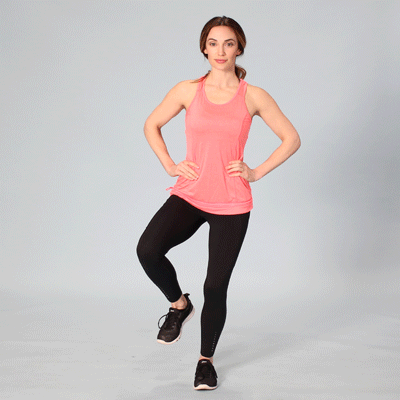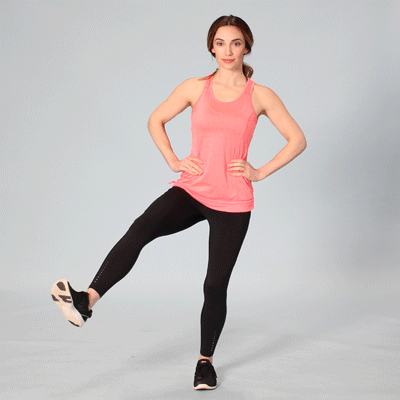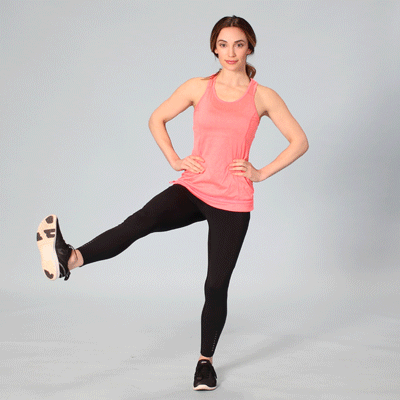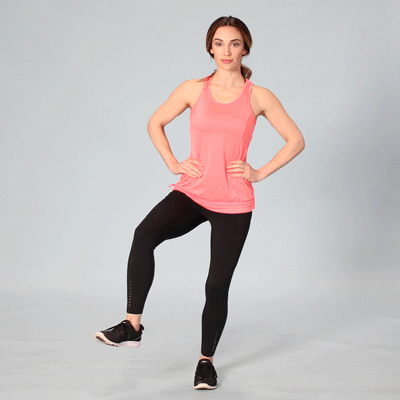

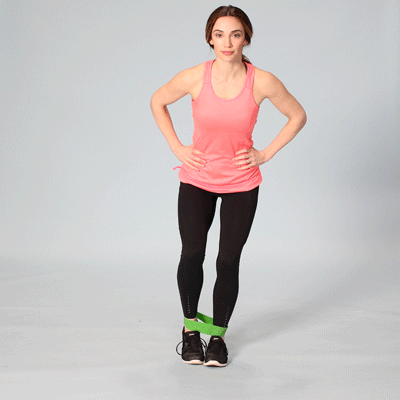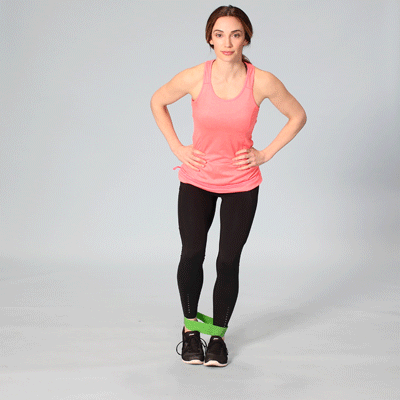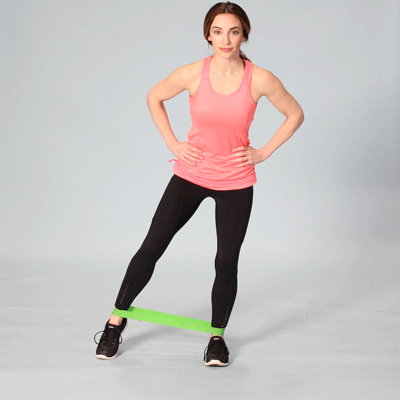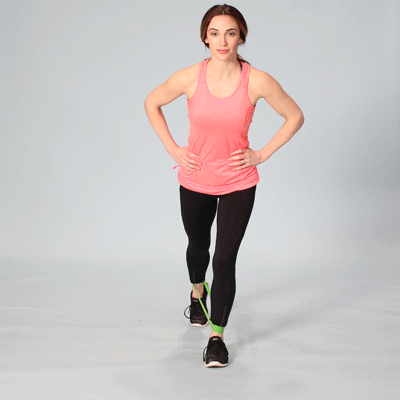












 Среди пациентов с метатарзалгией преобладают женщины молодого возраста, как правило, обнаруживается одностороннее поражение в третьем промежутке между пальцами, реже – в других. В этом месте возникает боль и прощупывается уплотнение. Здесь же нерв делится на веточки, идущие к боковым поверхностям пальцев, поэтому боль распространяется и туда.
Среди пациентов с метатарзалгией преобладают женщины молодого возраста, как правило, обнаруживается одностороннее поражение в третьем промежутке между пальцами, реже – в других. В этом месте возникает боль и прощупывается уплотнение. Здесь же нерв делится на веточки, идущие к боковым поверхностям пальцев, поэтому боль распространяется и туда.
 Симптомы заболевания сводятся к:
Симптомы заболевания сводятся к:


 Операция при невроме Мортона состоит в рассечении поперечной межплюсневой связи (релиз) – это более щадящий способ лечения, либо в удалении невромы. Рассечение связки занимает около десяти минут, и уже через 1-2 часа больной покидает кабинет хирурга. Возможно, чтобы дойти домой потребуется дополнительная опора, но в большинстве случаев ходьба после операции не доставляет неудобств и боли. Рассечение связки – первый этап лечения, не сопровождающийся удалением участка нерва и онемением, поэтому он предпочтителен.
Операция при невроме Мортона состоит в рассечении поперечной межплюсневой связи (релиз) – это более щадящий способ лечения, либо в удалении невромы. Рассечение связки занимает около десяти минут, и уже через 1-2 часа больной покидает кабинет хирурга. Возможно, чтобы дойти домой потребуется дополнительная опора, но в большинстве случаев ходьба после операции не доставляет неудобств и боли. Рассечение связки – первый этап лечения, не сопровождающийся удалением участка нерва и онемением, поэтому он предпочтителен. Неврому Мортона можно предупредить, а для этого стоит соблюдать некоторые профилактические рекомендации. Так, в первую очередь нужно обращать внимание на выбор обуви, ее комфортность и соответствие размеру. Если женщина не может отказаться от каблука, то можно попытаться ограничить время нахождения в такой обуви, а вечером показаны расслабляющие ванночки и массаж стоп.
Неврому Мортона можно предупредить, а для этого стоит соблюдать некоторые профилактические рекомендации. Так, в первую очередь нужно обращать внимание на выбор обуви, ее комфортность и соответствие размеру. Если женщина не может отказаться от каблука, то можно попытаться ограничить время нахождения в такой обуви, а вечером показаны расслабляющие ванночки и массаж стоп.









































 Автор Новой Германской медицины Р.Г.Хаммер отмечает, что двигательный аппарат это самая “благодарная” наша часть, когда речь идет о нахождении и устранении конфликта. Психосоматика повреждений ног начинается с мысли и убеждения в том, что “ я не смогу”, “я плохой” или сравнения себя с другими в худшую сторону.
Автор Новой Германской медицины Р.Г.Хаммер отмечает, что двигательный аппарат это самая “благодарная” наша часть, когда речь идет о нахождении и устранении конфликта. Психосоматика повреждений ног начинается с мысли и убеждения в том, что “ я не смогу”, “я плохой” или сравнения себя с другими в худшую сторону. Приглашаем вас на бесплатный вебинар Константина Довлатова «Самый реалистичный способ стать счастливым за 30 дней для обычного человека«.
Приглашаем вас на бесплатный вебинар Константина Довлатова «Самый реалистичный способ стать счастливым за 30 дней для обычного человека«.
 Психосоматику травмы левой ноги можно предупредить , используя уникальный метод Духовной Интеграционики, подробнее о котором речь пойдет ниже.
Психосоматику травмы левой ноги можно предупредить , используя уникальный метод Духовной Интеграционики, подробнее о котором речь пойдет ниже.  Еще один способ самонаказания себя за то, что недостаточно хорошо “шевелю ногами” – это кровоподтеки. Психосоматика синяков на ногах – мелкие уколы себе самому.
Еще один способ самонаказания себя за то, что недостаточно хорошо “шевелю ногами” – это кровоподтеки. Психосоматика синяков на ногах – мелкие уколы себе самому. По сути их объединяет одно- изменение формы и функции сосудов, утрачивается их эластичность. Луиза Хэй отмечает: “По артериям течет радость жизни, и проблемы с артериями говорят о нежелании и неумении радоваться жизни.
По сути их объединяет одно- изменение формы и функции сосудов, утрачивается их эластичность. Луиза Хэй отмечает: “По артериям течет радость жизни, и проблемы с артериями говорят о нежелании и неумении радоваться жизни. Психосоматика напряжения в ногах может возникать, когда нам надо куда-то идти против своей воли. Страх неудачи там, куда нам необходимо двигаться. Стремление остаться на прежнем месте, уцепиться за существующее положение дел. Стоять нельзя двигаться!
Психосоматика напряжения в ногах может возникать, когда нам надо куда-то идти против своей воли. Страх неудачи там, куда нам необходимо двигаться. Стремление остаться на прежнем месте, уцепиться за существующее положение дел. Стоять нельзя двигаться!  Ноги мерзнут, когда человек боится, или не может впустить в себя любовь, которая его согреет. Психосоматика ног, которые мерзнут, исцеляется верой в то, что “меня любят, меня можно любить”. А еще ноги потеют! И это становится неприятной проблемой для многих людей. Психосоматика потливости ног возникает, когда человек удерживает в себе много злости и печали, живет в страхе, что он недостаточно хорош для кого-то/чего-то. И чем больше самообесцеивания-тем больше потеют ноги- тем больше человек недоволен собой и злится на себя.
Ноги мерзнут, когда человек боится, или не может впустить в себя любовь, которая его согреет. Психосоматика ног, которые мерзнут, исцеляется верой в то, что “меня любят, меня можно любить”. А еще ноги потеют! И это становится неприятной проблемой для многих людей. Психосоматика потливости ног возникает, когда человек удерживает в себе много злости и печали, живет в страхе, что он недостаточно хорош для кого-то/чего-то. И чем больше самообесцеивания-тем больше потеют ноги- тем больше человек недоволен собой и злится на себя. [18], [19], [20], [21], [22], [23]
[18], [19], [20], [21], [22], [23] В процессе развития заболевания на участке головки бедренной кости нарушается кровоснабжение. Это приводит к тому, что питание костных тканей существенно снижается, что приводит их к постепенному отмиранию.
В процессе развития заболевания на участке головки бедренной кости нарушается кровоснабжение. Это приводит к тому, что питание костных тканей существенно снижается, что приводит их к постепенному отмиранию.
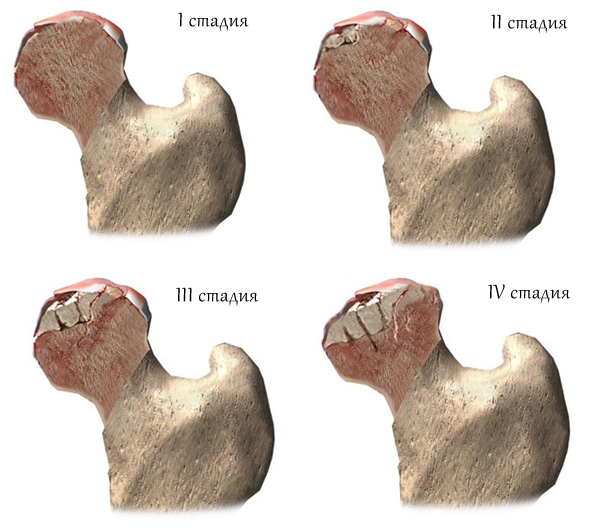
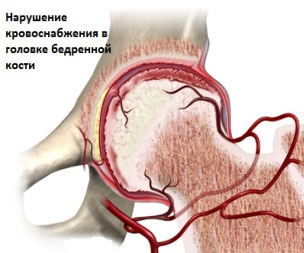
 Учитывая, что на бедренную головку и без того оказывается негативное воздействие, особенно важно отрегулировать нагрузку на сустав.
Учитывая, что на бедренную головку и без того оказывается негативное воздействие, особенно важно отрегулировать нагрузку на сустав.