Потянул сухожилие в колене – Растяжение подколенного сухожилия: симптомы растяжения на ноге под коленом, лечение
Потянул сухожилие на колене как лечить — Все про суставы

 В данной статье разберем причины, которые приводят к растяжению связок в коленном суставе, узнаете как лечить. Коленный сустав является наиболее сложно устроенным у человека. Чаще других частей тела подвергается различным травмам.
В данной статье разберем причины, которые приводят к растяжению связок в коленном суставе, узнаете как лечить. Коленный сустав является наиболее сложно устроенным у человека. Чаще других частей тела подвергается различным травмам.
Травмы, полученные при высоких физических нагрузках, либо при неестественных движениях, считается растяжением связочного аппарата.
Содержание статьи:
Причины растяжения связок коленного сустава
Каждый сустав снабжен боковыми или крестовидными видами связок, которые несут ответственность за работу конечностей. Благодаря связкам человек с легкостью встает, садиться, приседает, ходит и выполняет ряд других движений.
Основные причины
Влечет за собой растяжение связок:
- — нехарактерная двигательная активность;
- — резкая смена движения, например, во время бега, причина для травмы может быть резкая остановка;
- — удар в область колена;
- — возможной причиной может стать неудачное приземление при совершении прыжка.
Среди видов спорта наиболее травма опасными: футбол, легкая атлетика, фигурное катание, но высока вероятность получить травму и в бытовых условиях.
Классификация травм
При получении травмы могут пострадать разные волокна, в зависимости от того какие именно, существует классификация травм:
1 стадия
 При данной степени повреждения имеются небольшие надрывы, но при этом подвижность полностью сохраняется, боли проявляются только в период активности;
При данной степени повреждения имеются небольшие надрывы, но при этом подвижность полностью сохраняется, боли проявляются только в период активности;
2 стадия
Происходит повреждение отдельных волокон, сопровождается сильной болью, отеком, невозможностью совершать двигательную активность, иногда имеются кровоподтеки;
3 стадия
На данном этапе происходит надрыв всех волокон, сопровождается сильными болевыми ощущениями, имеются кровоподтеки, отеки. Не представляется возможным опираться на ногу.
Важно: несмотря на степень травмы необходимо обязательно обратиться за помощью к специалисту.
Симптомы, возникающие при повреждении связок
…крестовидных
Крестовидные коленные волокна повреждаются не так часто, диагностировать травму можно пройдя УЗИ обследование:
 — в том случае, когда надрыв совсем незначительный, то боль проходит самостоятельно;
— в том случае, когда надрыв совсем незначительный, то боль проходит самостоятельно;- — при неполном надрыве крестовидных волокон, ощущаются сильные болевые ощущения, практически невозможна двигательная активность.
В том случае, когда происходит полный разрыв связок, то имеются иные признаки, от которых зависит, какие меры принимать вовремя лечения:
- — чувство боли присутствует постоянно, как в состоянии покоя, так и при совершении двигательной активности;
- — достаточно большой участок активности;
- — кровоподтеки в области колена;
- — ощущается онемение в области травмы;
- — во время травмы слышится характерный щелчок;
- — имеется сильное ограничение подвижности;
- — не представляется возможным опираться на травмированное колено.
… боковых
Подразделяется на: внутреннее и наружное. Чаще всего травма приходится на внутренние боковые связки, которые отвечают за правильную двигательную функцию. Таким образом случается травма:
- — при сгибе колена случается смещение в бок;
- — также возникает при высокой нагрузки на коленную область.
Симптомы.
- — ощущается резкая боль при получении травмы, но болевые ощущения утихают в состоянии покоя;
- — во внутренней части колена ощущается боль при пальпации;
- — в области колена имеется отек.
Повреждения могут быть легкой и средней тяжести.
Способ лечения напрямую зависит от степени тяжести, как правило назначают анальгетики, которые снимают боль, повязку или ортопедический бандаж. После того как болевой синдром будет снят назначают специальные лечебные упражнения.
… подколенных
Причинами растяжения связок под коленом могут быть:
 — травма колена во время падения;
— травма колена во время падения;- — заболевания, провоцирующие воспаления суставов;
- — избыточный вес;
- — высокие физические нагрузки на организм при занятии спортом;
- — растяжение или разрыв связок;
- — варикозное расширение вен.
Можно выделить признаки подколенного растяжения связок:
- — сильная боль, проходящая только спустя неделю после получения травмы;
- — нарастающие болевые ощущения, сопровождаемые повышением температуры тела;
- — имеется характерная боль при совершении определенных двигательных движений;
- — отек;
- — имеется деформация колена.
После обследования доктор назначает соответствующее лечение:
- — исключаются физические нагрузки;
- — подбирается ортопедический бандаж;
- — применяются противовоспалительные и обезболивающие мази;
- — при сильно выраженных болях назначаются обезболивающие препараты.
Лечение
Какие действия необходимо предпринять при повреждениях?
Каким именно способом лечить повреждение связок решает лечащий врач после проведения осмотра. Основная методика заключается в медикаментозном лечении в сочетании с ортопедическим бандажом, которым фиксируется колено.
Первая помощь при повреждении
- — сразу после получения травмы показаны холодные примочки, которые снимут отек и гематомы;
- — поврежденное колено желательно зафиксировать;
- — в первые три дня необходимо исключить опору на поврежденную ногу;
- — для того, чтобы избежать сильных отеков необходимо использовать специальную мазь.
Срок выздоровления зависит от степени травмы, при легких и средних растяжениях обычно он составляет от трех до четырех недель. При тяжелых травмах может понадобиться два – три месяца до полного восстановления.

Народные методы лечения
Широко применяются народные методы лечения при растяжениях связок. Люди используют мази, примочки, растирки, настойки самостоятельного приготовления.
Примеры некоторых из них описаны ниже.
Охлаждающий компресс из картофеля

Рецепт очень прост.
Нам понадобится один картофель.
Очищаем его от кожуры, натираем на крупной терке и помещаем в холодильник.
Когда картофель достаточно охладится, раскладываем получившуюся массу на марлю, и прикладываем к поврежденному участку.
Ждем примерно 15-20 минут.
Компресс из алоэ
Используют сок алоэ, небольшое его количество втирают в область повреждения.
Примочки из бузины. Хорошо помогают примочки, в стакан насыпает 1/а бузины и заливаем кипятком. Когда раствор остынет, обмакиваем в нем ватку и при помощи примочек наносим в область больного колена.
Лечение глиной
Известно два способа лечения глиной:
- Понадобиться небольшой кусок глины, который растворяем до консистенции сметаны, распределяем на отрез из натуральной ткани и накладываем на поврежденное колено. Сверху обматываем эластичным бинтом, и оставляем на ночь.
- Растворяем глину до жидкого состояния, добавляем уксус, пропорция раствора должна быть 1:1. Накладываем при помощи отреза ткани, сверху эластичный бинт, и обматываем шерстяным платком. Также оставляем на ночь.
Компрессы из чеснока
- Мазь из чеснока приготовить достаточно просто. Для этого необходимо очистить головку чеснока, мелко измельчить, добавить сухие листья эвкалипта (примерно 2 ч.л.). Далее три ложки свиного жира растапливаем и добавляем в нашу смесь, хорошо размешиваем, процеживаем и оставляем остывать. После того, как остынет- мазь готова к использованию, натираем ем больной участок колена. Данная мазь снимает воспаление.
- Очищаем головку чеснока, пропускаем через пресс, заливаем 500 мл уксуса и 100 гр. водки. Настойку убираем на две недели в темное место, но при этом ежедневно необходимо ее встряхивать. Спустя две недели в настойку добавляем 20 капель эвкалипта, встряхиваем и наносим на марлю, оборачиваем колено и оставляем на четыре часа.
Важно: если на коже имеются повреждения, использовать компрессы и мази с чесноком нельзя, так как он оказывает раздражающее действие.
Как восстановиться после травмы и забыть о ней навсегда
После того, как пройдет болевой синдром и отек, можно приступать к специальным упражнениям.
Комплекс физических нагрузок помогает быстрее восстановиться, а также выполняет профилактическую функцию. Помните, что относится к реабилитационному периоду стоит очень серьёзно.
Если вас на протяжении долгого периода времени сопровождают следующие симптомы:
- — острые и ноющие боли;
- — передвижения доставляют дискомфорт;
- — нехарактерный хруст в суставах, который доставляет неприятные ощущения;
- — долгое нахождение в одной позе доставляет сильный дискомфорт.
Это свидетельствует о проблемах, связанных с суставами и связками. Чтобы раз и навсегда забыть о них жить полноценной жизнью необходимо обязательно обратиться к врачу, который назначит лечение, которое подходит именно вам. А также составит комплекс специальных упражнений, выполняя которые ежедневно боль больше не вернется.
Заключение
Помните растяжение связок – это серьезная травма, которая требует лечения под наблюдением специалиста, и если болевой синдром прошел, то это не означает, что о травме можно забыть и вести прежний активный образ жизни.
Приступать к физическим нагрузкам можно только постепенно, ни в коем случае не следует перегружать ногу после недавнего растяжения связок.

Читайте также
sustav.nextpharma.ru
Растяжение связок колена (лечение) — SportWiki энциклопедия
Коленный сустав – вид спередиРастяжение связок колена возникает в тех случаях, когда одна или несколько связок в колене подвергаются чрезмерной нагрузке, перерастягиваются или разрываются.
Функция связок – удерживание костей вместе, в данном случае связочный аппарат служит объединяющим звеном между бедренной костью и костями голени. Они обеспечивают стабильность коленного сустава, помогая при ходьбе, поворотах, приседаниях и других движениях. Выделяют четыре связки, которые отвечают за целостность коленного сустава: две боковые и две крестообразные, также выделяют св. надколенника. Растяжение связок колена чаще всего случается из-за физических упражнений или спортивных травм. Лечение и время восстановления зависит от типа и причины травмы.
Что вызывает растяжение связок колена?[править | править код]
- Движения, которые вызывают напряжение колена: растяжение связок может быть вызвано движениями, которые не являются нормальными для колена. Эти движения включают в себя ситуации во время занятий спортом, когда надо быстро сгибать ногу в колене, использование больших весов, бег и резкие остановки или изменения направления, прыжки и приземления, а также любые действия, которые вызывают быстрое или внезапное сгибание колена. Любой вид физической деятельности, который вызывает напряжение в коленном суставе, может также приводить к растяжению. Частичный разрыв чаще всего встречается в таких видах спорта, как футбол, баскетбол, хоккей и лыжи, реже в бодибилдинге и пауэрлифтинге. Гораздо чаще в тяжелоатлетических видах спорта встречается повреждение суставов. Читайте основные статьи: боль в колене с внешней стороны и боль в колене с передней стороны.
- Прямой удар в колено: частичный разрыв связок может быть вызван ударом в переднюю, боковую или заднюю часть колена. Растяжение может быть вызвано также падением на колено. Иногда травмы возникают при столкновениях во время бега, при нарушении правил в футболе, баскетболе и других видах спорта.
Признаки растяжения связок колена[править | править код]
- Затруднение движения в суставе. Вы можете чувствовать, что колено стало более тугоподвижным или вообще не двигается, при полном разрыве.
- Боль и болезненные ощущения при пальпации в колене.
- Болезненные щелчки и хруст, которые вы можете слышать или чувствовать при движениях.
- Припухлость или наличие кровоподтеков. Они возникают не сразу, а в течение первых нескольких часов после растяжения связок. Наряду с разрывом волокон связок нарушается целостность сосудов, поэтому окружающие ткани могут пропитываться кровью.
- Нестабильность коленного сустава. Вы чувствуете, что колено скованно или же наоборот, ощущается “разболтанность” или “выпадение” при ходьбе – это может говорить о тяжелой степени травмы (в том числе, о полном разрыве).
Диагностика[править | править код]
Врач при осмотре колена детально расспрашивает при каких обстоятельствах была получена травма, а затем проводит осмотр и тесты, которые позволяют определить тяжесть и указать на повреждение конкретной связки. Для уточнения диагноза, который нужен для составления правильного плана лечения растяжения связок колена, может понадобиться рентген или магнитно резонансная томография (МРТ). Эти методы диагностики точно определяют состояние костей и тканей коленного сустава. Врач может назначить эти исследования, чтобы узнать, есть ли переломы или повреждения мягких тканей.
Суппорт на коленный суставЛечение прежде всего включает в себя отдых в первые несколько дней после травмы, а затем реабилитационная программа, которая состоит из комплекса упражнений, направленных на восстановление функции сустава, укрепление связок, массаж и наложение бандажа. Лечение растяжения связок колена может длиться от нескольких недель до нескольких месяцев, оно необходимо для того, чтобы полностью вернуться к исходному уровню спортивной деятельности. План лечения как правило включает (при частичном разрыве):
Техника наложения повязки
R.I.C.E.: Эта программа включает в себя четыре основных пункта, а именно: отдых, прикладывание льда, фиксирующая повязка и поднятие колена для уменьшения отека.
Самомассаж коленного сустава
- Отдых. Наиболее важной частью лечения травмы колена является совершение минимального количества движений им в первые дни после получения травмы. Старайтесь не переносить вес тела на травмированное колено при ходьбе. Отдых помогает уменьшить отек и позволяет быстрее вылечить полученную травму. Когда боль стихает, можно приступать к выполнению медленных разминочных движений, постепенно увеличивая амплитуду и сложность упражнений. Если боль не появляется, то можно давать на колено дополнительную нагрузку.
- Лед. Холод вызывает сужение кровеносных сосудов, что помогает уменьшить воспаление (отек, боль и покраснение). Положите колотый лед в пластиковый пакет или используйте мешок с замороженными овощами или другими продуктами из морозильной камеры. Оберните его влажным полотенцем и прикладывайте на колено на 15-20 минут три-четыре раза в день. Выполняйте эту процедуру в течение двух-трех дней или пока боль не пройдет. Не спите со льдом на колене и не оставляйте его на длительное время, потому что вы рискуете получить обморожение.
- Повязка (бандаж). Для дополнительной стабилизации сустава необходимо накладывать повязку с использованием эластичного бинта. Это также помогает ограждать травмированный сустав от лишних движений во время периода восстановления. Можно ослабить или затянуть эластичный бинт, чтобы было более комфортно. Однако перевязка должна быть достаточно тугой, чтобы обеспечивать достаточную поддержку. Но она не должна быть настолько тугой, чтобы возникало онемение пальцев. Если вы носите эластичный бинт, то перевязывайте его, по крайней мере, один раз в день. Технику наложения смотрите на видео.
- Возвышенное положение. Во время отдыха ложитесь и поднимайте колено выше уровня сердца, чтобы уменьшить припухлость.
- Нестероидные противовоспалительные препараты: Ибупрофен, Диклофенак, Кетанов – данные лекарственные средства могут помочь уменьшить боль и воспаление (отек). Некоторые НПВП могут быть также использованы для снижения высокой температуры тела. Эти препараты можно купить без рецепта врача. Имейте в виду, что длительное их применение может приводить к ряду побочных эффектов. Всегда внимательно читайте инструкцию и следуйте ее указаниям при использовании таких препаратов.
- Добавки для связок и суставов.
- Брейс: Возможно, вам придется носить брейс, чтобы оградить колено от лишних движений во время лечения. Есть много различных типов брейсов. Используйте их по указанию врача. Вы можете снимать брейс на время водных процедур, одевая его обратно как можно скорее после завершения. Обязательно двигайте пальцами ноги и стопой несколько раз в час, чтобы предотвратить снижение подвижности суставов.
- Костыли: Может быть назначено использование костылей до тех пор, пока не будет возможным опираться на поврежденную ногу без боли во время ходьбы.
- Тепло: Через два-три дня вы можете попробовать процедуры с использованием тепла, чтобы уменьшить боль и тугоподвижность колена. Вы можете использовать пластиковую бутылку с горячей водой, электрогрелку, горячую ванну или теплый влажный компресс. Чтобы сделать компресс, смочите чистую ткань в теплой воде, отожмите ее и положите на колено на 15-20 минут. Повторяйте эту процедуру три-четыре раза в день.
- Самомассаж – см. видео
Реабилитация[править | править код]
Курс реабилитационных упражнений (особенно полезен, если имеются хронические боли или вы занимаетесь бегом)
Врач может порекомендовать прохождение физической терапии. Физиотерапевт может делать специальные процедуры и упражнения, которые помогут лечению колена и улучшению его подвижности. Врач или физиотерапевт может научить вас специальным упражнениям, которые можно делать дома самостоятельно. Эти упражнения надо начинать делать, как только боль и отек уменьшатся. Упражнения имеют важное значение для предотвращения жесткости, уменьшения отека, они помогают восстановить нормальную двигательную функцию колена. Такие упражнения выполняются два или три раза в день.
При продолжении лечения будут добавляться новые упражнения, которые помогут укрепить колено. Можно использовать специальное оборудование, включая тренажеры, велотренажеры и беговые дорожки, чтобы помочь сделать мышцы окружающие колено сильнее. Делая это, вы помогаете связкам поддерживать колено и защищаете его от травм. После прохождения реабилитации можно будет вернуться к обычной спортивной деятельности.
- Удаление лишней жидкости из сустава (пункция): врачи могут использовать специальную иглу для удаления жидкости из колена. Это может способствовать более быстрому заживлению. Жидкость может быть направлена в лабораторию для проверки наличия в ней инфекции.
- Хирургическое вмешательство: если связка колена разорвана, то, возможно, потребуется операция. Во время операции, врачи могут использовать трансплантат (соединительные ткани от доноров или из вашего тела), чтобы заменить поврежденную связку.
Как можно предотвратить растяжение?[править | править код]
Растяжение связок колена довольно сложно предугадать и предотвратить, однако выполняя следующие рекомендации можно уменьшить риск получения повторной травмы:
- Всегда внимательно выслушивайте инструктора, прежде чем начать тренировку. Во время тяжелых упражнений, найдите помощника. Не начинайте выполнять упражнение, пока помощник не скажет, что готов к страховке. Если начать тренироваться слишком быстро после травмы, можно повредить колено еще больше. Это может привести к хроническим и необратимым проблемам.
- Если вы только начинаете тренироваться, увеличивайте нагрузку, интенсивность и время тренировок постепенно. Внезапное увеличение нагрузки может привести к повторной травме колена.
- Попросите своего инструктора, если рекомендовано ношение брейса, чтобы он поддерживал и защищал колено во время тренировки.
- Выполняйте разминку и растяжку до выполнения упражнений. С разминки ходьбой или на велотренажере должна начинаться каждая тренировка. Иногда требуется дополнительный разогрев организма. Это помогает расслабить мышцы и уменьшить нагрузку на колено. Выполняйте заминку после тренировки.
- Прокачивайте мышцы ног, делая специальные упражнения. Сильные мышцы ног помогают поддерживать колено. Врач может составить специальную программу для укрепления мышц ног и поддержания их в тонусе.
- Носите обувь, которая поддерживает ноги. Не бегайте и не выполняйте упражнения в изношенной обуви. При занятиях бодибилдингом и пауэрлифтингом используйте кроссовки с ровной подошвой. Узнайте, требуется ли ношение специальных стелек для обуви. Они могут помочь в поддержании пятки и других частей стопы, чтобы она правильно располагалась в обуви. Выполняйте упражнения на ровных поверхностях.
- Носите специальные защитные средства (Экипировка в пауэрлифтинге). Если вы занимаетесь травмоопасным видом спорта, тогда носите правильный тип защитной одежды.
- Поддерживайте нормальный вес. Ожирение вызывает перегрузку суставов ног. Соблюдайте диету для похудения, если у вас лишний вес.
sportwiki.to
как лечить в домашних условиях
Коленный сустав – является одним из самых крупных и сложных суставов человеческого тела, но, к сожалению, он подвержен частому травмированию. Растяжение мышц или разрыв связок, данная травма может возникнуть в результате падения, удара, большой нагрузки или неестественных движений. Насколько это опасно и какие последствия могут быть? Повреждения, конечно же, лучше избегать, но если произошло растяжение связок коленного сустава – лечение, начатое вовремя, позволит избежать негативных последствий.

Общее
Связки представляют собой плотные пучки соединительной ткани, фиксирующие сустав. Они крепятся к костям и отвечают за направление движения. Существует 2 основные функции связок — обеспечение подвижности, закрепление суставных поверхностей.
Коленные связки соединяют между собой четыре кости: бедренную, большую и малую берцовые кости, и надколенник – коленную чашечку. Все они поддерживают целостность строения сустава и предохраняют его от чрезмерной нагрузки.
- Коллатеральные связки соединяют между собой бедренную и берцовые кости по бокам. Их растяжение происходит от бокового удара по колену – чрезмерного смещения костей вправо или влево.
- Крестообразные связки или передняя и задняя. Располагаются глубоко в суставной полости. Травмируются при чрезмерном сгибании или разгибании колена. А также при падении на него или если ушиб произошел спереди или под коленом сзади.
- Собственная связка надколенника соединяет его с большеберцовой костью голени. Травма происходит при падении на колени или в момент приземления во время прыжка.
Растяжение подколенных связок и других представляет собой полный разрыв или частичный надрыв соединительных волокон при неудачном повороте или падении. Как лечить растяжение связок в колене? Терапию патологии следует проводить комбинированно – сочетая медикаменты и народные средства.
Факторы травмы
Растяжение в коленном суставе – распространенный вид травм. Такие ситуации обычны при занятиях активным спортом: резкая смена направления при беге, прыжки, приседания. Помимо резких движений травма колена с повреждением связок возникает при прямом ударе в коленный сустав, что случается при занятиях в спортивных боевых секциях. Но травмы связочных тканей – удел не только спортсменов. Жалобы на то, что болят колени, типичны и для обычных людей, особенно после падения на колени в гололед. Означает это, что произошло растяжение связки.
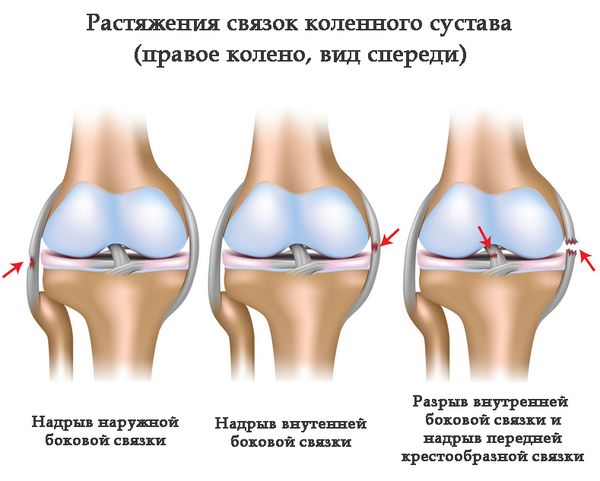
Классификация
Травма связок коленного сустава получает классификацию по определению степени тяжести.
- Легкая степень – при данном растяжении в связке возникают микроскопические разрывы. Подвижность колена не нарушается, болевой синдром умеренный, возникает только во время движения.
- Средняя степень — растяжение обусловлено разрывом или надрывом отдельных волокон, что приводит к воспалительным процессам. Движение сустава ограничено и болезненно. Данная травма сопровождается интенсивной болью, отеками, кровоподтеками.
- Третья степень характеризуется разрывом всех волокон связки и сопровождается острой болью, сильными отеками, гематомами. Подвижность сустава ограничена или имеет непривычную амплитуду движения, невозможно опереться на ногу.
Симптомы
Общие признаки растяжения связок коленного сустава имеют следующую симптоматику:
- Возникновение боли в момент травмы, которая не проходит со временем. Особенно интенсивна она при сгибании и разгибании, надавливании на колено, а также при опоре на пострадавшую конечность.
- Отек и кровоизлияния, которые проявляются не сразу.
- Ощущение скованности и нестабильности в колене, движений в нем затруднены, а в тяжелых случаях – полная невозможность его сгибания и разгибания.
- Патологические звуки в суставе, сопровождаемые болью.
Чаще всего встречается синхронное повреждение нескольких связок. Как правило, растягивают внутреннюю коллатеральную связку и переднюю крестообразную. Если произошло повреждение наружной боковой связки коленного сустава, то страдают и другие анатомические структуры колена — сухожилия, мениски. Связано это с тем, что наружный отдел боковых связок коленного сустава сложнее по строению, чем внутренний.

Тяжелая степень растяжения может сочетаться с разрывом сосудов и нервных волокон, что в свою очередь провоцирует кровотечение в суставную полость и нарушение проводимости нервных импульсов в ноге. Также могут сопутствовать разрывы мышечных сухожилий или их полный отрыв от костной ткани.
Признаки травмирования внутренней боковой связки
Для данного вида повреждения существуют специфические признаки растяжения. Патология происходит, если вывих был с резким отведением или чрезмерным поворотом голени снаружи. При таком повреждении специалисты отличают дисторзию от разрыва.
Дисторзия внутренних боковых связок коленного сустава представляет собой незначительные разрывы отдельных волокон, синовиальной оболочки или капсулы сустава. К признакам относятся — отечность и боль в проекции внутренней суставной щели.
Специалисты определяют симптомы растяжения связок коленного сустава по повороту голени наружу и усилению боли у пострадавшего при попытке отведения голени в сторону.
Разрыв внутренней боковой связки сопровождается отеком, который охватывает всю нижнюю часть ноги по подкожной клетчатке. При пальпации нижней конечности ощущается боль в зоне большеберцовой кости. Сильное ограничение движения в суставе.
Следует отметить, что растяжение внутренней боковой связки коленного сустава наблюдается чаще других форм патологии и выявляют при первичном осмотре пациента. Любое промедление чревато последствиями, а лечение растяжения связок коленного сустава должно проводиться сразу после получения травмы.

Перечисленные ниже признаки относятся к полному разрыву связочной ткани:
- Острый болевой синдром, сохраняющийся в движении, и в состоянии покоя.
- Сильный отек коленной чашечки.
- Гематома.
- Онемение, покалывание в коленной зоне.
- В момент получения травмы характерный щелчок.
- Подвижность сустава ограничена или имеет непривычную амплитуду движения.
- Опереться на поврежденную ногу невозможно.
- Ощущение смещения кости в колене – главный признак разрыва крестообразной связки.
Растяжение задних крестообразных связок имеет схоже по симптоматики с передними, но повреждается она значительно меньше. Выявить поврежденную связку, не зная фактора получения повреждения, в данном случае, возможно только при помощи УЗИ суставов.
Наличие боли, отечности, гематом зависит от тяжести патологии связочного аппарата, поэтому растяжение связок коленного сустава симптомы проявляются по — разному:
- При легком повреждении приступ боли быстро утихает, потерпевший может продолжать движение.
- При частичном надрыве связки возникает острая боль, продолжительность ее увеличивается, колено опухает, движение возможно, но сопровождается пронзительной болью.
Зная симптомы, и лечение растяжения связок коленного сустава будет назначено своевременно, но только после того, как больной пройдет диагностику.

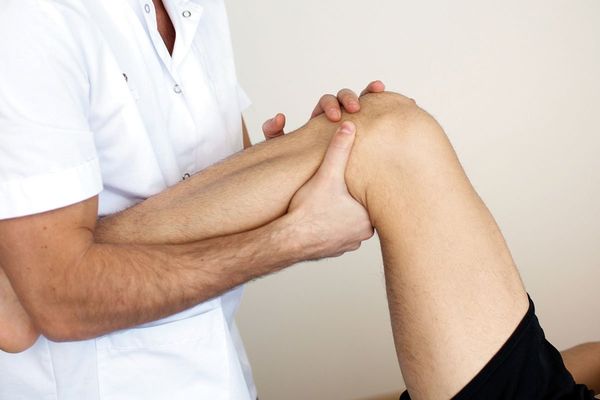
Диагностика
Прежде чем назначит инструментальное обследование, врач проведет сбор анамнеза и произведет визуальный осмотр пострадавшего для определения степени тяжести и выявления какие структуры сустава повреждены. Но самую полную информацию о суставе можно получить при следующих исследованиях:
- При помощи МРТ можно получить серию послойных снимков в разной проекции, на которых будут четко видны все структуры поврежденной зоны, вплоть до хрящей, связок и сухожилия.
- Компьютерная томография представляет собой альтернативу МРТ.
- Ультразвуковое исследование колена позволяет специалисту детально рассмотреть сустав. Данное обследование представляет собой один из самых доступных методов.
- Артроскопия – это эндоскопический метод исследования полости сустава изнутри и относят его к малым операциям. Используют не только для диагностики, но и для лечения – при помощи артроскопии ушивают растянутые связки, проводят остановку кровотечения и другие процедуры.
- Рентгенография в двух проекциях при повреждении связочного аппарата колена используется как вспомогательный метод, так как увидеть связки и мягкие околосуставные ткани на нем невозможно.
Если диагноз подтвержден, то, что делать при растяжении связок коленного сустава? это первый вопрос, который задает пациент. Далее его интересует — как долго будет длиться лечение, какие сроки восстановления растяжения связок коленного сустава известны в медицине, сколько заживает растяжение связок?
На вопрос – растяжение связок коленного сустава, сколько заживает – ответить непросто, так как восстановление зависит от многих факторов.
Лечение
Лечение растяжений связок колена во многом зависит от тяжести повреждения. Восстановление полной функции ноги имеет большое значение, особенно для спортсмена. Но, к сожалению, это не всегда осуществимо.
Современная методика мало травматичных операций позволяет восстановить сустав при многих повреждениях, однако порой на это уходит дольше времени, потому, что может понадобиться не одна, а несколько операций, а после них – поэтапная реабилитация.
Консервативное
Лечение растяжения связок колена при легкой степени обусловлено следующими действами:
- Иммобилизация – тугое бинтование колена эластичным бинтом или использование специального бандажа. Это необходимо для неподвижности и покоя суставу.
- Охлаждение – прикладывание к пораженной зоне холодного компресса со льдом. Данные действа способствуют уменьшению боли и отека тканей.
- Придание колену возвышенного положения в постели. Большую часть времени больной должен лежать, положив больную ногу выше уровня сердца – это способствует снятию отека.
При легкой степени повреждения, помимо данных мер ничего не требуется. Но иногда врач может назначить противовоспалительные и обезболивающие препараты, тепловые физиотерапевтические процедуры.
Средняя степень патологии нуждается в более серьезных мера. Фиксирование конечности следует проводить при помощи гипсовой повязки или бандажа сроком до 4-х недель. Назначается терапия противовоспалительными препаратами и общеукрепляющими средствами, тепловые процедуры, а после снятия бандажа– массаж и лечебная гимнастика.
Хирургическое
Если произошел разрыв внутренней боковой связки, то необходимо провести оперативное вмешательство в экстренном порядке. Оно необходимо для соединения разорванных тканей и фиброзной капсулы. После операции накладывают гипсовую лангету, сроком на несколько недель. Когда ее снимут, специалисты должны устранить наружную ротацию голени.
Чтобы вылечить растяжение при тяжелой степени повреждения без негативных последствий, хирург должен выполнить реконструктивную операцию, состоящую из:
- формирования правильной точки фиксации внутренней боковой связки;
- перенос «гусиной лапки» методом ее закрепления к собственной связке надколенника.
Медикаментозное
Лечить растяжение связок колена мазями желательно сразу после полученного повреждения. А для того, чтобы исключить образование стойких контрактур сочетать их следует с лечебной гимнастикой.
Какие препараты необходимо использовать при повреждении связок в коленном суставе?
- Нестероидные противовоспалительные с индометацином, вольтареном, диклофенаком.
- Стероидные гормоны — преднизолон, гидрокортизон.
- Согревающие — камфара, никотиновая кислота, эфирные масла.
- Охлаждающие мази с ментолом и хроэтилом.
- Местные анестетики – ультрафастин.
- Рассасывающие, содержащие гепарин.
- Мази для сосудов — венорутон, аэсцин, троксевазин.
Самыми эффективными считаются комбинированные мази — диклобене гель, никофлекс, апизатрон, финалгон, меновазин, камфоцин.

Терапия мазями и фитосредствами эффективна только в сочетании с пероральными противовоспалительными лекарствами. Если специалист разрешит, то можно проводить лечение в домашних условиях.
Лечение в домашних условиях
Для восстановления связочной ткани во время реабилитации допускается лечение растяжения связок коленного сустава народными средствами. В них входят мази от растяжения связок, маски, компрессы, настойки, примочки:
- Картофельные охлаждающие примочки – картофелину большого размера нужно натереть на крупной терке, охладить в холодильнике и толстым слоем покрыть сустав, обернув целлофаном. Компресс оставить на 15 минут, не дольше.
- Для устранения отечности и припухлости используют сок алоэ. Его втирают легкими в больной сустав.
- Для быстрого избавления от отека и гематом применяют отвар бузины. Горсть ягод заливают стаканом воды, дают закипеть и оставляют остынуть. В отваре необходимо смочить кусок марли и сделать аппликацию на колено. Оставить на полчаса.
Восстановление
После того, как пациент будет выписан из стационара, ему назначат комплекс реабилитационных мер, направленных на восстановление полного объема движений коленным суставом.
Растяжение колена – восстановительный период следует начинать после купирования воспаления и при отсутствии болевого синдрома:
- для повреждений I и II степени – это 3 недели;
- для растяжения колена III степени после хирургического вмешательства через 8 недель.
Для реабилитации подвижности проводят самостоятельный массаж колена, разрабатывают его на велотренажере, выполняют ряд упражнений при растяжение коленного сустава:
- в положении сидя сгибают и разгибают колено;
- поднимают согнутые ноги, делают упражнение велосипед;
- отводят конечности нижние в сторону;
- в позе лежа на животе, совершают сгибание-разгибание ноги в колене;
- тренировка мышц голени с помощью напряжения и расслабления.
Целью данного комплекса является полное возвращение всех функций коленного сустава, поэтому не следует пренебрегать процессом реабилитации.
Заключение
Благополучный прогноз напрямую зависит от характера повреждения, своевременного обращения за помощью к специалисту, соблюдения всех предписаний и настроя самого пострадавшего.
Не стоит тянуть с диагностикой и лечением заболевания!
Запишитесь на обследование у врача!
potravmam.ru
Растяжение связок коленного сустава: симптомы и лечение
Растяжение связок распространенная травма. Она возникает из-за резких движений с амплитудой, превышающей допустимую для коленного сустава величину. Такие травмы нередки среди спортсменов, детей, а также в обычной бытовой жизни. Появившееся растяжение связок коленного сустава, симптомы которого очевидны, нельзя оставлять без лечения.
Что понимается под растяжением связок
Функция связок и характеристика их растяжения
Связки это плотные тяжи, которые состоят из соединительной ткани, располагаются в суставе и соединяют между собой кости. Связки решают задачу укрепления сочленений костей и направления движений частей сустава. Другими словами, одновременно связки выполняют ограничивающую функцию, что не дает суставу двигаться в «ненужном» направлении.
Когда происходит растяжение связок, соединительные волокна частично надрываются или полностью разрываются. При этом нарушаются функции по ограничению и коррекции движения ноги. Если не лечить это состояние, то результатом может быть длительная или хроническая патология, то есть нестабильность сустава.
Важный совет от редакции
Если хотите улучшить состояние своих волос, особое внимание стоит уделить шампуням, которые вы используете. Пугающая цифра – в 96% шампуней популярных марок находятся компоненты, отравляющие наш организм. Основные вещества, из-за которых все беды, на этикетках обозначаются как sodium lauryl sulfate, sodium laureth sulfate, coco sulfate, PEG. Эти химические компоненты разрушают структуру локонов, волосы становятся ломкими, теряют упругость и силу, цвет тускнеет. Но самое страшное то, что эта гадость попадает в печень, сердце, легкие, накапливается в органах и может вызывать онкологические заболевания. Мы советуем отказаться от использования средств, в которых находится данная химия. Недавно эксперты нашей редакции провели анализ безсульфатных шампуней, где первое место заняли средства от компании Mulsan Сosmetic. Единственный производитель полностью натуральной косметики. Вся продукция производятся под строгим контролем качества и систем сертификации. Рекомендуем к посещению официальный интернет-магазин mulsan.ru Если сомневаетесь в натуральности вашей косметики, проверьте срок годности, он не должен превышать одного года хранения.
Растяжение как разновидность разрыва связок
Между тем разрывом можно считать всякое растяжение связок: ведь изза невозможности растягиваться их волокна разрываются. Связки имеют ограничительную функцию с определенным «пределом мощности». Его превышение ведет к изменению структуры связки. Кстати, у детей растяжение связок коленного сустава проходит не так тяжело, как у взрослых. Это связано с более высокой эластичностью их тканей.
Понятие «растяжение» раскрывает лишь механизм получения травмы. Сам же характер травмы этого рода заключается в разрыве волокон связки и окружающих капиллярных сосудов, а не в процессе линейного удлинения связки. Они вообще не способны удлиняться от механического воздействия.
Причины растяжения связок
Общие причины травмы
Это повреждение может быть результатом прямого удара по колену, падения на колено, неудачного или неловкого поворота ноги с одновременным приложением к колену большой силы (столкновения игроков в большом спорте). Таким образом, растяжение связок появляется от нетипичной или повышенной нагрузки. Это означает, что к растяжению связок может привести любое нарушение естественной или привычной амплитуды движения.
При механическом воздействии на сустав во время его смещения внутрь происходит растяжение коллатеральной большеберцовой связки. Ударное же воздействие, когда сустав смещен наружу, производит разрыв или растяжение коллатеральной малоберцовой связки. Если же происходит поворот, когда голень зафиксирована, происходит растяжение крестообразной передней связки.
Причины травмы в быту и спорте
В быту могут возникать довольно тяжелые растяжения связок с ощутимо выраженными симптомами, когда человек скользит по гладкой поверхности, падает или жестко приземляется, подвертывая голень. Спортивные травмы имеют другую специфику, так как причина растяжения в этом случае заключается в сильном напряжении мышц или сухожилий. Если спортсмен продолжает тренироваться при наличии симптомов растяжения связок, то это состояние переходит в хроническую форму. Такая же ситуация наблюдается у работников физического труда на частных предприятиях, в которых не гарантированы больничные отпуска.
Согласно информации медицинской статистики, 85% бытовых травм касаются растяжения и разрывов связок. Та же статистика утверждает, что наиболее «травматичные», с точки зрения растяжения связок, виды спорта – это гимнастика, хоккей, большой теннис, футбол, борьба, бокс. К ним также относятся такие виды легкой атлетики, как метание копья (диска), прыжки и другие. Одним словом, спортивные занятия, которые требуют быстрого сгибания ноги в колене, бега, резких остановок или изменений направления, прыжков, приземления. В таких случаях лечением должен заниматься врач, имеющий опыт в спортивной медицине. Из-за большой нагрузки терапия растяжения связок у спортсменов намного сложнее по сравнению с бытовыми травмами.
Об основных симптомах растяжения связок
К главным симптомам растяжения связок относятся:
- Боль. Связки пронизаны кровеносными сосудами и нервными окончаниями в большом количестве. Вот почему при их растяжении (а тем более разрыве) возникает сильная боль. Разная степень ее выраженности может проявляться как в момент травмы, так и после нее. Иногда при растяжении связок боль сильнее, чем при переломах.
- Отечность травмированного сустава.
- Кровоизлияние на месте травмы (гематома).
- Покраснение кожи либо синюшные пятна под ней.
- Опухоль.
- Ограничение функций сустава.
- Болезненность в процессе пальпации.
- Гиперемия.
- Повышение температуры (почти всегда повышается местная температура).
- При движении ногой могут появиться щелчки.
В некоторых случаях пострадавший не испытывает сильной боли непосредственно после травмы. Более того, он продолжает двигать поврежденным суставом. Такое состояние обманчиво, оно часто провоцирует усиление растяжения связок, поскольку вместо покоя и отдыха потерпевший продолжает двигаться, усиливая повреждение связки. Однако спустя какое-то время после травмы (через несколько минут или один-два часа) в области разрушенных связок происходит нарастание припухлости. Это сопровождается усилением болезненности с заметным нарушением функциональности сустава.
Отграничение растяжения связок от других травм коленного сустава
Отличие растяжения связок от разрыва
Отличие растяжения связок от их разрыва заключается не только в степени болевых ощущений, но и в уровне подвижности поврежденного участка. В случае растяжения сустав чаще ограничен в своей подвижности. Между тем разрыв связок отличается нетипично большой амплитудой движений.
Отграничение растяжения от переломов
Растяжение связок также следует отличать от перелома и вывиха. Вывих чаще всего сопровождается разрывом связок. При этом происходит смещение одной из костей, а их суставные поверхности перестают полностью соприкасаться (при полном вывихе) или частично соприкасаются (при подвывихе). Движение в суставе делается невозможным. Переломы и вывихи являются намного более тяжелыми травмами, чем растяжение связок.
Вместе с тем серьезные растяжения связок и закрытые переломы имеют очень похожие симптомы и болезненные проявления. В связи с этим должен быть установлен окончательный диагноз с помощью рентгенологического обследования.
Отличие растяжения связок от растяжения мышц
Иногда путают растяжение связок сустава в колене с растяжением мышц, которое является травматическим повреждением мышечных волокон или соединений сухожилий и мышц. Отличить эти состояния нетрудно. Растяжение связок отмечается появлением боли непосредственно после травмы либо в течение небольшого периода времени после травмирования. Боль, появившаяся на следующее утро или ночью после физической нагрузки, говорит о растяжении мышц. На третьей, последней, стадии растяжения мышц, кроме сильной боли, наблюдается невозможность сокращения больной мышцы.
Классификация растяжения связок по степени тяжести
Растяжение связок в суставе колена характеризуется тремя степенями тяжести:
- Первая степень относится к легкому растяжению связок. В этой стадии наблюдается повреждение маленького участка связки. Пострадавший испытывает незначительную боль, практически не мешающую двигательной активности. Возможно также отсутствие нарушения целостности связки и появление лишь микроразрывов, которые поддаются быстрому лечению. Однако это состояние требует бережного отношения к поврежденной ноге. В данном случае отека может и не быть.
- Вторая степень отличается умеренным растяжением связок, при котором отмечается их частичный разрыв. Повреждение затрагивает более существенную глубину. Отмечается уже грубое нарушение самой связки (хотя разрыва еще нет). К этому состоянию присоединяется воспалительный процесс в связках сустава. Боль уже достаточно сильная, появляются гематомы и отеки.
- Третья степень характеризуется тяжелым растяжением связок, то есть их полным разрывом, который сопровождается глубоким нарушением функций сустава. Боль острая и сильная, наблюдаются синяки и значительный отек. Разрыв связки опасен тем, что формирует «слабый» сустав, который приобретает склонность к частым повреждениям.
Диагностика травмы
Диагностировать это состояние нетрудно. Можно с уверенностью говорить о растяжении связок сустава колена, если симптомы сосредоточены в области поражения, видна отечность сустава, возрастание его объема, а также гиперемированность кожи над поверхностью. Пострадавший жалуется на боль в суставе в покое и в движении и на ограниченность объема двигательной активности.
Диагностика растяжения крестообразных связок
В зависимости от рода травмирующего воздействия на сустав повреждения могут наблюдаться в передней или задней части связочного аппарата.
Крестообразная передняя связка коленного сустава повреждается намного чаще. Это объясняется тем, что на этой связке лежит основная нагрузка, связанная с обеспечением стабильности в суставе. Эта связка травмируется при патологическом воздействии на заднюю поверхность голени, в то время как вектор движения имеет направление вперед.
Главный клинический признак разрыва крестообразной связки заключается в «симптоме выдвижного ящика». Он выражается в чрезмерной подвижности голени в направлении вперед-назад. Для диагностики травмы врач сгибает ногу под углом 90°. Затем одной рукой он придерживает бедро, а другой перемещает голень вперед-назад. Смещение голени кпереди демонстрирует несостоятельность крестообразной передней связки. В то время как смещение голени кзади – нарушение целостности крестообразной задней связки. Между тем при частичном разрыве (растяжении) этих связок указанные симптомы отсутствуют.
Диагностика растяжения боковых связок
Кроме передней и задней связок, разрыву и растяжению могут подвергаться также и боковые связки. Появление гемартроза (кровоизлияния в полость сустава) влечет за собой эластическую припухлость в области переднебокового угла сустава. Прощупывание этой припухлости дает ощущение зыбления. Растяжение боковой связки с внутренней стороны происходит чаще. При обследовании отмечается болезненность, отечность, гемартроз, ограниченность в движениях.
В случае полного разрыва любой из боковых связок (наружной или внутренней) отмечаются нарушения походки в виде нестабильности ноги в суставе, что выражается в виде хромоты или подворачивания голени, то есть в избыточной подвижности сустава. Кроме того, диагностика разрыва боковых связок основывается на присутствии отека и кровоподтека (который обычно становится заметным позднее).
Итак, функция связок состоит в удержании вместе костей, то есть связочный аппарат представляет собой объединяющее звено между костями голени и бедренной костью. Связки «отвечают» за стабильность коленного сустава. Они помогают в процессе ходьбы, приседаний, поворотов и других движений. Грамотный человек должен понимать в общем виде назначение и механизм действия связок, чтобы проявлять осторожность при совершении любых телодвижений.
beautinails.ru
Разрыв связок коленного сустава: симптомы и лечение, последствия
Оглавление:
- Причины
- Степени разрыва
- Виды разрыва в зависимости от локализации
- Общие и специфические симптомы
- Особенности диагностики
- Первая помощь
- Лечение
- Применение народных средств
- Особенности питания
- Реабилитация
- Последствия и осложнения
- Интересное видео
Разрыв связок коленного сустава является частым травматическим повреждением, которое может быть у детей и взрослых. Во время него возникает полный или частичный разрыв волокон связок, которые обеспечивают стабильное удерживание бедер и голеней.
При возникновении данного повреждения важно как можно раньше провести лечебную терапию, иначе могут появиться серьезные осложнения, которые в дальнейшем могут отрицательно отразиться на двигательных функциях человека.
В зону риска могут попадать не только спортсмены, ведущие активный образ, но и обычные люди, они могут получить данную травму в бытовых условиях. В любом случае при ее возникновении стоит сразу же обратиться к травматологу, который проведет необходимое обследование и назначит соответствующее лечение.

Причины
Разрыв связок на коленном суставе могут вызывать разнообразные причины. Но главным этиологическим фактором является травма. Она может быть разных видов – профессиональная, бытовая, спортивная. При этом этот патологический процесс может выявляться у людей разного возраста – и у детей, и у взрослых, и у пожилых. К группе риска относятся спортсмены, которые выполняют интенсивные упражнения, тренировки, занимаются активными видами спорта.

Частичный разрыв связок коленного сустава обычно вызывает ряд факторов:
- падения на поверхность с твердой основой;
- прыжки с различной силой;
- прямые удары;
- неправильное сгибание ноги в области колена;
- чрезмерное выполнение спортивных упражнений;
- различные автотранспортные происшествия, аварии;
- резкое приземление на прямые ноги;
- травматические повреждения бытового характера;
- несоблюдение правил техники безопасности.
Разрыв коленных связок часто возникают у спортсменов разных видов спорта – у бегунов, хоккеистов, гимнастов, футболистов, баскетболистов. Данное повреждение наблюдается у людей, которые занимаются горнолыжным видом спорта.
Частичный разрыв внутренней связки в области колена могут провоцировать дорожно-транспортные происшествия. Во время них особая нагрузка приходится именно на область нижних конечностей. По этой причине это повреждение может проявляться сразу на двух ногах.
При обследовании чаще всего обнаруживается односторонне повреждение, но оно может быть сразу на обеих конечностях. Иногда разрыв связок колена могут вызывать отломки костной ткани. В качестве предрасполагающих причин получения этого повреждения могут выступать следующие:
- активное занятие спортивными упражнениями;
- работа с высоким риском травматичности;
- часто эту травму получают люди в алкогольном опьянении;
- резкое и внезапное торможение;
- занятие скалолазанием;
- прыжки с парашютом;
- развитие остеоартроза.
Неполный разрыв связки коленного сустава обычно встречается у трудоспособного населения, которое ведет подвижный образ жизни.
Степени разрыва
Разрывы связок коленного сустава бывают разных видов, которые разделяются в зависимости от степени повреждения. В медицине имеется специальная классификация, при помощи которой разделяются данные виды травм. Обычно разрыв бывает полным и частичным, именно по этому критерию разделяются степени.
Разрыв связок в колене разделяется на 3 степени, при этом для каждой характерна определенная симптоматика:
- I степень. В эту группу входит частичный разрыв внутренней связки коленного сустава. Эта травма считается легкой и частой. Многие наверняка знакомы с таким повреждением, как растяжение, которое также характеризуется данной степенью тяжести. Во время него отмечается разрыв одной или нескольких волокон. Эта травма не требует проведения специализированного лечения, достаточно только поддерживающей терапии. Сопровождается отечностью тканей в области с повреждением;
- II степень. Область повреждения этой степени не превышает трети от всех волокон связки. При этой травме наблюдают наиболее ощутимые неприятные признаки – проявление болевых ощущений и отечности поврежденных тканей и области вокруг их. Больной лишается полноценной трудоспособности. Для быстрого восстановления требуется соблюдение щадящей нагрузки на ногу с повреждением и проведение лечебной терапии с поддерживающим эффектом;
- III степень. Она сопровождается полным разрывом связок на колене или отрывом в области крепления волокон к костной ткани. Обладает тяжелым характером и сопровождается интенсивным симптомами – интенсивные болезненные чувства, обширная отечность поврежденных тканей и области вокруг них. Конечность прибывает в обездвиженном состоянии. Колено приобретает неестественный внешний вид.
Сроки восстановления при разрыве коленных связок зависит напрямую от степени повреждения. Конечно, на них влияют и проведение необходимых лечебных мер, но чем сложнее повреждение, тем дольше оно будет заживать. Определить степень разрыва можно самостоятельно по характеру симптоматики, но лучше сразу обратиться к врачу.
Виды разрыва в зависимости от локализации
Разрывы связок в коленном суставе разделяются в соответствии с зоной нахождения. Основной критерий для определения данной классификации заключается в том, в какой именно связке имеется повреждение.
Повреждение крестообразной связки
Крестообразные связки необходимы для обеспечения максимальной устойчивости в области сустава. Благодаря им совершаются вращательные движения.

Полный или частичный разрыв крестообразной связки коленного сустава часто проявляется в момент, когда бедро очень быстро проворачивается вовнутрь, при этом нога отводится в сторону и разгибается в области колена.
Данную травму часто провоцируют падения с различной силой, к примеру, на скользком льду или плитке.
Разрыв боковой крестообразной связки сопровождается следующими общими признаками:
- сильная боль в области повреждения, которая может распространяться по всей области конечности;
- сильная отечность зоны, в которой произошла травма. Также часто отекает здоровая ткань, которая располагается вокруг поврежденной области;
- проявления гемартроза – накопление крови внутри суставной ткани;
- явное расстройство двигательных функций конечности.
После того как все общие проявления спадают, может обнаруживаться симптоматика «выдвижного ящика»:
- если отмечается повреждение передней крестообразной связки, то проявляются признаки «переднего выдвижного ящика» – во время зафиксированного состояния голень может без особых сложностей переходить вперед;
- во время травмы задней крестообразной связки наблюдаются проявления «заднего выдвижного ящика» – при зафиксированном бедре голень отводится назад.
Повреждение менисков
Повреждение мениска и разрыв связок может проявляться во время оказания пассивного травмирующего давления на сустав колена. Это может наблюдаться в моменты, когда туловище может резко проворачиваться в правую или в левую сторону, но при этом нога находится в разогнутом положении, а область лодыжки прибывает в зафиксированном состоянии, к примеру, за счет лыжных ботинок или роликов.
Зачастую разрыв или растяжение связок мениска коленного сустава наблюдается у спортсменов, которые занимаются лыжным спортом, сноубордингом, фристайлом, катанием на роликовых коньках.

К признакам повреждения области мениска относят:
- при неполном разрыве или сдавливании мениска могут возникнуть такие общие признаки, как интенсивные и нестерпимые боли в зоне колена, резкая отечность тканей в области с повреждением. При этой травме проявления внутрисуставного кровотечения проявляются не часто, это связано с отсутствием кровеносных сосудов в области менисков. Их питание производится благодаря синовиальной жидкости. Признаки кровотечения возможны только при условии наличия внутрисуставного перелома;
- при наличии полного разрыва связок с повреждением менисков, оторванные части могут вклиниваться в область между суставными поверхностями. Все это влечет к появлению трудностей при совершении двигательных функций. Иногда во время прижатия рукой более болезненной области фрагмент мениска может выскальзывать, и двигательная деятельность в суставе может восстановиться на короткое время.
После того как проходит отечность тканей в суставе можно будет выявить ряд характерных симптомов:
- симптом Чаклина. В связи с тем, что происходит истончение тканей квадрицепса области бедра, возникает контурирование портняжной мышечной ткани;
- симптом Турнера. Во время этого симптома наблюдается изменение болезненности на внутренней области колена при разрыве внутреннего мениска;
- симптом Байкова. При проведении пальпации травмированной области мениска, которое сопровождается выпрямлением конечности, отмечается повышение чувства дискомфорта;
- симптом щелчка Чаклина. Этот признак сопровождается чувством перехода через препятствие во время совершения движений в суставе, может быть характерный звук щелчка;
- симптом калоши. Интенсивность боли может увеличиваться во время потряхивания ногой, как будто одевается калоша;
- симптом Штеймана-Бухарда. Чтобы его обнаружить, важно проделать следующие действия – первым делом требуется определить самую болезненную точку. Во время поворота ноги, которая согнута в области колена и при одновременном нажатии на точку, болевые ощущения должны усиливаться.
Повреждения боковых связок
Полный и частичный разрыв внутренних боковых связок коленного сустава может проявляться при сильном боковом движении голени наружу. Зачастую данная травма возникает при падении набок, когда одна конечность остается неподвижной, а другая резко уходит в сторону.

Выделяют следующие симптомы разрыва боковой связки коленного сустава:
- отмечаются боли с резким характером, которые могут нарастать при оказании давления на область внутренней стороны колена;
- подвижность конечности нарушается, она может полностью отсутствовать;
- возникает обширный отек, который может затрагивать не только поврежденную область, но и ткани вокруг нее;
- при повреждении и после него многие пострадавшие чувствуют распространение теплой жидкости под кожным покровом. Это происходит в связи с возникновением небольшого кровотечения;
- при сильном повреждении выявляется сильное наружное отклонение голени. В момент, когда нога находится в выпрямленном положении, голень может отклоняться наружу или внутрь от средней линии. Во время оказания давления рукой голень может легко двигаться в сторону без препятствий.
Общие и специфические симптомы
Чтобы подобрать подходящую лечебную терапию обязательно необходимо рассмотреть симптомы разрыва связок коленного сустава. Самостоятельно нельзя определить степень и область повреждения, это должен делать только соответствующий специалист – травматолог.
Но все же имеются симптомы разрыва связок коленного сустава, которые могут проявляться при всех видах данной травмы:
- при получении травмы сразу выявляется звук громкого хруста;
- сразу же после повреждения пострадавшие отмечают незначительные болевые ощущения;
- проявления сильной отечности. Она характеризуется наличием припухлости мягких тканей;
- через некоторое время в области повреждения могут появиться кровоподтеки;
- образование гемартроза – скопление крови в суставе;
- всегда возникает нарушение двигательной деятельности конечностей, а также их функциональности;
- гиперподвижность ноги;
- со временем у конечность становится неестественный внешний вид.
Частичный разрыв передней связки коленного сустава на начальном этапе также сопровождается болевыми ощущениями и появлением отечности тканей. В любом случае при возникновении повреждения следует сразу же обездвижить ногу, иначе могут возникнуть осложнения. Пострадавшего требуется сразу же доставить в больницу.
Стоит помнить, что любой разрыв связок коленного сустава имеет разные симптомы и лечение. По этой причине не стоит его запускать или применять свои методы терапии. В дальнейшем это может привести к неприятным последствиям вплоть до полной потере двигательных функций конечности.
Многие часто задаются вопросом, как определить разрыв связок коленного сустава? Имеются некоторые специфические проявления в зависимости от области повреждения.
| Связка с повреждением | Симптоматика |
| Наружная коллатеральная | Во время повреждения данной связки при надавливании возникают боли, которые распространяются по наружной боковой поверхности колена. У многих отмечается неестественная боковая подвижность голени вовнутрь по отношению к бедру. |
| Внутренняя коллатеральная | Отмечаются точечные неприятные чувства, которые распространяются по внутренней поверхности коленного сустава. Дополнительно данные проявления сопровождаются неестественными движениями бедра при отведении его кнаружи, а также в зафиксированном положении. |
| Передняя крестообразная, Задняя крестообразная | Признаки разрыва передних и задних крестообразных связок коленного сустава могут быть такими же, как и при повреждении других областей. На начальном этапе отмечается сильная боль. Практически сразу же после травмы появляется сильная отечность тканей по периметру колена. При получении данной травмы всегда выявляется «баллотирование» надколенника. Данное явление значит следующее – во время оказания давления на область надколенника при разогнутой ноге возникает его погружение, а после прекращения оказываемого давления надколенник возвращается в первоначальное состояние. Кроме этого может отмечаться повышенная подвижность голени вперед и назад. |
| Связки менисков | Зачастую повреждения менисков сочетаются с разрывами наружными коллатеральными связками. Обычно симптомы разрыва коленных связок и мениска похожи на общие проявления – болевые ощущения в области повреждения, отечность. Также они могут дополняться нестабильностью, щелчками и заклиниваниями при движениях коленом. |
Особенности диагностики
Многие не знают, что делать при разрыве связок колена, для начала важно отвезти пострадавшего в больницу или вызвать скорую помощь. Важно это сделать как можно скорее, это поможет предотвратить возможные осложнения и ухудшение состояния. В больнице врач должен провести полное обследование, в процессе которого он установит степень тяжести повреждения и его область расположения.
В первую очередь врач-травматолог проводит анамнез. Это письменный опрос пострадавшего. Во время него выявляются все имеющиеся жалобы, а также устанавливаются главные причины, которые повлекли за собой данную травму. После этого выполняется дополнительное обследование области с травмированием.
Больной на приеме у врача обязательно должен максимально точно описать состояние. Он должен рассказать, что его беспокоит, где наблюдаются неприятные ощущения, их интенсивность. Это важно для постановки точного диагноза, на основе которого травматолог сможет назначить наиболее подходящее лечение.
Если у больного имеются подозрения на разрыв внутренней связки, то специалист в обязательном порядке должен назначить проведение сбора пункции из области сустава. Вероятность разрыва может возрасти, если при проведении данного исследования окрашивается кровью. Кроме этого при помощи диагностики определяется вероятность инфекции.
Для подтверждения диагноза обычно назначается ряд дополнительных диагностик. Они помогут установить наиболее точное расположение повреждения. К дополнительным исследованиям относят следующие:
- обязательно специалист должен сделать рентгенологический снимок поврежденного места. Он требуется для исключения возможных переломов и вывихов;
- компьютерная томография;
- магнитно-резонансная терапия. Этот метод диагностирования может выявить наличие повреждений мягких тканей;
- ультразвуковое исследование.
Проведение вышеперечисленных методов диагностики поможет не только с максимальной точностью определить разрыв коленных связок, но и позволит назначить подходящее лечение. Кроме этого они смогут обнаружить сопутствующие повреждения – вывихи, переломы, трещины в костях.
Первая помощь
Что делать, если произошел разрыв связки в коленном суставе? Важно сразу же оказать первую помощь пострадавшему. Но для начала стоит изучить все ее принципы, от соблюдения которых зависит состояние человека. В дальнейшем они смогут предотвратить возможные негативные последствия от травмы и повреждение структур области колена.
При возникновении разрыва связок колена важно в первую очередь выполнить следующие действия:
- пострадавший должен прекратить все движения ногой, в частности сгибательно-разгибательные в области колена;
- обязательно требуется принять обезболивающий препарат и средство с противовоспалительным воздействием. Наиболее хорошими и эффективными являются Диклофенак и Парацетамол;
- важно ноге обеспечить полный покой, ее необходимо полностью обездвижить. Первое время ее можно перетянуть тугой повязкой. В качестве нее могут применять эластичные бинты или обычная ткань. Эти манипуляцию позволят полностью обездвижить колено, предотвратят смещение коленного сустава;
- после этого можно наложить шину и перевязать. Удобным средством выступает ортез, который фиксирует ногу в правильном положении;
- нога должна быть в приподнятом положении для обеспечения незначительного оттока лимфы и крови. Для этого под ногу можно поместить свернутое одеяло или подушку. В этом положении стоит держать ногу до тех пор, пока не стихнут болевые ощущения и не спадет воспалительный процесс;
- чтобы уменьшить интенсивность болевых ощущений и отечность, стоит к поврежденному месту каждые 15-20 минут прикладывать лед или холодный компресс. Данные меры рекомендуется проводить на протяжении 2-3 дней;
- после холодных примочек через 2-3 дня необходимо прикладывать компрессы с согревающим действием. Эти процедуру обеспечат активизирование кровотока в сосудах, который переносит питательные компоненты и кислород к суставу.

В сложных ситуациях рекомендуется вызвать скорую, чтобы она быстро доставила пострадавшего в отделение травматологии, в котором ему смогут оказать необходимую помощь. Стоит помнить, что промедление может вызвать серьезные осложнения, в последующий период последствия разрыва связки колена могут негативно отразиться на двигательных функциях конечности.
Лечение разрыва связок коленного сустава
Особенности симптомов и лечения разрывов связок коленного сустава считаются главными критериями для быстрого восстановления больного. Именно от характера признаков и течения повреждения зависит постановка точного диагноза и назначения подходящей лечебной терапии. Соответственно это отразиться на последующем периоде реабилитации больного.
Лечение коленного сустава при разрыве связок может выполняться с использованием нескольких методов – консервативная терапия, физиолечение и хирургическое вмешательство. Консервативные методы и физиолечение обычно используются при частичном разрыве, когда можно обойтись применением лекарственных средств, массажа и других поддерживающих приспособлений. В более тяжелых случаях с осложнениями требуется проводить оперативные вмешательства.
Особенности консервативной терапии
Консервативное лечение разрыва связок коленного сустава позволяет обойтись без операции. Но применять его стоит только при легком повреждении или растяжении. А вот при наличии полного разрыва тканей лучше прибегнуть к хирургическому вмешательству.

Данное лечение разрыва связок коленного сустава производится с применением способов:
- обеспечение полного покоя. На протяжении первых 2-3 дней после получения травмы пострадавшему важно обеспечить полноценный покой. В этот период важно снизить или полностью исключить нагрузку на больную ногу. В период восстановления показано использование трости. Если пострадавший прибывает в состоянии лежа, то в этот момент его нога должна быть в приподнятом состоянии;
- прикладывание холода, от этого зависит период заживления. У многих часто при разрыве связок коленного сустава часто проявляется вопрос, сколько времени заживает данное повреждение? Все зависит от соблюдения мер лечебный терапия, включая данный. Обязательно после повреждения к области с отечностью стоит прикладывать холодный компресс или лед на 15-20 минут;
- иммобилизация колена. Данная мера состоит в наложении на поврежденное колено эластичного бинта или бандажа. Эти средства обеспечат полноценную стабилизацию сустава, а также они ограничат патологические движений в его области;
- если у больного возникают сильные болевые ощущения, то ему обязательно прописываются обезболивающие препараты, которые позволят снизить неприятные ощущения и устранят состояние дискомфорта;
- проведение противовоспалительной терапии. Поскольку после получения травмы в тканях и суставе начинается активный процесс воспаления, то врач обязательно должен назначить медикаментозную терапию с использованием противовоспалительных препаратов. В данном случае назначаются лекарства в форме мазей и гелей;
- назначение препаратов для снятия признаков отечности. Наиболее действенными и эффективными являются гель Лиотон и Фастумгель;
- применение компресса с мазью Вишневского. Он проводится так – область поврежденного колена смазывает обильным слоем мази, далее перетягивается при помощи пищевой пленки, а сверху обматывается эластичным бинтом. Компресс рекомендуется накладывать на ночь перед сном.

Физиотерапия и лечебная гимнастика
Лечебная гимнастика и массаж при разрыве связок коленного сустава позволяют намного улучшить состояние больного, а также они ускоряют процесс восстановления. Данные меры рекомендуются проводить в период реабилитации, чтобы улучшить двигательные функции конечности.
Часто для улучшения двигательной активности сустава назначается массаж при разрыве связок коленного сустава. Эта процедура выполняется просто, но лучше чтобы ее проводил соответствующий специалист – массажист.

Важные особенности массажа при разрыве связок коленного сустава:
- если у больного отмечается сильная боль в области колени, то лучше отказаться от проведения данной терапии;
- перед проведением массажа коленного сустава при наличии разрыва связки стоит проконсультироваться с травматологом. При осложнениях и тяжелой травме данную процедуру проводят только после полного заживления;
- обязательно во время этой процедуры массажист должен использовать специальной масло для размягчения кожи;
- начинаться массаж при разрыве связок в коленном суставе должен с разминки – легких постукиваний, поглаживаний. Она должна проводиться на протяжении 5-7 минут.
На вопрос, сколько заживает разрыв связок коленного сустава, не сможет ответить не один врач. У каждого период заживления может быть разный, на него могут влиять разные факторы – степень повреждения, область нахождения, особенности организма, соблюдение всех рекомендаций лечения. Но также на него влияет выполнение лечебной гимнастики.
Именно данные меры помогают намного ускорить процесс заживления. Они полностью восстанавливают двигательные функции конечности и предотвращают неприятные последствия после травмы.
Некоторые виды физиотерапии назначаются при иммобилизации для ускорения процесс выздоровления. В это время рекомендуется выполнять следующие процедуры:
- магнитотерапия;
- фонофорез;
- лазеротерапия;
- волновое лечение;
- парафинотерапия;
- криотерапия.
Проведение ЛФК позволяет вылечить тяжелые и застарелые повреждения. Но назначать это лечение должен только врач. Оно считается важным этапом при терапии разрыва связок коленного сустава, именно от него будет зависеть ответ на вопрос, когда можно будет нормально ходить. По этой причине ему уделить должное внимание.
Но во время проведения занятий ЛФК рекомендуется соблюдать некоторые важные правила:
- все упражнения требуется выполнять только после устранения болевых ощущений и других острых проявлений;
- данные процедуры должны полностью обеспечить раннее восстановление физической активности;
- некоторые разновидности движений могут применять и при иммобилизации;
- сначала требуется проводить легкие упражнения, а затем можно переходить к силовым тренировкам;
- занятия рекомендуется проводить регулярно и каждый день.
Хирургическое вмешательство
Если наблюдается тяжелый и полный разрыв связок коленного сустава, то в этом случае показана операция. Часто хирургическое лечение проводится при наличии кровоизлияния в области сустава. Перед его проведением выполняется полное обследование пациента, а также поврежденная конечность иммобилизуется при помощи шины или бандажа.

Хирургическое лечение разрыва связок коленного сустава выполняется при помощи методов, которые указаны в таблице.
| Вид операции | Описание |
| Артроскопическое реконструкция связок | При наличии тяжелого разрыва связок коленного сустава с характерными симптомами и осложнениями, врач назначает проведение лечения с использование артроскопической реконструкции. Данная процедура характеризуется малотравматичностью. Во время нее врач через микроскопические проколы в сустав специальную камеру и необходимые инструменты. Благодаря тому что во время данной процедуры вся внутренняя полость сустава выводится в виде изображения на монитор специалисты могут успешно сшивать разорванные связки с максимальной точностью. Артроскопия также может применяться параллельно и в виде диагностики. Врачи при помощи данной процедуры могут выявлять другие повреждении в хрящах, суставной ткани и успешно их восстанавливать. |
| Вшивание аутотрансплантатов | Данное лечение при разрывах коленных связок показано, если отмечаются тяжелые симптомы, а именно разволокнение ткани. В этих ситуациях выполняется реконструкция. Для пересадки применяются «слепые» связки или сухожилия больного. |
| Применение аллотрансплантатов | При лечении данным способом используются материалы донорских тканей. Пересадка этого вида используется при наличии повреждений нескольких связок. Однако это лечение может в дальнейшем сопровождаться серьезными осложнениями. После операции сохраняется высокий риск отторжения чужеродных тканей или вероятность нагноения в связи с плохой приживаемостью. От этих факторов будет зависеть период восстановления и заживания тканей. |
Применение народных средств
Многих в первую очередь интересует вопрос, сколько заживает полный и частичный разрыв связок коленного сустава. Период восстановления зависит не только от соблюдения основного лечения, важно применять некоторые лечебные меры в домашних условиях, включая народные средства.
К народным средствам следует обращаться только после консультации с врачом. Они могут применяться дополнительно к основной лечебной терапии в качестве вспомогательных мер. Многие рецепты, которые проверенные временем, смогут устранить сильные болевые ощущения, воспалительный процесс и ускорят выздоровление.
Наиболее действенными и эффективными считаются следующие народные рецепты:
- применение картофельных компрессов. Необходимо очистить одну картошку и протереть через терку. Далее полученную массу перекладываем на кусок ткани, прикладываем к больной области и хорошенько перевязываем. Оставляем компресс на время сна. Если отмечается сильный отек и боль, то дополнительно к картофелю можно добавить нашинкованный лук, капусту и немного сахарного песка;
- маска с добавлением глины. Разводим глину с водой до получения густой массы. Смазываем больную область полученной смесью. Через 20 минут все требуется смыть;
- алоэ. Каждый день в утреннее и вечернее время требуется смазывать больную область колена соком лечебного растения. Это поможет значительно снизить развитие сильного воспаления;
- компресс на основе чеснока. Первым делом требуется очистить 20 зубчиков чеснока и измельчить до образования кашицы. Далее чесночная смесь заливается литром яблочного уксуса и 200 мл водки. Готовый состав настаивается в темном месте в течение двух недель. После этого все процеживается, в готовую массу добавляется несколько капель эвкалиптового масла. Компресс накладывается на больную область конечности. Регулярное использование позволит снизить воспаление, болевые ощущения;
- быстро восстановить разорванные ткани крестообразной связки колена помогут корни хрена. Потребуется примерно 1 килограмм сырья, которое заливается 4 литрами воды. Затем все помещается на средний огонь и проваривается около 3 минут. Готовый отвар снимается, остужается и смешивается с 500 граммами натурального меда. Смесь рекомендуется поместить в холодное место и оставить там на сутки. После этого процеживается. Полученное средство необходимо принимать внутрь по 1 ст.ложки три раза в день. Оно помогает быстро устранить все неприятные симптомы, а также ускоряет процесс заживления поврежденных тканей.
Особенности питания при разрыве связок коленного сустава
Чтобы точно ответить на вопрос, сколько заживает разрыв связок коленного сустава, стоит рассмотреть специфику лечебной терапии. Она может быть длительной, особенно если наблюдаются тяжелые и обширные повреждения.
В этот период важно правильно питаться, чтобы укрепить ткань суставов и связок. Рацион поможет разработать соответствующий врач, он подскажет, какие именно продукты требуются в этот период. Пища должна быть разнообразной и сбалансированной. В период реабилитации больной должен принимать витаминные комплексы, а также должен употреблять продукты с высоким уровнем ценных компонентов.
Правильное питание поможет не только быстро устранить неприятные симптомы разрыва коленных связок, но и лечение с ним станет более действенным. По этой причине в этот период в меню следует внести следующие продукты:
- супы на основе мяса и рыбы;
- морскую и речную рыбу в тушеном виде;
- гречневую или овсяную крупу;
- полезными будут различные фрукты, ягода, особенно инжир, яблоки, абрикосы, вишня;
- из сухофруктов предпочтение стоит отдавать кураге, черносливу, изюму, финикам;
- хлебная продукция отрубного вида;
- шоколад;
- сыры нежирных сортов, молоко, творог.
В период реабилитации рекомендуется полностью убрать чай и кофе с высокой крепостью. Благотворное влияние на процесс восстановления связок оказывает зеленый чай и соки из свежих фруктов, ягод.
Реабилитация
Можно ли ходить после разрыва коленных связок? Этот вопрос может возникнуть у каждого, кто столкнулся с данным повреждением. Конечно можно, главное требуется выполнять все правила и важные рекомендации лечебной терапии. Однако не стоит забывать про период реабилитации, он также имеет огромное значение.

Имеется целый ряд правил, которые важно соблюдать в период реабилитации:
- период восстановления после разрыва связок обычно очень долгий, он может составлять около 2 месяцев. Именно в течение данного времени происходит полное заживление тканей после лечения;
- особое внимание стоит уделить разработке сустава после разрыва. Она может длиться в течение 6 месяцев;
- при восстановлении основной упор рекомендуется делать на лечебную физкультуру. Стоит учитывать, что длительное обездвиживание может негативно отразиться на структуре суставной ткани колена. Оно может вызвать атрофирование мышечных тканей и контрактурам внутри сустава. По этой причине важно как можно раньше приступить к лечению при помощи движений;
- упор нужно делать на ЛФК. Данные процедуры можно выполнять не только в период реабилитации, но и при иммобилизации. Лечебная физкультура поможет избежать застойных явлений в области больной конечности;
- после того когда пациенту будет разрешено двигаться можно будет вводить специфические упражнения для разработки сустава колена и восстановления функций.
Итак, сколько же заживает растяжение и разрыв связок колена? У каждого этот период разный, но в среднем на это может уйти от 2 до 6 месяцев. Все зависит от тяжести повреждения и от соблюдения всех рекомендаций лечебной терапии.
Последствия и осложнения
Чем опасен разрыв связок коленного сустава? Стоит учитывать, что данное повреждение может спровоцировать различные осложнения и проблемы со здоровьем, которые могут в дальнейшем привести к инвалидности.
Если своевременно не обратиться за медицинской помощью, то разрыв связок коленного сустава может привести к развитию следующих осложнений:
- негативно отражается на жизни спортсменов. Данная травма может вызвать необходимость раннего завершения спортивной карьеры;
- предоставляет сильную угрозу для выполнения двигательных функций в нормальном режиме;
- если будет неправильное срастание тканей, то это может привести к гонартроз;
- если вовремя не устранить воспаление, то суставную ткань могут поразить различные дегенеративные болезни – артрит, бурсит;
- сильное кровоизлияние может затронуть основные сосуды и вызвать развитие нарушения кровоснабжения суставной и мышечной ткани во всем организме;
- часто разрыв связок вызывает сдавливание нервных корешков. Если не начать лечение, то в дальнейшем это может привести к снижению восприимчивости конечности.

Чтобы предотвратить все вышеперечисленные осложнение стоит сразу же после получения травмы обратиться к травматологу. На месте можно оказать первую помощь до приезда скорой помощи, это предотвратит многие неприятные последствия. В больнице специалист проведет уже полное обследование, определит степень повреждения, область его нахождения и подберет наиболее подходящее лечение.
Многие считают, что при разрыве связок коленного сустава можно ходить. Ни в коем случае не стоит этого делать, особенно если наблюдается серьезное повреждение с полным разрывом. Это может вызвать сильное ухудшение, что в дальнейшем может повлечь полную потерю у конечности двигательных функций. По этой причине важно выполнять все правила лечения и последующие меры в восстановительный период.
Интересное видео
bitravma.com
Растяжение связок колена: симптомы и лечение
Связочный аппарат колена помогает удерживать повышенный нагрузки на сустав, выступая в роли амортизатора. С помощью связок человек может не только удерживать свой вес, но и массу свыше. Растяжение колена провоцируется большими нагрузками на сустав, вызывая острую и сковывающую боль. Продолжительность реабилитации будет зависеть от причины травмы, степени повреждения и скорости оказания помощи.
Что вызывает растяжение связок колена?
Коленный сустав содержит 4 связки, обеспечивающие его подвижность. Сами по себе связки состоят из коллагена и эластина, компонентов, которые позволяют им растягиваться и амортизировать сустав при нагрузках. Растяжение колена образуется тогда, когда связочный аппарат не успевает подстроиться под нагрузку и растянуться. В результате образуются микротравмы и разрывы, провоцирующие сильную боль.
Растяжение под коленом может быть спровоцировано такими причинами:
- прыжок с высоты;
- падение с упором на коленный сустав;
- сильные физические нагрузки;
- вывих, перелом и другие травмы сустава;
- резкое, неосторожное движение коленом.
В группу риска попадают спортсмены, так как именно они ежедневно сталкиваются с повышенными физическими нагрузками. Тяжелоатлеты и люди, занимающиеся бегом, чаще остальных страдают от растяжений.
 Люди, занимающиеся бегом, чаще остальных страдают от растяжений связок
Люди, занимающиеся бегом, чаще остальных страдают от растяжений связокПризнаки
Симптомы растяжения колена очень схожи с другими травмами коленного сустава, первостепенным проявлением которых является сильная, сковывающая и обездвиживающая боль. Локализация болезненных ощущений находится в подколенной области, иррадиируя в сам сустав и икроножные мышцы. В случае полученной травмы дифференцировать растяжение колена от разрыва связок крайне сложно, но существует ряд признаков, помогающих это сделать:
- Скованность движения сустава, сопровождающаяся усилением боли при малейших касаниях к очагу травмы.
- Чувство жгучей боли, которая растекается по всей конечности.
- Изменение цвета кожных покровов в области сустава и под коленом, вызванное наличием гематомы и сопутствующей отечностью.
- Хруст, щелчок, скрип в суставе при движении.
- Холод нижней конечности, локализованный в пальцах ног.
Несмотря на то, что растяжение связок под коленом способно самостоятельно ликвидироваться, пострадавшему потребуется диагностика и лечение, ускоряющие данный процесс. Не стоит игнорировать полученную травму, поскольку ее проявления могут иметь более серьезный подтекст. Опираясь на личные ощущения невозможно с точностью определить, какая именно связка пострадала и как это устранить.
Выделяют 3 степени растяжений, симптоматика которых имеет свои особенности:
- Первая степень – характеризуется появлением микротрещин в связке, без нарушения ее непрерывности. Боль умеренная, человек может встать на ногу, но устойчивая опора отсутствует.
- Вторая степень – сопровождается частичным повреждением капсулы и увеличением площади разрыва волокна. Боль интенсивная, сковывающая, усиливается при движении, подвижность ограничена.
- Третья степень – визуализируется полный разрыв связки в месте крепления, что сопровождается острой, пронизывающей, сковывающей болью, отечностью подколенной области, гематомой. Требует комплексного лечения, так как влечет за собой массу негативных последствий.
Основываясь исключительно на боль выявить степень повреждения связочного волокна невозможно.
 Третья степень растяжения связок колена характеризуется острой, пронизывающей болью
Третья степень растяжения связок колена характеризуется острой, пронизывающей больюДиагностика
Постановка точного диагноза без проведения диагностика невозможна. При наличии сильной боли, указывающей на растяжение, рекомендуется пройти такие процедуры, как:
- Рентгенография – снимок показывает наличие или отсутствие перелома костей, вывих коленного сустава и другие сопутствующие травме последствия.
- Артроскопия – исследование сустава изнутри, помогающее оценить степень повреждения не только связок, но и других составляющих колена.
- УЗИ – осуществляется при наличии подозрений на скопление жидкости и нарастание воспалительного процесса внутри сустава.
При пальпации хирург оценивает степень болевых ощущений, их точную локализацию, подвижность сустава. На основании полученных данных делается заключение о характере травмы, степени растяжения и методах лечения. Без этих данных восстановить полную подвижность колена практически невозможно, так как каждая степень повреждения имеет свои особенности терапии.
Лечение растяжения связок колена
Следует знать, что делать при растяжении, так как правильно оказанная первая медицинская помощь поможет избежать массы негативных последствий для здоровья. Необходимо зафиксировать колено в неподвижном положении и забинтовать эластичным бинтом. При транспортировке следует не опираться на больную ногу, перенося основную массу тела на здоровую конечность. Эластичный бинт при растяжении колена накладывается на согнутый сустав.
 Наложение эластичного бинта на коленный сустав
Наложение эластичного бинта на коленный суставК очагу боли можно приложить сухой холод, что позволит снизить проявление гематомы и болезненных ощущений. Если сустав заметно деформирован, стремительно увеличивается в объемах и приобретает неестественный цвет, то необходимо немедленно доставить пострадавшего в медицинское учреждение. Дальнейшая терапия осуществляется с учетом степени растяжения связок и индивидуальных особенностей пациента.
 К очагу боли можно приложить сухой холод
К очагу боли можно приложить сухой холодЛечение растяжения колена первой степени заключается в мобилизации сустава с ограничением движения пациента, а также ношение эластичного наколенника для снижения боли. Доктор назначает ряд медикаментов, способных устранить боль, отечность и гематому. Самыми эффективными из них являются:
- Гепариновая мазь;
- Диклофенак и препараты, содержащие это вещество;
- Гепарил-гель.
Для снятия боли назначаются анальгетики группы НПВС, снижающие дискомфорт, воспаление и жар: Нурофен, Ибупрофен, Кетопрофен, Мелоксикам. Снять тревожность от пережитого стресса поможет чай с мятой и ромашкой.
 “Диклофенак”эффективно устраняет боль и уменьшает отеки
“Диклофенак”эффективно устраняет боль и уменьшает отекиДля второй степени повреждения потребуется комплексное лечение, включающее:
- Медикаментозное лечение: мази, крема, гели с обезболивающим и регенерирующим эффектом, анальгетики для перорального использования.
- Наложение шины или гипсовой повязки с ограничением подвижности, при котором больную ногу укладывают выше уровня головы.
- Физиотерапевтические процедуры, ускоряющие процессы регенерации: магнитотерапия, медикаментозный электрофорез.
Мазь при растяжении колена подбирается индивидуально, так как некоторые компоненты могут провоцировать аллергические реакции.
Восстановление при соблюдении всех рекомендаций врача будет продолжительным, чем при начальных стадиях повреждения, но прогноз в данном случае благоприятный. Если растяжение сзади колена не имеет никаких сопутствующих травм, то уже через 3-4 недели человек сможет полноценно ходить.
Растяжение связок колена третьей степени сопровождается характерным разрывом волокна и требует оперативного вмешательства. В ходе операции поврежденные волокна иссекают, а связку плотно прикрепляют к кости, восстанавливая подвижность колена. После этого накладывают гипс на 3-4 недели, поддерживая состояние больного с помощью медикаментозной терапии. Назначают комплексные анальгетики и средства, нормализующие синтез коллагена и эластина в организме.
В случае отсутствия полноценного лечения в месте разрыва связки образуется уплотнение, формирование которого спровоцировано естественными процессами регенерации. В дальнейшем это может вызвать снижение двигательной активности, постоянную боль при нагрузках и развитие воспалительного процесса связочного аппарата. В таком случае человеку будет присуща хромота, невозможность передвижения на дальние расстояния и снижение активности.
Реабилитация
После того, как растяжение мышцы колена миновало острую стадию и человек может опираться на больную ногу, не испытывая при этом сильной боли, можно воспользоваться методиками для дальнейшей реабилитации. Они помогут подготовить мышцы к нагрузкам, постепенно их разрабатывая. Это в свою очередь снизит вероятность повторной травмы, а также позволит быстрее восстановиться.
 Занятия лечебной физкультурой ускоряют процесс реабилитации
Занятия лечебной физкультурой ускоряют процесс реабилитацииУпражнения лечебной физкультуры начинают выполнять с самых простых, постепенно увеличивая нагрузки. После того, как привычные вращения ногой, сгибания и разгибания не вызывают боль и дискомфорт, можно приступать к занятиям на тренажерах. Велосипед и эллипс являются самыми подходящими для этих целей.
Хорошо помогает плавание в бассейне, где под воздействием воды нагрузка на коленный сустав меньше, а эффективность от занятия больше. Продолжительность занятий и нагрузку увеличивают постепенно, разбивая программу реабилитации на 1-2 месяца.
Сухожилия могут растянуться при чрезмерных нагрузках на коленный сустав, провоцируя боль, отечность и скованность. Лечение в домашних условиях допустимо только в том случае, когда диагностируется первая степень повреждения. Растяжение связок колена 2 и 3 степени требуют пристального контроля специалиста. Лечение растяжения – это целый комплекс мер, включающих не только медикаменты, ЛФК и физиотерапию, но и ношение специального наколенника. Отсутствие терапии ведет к ряду необратимых процессов, снижая двигательную способность сустава.
nettravm.ru
Растяжение связок коленного сустава: симптомы, диагностика и лечение
Связки коленного сустава — важное звено, фиксирующее бедренную кость, а также кости голени и коленной чашечки.
Что это?
Связки – необходимый элемент в человеческом организме. Пучки плотной соединительной ткани объединяют различные кости между собой. Наличие связок позволяет суставам двигаться в правильном направлении. Резкие движения и повышенная нагрузка приводит к травме в виде растяжения или разрыва связок.
Зачастую травмируются кисти и голеностоп по причине неправильного или неудачного поворота, а также при падении. Плечевой сустав может пострадать из-за сильного и резкого взмаха рукой. Реже страдают локти и колени.
МКБ-10: S83 – вывих, растяжение и перенапряжение капсульно-связачного аппарата коленного сустава.
Причины
Растяжение подколенных связок происходит из-за движений, которые значительно сильнее естественной амплитуды. В большинстве случаев это происходит из-за неразогретых мышц перед занятием спортом. К другим причинам можно отнести:
- Неудобная обувь, которая провоцирует неправильный разгиб ноги.
- Продолжительная ходьба по каменистой поверхности.
- С возрастом соединительная ткань постепенно меняется и становится менее прочной.
- Заболевания как паратенотит и тендицит понижают эластичность волокон.
- Сильный и внезапный удар в область колена.
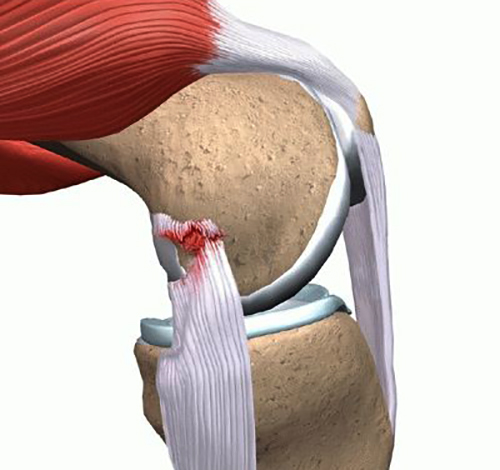
Чем это опасно?
Несвоевременное лечение может повлечь за собой последнюю стадию развития болезни. В плачевном случае больное колено разрушится окончательно, что повлечет за собой полное обездвиживание.
Классификация
При растяжении коленного сустава могут травмироваться крестовидные или боковые волокна. Наблюдается 3 стадии разрыва связок коленного сустава:
- 1 стадия – микроразрывы (сопровождается болью, отеком колена, функциональность не нарушена или слабо выражена).
- 2 стадия – частичные разрывы (сопровождается пониженной функциональностью, травма возобновляется по причине ослабленных волокон, возникают болезненные ощущения и умеренный отек).
- 3 стадия – полный разрыв (сильный отек сопровождающийся болью, скованность в движении, полная потеря подвижности сустава).
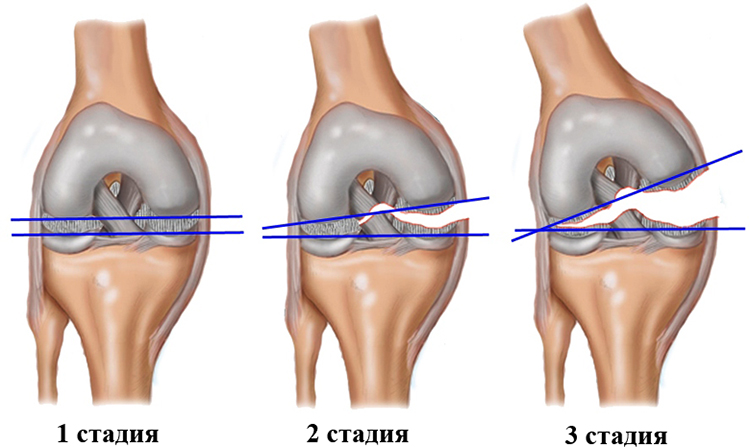
Несмотря на стадию повреждения необходимо обратиться за помощью к специалистам.
Симптомы
Основная симптоматика:
- Резкая боль, возрастающая при движении, надавливании.
- Покраснение кожи.
- Прогрессирующий отек по всему колену.
- Гематома, образуется спустя пару дней с момента получения травмы.
- Скованность, обездвиженность или гиперподвиженность при разрыве сухожилий.
- Щелчки, хрусты, скрипы сопровождающие болью в суставе.

Диагностика
Обратившись за помощью к врачу, больного опрашивают о возможных травмах, после чего проводится осмотр колена. Затем назначаются необходимые исследования, и прописывается лечение, исходя от стадии травмы.
Чтобы правильно диагностировать растяжение коленного сустава важно выяснить механизм травмы. Рекомендуется пройти УЗИ, МРТ, артроскопию. Применять рентген при растяжении не имеет смысла, так как связки имеют неплотную структуру и их просто не будет видно на снимке.
Важно! Установить разрыв коленных сухожилий возможно по рентгенологическому снимку лишь по косвенным признакам, таким как расширение щели в суставе.
Первая помощь:
- Вызвать скорую помощь, так как повреждение может оказаться опасным.
- Обездвижить конечность, положив на возвышенную поверхность так, чтобы нога стала выше положения сердца.
- При чрезмерном болезненном ощущении можно прибегнуть к обезболивающему лекарству, как Найз. При наличии аллергических реакций, использовать те препараты, которые не нанесут вреда.
- Временно заглушить боль может холодный компресс. Необходимо взять лед и обернуть в легкую ткань, затем приложить к зоне поражения.

Методы лечения
При слабой степени растяжения, восстановить ногу можно с помощью бандажа или фиксирующей повязки. Накладываемый бандаж или повязка не должны оказывать сдавливающий эффект на ногу, изменяя кровообращение. Получив травму, рекомендуется придерживаться постельного режима на протяжении 3 дней.
Медикаментозное лечение прописывается при 2 и 3 стадии растяжения. Как правило, применяются лекарства в виде таблеток и мазей. Самые популярные:
- Найз.
- Нимесулид.
- Кетопрофен.
- Ибупрофен.
- Парацетамол.
- Ибуклин.
- Диклофенак.
- Ксефокам.
В виде мазей:
- Быструмгель.
- Фастумгель.
- Долгит.

Чтобы ускорить восстановление ткани, пациентам прописывают комплексы витаминов: Алфавит, Ундевит или Триовит. К лечению как вспомогательное средство применяют тейп – липкую ленту из ткани для фиксации сустава и связок, тем самым уменьшается боль.
Хирургическое лечение. Применяется редко, и существуют такие виды операций, как:
- Сшивание лавсановым швом связки колена.
- Применение трансплантатов, когда отсутствует возможность соединить концы связок.
- Фиксация кости скобами или винтами при переломе и разрыве сухожилий.
Профилактика
Уменьшить риск травматизма можно, если:
- Увеличивать спортивные нагрузки при занятии спортом постепенно.
- Разогревать мышцы перед занятием спортом.
- Соблюдать нормы безопасности при выполнении упражнений.
- Надевать специальную одежду против растяжения.
- Снижать вес при его излишках.
- Тренировать мышцы, в качестве поддержки сухожилий колена в мышечном каркасе.
Последствия и осложнения
Не снять отек с области повреждения и не провести необходимое лечение своевременно — может привести к восстановлению конечности на продолжительный срок. Когда первые симптомы игнорируются, то стадия разрушения будет прогрессировать. Как следствие приведет к серьезной скованности при ходьбе и сильным болевым ощущениям.
Прогноз
Большая часть растяжений коленного сустава оканчивается благоприятно. Соблюдая рекомендации специалистов и придерживаясь правильной терапии, больной восстанавливается через 8 недель. Полная регенерация осуществляется в среднем за 5 месяцев. После повреждения, необходимо использовать специализированный наколенник, если планируются усиленные физические нагрузки. Своевременная диагностика и терапия помогут быстрее восстановиться после травмы.
Похожие материалы:
sustavos.ru


 — в том случае, когда надрыв совсем незначительный, то боль проходит самостоятельно;
— в том случае, когда надрыв совсем незначительный, то боль проходит самостоятельно; — травма колена во время падения;
— травма колена во время падения;











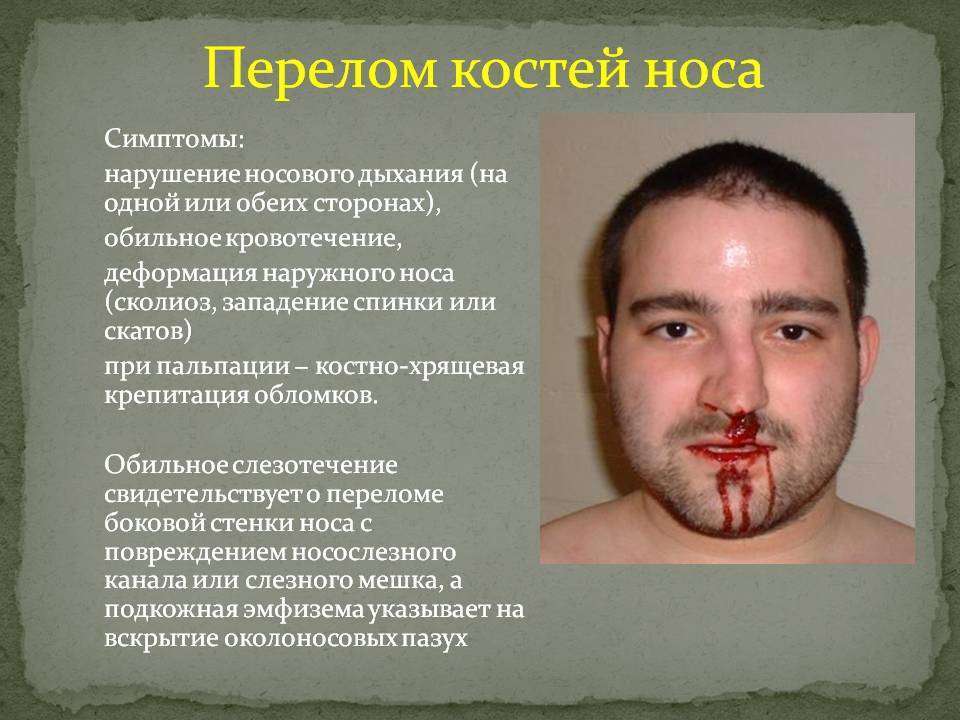







 Как правило, при переломе носовой кости возникает сильный отек в области приложения удара. С течением времени также могут появиться синяки под глазами, их еще называют симптомом «очков».
Как правило, при переломе носовой кости возникает сильный отек в области приложения удара. С течением времени также могут появиться синяки под глазами, их еще называют симптомом «очков».






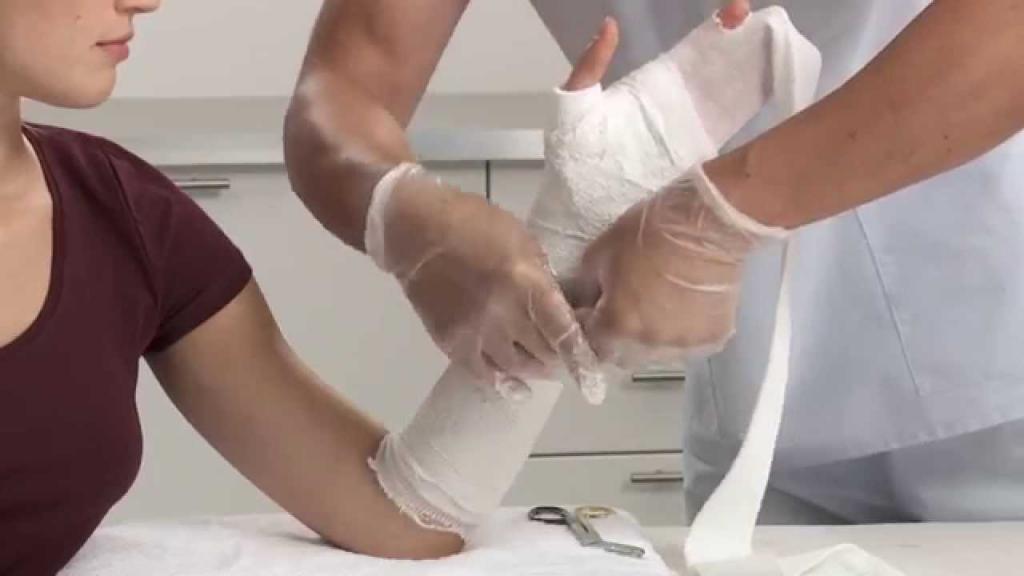
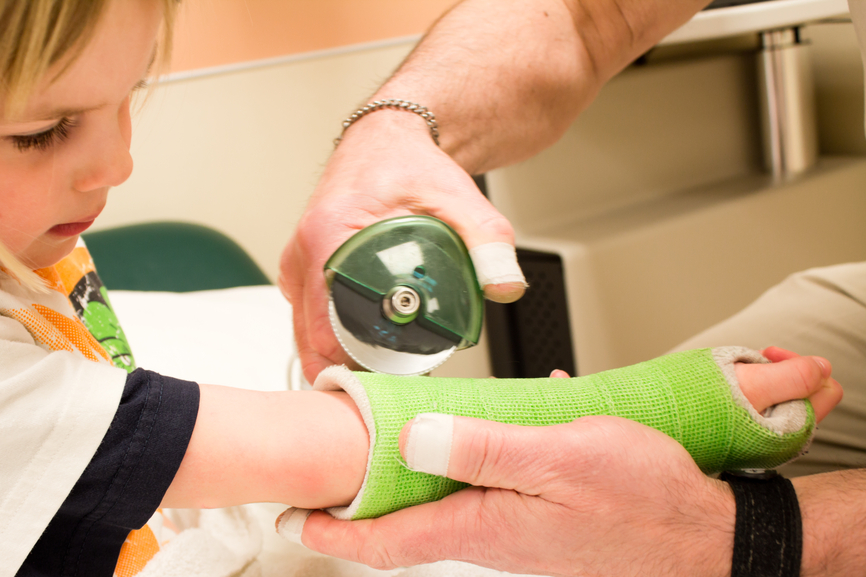






































 За индивидуальными показания и противопоказания озонотерапии необходимо обратиться к врачу
За индивидуальными показания и противопоказания озонотерапии необходимо обратиться к врачу










 Внутривенная озонотерапия широко используется как в медицине, так и в косметологии. Такая методика впервые была использована ещё в 80-х годах прошлого столетия.
Внутривенная озонотерапия широко используется как в медицине, так и в косметологии. Такая методика впервые была использована ещё в 80-х годах прошлого столетия. насытить организм нужным количеством кислорода;
насытить организм нужным количеством кислорода; Озона терапия используется также для борьбы с хроническими и тяжёлыми патологиями дыхательной системы. Такой метод терапии используется для нормализации работы сердца и сосудов. Так, это вещество улучшает кровообращение, помогает предотвратить развитие аритмии.
Озона терапия используется также для борьбы с хроническими и тяжёлыми патологиями дыхательной системы. Такой метод терапии используется для нормализации работы сердца и сосудов. Так, это вещество улучшает кровообращение, помогает предотвратить развитие аритмии. патологии сердца или щитовидной железы;
патологии сердца или щитовидной железы; Гепатит. Если заболевание носит вирусный характер, то газ окажет противотоксический и иммуномодулирующий эффект. При гепатите, который имеет токсический характер, такой вариант лечения помогает улучшить работу печени, а также нейтрализует вредные вещества, попадающие из пищеварительного тракта.
Гепатит. Если заболевание носит вирусный характер, то газ окажет противотоксический и иммуномодулирующий эффект. При гепатите, который имеет токсический характер, такой вариант лечения помогает улучшить работу печени, а также нейтрализует вредные вещества, попадающие из пищеварительного тракта. Большинство дерматологических проблем возникают из-за того, что коже не хватает кислорода. По причине кислородного голода замедляются процессы окисления в организме, как следствие — кожа начинает терять свою эластичность и упругость. В итоге таких разрушительных процессов начинают появляться жировые отложения и морщины, кожные покровы становятся обвисшими.
Большинство дерматологических проблем возникают из-за того, что коже не хватает кислорода. По причине кислородного голода замедляются процессы окисления в организме, как следствие — кожа начинает терять свою эластичность и упругость. В итоге таких разрушительных процессов начинают появляться жировые отложения и морщины, кожные покровы становятся обвисшими. слабость;
слабость; анафилактический шок;
анафилактический шок; Чтобы обезопасить себя от побочных эффектов, следует доверять проведение процедуры только квалифицированному специалисту, который придерживается всех норм гигиены и обладает нужными знаниями. Очень важно также провести тест на индивидуальную переносимость процедуры.
Чтобы обезопасить себя от побочных эффектов, следует доверять проведение процедуры только квалифицированному специалисту, который придерживается всех норм гигиены и обладает нужными знаниями. Очень важно также провести тест на индивидуальную переносимость процедуры.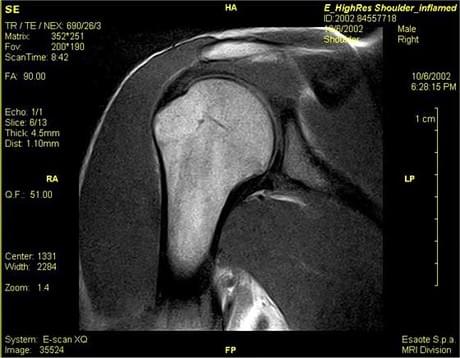
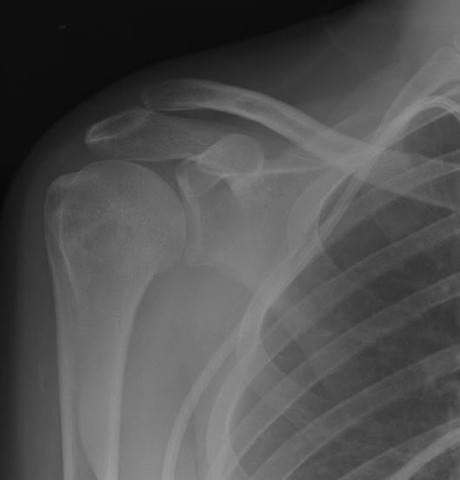






 Нефроптоз почки проявляется весьма разнообразной симптоматикой. На начальной стадии у пациентов в стоячем положении появляется болевой синдром в поясничной области, а в животе тяжесть. Но когда больной ложится, то болезненная симптоматика исчезает. У многих начальный этап заболевания протекает и вовсе бессимптомно. Сначала болевой синдром беспокоит больного только после определенной физической нагрузки вроде перетаскивания тяжести или тяжелой спортивной тренировки и пр. Если пациент ляжет на больной бок или спину, то боли обычно затихают. Характер болевого синдрома может быть различного характера – от слабого до интенсивного, как при коликах. Боль может стать внезапной после смены позы или напряжения и разной по длительности (от нескольких минут до часов) с переменчивой интенсивностью (боли нарастают, стихают, затем снова нарастают). Возможна иррадиация болей в область половых органов и пах. У некоторых больных болевой приступ сопровождается тошнотно-рвотной симптоматикой, холодным потом, повышением температуры, бледностью.
Нефроптоз почки проявляется весьма разнообразной симптоматикой. На начальной стадии у пациентов в стоячем положении появляется болевой синдром в поясничной области, а в животе тяжесть. Но когда больной ложится, то болезненная симптоматика исчезает. У многих начальный этап заболевания протекает и вовсе бессимптомно. Сначала болевой синдром беспокоит больного только после определенной физической нагрузки вроде перетаскивания тяжести или тяжелой спортивной тренировки и пр. Если пациент ляжет на больной бок или спину, то боли обычно затихают. Характер болевого синдрома может быть различного характера – от слабого до интенсивного, как при коликах. Боль может стать внезапной после смены позы или напряжения и разной по длительности (от нескольких минут до часов) с переменчивой интенсивностью (боли нарастают, стихают, затем снова нарастают). Возможна иррадиация болей в область половых органов и пах. У некоторых больных болевой приступ сопровождается тошнотно-рвотной симптоматикой, холодным потом, повышением температуры, бледностью.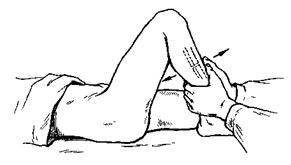








 Привет! Меня зовут Лампобот, я компьютерная программа, которая помогает делать
Карту слов. Я отлично
умею считать, но пока плохо понимаю, как устроен ваш мир. Помоги мне разобраться!
Привет! Меня зовут Лампобот, я компьютерная программа, которая помогает делать
Карту слов. Я отлично
умею считать, но пока плохо понимаю, как устроен ваш мир. Помоги мне разобраться!
 Лечение пяточных шпор медицинской желчью широко применяется в медицине.
Лечение пяточных шпор медицинской желчью широко применяется в медицине. В аптеке препарат продается без рецепта. Лечение шпоры проводят дома. Использовать средство необходимо с осторожностью. Чтобы достичь максимального эффекта, процедуры с желчью проводят долго. Курс из 20-30 манипуляций прерывать нельзя. Если у человека имеются аллергические реакции на компоненты препарата, такое лечение противопоказано. Чтобы не нанести вред своему организму, нужно постараться избегать попадания желчи на слизистые. Сочетать желчь с другими лекарствами доктора не рекомендуют, чтобы избавиться от непредвиденных реакций, ожогов и аллергии.
В аптеке препарат продается без рецепта. Лечение шпоры проводят дома. Использовать средство необходимо с осторожностью. Чтобы достичь максимального эффекта, процедуры с желчью проводят долго. Курс из 20-30 манипуляций прерывать нельзя. Если у человека имеются аллергические реакции на компоненты препарата, такое лечение противопоказано. Чтобы не нанести вред своему организму, нужно постараться избегать попадания желчи на слизистые. Сочетать желчь с другими лекарствами доктора не рекомендуют, чтобы избавиться от непредвиденных реакций, ожогов и аллергии.
 Некоторые специалисты не рекомендуют пользоваться полиэтиленом при наложении компресса, говоря об “эффекте парника”, который создастся при этом. Так, риск получить ожог возрастает. Вместо полиэтилена можно использовать вощеную бумагу.
Некоторые специалисты не рекомендуют пользоваться полиэтиленом при наложении компресса, говоря об “эффекте парника”, который создастся при этом. Так, риск получить ожог возрастает. Вместо полиэтилена можно использовать вощеную бумагу. Если вас часто беспокоят неприятные ощущения в нижних конечностях, необходимо выявить причины: болят ноги в связи с травмой костей и суставов, нарушением кровообращения или из-за перенапряжения мышц и связок.
Если вас часто беспокоят неприятные ощущения в нижних конечностях, необходимо выявить причины: болят ноги в связи с травмой костей и суставов, нарушением кровообращения или из-за перенапряжения мышц и связок.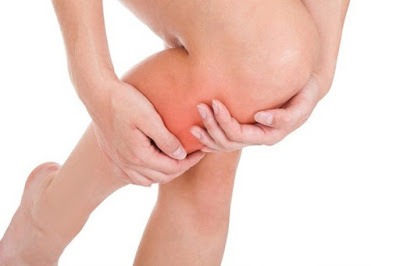 Неприятные ощущения в икрах могут быть вызваны нарушением работы сосудов ног или перенапряжением мышц. Диагностика в данном случае затрудняется из-за схожих симптомов: дискомфорт во время ходьбы, тянущая или ноющая боль, отечность, чувство тяжести или усталости ног.
Неприятные ощущения в икрах могут быть вызваны нарушением работы сосудов ног или перенапряжением мышц. Диагностика в данном случае затрудняется из-за схожих симптомов: дискомфорт во время ходьбы, тянущая или ноющая боль, отечность, чувство тяжести или усталости ног. Боли в пальцах ног появляются при артрите, который чаще всего поражает мелкие суставы, подагре, артрозе, ношении неудобной обуви. Симптомы примерно схожи при всех заболеваниях:
Боли в пальцах ног появляются при артрите, который чаще всего поражает мелкие суставы, подагре, артрозе, ношении неудобной обуви. Симптомы примерно схожи при всех заболеваниях: Онемение в ногах возникает по двум причинам: резкое нарушение кровоснабжения тканей или защемление нервных корешков в каком-либо отделе позвоночника. Оба этих состояния в большинстве случаев сопровождаются общей слабостью, дистонией мышц, изменением структуры и цвета кожи ног.
Онемение в ногах возникает по двум причинам: резкое нарушение кровоснабжения тканей или защемление нервных корешков в каком-либо отделе позвоночника. Оба этих состояния в большинстве случаев сопровождаются общей слабостью, дистонией мышц, изменением структуры и цвета кожи ног. Боли в ногах могут свидетельствовать о заболеваниях не только самих конечностей. Нередко у пациентов, обратившихся к врачу за консультацией и жалующихся на то, что у них длительное время болят ноги, причины неожиданно выявляются в других системах и органах. Поэтому при появлении неприятных симптомов – боли, отёков, припухлости, жжения, покраснения кожи или судорог (особенно если они усиливаются и длятся более трёх дней) – очень желательно не ограничиваться вопросами на специализированных сайтах: что делать, если болит нога, а самому посетить специалиста. Во-первых, он поможет убрать дискомфорт, а во-вторых, предупредит появление возможных негативных последствий. Не знаете, к кому лучше обратиться, если болит нога в верхней части или внизу ноги? Деликатную диагностику и мягкое лечение обеспечит остеопат: опытный специалист найдёт причину того, почему немеют и болят ноги у ребенка или у взрослого, предложит оптимальный способ лечения или проведёт профилактический курс.
Боли в ногах могут свидетельствовать о заболеваниях не только самих конечностей. Нередко у пациентов, обратившихся к врачу за консультацией и жалующихся на то, что у них длительное время болят ноги, причины неожиданно выявляются в других системах и органах. Поэтому при появлении неприятных симптомов – боли, отёков, припухлости, жжения, покраснения кожи или судорог (особенно если они усиливаются и длятся более трёх дней) – очень желательно не ограничиваться вопросами на специализированных сайтах: что делать, если болит нога, а самому посетить специалиста. Во-первых, он поможет убрать дискомфорт, а во-вторых, предупредит появление возможных негативных последствий. Не знаете, к кому лучше обратиться, если болит нога в верхней части или внизу ноги? Деликатную диагностику и мягкое лечение обеспечит остеопат: опытный специалист найдёт причину того, почему немеют и болят ноги у ребенка или у взрослого, предложит оптимальный способ лечения или проведёт профилактический курс.