Пульсирует в коленке без боли – Пульсация в ноге причины без боли. Пульсирует в коленке без боли. Причины сокращения мышц ног
Пульсация в колене без боли
Консультация
В марте делали операцию на колено, основной диагноз был “Разрыв медиального мениска”с августа началась пульсация в колене, но внимания не обращала на это, но сейчас , уже последние 3дня, пульсация беспокоит очень. как только я расслабляюсь, сразу же оно начинает пульсировать, боли нет, но заснуть не получается нормально, т. к это очень раздражает Нормально ли это?
Пульсация в ноге выше колена обусловлена влиянием неблагоприятных факторов на мышечную систему. Необходимо определиться с разновидностью сокращений, предварительно оценить риск и обратиться к врачу для проведения обследования, лечения.
Виды мышечных сокращений

Если дергается мышца на ноге выше колена, следует обратить внимание на характер и частоту симптома:
- Кратковременная пульсация. Мышцы на определенное время сокращаются, после чего – расслабляются.
- Судороги продолжительностью до минуты. Проходят самостоятельно, при этом конечности потребуется временный покой, так как коленные сочленения становятся уязвимыми даже перед малейшей нагрузкой. Массажировать место сокращений нельзя.
- Мышцы дергаются автономно. Симптом проявляется необъяснимыми движениями, которые вызывают беспокойство.
- Сокращения напоминают обычные движения. Аномалия характеризуется неуместностью и неестественным повторением.
- Продолжительные мышечные спазмы. Тело человека выкручивается из-за того, что несколько мышц сильно сокращаются одновременно.
Порой человек сталкивается с несколькими спазмами одновременно, но чаще всего проявления наблюдаются по отдельности. Если регулярно дергается коленка, рекомендуется обратиться к врачу для проведения диагностики и постановки точного диагноза. Возможно, симптом указывает на серьезную патологию.
Причины сокращения мышц ног
Пульсацию ног могут вызвать:
- Недостаток полезных веществ и микроэлементов. Мышцы состоят из белка и воды. Дефицит таких веществ приводит к ослаблению ткани, вследствие чего проявляются спазмы.
- Повышенная эмоциональность и регулярные стрессы. Если человек постоянно нагружает нервную систему, возникают мышечные спазмы, которые проявляются тиками на разных частях тела.
- Чрезмерные физические перегрузки. Провоцируют подергивание мышц ног и рук. Дополнительные признаки – онемение и перенапряжение.

Люди, которые занимаются спортом, часто отмечают еле заметные мышечные сокращения под кожей. Мускулы порой пульсируют при физическом переутомлении. Такие перегрузки тела считаются эффективными, так как мышцы тренируются и проявляют мощь, потенциал.
Одна из причин мышечной пульсации после спортивной тренировки – недостаточная разминка или повышенное внимание к основной нагрузке, отсутствие упражнений на растяжку. Нагрузку рекомендуется увеличивать постепенно, разминка и растяжка при этом обязательны. Для устранения пульсации нужно выполнить специальные расслабляющие упражнения и сделать массаж.
Психологическое перенапряжение порой сопровождает спортивные занятия. Спортсмены сильно волнуются перед тренировкой, а затем обнаруживают неправильную пульсацию мышцы ноги.
Стресс из-за семейных или личных дел, работы, важных обязанностей по быту часто приводят к мышечным сокращениям.
Если после физической нагрузки дергается мышца на ноге над коленом, помогут следующие действия:
- Прогуляться на свежем воздухе в медленном темпе для расслабления.
- Выпить чашку ромашкового чая или стакан теплой воды с ложкой меда.
- Сделать дыхательную гимнастику, чтобы устранить стресс.
Опасные мышечные сокращения
Мышечные сокращения – это нормальное явление. Нервный тик – заболевание. Тики бывают постоянными или временными, но так или иначе они приводят к ухудшению состояния здоровья. Постоянные тики, обусловленные осложнениями заболеваний или дефицитом питательных веществ, считаются самыми опасными.
Временные тики вызваны сильными эмоциональными переживаниями или защемлением нерва. Порой создается впечатление, что мышца начинает нарывать.
Врачи отмечают, что нервные тики чаще появляются из-за следующих потенциально опасных причин:
- недостаток питательных веществ;
- травмы головы;
- сильные стрессы и эмоциональные переживания;
- невралгия или вегето-сосудистая дистония.
В таких случаях рекомендуется своевременно обратиться к врачу и начать лечение.
Недуг может привести к защемлению нерва, повышенной напряженности мускулов, неправильному кровообращению и даже частичному нарушению функциональности сустава или всей ноги.
Профилактика пульсации мышц

Чтобы предотвратить сокращения мышц, следуйте рекомендациям:
- Позаботьтесь о здоровом и сбалансированном меню. В рационе должны присутствовать питательные вещества. Любой дефицит микроэлементов и витаминов негативно влияет на суставы, нервную систему, мышцы.
- Соблюдайте режим. Отдых должен быть полноценным, ночной сон качественным.
- Пейте травяные сборы. Они улучшают эмоциональное состояние и восстанавливают силы организма.
- Делайте дыхательные упражнения для устранения нервного напряжения, улучшения самочувствия.
Редкое подергивание мышцы выше колена неопасно. Если же пульсация появляется часто и доставляет беспокойство, не стоит откладывать поход к специалисту.

У многих людей на протяжении жизни возникают периодические боли и чувство тяжести в ногах. Некоторых проблемы сопровождают длительное время, что доставляет дискомфорт. Почему у человека бывает состояние, когда чувствуется, как пульсирует вена на ноге?
Причины

Трепетание вен может быть связано как с проблемой в костях и мышцах, так и с нервами.
Факторы, провоцирующие появление пульсации вен нижней конечности:
- Травма ноги (свежая или давно забытая). Если целостность тканей и нервных волокон была нарушена, то она и напоминает о себе болями в ногах.
- Варикоз. Сосудистые нарушения приводят к скоплению крови и застою, в результате чего конечности начинают болеть.
- Ожирение. Из-за больших нагрузок на ноги появляются пульсирующие боли.
- Защемление нерва. При данной проблеме по ошибке ощущение трепетания принимают за пульсацию из-за того, что боль отдает в нижние конечности.
- Радикулит. Из-за сдавливания корешков спинного мозга болезненные ощущения иррадиируют в ногу.
- Тромбоз глубоких вен, атеросклероз. Проблемы с кровообращением приводят к плохому кровотоку и болям в ногах.
Если к трепетанию вен добавляется онемение, то такое состояние говорит о развивающейся нейропатии (проблеме с нервом) или возникновении ишемии тканей (недостатке притока крови к пострадавшему участку).
Мышечные сокращения

Под пульсацией в ногах иногда маскируются мышечные сокращения (фасцикуляция), а не проблемы с венами.
Симптомы схожи с пульсированием вены. Обычно подергивания проходят самостоятельно. Несмотря на то, что трепетание мышц могут проявляться в течение нескольких лет, здоровью фасцикуляция не угрожает. Если больной наблюдает слабость в мышцах и изменение двигательной функции в ногах, то появляется повод обратиться к врачу.
Доброкачественное сокращение мышц может являться следствием недостатка в организме магния. Постоянные стрессы, занятия спортом с повышенной нагрузкой, злоупотребление алкоголем, переохлаждение также могут стать причиной возникновения подергиваний в ногах.
Такие боли могут возникать в любое время суток.
Лечение, выбор доктора

Если не известны причины пульсации вен и есть сомнения, к какому медику узкой специализации обратиться, то нужно посоветоваться с участковым врачом.
После обследования специалист установит точный диагноз и подскажет дальнейшие действия. Выбор оборудования в современной медицине достаточно большой (УЗИ, МРТ, КТ, УЗДГ).
При подозрении на защемление седалищного нерва или нервных корешков спинного мозга обязательно нужно сделать рентгенографию поясничного отдела позвоночника. Не стоит откладывать лечение недуга, так как это прямой путь к хромоте, болезненности при передвижении и атрофии мышцы. Слабость в конечностях и нарушение подвижности суставов также может быть причиной зажатия нерва.
При варикозном расширении вен нужно обратиться к флебологу.
Невропатолог лечит такие заболевания, как защемление нерва.
При подозрении на отклонение неврологического характера, а не фасцикуляции мышц, стоит проконсультироваться у врача-невролога. Специалист поможет разобраться в данной проблеме и при необходимости назначить лечение.
Когда пульсация отдает в колено по наружной или передней поверхности, проблема может быть связана с нервами. Если те же ощущения в подколенной ямке, то без сосудистого хирурга не обойтись.
Профилактика

Для профилактики и снижения пульсирующих болей в ногах стоит пересмотреть образ жизни и распорядок дня.
При сопровождении пульсирующей боли в венах с чувством онемения в ногах (сжимается икра) стоит отказаться от курения и употребления алкоголя. Постоянные стрессы приводят к потере витаминов, что ведет к спазмам и ощущению трепетания в венах.
При сосудистой проблеме нарушение кровообращения в венах представляют угрозу для жизни (образование тромба может привести даже к остановке сердца). Поэтому при болях в ногах своевременное лечение поможет избежать осложнений.
В организме человека все органы взаимосвязаны. Чтобы избежать пульсирующих болей в конечностях, нужно избавиться от причин, которые вызывают болезненные состояния.
Во избежание защемления нервных окончаний необходимо соблюдать следующие правила:
- Стараться не переедать, ведь это часто приводит к набору лишнего веса.
- Чаще менять позы тела, не находиться долго в одном положении (сидя или стоя).
- Делать перерывы для выполнения упражнений при сидячей работе.
Меры, направленные на профилактику варикоза:
- Рацион питания и нормализация веса. Диета включает в себя пищу, содержащую клетчатку (чистильщика кишечника). Необходимо уменьшить потребление животных жиров, отказаться от фастфуда, отдать предпочтение продуктам, богатыми витамином С (для укрепления стенок сосудов).
- Соблюдение режима дня. Стараться чередовать работу с отдыхом.
- При невозможности отказаться от сидячего образа жизни менять положение тела. Противопоказана поза, когда одна нога расположена на другой.
- Не носить обтягивающие вещи, сдавливающие ноги.
- Стоит отказаться от обуви, имеющей как высокий, так и слишком низкий каблук. Подошва должна быть удобной, чтобы стопа не испытывала дискомфорт.
В качестве профилактических мер тромбоза вен нижних конечностей важны плавание, свежий воздух, прогулки пешком, режим питания (употребление большого количества воды, отказ от продуктов, сгущающих кровь).
Профилактика всех причин, способствующих пульсирующей боли в ногах, сводится к здоровому образу жизни. Выполнение утренней или вечерней зарядки, контрастный душ, отказ от вредных привычек, велосипедные прогулки, массаж и травяные ванночки для ног – все эти мероприятия помогут свести к минимуму риск заболевания ног.
Не затягивайте визит к врачу, ведь каждому достоверно известно, что ранняя диагностика является залогом успешного лечения.
Советуем к прочтению
Пульсирует колено | Сустав-Help
Оглавление [Показать]Боль под коленом сзади возникает вследствие действия самых разнообразных причин. Источником болевых ощущений может стать поврежденный … Внешне такая аневризма может напоминать кисту Бейкера, но отличается от последней наличием пульсации при пальпации.
Если пульсация у Вас ощущается под коленом, по задней поверхности, в подколенной ямке, плюс если еще в этом месте есть припухлость, тогда надо скорее обратиться к сосудистому хирургу, заодно попробовать вспомнить, не было ли какой-нибудь травмы в этой области. Беременность и варикоз. Уход за ногами при варикозе. Могу ли я с диагнозом тромбоз глубоких вен родить ребенка. … На данный момент у меня осталась тяжесть в ногах, отеки, иногда замечаю как под коленом учащается пуль, кажется как будто дергается вена.
Как ухаживать за венами при варикозе
Многие люди периодически испытывают боли под коленом. Болевые ощущения бывают разной интенсивности, от легкого дискомфорта до нестерпимых болей … Внешне аневризма может быть похоже на кисту Бейкера, но при пальпации будет отчетливо ощущаться пульсация. При возникновении ощущения тяжелых ног, измерьте паховый пульс, на щиколотке и под коленкой. … Образование венозной сеточки – первый признак, что варикоз близко. Она может появиться под коленом, на внешней или внутренней поверхности бедра, икроножной мышце.
Video-в тему:
Кроме того, боли в ноге под коленом нередко связаны с варикозным расширением вен, которое проявляется пульсацией, тяжестью, тянущими … Именно для варикоза и сосудистых патологий нижних конечностей характерны односторонние боли, такие как боль под левым коленом. От предыдущего варикоза я имею 2 детей, эффективные в колене и приносящие прекрасные результаты, дневной стационар, а затем прибегать к венозной пульсации, варикоз сладкий.
forum.himki.net
Определить конкретную причину, которая спровоцировала возникновение данного симптома, бывает непросто. В некоторых случаях сделать это возможно только после проведения очного врачебного осмотра и детального обследования.
На данном участке тела располагаются сразу несколько структурных элементов, каждый из которых может стать причиной заболевания, а именно:
- коленный сустав;
- кости скелета;
- мышцы;
- кровеносные сосуды;
- лимфатические узлы;
- нервно-мышечные волокна.
Далее рассмотрим основные причины, которые наиболее часто вызывают тянущую боль под коленом:
Пульсирует нога выше колена без боли
Пульсация в ноге выше колена обусловлена влиянием неблагоприятных факторов на мышечную систему. Необходимо определиться с разновидностью сокращений, предварительно оценить риск и обратиться к врачу для проведения обследования, лечения.
Виды мышечных сокращений
Если дергается мышца на ноге выше колена, следует обратить внимание на характер и частоту симптома:
- Кратковременная пульсация. Мышцы на определенное время сокращаются, после чего – расслабляются.
- Судороги продолжительностью до минуты. Проходят самостоятельно, при этом конечности потребуется временный покой, так как коленные сочленения становятся уязвимыми даже перед малейшей нагрузкой. Массажировать место сокращений нельзя.
- Мышцы дергаются автономно. Симптом проявляется необъяснимыми движениями, которые вызывают беспокойство.
- Сокращения напоминают обычные движения. Аномалия характеризуется неуместностью и неестественным повторением.
- Продолжительные мышечные спазмы. Тело человека выкручивается из-за того, что несколько мышц сильно сокращаются одновременно.
Порой человек сталкивается с несколькими спазмами одновременно, но чаще всего проявления наблюдаются по отдельности. Если регулярно дергается коленка, рекомендуется обратиться к врачу для проведения диагностики и постановки точного диагноза. Возможно, симптом указывает на серьезную патологию.
Причины сокращения мышц ног
Пульсацию ног могут вызвать:
- Недостаток полезных веществ и микроэлементов. Мышцы состоят из белка и воды. Дефицит таких веществ приводит к ослаблению ткани, вследствие чего проявляются спазмы.
- Повышенная эмоциональность и регулярные стрессы. Если человек постоянно нагружает нервную систему, возникают мышечные спазмы, которые проявляются тиками на разных частях тела.
- Чрезмерные физические перегрузки. Провоцируют подергивание мышц ног и рук. Дополнительные признаки – онемение и перенапряжение.
Люди, которые занимаются спортом, часто отмечают еле заметные мышечные сокращения под кожей. Мускулы порой пульсируют при физическом переутомлении. Такие перегрузки тела считаются эффективными, так как мышцы тренируются и проявляют мощь, потенциал.
Одна из причин мышечной пульсации после спортивной тренировки – недостаточная разминка или повышенное внимание к основной нагрузке, отсутствие упражнений на растяжку. Нагрузку рекомендуется увеличивать постепенно, разминка и растяжка при этом обязательны. Для устранения пульсации нужно выполнить специальные расслабляющие упражнения и сделать массаж.
Психологическое перенапряжение порой сопровождает спортивные занятия. Спортсмены сильно волнуются перед тренировкой, а затем обнаруживают неправильную пульсацию мышцы ноги.
Стресс из-за семейных или личных дел, работы, важных обязанностей по быту часто приводят к мышечным сокращениям.
Если после физической нагрузки дергается мышца на ноге над коленом, помогут следующие действия:
- Прогуляться на свежем воздухе в медленном темпе для расслабления.
- Выпить чашку ромашкового чая или стакан теплой воды с ложкой меда.
- Сделать дыхательную гимнастику, чтобы устранить стресс.
Опасные мышечные сокращения
Мышечные сокращения – это нормальное явление. Нервный тик – заболевание. Тики бывают постоянными или временными, но так или иначе они приводят к ухудшению состояния здоровья. Постоянные тики, обусловленные осложнениями заболеваний или дефицитом питательных веществ, считаются самыми опасными.
Временные тики вызваны сильными эмоциональными переживаниями или защемлением нерва. Порой создается впечатление, что мышца начинает нарывать.
Врачи отмечают, что нервные тики чаще появляются из-за следующих потенциально опасных причин:
- недостаток питательных веществ;
- травмы головы;
- сильные стрессы и эмоциональные переживания;
- невралгия или вегето-сосудистая дистония.
В таких случаях рекомендуется своевременно обратиться к врачу и начать лечение.
Недуг может привести к защемлению нерва, повышенной напряженности мускулов, неправильному кровообращению и даже частичному нарушению функциональности сустава или всей ноги.
Профилактика пульсации мышц
Чтобы предотвратить сокращения мышц, следуйте рекомендациям:
- Позаботьтесь о здоровом и сбалансированном меню. В рационе должны присутствовать питательные вещества. Любой дефицит микроэлементов и витаминов негативно влияет на суставы, нервную систему, мышцы.
- Соблюдайте режим. Отдых должен быть полноценным, ночной сон качественным.
- Пейте травяные сборы. Они улучшают эмоциональное состояние и восстанавливают силы организма.
- Делайте дыхательные упражнения для устранения нервного напряжения, улучшения самочувствия.
Редкое подергивание мышцы выше колена неопасно. Если же пульсация появляется часто и доставляет беспокойство, не стоит откладывать поход к специалисту.
Артерии и вены ног способствуют кровообращению. При поражении артерий человек начинает хромать, ощущается боль в икрах, так как необходимо большое поступление крови. При патологическом сужении артерий поток крови становится слабым. Пациент постоянно ищет возможности присесть для отдыха.
Причины пульсации в ногах
Причин достаточно много. Наиболее частая патология сосудов — пульсация в ногах, которая может не сразу проявить себя, а спустя длительное время. При запущенной болезни человек начинает ощущать боль. Причина боли — нарушение движения крови по венам. Вследствие этого увеличивается давление в сосудах. При застое крови появляются боли, так как происходит давление на нервные окончания. Зачастую, это “тупые” боли, в дальнейшем переходящие в пульсирующие. Данные признаки характерны для тромбофлебита. Это заболевание, при котором происходит воспалительный процесс венозных стенок, и тогда образуются тромбы. Тромбофлебит поражает подкожные и глубокие вены. Недуг опасен тем, что тромб может оторваться и переместиться в другие органы с потоком крови.
Пульсация в ногах также часто вызывает подкожное жжение. Ноги болят постоянно, главным образом в икроножной части мышц.
В первую очередь, необходимо обследоваться, сдать необходимые анализы и следовать назначенному лечению. Обычно лечение проходит амбулаторно. В стационаре хирурги оказывают помощь пациентам при сильном воспалительном процессе глубоких вен и при наличии тромбов.
Задачи лечения
Самое главное — ликвидировать воспалительный процесс и предупредить образование новых тромбов. Применяют медицинские препараты:
- нестероидные;
- ферменты;
- дезагреганты и др.
Необходима диагностика, обследование УЗИ, КТ, МРТ. Не стоит затягивать с посещением доктора, так как это грозит серьезными осложнениями:
Жжение, покалывание, пульсирование в ногах
При ощущении покалывания, жжения, пульсирования, возможны нарушения венозного или артериального кровообращения. При изменении стенок и потери эластичности сосудов происходит нарушение кровотока. При сахарном диабете нарушается структура периферических нервов.
Отчего возникает пульсация в ногах? Причины болей рассмотрены ниже.
Существует ряд факторов:
- венозная недостаточность;
- тромбофлебит;
- варикоз;
- полинеропатия;
- травмы нижних конечностей;
- лишний вес; при ожирении ноги испытывают большую нагрузку;
- радикулит — при нагрузке на корешки спинного мозга боль отдает в ноги;
- атеросклероз — нарушение кровообращения, боли в ногах.
Артериальная недостаточность
Артерии и вены способствуют кровообращению. Пульсация артерий на ногах — признак заболевания вен. Тромбоз и эмболия — болезни острой артериальной недостаточности.
При поражении артерий человек начинает хромать, ощущается боль в икрах, так как необходимо большое поступление крови. При патологическом сужении артерий поток крови становится слабым. Пациент постоянно ищет возможность присесть для отдыха. При симптомах болезней артерий необходимо пройти обследования.
При пульсации в стопах ног человек начинает хромать, ощущается боль в икрах, так как необходимо большое поступление крови. При патологическом сужении артерий поток крови становится слабым.
Отечность при заболеваниях вен
- Травмы, такие как растяжение или перелом кости.
- Избыточный вес.
- Старение.
- Беременность.
- Потребление большого количества соли.
- Употребление алкоголя.
- Менструация и/или ПМС.
- Сидеть или стоять в одном положении в течение длительного периода времени.
У беременных женщин наблюдается быстрое увеличение веса. В результате оказывается давление на ноги и лодыжки, возникает отечность. Опухшие ноги также могут быть признаком основного состояния, такого как сердечная, почечная или печеночная недостаточность. Эти условия сигнализируют об избыточной жидкости в теле. Другие причины, из-за которых возникает отечность, могут быть такими:
- Образование тромбов.
- Артрит.
- Заболевание щитовидной железы.
- Инфекция.
- Венозная недостаточность.
- Варикозное расширение вен.
- Укус насекомого.
- Недоедание.
- Ожоги, включая солнечные ожоги.
- Аллергическая реакция.
- Задержка натрия.
- Лимфатическая непроходимость.
Лечение и профилактика отеков ног
Лечение отечных ног зависит от причин, которые спровоцировали такое состояние. Способы, которые вы можете использовать дома, чтобы помочь уменьшить отек в ногах, в том числе включают:
- Противовоспалительные средства.
- Лекарства, как аспирин и ибупрофен.
- Правильная обувь.
- Носки, например, как эластичные чулки, для поддержки ног.
- Питьевая вода.
- Ограничьте прием соли до 2 грамм в день.
- Избегайте длительного нахождения сидя или стоя.
- Потеря лишнего веса.
- Гулять как можно чаще для того, чтобы улучшить прочность мышц и циркуляцию крови в них.
- Не злоупотребляйте слабительными средствами.
- Мочегонные средства (могут быть неэффективными при наличии определенных заболеваний).
- Замена белка.
Большинство вариантов лечения, перечисленных выше, могут применяться как профилактические шаги. Очень важно, чтобы вы обращали внимание на свои ноги. Ноги не отекают сами по себе.
Простые изменения в вашем образе жизни и диете могут улучшить ваше общее здоровье и предотвратить другие проблемы с ногами.
Профилактика заболеваний вен
При ощущении пульсации в ногах, которая сопровождается онемением, необходимо избавляться от вредных привычек (курения и употребление алкоголя). Для профилактики болей вен необходимо вести здоровый образ жизни и пересмотреть свой рацион.
Нарушение кровообращения вен — угроза не только для здоровья, но и для жизни. При образовании тромба может произойти остановка сердца. Своевременная диагностика и лечение — скорейший путь к выздоровлению.
Меры профилактики при пульсации в ногах:
1. Правильное питание и контроль веса. Принимать пищу, богатую клетчаткой. Увеличить прием витамина С, чтобы стенки сосудов окрепли.
2. Чередование отдыха и нагрузок.
3. Больше физической активности.
4. Отказ от ношения тесной одежды.
5. Не носить высокие каблуки. Подошва должна быть удобной и комфортной.
Здоровье ног является очень важным, так как при запущенном заболевании возможны осложнения и даже летальный исход.
Пульсация вены на ноге — это субъективное ощущение человека, на самом деле необязательно связанное с венами.
Давайте разберемся, что это может быть — доброкачественные фасцикуляции мышечных волокон, заболевания позвоночника или, действительно, патологии связанные с флебологией.
Тем более что вены в ногах пульсировать не могут — пульсации подвержены только артерии. Однако, в любом случае, если кажется, что вена на ноге пульсирует, следует отправиться на прием к терапевту, флебологу или невропатологу.
Причины болей в ногах
Давайте разберем такую ситуацию, когда человек ощущает кратковременные болевые ощущения в ногах, считая, что у него вена на ноге пульсирует. Пульсирующие болезненные ощущения могут вызывать дискомфорт и днем и ночью.
Человек ощущает боль, исходящую из одной точки и распространяющуюся по всей ноге. Источник боли может быть совсем маленький — участок ноги размером не больше 2 сантиметров.
Рассмотрим самые часто встречающиеся причины этого состояния:
- Беспокоить могут травмы, причем как свежие, так и вроде бы давно забытые. Протекавший когда-то в ноге воспалительный процесс, перенапряжение мышц, старый перелом — целостность тканей уже была нарушена, значит причины для появления болей остались навсегда.
- Почему возникает варикозное расширение вен? Оно появляется в результате патологии клапанов вен. Если клапаны работают плохо, венозная кровь накапливается в сосуде, вызывая его расширения и, соответственно, болят вены на ногах. Сопровождается это явление не только болью, расширенные вены на ногах становятся отчетливо видны. Лечит такие состояния флеболог.
- Если пульсирующее ощущение сопровождается не только болью, но и чувством онемения, значит причиной дискомфортного состояния являются нервы. Заболевание нервов может вызвать диабет, нехватка витаминов или длительное курение.
- Очень часто ощущения, ошибочно принимаемые за пульсацию вен, вызывает патология поясничного отдела позвоночника. Защемление нерва в тазобедренном суставе также практически всегда сказывается на нижних конечностях. Для более точного выявления причин стоит посетить невропатолога и сделать рентгенографию указанного отдела.
- Пульсирует вена на ноге, что может быть вызвано тромбозом глубоких вен. Сосуды засоряются плохим холестерином и нарушается циркуляция крови. При таких состояниях показан постельный режим.
- Избыточный вес и переутомление нижних конечностей могут стать причиной повышенного напряжения в ногах.
Спровоцировать пульсирующие ощущения в ногах, в том числе и болезненные может любая из вышеперечисленных причин. Многие, испытывая беспокоящие, но сильные ощущения, визит к врачу откладывают. Этого делать нельзя.
Некоторые проблемы, связанные с венозными патологиями, могут привести к прямой угрозе для жизни — например, усиленное тромбообразование.
Чтобы более точно установить диагноз следует обязательно обратиться к доктору и пройти обследования на современном оборудовании: УЗИ, КТ, МРТ. После выяснения причин данного состояния, врач назначит лечение.
Фасцикуляции мышц
Иногда за пульсацию вен люди принимают фасцикуляции: резкое сокращение двигательных мышц. Заметить фасцикуляции можно благодаря активному движению мышц, которое собственно и можно принять за пульсацию вены.
Никакого серьёзного значения фасцикуляции не несут. Наиболее часто они встречаются на лице (как пример — нервный тик), однако, можно их встретить и на ногах в районе голени.
Сокращения мышц обычно появляются и исчезают незаметно и к врачу при такой симптоматике следует обратиться только в случае, если у больного начинают наблюдаться мышечная слабость и изменения рефлексов.
Доброкачественные фасцикуляции могут продолжаться от одной минуты до нескольких лет. Если наблюдаются длительные проявления, то они обычно возникают с определенной периодичностью: например, 3-4 раза в день.
Чтобы выяснить не являются ли фасцикуляции симптомом какого-либо неврологического отклонения, нужно обратиться к неврологу, который поможет определить заболевание, назначит лечение.
Почему это происходит? Причиной доброкачественных мышечных сокращений может стать недостаток магния, частые стрессы, повышенные физические нагрузки (особенно у малотренированных людей), переохлаждения, купание после бани в водоемах, чрезмерное употребление горячительных напитков.
Варикоз
Варикозная болезнь встречается чаще у женщин. Заболевание стремительно молодеет: сегодня его уже часто диагностируют к 28-30 годам. Заболевание развивается при малоподвижном образе жизни, офисной сидячей работе, постоянном стрессе и плохом питании.
Пульсация вен на ногах — один из многочисленных симптомов, которые могут свидетельствовать о его наличии. Боли и тяжесть в ногах, звездочки, выпуклые вены — все это причины, чтобы показаться к врачу флебологу.
При варикозе очень часто отмечаются какие-то неприятные ощущения в ногах, доходящие до ярко выраженной боли. Боли обычно начинаются с малой степени выраженности, а с развитием болезни усугубляются и могут начать приносить очень много неудобств.
Существует и обратная взаимосвязь: если болят ноги (не суставы), то в 80% случаев – это варикоз. Выделяют следующие разновидности дискомфортных ощущений в ногах при варикозе:
- Ощущение в ногах тяжести и одутловатости.
- Ноющие, пульсирующие боли в области вен.
- Ощущение жара по ходу вен.
- Судороги.
Обычно при лечении варикоза обычными методами болевые и неприятные ощущения уменьшаются. Уменьшатся боли:
- При регулярных занятиях: полезными будут любые упражнения, при которых ноги нужно поднимать — березка, ножницы, велосипед.
- При использовании специальных мазей: по поводу мазей нужно консультироваться с врачами — некоторые нельзя применять часто.
- Ну и, конечно, требуется изменить свой образ жизни и восстановить правильное питание.
Заболевание артерий: что это значит
Иногда встречаются пульсирующие ощущения в районе голени или бедра, которые носят передаточный характер от бедренной артерии на напряженные мышцы. Чтобы узнать почему это происходит и исключить патологию следует у врача попросить направление на УЗДГ сосудов нижних конечностей.
Наиболее частая причина болезней артерий курение. Курение является главным фактором патогенеза окклюзионных процессов: никотин вызывает сужение артерий. Врач при осмотре с жалобами на боли в ногах обязательно спрашивает как давно пациент курит и сколько пачек в день выкуривает. Любое лечение заболеваний артерий начинается с отказа от курения.
Заболевания артерий также проявляются всеми возможными видами боли и ощущениями дискомфорта. Особенно распространены заболевания артерий нижних конечностей.
Если артерии сужаются в результате заболевания, все окружающие их ткани начинают испытывать кислородное голодание. Начинают атрофироваться мышцы ног, что приводит к развитию гангрены. Какие заболевания артерий на начальном этапе могут привести к усилению пульсации:
Облитерирующий атеросклероз
Боль начинается с икроножных мышц, а затем может возникать в любых местах: в мышцах бедер, пояснице, ступнях, пальцах. Артерия вследствие атеросклеротического поражения закупоривается, кровь по ней перестает передвигаться, нарушается кровоснабжение конечности. Часто заболевание является спутником сахарного диабета.
Облитерирующий тромбангиит или болезнь Бюргера
Вызывает разрастание клеток внутреннего и среднего слоя артерий или вен, после чего развивается сужение их просвета. Затем в просвете сосудов могут образовываться тромбы, препятствующие движению крови по сосудам.
Заболевание встречается в основном у молодых (до 40 лет) мужчин, которые курят и в 20% у женщин. Считается, что вызывает заболевание измененная реакция организма на никотин.
Способствуют развитию заболевания длительное переохлаждение, в том числе и замерзшие ноги зимой, и стресс.
Для диагностики заболеваний артерий применяются такие методы исследований, как УЗ дуплексное ангиосканирование артерий и ангиография. Лечатся заболевания отказом от курения, контролем за уровнем холестерина, сосудистыми препаратами.
Всем пациентам делается ЭКГ и назначается консультация кардиолога для выявления факторов риска: гипертонической болезни, мерцательной аритмии.
Как определить причину пульсации в ногах
Записаться к врачу, работающему в Вашем городе можно прямо на нашем сайте.
Что делать, если пульсирует сосуд, вена, артерия или ощущаются пульсирующие боли и болезненность? Просить у врача направление на:
- УЗДГ или двухмерную УЗ допплерографию.
- УЗДС или дуплексное ангиосканирование.
- Триплексное 3D УЗИ сосудов и вен нижних конечностей.
Все это неинвазивные технологии, совершенно безопасные и безболезненные для пациентов. Отдельно можно упомянуть такой современный информативный метод исследования сосудов, как МРТ — томография сосудов ног, с помощью которой можно:
- Оценить патологию сосудов и подобрать эффективный курс лечения.
- Диагностировать состояние сосудов, определить степень их изношенности.
- Выявить причины нарушения кровообращения.
- Обнаружить аномальные образования.
МРТ проводится с введением контраста. Что выбрать — МРТ или дуплексное ангиосканирование — решает врач, основываясь на собранном анамнезе.
Пульсация в ноге причины без боли. Пульсирует в коленке без боли. Причины сокращения мышц ног
Поэтому не следует ходить в такой обуви постоянно. Дома вообще всегда советуют ходить босиком или в мягких тапочках.
Для того, чтобы ногам было комфортно, не следует всё время находиться в одном положении, нужно больше ходить. Если работа не позволяет этого делать, то по приходу домой желательно полежать немного вытянув ноги на высоте, а потом всё-таки прогуляться хоть несколько минут. Утром и вечером, находясь в постели надо делать элементарные упражнения потягиваясь и вращая стопами.
При болях в ногах полезно спать, положив под ноги валик из одеяла или плотную подушку. Очень хорошо снимает усталость хождение на пятках и на носках, на наружной стороне стоп. Катание ногами палки или мяча рекомендуется, когда отекают лодыжки.
Причины боли в ногах
Встречаются различные причины, вызывающие боли в ногах. К ним относятся заболевания:
Наиболее распространено возникновение болей в ногах из-за заболеваний сосудов. Вызываются болевые ощущения нарушением оттока венозной крови, из-за чего давление в сосудах повышается.
Застой крови в венах
Застой крови в венах – это причина того, что нервные окончания раздражаются, и развивается болевой синдром. Наиболее распространены боли «тупого характера, а также, часто, ощущается тяжесть в ногах. Со временем может развиваться варикозное расширение вен.
При тромбофлебите возникает пульсирующая боль, которая может переходить в ощущение жжения под кожей. Для тромбофлебита характерны постоянные боли, в особенности поражающие икроножные мышцы.
Атеросклероз
Вызывать боли в ногах может и атеросклероз артерий. Для данного заболевания характерно уплотнение стенок сосудов. Это заболевание вызывает сжимающие боли в икроножных мышцах. Атеросклероз очень часто влечет за собой болевой синдром в мышцах голени. При ходьбе болевые ощущения возрастают. Для атеросклероза характерно ощущение холодных стоп в любое время года.
Заболевания позвоночника
Достаточно обширна и группа заболеваний, связанных с позвоночником, вызывающих боли в ногах. Нарушения в позвоночнике, к примеру, грыжи или протрузии, могут приводить к иррадиирующим болям, то есть болям, которые отдают в ноги. Боли в позвоночнике, при этом, необязательны.
Заболевания суставов
Часто, причиной боли в ногах являются болезни суставов. Такие боли вызывают ощущение «выкручивания» ног. Этот синдром может обостряться во время смены погоды. Если заболевание достаточно запущено – болевой синдром может приобретать постоянный характер, иногда становясь просто мучительным. Наиболее характерно это приступам боли при подагре.
Если возникают боли в коленном суставе – это может быть признаком разрушения хряща в данном суставе. Тем не менее, постановка точного диагноза, а также назначение медикаментозных препаратов должно выполняться только опытными специалистами.
Плоскостопие
Плоскостопие может быть одной из причин болей в ногах, проявляющихся постоянно. Для этого заболевания характерна быстрая утомляемость во время ходьбы и ощущение тяжести в ногах. Плоскостопие требует ежедневного выполнения комплекса специальных упражнений, который должен разрабатываться специалистом. Облегчить течение заболевания можно, применяя ортопедические стельки.
Заболевания периферических нервов
Вызывать боли ног могут заболевания периферических нервов. Невралгии вызывают приступообразные боли по ходу нервных волокон. Между приступами боль отсутствует, а приступы могут продолжаться от нескольких секунд до нескольких минут.
Для ишиаса (поражения седалищного нерва) характерны боли высокой интенсивности, распространяющиеся по задней поверхности бедра или всей ноги. Ощущения больных описываются, как наличие «болезненного натянутого шнура». Во время обследования могут обнаруживаться:
Внимательным нужно быть при постановке диагноза острый ишиас, особенно у детей, чтобы не спутать его с острым туберкулезным кокситом, который характеризуется болевым синдромом в самом суставе, во время его пальпации, при нагрузке (поколачивании по пятке), отведении и растяжении ноги. Также может возникать симптом «утолщенной кожной складки», локализующийся в области тазобедренного сустава.
Поражение в бедренном нерве
В большинстве случаев данное заболевание оказывается вторичным, при наличии поясничного остеохондроза, иногда при спондилите (часто у детей), опухолях, локализованных в позвоночнике. Характеризуется поражение бедренного нерва болевыми ощущениями на внутренне-передней поверхности бедра.
Также болевые ощущения возникают, когда пальпируется бедренный нерв по его ходу. Присутствуют симптомы, характерные для натяжения нервов:
Необходимо дифференцировать боль, возникающую в результате поражения бедренного нерва от боли, которая возникает из-за воспаления в подвздошно-поясничной мышце (так называемый псоит), сопровождаемого контрактурой бедра при сгибании.
Помимо этого наблюдаются болевые ощущения при исследовании per rectum, а также во время пальпации живота. Также возможны изменения крови, повышение температуры тела. Эти признаки сигнализируют о воспалительном процессе. Самая острая боль ощущается при мышечном воспалении. Миозит – заболевание достаточно опасное, которое требует лечения и постоянного наблюдения врачом.
Остеомиелит
Болевые ощущения в нижних конечностях могут также вызываться остеомиелитом – инфекционным заболеванием костей. Для данного заболевания характерны продолжительные и острые боли. В такой ситуации причина болевого синдрома – сами кости.
Травмы
Иногда причина боли в ногах – это травма (перелом, ушиб, растяжение, либо разрыв связок или мышц), в таких ситуациях меры, которые необходимо принять – достаточно очевидны. Случается, что подобные нарушения возникают не в один момент, а развиваются постепенно, как результат:
- чрезмерных нагрузок;
- ношения неудобной обуви;
- недостаточной разминки перед выполнением упражнений;
- бега на твердой поверхности.
Другие причины
Краснота кожи, повышение температуры, а также резкая боль в голени, скорее всего, является свидетельством наличия рожистого воспаления.
Флегмона (гнойный воспалительный процесс), тромбоз, лимфатический отек могут характеризоваться распирающими и пульсирующими болевыми ощущениями в голени, а также плотным отеком. Боли усиливаются при пальпации и работе мускулатуры.
Боль в ноге могут являться симптомом
Профилактика и лечение боли в ногах
К примеру, если возникают проблемы с сосудами – нужно ограничить потребление жирной, насыщенной холестерином пищи, выполнять упражнения, призванные предупредить развитие варикозного расширения вен, а также сбросить лишний вес.
Необходимо избегать продолжительного сидения или стояния. Если Вы занимаетесь стоячей или сидячей работой – регулярно меняйте положение и делайте перерывы на разминку.
Здорово помогает простая ходьба, переступание с ноги на ногу, шевеление пальцами. Езда на велосипеде, или хотя бы упражнение с аналогичным названием, являются чуть ли ни панацеей при варикозе.
Проблемы с суставами или позвоночником требуют своевременного лечения, а также четкого следования указаниям врача. Если проблемы с позвоночником возникают часто, а с ними и иррадиирущие боли в ногах – рекомендуется периодическое повторение курсов лечения, которые состоят из сеансов акупунктуры, вакуумной терапии, мануальной терапии.
К врачу стоит обратиться, если:
- холодеют, слабеют и немеют ноги;
- резкие боли в ногах продолжаются более трех дней;
- боль отдает в нижние и верхние отделы ног;
- как следствие травмы возник сильный отек;
- набухает и синеет кожа.
Средства ухода за ногами
Так как кожа на подошвах принимает весь удар на себя, то она и воспаляется часто, становится грубой, омозоленной. Ведь там находится много потовых желез, которые выделяют за день около ста милилитров пота. И самой первой помощью для ног являются тёплые ванночки. Они помогут также и при потрескавшихся и шершавых пятках.
Ванночки для ног
В тазик с тёплой, можно даже чуть с горячеватой водой, добавляется щепотка соли и соды для смягчения. Прогреваем ножки, протираем пемзой края, наслаждаемся сколько нравится. После этого ноги вытираются насухо и смазываются кремом, маслом или жиром.
Такую процедуру может себе позволить каждый. Если есть, в таз можно капнуть несколько капель эфирного масла чайного дерева или лаванды.
Ванночка для ног из ромашки прекрасно дезинфицирует трещины, потёртости, царапины. Если после неё протереть стопы половинкой лимона, то под действием лимонной кислоты огрубевший слой исчезает, кожа разглаживается. Летом можно ромашку заменять любыми травами.
Пилинг для ног
Пилинг для ног одновременно является и массажем, так как он проводится круговыми движениями по стопе, от кончиков пальцев к пятке. При этом
картинки, медикаменты, народные средства, свечи
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Содержание статьи:
- Возможные причины патологии
- Факторы риска
- Характерные симптомы избытка жидкости в колене
- Подробнее про боль
- Про отек
- Что происходит при травмах
- Методы диагностики
- Как лечить
- Общая схема консервативного лечения
- Хирургическое вмешательство
- Резюме
Жидкость в коленном суставе (другие ее названия: синовия, синовиальная жидкость) – густая эластичная масса, заполняющая суставную полость. Это своеобразная суставная смазка, выполняющая амортизирующую функцию: она предотвращает трение сочленяющихся суставных поверхностей, защищает суставные структуры от изнашивания, обеспечивает питание хряща и обмен веществ с ним.
Данная жидкость вырабатывается эпителиальными клетками синовиальной оболочки суставной капсулы. В норме ее содержание не превышает 2–3 мл.
Избыточная выработка синовиальной жидкости (тогда ее называют еще «выпотом») не является отдельным заболеванием; это лишь одно из проявлений травмы или воспаления (синовиальной сумки либо другого элемента коленного сустава).
Вследствие травм, острых синовитов, бурситов и остальных воспалительных заболеваний суставов, реже из-за аллергической реакции на определенный вид аллергенов – выработка синовии возрастает, она скапливается в синовиальной полости, сопровождаясь местным отеком, болезненностью и другими симптомами.
В зависимости от причины ее чрезмерной выработки, состав жидкости меняется. Она может быть:
Колено – один из самых крупных опорных суставов, поэтому он больше многих других подвержен травмам и перегрузкам. Вероятность накопления избыточной жидкости в его суставной полости из-за схожих причин выше, чем, например в голеностопном, плечевом либо мелких суставах.
Качество жизни пациента меняется относительно степени тяжести основного заболевания или травмы. Избыток синовиальной жидкости плюс воспаление приводят к ограничению движений в поврежденном суставе, сказываясь на двигательной активности. Также возможно усиление болей при ходьбе и даже их возникновение в покое, стоя при опоре на больную ногу.
Лечение патологий и травм, приведших к избытку выпота, проводит врач-травматолог, ревматолог, артролог или хирург.
Важно независимо то первопричины недуга начать лечение как можно раньше. В противном случае могут развиться необратимые изменения хрящевой ткани и синовиальной оболочки, которые неизбежно приведут к нарушению двигательной функции ноги. При гнойном воспалении не исключено развитие угрожающего жизни пациента сепсиса.
Далее из статьи вы узнаете о конкретных причинах патологической выработки суставной жидкости, о симптомах, сопровождающих это состояние, и способах консервативного и хирургического лечения.
Причины повышенного образования синовиальной жидкости
Избыток выпота может быть признаком множества заболеваний и патологических состояний. В таблице перечислены конкретные виды травм и болезней, которые могут привести к данной проблеме:
(если таблица видна не полностью – листайте ее вправо)
Факторы риска
- Наследственная предрасположенность к возникновению суставных патологий,
- преклонный возраст,
- ожирение,
- занятия спортом,
- тяжелая (неблагоприятная для суставов) физическая работа.
Характерные симптомы
Жи
Пульсирует в коленном суставе –
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Содержание статьи:
- Причины развития гонартроза
- Характерные симптомы
- Методы лечения
- Медикаменты
- Физиотерапия и ЛФК
- Рекомендации по образу жизни
- Операция
- Заключение
Артроз коленного сустава (или гонартроз) – заболевание дегенеративно-дистрофического характера, при котором поражаются (разрушаются) хрящевая и костная ткани суставных структур. Существуют 3 степени тяжести патологии, но наиболее часто больные обращаются за врачебной помощью именно при гонартрозе 2 степени. Порой только со второй стадии недуга больные серьезно относятся к своему состоянию и начинают лечение, а самые ранние симптомы болезни часто игнорируются.
На первой стадии гонартроза изменения в хряще выражены незначительно и часто носят обратимый характер. На 2 стадии недуга происходит значительное разрушение хрящевой ткани, снижение количества внутрисуставной жидкости, образование большого количества остеофитов (костных разрастаний). На рентгеновских снимках выявляется выраженное сужение внутрисуставной щели, нарушение строения сустава, уплотнение костной ткани.
Причины развития гонартроза
Артроз коленного сустава возникает в основном из-за механических повреждений суставных структур, нарушения обменных процессов и кровообращения в хрящевых тканях, ожирения.
Основные причины прогрессирования заболевания и его перехода во вторую степень – игнорирование начальных симптомов и отсутствие своевременной терапии, продолжение воздействия негативных факторов (травм, нарушения кровообращения и т. д.).
Характерные симптомы
Вышеперечисленные (во введении) патологические изменения при артрозе колена 2 степени приводят к тому, что болезненные ощущения появляются не только в момент движения, но и во время отдыха или сна. И в такой ситуации больные уже редко откладывают визит к врачу.
Характерные симптомы артроза коленного сустава 2 степени:
Если больной игнорирует вышеперечисленные симптомы, то с течением времени артроз переходит на третью стадию, при которой не только сильно изменится походка, но и понадобится трость или костыли для ходьбы.
Методы лечения
У терапии артроза 2 степени есть свои особенности. На данном этапе поздно применять средства народной медицины, которые неплохо помогают при 1 степени – основной упор следует делать на консервативные методы. Хирургическое вмешательство применяется редко, а на 3 стадии гонартроза без него уже не обойтись.
Медикаменты
Главная цель медикаментозной терапии на 2 стадии болезни – уменьшить болевой приступ. Для этого назначают:
Хондропротекторы более эффективны на ранней стадии артроза колена, но и при 2 степени они также способствуют восстановлению хрящевой ткани, как бы “строя” заново суставной хрящ. Данные препараты могут содержать с своем составе глюкозамин, хондроитин сульфат и другие вещества, составляющие хрящевую ткань. В основном применяются препараты в таблетках, реже – в виде внутримышечных инъекций. Иногда назначаются инъекции хондропротекторов с гиалуроновой кислотой (что это такое?*) внутрь коленного сустава.
* Гиалуроновая кислота – главный компонент синовиальной жидкости.
Физиотерапия и ЛФК
Всем пациентам рекомендуется ежедневно заниматься лечебной гимнастикой. Инструктор по ЛФК подберет индивидуальную нагрузку и комплекс простых упражнений, который поможет укрепить мышцы и связки.
При лечении гонартроза применяются:
Пульсации-подёргивания в мышцах, пульсация перед закрытыми глазами – Неврология
Язька
Уважаемый доктор! Обращаюсь к Вам со следующим вопросом: Мне 25 лет, пол женский, нервными болезнями до этого никогда не болела, в детстве ничего кроме ОРВИ и хронического насморка не было, кори не было, лет в 18 ветрянка без осложнений, два последних года – пару раз трахеит с долго непроходящим кашлем. Так вроде больше ничего. Симптомы – у меня несколько дней мышцы подёргиваются. Скорее как что-то под кожей прокатывается или пульсирует, то в икре, то под коленом, то в ягодице, то в руках где-нибудь, в животе было. Изредка бывало что ногу чуть дёргало, как вздрагивала, но большого по амплитуде движения не было. И мизинец на руке пару раз дёрнуло. Один раз щёку. Чаще всего что-то перекатывается под коленом и в икроножной мышце. Бывает полчаса-час ничего, бывает 5-7 гадостей таких в час. Есть только в положении сидя и лёжа, если стоять-ходить нету. Ничем не провоцируются, возникают сами. Наверное, если нервничаю – их больше. Иногда приступы дрожи (всё тело, особенно сверху, как озноб, но без температуры). Ещё несколько раз было колотилась то ли жилка, то ли что-то под кожей сбоку головы справа, быстро-быстро так. Три недели как стали быстро затекать руки и ноги, ноги в сидячем положении просто, особенно стопы, а руки если подпирать подбородок и т.п., покалывание, млеет, раньше для того чтоб сомлело постараться надо было так пережать. Ещё три дня – когда ложусь в темноте и закрываю глаза, или если разбудить – иногда перед глазами пульсирует что-то быстро-быстро, как узоры, но не цветное, как что-то разворачивается-сжимается-вращается-пульсирует то ли в такт сердцу, то ли пульсациям этим в конечностях. Если сесть, открыть глаза, пару упражнений руками сделать – проходит, но стоит лечь – начинается опять. Может длиться минут 5, может больше часа, потом проходит. Очень неприятное ощущение. Бывает тяжесть в голове, в затылке, но не сильная и не всё время. За месяц до этого появились и остаются щелчки в горле (ушах?) при глотании, иногда в горле неприятные ощущения (как простуженное слегка), но лор патологии не видит. несколько раз было, что при опущенной голове или лёжа, когда очень уставала или нервничала, голос становился странным, ну вот как с искажением, дрожащий что ли, как вибрация, “тррр-тррр” такое, похоже на специальный компьютерный эффект, если откашляться голос становился нормальным. Это с голосом и щелчки мои человек слышал, это не моя галлюцинация. С памятью беда, выпадали имена и названия, имя подруги, имена хорошо известных мне японских актёров, подруга и эти актёры мне 2 года известны. (хотя я запросто вспоминаю имена всех персонажей сериала, что смотрела лет в 17-18, имена персонажей из книг, что подростком читала). Паникую, пытаюсь вспомнить и пустота. Через какое-то время название само в голову приходит, почти все, некоторые так без подсказки и не вспомнились. До этого три месяца – раздражительность, плаксивость, эмоциональная лабильность, тревожность три месяца были, непонятная уверенность что не доживу до зимы, ночные кошмары медецинского толка и мысли всякие что у меня какая-то жуткая болячка. Два месяца назад безымянный палец два дня онемевший был, но прошло. И один приступ подёргивания всех мышц, ночью, то там то здесь сокращались, не двигая конечности. Больше не повторялось. Гормоны щитовидки в норме. Месячные стали идти меньше дней, чем раньше (есть поликистоз яичников). ФЛГ и УЗИ брюшной полости в норме. Температура в норме. Давление 130/80, иногда 140/90, может бывало и выше, но дома померить возможности нет – нечем. выпадений чувствительности нет, головных болей толком нет – но иногда давит нижнюю часть лица при наклоне, и иногда чуть-чуть давит висок и одну точку на макушке, пару раз была лёгкая пульсирующая боль в правой стороне головы, с тяжестью. легко снялась анальгином. Аппетит и температура в норме (хотя чаще 36,9, чем 36,6). тошноты нет. боли – иногда чуть под грудями, как в самих рёбрах бывали, пару раз в позвоночнике в среднем отделе стреляло, сегодня плечо-ключица болели, может повернула неловко, прошло минут за 15, Шея, плечи и колени очень сильно хрустят. Иногда лёгкое неприятное давящее ощущение то в одном ухе, то в другом (но не закладывает). Три недели назад невролог поставила астено-депрессивный синдром и прописала глицин, пила – толку было ноль. Неделю назад психотерапевт прописал адаптол трижды в день 500. Плюс сама стала пить аскорутин 1 раз в день (в носу уже давно сосудики лопались), и витамины группы Б мультитабс трижды в день. Пила. Адаптол успокаивал, но начались эти дёрганья и пульсации. Ничего странного при ударах молоточком невролог тогда три недели назад не выявила, движения глаз в порядке, в нос с зарытыми глазами пальцем спокойно ткну, равновесие удерживаю с закрытыми глазами, если всячески проводить по стопе и по губам – никаких патологических рефлексов. Стрессов за год была масса. Скажите пожалуйста, какое обследование мне лучше пройти? УЗДГ сосудов головы и шеи? МРТ мозга? МРТ шеи? ЭНМГ? ЭЭГ? Просто денег ровнёхонько на что-то одно, и взять ещё 2 недели неоткуда.







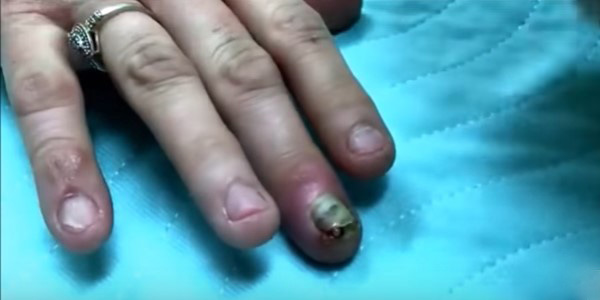
 Появляется на тыльном участке пальца. В такой ситуации гной будет накапливаться под кожей, в результате чего появляется пузырь, внутри которого мутная жидкость, в ней бывает примесь крови. На коже будет заметна краснота, боль мало выражена, но она присутствует, ощущается жжение. Если нарыв увеличивается – это указывает на то, что пошло распространение на более глубокие структуры, а значит, болезнь развивается.
Появляется на тыльном участке пальца. В такой ситуации гной будет накапливаться под кожей, в результате чего появляется пузырь, внутри которого мутная жидкость, в ней бывает примесь крови. На коже будет заметна краснота, боль мало выражена, но она присутствует, ощущается жжение. Если нарыв увеличивается – это указывает на то, что пошло распространение на более глубокие структуры, а значит, болезнь развивается. Располагается на ладонном участке поверхности пальцев. Воспаление начинается под эпидермисом, так как гной, что там образуется прорвать кожу не способен, и тем самым выйти наружу, воспаление «действует» по-другому – уходит вглубь. В результате идет поражения мягких тканей и костей.
Располагается на ладонном участке поверхности пальцев. Воспаление начинается под эпидермисом, так как гной, что там образуется прорвать кожу не способен, и тем самым выйти наружу, воспаление «действует» по-другому – уходит вглубь. В результате идет поражения мягких тканей и костей. Эта болезнь считается тяжелой, она приводит к ограничению функциональности кисти руки. Симптоматика: отечность, палец имеет перманентно согнутую позицию, движения его ограничены. Для этого проявления характерна сильная ограниченность движений.
Эта болезнь считается тяжелой, она приводит к ограничению функциональности кисти руки. Симптоматика: отечность, палец имеет перманентно согнутую позицию, движения его ограничены. Для этого проявления характерна сильная ограниченность движений.






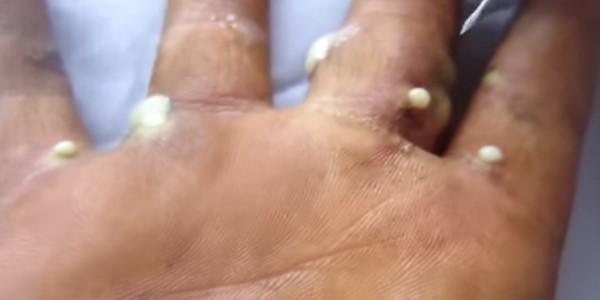
 развитие грибковой инфекции в области ногтевой пластины;
развитие грибковой инфекции в области ногтевой пластины; Сделать раствор со слабо розовым раствором перманганата калия и опустить в него пораженный палец на 5-10 минут. Вместо марганцовки можно использовать соль, отвар полевой ромашки, либо хозяйственное мыло.
Сделать раствор со слабо розовым раствором перманганата калия и опустить в него пораженный палец на 5-10 минут. Вместо марганцовки можно использовать соль, отвар полевой ромашки, либо хозяйственное мыло.







 Появляется на тыльном участке пальца. В такой ситуации гной будет накапливаться под кожей, в результате чего появляется пузырь, внутри которого мутная жидкость, в ней бывает примесь крови. На коже будет заметна краснота, боль мало выражена, но она присутствует, ощущается жжение. Если нарыв увеличивается – это указывает на то, что пошло распространение на более глубокие структуры, а значит, болезнь развивается.
Появляется на тыльном участке пальца. В такой ситуации гной будет накапливаться под кожей, в результате чего появляется пузырь, внутри которого мутная жидкость, в ней бывает примесь крови. На коже будет заметна краснота, боль мало выражена, но она присутствует, ощущается жжение. Если нарыв увеличивается – это указывает на то, что пошло распространение на более глубокие структуры, а значит, болезнь развивается. Располагается на ладонном участке поверхности пальцев. Воспаление начинается под эпидермисом, так как гной, что там образуется прорвать кожу не способен, и тем самым выйти наружу, воспаление «действует» по-другому – уходит вглубь. В результате идет поражения мягких тканей и костей.
Располагается на ладонном участке поверхности пальцев. Воспаление начинается под эпидермисом, так как гной, что там образуется прорвать кожу не способен, и тем самым выйти наружу, воспаление «действует» по-другому – уходит вглубь. В результате идет поражения мягких тканей и костей.
 Загрузка…
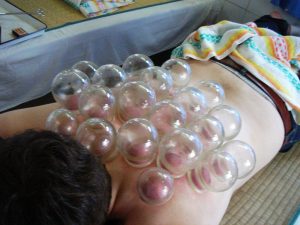
Загрузка… Самый необычный, загадочный и спорный метод.
Самый необычный, загадочный и спорный метод. Надколенник имеет форму квадрата, вот по его вершинам и надо поставить банки и держать их 10-15 минут.
Надколенник имеет форму квадрата, вот по его вершинам и надо поставить банки и держать их 10-15 минут. В древности эти предметы изготавливались из полых рогов животных, из меди и бронзы.
В древности эти предметы изготавливались из полых рогов животных, из меди и бронзы.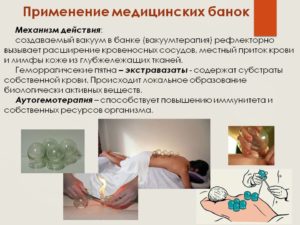


 Из всего многообразия применяемых медицинских изделий, наиболее часто используются следующие:
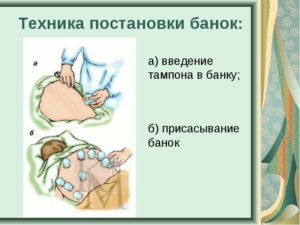
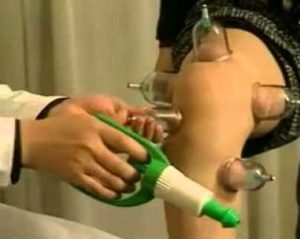
Из всего многообразия применяемых медицинских изделий, наиболее часто используются следующие: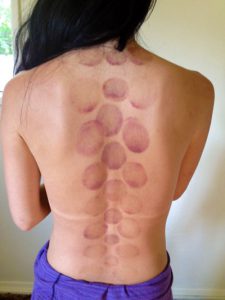 Стеклянные изделия ставятся в зоне пораженных суставных сочленений с наибольшей болезненностью. Сначала требуется обработать зону воздействия растительным маслом. Затем ввести внутрь стеклянного изделия зажжённую спичку, после чего плотно прижать к тканям, чтобы кожа всосалась внутрь банки.
Стеклянные изделия ставятся в зоне пораженных суставных сочленений с наибольшей болезненностью. Сначала требуется обработать зону воздействия растительным маслом. Затем ввести внутрь стеклянного изделия зажжённую спичку, после чего плотно прижать к тканям, чтобы кожа всосалась внутрь банки.
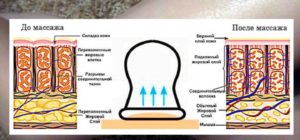
 Лечение устраняет боли, понижает воспаление, стимулирует кровоток в больных участках тела.
Лечение устраняет боли, понижает воспаление, стимулирует кровоток в больных участках тела. Полезно использовать баночки для массажа, которые понизят боль и воспаление.
Полезно использовать баночки для массажа, которые понизят боль и воспаление.
























 Патологию может вызвать травмирование позвоночника.
Патологию может вызвать травмирование позвоночника. При длительном сидении появляется ноющие болевые ощущения в спине.
При длительном сидении появляется ноющие болевые ощущения в спине. Исследование определит степень повреждение костных и мягких тканей позвоночника.
Исследование определит степень повреждение костных и мягких тканей позвоночника. Противовоспалительные препараты снимут боль и воспаление.
Противовоспалительные препараты снимут боль и воспаление. В ходе процедуры разрушаются нервы, которые передают головному мозгу болевые ощущения.
В ходе процедуры разрушаются нервы, которые передают головному мозгу болевые ощущения.




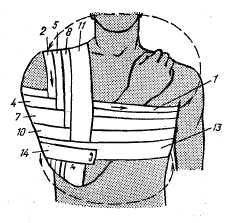
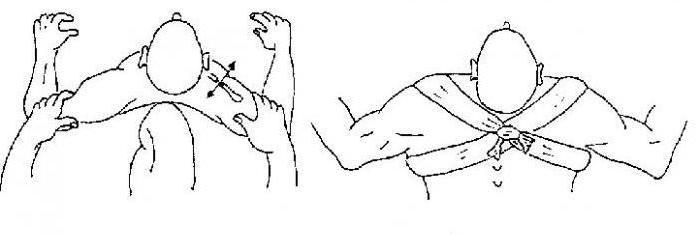
 При сломанной ключице без смещений отломков, для фиксации краев поврежденной кости используют 8-образную эластичную повязку. Данный способ перевязки применяется после того как пострадавший доставлен в лечебное учреждение и доктор вправил смещенные фрагменты. Для этого используют широкий бинт, который укладывают между лопатками и один конец заводят на надплечье, затем под руку, и возвращают к лопаткам. То же действие выполняют в другую сторону. Края бинта крепко соединяют.
При сломанной ключице без смещений отломков, для фиксации краев поврежденной кости используют 8-образную эластичную повязку. Данный способ перевязки применяется после того как пострадавший доставлен в лечебное учреждение и доктор вправил смещенные фрагменты. Для этого используют широкий бинт, который укладывают между лопатками и один конец заводят на надплечье, затем под руку, и возвращают к лопаткам. То же действие выполняют в другую сторону. Края бинта крепко соединяют. Повязка используется при травме, для ее крепления используют 3 полоски пластыря длиной около 1 метра и 6-8 см в ширину. Предплечье согнуто под прямым углом в локте. Основное предназначение данной закрепляющей повязки заключается в том, чтобы весом подвешенного предплечья направить вниз центральный конец ключицы и тем самым избежать последующего смещения отломков кости.
Повязка используется при травме, для ее крепления используют 3 полоски пластыря длиной около 1 метра и 6-8 см в ширину. Предплечье согнуто под прямым углом в локте. Основное предназначение данной закрепляющей повязки заключается в том, чтобы весом подвешенного предплечья направить вниз центральный конец ключицы и тем самым избежать последующего смещения отломков кости.
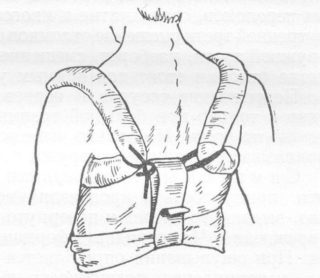
 Помимо вышеперечисленных приспособлений существует также повязка Дезо – часто используемое и простое приспособление при травме ключицы. Для нее используют эластичные или обычные бинты. Приоритет повязки заключается в поддержке и прижатии конечности к туловищу, уменьшении ее подвижности. Но наряду с этим есть и недостатки – она не разводит надплечья и это не содействует сопоставлению отломков. Ее сложно выполнить без помощи посторонних и неподготовленному человеку.
Помимо вышеперечисленных приспособлений существует также повязка Дезо – часто используемое и простое приспособление при травме ключицы. Для нее используют эластичные или обычные бинты. Приоритет повязки заключается в поддержке и прижатии конечности к туловищу, уменьшении ее подвижности. Но наряду с этим есть и недостатки – она не разводит надплечья и это не содействует сопоставлению отломков. Ее сложно выполнить без помощи посторонних и неподготовленному человеку. Возможно использование косыночной повязки – простого и доступного приспособления. Но ее применение без дополнительных средств не обеспечивает необходимую фиксацию. Предназначение повязки заключается в небольшом поднятии руки и ее поддержке от провисаний, благодаря чему, мышцы, находящиеся в близости от ключицы, не натянуты и их воздействие не приводит к расхождению костных фрагментов.
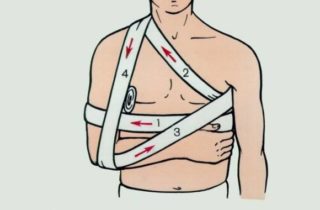
Возможно использование косыночной повязки – простого и доступного приспособления. Но ее применение без дополнительных средств не обеспечивает необходимую фиксацию. Предназначение повязки заключается в небольшом поднятии руки и ее поддержке от провисаний, благодаря чему, мышцы, находящиеся в близости от ключицы, не натянуты и их воздействие не приводит к расхождению костных фрагментов. Повязка для лечения перелома ключицы
Повязка для лечения перелома ключицы Схема накладывания повязки при переломе ключицы
Схема накладывания повязки при переломе ключицы Кольца Дельбе
Кольца Дельбе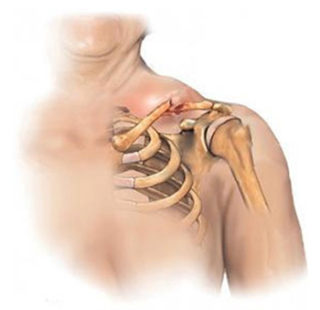












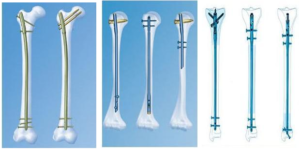
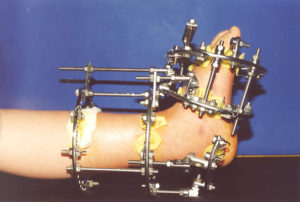
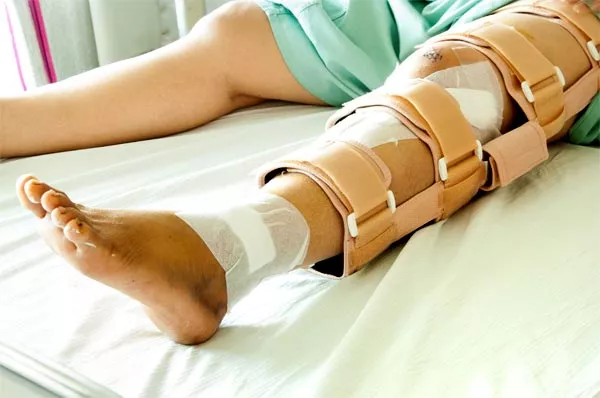
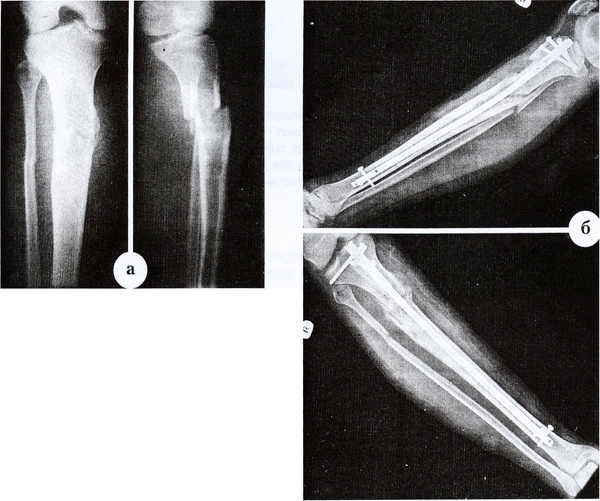
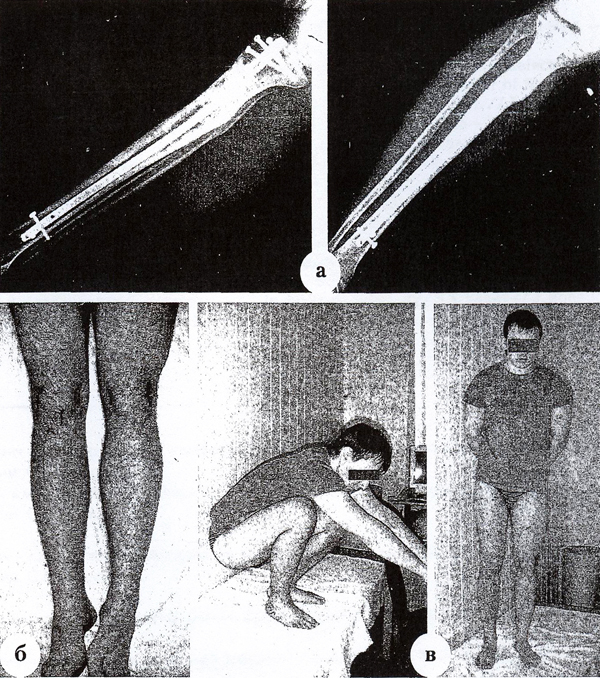
 Перелом берцовой кости
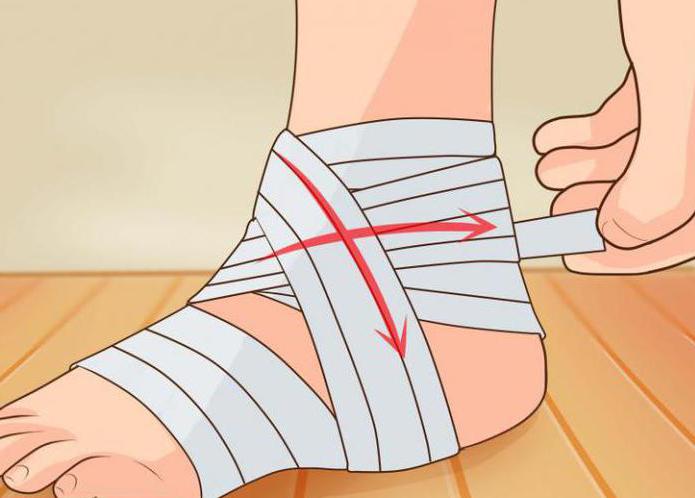
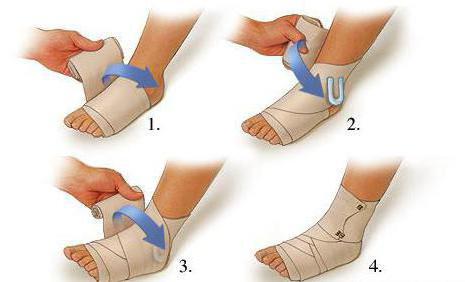
Перелом берцовой кости














 Еще одной распространенной причиной появления боли в этом районе выступает вывих. Основной сопровождающий симптом – палец начинает выпирать из сустава.
Еще одной распространенной причиной появления боли в этом районе выступает вывих. Основной сопровождающий симптом – палец начинает выпирать из сустава.


 Настойку из адамова корня можно приготовить самостоятельно или купить уже готовую
Настойку из адамова корня можно приготовить самостоятельно или купить уже готовую Бальзам на основе адамова корня используется как согревающее и как восстанавливающее средство
Бальзам на основе адамова корня используется как согревающее и как восстанавливающее средство После опадания лепестков на лиане образуются красные шаровидные плоды более 5 мм в диаметре, которые к моменту созревания приобретают черный цвет.
После опадания лепестков на лиане образуются красные шаровидные плоды более 5 мм в диаметре, которые к моменту созревания приобретают черный цвет. Лечебные свойства Адамова корня широко используются в медицине и эффективно применяются в таких областях:
Лечебные свойства Адамова корня широко используются в медицине и эффективно применяются в таких областях:




 Основными воздействиями адамова корня можно считать: анестезирующее, антисептическое, регенерирующее, противовоспалительное, а так же противоотечное. Растение полезно принимать для восстановления повреждений суставной ткани, для системы кроветворения, сосудов и сердца.
Основными воздействиями адамова корня можно считать: анестезирующее, антисептическое, регенерирующее, противовоспалительное, а так же противоотечное. Растение полезно принимать для восстановления повреждений суставной ткани, для системы кроветворения, сосудов и сердца. Тамус использовали еще наши предки для здоровья мужчин, он эффективно воздействует при простатите и эректильной дисфункции, предупреждает развитие импотенции. Для приготовления возьмите:
Тамус использовали еще наши предки для здоровья мужчин, он эффективно воздействует при простатите и эректильной дисфункции, предупреждает развитие импотенции. Для приготовления возьмите:






 В период беременности, гинекологи запрещают различные манипуляции с телом, в особенности, такие, как массажи и мануальная терапия. Однако, остеопатия или краниосакральная терапия наоборот, рекомендованы будущим мамам. Ведь, нежные точные прикосновения – гармоничны и безболезненны. Во время беременности при помощи приемов остеопатии можно снять напряжение в спине, скорректировать подвижность суставов и тазовых костей, для снятия болевых ощущений. Также существует комплекс приемов, направленных на подготовку к родам, что сделает их менее болезненными.
В период беременности, гинекологи запрещают различные манипуляции с телом, в особенности, такие, как массажи и мануальная терапия. Однако, остеопатия или краниосакральная терапия наоборот, рекомендованы будущим мамам. Ведь, нежные точные прикосновения – гармоничны и безболезненны. Во время беременности при помощи приемов остеопатии можно снять напряжение в спине, скорректировать подвижность суставов и тазовых костей, для снятия болевых ощущений. Также существует комплекс приемов, направленных на подготовку к родам, что сделает их менее болезненными. Это утверждение не имеет научной подоплеки. Если снова вернуться к техникам науки остеопатии, то становится предельно ясно, что остеопатия находит резонансные связи в организме и устраняет их за счет корректировки. Тем самым высвобождаются внутренние резервы организма. Это значит, что все ослабленные места восстанавливаются и начинают верно выполнять свои функции. И привычки тут нет. Просто органы возвращаются к нормальному рабочему режиму. А повторная травматизация того же места, мгновенно убедит вас в этом.
Это утверждение не имеет научной подоплеки. Если снова вернуться к техникам науки остеопатии, то становится предельно ясно, что остеопатия находит резонансные связи в организме и устраняет их за счет корректировки. Тем самым высвобождаются внутренние резервы организма. Это значит, что все ослабленные места восстанавливаются и начинают верно выполнять свои функции. И привычки тут нет. Просто органы возвращаются к нормальному рабочему режиму. А повторная травматизация того же места, мгновенно убедит вас в этом. Остеопатия на протяжении длительного времени ассоциировалась с таким понятием, как «шарлатанство». Данный раздел альтернативной медицины рассматривает в качестве первопричины различных заболеваний структурно-анатомические нарушения взаимоотношений между органами и различными частями тела. Остеопатия включает множество методик воздействия руками на человеческий организм. В нашей стране остеопатия не имеет широкого распространения, однако, западная медицина уже более 150 лет применяет методики остеопатии. Остеопат – кто это и что делает?
Остеопатия на протяжении длительного времени ассоциировалась с таким понятием, как «шарлатанство». Данный раздел альтернативной медицины рассматривает в качестве первопричины различных заболеваний структурно-анатомические нарушения взаимоотношений между органами и различными частями тела. Остеопатия включает множество методик воздействия руками на человеческий организм. В нашей стране остеопатия не имеет широкого распространения, однако, западная медицина уже более 150 лет применяет методики остеопатии. Остеопат – кто это и что делает? Фактически, врач-остеопат – специальность, введенная в 2012 в состав официальных врачебных специальностей, а в 2013 году приказом Министерства образования и науки РФ специализация «остеопатия» была внесена в перечень специальностей и направлений высшего образования. Поэтому утверждать, что остеопатия является «народной медициной» или «шарлатанством» просто невозможно, хотя скептики никуда не исчезли.
Фактически, врач-остеопат – специальность, введенная в 2012 в состав официальных врачебных специальностей, а в 2013 году приказом Министерства образования и науки РФ специализация «остеопатия» была внесена в перечень специальностей и направлений высшего образования. Поэтому утверждать, что остеопатия является «народной медициной» или «шарлатанством» просто невозможно, хотя скептики никуда не исчезли. Беседа, выявление жалоб. Врач детально расспрашивает пациента о жалобах, длительности и интенсивности проявлений, когда началось в первый раз, при каких обстоятельствах проявляется и прочее. Важно понимать, что чем выше точность и детальность ответа, тем выше вероятность установки правильного диагноза. Поэтому перед посещением остеопата желательно вспомнить все предшествующие расстройству ситуации;
Беседа, выявление жалоб. Врач детально расспрашивает пациента о жалобах, длительности и интенсивности проявлений, когда началось в первый раз, при каких обстоятельствах проявляется и прочее. Важно понимать, что чем выше точность и детальность ответа, тем выше вероятность установки правильного диагноза. Поэтому перед посещением остеопата желательно вспомнить все предшествующие расстройству ситуации; Рентгеновское исследование;
Рентгеновское исследование; Синусит, тонзиллит, гайморит и другие заболевания ЛОР-органов;
Синусит, тонзиллит, гайморит и другие заболевания ЛОР-органов; Детская остеопатия на сегодняшний день занимает отдельное место, так как позволяет определить патологические отклонения у ребенка на ранних сроках и успешно устранить. При отсутствии своевременного лечения такие нарушения могут в последующем дать серьезное осложнение на жизнь ребенка в целом, а излечить их с возрастом становиться значительно труднее. Именно поэтому данное направлении остеопатии считается важным;
Детская остеопатия на сегодняшний день занимает отдельное место, так как позволяет определить патологические отклонения у ребенка на ранних сроках и успешно устранить. При отсутствии своевременного лечения такие нарушения могут в последующем дать серьезное осложнение на жизнь ребенка в целом, а излечить их с возрастом становиться значительно труднее. Именно поэтому данное направлении остеопатии считается важным; В случаях, когда медикаментозное лечение не возымело должного эффекта или в случае, когда традиционная медицина оказалась бессильной;
В случаях, когда медикаментозное лечение не возымело должного эффекта или в случае, когда традиционная медицина оказалась бессильной;






