Таблетки при остеопорозе у женщин – список самых эффективных лекарств, чем лучше лечить
список самых эффективных лекарств, чем лучше лечить
По медицинской статистике, остеопороз, который сопровождается снижением плотности костей и патологическими переломами, диагностируют у 10% населения. Это распространенная болезнь, которая встречается почти так же часто, как сердечно-сосудистые, онкологические патологии, сахарный диабет. В большинстве случаев остеопороз выявляют у женщин в постклимактерический период.
Многих пациентов, которые столкнулись с данной болезнью, интересует вопрос о том, какое лекарство от остеопороза считается самым эффективным. Однако универсального препарата просто не существует. Эта патология требует комплексного лечения с применением разных видов медикаментов. Грамотная терапия поможет замедлить разрушение костной ткани, стимулировать костеобразование, увеличить плотность костей и предупредить патологические переломы.
Общие сведения об остеопорозе
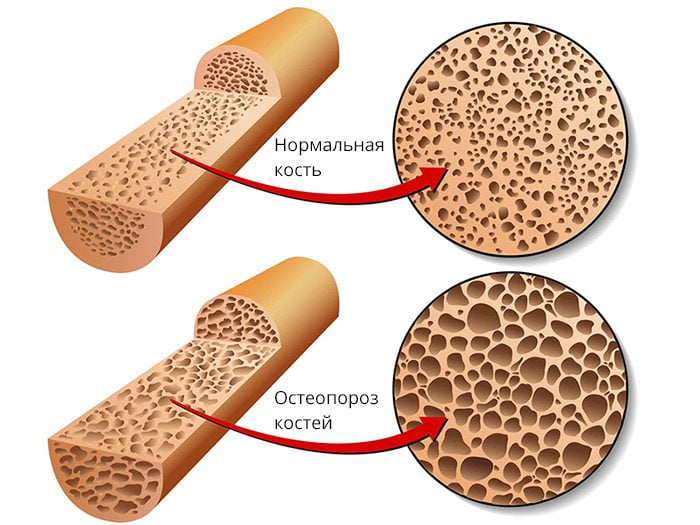
При остеопорозе нарушается плотность костной ткани, уменьшается ее масса, нарушается структура, повышается риск переломов при минимальном воздействии (резкий поворот, кашель, падение с высоты своего роста и т. д.). Это происходит, потому что нарушается равновесие в работе остеокластов и остеобластов. Первые клетки отвечают за разрушение костной ткани, а вторые – за ее формирование. При повышении активности остеокластов развивается остеопороз.
Различают 2 вида патологии: первичная и вторичная. Первичный остеопороз возникает у женщин после 50 лет, пожилых людей, молодых пациентов вследствие врожденных патологий. А вторичная форма болезни развивается на фоне заболеваний печени, почек, малокровия, сахарного диабета, болезни Иценко-Кушинга (избыточное образование гормонов коры надпочечников) и т. д.
Остеопороз возникает из-за недостатка кальция, фосфора, гормонального дисбаланса, системных заболеваний. Вероятность болезни повышается после длительного приема глюкокортикоидов, диуретиков, некоторых психотропных средств и т. д.
Справка. Половые гормоны защищают кости от разрушения. Женщины старше 45 лет за год теряют 1% от общей массы костной ткани, а после 50 – от 2 до 5%. А у мужчин после 60 лет снижается концентрация тестостерона в 2 раза. Этот гормон тоже играет важную роль в реконструкции костей.
Характерные симптомы остеопороза:
- плохая осанка, искривление костей скелета;
- тянущая боль в костях;
- патологические переломы;
- снижение роста;
- уменьшение расстояния между ребрами и костями таза.
У пациентов пожилого возраста часто возникает перелом шейки бедренной кости. После травмы появляется боль на пораженном участке, пациент не может наступить на ногу, конечность укорачивается, голень выворачивается наружу, слышится хруст на участке перелома.
Принципы лечения, группы препаратов
Чтобы понять, чем лечить остеопороз, нужно выявить его причину, а также стадию. На ранних этапах нужно нормализовать минеральный обмен, исключить из жизни вредные привычки, принимать медикаменты для укрепления костной ткани. Если пациент будет соблюдать рекомендации врача, то ему удастся остановить разрушение костей и снизить вероятность переломов.
Справка. При снижении массы костей на 30% и более полностью восстановить состояние здоровья не удастся. Комплексное лечение замедлит прогрессирование болезни и поможет избавиться от характерных симптомов или уменьшить их выраженность.
Чтобы остановить развитие вторичного остеопороза, нужно начать терапию заболевания, которое его спровоцировало.
Медикаментозное лечение помогает нормализовать обмен веществ в костях и повысить активность остеобластов, которые отвечают за создание новых костных клеток.
Препараты для лечения остеопороза разделяют на следующие группы:
- Бисфосфонаты (дифосфонаты).
- Препараты на основе солей кальция.
- Лекарства, содержащие витамин D.
- Кальцитонины.
- Гормональные средства.
- Препараты на основе фтора.
- Лекарства, содержащие стронций.
- Анаболики.
- Медикаменты с обезболивающим и противовоспалительным действием.
Названия лекарственных препаратов, которые будут использоваться для лечения остеопороза оглашает врач для каждого пациента индивидуально.
Читайте также:
Бисфосфонаты
Если вас интересует, какие препараты лучше использовать при лечении остеопороза, то обратите внимание на бисфосфонаты. Врачи всегда включают их в состав комплексной терапии, так как данные медикаменты угнетают разрушительное действие остеокластов, останавливая резорбцию костей. Некоторые средства из этой группы противодействуют образованию новых клеток, обладают противоопухолевым и болеутоляющим эффектом.
Дифосфонаты бывают простые и азотсодержащие, последние обладают более выраженным действием.
Чаще всего лекарственные средства из это группы назначают при остеопорозе, вызванном климаксом.
Алендронат останавливает разрушение костной ткани, увеличивает ее массу и плотность
Лучшие препараты на основе алендроновой кислоты: Алендронат, Алендра, Лондромакс, Осталон, Остемакс. Это эффективные средства являются представителями азотсодержащих дифосфонатов.
Таблетки от остеопороза из этой группы принимают по 10 мг каждый день или по 70 мг на протяжении недели. Пилюлю рекомендуется пить за 30 – 60 минут до первого приема пищи.
Важно. Препараты алендроновой кислоты могут раздражать слизистые ЖКТ. Чтобы избежать побочных явлений, принимайте таблетку целиком, запивайте стаканом воды, после приема лекарства находитесь в постели не менее 30 минут.
Средства, содержащие алендроновую кислоту, можно применять для лечения и профилактики остеопороза.
Справка. Для лечения остеопороза применяют комбинированные лекарства на основе алендроновой кислоты, кальция и витамина Д3. К таковым относят Фосаванс и Осталон кальций.
Если остеопороз возник после вступления в период менопаузы или длительного приема глюкокортикоидов, то врачи назначают медикаменты резидроновой кислоты. В эту группу входят Резидронат, Ризендрос, Актонель. Рекомендуемая доза – 35 мг за 7 дней. Эти средства переносятся лучше, чем алендроновая кислота, при этом обладают выраженным антирезорбтивным действием.
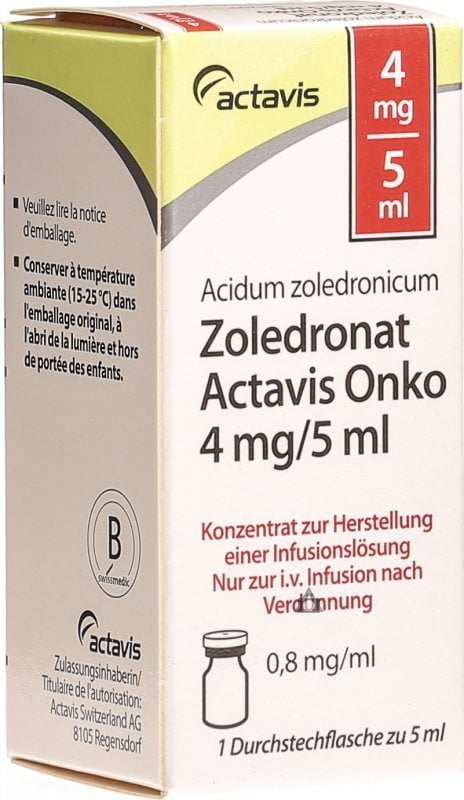
Препараты с золендроновой кислотой угнетают действие остеокластов и предупреждают резорбцию костей. Для лечения остеопороза любого происхождения применяют Золендронат, Акласта, Зомета, Метакос, Золендран и т. д. Эти средства разрешено использовать на запущенных стадиях онкологических патологий, а также после перелома шейки бедренной кости. Они выпускаются в форме растворов или порошков для уколов. Оптимальная доза – 5 мг за год. Вероятность появления побочных реакций минимальна.
Справка. Золендроновую кислоту рекомендуется комбинировать с кальцием и витамином Д3.
Памедроновая кислота применяется при остеопорозе, раке костей, мраморной болезни. Памидронат, Памиред, Памифос, Памиредин вводят в вену капельным методом. Побочные реакции выражены слабо.
Лекарства на основе ибандроновой кислоты (Ибондронат, Бондронат, Бонвива) показаны в таких же случаях, как памедроновая кислота. Медикаменты выпускают в форме таблеток, концентрата для приготовления раствора и жидкости для инъекций.
Все вышеописанные средства останавливают или предупреждают деструкцию костей. Однако они имеют противопоказания, а некоторые из них могут вызывать серьезные побочные явления, поэтому решение об их назначении принимает врач.
Гормональные и стероидные средства
Для лечения остеопороза у женщин в постклимактерический период применяются гормональные препараты. Это обусловлено тем, что снижается концентрация эстрогена, который защищает костную ткань от разрушения, подавляя ее резорбцию. В период менопаузы количество эстрогенов уменьшается, как следствие, снижается масса костей.
При остеопорозе применяют следующие гормональные препараты: Фемостон, Дивина, Анжелик. Действующим веществом этих лекарств является эстрадиол (женский половой гормон).
Гормональные средства обладают выраженным костнопротективным действием, угнетают активность остеокластов. Их назначают при раннем климаксе, который сопровождается снижением плотности ткани. Пациентки старшего возраста могут принимать такие медикаменты только в том случае, если риск сердечно-сосудистых патологий и рака груди минимальный.
Справка. При назначении лекарственных препаратов врач учитывает индивидуальные особенности организма женщины. Например, после удаления матки пациентка может принимать препараты на основе эстрогенов или эстраген-гестагеновые лекарства.
Прогестагены снижают вероятность гиперплазии эндометрия (избыточное разрастание слизистой матки). Считается, что некоторые медикаменты из этой группы (Норэтистерон, Левоноргестрел) активируют действие эстрогенов.

Эвиста замедляет разрушение костей при постклимактерическом остеопорозе
Гормональные средства имеют много противопоказаний, а в некоторых случаях могут спровоцировать онкологические заболевания. По этой причине медики назначают медикаменты селективного (избирательное) действия – модуляторы рецепторов эстрогена. Одно из наиболее эффективных средств из этой группы – Эвиста. Оно блокирует рецепторы в половых органах и активирует нервные окончания костной ткани, как следствие, замедляется разрушение костей.
Справка. Гормонозаместительная терапия эффективна на ранних этапах остеопороза, когда костная масса снижается не более чем на 4%.
Дополнить комплексную терапию постклимактерического остеопороза можно анаболическими стероидами, которые повышают плотность костей и снижают риск переломов. Для этой цели могут использовать Метиландростендиол, Силаболин. Однако следует помнить, что анаболики могут вызывать побочные реакции (чрезмерное оволосение, изменение голоса). По этой причине их не рекомендуется применять молодым женщинам.
Форстео для повышения костной плотности
По мнению многих медиков, Форстео – это самое эффективное лекарство при тяжелом остеопорозе. Этот медикамент, полученный методом генной инженерии, повышает плотность костной ткани позвоночника и проксимальной части бедренной кости. После прохождения курса лечения вероятность патологических переломов снижается.
Основное действующее вещество Форстео – терипаратид (аминокислотная составляющая паратиреоидного гормона). Это соединение регулирует фосфорно-кальциевый обмен в костной ткани и почках.
Форстео хорошо помогает при остеопорозе, который сопровождается переломом позвонка, шейки бедра или множественными травмами периферических костей. Также его используют, если отсутствует положительная динамика после длительного медикаментозного лечения или у пациента есть противопоказания к бисфосфонатам.
Важно. Принимать Форстео можно определенный период (18 – 24 месяца) единожды. То есть после прохождения курса больше препарат не используют, после этого назначаются бисфосфонаты.
После лечения Форстео у женщин увеличивается масса костей в постклимактерический период.
Мужчинам этот медикамент часто назначают при остеопорозе на фоне гипогонадизма (недостаток андрогенов).
Выпускается лекарство в форме раствора для подкожных уколов, вводят с помощью ручки-шприца. Лекарство применяют 1 раз за сутки, потом иглу выбрасывают, а шприц прячут в холодильник.
Деносумаб и препараты на его основе
Еще один эффективный препарат генной инженерии против остеопороза – это Деносумаб. Он угнетает активацию, образование и продолжительность жизни остеокластов, как следствие, уменьшается резорбция костей и увеличивается их масса.
Терапия Деносумабом показана мужчинам с диагнозом рак простаты, у которых наблюдается снижение плотности костной ткани. Также лекарство назначают женщинам в постклимактерический период и во время лечения рака груди ингибиторами ароматазы (препараты, замедляющие или останавливающие рост опухоли за счет снижения уровня эстрогенов).
Справка. После лечения с применением Деносумаба уменьшается риск перелома позвонков на 70%, шейки бедренной кости – на 40% и других костей – на 20%. Однако препарат запрещено применять при недостатке кальция, беременности и кормлении грудью.
Для лечения остеопороза могут использоваться медикаменты на основе деносумаба: Пролиа и Эксджива. Эти лекарства выпускают в виде растворов для подкожных инъекций.
Лекарства с кальцием и витамином D
Препараты на основе кальция и витамина D регулируют и оптимизируют костный метаболизм. При остеопорозе их рекомендуется комбинировать, в противном случае они не дадут желаемого эффекта. Витамин Д играет важную роль при усвоении кальция, при недостатке первого уменьшается уровень второго.
Список препаратов с кальцием и витамином D:
- Кальцемин содержит 250 мг кальция, 500 МЕ витамина Д. Таблетки принимают по 1 шт. дважды за сутки.
- Кальцемин Адванс вмещает 500 мг Ca и 200 МЕ элемента Д.
- Кальций Д3 Никомед (Са – 500 мг, D – 400 МЕ) в форме жевательных таблеток принимают по 1 шт. дважды или трижды.
Эти препараты чаще всего применяют при старческом и стероидном остеопорозе. Также с их использованием проводится профилактика заболевания. Их рекомендуется комбинировать с дифосфонатами, лекарствами на основе эстрадиола и фтора.
Внимание. Чтобы облегчить усвоение кальция, рекомендуется пополнить рацион белковыми продуктами. Пациентам после 60 лет следует употреблять порцию белковой пищи на завтрак.
Существуют также комплексные препараты, которые насыщают кости не только кальцием, витамином Д, но и другими важными элементами. К таким относят Кальцемин Адванс и Остеогенон. Они активируют остеобласты и угнетают остеокласты.
Препараты с кальцитонином
С помощью лекарственных средств на основе кальцитонина (гормон щитовидной железы) снижается скорость разрушения костей, ослабляется боль. Именно поэтому медикаменты назначают при остеопорозе, который сопровождается болевым синдромом.
Популярные препараты из группы кальцитонинов:
- Миакальцик на основе кальцитонина лосося уменьшает выход кальция из костей, подавляет активность остеокластов.
- Кальцитрин содержит кальцитонин из щитовидки свиней, препятствует резорбции костей, стимулирует процессы отложения кальция и фосфатов в ткани.
- Сибалькин содержит кальцитонин человека, угнетает действие остеокластов.
- Елкатонини на основе синтетического кальцитонина угря подавляет процесс декальцинации костей.
- Вепрена с кальцитонином лосося регулирует кальциево-фосфорный обмен.
Препараты применяются интраназально, перорально, внутримышечно. При использовании лекарства в форме назального спрея снижается риск побочных реакций.
Медикаменты на основе стронция
Лекарства на основе стронция ранелата стимулируют образование остеобластов, коллагена в костях, угнетают функции остеокластов, замедляют разрушение тканей. После прохождения курса улучшается структура костной ткани, увеличивается ее масса, повышается прочность. Это вещество воздействует на хрящевую ткань, стимулируя образование хондроцитов. Благодаря действию этого компонента препараты на его основе применяют не только при остеопорозе, но и при остеоартрозе.

Эффективные препараты, содержащие стронция ранелат:
- Бивалос в форме порошка для приготовления суспензии. Рекомендуется принимать по 1 пакетику за день.
- Стромос в виде гранул, из которых готовят раствор, принимают по 1 саше за сутки.
Лекарственные средства рекомендуется комбинировать с кальцием и витамином Д3.
Гомеопатические средства и БАДы
Дополнить основное лечение можно гомеопатическими препаратами, которые содержат более 5 компонентов. Как утверждают производители, эти средства улучшают обменные процессы в костях, повышают их массу. Однако исследования, которые подтверждают их безопасность и эффективность, не проводились в полном объеме.
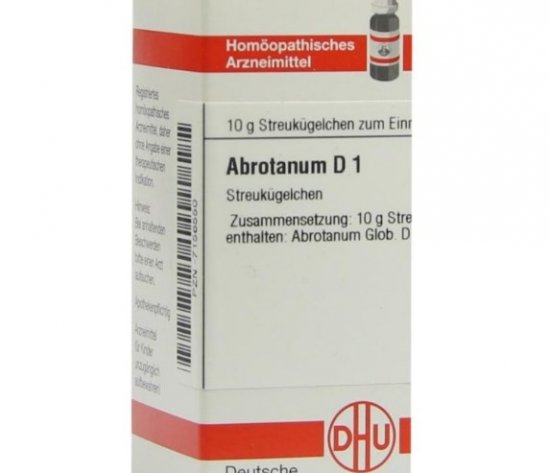
Гомеопатические средства при остеопорозе:
- Силицея Д3 на основе кремниевой кислоты.
- Симфитум из окопника лекарственного.
- Abrotanum D1 на основе лечебной полыни.
- Остеобиос содержит растительные компоненты.
- Рост норма и т. д.
Эти препараты принимают в разведениях, дозировку определяет врач.

Дополнить лечение можно БАДами:
- Дикий ямс на основе растений семейства диоскорейных.
- Остео Плюс содержит витамины, минералы, растительные ингредиенты.
- Спирулина на основе одноименной водоросли богата на белки и витамины.
- Остеопорин содержит кальций из морских ракушек.
Перед применением этих препаратов следует проконсультироваться с лечащим врачом.
Болеутоляющие препараты
При острой боли, которой может сопровождаться остеопороз, проводят симптоматическое лечение. Для этой цели применяют НПВС, например, Диклофенак, Нимесулид, Найз. Однако пить таблетки на протяжении длительного времени запрещено, так как они негативно влияют на слизистую оболочку пищеварительных органов. Максимальный срок приема – от 5 до 7 дней. Дозировку средств определяет врач.
Препараты при остеопорозе у детей
Для лечения маленьких пациентов не рекомендуется применять гормональные средства или бисфосфонаты. Обычно для этой цели используют более безопасные препараты:
- Компливит Кальций Д3 в форме порошка с ароматом апельсина используют для приготовления раствора. В состав входят кальций и витамин D.
- Мульти-Табс Беби подходит для лечения новорожденных. Порошок содержит витамин А, Д, С.
- Мульти-Табс Кальций плюс назначается пациентам 2 – 7 лет. Таблетки содержат большое количество витаминов, минералов, в том числе кальция карбонат и витамин D.

Нурофен для детей применяют при появлении боли. Ректальные суппозитории на основе ибупрофена можно применять даже для новорожденных.
Отзывы
Если пациенты, которые столкнулись с остеопорозом, регулярно проводят комплексное лечение, то качество их жизни повышается. Многие из них соблюдают диету, регулярно проводят лечебную физкультуру, чтобы улучшить свое состояние. И только при отсутствии грамотной терапии больной может стать инвалидом.
Регина, 38 лет:
«У меня часто случались переломы, были проблемы с зубами. Когда я посетила врача, он выявил остеопороз. Мне назначили бисфосфонаты, препараты кальция, но лечение не давало результата. Потом врач решил назначить мне Пролиа. После первых двух уколов у меня появилась сыпь на коже, ломота в костях. Однако после третьей инъекции эти симптомы исчезли, и мое состояние начало улучшаться».
Виктория, 52 года:
«У меня проблемы с костями начались после длительного лечения гормональными препаратами. После денситометрии врачи выявили остеопороз. Мне назначили Бонвиву, которую я принимала около года. После окончания курса лечения была проведена повторная диагностика, которая показала, что плотность костей повысилась. Сейчас веду здоровый образ жизни, ежедневно выполняю зарядку, хожу в бассейн, принимаю БАДы с кальцием и продолжаю принимать Бонвиву. Мое состояние значительно улучшилось».
Ирины 48 лет:
«Я боролась с остеопорозом отличным препаратом под названием Форстео. Делала уколы на протяжении 3 месяцев. Одновременно принимала Кальцемин адванс и капли витамина Д. Денситометрия показала, что плотность костной ткани повысилась почти в 2 раза».
Самое важное
Остеопороз – это не приговор, главное вовремя начать лечение и соблюдать рекомендации лечащего врача. Основу терапии составляют бисфосфонаты, которые обычно дополняют препаратами кальция, витамина Д, стронция. К наиболее эффективным средствам при остеопорозе относят Форстео и Деносумаб. При постклимактерическом остеопорозе показаны гормональные средства. Однако следует помнить, что все медикаменты имеют противопоказания, поэтому применять их можно только по медицинским показаниям. Дополнить основную терапию можно гомеопатическими средствами и БАДами. Чтобы повысить эффективность лечения, больной должен корректировать рацион питания и вести умеренно активный образ жизни.
spina.guru
Препараты для лечения остеопороза у женщин: список названий и свойств
Основная задача лечения остеопороза у женщин — нормализация процессов формирования костной ткани. В терапии используются таблетки, инъекционные растворы, назальные спреи, подавляющие усиленную костную резорбцию и стимулирующие костеобразование. Препараты для лечения остеопороза у пожилых женщин увеличивают минеральную плотность костей, улучшают их состояние, снижают вероятность переломов любой локализации. Перед их назначением проводится ряд лабораторных и инструментальных исследований. Их результаты становятся важным фактором в определении врачом суточных и разовых дозировок, продолжительности терапевтического курса.
Бисфосфонаты
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует…” Читать далее…
Лекарственные средства из этой группы наиболее часто используются в терапии остеопороза костей. Их действие базируется на подавлении активности остеокластов и существенном замедлении потери костной массы, что ускоряет процессы восстановления всех структур опорно-двигательного аппарата. Благодаря эффективной работе остеобластов укрепляются костные ткани, снижается вероятность переломов. Препараты от остеопороза следует принимать за час до еды или спустя 2 часа после ее приема, запивая чистой негазированной водой. Этот способ употребления обеспечивает абсорбцию именно того количества активного ингредиента, которое необходимо для подавления костной резорбции.
При назначении препаратов врач учитывает возраст пациентов и корректирует в соответствии с ним дозировки. Чем старше человек, тем хуже абсорбируются бисфосфонаты.
Алендронат
Этот препарат с алендроновой кислотой применяется при остеопорозе для подавления костной резорбции и связывания гидроксиапатита — основной минеральной составляющей кости. Наибольшая эффективность лекарственного средства проявляется при лечении патологии, спровоцированной изменениями гормонального фона. Алендронат может быть использован в терапии и для профилактики остеопороза только по назначению врача. Основными противопоказаниями к приему препарата становятся:
- сужение или нарушение сокращения стенок пищевода;
- дефицит кальция в системном кровотоке;
- чувствительность к алендроновой кислоте или вспомогательным компонентам таблеток;
- беременность и период лактации.

Также Алендронат не назначается лежачим пациенткам. В большинстве случаев препарат хорошо переносится женщинами. Превышение дозировок или несоблюдение врачебных рекомендаций по приему — причина развития побочных реакций. Это диспепсические расстройства, головокружения, головные и мышечные боли.
Ризедронат
Лекарственные средства с ризедроновой кислотой применяются в терапии остеопороза, развившегося в климактерический период. Это органическое соединение является действующим веществом Актонеля, Ризендроса. Они становятся препаратами первого выбора в терапии патологии, спровоцированной длительным приемом глюкокортикостероидов. Противорезорбционная активность ризедроновой кислоты более выражена, чем у других средств их группы бисфосфонатов. Актонель и Ризендрос не оказывают агрессивного воздействия на пищевод, что снижает количество противопоказаний.
Эффективность препаратов повышается при наличии в организме достаточного количества кальция. При дефиците микроэлемента необходим его дополнительный прием. Редко, обычно при длительном использовании, проявляются побочные эффекты ризедроновой кислоты — мышечно-скелетные боли, боли в брюшной полости, дуоденит, глоссит, ирит.
Ибандронат
Часто назначаемыми препаратами с ибандроновой кислотой становятся Бонвива и Болдронат. Азотосодержащие бисфосфонаты обладают способностью подавлять разрушение кости и активизировать остеокласты. Для ибандроновой кислоты характерна высокая тропность именно к костным тканям, а точнее — к их минеральным составляющим. Это обеспечивает избирательность лекарственных средств и незначительное количество побочных эффектов. Пациенткам со злокачественными опухолями препараты с ибандроновой кислотой назначаются для снижения вероятности развития осложнений в опорно-двигательном аппарате, связанных с быстрым делением в организме раковых клеток. Преимущества лекарственных средств:
- предупреждение вымывания минеральных соединений из костных тканей;
- нормализация содержания кальция в системном кровотоке;
- профилактика деструктивных изменений в костях любой этиологии.

Производители выпускают средства с ибандроновой кислотой в виде таблеток и инъекционных растворов, которые вводятся внутривенно 1 раз в 30 дней. Противопоказаниями к применению становятся детский возраст, вынашивание ребенка, грудное вскармливание.
Золедронат
Бисфосфонаты с золендроновой кислотой (Акласта, Верокласт, Золедрэкс) — препараты для лечения остеопороза различного происхождения, в том числе спровоцированного злокачественными новообразованиями. Их наибольшая клиническая эффективность наблюдается во время использования на начальных стадиях заболевания. Назначение препаратов с золендроновой кислотой пациенткам, перенесшим эндопротезирование, помогает снизить риск разрушения и деминерализации сустава. Они оказывают противорезорбтивное действие, ингибируя активность остеокластов. При приеме золендроновой кислоты костная ткань не деминерализуется, не нарушается ее формирование и механическая функциональность. Соединение обладает способностью предупреждать патологии:
- деление клеток злокачественных новообразований;
- разрастание метастазов.
Препараты вводятся внутривенно с помощью капельницы раз в месяц пациенткам, у которых не диагностированы гиперкальциемия или повышенная чувствительность к золендроновой кислоте. При беременности, в период лактации лекарственные средства запрещены к применению. Для этих препаратов по сравнению с бисфосфонатами из других групп характерны выраженные побочные эффекты. К ним относятся неврологические расстройства, в том числе повышенная тревожность и бессонница, приступы рвоты и тошноты.
Заместительная гормональная терапия
Часто назначаемыми лекарственными препаратами для лечения остеопороза становятся гормональные средства. Курсовое применение эстрогенов, гестагенов или их комбинаций позволяет устранить одну из причин разряжения костной ткани — изменившийся гормональный фон. Проведение заместительной терапии снижает вероятность развития ишемической болезни сердца и инфаркта миокарда, нормализует мышечный тонус. Дополнительный прием гормонов предупреждает разрастание тканей в органах репродуктивной и мочевыделительной систем.
Доктор Евдокименко о лечении остеопороза:
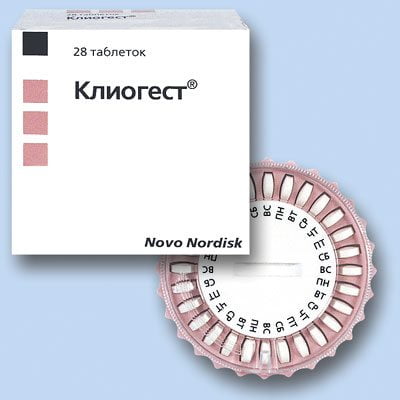
Женщинам в период естественной менопаузы может быть показан прием эстрадиола или его этерифицированной формы. Практикуется и назначение эстрона, метаболизирующегося в организме до эстрадиола и эстриола. Список препаратов, которые может включить врач в терапевтическую схему при остеопорозе:
- Клиогест;
- Фемостон;
- Гинодиан-Депо;
- Эстрадиола бензоат;
- Эстрадиола сукцинат.
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
В последнее время на прилавках аптек появились препараты с эстрогенами для локального нанесения на кожу. Для трансдермальных форм характерно меньшее количество побочных реакций и противопоказаний. В отличие от препаратов для перорального приема пластыри, кремы и гели с эстрогенами можно использовать для лечения женщин с нарушениями свертываемости крови, например, при ревматоидном артрите.
Серьезным недостатком препаратов с эстрогенами становится риск развития новообразований при их постоянном приеме. Поэтому во время лечения несколько раз в год проводится полное обследование женщины, регулярно контролируется состав крови. Как и все гормональные средства, эстрогены следует отменять постепенно. Медленное снижение дозировок — профилактика острого рецидива остеопороза.

При недостаточном содержании в организме прогестинов практикуется назначение Циклопрогиновы, Климена, Климонорма, Дивины. Гормональные препараты подбираются врачом с учетом множества факторов. Это фаза климактерия, возраст женщины, наличие в анамнезе хронических патологий, общее состояние здоровья. Проведение гормональной заместительной терапии невозможно при наличии сопутствующих заболеваний печени и почек, тромбоэмболий, тромбофлебитов, маточных кровотечений, опухолей половых органов и тяжелых форм сахарного диабета.
Кальцитонин
В химической структуре этого эндогенного полипептида присутствуют аминокислотные остатки, что определяет его лечебные свойства при остеопорозе. Они заключаются в предупреждении потери костной массы, повышении содержания микроэлементов во всех структурах опорно-двигательного аппарата. Антирезорбтивное действие кальцитонина проявляется в специфическом связывании рецепторов, чувствительных к остеокластам — гигантским многоядерным клеткам, разрушающим коллаген и растворяющим минеральную составляющую костей. Для лечения остеопороза используются такие препараты с кальцитонином:
- Алостин;
- Каддкалцин;
- Кальцитрин;
- Миакальцик;
- Тирокальцитонин;
- Тонокальцин;
- Элкатонин.
Эти препараты применяются в виде растворов для парентерального введения и назальных спреев. Кальцитонин, входящий в их состав, может быть синтезирован или получен из натуральных продуктов. Наибольшая терапевтическая эффективность характерна для полипептида из рыб лососевых пород, содержащегося в лекарственном средстве Миакальцик. Его курсовое использование способствует подавлению костной резорбции и исчезновению болезненных ощущений, что объясняет активное применение кальцитонина в ревматологической практике. Важное достоинство эндогенного полипептида — ингибирование секреции желудочного сока. Поэтому его одновременный прием с нестероидными противовоспалительными средствами предупреждает изъязвление слизистых оболочек. Длительность лечения существенно отличается. При незначительном поражении костных структур и для профилактики остеопороза достаточно 2-недельного терапевтического курса. А серьезные повреждения тканей и быстро прогрессирующая патология требует лечения курсом не менее 4-6 месяцев.
Доктор Шперлинг рассказывает на видео о медикаментозном лечении остеопороза:
Препараты с кальцитонином вводятся внутримышечно или подкожно. Действующее вещество быстро всасывается в кровь и может спровоцировать приступы тошноты и рвоты. Врачи рекомендуют вводить его перед сном для обеспечения лучшей переносимости организмом женщины.
Деносумаб
Деносумаб — моноклональный иммуноглобулин, продукт генно-инженерной разработки, современный препарат для лечения остеопороза и злокачественных новообразований. После инъекционного введения он подавляет образование и активизацию остеокластов, снижает продолжительность их функционирования. Костная резорбция приостанавливается, происходит значительное повышение прочности и массы тканей. Иммуноглобулин входит в состав таких препаратов:
- Деносумаб;
- Пролиа;
- Иксджева.
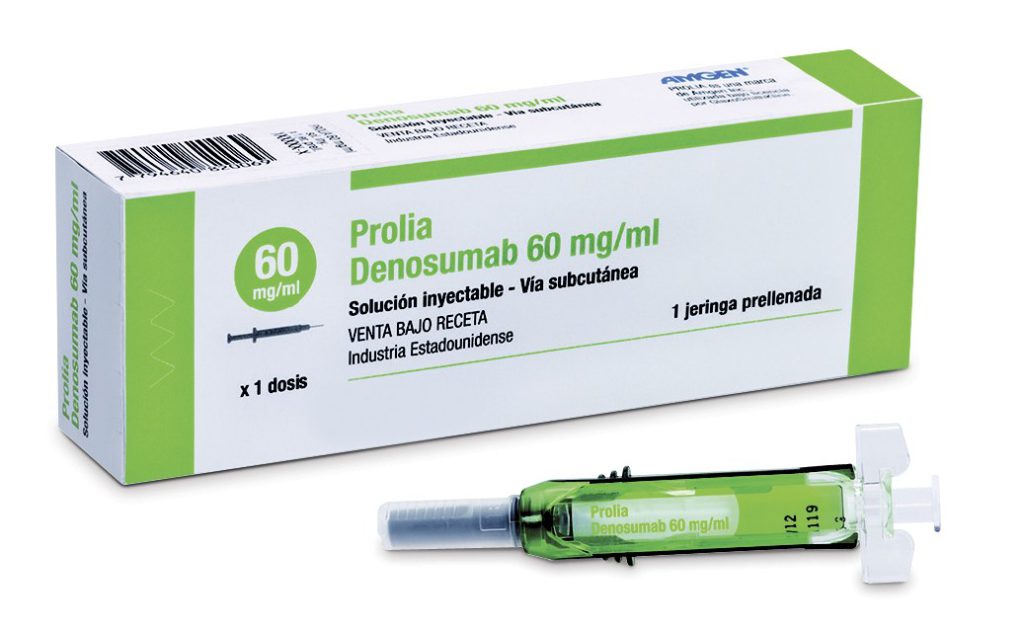
Подкожное введение лекарственных средств осуществляется раз в 6 месяцев в разовой дозировке 0,06 г. Избежать проявления побочных реакций и повысить клиническую эффективность позволяет длительный курсовой прием витамина D и препаратов с кальцием. При диагностировании у женщины постменопаузального остеопороза применение Деносумаба повышает минеральную плотность костей, снижает частоту переломов. В результате трехлетних клинических исследований профили безопасности и эффективности препаратов были полностью установлены. Результаты испытаний подтвердили существенное уменьшение количества вертебральных и невертебральных переломов у пациенток, которым вводился Деносумаб, по сравнению с женщинами, принимавших плацебо.
Лекарственные средства имеют незначительный перечень противопоказаний. Их не назначают при выявлении индивидуальной чувствительности к активным и вспомогательным ингредиентам, при гипокальциемии.
Терипаратид
Это единственное эффективное анаболическое средство, используемое для стимуляции роста костей. Длительность терапевтического курса 1-1,5 года в зависимости от этиологии остеопороза, стадии течения заболевания и степени поражения тканей. Лекарственное средство показано к применению при постменопаузальной, первичной и сенильной патологии, если длительный прием бисфосфонатов не дал результата. Структурным аналогом Терипаратида является французский препарат Форстео. Его активный ингредиент — синтетический аналог гормона, продуцируемого щитовидной железой человека и регулирующего кальциевый метаболизм. Терипаратид не снижает разряжение костной ткани, а способствует ее формированию. Для него характерно многоплановое воздействие:
- стимуляция активности остеобластов;
- образование новых костных тканей;
- предупреждение переломов.
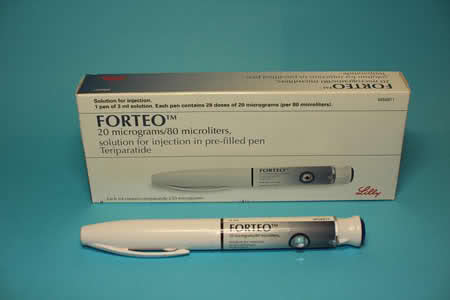
Практикуется подкожное введение препарата в область бедра или живота. Противопоказаниями к использованию анаболика становятся возраст до 18 лет, беременность, период лактации, злокачественные опухоли кости, гиперкальциемия, гиперпаратиреоз, тяжелые патологии почек.
Дополнительное лечение
Для снижения выраженности болевого синдрома в терапии остеопороза используются нестероидные противовоспалительные средства — Диклофенак, Мелоксикам, Ибупрофен. При проведении клинических исследований было установлено, что резорбция костной ткани замедлялась на фоне приема НПВП пациентами с ревматическими суставными патологиями. Медики объясняют протекторные свойства препаратов их способностью:
- купировать воспалительные процессы;
- предупреждать деструктивно-дегенеративные изменения.
Нестероидные противовоспалительные средства комбинируются с глюкокортикостероидами в терапевтических схемах заболеваний суставов. Одно из выраженных побочных действий гормональных препаратов — деминерализация костной ткани. Одновременное назначение НПВП позволяет снизить дозировки глюкокортикостероидов, минимизировать или полностью предотвратить резорбцию.
В качестве вспомогательных препаратов при остеопорозе пациенткам рекомендован длительный курсовой прием лекарственных средств с кальцием и эргокальциферолом. Витамин D3 способствует максимальной абсорбции микроэлемента в системный кровоток, а затем в костные ткани. Наибольшая терапевтическая и профилактическая эффективность характерна для таких препаратов кальция:
- Натекаль D3;
- Альфа D3 Тева;
- Кальций Д3 Форте;
- Оксидевит;
- Остеомаг.
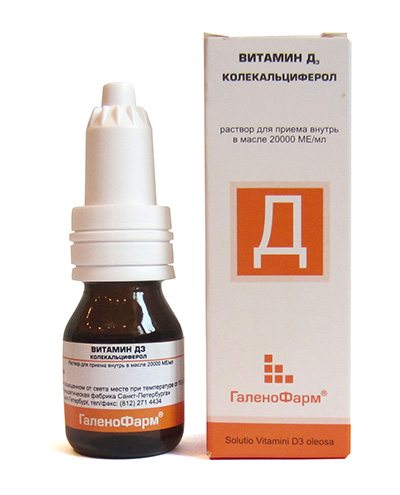
Комбинация эргокальциферола и кальция предотвращает обратное выведение микроэлемента из костных тканей, что происходит при его приеме без витамина D3. Несмотря на мощное профилактическое действие препаратов, использовать их следует с осторожностью при постоянном лабораторном мониторинге состава крови и мочи. Одним из их побочных проявлений становится повышение вероятности камнеобразования в почках, желчном и мочевом пузыре.
Терапевтическое действие бисфосфонатов, НПВП, гормональных препаратов, анаболиков усиливается в присутствии биологически активных веществ. Поэтому врачи включают в лечебные схемы при остеопорозе любого происхождения такие витамины:
- биофлавоноиды (рутин, кверцетин, гесперидин) — уменьшают проницаемость и ломкость капилляров, тормозят свертывание крови, повышают эластичность эритроцитов;
- витамин В5 — участвует во всех биохимических процессах, протекающих в организме, нормализует кровообращение в повреждённых тканях, улучшает микроциркуляцию;
- ретинол — участвует в окислительно-восстановительных процессах, регулирует синтез протеинов, способствует нормальному обмену веществ, функционированию клеточных мембран, играет важную роль в формировании костных тканей;
- токоферол — проявляет выраженную антиоксидантную активность, регулирует синтез ферментов, улучшает состояние кровеносных сосудов.
Пациенткам обязательно назначается курсовой прием аскорбиновой кислоты. Этот витамин увеличивает выработку гиалуроновой кислоты, оказывающей хондропротекторное действие. Биоактивное соединение способствует продуцированию надпочечниками гормонов, которые подавляют воспалительные процессы и снижают интенсивность болей.
| Группа препаратов для лечения и профилактики остеопороза | Лекарственные средства и их стоимость в рублях |
| Бисфосфонаты | Алендронат (320), Ризендрос (890), Бонвива (1900), Болдронат (136000), Акласта (19000), Резокластин (4500), Зомета (10000) |
| Анаболики | Фортео (26000) |
| Эстрогены | Клиогест (330), Фемостон (550), Гинодиан-Депо (500) |
| Прогестины | Климен (1100), Климонорм (800), Дивина (490) |
| Витамин D3 с кальцием | Натекаль D3 (350), Альфа D3 Тева (730), Кальций Д3 Форте (460), Оксидевит (235), Остеомаг (1100) |
| Жирорастворимые и водорастворимые витамины | Аскорбиновая кислота (16), Ретинола ацетат (30), Токоферол (25) |
| Нестероидные противовоспалительные средства | Ибупрофен (30), Диклофенак (45), Мелоксикам (65) |
| Моноклональные иммуноглобулины | Деносумаб (23500), Пролиа (16000) |
| Препараты с кальцитонином | Миакальцик (1200), Алостин (1750), Кальцитрин (2500) |
Нецелесообразно и небезопасно использовать для терапии остеопороза у женщин препараты без согласования с врачом или заменять их народными средствами. Адекватное лечение возможно после проведения тщательного обследования и установления причины заболевания. Терапевтическое действие многих препаратов пролонгируется и усиливается одновременным выполнением физиопроцедур, соблюдением щадящей диеты, массажем, лечебной гимнастикой или физкультурой.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
sustavlive.ru
Все методы лечения остеопороза, лучшие препараты (список), таблетки, ЛФК
Из этой статьи вы узнаете про лечение остеопороза у мужчин и женщин, как вылечить болезнь, полный обзор старых и новых методов: изменение образа жизни, диета, лечебная физкультура. Список препаратов, какие лучшие и безопасные препараты за 2016 и 2017 год, когда нужна операция.

Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности “Лечебное дело”.
Дата публикации статьи:
Дата обновления статьи:
Содержание статьи:
Вылечить остеопороз полностью нельзя, однако есть методы, которые могут предотвратить, замедлить или приостановить его прогрессирование.
Иногда пациентам даже удается остановить потерю костной массы, улучшить прочность костей и в некоторой степени обратить патологические изменения вспять. Это возможно, если болезнь была выявлена на 1 стадии развития, и сразу было начато лечение.
Лучшая терапия остеопороза состоит из комплекса мероприятий:
- изменение образа жизни;
- диета, богатая кальцием и витамином D;
- лечебная физкультура;
- медикаментозная терапия;
- хирургическое лечение (при необходимости – в случае перелома костей).
 Нажмите на фото для увеличения
Нажмите на фото для увеличенияПрименение популярных народных средств, включая различные лечебные травы, не обладает достаточной эффективностью.
На выбор методов консервативного и хирургического лечения остеопороза влияют многие факторы, включая:
- возраст;
- пол – лечение заболевания у женщин кардинально отличается от его терапии у мужчин;
- риск развития переломов;
- перенесенные ранее травмы.
О том, как лечить остеопороз, больше всего знают ревматологи.
Отличия в терапии остеопороза у разных людей
Прежде чем лечить остеопороз у женщин и мужчин, следует учитывать некоторые важные различия:
- Остеопороз у женщин чаще выявляется с наступлением климакса (45–55 лет), у мужчин – после 50 лет.
- Остеопороз чаще встречается у женщин (70% больных – женщины).
- Остеопороз у мужчин позже приводит к переломам костей. Это связано с тем, что у женщин общий объем костной массы меньше на 10 % и переломы возникают быстрее.
- У мужчин переломы костей протекают тяжелее, так как у них чаще выявляются сопутствующие патологии сердца, легких, пищеварительного тракта, затрудняющие заживление тканей.
- Мужчины более активны, чем женщины, в течение жизни, и риск развития остеопороза у них ниже. Двигательная активность снижает вероятность разрушения костной ткани.
При лечении остеопороза и у мужчин, и у женщин применяются одинаковый перечень препаратов – за исключением гормональных средств. Заместительная гормональная терапия (ЗГТ)с использованием средств на основе эстрогена (женского полового гормона) назначается женщинам, вступившим в климакс. Это связано с тем, что у женщин остеопороз чаще всего связан с гормональными перестройками после прекращения работы яичников. ЗГТ также помогает справиться с другими симптомами климакса (приливами жара, депрессией). У мужчин из гормонов практикуется назначение тестостерона, но он применяется реже.
Источник: «Русский медицинский журнал», №23 от 2003 г. (https://www.rmj.ru/articles/revmatologiya/Problemy_osteoporoza_u_mughchin/).

В пожилом возрасте (старше 60 лет) лечение болезни имеет свои особенности:
- Нужно учитывать совместимость назначенных препаратов с хронической патологией внутренних органов, риск развития которой выше после 60 лет.
- Необходимость длительного приема обезболивающих препаратов и средств, расслабляющих мышцы, из-за постоянной боли в спине и конечностях на фоне остеопороза.
- Применяются одновременно лекарственные средства из разных групп (обычно не менее 3–4 групп), так как один препарат не справится с остеопорозом у пожилых людей.
- Физическая активность больного может быть ограничена из-за сопутствующих заболеваний. Не каждый пациент пожилого возраста может ежедневно гулять, восполняя на солнце дефицит витамина D и повышая прочность костной ткани.
Изменение образа жизни
Для уменьшения риска развития остеопороза, а также для профилактики перелома костей и других нарушений у людей старшего возраста (после 60 лет):
- Откажитесь от курения, которое ускоряет потерю прочности костной ткани и увеличивает риск переломов.
- Ограничьте употребление спиртных напитков. Злоупотребление алкоголем замедляет образование костной ткани. Опьянение также повышает вероятность падений.
- Предотвращайте падения. Для этого носите обувь на низком каблуке с нескользящей подошвой и обеспечьте безопасность внутри дома: уберите с пола электрические шнуры, коврики и скользкие поверхности, из-за которых можно упасть. Обеспечьте хорошее освещение комнат, установите ручки в ванной комнате.
 Отказ от курения и спиртных напитков уменьшает риск развития остеопороза
Отказ от курения и спиртных напитков уменьшает риск развития остеопорозаДиета при остеопорозе
Для поддержания здоровья костей очень важно сбалансированное и полноценное питание из разнообразных продуктов. Особенно важны для здоровья костной ткани кальций и витамин D.
Кальций
Кальций играет важную роль при сохранении здоровья костей и зубов. Организм взрослого человека содержит примерно 1 кг кальция, из которых 99% находится в костях.
Рекомендуется, чтобы в среднем человек употреблял около 700 мг кальция в сутки, а при наличии остеопороза – 1000 мг.
Такое количество этого микроэлемента можно обеспечить с помощью питания, но иногда пациентам может понадобиться принимать дополнительно препараты кальция при остеопорозе.
 Нажмите на фото для увеличения
Нажмите на фото для увеличенияПродукты, богатые кальцием:
- Молокопродукты: молоко, кефир, йогурт, сыр, творог.
- Зеленые лиственные овощи: брокколи, капуста, шпинат.
- Семена кунжута.
- Сушеный инжир и абрикос.
- Искусственно обогащенные кальцием продукты питания: фруктовые соки, соевый сыр тофу, соевые напитки. Это привычные продукты с пометкой «обогащено кальцием, фосфором» (например, кефир или творог с добавлением кальция).
 Нажмите на фото для увеличения
Нажмите на фото для увеличенияВитамин D
Витамин D помогает организму усваивать кальций из продуктов питания. Большая его часть образуется в самом организме при воздействии на кожу солнечного света.
Витамин D также содержится в продуктах питания:
- яйца;
- жирная рыба: сардины, лосось;
- продукты, искусственно обогащенные витамином D: молоко, сухие завтраки, творог. Здесь снова идет речь об обычных продуктах на прилавках магазинов. На этикетке должно быть указано: «с добавлением витамина D».
 Содержание витамина D в продуктах. Нажмите на фото для увеличения
Содержание витамина D в продуктах. Нажмите на фото для увеличенияИногда пациентам с остеопорозом может понадобиться прием витамина D в виде таблеток: Вигантол, Альфа-Д3, Эргокальциферол.
Продукты, которые нужно ограничить
Количество в рационе продуктов, которые способствуют уменьшению плотности костной ткани, нужно ограничить. Это:
- соль: употребление большого количества соли приводит к выведению кальция из организма;
- газированные напитки: многие из газированных напитков содержат фосфорную кислоту, которая увеличивает выведение кальция через почки;
- кофеин: употребление большого количества кофеинсодержащих продуктов также снижает минеральную плотность костной ткани.
Физическая активность и лечебная физкультура
Лечение остеопороза должно включать физическую активность и лечебную физкультуру.
Цели занятий:
- Улучшение осанки.
- Обучение правильному поднятию тяжестей.
- Обучение пациента упражнениям, позволяющим предотвратить дальнейшее снижение плотности костной ткани и возможные переломы.
Плюсы и польза от упражнений:
- Хорошее равновесие и координация движений помогают уменьшить вероятность падений, предотвращая развитие переломов костей.
- Также нужны упражнения по улучшению гибкости мышц и суставов, с помощью которых можно снизить нагрузку на кости и улучшить подвижность.
- ЛФК может помочь уменьшить боль и постепенно восстановить физическую активность пациентам, перенесшим перелом кости при остеопорозе.
Наибольшей эффективностью в достижении всех этих целей обладает программа упражнений, разработанная врачом ЛФК для каждого пациента индивидуально. Обычно такая программа сосредотачивается на упражнениях:
1) Увеличивающих прочность костей. Ортопеды рекомендуют ежедневную пешую ходьбу, спокойный бег, плавание, аэробику, теннис. Эти занятия не влияют непосредственно на костную ткань. Они только усиливают работу мышц, улучшают кровоснабжение тканей, обеспечивают приток питательных веществ и кислорода к костям и тем самым снижают риск их разрушения.
2) Улучшающих или поддерживающих чувство равновесия и координацию движений:
- положите на пол подушку. Наступите на нее левой ногой, отведите правую назад. Удерживайте равновесие как можно дольше. Поменяйте ноги;
- сядьте на стул, выпрямив спину. Руки опустите вдоль туловища. Медленно приподнимайтесь со стула, помогая себе руками. Повторите 10 раз;
- встаньте в позу «ласточка»: корпус наклонен вперед, одна нога прямая, другая выпрямлена назад, руки раскинуты в стороны. Постарайтесь удержаться в этом положении как можно дольше.



Поддержание правильной осанки
Поддержание правильной осанки имеет не меньшее значение, чем любые препараты для лечения остеопороза. При данном заболевании у пациентов часто возникают клиновидные переломы тел позвонков, из-за которых снижается рост и формируется кифоз грудного отдела позвоночника.
 Кифотическая деформация позвоночника
Кифотическая деформация позвоночникаЦель упражнений по улучшению осанки – выравнивание тела пациента от головы до пяток. Примеры таких упражнений:
- Прижмитесь спиной к стене. Потяните голову и верхнюю часть тела назад, пока не прикоснетесь затылком к стене. Во время этого движения подбородок должен быть опущен вниз, чтобы голова и шея вытягивались, а не запрокидывались вверх. Удерживайте это положение 5 секунд, затем расслабьтесь. Повторите упражнение 10 раз.
- Разместите гимнастическую ленту вокруг прочного неподвижного предмета (стола, шкафа) на высоте талии, затем возьмите в каждую руку по ее концу. Согнутые под прямым углом в локтях руки прижмите к туловищу. Потяните ленту назад, сводя края лопаток друг к другу. Вернитесь в исходное положение и повторите упражнение 8–12 раз.
- Лягте на живот, согните руки в локтях и поставьте ладони на пол. Вдохните и отведите лопатки назад. Затем выдохните и поднимите верхнюю часть, разгибая спину и опираясь на руки. Живот должен оставаться на полу или немного приподняться. Вдохните и удерживайте такое положение. Выдыхая, медленно опуститесь в исходное положение.
- Станьте на расстоянии 25–40 см от стола или стула со слегка разведенными стопами. Наклонитесь вперед под углом 45 градусов и обопритесь на стол или стул руками. Затем отведите одну ногу назад, не сгибая ее в колене и не выгибая спину. Удерживайте это положение 1–2 секунды, затем примите исходную позицию. Повторите это движение со второй ногой. Сделайте 8–10 подходов для каждой конечности.



 Упражнение №4: отведение прямых ног назад с опорой на стул
Упражнение №4: отведение прямых ног назад с опорой на стул
Пациентам с остеопорозом лучше не выполнять упражнений, во время которых происходит сгибание позвоночника, так как это увеличивает нагрузку на переднюю часть позвонков и способствует возникновению их клиновидных переломов.
Медикаментозная терапия, лучшие препараты 2016 и 2017 годов
Медикаментозная терапия при снижении плотности костной ткани может включать препараты из различных групп.Решение о том, какое лекарство от остеопороза самое эффективное, принимает врач – с учетом возраста, пола пациента, риска возникновения переломов.
В 2016 году лучшими препаратами для лечения остеопороза у мужчин и женщин признаны бисфосфонаты. По результатам проведенных исследований видно, что они снижают частоту переломов бедра и позвоночника у пациентов в течение 1–3 лет приема. Бисфосфонаты также повышают минеральную плотность костной ткани (МПК), что препятствует разрушению кости.
Примеры препаратов из группы бисфосфонатов:
- Алендронат и ризедронат снижают риск переломов шейки бедра и позвонков, повышают МПК.
- Ибандронат снижает частоту развития переломов тел позвонков, но не уменьшает риск повреждения других костей (при использовании в течение 3 лет).
- Золедроновая кислота снижает риск переломов бедра и позвоночника уже спустя 1 год приема, а также помогает предупредить развитие болезни у женщин с остеопенией (физиологическое состояние, при котором незначительно снижается плотность костной ткани; при прогрессировании ведет к остеопорозу).
Хорошо зарекомендовал себя в лечении остеопороза терипаратид. Лечение терипаратидом в течение 18 месяцев оказалось более эффективным, чем применение алендроната из группы аминобисфосфонатов (прирост МПК 7,2% у терипаратида и всего 3,4% на фоне алендроната). Однако терипаратид плохо переносится, часто приводит к развитию судорог в ногах, поэтому не может быть рекомендован для активного применения. Терипаратид назначается при тяжелых формах патологии, когда другие средства малоэффективны.
 Нажмите на фото для увеличения
Нажмите на фото для увеличенияПо данным на 2017 год, лучшими препаратами также считаются бисфосфонаты.
Источник данной информации: «Остеопороз. Клинические рекомендации», Минздрав РФ 2016 г. (https://www.endocrincentr.ru/sites/default/files/specialists/science/clinic-recomendations/rec_osteopor_12.12.16.pdf)
Бисфосфонаты
Бисфосфонаты – препараты, замедляющие темпы разрушения костей в организме. Это поддерживает плотность костной ткани и снижает риск переломов.
Представители из группы бисфосфонатов:
- этидроновая кислота;
- клодроновая кислота;
- памидроновая кислота;
- алендроновая кислота;
- золедроновая кислота;
- ибандроновая кислота.

Эти препараты при остеопорозе можно применять в виде таблеток или инъекций.
Таблетки бисфосфонатов необходимо принимать только на пустой желудок, запивая полным стаканом воды. После их приема нужно посидеть или постоять в течение 30 минут. В течение от 30 минут до 2 часов после этого необходимо воздержаться от еды и питья.
Эффект от приема бисфосфонатов развивается медленно – от 6 месяцев до 1 года. Пациентам может понадобиться принимать их в течение 5 лет или дольше.
Врачи могут назначить в дополнение к ним и другие лекарства от остеопороза: гормональные средства, препараты на основе стронция, витамин D.
Основные побочные эффекты бисфосфонатов:
- раздражение пищевода;
- проблемы с глотанием;
- боль в желудке.
Ранелат стронция
Ранелат стронция замедляет разрушение костной ткани и ускоряет ее создание. Данный препарат применяют в случаях, когда нельзя использовать бисфосфонаты:
- Сочетание остеопороза с остеомаляцией (размягчением костей).
- Обострение язвенной болезни желудка и двенадцатиперстной кишки.
- Снижение уровня кальция в крови (норма 2,2–2,5 ммоль/л у взрослых).
 Ранелат стронция
Ранелат стронцияРанелат стронция выпускается в виде порошка для принятия внутрь, который перед употреблением необходимо растворить в воде.
Основные побочные эффекты – тошнота и диарея. У нескольких пациентов наблюдались редкие тяжелые аллергические реакции.
Селективные модификаторы эстрогеновых рецепторов
Селективные модификаторы эстрогеновых рецепторов – это препараты, которые обладают влиянием на костную ткань, подобным влиянию гормона эстрогена. Этот гормон подавляет активность остеокластов (клеток, разрушающих костную ткань за счет растворения ее минеральной составляющей и коллагена) и усиливает работу остеобластов (молодых клеток, за счет которых растет костная ткань).
Они помогают поддерживать плотность костей и уменьшают риск переломов, особенно в позвоночнике.
Ралоксифен – единственный представитель этой группы лекарственных средств, который применяют при снижении плотности костей. Другие средства в группе не разработаны. Его выпускают в виде таблеток, которые от остеопороза нужно принимать ежедневно.
 Ралоксифен
РалоксифенПобочные эффекты ралоксифена:
- ощущение приливов;
- судороги в ногах;
- повышение риска образования тромбов.
Паратиреоидный гормон (терипаратид)
Паратиреоидный гормон вырабатывается в организме. Он регулирует количество кальция в костях.
Терипаратид – человеческий рекомбинантный паратиреоидный гормон – применяется для стимуляции создания новой костной ткани. Его получают по технологии рекомбинирования ДНК с использованием штамма кишечной палочки. Измененные искусственно гены вводят в бактерию и заставляют ее синтезировать терипаратид. Его вводят с помощью инъекций.
 Терипаратид
ТерипаратидВ отличие от других препаратов, которые замедляют разрушение костей, терипаратид способен увеличить их плотность. Однако его назначают лишь в случае тяжелого остеопороза, когда другие методы лечения оказались неэффективными. Препарат часто вызывает побочные эффекты (тошноту, рвоту, снижение артериального давления, мышечные судороги, головную боль, депрессию), и его действие на организм до конца не изучено. По этой причине врачи стараются назначать при остеопорозе другие средства, которые легче переносятся и уже хорошо изучены специалистами.
Гормонозаместительная терапия
Женщинам для лечения остеопороза назначают эстрогены, мужчинам – тестостерон. Кальцитонин применяется у обоих полов.
Эстрогены
Иногда одними из лекарств при остеопорозе у женщин во время менопаузы являются гормоны. Заместительная гормональная терапия поддерживает плотность костной ткани, уменьшает риск переломов. Эстрогены назначают только женщинам.
Однако такой метод терапии применяют редко, так как он увеличивает риск развития онкологических заболеваний молочной железы, матки, яичников, инсультов и тромбоэмболических осложнений в большей степени, чем снижает риск остеопороза.
 Нажмите на фото для увеличения
Нажмите на фото для увеличенияТестостерон
Если остеопороз у мужчин вызван недостаточной выработкой в организме мужских половых гормонов, им может быть полезным лечение тестостероном. Тестостерон назначают только мужчинам.

Кальцитонин
Кальцитонин – это гормон, вырабатываемый в организме. Его применение в виде инъекций или назального спрея помогает увеличить плотность костной ткани.

Кальцитонин используют при остеопорозе у пожилых женщин, менопауза у которых наступила не менее 5 лет назад и которые не хотят или не могут проходить гормонозаместительную терапию.
Симптоматическое лечение
Симптоматическое лечение направлено на устранение боли и других проявлений остеопороза. Оно облегчает состояние пациента, но с ее помощью не лечится сама болезнь.
Применяются такие лекарственные средства:
- Противовоспалительные препараты – снимают боль (Ибупрофен, Кеторол).
- Миорелаксанты – расслабляют мышцы и опосредованно устраняют боль (Мивакрон, Круарон).
- Витамин D (Вигантол, Альфа-Д3, Эргокальциферол) – восполняют дефицит витамина, укрепляют костные ткани.
- Препараты кальция (Кальцемин, Рокальтрол) – восполняют запас кальция, укрепляют кости.
Хирургическое лечение
Хирургическое лечение остеопороза показано при возникновении переломов костей.
К примеру:
- при переломе бедренной кости может проводиться остеометаллосинтез (соединение кости титановой пластиной) или замена тазобедренного сустава;
- при компрессионных переломах позвонков – вертебропластика (укрепление позвонка введением в него костного цемента).
Первоисточники информации, научные материалы по теме
- Остеопороз. Клинические рекомендации, 2016.
https://www.endocrincentr.ru/sites/default/files/specialists/science/clinic-recomendations/rec_osteopor_12.12.16.pdf - Федеральные клинические рекомендации по диагностике, лечению и профилактике остеопороза. Проблемы эндокринологии. 2017; 63(6).
https://www.mediasphera.ru/issues/problemy-endokrinologii/2017/6/1037596602017061392 - Общие принципы профилактики и лечения остеопороза. Бенволенская Л. И., Consilium medicum, 2000.
https://con-med.ru/magazines/consilium_medicum/consilium_medicum-06-2000/obshchie_printsipy_profilaktiki_i_lecheniya_osteoporoza/ - Остеопороз в общетерапевтической практике: от диагностической гипотезы к дифференциальному диагнозу. Мурадянц А. А., Шостак Н. А.
https://cyberleninka.ru/article/n/osteoporoz-v-obscheterapevticheskoy-praktike-ot-diagnosticheskoy-gipotezy-k-differentsialnomu-diagnozu - Остеопороз: новые научные изыскания и способы лечения. Свешников А. А., Хвостова С. А.
https://applied-research.ru/ru/article/view?id=9755
osustave.com
Самое эффективное лекарство от остеопороза: советы врачей
В статье рассмотрим самые эффективные лекарства от остеопороза.
Препараты представлены в достаточно широком ассортименте, правда, среди них невозможно выбрать лучшее средство, которое сможет вылечить абсолютно от всех заболеваний. Лечение напрямую зависит от степени и стадии патологии. Выбор лекарств врачи проводят с учетом индивидуальной особенности организма того или иного пациента.
Медикаментозное лечение этого заболевания отличается патогенетическим характером. Так как остеопороз формируется на фоне снижения плотности кости, его терапия направляется на восполнение минералов, а, кроме того, на повышение прочности костных тканей. Остеопороз требует от пациентов комплексного подхода, как правило, людям назначаются препараты, принадлежащие сразу нескольким фармакологическим группам.

Ниже будет описано лечение остеопороза препаратами и методы терапии.
Основные принципы лечения
Консолидация переломов является важнейшим физиологическим процессом, необходимым для выживания. Слабое сращение костей в организме провоцирует не просто резкое понижение функциональной активности опорной и двигательной системы, но и значительно ухудшает качество жизни человека. После переломов могут возникать тяжелые деформации. Основной причиной таких деформаций может становиться неправильное сопоставление костного отломка, приводящее к искривлению или же к укорочению конечности, а, кроме того, к выраженному ограничению в двигательной активности и передвижении. Лекарства от остеопороза возвращают сломанным костям их былую прочность, предупреждая рецидивы хронических патологий.
В последние десятилетия были синтезированы фармакологические лекарственные препараты для лечения остеопороза, при применении которых относительные риски переломов позвонков снижались до семидесяти процентов, а проксимальных бедренных отделов до пятидесяти одного процента.
Тактика с методикой лечения остеопороза зависят от степени диагностированного дегенеративного изменения и стадии течения заболевания.
- Выделяют, например, первичное заболевание, которое может развиваться в период естественной менопаузы при снижении продуцирования половых гормонов в женском организме. Поэтому в лечебную схему могут включаться препараты для гормонального заместительного лечения и наращивания массы костей.
- Вторичная форма остеопороза возникает у пациентов, как правило, после приема фармакологических лекарств, а, кроме того, в результате заболеваний эндокринной, иммунной, сердечной и сосудистой систем, а также на фоне развития патологий пищеварительного тракта. Лечение хрупкости костной ткани направляется на устранение причин заболевания.
В основном лечении применяют препараты, которые влияют на метаболический процесс в костной структуре. Такие медикаменты улучшают абсорбцию микроэлементов кальция. В целях повышения лечебной эффективности подобные средства используют длительно, без каких-то перерывов. Играет огромную роль симптоматическая терапия, которая направляется на облегчение самочувствия человека. Могут быть использованы нестероидные средства наряду с спазмолитиками, миорелаксантами, обезболивающими средствами и сбалансированными витаминными комплексами.
Далее выясним, на что в первую очередь обращают внимание врачи во время выбора основных препаратов для лечения остеопороза.
На что обращают внимание врачи при выборе лекарства?
При выборе наиболее эффективного медикамента от остеопороза врачами учитывается множество факторов, например, важно обратить внимание на возраст пациента, на итоги лабораторного и инструментального исследования, а, кроме того, на наличие хронической патологии в анамнезе.
Лечебные препараты обязательно должны выполнять основные задачи лечения, предупреждая развитие дальнейшего деструктивного и дегенеративного изменения в опорной системе. Правильно назначенное медицинское средство может подавлять усиленную резорбцию, стимулируя пониженное костеобразование, что значительно увеличивает минеральную плотность костей, улучшая их состояние и уменьшая вероятность новых переломов.
Выбор подходящего лекарства от остеопороза
Антиостеопоретическое средство в обязательном порядке должно понижать вероятность возникновения переломов, которые локализуются в позвонках и в проксимальных отделах бедер. Подобные повреждения костей являются причиной наиболее драматичных медицинских и социальных последствий, в особенности у пожилых пациенток.
Эффективные медикаменты от остеопороза: бисфосфонаты
Эта категория лекарств выступает базовой составляющей терапии пациентов с остеопорозом. В основном бисфосфонаты рекомендуют принимать женщинам в периоды постменопаузы. Такие медицинские средства восстанавливают плотность костной массы, препятствуя возникновению переломов. Правда, данные лекарства от остеопороза отличаются обширным списком побочных явлений и противопоказаний. Важно отметить, что перед применением медицинских средств из группы бисфосфонатов необходимо выполнить комплексное обследование, чтобы исключить все противопоказания.
Какие средства входят в список самых лучших препаратов для лечения остеопороза?
Лекарственный препарат «Бонвива»
Активным действующим компонентом препарата «Бонвива» служит ибандроновая кислота. Вместе со вспомогательными ингредиентами в составе она может эффективно снижать процессы деструкции костей, останавливая резорбцию. Препарат «Бонвива» производят в формате таблеток, а, кроме того, в виде инъекций. Как правило, пилюли «Бонвива» в дозировании 150 миллиграмм достаточно употреблять всего раз в месяц, а для терапии инъекционной формой рекомендуется выполнять один укол раз в три месяца.
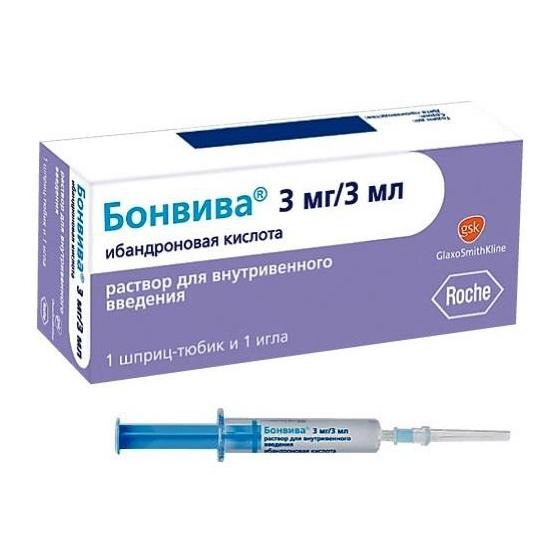
Средство «Бонвива» запрещено пациентам, страдающим наличием индивидуальной чувствительности к ингредиентам этого лекарственного состава. Беременным и детям данное средство противопоказано. С большой осторожностью нужно принимать это лекарство при наличии остеопороза тем пациентам, которые имеют в анамнезе патологии пищеварительного тракта.
Лекарство от остеопороза «Зомета»
Активным компонентом в данном случае выступает золедроновая кислота, воздействующая на остеокласты. Выпускают этот медикамент в виде концентрата. Непосредственно перед применением 4 миллиграмма медицинского препарата разводят со 100 миллилитрами физиологического раствора или декстрозы. Вводят данное медицинское средство внутривенным капельным способом. Достаточно поставить капельницу только раз в полгода.
Медикамент «Акласта»
Этот препарат выступает аналогом «Зометы». Главным его отличием служит его курс, например, обычно назначается одна капельница раз в два года. Правда, мнения специалистов по поводу «Акласты» значительно различаются, так как у рассматриваемого препарата весьма много всевозможных побочных эффектов.
Лекарство «Фороза»
Препарат «Фороза» производят в форме таблеток. Активным ингредиентом служит алендронат натрия. Этот медицинский препарат способен восстанавливать костную ткань, но он не действует напрямую на формирование кости. Этот бисфосфонат способен восстанавливать кости посредством активации остеокластов, но непосредственно сам процесс осуществляется исключительно на поврежденных участках.
Этот медикамент был разработан и выпускается исключительно для лечения остеопороза. Лекарство «Фороза» заметно понижает процент переломов костей при наличии патологий любой локализации. Лечение «Форозой» предполагает прием по одной таблетке раз в неделю. Этой дозировки хватит для эффективного воздействия на весь организм.

Продолжаем обзор средств и препаратов для лечения остеопороза.
Препараты кальция как эффективное средство для терапии остеопороза
Карбонаты с цитратами кальция могут регулировать и оптимизировать метаболизм в костных тканях. В основном подобные препараты состоят исключительно из кальция. К подобным средствам относят:
- Глюконат кальция. Среди монопрепаратов этот выступает самым доступным по стоимости. Назначают рассматриваемый медикамент в таблетках, а, кроме того, в уколах от остеопороза.
- Лечение лактатом кальция. Этот медицинский препарат относят к пищевым добавкам из категории антиоксидантов.
- Использование глицерофосфата кальция. Данная минеральная добавка способна нормализовать в трубчатых костях тканевый обмен. Продают такое лекарство в аптеках в форме порошка и пилюль. Самый эффективный препарат кальция при остеопорозе поможет подобрать врач.
Как правило, специалисты рекомендуют лечить посредством препаратов на основе кальция пожилых людей, страдающих сенильным остеопорозом. Данные лекарства подходят для лечения беременных и детей.
Ниже рассмотрим лучшие препараты от остеопороза у женщин.
Использование анаболических стероидов для женщин
Подобные препараты специалистами назначаются в тех случаях, когда лечение длится годами. Стероиды могут ускорять рост костной массы, замедляя обменные процессы. Используют эти средства для лечения остеопороза среди представительниц женского пола в климактерический период.
Среди побочных реакций может отмечаться гирсутизм наряду с изменениями голоса. Порой пациенты могут жаловаться на изменения в подкожном и жировом слое.
Какое самое эффективное лекарство от остеопороза в уколах?
В лечении наиболее предпочтительными выступают анаболические стероиды продолжительного воздействия, к примеру, «Ретаболил». Активным компонентом в «Ретаболиле» выступает деканоат нандролона. Выпускают этот медикамент в формате инъекций для уколов.
Среди побочных реакций в процессе лечения такими средствами у пациентов отмечаются серьезные нарушения в работе эндокринной системы. В связи с этим в ходе терапии нужно регулярно изучать гормональный фон.
Также не менее популярны препараты от остеопороза в таблетках.
Активные метаболиты витамина D
Витамин D может увеличивать абсорбцию кальция из пищеварительной системы, а также понижает вымывание этого микроэлемента из костных тканей. Показаниями к лечению являются наличие стероидного и сенильного остеопороза, а, кроме того, синдром мальабсорбции кальция. Наиболее популярными препаратами этой группы выступают следующие медикаменты:
- Лекарство под названием «Кальций-Д3». В составе представленного лекарственного средства кроме синтетического заменителя витамина D включен кальций. Выпускают это лекарство в форме таблеток, предназначенных для разжевывания. У этого медицинского средства весьма приятный фруктовый вкус.
- Медикамент «Идеос». Этот медицинский препарат регулирует кальциевые обмены, восстанавливая костные ткани, а также способствуя минерализации костей.
- Лекарство «Кальцитриол». Этот медикамент нередко назначают при наличии компрессионного перелома позвоночника, так как данное средство купирует болевой синдром.
При осуществлении курса специалистами рекомендуется уменьшать в рационе потребление куриных яиц и сливочного масла, так как вполне вероятно развитие гиперкальциемии.
Эстрогены как еще одна категория лекарств для женщин на фоне остеопороза
Эта категория предназначается для лечения женщин при наличии постменопаузального остеопороза. Целесообразно применять эстрогены в роли средства для профилактического лечения. Женщинам, которые старше шестидесяти пяти лет, эти препараты не назначаются из-за их крайне низкой эффективности в данном возрасте. Среди лекарств этой фармакологической группы выделяют:
- Медикамент под названием «Эстрофем». Этот препарат может регулировать менструальный цикл женщины, препятствуя вымыванию кальция. Выпускают медикамент в формате таблеток. Курс терапии, как правило, составляет полгода.
- Использование «Ливиала». Данное медицинское средство назначают женщинам спустя год после завершения менструаций. Согласно данным статистики, употребление «Левиала» на раннем этапе постменопаузы повышает у женщин плотность костных тканей в среднем на четыре процента. В поздних периодах этот показатель увеличивается на целых пять процентов.
Стоит заметить, что при назначении представленных выше препаратов необходимо в обязательном порядке регулярно обследоваться у гинеколога, так как любые гормональные медикаменты могут повлиять на молочные железы, а, кроме того, и на миометрий.
А какие обезболивающие таблетки от остеопороза лучше приобрести?
Анальгетики из неопиоидной категории
В случае возникновения боли в результате получения компрессионного перелома людям, страдающим остеопорозом, назначают неопиоидные препараты, обладающие обезболивающими и противовоспалительными свойствами. Правда, эти препараты вовсе не оказывают какого-либо воздействия на базовое заболевание, а длительное использование анальгетиков чревато возникновением болезней в пищеварительной системе.
Должно быть комплексным и своевременным лечение остеопороза препаратами. Особенности терапии также состоят в применении препаратов фтора.
Препараты фтора
Данные лекарственные средства врачами назначаются при остеопорозе в целях повышения минерализации костных тканей. Специалистами рекомендуется лечиться с помощью препаратов фтора при наличии остеопороза, возникшего на фоне употребления глюкокортикостериодных средств. Кроме этого, выраженный эффект может отмечаться в случае использования препаратов на базе фтора для терапии женщин в климактерическом периоде.

Плотность позвоночных костей может увеличиться на четыре или пять процентов в год. Посредством препаратов фтора можно лечиться лишь после подтверждения наличия диагноза остеопороза. Наиболее рекомендуемыми среди препаратов фтора выступают:
- Лекарство под названием «Кореберон». Форматом его выпуска выступают таблетки. Лечат с помощью «Кореберона» в основном пожилых людей, страдающих сенильным остеопорозом. Этот медицинский препарат отличается множеством побочных реакций.
- Медикамент «Оссин». Это лекарственное средство выпускают в форме драже и пилюль с разными вкусовыми добавками. Рекомендуется этот препарат не только взрослым пациентам, но еще и детям. Его, как правило, назначают с целью поддержки уровня фтора в человеческом организме. Это лекарство может применяться на протяжении нескольких лет. Список лекарств – препаратов для лечения остеопороза довольно обширный.
Фториды весьма эффективны в терапии остеопороза с наличием поражений позвоночника. Среди побочных реакций зачастую могут наблюдаться боли в суставах наряду с расстройствами пищеварительной системы.
Каждый хочет найти самое эффективное лекарство от остеопороза.
Лечение кальцитонинами
Эта категория объединяет препараты, также отличающиеся высоким содержанием кальция. Данные медицинские средства в полной мере предотвращают костную деструкцию. Врачами рекомендуется лечить с помощью кальцитонинов стероидный, сенильный или же постменопаузальный остеопороз. Наиболее удобной формой выпуска выступает назальный спрей.
Лечение остеопороза медикаментами должно проводиться только под контролем врача.
Препарат «Сибакальцин»
Лекарство «Сибакальцин» содержит синтетический кальцитонин в своем составе. Выпускают этот медикамент в виде сухого порошка, предназначенного для инъекций, в ампулах объемом по 0,25 или 0,5 миллиграмма. Дозирование подбирают индивидуально. Медикамент «Сибакальцин» в качестве лечения принимают курсом в течение пяти месяцев.
Еще чем лечить остеопороз, какими лекарствами?
Лекарство «Фортео»
Этот медикамент специалистами тоже рекомендуется принимать от остеопороза. Это лекарство назначается для лечения тяжелой или запущенной формы болезни. Этот медикамент представляет собой синтетический гормон щитовидки, который повышает плотность костных тканей. Лекарственное средство под названием «Фортео» принимается ежедневно, курс терапии напрямую зависит от результата клинического обследования.
Стоит отметить, что рассматриваемый препарат также можно вводить инъекционно. Эффект от кальцитонинов может раскрываться очень быстро, правда, их полезные соединения тоже стремительно выходят из организма. Помимо этого, подобные препараты способны вызвать сильное привыкание на фоне длительного приема.
Что еще входит в список лекарств от остеопороза?
Препараты стронция
Отдельную категорию составляют лекарственные препараты стронция. Выпускают их в виде суспензий в саше по 2 грамма. Помимо укрепления костных тканей, такие препараты эффективно действуют и на хрящевую ткань.
Такие средства, как правило, применяют внутрь по одному саше в сутки спустя пару часов после приема пищи. Для этого одно саше растворяют в 80 миллилитрах воды, а далее размешивают, после чего выпивают. Препараты, которые выпускаются на основе стронция, врачи рекомендуют принимать непосредственно перед сном.
Среди побочных реакций можно выделить заболевания пищеварительной системы. Дополнительно пострадать может и нервная система. Согласно отзывам, чаще всего при терапии могут возникать головные боли наряду с общим недомоганием. Противопоказаны такие лекарства беременным, а, кроме того, пациентам, страдающим заболеваниями сердца и сосудов.
Важно отметить, что при использовании этого лекарства при остеопорозе необходимо ограничить в своем рационе потребление молочных продуктов, потому что они понижают всасывание стронция.
Гомеопатические средства
Гомеопатия прекрасно зарекомендовала себя в терапии остеопороза. Но следует учитывать, что подобное лечение требует продолжительного времени. Зачастую первый результат от приема гомеопатического лекарства появляется спустя годы и месяцы.
Гомеопатия весьма эффективна в терапии заболеваний на ранних стадиях и подходит для проведения профилактики остеопороза. Вылечить данными препаратами больных, страдающих тяжелой или запущенной формой болезни, можно лишь в комплексе с прочими лекарствами. Согласно многим отзывам, гомеопатия может оказывать благотворное действие на организм лишь при условии веры самого пациента в данный метод лечения.
Как выбрать самое эффективное лекарство от остеопороза, по мнению врачей?
Советы врачей
Врачи рекомендуют при остеопорозе отдавать предпочтение такому лекарству, как «Бонвива», и препаратам стронция. Как пишут врачи, эти медицинские средства удобно принимать и, в сравнении с медикаментом «Фороза», они никаких побочных эффектов не вызывают.

Что касается женщин, им доктора чаще выписывают лекарства на основе эстрогенов. К наиболее эффективным препаратам при наличии остеопороза специалисты относят также «Зомету» и «Акласту».
С отзывами о препаратах от остеопороза лучше ознакомиться заранее.
Но все доктора в один голос заявляют, что выбор того или иного медикамента должен делать только врач. Только специалист может подобрать оптимальное решение для лечения в отношении того или иного пациента.
А самых эффективных лекарств от остеопороза на сегодняшнем фармацевтическом рынке немало. Главное, по заверениям врачей, – это учесть все нюансы и особенности здоровья конкретного пациента. И только тогда удастся подобрать максимально эффективное средство от остеопороза.
fb.ru
Остеопороз: симптомы, лечение, профилактика | Азбука здоровья
Многие люди пожилого возраста «слышали» о том, что у них предполагали такой диагноз, как остеопороз, но профилактических мер и лечения предложено не было. Кто-то из них скажет — «А, остеопороз, да он у всех». Стоит ли переживать, если «он у всех»? Возможно, кто-то скажет — «У меня в роду у всех крепкие кости, и меня это не коснется». Так ли это? Что же за болезнь остеопороз, чем она опасна и нужно ли её лечить?
Остеопороз — заболевание скелета, причиной которого является снижение прочности и нарушение строения костей. Кости становятся тонкими и хрупкими, что приводит к переломам. Термин «остеопороз» буквально означает «пористость костей» или «дырчатая кость».
Остеопороз называют «безмолвной эпидемией» из-за скрытого характера его развития. В самом начале заболевания, когда процессы разрушения кости уже запущены, но еще не велики, симптомы остеопороза могут отсутствовать, больной может не предъявлять жалоб. Выявляемость этого заболевания можно сравнить с айсбергом. Диагностированный остеопороз — его видимая и меньшая часть. Большая часть айсберга, скрытая под водой — все случаи, когда у больных диагноз установлен не был.


Остеопения — «обеднение» костной ткани. Это состояние предшествует остеопорозу. При остеопорозе риск переломов высокий, при остеопении — умеренный. И если не проводить профилактики и лечения, остеопения имеет высокий риск «перерасти» в остеопороз.
Из-за чего же кости становятся хрупкими?
Больше всего остеопении и остеопорозу подвержены женщины — в 85% случаев. Чаще всего, это женщины с менопаузой. Менопауза является самой важной причиной развития остеопороза. После прекращения менструального цикла яичники перестают вырабатывать эстрадиол — гормон, «удерживающий» кальций в костях. У мужчин в возрасте старше 65 лет снижается уровень тестостерона, который «удерживает» кальций и препятствует обеднению костной ткани.
Помимо этого, существует множество факторов риска остеопороза — те, на которые повлиять нельзя (например, раса, пол и возраст), и те, на которые мы можем повлиять, изменив образ жизни. Например, отказаться от курения, чрезмерного употребления кофе и спиртных напитков и включить в свой рацион больше молочных продуктов, овощей и фруктов.


Факторы риска остеопении и остеопороза.
Факторы, поддающиеся коррекции:
- Курение.
- Малоподвижный образ жизни, отсутствие регулярной физической нагрузки.
- Избыточное потребление алкоголя и кофе.
- Неправильное питание (малое количество фруктов, овощей и молочных продуктов в рационе).
- Дефицит витамина Д (витамин Д усиливает всасывание кальция в кишечнике).
Неустранимые факторы риска:
- Возраст (с увеличением возраста происходит снижение плотности кости, самое быстрое разрушение кости наблюдается в первые годы после наступления менопаузы).
- Европеоидная или монголоидная раса.
- Остеопороз в роду.
- Предшествующие переломы.
- Ранняя менопауза (у лиц моложе 45 лет или после операции).
- Аменорея (отсутствие месячных) до наступления менопаузы (нервная анорексия, нервная булимия, чрезмерная физическая активность).
- Отсутствие родов.
- Хрупкое телосложение.
Заболевания, повышающие риск остеопороза:
Эндокринные:
- Тиротоксикоз.
- Гиперпаратиреоз.
- Синдром и болезнь Иценко-Кушинга.
- Сахарный диабет 1 типа.
- Первичная надпочечниковая недостаточность.
Желудочно — кишечные:
- Тяжелые заболевания печени (например, цирроз печени).
- Операции на желудке.
- Нарушение всасывания (например, целиакия -заболевание характеризуется непереносимостью белка злаковых – глютена).
Метаболические:
- Гемофилия.
- Амилоидоз.
- Парентеральное питание (введение питательных веществ в обход желудочно-кишечного тракта).
- Гемолитическая анемия.
- Гемохроматоз.
- Хронические заболевания почек.
Злокачественные новообразования:
- Миеломная болезнь.
- Опухоли, секретирующие ПТГ — подобный пептид.
- Лимфомы, лейкозы.
Лекарства, повышающие риск остеопороза: Глюкокортикоиды (например, преднизолон, гидрокортизон), левотироксин, противосудорожные средства, препараты лития, гепарин, цитостатики, аналоги гонадолиберина, препараты, содержащие алюминий.
Переломы при остеопорозе
Переломы при остеопорозе — низкотравматические и патологические. Такие переломы происходят при совсем незначит&
azbyka.ru
Чем лечить остеопороз, какими лекарствами?
Что такое полимодулятор ралоксифен
Ралоксифен – полимодулятор, который активирует рецепторы эстрогена и улучшает усвоение гормона. При лечении остеопороза препарат достаточно эффективен, но его применение должно быть согласовано с эндокринологом, так как лекарство имеет серьезные побочные эффекты.

Отдельно следует описать терипаратид. Данный препарат представляет собой гормон паращитовидных желез. Лекарство следует принимать осторожно, так как при неправильной дозировке оно приводит к резорбции костей.
Терипаратид – единственное средство, способное стимулировать рост костной массы в течение короткого времени. Это достаточно сильный полимодулятор, поэтому принимать его следует осторожно!
Уколы терипаратида в течение нескольких месяцев позволяют значительно увеличить костную плотность. Применение средства ограничено его высокой стоимостью. Тем не менее достаточно одной инъекции, чтобы появился выраженный лечебный эффект.
Подведем итог:
- Выделяют 4 группы таблеток для лечения остеопороза.
- Прежде чем принимать препараты, следует провести профилактику.
- При необходимости назначаются обезболивающие средства и симптоматическая терапия.
- Предотвращать снижение костной плотности следует с 30 лет, когда появляются первые признаки заболевания.
- У пожилых людей бисфосфонаты позволяют предотвратить повторные переломы головки бедренной кости.
- Такие средства, как остеокальцин, можно купить без рецепта, но их использование следует согласовывать со специалистом.
Остеопороз нельзя вылечить, но его можно предотвратить!
Остеопороз — это заболевание, характеризующееся уменьшением в костной ткани количества кальция, и, как следствие, приводящее к повышенной ломкости костей.
Человек зрелого возраста, который страдает этим недугом, может получить перелом при небольших, на первый взгляд, ушибах или падении с небольшой высоты.
Основные виды лекарств при остеопорозе
Основная задача приема лекарственных средств при остеопорозе – восстановить плотность костей, укрепить их и предотвратить дальнейшее разрушение. Каждый препарат обязан справиться с возложенной на него задачей, некоторые лекарства при остеопорозе назначаются комплексно для достижения наилучшего эффекта.
Список препаратов, которые могут назначаться при остеопорозе, выглядит следующим образом:
- соли кальция – для восстановления костного метаболизма;
- кальцитонин – для предотвращения разрушения структуры костных тканей и обогащения их кальцием;
- витамин Д, в том числе его активные метаболиты, – для эффективного всасывания кальция;
- бисфосфонаты – для повышения плотности костей и уменьшения риска переломов, которые являются одним из наиболее серьезных проявлений остеопороза;
- анаболические стероиды – для стимуляции образования новых клеток костной ткани, повышения ее минеральной плотности;
- эстрогены или их селективные модуляторы – для снижения риска переломов в профилактических целях;
- препараты фтора – для увеличения плотности костей и улучшения процессов образования новых клеток;
- анальгетики – для подавления болевого синдрома.
Перечисленные препараты для лечения остеопороза оказывают различное воздействие на костные ткани. Посмотрим же, в каких случаях они назначаются, и каких результатов помогают добиться.
Бисфосфонаты
Самые популярные препараты для лечения постменопаузального, стероидного остеопороза, а также болезни Педжета, когда костная ткань не способна восстанавливаться самостоятельно. Они улучшают плотность костей, уменьшают потерю костной массы, снижают риск микротрещин и переломов.
Самые часто назначаемые таблетки при остеопорозе – это как раз бисфосфонаты. Кроме этого, препарат выпускается в виде жидкости для приема внутрь и внутривенных инъекций.
Кальцитонин
Важнейшие препараты при лечении остеопороза способны предотвратить разрушение костных тканей, обогатить их кальцием, снять болевой синдром. Под действием кальцитонина остеокласты, разрушающие костную ткань, связываются между собой, что помогает предотвратить потерю костной массы.
Несмотря на то, что лекарства действуют быстро, эффект от них длится недолго, так как они быстро выводятся из организма. Существует и еще одна проблема – при длительном курсе воздействие препарата слабеет.
Кальцитонины назначаются при сенильном, стероидном и постменопаузальном остеопорозе. Без препарата не проводится лечение компрессионных переломов, ведь лекарство обладает обезболивающим эффектом.
Одна из наиболее удобных форм кальцитонина – спрей.
Соли кальция
Прописываются для регулировки костного метаболизма. Из двух форм – цитраты и карбонаты, предпочтение отдается первым, потому что карбонаты весьма негативно воздействуют на мочевыводящую систему.
Лечение солями кальция проводится:
- при остеопорозе, который вызван возрастными изменениями в костной ткани, так называемый старческий остеопороз;
- в случаях, когда кальций быстро вымывается из организма;
- в комплексе для повышения эффективности биофосфонатов, препаратов фтора и эстрогенов.
Лечение Остеопороза:
Лечение остеопороза бисфосфонатами – распространенная практика у врачей-терапевтов. Принимать эти таблетки советуют пожилым людям, когда появляются патологические симптомы заболевания в виде переломов.
У стариков в течение года может наблюдаться патологический перелом шейки бедренной кости. Бисфосфонаты помогают предотвратить подобные осложнения. Однако не только у пожилых пациентов наблюдается снижение костной плотности.
Клинические эксперименты показали, что лечить остеомедом можно и молодых людей начиная с 30 лет. В этот временной промежуток симптомы заболевания не проявляются, но в костях при денситометрии обнаруживаются специфические признаки патологического процесса.
На сегодняшний день наиболее эффективным подходом к лечению постменопаузального остеопороза является патогенетическая фармакотерапия, при которой все чаще применяются ингибиторы резорбции костной ткани — бисфосфонаты. Сейчас это дорогие патентованные препараты «Бонвива» (1 таблетка в месяц), «Акласта» (1 укол в год), «Фосаванс» (действующее вещество + витамин Д3, 1 таблетка в неделю) .
При лечении остеопороза делается упор на возраст, степень поражения заболеванием и пересматриваются особенности жизни больного. Надо понимать, что полностью вылечить заболевание не удастся, но уменьшить симптомы остеопороза можно. Неукоснительно следуя советам и рекомендациям лечащего терапевта, эндокринолога и ортопеда, можно добиться положительного результата уже на первом этапе лечения. Комплексная терапия остеопороза у пожилых женщин включает в себя:
- Изменение привычного образа жизни, с пересмотром рациона и отказом от вредных привычек.
- Увеличение двигательной активности, но без резких движений и длительных нагрузок.
- Применение лекарственных препаратов, а также средств народной медицины.
- Солнечные ванны — чтобы максимально восполнить витамин D в организме.
- Своевременное лечение хронических заболеваний.
Диета. Общие рекомендации
Здоровое питание, как один из способов лечения, предусматривает употребление продуктов, в которых содержится:
- Кальций — все кисломолочные продукты, яйца, зелень.
- Витамин D – морская рыба, печень.
- Фосфор – мясо птицы, говядина, телятина, орехи.
Здесь стоит отметить, что для лучшей усвояемости витаминов и минералов некоторые продукты нужно употреблять раздельно. Диетолог поможет составить правильный рацион, приносящий максимальную пользу организму.
Ежедневно на столе должны присутствовать овощи и фрукты в свежем виде, а также в виде соков. Под запретом для больных остеопорозом крепкий кофе и чай, так как эти напитки препятствуют всасыванию кальция.
Также не рекомендуются газированные напитки, консервы, копченые продукты, соленья и маринады, сало, колбасные изделия.
Лечебная физкультура
В лечении и профилактике остеопороза не последнее место занимает лечебная гимнастика. Упражнения должны проводиться регулярно, но дозировано.
Ни в коем случае нельзя перенапрягаться. Задача физических упражнений – укрепить мышцы, улучшить кровообращение в костной ткани, восстановить подвижность суставов.
Полезны неутомительные пешие прогулки, посещение бассейна, аэробика, упражнения для растяжки мышц, укрепления спины. Специального комплекса упражнений при остеопорозе нет, главное — не делать резких движений.
Начать нужно с регулярной утренней гимнастики. В течение дня делать разминку, после которой показан отдых в лежачем положении. Пожилым женщинам, которым требуется посторонняя помощь при передвижении, важно не пренебрегать физическими упражнениями. Делать их в меру своих сил и возможностей.
Лекарственные препараты
Что касается медикаментозного лечения, то тут следует полностью довериться специалисту. Повернуть вспять необратимые процессы невозможно, но замедлить развитие патологии и сказать «стоп» остеопорозу шанс есть.
Общая тактика медикаментозного лечения
Существует мнение, что этот недуг следует лечить средствами, повышающими уровень кальция в организме. Такое суждение неверно.
Конечно, такие препараты включены в состав комплексной терапии, однако, это лишь дополнительный, неосновной компонент. Когда минеральная плотность костей ухудшается и специалист выявил это, медикаменты для повышения кальция неспособны полностью решить проблему.
Эти средства хорошо подходят для профилактических целей и в составе комплексного лечения.
Медикаментами, помогающими при остеопорозе, являются:
- Бисфосфонаты: кислоты алендроновая, паминдроновая и другие;
- Соединение бисфосфонатов и витамина D3:
- холекальциферолом, стронция ранелат;
- Денозумаб;
- Кальцитонин лосося;
- Экстрагенные и гестагенные соединения.
Рассмотрим каждую группу по отдельности.
Препараты кальция
Единое лекарство от остеопороза пока не изобретено, поэтому врачам приходится тщательно подбирать несколько препаратов, чтобы добиться ожидаемого результата.
Только при рассмотрении полной картины болезни конкретного пациента могут назначаться те или иные лекарства. Учитывается и причина, по которой остеопороз развился, и его стадия, и скорость развития, и возраст, и даже пол пациента.
Например, гормональные лекарства от остеопороза у женщин прописываются в период менопаузы (на более поздних сроках их прием нецелесообразен).
Без тщательной диагностики, определения вида остеопороза и просчета прогнозов приступать к приему лекарств нельзя. Понятно, что лечить остеопороз без помощи врача, собственными силами, выбирая таблетки по ТВ-рекламе или в интернете, также недопустимо.
Когда речь заходит о приеме медикаментов стоит сразу вспоминать о том, что все они, даже последнего поколения, имеют побочные эффекты, поэтому бесконтрольный прием и самостоятельное назначение могут нанести серьезный вред здоровью – и остеопороз не будет остановлен, и внутренние органы поражены.
Многие таблетки от остеопороза могут вызывать общее недомогание, мышечную слабость, головные боли, другие — способны спровоцировать тромбоз вен, негативно влиять на почки и печень, вызывать необратимые изменения вроде появления излишней растительности, огрубения голоса и пр.
Еще раз напомним, что любое лекарственное средство должен назначать врач. Список препаратов достаточно обширен, поэтому укажем лишь наиболее популярные.
Кальцитонин-ратиофарм
Одно из самых «старых» лекарств для лечения остеопороза. Если упрощенно, то это гормон, полученный из кальцитонина крупно копытных животных. Препарат останавливает потерю костной массы, уплотняет кость, снимает боли.
Деносумаб
Современный «строитель костей» доказал свою эффективность в ходе клинических тестов. Он активирует остеобласты – клетки, которые влияют на зарождение новой костной ткани.
Прием данного препарата снижает риск переломов. Вводится в виде инъекции не чаще двух раз в год.
Часто используется при наличии противопоказаний на другие лекарства.
Фортео
Используется при лечении запущенных форм остеопороза. Этот гормон щитовидной железы восстанавливает плотность костей и снижает риск переломов на 90%. Он так же как и деносумаб активизирует остеобласты, которые помогают обновлять структуру костных тканей.
Фортео принимается ежедневно в течение рекомендованного врачом времени.
Эвиста
Препарат не только восстанавливает структуру костных тканей, но и снижает риск развития рака груди, поэтому очень часто назначается женщинам. Лекарство также прописывают при заболеваниях желудочно-кишечного тракта, когда прием биофосфонатов ограничен или противопоказан.
Актонель, Бонвива, Фасамакс, Зомета
Данные препараты принадлежат к группе биофосфонатов, которые улучшают плотность костных тканей. Так, прием Актонеля уже через полгода существенно снижает риск переломов, а после курса Зометы эффект сохраняется на протяжении как минимум трех лет.
Дозировку и режим приема биофосфанатов может назначать исключительно врач.
К ним относят: Остеобиос, Рост-норма и другие средства. В составе содержится более 5 компонентов. По утверждению производителей они оказывают такое же действие, как и лекарственные препараты. Способствуют улучшению обменных процессов в костной ткани и повышению минеральной массы. При назначении этих средств следует учитывать то, что, как правило, не проводится досконального исследования данной группы препаратов на организм. Поэтому предсказать реакцию на прием этих средств затруднительно.
Они участвуют в процессах регенерации костной ткани, относятся к эффективному методу лечения остеопороза препаратами для пожилых людей. Однако их стоимость довольно высока, и они способны оказывать негативное влияние на больного из-за побочного воздействия.
Если вы заметили у себя признаки проявления остеопороза, не занимайтесь самолечением. Сразу же обратитесь к специалисту.
Отдельную группу составляет препарат Стронция ранелат. Выпускаются в виде суспензии в саше по 2гр. Помимо укрепления костной ткани, препарат Стронция ранелат эффективно воздействует и на хрящевую ткань.
Средство применяется внутрь по 1 саше в сутки спустя 2 часа после приема пищи. Для этого одно саше растворяют в 80мл воды, размешивают и выпивают. Препараты на основе стронция рекомендуется принимать его перед сном.
Гомеопатия хорошо зарекомендовала себя в лечении остеопороза. Однако следует учитывать, что такая терапия требует длительного времени. Зачастую первые результаты от приема гомеопатических средств появляются спустя месяцы и годы.
Гомеопатия эффективна в лечении заболеваний на ранней стадии и подходит для профилактики остеопороза. Лечить такими препаратами пациентов с тяжелыми и запущенными формами болезни можно только в комплексе с другими лекарствами.
Факт!Согласно отзывам, гомеопатия оказывает благотворное воздействие на организм только при условии веры пациента в метод лечения.
Разные лекарства, которые назначаю при остеопорозе, оказывают свое воздействие на остеопороз. И хотя механизм действия лекарств отличается, все они способствуют повышению плотности кости.
Безусловно, эффект от лечения зависит от медикаментозных средств, но самое главное – это подбор препаратов в зависимости от тяжести и характера болезни.
В интернете можно найти немало отзывов о разных препаратах, но единого положительного мнения о каком-либо средстве нет. Какими препаратами лечить заболевание – сугубо индивидуальный вопрос.
Основываться на отзывы незнакомых людей нельзя, однако узнать мнение других людей о том или ином средстве весьма полезно.
Евгения, 58 лет.
Полгода назад мне назначили Форозу. В течение месяца я его принимала, вскоре заметила, что меня все чаще стали мучать боли в животе. Врач Форозу отменил и назначил Бонвиву и Стронция ранелат. Их очень удобно принимать, а по сравнению с Форозой и побочных эффектов от него не замечала.
Ольга, 53 года.
Принимала от остеопороза Стронцию ранелат и Бонвива в комплексе, как советовала подруга. Почувствовала недомогание после двух месяцев. Врач выписал курс Форозы вместо Бонвивы, а Стронция ранелат оставил. Результатом я очень довольна.
Иван, 74 года.
В качестве лечения остеопороза принимал препараты стронция и Бонвиву. После долгих сомнений и консультации с врачом Бонвиву поменял на Форозу. В общем-то разницы сильной не заметил, но постоянно сидеть на одном и том же лекарстве не всегда полезно.
Алостин, кальцитрин, кальцитонин, остеокальцин, остеомед, миакальцик – фармацевтические препараты, богатые ионами кальция. Они являются прекрасными стимуляторами процесса образования костной ткани.
Механизм действия заключается в подавлении активности остеокластов (клеток костной ткани, отвечающих за ее разрушение). При приеме данных лекарственных средств стимулируются процессы, отвечающие за формирование костей.
Недостаток у кальцитонинов лишь один – редкие аллергические реакции, которые связаны с наличием балластных компонентов в препарате.
Тем не менее нельзя лечить пациентов данными препаратами от остеопороза «направо и налево». Они способны спровоцировать гиперкальцитонический криз за счет гипертонуса скелетной мускулатуры и сердца. Данное состояние сопровождается выраженными судорогами и приступами потери сознания.
При лечении остеопороза остеокальцином врачи не наблюдали кризов, но теоретически вероятность патологии возможна.
Существует определенная тактика применения остеомеда:
- перед приемом лекарства следует сдать анализ на содержание кальция;
- если уровень данного минерала снижен, остеомед можно назначать лишь после курса лечения витамином Д;
- кальцитонины содержат разные дозировки активных ингредиентов. Их рациональнее применять после определения степени остеопороза.
Остеомед приобрел большую популярность, но клинические исследования этого лекарственного средства не проводились. Производитель указывает в инструкции лишь положительное влияние лекарства на процесс костеобразования.
Остеокальцин некоторые врачи считают более качественным препаратом от данной патологии. В любом случае назначать полимодулятор (фармацевтическое средство для активации метаболических процессов во всем организме) врач будет только после оценки здоровья пациента.
Ингибиторы костной резорбции
Но все же основные препараты, которые применяют при остеопорозе, предназначены для непосредственного повышения плотности костной ткани. Лекарства при остеопорозе способны в той или иной степени замедлить процесс разрушения костной ткани разными путями.
- соли кальция, препараты витамина D, стронция ранелат – это лекарственные средства, воздействующие на обменные процессы в костной ткани;
- анаболические стероиды, парaтгормон, гормон роста, которые призваны ускорить процессы образования новой костной ткани;
- бисфосфонаты, эстрогены, селективные модуляторы эстрогенных рецепторов; гормон щитовидной железы кальцитонин – замедляют истощение (резорбцию) костной ткани, стимулируют ее восстановление.
Давайте рассмотрим самые распространенные более детально.
Кальций в сочетании с витамином D3 призван «насытить» опорно-двигательную систему крайне дефицитным кальцием. Витамин D3 способствует полноценному усвоению кальция, тормозит вымывание этого микроэлемента из костей, регулирует обмен кальция и фосфора.
Частично препараты кальция со своей задачей справляются, поэтому они обязательно входят в состав терапии при лечении остеопороза. Однако при столь сложной патологии тандем «кальций+витамин D3», увы, не панацея.
Разные препараты данной группы имеют разную степень биодоступности (то есть способность усваиваться и действовать в организме в большей или меньшей мере) – но все же ни один из них не способен остановить разрушительные процессы в костной ткани самостоятельно.
Мы уже упоминали, что замедлить процессы разрушения костной ткани помогают гормоны-эстрогены, которые назначают женщинам в составе ЗГТ. Однако при лечении остеопороза врач может назначить и другие гормональные препараты, непосредственно воздействующие на состояние костной ткани.
К счастью, существуют и другие лекарства, которые помогают миллионам в борьбе с остеопорозом. Они действую сразу в нескольких направлениях:
- снижают скорость истощения (резорбции) костной ткани и в то же время способствуют ее более активному восстановлению (ремоделированию)
- стимулируют минерализацию – причем не только костной, но и мягких тканей
- повышают механическую прочность костей
Эта группа препаратов имеет сложное название – бисфосфонаты. Разные механизмы действия бисфосфонатов позволяют врачам успешно применять их в терапии остеопороза долгие годы.
Но опять же, препараты этой группы также имеют разную биодоступность, и, соответственно, эффективность. То, насколько хорошо лекарство усвоится и будет воздействовать на патологию, зависит от его химической структуры.
Бисфосфонаты разных генераций имеют разную структуру молекул – и это определяет их способность откладываться в местах «свежего» остеосинтеза до тех пор, пока не произойдет замена старой ткани на новую.
До недавних пор при остеопорозе украинские врачи еще назначали бисфосфонаты I поколения. Что касается бисфосфонатов, которые используются в развитых странах для лечения остеопороза у женщин, особого внимания заслуживают препараты последнего – третьего – поколения: Бонвива (ибандронат). Он является азотсодержащими и обладает высоким сродством к костной ткани. Именно структурные отличия в формуле бисфосфонатов влияют на их способность блокировать процесс истощения костной ткани. Азотсодержащие бисфосфонаты более эффективно угнетаю активность остеокластов, снижают скорость костной резорбции, чем препараты, не содержащие в своей структуре азота. Согласно рекомендациям европейских экспертов, при остеопорозе у женщин после менопаузы, к первой линии лечения относятся бисфосфонаты III поколения
Препараты, применяемые при остеопорозе, могут выпускаться в различных лекарственных формах – таблеток, ампул для инъекций и даже спреев. Порой процесс лечения может утомить, но от него не надо отказываться ни в коем случае.
Просто попросите своего лечащего врача подобрать вам более удобную схему или препарат.
Как осуществляется профилактика слабости костей
Профилактика слабости костей проводится препаратами кальция (остеомед, остеокальцин) в сочетании с витамином Д. Для повышения эффективности усвоения организмом вышеописанных препаратов рекомендуется принимать полимодулятор, улучшающий обмен веществ (женьшень, элеутерококк).
Заменой фармацевтических таблеток может быть коровье молоко, которое следует пить ежедневно.
Для чего нужны бисфосфонаты
Бисфосфонаты, которые часто назначаются терапевтами, относятся к группе препаратов для костной резорбции. То есть они стимулируют не остеогенез, а предотвращают разрушение костей.
Механизм действия данных таблеток заключается в предотвращении активности остеокластов. Когда действующий компонент препарата попадает в кость, клетки-разрушители уже не могут функционировать. Благодаря этому предотвращаются повторные переломы у пожилых людей.
Зачем назначают остеокальцин
Остеокальцин при низкой плотности костей помогает улучшить обмен Ca в организме. В его состав входит гормон щитовидной железы – кальцитонин. Вещество выделяется из лосося, но по структуре идентично человеческому аналогу.
Остеокальцин назначается только тогда, когда бисфосфонаты не обеспечивают должный лечебный эффект. Препарат лучше принимать вместе с кальцитриолом, который содержит большое количество витамина Д3, что улучшает всасывание кальция из желудочно-кишечного тракта.
sustav.space
Препараты при остеопорозе — список медикаментов с описанием, составом и ценой
Системное прогрессирующее заболевание – остеопороз – означает снижение минеральной плотности костной ткани. Изменяется ее структура, заметна хрупкость костей. Это грозит переломами, неподвижностью. Популярный метод лечения остеопороза – медикаментозная терапия. Она возмещает недостаток кальция, укрепляет костную структуру.
Препараты кальция при остеопорозе
Для лечения остеопороза прием кальция не обязателен. Это дополнительный компонент терапии. Препараты на основе кальция принимаются по 600 мг за один раз и до 1 г ежесуточно. Их обязательно совмещают с приемом 800 МЕ витамина Д (формы эргокальциферола или холекальциферола). Корректируют белковый баланс (1 г на 1 кг веса тела в день). С осторожностью используют лекарства при беременности и лактации.
Врачи могут прописать следующие средства:
- Кальцемин Адванс – по одной таблетке дважды в день курсом 2 месяца.
- Остеогенон – по 2-4 таблетки дважды в сутки.
- Глюконат кальция – по 1-3 г измельченных таблеток 2-3 раза в день (измельчаются, чтобы не было проблем с желудочно-кишечным трактом).
- Витрум Остеомаг – по 1-2 таблетки ежедневно.
- Натекаль Д3 – по 1-2 таблетки ежесуточно.
- Кальций Д3 Никомед – по 1 таблетке дважды в день.

Бисфосфонаты
Препараты от остеопороза из группы бисфосфонатов (в состав входят дифосфоновые кислоты) применяются при патологической хрупкости костной ткани. Средства уменьшают резорбцию костей. Снижается риск повторных переломов без повышения риска тромбоза и тромбоэмболии, как в случае гормональных препаратов. Группа средств эффективна и многочисленна. Их удобно пить – хватит одной таблетки в неделю, можно совмещать их с приемом стероидов.
Статьи по темеДействуют бифосфонаты, подавляя активность остекластов. Замедляется потеря костной массы. Ускоряется восстановление структур опорно-двигательного аппарата.
Название | Форма выпуска | Действующее вещество | Способ применения |
Резокластин, Акласта, Верокласт | Раствор для инфузий | Золендроновая кислота | Укол ежегодно |
Ибандронат, Бонвива, Болдронат | Раствор для инфузий | Ибандроновая кислота | Внутривенно ежемесячно |
Алендронат, Фороза | Таблетки | Алендроновая кислота | 70 мг еженедельно |
Ризедронат, Актонель, Ризендрос, Ризартева | Ризедроновая кислота | По 5 мг ежесуточно | |
Ксидифон | Пероральный раствор | Этидроновая кислота | По 1 ст. л. 2-3 раза в день |
Бенефос | Капсулы, внутривенный раствор | Клодроновая кислота | По 1600 мг внутрь ежедневно или 2,4-3,2 г внутривенно |
Гормональная терапия остеопороза
Женщинам в менопаузе назначают лекарство от остеопороза из группы гормональных. Заместительная терапия избирательно действует на рецепторы к эстрогенам. Препараты блокируют рецепторы в репродуктивных органах, стимулируют их в костной ткани. Это уменьшает рассасывание кости. Назначения:
- Фемостон – таблетки на основе дигидрогестерона и эстрогена, по 1 шт. ежедневно.
- Эвиста – таблетки на основе ралоксифена, принимается 1 шт. ежедневно.
- Клиогест – таблетки на основе норэтистерона и эстрадиола, назначается 1 шт. каждые сутки.
- Гинодиан-Депо – шприц с инъекциями на основе прастерона и эстрадиола, вводится внутримышечно 1 мл каждый месяц.
- Циклопрогинова – драже на основе норгестрела и эстрадиола, принимается 1 шт. каждый день.
- Климен – драже на основе ципротерона и эстрадиола, принимается 1 шт. ежедневно.
- Климонорм – таблетки на основе левоноргестрела и эстрадиола, назначается 1 шт. каждый день.
- Дивина – таблетки на основе медроксипрогестерона и эстрадиола, принимается 1 шт. ежедневно.
- Метиландростендиол – таблетки на основе метандриола, принимается 50 мг ежесуточно.
- Форстео – раствор содержит терипаратид (аналог гормона, выделяемого паращитовидными и щитовидной железами). Вводится подкожно 20 мг ежедневно курсом 18 месяцев.

Лекарства с кальцитонином
Препараты для лечения остеопороза из группы кальцитонина предупреждают потерю костной массы. Они повышают содержание микроэлементов в структурах опорно-двигательного аппарата. Антирезорбтивное свойство средств проявляется в связывании рецепторов, чувствительных к остекластам – разрушающим коллаген и растворяющим минеральные составляющие костей.
Средства для лечения остеопороза выпускаются в виде растворов для парентерального введения, назальных спреев. Кальцитонин синтезируется или получается из натуральных продуктов (рыб лососевых пород):
Название | Форма выпуска | Способ приема |
Алостин | Назальный спрей | 100 МЕ в сутки или через день |
Вепрена | 200 МЕ ежесуточно | |
Каддкалцин | Раствор | Внутривенно или подкожно по 5-10 МЕ на 1 кг массы тела |
Кальцитрин | ||
Тирокальцитонин | ||
Элкатонин | ||
Сибакальцин | ||
Тонокальцин | ||
Миакальцик | Раствор, назальный спрей | 50-100 МЕ ежедневно |
Препараты генной инженерии
Все препараты при остеопорозе из группы генной инженерии нужны для эффективной терапии. Они предупредят развитие злокачественных новообразований. Популярностью пользуются:
- Деносумаб – в виде инъекций, вводится по 60 мг каждые полгода.
- Пролиа – уколы делаются каждые 6 месяцев по 0,06 г.
- Эксджива – внутримышечные или подкожные инъекции, по 60 мг каждые полгода.

Лекарства со стронцием
Для лечения остеопороза могут назначаться препараты со стронцием. Он замедляет разрушение костной ткани, повышает плотность костей. Популярные средства на основе стронция:
Название | Форма выпуска | Способ приема |
Стронция ранелат, Строметта | Порошок для приготовления суспензии | 2 г ежедневно |
Бивалос, Остеолат |
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
vrachmedik.ru






 Иногда в жизни возникает ситуация, когда после поднятия тяжести или резкого движения рукой появляется дискомфорт в локте.
Иногда в жизни возникает ситуация, когда после поднятия тяжести или резкого движения рукой появляется дискомфорт в локте. опухоли;
опухоли;
 Лечится ревматоидный артрит комплексно. Обычно назначается физиотерапия. Эффективны лазерное и ультразвуковое воздействие, электрофорез, массаж, ЛФК.
Лечится ревматоидный артрит комплексно. Обычно назначается физиотерапия. Эффективны лазерное и ультразвуковое воздействие, электрофорез, массаж, ЛФК. Это могут быть ушибы, вывихи, трещины кости, переломы. Чем серьезнее, к примеру, ушиб, тем больше вероятности появления гематомы в этом месте.
Это могут быть ушибы, вывихи, трещины кости, переломы. Чем серьезнее, к примеру, ушиб, тем больше вероятности появления гематомы в этом месте. Листья березы растираются, пропариваются в кипятке и прикладываются к больному месту. Локоть оборачивается материалом, сверху шарфом. Компресс делается на 4 часа.
Листья березы растираются, пропариваются в кипятке и прикладываются к больному месту. Локоть оборачивается материалом, сверху шарфом. Компресс делается на 4 часа.


 хондроитин и глюкозамин.
хондроитин и глюкозамин.


 Статьи по теме
Статьи по теме



 Загрузка…
Загрузка…



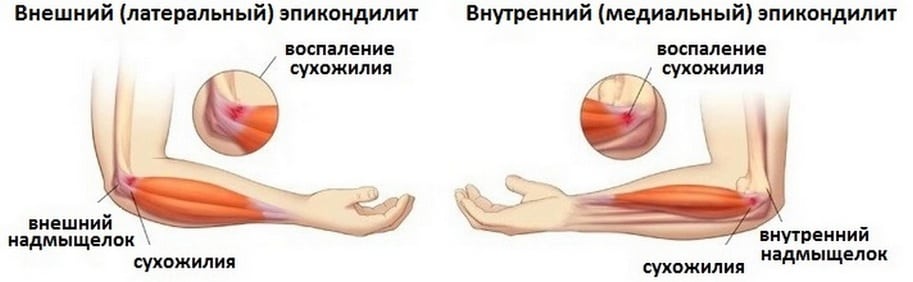






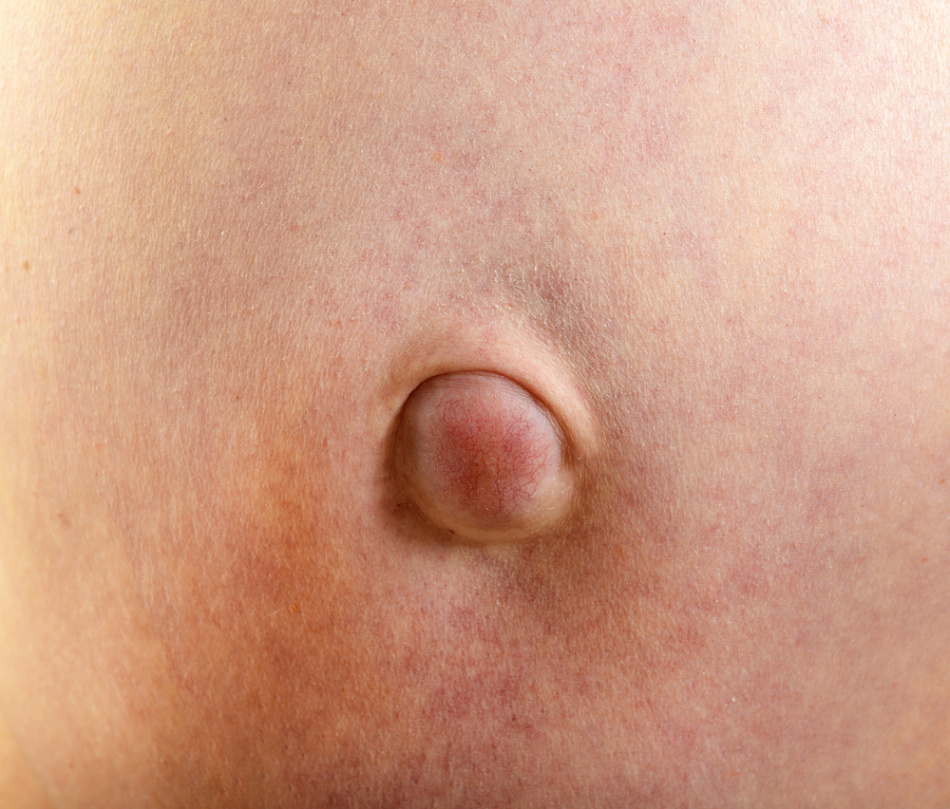
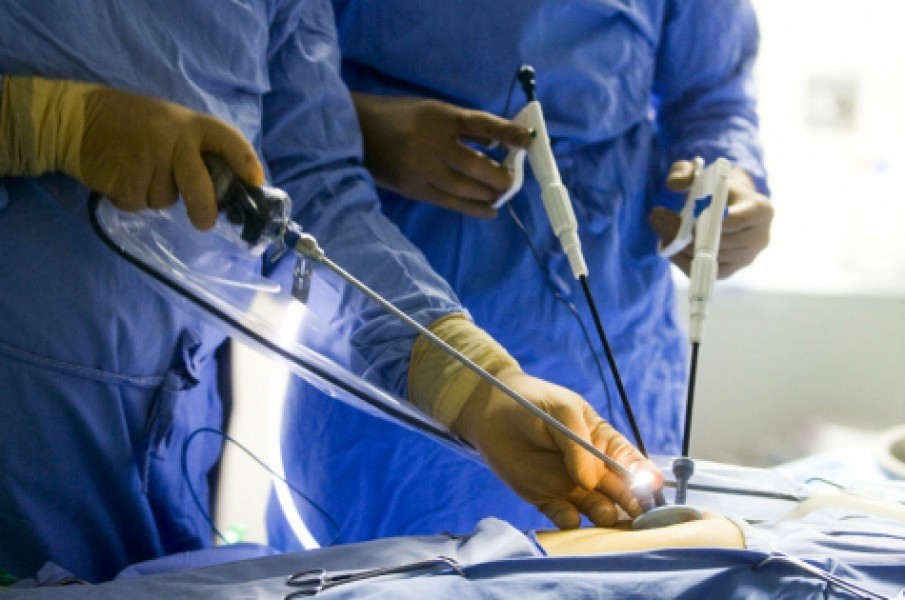





 Пупочная грыжа – это заболевание, которое характеризуется расхождением мышц брюшной полости и выпячиванием тканей брюшины через пупочное кольцо. По статистике пупочными грыжами в большинстве страдают женщины, так как часто ослабевание мышечных и соединительных тканей связано с беременностью. Заболеванию также подвержены и мужчины с лишним весом и ожирением.
Пупочная грыжа – это заболевание, которое характеризуется расхождением мышц брюшной полости и выпячиванием тканей брюшины через пупочное кольцо. По статистике пупочными грыжами в большинстве страдают женщины, так как часто ослабевание мышечных и соединительных тканей связано с беременностью. Заболеванию также подвержены и мужчины с лишним весом и ожирением.




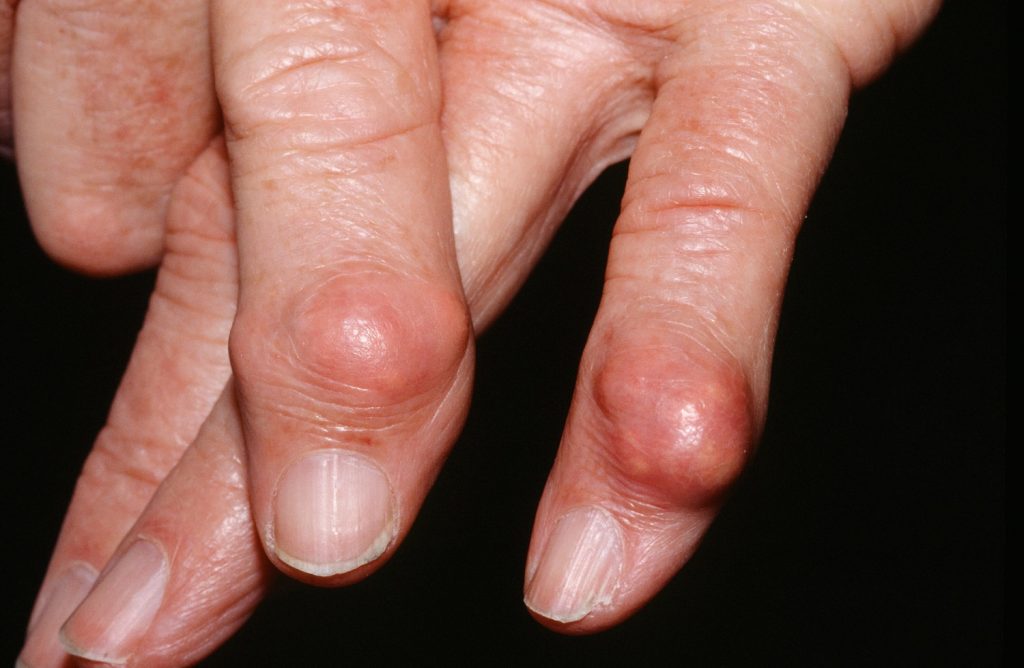
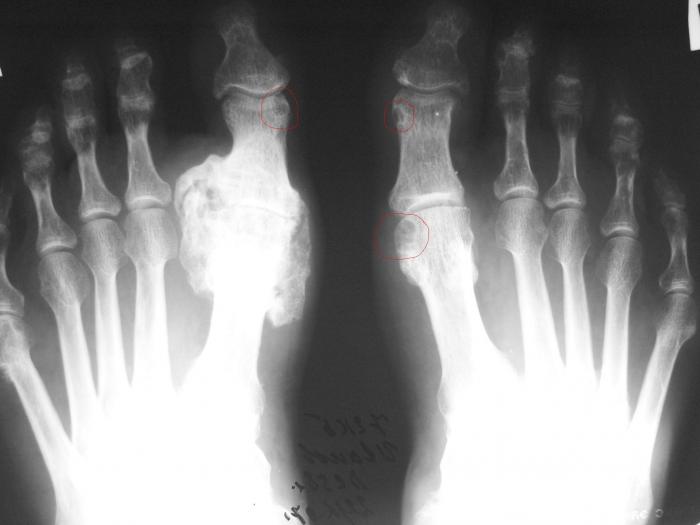 Обнаружить подагрический тофус на раннем этапе поможет рентген
Обнаружить подагрический тофус на раннем этапе поможет рентген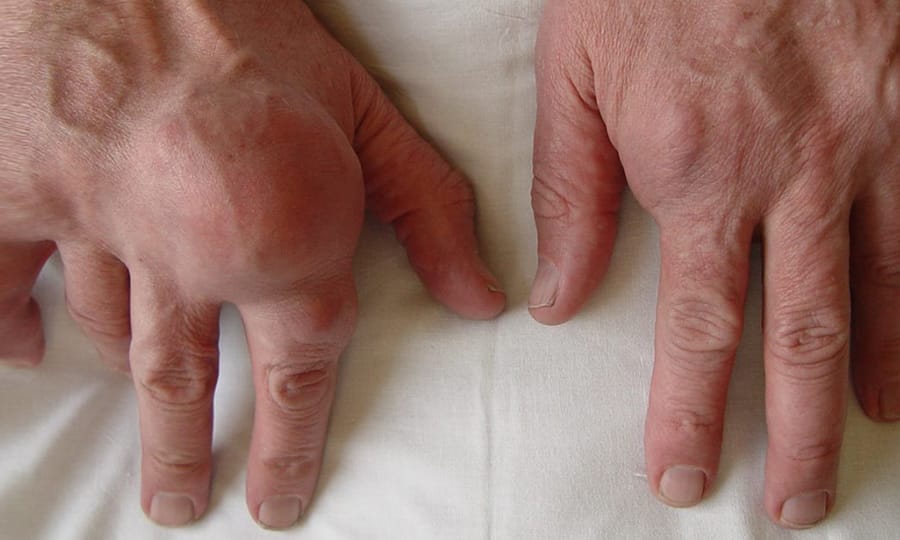 Наружное проявление тофуса сложно не заметить
Наружное проявление тофуса сложно не заметить









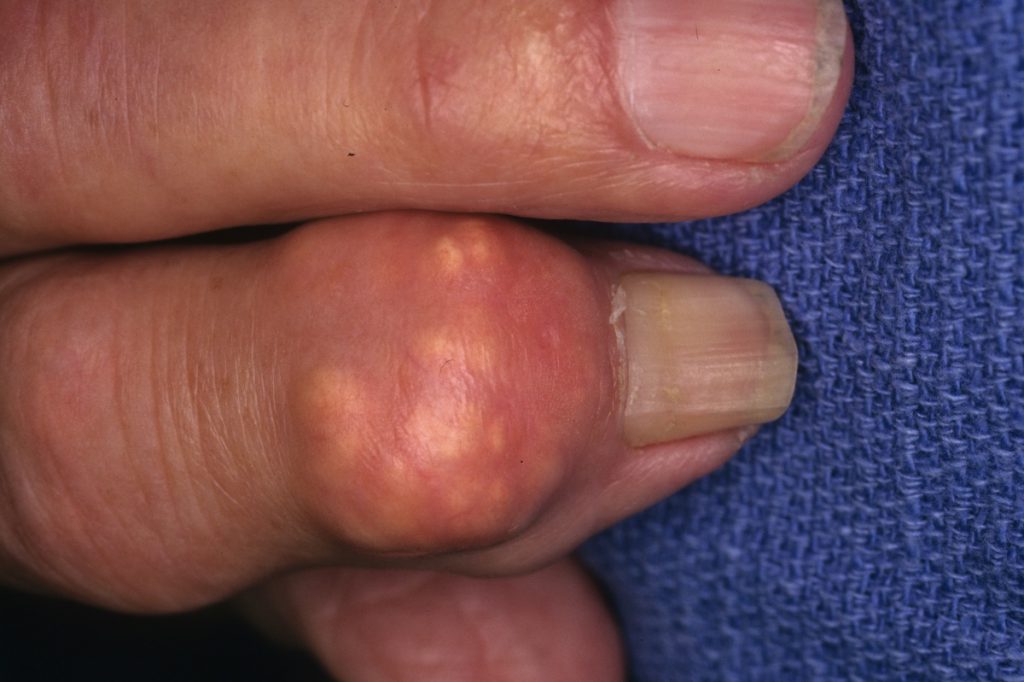
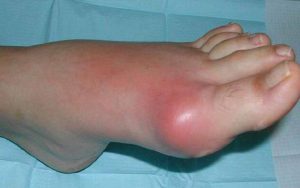
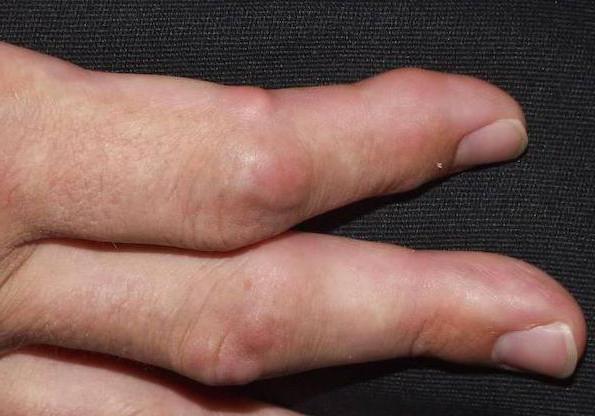








 Загрузка…
Загрузка…
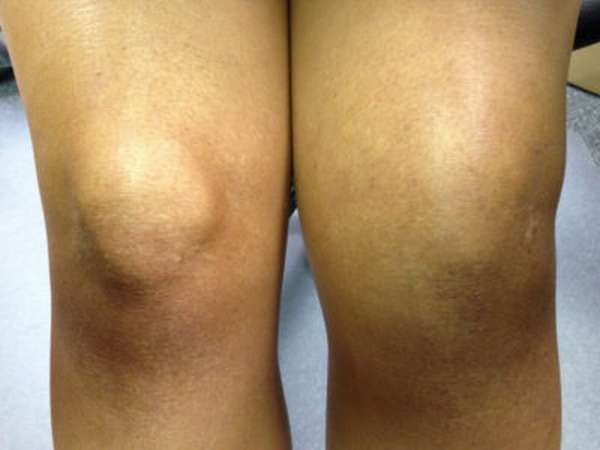
 При получении травмы необходимо оказать доврачебную помощь больному:
При получении травмы необходимо оказать доврачебную помощь больному:
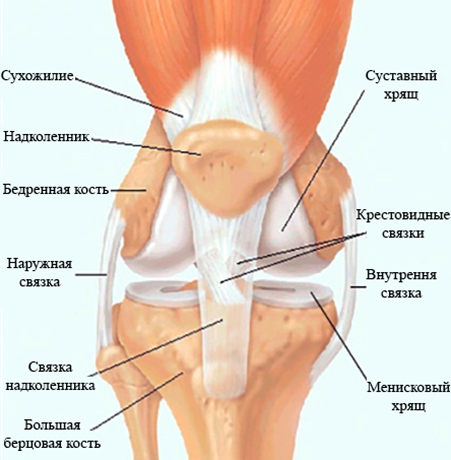
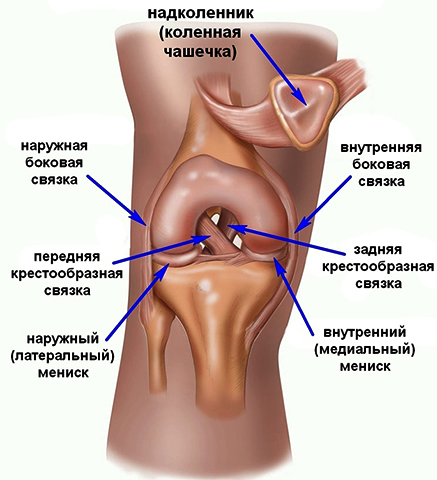
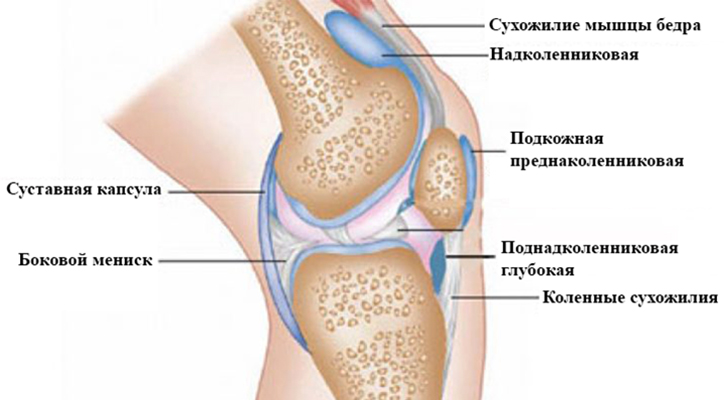
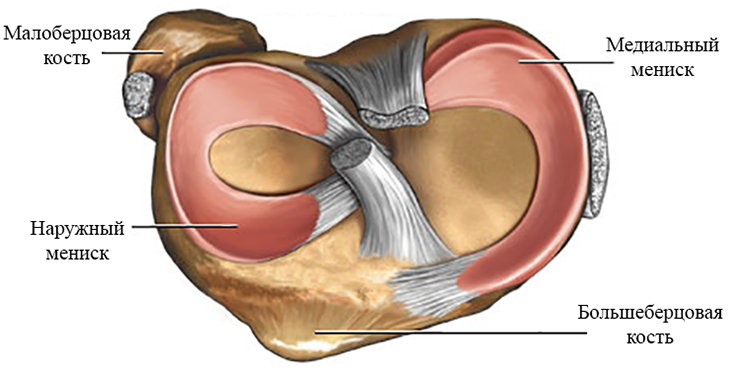
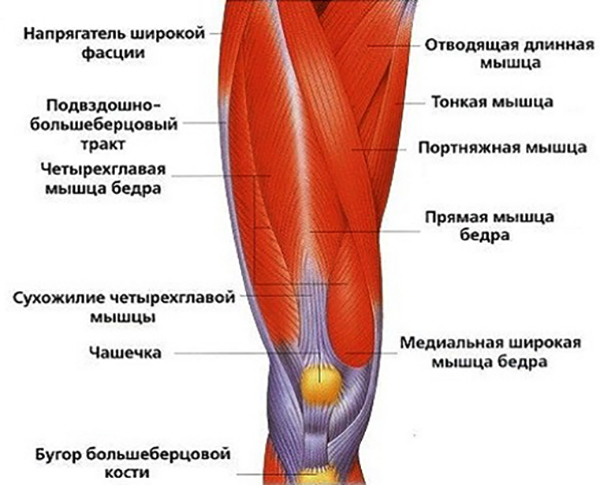
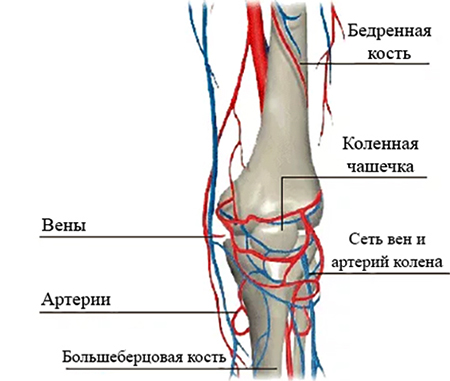
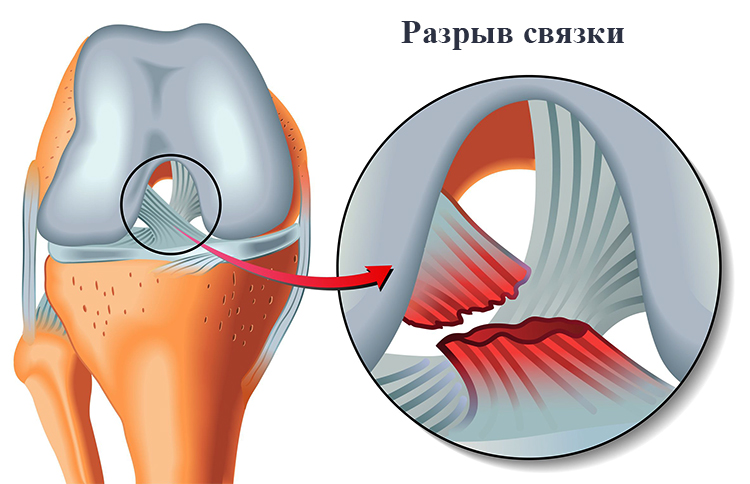





 Коленный сустав один из самых сложных по строению в теле человека. Образуется слиянием поверхностей таких костей как бедренная, большеберцовая кости и наколенник.
Коленный сустав один из самых сложных по строению в теле человека. Образуется слиянием поверхностей таких костей как бедренная, большеберцовая кости и наколенник.




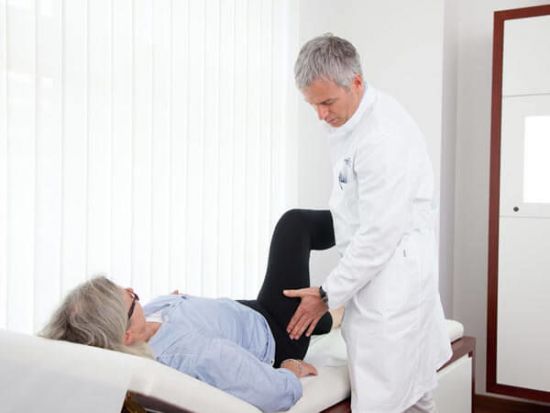











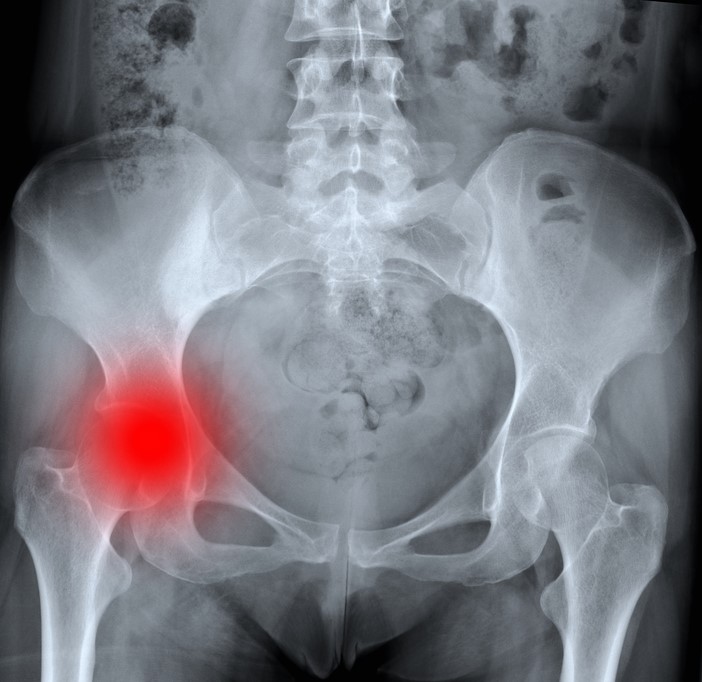



 Очень хорошо зарекомендовал себя настой с лимоном. Чтобы его приготовить необходимо взять три лимона большого размера, которые режут острым ножом на маленькие кубики, не срезая кожуру. Полученное сырье заливают кипящей водой в количестве трех литров.
Очень хорошо зарекомендовал себя настой с лимоном. Чтобы его приготовить необходимо взять три лимона большого размера, которые режут острым ножом на маленькие кубики, не срезая кожуру. Полученное сырье заливают кипящей водой в количестве трех литров. Цветки липы издавна считались хорошим средством для борьбы с коксоартрозом. Для приготовления целебного снадобья нужно взять в равных частях цветки липы, березы, добавив к ним корень петрушки, лопуха, кору ивы, предварительно очищенные и измельченные.
Цветки липы издавна считались хорошим средством для борьбы с коксоартрозом. Для приготовления целебного снадобья нужно взять в равных частях цветки липы, березы, добавив к ним корень петрушки, лопуха, кору ивы, предварительно очищенные и измельченные. Очень эффективным средством, которое будет использоваться как растирка, станет масло чистотела. Для его приготовления берут 8 ст.л. ранее измельченной травы, которые заливают оливковым маслом (1 л) и помещают его в темное место для того, чтобы он настоялся. По истечении указанного срока средство нужно после процеживания втирать в нужный участок. После процедуры важно укутать больное место.
Очень эффективным средством, которое будет использоваться как растирка, станет масло чистотела. Для его приготовления берут 8 ст.л. ранее измельченной травы, которые заливают оливковым маслом (1 л) и помещают его в темное место для того, чтобы он настоялся. По истечении указанного срока средство нужно после процеживания втирать в нужный участок. После процедуры важно укутать больное место. Этот компресс можно использовать каждый день перед отхождением ко сну, накладывая на больное место. Следует взять по 1 чайной ложки глицерина, нашатырного спирта, медицинской желчи, меда.
Этот компресс можно использовать каждый день перед отхождением ко сну, накладывая на больное место. Следует взять по 1 чайной ложки глицерина, нашатырного спирта, медицинской желчи, меда. Также можно использовать капустные листы, которыми оборачивают сустав на ночь, предварительно смазав его поверхность медом. Чтобы лист лучше прилегал к телу и отдавал целебные соки, можно его отбить.
Также можно использовать капустные листы, которыми оборачивают сустав на ночь, предварительно смазав его поверхность медом. Чтобы лист лучше прилегал к телу и отдавал целебные соки, можно его отбить.
 Кеналог – гормональный препарат.
Кеналог – гормональный препарат. Для предотвращения аллергических сезонных заболеваний детям после 12л и взрослым назначают 40мг Кеналога в ампулах один р/год.
Для предотвращения аллергических сезонных заболеваний детям после 12л и взрослым назначают 40мг Кеналога в ампулах один р/год.
 При бронхиальной астме препарат вводится внутримышечно.
При бронхиальной астме препарат вводится внутримышечно. При неправильном лечении препаратом возможны дисфункции коры надпочечников.
При неправильном лечении препаратом возможны дисфункции коры надпочечников. При лечении таким препаратом важно контролировать показатели АД.
При лечении таким препаратом важно контролировать показатели АД.








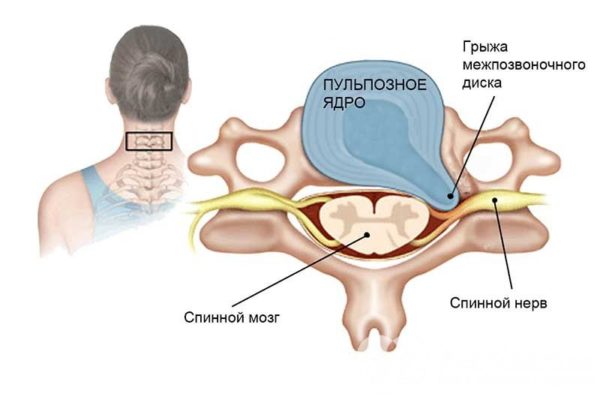

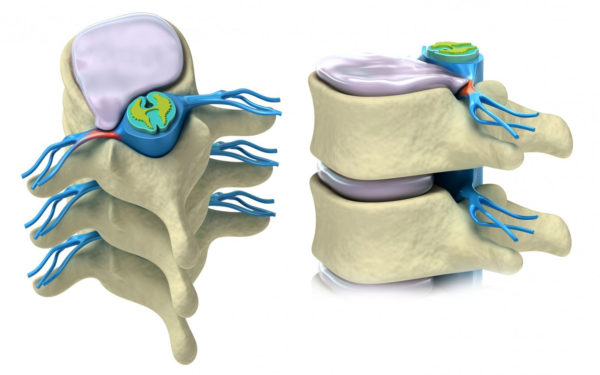
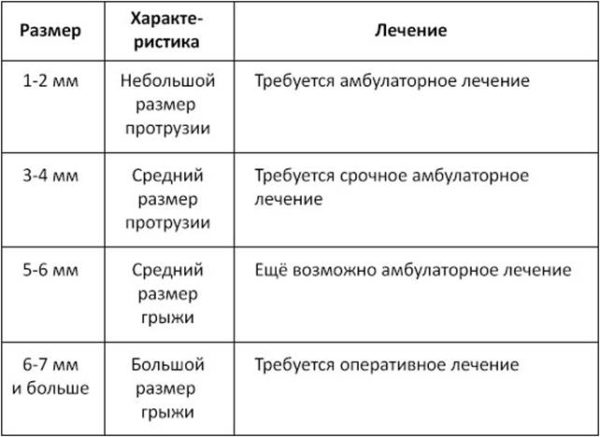
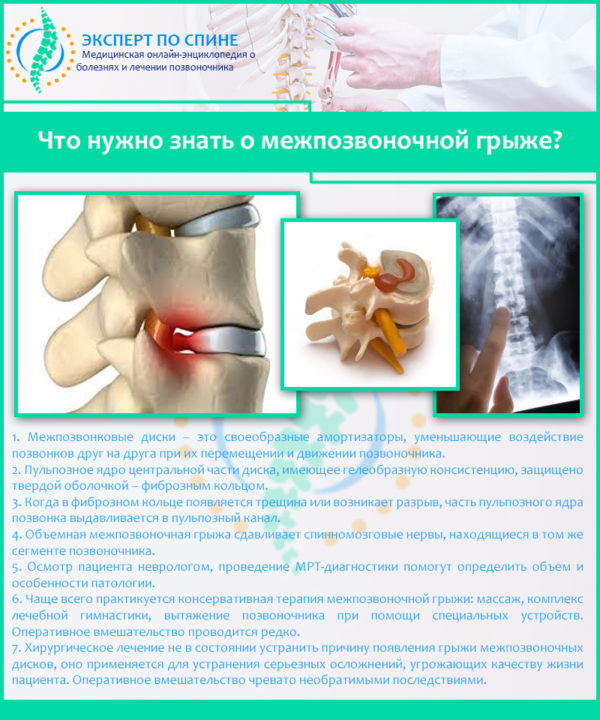

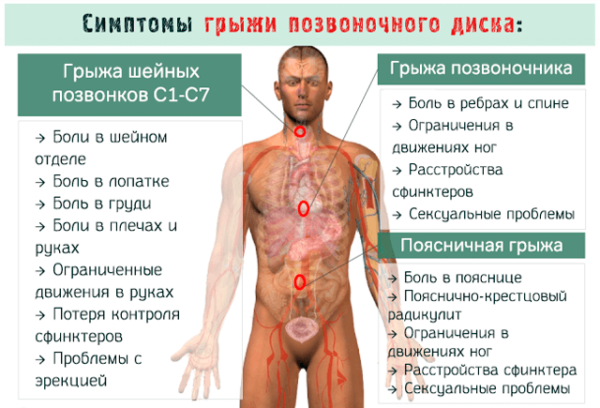



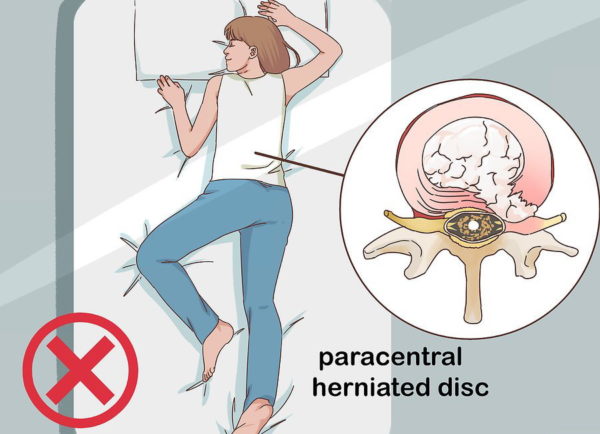

























 Радикулитом (или радикулопатией) называют симптом, который вызван раздражением корешков спинного мозга.
Радикулитом (или радикулопатией) называют симптом, который вызван раздражением корешков спинного мозга.