Плечевой неврит симптомы и лечение – Неврит плечевого нерва: причины, симптомы и лечение
чем может быть вызван, как проявляется, терапевтические методы
Травмы, инфекции и другие патологические состояния могут поражать плечевое сплетение. При этом возникает разнообразная неврологическая симптоматика, включая нарушение чувствительности и двигательной активности. Симптомы затрагивают работу верхней конечности и плечевого пояса. Плечевой неврит имеет благоприятный прогноз, однако при несвоевременном лечении возможно формирование необратимых осложнений. Устраняют заболевание с помощью медикаментозной терапии, хирургии и физиотерапии.
Основные сведения

Неврит плечевого нерва — это заболевание, характеризующееся поражением нервных волокон плечевого сплетения. В медицинской литературе это состояние также называют плечевым плекситом. Симптоматика патологии включает болевой синдром, вегетативные, двигательные и сенсорные нарушения. Другие симптомы зависят от уровня поражения сплетения. Неврит обычно имеет травматическую природу. Лечение необходимо проводить как можно раньше, поскольку со временем в органе возникают необратимые изменения.
Врачи классифицируют плечевой плексит по причинам возникновения. Выделяют инфекционную, травматическую, токсическую и ишемическую виды болезни. Это наиболее распространенная патология среди других форм поражения нервных сплетений. Плечевой неврит чаще диагностируется у мужчин в возрасте от 20 до 60 лет. У детей такое заболевание обычно формируется на фоне инфекций и родовых травм.
Особенности органа
Нервная система представлена центральными и периферическими отделами. Центральный отдел, образованный головным и спинным мозгом, является высшей регуляторной структурой, поддерживающей работу органов и сознательные функции. Периферические нервы, выходящие из спинного мозга, иннервируют внутренние органы, кожный покров, мышцы и другие структуры.
Сам по себе нерв представляет собой совокупность длинных отростков нейронов, изолированных миелиновым волокном. По нерву в ткани распространяются импульсы, необходимые для выполнения определенных функций. Поступление импульсов в мышечную ткань обуславливает двигательную активность или торможение. По чувствительным нервам информация о состоянии тканей передается в центральную нервную систему.
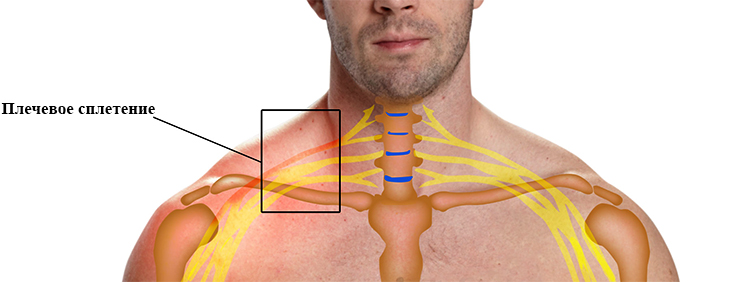
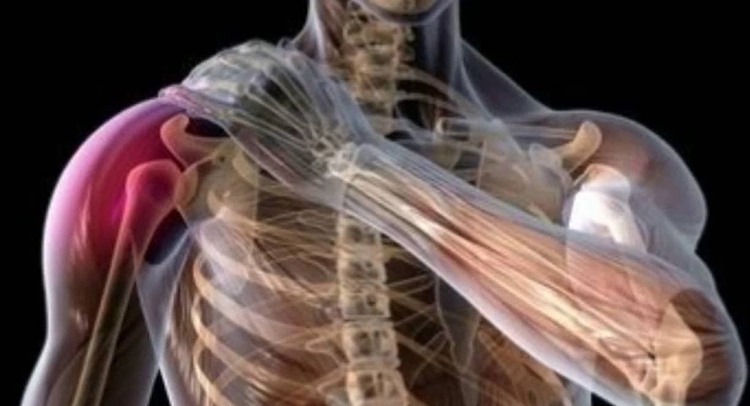
Плечевое сплетение состоит из шейных и грудных спинномозговых нервов. Эта анатомическая структура связана с тканями плечевого пояса и нижних конечностей. Длинные и короткие ветви нерва приводят в движение мышцы, получают чувствительную информацию и контролируют работу кровеносных сосудов. Недостаточное поступление кислорода и питательных веществ в нервы при ишемии может вызвать воспалительный процесс.
Причины возникновения
Плечевой нерв является хрупкой анатомической структурой. Любые патологические воздействия могут повредить ткани или спровоцировать воспалительный процесс. В большинстве случаев неврит плечевого нерва возникает из-за травмы верхней конечности. Это перелом костей, разрыв связок, ушиб мягких тканей или вывих плеча. Разрыв нерва возможен при огнестрельном ранении и колотых ранах плеча. Постепенное травмирование нервных волокон характерно для пациентов, использующих костыли.
Посттравматический неврит является распространенной, но не единственной формой плексита. Такое заболевание может быть осложнением разных хронических и острых недугов, влияющих на состояние периферических тканей. Необходимо учитывать состояние сердечно-сосудистой системы и особенности обмена веществ у пациента. Нарушение целостности тканей увеличивает риск негативного внешнего влияния на нервное сплетение.
Варианты этиологии
Токсическое поражение периферической нервной системы также считается распространенным недугом. Этиловый спирт, наркотические вещества, тяжелые металлы и вредные продукты метаболизма повреждают нервные волокна. Опасные химические соединения могут долго накапливаться в тканях и обуславливать хронические изменения.
 Плечевое нервное сплетение
Плечевое нервное сплетениеДругие причины:
- Родовая травма новорожденного. Травмирование плечевого пояса возникает во время прохождения ребенка через родовые пути. Использование специальных инструментов, облегчающих роды, также обуславливает травмирование тканей. Нередко первоначальная травма осложняется гипоксией. У детей с такой формой плексита наблюдается снижение тонуса мышц верхней конечности и ухудшение работы отдельных рефлексов.
- Сдавливание тканей верхней конечности из-за неудобного положения. Компрессионное воздействие нарушает кровообращение в области нервных волокон, из-за чего ткани не получают кислород и питательные вещества. Формируются ишемические изменения, влияющие на иннервируемые анатомические структуры. Компрессионная форма неврита часто диагностируется у лежачих больных.
- Сдавливание нервов патологическими структурами, вроде аномального расширения плечевой артерии (аневризма), злокачественного новообразования, разрастания лимфатического узла, гематомы и добавочного шейного ребра. Появляется хроническая ишемия плечевого сплетения, проявляющаяся болью, потерей чувствительности и двигательными расстройствами.
- Вирусные и бактериальные инфекции. Патогенные микроорганизмы попадают в орган вместе с кровью или лимфой из отдаленных частей тела. Также возможно заражение нервов при глубоких ранениях. Патогены разрушают миелиновую оболочку и вызывают необратимые изменения в тканях. Инфекционный неврит характерен для сифилиса, бруцеллеза, туберкулеза, герпеса, цитомегалии и гриппа.
- Нарушение обмена веществ, сопровождающееся ухудшением питания тканей. Повышенный уровень глюкозы в крови при сахарном диабете увеличивает риск поражения сосудов, кровоснабжающих нервные сплетения. Другие метаболические расстройства приводят к накоплению в тканях вредных веществ.
Определение причины болезни очень важно для назначения медикаментозной терапии и подбора метода оперативного вмешательства. Требуются визуальные и лабораторные исследования.
Факторы риска
Помимо непосредственных механизмов формирования неврита плечевого нерва врачи учитывают влияния негативных факторов, увеличивающих риск повреждения органа. Неврологи обращают внимание на особенности образа жизни, индивидуального и семейного анамнеза пациента.
Ключевые факторы риска:
- Неправильное или недостаточное лечение травмы плеча в прошлом. Патологическое срастание костей обуславливает сдавливание органа.
- Отравление и хроническая интоксикация организма. Это постоянное употребление алкоголя, наркомания, курение, а также печеночная или почечная недостаточность.
- Очаги хронической инфекции в любых участках организма. Бактерии распространяются в другие ткани с током крови.
- Врожденное или приобретенное нарушение иммунитета. У пациента возникают инфекции, способные воздействовать на периферическую нервную систему.
- Аутоиммунные расстройства, при которых защитная система организма атакует здоровые ткани. Наблюдается разрушение миелиновой оболочки нервов.
- Сердечно-сосудистые и метаболические заболевания, негативно влияющие на кровоснабжение тканей. Это артериальная гипертензия, атеросклероз и сахарный диабет.
- Неблагоприятный семейный анамнез. Обнаружение различных форм поражения нервной системы у близких родственников пациента указывает на индивидуальную предрасположенность к таким недугам.
Выявление факторов риска входит в программу диспансеризации пациентов. Возможно проведение профилактических мероприятий.
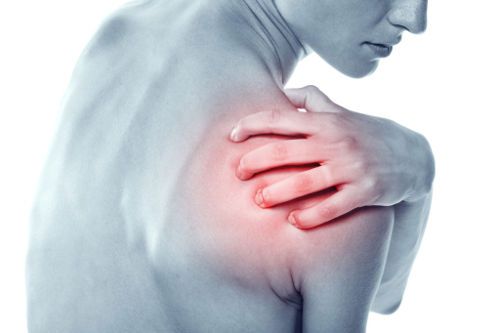
Проявления болезни
Симптомы неврита плечевого нерва появляются быстро или постепенно. Травма, токсическое или инфекционное поражение обычно вызывают острую симптоматику, развивающуюся в первые сутки. Другие формы плексита характеризуются постепенным развитием клинических проявлений недуга. Главной жалобой пациентов с плекситом является болевой синдром. Боль может быть острой, режущей или ломящей. Приступы острой боли сменяются кратковременными периодами покоя. Любая двигательная активность усиливает неприятные ощущения. Из-за постоянной боли возникает нарушение сна. Работоспособность снижается.
Нарушение работы мышц верхней конечности и плечевого пояса также развивается постепенно. Сначала больной жалуется на слабость в мышцах. Позже затрудняются все виды движений в плечевом суставе, включая сгибание и разгибание. Некоторые формы неврита затрагивают работу мышц кисти. Причиной двигательных нарушений является поражение нервных волокон, передающих импульсы в мышцы. На поздних стадиях болезни у пациентов возникают парезы и параличи верхней конечности.
 Места локализации болей при неврите плечевого нерва
Места локализации болей при неврите плечевого нерваСнижение чувствительности в области кожи возникает из-за сдавливания или поражения сенсорных нервов. Отсутствуют тактильные и температурные ощущения. Позже формируются вегетативные расстройства, влияющие на работу кровеносных сосудов и желез. Пациенты жалуются на избыточную потливость, сухость кожного покрова и ломкость ногтей.
Негативные последствия
Осложнения обычно возникают при несвоевременном лечении. Из-за нарушения структуры нервных волокон и недостатка кровотока формируются необратимые изменения, влияющие на качество жизни больного. Многие осложнения невозможно устранить даже с помощью оперативных вмешательств.
Возможные осложнения:
- дистрофия мышечной ткани верхней конечности — мышцам необходима постоянная нагрузка для сохранения структуры тканей, парезы и параличи «выключают» мышцы из работы, из-за чего ткани постепенно редуцируются;
- полное нарушение двигательной активности в верхней конечности, включая мелкую моторику — пациенты с таким осложнением часто лишаются трудоспособности, затрудняется самообслуживание;
- ухудшение питания мягких тканей, кожи и ногтей — кожный покров становится дряблым и чувствительным к любым внешним воздействиям, возможно формирование трофических язв.
Наиболее тяжелые осложнения характерны для токсического или инфекционного плексита, сопровождающегося поражением обеих конечностей.
Диагностика
При появлении симптомов болезни необходимо записаться на прием к неврологу. Проводится первичный осмотр, направленный на оценку чувствительности и двигательной активности. Также осуществляется исследование рефлекторной деятельности. Неврит плечевого сплетения сопровождается ослаблением локтевого и карпорадиального рефлексов. Возможно появление симптома Горнера, характеризующегося опущением верхнего века и расширением зрачка.
Важную роль играет дифференциальная диагностика, направленная на исключение признаков заболеваний с похожей симптоматикой. Неврологу необходимо сразу же исключить наличие у пациента невралгии. Это патологическое состояние отличается от неврита более мягкими нарушениями. При невралгии двигательные расстройства обычно отсутствуют. Инструментальные и лабораторные исследования дают возможность поставить окончательный диагноз. Иногда пациенту требуется консультация ортопеда, терапевта или инфекциониста.
Методы обследования
Во время диагностики невролог получает визуальные данные и проверяет функциональное состояние периферической нервной системы с помощью инструментальных обследований. Назначаются анализы для исключения токсической, метаболической или инфекционной природы болезни.
Необходимые диагностические манипуляции:
- Электромиография — исследование функций нервных волокон и мышечных структур. Врач определяет, как импульс распространяется в волокне и передается в мышцу. Для этого на теле пациента фиксируются специальные датчики. Электромиография помогает определить степень повреждения органа.
- Ультразвуковое обследование плеча — эффективный и безопасный метод визуализации анатомических структур. Врач наносит на кожный покров пациента контактный гель и прикладывает датчик для получения изображения на мониторе. С помощью ультразвука можно оценить состояние нервных волокон в режиме реального времени.
- Рентгенография плеча в разных проекциях. Невролог получает изображение анатомической структуры. С помощью рентгенодиагностики можно выявить разнообразные травмы.
- Компьютерная или магнитно-резонансная томография — более точные визуальные обследования, результаты которых представляют собой послойные объемные изображения анатомических структур. Изображения, полученные с помощью томографии, позволяют обнаружить даже незначительные патологические изменения в нервных волокнах.
- Анализ крови и мочи. Проводятся биохимические и серологические исследования для исключения системных патологических состояний.

Для точной диагностики врачу может потребоваться большое количество исследований. Важно не только оценить степень функциональных нарушений, но и определить причину таких изменений.
Лечение
Медикаментозная терапия подбирается, исходя из этиологии болезни. Необходимо предотвратить дальнейшее патологическое воздействие и улучшить питание нервных волокон. Также подбираются препараты для облегчения симптомов неврита. Обычно пациентам назначают антибиотики, противовоспалительные средства, детоксиканты и обезболивающие медикаменты. В качестве общеукрепляющей терапии используются витамины. Медикаментозная терапия является основным способом помощи при токсическом, инфекционном или метаболическом плексите.
Хирургическое лечение неврита плечевого нерва требуется при травмах, гематомах, опухолях и врожденных деформациях плеча. Высокая доступность эндоскопических методик позволяет проводить хирургическое лечение безопасно. Пациенты быстро восстанавливаются и возвращаются к привычной жизни. После операции назначается физиотерапия в качестве реабилитационной помощи.
Лечение в домашних условиях проводится под контролем хирурга или специалиста в области лечебной физкультуры. Пациента обучают специальным упражнениям, способствующим восстановлению двигательной активности. Совмещение физкультуры с физиотерапией помогает бороться с мышечной дистрофией, парезами и другими нарушениями.
Так же рекомендуем к прочтению:
ponervam.ru
симптомы, как снять боль и воспаление
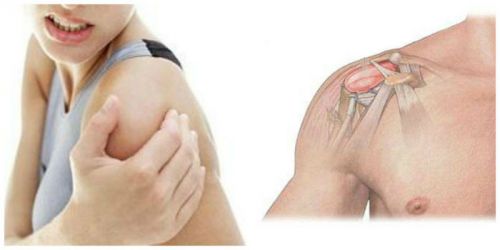
Боль в плече может появиться не только у пожилого человека. С такой проблемой часто стакиваются молодые люди, особенно спортсмены или те, кто в силу профессии подвергает плечевой сустав повышенным нагрузкам. Острая боль сильно ограничивает движения руки, поэтому вызывает много проблем. А именно такие ощущения возникают при неврите плечевого нерва, известного еще как плексит плечевого сплетения. При этой патологии нервные волокна поражаются воспалительным процессом. А так как плечевое сплетение иннервирует всю руку и частично верхнюю часть туловища, то это состояние может привести к серьезным последствиям. Поэтому лечение неврита плечевого нерва нужно начинать как можно раньше, при появлении первых симптомов. Тем более что патология вызывает сильные болевые ощущения.
Общая характеристика
Неврит – это острый воспалительный процесс, затрагивающий нервные волокна. Плечевое нервное сплетение имеет сложное строение. Оно управляет движениями руки и обеспечивает чувствительность кожи. Патология может затронуть как отдельные нервы, так и все сплетение. При этом может возникнуть как частичная потеря чувствительности, онемение, так и полное обездвиживание руки. Различные проявления патологии зависят от локализации воспалительного процесса и причины его появления.
Если неврит плечевого нерва возникает вследствие травмы, переохлаждения или инфицирования, то он протекает в острой форме.
К сильным болевым ощущениям присоединяется нарушение мелкой моторики, снижение чувствительности, трудности в движении плечом. У пациента может подняться температура, возникает общая слабость, тошнота, снижение иммунитета. Состояние ухудшается за несколько дней, но при своевременном лечении за 2 недели от патологии можно избавиться.
Иногда воспаление вызывается возрастными изменениями, гормональными сбоями или повышенными нагрузками на сустав. В этом случае симптомы могут нарастать постепенно. Сначала пациент ощущает слабые мышечные спазмы, на которые редко кто обращает внимание. Потом появляются боли, усиливающиеся при движении. Возникают трудности со сгибанием руки в локте, отведением ее назад, удерживанием в руке мелких предметов. Чувствуется онемение кожи, ощущение мурашек или покалывания.
Обычно при своевременном начале лечения от поражения нервного сплетения удается избавиться за 2-3 недели. Еще какое-то время требуется для восстановления функций руки. Чаще всего уже через несколько месяцев пациент не вспоминает о болезни. Но в запущенных случаях возможна полная потеря чувствительности руки или даже атрофия мышц, что приводит к инвалидности.
Воспаление нервов приводит к сильным болям и обездвиженности руки
Особенности лечения
Диагностировать неврит без специального обследования сложно. Его симптомы сильно похожи на плечелопаточный периартрит, растяжение связок или другие патологии плечевого сустава. Даже шейный остеохондроз может вызывать подобные ощущения. Поэтому лечение назначается только после постановки точного диагноза. А это возможно с помощью рентгенографии, МРТ и электронейрографии. Только после этого врач может выбрать тактику лечения. Обычно это комплекс терапевтических мероприятий. Только в запущенных случаях при атрофии нерва назначается операция.
Но обычно неврит хорошо поддается консервативной терапии. Она должна быть поэтапной: сначала в остром периоде важно снять болевые ощущения. В это время нельзя применять другие методы. Обязательно также сразу обеспечить покой поврежденной руке. Для этого ее фиксируют в положении отведения, согнутой в локте. После исчезновения острой боли применяется противовоспалительная терапия. В это же время врач определяет причину патологии и устраняет ее. Иногда требуется применение антидепрессантов или снотворных средств, так как многие пациенты сильно переживают из-за потери подвижности и не могут спать от болей.
Острый период болезни обычно проходит в течение 2 недель. После этого назначается восстановительная терапия. Это физиопроцедуры, массаж, лечебная физкультура. Реабилитационный период может затянуться до полугода, но нужно выполнять все рекомендации врача, чтобы полностью восстановить функции нерва. Часто для этого требуются инъекции витаминных препаратов, например, «Мильгаммы», а также длительное ношение специальных ортезов. В качестве вспомогательного лечения можно применять народные методы, но только те, которые порекомендует лечащий врач.

Для снятия боли эффективны мази на основе нестероидных противовоспалительных веществ
Снятие боли и воспаления
В начальном периоде для купирования боли применяются анальгетики. Это может быть «Некст», «Анальгин», «Солпадеин», «Пенталгин» и другие. Иногда требуется проведение новокаиновой блокады или инъекции гормональных средств. При непереносимости этих лекарств, а также во время беременности снять боль можно с помощью наружных анестетиков.
После исчезновения острой боли назначаются нестероидные противовоспалительные препараты. Они снимают воспаление и купируют болевые ощущения, которые будут преследовать пациента еще долго. Эффективны «Диклофенак», «Нимесулид», «Кетанов», «Найз», «Индометацин», «Мелоксикам». Кроме приема препаратов внутрь назначаются различные мази и гели: «Випросал», «Фастум гель», «Долгит», «Бен Гей», «Апизартрон». После уменьшения отечности и воспаления нужны согревающие препараты, которые ускоряют восстановление подвижности руки, например, «Финалгон» или «Капсикам».
Для эффективного избавления о болей нужно устранить причину воспаления
Устранение первопричины
Лечение неврита будет эффективным только тогда, когда устранены причины воспаления. Поэтому после снятия острых болевых ощущений проводится дополнительное обследование и назначается специфическая терапия. При инфекционном воспалении нужны антибиотики или противовирусные препараты. Чаще всего назначается комплексная терапия, включающая два препарата из разных групп. Обязательно также выведение из организма токсинов.
При поражении нерва после травмы плеча всегда необходима иммобилизация и ограничение подвижности руки. Иногда может потребоваться хирургическое лечение. Фиксация руки в положении отведения нужна также при неврите, вызванном повышенными нагрузками или ущемлением нерва. А при переохлаждении эффективно сухое тепло.
В случае нарушения обменных процессов или ишемии нерва в результате сосудистых нарушений назначаются сосудорасширяющие препараты: «Эуфиллин» или «Папаверин». Для снятия отека нужны мочегонные, лучше всего «Верошпирон». Необходимы также препараты для улучшения нервной проводимости, биогенные стимуляторы и витамины.
Восстановительные процедуры
После снятия острых болей и уменьшения воспалительного процесса задачей лечения неврита плечевого нерва становится восстановление микроциркуляции и нормализация нервно-мышечной передачи. Для этого очень эффективны физиотерапевтические процедуры. Они помогают улучшить кровообращение и обменные процессы, снимают остаточные болевые ощущения, восстанавливают подвижность руки.
Чаще всего назначаются такие процедуры:
- лазеротерапия;
- криотерапия;
- грязевые ванны;
- парафиновые аппликации;
- электрофорез;
- магнитотерапия;
- диадинамические токи;
- иглоукалывание;
- УВЧ;
- электромиостимуляция;
- гирудотерапия;
- лечебные души или ванны.
Эффективен на этапе восстановления после воспаления нервного сплетения массаж. Он помогает вернуть кожную чувствительность и подвижность плечевого сустава. Для этого массаж делается не только в этой области. Обязательно нужно захватить шейно-воротниковую зону, верхнюю часть спины и руку на всем ее протяжении. При массаже нужно избегать надавливания на болезненные области, ведь эффективна эта процедура только тогда, когда она не вызывает усиления боли.
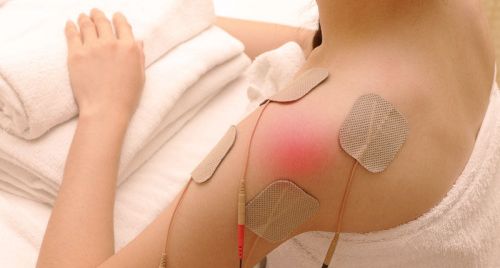
В качестве вспомогательного лечения очень эффективны физиотерапевтические процедуры
Народная медицина
В качестве вспомогательной терапии для снятия боли и воспаления применяются народные методы. Они могут ускорить выздоровление и облегчить состояние пациента, но только при использовании их в составе комплексного лечения. Чаще всего применяются различные компрессы, растирки и домашние мази.
- Когда врач разрешит тепловые процедуры, прогревать область плеча можно мешочком с нагретой солью.
- Для компресса можно использовать смесь настойки прополиса с оливковым маслом.
- Эффективно натирать плечо соком хрена или черной редьки. Хорошо снимает боль также пихтовое масло.
- Рекомендуется принимать теплые ванны с отварами трав. Для процедуры хорошо использовать шалфей, ромашку, кору дуба, листья грецкого ореха.

Лечебная гимнастика поможет повысить тонус мышц и восстановить подвижность сустава
Лечебная физкультура
После исчезновения болей и воспаления обязательно назначается лечебная физкультура. Она помогает предотвратить развитие контрактур, атрофии мышц и восстанавливает подвижность плечевого сустава. Правильно выбранные упражнения улучшают тонус мышц и устраняют двигательные расстройства. Все движения нужно выполнять здоровым и больным плечом одновременно или поочередно. Каждое упражнение повторяется 7-10 раз. Но сначала для больного плеча нужна облегченная нагрузка, возможно даже выполнение пассивных движений с помощью врача или специальных тренажеров. Все движения выполняются медленно, нельзя допускать усиления боли.
Обычно для восстановления подвижности плечевого сустава применяются такие упражнения:
- поднимать плечи вверх, стараясь коснуться ушей;
- отводить лопатки назад, сводя их вместе;
- повороты кистью, когда рука выпрямлена перед собой;
- выпрямить руку перед собой и стараться отвести ее как можно дальше за спину;
- выполнять круговые движения руками, кисть в это время лежит на плече;
- делать выпрямленной рукой махи вперед и вверх;
- махи перед собой обоими руками, скрещивая их.
Для лечения неврита плечевого нерва в большинстве случаев достаточно консервативной терапии. Главное, применять комплекс мер и не прекращать процедуры после облегчения состояния. Врачи всегда предупреждают пациентов, что избавление от этой патологии – процесс длительный.
dialogpress.ru
Неврит плечевого нерва: симптомы, лечение, причины
Защемление нерва может произойти под воздействием различных причин, после чего диагностируется невропатия плечевого сплетения. Состояние носит опасный характер для здоровья человека и может привести к частичной или полной потере двигательной способности. Поэтому при первых проявлениях рекомендуется проконсультироваться у специалиста и при необходимости пройти терапевтический курс.
Причины, провоцирующие развитие заболевания
Анатомическое расположение нервного сплетения определяет его частый травматизм. С передней и задней стороны он обрамлен мышцами, а середина граничит с позвоночником. В значительной близости располагается система крупных кровеносных сосудов, которые транспортируют кровь в верхние конечности. Непосредственно под сплетением расположилась верхушка легкого. Поэтому под воздействием определенных факторов развивается воспаление нерва плечевого сустава. К ним относят:
- Травмы. В этом отделе часто наблюдаются растяжения и разрывы связок, вывихи, переломы.
- Паралич «рюкзачный». Проявляется после передавливания плеча шлейкой от рюкзака.
- Синдром лестничной мышцы. В этом случае происходит пережимание и повреждение сосудисто-нервных окончаний, которые располагаются в реберно-ключичной области.
- Злокачественные новообразования.
- Нарушения защитных сил организма.
- Инфекционные возбудители. К ним относят патологии вирусной природы, которые могут привести к осложнениям в виде неврита.
Симптомы, характеризующие развитие неврита
Проявления воспаления плечевого нерва напрямую зависят от места поражения. Плексит имеет три разновидности, с характерной для каждого клинической картиной:
- Верхний. Характеризуется повреждением надключичной области и, соответственно, верхних стволов сплетения. К основным проявлениям относятся:
- внезапный болевой синдром, усиливающийся в процессе движения,
- плохая чувствительность в предплечье,
- снижение или полный отказ мышечного тонуса,
- недееспособность локтевого сустава.
- Нижний. В этом случае страдает нижний отдел сплетения, про что сигнализирует:
- снижение чувствительности мышечного аппарата нижней части руки,
- потеря сенсорных возможностей с внутренней стороны кисти,
- снижение мышечного тонуса,
- синдром Горнера.
- Тотальный. Имеет смежный набор клинических проявлений, которые характерны для верхнего и нижнего повреждения.
Какие диагностические методы используются?
Неврит лучевого и плечевого нерва врач может установить, основываясь на собранной информации и клинических проявлениях. Однако определить уровень развития и тяжесть поражения сплетения можно, проведя такие исследования:
- рентгенодиагностика,
- электронейромиография,
- компьютерная томография,
- магнитно-резонансное обследование,
- пункция спинного мозга.
Лечение неврита плечевого нерва
Лекарства для устранения недуга
После того, как проявились симптомы и было проведено обследование, которое подтвердило неврит плечевого нерва, назначается комплексная терапия. В первую очередь она начинается с назначения медикаментов, которые подразделяются на подгруппы:
- Нестероидные противовоспалительные средства. Они справляются с болью и воспалением, которые приводят к развитию отечности. К ним относят «Ибупрофен», «Диклофенак», «Мелоксикам», «Нимесулид», «Индометацин», «Кетанов».
- Обезболивающие. В этом случае хорошо помогают препараты анальгиновой группы, а именно «Пенталгин», «Некст», «Саридон». При сильных болях прибегают к новокаиновым блокадам.
- Мочегонные средства. Они применяются, чтобы вывести лишнюю жидкость из организма и уменьшить отечность.
- Препараты местного воздействия. Часто прибегают к обезболивающим и противовоспалительным мазям и гелям, так как они наносятся непосредственно на очаг поражения. К ним относят «Фастум гель», «Апизартрон», «Финалгон».
Когда можно проводить физиотерапию?
Лечить невралгию плечевого нерва специализированными процедурами рекомендуется в период ремиссии, так как при обострении это может спровоцировать ухудшение патологического процесса. Процедуры помогают устранить болевой синдром, воспалительные процессы, восстановить питательные процессы и нормализовать мышечную функцию. Врачами назначается:
- короткоимпульсная электроанальгезия,
- ультравысокочастотная терапия,
- электрофорез с препаратами противовоспалительной группы,
- криотерапия локального воздействия,
- лечебные грязи,
- инфракрасная лазеротерапия,
- высокочастотная магнитотерапия.
На ранних стадиях назначается массаж и проводится опытным специалистом, который сможет правильно воздействовать на поврежденный нерв.
Лечебная гимнастика
Нейропатия плечевого сплетения успешно поддается восстановлению при помощи лечебной физкультуры. Она помогает улучшить процесс кровообращения в сочленении, укрепить мышечно-связочный аппарат и предотвращается формирование контрактур. В процессе тренировки чередуются активные и пассивные упражнения с постепенным увеличением уровня нагрузки. Если проявились интенсивные болевые ощущения, то проведение ЛФК прекращается на несколько дней.
Лечение народными средствами
Проведение терапии самостоятельно может быть очень опасным и привести к серьезным осложнениям. Все манипуляции рекомендуется обсуждать с врачом, который подберет полезные рецепты и назначит частоту применения. Часто используют:
- мазь на основе хмеля,
- отвар полыни для растирания,
- отвар из ромашки и шалфея, которые добавляют в ванну,
- брусничный настой.
Возможные последствия
В большинстве случаев при своевременно начатой терапии врачи дают положительные прогнозы насчет выздоровления. Однако из-за продолжительного период болезни, который проходит без симптомов, могут развиться осложнения. К ним часто относят частичную потерю двигательной способности, а иногда развивается паралич плечевого соединения и неврит.
Профилактические рекомендации
Предотвратить патологический процесс всегда проще, чем проводить длительное, дорогостоящее лечение. В первую очередь рекомендуется избегать травм или вовремя заниматься их лечением, а также устранять различные воспалительные процессы. Очень важным условием выступает поддержание мышечного тонуса за счет занятий спортом и лечебной гимнастикой. Здоровье всех частей организма напрямую зависит от иммунной защиты, поэтому рекомендуется проводить витаминные комплексы для поддержания нужного баланса витаминов и микроэлементов.
Невралгия плеча довольно частое заболевание, которое развивается под влиянием различных факторов и имеет симптоматику, проявляющуюся в зависимости от места поражения сплетения. Лечение проводится комплексно медикаментами, народными средствами и лечебной физкультурой, которые по отдельности приносят мало пользы. Так как последствия после поражения плечевого нерва серьезные, рекомендуется добросовестно выполнять предписания врача.
Загрузка…xn--h1aeegmc7b.xn--p1ai
симптомы и лечение невралгии, причины воспаления
Неврит плечевого нерва – это воспалительное поражение периферического нерва, в результате которого нарушается моторная (двигательная) и сенсорная (чувствительная) функция верхнего плечевого пояса и свободной конечности.
Анатомия плечевого нерва
Плечевой нерв представляет собой не один нервный ствол, а целое плечевое сплетение (plexus brachialis), образованное ветвями нижних шейных и первого грудного спинномозговых нервов. Поэтому его воспаление называют плекситом. Нервные волокна сплетения образуют короткие и длинные пучки, питающие все анатомические образования (кости, мышцы, связки, кожу), расположенные в зоне верхнего плечевого пояса и руки.
Причины
К факторам, способствующим возникновению плексита (факторы риска) относят:
- переохлаждение;
- стрессы;
- нехватку витаминов (в первую очередь витаминов группы В).
Непосредственными причинами неврита плечевого нерва могут выступать самые разнообразные факторы.
Травмы
Травмы, в том числе и микротравмы, являются наиболее частой причиной возникновения заболевания. К повреждению нервного пучка могут привести:
- Перелом ключицы.
- Вывих плевого сустава.
- Колотые, резаные, огнестрельные ранения плеча.
- Длительное использование костылей.
- Работа с вибрирующими инструментами.
- Работа с малярной кистью.
- Длительное ношение тяжелого рюкзака.
- Оперативное вмешательство (наиболее редкая причина).
- Родовая травма (акушерский паралич Дюшена-Эрба).
Компрессия
Второе место по частоте встречаемости занимают причины, связанные со сдавлением и наступившим вследствие этого нарушением кровотока (ишемией) в области плечевого нервного сплетения.
- Длительное нахождение руки в неестественном положении. Это может произойти у лежачих больных или во время крепкого сна (чаще при алкогольном опьянении).
- Сдавление нервов посттравматической гематомой, опухолью или аневризмой подключичной артерии.
- Межпозвонковая грыжа.
Инфекции
Воспалительный процесс в нервном пучке может быть обусловлен проникновением возбудителей, занесенных с током крови и лимфы. Наиболее часто это происходит при следующих заболеваниях: туберкулез, герпес, бруцеллез, цитомегаловирусная инфекция, грипп, ангина.
Нарушения обмена веществ
Так называемый дисметаболический плексит встречается при таких заболеваниях: сахарный диабет обоих типов, подагра, диспротеинемии.
Симптомы
Признаки плексита могут различаться в зависимости от того, какой именно пучок нервного сплетения был поврежден. Признаки повреждения верхнего пучка:
- Острая пронизывающая боль в предплечье.
- Нарушение чувствительности кожи верхнего плечевого пояса и руки до локтя.
- Снижение тонуса мышц предплечья.
- Нарушение движения в локтевом суставе.
Признаки повреждения нижнего пучка:
- Снижение (или потеря) чувствительности кожи на внутренней стороне кисти.
- Ухудшение мышечного тонуса нижней части руки.
- Синдром Горнера. У таких пациентов на стороне поражения отмечается западение глазного яблока (энофральм), сужение зрачка (миоз) и отсутствие его реакции на свет, а также опущение верхнего века (птоз).

Синдром Горнера встречается не только при плексите плечевого нерва, но и при других заболеваниях
Тотальный плексит сочетает в себе симптомы поражения верхнего и нижнего нервного пучка. При любой локализации процесса первыми проявлениями заболевания будут острая боль и нарушение чувствительности.
Неврит и невралгия – в чем разница?
Эти два заболевания имеют сходную симптоматику. Так в чем же отличие? Термин «неврит» отражает болезненный процесс, лежащий в основе поражения нерва – воспаление. Термин «невралгия» означает «нервная боль». Таким образом, невралгия плечевого сплетения характеризуется одним очень ярко выраженным симптомом – болью.
В таких случаях врач может выставить невралгию как самостоятельный диагноз. В других случаях невралгия является одним из признаков неврита, наряду с нарушением чувствительности кожи и дисфункцией мышц.
Диагностика
Правильно оценить симптоматику при неврите может только врач-невролог. Кроме опроса, он проведет ряд специальных клинических тестов, позволяющих оценить чувствительность и мышечный тонус в пораженной конечности. Дополнительно применяются следующие методы диагностики:
- Общий анализ крови и мочи, биохимический анализ крови. Эти лабораторные методы укажут на степень выраженности воспалительного процесса, а также помогут выявить причину заболевания.
- Электронейромиография. Этот метод позволяет дать представление о том, как проводится нервный импульс и позволяет оценить размер очага поражения.
Магнитно-резонансная томография, ультразвуковое исследование, рентген. Эти методы направлены на выявление патологии анатомических структур плеча. Они позволяют выявить наличие или отсутствие опухоли, травмы, аневризмы, локального отека и других патологических процессов.
Лечение
Терапия плексита сводится к следующим основным принципам:
- Устранение боли.
- Купирование воспалительного процесса.
- Устранение причины заболевания.
- Реабилитационные мероприятия (физиотерапия, массаж, лечебная физкультура, методы народной медицины).

При появлении сильных болей в области плеча необходимо сразу обратиться к врачу
Устранение боли
Первое, с чего начинают лечение, – это устранение болевого симптома, который изматывает больного. Для этого используют препараты с выраженным обезболивающим эффектом: Кетанов, Найз, Пенталгин. При выраженных болях используют новокаиновые блокады. Также нередко есть необходимость в приеме антидепрессантов, что помогает нормализовать эмоциональный фон и улучшить ночной сон.
Купирование воспалительного процесса
Для этого используются препараты из группы нестероидных противовоспалительных средств. Достоинством группы является то, что эти лекарственные препараты помогают снять как воспаление, так и на болевой синдром. Наиболее часто используют:
- Ибупрофен,
- Нимесулид,
- Диклофенак,
- Индометацин.
Препараты можно принимать в таблетках, в виде инъекций, а также в составе мазей и гелей для наружного применения. Важно помнить, что все эти медикаменты имеют большое количество противопоказаний и побочных эффектов, поэтому лучше строго придерживаться рекомендаций врача.
Устранение причины заболевания
Для того чтобы лечение принесло наиболее быстрый и надежный эффект, необходимо как можно быстрее выявить причину заболевания и воздействовать на нее. Если воспаление нерва вызвано определенной инфекцией (туберкулез, бруцеллез и т.д.), то применяют специфические антимикробные препараты.
Если причиной является нарушение обмена веществ (сахарный диабет, подагра), то в первую очередь необходима коррекция основного заболевания, вызвавшего неврит. При травмах, опухолях, аневризмах возникает необходимость оперативного вмешательства.
Реабилитационные мероприятия
После стихания острой фазы заболевания (около 2-х недель) необходим этап восстановления, являющийся важной частью лечения.
Физиотерапия
Физиотерапевтические процедуры обладают выраженным эффектом и давно применяются для лечения неврита. Целью этих методик является возвращение нервной чувствительности и повышение тонуса мышц.
- Магнитотерапия. Основной эффект в повышении регенерации тканей и устранении боли.
- УВЧ-терапия. Уменьшает воспаление, улучшать питание тканей.
- Лазеротерапия. Стимулирует регенерирующие процессы.
- Лечебные ванны (родоновые, сероводородные). Способствуют восстановлению чувствительности нервных окончаний.
- Грязелечение. Лечебные грязи способствуют глубокому прогреванию тканей, за счет чего улучшаются обменные процессы, микроциркуляция и регенерация.

Первые занятия необходимо пройти вместе с инструктором
Лечебная физкультура
Занятия лечебной гимнастикой являются необходимым условием для восстановления подвижности плечевого и локтевого сустава, нормализации тонуса и силы мышц, а также профилактики развития контрактур (стойкого ограничения пассивного движения в суставе). Комплекс упражнений составляется врачом-реабилитологом или инструктором ЛФК индивидуально для каждого пациента.
Принципы занятий:
- Перед началом необходимо сделать легкий массаж для разогрева мышц.
- Длительность и интенсивность занятий увеличивается постепенно.
- При возникновении болей тренировку необходимо прекратить.
- Если рука может удерживать предметы, то в комплекс постепенно добавляются упражнения с палкой и мячом.
В дальнейшем к упражнениям хорошо добавить кинезиотерапию и плавание.
Читайте также:
Лечение плексита народными средствами
На заключительном этапе реабилитации с успехом применяются методы, основанные на народной медицине. Существует немало эффективных рецептов, но в любом случае перед тем как лечить неврит в домашних условиях, необходимо посоветоваться с врачом. Чаще всего применяют компрессы, настойки и отвары лекарственных растений.
Компресс со скипидаром
Необходимо скипидарную мазь смешать с горячей водой в пропорции 1:1. Затем полученное средство наносят на сложенную в несколько слоев марлю и накладывают на плечо. Компресс фиксируют бинтом на 10 минут. После этого кожу обмывают теплой водой с мылом и укутывают шерстяным платком.
Компресс с валерианой
Марлю сложить в несколько слоев и смочить в настойке валерианы. Сверху компресс закрыть полиэтиленовой пленкой, укутать теплой тканью и оставить на всю ночь. Желательно провести курс из 10 процедур.
Отвар из ромашки
Взять 4 столовых ложки сухих цветков лечебной ромашки, залить стаканом воды, довести до кипения и варить на медленном огне10 минут. Затем процедить и принимать по 1/3 стакана 3 раза в сутки после еды.

Отвар из ромашки используют для облегчения болевых ощущений
Настой тысячелистника
1 чайную ложку растительного сырья залить стаканом кипятка. Дать остыть, процедить. Принимать по 1 столовой ложке 3 раза в день перед едой.
Осложнения
Если заболевание не было вовремя диагностировано и лечение не проводилось, возможно развитие серьезных осложнений, значительно влияющих на качество жизни пациента.
- Атрофия мышечной ткани в результате нарушения иннервации.
- Развитие контрактур. В этом случае происходит замещение мышечной ткани на соединительную и возникает стойкое ограничение подвижности в суставе.
- Нарушение тактильной чувствительности.
Прогноз
Несмотря на то что лечение неврита плечевого нерва довольно длительное, если придерживаться всех рекомендаций врача, прогноз благоприятный. Возможно полное восстановление всех функций верхнего плечевого пояса и свободной конечности.
elemte.ru
Неврит плечевого нерва симптомы и лечение
Неврит плечевого нерва: причины, симптомы и лечение
В медицине плечевой сустав считается одним из наиболее незамысловатых по своей конструкции. Однако это с лихвой компенсируется его сложнейшей системой нервных окончаний. Этот же фактор делает его очень уязвимым.
Здесь находится так называемое плечевое сплетение, которое при малейшем неблагоприятном воздействии: сдавливании, ударе, переохлаждении или воздействии инфекции, начинает давать сбой и воспаляться. Такое заболевание получило название неврит плечевого нерва. О том, по какой причине оно возникает и как с ним бороться, каждый сможет узнать ниже.
Причины неврита
Дать старт такому тяжелому недугу могут самые разные факторы. Наиболее распространенные из них:
- Интоксикация (как химическая, так и спровоцированная эндотоксинами)
- Развитие патогенной микрофлоры (вирусы, грибки и т.д.)
- Механическое сдавливание плечевого сустава.
- Продолжительное воздействие низких температур.
- Врожденные патологии плечевого нерва.
- Травмы.
- Доброкачественные и злокачественные опухоли.
Чем опасно
При отсутствии своевременного и качественного лечения плечевой неврит приводит к значительному снижению двигательной активности плечевого сустава, а со временем и к его полной дисфункции. Как правило, на запущенной стадии неврит практически не поддается лечению, а болевой синдром может снять только регулярное проведение блокады нервных окончаний.
Симптомы
Неврит плечевого нерва в большинстве случаев начинается со спазмов верхней части плечевого сочленения. Может казаться, что плечо дергается само, причем это может быть видно визуально. Спазм может продолжаться несколько минут, но из-за того, что он происходит без особой боли, человек пропускает его мимо своего внимания.
Далее начинает нарастать отечность, из-за которой травмируется плечевой нерв. На данном этапе появляется сильный болевой синдром. Спазмы учащаются и буквально выбивают человека из колеи.
Без медицинского вмешательства боль получает иррадиацию в ребра, руку или даже шею. Со временем симптомы значительно усиливаются. Боль на этой стадии болезни устраняется только новокаиновой блокадой.
Диагностика
Опытному врачу не составит сложности поставить правильный диагноз при наличии перечисленных выше симптомов. Однако после опроса и пальпации больного места, каждый специалист назначит прохождение таких обследований, как:
Кроме того, обязательно берутся анализы мочи и крови на биохимическое исследование. Делается это для того, чтобы составить максимально полную картину заболевания и исключить иные диагнозы.

Лечение
Борьба с невритом плечевого нерва может осуществляться только комплексно. Лечение при этом направлено на достижение следующих целей:
- Купирование болевого синдрома.
- Устранение воспалительного процесса.
- Лечение первопричины заболевания.
- Комплекс восстанавливающих процедур.
Центральный аспект медикаментозной терапии при неврите – это прием НПВП. К ним относятся такие препараты, как Ибупрофен, Мелоксикам, Диклофенак, Индометацин, Нимесулид, Кетанов, Напроксен.
Эти средства призваны не только снять воспаление, но и осуществить местное обезболивающее действие. Когда боль полностью таким способом не устраняется, добавляют прием анальгетиков: Некст, Саридон, Солпадеин, Пенталгин и т.д.

В отдельных ситуациях производится новокаиновая блокада плечевого нерва, которая устраняет отечность и боль уже после первого проведения.
Не обходится лечение плечевого неврита без ряда физиотерапевтических процедур. Традиционно здесь назначается:
- Парафинотерапия.
- Иглоукалывание.
- Электрофорез.
- Лазерная терапия.
- Талассотерапия и т.д.
Кроме того, рекомендуется прием мочегонных препаратов: для снятия отечности и общего очищения организма – к примеру, Спиронолактон.
На протяжении всего лечения важно, чтобы плечевой сустав был надежно зафиксирован. С этой целью врач накладывает на пораженное место бандаж или лангет. При этом рука должна быть отведена от корпуса.
Когда отечность начинает спадать, допустимо назначение согревающих кремов и мазей: Випросал, Апизартрон, Финалгон, Капсикам и т.д.
Обязательно прописываются уколы с витаминами группы В.
Зачастую к общему лечению добавляют прием легких антидепрессантов для сбалансирования эмоционального фона пациента.
На протяжении острого периода течения неврита, часто назначаются снотворные препараты.
Профилактика
К счастью, при бережном отношении к своему здоровью неврита плечевого сустава можно избежать. Для этого нужно:
- Правильно питаться.
- Не перегружать плечи.
- «Не запускать» инфекционные заболевания.
- Не переохлаждаться.
- Выполнять хотя бы самые простые физические упражнения.
- Сбалансировать свой рацион, добавив туда больше овощей, фруктов и продуктов, богатых кальцием.
Последствия и осложнения
Игнорирование заболевания и попытки самостоятельно снять боль, чреваты тяжелыми последствиями. Со временем поражение нерва настолько усугубляется, что обезболить его просто невозможно. Кроме того, плечо начинает терять свою двигательную функцию. Наступает парез, паралич и дальнейшая атрофия конечности. В таком случае исход один: инвалидное кресло.
Необходимо отметить, что вовремя начатое лечение неврита плечевого нерва позволяет не только устранить симптомы заболевания, но и полностью вернуть плечу его функции.
Симптомы и лечение неврита плечевого нерва
Неврит плечевого нерва – это заболевание, характеризующиеся воспалением периферического нерва, слабостью и высокой чувствительностью в пораженном участке нерва. При поражении нескольких соседних нервов выделяют такое заболевание, как полиневрит. Как правило, при процессе развития данного заболевания нарушается активная работа руки. У левшей страдает левая рука, а у правшей, соответственно, правая. В редких случаях происходит периферический паралич. Однако не стоит путать неврит и невралгию, так как эти заболевания похожи, но не являются одним целым. При отсутствии необходимого лечения и наличия воспаления невралгия может перейти в неврит как форму осложнения болезни.

Очень часто при различных травмах страдают плечо и его суставы, поэтому не удивительно, что со временем возникают неприятные ощущения, причиняющие дискомфорт пациенту.
Зачастую возникают снижение чувствительности руки, развитие паралича и атрофии плечевых мышц, боли при сгибании кисти и пальцев.
Возможно сдавливание корешка периферического нерва в области его выхода за пределы позвоночника, что, в свою очередь, можно наблюдать при грыжах межпозвонковых дисков. Поэтому при первых признаках заболевания необходимо обратиться к профилирующему врачу за консультацией и лечением.
Причины возникновения
Факторами, способствующими развитию такого заболевания, как неврит плечевого нерва, являются малоподвижный образ жизни и перенесенные ранее травмы. Однако следует выделить наиболее распространенные:

- низкий уровень физической активности;
- артрит;
- артроз;
- остеопороз шейного отдела позвоночника;
- межпозвонковые грыжи;
- внутренние воспаления в организме;
- опухоли любого характера;
- недавнее перенесение инфекционных заболеваний;
- наследственные патологии.
Для травм наиболее характерны вывихи плеча, ушибы, разрывы мышц и сухожилий, а также растяжение связок. При любой травме характер боли совершенно разный, что помогает определить место поражения невритом. Подобные травмы можно получить при любых обстоятельствах, например, случайное падение, резкие движения и чрезмерная нагрузка на плечевой сустав. Люди пожилого возраста наиболее подвержены риску получения травм, так как с возрастом эластичность мышц ухудшается и любая, даже самая незначительная травма, может стать смертельной. Помимо травм, причиной развития патологии может быть неправильная осанка и последствие длительного наложения жгута на конечность. Важно соблюдать меры предосторожности, по возможности не сильно нагружать свой организм, если у вас имеется такое заболевание, как остеопороз позвоночника. Данная болезнь ослабляет организм, что приводит к образованию неврита при малейшей травме.
Симптомы (признаки) неврита плечевого нерва
Одним из главных проявлений симптоматики заболевания являются острые болевые ощущения. Характерными признаками данного заболевания являются резкое снижение активности “рабочей” руки, ослабленность мышц, разрыв сухожилий и боль при сгибании конечностей. Клиническая картина поражения невритом определяется при выявлении функций нерва, степени его разрушения и участка иннервации.
К наиболее распространенным симптомам заболевания можно отнести такие явления, как:

- онемение конечностей;
- вегетативные и трофические нарушения;
- отечность;
- частичное выпадение волос на участке поражения;
- повышенная потливость;
- сухость рук;
- ломкость ногтей;
- возможно развитие паралича.
При неправильном или несвоевременном лечении такого заболевания, как неврит плечевого нерва, могут развиваться осложнения в виде парезов и частичных или полных параличей конечностей. При нарушении эластичности и упругости мышц возможно возникновение атрофии, полной потери работоспособности. Многие врачи советуют не затягивать с визитом в медицинское учреждение при появлении первых симптомов, так как в большинстве случаев осложнения могут быть необратимыми. Своевременное и правильное лечение вернет вам счастливую жизнь.
Диагностика и лечение
Узкопрофильный специалист, то есть невролог, перед постановлением диагноза обязан провести общие тесты, направленные на выявление заболевания и повреждений в работе конечностей. Пробы, которые подтверждают диагноз неврит плечевого нерва, это:
- При положении, когда кисти пациента лежат на столе ладонями вниз, он не может положить средний палец на соседние.
- Нет возможности отвести большой палец при таком же положении.
 Это наиболее распространенные методики диагностирования, однако существует множество других способов, похожих между собой. Для того чтобы определить степень и уровень заболевания, прибегают к электрофизиологическим методикам исследования пораженного невритом участка.
Это наиболее распространенные методики диагностирования, однако существует множество других способов, похожих между собой. Для того чтобы определить степень и уровень заболевания, прибегают к электрофизиологическим методикам исследования пораженного невритом участка.
Большинство больных задается вопросом: как лечить неврит плечевого нерва? Однако немногие могут на него ответить. Для того чтобы начать комплекс оздоровительных процедур, необходимо подтвердить свой диагноз у специалиста и вместе с ним подобрать индивидуальное лечение. Зачастую лечебные процедуры складываются из оздоровительных занятий, ежедневной утренней гимнастики и придерживания правильного питания.
При необходимости может быть проведена электростимуляция мышц сустава. В редких случаях возможно хирургическое вмешательство, направленное на устранение нарушений в периферической области. Оно проводится высококвалифицированным специалистом. При отсутствии признаков улучшения состояния больного и восстановления нерва назначается оперативное лечение, суть которого заключается в сшивании нерва.
После выполнения ряда лечебных процедур больной должен сам придерживаться здорового образа жизни и в целях профилактики заболевания посещать врача. Необходимо помнить, что злоупотреблять самолечением запрещено и при малейших проявлениях повторных симптомов нужно сразу же обратиться за помощью в медицинское учреждение.
Причины и проявления плечевого неврита
Что такое неврит плечевого нерва?
Несмотря на то, что плечевой сустав по классификации относится к простым суставам, он имеет достаточно сложную систему иннервации. За иннервацию данного сустава отвечает плечевое сплетение, относящееся к одним из сильно развитых, объемных образований нервной системы, состоящей из множества нервных окончаний.
Как и любая часть организма, плечевой нерв подвержен воспалительным процессам, которые могут возникнуть из-за множества причин.
Воспаление плечевого нерва носит название неврит плечевого нерва, также данную патологию называют плекситом, что означает воспаление нервного сплетения плеча. Неврит плечевого нерва (плексит) – воспалительный процесс, развивающийся в нервных волокнах, отвечающих за иннервацию не только верхней конечности, но и грудной клетки, спины, шеи.
Что провоцирует развитие воспаления?
Воспаление нерва плеча может возникнуть по целому ряду причин. Но наиболее часто воспалению плечевого сплетения способствуют, такие обстоятельства:
- Травмы плечевого сустава, в частности вывихи, подвывихи, переломы головки плечевой кости, ключицы, в общем, всех анатомических структур, образующих плечевой сустав, растяжение связок. Все это приводит к сбою в работе нервов плеча, нарушению кровоснабжения, питания и как следствие развивается воспаление нерва.
- Сдавление нервных окончаний плеча вследствие длительного нахождения в одном положении. Такое явление может наблюдаться у тяжелобольных, которые вынуждены находиться в лежачем положении, при глубоком сне, длящемся более 10-12 часов. Также сдавление нерва происходит при наличии новообразований в области плечевого сустава, шеи, ключицы, диафрагмы.
- Поражение плечевого сустава на фоне нарушения обменных процессов – из-за сахарного диабета, подагры.
- Остеохондроз шейного или грудного отдела позвоночника наиболее частая причина развития плексита.
- Неврит плечевого нерва может возникнуть даже у новорожденного. Это происходит в момент родов, неправильное родовспоможение может привести к травматизации плечевого сустава и развитию неврита плеча.
- Профессиональные вредности создают почву для плексита. Длительное воздействие вибрации на верхнюю конечность приводит к микротравмам, нарушается целостность структур суставов руки, возникают условия для развития воспаления нерва.
- Перепады температур также пагубно влияют на нервы, особенно низкие температуры. Длительное переохлаждение провоцирует воспаление. Перенесенные инфекции, особенно вирусной природы, или те инфекции, которые поражают кости, суставы, нервы (вирус герпеса, цитомегаловирус, туберкулез).
Как проявляется болезнь?
Заболевание чаще всего носит односторонний характер, преимущественно повреждается доминирующая рука, т.е. та, которая является рабочей. Нервы отвечают за проведение импульса к органам мишеням, за питание иннервируемой области, в результате воспалительного процесса происходит нарушение этих функций. Как это проявляется:
- Внезапные острые боли, которые при малейшем движении, глубоком вдохе, кашле, сдавлении руки усиливаются. Располагаются боли в области верхней конечности, шеи, затылка, сердца. Обширная область иннервации плечевого нерва затрудняет диагностику именно неврита плечевого нерва.
- Вследствие нарушения питания формируется отечность, конечность холодная на ощупь, кожные покровы приобретают синюшный оттенок, мышцы ослабевают, что может привести к утрате их работоспособности.
- Со временем происходит снижение всех видов чувствительности, вплоть до полной ее потери, рефлексы также снижаются.
- Быстропрогрессирующий, нелеченый неврит может привести к полному обездвиживанию конечности (паралич) либо к частичной утрате двигательной способности (парез). Это приводит не только к инвалидности, но и к неспособности самообслуживания. Так как утрачивается мелкая моторика из-за поражения мышц кисти.
- Из-за вовлечения в воспалительный процесс диафрагмального нерва возникает икота.
- Глаза также могут отражать неврит плеча. Это проявляется сужением зрачка на пораженной стороне, либо западением глазного яблока.
Что делать при обнаружении заболевания
Воспаление плечевого нерва – очень серьезное заболевание. Речи о самолечении не может быть, так как самым страшным осложнением неврита является полная утрата трудоспособности. И так, что делать, если вы столкнулись с этим недугом:
- Незамедлительно обратитесь к специалисту для наиболее точной диагностики и разумного лечения.
- Самостоятельно вы можете принять обезболивающее средство, лучше всего подойдут нестероидные противовоспалительные средства (НПВС). Они оказывают не только обезболивающий эффект, но и помогают бороться с воспалением. Можно применять как внутрь, так и наружно. Это может быть диклофенак, ибупрофен, напрофф, кетонал. С целью обезболивания можно прикладывать на область плечевого сустава теплые/холодные компрессы. Длительность прикладывания – 10-12 минут.
- Применение перцового пластыря.
- Создать условия полнейшего покоя для больной конечности, для этого можно использовать платок, косынку, наволочку, пеленку, кусок ткани. Из данных материалов формируют косыночную повязку, полусогнутую руку помещают в повязку, которая фиксируется на шее.
Чем поможет специалист?
Лечением неврита плеча занимается ортопед, травматолог, невропатолог. Лечение данного заболевания только комплексное, состоящие из средств направленных на устранение причины, снятие симптомов и на реабилитацию. Чем поможет специалист:
- Детальный осмотр не только пораженной области, но и всего организма. Тщательный опрос с выяснением причин и обстоятельств, которые могли привести к плекситу
- Инструментальные методы исследования: рентгенография плеча, УЗИ плечевого сустава, КТ, МРТ, электронейромиография (позволяет оценить состояние мышц, их способность к сокращению и нервные окончания).
- Лабораторные методы диагностики: ОАК, ОАМ, биохимические показатели, ИФА. Данный метод имеет ценность лишь при специфических процессах (подагра, сахарный диабет, вирусное поражение)
- После установки причины подбирается индивидуальный курс лечения, состоящий из обезболивающих средств: НПВС, новокаиновые блокады, смесь из анальгина, димедрола и новокаина; из средств, обладающих успокоительным эффектом, предпочтительнее лекарства растительного происхождения – пустырник, валерьянка, настойка пиона, из препаратов, улучшающих питание нервных волокон, – комплексы витаминов, в частности групп В. Применяются массаж после снятия обострения, иглоукалывание, физиопроцедуры, комплекс лечебной физкультуры. Хирургическое вмешательство неизбежно при новообразованиях, сложных переломах, аневризмах подключичной артерии.
- После проведения курса лечения и выздоровления, назначается курс реабилитации. Он состоит из санаторно-курортного лечения, лечебной гимнастики, массажа, водных процедур. Все это направленно на восстановление работоспособности, укрепление мышц и на разработку суставов. В дальнейшем разрабатывается план мер профилактики неврита плечевого нерва.
Лечение плексита очень кропотливый труд, требующий много времени, стараний, усилий и слаженной работы врача и пациента. Самолечение недопустимо. Если вы обнаружили симптомы плексита, незамедлительно обратитесь к специалисту. Берегите себя и свое здоровье!
Симптомы и лечение плексита плечевого сустава
Такое заболевание, как плексит плечевого сустава, симптомы и лечение имеет специфическое. Эта болезнь распространена во всем мире. Ее жертвами становятся люди, преимущественно мужчины, в возрасте 16-65 лет. Невралгия плечевого сустава чаще всего является последствием тяжелых родов или нарушением развития плода в утробе матери. Предпосылками развития недуга могут быть травмы и ранения, остеохондроз, плечелопаточный артрит и поражение лимфатической системы. Часто плексит плечевого сплетения возникает на фоне инфекционных заболеваний, таких как грипп, ангина, сифилис и кандидоз. У людей в почтенном возрасте плексит сустава плеча является следствием длительного нарушения осанки, сидения в неправильной позе или сна на старой неровной кровати. Не следует недооценивать опасность плексопатии. Помимо сильной боли и дискомфорта, плечевой плексит может привести к ограничению подвижности верхних конечностей, вплоть до инвалидности, когда больной полностью теряет способность обслуживать самого себя. Рассмотрим, что такое невралгия плеча, ее симптомы и лечение, меры профилактики.
Описание заболевания
Плечевой сустав представляет собой сложный биологический механизм, состоящий из пучков мышц и сухожилий, которые расположены вокруг суставной сумки, изнутри покрытой хрящевой тканью.

К каждой из этих систем подходит множество нервов, отвечающих за подвижность плечевого сустава, локтевого узла, кисти и пальцев. По нервным окончаниям передаются сигналы от головного мозга к конечностям на выполнения различных движений. Рецепторы на коже и в мягких тканях сигнализируют мозгу о боли, вызванной контактом с горячими и острыми предметами, ушибами и ущемлениями. При правильной работе нервного пучка сохраняется полная подвижность плеча, предплечья и кистей.
Под воздействием различных внутренних и внешних факторов происходит воспаление нервных окончаний и утрата ими функциональности. В зависимости от стадии заболевания или степени воздействия этих факторов невралгические симптомы проявляются в различном объеме.
Плексит плечевого сустава по месту поражения имеет следующую классификацию:
- Тотальный. Заболевание затрагивает весь сустав со всеми вытекающими последствиями и симптомами.
- Верхний. Поражение распространяется только на верхние нервные пучки. Является наиболее распространенным заболеванием правой руки у мужчин.
- Нижний. В медицинской практике неврологам приходится крайне редко диагностировать неврит плечевого нерва этого типа.
В зависимости от причин, вызвавших заболевание, его симптомы проявляются сразу или развиваются незаметно на протяжении десятилетий.
Симптомы плечевой невралгии
У большинства людей имеется невралгия плечевого сплетения в той или иной форме. Однако они могут прожить долгую жизнь, так и не узнав, что такое плексит. Дело в том, что многие больные не придают значения патологическим изменениям в своем организме, списывая их на старость или растяжение связок при выполнении физических работ. А между тем такое поведение чревато серьезными последствиями. Лечение плексит плечевого сустава предполагает длительное, последовательное и непрерывное.
На положительный результат можно рассчитывать только при начале терапии на ранних стадиях заболевания.
Невралгия плечевого нерва сопровождается такими симптомами:
- Болевой синдром. Он нарастает постепенно, усиливаясь при нагрузке на суставы. Интенсивность синдрома возрастает во время сна, переноски тяжестей или выполнении физических упражнений. Облегчение наступает в состоянии покоя или после применения анальгетиков.
- Распространение болевых ощущений по телу. По мере развития заболевания боль появляется в области ключицы, затрагивает предплечье и ладонь. Дискомфорт не ослабевает даже в состоянии покоя.
- Нарушение функциональности конечностей. Происходит ограничение подвижности рук, атрофия мышц, вызванная вынужденным снижением нагрузки. Мускулатура уменьшается в объеме, наблюдается дряблость и провисание кожи.
- Ослабление степени подвижности верхних конечностей. Больному становится трудно выполнять точные действия, возникают проблемы с манипуляцией мелкими предметами.
- Паралич руки. Человек не может выполнять ей вообще никаких действий. Как правило, ему назначается ношение фиксирующей и поддерживающей повязки через шею.
- Нарушение снабжения конечности кровью и питательными веществами. Из-за этого кожа становится бледной с синюшным оттенком. На кончиках пальцев могут возникать черные пятна и очаги некроза.
- Исчезновение рефлекторных функций. Человек перестает чувствовать боль от огня, ударов и порезов. Это наиболее тревожный признак, указывающий на то, что болезнь дошла до критической стадии.
- Общее ослабление организма. Наблюдается увеличение лимфатических узлов, снижение артериального давления и нарушение зрения. Из-за недосыпания и постоянного нервного напряжения больной становится нервным, у него снижается работоспособность.
Успешное лечение плексита плечевого сустава возможно только на основании правильно поставленного диагноза. Не следует заниматься этим самостоятельно. Самолечение может принести только вред и необратимые последствия.
Диагностика плексита
Плексит плечевого сустава диагностируется только в условиях клиники. Для этого пациенту необходимо записаться на прием к невропатологу. Перед визитом к врачу нужно воздержаться от употребления алкоголя и анестетиков. Это необходимо для того, чтобы лечащий врач мог установить истинную силу болевого синдрома.
Диагностика проводится в такой последовательности:
- Внешний осмотр пациента. Невропатолог изучает состояние конечности, проводит измерение давления и остроты зрения. Попутно осуществляется опрос относительно возможных причин недуга, его симптомов и длительности течения.
- Анализы мочи, крови и кала. На основании их изучения устанавливается наличие или отсутствие в организме инфекции, паразитов и воспалительных процессов.
- Ультразвуковая диагностика. С помощью этого обследования специалист определяет степень подвижности суставов, наличие и состояние в нем жидкости.
- Рентгенография. На снимках точно просматриваются степень поражения костной и хрящевой ткани, наличие очагов нагноения и воспаления.
- Магниторезонансная и компьютерная томография. Этот вид исследования позволяет получить наиболее точную картину заболевания, включая самые незначительные отклонения.
После того как у пациента диагностирован плексит сустава плеча, врач объясняет ему, что это такое и назначает лечение.
Лечение плечевой невралгии
В большинстве случаев, если нет тяжелых сопутствующих заболеваний, лечение плексита плечевого сустава осуществляется в домашних условиях. При явно выраженном болевом синдроме и существенном снижении подвижности конечностей больному дается лист нетрудоспособности. Человеку необходимо соблюдать покой, исключить переохлаждение, волнение и контакт с химическими активными веществами. Питание должно быть полноценным, алкоголь нужно исключить. Рекомендуется постоянное ношение поддерживающей повязки.
Лечение невралгии плечевого сустава проводится такими методами:
- Медикаментозным. Сразу проводятся новокаиновые блокады и прием анальгетиков, чтобы снизить силу болевого синдрома. Одновременно прописываются противовоспалительные и антивирусные препараты. Назначаются лекарства, восстанавливающие нервную проводимость. Для общего укрепления организма рекомендуется пройти курс витаминов. При двигательных дисфункциях прописываются антихолинэстеразные средства.
- Физиотерапия. Это лечение проводится на всех этапах заболевания. Пациенту назначаются ультравысокочастотное излучение, импульсные токи, индуктофорез, лазеротерапия, грязевые аппликации, бальнеотерапия и криотерапия.
- Лечебная физкультура. Занятия лечебной физкультурой позволяют поддерживать подвижность сустава, избежать застойных явлений и некроза. Движения выполняются в медленном темпе с небольшой амплитудой. При малейших признаках боли нагрузка снижается. Хорошие результаты дает гимнастика и плавание.
- Мануальная терапия. Массаж улучшает обмен веществ в поврежденных тканях, восстанавливает чувствительность нервных окончаний. Мануальная терапия назначается только после снятия болевого синдрома. Механическое воздействие восстанавливает тонус мышц, предотвращая их дальнейшее уменьшение.
- Нетрадиционные. Успешно лечить поражение нервов в суставах можно с помощью иглоукалывания и гомеопатии. Отличный лечебный эффект дает прикладывание к конечности аптечных пиявок. Выделяя в кровь антикоагулянт, пиявки предотвращают образование тромбов, устраняют сгустки и улучшают кровоснабжение поврежденных тканей.
- По согласование с лечащим врачом допускается использование методов народной медицины. Народные рецепты не являются самостоятельным методом лечения. Они используются только в комплексе с приемом медикаментов, физиотерапией и ЛФК. Больному назначаются ванны, компрессы, отвары из меда, прополиса и лекарственных растений.
- Хирургическое вмешательство. Оно проводится в крайних случаях. Операция назначается при обнаружении в суставной сумке злокачественных новообразований. Объем удаляемой ткани определяется индивидуально в каждом конкретном случае.
Как правило, если диагностика была проведена правильно, а лечение начато своевременно, прогноз на выздоровление благоприятный. Подвижность конечности возвращается полностью или частично. Игнорирование врачебной помощью приводит к параличу и инвалидности.
Профилактика плексита
Заболевания можно избежать, если соблюдать несколько простых, но обязательных правил.
Это нужно делать на протяжении всей жизни, независимо от складывающихся обстоятельств.
Профилактика невралгии сустава плеча заключается в следующем:
- Предотвращение воздействия на организм провоцирующих заболевание факторов. Подразумевается недопущение переохлаждения конечностей и ограничение физических нагрузок. Необходимо круглосуточно контролировать осанку и положение тела.
- Своевременное и полное излечение всех инфекционных заболеваний. Профессиональная терапия болезней внутренних органов, устранение очагов воспаления.
- Ведение активного образа жизни. Если трудовая деятельность связана с длительным пребыванием тела в статическом состоянии, то необходимо ежедневно делать зарядку, а по выходным ходить в походы.
- Регулярное закаливание организма. Нужно купаться в бассейне или любом природном водоеме. При их отсутствии вполне достаточно обливаний холодной водой в ванне.
- Рациональное питание. В рацион необходимо включать только натуральные продукты (мясо, овощи, крупы, фрукты). От консервов, полуфабрикатов, жирной и копченой пищи следует решительно отказаться.
- Избавление от вредных привычек. Алкоголь и табак крайне негативно влияют на нервную систему и иммунитет. В большинстве случаев именно пьянство и курение провоцируют невралгию суставов.
При соблюдении этих правил у людей есть все шансы прожить много лет, сохраняя активность и подвижность. При первых признаках заболевания необходимо немедленно обращаться к врачу.
{SOURCE}
dagomys.su
Неврит плечевого нерва: причины и лечение заболевания
Неврит плечевого нерва считается одной из самых неприятных воспалительных болезней. С ней могут столкнуться люди любого возраста. Симптоматика создает серьезные неудобства для повседневной жизни и сочетается с сильной болью. Заболевание требует обязательного лечения, которое рекомендуется дополнять иными процедурами, способствующими ускоренному восстановлению.
Особенности
Под плечевым невритом, также называющимся плекситом, понимают воспалительный процесс, который затрагивает нервные волокна в области плеча. Это сплетение отличается особенно сложным строением, что создает определенные трудности при его любых патологиях. Именно плечевые нервы отвечают за движение рук и чувствительность кожи на них.
Воспаление плечевого нервного сплетения может затронуть отдельные нервы либо сразу все. От этого зависит, насколько тяжело будет восприниматься проблема больным и какие симптомы будут иметь место. Проявления заболевания возникают обычно постепенно в течение нескольких дней. Чем раньше начинать лечение, тем больше шансов быстро выздороветь. Чаще всего на это уходит 2-4 недели.
По МКБ заболевание имеет код G54.0 и относится к поражениям плечевого сплетения. Также иногда врачи ставят в диагноз M79.2. Под этим кодом скрыты невралгия и неврит неуточненного характера. Он используется для предварительного диагноза либо в случаях нехватки информации о воспалении.

Отличие невралгии от неврита в том, что первая отражает лишь реакцию организма на воспалительный процесс. Зачастую она проявляется при передавливании нервов, что позднее приводит к воспалению.
Более распространенными типами неврита считаются межреберный и лицевой. Они возникают при воспалении нервов между ребер или лица.
Причины
Невралгия плечевого сплетения может развиваться по множеству причин. Некоторые факторы могут воздействовать на человека постоянно, не вызывая развития болезни, а другие способны спровоцировать ее практически моментально. Больше всего рискуют столкнуться с воспалением люди пожилого возраста, больные с гормональными нарушениями, а также диабетики.
Этиология болезни:
- длительное воздействие холода;
- инфекционные или вирусные заболевания;
- физическое переутомление;
- ошибки при наложении жгута или гипса;
- остеохондроз в шейном отделе;
- растяжение связок;
- новообразования в области шеи или плеч;
- получение травм.
Последняя причина требует особого внимания. Травматический неврит считается одним из самых серьезных по симптомам и сложнее поддается лечению. Обычно он возникает при разных ранениях, операциях, неправильных инъекциях, ударах, переломах, вывихах и ожогах. Часто он развивается у новорожденных при ушибах, кровоизлияниях или растяжениях нервов, что связано с тяжелыми родами или получением травм в первые дни жизни.
Симптомы
Чаще всего невралгия представляет собой односторонний правый процесс. Слева симптоматика проявляется намного реже. Главным признаком болезни считаются мышечные спазмы с болью – подергивания рукой либо одним плечом. Они бывают периодическими или частыми. В некоторых случаях могут проявляться многократно на протяжении нескольких минут подряд.
Постепенно воспаление начинает развиваться, что приводит к отеку мышц. Он сдавливает еще больше нервов. Результатом становятся боли. Они бывают острыми, ноющими, тупыми, острыми или жгучими. Легкие боли обычно проявляются постоянно, а сильные носят приступообразный характер. Если поначалу симптоматике можно не придавать значения, то с ее усилением повседневная жизнь становится тяжелой.

Болевые ощущения распространяются по всей руке, затрагивая предплечья и кисти. Возможно их появление в лопаточной или грудной области. Так как боль смещается на лопатки и грудь, порой врач даже не подозревает о настоящем диагнозе, начиная искать проблему там, где ее нет.
Вместе с появлением спазмов и боли могут возникать другие неприятные ощущения. Многие испытывают онемение, покалывания или чувство бегающих мурашек. При воспалении на отдельных участках человек частично теряет чувствительность. Если поражено все сплетение, то возникает парез, выражающийся в слабости мышц, из-за чего больной не может управлять своими руками. Болезнь также может лишать сухожильных рефлексов.
Часто при неврите плечевого нерва симптомы дополняются трофическими нарушениями. К ним относятся проблемы с внешним видом: шелушение кожи, облысение, ломкость ногтей, появление язв. Больные могут становиться бледными, они потеют даже при отсутствии особой физической активности. Возможны неврозы и нервные срывы.
Если болезнь связана с переохлаждением или инфекцией, то она будет острой. Особенно это касается таких заболеваний, как опоясывающий герпес. В первые же дни течение неврит вызывает лихорадку и сильную слабость во всем теле.
Посттравматический неврит может возникать спустя несколько месяцев после получения травмы.
Особенности болезни при беременности
Невралгия во время беременности – довольно частое явление. Обычно будущих мам настигает воспаление лицевых нервов, но часто оно возникает и в плечевых сплетениях. Такое явление связано с общей ослабленностью организма в период вынашивания ребенка.
Возможные причины:
- температурные изменения или переохлаждение;
- инфекционные или вирусные болезни;
- излишняя нагрузка на позвоночник;
- снижение физической активности;
- смещение центра тяжести из-за плода;
- развитие новообразований.
Очень часто прямой причиной неврита становится банальное неправильное использование бандажа. Если он излишне давит на плечо, то это приводит к нарушению кровообращения. При наличии дополнительных негативных факторов результатом передавливания становится развитие воспаления.
По симптоматике неврит у беременных ничем не отличается. Но заниматься его лечением гораздо тяжелее, так как многие лекарства просто запрещены. Поэтому порой симптомы приходится буквально терпеть.

Диагностика
Чтобы назначить лечение, врач должен точно определить, что у пациента именно воспаление. Для этого потребуется осмотреть больного и провести опрос, чтобы выяснить соответствуют ли симптомы невралгии плечевого нерва. Дополнительно врач проведет функциональные тесты:
- больной стоит с опущенными руками, затем разворачивает кисти ладонями кверху и отводит большой палец в сторону;
- пациент кладет руку на стол, повернув кисть тыльной стороной вверх, затем прижимает пальцы к поверхности так, чтобы основная часть кисти не приподнималась;
- больной кладет кисть на стол, затем поднимает средний палец и прикрывает им указательный или безымянный;
- больной скрепляет руки ладонями, затем разводит пальцы на обеих руках в разные стороны.
Вместе с тестами больному могут назначить прохождение УЗИ, ЭНМГ, рентгена и МРТ плеча. По результатам диагностики станет понятно, воспалены ли плечевые нервы и насколько. После этого можно будет назначать терапию.
Лечение
Начинать лечение воспаления нужно сразу после постановки диагноза. Чем быстрее это сделать, тем больше шансов на благоприятный исход. Неврит обычно вылечивается за несколько недель, но от пациента требуется строгое выполнение всех предписаний врача и прием всех лекарств по расписанию. Поэтому самый сложный период больные обычно проводят в клинике.
Вся терапия направлена на:
- устранение болевого синдрома;
- снятие воспаления;
- воздействие на первопричину болезни;
- укрепление организма в целом.
Лечение начинают с приема противовоспалительных препаратов. Их обычно вводят посредством уколов. Они помогают устранить болевые ощущения, снять воспаление и избавить от отека. Популярные средства: «Ибупрофен», «Нимесулид», «Диклофенак», «Кетанов». Вместе с ними часто назначают прием анальгетиков в таблетках. Они эффективны против боли. Обычно выписывают «Солпадеин» или «Пенталгин». Дополнением могут стать мочегонные.
После снятия болевого синдрома врачи определяют первопричину неврита. Если она требует отдельного лечения, то его начинают незамедлительно. При этом на протяжении всего курса рука должна всегда находиться в удобном положении, из-за чего многим пациентам ставят бандажи.

При инфекционных первопричинах невралгии плечевого сустава лечение больных дополняют специальными средствами. Большой популярностью пользуется «Анатоксин», вводимый через уколы. Он помогает подавить действие инфекции и вывести все вредные вещества из организма.
Зачастую справиться с болью очень тяжело. В таких случаях пациенту назначают специальные обезболивающие мази, которые также оказывают противовоспалительный эффект. Одной из самой популярных стал «Фастум гель». Позднее могут выписывать согревающие мази. Например, «Финалгон». Они призваны простимулировать кровообращение и восстановить работу мышечных тканей. Их применение разрешается только после полного снятия отека.
В качестве дополнения к медикаментозным средствам пациентам рекомендуют прием витаминов. Обычно они вводятся путем уколов. В редких случаях также прописывают прием антидепрессантов или снотворных.
При крайне тяжелых болях, против которых не помогают обычные препараты, пациентам назначают новокаиновую блокаду.
Дополнительные процедуры
Когда боли будут сняты, а воспаление хотя бы частично спадет, потребуется заняться восстановлением кровообращения и работы мышц. Для этого тоже необходим прием таблеток, но он хорошо дополняется иными процедурами. Они нормализуют движение крови, улучшают обменные процессы, избавляют от остаточных болей и восстанавливают работу мышц в руке.
Эффективные процедуры:
- лазеротерапия – воздействие на пораженный нерв с помощью световой энергии от лазерного излучателя;
- криотерапия – охлаждение нервного сплетения с помощью специального медицинского аппарата;
- электрофорез – введение лекарств сквозь кожу с помощью передачи к телу электрического тока;
- магнитотерапия – использование магнитного поля для стимуляции обменных процессов и кровообращения;
- иглорефлексотерапия – классическое иглоукалывание, вставленные на 3-15 мм иглы оставляют в коже над пораженным нервом на полчаса;
- гирудотерапия – применение для лечения живых медицинских пиявок, результатом становится обезболивание и снятие воспаления.
Также зачастую при невралгии плечевого нерва рекомендуются посещения лечебных и грязевых ванн, выполнение парафиновых аппликаций, воздействие диадинамических токов, УВЧ или электромиостимуляция. Особую популярность имеет простой массаж. Он помогает вернуть чувствительность кожи и нормализует подвижность рук. Нужно лишь регулярно массировать шею, верх спины и руку. Во время выполнения процедуры следует избегать чрезмерного надавливания на область над пораженным нервом. Массаж можно делать даже дома, но помощь другого человека все же потребуется.
Гимнастика
Важной частью восстановления после неврита считается специальная гимнастика. Она помогает вернуть работоспособность рук и нормализовать кровообращение во всех ближайших тканях. Важно понимать, что до снятия боли и воспаления выполнение упражнений строго противопоказано.

Лучшие упражнения:
- Свести лопатки вместе на несколько секунд, затем вернуть назад в исходное положение. Обязательно держать спину прямой.
- Согнуть руку, поднять так, чтобы плечо было параллельным земле. Затем выпрямить ее и отвести назад.
- Приподнимать плечи вверх, пытаясь дотянуться ими до ушей, затем опускать вниз и повторять снова. Допускается поочередное выполнение сначала левым плечом, а потом правым.
- Отвести согнутую руку вбок, кисть должна касаться плеча. Выполнять круговые движения, сохраняя руку в таком виде. Сначала покрутить в одну сторону, потом – в другую.
- Выпрямить и вытянуть руку вперед, поворачивать кистью так, чтобы ладонь смотрела то на лицо, то от него.
- Опустить прямую руку, выполнять ею махи вперед и назад. Движения должны быть осторожными без излишней резкости.
- Вытянуть прямые руки, выполнять перекрестные махи перед лицом, отодвигая их назад. Следует постараться достичь максимальной амплитуды.
Эти упражнения легко выполняются в домашних условиях. Заниматься ими следует несколько раз в день. Каждое из них рекомендуется выполнять одним подходом по 10-20 повторений. Если какое-то из них кажется тяжелым, то следует его упростить или вообще исключить из списка.
На начальных этапах стоит ограничиваться выполнением обычных повседневных движений, включая хватательные.
Народные средства
Невралгия плечевого сустава хорошо лечится и народными средствами. Они помогают снять боль, устранить воспаление и восстановить кровообращение. Перед их применением стоит посоветоваться с лечащим врачом, а при появлении неприятных ощущений их использование следует прекратить.

Эффективные народные рецепты:
- Завернуть в лоскуток из льна несколько листьев герани, привязать его к пораженному участку на три часа.
- Натереть свежий корень хрена, обернуть льняной тканью, приложить к плечу примерно на один час.
- Сварить куриное яйцо, почистить и разрезать на две части. Пока оно горячее, приложить внутренней стороной к плечу.
- Измельчить черную редьку и выжать из нее жидкость либо воспользоваться соковыжималкой. Втирать сок каждый вечер на место неврита.
- Залить кипятком 10 г коры ивы, дать напитку немного настояться. Пить четыре раза в день по одной ложке.
- Сварить сиреневые почки, чтобы они имели кашеобразную форму, перемешать со свиным жиром и дать немного остыть. Использовать смесь в качестве мази.
- Кинуть горсточку березовых почек в 500 мл водки, оставить на несколько часов. Втирать в плечо каждый вечер.
- Залить 200 мл кипятка 5 ложек шалфея, оставить на 20 минут. Добавить смесь в теплую ванну с морской солью. Лежать в ней не менее 15 минут, погрузив плечо под воду.
- Смешать чесночное масло с коньяком в пропорции 1 к 1. Натирать жидкостью виски и лоб дважды за день.
- Залить кипятком высушенные листья мяты, оставить на всю ночь под крышкой. Пить утром и вечером по 100 мл.
Высокую эффективность также показывают компрессы из измельченного подорожника. Вместе с этим рекомендуется заваривать зеленый чай с мелиссой и пить без сахара пару раз за день. Он оказывает легкий обезболивающий эффект и нормализует работу нервной системы.
Невралгия плеча может возникнуть у любого человека, создав ему серьезные трудности. В такой ситуации очень важно своевременно начать лечение, чтобы подавить все возникшие симптомы как можно скорее. Вернуться к привычному состоянию удастся за один месяц, но после этого потребуется походить на дополнительные процедуры и позаниматься гимнастикой, чтобы полностью восстановить работу рук.
vsepromozg.ru
Невралгия плечевого нерва: симптомы, лечение
Довольно мучительное заболевание, основной признак которого — выраженный болевой синдром руки, называется невралгией плечевого нерва, ее симптомы, лечение зависят от вызвавшей причины. Чаще всего, фоном для резких болей в плече и руке выступают длительные физические нагрузки, перенесенные инфекции, остеохондроз. Непосредственная причина невралгии — компрессия (сдавливания) нерва спастически сжатыми и воспаленными мышцами, сухожилиями или деформированным межпозвонковыми дисками.
Клинические проявления

В большинстве случаях тяжело поднимать руку вверх или отводить в сторону.
Факторами, запускающими патологический процесс, выступают:
- напряженная физическая нагрузка;
- травма — сильный ушиб, растяжение, вывих;
- сильная интоксикация — отравление или алкоголизм;
- резкое снижение иммунитета, например, из-за ОРВИ или тяжёлого стресса;
- системные нарушения здоровья при эндокринных нарушениях — диабете, болезни щитовидной железы, гипофиза;
- патологии сосудистой системы.
В большинстве случаев поражается рабочая рука — правая, и левая у левшей. Характер невралгии зависит от того, какие корешки нервных сегментов защемлены. Могут отмечаться внезапные приступообразные жгучие или пронзающие боли, иррадирующие в спину, бок, грудную клетку, периодически нарастающие и временным исчезновением, либо постоянные мучительные ноющие ощущения почти без светлых промежутков. При глубокой локализации поражения симптоматика может быть настолько тревожной, что вызывает предположение о развивающемся инфаркте или язве желудка.
Часто боль сопровождается местным отеком тканей, повышенным отделением пота, скованностью в области плеча, нарушением подвижности, непроизвольными подергиваниями или тремором. Тяжело поднимать руку вверх или отводить в сторону. Кожа на пораженном участке краснеет. Любое, даже самое легкое прикосновение к больному месту вызывает резкий дискомфорт.
В периоды затишья приступов вероятны парестезии — чувство бегающих мурашек, дрожи, покалываний, лёгкого онемения, слабости в пораженной руке и других невралгических симптомов.
Отмечается резкая болезненность при нажатии пальцем в области подмышки или на границу бицепса и трицепса в середине плеча — в так называемых точках Валле.
Различают первичную и вторичную невралгию плечевого сустава. В первом случае патология ограничена болевым синдромом, местным воспалением, может сопровождаться лихорадкой, повышением температуры, не осложнена отеком и достаточно легко обратима, ее причиной часто является банальное переохлаждение. Само по себе такое состояние доставляет больше физических мучений, чем серьезной опасности для здоровья.
Вторичная невралгия плечевого сплетения выступает симптомом других, более серьезных нарушений в организме, например, остеохондроза, и не может быть полностью излечена без терапии основного заболевания.
Диагностика и лечение
Лечение невралгии плечевого нерва нужно проводить при первых признаках болезни, и не только потому, что она вызывает сильный дискомфорт. Длительное отсутствие терапии усугубляет состояние ущемленного нерва, усиливая болевые приступы, провоцируя дальнейшее развитие полиартрита или неврита — серьезного поражения с нарушением функций плечевого сустава вплоть до паралича.
Диагностика затруднена схожестью симптомов с рядом других заболеваний и требует дифференциации от проявлений шейного остеохондроза, неврита.
Кроме сбора анамнеза используются инструментальные методы:
- ультразвуковое исследование;
- рентгенография;
- магнитно-резонансная и компьютерная томография.
Лечение невралгии плечевого нерва преследует несколько целей: избавить человека от физических мучений, вернуть конечности нормальную подвижность, устранить первопричины, вызвавшие заболевание.
Применяется комплексная терапия:
- Болевой синдром купируется нестероидными противовоспалительными средствами. Используются препараты с содержанием ибупрофена и анальгетики: Ибуклин, Нурофен, Диклофенак, Кетанов, Некст, Солпадеин. Таблетированные анальгетики действенны при болях слабой и средней интенсивности, но при выраженных острых приступах могут оказаться недостаточно эффективными. К тому же длительное применение обезболивающих негативно влияет на состояние печени и почек, провоцируя нарушение их функций.
- Для обеспечения стойкого терапевтического эффекта оральный приём анальгетиков сочетают с местным лечение противовоспалительными и согревающими мазями и гелями — препаратами Финалгон, Випросал, Капсикам. В случаях упорных нестерпимых болей применяют новокаиновую блокаду.
- Так как невралгия плечевого сустава причиняет длительные сильные физические страдания больному, что неизбежно отражается на психоэмоциональном фоне и настроении, лечение сопровождается приемом лёгких антидепрессантов.
- В составе комплексной терапии назначают инъекции витаминов группы В, необходимых для стимулирования внутриклеточного обмена в тканях.
- Обязательное место в лечении невралгии плечевого сустава занимают физиотерапия. Иглоукалывание, лечение ультразвуком, электрофорез, терапия лазером оказывают обезболивающее и направленное восстановительное действие, помогают устранить застойные явления в пораженном участке, снять отечность, что позволяет сократить приём анальгетиков. Первичная невралгия после прохождения курса физиотерапии может быть излечена полностью.
- Лечебная физкультура необходима для укрепления мышечного и связочного аппарата, восстановления подвижности сустава. Упражнения ЛФК назначаются врачам, после нескольких тренировок в амбулаторных условиях их можно выполнять в домашних условиях. С целью облегчения нагрузки на больной сустав, могут применяться фиксирующие руку повязки и бандажи.
- С одобрения врача можно дополнять лечение средствами народной медицины: растираниями на основе жгучего перца, горчицы, пчелиного яда, лекарственных трав.
Самая тщательная терапия вторичной невралгии плечевого сустава не будет иметь должного эффекта, если не заняться лечением основного заболевания, её вызвавшего. Самостоятельное установление диагноза на основании одних симптомов также недопустимо: легко запустить тяжёлое поражение нерва. Все лечебные мероприятия должны назначаться врачам и проходить под медицинским контролем.
hondrozz.ru















 Мы решили разобраться с этой проблемой самостоятельно. Что же делать, если все рекомендации специалиста… Читать полностью
Мы решили разобраться с этой проблемой самостоятельно. Что же делать, если все рекомендации специалиста… Читать полностью
 Лечение вальгусной деформации стопы
Лечение вальгусной деформации стопы Более чем в 90% процентов случаев женщины, так или иначе, сталкиваются с заболеваниями в области стопы
Более чем в 90% процентов случаев женщины, так или иначе, сталкиваются с заболеваниями в области стопы Удаление косточек на ногах: реабилитация, осложнения
Удаление косточек на ногах: реабилитация, осложнения У операции, производимой лазером, минусов практически нет.
У операции, производимой лазером, минусов практически нет. После операции нормализуется нагрузка на стопу, проходят натоптыши, боли, которые тревожили до операции
После операции нормализуется нагрузка на стопу, проходят натоптыши, боли, которые тревожили до операции Шишки на большом пальце ноги: причины появления и лечение
Шишки на большом пальце ноги: причины появления и лечение




 Загрузка…
Загрузка…

 Зачастую заболевание протекает с поражением обеих стоп, но не исключена и односторонняя локализация патологического процесса. Первый палец стопы отклоняется кнаружи. Формируется шишка.
Зачастую заболевание протекает с поражением обеих стоп, но не исключена и односторонняя локализация патологического процесса. Первый палец стопы отклоняется кнаружи. Формируется шишка. Врач выбирает стратегию лечения, основываясь на результатах проведенной рентгенографии стопы в двух проекциях: боковой и прямой. Подобный метод исследования информирует врача о степени отклонения первого пальца, а также о состоянии костей стопы: наличии костных кист, артроза, остеопороза.
Врач выбирает стратегию лечения, основываясь на результатах проведенной рентгенографии стопы в двух проекциях: боковой и прямой. Подобный метод исследования информирует врача о степени отклонения первого пальца, а также о состоянии костей стопы: наличии костных кист, артроза, остеопороза. Существуют разные методики лечения халюс вальгус. Хирург отдает предпочтение методике в зависимости от степени выраженности болезни, наличия сопутствующих неблагоприятных факторов.
Существуют разные методики лечения халюс вальгус. Хирург отдает предпочтение методике в зависимости от степени выраженности болезни, наличия сопутствующих неблагоприятных факторов. Малоинвазивное вмешательство предполагает проведение операции без разрезов кожи, а только лишь с помощью минидоступов (миниразрезов). Такие разрезы обычно не превышают 3 мм. Сквозь эти отверстия с помощью микроскальпеля хирург осуществляет перепиливание костей в определенных местах. В результате таких манипуляций меняется ось пальца и устраняется деформация. При этом нет необходимости использовать специальные фиксирующие приспособления.
Малоинвазивное вмешательство предполагает проведение операции без разрезов кожи, а только лишь с помощью минидоступов (миниразрезов). Такие разрезы обычно не превышают 3 мм. Сквозь эти отверстия с помощью микроскальпеля хирург осуществляет перепиливание костей в определенных местах. В результате таких манипуляций меняется ось пальца и устраняется деформация. При этом нет необходимости использовать специальные фиксирующие приспособления.
 Пациенты могут вставать на ноги уже на следующий день после оперативного вмешательства. Но обязательно нужно использовать фиксирующую повязку и носить специальную ортопедическую обувь — туфли Барука. Как долго придется ходить в этой обуви, определяет врач, в среднем это четыре-шесть недель. А в ночное время врач может посоветовать использовать ночные корректоры, например, бандаж на косточку большого пальца на ноге Hav Splint.
Пациенты могут вставать на ноги уже на следующий день после оперативного вмешательства. Но обязательно нужно использовать фиксирующую повязку и носить специальную ортопедическую обувь — туфли Барука. Как долго придется ходить в этой обуви, определяет врач, в среднем это четыре-шесть недель. А в ночное время врач может посоветовать использовать ночные корректоры, например, бандаж на косточку большого пальца на ноге Hav Splint. Настоящим спасением может стать удаление косточки на ногах операция, отзывы людей только подтверждают это. Тем не менее, многие жалуются на послеоперационный отек стопы. Действительно, отек может сохраняться в течение длительного времени. Чтобы уменьшить отек нужно прикладывать холод к стопе.
Настоящим спасением может стать удаление косточки на ногах операция, отзывы людей только подтверждают это. Тем не менее, многие жалуются на послеоперационный отек стопы. Действительно, отек может сохраняться в течение длительного времени. Чтобы уменьшить отек нужно прикладывать холод к стопе.
 Если вовремя начать борьбу с халюс вальгус, с большой вероятностью вам удастся избежать операции. Прежде всего, нужно устранить провоцирующие факторы: привести свой вес в норму, отказаться от тесной обуви на высоком каблуке.
Если вовремя начать борьбу с халюс вальгус, с большой вероятностью вам удастся избежать операции. Прежде всего, нужно устранить провоцирующие факторы: привести свой вес в норму, отказаться от тесной обуви на высоком каблуке. Недостаток некоторых витаминов приводит к заметному ухудшению состояния волос, кожи и зрения. Особенно плохо организм переносит дефицит витамина, А (ретинола ацетат) — жирорастворимого компонента, который необходим не только для здоровья кожи, но и для правильного обмена веществ. Если организм не получает достаточного количества этого витамина из привычной пищи, недостаток можно восполнить медпрепаратом, который выпускается в нескольких фармакологических формах.
Недостаток некоторых витаминов приводит к заметному ухудшению состояния волос, кожи и зрения. Особенно плохо организм переносит дефицит витамина, А (ретинола ацетат) — жирорастворимого компонента, который необходим не только для здоровья кожи, но и для правильного обмена веществ. Если организм не получает достаточного количества этого витамина из привычной пищи, недостаток можно восполнить медпрепаратом, который выпускается в нескольких фармакологических формах. ретинол способствует укреплению и нормализации роста организма;
ретинол способствует укреплению и нормализации роста организма; Жидкая масляная форма, предназначенной не только для приёма внутрь, но и для наружного использования. Представляет собой тёмную или светло-жёлтую масляную жидкость без характерного запаха. Фасуется препарат по стеклянным флаконам тёмного цвета или по колбам-капельницам с содержанием 3,44 или 8,6% активного вещества.
Жидкая масляная форма, предназначенной не только для приёма внутрь, но и для наружного использования. Представляет собой тёмную или светло-жёлтую масляную жидкость без характерного запаха. Фасуется препарат по стеклянным флаконам тёмного цвета или по колбам-капельницам с содержанием 3,44 или 8,6% активного вещества. простудные заболевания, в частности, хронические, а также для профилактики и лечения бронхита, лёгочных патологий, кори, ОРВИ, гриппа, трахеита и иных инфекционно-воспалительных заболеваний;
простудные заболевания, в частности, хронические, а также для профилактики и лечения бронхита, лёгочных патологий, кори, ОРВИ, гриппа, трахеита и иных инфекционно-воспалительных заболеваний; первый триместр беременности;
первый триместр беременности; нарушение стула;
нарушение стула; При лёгкой и средней стадии авитаминоза рекомендуемая дозировка для взрослого составляет до 33000 МЕ в сутки, а детям старше семи лет — до 5000 МЕ.
При лёгкой и средней стадии авитаминоза рекомендуемая дозировка для взрослого составляет до 33000 МЕ в сутки, а детям старше семи лет — до 5000 МЕ. Для лечения авитаминоза средней или лёгкой степени достаточно 33000 МЕ за один приём.
Для лечения авитаминоза средней или лёгкой степени достаточно 33000 МЕ за один приём.























 Раствор Димексид
Раствор Димексид Показания для компрессов с «Димексидом»
Показания для компрессов с «Димексидом» Правила смешивания лекарства для компресса
Правила смешивания лекарства для компресса Компресс, правила применения
Компресс, правила применения








 Существует множество хронических заболеваний, которые сильно усложняют жизнь человека. К таким заболеваниям относится и артроз коленного сустава. При истончении хрящевой ткани коленного сустава требуется постоянное лечение, так как без него, гонартроз будет прогрессировать, и может стать причиной инвалидности. Компрессы с Димексидом при артрозе коленного сустава могут использоваться как дополнительное лечение, но не как основное.
Существует множество хронических заболеваний, которые сильно усложняют жизнь человека. К таким заболеваниям относится и артроз коленного сустава. При истончении хрящевой ткани коленного сустава требуется постоянное лечение, так как без него, гонартроз будет прогрессировать, и может стать причиной инвалидности. Компрессы с Димексидом при артрозе коленного сустава могут использоваться как дополнительное лечение, но не как основное. Терапия артроза направлено на восстановление хрящевой ткани и снятие симптомов. Лечить артроз необходимо комплексно, включая:
Терапия артроза направлено на восстановление хрящевой ткани и снятие симптомов. Лечить артроз необходимо комплексно, включая:
 Лечение многих заболеваний требует комплексного подхода. Боли в суставах и невралгические проявления остеохондроза зачастую заставляют применять различные компрессы, растирки.
Лечение многих заболеваний требует комплексного подхода. Боли в суставах и невралгические проявления остеохондроза зачастую заставляют применять различные компрессы, растирки. Это лекарственное средство представляет собой прозрачную жидкость с бесцветными кристаллами. Она имеет характерный запах, напоминающий аромат чеснока, который быстро выветривается.
Это лекарственное средство представляет собой прозрачную жидкость с бесцветными кристаллами. Она имеет характерный запах, напоминающий аромат чеснока, который быстро выветривается. Это лекарственное средство часто применяют для лечения артрозов. С его помощью можно затормозить дегенеративные процессы, происходящие в суставах. После курса процедур с раствором димексида значительно облегчается состояние. А также он помогает снять боль после ушибов колена или локтя и других частей тела.
Это лекарственное средство часто применяют для лечения артрозов. С его помощью можно затормозить дегенеративные процессы, происходящие в суставах. После курса процедур с раствором димексида значительно облегчается состояние. А также он помогает снять боль после ушибов колена или локтя и других частей тела. Есть несколько методов приготовления компрессов в домашних условиях. Димексид для лечения суставов можно использовать со следующими препаратами: новокаин; гидрокортизон; диклофенак.
Есть несколько методов приготовления компрессов в домашних условиях. Димексид для лечения суставов можно использовать со следующими препаратами: новокаин; гидрокортизон; диклофенак. Готовить средство для компресса нужно в резиновых перчатках, поскольку димексид может вызывать раздражение. Приготовленный раствор для компресса нельзя держать слишком долго и втирать его в поверхность кожи. Для компрессов из димексида желательно использовать марлевую ткань.
Готовить средство для компресса нужно в резиновых перчатках, поскольку димексид может вызывать раздражение. Приготовленный раствор для компресса нельзя держать слишком долго и втирать его в поверхность кожи. Для компрессов из димексида желательно использовать марлевую ткань. Димескид нужно применять только по назначению врача. Если его использовать совместно с другими лекарствами, он становится сильнодействующим средством. Такие свойства помогают в лечении многих заболеваний, но при неправильном применении могут навредить здоровью.
Димескид нужно применять только по назначению врача. Если его использовать совместно с другими лекарствами, он становится сильнодействующим средством. Такие свойства помогают в лечении многих заболеваний, но при неправильном применении могут навредить здоровью.




















 Грыжа пищеводного отверстия диафрагмы образуется в результате изменения местоположения органов брюшной полости (абдоминального отрезка пищевода, кардиальной части желудка, петель кишечника) путем их смещения в грудную полость. Заболеванию больше подвержены женщины, риск развития патологии выше в более старшем возрасте. Грыжа пищеводного отверстия диафрагмы не сопровождается специфическими симптомами, поэтому ее часто принимают за другие заболевания органов ЖКТ.
Грыжа пищеводного отверстия диафрагмы образуется в результате изменения местоположения органов брюшной полости (абдоминального отрезка пищевода, кардиальной части желудка, петель кишечника) путем их смещения в грудную полость. Заболеванию больше подвержены женщины, риск развития патологии выше в более старшем возрасте. Грыжа пищеводного отверстия диафрагмы не сопровождается специфическими симптомами, поэтому ее часто принимают за другие заболевания органов ЖКТ.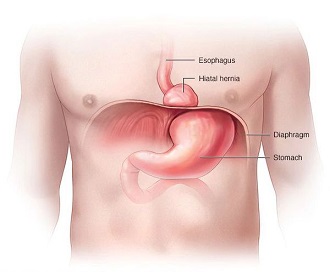







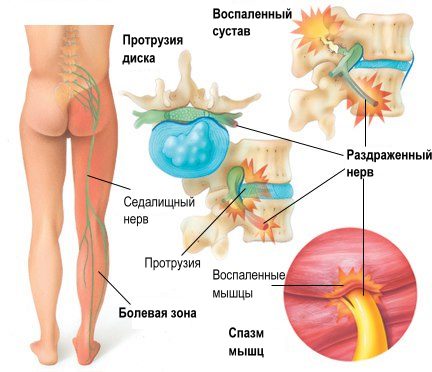
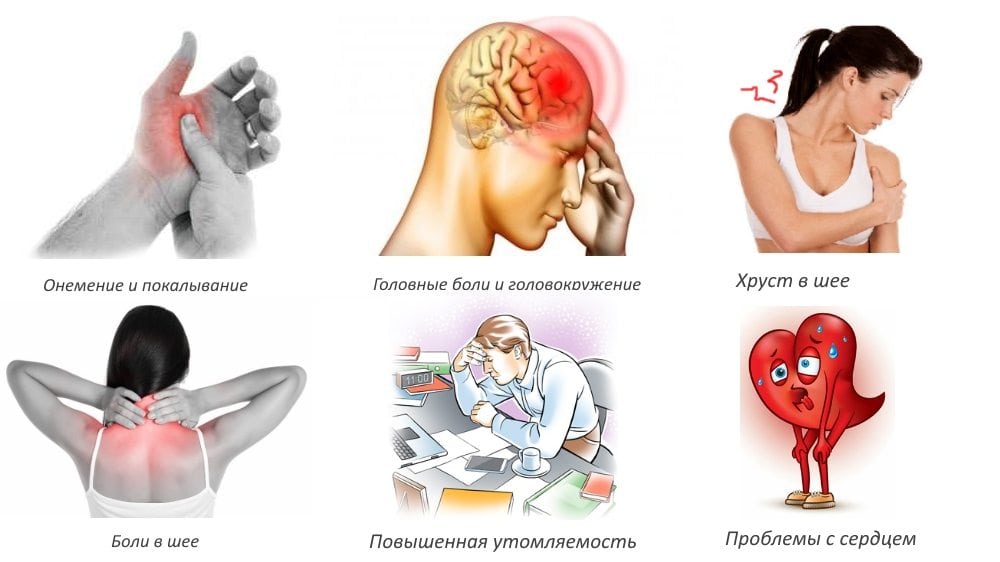
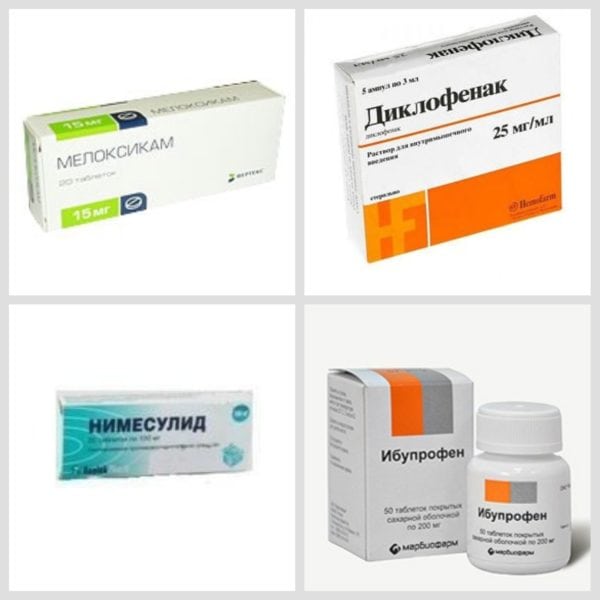







































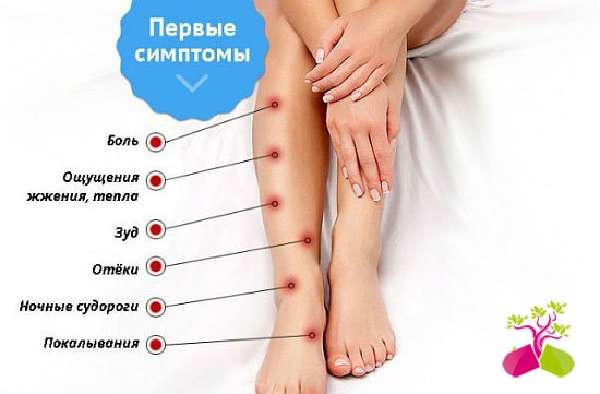



 Загрузка…
Загрузка…










 Для устранения болей в ногах можно использовать мазь.
Для устранения болей в ногах можно использовать мазь.
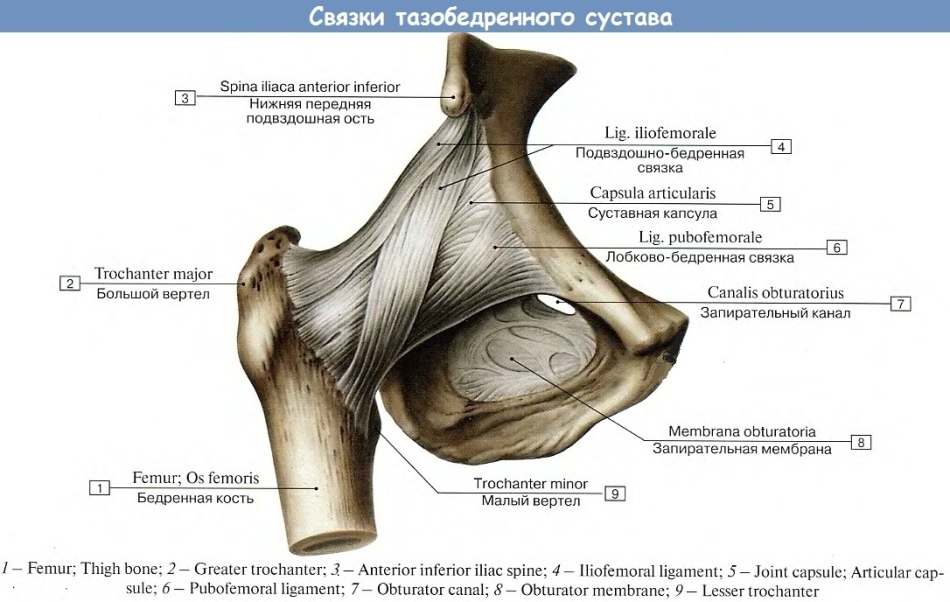


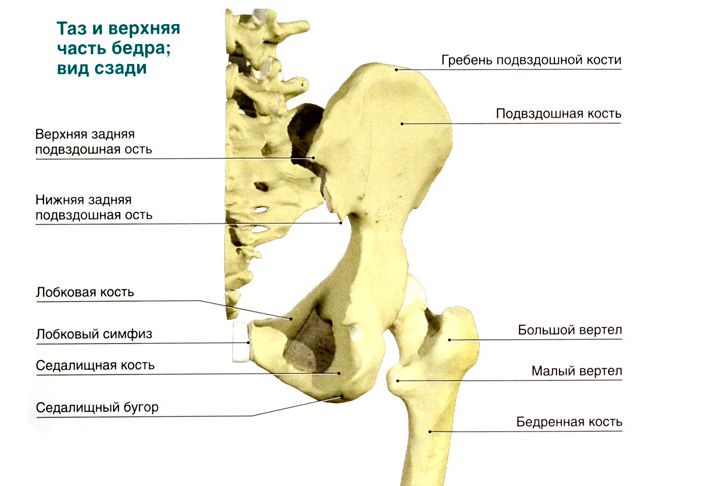











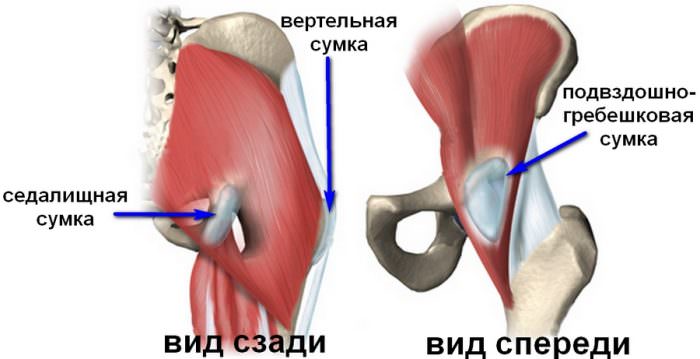
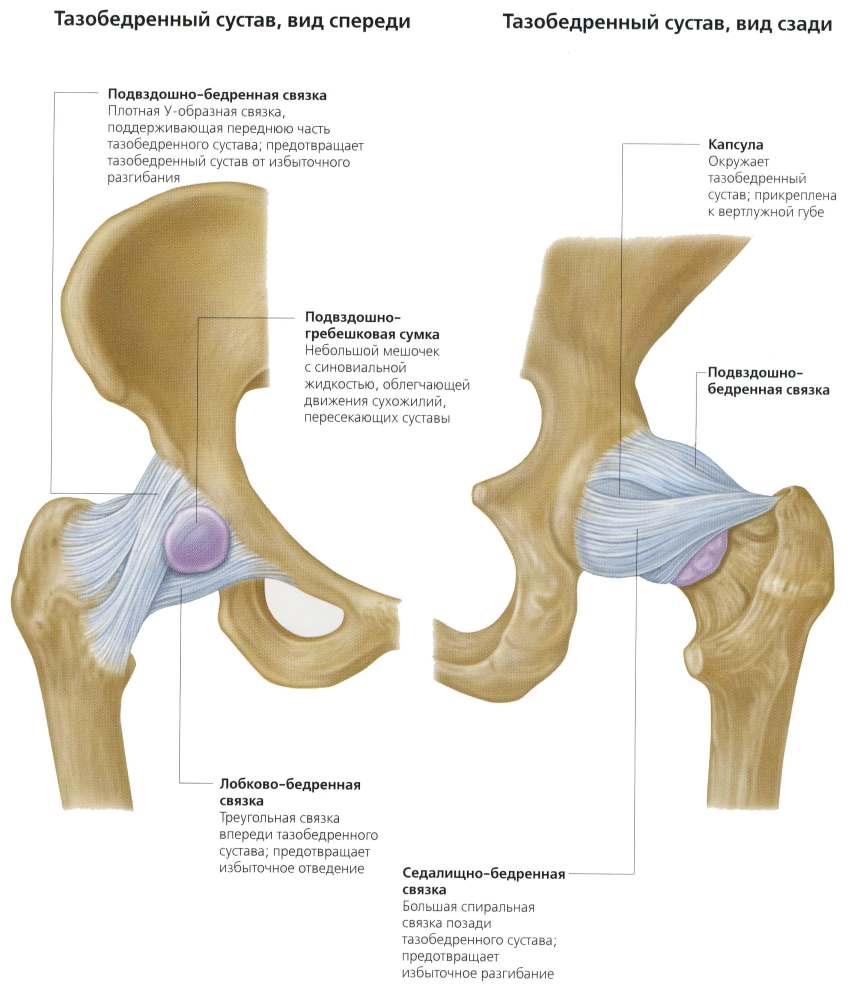
 К связочному аппарату тазобедренного сустава относятся:
К связочному аппарату тазобедренного сустава относятся: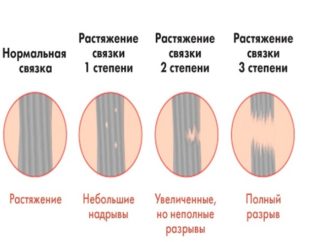 Чрезмерные нагрузки при занятиях спортом, падения, неосторожные движения в быту, удары и ушибы могут стать причиной травм связочного аппарата тазобедренного сустава. Чаще всего травмируются связки внутренней части бедра. Волокна повреждаются, в них образуются надрывы, при попадании в них патогенных микроорганизмов развиваются воспалительные процессы. По степени тяжести повреждения волокон различают несколько степеней травмы:
Чрезмерные нагрузки при занятиях спортом, падения, неосторожные движения в быту, удары и ушибы могут стать причиной травм связочного аппарата тазобедренного сустава. Чаще всего травмируются связки внутренней части бедра. Волокна повреждаются, в них образуются надрывы, при попадании в них патогенных микроорганизмов развиваются воспалительные процессы. По степени тяжести повреждения волокон различают несколько степеней травмы: Диагностика повреждения связочного аппарата тазобедренного сустава основывается на сборе анамнеза и осмотре пациента. Врач оценит степень нарушения подвижности конечности и состояние тканей в области повреждения. Получить максимально полную картину повреждений позволяют инструментальные методы диагностики:
Диагностика повреждения связочного аппарата тазобедренного сустава основывается на сборе анамнеза и осмотре пациента. Врач оценит степень нарушения подвижности конечности и состояние тканей в области повреждения. Получить максимально полную картину повреждений позволяют инструментальные методы диагностики: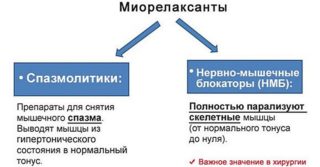 Медикаментозное лечение при травмах связочного аппарата предполагает прием следующих препаратов:
Медикаментозное лечение при травмах связочного аппарата предполагает прием следующих препаратов:






 Остеоартроз разрушает хрящевую ткань.
Остеоартроз разрушает хрящевую ткань. Избыточный вес создает дополнительную нагрузку ан суставы и позвоночник.
Избыточный вес создает дополнительную нагрузку ан суставы и позвоночник. Болезнь повреждает костную ткань.
Болезнь повреждает костную ткань. Препараты группы НПВС снимают боль и воспаление.
Препараты группы НПВС снимают боль и воспаление.
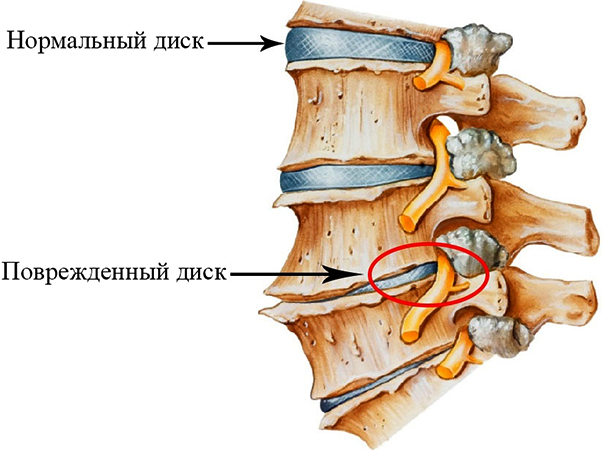
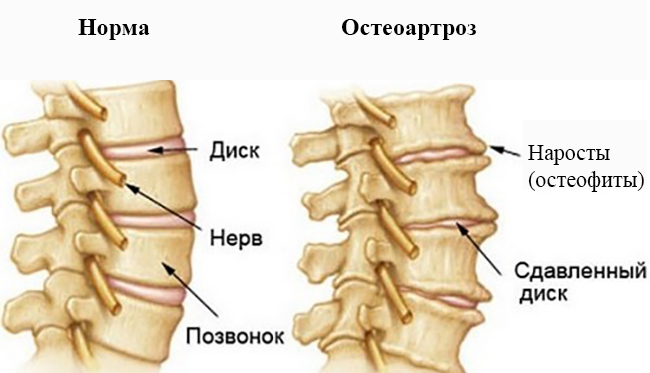

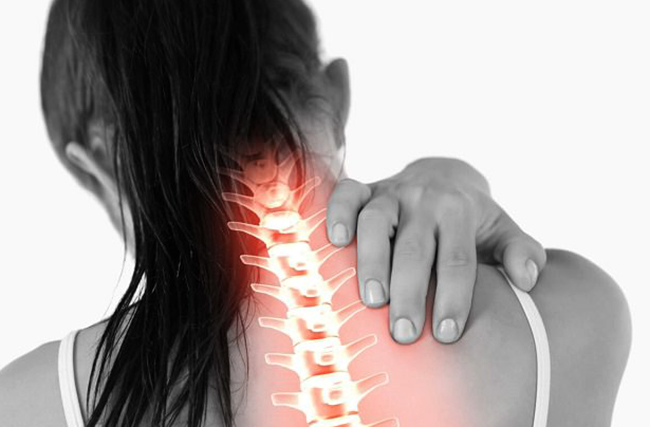
 Остеоартроз плечевого сустава: степени, симптомы и лечение
Остеоартроз плечевого сустава: степени, симптомы и лечение Остеоартроз: что это, симптомы и как лечить
Остеоартроз: что это, симптомы и как лечить Остеоартроз кистей рук: причины, симптомы и лечение
Остеоартроз кистей рук: причины, симптомы и лечение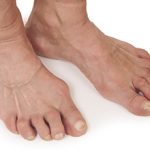 Остеоартроз стопы: причины, симптомы, диагностика и лечение
Остеоартроз стопы: причины, симптомы, диагностика и лечение Остеоартроз голеностопного сустава: степени, симптомы и лечение
Остеоартроз голеностопного сустава: степени, симптомы и лечение Остеоартроз локтевого сустава — симптомы, степени, диагностика и лечение
Остеоартроз локтевого сустава — симптомы, степени, диагностика и лечение Первичный генерализованный остеоартроз: симптомы, диагностика и лечение
Первичный генерализованный остеоартроз: симптомы, диагностика и лечение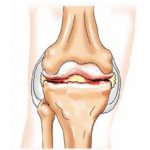 Деформирующий остеоартроз — виды, симптомы и лечение
Деформирующий остеоартроз — виды, симптомы и лечение
