Болит нога в области тазобедренного сустава: Боль в тазобедренном суставе – лечение
ПРИЧИНЫ БОЛИ В ТАЗОБЕДРЕННОМ СУСТАВЕ
Остеоартрит тазобедренного сустава. Остеоартрит – дегенеративное заболевание тазобедренного сустава, которое связано с общим старением организма и обычно наблюдается у людей после 50 лет. При износе хрящей сустава они перестают в достаточной степени защищать кости сустава от прямого соприкосновения костей. Прямое соприкосновение костей вызывает боль и воспаление. На рентгеновском снимке в здоровом суставе между костями есть узкая полоска, кажущаяся пустой. Эта полоска – хрящ. В поврежденном остеоартритом суставе на рентгеновском снимке кости находятся рядом, и между ними нет “пустой” полосы.
Остеоартрит может быть вызван не только естественным процессом старения, но и перегрузкой суставов (на работе, во время занятий спортом или из-за лишнего веса), артритом и генетической предрасположенностью.
Один из первых признаков остеоартрита – потеря способностей ротации тазобедренного сустава. К симптомам присоединяется боль при движении, скованность в тазобедренном суставе и хромота. Интенсивность симптомов может меняться, иногда возникает ощущение полного выздоровления, а временами – очень выраженные нарушения.
Интенсивность симптомов может меняться, иногда возникает ощущение полного выздоровления, а временами – очень выраженные нарушения.
Остеоартрит не проходит, однако можно ограничить развитие этого заболевания и максимально улучшить качество жизни. Для этого необходимо заботиться о своем весе, под наблюдением физиотерапевта изучить и регулярно делать комплекс упражнений для укрепления связок и мышц тазобедренного сустава, беречь тазобедренный сустав от большой нагрузки, а также принимать противовоспалительные и обезболивающие препараты после консультации врача. В отдельных случаях требуется эндопротезирование тазобедренного сустава.
Фемороацетабулярный синдром – костные отростки (остеофиты) на образующих сустав костях. Постепенно развивается синдром отдачи, ограничения движения в суставе и боль. Причиной заболевания может быть травма сустава. Это заболевание вызывает остеоартрит. Острая (иногда тупая) боль появляется, когда человек поворачивается и приседает. Остеофиты можно удалить хирургически, но со временем они образуются снова, повреждая сустав.
Остеофиты можно удалить хирургически, но со временем они образуются снова, повреждая сустав.
Бурсит тазобедренного сустава – воспаление, возникающее в сумке тазобедренного сустава (слизистой сумке). Признаки воспаления: боль в тазобедренном суставе со стороны ягодиц или в седалищной мышце, боль при попытке лежать на воспаленном тазобедренном суставе, при надавливании на тазобедренный сустав, вставая из положения сидя, поднимаясь или спускаясь по лестнице. Воспаление могут вызывать различные причины, например, ушиб бедра, перегрузка тазобедренного сустава во время бега, прыжков или при длительном стоянии, неправильная осанка.
Чтобы точно установить причину боли, используют инъекцию обезболивающего медикамента в слизистую сумку, чтобы убедиться, что когда устранена вызванная бурситом боль, не наблюдается другая боль, причину которой нужно выяснить.
Для лечения воспаления тазобедренного сустава используют нестероидные противовоспалительные, обезболивающие препараты, а также инъекции кортикостероидов и фактора роста в тазобедренный сустав.
Они быстро уменьшают боль и отек, поэтому их часто делают в случаях, когда нестероидные противовоспалительные препараты не дают результатов, или у человека есть непереносимость этих лекарств. После консультации травматолога-ортопеда рекомендуется физиотерапия.
Перелом костей, образующих тазобедренный сустав, чаще встречается у пожилых людей, болеющих остеопорозом. Из-за характерной для болезни хрупкости костей перелом может вызвать кажущееся неважным падение или ушиб. У молодых людей кости тазобедренного сустава ломаются в результате тяжелых травм, например, в результате дорожно-транспортного происшествия.
На перелом костей тазобедренного сустава указывает боль в бедре и пазу, особенно при движении.
Переломы костей тазобедренного сустава лечат как консервативным, так и хирургическим методом. Хирург, оценив тип и объем перелома, примет решение о наиболее подходящем методе лечения.
Если необходима операция, во время операции сломавшуюся кость заменяют или место перелома фиксируют металлической пластинкой или винтом, чтобы обеспечить правильно срастание кости.
Дисплазия тазобедренного сустава – нарушения развития тазобедренного сустава, под воздействием которых кости тазобедренного сустава образуют взаимное несоответствие, что постепенно повреждает этот сустав. Развивается нестабильность сустава, подвывихи или полные вывихи. В молодости у таких людей наблюдается чрезмерная эластичность тазобедренного сустава – они без подготовки могут сесть на шпагат и выполнять другие акробатические упражнения. Такие способности указывают на проблемы в тазобедренном суставе.
Если дисплазию тазобедренного сустава не лечить, развивается остеоартрит. Есть несколько нехирургических решений, которые применяются, чтобы как можно дольше сохранить продолжительность жизни тазобедренного сустава. Однако противовоспалительные медикаменты, поддержание оптимального веса тела, физиотерапевтические упражнения или использование трости при ходьбе являются временным решением, поскольку не могут устранить причину – неправильно сформированный тазобедренный сустав, который сам себе наносит повреждения.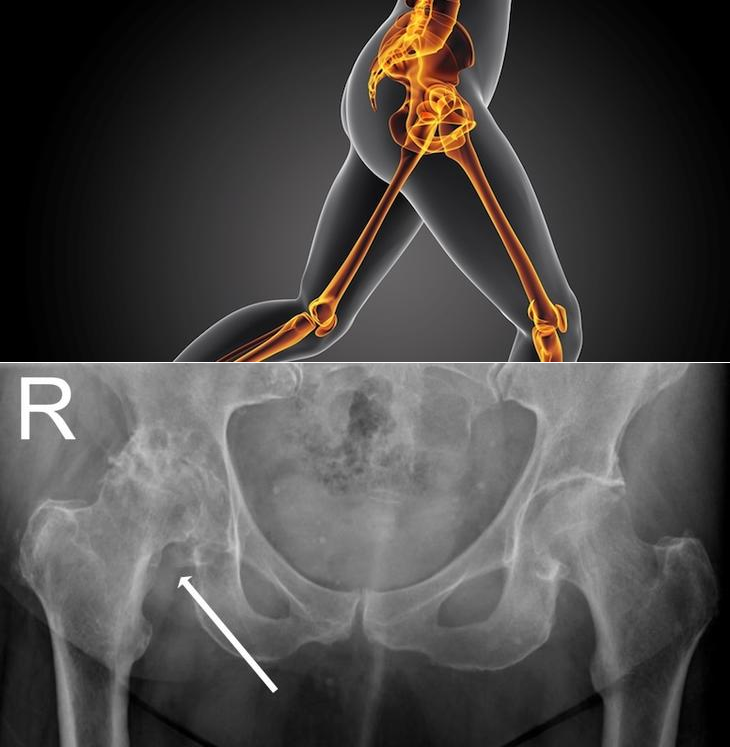 В зависимости от патологии тазобедренного сустава болезнь постепенно прогрессирует и необходима операция. В качестве последнего решения используется замена тазобедренного сустава – артропластика или эндопротезирование.
В зависимости от патологии тазобедренного сустава болезнь постепенно прогрессирует и необходима операция. В качестве последнего решения используется замена тазобедренного сустава – артропластика или эндопротезирование.
Остеонекроз тазобедренного сустава возникает, когда в кости нарушена циркуляция крови, и она не получает питательных веществ. В результате отмирают клетки и части кости. Наиболее частые факторы, которые могут вызвать остеонекроз:
- серьезная травма, в результате которой возникают нарушения кровоснабжения кости,
- длительный или чрезмерный прием кортикостероидов,
- чрезмерное употребление алкоголя.
Однако иногда причины остеонекроза неясны.
Некроз кости вызывает боль и ограничения в затронутом болезнью суставе. Если остеонекроз обнаружен своевременно и затронул небольшие участки кости, обезболивающие препараты и уменьшение нагрузки (в том числе хождения) могут дать хорошие результаты. При развитии болезни требуется хирургическое вмешательство. Для лечения остеонекроза применяют операции различного вида и степени сложности, вплоть до полной замены тазобедренного сустава – артропластики или эндопротезирования.
Для лечения остеонекроза применяют операции различного вида и степени сложности, вплоть до полной замены тазобедренного сустава – артропластики или эндопротезирования.
Коксартроз тазобедренного сустава | ortoped-klinik.com
Коксартроз тазобедренного сустава © ViewmedicaИзнос хряща тазобедренного сустава (лат. Coxarthrose) является широко распространенным дегенеративным заболеванием. Множество людей страдают на протяжении своей жизни из-за болей в тазобедренном суставе. Coxarthrose является наиболее распространенной формой артрита в целом.
Типичные жалобы:
- Боли в паху
- глубоко укоренившиеся боли в поясничном отделе позвоночника
- боли в колене
- ранними симптомами болезни являются боли при утренней разминке и нагрузке бедра
- при прогрессирующем остеоартрозе боли в положении покоя и ночью
- Уменьшение диапазона движения сустава (проблемы при обувании / приседании)
- уменьшение расстояний при ходьбе пешком
Причины боли
Многие пациенты страдают от боли, ‘тянущих’ симптомов, чувства давления или жжение в области паха.
Такие же симптомы могут вызывать не только ортопедические заболевания, а целый ряд других заболеваний. Так, внутренние заболевания таза, живота и даже нервно-сосудистые расстройства могут привести к вышеописанным жалобам.
Зачастую наблюдается совпадение симптомов и признаков заболеваний из различных областей. Особенно при ревматических заболеваниях симптомы должны быть тщательно исследованы и изучены.
Боли в паху или бедре могут быть вызваны также и другими ортопедическими заболеваниями.
Медицине известны более ста причин возникновения коксартроза бедра. Различают первичный коксартроза бедра , когда причина возникновения не известна и вторичный, вызванный рядом основных заболеваний, таких как ревматизм, расстройства кровообращения, врожденные нарушения строения, травмы, нарушения обмена веществ, генетические нарушения и т.д.
Диагноз может быть поставлен на основании жалоб, клинических обследований ортопедов, а также с помощью рентгеновских снимков.
Жалобы, возникающие в процессе развития болезни значительно снижают качество жизни пациента и требуют лечения.
Какие существуют варианты лечения?
Лечение коксартроза бедра в основном направлено на облегчение боли, избежание возможных воспалений тазобедренного сустава и сохранения подвижности бедра. Инвалидность должна быть сведена к минимуму, а качество жизни пациентов, несмотря на износ сустава, сохранено.
На раннем этапе болезни пациент может сам влиять на ход ее развития. Очень важную роль при этом играет понимание развития болезни и выполнение рекомендаций по изменению ежедневных привычек. Целью является разумное соединение нагрузок на сустав при занятиях спортом и на работе, со специальной гимнастикой, направленной на укрепление мышщ бедра и сохранение подвижности. В частности, снижение избыточного веса в значительной мере способствует улучшению: Даже уменьшение массы тела на 5кг снижает риск заболевания коксартрозом почти на 50%!
На среднем этапе развития болезни рекомендуются специальные меры и технические средства для защиты суставов. Простые болепонижающие препараты в сочетании с современными щадящими желудок антиревматическими препаратами приводят к хорошим результатам. Лечение боли как с медикаментами так и без них отключает источник боли, а современные антиревматические препараты устраняют жалобы в суставе и при этом не обременяют организм. Также могут быть необходимы физиотерапевтические меры для облегчения симптомов и специальное лечение с помощью инъекций.
Простые болепонижающие препараты в сочетании с современными щадящими желудок антиревматическими препаратами приводят к хорошим результатам. Лечение боли как с медикаментами так и без них отключает источник боли, а современные антиревматические препараты устраняют жалобы в суставе и при этом не обременяют организм. Также могут быть необходимы физиотерапевтические меры для облегчения симптомов и специальное лечение с помощью инъекций.
Применение физиотерапии позволят укрепить мышцы и увеличить мобильность сустава. Местные физиотерапевтические процедуры являются важными компонентами при облегчении боли, стимулировании обмена веществ и уменьшении воспалений. Специальные тренировки уменьшают деформацию тазобедренных суставов и последствия неправильных нагрузок (напр. длительного стояния, стояния на коленях или приседаний). Это приводит к сознательному и щадящему обхождению пациентов с суставами. Кроме того, зачастую на этом пути уменьшается боль, ощущение одеревенения сустава и другие симптомы.
Ортопедические приспособления, такие как специальная обувь, аппараты для облегчения нагрузок на бедро, бандажи и ортезы применяются для улучшения лечения. Также в процессе медикаментозной терапии применяются противовоспалительные анальгетики. Лечение с помощью гомеопатических лекарственных средств, а также с помощью пульсирующего магнитного поля приводят также к хорошим результатам. Весьма успешно при небольших повреждениях хряща применяются альтернативные методы для наращивания хрящевой тканей.
Очень хорошие результаты достигаются при Orthokin терапии, при которой собственные имунные белки действуют непосредственно в пострадавших участках и задерживают разрушение хряща.
На продвинутых стадиях заболевания применяются только оперативные меры. Локально ограниченные повреждения хряща возможно удалить с помощью артроскопии бедра. При этом через минимальные инвазивные отверстия удаляются разбитые кусочки хряща и шершавые, разорванная поверхности хряща сглажеваются. В результате устраняется раздражение внутренней кожи внутри сустава и жалобы утихают.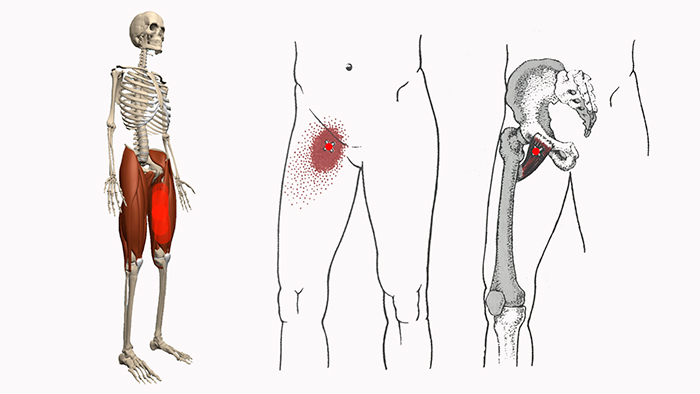
Также существует возможность артроскопическим путем заполнения дефектов хряща заменителем хряща на основе собственных клеток тела. Лечение включает целый ряд оперативных вмешательств с просверливанием отверстий, микрофрактурой и выскабливанием.
На сегодня новаторским способом восстановления небольших повреждений хряща является пересадка сфероидов. Для этого достаются собственные клетки хряща из зон сустава с минимальной нагрузкой и затем выращиваются в специальной лаборатории. Клетки вырашиваются в форме сферы и могут быть затем артроскопически имплантированы в поврежденное место. Эта процедура является самой эффективной в настоящее время, но области применения и накопленный опыт пока еще ограниченны.
Корректировка оси деформированного сустава- остеотомия- при ограниченном повреждении хряща может значительно уменьшить механические нагрузки на сустав. Это лечение особенно действенно при деформированных суставах.
В результата смягчается боль и замедляется процесс развития болезни.

При запущенных формах болезни проводится эндопропротезирование бедра. Здесь, в зависимости от размера ущерба, пострадавшего региона и возраста пациента – используется либо поверхностный протез McMinn (протезирование головки бедра) или тотальный эндопротез. Современные материалы и новые минимально- инвазивные хирургические методы обеспечивают минимальный стресс и хорошие долгосрочные результаты. Благодаря искусственному суставу восстановливаются функции сустава и исчезают боли. Новое поколение протезов становится привлекательным также и для молодых пациентов, т.к. предлагает высокую прочность и долговечность.
организация приездаЛечение болей в тазобедренном суставе
Боли в тазобедренном суставе это повод для того, чтобы обратиться к врачу травматологу-ортопеду или ревматологу. Разобраться с характером боли пациентам самостоятельно бывает сложно, потому что причины могут быть совершенно разные, или вовсе их быть несколько.
Давайте для начала обратимся к болевому синдрому, связанному с самим тазобедренным суставом.
Артроз тазобедренного сустава (или, как его еще называют, коксартроз) – это серьезное заболевание, которое при отсутствии лечения приводит к инвалидности. Развивается оно на протяжении нескольких лет и начинается с перегрузки или воспаления в суставе. Пациенты замечают дискомфорт, но не обращают на него особого внимания, пока не перерастет в боль. В результате в тазобедренном суставе уменьшается объем жидкости, которая «смазывает» сустав и подпитывает гиалиновый хрящ. Постепенно хрящ становится тоньше и повреждается, что и является причиной боли и ограничения объема движений в суставе. Сами кости, формирующие сустав тоже деформируются, появляются костные выросты – остеофиты. Нередко первопричиной артроза тазобедренного сустава становятся травмы и тогда речь идет именно о посттравматическом коксартрозе.
Дисплазия тазобедренных суставов — это врожденное недоразвитие вертлужных впадин. К счастью, сейчас пациентов с этим диагнозом становится все меньше, в связи с введением УЗИ-скринингов в детском возрасте. Это позволило выявлять пациентов раньше, а значит и помогать им в самом начале заболевания. Дисплазия может быть причиной вывихов и артроза, даже у пациентов в солидном возрасте. В этом случае говорят о диспластическом коксартрозе.
Это позволило выявлять пациентов раньше, а значит и помогать им в самом начале заболевания. Дисплазия может быть причиной вывихов и артроза, даже у пациентов в солидном возрасте. В этом случае говорят о диспластическом коксартрозе.
Асептический или аваскулярный некроз головки бедренной кости встречается при закупорке (тромбоз) или сдавливании сосудистого пучка, который снабжает головку бедренной кости кровью. В результате обескровливания, головка бедренной кости начинает постепенно терять кальций, образуются полости (кисты). Со временем это приводит к сильнейшей боли и обездвиживанию пациентов. Естественно, до этого лучше не доводить и обращаться к врачу травматологу-ортопеду при малейших подозрениях.
Перелом шейки бедра часто встречается при таком состоянии, как остеопороз (потеря кальция костями). Шейка бедра – имеет особую костную структуру – она позволяет в молодом возрасте выдерживать серьезные нагрузки, а при развитии остеопороза одной из первых становится мишенью заболевания.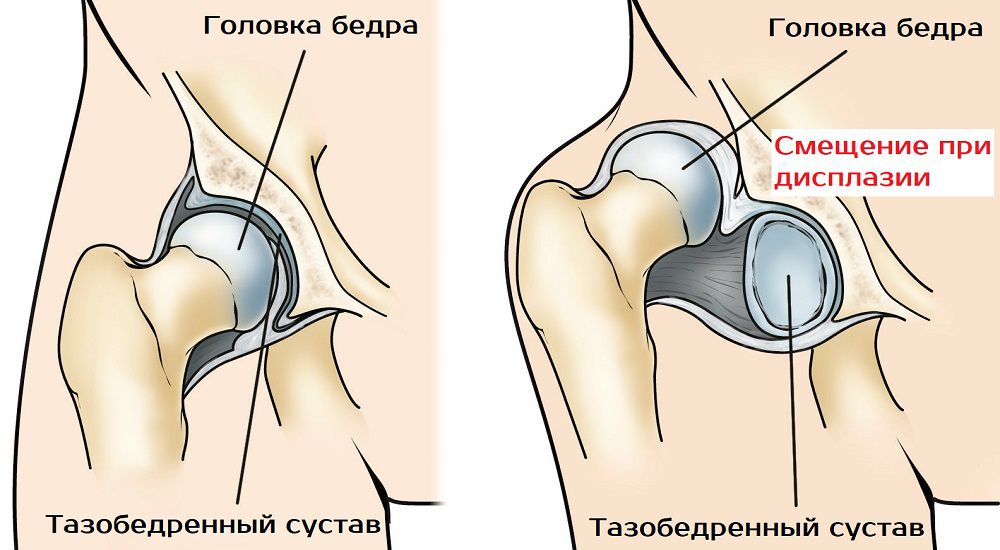 Казалось бы, перелом… По логике, он происходит после травмы, но что характерно для переломов шейки бедра у пожилых людей- травма может быть совершенно незначительной. Например, падение с высоты собственного роста или ушиб о дверной косяк. Заподозрить перелом можно если появляется резкая боль, нарушаются движения в суставе, нога укорачивается и лежит в неестественном положении. Если диагноз подтверждается на рентгеновском обследовании, то перелом надо оперировать, если нет серьезных противопоказаний со стороны сердечной или дыхательной систем.
Казалось бы, перелом… По логике, он происходит после травмы, но что характерно для переломов шейки бедра у пожилых людей- травма может быть совершенно незначительной. Например, падение с высоты собственного роста или ушиб о дверной косяк. Заподозрить перелом можно если появляется резкая боль, нарушаются движения в суставе, нога укорачивается и лежит в неестественном положении. Если диагноз подтверждается на рентгеновском обследовании, то перелом надо оперировать, если нет серьезных противопоказаний со стороны сердечной или дыхательной систем.
Воспаление тазобедренного сустава (коксит, коксоартрит) – еще одна причина проблем в тазобедренном суставе. Воспаление может сопровождаться повышением температуры, изменением общего состояния организма в худшую сторону. Такой вид поражения сустава встречается при достаточно серьезных ревматических болезнях, как болезнь Бехтерева, подагрический артрит, псориаз с поражением суставов, ревматоидный артрит, Системная красная волчанка.
Теперь следует сказать несколько слов о причинах боли в тазобедренном суставе, которые непосредственно к нему не относятся. Их можно объединить в 2 большие группы:
- «Причины сверху» — это нарушения в структурах, которые соседствуют с тазобедренным суставом, но находятся выше от него. Например, такие заболевания, как межпозвонковая грыжа поясничного отдела позвоночника, сакроилеит (воспаление крестцово-подвздошного сочленения), травмы и поражения копчика и крестца. Все эти состояния могут проявляться болями в тазобедренном суставе.
- «Причины снизу». Сосед снизу, который проявляется болями в бедре – это коленный сустав, а точнее его артроз (гонартроз). Справедливости ради стоит заметить, что тазобедренный сустав часто «отвечает взаимностью». То есть, при болях в коленях, обследуя пациентов, находят изменения в тазобедренных суставах.
Именно из-за такого многообразия причин разобраться с болями в бедре не всегда просто даже опытным врачам. В клинике «Артус» помогут не только понять «Почему болит тазобедренный сустав», но и быстро и эффективно справиться с этой неприятностью.
В клинике «Артус» помогут не только понять «Почему болит тазобедренный сустав», но и быстро и эффективно справиться с этой неприятностью.
лечение и диагностика болей в Москве
Общее описание
Тазобедренный сустав, один из самых крупных суставов в человеческом теле, соединяет головку бедренной кости с вертлужной впадиной тазовой кости. Вместе с мышцами и связочным аппаратом он помогает осуществлять сложные движения в нижней конечности и обеспечивает прямохождение.
У здорового человека головка бедренной кости имеет шарообразную форму, а все поверхности, составляющие сустав покрыты гладкой хрящевой тканью. Внутрисуставная (синовиальная) жидкость заполняет полость сустава, снижая трение между суставными поверхностями, снабжая хрящевую ткань питательными веществами и дополнительно амортизируя нагрузку.
Основные причины болей в тазобедренном суставе
- Остеоартроз (коксартроз)
- Асептический некроз головки бедренной кости
- Остеоартрит, ревмо- остеоартриты, инфекционные остеоартриты
- Травма, в том числе перелом шейки бедренной кости
- Поражение связочного аппарата и окружающих тканей
- Боли после операции эндопротезирования сустава
- Патология поясничного отдела позвоночника
Диагностика
- рентгенография тазобедренного сустава – один из ключевых методов диагностики заболеваний тазобедренного сустава, позволяет оценить состояние костей, составляющих сустав и ширину суставной щели, снижение которой свидетельствует о повреждении хряща.
 В отдельных случаях могут потребоваться более сложные методы обследования.
В отдельных случаях могут потребоваться более сложные методы обследования. - КТ/МРТ тазобедренного сустава и бедренной кости
- рентгенография, КТ/МРТ позвоночника
- лабораторная диагностика
Лечение боли в тазобедренном суставе в ФНКЦ ФМБА
Основная задача лечения боли в тазобедренном суставе – диагностика и устранение причины, вызывающей боль. Однако терапия, направленная на уменьшение болевого синдрома, начинается сразу же.
Подход к лечению боли в тазобедренном суставе комплексный и включает в себя работу мультидисциплинарной команды врачей: ортопеда-травматолога, реабилитолога, специалиста по лечению боли, физиотерапевта.
Ключевые методы лечения:
- консервативная терапия;
- лечебная физкультура;
- физиотерапия;
- мануальная терапия;
- лечебно-диагностические блокады;
- радиочастотная денервация (РЧД) тазобедренного сустава;
- протезирование тазобедренного сустава.

Консервативная терапия
Для каждого пациента подбирается индивидуальная схема обезболивающей терапии, исходя из причин заболевания, особенностей болевого синдрома, возможных противопоказаний и лекарственного взаимодействия. На протяжении всего лечения схема консервативной терапии корректируется в зависимости от клинической ситуации.
Инвазивные методы
Лечебная блокада
Лечебные блокады производятся путем введения анестетика в область периферического нерва или спазмированной мышцы. Блокада не только снимает боль, но и способствует расслаблению мышц, нормализации кровотока и улучшению трофики тканей.
Радиочастотная денервация (РЧД) тазобедренного сустава
Радиочастотная денервация (РЧД) тазобедренного сустава – современный и безопасный нехирургический метод, подходящий пациентам, для которых малоэффективны или невозможны другие методы лечения.
Когда используется эта методика- При неэффективности лекарственной консервативной терапии – когда обезболивающие препараты, даже самые мощные, помогают недостаточно или не могут быть назначены из-за побочных действий;
- При длительном ожидании операции по замене сустава – часто пациент оказывается в ситуации, когда операцию приходится ждать больше нескольких месяцев.
 В этом случае проведение денервации (РЧД) позволяет уменьшить интенсивность боли и сделать ожидание операции более комфортным;
В этом случае проведение денервации (РЧД) позволяет уменьшить интенсивность боли и сделать ожидание операции более комфортным; - При невозможности провести операцию по замене сустава – когда наличие тяжелых сопутствующих заболеваний или иные причины не позволяют выполнить хирургическую операцию по замене сустава, денервация (РЧД) тазобедренного сустава является самой эффективной и безопасной альтернативой;
- После операции по замене сустава, если осталась боль – иногда даже успешно проведенная хирургическая операция по замене сустава не приводит к полному исчезновению боли. В этом случае денервация (РЧД) тазобедренного сустава может существенно облегчить состояние пациента и не допустить формирования хронического болевого синдрома;
После стандартного осмотра специалистом-алгологом, дополнительного обследования и диагностики в случае необходимости, принимается решение о проведении денервации (РЧД) тазобедренного сустава.
- Процедура выполняется амбулаторно. В стерильных условиях врач под контролем ультразвука проводит специальные иглы в места прохождения мелких чувствительных нервов тазобедренного сустава. После того, как врач убеждается, что кончик иглы находится строго в нужном месте, вводится местный анестетик, чтобы денервация прошла безболезненно. После этого через канал иглы вводится тонкий электрод, который подключается к радиочастотному генератору и кончик иглы нагревается до заданной температуры. Пациент, как правило, не испытывает при этом дискомфорта, самым болезненным моментом процедуры является обычный укол.
- В некоторых случаях сначала выполняется лечебно-диагностическая блокада для того чтобы определить, насколько методика будет эффективна для данного конкретного случая. В стерильных условиях под контролем рентгенографической системы иглы прецизионно устанавливаются к нервам, иннервирующим сустав. Для уменьшения дискомфорта все манипуляции проводятся с применением местной анестезии.
 После установки игл вводят небольшое количество анестетика, прерывая болевую импульсацию из пораженного сустава.
После установки игл вводят небольшое количество анестетика, прерывая болевую импульсацию из пораженного сустава.
Преимущества лечения боли в ФНКЦ ФМБА
Клиника лечения боли является одним из ключевых направлений деятельности крупнейшего многопрофильного медицинского Центра федерального уровня ФНКЦ ФМБА России. Мы совмещаем в одном месте все этапы лечения боли, начиная от профильной диагностики, выявления причин и купирования болевого синдрома, заканчивая полным избавлением от боли и причин, вызвавших её.
Вы можете быть уверены в том, что с вами будут работать настоящие профессионалы. Наши врачи проходили подготовку в области лечения болевых синдромов в ведущих клиниках Израиля.
С болью можно и нужно бороться. Мы знаем как и умеем это делать!
Многопрофильный центр
врачи разных специальностей в одном месте
Командная работа
консилиум из нескольких врачей оперативно решает вашу проблему
Международный уровень лечения
наши врачи учились и работали в Израиле
Точный диагноз
мы используем самые современные методики, оборудование ведущих мировых производителей
Лечение хронической боли любого уровня
Снимаем боль за 30 минут в день обращения
Вызов скорой помощи при необходимости в любое время суток
Персональный консультант, который сопровождает вас во время диагностики, прохождения консультаций
Школа лечения боли
мы проводим семинары и вебинары для пациентов Клиники
После лечения у нас вы возвращаетесь к нормальной жизни!
Боль в тазобедренном суставе | Медицинский центр SHiFA
Содержание
Тазобедренный сустав – наиболее крупный и мощный в организме человека, на который ложится самая большая нагрузка. Именно благодаря нему обеспечивается прямохождение и движения ног в разных направлениях. Боль в тазобедренном суставе серьезно ухудшает его функциональность, причиняя неудобство при любой двигательной активности, сидении и даже отсутствии движения. Этот симптом довольно часто сопровождается хромотой или другим нарушением походки, онемением конечности, укорочением длины ноги, ограничением подвижности сустава.
Именно благодаря нему обеспечивается прямохождение и движения ног в разных направлениях. Боль в тазобедренном суставе серьезно ухудшает его функциональность, причиняя неудобство при любой двигательной активности, сидении и даже отсутствии движения. Этот симптом довольно часто сопровождается хромотой или другим нарушением походки, онемением конечности, укорочением длины ноги, ограничением подвижности сустава.
Нарушения функций тазобедренного сустава могут свидетельствовать о развитии тяжёлых патологий, поэтому они не должны оставаться без внимания. Без грамотного лечения любое из заболеваний или травм тазобедренного сустава может привести к мышечной слабости, атрофии мышц, потери трудоспособности, полной утраты двигательной активности сустава.
Что может провоцировать боль в тазобедренном суставе?
Обычно боли в области таза вызываются следующими причинами:
- Бурсит. Это воспаление полости сустава (вертельной сумки), которая отвечает за смазку и скольжение трущихся элементов костей.
 Бурсит называют болезнью спортсменов, особенно бегунов на длинные дистанции. Он может быть острым и хроническим, главный его симптом – сильная боль в тазобедренном суставе, часто даже в состоянии лежа.
Бурсит называют болезнью спортсменов, особенно бегунов на длинные дистанции. Он может быть острым и хроническим, главный его симптом – сильная боль в тазобедренном суставе, часто даже в состоянии лежа. - Коксартроз. Заболевание вызвано расстройством обмена веществ в тканях хрящей, из-за чего происходит их отмирание. Симптомы коксартроза — болезненные ощущения не только в тазобедренном суставе, но и во всей зоне поясницы. Боль усугубляется при физической нагрузке и затихает в период отсутствия движения.
- Артрит. Это воспаление тканей сустава, возникающее из-за сбоев в работе иммунной системы или проникшей вирусной инфекции. Артрит сопровождается болью и отёчностью в области тазобедренного сустава, повышением температуры и проблемами с двигательной активностью.
- Тендинит. Заболевание сухожилий, которое вызывает сильный дискомфорт при движении, боль в тазобедренном суставе, пощёлкивания при ходьбе в области сустава, изменения походки.
- Инфекции. Причиной воспаления суставных тканей могут стать: туберкулёзный или гнойный артрит, асептический некроз головки бедренной кости.

- Остеохондропатии. Самая распространённая болезнь, затрагивающая тазобедренный сустав — синдром Легга-Кальве-Пертеса, чаще всего диагностирующийся у детей и подростков. Болезнь начинает проявляться слабыми болями в области сустава, прихрамыванием, потом болевой синдром возрастает, а ходьба становится затруднительной.
- Новообразования костей и мягких тканей в зоне тазобедренного сустава. Опухоли – как доброкачественные, так и злокачественные, несомненно, также проявляются болезненными ощущениями.
- Травмы. Это могут быть последствия ушиба, вывиха, перелома шейки бедра.
Можно ли распознать заболевание по степени болевого синдрома?
В зависимости от интенсивности болей в тазобедренном суставе можно примерно судить о том, что их спровоцировало, но это не является 100% свидетельством. В любом случае необходимо обратиться к квалифицированному врачу и начать профессиональное лечение.
Боли в тазобедренном суставе бывают:
- Легкими.
 Обычно это последствия ушиба. Для снятия боли рекомендуется прикладывание холода, прием обезболивающих и противовоспалительных, ограничение физической активности. Если боль и дискомфорт не проходят на 2-3 день, нужно обратиться к врачу.
Обычно это последствия ушиба. Для снятия боли рекомендуется прикладывание холода, прием обезболивающих и противовоспалительных, ограничение физической активности. Если боль и дискомфорт не проходят на 2-3 день, нужно обратиться к врачу. - Умеренными. Это, скорее всего, следствие заболеваний тазобедренного сустава. Такие боли обычно сопровождаются ограничением движений, повышением температуры. Необходимо обратиться на прием к врачу-терапевту или ревматологу.
- Сильными. Возникают из-за вывихов и переломов. Обычно их невозможно игнорировать долго, потому что боль мучительна, а движения невозможны. Нужно вызывать скорую помощь.
Методы диагностики и лечения в медицинском центре «Шифа»
Лечение назначается только после проведения комплексной диагностики, иначе оно рискует оказаться неэффективным. Для постановки диагноза применяются следующие процедуры:
визуальный осмотр сустава с пальпацией;
- УЗИ;
- МРТ;
- рентген;
- общий и биохимический анализ крови.

Терапия боли в тазобедренном суставе включает в себя медикаментозные препараты (противовоспалительные, обезболивающие лекарства, антибиотики, иммунодепрессанты, гормональные средства), уколы и мази, физиотерапевтические процедуры, массаж, лечебную гимнастику. В серьезных случаях назначается оперативное вмешательство, эндопротезирование сустава.
В нашей клинике диагностика и лечение всех патологий тазобедренного сустава осуществляется на высокоточном современном оборудовании от ведущих производителей медицинской техники. Прием ведут опытные врачи, которые подходят к лечению каждого заболевания с внимательным персональным подходом.
Записывайтесь к нам, не ожидая усугубления боли в тазобедренном суставе!
Причины возникновения боли в тазобедренном суставе
Как показывает статистика, боль в тазобедренном суставе периодически ощущает большой процент людей. Само проявление такого ощущения может носить как возрастной характер, так и становиться следствием хронических болезней или травм.
Тазобедренный сустав в теле человека является одним из наиболее нагруженных. Он регулярно находится в движении, вынужден выдерживать сильное постороннее воздействие. При этом, хоть и отличается завидной прочностью, требует к себе действительно бережного отношения, соблюдения правильного образа жизни и режима двигательных нагрузок.
Для его лечения специалисты применяют современные методы, которые позволяют причинам возникновения неприятных ощущений не перерасти в хроническую стадию. Однако в деле устранения причин боли важную роль играет и правильная диагностика.
Причины боли в тазобедренном суставе
Как отмечают врачи, боли в таком подвижном соединении достаточно сложны в диагностике. Часто симптомы наблюдаются как у взрослых, так и у детей. Существует несколько основных причин такого состояния:
- Травмы. Ушибы, разрывы, растяжения, переломы, трещины. В этом случае пациент сам часто может установить источник недуга, так как прислушивается к своим ощущениям.

- Болезни. Синдром грушевидной мышцы, бурсит, хондроматоз, теносиновит, остеопороз, остеонекроз и многие другие. Болезни поражают как сам сустав, так и связки, окружающие ткани, мышцы. Вне зависимости от области поражения, больной будет чувствовать неприятные ощущения именно в тазобедренной области. Выявление причины – более сложная задача, требующая применения современных методов диагностики.
- Различные причины иррадирующей боли. Нередко боли в тазобедренном суставе возникают и при заболевании других органов (например, позвоночника или области паха).
- Заболевания, носящие системный характер. Фибромиалгия, лейкемия, спондилоартрит и многие другие. В этом случае также разрабатывается системный подход к лечению пациента.
Стоит особо отметить тот факт, что ранняя диагностика причин заболевания тазобедренного сустава – это большой шаг к организации правильного и своевременного лечения.
Симптомы
Боль в тазобедренном суставе может носить различный характер: постоянная, ноющая, колющая, периодическая при нагрузке. Нередко ситуация складывается таким образом, что неприятные ощущения сопровождаются появлением воспаления, накоплением в суставе жидкости, потерей подвижности и щелчками, которые можно явственно слышать при движении.
Нередко ситуация складывается таким образом, что неприятные ощущения сопровождаются появлением воспаления, накоплением в суставе жидкости, потерей подвижности и щелчками, которые можно явственно слышать при движении.
Методика лечения
Для того чтобы правильно выстроить лечебный процесс, профессионалам необходимо разработать комплексный подход к решению проблемы. В первую очередь устраняются болевые ощущения и воспалительные процессы, для чего нередко используется определенная группа препаратов. Помимо этого, применяется физиотерапия. Пациентам, которые страдают от болей в тазобедренном суставе, назначается правильный режим питания и двигательной активности. В деле восстановления двигательной способности и устранения боли подвижного соединения очень большую роль играет правильное поведение самого больного, от которого требуется соблюдение установок врача и правильного режима лечения.
Обратившись в нашу клинику, вы сможете получить квалифицированную помощь. Использование качественных современных методов лечения позволяет нашим специалистам снижать болевые ощущения и воспаления.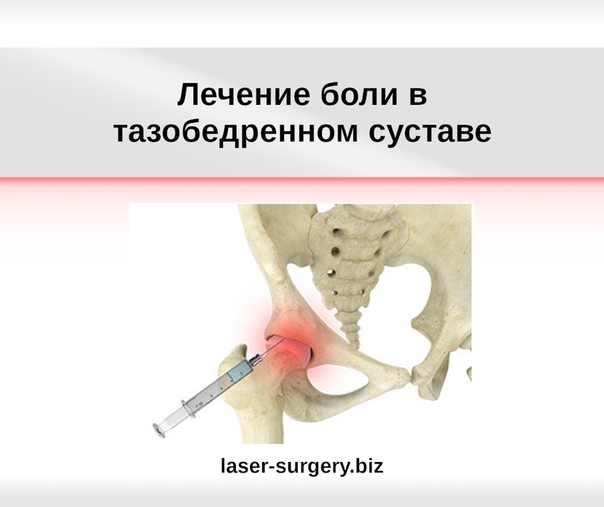 Работа с пациентами проводится с использованием индивидуального подхода – для нас каждый случай уникален и требует самого внимательного рассмотрения. Так как тазобедренный сустав – это сложный механизм в организме человека, особое внимание мы уделяем диагностике его состояния и причин боли. У нас вы всегда можете рассчитывать на получение квалифицированного лечения, а также на доступные цены и специальные условия для различных групп пациентов.
Работа с пациентами проводится с использованием индивидуального подхода – для нас каждый случай уникален и требует самого внимательного рассмотрения. Так как тазобедренный сустав – это сложный механизм в организме человека, особое внимание мы уделяем диагностике его состояния и причин боли. У нас вы всегда можете рассчитывать на получение квалифицированного лечения, а также на доступные цены и специальные условия для различных групп пациентов.
Боль в бедре
Существует множество состояний здоровья человека, которые приводят к появлению боли в бедре. Некоторые из них являются врожденными, другие формируются с возрастом. Причинами болей в бедре могут быть инфекционные заболевания, туберкулез кости.
Наиболее часто боль в бедре связана с болью в тазобедренном суставе.
Причинами болей в тазобедренном суставе являются:
-
повышенная нагрузка на сустав,
-
травматизация сустава, избыточный вес,
-
гормональные нарушения,
-
обменные нарушения, возраст,
-
генетическая предрасположенность.

Самые распространённые заболевания, дающие боль в тазобедренном суставе – это коксартроз (артроз тазобедренного сустава) и межпозвонковая грыжа.
Характер болей и развитие
1. При артрозе тазобедренных суставов ранним и самым чувствительным признаком заболевания является ограничение внутреннего поворота при согнутом тазобедренном суставе и боль в бедре. Как правило, боль идет от верхней части бедра и отдает в колено, что особенно чувствуется при ходьбе. Часто усиливается при стоянии на одной ноге (на пораженной стороне). Характерен механический ритм болей, то есть их возникновение в вечерние часы под влиянием дневной нагрузки и стиханием в период ночного отдыха. Такие боли указывают на то, что уже произошло снижение амортизационных свойств хряща и костно-суставной поверхности к нагрузкам. По ночам могут беспокоить тупые боли, связанные с венозным стазом в субхондральной кости и повышением внутрикостного давления. При ходьбе эти боли обычно исчезают.
2. Вторичные изменения кости с субхондральным склерозом, остеофитами и сужение межсуставной щели при прогрессировании заболевания кроме болей, связанных с движением, вызывают деформацию суставов, ограничение объема движений, хрусту, ощущению щелканья в суставе.
3. При межпозвонковой грыже поясничного отдела позвоночника боль в суставе усиливается при нагрузке или движении (например, подъем из сидячего положения, стояние, ходьба, вставание на носки) и ощущается, прежде всего, в паховой области. Однако она может иррадиировать по передней и боковой поверхности бедра, в ягодицы, в переднюю часть колена, изредка по передней поверхности голени вплоть до голеностопного сустава. Выпадение межпозвонковых дисков могут вызывать боль в паху. Резкий характер и усиление при натяжении (кашле + дополнительная боль в спине) позволяют установить его природу.
4. Вертельный бурсит вызывает локальную боль и болезненность над вертелом, иногда иррадиирует вниз по боковой поверхности бедра. Он особенно болезненен при лежании на больном боку. Боль при седалищно-ягодичном бурсите ощущается в основном сзади и усиливается, когда пациент сидит.
5. Фиброз суставной капсулы ведет к сдавлению нервных окончаний, что приводит к появлению болей при определенных движениях, связанных с растяжением капсулы.
6. Постоянные боли при любом движении в суставе может вызывать рефлекторный спазм близлежащих мышц. Напряжение в паху обычно является последствием спортивной травмы и усиливается при стоянии на пораженной ноге.
Рекомендации
При болях в бедре огромное внимание придается уменьшению нагрузки на сустав. Выполнять работу по дому лучше в положении сидя, полы мыть только шваброй, а не в наклон, высота стула и унитаза должна быть достаточная, в ванной комнате лучше установить поручни, чтобы было легче подниматься. Использование трости при коксартрозе позволяет снизить нагрузку по вертикальной оси на суставы. Трость необходимо носить в руке противоположной пораженному суставу.
Лечение
В лечебно-восстановительном центре «ОДА» применяется комплекс лечебных мероприятий для купирования болей в бедре. Мы воздействуем на все звенья развития заболевания.
1. Мощный обезболивающий эффект оказывает лазеротерапия. Людям пожилого возраста и пациентам, которым противопоказаны электропроцедуры в ЛВЦ “ОДА” могут предложить магнитотерапию.
2. Вытяжение суставов на компьютерной кровати «ОРМЕД». Вытяжение сустава осуществляется дозировано, проводится 10-12 процедур, в течение которых значительно улучшается кровоснабжение сустава, увеличивается межсуставная щель.
3. Электрофорез с литием стимулирует клеточный иммунитет, повышает функцию лимфоцитов, обладает антигистаминным действием. При проведении электрофореза с литием при заболеваниях суставов было обнаружено усиление выработки коллагена, который идет на постройку хрящевой ткани больного. Особенно эффективен электрофорез с литием при наличие остеофитов.
Новейшая аппаратура, применяемая в центре «ОДА» устраняет причины, влияющие на развитие заболевания, современные лекарственные препараты тормозят разрушение суставного хряща и восстанавливают функцию пораженного сустава.
Почему болит бедро? 8 Причины боли и проблем в бедре: варианты лечения
Тазобедренный сустав может выдерживать повторяющиеся движения и значительный износ. Этот шарнирный шарнир – самый большой в теле – соединяется таким образом, что обеспечивает плавное движение.
Каждый раз, когда вы используете бедро (например, во время пробежки), хрящевой валик помогает предотвратить трение, когда бедренная кость движется в своем гнезде.
Несмотря на свою прочность, тазобедренный сустав не является прочным.С возрастом и использованием хрящ может изнашиваться или повредиться. Мышцы и сухожилия бедра могут переутомиться. Кости бедра могут сломаться при падении или другой травме. Любое из этих состояний может привести к боли в бедре.
Если у вас болят бедра, вот краткое изложение того, что может вызывать ваш дискомфорт, и как получить облегчение боли в бедре.
Причины боли в бедре
Вот некоторые из состояний, которые обычно вызывают боль в бедре:
Артрит. Остеоартрит и ревматоидный артрит – одни из наиболее частых причин боли в бедре, особенно у пожилых людей.Артрит приводит к воспалению тазобедренного сустава и разрушению хряща, который смягчает ваши бедренные кости. Боль постепенно усиливается. Люди с артритом также чувствуют скованность и ограничивают подвижность бедра. Узнайте больше об остеоартрозе тазобедренного сустава.
Продолжение
Переломы бедра. С возрастом кости могут стать слабыми и ломкими. Ослабленные кости чаще ломаются при падении. Узнайте больше о симптомах перелома бедра.
Бурсит. Бурсы – это мешочки с жидкостью, находящиеся между такими тканями, как кости, мышцы и сухожилия. Они уменьшают трение этих тканей друг о друга. Воспаление бурсы может вызвать боль. Воспаление сумки обычно возникает из-за повторяющихся действий, которые переутомляют или раздражают тазобедренный сустав. Узнайте больше о бурсите бедра.
Тендинит. Сухожилия – это толстые полосы ткани, прикрепляющие кости к мышцам. Тендинит – это воспаление или раздражение сухожилий.Обычно это вызвано повторяющимся стрессом от чрезмерного использования. Узнайте больше о симптомах тендинита.
Растяжение мышц или сухожилий. Повторяющиеся действия могут вызвать нагрузку на мышцы, сухожилия и связки, поддерживающие бедра. Когда они воспаляются из-за чрезмерного использования, они могут вызвать боль и помешать нормальной работе бедра. Узнайте о лучших растяжках для напряженных мышц бедра.
Продолжение
Разрыв верхней губы бедра. Это разрыв хрящевого кольца (называемого верхней губой), который следует за внешним краем впадины тазобедренного сустава.Помимо амортизации тазобедренного сустава, верхняя губа действует как резиновое уплотнение или прокладка, помогая надежно удерживать мяч в верхней части бедренной кости в тазобедренном суставе. Спортсмены и люди, выполняющие повторяющиеся скручивающие движения, подвержены более высокому риску развития этой проблемы. Узнайте больше о разрывах бедра на губах.
Раки. Опухоли, которые начинаются в кости или распространяются на кость, могут вызывать боль в бедрах, а также в других костях тела. Узнайте больше о опухолях костей.
Аваскулярный некроз (также называемый остеонекрозом). Это состояние возникает, когда приток крови к бедренной кости замедляется и костная ткань отмирает. Хотя это может повлиять на другие кости, аваскулярный некроз чаще всего возникает в бедре. Это может быть вызвано, среди прочего, переломом или вывихом бедра, а также длительным приемом высоких доз стероидов (таких как преднизон).
Симптомы боли в бедре
В зависимости от состояния, вызывающего боль в бедре, вы можете почувствовать дискомфорт в:
- Бедро
- Внутри тазобедренного сустава
- Пах
- Снаружи тазобедренного сустава
- Ягодицы
Иногда боль в других частях тела, например в спине или паху (из-за грыжи), может отдаваться в бедро.
Вы можете заметить, что ваша боль усиливается при физической активности, особенно если она вызвана артритом. Вместе с болью у вас, возможно, уменьшился диапазон движений. У некоторых людей хромота возникает из-за постоянной боли в бедре.
Обезболивающее в бедре
Если боль в бедре вызвана растяжением мышц или сухожилий, остеоартритом или тендинитом, вы обычно можете облегчить ее с помощью безрецептурных обезболивающих, таких как ацетаминофен, или нестероидных противовоспалительных препаратов, таких как как ибупрофен или напроксен.
Лечение ревматоидного артрита также включает рецептурные противовоспалительные препараты, такие как кортикостероиды, модифицирующие заболевание противоревматические препараты (DMARD), такие как метотрексат и сульфасалазин, и биопрепараты, нацеленные на иммунную систему.
Еще один способ облегчить боль в бедре – прикладывать лед к этой области в течение примерно 15 минут несколько раз в день. Постарайтесь как можно больше дать отдых пораженному суставу, пока не почувствуете себя лучше. Вы также можете попробовать обогреть это место. Теплая ванна или душ помогут подготовить мышцы к упражнениям на растяжку, которые уменьшат боль.
Продолжение
Если у вас артрит, упражнения на тазобедренный сустав с помощью упражнений с малой нагрузкой, растяжки и силовых тренировок могут уменьшить боль и улучшить подвижность суставов. Например, плавание – хорошее безударное упражнение при артрите. Физиотерапия также может помочь увеличить диапазон движений.
Когда остеоартрит становится настолько сильным, что боль становится интенсивной или тазобедренный сустав деформируется, может потребоваться полная замена тазобедренного сустава (артропластика). Людям с переломом бедра иногда требуется операция, чтобы исправить перелом или заменить бедро.
Позвоните своему врачу, если боль не проходит или вы заметили отек, покраснение или тепло вокруг сустава. Также позвоните, если у вас болит бедро ночью или когда вы отдыхаете.
Немедленно обратитесь за медицинской помощью, если:
- Боль в бедре возникла внезапно.
- Падение или другая травма спровоцировали боль в бедре.
- Ваш сустав выглядит деформированным или кровоточит.
- Вы услышали хлопок в суставе, когда повредили его.
- Боль сильная.
- Вы не можете нагружать бедро.
- Вы не можете пошевелить ногой или бедром.
Остеоартрит тазобедренного сустава: симптомы, лечение, упражнения, причины
Что такое остеоартрит?
Артрит означает «воспаление суставов». Это вызывает боль и припухлость в суставах тела, таких как колени или бедра. Есть много типов артрита, но остеоартрит – самый распространенный. Остеоартрит, также известный как дегенеративное заболевание суставов или возрастной артрит, чаще развивается с возрастом.
Остеоартрит возникает, когда воспаление и повреждение сустава вызывают разрушение хрящевой ткани. В свою очередь, это нарушение вызывает боль, отек и деформацию. Хрящ – это твердый эластичный материал, который покрывает концы костей в нормальных суставах. В основном он состоит из воды и белков. Основная функция хряща – уменьшить трение в суставах и служить «амортизатором». Амортизация нормального хряща обусловлена его способностью изменять форму при сжатии.Это возможно благодаря высокому содержанию воды. Хотя хрящ может подвергнуться некоторому ремонту при повреждении, в организме не вырастает новый хрящ после травмы.
Продолжение
Изменения при остеоартрите обычно происходят медленно в течение многих лет. Однако бывают и исключения.
Двумя основными типами остеоартрита являются:
- Первичный: Более общий остеоартрит, поражающий пальцы, большие пальцы рук, позвоночник, бедра и колени
- Вторичный : Остеоартрит, возникающий после травмы или воспаления в сустав или в результате другого состояния, которое может повлиять на состав хряща, например гемохроматоза
Как остеоартрит влияет на тазобедренный сустав?
Пациенты с остеоартрозом бедра иногда имеют проблемы с ходьбой.Поначалу диагноз может быть затруднен. Это потому, что боль может появляться в разных местах, включая пах, бедро, ягодицы или колено. Боль может быть колющей и острой, или это может быть тупая боль, при этом бедро часто становится жестким.
Что вызывает остеоартроз тазобедренного сустава?
Причины остеоартроза бедра неизвестны. Факторы, которые могут способствовать этому, включают травмы суставов, возраст и избыточный вес.
Кроме того, остеоартрит иногда может быть вызван другими факторами:
- Суставы могли сформироваться неправильно.
- Могут быть генетические (наследственные) дефекты хряща.
- Человек может испытывать дополнительную нагрузку на суставы из-за избыточного веса или из-за деятельности, затрагивающей бедро.
Каковы симптомы артроза бедра?
Если у вас есть какие-либо из следующих симптомов остеоартрита тазобедренного сустава, обратитесь к врачу:
- Скованность суставов, возникающая при вставании с постели
- Скованность суставов после длительного сидения
- Любая боль, отек , или болезненность в тазобедренном суставе
- Звук или ощущение (“хруст”) трения кости о кость
- Неспособность двигать бедром для выполнения обычных действий, таких как надевание носков
Как диагностируется остеоартрит бедра ?
Не существует единого теста для диагностики остеоартрита, но часто его диагностируют с помощью ненормального рентгеновского снимка, который показывает характерные особенности, такие как сужение сустава и оторванность краев сустава.Ваш врач изучит вашу историю болезни и проведет медицинский осмотр. Это будет включать проверку того, как работает ваше бедро, и может выявить потерю подвижности.
Как лечится остеоартроз бедра?
Основная цель лечения остеоартроза бедра – улучшить подвижность (способность передвигаться) и улучшить образ жизни. Частично эта цель включает улучшение функции бедра и контроль боли. Планы лечения могут включать:
- Отдых и уход за суставами
- Использование трости для снятия веса с пораженного бедра
- Немедикаментозные методы обезболивания для контроля боли
- Снижение лишнего веса
- Физические упражнения
- Лекарства, включая парацетамол (тайленол ), нестероидное противовоспалительное средство, такое как ибупрофен (Адвил), или рецептурное обезболивающее
- Хирургия
- Дополнительные и альтернативные методы лечения
Что такое операция по замене бедра?
Тазобедренный сустав шарнирно-шарнирный.Мяч находится в верхней части бедренной кости. При тотальной замене тазобедренного сустава поврежденный мяч заменяется металлическим. Поверхность тазобедренного сустава покрыта металлической оболочкой и пластиковой подкладкой.
Что такое шлифовка бедра?
Шлифовка тазобедренного сустава – это хирургический вариант, который может обеспечить облегчение при отсрочке операции по замене тазобедренного сустава. При шлифовке тазобедренного сустава пораженные поверхности тазобедренного сустава удаляются хирургическим путем и заменяются металлом. Однако сохраняется вся бедренная кость.Это делает возможными будущие операции по замене тазобедренного сустава. Вместо того, чтобы удалять шар из тазобедренного сустава, хирург закрывает его металлической крышкой.
Как предотвратить артроз бедра?
Один из методов профилактики остеоартроза бедра – поддержание здорового веса.
Кроме того, вам следует заняться спортом. Упражнения укрепляют мышцы вокруг суставов. Такое укрепление может помочь предотвратить износ хряща в суставе. Ваш лечащий врач может предложить дополнительные рекомендации, чтобы минимизировать риск развития остеоартрита тазобедренного сустава.
Перелом бедра (перелом бедра): симптомы, лечение и операция
Перелом бедра – это перелом верхней четверти бедренной кости, которую также называют бедренной костью. Это может произойти по множеству причин и разными способами. Падения, особенно в стороны, являются одной из самых распространенных причин. Некоторые переломы бедра более серьезны, чем другие, но большинство из них лечат хирургическим путем.
Кто больше всего подвержен риску?
Ежегодно около 300 000 американцев, большинство из которых старше 65 лет, ломают бедро.
С женщинами бывает чаще, чем с мужчинами. Это потому, что женщины чаще падают и чаще болеют остеопорозом – заболеванием, которое ослабляет кости.
Другие факторы, которые увеличивают ваши шансы на перелом бедра, включают:
Кроме того, у бегунов на длинные дистанции и артистов балета иногда появляются тонкие трещины, называемые стрессовыми переломами в бедрах. Со временем они могут стать больше, если их не лечить.
Симптомы перелома бедра
Вероятно, у вас будет сильная боль в бедре или паху.Возможно, вы не сможете ходить. Кожа вокруг травмы также может опухнуть, покраснеть или покраснеть. Некоторые люди с переломом бедра все еще могут ходить. Они могут просто жаловаться на неопределенную боль в бедрах, ягодицах, бедрах, паху или спине.
Если ваш врач считает, что у вас сломано бедро, он задаст вопросы о недавних травмах или падениях. Они пройдут медицинский осмотр и сделают рентген.
Если рентгеновское изображение нечеткое, вам также может потребоваться МРТ или сканирование костей. Чтобы провести сканирование костей, врач вводит очень небольшое количество радиоактивного красителя в вену на руке.Чернила проходят через кровь в кости, где могут открывать трещины.
Опасны ли переломы бедра?
Это зависит. Они могут повредить окружающие мышцы, связки, сухожилия, кровеносные сосуды и нервы. Если их не лечить сразу, они могут повлиять на вашу способность передвигаться в течение длительного времени. Когда это происходит, вы рискуете столкнуться с рядом осложнений, например:
Что такое лечение?
Обычно вам требуется операция. Тип зависит от типа перелома, вашего возраста и общего состояния здоровья.Но сначала ваш врач, скорее всего, назначит ряд анализов, таких как кровь и моча, рентген грудной клетки и электрокардиограмма (ЭКГ).
Как предотвратить перелом бедра?
Лучше всего следить за тем, чтобы ваши кости оставались крепкими и здоровыми. С этой целью ваш врач может порекомендовать одно или несколько из следующего:
Ваш врач может также порекомендовать вам принимать лекарства, которые увеличивают активность гормона эстрогена и улучшают плотность костей. Их называют селективными модуляторами рецепторов эстрогена.
Вертельный бурсит – причины, лечение болевого синдрома большого вертела (тазобедренного сустава)
Наши бедра – чудо гибкости. Когда мы ходим, они дают нам силу и стабильность. Когда мы прыгаем, они могут справиться с ударом. Тазобедренный сустав – один из самых больших и сильных суставов человеческого тела.
Но бедро может пострадать, и когда это произойдет, мы можем почувствовать боль.
Одной из основных причин боли в бедре является бурсит, воспаление бурсы.Эти наполненные жидкостью мешочки находятся вокруг тела и служат подушками между костями и мягкими тканями, такими как мышцы, сухожилия и кожа.
На каждом бедре есть две большие сумки. На внешней стороне бедра, называемой большим вертелом, имеется бурса, называемая вертельной сумкой. (Другая сумка на внутренней стороне бедра называется пояснично-подвздошной сумкой.)
Воспаление этой внешней сумки бедра означает, что у вас вертельный бурсит. Это обычное заболевание, которое легко поддается лечению, также известно как синдром большой вертельной боли (GTPS).
Что вызывает вертлужный бурсит?
Мешки бурсы обнаруживаются во многих основных суставах тела, включая локоть, плечо и колено. Маленькие мешочки наполнены густой жидкостью и предназначены для смазки суставов и защиты частей тела от трения.
Продолжение
Бурса вертела, как и другие бурсы, может воспаляться при чрезмерной нагрузке или травме бедра. Вертелковый бурсит поражает около пяти из 1000 взрослых и обычно встречается у людей среднего и пожилого возраста, хотя заболевание может развиться у людей любого возраста.
Активные взрослые, которые регулярно ходят, бегают или ездят на велосипеде, могут быть восприимчивы к вертельному бурситу. Сторона ноги включает длинный кусок соединительной ткани, называемый подвздошно-большеберцовой лентой (ITB), который проходит от бедра до колена. Если ITB затягивается из-за интенсивного использования, он может тереться о вертельную сумку и вызывать раздражение, что приводит к бурситу.
К другим причинам вертельного бурсита относятся:
- разрывы мышц
- травмы бедра
- Осложнения операции на бедре
- плохая осанка
- заболевания, такие как подагра (форма артрита с внезапными острыми приступами боли, часто у основания большого пальца стопы)
Симптомы
Вы впервые заметите вертельный бурсит, когда почувствуете боль снаружи бедра.
Продолжение
Сначала боль может быть острой, но со временем она может превратиться в тупую. Движение бедра, особенно при спуске по лестнице, может усилить боль.
Если не лечить, боль может начать спускаться вниз по верхней части ноги. Вы, вероятно, почувствуете это, когда лягте сбоку на пораженное бедро и встанете со стула. Сустав становится жестким, а сама бурса чувствительна к прикосновению.
В крайних случаях ваш тазобедренный сустав может покраснеть и опухнуть, и у вас может даже подняться температура.
Если эти симптомы не улучшаются более 2 недель, вам следует обратиться к врачу.
Диагноз
Когда вы посетите своего врача, он, скорее всего, проведет физический осмотр, сосредоточившись на том, как долго вы страдаете этим заболеванием и какие движения вызывают боль.
Они могут заказать рентген, чтобы исключить другие проблемы, поскольку сам бурсит на рентгеновских снимках не выявляется. Вы можете пройти ультразвуковое исследование или сделать МРТ, если ваше бедро не реагирует на лечение.
В некоторых случаях врач может ввести в бурсу анестетик. Если боль сразу уходит, скорее всего, у вас вертельный бурсит.
Лечение
Лечение, как правило, нехирургическое, и его легко проводить дома. Они могут включать:
- Лед. Прикладывайте пакеты со льдом к бедру каждые 4 часа на 20–30 минут за раз. Холод вызывает онемение, что может уменьшить боль и уменьшить отек и воспаление.
- Противовоспалительные препараты. Лекарства, отпускаемые без рецепта, такие как ибупрофен (Advil, Motrin) и напроксен (Aleve), а также болеутоляющие средства, отпускаемые по рецепту, такие как целекоксиб (Celebrex), могут уменьшить боль и отек. Однако не забудьте посоветоваться с врачом, прежде чем принимать их.
- Остальное. Если вы можете держаться подальше от бедра, вы можете дать ему время на заживление. Также могут помочь ходунки, костыли и другие инструменты.
- Лечебная физкультура. Опытный терапевт может дать вам упражнения для повышения гибкости и укрепления мышц.
Другие виды лечения требуют посещения врача. Они могут включать:
- прививок кортизона. Кортизон – мощное противовоспалительное средство. Спортсмены иногда используют их, чтобы уменьшить отек и боль.
- Низкоэнергетическая ударно-волновая терапия. Акустические ударные волны проходят через кожу с помощью целевого устройства. Один анализ показал, что более двух третей пациентов, получавших ударно-волновую терапию, вылечились или значительно улучшились через 4 месяца.
- Хирургия. Хотя хирургическое вмешательство требуется редко, сумку можно удалить, если она не подлежит ремонту. Обычно это амбулаторная процедура, т. Е. Не требуется ночлег в больнице. Хирург будет использовать артроскоп – своего рода камеру – и крошечные инструменты, как при обычных операциях на коленях и локтях.
Профилактика
Вы можете остановить обострение вертельного бурсита – или вообще не получить его – если правильно ухаживать за бедрами (и остальным телом).Среди вещей, которые вы можете сделать:
- Правильно выполняйте упражнения. Быть активным – это здорово, но правильно тренироваться. Это означает растяжку, разминку и прислушивание к своему телу.
- Носите соответствующие ортопедические приспособления или вставки. Одна из причин вертельного бурсита – одна нога короче другой. Вставки могут выровнять вашу походку.
- Сбросьте несколько фунтов, если у вас избыточный вес. Это надежный способ снять напряжение с бедер.
Боль в бедре, которая распространяется вниз по ноге
Боль в бедре может иногда исходить или передаваться в колено или нижнюю часть ноги.Боль в нижних конечностях обычно связана с ригидностью суставов и затрудняет повседневную деятельность. Обычно это влияет на такие действия, как надевание обуви, вставание после сидения, ходьба и / или вождение.
Боль в бедре может возникать в передней, боковой или задней части бедра. 1 Нервы от бедра, которые проходят вниз по ноге, обычно вызывают иррадирующую боль в бедре, колене и / или нижней части ноги. 2 Боль также может исходить от мышц или суставов.Вот несколько потенциальных причин боли в бедре, которая распространяется вниз по ноге.
объявление
Боль, возникающая в передней части бедра
Боль в бедре, возникающая в передней части бедра и в паховой области, обычно возникает из-за заболеваний тазобедренного сустава. 1 Ниже приводится несколько примеров.
Остеоартроз тазобедренного сустава
Износ тазобедренного сустава, называемый остеоартрозом тазобедренного сустава, обычно вызывает глубокую ноющую боль в области бедра и паха. 1 , 2 Боль может распространяться на переднюю часть бедра и колено, иногда в области ниже колена. 2 Боль обычно усиливается по утрам, после длительного сидения или отдыха и / или физической активности. Во время движений бедра может возникать блокирующий, колющий или скрежетающий звук. 3
См. Симптомы остеоартрита тазобедренного сустава
Разрыв верхней губы бедра
Когда разрывается верхняя губа или хрящевое кольцо вокруг тазобедренной впадины (вертлужной впадины), симптомы могут быть разными.Чаще всего разрывы губ вызывают боль в паху. Боль также может возникать по бокам бедра или ягодиц.
Первоначально боль от разрыва верхней губы может ощущаться во время или после физических упражнений и других активных действий. Со временем боль может ощущаться и при менее напряженных занятиях, например при сидении.
Подробнее о слезах на бедре и губе на Sports-health.com
Удар бедра (удар бедра)
СохранитьПодробнее о «Ударном бедре» для спортивного здоровья.com
Остеоартрит бедра и / или разрывы губ могут быть результатом ненормального контакта между костями тазобедренного сустава, что приводит к соударению бедра. Боль при столкновении с бедром может распространяться вниз от передней и боковой поверхности бедра к передней части бедра и колена. Сидение, вождение автомобиля, приседание или выполнение движений и поворотов бедрами обычно усиливают эту боль. 4
Подвздошно-поясничный бурсит
Воспаление пояснично-подвздошной сумки (небольшой тонкий наполненный жидкостью мешок в передней части бедра) может вызывать боль в бедре.Эта боль обычно ощущается в паху при активном сгибании колена к груди. 5
Состояние также может вызывать синдром щелчка бедра, когда при движении бедра возникает хлопок, щелчок или щелчок. 6 Этот щелчок обычно ощущается и / или слышен при перемещении бедра из согнутого в выпрямленное положение, например, при вставании со стула.
Подробнее о синдроме защелкивания бедра на Sports-health.com
объявление
Боль, исходящая из стороны бедра
При определенных условиях боль в бедре может исходить со стороны бедра и распространяться вниз до бедра.Ниже обсуждаются несколько примеров.
Внешний фиксатор бедра
Когда мышца или сухожилие скользит по костному выступу (большому вертлугу) в верхней части бедренной кости (бедренной кости), он издает звук щелчка, хлопка или щелчка. Это состояние вызывает боль, которая усиливается при прямом надавливании на бедро. Боль может также распространяться по стороне бедра. 1
Подробнее о 3 типах синдрома защелкивания бедра на сайте Sports-Health.com
Бурсит тазобедренного сустава (большой вертелный бурсит)
Воспаление большой вертельной сумки, расположенной на стороне тазобедренного сустава, может вызывать боль в бедре. Боль обычно усиливается при прямом давлении на сторону бедра и может распространяться по стороне бедра. 1 , 7
См. Бурсит тазобедренного (вертельного)
Оба эти состояния относятся к спектру заболеваний тазобедренного сустава, которые называются синдромом большой вертельной боли.Этот синдром также включает разрывы малой ягодичной и / или средней мышц, расположенных сбоку и сзади бедра, которые могут вызывать боль в этих областях. 1
Нервная боль от бедра до ноги
Иногда боль в бедре может распространяться по нервам от задней части бедра вниз к передней, задней или боковым сторонам ног. Этот тип боли может быть вызван раздражением определенных корешков поясничных и / или крестцовых нервов, также называемым ишиасом. Заболевания опорно-двигательного аппарата, такие как дисфункция крестцово-подвздошного сустава или синдром грушевидной мышцы, также могут вызывать боль, подобную ишиасу.
Подробнее о ишиасе на Spine-health.com
Сильная боль в бедре, которая начинается внезапно или не проходит при самолечении, должна быть осмотрена врачом. Кроме того, сопутствующие симптомы, такие как отек, онемение и / или слабость в ногах, тошнота и / или жар, могут указывать на серьезное основное состояние и требовать немедленной медицинской помощи.
Подробнее:
Боль в бедре от артрита или бурсита?
Что вызывает боль в бедре?
Список литературы
- 1.Уилсон Дж. Дж., Фурукава М. Оценка пациента с болью в бедре. Я семейный врач. 2014; 89 (1): 27-34.
- 2.Lam S, Amies V. Артрит тазобедренного сустава, проявляющийся болью в коленях. BMJ Case Rep.2015; 2015: bcr2014208625. Опубликовано 19 февраля 2015 г.. Doi: 10.1136 / bcr-2014-208625
- 3. Леспасио М.Дж., Султан А.А., Пьюцци Н.С. и др. Остеоартрит тазобедренного сустава: учебник. Пермский журн. 2018; 22: 17–084. Опубликовано 3 января 2018 г. doi: 10.7812 / TPP / 17-084
- 4.Pun S, Kumar D, Lane NE. Фемороацетабулярный удар. Arthritis Rheumatol.2015; 67 (1): 17–27. doi: 10.1002 / art.38887
- 5. Ди Карло М., Драгесси А., Каротти М., Салаффи Ф. Необычная ассоциация: подвздошно-поясничный бурсит, связанный с кристаллическим артритом пирофосфата кальция. Case Rep Rheumatol. 2015; 2015: 935835. DOI: 10.1155 / 2015/935835
- 6. Лука Ди Санте, Марко Паолони, Стефано де Бенедиттис, Лукреция Тоньоло, Вальтер Сантилли. Боль в паху и подвздошно-поясничный бурсит: всегда причинно-следственная связь? BMR. 2014; 27 (1): 103-106. DOI: 10.3233 / BMR-130412
- 7.Nurkovic J, Jovasevic L, Konicanin A, et al.Лечение вертельного бурсита: наш опыт. J Phys Ther Sci. 2016; 28 (7): 2078–2081. doi: 10.1589 / jpts.28.2078
Боль в бедре | Причины, упражнения, лечение
Боковая боль в бедре
Существует ряд состояний, которые могут повлиять на внешнюю поверхность тазобедренного сустава. Ваш диагноз будет зависеть от размера пораженного участка.
Вертельный бурсит
Бурсы – это небольшие наполненные жидкостью мешочки, которые действуют как подушки, уменьшая трение там, где части тела движутся друг относительно друга, например, когда сухожилия или связки проходят над костями.
Если у вас болезненность костной части тазобедренного сустава, возможно, у вас вертельный бурсит. Это вызвано воспалением бурсы в верхней части бедренной кости. Воспаление – это нормальная реакция на инфекцию или травму, из-за которой бурса опухает, становится горячей и болезненной.
Это очень распространенное заболевание, но обычно нет очевидной причины. Вы можете просто чувствовать боль над этой костной точкой, но она может распространяться по ноге или исходить от самого тазобедренного сустава.
Вертелковый бурсит часто поражает оба бедра. Обычно он улучшается после отдыха, обезболивающих и физиотерапии.
Очень редко состояние может длиться дольше, чем ожидалось, и иногда оно связано с проблемами в области поясницы, известной как поясничный отдел позвоночника. Обратите внимание на свою осанку – это может иметь большое значение. Заболевание является распространенным и часто хроническим, и во многих случаях это недооцененный диагноз.
Теперь известно, что он влияет не только на бурсу, но и на мышцы и сухожилия вокруг вертельной области.Это может означать, что вас могут направить к специалисту по спортивной медицине, ортопедии, ревматологии или медицине позвоночника.
Есть также несколько названий этого состояния, в зависимости от того, какой врач ставит диагноз и насколько обширна пораженная область. Вам могут сказать, что у вас болевой синдром большого вертела, вертельный тендинобурсит или тендинопатия ягодичных мышц.
Тендинит подвздошно-поясничной мышцы
Тендинит подвздошно-поясничной мышцы – это воспаление сухожилия подвздошно-поясничной мышцы, которое выходит за край таза и помогает согнуть ногу.Обычно это улучшается само по себе.
Обрыв сухожилия подвздошно-поясничной мышцы
Разрыв сухожилия подвздошно-поясничной мышцы обычно не вызывает боли в бедре. «Щелчок» относится к щелкающему звуку, который вы можете слышать, когда сухожилие щелкает по краю вашего таза при движении, это не означает, что сухожилие разрывается.
Некоторые люди говорят, что у них возникает ощущение, будто их бедро выскакивает не на своем месте. Если врач считает, что у вас это заболевание, он обычно рекомендует вам отдохнуть и использовать обезболивающие, пока оно не пройдет.Анализы и хирургическое вмешательство необходимы редко.
Разрыв вертлужной губы
Вертлужная губа представляет собой толстое хрящевое кольцо вокруг тазобедренной впадины. Его можно порвать, если деформируется шейка бедра или суставная впадина. Это может быть результатом проблем с бедром в детстве или изменения формы бедра по мере его развития, но в большинстве случаев причина неизвестна.
Если поражена шейка тазобедренного сустава, это называется кулачковым поражением. Когда поражена лунка, это называется клещевым поражением.Мы еще не знаем, предотвращает ли лечение этих проблем хирургическим путем у вас остеоартрит в более позднем возрасте.
Если ваш врач считает, что у вас разрыв вертлужной губы, он может порекомендовать вам пройти артрограмму. Здесь небольшое количество красителя вводится в тазобедренный сустав перед МРТ или компьютерной томографией. Это дает четкое изображение поверхности костей, мягких тканей и хрящей в суставе.
Боль в бедре и ноге: причины, диагностика и лечение
Боль в бедре и ноге может затруднять и причинять боль при повседневной деятельности.Есть много возможных причин боли в бедрах и ногах.
Некоторые причины носят временный характер, а другие могут быть долгосрочными. Любой, у кого сильная или постоянная боль в ноге или бедре, должен обратиться к врачу для постановки диагноза.
В этой статье мы обсудим некоторые возможные причины боли в бедре и ноге, включая их симптомы, факторы риска и методы лечения.
Тендинит или тендинит – это воспаление сухожилия, которое может возникнуть в результате разрыва или дегенерации сухожилия. Исследователи не уверены, что именно вызывает тендинит, но они считают, что травмы могут запустить процесс, который к нему приводит.
Симптомы
Симптомы тендинита могут включать:
- боль в результате травмы или стресса
- слабость в пораженной области
- затрудненное движение сухожилия
- ощущение скрежета или растрескивания при движении сухожилия
- отек
Факторы риска
Наиболее распространенным фактором риска развития тендинита являются внезапные или повторяющиеся движения или действия, в том числе:
- бег и прыжки
- неправильная осанка
- неправильная техника во время занятий спортом
- перенапряжение мышц
Диагноз
Врач обычно проводит медицинский осмотр, но может назначить УЗИ для дальнейшего исследования травмы.Если они подозревают травму костей, врач может также сделать рентген.
Лечение
Лечение тендинита первой линии – покой. Врач также может порекомендовать физиотерапию или профессиональную терапию, чтобы помочь справиться с болью, или, иногда, короткий курс инъекций стероидов.
В тяжелых случаях человеку может потребоваться операция по освобождению сухожилия.
Артрит – это заболевание, которое приводит к боли и воспалению суставов. Существует более 100 типов артрита, в том числе:
Симптомы
Симптомы артрита включают:
- боль, отек и жесткость суставов
- невозможность использовать суставы
- усталость
- обнаружение трудно заснуть и не спать
- боль усиливается в течение дня
Симптомы воспалительного артрита, такие как подагра и ревматоидный артрит, включают:
- боль и длительную скованность по утрам
- боль когда сустав не используется
- со временем усиливается боль при использовании сустава
Факторы риска
Факторы риска остеоартрита включают:
- старение
- женщина
- предыдущая травма суставов
- ожирение
- генетические мутации
Факторы риска ревматоидного артрита включают:
- b женщина
- Факторы окружающей среды, такие как курение
- наличие близкого члена семьи с ревматоидным артритом
Факторы риска подагры включают:
- генетические мутации
- неспособность избавиться от мочевой кислоты
- мужчина
- старение
- хроническое заболевание почек
- употребление большого количества алкоголя в течение длительного периода
- прием мочегонных препаратов
Факторы риска септического артрита включают:
- старение
- нарушение иммунной системы
- диабет
- с использованием протезов суставов
- с ревматоидным артритом
- с использованием инъекционных наркотиков
Диагноз
Врач проведет медицинский осмотр, чтобы определить, какой тип артрита у человека.
Они также могут заказать несколько визуальных исследований, таких как рентген и МРТ, ультразвук или компьютерная томография. Они могут показать, насколько далеко находится состояние и есть ли какие-либо проблемы с окружающими тканями.
Лечение
Варианты лечения различаются в зависимости от типа артрита.
Остеоартрит
Люди могут уменьшить боль и другие симптомы, пройдя физиотерапию, используя брекеты и иглоукалывание, а также соблюдая здоровую диету.Врач может порекомендовать принимать противовоспалительные препараты.
В тяжелых случаях врач может посоветовать операцию по замене сустава.
Ревматоидный артрит
Основным средством лечения ревматоидного артрита являются противоревматические препараты, модифицирующие болезнь (DMARD). Тем не менее, людям также может потребоваться принимать противовоспалительные препараты вместе с DMARD, чтобы уменьшить боль и отек.
Подагра
Противовоспалительные препараты могут помочь уменьшить боль и облегчить лечение подагры.Врач также может назначить инъекции кортикостероидов. Людям с рецидивирующей подагрой или хроническим заболеванием почек может потребоваться прием лекарств, снижающих количество мочевой кислоты в организме.
Септический артрит
Медицинский работник может лечить септический артрит путем дренирования сустава и назначения курса антибиотиков.
Вывих бедра, колена или лодыжки может вызвать боль в бедре и ноге. Наиболее частые причины включают травмы, полученные во время таких занятий, как прыжки или занятия спортом.Несчастный случай, например, автомобильная авария или падение с высоты, также может вызвать вывих.
Симптомы
Симптомы вывиха бедра включают:
- слышание хлопающего или хлопающего звука
- немедленная боль после травмы
- суставная впадина выглядит «расшатанной»
Симптомы вывиха колена включают:
- боль
- возможность разгибать колено более чем на 30 градусов дальше, чем обычно
- опухоль вокруг колена
Симптомы вывиха голеностопного сустава включают:
- боль и болезненность
- опухоль вокруг сустава
- в тяжелых случаях, потеря кожи вокруг сустава
Факторы риска
Факторы риска вывиха сустава включают:
- занятия спортом с высокой ударной нагрузкой
- участие в мероприятиях с риском падения
- ожирение
диагноз
Врач может диагностировать вывих, проведя физический осмотр и спросив человек, который вызвал травму.Они также могут использовать визуализационные тесты, такие как рентген, чтобы исследовать область и определить тяжесть вывиха.
Лечение
В большинстве случаев медицинский работник может вернуть сустав на место. В некоторых случаях вывихи суставов появляются вместе с переломами костей, которые также лечит врач. В других случаях человеку может потребоваться хирургическое лечение.
Бурсит – это воспаление или опухоль бурсы. Бурсы – это маленькие мешочки, которые находятся между костями, мышцами, сухожилиями и связками тела.
Частая причина бурсита – длительное давление на бурсу. Например, у людей, которые проводят длительное время на коленях без подкладки, может развиться бурсит колена.
Повторяющиеся движения суставом также могут привести к бурситу.
Симптомы
Симптомы бурсита включают:
- боль при прикосновении к бурсе
- снижение подвижности суставов
- небольшое повышение температуры кожи вокруг бурсы
Факторы риска
Факторы риска развития бурсита включают:
- выполнение работы или деятельность, которая оказывает сильное давление на бурсу
- занятия спортом или другие действия, связанные с повторяющимися движениями
- женщина, для некоторых типов бурсита
- ожирение
Диагноз
Врач может диагностировать бурсит на основании медицинского осмотра, но также может назначить визуализационные тесты, чтобы исключить другие состояния.
Лечение
Бурсит обычно проходит сам по себе. Люди могут ускорить процесс заживления, используя метод RICE:
- R: зона отдыха
- I: обледенение области
- C: сжатие области
- E: поднятие области
Люди также должны убедиться, что они покрывают пораженный участок подушечками, чтобы защитить его от дальнейшего давления. Обезболивающие, такие как ибупрофен или парацетамол, также могут помочь в лечении симптомов.
В некоторых случаях врачи могут порекомендовать инъекции кортикостероидов, иногда с местной анестезией, для облегчения состояния.
Ишиас – это состояние, при котором люди чувствуют боль или слабость в результате защемления или сжатия седалищного нерва.
Симптомы
Симптомы ишиаса включают:
- боль вдоль позвоночника и ниже бедра
- боль или ощущение жжения в ягодицах
- слабость или тяжесть в одной ноге
Факторы риска
Факторы риска, которые могут привести к к ишиасу относятся:
- работа механизатором или водителем
- с грыжей межпозвоночного диска в спине
- смещение позвоночника
- спазмы и воспаление мышц спины или таза
Диагностика
Врач обычно сможет диагностировать ишиас, изучив историю болезни человека и выполнив физический осмотр.Если боль сильная или длится 6–8 недель, врач может назначить некоторые визуализирующие обследования, чтобы исключить любые другие состояния и выбрать лучшее лечение.
Лечение
Люди могут лечить ишиас в домашних условиях:
- используя горячие или холодные компрессы для уменьшения воспаления
- избегая действий, вызывающих боль
- выполняя легкую растяжку и выполняя физические нагрузки с малой нагрузкой, такие как плавание и ходьба
- использует правильную технику для подъема тяжелых предметов
Врач может назначить короткий курс противовоспалительных препаратов, а также миорелаксантов.Если противовоспалительные средства неэффективны, врач может назначить курс пероральных кортикостероидов. Людям также могут делать инъекции кортикостероидов.
Массаж глубоких тканей и физиотерапия также могут помочь справиться с симптомами.
Боль в бедрах и ногах может вызывать множество различных состояний. Некоторые могут исчезнуть сами по себе или после лечения, но другие требуют постоянного лечения боли и симптомов.


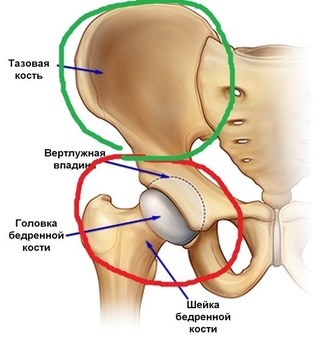 После установки игл вводят небольшое количество анестетика, прерывая болевую импульсацию из пораженного сустава.
После установки игл вводят небольшое количество анестетика, прерывая болевую импульсацию из пораженного сустава. Бурсит называют болезнью спортсменов, особенно бегунов на длинные дистанции. Он может быть острым и хроническим, главный его симптом – сильная боль в тазобедренном суставе, часто даже в состоянии лежа.
Бурсит называют болезнью спортсменов, особенно бегунов на длинные дистанции. Он может быть острым и хроническим, главный его симптом – сильная боль в тазобедренном суставе, часто даже в состоянии лежа.

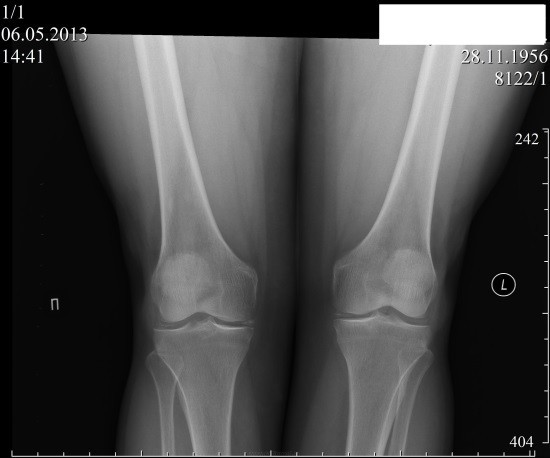
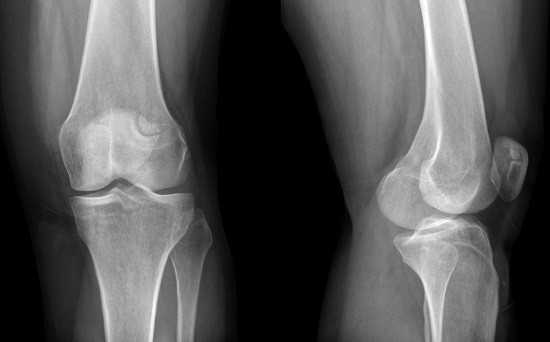

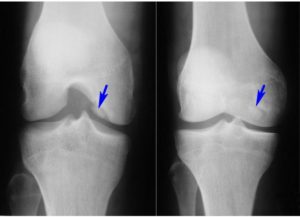
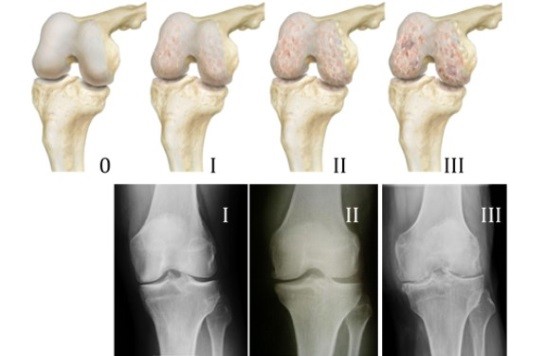


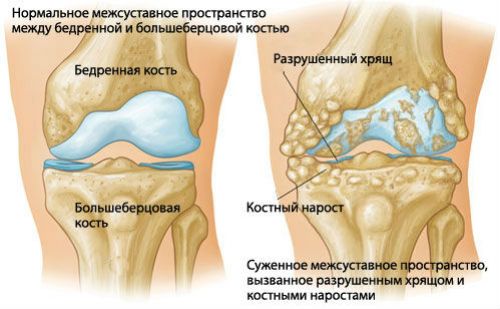
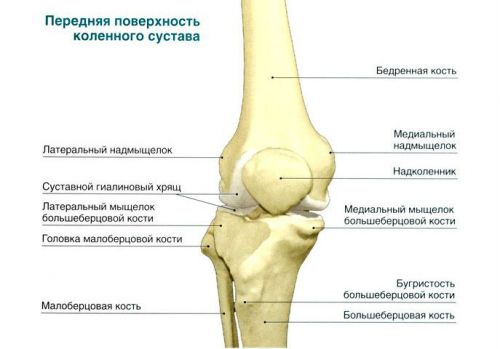

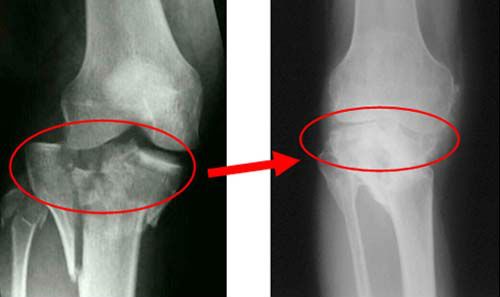
 [21], [22], [23], [24], [25], [26], [27]
[21], [22], [23], [24], [25], [26], [27]





 Вполне вероятно, что обнаруженные признаки не свидетельствуют о злокачественной опухоли, а говорят о мастопатии, воспалении молочной железы или доброкачественном новообразовании. Но все же лучше убедиться в этом, чтобы в случае рака не допустить его переход в стадию, когда лечение становится малоэффективным.
Вполне вероятно, что обнаруженные признаки не свидетельствуют о злокачественной опухоли, а говорят о мастопатии, воспалении молочной железы или доброкачественном новообразовании. Но все же лучше убедиться в этом, чтобы в случае рака не допустить его переход в стадию, когда лечение становится малоэффективным. Поэтому для своевременной диагностики требуется объективное обследование.
Поэтому для своевременной диагностики требуется объективное обследование.
 Оно может быть локальным или тотальным. Пальпируемая опухоль бывает фиксирована к грудной стенке и не всегда смещается. Кожа над ней не только гиперемирована, но зачастую отечная.
Оно может быть локальным или тотальным. Пальпируемая опухоль бывает фиксирована к грудной стенке и не всегда смещается. Кожа над ней не только гиперемирована, но зачастую отечная.

 Встаньте перед зеркалом и положите руки за голову. Внимательно осмотрите грудь.
Встаньте перед зеркалом и положите руки за голову. Внимательно осмотрите грудь. Ложитесь на спину. Грудная клетка в области пальпируемой молочной железы должна быть слегка приподнята. Поэтому под спину на стороне прощупывания нужно подложить подушку. Ощупывайте грудь тремя-четырьмя пальцами противоположной руки. Запоминайте «маршрут» пальпации. Если он будет каждый раз одинаковым, это поможет вовремя выявить изменения в молочной железе. Завершая самообследование, сожмите сосок, чтобы проверить, нет ли выделений, и пропальпируйте подмышечную область на предмет увеличившихся лимфатических узлов.
Ложитесь на спину. Грудная клетка в области пальпируемой молочной железы должна быть слегка приподнята. Поэтому под спину на стороне прощупывания нужно подложить подушку. Ощупывайте грудь тремя-четырьмя пальцами противоположной руки. Запоминайте «маршрут» пальпации. Если он будет каждый раз одинаковым, это поможет вовремя выявить изменения в молочной железе. Завершая самообследование, сожмите сосок, чтобы проверить, нет ли выделений, и пропальпируйте подмышечную область на предмет увеличившихся лимфатических узлов.
 Из соска выделяется гной и некротические массы. Время от времени возникают кровотечения.
Из соска выделяется гной и некротические массы. Время от времени возникают кровотечения.

 Так известно, что рак молочной железы редко возникает до полового созревания, т.е. примерно до 18 лет. С возрастом, по мере старения организма женщины, частота рака значительно увеличивается. Наконец, рак молочной железы встречается чаще среди небеременевших и нерожавших женщин, а также рожавших, но не кормивших грудью.
Так известно, что рак молочной железы редко возникает до полового созревания, т.е. примерно до 18 лет. С возрастом, по мере старения организма женщины, частота рака значительно увеличивается. Наконец, рак молочной железы встречается чаще среди небеременевших и нерожавших женщин, а также рожавших, но не кормивших грудью.
 Почти все они, кроме рака Педжета, возникают в толще органа на различной глубине, чаще по наружному краю молочной железы. Постепенно увеличиваясь в размерах и разрастаясь, опухоль захватывает окружающие ткани, в первую очередь близлежащую клетчатку и молочные ходы. С течением времени в раковый процесс вовлекаются мышцы, фасции, кожа.
Почти все они, кроме рака Педжета, возникают в толще органа на различной глубине, чаще по наружному краю молочной железы. Постепенно увеличиваясь в размерах и разрастаясь, опухоль захватывает окружающие ткани, в первую очередь близлежащую клетчатку и молочные ходы. С течением времени в раковый процесс вовлекаются мышцы, фасции, кожа.
 Опухоли, растущие во внутренних секторах железы способны поражать метастазами парастернальные лимфатические узлы.
Опухоли, растущие во внутренних секторах железы способны поражать метастазами парастернальные лимфатические узлы.
 Подобные обращения часто, а практически всегда стоят человеческой жизни.
Подобные обращения часто, а практически всегда стоят человеческой жизни.




 По этому стратегия должна исходить из одновременного решения двух задач: обеспечения максимальной онкологической радикальности и наилучшего эстетического результата.
По этому стратегия должна исходить из одновременного решения двух задач: обеспечения максимальной онкологической радикальности и наилучшего эстетического результата.

 е. не связанными с менструальным циклом).
е. не связанными с менструальным циклом).



 Если спустя 1-3 месяца жалобы на мастодинию сохраняются, лучше подобрать другой препарат для контрацепции.
Если спустя 1-3 месяца жалобы на мастодинию сохраняются, лучше подобрать другой препарат для контрацепции.
 Признаками заболевания является деформация железы, наличие выбуханий или втяжений на ограниченном участке, изменение формы околососкового пространства, втяжение или отклонение соска, его изъязвление, появление в железе небольшого узелка, плотного на ощупь, чаще безболезненного, с бугристой поверхностью и постепенным переходом в окружающую ткань железы, уплотнение в виде лимонной корочки, кровянистые выделения из соска.
Признаками заболевания является деформация железы, наличие выбуханий или втяжений на ограниченном участке, изменение формы околососкового пространства, втяжение или отклонение соска, его изъязвление, появление в железе небольшого узелка, плотного на ощупь, чаще безболезненного, с бугристой поверхностью и постепенным переходом в окружающую ткань железы, уплотнение в виде лимонной корочки, кровянистые выделения из соска.
 Но, к сожалению, 30 процентов опухолей находятся внутри железы, и их невозможно самостоятельно обнаружить. Это может сделать только врач. Кроме того, можно проводить обследование перед зеркалом, с поднятыми вверх руками. Необходимо осмотреть грудь на наличие тех признаков, которые мы перечислили выше. Кстати, было бы неплохо, если бы молочные железы осматривал любимый человек! Женщины могут сами себя жалеть и не проводить диагностику должным образом.
Но, к сожалению, 30 процентов опухолей находятся внутри железы, и их невозможно самостоятельно обнаружить. Это может сделать только врач. Кроме того, можно проводить обследование перед зеркалом, с поднятыми вверх руками. Необходимо осмотреть грудь на наличие тех признаков, которые мы перечислили выше. Кстати, было бы неплохо, если бы молочные железы осматривал любимый человек! Женщины могут сами себя жалеть и не проводить диагностику должным образом. Любые удары, падения, случайные толчки – все это может стать причиной заболеваний в будущем.
Любые удары, падения, случайные толчки – все это может стать причиной заболеваний в будущем.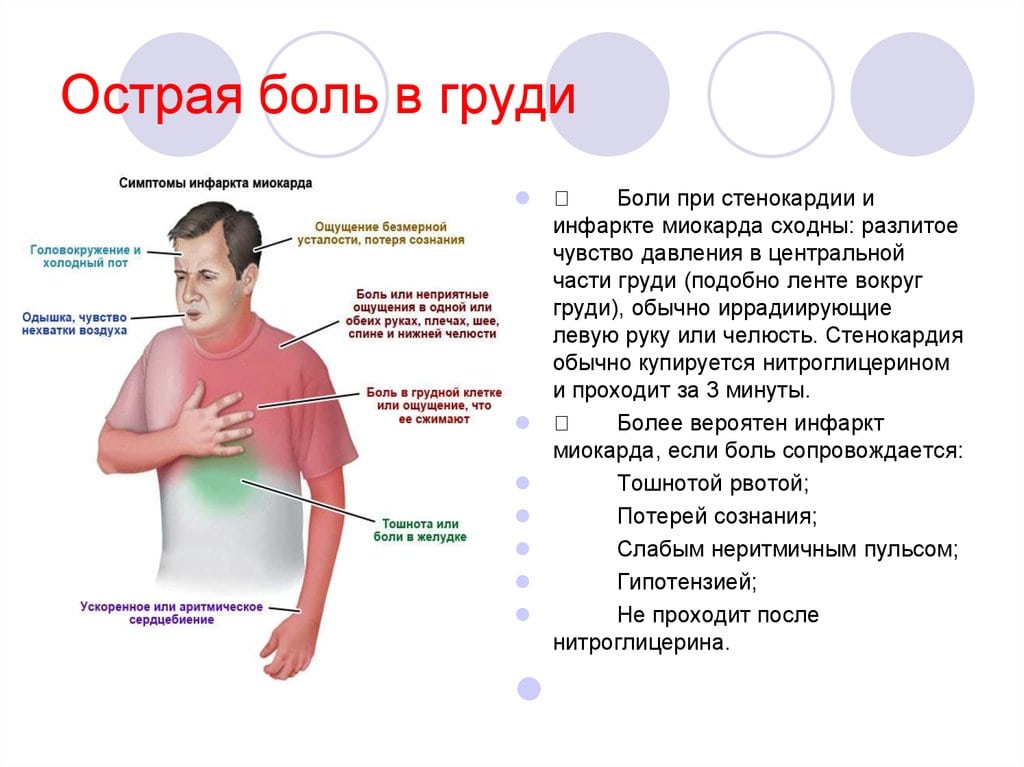
 Береженого Бог бережет! Не надо бояться идти к врачу. Бывает, обнаружит женщина у себя узелок и сидит дома, боится. Но не надо этого делать. Сейчас рак молочной железы излечивается в начальной стадии. Ну а мы, врачи, всегда поможем.
Береженого Бог бережет! Не надо бояться идти к врачу. Бывает, обнаружит женщина у себя узелок и сидит дома, боится. Но не надо этого делать. Сейчас рак молочной железы излечивается в начальной стадии. Ну а мы, врачи, всегда поможем. Ее интенсивность может варьировать от легкой до тяжелой и, как правило, описывается как резкое жжение или тянущая боль. Гормональные изменения из-за менструации, беременности, лактации и менопаузы могут также оказывать влияние на тип боли в груди, который испытывает женщина.
Ее интенсивность может варьировать от легкой до тяжелой и, как правило, описывается как резкое жжение или тянущая боль. Гормональные изменения из-за менструации, беременности, лактации и менопаузы могут также оказывать влияние на тип боли в груди, который испытывает женщина.










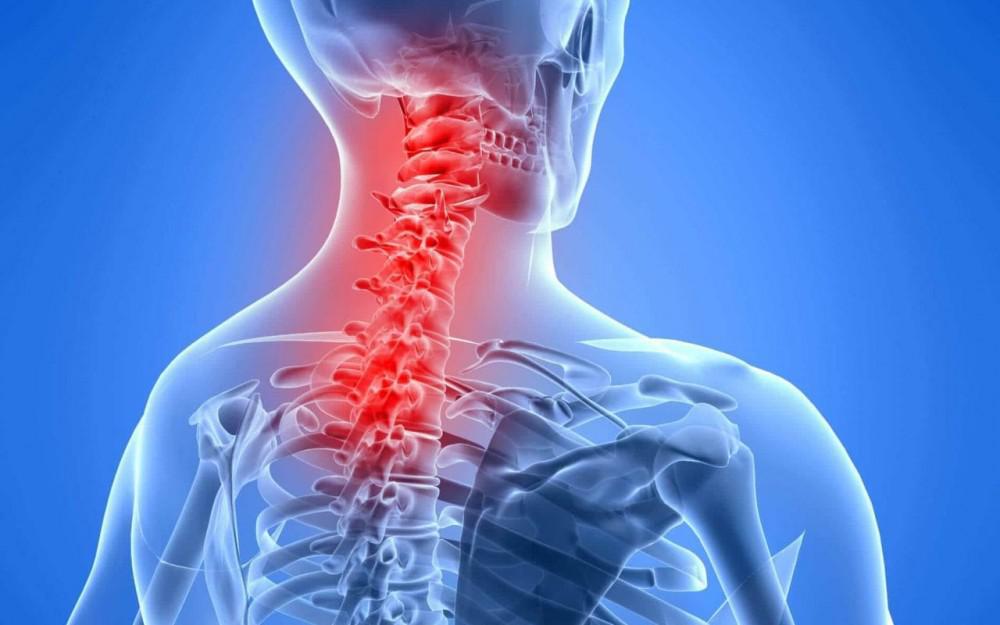 д.
д.  Ведь именно от врача, а вовсе не от рентгеновских снимков или МРТ, зависят и точный диагноз, и результаты лечения! Теперь понимаете, насколько важно найти опытного и знающего доктора?
Ведь именно от врача, а вовсе не от рентгеновских снимков или МРТ, зависят и точный диагноз, и результаты лечения! Теперь понимаете, насколько важно найти опытного и знающего доктора?

 Ведь именно от врача, а вовсе не от рентгеновских снимков или МРТ, зависят и точный диагноз, и результаты лечения! Теперь понимаете, насколько важно найти опытного и знающего доктора?
Ведь именно от врача, а вовсе не от рентгеновских снимков или МРТ, зависят и точный диагноз, и результаты лечения! Теперь понимаете, насколько важно найти опытного и знающего доктора?
 Именно сходить, а не расспрашивать по телефону. Не пожалейте на это денег. Выясните, как видит ваше лечение каждый из них, и что предлагает. Ведь стоимость консультации намного меньше стоимости курса терапии, а узнать предполагаемые расходы — очень важно. Согласитесь, бюджет лечения — имеет значение. Но имейте в виду, вопрос «Сколько стоит мануальная терапия?» — не даёт окончательного представления. Понятие «сеанс мануальной терапии» в одних местах может подразумевать всего 5–10 минут приёма, а в других — в пять-шесть раз больше. В одних местах ограничатся лишь тем, о чём простой обыватель думает, что это и есть мануальная терапия — «вправлением» позвонков. В других местах проведут мануальное лечение по всем правилам, не оставляя ростков болезни нигде — ни в позвоночнике, ни в других структурах опорно-двигательной системы — суставах, мышцах, связках. Помните — всё взаимосвязано. Оставив росток болезни, вы даёте ей шанс возобновиться. И ещё. Не забывайте, нынешняя медицина — коммерческая.
Именно сходить, а не расспрашивать по телефону. Не пожалейте на это денег. Выясните, как видит ваше лечение каждый из них, и что предлагает. Ведь стоимость консультации намного меньше стоимости курса терапии, а узнать предполагаемые расходы — очень важно. Согласитесь, бюджет лечения — имеет значение. Но имейте в виду, вопрос «Сколько стоит мануальная терапия?» — не даёт окончательного представления. Понятие «сеанс мануальной терапии» в одних местах может подразумевать всего 5–10 минут приёма, а в других — в пять-шесть раз больше. В одних местах ограничатся лишь тем, о чём простой обыватель думает, что это и есть мануальная терапия — «вправлением» позвонков. В других местах проведут мануальное лечение по всем правилам, не оставляя ростков болезни нигде — ни в позвоночнике, ни в других структурах опорно-двигательной системы — суставах, мышцах, связках. Помните — всё взаимосвязано. Оставив росток болезни, вы даёте ей шанс возобновиться. И ещё. Не забывайте, нынешняя медицина — коммерческая. А главный принцип коммерции: оптом — дешевле, в розницу — дороже. Сравнив, сколько стоит сеанс в разных клиниках и сколько времени он длится, вы узнаете реальное соотношение цена-продолжительность. Имейте в виду, мануальная терапия состоит из различных методов, которые положено выполнять подряд. Но, по законам коммерции, гораздо выгоднее продавать эти методы как отдельные процедуры, пользуясь тем, что народ этого не понимает. В этом и заключается принцип «в розницу дороже». В общем, узнавайте всё, сравнивайте — иначе вы рискуете сильно переплатить. Знайте, всегда есть возможность получить эффективное лечение по вполне адекватной стоимости.
А главный принцип коммерции: оптом — дешевле, в розницу — дороже. Сравнив, сколько стоит сеанс в разных клиниках и сколько времени он длится, вы узнаете реальное соотношение цена-продолжительность. Имейте в виду, мануальная терапия состоит из различных методов, которые положено выполнять подряд. Но, по законам коммерции, гораздо выгоднее продавать эти методы как отдельные процедуры, пользуясь тем, что народ этого не понимает. В этом и заключается принцип «в розницу дороже». В общем, узнавайте всё, сравнивайте — иначе вы рискуете сильно переплатить. Знайте, всегда есть возможность получить эффективное лечение по вполне адекватной стоимости. Зачастую — это ловкая приманка, позволяющая впоследствии вывернуть ваши карманы наизнанку. То же самое касается обильной рекламы. Это, конечно, не значит, что нормальные клиники не рекламируют свои услуги, просто нужно пристальней анализировать всё, что вы видите, слышите и узнаёте.
Зачастую — это ловкая приманка, позволяющая впоследствии вывернуть ваши карманы наизнанку. То же самое касается обильной рекламы. Это, конечно, не значит, что нормальные клиники не рекламируют свои услуги, просто нужно пристальней анализировать всё, что вы видите, слышите и узнаёте.
 У меня шейный остеохондроз. Может ли из-за него неметь левая рука, болеть глаз, подниматься давление? К какому врачу мне обратиться?
У меня шейный остеохондроз. Может ли из-за него неметь левая рука, болеть глаз, подниматься давление? К какому врачу мне обратиться?
 Можно ли их вылечить без операции?
Можно ли их вылечить без операции? Оперативное вмешательство нужно, если есть выраженная контрактура суставов (стойкое ограничение их подвижности).
Оперативное вмешательство нужно, если есть выраженная контрактура суставов (стойкое ограничение их подвижности). Это эластичная подушка переводит стопу в возвышенное положение и таким образом меняет нагрузку и точку задействования трехглавой мышцы при ходьбе. Подпятники можно приобрести в ортопедических салонах.
Это эластичная подушка переводит стопу в возвышенное положение и таким образом меняет нагрузку и точку задействования трехглавой мышцы при ходьбе. Подпятники можно приобрести в ортопедических салонах. Что это такое и не вредно ли крутить обруч, чтобы похудеть?
Что это такое и не вредно ли крутить обруч, чтобы похудеть? Тем самым раскрепощается тазобедренный сустав и обеспечивает четырехглавой мышцей подъем ног, и прямых, и согнутых.
Тем самым раскрепощается тазобедренный сустав и обеспечивает четырехглавой мышцей подъем ног, и прямых, и согнутых. У меня остеохондроз шейного отдела. Мне советуют походить на сеансы на массажной кровати «Нуга Бэст». Что вы об этом думаете, поможет?
У меня остеохондроз шейного отдела. Мне советуют походить на сеансы на массажной кровати «Нуга Бэст». Что вы об этом думаете, поможет?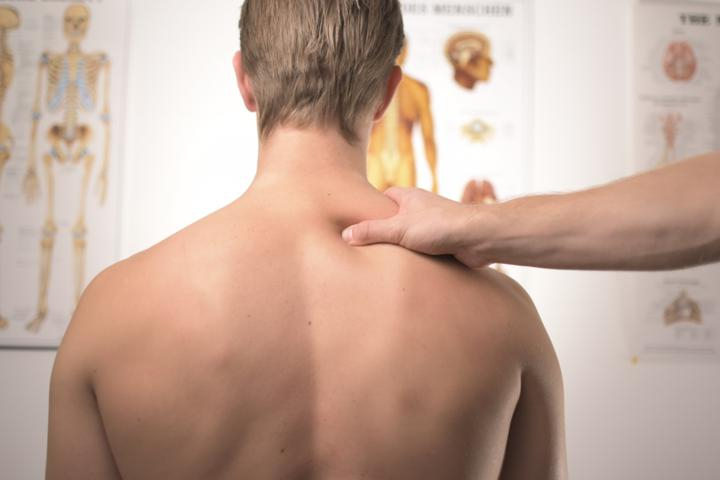
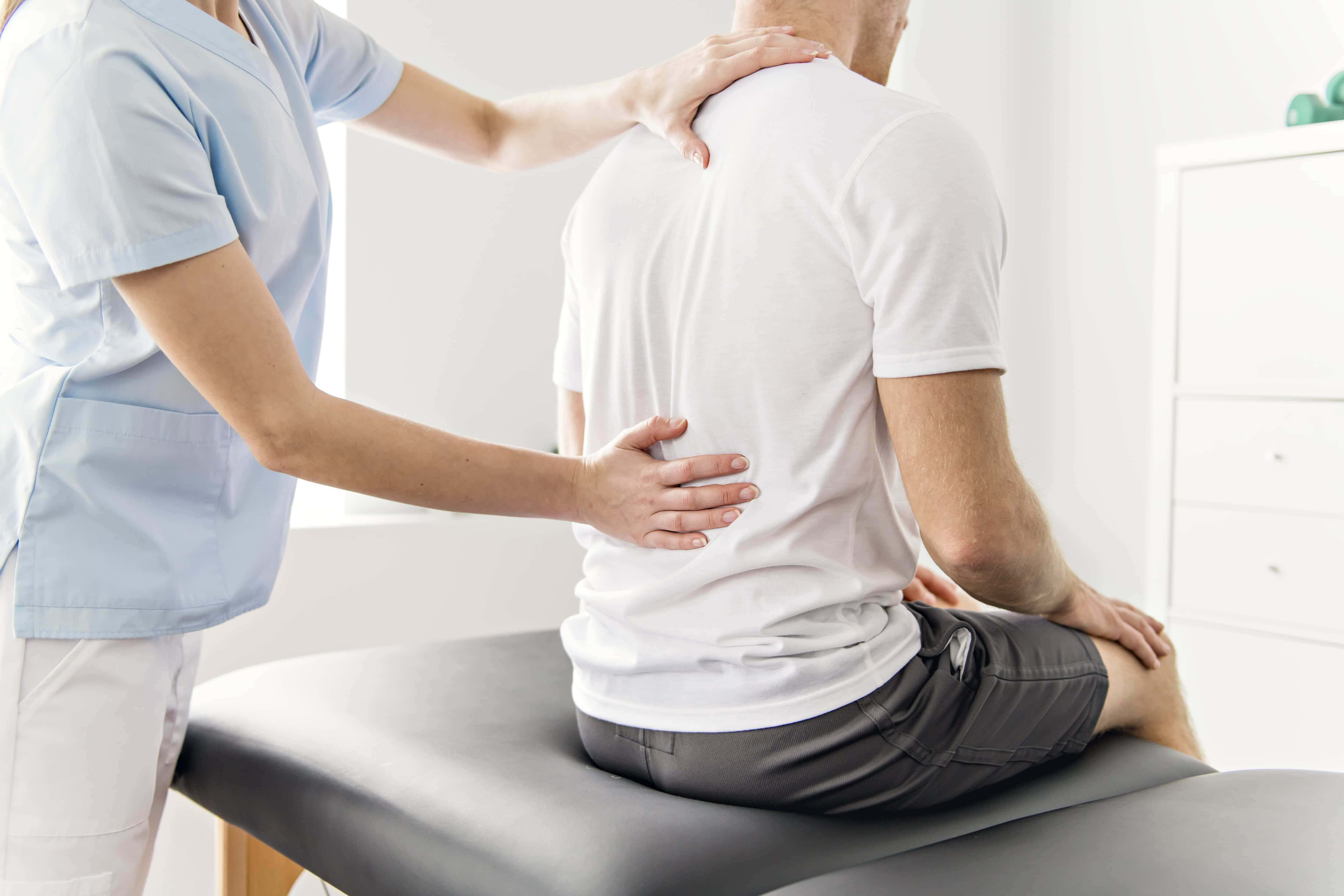
 От квалификации и опыта вертебролога зависит успешность проводимого консервативного лечения, или определения объективных показаний к оперативному вмешательству.
От квалификации и опыта вертебролога зависит успешность проводимого консервативного лечения, или определения объективных показаний к оперативному вмешательству.
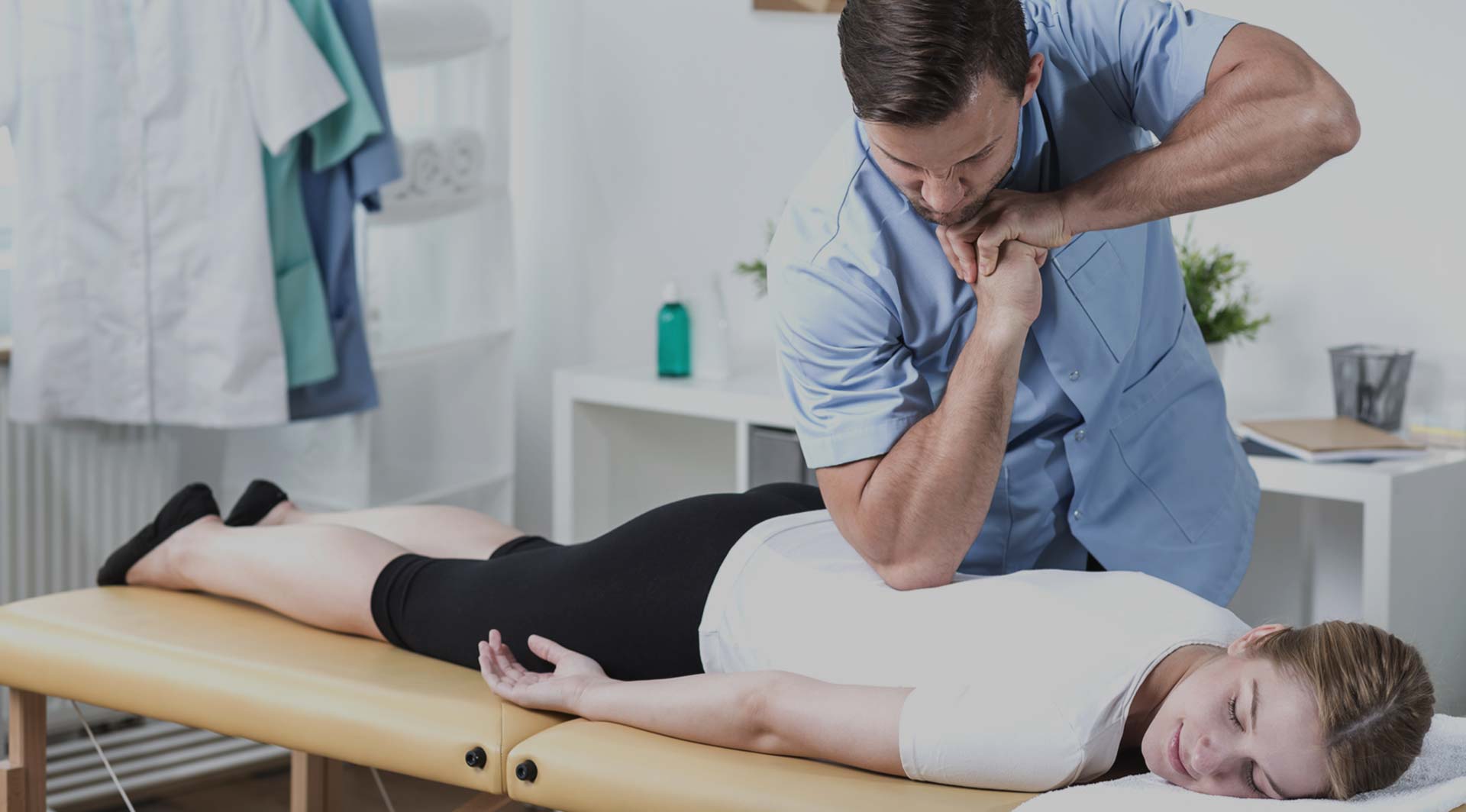 Часто врачи-ортопеды лечат состояния посттравматического периода, профессиональные заболевания, связанные с опорно-двигательной системой.
Часто врачи-ортопеды лечат состояния посттравматического периода, профессиональные заболевания, связанные с опорно-двигательной системой.
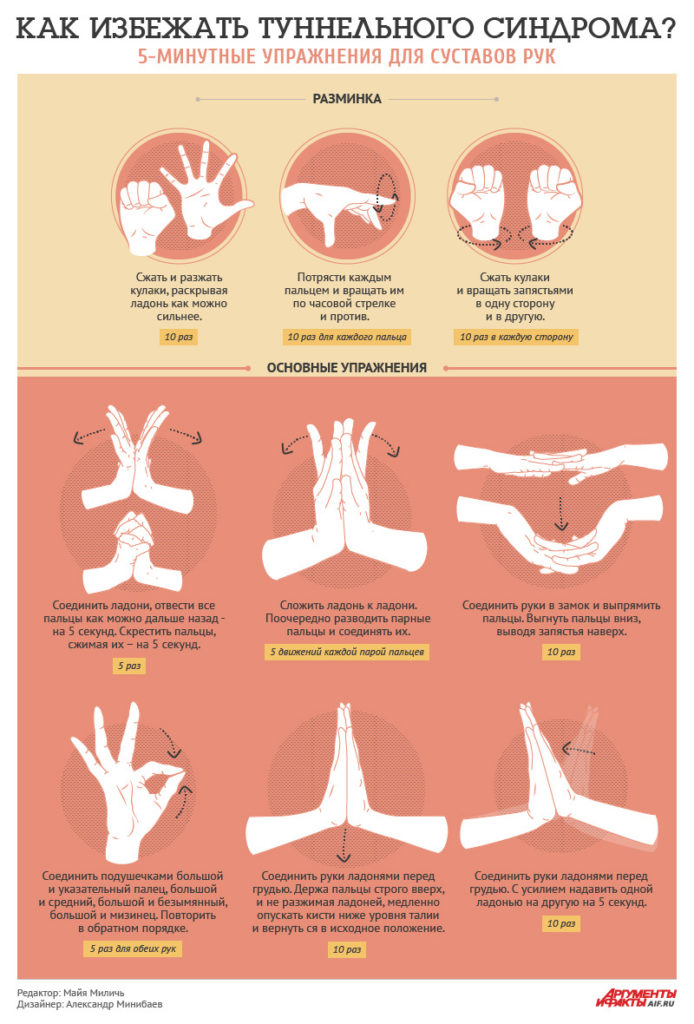



 Туннельный синдром — одна из причин, почему немеют руки по ночам.
Туннельный синдром — одна из причин, почему немеют руки по ночам.




































































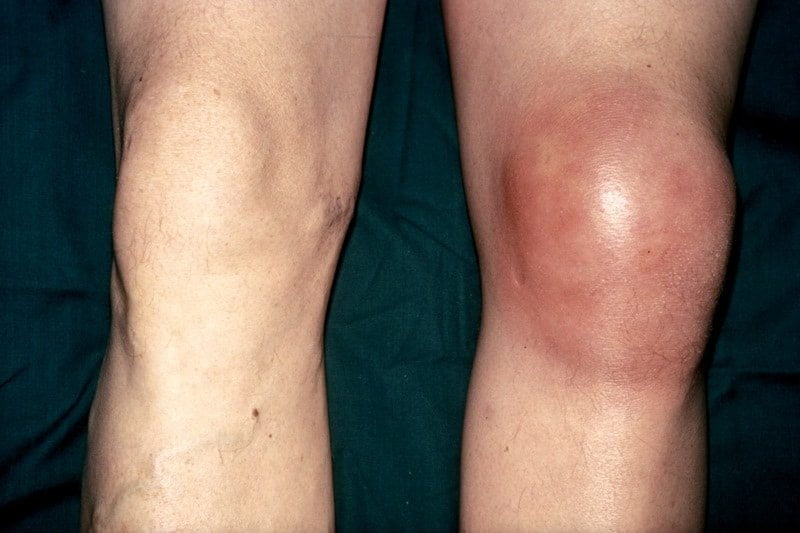
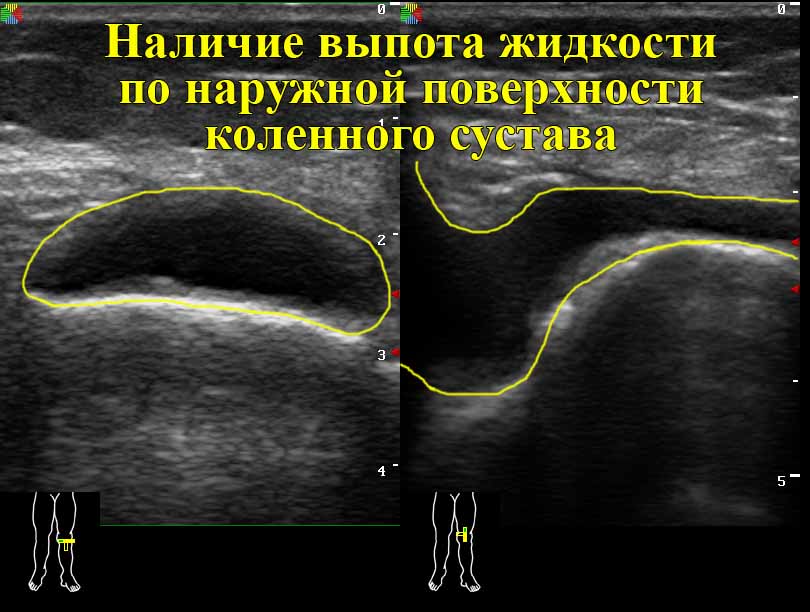

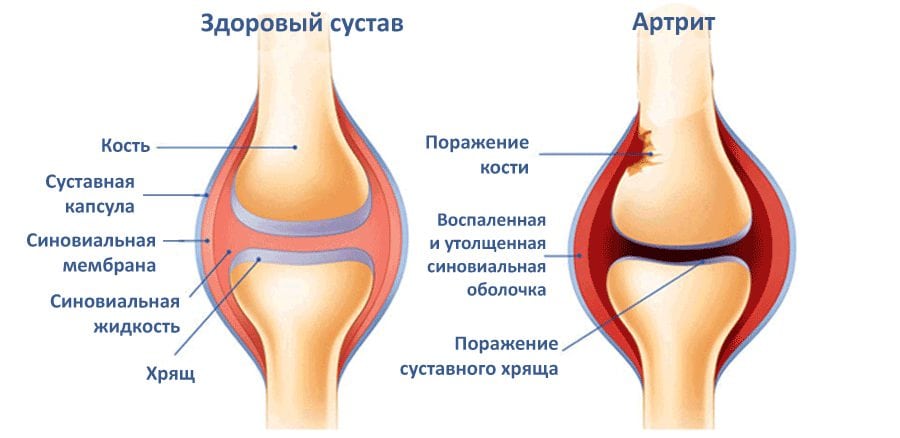
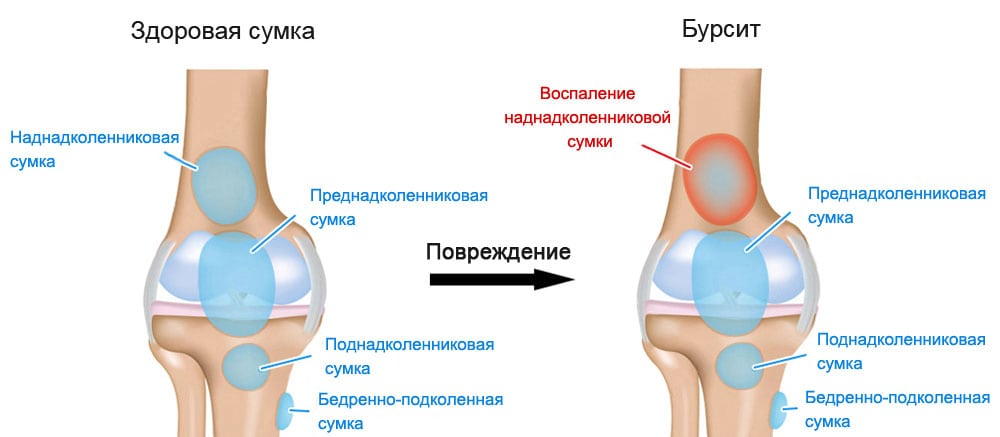




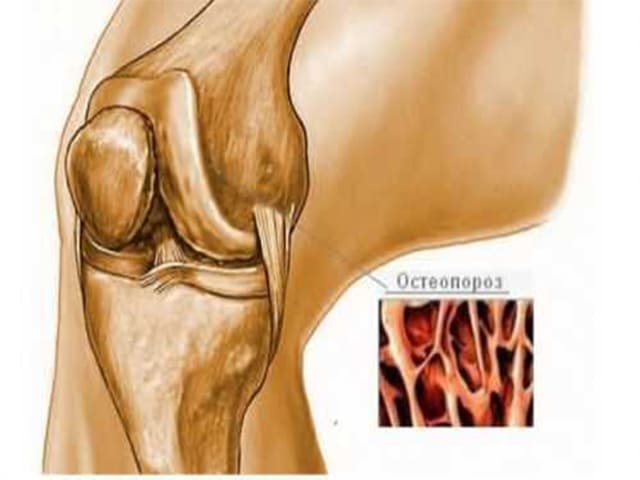
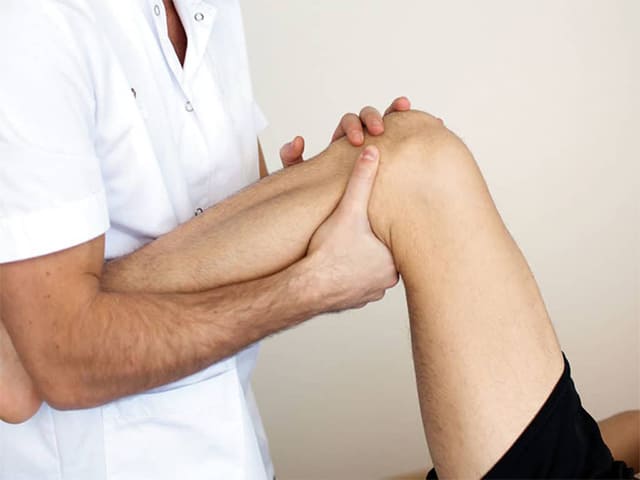

 Застарелый вывих сложнее поддается лечению. Единственное, что можно сделать, это обеспечить покой травмированному суставу, приложить холод и вызвать скорую помощь.
Застарелый вывих сложнее поддается лечению. Единственное, что можно сделать, это обеспечить покой травмированному суставу, приложить холод и вызвать скорую помощь. Необходимо остановить кровь и наложить давящую повязку или жгут. Далее обеспечить неподвижность поврежденной части тела и приложить холод. При сильных болях можно ввести обезболивающее. И немедленно отправляйтесь к врачу! Переломы и вывихи лечить должен только опытный специалист с использованием специализированных медицинских инструментов.
Необходимо остановить кровь и наложить давящую повязку или жгут. Далее обеспечить неподвижность поврежденной части тела и приложить холод. При сильных болях можно ввести обезболивающее. И немедленно отправляйтесь к врачу! Переломы и вывихи лечить должен только опытный специалист с использованием специализированных медицинских инструментов.
 А вот греть или растирать место травмы в первые сутки нельзя ни в коем случае. И, если боль не проходит, лучше обратиться к травматологу: лечение вывихов и переломов «народными средствами» — плохая идея.
А вот греть или растирать место травмы в первые сутки нельзя ни в коем случае. И, если боль не проходит, лучше обратиться к травматологу: лечение вывихов и переломов «народными средствами» — плохая идея.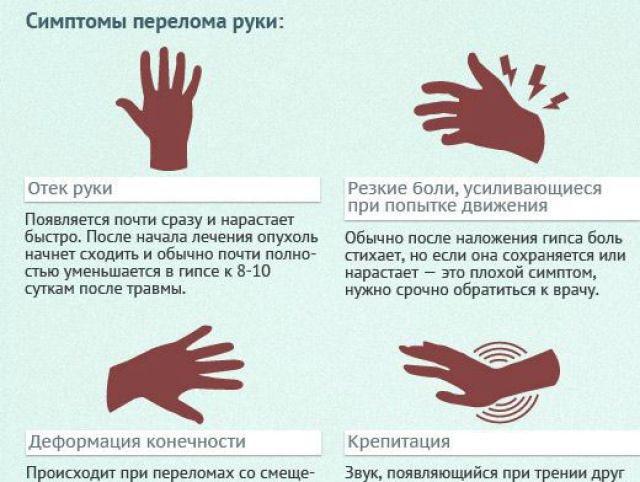

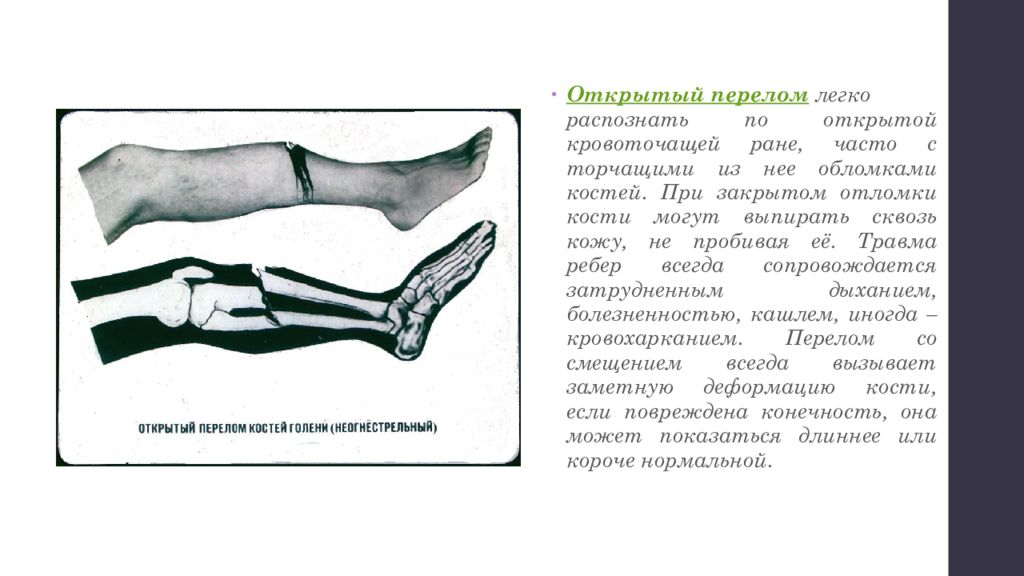 Но если это перелом, то при попытке надавить на больное место или немного двинуть травмированной конечностью слышен хруст – этот звук издают сломанные кости. Специфический хруст раздаётся и непосредственно в момент получения перелома – ещё один отличительный признак этой травмы. Кроме того, при переломе в месте травмы кожа становится «мраморной» (на ней появляются красные пятна) плюс в сломанной руке или ноге возникает онемение.
Но если это перелом, то при попытке надавить на больное место или немного двинуть травмированной конечностью слышен хруст – этот звук издают сломанные кости. Специфический хруст раздаётся и непосредственно в момент получения перелома – ещё один отличительный признак этой травмы. Кроме того, при переломе в месте травмы кожа становится «мраморной» (на ней появляются красные пятна) плюс в сломанной руке или ноге возникает онемение. При вывихе конечность необычно вывёрнута, повреждённый сустав имеет изменённую форму, любое движение и прикосновение вызывают острую боль. Для подтверждения диагноза назначается рентген. Далее – вправление, которое делает только врач. Важно знать и помнить: относительно безболезненное вправление возможно только в первые часы после травмы! Вправить вывих трёх-, пятидневной давности гораздо сложнее. А если ещё протянуть время, то понадобится уже хирургическое вмешательство.
При вывихе конечность необычно вывёрнута, повреждённый сустав имеет изменённую форму, любое движение и прикосновение вызывают острую боль. Для подтверждения диагноза назначается рентген. Далее – вправление, которое делает только врач. Важно знать и помнить: относительно безболезненное вправление возможно только в первые часы после травмы! Вправить вывих трёх-, пятидневной давности гораздо сложнее. А если ещё протянуть время, то понадобится уже хирургическое вмешательство.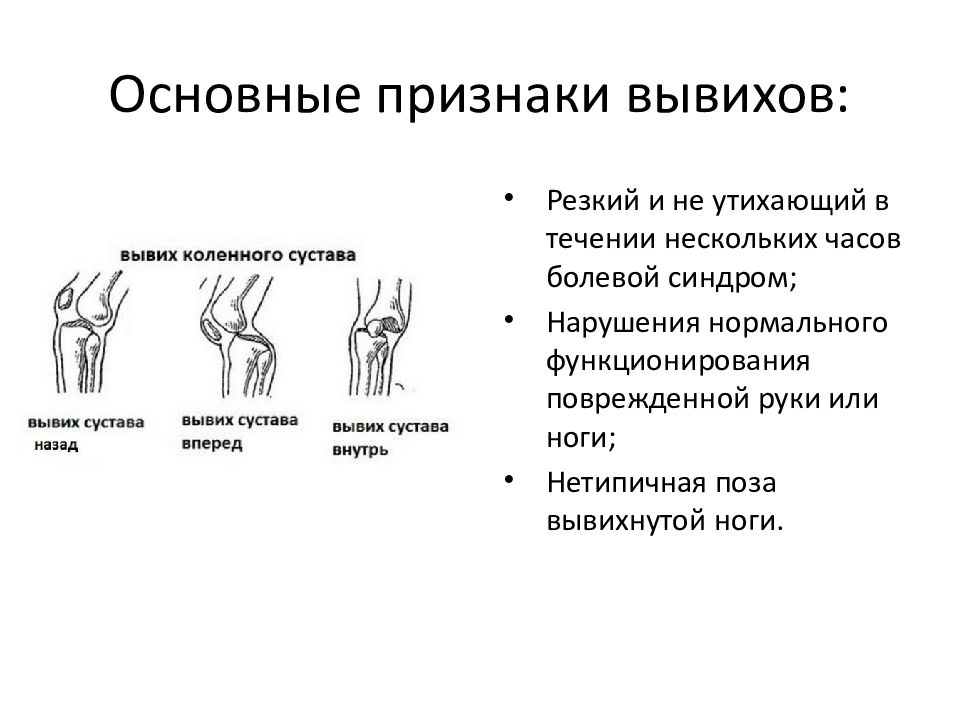 Растяжение плечевого сустава происходит при резком взмахе или рывке рукой.
Растяжение плечевого сустава происходит при резком взмахе или рывке рукой. А потом – сухое тепло. Если пострадавшее место не загипсовано, то первые дни прикладывайте к нему грелку со льдом или пластиковую бутылку с холодной водой. А через два дня закутывайте в плед и раз в день прикладывайте тёплую грелку.
А потом – сухое тепло. Если пострадавшее место не загипсовано, то первые дни прикладывайте к нему грелку со льдом или пластиковую бутылку с холодной водой. А через два дня закутывайте в плед и раз в день прикладывайте тёплую грелку.
 Однако это правило не работает при поднадкостничных переломах, трещинах костей и вколоченных переломах.
Однако это правило не работает при поднадкостничных переломах, трещинах костей и вколоченных переломах.  Женская интуиция супруги подсказала ей, что лучше перестраховаться и вызвать скорую помощь. Однако фельдшер, приехав на вызов, предложил мужчине лишний раз не «светиться» на рентгене — все равно гипс при переломе ребер не накладывают. Оставил все как есть и уехал. Утром, неловко повернувшись, мужчина почувствовал укол в груди и стал раздуваться, как воздушный шарик. Несколько минут — и дышать стало трудно. Если бы не оперативная работа другого коллектива медиков, банщик бы умер от пневмоторакса — травмы легкого, причиной которой стал осколок ребра, повредивший мягкие ткани. На работу банщик вернулся после операции, в середине весны, когда ступеньки ото льда чистить было уже не нужно.
Женская интуиция супруги подсказала ей, что лучше перестраховаться и вызвать скорую помощь. Однако фельдшер, приехав на вызов, предложил мужчине лишний раз не «светиться» на рентгене — все равно гипс при переломе ребер не накладывают. Оставил все как есть и уехал. Утром, неловко повернувшись, мужчина почувствовал укол в груди и стал раздуваться, как воздушный шарик. Несколько минут — и дышать стало трудно. Если бы не оперативная работа другого коллектива медиков, банщик бы умер от пневмоторакса — травмы легкого, причиной которой стал осколок ребра, повредивший мягкие ткани. На работу банщик вернулся после операции, в середине весны, когда ступеньки ото льда чистить было уже не нужно. 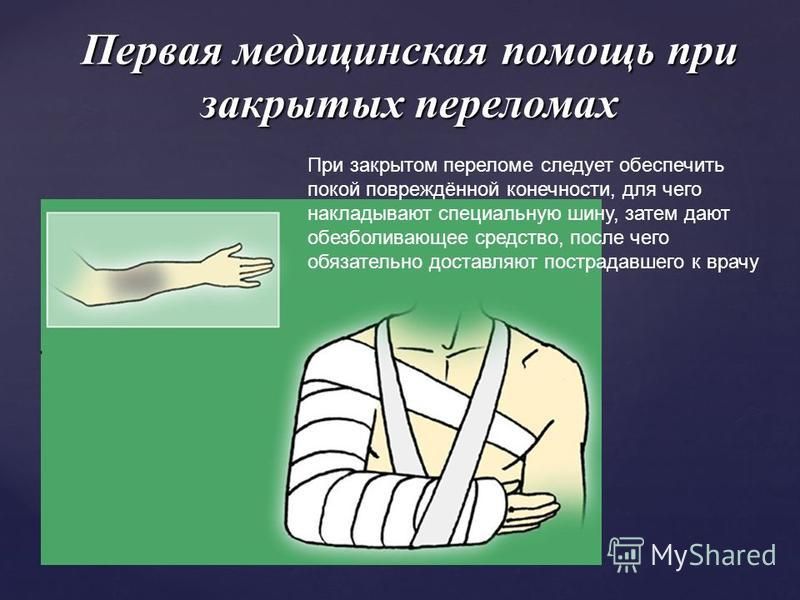 Во-первых, потребуется операция для их сопоставления, во-вторых, возможно полное разрушение головки бедренной кости из-за нарушения кровоснабжения. А итог — протезирование или полная неподвижность.
Во-первых, потребуется операция для их сопоставления, во-вторых, возможно полное разрушение головки бедренной кости из-за нарушения кровоснабжения. А итог — протезирование или полная неподвижность.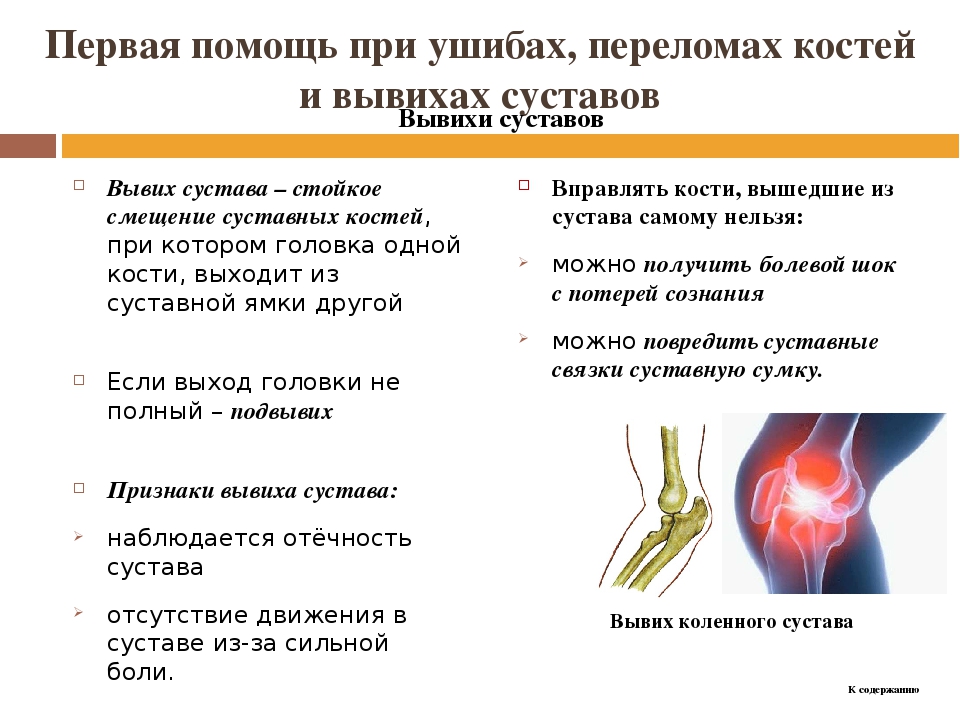 Доля надрывов связок в структуре спортивных травм может доходить до 40%. К ушибу, повреждению связок и костей сустава могут приводить мышечный дисбаланс, дефекты обуви или покрытия, изменения в нервной системе или банальная невнимательность. В зависимости от объемов повреждения прогноз восстановления может кардинально различаться. Для понимания принципов помощи при травмах голеностопа, стоит разобраться в разновидностях повреждений.
Доля надрывов связок в структуре спортивных травм может доходить до 40%. К ушибу, повреждению связок и костей сустава могут приводить мышечный дисбаланс, дефекты обуви или покрытия, изменения в нервной системе или банальная невнимательность. В зависимости от объемов повреждения прогноз восстановления может кардинально различаться. Для понимания принципов помощи при травмах голеностопа, стоит разобраться в разновидностях повреждений.
 Своевременное восстановление баланса мышц голени и стопы — основа профилактики разрывов связок и переломов лодыжек. Для укрепления мышечно-связочного аппарата ног отлично зарекомендовал себя так называемый баланс-тренинг. Методика активно используется в спортивной медицине для тренировки и реабилитации футболистов, гимнастов, конькобежцев. Проводить баланс-тренинг дома можно на специальной балансировочной подушке.
Своевременное восстановление баланса мышц голени и стопы — основа профилактики разрывов связок и переломов лодыжек. Для укрепления мышечно-связочного аппарата ног отлично зарекомендовал себя так называемый баланс-тренинг. Методика активно используется в спортивной медицине для тренировки и реабилитации футболистов, гимнастов, конькобежцев. Проводить баланс-тренинг дома можно на специальной балансировочной подушке. При ушибах и небольших надрывах связок зарекомендовал себя протокол RICE:
При ушибах и небольших надрывах связок зарекомендовал себя протокол RICE:
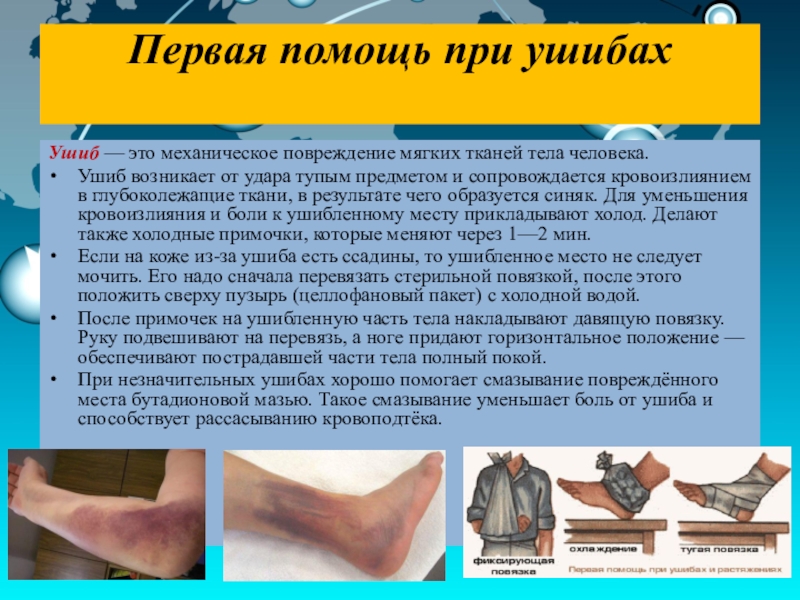 Важно понимать, что даже после успешного заживления участок повреждения остается достаточно уязвимым. Пациентам после переломов, надрывов и разрывов связок в периоды повышенной нагрузки стоит «страховаться» с помощью легких и современных ортезов. Таким образом удастся без опасений вести здоровую и активную жизнь.
Важно понимать, что даже после успешного заживления участок повреждения остается достаточно уязвимым. Пациентам после переломов, надрывов и разрывов связок в периоды повышенной нагрузки стоит «страховаться» с помощью легких и современных ортезов. Таким образом удастся без опасений вести здоровую и активную жизнь.
 Возникают припухлость и гематома, но нарушение движения сустава выражено больше, чем при ушибе
Возникают припухлость и гематома, но нарушение движения сустава выражено больше, чем при ушибе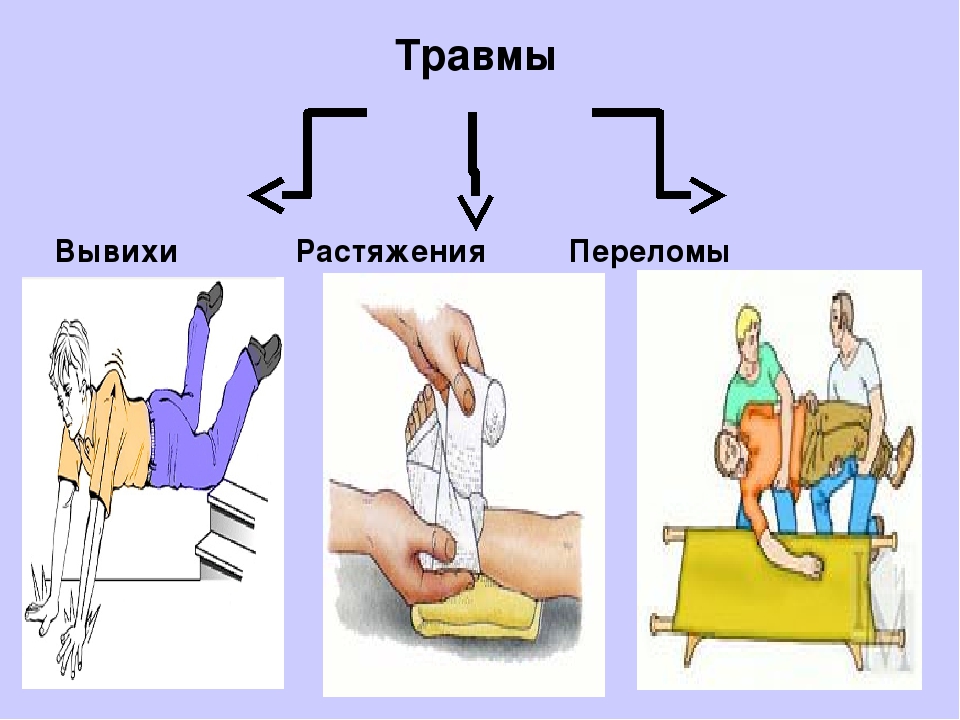
 Она хорошо пенится, поэтому вымывает грязь из раны и хорошо останавливает кровотечение. Также можно использовать раствор спирта или фурацилин. Затем обязательно наложите стерильную повязку, не вправляя кость.
Она хорошо пенится, поэтому вымывает грязь из раны и хорошо останавливает кровотечение. Также можно использовать раствор спирта или фурацилин. Затем обязательно наложите стерильную повязку, не вправляя кость. При удержании конечности в отведенном положении следует использовать валики. В крайнем случае сломанную руку можно прибинтовать к туловищу, а ногу – к другой ноге.
При удержании конечности в отведенном положении следует использовать валики. В крайнем случае сломанную руку можно прибинтовать к туловищу, а ногу – к другой ноге. В момент получения перелома характерен резкий звук, похожий на хруст.
В момент получения перелома характерен резкий звук, похожий на хруст. Такой перелом чаще бывает у пожилых людей. Из-за обильной васкуляризации проксимального метафиза такие переломы сопровождаются значительными кровоизлияниями, распространяющимися на верхнюю треть бедра, промежность. При этом бедро ротировано кнаружи, конечность укорочена, верхушка большого вертела смещена выше линии Розера-Нелатона, активные движения невозможны.
Такой перелом чаще бывает у пожилых людей. Из-за обильной васкуляризации проксимального метафиза такие переломы сопровождаются значительными кровоизлияниями, распространяющимися на верхнюю треть бедра, промежность. При этом бедро ротировано кнаружи, конечность укорочена, верхушка большого вертела смещена выше линии Розера-Нелатона, активные движения невозможны. При этом разгибательная функция голени не нарушена из-за сохранности боковых порций сухожилия вышеназванной мышцы.
При этом разгибательная функция голени не нарушена из-за сохранности боковых порций сухожилия вышеназванной мышцы.
 Тяжелыми повреждениями считаются разрыв обеих крестообразных и обеих коллатеральных связок, что приводит к разболтанности сустава и делает конечность неопорной. В остром периоде болевой синдром выражен. Имеет место гемартроз и реактивный синовит со сглаженностью контуров сустава и баллотированием надколенника. Для полного разрыва коллатеральных связок характерен симптом «бокового качания» («маятника»). Ведущим симптомом повреждения крестообразных связок является симптом «выдвижного ящика»: смещение голени кпереди и кзади в зависимости от разрыва передней или задней связки.
Тяжелыми повреждениями считаются разрыв обеих крестообразных и обеих коллатеральных связок, что приводит к разболтанности сустава и делает конечность неопорной. В остром периоде болевой синдром выражен. Имеет место гемартроз и реактивный синовит со сглаженностью контуров сустава и баллотированием надколенника. Для полного разрыва коллатеральных связок характерен симптом «бокового качания» («маятника»). Ведущим симптомом повреждения крестообразных связок является симптом «выдвижного ящика»: смещение голени кпереди и кзади в зависимости от разрыва передней или задней связки. К верхним конечностям относятся руки, локти, запястья и пальцы, а к нижним конечностям относятся ноги, колени, лодыжки и ступни. Травмы сухожилий и связок (растяжения и деформации) также могут возникать в этих областях, но не так часто у детей.
К верхним конечностям относятся руки, локти, запястья и пальцы, а к нижним конечностям относятся ноги, колени, лодыжки и ступни. Травмы сухожилий и связок (растяжения и деформации) также могут возникать в этих областях, но не так часто у детей.
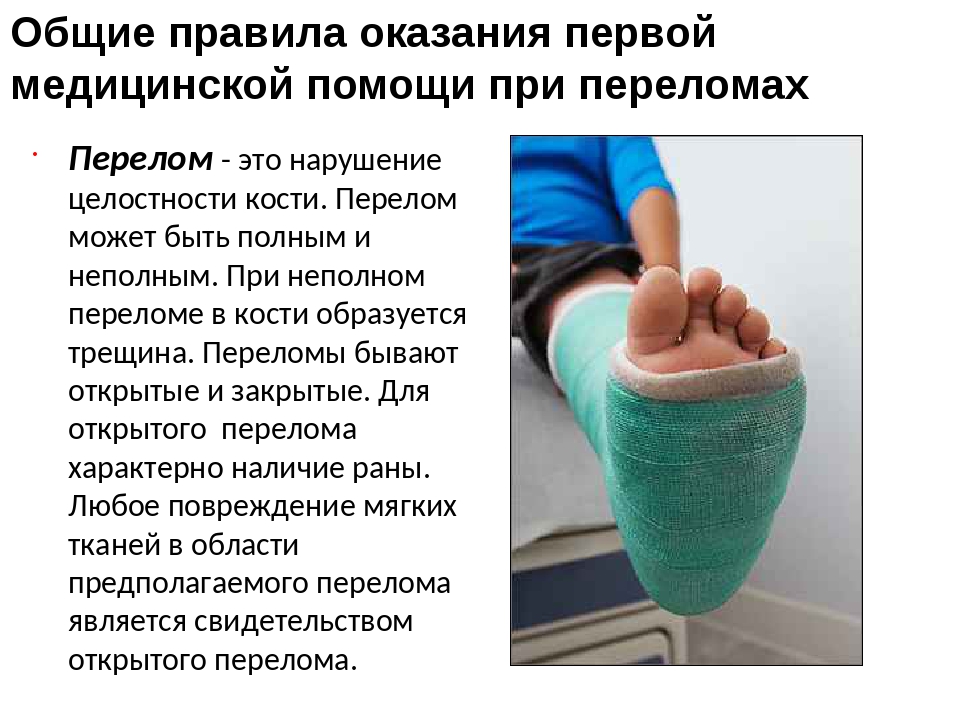 У детей также часто возникают переломы пластин роста на конце большеберцовой кости, которая является частью лодыжки.
У детей также часто возникают переломы пластин роста на конце большеберцовой кости, которая является частью лодыжки. Смещенные переломы можно разделить на несколько типов:
Смещенные переломы можно разделить на несколько типов: Это происходит, когда кость получает несколько небольших трещин, и кровь и жидкость накапливаются среди трещин прямо под кожей. Наиболее частыми участками ушиба костей являются колено и лодыжка.
Это происходит, когда кость получает несколько небольших трещин, и кровь и жидкость накапливаются среди трещин прямо под кожей. Наиболее частыми участками ушиба костей являются колено и лодыжка.
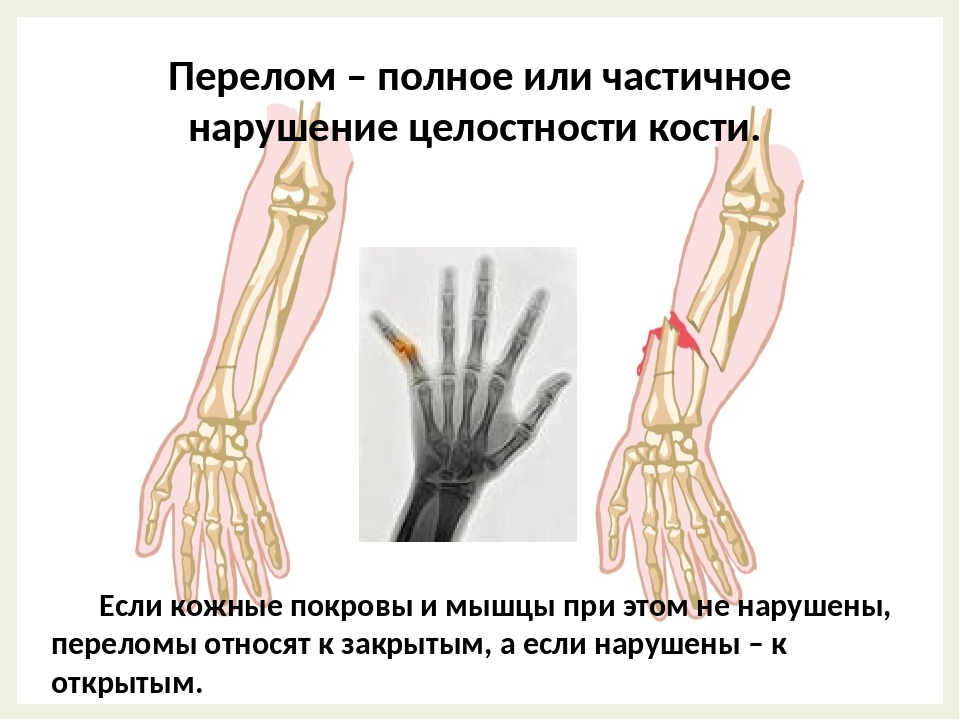 Чтобы уменьшить отек, вы можете прикладывать холодные компрессы или лед, завернутый в ткань, полотенце или другой материал, но не прикладывайте лед непосредственно к коже, так как это может вызвать обморожение (замерзание кожи и подлежащих тканей).
Чтобы уменьшить отек, вы можете прикладывать холодные компрессы или лед, завернутый в ткань, полотенце или другой материал, но не прикладывайте лед непосредственно к коже, так как это может вызвать обморожение (замерзание кожи и подлежащих тканей).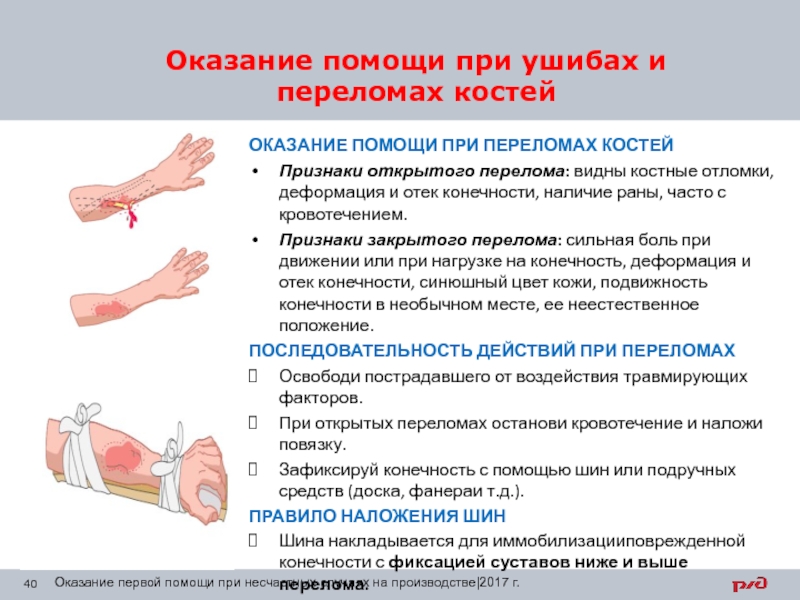 Это незначительные переломы, но все же может потребоваться иммобилизация из-за симптомов и для защиты ребенка от большего вреда.
Это незначительные переломы, но все же может потребоваться иммобилизация из-за симптомов и для защиты ребенка от большего вреда.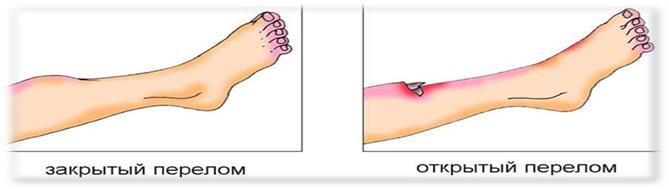 При подозрении на любой из них немедленно обратитесь за медицинской помощью. Не перемещайте ребенка, если есть подозрение на травму шеи или позвоночника.
При подозрении на любой из них немедленно обратитесь за медицинской помощью. Не перемещайте ребенка, если есть подозрение на травму шеи или позвоночника. 
 Чаще всего переломы бедренной кости происходят вблизи колена через пластинку роста, поскольку она слабее кости.
Чаще всего переломы бедренной кости происходят вблизи колена через пластинку роста, поскольку она слабее кости.
 При отсутствии лечения перелом пластинки роста может привести к проблемам с ростом и развитием костей. Поскольку ваш ребенок все еще растет, пластины роста могут быть очень подвержены травмам, поэтому предотвращение травм во время занятий спортом и на игровой площадке особенно важно.
При отсутствии лечения перелом пластинки роста может привести к проблемам с ростом и развитием костей. Поскольку ваш ребенок все еще растет, пластины роста могут быть очень подвержены травмам, поэтому предотвращение травм во время занятий спортом и на игровой площадке особенно важно.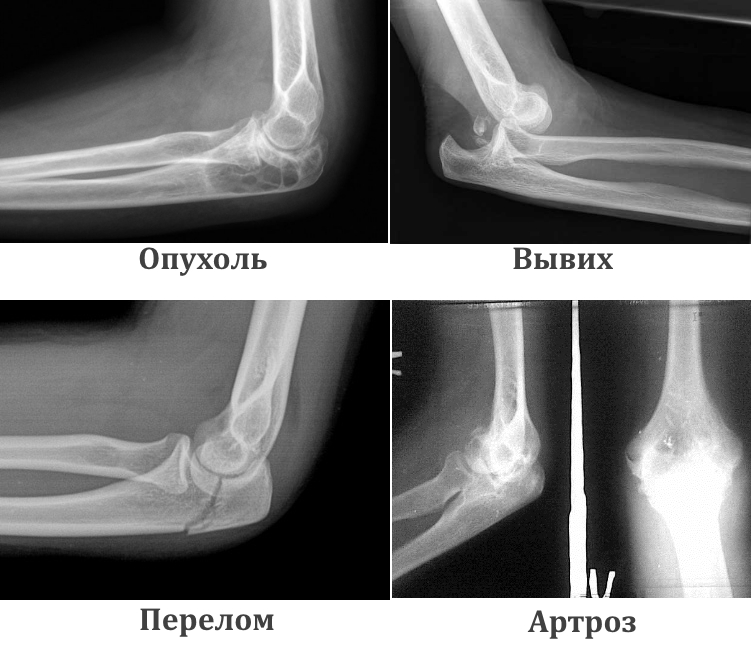
 Американская академия педиатрии рекомендует обернуть небольшую доску, картон или сложенные газеты эластичным бинтом или лентой, чтобы сделать временную шину.
Американская академия педиатрии рекомендует обернуть небольшую доску, картон или сложенные газеты эластичным бинтом или лентой, чтобы сделать временную шину.


 Вызовите 999 скорую помощь, если травма ноги кажется серьезной или вы не можете быстро добраться до отделения неотложной помощи.
Вызовите 999 скорую помощь, если травма ноги кажется серьезной или вы не можете быстро добраться до отделения неотложной помощи.


















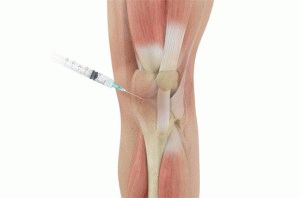







 Отдельно следует назвать и такой вид артроза, как посттравматический артроз, возникающий в результате травмы или другого механического повреждения сустава. Часто пациенты, не наблюдая особых болезненных симптомов, запускают болезнь, что приводит к тяжелым последствиям. Опасность могут таить в себе артрозы крупных суставов, которые приводят впоследствии к инвалидности человека. Не последнее место в динамике роста заболеваемости играет и артроз у детей, который появляется в результате сопутствующей дисплазии, травм, нарушении обменных процессов и по причине избыточного веса.
Отдельно следует назвать и такой вид артроза, как посттравматический артроз, возникающий в результате травмы или другого механического повреждения сустава. Часто пациенты, не наблюдая особых болезненных симптомов, запускают болезнь, что приводит к тяжелым последствиям. Опасность могут таить в себе артрозы крупных суставов, которые приводят впоследствии к инвалидности человека. Не последнее место в динамике роста заболеваемости играет и артроз у детей, который появляется в результате сопутствующей дисплазии, травм, нарушении обменных процессов и по причине избыточного веса. Вторая стадия болезни – артроз 2 степени имеет более тяжелое течение. В этот период происходит разрушение сустава, появляются первые остеофиты – патологические наросты на поверхности костной ткани. Вторичный артроз, симптомы которого проявляются в болевых ощущениях, имеют яркий, но терпимый характер проявления. Пораженные суставы приобретают отчетливый хруст, нарушается мышечная функция ввиду снижения рефлекторной регуляции. Спровоцировать появление второй стадии заболевания могут ревматоидные артриты, туберкулез, поли- и моно- артриты, некоторые виды травм.
Вторая стадия болезни – артроз 2 степени имеет более тяжелое течение. В этот период происходит разрушение сустава, появляются первые остеофиты – патологические наросты на поверхности костной ткани. Вторичный артроз, симптомы которого проявляются в болевых ощущениях, имеют яркий, но терпимый характер проявления. Пораженные суставы приобретают отчетливый хруст, нарушается мышечная функция ввиду снижения рефлекторной регуляции. Спровоцировать появление второй стадии заболевания могут ревматоидные артриты, туберкулез, поли- и моно- артриты, некоторые виды травм. Для артроза диагностика проводится с целью определения его формы и состоит из:
Для артроза диагностика проводится с целью определения его формы и состоит из: Лечить артроз некоторые рекомендуют при помощи образовательных методик, которые пропагандируют необходимость правильного образа жизни, сбалансированного питания. Кроме того, большое значение уделяется изучению методов управления болью.
Лечить артроз некоторые рекомендуют при помощи образовательных методик, которые пропагандируют необходимость правильного образа жизни, сбалансированного питания. Кроме того, большое значение уделяется изучению методов управления болью. К группе противовоспалительных препаратов можно отнести Ибупрофен, Диклофенак, Нимесил, Меалоксикам. При артрозе они применяются в малых дозировках.
К группе противовоспалительных препаратов можно отнести Ибупрофен, Диклофенак, Нимесил, Меалоксикам. При артрозе они применяются в малых дозировках. Хорошим средством при сильных артрозных болях является говяжий жир, который втирают до появления пленки.
Хорошим средством при сильных артрозных болях является говяжий жир, который втирают до появления пленки.